Стрептодермия по МКБ-10: обозначение кода, признаки, лечение
Стрептодермия – инфекционное заболевание кожи, вызванное деятельностью бактерий рода стрептококков. В большинстве случаев от него страдают дети младше 12 лет. У взрослых людей оно встречается редко.
Передается болезнь 2 способами:
- Прямой или косвенный контакт с больным: объятия, прикосновения, использование общих предметов (посуда, полотенца, игрушки).
- Воздушно-капельным, то есть через общий воздух.

Стрептодермия в международной классификации болезней (МКБ-10) обозначается кодом L01.1.
Причины
Основная причина заболевания – деятельность различных штаммов стрептококка. Эту бактерию можно найти на любом участке кожи человека, включая слизистые оболочки глаз, носа, пищеварительной системы и репродуктивных органов. У здорового человека она подавляется местным иммунитетом. Но при некоторых обстоятельствах она получает возможность проникнуть в организм и начать свою вредоносную активность:
- Повреждения кожи: царапины, ссадины, раны, язвы, ожоги, потёртости.
- Слабый иммунитет по причине возраста, плохого питания, в котором преобладают легкие углеводы (сладости) и отсутствуют в нужном количестве витамины, длительных психологических перегрузок.
- Плохая гигиена или её отсутствие.

Главную роль в появлении стрептодермии играют только первые 2 причины. Третья является дополнительным источником инфекции и отягчает лечение заболевания.
Разновидности заболевания и симптоматика
Медицинская литература предлагает следующую классификацию стрептодермии:
- стрептококковое импетиго,
- буллезное или пузырьковое импетиго,
- щелевидное импетиго,
- поверхностный панариций,
- стрептококковая эктима,
- сухая стрептодермия.
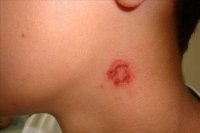
Стрептококковое импетиго встречается чаще остальных видов стрептодермии и считается её классической формой. Её характерный симптом – округлые покраснения, в дальнейшем переходящие в везикулы, появляющиеся на голове, спине, руках и ногах. Является самой легкой формой заболевания.
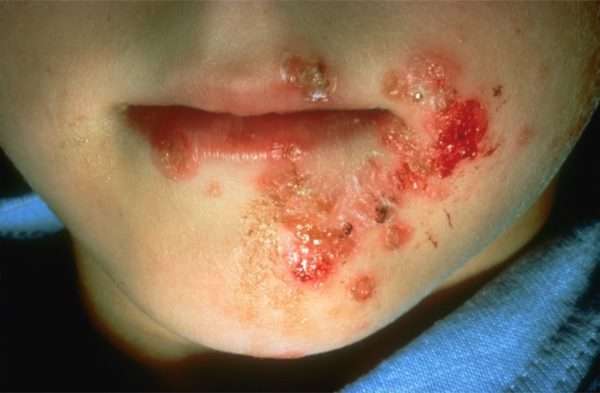
Пузырьковое импетиго характерно глубоким поражением кожи и, как следствие, длительным лечением. Высыпания у этой формы заболевания имеют вид крупных пузырей, наполненных гнойной или серозной жидкостью. Чаще всего они расположены на конечностях. На их месте после самопроизвольного или намеренного вскрытия появляются мокнущие раны.
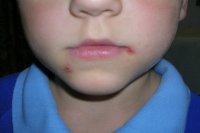
Щелевидное импетиго или «заеда» представляет собой один или несколько гнойничков, возникающих в углах рта, глаз или под носом. Эта разновидность болезни опасности не представляет и легко лечится. Иногда переходит в хроническую форму при нарушении обмена веществ.
Поверхностный панариций – сопутствующее стрептококковой стрептодермии заболевание. Оно возникает из-за переноса под кожу вокруг ногтя возбудителя основной болезни. Это происходит из-за расчесывания сыпи. Она проявляется отеками и воспалениями кожи в месте проникновения стрептококка, а также появлением аналогичной сыпи или эрозий. Не начатое вовремя лечение может лишить больного ногтевой пластины.
Стрептококковая экзема – тяжелая в лечении разновидность заболевания, поражающая конечности и ягодицы. Сопровождается сыпью, переходящей в глубокие и болезненные язвы.
Последний тип отличается от остальных отсутствием пузырьковой сыпи. Сухая стрептодермия сопровождается появлением красных пятен, на поверхности которых находится большое количество омертвевшей кожи. Её присутствие вызывает сильный зуд.
Каждая форма стрептодермии, помимо специфических проявлений, имеет общие симптомы:
- повышение температуры до 37,5 – 38°C,
- интоксикация организма,
- слабость и общее недомогание.
- увеличенные в размерах лимфатические узлы,
- тошнота, рвота,
- боль в мышцах и ломота в суставах.
Течение болезни
Как и любая другая болезнь, стрептодермия развивается по характерному только для неё пути. Он включает в себя 4 стадии:
- Инкубационный период.
- Буллезный или пузырьковый период.
- Вскрытие сыпи и образование язвочек.
- Выздоровление.
Первый период длится от 3 до 10 дней. В это время на теле появляются округлые пятна тёмно-розового цвета. Появляется зуд и субфебрильная температура (37-37,3°С).
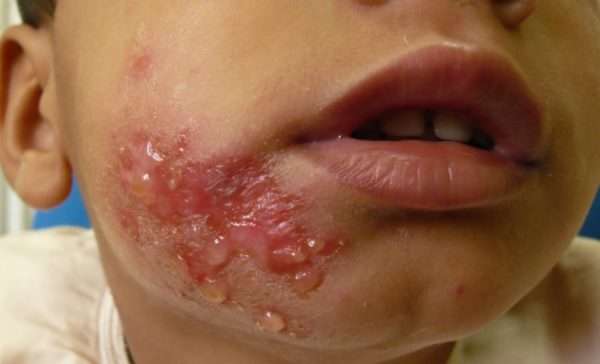
На втором этапе пятна наполняются мутной жидкостью или гноем. Через несколько дней они вскрываются или больной сам разрушает их оболочку при помощи ногтей из-за нестерпимого зуда. Но лучше для этой цели использовать стерильные иглы от шприцов.
Это событие обозначает переход к третьей стадии заболевания. После вскрытия место поражения покрывается корочками грязно-желтого цвета. Их также следует убрать, а затем продезинфицировать полученную ранку.
После удаления корочек наступает стадия заживления и выздоровления. Она длится около недели. В среднем, от заражения до полного выздоровления проходит 10-15 дней.
Диагностика и лечение
Диагностикой и лечением стрептодермии занимаются следующие специалисты:
- педиатр, если болеет ребенок,
- терапевт, если болеет взрослый,
- дерматолог.

Целью диагностики является исключение из предварительного диагноза схожих кожных заболеваний: различных форм герпеса, атопического дерматита, пиодермии, крапивницы и других.
Для этого врач проводит осмотр, назначает общий анализ крови. В большинстве случаев этих данных достаточно, так как проявления стрептодермии очень специфичны.
Но иногда может потребоваться бактериальный посев соскоба или содержимого сыпи. Он позволяет определить тип возбудителя. Если же пациент начал использовать антисептические мази самостоятельно, то этот способ диагностики даёт ложноотрицательный результат.
После постановки диагноза врач назначает медикаментозное лечение. Для него обычно используют следующие группы препаратов:
- Антибиотики в виде таблеток или инъекций: Цефтриаксон, Амоксициллин, Флемоклав, Цефиксим, Кларитромицин.
- Мази или кремы с антибактериальным и заживляющими эффектами: Тетрациклин, Левомеколь, Эритромицин, Синтомицин, Банеоцин.
- Антисептические растворы: Мирамистин, Хлоргексидин, борный спирт, раствор бриллиантовой зелени («зелёнка).
- Антигистамины для уменьшения зуда и покраснений: Зодак, Зиртек, Супрастин.
- Пребиотики для восстановления баланса микрофлоры в ЖКТ: Хилак Форте, Линекс, Лактобактерин,
- Иммуностимуляторы: Виферон, Полиоксидоний,
- Мультивитамины: Витрум, Алфавит, Супрадин.

Если у ребенка есть аллергия на антибиотики, то врач может назначить облучение ультрафиолетом. Он оказывает схожий эффект и при этом не вызывает аллергии.
Кроме приёма препаратов перорально (через рот) лечение предполагает обработку ранок после вскрытия пузырьков сыпи. Для этого кожа вокруг них смазывается зелёнкой или борным спиртом, а затем смазывают повреждение антибактериальной мазью. Эта процедура повторяется один раз в 12 часов до полного заживления.
Кроме выполнения рекомендаций врача необходимо поддерживать тело в чистоте, при этом избегая попадания воды на пораженные участки кожи. Также следует защитить последнюю от повторного расчесывания при помощи повязок или использования противоаллергических средств.

Осложнения
Неправильное или не вовремя начатое лечение может быть причиной серьезных заболеваний:
- переход в генерализованную форму (скарлатина),
- септицемия (попадание стрептококков в кровь),
- ревматизм ,
- постстрептококковый Гломерулонефрит (воспаление почек),
- каплевидный псориаз,
- миокардит.
Эти заболевания возникают редко, но вызывают серьезнейшие проблемы со здоровьем. Поэтому пренебрегать рекомендациями врача не следует.
Профилактика
Чтобы уменьшить вероятность заражения стрептодермией от члена семьи или в общественном месте надо соблюдать ряд несложных правил:
- Больной не должен принимать душ или ванну в течение 4-х дней с окончания инкубационного периода. Капли воды, оставшиеся после этой процедуры на стенках ванной или душевой кабины, могут заразить остальных домочадцев.
- Больного необходимо изолировать от остальных членов семьи. Также он должен пользоваться собственной посудой, постельным бельём, предметами гигиены.
- Вещи, используемые больным, требуется подвергать серьёзной антисептической обработке, так как стрептококк может выдержать до 15 минут кипячения и 30 минут при 50°С.
- Убрать из комнаты больного «пылесборники»: мягкие игрушки, одежду, полотенца и т.д.
- Повышение иммунитета при помощи разнообразного питания, физической активности, закалки.
- При появлении царапин или ранок продезинфицировать их и заклеить пластырем с антисептической подушечкой. Санипластом, например.
Стрептодермия – очень заразная болезнь, передающаяся при контакте с другим человеком. Её главная причина – симбиотическая бактерия рода стрептококк. Терапия заболевания держится на трёх столпах: регулярный приём препаратов, обработка язвочек и соблюдение специальных правил гигиены членами семьи.
Стрептодермия — симптомы и лечение заболевания
Согласно статистике, стрептококки являются причиной около 40% всех кожных патологий. Также стрептодермия находится на первом месте среди заболеваний кожи у детей. Данное заболевание достаточно просто диагностируется и успешно лечится современными антибактериальными препаратами.
Возбудитель
Стрептодермию вызывает условно-патогенная бактерия – стрептококк, которая представляет собой нормального симбионта человеческого организма. Стрептококки могут проживать на слизистой оболочке носа, полости рта и глотки, во влагалище, а также в толстом кишечнике, но основное место их обитания – поверхность кожи.
В норме кожа человека обладает массой барьерных механизмов, которые не позволяют различным бактериям навредить организму, но при определенных условиях стрептококки могут проникать в толщу кожи, вызывая в ней гнойное воспаление, которое и называется стрептодермией.
Стрептококки достаточно устойчивы во внешней среде. В пыли и на предметах быта они могут сохраняться месяцами, утрачивая при этом патогенность. Бактерии могут выдерживать нагревание до 56 градусов в течение 30 минут и кипячение до 15.
Бактерии, вызывающие пиодермию, также являются возбудителями таких распространенных заболеваний как ангина, пневмония, рожа, скарлатина, гнойный менингит.
Источником заражения стрептодермией может быть только человек, причем как бактерионоситель, так и страдающий ангиной, рожей, скарлатиной и даже обычным насморком или острым бронхитом. Заражение от животных невозможно, так как стрептококк симбионт исключительно человека.
Путь передачи стрептококков в основном воздушно-капельный, но на кожу в подавляющем большинстве случаев они попадают контактным путем.
Причины развития
Стрептококки могут проникнуть в толщу кожи и вызвать там воспаление из-за следующих факторов:
- травмы кожи;
- нарушения обмена веществ;
- изменения рН кожи;
- снижение иммунной защиты.
Травмы кожи. Кожные покровы являются надежной броней на пути любых микроорганизмов, однако даже незначительные повреждения, такие как царапины, расчесы, укусы, порезы, ссадины и т.д., могут стать входными воротами для проникновения инфекций. Проникнув в мелкие ранки бактерии минуют защитные барьеры кожи, что и является причиной возникновения стрептодермии.
Нарушения обмена веществ. Гормональные сбои, а также обменные заболевания, например, сахарный диабет, отрицательно влияют на качество кожи. Изменения могут быть следующего характера:
- сухость, покраснение, шелушение;
- хронический зуд;
- нарушение процессов заживления;
- нарушение в процессах выработки кожного сала.
Данные проблемы значительно упрощают бактериям проникновение в толщу кожи, и создают почву для стрептококковой инфекции.
Изменения рН кожи. В норме кислотность кожных покровов находится в пределах 4–5,7. Подобные условия являются неблагоприятными для жизни большинства болезнетворных микробов, в том числе и стрептококков, однако при сдвиге рН кожи выше 6, последние начинают активно размножаться на ней, что может привести к развитию стрептодермии.
Причины сдвига рН следующие.
- Эндокринные заболевания – сахарный диабет, патология щитовидной железы и др.
- Злоупотребление косметическими средствами, имеющими щелочную реакцию. Чаще всего это обычное мыло, которое имеет рН в районе 11.
Снижение иммунной защиты. Снижение иммунного статуса кожи может произойти по следующим причинам:
- хронические заболевания пищеварительной системы: гастрит, дуоденит и др.;
- хронический стресс;
- неправильное питание: злоупотребление сладкой, жирной пищей, дефицит витаминов и микроэлементов;
- нарушение кровообращения в коже – сахарный диабет, сердечная недостаточность;
- коагулопатии (заболевания свертывающей системы крови), цирроз печени, почечная недостаточность и т.д.
По происхождению стрептодермии можно классифицировать следующим образом.
- Первичная – возникает на внешне здоровой коже на фоне травм.
- Вторичная – является осложнением какого-либо неинфекционного заболевания, например, атопической экземы.
Симптомы
Как и у любых других инфекционных заболеваний симптомы стрептодермии могут подразделяться на общие и локальные.
Общие признаки – неспецифические симптомы наличия инфекционного процесса в организме:
- повышение температуры тела;
- слабость, разбитость, отсутствие аппетита, головная боль;
- увеличение лимфоузлов в зоне поражения.
Степень выраженность общих симптомов бывает разная и зависит от вида заболевания, возраста пациента, индивидуальных особенностей иммунитета.
Локальные признаки – симптомы заболевания непосредственно на коже: пузырьки различных размеров, заполненные прозрачным, мутным либо гнойным содержимым, покраснение и отек пораженных участков, шелушение и корочки желтоватого цвета.
Классификация по кожным проявлениям
По внешним симптомам поражения кожных покровов стрептодермию можно подразделить на следующие формы:
- простая;
- буллезная;
- щелевидная;
- эритемо-сквамозная;
- турниоль;
- стрептококковая опрелость;
- стрептококковая эктима.
Простая форма или стрептококковое импетиго
Основная группа заболевших – дети до 12 лет.
Заболевание проходит определенную стадийность.
- В начале на фоне небольшого покраснения появляется фликтена — напряженный пузырек 1-3 мм в диаметре, заполненный жидкостью.
- Затем жидкость мутнеет. Пузырьки самопроизвольно или в результате расчесов вскрываются, быстро покрываясь желтоватыми струпьями.
- После отхождения струпа, кожа остается темно-розовой в течение некоторого времени.
- Общая длительность развития одного пузырька 5-7 дней.
Поражаются обычно открытые участки кожи – лицо и конечности. Первая фликтена, как правило, пациента беспокоит мало, поэтому остается незамеченной. Однако жидкость из фликтен содержит огромное количество стрептококков, которые через расчесы, одежду, постельное белье и пр. начинают поражать новые участки кожи, если лечение не начато вовремя. Общие симптомы проявляются нечасто, обычно при стрептодермии у детей или при больших площадях поражения кожи.
Буллезное импетиго
Более тяжелая форма стрептодермии. Пузыри имеют больший размер и называются буллы. Их содержимое носит гнойный характер. Гораздо чаще нарушается общее состояние организма. После вскрытия булл на их месте могут образовываться эрозии (аналог язвы).
Щелевидное импетиго или стрептококковая заеда
Возникает в углах рта, реже в зоне крыльев носа или складках уголков глаз. Проявляется единичными фликтенами без тенденции к распространению и обычно быстро проходит без последствий.
Эритемо-сквамозная стрептодермия или сухое импетиго
При данной форме заболевания пузырьки не появляются. На коже образуются красные зудящие пятна, покрытые белыми чешуйками. Распространяется медленнее и протекает дольше, чем вышеописанные формы.
Турниоль или поверхностный панариций
Обычно сопровождает простое импетиго. Возникает в результате попадания содержимого фликтен в кожу вокруг ногтевого ложа из-за расчесов. Кожные покровы вокруг ногтя становятся покрасневшими, отечными, резко болезненными, позже появляются фликтены.
Стрептококковая опрелость
Возникает не только у детей, но и у пожилых людей, а также малоподвижных тучных людей при некачественном уходе. Суть проблемы – инфицирование обычных опрелостей стрептококком. Поражаются крупные складки кожи. Фликтены оставляют после себя долго не заживающие трещины. Лечиться сложно и долго, особенно у взрослых.
Стрептококковая (вульгарная) эктима
Тяжелая форма стрептококковой пиодермии, поражающая всю толщу кожи и подкожную жировую клетчатку. Представляет собой гнойную долго незаживающую язву. Обычно поражаются ноги, но может возникать и на туловище или руках. Обычно сопровождает сахарный диабет, сердечную недостаточность и прочие проблемы, снижающие иммунореактивность организма.
Диагностика
Диагноз стрептодермии основывается на следующих группах диагностических критериев:
- Характерные изменения на коже.
- Общеинфекционные лабораторные признаки — повышение лейкоцитов в крови, рост СОЭ, появление небольшого количества белка в моче.
- Обнаружение стрептококков в секрете фликтен или булл – используется световая микроскопия секрета или определение возбудителя методом посева.
Лечение
Терапия стрептодермии складывается из общего и местного лечения.
Общее или системное лечение стрептодермии заключается в назначении антибиотиков. В легких и среднетяжелых случаях антибактеиальные средства вводятся внутрь. В тяжелых -внутримышечно или внутривенно.
Основные группы антибиотиков следующие:
- Пенициллины: аугментин, амоксиклав.
- Цефалоспорины: цефалексин, цефуроксим, цефазолин.
- Макролиды: кларитромицин, азитромицин, эритромицин.
Местное лечение стрептодермии представляет собой обработку пораженных участков кожи 2% спиртовым раствором бриллиантового зеленого 2-3 раза в день.
В легких случаях, при наличии единичных высыпаний и отсутствии общеинфекционных симптомов возможно только местное лечение стрептодермии. Для этой цели используются антибактериальные мази и кремы на основе эритромицина, тетрациклина, бацитрацина, мупироцина, неомицина и т.д.
При стрептодермиях обычно повязки не используются, однако при нестерпимом зуде можно закрывать очаги на пораженной коже марлевыми повязками во избежание распространения заболевания. Также при зуде возможно применение внутрь антигистаминных средств: лоратадин, цетризин и др.
Стрептодермия — заразное заболевание. Больной изолируется дома или в инфекционном стационаре на все время лечения. На детские дошкольные учреждения накладывается карантин.
Профилактика
Избежать заражения стрептодермией можно, соблюдая несколько несложных правил.
- Соблюдайте правила личной гигиены, чаще мойте руки с мылом.
- Детские игрушки тоже нужно периодически мыть.
- Любые, даже самые незначительные, ранки и ссадины следует обрабатывать должным образом.
- При первых же симптомах стрептодермии срочно обращайтесь к специалисту.
Возможные осложнения
Любая стрептококковая инфекция может стать причиной более серьезных заболеваний. Среди них значатся:
- ревматизм,
- скарлатина – генерализованная стрептококковая инфекция,
- гломерулонефрит – иммунное воспаление почек,
- сепсис – заражение крови.
Популярные вопросы пациентов
Насколько опасна стрептодермия у детей? Не опаснее любого другого инфекционного заболевания. При наличии адекватного лечения данная патология проходит быстро и без последствий.
Как передается стрептодермия у взрослых? Основной путь – контактно-бытовой: через рукопожатия, предметы быта, постельное белье, полотенца и т.д. Воздушно-капельный путь возможен, но это большая редкость.
Как выглядит стрептодермия в носу? Стрептококки поражают обычно преддверие носа и фликтены там выглядят также, как и на лице.
Заразна ли стрептодермия? Да, заразна, особенно для детей. Поэтому больных обычно изолируют дома или в больнице, а на детские дошкольные учреждения накладывается карантин.
liqmed.ru
Стрептодермия код по мкб 10 у детей. Как начинается стрептодермия и как ее лечить
Любые типы и формы гнойно-воспалительных заболеваний на коже, вызываемых , носят название стрептодермии. Наиболее распространена стрептодермия у детей в силу не до конца сформированной иммунной системы малышей и недостаточности родительского контроля над соблюдением личной гигиены ребенка.
Родителям следует знать о симптомах и развитии этого заболевания, чтобы не допустить возникновения осложнений и способствовать быстрейшему выздоровлению маленького человечка.
Почему у детей возникает стрептодермия
Возбудителями стрептодермии выступают микроорганизмы семейства стрептококковых. В норме присутствуют на коже, слизистой, в желудочно-кишечном тракте, дыхательных путях человека.
Обратите внимание! Главные причины стрептодермии у детей – наличие двух факторов: поврежденная кожа со сниженным защитным барьером и заражение стрептококками.
Провоцирующие факторы для развития стрептодермии у детей:
- Проблемы с кровообращением;
- Контакты с источниками заражения;
- Несоблюдение правил личной гигиены;
- Микротравмы на теле;
- Перепады температур;
- Низкий ;
- Ожоги;
- Стрессы;
- Нарушенный обмен веществ.
Родителей интересует, заразна ли стрептодермия? Конечно, заразна, и быстро распространяется – часто стрептодермия у детей начинается с возникновения эпидемии в детских учреждениях (детском саду, школе, детских кружках, секциях).
 Родители должны знать – стрептодермия заразное и быстро распространяющееся заболевание
Родители должны знать – стрептодермия заразное и быстро распространяющееся заболеваниеДля стрептодермии характерна сезонность – обычно заражение происходит в зимний период (как результат ослабленного иммунитета) и летом (дети чаще всего получают травмы на улице).
Обратите внимание! Инкубационный период при стрептодермии составляет в среднем 2-10 дней.
Если у ребенка развиты защитные силы организма, кожные покровы не нарушены, иммунитет работает нормально, стрептококки подавляются организмом самостоятельно. Рецидивы заболевания, а также длительное и тяжелое течение стрептодермии наблюдается при следующих факторах:
- Низкая иммунологическая реактивность – у слабых, анемичных детей, недоношенных младенцев, у малышей, страдающих от хронических инфекционных заболеваний и глистных инвазий.
- При кожных заболеваниях с хроническим течением (педикулез, чесотка, атопический , аллергии).
- При болезнях ЛОР-органов (риниты, отиты), когда длительные выделения из ушей или носа раздражают кожу малыша и ведут к образованию воспалений.
- При длительных контактах поврежденных участков кожи с грязной водой.
Дополнительными факторами, провоцирующими развитие стрептодермии, могут быть: неправильное питание (недостаток витаминов и минералов), хронические переутомления, постоянные стрессы у детей.
Как развивается стрептодермия у детей: симптомы и разновидности
Длительность протекания стрептодермии зависит от тяжести поражения и обычно занимает от трёх до четырнадцати дней. Чтобы не допустить перетекания заболевания в хроническую форму, нужно вовремя обратиться к врачу и начать лечение.
Как начинается стрептодермия у детей:
- На различных участках тела возникают покраснения;
- Со временем на месте покраснений образовываются пузыри с желтоватой жидкостью внутри;
- Спустя 2-3 дня пузырьки увеличиваются в размерах;
- Пузырьки лопаются, образуя эрозию с неровными краями;
- В течение суток эрозия подсыхает, сверху появляется желтоватая корочка;
- Корочка со временем отпадает;
- Кожа ребёнка весь период развития стрептодермии сильно зудит и чешется;
- Если ребенок будет расчесывать места поражения, инфекция распространится по всему телу и выздоровление затянется.
Чаще всего локализуется стрептодермия на лице у ребенка: на щеках, губах, в носу.
 Наиболее частая локализация стрептодермии у ребенка – щеки, губы и в носу
Наиболее частая локализация стрептодермии у ребенка – щеки, губы и в носуВажно! Первые признаки стрептодермии – возникновение розовых пузырьков на коже, заполненных серозной жидкостью.
В тяжелых случаях у ребенка возникают симптомы интоксикации и ухудшение общего самочувствия:
- Повышение температуры до 38 градусов;
- Мышечная слабость;
- Воспаление лимфоузлов;
- Тошнота, рвота;
- Упадок сил.
Формы стрептодермии у детей классифицируются в зависимости от глубины поражения и локализации инфекции.
Формы детской стрептодермии
| Виды стрептодермии | Локализация | Описание |
| Стрептококковое импетиго | Небольшие малочисленные папулы на руках, стопах, лице и других участках тела. | Класс |
aqpi.ru
Стрептодермия у детей: причины и симптомы
Инкубационный период стрептодермии у детей, определяется многими факторами. В среднем он составляет от 1 до 10 дней. Так, если иммунитет и естественная сопротивляемость организма находятся в норме, либо на высоком уровне, то заболевание может развиться спустя 7-10 дней, и даже больше после контакта с человеком, больным стрептодермией.
Нередко наблюдаются случаи, когда иммунитет подавляет инфекцию, и не дает ей возможности развиться. В таких случаях заболевание не развивается вовсе. При слабом иммунитете, высокой восприимчивости, заболевание может развиться и намного быстрее. Известны случаи, при которых у часто болеющих детей инкубационный период стрептодермии составлял 1-2 дня (заболевание развивалось стремительно, почти мгновенно после контакта с инфекцией).
Основным симптомом является развитие на поверхности кожи гнойного воспалительного процесса. Это может быть сначала небольшое покраснение, раздражение, которое постепенно перерастает в мокнущий , красный (воспаленный) участок. К этому участку невозможно притронуться в связи с повышенной болезненностью. Часто процесс сопровождается повышением температуры тела, развитием местной реакции в виде зуда, покраснения, образования нарыва или уплотнения. Могут образовываться отдельные волдыри, которые заполнены гнойным содержимым (в состав входят бактерии, отмершие клетки кожи, лейкоциты и лимфоциты, другие клетки крови, мигрировавшие в очаг воспаления).
В более запущенной форме (хронической) развиваются в виде мокнущих, незаживающих язв, которые отличаются повышенной болезненность. Склонностью к кровоточивости, длительному незаживлению, прогрессирующему разрастанию. В очаги воспаления могут вовлекаться все новые и новые участки кожи. Часто язвы сливаются между собой. На дне язвы могут наблюдаться гнойные и некротические участки, заполненные гнойными массами. По бокам образуются участки грануляции. Как правило, такие язвы приподнимаются над поверхностью здоровой кожи, появляются признаки инфильтрации.
Первые признаки, как начинается стрептодермия у детей
Если ребенок был в контакте с инфекционным больным, в течении инкубационного периода у него может развиться стрептодермия. Поэтому обязательно нужно поинтересоваться, как начинается стрептодермия у детей. Первые признаки нужно отслеживать внимательно, поскольку именно от того, насколько рано они будут обнаружены, зависит успех дальнейшего лечения заболевания. Не секрет, что успех любого лечения зависит от своевременного начатого лечения.
Если ребенок был в контакте с больным, нужно относиться к нему намного внимательнее. Необходимо ежедневно просматривать тело на предмет появления первых признаков поражения кожи бактериальной инфекцией. Так, стрептококк, как правило, поражает преимущественно поверхностные слои, поэтому первые реакции как раз и будут касаться поверхностных слоев. Сначала появляется покраснение, которое может сильно чесаться, а может и не чесаться. Но позже оно перерастает в небольшой нарыв, или язвочку. [14]
Развивается гной, нарастает серозно-экссудативная реакция. Участок вокруг пораженного места становится уплотненным, воспаленным и болезненным. Нередко развивается сильный отек. На поверхности может образовываться дряблый пузырь (фликтена). Разрыв этого пузыря, как правило, влечет за собой образование новых очагов воспалительного процесса.
Температура при стрептодермии у детей
У детей при стрептодермии может подниматься температура, поскольку стрептодермия представляет собой инфекционное заболевание, обусловленное бактериальной микрофлорой. Температура до 37,2 (субфебрильная температура) обычно указывает на присутствие в организме инфекции, а также на то, что организм активировал все ресурсы для борьбы с инфекцией. Это указывает на то, что иммунитет, система неспецифической резистентности, находятся в активном состоянии и обеспечивают надежную защиту против прогрессирования инфекции. В некоторых случаях субфебрильная температура может быть признаком протекания в организме регенерационных (восстановительных) процессов. Как правило, при такой температуре предпринимать никаких действий не нужно, но нужно внимательно следить за ребенком, и отслеживать температурный график – измерять температуру как минимум 2 раза в сутки, в одно и то же время, и записывать показатели в специальном температурном листе. Это может быть весьма информативным и полезным для лечащего врача, позволит отследить состояние ребенка в динамике. Но это не исключает необходимость консультации с врачом. [15]
Если же температура поднимается выше 37,2 (фебрильная температура) — это, как правило, повод для беспокойства. Это значит, что организм находится в напряженном состоянии, и ему не хватает ресурсов для борьбы с инфекцией. В таком случае нужно давать ребенку жаропонижающее средство в качестве симптоматической терапии. Лучше давать простые средства, которые выступают действующими веществами – анальгин, аспирин, парацетамол. Детские смеси, суспензии, и другие жаропонижающие средства для детей, лучше исключить, поскольку они могут вызвать дополнительные нежелательные реакции, попадая в напряженный организм, а это, в свою очередь, может усугубить состояние, вызвав прогрессирование и распространение стрептодермии.
Если температура у ребенка поднимается выше 38 градусов, нужно предпринимать срочные меры по снижению температуры. Подойдут любые жаропонижающие средства. Также их можно комбинировать с классическими противовоспалительными средствами. Допускать повышения температуры у ребенка выше 38 градусов не рекомендуется, поскольку свыше этой температуры у ребенка, в отличие от взрослого, уже начинается денатурация белков крови. Также стоит отметить, что при температуре свыше 38 градусов, отягощенной бактериальной инфекцией, может потребоваться скорая медицинская помощь. Если состояние ребенка ухудшается, медлить с вызовом скорой помощи нельзя. Если температура не снижается в течение 3 дней, может потребоваться госпитализация. О случаях любого, даже незначительного повышения температуры у детей на фоне стрептодермии, необходимо немедленно сообщить лечащему врачу.
Стрептодермия у грудного ребенка
Появление признаков стрептодермии у грудного ребенка довольно опасно, поскольку стрептодермия представляет собой бактериальное заболевание. У ребенка грудного возраста естественный микробиоценоз еще не сформирован. У грудничка колонизационная резистентность слизистых оболочек и кожных покровов полностью отсутствует, иммунитет также не сформирован. До трех лет микрофлора и иммунитет ребенка идентичны иммунитету и микрофлоры матери. Собственной микрофлоры еще нет, она находится на стадии формирования, поэтому организм максимально уязвим и восприимчив к любому типу инфекции, в том числе, к стрептококковой. [16]
Характерной чертой протекания стрептодермии у грудного ребенка является то, что она протекает тяжело, часто сопровождается повышением температуры, быстро прогрессирует, охватывая все новые и новые участки кожи. В некоторых случаях стрептококковая инфекция может поражать и слизистые оболочки. Довольно часто присоединяется грибковая инфекция, что усугубляет ситуацию и отягощает состояние ребенка. Стрептодермия у ребенка может вызвать в качестве осложнения и кишечный дисбактериоз, что влечет за собой серьезные нарушения пищеварения, стула. Заболевание отличается склонностью к хронизации и рецидивирующему течению.
При появлении первых признаков заболевания, нужно как можно быстрее обращаться к врачу, проводить соответствующее лечение с первых дней. При появлении осложнений или прогрессировании заболевания, может потребоваться госпитализация. Самолечением заниматься нельзя, все назначения должен делать исключительно врач.
ilive.com.ua
Стрептодермия у детей: причины, симптомы и лечение
Стрептодермия у детей – включает в себя целую группу кожных заболеваний, имеющих инфекционную и аллергическую природу. Наиболее часто такая болезнь диагностируется у малышей в возрастной категории от 2 до 7 лет. Опасность заключается в том, что патологический процесс передаётся от человека к человеку.
Онлайн консультация по заболеванию «Стрептодермия у детей».
Задайте бесплатно вопрос специалистам: Дерматолог.Исходя из названия становится понятно, что основным источником недуга становится стрептококк, который выделяет специфические вещества, отравляющие человеческий организм. Вторым важным фактором формирования выступает какое-либо нарушение целостности кожи. Кроме этого, существует несколько путей передачи болезнетворного агента.
Симптоматическая картина стрептодермии будет отличаться в зависимости от того, в какой форме она протекает. Однако есть несколько общих признаков – появление пузырьков, заполненных жидкостью различной локализации на теле, зуд и покраснение больного участка.
Поставить правильный диагноз и провести дифференциальную диагностику можно при помощи лабораторного изучения отделяемого из папул и соскоба с кожи. На разновидность болезни также может указать информация, полученная при физикальном осмотре.
Лечение заключается в пероральном приёме медикаментов и использовании местных лекарственных средств, а также в соблюдении гигиенических правил.
Стрептодермия у детей в международной классификации заболеваний имеет отдельный шифр. Из этого следует, что код по МКБ-10 – L08.0.
Этиология
Главным провокатором возникновения такой болезни у ребёнка выступает гемолитический стрептококк, однако нередко, во время лабораторной диагностики, вместе с ним обнаруживают стафилококков. Такие микроорганизмы относятся к категории условно-патогенных бактерий – это означает, что они мирно живут на поверхности кожи каждого человека, но под влиянием неблагоприятных факторов начинают активно увеличивать свою численность и провоцирую формирование различных кожных недугов.
Возникновению характерной при стрептодермии симптоматики всегда предшествуют такие провоцирующие элементы:
- нарушение структурной целостности кожного покрова, даже самое минимальное;
- снижение сопротивляемости иммунной системы.
Именно по этим причинам подобное заболевание наиболее часто поражает детей.
Педиатры и детские дерматологи выделяют такие пути передачи источника инфекции:
- контактно-бытовой – в таких ситуациях большое количество возбудителя попадает через совместное пользование игрушками или предметами быта, посудой или банными принадлежностями с пациентом, которому был поставлен подобный диагноз;
- воздушно-капельный – реализуется наиболее редко. При этом провокатор недуга попадает на повреждённую кожу во время сильного кашля или чихания как больного, так и бессимптомного носителя инфекции;
- контактный – заключается в непосредственном контакте ребёнка с кожей заражённого человека. Это может произойти в процессе игры, при объятьях и поцелуях;
- воздушно-пылевой – стрептококк попадает на кожу вместе с загрязнённой пылью.
Наиболее ярко проявляются признаки стрептодермии у детей, которые страдают от хронических кожных болезней – к ним стоит отнести:
Кроме этого, тяжёлое течение наблюдается также при протекании:
Не только первичному возникновению, но и частым рецидивам патологического процесса могут способствовать:
- появление малыша на свет раньше положенного срока;
- невыполнение гигиенических правил;
- плохой уход за ребёнком;
- продолжительное влияние на организм чрезмерно низких или высоких температур;
- полное отсутствие терапии;
- наличие лишней массы тела;
- иммунодефицитные состояния;
- нерациональное питание, например, продолжительное голодание или вегетарианство;
- передозировка лекарственными препаратами;
- регулярный контакт повреждённых участков кожного покрова с водой.
Очень часто клиницисты слышат вопрос – заразна ли стрептодермия? Такое заболевание передаётся от человека к человеку. Более того, в детских коллективах недуг развивается эпидемиологическими вспышками, что требует назначения длительного карантина.
Классификация
Как было указано выше, подобное заболевание считается собирательным термином – это значит, что включает в себя целую группу патологических состояний. Таким образом, стрептодермия у детей существует в таких формах:
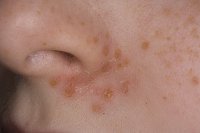
- стрептококковое импетиго – представляет собой наиболее распространённую разновидность патологии и характеризуется тем, что поражает только верхний слой кожи. В таких ситуациях высыпания зачастую локализуются в носовой полости и во рту, на верхних и нижних конечностях, на лице и иных открытых участках кожи;
- буллезное импетиго – отличается тяжёлым протеканием, нежели предыдущая форма, в частности формируются большие пузырьки или буллы, наполненные жидкостью. Такой тип болезни требует тщательного и длительного лечения;
- щелевидное импетиго – выражается в том, что локализуется в местах образования щелей, например, в уголках ротовой полости, на крыльях носа и в области глаз;
- поверхностный панариций – формируется на фоне отсутствия лечения стрептококкового импетиго;
- стрептококковая опрелость – очаги поражения кожи находятся в областях естественных складок и в заушной зоне;
- эритемато-сквамозная стрептодермия – характеризуется медленным распространением и доставляет значительно меньше дискомфорта, в сравнении с другими формами;
- вульгарная эктима – наиболее тяжёлый тип недуга, поскольку негативное влияние стрептококка распространяется на глубокие слои кожи.
Во время проведения диагностики клиницисты также опираются на характер высыпаний, отчего существует:
- сухая стрептодермия – основу симптоматики составляет появление пятен и шелушение кожи;
- экссудативная стрептодермия – является таковой, если происходит образование пузырьков различных размеров, наполненных жидкостью. При их вскрытии наблюдается мокнутие, отёчность и покраснение окружающего кожного покрова.
По способу протекания такая патология делится на:
- острую – обладает ярко выраженными симптомами, довольно легко поддаётся терапии и приводит к быстрому выздоровлению пациента;
- хроническую – протекает вяло, диагностика возможна только в фазу обострения клинических признаков и требует длительного лечения. Нередко приводит к осложнениям. Иногда ребёнок может страдать от болезни на протяжении всей жизни.
В зависимости от глубины поражения кожного покрова стрептодермия бывает:
- поверхностной – не может проникнуть в организм, т. е. инфекция ограничивается повреждением верхних слоёв кожи;
- глубокой – через эпидермис внедряется во внутренние органы, вызывает нарушение их функционирования и осложнения, связанные с этим.
По распространённости патологического процесса различают:
- диффузную стрептодермию – болезнь поражает большие участки тела;
- ограниченную стрептодермию – пузыри и высыпания локализуются в каком-либо определённом месте. Так, бывает, стрептодермия на голове, в носу, в ротовой полости, на верхних ли нижних конечностях.
Классификация в зависимости от причины стрептодермии у детей:
- первичная – инфицирование происходит на фоне травмирования кожи или контакта с больным человеком;
- вторичная – является следствием иных недугов.
Симптоматика

Симптомы стрептодермии у детей
Поскольку подобное заболевание имеет инфекционную природу, то, естественно, оно обладает инкубационным периодом. Промежуток времени с момента проникновения патологического агента до появления первых внешних проявлений зачастую варьируется от 2 до 10 суток.
Каждый из вариантов протекания инфекционного процесса характеризуется собственными признаками. Например, стрептококковое импетиго вызывает:
- незначительное покраснение кожи – это будущие участки появления пятен;
- формирование фликтенов, которые по размерам не превышают 3 сантиметра. Они могут быть единичными или сливаться между собой;
- появление вокруг пузырьков воспалительного ореола;
- постепенное увеличение узлов, зачастую наполненных светлой серозной жидкостью, которая со временем трансформируется в гнойную или мутную;
- вскрытие пузырьков и образование корочек желтоватого оттенка. После отшелушивания они оставляют после себя розовый след.
Продолжительность протекания болезни составляет примерно один месяц.
Для щелевидного импетиго свойственны такие симптомы:
- появление заеды в уголках ротовой полости, реже отмечается появление сыпи в уголках глаз или стрептодермия в носу;
- возникновение неглубоких трещин на местах вскрывшихся пузырей;
- покрытие новообразований корочками жёлтого цвета;
- зуд и жжение в поражённом участке;
- обильное слюноотделение.
Кроме этого, такая форма недуга вызывает формирование кариеса, ринита и конъюнктивита.
Простой лишай или эритемато-сквамозная стрептодермия характеризуется:
- локализацией на лице, в частности периоральной области, щеках и подбородке. В несколько раз реже наблюдаются очаги на туловище и конечностях;
- появлением чётко отграниченных очагов, имеющих круглую или овальную форму;
- приобретением пятнами розоватого оттенка;
- шелушением повреждённой кожи.
Симптомы стрептококковой опрелости представлены:
- возникновением воспалительных элементов в складках передней стенки брюшной полости, на ягодицах, в подмышечных впадинах, за ушными раковинами и в пахово-бедренной зоне;
- мокнущими эрозированными пузырьками;
- ярко-розовым окрасом очагов поражения;
- расположением отсевов вокруг основного скопления сыпи, которыми могут выступать везикулы, пустулы и корки;
- появлением болезненных трещин и эрозий.
Стрептодермия в форме вульгарной эктимы выражается в следующих признаках:
- глубокое поражение кожных покровов;
- локализация элементов на голенях и бёдрах, в области поясницы и на ягодицах, на руках и туловище;
- формирование фликтен или пустул, наполненных серозно-кровянистой или серозно-гнойной жидкостью;
- самопроизвольное вскрытие пузырьков приводит к тому, что содержимое подсыхает и образует корочку желтовато-бурого оттенка;
- после удаления корки обнажается глубокая язва, вызывающая сильные боли;
- образование на месте язвы пигментированного рубца.
Помимо этого, стрептодермию у ребёнка, в независимости от типа, сопровождают такие клинические проявления:
- возрастание температурных показателей или лихорадка;
- слабость и вялость;
- головные боли;
- расстройство сна;
- понижение аппетита или полное отвращение к пище;
- раздражительность и плаксивость;
- частая смена настроения;
- увеличением размеров региональных лимфатических узлов, болезненных при пальпации.

Стрептодермия на лице у подростка
Диагностика
Провести диагностические мероприятия и составить тактику того, как лечить такое заболевание знает либо педиатр, либо детский дерматолог. Поставить правильный диагноз врач может уже во время первичного осмотра, однако для установления формы болезни могут потребоваться иные манипуляции.
В первую очередь клиницисту следует:
- изучить историю болезни пациента – для выявления базовой болезни при вторичной стрептодермии;
- собрать и проанализировать жизненный анамнез – для установления пути инфицирования;
- тщательно осмотреть поражённые участки кожного покрова;
- детально опросить родителей маленького пациента – для выяснения степени выраженности симптомов и тяжести течения недуга.
Лабораторные исследования ограничиваются осуществлением:
- бактериального посева, отделяемого из пузырей;
- микроскопического изучения соскоба с повреждённой кожи;
- общеклинического анализа и биохимии крови;
- туберкулиновых проб;
- копрограммы.
В случаях подозрения врача на тяжёлое течение стрептодермии с поражением внутренних органов, потребуются общие инструментальные процедуры, среди которых – УЗИ, рентгенография, КТ и МРТ.
Дифференцировать такую болезнь необходимо от:
Лечение
Вылечить патологию можно при помощи таких консервативных методик:
- пероральный приём медикаментов;
- применение местных лекарственных средств – мазей и антисептиков;
- физиотерапевтические процедуры;
- соблюдение диеты;
- использование рецептов народной медицины.
Лечение стрептодермии у детей при помощи лекарственных препаратов включает в себя приём:
- антибактериальных веществ;
- антигистаминных средств;
- поливитаминов;
- иммуномодуляторов.
Для местного использования показаны такие антисептики:
- перекись водорода;
- фукорцин;
- салициловый спирт;
- борная кислота;
- зелёнка.
Список того, чем лечится стрептодермия у детей при помощи мазей:
Наиболее эффективными физиотерапевтическими процедурами выступают:
- УФОК;
- УФО и УВЧ;
- лазеротерапия.
Лечение в домашних условиях может проводиться только после одобрения лечащего врача и направлено на применение в качестве примочек:
- животного жира;
- отвара на основе конского щавеля, крапивы и тысячелистника;
- настоя из верблюжьей колючки;
- гриба-дождевика;
- отвара из коры дуба и кислицы;
- присыпки из малахита, волосистой ястребки и полевого хвоща.
Помимо этого, очень важно соблюдать такие правила гигиены:
- не смачивать повреждённые участки на протяжении 4 суток;
- аккуратно протирать больные места влажным полотенцем;
- не допускать, чтобы ребёнок расчёсывал высыпания;
- применение индивидуального полотенца, посуды и столовых приборов для пациента;
- раз в день менять постельное белье ребёнка.
Профилактика и прогноз
Для снижения вероятности возникновения стрептодермии на лице или любой другой локализации следует придерживаться таких правил:
- не допускать микротравмы кожи;
- содержание в чистоте кожных покровов детей;
- своевременное устранение любых инфекционных процессов и кожных заболеваний, а также тех недугов, которые могут привести к подобной болезни;
- полное исключение переохлаждений и перегревов;
- избегание контакта с больным, вещами и предметами к которым он прикасался.
В подавляющем большинстве ситуаций стрептодермия у ребёнка имеет благоприятный прогноз – пациенты полностью выздоравливают.
simptomer.ru
Как начинается стрептодермия и как ее лечить. Стрептодермия у детей Код мкб 10 стрептодермия кожи
Любые типы и формы гнойно-воспалительных заболеваний на коже, вызываемых , носят название стрептодермии. Наиболее распространена стрептодермия у детей в силу не до конца сформированной иммунной системы малышей и недостаточности родительского контроля над соблюдением личной гигиены ребенка.
Родителям следует знать о симптомах и развитии этого заболевания, чтобы не допустить возникновения осложнений и способствовать быстрейшему выздоровлению маленького человечка.
Почему у детей возникает стрептодермия
Возбудителями стрептодермии выступают микроорганизмы семейства стрептококковых. В норме присутствуют на коже, слизистой, в желудочно-кишечном тракте, дыхательных путях человека.
Обратите внимание! Главные причины стрептодермии у детей – наличие двух факторов: поврежденная кожа со сниженным защитным барьером и заражение стрептококками.
Провоцирующие факторы для развития стрептодермии у детей:
- Проблемы с кровообращением;
- Контакты с источниками заражения;
- Несоблюдение правил личной гигиены;
- Микротравмы на теле;
- Перепады температур;
- Низкий ;
- Ожоги;
- Стрессы;
- Нарушенный обмен веществ.
Родителей интересует, заразна ли стрептодермия? Конечно, заразна, и быстро распространяется – часто стрептодермия у детей начинается с возникновения эпидемии в детских учреждениях (детском саду, школе, детских кружках, секциях).
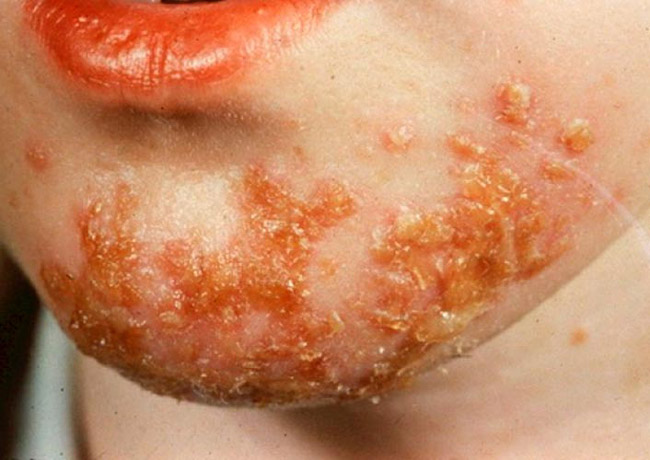 Родители должны знать – стрептодермия заразное и быстро распространяющееся заболевание
Родители должны знать – стрептодермия заразное и быстро распространяющееся заболеваниеДля стрептодермии характерна сезонность – обычно заражение происходит в зимний период (как результат ослабленного иммунитета) и летом (дети чаще всего получают травмы на улице).
Обратите внимание! Инкубационный период при стрептодермии составляет в среднем 2-10 дней.
Если у ребенка развиты защитные силы организма, кожные покровы не нарушены, иммунитет работает нормально, стрептококки подавляются организмом самостоятельно. Рецидивы заболевания, а также длительное и тяжелое течение стрептодермии наблюдается при следующих факторах:
- Низкая иммунологическая реактивность – у слабых, анемичных детей, недоношенных младенцев, у малышей, страдающих от хронических инфекционных заболеваний и глистных инвазий.
- При кожных заболеваниях с хроническим течением (педикулез, чесотка, атопический , аллергии).
- При болезнях ЛОР-органов (риниты, отиты), когда длительные выделения из ушей или носа раздражают кожу малыша и ведут к образованию воспалений.
- При длительных контактах поврежденных участков кожи с грязной водой.
Дополнительными факторами, провоцирующими развитие стрептодермии, могут быть: неправильное питание (недостаток витаминов и минералов), хронические переутомления, постоянные стрессы у детей.
Как развивается стрептодермия у детей: симптомы и разновидности
Длительность протекания стрептодермии зависит от тяжести поражения и обычно занимает от трёх до четырнадцати дней. Чтобы не допустить перетекания заболевания в хроническую форму, нужно вовремя обратиться к врачу и начать лечение.
Как начинается стрептодермия у детей:
- На различных участках тела возникают покраснения;
- Со временем на месте покраснений образовываются пузыри с желтоватой жидкостью внутри;
- Спустя 2-3 дня пузырьки увеличиваются в размерах;
- Пузырьки лопаются, образуя эрозию с неровными краями;
- В течение суток эрозия подсыхает, сверху появляется желтоватая корочка;
- Корочка со временем отпадает;
- Кожа ребёнка весь период развития стрептодермии сильно зудит и чешется;
- Если ребенок будет расчесывать места поражения, инфекция распространится по всему телу и выздоровление затянется.
Чаще всего локализуется стрептодермия на лице у ребенка: на щеках, губах, в носу.
 Наиболее частая локализация стрептодермии у ребенка – щеки, губы и в носу
Наиболее частая локализация стрептодермии у ребенка – щеки, губы и в носуВажно! Первые признаки стрептодермии – возникновение розовых пузырьков на коже, заполненных серозной жидкостью.
В тяжелых случаях у ребенка возникают симптомы интоксикации и ухудшение общего самочувствия:
- Повышение температуры до 38 градусов;
- Мышечная слабость;
- Воспаление лимфоузлов;
- Тошнота, рвота;
- Упадок сил.
Формы стрептодермии у детей классифицируются в зависимости от глубины поражения и локализации инфекции.
Формы детской стрептодермии
| Виды стрептодермии |
store-e.ru
Болезнь заразна, передается при телесном контакте, через игрушки и предметы общего пользования в детских садах, школах и летних лагерях, где не соблюдены санитарные нормы.
Откуда берется стрептодермия?
Бактерии стрептококка можно встретить везде, но заражаются стрептодермией далеко не все. Почему это происходит? Дело в том, что болезнь свидетельствует о нарушениях в работе иммунной системы ребенка, неспособной справиться с инфекцией. Немаловажным фактором также является несоблюдение гигиенических норм. Риск заражения повышается, если нерегулярно менять малышу подгузники, плохо стирать его одежду и постельное белье, неправильно вводить прикорм. У более старших детей заболевание может появиться из-за нерегулярного мытья рук и волос, расчесывание или выдавливания акне, ношения чужой одежды. Разновидности стрептодермии у детей
Существует несколько видов стрептодермии, каждый из которых имеет свои особенности течения и локализации.
|
pharmspravka.com

 Стрептодермия – опасное инфекционное заболевание, вызываемое стрептококками. Чаще всего оно поражает именно детей. На поверхности кожи появляются пузырьки разного размера (фликтены), заполненные гноем. Они довольно легко лопаются, образуют ранку, которая покрывается корочкой. После отшелушивания на коже ребенка остаются красные пятна, а нормальная пигментация не восстанавливается довольно долго.
Стрептодермия – опасное инфекционное заболевание, вызываемое стрептококками. Чаще всего оно поражает именно детей. На поверхности кожи появляются пузырьки разного размера (фликтены), заполненные гноем. Они довольно легко лопаются, образуют ранку, которая покрывается корочкой. После отшелушивания на коже ребенка остаются красные пятна, а нормальная пигментация не восстанавливается довольно долго.