Диагностируем и лечим невроз глотки (горла) эффективными методами
Навигация по странице:
Невроз глотки – патология, проявляющаяся нарушением чувствительности слизистой оболочки горла. Поражает воронкообразный канал глотки и вызывает дискомфортные ощущения и онемение. Заболевание также называется фарингоневрозом и является одним из неврологических расстройств. Оно может проявляться на фоне эмоциональных переживаний или других причин.
Причины возникновения невроза горла
Невроз горла может развиться при воспалительных процессах, поражениях ЦНС или психических расстройствах.
Воспалительные процессы
Патология может возникнуть, когда человек болеет хроническим тонзиллитом, фарингитом, ларингитом. На фоне частых воспалений слизистая оболочка атрофируется и теряет свою чувствительность.
Поражения ЦНС
Иногда невроз глотки развивается при:
- опухолях головного мозга;
- инсультах;
- черепно-мозговых травмах;
- рассеянном склерозе;
- нейроинфекциях.

При поражениях нервной системы ослабляются импульсы, идущие из мозга к рецепторам слизистой.
Нервные расстройства
При стрессовых состояниях и психических заболеваниях нарушается работа слизистых рецепторов горла. Из-за этого чувствительность теряется.
Симптомы невроза
Когда у человека невроз глотки, симптомы такие:
- чувство першения и сухость в горле;
- зуд, жжение, царапанье, ощущение комка;
- боли в горле, отдающие в язык и ухо;
- кашель;
- нарушение глотательного рефлекса;
- онемение в горле.
Заметив описывающие невроз глотки признаки, нужно немедленно обратиться к врачу. Если патологию не вылечить, она будет усиливаться. Врач проведет диагностику, определит форму заболевания и выяснит, с чем связаны эти клинические проявления.
Виды и формы невроза
Невроз гортани и глотки классифицируют по типу расстройства. Различают 3 формы.
1 – гиперестезия
Чувствительность слизистой снижается, проявляется онемение, глоточный рефлекс нарушается.-Step-17-Version-2.jpg) Это может быть вызвано атрофией тканей, а также поражениями нервной системы и психическими нарушениями.
Это может быть вызвано атрофией тканей, а также поражениями нервной системы и психическими нарушениями.
2 – гипестезия
Чувствительность обостряется, что вызывает дискомфорт и боль. Данная разновидность связана с острыми заболеваниями горла и невротическими расстройствами.
3 – парестезия
Рецепторы слизистой меняют процесс восприятия пищи, жидкостей, слюны, воздуха. Когда у человека этот невроз глотки, симптомы проявляются как комок в горле и зуд.
Невроз горла – психосоматика
Довольно распространенная причина, по которой проявляется невроз горла – психосоматика. Некоторые эмоции, которые человек проживает, могут вызвать дискомфорт в горле. Психосоматическое расстройство не связано с объективными причинами. В этом случае, как говорится, «все в голове».Невроз глотки у ребенка
Чаще всего невроз глотки у ребенка связан с хроническими воспалительными процессами ЛОР-органов. Заметив первые признаки этого заболевания, нужно немедленно обратиться к врачу. Если патологию запустить, она может вызвать серьезные отклонения в развитии.
Если патологию запустить, она может вызвать серьезные отклонения в развитии.
Особенности лечения невроза глотки
При диагнозе невроз глотки лечение подбирается строго индивидуально – зависимо от причины. При воспалительных болезнях врач назначает лекарства и процедуры, которые устраняют патогенную микрофлору и снимают отек. Патологии ЦНС требуют консультации невролога. При психических расстройствах лечение включает прием определенных препаратов и психотерапию.
Профилактика
Понимая, что такое невроз горла, желательно соблюдать меры профилактики: здоровый образ жизни, правильное питание и регулярное наблюдение у ЛОР-врача.
Возможные осложнения при неврозе горла
Из-за невроза горла может развиться депрессия, нарушение сна, угнетенное состояние психики. Отдельные формы заболевания со злокачественным течением могут привести к серьезным нарушениям процесса глотания, может вызвать аспирационную пневмонию и даже асфиксию (удушье).
Запись на консультацию
Фарингит — (клиники Di Центр)
Фарингит — это острое воспаление слизистой оболочки глотки. Он может развиваться как самостоятельное заболевание, но чаще возникает на фоне ОРВИ.
Он может развиваться как самостоятельное заболевание, но чаще возникает на фоне ОРВИ.
Острый фарингит — это острое воспаление слизистой оболочки гортани, он может развиваться как самостоятельное заболевание, но чаще этот вид патологии верхних дыхательных путей возникает на фоне острых респираторных вирусных инфекций (ОРВИ). Острый фарингит бывает вирусным (70% случаев) и бактериальным (30% случаев).
Факторы, способствующие развитию острого фарингита:
-
переохлаждение,
-
аллергические реакции,
-
загрязнение воздуха,
-
курение,
-
злоупотребление алкоголем,
-
общие инфекционные заболевания и иммунодефицитные состояния,
-
заболевания почек, крови.

Симптомы фарингита:
-
сухость во рту, кашель, першение, ощущение инородного тела или комка в горле,
-
-
резкое покраснение и отечность слизистой оболочки задней стенки глотки, небных дужек и мягкого неба — их поверхность выглядит как лакированная,
-
отдельные лимфатические фолликулы увеличены,
-
продукция слизи слизистыми железами увеличена,
-
недомогание, слабость,
-
головная боль,
-
отсутствие аппетита,
-
небольшое повышение температуры тела (не всегда).

Хронический фарингит может развиться, если не было проведено адекватное лечение острого заболевания и/или не устранены факторы, вызывающие заболевание.
Формы хронического фарингита
Хронический фарингит может протекать в нескольких формах:
-
-
Гипертрофический хронический фарингит является следствием замены нормального цилиндрического мерцательного эпителия слизистой глотки кубическим или плоским, при этом происходит отслаивание и слущивание поверхностных слоев эпителиальных клеток (десквамация), образуются выросты и углубления, напоминающие лакуны миндалин.

-
Боковой хронический фарингит проявляется гипертрофией (разрастанием) лимфоидной ткани в боковых складках глотки, позади небных дужек, которые, также как и небные и язычные миндалины, воспалены из-за присутствия очага хронического воспаления.
-
Гранулезный хронический фарингит характеризуется округлыми или продолговатыми гранулами лимфоидной ткани красного цвета величиной 1−5 мм на задней стенке глотки
-
Атрофический хронический фарингит, как правило, развивается на фоне атрофического ринита и характеризуется значительным истончением слизистой оболочки глотки, десквамацией эпителия, заменой нормального цилиндрического эпителия на плоский многослойный. Также происходит уменьшение количества слизистых желез, закупорка их выводных протоков и снижение секреции. Слизистая сухая, желтоватого или бледно-розового цвета, кажется блестящей, как бы лакированной, местами покрыта вязким гнойным секретом или корками засохшего секрета.

Факторы риска возникновения хронического фарингита
загрязнение воздуха,
-
курение,
-
злоупотребление алкоголем,
-
нарушение носового дыхания,
-
очаги хронической инфекции в носоглотке, полости носа, околоносовых пазухах
-
некоторые заболевания желудочно-кишечного тракта (хронический эзофагит, гастроэзофагеальная рефлюксная болезнь и др.)
-
нарушения обмена веществ
-
гиповитаминозы.
Симптомы хронического фарингита
-
сухость во рту, кашель, першение, ощущение инородного тела или комка в горле,
-
продуцируемая слизистыми железами слизь — вязкая, особенно по утрам,
-
слезотечение.

Часто на фоне значительных жалоб слизистая оболочка глотки практически не изменена и, наоборот, при значительных ее изменениях субъективных симптомов практически не наблюдается.
Диагностика фарингита
Для диагностики фарингита ЛОР-врач осматривает полость рта и глотку больного, если этого недостаточно — проводится фарингоскопия. Для выявления возбудителя заболевания проводят микробиологическое исследование (бактериологическое и/или вирусологическое) или определение в крови антител к стрептококку. Дифференциальный диагноз проводят с катаральной ангиной (острым тонзиллитом). Главное отличие между двумя этими заболеваниями состоит в том, что при фарингите часто отмечаются такие симптомы фарингита, как ринит насморк), кашель, конъюнктивит, которые никогда не наблюдаются у больных ангиной.
Лечение фарингита
Лечение фарингита — амбулаторное. Прежде всего при фарингите, необходимо исключить из рациона раздражающую пищу (горячую, холодную, кислую, острую, соленую), а также отказаться от курения и употребления алкоголя. Нужно много пить (1,5−2 литра в день), лучше, если это будут витаминизированные напитки (например, ягодные морсы или отвар шиповника). Выполнять полоскание теплыми антисептическими растворами (фурациллин, йодинол и др.), смазывание (раствор Люголя в глицерине) или орошение (например, Ингалипт, Тантум Верде, Каметон) глотки. Облегчить состояние также помогает полоскание теплым солевым раствором (1 чайная ложка на стакан воды), ингаляции раствором соды с растительным маслом или закапывание в нос теплого раствора соды с добавлением глицерина. Для снижения температуры тела можно принимать жаропонижающие средства (препараты парацетамола, аспирин — за исключением детей). Также врач может назначить лекарственные препараты с интерфероном и лизоцимом, антигистаминные средства и витаминно-минеральные комплексы. Если установлено, что фарингит имеет бактериальное происхождение (возбудителем чаще всего является гемолитический стрептококк), то, скорее всего, не удастся обойтись без антибиотиков.
Прежде всего при фарингите, необходимо исключить из рациона раздражающую пищу (горячую, холодную, кислую, острую, соленую), а также отказаться от курения и употребления алкоголя. Нужно много пить (1,5−2 литра в день), лучше, если это будут витаминизированные напитки (например, ягодные морсы или отвар шиповника). Выполнять полоскание теплыми антисептическими растворами (фурациллин, йодинол и др.), смазывание (раствор Люголя в глицерине) или орошение (например, Ингалипт, Тантум Верде, Каметон) глотки. Облегчить состояние также помогает полоскание теплым солевым раствором (1 чайная ложка на стакан воды), ингаляции раствором соды с растительным маслом или закапывание в нос теплого раствора соды с добавлением глицерина. Для снижения температуры тела можно принимать жаропонижающие средства (препараты парацетамола, аспирин — за исключением детей). Также врач может назначить лекарственные препараты с интерфероном и лизоцимом, антигистаминные средства и витаминно-минеральные комплексы. Если установлено, что фарингит имеет бактериальное происхождение (возбудителем чаще всего является гемолитический стрептококк), то, скорее всего, не удастся обойтись без антибиотиков.
Лечение хронического фарингита
Лечение хронического фарингита всегда длительное, оно предусматривает помимо устранения очага хронической инфекции в носоглотке, лечение сопутствующих заболеваний желудочно-кишечного тракта, эндокринных нарушений и др. При гипертрофическом фарингите разросшуюся лимфоидную ткань прижигают, воздействуя на нее электрическим током или холодом (электрокоагуляция или криотерапия). При атрофическом фарингите, наоборот, терапия направлена на увеличение секреции слизи и уменьшение такого симптома фарингита как сухость (смазывание глотки раствором Люголя в глицерине) и стимуляцию регенераторных процессов в слизистой (препараты витамина А, АТФ).
В лечении хронического фарингита широко используют физиотерапию: ультрафиолетовое облучение, электрофорез, индуктотермию, магнито- и лазерную терапию.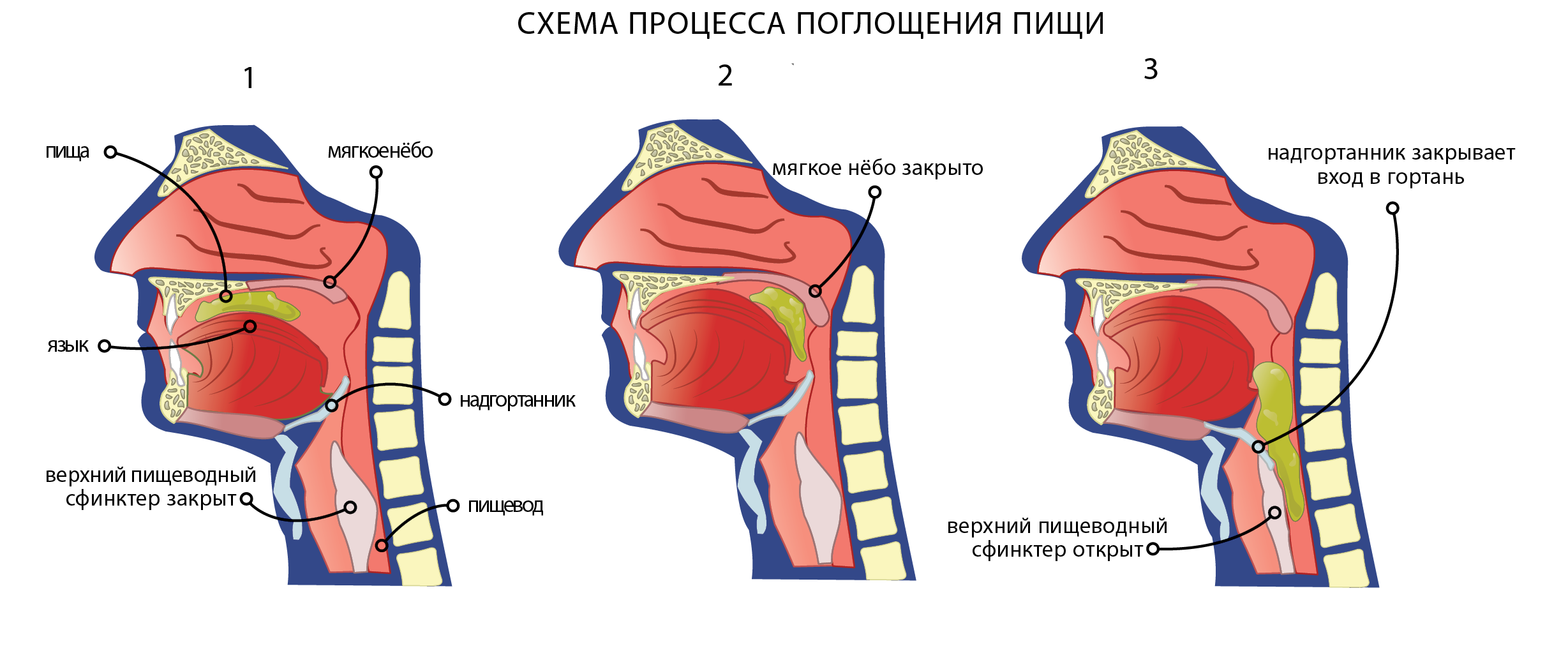 Хороший эффект имеет санаторно-курортное лечение.
Хороший эффект имеет санаторно-курортное лечение.
Сухость во рту причины, симптомы и лечение
Сухость во рту возникает из-за нарушения нормального выделения слюны, которое необходимо контролировать, чтобы избежать более серьёзных проблем полости рта. Сухость во рту наиболее широко распространена среди пожилых людей и часто связана с общими заболеваниями организма, которыми они страдают, или с медицинскими препаратами, принимаемыми для контроля этих заболеваний. Более 500 лекарственных препаратов вызывают сухость во рту, и, когда пожилые люди принимают несколько лекарств, вероятность появления сухости в о рту может увеличиться.
Что вызывает сухость во рту?
Многие отпускаемые по рецепту врача лекарственные средства могут вызывать сухость во рту, в том числе: антигистаминные препараты, противосудорожные средства, антидепрессанты, сердечно-сосудистые средства, противорвотные средства, нейролептики, седативные и противоотечные препараты. Длительное использование отпускаемых без рецепта лекарств, хирургические операции, лучевая и химиотерапия также могут привести к появлению сухости во рту. По сравнению с хирургическим вмешательством и химиотерапией, лучевая терапия в области головы и шеи вызывает наиболее сильную сухость во рту. После лучевой терапии в области головы и шеи, при облучении слюнные железы выделяют незначительное количество слюны, или совсем не продуцируют слюны, что может стать основной причиной дискомфорта больных раком полости рта и глотки.
Такие заболевания, как синдром Шегрена и заболевания соединительной ткани (ревматоидный артрит, системная красная волчанка, системная склеродермия, полимиозит или смешанное заболевание соединительной ткани), а также такие состояния, как диабет 1-го типа, рассеянный склероз, склеродермия, псориаз, синдром воспаленного кишечника, кистозный фиброз и саркоидоз могут вызвать или способствовать появлению сухости во рту.
Сухость во рту может быть вызвана простым недостатком питательных веществ, таких как дефицит витамина А и рибофлавина.
Симптомы сухости во рту
При появлении сухости во рту наблюдаются несколько симптомов:
- Сухость в области рта и горла
- Вязкая слюна
- Боль в горле
- Увеличение количества зубного налёта
- Неприятный запах изо рта
- Язвы во рту
- Изменение вкуса
- Разрушение зубов
- Развитие заболеваний десен
- Трудности с глотанием и разговорной речью
Лечение сухости во рту
Если сухость во рту вызвана отпускаемыми по рецепту лекарственными препаратами, то Ваш врач может пересмотреть принимаемые Вами лекарства, отменить их или изменить дозировку. Чтобы помочь увлажнению полости рта и увеличить количество слюны могут быть приобретены аэрозоли, содержащие искусственную слюну. Врач может также выписать Вам пилокарпин, препарат, стимулирующий выработку слюны слюнными железами. Также может помочь потребление дополнительного количества жидкости.
Самостоятельные меры могут включать чистку зубов не реже двух раз в день фторидсодержащей зубной пастой, ежедневное использование зубной нити, рекомендуется употреблять во время еды питьевую воду или несладкие напитки, использовать для стимуляции слюноотделения не содержащие сахара освежители дыхания или жевательную резинку, а также следует избегать дыхания через рот. Если Вас беспокоят перечисленные выше симптомы, проконсультируйтесь с Вашим лечащим врачом или стоматологом и сообщите обо всех принимаемых вами лекарствах, а также об употребляемой Вами еде и напитках, чтобы помочь им поставить более точный диагноз.
© 2011 Colgate-Palmolive Company
Библиография:
Ettinger RL: Обзор: Xerostomia – A Symptom which acts like a disease. Age Ageing 25:409-412, 1996.
2 Porter SR, Scully C, Hegarty AM: An update of the etiology and management of xerostomia. Oral Surg Oral med Oral Pathol oral Radiol Endod 97:28-46, 2004.
Сахарный диабет и зубы, что нужно знать.
Почему очень важно особенно тщательно следить за зубами при диабете.
Помните, наша цель не напугать, а предупредить, стимулировать профилактику и постоянное посещение стоматолога, так как для пациента гораздо легче лечить заболевания зубов на самых ранних стадиях.
Когда люди заболевают диабетом, они концентрируют свое внимание на уровне сахара в крови и уровне зрения, при этом забывают, что диабет очень сильно влияет и на зубы. А когда начинают это понимать много бесценного времени уже упущено.
Что важно, во-первых, если уровень сахара в крови постоянно не контролируется и не корректируется, то пациент подвержен более высокому риску возникновения и развития пародонтита в особенно тяжелой форме с последующей потерей зубов.
Что получает человек при развитии хронического генерализированного (тотального) пародонтита:
- Неприятный запах изо рта;
- Кровоточивость десен;
- Наличие зубных отложений;
- Отечность и покраснение десны;
- Подвижность зубов;
- Гноетечение из пародонтальных карманов;
- Нарушение и отрыв десневой связки (десна зуб), оголение шеек и корней зубов, появление пародонтальных карманов;
- В тяжелой форме пародонтита оголение корней зубов, их подвижность настолько выражена, что в итоге приходится удалять.
Кроме пародонтита сопутствующим диабету состоянием часто бывает кандидозный стоматит («молочница» — грибковое поражение, вызывается дрожжеподобными грибками, размножающимися в ротовой полости), а также сухость во рту (ксеростомия), которая может привести к возникновению болевых ощущений, язвенных поражений, трещин истонченной слизистой, присоединению вторичной инфекции в ранки, развитию кариеса.
Вообще слюна выполняет одну из основных защитных функций зубов, а при ксеростомии слюна становится густой, вязкой, количество ее уменьшается.
Появляется ощущение сухости во рту и горле, жжение языка, затрудненное жевание и глотание пищи – так как пищевой комок недостаточно смачивается слюной во рту и получает первичную ферментную обработку. Нарушается речь, дикция становится нечеткой, нарушение вкуса и появляется ощущение металлического привкуса во рту.
Помните, что при диабете вы лечите у стоматолога не только зубы, пародонтит, но и ряд других сопутствующих болезней!
Рекомендации что же делать тем, у кого сахарный диабет:
- Строго следовать указаниям врача и следить за гигиеной полости рта;
- Посещать стоматолога раз в три месяца;
- При возникновении одного из вышеперечисленных симптомов сразу идти на прием к стоматологу;
- Ну и конечно постоянный контроля уровня сахара и диета;
- Особенные строго индивидуальные средства гигиены и порядок ухода за полостью рта, рекомендованные вашим лечащим стоматологом.
Афанасьева Светлана Сергеевна
Заведующая отделением терапевтической стоматологии
врач-стоматолог-терапевт, стаж работы 21 год.
Боль в горле при коронавирусе, Отличия от ОРВИ: першение, ком в горле
Спойлер: это неспецифический, не характерный симптом коронавируса, но есть другие попутные симптомы, позволяющие косвенно определить наличие SARS-CoV-2. Какие они и как убрать резь в горле читайте описание ниже.
Самый верный способ узнать наличие «короны» – сдать тест.
Общие причины возникновения боли в горле
Колики, першение или раздражение стенок часто усиливаются при глотании.
Причины боли в горле:
- — Вирусы, вроде тех, что вызывают простуду или грипп, ОРВИ
- — Бактерии стрептококк группы А, вызывающие фарингит горла (стрептококковый фарингит) или подобные патогены
- — Аллергия
- — Курение или результат пассивного курения
Наиболее распространенная причина ангины (тонзиллит) — инфекции, вызванные вирусами, например грипп. Такая боль обычно проходит сама по себе. Ангина иногда сопровождается фарингитом — воспалением задней стенки глотки, язычной миндалины, небных валиков и др.
Острый фарингит — воспаление в горле и миндалинах, вызывается бактериями стрептококковой группы (Streptococcus pyogenes). Стрептококковая инфекция (streptococcal infection) менее распространенный тип ангины и требует лечения антибиотиками для предотвращения осложнений. Другие менее распространенные факторы болей в горле могут потребовать сложного лечения.
Большинство ангин, за исключением фарингита, не нуждаются в антибиотиках.
Симптомы бактериальной ангины
Распространенная симптоматика фарингита:
- — Боль, которая начинается внезапно
- — Острые рези при глотании
- — Лихорадка
- — Красного цвета и опухшие миндалины, иногда с белыми пятнами или прожилками гноя
- — Крошечные красные пятна на небе рта
- — Напухшие лимфатические узлы (лимфоузлы) в передней части шеи
- — Иногда при фарингите возникает сыпь — скарлатина.
Симптомы вирусной ангины
Симптомы указывающие, что происхождение болезни вирус, а не бактерия стрептококка:
- — Кашель
- — Насморк, сопли
- — Хрипота голоса
- — Конъюнктивит (розовый глаз)
Боль в горле возникает быстро, а не постепенно и может также сопровождаться изменениями в голосе, опухолью лимфатических узлов в области шеи. При осмотре миндалин те будут красными и раздраженными, иметь белые пятна, гной. Как и коронавирус, фарингит также заразен и может протекать вообще без каких-либо дополнительных симптомов .
Симптомы бактериальной и вирусной ангины у человека могут быть схожими.
Признаки ниже должны предупредить вас о необходимости обратиться к врачу :
- — Сильная и длительная боль в горле
- — Затрудненное дыхание
- — Трудности с глотанием
- — Трудность открытия рта
- — Отек лица или шеи
- — Ушная боль
- — Сыпь
- — Лихорадка (более 38,3°С)
- — Кровь в слюне, кровотечение изо рта
- — Периодически повторяющаяся резкая боль, дерет в горле
- — Шишка на шее
- — Хрипота длится более двух недель
Как болит горло при коронавирусе
«Некоторые пациенты, зараженные новой коронавирусной инфекцией, сообщали об излишне сухом горле без отхождения мокроты», — говорит Лео Ниссола, доктор медицинских наук, ученый и исследователь Национального проекта Covid-19 Convalescence Plasma Project. – «А медицинские отчеты показывают красное горло без бактериальной инфекции».
Однако нельзя ответить однозначно. Существует множество поводов воспаления внутренней оболочки горла, включая аллергию, инфекции верхних дыхательных путей (вирусные и бактериальные), кислотный рефлюкс и даже рак.
Во время активного распространения коронавируса считается, что заболевания верхних дыхательных путей результат заражения новой коронавирусной инфекцией, пока не доказано обратное, — говорит Инна Хусейн, доктор медицинских наук, доцент по отоларингологии в Медицинском центре Университета Rush в Чикаго. Апрельский обзор в европейских архивах ото-Рино-ларингологии показал, что симптомы связанные с ухом, носом и горлом предшествуют развитию чаще тяжелых случаев коронавируса, чем легкой форме.
Тем не менее, «нет принципиальных отличий между болью в горле, вызванной коронавирусом и другой инфекцией верхних дыхательных путей», — говорит Майкл Лернер, доктор медицины, ларинголог Йельского университета и доцент отоларингологии в Йельской медицинской школе.
Доктор Лео Ниссола добавляет: «скорее всего, боль вызвана коронавирусом, если есть сопутствующие симптомы как лихорадка и недомогание.”
Хорошее эмпирическое правило: «если боль сопровождается лихорадкой или кашлем, будьте подозрительны. Возникновение в связке с изжогой, скорее всего, связано с рефлюксом. Если сопровождается заложенностью носа, ринитом и чиханием, то это вероятно аллергия”, — говорит доктор Хусейн.
Также важно отметить, что заражение коронавирусом не исключает вероятность дополнительно заболеть фарингитом, поэтому нужно защитить себя и от того, и от другого .
Попутные симптомы с болью в горле
Согласно исследованию , оториноларингологические проявления — общие симптомы коронавируса нового типа. Наиболее распространенные отоларингологические дисфункции covid-19 у человека: кашель, боль в горле и одышка. Также проявлялись: ринорея, заложенность носа, головокружение, гипосмия, аносмия.
По данным ВОЗ, три наиболее распространенные первые симптомы:
- — лихорадка
- — сухой или влажный кашель
- — усталость, слабость
Наряду с болью в горле есть и другие симптомы:
- — одышка
- — головная боль
- — ломота и боли в теле, мышцах, груди
- — озноб
- — насморк
- — пищеварительные расстройства, такие как тошнота, рвота, диарея
- — потеря запаха, вкуса
- — температура от 37,2
- — развитие пневмонии
Всегда ли болит горло при коронавирусе
В исследовании о ЛОР-проявлениях у пациентов с covid-19 обнаружилось, что среди 1773 пациентов с лабораторно подтвержденным положительным результатом новой коронавирусной инфекции наиболее частые ЛОР-проявления:
| ангина | 11,3% |
| головные боли | 10,7% |
В то время как другими зарегистрированными ЛОР-проявлениями были:
| эритема глотки | 5,3% |
| заложенность носа | 4,1% |
| насморк или ринорея | 2,1% |
| инфекции верхних дыхательных путей (URTI) | 1,9% |
| увеличение миндалин | 1,3% |
У многих больных заражение проходит вообще бессимптомно.
Как отличить боль в горле из-за коронавируса от гриппа или простуды
Если даже без температуры появляется боль или другие симптомы респираторной инфекции, как узнать вызвано это новой коронавирусной инфекцией, простудой или сезонным гриппом?
Ответ прост: единственный верный способ исключить КОВИД-19 — пройти тестирование.
Когда присоединяется сухость и першение в горле при коронавирусе
Особая черта боли горла из-за коронавируса – горит, печет, сушит, першит, чешется и щекочет внутри. Средний инкубационный период инфекции 5-7 дней, после чего может возникнуть воспалительный процесс задней части глотки. Снижение выработки слюны приводит к сухости во рту и желанию постоянно смочить водой. Кашель становится очень сухим. Однако такой кашель нельзя назвать гарантированным симптомом коронавируса и горло не выглядит как-то по-особенному. Но если одновременно пропадет обоняние, то скорее всего это именно ковид.
Ком в горле
Ощущения сдавленности, удушья, инородного тела, кома в горле обусловлено воспалением стенок, увеличением кровотока и образованием отечности. Отек – прямой виновник за образования кома и ощущения, что его обложило. Этот симптом нельзя назвать очевидным при выявлении новой коронавирусной инфекции, скорее это реакция на последующие осложнения.
Белый налет, гнойники
Белый налет в гортани, белые пятна на миндалинах или прожилки, гной, прыщи свойственны фарингиту или скарлатине, а не коронавирусу нового типа. Необходимо обратиться к врачам для точного диагноза.
Сколько дней болит горло
Обычно боль проявляется спустя 5-7 дней после заражения и в течении времени борьбы организма до полного выздоровления. На длительность болевых ощущений влияют многие факторы, начиная от степени поражения гортани и до особенностей употребляемой пищи.
Болит горло после коронавируса
При ощутимом повреждении задней стенки глотки во время болезни, болезненность или осиплость в горле может проявлять себя и после выздоровления у тех, кто переболел. За время недомогания так же могла развиться ангина или фарингит. Для точной диагностики посетите врача.
Что делать если подозреваю, что у меня коронавирус
Если у вас развивается боль, саднит горло или другие симптомы и есть подозрение на коронавирус:
- — Оставайтесь дома. Планируйте выходить только чтобы обратиться за медицинской помощью. Если живете с другими людьми, постарайтесь дистанцироваться от них как можно дальше.
- — Позвоните врачу, сообщите о симптомах. Медики дадут инструкцию об уходе за собой во время хвори, а также организуют тестирование.
- — Следите за своими симптомами коронавируса. Большинство людей выздоравливают дома, однако у каждого пятого развиваются усугубления. Если состояние начинает ухудшаться, немедленно обратитесь за медицинской помощью.
Мазок из горла
МОЗ советует обращаться в больницу если есть какие-либо из состояний, которые не проходят с течением времени у взрослых: затрудненное дыхание или глотание, кровь в слюне или слизи, чрезмерное слюнотечение у маленьких детей, обезвоживание, отек суставов, сыпь. Врачи обычно опрашивают о симптомах, а иногда берут мазок из горла на SARS-CoV-2 на анализ, чтобы проверить наличие бактерий.
Чем лечить горло при коронавирусе
Если у вас легкое течение и считаете, что это не коронавирус, попробуйте самостоятельно шесть средств для облегчения в домашних условиях и в целях профилактики.
Противовоспалительные средства
Противовоспалительные препараты одни из самых эффективных средств. Безрецептурные лекарства, вероятно, уже есть в домашней аптечке, такие как таблетки ибупрофен. Медикаменты ослабят отек, уберут ощущение комка и дадут чувствовать себя лучше.
“При астме, проблем с желудком или почками, избегайте аспирина, ибупрофена. Ацетаминофен — альтернативный вариант обезболивания, если нельзя использовать противовоспалительное средство», — говорит специалист Зейн (Russell Zane).
Полощите горло
Полоскать горло и промывать нос раствором 3-5 раз в день. Смешайте 1 чайную ложку поваренной соли на стакан теплой воды. Перемешайте до растворения, обрабатывайте горло в течение нескольких секунд и выплюйте. Теплая соленая вода помогает временно смягчить боль, першение и жжение. Врач высшей категории Лариса Алексеева рекомендует использовать для процедур щелочной раствор — соду, разбавленную в воде или хлоргексидин. Так же для лечения горла от коронавируса используют мирамистин, фурацилин и настойки трав.
Рассасывайте пастилки, брызгайте спрей
Безрецептурные пастилки, спреи стимулируют выработку слюны и сохраняют горло влажным. Леденцы с ментолом вызывают онемение и обезболивание тканей. «Не давайте пастилки маленьким детям, есть риск удушья”, — говорит доктор Зейн.
Гидратация
Пейте жидкости: воду, теплые чаи или супы, чтобы не было обезвоживания и облегчить раздражение. Добавление меда в чай или теплую воду усилят успокаивающие свойства, так как мед помогает уменьшить отеки и дискомфорт; а куриный суп придаст питательные вещества, нужные в дополнение к процессу гидратации. Избегайте слишком горячих напитков, так как это вызывает раздражение.
Увлажните воздух
Используйте увлажнитель или испаритель, чтобы повысить влажность и устранить сухой возд-ух. «Вдыхание влажного воздуха успокоит опухшие ткани слизистой носоглотки”, — говорит доктор Зейн.
Отдыхайте
Отдых важен для быстрейшего выздоровления в борьбе с недугами и повышения иммунитета. Убедитесь, что сон достаточный и расслабленный.
Эксперты статьи:
Inna A. Husain, MDДоктор медицины, руководитель отделения ларингологии, директор клиники по направлениям нарушений голоса, дыхательных путей
Rush University Medical Group, Chicago
Leonardo (Leo) Nissola, MDВрач, ученый, автор книг по иммунологии. Бывший научный сотрудник онкологии в онкологическом центре Университета ТехасаUniversity of California San Francisco
Michael Lerner, MDДоктор, специализируется на медикаментозном и хирургическом лечении заболеваний гортани. Директор Центра голоса Гринвичской больницыGreenwich Hospital, Greenwich USA
Dr. Alexandra KrepsДоцент, врач первичной медико-санитарной помощи, главный редактор DoctorpediaMount Sinai, Tru Whole Care, New York
Robert Mordkin, MDЗаведующий отделением урологии, директор роботизированной хирургии. Дипломат Американского совета урологииVirginia Hospital Center, Arlington, VA
Russell Zane, MDДоктор, специалист семейной медицины, комплексная первичная медицинская помощь в направлении спортивной медициныCarlsbad, California
Цыганок СергейВрач офтальмолог, офтальмохирург, действующий член российского общества катарактальных и рефракционных хирургов (RSCRS)Медицинская оптика «Доктор Цыганок», Воронеж
Алексеева ЛарисаВрач высшей категории, Венеролог, дерматолог, трихологКожно-венерологический диспансер №12, Москва
Ком в горле, жжение на языке — Вопрос лору
Если вы не нашли нужной информации среди ответов на этот вопрос, или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 71 направлению: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гериатра, гинеколога, гинеколога-эндокринолога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.
Мы отвечаем на 97.35% вопросов.
Оставайтесь с нами и будьте здоровы!
симптомы, причины, факторы риска, диагностика и лечение в медицинских центрах «К+31
Патогенез и клиническая картина
При остром воспалении гортань выглядит покрасневшей, припухшей и болезненной. Патологический процесс наиболее ярко выражен в районе голосовых складок. Воспаление может провоцировать расширение артерий и капилляров, а это может стать причиной кровотечений: при гриппозном ларингите на слизистой появляются ярко-красные точки. Для изолированного ларингита характерно возникновение гиперемии (красноты) только в области надгортанника.
Интоксикация организма часто сопровождается повышением температуры, прогрессирующей слабостью, болью в мышцах и суставах. Иногда острое воспаление распространяется не только на слизистую гортани, но и на трахею. Такая разновидность болезни именуется ларинготрахеит.
При остром ларингите может развиваться рефлекторный непроизвольный кашель. По сути, это своего рода защитная реакция организма на раздражители. Признаком распространенного воспалительного процесса выступает резкий кашель, сопровождающийся болью в горле. Стойкий кашель осложняет течение болезни, травмирует слизистую и мешает её восстановлению. Продуктивный кашель с мокротой наблюдается на завершающей стадии болезни.
Симптомы ларингита
Воспалительный процесс обычно локализуется в области голосовых связок, поэтому проявления болезни часто вызывают охриплость, а также частичную или полную потерю голоса. Кашель в дебюте болезни сухой, болезненный, но по мере прогрессирования патологии становится мокрым (продуктивным).
Другие симптомы болезни:
- Повышение температуры (чаще субфебрильное).
- Головная боль, головокружение.
- Слабость, снижение работоспособности, другие признаки общей интоксикации организма (особенно ярко данная группа симптомов проявляется при бактериальном и вирусном ларингите).
- Отёк гортани, вызывающий трудности при глотании и дыхании.
- Чувство першения в горле.
- Сухость во рту.
Хроническая форма сопровождается сухим кашлем, иногда наблюдается отхождение мокроты и прожилок крови. Симптомы: охриплость, першение, ком в горле.
Касательно вопроса, заразен ли ларингит или нет, то всё зависит от природы заболевания. Если болезнь вызвана вирусами, то возбудители вполне могут быть переданы от больного здоровому человеку воздушно-капельным способом. Неинфекционные формы ларингита не являются заразными.
Разновидности
Существует множество разновидностей ларингита. Рассмотрим самые распространенные из них.
- Катаральный ларингит — это самая частая разновидность заболевания, хорошо поддающаяся терапии. Проявляется першением в горле, охриплостью, периодическим кашлем. Обычно достаточно грамотной симптоматической терапии, чтобы устранить проявления и причины болезни.
- Гипертрофический ларингит — данная форма характеризуется интенсивным постоянным кашлем и охриплостью голоса. Наблюдается разрастание слизистой оболочки или появление на голосовых связках узелковых образований. Данное заболевание развивается у людей, работающих голосом (учителей, певцов).
- Атрофический ларингит — слизистая оболочка при атрофическом воспалении истончается, а у пациента наблюдается сухой и болезненный кашель с отделением кровяных прожилок. Врачи считают, что такая форма болезни характерна для любителей чрезмерно острой пищи.
- Дифтерийный ларингит — такой ларингит развивается в результате проникновения инфекционных агентов в слизистую гортани из миндалин. Для дифтерийной формы характерно наличие тонкой белой мембраны. Опасность в том, что плёнка может отделиться и привести к закупорке трахеи. Появление мембраны может быть вызвано присоединением к воспалительному процессу стафилококковой инфекции.
- Туберкулезный ларингит — туберкулезный ларингит, как это следует из названия, вызван проникновением в гортань микробов из пораженной лёгочной ткани. Это опасная форма болезни, которая приводит к возникновению узелковых наростов на слизистой и может привести к деструкции гортанного хряща и надгортанника.
- Сифилитический ларингит — следствие прогрессирующего сифилиса. Сопровождается появлением изъязвлений и слизистых бляшек в гортани. Если основная патология переходит в 3 стадию, на голосовых связках образуются рубцы, которые в дальнейшем приводят к необратимым трансформациям тембра голоса.
Диагностика
Выявление заболевания проводится на основании внешнего осмотра гортани и дыхательных путей. При необходимости используется ларингоскоп – эндоскопический прибор, позволяющий точно определить локализацию и размеры воспаления.
Иногда назначается биопсия (забор частиц слизистой и лабораторное исследование образца). Для выявления возбудителя болезни проводится бактериологический посев – помещение микроорганизмов в благоприятные среды.
Ларингит у детей
В детском возрасте заболевание протекает более тяжело и при отсутствии профессиональной терапии в клинике может привести к серьёзным последствиям. У детей заболевание вызывает не только воспаление, но и прогрессирующее сужение гортани, что затрудняет глотание, а затем и дыхание. Такая разновидность болезни называется стенозирующим ларингитом и требует немедленной клинической терапии.
Наиболее опасная форма патологии в детском возрасте – подскладочный ларингит (так называемый «ложный круп»). Воспаление при такой форме болезни развивается в зоне подголосовой полости. Подскладочная форма ларингита чаще всего диагностируется у пациентов до 5 лет – это связано с особенностями анатомического строения гортани в этом возрасте (узкий просвет и большое количество клетчатки).
Приступ кашля возникает обычно ночью. Он проявляется резким болезненным кашлем и сопровождается одышкой, спазмом гладкой мускулатуры гортани и затруднением дыхания. Приступ может вызвать удушье и острый дефицит кислорода в жизненно важных органах, в том числе в головном мозгу. В некоторых случаях это приводит к необратимым последствиям или летальному исходу.
При первых признаках данной формы ларингита следует немедленно вызвать неотложную помощь. Лечение ларингита у грудничков требует особого подхода. Поскольку дети в этом возрасте не могут рассказать о том, что их беспокоит, действовать надо быстро и грамотно.
Ларингит у взрослых
У взрослых заболевание обычно протекает в более лёгкой форме, чем у детей, однако это не значит, что они не нуждаются в полноценном лечении. Любые формы ларингита опасны и требуют своевременной и качественной терапии. Только в этом случае можно избежать последствий.
Осложнения
Самые опасные осложнения ларингита это:
- Повреждение голосовых связок, охриплость и потеря голоса.
- Распространение воспаление по дыхательным путям вглубь организма.
- Переход в хроническую форму.
- Острая кислородная недостаточность, удушье.
Любые последствия можно устранить, если начать лечение вовремя и провести его грамотно и полноценно.
Лечение ларингита
Лечить ларингит самостоятельно – значит, подвергать свой организм прямой опасности. Неквалифицированное лечение в лучшем случае слегка приглушает симптомы, в худшем – может привести к серьёзным осложнениям. Поэтому при первых признаках заболевания наиболее целесообразное решение – обращение в профессиональное медицинское учреждение.
В международном центре «Покровские ворота» работают дипломированные специалисты с обширным практическим опытом: для каждой клинической ситуации ими будет подобран наиболее адекватный способ лечения. Терапия ларингита – комплексное мероприятие, требующее согласованного применения самых эффективных и безопасных медицинских методик. Выбор способов лечения зависит от типа заболевания.
Вирусный ларингит лечат противовирусными препаратами, параллельно проводится симптоматическое лечение, направленное на устранение отёка, воспаления, раздражения гортани. Ингаляции при ларингите лучше проводить в условиях клиники – в этом случае они будут более продуктивны и безопасны. Бактериальный ларингит требует применения антибиотиков. Принимать любые препараты при ларингите (таблетки, леденцы, сиропы, мази) можно только после их врачебного назначения.
В клинике могут быть назначены следующие процедуры:
- Полоскание горла антисептиками.
- Ингаляции с антибиотиками.
- Вливания препаратов с помощью специального шприца.
- «Кислородная палатка» — сооружение специального тента и насыщение его кислородом или распыленными в воздухе лекарствами.
На стадии восстановления назначают физиопроцедуры (УВЧ, магнитотерапию, электрофорез), диетотерапию. Питание при ларингите предполагает отказ от раздражающей, грубой, горячей, кислой и острой пищи. Рекомендуется обильное питьё – молоко с мёдом, тёплая минеральная вода без газа.
Симптомы рака ротовой полости | Исследования рака, Великобритания
Рак ротовой полости и ротоглотки может вызывать следующие симптомы, но они также могут быть вызваны другими заболеваниями.
Важно обратиться к терапевту, если у вас есть какие-либо из этих симптомов.
Язвы, которые не заживают
Сломанный участок слизистой оболочки рта (язва), который не заживает, является распространенным симптомом рака ротовой полости.
Боль во рту
Боль, дискомфорт или отек во рту, которые не проходят, — еще один наиболее распространенный симптом рака ротовой полости.
Красные или белые пятна во рту или горле
Ненормальный вид пятна может быть признаком рака или предраковых изменений:
- Белые пятна называются лейкоплакией.
- Красные пятна называются эритроплакией.
Эти пятна не являются раком, но, если их не лечить, они могут привести к раку.
Красные и белые пятна во рту также могут быть вызваны грибковой инфекцией, называемой молочницей. Белые пятна обычно стираются, оставляя под ними болезненное красное пятно.Если у вас есть противогрибковое лечение, и пятна исчезнут, они не связаны с раком.
Затруднения при глотании
Рак рта может вызывать боль или жжение при жевании и глотании пищи. Или вам может казаться, что еда застревает в горле. Проблемы с глотанием также могут быть вызваны сужением пищевода (пищевода).
Проблемы с речью
Рак в полости рта или горла может повлиять на ваш голос. Ваш голос может звучать иначе.Он может быть тише, хрипло или звучать так, как будто вы все время простужаетесь. Или вы можете невнятно произносить некоторые слова или не можете произносить некоторые звуки.
Шишка на шее
У вас может быть шишка на шее из-за увеличения лимфатического узла. Отек одного или нескольких лимфатических узлов на шее — частый симптом рака ротовой полости и ротоглотки.
Горячее красное болезненное уплотнение обычно означает инфекцию, а не рак. Шишки, которые появляются и исчезают, обычно возникают не из-за рака.Рак обычно образует уплотнение, которое постепенно увеличивается.
Похудание
Похудание — частый симптом многих видов рака. Рак рта и ротоглотки может вызвать болезненные ощущения при приеме пищи и затруднить глотание. Это может вызвать потерю веса.
Чрезвычайная потеря веса (когда вы не сидите на диете) может быть признаком запущенного рака.
Неприятный запах изо рта
У большинства людей в какой-то момент жизни появляется неприятный запах изо рта, и это не рак.Но если у вас рак, неприятный запах изо рта может усилиться и случиться чаще.
Другие симптомы
Они могут включать одно или несколько из следующего:
- опухоль или утолщение губы
- комок во рту или горле
- необычное кровотечение или онемение во рту
- шатающиеся зубы по непонятной причине
- трудности с движением челюсти
- боль в горле, которая не проходит через несколько дней
- Боль в ухе, которая не проходит через несколько дней
Когда обращаться к врачу
Вам следует обратиться к врачу, если у вас:
- язва во рту, которая не излечивает
- боль или дискомфорт во рту, которые не проходят
- симптомы, необычные для вы
- симптомы, которые не проходят
Вероятно, ваши симптомы не связаны с раком, но важно, чтобы их проверил врач.
КОМПОЗИЦИЯ В ГОРЛО НЕ СЕРЬЕЗНАЯ — ПРОСТО РАЗДРАЖАЕТ
Уважаемый доктор Донохью: Я не знаю, что вы считаете серьезным, и мне интересно, что вы думаете о моей ситуации. Вот уже несколько месяцев у меня есть то, что я могу назвать только комком в горле. Я был достаточно обеспокоен, чтобы обратиться к врачу. Он осмотрел меня и мое горло и сказал, что все в порядке. Его диагноз был что-то вроде «глобус». Я не был удовлетворен и обратился к другому врачу по его настоянию, и я получил тот же совет — вопрос о глобусе, и не беспокойтесь.Вы сталкивались с этим? Кажется, будто это обычная шишка, но не видно.
— Миссис Б. Х. Ответ: Я предполагаю, что диагноз — globus pharyngeus, довольно распространенное заболевание. Как вы это описываете, ощущение комка в горле.
Ощущение может сохраняться и быть заметным все время, а не только при глотании. У некоторых пациентов ощущение комка может временно исчезнуть при глотании.
Наиболее вероятная причина — мышечное поражение верхней части пищевода, глотательной трубки.Помимо раздражения и естественного беспокойства, которое он может вызвать, globus pharyngeus не является серьезным, и я не знаю, как от него избавиться.
Уважаемый доктор Донохью: Я хочу спросить о щекотливой проблеме — неприятном запахе изо рта. Я понимаю, что человек не чувствует запаха собственного дыхания. Почему это так? Кстати, может ли запах возникать где-то еще, кроме языка и т. Д.? Проблемы с дыханием, кажется, игнорируются в нашем медицинском мире, но могут быть столь же важны, как и многие другие недуги.
— С.Г.
Ответ: Я встречал слишком много пациентов, глубоко озабоченных природой запаха изо рта, чтобы отмахнуться от неприятного запаха изо рта как незначительного. Это было причиной серьезных препятствий для социальных и профессиональных отношений у многих пациентов.
Человек быстро теряет способность осознавать запахи своего тела и дыхания из-за природы обонятельных нервов. Они легко утомляются, запах быстро становится менее неприятным со временем и воздействием.
Рот является источником запаха в половине случаев, поэтому оценка стоматолога является важным первым шагом в попытке отследить причины.Стоматолог может предложить программу интенсивной гигиены полости рта. Ежедневная чистка зубов щеткой и зубной нитью может иметь значение.
Жевание жевательной резинки без сахара помогает поддерживать отток слюны. Сухость во рту — готовое убежище для микроорганизмов в ротовой полости.
Неприятный запах изо рта может возникать в маленьких мешочках, содержащих пищу, в задней части горла.
К серьезным источникам неприятного запаха изо рта относятся болезни легких и желудка.
См. Отчет о состоянии здоровья № 109, где обсуждается нарушение дыхания. Читатели могут заказать его, написав: Dr.Донохью — SR109, Box 5539, Riverton, NJ 08077-5539. Приложите 3 доллара и конверт № 10 с адресом и маркой (52 цента).
Уважаемый доктор Донохью! Родственник умер от надъядерного паралича в возрасте 75 лет. Теперь он есть у шурина. Что вызывает это? Оба случая начались с необъяснимых падений, особенно при попытке сесть на стул.
— E.L.H.
Ответ: Надъядерный паралич — синдром Стила-Ричардсона-Ольшевского — относительно новое неврологическое заболевание, впервые описанное около 30 лет назад.Это происходит у пожилых людей и характеризуется потерей клеток головного мозга в определенных областях. Причина этого неизвестна.
Основными симптомами являются нарушение равновесия и ригидность шеи и верхней части тела. Потеря контроля над глазными мышцами усугубляет симптомы.
Нет лекарства, но лекарства, которые используются для борьбы с болезнью Паркинсона, были опробованы.
Доктор Донохью сожалеет, что не может отвечать на отдельные письма, но он будет включать их в свою колонку, когда это возможно. Читатели могут написать ему на P.О. Box 5539, Riverton, NJ 08077-5539.
Ксеростомия — Фонд рака полости рта
Помощь пациентам с сухостью во рту
Введение
Ксеростомия определяется как сухость во рту, возникающая в результате уменьшения или отсутствия слюноотделения. Ксеростомия не является заболеванием, но может быть симптомом различных заболеваний, побочным эффектом облучения головы и шеи или побочным эффектом широкого спектра лекарств. Это может быть связано или не быть связано со снижением функции слюнных желез.Ксеростомия — распространенная жалоба, часто встречающаяся у пожилых людей, от которой страдают примерно 20 процентов пожилых людей. Однако ксеротомия, по-видимому, связана не столько с возрастом, сколько с возможностью пожилыми людьми принимать лекарства, которые вызывают ксеростомию в качестве побочного эффекта.
Нормальная функция слюны обеспечивается мускариновым рецептором M3. Стимуляция этого рецептора приводит к увеличению водянистого слюнного секрета. Когда поверхность слизистой оболочки полости рта стимулируется, афферентные нервные сигналы перемещаются к ядрам слюноотделения в продолговатом мозге.На медуллярный сигнал также могут влиять корковые сигналы, возникающие в результате таких стимулов, как вкус, запах, беспокойство или депрессия. Эфферентные нервные сигналы, опосредованные ацетилхолином, также стимулируют эпителиальные клетки слюнных желез и увеличивают секрецию слюны.
Компоненты слюныСлюна — это вязкая прозрачная водянистая жидкость, выделяемая околоушными, подчелюстными, подъязычными и более мелкими слизистыми железами рта. Слюна содержит два основных типа белковых секреций: серозную секрецию, содержащую пищеварительный фермент птиалин, и слизистую секрецию, содержащую смазывающий вспомогательный муцин.PH слюны падает от 6 до 7,4. Слюна также содержит большое количество ионов калия и бикарбоната и, в меньшей степени, ионов натрия и хлорида. Кроме того, слюна содержит несколько антимикробных компонентов, включая тиоцианат, лизоцим, иммуноглобулины, лактоферрин и трансферрин.
Функции слюныСлюна обладает многими важными функциями, включая противомикробное действие, механическое очищающее действие, контроль pH, удаление остатков пищи из полости рта, смазывание полости рта, реминерализацию и поддержание целостности слизистой оболочки полости рта.
Осложнения, связанные с ксеростомиейКсеростомия часто является фактором, способствующим как незначительным, так и серьезным проблемам со здоровьем. Это может повлиять на питание и стоматологическое, а также психологическое здоровье. Некоторые распространенные проблемы, связанные с ксеростомией, включают постоянную боль в горле, ощущение жжения, затруднения при разговоре и глотании, охриплость голоса и / или сухость носовых ходов.1 Ксеростомия является изначальной скрытой причиной заболевания десен и потери зубов у трех из каждых 10 взрослых.11 Если ксеростомия не лечить, она снижает рН полости рта и значительно увеличивает развитие зубного налета и кариеса. Кандидоз полости рта — одна из наиболее распространенных инфекций полости рта, наблюдаемых в сочетании с ксеростомией.
Признаки и симптомы ксеростомииБольные ксеростомией часто жалуются на проблемы с едой, речью, глотанием и ношением зубных протезов. Сухие рассыпчатые продукты, такие как крупы и крекеры, могут быть особенно трудными для пережевывания и проглатывания.У тех, кто носит протезы, могут быть проблемы с удержанием протеза, язвы на протезах и прилипание языка к небу. Пациенты с ксеростомией часто жалуются на нарушение вкуса (дисгевзия), болезненность языка (глоссодиния) и повышенная потребность в питье воды, особенно в ночное время. Ксеростомия может привести к значительному усилению кариеса зубов, увеличению околоушных желез, воспалению и растрескиванию губ (хейлит), воспалению или язвам языка и слизистой оболочки щек, кандидозу полости рта, инфекции слюнных желез (сиаладенит), неприятному запаху изо рта и растрескиванию и растрескиванию слизистой оболочки рта. слизистая рта.
Диагностика и оценка ксеростомииДиагноз ксеростомии может быть основан на данных, полученных из истории болезни пациента, исследования полости рта и / или сиалометрии, простой офисной процедуры, которая измеряет скорость слюноотделения. Ксеростомию следует рассматривать, если пациент жалуется на сухость во рту, особенно ночью, или на трудности с употреблением сухих продуктов, таких как крекеры. При осмотре рта на слизистой оболочке рта может приставать средство для снятия языка.У женщин «знак помады», когда помада прилипает к передним зубам, может быть полезным индикатором ксеростомии.
Слизистая оболочка полости рта может быть сухой и липкой или может выглядеть эритематозной из-за чрезмерного роста Candida albicans. Красные пятна часто поражают твердое или мягкое небо и спинную поверхность языка. Иногда появляется псевдомембранозный кандидоз, проявляющийся в виде съемных белых бляшек на любой поверхности слизистой оболочки. Слюны на дне ротовой полости может быть мало или она отсутствует, а язык может казаться сухим с уменьшенным количеством сосочков.Слюна может выглядеть тягучей, вязкой или пенистой. Кариес зубов может быть обнаружен у шейного края или шейки зубов, режущего края или кончиков зубов.
Для проверки функции слюнных желез можно использовать несколько офисных тестов и методик. При сиалометрии или измерении кровотока слюнные устройства устанавливаются над околоушной или подчелюстной железой /
отверстий протоков подъязычной железы и стимуляция слюны лимонной кислотой. Нормальный расход слюны для нестимулированной слюны из околоушной железы равен 0.От 4 до 1,5 мл / мин / железу. Нормальный расход нестимулированной цельной слюны «покоя» составляет от 0,3 до 0,5 мл / мин; для стимулированной слюны от 1 до 2 мл / мин. Значения менее 0,1 мл / мин обычно считаются ксеростомическими, хотя снижение потока не всегда может быть связано с жалобами на сухость.
Сиалография — это метод визуализации, который может быть полезен для выявления камней и новообразований в слюнных железах. Он включает инъекцию рентгеноконтрастных средств в слюнные железы. Сцинтиграфия слюнных желез может быть полезна для оценки функции слюнных желез.Пертехнат натрия технеция-99m вводится внутривенно для определения скорости и плотности поглощения и времени выведения через рот. Биопсия малой слюнной железы часто используется для диагностики синдрома Шегрена (СС), болезни слюнных желез, вызванной вирусом иммунодефицита человека, саркоидоза, амилоидоза и болезни «трансплантат против хозяина». При подозрении на злокачественное новообразование можно использовать биопсию основных слюнных желез.
Распространенные причины ксеростомии ЛекарстваВозможно, наиболее распространенной причиной ксеростомии являются лекарства.Ксерогенные препараты можно найти в 42 категориях лекарств и 56 подкатегориях. Более 400 широко используемых препаратов могут вызвать ксеростомию. Основными виновниками являются антигистаминные препараты, антидепрессанты, холинолитики, анорексанты, гипотензивные средства, нейролептики, антипаркинсонические средства, диуретики и седативные средства. К другим классам лекарств, которые обычно вызывают ксеростомию, относятся противорвотные, успокаивающие, противоотечные, анальгетики, противодиарейные, бронходилатирующие средства и релаксанты скелетных мышц. Следует отметить, что, хотя существует множество лекарств, влияющих на количество и / или качество слюны, эти эффекты являются вообще не постоянный.
Пациентов с жалобами на ксеростомию следует опросить и пересмотреть принимаемые ими лекарства. Можно изменить лекарства или дозировку, чтобы увеличить слюноотделение. Симптомы ксеростомии часто усиливаются между приемами пищи, ночью и утром. Поэтому подумайте об изменении схемы приема лекарств для достижения максимальных уровней в плазме крови, когда пациент бодрствует.9 Рассмотрите возможность приема простых для приема препаратов, таких как жидкости, и по возможности избегайте сублингвальных лекарственных форм. Посоветуйте своим пациентам, какие лекарства можно, а какие нельзя раздавить.Также посоветуйте им сначала смазать рот и горло водой перед приемом капсул и таблеток, а затем запить полным стаканом воды. Если возможно, рассмотрите возможность перевода пациента с одного препарата на другой с сопоставимой эффективностью, но с меньшей антихолинергической активностью, например, переход с трициклического антидепрессанта амоксапина на дезипрамин.
Болезни и другие состоянияНаиболее частым заболеванием, вызывающим ксеростомию, является синдром Шегрена (СС), хроническое воспалительное аутоиммунное заболевание, которое возникает преимущественно у женщин в постменопаузе.По оценкам, до 3 процентов американцев страдают синдромом Шегрена, причем 90 процентов этих пациентов составляют женщины со средним возрастом на момент постановки диагноза 50 лет. SS характеризуется лимфоцитарной инфильтрацией слюнных и слезных желез, что приводит к ксеростомии и ксерофтальмии. Это сочетание называется комплексом сухости. Увеличение основных слюнных желез происходит примерно у трети пациентов с СС. От болезни нет лекарства. Цель терапии — управлять симптомами.Общие симптомы, связанные с СС, помимо ксеростомии и ксерофтальмии, включают нечеткое зрение, рецидивирующие инфекции глаз и рта, дисфагию или затрудненное глотание, болезненность во рту, изменение запаха и вкуса, трещины на языке и губах, усталость, сухость носовых ходов и горла. , запор и сухость влагалища.
Саркоидоз и амилоидоз — другие хронические воспалительные заболевания, вызывающие ксеростомию. При саркоидозе неказеозные эпителиоидные гранулемы в слюнных железах приводят к снижению слюнного оттока.При амилоидозе амилоидные отложения в слюнных железах приводят к развитию ксеростомии.
ВИЧ-инфекция слюнных желез встречается у некоторых людей, инфицированных ВИЧ, в основном у детей. Это заболевание приводит к увеличению околоушных желез, а иногда и подчелюстных желез, что приводит к ксеростомии. Инфильтрат Т-лимфоцитов в основном состоит из клеток CD8 +, по сравнению с SS, где преобладают клетки CD4 +.
Другие системные заболевания, которые могут вызывать ксеростомию, включают ревматоидный артрит, системную красную волчанку, склеродермию, сахарный диабет, артериальную гипертензию, муковисцидоз, трансплантацию костного мозга, эндокринные нарушения, недостаточность питания, нефрит, дисфункцию щитовидной железы и неврологические заболевания, такие как церебральный паралич. .Гипосекреторные состояния, такие как первичный билиарный цирроз, атрофический гастрит и недостаточность поджелудочной железы, также могут вызывать ксеростомию. Обезвоживание в результате нарушения приема воды, рвоты, диареи или полиурии может привести к ксеростомии. Психогенные причины, такие как депрессия, беспокойство, стресс или страх, также могут привести к ксеростомии. Болезнь Альцгеймера или инсульт могут изменить способность воспринимать оральные ощущения. Сухость во рту часто усугубляется такими действиями, как гипервентиляция, дыхание через рот, курение или употребление алкоголя.Травма в области головы и шеи может повредить нервы, обеспечивающие чувствительность рта, нарушив нормальную функцию слюнных желез.
Лечение рака
Ксеростомия — наиболее частая токсичность, связанная со стандартной фракционированной лучевой терапией на голову и шею. Острая ксеростомия от лучевой терапии возникает из-за воспалительной реакции, в то время как поздняя ксеростомия, которая может возникнуть в течение одного года после лучевой терапии, возникает в результате фиброза слюнной железы и обычно носит постоянный характер.16 Радиация вызывает изменения в серозных секреторных клетках, что приводит к снижению слюноотделения и увеличению вязкости слюны. Распространенная ранняя жалоба после лучевой терапии — густая или липкая слюна. Степень стойкой ксеростомии зависит от объема слюнной железы, подвергшейся облучению, и дозы облучения. Когда общая доза облучения превышает 5200 сГр, слюноотделение уменьшается, и из слюнных протоков выделяется мало или совсем не выделяется слюна. Эти изменения обычно постоянны.
Некоторые химиотерапевтические препараты от рака также могут изменять состав и отток слюны, что приводит к ксеростомии, но эти изменения обычно временные. Ксеростомия также может возникать при болезни «трансплантат против хозяина». Когда донорские лимфоциты размножаются и инфильтрируют слюнные железы реципиента и другие ткани, могут происходить изменения в клинической картине, напоминающей те, которые наблюдаются при синдроме Шегрена.
Пациенты, страдающие ксеростомией в результате лучевой терапии или химиотерапии рака, подвергаются особому риску инфекций, вызванных нормальной микрофлорой полости рта.Язвы во рту могут стать очагом инвазивных грамположительных и грамотрицательных инфекций, а также могут возникнуть условно-патогенные инфекции, вызванные грибковыми организмами, такими как Candida.
Практический сценарий / пример из практики54-летняя женщина с жалобами на двухмесячную утомляемость и общие проблемы со сном по ночам, заявляя, что она часто просыпается с сухостью во рту и горле. Она также заявляет, что в последнее время ее глаза были сухими, усталыми и красными, но она объясняет это своим плохим режимом сна.Она заявляет, что в настоящее время потребляет до семи пинт жидкости в день (кофе, чай, вода, сок, молоко, газированные напитки и т. Д.), И ее очень беспокоит сильная сухость во рту. Ночью она просыпается несколько раз и в среднем спит всего четыре часа. Она употребляет минимальное количество алкоголя и выкуривает примерно 15 сигарет в день. У нее нет других жалоб, и ее история болезни имеет значение только для аллергического ринита, от которого она принимает безрецептурные антигистаминные и противоотечные средства.
Ниже приведены некоторые примеры вопросов, которые вы можете задать.
- Вам нужно часто смачивать рот или часто пить жидкости?
- Ощущается ли сухость во рту во время еды?
- У вас меньше слюны, чем раньше?
- Есть ли у вас проблемы с глотанием?
- Сложно ли есть сухую пищу, например крекеры или тосты?
- Страдаете ли вы каким-либо хроническим заболеванием, например диабетом или гипертонией?
- Когда в последний раз вы проходили полный медицинский осмотр вашим врачом?
- Какие рецептурные и безрецептурные препараты вы принимаете в настоящее время?
- Какие пищевые добавки вы принимаете в настоящее время?
- Как часто вы чистите зубы?
- Вы носите зубные протезы? Если да, как часто вы чистите зубные протезы?
- Когда вы в последний раз ходили к стоматологу на регулярный осмотр?
- У вас есть зубная или другая зубная боль?
- Вы заметили какие-либо язвы во рту или на губах?
- Сколько воды вы пьете в течение дня?
Управление ксеростомией
В идеале лечение ксеростомии должно включать выявление первопричины.В том случае, если можно предпринять шаги для минимизации воздействия основной причины, это следует сделать. Однако для многих пациентов мало что можно сделать для изменения основной причины. Для тех, у кого ксеростомия связана с приемом лекарств, эффективное симптоматическое лечение может быть важным для соблюдения режима приема лекарств. Симптоматическое лечение обычно включает четыре направления: увеличение имеющегося слюноотделения, восполнение утраченных выделений, контроль кариеса зубов и специальные меры, такие как лечение инфекций.
Уход за собойПациентов, страдающих ксеростомией, следует поощрять к тому, чтобы они играли активную роль в лечении ксеростомии, как в отношении определения продуктов и методов, которые наиболее полезны для них, так и в отношении бдительности для минимизации рисков для здоровья зубов. Пациентам следует рекомендовать проводить ежедневный осмотр ротовой полости на предмет красных, белых или темных пятен, язв или кариеса. При обнаружении чего-либо необычного следует сообщить об этом своему врачу или стоматологу.Пациентов следует поощрять к регулярной профилактической стоматологии. Удаление зубного налета и лечение инфекций или воспалений десен и кариеса очень важны. Пациентам также следует посоветовать регулярно чистить зубы щеткой и зубной нитью и ежедневно использовать фтор. Зубы следует чистить не реже двух раз в день, используя зубную щетку с мягкой щетиной и зубную пасту с низким содержанием фтора и мягким вкусом.
Следует избегать продуктов, содержащих лаурилсульфат натрия, поскольку они могут способствовать образованию афтозных язв или язв.Полоскания с фторидом натрия следует держать во рту не менее одной минуты перед отхаркиванием, в то время как фторидные гели можно нанести зубной щеткой и оставить на две-три минуты перед отхаркиванием. Запрещается употреблять пищу или напитки в течение как минимум 30 минут после нанесения фтора. Полоскания с хлоргексидином также могут быть полезны для предотвращения кариеса за счет уменьшения количества лактобацилл во рту.
Зубные протезы нельзя носить во время сна, их следует содержать в чистоте, замачивая на ночь.Акриловые протезы следует смочить в растворе гипохлорита натрия, а металлические зубные протезы — в хлоргексидине. Пациент может захотеть чаще посещать своего стоматолога и должен воспользоваться возможностью обсудить свою ксеростомию со своим стоматологом-гигиенистом.
Из-за предрасположенности к кариесу зубов пациенты с ксеростомией должны избегать сладких или кислых продуктов и напитков. Этим пациентам также следует избегать раздражающих продуктов, которые являются сухими, острыми, вяжущими, а также чрезмерно горячими или холодными.По возможности следует отказаться от употребления табака и алкоголя для борьбы с кариесом зубов. Смазочные материалы, такие как Orajel® или Vaseline® и глицериновые тампоны на губах и под зубными протезами, могут уменьшить высыхание, растрескивание, болезненность и травмы слизистой оболочки. Увлажнитель холодного воздуха может помочь тем, кто дышит ртом, у которых обычно самые тяжелые симптомы возникают ночью.
Стимуляторы слюноотделения или слюноотделители, такие как конфеты без сахара и жевательная резинка, могут использоваться для стимуляции оттока слюны, когда слюнные железы остаются функциональными.Пациентам следует рекомендовать часто пить воду в течение дня и сосать кусочки льда. Употребление в пищу таких продуктов, как морковь или сельдерей, также может помочь пациентам с остаточной функцией слюнных желез. Добавление усилителей вкуса, таких как травы, приправы и фруктовые экстракты, может сделать пищу более аппетитной для пациентов, жалующихся на то, что их еда на вкус мягкая, тусклая, соленая или иная неприятная. Ниже перечислены несколько дополнительных шагов по уходу за собой, которые пациенты могут предпринять, чтобы минимизировать последствия ксеростомии.
Продукты, отпускаемые без рецептаСуществует несколько продуктов, отпускаемых без рецепта, которые могут помочь в лечении ксеростомии. Эти продукты варьируются от заменителей слюны и стимуляторов до продуктов, предназначенных для минимизации проблем с зубами.
Заменители слюны:Искусственная слюна или заменители слюны могут использоваться для восполнения влаги и смазывания ротовой полости. Эти заменители коммерчески доступны, но их также можно смешивать.Искусственная слюна имитирует естественную слюну, но не стимулирует выработку слюнных желез. Следовательно, их следует рассматривать как заместительную терапию, а не как лекарство.
Имеющиеся в продаже продукты представлены в различных формах, включая растворы, спреи, гели и пастилки. Как правило, они содержат агент для увеличения вязкости, такой как карбоксиметилцеллюлоза или гидроксиэтилцеллюлоза, минералы, такие как ионы кальция и фосфата и фторид, консерванты, такие как метил- или пропилпарабен, а также ароматизаторы и родственные им агенты.
Некоторые коммерчески доступные заменители слюны включают:
• Растворы карбоксиметила или гидроксиэтилцеллюлозы:
• Entertainer’s Secret® (KLI Corp), спрей
• Спрей Glandosane® (Kenwood / Bradley)
• Спрей Moi-Stir® (Kingswood Labs)
• Палочки для мазков для полости рта Moi-Stir® (Kingswood Labs) тампоны
• Спрей Optimoist® (Colgate-Palmolive)
• Saliva Substitute® (Roxane Labs) жидкость
• Salivart® (Gebauer) аэрозоль без консервантов
• Таблетки Salix® (Scandinavian Natural Health & Beauty)
• В.A. Oralube® (Oral Dis. Res. Lab) не содержит натрия; жидкость
• Искусственная слюна Xero-Lube® (Scherer) не содержит натрия; спрей
• Растворы мукополисахаридов:
• MouthKote® (Parnell), спрей
Стимуляторы слюноотделения:Natrol Dry Mouth Relief, который был недавно разработан, использует запатентованный фармацевтический сорт безводной кристаллической мальтозы (ACM) для стимуляции выработки слюны. Поскольку его эффект заключается в стимуляции функциональных слюнных желез, он не подходит для пациентов, у которых функция слюнных желез была потеряна в результате радиологического лечения.Однако в клиническом исследовании пациентов с синдромом Сьоргрена было показано, что ACM увеличивает секрецию и значительно улучшает субъективную оценку симптомов пациентом.34 Natrol Dry Mouth Relief сформулирован в виде леденцов, которые следует растворять во рту три раза в день.
Продукты, отпускаемые по рецепту
Пилокарпин: Пилокарпин — холинергический парасимпатомиметический агент с преимущественно мускариновым действием M3, который вызывает стимуляцию остаточно функционирующих экзокринных желез.Таблетки показаны для лечения симптомов сухости во рту, вызванной гипофункцией слюнных желез, вызванной синдромом Шегрена, или при лучевой терапии рака головы и шеи. Время достижения пиковых концентраций после перорального приема составляет примерно 1,25 часа. Продолжительность сиалогического эффекта составляет около двух-трех часов. В клинических исследованиях было показано, что пилокарпин в дозировках от 5 до 30 мг, разделенных на одну-четыре пероральных суточных дозы, значительно снижает сухость во рту и глазах по сравнению с искусственной слюной или плацебо у пациентов с синдромом Шегрена и у тех, у кого развился синдром Шегрена. ксеростомия после лучевой терапии.
Пилокарпин противопоказан пациентам с неконтролируемой астмой, узкоугольной глаукомой или иритом. Это категория беременности С. Наиболее частыми побочными эффектами являются повышенное потоотделение и желудочно-кишечная непереносимость. Также могут возникать гипотония, ринит, диарея и нарушения зрения. Рекомендуемая начальная доза составляет одну таблетку 5 мг 3 раза в день или 4 раза в день; обычный диапазон дозировки составляет от трех до шести таблеток (от 15 до 30 мг) в день, но не более двух таблеток (10 мг) на дозу. Для улучшения симптомов может потребоваться по крайней мере от шести до 12 недель непрерывной терапии.Пилокарпин выпускается в виде офтальмологического раствора и геля, а также в виде пероральных таблеток (Salagen®). Таблетка также может быть приготовлена в виде перорального раствора различной концентрации. AWP 2001 года за 30 дней лечения Салагеном 5 мг 4 раза в сутки составляет 152,64 доллара.
Цевимелин: Цевимелин — холинергический агонист с высоким сродством к мускариновым рецепторам M3, расположенным на эпителии слезных и слюнных желез, что приводит к увеличению секреции экзокринных желез, включая слюну и пот. Он показан для лечения симптомов сухости во рту у пациентов. пациенты с синдромом Шегрена.Он быстро всасывается из желудочно-кишечного тракта, достигая максимальной концентрации примерно через 90 минут без еды. Продолжительность его сиалогического эффекта неясна. Клинические испытания показали, что он более эффективен, чем плацебо, в облегчении симптомов сухости во рту. Нет доступных клинических испытаний, сравнивающих его с пилокарпином.
Противопоказан пациентам с неконтролируемой астмой, узкоугольной глаукомой или иритом. Это категория беременности C. Чрезмерное потоотделение и тошнота являются наиболее частыми побочными эффектами цевимелина.Также могут возникать ринит, диарея и нарушения зрения, особенно в ночное время. Рекомендуемая пероральная доза составляет 30 мг 3 раза в сутки. AWP 2001 года на 30 дней лечения составляет 118 долларов.
Другие лекарства и препараты: Анетол тритион — это лекарство, стимулирующее секрецию желчи, или желчегонное средство. Он стимулирует парасимпатическую нервную систему и увеличивает секрецию ацетилхолина, что приводит к стимуляции слюноотделения серозных ацинических клеток. Анетол тритион в течение многих лет использовался для лечения хронической ксеростомии, но сообщения о его эффективности различаются.В то время как некоторые исследования сообщают об улучшении скорости слюноотделения при лекарственной ксеростомии, испытания на пациентах с синдромом Шегрена показывают противоречивые результаты. Сообщенные побочные эффекты включают дискомфорт в животе и метеоризм. Дозы 75 мг три раза в день могут быть эффективными при лечении пациентов с легкими или умеренными симптомами ксеростомии, но необходимы дальнейшие исследования, чтобы установить его безопасность и эффективность в этих условиях.
Йохимбин является антагонистом альфа-2-адренорецепторов, который косвенно приводит к периферическому увеличению холинергической активности.В одном небольшом рандомизированном двойном слепом перекрестном исследовании эффект йохимбина сравнивали с эффектом анетол тритиона у 10 пациентов, получавших психотропные препараты. У пациентов, получавших йохимбин 6 мг три раза в день в течение пяти дней, наблюдалось значительное увеличение слюноотделения (p <0,01) по сравнению с анетолтритионом 25 мг три раза в день.
Человеческий интерферон альфа (IFN-a) в настоящее время проходит клинические испытания для определения безопасности и эффективности таблеток с низкой дозировкой при лечении дисфункции слюнных желез и ксеростомии у пациентов с синдромом Шегрена.В одном исследовании леденцы с ИФН-α в дозировках 150 МЕ три раза в сутки в течение 12 недель приводили к значительному увеличению стимулированной цельной слюны (р = 0,04) по сравнению с плацебо.
Разработка заменителей слюны на основе новых загустителей в надежде обеспечить более длительное удерживание на поверхности слизистой оболочки — еще одна область текущих исследований. Заменители на основе полисахарида льняного семени (Salinum®,
Miwana AB, Елливаре, Швеция или полисахарид ксантановой камеди (Xialine®, Lommerse Pharma BV, Oss, Нидерланды) показали свою эффективность у пациентов с синдромом Шегрена.
Другая область исследований включает производство антимикробных пептидов, первоначально полученных из гистатинов, противогрибковых белков, естественным образом встречающихся в серозных слюнных железах. Орошение околоушных желез преднизолоном изучается как потенциальное средство лечения ксеростомии у пациентов с синдромом Шегрена. Системы доставки с медленным высвобождением пилокарпина также изучаются.12 Вакцинация аутореактивными Т-клетками или пептидами рецепторов Т-клеток является еще одной областью исследований, равно как и возможность введения белков или аквапоринов, транспортирующих воду, в клеточную мембрану клеток протока. .
Практический сценарий / пример из практикиТеперь вернемся к нашему предыдущему случаю: 54-летняя женщина жалуется на двухмесячную историю усталости и общие проблемы со сном по ночам, заявляя, что она часто просыпается с сухостью во рту и горле. Обсудив с вами свою проблему ранее, она записалась на прием к врачу, и впоследствии ей поставили диагноз синдром Шегрена. Теперь она возвращается, чтобы обсудить варианты лечения ксеростомии.
Какие конкретные варианты лечения и советы вы должны ей предложить сейчас?
- При аллергическом рините посоветовать антигистаминные препараты, не вызывающие седативного эффекта, и избегать продуктов, содержащих противозастойные средства.
- Перейдите к мерам по уходу за собой, описанным ранее в этом обсуждении (с упором на минимизацию потребления кофеина и курения).
- Дайте совет по поводу хорошей гигиены полости рта.
- Поощряйте потребление достаточного количества жидкости, избегая кофеина, сахаросодержащих продуктов и алкоголя.
- Уговорите ее бросить курить.
- Рассмотрите возможность использования искусственной слюны и / или безрецептурного стимулятора слюноотделения.
РЕЗЮМЕ / ВЫВОДЫ
Ксеростомия — распространенная проблема, и, если ее не распознать и не лечить, она может существенно повлиять на качество жизни пациента.Благодаря надлежащему обучению, оценке, профилактике, направлению к специалистам и соответствующему лечению пациенты со стоматологами могут минимизировать ксеростомию и ее влияние на здоровье зубов и качество жизни.
Кэти Л. Бартельс, фармацевт, доцент, фармацевтическая практика, Школа фармацевтики и смежных медицинских наук, Университет Монтаны
Проблемы со ртом и горлом | Побочные эффекты лучевой терапии
Лучевая терапия часто используется для лечения рака полости рта, горла, шеи или верхней части грудной клетки.В зависимости от обрабатываемой области лучевая терапия может повлиять на ваш рот и зубы. Это может затруднить прием пищи и глотание и изменить ваше вкусовое восприятие.
Подробнее о:
Слушайте наши подкасты о том, как справиться с диагнозом рака и принять решения о лечении
Проблемы с зубами
Лучевая терапия для полости рта может увеличить вероятность кариеса или других проблем в будущем. Вам нужно будет пройти тщательное стоматологическое обследование и, возможно, потребуется удалить кариес перед началом лечения.
Ваш стоматолог может составить план ухода за полостью рта, в котором описаны все стоматологические операции, которые вам понадобятся перед лучевой терапией. Он также содержит подробные инструкции о том, как ухаживать за полостью рта, чтобы предотвратить кариес и справиться с побочными эффектами, такими как язвы во рту. По окончании лечения вам потребуются регулярные стоматологические осмотры, чтобы предотвратить проблемы в будущем.
Сухость и другие проблемы
После нескольких недель лечения ваш рот или горло могут стать сухими и болезненными, а ваш голос может стать хриплым.Лучевая терапия может повлиять на ваши слюнные железы, поэтому вы производите меньше слюны, что может способствовать сухости во рту. Эти эффекты постепенно улучшатся после окончания лечения, но это может занять несколько недель или даже месяцев. В некоторых случаях эффекты могут улучшиться, но не исчезнуть полностью.
У вас может быть густая мокрота в горле или ощущение комка, из-за которого трудно глотать. Еда также может иметь другой вкус. Изменения вкуса могут сохраняться в течение многих месяцев после лечения, но обычно в конце концов возвращается нормальный вкус.
Изменения глотания и вкуса
У вас может быть густая мокрота в горле или ощущение комка, из-за которого трудно глотать. Еда также может иметь другой вкус. Изменения вкуса могут сохраняться в течение многих месяцев после лечения, но обычно в конце концов возвращается нормальный вкус. Иногда глотание может нарушаться в течение нескольких месяцев после лечения, и ваш логопед будет внимательно следить за вами, чтобы помочь вам выздороветь. Редко проблемы с глотанием могут быть постоянными.
Подробнее об этом см. В разделах «Здоровье полости рта и лечение рака» и «Изменения вкуса и запаха».
Связь между болью в горле и болью в шее
Знаете ли вы, что есть связь между болью в горле и болью в шее? Когда вы чувствуете себя больным, часто возникают как боль в шее, так и боль в горле, и эти симптомы могут варьироваться от легких и контролируемых до очень тяжелых и болезненных. Поскольку шея и горло расположены близко друг к другу, любое заболевание или травма, поражающая одно, вероятно, повлияет и на другое.
ИнфекцияОдной из наиболее частых причин боли в горле и шее является бактериальная или вирусная инфекция.Это могут быть миндалины, пищевод или трахея, и инфекция будет способствовать болезненному отеку шеи и горла. Наиболее частыми инфекциями являются простуда или грипп, тонзиллит, ангина и мононуклеоз.
Когда у вас инфекция, организм запускает свой естественный иммунный ответ, сигнализируя лимфатическим узлам о производстве большего количества лейкоцитов для борьбы с инфекцией. Лимфатические узлы также будут фильтровать и собирать вредные частицы.
Вся эта повышенная активность и кровоток приводит к увеличению лимфатических узлов.Припухлость оказывает дополнительное давление на горло и может вызвать боль в шее. Как только инфекция исчезнет сама по себе или с помощью антибиотиков, боль в горле и шее исчезнет, а лимфатические узлы вернутся в норму.
АллергияАллергия — частая причина ангины и боли в шее. Аллергены, переносимые по воздуху, такие как пыльца, перхоть домашних животных или плесень, а также пищевые аллергены могут вызывать боль в горле и сильную боль в шее.Аллергия вызывает сухость, зуд в горле и боль в шее, а также:
- Заложенный нос
- Чихание или насморк
- Слезотечение или зуд в глазах
- Покалывание во рту или горле
- Отек губ
- ульев
- Кашель
- Головокружение
- Тошнота
- Чрезмерная утомляемость
Симптомы будут сохраняться, пока аллерген находится в воздухе или вы продолжаете есть аллерген, и только когда аллерген будет удален, боль в горле и шее исчезнет.
Гастроэзофагеальная рефлюксная болезнь
Другой причиной боли в горле и шее является гастроэзофагеальная рефлюксная болезнь (ГЭРБ) или кислотный рефлюкс. Когда частицы пищи, жидкости или желудочная кислота попадают в горло, это может вызвать как боль в горле, так и боль в шее. Другие симптомы ГЭРБ включают:
- Изжога
- Ощущение болезненного комка в горле
- Затруднение глотания
- Конский голос при попытке заговорить
- Сухой кашель
Варианты лечения ГЭРБ включают изменение диеты, чтобы включить больше постного мяса, овощей и фруктов.Кислотный рефлюкс также можно контролировать с помощью похудания и отказа от еды непосредственно перед сном. Другие методы лечения включают прием лекарств.
ОпухолиЗнаете ли вы, что опухоль может вызвать боль в горле и шее? Фактически, продолжающаяся ангина — один из симптомов рака шеи или головы. Другие симптомы опухоли:
- Инфекция носовых пазух
- Головные боли
- Отек челюсти
- Ощущение боли при глотании
- Шишка на голове или шее
- Онемение мышц лица или шеи
Опухоли очень редки, и если у вас болит горло или шея, скорее всего, у вас нет рака.На самом деле, по данным Национального института рака, ежегодно диагностируется рак головы и шеи всего около 53000 человек. Если у вас есть опухоль, хирургическое вмешательство — лучший способ удалить опухоль и облегчить симптомы.
Когда посещать ЛОРЕсли у вас болит горло и шея, скорее всего, вы простудились и через несколько дней почувствуете себя лучше. Вам следует посетить врача или ЛОР, если ваши симптомы очень серьезны или сохраняются более нескольких дней.Если у вас сильно болит горло или шея, а домашние средства не приносят облегчения, вам следует обратиться за медицинской помощью.
ЛОР проведет медицинский осмотр на предмет отека, шишек, покраснения или лихорадки. Они также спросят, есть ли у вас проблемы с глотанием, сильные головные боли или онемение лица или конечностей. Они также могут заказать анализ крови или последующие анализы, чтобы проверить причину ваших симптомов, прежде чем предлагать вариант лечения.
Если у вас болит горло и шея, отдыхайте как можно больше, пейте много жидкости и принимайте лекарства, отпускаемые без рецепта.Ваши симптомы исчезнут всего за несколько дней.
9 Опухший язычок (увулит) Причины
Когда кажется, что что-то застряло у вас в горле, вы можете посмотреть на вещи в зеркало — только для того, чтобы обнаружить, что ваш язычок (он же болтающийся предмет в задней части рта) намного больше, чем обычно. Что теперь?
«Язычок — это боксерская груша, расположенная в задней части мягкого неба и помогающая перекрыть верхнюю часть глотки и нижнюю часть глотки во время глотания и речи», — говорит Крейг Залван, доктор медицины, доцент клинической отоларингологии в Нью-Йорке. Медицинский колледж.«Набухание этой небольшой структуры (увулит) не является чем-то необычным, но может возникнуть в определенных ситуациях».
В редких случаях действительно набухает, обычно это происходит в сочетании с более очевидным отеком в горле и миндалинах. «Легкий отек, связанный с известной причиной, например травмой, и без прогрессирования симптомов, можно контролировать», — говорит д-р Залван.
Но если опухоль вызывает у вас боль или усиливается, может потребоваться посещение врача или скорая помощь, особенно если у вас проблемы с глотанием или дыханием, поскольку это может быть признаком острой аллергической реакции.Точно так же, если ваш язычок постепенно увеличивается в размерах и вы чувствуете, что в горле есть ком, вам следует обратиться к врачу.
Что может быть причиной раздувания язычка? Здесь врачи выявили девять возможных виновников:
1. Уровень желудочного сока постоянно снижается.Хронический кислотный рефлюкс или рвота вызывают кислоту в горле. «Это вызовет раздражение горла и язычка, потенциально вызывая отек и воспаление», — говорит Клэр Моррисон, доктор медицины, терапевт и медицинский советник MedExpress.Вы также можете испытывать другие неприятные симптомы, такие как изменение голоса и ощущение комка в горле.
Модификации диеты и образа жизни могут быть полезны для контроля уровня кислоты в желудке, например, исключение кислых продуктов и напитков из своего репертуара (в том числе газированных) наряду с острой пищей, говорит доктор Моррисон. «Существуют препараты, подавляющие кислотность, которые при необходимости помогут, например омепразол или лансопразол», — добавляет она.
2.… или у вас постоянно пересыхает во рту.Клетки, выстилающие рот, горло и язычок, лучше всего работают во влажной среде, которая обычно существует в этой части тела, говорит доктор Моррисон. Но если во рту хронически сухо, несмотря на то, сколько воды вы выпиваете (например, из-за заложенности носа или побочного действия некоторых лекарств), это вызывает воспаление и, как следствие, покраснение, болезненность и опухоль.
Нежный увлажняющий спрей для рта с мятой
Биотен амазонка.ком15,22 долл. США
Можно пить воду регулярно глотками или использовать увлажняющий спрей для рта, чтобы предотвратить пересыхание рта. «Если виновата заложенность носа, вы можете улучшить вентиляцию с помощью паровых ингаляций с добавлением эвкалиптового масла, конфет с ментолом, спреев для носа и регулярного сморкания», — говорит доктор Моррисон.
Сухость во рту во время сна обычно является признаком заложенности носа. «Постоянная вибрация язычка во время храпа может вызвать его набухание», — говорит Омид Мехдизаде, доктор медицины, отоларинголог (ЛОР) и ларинголог в Центре здоровья Провиденс Сент-Джонс в Санта-Монике, Калифорния.«Лечение носовой непроходимости медицинским или хирургическим путем или использование ремня для подбородка может быть эффективным».
3. Возможно, виновата недавняя травма местности.«Травма небного язычка встречается нечасто, но может обжечься горячей пищей», — говорит д-р Моррисон. Иногда его повреждают во время интубации (когда зонд вводят в горло во время общей анестезии) или тонзиллэктомии. Как правило, он заживает без лечения — рассасывание кусочков льда или использование местного анестетика в виде спрея для полости рта может помочь успокоить пораженный участок.
4. Перебор алкоголя или сигарет не помогает.Употребление алкоголя и курение раздражают слизистую оболочку горла и язычка и могут вызвать покраснение, раздражение и отек. «Проблема усугубляется, когда употребление алкоголя сочетается с курением, поскольку сигаретный дым растворяется в алкоголе, что приводит к более широкому распространению его по горлу», — говорит д-р Моррисон.
Лучший способ предотвратить повторение этого — придерживаться рекомендаций по ежедневному потреблению алкоголя (до одного напитка в день для женщин и двух для мужчин) и бросить курить — ваш врач может связать вас с местными программами. которые могут помочь, — говорит д-р.Моррисон.
Между тем, по словам доктора Мехдизаде, поддерживающая терапия может быть полезна для успокоения области заживления, например, полоскания с соленой водой и леденцы.
5. Возможно, у вас на что-то аллергия.Аллергические реакции являются относительно частой причиной отека горла в целом, но иногда язычок можно затронуть самостоятельно. «Это известно как увулярный ангионевротический отек», — говорит д-р Моррисон. Определить источник аллергии и избегать ее — это, очевидно, лучший способ действий (если вы не уверены, что может вызвать реакцию, ваш врач может провести тесты).
Вы можете облегчить симптомы, приняв антигистаминные препараты. «Если реакция вызывает затруднение глотания или дыхания, следует немедленно обратиться за медицинской помощью, поскольку это может быть опасно для подъема», — говорит д-р Моррисон.
6. Может скрываться бактериальная инфекция.Наиболее распространенной бактериальной инфекцией, поражающей горло, является ангина, который может раздражать язычок и вызывать отек. «Может быть гной, и его будет больно глотать, что может вызвать слюнотечение», — говорит д-р.Моррисон.
Тонзиллит обычно поражает обе миндалины, но может привести к отеку язычка из-за инфекции и воспаления. «Иногда одна миндалина инфицирована, и может возникнуть абсцесс, который вызывает односторонний отек миндалины и язычок, который набухает и отклоняется от пораженной стороны», — говорит доктор Залван.
В обоих случаях ваш врач сделает посев из горла, чтобы подтвердить инфекцию, затем назначит антибиотики, чтобы избавиться от нее, а также дренаж, если есть абсцесс.
7.Вы боретесь с вирусом.Существует несколько вирусных инфекций, которые могут поражать горло и язычок, многие из которых также вызывают симптомы простуды (насморк, кашель, ларингит). «Некоторые вирусы, такие как вирусы Коксаки (болезнь рук, ног и рта), могут поражать язычок и вызывать небольшие изъязвления и отеки», — говорит доктор Залван.
Вирусные инфекции обычно проходят сами по себе в течение 10 дней, и пока ваше тело борется с инфекцией, доктор Моррисон рекомендует много отдыхать, есть здоровую пищу и пить много жидкости.Тем временем леденцы и ледяные крошки также могут помочь успокоить пораженный участок.
8. Это побочный эффект лекарств, которые вы принимаете.Любое лекарство может вызвать аллергическую реакцию, говорит доктор Залван, но некоторые лекарства могут вызывать их чаще, например, ингибиторы АПФ (лекарства от кровяного давления). «Как часть реакции, язычок и другие структуры горла набухают», — говорит он. Противовоспалительные средства, такие как аспирин, являются еще одним печально известным виновником.
Между тем, другие лекарства могут вызвать сухость во рту за счет уменьшения секреции слюны, говорит доктор.Моррисон. К ним относятся антидепрессанты и лечение гиперактивного мочевого пузыря.
Если вы подозреваете, что лекарство вызывает опухание язычка, поговорите со своим врачом об альтернативных методах лечения и немедленно обратитесь за медицинской помощью, если у вас возникла аллергическая реакция, поскольку это может вызвать серьезные проблемы, такие как удушье и затрудненное дыхание.
9. Это может быть (но, вероятно, не) рак полости рта.Рак ротоглотки (в самой задней части глотки) может начаться с язычка.«Это редко, но может произойти», — говорит д-р Мехдизаде. Основная причина — вирус папилломы человека (ВПЧ). Любая часть язычка, которая набухает и медленно растет, может указывать на доброкачественную или злокачественную опухоль.
«Доброкачественные опухоли, такие как опухоли, опосредованные ВПЧ, или бородавки, могут поражать язычок и имеют тенденцию к очень медленному росту с течением времени», — говорит д-р Залван. «Злокачественные образования также могут развиваться, особенно у курильщиков, и имеют тенденцию к более быстрому росту, изъязвлению, кровотечению или причинению боли».
Вы также можете испытывать ощущение комка в горле, затрудненное глотание, боль в ушах или попадание пищи или жидкости в нос.Чем раньше вы обратитесь к врачу для сдачи анализов, тем быстрее можно будет установить и вылечить причину опухшего язычка.
Будьте в курсе последних научно обоснованных новостей о здоровье, фитнесе и питании, подписавшись на информационный бюллетень Prevention.com здесь . Для дополнительного удовольствия подписывайтесь на нас на Instagram .
Крисси Брэди Крисси регулярно пишет в журнале Prevention, а также пишет для Cosmopolitan, Weight Watchers, Women’s Health, FitnessMagazine.com, Self.com и Shape.com.Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
Рак головы и шеи: симптомы, типы и лечение
Обзор
Что такое рак головы и шеи?
Раком головы и шеи называют несколько видов рака, поражающих участки головы и шеи.Эти виды рака составляют от 3% до 5% всех онкологических заболеваний в Соединенных Штатах. Рак головы и шеи чаще встречается у мужчин и у людей старше 50 лет. Эти виды рака хорошо поддаются лечению, если их выявить на ранней стадии, и их легко предотвратить. Наиболее частыми причинами рака головы и шеи являются употребление табака и алкоголя. Вирус папилломы человека (ВПЧ) также является важным фактором риска некоторых видов рака головы и шеи.
Рак головы и шеи включает виды рака:
- Полость рта: губы, язык, десны, слизистая оболочка щек и губ, нижняя и верхняя части рта, а также за зубами мудрости.Самый распространенный вид рака головы и шеи.
- Слюнные железы: они производят слюну, которая поддерживает влажность рта и горла. Основные железы находятся в нижней части рта и возле челюстной кости.
- Пазухи: полости в костях, окружающие нос.
- Полость носа: полость внутри носа.
- Миндалины.
- Горло (глотка).
- Голосовой ящик (гортань).
- Уши.
- Лимфатические узлы в верхней части шеи.
Несмотря на их местонахождение, рак мозга, глаз и щитовидной железы обычно не называют раком головы и шеи.
Симптомы и причины
Каковы симптомы рака головы и шеи?
Рак головы и шеи сложно диагностировать, потому что симптомы часто легкие и могут имитировать менее серьезные заболевания, такие как простуда или боль в горле. Эти симптомы включают:
- Не заживающая язва во рту или на языке.
- Белое или красное пятно на деснах, языке или слизистой оболочке рта.
- Постоянная боль в горле.
- Охриплость.
- Отек челюсти, шеи или стороны лица. Это может привести к неправильной установке зубных протезов.
- Частые инфекции носовых пазух, не поддающиеся лечению антибиотиками.
- Боль в шее, которая не проходит.
- Частые головные боли.
- Боль в верхних зубах.
- Кровотечение из носа или рта или кровь в слюне.
- Проблемы с глотанием.
- Упорные боли в ушах.
- Проблемы с дыханием или речью.
Если вы заметили какой-либо из этих симптомов, важно немедленно обратиться к врачу. Они могут быть признаками менее серьезных заболеваний, но необходимо провести тщательное обследование.
Диагностика и тесты
Как диагностируется рак головы и шеи?
Раннее выявление — ключ к успешному лечению рака головы и шеи. Почти три четверти всех случаев рака головы и шеи можно легко обнаружить во время обследования.Ваш лечащий врач проведет обследование и может назначить диагностические тесты.
Эти экзамены и тесты могут включать:
- Медицинский осмотр для проверки полости рта и носа, шеи, горла и языка. Ваш врач может также ощупать шею, губы, десны и щеки на наличие комков.
- Эндоскопия: Ваш поставщик медицинских услуг использует тонкую трубку с подсветкой, называемую эндоскопом, для исследования вашего голосового аппарата, горла, носовой полости или другой области, где у вас наблюдаются симптомы. Это делается в офисе и безболезненно.
- Лабораторные исследования крови, мочи или других образцов тела.
- Рентгеновские снимки головы и шеи, компьютерная томография, МРТ или ПЭТ для создания изображений областей внутри головы и шеи. Ваш врач определит, какие тесты лучше всего оценят ваши симптомы.
- Биопсия: Ваш врач удаляет ткань для изучения патологом под микроскопом. Это единственный надежный способ диагностировать рак. Это можно сделать в офисе под местной анестезией, обычно с помощью иглы. Или это может быть сделано в операционной, пока вы находитесь под общим наркозом.
Ведение и лечение
Как лечится рак головы и шеи?
Первым шагом в лечении рака головы и шеи является определение стадии рака.
Раковые опухоли стадии I и II небольшие и не распространились из своего первоначального местоположения. Обычно они излечимы.
Раковые опухоли стадии III и IV обычно распространились на близлежащие лимфатические узлы и / или представляют собой большие опухоли. Обычно они требуют более сложного лечения и имеют меньшие шансы на излечение, но большинство из них потенциально излечимы.Опухоли, распространившиеся на другие части тела, называемые метастатическими опухолями, обычно считаются неизлечимыми, но их можно лечить для уменьшения симптомов.
Стадия, а также ваш возраст, общее состояние здоровья и расположение опухоли определят ваш план лечения.
Три основных курса лечения рака головы и шеи — лучевая терапия, хирургия и химиотерапия. Некоторые пациенты могут получать все три курса лечения.
- Операция: Хирурги могут удалить опухоль и часть окружающей здоровой ткани.Лимфатические узлы на шее также могут быть удалены, если есть подозрение, что рак распространился. Операция на области головы и шеи может изменить внешний вид пациента и его способность жевать, говорить и глотать. По этим причинам пациентам может потребоваться реконструктивная операция и логопедия после операции.
- Лучевая терапия: Это включает использование высокоэнергетических рентгеновских лучей для уничтожения раковых клеток. Это делается с помощью машины рядом с телом. Лучевая терапия может иметь побочные эффекты, такие как язвы или раздражение в обрабатываемой области, затруднение глотания или вкуса, потеря слюны, снижение аппетита и тошнота.Сообщите своему врачу о любых побочных эффектах, чтобы получить рекомендации о том, как с ними бороться.
- Химиотерапия: Химиотерапия — это использование противораковых препаратов для уничтожения раковых клеток по всему телу. Его чаще используют при раке головы и шеи на поздних стадиях. Побочные эффекты включают язвы во рту, потерю аппетита, тошноту, рвоту, усталость, сыпь, боли в суставах и выпадение волос. Поговорите со своим врачом о том, как лечить эти побочные эффекты.
Какие новые разработки в лечении рака головы и шеи?
Новые методы лечения рака головы и шеи включают использование лекарств, блокирующих гормоны, вызывающие размножение определенных опухолевых клеток.Эти методы лечения делают опухоль более чувствительной к радиации и увеличивают шанс излечения. Иммунотерапия (лечение, которое использует вашу собственную иммунную систему для борьбы с болезнью) быстро развивается как вариант. Иммунотерапевтические препараты помогают организму вырабатывать клетки, борющиеся с раком.
Многие новые методы лечения направлены на уменьшение побочных эффектов лечения при сохранении хороших показателей излечения. Например, используются новые химиотерапевтические препараты, которые имеют менее серьезные побочные эффекты, но все же эффективны в уничтожении раковых клеток.
Новые методы облучения направляют больше энергии на опухолевые клетки и меньше на нормальные ткани, поэтому пациенты испытывают меньше побочных эффектов. А передовые хирургические методы могут удалить рак, позволяя пациенту вернуться к более нормальному образу жизни после успешной терапии.
Также были прорывы в новых способах сочетания хирургии, лучевой терапии и химиотерапии. Ваш врач может рассказать вам о последних методах лечения рака головы и шеи.
Профилактика
Как я могу защитить себя от рака головы и шеи?
Рак головы и шеи можно предотвратить.Вот три важных шага:
- Бросьте курить. Употребление табака — наиболее частая причина рака головы и шеи. Восемьдесят пять процентов этих видов рака связаны с употреблением табака. Чтобы снизить риск рака головы и шеи, прекратите употреблять все формы табака (сигареты, сигары, трубки, нюхательный табак и жевательный табак).
- Сократите употребление алкоголя. Было также установлено, что употребление алкоголя способствует развитию рака головы и шеи. Снижение потребления алкоголя может снизить риск этих видов рака.
- Рассмотрите возможность получения вакцины против ВПЧ . Вирус папилломы человека может вызывать некоторые виды рака головы и шеи, особенно рак ротоглотки. Поговорите со своим врачом, чтобы узнать, поможет ли вам вакцина. Он наиболее эффективен для предотвращения ВПЧ, если его вводить в молодом возрасте (до 26 лет).
Если у вас уже был рак, отказ от табака и алкоголя может снизить риск рецидива рака.






