Лапароскопическая холецистэктомия, онлайн-запись на консультацию к специалисту – сеть клиник МЕДСИ
После вмешательства могут отмечаться болезненные ощущения в местах введения инструментов. Выраженный дискомфорт обычно отсутствует.
Пациенту назначается специальная диета с низким содержанием жиров. В первый день после операции по удалению желчного пузыря можно пить только воду. На второй день в рацион вводятся чай и кефир.
В дальнейшем пациенту рекомендуют составлять систему питания с:
- Супами на овощных бульонах
- Кашами из овсянки, риса и гречки
- Тефтелями на пару
- Рыбными котлетами
- Отварной рыбой
- Обезжиренным творогом
Запрещены следующие блюда:
- Наваристые бульоны
- Жирные мясные супы
- Копчености
- Консервы
- Жареная и соленая рыба
- Молочные продукты с высокой жирностью
- Сдобная выпечка
Пациенту следует отказаться от приправ и специй, грибов, шпината, репы, белокочанной капусты, щавеля, крепкого кофе и кваса, алкоголя и газированных напитков.
Питание должно быть дробным. Следует следить за питьевым режимом (не менее 2 литров воды в сутки) и температурой еды (она не должна быть слишком низкой или высокой).
В дальнейшем при соблюдении культуры питания никакие дополнительные ограничения не требуются. Бóльшая часть пациентов после проведенного вмешательства полностью выздоравливает. В некоторых случаях сохраняются плохое пищеварение и горечь во рту. Обычно данные симптомы сопровождают пациентов с дополнительными патологиями: грыжами пищеводного отверстия диафрагмы, гастритом, дуоденитом, колитом. Для их профилактики перед вмешательством проводится терапия выявленных заболеваний.
Удаление желчного пузыря (холецистэктомия) в Киеве
Лапароскопическая холецистэктомия – это малоинвазивная операция, которая позволяет через несколько проколов в брюшной полости удалить желчный пузырь. Одним из основных показаний к ее проведению является желчнокаменная болезнь, но многие пациенты, боясь осложнений, ищут другой способ удалить камни.
На самом деле операция – это единственный эффективный и безопасный метод. Большинство пациентов после нее полностью восстанавливаются и хорошо себя чувствуют. Постхолецистэктомический синдром, которого многие опасаются, развивается крайне редко и его не следует опасаться.
Показания к холецистэктомии
Операция назначается при осложненных формах желчнокаменной болезни, холецистите, холедохолитиазе, холестерозе желчного пузыря, кальцинозе стенки желчного пузыря, полипах желчного пузыря и функциональных расстройствах желчного пузыря.
Преимущества лапароскопической холецистэктомии
Лапароскопическое удаление желчного пузыря с каждым годом становится всё более распространенным методом хирургического лечения. Объясняется это рядом его преимуществ:
- минимальным повреждением брюшной стенки в процессе операции, благодаря чему сильно снижается риск развития послеоперационной грыжи;
- практически отсутствующим болевым синдромом после операции;
- коротким восстановительным периодом – большинство пациентов выписывают из стационара через 1-2 дня;
- быстрым возвращением к повседневной жизни.

Проведение лапароскопической холецистэктомии
Операция выполняется под общим наркозом – пациент засыпает перед началом операции, ничего не ощущает во время удаления и выводится из наркоза после окончания холецистэктомии. Само вмешательство продолжается менее часа (в среднем около 40 минут), хотя иногда операция может длиться до полутора-двух часов.
Примерно одному-пяти пациентам из ста, проведение холецистэктомии противопоказано из-за аномального строения желчевыводящих путей, выраженных воспалительных или спаечных процессов.
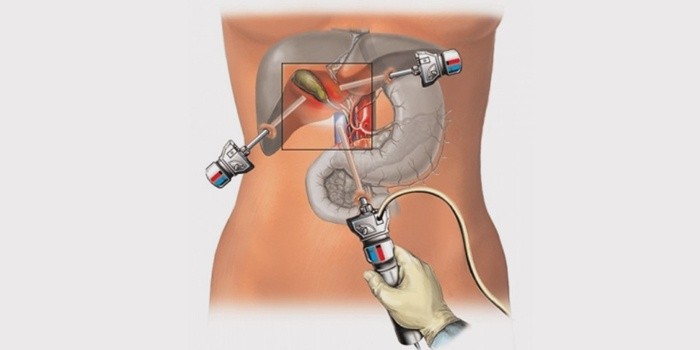
Во время операции надрез не делают, все манипуляции выполняют через три-четыре прокола небольшого диаметра (примерно 5-10 мм). В эти проколы хирург вводит троакары – специальные трубки, через которые, при помощи специальных зажимов и электродов, под контролем видеокамеры, проводит удаление. Качество картинки, передаваемой современными видеосистемами, дает лучший обзор, чем во время открытых операций. Желчный пузырь удаляется из брюшной полости через один из сделанных в начале операции проколов.
Желчный пузырь удаляется из брюшной полости через один из сделанных в начале операции проколов.
Реабилитация пациентов после холецистэктомии
После удаления желчного пузыря пациент круглосуточно наблюдается квалифицированным медицинским персоналом в стационарном отделении. Первые 4-6 часов после оперативного вмешательства пациенту запрещается подниматься, после чего сначала можно аккуратно садиться в кровати, а затем с разрешения врача вставать. Через 24-48 часов после холецистэктомии большинство пациентов выписывают.
Первый прием пищи разрешается на следующий день после операции, до того можно только выпить немного чистой негазированной воды. После выписки пациенты должны соблюдать диету и придерживаться всех рекомендаций врача.
Большинство пациентов, при отсутствии сопутствующих заболеваний, спустя полгода ведут обычный образ жизни практически без ограничений в еде, за исключением общих для всех людей рекомендаций по здоровому питанию. Пациентам, имеющим сопутствующие заболевания, рекомендовано дальнейшее лечение.
Пожалуйста, обратите внимание! Госпитализация и проведение оперативного вмешательства в хирургии клиники «Оксфорд Медикал» требуют обязательного прохождения ПЦР-теста на коронавирус.
Операция по удалению желчного пузыря методом лапароскопии: удаление камней из желчного
Об услугеПреимущества лапароскопической холецистэктомии
- минимальное повреждение передней стенки живота: 3-4 разреза размером 5-10 мм,
- точное выполнение операции благодаря использованию видеоэндоскопической системы,
- отличный косметический результат: следы от разрезов становятся практически незаметными спустя несколько месяцев,
- практически отсутствует болевой синдром в послеоперационном периоде,
- быстрое восстановление после операции, выписываем из стационара через 1-2 дня.
Когда выполняют лапароскопическую холецистэктомию — показания
- При хроническом воспалении желчного пузыря, обусловленном наличием в нём желчных камней, — калькулёзном холецистите.

- При хроническом воспалении желчного пузыря без камней, плохо поддающемся лечению препаратами, — некалькулёзном холецистите.
- При наличии полипов в желчном пузыре.
Если не делать операцию
Если вовремя не выполнить удаление желчного пузыря, последствия для организма бывают неблагоприятными. Заболевание может осложниться гнойным воспалением желчного пузыря, воспалением поджелудочной железы или механической желтухой. Сложность операций при этих заболеваниях возрастает во много раз и часто требует длительного стационарного лечения. Часть симптомов этих заболеваний сохраняется даже после операции. Поэтому важно своевременно сделать операцию по удалению желчного пузыря, не откладывать её.
Подготовка к лапароскопической холецистэктомии
- Консультация хирурга, записаться на которую онлайн можно на нашем сайте в любое время суток.

- Осмотр терапевта (1 месяц).
- Осмотр гинеколога (
- Рентгенография ОГК или флюорография (не позднее 12 месяцев).
- Электрокардиограмма (10 дней).
- ФГДС (1 месяц).
- Перечень исследований:
- Общий анализ крови с лейкоцитарной формулой (10 дней).
- Общий анализ мочи (10 дней).
- Биохимический анализ крови (белок, АСТ, АЛТ, креатинин, мочевина, глюкоза, билирубин, K, Na, Cl) (10 дней).
- Коагулограмма (10 дней).
- Анализ на группу крови и резус-фактор (3 месяца).
- Анализ на ВИЧ, гепатит В, гепатит С, RW (3 месяца).
В день операции пациент приезжает в хирургический стационар, расположенный по адресу ул. Бехтерева, д.7. Обязательно быть натощак.
С собой – сменная обувь, паспорт.
Как проводится операция по удалению желчного пузыря
Операция проводится под общей анестезией.
Накануне лапароскопического удаления желчного пузыря пациента консультирует анестезиолог.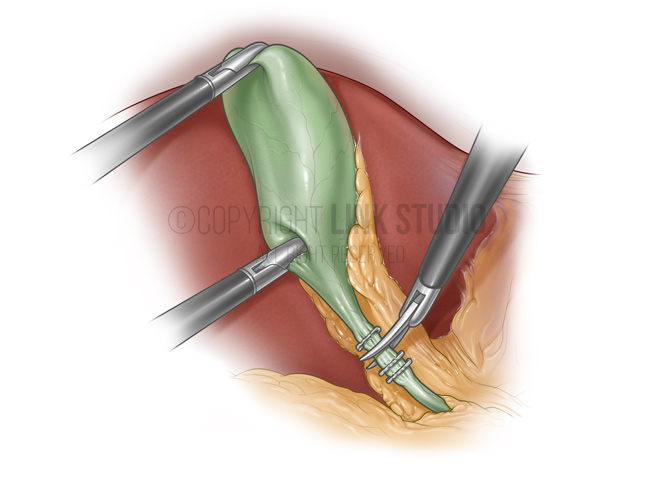
После введения пациента в наркоз начинается лапароскопическая операция по удалению желчного пузыря. В брюшную полость вводится игла, через которую нагнетают газ. В образовавшейся среде врачи-хирурги могут чётко осмотреть органы брюшной полости, сосуды, желчные протоки. На передней брюшной стенке выполняют четыре небольших разреза, диаметром от 5 до 10 мм. Через сформированные отверстия вводятся лапароскоп и инструменты для выполнения операции.
Лапароскоп – это металлическая трубка с источником света, оборудованная видеокамерой. Весь ход операции врачи контролируют по экрану, размещенному в операционной. Применяемое лапароскопическое оборудование позволяет получить устойчивое изображение с чётким и ясным рисунком, насыщенными цветовыми оттенками.
В ходе операции хирурги отделяют желчный пузырь от расположенных рядом органов, кровеносных сосудов, протоков и сквозь одно из отверстий в брюшной стенке извлекают его наружу. Послеоперационные раны ушивают.
Сколько длится операция по удалению желчного пузыря? Продолжительность лапароскопической холецистэктомии составляет от 40 минут до часа.
Почему наши пациенты предпочитают лапароскопическую холецистэктомию
1. После лапароскопической холецистэктомии на коже не остается следов от операции – четыре маленьких шрама размером от 5 до 10 миллиметров со временем полностью исчезают.Шрам от рубца при полостной операции проходит под правой рёберной дугой или от пупка до грудины, и остается на всю жизнь.
2. Послеоперационные раны, образовавшиеся после введения лапароскопических инструментов в брюшную полость, не болят, размер их минимален.При полостной операции разрез длиной от 15 до 25 сантиметров проходит через кожу, подкожную жировую клетчатку, подлежащие ткани. Ушивают каждый слой тканей отдельно. Поэтому заживление тканей после операции длительное и болезненное.

Восстановление после лапароскопической операции занимает два-три дня, а после полостной – недели.
4. Риск послеоперационных осложнений минимален, в области послеоперационной раны не образуются грыжи передней брюшной стенки.После традиционной холецистэктомии нередко возникают гнойные осложнения и грыжевые выпячивания передней стенки живота.
Что делать после удаления желчного пузыря
- Спустя 4-6 часов после операции пациенту разрешается садится в кровати, вставать.
- Первый прием пищи рекомендован на следующий день после операции, до этого позволяются небольшие количества чистой негазированной воды.
- Обязательно наблюдение хирурга в течение 1-2 дней, после чего пациента выписывают из хирургического стационара «Нордин». После выписки пациенты должны соблюдать диету и придерживаться всех рекомендаций врача.
Когда проводится осмотр пациента после удаления желчного пузыря
- При выписке из хирургического стационара «Нордин» пациенту выдается больничный лист.

- Осмотр пациента хирургом после удаления желчного пузыря проводится в день выписки из стационара.
- Повторный визит проводится спустя 10 дней после операции для снятия швов.
Восстановление и физическая активность после удаления желчного пузыря
- Восстановление после лапароскопической холецистэктомии занимает одну-две недели.
- Спустя 2-3 дня после операции пациенту можно садиться за руль, поднимать тяжести до 3 килограмм, спускаться и подниматься по лестнице.
- Возобновить тренировки в тренажерном зале разрешается через 2 недели после операции.
Диета после удаления желчного пузыря
На следующий день после операции разрешается жидкая пища – кефир, овсяная каша, диетический суп. В дальнейшем пациенту рекомендованы кисломолочные продукты, каши на воде, отварное нежирное мясо, печеные яблоки.
В течение недели после операции нельзя есть шоколад, жареную пищу, пить кофе, крепкий чай и алкогольные напитки.
Ограничения в питании в течение месяца после операции:
- исключить алкоголь,
- исключить легкоусвояемые углеводы,
- исключить острую, жирную пищу,
- питаться регулярно от 4 до 6 раз в день.

Лапароскопическая холецистэктомия | Евромед. Частная клиника в Омске. Крупнейший медицинский центр Омска
Несмотря на развитие нехирургических методов лечения холецистита, в ряде случаев возникает необходимость в проведении операции — холецистэктомии. В настоящее время большой процент операций по удалению желчного пузыря выполняется «закрытым» способом. Это так называемая лапароскопическая холецистэктомия, которая является «золотым стандартом» в лечении желчнокаменной болезни.
В чем заключается суть вмешательства?
В процессе выполнения операции пациент находится в состоянии медикаментозного сна, при этом проводится искусственная вентиляция лёгких. На передней брюшной стенке выполняется 4 прокола. Самый большой (миниразрез) делается под пупком, через него удалённый желчный пузырь будет извлечен из брюшной полости. Через другие проколы в брюшную полость вводятся оптическая система, подключенная к цифровой видеокамере с высоким разрешением, и инструменты, с помощью которых выполняется операция. Изображение при этом транслируется на монитор.
Изображение при этом транслируется на монитор.
Преимущества лапароскопической холецистэктомии:
- Минимальный травматизм тканей передней брюшной стенки, что ведет к сокращению сроков госпитализации: при нормальном течении послеоперационного периода пациенту можно встать уже через 6-8 часов после окончания операции, а ещё через двое суток пациент может уйти домой.
- Высокая точность диагностики и лечения: многократное оптическое увеличение изображения хода операции на мониторе помогает рассмотреть мельчайшие особенности анатомии оперируемого органа, также в ходе операции есть возможность выполнить обзорную ревизию органов брюшной полости.
- Косметичный операционный доступ: после заживления проколы, через которые проводится операция, оставляют малозаметные рубцы.
- Практически полное исключение риска развития послеоперационных вентральных грыж, которые нередко развиваются после «открытой» холецистэктомии, особенно у пожилых, тучных пациентов.

Основным показанием к проведению холецистэктомии является калькулезный холецистит (желчнокаменная болезнь). Также холецистэктомия проводится при наличии камней в желчном пузыре без клинических проявлений, остром холецистите в раннем периоде, хроническом бескаменном холецистите при неэффективности консервативного лечения, а также при полипах желчного пузыря.
Современная хирургия – в зоне доступа
Когда 12 лет назад в Ростовской областной клинической больнице появился Центр функциональной гастроэнтерологии и реконструктивно-пластической хирургии, перед ним была поставлена задача максимально расширить спектр выполняемых оперативных вмешательств, активно используя наиболее современные хирургические методики. Возглавивший тогда новое подразделение хирург-онколог Вячеслав Коробка теперь – главный врач РОКБ, тем не менее, в уже переименованном Центре хирургии и координации донорства по-прежнему выполняет большую часть операций.
– Организационные решения действительно могут существенно влиять на результат в современной медицине?
– Сам факт создания нашего Центра уже свидетельствует о крайне важной роли системной организации. Он ведь объединил врачей, которые и так работали бок о бок, но в обособленных больничных отделениях. И конечно, фокус не в том, что у гастроэнтерологов, общих хирургов, колопроктологов и эндовидеохирургов вдруг появился общий директор – у них появился общий пациент, и группа лечащих врачей стала командой. Кстати, на этапе создания для нас было принципиально добиться равнозначности участия в лечебном процессе всех вошедших в Центр подразделений – чтобы перевод пациента по отделениям не отражался на оплате, – неважно, лечишь ты его или долечиваешь.
Он ведь объединил врачей, которые и так работали бок о бок, но в обособленных больничных отделениях. И конечно, фокус не в том, что у гастроэнтерологов, общих хирургов, колопроктологов и эндовидеохирургов вдруг появился общий директор – у них появился общий пациент, и группа лечащих врачей стала командой. Кстати, на этапе создания для нас было принципиально добиться равнозначности участия в лечебном процессе всех вошедших в Центр подразделений – чтобы перевод пациента по отделениям не отражался на оплате, – неважно, лечишь ты его или долечиваешь.
Изменение принципов взаимодействия специалистов различных отделений и схем ведения пациентов, оптимальное слияние диагностического, хирургического и консервативного профилей быстро дало результат. Более прицельная диагностика и подготовка к сложному оперативному вмешательству (а в последующем – и реабилитация) силами гастроэнтерологов, поэтапное лечение с активным использованием возможностей малотравматичной эндовидеохирургиии, продвинутая колопроктология – все это в формате Центра дало возможность повысить эффективность общей хирургии, которая, в свою очередь, максимально сконцентрировалась на органосберегающих реконструктивно-пластических методиках лечения. Количественно это сказалось на работе койки – больные быстрее выписывались из стационара. И как следствие, медицинская помощь стала доступна большему числу пациентов, – в среднем мы ежегодно принимаем 2,5 тыс человек.
Невозможно преуспеть в трансплантологии,
не подготовив надежной базы по целому ряду важных
направлений клинико-диагностической деятельности.
– Ведь в ваш Центр хирургии обращаются и жители других российских регионов, а не только Ростовской области…
– Это уже вопрос уровня, на котором решается возникшая медицинская проблема, профессиональных возможностей тех или иных специалистов. Как ни крути, разрабатывают план и проводят лечение не организационные схемы, а конкретные доктора. И поскольку задача нашей больницы – оказывать помощь в наиболее тяжелых случаях, нередко требующих особого мастерства и интуиции (скажем, пересадку родственной доли печени, кроме нас, делают еще менее чем в 10 российских клиниках), то и квалификация врача приобретает ключевую роль.
Здесь у меня совершенно четкая позиция: общий хирург обязан владеть всеми видами полостных вмешательств, спокойно выполнять операции на различных органах пищеварительного тракта – от пищевода до толстого кишечника, на почках, даже на органах малого таза. И это – вне зависимости от того, какое у пациента заболевание: опухолевое или нет. Я убежден, что деление хирургов на онкологов и не онкологов, которого, кстати, нет почти нигде в мире, – системная ошибка. Это приводит к тому, что врач, оперирующий в профильном онкологическом учреждении, может испытывать серьезные затруднения, сталкиваясь с проблемой, лишь похожей на опухоль или ей сопутствующей. В результате часть пациентов получает либо некачественное лечение, либо вовсе переводится в разряд неоперабельных, хотя, возможно, что в условиях многопрофильной клиники человеку можно было бы помочь.
Планомерное развитие донской трансплантологии началось
менее трех лет назад, когда в Центре пластической хирургии
(ныне – Центре хирургии и координации донорства) РОКБ
под руководством главного трансплантолога региона
В.Л. Коробки провели первую на Дону трансплантацию печени.
Например, сейчас в Ростовской области только в нашем Центре берутся оперировать опухоли с сосудистым прорастанием, потому что высококвалифицированные сосудистые хирурги, которые есть в РОКБ, в состоянии провести необходимое протезирование сосудов.
Кстати, такое положение вещей возвращает нас к теме значимости организационных решений – сегодня уже совершенно очевидно, что сам формат современной многопрофильной клиники способствует более динамичному развитию, нежели это возможно в областном, тем более, муниципальном онкодиспансере. Так что сложившаяся за десятилетия система маршрутизации онкологических больных по-видимому нуждается в пересмотре. А пока некоторая часть пациентов, которых признали неоперабельными по месту жительства, не смирившись с отказом, находит себе хирурга самостоятельно.
– А со стороны кажется, что доскональное знание какого-то определенного предмета – залог эффективности, и более перспективно, чем универсальность.
– Безусловно, у узкого специалиста есть свои плюсы, особенно в ситуации, когда не затрагиваются смежные области, хотя я и не понимаю, как можно из года в год только и делать, что удалять, скажем, желчные пузыри, и не заскучать. Но в целом узкая специализация сильно ограничивает профессиональный рост общего хирурга.
Оптимизация в формате Центра принципов
взаимодействия специалистов различных отделений
и схем ведения пациентов позволила добиться
эффективного слияния диагностического,
хирургического и консервативного профилей.
Да, и наш Центр не обходится без уролога, нефролога, гепатолога, не так давно в команду вошла доктор наук Людмила Юрьевна Голотина – известный ростовский гинеколог, долгое время проработавшая в онкоинституте. И для них, и для Центра это – не столько новые возможности, сколько дополнительные, взаимное обогащение. Мультидисциплинарный подход действительно в тренде, эффективно работает, даже подталкивает к развитию. Я, например, всегда считал крайне полезным для общего хирурга тесное общение с гастроэнтерологами, старался посещать их конференции. Тогда лучше понимаешь, что происходит с пациентом, которому ты что-то–отрезал–на–ноги–поставил–выписал, а он потом всю оставшуюся жизнь ходит грустный не к тебе, а к гастроэнтерологу.
Методики сложнейших реконструктивно-пластических операций, которые сейчас проводятся у нас в Центре по 300-400 в год, нередко появлялись как раз там, где врачи боролись не только за жизнь своего пациента, но и за достойное ее качество. Скажем, желчный пузырь можно удалить, а желчный проток – нет. Ты либо проведешь реконструкцию, при которой требуется микроскопическая хирургическая техника, ведь размер здорового протока внутри печени – не более 4 мм, и пациент будет жить, либо не сможешь, и он погибнет. Однако во многих случаях возможны и варианты. Например, в большинстве наших больниц, даже крупных, до сих пор по поводу язвы 12-перстной кишки будет проведена стандартная резекция, и пациенту пожизненно пропишут пресную овсянку. Но ведь существует и в нашем Центре активно применяется органосохраняющая методика хирургического лечения – дуоденопластика с селективной проксимальной ваготомией для понижения кислотности желудка, не влекущая за собой ничего, кроме сбалансированного здорового питания.
В контексте деятельности полнофункционального центра
малоинвазивная хирургия приобретает особое значение, –
нередко эндовидеоскопическая процедура может
потребоваться, чтобы обеспечить успех последующего
более масштабного вмешательства.
С другой стороны, бывают ситуации, когда хирурги твердо настаивают на радикальном решении. Скажем, камень в желчном пузыре – показание к удалению органа, даже если пациент особо не жалуется. Потому что продуцирующий камни желчный пузырь – это вредоносная программа внутри организма, готовая почва для возникновения острого диструктивного панкреатита, механической желтухи, гнойного холангита, язв 12-перстной кишки, тромбозов проходящих рядом вен. Или взять другой не менее распространенный недуг – хронический панкреатит, традиционное лечение которого базируется на приеме малоэффективных ферментов и изматывающей диете. После того, как предложенный некоторое время назад зарубежными хирургами способ хирургического лечения был серьезно доработан в нашем Центре, что позволило снизить летальность с восьми до полутора процентов, операция во многих случаях стала более предпочтительным вариантом.
– А вообще как часто в вашем Центре появляются оригинальные методики?
– У нас ведь это – не планомерная работа, как в научно-исследовательском институте, хотя на сегодня треть сотрудников Центра и имеет ученую степень: 10 – кандидата и трое – доктора медицинских наук. Собственные наработки просто вытекают время от времени из повседневной деятельности. Оперируешь, изучаешь практику, анализируешь, снова оперируешь, и в какой-то момент – уже по-другому… Всего у нас в Центре внедрено 17 новаций, подтвержденных патентами, еще два сейчас оформляются. Целый ряд хирургических способов появился вследствие устранения чужих ошибок, когда организм оказывался поврежден не только болезнью, но и предыдущим оперативным вмешательством. Взять, к примеру, ранение задней стенки 12-перстной кишки при эндоскопическом исследовании. Раньше такой больной просто умирал, а все наши пациенты живы.
Высококвалифицированные анестезиологи-реаниматологи, –
один из важнейших факторов успешной работы Центра.
– Поверхностное заключение о неоперабельности – тоже, в некотором смысле, хирургическая ошибка?
– И нередко – фатальная, потому что больной просто уходит в никуда, доживать. И здесь мы опять возвращаемся и к разговору об организации, и к проблеме квалификации. Сегодня в хирургической среде остро ощущается самый настоящий кадровый голод. Медуниверситеты работают, как часы, а грамотных, трудолюбивых и не перегруженных амбициями врачей – днем с фонарем искать, даже в областном центре, что уж говорить про малопривлекательные для молодежи районы. Таким образом, кадровая проблема провоцирует остальные – несвоевременное оказание квалифицированной медицинской помощи, низкое качество диагностики и лечения… А ведь если врачи на местах будут стараться удовлетворять потребности своей территории, на должном уровне выполняя необходимый объем несложных процедур, вроде аппендэктомии, холецистэктомии, ушивания грыжи и т.п., это серьезно сократит поток больных с осложнениями в областные клиники. Мы сможем полностью сконцентрироваться на по-настоящему сложных сочетанных патологиях и травмах, тяжелейших заболеваниях, чтобы быть в состоянии помочь там, где еще вчера, казалось, просто нереально что-то сделать.
РОСТОВСКИЙ СПЛИТ
В ночь с 25 на 26 мая в Центре хирургии и координации донорства Ростовской областной клинической больницы была успешно проведена пересадка печени по технологии in situ сплиттинга, при которой орган разделяется на две половины еще в организме донора. Каждый из полученных фрагментов затем был пересажен взрослым больным из территориального листа ожидания, нуждающимся в трансплантации.
На сегодня в РОКБ выполнено 83 операции
по трансплантации: 55 – почек, в т.ч. одна родственная;
24 – печени, в т.ч. семь родственных; 4 – сердца.
В ближайших планах – пересадка поджелудочной железы.
Весь процесс пересадки, в котором были задействованы 16 хирургов, 6 реаниматологов, врачи ультразвуковой и лабораторной диагностики, 6 операционных сестер и другой персонал, проходил практически одновременно в трех операционных и занял около 20 часов.
Начиная с 2014 года в России проведено всего несколько таких операций, и до последнего времени только три медучреждения имели опыт применения данной технологии. Таким образом, Ростовская областная клиническая больница, чья программа трансплантологии – одна из самых молодых в стране, стала четвертой в России и второй (после Новосибирска) среди региональных клиник, имеющих организационно-техническую возможность и высококвалифицированный персонал для проведения сплит-трансплантации печени.
С БЛАГОДАРНОСТЬЮ ЗА ПОДДЕРЖКУ
Медики Ростовской областной клинической больницы от имени пациентов Дона выражают признательность Правительству Ростовской области и лично Губернатору Юрию Васильевичу Голубеву, а также министру здравоохранения Татьяне Юрьевне Быковской за многолетнюю поддержку сложных начинаний, в том числе, выделение дополнительных бюджетных средств, благодаря чему Донское здравоохранение динамично развивается, подхватывая практически одновременно с ведущими медицинскими учреждениями страны инновационные методики лечения.
Журнал «Здравоохранение России».
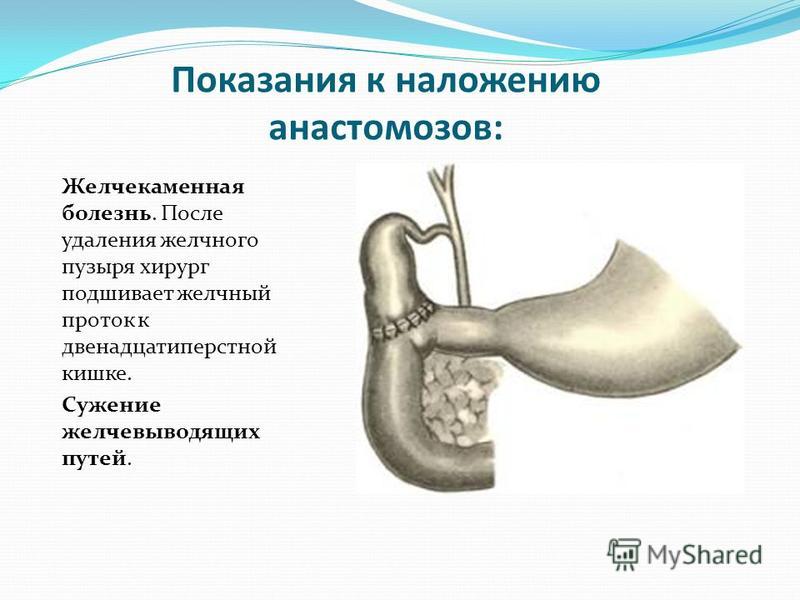
Желчнокаменная болезнь
Желчнокаменная болезнь (холелитиаз, ЖКБ) — многофакторное заболевание, характеризующееся образованием камней в желчевыводящих путях: желчном пузыре (холецистолитиаз), в протоках (холедохолитиаз).
Среди болезней органов пищеварения желчнокаменная болезнь встречается очень часто; в последние годы число больных желчнокаменной болезнью увеличивается в драматических пределах.
Нужно ли делать операцию? Что опаснее болеть ЖКБ или сделать операцию?
ЖКБ опасна для жизни своими осложнениями, которые могут развиться очень быстро — в считанные часы. Эти осложнения могут оказаться крайне тяжелыми и неизличимыми. Надежных медикаментозных методов лечения ЖКБ и предотвращения ее осложнений нет. Поэтому, в большинстве случаев при ЖКБ операция необходима. Необходима она даже если боли никогда не беспокоили пациента. Особенно она показана при наличии конкрементов небольшого диаметра 3-5 мм, которые наиболее опасны. Первый же приступ холецистита, панкреатита может закончиться летальным исходом.
В настоящее время чаще всего используют два способа удаления желчного пузыря — традиционная холецистэктомия («старый» метод) и новая, менее травматичная методика — лапароскопическая холецистэктомия. В обоих случаях операция проходит под общим наркозом, по одной и той же принципиальной схеме удаляется весь желчный пузырь с камнями. При первом методе удаление желчного пузыря хирург осуществляет непосредственно вручную через разрез на брюшной стенке 15-20 см. При втором — специальными манипуляторами, лапароскопом и другими аппаратами через небольщие сантиметровые разрезы на брюшной стенке. В ходе операции осуществляется доступ в брюшную полость и целиком удаляется желчный пузырь вместе с находящимися в нем конкрементами. Эта операция называется — холецистэктомия. При этом желчный пузырь отделяется от печени и от общего печеночного протока. Пузырный проток и кровоснабжающие желчный пузырь кровеносные сосуды перевязывают и отсекают. Иногда к месту бывшего расположения желчного пузыря подводят дренажную трубочку которую выводят наружу через прокол на брюшной стенке в правом подреберье. По ней в первые сутки после операции из брюшной полости оттекает жидкость.
В нашей клинике операция выполняется лапароскопическим методом.
Метод лапароскопического удаления желчного пузыря основан на использовании уникальной современной медицинской техники, которая позволяет значительно уменьшить травматизацию тканей пациента, облегчает его состояние в послеоперационном периоде по сравнению с традиционной методикой. Суть этого метода заключается в следующем. Под общим наркозом брюшную полость надувают через прокол брюшной стенки специальной газовой смесью для создания полости с хорошим обзором и возможностью последующего введения аппаратов. На брюшной стенке, в правом подреберье и над пупком, делаются 4 сантиметровых разреза. Через них в брюшную полость вводят специальный аппарат в виде трубки (лапароскоп) оснащенный микровидеокамерой, которая передает изображение из брюшной полости на телевизор. Через другие проколы в брюшную полость вводят разные длинные микрохирургические инструменты-манипуляторы (ножницы, зажимы и т.д.), которыми и выполняется само оперативное вмешательство. Хирург манипулирует этими инструментами вне брюшной полости пациента, а ориентируется при этом на изображение в телевизоре. Удаление желчного пузыря протекает по обычной схеме. Он вместе с камнями извлекается из брюшной полости через один из разрезов (обычно у пупка). Маленькие разрезы позволяют свести к минимуму кровотечение и боль в послеоперационном периоде. Пациенты самостоятельно встают уже на первый день и могут быть отпущены домой на вторые сутки после операции. Быстрее восстанавливается функция кишечника. На вторые сутки разрешается питание. По сравнению с традиционным вмешательством через широкий доступ, уменьшается риск образования рубцовых сращений внутри брюшной полости после операции (т.н.спаек), послеоперационных грыж, нагноений и других осложнений. Послеоперационные рубцы практически не заметны через год после оперативного лечения.
Операция по удалению желчного пузыря (холецистэктомия)
Холецистэктомия — хирургическая операция по удалению желчного пузыря, который представляет собой грушеобразный орган, расположенный непосредственно под печенью в правой части брюшной полости. В желчном пузыре накапливается желчь — образующаяся в печени жидкость, которая принимает участие в процессе пищеварения.
Различают экстренную холецистэктомию и холецистэктомию выполняемую в плановом порядке (в период ремиссии, при отсутствии симптомов).
Показания к удалению желчного пузыря
Холецистэктомия проводится при холецистите и желчнокаменной болезни для удаления желчных камней и борьбы с осложнениями, которые они вызывают. Лечащий врач может рекомендовать операцию в следующих случаях:
— Хронический калькулезный холецистит (камни в желчном пузыре, желчнокаменная болезнь)
— Полипы и холестероз желчного пузыря;
— Камни в желчном протоке (холедохолитиаз)
— Воспаление желчного пузыря (бескаменный холецистит)
— Бессимптомный холецистолитиаз (отсутствие симптомов при наличии камней в желчном пузыре)
Холецистэктомия выполняемая в плановом порядке — достаточно простая операция, которая редко влечет за собой осложнения. В большинстве случаев, пациент может отправиться домой через 1-2 дня после проведения операции.
Удаление желного пузыря в экстренном порядке проводится при непосредственной угрозе жизни пациента, когда возникшие осложнения холецистита делают попытки добиться стойкой стабилизации общего состояния пациента бесперспективными:
— при перитоните;
— гангренозном холецистите;
— перфорации стенки желчного пузыря
Методы удаления желчного пузыря
В настоящее время существует 3 основных технологии выполнения холецистэктомии:
1. Лапароскопическая холецистэктомия
2. Открытая холецистэктомия из минидоступа
3. Традиционная открытая холецистэктомия
Принципиальным отличием во всех указанных методах является только доступ к желчному пузырю.
Лапароскопическая холецистэктомия
Лапароскопическая холецистэктомия выполняется наиболее часто, проводится под общим наркозом с интубацией трахеи (введение тонкой эластичной трубки в трахею во время наркоза, которую пациент не чувствует), что позволяет минимизировать риск регургитации (заброса желудочного содержимого в ротоглотку) и аспирации (попадания желудочного содержимого в легкие) во время операции.
После наступления анестезии, хирург, через специальную тонкую иглу в брюшную полость нагнетат углекислый газ. Цель нагнетания углекислого газа — приподнять брюшную стенку и одновременно поджать внутренние органы, образно говоря «надуть живот». Углекислый газ абсолютно безвреден для организма и его нагнетание позволяет создать в брюшной полости пространство для работы хирурга. После этого производиться прокол в области пупка, через который вводится лапароскоп, оснащенный видеокамерой, для осмотра органов брюшной полости, а также с целью визуального контроля дальнейшего хода операции. Изображение с видеокамеры лапароскопа передается на монитор в операционной и позволяет хирургам контролировать свои действия.
На следующем этапе проводятся проколы брюшной стенки (от 1 до 3) для введения инструментов — манипуляторов необходимых для удаления желчного пузыря. После диагностических манипуляций, если требуется, приступают к выделению пузырной артерии и пузырного протока. После наложения на них специальных металлических скобок, их пересекают. Желчный пузырь, отделенный от печени извлекают из брюшной полости (через один из проколов).
После извлечения желчного пузыря проводится холангиография — специальное рентгеновское исследование желчного протока на наличие отклонений. Если хирург обнаруживает камни или другие патологии в желчном протоке, также может быть проведено медицинское вмешательство, направленное на их устранение.
По окончании операции, углекислый газ удаляется из брюшной полости, накладываются швы и стерильная повязка. После полного пробуждения пациент переводится в послеоперационное отделение. Лапароскопическая холецистэктомия длится от 30 минут до 2 часов, в среднем — 40 минут.
Лапароскопическая холецистэктомия назначается не всем пациентам. В некоторых случаях хирург может начать проведение лапароскопической холецистэктомии и решить сделать более широкий разрез из-за наличия рубцовой ткани от предыдущих операций или осложнений.
Как правило, уже через 2-3 часа после лапароскопии пациент может вставать. Выписка из стационара происходит обычно на следующий день после проведения операции, однако некоторым требуется остаться в больнице дольше. Пациент сможет отправиться домой после того как сможет есть, пить и самостоятельно передвигаться без болезненных ощущений. Для полного восстановления требуется примерно неделя.
Преимущества лапароскопической холецистэктомии
— Отсутствие разрезов передней брюшной стенки и, как следствие меньше боли, меньшая вероятность инфицирования, меньшие риски возникновения послеоперационной грыжи, быстрый восстановительный период;
— Уже через 2-3 часа после лапароскопии пациент может вставать. Обычно к вечеру или утру следующего дня состояние уже позволяет вернуться к обычной физической активности, а через несколько дней вернуться на работу. Следы на коже от проколов заживают достаточно быстро, через несколько месяцев их с трудом можно обнаружить;
— Большая информативность. Технология проведения лапароскопии, при которой изображение из брюшной полости выводится на экран монитора, позволяет выявлять мельчайшую патологию, которая не видна при классической операции. Это возможно из-за того, что на мониторе можно увеличивать изображение органов до 10 раз.
— Щадящее оперативное воздействие. Учитывая многократное увеличение и специальные хирругические инструменты, очаги патологии удаляют, не затрагивая здоровые ткани
Открытая холецистэктомия из минидоступа
Не всем пациентам возможно выполнить лапароскопическое удаление желчного пузыря. Анатомические аномалии, выраженный воспалительный или спаечный процесс в брюшной полости, сопутствующие заболевания, препятствующие наложению пневмоперитонеума (нагнетания брюшной полости углекислым газом) являются поводом для проведения открытой малоинвазивной холецистэктомии.
При этом методе доступ к желчному пузырю осуществляется через разрез (от 3 до 7 см) в области правого подреберья. Мышцы и ткани приподнимаются для освобождения печени и желчного пузыря. Далее приступают к выделению пузырной артерии и пузырного протока. После наложения на них специальных металлических скобок, их пересекают. Желчный пузырь, отделенный от печени извлекают из брюшной полости.
Затем проводится контрольная холангиография. Накладываются швы и стерильная повязка. После полного пробуждения пациент переводится в послеоперационное отделение. Открытая холецистэктомия из минидоступа длится 30 минут до 2 часов, в среднем — 40 минут.
Сроки пребывания больных в стационаре немного длиннее, чем при лапароскопии, и составляют 1 — 3 дней. Срок послеоперационной реабилитации тоже более длительный.
Традиционная открытая холецистэктомия
В настоящее время этот метод холецистэктомии применяется либо в экстренных случаях, например, при остром холецистите осложненном разлитым перитонитом, либо при сложных формах патологии желчных протоков.
Традиционная открытая холецистэктомия выполняется через большие разрезы брюшной стенки, что сопровождается её значительной травмой и как следствие, развитием нередких послеоперационных осложнений, например, послеоперационных вентральных грыж или инфекционных осложнений. Кроме того, в раннем послеоперационном периоде может развиться парез кишечника, нарушения функции внешнего дыхания.
Безусловно, ранняя послеоперационная активность пациента ограничена, период реабилитации и нетрудоспособности более длительный. Для восстановления потребуется провести в больнице 3 — 7 дней. После этого требуется от четырех до шести недель для полного восстановления.
Осложнения холецистэктомии
Существует очень малая вероятность возникновения следующих осложнений:
— Подтекание желчи
— Кровотечение
— Образование тромбов
— Смерть
— Воздушная эмболия
— Возникновение проблем с сердцем
— Инфицирование послеоперационной раны
— Повреждение ближайших органов: желчного протока, печени и тонкого кишечника
— Панкреатит
— Пневмония
Риск возникновения осложнений зависит от общего состояния здоровья и причин возникновения холецистита. Риск возникновения осложнений при срочном проведении холецистэктомии выше, чем когда операция выполняется в плановом порядке.
После холецистэктомии
Следует заранее подготовиться к послеоперационному восстановлению. Большинство людей отправляется домой на следующий день после проведения холецистэктомии, но возникновение осложнений может увеличить срок пребывания в больнице. В некоторых случаях для удаления желчного пузыря хирургу приходится сделать разрез брюшной стенки. Больному в таком случае придется остаться в больнице на более длительный срок. Не всегда можно точно сказать, как будет проходить операция. В случае если придется остаться в больнице дольше, стоит сразу взять с собой личные вещи, например, зубную щетку, удобную одежду, книги или журналы, чтобы не было скучно.
Договоритесь с кем-нибудь, кто бы мог отвезти Вас домой после выписки и присмотреть за Вами. Попросите друга или члена семьи отвезти Вас домой и остаться с Вами в первую ночь после операции.
Благодаря проведению холецистэктомии боль и дискомфорт, которые доставляют желчные камни, пройдут. Консервативное лечение как, например, изменение режима питания не предотвращает появление желчных камней. Холецистэктомия — единственный способ предотвратить образование желчных камней.
После проведения холецистэктомии у некоторых пациентов возникает диарея в легкой степени, которая затем проходит. Большинство пациентов не сталкиваются с проблемами пищеварения после холецистэктомии. Желчный пузырь не является органом необходимым для здорового пищеварения.
То, насколько быстро пациент сможет вернуться к своей обычной деятельности после холецистэктомии, зависит от метода оперативного вмешательства и общего состояния здоровья. Пациенты, перенесшие лапароскопическую холецистэктомию, могут вернуться к работе через несколько дней. Пациентам, перенесшим открытую холецистэктомию, требуется несколько недель, чтобы восстановиться и вернуться к работе.
Подготовка к холецистэктомии
Перед плановой операцией проводится ряд исследований для оценки состояния внутренних органов и выявления сопутствующих заболеваний:
Общий анализ крови и мочи
Биохимический анализ крови (АЛТ, АСТ, альбумин, амилаза, глюкоза, билирубин, креатинин, электролиты и др.)
Коагулограмма (протромбин, МНО, фибриноген, АЧТВ, ВСК)
Определение группы крови, резус фактора
Реакция микропреципитации с кардиолипиновым антигеном
Определение антител к вирусу иммунодефицита ВИЧ 1 / 2 (anti-HIV)
Определение антител к вирусу гепатита С (Anti-HCV-total)
Определение антигена вируса гепатита В (HBsAg)
Электрокардиограмма
Рентгенография грудной клетки
Видеоэзофагогастродуоденоскопия (ФГС)
МР — холангиография
Осмотр терапевта
Осмотр анестезиолога
Этот список может быть расширен, при необходимости
Перед проведением плановой холецистэктомии хирург может рекомендовать:
— Выпить специальный медицинский препарат (по назначению врача, например, фортранс) для того чтобы промыть кишечник. За несколько часов до операции больному могут назначить раствор, который выведет кал из кишечника.
— Воздержаться от еды за ночь до операции. Можно запить лекарства небольшим количеством воды, однако за четыре часа до операции следует воздержаться от еды и питья.
— Прекратить приём некоторых лекарств и добавок. Необходимо сообщить врачу названия всех принимаемых лекарств и добавок и продолжить принимать лишь те, которые скажет врач. Врач может запретить приём некоторых лекарств и добавок, так как они могут повысить вероятность возникновения кровотечения.
— Принять душ или ванну используя специальное мыло. Врач может рекомендовать специальное антибактериальное мыло.
Более подробную информацию о холецистэктомии Вы можете получить у хирурга клиники «Здоровье 365» г. Екатеринбурга.
Связанные статьи:
Боль в животе
Боль внизу живота
Аппендицит
УЗИ брюшной полости
Видеоэзофагогастродуоденоскопия (ФГС)
МР — холангиография (см. МРТ брюшной полости)
Желчный пузырь
Язва желудка
Гастрит
Панкреатит
Поджелудочная железа
Синдром раздраженного кишечника (СРК)
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
Неспецифический язвенный колит
Болезнь Крона.
Гастроэнтерит
Об операции по удалению желчного пузыря
Это руководство поможет вам подготовиться к операции по удалению желчного пузыря в Memorial Sloan Kettering (MSK). Это также поможет вам понять, чего ожидать во время выздоровления.
Прочтите это руководство хотя бы один раз перед операцией и используйте его в качестве справочника в дни, предшествующие операции.
Берите с собой это руководство каждый раз, когда приходите в центр MSK, в том числе в день операции. Вы и ваша медицинская бригада будете обращаться к нему во время вашего лечения.
Вернуться наверхО вашей операции
Желчный пузырь
Желчный пузырь — это небольшой орган в форме капли, расположенный под печенью (см. Рис. 1). Его основная функция — запасать желчь. Желчь — это вещество, которое вырабатывается в печени и помогает организму переваривать жиры. Желчный пузырь выделяет желчь, когда пища, особенно жирная, попадает в пищеварительный тракт. После удаления желчного пузыря эту функцию берет на себя печень.
Рисунок 1.Желчный пузырь
Операция по удалению желчного пузыря
Холецистэктомия — это операция по удалению желчного пузыря. Желчный пузырь можно удалить одним из двух способов — лапароскопическим путем или через открытый разрез (хирургический разрез). Ваш хирург обсудит с вами наиболее подходящий вариант операции.
Лапароскопическая хирургия
При лапароскопической операции по удалению желчного пузыря хирург сделает 4 очень маленьких разреза (см. Рис. 2).Каждый будет около ½ дюйма в длину.
Рисунок 2. Разрезы лапароскопической холецистэктомии.
Один из разрезов будет в области пупка (пупок) или рядом с ним. Ваш хирург вставит через этот разрез инструмент, называемый лапароскопом. Лапароскоп представляет собой тонкую трубку с видеокамерой на конце. Углекислый газ вдувается в ваш живот (живот), так что он расширяется. Это дает хирургу возможность увидеть ваши органы и ткани.Другие инструменты будут вставлены через другие разрезы, чтобы разрезать желчный пузырь. Затем желчный пузырь будет удален через разрез в области пупка.
Операция по лапароскопическому удалению желчного пузыря занимает от 1 до 2 часов. Некоторые люди могут пойти домой в день операции.
Открытая хирургия
Примерно в 10% случаев желчный пузырь необходимо удалить через больший разрез посередине брюшной полости. Эта операция длится около 2 часов.
Вернуться наверхПеред операцией
Информация в этом разделе поможет вам подготовиться к операции.Прочтите этот раздел, когда вам назначена операция, и обращайтесь к нему по мере приближения даты операции. В нем содержится важная информация о том, что вам нужно сделать перед операцией.
Читая этот раздел, запишите все вопросы, которые вы хотите задать своему врачу.
Подготовка к операции
Вы и ваша медицинская бригада будете работать вместе, чтобы подготовиться к операции.
Помогите нам обезопасить вас во время операции, сообщив нам, применимо ли к вам какое-либо из следующих утверждений, даже если вы не уверены.
- Принимаю разбавитель крови, например:
- Аспирин
- Гепарин
- Варфарин (Янтовен ® или Кумадин ® )
- Клопидогрель (Плавикс ® )
- Эноксапарин (Lovenox ® )
- Дабигатран (Pradaxa ® )
- Апиксабан (Eliquis ® )
- Ривароксабан (Ксарелто ® )
- Я принимаю рецептурные лекарства (лекарства, которые прописывает мой лечащий врач), включая пластыри и кремы.
- Я принимаю безрецептурные лекарства (лекарства, которые покупаю без рецепта), в том числе пластыри и кремы.
- Я принимаю пищевые добавки, такие как травы, витамины, минералы, натуральные или домашние средства.
- У меня есть кардиостимулятор, автоматический имплантируемый кардиовертер-дефибриллятор (AICD) или другое сердечное устройство.
- У меня апноэ во сне.
- У меня были проблемы с анестезией (лекарством, которое заставляет меня уснуть во время операции) в прошлом.
- У меня аллергия на некоторые лекарства или материалы, включая латекс.
- Я не хочу получать переливание крови.
- Я употребляю алкоголь.
- Я курю или использую электронное курительное устройство (например, вейп-ручку, электронную сигарету или Juul ® ).
- Я употребляю легкие наркотики.
О распитии алкоголя
Количество выпитого вами алкоголя может повлиять на вас во время и после операции.Важно обсудить со своим лечащим врачом, сколько алкоголя вы употребляете. Это поможет нам спланировать ваше лечение.
- Если вы внезапно перестанете употреблять алкоголь, это может вызвать судороги, бред и смерть. Если мы знаем, что у вас есть риск этих осложнений, мы можем прописать лекарства, чтобы предотвратить их возникновение.
- Если вы регулярно употребляете алкоголь, у вас могут возникнуть другие осложнения во время и после операции. К ним относятся кровотечение, инфекции, проблемы с сердцем и более длительное пребывание в больнице.
Вот что вы можете сделать перед операцией, чтобы избежать проблем:
- Будьте честны со своим лечащим врачом в отношении того, сколько алкоголя вы употребляете.
- Постарайтесь бросить употреблять алкоголь после того, как запланирована операция. Если у вас появляется головная боль, тошнота (ощущение, что вас вот-вот вырвет), повышенное беспокойство или вы не можете уснуть после того, как бросили пить, немедленно сообщите об этом своему врачу. Это ранние признаки отмены алкоголя, которые поддаются лечению.
- Сообщите своему врачу, если вы не можете бросить пить.
- Задайте своему лечащему врачу вопросы о употреблении алкоголя и хирургическом вмешательстве. Как всегда, вся ваша медицинская информация останется конфиденциальной.
О курении
Если вы курите, у вас могут возникнуть проблемы с дыханием во время операции. Прекращение приема даже за несколько дней до операции может помочь. Ваш лечащий врач направит вас в нашу Программу лечения табака, если вы курите. Вы также можете связаться с программой по телефону 212-610-0507.
Об апноэ во сне
Апноэ во сне — это распространенное нарушение дыхания, из-за которого вы на короткое время перестаете дышать во время сна. Самый распространенный тип — обструктивное апноэ во сне (СОАС). При OSA ваши дыхательные пути полностью блокируются во время сна. СОАС может вызвать серьезные проблемы во время и после операции.
Сообщите нам, есть ли у вас апноэ во сне или вы думаете, что оно может быть у вас. Если вы используете дыхательное устройство (например, устройство CPAP) для лечения апноэ во сне, возьмите его с собой в день операции.
В течение 30 дней после операции
Предоперационное исследование (PST)
Перед операцией вас назначат на предоперационное обследование (PST). Дата, время и место будут напечатаны в напоминании о приеме в офисе вашего хирурга. Полезно принести на прием по тихоокеанскому стандартному времени следующие вещи:
- Список всех лекарств, которые вы принимаете, включая лекарства, отпускаемые по рецепту и без рецепта, пластыри и кремы.
- Результаты любых тестов, проведенных за пределами центра MSK, таких как кардиологический стресс-тест, эхокардиограмма или допплеровское исследование сонной артерии.
- Имя (имена) и номер (а) телефона вашего поставщика медицинских услуг.
Вы можете есть и принимать обычные лекарства в день приема.
Во время приема PST вы встретитесь с практикующей медсестрой (NP). Они работают в тесном сотрудничестве с персоналом анестезиологов (специализированные медицинские работники, которые сделают вам анестезию во время операции). Ваш медицинский работник вместе с вами изучит ваш медицинский и хирургический анамнез. Вам могут быть назначены анализы, такие как электрокардиограмма (ЭКГ) для проверки сердечного ритма, рентген грудной клетки, анализы крови и любые другие анализы, необходимые для планирования вашего лечения.Ваш НП также может порекомендовать вам обратиться к другим поставщикам медицинских услуг.
Ваш медицинский работник обсудит с вами, какие лекарства вам следует принимать утром в день операции.
Назовите своего опекуна
Ваш опекун играет важную роль в вашем уходе. Перед операцией вы и ваш опекун узнаете о своей операции от своих медицинских работников. После операции ваш лечащий врач отвезет вас домой, когда вы выпишетесь из больницы. Они также помогут вам позаботиться о себе дома.
Для лиц, ухаживающих за больными
Ресурсы и поддержка доступны, чтобы помочь справиться с обязанностями, связанными с уходом за человеком, проходящим лечение от рака. Для получения информации и ресурсов поддержки посетите сайт www.mskcc.org/caregivers или прочтите «Руководство для лиц, осуществляющих уход».
Заполните бланк доверенности на медицинское обслуживание
Если вы еще не заполнили форму доверенности на медицинское обслуживание, мы рекомендуем вам заполнить ее сейчас. Если вы уже выполнили одно или есть какие-либо другие предварительные указания, принесите их на следующую встречу.
Доверенность на медицинское обслуживание — это юридический документ, в котором указывается лицо, которое будет говорить за вас, если вы не можете общаться от своего имени. Лицо, которое вы укажете, называется вашим агентом по медицинскому обслуживанию.
Поговорите со своим врачом, если вы хотите заполнить доверенность на медицинское обслуживание. Вы также можете прочитать ресурсы «Предварительное планирование медицинского обслуживания» и «Как стать агентом по медицинскому обслуживанию», чтобы получить информацию о доверенностях на медицинское обслуживание, других предварительных распоряжениях и о том, как быть агентом по медицинскому обслуживанию.
Делайте упражнения на дыхание и кашель
Перед операцией потренируйтесь глубоко дышать и кашлять.Ваш лечащий врач даст вам стимулирующий спирометр, который поможет расширить ваши легкие. Для получения дополнительной информации прочтите ресурс «Как пользоваться стимулирующим спирометром». Если у вас есть какие-либо вопросы, обратитесь к своему врачу.
Соблюдайте здоровую диету
Перед операцией соблюдайте сбалансированную и здоровую диету. Если вам нужна помощь в выборе диеты, поговорите со своим врачом о встрече с клиническим диетологом-диетологом.
Купите 4% раствор хлоргексидина глюконата (ХГ) антисептическое очищающее средство для кожи (например, Hibiclens®).
4% раствор CHG — это очищающее средство для кожи, которое убивает микробы в течение 24 часов после использования.Принятие душа перед операцией поможет снизить риск заражения после операции. Вы можете купить антисептическое средство для очищения кожи с 4% раствором ХГГ в местной аптеке без рецепта.
за 7 дней до операции
Следуйте инструкциям врача по приему аспирина.
Если вы принимаете аспирин или лекарство, содержащее аспирин, вам может потребоваться изменить дозу или прекратить прием за 7 дней до операции. Аспирин может вызвать кровотечение.
Следуйте инструкциям врача. Не прекращайте принимать аспирин, если они вам об этом не скажут. Для получения дополнительной информации прочтите ресурс Общие лекарства, содержащие аспирин, другие нестероидные противовоспалительные препараты (НПВП) или витамин E.
Прекратите принимать витамин Е, поливитамины, лечебные травы и другие пищевые добавки
Прекратите принимать витамин Е, поливитамины, лечебные травы и другие пищевые добавки за 7 дней до операции.Эти вещи могут вызвать кровотечение. Для получения дополнительной информации прочтите ресурс «Травяные средства и лечение рака».
за 2 дня до операции
Прекратить прием нестероидных противовоспалительных средств (НПВП)
Прекратите принимать НПВП, такие как ибупрофен (Advil ® и Motrin ® ) и напроксен (Aleve ® ), за 2 дня до операции. Эти лекарства могут вызвать кровотечение. Для получения дополнительной информации прочтите ресурс Общие лекарства, содержащие аспирин, другие нестероидные противовоспалительные препараты (НПВП) или витамин Е.
за 1 день до операции
Отметьте время операции
Сотрудник приемной позвонит вам после 14:00 за день до операции. Если ваша операция назначена на понедельник, они позвонят вам в предыдущую пятницу. Если к 19:00 вам не позвонят, позвоните по номеру 212-639-5014.
Сотрудник сообщит вам, во сколько приходить в больницу на операцию. Они также напомнят вам, куда идти.
Это будет одно из следующих мест:
Предоперационный центр (PSC) на 2 -м этаже
1275 York Avenue (между East 67 th и East 68 th Street)
New York, NY 10065
M лифт на 2 -й этаж
Предоперационный центр (PSC) на 6 -м этаже
1275 York Avenue (между East 67 th и East 68 th Street)
New York, NY 10065
B лифт на 6 th этаж
Душ с антисептическим очищающим средством для кожи на основе 4% раствора CHG (например, Hibiclens)
В ночь перед операцией примите душ с использованием 4% раствора антисептика для очищения кожи.
- Вымойте волосы обычным шампунем. Хорошо промойте голову.
- Используйте обычное мыло, чтобы вымыть лицо и область гениталий. Хорошо ополосните тело теплой водой.
- Откройте бутылку с 4% раствором CHG. Налейте немного в руку или на чистую мочалку.
- Отойдите от струи душа. Аккуратно нанесите 4% раствор CHG на все тело от шеи до ступней. Не наносите его на лицо или область гениталий.
- Вернитесь в струю душа, чтобы смыть 4% раствор CHG.Используйте теплую воду.
- После душа вытереться чистым полотенцем.
- Не наносите лосьон, крем, дезодорант, макияж, пудру, духи или одеколон после душа.
Сон
Ложитесь спать пораньше и выспитесь полноценной ночью.
Инструкции по приему пищи перед операцией
Не ешьте ничего после полуночи накануне операции. Сюда входят леденцы и жевательная резинка.
Утро вашей операции
Как пить перед операцией
- Если ваш лечащий врач дал вам напиток CF (Preop) ® , допейте его за 2 часа до запланированного времени прибытия. Не пейте больше ничего после полуночи накануне операции, включая воду.
- Если ваш лечащий врач не дал вам напиток CF (Preop), вы можете выпить в общей сложности 12 унций воды между полуночью и за 2 часа до запланированного времени прибытия. Больше ничего не пейте.
Не пейте ничего за 2 часа до запланированного времени прибытия. Сюда входит вода.
Принимайте лекарства в соответствии с инструкциями
Если ваш лечащий врач сказал вам принимать определенные лекарства утром перед операцией, принимайте только эти лекарства, запивая глотком воды.В зависимости от того, какие лекарства вы принимаете, это могут быть все, некоторые или никакие из ваших обычных утренних лекарств.
Душ с антисептическим очищающим средством для кожи на основе 4% раствора CHG (например, Hibiclens)
Перед отъездом в больницу примите душ с антисептическим очищающим средством для кожи с 4% -ным раствором CHG. Используйте его так же, как накануне вечером.
Не наносите лосьон, крем, дезодорант, макияж, пудру, духи или одеколон после душа.
Что нужно помнить
- Наденьте что-нибудь удобное и свободное.
- Если вы носите контактные линзы, наденьте вместо них очки. -Ношение контактных линз во время операции может повредить глаза.
- Запрещается носить металлические предметы. Снимите все украшения, включая пирсинг. Оборудование, используемое во время операции, может вызвать ожоги при прикосновении к металлу.
- Не наносите лосьон, крем, дезодорант, макияж, пудру, духи или одеколон.
- Не оставляйте дома ценные вещи (например, кредитные карты, украшения и чековую книжку).
- Если у вас менструация (месячные), используйте гигиеническую прокладку, а не тампон.Вы получите одноразовое нижнее белье и при необходимости прокладку.
Что взять с собой
- Пара штанов свободного покроя (например, спортивные штаны).
- Кроссовки на шнуровке. У вас могут появиться отеки на ногах. Кроссовки на шнуровке подходят поверх этой припухлости.
- Устройство для дыхания от апноэ во сне (например, устройство CPAP), если оно у вас есть.
- Ваш стимулирующий спирометр, если он у вас есть.
- Форма доверенности на медицинское обслуживание и другие предварительные распоряжения, если вы их заполнили.
- Ваш мобильный телефон и зарядное устройство.
- Только деньги, которые могут понадобиться для небольших покупок (например, газеты).
- Футляр для ваших личных вещей (например, очков, слуховых аппаратов, зубных протезов, протезов, париков и религиозных принадлежностей), если они у вас есть.
- Настоящее руководство. Ваша медицинская бригада научит вас ухаживать за собой после операции.
Где припарковаться
Парковочный гаражMSK расположен на улице East 66 th , между York и First Avenue.Если у вас есть вопросы по ценам, звоните по телефону 212-639-2338.
Чтобы попасть в гараж, сверните на East 66 th Street со стороны York Avenue. Гараж находится примерно в четверти квартала от Йорк-авеню, на правой (северной) стороне улицы. Есть туннель, по которому можно пройти, который соединяет гараж с больницей.
Есть также другие гаражи, расположенные на East 69 th Street между Первой и Второй авеню, East 67 th Street между York и First Avenue и East 65 th Street между First и Second Avenue.
Когда попадете в больницу
Вам будет предложено несколько раз произнести по буквам свое имя и дату рождения. Это для вашей безопасности. Люди с таким же или похожим именем могут проходить операцию в один и тот же день.
Одевайся для операции
Когда придет время переодеваться перед операцией, вам дадут больничный халат, халат и нескользящие носки.
Встреча с медсестрой
Перед операцией вы встретитесь с медсестрой. Сообщите им дозу любых лекарств, которые вы принимали после полуночи (включая рецептурные и безрецептурные лекарства, пластыри и кремы), а также время, в которое вы их принимали.
Медсестра / медбрат может ввести внутривенную (IV) линию в одну из ваших вен, обычно в руку или руку. Если медсестра / медбрат не установит капельницу, анестезиолог сделает это в операционной.
Встреча с анестезиологом
Перед операцией вы также встретитесь с анестезиологом. Они будут:
- Просмотрите вместе с вами свою историю болезни.
- Спросите, не было ли у вас в прошлом проблем с анестезией, включая тошноту или боль.
- Поговорите с вами о вашем комфорте и безопасности во время операции.
- Поговорите с вами о типе анестезии, которую вы получите.
- Ответьте на ваши вопросы о вашей анестезии.
Будьте готовы к операции
Когда придет время операции, вам нужно будет снять слуховые аппараты, зубные протезы, протезы, парик и религиозные принадлежности, если они у вас есть.
Вы либо войдете в операционную, либо сотрудник принесет вам носилки. Сотрудник операционной поможет вам встать на операционную кровать и наденет компрессионные ботинки на голени.Они мягко надуваются и сдуваются, чтобы улучшить кровоток в ногах.
Когда вы почувствуете себя комфортно, анестезиолог введет вам анестезию через капельницу, и вы заснете. Вы также будете получать жидкости через капельницу во время и после операции.
Во время операции
После того, как вы полностью заснете, вам через рот в трахею введут дыхательную трубку, чтобы помочь вам дышать. Также будет установлен мочевой катетер (Фолея) для слива мочи (мочи) из мочевого пузыря.
По окончании операции ваш разрез будет закрыт скобами или швами. Вам также понадобятся полоски Steri-Strips ™ (тонкие кусочки хирургической ленты) или Dermabond ® (хирургический клей) поверх разрезов. Ваши разрезы можно закрыть повязкой. Дыхательную трубку обычно вынимают, пока вы еще находитесь в операционной.
Вернуться наверхПосле операции
Информация в этом разделе расскажет вам, чего ожидать после операции, как во время пребывания в больнице, так и после выписки из больницы.Вы узнаете, как безопасно восстановиться после операции.
Читая этот раздел, запишите все вопросы, которые вы хотите задать своему врачу.
Чего ожидать
Когда вы проснетесь после операции, вы окажетесь в отделении постанестезиологической помощи (PACU).
Вы будете получать кислород через тонкую трубку, которая проходит под носом и называется назальной канюлей. Медсестра будет следить за температурой вашего тела, пульсом, артериальным давлением и уровнем кислорода.
В мочевом пузыре может быть установлен мочевой катетер для контроля количества выделяемой мочи. У вас также будут компрессионные ботинки на голени, чтобы улучшить кровообращение.
У вас может быть болеутоляющая помпа, называемая устройством для обезболивания, контролируемого пациентом (PCA). Для получения дополнительной информации прочтите «Обезболивание, контролируемое пациентом» (PCA). Обезболивающее будет введено через капельницу.
После вашего пребывания в PACU вас отвезут в палату. Вскоре после того, как вы войдете в свою комнату, вам помогут встать с постели и сесть на стул.
Медсестра / медбрат расскажет вам, как восстановиться после операции. Ниже приведены примеры того, как вы можете помочь себе безопасно выздороветь.
- Вам будет рекомендовано ходить с помощью медсестры или физиотерапевта. Мы дадим вам лекарство от боли. Ходьба помогает снизить риск образования тромбов и пневмонии. Это также помогает стимулировать кишечник, чтобы он снова начал работать.
- Используйте стимулирующий спирометр. Это поможет вашим легким расшириться, что предотвратит пневмонию.выполняйте дыхательные упражнения и упражнения от кашля каждые 1-2 часа, пока не спите. Медсестра научит вас накладывать шину на разрез. Это уменьшит подвижность мышц живота и уменьшит боль во время упражнений от кашля. Для получения дополнительной информации прочтите «Как пользоваться стимулирующим спирометром».
Часто задаваемые вопросы: Во время пребывания в больнице
Будет ли у меня боль после операции?
Ваш врач и медсестра будут часто спрашивать вас о вашей боли и при необходимости давать лекарства.Если боль не проходит, сообщите об этом врачу или медсестре. Перед выпиской из больницы вам выдадут рецепт на обезболивающее.
Обезболивающее может вызвать запор (меньшее количество испражнений, чем обычно для вас).
Почему так важно ходить?
Ходьба поможет предотвратить образование тромбов в ногах. Это также снижает риск возникновения других осложнений, таких как пневмония.
Смогу ли я поесть?
Ваш врач сообщит вам, когда вы сможете начать есть и пить.Это будет зависеть от времени операции и от того, как вы себя чувствуете после нее. Некоторые люди могут пить небольшое количество жидкости вечером перед операцией. Большинство людей могут начать есть на следующий день после операции. Когда вы сможете есть, вам следует начать медленно и постепенно переходить к своей обычной диете, если вы терпите ее.
Сбалансированная диета с высоким содержанием белка поможет вам выздороветь после операции. Ваш рацион должен включать здоровые источники белка при каждом приеме пищи, а также фрукты, овощи и цельнозерновые продукты.Чтобы получить дополнительные советы по увеличению количества калорий и белка в вашем рационе, попросите медсестру предоставить ресурс «Правильное питание во время лечения рака». Если у вас есть вопросы о диете, обратитесь к диетологу.
Как долго я буду в больнице?
Если вам сделали лапароскопическую операцию по удалению желчного пузыря, вы, вероятно, вернетесь домой в течение 24 часов. Если вам сделали открытую операцию по удалению желчного пузыря, вы проведете в больнице 2–3 дня.
Часто задаваемые вопросы: После возвращения домой
Что такое трекер восстановления?
Мы хотим знать, как вы себя чувствуете после выписки из больницы.Чтобы помочь нам продолжать заботиться о вас, мы будем отправлять вопросы на ваш аккаунт MyMSK каждый день в течение 10 дней после вашего выписки из больницы. Эти вопросы известны как ваш трекер восстановления.
Заполняйте трекер восстановления каждый день до полуночи (12:00). Это займет всего 2–3 минуты. Ваши ответы на эти вопросы помогут нам понять, что вы чувствуете и что вам нужно.
На основании ваших ответов мы можем связаться с вами для получения дополнительной информации или попросить вас позвонить в офис вашего хирурга.Если у вас возникнут вопросы, вы всегда можете обратиться в кабинет хирурга. Для получения дополнительной информации прочтите ресурс «О вашем трекере восстановления».
Будет ли у меня боль, когда я буду дома?
Продолжительность боли или дискомфорта у каждого человека разная. Когда вы пойдете домой, у вас все еще может быть некоторая боль, и вы, вероятно, будете принимать обезболивающее. Следуйте приведенным ниже инструкциям.
- Принимайте лекарства в соответствии с указаниями и по мере необходимости.
- Позвоните своему врачу, если прописанные вам лекарства не снимают боль.
- Не садитесь за руль и не употребляйте алкоголь, пока принимаете обезболивающие.
- По мере заживления разреза у вас будет меньше боли и вам потребуется меньше обезболивающих. Легкие болеутоляющие, такие как ацетаминофен (Тайленол ® ) или ибупрофен (Адвил ® ), уменьшат боль и дискомфорт. Однако большое количество парацетамола может быть вредным для вашей печени. Не принимайте больше ацетаминофена, чем указано на флаконе или в соответствии с указаниями врача или медсестры.
- Обезболивающее должно помочь вам вернуться к нормальной деятельности. Принимайте достаточно лекарств, чтобы выполнять упражнения с комфортом. Обезболивающие наиболее эффективны через 30–45 минут после их приема.
- Следите за тем, когда вы принимаете обезболивающее. Принимать его, когда ваша боль только начинается, более эффективно, чем ждать, пока боль ухудшится.
Можно ли принять душ?
Да. Теплый душ расслабляет и помогает уменьшить мышечные боли. Принимая душ, используйте мыло и аккуратно промойте разрез.После душа промокните пораженные участки полотенцем и не закрывайте разрез (если нет дренажа). Если вы заметили покраснение или дренаж из разреза, позвоните своему врачу.
Не принимайте ванну, пока не обсудите это с врачом на первом приеме после операции.
Отсутствие чувства голода после операции — это нормально?
Да, после операции часто не бывает голода, что также известно как снижение аппетита. Попробуйте есть несколько небольших приемов пищи, состоящих из каждой группы продуктов (фрукты / овощи, мясо / курица / рыба, хлеб / злаки, молочные продукты).Это поможет вам быстрее зажить.
Как предотвратить запор?
Поговорите со своим врачом о том, как предотвратить и лечить запор. Вы также можете следовать приведенным ниже инструкциям.
- Ходите в туалет в одно и то же время каждый день. Ваше тело привыкнет к этому времени. Но если вы чувствуете, что вам нужно уйти, не откладывайте это.
- Попробуйте сходить в туалет через 5–15 минут после еды. После завтрака самое время пойти. Рефлексы в толстой кишке в это время самые сильные.
- Поупражняйтесь, если можете. Ходьба — отличный вид упражнений.
- Выпивайте 8 стаканов (8 унций) (2 литра) жидкости в день, если можете.
- Выбирайте жидкости, такие как вода, соки (например, сливовый сок), супы и коктейли для мороженого.
- Избегайте жидкостей с кофеином (таких как кофе и газированные напитки). Кофеин может выводить жидкость из вашего тела.
- Постепенно увеличивайте количество клетчатки в своем рационе до 25–35 граммов в день. Если у вас есть стома или вы недавно перенесли операцию на кишечнике, посоветуйтесь со своим врачом, прежде чем вносить какие-либо изменения в свой рацион.К продуктам с высоким содержанием клетчатки относятся:
- Отруби
- Цельнозерновые крупы и хлеб
- Unpeeled фрукты и овощи
- Салаты зеленые, микс
- Абрикосы, инжир и изюм
- Для лечения запора доступны как безрецептурные, так и рецептурные лекарства. Посоветуйтесь со своим врачом, прежде чем принимать какие-либо лекарства от запора, особенно если у вас есть стома или операция на кишечнике. Следуйте инструкциям на этикетке или у вашего лечащего врача.Примеры безрецептурных лекарств от запора:
- Докузат натрия (Colace ® ). Это средство для размягчения стула (лекарство, смягчающее дефекацию), вызывающее мало побочных эффектов. Вы можете использовать его, чтобы предотвратить запор. Не смешивайте с минеральным маслом.
- Полиэтиленгликоль (MiraLAX ® ). Это слабительное (лекарство, вызывающее дефекацию), которое вызывает мало побочных эффектов. Примите это с 8 унциями (1 стаканом) жидкости.Принимайте только в том случае, если у вас уже есть запор.
- Сенна (Сенокот ® ). Это слабительное стимулирующее средство, которое может вызвать спазмы. Лучше всего принимать его перед сном. Принимайте только в том случае, если у вас уже есть запор.
- Позвоните своему врачу, если у вас не было дефекации в течение 2 дней.
Можно ли употреблять алкоголь после операции?
Не употребляйте алкоголь во время приема обезболивающих.
Как мне ухаживать за своим разрезом?
Расположение разреза будет зависеть от типа перенесенной операции. Онемение кожи под разрезом — это нормально, потому что некоторые нервы были перерезаны. Онемение со временем пройдет.
- К тому времени, когда вы будете готовы выписаться из больницы, ваш хирургический разрез начнет заживать.
- Перед выпиской из больницы вам следует осмотреть свой разрез вместе с медсестрой, чтобы знать, как он выглядит.
- Если из разреза вытекает жидкость, запишите ее количество и цвет. Позвоните своему врачу и поговорите с медсестрой о любых выделениях из разреза.
Меняйте повязки не реже одного раза в день и чаще, если они намокли от дренажа. Когда из разреза больше не выходит дренаж, его можно не закрывать.
Если вы пойдете домой с полосками Steri-Strips на разрезе, они расшатываются и сами отпадают.Если в течение 10 дней они не отпали, их можно удалить.
Если вы пойдете домой с клеем на швы (швы), он также ослабнет и отслоится, как и стрипы Steri-Strips.
Чувство усталости после операции — это нормально?
Да, ожидаемым побочным эффектом является чувство усталости (утомляемость). Обычно требуется 3 недели, пока ваш уровень энергии не вернется к норме.
Могу ли я возобновить свою деятельность?
Для вас важно возобновить деятельность после операции.Разложите их в течение дня. Можно выполнять легкие домашние дела. Попробуйте мыть посуду, готовить легкие закуски и заниматься другими делами, которые у вас есть.
Вы можете вернуться к своей обычной сексуальной активности, как только ваши разрезы хорошо заживут, и вы сможете сделать это без боли и усталости.
Ваше тело — отличный помощник, который подскажет, когда вы сделали слишком много. Когда вы увеличиваете активность, следите за реакцией своего тела. Вы можете почувствовать, что у вас больше энергии утром или днем.Планируйте свою деятельность на то время дня, когда у вас будет больше энергии.
Когда мне безопасно водить машину?
Вы можете возобновить вождение через 3 недели после операции, если не принимаете обезболивающие, которые могут вызвать сонливость.
Когда я смогу вернуться на работу?
Время, необходимое для возвращения к работе, зависит от типа работы, которую вы выполняете, от типа перенесенной операции и от того, как быстро ваше тело заживает. Большинство людей могут вернуться к работе через 1-2 недели после лапароскопической операции и через 3-4 недели после открытой операции.
Какие упражнения я могу делать?
Упражнения помогут набраться сил и почувствовать себя лучше. Ходьба и подъем по лестнице — отличные виды упражнений. Постепенно увеличивайте расстояние ходьбы. Поднимайтесь по лестнице медленно, отдыхая или останавливаясь по мере необходимости. Спросите своего врача или медсестру, прежде чем начинать более интенсивные упражнения.
Когда я могу поднимать тяжелые предметы?
Проконсультируйтесь с врачом, прежде чем выполнять какие-либо действия с тяжелыми грузами. Обычно вы не должны поднимать ничего тяжелее 5 фунтов (2.3 килограмма) не менее 6 недель. Спросите своего врача, как долго вам следует избегать подъема тяжестей.
Как мне справиться со своими чувствами?
После операции по поводу серьезного заболевания у вас могут появиться новые неприятные чувства. Многие люди говорят, что в то или иное время они чувствовали себя слезливыми, грустными, взволнованными, нервными, раздражительными и злыми. Вы можете обнаружить, что не можете контролировать некоторые из этих чувств. В таком случае рекомендуется обратиться за эмоциональной поддержкой.
Первый шаг к выживанию — это поговорить о том, что вы чувствуете.Семья и друзья могут помочь. Ваша медсестра, врач и социальный работник могут успокоить, поддержать и направить вас. Всегда полезно сообщить этим профессионалам, как вы, ваша семья и ваши друзья эмоционально себя чувствуете. Пациентам и их семьям доступны многие ресурсы. Будь вы в больнице или дома, медсестры, врачи и социальные работники готовы помочь вам, вашей семье и друзьям справиться с эмоциональными аспектами вашей болезни.
Когда у меня первая встреча после операции?
Ваш первый визит после операции будет через 1–3 недели после выписки из больницы.Медсестра / медбрат даст вам инструкции, как записаться на прием, включая номер телефона, по которому можно позвонить. Во время этого приема ваш врач подробно обсудит с вами результаты патологии.
Что делать, если у меня есть другие вопросы?
Если у вас есть какие-либо вопросы или опасения, поговорите со своим врачом или медсестрой. Вы можете связаться с ними с понедельника по пятницу с 9:00 до 17:00.
После 17:00, в выходные и праздничные дни звоните по телефону 212-639-2000 и попросите дежурного врача для вашего врача.
Когда обращаться к врачу
Обратитесь к своему врачу, если у вас есть:
- Температура 101 ° F (38,3 ° C) или выше
- Боль, которая не проходит после приема лекарств
- Выделение из разреза с неприятным запахом или похоже на гной
- Повышенное покраснение вокруг разреза
- Новая или увеличенная припухлость вокруг разреза
- Любой новый симптом или физическое изменение
Служба поддержки
В этом разделе содержится список служб поддержки, которые могут помочь вам подготовиться к операции и безопасно выздороветь.
Читая этот раздел, запишите все вопросы, которые вы хотите задать своему врачу.
Служба поддержки MSK
Для получения дополнительной информации в Интернете посетите раздел «Типы рака» на сайте www.mskcc.org.
Приемная комиссия
212-639-7606
Позвоните, если у вас есть вопросы о вашей госпитализации, в том числе о запросе отдельной палаты.
Анестезия
212-639-6840
Звоните, если у вас есть вопросы об анестезии.
Комната доноров крови
212-639-7643
Позвоните для получения информации, если вы заинтересованы в сдаче крови или тромбоцитов.
Международный центр Bobst
888-675-7722
MSK принимает пациентов со всего мира. Если вы иностранный пациент, обратитесь за помощью в организации лечения.
Консультационный центр
646-888-0200
Многие люди считают, что консультирование им помогает. Мы предоставляем консультации для отдельных лиц, пар, семей и групп, а также лекарства, которые помогут, если вы чувствуете тревогу или депрессию.Чтобы записаться на прием, попросите вашего поставщика медицинских услуг направление или позвоните по указанному выше номеру.
Программа женской сексуальной медицины и здоровья женщин
646-888-5076
Рак и лечение рака могут повлиять на ваше сексуальное здоровье. Наша программа по женской сексуальной медицине и женскому здоровью может помочь, если вы столкнулись с проблемами сексуального здоровья, связанными с раком, такими как преждевременная менопауза или проблемы с фертильностью. Звоните, чтобы получить дополнительную информацию или записаться на прием. Мы можем помочь вам принять меры и решить проблемы сексуального здоровья до, во время или после лечения.
Программа «Продовольственная кладовая»
646-888-8055
Программа «Продовольственная кладовая» обеспечивает людей продуктами питания во время лечения рака. Для получения дополнительной информации поговорите со своим врачом или позвоните по указанному выше номеру.
Служба интегративной медицины
646-888-0800
Служба интегративной медицины предлагает множество услуг, дополняющих (дополняющих) традиционную медицинскую помощь, включая музыкальную терапию, терапию разума / тела, танцевальную и двигательную терапию, йогу и сенсорную терапию.
Программа мужской сексуальной и репродуктивной медицины
646-888-6024
Лечение рака и рака может повлиять на ваше сексуальное здоровье. Наша программа мужской сексуальной и репродуктивной медицины может помочь, если вы столкнулись с проблемами сексуального здоровья, связанными с раком, такими как эректильная дисфункция (ЭД). Звоните, чтобы получить информацию или записаться на прием. Мы можем помочь вам принять меры и решить проблемы сексуального здоровья до, во время или после лечения.
Библиотека MSK Библиотека
.mskcc.org
212-639-7439
Вы можете посетить веб-сайт нашей библиотеки или поговорить со справочным персоналом библиотеки, чтобы найти дополнительную информацию о вашем конкретном типе рака. Вы также можете посетить LibGuides на веб-сайте библиотеки MSK по адресу libguides.mskcc.org
Обучение пациентов и опекунов
www.mskcc.org/pe
Посетите веб-сайт «Обучение пациентов и опекунов», чтобы выполнить поиск в нашей виртуальной библиотеке. Там вы можете найти письменные образовательные ресурсы, видео и онлайн-программы.
Программа поддержки сверстников для пациентов и лиц, осуществляющих уход
212-639-5007
Возможно, вам будет удобно поговорить с кем-то, кто прошел через такое лечение, как ваше.Вы можете поговорить с бывшим пациентом или опекуном MSK через нашу Программу поддержки пациентов и опекунов. Эти разговоры конфиденциальны. Они могут проходить лично или по телефону.
Биллинг пациента
646-227-3378
Позвоните, если у вас есть вопросы о предварительной авторизации в вашей страховой компании. Это также называется предварительным утверждением.
Офис представителя пациентов
212-639-7202
Позвоните, если у вас есть вопросы по поводу формы доверенности на медицинское обслуживание или если у вас есть опасения по поводу вашего лечения.
Периоперационная медсестра
212-639-5935
Позвоните, если у вас есть вопросы о том, как MSK предоставляет любую информацию во время операции.
Частная медсестра
212-639-6892
Вы можете попросить частных медсестер или компаньонов. Звоните для получения дополнительной информации.
Программа «Ресурсы для жизни после рака» (RLAC)
646-888-8106
В центре MSK уход не заканчивается после активного лечения. Программа RLAC предназначена для пациентов и их семей, завершивших лечение.Эта программа включает множество услуг, включая семинары, тренинги, группы поддержки, консультации по вопросам жизни после лечения, а также помощь по вопросам страхования и трудоустройства.
Социальная работа
212-639-7020
Социальные работники помогают пациентам, родственникам и друзьям решать проблемы, типичные для больных раком. Они предоставляют индивидуальные консультации и группы поддержки на протяжении всего курса лечения и могут помочь вам в общении с детьми и другими членами семьи. Наши социальные работники также могут направить вас в общественные агентства и программы, а также предоставить финансовые ресурсы, если вы имеете на это право.
Духовная забота
212-639-5982
Наши капелланы (духовные консультанты) готовы выслушать, помочь поддержать членов семьи, молиться, связаться с общинным духовенством или религиозными группами или просто быть утешительным товарищем и духовным присутствием. Просить духовной поддержки может любой желающий, независимо от формальной религиозной принадлежности. Межконфессиональная часовня MSK находится рядом с главным вестибюлем больницы Memorial. Он открыт 24 часа в сутки. Если у вас возникла экстренная ситуация, позвоните по номеру 212-639-2000. Спросите дежурного капеллана.
Программа лечения табака
212-610-0507
Если вы хотите бросить курить, в MSK есть специалисты, которые могут вам помочь. Звоните для получения информации.
Виртуальные программы
www.mskcc.org/vp
Виртуальные программы MSK предлагают онлайн-обучение и поддержку для пациентов и лиц, осуществляющих уход, даже если вы не можете прийти в MSK лично. Благодаря интерактивным занятиям в режиме реального времени вы можете узнать о своем диагнозе, о том, чего ожидать во время лечения и о том, как подготовиться к различным этапам лечения рака.Сеансы конфиденциальные, бесплатные и проводятся опытным клиническим персоналом. Если вы заинтересованы в участии в виртуальной программе, посетите наш веб-сайт по адресу www.mskcc.org/vp для получения дополнительной информации.
Внешние вспомогательные услуги
Access-A-Ride
web.mta.info/nyct/paratran/guide.htm
877-337-2017
В Нью-Йорке MTA предлагает совместную поездку, услугу «от двери до двери» для людей с инвалиды, которые не могут пользоваться общественным автобусом или метро.
Air Charity Network
www.aircharitynetwork.org
877-621-7177
Обеспечивает проезд в лечебные центры.
Американское онкологическое общество (ACS)
www.cancer.org
800-ACS-2345 (800-227-2345)
Предлагает разнообразную информацию и услуги, в том числе Hope Lodge, бесплатное место для проживания пациентов и лиц, осуществляющих уход. во время лечения рака.
Рак и карьера
www.cancerandcareers.org
Ресурс для обучения, инструментов и мероприятий для сотрудников, больных раком.
Рак Care
www.cancercare.org
800-813-4673
Седьмая авеню 275 (между улицами West 25 th и 26 th )
New York, NY 10001
Предоставляет консультации, группы поддержки, образовательные семинары, публикации и финансовая помощь.
Сообщество поддержки рака
www.cancersupportcommunity.org
Предоставляет поддержку и обучение людям, страдающим онкологическими заболеваниями.
Сеть действий по уходу
www.caregiveraction.org
800-896-3650
Предоставляет образование и поддержку людям, которые заботятся о близких, страдающих хроническим заболеванием или инвалидностью.
Corporate Angel Network
www.corpangelnetwork.org
866-328-1313
Предлагает бесплатный проезд на лечение по стране с использованием свободных мест в корпоративных самолетах.
Gilda’s Club
www.gildasclubnyc.org
212-647-9700
Место, где мужчины, женщины и дети, больные раком, находят социальную и эмоциональную поддержку посредством общения, семинаров, лекций и социальных мероприятий.
Good Days
www.mygooddays.org
877-968-7233
Предлагает финансовую помощь для оплаты доплат во время лечения. Пациенты должны иметь медицинскую страховку, соответствовать критериям дохода и получать прописанные лекарства, указанные в формуляре Good Days.
Healthwell Foundation
www.healthwellfoundation.org
800-675-8416
Предоставляет финансовую помощь для покрытия доплат, страховых взносов и удержаний на определенные лекарства и методы лечения.
Joe’s House
www.joeshouse.org
877-563-7468
Предоставляет список мест, где можно остановиться рядом с лечебными центрами для больных раком и их семей.
LGBT Cancer Project
http://lgbtcancer.com/
Предоставляет поддержку и защиту ЛГБТ-сообщества, включая онлайн-группы поддержки и базу данных клинических испытаний, ориентированных на ЛГБТ.
LIVESTRONG Fertility
www.livestrong.org/we-can-help/fertility-services
855-744-7777
Предоставляет репродуктивную информацию и поддержку онкологическим больным и выжившим, лечение которых сопряжено с риском бесплодия.
Программа «Хорошо выглядишь»
www.lookgoodfeelbetter.org
800-395-LOOK (800-395-5665)
Эта программа предлагает семинары, чтобы узнать, что вы можете сделать, чтобы лучше себя чувствовать. Чтобы получить дополнительную информацию или записаться на семинар, позвоните по указанному выше номеру или посетите веб-сайт программы.
Национальный институт рака
www.cancer.gov
800-4-CANCER (800-422-6237)
Национальная сеть юридических услуг по раку
www.nclsn.org
Бесплатная программа правовой защиты рака.
Национальная онкологическая сеть ЛГБТ
www.cancer-network.org
Обеспечивает образование, обучение и защиту интересов ЛГБТ, переживших рак, и тех, кто находится в группе риска.
Needy Meds
www.needymeds.org
Список программ помощи пациентам для фирменных и непатентованных лекарств.
NYRx
www.nyrxplan.com
Предоставляет льготы по рецепту работникам, имеющим на это право, и пенсионерам работодателей государственного сектора в штате Нью-Йорк.
Partnership for Prescription Assistance
www.pparx.org
888-477-2669
Помогает соответствующим критериям пациентам без покрытия рецептурных лекарств получить бесплатные или недорогие лекарства.
Patient Access Network Foundation
www.panfoundation.org
866-316-7263
Предоставляет помощь с доплатой для пациентов со страховкой.
Patient Advocate Foundation
www.patientadvocate.org
800-532-5274
Предоставляет доступ к медицинскому обслуживанию, финансовой помощи, страховой помощи, помощи при сохранении работы и доступ к национальному справочнику ресурсов для лиц с недостаточным страхованием.
RxHope
www.rxhope.com
877-267-0517
Оказывает помощь людям в получении лекарств, с которыми у них возникают проблемы.
Образовательные ресурсы
В этом разделе содержатся образовательные ресурсы, упомянутые в данном руководстве. Эти ресурсы помогут вам подготовиться к операции и безопасно восстановиться после операции.
Читая эти ресурсы, запишите все вопросы, которые вы хотите задать своему врачу.
Вернуться наверхОперация на открытом желчном пузыре при желчных камнях
Обзор операции
При открытой операции на желчном пузыре (холецистэктомия) хирург удаляет желчный пузырь через один большой разрез (разрез) в брюшной полости. Вам понадобится общая анестезия, а операция длится 1-2 часа. Хирург сделает разрез либо под границей правой грудной клетки, либо в середине верхней части живота (между пупком и концом грудины).
Врачи проводят большинство операций на открытом желчном пузыре после попытки сначала удалить желчный пузырь с помощью лапароскопической операции. У некоторых людей есть условия, при которых требуется открытая операция на желчном пузыре.
После операции по удалению желчного пузыря желчь выходит из печени (где она вырабатывается) через общий желчный проток в тонкий кишечник. Поскольку желчного пузыря больше нет, желчь больше не сохраняется между приемами пищи. У большинства людей это практически не влияет на пищеварение.
Чего ожидать после операции
Операция обычно предполагает пребывание в больнице от 2 до 4 дней или дольше.Большинство людей могут вернуться к своей обычной деятельности через 4-6 недель. Открытая операция требует большей боли после операции и более продолжительного периода восстановления, чем лапароскопическая операция.
Эта операция оставляет умеренно большой шрам [от 4 дюймов (10,2 см) до 8 дюймов (20,3 см) в длину].
Никаких специальных диет или других мер предосторожности после операции не требуется.
Зачем это нужно
Операция по удалению желчного пузыря может привести к хирургическому вмешательству по нескольким причинам. Условия, при которых может потребоваться открытая, а не лапароскопическая операция, включают:
- Тяжелое воспаление желчного протока или желчного пузыря.
- Воспаление слизистой оболочки живота (перитонит).
- Высокое давление в сосудах печени (портальная гипертензия). Это вызвано циррозом печени.
- Находится в третьем триместре беременности.
- Серьезное нарушение свертываемости крови или использование лекарств для предотвращения свертывания крови (разжижители крови или антикоагулянты).
- Рубцовая ткань после многих предыдущих операций на брюшной полости.
- Аномальная анатомия брюшной полости.
В 5–10 из 100 лапароскопических операций на желчном пузыре хирургу необходимо перейти на открытый хирургический метод, который требует большего разреза. сноска 1 Примеры проблем, при которых может потребоваться открытая, а не лапароскопическая операция, включают неожиданное воспаление, рубцовую ткань, травму или кровотечение.
Как хорошо это работает
Операция снижает риск повторного появления камней в желчном пузыре. Но камни в желчном пузыре иногда образуются в желчных протоках спустя годы после холецистэктомии, хотя это случается нечасто.
Риски
Возможные осложнения операции на открытом желчном пузыре включают:
- Повреждение общего желчного протока.
- Желчь, просачивающаяся в брюшную полость.
- Чрезмерное кровотечение.
- Инфекция операционной раны.
- Повреждения печени, кишечника или крупных кровеносных сосудов брюшной полости.
- Сгустки крови или пневмония, связанные с более длительным периодом восстановления после открытой операции.
- Риски общей анестезии.
После операции на желчном пузыре у некоторых людей сохраняются абдоминальные симптомы, такие как боль, вздутие живота, газы или диарея (синдром после холецистэктомии).
Что думать о
Операции на открытом желчном пузыре безопасны уже много лет.
В большинстве случаев лапароскопическая операция заменяет открытую операцию по удалению желчного пузыря. Восстановление происходит намного быстрее и менее болезненно, чем после открытой операции.
Список литературы
Цитаты
- Глазго RE, Mulvihill SJ (2010). Лечение желчнокаменной болезни. В M Feldman et al., Eds., Sleisenger and Fordtran’s Gastrointestinal and Liver Disease , 9th ed., т. 1. С. 1121–1138. Филадельфия: Сондерс.
Кредиты
Текущий по состоянию на: 15 апреля 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Э. Грегори Томпсон, врач внутренних болезней
Брайан Д. О’Брайен, врач внутренних болезней
Адам Хусни, доктор медицины, семейная медицина
Арвидас Д. Ванагунас, доктор медицины, гастроэнтерология
По состоянию на апрель 15, 2020
Автор: Healthwise Staff
Медицинский обзор: E.Грегори Томпсон, врач-терапевт, Брайан Д. О’Брайен, врач-терапевт, Адам Хусни, врач, семейная медицина, Арвидас Д. Ванагунас, врач-гастроэнтерология,
, Глазго, Р.Р., Малвихилл, С.Дж. (2010). Лечение желчнокаменной болезни. В M Feldman et al., Eds., Sleisenger and Fordtran’s Gastrointestinal and Liver Disease , 9th ed., Vol. 1. С. 1121-1138. Филадельфия: Сондерс.
Лапароскопическая хирургия желчного пузыря по поводу желчных камней
Обзор хирургии
При лапароскопической хирургии желчного пузыря (холецистэктомия) желчный пузырь и желчные камни удаляются через несколько небольших разрезов (разрезов) в брюшной полости.Хирург надувает ваш живот воздухом или углекислым газом, чтобы видеть лучше.
Хирург вставляет световой прицел, прикрепленный к видеокамере (лапароскопу), в один разрез около пупка. Затем хирург использует видеомонитор в качестве ориентира, вставляя хирургические инструменты в другие разрезы, чтобы удалить желчный пузырь.
Перед тем, как хирург удалит желчный пузырь, вам может быть назначена специальная рентгеновская процедура, называемая интраоперационной холангиографией, которая показывает анатомию желчных протоков.
Для этой операции вам понадобится общая анестезия, которая обычно длится 2 часа или меньше.
После операции желчь выходит из печени (где она образуется) через общий желчный проток в тонкий кишечник. Поскольку желчный пузырь был удален, организм больше не может накапливать желчь между приемами пищи. У большинства людей это практически не влияет на пищеварение.
В 5-10 из 100 лапароскопических операций на желчном пузыре в США хирургу необходимо перейти на открытый хирургический метод, который требует большего разреза. сноска 1 Примеры проблем, при которых может потребоваться открытая, а не лапароскопическая операция, включают неожиданное воспаление, рубцовую ткань, травму и кровотечение.
Региональный анализ затрат на лапароскопическую холецистэктомию
Фон: Лапароскопическая холецистэктомия — наиболее распространенная процедура, выполняемая хирургами общей практики в Соединенных Штатах: ежегодно выполняется около 600 000 операций.По мере роста стоимости ухода все большее внимание уделяется использованию и качеству. Наша цель состояла в том, чтобы оценить стоимость лапароскопической холецистэктомии в нашей системе здравоохранения и сравнить время операции и результаты в центрах с высокими и низкими затратами.
Методы: Мы оценили все лапароскопические холецистэктомии, выполненные в нашей системе за 1-летний период. Затраты на поставку операционных и продолжительность процедур были получены для каждой больницы.Результаты и демографические данные, полученные Американским колледжем хирургов Национальной программы улучшения качества хирургии, сравнивались с затратами для каждой больницы.
Полученные результаты: В течение периода исследования 227 хирургов провели 7601 лапароскопическую холецистэктомию в 20 больницах (170-759 на больницу). Средняя стоимость одного случая варьировалась от 296 долларов в самом низком центре затрат до 658 долларов в самом центре затрат.Среднее время операции варьировалось от 46 до 95 минут. Не было никакой связи между стоимостью и временем операции или объемом дела. Наблюдалась небольшая тенденция к увеличению затрат при увеличении количества неотложных процедур, но это не было хорошо коррелировано ( 2 = 0,03). Демографические данные пациентов и сопутствующие заболевания были схожими между сайтами. Существенных различий в послеоперационных осложнениях между центрами с высокой и низкой стоимостью не было. К предметам наибольшего увеличения стоимости относятся одноразовые троакары, одноразовые крючки для прижигания, одноразовые эндосциссоры и одноразовые приспособления для наложения зажимов.По нашим оценкам, за счет использования инструментов многократного использования можно сэкономить более 300 долларов США на каждый случай, что приведет к ежегодной экономии 1,3 миллиона долларов США для нашей системы здравоохранения и 285 миллионов долларов США по всей стране.
Заключение: Выполнение лапароскопической холецистэктомии с помощью многоразовых инструментов может значительно снизить затраты и не увеличивает время операции или послеоперационные осложнения.
Ключевые слова: Расходы; Инструмент; Лапароскопическая холецистэктомия; Утилизация.
Операция на открытом желчном пузыре при желчных камнях
Обзор операции
При открытой операции на желчном пузыре (холецистэктомии) хирург удаляет желчный пузырь через один большой разрез (разрез) в брюшной полости. Вам понадобится общая анестезия, а операция длится 1-2 часа. Хирург сделает разрез либо под границей правой грудной клетки, либо в середине верхней части живота (между пупком и концом грудины).
Врачи проводят большинство операций на открытом желчном пузыре после попытки сначала удалить желчный пузырь с помощью лапароскопической операции. У некоторых людей есть условия, при которых требуется открытая операция на желчном пузыре.
После операции по удалению желчного пузыря желчь выходит из печени (где она вырабатывается) через общий желчный проток в тонкий кишечник. Поскольку желчного пузыря больше нет, желчь больше не сохраняется между приемами пищи. У большинства людей это практически не влияет на пищеварение.
Чего ожидать после операции
Операция обычно предполагает пребывание в больнице от 2 до 4 дней или дольше.Большинство людей могут вернуться к своей обычной деятельности через 4-6 недель. Открытая операция требует большей боли после операции и более продолжительного периода восстановления, чем лапароскопическая операция.
Эта операция оставляет умеренно большой шрам [от 4 дюймов (10,2 см) до 8 дюймов (20,3 см) в длину].
После операции не требуется никаких специальных диет или других мер предосторожности.
Зачем это нужно
Операцию по удалению желчного пузыря могут привести к хирургическому вмешательству при нескольких состояниях. Условия, при которых может потребоваться открытая, а не лапароскопическая операция, включают:
- Тяжелое воспаление желчного протока или желчного пузыря.
- Воспаление слизистой оболочки живота (перитонит).
- Высокое давление в сосудах печени (портальная гипертензия). Это вызвано циррозом печени.
- Находится в третьем триместре беременности.
- Серьезное нарушение свертываемости крови или использование лекарств для предотвращения свертывания крови (разжижители крови или антикоагулянты).
- Рубцовая ткань после многих предыдущих операций на брюшной полости.
- Аномальная анатомия брюшной полости.
В 5–10 из 100 лапароскопических операций на желчном пузыре в США хирургу необходимо перейти на открытый хирургический метод, который требует большего разреза. сноска 1 Примеры проблем, при которых может потребоваться открытая, а не лапароскопическая операция, включают неожиданное воспаление, рубцовую ткань, травму или кровотечение.
Как хорошо это работает
Хирургическое вмешательство снижает риск повторного появления камней в желчном пузыре. Но камни в желчном пузыре иногда образуются в желчных протоках спустя годы после холецистэктомии, хотя это случается нечасто.
Риски
Возможные осложнения операции на открытом желчном пузыре включают:
- Повреждение общего желчного протока.
- Желчь, просачивающаяся в брюшную полость.
- Чрезмерное кровотечение.
- Инфекция операционной раны.
- Повреждения печени, кишечника или крупных кровеносных сосудов брюшной полости.
- Сгустки крови или пневмония, связанные с более длительным периодом восстановления после открытой операции.
- Риски общей анестезии.
После операции на желчном пузыре у некоторых людей сохраняются абдоминальные симптомы, такие как боль, вздутие живота, газы или диарея (постхолецистэктомический синдром).
Что думать о
Операции на открытом желчном пузыре безопасны уже много лет.
В большинстве случаев лапароскопическая хирургия заменяет открытую операцию по удалению желчного пузыря. Восстановление происходит намного быстрее и менее болезненно, чем после открытой операции.
Список литературы
Цитаты
- Глазго RE, Mulvihill SJ (2010). Лечение желчнокаменной болезни. В M Feldman et al., Eds., Sleisenger and Fordtran’s Gastrointestinal and Liver Disease , 9th ed., т. 1. С. 1121–1138. Филадельфия: Сондерс.
Кредиты
Текущий по состоянию на: 15 апреля 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Э. Грегори Томпсон, врач-терапевт
Адам Хусни, доктор медицины, семейная медицина
Арвидас Д. Ванагунас, врач-гастроэнтерология
Действует на 15 апреля 2020 г.
Автор: Здоровый персонал
Медицинский обзор: E.Грегори Томпсон, врач-терапевт и Адам Хусни, доктор медицины, семейная медицина и Арвидас Д. Ванагунас, врач-гастроэнтерология,
, Глазго, Р.Р., Малвихилл, С.Дж. (2010). Лечение желчнокаменной болезни. В M Feldman et al., Eds., Sleisenger and Fordtran’s Gastrointestinal and Liver Disease , 9th ed., Vol. 1. С. 1121-1138. Филадельфия: Сондерс.
Удаление желчного пузыря | Медицинская информация
Чего ожидать после удаления желчного пузыря
Боль и дискомфорт
После удаления желчного пузыря вам нужно отдохнуть, пока действие анестетика не пройдет.После того, как действие анестетика прекратится, после операции вы, скорее всего, почувствуете боль и дискомфорт. При необходимости вам предложат обезболивающее.
Если вам сделали операцию по замочной скважине, вы можете почувствовать некоторый дискомфорт, вызванный углекислым газом, который попал вам в брюшную полость во время операции. Это также может вызвать боль в плече, но обычно она проходит через несколько дней.
Петли
Если у вас небольшие порезы, ваш хирург может использовать швы, которые растворяются сами по себе, или клей, чтобы закрыть ваши раны.Если ваши раны закрыты нерассасывающимися швами, медсестра должна будет снять их примерно через 7-10 дней. Для этого вам нужно будет записаться на прием к терапевту. Перед тем, как пойти домой, спросите, какие швы у вас были и когда их нужно будет снять.
Если у вас большая рана, скорее всего, вам наложат повязку. Меньшие порезы можно оставить без повязки. Вам не нужно беспокоиться о том, чтобы эти незащищенные раны оставались сухими.Иногда небольшие повязки (которые могут быть водонепроницаемыми) накладываются на хирургические раны в замочной скважине. Медсестра / медбрат посоветует вам, как ухаживать за ранами.
Иду домой
Если вам сделали операцию по замочной скважине в течение дня, вы обычно потратите несколько часов на восстановление, а затем сможете отправиться домой, как только почувствуете себя готовым. Вам нужно будет попросить кого-нибудь отвезти вас домой. Постарайтесь, чтобы в течение первых 24 часов после операции с вами был друг или родственник.
Вам могут назначить дату следующего визита, обычно примерно через две недели после операции.
После операции вы можете чувствовать себя немного уставшим или эмоциональным. Для многих это совершенно нормально. Общий наркоз влияет на всех по-разному. Вы можете обнаружить, что у вас не такая координация действий или что вам трудно ясно мыслить. Это должно пройти в течение 24 часов. А пока не садитесь за руль, не употребляйте алкоголь, не работайте с механизмами и не подписывайте что-либо важное. Всегда следуйте советам хирурга.
Сколько стоит операция на желчном пузыре?
Автор: Howmuchisit.Персонал организации
Последнее обновление: 13 августа 2018 г.
Знаете ли вы, что удаление желчного пузыря — одна из самых распространенных процедур, выполняемых во всем мире?
Удаление желчного пузыря на самом деле является довольно простой процедурой, которая займет не более нескольких часов. Время восстановления в больнице тоже не такое долгое, требуется всего один или два дня пребывания. Операция проводится для лечения камней в желчном пузыре, которые могут вызывать симптомы.
Сколько стоит операция на желчном пузыре?В Соединенных Штатах Америки стоимость типичной операции составляет от 11 500 долларов до 50 000 долларов без страховки и без осложнений.Мы смогли позвонить в шесть больниц по всей территории Соединенных Штатов и получить «оценку» по телефону. В этом исследовании мы действовали так, как будто у нас не было полиса медицинского страхования.
Например, клиника, расположенная в Чикаго, штат Иллинойс, взимает 9800 долларов за всю операцию. Больница, расположенная в Техасе, взимает 22000 долларов за всю операцию. Географическое положение может сильно повлиять на стоимость операции.
При страховании цена будет зависеть от многих переменных, таких как франшиза, доплаты и многое другое.Проконсультируйтесь со своей страховой компанией, а также с больницей, чтобы получить достаточно хорошее представление о том, сколько это будет вам стоить.
JibberJobber.com отметил расходы, которые ему были выставлены. В общей сложности он смог заплатить 10 000 долларов после переговоров с больницей.
| Государство | Диапазон цен | ||
|---|---|---|---|
| Калифорния | 55000 долларов | ||
| Флорида | 44000 долларов 44000 | ||
| Мэриленд | Мэриленд | 9127 9127 Дакота | 17000 долларов |
| Юта | 18000 долларов |
В зависимости от осложнения может потребоваться пребывание в больнице.Это может или не может быть добавлено к цене операции. Для такой процедуры, как лапароскопическая операция, может потребоваться только 12-часовое пребывание. Независимо от процедуры, ее выполнение не должно длиться более двух часов и проводится в амбулаторных условиях.
Есть две общие процедуры: лапароскопическая и открытая. Лапароскопический метод не влияет на мышцы живота и, как правило, менее болезнен, в то время как открытая процедура будет более инвазивной.
Еще до того, как процедура начнется, у вас будет взята кровь, чтобы сделать вас подходящим кандидатом.Во время процедуры в брюшной полости делается небольшой разрез. После того, как этот разрез будет сделан, брюшная полость будет наполнена воздухом, чтобы хирург мог хорошо видеть. Вставляя прицел, прикрепленный к видеокамере, хирург будет использовать видеомонитор, чтобы направлять инструменты для надрезов желчного пузыря. После того, как разрез будет сделан, желчный пузырь будет удален.
Какие дополнительные расходы?Каждая больница будет иметь свою собственную политику выставления счетов, но будьте готовы платить отдельные сборы за оперирующего хирурга, врача скорой помощи, патолога, анестезиолога и радиолога.
После завершения операции могут потребоваться лекарства. Это не входит в ваши расходы на операцию. Цены на лекарства будут варьироваться в зависимости от того, есть у вас страховка или нет.
Если операция сложная, может потребоваться ночлег в больнице. В среднем, переночевать в больнице без страховки стоит от 1000 до 2000 долларов.
Полезные советы:Общие побочные эффекты, возникающие после операции, могут включать такие вещи, как боль в плече, мышечные боли, диарея и некоторые незначительные воспаления.Чтобы вернуться к нормальной деятельности, может потребоваться до двух недель.
Хотя это операция с низким уровнем риска, некоторые из рисков, связанных с этим типом операции, могут включать внутреннее кровотечение, инфекцию или травмы тонкой кишки.
Чего ожидать после операции на желчном пузыре? После операции вас отвезут в палату восстановления для наблюдения. Здесь они проверят ваши жизненно важные показатели и убедятся, что вы достаточно здоровы, чтобы отправиться домой. Как только вы дадите добро, вам будут даны инструкции о том, как ухаживать за своими разрезами, о ваших ограничениях и о том, что вам следует делать, чтобы выздороветь должным образом.В зависимости от вашей ситуации, восстановление нормальной деятельности может занять до шести недель.
Что можно есть после операции на желчном пузыре? Старайтесь избегать чего-либо жирного или острого, например жирного мяса, сыра, пиццы, масла или сливочных супов.
Как я могу сэкономить?Поговорите с врачом, чтобы изучить другие варианты. Могут быть альтернативы, которые могут не потребовать самой операции. Обязательно всегда говорите со своим семейным врачом, прежде чем принимать решение о самой операции.
Очень хочу поехать в другую страну. Такие страны, как Индия и Мексика, могут сэкономить не менее 80%. Если вы все же решите пойти по этому пути, обязательно сделайте это на свой страх и риск.
Обратитесь в местные больницы, чтобы узнать, предлагают ли они какую-либо финансовую программу.