расшифровка результатов, норма и причины отклонений
Общий анализ крови (сокращенно ОАК) — пожалуй, самый распространенный вид лабораторной диагностики, который дает возможность сделать первые выводы о состоянии больного. В педиатрии это исследование играет особую роль, ведь маленькие пациенты часто попросту не могут подробно рассказать о своих жалобах. Несколько миллилитров крови, взятой из вены или из пальца, позволяют подтвердить подозрение на инфекцию или, напротив, исключить некоторые предположения о возможных причинах болезни ребенка. А повторный анализ крови является надежным способом оценить эффективность лечения малыша.
Особенности анализа крови детей
Как подготовить ребенка к общему анализу крови?
Сложной подготовки к процедуре не требуется: общий анализ крови назначается даже при экстренном поступлении в больницу. Однако если спешки нет, то для получения объективных результатов лучше соблюдать некоторые правила:
- не кормить и не поить детей за три–четыре часа до посещения лаборатории, это может исказить некоторые показатели;
- сдавать кровь рано утром, чтобы малыш не успел проголодаться;
- настроить ребенка на процедуру, чтобы он не нервничал перед уколом, поскольку сильный стресс может влиять на свойства крови[1].
 Кровь для общего анализа у детей берут из пальца или из вены.
Кровь для общего анализа у детей берут из пальца или из вены.
Важно знать!
Показатели общего анализа крови у детей отличаются от «взрослых» значений, ведь в растущем организме иначе функционируют иммунитет и кроветворные органы[2]. Кроме того, не стоит забывать, что у каждого медицинского учреждения бывают свои диагностические особенности (связанные с настройкой оборудования и чувствительностью реактивов), поэтому врачи рекомендуют в первую очередь обращать внимание на те значения нормы, которые указаны в бланке анализа.
Показатели общего анализа крови ребенка
Кровь состоит из жидкой части и форменных элементов — клеток, отвечающих за транспорт кислорода и выполняющих защитные функции. Именно эти клетки — эритроциты, тромбоциты и лейкоциты — являются основным предметом исследования при выполнении общего анализа крови, ведь их количество и некоторые другие показатели могут многое рассказать о вероятных причинах болезни маленького пациента.
Оформление и содержание бланка с результатами ОАК имеют свои особенности. Это определяется прежде всего тем, был ли проведен краткий или развернутый вариант такого исследования. Решение об этом принимает доктор.
В профилактических целях, когда причин для беспокойства нет, детям назначают «тройчатку» — анализ, включающий в себя определение только уровня гемоглобина, скорости оседания эритроцитов (СОЭ) и количества лейкоцитов. Эта процедура позволяет составить общее представление о состоянии здоровья ребенка.
Однако гораздо более полную картину можно увидеть при развернутом анализе крови, включающем в себя подсчет количества всех разновидностей форменных элементов, а также некоторые дополнительные показатели. Что показывает общий анализ крови?
- Гемоглобин (Hb). Это вещество содержится в эритроцитах и отвечает за газообмен в организме[3].
- Эритроциты (RBC).
 Самые многочисленные клетки крови, благодаря которым она приобретает красный цвет. Помимо переноса кислорода и углекислого газа, к функциям эритроцитов относится транспорт питательных веществ, лекарств и токсинов[4].
Самые многочисленные клетки крови, благодаря которым она приобретает красный цвет. Помимо переноса кислорода и углекислого газа, к функциям эритроцитов относится транспорт питательных веществ, лекарств и токсинов[4]. - Цветовой показатель (МСНС). Как узнать, достаточно ли гемоглобина содержится в каждом эритроците? Измерить цветовой показатель или, говоря простым языком, понять, насколько «окрашены» эритроциты (ведь их цвет определяется именно гемоглобином). Если красные кровяные тельца слишком бледные или слишком яркие, стоит задуматься о возможных проблемах со здоровьем у ребенка.
- Ретикулоциты (RTC). Это важный показатель в общем анализе крови у детей. Ретикулоциты — это молодые незрелые эритроциты, количество которых определяет, с какой скоростью происходит обновление состава крови в организме у ребенка[5].
- Тромбоциты (PLT). Кровяные пластинки, ответственные за способность крови свертываться и образовывать тромбы[6].

- Тромбокрит (PST). Этот показатель определяет долю, которую занимают тромбоциты во всем объеме циркулирующей крови. Тромбокрит позволяет сделать вывод о работе свертывающей системы крови. Проблемы в работе тромбоцитов имеют в большинстве случаев наследственное происхождение, поэтому важно удостовериться в отсутствии таких нарушений с самых первых месяцев жизни малыша.
- СОЭ (ESR). Если в организме наблюдается воспалительный процесс, эритроциты меняют свои свойства: они слипаются и становятся «тяжелыми», из-за чего скорость их оседания в пробирке повышается. Поэтому СОЭ является одним из наиболее важных показателей общего анализа крови, дающим возможность подтвердить или исключить наличие инфекции у ребенка.
- Лейкоциты (WBC). Белые кровяные тельца — главное оружие иммунитета[7]. Эти клетки имеют много разновидностей, у каждой из которых есть своя специальная функция[8]. Но даже оценка общего количества лейкоцитов может косвенно подсказать врачу, присутствует ли в организме ребенка воспаление или нет.

- Лейкоцитарная формула говорит об относительном процентном содержании разных типов лейкоцитов в анализе крови.
- Нейтрофилы — самая многочисленная группа белых кровяных телец. Их главная задача — окружать бактерии в очаге инфекции и уничтожать последнюю. Эти клетки делятся на несколько групп в зависимости от степени зрелости клеток: палочкоядерные, сегментоядерные, миелоциты, метамиелоциты. Часто врачи используют такое понятия, как сдвиг лейкоцитарной формулы: речь идет о преобладании среди лейкоцитов юных (сдвиг формулы влево) или зрелых (сдвиг формулы вправо) нейтрофилов. Такие ситуации косвенно указывают на то, сколько клеток иммунной системы организм вырабатывал в последние дни.
- Эозинофилы (EOS). Эти клетки отвечают за аллергические реакции в организме. Количество таких лейкоцитов важно при подозрении на паразитарные заболевания, которыми часто страдают дети.
- Базофилы (BAS). Группа клеток с близкими к эозинофилам функциями.
 Их уровень позволяет делать выводы о наличии в организме воспаления или проявлениях аллергии.
Их уровень позволяет делать выводы о наличии в организме воспаления или проявлениях аллергии. - Лимфоциты (LYM). Эти клетки уничтожают вирусы, а также борются с хроническими инфекциями. Существует нескольких видов — T-клетки, B-клетки и натуральные киллеры (NK-клетки).
- Плазматические клетки. Так называют созревшие B-лимфоциты, которые продуцируют антитела для борьбы с инфекциями. Повышение количества плазматических клеток в крови у ребенка может говорить об активном сопротивлении иммунитета вирусной инфекции.
- Моноциты (MON). Немногочисленные моноциты в процессе циркуляции по сосудам специализируются на борьбе с чужеродными агентами, а также убирают следы борьбы с «поля боя» — ненужные белки и фрагменты разрушенных клеток.
Результаты общего анализа крови у детей: норма и отклонения
Вслед за потребностями растущего организма состав крови ребенка претерпевает изменения. Исходя из этого факта, для оценки результатов анализа крови выделяют семь возрастных групп, на которые нужно ориентироваться при интерпретации полученных показателей. Обычно нормы приводятся для следующих детских возрастов: день, месяц, полгода, год, один–шесть лет, 7–12 лет, 13–15 лет. Соответствующие нормативы анализа крови представлены в таблице.
Обычно нормы приводятся для следующих детских возрастов: день, месяц, полгода, год, один–шесть лет, 7–12 лет, 13–15 лет. Соответствующие нормативы анализа крови представлены в таблице.
Таблица. Показатели общего анализа крови у детей[9].
Показатели | Возраст | ||||||
|---|---|---|---|---|---|---|---|
день | месяц | полгода | год | 1–6 лет | 7–12 лет | 13–15 лет | |
Гемоглобин (Hb), г/л | 152–235 | 90–166 | 101–132 | 108–132 | 108–143 | 111–147 | 115–150 (ж. |
Эритроциты (RBC), × 1012 клеток/л | 3,9–5,9 | 3,5–5,1 | 3,8–4,6 | 3,9–4,7 | 4,0–4,5 | 4,0–4,6 | 3,8–5,1 (ж.), 4,1–5,6 (м.) |
Цветовой показатель (МСНС), % | 0,85–1 | 0,85–1 | 0,85–1 | 0,85–1 | 0,8–1 | 0,8–1 | 0,8–1 |
Ретикулоциты (RTC), промилле | 1,5–15 | 1,5–15 | 2–10 | 2–10 | 2–7 | 2–13 | 2–10 |
Тромбоциты (PLT), 109 клеток/л | 208–400 | 208–400 | 206–374 | 218–362 | 196–362 | 198–375 | 192–360 |
Тромбокрит (PST), % | 0,15–0,35 | 0,15–0,35 | 0,15–0,35 | 0,15–0,35 | 0,15–0,35 | 0,15–0,35 | 0,15–0,35 |
СОЭ (ESR), мм/час | 0–10 | 0–10 | 0–10 | 0–10 | 0–10 | 0–20 (ж. | 0–20 (ж.), 0–15 (м.) |
Лейкоциты (WBC), 109 клеток/л | 6,0–17,5 | 6,0–17,5 | 6,0–17,5 | 5,5–15,5 | 5,5–15,5 | 4,5–13,5 | 4,5–13,0 |
Нейтрофилы палочкоядерные, % | 3–12 | 0–5 | 0–5 | 0–5 | 0–5 | 0–5 | 0–5 |
Нейтрофилы сегментоядерные, % | 17–39 | 30–50 | 20–40 | 23–43 | 23–58 | 39–60 | 45–61 |
Эозинофилы (EOS), % | 1–6 | 1–6 | 1–5 | 1–5 | 1–5 | 1–5 | 1–5 |
Базофилы (BAS), % | 0–1 | 0–1 | 0–1 | 0–1 | 0–1 | 0–1 | 0–1 |
Лимфоциты (LYM), % | 22–55 | 22–55 | 45–70 | 44–66 | 30–61 | 29–50 | 28–45 |
Моноциты (MON), % | 3–12 | 5–15 | 4–10 | 4–10 | 3–9 | 3–9 | 3–9 |
Снижение гемоглобина в общем анализе крови у ребенка заставляет заподозрить анемию, внутреннее кровотечение или наличие злокачественной опухоли. Выраженное повышение этого показателя является признаком некоторых заболеваний, обезвоживания или интенсивных физических нагрузок.
Выраженное повышение этого показателя является признаком некоторых заболеваний, обезвоживания или интенсивных физических нагрузок.
Снижение эритроцитов (эритропения) — признак анемии, кровопотери и хронического воспаления. Повышение количества красных кровяных телец (эритроцитоз) отмечается при обезвоживании, врожденных проблемах с кроветворением и при некоторых опухолях.
Это интересно!
На основе развернутого анализа крови педиатры делают вывод о созревании иммунной системы малыша: дважды за период взросления у каждого здорового ребенка отмечаются резкие изменения в соотношении количества клеток, которые получили название лейкоцитарного перекреста. Первый лейкоцитарный перекрест происходит в младенчестве: примерно в недельном возрасте процентное соотношение лимфоцитов и нейтрофилов в крови у детей уравнивается, после чего первых становится больше, а вторых меньше. Второй перекрест наблюдается примерно в пяти-шестилетнем возрасте, когда содержание этих видов клеток вновь приходит в равновесие, а в последующие годы лейкоцитарная формула постепенно приближается к «взрослым» значениям: около 45–70% нейтрофилов и 20–40% лимфоцитов[10].
Важно обратить внимание и на значения СОЭ: у детей беспричинное повышение этого показателя всегда является поводом для повторного анализа. В ситуации же, когда рост СОЭ связан с инфекцией, изменение скорости оседания эритроцитов происходит, как правило, на следующие сутки после подъема температуры. А вот снижение СОЭ у новорожденных — почти всегда физиологичное явление.
Недостаток тромбоцитов (тромбоцитопения) может говорить о нарушениях в свертывающей системе крови при гемофилии и других наследственных заболеваниях или о недавнем кровотечении. Иногда дефицит кровяных пластинок наблюдается при инфекциях, некоторых видах анемий и при злокачественных заболеваниях, а также при приеме определенных лекарств. Если тромбоцитов больше нормы (тромбоцитоз), то педиатр может заподозрить у ребенка хроническое воспалительное заболевание (например, туберкулез).
Изменение содержания лейкоцитов в общем анализе крови у детей (лейкоцитоз или лейкопения) почти всегда говорит об инфекции в организме или о нарушении кроветворной функции. Более точное заключение врач сделает на основе анализа показателей лейкоцитарной формулы: преобладание тех или иных видов клеток и сдвиг формулы влево или вправо являются важным диагностическим признаком вирусных, бактериальных и паразитарных заболеваний.
Более точное заключение врач сделает на основе анализа показателей лейкоцитарной формулы: преобладание тех или иных видов клеток и сдвиг формулы влево или вправо являются важным диагностическим признаком вирусных, бактериальных и паразитарных заболеваний.
Сегодня, когда общий анализ крови в большинстве случаев производится при помощи автоматизированных лабораторных систем, а не за счет кропотливой работы лаборантов у микроскопа, доктора без раздумий назначают его в любой ситуации, если есть подозрение на детскую инфекцию или иные проблемы со здоровьем у ребенка. И это правильно: при условии качественного выполнения процедуры ее результаты помогут сориентироваться в сложившейся ситуации и врачу, и взволнованным родителям. А профилактический анализ крови, который и детям, и взрослым рекомендуется сдавать минимум раз в год, позволяет избежать лишних волнений по поводу легких недомоганий и других незначительных изменений в самочувствии.
Вся информация, касающаяся здоровья и медицины, представлена исключительно в ознакомительных целях и не является поводом для самодиагностики или самолечения.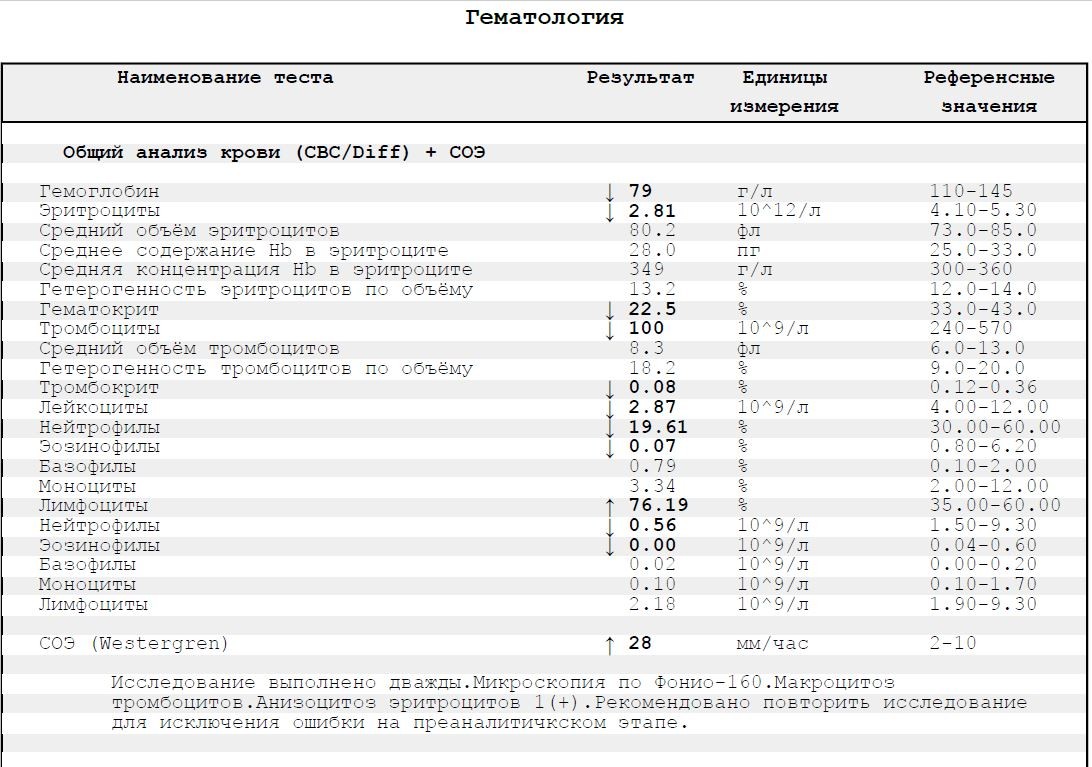
Нарушения свертывания крови у пациентов с COVID-19: рекомендации экспертов
COVID-19 ассоциируется с усилением свертываемости крови. У пациентов с COVID-19 часто повышен уровень Д-димера, высокая концентрация которого является предиктором смерти. Эксперты Международного общества специалистов по тромбозу и гемостазу (ISTH) полагают, что повышение уровня Д-димера в 3-4 раза у пациента с COVID-19 является самостоятельным показанием для госпитализации.
У пациентов с COVID-19 часто диагностируются как очевидные тромботические осложнения с выявлением крупных тромбов (причем не только в венах и легочных артериях, но и в сердце, сосудах головного мозга, почек, печени), так и признаки тромбоза на микроциркуляторном уровне, который прижизненно доказать довольно сложно. Часть исследователей предполагает, что при COVID-19 тромбоз микроциркуляторного русла может лежать в основе поражения многих органов вплоть до полиорганной недостаточности. Так, например, тромбоз сосудов почек может приводить к нарастающей почечной недостаточности, микроциркуляторного русла легких — к уугублению дыхательной недостаточности.
Механизм гиперкоагуляции у пациентов с COVID-19, предположительно, связан с выраженной эндотелиальной дисфункцией и индукцией агрегации тромбоцитов (эндотелий несет на себе рецепторы АПФ2 и является мишенью для вируса SARS-COV-2). Также опубликованы отдельные серии работ, в которых у пациентов с COVID-19 и массивным тромбозом выявлено повышение титров антител к фосфолипидам (https://www.nejm.org/doi/full/10.1056/NEJMc2007575), однако подобные транзиторные изменения могут носить неспецифический характер, поскольку часто выявляются при выраженной воспалительной реакции.
Сейчас назначение антикоагулянтов в профилактической дозе у госпитализированных пациентов с тяжелым течением COVID-19 с целью профилактики венозной тромбоэмболии стало практически повсеместной практикой; показано, что такая терапия снижает смертность у пациентов с COVID-19. Не определены четкие показания к назначению антикоагулянтов, до конца не решен вопрос, какие препараты при этом лучше использовать. Теоретически представляется, что нефракционированный гепарин, обладающий собственным противовоспалительным действием, может иметь определенные преимущества. Более того, есть мнение, что он может снижать связывание вирусных частиц с клетками-мишенями. С другой стороны, использование НФГ требует более частого визита медсестры к пациенту (несколько раз в сутки), что подвергает персонал большему риску. Поэтому во многих клиниках в США для профилактики ВТЭО применяют прямые пероральные антикоагулянты.
Не определены четкие показания к назначению антикоагулянтов, до конца не решен вопрос, какие препараты при этом лучше использовать. Теоретически представляется, что нефракционированный гепарин, обладающий собственным противовоспалительным действием, может иметь определенные преимущества. Более того, есть мнение, что он может снижать связывание вирусных частиц с клетками-мишенями. С другой стороны, использование НФГ требует более частого визита медсестры к пациенту (несколько раз в сутки), что подвергает персонал большему риску. Поэтому во многих клиниках в США для профилактики ВТЭО применяют прямые пероральные антикоагулянты.
Тем не менее, на сегодняшний момент экспертные сообщества рекомендуют использовать у тяжелых пациентов с COVID-19 низкомолекулярные гепарины. Так, ISTH рекомендует назначать НМГ в профилактической дозе всем пациентам, госпитализированным в связи с COVID-19, даже если они не находятся в реанимации (противопоказания — активное кровотечение, тромбоцитопения <25 -=»» 1500=»» 8=»» p=»»>В последней версии временных рекомендаций Минздрава РФ по лечению пациентов с COVID-19 на этот счет сказано следующее: «Рекомендовано включать в схемы терапии таких пациентов препараты низкомолекулярного гепарина.
У тяжелых пациентов с COVID-19 частота тромботических осложнений остается высокой даже на фоне применения антикоагулянтов в профилактической дозе, поэтому некоторыми экспертами обсуждается возможность назначения антикоагулянтов в полной, лечебной дозе.
Учитывая отсутствие адекватной доказательной базы, тактика в отношении антикоагулянтной терапии у каждого тяжелого пациента с COVID-19 должна быть обсуждена индивидуально с учетом риска тромбозов и кровотечений.
Эксперты рекомендуют контролировать такие показатели, характеризующие свертывание крови, как протромбиновое время, уровень Д-димера, фибриногена, число тромбоцитов.
У пациентов с COVID-19 тяжелого течения достаточно часто развивается тромбоцитопения, однако геморрагические осложнения редки. Лабораторные признаки гипокоагуляции без кровотечения не требуют какой-либо коррекции.
Если у пациентов развивается большое кровотечение, эмпирически следует использовать свежезамороженную плазму (СЗП), по показаниям — эрмассу, далее тактика зависит от лабораторных показателей:
— при МНО>1,5 или увеличении АЧТВ более, чем в 1,5 раза — использовать СЗП
— если фибриноген менее 1,5 г/л — криопреципитат или концентрат фибриногена
— если тромбоциты менее 50 тыс/мкл — трансфузия тромбомассы
— при отсутствии признаков ДВС может быть использована также транексамовая кислота, — не следует использовать препараты рекомбинантного фактора VIIa.
По материалам:
- ACC/Chinese Cardiovascular Association COVID-19 Webinar 1. https://www.youtube.com/
- Thachil J et al. ISTH interim guidance on recognition and management of coagulopathy in COVID-19.
 published: 25 March 25, 2020 (ссылка)
published: 25 March 25, 2020 (ссылка) - Hunt B et al. Practical guidance for the prevention of thrombosis and management of coagulopathy and disseminated intravascular coagulation of patients infected with COVID-19. March 25, 2020. Published on
Текст: Шахматова О.О.
X. Правила трансфузии (переливания) тромбоцитногоконцентрата (тромбоцитов)
52. Расчет терапевтической дозы тромбоцитов проводится по следующим правилам:
50 — 70 x тромбоцитов на каждые 10 кг массы тела реципиента или 200 — 250 x тромбоцитов на 1 м2 поверхности тела реципиента.53. Конкретные показания к трансфузии (переливанию) тромбоцитов определяет лечащий врач на основании анализа клинической картины и причин тромбоцитопении, степени ее выраженности и локализации кровотечения, объема и тяжести предстоящей операции.
54. Переливание тромбоцитов не проводится при тромбоцитопении иммунного генеза, за исключением случаев наличия жизненных показаний при развившемся кровотечении.
55. При тромбоцитопатиях трансфузия (переливание) тромбоцитов осуществляется в ургентных ситуациях — при массивных кровотечениях, операциях, родах.
56. Клиническими критериями эффективности трансфузии (переливания) тромбоцитов являются прекращение спонтанной кровоточивости, отсутствие свежих геморрагий на коже и видимых слизистых. Лабораторными признаками эффективности переливания тромбоцитов являются увеличение количества циркулирующих тромбоцитов через 1 час после окончания трансфузии (переливания) и превышение их исходного числа через 18 — 24 часа.
57. При спленомегалии количество переливаемых тромбоцитов должно быть увеличено по сравнению с обычным на 40 — 60%, при инфекционных осложнениях — в среднем на 20%, при выраженном ДВС-синдроме, массивной кровопотере, явлениях аллоиммунизации — на 60 — 80%. Необходимую терапевтическую дозу тромбоцитов переливают в два приема с интервалом в 10 — 12 часов.
58. Профилактические переливания тромбоцитов обязательны при наличии у реципиентов агранулоцитоза и ДВС-синдрома, осложненных сепсисом.
59. В экстренных случаях при отсутствии одногруппных тромбоцитов допускается переливание тромбоцитов O(I) группы реципиентам других групп крови.
60. Для профилактики реакции «трансплантат против хозяина» тромбоциты перед переливанием облучаются в дозе от 25 до 50 Грей.
61. Для повышения безопасности трансфузий тромбоцитов переливаются тромбоциты, обедненные лейкоцитами вирус (патоген) инактивированные.
Открыть полный текст документа
Повышенные тромбоциты у детей до года
Автор: Доктор Никольский | 13 февраля 2019 г.
Помню, когда я первый раз, лет 20 назад, столкнулся с этой проблемой, то сам испугался.Тромбоцитов в анализе крови было 700 х 109 /л, при норме до 440. Прочитав в справочнике, что такие анализы бывают при сепсисе и вообще тяжелом состоянии пациента, я, несмотря на то, что пациент был с виду здоров, отправил его на консультацию гематолога. Обследовали этого мальчика вдоль и поперек, и ничего не нашли… Повторные анализы крови демонстрировали незначительные колебания повышенных уровней тромбоцитов. Никаких проблем со здоровьем у ребенка не было. Тромбоциты ближе к году сами по себе нормализовались…
Прочитав в справочнике, что такие анализы бывают при сепсисе и вообще тяжелом состоянии пациента, я, несмотря на то, что пациент был с виду здоров, отправил его на консультацию гематолога. Обследовали этого мальчика вдоль и поперек, и ничего не нашли… Повторные анализы крови демонстрировали незначительные колебания повышенных уровней тромбоцитов. Никаких проблем со здоровьем у ребенка не было. Тромбоциты ближе к году сами по себе нормализовались…
После этого случая я видел сотни анализов крови с повышенными тромбоцитами у здоровых детей до года. Рекорд — 1200 х 109 /л.
На самом деле существует много причин повышения тромбоцитов. Давайте перечислим основные.
Наиболее часто встречается реактивный тромбоцитоз. Он возникает на фоне или после практически любого инфекционного заболевания. Если у пациента после перенесенной пневмонии повышены тромбоциты, в этом нет ничего удивительного. Через месяца полтора все приходит в норму. Но если ребенок успел опять что-то подцепить за эти полтора месяца, значит тромбоцитоз не закончится еще долго.
Тромбоцитоз может возникнуть после кровотечения или при дефиците железа. При этом в крови также снижен гемоглобин, эритроциты, низкий уровень железа в биохимическом анализе. После назначения препаратов железа тромбоциты нормализуются через пару недель.
Реактивный тромбоцитоз встречается также после операций, травм, ожогов, на фоне сильной аллергии и даже после интенсивной физической нагрузки.
Существуют опасные заболевания при которых тоже встречается тромбоцитоз. Например, это различные онкогематологические заболевания (лейкоз, лимфома, тромбоцитемия). Здесь наблюдаются такие симптомы как лихорадка, снижение веса, другие патологические изменения в анализе крови (бласты, анемия, высокое СОЭ).
Описан также наследственный семейный тромбоцитов (проанализировать информацию о родственниках с подобной проблемой, кровотечения, тромбозы в анамнезе).
Еще тромбоцитоз встречается при заболеваниях с системным воспалением: ревматоидном артрите, целиакии, болезни Кавасаки, нефротическом синдроме, воспалительных заболеваниях кишечника.
Тромбоциты часто повышаются после удаления селезенки.
***
Но вернемся к детям до года. Итак, перед нами здоровый малыш, за последний месяц он ничем не болел, у него нет железодефицитный анемии. Перед плановой вакцинацией ему взяли клинический анализ крови и обнаружили 500 тромбоцитов. Предположим, что все вышеперечисленные причины тромбоцитоза у него исключены, гематолог ребенка осмотрел и ничего страшного не нашел. В чем же возможная причина этой ситуации?
Я неоднократно искал ответ на этот вопрос в западной литературе, надеясь найти информацию, что повышенные тромбоциты до года это норма, но не нашел вообще упоминания о том, что такая проблема существует.
И вот в чем видимо причина — западные врачи не требуют сдачи анализов крови здоровыми детьми, в том числе перед вакцинацией. А мы требуем), хотя никакого смысла в этом наверное нет.
В любом случае, реактивный тромбоцитоз у детей не требует лечения, проходит сам по себе и не дает осложнений. А значит можно на него особого внимания не обращать при отсутствии явных проблем со здоровьем.
Т.е надо признать, что при нормальном самочувствии и отсутствии других жалоб и симптомов, повышенные тромбоциты у детей грудного возраста являются вариантом нормы, лечения не требует, противопоказанием к вакцинации не являются.
Интерпретация значений показателей RDW-SD и RDW-CV в диагностике анизоцитоза
Очень часто, клиенты тех лабораторий, где проводятся исследования крови на автоматических гематологических анализаторах, спрашивают о разъяснении полученных результатов всех параметров общего анализа крови. Вопрос закономерный, поскольку вместо привычных пяти показателей пациенты получают выписку, в которой приведены от 18 до 22 показателей. Менеджер по продукции компании «Диамеб Трейд» Святослав Половкович подготовил статью, которая поможет врачам и специалистам лаборатории разъяснить данный вопрос пациентам.
Кровь, ее функции и что такое «эритроциты»
Кровь — одна из важных составляющих живого организма. Она представляет собой жидкую ткань, состоящую из плазмы и форменных элементов. Под форменными элементами понимаются тромбоциты, эритроциты и лейкоциты.
Эритроциты или «красные кровяные тельца» (Red Blood Cells, RBC) — безъядерные клетки, имеющие форму вогнутого диска. Безъядерность эритроцитов и их форма обеспечивают им наиболее оптимальные свойства в процессе газообмена и поддержании осмотической резистентности. Нормальный размер эритроцита составляет 7,5-8,3 мкм; продолжительность жизни — 90-120 дней. Эритроциты обладают антигенными свойствами, на основании которых различают четыре основных группы крови. Цитоплазма эритроцита на 96% заполнена гемоглобином. Кроме зрелых эритроцитов в периферической крови в норме можно обнаружить молодые эритроциты — ретикулоциты. Это безъядерные клетки с большим количеством РНК и рибосом, имеющих мембранные рецепторы к трансферину. В стадии ретикулоцитов может вырабатываться до 30% от общего количества гемоглобина в эритроците. Другие 70-80% гемоглобина синтезируются ранее, в передретикулоцитарных стадиях дифференцирования клетки. Ретикулоцит теряет РНК и способность производить гемоглобин, когда превращается в зрелый эритроцит. В стадии ретикулоцитов эритроцит находится в течение одного дня в костном мозге и еще один день в периферической крови.
Кровеносная система соединяет и питает все органы, поэтому очень важно следить за ее состоянием и регулярно проводить общий анализ крови. При проведении общего анализа крови следует обратить внимание на размер, цвет и форму кровяных телец. По отклонению формы и размера клеток от нормального можно судить о пойкилоцитозе и анизоцитозе.
Сигнальное сообщение гематологического анализатора «Анизоцитоз»: на какие показатели обратить внимание
Специалистам лабораторий часто приходится отвечать на вопрос по интерпретации показателей гематологического анализатора. Автоматический гематологический анализатор сам информирует о клинической картине пациента. Однако, на собраниях лаборантов самыми задаваемыми вопросами есть вопросы о том, на основании каких показателей делаются данные заключения, и вопросы интерпретации показателей гематологического анализатора. Попробуем объяснить эти аспекты на примере интерпретации значений показателей RDW-SD и RDW-CV в диагностике анизоцитоза.
Анизоцитоз крови — это превышение уровня количества клеток нестандартного размера. В зависимости от того, какие форменные элементы крови изменили свой размер, различают анизоцитоз эритроцитов и анизоцитоз тромбоцитов.
Анизоцитоз эритроцитов в общем анализе крови свидетельствует о том, что размер кровяных частиц отличается от стандартного. Нормальный размер эритроцитов составляет 7,5-8,3 мкм. Допускается присутствие в крови небольшого количества эритроцитов нестандартного размера (по сравнению с общим количеством). В среднем эта величина составляет 30%. Считается нормой, если в крови 15% клеток имеют размер, меньший по сравнению со стандартным, а 15% клеток имеют больший, чем у них, диаметр. Эритроциты с меньшим диаметром (<6,9 мкм) называются микроцитами. Большие по диаметру эритроциты делятся еще на две группы:
- макроциты 8 мкм<d<12 мкм;
- мегалоциты: d>12 мкм.
Если клетки крови значительно отличаются по размеру от допустимой величины, будет поставлен диагноз «Повышенный анизоцитоз эритроцитов».
Исходя из того, клетки каких размеров преобладают в крови, различают микроцитоз, смешанный тип и макроцитоз. Анизоцитоз смешанного типа занимает промежуточное место между микроцитозом и макроцитозом; этот тип характеризуется присутствием в крови как мелких так и крупных кровяных телец. Например, анизоцитоз смешанного типа с преобладанием микроцитов означает, что в крови размеры частиц неоднородны, но большинство составляют мелкие по диаметру частицы.
Для обозначения степени гетерогенности существует специальный индекс — RDW («ширина распределения красных клеток») или индекс анизоцитоза эритроцитов. То есть, RDW демонстрирует неоднородность размеров популяции эритроцитов в исследуемом образце.
Выделяют два типа показателей — RDW-CV и RDW-SD. Первый, RDW-CV, показывает процентное распределение клеток по величине. Второй, RDW-SD, — их стандартное отклонение, то есть разницу в размере между наименьшим и наибольшим эритроцитом в образце крови.
Определение индекса RDW-CV проводится гематологическим анализатором автоматически по специальной формуле, в которой учитывается средний объем эритроцитов MCV крови и среднее квадратическое отклонение от MCV. Рассчитанный таким образом показатель принято обозначать в процентах. Норма RDW-CV составляет 11-15%. RDW-CV напрямую зависит от значения среднего объема эритроцитов MCV, поэтому, если большинство из клеток в популяции будут маленькими (как при микроцитозе), показатель RDW-CV останется в пределах нормы. RDW-CV менее чувствителен к присутствию небольшой популяции микроцитов, макроцитов или ретикулоцитов, но лучше отражает общие изменения в размере эритроцитов при макроцитарной или микроцитарной анемии.
Также в результатах анализа крови можно встретить и показатель RDW-SD. Этот показатель определяется по другой методике и не зависит от среднего объема эритроцитов. Определение RDW-SD представляет собой прямое измерение ширины эритроцитарной гистограммы на уровне 20% высоты кривой; высота RBC-гистограммы принимается за 100%. Измеряется RDW-SD в фл (фемтолитрах) и отражает разницу между максимальным и минимальным объемом клеток эритроцитов в исследуемом образце. В норме RDW-SD составляет 35-60 фл. RDW-SD является более чувствительным показателем при появлении в популяции эритроцитов небольшого количества макроцитов и микроцитов, так как измеряет нижнюю часть кривой распределения эритроцитов по объему. Также этот показатель будет быстрее меняться при ретикулоцитозе, поскольку будет наблюдаться уширение основания эритроцитарной гистограммы.
Клиническая ценность величины RDW в постановке диагноза
Интерпретация величины RDW в результатах анализов всегда проводится параллельно с оценкой среднего объема эритроцитов (MCV), так как довольно часто ширина распределения эритроцитов остается в норме при наличии однородной популяции клеток при микроцитозе или макроцитозе.
Если RDW в анализе крови повышен, у пациента можно предположить следующие патологические состояния:
- Железодефицитная анемия
- Гемолитическая анемия иммунного характера
- Мегалобластная анемия (при недостатке витаминов В9 и В12)
- Гемоглобинопатия
Повышенные значения показателя RDW также характерны для пациентов с заболеваниями печени и пациентов, перенесших переливание крови. Кроме того, индекс анизоцитоза может быть завышен ошибочно, если в исследуемом образце присутствуют холодовые агглютинины. Также стоит отметить патологии, при которых RDW не меняется. К ним относятся: бета-талассемия, малокровие при тяжелых хронических заболеваниях, серповидно-клеточная анемия, острые геморрагическия и апластическая анемия, сфероцитоз.
Важным является тот факт, что проведение исследования на автоматическом гематологическом анализаторе является более точным, поскольку показатель ширины распределения эритроцитов может вырасти еще до появления изменений со стороны эритроцитов, и значение гемоглобина, то есть увеличение индекса анизоцитоза, можно назвать ранним маркером анемии. Стоит отметить, что во время лечения железодефицитной анемии показатель RDW не только не уменьшается, но и увеличивается, при этом заметно меняется гистограмма (на кривой распределения появляются два пика). Это связано с тем, что появляются молодые клетки, отличающиеся по размеру от зрелых эритроцитов. Если медикаментозная терапия оказывается эффективной, индекс анизоцитоза нормализуется, но он нормализуется самым последним из всех эритроцитарных индексов.
Компания «Диамеб Трейд» предлагает автоматические гематологические анализаторы европейского производителя компании DIATRON. Данные анализаторы измеряют, кроме других стандартных показателей, ширину распределения красных кровяных клеток (RDW) в двух вариантах: RDW-CV и RDW-SD, что в полной мере показывает неоднородность размеров популяции эритроцитов в исследуемом образце. Широкая линейка анализаторов DIATRON представлена анализаторами различной производительности (от 30 до 80 тестов в час), с различными техническими характеристиками (модуль малого образца, функция автопрокола, автозагрузки и т. д.). Это позволяет в полной мере обеспечить потребности лабораторий различной величины и направления (ЦПМСП, семейные врачи, педиатрия, онкология и т. д.). Компания предлагает индивидуальный подход к каждому клиенту по условиям оплаты, доставки и обслуживания. Обеспечиваем гарантийное и послегарантийное сервисное обслуживание.
Оценка тромбоцитов и лейкоцитов в мазках крови
Н. Пулетти
Помимо оценки эритроцитов обследование мазков крови подразумевает наличие тромбоцитов и лейкоцитов в основном для определения незрелых нейтрофилов, выявления токсических и лимфоцитарных реакций. Исследование тромбоцитов и лейкоцитов в мазках крови является важнейшим этапом диагностики воспалительных нарушений и причин кровоточивости.
Оценка тромбоцитов
Оценка тромбоцитов путём подсчёта показана, в частности, когда клиническая картина указывает на возможную тромбоцитопению (петехии, экхимозы — обширные кровоизлияния под кожей или слизистой; мелена; эпистахис — носовое кровотечение; гематурия и т.д.). Если функция тромбоцитов не нарушена, геморрагические проявления возникают обычно при снижении тромбоцитов до 25–50×109/л. Впрочем, даже такое снижение у некоторых животных не приводит к геморрагическому синдрому. Это можно объяснить наличием тромбоцитов наиболее крупного размера или возрастанием их активности. Первый этап проявляется в проверке на наличие сгустков, которые формируются в основном на конце мазка. У здорового животного подсчёт тромбоцитов с помощью гематологического анализатора иногда ошибочно даёт заниженный результат по причине образования крупных сгустков, поэтому возникает необходимость использования мазков крови для пересчёта. Формирование тромбоцитарных сгустков может быть следствием трудного забора крови и недостаточно быстрого переноса материала в пробирку с ЭДТА. Они могут быть также обусловлены плохой гомогенизацией материала, помещённого в пробирку (K.E. Russel, C.B. Grindem, 2000). Но у кошки тромбоциты имеют тенденцию формировать сгустки, что и провоцирует часто ошибочное представление о снижении их во время под счёта (C. Tasker, P.J. Gripps, A.J. Maskin, 1999). И наконец, при аппаратном подсчёте агрегированные тромбоциты иногда ошибочно распознаются как лейкоциты, что искажает результаты исследования.
У собаки и кошки число тромбоцитов, наблюдаемых в поле зрения микроскопа с большим увеличением (× 1000), колеблется в среднем от 10 до 30 клеток. При умножении на 15×109 или 20×109 число клеток соответствует содержанию в 1 л (J.W. Harvey, 2001). У животного с иммунной тромбоцитопенией количество тромбоцитов в поле зрения микроскопа обычно уменьшено (фото 1а и 1б). Снижение количества тромбоцитов в мазке крови при отсутствии сгустков ориентирует врача на избыточное периферическое поглощение (геморрагии, диссеминированное внутрисосудистое свёртывание — ДВС-синдром и т.д.), нарушение формирования в костном мозге или деструкцию, опосредованную иммунной реакцией (рисунок) (S.L. Stockman, M.A. Scott, 2008).
| 1а | 1б |
| Фото 1а и 1б. Подсчёт мазков крови с помощью микроскопии (х 1000). Отсутствие тромбоцитов у собаки с тромбоцитопенией, опосредованной иммунной реакцией 1б, сравнение со здоровой собакой 1а. | |
Рисунок. Основные причины развития тромбоцитопении, рассматриваемой после окончательного подтверждения с помощью мазков крови
Оценка лейкоцитов
Исследование морфологии лейкоцитов может дать нам серьёзную информацию. Большое количество гематологических анализаторов даёт общее число лейкоцитов и осуществляет дифференциацию (процент по отношению к общему числу лейкоцитов) в трёх или пяти частях (нейтрофилы, моноциты, лимфоциты, эозинофилы и базофилы). Тем не менее как и для эритроцитов и тромбоцитов, эти современные методы диагностики нередко дают искажённую или неполную информацию по морфологии лейкоцитов, что требует также дополнительного исследования мазка крови.
Нейтрофилы
Незрелые нейтрофилы
При выраженном воспалительном очаге (пиометра, бронхопневмония и т. д.) в периферической крови часто появляются незрелые формы лейкоцитов. На это указывает сдвиг лейкоцитарной формулы влево. Такая картина связана с выраженной потребностью тканей организма в нейтрофилах, при том, что пул зрелых нейтрофилов в костном мозге истощён.
Степень отклонения влево проявляется количеством незрелых нейтрофилов и их уровнем зрелости. Чаще всего сдвиг влево проявляется в увеличении количества несегментированных (палочкоядерных) нейтрофилов (клетки с полосками) (фото 2). При наличии более выраженного очага воспаления иногда наблюдают наличие мета- и миелоцитов (фото 3). Длительное сохранение выраженного отклонения влево, особенно в сочетании с нейтропенией, (дегенеративные отклонения влево) рассматривают как индикатор неблагоприятного прогноза. Иногда несегментированные нейтрофилы можно наблюдать и у здоровых животных.
| Фото 2. Считывание мазков крови с помощью микроскопии (х 1000) у собаки, подверженной острой бронхопневмонии. Присутствие незрелого несегментированного нейтрофила (клетка с полоской) с признаками токсичности (гетерогенная и базофильная цитоплазма) | Фото 3. Считывание мазка крови под микроскопом (× 1000) у собаки с пиометрой. Присутствие миелоцита с признаками токсичности (гетерогенная и базофильная цитоплазма) |
Токсические изменения
К токсическим изменениям в нейтрофилах относят появление телец Дойла, а также цитоплазматической базофилии, диффузной цитоплазматической вакуолизации и лизиса ядра (J.W. Harvey, 2001). Наличие токсической грануляции (розовые гранулы обычно отсутствуют в зрелых нейтрофилах) также является индикатором токсичности.
Тельца Дойла — это скопление шероховатой формы эндоплазматического ретикулума, образующее голубоватые гранулы. Обнаружение нескольких нейтрофилов с тельцами Дойла у кошки рассматривают как норму (фото 4).
Базофилия цитоплазмы связана с большим количеством шероховатого и полирибосомного ретикулума. Диффузная вакуолизация и лизис ядра проявляются в последнюю очередь, при выраженной токсемии. Обычно изменение степени токсичности сопровождает сдвиг лейкоцитарной формулы влево.
| Фото 4. Считывание мазка крови под микроскопом (× 1000) у здоровой кошки. Визуализируется зрелый (или сегментированный) нейтрофил с тельцами Дойла (стрелочка) | |
| Фото 5. Считывание мазка крови под микроскопом (× 1000) у здоровой кошки. Отмечается наличие реакционного нейтрофила |
Лимфоциты
Реакционные лимфоциты
Случайно появившиеся реакционные (или реактивные) лейкоциты можно наблюдать при стимуляции антигеном (например, во время вакцинации). Часто эти клетки более крупного размера с базофильной и наиболее обильной цитоплазмой по отношению к малым нормальным лимфоцитам. Хроматин более или менее хорошо конденсированный и нуклеолы в основном не визуализируются (фото 5).
Большие гранулёзные лимфоциты
Большие гранулематозные лимфоциты в отличие от малых нормальных лимфоцитов имеют бледную, более обильную цитоплазму и содержат пурпурные гранулы (фото 6). Эти клетки относятся к Т-лимфоцитам или естественным киллерам (иммунологические маркёры CD8+). Их число возрастает при инфицировании Ehrlichia canis и при хроническом лимфолейкозе (J.W. Harvey, 2001).
| Фото 6. Считывание мазка крови под микроскопом (× 1000) у здоровой собаки. Наличие большого гранулярного лимфоцита |
Атипичные лимфоциты и лимфобласты
Атипичные лимфоциты и лимфобласты значительно крупнее нормальных лимфоцитов. Хроматин в их ядрах с чётко выраженной и слабо концентрированной грануляцией. В лимфобластах, помимо вышесказанного, содержатся выступающие нуклеолы (фото 7). В малом количестве их наличие может быть вызвано воспалением. Возрастание их числа может сигнализировать об остром лимфобластном лейкозе или лимфоме пятой стадии (лимфома с инфильтрацией костного мозга через неопластические лимфоциты). Морфологически лимфобласты бывает трудно дифференцировать от бластов, проявляющихся от других линий клеток, например от миелобластов. Для окончательной идентификации используются современные иммуноцитохимические методы и специфические цитохимические окраски (непосредственно на мазках) (J.A. Ramos-Vara, A.C. Avery, P.R. Avery, 2010).
| Фото 7. Считывание мазков крови под микроскопом (× 1000) у собаки, подверженной острой лимфоидной лейкемии. Отмечается наличие лимфобластов с выступающими нуклеолами и гранулярным хроматином со слабой конденсацией | Фото 8. Считывание мазка крови под микроскопом (× 1000) у собаки. Визуализируется морула Еhrlichia spp (стрелочка), наблюдаемая в зрелом нейтрофиле |
Включения
В лейкоцитах можно обнаружить микроорганизмы, как, например, Ehrlichia spp, представленная морулой в моноцитах или гранулоцитах (фото 8).
Мастоциты (тучные клетки)
Мастоциты идентифицируют обычно на концевой и краевой частях мазка. Их можно отличить от базофилов по круглому ядру и большому количеству тёмных вкраплений в виде гранул, способных маскировать ядро. Мастоциты встречаются при воспалении (гиперсенсибилизация), а также при неопластических процессах (системная мастоцитома).
Исследование лейкоцитов и тромбоцитов в мазке крови позволяет быстро диагностировать целый ряд заболеваний, таких как тромбоцитопения или гемопоэтическая неоплазия (например, острый лимфобластный лейкоз). В некоторых случаях своевременная постановка окончательного диагноза существенно улучшает прогноз и быстро ориентирует в выборе терапии. Кроме того, это позволяет оценить тяжесть очага воспаления или уточнить прогноз для животного, находящегося в критическом состоянии.
Основные положения
— При отсутствии нарушений функции тромбоцитов геморрагический синдром проявляется при снижении тромбоцитов до 25–50×109/л.
— При выраженном воспалении в мазках крови всегда обнаруживаются незрелые нейтрофилы.
— У кошек наличие нескольких нейтрофилов с тельцами Дойла соответствует норме.
— Атипичные лимфоциты и лимфобласты встречаются в большом количестве при остром лимфобластном лейкозе и лимфоме в пятой стадии.
— При эрлихиозе собак морула Еhrlichia spp. может персистировать в моноцитах или гранулоцитах.
СВМ № 5/2010
Оценить материал
НравитсяНравится Поздравляю Сочувствую Возмутительно Смешно Задумался Нет слов
1
Почему страшен для организма избыток «железа»? — Российская газета
В организме взрослого человека должно быть примерно 4-5 г железа.
Но сегодня все реже встречаются люди, у которых этот элемент содержится в норме. Особенно у горожан все чаще наблюдается повышенная концентрация железа. Хорошо это или плохо?
У нас не заржавеет
Все знают о том, что «низкий уровень железа — это плохо». И только в последнее время заговорили, что и в повышенном содержании этого элемента нет ничего хорошего. Ведь помимо переноса кислорода железо регулирует работу иммунной системы, принимает участие в работе щитовидной железы, способствует выведению токсинов из организма, участвует в процессах регенерации, улучшает состояние кожи, структуру волос и ногтей… Словом, большинство процессов в наших клетках протекает с участием железа. Но при его избытке происходят реакции, похожие на образование ржавчины: молекулы железа окисляются и повреждают живые ткани.
Откуда излишки?
Большая часть железа в нашем теле входит в состав гемоглобина, отвечающего за перенос кислорода в теле. Именно поэтому, когда человеку не хватает кислорода, организм пытается компенсировать это увеличением концентрации гемоглобина. Так происходит у альпинистов в горах. И у жителей городов, где воздух насыщен выхлопными газами. Но альпинисты спускаются с гор. А горожане постоянно испытывают кислородное голодание. Иногда излишки железа в крови — признак болезни печени. А еще есть люди (практически каждый седьмой житель планеты), которые являются носителями особого гена, вызывающего накопление железа. К счастью, ген этот большей частью дремлет, потому гемохроматозом (так называется избыточное содержание железа) страдают немногие. Этот «дефектный» ген еще называют «геном кельтов». Он чаще встречается у жителей Скандинавии. Избыток железа характерен больше для мужчин, из-за физиологических потерь крови женщин эта неприятность затрагивает реже, однако после менопаузы они начинают «догонять» мужчин.
Симптомы
Симптомы избытка железа сходны с признаками гепатита — желтушное окрашивание кожи, склер, а также неба и языка, зуд, увеличение печени.
Кроме того, нарушается сердечный ритм, люди выглядят бледными, худеют. Возможна также пигментация в тех местах, где ее не должно быть по определению, например на ладонях, в области подмышек, в местах старых рубцов. Но для того, чтобы поставить точный диагноз, требуется биохимический анализ крови
Больше всего железа накапливается в печени, поджелудочной железе, сердечной мышце, что в конечном итоге становится причиной изменения и самого органа: развивается гепатит, цирроз печени, сахарный диабет, заболевания суставов, нервной системы, сердечные патологии, вплоть до внезапной остановки сердца.
Избыток железа осложняет ход болезней Паркинсона и Альцгеймера, может спровоцировать рак кишечника, печени, легких. Ревматоидный артрит также часто протекает на фоне избытка железа.
Что делать
К людям с сильно повышенным гемоглобином нужен особый подход. Им нельзя назначать даже, казалось бы, безобидную аскорбиновую кислоту, ведь этот витамин имеет свойство усиливать всасывание железа.
Избыток железа устранить даже сложнее, чем недостаток. Пожалуй только старый дедовский способ — кровопускание (флеботомия) — позволяет добиться нужных результатов и даже избежать иногда медикаментозных препаратов при лечении.
За рубежом, например, людям после 40-50 лет даже рекомендуют донорство — для профилактики ишемической болезни сердца. Так что человек, «переполненный» железом, может смело записываться в ряды доноров крови.
Ну и самый традиционный, но и самый верный способ регуляции уровня железа в крови — правильное питание.
важно знать
Считается, что железо, содержащееся в красном мясе, усваивается лучше, чем железо из растений. Это не всегда так. Например, регулярное употребление сельдерея способно восстановить баланс этого элемента в организме за несколько недель. Железо из растительных продуктов лучше усваивается, когда их сочетают с продуктами животного происхождения.
Лучшему усвоению железа способствуют витамин С и витамины группы В. Так что, например, яблоко в дополнение к мясу полезно съедать при анемии, а вот при повышенном гемоглобине лучше воздержаться. Если же в продуктах питания много кальция и сахара, железо усваивается плохо.Гречка, сваренная на воде (без молока), значительно полезнее при низком гемоглобине.
Лучше всего готовить пищу в русской печке, но ее может заменить аэрогриль, который готовит по тому же принципу. Блюдо равномерно прогревается со всех сторон, при этом — без лишней воды и масла, что позволяет лучше сохранить полезные свойства продуктов. Все это делает пищу вкусной и полезной, она хорошо усваивается организмом, поставляя максимум необходимых элементов. Не только овощи, но и мясо, приготовленное в аэрогриле, соответствует рекомендациям диетологов и помогает нормализации гемоглобина.
Тромбоцитоз: определение, симптомы, причины
- Что такое тромбоцитоз?
- Как диагностировать тромбоцитоз?
- Каковы симптомы тромбоцитоза?
- Что вызывает тромбоцитоз?
- Какой уровень тромбоцитоза опасен?
- Что такое реактивный тромбоцитоз?
- Опасен ли реактивный тромбоцитоз?
- Как лечить тромбоцитоз?
Что такое тромбоцитоз?
тромбоцитоз
Когда в вашей крови количество тромбоцитов выше нормы, это называется тромбоцитемией или тромбоцитозом .Выделяют два типа: эссенциальная тромбоцитемия и реактивный тромбоцитоз.
Эссенциальная тромбоцитемия возникает сама по себе, тогда как реактивный тромбоцитоз вызывается другим заболеванием. «Эссенциальный» тип также иногда называют первичной тромбоцитемией, а «реактивный» тип иногда называют вторичным тромбоцитозом.
Это заболевание влияет на тромбоциты, которые представляют собой крошечные клетки крови, вырабатываемые в костном мозге. Они важны, потому что при повреждении кровеносного сосуда они слипаются, образуя сгусток.Это предотвращает чрезмерное кровотечение. Тромбоциты иногда называют тромбоцитами, потому что сгусток крови называется тромбом.
Как диагностировать тромбоцитоз?
Тромбоцитоз может быть выявлен в анализе крови, который показывает высокое количество тромбоцитов. Нормальное количество тромбоцитов колеблется от 150 000 до 450 000 тромбоцитов на микролитр крови. Если в анализе крови количество тромбоцитов выше нормы, важно выяснить, связано ли это состояние с реактивным тромбоцитозом или эссенциальной тромбоцитемией.
Каковы симптомы тромбоцитоза?
Тромбоцитоз часто протекает бессимптомно. Симптомы, связанные с реактивным тромбоцитозом, часто являются просто симптомами вызывающего его состояния.
Эссенциальная тромбоцитемия иногда имеет симптомы, связанные со сгустками крови и кровотечением. К ним могут относиться головные боли, головокружение, боль в груди, слабость, онемение и покалывание в руках и ногах. Поскольку тромбоциты могут не функционировать должным образом, в тяжелых случаях могут возникать видимые кровотечения, такие как носовые кровотечения, синяки, кровоточащие десны и кровавый стул.
Что вызывает тромбоцитоз?
Реактивный тромбоцитоз встречается чаще, чем эссенциальная тромбоцитемия. Это вызвано основным заболеванием, например инфекцией. По сравнению с эссенциальной тромбоцитемией, этот тип имеет более низкий риск осложнений.
Эссенциальная тромбоцитемия — это заболевание крови, называемое хроническим миелопролиферативным заболеванием. Это означает, что костный мозг (ткань внутри костей, которая вырабатывает клетки крови) перепроизводит один или несколько типов клеток.В этом случае костный мозг производит слишком много тромбоцитов.
90% людей с эссенциальным тромбоцитозом приобрели генную мутацию, вызывающую это состояние. Обычно это ген JAK2, но также может быть ген CALR и, реже, гены MPL, THPO или TET2. Неясно, как и почему возникает эта мутация, и это означает, что в настоящее время нет лекарства от самого состояния.
Какой уровень тромбоцитоза опасен?
Нормальное количество тромбоцитов находится в диапазоне от 150 000 до 450 000 тромбоцитов на микролитр крови, но расследование обычно рассматривается только в том случае, если это число превышает 750 000.
Чем выше аномальное количество тромбоцитов, тем выше риск аномального кровотечения и образования тромбов. Если в головном мозге образуется сгусток крови, это может вызвать инсульт, который может вызвать что угодно — от временного легкого нарушения до долгосрочной травмы головного мозга.
Что такое реактивный тромбоцитоз?
Реактивный тромбоцитоз или вторичный тромбоцитоз — это острая биологическая реакция на основное состояние, такое как инфекция, но, например, может быть напрямую связана с дефицитом железа.
Состояния, вызывающие повышенное производство тромбоцитов, могут включать острую кровопотерю, рак, инфекции, дефицит железа, удаление селезенки, воспалительное заболевание, такое как артрит, а также как осложнение хирургического вмешательства.
Опасен ли реактивный тромбоцитоз?
Реактивный тромбоцитоз обычно не является проблемой сам по себе, но может указывать на состояние, требующее исследования или лечения. В редких случаях это может привести к образованию тромбов или кровотечению, но если основная причина лечится, любой связанный с этим риск вряд ли сохранится.
Реактивный тромбоцитоз обычно не считается серьезным заболеванием. Если у вас нет признаков или симптомов и пока связанное с ними состояние остается стабильным, ваш врач обычно не назначает лечение. В случае сомнений спросите своего врача или медицинского работника о том, нужно ли лечить ваш тромбоцитоз.
Как лечить тромбоцитоз?
Реактивный тромбоцитоз обычно лечат путем лечения основного заболевания. Например, если реактивный тромбоцитоз вызван анемией, после лечения анемии количество тромбоцитов может вернуться к норме.
Аспирин, который подавляет нормальную функцию свертывания тромбоцитов («антитромбоцитарный препарат»), часто назначают пациентам с тромбоцитозом, подверженным риску образования тромбов. Некоторым людям с эссенциальной тромбоцитемией могут потребоваться другие текущие лекарства, чтобы снизить высокое количество тромбоцитов.
Лекарства для лечения повышенного количества тромбоцитов включают гидроксимочевину, анагрелид и интерферон альфа. Наиболее распространенной комбинацией лечения для пациентов с эссенциальной тромбоцитемией, которые подвержены высокому риску образования тромбов, является гидроксимочевина плюс антиагрегантный препарат, такой как аспирин.
Автоматический анализатор CBC Discover Sight
Эссенциальная тромбоцитемия | Общество лейкемии и лимфомы
Эссенциальная тромбоцитемия (ЭТ)
- Редкое заболевание крови, при котором костный мозг производит слишком много тромбоцитов. Большое количество тромбоцитов может привести к тромбу, тромбу, который образуется в кровеносном сосуде. Это может вызвать серьезные проблемы со здоровьем, такие как инсульт, сердечный приступ или тромбоэмболия легочной артерии
- Является одним из родственных групп рака крови, известных как «миелопролиферативные новообразования» (MPN), при которых клетки костного мозга, вырабатывающие клетки крови, развиваются и функционируют ненормально.
- В среднем люди с ЭТ имеют нормальную продолжительность жизни, если они находятся под надлежащим наблюдением и лечением. У небольшого числа пациентов заболевание может трансформироваться в миелофиброз, острый миелолейкоз или, реже, в миелодиспластический синдром.
Что следует знать
- Гематологи-онкологи — это специалисты, которые лечат людей с ЭТ или другими видами рака крови.
- ET обычно не сокращает продолжительность жизни. Однако медицинское наблюдение важно для предотвращения или лечения тромбоза — серьезного осложнения, которое может повлиять на жизненно важные органы, такие как мозг или сердце.Также у нелеченных беременных пациенток с ЭТ существует риск для выживания плода.
Что делать
- Поговорите со своим врачом о своих диагностических тестах и о том, что означают их результаты
- Обсудите со своим врачом все варианты лечения, побочные эффекты и результаты, которых вы можете ожидать от лечения.
- Спросите своего врача, подходит ли вам клиническое испытание.
Как развивается инопланетянин?
ДНК (генетический материал) развивающейся стволовой клетки в костном мозге повреждена.
Мутировавшая клетка приводит к неконтролируемому производству клеток крови, особенно тромбоцитов, хотя обычно также затрагиваются эритроциты и лейкоциты.
- В костном мозге в основном происходит перепроизводство тромбоцитов, называемых «мегакариоцитами».
Это приводит к выбросу слишком большого количества тромбоцитов в кровь.
- Функция тромбоцитов заключается в запуске процесса образования пробки (сгустка) в ответ на повреждение кровеносных сосудов, чтобы предотвратить или минимизировать кровотечение.Когда тромбоциты присутствуют в очень большом количестве, они могут не функционировать нормально и могут вызвать закупорку кровеносных сосудов, известную как «тромб». Реже проблемы с кровотечением может вызывать высокое количество тромбоцитов.
Еще одно слово для обозначения тромбоцитов — «тромбоциты». Термин «тромбоцитемия» означает избыток тромбоцитов в крови. Термин «незаменимый» указывает на то, что увеличение количества тромбоцитов является врожденной проблемой производства клеток крови в костном мозге. «Вторичный тромбоцитоз» — это термин, обозначающий состояние, которое приводит к очень высокому количеству тромбоцитов в крови в ответ на другую проблему в организме пациента, такую как воспалительное заболевание, удаление селезенки или дефицит железа у взрослых.У пациента с вторичным или реактивным тромбоцитозом должно быть нормальное количество тромбоцитов в крови после успешного лечения первичной проблемы.
Источник: Миелопролиферативные новообразования. Отзыв от доктора медицины Джона Маскаренаса.
Эссенциальная тромбоцитемия (ЭТ) — Редкий рак крови — Получите факты
Получите факты об эссенциальной тромбоцитемии
Автор: Голоса MPN
Эссенциальная тромбоцитемия (e-SEN-chel throm-boe-sigh-THEE-me-uh) или ET — это редкий хронический рак крови, при котором костный мозг человека производит слишком много тромбоцитов.Костный мозг — это губчатая ткань внутри кости, которая является основным местом образования клеток крови.
Узнав, что вы или кто-то, кого вы любите, страдаете таким редким заболеванием, как инопланетянин, у вас может возникнуть множество вопросов. Скорее всего, вы никогда раньше не слышали об этом состоянии и, возможно, не знаете, куда обратиться за информацией. Однако важно знать, что вы не одиноки. Приблизительно от 71 000 до 88 000 человек в Соединенных Штатах имеют ET. Взять под контроль ET начинается с приобретения знаний.
Здесь вы найдете некоторые важные факты об инопланетянах, которые помогут вам в вашем путешествии. Чем больше вы будете знать, тем больше у вас будет возможностей работать со своим специалистом в области здравоохранения для управления своим состоянием.
Что еще я должен знать об инопланетянах?
Тромбоциты проходят по кровеносным сосудам и связываются друг с другом, чтобы остановить кровотечение — например, когда человек получает порез.Когда костный мозг производит слишком много тромбоцитов, как при ЭТ, кровоток становится труднее, что может способствовать образованию ненужного сгустка. Свертывание может привести к серьезным проблемам со здоровьем, таким как сердечный приступ или инсульт.
ET также может вызвать другие проблемы, включая кровотечение, если количество тромбоцитов становится очень высоким. В небольшом количестве случаев у людей с ЭТ может развиться миелофиброз (my-ah-lo-fye-BRO-sis) или MF. ЕТ, которая превращается в MF, называется миелофиброзом после эссенциальной тромбоцитемии (PET-MF).МФ — это состояние, при котором дефект костного мозга вызывает аномальное производство клеток крови, что может вызвать образование рубцовой ткани в костном мозге. В очень редких случаях ЭТ может прогрессировать до острого лейкоза.
Что вызывает ET?
Точная причина ET неизвестна. Но около половины всех людей с этим заболеванием имеют мутацию — или изменение — в определенном гене, называемом JAK2 (ассоциированная с Янусом киназа 2), который обычно помогает организму производить клетки крови.Мутации других генов также были связаны с ET.
Каковы признаки и симптомы ET?
Многие люди с ЭТ не имеют симптомов и могут не знать, что у них есть заболевание, пока оно не будет диагностировано после обычного лабораторного обследования или пока у них не образуется тромб.
Симптомы ET включают:
- Головная боль
- Головокружение или бред
- Боль в груди
- Слабость
- Обморок
- Изменения видения, которые со временем исчезнут
- Онемение или покалывание в руках и ногах
- Покраснение, пульсация и жгучая боль в руках и ногах
- Слегка увеличенная селезенка
Как осуществляется управление ET?
Если вам меньше 60 лет и у вас нет симптомов или других факторов риска образования тромбов, ваш специалист в области здравоохранения, как правило, будет контролировать вашу ET с помощью обычных осмотров.Если вам 60 лет или больше и у вас уже были сгустки крови, вам обычно будут назначать лекарства, чтобы снизить количество тромбоцитов.
Независимо от того, лечитесь ли вы от ЭТ, вам потребуется регулярный мониторинг и медицинская помощь для выявления любых изменений в вашем состоянии. Анализы крови могут показать, меняется ли ваше состояние или ухудшается.
Всегда работайте в тесном контакте со своим лечащим врачом, чтобы управлять своим ET.Во время посещения врача обсудите, как инопланетянин влияет на вашу повседневную жизнь и заметили ли вы какие-либо изменения в своем самочувствии. Помните: вы можете управлять своим инопланетянином. Готовы узнать больше? Здесь можно найти дополнительную информацию и ресурсы поддержки.
Статьи по теме
Изменение диагноза: Мэрилин обрела новую норму
Автор: Голоса MPN
ПРОЧИТАЙТЕ СТАТЬЮСимптомы MPN: что необходимо знать вашей медицинской бригаде
Автор: Голоса MPN
ПРОЧИТАЙТЕ СТАТЬЮСправочное руководство по заболеванию тромбоцитоз — Лекарства.com
Медицинский осмотр на сайте Drugs.com. Последнее обновление: 27 октября 2020 г.
Обзор
Тромбоциты — это частицы крови, образующиеся в костном мозге, которые играют важную роль в процессе образования тромбов. Тромбоцитоз (тромбоцитоз) — это заболевание, при котором в организме вырабатывается слишком много тромбоцитов.
Это называется реактивным тромбоцитозом или вторичным тромбоцитозом, когда причиной является основное заболевание, например инфекция.
Реже, когда тромбоцитоз не имеет явной причины в качестве причины, заболевание называется первичной тромбоцитемией или эссенциальной тромбоцитемией.Это заболевание крови и костного мозга.
Ваш врач может обнаружить тромбоцитоз в результате обычного анализа крови, который показывает высокий уровень тромбоцитов. Если анализ крови показывает тромбоцитоз, важно определить, реактивный ли это тромбоцитоз или эссенциальная тромбоцитемия, чтобы знать, как управлять этим состоянием.
Симптомы
Люди с тромбоцитозом часто не имеют признаков или симптомов. Признаки и симптомы реактивного тромбоцитоза, если они возникают, связаны с основным заболеванием.
Люди с эссенциальной тромбоцитемией могут иметь признаки и симптомы, связанные со сгустками крови и кровотечением, в том числе:
- Головная боль
- Головокружение или дурноту
- Боль в груди
- Слабость
- Онемение или покалывание кистей и стоп
Когда обращаться к врачу
Поскольку тромбоцитоз вряд ли вызовет симптомы, вы, вероятно, не узнаете, что у вас он есть, если обычный анализ крови не покажет более высокое, чем обычно, количество тромбоцитов.Если это произойдет, ваш врач попытается определить причину.
Причины
Костный мозг — губчатая ткань внутри ваших костей — содержит стволовые клетки, которые могут стать эритроцитами, лейкоцитами или тромбоцитами. Тромбоциты слипаются, помогая крови образовывать сгусток, который останавливает кровотечение при повреждении кровеносного сосуда, например, когда вы порезаетесь. Тромбоцитоз возникает, когда в вашем организме вырабатывается слишком много тромбоцитов.
Реактивный тромбоцитоз
Это наиболее распространенный тип тромбоцитоза.Это вызвано основной медицинской проблемой, например:
- Острое кровотечение и кровопотеря
- Рак
- Инфекции
- Недостаток железа
- Удаление селезенки
- Гемолитическая анемия — тип анемии, при которой ваше тело разрушает эритроциты быстрее, чем производит их, часто из-за определенных заболеваний крови или аутоиммунных расстройств
- Воспалительные заболевания, такие как ревматоидный артрит, саркоидоз или воспалительное заболевание кишечника
- Операция или другая травма
Эссенциальная тромбоцитемия
Причина этого расстройства неясна, но часто оказывается, что она связана с мутациями в различных генах.Ваш костный мозг производит слишком много клеток, которые образуют тромбоциты, и эти тромбоциты часто бывают ненормальными. Это создает гораздо более высокий риск развития осложнений, связанных со свертыванием или кровотечением, чем реактивный тромбоцитоз.
Диагностика
Во время обследования обычного физического или другого состояния ваш врач может обнаружить, что ваша селезенка увеличена или у вас есть признаки или симптомы инфекции или другого состояния. В этом случае ваш врач может назначить общий анализ крови. Этот тест может определить, выше ли у вас количество тромбоцитов, чем обычно.
Поскольку ряд условий может вызвать временное повышение количества тромбоцитов, ваш врач, вероятно, повторит анализ крови, чтобы проверить, остается ли ваше количество тромбоцитов высоким с течением времени.
Ваш врач может также назначить анализы для проверки:
- Аномальный уровень железа в крови
- Маркеры воспаления
- Недиагностированный рак
- Мутации ассоциированных генов
Вам также может потребоваться процедура с использованием иглы для взятия небольшого образца костного мозга для анализа.
Лечение
Реактивный тромбоцитоз
Лечение этого состояния зависит от причины.
- Если у вас была значительная кровопотеря в результате недавней операции или травмы, ваше повышенное количество тромбоцитов может исчезнуть само по себе.
- Если у вас хроническая инфекция или воспалительное заболевание, количество тромбоцитов, вероятно, останется высоким до тех пор, пока состояние не будет под контролем. В большинстве случаев количество тромбоцитов нормализуется после устранения причины.
- Если вам удалили селезенку (спленэктомия), у вас может быть пожизненный тромбоцитоз, но вам вряд ли понадобится лечение.
Эссенциальная тромбоцитемия
Люди с этим заболеванием, у которых нет признаков или симптомов, вряд ли будут нуждаться в лечении, пока состояние стабильно. Ваш врач может порекомендовать вам ежедневно принимать низкие дозы аспирина, чтобы помочь разжижить кровь, если вы подвержены риску образования тромбов. Не принимайте аспирин, не посоветовавшись с врачом.
Возможно, вам потребуется принимать лекарства или проходить процедуры для снижения количества тромбоцитов, если вы:
- Наличие в анамнезе тромбов и кровотечений
- Имеют факторы риска сердечных заболеваний
- Возраст старше 60 лет
- Иметь количество тромбоцитов более 1 миллиона
Ваш врач может назначить препараты, снижающие уровень тромбоцитов, в основном в форме гидроксимочевины (Droxia, Hydrea) или интерферона альфа (Intron A).
Тромбоциты можно удалить из крови с помощью процедуры, аналогичной диализу.Игла, подключенная к трубке, вводится в вену, и ваша кровь подается через машину, которая отфильтровывает тромбоциты. Затем отфильтрованная кровь возвращается в ваше тело через внутривенную (IV) линию. Эта процедура используется только в экстренных случаях, например, если существенная тромбоцитемия вызвала инсульт.
Запись на прием
Вполне вероятно, что обычный анализ крови, показывающий высокое количество тромбоцитов, будет вашим первым признаком того, что у вас тромбоцитоз.
Помимо сбора вашей истории болезни, медицинского осмотра и проведения анализов, ваш врач может спросить о факторах, которые могут повлиять на ваши тромбоциты, таких как недавняя операция, переливание крови или инфекция.Вас могут направить к врачу, специализирующемуся на заболеваниях крови (гематологу).
Вот некоторая информация, которая поможет вам подготовиться к встрече.
Что вы можете сделать
Помните об ограничениях до записи на прием. Когда вы записываетесь на прием, спросите, нужно ли вам что-нибудь сделать заранее, например, ограничить свой рацион.
Составьте список из:
- Ваши симптомы и когда они начались.
- Ваша история болезни, , включая недавние инфекции, хирургические процедуры, кровотечение и анемию.
- Все лекарства, витаминов и другие добавки, которые вы принимаете, включая дозы.
- Вопросы, которые следует задать своему врачу.
Возьмите с собой члена семьи или друга, если это возможно, чтобы помочь вам запомнить предоставленную вам информацию.
В отношении тромбоцитоза можно задать следующие вопросы:
- Какие тесты мне нужны?
- Является ли мое состояние временным или хроническим?
- Какое лечение вы рекомендуете?
- Какая последующая помощь мне понадобится?
- Нужно ли мне ограничивать свою активность?
- У меня другие проблемы со здоровьем.Как мне лучше всего управлять ими вместе?
- Стоит ли обратиться к специалисту?
- У вас есть брошюры или другие печатные материалы, которые я могу получить? Какие сайты вы рекомендуете?
Не стесняйтесь задавать другие вопросы.
Чего ожидать от врача
Ваш врач может задать вам такие вопросы, как:
- Ухудшились ли ваши признаки и симптомы со временем?
- Вы употребляете алкоголь? Ты куришь?
- Вам удалили селезенку?
- Были ли у вас в анамнезе кровотечение или недостаток железа?
- Были ли у вас в семейном анамнезе повышенное количество тромбоцитов?
© 1998-2019 Фонд медицинского образования и исследований Майо (MFMER).Все права защищены. Условия эксплуатации.
Узнать больше о Тромбоцитоз
Сопутствующие препараты
Заболевания тромбоцитов — Институт рака Clearview
Тромбоциты — это небольшие сегменты клеток крови, которые помогают образовывать сгустки для заживления ран и предотвращения дальнейшего кровотечения. Нарушения тромбоцитов могут возникнуть, если ваш организм вырабатывает слишком много или слишком мало тромбоцитов.
ТромбоцитопенияТромбоцитопения — это заболевание, при котором организм не вырабатывает достаточно тромбоцитов, чтобы способствовать свертыванию крови.Хотя прямая причина расстройства до сих пор неизвестна, исследования показывают, что это результат того, что иммунная система организма не функционирует должным образом. Антитела атакуют и разрушают тромбоциты вместо того, чтобы атаковать инфекцию. Тромбоцитопения может передаваться по наследству или быть результатом определенных лекарств (химиотерапии или лучевой терапии) или медицинских состояний, таких как вирусные инфекции, тяжелые бактериальные инфекции, дефицит витамина B12, лейкемия или лимфома. Некоторые из наиболее распространенных симптомов тромбоцитопении включают:
- Кровотечение из десен или носа
- Кровь в моче или кале
- Красные плоские пятна на коже размером с булавочную головку
- Ушиб
Лечение тромбоцитопении зависит от ее степени тяжести.После лечения вам могут назначить стероиды и другие лекарства для повышения уровня тромбоцитов.
ТромбоцитозТромбоцитоз — это заболевание, при котором в организме вырабатывается слишком много тромбоцитов. Повышенное количество тромбоцитов может быть временным в результате чрезмерного употребления алкоголя, дефицита витамина B12, острой инфекции или физической активности. Высокое количество тромбоцитов также может быть первым признаком рака и других более серьезных состояний, таких как анемия и некоторые инфекционные заболевания, такие как заболевание соединительной ткани, воспалительное заболевание кишечника и туберкулез.Многие люди с тромбоцитозом не испытывают никаких симптомов, поэтому диагноз ставится только после обычного анализа крови. Для тех, кто действительно испытывает симптомы, некоторые из наиболее распространенных симптомов включают:
- Слабость
- Головная боль
- Головокружение
- Боль в груди
- Покалывание в руках и ногах
Лечение тромбоцитоза зависит от причины. Если это результат основного заболевания, ваш врач рассмотрит состояние, вызывающее тромбоцитоз.Если это первичный тромбоцитоз (то есть, он не вызван каким-либо основным заболеванием или приемом лекарств), то для снижения количества тромбоцитов можно принимать определенные лекарства.
[вверх]
Заболевания красных кровяных телец | Заболевания белых кровяных телец | Заболевания тромбоцитов
Нарушения кровотечения | Нарушения свертывания крови
определение тромбоцитоза в Медицинском словаре
Тромбоцитоз
Определение
Тромбоцитоз — это заболевание крови, при котором организм производит избыток тромбоцитов (тромбоцитов).
Описание
Тромбоцитоз — это аномально повышенное количество тромбоцитов в крови. Тромбоциты — это клетки крови, которые слипаются, помогая крови свертываться. Тромбоцитоз — это состояние, которое может иметь множество причин.
Тробоцитоз подразделяется на два типа. Вторичный тромбоцитоз может быть связан с другой причиной, такой как воспаление, сильное кровотечение, дефицит железа или некоторые виды рака. Первичный тромбоцитоз (или эссенциальная тромбоцитемия) — это единичное заболевание с уникальными клиническими характеристиками.
Причины и симптомы
Причина эссенциального тромбоцитоза неизвестна.
Вторичный тромбоцитоз может развиться в результате:
- острого кровотечения или инфекции
- анемия
- Артриты и другие хронические воспаления
- рак
- упражнение
- дефицит железа
- лекарства
- цстеопороз
- удаление селезенки (спленэктомия)
- истинная полицитемия (заболевание, поражающее другие эритроциты, а также тромбоциты)
- стресс
- хирургия
Симптомы
Двое из трех пациентов с тромбоцитозом на момент постановки диагноза не имеют никаких симптомов заболевания.У более молодых пациентов симптомы могут отсутствовать в течение многих лет.
Увеличение селезенки выявляется у 60% больных тромбоцитозом. Также может быть увеличена печень. Половина всех пациентов испытывают кровотечение из кожи, десен или носа; и 20-50% имеют некоторую закупорку вен или артерий.
Другие симптомы тромбоцитоза включают:
- стул с кровью
- синяк
- головокружение
- головная боль
- кровоизлияние
- Длительное кровотечение после операции или после удаления зуба
- покраснение или покалывание кистей и стоп
- слабость.В редких случаях лимфатические узлы увеличиваются
Самое высокое количество тромбоцитов обычно вызывает самые тяжелые симптомы. У более молодых пациентов (особенно у женщин) симптомы могут отсутствовать, даже если у них очень высокое количество тромбоцитов.
Осложнения
Осложнения тромбоцитоза включают инсульт, сердечный приступ и образование тромбов в руках и ногах.Врач должен быть уведомлен, если кровотечение является необъяснимым, длительным или у пациента развивается:
- боль в груди или ноге
- путаница
- онемение
- слабость
Диагноз
Симптомы пациента указывают на наличие тромбоцитоза.Анализы крови подтверждают диагноз.
Также может быть выполнена аспирация костного мозга (взятие образца ткани для микроскопического исследования).
Лечение
Ключом к лечению вторичного тромбоцитоза является лечение основного заболевания.
Следует рекомендовать всем пациентам с тромбоцитозом не курить.
У молодых людей, не имеющих симптомов, это состояние может оставаться стабильным в течение многих лет. Эти пациенты должны находиться под наблюдением врача, но могут не нуждаться в лечении.
Лечение пациентов с симптомами направлено на остановку кровотечения, предотвращение образования тромбов и снижение уровня тромбоцитов. Лечение вторичного тромбоцитоза включает лечение состояния или заболевания, ответственного за избыточное производство тромбоцитов.
В 1997 году Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) одобрило использование анагрелида HCl (Agrylin) для снижения повышенного количества тромбоцитов и снижения риска образования тромбов. Некоторым пациентам помогло применение гидроксимочевины, противоракового препарата.
Низкие дозы аспирина могут предотвратить свертывание крови, но могут вызвать серьезные кровотечения.Если медикаментозная терапия не приводит к снижению количества тромбоцитов до приемлемого уровня так быстро, как это необходимо, можно провести тромбоцитоферез. Обычно эта процедура сочетается с медикаментозной терапией и используется в первую очередь в экстренных случаях. Эта процедура состоит из:
- забора крови из тела пациента
- удаление тромбоцитов из крови
- возврат крови, обедненной тромбоцитами, пациенту
Прогноз
Многие пациенты с тромбоцитозом остаются свободными от осложнений в течение длительного времени.Однако некоторые пациенты могут умереть в результате образования тромбов или неконтролируемого кровотечения.
Профилактика
Не существует известного способа предотвратить тромбоцитоз.
Ресурсы
Прочие
«Первичная тромбоцитемия». Страница компании Merck . 3 июня 1998 г. http://www.merck.com .
Гейл Энциклопедия медицины. Copyright 2008 The Gale Group, Inc. Все права защищены.
Тромбоцитоз как маркер послеоперационных осложнений в колоректальной хирургии
Предпосылки .Измерение тромбоцитов — это широко доступный и недорогой тест, который выполняется регулярно. Считается, что тромбоциты вызывают воспаление и играют роль в свертывании и антимикробной защите. Послеоперационный рост количества тромбоцитов (тромбоцитоз) часто отклоняется как случайная находка, но появляется все больше свидетельств того, что это может служить индикатором основной патологии. Это коррелирует со значительными гнойными инфекциями, а также множественными злокачественными новообразованиями. В дополнение к этому, недавние исследования показывают, что тромбоцитоз может быть полезным прогностическим индикатором послеоперационных исходов у пациентов со злокачественными новообразованиями.Было показано, что у пациентов, перенесших операцию по поводу рака желудка, комбинация количества тромбоцитов и отношения нейтрофилов к лимфоцитам (NLR), собранных до операции, коррелирует с послеоперационной выживаемостью. Цель . Оценить, существует ли положительная корреляция между до- и послеоперационным тромбоцитозом и риском осложнений после колоректальной хирургии. Методы . Это было ретроспективное обсервационное исследование, проведенное в больнице Морристон, Суонси. В исследование были включены пациенты, перенесшие плановую колоректальную операцию в течение 18 месяцев с 2014 по 2016 год.Данные о демографических характеристиках пациентов, пред- и послеоперационном количестве тромбоцитов, первой дате регистрации наибольшего количества тромбоцитов, продолжительности пребывания, типе операции и послеоперационных осложнениях с использованием классификации Clavien-Dindo были получены из программного обеспечения для бронирования театров (TOMS). ) и Валлийский клинический портал. Для анализа категориальных переменных использовался критерий хи-квадрат Пирсона. Результаты . Из 201 обследованного пациента у 75 (37%) был послеоперационный тромбоцитоз (тромбоциты ≥ 500 × 10 9 / л, диапазон 501–1136), у 120 (59%) был послеоперационный нормоцитоз (тромбоциты <500 × 10 9 / L, диапазон 107–499) и 6 (2.9%) пациенты были исключены из-за недостаточности данных. Пик уровня тромбоцитов наблюдался в среднем через 8 дней после операции, но колебался от 1 до 49 дней. У пациентов с тромбоцитозом среднее время до пика количества тромбоцитов составляло 9,5 дней и варьировалось от 1 до 49 дней. 101 из 195 (52%) пациентов имели послеоперационное осложнение Clavien-Dindo III / V: 63% пациентов с послеоперационным нормоцитозом и 24% с послеоперационным тромбоцитозом. В группе тромбоцитоза у 16/75 (21%) были обнаружены послеоперационные тазовые скопления по сравнению с 1/120 (0.8%) нормоцитов. Общий процент медицинских осложнений (44% против 20%) и хирургических осложнений (64% против 15,8%) был выше в группе тромбоцитоза по сравнению с группой нормоцитоза. Заключение . В этом ретроспективном исследовании было показано, что тромбоцитоз имеет положительную корреляцию с послеоперационными медицинскими и хирургическими осложнениями. Повышенное количество тромбоцитов в послеоперационном периоде должно предупредить врача о развивающемся осложнении. Мы рекомендуем, чтобы дальнейшие исследования с большим размером выборки проверяли конкретные ассоциации с отдельными осложнениями.
1. Введение
Подсчет тромбоцитов — это рутинно выполняемый анализ крови как до, так и после серьезной операции, как часть полного (или полного) анализа крови. Обнаружение повышенного количества тромбоцитов не имеет большого значения в повседневной практике, поскольку клиницисты уделяют больше внимания другим маркерам воспаления, таким как общее количество лейкоцитов, количество нейтрофилов и С-реактивный белок. Считается, что тромбоциты действуют, вызывая воспаление, и при этом играют роль в противомикробной защите организма [1] и могут участвовать в послеоперационной воспалительной реакции.
Появляется все больше доказательств того, что повышенное количество тромбоцитов может выступать в качестве индикатора основной патологии [2, 3]. Тромбоцитоз (высокое количество тромбоцитов> 500 × 10 9 / л) коррелирует со значительными гнойными инфекциями, такими как эмпиема и образование абсцесса, а также выступает в качестве возможного предшественника инфекций мягких тканей [4]. Кроме того, тромбоцитоз обычно наблюдается при злокачественных новообразованиях [5] и его используют в качестве маркера для прогнозирования прогноза рака прямой кишки [6], гинекологических злокачественных новообразований [7-10], почечно-клеточного рака [11], рака груди [12], пищевода. рак [13], рак желудка [14] и рак легких [15] хорошо задокументированы.
В нескольких статьях показано, что тромбоцитоз является полезным прогностическим индикатором послеоперационных исходов у пациентов со злокачественными новообразованиями. Было показано, что у пациентов, перенесших операцию по поводу рака желудка, комбинация количества тромбоцитов и отношения нейтрофилов к лимфоцитам (NLR), собранных до операции, коррелирует с послеоперационной выживаемостью [16]. В другом исследовании изучалось послеоперационное увеличение тромбоцитов и его корреляция с исходом у пациентов, перенесших урологические операции, включая радикальную цистэктомию, чрескожную нефролитотрипсию и нефрэктомию [17].В этом исследовании частота послеоперационных осложнений у пациентов, у которых развился тромбоцитоз после операции, была значительно выше, чем у тех, у кого этого не было. Ранее опубликовано мало информации о последствиях тромбоцитоза после колоректальной хирургии.
2. Цель
Целью данного исследования было оценить, существует ли положительная корреляция между тромбоцитозом и развитием осложнений после колоректальной хирургии.
3. Метод
Исследование проводилось в колоректальном отделении больницы Морристон, большой учебной больницы при университете вторичной медицинской помощи в Суонси, Великобритания.Мы определили всех пациентов, перенесших плановую колоректальную операцию в течение 18-месячного периода с 2014 по 2016 год, из национального онкологического реестра (CANISC). Демографические данные и выполненные операции были получены из программного обеспечения для бронирования театров (база данных TOMS), чтобы включить управление осложнениями. Оценивались и записывались следующие переменные: количество тромбоцитов до и после операции, первая дата, на которую было зарегистрировано максимальное количество тромбоцитов после операции, продолжительность пребывания в стационаре, тип операции и осложнения с использованием классификации Clavien-Dindo.Мы собрали информацию с валлийского клинического портала (программное обеспечение результатов тестирования) и портала радиологии Synapse. Для поиска недостающих данных использовались истории болезни пациентов. Вся собранная информация хранилась в электронной таблице, защищенной паролем, и доступ к ней осуществлялся с компьютеров больницы. Для статистической связи между категориями количества тромбоцитов и отдельными осложнениями использовался критерий хи-квадрат Пирсона. Статистическая значимость была принята на уровне 5%.
4. Результаты
Из 201 обследованного пациента 75 (37%) имели послеоперационный тромбоцитоз (тромбоциты ≥ 500 × 10 9 / л, диапазон 501–1136), 4 (1.9%) из которых имели количество тромбоцитов ≥ 1000 × 10 9 / л, 120 (59%) имели послеоперационный нормоцитоз (тромбоциты <500 × 10 9 / л, диапазон 107–499) и 6 (2,9%) пациенты были исключены из-за недостаточности восстанавливаемых данных. У 191 из 201 обследованного пациента до операции количество тромбоцитов было нормальным.
Пик уровня тромбоцитов наблюдался в среднем через 8 дней после операции, но колебался от 1 до 49 дней. У пациентов с тромбоцитозом среднее время достижения пика количества тромбоцитов составляло 9,5 дней и варьировалось от 1 до 49 дней.
Из 195 пациентов, включенных в это исследование, у 123 (63,1%) были послеоперационные осложнения, а у 72 (36,9%) — нет. В группе нормоцитоза 76/120 (63,3%) не имели зарегистрированных осложнений по сравнению с 18/75 (24%) у пациентов с тромбоцитозом.
Осложнения были разделены на медицинские, хирургические и смертельные. Медицинские осложнения включали ателектаз, плевральный выпот, инфекцию нижних дыхательных путей, уплотнение, эмболию легочной артерии и тромбоз глубоких вен.54/195 (27,6%) пациентов исследуемой группы имели медицинские осложнения. Однако у 21/120 (17,5%) пациентов из группы нормоцитоза были медицинские осложнения по сравнению с 33/75 (44%) пациентов, у которых был тромбоцитоз. Из 44% пациентов с тромбоцитозом, имевших медицинские осложнения, у 12% наблюдалась консолидация. Однако только 2,5% пациентов с нормоцитозом имели консолидацию в послеоперационном периоде, как показано в таблице 1.
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Хирургические осложнения, классифицированные в этом исследовании, включали кишечную непроходимость, непроходимость тонкой кишки, сбор, несостоятельность анастомоза, перфорации и грыжи.В целом 30,7% обследованных пациентов имели хирургические осложнения. Этот процент был выше у пациентов с тромбоцитозом — 56% и ниже — в группе нормоцитоза — 15%. Из пациентов с тромбоцитозом у 21% был послеоперационный сбор по сравнению с 0,85% пациентов с нормоцитозом. Кроме того, процент утечек анастамоза (12%) и перфораций (2,6%) был выше у пациентов в группе тромбоцитоза по сравнению с пациентами в группе нормоцитоза, где не было зафиксировано случаев перфорации или утечки анастомоза.
Процент умерших пациентов в каждой группе был одинаковым, со смертностью 17,4% среди всех изученных пациентов. Это было немного ниже в группе нормоцитоза (16,6%) по сравнению с группой тромбоцитоза (18,6%).
Когда классификация Clavien-Dindo использовалась для классификации осложнений, у группы нормоцитоза были более вероятны осложнения I степени — 68%, чем у группы тромбоцитоза (30%), как показано в таблице 2. Однако пациенты с тромбоцитозом были более вероятны. иметь осложнения II и III степени у 28% и 22%.6%, соответственно, по сравнению с пациентами с нормоцитозом, у которых были осложнения II (9,1%) и III (4,1%) степени.
| |||||||||||||||||||||||||||||||||||||||||||
| Не было обнаружено значительной разницы между количеством тромбоцитов и развитием осложнения Clavien-Dindo IV / V (). | |||||||||||||||||||||||||||||||||||||||||||
101/195 (52%) пациентов имели послеоперационное осложнение Clavien-Dindo III / V; 63% пациентов с послеоперационным нормоцитозом и 24% с послеоперационным тромбоцитозом. В группе тромбоцитоза у 16/75 (21%) были обнаружены послеоперационные тазовые скопления по сравнению с 1/120 (0.8%) нормоцитов. Общий процент медицинских осложнений (44% против 20%) и хирургических осложнений (64% против 15,8%) был выше в группе тромбоцитоза по сравнению с группой нормоцитоза.
5. Обсуждение и заключение
В этом новом исследовании было показано, что тромбоцитоз имеет положительную корреляцию с послеоперационными медицинскими и хирургическими осложнениями после хирургии колоректального рака.
В литературе тромбоциты считаются реагентом острой фазы, который увеличивается в ответ на системные нарушения, такие как воспаление, инфекции, новообразования и кровотечения [18–20].Это то, что называется реактивным или вторичным тромбоцитозом, и это доброкачественное состояние тромбоцитоза. Первичный тромбоцитоз (также известный как эссенциальный тромбоцитоз) — это нерегулируемое аномальное производство тромбоцитов, происходящих в костном мозге. В нормальном состоянии тромбопоэз (продукция тромбоцитов) регулируется гормоном тромбопоэтином, секретируемым печенью и почками [19–21].
Предполагается, что патофизиология вторичного тромбоцитоза (реактивного тромбоцитоза), которым мы занимаемся в этом исследовании, является результатом повышенных уровней провоспалительных цитокинов, таких как интерлейкины (IL-1, IL-6 и IL-11). как видно при воспалительных, инфекционных и злокачественных состояниях [22-25].Считается, что увеличение этих провоспалительных веществ является причиной повышенного риска развития хирургических осложнений. Хирургические и окружающие участки неизбежно будут испытывать повышенный уровень отека после операции из-за повышенной проницаемости сосудов и в сочетании с провоспалительными веществами, которые, как считается, приводят к повреждению тканей. Богатый питательными веществами отек также может служить идеальной питательной средой для воровства микроорганизмов, что приводит к дальнейшему разрушению тканей [26].
Появляется все больше доказательств того, что состояния тромбоцитоза могут выступать в качестве индикатора основных патологических состояний, например, септических и тромбоэмболических событий [17]. Повышенное количество тромбоцитов не следует просто отклонять как случайное явление в послеоперационном периоде, но должно предупреждать дежурного врача о развивающемся осложнении. Им следует активно искать причину с помощью тщательного сбора анамнеза и клинического обследования и, при показаниях, срочно провести компьютерную томографию брюшной полости и таза [22–25].
Подсчет тромбоцитов — недорогой и обычно собираемый провоспалительный маркер для отслеживания воспалительных и инфекционных осложнений после операции. Мы рекомендуем, чтобы в дальнейших исследованиях с большим размером выборки проверялись конкретные ассоциации с отдельными осложнениями и пытались определить абсолютный уровень тромбоцитов, связанных с осложнениями.
Доступность данных
Данные, использованные для подтверждения результатов этого исследования, можно получить у соответствующего автора по запросу.

 Кровь для общего анализа у детей берут из пальца или из вены.
Кровь для общего анализа у детей берут из пальца или из вены. Самые многочисленные клетки крови, благодаря которым она приобретает красный цвет. Помимо переноса кислорода и углекислого газа, к функциям эритроцитов относится транспорт питательных веществ, лекарств и токсинов[4].
Самые многочисленные клетки крови, благодаря которым она приобретает красный цвет. Помимо переноса кислорода и углекислого газа, к функциям эритроцитов относится транспорт питательных веществ, лекарств и токсинов[4].

 Их уровень позволяет делать выводы о наличии в организме воспаления или проявлениях аллергии.
Их уровень позволяет делать выводы о наличии в организме воспаления или проявлениях аллергии.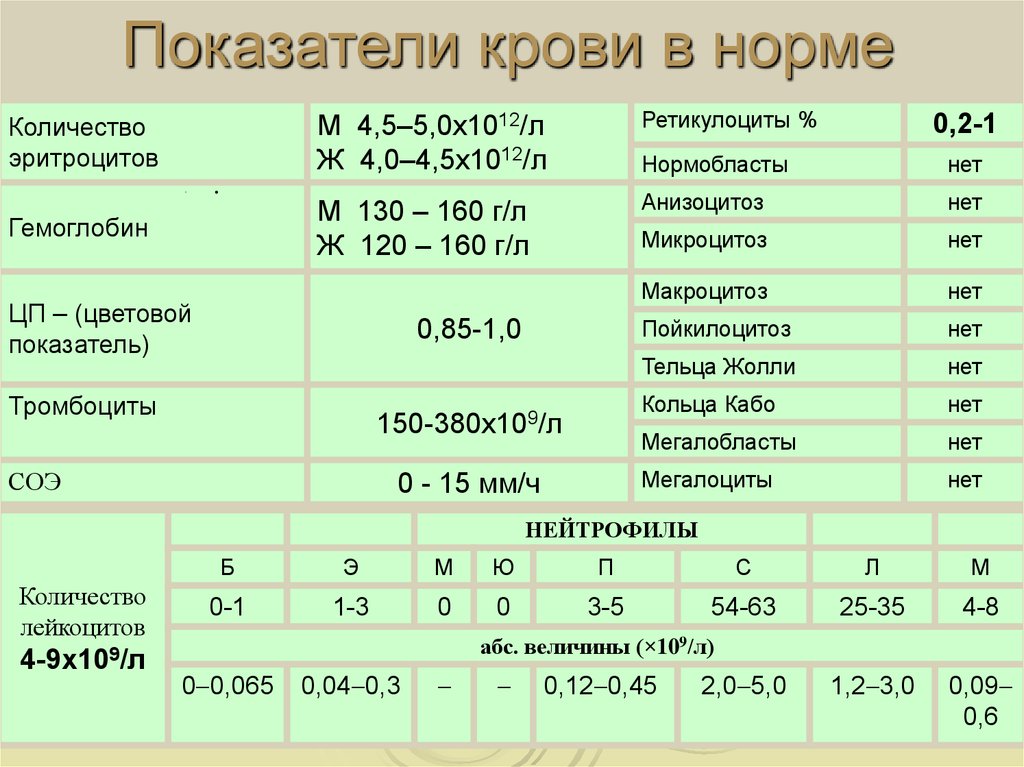 ), 120–160 (м.)
), 120–160 (м.) ), 0–15 (м.)
), 0–15 (м.) published: 25 March 25, 2020 (ссылка)
published: 25 March 25, 2020 (ссылка)