симптомы, профилактика и лечение ЗППП
Заболевания, передающиеся половым путем (ЗППП), передаются в результате различных видов половой активности. Оральный половой акт – согласно данным благотворительной организации AVERT – является обычным явлением для сексуально активных людей всех возрастов и ориентаций. В результате такого полового акта заболевание может поразить ткани, окружающие контактную зону, при этом некоторые инфекции чаще поражают ротовую полость, чем другие.
К наиболее распространенным ЗППП, поражающим ротовую полость, относятся герпес, хламидиоз, гонорея и сифилис. Однако помните, что можно заразиться и такими заболеваниями, как гепатит A, B и C, а также некоторыми желудочно-кишечными инфекциями.
Путь передачи
ЗППП, поражающие ротовую полость, передаются главным образом через биологические жидкости организма. В большинстве случаев образование ротовых язв вызывают биологические жидкости, выделяющиеся из половых органов зараженного партнера.
Симптомы
Симптомы зависят от вида ЗППП. Гонорея ротовой полости – согласно данным интернет-сайта MedicineNet – также носит название «глоточной гонореи», поскольку обычно поражает глотку.
Внутриротовые симптомы, которые могут указывать на ЗППП, включают следующие:
- Язвы во рту, которые могут быть безболезненными;
- Поражения губ, подобные герпесу или простуде на губах;
- Тонзиллит;
- Покраснение с белыми пятнами, напоминающее признаки стрептококкового воспаления горла;
- Беловатые или желтые выделения.
Согласно данным Службы охраны здоровья студентов Университета им. БраунаЗППП часто не сопровождаются какими-либо заметными внутриротовыми признаками. Поэтому важно быть максимально осведомленным о состоянии здоровья как своей собственной ротовой полости, так и ротовой полости полового партнера.
Поэтому важно быть максимально осведомленным о состоянии здоровья как своей собственной ротовой полости, так и ротовой полости полового партнера.
Лечение ЗППП, поражающих ротовую полость
Метод лечения зависит от вида ЗППП, которым страдает пациент, и степени его тяжести. Например, лечение герпеса легкой степени тяжести может заключаться в назначении местных обезболивающих средств, которые позволяют ослабить боль от ротовых волдырей и поражений на то время, пока иммунная система работает над восстановлением здоровья. В более тяжелых случаях для ускорения излечения могут применяться противовирусные препараты. Кроме того, могут использоваться средства, которые очищают ротовые язвы, облегчают боль и способствуют заживлению, например ополаскиватель для полости рта Colgate®Periogard®.
При лечении гонореи ротовой полости обычно используются антибиотики класса цефалоспоринов; однако в медицинской среде вызывает озабоченность появление бактериальных штаммов, устойчивых к таким препаратам, поэтому важно очень точно следовать указаниям врача.
Прогноз
Если вы ранее страдали каким-либо из описанных выше ЗППП, поражающих ротовую полость, и проходили соответствующее лечение, вы можете снова заразиться тем же или другим заболеванием, если будете вступать в половые отношения с зараженным партнером. Герпес может некоторое время находиться в «спящем» состоянии, а потом снова принимать активную форму, особенно у пациентов с ослабленной иммунной системой.
Меры предосторожности
Единственный способ уберечь себя от заражения ЗППП, поражающими ротовую полость, – безопасные половые отношения, в том числе безопасный оральный секс. Кроме того, чтобы уменьшить риск развития язв и инфекций в полости рта, следует поддерживать тщательный уход за ее здоровьем.
причины, распространенные симптомы и лечение
Возбудители инфекции
Представители класса микоплазм являются мельчайшими свободноживущими микроорганизмами, обладающими уникальным строением. Отсутствие клеточной стенки сближает эти инфекционные агенты с вирусами, однако в научной среде микоплазмы все же считаются бактериями. Также к уникальным биологическим свойствам этих микроорганизмов можно отнести способность сохранять жизнедеятельность в бесклеточной среде и отсутствие ядра. Микоплазмы не окрашиваются по Граму и не идентифицируются с помощью светового микроскопа.
Отсутствие жесткой клеточной стенки объясняет многочисленные защитные свойства микоплазм. Эти бактерии невосприимчивы ко многим противомикробным препаратам, включая бета-лактамные антибиотики. Условно патогенные представители микоплазм обитают в слизистых оболочках разных анатомических областей, включая мочеполовой и дыхательный тракты. Активное распространение этих микроорганизмов в подслизистую оболочку и кровоток наблюдается только при иммунодепрессивных состояниях.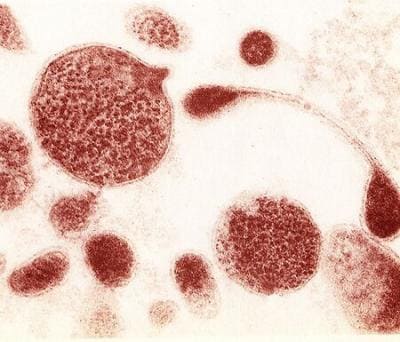
Представители микоплазм и ассоциированные с ними заболевания:
- Mycoplasma pneumoniae – хорошо изученный инфекционный агент, вызывающий атипичную пневмонию;
- Ureaplasma urealyticum и Ureaplasma parvum ответственны за возникновение неспецифического уретрита и других воспалительных процессов в мочеполовой системе;
- Mycoplasma hominis и Mycoplasma genitalium также поражают органы выделительной и репродуктивной систем;
- Mycoplasma incognitos могут провоцировать развитие диссеминированной инфекции.
Также ученым известны отдельные представители этого бактериального класса, способные вызывать воспалительные процессы у ВИЧ-инфицированных людей. Дальнейшее изучение микоплазм поможет врачам улучшить методы лечения этих заболеваний.
Способы заражения
При рассмотрении этиологии микоплазмоза необходимо учитывать, что многие условно патогенные представители этих бактерий могут присутствовать в слизистых оболочках человека без клинических проявлений.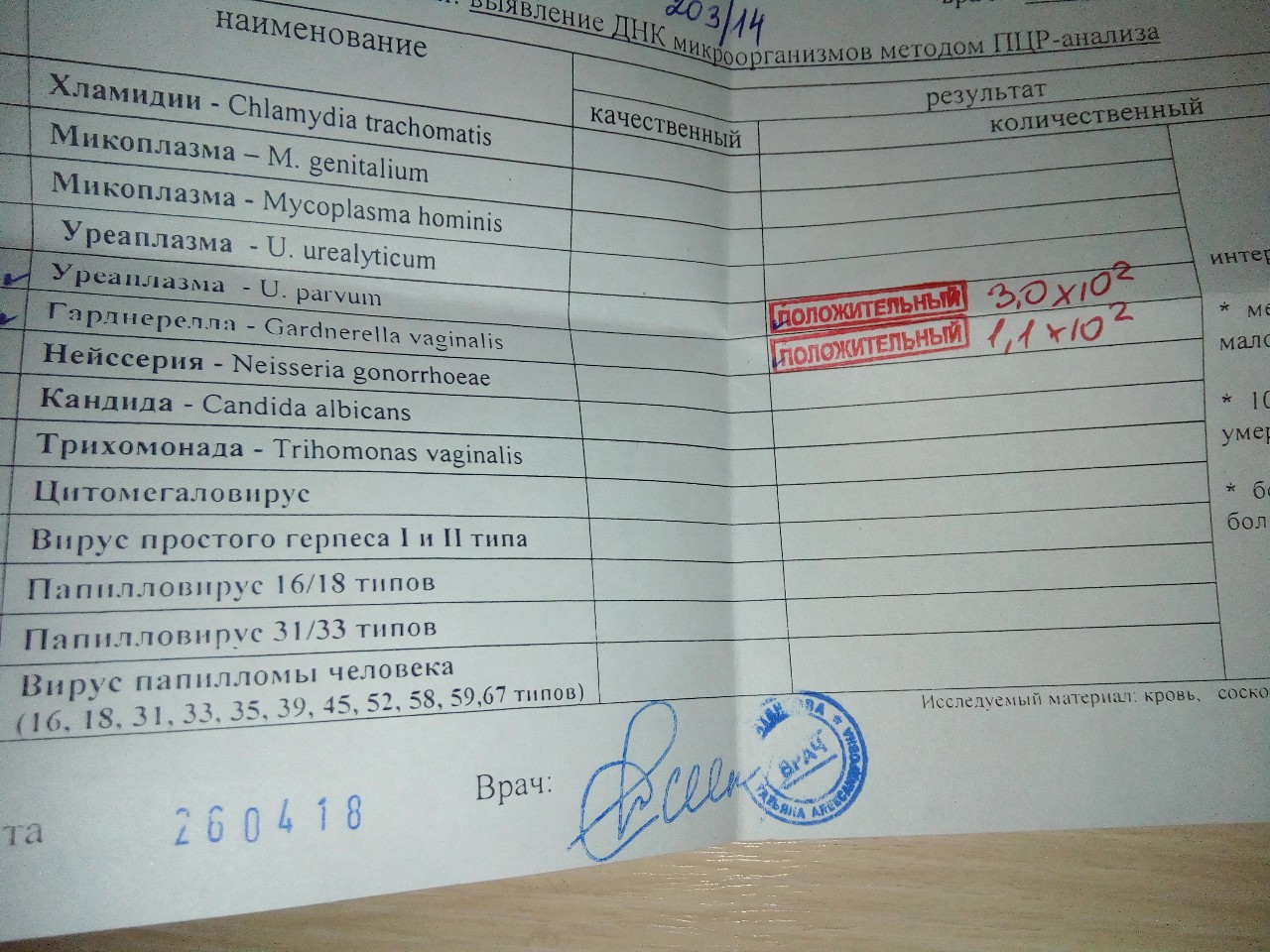
Способы заражения и факторы риска.
- Незащищенный оральный или вагинальный половой контакт. Микоплазмоз, передающийся таким путем, часто сочетается с герпесом, кандидозом и хламидиозом.
- Бытовая передача, обусловленная совместным использованием предметов личной гигиены.
- Внутриутробное поражение плода и перенос инфекции во время родов.
- Нарушение работы иммунной системы, приводящее к активному размножению условно патогенной флоры.
- Наличие других инфекций мочеполовых органов в индивидуальном анамнезе.
- Беспорядочные половые связи.
Из-за бессимптомного течения пациенты могут продолжать заражать других людей, поэтому важно проходить скрининг на мочеполовые инфекции даже при отсутствии жалоб. Отмечается, что носительство и скрытое течение микоплазмоза в большей степени характерно для женщин.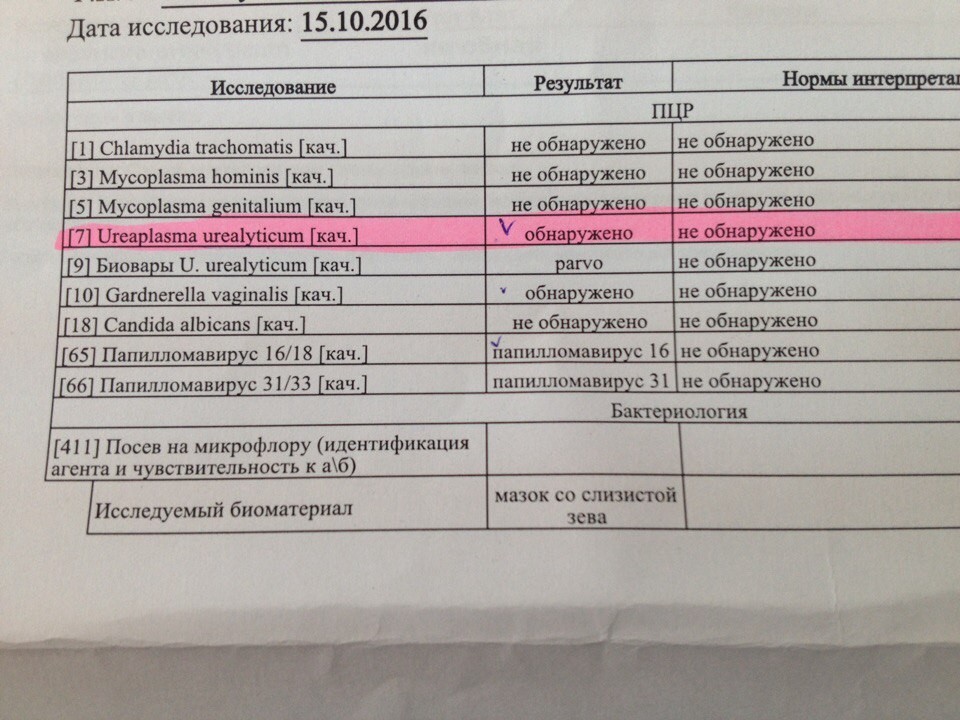
Симптомы
Бессимптомное течение заболевания наблюдается примерно у 10% пациентов. У носителей инфекции микоплазмоз также может проявиться при воздействии неблагоприятных факторов, вроде ухудшения работы местного иммунитета. Обычно на ранних стадиях бактерии поражают слизистую оболочку мочеиспускательного канала, однако по мере развития болезни микоплазмы могут ретроградно распространяться в область матки, мочеточников, почек и других органов. Также восходящая инфекция является причиной поражения плода у беременных женщин.
Возможные симптомы:
- боль в нижней части живота;
- выделение прозрачной вязкой жидкости из мочеиспускательного канала и шейки матки;
- повышение температуры тела (лихорадка) при острой форме инфекции;
- вагинальное кровотечение, не связанное с менструацией;
- боли во время мочеиспускания и полового контакта;
- нарушение менструального цикла;
- слабость и усталость;
- снижение либидо.

Из-за частого коинфицирования врачам не всегда удается выявить симптомы микоплазмоза, поэтому основные методы диагностики основаны на лабораторных показателях.
Диагностика
Для прохождения обследования необходимо обратиться к урологу или гинекологу. Врач расспросит пациента о жалобах, соберет анамнестическую информацию и проведет первичный осмотр органов мочеполовой системы. Микоплазмоз не имеет специфических внешних и симптоматических признаков, поэтому для постановки окончательного диагноза специалисту потребуются результаты нескольких лабораторных исследований. Также может быть необходимо визуальное обследование внутренних органов для выявления осложнений болезни.
Достоверные методы диагностики.
- Выделение бактериальной культуры. Такое исследование подходит для обнаружения Mycoplasma hominis и Ureaplasma urealyticum. На основе полученной бактериальной культуры также можно определить восприимчивость микроорганизмов к антибиотикам.
- Мазок с последующим микроскопическим исследованием для исключения других бактериальных инфекций.

- Полимеразная цепная реакция – получение специфических участков ДНК бактерии. Этот метод позволяет с высокой точностью идентифицировать возбудителя болезни.
- Серологические исследования, направленные на обнаружение специфических иммуноглобулинов в крови пациента.
- Ультразвуковое обследование почек и мочевого пузыря.
На основании полученных данных врачу предстоит сделать вывод о том, какой инфекционный агент вызывает клинические проявления заболевания. При хронической форме патологии важно провести тест на чувствительность к антибиотикам перед началом лечения.
Лечение
Методы терапии зависят от конкретного возбудителя болезни, наличия вторичной инфекции и клинических проявлений микоплазмоза. Условно патогенные представители микоплазм, включая Mycoplasma hominis и Ureaplasma urealyticum, могут быть компонентами естественной микрофлоры урогенитального тракта, поэтому вопрос обязательного устранения этих микроорганизмов при отсутствии жалоб со стороны пациента остается спорным. Напротив, обнаружение Mycoplasma genitalium в лабораторных анализах без сомнения указывает на необходимость медикаментозной терапии.
Напротив, обнаружение Mycoplasma genitalium в лабораторных анализах без сомнения указывает на необходимость медикаментозной терапии.
Основные методы лечения:
- доксициклин или азитромицин – рекомендованные антибиотики при микоплазмозе;
- антибиотики тетрациклинового ряда, макролиды, фторхинолоны в качестве альтернативной противомикробной терапии;
- топические антимикробные средства и антисептики;
- противогрибковые препараты для исключения оппортунистической инфекции;
- физиотерапия для устранения осложнений.
Медикаменты могут быть назначены только врачом. Важно соблюдать дозировку и частоту приема антибиотиков для предотвращения перехода болезни в хроническую форму. При беременности важно подобрать безопасные лекарственные средства, не влияющие на состояние плода. В среднем медикаментозная терапия микоплазмоза продолжается в течение 2-3 недель, после чего врач оценивает лабораторные показатели и принимает решение о прекращении лечения.
Прогноз и осложнения
Своевременное применение антибиотиков позволяет устранить симптомы микоплазмоза у большинства пациентов. При скрытой форме патологии многие женщины и мужчины слишком поздно обращаются к врачу, в результате чего возникают различные негативные последствия. Микоплазмоз не вызывает опасные для жизни пациента осложнения, однако необходимо учитывать риск развития вторичной инфекции.
Возможные осложнения.
- Мужское и женское бесплодие. Такие негативные последствия инфекции развиваются при поражении репродуктивных органов.
- Различные осложнения при беременности, включая выкидыш. Микоплазмы переносятся в ткани плода с кровотоком и нарушают развитие нового организма.
- Воспаление органов малого таза.
- Воспаление мозговых оболочек и сердца.
- Микоплазменная пневмония, характеризующаяся тяжелым течением.
Наибольшему риску возникновения осложнений подвергаются люди с ослабленным иммунитетом. В первую очередь это ВИЧ-инфицированные пациенты. Также следует учитывать патологическое влияние других патогенных микроорганизмов, развивающихся на фоне микоплазмоза.
В первую очередь это ВИЧ-инфицированные пациенты. Также следует учитывать патологическое влияние других патогенных микроорганизмов, развивающихся на фоне микоплазмоза.
Профилактика
Инфекционные заболевания, вызываемые микоплазмой, не так хорошо поддаются профилактике, как другие венерические инфекции. В первую очередь это связано с условно патогенными видами бактерий, присутствующими в естественной микрофлоре урогенитального тракта. Эти микроорганизмы могут начать размножаться при воздействии на организм человека любых неблагоприятных факторов. Тем не менее, существуют методы предотвращения передачи Mycoplasma genitalium от одного человека к другому.
Рекомендуемые методы профилактики:
- использование латексного презерватива во время интимных контактов;
- во избежание нарушения естественной урогенитальной микрофлоры рекомендуется избегать частого семяизвержения в область влагалища;
- тщательная гигиена наружных половых органов.
Таким образом, микоплазмоз отлично поддается лечению.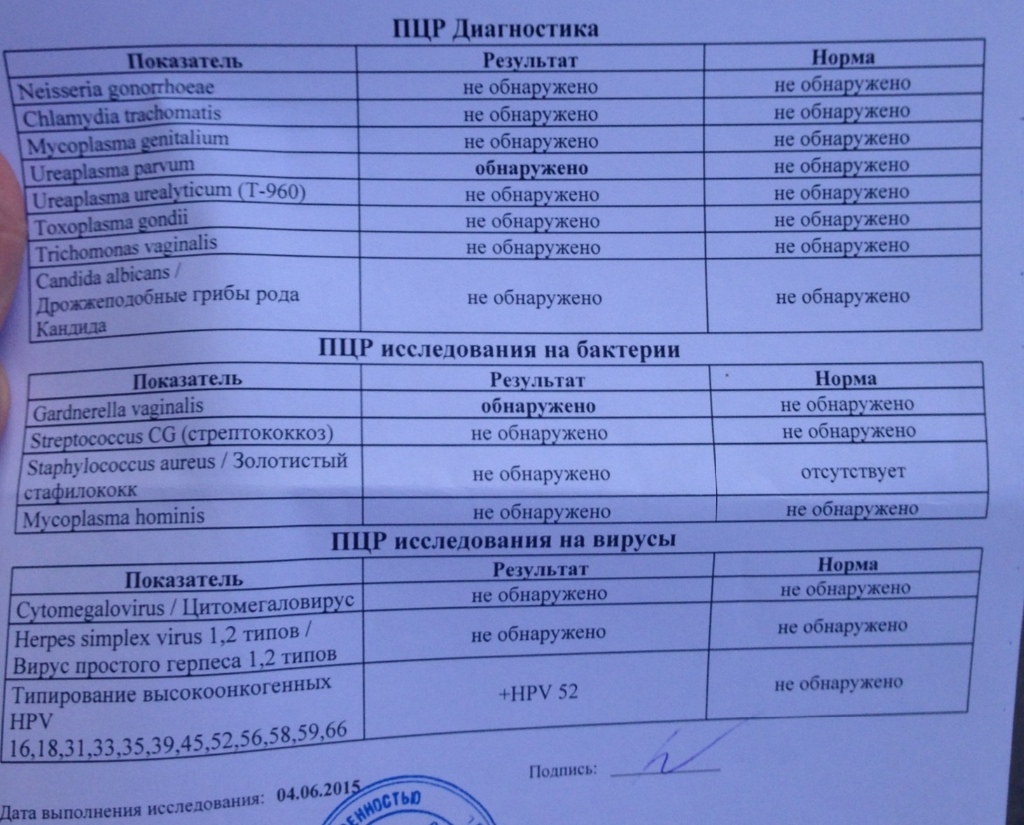 Из-за риска бессимптомного течения инфекции сексуально активным мужчинам и женщинам рекомендуется регулярно проходить скрининговые обследования на венерические инфекции. Также скрининг необходим при планировании беременности.
Из-за риска бессимптомного течения инфекции сексуально активным мужчинам и женщинам рекомендуется регулярно проходить скрининговые обследования на венерические инфекции. Также скрининг необходим при планировании беременности.
Еще одна половая инфекция, которая может стать супербактерией
Автор фото, Getty Images
Малоизвестная инфекция, передающаяся половым путем, может превратиться в устойчивую к антибиотикам супербактерию, если не начать ее правильно диагностировать и лечить, предостерегают ученые.
Урогенитальный микоплазмоз часто проходит бессимптомно, особенно у женщин, однако может вызвать воспаление половых органов и даже бесплодие.
Его легко спутать с другой инфекцией, например хламидиозом, а кроме того, эти бактерии могут вырабатывать устойчивость к некоторым антибиотикам.
В связи с этим Британская ассоциация сексуального здоровья и ВИЧ обнародовала новые рекомендации для врачей и пациентов о том, как определить и лечить микоплазмоз.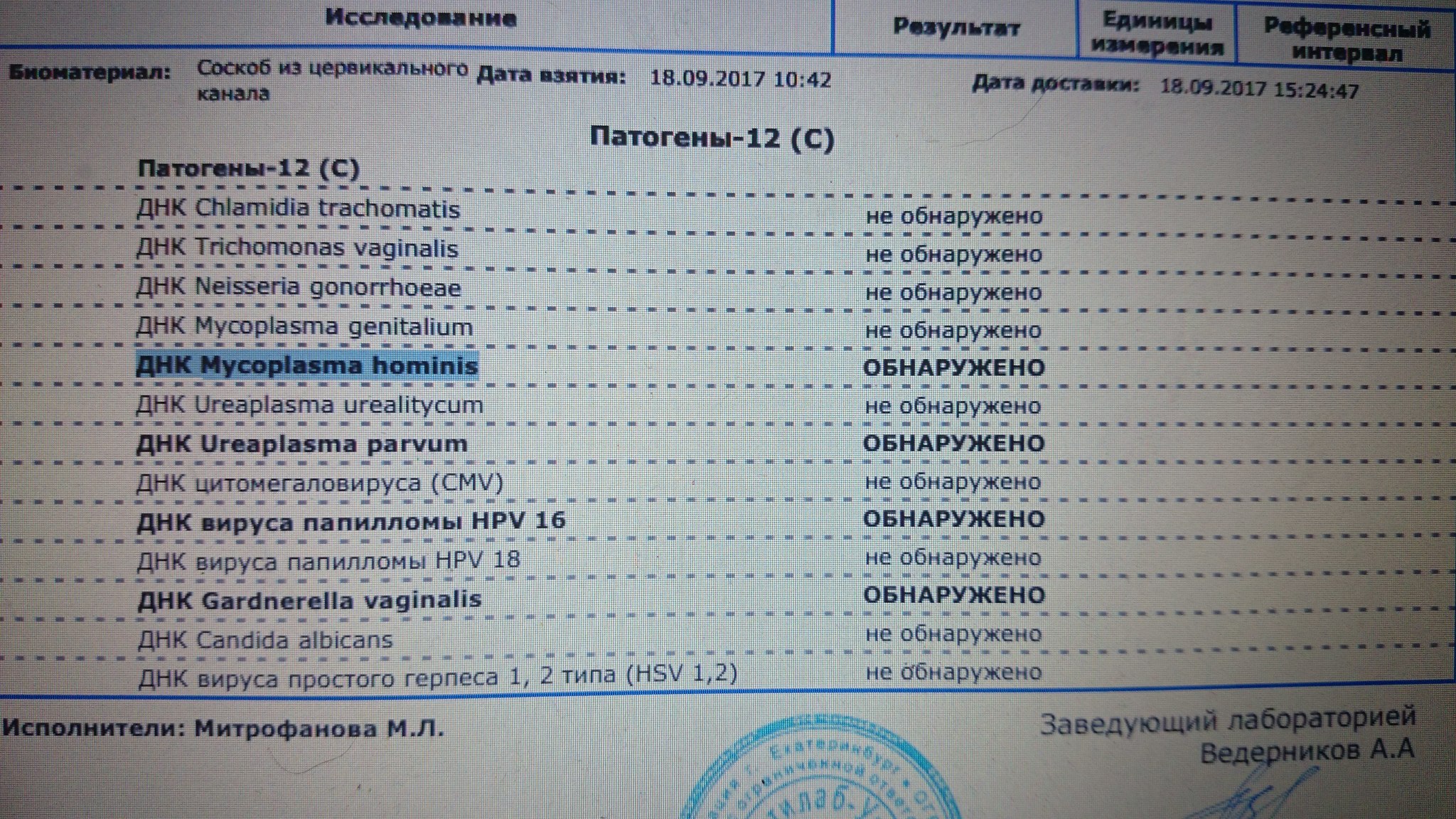
Что такое микоплазмоз?
Урогенитальный микоплазмоз (Mycoplasma genitalium) передается половым путем через незащищенный секс.
У мужчин эта бактерия вызывает воспаление уретры, неприятные выделения из пениса, боль при мочеиспускании.
У женщин микоплазмоз вызывает воспаление репродуктивных органов (матки и фаллопиевых труб), вызывая боль, лихорадку и иногда кровотечение. Если заболевание не лечить, оно может даже привести к бесплодию.
Однако микоплазмоз не всегда протекает с симптомами и даже не всегда нуждается в лечении. В то же время его легко не заметить или спутать с другим заболеванием. И именно это вызывает беспокойство британских экспертов.
В группе риска — те, кто имел более четырех партнеров за последний год, говорят эксперты.
Презервативы могут предотвратить передачу этой инфекции.
Почему микоплазмоз так опасен?
Точный тест на микоплазмоз существует — однако он доступен не во всех клиниках даже в Британии.
Поэтому эксперты просят британское правительство увеличить финансирование в этой области — чтобы «предотвратить чрезвычайную ситуацию в области общественного здравоохранения, которая вот-вот произойдет и уже выходит из-под контроля».
Эксперты также призывают граждан не пренебрегать презервативами во время секса с новыми или нерегулярными партнерами.
«Пришло время, чтобы общественность узнала об урогенитальном микоплазмозе», — заявил представитель Британской ассоциации сексуального здоровья и ВИЧ доктор Питер Гринхауз.
По всему миру падает эффективность лечения микоплазмоза группой антибиотиков под названием макролиды. В Британии стойкость к макролидам достигает 40%, утверждают эксперты.
В то же время эффективность в большинстве случаев демонстрирует другой антибиотик — азитромицин.
Врачам британские эксперты советуют использовать тесты на микоплазмоз, если симптомы у пациентов могут указывать на это заболевание, подбирать правильные антибиотики и следить за состоянием пациентов до полного выздоровления.
Эти изворотливые болезни сексуального поведения
С кем поведешься, от того и наберешься. Эта народная мудрость к рискам сексуального поведения имеет прямое отношение.
О своеобразии инфекций, передаваемых половым путем (ИППП), их диагностике и профилактике — беседа с доцентом кафедры кожных и венерических болезней БГМУ, секретарем Белорусской общественной организации дерматовенерологов и косметологов Александром Навроцким.
Три десятка вариантов
— Александр Людгерович, термин «ИППП» появился относительно недавно. И что за ним стоит?
— Лично для меня более приемлем термин «инфекции», т. к. типичен малосимптомный, скрытый характер течения. Иногда болезни вовсе нет, а есть носительство бактерий и вирусов. Они способны вызывать разнообразную патологию мочеполовых органов (уретрит, орхоэпидидимит, простатит, эндометрит, аднексит и многое другое).
В Международной классификации болезней 10-го пересмотра (МКБ-10), утвержденной на Всемирной ассамблее здравоохранения в Копенгагене в 1989 году, есть раздел «Инфекции, передаваемые преимущественно половым путем».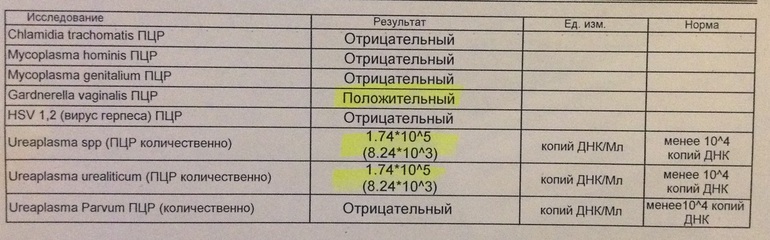 К ним относят 9 ИППП: сифилис, гонококковую, хламидийную инфекции, аногенитальные герпетическую и папилломавирусную инфекции, трихомониаз, а также шанкроид, паховую гранулему и хламидийную лимфогранулему (три последние в нашей стране не встречаются).
К ним относят 9 ИППП: сифилис, гонококковую, хламидийную инфекции, аногенитальные герпетическую и папилломавирусную инфекции, трихомониаз, а также шанкроид, паховую гранулему и хламидийную лимфогранулему (три последние в нашей стране не встречаются).
С сексом связывают и еще до двух десятков заболеваний, хотя они порой обусловлены не только инфекционными, но и другими факторами. Например, кандидоз вульвы и влагалища, бактериальный вагиноз, лобковый педикулез, контагиозный моллюск, гепатиты, цитомегалия, чесотка (каждый пятый заражается клещом именно во время секса). Конечно, нельзя забыть и про ВИЧ, для которого половой путь — природный.
Молодые уязвимее. Особенно девушки
— Насколько актуальна для Беларуси проблема ИППП?
— Заболеваемость по большинству инфекций снижается. Но в 2012 году наблюдался рост зарегистрированных случаев урогенитального хламидиоза (+11,4%) и гонореи (+6%). Не стоит снимать с повестки дня и сифилис. Пик эпидемии был в 1996-м (21 616 случаев), в 2012 году впервые меньше тысячи — 977. Однако до лучшего показателя — 142 случая (1988 г.) — пока далеко.
Однако до лучшего показателя — 142 случая (1988 г.) — пока далеко.
«Лидер» по сифилису — Гомельская область (244 случая). Замечу, что высокий уровень заболеваемости по ряду ИППП может говорить о хорошо организованном процессе выявления больных, внедрении современных методов диагностики.
Самая многочисленная группа пациентов по социальному статусу — рабочие. В промышленных районах крупных городов заболеваемость выше.
Около 70% инфицированных — от 15 до 29 лет. Такая особенность очень огорчает, поскольку это возраст оптимальных репродуктивных возможностей. А одно из трагических последствий ИППП — бесплодие.
Среди молодежи можно выделить группу риска — девушки 15–19 лет болеют в 2–11 раз (в зависимости от патологии) чаще юношей-сверстников. С точки зрения сексологии 17–20 лет — один из пиков сексуальности женщины, когда идет активный поиск будущего супруга. Уязвимость бо́льшая, чем у мужчин, в силу особенностей анатомии.
Еще одна группа риска — подростки, состоящие на учете в милиции.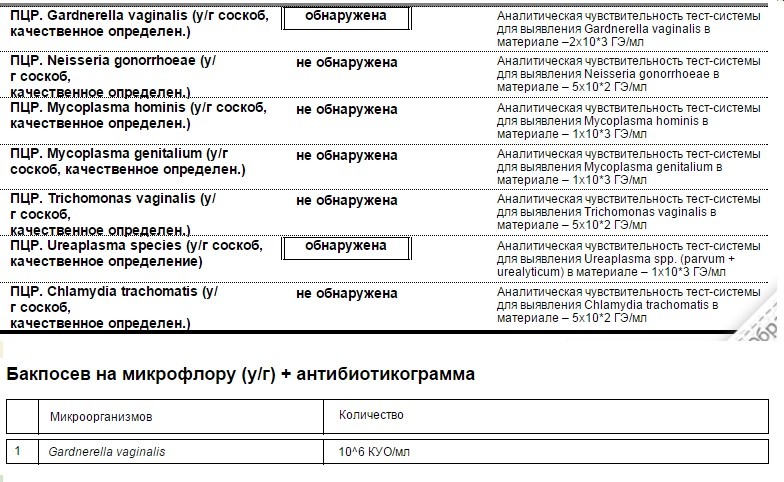 Среди них пораженность ИППП достигает 50%.
Среди них пораженность ИППП достигает 50%.
— Официальная статистика отличается от реальной картины заболеваемости?
— Названные цифры — лишь острие пирамиды. По данным кожно-венерологической службы, в Беларуси в 2012 году зарегистрировано 32 039 случаев ИППП. Хорошо, что это число уменьшается. В 2006 году, для сравнения, было 168 363 случая. Однако сюда не входят данные о заболеваемости в милиции, Вооруженных силах, других ведомствах, где есть свои медслужбы, а также сведения о пациентах коммерческих медцентров.
Хотя люди перестали бояться врачей и скрывать «срамные» болезни, далеко не все заразившиеся ИППП обращаются за медпомощью. Лишь 5% инфицированных сифилисом в прошлом году пришли к доктору сами, заметив симптомы. Не редкость выявление этого недуга в стационарах, когда люди лечат другие болячки, при профосмотрах, а иногда — при обследовании доноров.
Специфика некоторых ИППП — минимум признаков или их полное отсутствие.
В одном из докладов ВОЗ было сказано, что ежегодно каждый десятый житель планеты болеет ИППП. Если спроецировать на Беларусь — получается около миллиона человек. Не случайно еще 10 лет назад наши эпидемиологи констатировали, что половые инфекции по распространенности находятся на 3-м месте после ОРВИ (в период эпидемии) и гельминтозов.
Если спроецировать на Беларусь — получается около миллиона человек. Не случайно еще 10 лет назад наши эпидемиологи констатировали, что половые инфекции по распространенности находятся на 3-м месте после ОРВИ (в период эпидемии) и гельминтозов.
Свои с чужими не поладили
— Почему бактериальный вагиноз и кандидоз в некоторых научных источниках не относят к ИППП?
— Потому что микроорганизмы, их вызывающие, условно патогенные. Так, заболевания могут возникать у беременных или у женщин, которые не живут половой жизнью. Тем не менее чаще всего недуг появляется после смены полового партнера, хотя лечения последнему не требуется.
Бактериальный вагиноз раньше называли гарднереллезом, ошибочно полагая, что патологию вызывает микроорганизм гарднерелла вагиналис. Однако в основе — полимикробный синдром. Еще в 1984 г. на международном конгрессе в Швеции приняли решение использовать новый термин — «бактериальный вагиноз».
В нормальной микрофлоре влагалища преобладают лактобациллы. При бактериальном вагинозе происходит качественное и количественное изменение ее состава. Во время половых контактов женщина получает новые микроорганизмы от партнера. В определенной ситуации те начинают «теснить» основных обитателей и способны «свергнуть» их. В мазке в повышенном количестве обнаруживаются бактероиды, пептострептококки, мобилункус, превотеллы, гемофилюс, микоплазмы, коринебактерии, гарднереллы, уреаплазмы, грибы рода кандида и другие микроорганизмы. Клетки слущенного влагалищного эпителия облеплены со всех сторон микробами (это т. н. ключевые клетки — главный из подтверждающих критериев Амсела). Но воспалительного процесса нет.
При бактериальном вагинозе происходит качественное и количественное изменение ее состава. Во время половых контактов женщина получает новые микроорганизмы от партнера. В определенной ситуации те начинают «теснить» основных обитателей и способны «свергнуть» их. В мазке в повышенном количестве обнаруживаются бактероиды, пептострептококки, мобилункус, превотеллы, гемофилюс, микоплазмы, коринебактерии, гарднереллы, уреаплазмы, грибы рода кандида и другие микроорганизмы. Клетки слущенного влагалищного эпителия облеплены со всех сторон микробами (это т. н. ключевые клетки — главный из подтверждающих критериев Амсела). Но воспалительного процесса нет.
Диагноз устанавливается с учетом других лабораторных критериев — однородные сливкообразные серовато-белые выделения, равномерно распределяющиеся на слизистой оболочке влагалища, положительный аминовый тест, рН влагалищного отделяемого более 4,5.
Три положительных критерия в наличии — значит, бактериальный вагиноз.
Микоплазма микоплазме рознь
— Микоплазмы и уреаплазмы тоже относятся к условно патогенным микроорганизмам.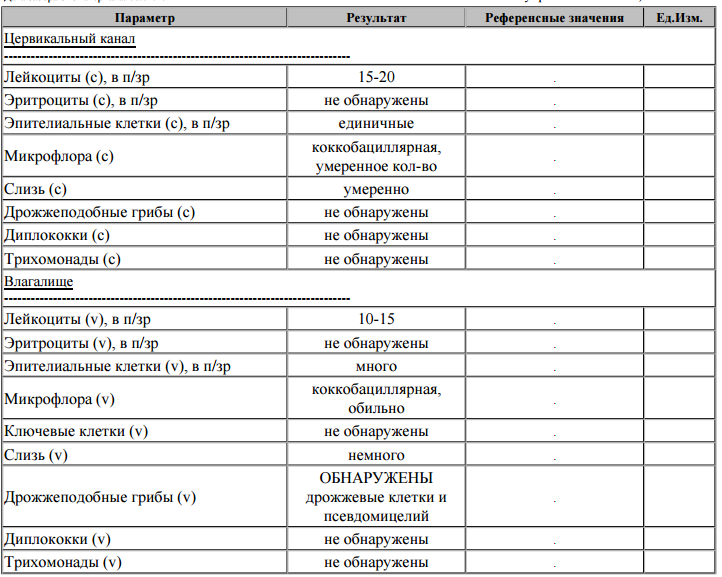 Если их обнаружат, нужно ли принимать антибиотики?
Если их обнаружат, нужно ли принимать антибиотики?
— Ученые уточнили роль микоплазм и отнесли к ИППП урогенитальную патологию, которую вызывает микоплазма гениталиум. С остальными не все так однозначно.
Уреаплазму уреалитикум и микоплазму хоминис сегодня относят к условно патогенной урогенитальной флоре. Уреаплазмы присутствуют в половой сфере 5–10% здоровых мужчин и 20% (по данным некоторых авторов — до 40%) женщин.
И вот представьте себе ситуацию: встретились он и она, была близость. Через некоторое время мужчина пожаловался на выделения. Уролог поставил диагноз «уреаплазмоз». Больной предъявил претензии женщине. А той гинеколог сказал, что она здорова. Кто из врачей прав? Оба!
Безобидно существовавшая в женском организме уреаплазма, попав в новое для нее место — мужскую уретру, произвела там «революцию». Изменение микрофлоры вызвало резкую реакцию организма — воспалительный процесс. Винить партнершу нет оснований.
Лечиться нужно, когда воспаление вызвала микоплазма гениталиум. Если же обнаружены уреаплазма уреалитикум или микоплазма хоминис и при этом количественный анализ показывает, что содержание возбудителя — более чем 104 КОЕ (колоние- образующих единиц), то данные микроорганизмы «ответственны» за воспалительный процесс. Если возбудителя меньше — он здесь ни при чем. Нужно искать другого виновника.
Если же обнаружены уреаплазма уреалитикум или микоплазма хоминис и при этом количественный анализ показывает, что содержание возбудителя — более чем 104 КОЕ (колоние- образующих единиц), то данные микроорганизмы «ответственны» за воспалительный процесс. Если возбудителя меньше — он здесь ни при чем. Нужно искать другого виновника.
Чем бы ни закончились поиски, воспалительный процесс надо устранить. Если его нет, врач решит, что делать дальше. Иногда терапия показана для санации и здоровому человеку — когда заболел его сексуальный партнер.
Каждому возбудителю — свой метод диагностики
— Сегодня активно рекламируют ПЦР-диагностику. Это действительно лучшее решение при выявлении ИППП?
— Для хламидиоза роль данного молекулярно-биологического метода непреложна. Альтернативные — РИФ и ИФА — значительно уступают по чувствительности. Первый выявляет возбудителя в 40–60% случаев, второй — в 60–70%. А ПЦР — в 90%. Но еще более достоверный метод (т. н. золотой стандарт) — бактериологический. Однако он весьма дорогой и используется в научных учреждениях.
н. золотой стандарт) — бактериологический. Однако он весьма дорогой и используется в научных учреждениях.
Чтобы установить диагноз, рекомендуется сочетать два метода. А при контроле излеченности (проводят не раньше, чем через 4 недели после окончания терапии) не следует использовать ИФА для выявления антител. Он больше подходит для эпидемиологических исследований.
Универсального, стопроцентно эффективного варианта диагностики для всех ИППП не существует. Для сифилиса, например, на первом месте — серологические методы (за последнее время они значительно усовершенствованы).
Сегодня широко применяются иммуноферментный анализ, модифицированная реакция пассивной гемагглютинации. У мужчин с острой гонореей достаточно исследовать обычный окрашенный по Граму мазок (чувствительность 90%). У женщин гонококк выявляется в цервикальных пробах лишь в 45–64% случаев, в уретральных — в 16%. Для пациенток основной метод — культуральное исследование. А вот ПЦР для подтверждения этих двух инфекций не рекомендуется.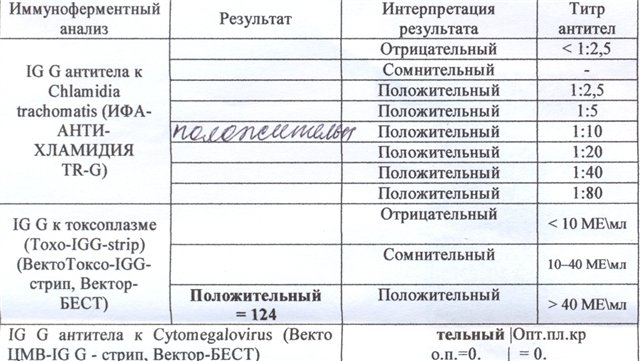
Спектр обследований и методы определит врач, исходя из клинической картины, анамнеза и прочих обстоятельств.
— Какие ИППП чаще протекают бессимптомно?
— Яркая клиническая картина обычно бывает при гонорее у мужчин. Другие инфекции имеют и длительный инкубационный период (2–3 недели), и более стертое течение. Вирусные инфекции вообще могут годами не подавать признаков.
У женщин ИППП менее выражены. Правда, при трихомониазе может развиться острый вульвит с зудом, жжением, болезненностью при ходьбе, половом акте.
Острота течения — еще не критерий установления диагноза. В нашей стране около 330 лабораторий, которые занимаются исследованием этих инфекций. Диагноз всегда должен быть подтвержден лабораторно.
Не нужно бояться саун
— Есть ли опасность подцепить ИППП в местах общего пользования — саунах, банях, бассейнах?
— Для мужчин — однозначно нет. У женщин такое теоретически возможно, но в жизни маловероятно. Для заражения нужно, чтобы влажные выделения больного, в которых какое-то время сохраняется возбудитель, попали на половые органы здорового.
Более опасный вариант — пользоваться мочалкой, полотенцем инфицированного, что и происходит с маленькими девочками, у которых те же предметы личной гигиены, что и у зараженной мамы.
Сифилис и герпес может передаваться через слюну. И если попить из одной бутылки, кружки, воспользоваться чужой зубной щеткой, губной помадой, бритвой или выкурить сигарету (имея при этом воспаление десен или микротрещину на губах), заражение вероятно.
И все же подобное регистрируется редко. Люди санитарно информированы. Но сифилис — коварное заболевание. Нынче, по сравнению с серединой 1990-х годов, он изменил «лицо»; к примеру, в 2012 г. 49% случаев протекали бессимптомно (ранний скрытый сифилис). Поэтому главное — активное выявление больных путем тестирования различных категорий населения.
Барьер для возбудителя — латекс
— Насколько надежен презерватив как средство предохранения от ИППП?
— Я задал этот вопрос Жан-Полю Куле, эксперту ВОЗ. Получил ответ: «Такие масштабные исследования провести очень сложно. Считаю, примерно на 82%». А почему не на 100%? Потому что люди допускают ошибки при пользовании презервативом либо он бывает низкого качества. Если эти факторы исключить, можно говорить о полной гарантии надежности.
Считаю, примерно на 82%». А почему не на 100%? Потому что люди допускают ошибки при пользовании презервативом либо он бывает низкого качества. Если эти факторы исключить, можно говорить о полной гарантии надежности.
— Как сегодня трактуется безопасное сексуальное поведение?
— Правило первое — не начинать половую жизнь до совершеннолетия. Очень часто ранний дебют заканчивается печальным «венерологическим» опытом. Средний возраст начала интимной жизни у заболевших подростков — 14,5 года. Связь ИППП и преждевременной сексуальной активности очевидна.
Второе правило — правильный выбор полового партнера. Третье — верность одному человеку. Четвертое — исключение случайных контактов. Ну, а если уж последнее происходит — грамотно пользоваться барьерной контрацепцией (презервативом).
— Напомните, как именно…
— Презерватив желательно покупать в аптеке. Он должен быть сделан из высокоэластичного материала — латекса, смазан любрикантом. Перед использованием его следует проверить на герметичность: слегка сжать нераскрытую упаковку (она не должна сминаться, сохраняя воздух). Срок хранения — не более 5 лет.
Срок хранения — не более 5 лет.
Надевать средство предохранения следует сразу при наступлении эрекции, ни в коем случае не наизнанку. Снимать нужно сразу после эякуляции, пока семенная жидкость не начала из него вытекать.
Нельзя хранить презервативы в местах, куда проникают солнечные лучи, носить в заднем кармане брюк (можно повредить целостность). Если после распечатывания презерватив оказался клейкий — значит, он старый и не годится.
Сифилис и гонорея. Отдельный разговор
— Когда надо обследоваться на ИППП?
— Если произошла смена партнера — обязательно. С каждой новой «любовью» инфекции могут накапливаться, врачу сложнее разобраться и вылечить полностью.
Очень важно провериться на ИППП перед тем, как заводить детей — чтобы предупредить осложнения беременности и обеспечить нормальное развитие плода. В нашей стране все беременные проходят такой скрининг.
Те, кто тесно контактирует с детьми, работает в общепите и некоторые другие специалисты тоже должны тестироваться на определенные виды ИППП во время профосмотров.
— У кого и где лучше лечиться?
— От сифилиса и гонореи — только у дерматовенеролога. Правом устанавливать эти два диагноза обладают исключительно государственные кожно-венерологические учреждения. В Минском городском КВД, например, только по сифилису проводится до 3 тыс. анализов в день, а специалисты по клинической лабораторной диагностике работают по этому направлению много лет. Если станут заниматься те, у кого мало опыта, возможен неправильный лабораторный ответ, а невыявленные больные и дальше будут распространять опасную болезнь.
Коммерческие центры могут делать скрининговые тесты на сифилис. Но при положительном результате они обязаны направлять к дерматовенерологу для подтверждения диагноза и лечения.
Сифилис не случайно называют обезьяной всех болезней. Он умеет маскироваться под неврологические, кожные, глазные, проктологические недуги, лор-патологию и многие другие. Если доктор замечает нетипичное течение — следует сразу же вспомнить про «обезьяну» и протестировать пациента на сифилис.
Так ли страшен черт, как его малюют
— В чем опасность ИППП?
— Большинство чреваты бесплодием, осложнениями беременности, а у мужчин — нарушениями эректильной функции, импотенцией. Нередко приходится наблюдать т. н. микст-инфекции — несколько одновременно. Например, гонорея в 70% случаев сочетается с другими ИППП. Именно поэтому нельзя заниматься лечением «по совету знакомых»: эффективный «по их опыту» препарат может убить одного возбудителя и лишь притормозить размножение других. В итоге развивается вялотекущий хронический процесс, с которым справиться еще сложнее.
Самая тяжелая инфекция, конечно, сифилис. Если ее не лечить, то финал однозначный — инвалидность. Основная мишень этой болезни — нервная система.
Весьма опасен и вирус папилломы человека (ВПЧ). У женщин он может привести к раку шейки матки. Наиболее канцерогенные виды ВПЧ — 16-й, 18-й, 45-й и 56-й.
— Изменились ли за последнее время подходы к лечению ИППП?
— Безусловно. Первая особенность — терапия стала короче. Например, от гонореи сегодня можно избавиться одной инъекцией. Для лечения сифилиса есть препараты пролонгированного действия, действующие до 7 дней. Это очень удобно, ведь раньше нужно было ложиться в стационар.
Первая особенность — терапия стала короче. Например, от гонореи сегодня можно избавиться одной инъекцией. Для лечения сифилиса есть препараты пролонгированного действия, действующие до 7 дней. Это очень удобно, ведь раньше нужно было ложиться в стационар.
К сожалению, с вирусными заболеваниями бороться значительно сложнее. Генитальный герпес и ВИЧ-инфекция неизлечимы. Папилломавирусная инфекция (аногенитальные бородавки) у некоторых пациентов принимает хроническое течение. Но против нее уже существует профилактическая вакцина. Прививаться следует до начала половой жизни девочкам 12–13 лет. Это можно сделать в государственных и коммерческих медорганизациях.
— А хламидиоз? В народе говорят, что избавиться от него невозможно….
— Он излечим. Эффективность терапии во многом зависит от качества лабораторной диагностики. Одно из условий ее достоверности — для анализа следует брать не отделяемое (слизь, гной), а эпителий (делать соскоб из уретры или цервикального канала).
Хламидии паразитируют внутриклеточно, и обнаружить их непросто. В начале 2000-х годов активно внедрялся метод РИФ (реакция иммунофлюоресценции). В коммерческих центрах, предлагающих такую диагностику, хламидийные тельца определяли в мазке визуально. Врачи-лаборанты, у которых не хватало опыта, находили не хламидии, а что-то, их напоминающее. Но пациент все же получал лечение. Контрольные анализы показывали ложноположительный результат. Назначали другой курс… Так продолжалось до тех пор, пока разочарованный больной, потративший много денег и не получивший должной терапии, не приходил в кожвендиспансер. И выяснялось, что хламидий у него нет, а возможно, никогда и не было.
Сложность диагностики нередко приводила к ложноотрицательным результатам. Поэтому обследование «на хламидиоз» нужно осуществлять двумя и более лабораторными методами. А если есть ПЦР, то им обязательно. Кроме того, контрольное исследование следует выполнять минимум через месяц, а лучше — полтора после окончания курса терапии. Сделав раньше, можно получить ложноположительный результат. К счастью, такие ситуации в основном уже в прошлом.
Сделав раньше, можно получить ложноположительный результат. К счастью, такие ситуации в основном уже в прошлом.
Эффективных препаратов для лечения хламидиоза достаточно — джозамицин, кларитримицин, офлоксацин и др. Немалую роль играет определение устойчивости возбудителя ИППП к назначаемому антибиотику и дисциплинированность пациента. Нельзя пропускать прием препарата, иметь половые контакты, даже используя презерватив, чтобы исключить повторное заражение.
— При некоторых ИППП лечение принудительное, есть уголовная ответственность…
— Это касается сифилиса и гонореи. В Уголовном кодексе страны есть статья 158. Пациент, которому поставили такой диагноз, предупреждается о возможности инфицирования другого человека, правилах лечения и лично подписывает соответствующий документ. Для тех, кто игнорирует рекомендации врача и заражает полового партнера, предусмотрено наказание — лишение свободы на срок до нескольких лет или исправительные работы. Мера справедливая. Во всех цивилизованных странах государство защищает здоровье своих граждан с помощью закона.
Нынешняя организация лечения венерических заболеваний (сейчас этот термин используется все реже) в корне отличается от советской, которая носила во многом репрессивный характер. Ежегодно около тысячи человек в Союзе отправляли за решетку только за уклонение от обследования. Не пришел по вызову к врачу — под суд!
В то время в кожвендиспансерах были специальные закрытые отделения, куда помещали больных, уклоняющихся от обследования или нарушающих режим лечения. Там дежурили милиционеры, на дверях были замки, на окнах висели решетки и, чтобы выйти прогуляться, даже самый послушный больной предъявлял пропуск. Сейчас трудно в это поверить. Именно поэтому люди боялись кожвендиспансеров. Однако такие строгие меры позволяли сдерживать заболеваемость ИППП на низком уровне.
Ныне пациент с любыми ИППП может лечиться амбулаторно. Самый удобный вариант — дневной стационар. Приехал утром, сделал инъекцию — и на работу. После начала лечения человек уже не опасен в плане бытовой передачи инфекции.
Удобство венерологической помощи — это и организация кабинетов анонимного лечения. Только в столице их три. Пациента попросят назвать себя лишь в случае обнаружения сифилиса. Это слишком серьезное заболевание, оно может передаваться потомству. Необходимо обследовать всех, кто имел с зараженным сексуальный и бытовой контакты.
— Каким вопросам профилактики и диагностики ИППП нужно учить медработников?
— Прежде всего — правильному отношению к пациентам. Я противник дискриминации таких больных. Отголоски времени, когда эти недуги считались позорными и их старались скрывать, еще остались. Есть примеры непонимания, неуважительного отношения к больным ИППП. А человек, видя брезгливость и отвращение медика, никогда не расскажет о своих проблемах.
Молодежь проявляет большой интерес к вопросам половой жизни, сексуальности. Практика показывает, что секс у молодых людей есть, а вот знаний, как обезопасить себя, маловато. Просвещение требует деликатности и индивидуального подхода. На мой взгляд, нельзя в школах читать лекции «про это» огулом. Надо давать информацию выборочно, тому, кто уже созрел для ее правильного восприятия. По-моему, гинеколог, уролог, терапевт, педиатр, которые общаются с подростками и молодыми людьми, ненавязчиво могли бы посоветовать, как себя вести, как защищаться от болезней и нежелательной беременности.
На мой взгляд, нельзя в школах читать лекции «про это» огулом. Надо давать информацию выборочно, тому, кто уже созрел для ее правильного восприятия. По-моему, гинеколог, уролог, терапевт, педиатр, которые общаются с подростками и молодыми людьми, ненавязчиво могли бы посоветовать, как себя вести, как защищаться от болезней и нежелательной беременности.
А вот профилактике СПИДа, ИППП нужно уделять больше внимания, проявлять активность. Чтобы потом не было мучительно больно за роковые ошибки юности и их последствия!
Елена Клещёнок
Медицинский вестник, 4 апреля 2013
Поделитесь
Сдать анализ на ЗППП, анализ мазка и крови на ИППП
Синонимы: Комплексное обследование на 14 инфекций. Sex in City: 14 Infections + smear microflora.
Состав профиля:
№ 68 Антитела к ВИЧ 1 и 2 и антиген ВИЧ 1 и 2 (HIV Ag/Ab Combo)
№ 73 HBsAg, качественный тест (HBs-антиген, поверхностный антиген вируса гепатита B, «австралийский» антиген)
№ 79 Anti-HCV-total (антитела к антигенам вируса гепатита C)
№ 309УРО Герпес-вирус человека 1 и 2 типа (вирус простого герпеса 1 и 2 типа), определение ДНК (Human herpesvirus 1, 2, Herpes simplex virus 1, 2 (HSV-1, HSV-2), DNA) в соскобе эпителиальных клеток урогенитального тракта
№ 312С-УРО Дифференцированное определение ДНК ВПЧ (Вирус папилломы человека, Human papillomavirus, HPV) высокого онкогенного риска 2-х типов (16, 18) в соскобе эпителиальных клеток урогенитального тракта
№ 445 Микроскопическое (бактериоскопическое) исследование мазка, окрашенного по Граму (Gram Stain. Bacterioscopic examination of different smears)
Bacterioscopic examination of different smears)
№ 70 Антитела классов IgM и IgG к антигенам бледной трепонемы, суммарно (антитела IgG, IgM к антигенам Treponema pallidum) (Anti-Treponema pallidum IgG, IgM, Syphilis TP EIA, Total)
№ 306УРО Гонококк, определение ДНК (Neisseria gonorrhoeae, DNA) в соскобе эпителиальных клеток урогенитального тракта
№ 305УРО Гарднерелла, определение ДНК (Gardnerella vaginalis, DNA) в соскобе эпителиальных клеток урогенитального тракта
№ 302УРО Микоплазма, определение ДНК (Mycoplasma hominis, DNA) в соскобе эпителиальных клеток урогенитального тракта
№ 308УРО Микоплазма, определение ДНК (Mycoplasma genitalium, DNA) в соскобе эпителиальных клеток урогенитального тракта
№ 343УРО Уреаплазма, определение ДНК (Ureaplasma urealyticum+parvum, DNA) в соскобе эпителиальных клеток урогенитального тракта
№ 301УРО Хламидии, определение ДНК (Chlamydia trachomatis, DNA) в соскобе эпителиальных клеток урогенитального тракта
№ 344УРО Кандида, определение ДНК (Candida albicans, DNA) в соскобе эпителиальных клеток урогенитального тракта
№ 307УРО Трихомонада, определение ДНК (Trichomonas vaginalis, DNA) в соскобе эпителиальных клеток урогенитального тракта
Краткая характеристика комплекса анализов «Секс в большом городе: 14 инфекций + мазок на микрофлору»
Комплексное исследование «Секс в большом городе» направлено на выявление возбудителей значимых инфекций, передаваемых половым путем (ИППП).
Значительное место в структуре инфекционной патологии мочеполовой системы занимают воспалительные процессы, обусловленные условно-патогенными микроорганизмами, в том числе генитальными микоплазмами: частота обнаружения Ureaplasma spp. и Mycoplasma hominis широко варьирует в различных популяционных группах, составляя от 10 до 50% (по данным ряда авторов – до 80%).
Mycoplasma hominis, Ureaplasma urealyticum, Ureaplasma parvum – условно-патогенные микроорганизмы, которые при реализации своих патогенных свойств способны вызывать уретрит (Ureaplasma urealyticum), цервицит, цистит, а также осложнения течения беременности, послеродовые и послеабортные осложнения.
Mycoplasma genitalium – патогенный микроорганизм, вызывает заболевания мочеполового тракта. Микоплазмы передаются при половых контактах, могут являться причиной негонококкового уретрита и простатита, воспалительных заболеваний органов малого таза, патологии беременности и плода, бесплодия у женщин и мужчин.
Gardnerella vaginalis – бактерии, которые часто обнаруживают в составе микробиоты влагалища здоровых женщин. Однако этот микроорганизм значительно чаще выявляется во влагалище женщин с бактериальным вагинозом (БВ) и играет ключевую роль в патогенезе этого заболевания. При БВ происходит замещение протективных лактобацилл анаэробными микроорганизмами. Чаще пациентки жалуются на обильные выделения с запахом несвежей рыбы, который может усиливаться после попадания спермы или мыльного раствора во влагалище, дискомфорт в области интроитуса, редко встречаются диспареуния, жжение, зуд, раздражение вульвы. Наличие БВ сопряжено с тяжелыми инфекционно-воспалительными заболеваниями в акушерско-гинекологической практике.
Дрожжеподобные грибы рода Candida считаются представителями нормальной микробиоты урогенитального тракта (УГТ) и чаще всего локализуются на слизистой оболочке влагалища и коже вульвы. При определенных условиях рост дрожжевых грибов усиливается, что провоцирует вульвовагинальный кандидоз (ВВК), который сопровождается генитальным зудом, жжением и/или выделениями из влагалища. Доминирующий возбудитель – Candida albicans. На его долю приходится до 90% случаев ВВК.
Урогенитальный трихомониаз – инфекционное заболевание мочеполовых органов, вызываемое Trichomonas vaginalis и передаваемое половым путем. Трихомониаз чаще выявляется у женщин репродуктивного возраста. К осложнениям трихомониаза относят преждевременные роды, рождение детей с низкой массой тела. Женщины с трихомонадной инфекцией значительно чаще инфицируются ВИЧ-инфекцией и значительно чаще инфицируют ВИЧ-инфекцией своих половых партнеров. Также установлен более высокий риск инфицирования половыми инфекциями и онкогенными папилломавирусами женщин с урогенитальным трихомониазом, чем здоровых.
Урогенитальная хламидийная инфекция – широко распространенная инфекция, передаваемая половым путем, возбудителем которой является Chlamydia trachomatis. Распространенность хламидийной инфекции в популяции варьирует в зависимости от возраста, при этом наиболее высокая заболеваемость отмечается у лиц моложе 25 лет. Хламидийная инфекция опасна при беременности, так как может привести к преждевременным родам, выкидышу, низкой массе тела при рождении, гибели плода.
Гонококковая инфекция – инфекция, передаваемая половым путем, вызываемая Neisseria gonorrhoeae. При гонорее поражаются слизистые оболочки чаще всего половых путей, но могут поражаться слизистая прямой кишки, конъюнктива, ротоглотка. Более чем у 70% женщин отмечается субъективно асимптомное течение заболевания. У женщин проявляется как уретрит, бартолинит, эндоцервицит, эндометрит, сальпингит и пельвиоперитонит. У мужчин возбудитель гонореи является причиной уретритов, стриктуры уретры, эпидидимита, простатита, орхита и других заболеваний яичек и его придатков.
Генитальный герпес – вирусное заболевание, передаваемое преимущественно половым путем, которое вызывает вирус простого герпеса (ВПГ) II и/или I типа. Это наиболее распространенное эрозивно-язвенное заболевание гениталий. Инфекции генитального герпеса в большинстве случаев протекают бессимптомно или остаются нераспознанными, но могут вызывать такие симптомы, как болезненные пузырьки или язвы в месте инфицирования. Хотя генитальный герпес вызывается ВПГ как I, так и II типа, при этом частота выявления ВПГ II типа выше. В эпидемиологии генитального герпеса важное значение имеет бессимптомное вирусовыделение: до 70% случаев передачи генитального ВПГ происходит при бессимптомном течении инфекционного процесса у больного. Первичная герпетическая инфекция и реактивация инфекции (в гораздо меньшей степени) в период беременности могут вызывать патологию беременности, внутриутробное инфицирование плода или инфицирование ребенка во время родов.
Вирус папилломы человека (ВПЧ) относится к малым ДНК-содержащим вирусам, которые инфицируют эпителиальные клетки и индуцируют пролиферативные поражения кожи и слизистых оболочек. В настоящее время известно около ста типов ВПЧ с различным онкогенным потенциалом, которые условно объединяют в группы высокого и низкого онкогенного риска. Наиболее часто в биоматериале из опухолей шейки матки обнаруживают 16-й и 18-й типы. Выявление ДНК ВПЧ не подтверждает наличие злокачественного процесса, в большинстве (до 90%) случаев в течение 12-36 месяцев происходит элиминация вируса и самоизлечение. При длительной хронической персистенции вируса и в зависимости от его типа повышается риск развития онкологического процесса.
ВИЧ-инфекция – медленно прогрессирующее хроническое заболевание, вызываемое вирусом иммунодефицита человека и характеризующееся поражением иммунной системы с развитием СПИДа. Вирус передается через кровь, сперму, секрет влагалища, грудное молоко. Клиническими проявлениями несостоятельности иммунной системы являются оппортунистические инфекции, злокачественные новообразования, дистрофические и аутоиммунные процессы, что при отсутствии специфического лечения ведет к смерти инфицированного человека.
Гепатиты В и С – это вирусные заболевания, поражающие печень и протекающие в острой или хронической форме. Механизм передачи инфекции – парентеральный, т. е. заражение происходит при контакте с кровью или биологическими жидкостями больного (или носителя). Механизм передачи возбудителя – гемоконтактный, который реализуется естественными и искусственными путями. Основным фактором передачи возбудителя является кровь или ее компоненты, в меньшей степени – другие биологические жидкости человека (сперма, вагинальный секрет, слезная жидкость, слюна и др.). В настоящее время наиболее эффективным способом по борьбе с гепатитом В является вакцинация.
Сифилис – инфекционное заболевание, передаваемое преимущественно половым путем, характеризующееся поражением кожи, слизистых оболочек, нервной системы, внутренних органов и опорно-двигательного аппарата и отличающееся стадийным, рецидивирующим, прогрессирующим течением. Результаты исследования, выявляющего суммарные (IgM и IgG) антитела к антигенам Treponema pallidum, позволяют подтвердить диагноз сифилиса уже при первых клинических проявлениях. Специфические антитела появляются на 1-2-й неделе появления в месте контакта с инфицированной средой шанкра − язвы округлых очертаний с плотными ровными краями и темно-красным дном.
Микроскопическое исследование окрашенного нативного мазка проводят при диагностике инфекционно-воспалительных заболеваний мочеполовых путей. При микроскопии в мазках можно обнаружить бактерии, грибки (при кандидозе), простейшие (при трихомониазе), определить морфологию бактерий, т. е. их форму и размеры. Важными показателями также являются количество (от скудного до массивного) и отношение к красителям (грамположительные и грамотрицательные клетки).
В каких случаях проводят комплекс анализов «Секс в большом городе: 14 инфекций + мазок на микрофлору»:
- комплексное обследование лиц с клиническими признаками воспалительного процесса органов урогенитального тракта;
- комплексное скрининговое обследование при стертой клинической симптоматике заболеваний урогенитального тракта;
- комплексное скрининговое обследование крови на гепатиты B и C, ВИЧ-инфекцию, сифилис;
- мониторинг эффективности проведенной терапии;
- профилактическое обследование.
Материал для исследования
См. соответствующие тесты.
Метод определения
См. соответствующие тесты.
Сроки исполнения
До 2 р. д.
Единицы измерения: см. соответствующие тесты.
Референсные значения
См. соответствующие тесты.
Интерпретация результатов исследований содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т. д.
Применение препарата Метрогил Дента® в комплексном лечении протезного стоматита
Количество просмотров: 561
Дата последнего обновления: 26.06.2020 г.
Среднее время прочтения: 14 минут
Авторы статьи:
И.В.Акимова, И.М.Макеева, И.А.Новикова
Кафедра терапевтической стоматологии Первого МГМУ им. И.М.Сеченова
Протезным стоматитом (ПС) называют изменения, в том числе воспалительные, слизистой оболочки рта, вызванные наличием во рту зубного протеза. Этот термин, предложенный в 1979 г. Е.И.Гавриловым, точно отражает основную причину патологической реакции слизистой оболочки протезного ложа – зубной протез. Заболевания полости рта, связанные с использованием зубных протезов, достаточно широко распространены, особенно у людей пожилого и старческого возраста, имеющих соматическую патологию. Установлено, что у женщин ПС встречается несколько чаще.
Рис. 1. Налет желтого цвета на пластиночном протезе верхней челюсти.
ередко в основе патологической реакции слизистой оболочки протезного ложа лежит аллергическая реакция на химические вещества, входящие в состав зубного протеза, или грибковая инфекция, развивающаяся при плохом гигиеническом уходе за зубным протезом, что нередко бывает у престарелых пациентов (рис. 1). К сожалению, часто ПС имеет ятрогенное происхождение: ошибки при выборе конструкции протеза, нарушение технологии его изготовления, ошибки на клинических этапах протезирования – все это может стать причиной ПС. В практике российской стоматологии традиционно используется классификация ПС, предложенная А.К.Иорданишвили в 1988 г. В соответствии с этой классификацией ПС подразделяются следующим образом (в зависимости от этиологии, локализации и т.д.):
1. По этиологии: травматические, токсические, аллергические, вызванные физическими факторами.
2. По форме патологического процесса: катаральные, эрозивные, язвенные, язвенно-некротические, гиперпластические.
3. По характеру течения: острые, подострые, хронические (в стадии ремиссии, стадии обострения).
4. По локализации: очаговые, диффузные.
5. По степени тяжести: легкой степени, средней степени, тяжелой степени.
В клинику кафедры терапевтической стоматологии Первого МГМУ им. И.М.Сеченова чаще всего обращаются пациенты с аллергическим и травматическим ПС.
Аллергический ПС, часто называемый акриловым стоматитом, возникает вследствие вымывания остаточного мономера (монометилакрилата) в ротовую жидкость из базиса протеза. Аллергический ПС по механизму возникновения представляет собой аллергическую реакцию замедленного типа, клинически проявляющуюся возникновением контактного стоматита со всеми характерными признаками и жалобами со стороны пациента.
Основной причиной возникновения аллергического ПС остается развитие повышенной чувствительности к органическим и неорганическим компонентам – исходным материалам для получения базисов съемных зубных протезов (красители, пластификаторы и т.д.). Данные вещества, являясь неполными антигенами-гаптенами, реагируя с белками тканей протезного ложа, становятся аллергенами, приобретая полноценные антигенные свойства. Выраженность реакции будет зависеть от размера протезного ложа, длительности его контакта со слизистой оболочкой, концентрации мономера в ротовой жидкости и состояния слизистой оболочки рта. При наличии воспаления способность слизистой оболочки к всасыванию возрастает, что ускоряет развитие и усиливает проявления аллергической реакции. Вскоре после наложения нового зубного протеза у пациентов возникает ощущение жжения слизистой оболочки рта, появляется повышенное слюноотделение. Если на данном этапе прекратить пользоваться протезами, то все явления аллергического ПС исчезнут через 5–7 дней, но при повторном наложении зубного протеза возникнут вновь и достигнут пика к 7–9-му дню. При осмотре слизистая оболочка протезного ложа и участков, контактирующих с протезом, диффузно гиперемирована, отечна, с петехиальными кровоизлияниями.
Лечение аллергического ПС заключается в отказе от пользования зубными протезами до момента разрешения патологических изменений слизистой оболочки. За это время протезы подвергают повторной полимеризации или обработке ультразвуком, что снижает содержание в них остаточного мономера. В случае отсутствия лечебного эффекта изготавливают новые съемные зубные протезы методом литьевого прессования. Иногда для достижения стойкого лечебного эффекта приходится изготавливать съемные зубные протезы из бесцветной пластмассы или с металлическим базисом.
Рис. 2. Язва слизистой оболочки неба – следствие хронической механической травмы пластиночным протезом.
Однако наиболее распространенным следует считать травматический ПС. Травматический ПС, от небольшой гиперемии до декубитальной язвы (рис. 2), возникает, если имеется несоответствие рельефа и краев протеза, поверхности и границ протезного ложа. В основе патогенеза язвы лежит концентрация давления на небольшом участке слизистой оболочки протезного ложа с последующим развитием ишемии и ее некроза. Таким образом, причина травматического ПС – механическое повреждение поверхности слизистой оболочки элементами протеза (базисом, кламмерами и т.д.).
Балансирование базиса съемного протеза практически всегда является причиной возникновения очаговых воспалительных изменений слизистой оболочки рта. Травма слизистой оболочки протезного ложа может быть связана с наличием пор в базисе протеза или его шероховатости.
Пациенты с травматическим ПС будут предъявлять жалобы на локальные боли, усиливающиеся при пользовании зубным протезом. Если не устранить причину травматического ПС, то на месте локальных катаральных изменений возникнут эрозии, затем – язвы. Защитной реакцией слизистой оболочки при воздействии базиса протеза являются ее гиперплазия и травматический папилломатоз, что также расценивается как проявление ПС (рис. 3, 4).
Рис.3. Гиперплазия десны альвеолярного отростка верхней челюсти.
При лечении травматических ПС необходимо прежде всего устранить раздражающие механические факторы путем тщательной коррекции и обработки зубного протеза, что включает коррекцию границ и толщины базиса протеза, исправление артикуляции искусственных зубов путем пришлифовывания, аккуратного полирования внутренней поверхности базиса съемного зубного протеза с целью удаления возможных шероховатостей, а также изоляцию базиса протеза в области острых костных выступов (экзостозов), которые нередко встречаются у пациентов с адентией.
Рис. 4. Травматический папилломатоз нижней челюсти. Перебазировка протеза не проводилась в течение 6 лет.
В случаях упорного течения травматического ПС следует рассмотреть вопрос о полном изменении конструкции протеза: например, вместо съемного пластиночного изготовить бюгельный протез или условно-съемный с опорами на имплантаты. Целью изменения конструкции протеза является освобождение чувствительных областей слизистой оболочки рта от контакта с ним. В ряде случаев решением проблемы может стать изготовление двухслойных зубных протезов с мягкой эластичной подкладкой базиса съемного протеза.
После устранения причины ПС для купирования воспалительного процесса и ускорения эпителизации слизистой оболочки протезного ложа необходимо проводить симптоматическую терапию, в состав которой обязательно входит нормализация гигиенического ухода за полостью рта и зубным протезом, включая правильную чистку языка (это делает сам пациент после соответствующего обучения). В зависимости от выраженности воспалительных изменений слизистой оболочки следует делать ротовые ванночки с ополаскивателями, в состав которых входит хлоргексидин (2 раза в день в течение недели). При наличии выраженного болевого синдрома можно использовать аппликации масляного раствора анестезина для облегчения приема пищи и проведения гигиенических мероприятий.
Наибольшую сложность представляет собой лечение ПС, когда изменения слизистой оболочки протезного ложа носят эрозивноязвенный характер, так как в данном случае необходимо сочетать обезболивание слизистой оболочки рта, противомикробное воздействие и стимуляцию эпителизации путем применения кератопластиков.
Этиотропное лечение язвенно-некротических поражений при ПС необходимо проводить с использованием препарата, содержащего метронидазол, – стоматологического геля Метрогил Дента®, который обладает антибактериальным, бактерицидным и антисептическим действием. Для лечения поражений слизистой оболочки рта важным является то, что гель при местном применении практически не всасывается, потенцируя свое действие на поверхности слизистой оболочки. Высокая эффективность препарата обусловлена наличием в его составе 2 антибактериальных компонентов:
а) метронидазола, который обладает антибактериальным действием против анаэробных бактерий: Porphyromonas gingivalis, Prevotella intermedia, Fusobacterium fusiformis, Wolinella recta, Eikenella corrodens, Borrelia vincenti, Bacteroides melaninogenicus, Selenomonas spp.;
б) хлоргексидина – антисептического и противомикробного средства, активного в отношении грамотрицательных и грамположительных аэробных и анаэробных бактерий: Treponema spp., Neisseria gonorrhoeae, Trichomonas spp., Chlamydia spp., Ureaplasma spp., Bacteroides fragilis.
При лечении заболеваний слизистой оболочки рта с применением противомикробных препаратов всегда есть риск развития дисбиоза полости рта, поэтому для врачей-стоматологов очень важным является то, что Метрогил Дента® не нарушает функциональной активности лактобацилл полости рта. Обычно при лечении воспалительных заболеваний пародонта рекомендуется проводить аппликации геля 2–3 раза в день. Пациент должен стремиться к тому, чтобы гель оставался на поверхности дефекта не менее 10 мин, для чего во время аппликации в кабинете стоматолога используется слюноотсос. При самостоятельном нанесении геля можно пользоваться ватной палочкой или наносить его пальцем, предварительно тщательно вымыв руки. Курс лечения составляет от 7 до 10 дней в зависимости от размеров и глубины дефекта слизистой оболочки. Желательно перед аппликацией геля провести гигиеническую обработку полости рта и языка.
В период лечения язвенно-некротических поражений слизистой оболочки следует ограничить или исключить применение зубной щетки, заменив чистку зубов использованием ирригатора и антисептических растворов. Проводить гигиенический уход за полостью рта необходимо после каждого приема пищи, а не только утром и вечером. Критерием качественного ухода за полостью рта должно стать полное отсутствие неприятного запаха изо рта.
Важным аспектом курации пациентов с эрозивно-язвенными поражениями слизистой оболочки рта является онкологическая настороженность, необходимая при обнаружении всех хронических язв слизистой оболочки полости рта, особенно тех, чье происхождение связано с хронической механической травмой. Онкологическая настороженность нацелена на профилактику озлокачествления элементов поражения в полости рта. Пациенты, пользующиеся зубными протезами, должны быть под особенно внимательным наблюдением стоматолога. Необходимо своевременно проводить перебазировку протеза, выявлять и устранять элементы протеза, травмирующие слизистую оболочку рта. Если в течение 10–12 дней после начала лечения травматического ПС не выявляется четких признаков заживления травматической эрозии или язвы, необходимо обратиться к онкостоматологу. В том случае, если выявленная врачом хроническая язва при ПС внушает подозрения своей безболезненностью, наличием уплотнения в основании или гиперкератотических изменений по краям, необходимо немедленно направить пациента к онкостоматологу.
Внимательное отношение к изготовлению зубных протезов и соблюдение правил их коррекции позволит свести к минимуму проявления травматического ПС, а в случае его возникновения – быстро купировать воспаление с помощью геля Метрогил Дента®.
Изменение вкуса пищи в Казани, цены в клинике Качество Жизни
Типы нарушений и потери вкуса:
-
Агевзия – полная потеря вкусовых ощущений, возникающая при повреждениях нервной системы головного мозга и лицевой области вследствие гормонального сбоя, а также дефицита микроэлементов и витаминов, отвечающих за деятельность вкусовых рецепторов.
-
Гипогевзия – частичная утрата возможности различать вкусовые характеристики пищи, при которой снижается чувствительность языка. Возникает чаще всего после инфекционных и грибковых болезней, длительного приёма антибиотиков, механических повреждений языка.
-
Дисгевзия – ошибочное распознавание вкуса, которое объясняется нарушениями психики или авитаминозом, а также наблюдается у беременных.
Причины нарушения и потери вкуса:
-
парезы, параличи, невриты нервных волокон лицевой области с повреждением вкусовых рецепторов на кончике языка;
-
травмы и заболевания полости рта;
-
травмирование черепа и головного мозга;
-
онкологические новообразования во рту;
-
нарушение чувствительности рецепторов вследствие недостатка цинка, железа и витамина B12 в крови;
-
острые и хронические простудные инфекции с выраженными побочными эффектами;
-
грибковые и вирусные инфекции;
-
генетическая предрасположенность к эндокринным болезням;
-
пересыхание слизистой рта, ограничение слюноотделения;
-
поражения язычных нервов, повреждения задней части языка;
-
расстройства функций щитовидной железы;
-
аллергия на лекарственные препараты и вакцинацию;
-
осложнения после простуды;
-
неврологические патологии;
-
острый вирус гепатита;
-
курение.
Диагностика:
Для постановки точного диагноза врач осматривает ротовую полость пациента и проводит тест на выявление нарушений, а также на наличие проблем с обонянием. Больной пробует лимон, сахар, соль и хинин-гидрохлорид. После составления анамнеза специалист даёт направление на другие диагностические анализы:
-
Исследования на выявление отита, осложнений после протезирования зубов, сбоев слюноотделения.
-
Лабораторные анализы крови на определение уровня сахара, аллергии, содержания железа, цинка и витамина B12.
-
Компьютерная томография для изучения состояния мозговых веществ и пазух.
-
УЗИ внутренних органов для подтверждения или опровержения патологий печени, почек, сосудов.
-
МРТ головы для оценки деятельности мозговых рецепторов, обнаружения неврологических расстройств и внутричерепных патологий.
Лечение:
Чтобы вылечить патологию, необходимо избавиться от источника симптома. По результатам диагностических исследований врач назначает индивидуальный курс лечения, который состоит из комплекса процедур:
-
Лекарства. Если нарушение вызвано реакцией на медикаментозное лечение, врач меняет препараты или снижает дозировку. Дополнительно могут быть назначены антигистаминные, противовоспалительные и противогрибковые препараты.
-
Физиотерапия. Для усиления оздоровительного эффекта проводятся физиотерапевтические процедуры — озонотерапия, иглоукалывание, рефлексотерапия, массаж, электрофорез, магнитотерапия.
-
Хирургия. В сложных случаях понадобится хирургическое вмешательство — операция помогает устранить опухоль, очаг инфекции или абсцесса, скорректировать форму и строение языка.
Это инфекции, передающиеся половым путем?
Микоплазма и уреаплазма — это типы бактерий, которые могут передаваться от одного человека к другому при половом контакте, однако они не классифицируются как инфекции, передаваемые половым путем.
Информация об этих типах инфекций и о любом долгосрочном ущербе, который они могут причинить, ограничена.
На этой странице мы попытаемся ответить на некоторые вопросы, связанные с этими бактериальными инфекциями, в том числе:
- Что такое микоплазма и уреаплазма?
- Что вызывает инфекцию микоплазмы или уреаплазмы?
- Каковы симптомы?
- Насколько распространены микоплазмы и уреаплазмы?
- Как диагностируются микоплазменные и уреаплазменные инфекции?
- Как лечить инфекцию микоплазмы или уреаплазмы?
- Почему микоплазма и уреаплазма не классифицируются как ИППП?
- Как предотвратить заражение микоплазмой или уреаплазмой?
Что такое микоплазма и уреаплазма?
Микоплазма и уреаплазма:
Бактериальные клетки
Один из самых маленьких свободноживущих организмов
Трудно идентифицировать из-за их размера
Характеризуется отсутствием клеточных стенок, обнаруженных в других виды бактерий
Считается, что существует множество типов микоплазменных бактерий, большинство из которых безвредны и не вызывают проблем со здоровьем.В настоящее время известно, что только четыре вида вызывают инфекции у человека, в том числе:
Mycoplasma Pneumoniae — также известная как атипичная или «ходячая» пневмония, она может передаваться при вдыхании инфицированной респираторной жидкости. Инфекция может вызывать такие симптомы, как одышка, боль в горле, кашель, головная боль и усталость. Большинство случаев протекает в легкой форме и не приводит к пневмонии.
Mycoplasma Genitalium — Эта конкретная инфекция, впервые выявленная в 1980-х годах, может вызывать у мужчин негонококковый или нехламидийный уретрит, а у женщин — цервицит.Однако чаще это протекает бессимптомно. Одно исследование показало связь между инфекциями Mycoplasma Genitalium и женским бесплодием, поскольку бактерии чаще выявлялись в репродуктивных органах женщин с воспалительными заболеваниями органов малого таза (PID). Однако для подтверждения прямой ссылки необходимо провести дополнительные исследования в этой области.
Mycoplasma Hominis — Инфекция Mycoplasma hominis может вызвать у инфицированных мужчин выделения из уретры или боль при мочеиспускании.Есть некоторые свидетельства того, что это может быть связано с воспалительным заболеванием органов малого таза (ВЗОМТ), которое может быть причиной внематочной беременности. Это также может быть связано со случаями бактериального вагиноза, который, в свою очередь, связан с преждевременными родами или выкидышем; однако в этой области было проведено недостаточно исследований, чтобы сделать окончательные выводы.
Ureaplasma Urealyticum — Ureaplasma urealyticum — это инфекция мочевыводящих путей, передающаяся половым путем.Беременные женщины могут передать инфекцию своему ребенку в утробе матери или во время родов. В большинстве случаев инфекция не вызывает проблем, но она связана с преждевременными родами, низкой массой тела при рождении, пневмонией и сепсисом.
Что вызывает инфекцию микоплазмы или уреаплазмы?
Бактерии микоплазмы и уреаплазмы могут жить в мочеполовых или дыхательных путях здоровых взрослых людей и не причинять никакого вреда. Клетки бактерий живут на нашей коже и в нашем теле незаметно, но они могут вызывать проблемы, когда нарушается естественный баланс между «хорошими» и «плохими» бактериями.
Инфекции микоплазмы и уреаплазмы могут передаваться во время полового акта, но они не классифицируются как инфекции, передаваемые половым путем. Бактерии обитают на слизистой оболочке мочеполовых путей.
Вы можете заразиться микоплазмой или уреаплазмой при прямом контакте с инфицированными клетками: от гениталий к гениталиям, от гениталий к ректальному или от рта к гениталиям. Это означает, что вы можете заразиться уреаплазмой и микоплазмой в результате орального секса, но у вас меньше шансов заразиться этим путем передачи.Исследования также показали, что инфекция может передаваться от матери к ребенку внутриутробно или во время родов через естественные родовые пути.
Считается, что люди с ослабленным иммунитетом подвергаются более высокому риску заражения и могут нуждаться в другом курсе лечения при выявлении инфекции.
Mycoplasma pneumoniae обнаруживается в слизи дыхательных путей и может передаваться при вдыхании инфицированных капель.
Каковы симптомы инфекции микоплазмы или уреаплазмы?
Инфекции Mycoplasma и Ureaplasma в большинстве своем протекают бессимптомно, поэтому инфицированные могут не замечать никаких симптомов.Однако основным признаком микоплазмы и уреаплазмы у женщин и мужчин является воспаление уретры, которое может вызывать дискомфорт.
Симптомы, которые могут быть связаны с инфекцией, включают следующие:
У женщин:
У мужчин:
Насколько распространены инфекции микоплазмы или уреаплазмы?
Считается, что бактерии микоплазмы и уреаплазмы обычно обнаруживаются в нижних отделах урогенитального тракта сексуально активных мужчин и женщин, однако они не всегда вызывают инфекцию.
Недавнее исследование показало, что более одного процента населения может быть инфицировано.
Как узнать, есть ли у меня микоплазма или уреаплазма?
Эти инфекции можно определить по образцу мочи или мазку из влагалища или полового члена.
Если у вас есть подтвержденный случай микоплазмы или уреаплазмы, то, вероятно, ваш лечащий врач порекомендует также проверить на инфекцию вашего партнера или недавних половых партнеров.
Как лечить инфекцию микоплазмы или уреаплазмы?
Случаи заражения микоплазмой и уреаплазмой можно лечить курсом антибиотиков.
Многие антибиотики работают через процесс, называемый синтезом пептидогликана, процесс, который относится к разрушению клеточных стенок бактерий. Однако клетки микоплазмы и уреаплазмы не имеют стенок, на которые нацелены во время этого процесса, и поэтому они устойчивы к этим типам антибиотиков.
Следовательно, для лечения инфекций микоплазмы и уреаплазмы будут использоваться другие типы антибиотиков. Ваш врач выберет лучший курс антибиотиков в зависимости от типа инфекции.
Почему микоплазма и уреаплазма не классифицируются как инфекции, передающиеся половым путем?
Патогенность (или способность этих бактерий вызывать заболевание) еще не подтверждена. Из-за отсутствия убедительных доказательств неизвестно, вызывают ли инфекции микоплазмы или уреаплазмы долгосрочные проблемы со здоровьем.
Подтвержденные инфекции, передаваемые половым путем, такие как хламидиоз и гонорея, могут повредить репродуктивные органы, делая эту область уязвимой для новых инфекций в будущем.Долгосрочные эффекты инфекций микоплазмы и уреаплазмы в значительной степени неизвестны.
Как предотвратить заражение микоплазмой или уреаплазмой?
Одним из методов борьбы с распространением этого типа инфекции является безопасный секс с использованием мужских или женских презервативов.
Поддержание хорошего сексуального здоровья может помочь снизить вероятность долгосрочного повреждения или повторных инфекций. Если вы ведете половую жизнь, лучше всего регулярно назначать скрининг на ИППП. Скрининг важен, поскольку многие ИППП протекают бессимптомно, поэтому без тестирования вы не узнаете, живете ли вы с этим заболеванием; а регулярное тестирование на ИППП позволяет быстро выявлять инфекции и своевременно проводить лечение.
Однако, если у вас есть незащищенный секс (и вы не состоите в моногамных отношениях) или если вы считаете, что вступили в контакт с ИППП, вам следует как можно скорее пройти тестирование.
Если вас беспокоит, что у вас инфекция микоплазмы или уреаплазмы, вам следует поговорить со своим врачом. Микоплазма и уреаплазма обычно не проверяются у людей без симптомов, поскольку потенциальное чрезмерное тестирование может привести к ненужному лечению и устойчивости к антибиотикам.
Симптомы уреаплазмы, тестирование и лечение
Что такое уреаплазма?
Уреаплазма — это бактерия, которая естественным образом обитает в дыхательных, мочевыводящих и репродуктивных путях как мужчин, так и женщин.Он может передаваться половым путем, но не всегда считается инфекцией, передаваемой половым путем (ИППП), как другие.
Когда колония бактерий Ureaplasma разрастается, это может вызвать раздражение, дискомфорт и привести к другим проблемам со здоровьем. Уреаплазма очень заразна, и было показано, что инфицированные люди более подвержены заражению другими ИППП. Поэтому важно пройти полное обследование на ИППП.
НАЙДИТЕ БЛИЖАЙШУЮ КЛИНИКУ СЕКСУАЛЬНОГО ЗДОРОВЬЯ
Как я могу заразиться уреаплазмой?
Уреаплазма очень распространена среди сексуально активных людей.Инфекция передается в основном при незащищенном вагинальном или анальном сексе.
Беременные женщины могут передать инфекцию своему будущему ребенку. Инфекция обычно проходит в течение нескольких месяцев или проходит с помощью антибиотиков.
Каковы симптомы и признаки уреаплазмы у мужчин и женщин?
Уреаплазма обычно не проявляет никаких симптомов на ранних стадиях. Однако когда они возникают, симптомы включают воспаление уретры как у мужчин, так и у женщин. Это может привести к боли во время мочеиспускания, жжению и необычным выделениям, а также к покраснению и воспалению вокруг места инфекции.У женщин это может привести к необычным водянистым выделениям из влагалища, неприятному запаху из влагалища и болям внизу живота.
Обследование и ранняя диагностика означают, что вы снизите вероятность осложнений со здоровьем, таких как воспалительное заболевание тазовых органов (ВЗОМТ) или более серьезная инфекция.
Знаете ли вы? …
У беременных женщин невылеченная инфекция уреаплазмы может вызвать осложнения во время родов.
Как можно протестировать / проверить уреаплазму?
Тестирование с Better2Know легко, быстро и безболезненно.Вы просто предоставляете образец мочи в клинике, или вместо этого женщины могут выбрать мазок. Получение результатов займет до пяти рабочих дней с момента получения нами вашего образца. Тестирование уреаплазмы также доступно как часть нашего комфортного экрана, полноэкранного и платинового экрана.
ЗАБРОНИРОВАТЬ
Каковы риски, если уреаплазма не лечится?
При отсутствии лечения уреаплазма может увеличить риск развития других состояний, включая камни в почках, преждевременные роды, респираторные заболевания у новорожденных и повышенную вероятность заражения другими ИППП, такими как ВИЧ.В крайних случаях уреаплазма может распространиться на другие части вашего тела и повредить суставы, нервы и мышцы, вызывая менингит и даже пневмонию.
У женщин длительная инфекция уреаплазмой также увеличивает риск бесплодия.
Что делать, если результат теста на уреаплазму положительный?
Уреаплазма обычно лечится курсом антибиотиков, хотя некоторые люди могут избавиться от инфекции, просто отдыхая и избегая половой жизни. После получения лечения вам рекомендуется воздержаться от любой сексуальной активности в течение нескольких недель, чтобы избежать передачи бактерии вашему сексуальному партнеру.
Better2Know предоставит вам рецепт на лечение, если ваш тест на уреаплазму окажется положительным. Вы можете выбрать, обращаться ли за лечением к врачу Better2Know, или отнести результаты к своему терапевту или в местную клинику ГУМа. Выбранный вами врач сможет назначить вам наиболее подходящий антибиотик.
Если вы дали положительный результат на уреаплазму с помощью домашнего теста, мы можем организовать для вас консультацию врача. Ваш врач получит копию ваших результатов, обсудит с вами ваш диагноз и пропишет вам соответствующий антибиотик.Чтобы записаться на прием к терапевту, просто позвоните нам по номеру вверху страницы.
Возможно, вы захотите провести повторный тест в конце лечения, чтобы убедиться, что инфекция полностью исчезла. Вам также следует связаться с вашими предыдущими партнерами, чтобы сообщить им о вашем результате, так как ему / ей также может потребоваться пройти тестирование.
Запишитесь на уреаплазму
Better2Know — ведущий мировой поставщик услуг частного тестирования на сексуальное здоровье. Мы быстро организуем встречу в клинике или набор домашнего тестирования и предоставим быстрые и точные результаты для вашего душевного спокойствия.Если у вас есть какие-либо опасения по поводу своего сексуального здоровья, позвоните в нашу дружную команду по бронированию по указанному выше номеру или нажмите «Забронировать».
ЗАБРОНИРОВАТЬ
Загрузить информационный бюллетень
Загрузите нашу информационную брошюру об уреаплазме в формате PDF.
Информационный бюллетень по тестированию на уреаплазму7 фактов о уреаплазме
Вы можете или, возможно, не слышали об уреаплазме. Это малоизвестный венерический На самом деле инфекция (ИППП) также может возникать естественным путем.Здесь мы обсуждаем, что Уреаплазма — это симптомы, тестирование, лечение и долгосрочные риски для здоровья.
Ureaplasma Urealyticum , также известная как уреаплазма, представляет собой очень маленькую бактерию, которую мужчины и женщины могут улавливать и передавать друг другу во время секса. Что вы знаете о уреаплазме? Better2Know предоставит вам факты, которые помогут вам разобраться.
Уреаплазма часто протекает бессимптомно
человек с уреаплазмой часто не проявляют никаких симптомов, особенно на ранних стадиях инфекции.Когда симптомы действительно возникают, они похожи у мужчин и женщин и могут включать: одно или несколько из следующих:
- Горение или покалывание при мочеиспускании
- Потребность часто мочиться
- Тупое боль или боль в мочевыводящих путях или половых органах.
Уреаплазма не всегда передается половым путем
Уреаплазма может передаваться при вагинальном, половом, оральном или анальном половом контакте и половом акте. Однако уреаплазма также может быть обнаружена в нормальных здоровых половых путях.Если колония Ureaplasma разрастается, это может вызвать раздражение, при этом не обязательно должно быть какое-либо рискованное поведение.
Уреаплазма может повысить вероятность бесплодия у женщин
У женщин продолжительная инфекция уреаплазмы может повлиять на ее способность к зачатию. У мужчин Уреаплазма может повлиять на количество сперматозоидов и их способность двигаться.
Наличие уреаплазмы может увеличить риск заражения другими ИППП
Если Инфекцию уреаплазмы не лечить, может быть повышенный риск заражения другие ИППП, включая ВИЧ.Таким образом, лечение инфекции уреаплазмы помогает защитите свое здоровье на долгие годы.
Уреаплазма лечится антибиотиками
Некоторые Инфекции, вызванные уреаплазмой, пройдут сами по себе. Однако уреаплазма также может быть лечился курсом антибиотиков.
Если антибиотики приняты, вам следует воздержаться от половых контактов до окончания лечения и убедитесь, что ваши половые партнеры также проходят лечение, чтобы избежать повторного заражения друг с другом.
Вы можете пройти тест на уреаплазму через 14 дней после опасного инцидента
Вам следует подождите две недели после потенциального контакта перед тестированием на уреаплазму.Этот гарантирует точное обнаружение инфекции.
Для исследования уреаплазмы требуется образец мочи
Для проверки на уреаплазму, все, что вам нужно, — это простой образец мочи. У женщин бактериальный инфекции, такие как уреаплазма, также могут быть обнаружены с помощью мазка.
Better2Know предоставляет ряд комплексных экранов для проверки на уреаплазму среди другие ИППП. Сюда входят наши:
- Platinum Screen — ВИЧ, хламидиоз, гонорея, Сифилис, герпес, гепатит B, гепатит C, микоплазма, уреаплазма, трихомонады и Gardnerella
- Полноэкранный режим — ВИЧ, хламидиоз, гонорея, сифилис, гепатит B, Микоплазма и уреаплазма
- Комфортный экран — хламидиоз, гонорея, герпес, микоплазма, Уреаплазма, трихомонада и гарднерелла
Эти экраны также доступны в виде удобных домашних тест-наборов.
Поговорите с Better2Know конфиденциально
Если вас беспокоит уреаплазма или любая другая ИППП, свяжитесь с высококвалифицированными консультантами Better2Know по сексуальному здоровью сегодня. Наша команда доступна по телефону 24 часа в сутки, 7 дней в неделю, или вы можете записаться на конфиденциальную встречу онлайн.
Удобное руководство по основам уреаплазмы
Уреаплазма — это группа бактерий, которые обычно обитают в мочевыводящих путях и репродуктивных частях человека.Это паразит, которому нужен хозяин, например животное или человек, чтобы остаться в живых.
Уреаплазма обычно является частью всех бактерий, которые живут в организме, и в основном живут там, не вызывая никаких проблем. Иногда случается, что они размножаются в большом количестве, что нарушает хрупкое равновесие и вызывает инфекции и другие проблемы со здоровьем. Это часть Mycoplasma, которая является классом бактерий. В биологическом смысле Ureaplasma — это бактерия, принадлежащая к роду Ureaplasma из семейства Mycoplasmataceae.По своему виду микоплазмы — самые маленькие из известных человеку организмов. Они способны копировать, чтобы воспроизводить.
Одна из уникальных особенностей уреаплазмы заключается в том, что этот тип бактерий не имеет клеточной стенки. Отсутствие клеточной стенки означает, что он не реагирует на антибиотики, такие как пенициллин, в отличие от других бактерий. Однако уреаплазму можно лечить другими видами антибиотиков.
Уреаплазма живет в организме некоторых людей, даже не подозревая об этом.Он известен тем, что вызывает проблемы, связанные с репродуктивной системой как у мужчин, так и у женщин. Кроме того, уреаплазма также может поражать новорожденных, если бактерии передаются им во время родов.
Как это передается?
Путь передачи уреаплазмы — половое сношение с инфицированным человеком. Согласно одному исследованию, проведенному Индийским журналом медицинской микробиологии, в 2015 году было обнаружено, что некоторые вагинальные инфекции, вызванные уреаплазмой, намного чаще встречаются у женщин, у которых было много партнеров.Кроме того, если мать заразится инфекцией во время беременности, она может быть передана ребенку во время родов или в утробе матери.
Другое исследование, опубликованное на PubMed Central, 2010, показало, что уреаплазма также выявлялась у женщин, никогда не имевших половых контактов. По этим причинам точная причина, связанная с наличием уреаплазмы, в некоторых случаях может оставаться загадкой.
Симптомы, связанные с уреаплазмой
Уреаплазма не вызывает никаких проблем, если она живет в гармонии с другими бактериальными популяциями в организме.Проблемы возникают, когда их количество начинает ненормально увеличиваться по сравнению с другими, нарушая баланс. Иммунная система человеческого организма способна предотвратить любые инфекции, возникающие в организме, будь то уреаплазма или какой-либо другой организм. Как только популяция уреаплазмы в организме начинает увеличиваться, начинаются проблемы.
Наиболее часто наблюдаемые признаки и симптомы уреаплазмы указаны ниже; если кто-то испытывает это, им следует как можно скорее обратиться к врачу.Однако стоит отметить, что уреаплазма может быть не единственным виновником этих симптомов, поскольку могут быть другие возможные причины.
Бесплодие означает, что пара в течение некоторого времени безуспешно пытается завести ребенка. Самая распространенная проблема между бесплодными мужчинами и женщинами — это наличие уреаплазмы в их организме. У мужчин уреаплазма препятствует движению спермы, а также ее количеству. У женщин уреаплазма вызывает инфекции, затрудняющие зачатие.
В одном исследовании, опубликованном в Springer Science + Business Media, 2009 г., говорится, что у женщин, страдающих бесплодием, у которых нет определенной причины, чаще всего встречается Ureaplasma urealyticum. Поэтому, если женщина страдает бесплодием необъяснимого характера, ей следует пройти обследование на эти бактерии.
Среди мужчин 15 процентов всех случаев бесплодия вызваны инфекциями половых путей. Однако не все эти инфекции вызваны уреаплазмой.Заболевания, передающиеся половым путем, такие как гонорея и хламидиоз, вызывают множество таких случаев бесплодия.
В одном обзоре научных исследований, опубликованном в 2015 году, говорится, что большинство случаев бесплодия у мужчин связано с U. urealyticum. Однако не было замечено, что Ureaplasma parvum вызывает бесплодие у мужчин.
- Выделения, боль и зуд в половых органах
Инфекция, вызванная уреаплазмой, может вызывать определенные состояния, вызывающие дискомфорт и боль в половых органах и вокруг них.Сюда могут входить:
Бактериальный вагиноз — это инфекция влагалища. При этом человек может чувствовать боль и жало во время мочеиспускания, зуд в половых органах и вокруг них, а также очень неприятные выделения из влагалища с неприятным запахом. Узнайте больше о бактериальном вагинозе в разделе часто задаваемых вопросов о бактериальном вагинозе.
- Боль в области живота или таза
Уреаплазма также вызывает боль в паховой, брюшной и тазовой областях.Они состоят из:
- Простатит : Простатит вызывает воспаление предстательной железы. Это может вызвать ощущение жжения при мочеиспускании, острую потребность в мочеиспускании, мутную мочу, кровь в моче, боль в половых органах.
- Эндометрит : Эндометрит вызывает воспаление слизистой оболочки матки. Его симптомы — лихорадка, необычные выделения, ненормальное кровотечение из влагалища, боль в тазу. Хотя эндометрит также может быть вызван другими типами бактерий, одно исследование, опубликованное в Европейском журнале акушерства, гинекологии и репродуктивной биологии, 2003 г., связывает уреаплазму с эндометритом.
- Камни в почках : У некоторых людей образование камней в почках было связано с инфекцией уреаплазмы. Камни в почках очень болезненны, они вызывают сильную боль в области живота, таза, поясницы и вызывают жар, затрудненное мочеиспускание, очень вонючую, кровянистую и мутную мочу.
Уретрит вызывает воспаление уретры. Именно через уретру моча выводится из организма. При уретрите человек может чувствовать жжение и покалывание во время мочеиспускания вместе с болью.Кроме того, могут появиться зуд и неприятные выделения с неприятным запахом.
Диагностика
Большинство поставщиков медицинских услуг не проводят скрининг на инфекцию уреаплазмой. Что касается симптомов, если все остальные проблемы исключены, врачи проверяют наличие инфекции с помощью мазка. Следующие тесты могут быть выполнены, если у человека проявляются признаки и симптомы уреаплазмы.
- Мазок из шейки матки
- Образец мочи
- Мазок слизистой оболочки эндометрия
- Биопсия эндометрия
Варианты лечения
Поскольку бактерии Ureaplasma не имеют клеточной стенки, они плохо реагируют на некоторые антибиотики.Однако для лечения этой инфекции используются некоторые антибиотики. Эти антибиотики назначаются с учетом того, для кого они предназначены, а также с учетом проблем со здоровьем этого человека. Это делается потому, что некоторые антибиотики могут вызвать проблемы у беременных женщин и их детей.
Инфекции половых органов и мочевыводящих путей лечат доксициклином или азитромицином. Если это не помогает, можно также использовать другие лекарства, такие как фторхинолоны или эритромицин. Новорожденным, у которых есть проблемы с легкими, может быть назначен эритромицин, а беременным женщинам с ранним разрывом плодных оболочек могут быть назначены макролидные антибиотики.
Антибиотики состоят из эритромицина, кларитромицина, эритромицина и азитромицина. Если новорожденного лечат с помощью антибиотиков, риск развития инфекции, связанной с уреаплазмой, может быть значительно снижен.
Профилактика инфекции уреаплазмы
Воздержание от секса — единственный верный способ предотвратить заражение уреаплазмой. Кроме того, использование защиты в виде презервативов также может предотвратить инфекцию уреаплазмы наряду с заболеваниями, передающимися половым путем.В связи с этим некоторые люди считают, что контроль над рождаемостью предотвращает заболевания, передающиеся половым путем. Они не. Чтобы предотвратить эти инфекции, эффективны только презервативы и зубные прокладки.
Уреаплазма, влияющая на фертильность
Уреаплазма связана с преждевременными родами. Однако это не единственный фактор, который его вызывает. Наиболее частой причиной преждевременных родов является инфекция тканей репродуктивных органов. К ним относятся инфекции, вызванные бактериями амниотического мешка, влагалища и шейки матки.Врачи проводят исследования, чтобы найти связь между воспалением и инфекцией уреаплазмы.
Существуют различные типы уреаплазмы, которые связаны со следующими осложнениями, в том числе:
- Ранний разрыв плодной оболочки
- Преждевременные роды
- Внутриамниотическая инфекция
- Хориоамнионит
- Фуниситис
- Малый вес ребенка при рождении
- Плацентарная инвазия
Инфекция уреаплазмы также связана с повышенным риском развития послеродового эндометрита, который вызывает воспаление матки.Пока врачи не смогли найти однозначной связи с этим.
Уреаплазма матери и ребенка во время беременности
Уреаплазма поражает недоношенных детей. У новорожденных детей могут развиться следующие симптомы:
- Пневмония
- Травма головного мозга и менингит
- Проблемы с дыханием и травмы легких
Инфекция уреаплазма также может передаваться от инфицированной матери к плоду в утробе матери.В этом случае может произойти следующее:
- Преждевременный разрыв плодных оболочек
- Риск выкидыша
- Риск преждевременных родов
- Риск мертворождения
Чтобы снизить шансы этих беременных женщин необходимо пройти обследование и лечение от инфекции уреаплазмы.
Последние мысли
Уреаплазма естественным образом встречается в организме человека, и она не вызывает никаких проблем, если только что-то не заставляет их размножаться быстрее, и в этом случае баланс бактериальной популяции в организме нарушается.Единственная ситуация, о которой вам нужно беспокоиться, — это когда она присутствует в организме во время беременности.
Доктора еще не решили, должны ли беременные женщины проходить обследование и лечение от такого рода инфекции или нет. Если кто-то обеспокоен развитием какого-либо осложнения, связанного с беременностью, ему следует как можно скорее поговорить со своим врачом. Врач поможет им определиться с доступными вариантами.
Список литературы
- Симптомы и диагностика: Healthline.com & WebMD
- Национальная медицинская библиотека — Национальные институты здравоохранения
Антигены Ureaplasma urealyticum — Creative Diagnostics
Рис.1 Ureaplasma urealyticumUreaplasma urealyticum ( U. urealytcum ) принадлежит к семейству бактерий Mycoplasmataceae (также известных как микоплазма). Это небольшая бактерия, которую можно найти в урогенитальных трактах человека. U.urealyticum окрашивает отрицательно из-за отсутствия клеточной стенки. Бактерия растет в шейке матки, влагалище или уретре и распространяется половым путем. Он может существовать как нормальная комменсальная флора в репродуктивном тракте, особенно у женщин. Считается, что около 70% сексуально активных мужчин и женщин подвержены воздействию U. urealyticum . Это может вызвать простатит у мужчин или воспалительные заболевания органов малого таза у женщин. Однако U. urealyticum в большинстве случаев не вызывает никаких симптомов.
U. urealyticum считается одним из самых маленьких организмов, размер которых колеблется от 150 до 250 нм. Из-за отсутствия клеточной стенки особи U. urealyticum обладают высокой плеоморфностью. Клетки U. urealyticum связаны трехслойной «объединяющей мембраной». Эта «объединяющая мембрана» содержит стерол, который вызывает грамотрицательное окрашивание U. urealyticum . Бактерия может размножаться в бесклеточной среде, но требует холестерина для создания трехслойной «объединяющей мембраны».Из-за отсутствия клеточной стенки U. urealyticum полностью устойчивы к пенициллину, но ингибируются тетрациклином и эритромицином.
Рис.2 Срез яичка крысы, инфицированной U. urealyticum , окрашенный HE
Передача U. urealyticum может осуществляться различными путями, включая прямую половую передачу, вертикальную передачу от матери к потомству и внутрибольничные инфекции.Симптомы для U. urealyticum варьируются от человека к человеку. В большинстве случаев никаких симптомов не возникает. Общие симптомы, связанные с этой бактерией, включают бесплодие, боль в области таза, повторяющуюся потерю беременности, предменструальные симптомы (ПМС), инфекции матки … и т. Д. . Другие возможные симптомы включают хроническую боль в горле, желчные камни, камни в почках, слепоту, красные зудящие глаза, хроническую усталость, головные боли … и т. Д. . Заражение этой бактерией может также вызвать проблемы с фертильностью, такие как заболевания маточных труб, снижение подвижности сперматозоидов и повторяющиеся выкидыши.
Обладая многолетним опытом производства белков и антигенов и передовыми платформами, Creative Diagnostics теперь может предоставлять высококачественные антигены и белки Ureaplasma urealyticum по более низкой цене для поддержки ваших приложений как в академических, так и в промышленных программах, таких как рекомбинантный белок Urealyticum (Serovar 3). . Добро пожаловать, чтобы связаться с нами для получения более подробной информации.
Твиттер Facebook
Ureaplasma Urealyticum и Parvum Test Online
Что такое Ureaplasma Urealyticum / Parvum?
Уреаплазма — это бактерия, которая может передаваться половым путем, хотя это не так. считается классической ИППП или ЗППП из-за низкой степени патогенности.Два виды — Parvum и Urealyticum.
По оценкам, довольно большая часть сексуально активного населения инфицированы уреаплазмой, не вызывая при этом никаких проблем. Однако мы оспариваем претензии, зарегистрированные на некоторых веб-сайтах, что более 70% населения Великобритании имеют это инфекционное заболевание. Обработав тысячи образцов мочи и мазков на протяжении многих лет, Распространенность этой инфекции, по-видимому, не так широко распространена, как предполагает это утверждение.
Симптомы уреаплазмы
У большинства людей отсутствуют какие-либо симптомы, и нет никаких доказательств того, что Уреаплазма имеет долгосрочные последствия для здоровья бессимптомных людей. При наличии симптомов к ним относятся:
- Чувство жжения при мочеиспускании
- Раздражение уретры
- Необычные выделения из влагалища у женщин
- Выделения из уретры у мужчин
Иногда мы сталкиваемся с пациентками, у которых были хронические цистит / инфекции мочевыводящих путей, при посеве которых отсутствуют доказательства каких-либо бактериальные организмы.Когда мы проверяем мочу на уреаплазму с помощью ПЦР, мы затем найти его присутствующим; поэтому мы считаем, что уреаплазма может быть причастна к такие случаи.
Стоит ли беспокоиться по поводу уреаплазмы?
Как правило, мы бы посоветовали не беспокоиться об уреаплазме, хотя, если инфекция вызывает внешние симптомы, мы рекомендуем курс антибиотики. Если у одного из партнеров есть симптомы, мы рекомендуем лечение другой партнер, поскольку бактерии могут передаваться половым путем.
Вопрос о том, может ли уреаплазма вызывать долгосрочные проблемы, все еще не решен, но нет реальных доказательств, подтверждающих некоторые из пугающих историй на Интернет. Мы рекомендуем вам не читать сайты, на которых нет медицинских поддержки, поскольку есть информация, которая не подтверждена эмпирическими данными.
Могу ли я пройти тест на уреаплазму?
Проверить на уреаплазму можно с помощью образца мочи или вагинального мазка.В образец мочи или мазок подвергается тесту ПЦР, который ищет ДНК бактерии. Пока бактерии присутствуют в образце мочи или тампоне. (что они будут, если вы инфицированы и возьмете образец в соответствии с указаниями), затем этот тест даст положительный результат. Результаты теста на уреаплазму в норме обработка займет 36 часов. Если у вас есть симптомы, мы рекомендуем более широкий экран. например, наш Полный экран ИППП, который проверяет 7 инфекций, которые могут вызывать те же симптомы как уреаплазма.
Легко ли лечить уреаплазму?
К счастью, в большинстве случаев уреаплазма легко поддается лечению. Если вы хотите пройти повторное тестирование, тогда мы рекомендуем подождать через 3-4 недели после завершения лечения — там есть риск получения ложноположительного результата, если вы проведете тестирование раньше. Некоторые люди продолжают испытывать симптомы исчезнут после того, как инфекция исчезнет, но со временем эти симптомы исчезнут.
(PDF) Обзор Ureaplasma urealyticum
Int.J. Curr. Res. Med. Sci. (2018). 4 (2): 66-74
73
Ссылки
Aaltone R, Jalava J, Laurikainen E, Kärkkäinen U, Alanen
A. (2002) Колонизация цервикальной Ureaplasma urealyticum:
Сравнение ПЦР и культуры выявление и связь
с преждевременными родами. Скандальный журнал
Инфекционные болезни. 34 (3): 35–40.
Blanchard, A., Hentschel, J., Duffy, L. (2000) Обнаружение
Ureaplasma urealyticum с помощью полимеразной цепной реакции
в урогенитальном тракте взрослых, в околоплодных водах и в
дыхательных путях новорожденные.Журнал
Клиническая инфекционная болезнь.17: 148–153.
Bry, K., Whitsett, J.A., Lappalainen, U. (2007) нарушают
постнатальный морфогенез легких у мышей.
Amiable Journal Respiratory Cell Molecule
Biology. 36: 32–42.
Бусоло Ф, Занчетта Р., Бертолони Дж. (2014). Микоплазматические
паттернов локализации на сперматозоидах бесплодных
мужчин. Журнал Fertilization Sterile; 42: 412–417.
Buve A, Gourbin C, Laga M (2005) Пол и половым путем
заболеваний, передающихся.В кн .: Заболевания, передающиеся половым путем.
Нью-Йорк. Стр. 151–164.
Cassell G.H, Waites K.B, Watson H.L, Crouse D.T,
Harasawa R. (2014) Ureaplasma urealyticum
внутриутробная инфекция: роль в недоношенности и болезни у
новорожденных. Журнал клинической микробиологии, редакция 6 (4):
69–87.
Чизбро (2005). Районная лабораторная практика в тропических странах
, микробиология — книжная компания ELBS, Великобритания,
Великобритания, том ii.Стр. 60-65.
Даниэль М., Приэль Л., (2009). Устойчивость к фторхинолонам в
Ureaplasma parvum в США. 43 (2): 193-
199.
Дегучи Т., Йошида Т., Миядзава Т., Ясуда М., Тамаки М.,
Исико Х. (2004) Ассоциация уреаплазмы
urealyticum (биовар 2) с негонококковой инфекцией
уретрит. Венерические заболевания ; 31:
192–195.
Гренабо Л., Хеделин Х., Петтерссон С. (2008).Мочевые
инфекционных камней, вызванных уреаплазмой
уреалийUcum.Scandal. Журнал инфекционных болезней
Supply; 53: 46-49.
Хонма, Ю., Яда, Ю., Такахаши, Н. (2007). Определенный вид
хронической болезни легких, вызванной Ureaplasma urealyticum
, в утерологии. Журнал педиатра
International; 49: 479–484.
Ianaro, A., Ialenti, A., Maffia, P (2000) Противовоспалительное действие
активности макролидных антибиотиков.Журнал
Фармакология Эксперимент Термал. ; 292: 156–163
Ивасака Т., Вада Т., Кидера Ю., Сугимори Х. (2006).
Гормональный статус и колонизация микоплазм в мужских половых путях
. Журнал акушерской гинекологии;
68: 263–266.
Дженсен Дж.С., Брэдшоу С.С., Тебризи С.Н., Фэрли СК,
Хамасуна Р. (2008). Неудача лечения азитромицином
у Mycoplasma genitalium-положительных пациентов с негонококковым уретритом
связана с индуцированной устойчивостью к макролидам
.Журнал Clinical Infectious
Diseases; 47 (12): 1546-53
Joste, N.E., Kundsin, R.B., Genest, D.R (2000). Гистология
и посев на Ureaplasma urealyticum в 63 случаях
аборта в первом триместре. Amiable Journal Clinical
Патология. ; 102: 729–732.
Кафцис, Д.А., Скеваки, К.Л., Скутери, В. (2004). Материнская
колонизация гениталий Ureaplasma
urealyticum способствует преждевременным родам: ассоциация респираторной колонизации недоношенных детей
с хроническим заболеванием легких
и повышенной смертностью.Журнал
Клинические инфекционные болезни. ; 39: 1113–1122.
Кирхнер, Л., Хельмер, Х., Хайнце, Г. (2007). Амнионит
, вызванный Ureaplasma urealyticum или другими микробами
, приводит к увеличению заболеваемости и длительной госпитализации
новорожденных с очень низкой массой тела при рождении.
Европейский журнал акушер-гинекология
Биология репродукции; 134 44–50.
Колетар, В. Л. (2013) «ureaplasma urealyticum, связанная
с повышенным количеством у недоношенных детей.»Американское педиатрическое общество
и Общество педиатрических исследований,
Медицинские журналы, 8, 65-67.
Kong, F., Ma, Z., James, G, (2000) Идентификация видов
и подтипов Ureaplasma parvum и
Ureaplasma urealyticum с использованием анализов на основе ПЦР.
Journal Clinical Microbiology; 38: 1175–1179.
Kwak DW, Hwang HS, Kwon JY, Park YW, Kim YH.
(2014) Co- инфекция вагинальной Ureaplasma
urealyticum и Mycoplasma hominis увеличивает неблагоприятные исходы беременности
у пациенток с преждевременными родами или
преждевременный разрыв плодных оболочек.Журнал
Maternal Fetal Neonatal Medical. 27 (8): 333–337.
Maeda S, Deguchi T, Ishiko H, Matsumoto T., Naito S,
Kumon H. (2004) Обнаружение Mycoplasma
genitalium, Mycoplasma hominis, Ureaplasma
parvum (биовар 1) и Urealyaplumasma 2) у пациентов с негонококковым уретритом
с использованием полимеразной цепной реакции — микротитровальной гибридизации
. Международный журнал урологии;
11: 750–754.
Кряква, К., Шопфер, К., Бодмер, Т. (2005). Разработка
ПЦР в реальном времени для дифференциального обнаружения и
количественного определения Ureaplasma urealyticum и
Ureaplasma parvum. Журнал «Методы микробиологии»;
60: 13–19.
Макивер К.Дж., Рисманто Н., Смит К., Наинг З.У., Рейнер Б.,
Ласк М.Дж, (2009). Мультиплексное ПЦР-тестирование: обнаружение
более высоких, чем ожидалось, показателей микоплазмы шейки матки,
уреаплазмы, трихомонад и вирусных инфекций
у сексуально активных австралийских мужчин.Журнал Клинический
Микробиология; 47: (13) 58–63.
Наинг Л., Винн Т. и Русли Б. (2006). Практические вопросы в
расчета размера выборки для исследований распространенности.
Архив орофациальных наук 1 (1): 9-14.
Очиабуто, O.M.T.B. и Обегу, Э. (2018).
Серокартина Ureaplasma Urealyticum у мужчин
разного возраста и профессии в Нневи, Нневи
Северный район местного самоуправления, штат Анамбра, Нигерия.
Ann Clin Lab Res .6 (1): 219.
Olomu, IN, Hecht, JL, Onderdonk, AO, (2009) Perinatal
коррелятов Ureaplasma urealyticum в плаценте
паренхима одноплодных беременностей, заканчивающихся
до 28 недель беременности.


