клинические симптомы и лечение заболевания — Ваш Доктор
Спаечная болезнь брюшной полости – это заболевание, связанное с появлением соединительнотканных тяжей между внутренними органами и листками брюшины. Патология возникает после перенесенного хирургического вмешательства, реже – на фоне воспалительных процессов. Лечение направлено на купирование негативной симптоматики и профилактику осложнений.
В тяжелых ситуациях показана операция.
Симптомы
Симптоматика патологии зависит от локализации спаек, их распространенности и длительности болезни. В начальных стадиях патологии отмечаются только признаки поражения пищеварительного тракта. В запущенных ситуациях и при длительном течение болезни наблюдаются внекишечные проявления.
Желудочно-кишечные проявления
Выделяют четыре варианта спаечной болезни:
- Латентная форма.
- Спаечная болезнь с преобладанием болевого синдрома.
- Спаечная болезнь с преобладанием диспепсических нарушений.
- Спаечная непроходимость кишечника.
Латентная форма
Латентная форма предшествует всем остальным вариантам течения болезни. Патология не проявляет себя клинически. После истощения компенсаторных возможностей организма болезнь переходит в следующую стадию.
Спаечная болезнь с преобладанием болевого синдрома


- Тупые и ноющие боли в различных отделах живота. Локализация симптоматики будет зависеть от расположения спаек, интенсивность – от выраженности процесса и индивидуальной чувствительности организма.
- Усиление болей после физической нагрузки, погрешностей в питании, пищевой токсикоинфекции. Регулярное воздействие негативных факторов перегружает пищеварительный тракт, исчерпывает его компенсаторные возможности и ведет к развитию кишечной непроходимости.
- Умеренные диспепсические явления: тошнота, изжога, нарушение стула.
Спаечная болезнь с преобладанием диспепсических нарушений
- снижение аппетита;
- тошнота, возможна рвота;
- изжога;
- вздутие живота;
- задержка отхождения газов;
- нарушение стула (запор).
Отмечается периодическое появление схваткообразных болей в животе. Боль непостоянная и возникает на высоте диспепсических явлений.
Спаечная непроходимость кишечника


- резкие внезапные схваткообразные боли внизу живота;
- тошнота и рвота;
- отсутствие стула и газов;
- выраженная слабость, нарушение общего состояния.
Непроходимость кишечника возникает в результате перекрытия просвета спайками или при нарушении кровоснабжения в определенной зоне. Без лечения интоксикация нарастает, отмечается ухудшение общего состояния, потеря сознания, повышение температуры тела.
Спаечная непроходимость кишечника – явление, опасное для жизни. Требуется экстренное хирургическое вмешательство.
Внекишечные проявления
При длительном течении спаечной болезни отмечаются такие признаки:

- изменение настроения: раздражительность, агрессивность, нервозность, истеричность, неуравновешенность;
- нарушение функции почек и развитие отеков;
- признаки авитаминоза за счет недостаточного поступления и всасывания питательных веществ;
- сбой в работе сердечно-сосудистой системы: нарушения сердечного ритма.
Сопутствующая внекишечная симптоматика уходит после купирования основного заболевания и нормализации работы пищеварительного тракта.
Причины


- Операции на органах брюшной полости. Риск развития спаек выше при лапаротомии (полостной операции). Большой разрез, травматизация мягких тканей, контакт брюшины с воздухом, руками хирурга и инструментом – все это ведет к развитию воспаления и появлению соединительнотканных тяжей между органами и в их просвете. После лапароскопии (малоинвазивной операции) вероятность развития такого осложнения гораздо ниже.
- Воспалительные процессы в органах брюшной полости. Поражение кишечника, желчного пузыря, поджелудочной железы грозит появлением спаек.
- Пороки развития органов пищеварительного тракта. Появление дополнительных связок, фиксация и перегиб петель кишечника ведут к развитию воспаления и спаечной болезни.
- Ушибы мягких тканей живота. В результате травмы идет кровоизлияние в брюшную полость, развивается воспаление, застой крови и лимфы, и формируются спайки.
По статистике, в преобладающем большинстве случаев причиной образования спаек является перенесенное оперативное вмешательство. У женщин речь идет не только об операциях на органах брюшной полости, но и структурах малого таза. Заболевание встречается в любом возрасте.
Схема диагностики
Для выявления спаечной болезни брюшной полости применяются такие методы:

- Осмотр. Общее состояние больного может оставаться удовлетворительным (в стадию компенсации) или быть нарушенным (при развитии кишечной непроходимости). При поверхностной пальпации живота отмечается разлитая болезненность. Боль усиливается при глубокой пальпации.
- Лабораторные исследования (анализы крови, мочи, кала) не показательны и служат для оценки общего состояния больного.
- УЗИ органов брюшной полости. УЗИ позволяет оценить состояние органов брюшной полости и используется как первичный метод диагностики патологии.
- Эндоскопические исследования. ФГДС, колоноскопия, ирригоскопия применяются для оценки проходимости полых органов и выявления спаек в их просвете.
- Обзорная рентгенография брюшной полости. Методика позволяет обнаружить воспалительные экссудаты и иные отклонения.
- Рентгеноконтрастные исследования. Метод позволяет выявить зону непроходимости кишечника и оценить расположение спаек.
- Лапароскопия. Диагностическая операция проводится для визуальной оценки состояния органов брюшной полости.

Лечение
Консервативная терапия малоэффективна в лечении спаечной болезни.
Применение медикаментов оправдано только для профилактики образования спаек после перенесенной операции, при воспалении органов брюшной полости и иных состояниях.
Убрать уже сформировавшиеся спайки лекарствами практически невозможно. Медикаменты назначаются в комплексной терапии заболевания и служат для снятия симптомов и облегчения состояния пациента.
Хирургическая терапия
Показания для операции:


- кишечная непроходимость на фоне спаечной болезни;
- хронический болевой синдром;
- выраженные диспепсические нарушения;
- бесплодие (у женщин).
Хирургические операции при спаечной болезни сложны и многочисленны. Выбор конкретной методики будет зависеть от тяжести и распространенности процесса:
- При незначительном числе спаек проводится их постепенное иссечение и отделение от органов брюшной полости и брюшины. Операция выполняется преимущественно лапароскопическим доступом с использованием атравматичного инструмента.
- При выраженном поражении участка кишки, развитии ее перекрута и некроза показана резекция органа. Часть кишечника удаляется, оставшиеся участки сшиваются между собой. Если сопоставить петли кишечника не удается, формируется стома – искусственное отверстие, соединяющее орган с кожными покровами. Временная стома остается до восстановления жизнеспособности кишечника. Постоянная стома сохраняется на всю жизнь.
- При обширном поражении кишки и развити
cmk56.ru
Спаечная болезнь брюшной полости: методы борьбы
Современная медицина обладает невероятно огромным арсеналом терапевтических, физиотерапевтических, хирургических методов для спасения человеческой жизни. Некоторые из них никогда не оставляют последствий, другие же приводят к каким-либо изменениям в организме почти в ста процентах случаев. Любое вмешательство в организм человека, к сожалению, имеет свои последствия, а любая инфекция, травма или хирургическая операция на органах брюшной полости – вмешательство серьёзное. Именно поэтому приходится так часто сталкиваться с таким заболеванием, как спаечная болезнь в брюшной полости.
Ряд учёных считает, что любая хирургия органов брюшной полости ведёт к образованию спаек, но, к счастью, большая часть из них со временем рассасывается и поэтому пациент не ощущает дискомфорта. Другим же пациентам, в силу определённого строения органов и тканей, везёт меньше, и даже небольшая хирургическая манипуляция или травма может привести к очень серьёзным последствиям.
Причины образования спаек в брюшной полости
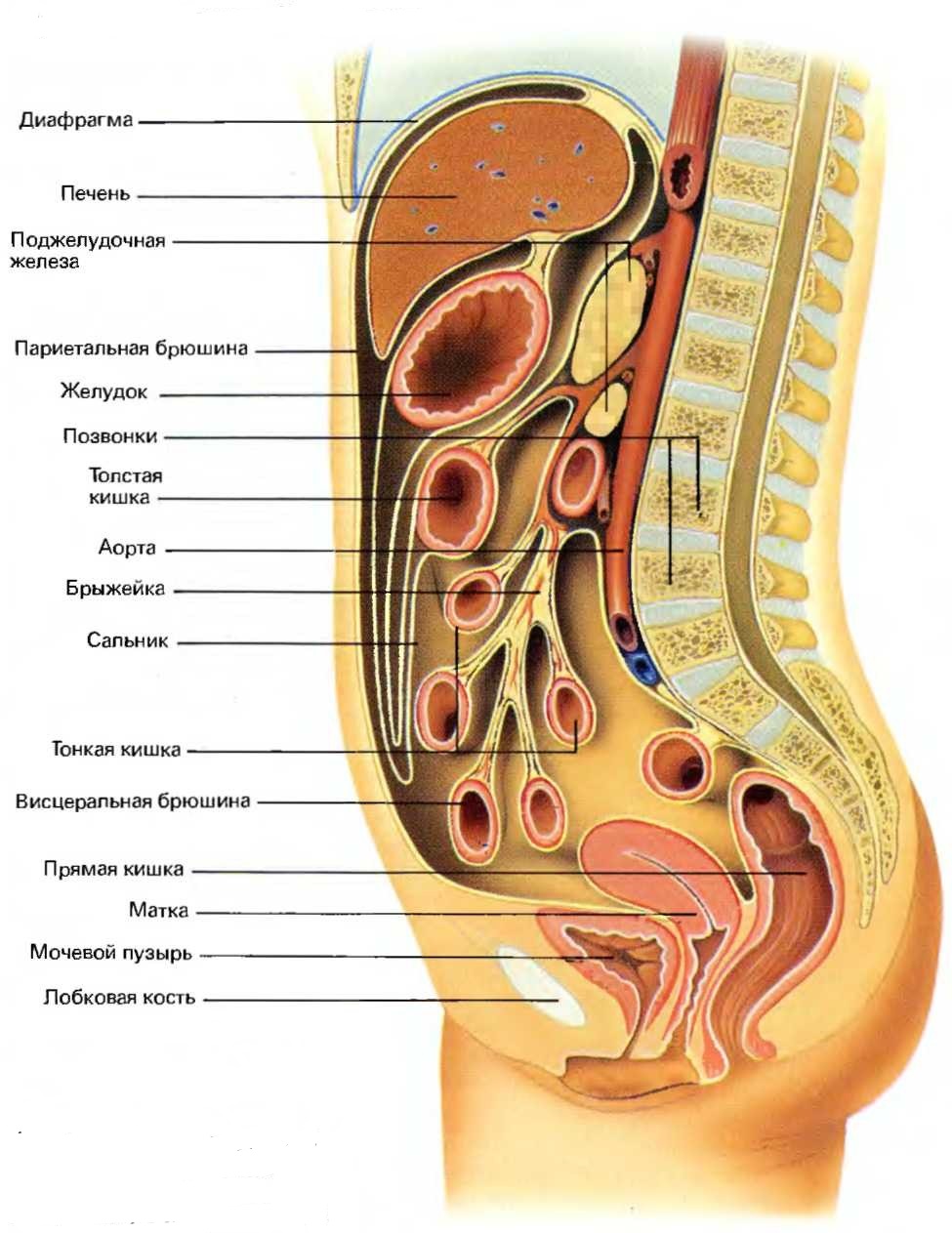
Продольный разрез брюшной полости
При поражении любого органа брюшной полости, в реакцию организма тут же вовлекается брюшина. В попытке отгородить поражённый очаг, брюшина прилипает к зоне воспаления, травмы либо месту операционной раны. В большинстве случаев, по выздоровлению брюшина “становится на место”. Но иногда, при хроническом воспалении, от брюшины к органу формируются белесоватого цвета плёнки – фиброзные тяжи, которые со временем уплотняются и прорастают соединительной тканью. Так проявляет себя спаечная болезнь.
Позднее ткань становится ещё плотнее, она может даже окостеневать и пропитываться солями кальция, а в её толщу могут прорастать сосудистые сплетения и нервные пучки. Спайки окружают внутренние органы подобно паутине, смещают их, иногда образуют перетяжки.
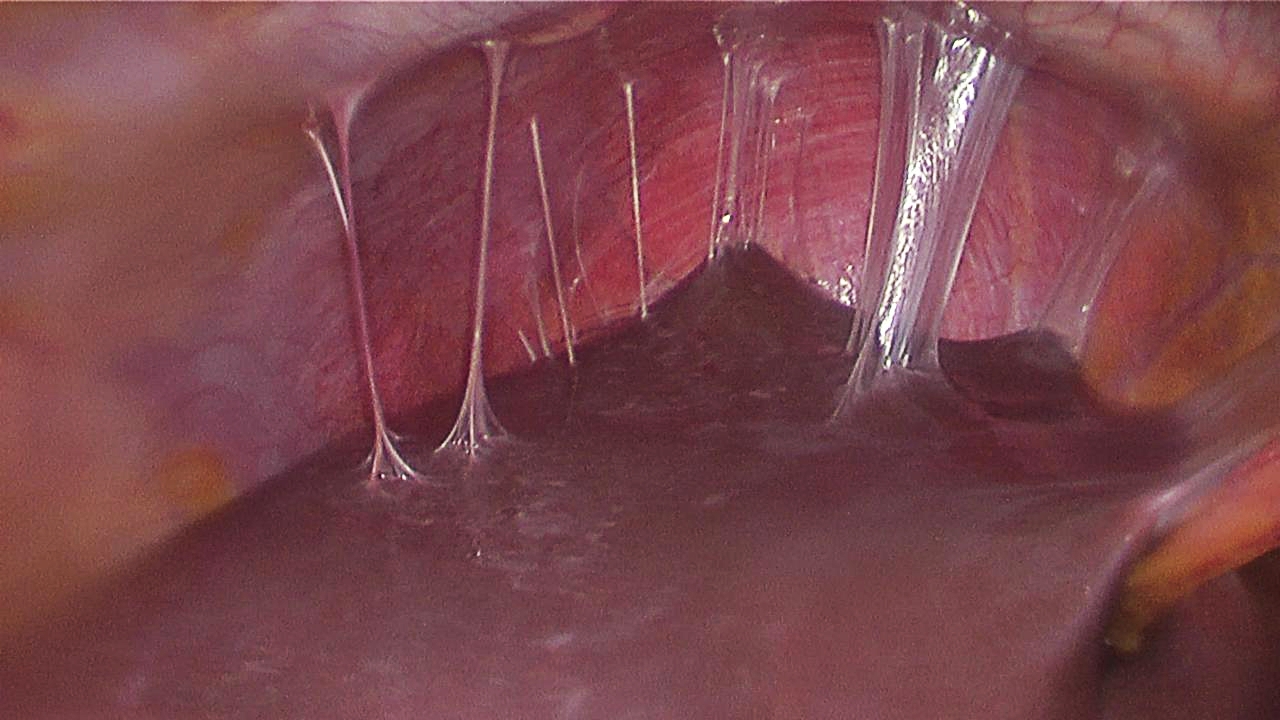
Процесс спаечной болезни
Причины формирования спаек самые разные. Это механические повреждения – удары, колото-резаные ранения, падения с высоты, хирургические операции и манипуляции. Нередко спайки возникают после тяжёлых химических повреждений, таких как ожоги кислотами и щелочами, при излитии желчи при разрыве желчного пузыря, либо желудочного содержимого при травме или прободной язве желудка. Из воспалительных заболеваний брюшной полости к появлению спаек могут привести острый аппендицит, перитонит, холецистит, энтериты различной этиологии.
Симптомы спаечной болезни в брюшной полости
Чаще всего, поражается кишечник. Спайки путаются между кишечными петлями, сдавливают нервы и сосуды, ухудшая кровоснабжение сдавленного участка. Организм борется с недугом, усиливая перистальтику. Появляются давящие переходящие боли, тошнота, рвота, запоры. Задерживающиеся в кишечнике каловые массы начинают бродить, что вызывает усиленное образование газов. Петли кишечника растягиваются всё больше, что вызывает дополнительные болевые ощущения.
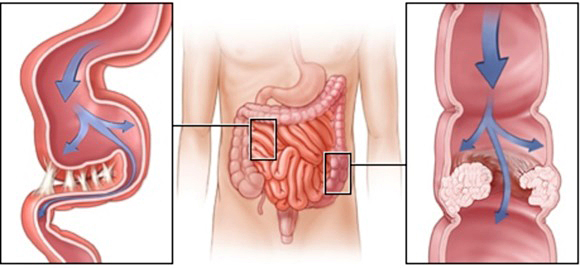
Процесс спаечной болезни кишки
Если процесс затрагивает толстую кишку, заболевание начинается с запоров. Если тонкую – с болей, тошноты и рвоты. Рвота при спайках тонкой кишки болезненная, не приносящая облегчения. Тошнота и боли постоянно нарастают. Подобные симптомы могут исчезать и снова повторяться довольно часто. Сдавление кишечника спайками может привести к некротическим процессам в стенке кишки и тогда, для спасения жизни пациента потребуется неотложная операция.
Спаечная болезнь очень разнообразна своей симптоматикой и обычно проявляется постепенно, прогрессивно нарастая. Иногда, заболевание может обратить на себя внимание спустя долгие годы после операции, а в ряде случаев и вовсе оказаться случайной находкой.
Диагностика спаечной болезни в брюшной полости
Поставить диагноз “спаечная болезнь” бывает довольно трудно. Для начала нужно вспомнить, не перенёс ли пациент в последнее время каких-либо травм, операций, воспалительных заболеваний органов брюшной полости. После сбора жалоб и анамнеза, пациент направляется на контрастное рентген-обследование. Если спаечный процесс зашёл далеко и сформировалась кишечная непроходимость, рентгенография покажет нам наличие специфических образований – чаш Клойбера.
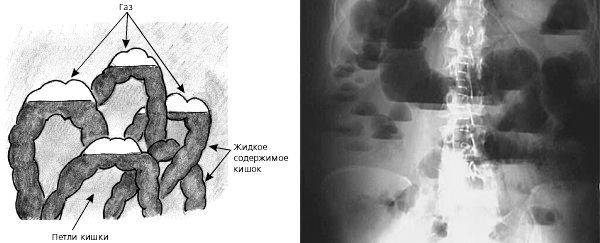
Чаши Клойбера
Современные методы диагностики, такие как УЗИ органов брюшной полости, магнитно-резонансная томография, электрогастроэнтерография значительно облегчают выявление данного заболевания. Они позволяют визуализировать положение внутренних органов и влияние на них спаечного процесса.
При малой информативности вышеуказанных способов, используется лапароскопическое обследование. Суть метода заключается в ведении миниатюрных видеокамер и манипуляторов в брюшную полость через небольшие разрезы передней брюшной стенки. Манипуляторы позволяют заглянуть за различные органы и достичь самых труднодоступных отелов брюшной полости. Метод лапароскопии позволяет сразу же перейти от обычного наблюдения к хирургическому лечению спаечной болезни.
Лечение
Лечение спаечной болезни в брюшной полости разделяется на консервативное, оперативное и превентивное.
Консервативное лечение назначается при лёгком хроническом течении болезни, которая даёт только периодические болевые приступы и запоры без серьёзного нарушения проходимости кишечника. В таких случаях пациенту назначается специальная диета, направленная на умеренное усиление перистальтики и уменьшение газообразования. Эффективно применение дробного питания – приём пищи небольшими порциями через короткие промежутки времени. Питаться следует в одинаковое время, ежедневно соблюдая режим питания.
Необходимо исключить такие продукты как газированные напитки, виноград, капусту, бобовые, молоко и его производные, острые блюда. Голодание при спаечной болезни категорически противопоказано! При частых и длительных запорах применяются слабительные средства. Вполне оправдан приём пробиотиков и ферментных препаратов, улучшающих процессы пищеварения.
Кроме особых диет, спаечная болезнь лечится физиотерапевтическими методами лечения: электрофорез с ферментами, растворяющими спайки, парафиновые, грязевые, озокеритовые аппликации. При лёгкой степени поражения внутренних органов эффективны курсы специальной лечебной физкультуры, позволяющей “растянуть” фиброзные тяжи. По согласованию с лечащим врачом, возможно проведение фитотерапии.
Оперативное лечение применяется при неэффективности консервативной терапии с длительным сохранением болей и нарушении стула, а так же в экстренных ситуациях в случае непроходимости кишечника.
Если кишечник проходим, проводится лапараскопическая операция. Посредством миниатюрных видеокамер и специальных манипуляторов производится выведение поражённых органов и рассечение спаек. В таких ситуациях могут использоваться также и методы лазеротерапии – рассечение спаек лазерным лучом, аквадиссекции – использование водной струи под высоким давлением, электрохирургии – иссечение фиброзных перетяжек электроножом.
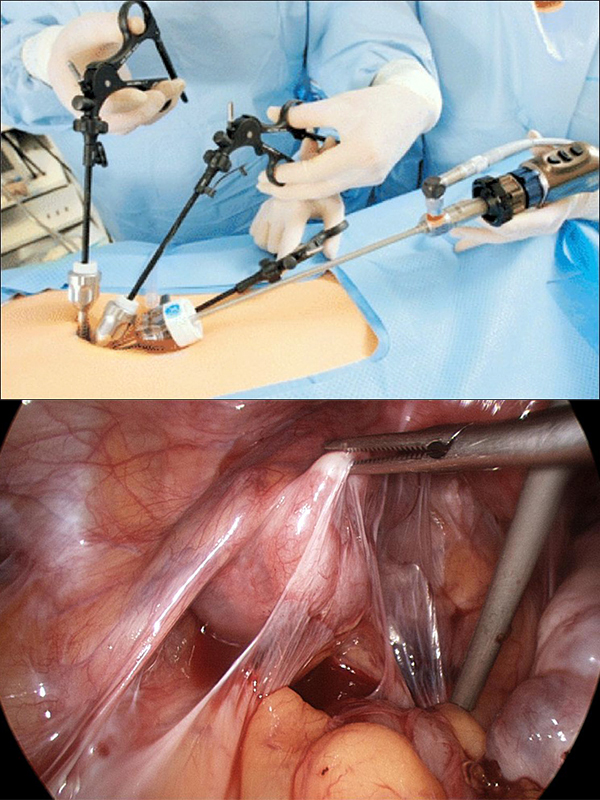
Метод лапароскопии
При непроходимости кишечника возможна лапаротомия – “классический” хирургический доступ, при котором производится не только иссечение спаек, но и резекция некротизированного участка защемлённой кишки. Кроме того, производится фиксация кишечных петель в функционально выгодном положении, для того, чтобы в случае повторного формирования кишечных спек избежать ущемления ими участка кишечной петли.
Превентивное лечение заключается в недопущении возникновения болезни у людей с риском её развития либо максимальном уменьшении её последствий. Для снижения риска возникновения спаечной болезни в хирургии органов брюшной полости активно используются фибринолитики – препараты разрушающие фибрин – основной компонент фиброзных спаечных тяжей, антикоагулянты – не позволяющие формироваться кровяным сгусткам, протеолитические ферменты – препараты, рассасывающие ткани спаек, а так же различные противовоспалительные средства и антибиотики.
Заключение
uziprosto.ru
Спаечная болезнь брюшной полости: долгое течение, трудное лечение
Фото носит иллюстративный характер. Из открытых источников
Николай Сивец, заведующий хирургическим отделением 6-й ГКБ Минска, доктор мед. наук, профессор кафедры военно-полевой хирургии БГМУ:
— Спаечной болезнью называют патологические состояния, связанные с образованием спаек в брюшной полости при ряде заболеваний, при травматических повреждениях внутренних органов, в т. ч. при операционной травме. Относится к числу еще не решенных проблем абдоминальной хирургии. В большинстве случаев — неизбежный брак именно хирургии, а не хирурга. Врач, спасая больного от одного смертельного заболевания, вынужденно способствует возникновению нового.
Большой вклад в изучение спаечной болезни внес Н. И. Пирогов, первым в России выполнивший операцию под эфирным наркозом по поводу странгуляционной тонкокишечной непроходимости. В 1914 году немецкий хирург Эрвин Пайр опубликовал 157 случаев спаек брюшной полости после различных вмешательств и впервые поставил вопрос о необходимости профилактики развития спаек. Исследования продолжили В. А. Оппель, Ю. М. Дедерер, В. А. Блинов.
С развитием хирургии шире становился диапазон операций. Чаще возникали и болезненные состояния, обозначаемые как спайки, спаечная непроходимость, спаечная болезнь. Изучение процесса спайкообразования показало, что болезненные состояния, сопровождающие образование спаек, дают значительные варианты клинических проявлений, обозначаемых симптомокомплексом спаечной болезни. Установлено: в основе спаечного процесса лежат нарушения функции брюшины, связанные с гипоксией, развивающейся вследствие длительного воспалительного процесса, что приводит к нарушению ее фибринолитической функции (А. Н. Дубяга, 1987; Р. А. Женчевский, 1989; D. M. Scott-Combes, 1995; J. N. Thompson, 1995; S. A. Whawell, 1995).
Наличие спаек приводит к снижению качества жизни, хроническим болям в животе, бесплодию у женщин, угрожает кишечной непроходимостью. По данным ряда авторов, 1% перенесших операции на органах брюшной полости ежегодно лечатся от спаечной болезни. Внутрибрюшные сращения после манипуляций хирурга на органах брюшной полости возникают в 80–90% случаев. Частота развития рецидива острой спаечной непроходимости кишечника — 30–69%, повторные операции усугубляют состояние и приводят к летальным исходам в 13–55% случаев.
Ведущие моменты в образовании спаек:
- заболевания органов брюшной полости в сочетании с операционной травмой;
- ушибы и травмы живота;
- пороки развития органов брюшной полости.
Существует множество классификаций спаечной болезни, однако в практической работе чаще всего применяется классификация по Д. П. Чухриенко.
Масштабы спаечного процесса — от тотального до образования отдельных тяжей, фиксированных в двух точках. Как правило, спаечный процесс сильнее выражен в зоне операции. Часто петли кишок припаиваются к послеоперационному рубцу или фиксируются к стенкам послеоперационного грыжевого мешка.
Клинические проявления — от незначительных болей в животе до тяжелых форм острой кишечной непроходимости. Одна из основных жалоб — постоянная боль по всему животу без четкой локализации. Также отмечаются тошнота, нередко рвота, вздутие живота, урчание в кишечнике, затруднение отхождения газов и стула, желудочно-кишечный дискомфорт. Имеют место функциональные расстройства со стороны других органов, вовлеченных в спаечный процесс. При спаечной болезни с преобладанием болевого синдрома характерных изменений показателей периферической крови, функций печени, органов ЖКТ обычно не наблюдается.
Для установления диагноза «спаечная болезнь» необходимо провести рентгенологическое обследование ЖКТ, т. к. наличие лапаротомий в анамнезе еще не говорит о присутствии спаек в брюшной полости. Рентгенодиагностика основывается на обнаружении деформаций, необычной фиксации, сращений с брюшной стенкой в полипозиционном исследовании.
Лапароскопия до недавнего времени была противопоказана из-за высокого риска повреждения внутренних органов. Сейчас ее применяют при спаечной болезни как с диагностической, так и с лечебной целью.
Нередко эффективной в плане диагностики оказывается фиброколоноскопия.
Лабораторные данные не дают ничего патогномоничного.
Лечение трудное: никогда нельзя быть уверенным, что лапаротомия, произведенная при спаечной болезни, ликвидирует причины, вызвавшие спаечный процесс.
Вмешательства чаще выполняются по экстренным показаниям. В плановом порядке оперируются пациенты с хронической обтурационной и рецидивирующей спаечной непроходимостью.
В сложной ситуации оказывается хирург при наличии плотного конгломерата кишечных петель. Рациональным будет наложение выключающего обходного анастомоза; радикальным, оптимальным для больного — резекция всего конгломерата.
Самая серьезная проблема — рецидивирующая спаечная непроходимость кишечника, собственно спаечная болезнь.
Операции различны — в зависимости от характера сращений и вида кишечной непроходимости. Наиболее частая — разделение спаек. Плоскостные спайки, вызывающие перегибы, перетяжки, образование двустволок, рассекают. Соединительнотканные тяжи иссекают у места их прикрепления. Десерозированные поверхности на кишке перитонизируют путем наложения узловых швов на стенку кишки. При рубцовых спайках, деформирующих петли кишок без нарушения питания стенки, обычно накладывают обходные анастомозы между петлями тонких кишок, между тонкой и толстой кишкой, реже — между отделами толстой.
Важен выбор доступа. Многих оперируют не по разу — передняя брюшная стенка у них с рубцами. Поэтому лучшим доступом большинство хирургов считает нижнесрединную лапаротомию, которая при необходимости может быть расширена кверху. Доступ через старый операционный рубец чреват вскрытием просвета кишки.
Разрезы передней брюшной стенки должны быть достаточными. Брюшину не следует грубо захватывать и вытягивать на края раны; салфетки, введенные в брюшную полость, не фиксировать к брюшине. Необходимо избегать обширной эвентрации кишечных петель и высыхания висцеральной брюшины, их покрывающей. Кишечные петли укрывать влажными салфетками, смоченными изотоническим раствором хлорида натрия. Во время операции нужен тщательный гемостаз, а излившаяся кровь должна быть своевременно эвакуирована. Важно предупреждать попадание на париетальную и висцеральную брюшину растворов йода, спирта, масел, мелких инородных тел, сухих антибиотиков.
Случай из практики
Больной К., 55 лет. Врач по специальности. Обратился в хирургическое отделение 6-й ГКБ Минска в плановом порядке для консультации с направительным диагнозом «спаечная болезнь брюшной полости с эпизодами кишечной непроходимости». Жалуется на периодическое вздутие живота, приступы болей последние 3 месяца, тошноту, задержку отхождения газов и стула.
В 1971 году в возрасте 10 лет оперирован по поводу острого деструктивного аппендицита с разлитым перитонитом. Проведена аппендэктомия, брюшная полость дренирована. Через 2 недели повторно оперирован в связи с развившейся ранней послеоперационной спаечной кишечной непроходимостью. Выполнена лапаротомия, спайки разделены.
Спустя 10 лет оперирован в одной из клиник Минска по поводу острой спаечной кишечной непроходимости: лапаротомия, спайки рассечены, кишечная непроходимость ликвидирована. Через год в другой клинике снова оперирован по поводу острой спаечной кишечной непроходимости. Имел место массивный спаечный процесс в брюшной полости. Войти в полость удалось только путем иссечения внутренних листков влагалищ прямых мышц живота в мезогастрии.
При ревизии органов брюшной полости выявлено массивное распространение спаек по петлям тонкого и толстого кишечника с вовлечением в процесс большого сальника, париетальной и висцеральной брюшины. В правой половине брюшной полости обнаружен конгломерат из петель тонкого кишечника, слепой, восходящей и правой половины поперечно-ободочной кишки. Попытка выделить петли кишечника из конгломерата безуспешна. Операция завершена наложением обходного илеотрансверзоанастомоза «бок в бок».
Пациент выписан по выздоровлению. Около 20 лет выраженных симптомов нарушения пассажа по кишечнику не было.
Медленное ухудшение началось приблизительно 3 года назад, в течение последних 6 месяцев — интенсивное. Задержка стула и газов на 2–3 дня стала постоянным явлением. Пациент отказался от твердой и грубой пищи, стал есть мало. За 2 месяца до обращения в 6-ю ГКБ Минска принимал только жидкую пищу — часто, небольшими порциями. Для обеспечения пассажа по кишечнику менял положение тела и массировал переднюю брюшную стенку. Началось похудание, снижение работоспособности. В последние 3 недели рацион включал жидкие супы, детские гомогенизированные смеси и жидкий шоколад.
При первичном осмотре — пациент c пониженным питанием, однако без признаков истощения. Кожа обычной окраски, суховатая. Легкие, сердце — без особенностей. Живот не вздут. Имеются рубцы после аппендэктомии и верхнесреднесрединной лапаротомии. При пальпации живот мягкий, слабо болезненный в мезогастрии. По правому боковому каналу определяется инфильтрат без четких границ. Симптомы раздражения брюшины отрицательные.
Клинический диагноз при поступлении: «спаечная болезнь брюшной полости с хроническим нарушением пассажа по кишечнику».
Общеклинические анализы пациента без существенных отклонений.
На рентгенограмме легочные поля без видимых инфильтративных изменений. Усилен, обогащен легочной рисунок в прикорневых отделах, корни малоструктурные, несколько расширены. Сердце не расширено. Аорта уплотнена, развернута.
Выполнена фиброколоноскопия, к которой пациент во избежание острой спаечной кишечной непроходимости готовился сам в течение 2 дней (отказ от питания и питья; ни фортранс, ни очистительные клизмы не применялись). Проблем для осмотра кишечника при колоноскопии не возникло. Эндоскоп введен в купол слепой кишки. Просвет кишки обычный. В нем до печеночного угла незначительное количество промывных вод. Стенки кишки эластичны. Перистальтика, складки не изменены. Слизистая оболочка блестящая, розовая. Сосудистый рисунок в норме. Баугиниева заслонка хорошо выражена. Интубирован терминальный отдел подвздошной кишки. Просвет обычный, на слизистой уплощенные эрозии под фибрином. В просвете восходящей кишки большое количество сформированных каловых масс. В поперечно-ободочной кишке широкое устье илеотрансверзоанастомоза. Эндоскоп проведен в отводящую кишку на глубину 40–50 см. Просвет обычный. На слизистой множественные плоские эрозии на грани изъязвлений, под фибрином. Биопсия (3 фрагмента). Интубирована приводящая кишка на глубину до 35 см (без особенностей).
Заключение: состояние после наложения илеотрансверзоанастомоза (функционирует). Диффузный эрозивный илеит отводящей кишки (болезнь Крона?).
Рентгенологическое исследование кишечника с пассажем сернокислого бария решено не выполнять, дабы не спровоцировать острую спаечную кишечную непроходимость. Клиническая картина и данные колоноскопии достаточные для принятия обоснованного решения о выполнении хирургического вмешательства в плановом порядке.
Пациент оперирован под эндотрахеальным наркозом. Иссечен старый операционный рубец. Верхнесрединная лапаротомия с обходом пупка слева. Свободная брюшная полость как таковая отсутствует. Массивный спаечный процесс после предыдущих операций. К передней брюшной стенке на всем протяжении операционного рубца «вмурованы» петли тонкого кишечника, поскольку брюшина передней брюшной стенки была удалена на предыдущей операции. С техническими трудностями выполнена мобилизация проксимального отдела тонкой кишки. Кишка имеет ригидную стенку, диаметр около 6 см. Выявлено, что в 150 см от трейцевой связки имеется илеотрансверзоанастомоз. Дальнейшая мобилизация позволила установить в области илеотрансверзоанастомоза конгломерат петель тонкого кишечника. Конгломерат разделен, однако сами петли тонкого кишечника со стороны слепой кишки рубцово изменены и признаны функционально несостоятельными. Пальпаторно определяется стриктура отводящего сегмента илеотрансверзоанастомоза. Прослежен ход тонкой кишки от трейцевой связки до илеотрансверзоанастомоза. Последний наложен антиперистальтически.
По правому боковому каналу имеется конгломерат петель тонкого кишечника, не разделенный на предыдущей операции. Попытка его разделения оказалась безуспешной. В результате тщательной ревизии установлено, что причиной нарушения пассажа по тонкой кишке являются множественные ее спайки и перегибы, конгломерат кишечных петель по правому боковому каналу, а также стриктура илеотрансверзоанастомоза. Спайки, насколько это возможно, разъединены. Петли кишечника расправлены по левой половине брюшной полости. Справа разделить петли тонкого кишечника без их повреждения нереально. Показана правосторонняя гемиколэктомия. Единым блоком мобилизован конгломерат кишечных петель, включающий около 80 см рубцово-измененной, со спайками подвздошной кишки, слепую, восходящую и правую половину поперечно-ободочной кишки с илеотрансверзоанастомозом. Правосторонняя гемиколэктомия выполнена. Сформирован изоперистальтический илеотрансверзоанастомоз «конец в конец» двухрядным швом. Анастомоз проходим, наложен без натяжения. Ушито «окно» в брыжейке кишечника. Частично восстановлена целостность брюшины правого бокового канала. Дренажная трубка по правому боковому каналу и в малый таз, а также по левому боковому каналу. Брюшная полость осушена. Рана передней брюшной стенки послойно ушита с наложением механического кожного шва. Повязка. Длительность операции — 9 часов 15 минут.
Макропрепарат: рубцово-измененные петли тонкого кишечника (около 80 см подвздошной кишки), слепая, восходящая и половина поперечно-ободочной с илеотрансверзоанастомозом общей длиной около 140 см.
Гистологическое заключение: фрагменты тонкой и толстой кишок с десквамацией эпителия в просвете, геморрагиями, очаговыми некробиотическими изменениями слизистого слоя толстой кишки, скудной лимфолейкоцитарной инфильтрацией в слизистом и подслизистом слоях. Со стороны серозы — разрастание фиброзной ткани с неоангиогенезом, лейкоцитарной инфильтрацией. В краях резекции — аналогичные изменения. Брыжейка с полнокровными сосудами, лимфатическими узелками с синусовым гистиоцитозом, участками фиброзной ткани.
Заключительный клинический диагноз: хроническая спаечная болезнь брюшной полости с тотальным спаечным процессом и нарушением пассажа по кишечнику. Рубцовая стриктура илеотрансверзоанастомоза.
Операция: лапаротомия, ликвидация спаечного процесса, правосторонняя гемиколэктомия с резекцией илеотрансверзоанастомоза и формированием нового илеотрансверзоанастомоза «конец в конец».
Послеоперационный период протекал гладко, дренажи удалены на 3-и–4-е сутки, рана зажила первичным натяжением. Пациент выписан с выздоровлением. Стул на день выписки и позже — 3 раза в сутки. Признаков нарушения пассажа по кишечнику в ближайшем послеоперационном периоде не отмечается.
Выводы:
1. Операции при длительно протекающей спаечной болезни органов брюшной полости с хроническим нарушением пассажа по кишечнику предпочтительнее проводить в плановом порядке, в дневное время, подготовленной хирургической бригадой.
2. Во избежание повреждения петель тонкого кишечника лучшим доступом следует считать нижнесрединную лапаротомию, которая при необходимости может быть расширена кверху.
3. Рационально накладывать выключающий обходной анастомоз; радикальный, оптимальный для больного вариант — резекция всего конгломерата.
4. Оперируя пациента со спаечной болезнью, необходимо соблюдать ряд известных мер, предупреждающих рецидив спайкообразования.
Медицинский вестник, 18 июля 2016
www.bsmu.by
Симптомы спаек кишечника — характер болей, интоксикация, нарушение пищеварения
Воспалительные процессы в брюшной полости, хирургические операции на внутренних органах могут спровоцировать образование тяжей соединительной ткани. Спайки связывают между собой петли кишечника, вызывают сращивание с соседними органами. Важно знать симптомы патологического состояния, чтобы начать лечение, избежать осложнений.
Статьи по темеОсобенности клинической картины при спаечной болезни
Возникновение послеоперационных тяжей сначала играет положительную роль – спайки останавливает распространение воспаления на соседние ткани. Если вовремя не прекратить развитие этого процесса, можно столкнуться с серьезными проблемами. Не исключено появление:
- изменения положения органов;
- нарушений их функционирования.
Клиническая картина при спайках кишечника зависит от формы патологического состояния:
- для острого течения характерны сильные боли, снижение артериального давления (АД), повышение температуры тела.
- хроническую форму отличают симптомы: дискомфорт в области живота, постоянные боли, частые запоры.
- при развитии кишечной непроходимости появляются рвота, тахикардия, повышение АД, вздутие живота.
Симптомы спаек в брюшной полости
Тяжи из соединительной ткани вызывают перегибание петель кишечника, их растягивание, сращивание с соседними органами. В результате нарушается перистальтика, происходит усиленное газообразование. Наблюдаются такие признаки спаек кишечника:
- увеличение объема живота;
- дискомфортные ощущения в брюшной полости;
- продолжительные запоры;
- головокружение;
- тошнота;
- диарея;
- рвота;
- субфебрильная температура тела;
- бледность кожных покровов.
Спаечные процессы затрагивают соседние органы, находящиеся в брюшной полости, – мочевой пузырь, матку, что провоцирует:
- нарушения менструального цикла;
- учащения мочеиспускания;
- невозможность забеременеть;
- дискомфорт при половом акте;
- слабость пульса;
- быструю утомляемость;
- постоянную жажду;
- сонливость;
- апатию;
- резкое снижение АД;
- нарушение сердечного ритма.


Болевой синдром
Главный симптом, который сопровождает спаечный процесс в кишечнике, – боли. Их причина – растягивание соединительными тяжами нервных окончаний. Болевой синдром при спайках кишечника отличается такими проявлениями:
- локализуется внизу живота, в области поясницы, крестца, прямой кишки;
- может носить острый, тупой, ноющий, тянущий характер;
- усиление симптома происходит при физической нагрузке, поворотах, наклонах тела, после еды, в период овуляции;
- нередко боль появляется во время дефекации, полового акта, при переполненности мочевого пузыря.
Интоксикация
При спаечном процессе нередко происходит закупорка просвета кишки. Это приводит к скоплению непереваренной пищи, каловых масс. Ситуация может закончиться сильной интоксикацией, представляющей угрозу для жизни. У пациента наблюдаются такие симптомы при спаечной болезни кишечника:
- резкое повышение температуры тела;
- головокружение;
- озноб;
- тошнота;
- бледные кожные покровы;
- учащение сердцебиения;
- снижение артериального давления;
- перепады настроения;
- раздражительность;
- холодный пот;
- головная боль;
- потеря аппетита;
- вялость;
- отеки;
- рвота.


Нарушение пищеварения
Спайки, перетягивая петли кишечника, сужают внутренний просвет, нарушают кровообращение, чем вызывают расстройство функции пищеварения. Симптомы усиливаются во время еды. Пациент может пожаловаться на появление:
- повышенного газообразования;
- рвотного рефлекса;
- болей, спазмов при дефекации;
- тошноты;
- чередования запоров и диареи;
- рвоты желудочным, кишечным содержимым;
- отсутствия аппетита;
- снижения веса;
- урчания;
- отрыжки;
- длительных запоров;
- изжоги;
- икоты.
Проявления болезни у детей
Спаечный процесс в детском возрасте может быть результатом врожденных патологий – неправильного расположения ободочной кишки, удлинения сигмовидной части. У грудничков может развиться кишечная непроходимость. Нередко наблюдают такие симптомы спаечной болезни кишечника у новорожденных:
- обильная рвота;
- сильный плач;
- впадение кожи в области родничка;
- потеря массы тела;
- усиленное потоотделение;
- бледность кожных покровов;
- редкое мочеиспускание;
- вытягивание ножек;
- рвота после кормления;
- отказ от еды.


Признаки осложнений
Спайки при отсутствии лечения могут привести к серьезным патологиям не только кишечника, но и соседних пораженных органов. Не исключено развитие осложнений, которые имеют такие симптомы:
- боли во время ходьбы, лежания, сидения;
- нарушение мочеиспускания;
- непроходимость кишечника;
- некроз тканей как результат нарушения кровообращения;
- хронический болевой синдром в тазовой, брюшной области;
- гастроэзофагеальная рефлюксная болезнь;
- бесплодие;
- анемия.
Видео
 Спайки кишечника Лечение спаек кишечника народными средствами и методами
Спайки кишечника Лечение спаек кишечника народными средствами и методами
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим! Рассказать друзьям:sovets.net
Спаечная болезнь брюшной полости: лечение и профилактика
Спаечная болезнь брюшной полости — патология, при которой в животе возникают сращения. Организм человека устроен так, что он старается отгородить здоровые ткани от тканей, в который протекает воспалительный процесс. В некоторых частях организма этот процесс выражен более ярко, в других — менее. Если в результате какого-либо заболевания или травмы ткани разрушаются, организм человека замещает их соединительной тканью. Она не выполняет каких-либо функций, лишь заполняет образовавшуюся пустоту.
При спаечной болезни брюшной полости эти спайки имеют вид белых пленочных сращений между органами. Это явление может быть как врожденным (при неправильном внутриутробном развитии плода), так и приобретенным. Второй тип встречается намного чаще и является следствием перенесенных ранее хирургических вмешательств, воспалительных процессов в органах брюшной полости или малого таза. На ранних стадиях спайки бывают непрочными и легко разрываются, затем они уплотняются и даже способны окостенеть.
Спаечный процесс в брюшной полости: причины возникновения
Все внутренние органы человека находятся в тонкой оболочке. Именно воспаление тканей брюшины приводит к появлению спаек. Причиной возникновения сращений могут стать и механические повреждения, нанесенные при операциях, например, при удалении воспаленного аппендикса или гинекологических операциях. При этом неподвижность кишечника после операции способствует быстрому росту соединительных тканей. К возникновению спаечной болезни брюшной полости могут приводить и кровоизлияния, попадание инородного тела в ткани.
У женщин сращения в брюшной полости появляются при воспалительных заболевания внутренних половых органов. Эти патологии встречаются достаточно часто, особенно если женщина устанавливает внутриматочную спираль, в прошлом перенесла аборты или инфекционные заболевания, передающиеся половым путем. Приводит к формированию спаек и эндометриоз — разрастание внутреннего слоя матки в брюшные ткани. При протекании воспалительных процессов в тканях развивается отек, листки брюшины покрываются фибриновым налетом.
Фибрин, поступающий из крови человека, склеивает ткани между собой, тем самым локализуя воспаление. Затем в местах соединения образуются более плотные спайки.
Основные симптомы спаечной болезни брюшины
Симптомы заболевания проявляются в зависимости от места расположения спаек и распространения процесса.Заболевание может протекать бессимптомно, а может принимать тяжелые формы, требующие госпитализации. В таких случаях спаечный процесс может вызывать закупорку кишечника. При этом пациент ощущает боли в животе, тошноту, рвоту. Перистальтика кишечника резко усиливается, после чего совсем пропадает. Общее состояние больного ухудшается: снижается артериальное давление, появляется общая слабость вследствие обезвоживания организма.
Симптомы спаечной болезни могут появляться периодически. При этом отмечается расстройства кишечника — диарея или запор — и боли в животе. Если ярко выраженные симптомы отсутствуют, пациента беспокоят периодические ноющие боли и запоры, то речь идет о хроническом течении заболевания. Чаще всего причиной подобного процесса бывают гинекологические заболевания.
Спаечный процесс может распространиться на маточные трубы, нарушив их проходимость. При этом основным симптомом будет неспособность к зачатию в течение длительного времени.
Спаечный процесс в брюшине: способы диагностики
Определить спайки в брюшной полости при первом осмотре пациента невозможно. Однако первые подозрения появляются при описании пациентом основных симптомов и изучении анамнеза. Если в прошлом пациент перенес хирургические вмешательства или воспалительные заболевания, врач назначает дальнейшее обследование с целью обнаружения спаек. Окончательный диагноз ставится на основании результатов УЗИ органов брюшной полости, а также электрогастроэнтерографии.
Лапароскопия является одним из наиболее достоверных способов диагностики. При этом изображение, полученное с помощью специального инструмента, передается на монитор. Метод хорош тем, что одновременно с диагностикой хирург может провести рассечение спаек. Лапароскопия — наиболее безопасный способ хирургического лечения спаек.
Профилактика и лечение спаечной болезни
Консервативная терапия включает в себя прием противовоспалительных средств и антибиотиков (при наличии бактериальной инфекции), ферментов, разрушающих спайки. Кроме того, практикуются физиотерапевтические методы — грязелечение, электрофорез и т.д. В особо тяжелых случаях спаечные процессы приходится лечить хирургически. Операция показана при кишечной непроходимости или рецидивирующей форме заболевания.
Особую роль в профилактике заболевания играет диета. Пищу рекомендуется принимать чаще и небольшими порциями. Нельзя питаться один раз в день помногу. Это влияет на работу кишечника: его верхние отделы будут активно сокращаться, в то время как нижние — слипаться. Это может привести к пережатию верхних отделов кишечника.
Очень важно наладить стул. Он должен быть регулярным. О правильной работе пищеварительной системы необходимо начинать заботиться уже на этапе пережевывания пищи. Плохо пережеванная пища может задерживаться в желудке, нарушая его работу. Физические нагрузки необходимо ограничить, при спаечной болезни запрещено поднимать тяжести.
Профилактика этого заболевания во многом зависит от качества работы хирургов, выполняющих операции в брюшной полости.
Вовремя выполненная операция при острых заболеваниях внутренних органов, промывание брюшной полости при перитоните, прием антибиотиков при инфекционных заболеваниях снизит риск появления спаек. Таким образом, воспалительный процесс не всегда приводит к возникновению спаек.
vashdoc03.ru
Все о лечении спаечной болезни брюшной полости – когда требуется операция?
Неприятными последствиями операций, травм, определенных инфекционных болезней являются спайки. Они образовываются вследствие чрезмерной выработки организмом фибрина — вещества, которое способствует сращиванию внутренних органов с брюшной полостью.
Содержание статьи:Выявить данную патологию можно по выраженной симптоматике: у пациента присутствуют жалобы на частую рвоту, боли в животе, нарушение стула.
Лечение спаечной болезни требует комплексного подхода, а на достижение положительного результата может уйти не один год.
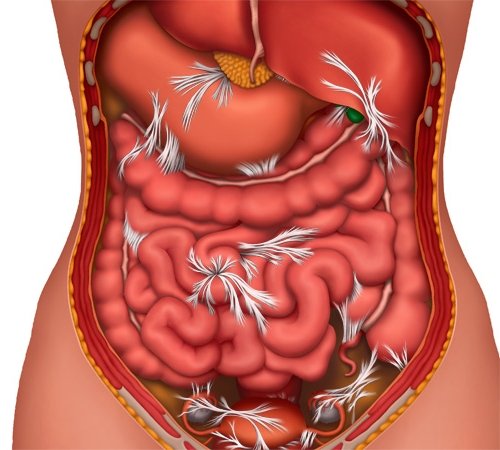
Спайки брюшной полости — схематичное изображение
Послеоперационная профилактика спаечной болезни брюшной полости
Главная причина рассматриваемого недуга — последствия хирургического вмешательства.
Поэтому профилактические мероприятия следует начинать еще на этапе первоначальной манипуляции, а также в послеоперационный период:
Показания к операции при спаечной болезни брюшной полости — основные виды операций при спайках
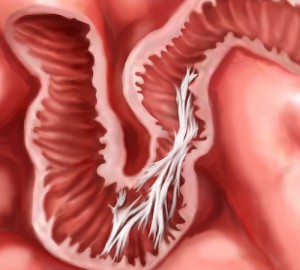
Схематичное изображение спаек кишечника
При лечении рассматриваемой патологии врачи стараются избегать хирургических манипуляций, либо ограничиваются минилапаротомией.
В случае с детьми недуг пытаются ликвидировать посредством комплексной консервативной терапии, которая зачастую не дает нужного эффекта.
Наиболее оптимальной тактикой лечения в подобных ситуациях является своевременное выявление спаек и дальнейшее их устранение при помощи лапароскопического оборудования.
Хирургическое лечение спаечной болезни показано в таких случаях:
- Сбои в работе кишечника (газы, рвота, нарушение стула), что сопровождаются сильными болями приступообразного характера.
- Регулярные болевые ощущения в районе живота, что появляются на момент выполнения резких движений (игра в большой теннис, бадминтон, прыжки в длину и т.д.).
- Жалобы на сильные боли в животе при переедании. Указанное явление зачастую дополняется рвотой.
- Полная непроходимость кишечника.
К малоинвазивным методам лечения спаечной болезни относят лапароскопию
Алгоритм указанной процедуры следующий:
1.Оперирующий делает 3 небольших разреза в зоне пупка. Если у пациента это уже не первая операция, и на животе имеются рубцы, резекцию делают в нескольких сантиметрах от рубцов.
2.Введение оптического троакара для осмотра внутренних органов. При разрезе брюшной полости оперирующий проверяет, есть ли там спайки: наличие данных дефектов подтверждают газы.
3.Обнаружение и рассечение спаек. Здесь могут использовать несколько способов:
- Лазерное устранение спаек (лазеротерапия).
- Использование воды, что подается под высоким давлением для разъединения сращений (аквадиссекция).
- Применение электроножа для удаления спаек. Этот метод наиболее популярен при лечении спаечной болезни, но оперирующий должен быть осторожен: малейшее прикосновение электроножом к внутренним органам может спровоцировать их ожог либо привести к обширному кровотечению.
Оперируемый участок после резекции сращений тщательно промывают физраствором, который содержит дезинфицирующие средства (диоксидин).
4.Повторный осмотр брюшной полости посредством троакара. В процессе ревизии хирург проверяет качество проведенной работы, контролирует гемостаз, убеждается в целостности внутренних органов.
5.Введение в брюшную полость медикамента, который препятствует образованию спаек.
Лапаротомия — далеко не щадящая методика лечения рассматриваемого недуга
Но без нее не обойтись, если:
- Спаечный процесс распространился на всю брюшную полость.
- Диагностирование подтвердило наличие гнойных мешочков в кишечнике.
- Существуют сомнения в аспекте качественного рассечения всех спаек при лапароскопическом доступе.
- Имеет место быть парез кишечника.
- В оболочке брюшной полости выявлены воспалительные явления.
Данная процедура требует большого разреза (около 15 см) брюшной полости.
Хирург выполняет несколько манипуляций:
- Рассекает сращения.
- Устраняет отмершую ткань с кишки, которая была защемлена.
- Фиксирует кишечные петли в определенной позиции, что убережет их от ущемлений в будущем.
Гарантии того, что рецидива указанной патологии после хирургического лечения не будет, доктор не сможет дать.
Спаечная болезнь требует целого комплекса профилактических мер в послеоперационный период, а также правильного питания.
Народные методы в лечении спаек брюшной полости
Народные средства в борьбе с указанным недугом стоит применять после консультации с доктором.
Фитотерапия способна помочь, если имеются единичные сращения. Если же патология приобрела хроническую форму, лекарственные травы не дадут никаких результатов.
Существует несколько рецептов народной медицины:
- Спринцевание отваром из листьев бадана. Для этой процедуры нужно смешать 200 гр. кипятка и 50 гр. сухой травы. Полученную смесь помещают в термос на 6-7 часов. После этого настой процеживают. Для одного спринцевания достаточно пол стакана отвара. Остальное следует хранить в холодильнике. Можно также использовать тампоны, пропитанные указанной смесью.
- Употребление смеси из брусники (15 ягод), шиповника (5-6 ягод), сухих листьев крапивы (30 гр.). Данные ингредиенты заливают кипятком (1 л.) и помещают в термос на всю ночь. Пить отвар нужно по пол стакана 2 раза в день: перед завтраком и перед сном.
- Настойка зверобоя. Готовят ее путем смешивания данного лекарственного растения (1 ст. л) со стаканом кипятка с дальнейшим настаиванием на паровой бане (около 20 мин.). Через час отвар процеживают и пьют небольшими порциями в течение дня.
- Использование марлевых тампонов, пропитанных соком алоэ и медом. Устанавливают их на 6 часов.
Лечение и профилактика спаечной болезни – диета, гимнастика и правильная организация режима
На полное восстановление после хирургического лечения рассматриваемого недуга может уйти несколько лет.
В течение этого периода важно соблюдать адекватный режим питания:
- Не следует перегружать желудок пищей и устраивать себе перекусы фаст-фудом. Лучше питаться около 5-6 раз в день. Голодовка категорически запрещена при спаечной болезни: это может усугубить ситуацию.
- От продуктов, которые провоцируют газообразование (домашнее молоко, горох, кукуруза, капуста и т.д.) следует отказаться на 3-6 месяцев (хотя в некоторых случаях воздержаться от указанных продуктов возможно придется на несколько лет). То же самое касается газировки, острых приправ.
- Следует регулярно следить за стулом. О наличии запоров надо сообщать лечащему врачу, который поможет с помощью диеты и слабительных препаратов решить эту проблему.
От тяжелых физических нагрузок в послеоперационный период нужно отказаться, а вот лечебная физкультура поможет ускорить восстановление.
Начинать нужно с простых упражнений, ограничиваясь 10 минутами в день.
Постепенно нагрузку увеличивают. При появлении болевых ощущений, дискомфорта занятия необходимо прекратить, и обратиться за консультацией к доктору!
Существует несколько эффективных упражнений:
На спине
В этом положении выполняют поочередно «ножнички», «велосипед», перекаты слева направо. Мышцы пресса помогут укрепить поднятия со спины на ноги без помощи рук.

Не стоит забывать о важности правильного дыхания во время физкультуры.
На боку (сначала на одном, потом на другом)
Главным действующим элементом здесь будет выступать верхняя нога. Ей рисуют круги в воздухе, покачивают взад перед, сгибают/разгибают параллельно с полом.

Одно упражнение надо делать 5-10 раз.
На животе
В этом положении выполняют различные манипуляции с ногами: подъемы, круговые движения.

Одновременное поднятие рук и ног поспособствует укреплению мышц спины.
На четвереньках
Не забывая о дыхании, следует выгнуться с округленной спиной, потом прогнуться, стараясь дотянуться животом к полу.
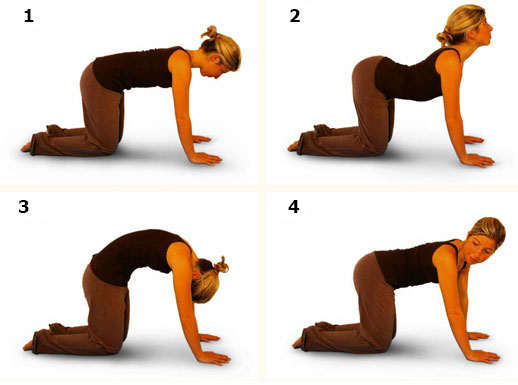
www.operabelno.ru
признаки и лечение 🚩 Спаечная болезнь брюшной полости 🚩 Заболевания
Органы, располагаемые в брюшной полости женщины — матка, маточные трубы, яичники, мочевой пузырь и прямая кишка — покрыты особой очень тонкой оболочкой, называемой брюшиной. Эта оболочка имеет гладкую структуру без каких-либо узлов. В случае начала воспалительного процесса в малом тазу, сопровождаемого перитонитом, на поверхности брюшины появляется специфический налет, содержащий фибрин.Это вещество склеивает поверхности внутренних органов между собой, провоцируя образование спаечного процесса. В результате этого появляется механическое препятствие для распространения воспаления в малом тазу, а после завершения процесса воспаления сращения остаются. 
Спаечный процесс, выполнивший свою защитную функцию при заболевании перитонитом, в последствие приводит к нарушениям функционирования внутренних органов, расположенных в малом тазу. Очень важным моментом, после терапии перитонита незамедлительно начать лечение спаечного заболевания. Именно в таком случае вероятность образования большого участка сращений значительно сокращается.
Когда воспалительный процесс приобретает хронический характер, зачастую начинает развиваться спаечное заболевание брюшной полости, без проявления характерных симптомов и каких-либо внешних признаков. В таких случаях изредка появляются болевые ощущения в нижней части живота при переохлаждении, и иногда возможно появление запоров.
При острой форме заболевания присутствуют болевые ощущения, появляется тошнота, рвота, температура тела повышается и увеличивается частота сердечных сокращений. В некоторых случаях может возникать непроходимость кишечника, вследствие чего состояние женщины резко ухудшается: давление падает, значительно снижается количество выделяемой мочи, появляется слабость и сонливость.
Интермиттирующая форма заболевания характеризуется возникновением периодических болей, а также могут беспокоить расстройства кишечника: запоры и поносы.
Основной метод терапии этого заболевания — лапароскопия. Данная операция позволяет очень аккуратно проводить довольно тонкие манипуляции. При помощи прибора лапароскопа хирург производит аккуратное разделение спаек, после чего они удаляются.
Основными методами разделения спаек являются: лазеротерапия (рассечение сращений при помощи лазера), аквадиссекция (осуществляемая при помощи воды) и электрохирургия (спаечный процесс рассекается при помощи электроножа).
После проведения операции, пациентке рекомендуют прохождение профилактического лечения для предотвращения появления новых сращений. Терапия заключается в следующем:
— введении в полость малого таза различных барьерных жидкостей;
— окутывании маточных труб и яичников полимерными рассасывающимися пленками.
Также врач может назначить специальные лекарственные препараты, способствующие активизированию процесса растворения фибрина, как правило, к таким средствам относятся: фибринолитические средства, антикоагулянты, а также антибиотики и различные противовоспалительные средства.
www.kakprosto.ru
