Язва желудка (K25) > Справочник заболеваний MedElement > MedElement
Немедикаментозное лечение
Лечение ЯБЖ помимо назначения лекарственных препаратов должно включать и такие мероприятия, как диетическое питание, прекращение курения и употребления алкоголя, отказ от приема ульцерогенных препаратов (прежде всего, НПВП).
Диетическое питание должно быть частым, дробным, механически и химически щадящим. В основной массе случаев показано назначение диеты № 1 по М.И. Певзнеру. Физиологически неполноценные диеты №1а и 16 следует назначать лишь при резко выраженных симптомах обострения и на очень короткий срок.
Физиотерапевтические процедуры (грелки, припарки, парафиновые и озокеритовые аппликации, электрофорез с 5% раствора новокаина, микроволновая терапия) являются дополнительными к фармакотерапии и рекомендуются больным только в фазу стихающего обострения язвенной болезни при отсутствии признаков язвенного кровотечения.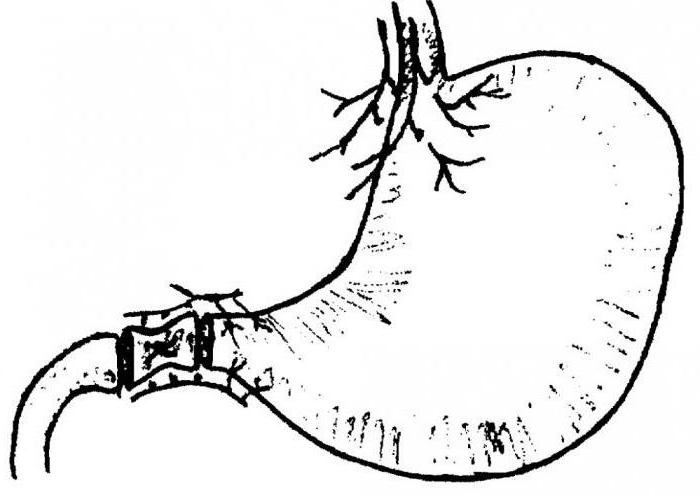
Эрадикация Н.pylori с помощью какого-либо одного препарата недостаточно эффективна, поэтому ее обязательно проводят с применением комбинации
нескольких антисекреторных средств. Ту или иную схему считают эффективной, если она позволяет достичь эрадикации более чем в 80-90% случаев. В большинство схем антихеликобактерной терапии включают ингибиторы протонной помпы (сокр. ИПП, ИПН). Эти препараты, повышая рН желудочного содержимого, создают неблагоприятные условия для жизнедеятельности Н.pylori и повышают эффективность действия многих антихеликобактерных препаратов.
С учетом этих сведений, рекомендации последнего согласительного совещания «Маастрихт-III» (Флоренция, 2005) предусматривают в качестве терапии первой линии единую тройную схему эрадикации, включающую ИПП (в стандартных дозах 2 раза в сутки), кларитромицин (в дозе 500 мг 2 раза в сутки) и амоксициллин (в дозе 1000 мг 2 раза в сутки).
 Кроме того, данные рекомендации содержат важное уточнение, что указанную схему назначают, если доля штаммов H. pylori резистентных к кларитромицину, в данном регионе не превышает 20%.
Кроме того, данные рекомендации содержат важное уточнение, что указанную схему назначают, если доля штаммов H. pylori резистентных к кларитромицину, в данном регионе не превышает 20%.
При обнаружении Н. pylori в слизистой оболочке показано проведение повторного курса эрадикационной терапии с применением терапии второй линии с последующим контролем его эффективности также через 4 недели. Только строгое соблюдение такого протокола дает возможность надлежащим образом провести санацию слизистой оболочки желудка и предотвратить риск возникновения рецидивов язв.
 Схема квадротерапии сохраняет свою эффективность и в случаях устойчивости штаммов Н.pylori к метронидазолу.
Схема квадротерапии сохраняет свою эффективность и в случаях устойчивости штаммов Н.pylori к метронидазолу.
В случае неэффективности схем эрадикации первой и второй линии консенсус «Маастрихт-III» предлагает несколько вариантов дальнейшей терапии. Поскольку к амоксициллину в процессе его применения не вырабатывается устойчивости штаммов Н.pylori, возможно назначение его высоких доз (по 0,75 г 4 раза в сутки, в течение 14 дней) в комбинации с высокими (4-кратными) дозами ИПП.
С учетом резистентности к антибиотикам и прочих факторов были выработаны и приняты Х съездом НОГР 5 марта 2010 года «
Первая линия
Вариант 1
Трехкомпонентная терапия, включающая перечисленные ниже препараты, которые принимаются в течение 10-14 дней:
— один из ИПН в «стандартной дозировке» 2 раза в день +
— амоксициллин (500 мг 4 раза в день или 1000 мг 2 раза в день) +
— кларитромицин (500 мг 2 раза в день), или джозамицин (1000 мг 2 раза в день) или нифурател (400 мг 2 раза в день).
Вариант 2
Четырехкомпонентная терапия, включающая в дополнение к препаратам Варианта 1 препарат висмута. Продолжительность также 10-14 дней:
— один из ИПН в «стандартной дозировке» +
— амоксициллин (500 мг 4 раза в день или 1000 мг 2 раза в день) +
— кларитромицин (500 мг 2 раза в день), или джозамицин (1000 мг 2 раза в день), или нифурател (400 мг 2 раза в день) +
— висмута трикалия дицитрат 120 мг 4 раза в день или 240 мг 2 раза.
Вариант 3
Если у больного имеется подтвержденная внутрижелудочной рН-метрией атрофия слизистой оболочки желудка с ахлоргидрией и ему, таким образом, нецелесообразно назначать кислотоподавляющие препараты (ИПН или Н2-блокаторы), применяется третий вариант (продолжительностью 10-14 дней):
— амоксициллин (500 мг 4 раза в день или 1000 мг 2 раза в день) +
— кларитромицин (500 мг 2 раза в день), или джозамицин (1000 мг 2 раза в день), или нифурател (400 мг 2 раза в день) +
— висмута трикалия дицитрат (120 мг 4 раза в день или 240 мг 2 раза в день).
Вариант 4
Если пожилым больным невозможна полноценная эрадикационная терапия, применяют усеченные схемы.
Вариант 4А, длительность терапии — 14 дней:
— один из ИПН в «стандартной дозировке» +
— амоксициллин (500 мг 4 раза в день или 1000 мг 2 раза в день) +
— висмута трикалия дицитрат (120 мг 4 раза в день или 240 мг 2 раза в день).
Вариант 4Б: висмута трикалия дицитрат по 120 мг 4 раза в день в течение 28 дней. При наличии болей в области желудка — короткий курс ИПН.
Вариант 5
При наличии аллергии к большому числу антибиотиков или если пациент отказывается от приема антибактериальных препаратов, назначают курс продолжительностью 14 дней без антибиотков: один из ИПН в «стандартной дозировке» + 30%-ный водный раствор прополиса (100 мл два раза в день натощак).
Эрадикация Н.рylori по схемам второй линии проводится в случае неуспеха терапии по одной из схем первой линии.
Вариант 1
Классическая четырехкомпонентная схема, длительность терапии 10-14 дней:
— один из ИПН в «стандартной дозировке» +
— висмута трикалия дицитрат (по 120 мг 4 раза в день) +
— метронидазол (по 500 мг 3 раза в день) +
— тетрациклин (500 мг 4 раза в день).
Вариант 2
Четырехкомпонентная схема, длительность терапии 10-14 дней:
— один из ИПН в «стандартной дозировке» +
— висмута трикалия дицитрат (по 120 мг 4 раза в день) +
— амоксициллин (500 мг 4 раза в день или 1000 мг 2 раза в день) +
Вариант 3
Четырехкомпонентная схема, длительность терапии 14 дней:
— один из ИПН в «стандартной дозировке» +
— висмута трикалия дицитрат (по 120 мг 4 раза в день) +
— амоксициллин (500 мг 4 раза в день или 1000 мг 2 раза в день) +
— рифаксимин (400 мг 2 раза в день).
Проводится только при отсутствии результата от эрадикации Н.рylori по второй линии и после определения чувствительности микроорганизма к определенным антибиотикам.
Хирургическое лечение
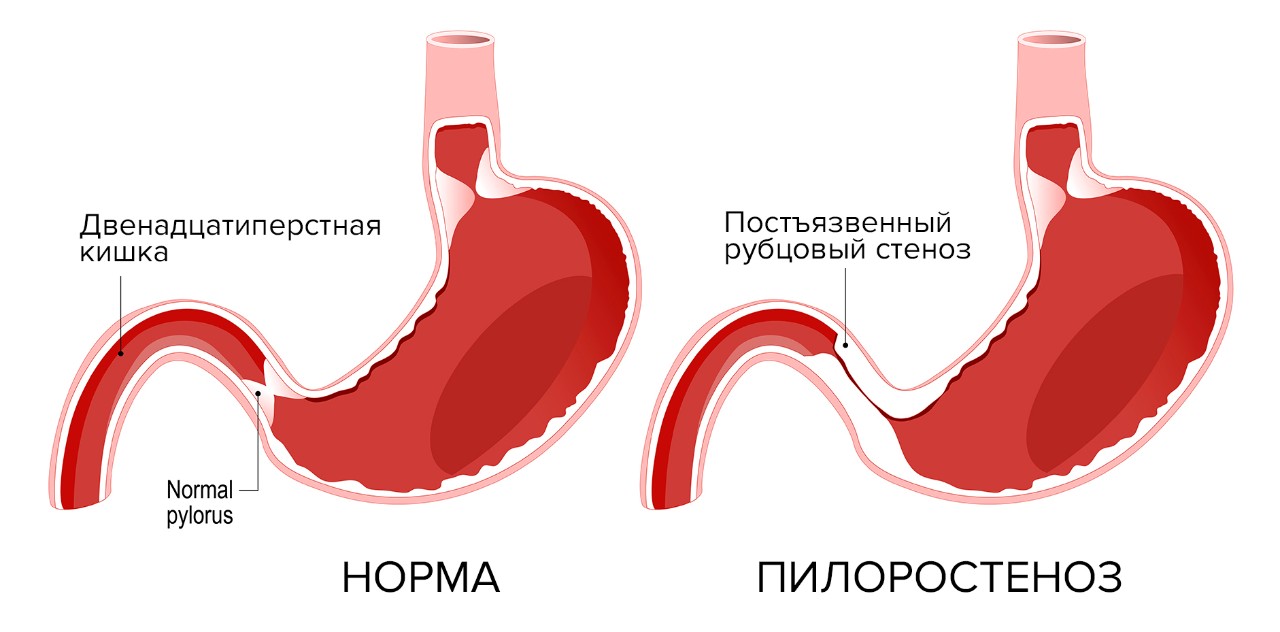
Показаниями к хирургическому лечению язвенной болезни в настоящее время являются осложненные формы заболевания (перфорация и пенетрация язвы, развитие pубцово-язвенного стеноза привратника, малигнизация язвы).
Лечение язвенной болезни у детей, также как и у взрослых, должно быть комплексным, включая режим, диетическое питание, медикаментозную и немедикаментозную терапию, а также предупреждение рецидивирования и развития осложнений.
Немедикаментозное лечение
В период интенсивных болей рекомендуется постельный режим. Диета должна быть механически, химически и термически щадящая для слизистой оболочки желудка. Из рациона питания исключаются острые приправы, ограничивается потребление поваренной соли и продуктов, богатых холестерином. Прием пищи необходимо осуществлять 4-5 раз в день. При обострении, которое сопровождается выраженными болями в животе, целесообразно назначение диеты №1 с последующим переходом на диету №5.
Медикаментозное лечение
Медикаментозное лечение назначается в зависимости от ведущего патогенетического фактора.
При формах заболевания, ассоциированных с H.pylori, терапию начинают с 10-14-дневного 3-компонентного курса эрадикации (например, омепразол+кларитромицин+метронидазол) с последующим 3-4-недельным курсом антисекреторных препаратов, обычно ингибиторов Н+, К+-АТФазы (омепразол, рабепразол, эзомепразол).
Через 4-6 недель после завершения курса эрадикации производится контроль ее эффективности (дыхательный хелик-тест). В случае неэффективности лечения через 4 месяца проводят повторный курс — квадротерапию второй линии (ингибиторы Н+, К+-АТФазы + Де-Нол + 2 антибактериальных препарата).
При H.pylori-негативной язвенной болезни желудка на фоне атрофического гастрита назначают пленкообразующие цитопротекторы — сукральфат (вентер, антепсин, алсукрал), коллоидный субцитрат висмута (де-нол).
При дуоденогастральном рефлюксе используют прокинетики — домперидон (мотилиум).
При лечении язвенной болезни желудка, связанной с длительным приемом НПВС, рекомендуют синтетические простагландины — мизопростол (арбопростил, энпростил, сайтотек, цитотект).
 Назначают таблетки по 0,2 мг 3 раза в день внутрь во время еды и перед сном.
Назначают таблетки по 0,2 мг 3 раза в день внутрь во время еды и перед сном.В случае кровоточащей язвы желудка проводятся ЭГДС и эндоскопическая остановка кровотечения (диатермо- или лазерная коагуляция). Необходимо парентеральное введение кровоостанавливающих препаратов (викасол, кальций, адроксон), а также блокаторов Н2-гистаминовых рецепторов. Внутрь назначают аминокапроновую кислоту с тромбином и адроксоном. При значительной кровопотере применяют переливание высокомолекулярных кровезаменителей, плазмы и в критических состояниях — трансфузию крови.
При адекватном лечении у детей заживление язв желудка происходит в течение 20-23 дней. На 2-3-й неделе терапии проводится контрольное эндоскопическое исследование. В случае отсутствия положительной динамики или медленного заживления дополнительно назначается даралгин. Этот препарат стимулирует процессы регенерации, улучшает микроциркуляцию в слизистой оболочке желудка и обладает антистрессорным действием.
В процессе проведения эндоскопии применяются также местная лазеротерапия, орошение язвы солкосерилом, аппликации фибринового клея.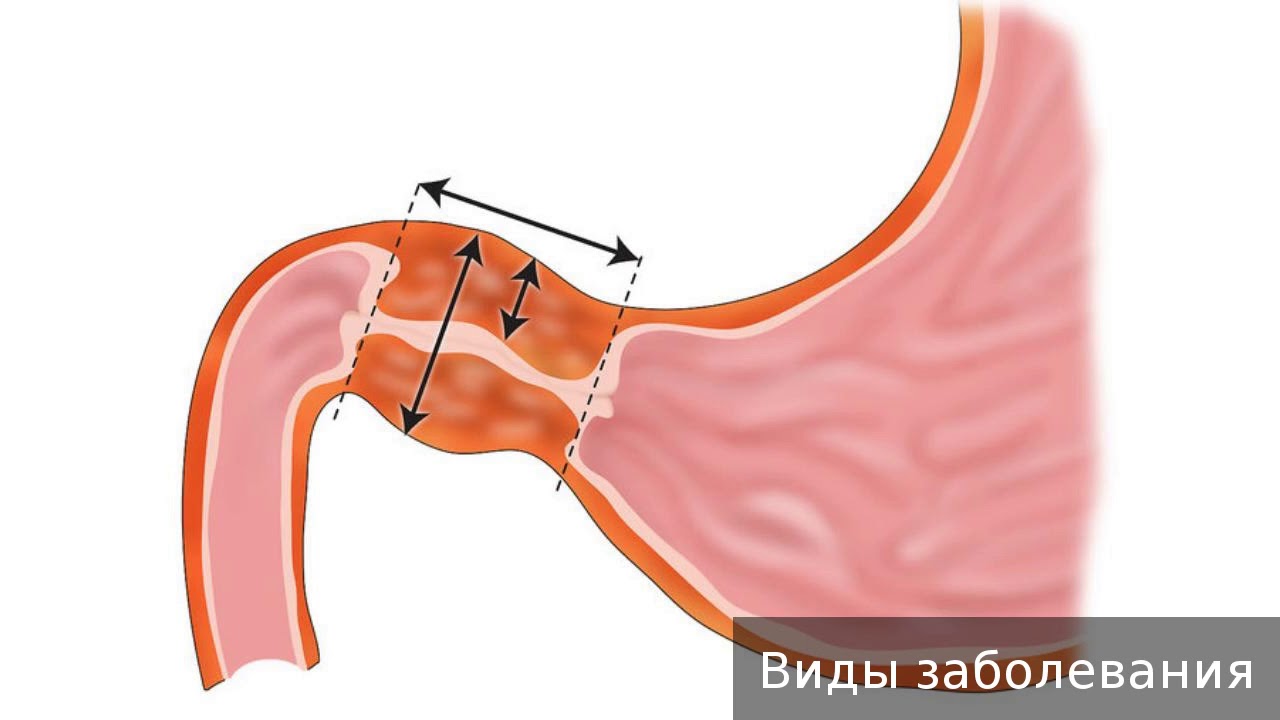
Физиотерапия имеет вспомогательное значение при лечении язвенной болезни желудка. Назначаются электросон, электрофорез с бромом на воротниковую зону и с новокаином на эпигастральную область, КВЧ-терапия. В начале реконвалесценции после обострения применяются ДМВ-, СМВ-терапия, лазеротерапия на наиболее болезненную точку эпигастрия, немного позже — озокерит, парафин на подложечную область.
Хирургическое лечение
Хирургическое лечение ЯБЖ у детей необходимо при развитии таких осложнений язвы желудка, как непрекращающееся массивное кровотечение, перфорация, пенетрация язвы, малигнизация.
ᐈ Диагностика язвенной болезни желудка в Санкт-Петербурге
Язва желудка – одно из самых серьезных заболеваний пищеварительного тракта. Распространенность в популяции этой патологии составляет около 2–3%, а среди пациентов гастроэнтерологических стационаров на ее долю приходится 37–39%. Но истинная заболеваемость несколько больше, ведь не все пациенты обращаются за медицинской помощью и проходят полноценную и своевременную диагностику язвы желудка.
Когда говорят о язве желудка
В медицине язвой желудка называют локальный дефект слизистой оболочки в любом отделе желудка. Она склонна к хроническому рецидивирующему течению с образованием огрубленных склерозирующихся краев. Воспалительно-некротизирующий процесс нередко распространяется в подслизистый и даже в мышечный слой, а заживление протекает с рубцеванием тканей. Это ключевое отличие язвы от эрозии. Массивное и грубое постязвенное рубцевание даже может приводить к деформации желудка, но чаще все же встречаются характерные звездчатые или линейные рубцы.
В большинстве случаев хронические язвы обнаруживаются в нижней части малой кривизны желудка, в зоне пилорического мышечного кольца. Иногда встречаются «целующиеся» язвы. Они располагаются на одном уровне на противоположных стенках желудка и соприкасаются при его опорожнении. А острые множественные дефекты могут возникать в любой части органа.
Если появление язвы обусловлено эндогенными (внутренними) факторами, говорят о развитии язвенной болезни желудка. Причем в этом случае нередко обнаруживаются сопутствующие язвенные дефекты и в двенадцатиперстной кишке. Если же повреждение слизистой оболочки связано с действием конкретного фактора, речь идет о симптоматической язве. Но в повседневной клинической практике редко используют такие разграничения, ведь в большинстве случаев у одного человека выявляется сочетание нескольких неблагоприятных факторов. Именно их комбинация нередко становится решающим моментом для запуска патологического процесса в стенке желудка.
Причем в этом случае нередко обнаруживаются сопутствующие язвенные дефекты и в двенадцатиперстной кишке. Если же повреждение слизистой оболочки связано с действием конкретного фактора, речь идет о симптоматической язве. Но в повседневной клинической практике редко используют такие разграничения, ведь в большинстве случаев у одного человека выявляется сочетание нескольких неблагоприятных факторов. Именно их комбинация нередко становится решающим моментом для запуска патологического процесса в стенке желудка.
Почему возникает язва желудка
Причин для появления язвы желудка достаточно много.
Более чем в 1/3 случаев основным повреждающим фактором выступает спиралевидная бактерия Helicobacter pylori. Причем инфицирование человека еще не означает, что у него обязательно разовьются гастрит или язва. Helicobacter pylori начинает проявлять агрессию при ослаблении защитных и регенеративных механизмов, изменении ферментативной активности желудочного сока, присоединении других повреждающих факторов. Геликобактериоз широко распространен в современном обществе, но у большинства людей он носит характер бессимптомного носительства.
Геликобактериоз широко распространен в современном обществе, но у большинства людей он носит характер бессимптомного носительства.
Второй по значимости этиологический фактор – ульцерогенное (язвенно-провоцирующее) действие медикаментов. Наиболее выражен такой побочный эффект у нестероидных противовоспалительных препаратов (НПВС), особенно первых поколений. Также часто встречаются медикаментозные язвы желудка на фоне применения кортикостероидных и кофеинсодержащих препаратов, резерпина, атофана. Первоначально развивается эрозивный гастрит, который способен быстро трансформироваться в язвенные дефекты.
Язва желудка также может иметь стрессовый характер, развиваться на фоне шоково-болевых состояний.
Что способствует появлению язв
К предрасполагающим факторам относят:
- нерациональное и нерегулярное питание;
- опухоли различной локализации;
- курение и алкоголизацию;
- инородные тела желудка;
- эндокринные заболевания;
- эмоциональные перегрузки, переутомление, хронические стрессы;
- вторичные иммунодефицитные состояния на фоне хронических инфекций.

Все это не приводит к непосредственному изъязвлению слизистой оболочки желудка, но создает условия для активации геликобактерной инфекции и снижает устойчивость тканей к действию желудочного сока.
Диагностика язвы желудка: почему так важен грамотный подход
Диагностика язвы желудка нередко ограничивается лишь визуализацией имеющегося дефекта. Для этого во многих медучреждениях проводят рентгенографию органов пищеварения и ФГС. Действительно, эти методики позволяют выявить зоны изъязвлений, оценить их количество, размеры и глубину поражения. Но, к сожалению, этого недостаточно для полноценной диагностики язвенной болезни желудка. Ведь для подбора оптимальной схемы терапии врачу нужна и другая информация.
Основные задачи диагностики при язве желудка:
- Обнаружение язвы. При этом важно выявить все дефекты, которые могут иметь небольшие размеры (всего несколько миллиметров), располагаться в глубине естественных складок желудка или быть прикрытыми наслоениями фибрина.

- Оценка состояния всей остальной поверхности слизистой оболочки, ведь диагностика язвенной болезни желудка не исключает наличия других отклонений.
- Оценка морфологии прилегающих тканей. В зоне язвы желудка можно выявить воспалительные и некротические изменения, а иногда и участки метаплазии клеток. В этом случае речь будет идти о малигнизации (злокачественной трансформации) процесса. Именно поэтому язвенная болезнь рассматривается как фактор высокого риска развития рака. К тому же встречаются ситуации, когда язва желудка появляется при разрушении раковой опухоли.
- Выявление осложнений: кровотечения из дна или стенок язвы, пенетрации или прободения.
- Выявление хеликобактерной инфекции и оценка степени ее активности. Такая диагностика при язвах желудка помогает врачу назначать этиотропное (направленное на причину) лечение.
Не стоит забывать, что при язве желудка диагностика должна быть не однократной. Пациенту с этим заболеванием рекомендуется динамическое наблюдение. Ежегодные профосмотры – это контроль состояние тканей, раннее выявление рецидивы, профилактика рака.
Ежегодные профосмотры – это контроль состояние тканей, раннее выявление рецидивы, профилактика рака.
Что входит в диагностику при язве желудка
Базовое комплексное обследование пациентов с подозрением на язву желудка или с уже подтвержденным заболеванием включает:
При необходимости такая базовая диагностика дополняется другими методиками, схему обследования при этом составляет врач.
Высокая степень достоверности проводимых исследований – важнейший фактор полноценной диагностики язвы желудка. Поэтому предпочтительно выбирать медучреждения с современным оборудованием и опытными специалистами.
В Центре профилактики рака органов пищеварения ICLINIC все исследования проводятся на самом современном и безопасном оборудовании, со строгим соблюдением правил асептики и в комфортных для пациента условиях. Высокий профессионализм специалистов, экспертный класс используемых гастроскопов, качественные материалы, собственная многопрофильная лаборатория – все это делает результаты диагностики высокоинформативными и достоверными.
Мы рекомендуем:
ФГДС
Helicobacter pylori (хелпил-тест)
Взятие биопсии при эндоскопических исследованиях
Прием врача-гастроэнтеролога
Тест на вероятность рака желудка
Ваш возраст более 45 лет?
Да Нет
У Ваших родственников были онкологические заболевания?
Да Нет
У Вас есть хронические заболеваний желудочно-кишечного тракта:
— хронический гастрит,
— язвенная болезнь,
— хронический колит и другие воспалительные заболевания кишечника,
— болезнь Крона,
— неспецифический язвенный колит,
— выявленные ранее полипы желудка и кишечника,
— выявленные подслизистые эпителиальные образования желудочно-кишечного тракта?
Да Нет
Вы переносили операции на желудке и кишечнике?
Да Нет
У Вас есть рубцово-спаечные изменения желудочно-кишечного тракта?
Да Нет
Вы курите (более 1 сигареты в день)?
Да Нет
Вы допускаете погрешности в диете (низкое потребление овощей и фруктов, высокое потребление мяса и животных жиров)?
Да Нет
У Вас есть хотя-бы один из перечисленных симптомов:
— лишний вес,
— затруднения при глотании,
— раздражительность,
— бледность кожи,
— боли за грудиной,
— немотивированная слабость,
— нарушение сна,
— снижение аппетита,
— неприятный запах изо рта,
— отрыжка,
— тошнота и/или рвота,
— чувство тяжести в животе,
— изменение стула (запоры и/или поносы),
— следы крови в стуле,
— боли в животе.

Да Нет
Запишитесь на прием
В чем преимущества ICLINIC?Высочайший уровень специалистов: среди них доктора медицинских наук и члены мировых врачебных сообществ, а средний стаж врачей клиники – 16 лет безупречной работы.
Современное экспертное оборудование: диагностические аппараты медицинского центра выпущены в 2017 году ведущими мировыми производителями (Pentax и другими того же уровня).
Безупречная точность эндоскопической диагностики благодаря высокому разрешению изображения в 1,25 млн.пикселей.
Уникальные технологии ранней диагностики рака, среди которых i-scan – виртуальная хромоэндоскопия. С помощью данной технологии можно распознать даже самые мелкие, начальные опухолевые изменения.
Все для комфорта пациента: эффективное обезболивание, включая общий наркоз; тонкие эндоскопы менее 10мм в диаметре; быстрое и точное проведение манипуляций.

Безопасность: автоматизированная дезинфекция оборудования с контролем качества, мониторинг жизненно важных функций пациента в процессе исследований.
Узкая специализация: медцентр занимается заболеваниями пищеварительной системы, постоянно совершенствуясь именно в своей отрасли. Наши специалисты постоянно проходят повышение квалификации, участвуют в международных конференциях, тренингах и семинарах в России и Европе.
Удобное расположение: Петроградский район Санкт-Петербурга расположен недалеко от ценра. Сюда удобно добираться как на машине, так и на общественном транспорте. Совсем рядом с клиникой находится станция метро Чкаловская, также недалеко от медицинского центра станции СПб Спортивная, Петроградская и Горьковская.
Наш профессионализм всегда на страже вашего здоровья.
Язвенная болезнь желудка — симптомы, лечение, причины болезни, первые признаки
Описание
Язва – это дефект слизистой оболочки, проникающий в подслизистую.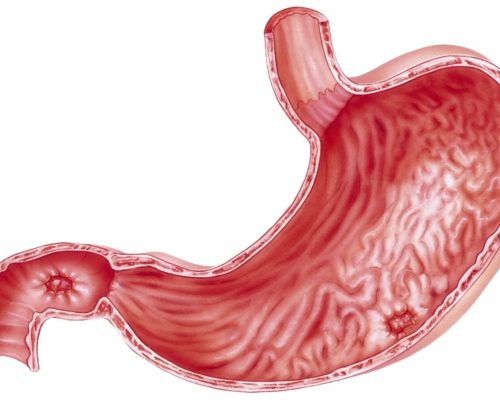 В зависимости от причины возникновения язвы их подразделяют на первичные (пептические) и вторичные.
В зависимости от причины возникновения язвы их подразделяют на первичные (пептические) и вторичные.
Первичные: возникают из-за нарушения трофики, эвакуации содержимого, образования секретов при неадекватной регуляции нервной и эндокринной системами.
Вторичные: являются следствием тяжёлых нарушений других органов и систем (заболевания эндокринной и паракриновой систем из-за длительного приёма нестероидных противовоспалительных средств, тяжёлый эмоциональный стресс). Гастродуоденальные язвы описывают как одно из трёх проявление острого стресса.
Гастродуоденальные (желудочнодвенадцатиперстные) язвы являются распространённой болезнью среди взрослого населения – примерно 7-10% людей в наше время сталкиваются с этим заболеванием. Язвы двенадцатиперстной кишки (дуоденальные) чаще встречаются у мужчин нежели у женщин: соотношение 4:1 соответственно. Среди пациентов с язвой желудка гендерное соотношение примерно одинаковое.
Язвы желудка и двенадцатиперстной кишки рассматриваются как психосоматическая патология.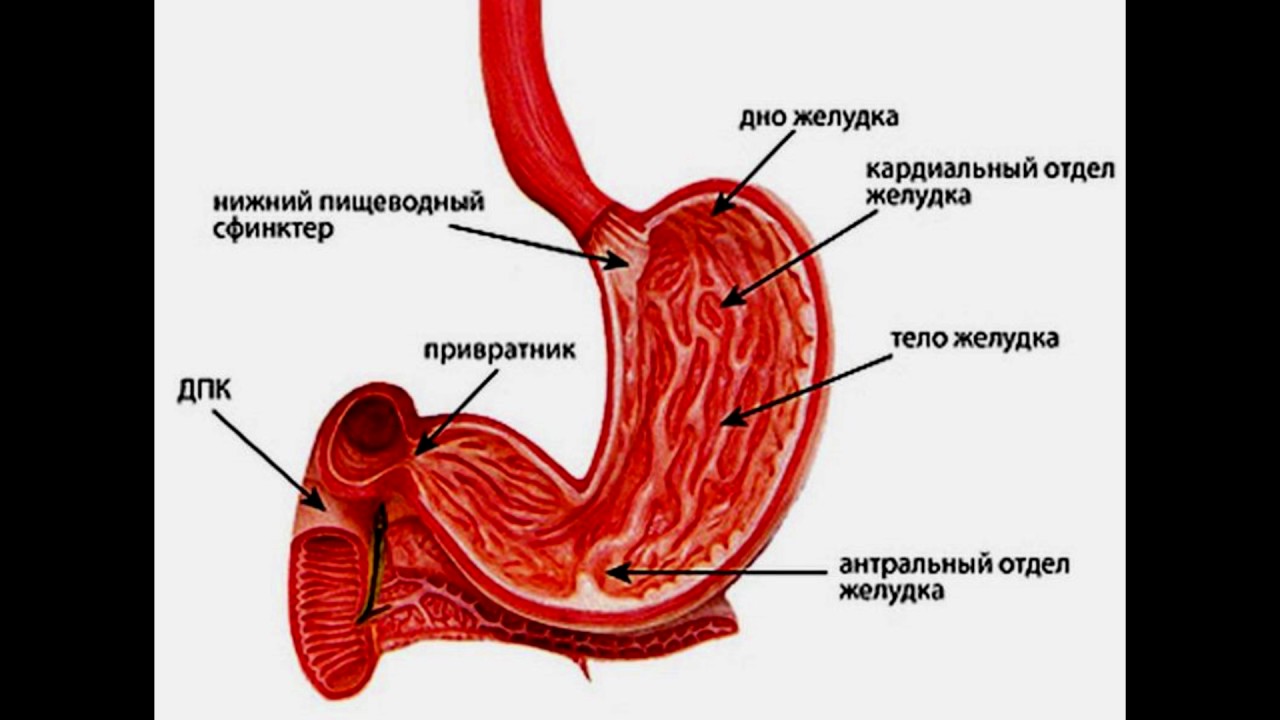 Существует ряд факторов, предрасполагающих к образованию язвы:
Существует ряд факторов, предрасполагающих к образованию язвы:
- Большое число париетальных (обкладочных) клеток желудка, которые секретируют в полость органа соляную кислоту, необходимую для активации пищеварительных ферментов.
- Повышенная секреция гормона гастрина, влияющего на стимуляцию секреции хлороводородной кислоты париетальными клетками желудка.
- Высокая чувствительность обкладочных клеток к гастрину
- Первая группа крови
- Генетически обусловленная низкая продукция желудочной слизи
Язвенная болезнь желудка и двенадцатиперстной кишки возникает при условии возникновения дисбаланса между факторами защиты и факторами агрессии
Факторы агрессии:
- Повышенное содержание соляной кислоты.
- Инфицирование желудка Helicobacter pylori (хеликобактериоз).
- Большое количество пищеварительных ферментов (пепсина и его предшественников пепсиногенов).
- Повреждение слизистой желудка при взаимодействии с агрессивными химическими агентами.

- Нарушения со стороны моторики желудка, нарушения эвакуации пищи
Факторы защиты:
- Достаточное количество и полноценный качественный состав пристеночной слизи желудка. Достаточное количество бикарбонатов желудочной слизи для нейтрализации соляной кислоты у поверхности эпителия.
- Регенерация эпителия слизистой
- Хорошее снабжение кровью слизистой оболочки
- Иммунная защита от бактерий, в том числе и Helicobacter pylori
Существует несколько теорий образования язв:
Теория обратной диффузии ионов водорода
Концентрация ионов водорода, которые определяют кислотность, в просвете желудка намного больше, чем в слизистой оболочке. В цифрах это соотношение составляет 1:100000. Механизм язвообразования начинается, когда протоны водорода преодолевают все уровни защиты слизистой оболочки. Это может происходить при неполноценном качественном и количественном составах продуцируемой слизи. Проникнув в слизистую оболочку, протоны водорода закисляют среду и индуцируют лизис (по-простому переваривание) слизистой оболочки, некроз эпителия, затем на этом месте образуется язвенный дефект.
Проникнув в слизистую оболочку, протоны водорода закисляют среду и индуцируют лизис (по-простому переваривание) слизистой оболочки, некроз эпителия, затем на этом месте образуется язвенный дефект.
Инфекционная теория
Helicobacter pylori продуцирует фермент муциназу для деструкции муцинов слизи. Тем самым слизистый слой становится менее вязким, что способствует более лёгкому проникновению не только бактерии, но и соляной кислоты и пищеварительных ферментов. Инфицирование Helicobacter pylori сопровождается повышением концентрации гастрин-релизинг-фактора, соответственно повышается уровень гастрина, который, в свою очередь, увеличивает секрецию соляной кислоты. Также уровень гастрина повышает и аммиак, который образуется при действии фермента уреазы. Повреждение эпителия желудка происходит при прикреплении Helicobacter pylori, а также при выделении бактерией ферментов, разрушающих липидный слой эпителиоцитов. К таким ферментам относится фосфолипаза А2 и фосфолипаза С.
Теория влияния кровотока
Исследования показали, что при компенсированном стенозе чревного ствола, питающего и желудок с двенадцатиперстной кишкой в том числе, у пациентов в 25% случаев встречается желудочнодвенадцатиперстная язва, что выше средних показателей в популяции. Из-за хронической ишемии нарушается клеточный метаболизм: нарушение регуляции энергетического обмена, действия биогенных аминов (серотонин, гистамин), пищеварительных ферментов.
Осложнения язвенной болезни желудка:
- Перфорация стенки желудка с последующим истечением содержимого в брюшную полость и развитием перитонита
- Распространение язвы на прилежащие органы (пенетрация)
- Желудочные кровотечения
- Флегмонозный гастрит
- Малигнизация (озлокачествление) язвы
Симптомы
Фото: lybrate.com
Основным клиническим проявлением язвы является боль. Чаще всего она локализуется в эпигастральной области, боль может распространяться на грудную клетку (преимущественно на левую часть), под лопатку. Также может создаваться впечатление, что болят грудной или поясничный отделы позвоночника. Возникновение боли связывают с приёмом пищи, однако при разной локализации язвенного дефекта органов желудочно-кишечного тракта время возникновения боли может быть разным. Так, при язвах кардиального отдела (место открытия пищевода в желудок) боли возникают сразу после приёма пищи, при язвах дна и тела желудка – через один час, при язвах пилорического отдела и двенадцатиперстной кишки – через два или три часа. Для язв привратника желудка также характерны голодные (уменьшаются сразу после приёма пищи), ночные боли. Однако не у всех пациентов удаётся проследить зависимость возникновения или утоления болей с приёмом пищи. Одним из интересных моментов является сезонность болей, проявляющаяся в осенне-зимний и, вероятно, весенний периоды. Это характерно для многих пациентов с начальной стадией данного заболевания, вторыми по важности симптомами после боли является кислая отрыжка и рвота кислым содержимым желудка, приносящая облегчение.
Также может создаваться впечатление, что болят грудной или поясничный отделы позвоночника. Возникновение боли связывают с приёмом пищи, однако при разной локализации язвенного дефекта органов желудочно-кишечного тракта время возникновения боли может быть разным. Так, при язвах кардиального отдела (место открытия пищевода в желудок) боли возникают сразу после приёма пищи, при язвах дна и тела желудка – через один час, при язвах пилорического отдела и двенадцатиперстной кишки – через два или три часа. Для язв привратника желудка также характерны голодные (уменьшаются сразу после приёма пищи), ночные боли. Однако не у всех пациентов удаётся проследить зависимость возникновения или утоления болей с приёмом пищи. Одним из интересных моментов является сезонность болей, проявляющаяся в осенне-зимний и, вероятно, весенний периоды. Это характерно для многих пациентов с начальной стадией данного заболевания, вторыми по важности симптомами после боли является кислая отрыжка и рвота кислым содержимым желудка, приносящая облегчение. Также возможно такое явление как “немая” язва (примерно 25% процентов всех выявленных язв), она опасна тяжёлыми осложнениями в виде перфорации (прободения) стенки и внезапных желудочных кровотечений, т.к. отсутствует какая-либо терапия. Аппетит при язвенной болезни желудка, как правило, сохраняется.
Также возможно такое явление как “немая” язва (примерно 25% процентов всех выявленных язв), она опасна тяжёлыми осложнениями в виде перфорации (прободения) стенки и внезапных желудочных кровотечений, т.к. отсутствует какая-либо терапия. Аппетит при язвенной болезни желудка, как правило, сохраняется.
Диагностика
Фото: neo-med.biz
При подозрении у пациента язвенной болезни желудка лечащий врач назначает множество анализов и инструментальных исследований. Рассмотрим некоторые из них:
- Анализ кала на скрытую кровь. При язвенном кровотечении вместе с каловыми массами выходят продукты распада гемоглобина. Перед проведением исследования лечащий врач назначит диету, которую необходимо будет соблюдать несколько дней для получения достоверных данных анализа.
- Эзофагогастродуоденоскопия (ЭГДС). Является одним из самых достоверных методов диагностики язвенной болезни. Визуально можно оценить размер язвы, степень её рубцевания и заживления.
 Предоставляется возможность взятия материала для гистологического исследования прямо из язвенного дефекта.
Предоставляется возможность взятия материала для гистологического исследования прямо из язвенного дефекта.
При постановке диагноза морфорлогически выделяют 4 стадии развития язвенного дефекта
1) острая стадия
2) стадия стихания воспаления
3) рубцевание язвы
4) стадия рубца - Рентгеноскопия с двойным контрастированием. При введении контрастного вещества, которое заполняет полость желудка, на фоне ровных контуров можно увидеть язвенную нишу (прямой рентгенологический признак язвенной болезни желудка). К косвенному признаки язвы относится симптом “указующего перста”, который располагается напротив язвенного дефекта. Указующий перст представляет собой мышечный спазм.
- Дыхательный тест. В настоящее время этот метод исследования является “золотым стандартом” для определения активности Helicobacter pylori. Пациенту вводят мочевину с меченым изотопом углерода, в процессе жизнедеятельности бактерия метаболизирует мочевину при помощи фермента уреазы с образованием углекислого газа.
 Пациент делает выдох в специальный аппарат, который определяет содержание и концентрацию меченого углерода, входящего в состав двуокиси углерода.
Пациент делает выдох в специальный аппарат, который определяет содержание и концентрацию меченого углерода, входящего в состав двуокиси углерода. - Иммуноферментный анализ. Включает в себя определение специфических антител к белкам Helicobacter pylori. На адсорбированные известные антигены наносят сыворотку крови пациента, образуется комплекс антиген-антитело. Затем лунки промывают и добавляют антииммуноглобулиновые антитела, меченные пероксидазой, которые связываются с адсорбированными человеческими антителами. Затем добавляют перекись водорода (субстрат, в отношении которого каталитически активна пероксидаза) и хромоген (для регистрации реакции). Этот метод является высокоточным и, что немаловажно, неинвазивным. Но есть и существенный минус: невозможно определить, переносит человек хеликобактериоз сейчас или контакт с биологическим агентом был ранее.
Лечение
Фото: medcenter37.ru
Терапия язвенной болезни желудка и двенадцатиперстной кишки направлена на снижение агрессивности среды желудка. Этого можно достичь, снизив продукцию соляной кислоты, уменьшив концентрацию активных ферментов. Повышение эффективности факторов защиты: увеличение количества желудочной слизи, улучшение её качественного состава. Также уместна антидепрессантная медикаментозная терапия.
Этого можно достичь, снизив продукцию соляной кислоты, уменьшив концентрацию активных ферментов. Повышение эффективности факторов защиты: увеличение количества желудочной слизи, улучшение её качественного состава. Также уместна антидепрессантная медикаментозная терапия.
Лекарства
Фото: rxwiki.com
- Антисекреторные препараты
1) Ингибиторы протоновой помпы: блокируют активный транспорт ионов водорода в полость желудка (блокируется H+/K+-АТФаза), тем самым снижая агрессивность среды. Самый известный препарат – омепразол.
2) Блокаторы Н2-гистаминовых рецепторов: избирательно ингибируют гистаминовые рецепторы, участвующие в стимуляции секреции Н+. Применяемые препараты: ранитидин, фамотидин, низатидин.
3) Холиноблокаторы: перистальтика ЖКТ и выработка секретов пищеварительных желёз стимулируется парасимпатической системой. Для снижения влияния парасимпатики применяют селективный холиноблокатор пирензепин.
- Антациды
Их действие основывается на способности нейтрализации кислоты. Также антациды способны адсорбировать пепсин, тем самым защищая язвенный дефект от действия фермента. Лекарственные средства: маалокс (гидроокись алюминия и магния), фосфалюгель (фосфат алюминия) - Гастроцитопротекторы
К препаратам этой группы относятся синтетические аналоги простагландина Е2. Стимулируют продукцию защитной слизи.Препараты: мизопротол. Также к цитопротеркторам относятся препараты коллоидного висмута и сукральфат. - Прокинетики
При язвенной болезни желудка отмечается склонность к спазмам и нарушениям моторики. Для решения этой проблемы применяют блокаторы центральных дофаминовых рецепторов (метоклопрамид) и антагонисты периферических дофаминовых рецепторов (домперидон) - Психотропные препараты
При неэффективности антисекреторной терапии и сопутствующими стрессовыми расстройствами пациенту необходимо назначать препараты бензодиазепинового ряда (феназепам), анксиолитики или снотворные. Курс не должен превышать одной недели. Эти препараты следует принимать строго по назначению врача!
Курс не должен превышать одной недели. Эти препараты следует принимать строго по назначению врача!
Народные средства
Фото: sunrf.ru
Существует немало способов облегчить состояние при язвенной болезни. Эти средства должны обладать двумя свойствами: иметь щелочную реакцию среды, проявлять обволакивающие свойства, т.е. выступать в качестве защитной слизи. В теории к этим средствам можно добавлять и белковые продукты, т.к. достаточно агрессивный фермент пепсин способствует перевариванию белков (есть субстрат – фермент на него “нападает” и тем самым нейтрализуется). Вот некоторые средства народной медицины для облегчения состояния пациента с язвенной болезнью:
- Топлёное сливочное масло с яйцом натощак за 30 минут до приёма пищи
- Приём картофельного сока 2 раза в день перед приёмом пищи
- Употребление молока при чувстве жжения
- Настой семян льна натощак, также некоторые источники указывают на возможность применения льняного масла
- Сок алоэ с мёдом
 Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.
Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.Источники
- Гастродуоденальные язвы (патогенез, клиника, диагностика, лечение) : учеб.- метод. пособие / А. И. Близнюк. – Минск: БГМУ, 2010. – 75 с.
- Медицинская иммунология : учеб. пособие / Д. К. Новиков – Витебск: ВГМУ, 200 – 235 с.
- Патологическая анатомия : учебник / М. К. Недзьведь, Е. Д. Черствый. – Минск: Вышэйшая школа, 2015. – 678 с.
Ваши комментарии о симптомах и лечении
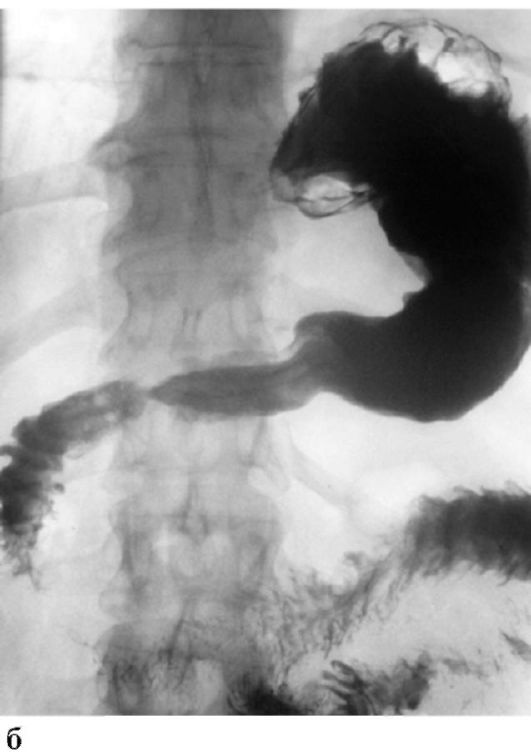
Язвы привратника | Радиология
В пилорическом клапане встречается несколько пептических язв с определенными характеристиками, которые отличают их от двенадцатиперстной и препилорической язв. Отделение этих пилорических поражений от препилорической группы имеет особое значение из-за высокой частоты злокачественных новообразований в последней. В серии из 128 доказанных доброкачественных язв желудка, описанных Холмсом и Хэмптоном (1) в 1932 году, 28 были классифицированы как пилорические. Doub (2) из больницы Генри Форда в Детройте сообщил о 10 язвах привратника, две из которых оказались злокачественными.Butsch (3) из клиники Mayo сообщил о 46 случаях язвы, фактически локализованной в пилорическом сфинктере. Тридцать пять из них были локализованы во время операции, но диагноз не мог быть дополнительно подтвержден, так как резекция была невозможна из-за наличия тяжелой воспалительной реакции. Десять пациентов были резецированы, и все они оказались доброкачественными. Некоторые из них могли проникнуть в привратник путем расширения с любой стороны, поскольку авторы считали, что истинное происхождение привратника встречается редко. Фактические цифры по различным местам не приводятся.
Doub (2) из больницы Генри Форда в Детройте сообщил о 10 язвах привратника, две из которых оказались злокачественными.Butsch (3) из клиники Mayo сообщил о 46 случаях язвы, фактически локализованной в пилорическом сфинктере. Тридцать пять из них были локализованы во время операции, но диагноз не мог быть дополнительно подтвержден, так как резекция была невозможна из-за наличия тяжелой воспалительной реакции. Десять пациентов были резецированы, и все они оказались доброкачественными. Некоторые из них могли проникнуть в привратник путем расширения с любой стороны, поскольку авторы считали, что истинное происхождение привратника встречается редко. Фактические цифры по различным местам не приводятся.
Споры по поводу язв около привратника, возникшие после отчета Массачусетской больницы общего профиля, можно объяснить в значительной степени двумя разными причинами. Во-первых, патологи не согласны с тем, что является злокачественным новообразованием. Во-вторых, критерии, указанные в этом отчете, не соблюдались.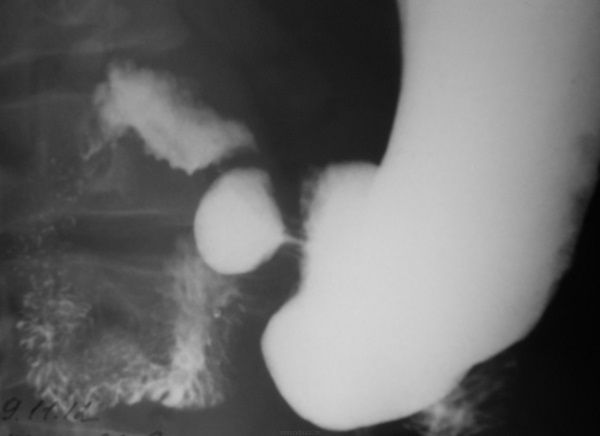 Согласно исходной посылке авторов, «любое хроническое, уплотненное, язвенное поражение, возникающее в антральном отделе привратника в пределах 1 дюйма от привратника, но не затрагивающее привратник, должно считаться злокачественным, пока не будет доказано обратное»; Кроме того, язвы привратника, распространяющиеся в желудок, не классифицируются как препилорические.Обзор недавней литературы по этому вопросу, кажется, показывает, что есть некоторое отклонение от этого определения, которое может частично объяснить расхождения в соотношении доброкачественных и злокачественных поражений в этой части желудка. Независимо от того, согласны ли вы с высоким соотношением злокачественных новообразований, о котором сообщают Holmes и Hampton (12 к 1), или с почти противоположным соотношением других авторов, все согласны с тем, что хроническое или рецидивирующее язвенное препилорическое поражение должно быть удалено. Следует отметить, что это специально исключает не только острую язву желудка, которая быстро заживает и не повторяется, независимо от ее местоположения, но и язву привратника.
Согласно исходной посылке авторов, «любое хроническое, уплотненное, язвенное поражение, возникающее в антральном отделе привратника в пределах 1 дюйма от привратника, но не затрагивающее привратник, должно считаться злокачественным, пока не будет доказано обратное»; Кроме того, язвы привратника, распространяющиеся в желудок, не классифицируются как препилорические.Обзор недавней литературы по этому вопросу, кажется, показывает, что есть некоторое отклонение от этого определения, которое может частично объяснить расхождения в соотношении доброкачественных и злокачественных поражений в этой части желудка. Независимо от того, согласны ли вы с высоким соотношением злокачественных новообразований, о котором сообщают Holmes и Hampton (12 к 1), или с почти противоположным соотношением других авторов, все согласны с тем, что хроническое или рецидивирующее язвенное препилорическое поражение должно быть удалено. Следует отметить, что это специально исключает не только острую язву желудка, которая быстро заживает и не повторяется, независимо от ее местоположения, но и язву привратника. Я считаю, что многие язвы привратника и даже некоторые язвы, расположенные в основании двенадцатиперстной кишки, ошибочно классифицируются радиологами как препилорические и поэтому попадают в группу вероятных злокачественных новообразований.
Я считаю, что многие язвы привратника и даже некоторые язвы, расположенные в основании двенадцатиперстной кишки, ошибочно классифицируются радиологами как препилорические и поэтому попадают в группу вероятных злокачественных новообразований.
Horsley (4) в 1936 году сообщил о 12 случаях язвы привратника, локализация которых была подтверждена патологическим исследованием после частичной гастрэктомии. Взяв их как группу, он сделал следующие наблюдения: они составили 7% из 173 резекций желудка по поводу язвенной болезни.
Дифференциальный подход к форме и локализации пептической язвы
Дискретная модель гемодинамики
Используя гемодинамическую трехкомпонентную модель желудка, мы показали ранее, что любое снижение местного сосудистого сопротивления в секретирующей кислоте области должно приводить к падение кровотока слизистой оболочки [MBF] в соседнем антральном сегменте, когда применяются условия ограниченного притока 19 . Такой конфликт спроса и предложения хорошо согласуется с экспериментальными данными о MBF, когда секреция кислоты стимулируется во время фазы опорожнения желудка. Экспериментально такое перераспределение кровотока в более крупных артериях стенки желудка было впервые описано Рене Менгуи в 20 . Он был раскритикован как основанный на методических ошибках со стороны других, которые не смогли воспроизвести его результаты, используя другой метод 21 . Дискретная гемодинамическая модель предсказывала, что такое перераспределение потока будет иметь место только тогда, когда желудок не пуст и положительное внутрижелудочное давление совпадает с секрецией кислоты (рис. 3). Экспериментально результаты Менгуи можно воспроизвести, стимулируя секрецию кислоты в постпрандиальной фазе.В этих условиях теоретически предсказанный феномен субмукозного обкрадывания 19 , перераспределение потока из антрального отдела в тело, может быть обнаружен с использованием 9 μ -микросфер у собак 22 и йод- 14 C-антипирин-авторадиография у хорьков 23 . В то время как у собак терминальная стадия MBF снижалась во всем антральном отделе, эффект у хорьков был пространственно ограничен границей слизистой оболочки.
Экспериментально такое перераспределение кровотока в более крупных артериях стенки желудка было впервые описано Рене Менгуи в 20 . Он был раскритикован как основанный на методических ошибках со стороны других, которые не смогли воспроизвести его результаты, используя другой метод 21 . Дискретная гемодинамическая модель предсказывала, что такое перераспределение потока будет иметь место только тогда, когда желудок не пуст и положительное внутрижелудочное давление совпадает с секрецией кислоты (рис. 3). Экспериментально результаты Менгуи можно воспроизвести, стимулируя секрецию кислоты в постпрандиальной фазе.В этих условиях теоретически предсказанный феномен субмукозного обкрадывания 19 , перераспределение потока из антрального отдела в тело, может быть обнаружен с использованием 9 μ -микросфер у собак 22 и йод- 14 C-антипирин-авторадиография у хорьков 23 . В то время как у собак терминальная стадия MBF снижалась во всем антральном отделе, эффект у хорьков был пространственно ограничен границей слизистой оболочки. Подслизистое артериальное сплетение обнаруживается как структурная деталь у каждого вида позвоночных, но между видами существуют значительные различия в ширине его сеток 24 .Для человека геометрия этих сеток, которые распределены в двух измерениях в виде артериальной сети между мышечным слоем и слоем слизистой оболочки, была впервые описана Дювернуа еще в 25 .
Подслизистое артериальное сплетение обнаруживается как структурная деталь у каждого вида позвоночных, но между видами существуют значительные различия в ширине его сеток 24 .Для человека геометрия этих сеток, которые распределены в двух измерениях в виде артериальной сети между мышечным слоем и слоем слизистой оболочки, была впервые описана Дювернуа еще в 25 .
Теоретическое предсказание условий феномена подслизистого обкрадывания в дискретной трехкомпонентной модели желудка. Все возможные значения MBF в антральном пограничном сегменте являются частью расчетной поверхности. Снижения MBF ниже минимального перфузионного давления физиологически можно избежать за счет последовательного возникновения секреции кислоты и стресса стенки.(а) В однокорпусной полости опорожнение желудка происходит после окончания секреторной фазы. Экспериментально это можно преодолеть, стимулируя секрецию кислоты в фазе опорожнения желудка. б) Такой дисбаланс секреции и двигательной активности также характерен для больных язвенной болезнью желудка. Рисунок из 19 , где подробно обсуждается дискретная гемодинамическая модель.
б) Такой дисбаланс секреции и двигательной активности также характерен для больных язвенной болезнью желудка. Рисунок из 19 , где подробно обсуждается дискретная гемодинамическая модель.
Клеточный автомат
Хотя расположение пограничных поражений желудка было описано с помощью дискретной модели, упомянутой выше, результирующая картина кровотока на границах секретирующей кислоту слизистой оболочки была смоделирована ранее с использованием простого клеточного автомата 26 .Модель учитывала различные метаболические потребности соседних слизистых оболочек (безразмерная переменная, варьирующаяся от 10 до 100), условия ограниченного притока в качестве логической переменной и предпочтительное направление подслизистых артерий (AXIAL или CIRCULAR). Моделирование клеток позволило получить паттерны, соответствующие форме и локализации язвы желудка у человека 11,15,17 . В частности, модель показала, что даже в условиях пониженного притока такой паттерн будет развиваться только тогда, когда соседние типы слизистой оболочки имеют достаточное артериальное соединение в подслизистой плоскости (рис.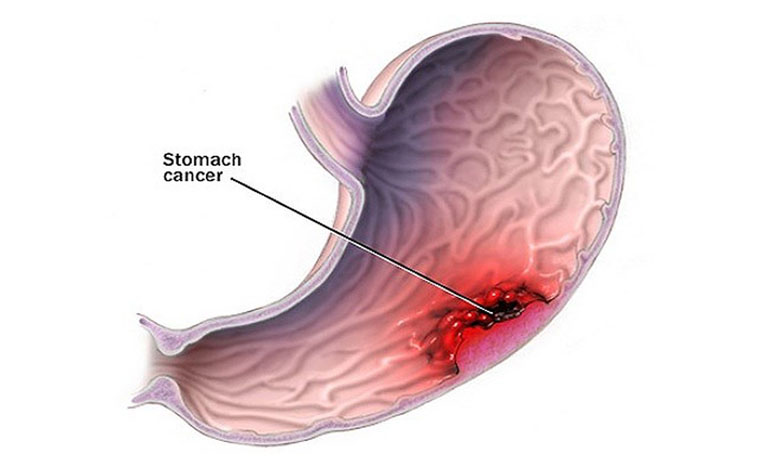 4). Это тот случай, когда предпочтительное направление более крупных артерий в этой структуре — АКСИАЛЬНОЕ, перпендикулярное границе слизистой оболочки. Модель рассматривала подслизистое сплетение как артериальный источник слизистой оболочки и собственной мышечной ткани. Когда такое колебание длится достаточно долго, оно в конечном итоге обязательно приведет к функциональному инфаркту стенки желудка, форма которого отражает смоделированный образец потока. Однако феноменологию язв двенадцатиперстной кишки нельзя понять только с помощью секреции кислоты и стресса стенки.Чтобы понять эти данные и продемонстрировать влияние дополнительной переменной, такой как наличие небуферизованной внутрипросветной кислоты, на паттерн развития дуоденальной стенки, мы рассмотрим дифференциальную модель кишечного кровотока.
4). Это тот случай, когда предпочтительное направление более крупных артерий в этой структуре — АКСИАЛЬНОЕ, перпендикулярное границе слизистой оболочки. Модель рассматривала подслизистое сплетение как артериальный источник слизистой оболочки и собственной мышечной ткани. Когда такое колебание длится достаточно долго, оно в конечном итоге обязательно приведет к функциональному инфаркту стенки желудка, форма которого отражает смоделированный образец потока. Однако феноменологию язв двенадцатиперстной кишки нельзя понять только с помощью секреции кислоты и стресса стенки.Чтобы понять эти данные и продемонстрировать влияние дополнительной переменной, такой как наличие небуферизованной внутрипросветной кислоты, на паттерн развития дуоденальной стенки, мы рассмотрим дифференциальную модель кишечного кровотока.
Выход клеточного автомата, как указано в 26 . Справа слизистая оболочка тела показывает более высокую метаболическую потребность по сравнению с антральной стороной (слева). В центре подслизистые артерии проходят ОСЕВОЙ, а по верхнему и нижнему краю — КРУГЛЫЕ.В человеческом желудке AXIAL представляет собой типичный образец подслизистых артерий малой кривизны. Здесь подслизистые артерии проходят перпендикулярно границе слизистой оболочки. Результат моделирования показывает ожидаемое распределение кровотока в условиях ограниченного притока. Левая часть рисунка напоминает язву желудка Reibungsform Ашоффа. Для получения подробной информации о модели и базовом программном коде см. 26 .
В центре подслизистые артерии проходят ОСЕВОЙ, а по верхнему и нижнему краю — КРУГЛЫЕ.В человеческом желудке AXIAL представляет собой типичный образец подслизистых артерий малой кривизны. Здесь подслизистые артерии проходят перпендикулярно границе слизистой оболочки. Результат моделирования показывает ожидаемое распределение кровотока в условиях ограниченного притока. Левая часть рисунка напоминает язву желудка Reibungsform Ашоффа. Для получения подробной информации о модели и базовом программном коде см. 26 .
Дифференциальная гемодинамическая модель кишечного кровотока
Для дедуктивной попытки дифференциальной гемодинамической симуляции нам необходимо выполнить довольно экстремальную редукцию модели.Принимая хорошо описанную анизотропную структуру подслизистого артериального сплетения человека в качестве морфологической переменной (iv), мы должны сначала определить необходимые физиологические переменные (i – iii) (рис. 5).
Рис. 5
5 Эскиз анатомических областей передней кишки и прилегающей двенадцатиперстной кишки, как указано в тексте. Если смотреть со стороны просвета, эти области различаются по своей гистологической выстилке. Пищевод выстлан не секретирующим плоским эпителием; метаболически высокоактивная слизистая оболочка тела содержит продуцирующие кислоту париетальные клетки, в то время как слизистая оболочка антрального отдела, как правило, не содержит.Граница слизистой оболочки двенадцатиперстной кишки обычно находится над привратником. Мышечный слой наиболее выражен в антральном отделе желудка, причем мышца привратника является его самой смелой структурой. Внешнее кровоснабжение передней кишки, которое здесь не показано, обеспечивается артериями, входящими в оба изгиба (рис. 6). Арабские цифры обозначают локализацию соответствующих фигур, строчные латинские цифры — трехмерное расположение рассматриваемых переменных. Рисунки 15 и 18 расположены на отсеченной передней поверхности.{-7.4}} \ приблизительно \ mathrm {38 [} кДж / моль] $$
(1)
Секреция кислоты осуществляется с помощью H + K + -АТФаза, которая находится исключительно в париетальных клетках. Эти секретирующие кислоту клетки расположены в базальных частях желез тела. Эта область слизистой оболочки тела снабжается независимой артериальной сетью, оплетенной вокруг этих частей желудочных желез 27 . Чтобы обеспечить необходимую энергию, артериальный кровоток в терминальном сосудистом русле секретирующей кислоту слизистой оболочки адаптируется на местном уровне.Секреция кислоты и местный кровоток слизистой оболочки (MBF) в секретирующей кислоте области тесно взаимосвязаны.
Эти секретирующие кислоту клетки расположены в базальных частях желез тела. Эта область слизистой оболочки тела снабжается независимой артериальной сетью, оплетенной вокруг этих частей желудочных желез 27 . Чтобы обеспечить необходимую энергию, артериальный кровоток в терминальном сосудистом русле секретирующей кислоту слизистой оболочки адаптируется на местном уровне.Секреция кислоты и местный кровоток слизистой оболочки (MBF) в секретирующей кислоте области тесно взаимосвязаны.
У человека такое одновременное повышение MBF и начало секреции кислоты было подтверждено прямым наблюдением до того, как был определен химический состав «пищевого растворителя». Впервые он был описан американским хирургом Уильямом Бомонтом:
« В пустом состоянии складки кажутся неправильно сложенными друг на друга, почти в неподвижном состоянии, бледно-розового цвета, а поверхность просто смазана слизью.При применении алимента действие сосудов усиливается; цвет посветлел; и перистальтика возбуждена. Маленькие желудочные сосочки начинают выделять прозрачную прозрачную жидкость (пищевой растворитель), которая продолжает обильно накапливаться по мере поступления пищи для пищеварения ” 28 .
Маленькие желудочные сосочки начинают выделять прозрачную прозрачную жидкость (пищевой растворитель), которая продолжает обильно накапливаться по мере поступления пищи для пищеварения ” 28 .
Экспериментально такая корреляция секреции кислоты и МБФ неоднократно демонстрировалась у разных видов с использованием разных методов. Это сугубо локальное явление — такого увеличения кровотока с началом секреции кислоты не происходит в соседних участках слизистой оболочки антрального отдела 21,22,29,30 .
Позже мы смоделируем это поведение терминального сосудистого русла слизистой оболочки, варьируя его гемодинамическое сопротивление. С этой целью мы сосредоточимся на локальной проводимости тканей по отношению к потоку артериальной крови через данный пространственный сегмент, а не на сопротивлении отдельных сосудов. Детальное знание механизмов, участвующих в местной регуляции кровотока для адаптации к местным метаболическим потребностям 31 , не потребуется для моделирования морфологического результата как макроскопического явления. Любое увеличение секреции кислоты будет моделироваться как повышение локальной проводимости ткани ω ( x , y ) в слизистой оболочке, продуцирующей кислоту. Учитывая заданное перфузионное давление, это обеспечит необходимое повышение локального MBF. Такое повышение локальной перфузии секретирующей кислоту области не должно в первую очередь оказывать никакого влияния на проводимость слизистой оболочки в других частях желудка, которые будут рассматриваться как пассивные элементы.
Любое увеличение секреции кислоты будет моделироваться как повышение локальной проводимости ткани ω ( x , y ) в слизистой оболочке, продуцирующей кислоту. Учитывая заданное перфузионное давление, это обеспечит необходимое повышение локального MBF. Такое повышение локальной перфузии секретирующей кислоту области не должно в первую очередь оказывать никакого влияния на проводимость слизистой оболочки в других частях желудка, которые будут рассматриваться как пассивные элементы.
(ii) Внутрипросветное давление, напряжение стенок и местный кровоток
Человеческий желудок не только обеспечивает секретирующую кислоту слизистую оболочку тела, но также служит вместилищем для пищи, а антральный отдел выполняет функцию растирающего органа.В единой полости желудка человека секреция и двигательная активность физиологически последовательны. Во время опорожнения желудка создается положительное внутрипросветное давление за счет сокращений окружающей мышечной ткани. Артериальный приток к метаболически активной слизистой оболочке должен поступать через перфорирующие мышцы сосуды собственной мышцы и ограничиваться любым повышением внутрипросветного давления. Любое такое увеличение напряжения стенки обязательно приведет к падению трансмуральной проводимости α ( x , y ) и может привести к снижению перфузионного давления в распределительной сети дальше по потоку.У человека такое влияние внутрипросветного давления на кровоток в кишечнике очевидно хирургически. Эффект также был воспроизведен и измерен на препаратах животных. Ранее было показано, что в экспериментальных установках такая отрицательная корреляция внутрипросветного давления и кровотока существует для различных частей кишечника 32,33 и желудка 34 .
Артериальный приток к метаболически активной слизистой оболочке должен поступать через перфорирующие мышцы сосуды собственной мышцы и ограничиваться любым повышением внутрипросветного давления. Любое такое увеличение напряжения стенки обязательно приведет к падению трансмуральной проводимости α ( x , y ) и может привести к снижению перфузионного давления в распределительной сети дальше по потоку.У человека такое влияние внутрипросветного давления на кровоток в кишечнике очевидно хирургически. Эффект также был воспроизведен и измерен на препаратах животных. Ранее было показано, что в экспериментальных установках такая отрицательная корреляция внутрипросветного давления и кровотока существует для различных частей кишечника 32,33 и желудка 34 .
Вариация притока к центральной артериальной сети подслизистой оболочки зависит не только от напряжения стенки или общего внутрипросветного давления, которые являются коллинеарными переменными (закон Лапласа). Внешний артериальный приток в сеть распределяется неравномерно. Локальная проводимость артерий, проникающих в мышцу, также может быть использована для моделирования влияния анатомического распределения артерий, проникающих в мышцы. У человека желудок и проксимальный отдел двенадцатиперстной кишки имеют как дорсальную, так и вентральную брыжейку. Подающие сосуды входят в оба изгиба (рис. 6). Это неравномерное распределение может повлиять на характер местного распределения кровотока. Классические сосудистые теории сосредоточены на окклюзии отдельных артерий.Непрерывная модель покажет, что даже в сложной сети существуют условия, которые приведут к конфликту между метаболическими потребностями слизистой оболочки и ограничением артериального притока в саму сеть, что создаст характерные модели терминального кровотока к ней. соответствующие слои слизистой оболочки и мышц.
Внешний артериальный приток в сеть распределяется неравномерно. Локальная проводимость артерий, проникающих в мышцу, также может быть использована для моделирования влияния анатомического распределения артерий, проникающих в мышцы. У человека желудок и проксимальный отдел двенадцатиперстной кишки имеют как дорсальную, так и вентральную брыжейку. Подающие сосуды входят в оба изгиба (рис. 6). Это неравномерное распределение может повлиять на характер местного распределения кровотока. Классические сосудистые теории сосредоточены на окклюзии отдельных артерий.Непрерывная модель покажет, что даже в сложной сети существуют условия, которые приведут к конфликту между метаболическими потребностями слизистой оболочки и ограничением артериального притока в саму сеть, что создаст характерные модели терминального кровотока к ней. соответствующие слои слизистой оболочки и мышц.
Наружные артериальные источники передней кишки. Эти сосуды обеспечивают системное артериальное давление в желудке и прилегающих к нему структурах. Прежде чем попасть в мышечный слой, они образуют дорсальную брыжейку (желудочно-сальниковую дугу) на большой кривизне и вентральную брыжейку (желудочная дуга) на малой кривизне. В то время как дорсальное кровоснабжение продолжается по кишечнику, вентральная брыжейка заканчивается супрадуоденальной артерией 79 к луковице двенадцатиперстной кишки. Язвенная болезнь строго ограничена передней кишкой, для которой характерно двойное мезентериальное кровоснабжение.
Прежде чем попасть в мышечный слой, они образуют дорсальную брыжейку (желудочно-сальниковую дугу) на большой кривизне и вентральную брыжейку (желудочная дуга) на малой кривизне. В то время как дорсальное кровоснабжение продолжается по кишечнику, вентральная брыжейка заканчивается супрадуоденальной артерией 79 к луковице двенадцатиперстной кишки. Язвенная болезнь строго ограничена передней кишкой, для которой характерно двойное мезентериальное кровоснабжение.
(iii) Влияние небуферизованной HCl на кровоток в двенадцатиперстной кишке
В качестве третьей переменной мы должны учитывать наличие длительной гиперсекреции кислоты в условиях голодания, какими бы средствами она ни вызывалась.Будет показано, что присутствие небуферизованной внутрипросветной кислоты является избыточной переменной для развития язвы желудка. С исторической точки зрения это может показаться несколько удивительным. Но в отличие от метаболической потребности в секреции кислоты (i) нет необходимости моделировать асимметричную форму и предпочтительное место язвы желудка. Эти участки некроза расположены на границах слизистой оболочки секретирующей кислоту слизистой 17 и предпочитают Waldeyer’s Magenstrasse , внутреннюю часть желудка, которая простирается вдоль малой кривизны от кардии до привратника 13,14,18 .Принимая во внимание фиксированную морфологию подслизистого артериального сплетения (iv), местные нарушения кровотока в желудке, которые демонстрируют типичную асимметричную форму Reibungsform язвы желудка, могут быть смоделированы как таковые с помощью переменных (i) и (ii). в одиночестве.
Эти участки некроза расположены на границах слизистой оболочки секретирующей кислоту слизистой 17 и предпочитают Waldeyer’s Magenstrasse , внутреннюю часть желудка, которая простирается вдоль малой кривизны от кардии до привратника 13,14,18 .Принимая во внимание фиксированную морфологию подслизистого артериального сплетения (iv), местные нарушения кровотока в желудке, которые демонстрируют типичную асимметричную форму Reibungsform язвы желудка, могут быть смоделированы как таковые с помощью переменных (i) и (ii). в одиночестве.
Однако внутрипросветное воздействие свободной HCl на слизистую оболочку будет иметь решающее значение для понимания язвы двенадцатиперстной кишки. Контакт слизистой оболочки двенадцатиперстной кишки с небуферированным 1-N-HCl приведет к исключительному росту MBF, который намного превышает MBF в секретирующих кислоту областях (рис.7). Мы покажем, что в анизотропной сети это не может происходить однородно, даже когда проводимость слизистой оболочки показывает однородный ответ. Эта третья переменная позже будет необходима для понимания локализации, осевой симметрии и самоограничивающего характера более глубоких поражений двенадцатиперстной кишки.
Эта третья переменная позже будет необходима для понимания локализации, осевой симметрии и самоограничивающего характера более глубоких поражений двенадцатиперстной кишки.
Трансмуральный кровоток у хорька с использованием йодо- 14 C-антипирин-авторадиографии. Самые высокие уровни MBF будут обнаружены в слизистой оболочке двенадцатиперстной кишки у голодных животных в секреторных условиях.Локальная кислотная нагрузка приведет к увеличению местного MBF с 400 мл / 100 г / мин до 600 мл / 100 г / мин, что намного превышает MBF в секретирующей кислоту слизистой оболочке желудка 23 . На авторадиографе показан продольный срез крыши двенадцатиперстной кишки ( слева, ), включая пилорическую мышцу (p и препилорический антральный отдел. Изображение, которое было случайно зарегистрировано в конце фазы постоянной артериальной инвазии). индикатор содержит дополнительную информацию.При чрезвычайно высоких скоростях потока мы также можем видеть неравномерное распределение потока в этот момент времени. Мы интерпретировали это как начальный эффект размытия. Это может дать прямой намек на характер распределения прямых артериальных сосудов, которые исходят непосредственно из подслизистого сплетения. Один из них, по-видимому, снабжает только слизистую оболочку (↑), а два из них ретроградно — также и мышечную мантию (). Ливингстон зафиксировал ту же закономерность у другого вида 80 . Нижележащая артериальная структура была впервые реконструирована Franklin Mall на основе серийных срезов желудка собаки 35 .Его оригинальный рисунок приведен на рис. 1.
Мы интерпретировали это как начальный эффект размытия. Это может дать прямой намек на характер распределения прямых артериальных сосудов, которые исходят непосредственно из подслизистого сплетения. Один из них, по-видимому, снабжает только слизистую оболочку (↑), а два из них ретроградно — также и мышечную мантию (). Ливингстон зафиксировал ту же закономерность у другого вида 80 . Нижележащая артериальная структура была впервые реконструирована Franklin Mall на основе серийных срезов желудка собаки 35 .Его оригинальный рисунок приведен на рис. 1.
(iv) Морфология подслизистого сплетения у человека
Подслизистое артериальное сплетение, состоящее из артерий диаметром от 200 мкм, м до 1000 мкм, питается мышцами. перфорирующие артерии. Это сплетение является источником артерий, снабжающих слизистую оболочку, а также внутренние аспекты собственной мышечной мышцы. Важно отметить, что артерии такой величины не являются сосудами сопротивления, но созданы для обеспечения артериального перфузионного давления. Артерии рассматриваемой здесь величины являются пассивными элементами, которые позволяют кровотоку течь в любом направлении, определяемом местными различиями перфузионного давления. Такое артериальное сплетение можно найти в любом полом органе позвоночного, между внешним мышечным слоем и метаболически активной слизистой оболочкой. Его разные размеры отражают глубину мускульной мантии. В человеческом желудке сплетение служит ключевым артериальным питанием не только слизистой оболочки, но также ретроградным образом к различным частям самой мышечной мышцы.Таким образом, это сводит к минимуму влияние локальных мышечных сокращений на местный кровоток в терминальном сосудистом русле слизистой оболочки, а также в мышечном слое (рис. 1). Его структура была подробно описана в трехмерных аспектах как у собаки 35 , так и у человека 9,36,37 .
Артерии рассматриваемой здесь величины являются пассивными элементами, которые позволяют кровотоку течь в любом направлении, определяемом местными различиями перфузионного давления. Такое артериальное сплетение можно найти в любом полом органе позвоночного, между внешним мышечным слоем и метаболически активной слизистой оболочкой. Его разные размеры отражают глубину мускульной мантии. В человеческом желудке сплетение служит ключевым артериальным питанием не только слизистой оболочки, но также ретроградным образом к различным частям самой мышечной мышцы.Таким образом, это сводит к минимуму влияние локальных мышечных сокращений на местный кровоток в терминальном сосудистом русле слизистой оболочки, а также в мышечном слое (рис. 1). Его структура была подробно описана в трехмерных аспектах как у собаки 35 , так и у человека 9,36,37 .
Двумерная анатомия этой структуры также была предметом научного интереса в 1920-х годах 38,39,40,41 . Наблюдения в то время были сосредоточены на особенностях подслизистого распределения сосудов на малой кривизне желудка, преобладающем месте язвы желудка. Однако никогда не удавалось обнаружить какой-либо дефицит побочной способности подслизистого сплетения в этой области. Напротив, любая попытка лишить желудок его основного кровоснабжения путем хирургического разделения его основных артерий приводила лишь к ограниченному некрозу теменных частей глазного дна, если вообще приводила. Малая кривизна, хорошо прилегающая к пищеводу и двенадцатиперстной кишке на подслизистом уровне, всегда оставалась жизнеспособной 42 . Более того, подслизистая оболочка под острыми стрессовыми повреждениями не обнаруживает недостатка сосудов, но имеет большое количество коллатеральных артерий в ней 43 .
Однако никогда не удавалось обнаружить какой-либо дефицит побочной способности подслизистого сплетения в этой области. Напротив, любая попытка лишить желудок его основного кровоснабжения путем хирургического разделения его основных артерий приводила лишь к ограниченному некрозу теменных частей глазного дна, если вообще приводила. Малая кривизна, хорошо прилегающая к пищеводу и двенадцатиперстной кишке на подслизистом уровне, всегда оставалась жизнеспособной 42 . Более того, подслизистая оболочка под острыми стрессовыми повреждениями не обнаруживает недостатка сосудов, но имеет большое количество коллатеральных артерий в ней 43 .
Т. Ривз первым описал сосудистые характеристики этой области (Рис. 8):
Рис. 8 «Рассечение, иллюстрирующее подслизистое сплетение артерий на малой кривизне желудка. Обратите внимание на их длину, размер и общее направление ». Подпись и оригинальная иллюстрация (стр. 380, рис. 5) от Т. Ривз 38 .
Ривз 38 .
“ Поскольку подслизистое сплетение на малой кривизне отличается от такового в других частях желудка, я опишу его отдельно; он образован небольшими перфорирующими ветвями от основных стволов по малой кривизне.При входе в подслизистую основу эти сосуды раздваиваются и проходят более или менее параллельно друг другу между отверстием пищевода и привратником. Они намного меньше по размеру, образуют меньше анастомозов и проходят более чем в два раза на расстояние сосуда того же размера в любой другой части желудка ” 38 .
При приеме пищи теменные стенки желудка значительно расширяются, а периферическое направление подслизистых артерий в нем становится еще более выраженным. Однако меньшая кривизна и дистальный отдел антрального отдела остаются стабильными по своей природе, оставляя неизменной геометрию подслизистой сети.Здесь ход подслизистых артерий не показывает заметной анизотропии по окружности, поскольку она идет вверх по антральному отделу и в проксимальной части желудка. В дистальном отделе антрального отдела сетка подслизистого сплетения имеет однородный узор по всей окружности 37,41 .
В дистальном отделе антрального отдела сетка подслизистого сплетения имеет однородный узор по всей окружности 37,41 .
Это различие в образце восходит к эмбриологическому развитию желудка. У эмбриона размером 7 мм этот орган выглядит как «веретенообразное расширение» передней кишки. Более поздние процессы роста приведут к изменению формы органа.У эмбриона толщиной 15 мм приближается к окончательной форме желудка 44 . До 12-й недели сосуды, идущие в осевом направлении, представляют собой типичную находку по окружности желудка. Примерно на 18-й неделе на артериях недавно развившихся теменных стенок будет виден типичный периферический аспект подслизистых артерий и складок слизистой оболочки, аналогичный тем, которые обнаруживаются на теменных стенках взрослого человека 45 .
Мы будем использовать данное морфологическое распределение для моделирования потенциального конфликта между артериальным притоком и метаболической потребностью.Дизайн сосудистой организации дает нам уникальную возможность смоделировать влияние морфологии двумерного многообразия на развитие трехмерного рисунка, выраженного в стенке желудочно-кишечного тракта. Анатомически определенные паттерны подслизистых артерий будут использоваться в моделировании как морфологические константы, которые зависят только от их локализации, направления и калибра. Это затем позволит нам предсказать последствия топографии подслизистых сосудов для формы и локализации локальных паттернов гастродуоденального кровотока.
Анатомически определенные паттерны подслизистых артерий будут использоваться в моделировании как морфологические константы, которые зависят только от их локализации, направления и калибра. Это затем позволит нам предсказать последствия топографии подслизистых сосудов для формы и локализации локальных паттернов гастродуоденального кровотока.
В передней кишке, где двойная брыжейка длится дольше эмбриологического развития, осевой ход подслизистых артерий находится в пищеводе, малой кривизне желудка и пилорическом канале. В проксимальном отделе двенадцатиперстной кишки он меняется на перекрестный рисунок между брыжеечными входами (рис. 9). Далее по течению проявляется гораздо более простая конструкция: в конце передней кишки картина резко меняется, когда артерии из (единственной сохраняющейся) дорсальной брыжейки перфорируются и проходят по кругу вокруг кишки, образуя анастомоз на контрлатеральной стороне.Этот монотонный образец подслизистого снабжения преобладает по всей тонкой кишке и от толстой кишки до нижней части прямой кишки, где мы снова находим двойное брыжеечное снабжение с обеих сторон. Образование единичных язв как единичное явление строго ограничено теми частями кишечника, которые имеют сложное двустороннее артериальное кровоснабжение (рис. 6).
Образование единичных язв как единичное явление строго ограничено теми частями кишечника, которые имеют сложное двустороннее артериальное кровоснабжение (рис. 6).
Топографическая анатомия артериального подслизистого сплетения у человека, нарисованная Франсом Джёрупом 41 . Его оригинальная фигура (Abb.15, стр. 321) показан осевой ход подслизистых артерий пищевода ( справа, ), простирающихся в проксимальную часть малой кривизны ( вверху, ). Лишь на теменных стенках желудка преобладает круговой рисунок. В дистальном отделе антрального отдела такие заметные различия в рисунках по окружности не наблюдаются — сетки подслизистого сплетения имеют более «звездообразный» рисунок в дистальном отделе антрального отдела и имеют параллельный вид после входа в пилорический канал ( слева ).Анизотропия станет еще более очевидной, когда желудок наполнен пищей. В то время как теменные стенки значительно расширяются, меньшая кривизна и пилорический канал остаются стабильными. Перепечатано с разрешения Springer Nature: Zeitschr. f. d. ges. Анат. I. Abt. «Untersuchungen über die feinere topographische Verteilung der Arterien in den verschiedenen Schichten des menschlichen Magens», Франс Джёруп, © 1922. Эта сторонняя фигура исключена из лицензии открытого доступа.
Перепечатано с разрешения Springer Nature: Zeitschr. f. d. ges. Анат. I. Abt. «Untersuchungen über die feinere topographische Verteilung der Arterien in den verschiedenen Schichten des menschlichen Magens», Франс Джёруп, © 1922. Эта сторонняя фигура исключена из лицензии открытого доступа.
Такая непрерывная гемодинамическая модель также позволит нам изучить паттерны кровотока от границ слизистой оболочки. Первоначально разработанный для изучения паттернов перераспределения в желудке 46 , мы будем использовать его здесь как универсальный инструмент для описания кровотока в других областях кишечника, которые имеют ту же основную организацию (рис. 10).
Рисунок 10 Модель стенки кишечника для вывода дифференциального уравнения кровотока в кишечнике. Модель рассматривает элемент Δ x Δ y стенки кишечника, состоящий из трансмышечного притока ( снизу, ), подслизистой оболочки (, середина, ) и отсека конечного оттока (, верх, ). Это отделение оттока состоит из слизистой оболочки и части мышечного слоя, который также снабжается ретроградными артериями. Системное артериальное перфузионное давление Δ p 0 снижается по стенке кишечника в целом. На подслизистом уровне переменный градиент Δ p ( x , y ) будет служить для перфузии терминального сосудистого русла. Будут рассмотрены трансмышечный приток i α , терминальный отток i ω и боковой поток i λ в подслизистом отделе.
Это отделение оттока состоит из слизистой оболочки и части мышечного слоя, который также снабжается ретроградными артериями. Системное артериальное перфузионное давление Δ p 0 снижается по стенке кишечника в целом. На подслизистом уровне переменный градиент Δ p ( x , y ) будет служить для перфузии терминального сосудистого русла. Будут рассмотрены трансмышечный приток i α , терминальный отток i ω и боковой поток i λ в подслизистом отделе.
Уравнение кишечного кровотока в частных производных
Артериальный приток Δ i α , отток Δ i ω и боковой поток Δ i λ происходят через стенка кишечника в целом. Емкость кишечной стенки мала, поэтому следует учитывать только стационарный поток.
Артериальный приток Δ i α ( x , y ) через элемент Δ x Δ y можно сформулировать как:
$$ {\ rm {\ Delta}} {i} _ {\ alpha (x, y)} = {j} _ {\ alpha (x, y)} {\ rm {\ Delta}} x {\ rm {\ Delta}} y $$
(2)
(при плотности потока = j ( x , y ) ). Отток i ω ( x , y ) через слизистую оболочку (и ретроградную снабжаемую часть мышечного слоя) этого элемента определяется по формуле:
Отток i ω ( x , y ) через слизистую оболочку (и ретроградную снабжаемую часть мышечного слоя) этого элемента определяется по формуле:
$$ {\ rm {\ Delta }} {i} _ {\ omega (x, y)} = {j} _ {\ omega (x, y)} {\ rm {\ Delta}} x {\ rm {\ Delta}} y $$
(3)
Оба зависят от градиента давления Δ p ( x , y ) от подслизистой плоскости до терминального сосудистого русла, а также от проводимости в компартменте трансмышечного притока α ( x , y ) и выходной отсек терминала ω ( x , y ) соответственно.
$$ {\ rm {\ Delta}} {i} _ {\ alpha (x, y)} = {\ alpha} _ {(x, y)} ({\ rm {\ Delta}} {p} _ {0} — {\ rm {\ Delta}} {p} _ {(x, y)}) {\ rm {\ Delta}} x {\ rm {\ Delta}} y $$
(4)
и
$$ {\ rm {\ Delta}} {i} _ {\ omega (x, y)} = {\ omega} _ {(x, y)} {\ rm {\ Delta}} { p} _ {(x, y)} {\ rm {\ Delta}} x {\ rm {\ Delta}} y $$
(5)
или определяется как плотность потока j ( x , y ) :
$$ {\ rm {\ Delta}} {j} _ {\ alpha (x, y)} = { \ alpha} _ {(x, y)} ({\ rm {\ Delta}} {p} _ {0} — {\ rm {\ Delta}} {p} _ {(x, y)}) $$
(6)
и
$$ {\ rm {\ Delta}} {j} _ {\ omega (x, y)} = {\ omega} _ {(x, y)} {\ rm {\ Delta}} { p} _ {(x, y)} $$
(7)
Также следует учитывать побочный ток в субмукозной плоскости. i λx ( x , y ) дает боковой поток в осевом x-, i λy ( x , y ) в круговом y-направлении через элемент Δ x Δ y . Общий баланс потока (рис. 11) будет тогда описываться следующим образом:
i λx ( x , y ) дает боковой поток в осевом x-, i λy ( x , y ) в круговом y-направлении через элемент Δ x Δ y . Общий баланс потока (рис. 11) будет тогда описываться следующим образом:
$$ {\ rm {\ Delta}} {i} _ {\ alpha (x, y)} + {\ rm {\ Delta}} {i} _ {\ lambda x (x, y)} + {\ rm {\ Delta}} {i} _ {\ lambda y (x, y)} = {\ rm {\ Delta}} {i} _ {\ omega (x, y)} + {\ rm {\ Delta}} {i} _ {\ lambda x (x + {\ rm {\ Delta}} x, y)} + {\ rm {\ Delta}} {i} _ {\ lambda y (x, y + {\ rm {\ Delta}} y)} $$
(8)
Также боковые потоки могут быть сформулированы как плотности потока j λx ( x , y ) и j λy ( x , y ) соответственно:
$$ \ begin {array} {l} {\ rm {\ Delta}} {i} _ {\ lambda x (x, y)} = {j} _ {\ lambda x (x, y)} { \ rm {\ Delta}} y; \, {\ rm {\ Delta}} {i} _ {\ lambda x (x + {\ rm {\ Delta}} x, y)} = {j} _ {\ lambda x (x + {\ rm {\ Delta}} x, y)} {\ rm {\ Delta}} y; \\ {\ rm {\ Delta}} {i} _ {\ lambda y (x, y)} = {j} _ {\ lambda y (x, y)} {\ rm {\ Delta}} x; \, {\ rm {\ Delta}} {i} _ {\ lambda y (x, y + {\ rm {\ Delta}} y)} = {j} _ {\ lambda x (x, y + {\ rm {\ Delta}} y)} {\ rm {\ Delta}} x \ end {array} $$
(9)
Рис. 11
11 Общий баланс потоков, который следует учитывать в подслизистой плоскости (8).
Теперь мы можем сформулировать общий баланс потока как:
$$ {j} _ {\ alpha (x, y)} {\ rm {\ Delta}} x {\ rm {\ Delta}} y + {j } _ {\ lambda x (x, y)} {\ rm {\ Delta}} y + {j} _ {\ lambda y (x, y)} {\ rm {\ Delta}} x = {j} _ { \ omega (x, y)} {\ rm {\ Delta}} x {\ rm {\ Delta}} y + {j} _ {\ lambda x (x + {\ rm {\ Delta}} x, y)} { \ rm {\ Delta}} y + {j} _ {\ lambda y (x, y + {\ rm {\ Delta}} y)} {\ rm {\ Delta}} x $$
(10)
Также для побочного потока мы теперь рассмотрим локальные перепады давления.Боковые сопротивления λ x ( x , y ) , λ y ( x , y ) в подслизистой плоскости считаются разными по x- и y -направление и может зависеть от их локализации:
$$ — \, {\ rm {\ Delta}} {p} _ {(x + {\ rm {\ Delta}} x, y)} + {\ rm {\ Дельта}} {p} _ {(x, y)} = {\ lambda} _ {x (x, y)} {j} _ {\ lambda x (x, y)} {\ rm {\ Delta}} x $$
(11)
и
$$ — \, {\ rm {\ Delta}} {p} _ {(x, y + {\ rm {\ Delta}} y)} + {\ rm {\ Delta}} {p} _ {(x, y)} = {\ lambda} _ {y (x, y)} {j} _ {\ lambda y (x, y)} {\ rm {\ Delta}} y $$
(12)
Итак (10) будет развиваться до:
$$ {j} _ {\ alpha (x, y)} — {j} _ {\ omega (x, y)} — \ frac {{j} _ { \ lambda x (x + {\ rm {\ Delta}} x, y)} — {j} _ {\ lambda x (x, y)}} {{\ rm {\ Delta}} x} — \ frac {{ j} _ {\ lambda y (x, y + {\ rm {\ Delta}} y)} — {j} _ {\ lambda y (x, y)}} {{\ rm {\ Delta}} y} = 0 $$
(13)
и учитывая градиенты давления (из (6), (7), (11), (12), а также Δ x → 0, Δ y → 0):
$$ {\ alpha } _ {(x, y)} ({\ rm {\ Delta}} {p} _ {0} — {\ rm {\ Delta}} {p} _ {(x, y)}) — {\ omega } _ {(x, y)} {\ rm {\ Delta}} {p} _ {(x, y)} — \ frac {\ partial} {\ partial x} [- \, \ frac {1} { {\ lambda} _ {x (x, y)}} \ frac {\ partial {p} _ {(x, y)}} {\ partial x}] — \ frac {\ partial} {\ partial y} [ — \, \ frac {1} {{\ lambda} _ {y (x, y)}} \ frac {\ partial {p} _ {(x, y)}} {\ partial y}] = 0 $$
(14)
или с перестановкой и в упрощенной записи:
(15)
, которое является уравнением задачи в частных производных.
Обструкция выходного отверстия желудка вторичная по поводу язвенной болезни, ранее ошибочно диагностированной как идиопатический гипертрофический пилорический стеноз у 16-летней девочки: описание случая | Журнал хирургических историй болезни
Аннотация
Обструкция выходного отверстия желудка включает широкий спектр состояний, характеризующихся полной или неполной обструкцией дистального отдела желудка, которая прерывает опорожнение желудка и препятствует прохождению желудочного содержимого за пределы проксимального отдела двенадцатиперстной кишки.Идиопатический гипертрофический стеноз привратника — наиболее частая причина с частотой 1,5–3 случая на 1000 живорождений. Однако это исключено; другие причины у детей, такие как язвенная болезнь, относительно редки. Мы сообщаем о случае приобретенной обструкции выходного отверстия желудка из-за язвенной болезни, ранее ошибочно диагностированной как идиопатический гипертрофический стеноз привратника, у 16-летней девочки. Помимо редкости этого клинического случая, этот случай подчеркивает проблемы этиологического диагноза обструкции выходного отверстия желудка с последующими терапевтическими проблемами и является первым задокументированным случаем в Камеруне.
Помимо редкости этого клинического случая, этот случай подчеркивает проблемы этиологического диагноза обструкции выходного отверстия желудка с последующими терапевтическими проблемами и является первым задокументированным случаем в Камеруне.
ВВЕДЕНИЕ
Обструкция выходного отверстия желудка включает широкий спектр состояний, характеризующихся полной или неполной обструкцией дистального отдела желудка, привратника или проксимального отдела двенадцатиперстной кишки, которая прерывает опорожнение желудка и препятствует прохождению желудочного содержимого за пределы проксимального отдела двенадцатиперстной кишки [1–4]. Это клиническое и патофизиологическое последствие любого болезненного процесса, которое вызывает механическое препятствие для опорожнения желудка [2, 5, 6]. Частота обструкции выходного отверстия желудка у детей составляет ~ 2–5 на 1000 [4].Среди них идиопатический гипертрофический пилорический стеноз является наиболее частой причиной с частотой до 1,5–3 случаев на 1000 живорождений [7]. Когда идиопатический гипертрофический пилорический стеноз исключен, другие причины обструкции выходного отверстия желудка у детей, такие как язвенная болезнь, относительно редки [1, 6, 8]. Мы сообщаем о случае приобретенной обструкции выходного отверстия желудка из-за язвенной болезни, ранее ошибочно диагностированной как идиопатический гипертрофический стеноз привратника, у 16-летней девочки. Помимо редкости этого клинического события в педиатрической популяции, этот случай подчеркивает проблемы этиологического диагноза обструкции выходного отверстия желудка с последующими терапевтическими проблемами, и, насколько нам известно, это первый задокументированный случай в Камеруне.
Когда идиопатический гипертрофический пилорический стеноз исключен, другие причины обструкции выходного отверстия желудка у детей, такие как язвенная болезнь, относительно редки [1, 6, 8]. Мы сообщаем о случае приобретенной обструкции выходного отверстия желудка из-за язвенной болезни, ранее ошибочно диагностированной как идиопатический гипертрофический стеноз привратника, у 16-летней девочки. Помимо редкости этого клинического события в педиатрической популяции, этот случай подчеркивает проблемы этиологического диагноза обструкции выходного отверстия желудка с последующими терапевтическими проблемами, и, насколько нам известно, это первый задокументированный случай в Камеруне.
Рисунок 1
Бариевая мука: ( A и B ) Прямой переднезадний вид показывает продолжение желудка до надлобковой области. B и C (вид под углом): показано растяжение желудка, отсутствие прохождения контрастного вещества в двенадцатиперстную кишку и задержка опорожнения желудка (C).
Рис. 1
Бариевая мука: ( A и B ) Прямоугольный переднезадний вид показывает продолжение желудка до надлобковой области.B и C (вид под углом): показано растяжение желудка, отсутствие прохождения контрастного вещества в двенадцатиперстную кишку и задержка опорожнения желудка (C).
Рисунок 2
Омега-трансмезоколический гастроеюнальный анастомоз.
Рисунок 2
Омега трансмезоколический гастроеюнальный анастомоз.
Рисунок 3
Двусторонняя тронкулярная ваготомия Драшстеда, завершенная задним двустворчатым моллюском Тупе.
Рисунок 3
Двусторонняя тронкулярная ваготомия Драшстеда, выполненная задним двустворчатым моллюском Тупе.
ДЕЛО
В нашу больницу поступила девочка 16 лет с болями в животе, рвотой и умеренной задержкой роста. Она была здорова и хорошо питалась до 12 лет, когда у нее начались боли в животе и беспощадная рвота, особенно после тяжелой еды. В течение двух последующих лет она постепенно похудела, участилась рвота как после тяжелой, так и после легкой еды, даже после питья воды, которая теперь связана с запором.Она проконсультировалась с врачом, и на основании результатов ультразвукового исследования был поставлен диагноз гипертрофический пилорический стеноз. Затем ей сделали операцию по поводу гипертрофического стеноза привратника. Шесть месяцев спустя она начала испытывать те же симптомы с похожей картиной (постепенное увеличение частоты и интенсивности). У нее была язвенная болезнь в анамнезе с 11 лет, но в анамнезе не было приема едких веществ, злокачественных новообразований, полипов желудка или приема нестероидных противовоспалительных препаратов. Был положительный семейный анамнез язвенной болезни, но не было семейного анамнеза родства родителей.При физикальном обследовании обнаружен пациент с афебрильной и гемодинамической стабильностью с антропометрическими параметрами между 10-м и 5-м перцентилями.
Она была здорова и хорошо питалась до 12 лет, когда у нее начались боли в животе и беспощадная рвота, особенно после тяжелой еды. В течение двух последующих лет она постепенно похудела, участилась рвота как после тяжелой, так и после легкой еды, даже после питья воды, которая теперь связана с запором.Она проконсультировалась с врачом, и на основании результатов ультразвукового исследования был поставлен диагноз гипертрофический пилорический стеноз. Затем ей сделали операцию по поводу гипертрофического стеноза привратника. Шесть месяцев спустя она начала испытывать те же симптомы с похожей картиной (постепенное увеличение частоты и интенсивности). У нее была язвенная болезнь в анамнезе с 11 лет, но в анамнезе не было приема едких веществ, злокачественных новообразований, полипов желудка или приема нестероидных противовоспалительных препаратов. Был положительный семейный анамнез язвенной болезни, но не было семейного анамнеза родства родителей.При физикальном обследовании обнаружен пациент с афебрильной и гемодинамической стабильностью с антропометрическими параметрами между 10-м и 5-м перцентилями. Живот не растянут, но наблюдается болезненность в эпигастрии, при аускультации слышны нормальные звуки кишечника. Однако во время приступов рвоты наблюдалась видимая перистальтика желудка. Она была положительной при серологическом исследовании Helicobacter pylori , стандартные анализы мочи были нормальными, а также электролиты сыворотки крови, функциональные тесты почек и печени.Прием бариевой пищи показал заметное вздутие желудка с задержкой опорожнения желудка и отсутствием контрастного вещества в двенадцатиперстной кишке (рис. 1). Эти данные соответствовали обструкции выходного отверстия желудка, но неизвестной этиологии. Была проведена диагностическая лапаротомия, которая показала сильно расширенный желудок, покрытый рубцами привратник и увеличенные лимфатические узлы вдоль малой кривизны желудка. Были выполнены омега-трансмезоколический гастроеюнальный анастомоз (рис.2), двусторонняя тронкулярная ваготомия Драшстеда и задняя двустворчатая створка Тупе (рис.3). Гистопатологическое исследование увеличенных лимфатических узлов показало неспецифический хронический лимфаденит без злокачественных клеток.
Живот не растянут, но наблюдается болезненность в эпигастрии, при аускультации слышны нормальные звуки кишечника. Однако во время приступов рвоты наблюдалась видимая перистальтика желудка. Она была положительной при серологическом исследовании Helicobacter pylori , стандартные анализы мочи были нормальными, а также электролиты сыворотки крови, функциональные тесты почек и печени.Прием бариевой пищи показал заметное вздутие желудка с задержкой опорожнения желудка и отсутствием контрастного вещества в двенадцатиперстной кишке (рис. 1). Эти данные соответствовали обструкции выходного отверстия желудка, но неизвестной этиологии. Была проведена диагностическая лапаротомия, которая показала сильно расширенный желудок, покрытый рубцами привратник и увеличенные лимфатические узлы вдоль малой кривизны желудка. Были выполнены омега-трансмезоколический гастроеюнальный анастомоз (рис.2), двусторонняя тронкулярная ваготомия Драшстеда и задняя двустворчатая створка Тупе (рис.3). Гистопатологическое исследование увеличенных лимфатических узлов показало неспецифический хронический лимфаденит без злокачественных клеток. Послеоперационное развитие было благоприятным; в первый месяц после операции она набрала 6 кг. При контрольном осмотре через 3 месяца после лапаротомии у нее не было симптомов.
Послеоперационное развитие было благоприятным; в первый месяц после операции она набрала 6 кг. При контрольном осмотре через 3 месяца после лапаротомии у нее не было симптомов.
ОБСУЖДЕНИЕ
В педиатрических группах обструкция выходного отверстия желудка чаще всего является результатом идиопатического гипертрофического стеноза привратника [4]. Хотя точная частота обструкции выходного отверстия желудка у детей старшего возраста точно не установлена, в некоторых отчетах оценивается частота менее 5% у пациентов с язвенной болезнью [2, 9], что предполагает редкость этого зарегистрированного случая.По данным литературы, мужчины болеют чаще, чем женщины, соотношение может варьироваться от 3: 1 до 4: 1 [1, 10]; но в данном случае пациентка была женщиной. В исследовании Feng et al. [10] о редких причинах непроходимости выходного отверстия желудка у детей, возраст пациентов варьировался от 45 дней до 13 лет, что свидетельствует о значительной вариабельности возраста начала заболевания в педиатрических группах, который может достигать 16 лет, как в Это дело.
Основные этиологии обструкции выходного отверстия желудка хорошо описаны в книгах и опубликованных статьях [2, 4, 7, 9, 10].Существует множество классификаций, но обычно их классифицируют по врожденным и приобретенным причинам [2, 4, 7, 9, 10]. Таким образом, хотя идиопатический гипертрофический пилорический стеноз является наиболее частой причиной обструкции выходного отверстия желудка у детей [4], необходимо систематически исследовать приобретенные причины, такие как язвенная болезнь, проглатывание каустика, опухоль, хроническая гранулематозная болезнь и эозинофильный гастроэнтерит [7]. и исключены, чтобы уменьшить количество ошибочных диагнозов. Дифференцировать обструкцию выходного отверстия желудка от происхождения идиопатического гипертрофического пилорического стеноза или происхождения язвенной болезни является серьезной диагностической проблемой для врачей, практикующих в странах с ограниченными ресурсами [2], с серьезными терапевтическими последствиями, как показано в отчете о конкретном случае.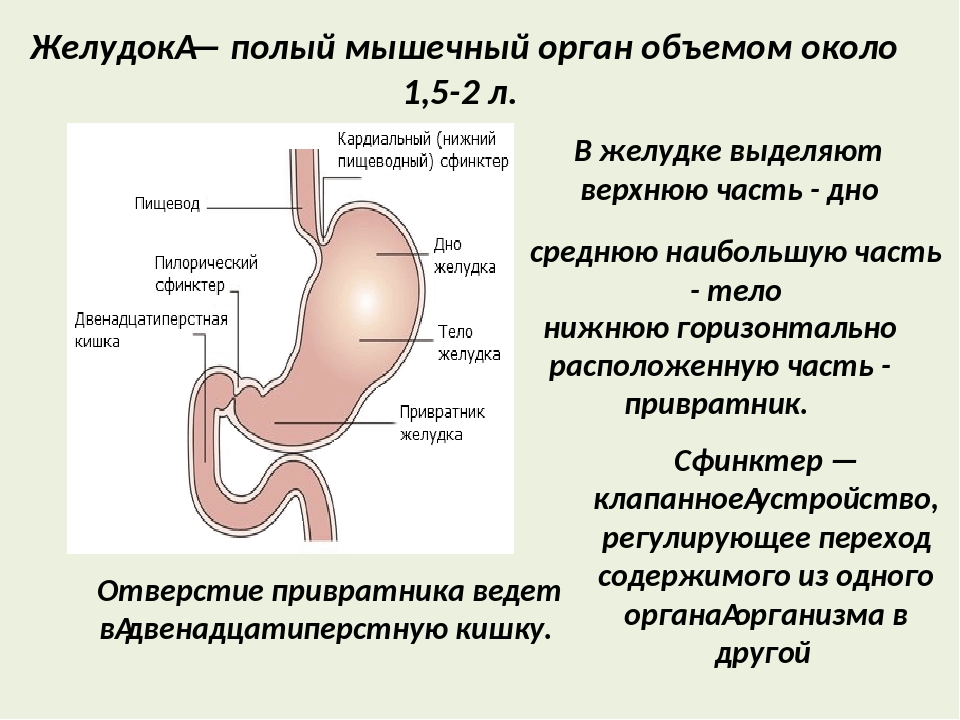 Таким образом, происхождение язвенной болезни следует рассматривать как наиболее вероятную причину, если у пациента есть семейный и личный анамнез язвенной болезни и положительный результат серологии H. pylori [6].
Таким образом, происхождение язвенной болезни следует рассматривать как наиболее вероятную причину, если у пациента есть семейный и личный анамнез язвенной болезни и положительный результат серологии H. pylori [6].
Что касается схем ведения, согласно многим сообщениям, дети с обструкцией выходного отверстия желудка, вторичной по поводу язвенной болезни, могут быть успешно вылечены ваготомией в сочетании с пилоропластикой, антрэктомией или гастроеюностомией [2, 7, 9, 10]. В этом случае были выполнены омега-трансмезоколическая гастроеюностомия, двусторонняя тронкулярная ваготомия Драшстеда и задний двустворчатый моллюск Тупе.Некоторые авторы сообщили, что введение эндоскопической баллонной дилатации упростило лечение доброкачественной обструкции выходного отверстия желудка, вызванной язвенной болезнью, и связано с благоприятным долгосрочным исходом. Более того, сейчас это считается лечением первой линии [3, 8].
В заключение, хотя идиопатический гипертрофический пилорический стеноз является основной причиной в этой популяции, врачи должны знать о других потенциальных лежащих в основе приобретенных причинных заболеваниях, чтобы уменьшить вероятность ошибочного диагноза.
ПОДТВЕРЖДЕНИЕ
Мы благодарим медперсонал хирургического отделения протестантской больницы Мбуо за их вклад в лечение пациента.
ЗАЯВЛЕНИЕ О КОНФЛИКТЕ ИНТЕРЕСОВ
Не объявлено.
Список литературы
1.Sukumar
V
,Ravindran
C
,Prasad
RV
.Демографические и этиологические закономерности обструкции выходного отверстия желудка в Керале, Южная Индия
.N Am J Med Sci
2015
;7
:403
—6
.2.Jaka
H
,Mchembe
MD
,Rambau
PF
,Chalya
PL
.Обструкция выходного отверстия желудка в Медицинском центре Бугандо на северо-западе Танзании: проспективный обзор 184 случаев
.BMC Surg
2013
;13
:41
. 3.
3.Zare
E
,Raeisi
H
,Honarvar
B
,Lankarani
KB
.Отдаленные результаты эндоскопической баллонной дилатации при обструкции выходного отверстия желудка, вызванной язвенной болезнью
.Ближний Восток J Dig Dis
2019
;11
:218
—24
.4.Otjen
JP
,Iyer
RS
,Phillips
GS
,Parisi
MT
.Обычные и необычные причины обструкции выходного отверстия желудка у детей
.Педиатр радиол
2012
;42
:728
—37
.5.Sharma
S
,Debnath
PR
,Agrawal
LD
,Gupta
V
.Обструкция выхода из желудка без поражения пищевода: поздние последствия употребления кислоты у детей
.J Indian Assoc Pediatr Surg
2007
;12
:47
.6.Gisbert
JP
,Pajares
JM
.Инфекция Helicobacter pylori и обструкция выходного отверстия желудка — распространенность инфекции и роль противомикробной терапии
.Алимент Фармакол Тер
2002
;16
:1203
—8
.7.Шривастава
P
,Gangopadhyay
A
,Upadhyaya
V
,Sharma
S
,Jaiman
R
,K
,Необычная приобретенная непроходимость выходного отверстия желудка в младенчестве: история болезни
.Ящики J
2008
;1
:237
.8.Mirande
MD
,Mirande
RA
.Лечение постбульбарной язвы и стриктуры двенадцатиперстной кишки, вызывающей обструкцию выходного отверстия желудка: история болезни
.Ann Med Surg (Лондон)
2018
;29
:10
—3
.9.Аппасани
S
,Kochhar
S
,Nagi
B
,Gupta
V
,Kochhar
R
.Доброкачественная непроходимость выходного отверстия желудка — спектр и лечение
.Троп Гастроэнтерол
2012
;32
:259
—66
.10.Feng
J
,Gu
W
,Li
M
,Yuan
J
,Weng
Y
,Wei
и др.
Редкие причины непроходимости выходного отверстия желудка у детей
.Ped Surgery Int
2005
;21
:635
—40
.Опубликовано Oxford University Press и JSCR Publishing Ltd. Все права защищены. © Автор (ы) 2020.
Это статья в открытом доступе, распространяемая в соответствии с условиями некоммерческой лицензии Creative Commons Attribution (http://creativecommons.org/licenses/by-nc/4.0/), которая разрешает не -коммерческое повторное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы. По вопросам коммерческого повторного использования обращайтесь по адресу journals.permissions@oup.комОчерки патологии — Язвенная болезнь
Язвы
Язвенная болезнь
Тема завершена: 1 августа 2012 г.
Незначительные изменения: 24 сентября 2021 г.
Авторское право : 2003-2021, PathologyOutlines.com, Inc.
Поиск в PubMed : язвенная болезнь [название]
просмотров страниц в 2020 г .: 9,458
просмотров страниц в 2021 г. по настоящее время: 11,469
Цитируйте эту страницу: Weisenberg E.Язвенная болезнь. Сайт PathologyOutlines.com. https://www.pathologyoutlines.com/topic/stomachpud.html. По состоянию на 1 ноября 2021 г.
Определение / общее
- Язва :
- Нарушение мышечной слизистой оболочки желудочно-кишечного тракта
- Эрозия — более поверхностное нарушение
- Язвы начинаются с эрозий, но не все эрозии переходят в язвы
Язвенная болезнь :- Хроническая, обычно одиночная, вызванная кислотно-пептическими соками
- Причины :
- Повреждение слизистой оболочки из-за инфекции Helicobacter pylori , прием НПВП, синдром Золлингера-Эллисона (множественные пептические язвы желудка, двенадцатиперстной кишки и тощей кишки из-за избыточной секреции гастрина опухолью), ишемия, рефлюкс желчи / панкреатического сока
- Употребление алкоголя, курения, ХОБЛ и кортикостероидов может усугубить язвенную болезнь и ухудшить заживление
- Повышенная кислотность присутствует в небольшом количестве язв двенадцатиперстной кишки и только в редких случаях при язве желудка
- H.pylori имеет почти универсальную ассоциацию с язвой двенадцатиперстной кишки; присутствует в 65% язв желудка и 90% язв желудка, не связанных с приемом НПВП или синдромом Золлингера-Эллисона
Клинические особенности
- Заболеваемость в США 4 миллиона, 350 000 новых случаев в год
- 3000 смертей в год
- Поражает 10% американских мужчин, 4% женщин (M / F = 3: 1 для язв двенадцатиперстной кишки, 1,5-2: 1 для язв желудка)
- В последнее время снизилась заболеваемость язвой двенадцатиперстной кишки, а не язвой желудка
- Обычно в слизистой оболочке пилорического типа по малой кривизне
- 20% имеют сосуществующую язву двенадцатиперстной кишки
- 5% кратны
- Средний возраст 50 лет, но может встречаться у детей
- Рекомендовано несколько (~ 10) биопсий для исключения злокачественной опухоли
- Симптомы :
- Эпигастральное жжение
- Боль усиливается ночью, через 1-3 часа после еды
- Боль может уменьшаться с едой / щелочью
- Перфорация, связанная с болью в спине, левом подреберье, груди
- Обычно ухудшает жизнь, но не укорачивает ее
- Исцеляет за 15 лет без лечения по сравнению с неделями с лечением
- Осложнения: перфорация, кровотечение, непроходимость, хирургическое вмешательство
Патофизиология
- H.pylori связанные язвы :
- Вырабатывает уреазу (для защиты от кислоты), протеазу (расщепляет гликопротеины слизи желудка), фосфолипазу (повреждает эпителиальные клетки, может высвобождать лейкотриены)
- Привлекает нейтрофилы, вырабатывающие миелопероксидазу (превращает HCl в хлорноватистую кислоту, соединяется с Nh4 с образованием монохлорамина)
- И хлорноватистая кислота, и монохлорамин разрушают клетки млекопитающих
- Язвы, связанные с НПВП :
Участки
- Двенадцатиперстная кишка, антральный отдел, меньшая кривизна возле резцов, наиболее часто встречающееся место в желудке, соединение GE, края гастроеюностомии, рядом с дивертикулом Меккеля, содержащим эктопическую слизистую оболочку желудка, нижняя часть пищевода
- 98% в желудке или двенадцатиперстной кишке
- Двенадцатиперстная кишка: желудок 4: 1
- Язвы желудка на большей кривизне или вне антрального отдела, скорее всего, связаны с применением НПВП, изъязвление также может быть вызвано опухолями, инфекциями (кроме H.pylori ), особенно у пациентов с ослабленным иммунитетом
Лечение
- Антибиотики, вызванные H. pylori , способствуют заживлению язв и значительно сокращают рецидивы, ингибиторы протонной помпы, прекращение приема НПВС и кортикостероидов, отказ от курения
Описание брутто
- 90% Обычно резко выбитый дефект с прямыми стенками, НЕТ навороченных полей
- Размер не позволяет предсказать злокачественное новообразование
Микроскопическое (гистологическое) описание
- Обычно ассоциируется с H.pylori гастрит, может наблюдаться реактивная гастропатия при применении НПВП в анамнезе
- Язва может быть трансмуральной или ограничиваться слизистой и подслизистой оболочкой
- Мышечная стенка замещена фиброзной тканью
- Серозный фиброз
- Гиперплазия соседних лимфатических узлов
- Проксимальная слизистая оболочка может нависать
- Дистальная слизистая оболочка может иметь лестничную форму
- Сопровождается активным и хроническим воспалением, если не связано с НПВП
- Активные язвы имеют 4 прототипные зоны :
- Поверхностные нейтрофилы, бактерии, некротические остатки и, возможно, Candida
- Фибриноидный некроз у основания и краев
- Грануляция ткани с хроническими воспалительными клетками
- Фиброзные или коллагеновые рубцы собственной мышечной ткани с утолщенными кровеносными сосудами, указывающие на облитерирующий эндартериит
- Заживление язв :
- Имеют регенерирующий эпителий на поверхности
- Возможна кишечная метаплазия, выраженные реактивные изменения
- Редко проявляется гиалинизация (сильное утолщение, обычно подслизистой основы, Arch Pathol Lab Med 1982; 106: 472)
Микроскопические (гистологические) изображения
Изображения, размещенные на других серверах:
Дифференциальный диагноз
- Острая язва желудка, вызванная тяжелым системным стрессом
- Карцинома (радиологически)
Двухканальный привратник как осложнение язвенной болезни Dis…: Официальный журнал Американского колледжа гастроэнтерологии
Введение: Двухканальный привратник — редкое заболевание, состоящее из желудочно-двенадцатиперстной фистулы, идущей от антрального отдела желудка к луковице двенадцатиперстной кишки через добавочный канал. Двойной привратник — деструктивное, но относительно доброкачественное осложнение язвенной болезни. Это могло быть врожденное или приобретенное.
История болезни: 73-летняя женщина с циррозом в анамнезе, вторичным по отношению к неалкогольному стеатогепатиту со спленомегалией, тромбоцитопенией и язвенной болезнью, поступила в больницу с прогрессирующей одышкой и у нее была выявлена железодефицитная анемия.Пациенту была выполнена скрининговая эндоскопия верхних отделов желудка в рамках скрининга варикозно расширенных вен пищевода. Было отмечено некоторое утолщение антрального отдела, распространяющееся на привратник. Биопсия показала, что утолщение было только очаговым фиброзом и реактивной железистой атипией, но не опухолью. Шесть месяцев спустя пациент был повторно госпитализирован с обострением одышки, у него была обнаружена анемия и положительный результат на скрытую кровь. Колоноскопия была проведена как часть обследования, что было совершенно нормально. Позже пациенту была проведена эзофагогастродуоденоскопия (ЭГДС).На EGD изменения соответствовали легкому гастриту и двойному отверстию, прилегающему к пилорическому каналу. Прицел проходил через оба отверстия. Сначала был родной пилорический канал. Дублированный пилорический канал, казалось, открывался во вторую часть двенадцатиперстной кишки, и была большая, чистая язва у основания, но без свищей. Через 2 отверстия была полка из нормальной ткани. Для подтверждения диагноза также была проведена серия исследований верхних отделов желудочно-кишечного тракта.
Обсуждение: Распространенность двойного привратника варьирует от 0.06 до 0,4%; однако его реальная частота остается неизвестной. Чаще встречается у мужчин (2: 1), а также при других язвенных заболеваниях. Злокачественные опухоли с образованием двойного привратника встречаются крайне редко. Клинические симптомы аналогичны язвенной болезни. Они выявляются при эндоскопии верхних отделов, а также могут быть обнаружены при исследовании бариевой муки. Схождение двойных пилорических каналов, приводящее к образованию 1 большого желудочно-кишечного прохода, может предрасполагать к рефлюксу желчи. Другие осложнения, такие как кровотечение или непреодолимая боль, могут потребовать хирургического вмешательства.Двухканальный привратник — редкое, но важное осложнение язвенной болезни, и его следует выявлять на ранней стадии, чтобы предотвратить осложнения.
Пептические язвы, сопровождающиеся желудочно-кишечным кровотечением, обструкцией привратника и холангитом, вторичным по отношению к холедоходуоденальной фистуле: история болезни
Введение
Хотя наблюдается общая тенденция к снижению заболеваемость язвенной болезнью, заболевание остается обычным. Приблизительно 500000 человек заболевают язвенной болезнью в год в США (1).В основном они вызваны инфекция Helicobacter pylori, желудочная кислота, нестероидные противовоспалительные препараты (НПВП) и защитные факторы (2). Язвенная болезнь диагностируется при эндоскопии. и его можно лечить ингибиторами протонной помпы, H. pylori. терапия (по результатам тестирования H. pylori), эндоскопия или операция в зависимости от тяжести заболевания. В в то же время кровотечение из верхних отделов желудочно-кишечного тракта (ЖКТ) без варикозного расширения вен и другие сопутствующие осложнения язвенной болезни остаются основное распространенное и клинически значимое состояние во всем мире (3,4).Если пораженные пациенты пренебрегают предупреждающими симптомами (например, эпигастральный дискомфорт, боль в животе, связанная с приемом пищи, боль, которая вызывает пробуждение ночью, похудание, потеря аппетита и мелены) и не получают эффективного лечения язвенной болезни, тогда один или будут развиваться больше осложнений. Эти осложнения сделают болезнь намного сложнее, и ее сложнее диагностировать и относиться. В настоящем исследовании описан случай с таким пациентом, который с диагнозом пептические язвы, сопровождающиеся кровотечением из верхних отделов ЖКТ, обструкция пилоруса и холедоходуоденальный свищ (CDF), и была успешно лечится.
Отчет о болезни
12 декабря 2010 г. поступил 67-летний мужчина. в Первую больницу Чжэцзянского университета (Ханчжоу, Чжэцзян, Китай) из-за периодических болей в животе, лихорадки и мелены. Пациент имел 1-летний анамнез повторяющихся болей в верхней части живота. без какого-либо лечения и отсутствия в анамнезе нестероидных противовоспалительные препараты. За 3 месяца до поступления Помимо болей в животе, у пациента поднялась температура, которая контролировалось лечением антибиотиками, без абдоминальных вздутие живота или рвота.За 1 месяц до поступления больной был госпитализирован в местную больницу из-за стойкой мелены. Однако попытка выяснить этиологию и облегчить симптомы был неудачным. Впоследствии пациент был госпитализирован в Первая дочерняя больница Чжэцзянского университета для дальнейшего диагностика и лечение.
Живот у пациента мягкий, с легким нежность в верхней области. Результаты лабораторных исследований показали анемия (гемоглобин 62 г / л; нормальный диапазон 120–160 г / л) и гипопротеинемия (альбумин 23 г / л; нормальный диапазон 35–55 г / л), с общий билирубин (нормальный диапазон 0–21 мкмоль / л), аланин аминотрансфераза (нормальный диапазон 5–35 Ед / л) и аспартат уровни трансаминаз (нормальный диапазон 8-40 Ед / л), которые все были в пределах нормальные диапазоны.Антигеморрагический (атрокс гемокоагулазы для инъекция, 4 ЕД / день, внутривенная инъекция) и антибиотик лечения (цефодизим натрия, 2 г / день, внутривенно гутта) были началось. УЗИ брюшной полости и магнитный резонанс холангиопанкреатография показала несколько занятий с низким эхом и полосовое эхо в общем желчном протоке с расширением внутрипеченочные и внепеченочные желчные протоки. Брюшной полости томография выявила камни в желчном пузыре и правой печени воздухом в расширенных внутрипеченочных и внепеченочных желчных протоках (рис.1). Подозревая, что кровотечение было связанный с воспалением желчного протока, эндоскопический ретроградная холангиопанкреатография (ЭРХПГ) была проведена для выявления положение и этиология кровотечения. Однако во время осмотр, прицел нельзя было пропустить через затрудненный срез деформированного привратника и отсутствие значительных аномалий тракт был обнаружен над привратником. Поэтому гастродуоденография было выполнено, что показало попадание контрастного вещества в желчь. тракт (рис.2). Соответственно, верхний GI кровотечение и обструкция привратника с холангитом, вторичным по CDF был рассмотрен. После антигеморрагических и антибиотиков лечения, симптомы лихорадки и боли в животе были с облегчением.
Однако пациенту была сделана экстренная операция в связи с до шока, который произошел через 2 дня в результате массивного кровоизлияние в желудочно-кишечный тракт. Уровень гемоглобина снизился до 40 г / л. Во время операции кровотечение было локализовано в ветви гастродуоденальная артерия, эрозированная язвой (~ 1.0 см в диаметр), в пилорический канал. Кроме того, шрам от этого язва также считалась причиной пилорического отдела уродство. Кроме того, была обнаружена еще одна язва (~ 1,5 см в диаметре). обнаружен вокруг области дуоденального сосочка, который подозревался быть этиологией исчезновения сосочка. Без камней были обнаружены в желчном пузыре или общем желчном протоке во время процедура. Так что несколько операций, в том числе панкреатодуоденэктомия, панкреатоеюностомия, гастроеюностомия и холедохоеюноанастомоз выполнять следующие три цели: i) Контроль кровоизлияние; б) удаление язв и деформированного привратника; а также iii) ремонт CDF.Наконец, послеоперационная патология подтвердили, что хронические язвы пилорического канала и двенадцатиперстной кишки были доброкачественными. После операции пациент отреагировал хорошо и выписан без серьезных осложнений. Пациент почувствовал отсутствие дискомфорта, связанного с прежними заболеваниями и гастроскопом не обнаружили рецидива язвы в течение следующих 3 лет после операция.
Обсуждение
Кровотечение — наиболее частое из множественных осложнения язвенной болезни, возникающие при эрозии язвы кровеносный сосуд.Следовательно, с ним нужно справляться быстро и надлежащим образом, чтобы предотвратить неблагоприятные исходы. Руководящие принципы для ведение пациентов с кровотечением из верхних отделов ЖКТ без варикозного расширения вен рекомендуют проводить эндоскопию в течение 24 часов. для диагностики, оценки и лечения кровоточащего поражения (3–5). Даже если эндоскопическая терапия не дает результатов, некоторая полезная информация может получить для последующей транскатетерной эмболизации артерий (TAE) или хирургия. Где возможно, чрескожно или ТАЕ. исследованы в качестве альтернативы хирургическому вмешательству у лиц в которым эндоскопическая терапия не принесла результатов, особенно те пациенты, у которых являются кандидатами высокого риска на операцию (4,6–9).Ретроспективное одноцентровое исследование (6) показали, что не было существенные различия между эмболизационной терапией и хирургией в отношении частоты повторных кровотечений, хирургических вмешательств или смертности, даже хотя пациенты в группе эмболизации были старше с более высокая распространенность сердечных заболеваний. В других исследованиях TAE был одобрено для связи с высоким уровнем (93%) технического успеха, минимальные осложнения (9%), снижение количества операций и общего осложнения (6,10,11). В Показания к операции ограничены среди случаев, когда гемостаз не могут быть выполнены из-за положения язвы или типа кровотечение.У данного пациента, помимо желудочно-кишечного кровотечения, Обструкция привратника и CDF также должны быть приняты во внимание. Таким образом, эндоскопическая терапия и ТАЕ не подходили для решить все эти проблемы.
Обструкция привратника и двенадцатиперстной кишки всегда развивается пациенты с рецидивами язвенной болезни вследствие острого воспаление, спазм, отек или рубцевание и фиброз. Пациенты страдать от сопутствующих симптомов повторяющихся эпизодов рвоты, стойкое вздутие живота или чувство полноты после еды, в начале сытость и похудание.Хроническая обструкция язвенной болезни может быть облегчается эндоскопической дилатацией пилорического баллона или хирургическим вмешательством (ваготомия и пилоропластика, антрэктомия или гастроэнтеростомия) (12). Однако прежний опыт в нашей больнице показали, что эндоскопическая баллонная дилатация привратника непроходимость не приводит к длительной ремиссии, и большинство пациентов требуют хирургического вмешательства.
CDF — это патология желчевыводящих путей, которая всегда возникает в виде следствие длительной и плохо леченной хронической дуоденальной язвы (13,14).Пациенты с этой аномалией считается предрасположенным к восходящей билиарной инфекции (15). Диагноз CDF всегда случайно сделал рентген, с признаками воздуха в желчного дерева и рефлюкса бария в желчевыводящие пути после бариевая мука (16). Демонстрация выход желчи из устья во время ЭРХПГ всегда считается золотым стандарт диагностики CDF. Возможные методы лечения этого заболевание включает консервативное лечение препаратами, эндоскопическое сфинктеротомия и хирургическое лечение.Выбор основан на этиология, тяжесть заболевания и общая состояние. Сообщалось, что рецидивирующие желчные пути инфекции и желчнокаменная кишечная непроходимость, вызванные CDF, рассматриваются как окончательное показание к хирургическому вмешательству (17). В настоящее время билиарный кишечно-анастомоз. считается основным методом лечения с общей желчью исследование протоков, дренаж с помощью Т-образной трубки и эндоскопическая сфинктеротомия также эффективен (15,18).
Насколько нам известно, язвенная болезнь сопровождаются желудочно-кишечным кровотечением, обструкцией привратника и CDF не имеют сообщалось ранее.В настоящем деле, учитывая сопутствующие осложнения желудочно-кишечного кровотечения, обструкции привратника и CDF, простого хирургического вмешательства было недостаточно. Следовательно, панкреатодуоденэктомия была выбрана с целью одновременного лечение кровоточащей артерии, реконструкция желудочно-кишечного тракта и резекция CDF. Пациент выздоровел без каких-либо осложнения или оставшиеся симптомы. Поскольку пептические язвы чрезвычайно распространен, мы надеемся, что этот случай принесет полезный опыт в отношении диагностики и стратегии лечения язвенной болезни язвы, которые сопровождаются группой осложнений.
Благодарности
Настоящее исследование поддержано Министерством Здоровье специальной фондовой индустрии (грант № 201002015). Авторы хочу поблагодарить всех врачей отделения гепатобилиарной и Хирургия поджелудочной железы, отделение хирургии в первом филиале Больница Чжэцзянского университета.
Список литературы
1 | Система здравоохранения Мичиганского университета. Язвенная болезнь. простоwww.cme.med.umich.edu/pdf/guideline/PUD05.pdf Доступно. 04–2007 мая |
2 | Мальфертхайнер П., Чан Ф. К. и Макколл К. Э .: Язвенная болезнь. Ланцет. 374: 1449–1461. 2009. Просмотр статьи: Google Scholar: PubMed / NCBI |
3 | Сун Дж.Дж., Чан Ф.К., Чен М., Чинг Дж.Й., Хо КЙ, Качинторн У, Ким Н., Лау Дж.Й., Менон Дж., Рани А.А. и др .: Азиатско-Тихоокеанский регион Рабочая группа: консенсус Азиатско-Тихоокеанской рабочей группы по неварикозным заболеваниям. кровотечение из верхних отделов желудочно-кишечного тракта.Кишечник. 60: 1170–1177. 2011 г. Просмотр статьи: Google Scholar: PubMed / NCBI |
4 | Баркун А.Н., Барду М., Койперс Э.Дж., Сунг Дж., Хант Р.Х., Мартель М. и Синклер П.: Верхний уровень международного консенсуса Группа конференции по желудочно-кишечному кровотечению: международный консенсус рекомендации по ведению пациентов с неварикозными заболеваниями. кровотечение из верхних отделов желудочно-кишечного тракта. Ann Intern Med. 152: 101–113. 2010 г. Просмотр статьи: Google Scholar: PubMed / NCBI |
5 | Лаурсен С.Б., Йоргенсен Х.С. и де Макаделл Шаффалицкий OB: Датское общество гастроэнтерологов и Гепатология: лечение кровоточащих гастродуоденальных язв.Дэн Мед J. 59: C44732012.PubMed / NCBI |
6 | Риполл С., Баньярес Р., Бесейро И., Менчен П., Каталина М.В., Эченагусия А и Турегано Ф: сравнение транскатетерная артериальная эмболизация и хирургия для лечения кровотечение язвенной болезни после неэффективности эндоскопического лечения. J Vasc Interv Radiol. 15: 447–450. 2004. Просмотр статьи: Google Scholar: PubMed / NCBI |
7 | Ларссен Л., Могер Т., Бьёрнбет Б.А., Лигрен И. и Kløw NE: Транскатетерная артериальная эмболизация в лечении кровоточащих язв двенадцатиперстной кишки: A 5.5-летнее ретроспективное исследование лечение и исход. Сканд Дж Гастроэнтерол. 43: 217–222. 2008 г. Просмотр статьи: Google Scholar: PubMed / NCBI |
8 | Eriksson LG, Ljungdahl M, Sundbom M и Найман Р: Транскатетерная артериальная эмболизация по сравнению с хирургическим вмешательством в лечение кровотечения из верхних отделов желудочно-кишечного тракта после терапевтических неудача эндоскопии. J Vasc Interv Radiol. 19: 1413–1418. 2008 г. Просмотр статьи: Google Scholar: PubMed / NCBI |
9 | Венцлаускас Л., Братли С.О., Захриссон К., Малецкас А., Пундзиус Дж. И Йонсон С. Транскатетерная артериальная эмболизация более безопасная альтернатива хирургическому вмешательству при эндоскопическом При кровотечении язвенной болезни двенадцатиперстной кишки терапия не дает результатов? Сканд Дж Гастроэнтерол.45: 299–304. 2010. Просмотр статьи: Google Scholar: PubMed / NCBI |
10 | Лоффрой Р., Рао П., Ота С., Де Лин М., Квак Б.К. и Geschwind JF: Эмболизация острой неварикозной верхней желудочно-кишечные кровотечения, резистентные к эндоскопическому лечению: Результаты и предикторы повторного кровотечения. Кардиоваск Интервент Радиол. 33: 1088–1100. 2010. Просмотр статьи: Google Scholar: PubMed / NCBI |
11 | Вонг Т.К., Вонг К.Т., Чиу П.В., Теох А.Ю., Ю СК, Au KW и Lau JY: сравнение ангиографической эмболизации с операция после неудачного эндоскопического гемостаза до кровотечения из пептида язвы.Gastrointest Endosc. 73: 900–908. 2011. Просмотр статьи: Google Scholar: PubMed / NCBI |
12 | Behrman SW: Управление сложными язвенная болезнь. Arch Surg. 140: 201–208. 2005. Просмотр статьи: Google Scholar: PubMed / NCBI |
13 | Хорхе А., Диас М., Лоренцо Дж. И Хорхе О: Холедоходуоденальные свищи. Эндоскопия. 23: 76–78. 1991. Просмотр статьи: Google Scholar: PubMed / NCBI |
14 | Колович Р., Грубор Н., Перишич М., Мичев М., Латинчич С. и Колович Н.: Холедоходуоденальный свищ язвенной болезни. этиология.Srp Arh Celok Lek. 138: 347–350. 2010. (на сербском языке). Просмотр статьи: Google Scholar: PubMed / NCBI |
15 | Чой Д., Лим ХК, Ким МДж, Ким СДжей, Ким Ш., Ли В.Дж., Лим Дж.Х., Пайк С.В., Ю BC, Чой М.С. и др.: Абсцесс печени. после чрескожной радиочастотной абляции гепатоцеллюлярной карциномы: частота и факторы риска. AJR Am J Roentgenol. 184: 1860–1867. 2005. Просмотр статьи: Google Scholar: PubMed / NCBI |
16 | Zong KC, You HB, Gong JP и Tu B: Диагностика и лечение холедоходуоденальной фистулы.Am Surg. 77: 348–350. 2011.PubMed / NCBI |
17 | Вагефи PA, Фергюсон CM и Холл JF: возникновение желчнокаменной непроходимости. Arch Surg. 143: l118 – l120. 2008. |
18 | Агарвал Н., Шарма BC, Гарг С., Кумар Р. и Зарин С.К.: Эндоскопическое лечение послеоперационного истечения желчи. Гепатобилиарный панкреат Dis Int. 5: 273–277. 2006.PubMed / NCBI |
Язвы желудочно-кишечного тракта у мелких животных — пищеварительная система
Барьер слизистой оболочки желудка представляет собой сложный защитный механизм, защищающий нормальную слизистую оболочку от агрессивной химической среды содержимого просвета желудка.Пептиды просвета желудка и вздутие желудка сильно стимулируют выработку кислоты в желудке. В ответ на стимуляцию транспортеры H + / K + -АТФазы париетальных клеток и транспортеры KCl включаются в канальцевую мембрану париетальных клеток. Ионы водорода высвобождаются в просвет желудка из париетальных клеток при стимуляции в обмен на калий, что приводит к очень кислой среде.
Барьер слизистой оболочки желудка защищает эпителий желудка от очень кислого содержимого просвета.Плотные соединения герметизируют клеточные слои слизистой оболочки желудка, гарантируя, что содержимое просвета не проникает внутрь или вокруг этих клеток. Толстый, богатый бикарбонатом слизистый слой покрывает поверхность эпителия. Небольшое количество желудочной кислоты, которая диффундирует в эпителиальные клетки, быстро выводится за счет высокого кровотока в этой области. Этот высокий кровоток также поддерживает клеточный метаболизм и быстрое обновление поврежденных клеток. Местное производство простагландинов E 2 и I 2 помогает поддерживать кровоток и целостность слизистой оболочки желудочно-кишечного тракта, увеличивает секрецию слизистой и бикарбоната, снижает секрецию кислоты и стимулирует обмен эпителиальных клеток.
В нормальном желудочно-кишечном тракте потенциальные деструктивные свойства просветного содержимого уравновешиваются защитными механизмами слизистого барьера желудочно-кишечного тракта. Однако многие лекарства и болезни могут нарушить баланс между жестким содержимым просвета и защитным барьером ЖКТ. Язвы желудочно-кишечного тракта в первую очередь поражают желудок и / или двенадцатиперстную кишку.
Дефект нормального барьера слизистой оболочки ЖКТ приводит к самовоспроизводящемуся циклу дальнейшего повреждения слизистой оболочки. Повреждение этого барьера позволяет соляной кислоте, желчным кислотам и протеолитическим ферментам разрушать эпителиальные клетки, разрушать липидные мембраны и вызывать воспаление и апоптоз.Обратная диффузия содержимого просвета через плотные соединения приводит к воспалению и кровоизлиянию клеток ЖКТ, с дальнейшей секрецией кислоты, опосредованной воспалительными клетками и их продуктами. Происходит дегрануляция тучных клеток, вызывающая высвобождение гистамина, что способствует дальнейшей секреции кислоты желудочного сока. Воспалительная среда также вызывает снижение кровотока, что приводит к ишемии, снижению способности к восстановлению клеток и снижению секреции слизи и цитопротекторных простагландинов. В результате может возникнуть изъязвление слизистой оболочки, подвергающее подслизистую основу или более глубокие слои ткани желудочно-кишечного тракта воздействию агрессивного химического содержимого просвета.
Частота изъязвления желудочно-кишечного тракта у собак и кошек неизвестна, но, по-видимому, чаще встречается у собак. Прием НПВП, новообразования и заболевания печени являются наиболее частыми причинами гастродуоденальной язвы или перфорации у собак. НПВП могут вызывать прямое местное повреждение слизистой оболочки желудочно-кишечного тракта, а ингибирование циклооксигеназы (ЦОГ) -1 снижает выработку защитных простагландинов. Считается, что использование ЦОГ-2-специфических НПВП уменьшает изъязвление желудочно-кишечного тракта, но язвы и перфорация все еще могут возникать при использовании этих препаратов.
Первичная неоплазия желудочно-кишечного тракта, такая как лимфома, аденокарцинома, лейомиома и лейомиосаркома, может привести к изъязвлению из-за местного воздействия опухоли. Кроме того, паранеопластические синдромы, вторичные по отношению к опухолям тучных клеток и гастриномах (синдром Золлингера-Эллисона), были связаны с повышенным образованием соляной кислоты желудочного сока и последующим образованием язв у собак.
Различные заболевания печени (например, острое повреждение печени, внутрипеченочный портосистемный шунт) связаны с гастродуоденальной язвой, но механизм заболевания неизвестен.Возможные причины включают повышенную секрецию желудочного сока и изменения кровотока в слизистой оболочке, что может привести к образованию язвы.
Кортикостероидная терапия является спорной причиной изъязвления желудочно-кишечного тракта. Комбинация НПВП и кортикостероидов увеличивает риск изъязвления желудочно-кишечного тракта и противопоказана. Неоплазия (например, лимфома, аденокарцинома) является наиболее частой причиной изъязвления желудочно-кишечного тракта у кошек.





 Предоставляется возможность взятия материала для гистологического исследования прямо из язвенного дефекта.
Предоставляется возможность взятия материала для гистологического исследования прямо из язвенного дефекта. Пациент делает выдох в специальный аппарат, который определяет содержание и концентрацию меченого углерода, входящего в состав двуокиси углерода.
Пациент делает выдох в специальный аппарат, который определяет содержание и концентрацию меченого углерода, входящего в состав двуокиси углерода.
 Курс не должен превышать одной недели. Эти препараты следует принимать строго по назначению врача!
Курс не должен превышать одной недели. Эти препараты следует принимать строго по назначению врача!