Особенности течения гастроэзофагеальной рефлюксной болезни у детей | #07/08
Проблема гастроэзофагеальной рефлюксной болезни (ГЭРБ) является одной из актуальных проблем детской гастроэнтерологии. Это связано с ее широкой распространенностью, в том числе и среди детей, разнообразием клинических проявлений (включая большое число «внепищеводных» жалоб, порой затрудняющих своевременную постановку диагноза заболевания), возможностью развития серьезных осложнений (в частности, синдрома Баррета), необходимостью длительного медикаментозного лечения. Частота возникновения ГЭРБ в общей популяции населения составляет от 7 до 20% [2, 7, 8], а у детей колеблется, по данным разных авторов, от 2–4% [2] до 8,7–49% [1].
Согласно современной классификации ВОЗ, ГЭРБ — это хроническое рецидивирующее заболевание, обусловленное нарушением моторно-эвакуаторной функции органов гастроэзофагеальной зоны и характеризующееся спонтанным или регулярно повторяющимся забрасыванием в пищевод желудочного или желудочно-кишечного содержимого, что приводит к повреждению дистального отдела пищевода с развитием в нем эрозивно-язвенных, катаральных и/или функциональных нарушений [3].
ГЭРБ — полисистемное заболевание, основную роль в развитии которого играют расстройства моторики: снижение тонуса нижнего пищеводного сфинктера (НПС), замедление эвакуации желудочного содержимого, нарушение пищеводного клиренса. Формирование воспалительных изменений в пищеводе — рефлюкс-эзофагит (РЭ) — связано с забросом и длительным спонтанным контактом слизистой оболочки пищевода с кислым или щелочным содержимым желудка и двенадцатиперстной кишки [4, 6, 11].
Принято различать физиологический и патологический гастроэзофагеальный рефлюкс (ГЭР). Физиологический ГЭР обычно отмечается после приема пищи, характеризуется отсутствием клинических симптомов, незначительной продолжительностью эпизодов ГЭР (менее 20 с), эпизодами рефлюксов во время сна. Физиологический ГЭР может встречаться у здоровых людей в любом возрасте и протекать бессимптомно. Помимо физиологического ГЭР, при длительной экспозиции кислого желудочного содержимого в пищеводе, может возникать патологический ГЭР, который наблюдается при ГЭРБ. При этом нарушается физиологическое перемещение химуса, которое сопровождается поступлением в пищевод и далее, в ротоглотку, содержимого, способного вызвать повреждение слизистых оболочек. Для патологического ГЭР характерны частые и продолжительные эпизоды рефлюксов, наблюдаемые днем и ночью и обусловливающие возникновение симптомов, свидетельствующих о поражении слизистой оболочки пищевода и других органов. Кроме того, в пищевод попадает несвойственная для него микробная флора, которая может также вызвать воспаление слизистых оболочек.
У детей, особенно раннего возраста, физиологический ГЭР встречается чаще, чем у взрослых. Это обусловлено физиологическими особенностями сфинктерного и клапанного аппарата кардии и механизмами нейрогуморальной регуляции. У детей первых трех месяцев жизни ГЭР часто сопровождается привычным срыгиванием или рвотой. Помимо недоразвития дистального отдела пищевода, в основе рефлюкса у новорожденных лежат такие причины, как незначительный объем желудка и его шарообразная форма, замедленное его опорожнение. В основном ГЭР у детей первых месяцев жизни не имеет клинических последствий и достаточно часто проходит спонтанно, когда постепенно устанавливается эффективный антирефлюксный барьер.
По современным данным к первичным и основным факторам возникновения ГЭРБ относится патология вегетативной нервной системы (ВНС). Повышение активности парасимпатического звена ВНС приводит к повышению секреции соляной кислоты и пепсина, а симпатического отдела — к нарушению моторно-эвакуаторной функции желудка, двенадцатиперстной кишки и снижению тонуса нижнего пищеводного сфинктера (НПС).
ГЭРБ — заболевание, протекающее с вариабельной клинической симптоматикой. Выделяют пищеводные и внепищеводные симптомы. К типичным симптомам относятся изжога, отрыжка, регургитация, боль в эпигастральной области, дисфагия. Патогномоничным признаком ГЭРБ является регулярно возникающая изжога, особенно если она усиливается или возникает в горизонтальном положении и при наклонах, что обычно соответствует выраженной недостаточности НПС.
Дети с ГЭРБ могут предъявлять жалобы на дисфагию, ощущение кома за грудиной, одинофагию (боль при прохождении пищи по пищеводу), возникающую чаще при его эрозивно-язвенных поражениях. У них встречается симптом «мокрого пятна» — появление на подушке после сна белесоватого пятна. Его аналогом может быть ощущение повышенного количества жидкости во рту, обусловленное эзофагослюнным рефлексом. Возникновение дуоденогастроэзофагеального рефлюкса нередко сопровождается появлением чувства горечи во рту, желтого налета на языке [10, 11].
В последнее время внимание ученых обращено на внепищеводные (атипичные) проявления ГЭРБ, так как подобная клиническая картина симулирует различные заболевания [13]. В детском возрасте наиболее часто встречаются внепищеводные симптомы со стороны бронхолегочной системы и ЛОР-органов [14]. Одним из механизмов возникновения подобной симптоматики является прямой контакт слизистой оболочки верхних и нижних дыхательных путей с желудочным или желудочно-кишечным содержимым вследствие заброса его выше верхнего пищеводного сфинктера, то есть экстраэзофагеального/фаринголарингеального рефлюкса (ЭЭР/ФЛР). Так, 65% детей с бронхиальной астмой, 88% детей с муковисцидозом и 50% детей с рецидивирующим бронхитом имеют рефлюкс различной степени выраженности [13].
Встречаемость ФЛР/ЭЭР у детей при ЛОР-патологии в настоящее время точно неизвестна [15]. По результатам зарубежных исследований, опубликованных с 1979 по 2002 год, установлено, что разброс частоты рефлюкса у детей с симптомами со стороны верхних дыхательных путей составил от 27 до 100% [16].
Интересно, что нарастание патологических изменений со стороны ЛОР-органов достаточно часто отмечается до типичных клинических проявлений ГЭРБ, во время манифестации ГЭРБ частота заболеваний ЛОР-органов максимальная, а в последующий за манифестацией ГЭРБ период она достоверно выше, чем до болезни. Таким образом, развитие ГЭРБ способствует нарастанию встречаемости заболеваний ЛОР-органов, большинство из которых имеют хроническое течение [21].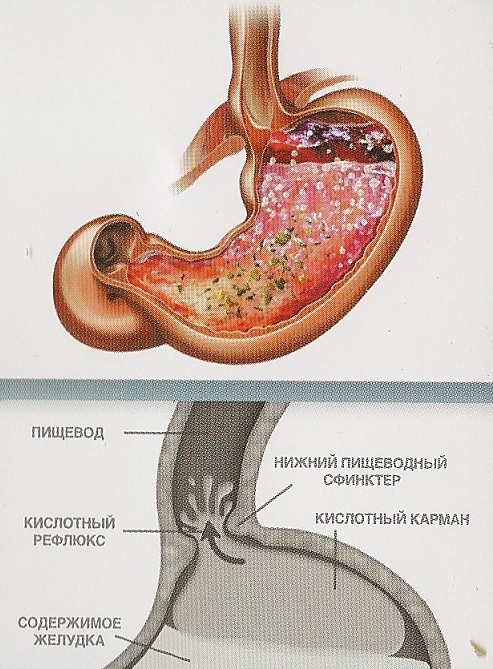 С другой стороны, хронические заболевания гортани и глотки могут приводить к нарушению пищеводного клиренса, что способствует формированию ГЭРБ или вносит в ее течение особенности [19, 20].
С другой стороны, хронические заболевания гортани и глотки могут приводить к нарушению пищеводного клиренса, что способствует формированию ГЭРБ или вносит в ее течение особенности [19, 20].
ГЭР-ассоциированные респираторные нарушения традиционно разделяют на 2 группы: «верхние» (апноэ, стридор, ларингит) и «нижние» (синдром бронхиальной обструкции, бронхиальная астма). Согласно современным представлениям патогенез респираторных нарушений, в том числе и развитие приступа бронхиальной астмы, возникающего на фоне ГЭРБ, связан с двумя механизмами: а) прямым, с развитием механической окклюзии просвета трахеобронхиального дерева аспирационным материалом; б) непрямым (невральным или механическим) в результате стимуляции вагусных рецепторов дистальной части пищевода с развитием дискринии, отека и бронхоспазма. В настоящее время многочисленными исследованиями доказано, что ГЭР существенно ухудшает течение бронхиальной астмы у детей.
Постановка диагноза ГЭРБ основывается на совокупности диагностических критериев: клинических, эндоскопических, гистологических, рН-мониторинга, рентгенологических, манометрических, ультразвуковых. Для оценки эндоскопически выявляемых воспалительных изменений пищевода используется классификация G. Tytgat в модификации В. Ф. Приворотского с соавт., по которой выделяются 4 степени эзофагита, а также 3 степени нарушения моторной функции.
Для оценки эндоскопически выявляемых воспалительных изменений пищевода используется классификация G. Tytgat в модификации В. Ф. Приворотского с соавт., по которой выделяются 4 степени эзофагита, а также 3 степени нарушения моторной функции.
Cовременная терапия ГЭРБ состоит из следующих шагов: рекомендации по образу жизни, с дальнейшим назначением лекарственных средств. Медикаментозная терапия ГЭРБ направлена на восстановление моторной функции пищевода и желудка и нормализацию кислотообразующей функции желудка. С целью улучшения перистальтики пищевода и повышения тонуса НПС применяются прокинетические препараты периферического действия (домперидон). Снижение агрессивности рефлюктата достигается назначением антисекреторных препаратов (ингибиторы протонной помпы, блокаторы Н2-гистаминовых рецепторов), а также антацидных препаратов, содержащих соли магния и алюминия, сорбирующих забрасываемые компоненты желчи, нейтрализующие кислое желудочное содержимое и обладающие репаративными свойствами [4, 7]. Длительность терапии определяется индивидуально, однако при наличии внепищеводных клинических проявлений ГЭРБ антирефлюксные мероприятия должны быть более «агрессивными» и продолжительными [18, 20]. Очень хорошо в терапии ГЭРБ зарекомендовал себя препарат «Гевискон», один из наиболее часто используемых альгинатных препаратов в настоящее время.
Длительность терапии определяется индивидуально, однако при наличии внепищеводных клинических проявлений ГЭРБ антирефлюксные мероприятия должны быть более «агрессивными» и продолжительными [18, 20]. Очень хорошо в терапии ГЭРБ зарекомендовал себя препарат «Гевискон», один из наиболее часто используемых альгинатных препаратов в настоящее время.
Гевискон эффективно снижает частоту и длительность симптомов ГЭР: альгинат реагирует с кислотой в желудке и образует прочный вязкий гель, или альгинатный «плот», плавающий на поверхности содержимого желудка и имеющий практически нейтральную среду. По сравнению с простыми антацидами и другими альгинатными продуктами «плот» остается в верхней части желудка значительно дольше и эффективно препятствует забросу содержимого желудка в пищевод. В более тяжелых случаях гель попадает в пищевод в результате рефлюкса и защищает воспаленную слизистую, способствуя ее заживлению. Кислотный компонент ГЭРБ развивается скорее в месте действия кислоты, чем от ее избытка. Поэтому «плот» удерживает кислоту в желудке. Многочисленные клинические исследования, в т. ч. и наш собственный опыт, свидетельствуют об эффективности и безопасности Гевискона. Необходимо отметить и хорошие органолептические свойства препарата, что особенно важно в педиатрии.
Поэтому «плот» удерживает кислоту в желудке. Многочисленные клинические исследования, в т. ч. и наш собственный опыт, свидетельствуют об эффективности и безопасности Гевискона. Необходимо отметить и хорошие органолептические свойства препарата, что особенно важно в педиатрии.
Нами обследовано 58 детей с хронической патологией гортани в возрасте 6–16 лет (M ± SD = 11,7 ± 2,4 года): 27 детей с рецидивирующим респираторным папилломатозом, 12 детей с приобретенным рубцовым стенозом гортани и шейного отдела трахеи, 19 детей с узелками голосовых складок.
Диагноз патологии гортани устанавливался эндоскопически. Суточное рН-мониторирование проводили с помощью портативного ацидогастрометра «Гастроскан 24» (Россия). При определении патологического гастроэзофагеального рефлюкса использовались нормативные показатели по De Meester T. R., 1992. В своих исследованиях для диагностики фаринголарингеального рефлюкса мы ориентировались на данные Gregory N. P., 2000 и Koufman J. A., 2005, которые считают признаками ФЛР наличие хотя бы одного заброса в гортаноглотку с рН < 4,0 в вертикальном или горизонтальном положении тела. На основании проведенного рН-мониторирования наиболее часто диагностировано сочетание ГЭРБ и ФЛР (55,2%), реже встречался изолированный ФЛР (31,0%) и у пяти детей (8,6%) — изолированная ГЭРБ. При хронических заболеваниях гортани различные варианты рефлюксной патологии выявлены у подавляющего большинства пациентов (94,8%).
P., 2000 и Koufman J. A., 2005, которые считают признаками ФЛР наличие хотя бы одного заброса в гортаноглотку с рН < 4,0 в вертикальном или горизонтальном положении тела. На основании проведенного рН-мониторирования наиболее часто диагностировано сочетание ГЭРБ и ФЛР (55,2%), реже встречался изолированный ФЛР (31,0%) и у пяти детей (8,6%) — изолированная ГЭРБ. При хронических заболеваниях гортани различные варианты рефлюксной патологии выявлены у подавляющего большинства пациентов (94,8%).
Таким образом, ГЭРБ является частой причиной заболеваний верхних дыхательных путей у детей, в силу физиологических особенностей сфинктерного и клапанного аппарата кардии и механизмов нейрогуморальной регуляции. Учитывая частоту и серьезность развития внепищеводных осложнений ГЭРБ у детей, нуждающихся в быстром, безопасном и эффективном лечении, применение достоверно эффективного и безопасного альгинатсодержащего препарата Гевискон является актуальным в терапии ГЭРБ у детей и составляет основу рациональной терапии данной патологии.
По вопросам литературы обращайтесь в редакцию.
Т. Г. Завикторина
Е. В. Стрига
Ю. Б. Соколова
Н. К. Шумейко, кандидат медицинских наук, доцент
Ю. Л. Солдатский*, доктор медицинских наук, профессор
МГМСУ, *ММА им. И. М. Сеченова, Москва
Желудочно-пищеводный рефлюкс – мастер маскировки
Заброс содержимого желудка в пищевод у детей встречается не так уж и редко. Но, к сожалению, он не всегда вовремя диагностируется – по причине неоднозначности симптомов и трудности при обследовании ребенка.
Пищеводно-желудочный рефлюкс может возникнуть у ребенка в любом возрасте. А вот его проявления зависят от возраста ребенка и могут принимать несколько «масок». Синонимы этой болезни — рефлюкс–эзофагит или гастроэзофагеальная рефлюксная болезнь.
Проявления и симптомы
У детей первого года жизни проявления рефлюкса могут напоминать заболевания дыхательной системы – у ребенка может появиться кашель (или периодические покашливания), приступы удушья, нарушение звучания голоса. Причем эти симптомы по времени могут появляться независимо от рвоты и срыгиваний, которые возникают при рефлюксе, а также могут быть единственным проявлением рефлюкса (без рвоты и срыгиваний, что и затрудняет диагностику).
Также рефлюкс может «маскироваться» как заболевание ЛОР-органов. Проявления дискомфорта при глотании, а затем различные поперхивания и покашливания, особенно у маленького ребенка, который сам не может четко описать симптомы, могут стать причиной для обследования у ЛОР-врача, длительного лечения аденоидов и аллергических заболеваний дыхательных путей, которое, однако, не приведет к уменьшению или исчезновению беспокоящих ребенка симптомов.
По мере взросления ребенка рефлюкс чаще проявляется уже типичными «пищеводными» проявлениями. Это тупые, ноющие боли за грудиной и чуть ниже её (в верхней части живота), которые появляются после принятия пищи и уменьшаются через 1,5–2 часа после еды, а также нарушение глотания, отрыжка (кислым содержимым, воздухом или съеденной пищей), изжога (или, как её описывают дети, ощущение «печки» или «жжения» в груди), тошнота и рвота. У ребенка может появиться симптом «мокрой подушки», когда во время сна, особенно если он наступает вскоре после еды, у ребенка намокает подушка. Это следствие заброса желудочного содержимого в пищевод и полость рта, откуда оно во время сна и попадает на подушку.
Это тупые, ноющие боли за грудиной и чуть ниже её (в верхней части живота), которые появляются после принятия пищи и уменьшаются через 1,5–2 часа после еды, а также нарушение глотания, отрыжка (кислым содержимым, воздухом или съеденной пищей), изжога (или, как её описывают дети, ощущение «печки» или «жжения» в груди), тошнота и рвота. У ребенка может появиться симптом «мокрой подушки», когда во время сна, особенно если он наступает вскоре после еды, у ребенка намокает подушка. Это следствие заброса желудочного содержимого в пищевод и полость рта, откуда оно во время сна и попадает на подушку.
Что характерно, у маленьких детей, даже в том случае, если сам рефлюкс у них подтвержден, его истинную причину найти удается далеко не всегда. В подавляющем большинстве случаев причиной гастроэзофагеального рефлюкса является нарушение координации отделов вегетативной нервной системы, которое а) требует наблюдения у врача-невролога и б) имеет тенденцию к нормализации по мере взросления ребенка.
Здесь стоит обратить внимание не столько на патологию нервной системы, сколько на провоцирующий рефлюкс стрессовый фактор. Известно, что дети, которые испытывают значительные нервные перегрузки (а это не только конфликтные ситуации, но и повышенная загрузка ребенка в секциях), значительно чаще имеют проблемы с работой ЖКТ, и рефлюкс у них встречается чаще.
Также обратному забросу содержимого из желудка в пищевод способствуют:
— Снижение тонуса сфинктера пищевода, роль которого – перекрывать просвет между пищеводом и желудком. Окончательное становление работы сфинктеров ЖКТ у ребенка происходит к 5-7-летнему возрасту. При этом у детей в возрасте от 5 до 13 лет кислотность желудка выше по сравнению со взрослыми, поэтому заброс содержимого желудка в пищевод для них более опасен в плане поражения пищевода.
— Воспалительные изменения в желудке и двенадцатиперстной кишке с последующим нарушением сократительной функции этих органов.
— Грыжа пищеводного отверстия диафрагмы. Через диафрагму в норме из грудной полости в брюшную проникает только нижняя часть пищевода. При грыже через отверстие, предназначенное для пищевода, обратно из брюшной полости в грудную могут проходить и нижняя часть пищевода, и желудок, и даже часть кишечника. Это заболевание диагностируется с помощью ФГС (фиброгастроскопии) и требует хирургического лечения.
Диагностика гастроэзофагеального рефлюксаЗдесь главными для врача (а чтобы ребенок дошел до врача – то сначала и для родителей) будут:
— внимательный расспрос и наблюдение за ребенком – когда и после каких факторов (прием пищи, горизонтальное положение тела, наклоны, упражнения на пресс) появляются неприятные симптомы – покашливание, отрыжка, рвота, срыгивания, приступы удушья,
— уменьшение этих симптомов после нормализации диеты (прием пищи небольшими порциями, исключение какао, шоколада, газообразующих продуктов – хлеба, макарон, кондитерских изделий),
УЗИ желудка при подозрении на рефлюкс проводится по специальной методике (в частности, в ДГКБ № 9) – в горизонтальном и вертикальном положении тела ребенка, натощак и после того, как ребенок выпьет определенное количество воды). Зачастую для того, чтобы определить, есть у ребенка рефлюкс или нет, достаточно проведения такого УЗИ желудка. Но учитывая то, что причиной рефлюкса могут быть серьезные заболевания ЖКТ, в том числе воспалительные процессы в желудке и 12-перстной кишке, их деформации и грыжа пищеводного отверстия диафрагмы, врач может рекомендовать проведение ребенку ФГС. ФГС назначается при рефлюксе после начала медикаментозного лечения, при его неэффективности в течение 1-2 месяцев, а также при появлении симптомов воспаления в пищеводе и желудке (появление болей и изжоги). ФГС позволяет оценить изменения слизистой оболочки пищевода и желудка, наличие эрозий, язв, работу сфинктера между пищеводом и желудком, наличие грыжи пищеводного отверстия диафрагмы.
Лечение гастроэзофагеального рефлюкса должно быть только комплексным, обязательно наблюдать такого ребенка и у гастроэнтеролога, и у невролога.
Принципы лечения:* Создание благоприятной психоэмоциональной обстановки – исключить все возможные стрессовые факторы, повышенные нервные и физические нагрузки, соблюдать режим дня, исключить поздний вечерний отход ко сну с поздним ужином и перекусами перед сном. В то же время ребенок, страдающий рефлюксом, должен заниматься спортом (исключение здесь – те виды спорта, где есть значительная нагрузка на пресс, так как при этом происходит повышение давления в брюшной полости и создаются условия для обратного заброса пищи из желудка в пищевод).
* Диета. Питание должно быть дробным, частым – 5-6 раз в день и небольшими порциями. Для того, что поддержать работу сфинктера между желудком и пищеводом, следует исключить те продукты, которые снижают его тонус: шоколад, какао, кофе, специи, острые и жирные блюда, кондитерские изделия. Ребенку не стоит давать избыточное количество хлеба и макаронных изделий, так как они приводят не только к лишнему весу, провоцирующему рефлюкс, но и создают избыточное количество газа в кишечнике, что также может спровоцировать развитие рефлюкса. И после еды в течение 2 часов лучше не ложиться спать – это требование, конечно, сложно выполнять с маленькими детьми после обеда. Значит обед для них должен быть необильным, а после него должна быть небольшая прогулка или время для спокойных игр или чтения (сидя).
* Лечение положением. Практически все знают, что маленького ребенка после кормления нужно подержать «столбиком» для того, чтобы он не срыгнул. При рефлюксе головной конец кровати у ребенка до 1 года стоит поднять на 60 градусов — за счет поднятия матраса или всей кровати с одной стороны, а не за счет увеличения высоты подушек. Ребенку старше 1 года при наличии рефлюкса головной конец кровати врачи рекомендуют поднять на 20 градусов.
* Медикаментозная терапия при рефлюксной болезни направлена на:
— нормализацию сократительной функции пищевода и желудка,
— нормализацию кислотности желудка и восстановление слизистой пищевода.
* Из средств, нормализующих сократительную функцию желудочно–кишечного тракта, сегодня наиболее часто используются прокинетики. Эти препараты усиливают моторику начальных отделов желудочно-кишечного тракта, в которые попадает пища из пищевода, в результате чего пища быстрее проходит через желудок.
Самым известным препаратом, который обычно назначается детям, является мотилиум. Он имеет минимум побочных эффектов. Другой препарат – метоклопрамид (или церукал) у детей раннего возраста может вызывать нежелательные побочные реакции, поэтому детям в настоящее время он не назначается. Принимать мотилиум нужно за 30-60 минут до еды, и через 2 недели на фоне диеты необходимо оценить эффективность такого лечения.
У детей до года и чуть старше вместо мотилиума (или вместе с ним) для предупреждения рефлюкса можно использовать густую антирефлюксную смесь (из тех лечебных смесей, которые используются при искусственном вскармливании). Такая смесь также дается ребенку ДО еды.
Для уменьшения кислотности желудочного содержимого при рефлюксе у детей применяют антациды, нейтрализующие кислоту, находящуюся в просвете желудка – альмагель, фосфалюгель. Препараты назначаются через 60–90 мин. после еды.
При выраженных клинических проявлениях гастроэзофагеальной рефлюксной болезни и особенно при появлении симптомов воспаления пищевода – эзофагита – необходимо назначение более серьезной, антисекреторной терапии. Это блокаторы Н2–рецепторов гистамина и ингибиторы протонной помпы – то есть те препараты, которые обычно используются в лечении язвенной болезни и назначать их, безусловно, должен врач. И желательно после ФГС.
Один из современных препаратов, который сейчас используется для предупреждения рефлюкса – это гевискон. Гевискон – это препарат на основе альгинатов. Впервые альгиновая кислота (от лат. alga – морская трава, водоросль) была открыта английским химиком T. Stanford в 1881 г. при получении йода из морских водорослей. Затем было обнаружено интересное свойство альгинатов образовывать вязкие растворы и гели, в том числе и в кислой желудочной среде. Именно такой густой гель, который образуется при принятии гевискона после приема пищи на её поверхности в желудке, не дает этой пище проникнуть обратно в пищевод. Тем самым предупреждается развитие рефлюкса.
Необходимо отметить, что все препараты, которые используются при лечении рефлюксной болезни, назначаются временно, обязательно на фоне диеты, лечения положением, умеренных занятий спортом и лечения неврологической патологии, если она есть.
При длительном безуспешном лечении рефлюкса родителям все же стоит сделать ребенку ФГС, если это исследование не было сделано ранее, так как грыжа пищеводного отверстия диафрагмы не может быть излечена никакими медикаментами, а главное осложнение рефлюкса – эзофагит – заболевание достаточно неприятное и может привести к нежелательным последствиям в будущем.
Прим.ред.: Напоминаем, что наш материал носит информационный характер, упомянутые лекарственные средства должны быть назначены врачом. При возникновении симптомов заболевания необходимо обратиться за консультацией к специалистам!
Гастроэзофагеальная рефлюксная болезнь у детей
Что вызывает гастроэзофагеальную рефлюксную болезнь
ГЭРБ часто вызывается чем-то, что влияет на нижний сфинктер пищевода. Сфинктер открывается, чтобы пропустить еду в желудок и закрывается, чтобы держать ее внутри. Когда сфинктер расслабляется слишком часто или слишком долго, желудочная кислота протекает обратно в пищевод. Это вызывает рвоту или изжогу.
У каждого время от времени возникает рефлюкс. Если вы когда-либо отрыгивали и имели кислый привкус во рту – это и был рефлюкс. Часто всего это означает лишь неприятный привкус во рту или кратковременное легкое чувство изжоги.
Некоторые продукты влияют на тонус мышц пищевода:
- шоколад
- перечная мята
- продукты с высоким содержанием жиров
Другие продукты сокращают выработку кислоты желудком:
- цитрусовые
- томаты и томатные соусы
Существуют и другие причины, которые могут привести к ГЭРБ:
- ожирение
- прием медикаментов, включая некоторые антигистаминные препараты, антидепрессанты и обезболивающие препараты
- табачный дым Ребенок также больше подвержен риску ГЭРБ, если имеет:
- синдром Дауна
- нервно-мышечные расстройства, такие как мышечная дистрофия и церебральный паралич
Симптомы гастроэзофагеальной рефлюксной болезни
Изжога является наиболее распространенным симптомом ГЭРБ. Изжога описывается как жгучая боль в груди, она начинается за грудиной и движется вверх к шее и горлу. Чаще всего изжога возникает после еды и может продолжаться до 2 часов.
У детей младше 12 лет часто имеются и друге симптомы: сухой кашель, симптомы астмы или проблемы с глотанием.
Общие симптомы ГЭРБ включают:
- отрыжку или изжогу
- отказ от еды
- боль в животе
- частую рвоту
- икоту
- частый кашель
- ночной кашель
- удушье
Другие симптомы могут включать:
- храп
- частые простудные заболевания
- частые инфекции уха
- боль в горле по утрам
- кислый привкус во рту
- неприятный запах изо рта
- распад зубной эмали
Диагностика гастроэзофагеальной рефлюксной болезни
Врач проведет физический осмотр ребенка, изучит историю болезни, а также проведет другие тесты, которые могут включать:
- Рентген грудной клетки. Рентген может проверить, перемещается ли содержимое желудка в легкие. Это называется устремлением.
- Исследование органов верхнего пищеварительного тракта с помощью приема Бария. Специалист проверяет пищевод, желудок и двенадцатиперстную кишку. Ребенку дают выпить барий, который покрывает органы, чтобы их можно было увидеть на рентгене. После этого на рентгеновских снимках можно будет увидеть наличие тревожных знаков: болячек, гнойников или аномальных засоров.
- Эндоскопию. Это исследование позволяет проверить органы пищеварительного тракта изнутри. Для этого используется небольшая гибкая трубка – эндоскоп с подсветкой и камерой на конце. Во время процедуры может быть также проведен забор образцов тканей для последующего исследования.
- Пищеводную манометрию. Это исследование проверяет силу мышц пищевода и позволяет увидеть, если ребенок имеет проблемы с рефлюксом или глотанием. Маленькая трубка вводится в ноздрю ребенка, а затем опускается вниз по горлу в пищевод, где измеряет давление мышц пищевода в покое.
- Мониторинг рН. Этот тест проверяет уровень рН или кислоты в пищеводе. Тонкая, пластичная пробка помещается в ноздрю ребенка и далее через гортань в пищевод. Трубка имеет датчик, который измеряет уровень рН. Другой конец трубки, находящийся вне тела ребенка, прикреплен к небольшому монитору, который записывает уровни pH ребенка в течение 24-48 часов. На это время ребенок может вернуться домой и заниматься своей обычной деятельностью. Родителям нужно будет вести дневник симптомов, которые испытывает ребенок, и которые могут быть связаны с рефлюксом. Они включают рвотные позывы или кашель.
- Исследование опорожнения желудка. Этот тест проводится, чтобы увидеть, отправляет ли желудок ребенка содержимое в тонкую кишку должным образом. Задержка опорожнения желудка также может вызвать рефлюкс пищевода.
Лечение гастроэзофагеальной рефлюксной болезни в Германии
Метод лечения ГЭРБ будет зависеть от симптомов, возраста ребенка и общего состояния его здоровья. Во многих случаях, изменение диеты и образа жизни могут помочь облегчить течение ГЭРБ.
Для младенцев:
- После кормления держите ребенка в вертикальном положении в течение 30 минут.
- При кормлении из бутылочки следите за тем, чтобы соска была наполнена молоком. Таким образом, ребенок не будет заглатывать слишком много воздуха во время еды. Попробуйте разные соски.
- Позвольте ребенку отрыгнуть несколько раз во время кормления. Отрыжка с полным желудком может чаще провоцировать рефлюкс.
Для детей:
- Следите за питанием ребенка. Ограничьте жареные и жирные продукты, мяту, шоколад, напитки с кофеином, газированные напитки и чай, цитрусовые (в том числе соки) и томатные продукты.
- Накладывайте меньшие порции. Добавьте небольшие закуски между приемами пищи, если ребенок голоден. Не позволяйте ребенку переедать.
- Если ребенок имеет избыточный вес, обратитесь к специалисту для помощи безопасной для здоровья потери веса.
- Ужинайте рано, по крайней мере за 3 часа до сна.
Врач может также рекомендовать:
- Медикаментозную терапию. Существуют лекарства, которые помогают уменьшить количество кислоты в желудке, что, в свою очередь, уменьшает изжогу. Эти лекарства могут включать Н2-блокаторы или нгибитор протонной помпы
- Калорийные добавки. Некоторые дети с рефлюксом не могут набрать вес, потому что их часто тошнит. Если это так, врач может предложить: Добавлять хлопья риса в питание младенца. Давать ребенку больше калорий, добавляя предписанную добавку. Изменить питание ребенка с молочного или соевое в случае, если у ребенка аллергия
- Питание через трубочку. Некоторые дети с рефлюксом имеют также другие, проблемы, например, врожденные пороки сердца или преждевременное рождение. Эти дети часто становятся сонными и усталыми после того, как поедят или попьют. Других младенцев тошнит после еды. Таким малышам лучше, если их постоянно кормят небольшим количеством молока. В обоих из этих случаев, может быть предложено кормление через трубочку: детское питание или грудное молоко подается через трубку, которая помещается в нос и называется назогастральной трубкой. Трубочка проходит через горло в пищевод. Кормление через катетер может быть использовано в дополнение к бутылочному кормлению.
- Хирургия. В тяжелых случаях рефлюкса, может быть проведена операция. Обычно этот вариант рекомендован, если ребенок не набирает вес из-за рвоты, имеет частые проблемы с дыханием, или сильное раздражение в пищеводе. Чаще всего операция проводится лапароскопически через небольшие разрезы на животе. Небольшая трубка с камерой на конце помещается в один из разрезов. Хирургические инструменты вводятся через другие разрезы. Хирург смотрит на экран, чтобы увидеть желудок и другие органы. Верхнюю часть желудка оборачивают вокруг пищевода, что значительно уменьшает рефлюкс. Каковы осложнения ГЭРБ Некоторых младенцев и детей с ГЭРБ не может вырвать. Но содержимое их желудка все же движется вверх по пищеводу и проливаться в трахею, что может вызвать астму или пневмонию. Рвота, которая мучает многих младенцев и детей с ГЭРБ, может вызвать проблемы с увеличением веса и плохим питанием.
Со временем, из-за избытка желудочной кислоты в пищеводе это также может привести к:
- Воспалению пищевода, называемому эзофагитом
- Язвам в пищеводе, которые могут быть болезненными и кровоточить
- Недостатку эритроцитов от кровоточивых язв (анемия)
Жизнь с гастроэзофагеальной рефлюксной болезнью
Многие дети перерастают эту проблему к 1 году, другим детям прием лекарств, изменение образа жизни и диеты могут помочь уменьшить рефлюкс, рвоту и изжогу.
Не откладывайте визит к врачу, если ребенок:
- Имеет рефлюкс, и не набирает вес
- Имеет признаки астмы или пневмонии. К ним относятся кашель, хрипы или затрудненное дыхание.
Перед визитом запишите вопросы, на которые вы хотите получить ответы. При посещении запишите названия новых лекарств, методов лечения или диагностики, а также любые новые рекомендации, которые даст вам врач.
Цена лечения гастроэзофагеальной рефлюксной болезни в Германии
Для уточнения стоимости диагностики и терапии гастроэзофагеальной рефлюксной болезни, пожалуйста, заполните форму заявки на сайте или свяжитесь с нами любым другим удобным вам способом.
Вернутся обратно в клиникуКак помочь младенцу, страдающему срыгиванием пищи? – Aptaclub.ee
Что такое гастроэзофагеальный рефлюкс, или срыгивание пищи?
Во время еды пища поступает по пищеводу в желудок. В стенке пищевода находятся слои мышц, которые, сжимаясь и расслабляясь, способствуют продвижению пищи в желудок по пищеводу (это волнообразное движение называется перистальтикой). В месте перехода пищевода в желудок находится круглая мышца, которая называется нижним пищеводным сфинктером. Нижний пищеводный сфинктер расслабляется, когда в него поступает пища, благодаря чему пища поступает в желудок, а затем сжимается, чтобы пища и желудочный сок не вытекли обратно в пищевод.
Если нижний сфинктер не закрывается полностью, время от времени содержимое желудка может вытекать обратно в пищевод.
Этот процесс наблюдается у всех людей, но в особенности у детей. По большей части наблюдать за этим процессом невозможно, т.к. он происходит в нижней части пищевода
Ретроградное продвижение содержимого желудка в пищевод называется гастро- эзофагеальным рефлюксом.
Когда происходит срыгивание пищи?
В течение первых месяцев жизни младенцы после еды вместе с воздухом срыгивают молоко. Это называется срыгиванием пищи. Причиной являются анатомические особенности младенцев (короткий пищевод, маленький желудок). Срыгивание пищи наблюдается у младенцев, независимо от того, пьют ли они молоко из бутылки или питаются грудным молоком.
Чаще всего срыгивание пищи наблюдается у младенцев до достижения ими 4 — 6-месячного возрастаВ этом возрасте подобное явление наблюдается у каждого второго ребенка как минимум один раз в день. Начиная с шести месяцев, срыгивание пищи уменьшается. По мере того, как ребенок растет, угол между желудком и пищеводом меняется, в результате чего рефлюкс наблюдается все реже. Более чем у 50% младенцев срыгивание пищи прекращается по достижении 10 месяцев, у 80% детей — к 18 месяцам, а у 98% — к двум годам.
Каким образом происходит срыгивание пищи?
Если срыгивание пищи наблюдается у ребенка, у которого хороший аппетит и набор веса, и у него отсутствуют симптомы других заболеваний, речь идет о простой форме рефлюкса (проявлением которого как раз и является только лишь срыгивание пищи). Частоту срыгиваний и их обилие могут уменьшить более частое срыгивание во время еды и низкая активность после еды.
Гастроэзофагеальный рефлюкс может превратиться в гастроэзофагеальную рефлюксную болезнь, которая в тяжелых случаях может вызвать воспаление пищевода. Это случается лишь у небольшого числа младенцев. Симптомами заболевания являются отказ от еды, плач, активное искривление спины и шеи (как будто младенец страдает от боли), кашель и откашливание во время еды и срыгивания, сильная рвота или рвота фонтаном, частый кашель и очень низкий прирост в весе.
Чаще всего рефлюксная болезнь наблюдается у пациентов с неврологическими нарушениями. Это вызывает постоянное срыгивание после еды, в результате чего у ребенка могут возникнуть проблемы с ростом и питанием, неприязнь к пище и ее употреблению через рот, воспаления в пищеводе, может добавиться воспаление легких, одышка и воспаление верхних дыхательных путей.
В течение первых месяцев жизни срыгивание пищи (гастроэзофагеальный рефлюкс) также может быть признаком пищевой аллергии или непереносимости каких-либо продуктовВ этом случае наиболее квалифицированную помощь Вам смогут оказать семейный врач и педиатр (гастроэнтеролог или аллерголог).
Доказано, что у детей, которые питаются грудным молоком, тяжелые случаи рефлюкса наблюдаются реже, чем у детей, употребляющих молочную смесь. Молоко матери прекрасно усваивается, и желудок ребенка опорожняется от него в два раза быстрее, чем от молочной смеси. Это очень важно, т.к. медленное опорожнение желудка с большей долей вероятности способствует срыгиванию содержимого желудка. Материнское молоко меньше раздражает пищевод, чем молочная смесь.
Как помочь младенцу и уменьшить срыгивание пищи?
При простой форме рефлюкса, которая проявляется в виде срыгивания пищи, не нужно использовать специальные густые молочные смеси.
Детей, которые питаются грудным молоком, следует и дальше кормить грудным молоком, т.к. подобная пища уменьшает срыгивание, а также риск его возникновения в будущем.
Попытайтесь уменьшить количество раздражающих факторов и сохранить спокойную атмосферу во время кормления ребенка. Комната ребенка должна быть тихой и спокойной, без яркого света. Можно включить в комнате успокаивающую музыку.
Попробуйте покормить ребенка, когда он в сонном состоянии.
Чаще будите малыша, чтобы кормить его маленькими порциями, т.к. таким образом ему будет легче переваривать пищу. Между приемами пищи должно проходить 2 — 3 часа.
Ночью ребенок может находиться недалеко от родителей.
Чаще ласкайте и обнимайте ребенка.
Регулярно купайте ребенка в ванне с теплой водой.
Во время кормления и после этого держите ребенка в вертикальном положении. После каждых 30 — 60 мл молока вызывайте у него отрыжку. После кормления ребенок примерно полчаса должен находиться в вертикальном положении на груди или на плече родителя. Не сажайте ребенка в этот момент на стул, т.к. сопутствующее давление на живот может усугубить срыгивание.
Нельзя перекармливать ребенка, и следует прекратить кормить ребенка, как только он потерял интерес к пище.
Если у Вас возникло подозрение в том, что срыгивание пищи может быть связано с пищевой аллергией или непереносимостью пищи, попытайтесь определить, какие продукты в меню матери и ребенка могут вызывать рефлюкс/срыгивание. Одним из наиболее распространенных факторов, вызывающих рефлюкс, являются молочные продукты в рационе матери. Если ребенок не питается грудным молоком, и имеется подозрение, что реакцию может вызывать молочная смесь, проконсультируйтесь с педиатром. Родителям не рекомендуется экспериментировать с различными молочными смесями без консультации с врачом. Причину реакции можно установить проще и точнее, если мать ведет дневник своего питания.
Частоту срыгиваний может уменьшить густая молочная смесь. Обязательно проконсультируйтесь с педиатром до того, как вносить какие-либо изменения в меню младенца. Соски на бутылках для младенцев, которые пьют густую молочную смесь, должны быть с достаточно большими отверстиями, но не настолько большими, чтобы пища могла внезапно вылиться в рот ребенка, и ребенок мог захлебнуться. Детям, страдающим частым срыгиванием, врач может посоветовать использовать специальные смеси (они обозначены буквами AR (антирефлюкс)). Перед тем, как давать ребенку густую смесь, родители должны проконсультироваться с врачом о том, нужно ли это ребенку.
Обязательно проконсультируйтесь с педиатром до того, как вносить какие-либо изменения в меню младенца
Когда малышу нужна медицинская помощь?
Следует обязательно отправиться с ребенком на прием к врачу, если у ребенка наблюдается частое срыгивание пищи (рефлюкс), а также следующие симптомы заболевания:
кровянистые испражнения, тяжелая диарея, постоянная рвота или рвота с кровью;
многократное воспаление легких;
ребенок плохо набирает вес;
ребенок плачет дольше двух часов;
отказ от еды и питья в течение длительного периода;
массивная рвота после каждого приема пищи;
изменения в поведении, ребенок постоянно сонный, много спит, реакция замедленная.
Брошюра составлено совместно с гастроэнтерологом латышской детской больницы доктором Инитой Каже.
Важная информация!
Грудное молоко — это самая лучшая пища для ребенка. Она питает, защищает и развивает! Можно отучать ребенка от груди при помощи бутылочных смесей. Молочные смеси Aptamil используются только в том случае, если мать не может или не хочет кормить ребенка грудью. Молочная смесь используются только лишь по рекомендации врача, акушерки, медсестры или аптекаря.
ГЭРБ у детей — причины, симптомы, диагностика и лечение
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) у детей – хроническое рецидивирующее заболевание, возникающее при ретроградном забрасывании содержимого желудка и начальных отделов тонкого кишечника в просвет пищевода. Основные эзофагеальные симптомы: изжога, отрыжка, дисфагия, одинофагия. Экстраэзофагеальные проявления: обструкция бронхиального дерева, нарушения работы сердца, дисфункция ЛОР-органов, эрозии зубной эмали. Для постановки диагноза применяются интраэзофагеальная рН-метрия, ЭГДС и другие методики. Лечение зависит от тяжести ГЭРБ и возраста ребенка, заключается в коррекции питания и образа жизни, применении антацидов, ИПП и прокинетиков или проведении фундопликации.
Общие сведения
Гастроэзофагеальная рефлюксная болезнь – полиэтиологическое заболевание, основной причиной которого является непроизвольное возвращение содержимого желудка или двенадцатиперстной кишки в просвет пищевода. Впервые термин был предложен М. Розетти в 1966 году. ГЭРБ относится к числу наиболее распространенных патологий ЖКТ в педиатрии. Данным заболеванием страдают от 9% до 17% детей. Более чем у 80% пациентов ГЭРБ ассоциирована с бронхиальной астмой. Патология с одинаковой частотой диагностируется у лиц мужского и женского пола. Характерен рост заболеваемости с возрастом: до 5 лет частота ГЭРБ составляет 0,9:1000, с 5 до 15 лет болезнь выявляется у 23% детей. Примерно у 30% больных с подтвержденным диагнозом возникают осложнения. У некоторых пациентов в отдаленном периоде возможно развитие злокачественных новообразований пищевода.
ГЭРБ у детей
Причины
Гастроэзофагеальная рефлюксная болезнь является прямым следствием гастроэзофагеального рефлюкса (ГЭР). В качестве главного патогенетического фактора специалисты указывают контакт желудочного сока и химуса со слизистой оболочкой нижней трети пищевода. Нормальная кислотность в просвете кардиального отдела – нейтральная или слабощелочная (рН 6,0-7,7), реакция содержимого желудка – кислая (рН 1,5-2,0). При контакте кислого содержимого с неадаптированной к подобной среде стенкой пищевода возникает физико-химическое повреждение слизистой оболочки, лежащее в основе заболевания.
Патогенетически формирование гастроэзофагеального рефлюкса у детей обусловлено недостаточностью кардиального сфинктера пищевода, нарушением клиренса, моторной дисфункцией желудка и кишечника. Основными причинами перечисленных нарушений являются дисфункция вегетативной нервной системы, излишняя масса тела, скользящая грыжа пищеводного отверстия диафрагмы и соединительнотканная дисплазия. В качестве провоцирующих факторов гастроэзофагеального рефлюкса могут выступать нерациональное питание, усиленная секреция желудочного сока, постоянное повышение внутрибрюшного давления (метеоризм, запоры, продолжительные наклоны туловища вперед и т. п.), заболевания дыхательной системы (муковисцидоз, частые бронхиты, бронхиальная астма) и прием ряда медикаментов (холиноблокаторов, нитратов, блокаторов β-адренорецепторов, барбитуратов и пр.).
Классификация
В отечественной педиатрии гастроэзофагеальную рефлюксную болезнь у детей классифицируют с учетом степени поражения пищевода и экстраэзофагеальных проявлений.
По степени поражения пищевода различают:
- ГЭРБ без эзофагита.
- ГЭРБ с эзофагитом. Выделяют 4 степени тяжести. При I степени обнаруживается локальная гиперемия слизистой оболочки и/или ее рыхлость. II степень проявляется тотальной гиперемией, локальными фибринозными налетами и редкими эрозиями на складках. При III степени изменения аналогичны предыдущим, дополнительно возникает большое количество эрозий, расположенных на разных уровнях пищевода. IV степень характеризуется развитием кровоточащей язвы, выраженного стеноза и пищевода Барретта.
- ГЭРБ с нарушением моторики кардиального отдела пищевода. Имеет 3 степени: А, В и С. Степень А проявляется умеренной дисфункцией кардиального сфинктера, кратковременным субтотальным спровоцированным пролапсом на 1-2 см. Степень В сопровождается выраженными признаками недостаточности сфинктера, полным или субтотальным спровоцированным пролапсом на 3 см и более. Степень С характеризуется яркими признаками недостаточности сфинктера, длительным спровоцированным или спонтанным пролапсом выше ножек диафрагмы.
Среди экстраэзофагеальных проявлений различают:
- бронхолегочные – признаки бронхиальной обструкции
- отоларингологические – нарушения голоса, боль и дискомфорт в ЛОР-органах
- кардиологические – аритмии или другие нарушения проводящей системы сердца
- стоматологические – эрозирование зубной эмали.
Симптомы ГЭРБ у детей
Симптомы гастроэзофагеальной рефлюксной болезни у детей делятся на две группы: связанные с ЖКТ (эзофагеальные) и не связанные с ЖКТ (экстраэзофагеальные). У младенцев и больных дошкольного возраста основными клиническими проявлениями ГЭРБ становятся рвота (редко – с прожилками крови), срыгивание и недостаточная прибавка массы тела. В отдельных случаях возникают нарушения деятельности дыхательной системы вплоть до остановки дыхания или внезапной смерти. У подростков и детей старшей возрастной группы более четко прослеживается картина нарушений со стороны ЖКТ, наблюдаются изжога и дисфагия. Независимо от возраста при ГЭРБ могут выявляться метеозависимость, бессонница, головные боли и эмоциональная нестабильность.
Эзофагеальные проявления являются прямым следствием воздействия забрасываемого содержимого на стенку пищевода. Первичный и самый распространенный (но не обязательный) симптом – изжога. В последующем возникают регургитация, отрыжка кислым или горьким. У многих пациентов присутствует симптом «мокрого пятна», при котором после сна на подушке остается беловатый след. Причиной его развития становится гиперсаливация, характерная для нарушения моторики кардиального отдела пищевода. Могут наблюдаться одинофагия (боль за грудиной во время еды) и дисфагия, проявляющаяся ощущением кома в груди. Иногда клинические проявления гастроэзофагеального рефлюкса отсутствуют, изменения выявляются только при инструментальном обследовании. Также возможен противоположный вариант, когда при выраженной клинике ГЭРБ эндоскопических признаков заболевания обнаружить не удается.
Все внепищеводные симптомы гастроэзофагеальной болезни у детей делятся на группы. Чаще всего ГЭРБ сопутствуют бронхолегочные проявления (до 80% случаев). Обычно наблюдаются бронхиальная астма и бронхообструктивный синдром, сопровождающиеся приступообразным кашлем или одышкой после еды и в ночное время. Часто эти симптомы сочетаются с отрыжкой и изжогой. При адекватном лечении ГЭРБ бронхиальная обструкция уменьшается или полностью исчезает. Характерная отоларингологическая симптоматика включает в себя ощущения першения и застревания еды в горле, охриплость голоса, чувство давления в области шеи и верхних отделах груди, боль в ушах и покашливание, не зависящее от еды. Кардиальные проявления ГЭРБ обусловлены эзофагокардиальным рефлексом, который может вызывать синусовые аритмии, экстрасистолии и феномен замедления внутрипредсердной проводимости – увеличение интервала PQ. Одонтогенные симптомы ГЭРБ заключаются в формировании эрозий на зубной эмали.
Осложнения ГЭРБ у детей
При длительном течении и отсутствии адекватной терапии гастроэзофагеальной рефлюксной болезни у детей могут развиваться осложнения в виде стеноза пищевода, постгеморрагической анемии и пищевода Барретта.
Стеноз пищевода – сужение просвета органа, возникающее в результате процесса рубцевания язвенных дефектов слизистой оболочки. Одновременно на фоне хронического воспаления и вовлечения околопищеводных тканей развивается периэзофагит. Постгеморрагическая анемия – клинико-лабораторный симптомокомплекс, появляющийся в результате длительного кровотечения из эрозий пищевода или защемления петель кишечника в пищеводном отверстии диафрагмы. Анемия при ГЭРБ нормохромная, нормоцитарная, норморегенераторная, уровень сывороточного железа несколько снижен. Пищевод Барретта – предраковое состояние, при котором характерный для пищевода плоский многослойный эпителий замещается цилиндрическим. Выявляется у 6% до 14% пациентов. Почти всегда перерождается в аденокарциному или плоскоклеточный рак пищевода.
Диагностика ГЭРБ у детей
Диагностика гастроэзофагеальной рефлюксной болезни у детей базируется на изучении анамнеза, клинико-лабораторных данных и результатах инструментальных исследований. Из анамнеза педиатру удается установить наличие дисфагии, симптома «мокрого пятна» и других типичных проявлений. Физикальное обследование, как правило, малоинформативно. В ОАК могут обнаруживаться снижение уровня эритроцитов и гемоглобина (при постгеморрагической анемии) или нейтрофильный лейкоцитоз и сдвиг лейкоцитарной формулы влево (при бронхиальной астме).
Золотым стандартом в диагностике ГЭРБ считается интраэзофагеальная рН-метрия. Методика дает возможность непосредственно выявить ГЭР, оценить степень поражения слизистой оболочки и уточнить причины развития патологии. Еще одной обязательной диагностической процедурой является ЭГДС, по результатам которой определяют наличие эзофагита, степень выраженности эзофагита (I-IV) и нарушения моторики пищевода (А-С). Рентгенологическое исследование с контрастированием дает возможность подтвердить факт гастроэзофагеального рефлюкса и обнаружить провоцирующую патологию ЖКТ. При подозрении на развитие пищевода Барретта показана биопсия для выявления метаплазии эпителия. В отдельных случаях применяют УЗД, манометрию, сцинтиграфию и импедансометрию пищевода.
Лечение ГЭРБ у детей
Существует три направления лечения гастроэзофагеальной рефлюксной болезни у детей: немедикаментозная терапия, фармакотерапия и хирургическая коррекция кардиального сфинктера. Тактика детского гастроэнтеролога зависит от возраста ребенка и тяжести заболевания. У детей младшего возраста в основе терапии лежит немедикаментозный подход, включающий в себя постуральную терапию и коррекцию питания. Суть лечения положением заключается в кормлении под углом в 50-60О, сохранении приподнятого положения головы и верхних отделов туловища во время сна. Диета предполагает использование смесей с антирефлюксными свойствами (Нутрилон АР, Нутрилак АР, Хумана АР). Целесообразность медикаментозного лечения определяется индивидуально, зависит от тяжести ГЭРБ и общего состояния ребенка.
План лечения ГЭРБ у детей старшего возраста составляется с учетом тяжести заболевания и наличия осложнений. Немедекаментозная терапия заключается в нормализации питания и образа жизни: сон с приподнятым на 14-20 см головным концом, мероприятия по снижению веса при ожирении, исключение факторов, повышающих внутрибрюшное давление, уменьшение объема потребляемой пищи, уменьшение жиров и увеличение белков в рационе, отказ от использования провоцирующих медикаментов.
Перечень фармакотерапевтических средств, применяемых при ГЭРБ в педиатрии, включает в себя ингибиторы протонной помпы – ИПП (рабепразол), прокинетики (домперидон), нормализаторы моторики (тримебутин), антацидные препараты. Комбинации медикаментов и назначаемые схемы определяются формой и тяжестью ГЭРБ. Хирургическое вмешательство показано при ярко выраженном ГЭР, неэффективности консервативной терапии, развитии осложнений, сочетании ГЭРБ и грыжи пищеводного отверстия диафрагмы. Обычно выполняют фундопликацию по Ниссену, реже – по Дору. При наличии соответствующего оборудования прибегают к лапароскопической фундопликации.
Прогноз и профилактика ГЭРБ у детей
Прогноз при гастроэзофагеальной рефлюксной болезни у большинства детей благоприятный. При формировании пищевода Барретта отмечается высокий риск малигнизации. Как правило, развитие злокачественных новообразований в педиатрии встречается крайне редко, однако более чем у 30% больных в последующие 50 лет жизни на пораженных участках пищевода возникает аденокарцинома или плоскоклеточный рак. Профилактика ГЭРБ предусматривает исключение всех факторов риска. Основными превентивными мерами являются рациональное питание, исключение причин длительного повышения внутрибрюшного давления и ограничение приема провоцирующих медикаментов.
Хирургическое лечение гастроэзофагеальной рефлюксной болезни у детей
В журнале The American Journal of Gastroenterology опубликована статья Diego M. Diaz и соавт. о результатах хирургического лечения гастроэзофагеальной рефлюксной болезни (ГЭРБ) у детей (Am J Gastroenterol. 2005; 100 (8): 1844-1852). В статье приведены данные большого исследования ранних и отдаленных результатов оперативного лечения большой группы пациентов с ГЭРБ, проведенного детскими хирургами из Egleston Children’s Hospital, Атланта, США. Авторы исследовали уровень риска повторных операций и факторы, которые могут на него влиять.
Срыгивание у детей
Синдром срыгивания – одна из самых частых причин обращений родителей маленьких детей к педиатру и хирургу. Патологический (нефизиологический) заброс содержимого желудка в пищевод называется желудочно-пищеводным рефлюксом (гастроэзофагеальная рефлюксная болезнь (ГЭРБ)). Среди основных симптомов ГЭРБ – срыгивание, рвоты, нарушение темпов прибавки массы тела у маленьких детей, хронические бронхиты, анемии и т.д.Проблема лечения желудочно-пищеводного рефлюкса находится на стыке педиатрии, детской хирургии и неврологии. Так, например, у детей с незрелым антирефлюксным механизмом срыгивание и рвоты легко возникают при неправильно подобранном режиме и объеме кормления, как реакция на искусственные смеси, при малейших признаках инфекционных процессов. Многочисленные исследования подтверждают, что механизм нервной регуляции антирефлюксного мехнизма у детей сложно-компонентный и легко может нарушаться за счет внешних и внутренних факторов. Это особенно часто бывает у новорожденных из группы риска: токсикозы беременности, кесарево сечение, осложненные роды, недоношенность и т.д. Среди причин желудочно-пищеводного рефлюкса – врожденные нарушения строения пищевода и желудка (грыжи пищеводного отверстия диафрагмы, халазия пищевода и т.д.).
Желудочно-пищеводный рефлюкс и его осложнения все чаще диагностируются в педиатрической практике. Спектр технологий, используемых при лечении ГЭРБ достаточно широк. Лечение обычно включает в себя корректировку кормления и режима питания, медикаментозное лечение и, при необходимости, хирургическое вмешательство. К показаниям для хирургической операции относятся: врожденная ГЭРБ, ГЭРБ на фоне сопутствующих заболеваний, и ГЭРБ, не поддающаяся фармакологической терапии. Антирефлюксные операции направлены на ликвидацию симптомов, связанных с ГЭРБ.
Мнение хирургов ЕМС
Виктор Рачков, доктор медицинских наук, заведующий хирургическим отделением Детской клиники ЕМС:
«Мы согласны с авторами, которые считают, что операцией выбора при лечении желудочно-пищеводного рефлюкса является фундопликация по Ниссену (Nissen). Мы доказали это своим опытом лечения данной группы пациентов. Этот вид оперативного вмешательства широко применяется в ведущих детских хирургических клиниках Европы и США. Суть операции в создании искусственного антирефлюксного клапана, который препятствуют срыгиванию и рвотам. Операция Ниссена считается эффективной и относительно безопасной хирургической манипуляцией, причем вид доступа может быть как «открытым», так и лапароскопическим. Современное развитие детской хирургии позволяет выполнять большинство операций из малоинвазивного доступа.
Первые сообщения об использовании лапароскопических операций у детей с ГЭРБ появились в литературе в 1993 г. Считается, что в настоящее время фундопликация, и, в частности, фундопликация Ниссена, является второй по распространенности хирургической операцией, проводимой у детей в Соединенных Штатах Америки. Наш опыт применения малоинвазивных методик, позволяет сделать вывод, что лапароскопические операции характеризуются более быстрым восстановительным периодом, меньшим промежутком времени перед началом обычного режима питания и меньшей длительностью пребывания ребенка в стационаре, чем стандартные «открытые» операции.
По литературным данным, доля неудачных антирефлюксных хирургических операций составляет от 10 до 25%. По данным различных авторов, к группам детей с повышенным риском неэффективных фундопликаций, требующих повторных операций, относятся дети с хроническими респираторными заболеваниями, с заболеваниями центральной нервной системы, перенесшие операцию по поводу атрезии пищевода и дети младше 1 года. Одним из актуальных направлений научных исследований в детской хирургии является выявление причин рецидива ГЭРБ после выполненных оперативных вмешательств, разработка алгоритма лечения ГЭРБ для достижения наилучшего результата. Детские хирурги из Egleston Children’s Hospital, Атланта, США проделали большую работу в этом направлении. Они провели ретроспективное катамнестическое аналитическое исследование историй болезни более 450 детей в возрасте до 5 лет, которым была выполнена фундопликация. Среднее время наблюдения составило 36,2 месяца. На основании серьезного математического анализа ближайших и отдаленных результатов лечения оценивалась эффективность операции и изучались факторы риска развития рецидива ГЭРБ. По данным авторов, количество повторных операций после лапароскопической фундопликация Ниссена (ЛФН) было значительно выше, чем после открытой фундопликации Ниссена (ОФН).
Хирурги Детской клиники ЕМС принимали активное участие в исследованиях, посвященных проблеме хирургического лечения желудочно-пищеводного рефлюкса у детей, в тесном сотрудничестве с кафедрой детской хирургии Российского Национального Медицинского Университета им. Н.И. Пирогова. Результаты этих исследований были опубликованы в большом количестве статей и представлены на съездах и конгрессах, в том числе и за рубежом. Наши данные основаны на результатах лечения 265 детей, в лечении которых применялась лапароскопическая операция Ниссена. Средний возраст оперированных пациентов – 4,7 лет. Срок наблюдения за оперированными пациентами более 7 лет. Наши исследования выявили сходные с американскими авторами группы риска по рецидиву заболевания. Мы так же отмечали низкий уровень интраоперационных осложнений (2,3%). Однако, в нашей группе наблюдения, мы отмечали значительно более низкий риск необходимости повторных операций после ЛФН – 5,6% (в исследовании коллег из Атланты – 14,05%) благодаря использованию собственных хирургических методик малоинвазивной лапароскопической операции фундопликации».
Полный текст статьи «Результаты антирефлюксной хирургии при лечении гастроэзофагеальной рефлюксной болезни у детей» на русском языке можно прочитать здесь.Оценить
Средняя: 5,00 (2 оценки)
Ваша оценка:
ОтменитьКашель у ребенка – Блог ГК Вирилис
Кашель обычно является признаком того, что организм ребенка пытается избавиться от какого-либо раздражителя в дыхательных путях: от слизи до пыли или инородного тела. Общие причины кашля включают:
Инфекционное заболевание. Простуда, грипп, бронхит и воспаление легких могут привести к длительному кашлю у детей. Обычная простуда, как правило, вызывает легкий или умеренный кашель. При гриппе кашель сухой и болезненный. При воспалении легких – наблюдается «лающий» кашель, преимущественно в ночное время, сопровождаемый тяжелым шумным дыханием. Для лечения кашля, связанного с инфекционным заболеванием необходимо обратиться к педиатру или детскому пульмонологу.
Желудочно-пищеводный рефлюкс. Рефлюкс – это заброс кислотного содержимого желудка, которое попадает в пищевод, и при определенном положении тела или движениях может попадать в верхние дыхательные пути. Симптомы рефлюкса у детей могут включать в себя кашель, частые отхаркивания, рвоту, неприятный привкус во рту, ощущения жжения за грудиной – изжога. Лечение рефлюкса зависит от возраста, состояния здоровья и основных заболеваний у ребенка. Для устранения кашля, связанного с рефлюксом, для начала можно исключить из рациона ребенка пищу, которая вызывает активный выброс кислоты, желчи и нарушение моторики желудка: шоколад, конфеты, мяту, жареную, пряную, острую и жирную пищу, кофе и газированные напитки. Рекомендуется уменьшить объем порций, есть не позже, чем за 2 часа до сна и спать на высоких подушках, в слегка приподнятом положении верхней части тела. Если после этого рефлюкс не проходит – необходимо показать ребенка педиатру или детскому гастроэнтерологу.
Бронхиальная астма. Одним из симптомов бронхиальной астмы может являться хриплый надсадный кашель, который может усиливаться в ночное время. Другим признаком астмы может быть кашель, который проявляется в связи с повышенной физической активностью или во время игры у ребенка. Лечить астму возможно только под руководством врача, однако улучшить состояние ребенка поможет очистка дома и воздуха в нем от пыли, аллергенов, загрязнений химическими веществами, дымом и гарью.
Аллергические риниты и синуситы могут послужить причиной длительных эпизодов кашля у детей. Постоянно стекающая слизь вызывает рефлекторное раздражение и последующий кашель. Для устранения кашля в этом случае необходимо пройти лечение под руководством оториноларинголога и аллерголога. Как и в случае с бронхиальной астмой гигиена воздуха и помещения, устранение воздействия потенциальных аллергенов (пыль, шерсть животных, определенные пищевые продукты) могут значительно улучшить состояние ребенка.
Коклюш — бактериальная инфекция дыхательных путей, передающаяся воздушно-капельным путем. Характерным симптомом коклюша является приступообразный спазматический кашель. Другие симптомы коклюша включают насморк, чихание и повышение температуры тела. Заражение коклюшем можно предотвратить с помощью вакцинации. Коклюш лечится с помощью антибиотикотерапии.
Другие причины кашля у детей. Ребенок может продолжать кашлять по привычке после того, было вылечено вызывавшее кашель заболевание, с целью привлечь к себе внимание и вызвать сочувствие у родителей. Также кашель может быть вызван загрязнением воздуха сигаретным дымом, печным отоплением, дорожной пылью и гарью.
ГЭРБ (гастроэзофагеальная рефлюксная болезнь) у детей
Что такое ГЭРБ?
ГЭРБ, или гастроэзофагеальная рефлюксная болезнь, представляет собой долгосрочное (хроническое) расстройство пищеварения. Это происходит, когда содержимое желудка возвращается вверх (рефлюкс) в пищевод (пищевод).
ГЭРБ — более серьезная и продолжительная форма гастроэзофагеального рефлюкса (ГЭР).
GER часто встречается у детей младше 2 лет. Большинство младенцев срыгивают несколько раз в день в течение первых 3 месяцев. ГЭР не вызывает проблем у младенцев.В большинстве случаев младенцы перерастают это к 12–14 месяцам.
ГЭР также часто встречается у детей и подростков в возрасте от 2 до 19 лет. Это не всегда означает, что у них ГЭРБ.
Когда GER становится GERD
У вашего ребенка, ребенка или подростка может быть ГЭРБ, если:
- Симптомы вашего ребенка мешают ему или ей есть. Эти симптомы могут включать рвоту, рвоту, кашель и затрудненное дыхание.
- У вашего ребенка ГЭР более 12-14 месяцев
- У вашего ребенка или подростка ГЭР чаще 2 раз в неделю в течение нескольких месяцев
Что вызывает ГЭРБ?
ГЭРБ часто вызывается чем-то, что влияет на LES, нижний сфинктер пищевода.LES — это мышца в нижней части пищевода (пищевода). LES открывается, чтобы пропустить пищу в желудок. Он закрывается, чтобы еда оставалась в желудке. Когда LES расслабляется слишком часто или слишком долго, желудочная кислота возвращается обратно в пищевод. Это вызывает рвоту или изжогу.
У всех время от времени бывает рефлюкс. Если вы когда-либо отрыгивали и ощущали кислый привкус во рту, у вас был рефлюкс. Иногда LES расслабляется в неподходящее время. Часто у вашего ребенка просто неприятный привкус во рту.Или у вашего ребенка может быть кратковременное легкое чувство изжоги.
У младенцев более высокая вероятность слабой ССЗ. Это расслабляет LES, когда он должен оставаться закрытым. Когда пища или молоко перевариваются, LES открывается. Это позволяет содержимому желудка возвращаться в пищевод. Иногда содержимое желудка поднимается по пищеводу. Затем младенца или ребенка рвет. В других случаях содержимое желудка проходит только часть пути вверх по пищеводу. Это вызывает изжогу или проблемы с дыханием. В некоторых случаях симптомы отсутствуют.
Некоторые продукты питания влияют на мышечный тонус LES. Они позволяют LES оставаться открытым дольше, чем обычно. Эти продукты включают:
- Шоколадный
- Мята перечная
- Продукты с высоким содержанием жира
Другие продукты вызывают выработку кислоты в желудке. Эти продукты включают:
- Цитрусовые продукты
- Помидоры и томатные соусы
Другие факторы, которые могут привести к ГЭРБ, включают:
- Ожирение
- Лекарственные средства, включая некоторые антигистаминные, антидепрессанты и обезболивающие
- Пассивное курение
Каковы факторы риска ГЭРБ?
ГЭРБ очень распространена в течение первого года жизни ребенка.Часто проходит само по себе. Ваш ребенок более подвержен риску ГЭРБ, если у него:
- Синдром Дауна
- Нервно-мышечные расстройства, такие как мышечная дистрофия и церебральный паралич
Каковы симптомы ГЭРБ?
Изжога или кислотное расстройство желудка — наиболее частый симптом ГЭРБ. Изжога описывается как жгучая боль в груди. Он начинается за грудиной и поднимается к шее и горлу. Это может длиться до 2 часов. Часто после еды становится хуже.Лежание или наклонение после еды также может вызвать изжогу.
Дети младше 12 лет часто имеют разные симптомы ГЭРБ. У них будет сухой кашель, симптомы астмы или проблемы с глотанием. У них не будет классической изжоги.
У каждого ребенка могут быть разные симптомы. Общие симптомы ГЭРБ включают:
- Отрыжка или отрыжка
- Не ест
- Боль в животе
- Суетливость во время еды
- Частая рвота
- Икота
- Рвота
- Удушье
- Часто кашляет
- Приступы кашля ночью
Другие симптомы могут включать:
- Свистящее дыхание
- Часто простужаются
- Часто болеют ушными инфекциями
- Хрип в груди
- Болит горло по утрам
- Кислый привкус во рту
- Зловонный запах изо рта
- Потеря или кариес зубной эмали
Симптомы ГЭРБ могут казаться другими проблемами со здоровьем.Убедитесь, что ваш ребенок посещает своего врача для постановки диагноза.
Как диагностируется ГЭРБ?
Лечащий врач вашего ребенка проведет медицинский осмотр и изучит историю болезни. Другие тесты могут включать:
- Рентген грудной клетки. Рентген может проверить наличие признаков того, что содержимое желудка переместилось в легкие. Это называется устремлением.
- Верхняя серия GI или бариевая ласточка. Этот тест исследует органы верхней части пищеварительной системы вашего ребенка.Он проверяет пищевод (пищевод), желудок и первую часть тонкой кишки (двенадцатиперстную кишку). Ваш ребенок проглотит металлическую жидкость под названием барий. Барий покрывает органы так, чтобы их можно было увидеть на рентгеновском снимке. Затем делают рентгеновские снимки, чтобы проверить наличие признаков язв или язв или аномальных закупорок.
- Эндоскопия. Этот тест проверяет внутреннюю часть пищеварительного тракта. В нем используется небольшая гибкая трубка, называемая эндоскопом. В конце у него есть свет и объектив камеры.Образцы тканей пищеварительного тракта также могут быть взяты для анализа.
- Манометрия пищевода. Этот тест проверяет силу мышц пищевода. Он может увидеть, есть ли у вашего ребенка проблемы с рефлюксом или глотанием. В ноздрю ребенка вводится небольшая трубка, затем через горло в пищевод. Затем он измеряет давление, которое мышцы пищевода создают в состоянии покоя.
- pH-мониторинг. Этот тест проверяет уровень pH или кислоты в пищеводе.Тонкая пластиковая трубка вводится ребенку в ноздрю, через глотку и в пищевод. В пробирке есть датчик, измеряющий уровень pH. Другой конец трубки за пределами тела ребенка прикреплен к небольшому монитору. Он регистрирует уровень pH вашего ребенка в течение 24–48 часов. В это время ваш ребенок может пойти домой и заняться своими обычными делами. Вам нужно будет вести дневник любых симптомов, которые чувствует ваш ребенок, которые могут быть связаны с рефлюксом. К ним относятся рвота или кашель. Вы также должны записывать время, тип и количество еды, которую ест ваш ребенок.Проверяют показания pH вашего ребенка. Они сравниваются с активностью вашего ребенка за этот период времени.
- Исследование опорожнения желудка. Этот тест проводится, чтобы убедиться, что желудок вашего ребенка отправляет свое содержимое в тонкий кишечник. Задержка опорожнения желудка может вызвать рефлюкс в пищевод
Как лечится ГЭРБ?
Лечение будет зависеть от симптомов, возраста и общего состояния вашего ребенка. Это также будет зависеть от степени тяжести состояния.
Изменение диеты и образа жизни
Во многих случаях изменение диеты и образа жизни может помочь облегчить ГЭРБ. Обсудите с лечащим врачом вашего ребенка изменения, которые вы можете внести. Вот несколько советов, которые помогут лучше справиться с симптомами ГЭРБ.
Для младенцев:
- После кормления подержите ребенка в вертикальном положении 30 минут.
- При кормлении из бутылочки держите соску наполненной молоком. Таким образом, ваш ребенок не будет глотать слишком много воздуха во время еды. Попробуйте разные соски.Найдите такой, который позволит ребенку плотно прилегать к соску во время кормления.
- Некоторым младенцам полезно добавлять рисовые хлопья в кормление.
- Несколько раз отрыгните ребенка во время кормления из бутылочки или грудного вскармливания. При отрыжке на полный желудок у вашего ребенка может возникать рефлюкс.
Для детей:
- Следите за приемом пищи вашим ребенком. Ограничьте употребление жареной и жирной пищи, перечной мяты, шоколада, напитков с кофеином, таких как газированные напитки и чай, цитрусовых фруктов и соков, а также томатных продуктов.
- Предлагайте ребенку маленькие порции во время еды. Добавляйте небольшие перекусы между приемами пищи, если ваш ребенок голоден. Не позволяйте ребенку переедать. Пусть ваш ребенок скажет вам, когда он голоден или сыт.
- Если у вашего ребенка избыточный вес, обратитесь к врачу, чтобы установить цели по снижению веса.
- Подавайте ужин рано, по крайней мере, за 3 часа до сна.
Что еще стоит попробовать:
- Попросите поставщика вашего ребенка проверить лекарства вашего ребенка.Некоторые из них могут раздражать слизистую оболочку желудка или пищевода.
- Не позволяйте ребенку лечь или лечь спать сразу после еды.
- Прежде чем поднимать изголовье кроватки, обязательно проконсультируйтесь с лечащим врачом, если у него или нее диагностирован гастроэзофагеальный рефлюкс. Это сделано из соображений безопасности и для снижения риска СВДС и других младенческих смертей, связанных со сном.
Лекарства и другие лечебные средства
Лечащий врач вашего ребенка может также порекомендовать другие варианты.
Лекарства. Лечащий врач вашего ребенка может прописать лекарства для лечения рефлюкса. Существуют лекарства, которые помогают снизить выработку кислоты в желудке. Это уменьшает изжогу, связанную с рефлюксом. Эти лекарства могут включать:
- х3-блокаторы. Они уменьшают количество кислоты, вырабатываемой вашим желудком, блокируя гормон гистамин. Гистамин помогает вырабатывать кислоту.
- Ингибиторы протонной помпы. Они помогают предотвратить образование кислоты в желудке.Они делают это, останавливая работу кислотного насоса желудка.
Врач может прописать другое лекарство, которое помогает быстрее опорожнить желудок. Если пища не остается в желудке так долго, как обычно, вероятность возникновения рефлекса снижается.
Калорийные добавки. Некоторые дети с рефлюксом не могут набрать вес, потому что их часто рвет. В этом случае лечащий врач вашего ребенка может посоветовать:
- Добавление рисовой крупы в детское питание
- Чтобы дать вашему ребенку больше калорий, добавив предписанные добавки
- Замена смеси на молочную или без соевую смесь, если у вашего ребенка может быть аллергия
Трубка питания. В некоторых случаях может быть рекомендовано кормление через зонд. У некоторых детей с рефлюксом есть другие состояния, которые вызывают у них усталость. К ним относятся врожденные пороки сердца или слишком ранние (преждевременные) рождения. Эти дети часто становятся сонными после того, как немного поели или выпили. У других детей рвота происходит после приема обычного количества смеси. Этим малышам становится лучше, если их постоянно кормить небольшим количеством молока. В обоих случаях может быть предложено кормление через зонд. Смесь или грудное молоко вводят через трубку, вставленную в нос.Это называется назогастральный зонд. Затем трубка вводится через пищевод или пищевод в желудок. Ваш ребенок может кормиться через зонд в дополнение к кормлению из бутылочки. Или кормление через зонд вместо кормления из бутылочки. Существуют также трубки, которые можно использовать для обхода или обхода желудка. Их называют назодуоденальными трубками.
Хирургия. В тяжелых случаях рефлюкса может быть сделана операция, называемая фундопликацией. Лечащий врач вашего ребенка может порекомендовать этот вариант, если ваш ребенок не набирает вес из-за рвоты, у него частые проблемы с дыханием или сильное раздражение пищевода.Часто это делается как лапароскопическая операция. Этот метод менее болезнен и быстрее восстанавливается. На животе ребенка делают небольшие надрезы или надрезы. В один из разрезов вставляется небольшая трубка с камерой на конце, чтобы заглянуть внутрь. Хирургические инструменты вводятся через другие разрезы. Хирург смотрит на видеоэкран, чтобы увидеть желудок и другие органы. Верхняя часть желудка оборачивается вокруг пищевода. Это создает плотную полосу. Это усиливает НПС и значительно снижает рефлюкс.
Каковы осложнения ГЭРБ?
У некоторых младенцев и детей с ГЭРБ рвота может отсутствовать. Но их содержимое желудка может продвигаться вверх по пищеводу (пищеводу) и попадать в дыхательное горло (трахею). Это может вызвать астму или пневмонию.
Рвота, от которой страдают многие младенцы и дети с ГЭРБ, может вызвать проблемы с набором веса и плохим питанием. Со временем, когда желудочная кислота возвращается в пищевод, это также может привести к:
- Воспаление пищевода, называемое эзофагитом
- Язвы в пищеводе, которые могут быть болезненными и кровоточить
- Недостаток эритроцитов из-за кровоточащих язв (анемия)
Взрослые также могут иметь длительные проблемы из-за воспаления пищевода.К ним относятся:
- Сужение или стриктура пищевода
- Пищевод Барретта, состояние, при котором в слизистой оболочке пищевода присутствуют аномальные клетки
Жизнь с ГЭРБ
Многие младенцы, у которых рвота, перерастают ее к 1 году. Это происходит по мере того, как LES становится сильнее. Для других детей прием лекарств и изменение образа жизни и диеты может уменьшить рефлюкс, рвоту и изжогу.
Когда мне следует позвонить поставщику медицинских услуг для моего ребенка?
Позвоните своему ребенку, лечащему врачу, если ваш ребенок или ребенок:
- Имеет рефлюкс, не набирает вес
- Имеет признаки астмы или пневмонии.К ним относятся кашель, хрипы или затрудненное дыхание.
Основные сведения о ГЭРБ
- ГЭРБ — длительное (хроническое) расстройство пищеварения.
- Это происходит, когда содержимое желудка возвращается в пищевод (пищевод).
- Изжога или кислотное несварение желудка являются наиболее частыми симптомами ГЭРБ.
- Рвота может вызвать проблемы с набором веса и плохим питанием.
- Во многих случаях ГЭРБ можно облегчить путем изменения диеты и образа жизни.
- Иногда могут потребоваться лекарства, зондовое питание или хирургическое вмешательство.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения лечащего врача вашего ребенка:
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Во время посещения запишите названия новых лекарств, методов лечения или тестов, а также все новые инструкции, которые ваш поставщик дает вам для вашего ребенка.
- Если вашему ребенку назначен повторный прием, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться с лечащим врачом вашего ребенка в нерабочее время. Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.
Рефлюкс у детей: MedlinePlus
Что такое рефлюкс (ГЭР) и ГЭРБ?
Пищевод — это трубка, по которой пища переносится изо рта в желудок. Если у вашего ребенка рефлюкс, содержимое его желудка снова попадает в пищевод. Другое название рефлюкса — гастроэзофагеальный рефлюкс (ГЭР).
ГЭРБ обозначает гастроэзофагеальную рефлюксную болезнь. Это более серьезный и продолжительный вид рефлюкса. Если у вашего ребенка рефлюкс чаще двух раз в неделю в течение нескольких недель, это может быть ГЭРБ.
Что вызывает рефлюкс и ГЭРБ у детей?
Есть мышца (нижний сфинктер пищевода), которая действует как клапан между пищеводом и желудком. Когда ваш ребенок глотает, эта мышца расслабляется, позволяя пище пройти из пищевода в желудок. Обычно эта мышца остается закрытой, поэтому содержимое желудка не попадает обратно в пищевод.
У детей с рефлюксом и ГЭРБ эта мышца становится слабой или расслабляется, когда этого не должно быть, и содержимое желудка возвращается обратно в пищевод. Это может произойти из-за
Насколько распространены рефлюкс и ГЭРБ у детей?
Многие дети иногда страдают рефлюксом. ГЭРБ встречается не так часто; до 25% детей имеют симптомы ГЭРБ.
Каковы симптомы рефлюкса и ГЭРБ у детей?
Ваш ребенок может даже не заметить рефлюкса. Но некоторые дети ощущают вкус пищи или желудочного сока в задней части рта.
У детей ГЭРБ может вызывать
Как врачи диагностируют рефлюкс и ГЭРБ у детей?
В большинстве случаев врач диагностирует рефлюкс, изучая симптомы и историю болезни вашего ребенка. Если симптомы не улучшаются с помощью изменения образа жизни и приема антирефлюксных лекарств, вашему ребенку может потребоваться тестирование для выявления ГЭРБ или других проблем.
Несколько тестов могут помочь врачу диагностировать ГЭРБ. Иногда врачи назначают более одного теста для постановки диагноза. Обычно используемые тесты включают
- Верхний отдел желудочно-кишечного тракта серии , который определяет форму верхнего желудочно-кишечного тракта вашего ребенка.Ваш ребенок будет пить контрастную жидкость под названием барий. Для маленьких детей барий смешивают с бутылкой или другой пищей. Медицинский работник сделает несколько рентгеновских снимков вашего ребенка, чтобы отследить, как барий проходит через пищевод и желудок.
- Мониторинг pH и импеданса пищевода , который измеряет количество кислоты или жидкости в пищеводе вашего ребенка. Врач или медсестра вводят ребенку через нос в желудок тонкую гибкую трубку. Конец трубки в пищеводе определяет, когда и сколько кислоты возвращается в пищевод.Другой конец трубки подключается к монитору, который записывает измерения. Ваш ребенок будет носить трубку в течение 24 часов. Возможно, ему или ей придется остаться в больнице во время обследования.
- Эндоскопия и биопсия верхних отделов желудочно-кишечного тракта (ЖКТ) , при которой используется эндоскоп — длинная гибкая трубка с лампой и камерой на конце. Врач проведет эндоскопом по пищеводу, желудку и первой части тонкой кишки вашего ребенка. Глядя на снимки с эндоскопа, врач может также взять образцы ткани (биопсия).
Какие изменения в образе жизни могут помочь в лечении рефлюкса или ГЭРБ у моего ребенка?
Иногда рефлюкс и ГЭРБ у детей можно лечить с помощью изменения образа жизни:
- Похудание, при необходимости
- Еда небольшими порциями
- Избегайте продуктов с высоким содержанием жира
- Ношение свободной одежды вокруг живота
- Оставаться в вертикальном положении в течение 3 часов после еды и не наклоняться и не сутулиться в сидячем положении
- Спать под небольшим углом.Поднимите изголовье кровати вашего ребенка на 6-8 дюймов, надежно подложив блоки под стойки кровати.
Какое лечение может назначить врач при ГЭРБ моего ребенка?
Если изменения в домашних условиях не помогают, врач может порекомендовать лекарства для лечения ГЭРБ. Лекарства действуют, снижая количество кислоты в желудке вашего ребенка.
Некоторые лекарства от ГЭРБ у детей отпускаются без рецепта, а некоторые отпускаются по рецепту. В их числе
- Антациды, отпускаемые без рецепта
- Блокаторы h3, снижающие выработку кислоты
- Ингибиторы протонной помпы (ИПП), снижающие количество кислоты, которую производит желудок
- Prokinetics, помогающие быстрее опорожнить желудок
Если это не помогает, а у вашего ребенка по-прежнему тяжелые симптомы, возможно хирургическое вмешательство.Операцию сделает детский гастроэнтеролог, врач, который лечит детей с заболеваниями органов пищеварения.
NIH: Национальный институт диабета, болезней органов пищеварения и почек
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) у детей
Что такое ГЭРБ?
Гастроэзофагеальный рефлюкс (ГЭР) возникает, когда желудочное содержимое перемещается из желудка в пищевод. Когда это движение жидкости вызывает неприятные симптомы, ГЭР становится гастроэзофагеальной рефлюксной болезнью (ГЭРБ).
Если ваш ребенок срыгивает, ему не обязательно принимать лекарства. Фактически, они часто перерастают эту проблему. Более того, простые изменения в способе кормления ребенка могут сильно повлиять на рефлюкс. В этом анимационном видео из Бостонской детской больницы можно найти ответы на вопросы о том, как справиться с младенческим рефлюксом.
Что вызывает ГЭРБ у детей?
Самая распространенная причина попадания желудочного содержимого в пищевод у младенцев и детей заключается в том, что нижний сфинктер пищевода (НПС) расслабляется, позволяя желудочной жидкости выйти в пищевод.Это расслабление является нормальным явлением, но у некоторых детей может происходить чаще. Диафрагма и желудок также важны для поддержки НПС, поэтому, когда один или оба не работают должным образом, рефлюкс может ухудшиться. Наконец, если пищевод вашего ребенка не двигается нормально, любой рефлюкс, попадающий в пищевод, не устраняется должным образом, что подвергает детей риску развития симптомов и повреждения пищевода.
Поскольку ГЭРБ часто обвиняют в различных симптомах, важно обратиться к врачу, который не только сможет помочь поставить точный диагноз ГЭРБ, но и рассмотреть другие возможные диагнозы, чтобы избежать ненужного лечения.
Каковы симптомы ГЭРБ?
Симптомы ГЭР и ГЭРБ могут варьироваться от «срыгивания» до серьезных проблем с рвотой, воспалением пищевода, болью и проблемами с легкими.
Каждый ребенок может испытывать ГЭРБ по-разному. Общие симптомы включают:
- изжога
- боль в груди
- приносит пищу в рот
- неприятный запах изо рта
- Боль в животе или боль во время или после еды
- суетливость во время еды
- икота
- давится или давится
- частый кашель, приступы кашля ночью или и то и другое
- хрипит
- рвота
- Невозможность набрать вес
- Желудочно-кишечное кровотечение
Срыгивание — нормальное явление для младенцев.Пока ваш ребенок хорошо растет и не развивает других проблем, таких как затрудненное дыхание, это состояние не требует лечения и обычно проходит само по себе.
Однако ГЭРБ может потребовать лечения, если у вашего ребенка:
- частая рвота, приводящая к плохому набору веса и росту
- Боль, мешающая повседневному функционированию
- осложнения рефлюкса, такие как воспаление (эзофагит), язвы (язвы), образующиеся в пищеводе, или респираторные проблемы, которые приводят к госпитализации
Как мы лечим ГЭРБ у детей
В детской больнице Бостона мы лечим самые тяжелые случаи ГЭРБ.Наша команда выяснит причину рефлюкса вашего ребенка, используя сложные тесты и командный подход к уходу. Эти тесты также могут помочь исключить ГЭРБ, предотвратить ошибочный диагноз и при необходимости предоставить второе мнение. Команда врачей нашего центра Aerodigestive также специализируется на обследовании и лечении детей с трудноизлечимой ГЭРБ, которые ранее перенесли хирургические процедуры для контроля рефлюкса (фундопликации) и продолжают испытывать проблемы после операции.
детей с рефлюксом (ГЭРБ) | Общество желудочно-кишечного тракта
Независимо от того, является ли ваш ребенок малышом или подростком, он время от времени будет страдать от диареи, расстройства желудка, чрезмерной отрыжки, болей в животе или изжоги.Иногда стресс из-за важного события в жизни ребенка — например, первого дня в школе, экзаменов или спортивного мероприятия — вызывает расстройство пищеварения. Однако, когда расстройства пищеварения у детей учащаются, самое время спросить мнение медицинского работника.
Ваш ребенок может страдать от различных расстройств пищеварения, одним из которых является гастроэзофагеальная рефлюксная болезнь (ГЭРБ), при которой содержимое желудка попадает в пищевод, вызывая неприятные и дискомфортные симптомы.Это связано с тем, что желудок специально оборудован для обработки сильной кислоты, необходимой для пищеварения, в то время как пищевод не имеет такой защиты.
Основные симптомы ГЭРБ у взрослых включают изжогу, срыгивание и горький или кислый привкус во рту. Менее распространенными симптомами являются постоянная боль в горле, охриплость голоса, хронический кашель, затрудненное или болезненное глотание, астма, необъяснимая боль в груди, неприятный запах изо рта, ощущение комка в горле и неприятное чувство полноты после еды.
Дети с ГЭРБ чаще сообщают об общем расстройстве желудка, чем о наиболее распространенных симптомах, с которыми сталкиваются взрослые. У детей также выше вероятность рвоты или срыгивания, а также могут возникнуть заболевания уха, носа и горла. Иногда младшие дети не могут выразить то, что их беспокоит, поэтому они могут стать раздражительными.
Пять вещей, которые родители должны знать о ГЭРБ
- Основными симптомами ГЭРБ у детей являются рвота или срыгивание. Дети могут жаловаться на боль в животе, давление в груди, ощущение того, что что-то поднимается к горлу, жгучую боль в груди или могут просто казаться раздражительными или возбужденными.
- Хотя ГЭРБ действительно влияет на педиатрическую возрастную группу, важно отличать физиологические или нормальные нарушения пищеварения от болезни. Срыгивание без усилий или срыгивание — нормальное явление для большинства счастливых, растущих младенцев в течение первого года жизни. В 95% случаев младенцы перерастают это к 12-15 месяцам. Это состояние на самом деле является рефлюксом, нормальным физиологическим явлением, а не ГЭРБ. Родители могут расслабиться, зная, что срыгивание или срыгивание редко сохраняется на втором году жизни ребенка или, возможно, немного дольше для детей, родившихся за много недель до положенного срока.
- Небольшой процент младенцев, у которых очень частые или сильные срыгивания, плач, кашель, недомогание или потеря веса, на самом деле может иметь ГЭРБ или другое состояние. ГЭРБ чаще встречается у детей в возрасте 2–3 лет и старше. Если у вашего ребенка постоянные симптомы, обратитесь к врачу.
- От 5 до 10% детей в возрасте от 3 до 17 лет испытывают боль в верхней части живота, изжогу, срыгивание и рвоту — все симптомы, которые могут указывать на диагноз ГЭРБ.Только врач должен определить, действительно ли это ГЭРБ или, возможно, другое заболевание пищеварения.
- Распространенность симптомов ГЭРБ у детей увеличивается с возрастом. ГЭРБ у детей также может быть связана с хрипом, хроническим кашлем, неприятным запахом изо рта, синуситом, охриплостью голоса и пневмонией. По мере взросления детей симптомы ГЭРБ становятся более похожими на симптомы, обнаруживаемые у взрослых.
Что делать
Поощряйте ребенка описывать вам, что именно он или она испытывает во время любого приступа неприятных ощущений в области груди или живота, или когда он или она кажется возбужденным.Если вы считаете, что у вашего ребенка могут проявляться симптомы ГЭРБ, обратитесь к врачу для постановки правильного диагноза и лечения. Если в вашем районе работает детский гастроэнтеролог, было бы полезно получить специализированный уход такого уровня для вашего ребенка.
Существует ряд вариантов лечения ГЭРБ у детей, включая изменения диеты, которые может порекомендовать зарегистрированный диетолог. Детям кажется, что лучше есть более частое, но меньшее количество пищи. Лечащий врач вашего ребенка может назначить растворяющееся и / или легко проглатываемое лекарство для облегчения симптомов.
Впервые опубликовано в выпуске информационного бюллетеня
Inside Tract® 175 — 2010Изображение: Krakenimages.com | bigstockphoto.com
Гастроэзофагеальный рефлюкс у детей
Реферат
Гастроэзофагеальный рефлюкс (ГЭР) часто встречается у младенцев и детей и имеет разнообразную клиническую картину: от младенцев с невинной регургитацией до младенцев и детей с тяжелыми пищеводными и экстраэзофагеальными осложнениями, которые определить патологическую гастроэзофагеальную рефлюксную болезнь (ГЭРБ).Хотя патофизиология подобна таковой у взрослых, симптомы ГЭРБ у младенцев и детей часто отличаются от классических, таких как изжога. Переход содержимого желудка в пищевод — нормальное явление, происходящее много раз в день как у взрослых, так и у детей, но у младенцев несколько факторов способствуют обострению этого явления, в том числе диета на основе жидкого молока, лежачее положение, а также структурные и функциональная незрелость желудочно-пищеводного перехода. В этой статье основное внимание уделяется представлению, диагностике и лечению ГЭРБ, возникающей у младенцев и детей, на основе имеющихся и текущих рекомендаций.
Ключевые слова: гастроэзофагеальный рефлюкс, дети, младенцы, внекишечные симптомы, рекомендации
1. Введение
Гастроэзофагеальный рефлюкс (ГЭР) относится к непроизвольному прохождению желудочного содержимого в пищевод. У детей это часто представляет собой физиологическое явление, особенно у младенцев с невинной срыгиванием. И наоборот, болезнь ГЭР (ГЭРБ) возникает, когда рефлюкс желудочного содержимого вызывает неприятные симптомы и / или осложнения.Это одна из наиболее частых причин симптомов заболеваний передней кишки во всех возрастных группах детей [1,2].
Несмотря на то, что патофизиология и симптомы ГЭРБ, особенно у детей старшего возраста, аналогичны таковым у взрослых, у детей также может быть широкий спектр явных гастроэзофагеальных и экстраэзофагеальных симптомов и потенциальных осложнений [3].
Консервативный подход «обучать-тестировать-лечить» кажется особенно важным для младенцев, у которых срыгивание чаще всего отражает физиологическую незрелость желудочно-пищеводного перехода, включая небольшое расстояние и отсутствие острого угла между пищеводом и пищеводом. дно желудка (угол Гиса), где пища изначально хранится после приема внутрь.Эта физиологическая незрелость часто носит временный характер и улучшается без какого-либо медицинского вмешательства, но повышает вероятность чрезмерной медикализации ГЭР в младенчестве и потенциальных неблагоприятных последствий попытки лечения без ожидаемых клинических преимуществ. Однако есть педиатрические пациенты с потенциально тяжелой или стойкой ГЭРБ, что требует дальнейшей оценки и внимания к потенциальным долгосрочным последствиям самого заболевания, а также к побочным эффектам его лечения.Следующая статья посвящена представлению, диагностике и лечению ГЭРБ в педиатрической популяции, а также различиям с ГЭРБ у взрослых.
2. Развитие и естественное течение срыгивания в детской возрастной группе
Переход содержимого желудка в пищевод (т. Е. ГЭР) — нормальное явление, происходящее много раз в день как у взрослых, так и у детей. Младенцы особенно склонны к срыгиванию, и было показано, что количество младенцев с этим феноменом снижается с примерно 80% в течение первого месяца жизни до менее 10% в возрасте одного года [4].Исследование Miyazawa et al. на 921 младенце показали, что более 47% месячных младенцев имеют один или несколько эпизодов срыгивания или рвоты в день, однако к семи месяцам это число падает до 6,4% [5]. Несколько факторов способствуют обострению этого явления у самых маленьких младенцев, в том числе единственная или преимущественно жидкая диета на основе молока, лежачее положение и незрелость функции и структуры желудочно-пищеводного перехода [6].
Понимание естественного течения и исходов ГЭРБ у детей очень важно для выявления пациентов с риском связанных с ГЭРБ осложнений и сохранения симптомов во взрослом возрасте.В продольном исследовании Orenstein et al. изучили младенцев с симптомами ГЭРБ и гистологическими изменениями пищевода на первом году жизни и обнаружили, что у значительной части младенцев гистология оставалась аномальной, несмотря на полное исчезновение симптомов без фармакотерапии [7]. В ретроспективном / проспективном когортном исследовании подростков и молодых людей, которым в детстве был поставлен диагноз ГЭРБ, определяемый эрозивным эзофагитом, было показано, что в более позднем возрасте почти у 80% этих пациентов наблюдалась изжога и / или срыгивание кислоты, как минимум, ежемесячно и почти каждый месяц. треть принимала антисекреторные препараты или ингибиторы протонной помпы [8].В другом исследовании Waring et al. 255 взрослым пациентам с ГЭРБ и 154 «нерефлюксерам» раздали вопросники с просьбой вспомнить детские симптомы ГЭРБ. Исследование показало, что взрослые с ГЭРБ чаще испытывали симптомы ГЭР в детстве [9]. Эти исследования показывают, что у значительного процента детей с ГЭРБ симптомы могут сохраняться в подростковом возрасте до взрослого возраста. Тем не менее, чтобы доказать эту связь, по-прежнему необходимы масштабные лонгитюдные исследования.
3.Клиническая картина ГЭРБ у детей
3.1. Когда подозревать ГЭРБ?
Физиологический гастроэзофагеальный рефлюкс (ГЭР) встречается у 40–65% всех здоровых младенцев в возрасте от одного до четырех месяцев, что делает его довольно характерным состоянием раннего послеродового периода. Из-за высокой частоты ГЭР в младенчестве важно различать, что является физиологическим, а что является патологической реакцией или симптомом. При физиологической регургитации («плевании» или «срыгивании») процесс в основном пассивен или не требует усилий, и конечной точкой желудочного материала, который рефлюксируется в пищевод, обычно является ротоглотка.При рвоте материал с силой выталкивается изо рта, однако оба этих симптома иногда трудно дифференцировать, поэтому необходимо исследовать другие симптомы или осложнения [10].
ГЭРБ возникает, когда рефлюкс желудочного содержимого вызывает симптомы, которые вызывают беспокойство, влияют на качество жизни или вызывают патологические осложнения, подробности перечислены ниже:
Потеря веса или недостаточное увеличение веса
Плач и суетливость во время и после кормления
Рвота и / или гематемезис
Раздражительность
Анемия
Неприятный запах изо рта, рвота или удушье в конце кормления
Нарушение сна и частые ночные пробуждения
Эрозия зубов
Дистоническая поза шеи (синдром Сандифера)
Дисфагия
Апноэ
Респираторные симптомы (аспирация, рецидивирующая пневмония, хроническая стриптизна
0)
- 92 Изжога боль в животе
Неврологическое нарушение
Ожирение
Атрезия пищевода в анамнезе (восстановленная)
Грыжа пищевода
Грыжа пищевода
Хронические респираторные расстройства
Бронхолегочная дисплазия
Идиопатический интерстициальный фиброз
Кистозный фиброз
000 История трансплантации легких
3 00045. ГЭРБ и врожденные желудочно-кишечные расстройстваЖелчная рвота
Желудочно-кишечное кровотечение
Гематемезис
Гематохезия
Постоянно сильная рвота
Начало рвоты через 6 месяцев жизни
Отказ от роста
Диарея
Запор
Смерть
Лихорадка Гепатоспленомегалия
Выпуклый родничок
Макро / микроцефалия
Судороги
Болезненность или вздутие живота
Подтвержденный или подозреваемый генетический / метаболический синдром
В редких случаях дети старшего возраста и подростки, как правило, похожи на своих взрослых, жалуются на более классические симптомы изжоги и кислотной регургитации [11], что делает клинический диагноз ГЭРБ более последовательным с точки зрения специфичности и чувствительности.Однако сообщаемая специфичность и чувствительность вопросников, основанных на симптомах, широко варьируется и оценивается в 70% и 65% соответственно у взрослых пациентов с рефлюксной болезнью [43]. У пациентов с внепищеводными проявлениями эти соотношения еще больше снижаются, что делает очень маловероятным достижение клинического диагноза ГЭРБ у взрослых или детей с помощью вопросников.- выгибание спины, часто после еды
- Кашель
- Сильная или частая рвота
- Рвота
- Раздражительность
- Плохое питание
- Плохая прибавка в весе (нарушение роста)
- Отказ от еды
- Проблемы с глотанием
- Похудание
- Свистящее дыхание или затрудненное дыхание
- Колики (плач продолжительностью три часа и более без медицинских показаний)
- Неприятный запах изо рта
- Тошнота / рвота
- Боль в груди или верхней части живота
- Проблемы с глотанием или болезненное глотание
- Респираторные проблемы
- Износ зубьев
- Рентгеновские снимки (серия верхних отделов желудочно-кишечного тракта)
- Эзофагогастродуоденоскопия (ЭГД): тест, в котором тонкая трубка с камерой вводится через рот вашего ребенка, проходит через пищевод в желудок и тонкий кишечник.
- Исследование pH-зонда пищевода: тест, в котором монитор используется для измерения того, как часто желудочная кислота попадает в пищевод и как долго она там остается.
- Манометрия пищевода: тест, во время которого через нос вашего ребенка в желудок вводится тонкая трубка. Он измеряет силу мышечных сокращений во всем пищеварительном тракте.
- Оставаться в вертикальном положении в течение трех часов после еды
- Подъем изголовья кровати
- Избегайте шоколада, мяты и кофеина
- Избегать сигаретного дыма
- Контроль веса
- Антациды для нейтрализации кислоты в желудке
- Блокаторы H-2, блокирующие количество кислоты, которая выделяется в желудке
- Ингибиторы протонной помпы для уменьшения количества кислоты, вырабатываемой в желудке
Боль в животе
Эти симптомы часто не связаны с специфичны и могут имитировать или быть вызваны другими состояниями младенческого возраста, такими как аллергия на белок коровьего молока, стеноз привратника, мальротация, переедание, трахео-пищеводный свищ или запор.Поэтому тщательный сбор анамнеза и обследование имеют решающее значение для правильного диагноза и лечения.
В отличие от взрослых и детей старшего возраста, младенцы и маленькие дети не могут выразить словами свои симптомы, и ряд невербальных симптомов и знаков использовался в качестве суррогатов. Раздражительность в сочетании с выгибанием спины у младенцев считается эквивалентом изжоги у детей старшего возраста. Следует исключить другие причины раздражительности и аномальных движений, включая аллергию на белок коровьего молока, неврологические расстройства, запоры и инфекции.У детей в возрасте 2–12 лет основные симптомы включают срыгивание, рвоту, боль в животе и трудности с кормлением, но типичные симптомы ГЭР можно надежно оценить у детей в возрасте 8–12 лет [11]. Нельсон и др. показали, как симптомы ГЭРБ могут варьироваться в зависимости от возраста пациента () [3].
Таблица 1
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — возрастные симптомы [10,11,12].
| Возраст пациентов | Симптомы ГЭРБ |
|---|---|
| Дети в возрасте 2 лет | Срыгивание и рвота |
| Раздражительность при кормлении спиной и в постпрандиальном периоде | 905986 |
| Отказ от еды | |
| Кашель | |
| Апноэ | |
| Дети от 3 до 17 лет | Регургитация и рвота |
| Кашель и свистящее дыхание |
В своем исследовании родители детей от 3 до 9 лет сообщили, что их дети чаще всего испытывали боль в эпигастрии.Дети постарше больше жаловались на изжогу и срыгивание; однако жалобы на боли в животе были обычными в обеих возрастных группах [3].
Существуют определенные состояния, предрасполагающие к тяжелой хронической ГЭРБ. К ним относятся неврологические нарушения, ожирение, анатомические аномалии, такие как атрезия пищевода, грыжа пищеводного отверстия диафрагмы или ахалазия, муковисцидоз, трансплантация легких и семейный анамнез ГЭРБ, пищевода Барретта или аденокарциномы пищевода [11].
3.2. ГЭРБ и пищевая аллергия
Распространенность пищевой аллергии у детей оценивается примерно в 6–8%, а в некоторых исследованиях сообщается о распространенности даже до 18% [13,14].И срыгивание, и рвота являются хорошо известными клиническими проявлениями пищевой аллергии, в основном аллергии на белок коровьего молока (CMPA), которая представляет собой наиболее распространенную пищевую аллергию в раннем детстве. Хотя трудно отличить ГЭРБ от симптомов ГЭР, вызванных аллергией, только на основании клинической картины, это особенно важно в отношении будущего лечения.
Хотя представление CMPA частично совпадает с GERD, и оба состояния могут обычно сосуществовать как у младенцев, так и у детей, исследования, посвященные взаимосвязи между этими двумя объектами, показали общую связь в диапазоне от 16% до 55%, что намного превышает то, что можно ожидать от чистое совпадение.Nielsen et al. Показали, что у 56% детей с тяжелой формой ГЭРБ была обнаружена CMPA при двойном слепом или открытом тесте [15]. Впоследствии Юкселен и Селтик изучили частоту пищевой аллергии у детей в возрасте до пяти лет с плохой реакцией симптомов ГЭРБ на фармакологическое лечение и обнаружили распространенность пищевой аллергии 43% в исследуемой группе, причем более трети пациентов ( 38,4%) с аллергической реакцией только на белок коровьего молока [16]. Предыдущие исследования пищевой аллергии (CMPA и иммуноглобулин-зависимая аллергия) при ГЭРБ у детей показали аналогичные результаты, сообщая о связи между 43% и 48% [17,18].
Поскольку распространенность диагнозов как ГЭРБ, так и пищевой аллергии увеличилась за последнее десятилетие, вместе с увеличением числа назначений ингибиторов протонной помпы и антагонистов рецепторов H 2 , это вызвало вопросы о возможных эффектах изменения pH желудочного сока на развитие пищевой аллергии. На основании исследований на животных, антацидные препараты ухудшают переваривание белков в желудке, что может привести к образованию новых пищевых белков, которые, в свою очередь, могут способствовать синтезу специфических IgE и вызывать пищевую аллергию [19].Trikha et al. показали, что у детей, подвергавшихся действию супрессивных средств желудочного сока из-за ГЭРБ, в два раза чаще диагностировалась пищевая аллергия через год лечения по сравнению со здоровыми людьми из контрольной группы, а также у детей с ГЭРБ, получающих только консервативное (нефармакологическое) лечение [20] .
Несколько исследований также показали, что, по крайней мере, у части пациентов ГЭРБ не только связана с АБКМ, но также может быть вызвана ею. Действительно, Borrelli et al. показал у 17 детей с АБКМ и подозрением на ГЭРБ, что воздействие коровьего молока увеличивает количество эпизодов слабокислого рефлюкса [21].Однако, принимая во внимание, что пищевая аллергия с преобладающими желудочно-кишечными симптомами в основном не связана с IgE, следует учитывать другие патофизиологические механизмы, лежащие в основе взаимосвязи между аллергией и ГЭРБ, и они нуждаются в дальнейших исследованиях.
3.3. ГЭРБ и респираторные симптомы
Симптомы со стороны дыхательных путей часто встречаются в педиатрической популяции. Несколько исследований предложили связь между ГЭРБ и респираторными симптомами с рядом патофизиологических механизмов, предложенных для объяснения этого, включая аспирацию желудочного содержимого в дыхательное дерево, блуждающие рефлексы, вызванные присутствием желудочного содержимого в просвете пищевода, и сенсибилизацию желудочного сока. центральный кашлевой рефлекс [22,23].Borrelli и др. Сравнили тип и физические характеристики эпизодов рефлюкса у 24 детей с кашлевой ГЭР с таковой у детей с эрозивной ГЭРБ [24]. Не было обнаружено различий между двумя группами в отношении общего количества эпизодов рефлюкса, количества эпизодов кислотного, слабокислого и слабощелочного рефлюкса или даже проксимальной степени эпизодов рефлюкса. Однако они показали, что 66% приступов кашля были связаны с эпизодами кислотного рефлюкса, в то время как оставшаяся треть эпизодов была связана либо со слабокислотным, либо со щелочным рефлюксом, что позволяет предположить, что симптомы кашля могут быть связаны со всеми типами рефлюкса, хотя кислотный рефлюкс является основным детерминантом в генезе ГЭР, связанного с кашлем.Различные результаты были показаны в исследовании 145 детей, проведенном Zenzeri et al. Хотя авторы показали схожее количество эпизодов проксимального рефлюкса (т.е. рефлюкса, достигающего одного или двух наиболее проксимальных каналов импеданса) у пациентов с респираторными симптомами, связанными с ГЭРБ, по сравнению с детьми с ГЭРБ, имеющими только симптомы со стороны желудочно-кишечного тракта (ЖКТ) [25]. , наблюдалось значительно большее количество слабощелочного рефлюкса в исследуемой группе (дети в возрасте 1 года с респираторными симптомами, связанными с рефлюксом), чем у кислотного рефлюкса.Это подтвердило гипотезу о том, что кислотность рефлюкса не является основной причиной респираторных симптомов и, следовательно, лечение, основанное на кислотных супрессивных средствах, менее эффективно в этой группе пациентов [25].
В большом ретроспективном поперечном исследовании 1980 детей с ГЭРБ и 7920 детей контрольной группы авторы показали значительно более высокую частоту синусита, ларингита, астмы, пневмонии и бронхоэктазов у пациентов, страдающих ГЭРБ [26]. В другом исследовании, хотя оказалось, что распространенность астмы у детей с ГЭРБ с респираторными симптомами была значительно выше, чем у субъектов, у которых были только симптомы со стороны ЖКТ (35.3% против 5,3% соответственно), общая распространенность астмы у пациентов с ГЭРБ и без ГЭРБ была одинаковой [27]. Таким образом, хотя связь между астмой и ГЭРБ поддерживается, причинно-следственная связь требует дальнейшего изучения.
Диапазон различных диагностических методологий, используемых в исследовательских исследованиях, влияет на интерпретацию результатов, включая отсутствие стандартизированного определения респираторного заболевания и / или симптомов, или отсутствие четкой временной взаимосвязи между началом респираторных и ГЭРБ симптомов и / или знаки.Более того, трудно оценить, подвергаются ли дети с ГЭРБ повышенному риску респираторных заболеваний в исследованиях, в которых не оценивается распространенность тех же расстройств в контрольной группе. Другой сбивающий с толку фактор заключается в том, что оценка распространенности ГЭРБ у детей с респираторными заболеваниями с использованием диагностических методик не может быть экстраполирована на популяцию в целом, поскольку детские гастроэнтерологи обычно обследуют детей только после неэффективности традиционной терапии.
3.4. ГЭРБ и внекишечные симптомы
Предыдущие данные предполагают, что у более молодых пациентов, как правило, больше внекишечных симптомов, тогда как у детей-подростков чаще наблюдаются классические симптомы ГЭРБ [26]. За пределами дыхательных путей у детей могут быть неврологические признаки рефлюкса, такие как дистония, синдром Сандифера (т. Е. Кривошея головы и шеи с дистонической позой верхней части тела), опистотонус или тиковое расстройство, имитирующее неврологические расстройства. В группе из 46 детей с такими симптомами (дистония, синдром Сандифера, опистотонус, тик) Pilic et al.обнаружили патологические результаты многоканального внутрипросветного pH-импеданса у 50% пациентов [28].
Ghaem и др. показали, что младенцы с ГЭРБ ( n = 76) имели более высокую распространенность нарушений сна, требующих вмешательства родителей, и значительно задерживали начало сна в течение ночи по сравнению с контрольной группой без ГЭРБ [29]. У некоторых групп пациентов со сложными сопутствующими заболеваниями, например, с неврологическими нарушениями, синдромными нарушениями и т. Д., ГЭРБ можно заподозрить при наличии атипичных или необычных симптомов.У пациентов с синдромом Корнелии де Ланге, у которых рефлюкс является частым и тяжелым осложнением, была высказана сильная корреляция между ГЭРБ и бруксизмом (т. Е. Скрежетанием зубами и сжатием челюсти), ночным возбуждением и гиперактивностью [30]. У детей старшего возраста с церебральным параличом одним из признаков ГЭРБ является эрозия зубов из-за повышенного воздействия кислоты в желудке. Другие состояния, связанные с высоким риском осложнений ГЭРБ, перечислены ниже:
Приобретенная (вторичная) ГЭРБ может также возникать с рядом врожденных аномалий, включая врожденную диафрагмальную грыжу, отсутствие диафрагмальных ножек, омфалоцеле, гастрошизис, атрезию пищевода и мальротацию кишечника, как сообщается. 50–84% [31]. Точная причина ГЭРБ при некоторых из этих врожденных состояний остается неизвестной, но она, вероятно, включает повышенное внутрибрюшное давление, нарушения моторики пищевода и активности желудочно-пищеводного соединения, а также воздействия других связанных аномалий и нарушения моторики тонкой кишки. деятельность.Что касается диафрагмальной грыжи, ГЭРБ является не только очень распространенным сопутствующим заболеванием, но и связана с долгосрочными тяжелыми осложнениями во взрослом возрасте, включая пищевод Барретта более чем в 50% случаев [32,33]. Слабость ножек и расположение диафрагмы голени (относительно расположения сфинктера), нарушение моторики пищевода и укорочение пищевода являются одними из потенциальных причин ГЭРБ у этих пациентов.
Самым распространенным врожденным пороком развития пищевода является атрезия пищевода (ЭА), частота которой колеблется от одного случая на 2500 до одного на 3500 живорожденных [34,35].Результат хирургического вмешательства в основном зависит от типа ЭА, при этом до 50% пациентов с ассоциированной трахео-пищеводной фистулой страдают от ГЭРБ [31]. Эта тенденция со временем усиливается [36,37]. У пациентов с ЭА вероятность развития тяжелой ГЭРБ выше по нескольким причинам: нарушение анатомии с грыжей пищеводного отверстия диафрагмы или неправильное положение внутригрудной части пищевода, а также из-за осложнений, связанных с повреждением блуждающего нерва (гастропарез или задержка опорожнения желудка и пищевода. дисфункция двигательной активности, влияющая на кислотный клиренс пищевода) [38].
Дальнейшие подробности основных патофизиологических механизмов развития ГЭРБ выходят за рамки данной статьи; однако важно помнить, что в этих условиях их лечение должно быть сопоставлено с потенциально долгосрочными и часто серьезными последствиями ГЭРБ.
4. Текущие рекомендации по диагностике
Согласно действующим руководствам [11,39,40], ни одного теста не достаточно для надежного диагноза ГЭРБ, поскольку он часто является результатом комбинированной клинической оценки и диагностических тестов.Тем не менее, из-за многогранности клинических проявлений и частого возникновения эпизодической регургитации у здоровых детей отличить «физиологический» гастроэзофагеальный рефлюкс (ГЭР) от «патологической» гастроэзофагеальной рефлюксной болезни (ГЭРБ) может быть непросто. , особенно у младенцев. Однако точное различие между этими двумя сущностями является ключевым шагом в правильном ведении ГЭРБ, поскольку оно отражает решения о дальнейшем исследовании и лечении.
Признанные состояния, способствующие ГЭРБ, отмеченные последними рекомендациями Европейского и Североамериканского обществ педиатрической гастроэнтерологии, гепатологии и питания (ESPGHAN и NASPGHAN), перечислены в параграфе 3.4 [11]. В этих популяциях вероятность тяжелого ГЭРБ намного выше и позволяет прогнозировать худший исход расстройства, определяя группу пациентов «из группы риска», для которых рекомендуется дальнейшее обследование и лечение.
4.1. Анкеты по симптомам
Анкеты для оценки симптомов с учетом возраста были разработаны для облегчения клинической диагностики ГЭРБ как у взрослых, так и у детей [41].Однако до настоящего времени не было показано ни одного симптома или группы симптомов, позволяющих надежно идентифицировать пациентов с ГЭРБ и / или прогнозировать реакцию на лечение. Отсутствие корреляции между зарегистрированными симптомами и объективно оцененным рефлюксом зависит от ряда факторов и особенно очевидно у младенцев. В этой ситуации ГЭРБ, как правило, проявляется множеством симптомов, которые явно не связаны с рефлюксом и могут имитировать другие состояния, особенно аллергию на белок коровьего молока (CMPA). Более того, частое возникновение физиологической ГЭР и родительской тревожности может привести к переоценке наличия ГЭРБ в этой популяции [42].Следовательно, клиническая оценка у детей в возрасте 2 лет должна быть сосредоточена на исключении других потенциальных тревожных состояний, которые могут проявляться срыгиванием и рвотой, а не на постановке клинического диагноза ГЭРБ. Для этой цели в текущих рекомендациях выделяется группа «красных флажков», требующих дальнейшего диагностического тестирования. Подробная информация приводится ниже:
4.2. Испытание ингибиторов протонной помпы
Испытание ингибиторов протонной помпы (ИПП) является ценным диагностическим и терапевтическим инструментом при ГЭРБ.Он состоит из эмпирического короткого периода (обычно 2–4 недели) подавления кислотности с помощью терапии ИПП, который может быть продлен до 12 недель в случае клинического улучшения. Снижение тяжести симптомов по крайней мере на 50% после лечения считается серьезным признаком ГЭРБ. Несмотря на предвзятость из-за низкой специфичности [44], исследование PPI по-прежнему представляет собой терапевтический и диагностический инструмент первой линии у взрослых в учреждениях первичной медико-санитарной помощи. Такой подход может использоваться у детей старшего возраста и подростков с типичными симптомами ГЭРБ без тревожных признаков.Однако на сегодняшний день нет убедительных доказательств, подтверждающих это испытание с участием детей младшего и младшего возраста; следовательно, хотя это все еще является предметом огромных споров, авторы не одобряют диагноз «ex iuvantibus» ГЭРБ в этих возрастных группах, поскольку это может привести к неправильному назначению ИПП и потенциальным побочным эффектам [45, 46, 47]. . Как более подробно обсуждается ниже (см. Раздел 5.2), неправильное использование препаратов, подавляющих кислотность, действительно было связано с последовательными изменениями в кишечной микробиоте, вызывая гипохлоргидрию желудка, задерживая опорожнение желудка и увеличивая вязкость слизистой желудка [48].У взрослых хроническое подавление кислотности связано с повышенным риском избыточного бактериального роста в тонком кишечнике (СИБР). Хотя это и не достигает статистической значимости, тенденция к повышенному риску СИБР также недавно наблюдалась у детей, получающих длительную терапию ИПП (6 месяцев) [49]. Помимо SIBO, хроническое использование кислотосодержащих препаратов является хорошо известным фактором риска желудочно-кишечных (острый гастроэнтерит, инфекция Clostidium difficile, кандидемия и некротический энтероколит) и внекишечных (инфекции нижних дыхательных путей, внебольничная пневмония) инфекций, особенно у младенцев.
4.3. Эндоскопия и биопсия пищевода
Как и у взрослых, эндоскопия верхних отделов желудочно-кишечного тракта у детей должна использоваться только пациентами с тревожными или рефрактерными симптомами ГЭРБ, для исключения ее осложнений или для исключения других состояний, имитирующих ГЭРБ [11] . Избегание ненужных инвазивных тестов особенно актуально в педиатрической популяции, где преимущества процедуры необходимо сопоставить с возможными рисками, связанными с анестезией.
У детей макроскопический вид слизистой оболочки не коррелирует с гистологическими данными эзофагита. Гистологическое исследование важно для дифференциации «истинного» ГЭРБ от других состояний, которые могут напоминать ГЭРБ, в частности, эозинофильного эзофагита (ЭоЕ), при котором получение нескольких ориентированных биоптатов из разных областей тела пищевода является обязательным в соответствии с действующими рекомендациями [50]. Тем не менее, эозинофилия пищевода обнаруживается у пациентов с аллергией на белок коровьего молока (CMPA) и даже у бессимптомных младенцев (в возрасте 1 года) [51].Кроме того, воспалительная инфильтрация слизистой оболочки пищевода может быть неоднородной у детей и встречается гораздо чаще, чем у взрослых [52]. В настоящее время существует недостаточно данных для поддержки использования гистологии в качестве диагностического инструмента для ГЭРБ у детей [11,53].
4.4. Исследования контрастности верхних отделов желудочно-кишечного тракта
Текущие руководства не рекомендуют рутинно проводить исследование контрастирования верхних отделов желудочно-кишечного тракта при обследовании детей с подозрением на ГЭРБ. У отдельных пациентов исследования с использованием бариевого контраста могут иметь значение для исключения состояний, которые могут напоминать ГЭРБ, таких как ахалазия, в то время как у младенцев бариевая пища может быть полезна для диагностической оценки мальротации, дуоденальной сети и стеноза привратника.
Кроме того, хотя эндоскопия является действенным инструментом для исключения стриктур и может вызвать подозрение на ахалазию и мальротацию, особенности сужения более последовательно изучаются с помощью глотков с контрастным барием, которые менее инвазивны. Анатомические и функциональные исследования пищевода представляют собой золотой стандарт диагностики этих состояний.
Гастроэзофагеальная сцинтиграфия путем измерения постпрандиального рефлюкса и опорожнения желудка была рекомендована в качестве диагностического инструмента ГЭРБ в педиатрической популяции; однако отсутствие стандартизированных нормальных значений и методов сбора данных не поддерживает его использование в диагностическом обследовании пациентов с ГЭРБ.
4.5. Мониторинг рефлюкса
В настоящее время в клинических условиях проводится мониторинг pH-метрии и множественного внутрипросветного импеданса (MII) для оценки наличия рефлюкса и связи между GER и симптомами. Несмотря на более высокую стоимость, диагностическая ценность комбинированного pH-импедансного мониторинга по сравнению с одним только pH-метрией оправдывает использование комбинированного pH / MII в качестве теста выбора для выявления ГЭРБ у детей [54].
MII pH-импедансный мониторинг помогает различать кислотные (pH 4), слабокислые (4 pH 7) и щелочные (pH 7) эпизоды ГЭР.У младенцев рН-импеданс представляет собой ценный диагностический инструмент, так как в этой возрастной группе эпизоды ГЭР с большей вероятностью будут слабокислыми и / или щелочными, даже при отсутствии антисекреторной терапии. Было подсчитано, что почти 45% младенцев, у которых диагностирована ГЭРБ с помощью pH-импеданса MII, имели бы нормальные pH-метрии [11]. Однако у детей, по-видимому, не существует корреляции параметра рН-импеданса с наличием эзофагита.
У взрослых мониторинг импеданса pH MII позволяет выявить эпизоды некислотного ГЭР, которые могут быть причиной рефрактерных симптомов во время лечения.Кроме того, он может различать пациентов с «истинной» неэрозивной рефлюксной болезнью (НЭРБ) (пациенты с симптомами при нормальной эндоскопии и патологическим воздействием кислоты пищевода), пациентов с гиперчувствительностью пищевода (пациенты с симптомами при нормальной эндоскопии, нормальное воздействие кислоты пищевода и положительные симптомы). — вероятность ассоциации рефлюкса) и пациентов с функциональной изжогой (пациенты с симптомами с нормальной эндоскопией, нормальным воздействием кислоты на пищевод и с вероятностью отрицательной ассоциации симптом-рефлюкс).Идентификация этих клинических состояний в «спектре ГЭРБ» имеет фундаментальное значение, поскольку напрямую влияет на выбор лечения. У детей, поскольку симптомы неспецифичны и сообщаются косвенно, вероятность ассоциации симптома с рефлюксом ненадежна, и различать НЭРБ, гиперчувствительность пищевода и функциональную изжогу не рекомендуется [11]. Как и у взрослых, роль новых параметров pH-импеданса, таких как базовый импеданс, все еще остается предметом обсуждения. Первоначально предполагалось, что измерение исходного импеданса полезно для прогнозирования целостности слизистой оболочки пищевода и, следовательно, для выбора метода лечения младенцев и детей с подозрением на повреждение слизистой оболочки пищевода [52,55].Однако эта ранняя гипотеза не была последовательно подтверждена дальнейшими исследованиями, предполагающими, что исходный импеданс может просто отражать явления, происходящие либо в просвете пищевода, такие как кислотный рефлюкс, либо внутри стенки пищевода, такие как сила и координация перистальтики пищевода. [56,57].
4.6. Манометрия
Манометрия пищевода не указывается в алгоритме диагностики ГЭРБ у взрослых или детей. У взрослых основной целью манометрии является определение правильного положения датчиков pH-импеданса [55].Однако манометрия может быть полезной для исключения двигательных нарушений пищевода (например, ахалазии и спазма пищевода) и подтверждения клинического подозрения на синдром руминации, тем самым отличая его от ГЭРБ. Следовательно, хотя манометрические исследования обычно не рекомендуются при ведении пациентов с ГЭРБ, особенно у детей, где введение зонда может потребовать седации или общей анестезии, широко распространено мнение, что, когда это возможно, манометрия пищевода может быть выполнена до рассмотрения вопроса о антирефлюксной хирургии. .
5. Лечение
Терапия детской ГЭРБ основана на сочетании консервативных мер (например, изменение образа жизни и диеты), фармакологического и, в редких случаях, хирургического лечения. Как указано выше, правильный современный подход основан на правильном диагнозе и оценке пациентов с ГЭРБ. С клинической точки зрения полезно различать лечение ГЭРБ у младенцев / детей младшего возраста и детей старшего возраста / подростков, поскольку клинические проявления, выбор терапии и ответ на лечение значительно различаются между двумя группами.Ниже мы рассмотрим текущий научно-обоснованный подход к лечению ГЭРБ у младенцев, а затем кратко обсудим подход к детям старшего возраста / подросткам, жалующимся на типичную ГЭРБ.
5.1. Немедикаментозное ведение ГЭРБ у младенцев / детей раннего возраста
Консервативное ведение — это текущий подход первой линии при ГЭРБ у младенцев. Он варьируется от кормления и изменения осанки до изменения материнского рациона у младенцев, находящихся на грудном вскармливании. Как обсуждалось ранее, в этой ситуации очень важно различать «истинную» ГЭРБ и другие клинические состояния, которые могут напоминать ГЭРБ, причем наиболее частой является АБКМ.
Если есть клиническое подозрение на ГЭРБ и у пациента появляются тревожные симптомы (см. Список в параграфе 4.1), его не следует лечить, а следует провести соответствующее обследование (см. Выше). Напротив, при отсутствии сигналов тревоги пациенты должны лечиться консервативно, изменяя режим питания и позу. Было показано, что стратегия управления кормлением представляет собой эффективный подход к здоровым младенцам как с ГЭР, так и с ГЭРБ. Он включает в себя изменение частоты и объема кормления, чтобы обеспечить правильное потребление корма на килограмм веса.Имеются некоторые доказательства эффективности загустителей корма в отношении уменьшения видимой срыгивания [58,59]. Однако фактические эпизоды ГЭР, вероятно, не уменьшаются [58], и высказывались опасения по поводу предполагаемой связи между пищевыми загустителями и некротическим энтероколитом у недоношенных детей [60,61]. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) в настоящее время не рекомендует их использование у младенцев, родившихся до 37 недель беременности. Пациентам с ГЭР и ГЭРБ также может быть полезно изменить положение тела, удерживая их в вертикальном положении или даже в положении лежа, особенно в постпрандиальном периоде [62,63,64].Однако из-за учащения случаев синдрома внезапной детской смерти (СВДС) не рекомендуется рекомендовать положение лежа на животе при ГЭРБ во время сна [11], в то время как левое боковое положение представляется подходящей альтернативой для постурального лечения ГЭРБ у младенцев.
Если это лечение первой линии не помогает улучшить симптомы, текущие педиатрические рекомендации рекомендуют провести 2–4-недельное испытание с диетой без белка коровьего молока, либо исключив молоко из рациона матери у младенцев, находящихся на грудном вскармливании, либо путем использования гидролизованной смеси для не грудных детей. накормил младенцев.Это является следствием того факта, что АБКМ может напоминать ГЭРБ и всегда следует рассматривать как возможный дифференциальный диагноз, особенно у пациентов с личным или семейным анамнезом атопии. Следует отметить, что эта рекомендация не распространяется на подгруппу пациентов с ГЭР, так называемых «счастливых плевателей».
5.2. Фармакологическое лечение ГЭРБ у младенцев / детей раннего возраста
Фармакологическое лечение ГЭРБ включает антисекреторные и прокинетические препараты. Однако у младенцев использование этих препаратов должно быть зарезервировано для пациентов с объективно оцененной ГЭРБ и повышенным воздействием кислоты на пищевод.
Антисекреторные препараты являются основой терапии пациентов с ГЭРБ. Как антагонисты рецепторов гистамина-2 (H 2 RA), так и ингибиторы протонной помпы (ИПП) одобрены для клинического использования в педиатрической популяции, в то время как у младенцев в возрасте 1 года в настоящее время не одобрены препараты ингибиторов протонной помпы. H 2 RA превосходят плацебо в лечении эрозивного эзофагита в педиатрической популяции [65]. Тем не менее, в отличие от ИПП, РА H 2 проявляют тахифилаксию и толерантность и не должны рассматриваться при долгосрочном лечении ГЭРБ.
ИПП излечивают эрозивный эзофагит более эффективно и быстро, чем РА H 2 , и их постоянное применение не связано с повышением толерантности [66]. Согласно действующим руководствам, ИПП следует назначать в самой низкой эффективной дозе один раз в день. Как обсуждалось в другом месте, злоупотребление и неправильное назначение ИПП вызывает озабоченность, поскольку оно связано с тревожными побочными эффектами, такими как учащение инфекций нижних дыхательных путей, особенно у младенцев [67,68,69].Кроме того, длительная терапия ИПП (2,5 года) была связана со снижением минерализации костей, индуцированной умеренной гипергастринемией и развитием энтерохромаффиноподобной (ECL) гиперплазии клеток почти у 50% детей [70]. Наконец, подавление кислоты само по себе является признанным фактором риска внебольничной пневмонии, гастроэнтерита, кандидемии и некротического энтероколита у недоношенных детей [71,72,73,74,75,76]. Кроме того, не следует рассматривать антацидные препараты при лечении ГЭРБ у младенцев, поскольку некоторые абсорбируемые компоненты могут вызывать побочные эффекты после хронического употребления (молочно-щелочной синдром, токсичность алюминия, почечная недостаточность и гиперкальциемия) [77,78,79].Следовательно, использование хронической кислотной супрессии всегда следует сопоставлять с немалыми рисками длительной терапии.
Обоснование использования прокинетических агентов в терапии ГЭРБ основано на доказательствах того, что эти агенты, увеличивая скорость опорожнения желудка, могут снижать временную релаксацию нижнего пищеводного сфинктера. Однако все эти терапевтические агенты связаны со значительными побочными эффектами, включая экстрапирамидные реакции и сердечную аритмию; следовательно, их использование в настоящее время не рекомендуется [80,81].резюмирует клиническое ведение ГЭРБ у младенцев в соответствии с действующими рекомендациями [11].
Схема клинического ведения ГЭРБ у младенцев [11]. ГЭРБ: гастроэзофагеальная рефлюксная болезнь; ГЭР: гастроэзофагеальный рефлюкс; CMP: белок коровьего молока; ИПП: ингибиторы протонной помпы.
5.3. Дети старшего возраста / подростки ГЭРБ
Клиническое лечение типичных симптомов ГЭРБ у детей старшего возраста и подростков не отличается от такового у их взрослых коллег и включает изменение образа жизни наряду с фармакологическим лечением.Рекомендуемые изменения образа жизни для подростков, жалующихся на ГЭРБ, напоминают рекомендации для взрослых, начиная от похудания у подростков с избыточным весом / ожирением до изменения сладострастных привычек, включая отказ от курения и отказ от алкоголя. Как и у взрослых, при консервативном лечении ГЭРБ у детей старшего возраста / подростков могут быть рекомендованы изменения в диете и положении. Также следует избегать употребления кофеина, алкоголя и кислой / острой пищи, поскольку они потенциально могут вызвать симптомы ГЭРБ.Кроме того, частые приемы пищи небольшими порциями, приподнятие изголовья кровати и отказ от больших приемов пищи перед сном — это меры первой линии, которые можно легко применить при лечении ГЭРБ. Как обсуждалось ранее, у детей старшего возраста / подростков ГЭРБ имеет тенденцию проявляться с более типичными симптомами, включая изжогу и срыгивание, и отчеты о симптомах более надежны, что повышает вероятность клинического диагноза ГЭРБ. По этим причинам, при отсутствии симптомов «красного флага», исследование ИПП в течение 4–6 недель может представлять разумный фармакологический подход первой линии у детей старшего возраста / подростков, жалующихся на типичные симптомы ГЭРБ, наряду с изменением образа жизни ().С другой стороны, рефрактерные пациенты и пациенты с жалобами на атипичные симптомы ГЭРБ должны быть направлены на дальнейшие исследования [11].
Схема клинического ведения ГЭРБ у детей старшего возраста и подростков [11]. ИПП: ингибиторы протонной помпы.
5.4. Показания к хирургическому лечению
Показания к хирургическому лечению все еще представляют собой «серую зону» в ведении педиатрической ГЭРБ, поскольку большая часть литературы по этой теме ограничена ретроспективными сериями.Согласно действующим руководствам, антирефлюксная хирургия должна быть зарезервирована для тяжелых рецидивирующих случаев и для пациентов с высоким риском долгосрочных осложнений ГЭРБ [11]. Детей, у которых ГЭРБ ассоциируется с сопутствующими респираторными заболеваниями, включая астму и аспирационную пневмонию, следует рассматривать для хирургического вмешательства, хотя клинических данных, подтверждающих это, недостаточно [11]. Неудача антисекреторной терапии сама по себе не является показанием к операции. Напротив, отсутствие реакции на фармакологическое лечение должно предупредить клинициста и привести к тщательной переоценке состояния пациента, ставя под сомнение ГЭРБ как основную причину симптомов.Другие, более редкие клинические состояния, такие как эозинофильный эзофагит, синдром циклической рвоты, гастропарез и синдром руминации, должны быть исключены с помощью диагностических тестов второго и третьего уровня (контрастные исследования, манометрия), прежде чем рассматривать дальнейшее лечение. Тщательный отбор пациентов является ключевым процессом у детей, поскольку почти 20% пациентов требуют повторной фундопликации, а общая частота рецидивов симптомов варьирует от 5% до 15% в разных исследованиях [82].Ухудшение результатов фундопликации по Ниссену у детей [79,80] по сравнению со взрослыми привело к «неуверенности» в том, перевешивают ли преимущества фундопликации у детей вред от длительного использования ИПП [71].
6. Выводы
Несмотря на высокую распространенность заболевания, ГЭРБ по-прежнему представляет собой проблему даже для опытного клинициста. В педиатрической практике это особенно очевидно из-за многогранности клинических проявлений и частого возникновения срыгивания у «здоровых детей».К настоящему времени было предпринято много усилий по правильному отбору пациентов для обследования и лечения, и текущие руководства представляют собой современный подход к пациентам с подозрением на ГЭРБ. Рекомендуемый подход к подросткам, жалующимся на типичный ГЭРБ, аналогичен подходу взрослых, включая изменение образа жизни и четырехнедельное испытание ИПП. У детей в возрасте до двух лет консервативные меры (например, изменение образа жизни и диеты) представляют собой терапевтическую стратегию первой линии.Кроме того, из-за частого совпадения между ГЭРБ и АБКМ можно рекомендовать ограниченное по времени испытание ограничения диеты, особенно при наличии в личном или семейном анамнезе атопии. Если нефармакологические подходы терпят неудачу, по мнению авторов, пациентов следует обследовать с помощью pH-импедансного мониторинга, а не лечить «ex iuvantibus». Обоснование этой стратегии основано на том факте, что ГЭР у младенцев часто бывает только слабокислой и / или щелочной, что приводит к неправильному назначению и злоупотреблению ИПП в этой популяции.Кислотосупрессивная терапия является краеугольным камнем лечения ГЭРБ как у взрослых, так и у детей. Хотя препараты, подавляющие кислотность, демонстрируют хороший профиль безопасности и переносимости, существует реальный риск побочных эффектов, которые необходимо учитывать, особенно при длительном лечении. Хирургическое лечение следует применять в хронических и рецидивирующих случаях, а также у пациентов с высоким риском осложнений ГЭРБ. Частота неудач фундопликации у детей выше, но это также может отражать плохой отбор пациентов и все еще нечеткие и противоречивые показания к хирургическому лечению.
Может ли у моего ребенка кислотный рефлюкс?
Выберите автора: Аарон Барбер, AT, ATC, PESAbbie Roth, MWC, Адам Остендорф, MD Адриан Бейлис, PhD, CCC-SLP, Адриенн М. Флуд, Совет продвинутых поставщиков медицинских услуг CPNP-AC, Aila Co, MDAlaina White, AT, ATCAlana Milton, MDAlana Milton, MDAlana Milton, MDAlana Milton, MDAlana Milton, MDAlana Milton, MDAlana Milton, MD Гасиор, ДОАлекс Кемпер, МД Александра Фанк, ФармД, ДАННЫЕАлександра Санкович, МД Алексис Кленке, RD, LDAlice Bass, CPNP-PC, Элисон Пегг, Алли Депой, Эллисон Роуленд, AT, ATCAllison Strouse, MS, AT, ATCAmanda E.Граф, доктор медицины Аманда Смит, RN, BSN, CPNAmanda Sonk, LMTAmanda Whitaker, MD Эмбер Паттерсон, MD Амберл Пратер, доктор философии, LPCCAmy Coleman, LISWAmy Dunn, MDAmy E. Valasek, MD, MScAmy Fanning, PT, DPTAmy Garee, CPNahP-PCA ХессЭми Лебер, доктор медицины, доктор медицинских наук, Эми Моффетт, CPNP-PC, Эми Рэндалл-МакСорли, MMC, кандидат юридических наук, Анастасия Фишер, доктор медицинских наук, FACSMAndala Hardy, Андрей Брун, CPNP-PC, Андреа М. Бургер, MEd, CCC-SLPA, Билл-Эндреа, Эндреа Бургер, MEd, CCC-SLPA LISW-SAnn Pakalnis, MD Анна Лиллис, MD, PhDAnnette Haban-BartzAnnie Drapeau, MDAnnie Temple, MS, CCC-SLP, CLCAnthony Audino, MDAnup D.Патель, Ари Рабкин, ФДАриана Хоэт, ФДАриэль Шефталл, доктор философии Арлин Карчевски, Эшли Куссман, МДЭшли Экстайн, Эшли Кроон Ван Диест, Эшли М. Дэвидсон, AT, ATC, MSAshley Minnick, MSAH, AT, ATCAshley Parkshley, Абсолютно Паркер, LISW-SAshley Tuisku, CTRSAsuncion Mejias, MD, PhDAurelia Wood, MD Бейли Янг, DOBecky Corbitt, RNBelinda Mills, MD Бенджамин Филдс, PhD, MEdBenjamin Kopp, MDBernadette Burke, AT, ATC, OTR Уль, доктор медицины Бетани Уокер, доктор философии Бхувана Сетти, доктор медицинских наук Билл Кулджу, магистр медицины, АТБлейк Скиннер, Бонни Гурли, MSW, LSW, Брэд Чайлдерс, RRT, BS, Брэнди Когдилл, RN, BSN, CFRN, EMT-PBrandon MorganБауэрс, PT, DPT, CHT, CFST Брендан Бойл, MD, MPH Брайан Бо, MD Брайан К. Каспар, доктор философии Брайан Келлог, MD Бриана Кроу, PT, DPT, OCS Агри Торунер, доктор медицинских наук, Кейтлин Талли, Калеб Мосли, Каллиста Дамман, Ками Винкельспехт, доктор медицинских наук, Кэнис Креран, доктор медицинских наук, доктор Карл Х. Бэкес, доктор медицинских наук, Карло Ди Лоренцо, доктор медицинских наук, Карол Баумхардт, доктор медицинских наук, Карло Ди Лоренцо, доктор медицинских наук, Карол Баумхард, доктор медицинских наук, Кейси Коттрилл, доктор медицинских наук, Би-би-си Нэбассин, Нэбассин, Нэбассин, Нэбассин, Нэнблкен PhDCharae Keys, MSW, LISW-SCharles Elmaraghy, MD Челси Достер, BSCheryl Boop, MS, OTR / LCheryl G.Бакстер, CPNPШерил Гариепи, MDChet Kaczor, PharmD, MBAHris Smith, RNChristina Ching, MDChristina DayChristine Johnson, MA, CCC-SLPChristine Mansfield, PT, DPT, OCS, MDChristine PrusaChristopher Goettee, PTSC, DPC PT, DPT, OCS, NASM-PESCody Hostutler, PhDConnor McDanel, MSW, LSWCorey Rood, MDCorinne Syfers, CCLSCourtney Bishop. PA-CC Кортни Холл, CPNP-PCCourtney Porter, RN, MSCrystal MilnerCurt Daniels, MD Синтия Холланд-Холл, MD, MPHDana Lenobel, FNPDana Noffsinger, CPNP-ACDane Снайдер, MD Дэниел Кури, MDDaniel DaJusta, MDDaniel, MDDaniel, MDDaniel, MDDaniel, MDDaniel, MDDaniel Wessells, PT, MHAD, Дэвид Аксельсон, MD Дэвид Стукус, MD Дин Ли, MD, PhD Дебби Терри, NPDeborah Hill, LSWDeborah Zerkle, LMTDeena Chisolm, PhDDeipanjan NandiDS, MDDenisomanll, MDDennisham, MDDennisham, MDDenisomin, D.Уильямс, доктор медицины, магистр здравоохранения, FAAP, дипломированный специалистDonna TeachDoug WolfДуглас Маклафлин, MDDrew Duerson, MDEd MinerEdward Oberle, MD, RhMSUSEdward Shepherd, MDEileen Chaves, PhDElise Berlan, MDElise DawkinsElizabeth A. Cannon, LPCCa, LPCC , MT-BCE Эмили А. Стюарт, доктор медицинских наук, Эмили Декер, доктор медицинских наук, Эмили Гетчман, Эмма Высоцки, PharmD, RDNEric Butter, PhDEric Leighton, AT, ATCEric Sribnick, MD, PhDErica Domrose, RD, LDEricca L Lovegrove, RDErika Roberts, Эрин Гейтс, М.Под ред., CSCSErin Shann, BSN, RNErin TebbenFarah W. Brink, MDGail Bagwell, DNP, APRN, CNSGail Besner, MDGail Swisher, ATGarey Noritz, MDGary A. Smith, MD, DrPHGeri Hewitt, MDGina Hounam, PhDGina Mcregotory Paul Д. Пирсон, MDGriffin Stout, MDGuliz Erdem, MDHailey Blosser, MA, CCC-SLP Ханна Матесс Хизер Бэттлс, MDHeather ClarkHeather Yardley, PhDHenry Spiller MPH, MSHoward Jacobs, MDHunter Wernick, DOIbrahim Khansa, MDIhuoma Eneli, MDIlana Moss, PhDIlene Crabtree, PTIrene Michael, MDIrina Buhimschi, MDIvor Hill, MDJackie Cronau, BC, CWOCNJacqueline-DJ, PhacquelineD WynnD, PhDJacquelineD WynnD, PhDJacqueline-DJ Доктор медицины Джеймс Мураками, доктор медицины Джеймс Попп, доктор медицины Джеймс Руда, доктор медицины Джеймсон Маттингли, доктор медицины Джейми Маклин, доктор медицины Джейн Абель, Джанель Хьюфнер, Массачусетс, CCC-SLP, Дженис М.Moreland, CPNP-PC, DNP, Дженис Таунсенд, DDS, MSJared Sylvester, Jaysson EicholtzJean Hruschak, MA, CCC / SLPJeff Sydes, CSCSJeffery Auletta, MDJeffrey Bennett, MD, PhDJeffrey Hoffman, MDJeffrey Phord, MDJeffrey Phord, MDJeffrey Phord, MDJeffrey Phord, MDJeffrey Phord, MDJeffrey Phord, MDJeffrey Phord , DPTJennifer HofherrJennifer LockerJennifer PrinzJennifer Reese, PsyDJennifer Smith, MS, RD, CSP, LD, LMTJenny Worthington, PT, DPTJerry R. Mendell, MDJessalyn Mayer, MSOT, BC / LJessica Bailey, BogDJessica, MSOT Bullock, MA / CCC-SLP Джессика Бушманн, RD Джессика Шерр, PhD Джим О’Ши OT, MOT, CHT Джоан Фрейзер, MSW, LISW-S, Джон Акерман, PhD, Джон Кабальеро, PT, DPT, CSCSJohn Kovalchin, MD Джонатан Д.Теккерей, доктор медицинских наук, Джонатан Финлей, магистр медицины, доктор медицинских наук, магистр гуманитарных наук, доктор медицинских наук, Джонатан М. Гришкан, доктор медицинских наук, Джонатан Наполитано, доктор медицинских наук, Джошуа Уотсон, доктор медицинских наук, Джули Эйнг, CRA, RT (R) Джулия Колман, MOT, OTR / L , Доктор медицины, доктор медицинских наук, Кэди Лейси, Кейли Хейг, Массачусетс, MT-BC, Кейли Матесик, Камила Тваймон, LPCC-SKara Malone, MDKara Miller, OTR / LKaren Allen, MDKaren Days, MBAKaren Rachuba, RD, LD, CLCKari A. Meeks, OTKari Dubro, MS, RD, LD, CWWSKari Phang, MDKarla Vaz, MDKaryn L. Kassis, MD, MPHKasey Strothman, MDKatherine Deans, MDKatherine McCracken, MDKathleen (Katie) RoushKathryn Blocher, CPNP-PCKathryn J.Джунге, Р.Н., BSN, Кэтрин Обринба, MD, Кэти Бринд’Амур, MS, Кэти Томас, APR, Катрина Холл, MA, CCLS, Катрина Рьюдж, LPCC-SKatya Harfmann, MDKayla Zimpfer, PCC, Келли Свуп, Келли, Дилвер, PT, DP, Келли, Абра, Келли, Дилвер, PT, DPK . Day, CPNP-PCKelly Pack, LISW-SKelly Tanner, PhD, OTR / L, BCPKelly Wesolowski, PsyDKent Williams, MDKevin Bosse, PhDKevin Klingele, MDKim Bjorklund, MDKim Hammersmith, DDS, MPH, MSKimberly Bates, DP , SCSKimberly Van Camp, PT, DPT, SCSKirk SabalkaKris Jatana, MD, FAAPKrista Winner, AuD, CCC-AKristen Armbrust, LISW-SKristen Cannon, MDKristen Martin, OTR / LKristi Roberts, MS MPHKristina Booth, MSNyle Davberts, MSNyle Davberts, CFNP , MDLara McKenzie, PhD, MALaura Brubaker, BSN, RN, Laura Dattner, Laurel Biever, LPC, Lauren Durinka, AuDLauren Garbacz, PhDLauren Justice, OTR / L, MOTLauren Madhoun, MS, CCC-DPLauryn, MDLauryn, CCC-DPL MDLinda Stoverock, DNP, RN NEA-BC Линдси Пьетрушевски, PT, DPTLindsay SchwartzLindsey Vater, PsyDLisa GoldenLisa M.Хамфри, MD Логан Бланкемейер, MA, CCC-SLPLori Grisez PT, DPTLorraine Kelley-QuonLouis Bezold, MDLourdes Hill, LPCC-S Любна Мазин, PharmDLuke Tipple, MS, CSCSLynda Wolfe, PhDLyndsey MillerLynn Rosenthal, MS , Доктор медицины Манмохан К. Камбодж, доктор медицины Марк Левит, доктор медицины Марк П. Михальский, доктор медицины Марсель Дж. Казавант, доктор медицинских наук Марси Джонсон, LISW-SMarco Corridore, доктор медицины Маргарет Басси, OTR / LMaria HaghnazariMaria Vegh, MSN, RN, BSN, Марисса Гала Кондонан, Э. Доктор медицины Марк Смит, MS RT R (MR), физик ABMP Марни Вагнер, доктор медицины Мэри Энн Абрамс, доктор медицины, магистр здравоохранения Мэри Фристад, доктор философии, ABPP Мэри Кей Шарретт Мэри Шулл, доктор медицины Мэтью Уошам, доктор медицины, магистр здравоохранения Меган Хорн, Мэгэн Брундретт, доктор медицины Меган Лиганетс, Меган Лиганетс, О. Доктор медицинских наук, М.Эд Меган Касс, PT, DP TM Меган Фишер, BSN, RN Meika Eby, MD Мелани Флуеллен, LPCC Мелани Люкен, LISW-SMelissa и Микаэль Макларен Мелисса МакМиллен, CTRS Мелисса Винтерхальтер, MDMeredith Merz Lind, MDMichael T. DPTMitch Ellinger, CPNP-PCMolly Gardner, PhDMonica Ardura, DOMonica EllisMonique Goldschmidt, MDMotao Zhu, MD, MS, PhDMurugu Manickam, MDNancy AuerNancy Cunningham, MD PsyDNancy Wright, BS, RRT, RCP, AE-C, Naomi-C. , LICDC-CS Натали Роуз, BSN, RN Натали Мейтр, доктор медицины, доктор медицинских наук, Общенациональная детская больница, Национальная детская больница, Эксперты по поведенческому здоровью Ниту Бали, доктор медицины, магистр здравоохранения Нехал Парих, DO, MS Николь Майер, OTR / L, MOTNicole Caldwell, MDNicole LSNicole, доктор Николь Демпстер, PhD Пауэлл, PsyD, BCBA-DNina WestNkeiruka Orajiaka, MBBSOliver Adunka, MD, FACSOlivia Stranges, CPNP-PCOlivia Thomas, MDOmar Khalid, MD, FAAP, FACCOnnalisa Nash, CPNP-PCOula KhouryPaige Duly, CTRSParker HouryPaige Duly, CTRSParker HouryPaige Duly, CTRSParker HouryPaige н, доктор философии Патрик С.Уолц, доктор медицины Патрик Куин, BSN, RNПедро Вайследер, доктор медицины Миннечи, доктор медицины Питер Уайт, доктор философии Прити Джагги, доктор медицины Рэйчел Марокко-Занотти, Дорчел Д’Амико, доктор медицины Рэйчел Шрейдер, доктор медицины Рэйчел Д’Амико, доктор медицины Рэйчел Шрейдер, CPNP-ПК CCLSRebecca Lewis, AuD, CCC-ARebecca Romero ShakReggie Ash Jr. Рено Равиндран, MD Ричард Киршнер, MD Ричард Вуд, MD Роберт А. Ковач, MD, Ph.D. Рошель Крауз, CTRSRohan Henry, MD, MSRose Ayross, MDRose Доктор медицины Райан Ингли, ATC, Саманта Боддапати, доктор медицинских наук, Саманта Мэлоун, Сэмми Лебедь, Сандра К.Ким, доктор медицины Сара Бентли, MT-BC Сара Боде, доктор Сара Брейдиган, магистр медицины, AT, ATC Сара Н. Смит, MSN, APRN Сара О’Рурк, MOT, OTR / L, клинический руководитель Сара Шредер, доктор медицины Сара А. Денни, доктор медицины Сара Клайн, CRA, RT (R) Сара Дрисбах, CPN, APN Сара Гринберг Сара Хасти, BSN, RNC-NIC Сара Кейм, доктор медицины Сара Майерс, Сара О’Брайен, доктор медицинских наук, Сара Саксбе, Сара Шмидт, доктор медицинских наук, доктор медицинских наук, Сара Скотт, Сара Трейси, доктор медицинских наук, Сара Верли, доктор медицинских наук, Скотт, Великобритания. Ковен, доктор медицины, магистр здравоохранения Скотт Хики, доктор медицинских наук, Шон Эйнг, Шон Роуз, доктор медицины Сет Альперт, доктор медицинских наук, Шана Мур, Массачусетс, магистр наук, CCC-А, Шаннон Рейнхарт, LISW-SShari Uncapher, Шарон Врона, DNP, PNP, PMHSS, Шон Питчер, BS, RD, USAW, Миллс Скотт, Саймон Уайтс, Шоу Нэйси. APRN, MS, CPNP-AC / PC, CPON Стефани Бестер, MDStefanie Hirota, OTR / LStephanie Burkhardt, MPH, CCRCStephanie CannonStephanie Santoro, MDStephanie Vyrostek BSN, RNStephen Herlen, MD Стивен АлленМатсон, доктор медицины Стивен Чичора, доктор медицины Стивен Кафф, Суэллен Шарп, OTR / L, MOT Сьюзан Колас, доктор медицины Сьюзан Крири, доктор медицины Суруп Пинто, доктор медицины Табата Баллард, Таббета Греко, Таби Эванс, Табита Джонс-Макнайт, доктор медицины Тэхагод Мохаммед, доктор медицинских наук, доктор Тамара Янг-Маара MS, RPhТереза Миллер, BA, RRT, RCP, AE-C, CPFT, Томас Поммеринг, DOThomas Savage, Тиаша Летостак, доктор философии, Тиффани Райан, BCBA Тим Робинсон, Тимоти Крайп, доктор медицины, доктор философии, Трейси Л. Сиск, RN, BSN, MHATracie CDETra, LD, MHATracie Robo, MD MATravis Gallagher, ATTrevor MillerTyanna Snider, PsyDTyler Congrove, ATVanessa Shanks, MD, FAAPVenkata Rama Jayanthi, MDVidu Garg, MDVidya Raman, MDW.Гаррет Хант, доктор медицинских наук Уолтер Самора, доктор медицинских наук Уоррен Д. Ло, доктор медицины Венди Андерсон, доктор медицинских наук Венди Кливленд, Массачусетс, LPCC-SW, Уитни Маккормик, CTRS, Уитни Рэглин Биньял, доктор медицинских наук, Уильям Коттон, доктор медицинских наук, Уильям Дж. Барсон, доктор медицинских наук, Уильям Рэй, доктор медицинских наук, Уильям 9090.
Детская гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
Гастроэзофагеальная рефлюксная болезнь возникает, когда переваренная или частично переваренная пища ребенка попадает обратно в пищевод, вызывая изжогу, проблемы с глотанием и, в случае маленьких детей, частое срыгивание.
Что такое детская гастроэзофагеальная рефлюксная болезнь (ГЭРБ)?
Пищевод переносит пищу изо рта в желудок. Существует мышца клапанного типа, называемая нижним сфинктером пищевода, которая расслабляется, позволяя пище пройти из пищевода в желудок. Когда этот клапан не работает должным образом, пища и кислота снова попадают в пищевод. Прерывистый гастроэзофагеальный рефлюкс желудочного сока обычно возникает в младенчестве, и большинство из них перерастет его к тому времени, когда им исполнится 1 год.У детей старше 2 лет ГЭР, возникающая более двух раз в неделю, может быть ГЭРБ.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
ГЭРБ (гастроэзофагеальная рефлюксная болезнь) — более серьезный и длительный тип рефлюкса. У младенцев и детей с ГЭРБ мышца сфинктера развита, но слаба, расслабляясь, позволяя пище поступать обратно в пищевод.
Каковы признаки и симптомы гастроэзофагеальной рефлюксной болезни у детей (ГЭРБ)?
Младенцы и дети ясельного возраста (от рождения до 3 лет)
Главный симптом кислотного рефлюкса у младенцев и детей ясельного возраста — срыгивание.ГЭРБ также может вызывать дополнительные симптомы у младенцев, в том числе:
Дети от 3 до 12 лет
Дети в возрасте от 3 до 12 обычно не болеют ГЭРБ; однако они могут испытывать следующие симптомы:
Дети от 2 лет
У детей старшего возраста наиболее частым симптомом ГЭРБ является регулярная изжога.
Как диагностируется детская гастроэзофагеальная рефлюксная болезнь (ГЭРБ)?
Врачи используют несколько тестов для диагностики ГЭРБ. Детям обязательно перепроверит историю болезни и проведут еще один медицинский осмотр. Врач вашего ребенка также может использовать комбинацию из следующих:
Не каждому ребенку нужны все эти тесты. Ваш врач точно скажет вам, что делать дальше. Наша разнообразная группа специалистов принимает более 1000 детей в месяц, и у нас есть ресурсы для диагностики и лечения ряда заболеваний.
Каковы причины детской гастроэзофагеальной рефлюксной болезни (ГЭРБ)?
У детей от рождения до 2 лет с рефлюксом недоразвит нижний сфинктер пищевода, из-за чего содержимое желудка попадает обратно в пищевод. У детей старше 2 лет нижний сфинктер пищевода ослаблен, что вызывает частую изжогу и расстройство желудка.
Как лечится детская гастроэзофагеальная рефлюксная болезнь (ГЭРБ)?
Дети с гастроэзофагеальной рефлюксной болезнью, как правило, хорошо реагируют на изменение образа жизни или лекарства, тогда как младенцы с ГЭРБ обычно перерастают ее к первому или второму дню рождения.Врач вашего ребенка может порекомендовать следующие методы лечения ГЭРБ:
Важно приспосабливаться и вносить изменения в образ жизни, например:
Также могут быть рекомендованы варианты лекарств, например:
Хирургия, используемая для пациентов с ГЭРБ, известна как фундопликация, которая представляет собой процедуру для предотвращения обратного проникновения желудочной кислоты в пищевод.
