Панкреонекроз поджелудочной железы: причины, симптоматика, лечение
Панкреонекрозом в медицине называют острое патологическое состояние, при котором наблюдается деструкция ткани поджелудочной железы с последующим её распадом и некрозом. Это серьёзная, угрожающая жизни хирургическая патология, требующая немедленного медицинского вмешательства.

Что представляет собой панкреонекроз
Термин некроз в медицине означает отмирание (гибель) клеток с их распадом и аутолизом. Панкреонекроз – отмирание клеток поджелудочной железы вследствие острой или хронической интоксикации или воспаления органа. Гибель клеток не может происходить спонтанно или самостоятельно, для этого нужна альтерация (повреждение) клеток. Триггерными факторами служат следующие заболевания:
- Острые и хронические интоксикации из-за злоупотребления спиртными напитками, особенно суррогатами алкоголя. К этой же группе причин относится многолетнее курение, отравление медикаментозными препаратами.
- Нарушения питания: частое переедание жирной, жареной пищей.
- Желчнокаменная болезнь.
- Острый и хронический панкреатит.
- Прямые травмы и повреждения поджелудочной железы механическими факторами (редко).
- Язвенная болезнь желудка и двенадцатиперстной кишки.
- Наличие в анамнезе полостных и эндоскопических операций на брюшной полости.

Важно!
 Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…
Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…Этиология и патогенез
При воздействии одного из вышеуказанных факторов происходит повреждение целостности клетки, что приводит к моментальному нарушению её осмотического равновесия. В результате этого панкреатоциты сначала набухают (отёк), заполняются внеклеточной жидкостью, перестают функционировать и, наконец, погибают (некроз).
Панкреонекроз чаще всего наблюдается у лиц молодого и зрелого возраста, реже у пожилых людей. Это связано с особенностями строения поджелудочной железы в зависимости от возраста пациента.
Важно! Некроз поджелудочной железы – самое грозное и тяжёлое осложнение, наблюдающееся в случае невылеченного панкреатита и других хронических заболеваний пищеварительной системы. При обнаружении каких-либо патологий желудочно-кишечного тракта отнеситесь к ним со всей серьёзностью и не пускайте болезнь на самотёк. Вовремя обратитесь за медицинской помощью и соблюдайте предписанное лечение.
Классификация панкреонекроза
Единой классификации некроза поджелудочной железы не существует. Клинически панкреонекроз принято делить на 2 вида:
- Стерильный: имеет более благоприятное течение и прогноз. Возникает в результате повреждения клеток поджелудочной железы эндогенными факторами. При этом начинается некроз паренхимы органа, но без инфицирования мёртвых тканей. Это наиболее лёгкий тип течения панкреонекроза, вылечить который удаётся в большинстве случаев.
- Инфицированный: это повреждение клеток внутренними или внешними факторами с последующей их гибелью и заселением микроорганизмами. Как правило, некротизированные участки органа заселяют гноеродные палочки и бактерии, что вызывает тяжелейшую интоксикацию всего организма. Больной находится в критическом состоянии, вылечить инфицированный панкреонекроз практически не представляется возможным.
Также панкреонекроз классифицируют по распространённости. Выделяют локализованный (ограниченный, мелкоочаговый) и распространённый (диффузный, крупноочаговый) некроз поджелудочной железы.
Очаговый затрагивает не более 1 дольки железы, т.е. не выходит за пределы 1 доли.
Распространённый захватывает 2 и более доли, что ведёт к диффузному поражению органа.
По типам поражения выделяют:
- Панкреонекроз с геморрагическим пропитываем ткани.
- Жировой.
- Смешанный.
В зависимости от течения выделяют молниеносный, острый и подострый панкреонекроз. Чем быстрее и стремительнее протекает патологический процесс, тем хуже прогноз для пациента.
Симптомы и признаки заболевания
Некроз развивается постепенно и начинается с мало специфичных признаков, которые затем быстро нарастают. Больного беспокоят следующие жалобы:
- Боль высокой интенсивности, иррадиирущая в левое плечо, подмышечную область, лопатку, поясницу. Пациенты не могут найти себе покоя, занимают вынужденное положение с приведёнными с животу ногами (поза эмбриона). Если вовремя не провести обезболивание, то развивается болевой шок.
- Диспепсические расстройства в виде отсутствия стула, многократной рвоты, которая не приносит облегчения состояния. Вздутие живота, отсутствие аппетита.
- Гектическая лихорадка (до 39 С) с обильным липким и холодным потом, выраженной слабостью.
- Одышка, учащённый пульс и сердцебиение.
Если некроз затронул сосуды брюшной полости, в частности кишечника или желудка, то развивается желудочно-кишечное кровотечение.

Диагностика панкреонекроза
Выявить некроз поджелудочной железы в домашних условиях не сложно. Внимательно осмотрите пострадавшего, спросите у него о наличии хронических заболеваний, чем болел до этого. Если болит живот, то расспросите его о заболеваниях пищеварительного тракта. При выявлении вышеуказанных симптомов немедленно вызовите машину скорой помощи или врача на дом.
Важно! Не занимайтесь самолечением. При первом подозрении на панкреонекроз или любое другое тяжёлое состояние вызывайте скорую медицинскую помощь, чтобы не усугубить положение пострадавшего ещё больше.
Врачебная диагностика подразумевает осмотр, сбор анамнеза и пальпацию живота. При этом у больного выявляются следующие признаки:
- Бледные кожные покровы, покрытые липким потом, горячие на ощупь.
- Сухой язык, обложенный белым налётом.
- Тахикардия на фоне резкого снижения артериального давления (признак начинающегося шока).
- При пальпации защитное напряжение мышц передней брюшной стенки («доскообразный живот»). Болезненность в области проекции поджелудочной железы.
- Учащённое поверхностное дыхание (тахипноэ).
- Расстройства сознания: спутанность или помрачение сознания в виде ступора, сопора, делирия. Больной зачастую ведёт себя неадекватно, не контролирует своё поведение.
При опросе врач узнаёт о наличии у больного хронических заболеваний желудочно-кишечного тракта, о количество употребляемого алкоголя, о предшествующих травмах и отравлениях. Полный и достоверный сбор информации – залог быстрой и правильной постановки диагноза.

Лабораторная диагностика
Для подтверждения диагноза проводится ряд анализов, однако они лишь помогают диагностике и уточняют клиническую ситуацию. Всем больным в срочном порядке проводят общий и биохимический анализ крови и мочи.
В клиническом анализе крови обращают на себя внимание наличие воспалительных изменений (ускорение СОЭ, лейкоцитоз со сдвигом лейкоцитарной формулы влево вплоть до юных форм, появление С-реактивного белка).
Показатели биохимического анализа крови будут изменены в той или иной степени, в зависимости от тяжести некроза. Увеличение белка и его фракций, изменение количества печёночных ферментов, пигментов (билирубина) – всё это говорит в пользу панкреонекроза.
Особое внимание обращают на уровень амилазы в крови и моче. Увеличение количества данного фермента в десятки и более раз говорит о тотальном поражении поджелудочной железы.
Больным в срочном порядке также проводят ультразвуковое обследование органов брюшной полости и рентгенологические методы (компьютерная томография и магниторезонансная томография в спиральном режиме). Последние особым образом показаны пациентам с подозрением на панкреонекроз, так как дают более точное представление о локализации, распространённости и тяжести патологического процесса. Всё это важно для решения вопроса о целесообразности оперативного вмешательства и объёма операции.
По показаниям проводят биопсию некротизированного участка под контролем УЗИ, однако делают это в крайних случаях. Связано это с тем, что врачи боятся занести в брюшную полость инфекцию, что ещё больше усугубит положение пациента.

Лечение
Консервативная терапия применяется крайне редко, так как выживаемость после такого вида лечения крайне низка. Медикаментозную терапию применяют в качестве вспомогательного метода лечения к основному – оперативному.
Для снижения секреторной активности поджелудочной железы и создания для неё «функционального покоя» показаны антисекреторные препараты.
Главный залог успешного лечения, особенно стерильного панкреонекроза, адекватная антибиотикотерапия. Антибиотики подбираются индивидуально с учётом переносимости препарата, возраста и пола больного, его веса. Предпочтение отдают антибиотикам широкого спектра действия последних поколений либо комбинации антибактериальных средств, которые перекрывают весь спектр патогенных микроорганизмов.
Хирургическое лечение. Проводится по показаниям в качестве основного метода лечения и в случае безуспешности консервативной терапии. В ходе операции хирург удаляет часть поражённого органа или весь орган целиком, в зависимости от распространённости некроза.
Важно! Операция – это крайняя мера лечения, которая проводится исключительно для спасения жизни пациента.

Прогноз и реабилитация
Прогноз для жизни, здоровья и работоспособности больного сомнительный, во многих случаях неблагоприятный. По статистике даже те пациенты, которые получают консервативное лечение, погибают в 50% случаев, а при невылеченном панкреонекрозе – в 100%. Реабилитация после операции занимает несколько месяцев и требует от больного неукоснительного соблюдения диеты и ведение правильного образа жизни.
Полезное видео: Операция на поджелудочной железе
Питание после удаления поджелудочной железы
Оперированные пациенты должны понимать, что удаление железы влечёт за собой серьёзные последствия для здоровья и пищеварения. Железа перестаёт выполнять свои функции, а значит, наблюдаются серьёзные гормональные сбои и нарушения пищеварения.
Для коррекции этого состояния пациент должен пожизненно получать экзогенный инсулин и ферментные препараты для заместительной терапии. Продумывать свой рацион питания и составлять его таким образом, чтобы в день было не меньше 5 приёмов пищи.
Всю блюда отваривают или готовят на пару. По вкусу еда должна быть нейтральной: не сладкой, не кислой, не солёной, не горячей и не холодной. Курение, спиртные напитки и раздражающая пища строго запрещены. Делайте упор на некалорийные овощные блюда, супы и каши. Уберите свежий хлеб и сдобные хлебобулочные изделия. Что касаемо мяса, то тут предпочтение на стороне нежирных сортов: кролик, курица, идейка и др.
Из напитков предпочтение отдают компотам, морсам, киселю, полезен чай и кисломолочные напитки. О свежем молоке и газировках стоит позабыть навсегда.
Важно!
 Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…
Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…Читать далее
что это такое, симптомы, прогноз и лечение
В последнее время диагноз панкреонекроз стал намного чаще диагностироваться у молодых людей. Что способствует развитию этого заболевания, догадаться не трудно.
По утверждению гастроэнтерологов, в группу риска в первую очередь попадают те люди, которые злоупотребляют спиртными напитками.
Чем опасен некроз ПЖ для человека, какие особенности у этой болезни, и какая вероятность выздоровления, читайте ниже.
В чем проявляются особенности болезни
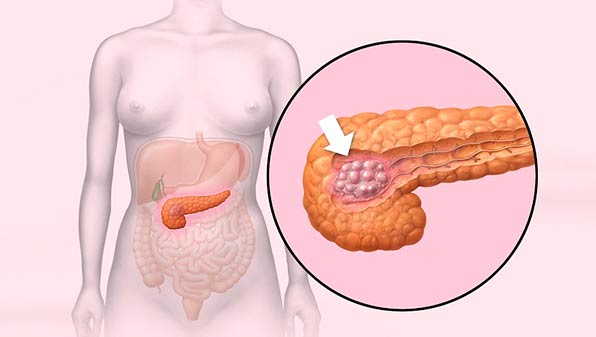
Итак, что такое панкреонекроз поджелудочной железы (ПЖ), и какие особенности характерны для этого заболевания?
Под данным определением подразумевается некротический панкреатит, при котором отмечается характерные видоизменения и омертвение тканей поджелудочной железы, провоцируемые эндогенными либо экзогенными аномалиями. Как правило, при некрозе характерно острое воспаление ПЖ, а сама патология имеет хронический характер.
По мере своего развития некроз способен распространяться вне поджелудочной железы, то есть, затрагивать рядом присутствующие органы. При этом те ткани, которые разрушились, то есть, погибли, больше не восстанавливаются.
Помимо того, стеатонекроз поджелудочной железы (жировой некроз) способен спровоцировать резкие воспалительные реакции. Главным отличием стеатонекрозов от кровоизлияний является их чрезвычайно медленное рассасывание, что способствует появлению перифокальных инфильтратов.
Как известно, главнейшая рабочая задача этого органа заключается в производстве ферментов, способных перерабатывать пищу, расщепляя ее на всем известные белки, углеводы и жиры. Однако вследствие определенных патологических факторов протоки поджелудочной засоряются, например, камнями желчного пузыря, либо они перекрываются отеком, спровоцированного непомерным потреблением алкоголя.
Поджелудочная, посредством собственных ферментов принимается сама себя уничтожать. Это патологическое явление именуют некроз хвоста или некроз головки поджелудочной железы, исходя из того, какая именно часть органа была затронута процессом.
Классификация и виды патологии
Некроз имеет несколько разновидностей, поэтому очень важно установить его характер, в соответствии с этим, какой именно вид болезни присутствует, назначается лечение.
Классифицируется патология по следующим параметрам:
- По распространению: локальный (ограниченный и мелкоочаговый), обширный (диффузный и крупноочаговый).
- По своему течению: прогрессирующий или вялотекущий.
Помимо этого, болезнетворный процесс имеет несколько типов:
Некроз разделяется на два вида:
- Стерильный.
- Инфекционный.
Острый панкреонекроз имеет три фазы своего развития:
- Первая: образуются бактериальные токсины.
- Вторая: развивается абсцесс в ПЖ либо в соседних с ней органах.
- Третья: гнойные очаги в ПЖ и в клетках забрюшины.
Однако смертельно опасным для жизни пациента является тотальный панкреонекроз поджелудочный железы, при котором наблюдается полное повреждение органа, и всегда заканчивается летальным исходом.
Поэтому так важно, при малейших отклонениях в самочувствии обращаться за врачебной помощью, что позволяет получить классифицированное лечение, тем самым не допуская усугубления болезни. Чем раньше будет начата терапия, тем выше шансы на позитивный исход. Так, отечный некроз излечивается сравнительно быстро, но это возможно только при оперативно начатой терапии.
В том случае, если недуг не лечить, то ферменты ПЖ не находя полноценной работы, накапливаются внутри нее и начинают свое агрессивное воздействие. Далее возможно развитие перитонита, который способен привести к летальному исходу.
Причины развития болезни и поражения органа
На сегодняшний день медицина располагает достаточной информацией о том, что именно способствует развитию некроза в поджелудочной железе.
Самые распространенные факторы, которые повышают вероятность появления этого тяжелейшего недуга:
- Холангит.
- Холецистит.
- Инфекции.
- Злоупотребление алкоголем.
- Курение.
- Инфекционные и вирусные болезни.
- Неправильное питание.
- Переедание.
- Прием некоторых лекарств без разрешения врача.
- Наличие прошлых травм.
- Перенесенные операции в брюшной полости.
- Стрессы.
- Психологические факторы.
Как утверждает медицинская статистика, около 70% больных с данным диагнозом систематически и длительно употребляли спиртные напитки, а у 1/3 части больных присутствовала желчнокаменная патология.
Какие признаки и осложнения характерны для болезни?

Симптомы панкреонекроза поджелудочной железы проявляются в зависимости от того, какая именно разновидность патологии протекает, а также от индивидуальных характеристик организма человека. При этом самый главный признак недуга – боль имеет разную силу проявления, от слабой до невыносимой, которую практически невозможно вытерпеть:
- Умеренная боль наблюдалась у 6% больных.
- Сильная отмечена у 40%.
- Нестерпимая у 50%, при этом у 1/10 части больных она сопровождалась коллапсом.
При этом болевой дискомфорт часто похож на тот, который наблюдается при сердечном приступе, поэтому больные думают, что у них проблемы с сердцем. Как определить некроз поджелудочной? Для этого нужно постараться присест, и подтянут ноги к животу. Если болезненность начинает утихать, значит, это все-таки некроз.
Симптомы некроза поджелудочной железы, помимо боли сопровождаются также следующими аномальными признаками:
- Сильная тошнота.
- Обильная рвота.
- Вздутие живота.
- Газообразование.
- Бледность либо краснота кожных покровов.
- Образование синих или багровых пятен по бокам живота.
- Болезненность при прощупывании передней части живота.
- Температура при панкреонекрозе часто повышена.
Последствия и осложнения панкреонекроза проявляются следующими явлениями:
- Полиорганный дефицит.
- Гиловолемический шок.
- Желтуха.
- Панкреатические свищи, которые могут быть как наружными, так и внутренними.
- Плевролегочные осложнения.
- Печеночная дистрофия.
- Формирование абсцессов в ПЖ и забрюшинной клетчатки.
- Перитонит.
- Внутренние кровотечения.
Итак, можно ли вылечить некроз поджелудочной железы, и насколько велики шансы на выздоровление?
С чего начинается комплекс лечебной терапии

До того, как приступать к лечению некроза ПЖ, необходимо обязательно обследоваться. Это поможет:
- Удостоверить или опровергнуть присутствие диагноза.
- Выявить факторы, которые привели к данному заболеванию.
Обследование подразумевает:
- Клинические исследование мочи и крови.
- Сдачу необходимых анализов.
- УЗИ.
- МРТ (магнитно-резонансная томография).
- КТ (компьютерная томография).
- Лапароскопию.
- Ангиографию.
Все эти виды обследований назначаются пациенту, исходя из клинической картины и фазы протекания заболевания, а также его общего самочувствия.
В отношении шансов на выздоровление, то при некрозе поджелудочной железы смертность составляет 40-70% даже при вовремя начатом врачевании. Также вероятность исцеления во многом зависит от таких факторов:
- Возраст.
- Степень запущенности болезни.
- Наличие сопровождающих патологий.
- Присутствие осложнений.
- Насколько обширна область повреждения.
- Срок начала терапии, и ее показатель эффективности.
Даже при благоприятном исходе человек может стать инвалидом либо ему будет запрещено заниматься следующими видами работы:
- Физической (средней и тяжелой степени тяжести).
- Требующая значительных эмоциональных усилий.
- Связанная с панкреато- либо гепатотропными веществами (ядами).
- Которая подразумевает нарушение диетического питания.
Тем счастливчикам, которым повезет избавиться от этого опасного заболевания, всю оставшуюся жизнь придется строго придерживаться всех предписаний врача, а также полностью отказаться от ненужных излишеств.
Методы лечения
В отношении терапии, то здесь важную роль играет состояние пациента, и как именно развивается недуг. В зависимости от этого доктор подбирает соответствующее лечение и прописывает нужные лекарства, с обязательным соблюдением жесткой диеты и полного отказа от определенных продуктов, алкоголя и курения.
В лечении панкреонекроза поджелудочной железы используется комбинативный подход, который подразумевает выполнение следующих задач:
- Устранение боли.
- Приостановление внешней эндокринной функции ПЖ.
- Восстановление нормальных показателей крови.
- Парентеральное питание.
- Выведение токсинов из организма.
Рассмотрим более подробно из вышеперечисленных пунктов:
- Для снятия боли пациенту назначают ненаркотические анальгетики, если состояние пациента крайне тяжелое, то используют анальгетики наркотического порядка. Однако в этом случае требуется контроль дозировки, чтобы не сформировалась наркотическая зависимость.
- Для приостановления выработки секрета поджелудочной пациенту запрещено питаться через рот. Ему прописывают антихолинергические средства, а также антациды.
- Для возобновления крови используется внутривенное впрыскивание коллоидных и кристаллоидных растворов.
- При парентеральном питании важно соблюдать все энергетические запросы организма. Для этого назначаются глюкоза, аминокислоты, белковые гидролизаторы, которые вводятся пациенту в виде капельниц.
- Также рекомендованы спазмолитические, антибактериальные, мочегонные, противоаллергические и стимулирующие лекарства.
Часто пациенты спрашивают, какие витамины пить при панкреонекрозе? Следует сказать, что самостоятельно принимать какие-либо лекарства и витамины, без одобрения врача ни в коем случае нельзя. Только специалист может определить оптимальный витаминный комплекс, который необходим конкретному пациенту.
В том случае, если болезнь довольно запущена, и медикаментозные средства практически уже бессильны, назначается хирургическое вмешательство. Однако оно также не дает стабильной гарантии на улучшение состояния пациента. К сожалению, такие операции довольно сложные и часто после них возникают различные осложнения.
Заключение
При малейших подозрениях на некроз ПЖ либо его разновидностей нужно немедленно идти к врачу. Эта болезнь отличается крайней тяжелым течением и несет реальную угрозу для жизни человека.
При этом панкреонекроз негативно сказывается и на других органах человеческого организма, тем самым способствуя еще большему ухудшению самочувствия человека.
Также стоит вдвойне внимательно подойти к своему здоровью, если имеются какие-либо заболевания ЖКТ, какими бы они не были на первый взгляд безобидными, ни в коем случае нельзя пускать их на самотек. Старайтесь всегда обращаться за медицинской помощью и обязательно придерживайтесь всех предписаний специалиста.
 Загрузка…
Загрузка…Некроз поджелудочной железы — причины, симптомы и лечение
Некроз поджелудочной железы относится к осложнениям острого панкреатита. Данная патология ведет к отмиранию тканей органа. При отсутствии своевременного лечения наступает смертельный исход.
Понятие о некрозе поджелудочной железы
Панкреонекроз поджелудочной железы относится к заболеваниям с отяжеленным характером. При нем происходит поражение органов брюшной полости. Патологический процесс возникает по причине закупоривания проходов, по которым выходят ферменты под названием энзимы. Дальнейшее переваривание пищи затрудняется, так как поджелудочная железа начинает терять способность выталкивать панкреатический сок в тонкий отдел кишечника.
Очаг заболевания находится в различных местах. Степень поражения зависит от некоторых факторов в виде:
- иммунитета;
- возрастных особенностей;
- половой принадлежности;
- общего состояния здоровья.
Характер болевого синдрома зависит от места воспалительного процесса. Поджелудочную железу разделяют на три главных отдела.
- Головка. Болезненное чувство наблюдается с правой стороны.
- Тело. Боль отличается ноющим характером. Локализуется в области мечевидного отростка.
- Хвост. Болезненные ощущения проявляются с левой стороны под ребрами.
Некроз поддается любым лечебным мероприятиям. При затяжном течении проводится хирургическое вмешательство. Но примерно 2% случаев заканчиваются смертельным исходом.
Причины появления некроза
Отмирание тканей может происходить по разным причинам. В медицине их принято разделять на три основные группы в виде:
- алимегтарных. Разрушительный процесс происходит в результате потребления спиртосодержащих напитков. Может привести к заболеванию прием вредных и тяжелых блюд. Этот процесс особенно опасен тогда, когда у пациента имеют сопутствующие болезни, которые требуют соблюдения строгой диету;
- обтурационных. Причинами заболевания становится закупоривание желчных протоков и нарушение работы желчного пузыря. Это ведет к закупориванию протока поджелудочной железы. Панкреатический сок идет обратно, на фоне чего возникает сильное давление и травмсирование органа;
- рефлюксных. К этой категории факторов относят пищевые отравления, травмирование живота, неблагоприятные последствия после оперативного вмешательства. Желчь забрасывается из двенадцатиперстной кишки обратно в поджелудочную. Из-за этого развивается панкреатит в хронической форме, а потом панкреонекроз.
Еще врачами выделяются группы риска, которые подвержены воздействию неблагоприятных факторов.
Сюда относят:
- больных с врожденными патологиями органа;
- лиц с наркотической зависимостью;
- пациентов с сопутствующими заболеваниями печени, поджелудочной железы и желчного пузыря.
Привести к отмиранию тканевых структур может язвенное поражение желудка или двенадцатиперстной кишки, патологический процесс в почках и печени, инфекционные заболевания.
Разновидности некроза
Панкреонекроз принято разделять на несколько видов.
Заболевание бывает:
- ограниченным или распространенным. Развиваются деструктивные процессы;
- инфицированным или стерильным. Его еще называют живым или смешанным. В поджелудочной железе может присутствовать инфекция;
- абортивным или прогрессирующим. Зависит от течения недуга.
Стерильный панкроз подразделяется на три группы.
- Жировая форма. Проявляется при повышенном отделении липазы. Этот фермент начинает переваривать жировой слой органа. Некроз начинает выходить за пределы поджелудочной железы и затрагивать соседние органы. Сопровождается отделением воспалительного инфильтрата. Длится от 4 до 6 дней.
- Геморрагическая форма. Причиной патологии становится спазм сосудов органа на фоне повышения количества эластазы. Развивается в течение нескольких часов или дней. Происходит ухудшение функциональности сосудистых стенок и уменьшение скорости кровотока. При отсутствии лечебных мероприятий формируются тромбы и ишемическое шоковое состояние. Главной особенностью этого вида считается кровоизлияние во внутренние органы.
- Смешанная форма. Проявляется в том случае, если у пациента поражается жировой слой и клеточные структуры органа.
Часто встречается такое явление, когда заболевание усугубляется образованием гнойного воспаления. Если это приведет к абсцессу, то возникнут необратимые процессы в забрюшинной области.
Симптоматическая картина
Одним из важных признаков патологического процесса является постоянное болезненное ощущение в области поджелудочной железы. Бывают периоды, когда дискомфорт исчезает, но ненадолго.
Еще в практике выделяют другие симптомы панкреонекроза поджелудочной железы в виде:
- рвотных позывов. Это явление ведет к обезвоживанию организма;
- появления пятен синего или фиолетового оттенка в пупочной области, на боку, ягодицах.
В первые дни болезнь характеризуется токсическими симптомами в виде:
- повышенной влажности кожного покрова;
- образования сосудистых пятен;
- выступания холодного пота;
- развития тахикардии;
- выраженной одышки;
- сухого языка;
- покраснения и пожелтения кожного покрова;
- повышения температурных значений;
- внутреннего кровотечения;
- сильного образования газов в животе и вздутия.
Если развивается тотальный коллапс, то этот процесс сопровождается сильным болевым синдромом и побледнением кожного покрова.
Диагностические мероприятия
Если есть подозрение на некроз поджелудочной железы, симптомы нужно выявлять как можно скорее. Чтобы поставить точный диагноз, необходимо измерить уровень активности альфа-амилазы в крови и урине. При отмирании тканей показатель превышает норму в два раза.
Потом назначается диагностическое обследование, включающее:
- ультразвуковую диагностику. На изображении будет видно, что орган отек и увеличен в размерах;
- компьютерную томографию. Контролирует структуру поджелудочной железы и остальных органов брюшной полости;
- целиакографию. Дает возможность визуализировать общий печеночный и желудочный кровоток;
- диагностическую лапаротомию. Уточняет ранее полученные результаты.
После этого ставится точный диагноз и подбирается лечение из индивидуальных особенностей и течения болезни.
Лечебные мероприятия
Лечение некроза поджелудочной железы начинается с немедленной госпитализации больного в стационар. Если течение болезни легкой и средней степени тяжести, то подключается консервативная терапия.
Она подразумевает:
- соблюдение постельного режима и исключение любых физических нагрузок;
- голодание в течение нескольких суток;
- понижение или полное устранение болевого синдрома. Пациенту назначаются Анальгин или Платифиллин в качестве парентерального применения. Допускается введение димедрола или новокаина;
- блокирование желудочной секреции. В решении этого вопроса помогают препараты Гордокс или Трасилол;
- назначение антибактериальных медикаментов для устранения инфекционных агентов. Чаще всего больному назначаются фторхинолы;
- подавление эндокринной системы при помощи введения соматостатина.
Медикаментозная терапия помогает снизить нагрузку на органы пищеварительного тракта и стабилизировать состояние пациента.
В качестве дополнительного метода лечения используется диета. После того как болезненное чувство проходит, больному разрешается кушать:
- яичные омлеты;
- сухарики;
- черствый хлеб;
- обезжиренный творог и молоко;
- зеленый или черный чай в теплом виде;
- компоты;
- соки с отсутствием сахара;
- отвар шиповника;
- некислые сорта фруктов.
Под запрет попадают:
- кондитерские и мучные изделия;
- пряности и специи;
- спиртосодержащие напитки;
- копчености и различные колбасные изделия;
- бобовые культуры и кукуруза;
- виноградный сок;
- лук, перец, капуста.
Есть нужно по чуть-чуть несколько раз в сутки. В первые дни после исчезновения болей лучше употреблять жидкую пищу.
В тяжелых случаях осуществляется операция. Она подразумевает удаление некротизированных участков, остановку внутреннего кровотечения и выполнение дренажа для выведения лишнего содержимого из брюшной полости.
В некоторых случаях хирурги убирают смежные участки, которые были поражены некрозом. Реже удаляется весь орган полностью. Если развился панкреонекроз поджелудочной железы, прогноз после операции составляет 50%. Ни один специалист не может предсказать, как отреагирует организм больного.
Восстановительный этап
Если выявлен тотальный панкреонекроз поджелудочной железы, операция выполняется в незамедлительном порядке. После хирургических манипуляций пациент должен находиться еще некоторое время под наблюдением доктора. Восстановление заключается в правильном питании, отсутствии физических нагрузок и стрессов.
Еще врачи рекомендуют посещать сеансы массажа и выполнять специальную гимнастику. Эти мероприятия направлены на повышение тонуса мышечных структур. Особое внимание уделяется медленной ходьбе.
Возможные неблагоприятные последствия
Прогноз напрямую зависит от своевременного обращения к специалисту. Человек должен внимательно относиться к своему здоровью, а при проявлении первых признаков проходить обследование.
Иногда некроз тканей поджелудочной железы ведет к смертельному исходу. Этот процесс длится не более 1 суток.
Если даже пациент обратиться к доктору и начнет лечение, могут возникнуть неблагоприятные последствия в виде:
- разрывания желчных путей;
- разложения желудочной полости и поджелудочной железы на фоне внутреннего кровотечения;
- отекания тканей головного мозга;
- острого повреждения легких;
- интоксикации желудочно-кишечного тракта.
После оперативного вмешательства тоже могут проявиться осложнения. Этот процесс сопровождается:
- панкреатическими свищами;
- перитонитом;
- желудочно-кишечными кровотечениями;
- ферментной недостаточностью;
- язвенным поражением желудочной полости и кишечного канала;
- нагрноением панкреас и образованием кисты;
- шоковым состоянием инфекционно-токсического или болевого характера;
- абсцессом брюшной полости и забрюшинной клетчатки;
- тромбозом вен.
Нередко панкреонекроз ведет к сахарному диабету, раку поджелудочной железы или прямой кишки.
Бывают и такие случаи, когда были диагностированы плевриты правостороннего и левостороннего типа. Они дают осложнения на легкие. На фоне этого возникает дыхательная недостаточность. Такой процесс сопровождается посинением кожного покрова, болезненным чувством за грудиной, поверхностным дыханием.
Постепенно развивается печеночно-почечная недостаточность. Она характеризуется:
- пожелтением кожного покрова;
- увеличением печени;
- учащением сердцебиения;
- сухостью кожного покрова и слизистых оболочек;
- психоэмоциональной заторможенностью;
- чрезмерным отделением урины или ее отсутствием;
- тахикардией и повышением давления.
Гораздо хуже, когда заболевание сопровождается гнойными осложнениями. Они наблюдаются у 10-15% пациентов при остром панкреатите. Больной находится в тяжелом состоянии. Риск смертельного исхода повышается. Развивается в результате ускоренной ферментопатической реакции.
Сколько проживет человек после операции, зависит от своевременного обращения к доктору, начатого лечения, соблюдения рекомендаций и развития осложнений. Если орган удаляется полностью, то жизнь человека сокращается. Этот процесс требует постоянной поддерживающей терапии. Во многих случаях она требует постановки инсулина в виде инъекций. При резкой нехватке ферментов пациент умирает.
Если удаляется только часть органа и при этом не затронуты соседние ткани, то человек сможет прожить больше 5 лет. Но успешность зависит от соблюдения рекомендаций и строгой диеты.
Правильный подход к восстановительному этапу позволит пациенту встать на ноги и избежать возникновения серьезных осложнений. Заболевание считается тяжелым и опасным. Поэтому придется стоять на учете долгое время.
Панкреонекроз поджелудочной железы: причины, симптомы и признаки, лечение и диета, прогноз и шансы выжить
Панкреонекроз, что это за болезнь? Он представляет собой осложнение острого панкреатита, при котором происходит отмирание клеток поджелудочной железы. Орган перестает нормально функционировать. Панкреонекроз характеризуется стремительным ухудшением состояния больного и тяжелой клинической картиной – то есть возникновением ярких симптомов.
При отсутствии немедленной медицинской помощи возможен летальный исход. Он наступает как минимум в 40% случаев. Высокая смертность обусловлена легко возникающими осложнениями, которые могут проявить себя в ходе операции. Также необходимо учитывать, что при патологических процессах в поджелудочной железе страдают и другие органы пищеварения: желудок, двенадцатиперстная кишка, желчный пузырь.
Причины панкреонекроза
Панкреонекроз по международной классификации болезней относится к уточненным болезням поджелудочной железы. Код по МКБ-10: К86.8.1.

Причиной стремительного развития патологии часто является единовременный прием алкоголя и тяжелой жирной пищи. Пищеварительный тракт не справляется с нагрузкой, как следствие, развивается острый панкреонекроз. Как говорят отзывы больных, симптомы недомогания часто дают о себе знать после мероприятий и праздников, сопровождающихся обильным приемом пищи.
В группе риска находятся люди с хроническими заболеваниями желудочно-кишечного тракта. Это язва, гастрит, холецистит, желчекаменная болезнь, панкреатит.
Важно! Значительная часть всех приступов острого панкреатита и некроза поджелудочной железы приходится на лиц с алкогольной зависимостью.
Причины развития патологического процесса – закупорка протоков поджелудочной, от чего бывает их разрыв, выброс в железу желчи. Все это развивается в результате неправильного функционирования органов пищеварения.
Признаки и симптомы
Симптомы некроза поджелудочной железы всегда очень яркие. Клиника выражена достаточно четко, чтобы медики могли предположить предварительный диагноз.

Возникают следующие симптомы:
- Боль, локализирующаяся в левой части живота и отдающая в грудь или спину. Зачастую больной затрудняется сказать, где конкретно у него болит, по ощущениям боль опоясывает тело. Если человек ложится на бок и подгибает колени к животу, ему становится легче.
- Тошнота и сильная многократная рвота. В рвотных массах можно заметить сгустки крови или желчи.
- Повышенное газообразование.
- Стремительно развивается интоксикация организма: кожа бледнеет, становится желтого, землистого или мраморного оттенка, падает артериальное давление, развивается одышка, иногда наблюдается спутанность сознания.

Справка! Можно отметить и другие признаки панкреонекроза: вздутие живота, подъем температуры до 38С, появление на теле пятен сине-фиолетового цвета. Они свидетельствуют о том, что наступило внутреннее кровотечение.
Классификация и особенности видов
 Существуют определенные критерии, позволяющие классифицировать формы заболевания. Необходимо учитывать масштаб поражения органа, наличие и скорость развития осложнений, присутствие посторонних факторов.
Существуют определенные критерии, позволяющие классифицировать формы заболевания. Необходимо учитывать масштаб поражения органа, наличие и скорость развития осложнений, присутствие посторонних факторов.
Некроз поджелудочной железы может быть локальным или диффузным, в зависимости от распространения патологических процессов в пределах органа. Если отмирание тканей развивается локально, под угрозой оказывается только головка, только тело, или только хвост железы.
Некроз диффузного типа охватывает всю поджелудочную целиком.
Следующая классификация – виды заболевания, различающиеся по глубине поражения органа:
- Поверхностный панкреонекроз – сосредотачивается в наружных слоях органа. Когда концентрация ферментов в тканях становится слишком высокой, протоки разрываются. Ткани отмирают непосредственно в местах разрывов протоков.
- Глубокий некроз – изменения происходят в большей части всех тканей железы.
- Тотальный панкреонекроз – процесс распространяется не только на поджелудочную, но и на забрюшинную область.

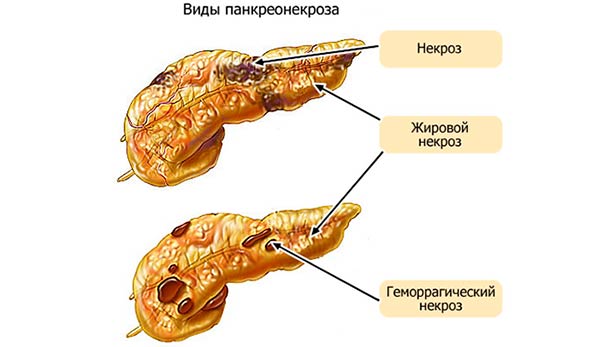
Выделяют клинические формы, в зависимости от того, какой характер носят некротические изменения:
- Геморрагический панкреонекроз – одна из самых тяжелых форм заболевания. Возникает вследствие разрушающего действия ферментов поджелудочной. Орган отекает, равномерно увеличивается в размерах, приобретает темно-красный цвет с сине-черным оттенком. В теле поджелудочной наблюдаются внутренние кровоизлияния. Геморрагический панкреонекроз – это причина смертей значительной части пациентов.
- Жировой панкреонекроз. Его отличительная особенность – образование инфильтрата, из-за которого железа становится бугристой. В брюшной полости также может отмечать наличие жидкости. Когда воспаление и отек немного спадают, вокруг пораженных участков образуется соединительная ткань. Острый геморрагический некроз всегда развивается вследствие жирового – при условии отсутствия квалифицированной помощи. Существует и смешанный некроз, при котором одновременно поражается жировая, соединительная ткань и ткань паренхимы.

Справка! Также стоит отметить посттравматический панкреатический некроз. Его причины – механические травмы брюшной полости, полученные вследствие несчастного случая – дорожной аварии, падения с высоты.
Лечение при панкреонекрозе
Иногда между специалистами возникают разногласия, как лечить панкреонекроз – хирургическим путем или консервативным. Нужно знать, что промедление в этом вопросе может стоить пациенту жизни.
Абсолютными показаниями к срочному операционному вмешательству является следующее:
- Инфицированный панкреонекроз, т.е., осложненный присоединившейся инфекцией;
- Наличие перитонита;
- Наличие гноя в забрюшинном пространстве.
 В этих случаях сохранить пациенту жизнь, не прибегая к операции, практически не представляется возможным.
В этих случаях сохранить пациенту жизнь, не прибегая к операции, практически не представляется возможным.
Одновременно, полостная операция может осложниться возникшим кровотечением, повторным инфицированием, механическими повреждениями других органов ЖКТ.
В ходе операции будут удалены омертвевшие части поджелудочной, и, возможно, весь орган целиком. В некоторых случаях становится необходимость удаления желчного пузыря и селезенки.
При начавшемся перитоните задача хирурга – промыть брюшную полость, обработать ее антисептическими растворами. Иногда требуется провести несколько операций. Это осложняет лечение и снижает выживаемость среди пациентов.
Вот что включает в себя консервативное лечение:
- В первую очередь необходимо восстановить водно-электролитный баланс, который нарушается из-за непрерывной рвоты. Для этого назначают капельницы с препаратами, устраняющими обезвоживание и симптомы интоксикации организма.
- После этого необходимо подавить функции поджелудочной, чтобы прекратить выработку ферментов. Для этого назначают голодание, строгий постельный режим, промывание желудка холодной водой.
 Чтобы предотвратить сепсис, показан прием антибиотиков. Согласно статистическим данным, хирургическое лечение является более эффективным, чем консервативное.
Чтобы предотвратить сепсис, показан прием антибиотиков. Согласно статистическим данным, хирургическое лечение является более эффективным, чем консервативное.
Клинические рекомендации предлагают при выборе метода лечения ориентироваться на состояние больного, скорость прогрессирования заболевания, анамнез.
Диета после болезни
Шансы выжить при панкреонекрозе есть у больного только в случаях экстренной, грамотно оказанной медицинской помощи. Скорее всего, потребуется хирургическое вмешательство, после которого необходимо длительное восстановление.
Огромное значение в период реабилитации имеет диета при панкреонекрозе. Первые несколько дней после операции назначается лечебное голодание. Нельзя употреблять любые напитки, в том числе и воду. Это необходимо для того, чтобы прекратить продуцирование ферментов, раздражающих поджелудочную.
 На 4-5 день после операции больному можно начинать пить обычную чистую воду или отвар шиповника. Если его состояние не ухудшится, основой для дальнейшего питания является диета М.И. Певзнера. Это целая система диет, разработанная советским ученым.
На 4-5 день после операции больному можно начинать пить обычную чистую воду или отвар шиповника. Если его состояние не ухудшится, основой для дальнейшего питания является диета М.И. Певзнера. Это целая система диет, разработанная советским ученым.
Она обеспечивает индивидуальность лечебного питания для пациентов с принципиально различными заболеваниями. Согласно этой системе, диета после панкреонекроза производится в соответствии со столом №5.
Из рациона исключаются острые, жирные и жареные блюда. Под категорическим запретом находится алкоголь. Соотношение жиров и углеводов слегка снижается в пользу белка. Основу рациона составляют низкокалорийные продукты. Белок предполагается получать из маложирных сортов мяса и рыбы, при этом мясные и рыбные бульоны исключены. Первые блюда готовятся только на овощных бульонах.
Информация! Запрещены блюда, приправленные острыми и пряными специями, колбасная продукция, домашние соленья и маринады, кондитерские изделия, сдоба. Необходимо исключить всю пищу, которая заставляет поджелудочную вырабатывать слишком много ферментов.
Можно ли есть печень? В небольших количествах можно есть говяжью печень, главное – ни в коем случае не обжаривать субпродукт.
 Можно есть крупы, богатые медленными углеводами: гречку, овсянку, рис. Также из них легко приготовить каши на воде.
Можно есть крупы, богатые медленными углеводами: гречку, овсянку, рис. Также из них легко приготовить каши на воде.
Допускается маложирная молочная продукция – молоко, творог, кефир. Куриные яйца можно есть умеренно. Оптимальное блюдо из них – паровой омлет без желтков. Строго ограничивается сливочное и растительное масло, до 15 грамм в день.
Из фруктов можно употреблять немного яблок и груш сладких сортов. Хлеб должен быть слегка подсушенным, оптимально – вчерашним.
Вот так выглядит примерное меню на день:
- Завтрак: омлет из белков, гречневая каша-размазня на воде.
- Обед: легкий суп на овощном бульоне, филе минтая, вчерашний хлеб.
- Полдник: нежирный творог.
- Ужин: куриные котлеты на пару, пюре из моркови.

В качестве напитков разрешены чистая вода, отвар боярышника, слабо заваренный зеленый чай
Вот некоторые рецепты блюд при панкреонекрозе:
- Крем-суп из брокколи. Отварить до полной готовности соцветия брокколи и пару картофелин. Слить воду, перемолоть блендером в однородную массу. Немного посолить.
- Творожный пудинг. Очистить 2 яблока от кожуры, нарезать. Смешать в блендере с обезжиренным творогом. Ввести два взбитых яичных белка, запекать в духовке 15 минут.
Справка! Питание играет большую роль, правильная диета после операции помогает больному лучше себя чувствовать и быстрее восстанавливаться.
Какой прогноз для жизни?
Если большая часть тканей поджелудочной железы уже погибла, прогноз для жизни крайне неблагоприятный. Человека не успевает спасти даже своевременно оказанная помощь. Процесс омертвения клеток происходит очень быстро.
 Поджелудочная железа может погибнуть за 3-4 часа. Поэтому очень важно своевременно распознать симптомы, чтобы приступить к экстренному лечению как можно скорее.
Поджелудочная железа может погибнуть за 3-4 часа. Поэтому очень важно своевременно распознать симптомы, чтобы приступить к экстренному лечению как можно скорее.
Во время отмирания тканей поджелудочной железы большое количество пищеварительных ферментов попадает в кровеносную систему. Сам орган отекает, начинается внутреннее кровоизлияние. В результате развивается парапанкреатический инфильтрат. Это значит, что поджелудочная и смежные с ней органы оказываются соединены друг с другом особой жидкостью – экссудатом.
Если к этому процессу присоединится инфекция, это может привести к развитию перитонита, что еще больше ухудшает состояние пациента и общий прогноз. Острый гнойный перитонит характеризуется сильной болью в животе, повышением температуры тела, падением артериального давления.
Информация! Еще одно тяжелейшее осложнение панкреонекроза – геморрагический выпот. В организме возникает обширное внутреннее кровотечение, прогрессирует гнойная интоксикация.
Но всегда ли смерть от панкреонекроза – единственно возможный сценарий? Чтобы больной мог выжить, его необходимо срочно госпитализировать в хирургическое отделение.
 Все зависит от того, успеют ли врачи принять меры, до того, как начнется тотальный процесс отмирания тканей. Поскольку все происходит довольно быстро, для родственников пациентов зачастую именно приступ панкреатита выглядит как причина внезапной смерти. Но на самом деле очевидно, что проблемы с поджелудочной железой начались как минимум за несколько недель до приступа.
Все зависит от того, успеют ли врачи принять меры, до того, как начнется тотальный процесс отмирания тканей. Поскольку все происходит довольно быстро, для родственников пациентов зачастую именно приступ панкреатита выглядит как причина внезапной смерти. Но на самом деле очевидно, что проблемы с поджелудочной железой начались как минимум за несколько недель до приступа.
Если врачам удалось сохранить пациенту жизнь, значит, его ожидает длительный процесс восстановления. Сюда входит не только пожизненное соблюдение диеты, но и физические упражнения, регулярные обследования. Качество жизни может ухудшиться, у части пациентов развивается сахарный диабет.

Поскольку проблемам с поджелудочной подвержены люди любого возраста и пола, женщин может интересовать вопрос беременности после перенесенной операции. Например, эко после панкреонекроза, также, как и самостоятельная беременность, требует тщательного наблюдения за самочувствием пациентки.
Кто из известных людей умер от панкреонекроза?
В корне всех болезней желудочно-кишечного тракта лежит небрежное отношение людей к своему питанию. Человек не заботится о том, чтобы своевременно принимать пищу, употребляет фаст-фуд, ест на бегу, или наоборот, голодает большую часть дня.
Справка! Зачастую в таком отношении к культуре питания виновен слишком быстрый темп жизни: нет времени не торопясь позавтракать, готовить первые блюда, ходить по магазинам в поисках здоровых продуктов.
От хронических болей в животе страдают многие известные, публичные люди. Из-за плотного рабочего графика они не могут выделить время для полноценного медицинского обследования. Последствия этого бывают довольно печальными.
Американский музыкант Дэвид Александер, бывший на пике популярности в 1970-х. г., скончался в возрасте 27 лет от отека легких. На больничную койку его привел приступ острого панкреатита. По этой же причине ушел из жизни немецкий композитор Пауль Хиндемит. Также острый панкреатит привел к смерти шведского писателя Пера Фредрика Вале. От панкреонекроза скончалась 28-летняя российская чемпионка мира по боксу Елена Сабитова.
 Кто из артистов умер от панкреонекроза? Российский актер Владислав Галкин был госпитализирован в одну из клиник Москвы с приступом панкреатита. Когда к болезни присоединилась сердечная недостаточность, он скончался.
Кто из артистов умер от панкреонекроза? Российский актер Владислав Галкин был госпитализирован в одну из клиник Москвы с приступом панкреатита. Когда к болезни присоединилась сердечная недостаточность, он скончался.
Популярный американский актер Патрик Суэйзи умер в возрасте 57 лет от рака поджелудочной железы.
Кто выжил после тяжелого панкреонекроза? Российский шоумен Валдис Пельш в возрасте 40 лет едва не погиб из-за приступа острого панкреатита. Некоторое время он провел в реанимации. Врачам удалось стабилизировать его состояние без хирургического вмешательства.
Как можно увидеть из статистических данных, проблемы с поджелудочной железой встречаются у молодых людей ничуть не реже, чем у пожилых. А высокая смертность говорит о том, что заболевание развивается стремительно, и буквально за год-два орган может утратить способность нормально функционировать. Это значит, что вопрос правильного питания остается актуальным для людей всех возрастов.
Здоровый образ жизни является единственным профилактическим средством для заболеваний ЖКТ. Полный отказ от алкоголя, переход на более простую и здоровую пищу снизит нагрузку на органы пищеварения и оздоровит организм.
Рекомендуется проходить профилактические обследования, позволяющие выявить болезни на ранней стадии. К примеру, на УЗИ поджелудочной железы могут быть обнаружены диффузно-очаговые изменения в ее структуре. Сами по себе эти изменения не считаются самостоятельным диагнозом, но служат поводом к дальнейшим обследованиям.
Полезное видео
Вконтакте
Google+
Панкреонекроз поджелудочной железы: симптомы, лечение и прогноз
Панкреонекроз поджелудочной железы считают одним из серьезнейших заболеваний органов брюшной полости. При позднем или неадекватно выбранном лечении панкреатита, будь то острый или хронический, возникают осложнения в виде тяжелых нарушений в работе защитных механизмов. Это приводит к отмиранию органа или его частей, и если вовремя не оказать помощь, счет жизни пациента пойдет на часы. Рассмотрим панкреонекроз в деталях и узнаем ее симптомы, способы лечения и прогноз.

Общие сведения
Что такое панкреонекроз? Это серьезное заболевание, поражающее чаще всего молодых и людей среднего возраста, имеющих ранее проблемы с поджелудочной железой и желчным пузырем, злоупотребляющих алкоголем, не соблюдающих диету и назначенное врачом лечение по сопутствующим проблемам.
Основу патогенеза панкреонекроза составляет прекращение работы внутренних защитных механизмов органа. Начинается все с серьезной нагрузки, например, обильного приема алкоголя и пищи. При этом внешняя секреция усиливается, протоки поджелудочной железы растягиваются под создавшимся напором. Панкреатический сок плохо циркулирует и застаивается, внутреннее давление повышается. В связи с этим происходит ранняя активация пищевых ферментов. В норме они не должны оказывать никакого действия на клетки, но если наблюдается патология, запускается процесс массивного некроза поджелудочной железы. Распад тканей оказывает токсическое действие не только в области органа, но и на весь организм, в частности на почки, печень, сердце и мозг.
По виду механизма патологического действия различают три формы панкреонекроза:
- Жировая. При преждевременной активации такого фермента, как липаза, разрушаются клетки жировой ткани железы. Некротические очаги наблюдаются и за ее пределами: в большом и малом сальнике, на брыжейке и других органах брюшины.
- Геморрагическая. Активация же эластазы приводит к разрушению стенок сосудов поджелудочной железы, а затем — и близлежащих органов. Наблюдаются многочисленные кровоизлияния и геморрагическое пропитывание тканей. В брюшной полости образуется выпот, содержащий кровь.
- Смешанная. При одинаково выраженной активности обоих ферментов патологическое влияние комбинируется.

Ситуация осложняется образованием абсцессов и множественных гнойников и требует, чтобы лечение было срочно оказано в условиях стационара, иначе неминуем летальный исход.
Причины
Существует три основных фактора возникновения некроза тканей поджелудочной железы:
- Алиментарный
- Рефлюксный
- Обтурационный
Под алиментарным фактором имеется в виду чрезмерная нагрузка, когда гибель клеток вызывается несдержанностью в еде или алкоголе.
При забросе желчи из двенадцатиперстной кишки активируются ферменты, и начинается воспаление. При длительном воздействии развивается некроз, ткани поджелудочной железы заменяются фиброзными образованиями. Этот фактор называется рефлюксным.
Обтурационный фактор подразумевает закрытие просвета протоков. Причиной этому может стать желчнокаменная болезнь. При закупорке давление повышается, пропускная способность сосудов увеличивается. В результате активируются энзимы и орган атакует сам себя.
Симптомы
Панкреонекроз развивается в три этапа. Сначала происходит активное размножение и распространение бактерий, что вызывает сильную интоксикацию и усиливает выработку ферментов. Больной жалуется на неустойчивый стул, приступы рвоты и повышение температуры тела. Второй этап характеризуется наличием гнойников с расплавлением тканей. Признаки третьего этапа — образование каверн и распространение воспалительного процесса на более обширные области. Органы начинают отказывать по одному, что в конечном итоге приводит к смерти.

Рассмотрим теперь симптомы, которые обозначают острое начало болезни. Первой жалобой пациента с панкреонекрозом будет сильная боль, отдающая в левую половину живота, левое плечо и область поясницы. Совсем без боли некроз части поджелудочной железы или всего органа не проходит. Но при поражении нервных окончаний, проводящих импульсы в мозг, болевой синдром может ослабляться на фоне сохраняющейся интоксикации и ухудшения состояния. Такая ситуация не означает ничего хорошего и говорит о глубоком поражении.
Далее к боли присоединяется рвота, которую нельзя купировать никакими останавливающими средствами. Причем не важно, состоялся ли какой-то прием пищи. Облегчения каждый приступ не приносит, а приводит только к постепенному обезвоживанию. Рвотные массы содержат желчь и кровавые сгустки. Отмечается сухость кожных покровов и слизистой больного, язык полностью обложен налетом. Со стороны ЖКТ отмечаются симптомы метеоризма и непроходимости. Состояние сопровождается лихорадкой.
Пальпация живота показывает вздутие, по бокам туловища и на пояснице обнаруживаются синюшные пятна, обусловленные множественными кровоизлияниями. Цвет кожи близок к землистому или желтушному. Появляется холодный пот, учащается дыхание и сердцебиение. Недостаток кислорода вследствие поверхностного дыхания и резкие скачки уровня глюкозы в крови приводят к развитию энцефалопатии. Это проявляется в виде спутанного сознания, повышенного возбуждения и потери ориентации в пространстве. Возможно, что человек впадет в коматозное состояние. Прогноз для выживания при этом очень плохой.
При увеличении размеров поджелудочной железы формируется выпот в брюшной полости. Инфильтрация может достигнуть таких размеров, что ее можно будет отчетливо увидеть при осмотре. Кожа в области органа становится чувствительной.
Панкреонекроз может осложняться токсическим гепатитом, нефритом или миокардитом. Брюшная полость заражается, и развиваются такие серьезные состояния, как перитонит, абсцесс или флегмона клетчатки. Больной при этом будет находиться в состоянии шока, возможны дыхательные нарушения. Из-за разрушения стенок сосудов возможно развитие внутренних кровотечений и тромбозов.
Лечение
Лечение панкреонекроза производится исключительно в стационаре. Неотложной методикой, когда отмечены угрожающие жизни симптомы, является операция, после которой врач будет контролировать состояние пациента в палате интенсивной терапии. Это необходимо, чтобы вовремя обнаружить возникшие осложнения, риск которых крайне высок.

Некроз жировой ткани поджелудочной железы и паренхимы лечится в три важных этапа:
- Оперативное вмешательство
- Медикаменты и соблюдение диеты
- Период реабилитации
На всех этапах нельзя допускать заражение пациента больничной инфекцией, так как организм итак подвергся сильной интоксикации и очень ослаблен.
Медикаменты
Лекарственные препараты не избавят от панкреонекроза, но могут снять некоторые симптомы, тем самым улучшая состояние больного. Применяются следующие лекарства:
- Внутривенное введение альбумина и плазмы крови
- Декстран и пентоксифиллин (улучшает микроциркуляцию)
- Фуросемид (способствует выведению токсинов)
- Омепразол (подавляет секреторную функцию)
- Соматостатин (подавляет выработку ферментов)
- Иммуностимуляторы, антисептики и антибактериальные препараты

Общими рекомендациями являются строгий постельный режим и ограничение в еде, вплоть до голодания. При необходимости осуществляют промывание желудка, а также применяют охлаждающие компрессы.
Операция
Оперативное вмешательство проводится с целью полной или частичной резекции органа. Это делается для ликвидации некротизированных очагов. Иногда приходится удалять еще селезенку или желчный пузырь, которые тоже оказались пораженными патологическим процессом. При подключении перитонита хирург полностью промывает всю брюшную полость антисептиком. Прогноз таков, что далеко не все больные выживут после радикальной операции (всего 40%).

На ранних этапах можно лечить панкреонекроз малоинвазивным вмешательством, которое отличается более коротким периодом реабилитации. Наиболее популярными методами являются:
- Пункция. Выведение жидкости из области некроза. Используется однократно при отсутствии инфекции.
- Дренирование. Многократная очистка очага некроза. При наличии инфицирования и безуспешной пункции.
Такие манипуляции помогут, если четко видны границы некротических очагов и они имеют небольшие размеры.
Реабилитация
Врачи назначают специальную диету, прием поддерживающих медикаментов и направляют на регулярные проверки состояния пациента с помощью УЗИ или КТ. Соблюдать строгий режим необходимо не менее одного года.
Часто после вмешательства при панкреонекрозе появляются следующие осложнения:
- Нарушения пищеварения
- Образование кист
- Ухудшение состава крови
- Сахарный диабет
Их наличие устраняется в индивидуальном порядке. Народные методы и лечебная физкультура оказываются бесполезными в борьбе с заболеванием и его последствиями.
Прогноз
При некрозе поджелудочной железы прогноз является неутешительным. Только 40% больных смогут вернуться к нормальной жизни, соблюдая некоторые ограничения. Всю жизнь будут противопоказаны тяжелый физический труд, эмоциональные переживания и любые отступления от назначенного питания.
Заключение
Если вам повезло, и вы сумели справиться с панкреонекрозом, относитесь к своему здоровью внимательно. Здоровый образ жизни и правильное питание позволят прожить свою жизнь, не оглядываясь на пережитое тяжелое лечение. Будьте здоровы!
Прогноз после операции при панкреонекрозе поджелудочной железы
Панкреонекроз – поражение поджелудочной железы, при котором прогноз после операции на нормальную жизнь не порадует пациентов. Это связано с крайне тяжелым поражением и потерей функций у многих внутренних органов, отвечающих за нормальную работу ЖКТ. Поэтому при панкреонекрозе увеличенная смертность. Терапия заболевания осуществляется только исключительно хирургическим вмешательством, что наносит травматический характер при лечении.


операция при панкреонекрозе
Заболевание панкреонекрозом, является несамостоятельной патологией и приходит как последствия острого панкреатита. По своему классу заболевание стоит наравне с холециститом, желчнокаменной патологией. На данный момент помимо хирургического вмешательства другого вида лечения еще не изобрели.
Причины патологии
Основной и единственной причиной заболевания панкреонекрозом является острый приступ панкреатита, при котором происходит самопереваривание органа поджелудочной железы и отмирание клеток ткани, протоков. Не всегда острый панкреатит заканчивается некрозом тканей, но в 15% от общей массы пострадавших, они получают заболевание в виде последствий болезни.
Возникновение патологии для человека имеет свои причины:
- увеличенное давление в протоках системы ЖКТ;
- повышенное выделение ферментов и панкреатического сока в системе поджелудочного органа;
- активизация пищеварительного сока в протоках вывода;
- злоупотребление алкогольными продуктами;
- открытые язвы желудка, 12-перстной кишки;
- переедание жирной пищи, что провоцирует резкое обострение панкреатита;
- проблемы с желчным пузырем;
- инфекции;
- вирусные болезни;
- травмы брюшины;
- перенесенные операции на органах ЖКТ.
Последствие, которое происходит от острого панкреатита – некроз тканей (панкреонекроз), считается страшным заболеванием, которое в большинстве случаев приносит смертельный исход для пострадавшего.
Развиваясь, острый панкреатит создает отек железы, а это останавливает отток панкреатического сока и ферментов. Создавая застой в протоках, они начинают активироваться и разъедать стенки и ткани органов. Отсутствие быстрого лечения, провоцирует появление некроза тканей и абсцесса, что делает в дальнейшем прогноз на лечение неблагоприятным.


некроз тканей поджелудочной железы
В большей степени некроз наблюдается, когда эти причины начинают прогрессировать одновременно, это приводит к сильным проявлениям острого панкреатита и съедании тканей органов окружающих железу, что провоцирует перитонит брюшины. Попадая вовнутрь брюшной полости, панкреатический сок и ферменты, наносят сильный вред нежной пленочной структуре кишок, что проводит к спайке и вторичному очагу омертвления. Операция, один и единственный путь к спасению человеческой жизни при панкреонекрозе и возможному купированию прогрессирующего перитонита органов брюшины.
Этапы развития некротического панкреатита
Панкреонекроз имеет три стадии развития, при которых несвоевременное выявление патологии может существенно нанести вред организму человека и привести к смерти:
- Первый этап панкреонекроза. В крови пострадавшего скапливаются токсины и вредные бактерии. Существует проблема выявления микробов в крови, поэтому заболевание на этом этапе определить сложно.
- Второй этап панкреонекроза. Так как причина по первому этапу еще не выявлена, это становится причиной запоздалого лечения и возникновения абсцесса, который влияет на поджелудочную и соседние органы ЖКТ.
- Третий этап панкреонекроза. Развиваются гнойные воспалительные процессы в поджелудочном органе и брюшине, а это приводит к смертельному исходу.
При панкреонекрозе, только своевременное и правильное определение диагноза поджелудочной железы, создаст условия для проведения срочной операции и даст шанс избежать смерти.
Симптомы патологии
Первым и основным звоночком при панкреонекрозе, является острая боль в левом подреберье. Поэтому необходимо понимать, какие болевые симптомы дает поджелудочный орган человека:
Все эти симптомы говорят о проблеме в железе, также болевые эффекты притупляются при положении калачиком, поджимая колени к груди, что только подтверждает диагноз. Помимо перечисленных признаков, могут также проявляться частые рвоты, после которых не наступает облегчение, что приводит к обезвоживанию организма.
В кровотоке пострадавшего человека, а точнее в его плазме присутствует высокая концентрация вазоактивных компонентов, что приводит к покраснению участков кожного покрова, лица. При серьезных последствиях будет наоборот, сильная бледность кожного покрова.


фиолетовые пятна на пупке
В момент появления панкреонекроза железы, в пораженном организме, сильно увеличивается концентрация эластазы. При сильном ее увеличении, кровеносные сосуды человека подвергаются разрушению, что приводит к кровотечению в ЖКТ. В этот период наблюдаются при рвотных испражнениях кровяные сгустки. А также можно увидеть и физические изменения – фиолетовые пятна на пупке и ягодицах пораженного болезнью человека.
Панкреонекроз несет симптомы и осложнения, а также последствия, которые требуют проведение срочной операции, что даст шанс больному человеку выжить.
Хирургическое лечение
При панкреонекрозе, без хирургического вмешательства и проведение операции не обойтись. В зачастую это один выход, который станет шансом для выздоровления. Но это возможно только при своевременной хирургической помощи больному. Многие интересуются, можно ли обойтись без операции при патологии. Можно, но если заболевание выявлено на ранней стадии развития и не несет побочных последствий, но такое случается редко.


хирургическое лечение панкреонекроза
Эта патология, чуть ли не за считанные часы губит человека, поэтому необходимо быстро решать данную проблему и строго придерживаться требований врачей. Только правильно поставленный диагноз и своевременная помощь, сбережет пострадавшего от хирургической операции.
Какие существуют показания к проведению хирургической операции при панкреонекрозе:
- инфекционный вид некроза;
- появление абсцесса;
- геморрагический выпот;
- болевой шок не купируется с помощью анальгетиков;
- флегмона септическая;
- большой очаг поражения некрозом;
- перитонит;
- панкреатический шок.
- Операция при панкреонекрозе состоит из поэтапного подхода:
1. Основная цель первой операции:
- иссякание некрозных тканей;
- установка дренажных трубок, для вывода через них жидкости;
- снятие давления на соседние органы человека;
- купирование зон поражения от остальных органов брюшины.
2. Следующая операция предусматривает работу над протоками. Если же это операционным путем не получается сделать, то данную операцию проводят повторно малоинвазивным методом.
В зависимости от тяжести протекания патологии происходит комплексное лечение с применением физиопроцедур, что увеличивает шансы перевода патологии в стабильную ремиссию.
Почему пациенты умирают
Острый панкреонекроз поджелудочной железы имеет неутешительный прогноз, даже до и после операции. Почему это происходит?
Смертельный исход возможен в таких случаях:
- при остром панкреатите, клетки железы отмирают, возникает некроз тканей и органов человека;
- стенки кишечника при перитоните разрушаются, что приводит к сильному инфицированию брюшины;
- поражаются печень, почки, сердце, сосуды, которые также начинают разрушаться под действием панкреатических ферментов и сока;
- сердце не справляется с сильной нагрузкой и останавливается;
- артериальное давление падает;
- происходит повышения давления в желчегонных протоках, что приводит к сильной интоксикации организма;
- сфинктер Одди, перестает пропускать через себя ферменты и пищеварительный сок, что приводит к разрушению органов и возникновению перитонита.
Это все приводит к смерти, поэтому необходимо бережно относиться к своему здоровью и при первых признаках пройти необходимое диагностирование всего организма.
Жизнь после лечения
После операции при панкреонекрозе, больного ставят на диспансерный учет по месту проживания. Каждые 6 месяцев он обязан проходить полную диагностику организма и соблюдать необходимую диету №5П. При проведении УЗИ, особое значение имеет состояние поджелудочного органа, печени, почек, кишечника. Анализы мочи, крови, расскажут о состоянии больного и возможных осложнениях в послеоперационный период.


диета стол № 5 при панкреонекрозе
В данный период реабилитации, пациенту необходимо:
- прохождение физиопроцедур;
- лечебная легкая гимнастика;
- прогулки на свежем воздухе;
- массажи живота;
- после еды назначается покой;
- запрещается нервировать больного, так как это даст толчок на поджелудочный орган.
После операции от панкреонекроза, сколько живут? Четкого представления и прогноза нет, но в основном все зависит от правильного выполнения прописанных врачом норм питания и правильного соблюдения медицинских мероприятий.
А также имеются факторы, влияющие на это:
- степень поражения;
- возраст;
- правильность лечения;
- масштаб поражения некрозом;
- хронические заболевания сопутствующие панкреонекрозу.
Получение инвалидности
При панкреатите для получения инвалидности существует три группы:
1. Первая группа инвалидности.
- если у больного постоянный сбой ЖКТ;
- дистрофическое состояние пострадавшего;
- нет возможности ухаживать за своим телом;
- ограничение в двигательных функциях.
2. Вторая группа инвалидности.
3. Третья группа инвалидности.
- если после проведенной операции отсутствуют осложнения;
- железа поджелудочного органа работает нормально, но проявляет себя приступами раз в полгода и легким дискомфортом.
Третья группа позволяет вести трудовую жизнь без сильных физических нагрузок.
что это такое, симптомы, диета, прогнозы и смертность
Одним из самых серьезных заболеваний органов пищеварения считается некроз поджелудочной железы. Называют его еще панкреонекрозом или некротическим панкреатитом.
Даже при правильном лечении половина пациентов с таким диагнозом умирает. Ведь заболевание характеризуется отмиранием клеток, которое приводит к разрушению тканей железы. Из-за этих процессов нарушаются ее функции, что негативно отражается на общем состоянии организма.
Механизм развития
Некроз – это процесс гибели клеток, приводящий к омертвению и разрушению тканей. В поджелудочной железе такое состояние может развиться в результате воспалительного процесса или других негативных факторов. Патологические процессы могут привести к тому, что панкреатический сок застаивается в протоках или же забрасывается в них обратно из двенадцатиперстной кишки. Активированные панкреатические ферменты очень агрессивны, поэтому они начинают переваривать ткани самой железы. В основном это эластаза, которая расщепляет белки соединительной ткани.
Сначала из-за этого возникает острое воспаление или панкреатит. Без своевременного лечения или при нарушении пациентом диеты, назначенной врачом, воспаление прогрессирует. Постепенно процесс разрушения тканей распространяется, начинают разрушаться стенки сосудов. Может образоваться абсцесс. Если этот процесс затрагивает оболочку железы и гной выходит наружу, может развиться перитонит и сепсис.
Последствия отсутствия лечения в таких случаях очень серьезные. Если некроз не приводит к летальному исходу, все равно развиваются разные осложнения. Это может быть сахарный диабет, механическая желтуха, кровотечение в ЖКТ, дистрофия печени, истощение.
Причины
Основные причины некроза поджелудочной железы – это патологии желчевыводящих путей. Дискинезия, калькулезный холецистит или желчнокаменная болезнь могут привести к закупорке Вирсунгова протока. Очень часто некроз развивается при злоупотреблении алкогольными напитками и переедании. По статистике – это более половины пациентов, которым был поставлен такой диагноз. Алкоголь и тяжелая для переваривания пища приводит к отеку железы и застаиванию в протоках панкреатического сока. Из-за этого развивается панкреатит. В большинстве случаев именно он предшествует развитию некроза.
Кроме того, у этого заболевания есть и другие причины:
- неправильное питание – длительное голодание, переедание, обилие жирной, жареной и острой пищи, сладостей и полуфабрикатов;
- травмы брюшной полости или операции;
- язвенная болезнь двенадцатиперстной кишки;
- воспалительные заболевания желудка;
- нарушение кровоснабжения органов ЖКТ;
- острое пищевое, алкогольное или химическое отравление;
- общие инфекционные или паразитические заболевания.

Более чем в половине случаев к некрозу приводит переедание и употребление алкогольных напитков
Все эти факторы могут привести к развитию панкреатита, который без лечения вызывает омертвение тканей. Но хронический некроз поджелудочной железы может развиваться из-за неправильного применения некоторых лекарственных препаратов, стрессов, физических или эмоциональных перегрузок.
Классификация
Для назначения правильного лечения, кроме определения причины некротического процесса, нужно определить его разновидность. Особенности заболевания влияют не только на проявленные симптомы, но и на выбор терапевтически методов. Чаще всего классифицируют заболевание по характеру его развития. Различают острый некроз, прогрессирующий, и хронический, вялотекущий. Острая форма развивается быстро и без лечения за несколько дней может привести к летальному исходу. Хронический некроз может продолжаться длительное время, но при правильном лечении он не вызывает никакого дискомфорта.
По локализации некротического процесса различают очаговый панкреонекроз, который затрагивает только отдельные области железы, и тотальный, когда разрушению подвергаются все ткани органа. Такое состояние приводит к полному нарушению функций железы без надежды на ее восстановление. Иногда к некротическому процессу присоединяется инфекция, при этом выделяется гной, который с током крови может распространиться на другие органы. Выделяют также несколько видов заболевания по типу некротического процесса.
Бывает некроз такой:
- геморрагический – самый опасный вид патологии, при котором происходит разрушение стенок сосудов, часто приводящее пациента к смерти;
- гемостатический – некротический процесс сопровождается нарушением кровоснабжения железы;
- отечный протекает с накоплением в тканях межклеточной жидкости;
- функциональный – полностью нарушает все функции поджелудочной;
- деструктивный развивается при серьезном разрушении тканей, причем, восстановлению они после этого уже не подлежат.
Симптомы
Особенностью этой патологии является то, что на начальном этапе она может никак не проявляться, особенно при вялотекущей форме некротического процесса. Первые признаки такие же, как при других заболеваниях желудочно-кишечного тракта:
- тошнота после приема пищи;
- сильная рвота с примесями желчи или крови;
- тяжесть в животе, отрыжка;
- сильный метеоризм;
- кишечные колики;
- снижение аппетита;
- расстройство стула.
Но при некрозе есть и специфические симптомы, которые могут указать специалисту на особенность патологии. Прежде всего, это боль, локализующаяся в левом подреберье. Она может также распространяться на всю брюшную полость, на низ живота, спину, плечо. Боль часто усиливается поле еды, при движениях, а также в положении лежа на спине. Она бывает покалывающей, жгучей или в виде спазмов. А у половины пациентов болевые ощущения нестерпимые.

Основным симптомом панкреонекроза является сильная боль и тошнота
Кроме того, возможно повышение температуры, которое указывает на наличие воспалительного процесса. При надавливании на область поджелудочной возникает острая боль. А на коже живота можно заметить синюшные пятна. Пациент быстро худеет, теряет аппетит, у него возникает непереносимость сильных запахов.
Диагностика
Некроз поджелудочной железы очень сложно обнаружить на начальном этапе. Если некротический процесс вялотекущий, локализуется в отдельных областях, это незаметно при многих методах обследования. Поэтому довольно часто подобный диагноз ставится уже в запущенных случаях, когда излечение становится невозможным.
Но при своевременном обращении к врачу заподозрить некроз опытный специалист может уже при первом осмотре пациента. Для подтверждения диагноза больного направляют на анализы мочи и крови, а также на УЗИ поджелудочной железы. Иногда возникает необходимость провести дополнительное обследование: МРТ или КТ, ангиографию, лапараскопию. Это поможет дифференцировать патологию от желчной колики, кишечной непроходимости, аневризмы брюшной аорты, инфаркта миокарда.

Основным методом диагностики всех патологий поджелудочной железы является УЗИ
Лечение
Чаще всего лечение панкреонекроза проводится в стационаре. Ведь даже в легких случаях необходимо постоянное наблюдение врача, так как важно отслеживать протекание процессов выздоровления. Это поможет вовремя обнаружить прогрессирование патологии.
На начальных этапах при некрозе часто бывает достаточно консервативной терапии. Она состоит из приема специальных лекарственных препаратов и изменения питания. Только совместное применение этих методов способно остановить некротический процесс. Кроме того, в течение первых нескольких дней больному показан полный покой и отсутствие пищи.
Из лекарств чаще всего применяют анальгетики или спазмолитики, которые помогают снять боль. Лучше всего вводить их внутримышечно или внутривенно, так как рвота может помешать их усвоению. Иногда применяются также новокаиновые блокады железы. При воспалении нужны НПВП, а наличие инфекции требует применения антибиотиков. Если у больного наблюдается обезвоживание, ему внутривенно вливают солевые растворы. Специальные препараты при панкреонекрозе – это те, которые блокируют действие ферментов, например, Контрикал или Гордокс. Иногда также назначают антигистаминные средства.
После стихания острой фазы заболевания и остановки некротического процесса больному предписывается строгая диета, чтобы снять нагрузку на поджелудочную железу. Необходимо полностью отказаться от алкоголя, жирных и жареных продуктов, специй, сладостей, газированных напитков.
В запущенных случаях, а также при широком распространении некротического процесса, необходима операция. Назначают ее не ранее, чем через 5-6 суток после постановки диагноза. Исключение составляют лишь экстренные случаи, угрожающие жизни пациента. Во время операции удаляются отмершие ткани, воспалительный экссудат и гной, устраняются последствия кровотечения, а также восстанавливается нормальный отток панкреатического сока.

Оперативное вмешательство требуется в большинстве случаев панкреонекроза, но даже оно не всегда помогает
Прогноз
Необходимо вовремя обращаться к врачу при любом дискомфорте в брюшной полости. Ведь процесс омертвения тканей может развиваться очень быстро, разрушается все больше клеток, приводя к нарушению функций пищеварения. Если обнаружить этот процесс на начальном этапе, его можно остановить. А отечный некроз лечится противовоспалительными препаратами. Поэтому нельзя бездействовать или заниматься самолечением, только своевременное обращение к врачу может спасти от осложнений.
Но прогноз при некрозе поджелудочной железы зависит не только от этого. По статистике даже при правильном выборе методов лечения смертность при этой патологии достигает 70%. Выздоровление зависит от особенностей течения некротического процесса, его локализации, тяжести заболевания, наличия осложнений, а также от возраста больного. Высокая смертность чаще всего встречается у людей старше 50 лет, а также у пациентов с нарушенным кислотно-щелочным балансом или уровнем сахара в крови, повышенным артериальным давлением или сильной отечностью. Кроме того, в запущенных случаях некроза выживает менее 10% пациентов даже при правильном лечении.
Даже в случае успешного выздоровления человек вынужден в течение всей жизни соблюдать особую диету и следить за своим образом жизни. Многие получают инвалидность, так как им противопоказано не только нарушение режима питания, но и тяжелая физическая работа, а также стрессы. Но при условии ведения здорового образа жизни и соблюдения диеты можно сохранить здоровье поджелудочной железы и предотвратить дальнейшие проблемы.
Еще можете почитать:
Симптомы рака поджелудочной железы на ранних стадиях

Аделина Павлова
