Заболевания носа у детей | Все о лечении насморка и гайморита! Nasmork-gaimorit.ru
Достаточно распространенным явлением являются заболевания носа у детей. Однако если не проводить лечения, то это может привести к серьезным осложнениям, поэтому важно вовремя определить симптомы заболеваний и своевременно обратиться к врачу.
Медикаментозный ринит
Частой причиной ятрогенной (возникающей в результате лечения) заложенности носа у детей является длительное применение местных сосудосуживающих капель. Возникает медикаментозный ринит, который также может быть следствием применения и системных лекарств, таких как антигипертензивные медсредства (резерпин, гидралазин, гуанетидин, метилдопа, празозин), бета-блокаторы (пропранолол, надолол) и антидепрессанты (тиоридазин, хлордиазепоксид, амитриптилин, перфеназин). Местные сосудосуживающие лекарства безопасно можно принимать непрерывно в течение 5-7 дней.
Диагностика включает тщательный осмотр с местным применением адреналина (набухшие синюшные носовые раковины становятся меньше после адреналина). Лечение сложное и заключается в отмене лекарств, которые вызвали ринит, и назначении комбинации системных антигистаминных средств и деконгестантов (например, псевдоэфедрина). Иногда требуются системные кортикостероиды коротким курсом, спреи или внутрираковинное введение.
При неэффективности медикаментозного лечения заболевания носа у ребенка выполняют хирургические вмешательства на носовых раковинах (криохирургия, гальванокаустика, подслизистая резекция).
Стойкая послеоперационная заложенность также может быть следствием хирургических вмешательств (при глоточной недостаточности, гипертрофических рубцах после операций на миндалинах или аденоидах, синехии между перегородкой и боковой стенкой носа). Реоперации сложные и часто требуют подхода в несколько этапов.
Аллергический ринит
При круглогодичном аллергическом рините клиническая картина может быть не такой четкой. Сложно поставить диагноз при первичном осмотре, иногда его устанавливают после пробного лечения. Риноскопическая картина часто может быть нормальной, иногда слизистая носа бледная или синюшная, носовые раковины набухшие, имеется слизь в носовых ходах.
Лечение заключается в устранении аллергенов из среды, в которой живет ребенок, применении антигистаминных лекарств, эндоназальных кортикостероидов или специфической иммунотерапии.
Вазомоторный ринит
Данное заболевание носа у детей является сложной диагностической проблемой. Ринит проявляется заложенностью носа (часто поочередно — левая половина, а потом правая) и водянистыми выделениями из носа, что связано с изменениями температуры или влажности окружающей среды, изменением положения тела и вдыханием раздражающих веществ. При обследовании обращают внимание на перегородку носа, искривление которой может быть причиной вазомоторного ринита.
Лечение сложное. Системные деконгестанты дают неустойчивое улучшение. Часто такие дети злоупотребляют сосудосуживающими каплями, поэтому у них возникает еще и медикаментозный ринит. Эндоназальные кортикостероиды в основном не дают эффекта. Самым эффективным лечением является хирургическое, которое, однако, иногда не дает устойчивого эффекта. Применяют септопластику и вмешательства на носовых раковинах.
Ретрофарингеальный абсцесс
Может быть причиной носовой заложенности у маленьких детей. Он является следствием нагноения ретрофарингеального лимфоузла. Лечение заключается в раскрытии абсцесса и антибактериальной терапии.
Хроническое воспаление в носу или околоносовых пазухах
Воспаление может привести к формированию полипов. Полипы носа делят на:
- эозинофильные (в основном это следствие аллергического воспаления)
- нейтрофильные (следствие гнойного воспаления).
Полипы носа имеются у 10% детей с муковисцидозом, поэтому у них выполняют анализ пота на хлориды. Полипы удаляют только при наличии затрудненного носового дыхания или для гистологического исследования (дифференциация с новообразованиями). Полипы часто рецидивируют. Эндоназальные кортикостероиды предотвращают рецидив и вызывают уменьшение размера полипов.
Гипертрофия аденоидных и/или нёбных миндалин
При рождении нормальные аденоидные миндалины обычно имеют небольшие размеры и не препятствуют дыханию носом. Частые повторные инфекции верхних дыхательных путей в раннем детстве могут привести к гипертрофии этой миндалины и заложенности носоглотки с появлением затрудненного носового дыхания. Гипертрофированные нёбные миндалины также могут быть причиной затрудненного носового дыхания.
Наиболее подходящими и доступными методами диагностики у детей заболевания носа при аденоидах являются орофарингоскопия (нёбных миндалин) и пальцевое исследование носоглотки (аденоидных миндалин). Гипертрофия аденоидной миндалины может осложниться снижением слуха по звукопроводящему типу, деформацией лица и зубного прикуса, частыми простудными заболеваниями. Самым эффективным методом лечения является хирургический (аденотомия, тонзиллотомия, тонзиллэктомия).
Фарингоназальный рефлюкс
Затрудненное носовое дыхание также может быть у маленьких детей при фарингоназальном рефлюксе, который случается у недоношенных детей, при наличии нервно-мышечных болезней, дискоординации мышц мягкого нёба или при расщелинах нёба. Обычно с возрастом ребенка и кормлением густой пищей эпизоды рефлюкса исчезают.
причины появления, чем лечить и как избавиться от насморка и заложенности носа у детей разного возраста?


Промывание носа у ребенка может помочь очистить слизистую оболочку от скопившегося воспалительного секрета и микроорганизмов, а также уменьшить ее отечность.
Как правильно очистить нос ребенку?
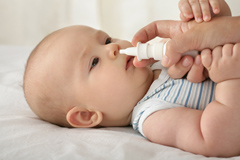


Риностоп® Аква — серия средств на основе натуральной морской воды для ежедневной гигиены и ухода за слизистой носа, профилактики и лечения заболеваний носа и носовой полости.
Узнать стоимость…
Малыши гораздо чаще, чем взрослые, страдают от респираторных заболеваний. Такое неприятное явление, как насморк у ребенка, знакомо каждой маме. Какие особенности имеет лечение насморка у детей и действительно ли насморк так безобиден, как принято считать?
Особенности развития насморка у ребенка
Обычно насморк у детей — результат развития инфекционного процесса в верхних дыхательных путях. Переохлаждение само по себе насморк не вызывает, но оно приводит к снижению местного иммунитета. А поскольку у детей защитная система организма находится в процессе формирования, даже такой малости достаточно для того, чтобы начался насморк. Кроме того, насморк часто сопровождает аллергию, а также нарушения в работе вегетативной нервной системы. Иногда насморк у детей является естественной реакцией на холод — он возникает на улице и проходит, как только малыш отогревается.
Очень часто причина затрудненного дыхания — инородные предметы в носовых проходах. Ребенок способен засунуть их очень глубоко — настолько, что при самостоятельном осмотре вы их просто не увидите. Это еще один довод в пользу немедленного обращения к врачу при затруднении дыхания.
Различают три стадии насморка у детей. При первой, сухой стадии, дыхание затруднено, но отделяемое из носа отсутствует. Вторая, катаральная стадия, характеризуется заложенным носом и обильными прозрачными выделениями. На третьей стадии начинается бактериальное воспаление слизистой, выделения из носа приобретают густую консистенцию и желто-зеленый оттенок.
Дети подхватывают насморк чаще взрослых, и развивается он стремительно, ведь у детей очень нежные слизистые оболочки, а носовые ходы пока еще очень короткие. Насморк у детей протекает тяжелее, чем у взрослых — малыши еще не могут самостоятельно сморкаться и испытывают выраженный дискомфорт при дыхании. Заложенность носа у ребенка может вызывать бессонницу, головную боль, потерю аппетита.
Сам по себе насморк не особенно опасен, но вот его последствия и осложнения могут быть серьезными. Процесс может стать хроническим, и тогда от ринита будет очень трудно избавиться. К другим последствиям относятся отиты, синуситы и другие воспалительные заболевания дыхательных путей.
Как лечить насморк у ребенка: методы терапии
Если у вашего ребенка начался насморк, не спешите давать ему жаропонижающие и капли от ринита. Субфебрильная температура — нормальная реакция организма на атаку бактерий, и она необходима ему, чтобы побороть инфекцию[1].
Обеспечьте малышу постельный режим, свежий воздух и обильное теплое питье. Не следует закрывать форточки, опасаясь сквозняков. Спертый воздух способствует размножению бактерий.
Нелишним будет сделать в комнате, где лежит малыш, влажную уборку. Пыль, висящая в воздухе, раздражает дыхательные пути и вызывает дополнительное воспаление.
Для того чтобы выявить точную причину насморка, следует обратиться к педиатру. Пускать заболевание на самотек не следует. Врач назначит следующие лечебные мероприятия:
- очищение полости носа. Детей постарше нужно научить правильно сморкаться. Правильно — значит осторожно и не слишком активно. При резком прочищении носа слизь (а значит, и инфекция) может попасть в ухо и привести к отиту. Малышам прочищают нос специальным аспиратором, отсасывающим жидкость.
- промывания носовых ходов. Для промывания используют как физраствор, так и растворы лекарственных веществ, соляной раствор, отвары трав, раствор морской воды.
- компрессы. Тепло помогает снять отек и ускорить восстановление, но этот метод противопоказан при бактериальном рините, поэтому перед его использованием обязательно нужно посоветоваться с доктором.
- физиопроцедуры. К ним относятся диатермия, УВЧ, УФ-облучение, ингаляции с помощью небулайзера.
- прием лекарственных средств. Их делят на те, что борются с причиной (антиаллергические, противовирусные, антибактериальные) и те, что не лечат саму болезнь, но снимают симптомы (сосудосуживающие или смягчающие и противоотечные капли на основе морской воды). Как правило, их назначают в комплексе. В этой статье мы подробно рассмотрим особенности именно симптоматических средств как наиболее востребованных.
Сосудосуживающие средства для детей
Такие препараты, как и следует из их названия, очень быстро (буквально за несколько минут) сужают мелкие сосуды и капилляры, что снимает отек и облегчает дыхание. Они содержат такие активные компоненты, как оксиметазолин, нафазолин или ксилометазолин. Казалось бы, идеальное средство от насморка у детей, однако использовать его нужно с осторожностью. Дело в том, что такие капли вызывают привыкание. Через какое-то время их эффект становится все менее выраженным и более кратковременным, так что закапывать в нос приходится чаще. Если слишком увлечься этими каплями, можно вызвать медикаментозный ринит — состояние, при котором ребенок сможет нормально дышать только при использовании капель. Отек усилится и станет постоянным. Поэтому применение сосудосуживающих средств не должно превышать 5, 7 или 10 дней. Обратите внимание, что сосудосуживающие средства для взрослых детям нельзя закапывать вовсе — существуют специальные детские капли с меньшей дозировкой активных веществ.
Средства на основе морской воды
Соль имеет свойство выводить избыток жидкости и эффективно снимать отеки. Солевые гипотонические растворы смягчают слизистые оболочки, быстро и эффективно растворяют слизь и корочки в носовой полости и тем самым облегчают отделение слизи. Большое преимущество таких средств состоит в том, что они не вызывают привыкания и не имеют побочных эффектов, поэтому применять их можно с первых дней жизни. Такие средства можно использовать и для профилактики насморка (изотонические растворы) — регулярное орошение носовых ходов средствами на основе морской воды смывает со слизистой оболочки возбудителей болезней и аллергены (пыль, пыльцу растений и пр.). Однако при применении солевых растворов следует соблюдать дозировку и схему применения, т.к. избыток жидкости может спровоцировать отит.
Народные средства от заложенности носа для детей
Существует очень много народных средств от насморка у детей. Некоторые из них действительно могут принести облегчение, но другие являются потенциально опасными. Например, многие народные рецепты изготовления капель для носа предполагают использование едких компонентов вроде лукового сока, сока душистой герани или мыльного раствора. Это не просто очень больно — есть риск обжечь нежную слизистую оболочку и добиться ровно противоположного эффекта — воспаление станет еще сильнее. Это же относится и к эфирным маслам (многие из которых, помимо прочего, могут еще и вызвать аллергию).
Лечение детей до года
Поскольку малыш еще не может самостоятельно сморкаться, нос необходимо регулярно прочищать ватной турундой. Не используйте палочки — они не гнутся и потому есть риск повредить слизистую оболочку. Важно также вовремя проводить аспирацию, отсасывая содержимое. Можно использовать капли, но только те, что разрешены к применению у детей до года. Ингаляции можно использовать, начиная с 10-месячного возраста.
Лечение детей от года
Малышей постарше важно научить правильно сморкаться. При этом не следует использовать обычные платочки из ткани — они моментально становятся рассадником бактерий. Лучше пользоваться одноразовыми бумажными салфетками. Хорошо помогает орошение антисептическими препаратами и капли с морской водой — первые борются с инфекцией, а вторые снимают отек. Однако не забывайте о том, что антисептики бессильны против аллергенов и большинства вирусов, поэтому в первую очередь нужно определить природу возникновения болезни.
Безобидный на первый взгляд насморк при отсутствии должного лечения может привести к очень серьезным последствиям в виде синусита, отита. Поэтому в случае, если ринит продолжается более 7 дней, а выделения приобретают ярко желтый оттенок, следует как можно скорее обратиться за консультацией к педиатру и оториноларингологу.

Болезни носа у детей
В детском возрасте заболевания ЛОР-органов считаются самой распространенной причиной обращения за медицинской помощью. При этом каждый четвертый визит к врачу, по статистике, вызван болезнями носа. Это связано с тем, что у детей до семи лет (особенно – в грудном возрасте) строение полости носа еще отличается от взрослой нормы, ходы уже, следовательно – их проходимость хуже. Поэтому даже самый обычный насморк у малышей протекает сложнее и мучительнее.
Насморк – временный или постоянный
Проблемы, в результате которых может нарушаться дыхание через нос, вызываются разными причинами. Лидируют ОРВИ, симптомом которых всегда является появление соплей, то есть острый насморк (острый ринит). Если причина только в вирусе, то после его гибели (примерно через неделю) слизь из носа выделяться перестанет, заложенность пройдет, дыхание нормализуется.
Если через пару недель ситуация все еще остается без изменений, а обычные средства не помогают, говорят о том, что болезнь приняла затяжное течение – иными словами, о подостром насморке. В данном случае необходима консультация врача-отоларинголога – следует выяснить причину проблемы. Возможно, имеет место гипертрофия носоглоточной миндалины (аденоидное разрастание), патологии носовой перегородки, аллергическая реакция.
Аллергический ринит – сама по себе очень серьезная проблема, которая может мучить человека с рождения всю жизнь. Сопли могут появляться в ответ на самые разные раздражители – от бытовых аллергенов до тех самых препаратов, которыми перед этим лечили острый насморк.
Аллергия способна стать причиной хронического насморка, который не поддается обычным сосудосуживающим препаратам – они приносят лишь временное незначительное улучшение. Также к развитию хронического ринита может привести снижение иммунитета и частые простудные заболевания, патологическая ломкость сосудов (с возможными кровотечениями), эндокринные заболевания, травмы носа или попадание инородных предметов.
Если сопли позеленели
При вирусном или аллергическом насморке слизистые выделения прозрачные. Если же они приобрели желтовато-зеленый цвет, приходится говорить о бактериальном поражении околоносовых пазух – то есть о синусите. В зависимости от того, какие именно пазухи пострадали, ставится диагноз «фронтит», «этмоидит», «сфеноидит». Воспаление гайморовых пазух известно как гайморит.
Чаще всего синусит возникает как осложнение после перенесенного ОРЗ, причем симптоматика у детей часто смазана – если гнойное содержимое пазух не отходит, родители замечают только затрудненное дыхание малыша. Поставить правильный диагноз помогут лабораторные исследования и консультация отоларинголога – болезни носа у детей требуют грамотного лечения, иначе они могут перейти в опасную хроническую стадию, стать причиной отита, бронхита, пневмонии.
Аденоиды – лечить или удалять?
На фоне снижения иммунитета и частых простуд у ребенка могут разрастаться аденоиды. А дальше возникает порочный круг: в результате очередного ОРЗ носоглоточная миндалина может отекать, перекрывая доступ воздуху. Вирусное заболевание проходит, а заложенность носа остается.
Очень часто аденоиды дают о себе знать ночью – ребенок спит беспокойно, мечется, похрапывает, дышит ртом. Чем больше становится миндалина – тем сложнее малышу получать необходимый объем кислорода. В результате страдает психическое развитие, могут отмечаться задержки речи, нарушения обучаемости, плаксивость, недержание мочи. Аденоиды способны привести к тугоухости.
В зависимости от стадии заболевания может быть показано как медикаментозное лечение, так и хирургическое удаление носоглоточной миндалины. О том, что станет лучшим вариантом для малыша в конкретном случае, ответит только ЛОР-врач после всех необходимых обследований. В любом случае, если ребенка беспокоят постоянные проблемы с носом (затрудненное дыхание или насморк) показаться отоларингологу необходимо.
Болезни носа у детей — Лор и Простуда
tODggLTg4IDg4IGMtNDggNDggLTkwIDg3IC05MiA4NyAtMyAwIC0zMyAtMjggLTY4IC02MnoiLz4KPC9nPgo8L3N2Zz4K) no-repeat center / cover;cursor:pointer;border-radius:100%;} #add_modal_mobile{display:none;} @media(max-width:768px){ #add_modal_mobile{display:block !important;} #add_modal{display:none !important;} }
ВАЖНО! Для того, что бы сохранить статью в закладки, нажмите: CTRL + D
Задать вопрос ВРАЧУ, и получить БЕСПЛАТНЫЙ ОТВЕТ, Вы можете заполнив на НАШЕМ САЙТЕ специальную форму, по этой ссылке >>>
Болезни носа у детей лечение
- Статьи
- Сервисы
Рекомендуемые медицинские учреждения
Полный сисок врачей вашего города
Рекомендуемые медицинские учреждения
Полный сисок врачей вашего города
Нос — это орган обоняния, который состоит из трех частей, служит естественным входом и выходом для воздуха и выполняет защитные функции, очищая и согревая его. Болезни носа и околоносовых пазух — частый повод для обращения к отоларингологу или терапевту. Данные заболевания доставляют ощутимый дискомфорт, негативно влияют на качество жизни, а иногда становятся состоянием, временно ограничивающим трудоспособность человека.
Нос — это важнейший орган дыхательной системы, от правильной работы которого зависит не только функционирование бронхов и легких, но и состояние организма в целом. В холодное время года заболевания носа встречаются чаще всего. Это объясняется сезонными вспышками простудных и вирусных инфекций. Хронические патологии носа обусловлены несвоевременным и неадекватным лечением острой фазы заболевания.
Какие заболевания бывают
Болезни слизистой носа и околоносовых пазух вызывают самые разные причины.
В зависимости от их характера, можно выделить три группы патологий:
- Врожденные заболевания. Этот вид болезней распространен намного шире, чем кажется. У большинства людей имеется незначительное искривление носовой перегородки, что является вариантом нормы и не приводит к развитию каких-либо заболеваний. Но иногда деформации могут быть серьезнее, и в этом случае орган не может полноце
Болезни носа у детей

В детском возрасте обращения к врачу-отоларингологу очень распространенные и считаются самыми частыми из всех посещений к другим врачам. В большинстве случаев визит к доктору основан на недугах носа. Это объясняется тем, что у деток до семи лет, особенно у грудничков, проходимость в носовой полости намного уже и хуже чем у взрослых, а потому даже легкий насморк у таких маленьких детей проходит сложно, болезненно и долго.
Насморк – временный или постоянный?
Носовое дыхание способно нарушаться из-за многих причин. Одними из самых частых причин являются ОРВИ, признаком которых есть сопли, другими словами острый ринит. Если появлению соплей способствовала только какая-то инфекция, то после ее уничтожения, все симптомы должны тоже пройти, как правило, приблизительно через неделю.
Если по истечению пары недель нос по-прежнему заложен, выделяется слизь, трудное дыхание и специальные препараты бесполезны, то в такой ситуации речь уже пойдет о подостром рините. С таким диагнозом необходимо наблюдаться у врача, который выяснить все причины затяжного насморка.
Аллергический насморк является опасной трудностью. Он может стать мучением человека на всю жизнь, начиная с первых дней после рождения. Сопли могут возникать при любых обстоятельствах. Аллергия вполне может способствовать возникновению насморка хронического характера. Как правило, он не излечивается сосудосуживающими средствами. Хронический ринит может возникнуть из-за слабой иммунной системы, патологической ломкости сосудов, эндокринных болезней, травм носа или попадания в него чужеродных предметов.
Зеленые сопли
Если насморк является симптомом вируса или аллергии, то выделения имеют прозрачный цвет. Однако если они приобрели зеленого оттенка, то это сигнализирует о синусите. Синусит – это поражение бактериями околоносовых пазух. Если у ребенка сопли не прозрачного цвета, стоит незамедлительно проконсультироваться со специалистами, так как существует большая опасность возникновения хронического синусита, который в будущем может стать толчком для развития отита, бронхита и подобного.
Аденоиды – лечить или удалять?
Если ребенок часто болеет или у него сниженная иммунная система, у него могут разрастись аденоиды, которые образуют замкнутый круг: очередной вирус приведет к отечности носоглоточной миндалины, что перекроет воздух; вирус гибнет, а заложенность остается.
Часто аденоиды беспокоят детей в ночное время суток: сон беспокойный, присутствует храп и дыхание ртом. Если миндалина слишком увеличивается, то ребенку все труднее и труднее получать нужный объем кислорода. Из-за этого может пострадать психика, может задерживаться речь, нарушается обучаемость, возникает недержание мочи. Увеличенные аденоиды приводят к тугоухости. Отоларинголог, после осмотра, назначит либо медикаментозное лечение, либо оперативное вмешательство.
Родителям следует помнить, если ребенка мучает постоянно затрудненное дыхание или регулярный насморк, нужно обязательно показаться специалисту, дабы исключить в дальнейшем возникновения серьезных проблем.
Хронические ЛОР-заболевания у детей могут привести к задержке их умственного развития
Насморк до… менингита доведет?
«На улицах я всегда узнаю людей, у кого в детстве были аденоиды»
— Андрей Борисович, резкое похолодание, как известно, вызывает заболевания уха, горла, носа. Видимо, не случайно эти три органа называют входными воротами инфекции. Почему именно осенью растет число инфекционных заболеваний?
— Дело не только в похолодании. В первую очередь это связано с тем, что осенью люди начинают чаще общаться (заканчиваются отпуска, начинают работать учебные заведения). Плюс скученность в общественном транспорте. Естественно, активизируются и микроорганизмы, находящиеся в окружающей среде. Они передаются от человека к человеку воздушно-капельным путем. Мы становимся своеобразными инкубаторами, способствуем их распространению. Этот процесс особенно активно идет в помещениях: малая подвижность тоже помогает длительному нахождению внутри нас различных микроорганизмов.
— Правда ли, что недолеченные ЛОР-заболевания могут привести даже к задержке умственного развития?
— Именно так. У хроника с такой патологией прежде всего страдает слух. А если ребенок плохо слышит, не разбирает слов, у него, естественно, нарушается восприятие мира. Он позже начинает говорить, у него позже развивается знаменитая вторая сигнальная система, что и приводит к задержке развития. Еще одна проблема: нарушается носовое дыхание, к чему приводят аденоиды. А значит, нарушается и рост лицевого скелета. Возникает так называемое аденоидное лицо, когда верхняя челюсть выставляется вперед. И это сохраняется на всю жизнь. На улицах лично я всегда увижу людей, у кого в детстве были аденоиды.
— Появились ли какие-то новые технологии для лечения ЛОР-заболеваний? Глухих и глухонемых пока немало…
— В нашей стране сейчас есть все, что используется в мире. Вплоть до кохлеарной имплантации — о ней можно говорить как о настоящем прорыве. Мы рады, что это случилось в нашей области. Людям, обреченным всю жизнь быть глухими, теперь вживляется специальный электрический прибор, который заменяет им утраченное ухо. Подключается он непосредственно к нервной системе внутри слуховой улитки и выполняет все слуховые функции. Человек начинает слышать. Пожалуй, это первый искусственный орган, который придуман человечеством еще 20 лет назад. В России применяется более 15 лет. Используем и лазерную хирургию. В принципе в нашей области новое появляется нечасто.
— Могут ли в этой области применяться стволовые клетки, например, для создания неких «деталей» для ЛОР-органов или целого органа?
— В перспективе мы рассматриваем разработки по использованию стволовых клеток. Но пока официально они не могут применяться ни в одной области медицины — закон об этом еще только прошел первое чтение в . Могут применяться только на крысах. Все остальное — реклама и профанация. На крысах мы проводили такое исследование: пытались с помощью стволовых клеток заместить пораженные ткани глаза и целые органы — восстановить, например, слух. Результаты противоречивые. Вообще со стволовыми клетками надо обращаться очень и очень осторожно. Они агрессивны сами по себе и вызывают фактор роста. Если эти клетки внедрить раковым больным, результат в смысле смертности будет мгновенным. Использовать стволовые клетки в для омоложения — тоже огромный риск. Врачи еще не научились бороться с последствиями этих агрессивных клеток.
— Сегодня в метро почти все едут, уткнувшись в мобильные гаджеты или слушая музыку в наушниках. А многие просто «живут» в компьютерах. Как это отражается на зрении и слухе современников? Есть ли санитарная норма использования этих «игрушек»? Или можно все 24 часа жить в Сети без вреда для организма?
— Конечно, все они отрицательно влияют и на слух, и на зрение. Причем имеет значение как длительность их использования, так и громкость (громкость влияет даже чуть больше). Затрудняюсь ответить, сколько времени можно читать без отрицательных последствий для глаз. Но нежелательно, чтобы человек круглые сутки напрягал слух. Рецептурные клетки органа слуха являются разновидностью нервных клеток. И при длительном воздействии (звук — это механическое воздействие, волна) постоянно идет механическое надавливание на слуховые нервные рецепторные клетки. Со временем это приводит к ослаблению слуха. К тому же у человека после 40 лет через каждые 10 лет даже в норме само по себе идет снижение слуха.
А что касается санитарных норм, они есть. Например, есть ограничения при работе на ПК. Но кто им следует?
«ЛОР-заболевания — входные ворота для инфекции»
— Андрей Борисович, считается, что ЛОР-патологии больше присущи детям. Так ли это?
— Не так. ЛОР-заболевания — больше «привилегия» взрослых. По статистике, у взрослых эти заболевания бывают гораздо чаще. Только не надо их путать с насморком и простудой, которые ЛОР-заболеваниями не являются, хотя и считаются вирусными инфекциями. А насморк — больше «привилегия» детей: они чаще простужаются, так как их иммунная система незрелая. Но зато, переболев, дети как бы готовят себя к встрече с будущими, более серьезными инфекциями. В наш институт все чаще стали приходить взрослые люди с аденоидами, нарушениями слуха, в том числе и с необратимыми. Операции в этом случае возможны, но полностью восстановить функцию слуха уже не получится.
В Москве есть три детских стационара, где лечат ЛОР-заболевания, и намного больше стационаров для взрослых.
— Назовите самые опасные заболевания, которые могут подстерегать взрослого человека, если в детстве ЛОР-заболевания не лечить?
— Одни из самых опасных — внутричерепные осложнения. А это — абсцесс мозга, менингит (50% всех менингитов вызывают ЛОР-заболевания). Кстати, в 50-х годах прошлого века более 30% стационаров заполняли пациенты с внутричерепными осложнениями. Когда появились антибактериальные препараты, ситуация улучшилась. Но и сейчас в стационарах очень часто встречаются пациенты с таким диагнозом.
— Если пройтись коротко по осложнениям каждого из этих органов, какие самые опасные?
— Самое опасное заболевание уха — мастоидит — результат неправильного лечения гнойного отита, острого или хронического. Следствие недолеченного горла — хронический тонзиллит (вызывает, в частности, тяжелые последствия для всего организма: для сердца, почек, других органов). Если вовремя не лечить заболевания носа, кроме абсцесса мозга, менингита человека могут подстерегать внутриорбитальные осложнения. А это — воспаление глазного яблока, тромбоз вен и артерий глазного яблока, флегмоны орбит и др.
Анатомическая и функциональная связь этих органов очень тесная. Все они относятся к верхним дыхательным путям и находятся на голове. Не случайно их называют входными воротами для инфекции. И болезни общие: при нарушении функции какого-либо из этих органов (любого) тут же начинается нарушение функций всех остальных. При банальном насморке, как правило, начинает болеть горло и могут разболеться уши. Сегодня врачи умеют лечить любое ЛОР-заболевание, за исключением онкологии. Но при условии своевременного обращения к специалистам.
— Каких пациентов сегодня больше всего поступает в ваш центр и с чем?
— В целом — это молодые взрослые люди трудоспособного возраста. Многие приходят с инфекционными заболеваниями из детства, с недолеченными ушами, например. И с этой бедой человек будет мучиться всю жизнь. А если говорить о воспалительных патологиях, то больше всего к нам поступают с заболеваниями в области носа, на втором месте — с заболеваниями уха, на третьем — горла. Ухо с носом чаще всего взаимосвязаны. Дети чаще приходят с аденоидами, но они легко вылечиваются. Достаточно один раз прийти к специалисту и один раз удалить аденоиды. Никакого вреда человеку это не принесет. Но пока их не уберешь, дети так и будут все время ходить с заложенным носом, с насморком и все время болеть. Удаляются аденоиды, конечно, по показаниям.
— Считается, что аденоиды — защитные ворота от инфекции, и родители опасаются, что они могут снова вырасти…
— Аденоиды защищают человека только в раннем возрасте. С 6–7 лет начинается возрастная инволюция аденоидной ткани, и в 15–17 лет она уже отсутствует у 80% населения. В норме у взрослого человека аденоидов вы никогда не найдете. Их функцию берут на себя сначала небные миндалины, затем иммунные клетки кишечника. Поэтому в случае, если в аденоидах развивается хроническое воспаление, их надо обязательно удалять. В возрасте трех лет их уже можно убирать. А до года-двух, так устроено природой, у ребенка функцию аденоидов выполняют небные миндалины.
— В каком возрасте нужно первый раз обязательно показать ребенка ЛОР-врачу?
— Лучше всего — после года его жизни. До года в роддомах ведется скрининг заболеваний. Например, слух проверяют абсолютно у всех новорожденных, что позволяет вовремя начать лечить, если у кого-то он снижен. Благодаря этому в нашей стране в принципе не должно быть ни одного глухонемого. Очень важно, чтобы мамы обращали внимание на то, дышит ли ребенок носом. Если дышит ртом, а носом — с трудом, обязательно его нужно показать ЛОР-врачу. Сейчас ежегодно по всей России проводится диспансеризация, в том числе и детская. А если что-то беспокоит, то и не надо ее ждать.
«Когда наступает сезон микробов, нужно как можно чаще мыть руки и лицо»
— Андрей Борисович, что должно насторожить человека из внешних симптомов и подвигнуть его обратиться к ЛОР-врачу?
— Как правило, это — головная боль, сильные боли в горле, в носу, в ухе, затруднение дыхания и гнойные выделения из носа и уха. Если такое случилось, нужно срочно обращаться к специалисту: осложнения развиваются стремительно. Человек может уйти на работу и не вернуться домой. Утром может сильно заболеть ухо, а вечером человек уже может впасть в кому, из которой не выйдет. Любая гнойная инфекция — повод срочно бежать к врачу. Сегодня на вооружении у врачей достаточно антибиотиков, есть эффективные хирургические способы лечения.
— Зима, как говорится, на носу. Что еще не поздно предпринять в качестве профилактики от ЛОР-заболеваний?
— Самыми эффективными остаются все те же закаливания, другие укрепляющие процедуры. Мой совет: как можно меньше находиться в местах большого скопления народа, использовать марлевые повязки, ограничить общение с больными людьми. Из неспецифических мер хорошие результаты дает промывание носа специальными спреями, которые механически убирают микробы. Наша слизистая оболочка носа препятствует заражению, поэтому после возвращения с улицы домой ее надо тщательно очищать хотя бы простой теплой водой. И вообще, когда наступает сезон микробов, надо как можно чаще мыть руки и лицо обычной водой.
Заболевания носа у детей | Наш здоровый малыш
Носик ребенка раннего возраста имеет относительно малые размеры. Носовые ходы значительно уже, чем у взрослых или детей более старшего возраста. Слизистая оболочка полости носа очень нежная, легко ранимая и при этом довольно-таки сухая. Слизистая хорошо кровоснабжается, в ее толще проходит множество кровеносных сосудов. Из трех носовых ходов, которые имеются у взрослого (верхний, средний и нижний), у ребенка только два — верхний и средний носовые ходы, а нижний отсутствует. Вследствие того, что носовые ходы узкие, а слизистая богата кровеносными сосудами, даже при незначительном воспалении, сопровождающемся выходом плазмы из кровеносных сосудов и возникновением отека, у детей первого года жизни банальный насморк (ринит) вызывает серьезное затруднение дыхания через нос. В то же время дыхание через рот для ребенка первых 6 месяцев жизни практически невозможно, поскольку крупный язык оттесняет надгортанник кзади и препятствует проникновению воздуха через ротовую полость.
Придаточные пазухи носа (гайморова, лобная, решетчатая) у грудных детей не сформированы окончательно, поэтому в раннем детском возрасте практически не встречаются такие воспалительные процессы в пазухах, как гайморит, фронтит, этмоидит.
Из-за неполноценного развития пещеристых тел слизистой носа (сплетение широких венозных сосудов) у грудных детей вдыхаемый воздух плохо согревается, поэтому с детьми нежелательно гулять на улице при температуре ниже -10 °С или следует закрывать им нос и лицо мягкой воздухопроницаемой тканью. Недоразвитием пещеристой ткани, которая у взрослых и старших детей легко повреждается и является основным источником кровотечений из носа, объясняется редкость носовых кровотечений у детей первого года жизни.
Ринит
Ринит — воспаление слизистой оболочки носа, приводящее к затруднению носового дыхания и сопровождающееся серозным, слизистым или серозно-гнойным отделяемым из носовых ходов. Чаще всего возникает в результате инфекции (микробной, вирусной), но может быть аллергической природы. Затруднение дыхания может отмечаться также при искривлении носовой перегородки, при наличии опухолей, инородных тел в полости носа и в некоторых других случаях. При рините инфекционной природы у ребенка развивается отек слизистой носа, появляется отделяемое из носа, в результате носовое дыхание затрудняется, становится сопящим. Выделения из носовых ходов раздражают кожу вокруг носа, она становится припухшей, краснеет. Вирусные и микробные насморки сопровождаются и другими симптомами инфекции — температурой, при аденовирусной инфекции — явлениями конъюнктивита (покраснение глаз). Кроме того, широкий носослезный проток у детей первого года жизни облегчает переход воспалительного процесса из носа на слизистую оболочку глазных яблок (конъюнктиву).
Для вирусных ринитов характерно серозное (полупрозрачное, жидкое) отделяемое из носа, для микробных — слизистое или серозно-гнойное (вязкое, желтого или желто-зеленого цвета). Маленькие дети не могут самостоятельно освободить полость носа от отделяемого, поэтому необходимо постоянно удалять слизь и корочки из носовых ходов при помощи ватных тампонов, которые можно смочить слабым раствором антисептика (например, фурацилином), а при вязком отделяемом — раствором пищевой соды. После стихания острых явлений, когда отделяемое становится необильным и ссыхается, в носовых ходах образуются корочки. Их необходимо удалять, но чтобы не поранить нежную слизистую оболочку, перед удалением нужно размягчить корочки. Для этого в носовые ходы (поочередно) вводят смазанную стерильным вазелиновым или растительным маслом ватную турунду, оставляют там на 1—2 мин и удаляют вращательным движением вместе с корочками.
Сам по себе ринит прямой опасности для жизни ребенка не представляет, однако возможны осложнения инфекции (резкий подъем температуры, гипертермический судорожный синдром), переход инфекции на средние и нижние дыхательные пути. Для детей первого года жизни очень характерны гипертермические (повышение температуры тела до 38—41 °С) реакции с развитием судорог даже при таких, казалось бы, незначительных инфекционных заболеваниях, как ринит. Поэтому за ребенком необходимо тщательное наблюдение и лечение насморка и инфекции.
Использовать сосудосуживающие капли в нос (нафтизин, галазолин, назол и др.) у детей первого года жизни не рекомендуется, так как всасываемость лекарственных веществ со слизистой носа высока и их легко передозировать, что может привести к повышению артериального, внутриглазного или даже внутричерепного давления. Кроме того, эти капли являются средством симптоматической терапии, т. е. они не влияют непосредственно на причину насморка, а только несколько облегчают состояние. Лучше применять капли на основе эфирных масел, разработанные специально для детей или в аннотации к которым указано, что они не противопоказаны детям первого года жизни.
При вирусной инфекции в нос закапывают интерферон и другие противовирусные средства. В большинстве же случаев вполне достаточно проведения тщательного туалета носовой полости и общих мероприятий, направленных на борьбу с инфекцией и ее проявлениями. При повышении температуры тела до 38 °С необходимо начинать введение жаропонижающих препаратов (если у ребенка нет рвоты, дают жаропонижающие сиропы — нурофен, парацетамол и иные, при рвоте применяют жаропонижающие свечи или используют инъекционные формы лекарств в возрастной дозировке). При температуре 40°С и выше необходимо экстренное снижение температуры во избежание развития судорожного синдрома. Для этого, кроме жаропонижающих сиропов или свечей, вводят внутримышечно анальгин, димедрол, папаверин из расчета по 0,05 мл каждого препарата детям в возрасте до 6 месяцев и по 0,1 мл в возрасте от 6 месяцев до 1 года. Также проводят обтирание ребенка холодной водой, прикладывая на несколько секунд материал, смоченный водой, к области проекции крупных сосудов (в подмышечные, паховые, подколенные области). В случае, если температура тела у ребенка не снижается в течение 15—20 мин или его состояние ухудшается — кожа становится бледной с синюшным оттенком, появляются синюшность губ, ногтей и кончиков пальцев, пятнистый (мраморный) рисунок кожи, начинаются судороги, необходимо срочно вызвать «скорую», продолжая до ее приезда борьбу с температурой. Введение жаропонижающих можно повторить еще 1—2 раза в течение 1 ч, но не больше, так как возможна передозировка препаратов. При возникновении судорог врачом вводятся реланиум (седуксен), феназепам, делают клизмы с хлоралгидратом.
Аллергический ринит в последние годы стал очень распространен, хотя среди детей грудного возраста это заболевание отмечается реже. Он может быть одним из проявлений аллергического (атопического) диатеза, когда организм ребенка предрасположен к возникновению аллергических реакций различной выраженности и локализации. В этом случае у детейобычно отмечаются и другие проявления атопического диатеза (атопические дерматиты, экзема и другие аллергические поражения кожи, бронхиальная астма, непереносимость пищевых продуктов и т. д.). Причины развития повышенной чувствительности к различным веществам (аллергенам) до настоящего времени полностью не выяснены.
Ведущая роль в возникновении аллергии отводится наследственной предрасположенности — если у одного из родителей имеются какие-либо проявления аллергии, то вероятность развития аллергических реакций у ребенка составляет около 25%, если и отец, и мать страдают аллергическими заболеваниями, то эта вероятность составляет уже около 50%. При этом не имеет значения, какое именно аллергическое заболевание отмечается у родителей (у ребенка аллергия может проявиться в другом варианте), наследуется не сама болезнь, а предрасположенность к развитию реакций повышенной, чувствительности. У детей, склонных к аллергии, отмечаются различные нарушения на иммунном и ферментативном уровне: повышен синтез иммуноглобулина Е, обусловливающего аллергические реакции; повышена продукция гистамина и других биологически активных веществ, приводящих к развитию отека и прочих проявлений аллергии; снижен синтез или недостаточна активность ферментов, разрушающих гистамин, и т. д. При рините аллергического происхождения отмечается аллергический отек слизистой носа, вследствие чего она утолщается вплоть до того, что может полностью перекрывать носовые ходы. Затруднение дыхания при аллергическом рините обусловлено главным образом не отделяемым из носовых ходов, а отеком слизистой носовой полости. Отделяемое же, как правило, скудное, носит слизистый характер (прозрачное, вязкое). Отличить аллергический ринит от ринита инфекционной природы помогают следующие признаки: не отмечается повышения температуры тела и других симптомов инфекции, отделяемое из носовых ходов необильное и прозрачное, затруднение носового дыхания возникает в определенных условиях (при наличии аллергена).
Аллергеном может выступать любое вещество, находящееся в воздухе. Если аллергеном является пыльца растений, то четко прослеживается сезонность заболевания (весна, лето), ринит развивается на улице и проходит дома. Если же аллергеном являются домашняя, книжная пыль, шерсть и частички кожи (перхоть) животных, корм для рыбок, перья птиц, синтетические моющие средства и иные вещества, находящиеся дома, то носовое дыхание у ребенка затруднено в течение всего года, но может облегчаться на улице или вне дома. Манифестировать аллергический ринит может по причинам, не связанным, на первый взгляд, с органами дыхания (при введении прикорма или новой пищевой добавки, переходе на смешанное вскармливание и др.). Это объясняется тем, что новые вещества вызывают сенсибилизацию (повышают чувствительность, создают готовность к даче аллергических реакций) организма ребенка. Аллергический ринит может быть как самостоятельным заболеванием, так и одним из проявлений атопии или предшествовать возникновению более серьезных аллергических реакций (таких, как бронхиальная астма). Однако при правильной тактике врача и родителей ребенка ринит можно если и не излечить, то сделать его обострения более редкими или предотвратить прогрессирование аллергии (вплоть до отсутствия в дальнейшей жизни каких-либо ее проявлений).
Для лечения аллергических ринитов, как и для лечения прочих атопий, необходимо прежде всего ограничить контакт ребенка с аллергеном (если он известен). Если сами родители страдают аллергией или она выявлена у ребенка, то не следует держать домашних животных, рыбок, книги на открытых полках. Необходимы ежедневная влажная уборка, проветривание. Для всех детей с атопическими диатезами мать должна вести пищевой дневник, в котором ежедневно отмечать, что ел ребенок (или она сама, если ребенок находится на естественном вскармливании) и какова была его реакция, с тем чтобы при выявлении аллергии на какой-то продукт исключить его из питания в дальнейшем. Детям с отягощенным аллергологическим анамнезом (у родителей или у них самих отмечались когда-либо аллергические реакции) следует в более поздние сроки и очень осторожно вводить прикорм и пищевые добавки. Введение прикормов начинают не ранее чем с 5 месяцев жизни ребенка, исключая или ограничивая высокоаллергенные продукты (цитрусовые, клубнику, яичный желток и др.). Требуется как можно дольше продолжать грудное вскармливание, а если это невозможно, то докорм или искусственное вскармливание должны осуществляться только адаптированными смесями, максимально приближенными по своему составу к женскому молоку.
При максимальном ограждении ребенка от контактов с аллергенами специального лечения может и не потребоваться. В случае, если проводимых мероприятий недостаточно, аллерген неизвестен или его невозможно удалить, после консультации педиатра и врача-аллерголога назначают различные десенсибилизирующие препараты общего и местного действия в возрастных дозировках (кларитин, который выпускается в форме сиропа для маленьких детей, капли санорин-аналергин и т. д.). Гормональные препараты, даже местного действия, маленьким детям применять крайне нежелательно, их использование оправдано только в случае неэффективности проводимого лечения, а также при тяжелых формах заболевания или других сопутствующих проявлениях атопии (бронхиальной астме, тяжелых атопических дерматитах).
