Заболевания кишечника — Гастроэнтерология — Отделения
1. Синдром раздраженного кишечника (СРК) определяется как функциональное заболевание кишечника, при котором боль в животе или дискомфорт связаны с дефекацией или изменением консистенции стула и характерным нарушением дефекации. Характеристика синдрома предполагает особые подходы к постановке диагноза, проведению дифференциального диагноза и осуществлению программы лечения больных.
2. Дивертикулярная болезнь толстого кишечника — Дивертикулярная болезнь (дивертикулез) толстой кишки представляет собой морфо-функциональный патологический процесс, характерным отличительным признаком которого является наличие мешковидных выпячиваний стенки ободочной кишки (дивертикулов). Дивертикулы являются проявлением различных патологических состояний, среди которых ведущее значение имеют дистрофические изменения в мышечной стенке ободочной кишки, дискоординация ее моторики, врожденная или приобретенная слабость соединительной ткани, сосудистые изменения в стенке кишки.
3. Дисбактериоз кишечника. Дисбактериозом кишечника считается клинико-лабораторный синдром, связанный с изменением состава микрофлоры кишечника, как качественного, так и количественного, с возможным развитием желудочно-кишечных расстройств. Основными причинами развития дисбактериоза являются длительное и бесконтрольное применение антибиотиков,
4. Язвенный колит
5. Болезнь Крона (БК) — хроническое рецидивирующее заболевание желудочно-кишечного тракта неизвестной этиологии, характеризующееся трансмуральным, сегментарным, гранулематозным воспалением с развитием местных и системных осложнений. В отличие от язвенного колита, при болезни Крона все слои стенки кишки вовлекаются в воспалительный процесс. Воспаление в большинстве случаев сначала возникает в подвздошной кишке, а затем переходит на другие отделы кишечника
Кишечная инфекция — симптомы и лечение острой кишечной инфекции
Острой кишечной инфекцией (ОКИ) каждый год заболевают более полумиллиарда людей в мире.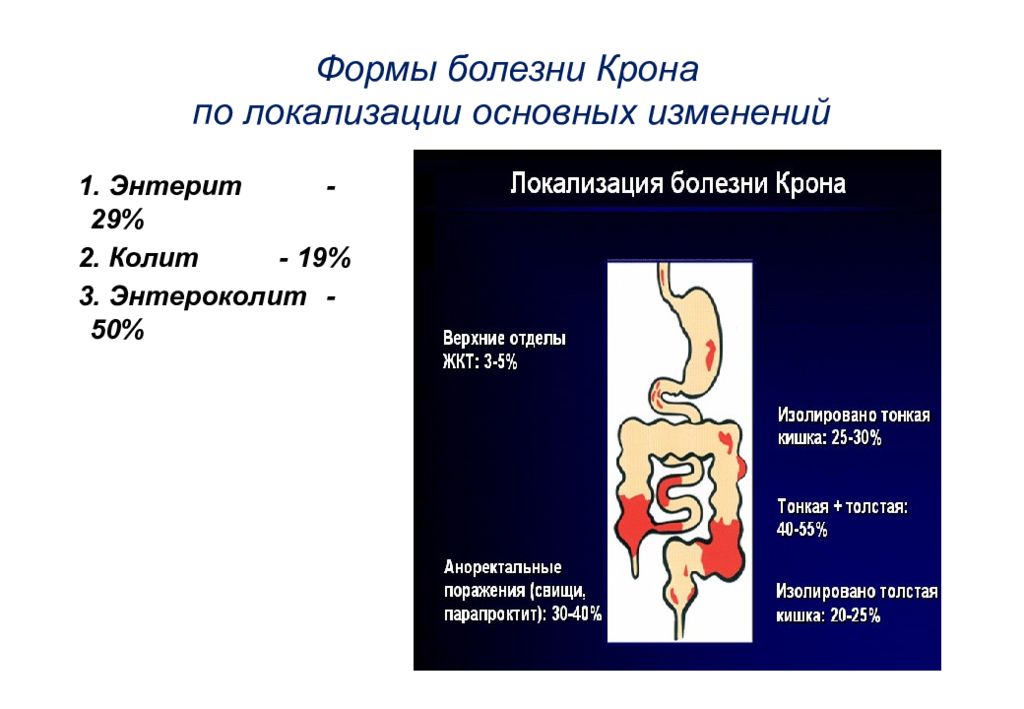 Это группа заболеваний, объединенных на основе общего признака — локализации возбудителя в кишечнике. Наблюдается с одинаковой частотой у детей и взрослых.
Это группа заболеваний, объединенных на основе общего признака — локализации возбудителя в кишечнике. Наблюдается с одинаковой частотой у детей и взрослых.
Этиология ОКИ
Этиология кишечных инфекций связана с попаданием в организм возбудителя болезни. Выделяют 3 основных пути, по которым они поступают в организм:
- через пищу — обычно через продукты питания, которые не прошли достаточную гигиеническую и термическую обработку;
- через воду — симптомы и этиология кишечных заболеваний при заражении через воду возникают при употреблении некачественной воды;
- при бытовом контакте — через различные предметы или грязные руки.
Бактериальные ОКИ часто вызваны бактериями типа сальмонелл, кишечной палочки, а вирусные — попаданием в организм ротавирусов, энтеровирусов и т. п. Тяжелые клинические симптомы возникают при амебиазе и лямблиозе, которые относятся к сравнительно редким причинам.
Симптомы
Симптомы кишечной инфекции у взрослых и детей зависят от разновидности возбудителя. Однако есть общие признаки, указывающие на наличие заболевания: боли в животе, слабость, отсутствие аппетита, рвота, жидкий стул.
В остальном в зависимости от вида ОКИ клинический признак или несколько проявлений могут отличаться. Например, при холере лихорадки может не быть, тогда как шигеллез обязательно сопровождаются ею.
Действие болезнетворных микроорганизмов проявляется не сразу. Инкубационный период обычно составляет от 10 до 50 часов.
Острая кишечная инфекция у взрослых начинается, как правило, с незначительного недомогания, которое сменяют боли в животе и частый жидкий стул. Симптомы острой кишечной инфекции у детей как правило выражены более ярко.
Частый симптом заболеваний кишечника — острый понос. После заражения он может появиться, спустя несколько часов или дней. Вместе со рвотой диарея иногда приводит к обезвоживанию организма.
Вместе со рвотой диарея иногда приводит к обезвоживанию организма.
Диагностика и лечение
Специалисты клиники при подозрении ОКИ у обратившегося к ним пациента выясняют время возникновения первых симптомов и факторы риска, которые могли стать причиной болезни.
Симптоматика ОКИ присуща и многим другим недугам, поэтому для постановки точного диагноза необходимы дополнительные исследования: анализ мочи, крови, кала, бакпосев.
Лечение острой кишечной инфекции назначается врачом после осмотра и изучения анамнеза: диетотерапия, дезинтоксикационная терапия, регидратационная терапия, лечение антибактериальными препаратами, пробиотиками. Записаться на прием к врачу тут.
Профилактика — лучшее лечение острой инфекции. Профилактические меры сводятся к простым правилам: мыть руки перед едой, пить кипяченую или бутилированную воду, мыть фрукты и овощи перед употреблением, тщательно термически обрабатывать пищу.
Дата публикации: 22.09.2017 | Дата изменения: 07.08.2020
Желудочно-кишечные заболевания и психологические проблемы
Что такое психосоматические заболевания?
Психосоматические заболевания — это болезни или болезненные состояния, в формировании которых эмоциональные факторы играют ключевую роль. Толчком к их развитию обычно являются стрессы, напряжение, внутренние конфликты, которые перестали пониматься или решаться человеком. Проблема исчезает из осознанного восприятия, но сохраняет свое бессознательное присутствие. Подобное вытеснение конфликта происходит по разным причинам. Иногда это страх посмотреть на проблему прямо, найти в себе силы действовать, а иногда просто отсутствие возможности или внутренних ресурсов для ее решения. О таких заболеваниях еще говорят: «на нервной почве».

Сложность лечения этих заболеваний в том, что только традиционными методами с ними не справиться. Лекарственными средствами можно улучшить состояние, но пока не решена психологическая проблема, высока вероятность того, что болезнь вернется вновь.
Психологами описаны семь основных источников психосоматических заболеваний:
• Внутренний конфликт, конфликт частей личности, сознательного и бессознательного в человеке.
• Мотивация или условная выгода. Это очень серьезная причина, потому что часто симптом несет условную выгоду для человека. Например, избавляет от необходимости выполнять какие-либо обязанности, какую-либо работу. Если человеку сказать, что болезнь для него выгодна, то он чаще всего с этим не согласится. Это особенно характерно для истеричных людей. Они могут долго ходить по врачам и пытаться вылечиться, но, как правило, если они чувствуют, что выздоровление близко, то находят уважительную причину, чтобы прервать лечение.
• Элементы органической речи. Болезнь может быть физическим воплощением фразы. Например, слова «меня тошнит от уроков» могут превратиться в реальные симптомы.
• Идентификация, попытка быть похожим на кого-то.
 Особенно опасно бессознательное подражание родителям. Выполнение родительского сценария, возможно, является одной из причин наследственных заболеваний. Генетики могут возразить, что наследственные заболевания переносятся генами. Они согласятся с тем, что гены многих заболеваний носят все люди, а далеко не все болеют. Может, родительский сценарий и является тем фоном, на котором наследственная патология начинает развиваться. Поэтому, если мы не хотим, чтобы наши дети болели теми же заболеваниями, что их бабушки и дедушки, т.е. наши родители, то именно мы должны сами постараться избежать этих заболеваний, поломать сценарий. К сожалению, сценарные нарушения плохо поддаются психологической коррекции, может поэтому их и отнесли к группе наследственных заболеваний: медицина не может изменить то, что заложено в генах.
Особенно опасно бессознательное подражание родителям. Выполнение родительского сценария, возможно, является одной из причин наследственных заболеваний. Генетики могут возразить, что наследственные заболевания переносятся генами. Они согласятся с тем, что гены многих заболеваний носят все люди, а далеко не все болеют. Может, родительский сценарий и является тем фоном, на котором наследственная патология начинает развиваться. Поэтому, если мы не хотим, чтобы наши дети болели теми же заболеваниями, что их бабушки и дедушки, т.е. наши родители, то именно мы должны сами постараться избежать этих заболеваний, поломать сценарий. К сожалению, сценарные нарушения плохо поддаются психологической коррекции, может поэтому их и отнесли к группе наследственных заболеваний: медицина не может изменить то, что заложено в генах.• Самонаказание. Это происходит, когда за совершенный неблаговидный поступок человек начинает бессознательно наказывать себя. Часто это результат того, что человек поступает не так, как его воспитывали; что приводит к возникновению чувства вины, а вина ищет наказания.
 Таким наказанием является возникновение болезни.
Таким наказанием является возникновение болезни.• Болезненный, травматический опыт прошлого – самый серьезный, самый глубокий источник. Как правило, это психические травмы раннего периода детства, вытесненные, забытые, но активно влияющие на поведение и здоровье человека из бессознательной части личности. Они могут быть и не забыты, а постоянно держаться в памяти или периодически всплывать. Как связаны эмоции и работа пищеварительного тракта?
Поглощение и выделение – основные функции желудочно-кишечного тракта. Но они в своих проявлениях находятся в определенных отношениях с окружающим человека миром, связаны с его эмоциональным состоянием и с внешним жизненным пространством. Все процессы в этой соматической сфере нельзя изолировать от душевного состояния человека. Поэтому неудивительно, что такие действия человека, как процесс принятия пищи, жевание, глотание, переваривание и выделение остатков прочно входят в более тонкие уровни взаимодействия человека – с окружающими его людьми.
Новорожденный ребенок в функциональном отношении являет собой «сплошной рот». Это самый главный инструмент взаимодействия новорожденного с окружающим миром. Кормление и чувство сытости в дальнейшем, с развитием ребенка и становлением уже зрелой личности, служат не только для достижения насыщения, но и опосредуют собой заботу, чувство безопасности, переживание того, что тебя любят. Прием пищи и процесс насыщения остаются на всю жизнь замещающей возможностью удовлетворения, к которой можно прибегнуть при любом разочаровании.
Эта внутренняя связь между психическим состоянием человека и процессом поглощения или выделения приводит к тому, что эмоциональное состояние человека при принятии пищи оказывает влияние на дальнейший процесс ее переваривания. Такие переживания, как агрессия, опасение, страх, депрессия тормозят функции желудка и кишечника, нарушают моторику и, как следствие, приводят сначала к функциональным, а при прогрессировании процесса – к органическим изменениям структуры желудочно-кишечного тракта. Биологически эти переживания связаны с функцией сокращения мышечных клеток. При опасности или агрессии возникает рефлекторный спазм, напряжение. Ни одно живое существо, кроме человека, не будет принимать пищу, находясь в подобном состоянии, потому что для приема пищи нужно вначале расслабиться.
Биологически эти переживания связаны с функцией сокращения мышечных клеток. При опасности или агрессии возникает рефлекторный спазм, напряжение. Ни одно живое существо, кроме человека, не будет принимать пищу, находясь в подобном состоянии, потому что для приема пищи нужно вначале расслабиться.
Человек не только способен есть в состоянии подавленности, агрессии или страха, но зачастую прибегает к поглощению большого количества пищи как к средству «успокоить нервы». В результате пища попадает в спазмированный, зажатый под действием стресса пищевод, желудок, кишечник. Следствием этого является широчайший спектр желудочно-кишечных расстройств. У многих животных дефекация связана с ситуацией спокойствия и безопасности. Враждебность не позволяет им выделить кал. Человек также стремится приурочить дефекацию к спокойному периоду дня, когда не обременяют тяжелые проблемы и заботы. Маленькому ребенку, пока он не перешагнет барьер отвращения, игра с калом доставляет удовольствие. Выделение кала имеет характер подарка в отношении к любимому человеку (отец, мать, няня и др.), который в свою очередь приучает ребенка регулировать свои выделения и приурочивать их к желательному моменту.
Выделение кала имеет характер подарка в отношении к любимому человеку (отец, мать, няня и др.), который в свою очередь приучает ребенка регулировать свои выделения и приурочивать их к желательному моменту.
Чувство подавленности, беспомощности, бессилия связано не только со страхом, но и с усилением деятельности кишечника. При эмоциональной диарее (частыми поносами, не связанными с патологическими процессами в толстой кишке) ведущей причиной являются более или менее осознанно пережитые ситуации страха и повышенных требований со стороны окружающих.
Пищевое поведение человека, т.е. как, сколько и что он ест, является отражением его взаимоотношений с окружающим миром. Наряду с пищевым поведением и сама система пищеварения в особенности пригодна для соматического выражения существующих у человека проблем с уверенностью и защищенностью, т.к. еда представляет собой самую первоначальную форму собственности, гарантирующую существование, а пищеварение – самую первоначальную форму управления и пользования этой собственностью.
Чувство вины и покаяния могут выражаться в отказе от пищи или упорной рвоте. Сильный голод становится симптомом регрессивного стремления к защищенности перед лицом задачи, превышающей возможности человека. Страх, внутренняя неудовлетворенность и неуверенность часто вытесняются желудочно-кишечными заболеваниями. Видимым в таких случаях остается лишь телесный симптом. Если задетый орган или симптом выключаются медикаментозным или хирургическим путем (язва желудка, язвенный колит), часто появляются психические симптомы – страх, депрессия и др.
Стресс – это физиологическая реакция организма, выраженная в состоянии напряжения, подавленности, спада. Стресс возникает у человека под влиянием экстремальных воздействий. Он всегда включает и физиологические, и психологические компоненты. С помощью стресса организм мобилизует себя целиком на защиту, на приспособление к новой ситуации, приводит в действие защитные механизмы, обеспечивающие сопротивление воздействию стресса или адаптацию к нему. Наиболее разрушительны для организма психологические стрессоры.
Наиболее разрушительны для организма психологические стрессоры.
Нередко в стрессовой ситуации человек ведет себя сдержанно, принимает точные и ответственные решения, но при этом его адаптационный резерв снижается и вместе с тем повышается риск подвергнуться различным заболеваниям.
Основные правила противострессовой профилактики у детей:
- Постарайтесь, чтобы ребенок больше спал, по меньшей мере, восемь-десять часов в сутки.
- У ребенка обязательно должна присутствовать физическая активность, однако чередуйте интенсивные занятия спортом с днями отдыха, чтобы уставшие мышцы пришли в себя. Иначе избыток физической активности сам по себе станет стрессом.
- Чтобы однообразие спортивных нагрузок не превратилось в стресс для психики, попробуйте новые виды активности – спортивные танцы, теннис, велосипед, лыжи, бег. Заодно повысите уровень эндорфинов у ребенка.
- Обязательно выделяйте время, чтобы ребенок спокойно посидел с книжкой (если он еще не может читать, читайте ему сами), послушал музыку или занялся чем-нибудь таким, что его успокаивает (рисование, вышивание, выжигание, вязание и т.
 п.).
п.). - Старайтесь, чтобы ваш ребенок больше смеялся!
Отрывок из книги «Мама, у меня болит живот»
Н.Н. Петрова, О.А. Огулова.
Другие статьи
Здоровый образ жизни Сон — крепкий и здоровый Простые правила, которые помогут сделать ваш сон полноценным. Здоровый образ жизни Детское сердце и спорт Что нужно знать каждому родителю прежде, чем отдавать ребенка в спортивную секциювиды болезней, симтомы, лечение в клинике
23 октября 2013
Понос… запор… дисбактериоз…
К сожалению, одной из частых проблем современного человека являются заболевания кишечника и как следствие визиты в клинику гастроэнтерологии. В чем причина? Большие и динамичные мегаполисы диктуют свои условия жизни. Итогом этого становится принципиально неправильный подход к собственному питанию: постоянные «перекусы», фаст-фуд и прочая вредная, а также некачественная пища, вечные диеты и голодания девушек, считающих, что секрет красоты — это болезненная худоба, частое и бесконтрольное употреблении антибиотиков вне зависимости от того, нужны они или нет.
В результате нарушается микрофлора кишечника, происходит его воспаление, вследствие которого начинается поражение слизистой оболочки данного внутреннего органа.
Воспалительный процесс, вызывающий расстройство функции кишечника, может поражать либо весь кишечник, либо какой-нибудь определенный отдел его. Болезней кишечника на данный момент насчитывается очень много, однако наиболее распространенными из них являются:
- Дуоденит;
- Тифлит;
- Энтерит;
- Проктит;
- Колит;
- Сигмоидит;
- Дисбактериоз;
- Синдром раздраженного кишечника или СРК;
Воспалительные явления, происходящие в кишечнике, имеют достаточно серьезные последствия. Они приводят не только к нарушениям его функции, но и анатомическим изменениям.
Нарушения функционирования кишечника: основные симптомы
Вследствие дисбактериоза, основные симптомы которого проявляются достаточно остро, и прочих болезней кишечника нарушается естественный процесс переваривания поступающей в организм пищи. Нарушения сопровождаются недостаточным для нормального функционирования человеческого организма всасыванием воды и питательных веществ. Кроме того, начинаются серьезные проблемы в виде нарушения процесса выведения шлаков. Таким образом, основными симптомами появления и развития болезней кишечника являются:
Нарушения сопровождаются недостаточным для нормального функционирования человеческого организма всасыванием воды и питательных веществ. Кроме того, начинаются серьезные проблемы в виде нарушения процесса выведения шлаков. Таким образом, основными симптомами появления и развития болезней кишечника являются:
- Понос;
- Запор;
- Спазмы кишечника;
- Боли;
- Метеоризм;
- Ишечные кровотечения.
Стоит отметить, что заболевания кишечника требуют немедленного лечения. Оно, в свою очередь, отнимает огромное количество времени, сил и внушительного вложения денежных средств. Именно поэтому при выявлении у себя лишь малейших симптомов болезни необходимо немедленно обратиться к опытному врачу в надежную и проверенную клинику. В противном случае, если затянуть с диагностикой и/или лечением болезни, может потребоваться длительное обследование и лечение в больнице или у платного гастроэнтеролога. При обращении в МЦ «Диагностика», квалифицированный гастроэнтеролог своевременно диагностирует заболевание и назначит эффективное лечение.
Воспалительные заболевания кишечника
Воспалительные заболевания кишечника (ВЗК) представляют собой хронический воспалительный процесс, захватывающий весь кишечник или часть желудочно-кишечного тракта (ЖКТ). Обычно это приводит к болям в животе и диарее, иногда могут возникать внекишечные симптомы: воспаление суставов, кожные высыпания, поражения глаз воспалительного характера.
Причины данной патологии до сих пор точно неизвестны, хотя предполагается участие иммунной системы и генетических факторов.
Основные воспалительные заболевания кишечника: язвенный колит (ЯК) и болезнь Крона.
Также к ним можно отнести коллагенозный и лимфоцитарный колит, однако они обычно рассматриваются отдельно от основных видов ВЗК.
Течение ВЗК может быть длительным и изнуряющим, кроме того, иногда возникают осложнения, опасные для жизни: кровотечение, развитие онкологического процесса, воспаление брюшной полости из-за попадания в нее кишечного содержимого через дефект в стенке кишки.
Медикаментозная терапия достаточно часто оказывается успешной, приводя к исчезновению симптомов на длительное время. При ее неэффективности проводится хирургическое лечение.
Синонимы русские
ВЗК.
Синонимы английские
Inflammatory bowel disease, IBD.
Симптомы
Проявления заболевания зависят от тяжести процесса и его локализации. К тому же бывают периоды ремиссии (полное исчезновение симптомов), которые длятся месяцами или даже годами.
Наиболее частыми симптомами ВЗК являются:
- хроническая диарея с примесью крови в стуле, иногда слизи,
- боли в животе, возможно, схваткообразного характера,
- кишечные кровотечения (больше характерны для болезни Крона),
- чувство неполного опорожнения кишечника и ложные позывы на дефекацию,
- анальные трещины (характерны для язвенного колита),
- свищи (патологические ходы, соединяющие кишку с внешней средой или с другой кишкой в неположенном месте; характерно для болезни Крона)
Кроме того, существует ряд внекишечных симптомов:
- общая слабость и недомогание,
- повышение температуры,
- потеря аппетита и массы тела,
- анемия вследствие кровотечений и нарушения всасывания железа.

Иногда появляются боли в суставах, воспалительные поражения глаз, красные, шишкообразные, болезненные высыпания на любом участке кожи
Общая информация о заболевании
Воспалительные заболевания кишечника – это хронические рецидивирующие заболевания, при которых поражается слизистая оболочка ЖКТ.
В настоящее время причина ВЗК до конца неизвестна. Считается, что главным образом они вызваны:
- нарушениями в иммунной системе, приводящими к ее повышенной активности и избыточной выработке антител (защитных факторов) против клеток собственной слизистой оболочки,
- генетическими факторами, из-за чего ВЗК больше подвержены лица, родственники которых болели ими.
Дополнительно повышать риск возникновения ВЗК могут стрессовые воздействия и характер питания.
Основными формами данной патологии являются язвенный колит и болезнь Крона. При язвенном колите патологический процесс локализован в толстой кишке, воспаление носит непрерывный характер и затрагивает только верхние слои слизистой оболочки, не проникая глубоко в ткани.
При болезни Крона пораженным может оказаться любой участок ЖКТ, от ротовой полости до прямой кишки, воспаление проникает глубоко в ткань и характеризуется сегментарным поражением слизистой оболочки.
Хроническое воспаление ведет к нарушению переваривания и всасывания питательных веществ (мальабсорбции), в результате чего в крови снижается уровень микроэлементов, глюкозы, белка, витаминов, что может вызывать истощение организма.
Кто в группе риска?
- Лица, родственники которых болели воспалительными заболеваниями кишечника.
- Молодые люди до 30 лет.
- Курящие (причем курение отрицательно влияет на течение болезни Крона, но отказ от него может спровоцировать ее обострение).
- Лица, часто принимающие обезболивающие средства (нестероидные противовоспалительные), такие как ибупрофен, напроксен, аспирин.
- Жители мегаполисов.
Диагностика
При симптомах воспалительных заболеваний кишечника, особенно при частом жидком стуле с кровью или сильной боли в животе, необходимо обратиться к врачу.
Может меняться электролитный состав крови, снижаться уровень общего белка, глюкозы, витаминов. В общем анализе крови вероятно снижение гемоглобина, свидетельствующее о развитии анемии и/или повышении уровня лейкоцитов, что говорит о присоединении инфекции.
Также используется исследование кала, позволяющий выявить нарушение переваривания и невидимое глазом количество крови в стуле.
Доктор может назначить рентгенологическое или эндоскопическое исследование кишечника, последнее позволяет взять биоптат (кусочек слизистой кишки) для его исследования под микроскопом, что часто помогает окончательно поставить диагноз.
Лечение
В основе лечения лежит назначение препаратов, подавляющих активность иммунной системы. Снижается синтез антител к слизистой оболочке кишки и активность воспаления.
При отсутствии эффекта от терапии необходима консультация хирурга для решения вопроса об оперативном лечении.
Рекомендуемые анализы
Мирнинская центральная районная больница | Кишечные инфекции
Самыми распространенными кишечными инфекциями являются дизентерия, сальмонеллез, холера, ротавирус, энтеровирус, а также пищевая токсикоинфекция, которая спровоцирована стафилококком. Болезни этой группы достаточно распространены и уступают по количеству случаев заражения лишь респираторным заболеваниям. Основная масса заболевших – это дети от года до шести лет.
Основными проявлениями заболевания кишечными инфекциями, на которые следует обращать внимание, являются слабость, вялость, плохой аппетит, диарея, рвота, боли в животе, повышение температуры и появление озноба. При острых кишечных инфекциях вирусной этиологии наряду с поражениями кишечника отмечаются изменения со стороны верхних дыхательных путей: неба, дужек, язычка – при ротавирусной инфекции; трахеобронхит – при аденовирусной инфекции.
Для всех этих заболеваний характерным является проникновение возбудителей через рот и размножение их в кишечнике человека, откуда они с выделениями вновь попадают во внешнюю среду: почву, воду, на различные предметы и продукты питания.
Заразиться кишечной инфекцией можно повсюду – в общественном транспорте, магазине, различных организациях и детских коллективах. От нее практически не застрахован никто. У беременных женщин и детей младшего возраста болезнь протекает особенно тяжело, из-за сниженного иммунитета, в группу риска также входят люди преклонного возраста.
Переносчиками кишечных инфекций часто становятся насекомые – в основном мухи. Они переносят болезнетворные микроорганизмы на лапках. В профилактических целях нужно защищать жилище от этих назойливых насекомых.
Симптоматика болезней
Как только возбудитель попадает в организм человека, он считается переносчиком инфекции. Еще несколько дней человек может даже не подозревать, что он болен, и продолжать общаться со многими людьми. Инкубационный период может быть от пары часов до нескольких недель, все зависит от типа возбудителя и иммунитета человека.
После инкубационного периода развивается острая фаза болезни, которая проявляется такими симптомами:
1. Со стороны желудочно-кишечного тракта возникает ряд патологических изменений – тошнота, неукротимая рвота, боль в желудке и животе, водянистая диарея, иногда с вкраплениями крови и слизи.
2. Со стороны центральной нервной системы – головокружение, боль, поднятие температуры, иногда судороги и спутанность сознания.
В особо тяжких случаях, при заражении определенным возбудителем, быстро возникает обезвоживание. Слизистые больного становятся сухими, кожа приобретает синюшный оттенок и ощущается сильная слабость.
Чтобы не допустить обезвоживания, которое представляет опасность для жизни, необходимо часто, но малыми порциями, отпаивать больного человека. В качестве питья можно давать воду, чаи, компоты, морсы и отвары трав.
Профилактика кишечных инфекций включает простые правила гигиены:
— обязательное тщательное мытье рук с мылом перед приготовлением, приемом пищи и после посящения туалета;
— воду для питья употреблять кипяченную, бутилированную или из питьевого фонтанчика с системой доочистки водопроводной воды;
— овощи и фрукты, в том числе цитрусовые и бананы употреблять только после мытья их чистой водой и ошпаривания кипятком;
— разливное молоко употреблять после кипячения;
— творог, приготовленный из сырого молока или развесной, лучше употреблять только в виде блюд с термической обработкой;
— все пищевые продукты следует хранить в чистой закрывающейся посуде;
— скоропортящиеся продукты сохранять в холодильниках в пределах допустимых сроков хранения;
— обязательны соблюдение чистоты в жилище, частое проветривание, ежедневное проведение влажной уборки;
— купаться в открытых водоемах в летний период года можно только в специально отведенных местах;
— на вокзалах, в аэропортах, местах массового отдыха при питье бутилированной, газированной воды использовать только одноразовые стаканчики.
Кишечная инфекция у детей
Кишечная инфекция у детей – группа инфекционных заболеваний различной этиологии, протекающих с преимущественным поражением пищеварительного тракта, токсической реакцией и обезвоживанием организма.
У детей кишечная инфекция проявляется повышением температуры тела, вялостью, отсутствием аппетита, болями в животе, рвотой, диареей. Диагностика кишечной инфекции у детей основана на клинико-лабораторных данных (анамнезе, симптоматике, выделении возбудителя в испражнениях, обнаружении специфических антител в крови). При кишечной инфекции у детей назначаются антимикробные препараты, бактериофаги, энтеросорбенты; в период лечения важно соблюдение диеты и проведение регидратации.
Кишечная инфекция у детей – острые бактериальные и вирусные инфекционные заболевания, сопровождающиеся кишечным синдромом, интоксикацией и дегидратацией. В структуре инфекционной заболеваемости в педиатриикишечные инфекции у детей занимают второе место после ОРВИ. Восприимчивость к кишечной инфекции у детей в 2,5-3 раза выше, чем у взрослых. Около половины случаев кишечной инфекции у детей приходится на ранний возраст (до 3 лет). Кишечная инфекция у ребенка раннего возраста протекает тяжелее, может сопровождаться гипотрофией, развитием дисбактериоза и ферментативной недостаточности, снижением иммунитета. Частое повторение эпизодов инфекции вызывает нарушение физического и нервно-психического развития детей.
Причины кишечной инфекции у детей
Спектр возбудителей кишечных инфекций у детей крайне широк. Наиболее часто патогенами выступают грамотрицательные энтеробактерии (шигеллы, сальмонеллы, кампилобактеры, эшерихии, иерсинии) и условно-патогенная флора (клебсиеллы, клостридии, протей, стафилококки и др.). Кроме этого, встречаются кишечные инфекции, вызываемые вирусными возбудителями (ротавирусами, энтеровирусами, аденовирусами), простейшими (лямблиями, амебами, кокцидиями), грибами. Общими свойствами всех возбудителей, обусловливающих развитие клинических проявлений, являются энтеропатогенность, способность к синтезу эндо- и экзотоксинов.
Заражение детей кишечными инфекциями происходит посредством фекально-орального механизма алиментарным (через пищу), водным, контактно-бытовым путями (через посуду, грязные руки, игрушки, предметы обихода и т. д.). У ослабленных детей с низкой иммунологической реактивностью возможно эндогенное инфицирование условно-патогенными бактериями. Источником ОКИ может выступать носитель, больной со стертой или манифестной формой заболевания, домашние животные. В развитии кишечной инфекции у детей большую роль играет нарушение правил приготовления и хранения пищи, допуск на детские кухни лиц-носителей инфекции, больных тонзиллитом, фурункулезом, стрептодермией и пр.
Наиболее часто регистрируются спорадические случаи кишечной инфекции у детей, хотя при пищевом или водном пути инфицирования возможны групповые и даже эпидемические вспышки. Подъем заболеваемости некоторыми кишечными инфекциями у детей имеет сезонную зависимость: так, дизентерия чаще возникает летом и осенью, ротавирусная инфекция — зимой.
Распространенность кишечных инфекций среди детей обусловлена эпидемиологическими особенностями (высокой распространенностью и контагиозностью возбудителей, их высокой устойчивостью к факторам внешней среды), анатомо-физиологическими особенностями пищеварительной системы ребенка (низкой кислотностью желудочного сока), несовершенством защитных механизмов (низкой концентрацией IgA). Заболеваемости детей острой кишечной инфекцией способствует нарушение нормальной микробиоты кишечника, несоблюдение правил личной гигиены, плохие санитарно-гигиенические условия жизни.
Классификация кишечной инфекции у детей
По клинико-этиологическому принципу среди кишечных инфекций, наиболее часто регистрируемых в детской популяции, выделяют шигеллез (дизентерию), сальмонеллез, коли-инфекцию (эшерихиозы), иерсиниоз, кампилобактериоз, криптоспоридиоз, ротавирусную инфекцию, стафилококковую кишечную инфекцию и др.
По тяжести и особенностям симптоматики течение кишечной инфекции у детей может быть типичным (легким, средней тяжести, тяжелым) и атипичным (стертым, гипертоксическим). Выраженность клиники оценивается по степени поражения ЖКТ, обезвоживания и интоксикации.
Характер местных проявлений при кишечной инфекции у детей зависит от поражения того или иного отдела ЖКТ, в связи с чем выделяют гастриты, энтериты, колиты, гастроэнтериты, гастроэнтероколиты, энтероколиты. Кроме локализованных форм, у грудных и ослабленных детей могут развиваться генерализованные формы инфекции с распространением возбудителя за пределы пищеварительного тракта.
В течении кишечной инфекции у детей выделяют острую (до 1,5 месяцев), затяжную (свыше 1,5 месяцев) и хроническую (свыше 5-6 месяцев) фазы.
Дизентерия у детейПосле непродолжительного инкубационного периода (1-7 суток) остро повышается температура (до 39-40° C), нарастает слабость и разбитость, снижается аппетит, возможна рвота. На фоне лихорадки отмечается головная боль, ознобы, иногда – бред, судороги, потеря сознания. Кишечная инфекция у детей сопровождается схваткообразными болями в животе с локализацией в левой подвздошной области, явлениями дистального колита (болезненностью и спазмом сигмовидной кишки, тенезмами с выпадением прямой кишки), симптомами сфинктерита. Частота дефекации может варьировать от 4-6 до 15-20 раз за сутки. При дизентерии стул жидкий, содержащий примеси мутной слизи и крови. При тяжелых формах дизентерии возможно развитие геморрагического синдрома, вплоть до кишечного кровотечения.
У детей раннего возраста при кишечной инфекции общая интоксикация преобладает над колитическим синдромом, чаще возникают нарушения гемодинамики, электролитного и белкового обмена. Наиболее легко у детей протекает кишечная инфекция, вызванная шигеллами Зоне; тяжелее — шигеллами Флекснера и Григорьеза-Шига.
Сальмонеллез у детейНаиболее часто (в 90% случаев) развивается желудочно-кишечная форма сальмонеллеза, протекающая по типу гастрита, гастроэнтерита, гастроэнтероколита. Характерно подострое начало, фебрильный подъем температуры, адинамия, рвота, гепатоспленомегалия. Стул при сальмонеллезе жидкий, обильный, каловый, цвета «болотной тины», с примесями слизи и крови. Обычно данная форма кишечной инфекции заканчивается выздоровлением, однако у грудных детей возможен летальный исход вследствие тяжелого кишечного токсикоза.
Гриппоподобная (респираторная) форма кишечной инфекции встречается у 4-5% детей. При данной форме сальмонеллы обнаруживаются в посеве материала из зева. Ее течение характеризуется фебрильной температурой, головной болью, артралгией и миалгией, явлениями ринита, фарингита, конъюнктивита. Со стороны сердечно-сосудистой системы отмечаются тахикардия и артериальная гипотония.
На тифоподобную форму сальмонеллеза у детей приходится 2% клинических случаев. Она протекает с длительным периодом лихорадки (до 3-4-х недель), выраженной интоксикацией, нарушением функции сердечно-сосудистой системы (тахикардией, брадикардией).
Септическая форма кишечной инфекции обычно развивается у детей первых месяцев жизни, имеющих неблагоприятный преморбидный фон. На ее долю приходится около 2-3% случаев сальмонеллеза у детей. Заболевание протекает крайне тяжело, сопровождается септицемией или септикопиемией, нарушением всех видов обмена, развитием тяжелых осложнений (пневмонии, паренхиматозного гепатита, отоантрита, менингита, остеомиелита).
Эшерихиозы у детейДанная группа кишечных инфекций у детей крайне обширна и включает коли-инфекци, вызываемые энтеропатогенными, энтеротоксигенными, энтероинвазивными, энтерогеморрагическими эшерихиями.
Кишечная инфекция у детей, вызванная эшерихиями, протекает с субфебрильной или фебрильной температурой, слабостью, вялостью, снижением аппетита, упорной рвотой или срыгиваниями, метеоризмом. Характерна водянистая диарея (обильный, брызжущий стул желтого цвета с примесью слизи), быстро приводящая к дегидратации и развитию эксикоза. При эшерихиозе, вызываемом энтерогеморрагическими эшерихиями, диарея носит кровавый характер.
Вследствие обезвоживания у ребенка возникает сухость кожи и слизистых оболочек, снижается тургор и эластичность тканей, западает большой родничок и глазные яблоки, снижается диурез по типу олигурии или анурии.
Ротавирусная инфекция у детейОбычно протекает по типу острого гастроэнтерита или энтерита. Инкубационный период в среднем длится 1-3 дня. Все симптомы кишечной инфекции у детей разворачиваются в течение одних суток, при этом поражение ЖКТ сочетается с катаральными явлениями.
Респираторный синдром характеризуется гиперемией зева, ринитом, першением в горле, покашливанием. Одновременно с поражением носоглотки развиваются признаки гастроэнтерита: жидкий (водянистый, пенистый) стул с частотой дефекаций от 4-5 до 15 раз в сутки, рвотой, температурной реакцией, общей интоксикацией. Длительность течения кишечной инфекции у детей – 4-7 дней.
Стафилококковая кишечная инфекция у детейРазличают первичную стафилококковую кишечную инфекцию у детей, связанную с употреблением пищи, обсемененной стафилококком, и вторичную, обусловленную распространением возбудителя из других очагов.
Течение кишечной инфекции у детей характеризуется тяжелым эксикозом и токсикозом, рвотой, учащением стула до 10-15 раз в день. Стул жидкий, водянистый, зеленоватого цвета, с небольшой примесью слизи. При вторичной стафилококковой инфекции у детей кишечные симптомы развиваются на фоне ведущего заболевания: гнойного отита, пневмонии, стафилодермии, ангины и пр. В этом случае заболевание может принимать длительное волнообразное течение.
Диагностика кишечной инфекции у детей
На основании осмотра, эпидемиологических и клинических данных педиатр (детский инфекционист) может лишь предположить вероятность кишечной инфекции у детей, однако этиологическая расшифровка возможна только на основании лабораторных данных.
Главную роль в подтверждении диагноза кишечной инфекции у детей играет бактериологическое исследование испражнений, которое следует проводить как можно ранее, до начала этиотропной терапии. При генерализованной форме кишечной инфекции у детей проводится посев крови на стерильность, бактериологическое исследование мочи, ликвора.
Определенную диагностическую ценность представляют серологические методы (РПГА, ИФА, РСК), позволяющие выявлять наличие Ат к возбудителю в крови больного с 5-х суток от начала болезни. Исследование копрограммы позволяет уточнить локализацию процесса в ЖКТ.
При кишечной инфекции у детей требуется исключить острый аппендицит, панкреатит, лактазную недостаточность, дискинезию желчевыводящих путей и др. патологию. С этой целью проводятся консультации детского хирурга и детского гастроэнтеролога.
Лечение кишечной инфекции у детей
Комплексное лечение кишечных инфекций у детей предполагает организацию лечебного питания; проведение оральной регидратации, этиотропной, патогенетической и симптоматической терапии.
Диета детей с кишечной инфекцией требует уменьшения объема питания, увеличения кратности кормлений, использования смесей, обогащенных защитными факторами, употребление протертой легкоусвояемой пищи. Важной составляющей терапии кишечных инфекций у детей является оральная регидратация глюкозо-солевыми растворами, обильное питье. Она проводится до прекращения потерь жидкости. При невозможности перорального питания и употребления жидкости назначается инфузионая терапия: внутривенно вводятся растворы глюкозы, Рингера, альбумина и др.
Этиотропная терапия кишечных инфекций у детей проводится антибиотиками и кишечными антисептиками (канамицин, гентамицин, полимиксин, фуразолидон, налидиксовая кислота), энтеросорбентами. Показан прием специфических бактериофагов и лактоглобулинов (сальмонеллезного, дизентерийного, колипротейного, клебсиеллезного и др.), а также иммуноглобулинов (антиротавирусного и др.). Патогенетическая терапия предполагает назначение ферментов, антигистаминных препаратов; симптоматическое лечение включает прием жаропонижающих, спазмолитиков. В период реконвалесценции необходима коррекция дисбактериоза, прием витаминов и адаптогенов.
Прогноз и профилактика кишечной инфекции у детей
Раннее выявление и адекватная терапия обеспечивают полное выздоровление детей после кишечной инфекции. Иммунитет после ОКИ нестойкий. При тяжелых формах кишечной инфекции у детей возможно развитие гиповолемического шока, ДВС-синдрома, отека легких, острой почечной недостаточности, острой сердечной недостаточности, инфекционно-токсического шока.
В основе профилактики кишечных инфекций у детей – соблюдение санитарно-гигиенических норм: правильное хранение и термическая обработка продуктов, защита воды от загрязнения, изоляция больных, проведение дезинфекции игрушек и посуды в детских учреждениях, привитие детям навыков личной гигиены. При уходе за грудным ребенком мама не должна пренебрегать обработкой молочных желез перед кормлением, обработкой сосок и бутылочек, мытьем рук после пеленания и подмывания ребенка.
Дети, контактировавшие с больным кишечной инфекцией, подлежат бактериологическому обследованию и наблюдению в течение 7 дней.
Вот что может вызывать у вас боль от газов в пищеварительном тракте
Нравится вам это или нет, но у всех выделяются газы. «В среднем у взрослого человека выделяется две пинты газа в день», — говорит Сари Акра, доктор медицины, магистр здравоохранения, профессор и директор отделения детской гастроэнтерологии, гепатологии и питания в Университете Вандербильта в Нэшвилле, штат Теннесси. По данным Национального института здоровья, пукание от 13 до 21 раз в день является нормальным.
Обычно газ в пищеварительном тракте возникает в результате глотания воздуха (аэрофагия) и когда бактерии в толстом кишечнике расщепляют определенные продукты.
Человек может проглотить большое количество воздуха:
- Жевательная резинка
- Курение
- Распитие газированных напитков
- Прием пищи или питье слишком быстро
- Ношение свободно сидящих зубных протезов
- Сосание карамели
Если воздух не отрыгивает обратно, он спускается в желудочно-кишечный тракт и выходит через задний проход.
Пища также может вызывать газообразование, хотя тип пищи может варьироваться от человека к человеку.Известные виновники газа включают:
- Некоторые овощи, такие как спаржа, брюссельская капуста, капуста и брокколи
- Фасоль и чечевица
- Молочные продукты, такие как сыр, мороженое и йогурт
- Напитки, такие как яблочный сок, грушевый сок и т. Д. и газированные напитки с кукурузным сиропом с высоким содержанием фруктозы
Регулярное употребление газа является признаком того, что вы потребляете достаточное количество клетчатки и у вас есть здоровые кишечные микробы.
Но газы, сопровождающиеся другими тревожными признаками, такими как потеря веса, анорексия, чрезмерная диарея, рвота, лихорадка, продолжительное вздутие живота и сильная боль в желудке, могут быть признаком расстройства пищеварения или другого желудочно-кишечного состояния, требующего внимания.Проблемы включают:
Проблемы с прохождением газа
Обратной стороной чрезмерного количества газа является неспособность пропускать газ, что также может быть симптомом основной проблемы, например, брюшной непроходимости. Непроходимость кишечника — серьезное заболевание, возникающее в результате частичной или полной закупорки тонкой или толстой кишки.
По данным медицинского центра Mount Sinai, вероятными причинами брюшной непроходимости являются опухоль, рубцовая ткань (спайки) или сужение кишечника.
Если вы испытываете боль, вызванную газом, и не можете отвести газ, либо у вас чрезмерное метеоризм, обратитесь к своему врачу. Они могут предложить домашние решения для ваших проблем с пищеварением. Или ваш врач может назначить анализы, чтобы определить, вызвана ли ваша газовая боль другой, более серьезной проблемой.
Читайте дальше, чтобы узнать больше о некоторых причинах газовой боли.
3 Ключевые различия между болезнью Крона и язвенным колитом
Лечение болезни Крона и колита
Важно знать, что ни болезнь Крона, ни язвенный колит нельзя вылечить, хотя врачи будут работать с пациентами, чтобы управлять симптомами.Эти два заболевания обычно лечат с помощью одних и тех же лекарств, хотя каждый пациент может по-разному реагировать на одно и то же лекарство. Цель лечения — уменьшить воспаление, что, в свою очередь, уменьшает симптомы, позволяет организму восстанавливать поврежденные ткани и помогает замедлить прогрессирование заболевания.
Сегодня многие пациенты получают относительно новый класс лекарств, называемых биопрепаратами, которые представляют собой живые антитела, которые вводятся пациентам, чтобы помочь их иммунным клеткам бороться с воспалением.К другим классам лекарств относятся иммуномодуляторы, которые помогают подавить воспалительный ответ иммунной системы, и аминосалицилаты, старейший класс лекарств, которые используются для поддержания ремиссии болезни. По данным Фонда Крона и Колита, иммуномодуляторы могут стать полностью эффективными в течение шести месяцев, поэтому врачи обычно назначают их вместе со стероидами быстрого действия, от которых пациенты в идеале отказываются, когда иммуномодуляторы полностью раскрывают свой потенциал. «Я абсолютно уверен в том, что с этими новыми лекарствами наступила новая эра в лечении воспалительных заболеваний кишечника», — говорит д-р.Коэн.
Диета также является важным фактором в борьбе с обострениями обоих заболеваний. Овощи с высоким содержанием клетчатки, такие как брокколи и цветная капуста, сырые продукты и неочищенные фрукты, — это продукты, которые людям с ВЗК трудно переваривать. Молочные, жирные или жирные продукты также могут вызывать симптомы. Попробуйте есть вареные овощи, ореховое масло вместо цельных орехов, а также нежирное мясо и рыбу. Но все тела разные. Посоветуйтесь с диетологом, чтобы определить, каких продуктов следует избегать.
При необходимости хирургического вмешательства
Если лекарства не уменьшают воспаление и ВЗК прогрессирует, может потребоваться операция.Здесь люди с язвенным колитом, как правило, чувствуют себя лучше.
«Если толстая кишка становится достаточно плохой из-за язвенного колита, ее удаляют и заменяют внутренним мешочком, который функционирует как толстая кишка», — говорит Коэн. По данным клиники Майо, операция колэктомии — частичная или полная — обычно требует дополнительных процедур, которые повторно соединяют оставшиеся части пищеварительной системы, чтобы они все еще могли избавить организм от шлаков.
Однако дела налаживаются. Исследование, опубликованное в декабре 2019 года в журнале Journal of Gastrointestinal Surgery , показало, что благодаря достижениям в медицине и медицинской помощи пациентам с ВЗК за последнее десятилетие количество госпитализированных пациентов с язвенным колитом, которым требуется колэктомия, уменьшилось почти на 50 процентов между 2007 и 2016 гг.
По данным Crohn’s and Colitis Foundation, проктоколэктомия с подвздошно-анальным анастомозом — обычно называемая операцией с J-карманом — является наиболее распространенной операцией, выполняемой людям с ЯК, которые не ответили на лечение. Хирурги удаляют прямую и толстую кишку, а затем создают временное отверстие в брюшной полости, называемое петлевой илеостомией, которая позволяет отходам перемещаться из тонкой кишки в мешок для стомы, который находится вне тела, пока пищеварительная система восстанавливается после операции.В некоторых случаях требуется стома или постоянное отверстие в брюшной полости, через которое отходы поступают во внешний мешок, отмечает клиника Майо.
Поскольку болезнь Крона может возникнуть в любом месте пищеварительного тракта, простое удаление толстой кишки не излечит болезнь. По данным клиники Кливленда, от 70 до 80 процентов людей с болезнью Крона в конечном итоге потребуют хирургического вмешательства. Как правило, у людей с болезнью Крона более мелкие части толстой кишки удаляются, чтобы попытаться сохранить как можно больше здорового кишечника.Это требует более частых операций.
В тяжелых случаях болезнь Крона может вызвать разрывы или отверстия в кишечнике, вызывая фистулу или туннель, ведущий от одного отдела кишечника к другому. Свищи серьезны и требуют ремонта. Примерно половине пациентов с болезнью Крона потребуется операция в течение 10 лет после постановки диагноза, по сравнению с примерно 10-30 процентами взрослых с язвенным колитом. Но раннее и эффективное лечение болезни Крона и язвенного колита может замедлить прогрессирование заболевания и отсрочить необходимость хирургического вмешательства.
Дополнительная информация Кейтлин Салливан.
Смущающие симптомы язвенного колита | Ежедневное Здоровье
Газ. Запор. Вздутие живота. Если у вас язвенный колит, возможно, вы не захотите никому рассказывать о своих симптомах. Но для того, чтобы почувствовать себя лучше, вам, возможно, придется больше поговорить — особенно со своим врачом, который может скорректировать ваше лечение и порекомендовать способы облегчить ваши симптомы.
А пока мы собрали некоторые из наиболее распространенных симптомов, которые могут у вас возникнуть, а также рекомендации врача по поиску облегчения.
Симптом № 1: Спазмы в животеРешение: Попытайтесь определить свои триггеры. Спазмы желудка часто возникают из-за газов или спазмов в кишечнике. По словам Байрона Вона, доктора медицины, доцента медицины в Медицинской школе Университета Миннесоты в Миннеаполисе и директора программы по воспалительным заболеваниям кишечника, наиболее частыми виновниками являются продукты с высоким содержанием клетчатки или жира, которые могут повлиять на газообразование. По данным Crohn’s & Colitis Foundation, продукты с высоким содержанием нерастворимой клетчатки, особенно овощи семейства крестоцветных, такие как брокколи и цветная капуста, могут быть особенно трудно перевариваемыми.
Лекарства, такие как недавний курс антибиотиков или нестероидные противовоспалительные препараты (НПВП) — ибупрофен, напроксен, аспирин — также могут вызывать боль в животе, — говорит он.
Симптом № 2: Ректальное кровотечениеРешение: Сохраняйте спокойствие. Наверное, это выглядит хуже, чем есть на самом деле. Если причиной является геморрой, кровотечение будет минимальным, и его можно лечить с помощью сидячих ванн, добавок с растворимой клетчаткой или лекарств, таких как стероидные свечи.Вон говорит. Однако, если это вызвано обострением воспаления, вам и вашему врачу может потребоваться скорректировать план лечения.
Пока вы не выясните, что стоит за кровотечением, подумайте о том, чтобы надеть гигиеническую прокладку или нижнее белье при недержании.
Симптом № 3: Нерегулярные периодыРешение: Лечение язвенного колита часто помогает исправить нерегулярный менструальный цикл. По его словам, например, активный колит и анемия могут привести к нерегулярным менструациям.Стресс также может нарушить ваш цикл.
Доктор Вон рекомендует сначала поговорить со своим гинекологом, чтобы убедиться в отсутствии каких-либо проблем.
Симптом № 4: ТошнотаРешение: Воспаление или раздражение кишечника может вызвать тошноту, говорит доктор Вон. Если вас тошнит, попробуйте принимать безрецептурные антациды или употреблять продукты или напитки с имбирем. Мята перечная и мята также могут облегчить тошноту, добавляет Вон.
Если у вас тошнота, и рвут, спросите своего врача, следует ли вам начать однодневную жидкую диету, чтобы предотвратить обезвоживание.Если ваш случай тяжелый, спросите своего врача о приеме рецептурных лекарств.
Симптом № 5: Внезапная диареяРаствор: В крайнем случае используйте безрецептурные противодиарейные препараты, например, содержащие имодиум. По словам Вона, чтобы уменьшить диарею в долгосрочной перспективе, старайтесь есть больше продуктов, успокаивающих кишечник — риса, бананов, тостов — и избегайте некоторых трудно перевариваемых кожуры фруктов и овощей.
Если вы находитесь в общественных местах, убедитесь, что вы знаете, где находятся близлежащие ванные комнаты.Фонд Crohn’s & Colitis Foundation рекомендует заранее составить карту и взять с собой набор средств личной гигиены, в который входят туалетная бумага, салфетки, мазь и дополнительное нижнее белье или одежда.
Симптом № 6: МетеоризмРешение: Пересмотрите, что вы едите. «Хотя газы — это нормально, они также могут беспокоить и часто напрямую связаны с диетой», — говорит Вон. По его словам, попробуйте отказаться от продуктов, выделяющих газ, таких как фасоль и брокколи.
Еще один совет: принимайте безрецептурные средства для снижения выбросов газов до или после еды.
Симптом № 7: ЗапорРешение: К счастью, запор не очень распространен, но, по словам американца, может вызвать спазмы, вздутие живота, тошноту, рвоту и менее трех дефекаций в неделю. Гастроэнтерологическая ассоциация. Попробуйте пить больше жидкости, добавлять в свой рацион сухофрукты, такие как чернослив, оставаться физически активными или использовать суппозитории — если ваш врач их одобрил. Вы также можете спросить своего врача, может ли изменение приема лекарств или диеты помочь облегчить ваши симптомы.
10 распространенных и редких состояний
Пищеварительная система расщепляет пищу. Если часть системы не работает должным образом, у человека может развиться расстройство пищеварения, такое как синдром раздраженного кишечника (СРК), глютеновая болезнь или камни в желчном пузыре.
Желудочно-кишечный тракт (ЖКТ) состоит из рта, желудка и кишечника. Вместе с печенью, желчным пузырем и поджелудочной железой эти органы работают вместе, поглощая питательные вещества и выводя отходы.
В этой статье мы приводим список расстройств пищеварения и обсуждаем их симптомы, методы лечения и когда обращаться к врачу.
Расстройства пищеварения — это группа состояний, которые возникают, когда пищеварительная система не функционирует должным образом. Эксперты разделили их на две категории:
- Органические расстройства желудочно-кишечного тракта: Они возникают, когда есть структурные аномалии в пищеварительной системе, которые мешают ей работать должным образом.
- Функциональные расстройства желудочно-кишечного тракта: При этих расстройствах желудочно-кишечный тракт выглядит структурно нормальным, но все же плохо функционирует.
Некоторые из наиболее распространенных расстройств пищеварения включают:
Примеры менее распространенных расстройств пищеварения включают:
- Болезнь Гиршпрунга
- ахалазия
- Болезнь Менетрие
В следующих разделах эти состояния рассматриваются более подробно.
Основным симптомом СРК является боль в животе, которая может возникать до или после дефекации. Люди также могут испытывать диарею, запор или и то, и другое. От того, часто ли человек испытывает диарею или запор чаще или и то, и другое в равной степени, зависит, какой у него тип СРК.
Другие симптомы СРК могут включать:
Сочетание факторов может вызвать или усугубить симптомы СРК. Люди с СРК с большей вероятностью переживут травмирующие жизненные события или имеют психическое заболевание.Однако СРК также может возникать после инфекции или в результате СИБР.
На СРК могут влиять самые разные факторы. Вот почему разные люди выигрывают от разных подходов к лечению своих симптомов. Им может потребоваться:
- внести изменения в рацион
- научиться снижать стресс
- устранить основные заболевания
Узнать больше о методах лечения СРК можно здесь.
SIBO возникает, когда бактерии из толстой кишки мигрируют в тонкий кишечник, вызывая такие симптомы, как:
- вздутие живота
- диарея
- запор
Некоторые данные свидетельствуют о том, что может быть некоторая связь между IBS и SIBO.Более раннее исследование 2000 года показало, что устранение СИБР эффективно лечило симптомы СРК у 48% участников исследования.
Лечение СИБР включает прием антибиотиков, но может также включать лекарства, помогающие пищеварению и устраняющие основную причину.
Узнайте больше о симптомах, причинах и методах лечения СИБР здесь.
Желчный пузырь — это небольшой мешок, в котором хранится желчь, которую организм использует во время пищеварения. Камни в желчном пузыре — это небольшие камни, которые образуются в желчном пузыре.
В большинстве случаев человек может не знать, что у него есть камни в желчном пузыре, поскольку они обычно не вызывают никаких симптомов. Тем не менее, люди могут испытывать симптомы, если желчные камни образуются перед отверстием в желчном пузыре.
Симптомы могут включать:
- постоянную боль под ребрами с правой стороны тела
- желтуху
- высокую температуру
- тошноту
- рвоту
- потливость
Лечение камней в желчном пузыре может включать хирургическое лечение. удаление желчного пузыря или процедура, при которой медицинский работник удаляет камни из желчного протока.
Целиакия — это аутоиммунное заболевание, при котором организм атакует слизистую оболочку кишечника, если человек ест продукты, содержащие глютен. В отличие от непереносимости глютена, целиакия — серьезное заболевание, которое может вызвать повреждение кишечника, если его не лечить.
Симптомы целиакии могут включать:
- длительную диарею
- запор
- стул бледный, более пахнущий и плавающий
- боль в животе
- вздутие живота
- газ
- тошнота
- рвота
Со временем нелеченная глютеновая болезнь может привести к таким осложнениям, как:
- недоедание
- размягчение костей
- проблемы нервной системы
- проблемы, связанные с репродуктивной системой
Основное лечение целиакии — это безглютеновая диета. рацион питания.
Болезнь Крона — это тип воспалительного заболевания кишечника (ВЗК). Он вызывает хроническое воспаление желудочно-кишечного тракта, чаще всего тонкого кишечника.
Некоторые общие симптомы болезни Крона включают:
Болезнь Крона может быть вызвана аутоиммунной реакцией на определенные бактерии в пищеварительном тракте. Однако генетические факторы и факторы окружающей среды также могут играть роль.
Людям с болезнью Крона часто требуются лекарства для уменьшения воспаления. Некоторым людям также может потребоваться перерыв кишечника для заживления кишечника или операция.
Узнайте здесь о пяти типах болезни Крона и их симптомах.
ЯК — это тип ВЗК, вызывающий воспаление в прямой и толстой кишках. Воспаление также может со временем распространиться на другие части кишечника.
Некоторые симптомы ЯК могут включать:
- длительную диарею
- необъяснимую потерю веса
- усталость
- боль в животе
Как и в случае других типов ВЗК, то, что вызывает ЯК, может быть комбинацией аутоиммунного ответа, генетика и экологические причины.
Лечение может включать прием лекарств для снятия воспаления и уменьшения симптомов, изменение диеты или хирургическое вмешательство.
Узнайте больше о ЯК, его симптомах и лечении здесь.
Болезнь Гиршпрунга
Болезнь Гиршпрунга — редкое заболевание, с которым рождаются люди. Это связано с неспособностью организма рефлекторно открыть внутренний анальный сфинктер.
Симптомы у новорожденных могут включать:
- отсутствие опорожнения кишечника в течение 48 часов после рождения
- запор
- рвота
- вздутие живота
Симптомы, возникающие в более позднем возрасте, могут включать:
- 09 отсутствие аппетита
- диарея
- небольшой водянистый стул
Обычное лечение болезни Гиршпрунга — хирургическое вмешательство.
Ахалазия
Ахалазия — редкое заболевание, которое обычно поражает взрослых в возрасте 25–60 лет. Это происходит, когда пищевод теряет способность перемещать пищу к желудку, и клапан на его конце может не открываться.
Симптомы могут включать:
- ощущение во время еды, что еда не «снижается»
- изжога
- срыгивание пищи
- кашель или удушье ночью
Лечение может включать прием лекарств или хирургическое вмешательство.
Болезнь Менетрие
Болезнь Менетрие возникает, когда слизистая оболочка, выстилающая желудок, разрастается и приводит к образованию больших желудочных складок. Некоторые симптомы, которые могут испытывать люди:
- боль в верхней средней части желудка
- тошнота
- рвота
- диарея
Однако у некоторых людей симптомы отсутствуют. Врачи не знают точной причины болезни Менетрие.
Лечение может включать прием лекарств или, возможно, резекцию желудка, то есть хирургическое удаление части или всего желудка.
Врачи могут начать попытки диагностировать расстройство пищеварения, выполнив физический осмотр и задав вопросы о симптомах человека и его истории болезни. Например, врач может спросить о:
- лекарствах, которые человек принимает,
- их диете и образе жизни
- , есть ли у родственников заболевания пищеварительной системы
Затем они могут назначить анализы, такие как:
- анализы крови, которая может помочь обнаружить целиакию, воспаление или признаки инфекции
- анализы стула, которые также могут обнаружить воспаление и изучить бактерии в кишечнике человека
- Эндоскопия, при которой врач вводит крошечную камеру в пищевод, чтобы исследовать верхнюю часть пищевода. Колоноскопия желудочно-кишечного тракта
- , во время которой врач вводит крошечную камеру в прямую кишку для исследования нижних отделов желудочно-кишечного тракта.
- Дыхательные тесты на лактулозу, которые врачи используют для диагностики SIBO
- с медицинской визуализацией, такой как компьютерная томография, ультразвук или рентгеновский снимок. ray
Для постановки диагноза человеку может потребоваться посещение разных медицинских специалистов.Например, они могут проконсультироваться со своим лечащим врачом, гастроэнтерологами или диетологами.
Если человек постоянно испытывает какие-либо симптомы со стороны пищеварения в течение более нескольких недель, ему следует обратиться к врачу. Хотя безрецептурные препараты могут помочь справиться с симптомами, некоторые пищеварительные заболевания требуют лечения у врача.
Людям также следует как можно скорее поговорить с лечащим врачом, если они заметят какие-либо из следующих симптомов, которые могут указывать на рак толстой кишки:
- кровь в стуле или на туалетной бумаге
- постоянное изменение кишечника привычки, такие как более частые или более слабые испражнения
- боль в животе или дискомфорт, возникающие после еды
- необъяснимая потеря веса
Существует множество расстройств пищеварения, от обычных до редких.Многие из них имеют похожие симптомы, что затрудняет их диагностику.
Если люди замечают, что у них есть симптомы, которые для них не являются нормальными, им следует обратиться за медицинской помощью, чтобы исключить серьезные заболевания, получить диагноз и начать лечение.
10 распространенных и редких состояний
Пищеварительная система расщепляет пищу. Если часть системы не работает должным образом, у человека может развиться расстройство пищеварения, такое как синдром раздраженного кишечника (СРК), глютеновая болезнь или камни в желчном пузыре.
Желудочно-кишечный тракт (ЖКТ) состоит из рта, желудка и кишечника. Вместе с печенью, желчным пузырем и поджелудочной железой эти органы работают вместе, поглощая питательные вещества и выводя отходы.
В этой статье мы приводим список расстройств пищеварения и обсуждаем их симптомы, методы лечения и когда обращаться к врачу.
Расстройства пищеварения — это группа состояний, которые возникают, когда пищеварительная система не функционирует должным образом. Эксперты разделили их на две категории:
- Органические расстройства желудочно-кишечного тракта: Они возникают, когда есть структурные аномалии в пищеварительной системе, которые мешают ей работать должным образом.
- Функциональные расстройства желудочно-кишечного тракта: При этих расстройствах желудочно-кишечный тракт выглядит структурно нормальным, но все же плохо функционирует.
Некоторые из наиболее распространенных расстройств пищеварения включают:
Примеры менее распространенных расстройств пищеварения включают:
- Болезнь Гиршпрунга
- ахалазия
- Болезнь Менетрие
В следующих разделах эти состояния рассматриваются более подробно.
Основным симптомом СРК является боль в животе, которая может возникать до или после дефекации.Люди также могут испытывать диарею, запор или и то, и другое. От того, часто ли человек испытывает диарею или запор чаще или и то, и другое в равной степени, зависит, какой у него тип СРК.
Другие симптомы СРК могут включать:
Сочетание факторов может вызвать или усугубить симптомы СРК. Люди с СРК с большей вероятностью переживут травмирующие жизненные события или имеют психическое заболевание. Однако СРК также может возникать после инфекции или в результате СИБР.
На СРК могут влиять самые разные факторы.Вот почему разные люди выигрывают от разных подходов к лечению своих симптомов. Им может потребоваться:
- внести изменения в рацион
- научиться снижать стресс
- устранить основные заболевания
Узнать больше о методах лечения СРК можно здесь.
SIBO возникает, когда бактерии из толстой кишки мигрируют в тонкий кишечник, вызывая такие симптомы, как:
- вздутие живота
- диарея
- запор
Некоторые данные свидетельствуют о том, что может быть некоторая связь между IBS и SIBO.Более раннее исследование 2000 года показало, что устранение СИБР эффективно лечило симптомы СРК у 48% участников исследования.
Лечение СИБР включает прием антибиотиков, но может также включать лекарства, помогающие пищеварению и устраняющие основную причину.
Узнайте больше о симптомах, причинах и методах лечения СИБР здесь.
Желчный пузырь — это небольшой мешок, в котором хранится желчь, которую организм использует во время пищеварения. Камни в желчном пузыре — это небольшие камни, которые образуются в желчном пузыре.
В большинстве случаев человек может не знать, что у него есть камни в желчном пузыре, поскольку они обычно не вызывают никаких симптомов. Тем не менее, люди могут испытывать симптомы, если желчные камни образуются перед отверстием в желчном пузыре.
Симптомы могут включать:
- постоянную боль под ребрами с правой стороны тела
- желтуху
- высокую температуру
- тошноту
- рвоту
- потливость
Лечение камней в желчном пузыре может включать хирургическое лечение. удаление желчного пузыря или процедура, при которой медицинский работник удаляет камни из желчного протока.
Целиакия — это аутоиммунное заболевание, при котором организм атакует слизистую оболочку кишечника, если человек ест продукты, содержащие глютен. В отличие от непереносимости глютена, целиакия — серьезное заболевание, которое может вызвать повреждение кишечника, если его не лечить.
Симптомы целиакии могут включать:
- длительную диарею
- запор
- стул бледный, более пахнущий и плавающий
- боль в животе
- вздутие живота
- газ
- тошнота
- рвота
Со временем нелеченная глютеновая болезнь может привести к таким осложнениям, как:
- недоедание
- размягчение костей
- проблемы нервной системы
- проблемы, связанные с репродуктивной системой
Основное лечение целиакии — это безглютеновая диета. рацион питания.
Болезнь Крона — это тип воспалительного заболевания кишечника (ВЗК). Он вызывает хроническое воспаление желудочно-кишечного тракта, чаще всего тонкого кишечника.
Некоторые общие симптомы болезни Крона включают:
Болезнь Крона может быть вызвана аутоиммунной реакцией на определенные бактерии в пищеварительном тракте. Однако генетические факторы и факторы окружающей среды также могут играть роль.
Людям с болезнью Крона часто требуются лекарства для уменьшения воспаления. Некоторым людям также может потребоваться перерыв кишечника для заживления кишечника или операция.
Узнайте здесь о пяти типах болезни Крона и их симптомах.
ЯК — это тип ВЗК, вызывающий воспаление в прямой и толстой кишках. Воспаление также может со временем распространиться на другие части кишечника.
Некоторые симптомы ЯК могут включать:
- длительную диарею
- необъяснимую потерю веса
- усталость
- боль в животе
Как и в случае других типов ВЗК, то, что вызывает ЯК, может быть комбинацией аутоиммунного ответа, генетика и экологические причины.
Лечение может включать прием лекарств для снятия воспаления и уменьшения симптомов, изменение диеты или хирургическое вмешательство.
Узнайте больше о ЯК, его симптомах и лечении здесь.
Болезнь Гиршпрунга
Болезнь Гиршпрунга — редкое заболевание, с которым рождаются люди. Это связано с неспособностью организма рефлекторно открыть внутренний анальный сфинктер.
Симптомы у новорожденных могут включать:
- отсутствие опорожнения кишечника в течение 48 часов после рождения
- запор
- рвота
- вздутие живота
Симптомы, возникающие в более позднем возрасте, могут включать:
- 09 отсутствие аппетита
- диарея
- небольшой водянистый стул
Обычное лечение болезни Гиршпрунга — хирургическое вмешательство.
Ахалазия
Ахалазия — редкое заболевание, которое обычно поражает взрослых в возрасте 25–60 лет. Это происходит, когда пищевод теряет способность перемещать пищу к желудку, и клапан на его конце может не открываться.
Симптомы могут включать:
- ощущение во время еды, что еда не «снижается»
- изжога
- срыгивание пищи
- кашель или удушье ночью
Лечение может включать прием лекарств или хирургическое вмешательство.
Болезнь Менетрие
Болезнь Менетрие возникает, когда слизистая оболочка, выстилающая желудок, разрастается и приводит к образованию больших желудочных складок. Некоторые симптомы, которые могут испытывать люди:
- боль в верхней средней части желудка
- тошнота
- рвота
- диарея
Однако у некоторых людей симптомы отсутствуют. Врачи не знают точной причины болезни Менетрие.
Лечение может включать прием лекарств или, возможно, резекцию желудка, то есть хирургическое удаление части или всего желудка.
Врачи могут начать попытки диагностировать расстройство пищеварения, выполнив физический осмотр и задав вопросы о симптомах человека и его истории болезни. Например, врач может спросить о:
- лекарствах, которые человек принимает,
- их диете и образе жизни
- , есть ли у родственников заболевания пищеварительной системы
Затем они могут назначить анализы, такие как:
- анализы крови, которая может помочь обнаружить целиакию, воспаление или признаки инфекции
- анализы стула, которые также могут обнаружить воспаление и изучить бактерии в кишечнике человека
- Эндоскопия, при которой врач вводит крошечную камеру в пищевод, чтобы исследовать верхнюю часть пищевода. Колоноскопия желудочно-кишечного тракта
- , во время которой врач вводит крошечную камеру в прямую кишку для исследования нижних отделов желудочно-кишечного тракта.
- Дыхательные тесты на лактулозу, которые врачи используют для диагностики SIBO
- с медицинской визуализацией, такой как компьютерная томография, ультразвук или рентгеновский снимок. ray
Для постановки диагноза человеку может потребоваться посещение разных медицинских специалистов.Например, они могут проконсультироваться со своим лечащим врачом, гастроэнтерологами или диетологами.
Если человек постоянно испытывает какие-либо симптомы со стороны пищеварения в течение более нескольких недель, ему следует обратиться к врачу. Хотя безрецептурные препараты могут помочь справиться с симптомами, некоторые пищеварительные заболевания требуют лечения у врача.
Людям также следует как можно скорее поговорить с лечащим врачом, если они заметят какие-либо из следующих симптомов, которые могут указывать на рак толстой кишки:
- кровь в стуле или на туалетной бумаге
- постоянное изменение кишечника привычки, такие как более частые или более слабые испражнения
- боль в животе или дискомфорт, возникающие после еды
- необъяснимая потеря веса
Существует множество расстройств пищеварения, от обычных до редких.Многие из них имеют похожие симптомы, что затрудняет их диагностику.
Если люди замечают, что у них есть симптомы, которые для них не являются нормальными, им следует обратиться за медицинской помощью, чтобы исключить серьезные заболевания, получить диагноз и начать лечение.
10 распространенных и редких состояний
Пищеварительная система расщепляет пищу. Если часть системы не работает должным образом, у человека может развиться расстройство пищеварения, такое как синдром раздраженного кишечника (СРК), глютеновая болезнь или камни в желчном пузыре.
Желудочно-кишечный тракт (ЖКТ) состоит из рта, желудка и кишечника. Вместе с печенью, желчным пузырем и поджелудочной железой эти органы работают вместе, поглощая питательные вещества и выводя отходы.
В этой статье мы приводим список расстройств пищеварения и обсуждаем их симптомы, методы лечения и когда обращаться к врачу.
Расстройства пищеварения — это группа состояний, которые возникают, когда пищеварительная система не функционирует должным образом. Эксперты разделили их на две категории:
- Органические расстройства желудочно-кишечного тракта: Они возникают, когда есть структурные аномалии в пищеварительной системе, которые мешают ей работать должным образом.
- Функциональные расстройства желудочно-кишечного тракта: При этих расстройствах желудочно-кишечный тракт выглядит структурно нормальным, но все же плохо функционирует.
Некоторые из наиболее распространенных расстройств пищеварения включают:
Примеры менее распространенных расстройств пищеварения включают:
- Болезнь Гиршпрунга
- ахалазия
- Болезнь Менетрие
В следующих разделах эти состояния рассматриваются более подробно.
Основным симптомом СРК является боль в животе, которая может возникать до или после дефекации.Люди также могут испытывать диарею, запор или и то, и другое. От того, часто ли человек испытывает диарею или запор чаще или и то, и другое в равной степени, зависит, какой у него тип СРК.
Другие симптомы СРК могут включать:
Сочетание факторов может вызвать или усугубить симптомы СРК. Люди с СРК с большей вероятностью переживут травмирующие жизненные события или имеют психическое заболевание. Однако СРК также может возникать после инфекции или в результате СИБР.
На СРК могут влиять самые разные факторы.Вот почему разные люди выигрывают от разных подходов к лечению своих симптомов. Им может потребоваться:
- внести изменения в рацион
- научиться снижать стресс
- устранить основные заболевания
Узнать больше о методах лечения СРК можно здесь.
SIBO возникает, когда бактерии из толстой кишки мигрируют в тонкий кишечник, вызывая такие симптомы, как:
- вздутие живота
- диарея
- запор
Некоторые данные свидетельствуют о том, что может быть некоторая связь между IBS и SIBO.Более раннее исследование 2000 года показало, что устранение СИБР эффективно лечило симптомы СРК у 48% участников исследования.
Лечение СИБР включает прием антибиотиков, но может также включать лекарства, помогающие пищеварению и устраняющие основную причину.
Узнайте больше о симптомах, причинах и методах лечения СИБР здесь.
Желчный пузырь — это небольшой мешок, в котором хранится желчь, которую организм использует во время пищеварения. Камни в желчном пузыре — это небольшие камни, которые образуются в желчном пузыре.
В большинстве случаев человек может не знать, что у него есть камни в желчном пузыре, поскольку они обычно не вызывают никаких симптомов. Тем не менее, люди могут испытывать симптомы, если желчные камни образуются перед отверстием в желчном пузыре.
Симптомы могут включать:
- постоянную боль под ребрами с правой стороны тела
- желтуху
- высокую температуру
- тошноту
- рвоту
- потливость
Лечение камней в желчном пузыре может включать хирургическое лечение. удаление желчного пузыря или процедура, при которой медицинский работник удаляет камни из желчного протока.
Целиакия — это аутоиммунное заболевание, при котором организм атакует слизистую оболочку кишечника, если человек ест продукты, содержащие глютен. В отличие от непереносимости глютена, целиакия — серьезное заболевание, которое может вызвать повреждение кишечника, если его не лечить.
Симптомы целиакии могут включать:
- длительную диарею
- запор
- стул бледный, более пахнущий и плавающий
- боль в животе
- вздутие живота
- газ
- тошнота
- рвота
Со временем нелеченная глютеновая болезнь может привести к таким осложнениям, как:
- недоедание
- размягчение костей
- проблемы нервной системы
- проблемы, связанные с репродуктивной системой
Основное лечение целиакии — это безглютеновая диета. рацион питания.
Болезнь Крона — это тип воспалительного заболевания кишечника (ВЗК). Он вызывает хроническое воспаление желудочно-кишечного тракта, чаще всего тонкого кишечника.
Некоторые общие симптомы болезни Крона включают:
Болезнь Крона может быть вызвана аутоиммунной реакцией на определенные бактерии в пищеварительном тракте. Однако генетические факторы и факторы окружающей среды также могут играть роль.
Людям с болезнью Крона часто требуются лекарства для уменьшения воспаления. Некоторым людям также может потребоваться перерыв кишечника для заживления кишечника или операция.
Узнайте здесь о пяти типах болезни Крона и их симптомах.
ЯК — это тип ВЗК, вызывающий воспаление в прямой и толстой кишках. Воспаление также может со временем распространиться на другие части кишечника.
Некоторые симптомы ЯК могут включать:
- длительную диарею
- необъяснимую потерю веса
- усталость
- боль в животе
Как и в случае других типов ВЗК, то, что вызывает ЯК, может быть комбинацией аутоиммунного ответа, генетика и экологические причины.
Лечение может включать прием лекарств для снятия воспаления и уменьшения симптомов, изменение диеты или хирургическое вмешательство.
Узнайте больше о ЯК, его симптомах и лечении здесь.
Болезнь Гиршпрунга
Болезнь Гиршпрунга — редкое заболевание, с которым рождаются люди. Это связано с неспособностью организма рефлекторно открыть внутренний анальный сфинктер.
Симптомы у новорожденных могут включать:
- отсутствие опорожнения кишечника в течение 48 часов после рождения
- запор
- рвота
- вздутие живота
Симптомы, возникающие в более позднем возрасте, могут включать:
- 09 отсутствие аппетита
- диарея
- небольшой водянистый стул
Обычное лечение болезни Гиршпрунга — хирургическое вмешательство.
Ахалазия
Ахалазия — редкое заболевание, которое обычно поражает взрослых в возрасте 25–60 лет. Это происходит, когда пищевод теряет способность перемещать пищу к желудку, и клапан на его конце может не открываться.
Симптомы могут включать:
- ощущение во время еды, что еда не «снижается»
- изжога
- срыгивание пищи
- кашель или удушье ночью
Лечение может включать прием лекарств или хирургическое вмешательство.
Болезнь Менетрие
Болезнь Менетрие возникает, когда слизистая оболочка, выстилающая желудок, разрастается и приводит к образованию больших желудочных складок. Некоторые симптомы, которые могут испытывать люди:
- боль в верхней средней части желудка
- тошнота
- рвота
- диарея
Однако у некоторых людей симптомы отсутствуют. Врачи не знают точной причины болезни Менетрие.
Лечение может включать прием лекарств или, возможно, резекцию желудка, то есть хирургическое удаление части или всего желудка.
Врачи могут начать попытки диагностировать расстройство пищеварения, выполнив физический осмотр и задав вопросы о симптомах человека и его истории болезни. Например, врач может спросить о:
- лекарствах, которые человек принимает,
- их диете и образе жизни
- , есть ли у родственников заболевания пищеварительной системы
Затем они могут назначить анализы, такие как:
- анализы крови, которая может помочь обнаружить целиакию, воспаление или признаки инфекции
- анализы стула, которые также могут обнаружить воспаление и изучить бактерии в кишечнике человека
- Эндоскопия, при которой врач вводит крошечную камеру в пищевод, чтобы исследовать верхнюю часть пищевода. Колоноскопия желудочно-кишечного тракта
- , во время которой врач вводит крошечную камеру в прямую кишку для исследования нижних отделов желудочно-кишечного тракта.
- Дыхательные тесты на лактулозу, которые врачи используют для диагностики SIBO
- с медицинской визуализацией, такой как компьютерная томография, ультразвук или рентгеновский снимок. ray
Для постановки диагноза человеку может потребоваться посещение разных медицинских специалистов.Например, они могут проконсультироваться со своим лечащим врачом, гастроэнтерологами или диетологами.
Если человек постоянно испытывает какие-либо симптомы со стороны пищеварения в течение более нескольких недель, ему следует обратиться к врачу. Хотя безрецептурные препараты могут помочь справиться с симптомами, некоторые пищеварительные заболевания требуют лечения у врача.
Людям также следует как можно скорее поговорить с лечащим врачом, если они заметят какие-либо из следующих симптомов, которые могут указывать на рак толстой кишки:
- кровь в стуле или на туалетной бумаге
- постоянное изменение кишечника привычки, такие как более частые или более слабые испражнения
- боль в животе или дискомфорт, возникающие после еды
- необъяснимая потеря веса
Существует множество расстройств пищеварения, от обычных до редких.Многие из них имеют похожие симптомы, что затрудняет их диагностику.
Если люди замечают, что у них есть симптомы, которые для них не являются нормальными, им следует обратиться за медицинской помощью, чтобы исключить серьезные заболевания, получить диагноз и начать лечение.
10 распространенных и редких состояний
Пищеварительная система расщепляет пищу. Если часть системы не работает должным образом, у человека может развиться расстройство пищеварения, такое как синдром раздраженного кишечника (СРК), глютеновая болезнь или камни в желчном пузыре.
Желудочно-кишечный тракт (ЖКТ) состоит из рта, желудка и кишечника. Вместе с печенью, желчным пузырем и поджелудочной железой эти органы работают вместе, поглощая питательные вещества и выводя отходы.
В этой статье мы приводим список расстройств пищеварения и обсуждаем их симптомы, методы лечения и когда обращаться к врачу.
Расстройства пищеварения — это группа состояний, которые возникают, когда пищеварительная система не функционирует должным образом. Эксперты разделили их на две категории:
- Органические расстройства желудочно-кишечного тракта: Они возникают, когда есть структурные аномалии в пищеварительной системе, которые мешают ей работать должным образом.
- Функциональные расстройства желудочно-кишечного тракта: При этих расстройствах желудочно-кишечный тракт выглядит структурно нормальным, но все же плохо функционирует.
Некоторые из наиболее распространенных расстройств пищеварения включают:
Примеры менее распространенных расстройств пищеварения включают:
- Болезнь Гиршпрунга
- ахалазия
- Болезнь Менетрие
В следующих разделах эти состояния рассматриваются более подробно.
Основным симптомом СРК является боль в животе, которая может возникать до или после дефекации.Люди также могут испытывать диарею, запор или и то, и другое. От того, часто ли человек испытывает диарею или запор чаще или и то, и другое в равной степени, зависит, какой у него тип СРК.
Другие симптомы СРК могут включать:
Сочетание факторов может вызвать или усугубить симптомы СРК. Люди с СРК с большей вероятностью переживут травмирующие жизненные события или имеют психическое заболевание. Однако СРК также может возникать после инфекции или в результате СИБР.
На СРК могут влиять самые разные факторы.Вот почему разные люди выигрывают от разных подходов к лечению своих симптомов. Им может потребоваться:
- внести изменения в рацион
- научиться снижать стресс
- устранить основные заболевания
Узнать больше о методах лечения СРК можно здесь.
SIBO возникает, когда бактерии из толстой кишки мигрируют в тонкий кишечник, вызывая такие симптомы, как:
- вздутие живота
- диарея
- запор
Некоторые данные свидетельствуют о том, что может быть некоторая связь между IBS и SIBO.Более раннее исследование 2000 года показало, что устранение СИБР эффективно лечило симптомы СРК у 48% участников исследования.
Лечение СИБР включает прием антибиотиков, но может также включать лекарства, помогающие пищеварению и устраняющие основную причину.
Узнайте больше о симптомах, причинах и методах лечения СИБР здесь.
Желчный пузырь — это небольшой мешок, в котором хранится желчь, которую организм использует во время пищеварения. Камни в желчном пузыре — это небольшие камни, которые образуются в желчном пузыре.
В большинстве случаев человек может не знать, что у него есть камни в желчном пузыре, поскольку они обычно не вызывают никаких симптомов. Тем не менее, люди могут испытывать симптомы, если желчные камни образуются перед отверстием в желчном пузыре.
Симптомы могут включать:
- постоянную боль под ребрами с правой стороны тела
- желтуху
- высокую температуру
- тошноту
- рвоту
- потливость
Лечение камней в желчном пузыре может включать хирургическое лечение. удаление желчного пузыря или процедура, при которой медицинский работник удаляет камни из желчного протока.
Целиакия — это аутоиммунное заболевание, при котором организм атакует слизистую оболочку кишечника, если человек ест продукты, содержащие глютен. В отличие от непереносимости глютена, целиакия — серьезное заболевание, которое может вызвать повреждение кишечника, если его не лечить.
Симптомы целиакии могут включать:
- длительную диарею
- запор
- стул бледный, более пахнущий и плавающий
- боль в животе
- вздутие живота
- газ
- тошнота
- рвота
Со временем нелеченная глютеновая болезнь может привести к таким осложнениям, как:
- недоедание
- размягчение костей
- проблемы нервной системы
- проблемы, связанные с репродуктивной системой
Основное лечение целиакии — это безглютеновая диета. рацион питания.
Болезнь Крона — это тип воспалительного заболевания кишечника (ВЗК). Он вызывает хроническое воспаление желудочно-кишечного тракта, чаще всего тонкого кишечника.
Некоторые общие симптомы болезни Крона включают:
Болезнь Крона может быть вызвана аутоиммунной реакцией на определенные бактерии в пищеварительном тракте. Однако генетические факторы и факторы окружающей среды также могут играть роль.
Людям с болезнью Крона часто требуются лекарства для уменьшения воспаления. Некоторым людям также может потребоваться перерыв кишечника для заживления кишечника или операция.
Узнайте здесь о пяти типах болезни Крона и их симптомах.
ЯК — это тип ВЗК, вызывающий воспаление в прямой и толстой кишках. Воспаление также может со временем распространиться на другие части кишечника.
Некоторые симптомы ЯК могут включать:
- длительную диарею
- необъяснимую потерю веса
- усталость
- боль в животе
Как и в случае других типов ВЗК, то, что вызывает ЯК, может быть комбинацией аутоиммунного ответа, генетика и экологические причины.
Лечение может включать прием лекарств для снятия воспаления и уменьшения симптомов, изменение диеты или хирургическое вмешательство.
Узнайте больше о ЯК, его симптомах и лечении здесь.
Болезнь Гиршпрунга
Болезнь Гиршпрунга — редкое заболевание, с которым рождаются люди. Это связано с неспособностью организма рефлекторно открыть внутренний анальный сфинктер.
Симптомы у новорожденных могут включать:
- отсутствие опорожнения кишечника в течение 48 часов после рождения
- запор
- рвота
- вздутие живота
Симптомы, возникающие в более позднем возрасте, могут включать:
- 09 отсутствие аппетита
- диарея
- небольшой водянистый стул
Обычное лечение болезни Гиршпрунга — хирургическое вмешательство.
Ахалазия
Ахалазия — редкое заболевание, которое обычно поражает взрослых в возрасте 25–60 лет. Это происходит, когда пищевод теряет способность перемещать пищу к желудку, и клапан на его конце может не открываться.
Симптомы могут включать:
- ощущение во время еды, что еда не «снижается»
- изжога
- срыгивание пищи
- кашель или удушье ночью
Лечение может включать прием лекарств или хирургическое вмешательство.
Болезнь Менетрие
Болезнь Менетрие возникает, когда слизистая оболочка, выстилающая желудок, разрастается и приводит к образованию больших желудочных складок. Некоторые симптомы, которые могут испытывать люди:
- боль в верхней средней части желудка
- тошнота
- рвота
- диарея
Однако у некоторых людей симптомы отсутствуют. Врачи не знают точной причины болезни Менетрие.
Лечение может включать прием лекарств или, возможно, резекцию желудка, то есть хирургическое удаление части или всего желудка.
Врачи могут начать попытки диагностировать расстройство пищеварения, выполнив физический осмотр и задав вопросы о симптомах человека и его истории болезни. Например, врач может спросить о:
- лекарствах, которые человек принимает,
- их диете и образе жизни
- , есть ли у родственников заболевания пищеварительной системы
Затем они могут назначить анализы, такие как:
- анализы крови, которая может помочь обнаружить целиакию, воспаление или признаки инфекции
- анализы стула, которые также могут обнаружить воспаление и изучить бактерии в кишечнике человека
- Эндоскопия, при которой врач вводит крошечную камеру в пищевод, чтобы исследовать верхнюю часть пищевода. Колоноскопия желудочно-кишечного тракта
- , во время которой врач вводит крошечную камеру в прямую кишку для исследования нижних отделов желудочно-кишечного тракта.
- Дыхательные тесты на лактулозу, которые врачи используют для диагностики SIBO
- с медицинской визуализацией, такой как компьютерная томография, ультразвук или рентгеновский снимок. ray
Для постановки диагноза человеку может потребоваться посещение разных медицинских специалистов.Например, они могут проконсультироваться со своим лечащим врачом, гастроэнтерологами или диетологами.
Если человек постоянно испытывает какие-либо симптомы со стороны пищеварения в течение более нескольких недель, ему следует обратиться к врачу. Хотя безрецептурные препараты могут помочь справиться с симптомами, некоторые пищеварительные заболевания требуют лечения у врача.
Людям также следует как можно скорее поговорить с лечащим врачом, если они заметят какие-либо из следующих симптомов, которые могут указывать на рак толстой кишки:
- кровь в стуле или на туалетной бумаге
- постоянное изменение кишечника привычки, такие как более частые или более слабые испражнения
- боль в животе или дискомфорт, возникающие после еды
- необъяснимая потеря веса
Существует множество расстройств пищеварения, от обычных до редких.

 п.).
п.).