Камптокормия при болезни Паркинсона
Одной из наиболее трудных проблем, с которой сталкивается врач-невролог при лечении пациентов с болезнью Паркинсона (БП), являются нарушения позы. Среди них можно выделить такие проявления, как антероколлис (синдром «свисающей головы»), наклон туловища в сторону (синдром «пизанской башни») и камптокормия (синдром «согнутой спины»), которые приводят к инвалидности пациентов и плохо поддаются противопаркинсонической терапии. Две первые формы чаще встречаются при мультисистемной атрофии, в то время как камптокормия (КК) более типична для БП [6].
КК представляет собой непроизвольный наклон туловища вперед (сгибание в грудопоясничном отделе позвоночника), усиливающийся при длительном стоянии и ходьбе, но исчезающий или резко уменьшающийся в положении лежа [27]. Термин «камптокормия» впервые ввел в медицинскую литературу В. Brodiе в 1837 г. Это название произошло от греческих слов «согнуть» и «ствол» [13]. В 1817 г. Дж. Паркинсон в своей книге «Эссе о дрожательном параличе» отметил склонность к наклону туловища вперед как один из признаков БП [22].
В современной литературе связь КК с БП описал R. Djaldetti [13]. Первоначально КК считалась редким феноменом, но в последнее время сообщения о данном феномене стали встречаться значительно чаще [27]. Результаты современных исследований [3, 39] определяют распространенность КК среди пациентов с БП показателем от 3 до 17%.
Причины развития КК у пациентов с БП недостаточно изучены [5, 12, 15, 23, 24]. Тот факт, что проявления КК уменьшаются в горизонтальном положении, исключает дегенеративный спондилоартроз как возможную причину данного феномена [27]. Изначально КК считали крайним вариантом характерной для БП сгорбленной позы, возникающей вследствие ригидности мышц туловища [13]. Однако в настоящее время КК скорее рассматривают как туловищную дистонию [22, 34]. О роли данного механизма говорят такие клинические особенности, как эффективность корригирующих жестов, видимое напряжение мышц при постуральной нагрузке, частая ассоциация КК и латерального отклонения туловища, наклон в сторону менее затронутой заболеванием стороны, отдельные случаи эффективности ботулинического токсина [22]. На фоне терапии дофаминергическими препаратами дистония может развиваться на пике действия дозы [19]. Кроме того, дистонические проявления при БП могут быть не связаны с терапией препаратами леводопы [21]. В пользу дистонической природы КК свидетельствуют также случаи ее положительной динамики на фоне хронической двусторонней электростимуляции внутреннего сегмента бледного шара или субталамического ядра, а также односторонней паллидотомии [19, 25, 30, 44].
Однако в настоящее время КК скорее рассматривают как туловищную дистонию [22, 34]. О роли данного механизма говорят такие клинические особенности, как эффективность корригирующих жестов, видимое напряжение мышц при постуральной нагрузке, частая ассоциация КК и латерального отклонения туловища, наклон в сторону менее затронутой заболеванием стороны, отдельные случаи эффективности ботулинического токсина [22]. На фоне терапии дофаминергическими препаратами дистония может развиваться на пике действия дозы [19]. Кроме того, дистонические проявления при БП могут быть не связаны с терапией препаратами леводопы [21]. В пользу дистонической природы КК свидетельствуют также случаи ее положительной динамики на фоне хронической двусторонней электростимуляции внутреннего сегмента бледного шара или субталамического ядра, а также односторонней паллидотомии [19, 25, 30, 44].
Частое сочетание КК с мышечными изменениями послужило основанием к появлению гипотезы о периферическом механизме ее формирования. При этом КК, ассоциированная с БП, объясняется специфической миопатией антигравитационных мышц, выпрямляющих туловище, с субклиническим вовлечением мышц тазового и плечевого пояса [17]. Эту концепцию подтверждают клинические наблюдения (слабость паравертебральных мышц) и электрофизиологические исследования (выявление полифазных потенциалов, позитивных острых волн при ЭМГ) [26, 35].
При этом КК, ассоциированная с БП, объясняется специфической миопатией антигравитационных мышц, выпрямляющих туловище, с субклиническим вовлечением мышц тазового и плечевого пояса [17]. Эту концепцию подтверждают клинические наблюдения (слабость паравертебральных мышц) и электрофизиологические исследования (выявление полифазных потенциалов, позитивных острых волн при ЭМГ) [26, 35].
В случаях длительного течения БП с КК при морфологическом исследовании биоптата мышц обнаруживают воспалительные или другие неспецифические миопатические изменения [15, 33]. Магнитно-резонансная томография (МРТ) паравертебральных мышц также может выявлять признаки миопатии [26]. Кроме того, описаны случаи снижения тяжести КК на фоне системной терапии стероидами [43].
В ряде исследований [2, 10, 13, 36] описано возникновение или усиление КК на фоне терапии леводопой или агонистами дофаминовых рецепторов.
КК при БП обычно появляется по мере прогрессирования заболевания. По данным некоторых авторов, пациенты с КК характеризуются более старшим возрастом, большей длительностью заболевания, более выраженной степенью тяжести БП, большей продолжительностью терапии препаратами леводопы, большей суточной дозой леводопы, ранним присоединением аксиальных симптомов и более частой сопутствующей деменцией [3, 13].
Для клинической оценки степени выраженности КК используют гониометрическое измерение степени тораколюмбальной флексии, рассчитываемой как угол между вертикальной плоскостью и плоскостью, проходящей через край акромиона. Как правило, КК считают переднюю флексию с углом наклона более 45° [24, 39].
N. Margraf и соавт. [26] разработали шкалу, которая состоит из 5 разделов, позволяющих оценить в баллах величину угла наклона, условия возникновения, время в течение дня, когда у пациента присутствует КК, выраженность боли в спине и степень инвалидизации. В ней учитываются также длительность и течение заболевания, методы коррекции КК, наличие зависимости от приема дофаминергических средств.
Диагноз КК ставят на основании клинических данных. МРТ головного мозга и позвоночника, электронейромиографию (ЭНМГ) и мышечную биопсию используют для исключения вторичной КК при других заболеваниях [9, 15, 26]. Для дифференциальной диагностики КК важны также определение СОЭ, С-реактивного белка, электролитов (кальций), креатинфосфокиназы (КФК), пирувата и лактата (для исключения миозитов и митохондриальной патологии) [35]. По данным ЭМГ поясничных и грудных паравертебральных мышц могут отмечаться фибрилляции, положительные острые волны и патологические разряды высокой частоты [33]. При гистологическом исследовании паравертебральных мышц при КК выявляются фиброз и наличие жировой ткани с дегенеративными волокнами [24].
Цель настоящего исследования — изучение клинических особенностей КК при БП.
Материал и методы
Исследовали 70 пациентов с БП, имевших КК. Средний возраст пациентов был 68,9±7,8 года. Стадия по Хену и Яру составила 3,4±0,7 балла; средняя продолжительность заболевания — 9,9±5,6 года.
Стадия по Хену и Яру составила 3,4±0,7 балла; средняя продолжительность заболевания — 9,9±5,6 года.
Контрольную группу составили 20 пациентов с БП без КК. Она соответствовала основной по возрасту, полу, продолжительности заболевания и степени тяжести.
Для оценки степени тяжести БП использовалась шкала Хена и Яра в модификации Линдвалла [20]; для оценки выраженности основных симптомов БП — унифицированная шкала БП (Unifed Parkinsons Disease Rating Scale — UPDRS) [14]; для оценки постуральной неустойчивости — шкала Берга [7], шкала нарушений ходьбы и равновесия (Gait and Balance Scale) [37]; для оценки повседневной активности больных — шкала Schwab et England [31]; для оценки качества жизни больных БП — шкала PDQ-39 [29]; для оценки степени выраженности КК и степени выраженности болевого синдрома — шкала КК [26]; для оценки влияния дофаминергических препаратов на выраженность КК использовался дневник пациента [18].
Результаты и обсуждение
У пациентов с КК отмечена достоверно более низкая оценка по шкале повседневной активности Schwab and England (68,3±19,5 балла в основной группе и 72,0±15,8 балла в контрольной группе) и более низкое качество жизни (оценка по PDQ-39 — 106,0±21,3 балла в основной группе и 100,1±25,3 балла в контрольной, p<0,05). У пациентов с КК была также более выражена постуральная неустойчивость. Падения наблюдались у 29 (41,4%) пациентов. Только у 18 (25,7%) больных выявлена четкая связь появления КК с началом дофаминергической терапии. У 27 (38,6%) больных отмечалось ухудшение позы в периоде «выключения», у 8 (11,4%) пациентов — в утренние часы после ночного перерыва в приеме препаратов.
У пациентов с КК была также более выражена постуральная неустойчивость. Падения наблюдались у 29 (41,4%) пациентов. Только у 18 (25,7%) больных выявлена четкая связь появления КК с началом дофаминергической терапии. У 27 (38,6%) больных отмечалось ухудшение позы в периоде «выключения», у 8 (11,4%) пациентов — в утренние часы после ночного перерыва в приеме препаратов.
Средняя длительность КК составила 3,6±3,0 года. КК возникала преимущественно в возрасте от 61 года до 70 лет. У 55 (78,6%) больных отмечался наклон вперед, у 15 (21,4%) — сочетание наклона туловища вперед с наклоном в стороны. Тораколюмбальный угол составил в среднем 63,5±17,2°, цервико-краниальный угол — 43,2±22,5°. Болевой синдром наблюдался у 62 (88,6%) больных. У 53 (75,7%) больных отмечалась четкая связь между появлением болевого синдрома в позвоночнике и началом развития КК.
У 44 (62,9%) больных КК возникала уже в положении сидя, у 21 (30%) — сразу при приеме вертикального положения, у 2 (2,9%) — после прохождения 50 м, у 3 (4,3%) — только после значительной нагрузки в вертикальном положении.
Для коррекции КК 10 (14,3%) пациентов использовали корсет; 1 (1,4%) пациенту помогало ношение заплечного рюкзака, комбинированное применение рюкзака и корсета было эффективно в 1 (1,4%) случае. Использовали при ходьбе трость 36 (37,1%) пациентов, 8 (11,4%) — были вынуждены использовать ходунки.
Были выделены 3 варианта течения КК при БП: 1. Быстропрогрессирующий тип течения — подострое начало в течение 1-4 нед и быстрое нарастание нарушения позы на протяжении нескольких месяцев (18,6%). 2. Медленно прогрессирующий тип течения — постепенное начало в течение 1-6 мес и нарастание КК на протяжении нескольких лет (65,7%). 3. Ступенчатое — медленно прогрессирующее течение с периодами ухудшения и улучшения позы (15,7%).
Таким образом, по нашим наблюдениям, большинство пациентов страдали от КК даже в положении сидя, КК наблюдалась в течение всего дня, ухудшение КК отмечалось после физической нагрузки или стресса. В большинстве случаев КК была более инвалидизирующим фактором для пациентов, чем классические двигательные симптомы БП.
Обобщая имеющийся материал, целесообразно отметить, что различные концепции патогенеза КК при БП по своему содержанию не противоречат друг другу, а скорее отражают его отдельные звенья [25]. В качестве причин развития КК при БП предполагают аксиальную дистонию или фокальную миопатию паравертебральных мышц, однако точные механизмы патогенеза изучены недостаточно. Миопатия паравертебральных мышц может формироваться вторично на фоне первичной туловищной дистонии и ригидности, отражая хроническое напряжение мышц, участвующих в компенсаторном выпрямлении туловища. Отсутствие достоверной корреляции между степенью выраженности КК и клиническими вариантами БП, эффективностью дофаминергической терапии может свидетельствовать о том, что в ее патогенезе задействованы недофаминергические механизмы [6, 16]. Косвенно о роли центральных недофаминергических путей свидетельствует уменьшение у пациентов с КК объема моста и среднего мозга по данным МРТ головного мозга [8]. Наблюдения пациентов с КК создают предпосылки рассматривать БП в качестве генетически гетерогенного заболевания.
Косвенно о роли центральных недофаминергических путей свидетельствует уменьшение у пациентов с КК объема моста и среднего мозга по данным МРТ головного мозга [8]. Наблюдения пациентов с КК создают предпосылки рассматривать БП в качестве генетически гетерогенного заболевания.
Возможности терапии КК при БП достаточно ограничены. Как правило, при ведении таких пациентов неврологам приходится сталкиваться с многочисленными трудностями, а результаты лечения часто не оправдывают ожидания [11, 39]. Лечение должно включать коррекцию противопаркинсонической терапии, отмену медикаментов, способных вызвать КК, а также хирургическую коррекцию или глубокую стимуляцию мозга [15]. В большинстве наблюдений КК при БП оказывается нечувствительной к стандартной противопаркинсонической терапии. При возникновении КК, связанной с изменениями дофаминергической терапии, целесообразна попытка коррекции медикаментозного лечения и прежде всего исключения или замены одного препарата — агониста дофаминовых рецепторов на другой. Стероиды, по данным различных авторов [26], являются эффективными лишь в редких случаях. Умеренный эффект иногда приносит клоназепам [39]. Локальные инъекции ботулинистического токсина (БТ) в подвздошную мышцу и/или прямую мышцу живота дают неоднозначные результаты [5, 40]. Чаще отмечается полное отсутствие эффекта [4, 22, 40].
Стероиды, по данным различных авторов [26], являются эффективными лишь в редких случаях. Умеренный эффект иногда приносит клоназепам [39]. Локальные инъекции ботулинистического токсина (БТ) в подвздошную мышцу и/или прямую мышцу живота дают неоднозначные результаты [5, 40]. Чаще отмечается полное отсутствие эффекта [4, 22, 40].
В отдельных случаях аномальное положение туловища улучшается при использовании заплечного рюкзака [22]. Некоторые авторы [32] предлагают использовать для облегчения КК поясничные корсеты, кожаные ортезы. В настоящее время все больше находят применение новые специальные ортезы, изготовленные по принципу торакально-тазовой передней фиксации.
Хирургическое лечение КК складывается из стабилизирующих вертебральных вмешательств, а также хронической стимуляции глубоких структур мозга [28, 33]. При операциях на позвоночнике лечение сопряжено с необходимостью длительной иммобилизации, повторными хирургическими вмешательствами, высоким риском осложнений [41, 42].
В современной литературе постепенно накапливаются данные об использовании стимуляции глубоких структур мозга, однако результаты остаются противоречивыми. Кроме того, среди исследователей пока не сложилось единого мнения относительно выбора оптимальной мишени [1, 11].
Болезнь Паркинсона
Болезнь Паркинсона – заболевание головного мозга, при котором происходит нарушение движений человека. Развивается из-за снижения количества нервных клеток, которые вырабатывают специальное вещество – дофамин. Проявления болезни Паркинсона: нарушения походки, дрожание рук и ног.
Причины нехватки дофамина в головном мозге до конца не изучены. Выделяют множество факторов: наследственность, вредное воздействие окружающей среды, старение.
Чаще симптомы болезни Паркинсона выявляются у людей пожилого возраста. Характерные нарушения постепенно усиливаются, приводя к инвалидности. В настоящее время не существует методов лечения, приводящих к полному выздоровлению, так что терапия направлена на облегчение состояния больного.
Синонимы русские
Первичный паркинсонизм, дрожательный паралич.
Синонимы английские
Parkinson’s Disease, Parkinsonism.
Симптомы
Первые проявления болезни Паркинсона незначительны: подавленность без очевидных причин, монотонность речи, замедленность движений, ходьба мелкими шагами, дрожание рук, снижение количества движений типа морганий, размахивания руками при ходьбе.
Со временем симптомы болезни становятся более выраженными.
- Тремор (дрожание) – обычно возникает сначала в одной руке, затем переходит на другую и распространяется на ноги. В пальцах кисти дрожание имеет характерную последовательность, напоминающую счет монет.
- Скованность движений – трудности при выполнении произвольных движений. Например, делая несколько шагов в замедленном темпе, следующий шаг больной не может сделать без посторонней помощи.
- Повышение тонуса (напряжения) мышц – свободные активные движения человека возможны при напряжении одних групп мышц и расслаблении других.
 При болезни Паркинсона данное взаимодействие нарушается, что приводит к резкому ограничению движений, болям в мышцах.
При болезни Паркинсона данное взаимодействие нарушается, что приводит к резкому ограничению движений, болям в мышцах. - Нарушение положения тела при ходьбе – больным трудно начать движение и трудно остановиться. Во время движения туловище наклонено вперед, человек теряет равновесие и при остановке больные могут падать. Это приводит к еще более выраженным затруднениям при ходьбе. Человек передвигается мелкими шагами, часто замирает в определенной позе.
- Прогрессируют нарушения речи – больные говорят медленно, монотонно, часто теряют мысль.
- Недержание мочи, запоры, слабоумие, нарушение жевания и глотания пищи. Больные становятся глубокими инвалидами и требуют постоянного постороннего ухода.
Общая информация о заболевании
Заболевание известно достаточно давно – впервые его описал английский врач Джеймс Паркинсон в 1817 году. Болезнь Паркинсона в 1,5 раза чаще встречается у мужчин, чем у женщин. Проявления заболевания развиваются при гибели значительной части нервных клеток, производящих специальное химическое вещество – дофамин. Это вещество влияет на взаимосвязь между структурами головного мозга, которые обеспечивают согласованную работу мышц, необходимую для нормальных движений человека. Существует множество мнений относительно причин гибели этих клеток:
Это вещество влияет на взаимосвязь между структурами головного мозга, которые обеспечивают согласованную работу мышц, необходимую для нормальных движений человека. Существует множество мнений относительно причин гибели этих клеток:
- наследственная предрасположенность к заболеванию, выделены даже гены, вызывающие паркинсонизм в молодом возрасте,
- воздействие определенных токсинов, ядов, химических веществ, например гербицидов, пестицидов,
- перенесенные инфекции нервной системы,
- свободные радикалы – молекулы, которые образуются у человека при химических реакциях и могут повреждать некоторые нервные клетки. В норме этому противодействует антиоксидантная система. При нарушениях ее работы клетки головного мозга, отвечающие за производство дофамин, гибнут.
Другое название болезни Паркинсона – первичный или идиопатический паркинсонизм. Идиопатический означает, что причина болезни не может быть выявлена. Так же выделяют атеросклеротический паркинсонизм, паркинсонизм, вызванный лекарственными препаратами и другие, то есть виды паркинсонизма, когда есть причина, вызвавшая проявления паркинсонизма.
Кроме того, существует много заболеваний, симптомы которых схожи с болезнью Паркинсона (например болезнь Вильсона).
Кто в группе риска?
- Те, чьи близкие родственники страдают болезнью Паркинсона.
- Мужчины.
- Контактирующие с химическими веществами.
- Люди среднего и пожилого возраста.
Диагностика
Диагностикаболезни Паркинсона основана на наличии характерных симптомов болезни. Специальных исследований, подтверждающих болезнь Паркинсона, нет. Комплексное обследование пациента включает в себя магнитно-резонансную томографию головного мозга (МРТ), которая позволяет исключить опухоли, очаги нарушения кровообращения в головном мозге. При болезни Паркинсона изменения головного мозга на магнитно-резонансных томограммах, как правило, отсутствуют.
Дополнительные исследования
Пациентам с нетипичными проявлениями болезни могут назначаться дополнительные исследования на наличие других заболеваний, имеющих схожие проявления с болезнью Паркинсона.
- Анализ спинномозговой жидкости.
- Определение уровня церулоплазмина – белка, участвующего в обмене меди в организме. При его дефиците медь накапливается в печени, головном мозге, вызывая болезнь Вильсона – Коновалова. Симптомызаболевания схожи с болезнью Паркинсона.
Обездвиженность, нарушение мочеиспускания, тяжелое состояние больных способствуют развитию воспалительных процессов в организме. В целях выявления данной патологии проводят общий анализ крови, анализ мочи.
- Общий анализ крови (без лейкоцитарной формулы и СОЭ) – увеличение количества лейкоцитов свидетельствует о воспалительном процессе
- Общий анализ мочи – повышенное содержание лейкоцитов в моче говорит об инфекции органов мочевыделительной системы.
- Рентгенография органов грудной клетки – проводится для выявления воспалительных, застойных процессов в легких.
Объем проводимого обследования зависит от конкретной клинической ситуации и определяется лечащим врачом.
Лечение
Лечение болезни Паркинсона направлено на облегчение состояния больного. Методов, позволяющих полностью преодолеть болезнь, не существует. Используются препараты, замещающие недостаток дофамина в головном мозге. Большую роль играют специальные упражнения, позволяющие укреплять определенные мышцы. Это не останавливает развитие болезни, но способствует облегчению состояния больных, улучшению речи, жевания, глотания, способности ходить. В случаях неэффективности терапии проводится хирургическое лечение, направленное на глубинные отделы головного мозга, контролирующие движения.
Профилактика
Профилактики болезни Паркинсона нет, хотя в настоящее время ученые ищут методы излечения от нее и способы восстановления утраченных двигательных функций.
Рекомендуемые анализы
Повседневная активность при болезни ПАРКИНСОНА
Что такое повседневная активность?
Под повседневной активностью понимают любые формы деятельности человека в течение дня. Она включает Вашу деятельность на работе, любые виды работы по дому, разные формы общественной деятельности, знакомство с интересующими Вас сферами искусств и событиями общественной жизни, ну и, конечно, внутрисемейные и другие межличностные отношения на работе и в быту.
Она включает Вашу деятельность на работе, любые виды работы по дому, разные формы общественной деятельности, знакомство с интересующими Вас сферами искусств и событиями общественной жизни, ну и, конечно, внутрисемейные и другие межличностные отношения на работе и в быту.
Слово «активность» подразумевает, что вся повседневная Деятельность осуществляется Вами по собственному желанию, согласно плану, который Вы определяете для себя сами, но в соответствии с Вашими реальными возможностями.
Нет одинаковых больных, одинаковых проявлений болезни и объема физических возможностей у каждого. Один заболевает еще в до пенсионном возрасте и продолжает работать, другой заболевает в пожилом возрасте, когда сказывается уже груз лет и, возможно, кроме болезни Паркинсона есть и другие болезни, которые требуют лечения. Поэтому ясно, что объем повседневной активности у разных больных неодинаков, у работающих он больше, у пожилых не работающих больных — меньше. Пожилые больные больше нуждаются в советах и нейропсихологической поддержке, поэтому эти советы обращены, главным образом, к пожилым больным, которые сопротивляются трудностям хронического заболевания, и к их родственникам и близким, помогающим преодолевать эти трудности.
Для изложения советов и рекомендаций о том, как лучше организовать повседневную активность и преодолеть возможные затруднения, наиболее удобно мысленно проследить весь Ваш день от просыпания до засыпания.
Вы проснулись. Последнюю дозу лекарств Вы приняли еще вчера вечером, а утром действие лекарства ослабело и Вам трудно двигаться. Поэтому на прикроватной тумбочке или столике с вечера должна быть приготовлена утренняя доза лекарств и стакан с водой, чтобы запить лекарства. Для того, чтобы принять лекарства, Вы должны сесть.
Как сесть в постели. Если Вы лежите на спине, согните ноги в коленях, упритесь стопами, поднимите таз и повернитесь на бок в ту сторону постели, куда Вы собираетесь сесть. Затем опустите ноги с постели и одновременно, опираясь рукой, садитесь на краю постели. В положении сидя Вам не трудно принять лекарства. Ваши лекарства могут подействовать не сразу. Поэтому если нет уверенности, что силы вернулись к Вам — не торопитесь вставать. Посидите, подождите, когда начнут действовать лекарства. Но Вы можете начать надевать домашнюю одежду еще сидя. Одежда должна быть простой, легкой, застегиваться на крупные пуговицы или на застежку-молнию, а может быть вообще без застежек.
Посидите, подождите, когда начнут действовать лекарства. Но Вы можете начать надевать домашнюю одежду еще сидя. Одежда должна быть простой, легкой, застегиваться на крупные пуговицы или на застежку-молнию, а может быть вообще без застежек.
Наденьте домашние тапочки. Лучше, если они на резиновой подошве. Чтобы тапочки не соскакивали с ноги, у них должна быть «пятка». Такие тапочки легче надеть, пользуясь «язычком».
Вы встаете с постели. Вы уже оделись. Лекарство начинает действовать. Вы можете вставать. У здорового человека с этим нет проблем, потому что руки, ноги, туловище автоматически двигаются согласованно и здоровый человек не задумывается как сделать движение: просто — встал и пошел.
При болезни Паркинсона согласованность и автоматизм уменьшаются, поэтому больному приходится думать о том, как совершить те или другие движения.
Встать с постели. Для того, чтобы встать с постели, нужно отодвинуть стопы назад под край кровати. Стопы нужно установить «на ширину плеч». Затем Вы наклоняете туловище вперед, укладываете ладони на колени и, упираясь руками в колени, плавно встаете. Кстати, точно таким же образом вы встаете и со стула.
Стопы нужно установить «на ширину плеч». Затем Вы наклоняете туловище вперед, укладываете ладони на колени и, упираясь руками в колени, плавно встаете. Кстати, точно таким же образом вы встаете и со стула.
Утренний туалет и гигиена. Поднявшись с постели, Вы направляетесь в туалет. Если у Вас в последнее время после утреннего приема лекарств не сразу наступает уверенная ходьба и надежное равновесие, то на пути Вашего следования к туалету (да и на пути в другие помещения) на стенах должны быть приделаны скобки (наподобие ручек от двери) или деревянные (можно — металлические) поручни, за которые Вы можете держаться при ходьбе. Такая осторожность не помешает, предупредит падение, ушибы и травмы.
Чтобы Вы могли в туалете уверенно сесть на стульчак, на стенах туалета тоже должны быть приделаны скобы. Они же облегчат Вам потом вставание со стульчака.
Вы в ванной комнате. Для того чтобы умыть лицо, Вы закрываете глаза. Не видя окружающих предметов, Вы можете потерять равновесие, пошатнуться и упасть. Поэтому и в этом случае скоба рядом с умывальником не помешает.
Поэтому и в этом случае скоба рядом с умывальником не помешает.
При умывании не просто плескайте воду в лицо, а потирайте с некоторым усилием лицо, уши, шею, надплечье. Такое умывание становится и лечебной гимнастикой, и легким самомассажем. Некоторые рекомендуют электрическую зубную щетку, а мы советуем простую зубную щетку, причем желательно, чтобы Вы чистили зубы поочередно то левой, то правой рукой, и в этом случае гигиеническая процедура превращается в нетрудную лечебную гимнастику.
Бритье. Мужчина, кроме умывания, должен еще и побриться. Если у Вас получается привычное бритье с намыливанием щек и безопасной бритвой, так и продолжайте. Однако бритье электрической бритвой имеет некоторые преимущества: не нужно намыливать лицо, бриться можно сидя и не обязательно в ванной комнате.
Вы решили помыться в ванной. Конечно, это следует делать в те часы и дни, когда Вы чувствуете себя получше. Было бы хорошо, если бы Вы воспользовались некоторыми советами.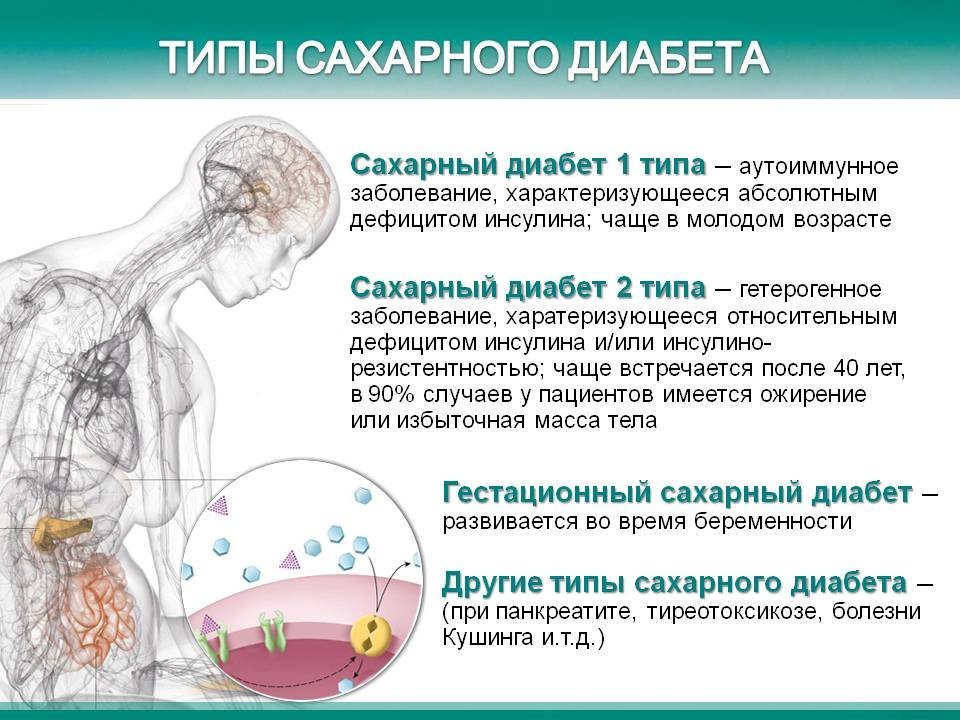 В ванной комнате рядом с ванной и на дно самой ванны нужно положить резиновые коврики — тогда Вы не поскользнетесь. Чтобы войти в ванную, следует придерживаться за скобы на стенках. Не советуем Вам ложиться в ванну. По неосторожности Вы можете перегреться до дурноты, соскользнуть и «нахлебаться» воды. Кроме того, в положении «лежа в воде» Вы не сможете намылить тело. Лучше иметь специальную (обычно деревянную) решетку для сидения в ванной. Края решетки упираются в края ванной, а сама решетка для сидения располагается чуть ниже края ванны. Нужно заранее приготовить мыльную пену в небольшом тазике и намыливать и тереть тело длинной мочалкой или губкой (можно мягкой щеткой) на длинной ручке, чтобы можно было достать все части тела. Смывать пену лучше душем на гибком шланге. Если его нет, нужно в отдельном тазике приготовить теплую воду для смывания пены.
В ванной комнате рядом с ванной и на дно самой ванны нужно положить резиновые коврики — тогда Вы не поскользнетесь. Чтобы войти в ванную, следует придерживаться за скобы на стенках. Не советуем Вам ложиться в ванну. По неосторожности Вы можете перегреться до дурноты, соскользнуть и «нахлебаться» воды. Кроме того, в положении «лежа в воде» Вы не сможете намылить тело. Лучше иметь специальную (обычно деревянную) решетку для сидения в ванной. Края решетки упираются в края ванной, а сама решетка для сидения располагается чуть ниже края ванны. Нужно заранее приготовить мыльную пену в небольшом тазике и намыливать и тереть тело длинной мочалкой или губкой (можно мягкой щеткой) на длинной ручке, чтобы можно было достать все части тела. Смывать пену лучше душем на гибком шланге. Если его нет, нужно в отдельном тазике приготовить теплую воду для смывания пены.
После того как Вы помылись, вытереться полотенцем лучше не выходя из ванной, а все еще сидя на решетке. Потом, держась за скобы, Вы выходите из ванной и надеваете легкую домашнюю одежду.
После принятия ванны следует отдохнуть полчаса-час. В зависимости от Ваших привычек Вы можете отдыхать в постели, на диване, в кресле. Глубокое низкое кресло — самое неподходящее место для отдыха: в нем можно уснуть в неудобной позе, из него бывает трудно подняться.
Выход из дома за покупками. Если больной ведет домашнее хозяйство самостоятельно или имеет и силы помочь своей семье, то он должен позаботиться о своевременном приобретении продуктов. Правильное планирование своевременного приобретения скоропортящихся продуктов и продуктов длительного хранения особенно важно при самостоятельном ведении хозяйства. Нет ничего зазорного, если Вы будете записывать себе в блокноте, что нужно купить сегодня, завтра и т.д.
Если Вы выходите за продуктами ежедневно, то Вам следует определить тот вес, который Вы без труда можете донести до дома — обычно это 2-3 кг. Если обстоятельства сложились так, что Вам приходится за один раз купить больше продуктов, то нужно обзавестись специальной сумкой на колесиках.
В магазине. Некоторые больные, когда оплачивают покупку в кассе, волнуются. Волнение может усилить затруднение движений. Поэтому наш совет: не волнуйтесь, передайте кошелек продавцу или кассиру, чтобы они сами отсчитали нужную сумму для оплаты покупки.
Никто никогда не обманывал больного покупателя!
Хранение и своевременное приготовление купленных продуктов.
Закупленные продукты следует распределить на 3 группы:
1) продукты быстрого использования;
2) продукты, требующие кулинарной обработки, и обычно они тоже недолго хранятся в холодильнике;
3) продукты длительного хранения без или с применением холодильника (крупы, концентраты, консервы).
Продукты каждой группы должны храниться соответствующим образом.
Приготовление блюд. При приготовлении продуктов, требующих кулинарной обработки, Вы должны использовать весь Ваш опыт, чтобы в это время не получить ожогов. Если такого опыта нет или Вы утратили необходимую сноровку, то для такого приготовления продуктов следует пригласить либо родственников, либо других людей, которые Вам помогают.
Если Вы живете один и ведете хозяйство самостоятельно, то у Вас должны быть продукты, которые можно приготовить быстро и без труда, в том числе концентраты и консерванты. Другие продукты Вы должны приготовить заблаговременно — накануне или за 2 дня, например, супы или некоторые вторые блюда. В любом случае, в доме должны быть концентраты и другие продукты быстрого приготовления. Они Вас выручат, если на этот день нет возможности потратить много времени для приготовления пищи.
Завтрак, обед, ужин. Каждый из приемов пищи должен быть приурочен ко времени дня, когда Вы чувствуете себя бодрее. Все продукты заранее должны быть готовы к употреблению, и Вам остается лишь что-то нарезать и что-то подогреть.
Хотелось бы, чтобы Вы не пренебрегали простыми условиями и всегда помнили о них:
1. При заблаговременной кулинарной обработке продуктов и подогревании приготовленной пищи для еды будьте осторожны с огнем — не сделайте пожар, не получите ожогов.
2. Стол, за которым Вы едите, должен располагаться недалеко от места подогревания пищи. Не следует ходить с горячим блюдом через всю комнату и тем более в другое помещение.
Не следует ходить с горячим блюдом через всю комнату и тем более в другое помещение.
3. На столе, за которым Вы собираетесь есть, все должно быть подготовлено к завтраку, обеду, ужину — вся посуда для еды, другие продукты, которые Вы любите употреблять во время еды: хлеб, специи, вода, соки, фрукты и т.д. Это делается для того, чтобы не вставать лишний раз из-за стола.
4. Ешьте не торопясь, содержимое каждой следующей ложки направляйте в рот, только после того, как Вы проглотили содержимое предыдущей ложки или сделали глоток воды.
5. Если Вы устали во время еды, то Вам следует отдохнуть полчаса.
6. Если усталости нет или Вы уже отдохнули, то не спеша помойте посуду и приведите в порядок разделочный стол и стол, за которым Вы едите; после этого тоже можно отдохнуть полчаса.
Конечно, люди едят обычно ту пищу, к которой они привыкли в течение многих лет и которая им нравится. Но не нужно лениться посоветоваться с Вашим врачом или консультантом-диетологом, какая пища Вам более подходит в Вашем пожилом возрасте при наличии хронического заболевания, которое уменьшает Вашу двигательную активность, при том, что Вы должны непрерывно принимать противо-паркинсонические лекарства, которые сами по себе изменяют аппетит, деятельность кишечника.
Не следует также забывать, что состав принимаемой Вами пищи может влиять на усвояемость принимаемых противо-паркинсонических средств и их эффективность. То же можно сказать и о том, когда именно Вам лучше принимать лекарства: до, во время, после еды.
Уборка квартиры. Даже при самом бережном отношении к своей квартире Вы замечаете, что она постоянно чем-то захламляется, везде собирается пыль и грязь. Поэтому в квартире, в том числе на кухне, в ванной и туалете необходимо наводить порядок и чистоту. Вы должны правильно оценить свои силы — что Вы сможете сделать при уборке сами так, чтобы это не повредило Вашему состоянию: вытереть пыль, пропылесосить полы, ковры и другие предметы (например, диван), сделать влажную уборку пола или даже помыть пол.
Можем дать Вам один совет: не нужно делать так, как это иногда делают здоровые люди — поставили себе цель убрать всю квартиру за полдня или за один день, особенно в тех случаях, если Вы живете один, никогда не нужно делать сразу генеральную уборку. Не стесняйтесь для самого себя составить расписание уборки и делать ее по частям каждый день недели. Это будет полезной для Вас формой лечебной физкультуры. Однако Вы сами должны оценить свои силы и не приниматься за такую уборку, которая Вам не по силам.
Стирка белья. Стирка — неизбежная часть домашних работ. Небольшую «постирушку» (носовые платки и т.п.) Вы можете устроить просто в тазике. Объемную стирку Вам ручным способом делать не следует. Нужно обзавестись стиральной машиной, которая многие вещи делает сама. Но выстиранное и отжатое белье нужно развешивать для окончательной просушки, а потом его еще надо и гладить. Если Вы не чувствуете в себе уверенности, что Вы это можете сделать сами, то следует попросить каких-нибудь помощников. Машина постирает белье, а помощники развесят и погладят. Конечно, есть еще один способ: пригласить работников прачечной («увезут-привезут»), однако это не всем по карману.
Чистка вещей. Надо честно сказать, что пожилые люди не очень охотно обновляют свой гардероб. Да и не всегда на это хватает средств. Поэтому единственный способ — Ваши помощники сдают вещи в химчистку и возвращают их Вам «как новенькие».
Прогулки. Не стоит объяснять, что прогулки на свежем воздухе в ритме размеренного и привычного для Вас темпа ходьбы, укрепляют Вас, повышают настроение и заряжают Вас бодростью. Многие заболевания имеют свои необъяснимые загадки, то же и болезнь Паркинсона: у многих больных, как только они переступают порог дома и выходят на улицу улучшается ходьба и они с удовольствием вышагивают километры на таких прогулках. Поэтому мы считаем прогулки обязательным элементом повседневной двигательной активности. В ряде случаев, прогулки можно сочетать с закупкой необходимых продуктов или выполнением иных хозяйственных или повседневных забот (заплатить за квартиру, приобрести какие-нибудь хозяйственные товары).
Двигательная активность в остальное время дня. Выше мы уже перечислили столь много вариантов двигательной активности, что на все другое остается довольно мало времени. Тем не менее, сидеть сиднем у телевизора или радиоприемника, шелестеть страницами газет и книг — не самое лучшее времяпрепровождение для больного с затруднением движений. Чем больше времени в день приходится на двигательную активность, тем лучше для больного. Не думайте, что врач не понимает, что больному вся эта активность дается большим напряжением воли и сил. Но мы всегда настаиваем, чтобы больной выполнял максимум нагрузки по домашним обязанностям, если это, конечно, не ухудшает его состояния. Напомним, что усталость после такой работы — это не ухудшение здоровья, а просто усталость, которая проходит с отдыхом. Поэтому вместо того, чтобы сидеть в кресле или лежать на диване, все полезное время (время, когда сильнее действуют лекарства) следует употреблять с практическим смыслом: стереть влажной тряпочкой или губкой пыль с мебели или подоконников, подмести (и протереть) пол на кухне, убрать (протереть) пол в ванной и туалете. Ну а если у Вас достаточно сил, то пропылесосьте комнаты.
Если остается время после выполнения этих домашних и бытовых работ, следует делать упражнения по лечебной физкультуре.
Поездка в гости и прием гостей. Для любого человека важно общение с родственниками и друзьями. Поэтому Ваше стремление к такому общению и желание его осуществить Ваш врач хорошо понимает.
Однако, к сожалению, вспоминаем о Ваших затруднениях при поездках. В связи с этим хотелось бы предложить Вам несколько советов.
1. Поездки в гости возможны только в тех случаях, если Вы можете хорошо переносить транспорт, если хватит сил на общение с родственниками и знакомыми в течение ряда часов.
2. Поскольку продолжительность гостевой поездки предсказать трудно возьмите с собой очередную порцию лекарств и небольшой флакон с водой, чтобы запить лекарства.
3. Не стесняйтесь принимать лекарства в гостях в назначенные для приема лекарств время.
Эти же советы можно Вам предложить, если Вы собрались пойти в театр. Однако, выходя на люди, Вы должны помнить, что люди так устроены, что все необычное у них вызывает любопытство. Поэтому они могут разглядывать как Вы двигаетесь. Наш совет — не обращайте на это никакого внимания. И еще, лучшее средство избавиться от такого любопытствующего субъекта — это внимательно посмотреть ему в глаза. И он от Вас уйдет.
Если Вам трудно ездить в гости, приглашайте родственников и знакомых к себе домой. Конечно, их приход должен совпадать с часами Вашего хорошего состояния. Не стесняйтесь сказать им, что никаких разносолов Вы приготовить не можете, что будет только чай. Можете поиронизировать и сказать им, чтобы они не забывали прекрасное русское слово «гостинцы», когда гости приносят в подарок что-нибудь хозяину. Ну, а если есть такая возможность, сами приготовьте каждому какой-нибудь маленький подарочек. Такие отношения укрепят Вашу взаимную симпатию и дружбу. Физические упражнения — лечебная физкультура. Выше мы старались подробно проследить за Вашей активностью в течение дня. Возможно, на что-нибудь другое у Вас не останется времени. Однако постарайтесь ежедневно делать специальные физические упражнения, которые направлены на то, чтобы улучшить двигательную активность и осанку.
Ваше поведение при эпизодах ухудшения состояния в течение дня или в течение нескольких дней. Даже у здорового человека самочувствие в разные дни бывает то лучше, то хуже. Такое тем более бывает у больных хроническими заболеваниями, в том числе и болезнью Паркинсона.
Причины такого изменения бывают различны:
Влияние внешних факторов, ухудшающих самочувствие:
— резкие метеорологические колебания и изменения геомагнитного поля Земли;
— неожиданные душевные травмы и сильные переживания по этому поводу;
— внезапно возникшие сопутствующие заболевания — простуда, грипп, появление или обострение заболеваний внутренних органов;
— нарушение привычной схемы приема лекарств;
— недостаточность действия назначенных Вам прежде лекарств.
Из многолетнего опыта наблюдения и лечения больных с болезнью Паркинсона, известно, что сами больные, как правило, могут точно определить причины временного ухудшения состояния. Тем не менее, в каждом отдельном случае будет лучше, если Вы посоветуетесь с врачом.
Совместными усилиями Вашего врача и Вашими собственными представлениями о причине ухудшения или неудовлетворительного состояния в определенные часы дня будет сделана оценка Вашего лечения и будут предприняты меры для ликвидации таких ухудшений.
Колебания двигательной активности в течение дня. Такие колебания называют «моторные флуктуации». Они связаны, главным образом, с ограничением продолжительности действия разовой дозы лекарств. Поэтому врач, стараясь улучшить Ваше состояние, может изменить назначенные лекарства, дозу лекарств, число приемов в день и время приема или направит Вас на консультацию в наш Центр или его региональные филиалы. Но иногда полностью избавиться от «моторных флуктуаций» не удается. Тогда остается приспособиться к ним: все необходимые Вам дела Вы делаете в часы, когда чувствуете себя лучше, остальные часы проводите за занятием, не требующим движений: чтение, просмотр телевизора, прослушивание радио.
Застывания. При ухудшении состояния у больных могут наступить состояния резкого ограничения движений. Больной как бы застывает на месте и не в силах сдвинуться. Застывание чаще всего происходит во время ходьбы, при поворотах, преодолении узких пространств (дверной проем), вставании со стула или когда Вы нервничаете. Пациенты обычно описывают застывание, как «прилипание ног к полу».
Ниже приводятся некоторые приемы, которые могут Вам помочь:
— Прежде всего, прекратите попытки продолжить движение.
— Попытайтесь переминаться с одной ноги на другую. Слегка согните ноги в коленях, оторвите стопу ног от пола и шагните вперед.
— Посчитайте «раз, два, три» или скомандуйте «левой-правой, левой-правой». Напевайте ритмичную мелодию. Это поможет при ходьбе.
— Представьте звук шагов по мостовой и поднимите ногу для того, чтобы сделать шаг.
— Выберите кого-нибудь впереди Вас, пытаясь подражать его ходьбе.
— Если у Вас проблемы с преодолением узких пространств, попытайтесь взглянуть за его пределы. Вообразите себе то место, где Вы окажетесь, минуя это пространство.
Продолжительность такого состояния бывает различна — от нескольких мин до нескольких часов. В последнем случае больной не может обойтись без посторонней помощи. При повторяющихся длительных эпизодах он нуждается в постоянной посторонней помощи, а врач должен изменить назначенное лечение.
Больным и его близким должны быть заранее отработаны способы, какими больной может оповестить близких о своем беспомощном состоянии.
Если эпизод случается на улице и больному трудно рассказать окружающим о своем заболевании или состоянии, у него в кармане должна лежать записка с фамилией, именем, отчеством, адресом места жительства, телефоном близких лиц, названием болезни и принимаемым лечением.
Падения. Могут быть результатом ухудшения движений при болезни Паркинсона, неустойчивого равновесия. Однако у пожилого человека падение может произойти при колебаниях артериального давления, перебоях в работе сердца, при внезапном головокружении или дурноте. Причиной могут быть и случайные факторы: неровности на дороге (ямки, бугорки), скользкие поверхности пола или дороги, плохое освещение, плохое зрение или невнимательность при ходьбе или попытке встать или сесть.
Совершенно очевидно, что случайных факторов можно избежать простой осторожностью, вниманием к своей ходьбе. Участившиеся падения при ухудшении болезни Паркинсона могут потребовать изменения проводимого лечения.
При падении постарайтесь сохранить спокойствие, не торопитесь вставать, сначала «придите в себя». Попытайтесь оценить полученные травмы, нет ли переломов, слушаются ли Вас руки и ноги, нет ли сильного головокружения или перебоев в сердце. Если есть возможность получить помощь окружающих, то не стесняйтесь обратиться к ним с такой просьбой. Если никого вокруг нет, то попытайтесь встать сами: сначала на четвереньки, потом на стопу одной ноги, потом, опираясь руками на колено, встаньте и распрямитесь. Все это легче проделать если Вы опираетесь на какой-нибудь прочно стоящий предмет: дома — крепкий стул, стол, диван, на улице — загородка, скамейка, забор, дерево.
Для того, чтобы правильно рассказать врачу о падении, Вам нужно припомнить получше не было ли случайных причин падения (оступился, споткнулся, поскользнулся), может быть, падению предшествовало головокружение, перебои или боль в сердце. Все это поможет правильнее установить причину падения и избежать его в дальнейшем. Повторяющиеся падения требуют от Вас максимальной осторожности при ходьбе, пользуйтесь палочкой, помощью окружающих.
Одной из причин падения при болезни Паркинсона является потеря равновесия, при этом тело больного неудержимо «несет» вперед, в сторону или же больной начинает пятиться назад. Как правило, с таким движением больной не может сам остановиться и ударяется о какое-нибудь препятствие и — падает. Такие падения особенно опасны на лестнице или в темном подъезде. Зная свои трудности, будьте особенно внимательны при поворотах, вставании из положения сидя и при ходьбе по лестнице.
Эпизодическое ухудшение речи тоже может наступать вместе с ухудшением движения в определенные периоды дня («моторные флуктуации»), речь становится менее внятной, торопливой, иногда это неразборчивое бормотание. Вы не можете внятно сказать окружающим, чего Вы от них хотите, окружающие не могут Вас понять. Это приводит к взаимному раздражению, обидам, ссорам. Поэтому обсуждение каких-то вопросов с Вашими близкими нужно перенести на те часы, когда Ваша речь бывает лучше, а при ухудшении речи максимально ограничить речевое общение. То же можно сказать и о разговоре по телефону. Ухудшение движений распространяется и на письмо — почерк становится малоразборчивым. Поэтому попытку написать письмо или записку тоже надо отложить на хорошие часы дня. Ухудшение Ваших двигательных возможностей и их колебания в течение дня требуют более частых консультаций Вашего лечащего врача и большей помощи Ваших родственников и близких.
Приготовление ко сну. Заканчивается день. Вечернее самочувствие у всех различное. Одни так устают за день, что мечтают скорее добраться до постели. Другие могут чувствовать себя достаточно активными, если для них было правильно подобрано время приема вечерней дозы.
В соответствии с обычным для Вас типом вечернего самочувствия Вы отводите определенное время для приготовления ко сну. Вы должны приготовить лекарства на следующий день, разложить их по числу приемов в пузырьки с соответствующими надписями. Совершаете вечерний туалет и гигиенические процедуры и ложитесь спать. Во сне человек обычно неосознанно меняет положение тела в постели, при этом у него не затекают руки и ноги. При болезни Паркинсона такое изменение положения затруднено. Не испытывая комфорта, больной просыпается и не сразу может объяснить себе причину пробуждения. Первое, что следует сделать — это повернуться на другой бок: упираетесь стопами, поднимаете таз, поворачиваете колени и туловище на другой бок. Иногда для облегчения поворотов на стене, на кровати делают приспособления (скобы, планки и др.) ухватившись за которые Вы легче совершаете поворот.
У Вас может возникнуть желание утолить жажду, поэтому на прикроватной тумбочке должен быть приготовлен стакан с водой. Чтобы не разбить стакан и не разлить воду, рядом с Вами должен быть выключатель электрического света.
Если среди ночи возникает желание посетить туалет, то путь к нему должен быть хорошо освещен.
Если Вам трудно ночью дойти до туалета или Вы очень боитесь упасть, то с вечера рядом с кроватью на простой стул или низкую устойчивую табуретку следует поставить судно, которым Вы воспользуетесь ночью. После туалета ложитесь спать и спите до утра.
Следующим утром Вас ждет следующий день. Вы должны провести его не хуже, чем сегодняшний.
Советы больным с болезнью Паркинсона, которым предстоит многочасовой переезд на автомобиле, поезде, самолете:
1. Вам необходимо обсудить с Вашим неврологом особенности Вашего переезда.
2. Вы должны получить от Вашего врача выписку с информацией о течении и особенностях Вашей болезни, о том какие дозы лекарств Вы обычно принимаете и данные о больших дозах лекарств, которые Вы переносили без осложнений. При необходимости — рекомендации о коррекции возможных побочных эффектов.
3. Если Вам ничего не известно о лекарственном снабжении в месте Вашего будущего пребывания, лучше взять с собою запас лекарств на один-два месяца.
4. Одежда для переезда должна быть удобной.
5. Если Вам ничего не известно о том, можете ли Вы поесть в ходе поездки в буфете, кафе, ресторане, необходимо взять небольшой запас еды и питья в дорогу.
6. Если Вам никто не помогает при переезде:
а) Вы должны заранее представить и оценить услуги такси и носильщика.
б) На такси Вам следует прибыть в медицинскую комнату аэро- или железнодорожного вокзала.
в) Идеально было бы предупредить сотрудников медицинской комнаты о времени Вашего приезда, о номере поезда или рейса самолета.
г) Сотрудники медицинской комнаты вместе с другим вспомогательным персоналом помогут вам занять место в вагоне поезда или салоне самолета.
д) Когда Вы расположились в купе или на борту самолета, то информируйте проводника или стюардессу о своем заболевании, своих трудностях с передвижением, о том, что Вам может потребоваться посторонняя помощь при приеме пищи или посещении туалета.
е) Идеально, если Вы дадите проводнику копию выписки о Вашей болезни, о необходимом приеме лекарств и скажете, где лежат Ваши лекарства.
В результате такого взаимодействия проводник будет хорошо информирован о Ваших трудностях и сделает все возможное, чтобы по прибытии Вас встретили сотрудники медицинской помощи со вспомогательным персоналом, транспортом и обеспечили бы Ваше дальнейшее передвижение к месту назначения. По прибытии Вы должны поставить в известность людей из Вашего будущего окружения о Вашей болезни, трудностях, необходимости принимать лекарства. В самые ближайшие дни Вы должны встретиться с неврологом, который будет в дальнейшем Вас наблюдать.
Мы надеемся, что Вы встретите компетентного специалиста и он будет продолжать оказывать Вам квалифицированную помощь, но надеемся также, что Вы настороженно отнесетесь к его рекомендациям, если он потребует полностью изменить привычное для Вас лечение.
Ваши взаимоотношения с родственниками, близкими и другими окружающими Вас людьми. Хроническое заболевание, в том числе и болезнь Паркинсона, обычно существенно ограничивает личные возможности больного. В большей или меньшей мере, раньше или позже ему потребуется помощь окружающих. Этот факт уже сам по себе сильно огорчает больного. Однако если больной будет правильно выполнять все советы врача, и возможно раньше и возможно точнее оценит свои реальные возможности, то более вероятно, что еще в течение многих лет он обеспечит себе независимость в жизни, ему будет легче и проще наладить благожелательные контакты с окружающими, которые в таком случае сами будут стремиться помочь больному. Такие контакты возможны только в условиях взаимопонимания и взаимной симпатии. Заранее трудно сказать, кто может оказать большую помощь и психологическую поддержку больному: родственники, с которыми он проживает или те, которые живут отдельно, близкие окружающие — соседи или сослуживцы и товарищи по работе, старые друзья или новые друзья.
Нужно бережно относиться к имеющимся и тем более зарождающимся доброжелательным контактам, не разрушать их неосторожным недобрым словом, необдуманным недобрым поступком.
И тогда все будут любить Вас.
Болезнь Паркинсона: что это, симптомы, причины, как остановить :: Здоровье :: РБК Стиль
Болезнь Паркинсона и синдром Паркинсонизма
Словосочетание «синдром Паркинсона», которое часто ищут в сети, не является корректным. Существует термин «синдром паркинсонизма». Это общая категория, которая включает в себя замедленность движений, скованность в мышцах, тремор в состоянии покоя в руках или ногах. Однако этот синдром может быть проявлением разных заболеваний: не только болезни Паркинсона, но и, например, мультисистемной атрофии или болезни Вильсона. В этом материале мы рассказываем непосредственно о болезни Паркинсона.
Что такое болезнь Паркинсона
Болезнь Паркинсона — прогрессирующее нейродегенеративное заболевание, занимающее по своей распространенности второе место после болезни Альцгеймера [1]. Несмотря на большое число исследований, посвященных изучению болезни Паркинсона, причины и механизмы развития этого недуга остаются до конца неясными. Известно, что это заболевание развивается из-за постепенной гибели нейронов, вырабатывающих дофамин. Чаще всего, симптомы болезни Паркинсона появляются у людей в возрасте после 50 лет, причем по мере старения вероятность развития этой болезни повышается. Тем не менее у 5–10% пациентов проявления этого заболевания могут возникнуть в возрасте 30–40 лет и даже раньше. У мужчин болезнь Паркинсона встречается гораздо чаще, чем у женщин, что может быть связано с определенным защитным действием женских половых гормонов на нейроны, вырабатывающие дофамин.
© Andrea Piacquadio/Pexels
Симптомы болезни были описаны еще в египетских папирусах XII века, а в Библии упоминаются «люди с тремором» [2]. Название предложил французский невролог Жан-Мартен Шарко в честь британского врача Джеймса Паркинсона. Последний написал «Эссе о дрожательном параличе», в котором изложены проявления заболевания на основе наблюдений за прохожими с характерными двигательными нарушениями. Работа была опубликована в 1817 году, однако при жизни автора ее не оценили.
Простой рецепт счастья: как приучить мозг вырабатывать гормоны радости
Симптомы болезни Паркинсона
Первые очевидные признаки болезни Паркинсона — замедление двигательной активности [3]. Плавность и необходимая скорость движений в немалой степени контролируются дофамином. При болезни начинают гибнуть клетки головного мозга в области под названием черная субстанция, в которых и образуется этот нейромедиатор. Это приводит к снижению содержания дофамина. Видимые симптомы болезни Паркинсона появляются тогда, когда уже погибло около 60–80% клеток черной субстанции, части экстрапирамидной системы, находящейся в среднем мозге. Она играет важную роль в регуляции сердечной деятельности, тонуса мышц, моторных и дыхательных функций.
Некоторые ранние симптомы могут развиться за несколько лет до нарушения двигательных функций. Так, одними из первых признаков болезни Паркинсона могут быть гипо- или аносмия (снижение или отсутствие обоняния), хронический запор, а также двигательная активность человека во время сновидений (так называемое расстройство поведения в фазу сна с быстрыми движениями глаз) [4].
Спустя много лет проявляются замедленность движений и чувство мышечной скованности (ригидности) в руке и ноге на одной стороне тела, что сопровождается изменением почерка (становится мелким, буквы будто сжаты), снижением размаха руки при ходьбе, замедленной и пришаркивающей походкой. Кроме того, голос может становиться более приглушенным, а мимика — менее выразительной, лицо приобретает маскообразный вид. У многих людей с болезнью Паркинсона появляется дрожание (тремор) рук и (или) ног, который наиболее выражен в состоянии покоя. Затем схожие симптомы распространяются и на противоположную сторону тела [5]. По мере прогрессирования заболевания нарушаются осанка (человек приобретает сутулость), а также способность должным образом контролировать равновесие.
Если вовремя не начать лечение, то симптомы болезни в значительной степени нарушат повседневную активность. К ним могут добавляться себорейный дерматит (белые и желтые чешуйки на коже), нарушения сна, депрессия, тревога, галлюцинации, проблемы с памятью, трудности зрительно-пространственного восприятия [6]. В ряде случаев помимо лечения лекарствами и физическими упражнениями может быть показано хирургическое вмешательство.
Против депрессии: какие занятия «учат» мозг быть счастливее и здоровее
Как и почему наш мозг замедляет и ускоряет время
Причины возникновения болезни Паркинсона
Ученые подробно изучают это заболевание и разрабатывают методы, которые не только бы уменьшали выраженность его симптомов, но и тормозили скорость прогрессирования нарушений. Однако до сих пор точные причины развития болезни Паркинсона остаются неясными [7]. Известно, что гибель нейронов, в которых вырабатывается дофамин, связана с накоплением в них особого белка с нарушенной структурой под названием альфа-синуклеин. Предрасположенность к болезни Паркинсона объясняется как генетическими, так и внешними факторами. По данным эпидемиологических исследований, существуют критерии, приводящие к повышенному риску ее развития [8].
- Пол. Мужчины страдают болезнью Паркинсона в 1,5 раза чаще, чем женщины.
- Возраст. Основная группа пациентов — люди старше 50 лет.
- Генетика. Люди, в семейном анамнезе которых были случаи болезни Паркинсона, более подвержены ее развитию.
- Токсины. Воздействие вредных веществ (например, пестицидов) может повысить риск появления болезни.
- Травмы головы (не обязательно с потерей сознания). Среди пациентов часто встречаются те, у кого они были.
Багаж знаний: как уровень образования влияет на развитие деменции
Стадии развития болезни Паркинсона
Количество клеток головного мозга, вырабатывающих дофамин и контролирующих движения, уменьшается постепенно. Вместе с этим прогрессируют и симптомы болезни Паркинсона.© Bret Kavanaugh/Usplash
Они могут быть разными: не обязательно люди, страдающие этим заболеванием, испытывают одни и те же проблемы одинаковой тяжести. Но есть типичные закономерности развития болезни Паркинсона [9]. Специалисты выделяют в ее течении пять стадий.- Первый этап. Легкие симптомы, которые не мешают повседневной деятельности. Например, замедленность и незначительный тремор на одной стороне тела, изменение осанки и мимики.
- Второй этап. Симптомы прогрессируют: тремор, ригидность мышц на обеих сторонах тела. Возникают очевидные проблемы с осанкой, а также во время ходьбы.
- Третий этап. Это средняя стадия, когда развивается потеря равновесия, движения значительно замедляются, контролировать конечности становится тяжелее. Человеку сложно выполнять простые бытовые задачи: одеваться, есть, принимать ванну. На этом этапе лучше, если он будет находиться под присмотром врачей, родственников, а также квалифицированных специалистов по уходу.
- Четвертый этап. Симптомы усиливаются; больной не может стоять без посторонней помощи. Для передвижения часто требуются ходунки, обязательна ежедневная помощь других людей.
- Пятый этап. Самая изнурительная стадия: скованность в теле может привести к полной невозможности передвигаться и обслуживать себя. Человеку нужна инвалидная коляска, либо он становится прикованным к постели. Необходим круглосуточный медперсонал. У пациента на пятой стадии могут возникать психические осложнения — бред и галлюцинации [10].
Не то, чем кажется: как наш мозг меняет реальность
Диагностика болезни Паркинсона
Специального теста для обнаружения болезни Паркинсона не существует. Диагноз ставится на основании истории болезни, физикального и неврологического обследования, с учетом анализа жалоб и симптомов [11]. Методы нейровизуализации, такие как компьютерная томография или магнитно-резонансная томография, могут использоваться для исключения других состояний. В некоторых странах может также проводиться исследование для оценки сохранности переносчика дофамина в клетках головного мозга (DaTscan), что помогает врачам в сложным случаях подтвердить или опровергнуть диагноз болезни Паркинсона.
Кто такие майнд-коучи и зачем нужно тренировать мозг
Лечение болезни Паркинсона
Терапия основана на изменении образа жизни, медикаментозном лечении и физических упражнениях [12]. Больному нужны адекватный отдых, физическая активность и сбалансированная диета. Важную роль играет нормализация сна. Хронический недосып приводит к сбоям в работе организма и повышенной выработке кортизола — гормона стресса, который также может влиять на развитие нейродегенеративных заболеваний. Во многих случаях требуются работа с логопедом для улучшения речи, а также лекарства, которые помогут контролировать различные физические и психологические симптомы.
© Karolina Grabowska/Pexels
Препараты восполняют нехватку дофамина или имитируют его действие в головном мозге. Иногда применяются антихолинергические лекарства, которые могут помочь уменьшить тремор. Большинство из них приносят кратковременное облегчение при движении. Препараты может назначать только врач, контролирующий процесс лечения, так как они имеют потенциальные побочные эффекты и противопоказаны для самостоятельного применения. Хирургические операции рассматриваются, когда одних лекарств и изменения образа жизни становится недостаточно для контроля симптомов болезни. К таким операциям относится, например, имплантация электродов для хронической электрической стимуляции глубоких структур головного мозга или установка помпы (насоса) с лекарственным препаратом для его непрерывного введения [14].
Приступать к лечению нужно как можно скорее. Болезнь Паркинсона чревата осложнениями из-за нарушения контроля движений: в легких и ногах малоподвижных пациентов могут образовываться тромбы, не исключены фатальные травмы из-за падений. Поддерживающая терапия помогает уменьшить неприятные симптомы, а также значительно улучшить качество жизни.
Нейропластичность: как заставить мозг лучше работать
Профилактика болезни Паркинсона
Из-за отсутствия знаний о причинах болезни трудно определить способы, чтобы ее избежать. По данным исследований, на ее развитие влияют образ жизни, в том числе питание и физическая активность [15]. Ученые утверждают, что немаловажную роль в профилактике играют антиоксиданты и аэробные упражнения.
Кроме того, любители кофе и зеленого чая реже страдают от болезни Паркинсона [16], [17]. Генетическая предрасположенность не означает, что человек обязательно заболеет, но она увеличивает риски.
11 знаменитостей, которые справились со сложным диагнозом
Коронавирус и болезнь Паркинсона
Вопрос взаимодействия заболеваний стоит особенно остро, потому что пожилые люди больше подвержены осложнениям от COVID-19. А это может усугубить и без того непростое течение болезни Паркинсона [18]. К тому же вирусы быстрее распространяются в местах скопления людей, например, в домах престарелых. Пожилые люди должны избегать толпы и соблюдать правила гигиены, а их комнаты необходимо держать в чистоте и проветривать. Врачи советуют делать прививки по необходимым показаниям, обсудить которые можно с лечащим врачом.
Как не заболеть простудой и гриппом: простые правила
#пронауку: зачем мозг внушает нам нереальность смерти
Комментарий эксперта
Селивёрстов Юрий Александрович, научный сотрудник ФГБНУ НЦН, врач высшей категории, к.м.н. Член образовательного комитета Европейской секции International Parkinson and Movement Disorder Society
«В целом у пациентов с классической болезнью Паркинсона продолжительность жизни после появления первых симптомов сопоставима с таковой у людей без этого недуга. Тем не менее темпы течения заболевания могут варьироваться в зависимости от большого числа как модифицируемых, так и немодифицируемых факторов.
Скорость прогрессирования болезни Паркинсона зависит как от большого числа индивидуальных генетических особенностей человека, так и от его образа жизни. Лечение специальными противопаркинсоническими препаратами позволяет пациенту оптимизировать режим повседневной физической и когнитивной активности, а это, в свою очередь, замедляет нарастание выраженности симптомов болезни Паркинсона. Стремительное ухудшение состояния пациента, несмотря на адекватное лечение, может свидетельствовать об альтернативном диагнозе.
В настоящее время методов, позволяющих вылечить болезнь Паркинсона, не существует, о чем необходимо помнить при встрече с различного рода рекламой на эту тему. Однако не стоит пренебрегать симптоматическим лечением: оно помогает значительно улучшить качество жизни человека с этим заболеванием. По мере прогрессирования болезни Паркинсона требуется соответствующим образом корректировать дозы и набор лекарств.
За исключением редких случаев (чаще всего до 50 лет) болезнь Паркинсона не связана с каким-то одним определенным геном, и риск ее развития у родственников пациента лишь немного выше, чем в среднем по популяции».
Клиника Ито
Заболевания, сопутствующие Базедовой болезни
Заболевания, связанные с щитовидной железой
- (1) Экзофтальм
- Жировая ткань позади глазного яблока или объем мышцы, контролирующей движение глазного яблока, увеличивается из-за воспаления или отека, вследствие чего глазное яблоко выдается вперед и возникает экзофтальм. При тяжелом экзофтальме может возникать покраснение конъюнктивы на поверхности глазного яблока либо язва роговицы, которая может быть болезненной.
- (2) Ретракция век
- Возникает, если верхние веки не опускаются вследствие воспаления или стягивания мышц, контролирующих подъем верхнего века. Ретракция век может возникать из-за напряжения мышц при высоком уровне тиреоидных гормонов, но может излечиваться при нормализации уровня гормонов в результате терапии антитиреоидными препаратами. Однако, если ретракция век вызвана воспалением, необходимо лечение у врача-офтальмолога.
- (3) Диплопия
- При воспалении мышц, контролирующих движение глазного яблока, возникает отек, а подвижность мышц ухудшается. Глазные яблоки не могут двигаться одновременно и возникает симптом диплопии.
Офтальмологические симптомы могут продолжаться или ухудшаться даже после стабилизации уровня гормонов. Следует посетить офтальмолога, специализирующегося на офтальмопатии, который оценит симптоматику и подберет надлежащее лечение. Поскольку курение является фактором, усиливающим офтальмологические симптомы, следует отказаться от курения.
Заболевания сердца
Когда состояние избыточного количества тиреоидных гормонов, вызванное Базедовой болезнью, продолжается в течение длительного времени, сердце вынуждено работать очень интенсивно, что истощает его и приводит к аритмии или сердечной недостаточности (состояние плохой работы сердца). Пациенты старшего возраста в особенности подвержены этому воздействию, но такие явления могут возникать и у молодых людей, что требует внимательности. Наиболее важным является нормализация уровня тиреоидных гормонов посредством лечения, но необходимо и одновременное лечение аритмии и сердечной недостаточности.
Тиреотоксический криз
Состояние, которое может возникать у пациентов с гипертиреозом, не получающих достаточного лечения, когда организм подвергается сильному стрессу (тяжелая хирургическая операция, тяжелое инфекционное заболевание). Его симптомами является помутнение сознания, температура тела выше 38С, тахикардия (св. 130 ударов в минуту), диарея и другие желудочно-кишечные симптомы, сердечная недостаточность и т.д. В настоящее время методы лечения также прогрессируют, но тем не менее, остается риск летального исхода. Важно проходить надлежащее лечение и поддерживать функции щитовидной железы в стабильном состоянии.
Тиреотоксический периодический паралич конечностей
При высоком уровне тиреоидных гормонов утром после переедания, а также тяжелой физической активности может проявляться неподвижность нижних и верхних конечностей. Это тиреотоксический периодический паралич конечностей. Он часто встречается у мужчин монголоидной расы и спонтанно проходит самое позднее через несколько часов, но постоянно возникает вновь, если уровень тиреоидных гормонов не нормализован.
Гипергликемия
При высоком уровне тиреоидных гормонов существует тенденция к повышению уровня сахара в крови. У пациентов с диабетом при обострениях Базедовой болезни ухудшается контроль за уровнем сахара. Пациент возвращается к исходному состоянию при поддержании уровня тиреоидных гормонов посредством надлежащего лечения.
Остеопороз
Известно, что при гипертиреозе ускоряется костный обмен веществ и снижается плотность костной ткани. Риск остеопороза значительно повышается у женщин в менопаузе и престарелых пациентов. При нормализации функции щитовидной железы посредством лечения Базедовой болезни костный обмен веществ постепенно возвращается к норме, а плотность костей восстанавливается в течение 1-2 лет.
Другое
Кроме того, иногда могут наблюдаться такие симптомы, как деформация ногтей (двойные ногти), появление белых пятен на коже, претибиальная микседема (появление отеков и потемнения кожи голеней), и т.д.
Симптомы анкилозирующего спондилита (болезни Бехтерева)
03.11.2021
Статья проверена терапевтом-ревматологом Бородиным О.О., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
Врачи Клинического госпиталя на Яузе помогут избавиться или облегчить симптомы болезни Бехтерева (анкилозирующего спондилита) с помощью современных методов терапии, в том числе применения биологических генно-инженерных препаратов, гемокоррекции.
Анкилозирующий спондилит (болезнь Бехтерева) — воспалительное заболевание позвоночника и суставов.
Жалобы и клинические проявления
- Боль в спине. Боли в спине максимально выражены рано утром. Характерный симптом болезни Бехтерева — чувство скованности с утра. Как боль, так и скованность постепенно уменьшаются в течение дня при начале движения. При длительном пребывании в неподвижном состоянии (сидя, лежа) боли могут усиливаться. При анкилозирующем спондилите боли обычно впервые появляются в молодом возрасте (20–40 лет).
- Изменения в суставах. Помимо болей в спине для болезни Бехтерева характерно поражение суставов конечностей (особенно тазобедренных, коленных), что проявляется болезненным ограничением подвижности и отеком.
- Поражение глаз. В 30% случаев встречается определенная форма воспаления глазного яблока, так называемый увеит или иридоциклит — воспаление радужной оболочки.
- Боль в местах прикрепления сухожилий. Кроме того у трети больных анкилозирующим спондилитом встречается такие симптомы, как болезненность и отек в области прикрепления сухожилий (т. н. энтезисы) — энтезит. Наиболее часто поражаются места прикрепления ахиллова сухожилия к пяточной кости, подошвенной связки к пяточной кости, а также сухожилий, прикрепляющихся с внутренней стороны коленного сустава и с наружной стороны локтевого сустава.
- Снижение подвижности позвоночника. На конечных стадиях заболевания к болям в спине постепенно присоединяется неподвижность позвоночника. Это связано с тем, что в результате воспалительного процесса образуются костные сращения между телами позвонков и в мелких межпозвонковых суставах, которые препятствуют нормальной подвижности позвоночника. Болевой синдром при этом обычно ослабевает и даже полностью прекращается.
- Связанные симптомы. Невозможность поддержания повседневной физической активности приводит к развитию атрофии мускулатуры спины, мышечных болей, повышенному риску переломов. Кроме того нарушение подвижности позвоночника и сочленений грудной клетки провоцирует нарушение дыхательных движений и затруднение дыхания, что в свою очередь повышает риск инфекций нижних дыхательных путей.
- Течение заболевания. Анкилозирующий спондилит может протекать крайне разнообразно.
Наиболее часто встречается медленно прогрессирующее течение с чередованием периодов обострений и спонтанных ремиссий с отсутствием клинических проявлений. При этом продолжительность ремиссии носит индивидуальный характер, и в ряде случаев, заболевание после определенного момента может не обостряться вообще.
С другой стороны, около 5% случаев представляют собой быстро прогрессирующие формы, при которых полная неподвижность позвоночного столба может развиться уже в первые 10 лет болезни.
Диагностика и лечение болезни Бехтерева в Клиническом госпитале на Яузе
Лечение анкилозирующего спондилита должно начинаться как можно раньше, чтобы исключить развитие тяжелых инвалидизирующих осложнений и всегда соответствовать активности заболевания. Мы применяем самые современные информативные методы диагностики и эффективные схемы лечения болезни Бехтерева
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Литература:
Алексеев Е.И., Литвицкий П.Ф. Ювенильный ревматоидный артрит: этиология, патогенез, клиника, алгоритмы диагностики и лечения // Веди. 2007.
Носков С.М. Консервативное лечение остеоартроза // ГЭОТАР-Медиа. 2014.
Обслуживание на двух языках: русский, английский.
Оставьте свой номер телефона, и мы обязательно перезвоним вам.
Ученые предупредили о появлении болезни Паркинсона у перенесших коронавирус
У людей, которые перенесли коронавирус в разных формах, впоследствии может развиться болезнь Паркинсона или другие виды слабоумия, говорится в исследовании группы ученых из Центра биомедицинских исследований приматов в Рейсвейке, результаты которого обнародованы на портале bioRxiv.
Специалисты отметили, что, хотя вирус SARS-CoV-2 преимущественно поражает органы дыхания, более 30% пациентов с COVID-19 также страдают различными неврологическими симптомами, включая потерю обоняния или вкуса, бред, эпилепсию и психоз. В связи с этим ученые решили разобраться, связано ли подобное с проникновением инфекции в мозг или сбоями в функционировании иммунной системы. Для этого они изучили течение коронавируса у макак-резусов и макак-крабоедов.
Наблюдатели выяснили, что вирус проник в клетки разных отделов мозга животных, включая мозжечок, двигательную кору и в гиппокамп. В результате в мозге начиналось воспаление и появлялись патологические белковые образования внутри нейронов — тельца Леви.
«Поскольку у людей формирование телец Леви является признаком развития болезни Паркинсона, эти данные представляют собой предупреждение о потенциальных долгосрочных неврологических эффектах после инфекции SARS-CoV-2», — заявили авторы исследования. Они отметили, что подобные симптомы наблюдались даже у тех макак, у которых коронавирус протекал бессимптомно.
О том, что коронавирус провоцирует когнитивные нарушения у человека, в декабре предупредила замдиректора по клинико-аналитической работе ЦНИИ эпидемиологии Роспотребнадзора Наталья Пшеничная. По ее словам, у пациентов фиксировались в том числе ухудшение памяти и снижение уровня концентрации внимания.
По данным университета Джонса Хопкинса, в мире коронавирус был выявлен более чем у 112,2 млн человек, причем у 387,9 тыс. — за последние сутки. При этом почти 2,5 млн жителей планеты с подтвержденным COVID-19 скончались.
Все болезни и состояния | НИАМС
Мы рады представить вам нашу обновленную, удобную для мобильных устройств информацию о здоровье. Для каждой темы, связанной со здоровьем, вы найдете версию «Основы», в которой представлены основные факты, и версию «Углубленное рассмотрение», в которой представлены более подробные сведения.
А
Угри
Что такое прыщи? Это вызвано тем, что заблокированные кожные фолликулы из-за пробки, вызванной маслом желез, бактериями и мертвыми клетками, слипаются и набухают.Alopecia Areata
Что такое очаговая алопеция? Это состояние, которое поражает ваши волосяные фолликулы (они образуют волосы).В большинстве случаев волосы выпадают небольшими круглыми пятнами.Анкилозирующий спондилит
Что такое анкилозирующий спондилит? Это артрит, который поражает позвоночник, обычно вызывая покраснение, жар, отек и боль в позвоночнике, где он соединяется с тазом.Артрит
Артрит — это воспаление суставов, которое может вызывать скованность или боль. Узнайте больше о симптомах и лечении.Атопический дерматит
Что такое атопический дерматит? Это кожное заболевание, вызывающее сильный зуд.Расчесывание приводит к покраснению, отеку, растрескиванию, выделению прозрачной жидкости, образованию корок и шелушению.Аутоиммунные заболевания
Что такое аутоиммунные заболевания? Эти заболевания возникают, когда ваши иммунные клетки по ошибке атакуют ваше тело. Эти заболевания могут поражать практически любую часть тела.Самовоспалительные заболевания
Что такое аутовоспалительные заболевания? Они заставляют ваши иммунные клетки по ошибке атаковать ваше тело и могут вызвать жар, сыпь, отек суставов и многое другое.Б
Боль в спине
Боль в спине — одна из самых распространенных проблем со здоровьем в Соединенных Штатах.Она может варьироваться от тупой постоянной боли до внезапной острой боли, из-за которой трудно двигаться.Болезнь Бехчета
Что такое болезнь Бехчета? Это хроническое заболевание, которое вызывает язвы во рту или гениталиях, а также воспаление в некоторых частях глаза.Бурсит
Что такое бурсит? Это распространенное заболевание, вызывающее отек и боль вокруг мышц и костей.E
Буллезный эпидермолиз
Что такое буллезный эпидермолиз? Это группа заболеваний, при которых на коже образуются болезненные волдыри.Эти волдыри могут вызвать проблемы, если они заразятся.Ф
Фибромиалгия
Врачи пока не знают точных причин фибромиалгии. Узнайте больше об этих мышечных болях и усталости, вызывающих хроническое заболевание.Фиброзная дисплазия
Что такое фиброзная дисплазия? Это происходит, когда здоровая кость заменяется другими типами тканей. Кости могут стать слабыми, иметь неправильную форму или даже сломаться.г
Гигантоклеточный артериит
Что такое гигантоклеточный артериит? Из-за этого артерии кожи головы и шеи становятся красными, горячими, опухшими или болезненными.Наиболее поражены артерии в висках.Подагра
Что такое подагра? Это разновидность артрита, при которой суставы становятся болезненными и жесткими. Подагра вызывается накоплением кристаллов мочевой кислоты в суставах.Повреждения пластинки роста
Повреждения пластинки роста случаются, когда разрыв или перелом развивается около или на конце длинной кости.H
Гнойный гидраденит (HS)
Гнойный гидраденит (также известный как инверсные угри) — это хроническое неконтагиозное воспалительное состояние, характеризующееся прыщавыми шишками или фурункулами, туннелями или участками на и под кожей.Операция по замене тазобедренного сустава
При операции по замене тазобедренного сустава удаляются поврежденные или больные части тазобедренного сустава и заменяются новыми, искусственными частями.Я
Ихтиоз
Что такое ихтиоз? Это заболевание, вызывающее сухость и утолщение кожи, которая может напоминать рыбную чешую.Дж
Ювенильный идиопатический артрит (ЮИА)
Ювенильный артрит описывает артрит у детей. Артрит вызывается воспалением суставов.Узнайте все, что вам нужно знать о ювенильном артрите.К
Детские страницы
Ваше детство и подростковые годы — лучшее время, чтобы научиться привычкам, которые помогут вам сохранить здоровье ваших костей, суставов, мышц и кожи на долгие годы. Получайте удовольствие от изучения этих страниц и почаще возвращайтесь за обновлениями и новыми функциями.м
Синдром Марфана
Что такое синдром Марфана? Это заболевание, поражающее соединительную ткань, поддерживающую многие части вашего тела.Синдром Марфана часто бывает генетическим заболеванием.O
Остеоартроз
Что такое остеоартрит? Он повреждает скользкую ткань, покрывающую концы костей, заставляя кости тереться друг о друга, вызывая боль, отек и потерю подвижности.Несовершенный остеогенез
Несовершенный остеогенез — это генетическое заболевание, также называемое болезнью хрупкости костей, из-за которого кости становятся слабыми и легко ломаются.Остеонекроз
Что такое остеонекроз? Остеонекроз — это заболевание костей, при котором кость начинает отмирать и разрушаться.Узнайте симптомы и цели лечения.Остеопетроз
Что такое остеопетроз? Это редкое заболевание, при котором кости ненормально разрастаются и становятся слишком плотными. Когда это происходит, кости могут легко сломаться.Остеопороз
Что такое остеопороз? Это заболевание, при котором ваши кости становятся слабыми и с большей вероятностью сломаются. Симптомов нет, пока не сломается кость.-П
Конгенита пахионихии
Что такое врожденная пахионихия? Это редкое заболевание, вызывающее толстые ногти, болезненные мозоли на ступнях и другие симптомы.Болезнь костей Педжета
Что такое болезнь Педжета? Это заболевание, при котором кости становятся слишком большими и слабыми. Болезнь Педжета может поражать любые кости вашего тела.Пемфигус
Что такое пузырчатка? Это заболевание, при котором иммунная система атакует здоровые клетки верхнего слоя кожи, в результате чего образуются волдыри.Ревматическая полимиалгия
Что такое ревматическая полимиалгия? Это вызывает мышечную боль и скованность в шее, плече и бедре и может сопровождаться лихорадкой, слабостью и потерей веса.Псориаз
Псориаз — это кожное заболевание, которое вызывает покраснение и шелушение кожи, которая может ощущаться болезненной, опухшей или горячей. Узнайте больше о типах и причинах псориаза.Псориатический артрит
Что такое псориатический артрит? Это может произойти у людей с псориазом (чешуйчатые красные и белые пятна). Поражает суставы и участки прикрепления тканей к костям.R
Феномен Рейно
Что такое феномен Рейно? Это заболевание, поражающее кровеносные сосуды.Это приводит к тому, что ваше тело не отправляет достаточно крови к рукам и ногам в течение определенного периода времени.Реактивный артрит
Что такое реактивный артрит? Это вызвано инфекцией и приводит к боли в суставах и отекам. У вас также могут быть красные опухшие глаза и опухшие мочевыводящие пути.Ревматоидный артрит
Что такое ревматоидный артрит? Это заболевание, которое поражает несколько суставов, вызывая боль, отек и скованность. Также могут присутствовать усталость и жар.Розацеа
Что такое розацеа? Это длительное заболевание, вызывающее покраснение кожи и прыщи, обычно на лице. Это также может сделать кожу более толстой и вызвать проблемы с глазами.S
Склеродермия
Склеродермия вызывает появление пятен на плотной и жесткой коже, но также может повредить ваши кровеносные сосуды и органы. Узнайте о причинах и методах лечения этого кожного заболевания.Сколиоз у детей и подростков
Что такое сколиоз? Это заболевание, вызывающее искривление позвоночника вбок.Кривые часто бывают S- или C-образными. У большинства людей причина появления этой кривой неизвестна.Синдром Шегрена
Что такое синдром Шегрена? Это заболевание, поражающее железы, вырабатывающие влагу. Чаще всего вызывает сухость во рту и глазах.Стеноз позвоночного канала
Что такое стеноз позвоночного канала? Это сужение позвоночника. Это сужение оказывает давление на спинной мозг и нервы и может вызвать боль.Спортивные травмы
Спортивные травмы — это травмы, полученные во время занятий спортом или физических упражнений.Спортивные травмы бывают двух видов: острые и хронические.Спортивные травмы у молодежи: Руководство для родителей
Родители узнают об обычных спортивных травмах среди молодежи и способах предотвращения таких травм.Растяжения и деформации
Растяжение связок — это повреждение связки (ткани, соединяющей кости). Растяжение — это повреждение мышцы или сухожилия (связок ткани, соединяющей мышцу с костью).Системная красная волчанка (волчанка)
Волчанка — это заболевание, при котором система защиты организма атакует здоровые клетки и ткани, вызывая повреждение многих частей тела.Узнайте больше об этом заболевании.т
Тендинит
Что такое тендинит? Это припухлость и боль в суставе, обычно вызванные неоднократными травмами сухожилия, части сустава, соединяющей мышцы с костями.В
Витилиго
Витилиго — это заболевание, при котором участки кожи становятся белыми. Это происходит потому, что клетки, определяющие цвет кожи, разрушаются.Medscape Drugs & Diseases — всесторонние рецензируемые статьи о медицинских состояниях, хирургии и клинических процедурах с симптомами, диагнозом, стадией, лечением, лекарствами и лекарствами, прогнозом, последующим наблюдением и фотографиями
Клинический справочникMedscape — это самый авторитетный и доступный медицинский справочник для врачей и медицинских работников, доступный в Интернете и на всех основных мобильных устройствах.Весь контент бесплатный.
Клиническая информация представляет собой опыт и практические знания ведущих врачей и фармацевтов из ведущих академических медицинских центров США и всего мира.
Темы являются всеобъемлющими и охватывают более 30 медицинских специальностей, включая:
Болезни и состояния
Более 6000 научно обоснованных и проверенных врачами статей о болезнях и состояниях организованы для быстрого и исчерпывающего ответа на клинические вопросы и предоставления подробной информации в поддержку постановки диагноза, лечения и принятия других клинических решений.Темы богато иллюстрированы более чем 40 000 клинических фотографий, видео, диаграмм и рентгенографических изображений.
Процедуры
Более 1000 статей о клинических процедурах содержат четкие пошаговые инструкции и включают обучающие видео и изображения, позволяющие клиницистам освоить новейшие методы или улучшить свои навыки в процедурах, которые они выполняли ранее.
Анатомия
Более 100 статей по анатомии содержат клинические изображения и схемы основных систем и органов человеческого тела.Статьи помогают понять анатомию, связанную с лечением определенных состояний и выполнением процедур. Они также могут облегчить беседы между врачом и пациентом.
Монографии по лекарствам
Предоставлено более 7100 монографий по рецептурным и безрецептурным лекарствам, а также по соответствующим фирменным лекарствам, травам и добавкам. Информация о лекарствах, включенная в Medscape Drugs & Diseases, основана на одобрении FDA. Также включены изображения наркотиков.
Средство проверки взаимодействия с наркотиками
Наша программа проверки взаимодействия с лекарствами обеспечивает быстрый доступ к десяткам тысяч взаимодействий между фирменными и непатентованными лекарствами, лекарствами, отпускаемыми без рецепта, и добавками. Относитесь к умеренным взаимодействиям с серьезными противопоказаниями для одновременного приема до 30 лекарств, трав и добавок.
Справочная информация
Получите доступ к справочной информации по лекарственным средствам в рамках плана медицинского страхования при поиске конкретного лекарства и сэкономьте время и силы для вас и вашего пациента.Выберите из нашего полного списка из более чем 1800 планов страхования во всех 50 штатах США. Настройте свою учетную запись Medscape с учетом планов медицинского страхования, которые вы принимаете, чтобы необходимая вам информация сохранялась и была готова каждый раз, когда вы ищите лекарство на нашем сайте или в приложении Medscape. Легко сравнивайте статус уровней препаратов одного класса при выборе альтернативного препарата для вашего пациента.
Медицинские калькуляторы
Medscape Reference содержит 129 медицинских калькуляторов, охватывающих формулы, весы и классификации.Кроме того, в нашем справочнике по лекарствам есть более 600 монографий по лекарственным препаратам, в которых есть встроенные калькуляторы дозирования.
Коллекции изображений
Сотни слайд-шоу с богатыми изображениями визуально привлекают читателей и бросают вызов, расширяя их знания как об общих, так и о необычных заболеваниях, презентациях клинических случаев и текущих противоречиях в медицине.
MEDLINE
Щелкните ссылки по темам, посвященным лекарствам и болезням, в нашем клиническом справочнике, чтобы просмотреть клинические данные в MEDLINE.Кроме того, поищите в базе данных MEDLINE журнальные статьи.
Medscape — ведущее онлайн-направление для медицинских работников, ищущих клиническую информацию. В дополнение к клиническим справочным инструментам Medscape предлагает:
Новости медицины Узнать больше
Дополнительное медицинское образование Узнать больше
Гидроксихлорохин Пероральный: применение, побочные эффекты, взаимодействия, изображения, предупреждения и дозировка.
Может возникнуть тошнота, рвота, потеря аппетита, диарея, головокружение или головная боль.Если какой-либо из этих эффектов сохраняется или ухудшается, немедленно сообщите об этом своему врачу или фармацевту.
Помните, что ваш врач прописал это лекарство, потому что он или она посчитали, что польза для вас больше, чем риск побочных эффектов. Многие люди, принимающие это лекарство, не имеют серьезных побочных эффектов.
Немедленно сообщите своему врачу, если у вас есть какие-либо серьезные побочные эффекты, в том числе: медленное сердцебиение, симптомы сердечной недостаточности (например, одышка, отек лодыжек / стоп, необычная усталость, необычное / внезапное увеличение веса), психические изменения / изменения настроения. (например, беспокойство, депрессия, редкие мысли о самоубийстве, галлюцинации), изменения слуха (например, звон в ушах, потеря слуха), легкие синяки / кровотечения, признаки инфекции (например, не проходящая боль в горле, лихорадка ), признаки заболевания печени (например, сильная боль в животе / животе, пожелтение глаз / кожи, темная моча), мышечная слабость, нежелательные / неконтролируемые движения (включая подергивание языка / лица), выпадение волос, изменение цвета волос / кожи.
Это лекарство может вызвать низкий уровень сахара в крови (гипогликемию). Немедленно сообщите своему врачу, если у вас появятся симптомы низкого уровня сахара в крови, такие как внезапное потоотделение, дрожь, голод, помутнение зрения, головокружение или покалывание в руках / ногах. Если у вас диабет, обязательно регулярно проверяйте уровень сахара в крови. Вашему врачу может потребоваться скорректировать прием лекарства от диабета.
Немедленно обратитесь за медицинской помощью, если у вас есть какие-либо очень серьезные побочные эффекты, в том числе: сильное головокружение, обмороки, быстрое / нерегулярное сердцебиение, судороги.
Это лекарство может вызвать серьезные проблемы с глазами / зрением. Риск этих побочных эффектов увеличивается при длительном использовании этого лекарства и при приеме этого лекарства в высоких дозах. Немедленно обратитесь за медицинской помощью, если у вас есть какие-либо симптомы серьезных проблем со зрением, в том числе: чувствительность к свету, изменения зрения (например, световые вспышки / полосы, нечеткое зрение, трудности с чтением, отсутствие областей зрения).
Очень серьезные аллергические реакции на этот препарат возникают редко. Однако немедленно обратитесь за медицинской помощью, если вы заметили какие-либо симптомы серьезной аллергической реакции, в том числе: сыпь, зуд / отек (особенно лица / языка / горла), головокружение, затрудненное дыхание.
Это не полный список возможных побочных эффектов. Если вы заметили другие эффекты, не перечисленные выше, обратитесь к врачу или фармацевту.
В США —
Обратитесь к врачу за медицинской консультацией по поводу побочных эффектов. Вы можете сообщить о побочных эффектах в FDA по телефону 1-800-FDA-1088 или на сайте www.fda.gov/medwatch.
В Канаде — Обратитесь к врачу за медицинской консультацией по поводу побочных эффектов. Вы можете сообщить о побочных эффектах в Министерство здравоохранения Канады по телефону 1-866-234-2345.
Гидроксихлорохин: Информация о лекарствах MedlinePlus
Гидроксихлорохин выпускается в виде таблеток для приема внутрь.Если вы взрослый и принимаете гидроксихлорохин для предотвращения малярии, обычно принимается одна доза один раз в неделю точно в один и тот же день каждой недели. Вы начнете лечение за 1-2 недели до поездки в район, где распространена малярия, а затем продолжите лечение во время пребывания в этом районе и в течение 4 недель после возвращения. Если вы взрослый и принимаете гидроксихлорохин для лечения малярии, первая доза обычно принимается сразу, затем через 6-8 часов следует еще одна, а затем дополнительные дозы в каждый из следующих 2 дней.Для профилактики или лечения малярии у младенцев и детей количество гидроксихлорохина зависит от веса ребенка. Ваш врач рассчитает это количество и скажет вам, сколько гидроксихлорохина должен получать ваш ребенок.
Если вы принимаете гидроксихлорохин для лечения красной волчанки (DLE или SLE), его обычно принимают один или два раза в день. Если вы принимаете гидроксихлорохин для лечения ревматоидного артрита, его обычно принимают один или два раза в день.
Таблетки глотать целиком; не раскалывайте, не жуйте и не раздавливайте их.
Таблетки гидроксихлорохина можно принимать со стаканом молока или во время еды, чтобы уменьшить тошноту.
Тщательно следуйте инструкциям на этикетке рецепта и попросите своего врача или фармацевта объяснить любую часть, которую вы не понимаете. Принимайте гидроксихлорохин точно в соответствии с указаниями. Не принимайте больше или меньше или чаще, чем предписано вашим доктором.
Если вы принимаете гидроксихлорохин для лечения симптомов ревматоидного артрита, ваши симптомы должны улучшиться в течение 6 месяцев.Если симптомы ревматоидного артрита не улучшаются или ухудшаются, прекратите прием препарата и обратитесь к врачу. Как только вы и ваш врач убедитесь, что препарат работает на вас, не прекращайте прием гидроксихлорохина, не посоветовавшись с врачом. Симптомы ревматоидного артрита вернутся, если вы перестанете принимать гидроксихлорохин.
Познакомьтесь с 3 учеными, работающими над заболеванием, затронувшим их жизнь
«Когда я впервые начал испытывать симптомы усталости шесть лет назад, я отмахнулся от них, как от недосыпания — в конце концов, я был занятым рабочим папой с 4 года и 8 месяцев.
Но потом я заметил, что когда я делал свою обычную после работы петлю тропы на горном велосипеде, на нее уходило все больше и больше времени. И после того, как мы несколько раз опаздывали в детский сад, мы с женой решили, что мне пора обратиться к врачу.
Он взял немного крови и сказал мне, что у меня анемия, и что у меня, вероятно, дефицит витамина B12. Лечением этого была витаминотерапия в высоких дозах. Шесть месяцев спустя, когда мне стало не по себе, он отправил меня на биопсию костного мозга.Результаты были пугающими: мне поставили диагноз агрессивной формы миелодиспластического синдрома (МДС), редкого заболевания крови, которое примерно в трети случаев перерастает в острый миелоидный лейкоз (ОМЛ).
Я был в полном шоке. Мне было 39 лет, и мне поставили диагноз типа рака , который обычно поражает людей в возрасте от 60 до 70 лет. Моя первая мысль была о моих детях, которым, возможно, придется вырасти без отца. Мой отец скончался, когда мне было 13 лет, и я помню, как задавался вопросом, не было ли это проклятием поколений.
Мои врачи предупредили меня, что этот тип МДС вряд ли подействует на стандарт лечения, химиотерапию, и единственная надежда, на которую я имел, — это трансплантация костного мозга. Поскольку у меня не было братьев и сестер, которые могли бы сопоставить меня, единственным выходом для меня был регистр костного мозга.
К счастью, мы нашли совпадение в течение пары месяцев, и мне сделали пересадку в июле 2012 года. Тем не менее, мой прогноз был мрачным: даже с пересадкой костного мозга я не ожидал, что проживу больше пары лет. .Что касается моего типа МДС, в литературе не сообщается о случаях выживания через пять лет после трансплантации. Все участники этих исследований, которые не умерли от трансплантата, имели рецидив и умерли от МДС.
Тем не менее, я прошел через пятилетний рубеж, который я приписываю в основном удаче, а в некоторой степени — тому факту, что я был молод и в относительно хорошей форме, когда мне сделали пересадку. Большинство людей с МДС имеют сопутствующие заболевания, такие как сердечные заболевания или диабет 2 типа.
После трансплантации я почувствовал, что действительно ценно быть пациентом, потому что эта линза позволит мне видеть и взвешивать проблемы иначе, чем все остальные.Я решил переориентировать свою карьеру на создание новых методов лечения рака, которые могут вернуть пациентам чувство собственного достоинства.
— Гус Зейнер , соучредитель, Chimera
Делиться
Весь этот опыт сильно повлиял на меня. Я молекулярный биолог и в то время работал над способами улучшения исследований по измерению экспрессии генов .
До того, как мне поставили диагноз, я активно избегал непосредственной работы с раком в течение моей карьеры, потому что я чувствовал, что в такой переполненной области мой вклад, вероятно, будет возрастающим.
Это представление изменилось после моей пересадки. Теперь я почувствовал реальную ценность быть пациентом, потому что эта линза позволит мне видеть и взвешивать проблемы иначе, чем все остальные. Я решил переориентировать свою карьеру на создание новых методов лечения рака, которые могут вернуть пациентам чувство собственного достоинства.
В 2013 году друг познакомил меня с Беном Вангом, ученым и предпринимателем, жена которого, Ким, больна ОМЛ. Ким тоже сделали пересадку, но ей не повезло так, как мне, и она скончалась год спустя.Бен и я решили объединить наши чудо-близнецы, а также объединили усилия со Стэнфордским биологом Кристиной Смолке, доктором философии, чтобы создать Chimera, компанию, занимающуюся разработкой клеточной терапии нового поколения для лечения рака.
Johnson & Johnson верила в наше видение и инвестировала в нас в качестве стартапа в рамках своей программы JLABS в 2015 году.
Мы пытаемся создать технологию, которая позволит CAR-T — особый тип клеток, который показал себя потрясающие результаты для онкологических больных, которые не ответили на стандартную терапию, — их можно безопасно и эффективно использовать для лечения всех видов рака.
Мы все еще относительно малы, с персоналом около 10 человек, но у нас есть большое видение: через 10 лет, я хотел бы увидеть нашу технологию CAR-T в клинических испытаниях на онкологических заболеваниях, которые в противном случае были бы неизлечимыми.
Когда я переживал трансплантацию костного мозга, одной из самых сложных вещей для меня было увидеть влияние моего лечения на мою жену и двух маленьких сыновей. Я мог сказать, что они чувствовали себя беспомощными и не могли ничего сделать, кроме как поговорить со мной и попытаться рассмешить меня.
Это те воспоминания, которые заставляют меня каждое утро вставать с постели в лабораторию.»
10 основных причин смерти
Самый большой убийца в мире — ишемическая болезнь сердца, на которую приходится 16% всех смертей в мире. С 2000 года наибольший рост смертности пришелся на это заболевание, увеличившись более чем на 2 миллиона до 8,9 миллиона смертей в 2019 году. Инсульт и хроническая обструктивная болезнь легких являются второй и третьей основными причинами смерти, на которые приходится примерно 11% и 6 случаев. % от общего числа смертей соответственно.
Инфекции нижних дыхательных путей оставались самым смертоносным инфекционным заболеванием в мире и занимали 4-е место среди причин смерти.Однако количество смертей существенно снизилось: в 2019 году они унесли 2,6 миллиона жизней, что на 460 000 меньше, чем в 2000 году.
Неонатальные заболевания занимают 5-е место. Однако смертность от неонатальных заболеваний является одной из категорий, для которых глобальное снижение абсолютных показателей смертности за последние два десятилетия было самым большим: от этих состояний в 2019 году погибло 2 миллиона новорожденных и детей раннего возраста, что на 1,2 миллиона меньше, чем в 2000 году.
Смертность от неинфекционных заболеваний растет.Смертность от рака трахеи, бронхов и легких возросла с 1,2 миллиона до 1,8 миллиона и в настоящее время занимает 6-е место среди основных причин смерти.
В 2019 году болезнь Альцгеймера и другие формы деменции заняли седьмое место среди причин смерти. Женщины страдают непропорционально. Во всем мире 65% смертей от болезни Альцгеймера и других форм деменции приходится на женщин.
Одно из самых значительных сокращений числа смертей произошло от диарейных болезней, при этом глобальная смертность снизилась с 2,6 миллиона в 2000 году до 1.5 миллионов в 2019 году.
Диабет вошел в десятку основных причин смерти после значительного увеличения в процентном отношении на 70% с 2000 года. Диабет также является причиной наибольшего роста смертности мужчин среди первой десятки, с увеличением на 80% с тех пор. 2000.
Другие болезни, входившие в число 10 основных причин смерти в 2000 г., больше не включены в список. ВИЧ / СПИД — одна из них. Смертность от ВИЧ / СПИДа снизилась на 51% за последние 20 лет, переместившись с 8-го места среди причин смерти в мире в 2000 году на 19-е место в 2019 году.
Заболевания почек поднялись с 13-го места среди причин смерти в мире до 10-го. Смертность увеличилась с 813 000 в 2000 году до 1,3 миллиона в 2019 году.
Основные причины смерти по группам доходов
Всемирный банк классифицирует экономики мира на четыре группы доходов — на основе валового национального дохода — низкий, ниже среднего, верхний -средний и высокий.
У людей, живущих в стране с низким уровнем доходов, гораздо больше шансов умереть от инфекционного заболевания, чем от неинфекционного заболевания.Несмотря на глобальный спад, шесть из 10 основных причин смерти в странах с низким уровнем дохода — это инфекционные заболевания.
Малярия, туберкулез и ВИЧ / СПИД остаются в первой десятке. Однако все три значительно снижаются. Наибольшее снижение среди 10 основных смертей в этой группе произошло от ВИЧ / СПИДа: в 2019 году на 59% меньше смертей, чем в 2000 году, или на 161 000 и 395 000 соответственно.
Диарейные заболевания являются более значимой причиной смерти в странах с низким уровнем доходов: они входят в пятерку основных причин смерти для этой категории доходов.Тем не менее, заболеваемость диарейными заболеваниями снижается в странах с низким уровнем доходов, что представляет собой второе по величине снижение смертности среди первой десятки (на 231 000 смертей).
Смертельные случаи от хронической обструктивной болезни легких особенно редки в странах с низким уровнем доходов по сравнению с другими группами доходов. Он не входит в первую десятку стран с низкими доходами, но входит в пятерку лучших по всем другим группам доходов.
Страны с уровнем дохода ниже среднего имеют 10 самых разных причин смерти: пять неинфекционных, четыре инфекционных и одна травма.Диабет является растущей причиной смерти в этой группе доходов: он переместился с 15-го на 9-е место среди основных причин смерти, а число смертей от этого заболевания почти удвоилось с 2000 года.
В качестве 10 основных причин смерти в этой группе группы доходов, диарейные заболевания остаются серьезной проблемой. Тем не менее, эта категория болезней представляет собой наибольшее сокращение абсолютной смертности, упав с 1,9 миллиона до 1,1 миллиона в период с 2000 по 2019 год. Наибольший рост абсолютной смертности произошел от ишемической болезни сердца, увеличившись более чем на 1 миллион до 3.1 миллион с 2000 года. В 2000 году ВИЧ / СПИД значительно снизился в рейтинге среди 10 ведущих причин смерти, переместившись с 8-го на 15-е место.
В странах с уровнем дохода выше среднего наблюдается заметный рост смертности от рака легких, которая увеличилась на 411 000; более чем вдвое увеличилось количество смертей по всем трем другим доходным группам вместе взятым. Кроме того, рак желудка чаще встречается в странах с доходом выше среднего по сравнению с другими группами доходов, оставаясь единственной группой с этим заболеванием в 10 основных причинах смерти.
Одно из самых значительных сокращений абсолютного числа смертей приходится на хроническую обструктивную болезнь легких, которая снизилась почти на 264 000 до 1,3 миллиона смертей. Однако количество смертей от ишемической болезни сердца увеличилось более чем на 1,2 миллиона, что является самым большим ростом среди любой группы доходов с точки зрения абсолютного числа смертей от этой причины.
В 10 основных причинах смерти в странах с уровнем дохода выше среднего входит только одно инфекционное заболевание (инфекции нижних дыхательных путей).Примечательно, что с 2000 года в этой категории доходов смертность от самоубийств снизилась на 31%, а в 2019 году она снизилась до 234 000.
В странах с высоким уровнем доходов смертность от всех 10 основных болезней, кроме двух, растет. Ишемическая болезнь сердца и инсульт являются единственными причинами смерти в первой десятке, общее число которых снизилось в период с 2000 по 2019 год на 16% (или 327 000 смертей) и на 21% (или 205 000 смертей) соответственно. Высокий доход — единственная категория доходной группы, в которой наблюдается снижение числа смертей от этих двух болезней.Тем не менее ишемическая болезнь сердца и инсульт по-прежнему входят в тройку основных причин смерти для этой категории доходов, при этом в 2019 году в общей сложности погибло более 2,5 миллиона человек. Кроме того, растет число смертей от гипертонической болезни сердца. Отражая глобальную тенденцию, это заболевание поднялось с 18-го места на 9-е место среди причин смерти.
Смертность от болезни Альцгеймера и других деменций увеличилась, обогнав инсульт, и стала второй по значимости причиной в странах с высоким уровнем дохода и стала причиной смерти 814000 человек в 2019 году.И, как и в странах с уровнем дохода выше среднего, только одно инфекционное заболевание — инфекции нижних дыхательных путей — входит в десятку основных причин смерти.
Почему нам нужно знать причины смерти людей?
Важно знать, почему люди умирают, чтобы улучшить их жизнь. Измерение количества людей, умирающих ежегодно, помогает оценить эффективность наших систем здравоохранения и направить ресурсы туда, где они больше всего нужны. Например, данные о смертности могут помочь сфокусировать деятельность и распределение ресурсов между такими секторами, как транспорт, пищевая промышленность и сельское хозяйство, а также окружающая среда и здоровье.
COVID-19 подчеркнул важность для стран инвестировать в системы регистрации актов гражданского состояния и статистики естественного движения населения, чтобы обеспечить ежедневный подсчет смертей и направить усилия по профилактике и лечению. Он также выявил внутреннюю фрагментацию систем сбора данных в большинстве стран с низким уровнем дохода, где лица, определяющие политику, до сих пор не знают с уверенностью, сколько людей умирает и по каким причинам.
Чтобы восполнить этот критический пробел, ВОЗ в партнерстве с глобальными организациями запустила «Выявление числа жертв COVID-19: технический пакет для быстрого эпиднадзора за смертностью и ответных мер на эпидемии».Предоставляя инструменты и рекомендации для быстрого эпиднадзора за смертностью, страны могут собирать данные об общем количестве смертей по дням, неделям, полу, возрасту и местоположению, что позволяет руководителям здравоохранения более своевременно предпринимать усилия по улучшению здоровья.
Кроме того, Всемирная организация здравоохранения разрабатывает стандарты и передовые методы сбора, обработки и синтеза данных с помощью консолидированной и улучшенной Международной классификации болезней (МКБ-11) — цифровой платформы, которая упрощает предоставление своевременных и точных данных о причинах смерти. чтобы страны регулярно собирали и использовали информацию о здоровье, соответствующую международным стандартам.
Регулярный сбор и анализ высококачественных данных о смертях и причинах смерти, а также данных об инвалидности, дезагрегированных по возрасту, полу и географическому положению, имеет важное значение для улучшения здоровья и снижения смертности и инвалидности во всем мире.
Примечание редактораГлобальные оценки состояния здоровья ВОЗ, из которых извлекается информация в этом информационном бюллетене, представляют собой исчерпывающие и сопоставимые данные, связанные со здоровьем, включая ожидаемую продолжительность жизни, ожидаемую продолжительность здоровой жизни, смертность и заболеваемость, а также бремя болезней. болезни на глобальном, региональном и страновом уровнях с разбивкой по возрасту, полу и причинам.В оценках, опубликованных в 2020 году, сообщается о тенденциях в отношении более 160 заболеваний и травм ежегодно с 2000 по 2019 год.
«,» datePublished «:» 2020-12-09T06: 00: 00.0000000 + 00: 00 «,» image «:» https : //www.who.int/images/default-source/imported/cancer_tn-jpg.jpg? sfvrsn = efdbe84_0 «,» publisher «: {» @type «:» Organization «,» name «:» Всемирная организация здравоохранения : WHO «,» logo «: {» @type «:» ImageObject «,» url «:» https://www.who.int/Images/SchemaOrg/schemaOrgLogo.jpg «,» width «: 250,» height «: 60}},» dateModified «:» 2020-12-09T06: 00: 00.0000000 + 00: 00 »,« mainEntityOfPage »:« https://www.who.int/news-room/fact-sheets/detail/the-top-10-causes-of-death »,« @context »: «http://schema.org», «@type»: «Статья»};диетических изменений при целиакии
Целиакия — это заболевание, которое повреждает тонкую кишку и препятствует усвоению питательных веществ из пищи. Повреждение кишечного тракта вызвано реакцией вашей иммунной системы на глютен. Глютен — это белок, содержащийся в пшенице, ячмене и ржи. Некоторые виды овса содержат глютен.
При целиакии глютен заставляет вашу иммунную систему повреждать или разрушать ворсинки. Ворсинки — это крошечные, похожие на пальцы трубочки, выстилающие тонкую кишку. Задача ворсинок — доставлять питательные вещества в кровь через стенки тонкой кишки. Если ворсинки разрушены, вы можете недоедать, независимо от того, сколько вы едите. Это потому, что вы не можете усваивать питательные вещества. Осложнения заболевания включают анемию, судороги, боли в суставах, истончение костей и рак.
Изменение образа жизни, чтобы справиться с глютеновой болезнью
Безглютеновая диета — единственное лечение, если у вас диагностирована глютеновая болезнь. Вам придется избегать глютена до конца жизни. Даже малейшее количество вызовет реакцию иммунной системы, которая может повредить ваш тонкий кишечник. Безглютеновая диета требует нового подхода к еде. Безглютеновая диета обычно означает отказ от большинства злаков, макаронных изделий, круп и полуфабрикатов. Причина в том, что они обычно содержат пшеницу, рожь и ячмень.Вам нужно будет стать экспертом в чтении списков ингредиентов на упаковках. Выбирайте продукты, не содержащие глютен. Вы по-прежнему можете придерживаться хорошо сбалансированной диеты, включающей множество различных продуктов, включая мясо, рыбу, рис, фрукты и овощи, а также готовые продукты, помеченные как безглютеновые.
Хлеб, макаронные изделия и другие продукты без глютена уже давно доступны в магазинах экологически чистых продуктов и других специализированных магазинах. Сегодня вы можете найти продукты без глютена практически в каждом продуктовом магазине.Блюда без глютена входят в меню всех ресторанов.
Советы по соблюдению безглютеновой диеты
Вот шаги, которые необходимо предпринять, чтобы исключить глютен из своего рациона.
Переосмыслите свое зерно:
Избегайте всех продуктов, содержащих ячмень, рожь, тритикале (гибрид пшеницы и ржи), фарину, муку грубого помола, манную крупу и любые другие виды муки, включая самоподнимающуюся и твердую, не с маркировкой без глютена.
Будьте осторожны с кукурузой и рисовыми продуктами.Они не содержат глютен, но иногда могут быть загрязнены пшеничным глютеном, если они производятся на заводах, которые также производят продукты из пшеницы. Ищите такое предупреждение на этикетке упаковки.
Ешьте овсяные хлопья. Недавние исследования показывают, что овес можно есть, если он не загрязнен пшеничным глютеном во время обработки. Вам следует сначала проконсультироваться с вашим лечащим врачом.
Заменитель пшеничной муки картофельной, рисовой, соевой, амарантовой, киноа, гречихой или бобовой мукой.Вы также можете использовать сорго, нут или бенгальский грамм, аррорут и кукурузную муку, а также экстракт крахмала тапиоки. Они действуют как загустители и разрыхлители.
Станьте экспертом по этикеткам:
Знайте термины для скрытого глютена. Избегайте еинкорна, эммера, полбы, камута, пшеничного крахмала, пшеничных отрубей, зародышей пшеницы, колотой пшеницы и гидролизованного протеина пшеницы. Держитесь подальше от эмульгаторов, декстрина, моно- и диглицеридов, приправ и карамельных красителей, потому что они могут содержать глютен.
Проверьте этикетки всех продуктов. Глютен можно найти в продуктах питания, о которых вы даже не подозревали. Вот некоторые из них, которые, вероятно, содержат глютен:
Пиво, эль и лагеры
Бульонные кубики
Сироп из коричневого риса
Конфеты
- 0003 Чипсы, картофельные чипсы
, хот-доги, салями и колбасы
Вафли для причастия
Картофель фри
Подливка
Имитация рыбы
Маца
Соусы
Соус
Чипсы из тортильи с приправами
Индейка с наметкой
Супы
Соевый соус
Овощи в соусе
9 бесплатных идей для образа жизни
лучше перейти на безглютеновую диету:9022 8 Разделите все кухонные принадлежности, используемые для приготовления продуктов без глютена и глютена. К ним относятся кухонная утварь, разделочные доски, вилки, ножи и ложки.
Когда вы едите вне дома, если вы не уверены в ингредиентах того или иного блюда, спросите шеф-повара, как оно было приготовлено. Вы также можете спросить, доступно ли безглютеновое меню. У большинства ресторанов есть веб-сайт, где вы можете заранее ознакомиться с меню.
Спросите своего фармацевта, содержит ли какое-либо из ваших лекарств пшеницу или побочный продукт пшеницы. Глютен используется в качестве добавки во многие продукты, от лекарств до губной помады.Производители могут предоставить список ингредиентов по запросу, если они не указаны на продукте. Многие травы, витамины, добавки и пробиотики содержат глютен.
Следите за размерами порций. Продукты без глютена могут быть безопасными и полезными для вас, но они не калорийны.
Если вы все еще чувствуете симптомы при безглютеновой диете, дважды проверьте, не потребляете ли вы небольшое количество глютена, скрытого в соусах, заправках для салатов и консервированных супах, или в добавках, таких как модифицированный пищевой крахмал, консерванты. , и стабилизаторы из пшеницы.Даже некоторые лекарства могут содержать глютен. Таблетки и капсулы могут быть источниками загрязнения глютеном. Риск употребления ваших лекарств, содержащих глютен, очень мал, но, если вы обеспокоены, вам следует обсудить это со своим врачом.
По мере того, как вы и ваша семья станете экспертами в чтении продуктов питания и этикеток, вы сможете находить скрытые источники глютена, прежде чем они могут вызвать проблемы. Вы также можете почерпнуть больше идей, присоединившись к группе поддержки, лично или онлайн, которая поможет вам приспособиться к новому образу жизни.Это отличные форумы для изучения множества вкусных рецептов всего, от безглютенового печенья и бананового хлеба до печенья, смеси троп и крупы.
.
 При болезни Паркинсона данное взаимодействие нарушается, что приводит к резкому ограничению движений, болям в мышцах.
При болезни Паркинсона данное взаимодействие нарушается, что приводит к резкому ограничению движений, болям в мышцах.