симптомы, методы диагностики и лечение – статьи о здоровье
Оглавление
В настоящее время выявлено большое количество гинекологических заболеваний у женщин. Практически все они проявляются нарушениями цикла, нехарактерными выделениями и болевым синдромом. Некоторые из патологий не имеют четкой симптоматики, что приводит к затруднениям при диагностике и назначении адекватного лечения. Для обнаружения и качественной терапии женщине следует обратиться к опытному гинекологу при первых же признаках заболеваний.
В клинике МЕДСИ в Санкт-Петербурге существуют все возможности для лечения кандидоза, эндометриоза, миомы матки, бесплодия и иных патологических состояний в гинекологии. Врачи используют современные методики и в совершенстве владеют необходимыми знаниями и навыками.
Воспалительные заболевания
Данные патологии вызываются бактериями и вирусами. Выделяют специфические (сифилис, гонорея и др.) и неспецифические инфекции (аднексит, вагинит и др.
На начальных стадиях многие из заболеваний не имеют выраженных признаков. Это во много затрудняет диагностику и работу гинеколога. Женщинам очень важно тщательно следить за своим здоровьем и регулярно проходить профилактический осмотр.
Внеплановое обращение к гинекологу и диагностика обязательны при таких признаках патологий, как:
- Нехарактерные выделения из половых органов
- Боль в нижней части живота
- Зуд и жжение
- Неприятные ощущения при половых актах
- Сухость влагалища
Гормональные заболевания
Такие патологии провоцируются нарушениями процессов образования гормонов. К факторам, которые увеличивают риски возникновения заболеваний, относят:
- Депрессии и стрессы
- Неконтролируемый прием некоторых препаратов
- Тяжелую беременность
- Осложненную родовую деятельность
Синтез гормонов снижается и в период климакса.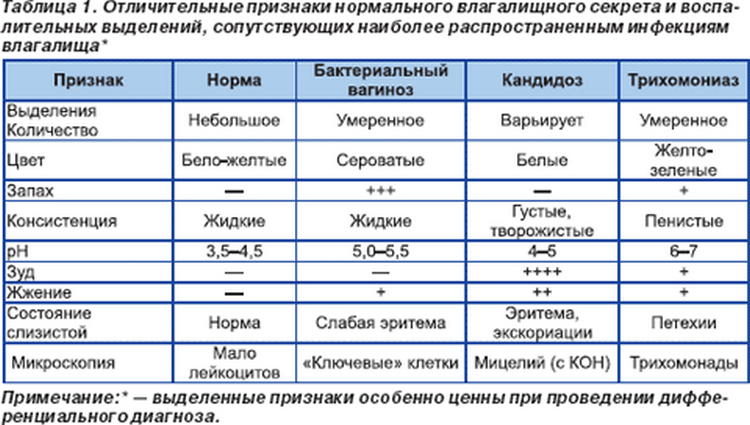
Женщине следует особенно внимательно относиться к своему здоровью при любых гормональных сбоях. Это обусловлено тем, что они могут стать причиной развития эндометритов, опухолей и других опасных осложнений.
Дистрофические заболевания
Сегодня различные добро- и злокачественные образования диагностируются как у молодых, так и у зрелых женщин. К основным факторам риска относят неполноценное питание, вредные привычки и неправильный образ жизни.
Важно! Даже злокачественная опухоль не является приговором. Важно лишь выявить ее на максимально ранней стадии. Чтобы сделать это, нужно регулярно проходить осмотры и лечение у гинеколога. Особенно важным постоянное наблюдение у специалиста является для пациенток с отягощенной наследственностью (когда у близких родственников диагностировали рак шейки матки или яичников).
Диагностика
Важнейшим этапом на пути к успешному лечению болезней в сфере гинекологии является качественное обследование.
Сбор анамнеза
Специалист обязательно уточняет все жалобы, узнает возраст пациентки, особенности ее образа жизни (в том числе половой). При необходимости врач интересуется характером работы и др. Специалист обязательно получает сведения о наличии опухолей, эндокринных или иных расстройств. Важное значение имеет информация о перенесенных оперативных вмешательствах, инфекционных и других заболеваниях. Также врач узнает, делала ли женщина аборты, были ли у нее беременности, сколько из них закончилось рождением ребенка.
Общий осмотр
Он позволяет получить сведения о росте и массе тела, особенностях телосложения, развитии жировой ткани, состоянии кожи, характере оволосения. Врач пальпирует лимфатические узлы, измеряет артериальное давление и частоту пульса, пальпирует молочные железы и живот.
Осмотр на кресле
Специалист сразу же может определить наличие язв, воспалений, варикозное расширение вен, опущение стенок влагалища и матки. С помощью зеркал осматриваются слизистые оболочки, определяется форма шейки матки, выявляются полипы, рубцы и др.
С помощью зеркал осматриваются слизистые оболочки, определяется форма шейки матки, выявляются полипы, рубцы и др.
Уже после осмотра и сбора анамнеза врач может поставить предварительный диагноз. Для его уточнения проводится лабораторная и инструментальная диагностика.
Лабораторное обследование включает:
- Бактериоскопическое исследование. Оно позволяет определить степень чистоты влагалища
- Цитологическую диагностику. Такое исследование позволяет обнаружить злокачественные образования на ранних стадиях
- Исследования крови и мочи. Такая диагностика проводится при подозрении на беременность, а также на различные воспалительные и гормональные патологии
Инструментальная диагностика включает:
- УЗИ. Данное исследование назначается для диагностики заболеваний придатков и матки, обнаружения аномалий развития половых органов, определения овуляции, регистрации толщины эндометрия и др.
 , при подозрении на беременность и в рамках ее ведения
, при подозрении на беременность и в рамках ее ведения - Кольпоскопия. Этот метод имеет высокую диагностическую ценность. Во время исследования врач может тщательно осмотреть вульву, влагалищную часть шейки матки и стенки влагалища. Специальный прибор — кольпоскоп — позволяет увеличить рассматриваемый объект в 30-50 раз. Проводится исследование с целью выявления ранних форм предопухолевых состояний, подбора участка для биопсии, контроля заживления в период восстановления после оперативных вмешательств и решения целого ряда других задач
- Зондирование матки. Данный метод диагностики позволяет определить проходимость шеечного канала, длину полости матки и ее направление, а также форму, наличие и расположение опухолей и др.
- Биопсия. Такое исследование позволяет поставить диагноз при подозрении на опухолевые процессы
- Гистероскопия. Данная методика позволяет выявлять большое количество внутриматочных патологий.

- Лапароскопия. В рамках этой процедуры врач может осмотреть органы малого таза и брюшной полости. Методика дает возможности для выявления малых форм эндометриоза, определения причин тазовых болей, обнаружения воспалительных процессов. В считанные минуты врач может поставить диагноз внематочной беременности. Также метод незаменим при выявлении опухолей, пороков развития и бесплодия
- Компьютерная томография (КТ).
 Показаниями к такому исследованию являются резкие боли внизу живота, травмирующие воздействия на органы женской репродуктивной системы, подозрения на добро- и злокачественные образования. Компьютерная томография назначается перед оперативными вмешательствами и с целью контроля эффективности терапии
Показаниями к такому исследованию являются резкие боли внизу живота, травмирующие воздействия на органы женской репродуктивной системы, подозрения на добро- и злокачественные образования. Компьютерная томография назначается перед оперативными вмешательствами и с целью контроля эффективности терапии - Магнитно-резонансная томография (МРТ). Данная методика успешно заменяет такие инвазивные обследования, как гистероскопия и лапароскопия. В рамках обследования врачам удается выявить добро- и злокачественные образования (миому матки, полипы эндометрия, рак тела и шейки матки, кисты яичников и желтого тела), обнаружить патологии маточных труб, воспалительные процессы органов малого таза, пороки развития
Лечение женщин в гинекологии
Современная медицина располагает широкими возможностями для терапии различных патологических состояний. Врачи отделения гинекологии МЕДСИ проводят лечение различных воспалений, молочницы, миомы, эндометриоза и других заболеваний, а также бесплодия.
Консервативная терапия
Для лечения применяются:
- Современные лекарственные препараты. Они позволяют устранить боль и другие симптомы заболеваний, снять воспаление, уничтожить возбудителя заболевания, а также предотвратить риски развития осложнений. Препараты назначаются в виде капсул и таблеток, инъекций и суппозиториев, мазей
- Физиотерапевтические процедуры. Некоторые из современных методик позволяют даже избежать хирургических вмешательств. Криодеструкция (воздействие на ткани низкими температурами), например, зарекомендовала себя при кондиломах, кистах шейки матки, хроническом цервиците и иных заболеваниях. Радиоволновая терапия давно считается эффективной альтернативой хирургическому вмешательству. Она активно применяется при лечении эрозий у женщин, которые в будущем планируют стать матерями. Востребованы и лазерные технологии, позволяющие удалять различные новообразования без проведения серьезных вмешательств
- Витамины.
 Они назначаются в качестве вспомогательных средств и позволяют восстановить организм при различных гинекологических заболеваниях
Они назначаются в качестве вспомогательных средств и позволяют восстановить организм при различных гинекологических заболеваниях
Хирургическое лечение
Большая часть вмешательств в сфере гинекологии проводится через проколы в стенке влагалища и брюшной стенке. Благодаря этому после операций пациенту не нужно долго восстанавливаться. Кроме того, современное лечение миомы у гинеколога и других заболеваний не становится причиной осложнений.
Важно! Особенности терапии всегда определяет врач. При этом он ориентируется на индивидуальные особенности пациентки, ее текущее состояние и сопутствующие патологии. Благодаря этому лечение молочницы, бесплодия, эндометриоза и других патологий в кабинете гинеколога проводится качественно, без рисков и достаточно быстро.
Преимущества диагностики, лечения и реабилитации в МЕДСИ
- Высококвалифицированные гинекологи. Наши специалисты регулярно расширяют свои знания и навыки, проходят обучение в ведущих центрах в России и за границей.
 Это позволяет им проводить диагностику и подбирать оптимальные способы лечения различных гинекологических заболеваний даже в запущенных случаях
Это позволяет им проводить диагностику и подбирать оптимальные способы лечения различных гинекологических заболеваний даже в запущенных случаях - Возможность привлечения к работе других узких специалистов. С женщиной и ее близкими (в том числе с половым партнером) могут работать эндокринологи, психологи и иные врачи. Такое подход обеспечивает достижение желаемого результата в кратчайшие сроки и зачастую предотвращает стрессовые ситуации
- Все виды лечения: консервативная терапия и малоинвазивные хирургические вмешательства. Мы располагаем всеми возможностями для устранения многочисленных патологий
- Операции любой сложности (в том числе в стационаре). Восстановление после вмешательств проходит быстро и без осложнений благодаря использованию современных методик и опыту врачей
- Работа в соответствии с международными протоколами. Благодаря этому повышается вероятность полного избавления пациентов от патологий.
 При проведении хирургических вмешательств сокращается период реабилитации
При проведении хирургических вмешательств сокращается период реабилитации
Если вы хотите пройти лечение заболевания у гинеколога в нашей клинике в СПб, запишитесь на консультацию по телефону +7 (812) 336-33-33.
Гинекологические заболевания — краткий список
Список женских заболеваний, затрагивающих сферу гинекологии, настолько велик, что разобраться в них может только квалифицированный доктор. Порой, оглашенный диагноз вызывает у пациентки страх, хотя не представляет особой опасности, как болезнь.
Гинекологические заболевания, как и большинство других, именуются на латинице. В состав входит терминологическое имя пораженного органа (или же его части) плюс указание на характер патологии. Давайте рассмотрим подробнее.
- Если название заболевания оканчивается на «-ома», то это говорит о наличии опухоли (к примеру: миома матки).
- Наличие суффикса «-оз» практические всегда указывает на развитие хронического деструктивного процесса, никак не связанного с инфекцией (пример: эндометриоз).

- Большинство болезней, оканчивающихся на «-ит», являются воспалительными (так: эндометрит, кольпит, вагинит и пр.). Часто в название добавляют наименование возбудителя, типа кандидозныйвульвовагинит, он же кольпит.
- А вот воспалительные заболевания,вызванные специфической флорой, отличаются собственными наименованиями, типа гонореи, хламидиоза и др.
Как протекают гинекологические заболевания у женщин?
Что касается инфекционных заболеваний, особенно в запущенной стадии, то она могут провоцировать острые гинекологические патологии. Если симптоматика стерта и не была вовремя замечена, такие болезни часто переходят в запущенную хроническую форму.
Опухолевые патологии и болезни, связанные с эндокринной системой,отличаются длительностью течения и полным отсутствием прямых признаков. Выявить их можно только при осмотре гинеколога и сдаче анализов.
Женщинам, не зависимо от сферы работы, состояния здоровья и социального статуса, рекомендуется проходить профилактический осмотр каждые полгода.
Медицинские услуги центра Конфиденс помогут забыть о недугах и проблемах со здоровьем, вернув вам полноценную жизнь.
К причинам появления патологий можно отнести гормональные нарушения, какие-либо аномалии развития мочеполовой системы, а также внешние факторы. Причем последняя группа одна из наиболее многочисленных:
- ведение ранней половой жизни
- несоблюдение норм интимной гигиены
- частая смена половых партнеров при незащищенном сексе
- инфекционные очаги
- стрессы, нервные перевозбуждения, переутомление, бессонница
- бесконтрольный и не назначенный прием антибиотиков
- ослабленный иммунитет
- нерегулярное, несбалансированное питание
- частые расстройства пищевода, бесконтрольные диеты и дефицит (избыток) веса
- неправильно подобранные гормональные контрацептивы
- частые аборты
- различные гинекологические манипуляции, в том числе хирургические вмешательства.
Наиболее просто заметить инфекционные болезни. Появляется чувство дискомфорта, усиливаются выделения, приобретая нехарактерный запах и цвет. Это может быть связано не только со сменой половой партнера, но и с переохлаждением, использованием нового средства для интимной гигиены.
Появляется чувство дискомфорта, усиливаются выделения, приобретая нехарактерный запах и цвет. Это может быть связано не только со сменой половой партнера, но и с переохлаждением, использованием нового средства для интимной гигиены.
Распознать другие заболевания сложнее. К примеру, сбой в менструальном цикле женщины могут связать со стрессом или отсутствием постоянного партнера, хотя это симптом может указывать на серьезный гормональный сбой. При появлении непостоянных и не обильный кровяных выделений возможно диагностирование полипов или эктопии шейки матки.
Названия гинекологических заболеваний могут быть разные — симптомы одни
Посещение гинеколога ОБЯЗАТЕЛЬНО при возникновении таких симптомов, как:
- Зуд и жжение во влагалище и в наружных половых органах, которые усиливаются
- Нехарактерные выделения: больше, чем обычно; с приобретенным розоватым или желто-зеленым оттенком; творожной консистенции; с запахом рыбы или кислоты.
- Постоянный или периодический дискомфорт и болевые ощущения во время полового акта и мочеиспускании.

- Сбой менструального цикла и объемов крови.
- Появление мажущих и контактных кровянистых выделений между менструациями.
- При обнаружении язв, эрозий и пузырьков, а также сыпи и налет на коже и слизистых половых органов.
- Частые тянущие боли внизу живота, часто отдают в таз и бедра.
- Невозможность зачатия ребенка, когда попытки забеременеть не удаются в период — более года.
- Частые выкидыши, невынашивание беременности.
Как только обнаружились один или несколько перечисленных симптомов, незамедлительно записывайтесь к гинекологу в медицинский центр Конфиденс.
Скрытая угроза. Женские болезни, которые протекают без симптомов
Всем известно, что гинеколога нужно посещать регулярно, даже если пациентку ничего не беспокоит. Но не все женщины следуют этому правилу, надеясь на то, что болезнь себя обязательно проявит. Так ли это на самом деле, мы поговорили с доцентом кафедры акушерства и гинекологии БГМУ, кандидатом медицинских наук, акушером-гинекологом высшей категории Татьяной Смирновой.
Нужно понимать, что бессимптомно могут протекать практически все женские болезни.
Среди проблем, с которыми чаще всего женщины обращаются к гинекологу, лидируют воспалительные заболевания. Они делятся на специфические (передаются половым путем) и неспецифические (не передаются).
К первым относятся ВПЧ, герпес, различные виды грибковых болезней, молочница, трихомониаз, гонорея, сифилис, туберкулез, ВИЧ.
И если ВИЧ или сифилис остаются относительно редкими инфекциями, то ВПЧ, к примеру, один из самых распространенных вирусов. Его носителями являются до 60% населения планеты.
Похожая ситуация с герпесом. Это внутриклеточные вирусы, которые живут в нашем организме, а проявляются при снижении иммунитета. А если вы курите или у вас есть какая-то патология по женской части, для этих вирусов вы идеальный кандидат.
ВПЧ может пройти сам, герпес — нет. Что касается лечения, то здесь задача врачей вызвать длительную ремиссию, чтобы не было никаких клинических проявлений. Распространена ситуация, когда у женщины обнаружен вирус, а у мужчины нет — в мужской репродуктивной системе все сложнее. Но лечение обязательно для всех.
Для профилактики любых заболеваний, которые передаются половым путем, стоит всегда использовать презерватив. Причем, независимо от того, каким видом секса вы занимаетесь, — контрацептивы существуют для всего. За границей уже давно используют презервативы для орального секса, ректального. К сожалению, ни один вид контрацептивов не дает 100% защиты от инфекций.
Болезни, которые не передаются половым путемИ даже если женщина не живет половой жизнью, это не гарантирует, что она полностью защищена от гинекологических болезней.
Неспецифических заболеваний множество: вульвит, кольпит, эндометрит, цервицит, (острая и хроническая формы), сальпингоофорит, пельвиоеритонит. Они не передаются половым путем и долгое время могут никак себя не проявлять.
Вызываются неспецифические болезни стрептококками, пептококами, кишечными палочками, дифтероидами и многими другими бактериями, которые уже есть во влагалище в норме, но при воспалении проявляются неприятными симптомами.
Профилактика:
— по возможности всегда использовать презерватив.
— снизить потребление острой пищи и быть внимательными на отдыхе (все эти бактерии любят вкусно поесть и размножаются в теплой среде).
— курение, алкоголь приоткрывают двери организма для того, чтобы в него быстрее могли проникнуть различные бактерии.
— не стоит также злоупотреблять узкими джинсами, лучше по приходу домой переодеться в просторную одежду, тело должно дышать.
Как выявить скрытые болезни?Мазки, которые мы привыкли сдавать в поликлиниках, не слишком информативны. Максимум, что они покажут — это наличие воспалительного процесса.
Чтобы увидеть серьезные болезни, стоит делать более полное обследование, которое обычно проводится только платно: это ПЦР, посевы, кровь из вены, фемофлор скрин — это исследование урогенитального тракта и другие гинекологические обследования.
Количество необходимых обследований назначает врач, который наблюдает пациентку.
Чем опасны кисты?Еще одна скрытая угроза — кисты. Часто женщины долгое время живут с ними и о ни о чем не подозревают.
Существует два вида кист. Истинная киста — это замкнутая полость, выстланная наружным слоем и заполненная жидким или полужидким содержимым. Ложная же киста — та же полость, в которой отсутствует эпителиальная выстилка.
Если врач обнаруживает кисту у пациентки (она может пальпироваться, либо видна с помощью ультразвукового исследования), варианты лечения могут различаться. Если киста очень маленькая, то назначают медикаментозное лечение.
Что касается истинных кист (они часто доброкачественные), то для начала проводят гистологический анализ, а затем чаще всего применяют хирургические методы лечения. Опасность любой кисты всегда в том, что она может перерасти в злокачественную опухоль.
Что делать с миомой?Когда мы говорим о миоме, картина уже другая. Миома в принципе считается самой доброкачественной опухолью женского организма. Бывает много случаев, когда пациентка наблюдается, но никакого лечения не нужно. Женщина ведет нормальный образ жизни, беременеет, рожает и все хорошо.
В группе риска по образованию кист и миом всегда те, кто ведет неправильный образ жизни, а также девушки и женщины, у которых в семейном анамнезе есть такие случаи. Если у мамы или бабушки были такие проблемы, то вполне вероятно ожидать того же и у младшего поколения.
Если у пациентки нестабильный цикл, она любит посидеть в сауне, долго находится на солнце, это тоже переводит ее в зону риска — все эти вещи способствуют росту опухолей.
А профилактика везде одна: посещаем врача-гинеколога раз в полгода, не игнорируем любые нехарактерные проявления, следим за циклом и бережно относимся к своему организму.
Что делать с эрозией шейки матки?Эрозия шейки матки на сегодняшний день — также одна из основных проблем в сфере гинекологии, с таким диагнозом сталкиваются многие женщины.
Эрозия может быть как врожденной, так и приобретенной. Часто бывает, что даже у девочек, которые не живут половой жизнью, находят эрозию. Казалось бы, откуда? Это вариант псевдоэрозии с цервикальная эктопия шейки матки. Есть еще один вид — истинная — это дефект эпителия, и он не требует специального лечения.
До 25 лет не принято принимать каких-либо серьезных мер по устранению эрозии. Лечение если и есть, то исключительно консервативное, то есть медикаменты. А после 25 — смотрим по показаниям.
Раньше эрозию прижигали, нынешние методы более щадящие. Теперь используют лазеры и радиоволновую технологию — она не способствует образованию рубцов на шейке матки, не мешает в будущем забеременеть и родить ребенка. В этом вопросе медицина не стоит на месте.
Памятка для женщин старше 30 лет:— Раз в полгода посещать гинеколога — всем без исключения. Профилактический осмотр — залог того, что опасные заболевания будут выявлены на ранней стадии.
— Если есть миомы, кисты — делать УЗИ раз в полгода. Остальным — желательно раз в год.
— Регулярно сдавать кровь на онкомаркеры
— После 35 лет, особенно рожавшим, есть смысл улучшить эстетический вид женских половых органов. Ведь после родов зачастую матка опускается, половые губы также перестают выглядеть, как было раньше. Многое сегодня можно поправить при помощи лазерной косметологии.
— После 40 лет раз в два года нужно обязательно делать маммографию. Тем женщинам, у которых в семье есть или были случаи раковых заболеваний, стоит проходить маммографию уже с 25 лет и быть на контроле у гинеколога.
Материал написан в рамках социологического исследования, которое посвящено женскому здоровью. Его основная цель — информировать женщин о необходимости тщательно следить за своим самочувствием.
Материал взят с сайта: rebenok.by
симптомы, где и как лечить женские заболевания
Заболевания женских половых органов – это проблема, с которой сталкивается практически любая женщина. Почему так происходит?
Наиболее частые причины половых женских заболеваний
Если выделить наиболее частые причины гинекологических заболеваний, то, казалось бы, при всей сложности женской половой системы, наиболее часто женские гинекологические болезни зависят от гормональных отклонений и от той флоры, которая попадает в женские половые органы.
Проблема в том, что окружающая среда достаточно агрессивна. Это и стрессы, и нарушение сна, и постоянные заботы, которые усиливают стрессовость организма, это окружающие нас микробы в бассейне, в реке, в джакузи, у партнера, в местах общего пользования, на предметах гигиены, например, на общем полотенце и многое другое.
Женские гинекологические заболевания нередко являются следствием, например, хронического стресса. Пережитый стресс запускает самую лабильную систему организма – гипофиз и надпочечники. Тот самый гипофиз, который регулирует функцию яичников и участвует в поддержания цикличности гормональных процессов у женщин. Поводов для возникновения гинекологических болезней достаточно.
Симптомы гинекологических заболеваний у женщин
Симптомами гинекологических заболеваний у женщин чаще бывают боли, неприятные ощущения в половых органах. Жжение, боль, дискомфорт, появление болезненных высыпаний и язвочек в наружных половых органах чаще говорит о вульвите. Вульвит – это воспалении, вызванном чужеродной флорой. Боли, жжение, дискомфорт во влагалище может свидетельствовать о кольпите (вагините), который чаще бывает вызван появлением чужих бактерий во влагалище. Эти же бактерии, проникая выше, вызывают воспаление внутренних половых органов – шейки матки (цервицит), полости матки (эндометрит), самой матки (метрит), труб (сальпингит) и яичников (аднексит). Такого рода воспаления женских половых органов могут возникать из-за инфекций, передающихся половым путем или других неспецифических инфекций. При этом симптомы гинекологических воспалительных заболеваний у женщин приблизительно однотипные – дискомфорт или боль внизу живота, жжение и зуд в наружных половых органах, появление посторонних выделений и запахов.
Симптомы гинекологических болезней разнятся в зависимости от причины.
Например, заболевания, обусловленные гормональными дисфункциями, могут протекать без боли. А могут и с болью, если присоединяется инфекция. Поэтому, для выверенного лечения важен комплексный взгляд на проблемы, с которыми приходит женщина на прием к гинекологу. При этом только учета симптомов гинекологических заболеваний у женщин недостаточно для установления диагноза. Нужны аппаратное обследование (УЗИ, кольпоскопия, иногда – МРТ с контрастированием или КТ органов малого таза), а также лабораторное уточнение возможных видов гинекологических заболеваний. Лечение должно быть выверенным и основываться на точно установленном диагнозе.
Какие гинекологические заболевания чаще лечит гинеколог
Эти заболевания следующие:
Цены на гинекологические услуги
Где лечить женские заболевания
Диагностируют и лечат гинекологические заболевания в Киеве в Центе «Меддиагностика», левый берег, 250 м от метро Дарница, переулок Строителей, дом. 4
Эффективным лечение половых женских заболеваний может быть только при верном диагнозе. Диагностика и лечение гинекологических заболеваний проводится в Центре «Меддиагностика».
Записаться на приём Как проехатьЖенские гинекологические заболевания: профилактика и лечение
Одной из наиболее важных составляющих организма женщин является здоровье половой системы. Половые женские заболевания в гинекологии занимают особое место, ведь восстановить функции организма после них довольно сложно, а иногда – невозможно. Термин «половые болезни» в гинекологии подразумевает нарушение функционирования одного и/или нескольких органов половой системы женщины вследствие физического повреждения либо инфицирования возбудителем болезни.
Женские болезни в гинекологии и симптомы
Наиболее распространённые гинекологические заболевания у женщин и девушек:
Все эти гинекологические болезни могут стать причиной нарушения репродуктивной функции, а именно – бесплодия. Поводом для воспалений могут быть как специфические, так и неспецифические заболевания женских половых органов. В отличие от специфических (хламидии, гонококки, трихомонады, микоплазмы и пр.), неспецифические заболевания появляются вследствие инфицирования стафилококком, палочкой кишечной, синегнойной палочки и стрептококков.
Симптомы гинекологических заболеваний у женщин носят схожий характер:
- боли в области живота;
- бели;
- гнойные выделения из влагалища с неприятным запахом.
Именно поэтому их диагностика существенно затруднена.
Медицинский центр «ОН Клиник» не просто предлагает Вам посетить квалифицированного врача-гинеколога, но и пройти полное обследование женской половой системы, полную диагностику организма за одно посещение врача. После визита к нашему гинекологу у Вас не останется негативного впечатления, и Вы получите всю необходимую информацию о средствах и мерах профилактики женских заболеваний.
Болезни в гинекологии
Довольно часто бывает также, что девушки до посещения врача-гинеколога не догадываются о своей болезни, которая обнаруживается уже на хронической стадии и может стать причиной опасных последствий. Болезни половых органов у женщин могут не проявляться до определённого времени. В тоже время, одного простого осмотра врача недостаточно, чтобы диагностировать гинекологические болезни у женщин. Определить наличие болезни можно только после комплексного обследования организма, включающего УЗИ и сдачу основных анализов. Гинекологические болезни у женщин сначала диагностируются врачом, а затем, в случае необходимости, назначается лечение болезни женских половых органов. Чтобы не допустить перехода воспаления в хроническую стадию, следует знать основные признаки, симптомы гинекологических болезней у женщин.
Выделяют следующие симптомы заболеваний по гинекологии:
- плохое самочувствие, скачки настроения, повышенная слабость, утомляемость, раздражительность;
- болезненные, неприятные ощущения внизу живота, особенно при надавливании (пальпации) во время осмотра врачом;
- необычные для Вас выделения из влагалища (как правило, творожистые, белые, гнойные или коричневатые) в большом количестве, неприятный запах выделений;
- лихорадка, повышение температуры, субтильная температура;
- болезненное мочеиспускание, недержание мочи, жжение, зуд, боль в мочеиспускательном канале;
- зуд в области половых органов, покраснение, набухание или сыпь.
Лечение гинекологических заболеваний в медицинском центре «ОН Клиник» позволит ощутить результат уже после первого посещения гинеколога. Вся процедура протекает быстро и безболезненно под наблюдением наших врачей.
Индивидуальный курс лечения воспалений будет составлен для Вас опытным врачом-гинекологом.
Заболевания женских половых органов
Кроме болезней внутренних половых органов неприятные ощущения и дискомфорт могут доставить заболевания наружных половых органов. Речь идёт о больших и малых половых губах. Основной причиной кроме неупорядоченной половой жизни для инфицирования женской половой системы, является:
- пренебрежение личной гигиеной;
- недостаточное количество водных процедур;
- стрессы;
- переутомляемость;
- а также самолечение.
Действительно, во многих случаях женщина, обнаружив у себя признаки воспаления, например, опухшие большие половые губы не идёт к гинекологу, а идёт в аптеку, где ей советуют какой-то медпрепарат. Доверяя своё здоровье незнакомому человеку, не имеющему должного опыта и образования, Вы рискуете ухудшить состояние своего организма.
Хороший гинеколог назначает лечение только после полной диагностики организма, при этом он постарается ограничить использование вредных антибиотиков.
Заметив у себя один или все симптомы гинекологических заболеваний, воспалений женских половых органов, постарайтесь как можно быстрее посетить врача. Симптомы заболеваний половых органов могут не проявляться до стадии рецидива, после чего наступает резкое ухудшение состояния пациентки.
Медицинский центр «ОН Клиник» проводит лечение заболеваний половых органов у женщин в удобной обстановке, с использованием современных методик и качественного европейского оборудования. Также Вы сможете получить консультацию «симптомы и заболевания половой системы у женщин» и рекомендации по их профилактике у наших врачей-гинекологов.
Помните: заболевания наружных половых органов могут стать причиной появления раковой опухоли, бесплодия или других не менее серьезных заболеваний. Признаки недомогания женской половой системы являются прямым поводом для обращения к врачу.
Гинекологические заболевания: список самых распространенных
Гинекологические заболевания: список самых распространенных
Если женщину ничего не беспокоит, она вряд ли пойдет к гинекологу на профилактический осмотр, чтобы убедиться, что действительно все в порядке. Однако многие гинекологические болезни протекают бессимптомно, поэтому всем женщинам следует знать о наиболее распространенных гинекологических патологиях.
Вагинальный кандидоз
Молочница, является одним из часто встречаемых гинекологических заболеваний. Данная патология вызывается дрожжеподобными грибами рода Candida. Эти грибы в норме присутствуют у многих людей, однако при определенных обстоятельствах они становятся опасными. Возникновению кандидоза способствуют такие факторы, как прием антибиотиков, ослабление иммунитета, венерические заболевания, хронические инфекции, сахарный диабет.
Основные симптомы вагинального кандидоза — жжение и зуд половых органов, появление выделений из влагалища, имеющих творожистую консистенцию, болезненные ощущения при половом акте и мочеиспускании. Такие проявления являются безоговорочным поводом обратиться к гинекологу. Только специалист сможет определить причину болезни и назначить адекватную терапию.
Кольпит
Воспалительное заболевание слизистой оболочки влагалища, которое вызывается различными микроорганизмами (трихомонада, хламидия, микоплазма, стафилококк, стрептококк и прочие) встречается довольно часто.
Развитию кольпита способствуют соматические заболевания, понижающие защитные силы организма – чаще всего это эндокринные патологии (например, сахарный диабет, ожирение). Несоблюдения личной гигиены, механические и химические повреждения слизистой влагалища также существенно повышают вероятность возникновения кольпита. Проявляется это заболевание наличием зуда и влагалищных выделений необычного цвета с неприятным запахом.
Миома матки (фибромиома)
Это доброкачественная опухоль, развивающаяся в миометрии (мышечный слой матки). Миомы бывают разных размеров – от пары миллиметров до десятков сантиметров. Наиболее типичными жалобами являются обильные менструации аи ощущение боли и давления внизу живота. Более редкие признаки миомы матки – нарушение функции прямой кишки или мочевого пузыря вследствие роста узлов и сдавливания ними соседних органов. Наиболее доступным и информативным способом диагностики данной болезни является УЗИ.
Сальпингоофорит
Воспаление придатков матки (маточных труб, яичников) еще называют более известный как аднексит, — это . Аднексит развивается при сочетании инфекционного возбудителя и предрасполагающих факторов (переохлаждение, несоблюдение личной гигиены, соматические заболевания, стрессы, аборты). Сальпингоофорит может протекать остро или хронически. При остром аднексите женщин беспокоит боль внизу живота, повышение температуры тела, ухудшение общего самочувствия, появление обильных гнойных выделений из влагалища. Хронический аднексит проявляется периодической болью внизу живота, различными расстройствами менструального цикла. Лечение острого и обострения хронического аднексита проводится в стационаре. Необходимо помнить, что своевременная терапия предотвращает серьезные последствия этого заболевания: нарушение проходимости фаллопиевых труб, образование спаек, которые обычно приводят к внематочной беременности или бесплодию.
Эндометриоз
Болезнь, при которой клетки эндометрия (внутренний слой матки) растут за пределами этого слоя. В этих атипично расположенных клетках происходят те же процессы, что и в эндометрии. Проявления эндометриоза зависят от локализации его очагов. Эндометриоз, развившийся в пределах половых органов, называется генитальным, а за пределами (пупок, кишечник) — экстрагенитальным.
Как правило, при генитальном эндометриозе менструальные кровотечения становятся длительными и обильными, возникают тазовые боли, которые появляются во время менструации, боль при половом акте, развивается бесплодие. Особенностью этой болезни является способность эндометриоидных клеток к метастазированию, поэтому своевременное обращение к специалисту позволяет избежать распространения и увеличения количества патологических очагов.
Киста яичника
Представляет собой полое образование, заполненное жидким либо полужидким содержимым. Кисты бывают функциональными – они образовываются из естественных структур яичника (из фолликула или жёлтого тела) и самостоятельно исчезают через 1-2 месяца. Существуют и другие виды кист, которые являются опасными для здоровья женщины: эндометриоидные, дермоидные кисты.
Кисты яичников часто протекают бессимптомно. Ведущие признаки — тянущая боль внизу живота и нарушения менструального цикла. В зависимости от вида кисты, применяется консервативное (прием гормональных контрацептивов) или хирургическое (лапароскопические операции) лечение.
Дисплазия шейки матки
Характеризуется наличием атипичных клеток на шейке матки. В большинстве случаев это состояние вызвано вирусом папилломы человека. Хотя данная патология зачастую не вызывает никаких симптомов, она является потенциально опасной, так как может перейти в рак шейки матки. Выявить дисплазию и определить ее степень можно с помощью ПАП-мазка. Уровень успешного лечения обычно высок на ранних стадиях дисплазии.
Заболевание, при котором увеличивается толщина внутреннего слоя матки, называется гиперплазия эндометрия. Причиной возникновения данной патологии является гормональный дисбаланс (гиперэстрогения) в организме женщины. На ранних стадиях гиперплазия может не проявляться, однако в дальнейшем возникают длительные кровянистые выделения, а также обильные кровотечения. Это заболевание может стать причиной бесплодия, а также развития карциномы эндометрия.
Как известно, от любого заболевания легче вылечиться, если оно обнаружено на раннем этапе. Следовательно, каждой женщине для того, чтобы убедиться в своем здоровье, следует посещать профилактические осмотры врача-гинеколога не реже, чем раз в полгода.
09.03.2017 7010 Показ Источник. likar.infoАдминистрация сайта med-practic.com не несет ответственности за содержание информации
Гинекология и онкология — патологии и методы их лечения.
Гинекология – это область медицины, занимающаяся профилактикой, диагностированием и лечением заболеваний половых органов репродуктивной системы женщины.Гинекология и онкология являются (наряду с андрологией, аллергологией, венерологией, травматологией) разделами медицины, изучающими патологии, заболевания и методы их лечения. Они изучаются, как отдельные дисциплины. Так, есть врачи гинекологи и акушеры-гинекологи, а существуют также и врачи-онкологи.
Но часто встречаются такие болезни, которые приходится лечить, объединив знания и практику нескольких областей медицины. Так, женщина регулярно может наблюдаться у гинеколога, пока её организм нормально функционирует. Если она заразилась инфекцией или перенесла воспаление, пациентка продолжает консультироваться, обследоваться и лечиться у врача в женской консультации или медицинском центре гинекологии. Но как только происходит случай выявления заболевания онкологического характера (например, был обнаружен рак шейки матки, проведены необходимые обследования и требуется хирургическое вмешательство), то возникает необходимость в консультациях и совместной помощи врачей других специальностей (онколог, эндокринолог, анестезиолог и другие). При этом наблюдение и лечение у онколога – обязательны.
ОНКОЛОГИЯ
Онкология – это раздел медицины, изучающий различные виды опухолей, процессы их течения и развития, причины возникновения, симптоматику, а также методы профилактики, диагностирования и лечения.
Проблемы онкологии затрагивают различные разделы медицины, например:
— Нейроонкология,
— Онкохирургия,
— Педиатрическая онкология,
— Кардиоонкология,
— Онкоурология,
— Онкогематология,
— Онкодерматология,
— Онкогинекология,
ОНКОЛОГИЧЕСКИЕ ЗАБОЛЕВАНИЯ В ГИНЕКОЛОГИИ
Существует большое количество разновидностей рака. К основным их отличиям относятся типы клеток опухолей, интенсивность развития заболевания и другие.
К наиболее часто встречаемым онкологическим заболеваниям женской половой сферы относятся:
— Рак шейки матки,
— Рак яичников,
— Рак тела матки.
Рак шейки матки.
В настоящее время считается доказанной связь заболеваемости вирусом папилломы человека и риском развития рака шейки матки. 98% пациенток, имеющих рак шейки матки, являлись носителями вируса. В России ежегодно регистрируется более 10 000 случаев впервые возникшего рака шейки матки. Данное заболевание наиболее часто встречается у женщин среднего возраста (35—55 лет), в 20% случаев обнаруживается в возрасте старше 65 лет. Однако в последнее десятилетие отмечается рост данного заболевания у молодых девушек, что связывается с промискуитетным поведением молодежи.
В большинстве развитых стран запущены программы обязательной вакцинации девушек, не начавших вести половую жизнь от наиболее онкогенных типов вируса папилломы человека. В России такая профилактика проводится только по желанию пациентов и при полной оплате стоимости вакцины
Также ряд фармацевтических компаний ведет разработку препаратов, обладающих активностью против вируса папилломы человека, имеется ряд препаратов, эффект которых доказан, однако нет результатов долгосрочных исследований т.к. данные препараты применяют менее 10 лет.
Диагностика заболевания проводится при осмотре гинекологом на Менделеевской – это взятие мазка на онкоцитологию (или атипичные клетки), по показаниям проводится кольпоскопия (осмотр поверхности шейки матки с 3-10 кратным увеличением) с последующей прицельной (взятием материала для гистологического (микроскопического) исследования) биопсией из наиболее подозрительного участка.
При выявлении предраковых состояний таких как дисплазия средней или тяжелой степени возможно проведение комплексного медикаментозного лечения с последующим динамическим контролем. (при средней и тяжелой степенях дисплазии выжидательная тактика не приветствуется).
При выявлении carcinoma in situ (рак на месте) или преинвазивный рак возможно выполнение малой гинекологической операции – эксцизии (удаления участка) шейки матки.
При выявлении распространенного рака шейки матки необходимо выполнение большой полостной операции, при которой удаляются все женские половые органы с частью влагалища и тазовой клетчаткой с лимфатическими узлами. В дальнейшем после определения стадии заболевания по результатам гистологического исследования проводится сочетанное химиолучевое лечение. Прогноз в данном случае бывает крайне неблагоприятным.
Рак тела матки или карцинома эндометрия.
Рак эндометрия — это злокачественное заболевание, развивающееся в эпителиальном слое тела матки. Оно является наиболее распространенной злокачественной опухолью малого таза у женщин. К счастью, у 70% женщин на момент постановки диагноза, при своевременной диагностике, опухоль ограничена телом матки и возможно полное излечение. Прогноз заболевания зависит от распространенности опухолевого процесса и гистологического типа опухоли.
Чаще всего заболевание начинается в постменопаузе, 25% приходится на возраст моложе 50 лет, 5% на возраст моложе 40 лет.
Согласно последним данным, рак тела матки является гормонально-зависимой опухолью, и развитие этого заболевания связывают с состоянием гиперэстрогенемии (т.е. повышенного уровня эстрогенов в крови) эндогенного или экзогенного происхождения при отсутствии прогестерона, дающего правильную трансформацию эндометрия.
Факторами риска служат ожирение, сахарный диабет 2 типа, нарушения менструального цикла, бездетность, поздняя менопауза, ановуляция, бесконтрольный прием препаратов, содержащих высокие дозы эстрогенов.
В 90% случаев первым симптомом рака тела матки являются кровянистые выделения у женщин из половых путей в постменопаузе либо обильные, не регулярные кровотечения в репродуктивном периоде. Имеет значение даже однократный эпизод кровотечения. Ряд пациенток не предают особого значения таким симптомам, хотя при обращении к врачу диагностика заболевания не составляет каких-либо трудностей.
Для установки диагноза проводится аспирационная биопсия из полости матки в гинекологическом кабинете, либо, при необходимости остановки кровотечения выполняется выскабливание полости матки.
В дальнейшем проводится ряд обследований с целью понимания распространенности онкологического процесса для выбора оптимальной тактики лечения и объема хирургического вмешательства. Иногда бывает возможность выполнения лапароскопической экстирпации матки с придатками, тазовой клетчаткой с лимфатическими узлами, что значительно ускоряет выздоровление пациентки и подготовки ее (при необходимости) для 2 этапа лечения – лучевой или гормональной терапии.
Рак яичников.
Рак яичников — пятая по частоте причина смерти от рака у женщин, ведущая причина смерти от гинекологических злокачественных опухолей, и вторая по частоте диагностирования опухоль в гинекологии. Опухоль яичников называют «молчащей опухолью» т.к. часто первым симптомом заболевания является увеличение живота за счет нарастания асцита, а это уже 3 стадия заболевания, прогноз при которой неблагоприятен. Как и у многих онкологических заболеваний причины возникновения мало изучены. Однако, есть утверждения, что рак яичников больше распространен среди нерожавших женщин. Наследственность имеет не последнее значение, повышенная вероятность заболеть раком яичников может передаваться от матери к дочери.
Также существует мнение, что профилактикой рака яичников является использование оральных контрацептивов, которые подавляют функцию яичников. Окончательный диагноз устанавливается только после изучения гистологического строения опухоли яичника (либо после цитологического исследования асцитической жидкости полученной после эвакуации асцита), выявления распространения онкологического процесса
При выявлении кисты яичника (по данным гинекологического осмотра и УЗИ) производится определение маркеров опухолевого процесса характерных для рака яичников (СА-125 и СF-125+HE4 с расчетом ROMA — который позволяет оценить статистическую вероятность наличия рака яичников при наличии образования в малом тазу).
При подозрении на онкологический процесс проводится клинико-лабораторное, инструментальное обследование с целью выбора оптимальной тактики лечения. Так, иногда, лечение начинают не с операции, а с химиотерапевтического лечения, в таком случае вторым этапом проводят хирургическое лечение. Прогноз при раке яичника самый неблагоприятный из всех опухолей малого таза у женщин. Однако ранняя диагностика, комплексный подход и лечение с использованием современных лекарственных средств значительно улучшает течение заболевания и дает периоды длительной, стойкой ремиссии заболевания.
Причины развития злокачественных заболеваний
Репродуктивная система женщины подвергается изменениям каждый месяц (менструальный цикл). Это сопровождается разрастанием маточного эпителия и его отторжением. Соответственно, происходит много клеточных делений, что значительно повышает вероятность развития онкологической патологии. Кроме того, контроль над всеми процессами осуществляют сразу несколько гормонов, что создает условия для развития гормонально-зависимых опухолей.
Также факторами риска развития опухолей являются все те же причины, что характерны для всех новообразований (воздействие химических канцерогенов, радиация, вирусные инфекции).
Симптомы онкологических заболеваний в гинекологии
На ранних стадиях опухоли себя практически никак не проявляют, что неудивительно для злокачественного новообразования. Позже возможно появление достаточно специфичных проявлений.
Выделения различного характера из половых путей – они возникают независимо от фазы месячного цикла, могут быть зловонными, кровянистыми, гнойными или слизистыми.
Изменение менструаций – удлинение, обильность, болезненность. Часто могут возникать кровотечения, для контроля над которыми женщина помещается в больничный стационар.
Ощущение новообразования или дискомфорта от сдавливания им других органов – характерно для значительно резвившегося процесса.
Бесплодие – особенно часто так себя проявляет опухоль яичников, ведь именно данный орган является источником яйцеклеток.
Боли в области половых органов и увеличение паховых лимфатических узлов.
Диагностика рака женских половых органов
-Осмотр влагалища и шейки матки – так врач может обнаружить видимые невооруженным взглядом изменения слизистой или выступающие в просвет органа образования.
-УЗИ – простой и очень информативный метод, который отлично подходит для обследования матки и ее придатков.
-Томография – достаточно дорогая процедура, которая позволяет определить форму и размер опухоли, степень поражения соседних органов.
-Гистероскопия – осмотр при помощи специального прибора полости матки. Так можно получить информацию о состоянии слизистой органа и взять участок ткани для гистологического исследования.
-Лапароскопия – инвазивный метод, в результате которого нарушается целостность передней брюшной стенки. К нему прибегают только в самых затруднительных случаях.
-Биопсия с последующим гистологическим исследованием – метод, на основании которого врачи могут поставить диагноз «рак».
Методы лечения опухолей
Операция. Особенно хорошие результаты она дает тогда, когда опухоль локализована в одном месте.
Химиотерапия – использование лекарственных препаратов для направленного подавления патологии. Химиотерапия действует на раковые клетки, успевшие проникнуть в другие органы. В клинике применяются современные эффективные лекарственные препараты, которые вызывают наименьшие побочные реакции. Обычно лечение проводится циклами с периодами для восстановления. Продолжительность лечения 2-9 месяцев.
Гормонотерапия предполагает применение как гормональных, так и антигормональных препаратов. Сущность метода: действие на гормональные рецепторы злокачественного новообразования.
Лучевая терапия воздействует лишь на опухолевые клетки на участке облучения. Метод применяется обычно на ранних стадиях образования опухоли, а также зачастую используется до операции для сокращения размеров опухоли.
Чем чаще вы будете проходить осмотры у врачей, тем больше вероятности диагностировать заболевание на ранних стадиях, так же легче пройдет лечение. Защитите себя от болезней и наблюдайте за своим здоровьем.
4 Общие гинекологические проблемы и методы лечения
Джозеф Э. Гейер, доктор медицины
Ривервью Врачи, акушеры и гинекологи
Как женщина, ваше тело претерпевает множество изменений в течение репродуктивной жизни. И можете быть уверены, что гинекологические проблемы со здоровьем будут время от времени возникать. Некоторые из наиболее распространенных проблем, с которыми вы можете столкнуться в репродуктивном возрасте, включают:
Нерегулярное кровотечение. Менструальный цикл длится в среднем около пяти дней, а кровопотеря обычно составляет около 4 унций или 8 столовых ложек.Многие женщины переживают один «тяжелый» день во время менструации, которому предшествуют и за которым следуют более легкие. Для некоторых женщин может быть нормальным иметь более сильное кровотечение — вдвое превышающее среднее количество — и при этом оставаться в пределах нормы. Но у некоторых женщин может быть еще более сильное кровотечение в течение нескольких дней подряд, помимо сгустков и спазмов. Если в какой-либо момент вы постоянно испытываете сильное кровотечение, образование тромбов или спазмы, обратитесь к врачу. Лечение нерегулярного кровотечения во время менструации может включать в себя лекарства, отпускаемые по рецепту, или хирургическое вмешательство, если кровотечение сильное.
Дрожжевые инфекции. Вагинальные дрожжевые инфекции — частая причина раздражения влагалища. Приблизительно три из четырех женщин испытают хотя бы одну дрожжевую инфекцию в течение своей жизни. Дрожжевые инфекции вызваны чрезмерным ростом дрожжевых клеток, которые обычно живут во влагалище. Факторы, обычно связанные с дрожжевыми инфекциями, включают беременность, неконтролируемый диабет и использование оральных контрацептивов или антибиотиков. К другим факторам относятся парфюмированные спреи для женской гигиены, местные противомикробные средства и тесная, плохо вентилируемая одежда и нижнее белье.К счастью, большинство дрожжевых инфекций можно лечить безрецептурными или отпускаемыми по рецепту лекарствами.
Миома матки. Миома матки — это узелки из гладкой мускулатуры и ткани, которые образуются в стенке матки. Миома матки не является злокачественной, но может вызывать обильное или болезненное кровотечение во время менструации, частое мочеиспускание или бесплодие. До недавнего времени единственным методом лечения была гистерэктомия. Однако теперь врачи обнаружили, что миома может не нуждаться в каком-либо вмешательстве, кроме безрецептурных противовоспалительных препаратов или рецептурных препаратов для более назойливых случаев.
Эндометриоз. В конце каждого менструального цикла у женщин наступает период, который представляет собой выделение эндометрия или менструальной жидкости изнутри матки. Эта ткань эндометрия также может расти за пределами матки, и она может разрушаться и кровоточить во время менструации. Проблема? Крови из смещенной ткани на внешней стороне матки может некуда деваться, в результате чего окружающие ткани воспаляются или опухают. Воспаление может привести к образованию рубцовой ткани, которая, в свою очередь, может перерасти в поражения или новообразования.Хотя лечение эндометриоза менялось на протяжении многих лет, теперь врачи согласны с тем, что при слабых симптомах не требуется никакого лечения, кроме обезболивающих.
Если есть сомнения, обратитесь к врачу.Это всего лишь четыре примера гинекологических проблем, с которыми сталкиваются женщины. Обязательно поговорите со своим врачом о любых вопросах или опасениях, связанных с вашим репродуктивным здоровьем.
Источник: WomensHealth.gov
Записаться на прием к врачам-гинекологам Riverview Health >>
Десять самых распространенных гинекологических проблем, о которых должна знать каждая женщина
Каждая женщина в какой-то момент своей жизни страдает гинекологическим расстройством.Гинекологические заболевания оказывают очень большое влияние на половую функцию женщин. К ним нельзя относиться легкомысленно, поскольку они могут отрицательно повлиять на способность женщины иметь детей или в некоторых случаях могут угрожать их жизни.
В этой статье мы кратко рассмотрим десять самых распространенных гинекологических заболеваний. К ним относятся: (2 ✔ )
- Дисменорея или болезненные менструации
- Бели (избыточные белые выделения из влагалища)
- Аменорея или отсутствие менструации
- Синдром поликистозных яичников (СПКЯ)
- Фибромы
- Эндометриоз v50
- Эндометриоз болезнь
- Вагинит
- Менопауза
- Боль во время секса
Вагинальное кровотечение и выделения обычно случаются у каждой женщины во время менструации.Однако, если вы заметили что-то другое, вы не должны оставлять это без внимания и должны проконсультироваться со своим гинекологом. Легкие симптомы можно лечить, но тяжелые случаи и случаи, на которые долгое время не обращают внимания, могут привести к бесплодию. Некоторые вагинальные симптомы могут указывать на заболевания, передающиеся половым путем, или даже на рак шейки матки. Вы должны проконсультироваться со своим врачом, если у вас есть следующие симптомы. (3 ✔ )
- Если у вас слишком рано или поздно начнутся месячные.
- Аномальное вагинальное кровотечение во время или между менструациями
- Боль в области таза, не связанная с менструальными спазмами.
- Боль в груди и уплотнения в груди у женщин.
- Чувство жжения при мочеиспускании.
- Вагинальное кровотечение во время полового акта или после полового акта.
- Половой акт болезненный.
- Зуд, отек или покраснение в области влагалища.
- Любая аномальная шишка или образование в области гениталий.
- Повышенные выделения из влагалища.
- Выделения из влагалища с неприятным запахом или необычного цвета, например зеленого, желтого или коричневого цвета.
1.Дисменорея или болезненные периоды
Дисменорея относится к болезненным периодам, достаточным для выведения из строя повседневной активности. Это два типа: первичная и вторичная дисменорея. (4)
В первичная дисменорея, у нет сопутствующего тазового заболевания. В основном это происходит у подростков и в овуляторных циклах. Боль утихает сама по себе, когда женщина забеременеет или после родов. Обычно он появляется в течение 2 лет после менархе. Может присутствовать семейный анамнез, например, у матери или сестры с подобными жалобами.. Это чаще встречается у девочек из зажиточного общества. Боль обычно начинается за несколько часов до или сразу после начала менструации, длится несколько часов и может длиться весь день. Боль носит спазматический характер, т.е. пациент испытывает болезненные сокращения в нижней части живота, которые могут отдавать в спину и медиальную сторону бедер.
Лечение включает улучшение общего состояния здоровья и успокаивающую психотерапию. Во время менструации кишечник должен быть пустым и избегать запоров.Простые спазмолитические таблетки могут принести облегчение. Мефенамовая кислота 250-500 мг 8 час или ибупрофен 400 мг 8 час. УЗИ проводится для исключения патологии органов малого таза.
Вторичная дисменорея возникает в связи с основным заболеванием тазовых органов. Распространенные причины включают хроническую инфекцию тазовых органов, тазовый эндометриоз, миому матки, введение меди-Т в матку и т. Д. Пациентам обычно от 30 до 30 лет, и у них есть дети. Типичной характеристикой боли является то, что она тупая, располагается спереди и сзади и никуда не излучается.Это происходит за 3-5 дней до менструации и облегчается с началом кровотечения.
Лечение фокусируется на причине, а не на симптоме.
2. Аменорея
Аменорея означает отсутствие менструации. Он бывает двух типов: физиологический и патологический. Физиологическая аменорея возникает до полового созревания, то есть до начала менархе, во время беременности, в период лактации и после менопаузы. Патологическая аменорея возникает при наличии некоторого сопутствующего заболевания и подразделяется на криптоменорею, первичную аменорею и вторичную аменорею.
- Cryptomenorrhea- Периодически происходит выделение эндометрия и кровотечение, но менструальная кровь не выходит из влагалища из-за непроходимости прохода, наиболее распространенной причиной непроходимости девственной плевы.
- Первичная аменорея- Нормальный верхний предел возраста для менархе составляет 15 лет. У девочки, у которой к 16 годам не наступает менструальный цикл, больше не возникает отсроченного менархе, и у нее диагностируется первичная аменорея.Причинами могут быть аномалии развития, такие как отсутствие влагалища, хромосомные аномалии, такие как синдром Тернерса, дисфункция щитовидной железы и надпочечников. Возможности терапевтического успеха в лечении очень ограничены и зависят от конкретной причины.
- Вторичный аменореяа Это отсутствие менструации у женщины в течение 6 месяцев и более, у которой уже установилась нормальная менструация. Некоторые из причин — туберкулезный эндометриоз, поликистоз яичников, опухоли яичников, стресс, гипотиреоз, недоедание, диабет и т. Д.Лечение зависит от причины.
3. Синдром поликистозных яичников (СПКЯ)
СПКЯ — самая распространенная проблема среди молодых девушек в эту эпоху. Основными виновниками являются стрессовый и малоподвижный образ жизни.
Это синдром, отмеченный аменореей, гирсутизмом и ожирением, связанный с увеличенными яичниками с множественными кистами .
Характеризуется избыточной выработкой тестостерона в основном яичниками. Яичники увеличены, имеется множество (более 12) фолликулярных кист диаметром 2-9 мм.Пациенты жалуются на нарастающее ожирение, особенно на абдоминальное ожирение , нарушение менструального цикла , бесплодие , наличие гирсутизма, и угри. У пациентов также развивается инсулинорезистентность, и они более склонны к диабету.
Лечение зависит от конкретного случая. Основное внимание уделяется снижению веса, сбалансированной диете, йоге и упражнениям. Лекарства могут облегчить симптомы. Бесплодие можно преодолеть с помощью вспомогательных репродуктивных технологий.
4. Миома
Миома является наиболее распространенной доброкачественной опухолью матки, а также наиболее распространенной солидной доброкачественной опухолью у женщин .По крайней мере, двадцать процентов женщин в возрасте тридцати лет имеют миомы в утробе. К счастью, у большинства из них (пятьдесят процентов) симптомы отсутствуют. Они чаще встречаются у женщин, у которых нет детей, или у женщин, которые стали бесплодными после рождения одного ребенка. Распространенность наиболее высока в возрасте от 35 до 45 лет.
Симптомы включают обильное менструальное кровотечение, нерегулярные кровотечения, дисменорею и бесплодие, болезненный половой акт, повторяющуюся потерю беременности в виде выкидыша или преждевременных родов, боль в нижней части живота или таза и увеличение живота.
Ведение в основном хирургическое, и операция может зависеть от возраста пациента и тяжести состояния.
5. Эндометриоз
Эндометриоз относится к состоянию, при котором слизистая оболочка матки (эндометрий) присутствует в аномальных участках, таких как мышечный слой матки, яичники, трубы и иногда за пределами таза.
Симптомы включают болезненные менструации, болезненный секс, чрезмерное вагинальное кровотечение во время и между менструациями, бесплодие и тошноту, диарею или запор и усталость во время менструации.
После диагностики состояния лечение включает обезболивающие, гормональную терапию, такую как противозачаточные таблетки, пластыри и вагинальные кольца, таблетки, содержащие только прогестин, и даназол, синтетический стероид. Если медикаментозное лечение не поможет, может потребоваться консервативная операция для удаления ткани эндометриоза. Вспомогательные репродуктивные методы помогают женщинам с бесплодием. В тяжелых случаях удаление матки (гистерэктомия) может быть выполнено в крайнем случае в репродуктивном возрасте, поскольку после гистерэктомии беременность не может наступить.
6. Воспалительное заболевание органов малого таза
Заболевание верхних отделов половых путей. Это спектр инфекции и воспаления органов верхних половых путей, обычно затрагивающий матку, маточные трубы, брюшину малого таза и окружающие структуры. Он представляет опасность для здоровья как в развитых, так и в развивающихся странах. Это серьезная проблема репродуктивного здоровья молодых женщин.
Факторы риска включают менструирующих подростков, нескольких половых партнеров, отсутствие использования противозачаточных таблеток и наличие воспалительных заболеваний органов малого таза в анамнезе, пользователей IUCD и территорию с высокой распространенностью заболеваний, передающихся половым путем.
Симптомы включают боль в нижней части живота и таза, лихорадку, вялость и головную боль, нерегулярные и чрезмерные вагинальные кровотечения, болезненный половой акт, аномальные выделения из влагалища.
Управление включает интенсивную антибактериальную терапию после выявления возбудителя.
7. Вагинит
Инфекция и воспаление влагалища. Это очень распространено в детстве, так как отсутствует эстроген, теряется эстрогенная защита влагалища и легко возникает инфекция.Наиболее частой причиной вагинита в репродуктивной возрастной группе является заражение микроскопическими организмами.
Трихомонадный вагинит вызывается организмом Trichomonas vaginalis. Возникают внезапные обильные и зловонные выделения из влагалища, раздражение и зуд вокруг влагалища, болезненное мочеиспускание и учащение мочеиспускания. Выделения жидкие, зеленовато-желтые, пенистые с очень неприятным запахом. Лечение — таблетки метронидазола по 200 мг трижды в день в течение одной недели.
Кандидозный вагинит или монилиаз вызывается организмом Candida albicans.Выделения из влагалища сопровождаются сильным вульвовагинальным зудом и болезненным половым актом. Выделения густые, творожно-белого цвета в виде хлопьев, часто прилипающие к стенке влагалища.
Лечение включает использование таких препаратов, как нистатин, клотримазол или миконазол в форме вагинального крема или пессария. Один пессарий следует вводить высоко во влагалище перед сном в течение двух недель подряд.
8. Менопауза
Менопауза — это постоянное прекращение менструации в конце репродуктивной жизни из-за потери активности яичников.Это подтверждается после прекращения менструации в течение двенадцати месяцев подряд без какой-либо другой патологии. Возраст менопаузы составляет 45-55 лет.
После менопаузы органы репродуктивной системы уменьшаются в размерах; наблюдается потеря костной массы примерно на 3-5% в год. Женщины становятся подверженными остеопорозу. Риск сердечно-сосудистых заболеваний высок у женщин в постменопаузе. Характерный симптом климакса — приливы. Горячие приливы характеризуются внезапным ощущением жара, сопровождаемым обильным потоотделением.Возможны беспокойство, головная боль, бессонница, раздражительность и депрессия.
Другие симптомы включают болезненный половой акт, отсутствие полового влечения, вагинальные инфекции и сухость, болезненное мочеиспускание, стрессовое недержание мочи и рецидивирующие инфекции мочевыводящих путей. Все эти изменения происходят из-за дефицита эстрогена после менопаузы.
Вагинальные симптомы лучше всего лечить с помощью местной гормональной терапии (HT), поскольку она связана с меньшим количеством побочных эффектов.
Вазомоторные симптомы может потребовать системного HT при строгом соблюдении рекомендованных рекомендаций.Терапия должна проводиться в кратчайшие сроки в самой низкой дозе, чтобы избежать серьезных побочных эффектов, таких как образование сгустков (венозная тромбоэмболия) и рак груди.
9. Бели
Бели строго определяются как чрезмерные нормальные выделения из влагалища. Это означает, что белые выделения чрезмерны, но не заразны. Об избыточной секреции свидетельствует окрашивание нижнего белья (коричневато-желтое при высыхании) или необходимость ношения прокладки. Он неинфекционен и не имеет неприятного запаха.Не вызывает раздражения и зуда. Это может произойти физиологически во время полового созревания, овуляции и около даты менструального цикла. Также это происходит во время беременности и сексуального возбуждения. Это также происходит в случаях выпадения матки, ретроверта матки, хронического воспаления тазовых органов и приема оральных противозачаточных таблеток.
Лечение индивидуально, рекомендуется соблюдение местной гигиены.
10. Болезненный половой акт
Болезненный половой акт, также называемый диспареунией, означает, что половой акт является трудным или болезненным.Диспареуния — наиболее частая сексуальная дисфункция.
Причинами могут быть узкое влагалище, жесткая девственная плева, инфекция вульвы, заболевание уретры, вагинит, эндометриоз, воспалительные заболевания органов малого таза и т. Д.
Лечение зависит от причины. Часто половое воспитание обоих партнеров облегчает симптомы.
- Клиническое обследование гинекологической пациентки должно быть тщательным и тщательным. Это должно включать тщательный сбор анамнеза и осмотр. (5 ✔ , 6 ✔ )
- Обследование включает осмотр груди, осмотр брюшной полости и таза, который включает осмотр наружных половых органов, внутренней части влагалища и шейки матки и ректальное обследование.
- Все сексуально активные женщины должны проходить обследование начиная с 21 года или после 3 лет вагинального секса без ограничения по возрасту. Скрининг следует проводить ежегодно до 30 лет. В дальнейшем его следует проводить с интервалом в 2-3 года после трех последовательных ежегодных отрицательных мазков.
- Мазки из шейки матки и из влагалища взяты по Пап-мазку для скрининга.
- Скрининг помогает врачу объяснить пациенту, как вести здоровый образ жизни, минимизировать риски для здоровья, а также выявлять случаи инфекций, передаваемых половым путем, рака груди, рака шейки матки или рака эндометрия.
- Ранняя диагностика помогает в эффективном лечении и лучшем прогнозе.
- Соблюдайте местную гигиену
- Пейте много воды
- Соблюдайте диету, богатую фруктами и овощами
- Регулярно выполняйте физические упражнения и практикуйте методы снижения стресса, такие как йога.
- Практикуйте безопасный секс
- НЕ игнорируйте необычные симптомы, связанные с репродуктивной системой.
10 гинекологических симптомов, которые женщины никогда не должны игнорировать
Искушение избавиться от неудобного или неудобного гинекологического симптома понятно, но никогда не рекомендуется.Многие хронические проблемы со здоровьем можно эффективно вылечить после посещения врача, особенно в случае гинекологических проблем.
В PGOMG мы понимаем, что отводить время от учебы или работы, чтобы увидеть своего гинеколога, может быть мало в вашем списке дел, но игнорировать проблемы и надеяться, что они решатся самостоятельно, не только непрактично, но и вредно для здоровья. ваше долгосрочное здоровье и, возможно, вашу фертильность.
Десять гинекологических симптомов, которые женщины никогда не должны игнорировать
- Болезненный половой акт — Боль может возникать как во время, так и после секса.Оба могут указывать на проблему со здоровьем.
- Болезненное или чрезмерное мочеиспускание — Вам больно при мочеиспускании, или вы писаете намного больше, чем обычно?
- Нерегулярные месячные — ваши месячные не наступают примерно каждые 28 дней или у вас бывают периоды, которые короче или дольше среднего?
- Обильное менструальное кровотечение — Иногда обильные месячные больше, чем кажется. Сильное или обильное менструальное кровотечение не является частью нормального менструального цикла.
- Изменения груди — бугорки, шишки, изменение цвета и / или изменения текстуры могут указывать на серьезную проблему.
- Изменения влагалища — все опухоли, шишки и сыпь следует обсудить с врачом.
- Пропущенные месячные — Задерживались ли вы когда-нибудь раньше — и не из-за беременности? Ваши месячные были легкими или полностью пропущены?
- Кровянистые выделения — Небольшое кровотечение между циклами может вызывать беспокойство.
- Чрезмерное вздутие живота — у вас вздутие живота больше, чем обычно? Это болезненно? Ваша одежда больше не подходит по размеру из-за вздутия живота?
- Выделения — Ожидаются выделения из влагалища, но выделения желтого, зеленого, коричневого цвета или с сильным запахом являются ненормальными.
Вышеуказанные симптомы потенциально могут указывать на ряд гинекологических заболеваний. Важно не паниковать, если вы испытываете один или несколько из вышеперечисленных симптомов, так как многие состояния эффективно вылечиваются после постановки диагноза. Совершенно ненужно жить с болью, дискомфортом или стрессом из-за своих симптомов. Кроме того, если окажется, что ваши симптомы вызваны серьезной проблемой для здоровья, вы подвергаете риску свое долгосрочное здоровье и, возможно, даже фертильность, если избегаете надлежащей медицинской помощи.
Если у вас есть какие-либо из вышеперечисленных симптомов или вы хотите назначить встречу с вашим поставщиком медицинских услуг по какой-либо причине, пожалуйста, свяжитесь с PGOMG сегодня.
10 общих гинекологических проблем, с которыми сталкиваются женщины
Последнее обновление:
Каждая женщина любит соблюдать личную гигиену, но иногда гинекологические проблемы всплывают как незваный гость. Итак, какие общие гинекологические проблемы должны вызывать у вас беспокойство? Позвольте нам повысить вашу общую осведомленность, обсудив некоторые общие гинекологические проблемы в следующей статье.
Самые распространенные гинекологические заболевания
Гинекологические заболевания поражают репродуктивные органы, такие как матка, яичники, маточные трубы, наружные половые органы и грудь женщины, и, таким образом, они могут влиять также на сексуальные функции ее тела. Поэтому важно осознавать симптомы и действовать быстро, чтобы избежать осложнений. Ниже приведены некоторые из наиболее распространенных гинекологических проблем:
1. СПКЯ или синдром поликистозных яичников
У женщины с этим заболеванием могут быть продолжительные или нечастые менструальные циклы.У нее также может быть повышенное количество андрогена, мужского гормона, в ее организме. В этом состоянии на яичниках может появиться несколько фолликулов, что может помешать высвобождению яйцеклетки.
Причины
Наиболее частыми причинами, которые могут вызвать СПКЯ, являются чрезмерный уровень андрогенов в организме, генетические причины или чрезмерное содержание инсулина в организме.
Симптомы
Женщины, страдающие СПКЯ, могут страдать абдоминальным ожирением, угрями, могут стать предрасположенными к диабету, иметь нарушения менструального цикла или могут столкнуться с проблемами бесплодия.
Лечение
Может быть предложено снижение веса, упражнения и йога могут быть полезны. Для облегчения симптомов могут быть назначены лекарства.
2. Вагинит
Любая женщина, находящаяся в репродуктивной фазе, может испытывать это состояние, которое характеризуется воспалением влагалища.
Причины
Вагинит может возникнуть из-за инфекции, полового акта, приема антибиотиков, использования спермицидных кремов или из-за изменения гормонов.
Симптомы
Если у вас вагинит, вы можете столкнуться с болью во время мочеиспускания, вагинальным зудом или раздражением, выделениями из влагалища с неприятным запахом и другими подобными симптомами.
Лечение
Ваш врач может прописать вам таблетки, крем или гель для лечения вашего состояния.
3. Инфекция ИМП или мочевыводящих путей
ИМП — одна из самых распространенных гинекологических проблем, с которыми сталкиваются женщины всех возрастных групп. Обычно это происходит, когда бактерии, присутствующие во влагалище или анусе, перемещаются вверх к уретре и мочевому пузырю, а в некоторых случаях даже к почкам.
Причины
Женщина может стать более восприимчивой к этой инфекции, если у нее возникнут проблемы с тазовыми нервами или мышцами, если у нее сужены мочевыводящие пути или имеется некоторая закупорка уретры, мочевого пузыря или почек.
Симптомы
Если вы страдаете ИМП, вы можете испытывать жжение при мочеиспускании, мутную мочу, сильный запах или оттенок крови в моче. Если инфекция поражает почки, может возникнуть лихорадка, озноб, боль в спине, рвота или тошнота.
Лечение
Вам будут прописаны антибиотики. Дозировка и продолжительность могут зависеть от тяжести инфекции.
4. Дисменорея или болезненные периоды
Если женщина испытывает боль во время менструального цикла, это называется дисменореей или болезненным периодом. Это состояние далее делится на две категории: первичная и вторичная дисменорея, при которой первичная дисменорея не связана с заболеваниями органов малого таза, а вторичная дисменорея связана с основными заболеваниями тазовых органов.
Причины
Первичная дисменорея вызывается простагландинами, естественными химическими веществами в организме. Вторичная дисменорея может возникнуть из-за миомы, эндометриоза или аденомиоза.
Симптомы
Женщины могут чувствовать сильные спазмы и боль в животе, которые иногда могут ощущаться и в пояснице.
Лечение
Лечение может зависеть от типа дисменореи. Однако ваш врач может прописать вам обезболивающие, чтобы облегчить боль.
5. Миома
Миома — мышечные опухоли, которые могут образовываться внутри матки женщины. Эти опухоли редко бывают злокачественными. Обычно они различаются по расположению, размеру и форме.
Причины
Нет очевидных причин, которые могут привести к такому состоянию. Однако когда гормоны или генетика наносят ущерб, это может вызвать миому.
Симптомы
У вас могут быть обильные месячные, давление в нижней части живота, кровотечение между циклами или боль во время полового акта.
Лечение
В большинстве случаев ваш врач может порекомендовать операцию. Однако порядок процедуры может определяться в зависимости от тяжести состояния и возраста пациента.
6. Эндометриоз
Это состояние возникает, когда слизистая оболочка матки, выстилающая матку, вырастает за пределы матки или на другие части.
Причины
Женщина может столкнуться с этой проблемой из-за гормональных нарушений, генетических факторов, нарушений менструального цикла или проблем с иммунной системой.
Симптомы
Симптомы эндометриоза могут включать болезненные менструальные спазмы, кровянистые выделения между менструальным циклом или проблемы с пищеварением.
Лечение
Обезболивающие, гормональная терапия или хирургическое вмешательство могут быть рекомендованы в зависимости от степени тяжести состояния.
7. Воспалительные заболевания органов малого таза
Эта проблема возникает в органах верхних половых путей тела женщины, включая маточные трубы, матку, брюшину таза и другие окружающие структуры.
Причины
Это может произойти у женщин, имеющих несколько половых партнеров, воспалительных заболеваний органов малого таза в анамнезе или женщин, употребляющих ВМКН.
Симптомы
Женщины с ВЗОМТ могут испытывать боль внизу живота, боль во время полового акта, аномальные выделения из влагалища, вагинальное кровотечение, лихорадку или вялость.
Лечение
Это состояние можно вылечить курсом антибиотиков.
8.Генитальный герпес
Генитальный герпес — это ЗППП или заболевание, передающееся половым путем, для которого характерны язвы и волдыри.
Причины
Этой вирусной инфекцией можно заразиться при вагинальном, анальном или оральном сексе с инфицированным человеком.
Симптомы
Женщины, у которых развивается герпес, могут испытывать симптомы гриппа, которые включают жар, озноб, усталость, мышечные боли и тошноту. На половых органах или вокруг них могут появиться язвы или волдыри.
Лечение
Пероральные препараты помогают вылечить язвы и волдыри и могут предотвратить их распространение.
9. Диспареуния или болезненный половой акт
Это состояние может возникать у женщин из-за структурных проблем в теле или может возникать по психологическим причинам.
Причины
Причины этого состояния могут включать вагинит, узкое влагалище, ВЗОМТ, инфекцию вульвы или толстую девственную плеву.
Симптомы
Симптомы могут включать боль при проникновении, толкании, боль, которая может сохраняться в течение нескольких часов после полового акта.
Лечение
Сексуальное воспитание можно передать обоим партнерам. Однако в большинстве случаев лечение может зависеть от причины боли.
10. Кисты яичников
Кисты яичников очень распространены и могут поражать женщин любой возрастной группы. В яичниках есть мешочки или мешочки, наполненные жидкостью.
Причины
Кисты яичников могут возникнуть в результате тяжелых инфекций органов малого таза, эндометриоза или гормональных проблем.
Симптомы
В брюшной полости может наблюдаться вздутие живота, отек или боль.Однако также могут возникать тошнота и рвота.
Лечение
Существуют самые разные варианты лечения — от перорального приема лекарств до хирургического вмешательства. В зависимости от размера и типа кисты может быть предложено лечение.
Почему мы должны регулярно проходить гинекологический осмотр?
Каждая женщина должна регулярно посещать своего гинеколога по следующим причинам:
- Для общего гинекологического здоровья
- Для тазового осмотра
- Чтобы получить помощь при любых изменениях менструального цикла
- Противозачаточные
- По вопросам, связанным с мочеиспусканием
- Для обследования груди
Регулярный визит к гинекологу поможет улучшить репродуктивное здоровье.Кроме того, убедитесь, что вы ведете здоровый образ жизни, придерживаясь здоровой диеты, выпивая достаточное количество воды, регулярно занимаясь спортом и даже практикуя безопасный секс.
Также читают:
Проконсультируйтесь с гинекологом, если вы столкнулись с этими проблемами
Что ваш менструальный цикл говорит о фертильности
Как возраст женщины влияет на ее фертильность
Группа женщин: гинекологические проблемы
Общие гинекологические проблемы включают:- Обильные менструации или аномальное кровотечение
- Боль в тазу
- Миома матки
- Эндометриоз
- Выделения из влагалища
Обильные менструации или аномальное кровотечение
Если менструальный цикл длится более семи дней или если кровотечение настолько сильное, что трудно поддерживать нормальный образ жизни и занятия во время менструального цикла, вам следует обратиться к врачу.Многие из причин аномального или обильного кровотечения — это незначительные проблемы, которые легко поддаются лечению, что позволяет быстро возобновить нормальную деятельность; однако некоторые причины аномального кровотечения могут быть более серьезными и требуют немедленной медицинской помощи.
Примерно каждая пятая женщина испытывает ненормально обильное менструальное кровотечение как часть ее регулярного цикла. Это называется меноррагией. Если вы постоянно испытываете очень сильные менструальные кровотечения, обратитесь к врачу. Доступно множество методов лечения, и мы можем помочь вам найти лучшее для вас.
Тазовая боль:
Боль в области таза — распространенный симптом, который может проявляться по-разному. Она может приходить и уходить или быть постоянной, она может присутствовать в разных частях тазовой области, и боль может ощущаться по-разному в разное время или при определенных действиях. Если вы испытываете боль в области таза, запишитесь на прием к нам, чтобы обсудить ваши симптомы. Задавая вам вопросы о вашей боли, мы можем лучше определить причину и принять решение о плане лечения.
Общие причины тазовой боли включают: Миома матки:
Миома матки — это доброкачественная незлокачественная опухоль, которая встречается примерно у 20-25% женщин. Фибромы могут возникать внутри матки или в стенках матки, или они могут свисать с внешней стороны матки на структуре, похожей на стержень или ножку.
Миомы обычно маленькие — часто настолько маленькие, что их нелегко обнаружить при обычном гинекологическом осмотре. Но они также могут быть довольно большими и вызывать проблемы, например:
- Менструальные изменения, такие как сильное кровотечение, более длительные или более частые менструации и усиление спазмов
- Боль или давление в тазу или внизу живота, часто во время секса
- Изменения мочеиспускания, такие как давление, затруднение или частое мочеиспускание
- Боль в прямой кишке и / или запор
- Бесплодие и выкидыш
Миома чаще всего встречается у женщин в возрасте от 30 до 49 лет, но они могут появиться в любом возрасте.Непонятно почему, но афроамериканки чаще страдают миомой матки. Если вы подозреваете, что у вас миома матки, обратитесь к врачу.
Эндометриоз:
Эндометрий — это слизистая оболочка матки. Эта подкладка накапливается в течение менструального цикла, позволяя оплодотворенной яйцеклетке имплантироваться и развиваться в плод. Когда оплодотворенная яйцеклетка не имплантируется, эта подкладка сбрасывается вместе с ежемесячными менструальными выделениями.
По неизвестным причинам эта сброшенная ткань иногда оказывается за пределами матки, чаще всего в брюшной полости.Поскольку ткань по-прежнему реагирует на ваш гормональный цикл так же, как и внутри матки, ткань эндометрия в брюшной полости может разрушаться и кровоточить. Это вызывает отек и воспаление в окружающих частях живота, а со временем может вызвать рубцы и другие проблемы. Этот процесс может вызвать сильную боль во время менструации, секса и даже опорожнения кишечника. Это также может вызвать проблемы с фертильностью.
В настоящее время нет лекарства от эндометриоза, но существует множество вариантов лечения.Свяжитесь с нами сегодня, если вы подозреваете, что у вас может быть эндометриоз.
Выделения из влагалища:
Небольшие прозрачные или мутные белые выделения из влагалища — это нормально. Эти естественные выделения помогают сохранять ткани влагалища влажными и здоровыми.
Вагинальная область обычно имеет баланс естественных бактерий и дрожжей, которые помогают поддерживать здоровье этой области. Когда этот баланс нарушается, это может вызвать ненормальный разряд. Вы также можете почувствовать зуд, жжение или неприятный запах.
Нарушить этот баланс могут разные факторы. Часто проблема заключается в чем-то незначительном, например, в обычной дрожжевой инфекции (кандидоз), но бактериальные инфекции, инфекции, передаваемые половым путем, или даже ВИЧ могут вызывать частые дрожжевые инфекции или симптомы, которые отражают дрожжевую инфекцию.
Лечение без рецепта может быть вариантом, а некоторые могут принести облегчение, но также рекомендуется обратиться к врачу, если у вас появляются выделения из влагалища. Он или она может помочь определить, что его вызывает, и какой будет лучший план лечения для вас.
Наиболее частые гинекологические проблемы и профилактика
1. Что такое гинекологические заболевания?
Гинекологические заболевания — это совокупность патологий, поражающих женские репродуктивные органы, в том числе:
— Наружные гениталии: клитор, половые губы, вульва, влагалище
— Внутренние гениталии: шейка матки, матка, яичники, маточные трубы.
Гинекологические заболевания напрямую влияют на здоровье женщин, особенно репродуктивное, с такими заболеваниями, как воспалительные заболевания органов малого таза (ВЗОМТ), кисты, миомы, рак и т. Д.
Гинекологические заболевания поражают женские репродуктивные органы
2. Общие причины гинекологических заболеваний:
Есть много причин гинекологического воспаления. Большинство из них вызвано стрессом или привычками образа жизни женщин. Общие причины гинекологических заболеваний перечислены ниже:
2.1. Незащищенный половой акт:
Женщины подвергаются большему риску гинекологической инфекции при незащищенном половом акте с партнером, который подвергся воздействию инфекции мужских половых органов.Кроме того, агрессивный и неправильный секс может привести к появлению царапин на женской области, что создает благоприятные условия для бактерий, способствующих гинекологическим заболеваниям.
Незащищенные вирусы, передаваемые половым путем, включают хламидиоз, трихомониаз, гонорею, коккобациллы, спирохеты, анаэробные бактерии, вирус генитального герпеса, грибы и т. Д. Эти бактерии, попадая в матку, могут вызывать микробный дисбаланс (дисбиоз) и нарушение половых функций.
2.2. Аборт :
Причины гинекологического воспаления могут включать процедуры прерывания беременности, выполненные неопытным врачом; в ненадежных медицинских центрах или в недостаточно стерилизованной операционной.Неправильный уход за женщиной после аборта также способствует развитию воспалений у вредных бактерий.
По оценкам специалистов, после аборта репродуктивные органы женщины очень чувствительны. Занятия сексом на раннем этапе после аборта делают влагалище и матку более уязвимыми и повышают вероятность развития гинекологических заболеваний.
2.3. Дефицит отдыха, недостаточное питание и стресс:
Стресс и беспокойство, вызывающие гормональный дисбаланс, который серьезно влияет на физическое здоровье женщин, например нарушения менструального цикла, задержка менструального цикла, изменения микробиологической среды и pH влагалища, которые способствуют развитию гинекологических заболеваний.
Беспокойство и стресс повышают риск гинекологических заболеваний.
Кроме того, употребление слишком большого количества жирных блюд, острой пищи или курение, кофе, алкоголь и т. Д. Также увеличивает риск гинекологических инфекций.
2.4. Неправильные процедуры женской гигиены:
Влагалище представляет собой влажную среду, идеально подходящую для роста бактерий и патогенных грибов. Таким образом, неправильные правила женской гигиены могут привести к гинекологическим заболеваниям.
Кроме того, гинекологические заболевания могут также развиваться из-за использования тесных трусов, менопаузы, ухудшения здоровья, беременности или аллергии на определенные очищающие средства.
3. Список распространенных гинекологических проблем:
Проблемы | Знаки | Причины |
Боль во время полового акта | Ощущение боли во время полового акта, может включать одышку. |
|
Тазовая боль | Появляются боли в животе и верхних конечностях. |
Тазовые расстройства могут включать:
|
Тазовые расстройства | ||
ЗППП (инфекции, передающиеся половым путем) |
|
|
Вульводиния | Зуд, болезненность или боль в вульве |
|
Вагинит |
|
|
Миома |
| Нет конкретных причин, но есть некоторые факторы риска:
|
Кисты яичников |
|
|
Цервицит |
|
|
Выворот шейки матки |
|
|
Сальпингит |
|
|
Эндометрит |
| Нездоровый образ жизни |
Воспаление яичников |
|
|
4. Профилактика
Гинекологические заболевания вызваны образом жизни. Следовательно, лучший способ предотвратить их — это изменить распорядок дня ухода за собой, например:
4.1. Заниматься безопасным сексом:
Здоровый секс предотвратит рецидив гинекологических заболеваний, передающихся половым путем.Презервативы следует использовать при каждом половом акте для защиты женщин от нежелательной беременности и ЗППП. Вы и ваши партнеры должны тщательно очищать половые органы перед половым актом.
Избегание секса с несколькими партнерами и агрессивных половых контактов также поможет предотвратить гинекологические заболевания.
4.2. Соблюдение здорового питания, полноценный отдых и сбалансированный образ жизни:
Беспокойство, вызванное современной жизнью, также ведет к увеличению риска гинекологических заболеваний.Таким образом, здоровый образ жизни со сбалансированным питанием, достаточным отдыхом и отсутствием стресса эффективно предотвратит гинекологические расстройства. Вы можете усилить свое сопротивление с помощью:
— Адекватное питание клетчаткой и витамином С.
— Обычные учения
— Как избежать стресса
— Ранний сон, не ложиться поздно
Упражнения регулярно укрепляют иммунную систему и сопротивляемость организма.
4.3. Соблюдайте женскую гигиену:
Понимание своей женской части позволяет избежать гинекологических заболеваний. Ниже приведены некоторые советы по поддержанию надлежащей гигиены для нее:
— Регулярно принимайте душ и меняйте нижнее белье (особенно во время менструации). Ежедневно очищайте половые органы теплой чистой водой.
— Держите гениталии сухими, избегайте тесного нижнего белья.
— Гигиенические салфетки Chang каждые 4 часа во время менструации.
— Не используйте сильные смывки для очищения гениталий, вместо этого используйте проверенные женские смывки.
— Не очищайте глубоко влагалище.
— Не делитесь полотенцами, нижним бельем.
4.4. Прием п. Эриодический гинекологический осмотр :
Субъективность и нерешительность мешают женщинам пройти надлежащий осмотр и проконсультировать. Поскольку болезнь прогрессирует, лечение требует больших усилий и затрат. Периодические гинекологические осмотры, вероятно, помогут избавиться от дискомфорта при гинекологических заболеваниях.
Кому следует проходить периодический гинекологический осмотр?
Женщины старше 21 года или уже вступавшие в половую связь.
Период: не реже одного раза в 6 месяцев
Международная клиника CarePlus, управляемая CityClinic Vietnam Ltd., предоставляет обширные диагностические и терапевтические услуги для гинекологических и акушерских состояний, таких как:
- Гинекологические заболевания.
- Патология менструации и климакса.
- Акушерский.
- Консультации по планированию семьи.
- Скрининг рака.
Для получения дополнительной информации о гинекологических и акушерских услугах перейдите по ссылке ЗДЕСЬ
Мы гарантируем, что наши пациенты получат индивидуальный и уникальный уход в дружелюбной и профессиональной среде.
Информацию о распространенных гинекологических заболеваниях и их профилактике можно найти на нашем веб-сайте: careplusvn.com, Fanpage: CarePlus Clinic Vietnam или по бесплатной горячей линии: 1800 6116.
Инфекционные заболевания в акушерстве и гинекологии
Статья исследования
25 мая 2021 г.
Регулируемый алгоритм для оценки эффективности вакцинации против материнского респираторно-синцитиального вируса (RSV) в отношении детской смертности в развивающихся странах
Рэйчел Севиньи | Кристофер Лири | Bernard Gonik
Острая инфекция нижних дыхательных путей (ALRI), вызванная RSV, является частой причиной глобальной младенческой смертности, причем большинство случаев происходит в развивающихся странах.Используя агрегированные данные из приоритетных стран, определенных программой Агентства США по международному развитию (USAID) по здоровью и питанию матери и ребенка (MCHN), мы создали настраиваемый алгоритмический инструмент для визуализации эффективности вакцинации кандидатов от РСВ для матерей на младенческую смертность. Оценки бремени болезней и летальности для конкретных стран были рассчитаны на основе установленных данных. Коэффициенты заболеваемости RSV-ALRI для младенцев 0–5 месяцев в конкретных странах были рассчитаны на основе зарегистрированных показателей заболеваемости среди детей 0–59 месяцев.Используя показатели внутрибольничной смертности и заранее определенный «фактор инфляции», мы оценили смертность младенцев в возрасте 0-5 месяцев. С учетом реализации программы вакцинации матерей-кандидатов были рассчитаны предполагаемое снижение заболеваемости и смертности младенцев, вызывающих RSV-ALRI. Пользовательский ввод используется для определения охвата программы и эффективности вакцины. При использовании сгенерированного алгоритма общее снижение детской смертности значительно варьировалось в зависимости от эффективности вакцины и ее распространения.Учитывая потенциальную эффективность 70% и коэффициент распространения среди матерей 50% в каждой приоритетной стране USAID MCHN, ежегодная младенческая смертность от RSV-ALRI, по оценкам, снизится на 14 862 случая. Абсолютное сокращение по конкретной стране зависит от числа живорождений; страны с самым высоким уровнем рождаемости оказали наибольшее влияние на ежегодное снижение смертности. Настраиваемый алгоритм представляет собой стандартизированный аналитический инструмент для оценки кандидатных материнских вакцин против RSV. В конечном счете, его можно использовать для руководства инициативами в области общественного здравоохранения, финансирования исследований и реализации политики, касающейся эффективности потенциальной вакцинации матерей против RSV для снижения детской смертности.
Статья исследования
30 апреля 2021 г.
Многоатрибутный анализ Trichomonas vaginalis Диагностика и ее корреляция с клиническими жалобами и методами контрацепции в когорте египтян с симптомами
Марва М. И. Галлаб | Doaa Alaa | Салва М. Морси
Справочная информация . Trichomonas vaginalis ( T. vaginalis ) давно считается инфекцией, передаваемой половым путем, которая оказывает явное влияние на здоровье женщин, особенно в период деторождения. Методы . В перекрестное исследование были включены 234 женщины в возрасте от 18 до 45 лет, посещающие амбулаторную клинику гинекологии и акушерства больниц Каср-Эль-Айни. Взятые вагинальные мазки подвергали мокрой микроскопии, окрашиванию по Гимзе, модифицированной культуре Даймонда и амплификации вложенной полимеразной цепной реакции (nPCR). Для выявления лабораторной полезности были проведены процессы множественных атрибутов и аналитической иерархии. Для выявления множественных факторов риска, которые могут быть связаны с инфекцией Trichomonas , был проведен одномерный и многомерный анализ. Результаты . По данным nPCR, распространенность трихомониаза составила 26,9%. Мокрое соединение, окраска по Гимзе и культура показали 100% специфичность, но низкую чувствительность (28,57%, 28,57% и 57,14% соответственно). В многофакторном анализе nPCR показал наивысший ранг диагностической эффективности, а культура имела самый низкий ранг. Для одномерного анализа была выявлена значимая корреляция между инфекцией T. vaginalis и выделениями из влагалища, ощущением жжения, диспареунией и использованием внутриматочной спирали (ВМС) (значение <0.05). Заключение . Стандартный скрининг на трихомониаз с помощью nPCR был надежным, чувствительным и специфичным. Кроме того, с финансовой точки зрения это может считаться более подходящим вариантом при досмотре партий. Сообщалось о значительно более высоких показателях инфицирования среди пользователей ВМС по сравнению с использованием презервативов или гормональных методов.
Статья исследования
05 апреля 2021 г.
Распространенность серотипа и факторы риска Toxoplasma gondii Инфекция среди беременных женщин в Кумаси: перекрестное исследование в районной больнице, Гана
Бхавана Сингх | Линда Батса Дебрах | … | Александр Яу Дебрах
Справочная информация . В этом исследовании изучались распространенность и факторы риска инфекции Toxoplasma gondii среди беременных женщин в районной больнице в Гане и сравнивались диагностические характеристики экспресс-теста (RDT) и иммуноферментного анализа (ELISA) для T. . gondii диагноз. Метод . Это поперечное исследование включало 400 последовательно согласившихся женщин в первом триместре беременности.Для сбора социально-демографических данных и возможных факторов риска каждого участника использовался проверенный хорошо структурированный закрытый вопросник. Для анализа были взяты образцы крови Т . gondii IgG и IgM с использованием коммерческого набора ELISA и RDT. Результаты . Распространенность токсоплазмоза составила 21,5% и 57,3% согласно методикам RDT и ELISA, соответственно. Среднее образование (, 95% ДИ (1,1–3,1) и) и контакт с кошками (, 95% ДИ (1,1–2,8), и) были значимыми предикторами T . gondii , причем первый является единственным независимым фактором риска для T . gondii (, 95% ДИ (1,0–3,0) и) методом ELISA. Чувствительность, специфичность и площадь под кривой (AUC) RDT-IgM против ELISA составляли 42,9%, 95,9% и 0,694 соответственно, тогда как для RDT-IgG 31,0%, 91,2% и 0,611 соответственно. Согласованность диагностики между двумя методами была удовлетворительной как для RDT-IgM (), так и для RDT-IgG (). Заключение .Распространенность Т . gondii инфекция среди беременных женщин в Кумаси составляет 21,5% и 57,3%, согласно методикам RDT и ELISA, соответственно. Среднее образование и контакт с кошками были основными факторами риска T . gondii инфекция. Используя ELISA в качестве эталона, RDT использовался в этом исследовании для диагностики T . gondii имеет низкую чувствительность и поэтому ненадежен. Однако это открытие не отменяет всех БДТ, поскольку существует несколько других марок БДТ с хорошей чувствительностью и специфичностью.Необходимы дальнейшие исследования, чтобы убедиться в эффективности других имеющихся в продаже наборов RDT.
Исследовательская статья
28 марта 2021 г.
Паттерны чувствительности к противомикробным препаратам у Neisseria gonorrhoeae , выделенного у беременных женщин в Южной Африке
Глинис Ори | Мелешни Найкер | … | Натли Саманта Аббай
Справочная информация . Neisseria gonorrhoeae , инфекция, передающаяся половым путем, связана с неблагоприятными исходами беременности и новорожденных.Растущая устойчивость к различным антибиотикам наблюдается во всем мире. Однако отсутствуют данные о паттернах чувствительности к противомикробным препаратам у N. gonorrhoeae , выделенных от беременных женщин в наших условиях. Настоящее исследование заполняет этот пробел в литературе. Методы . В исследуемую популяцию вошли беременные женщины, набранные из женской консультации больницы короля Эдуарда VIII (KEH) в Дурбане. Эндоцервикальные мазки были взяты у 307 женщин. Мазок помещали в среду Amies Charcoal для оценки культуры.Чистые изоляты N. gonorrhoeae были подвергнуты тестированию на чувствительность к противомикробным препаратам с использованием метода Etest ™. Значения МПК оценивались в соответствии с контрольными точками Европейского комитета по тестированию чувствительности к противомикробным препаратам (EUCAST, 2019). Результаты . Распространенность N. gonorrhoeae в культуре составила 1,9%. Высокие значения MIC для пенициллина G (12-64 мг / л), указывающие на устойчивый фенотип, наблюдались для всех протестированных изолятов, при этом 50% изолятов проявляли полную устойчивость.Наблюдались изоляты с промежуточным (1 мг / л) и резистентным (1,9-32 мг / л) профилями к тетрациклину. Также наблюдалась устойчивость к ципрофлоксацину (1,16–3 мг / л). Изоляты показали двойную или тройную устойчивость к пенициллину G, тетрациклину или ципрофлоксацину. Все изоляты показали чувствительность к спектиномицину (> 64 мг / л), азитромицину (1 мг / л), цефтриаксону (> 0,125 мг / л) и цефиксиму (> 0,125 мг / л). Заключение . Несмотря на отсутствие устойчивости к цефтриаксону и азитромицину, необходимо постоянное наблюдение за возникающими паттернами устойчивости к этим антибиотикам, поскольку они являются частью рекомендаций по лечению.
Исследовательская статья
11 марта 2021 г.
Прогрессирование CIN1 / LSIL HPV Persistent шейки матки: фактическое прогрессирование или сосуществование CIN3
Мария Тереза Бруно | Назарио Кассаро | … | Сара Боэми
Цель . Естественное течение поражений CIN1 характеризуется повышенной скоростью спонтанной регрессии (80%), некоторые авторы признают способность прогрессировать до HSIL в 10% случаев, а другие авторы не признают возможность прогрессирования LSIL (CIN1 ).Это исследование было направлено на оценку частоты прогрессирования HSIL (CIN3) у женщин с гистологическим диагнозом LSIL (CIN1). Кроме того, с этой целью мы изучили гистологические результаты образцов шишек, собранных с помощью LEEP. Методы . Все данные были проанализированы ретроспективно. Все участники прошли последующее наблюдение в течение 4 лет, в течение которого каждая женщина проходила тест на ВПЧ и генотипирование, забор цитологических образцов шейки матки или биопсию каждые шесть месяцев. Конечной точкой было гистологическое подтверждение поражений CIN3 в любой момент во время наблюдения. Результаты . Прогресс до CIN3 произошел в 7 случаях (1,5%). Анализируя гистологические исследования колбочек 7 случаев, которые прогрессировали до CIN3, мы обнаружили сосуществование поражений CIN1 и CIN3 во всех случаях. Заключение . После 4 лет наблюдения только у 1,5% (7/475) женщин с LSIL развился CIN3, все в течение первых двух лет наблюдения, и сразу же начали лечение. Наиболее вероятными объяснениями «прогрессирования» от LSIL к HSIL являются (1) фактическое прогрессирование, (2) недостаточная диагностика HSIL при начальной биопсии, (3) гипердиагностика HSIL при последующей биопсии / конусе и (4) возникновение CIN3 novo.Анализируя гистологические исследования колбочек в 7 случаях, которые прогрессировали до высокой степени, мы обнаружили сосуществование поражений CIN1 и CIN3 во всех случаях. Некоторые недавние исследования показали, что вирусный генотип соответствует различным поражениям в одной и той же шейке матки; следовательно, сосуществование CIN1 с CIN3 не всегда указывает на прогрессирование CIN1. Другие авторы сомневались в способности LSIL развиваться.
Развитие воспалительного заболевания органов малого таза после внематочного удаления
Amanda Wang | Сема Хаджмурад | … | Сара Вильярреал
Хотя внематочная беременность и воспалительные заболевания органов малого таза (ВЗОМТ) обычно встречаются на практике по отдельности, развитие ВЗОМТ после хирургического удаления встречается редко.

.gif) , при подозрении на беременность и в рамках ее ведения
, при подозрении на беременность и в рамках ее ведения
 Показаниями к такому исследованию являются резкие боли внизу живота, травмирующие воздействия на органы женской репродуктивной системы, подозрения на добро- и злокачественные образования. Компьютерная томография назначается перед оперативными вмешательствами и с целью контроля эффективности терапии
Показаниями к такому исследованию являются резкие боли внизу живота, травмирующие воздействия на органы женской репродуктивной системы, подозрения на добро- и злокачественные образования. Компьютерная томография назначается перед оперативными вмешательствами и с целью контроля эффективности терапии Они назначаются в качестве вспомогательных средств и позволяют восстановить организм при различных гинекологических заболеваниях
Они назначаются в качестве вспомогательных средств и позволяют восстановить организм при различных гинекологических заболеваниях Это позволяет им проводить диагностику и подбирать оптимальные способы лечения различных гинекологических заболеваний даже в запущенных случаях
Это позволяет им проводить диагностику и подбирать оптимальные способы лечения различных гинекологических заболеваний даже в запущенных случаях При проведении хирургических вмешательств сокращается период реабилитации
При проведении хирургических вмешательств сокращается период реабилитации

