Обезболивающие препараты, таблетки – список сильных анальгетиков
Обезболивающие препараты в виде таблеток – это анальгетики различных фармакологических классов, устраняющие или облегчающие чувство боли. Их можно назвать самыми востребованными для человека, так как боль сопровождает любое заболевание.
Популярные обезболивающие таблетки у всех на слуху. Они широко рекламируются по телевидению и присутствуют в домашней аптечке. Каждый из них имеет свои особенности и общие черты. Важно знать, какие лучше выбрать в конкретном случае.
Классификация обезболивающих средств
Большинство “работают” на уровне центральной нервной системы. Именно активация нейронов (в подкорковых структурах и коре мозга) вызывает у человека субъективные болезненные ощущения. Некоторые связывают специфические рецепторы непосредственно в тканях.


В основе деления на группы лежит механизм действия. От него зависит сила болеутоляющего эффекта и серьезность негативного влияния на организм.
- Наркотические. Тормозят рецепторы мозга, причем не только отвечающие за формирование болевого синдрома, но и многие другие. Этим объясняется большое количество побочных реакций: снотворное и седативное, угнетение дыхательного и кашлевого центров, повышение тонуса мышц кишечника и мочевого пузыря, психические расстройства (галлюцинации).
- Ненаркотические. Не угнетают центральную нервную систему и не оказывают психотропного влияния. Привыкания не бывает. Это популярные лекарства, известные большинству людей.
- Смешанного механизма. Самый востребованный – «Трамадол».
- Периферические. Препятствуют распространению патологического возбуждения в тканях организма. Дополнительно снимают воспаление – НПВП, салицилаты, производные пиразолона и другие.
Для пациентов важно не классификационная группа, а особенности применения: в каких случаях лучше использовать, какие побочные реакции оказывает, кому противопоказаны. Остановимся на этих вопросах подробнее.
Список эффективных анальгетиков
По телевидению часто рекламируются торговые марки, содержащие одинаковое действующее вещество. В данном случае “раскрученность” бренда не является признаком его эффективности. Каждый должен назначаться с учетом механизма действия, показаний и противопоказаний.

В домашней аптечке есть несколько анальгезирующих средств. Их принимают в различных ситуациях, не подозревая, что большинство из них универсальны. Перечислим эффективные таблетки.
Парацетамол («Эффералган», «Панадол»)
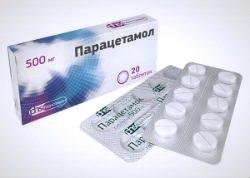
 Это анальгетик-антипиретик. Он эффективно снижает температуру. Блокирует образование простагландинов, повышающих чувствительность рецепторов к медиаторам боли, и центр терморегуляции в гипоталамусе.
Это анальгетик-антипиретик. Он эффективно снижает температуру. Блокирует образование простагландинов, повышающих чувствительность рецепторов к медиаторам боли, и центр терморегуляции в гипоталамусе.
Назначается в таких случаях: головная, зубная боль, миалгия, болезненные месячные, травмы, геморрой, ожоги. Побочные реакции появляются редко. Выпускается в таблетированной форме и суспензии для детей.
Противопоказан в детском возрасте (до 1 месяца), при беременности (III триместр), почечной недостаточности, воспалительных заболеваниях жкт. Не сочетается с алкоголем. Назначается коротким курсом – не более 5-7 дней.
Аспирин
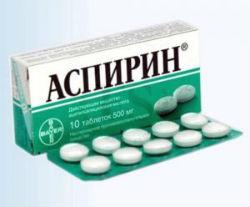

Неблагоприятно действует на желудок и кишечник (при длительном использовании). Запрещен при бронхиальной астме, геморрагических диатезах, эрозивно-язвенных процессах жкт в стадии обострения.
Курс приема не должен превышать семи дней. Из побочных эффектов чаще встречаются тяжесть в животе, тошнота, рвота, головокружения, шум в ушах. Длительное использование должно согласовываться с врачом.
Анальгин
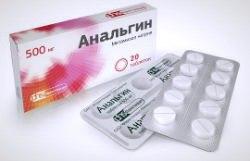
 Самый известный анальгетик, снижает температуру тела и проявления воспаления. Назначается так же, как и парацетамол – после хирургических вмешательств (в инъекционной форме), при почечной и печеночной коликах, травматических повреждениях и ушибах.
Самый известный анальгетик, снижает температуру тела и проявления воспаления. Назначается так же, как и парацетамол – после хирургических вмешательств (в инъекционной форме), при почечной и печеночной коликах, травматических повреждениях и ушибах.Форма выпуска: таблетки и раствор для инъекций. Входит в состав литической смеси (совместно с папаверином и димедролом) – экстренная необходимость снизить температуру или снять болевые ощущения.
Противопоказан до 3 месяцев, беременным и кормящим женщинам, при тяжелых поражениях печени и почек. Не совместим с алкоголем. Среди неблагоприятных эффектов выделяют способность снижать давление и вызывать аллергию.
Ибупрофен («МИГ», «Нурофен»)
 Комплексное НПВС, блокирует несколько механизмов воспалительной реакции. Эффективно купирует боль в суставах, в спине, головную, зубную, миалгии, неприятные ощущения при дисменореи и ревматоидном артрите.
Комплексное НПВС, блокирует несколько механизмов воспалительной реакции. Эффективно купирует боль в суставах, в спине, головную, зубную, миалгии, неприятные ощущения при дисменореи и ревматоидном артрите.
Существуют таблетированные формы, суспензия, ректальные свечи. Используется в педиатрии в качестве жаропонижающего. Считается одним из безопасных при условии соблюдения возрастных дозировок.
Противопоказания аналогичны аспирину, так как способен вызывать эрозивные изменения слизистой оболочки желудочно-кишечного тракта. Нежелательное воздействие возникает при передозировке или приеме больше 3-х дней. Это диспептические явления, слабость, гипотония.
Амидопирин (пирамидон)

 Относится к группе пиразолона с выраженным свойством понижать температуру тела. Обезболивание касается всех видов болевого синдрома средней и слабой интенсивности.
Относится к группе пиразолона с выраженным свойством понижать температуру тела. Обезболивание касается всех видов болевого синдрома средней и слабой интенсивности.
Среди показаний на первом месте стоит невралгия (возникающая по ходу нерва), суставные изменения (артриты, артрозы), ревматизм, лихорадочные состояния у взрослых.
Детям назначается редко за счет более сильных побочных влияний: на кроветворение, слизистую оболочку жкт. Запрещен больным бронхиальной астмой, беременным и кормящим. Описаны тяжелые случаи аллергии на амидопирин.
Ортофен («Диклофенак», «Вольтарен»)
 НПВП, который эффективен преимущественно при суставных и мышечных болях. Обладает умеренным жаропонижающим эффектом. Блокирует синтез простагландинов на уровне головного мозга и в тканях различных органов.
НПВП, который эффективен преимущественно при суставных и мышечных болях. Обладает умеренным жаропонижающим эффектом. Блокирует синтез простагландинов на уровне головного мозга и в тканях различных органов.
Снимает припухлость суставов, увеличивает объем движений. Уменьшает отечность тканей при воспалении. Назначается в послеоперационный период и после травм. Для снижения температуры тела обычно не используется.
Противопоказан при бронхиальной астме, проблемах с желудком и кишечником, почечной и печеночной недостаточности. Не назначают женщинам в III триместре беременности, у подростков до 18 лет.
Папаверин
 Препарат из группы спазмолитиков. Блокирует гладкую мускулатуру органов желудочно-кишечного тракта, сосудов, в том числе головного мозга, бронхов. Применяют при болях спастического характера (при холецистите, энтероколите, почечной колики, стенокардии).
Препарат из группы спазмолитиков. Блокирует гладкую мускулатуру органов желудочно-кишечного тракта, сосудов, в том числе головного мозга, бронхов. Применяют при болях спастического характера (при холецистите, энтероколите, почечной колики, стенокардии).
Кроме анальгезирующего, обладает гипотензивным действием (снижает артериальное давление), купирует судороги, успокаивает (седативный эффект). Замедляя внутрисердечную проводимость, снимает приступ тахикардии.
Противопоказан детям до 6 месяцев, при AV-блокаде сердца, почечной недостаточности, глаукоме и аллергических реакциях на компоненты препарата. Выпускается в различных лекарственных формах.
Спазмалгон


Показания очень похожи на папаверин: заболевания желудка и кишечника (спастический колит, гастрит), желчевыводящих путей, мочекаменная болезнь, дисменорея, патология мочевого пузыря (цистит) и почек (пиелонефрит).
Противопоказания: подозрение на “острый живот” (хирургическая патология, требующая экстренной операции), почечная и печеночная недостаточность, глаукома и другие.
Самые сильные обезболивающие таблетки
К сожалению, многие острые и хронические заболевания сопровождаются сильнейшими болями, которые делают жизнь пациента невыносимой. В таких случаях без сильнодействующих анальгетиков не обойтись. Большинство их них применяются под строгим врачебным контролем в стационаре или выписываются по рецепту.


Пить лекарства из следующего списка нужно осторожно. Большинство имеют сильные побочные реакции и множество противопоказаний. Способны вызывать привыкание при длительном курсе лечения.
Трамал

 Продается в аптеках только по рецепту. Смешанного типа – наркотический и ненаркотический, что делает его эффективным при сильных болях. Не вызывает такого привыкания, как чистые опиоиды, не угнетает дыхательный центр.
Продается в аптеках только по рецепту. Смешанного типа – наркотический и ненаркотический, что делает его эффективным при сильных болях. Не вызывает такого привыкания, как чистые опиоиды, не угнетает дыхательный центр.
Популярен в онкологии, травматологии, хирургии (в послеоперационный период), кардиологии (при инфаркте миокарда в острой стадии), при проведении болезненных медицинских манипуляций. Выпускается в виде капель, раствора для инъекций, ректальных суппозиториев.
Не назначают при состояниях с угнетением нервной системы (отравлении алкоголем и наркотиками), у детей, при выраженной почечной и печеночной недостаточности. При беременности используют только по жизненным показаниям.
Промедол
 Относится к наркотическим анальгетикам центрального действия. Применяется при состояниях, которые невозможно облегчить с помощью ненаркотических средств: при ожогах, травмах, онкологических заболеваниях, инфаркте миокарда и многих других состояниях.
Относится к наркотическим анальгетикам центрального действия. Применяется при состояниях, которые невозможно облегчить с помощью ненаркотических средств: при ожогах, травмах, онкологических заболеваниях, инфаркте миокарда и многих других состояниях.
Выпускается в таблетированной форме и растворе для инъекции. В аптеках продается только по рецепту. Является препаратом, на который распространяется строгая отчетность. Используется обычно в условиях стационара.
Противопоказан при угнетении дыхательного центра, непереносимости отдельных компонентов. Список ситуаций, когда промедол следует использовать с осторожностью, очень обширен. Побочные реакции могут возникать со стороны всех систем организма.
Кодеин

 Относится к центральным наркотическим природным анальгетикам. Активно используется для лечения сухого кашля из-за своей способности блокировать кашлевой центр.
Относится к центральным наркотическим природным анальгетикам. Активно используется для лечения сухого кашля из-за своей способности блокировать кашлевой центр.
Механизм анальгезирующего действия – возбуждение опиатных рецепторов различных органов, в том числе и головного мозга. За счет этого изменяется эмоциональное восприятие ощущений.
По сравнению с другими средствами этой группы меньше угнетает дыхательный центр. Применяется для лечения мигрени, при бронхитах и пневмониях (болезненность возникает при сильном мучительном кашле).
Кеторол

 НВПП, действующий только как анальгетик. Не способен снижать температуру тела и бороться с воспалением. По силе приближается к наркотическими анальгетиками, но не обладает их побочными реакциями.
НВПП, действующий только как анальгетик. Не способен снижать температуру тела и бороться с воспалением. По силе приближается к наркотическими анальгетиками, но не обладает их побочными реакциями.
Поскольку не вызывает угнетения центральной нервной системы и привыкания, может применяться длительной время при сильных болях любой локализации: онкология, ожоги, зубная боль, травмы, невралгии.
Противопоказан при язвенной болезни и непереносимости компонентов. Не используется в педиатрии и у беременных женщин (отсутствуют клинические испытания). Неблагоприятное влияние на организм бывает не часто: тошнота, рвота, тяжесть в животе, сонливость.
Нимесулид («Найз», «Апонил»)

 НПВС – относится к новому поколению, так как действуют избирательно. Тормозит синтез простагландинов в очаге воспаления, но здоровые ткани не затрагивает. За счет этого более безопасен и имеет более широкий спектр применения.
НПВС – относится к новому поколению, так как действуют избирательно. Тормозит синтез простагландинов в очаге воспаления, но здоровые ткани не затрагивает. За счет этого более безопасен и имеет более широкий спектр применения.
Оказывает противовоспалительное, болеутоляющее, жаропонижающее и антиагрегационное действие. Популярен при болевом синдроме в опорно-двигательной системе (артриты, артрозы, миалгии, радикулиты и другие заболевания). Эффективен и при головной боли, альгодисменореи.
Противопоказания не отличаются от аналогичных для этой группы. Не применяется при беременности, в детском возрасте, при нарушении функции печени и почек, при эрозивно-язвенных поражениях жкт и бронхиальной астме.
Как выбрать?
Список возможных побочных эффектов для подобных лекарств достаточно обширен и во многом схож. Безвредных лекарственных форм не существует и все их нужно употреблять с осторожностью. При выборе подходящего анальгетика необходимо ориентироваться в первую очередь на химический состав. Не гонитесь за раскрученными брендами, порой точно такой же эффект можно получить за гораздо меньшие деньги.
Стоит обратить внимание на то, есть ли в составе такие вещества, как кодеин и кофеин. Дело в том, что их наличие может вызывать привыкание. Поэтому при прочих равных лучше выбрать те пилюли, где этих веществ нет.
Стоит ли терпеть боль?
Возникает вопрос: раз уж фармацевтические средства так вредны, может лучше обойтись без них и перетерпеть? Рекомендация такова: снимать боль при помощи лекарств нужно в том случае, если они значительно вредят качеству жизни. Если от головной боли вы не можете уснуть – то на завтра будет только хуже. Организм ослабнет и болезнь будет прогрессировать. Конечно же, в таком случае нужно обратиться к помощи фармацевтики. Но по любому поводу глотать чудодейственные пилюли не следует. Может быть вы просто устали и нужно поспать, отдохнуть.
Совет: не нужно снимать боль, если собираетесь вызывать врача. В таком случае он не всегда сможет поставить верный диагноз
woolady.ru
Виды боли и обезболивающие средства – ответы на главные вопросы
Частыми примерами нейропатической боли является боль при диабетической полинейропатии, постгерпетической невропатии, невралгии тройничного нерва, при радикулопатии, компрессионно-ишемических, или туннельных, невропатиях (синдром запястного канала).
Дисфункциональная боль может напоминать ноцицептивную, однако при отсутствии органического повреждения ткани. Для этого вида боли характерно несоответствие между тяжестью страданий пациента и данными объективного обследования. Длительная боль или иная причина приводит к снижению тормозных антиноцицептивных сигналов (дезингибиция), что проявляется повышением возбудимости болевых нейронов (центральная сенситизация). Дисфункциональная боль нередко сопровождается симптомами, характерными для нейропатической боли, в частности гипералгезией и аллодинией.
Действие обезболивающих
Механическая и ишемическая боль, развивающаяся в рамках ноцицептивной боли, также требует локальной терапии источника боли с назначением симптоматического лечения и, возможно, НПВП.
Невропатическая боль — помимо медикаментозной терапии причин боли (например, применение адекватных доз противовирусных препаратов при постгерпетической невралгии), необходимо локальное воздействие на источник боли при его наличии (например, изучение уровня компрессии при туннельной невропатии, радикулопатии, применение локальных видов лечения: лечебных блокад, периневральных блокад, эпидуральных и фораминальных блокад, мышечных блокад при компрессии нерва в мышечно-сухожильном туннеле), а также назначение препаратов из групп антиконвульсантов и антидепрессантов, действующих, помимо ноцицептивных структур (воспринимающих и передающих боль), на антиноцицептивные структуры (подавляющие боль).
Терапия дисфункциональной боли также может включать назначение антиконвульсантов и антидепрессантов, но, кроме того, должна обязательно проводиться при участии специалистов смежных специальностей, специалистов, отвечающих за область боли (оториноларинголог, стоматолог-ортодонт при лицевых болях, например), и психиатра, участие которого необходимо для оценки аффективных реакций на хроническую боль.
История исследования обезболивающих
«Золотой» период изучения болевых синдромов начался со второй половины XX века, что связано как с развитием принципов доказательности и доказательной медицины, так и с началом формирования современного понимания правил организации и адекватного составления дизайна клинических исследований.
В настоящее время исследования в отношении обезболивающих проводятся с целью получения данных об их эффективности и безопасности, что касается относительно новых препаратов, и сравнение по эффективности с имеющимися «золотыми стандартами». Если учесть частоту встречаемости запроса РКИ (рандомизированные клинические исследования) в отношении применения анальгетиков в pubmed.com, максимальные результаты будут получены по классу НПВП. И частотность встречаемости подобных данных только растет. Это связано даже не столько с открытием принципиально новых препаратов, сколько с созданием все новых «препаратов-копий» — дженериков, содержащих в себе то же химическое вещество в качестве основного действующего вещества, так называемое международное непатентованное название (МНН). Интернет пестрит сообщениями, суть которых сводится к поиску более дешевого аналога, в то же время забывают, что зачастую не только МНН определяет эффект препарата, но и механизм его обработки, фармакокинетика и фармакодинамика препарата, а вот данные о биоэквивалентности дженерика оригинальному препарату не всегда вселяют доверие к дженерику, да и не всегда эта информация доступна.
postnauka.ru
Обезболивающие препараты

 Во все времена проблема устранения боли являлась актуальной. Обезболивание – устранение чувствительности организма к боли искусственным путем. Это очень важно для успешного выполнения хирургических операций, диагностики и лечения. Боль – это защитный механизм нашего организма, который помогает не нанести себе травмы и увечья. Но существуют ситуации, при которых боль требуется «выключить». Вот почему болеутоляющие таблетки столь популярны. Способами обезболивания занимается отдельная наука – анестезиология. Обезболивающие средства используются с незапамятных времен. Издавна человечество использовало самые простые способы обезболивания – при помощи лекарственных трав. Лекарства, обезболивающие при разных патологических состояниях часто состоят из алкалоидов растительного происхождения. А с 19 века в медицине стали использовать уникальное вещество – морфин. Обезболивание бывает местное (анестезия) и общее (наркоз). Во время местного надежно блокируются те нервные окончания и пути, которые проводят сигнал к ЦНС от периферии. При этом он просто не доходит до центра нервной системы. А вот общее обезболивание основано на угнетении в головном мозге тех образований, которые отвечают за восприятие боли.
Во все времена проблема устранения боли являлась актуальной. Обезболивание – устранение чувствительности организма к боли искусственным путем. Это очень важно для успешного выполнения хирургических операций, диагностики и лечения. Боль – это защитный механизм нашего организма, который помогает не нанести себе травмы и увечья. Но существуют ситуации, при которых боль требуется «выключить». Вот почему болеутоляющие таблетки столь популярны. Способами обезболивания занимается отдельная наука – анестезиология. Обезболивающие средства используются с незапамятных времен. Издавна человечество использовало самые простые способы обезболивания – при помощи лекарственных трав. Лекарства, обезболивающие при разных патологических состояниях часто состоят из алкалоидов растительного происхождения. А с 19 века в медицине стали использовать уникальное вещество – морфин. Обезболивание бывает местное (анестезия) и общее (наркоз). Во время местного надежно блокируются те нервные окончания и пути, которые проводят сигнал к ЦНС от периферии. При этом он просто не доходит до центра нервной системы. А вот общее обезболивание основано на угнетении в головном мозге тех образований, которые отвечают за восприятие боли.Качественное хорошее обезболивающее поможет быстро справиться с любым видом боли. Сейчас уровень анестезии достиг таких высот, что практически при любом хирургическом вмешательстве можно надежно блокировать болевые ощущения. Анестезия бывает разных видов:
- Общая.
- Местная.
- Сочетанная.
Во время сочетанной комбинируется местное обезболивание и наркоз.
Сегодняшний уровень анестезии, прежде всего, обеспечивается широким классом обезболивающих препаратов. Правильно подобранные сильные обезболивающие таблетки помогут эффективно справиться с любым видом боли. Есть целый ряд их классификаций. Мы попытаемся разобраться, какие обезболивающие препараты сейчас используются, как они работают, какие из них считаются самыми эффективными. Выясним также, доступно ли в аптеке самое сильное обезболивающее. Основные анальгетики известны практически каждому. Это парацетамол, локальные анестетики, опиоиды и нестероидные противовоспалительные препараты
Виды препаратов для обезболивания
Обезболивающие средства называются анальгетиками. Их сейчас выпускается просто огромное количество. Обезболивающие таблетки широко представлены в каждой аптеке. Но нужно понимать, что список веществ, способных снять боль, не так широк, как список самих препаратов. На самом деле во многих препаратах состав действующих веществ дублируется или очень похож. Разница лишь в торговой марке, под которой он выпускается. Боль может локализоваться в разных частях нашего организма, иметь различный характер и причину появления. Чтобы ее устранить, следует грамотно использовать анальгетики. Вот почему сильные обезболивающие так популярны. При этом боль купируется, меняется болевой порог или временно повреждается структура периферической нервной системы и ЦНС. Подобным эффектом обладает вещество флупиртин, препараты антидепрессанты и антиконвульсанты. Часто используются те препараты, которые сами не устраняют боль, но при этом эффективно усиливают обезболивающий эффект других средств. Это спазмолитики и миорелаксанты.
Все обезболивающие препараты делятся на:
- Опиоидные.
- Неопиоидные.
- Комбинированные.
Все остальные средства считаются симптоматическими. Они могут помочь получить максимальный эффект за минимальное время. Сейчас самыми популярными стали препараты неопиоидные. Эта популярность кроется в том, что они являются ненаркотическими, но при этом достаточно эффективны. У них меньше побочных эффектов, они доступны каждому и отпускаются без рецепта, не вызывают привыкания.
Чаще всего обезболивающие средства предлагаются в форме таблеток. Сильное обезболивающее в таблетках удобно использовать, оно легко помещается в сумочке или даже в кошельке. В Европе и Америке одним из самых популярных анальгетиков является парацетамол. Его используют при различных видах боли, как для взрослых, так и для детей. А вот в нашей стране наблюдается тенденция чаще использовать для борьбы с болью спазмолитические средства, например, Но-Шпа. Применяются сейчас и опиоидные препараты. Но их назначают гораздо реже, так как это наркотические средства. Особенно серьезно влияет на их использование необходимость вести строгий учет назначения наркотических средств. Так как это дело довольно хлопотное, то врачи предпочитают выписывать неопиоидные препараты. Но эти препараты оказывают сильное обезболивающее действие. Потому в европейских странах и Америке процедура назначения опиоидных препаратов значительно проще. Если же врач все-таки решил назначить препарат из класса опиоидов, он берет на себя немалую ответственность за пациента. Важно при этом учесть его психологические и социальные характеристики, держать под постоянным контролем уровень обезболивающего средства в крови. Кроме того, врачу нужно будет вести строгий учет опиоидных препаратов, и в случае контроля предоставить все документы.
Самые сильные обезболивающие – это опиоидные препараты. Но и эти средства могут отличаться по силе своего обезболивающего действия. Самые сильные обезболивающие таблетки могут не иметь наркотических свойств. Это связано с тем, что их наркогенные свойства очень низкие. При этом они отлично устраняют болевые ощущения. Огромное преимущество таких средств – то, что они не вызывают зависимости. Учет их ведется не так строго. Потому их чаще назначают.
Виды боли: острая и хроническая
На самом деле боль – наш союзник. Она сигнализирует о том, что есть повреждение тканей или органов. Механизм передачи болевых ощущений может быть разным. Он зависит от конкретного вида боли. Исходя из конкретного вида боли, врач назначает обезболивающее средство определенной группы.
Есть два вида боли:
- Острая.
- Хроническая.
У них разные механизмы появления. Боль острая носит предупреждающий характер. Это сигнал о том, что что-то пошло не так, произошла определенная травма тканей. Если это повреждение небольшое, то боль вскоре проходит. Какой же механизм ее появления? Все довольно просто. Под влиянием внешних или внутренних факторов активизируются специальные болевые рецепторы. Вступают в действие лишь те, что находятся в области, которая повреждена. Поэтому боль носит локальный характер. Далее сигнал передается по нервным волокнам в область спинного мозга. После этого в спинном мозгу включаются восходящие пути, и активизируется ЦНС. Рефлекторно на сигнал о боли отвечают мышечные волокна. И вот результат – человек, например, быстро отдергивает руку от огня или горячего предмета. Так мы избегаем масштабного повреждения наших тканей и органов.
Хроническая боль протекает дольше, чем длится обычное заживление. Очень часто при боли хронической нет явного повреждения тканей. На самом деле, хроническая боль – это медицинская, экономическая, социальная и психологическая проблема. Решающую роль при этом будет играть конкретный вид боли и механизм ее формирования.
В этом процессе активно участвует особый фермент – циклооксигеназа (ЦОГ). Действие многих обезболивающих препаратов основано именно на блокаде ЦОГ. При этом нередко наблюдается их побочное влияние на ЖКТ и состояние крови. Повышается риск развития тромбоза. Если боль хроническая, то изменения происходят достаточно глубоко – в ЦНС. Они уже не локальные, как при острой боли. Такая боль настолько сильно влияет на болевые рецепторы, что потом они излишне чувствительно реагируют даже на слабую боль. Очень часто боль происходит параллельно с воспалительным процессом. Потому некоторые обезболивающие препараты снимают и воспалительный процесс. В тяжелых случаях, например, при развитии и некрозе раковых опухолей, мембраны нейронов претерпевают серьезные изменения.
Чтобы скорее восстановить поврежденные ткани, организм включает защитный механизм в виде воспалительного процесса. Это своего рода приспособление. Этот механизм очень быстро запускается во время хронической боли.
Виды боли по механизмам повреждения
Боль разделяют также по тем механизмам повреждения, которые ее спровоцировали. Согласно патофизиологической классификации выделяют следующие виды боли:
- Ноцицептивная.
- Невропатическая.
- Дисфункциональная.
Ноцицептивная боль появляется от того, что происходит повреждение конкретных структур в организме. Она локализована. Часто она связана напрямую с увеличением активности, движения. Как только человек начинает двигаться, она может стихать или, наоборот, становится сильнее. Часто на нее влияет даже изменение положения тела или физического состояния.
Виды ноцицептивной боли:
- Воспалительная.
- Механическая.
- Ишемическая.
Характер невропатической боли неопределенный. Если врач просит пациента точно указать то место, где он чувствует боль, то у пациента не получается точно определить ее локализацию. Такая боль очень интенсивна и может вызывать сильные эмоции у пациента. Часто больные описывают ее, как жгучую, режущую, будто удар током и т.д. Когда появляется невропатическая боль, то в структурах периферической НС и ЦНС отмечается высокая возбудимость. Может нарушаться чувствительность. Часто наблюдается слишком сильная болевая реакция даже на малое болевое раздражение. Иногда больные жалуются на чувство, будто по ним ползают мурашки, онемение, зуд.
Невропатическая боль наблюдается при радикулопатии, воспалении тройничного нерва, различных невропатиях.
Дисфункциональная боль немного напоминает ноцицептивную. Но при этом нет видимых повреждений тканей организма. При этом объективные исследования состояния организма пациента часто не соответствуют степени его страданий. Это объясняется тем, что у болевых нейронов сильно возрастает активность из-за снижения тормозного сигнала.
Как «работают» обезболивающие
Как же действуют те обезболивающие препараты, которые мы привыкли принимать? При механической и ишемической боли необходимо локально повлиять на сам ее источник. При этом назначается лечение симптоматическое.
При невропатической боли назначается медикаментозное лечение ее причин. Если все дело в воспалительном процессе, то назначаются противовоспалительные или противовирусные препараты. Если выявлен источник боли, то на него необходимо локально влиять. Это могут быть лечебные блокады и т.д. Иногда назначаются дополнительные препараты: антиконвульсанты, антидепрессанты и т.д. Если боль хроническая, то больному даже может потребоваться консультация психиатра. Он должен оценить уровень аффективной реакции на нее.
Из истории обезболивающих
Активное изучение обезболивающих препаратов началось во второй половине 20-го века и не останавливается и ныне. Это связано с развитием уровня клинических испытаний. Цель ученых – найти наиболее эффективные и при этом безопасные обезболивающие препараты. Но на самом деле уже есть препараты, которые доказали свою эффективность и стали своего рода классикой. Найти новое вещество не так просто. Часто новые препараты лишь дублируют те, которые уже существуют. Во многих анальгетиках действующее вещество дублируется, но важно понимать, что роль играет не только то, из чего препарат сделан, но и как это вещество получено, насколько оно очищено. Тем не менее, в интернете очень часто можно найти информацию о поиске наиболее дешевых аналогов действенных анальгетиков. Подобные копии известных лекарственных средств называют дженериками. Не всегда дженерики являются полными биологическими эквивалентами известного эффективного препарата.
Но началась история анальгетиков значительно раньше. Еще в 17 веке для обезболивания использовался хинин. Лекари давно заметили и оценили его свойство снимать воспаление и боль. Эдвард Стоун еще в 1763 г. провел исследование анальгетических и противовоспалительных свойств коры ивы. Уже через сто лет это средство широко использовалось. В 1824 г. из коры этого дерева попытались выделить активное вещество – салициллат. Так родился класс анальгетиков — НПВП. Уже в 1860 году начали активно синтезировать салицилловую кислоту. Самый первый синтетический НПВП – антипирин (феназон). Он появился на четырнадцать лет раньше аспирина. В 1893 г. изобрели амидопирин (пирамидон). Он стал универсальным и очень известным обезболивающим средством.
Затем рынок анальгетиков развивался с колоссальной скоростью. Многие препараты обладали серьезными побочными эффектами и даже токсичностью. Потому они не нашли широкого применения. Но даже у салициловой кислоты отмечается негативное влияние на ЖКТ. Потому обезболивающие средства следует принимать разумно, строго по назначению врача, не превышая их дозу.
Какие обезболивающие наиболее эффективные и сильные
Если нужно скорее победить боль, очень важно, чтобы средство справилось с этой задачей наилучшим образом и без серьезных осложнений. Потому мы стараемся принимать наиболее сильные анальгетики. Это неправильный подход, так как наиболее сильные анальгетики следует принимать строго по рекомендации врача в наиболее тяжелых случаях.
Какие же анальгетики самые сильные? Прежде всего, это опиоиды. Но их назначают при сильных болях, связанных с серьезными повреждениями тканей или болезнями. Если верить исследованиям, то все современным НПВП являются достаточно эффективными. Главное – точно рассчитывать дозировку и учитывать рекомендации относительно способа приема и длительности лечения препаратом.
Основные обезболивающие вещества
Несмотря на то, что в аптеках мы можем наблюдать великое множество препаратов-анальгетиков. Но это лишь торговые марки. На самом деле есть 4 основных вещества, которые способны снять боль:
- Аспирин.
- Парацетамол.
- Ибупрофен.
- Анальгин.
Аспирин
Его профессиональное название – ацетилсалициловая кислота. Этот препарат всем известен очень хорошо. За многие годы он доказал свою эффективность в борьбе с болью и повышенной температурой. Но он не так безобиден, как может показаться. Аспирин может спровоцировать болезни печени и синдром Рея. Он противопоказан детям до14 лет. Также препарат сильно раздражает слизистые ткани желудка, потому при гастрите и язве противопоказан. Не рекомендуется его применение для снятия менструальной боли. Принимать его лучше после еды, запив водой, а лучше молоком.
Парацетамол
Наиболее безопасный анальгетик. Он не так токсичен, хорошо снижает жар. Потому его можно применять при беременности и в педиатрии. Но при длительном использовании он все-таки оказывает негативное влияние на печень.
Ибупрофен
Редко оказывает побочное действие. Кроме анальгезирующего, обладает противовоспалительным эффектом. Часто назначается при ушибах, болях в суставах. Можно назначать детям. Помогает снять менструальную боль. Чтобы достичь хорошего эффекта, ибупрофен нужно принять несколько раз в день. Если и раздражает слизистую желудка, то редко. При длительном использовании он может оказать негативное влияние на работу почек, потому врачи предпочитают выписывать его эпизодами.
Анальгин
Анальгин применяется очень часто и в ряде случаев неправильно. Потому ВОЗ стремится снизить частоту приема этого препарата. Он обладает массой побочных действий: угнетает работу кроветворной системы, негативно влияет на почки и печень. Лучше прислушаться к медикам и использовать анальгин лишь при крайней надобности. Но есть у него и неоспоримые преимущества перед другими обезболивающими: он быстро снимает боль, его можно вводить внутривенно или внутримышечно.
Нимесулид
Этот препарат изучен мало. Он обладает выраженным обезболивающим эффектом и не раздражает желудок. Обладает длительным эффектом – до 12-ти часов. Но может нарушать работу печени. Есть страны, в которых он запрещен для применения в педиатрии. А так как он может вызывать сонливость, препарат противопоказан при вождении транспортного средства.
Комбинированные средства
В них сочетается сразу несколько действующих веществ. Они способны усиливать действие друг друга. Часто такие препараты применяются в сложных случаях. Сильные обезболивающие чаще всего состоят именно из нескольких компонентов. В их состав часто входит фенобарбитал, кодеин, кофеин. Они усиливают действие анальгетика. Один из популярных подобных препаратов – солпадеин. В его основе парацетамол, действие которого дополняют кофеин и кодеин. В другом популярном средстве — Пенталгине – содержатся кофеин, фенобарбитал, кодеин, которые усиливают действие основных веществ – анальгина и парацетамола.
Конечно, такие комбинированные средства обладают мощным действием. Но при этом они могут вызывать ряд побочных эффектов.
Перспективы анальгетиков
Класс анальгетиков продолжает активно развиваться. Хотя их активное исследование продолжается более века, поиски эффективных и безопасных обезболивающих продолжаются. Ученые активно пытаются исследовать новые классы подобных препаратов. Эти вещества обладают высокой анальгетической эффективностью. Они активно воздействуют на процесс передачи болевых ощущений на различных этапах. Также ведутся исследования тех средств, которые способны воздействовать на те структуры нашего организма, которые способны подавлять боль.
Но есть случаи, при которых наиболее эффективными являются опиоидные средства. Поэтому в нашей стране многие врачи предпринимают попытки смягчить требования по их оформлению. Но у этого есть и важный недостаток. Если удастся смягчить бюрократические требования к выдаче и учету опиоидных препаратов, то вся ответственность за назначение таких средств и их применение ляжет на самого врача. Практикующие врачи должны будут постараться соблюдать ступенчатость лечения. Главный залог успеха при борьбе с болью – определить ее природу, источник и механизм появления. Врачи должны стремиться к тому, чтобы лечение было этапным. Очень важно доступно объяснить пациенту все задачи подобного лечения, срок действия препарата. При назначении опиоидных препаратов нужно адекватно оценить возможные психосоциальные факторы риска. Опиоидные и наркотические анальгетики используются в серьезных случаях, когда другие группы анальгетиков бессильны. Важно, чтобы врач объяснил, как правильно его использовать и в дальнейшем ходе лечения тщательно следил за этим.
Из чего же состоят сильные анальгетики, как правильно использовать их, чтобы не нанести непоправимый вред здоровью? Что может случиться в случае передозировки? Могут ли они спровоцировать серьезные побочные эффекты? Ответы на все эти вопросы нужны каждому из нас. Ведь мы регулярно используем обезболивающие препараты.
Болевой синдром сопровождает многие патологические состояния. И терапия зачастую начинается с этапа снятия боли. Какие же препараты помогут справиться с болью лучше всего? Как они «работают»? Могут ли они спровоцировать новые заболевания?
Мы уже упоминали, что анальгетики делятся на две группы: ненаркотические и наркотические. У них разный механизм действия.
Наркотические анальгетики
Этот тип обезболивающих назначается в том случае, когда болевой синдром очень сильный. Именно наркотические анальгетики являются самыми сильными. Конкретное средство выбирается врачом с учетом индивидуальных особенностей пациента и необходимой длительностью их эффекта. Есть средства с коротким действием. Они эффективны в случае приступов боли. А вот препараты длительного воздействия могут надолго избавить пациента от сильной мучительной боли.
Наркотические обезболивающие, которые стали самыми известными:
- Метадон.
- Морфин.
- Промедол.
- Омнопон.
Наркотические обезболивающие являются столь эффективными благодаря своей высокой анальгезирующей активности. Они применяются в случаях серьезных увечий, травм, которые сопровождаются просто невыносимой болью. Но минус этих препаратов в том, что они оказывают глубокое действие на ЦНС. Это и делает их столь эффективными. Если такие препараты принимать долго или превышать дозировку, то вскоре у пациента начинается привыкание. Он начинает страдать от зависимости, как физической, так и психологической. Одно из серьезных побочных действия – всевозможные галлюцинации. Также наблюдаются разные соматические проявления: тонус кишечника и мочевого пузыря повышается, угнетается дыхание, наблюдается кашель, рвота, диарея, сонливость.
Группы наркотических обезболивающих
По физико-химическим свойствам эти вещества делятся на 3 группы:
- Алкалоиды природного происхождения. Их выделяют из мака. Это морфин, кодеин.
- Полусинтетические. Это вещества, которые получаются путем изменения молекулы морфина. Например, этилморфин.
- Синтетические. Получаются они в результате химического синтеза (фентанил, трамадол, промедол).
Следует знать, что самостоятельно использовать наркотические анальгетики категорически запрещено. Бесконтрольное их применение может серьезно навредить здоровью. Они способны спровоцировать серьезные побочные эффекты.
Как правильно выбрать обезболивающее
Для того чтобы выбрать анальгетик правильно, следует учесть характер и природу боли. Это под силу сделать лишь опытному врачу. Есть ли универсальные анальгетики? На самом деле есть препараты, при помощи которых можно полностью устранить чувствительность к боли. Но это в компетенции анестезиолога, при клинических случаях. Чаще просто нужно снять саму причину появления болевого синдрома. Очень важно, чтобы препарат был подобран адекватно. Ведь существуют патологические состояния, при которых обезболивание и вовсе не требуется. В таких случаях лучше устранить саму причину боли. Например, в случае менструальной боли и кишечных колик, нужно лишь снять спазм. Тут уместнее принять спазмолитик, например, но-шпу.
Если боль появилась из-за спазма, то она снимается лекарством, в котором есть комбинация спазмолитика и анальгетика. Например, эспумизан справляется с кишечной болью. Нитроглицерин применяют при болях в области груди, ведь он способен быстро расширить сосуды. При головной боли, которая появилась из-за повышения давления, следует использовать гипотензивные препараты. А вот снимать саму боль в таком состоянии опасно.
Самолечение
Можно ли самостоятельно подобрать себе анальгетик? Ежедневно с экранов телевизоров нам рекомендуют всевозможные обезболивающие препараты. Но не стоит рисковать и подбирать анальгетик самостоятельно! Это очень рискованно или попросту не принесет эффекта. Относительно подбора препарата нужно всегда консультироваться с врачом. Он учтет тип боли, установит ее причину, характер и лишь потом порекомендует нужное обезболивающее средство. Очень показателен пример, когда человек испытывает головную боль из-за повышенного давления. Если он просто заглушит ее анальгетиком, то причина останется. А ведь повышенное давление крайне опасно! Тут важно не принимать обезболивающий препарат, а снижать давление. Есть целый перечень патологических состояний, во время которых категорически нельзя принимать анальгетики.
Если беспокоит сильная боль в брюшной полости, нужно вызывать «скорую», а не принимать обезболивающее. Ведь это может быть симптом аппендицита, кровотечения из-за внематочной беременности, непроходимости кишечника.
При сильной боли в районе сердца стоит выпить нитроглицерин. Если спустя 10 минут остались прежние ощущения, стоит выпить препарат повторно. Если боль и после этих мероприятий не отпускает, значит, нужно вызывать «скорую».
Если голова настолько сильно разболелась, что больной теряет сознание, появилась рвота, сонливость, то не стоит медлить с вызовом «скорой». Это очень тревожные симптомы. Такое часто сопровождает инсульт, энцефалит. При этом сначала врач должен провести тщательный осмотр, а потом прописать анальгетик.
К сожалению, многие все-таки прибегают к самолечению. Анальгетики стали очень доступны, а массовая реклама создает иллюзию их универсальной эффективности и безопасности. Они стоят недорого, и кажется очень простым решение приобрести популярный обезболивающий препарат и не тратить время на поход к врачу. Это крайне опасное заблуждение!
Итак, подведем итог. Если боль действительно беспокоит, то с ней можно и нужно бороться. Анальгетики способны быстро справиться с ней. Но самостоятельно подбирать обезболивающее опасно. Доверьтесь врачу. Лишь он сможет правильно подобрать препарат, исходя из разновидности боли и ее характеристик. Также стоит помнить, что боль – это сигнал организма о том, что возникла определенная проблема. В некоторых случаях не стоит сразу заглушать ее, а нужно выяснить причину.
healthy-teeth.su
Правила приема обезболивающих, о которых нужно узнать до того, как у вас что-то заболит

Ребята, мы вкладываем душу в AdMe.ru. Cпасибо за то,
что открываете эту
красоту. Спасибо за вдохновение и мурашки.
Присоединяйтесь к нам в Facebook и ВКонтакте
Часто бывает, что болезненные ощущения не только портят нам настроение, но и мешают работать и весело проводить время с друзьями. Однако боль не каприз нашего организма, от которого можно отмахнуться, а защитный механизм, реагировать на который нужно правильно.
AdMe.ru выяснил, в каких случаях не стоит сразу хвататься за обезболивающие и как правильно принимать эти таблетки.
Боль — это важный сигнал от организма
Не стоит сразу пить таблетки, пытаясь избавиться от боли. Неприятные ощущения — важный сигнал от организма о том, что в нем что-то не так. Таким образом он предупреждает нас и просит о помощи.
Боль может быть вызвана спазмом или стать следствием более серьезных проблем. В первую очередь важно понять, что именно послужило причиной дискомфорта.
Как понять, чем вызвана боль?
Один из самых простых способов выяснить это — принять спазмолитик, например папаверин или дротаверин. Его действие основано на том, что он расслабляет сокращенную мышцу, кровоток восстанавливается и орган или вся система вновь начинают функционировать нормально. Если же результат не ощущается, то лучше сходить к врачу.
Другой вид обезболивающего, анальгетик, конечно, снимет боль, однако не устранит ее истинные причины. Он лишь на время устранит неприятные ощущения, а проблема, о которой сигнализирует наш организм, останется.
Ни в коем случае нельзя игнорировать боль в животе. Там находится очень много важных органов и систем нашего организма, в которых как раз и мог произойти какой-то сбой. Если вовремя не обратиться к специалисту, проблема не решится сама собой, а усугубится, что может привести к необходимости хирургического вмешательства.
Принимайте обезболивающие вовремя
Обычно действие таблеток начинается через 20–30 минут после попадания их в организм. Если вы почувствовали первые симптомы недомогания, то не стоит откладывать прием препаратов. Лучше выпить таблетку заранее.
Алкоголь и лекарства несовместимы
Категорически нельзя запивать лекарства алкоголем или просто употреблять его во время приема медикаментов. Спиртные напитки могут не только усилить или, наоборот, очень ослабить действие препарата, но и изменить реакцию организма на него совершенно непредсказуемым образом.
Нельзя пить таблетки на голодный желудок
Во-первых, перед приемом лекарства, если в инструкции не указано иное, желательно поесть. Ну или хотя бы выпить стакан кефира. Это необходимо, чтобы обезопасить желудок. Во-вторых, обезболивающие лучше принимать со стаканом теплой воды или чашкой чая, чтобы внутрь они попадали хотя бы в частично разведенном виде.
Не превышать допустимую дозу
www.adme.ru
