Виды боли и обезболивающие средства – Зожник
Невролог Алексей Алексеев – о видах боли, механизме действия обезболивающих и новых классах анальгетиков
Класс обезболивающих очень широк, и имеется множество классификаций используемых в практике препаратов. Основными анальгетиками, обладающими собственно обезболивающим эффектом, являются парацетамол, нестероидные противовоспалительные препараты или средства (НПВП и НПВС), опиоиды и локальные анестетики.
Виды обезболивающих
К препаратам, обладающим анальгетическим свойством и применяемым при лечении болевых синдромов различной локализации, относятся средства для купирования боли, связанной с изменением болевого порога, повреждением (или дисфункцией) структур центральной и периферической нервной системы, — это флупиртин, препараты из класса антидепрессантов, группы антиконвульсантов. Также регулярно используются препараты, не оказывающие обезболивающего действия, но усиливающие анальгетическое действие других препаратов. К ним относятся миорелаксанты и спазмолитические препараты.
Строгая классификация обезболивающих препаратов строится из принципа разделения препаратов на опиоидные, неопиоидные и комбинированные, включающие неопиоидные и опиоидные препараты. Остальные препараты относятся к так называемым адъювантным и симптоматическим средствам, позволяющим добиться нужного эффекта с минимальными побочными явлениями и за меньшее время. Максимальную распространенность получили неопиоидные препараты, все из которых являются ненаркотическими, их свободному распространению способствует чаще всего безрецептурный отпуск препаратов в аптечной сети.
Особенностью нашей страны, в отличие от стран Европы и Америки, является меньшее распространение применения препаратов парацетамола и неоправданно высокое назначение спазмолитических средств. Опиоидные препараты, большинство из которых относится к наркотическим средствам, имеют гораздо меньшее распространение, что связано со значительными сложностями процедуры назначения и учета оборота наркотических препаратов.
Однако, несмотря на то что в нашей стране учет наркотических препаратов затрудняет их назначение, в странах Европы и Америки процедура назначения проще, в то же время учет и экспертная оценка социальных и психологических особенностей пациента ложатся на плечи назначающего лечение врача, включая контроль уровня препарата в плазме крови, учет назначенных препаратов, подсчет использованных ампул и так далее. Особым подклассом препаратов из опиоидных средств являются сильнодействующие средства, не обладающие наркотическими свойствами ввиду их низкого наркогенного потенциала (низкой способности вызвать психологическую зависимость), учет которых осуществляется проще, что позволяет их шире применять.
Острая и хроническая боль
Боль является всего лишь сигналом, информирующим нас о наличии текущего или возможного повреждения тканей. В зависимости от типа и вида боли, временных характеристик болевой механизм так называемой ноцицептивной передачи несколько меняется, что меняет и фармакологические виды средств, назначаемых для терапии конкретного болевого синдрома.
Если остановиться на некоторых подходах к пониманию боли как таковой, надо осветить понятия острой и хронической боли и механизмы их формирования. Острая боль физиологична: это сигнал об опасности, сообщающий о локальном повреждении. Если разрушение ткани не слишком велико, то развитие боли носит временный характер. Механизм ее формирования прост: развивается активация периферических болевых рецепторов (или ноцицепторов) в области повреждения, передается по нервам в задние рога спинного мозга, переключается на восходящие пути спинного мозга и активизирует структуры центральной нервной системы. Рефлекторным ответом на болевой афферент (восходящую импульсацию) является мышечная реакция (исследование взаимоотношения которых оценивает ноцицептивный флексорный рефлекс). В итоге человек непроизвольно убирает повреждаемую область из опасной зоны, где наносится повреждение.
Хроническая боль — боль, протекающая дольше периода нормального заживления, зачастую неочевидного повреждения. Именно хроническая боль в настоящее время является значимой социальной, экономической и, естественно, медицинской проблемой.
При этом ключевую роль играют механизмы формирования конкретного патофизиологического вида боли. Это и появление или активация так называемого воспалительного каскада, проходящего через фермент циклооксигеназу (ЦОГ), имеющий две изоформы (ЦОГ-1 и ЦОГ-2), влияние на которые связано как с обезболивающим эффектом НПВП, которые блокируют ЦОГ, так и с развитием побочных реакций со стороны ЖКТ (риски обострений язвенной болезни или гастритов, преимущественно связанные с изоформой 1), а также с возможностью увеличения рисков тромбозов, преимущественно связанных с изоформой 2.
Изменения при хронической боли происходят и на уровне ЦНС: сверхсильное и долгое возбуждение периферических ноцицепторов приводит к сенситизации центральных ноциогенных структур, которые после этого даже на слабый сигнал реагируют выраженным и стойким возбуждением. Центральная сенситизация опосредована медиаторами воспаления: при выраженной боли — такими как фактор некроза опухоли α (ФНОα), интерлейкин (ИЛ) 1 и 6, а также ПГЕ2. Происходит изменение свойств мембран нейронов; в этом процессе большое значение придается рецепторам глутамата (NMDA — N-метил-D-аспартат рецепторы) и так называемым медленным кальциевым каналам.
Ноцицептивная, невропатическая и дисфункциональная боль
Еще одна важная классификация, применение которой в клинической практике позволяет сократить период выздоровления пациента, — это разделение боли по механизмам повреждения (так называемая патофизиологическая классификация) на ноцицептивную, невропатическую и дисфункциональную.
Ноцицептивная боль обычно четко локализована, поскольку обусловлена повреждением конкретных структур. Для ноцицептивной боли характерна связь с движением и активностью, боль может усиливаться или, напротив, существенно уменьшаться и даже исчезать при движении и изменении физического состояния, при изменении положения тела. Ноцицептивную боль можно условно разделить на воспалительную, механическую и ишемическую.
Нейропатическая боль носит неопределенный характер, пациентам трудно указать ее точную локализацию. Она отличается значительной интенсивностью и яркой эмоциональной окраской. Пациенты дают ей различные характеристики, описывают словами-дескрипторами: «жгучая», «режущая», «холодящая», «как удар электрическим током», «немая», «сводящая». Для нейропатической боли характерно сочетание повышенной возбудимости структур периферической нервной системы и ЦНС и нарушений чувствительности. Отмечаются феномены гипералгезии (выраженной болевой реакции на небольшое болевое раздражение), аллодинии (появление боли при неболевых стимулах), гипо- и анестезии, а также парестезии (ощущение ползания мурашек, зуда, онемения и так далее).
Частыми примерами нейропатической боли является боль при диабетической полинейропатии, постгерпетической невропатии, невралгии тройничного нерва, при радикулопатии, компрессионно-ишемических, или туннельных, невропатиях (синдром запястного канала).
Дисфункциональная боль может напоминать ноцицептивную, однако при отсутствии органического повреждения ткани. Для этого вида боли характерно несоответствие между тяжестью страданий пациента и данными объективного обследования. Длительная боль или иная причина приводит к снижению тормозных антиноцицептивных сигналов (дезингибиция), что проявляется повышением возбудимости болевых нейронов (центральная сенситизация). Дисфункциональная боль нередко сопровождается симптомами, характерными для нейропатической боли, в частности гипералгезией и аллодинией.
Действие обезболивающих
Механическая и ишемическая боль, развивающаяся в рамках ноцицептивной боли, также требует локальной терапии источника боли с назначением симптоматического лечения и, возможно, НПВП.
Невропатическая боль — помимо медикаментозной терапии причин боли (например, применение адекватных доз противовирусных препаратов при постгерпетической невралгии), необходимо локальное воздействие на источник боли при его наличии (например, изучение уровня компрессии при туннельной невропатии, радикулопатии, применение локальных видов лечения: лечебных блокад, периневральных блокад, эпидуральных и фораминальных блокад, мышечных блокад при компрессии нерва в мышечно-сухожильном туннеле), а также назначение препаратов из групп антиконвульсантов и антидепрессантов, действующих, помимо ноцицептивных структур (воспринимающих и передающих боль), на антиноцицептивные структуры (подавляющие боль).
Терапия дисфункциональной боли также может включать назначение антиконвульсантов и антидепрессантов, но, кроме того, должна обязательно проводиться при участии специалистов смежных специальностей, специалистов, отвечающих за область боли (оториноларинголог, стоматолог-ортодонт при лицевых болях, например), и психиатра, участие которого необходимо для оценки аффективных реакций на хроническую боль.
История исследования обезболивающих
«Золотой» период изучения болевых синдромов начался со второй половины XX века, что связано как с развитием принципов доказательности и доказательной медицины, так и с началом формирования современного понимания правил организации и адекватного составления дизайна клинических исследований.
В настоящее время исследования в отношении обезболивающих проводятся с целью получения данных об их эффективности и безопасности, что касается относительно новых препаратов, и сравнение по эффективности с имеющимися «золотыми стандартами». Если учесть частоту встречаемости запроса РКИ (рандомизированные клинические исследования) в отношении применения анальгетиков в pubmed.com, максимальные результаты будут получены по классу НПВП. И частотность встречаемости подобных данных только растет. Это связано даже не столько с открытием принципиально новых препаратов, сколько с созданием все новых «препаратов-копий» — дженериков, содержащих в себе то же химическое вещество в качестве основного действующего вещества, так называемое международное непатентованное название (МНН). Интернет пестрит сообщениями, суть которых сводится к поиску более дешевого аналога, в то же время забывают, что зачастую не только МНН определяет эффект препарата, но и механизм его обработки, фармакокинетика и фармакодинамика препарата, а вот данные о биоэквивалентности дженерика оригинальному препарату не всегда вселяют доверие к дженерику, да и не всегда эта информация доступна.
История создания препаратов из класса НПВП начинается с XVII века, с обширного применения хинина, обладающего противовоспалительными и обезболивающими свойствами. В 1763 году Эдвард Стоун исследовал эффективность экстракта коры ивы в качестве альтернативы хинину. И уже сто лет спустя экстракт коры ивы активно применялся в качестве обезболивающего. С 1824–1829 годами связано множество работ, информирующих о первом выделении из коры ивы вещества — салицилата, что, собственно, и явилось рождением класса НПВП. С 1860 года реакция Кольбе — Шмитта стала основным способом синтеза салициловой кислоты. Первым синтетическим НПВП стал антипирин (феназон), появившийся на 14 лет раньше своего более известного собрата — аспирина — и продержавшийся на фармакологическом рынке до настоящего времени. Далее было изобретение амидопирина (пирамидона) в 1893 году, который стал «золотым стандартом» и вошел в народный фольклор, фильмы и выступления сатириков.
Дальнейшее развитие фармакологического рынка обезболивающих средств шло семимильными шагами, наталкиваясь только на те или иные осложнения, свойственные каждому классу препаратов. Так, миелотоксичность заблокировала развитие производных пиразолона, применение метамизола натрия было ограничено из-за возможных гематологических проблем, препарат фенибутазон, возникший в 1949 году, также получил ограничение применения из-за миелотоксичности, и впервые на нем же были отмечены систематические ульцерогенные осложнения. Фенацетин, произведенный в 1878 году, как выяснилось существенно позже, обладал высокой невротоксичностью и повышал риски развития онкологических заболеваний.
Таким образом, к 70–80-м годам XX века наиболее значимым осложнением очередного «золотого стандарта» — ацетилсалициловой кислоты — были ЖК-осложнения. Именно по выраженности ульцерогенности сравнивались новые НПВП с имеющимися. Следующим значимым этапом было открытие двух изоформ фермента циклооксигеназы и создание коксибов — селективных ингибиторов ЦОГ-2. Появление этого класса НПВП проходило под контролем клинических исследований SUCCESS-1, далее были объемные исследования MEDAL, CONDOR, APPROVe, VIGOR, в ходе которых выявились осложнения, связанные с риском развития тромботических осложнений, позже названные «кризисом коксибов». В настоящее время оценка безопасности НПВП и исследования имеющихся на рынке препаратов подтверждают относительную безопасность всех препаратов, при наличии разумных ограничений к их применению в связи с возможными рисками побочных реакций.
Самые сильные обезболивающие
Из всего класса обезболивающих наиболее сильными являются опиоидные анальгетики, в то же время, учитывая современное восприятие болевого синдрома как мультидисциплинарной проблемы, назначение опиоидного анальгетика не всегда гарантирует адекватной терапии самого болевого синдрома с рефлекторным мышечным ответом или с миофасциальным синдромом (мышечно-тоническим синдромом), измененным двигательным стереотипом (кинезиофобическое расстройство, защитное по сути и участвующее в хронизации боли) и измененными эмоционально-аффективными реакциями.
В то же время множество исследований, посвященных эффективности НПВП, в настоящее время привели к пониманию сравнимой эффективности всех НПВП при различных рисках терапии, при условии соблюдения режима дозирования и длительности назначения препаратов в зависимости от фармакокинетики и фармакодинамики конкретных препаратов и их лекарственных форм.
Перспективы обезболивающих
Несмотря на более чем вековую историю применения анальгетиков, в фармакологическую эру продолжаются исследования различных новых классов препаратов, обладающих анальгетической активностью, — это препараты, действующие на разные патофизиологические этапы формирования болевого ощущения (ноцицептивную систему), а также исследуются препараты, обладающие активностью в отношении структур, подавляющих болевую передачу (антиноцицептивную систему).
В то же время максимальное значение в повседневной клинической практике имеют попытки в последнее время смягчить требования к оформлению номенклатурной стороны назначения опиоидных препаратов. Однако у каждого новшества есть обратная сторона. При смягчении правил назначения опиоидных препаратов груз ответственности контроля за применением, назначением, адекватным определением показаний ляжет на плечи врачей. Сможет ли подобное быть воспринято практикующими врачами, смогут ли врачи первичного звена соблюсти ступенчатость терапии, определить источник и патофизиологический механизм боли, адекватным образом пройти все этапы назначения терапии, грамотно объяснить пациенту задачи терапии болевого синдрома, сроки развития эффекта, оценить наличие психосоциальных факторов риска назначения наркотических и опиоидных средств и, наконец, выбрать опиоидный анальгетик, проследить за правильностью его применения — покажет время.

Алексей Алексеев
кандидат медицинских наук, ассистент кафедры нервных болезней лечебного факультета Первого МГМУ им. И.М. Сеченова
Читайте также на Зожнике:
Как правильно делать растяжку. 10 видео
Что такое перетрен
Почему нужно приедать со штангой. 20 причин.
Самоучитель по плаванию. Методика Total Immersion
Как бросить курить. Выжимка книги Алана Карра.
Расскажите друзьям:
Виды боли и обезболивающие средства – ответы на главные вопросы
Частыми примерами нейропатической боли является боль при диабетической полинейропатии, постгерпетической невропатии, невралгии тройничного нерва, при радикулопатии, компрессионно-ишемических, или туннельных, невропатиях (синдром запястного канала).
Дисфункциональная боль может напоминать ноцицептивную, однако при отсутствии органического повреждения ткани. Для этого вида боли характерно несоответствие между тяжестью страданий пациента и данными объективного обследования. Длительная боль или иная причина приводит к снижению тормозных антиноцицептивных сигналов (дезингибиция), что проявляется повышением возбудимости болевых нейронов (центральная сенситизация). Дисфункциональная боль нередко сопровождается симптомами, характерными для нейропатической боли, в частности гипералгезией и аллодинией.
Действие обезболивающих
Механическая и ишемическая боль, развивающаяся в рамках ноцицептивной боли, также требует локальной терапии источника боли с назначением симптоматического лечения и, возможно, НПВП.
Невропатическая боль — помимо медикаментозной терапии причин боли (например, применение адекватных доз противовирусных препаратов при постгерпетической невралгии), необходимо локальное воздействие на источник боли при его наличии (например, изучение уровня компрессии при туннельной невропатии, радикулопатии, применение локальных видов лечения: лечебных блокад, периневральных блокад, эпидуральных и фораминальных блокад, мышечных блокад при компрессии нерва в мышечно-сухожильном туннеле), а также назначение препаратов из групп антиконвульсантов и антидепрессантов, действующих, помимо ноцицептивных структур (воспринимающих и передающих боль), на антиноцицептивные структуры (подавляющие боль).
Терапия дисфункциональной боли также может включать назначение антиконвульсантов и антидепрессантов, но, кроме того, должна обязательно проводиться при участии специалистов смежных специальностей, специалистов, отвечающих за область боли (оториноларинголог, стоматолог-ортодонт при лицевых болях, например), и психиатра, участие которого необходимо для оценки аффективных реакций на хроническую боль.
История исследования обезболивающих
«Золотой» период изучения болевых синдромов начался со второй половины XX века, что связано как с развитием принципов доказательности и доказательной медицины, так и с началом формирования современного понимания правил организации и адекватного составления дизайна клинических исследований.
В настоящее время исследования в отношении обезболивающих проводятся с целью получения данных об их эффективности и безопасности, что касается относительно новых препаратов, и сравнение по эффективности с имеющимися «золотыми стандартами». Если учесть частоту встречаемости запроса РКИ (рандомизированные клинические исследования) в отношении применения анальгетиков в pubmed.com, максимальные результаты будут получены по классу НПВП. И частотность встречаемости подобных данных только растет. Это связано даже не столько с открытием принципиально новых препаратов, сколько с созданием все новых «препаратов-копий» — дженериков, содержащих в себе то же химическое вещество в качестве основного действующего вещества, так называемое международное непатентованное название (МНН). Интернет пестрит сообщениями, суть которых сводится к поиску более дешевого аналога, в то же время забывают, что зачастую не только МНН определяет эффект препарата, но и механизм его обработки, фармакокинетика и фармакодинамика препарата, а вот данные о биоэквивалентности дженерика оригинальному препарату не всегда вселяют доверие к дженерику, да и не всегда эта информация доступна.
классификация и действие, формы выпуска
При возникновении острой или ноющей боли самое первое, что делает человек – принимает пероральные или местные анальгетики. Что это такое, как они влияют на больного и в чем их различия описано далее в тексте.
Что это такое
Анальгезирующие средства – группа лекарственных препаратов, которые блокируют болевые импульсы и уменьшают дискомфортные проявления. Эти медикаменты не воздействуют на сознание пациента, на его двигательные функции.
Обезболивающим эффектом обладают и другие виды фармацевтических препаратов – анастетики, хронолитики или спазмолитики. Но в этом случае их влияние распространяется только на гладкую мускулатуру организма больного, а их анальгезирующие свойства – вторичны.
Группы
 Фармацевты делят все анальгетики на 2 группы:
Фармацевты делят все анальгетики на 2 группы:
- наркотические;
- ненаркотические.
Классификация анальгетиков помогает назначать необходимое и эффективное лекарственное средство при каждом определенном диагнозе.
Наркотические
В первую группу входят все препараты на основе морфина, опия и их производных. Они обладают сильным, быстрым и продолжительным эффектом. Их применяют при особо тяжелых нарушениях здоровья.
Все наркотические болеутоляющие препараты не устраняют первопричину, а только купируют болевой синдром.
Анальгезирующие действие от препаратов – это угнетение передачи болевых импульсов на уровне нейронной цепи. Следствием их приема является постоянное повышение дозы для достижения терапевтического эффекта.
Наркотические лекарственные средства отпускают только по рецепту врача, и подлежать жесткому фиксированию и отчетности при продаже. Данная медикаментозная группа представлена:
- промедолом;
- фетанилом;
- трамадолом;
- бупренорфином;
- пентазоцином и другими.
Боле подробную информацию, что относится к анальгетикам – наркотиками предоставляет лечащий врач. Он же расписывает курс лечения с учетом возможности корректирования дозировки.
Ненаркотические
 Данная группа не оказывает угнетающего действия на пациента, как ранееописанная. Ненаркотические обезболивающие медикаменты не вызывают зависимости. В то же время их эффект выражен не настолько ярко, как у предыдущих.
Данная группа не оказывает угнетающего действия на пациента, как ранееописанная. Ненаркотические обезболивающие медикаменты не вызывают зависимости. В то же время их эффект выражен не настолько ярко, как у предыдущих.
Виды анальгетиков, не относящиеся к наркотикам:
- аспирин или ацетилсалициловая кислота;
- анальгин;
- кетопрофен;
- диклофенак и салицилат натрия;
- амидопирин;
- фенацитин.
Их анальгезирующий эффект – это одновременное воздействие на болевые рецепторы, угнетение функций воспалительных медиаторов и понижение повышенной температуры всего организма.
Медикаменты назначают при остром проявлении боли со слабой или средней интенсивностью.
Местные
Фармацевтические компании выпускают анальгетики и для местного применения. Чаще всего данные обезболивающие средства используют для купирования боли во время небольших хирургических вмешательств.
Исходя из химической структуры данной группы все относящиеся к ней ЛС делят на 2 вида:
- сложные эфирные комбинации кислот – новокаин, анестезин, пиромекаин, лидокаин;
- производные амида.
По просьбе, лечащий врач подробно объясняет пациенту какие лекарства относятся к назначенным анальгетикам.
Фармакологическое действие
 Действие обезболивающих может быть 2 видов:
Действие обезболивающих может быть 2 видов:
- лекарства, которые оказывают влияние непосредственно на рецепторы, отвечающие за передачу болевых импульсов в мозг и не обладающие другими сопутствующими свойствами;
- препараты, помимо купирования боли, оказывающие ярковыраженный противовоспалительный, спазмолитический, жаропонижающий эффект.
Местные анестетики проникают в мембраны клеток, препятствуют проницаемости ионов калия и натрия. Тем самым нарушается передача возбуждения, передаваемого через нервное волокно.
Как действует назначенное пациенту обезболивающее средство можно узнать из инструкции по использованию.
Показания к применению
Анальгезирующее лекарство назначает лечащий врач, основываясь на степени проявления боли и особенностей пациента. Их используют внутривенно, внутримышечно, подкожно, эпидурально. Таблетированные формы, пастилки и сиропы принимают перорально, сублингвально.
Наркотические анальгетики эффективны в терапии острых нарушений:
- обширных и глубоких ожогах;
- онкологии;
- серьезных травмах;
- инфаркте миокарда;
- остром болевом синдроме после проведения полостной операции.
 Ненаркотические обезболивающие получили широкое применение при:
Ненаркотические обезболивающие получили широкое применение при:
Чтобы узнать какие обезболивающие применить для того или иного случая, необходимо пройти полную медицинскую диагностику и получить заключение лечащего врача.
Побочные действия
Для препаратов с наркотическим действием характерно привыкание и невосприимчивость к назначенным дозам медикамента. При регулярном приеме провоцируют привыкание и могут изменять психическое восприятие. Медикаменты наркотической группы вызывают чувство эйфории у пациента и угнетающе воздействуют на дыхательные функции организма. Также у пациентов наблюдается рвота, резкие колебания артериального давления, спазмы.
Другие ЛС для устранения боли могут спровоцировать эрозии и язвенные образования в желудочно-кишечном тракте, геморрагический синдром, аллергические реакции организма.
Противопоказания

Любые обезболивающие лекарства независимо от вида и группы запрещены к приему у лиц с:
- нарушением почечных и печеночных функций;
- непереносимостью основного действующего компонента;
- астмой.
При выявлении любой негативной реакции на действие обезболивающего рекомендовано прекратить терапию.
При необходимости продолжения лечения специалист подбирает аналог ЛС.
Необходимо помнить, что одновременный прием анальгетиков с транквилизаторами, нейролептиками и барбитуратами в разы усиливает действие каждого из них. А это может привести к необратимым нежелательным последствиям.

 Материал подготовлен специально для сайта mazikrem.ru под редакцией провизора Александровой М.Н.
Материал подготовлен специально для сайта mazikrem.ru под редакцией провизора Александровой М.Н.Обезболивающие при межпозвоночной грыже: виды и формы препаратов

Межпозвоночная грыжа.
Ведущий симптом межпозвоночной грыжи — эпизодическая или постоянная боль. Она возникает в ответ на ущемление спинномозговых корешков, а ее выраженность значительно усиливается при мышечных спазмах. Поэтому без использования обезболивающих средств в форме инъекционных растворов, таблеток или мазей при межпозвоночной грыже не обойтись. При их назначении врач учитывает локализацию выпячивания, его размеры, возникшие осложнения.

Тотальные деструктивные поражения.
Первая помощь
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» Читать далее…
При сдавливании грыжевым выпячиванием чувствительных нервных окончаний возникает сильная боль в спине. Особенно острой, пронизывающей она бывает при поражении поясничных дисков. Приступ люмбаго может спровоцировать одно неловкое движение — наклон или поворот корпуса. Боль в пояснице заставляет человека застыть в одном положении тела, так как при попытке разогнуться она усиливается многократно. Нужно помочь человеку добраться до постели или опуститься на пол. Для улучшения самочувствия следует разместить под животом или спиной тонкую подушку. Затем необходимо дать больному таблетку любого нестероидного противовоспалительного препарата (Найз, Нурофен, Кеторол) и вызвать бригаду Скорой помощи.
Лекарственные формы средств
При выборе лекарственной формы врач ориентируется на интенсивность болевого синдрома. Он учитывает возраст пациента, вид грыжевого выпячивания, наличие в анамнезе хронических патологий печени, почек, желудочно-кишечного тракта.
Таблетки
Обезболивающие препараты в таблетках назначаются пациентам для устранения болей средней выраженности или после парентерального введения анальгетиков для закрепления терапевтического результата. Преимущества этой лекарственной формы — удобство дозирования и приема, относительно высокая биодоступность, длительное действие. Недостатки — широкий перечень противопоказаний.
Часто таблетки не применяются в лечении пациентов с заболеваниями почек, гастритами, язвенными поражениями желудка и двенадцатиперстной кишки.
Растворы для уколов
Обезболивающие лекарственные средства в виде инъекционных растворов предназначены для купирования острых болей, характерных для крупных грыжевых выпячиваний. Чаще всего они вводятся внутримышечно или в соединительнотканные структуры, расположенные около сместившихся межпозвонковых дисков. Длительность терапевтического курса редко превышает 3-5 дней из-за выраженных побочных проявлений инъекционных препаратов. Но есть у этой лекарственной формы и плюсы, например, быстрый анальгетический эффект. Иногда при шейной или грудной грыже расстраивается глотательный рефлекс, поэтому устранить боль возможно только уколами.
Капельницы
Так называется медицинское приспособление в виде устройства, которое подает раствор каплями. Такой способ введения лекарств редко используется для избавления от болей при межпозвоночных грыжах. Основным показанием для установки капельницы становится стойкий корешковый синдром, не устраняемый другими методами. Капельное внутривенное вливание практикуется при совместном введении пациенту препаратов из различных клинико-фармакологических групп, например, витаминов и средств для улучшения кровообращения.
Капельница.
Блокады
Медикаментозные блокады используются для купирования острых болей, часто возникающих в области поясницы, реже — шеи. Сначала место введения иглы обезболивается анестетиком, а затем врач приступает непосредственно к процедуре. Для блокады обычно применяется Новокаин или его комбинация с глюкокортикостероидами. После введения раствора стероидных средств анальгетическое действие сохраняется несколько дней. Только Новокаин обезболивает всего на 1-3 часа. Но врачи стараются как можно реже применять глюкокортикостероиды, несмотря на их высокую клиническую эффективность: эти препараты оказывают негативное влияние на все позвоночные структуры.
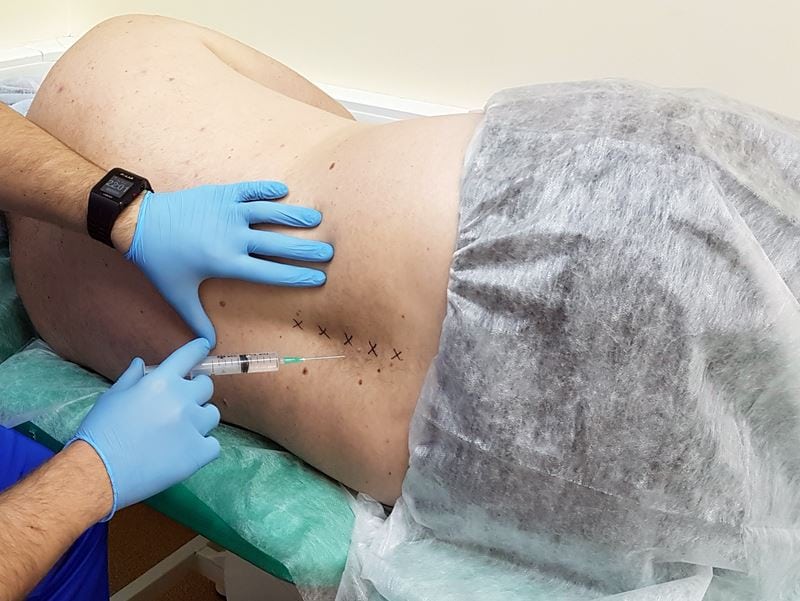
Новокаиновая блокада.
Мази и гели
Средства для локального нанесения на область боли назначаются пациентам для устранения слабых дискомфортных ощущений. Их включают в лечебные схемы для снижения доз системных анальгетиков и уменьшения фармакологической нагрузки на организм. Для наружных средств характерна низкая биодоступность. В область грыжевого выпячивания проникает лишь незначительное количество активных ингредиентов. Но у таких лекарственных форм есть и свои плюсы. Во-первых, они редко становятся причиной развития системных побочных реакций. Во-вторых, многие мази, гели, кремы, бальзамы подходят для длительной курсовой терапии.
Пластыри
Трансдермальные лекарственные средства справляются с ноющими, тянущими болями, возникающими на начальном этапе образования межпозвоночной грыжи. Пластыри представляют собой липкую бумажную основу с нанесенным на нее обезболивающим ингредиентом. Принципы действия таких препаратов существенно разнятся. В составе Кетотопа содержится нестероидный противовоспалительный ингредиент кетопрофен с мощной анальгетической активностью. А перцовый пластырь устраняет боль за счет местнораздражающего и отвлекающего действия капсаицина. Популярны средства с редкоземельными металлами (Кетонал, Нанопласт), которые повышают температуру в поврежденных тканях, стимулируя кровообращение.

Виды обезболивающих
Не только интенсивность болевого синдрома учитывается врачом при назначении обезболивающего препарата при диагностировании межпозвоночной грыжи. Нередко значение имеет состояние здоровья пациента. Пожилым людям и старикам часто противопоказаны гормональные средства из-за наличия хронических патологий. А в период беременности и грудного вскармливания запрещено большинство системных препаратов, поэтому женщинам рекомендованы мази и гели. Но не все, а только те, которые не содержат компонентов, проникающих в грудное молоко или преодолевающих плацентарный барьер.
Нестероидные противовоспалительные средства (НПВС)
Препараты из этой группы назначаются при жалобах пациента на боль в области смещенных межпозвонковых дисков. Только при их неэффективности используются другие средства. НПВС проявляют мощную анальгетическую, противовоспалительную и антиэкссудативную активность за счет снижения выработки медиаторов боли и лихорадочного состояния простогландинов.
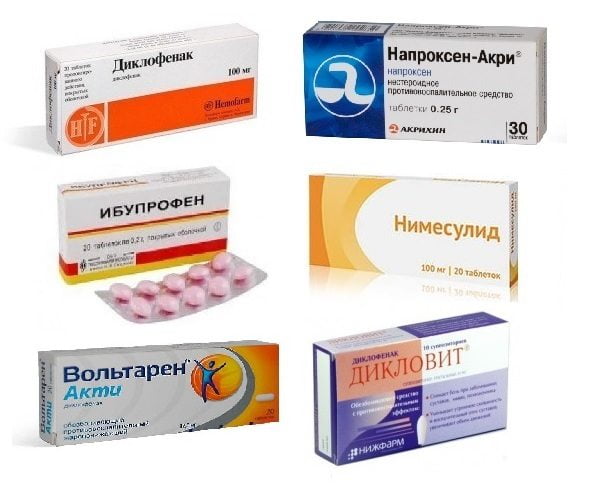
Нестероидные противовоспалительные средства при патологиях позвоночника.
Одно из побочных проявлений НПВС — повреждение слизистых оболочек пищеварительного тракта. Поэтому они всегда комбинируются с ингибиторами протонного насоса Ультопом, Пантопразолом, Эзомепразолом.
| Формы нестероидных противовоспалительных средств, использующихся в терапии межпозвоночных грыж | Наименования препаратов |
| Инъекционные растворы | Диклофенак, Ортофен, Кетонал, Мовалис, Кеторолак, Ксефокам, Мелоксикам |
| Таблетки, капсулы, драже | Нимесулид, Найз, Кеторол, Целекоксиб, Кетопрофен, Нурофен, Ибупрофен, Эторикоксиб |
| Мази, гели, кремы, бальзамы | Вольтарен, Фастум, Индометацин, Артрозилен, Дикловит, Кетонал, Найз, Нурофен |
Наркотические и ненаркотические анальгетики
Наркотические анальгетики применяются в лечении межпозвоночной грыжи в исключительных случаях, когда болевой приступ не удается купировать даже медикаментозными блокадами. Причина — быстрое формирование физической и психологической зависимости к их активным ингредиентам. Эта группа средств не применяется дольше нескольких дней. При остром корешковом синдроме пациента готовят к хирургической операции.
Наиболее часто из наркотических анальгетиков назначают Трамал, Фентанил, средства, в состав которых входит кодеин. Ненаркотические препараты (Баралгин, Максиган, Триган) используются редко из-за их слабого обезболивающего действия при патологиях опорно-двигательного аппарата.
Миорелаксанты
Боль при межпозвоночной грыже возникает не только при ущемлении спинномозговых корешков, но и в результате мышечных спазмов, ограничивающих движения. В таких случаях показаны препараты, расслабляющие скелетную мускулатуру — миорелаксанты. При сильных болях обычно используется Мидокалм, содержащий толперизон, проявляющий миорелаксирующую активность. Также в состав препарата входит лидокаин, оказывающий обезболивающее действие. Затем лечение продолжается 1-2-недельным приемом миорелаксантов в таблетках:
- Сирдалуда;
- Баклофена;
- Баклосана.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Несмотря на высокую эффективность, они не используются в течение длительного времени из-за выраженных побочных проявлений. Нередко (особенно при нарушении режима дозирования) использование миорелаксантов становится причиной физического привыкания, анорексии, артериальной гипотензии, диспепсических и неврологических расстройств.
Гормональные препараты
Глюкокортикостероиды в терапии межпозвоночных грыж редко используются в виде растворов для внутримышечного введения или таблеток. Наиболее часто их назначают пациентам для медикаментозных блокад. Для гормональных средств характерны мощные анальгетические, противовоспалительные и противоотечные свойства. Даже однократное их введение в область грыжевого выпячивания надолго устраняет практически всю симптоматику. Врач может назначить пациенту следующие гормональные средства:
- Флостерон;
- Дипроспан;
- Дексаметазон;
- Триамцинолон;
- Преднизолон.

Противопоказаниями к использованию глюкокортикостероидов становятся беременность, грудное вскармливание, остеопороз, септические и инфекционные поражения позвоночных структур, дивертикулит, язвенная болезнь пищеварительной системы, гастрит, патологии печени и почек. Не менее широкий у гормональных препаратов перечень возможных побочных проявлений, вплоть до маниакально-депрессивного психоза. Поэтому терапия грыжи глюкокортикостероидами проходит только в рассчитанных врачом дозировках с тщательным мониторингом лабораторных показателей.
Седативные препараты, антидепрессанты
Человек с межпозвоночной грыжей любой локализации постоянно ожидает появление боли. Он даже намеренно не делает наклоны, повороты корпуса, чтобы избежать дискомфорта. Такое состояние становится причиной неврозов, депрессий, психоэмоциональной нестабильности. Человек часто бывает раздраженным, вспыльчивым, а иногда, наоборот, вялым, апатичным. Он часто прислушивается к своим ощущениям, ему кажется, что боль в позвоночнике присутствует постоянно. В таких случаях врачи рекомендуют курсовой прием седативных средств:
- спиртовых настоек или водных настоев зверобоя, валерианы, пустырника, душицы, мяты, мелиссы;
- Ново-Пассита, Персена, Тенотена.

Препараты оказывают мягкое успокаивающее, расслабляющее действие, способствуют быстрому засыпанию. Если их использование неэффективно при тревожности и нервной возбудимости, то в лечебные схемы включаются нейролептики, транквилизаторы, антидепрессанты — Феназепам, Деприм, Адепресс, Сероквель, Неулептил, Сонапакс.

Народные средства
Многие врачи не имеют ничего против использования средств, приготовленных по рецептам народной медицины. Но только после проведения основного консервативного или хирургического лечения. От острых болей в спине и шее иногда не помогают даже гормональные препараты, а народные средства не справятся вовсе. Их целесообразно применять после терапии, когда возникают слабые дискомфортные ощущения при физической нагрузке или перемене погоды. Что можно приготовить для обезболивания в домашних условиях:
- согревающая, отвлекающая, местнораздражающая мазь. В ступке смешать по 50 г медицинского вазелина и жирного детского крема, добавить чайную ложку терпентинного масла, по 2 капли эфирных масел сосны и чабреца. Переложить мазь в банку с крышкой, хранить в холодильнике, втирать при болях;
- разогревающая, улучшающая кровообращение настойка. В стеклянную емкость объемом 0,5 л плотно уложить любое свежее растительное лекарственное сырье — одуванчик, зверобой, подорожник, репейник, календулу, чабрец, ромашку, девясил. Влить водку или этиловый спирт, разбавленный таким же количеством воды. Настаивать в теплом темном месте 2-3 месяца, втирать при болях.
Избавиться от слабых болезненных ощущений можно с помощью компрессов. Следует истолочь пару крупных листьев хрена и ввести в массу столовую ложку меда. Затем равномерно распределить массу на область боли, прикрыть пленкой и плотной тканью, держать 1-2 часа.
Витамины группы B
Многие средства из различных клинико-фармакологических групп не устраняют сильные боли, но без них не обходится лечение межпозвоночных грыж. Прогрессирование патологии приводит к постепенному ухудшению состояния спинномозговых корешков, расстройству иннервации, снижению чувствительности. Для восстановления функционирования нервных тканей используются препараты, содержащие витамины группы B:
- Нейромультивит;
- Мильгамма;
- Нейробион;
- Комбилипен;
- Пентовит.

В состав некоторых инъекционных растворов входит анестетик лидокаин, обладающий выраженными обезболивающими свойствами. Терапия грыж начинается с парентерального введения препаратов в течение 2-4 недель, а затем достигнутый результат закрепляется курсовым приемом таблеток.
Комплексная терапия
В лечебных схемах миорелаксанты комбинируются с анальгетиками, глюкокортикостероидами, НПВС, пролонгируя и усиливая их действие. Терапия дополняется приемом сбалансированных комплексов витаминов и микроэлементов и успокаивающих средств. Межпозвоночные грыжи диагностируются часто, поэтому выбор тактики лечения не вызывает затруднений у врачей. Активные ингредиенты назначаемых препаратов не вступают в химическое взаимодействие друг с другом, не снижают и не замедляют фармакологические действия друг друга.
Чем нельзя пользоваться при межпозвоночной грыже
Если врач не прописал больному какое-либо лекарство, то его употребление может стать причиной тяжелых осложнений. Нельзя превышать рекомендованные дозировки в надежде быстро избавиться от дискомфортных ощущений. Не следует прекращать лечение сразу после их исчезновения, считая себя выздоровевшим. Боль — это только симптом, его устранение нисколько не замедлит прогрессирование патологии.
Часто врачи не назначают пациентам популярные разогревающие мази с анальгетическим действием. Нельзя самостоятельно включать их в лечебные схемы. Если сдавливание корешков привело к развитию воспаления, то под влиянием тепла оно усилится многократно.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…

 Все наркотические болеутоляющие препараты не устраняют первопричину, а только купируют болевой синдром.
Все наркотические болеутоляющие препараты не устраняют первопричину, а только купируют болевой синдром. Другие ЛС для устранения боли могут спровоцировать эрозии и язвенные образования в желудочно-кишечном тракте, геморрагический синдром, аллергические реакции организма.
Другие ЛС для устранения боли могут спровоцировать эрозии и язвенные образования в желудочно-кишечном тракте, геморрагический синдром, аллергические реакции организма.