Инфекции мочевыводящих путей: симптомы и лечение
Инфекции мочевыводящих путей (ИМП) являются причиной более чем 8 миллионов визитов к врачам ежегодно и около пяти процентов всех посещений врачей. У 40 процентов женщин и 12 процентов мужчин в течение жизни будет по крайней мере один эпизод симптоматической инфекции мочевых путей. Инфекция мочевого пузыря называется циститом, а почечная инфекция – пиелонефритом. Почечные инфекции встречаются гораздо реже, но являются более опасными.
Несколько слов о мочевой системе здорового человека
В органах мочевой системы образуется и накапливается моча, являющаяся одним из продуктов жизнедеятельности нашего тела. Моча образуется в почках и проходит вниз по мочеточникам в мочевой пузырь. Мочевой пузырь служит резервуаром для хранения мочи, которая затем опорожняется через уретру. Мочеиспускательный канал заканчивается на пенисе у мужчин и области выше влагалища у женщин.
Почки представляют собой пару органов, размером с кулак, расположенных в поясничной области и служат фильтром для организма, удаляя из крови отходы жизнедеятельности организма в виде мочи.
Мочеточники представляют собой две мышечные трубки, которые транспортируют мочу в мочевой пузырь.
Нормальная моча стерильна и не содержит бактерий. Тем не менее, бактерии могут попасть в мочу из уретры и далее проследовать в мочевой пузырь.
Симптомы инфекции мочевых путей
Если у вас есть инфекция мочевыводящих путей (ИМП), слизистая оболочка мочевого пузыря и мочеиспускательного канала становится воспаленной и раздраженной также, как и горло во время простуды. Возможна боль внизу живота и тазовой области, учащенное мочеиспускание c жжением в уретре. Во время мочеиспускания возможно выделение всего нескольких капель мочи, несмотря на отчетливый позыв. Вы также можете обнаружить, что ваша моча приобрела неприятный запах и помутнела.
Вы также можете обнаружить, что ваша моча приобрела неприятный запах и помутнела.
Почечные инфекции часто сопровождаются лихорадкой и болью в спине. Эти инфекции необходимо лечить своевременно, потому как почечная инфекция может быстро распространиться по кровотоку и привести к опасным для жизни состояниям.
ИМП часто классифицируются как простые (неосложненные) или осложненные. Об осложненных ИМП можно говорить в случае аномалий мочевых путей или в случае когда бактерии, вызывающие инфекцию, устойчивы к большинству антибиотиков.
Каковы причины инфекций мочевых путей?
Большое количество бактерий живут в ректальной области, а также на нашей коже. Бактерии могут попасть в мочу из уретры, оттуда попасть в мочевой пузырь и даже оказаться в почках.
Подобно тому, как некоторые люди более склонны к простудам, многие из нас склонны к ИМП. У женщин, которые прошли через менопаузу отмечаются изменения в слизистой оболочке влагалища и снижение эстрогена, что повышает вероятность ИМП.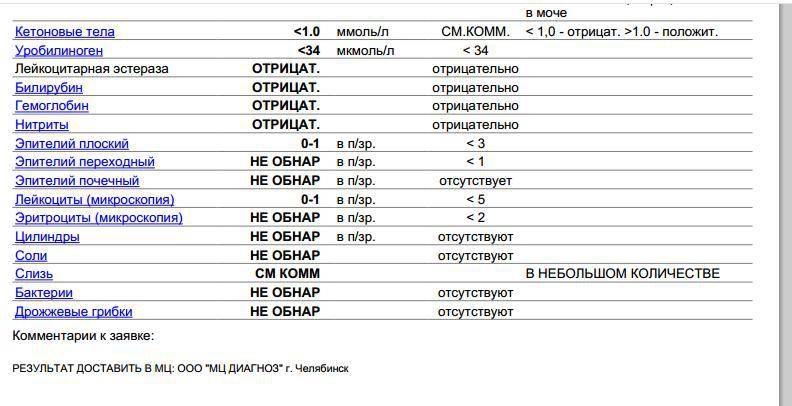
Половой акт увеличивает частоту инфекций мочевых путей.
Женщины, которые используют спирали, имеют повышенный риск по сравнению с теми кто использует другие формы контрацепции. Использование презервативов с спермицидным гелем также ведет к увеличению инфекций мочевых путей у женщин. В целом, женщины более склонны к инфекции мочевых путей, потому что имеют более короткую, чем у мужчин уретру, таким образом, бактерии преодолевают незначительное расстояние до мочевого пузыря.
Вероятнее всего получить инфекцию мочевых путей в случае аномалий мочевыводящих путей или в случае инструментальных манипуляций (к примеру, уретральный катетер).
Эндокринные заболевания, такие как диабет, повышают риск ИМП из-за ослабления иммунной системы и, следовательно, снижения сопротивляемости организма к инфекции.
Анатомические аномалии в мочевых путях также могут привести к ИМП. Эти нарушения часто встречаются у детей в раннем возрасте, но также возможны и у взрослых.
Эти нарушения часто встречаются у детей в раннем возрасте, но также возможны и у взрослых.
Так, как же определить инфекции мочевыводящих путей?
Если вы обеспокоены этим вопросом, то вам следует обратиться к врачу.
Основными видами диагностики ИМП являются лабораторные анализы крови и мочи. Образец мочи исследуют под микроскопом, определяя признаки инфекции – бактерии или лейкоциты в моче. Рекомендуется взять посев мочи для определения микрофлоры и чувствительности к антибиотикам.
Если вы обнаружили кровь в моче, вам следует незамедлительно обратиться к врачу. Кровь в моче может быть связана с инфекцией, но она также может быть проявлением других грозных заболеваний, таких как мочекаменная болезнь или опухоли мочевого пузыря, почек.
Как лечить инфекции мочевых путей?
Простые ИМП, как правило, лечат с помощью короткого курса пероральных антибиотиков. Трехдневный курса антибиотиков бывает вполне достаточно.Тем не менее, некоторые инфекции нуждаются в более длительной терапии вплоть до нескольких недель.
Если у Вас осложненная ИМП, то необходим более продолжительный прием антибиотиков и лекарств, улучшающих ваше состояние. Почечные инфекции, как правило, рассматриваются как осложненные ИМП.
Что можно ожидать после лечения инфекций мочевыводящих путей?
Неосложненная ИМП обычно проходит после нескольких дней антибиотикотерапии и вам не обязательно сдавать анализ мочи на посев, чтобы доказать, что она ушла. Если у вас осложненная ИМП, посев мочи обязателен как до, так и после лечения.
Часто задаваемые вопросы:
Что с моими почками, если у меня ИМП?
Если ИМП лечить на ранних стадиях, то проблем никаких не будет.
Почему у меня ИМП?
Большинство ИМП переносятся однократно и больше никогда не повторяются. Некоторые пациенты имеют анатомические и генетические предрасположенности, что, как правило, делают одного человека более восприимчивым, чем другого.
Как избежать инфекций мочевых путей?
Есть несколько простых шагов, которые женщины могут использовать, чтобы избежать инфекций мочевых путей:
- Некоторые формы контроля рождаемости, такие как спермицидные гели и спирали, как известно, увеличивают риск ИМП у женщин, которые используют их в качестве контрацепции.
- Необходимо выпивать много жидкости – не менее 2 литров в день.
- Не стоит долго терпеть позывы и не следует прерывать мочеиспускание.
- Женщинам рекомендуется подтираться после туалета спереди назад, чтобы предотвратить занос бактерий из зоны ануса во влагалище или уретру.

- Мочеиспускание после полового акта может уменьшить риск развития ИМП. Иногда прием одной дозы антибиотика после незащищенного полового акта может помочь предотвратить рецидивы ИМП.
Когда стоит беспокоиться?
Если у вас симптомы ИМП продолжают сохраняться после лечения, или у вас есть симптомы ИМП, сопровождающиеся тошнотой и рвотой, то вам следует незамедлительно обратиться к врачу. Если вы когда-нибудь увидите кровь в моче, вам следует также обратиться к врачу.
Что делать, если я беременна?
Если вы беременны и у вас симптомы ИМП, то вам следует срочно обратиться к врачу. ИМП во время беременности может поставить здоровье матери и ребенка в опасность, если не решить эту проблему быстро и правильно.
Если ИМП постоянно повторяются, я смогу когда нибудь от них избавиться?
Если у вас возникли рецидивирующие инфекции мочевых путей (три и более в год), то вы должны обратиться к врачу для дальнейшей углубленной диагностики.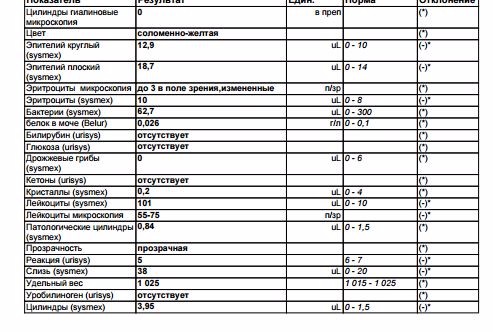
Также, может понадобиться более длительный курс антибиотиков в меньших дозах или прием антибиотиков после полового акта.
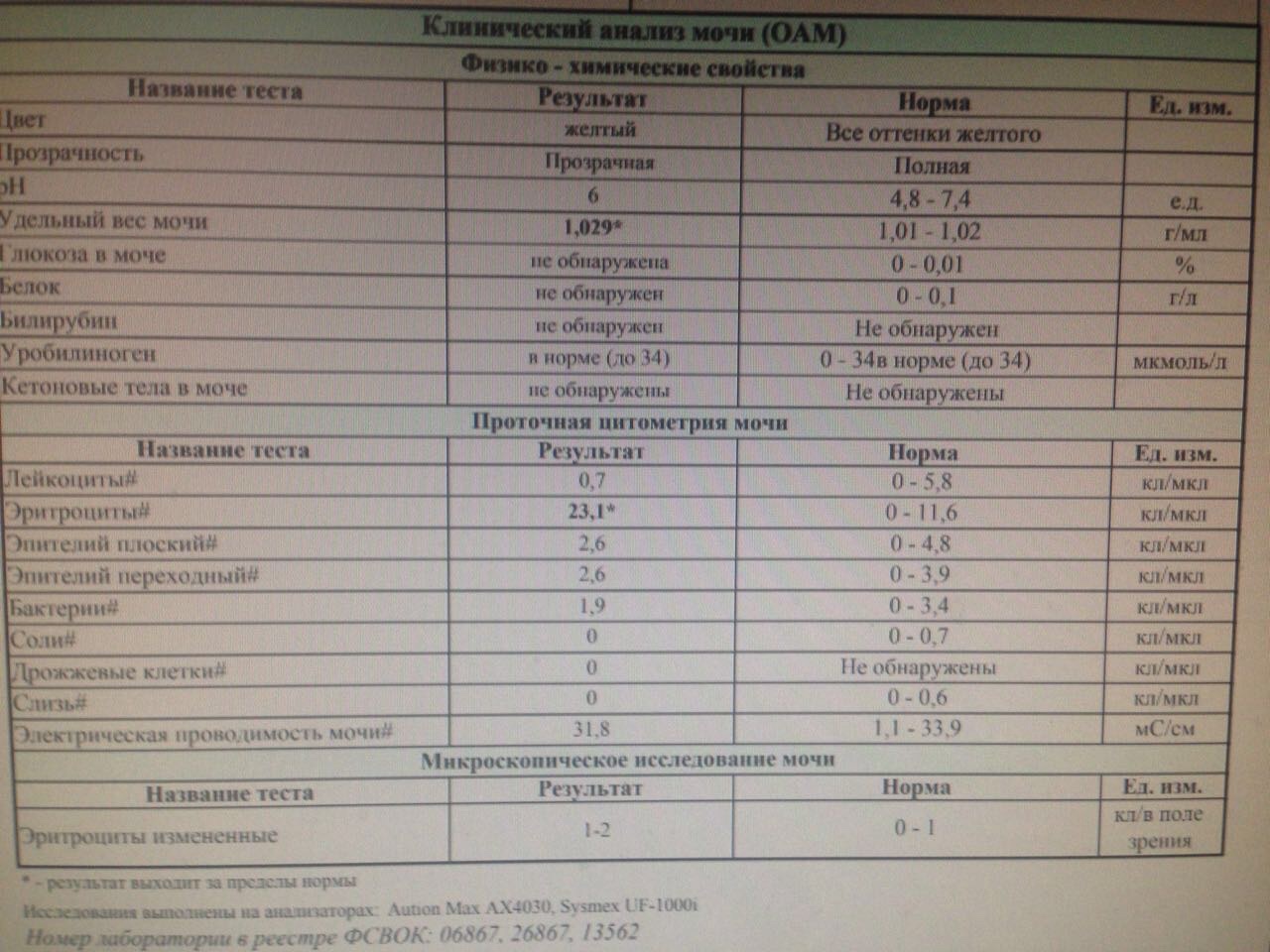
Лейкоциты в моче
Наличие лейкоцитов в моче является признаком потенциальной инфекции мочевыводящих путей. Визуально этот сигнал можно определить, если моча мутная и в ней наблюдается слизь.
Лейкоциты – это белые кровяные тельца, которые представляют собою группу неоднородных клеток, отвечающих за защиту организма от атак враждебных агентов (вирусов, бактерий, грибков, паразитов) и инородных тел, проникающих извне.
Большинство лейкоцитов, присутствующих в моче, относится к категории нейтрофилов, они легко идентифицируются под микроскопом – имеют округлую форму и дольчатое ядро.
В норме лейкоциты редко обнаруживаются в моче. Как правило, их концентрация весьма незначительная и составляет менее 5 – 10 единиц на миллилитр.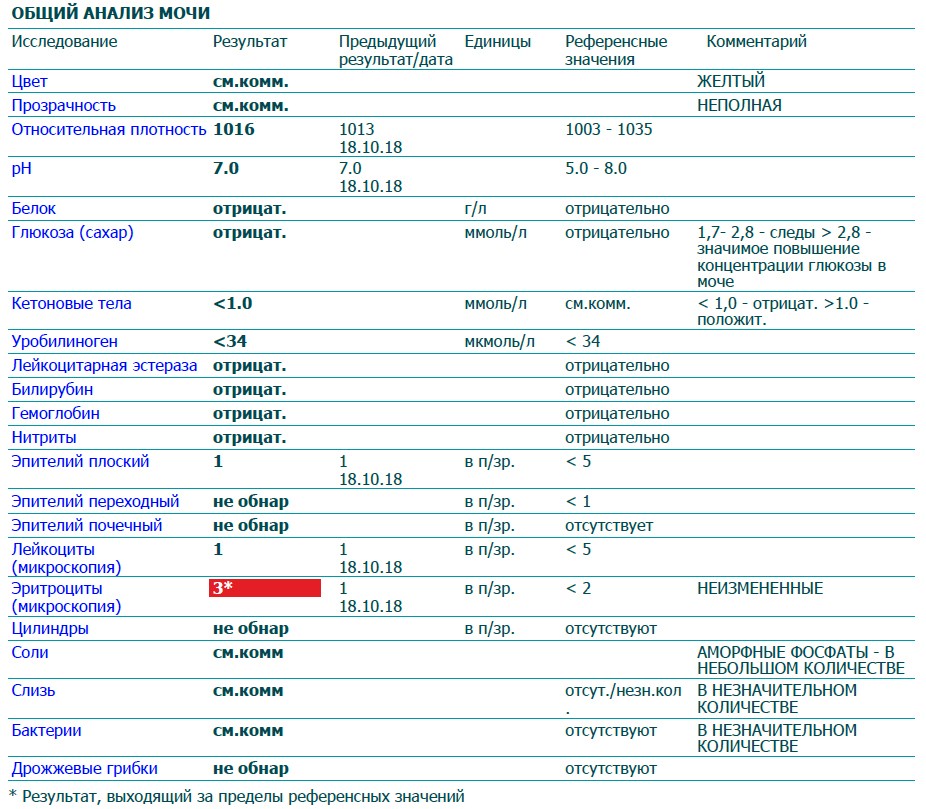 Если мочевыводящая система работает стабильно, то почки «не позволяют» лейкоцитам проходить в мочу, за исключением мизерных количеств. Однако в случае наличия воспалительного процесса в системе, число белых кровяных клеток, проникающих в мочу, увеличивается в значительной степени.
Если мочевыводящая система работает стабильно, то почки «не позволяют» лейкоцитам проходить в мочу, за исключением мизерных количеств. Однако в случае наличия воспалительного процесса в системе, число белых кровяных клеток, проникающих в мочу, увеличивается в значительной степени.
Избыток белых кровяных телец должен подлежать углубленному анализу с тестированием чувствительности, чтобы определить, какие именно бактерии отвечают за возможную инфекцию. Для получения более точной информации и выяснения источника проблемы, есть смысл прибегнуть к УЗД почек, цистоскопии.
Умеренное количество лейкоцитов может сигнализировать об остром или хроническом цистите, гломерулонефрите, мочекаменной болезни, зроническом пиелонефрите, новообразованиях мочевого пузыря, простатите, гипертрофии предстательной железы, уретрите, баланите, поликистозе почек, травме почек, системной красной волчанке.
Массовое увеличение белых кровяных клеток, обычно, свидетельствует об острой инфекции. Это явление может быть связано с рядом различных факторов (например, инфекционным процессом в почках) и конкретным состоянием (например, беременностью).
Высокие показатели белка и лейкоцитов у беременных – явление достаточно распространенное. Такая ситуация объяснима ухудшением качества мочеиспускания из-за потери тонуса мочевого пузыря, что создает идеальные условия для размножения и распространения бактерий.
Подготовка к анализу
Показатели концентрации лейкоцитов оцениваются в первом утреннем образце моче (или, по крайней мере, через 3 часа после последнего мочеиспускания). Утренняя моча более концентрированная и дает больше информации для правильной постановки диагноза.
Собирать образец для анализа следует в стерильный одноразовый контейнер, и доставлять – в течение двух часов. Перед сбором мочи необходимо тщательно мыть руки проточной водой с мылом, обязательна гигиена половых органов, так как бактерии, находящиеся на теле, могут загрязнить образец и исказить результаты исследований. Пациент-женщина должна собирать мочу, исключая первую струю, поскольку вагинальные выделения также влияют на интерпретацию анализа.
Важно знать, что при хронических инфекционных формах лейкоцитурия проявляется довольно «скромно», а какие-либо признаки заболевания выражены весьма слабо.
Если присутствие лейкоцитов в моче связано с уретритом, то проявленные симптомы включают гнойные уретральные выделения, связанные с чувством жжения при мочеиспускании. Цистит идет «рук об руку» с учащенным мочеиспусканием и чувством неполного опорожнения мочевого пузыря. При камнях в почках, кроме лейкоцитов, в моче обнаруживается кровь, моча неприятного запаха. А при простатите – мочевой поток уменьшенной интенсивности плюс чрезмерная эмиссия мочи в ночное время. Если наличие лейкоцитурии связанно с раком мочевого пузыря, то симптомы могут отсутствовать вообще.
Обнаружение повышенных концентраций лейкоцитов в моче требует дальнейших диагностических исследований, потому что простая идентификация белых кровяных телец в образце, не может конкретизировать проблему. Важна грамотная интерпретация сопутствующих симптомов, которые, как правило, неспецифичны, потому что являются общими при различных условиях. Если у Вас возникли какие-либо сомнения или необходимость, то сдать анализ мочи можно в любом из пунктов забора лаборатории «Лакмус». Стоимость общего анализа мочи на сегодня – 75 грн.
Если у Вас возникли какие-либо сомнения или необходимость, то сдать анализ мочи можно в любом из пунктов забора лаборатории «Лакмус». Стоимость общего анализа мочи на сегодня – 75 грн.
Лабораторный скрининг инфекций мочевыводящих путей и почек
Комплексное лабораторное исследование, направленное на первичное выявление инфекционного процесса в почках и мочевыводящих путях.
Синонимы русские
Инфекции мочевыводящих путей и почек; уретрит, цистит, уретерит, пиелонефрит; скрининговое обследование.
Синонимы английские
Urinary tract and kidney infections; urethritis, cystitis, ureteritis, pyelonephritis; screening tests.
Какой биоматериал можно использовать для исследования?
Первую порцию утренней мочи, среднюю порцию утренней мочи.
Как правильно подготовиться к исследованию?
- Исключить (по согласованию с врачом) прием мочегонных препаратов в течение 48 часов до сбора мочи.

- Женщинам исследование рекомендуется производить до менструации или через 2-3 дня после её окончания.
Общая информация об исследовании
Почки и мочевыводящие пути относятся к выделительной системе и играют роль в поддержании гомеостаза в организме человека и выделении мочи. К основным жизненно важным функциям почек относятся экскреторная, регуляция водно-солевого обмена и кислотно-щелочного равновесия, эндокринная функция, регуляция артериального давления и эритропоэза. Мочевыводящие пути или органы мочевыделения включают в себя почечные чашечки, лоханки, мочеточники, мочевой пузырь, мочеиспускательный канал (уретру).
Для первичной диагностики инфекционных процессов в данных органах могут быть использованы следующие лабораторные диагностические тесты и методы: общий анализ мочи, микроскопия мочевого осадка и бактериологический метод посева мочи для верификации возбудителя инфекционного процесса. Исследование мочи рекомендуется проводить в двух порциях мочи, что позволяет первично предположить локализацию инфекционно-воспалительного процесса. Патологические изменения в первой порции мочи могут свидетельствовать о наличии воспалительного процесса в средних и нижних отделах мочеиспускательного канала (уретрита). Сдвиг показателей во второй порции может являться показателем патологического инфекционного процесса в верхних отделах уретры и мочевого пузыря, что приводит к уретриту или циститу. Изменения во второй порции мочи у мужчин характерны для воспалительных заболеваний простаты и семенных пузырьков. Также изменения в лабораторных параметрах позволяют предположить поражение мочеточников и почек с формированием уретерита и пиелонефрита соответственно.
Патологические изменения в первой порции мочи могут свидетельствовать о наличии воспалительного процесса в средних и нижних отделах мочеиспускательного канала (уретрита). Сдвиг показателей во второй порции может являться показателем патологического инфекционного процесса в верхних отделах уретры и мочевого пузыря, что приводит к уретриту или циститу. Изменения во второй порции мочи у мужчин характерны для воспалительных заболеваний простаты и семенных пузырьков. Также изменения в лабораторных параметрах позволяют предположить поражение мочеточников и почек с формированием уретерита и пиелонефрита соответственно.
Общий анализ мочи с микроскопией мочевого осадка представляет собой совокупность диагностических тестов, позволяющих оценить общие свойства мочи, её физико-химические свойства, содержание продуктов обмена веществ, выявить качественное и количественное содержание ряда органических соединений. Они позволяют судить о функциональном состоянии почек, мочевыводящих путей, об общих метаболических процессах, наличии инфекционных и воспалительных процессов.
О развитии воспалительных и инфекционных процессов в почках и мочевыводящих путях можно предположить по следующим показателям. Изменение прозрачности и цвета мочи до белесого оттенка или наличие белого осадка могут свидетельствовать о присутствии лейкоцитов, бактерий, грибов. Сдвиг кислотно-щелочной реакции мочи в щелочную сторону (рН 7,0-9,0) связан с инфекцией мочевыводящих путей, происходит он по причине того, что микроорганизмы гидролизуют мочевину.
Увеличение количества лейкоцитов, реже эритроцитов, в общем анализе мочи и при микроскопическом исследовании мочевого осадка является важным показателем поражений почек и мочевыводящих путей. В норме в моче здоровых людей встречается незначительное количество лейкоцитов. При лабораторном исследовании мочи выделяют два состояния: лейкоцитурию и пиурию, которые являются важнейшими патологическими признаками воспаления почек и мочевыводящих путей. Лейкоцитурия – это повышенное содержание лейкоцитов при сохранении прозрачности мочи. Пиурия отражается помутнением мочи и наличием лейкоцитов во всех полях зрения при микроскопии осадка мочи. Появление эритроцитов в моче (гематурия) также может сопровождать инфекции мочевыводящих путей и почек. Например, при пиелонефрите у трети больных может наблюдаться гематурия. Диагностически ценным является обнаружение у больного лейкоцитурии и бактериурии. При микроскопии осадка обнаружение лейкоцитарных, зернистых цилиндров могут быть признаками острого пиелонефрита, обострении хронического пиелонефрита, абсцесса почки.
Пиурия отражается помутнением мочи и наличием лейкоцитов во всех полях зрения при микроскопии осадка мочи. Появление эритроцитов в моче (гематурия) также может сопровождать инфекции мочевыводящих путей и почек. Например, при пиелонефрите у трети больных может наблюдаться гематурия. Диагностически ценным является обнаружение у больного лейкоцитурии и бактериурии. При микроскопии осадка обнаружение лейкоцитарных, зернистых цилиндров могут быть признаками острого пиелонефрита, обострении хронического пиелонефрита, абсцесса почки.
Повышенное количество бактерий и нитритов в моче свидетельствует о наличии бактериальной инфекции почек и/или мочевыводящих путей. Важно отметить значение данных тестов в скрининговой диагностике хронического пиелонефрита. Это частое заболевание, которое в 30-40 % случаев может протекать бессимптомно, приводя к тяжелому течению, развитию осложнений и сложности подбора эффективного лечения.
У здоровых людей мочевыделительная система стерильна и минимальное количество бактерий с поверхности нижних частей уретры не превышает 1*104/мл. Данное количество бактерий не превращает нитраты, присутствующие в нормальной моче, в нитриты. Следовательно, реакция на нитриты в норме отрицательная.
Данное количество бактерий не превращает нитраты, присутствующие в нормальной моче, в нитриты. Следовательно, реакция на нитриты в норме отрицательная.
Бактериурия – это состояние, при котором отмечается содержание бактерий в моче более 1*105/мл. Бактерии, обнаруженные в моче, чаще всего представлены грамотрицательной флорой. Они могут проникать в мочевыводящие пути путем восходящей инфекции или гематогенным путем. К ним относятся микроорганизмы, относящиеся к роду Klebsiella, Proteus, Enterobacter, Salmonella, Pseudomonas, Citrobacter, стафилококки, стрептококки, энтерококки. Часто обнаруживаются Escherichia coli. Восходящая инфекция часто осложняется развитием пиелонефрита. Данное заболевание чаще встречается у женщин, пожилых мужчин. У беременных женщин бактериурия выявляется в пять раз чаще, чем у небеременных. У 70 % беременных причиной пиелонефрита являются бактерии Escherichia coli. Усугублению и развитию восходящей инфекции мочевыводящих путей и почек способствует глюкозурия. Группами риска по развитию пиелонефрита являются больные уретритом, циститом, пиелоциститом, уретеритом, мочекаменной болезнью, пациенты после инструментального и хирургического вмешательства на мочевыводящих путях. В развитии инфекции почек и мочевыводящих путей также могут играть роль дрожжеподобные гриба рода Candida.
Необходимо отметить, что для диагностики бактериурии исследуется средняя порция первой утренней мочи. Важно проводить тщательный туалет наружных половых органов, использовать стерильную посуду для сбора мочи для исключения ложноположительных результатов. Такие бактерии, как гонококки, стрептококки и микобактерии туберкулеза не образуют нитритов. Следовательно, реакция на нитриты в данном случае будет отрицательна. У детей грудного возраста моча не содержит нитритов. Поэтому для подтверждения бактериальной инфекции рекомендуется использовать бактериологическое исследование мочи.
Бактериологическое исследование мочи (посев мочи на микрофлору) с использованием специфических питательных сред рекомендуется взрослым и детям для подтверждения инфекции почек и мочевыводящих путей, для выявления и выделения возбудителя инфекционного процесса. Это микробиологическое исследование, позволяющее определить состав микрофлоры исследуемой мочи, выявить условно-патогенные и патогенные микроорганизмы. Для подбора эффективной терапии против конкретного возбудителя производится последующее определение чувствительности к антибиотикам. При обнаружении микроорганизмов, составляющих нормальную микрофлору, или условно-патогенных микроорганизмов в титре менее диагностического чувствительность к антибиотикам и бактериофагам не определяется, так как это количество не является значимым и не требует лечения противомикробными препаратами.
Для чего используется исследование?
- Для диагностики инфекционных процессов мочевыводящих путей: уретрита, цистита, уретерита;
- для диагностики инфекционных процессов почек: острого и хронического пиелонефрита, абсцесса почки;
- для определения возбудителя инфекционного процесса и подбора эффективной противомикробной терапии.
Когда назначается исследование?
- При симптомах инфекционно-воспалительных процессов почек и мочевыводящих путей: болезненное мочеиспускание, рези в нижней части живота, преобладание ночного диуреза над дневным, анурез, персистирующая субфебрильная температура утомляемость, слабость, головные боли, похудение, тошнота;
- при бессимптомном течении заболевания, при подозрении на вялотекущий или хронический инфекционный процесс;
- пациентам после инструментального и хирургического вмешательства на мочевыводящих путях;
- мужчинам с аденомой предстательной железы и простатитом;
- больным с мочекаменной болезнью;
- пациентам с хроническими заболеваниями, гипертонической болезнью, сахарным диабетом;
- детям с 4 лет в целях диспансеризации;
- пациентам старше 70 лет;
- женщины после преждевременных родов, выкидыша, аборта.
Что означают результаты?
Референсные значения
1. Общий анализ мочи с микроскопией
Цвет: от соломенно-желтого до желтого.
Прозрачность: прозрачная.
Белок: не обнаружено или менее 0,1 г/л.
Глюкоза: не обнаружено.
Билирубин: не обнаружено.
Уробилиноген: не обнаружено или следы.
Кетоновые тела: не обнаружено.
Нитриты: не обнаружено.
Реакция на кровь: не обнаружено.
Удельный вес: 1.003 — 1.030.
Реакция: 5.0 — 7.5.
Исследование осадка мочи
- Бактерии: не обнаружены или небольшое количество.
- Эпителий плоский
|
Пол |
Референсные значения |
|
Мужской |
0 — 9 клет./мкл |
|
Женский |
0 — 15 клет./мкл |
|
Пол |
Референсные значения |
|
|
Мужской |
0 — 16,5 клет./мкл |
|
|
Женский |
0 — 27,5 клет./мкл |
|
- Эритроциты: 0 — 11 клет./мкл.
- Цилиндры: отсутствуют.
- Слизь: небольшое количество.
- Кристаллы (оксалаты): отсутствуют.
2. Посев на аэробную и факультативно-анаэробную флору
Выдается заключение об обнаружении / необнаружении нормальной и условно-патогенной флоры.
Причины обнаружения — роста флоры:
- острый или хронический пиелонефрит;
- абсцесс почки;
- уретерит;
- цистит;
- уретрит.
Результат бактериологического исследования положительный – присутствие роста колоний микроорганизмов на жидкой или плотной питательной среде.
Причины необнаружения — отсутствия роста флоры:
- отсутствие инфекционного процесса;
- ложноотрицательный результат.
Результат бактериологического исследования отрицательный – отсутствие роста колоний микроорганизмов.
Скачать пример результатаТакже рекомендуется
[02-029] Клинический анализ крови: общий анализ, лейкоцитарная формула, СОЭ (с микроскопией мазка крови при выявлении патологических изменений)
[02-041] Клинический анализ крови с микроскопией лейкоцитарной формулы
[02-006] Общий анализ мочи с микроскопией
[06-004] Альбумин в сыворотке
[06-021] Креатинин в сыворотке (с определением СКФ)
[06-034] Мочевина в сыворотке
[06-035] Белок общий в сыворотке
[40-184] Лабораторное обследование при пиелонефрите
Кто назначает исследование?
Инфекционист, врач общей практики, терапевт, уролог, нефролог, педиатр, акушер-гинеколог, хирург.
Литература
- Долгов В.В., Меньшиков В.В. Клиническая лабораторная диагностика: национальное руководство. – Т. I. – М. : ГЭОТАР-Медиа, 2012. – 928 с.
- Миронова И.И., Романова Л.А., Долгов В.В. Общеклинические исследования: моча, кал, ликвор, эякулят. – М.-Тверь: ООО «Издательство «Триада», 2005. – 206 с., 218 ил.
- Chernecky С.С. Laboratory tests and diagnostic procedures / С.С. Chernecky, B.J. Berger ; 5th ed. – St Louis : Saunders Elsevier, 2008. – 1232 p.
- Fauci, Braunwald, Kasper, Hauser, Longo, Jameson, Loscalzo Harrison’s principles of internal medicine, 17th edition, 2009.
Общий анализ мочи при цистите
Цистит часто встречаемое воспалительное заболевание мочевого пузыря среди взрослого населения, особенно у женщин. Острый цистит может переходить в хроническую форму с периодическими обострениями. Причинами частых обострений цистита у женщин являются короткая, широкая уретра (мочеиспускательный канал) и близость к естественным источникам инфекции – влагалище и анус. Гормональные нарушения у женщины часто приводят к дисбиозу влагалища и росту патогенных бактерий, которые являются провокатором частых обострений воспаления мочевого пузыря. У мужчин симптомы цистита как правило связаны с заболеванием предстательной железы.
Основные симптомы цистита
- частое болезненное мочеиспускание
- боль в паховой области
- ложные позывы к мочеиспусканию
- мутная моча, возможно появление примеси крови
- внезапное начало симптомов
- повышение температуры тела
Какой анализ мочи нужен при цистите
При подозрении на цистит сначала обязательно нужно сдать общий анализ мочи (ОАМ). В результатах ОАМ при цистите будет выявлено повышенное содержание лейкоцитов, бактерий, может встречаться повышенное содержание эритроцитов и белка.
Дополнительно лечащий врач может рекомендовать провести бактериальный посев мочи с определением антибиотикочувствительности к выявленным патогенным микроорганизмам, ПЦР диагностику на заболевания, передающиеся половым путем, ряд исследований на диагностику вирусных инфекций (так как не всегда причиной цистита являются бактерии).
Из инструментальных исследований врач может направить пациента на УЗИ почек, КТ/МРТ малого таза для исключения опухолей и камней в мочевыделительной системе, заболеваний почек и предстательной железы у мужчин.
Профилактика обострений цистита
- Регулярно проводить тщательный туалет наружных половых органов
- Использовать барьерные способы контрацепции
- Своевременно проводить лечение гинекологических и урологических заболеваний
- В течение ближайшего времени после полового акта помочиться
Подготовка к сдаче ОАМ при цистите
В день перед взятием биоматериала желательно воздержаться от физических нагрузок, приема алкоголя, не употреблять в пищу овощи и фрукты (свеклу, морковь, цитрусовые, арбузы), красное вино, поливитамины, которые могут изменить цвет мочи.
Исключить прием мочегонных препаратов в течение 48 часов до сбора мочи (согласовывается с лечащим врачом).
Собирать мочу нужно до начала антибиотикотерапии.
Провести тщательный туалет наружных половых органов под душем с мылом (запрещается использовать гигиенические средства с антисептиками). Мужчинам оттянуть крайнюю плоть пениса, хорошо обмыть головку теплой водой, просушить бумажным полотенцем.
Женщины во время менструации перед сбором мочи должны поставить во влагалище тампон и сообщит лечащему врачу, что анализ проведен во время менструации.
Как правильно собирать анализ мочи при цистите
В стерильный контейнер собирается средняя порция мочи при первом утреннем мочеиспускании (первая и последние порции сливаются в унитаз).
Возможен сбор мочи в любое время в течение дня по предварительному согласованию с лечащим врачом.
Во время сбора мочи желательно не касаться контейнером тела.
Перед началом мочеиспускания женщинам нужно развести пальцами половые губы пальцами, чтобы с кожи наружных половых органов в мочу не попали посторонние примеси.
Объем мочи для исследования должен составлять ¾ объема контейнера. Минимальный объем мочи для исследования составляет 30 мл.
Доставить контейнер с мочой в медицинский офис желательно в течение 2-х часов после сбора биоматериала.
Что показывает анализ мочи при цистите
ОАМ позволяет увидеть общую картину воспаления. Для постановки диагноза во внимание в первую очередь учитываются жалобы пациента. ОАМ нужен для подтверждения диагноза, основанного на клинической картине, так как болезненность при мочеиспускании может встречаться у пациентов с нарушением нервной регуляции акта мочеиспускания, без цистита.
Расшифровка общего анализа мочи при цистите
Необходимо помнить, что расшифровка результатов исследования мочи должна проводиться только лечащим врачом, так как результаты лабораторных исследований не являются единственным критерием, для постановки диагноза и назначения соответствующего лечения. Они должны рассматриваться в комплексе с данными анамнеза и результатами других возможных обследований, включая инструментальные методы диагностики.
В медицинской компании «LabQuest» Вы можете получить персональную консультацию врача службы «Doctor Q» по расшифровке результатов исследования мочи во время приема или по телефону.
Цвет. В норме цвет желтый различной насыщенности. Он может меняться при употреблении некоторых продуктов и приеме ряда лекарственных препаратов. Белесый, темно-бурый или другой нехарактерный цвет указывает на наличие патологии. Моча должна быть прозрачной.
Запах аммиака, гниющих яблок или тухлого мяса указывает на различные заболевания (например, цистит, сахарный диабет, гнойное воспаление).
Реакция мочи. В норме рН составляет 5-7 (слабокислая реакция). Повышенная кислотность характерна для лихорадочных состояний, почечной недостаточности, сахарного диабета и других патологий. Щелочная реакция наблюдается при хронических инфекционных заболеваниях.
Показатели плотности используются для оценки функций почек. В течение суток удельный вес мочи колеблется.
Белок в моче (протеинурия) в норме отсутствует. Его появление – маркер наличия различных заболеваний (воспалительные инфекционные заболевания мочевыводящих путей, патология почек и другие). Также белок определяется в моче после сильного переохлаждения, высокой физической нагрузки.
Глюкозы в норме в моче быть не должно. Ее выявление в образце биоматериала может свидетельствовать как о наличии заболеваний (сахарный диабет, онкология поджелудочной железы, панкреатит и прочее), так и о сильном стрессе, употреблении в пищу большого количества углеводов.
Билирубин выявляется при гепатитах, циррозе, механической желтухе и других патологических состояниях, связанных с повреждениями печени.
Уробилиноген в высокой концентрации указывает на поражения печени, гемолитическую желтуху, заболевания ЖКТ. Повышенное количество кетоновых тел свидетельствует о нарушении белкового, углеводного или липидного обмена. Нитриты указывают на инфекцию мочевыводящих путей.
Плоский эпителий – это поверхностно расположенные клетки кожи наружных половых органов. Обнаружение его в моче диагностического значения не имеет.
Переходный эпителий находится в почках, мочеточниках, мочевом пузыре и верхнем отделе мочеиспускательного канала. Единичные клетки могут встречаться в осадке мочи у здоровых людей. В большом количестве обнаруживаются при интоксикации, после инструментальных вмешательств на мочевыводящих путях, при желтухах, почечнокаменной болезни и хроническом цистите.
Почечный эпителий у здоровых людей в микроскопии осадка не встречается. Обнаруживается у пациентов с нефрозами и нефритами.
Эритроциты в норме присутствуют в моче в незначительном количестве. Небольшое количество эритроцитов может наблюдаться после спортивных нагрузок, травмах поясницы, при переохлаждении и перегревании. Появление большого количества эритроцитов в моче может встречаться при различных патологиях (гломерулонефриты, нефрозы, коллагенозы, заболевания сердца, сепсис, грипп, инфекционный мононуклеоз, краснуха, ангина, дизентерия и др.).
Лейкоциты присутствуют в моче здоровых людей. Повышенное количество лейкоцитов в моче у женщин может встречаться при контаминации мочи влагалищными выделениями. Высокое содержание лейкоцитов в моче бывает при пиелоциститах, пиелонефритах, при лихорадке различного генеза, инфекциях мочеполовых путей.
Цилиндры — образования цилиндрической формы, которые в основном состоят из белка и/или клеток. Встречаются как правило при патологии мочевыделительной системы (гломерулонефрит, пиелонефрит, туберкулез почек, диабетическая нефропатия, хроническая почечная болезнь, амилоидоз почек, лихорадка, скарлатина, миеломная болезнь, остеомиелит, системная красная волчанка и пр.).
Слизь выполняет защитную функцию, выделяется специальными клетками мочеполовой системы. В норме ее содержание в моче незначительное, при воспалительных процессах может увеличивается.
Кристаллы солей появляются в зависимости от рН мочи и других ее свойств, рациона питания. Могут указывать на нарушения минерального обмена, наличие камней или повышенный риск развития мочекаменной болезни.
Бактерии указывают на бактериальную инфекцию мочевыделительного тракта. Но могут встречаться при контаминации мочи бактериями с кожных покровов и из влагалищных выделений.
Где можно сдать анализ мочи при цистите
Сдать ОАМ при цистите можно в ближайшем медицинском офисе лаборатории «LabQuest». Список медицинских офисов, где принимается биоматериал, представлен в разделе «Адреса и время работы».
Бактерии в моче. Почему их не нужно лечить
Урологам часто приходится рассказывать пациентам, что наличие бактерий в моче не является поводом для назначения лечения — если не выявлены другие изменения в анализах и нет иных жалоб. Объясняем, почему в случае бессимптомной бактериурии не нужно искать ее причину, «ходить по врачам» и безжалостно «выводить бактерии» антибиотиками.
Бессимптомная бактериурия — это выделение определенного количества бактерий в порции правильно собранной мочи у пациента без признаков и симптомов воспаления мочевыводящих путей.
Диагноз бессимптомной бактериурии устанавливается по результатам посева мочи — при выявлении в ней концентрации бактерий ≥105 в двух последовательных анализах у женщин и в одном анализе у мужчин.
Распространенность бессимптомной бактериурии у женщин увеличивается с возрастом — от 1% у школьниц до >20% у женщин старше 80 лет.
Существует взаимосвязь между наличием бактерий в моче и сексуальной активностью: например, исследования показали, что у сексуально активных женщин распространенность бессимптомной бактериурии выше, чем у монахинь того же возраста.
При этом у молодых здоровых женщин бессимптомная бактериурия редко длится дольше нескольких недель.
В норме моча стерильна, однако при определенных условиях может быть хорошей средой для размножения бактерий, например, при сахарном диабете.
Наличие в общем анализе мочи бактерий не говорит об обязательном высевании какой-либо бактерии при бактериологическом анализе (при посеве мочи). Точно так же повышенное количество лейкоцитов не всегда свидетельствует о наличии бактерий в моче.
У мужчин бессимптомная бактериурия встречается редко. Выявление бактерий в моче возможно у 6-15% пожилых мужчин старше 75 лет. При наличии бессимптомной бактериурии у молодых мужчин рекомендовано дообследование с целью исключения бактериального простатита.
Лечить бессимптомную бактериурию не надо.
Лечение бессимптомной бактериурии не требуется, потому что:
- наличие бактерий в моче не увеличивает вероятность развития заболеваний мочевого пузыря и почек;
- не приводит к повышению смертности;
- антибиотики первоначально стерилизуют мочу почти у всех пациентов, однако примерно через 6 месяцев бактериурия снова появляется. То есть лечение антибиотиками не только бесполезно, но и вредно, так как развивается невосприимчивость бактерий к антибиотикам (резистентность).
Лечение бессимптомной бактериурии показано у небольшой группы пациентов:
- пациенты, которым планируется выполнение оперативного лечения с возможным повреждением слизистых мочевых путей и возможным кровотечением;
- пациенты, перенесшие пересадку почки;
- беременные женщины.
С беременными не все однозначно. По статистике, 2-10% беременных женщин ставят диагноз бессимптомная бактериурия. Часто, при наличии бактерий в общем анализе мочи или наличии бактерий в низком титре (например, 10³), женщине сходу назначается антибиотик, который, скорее всего, совсем не нужен.
Дело в том, что большинство исследований по диагностике и лечению бессимптомной бактериурии у беременных относится к 70-80-м годам прошлого века. По их результатам у 20-30% беременных с ББ развивается острый пиелонефрит, который сопряжен с невынашиванием беременности, низкой массой плода и другими неблагоприятными факторами. Но за прошедшие десятилетия изменились многие факторы, и современные исследования (правда, немногочисленные) показывают низкий риск развития пиелонефрита у беременных женщин с бессимптомной бактериурией — около 3%!
В официальном гайдлайне Европейской ассоциации урологов и в российских рекомендациях указано, что лечить бессимптомную бактериурию у беременных необходимо. Возможно, с ростом качественных исследований по этой теме рекомендации поменяются. А пока показаны короткие курсы антибактериальной терапии для уменьшения частоты побочных эффектов. Возможно использование фосфомицина (Монурал) или антибиотика пенициллинового либо цефалоспоринового ряда (Амоксиклав, Супракс).
Клиническое значение исследования мочи — Медсервис
Клиническое значение исследования мочи
Исследование мочи является быстрым, простым, недорогим и надежным инструментом для диагностики много патологических состояний и заболеваний, в основе которых лежат нарушения углеводного обмена, деятельности мочевых путей, почек, печени, кислотно-основного состояния и ряд других причин.Клинически значимая информация может быть получена при анализе комплекса результатов по нескольким параметрам, которые можно определить с помощью тест-полосок. Как и в случае с остальными методами лабораторных исследований, окончательный диагноз или выбор тактики лечения не должны основываться исключительно на основании одного результата или одного метода.
Инфекции мочевыводящих путей
Инфекции мочевыводящих путей находятся среди наиболее частых заболеваний, с которыми сталкиваются врачи, оказывающие первичную медицинскую помощь.
- 40-50% женщин за свою жизнь хотя бы один раз болеют инфекцией мочевыводящих путей3
- 25% всех инфекций, диагностируемых у пожилых людей, составляют инфекции мочевыводящих путей. Они представляют вторую группу наиболее распространенных инфекционных заболеваний1
- 30 % инфекций повторяются через 3 месяца, 60 % рецидивируют в течение 1 года, и 80 % — в течение 2-х лет4
- 6,7 миллионам больных, посетивших кабинеты врачей, и 2,6 миллионам пациентов отделений экстренной медицинской помощи диагностируют инфекции мочевыводящих путей5
- Нитриты – определяются грамотрицательные нитратвосстанавливающие бактерии
- Лейкоциты – определяется эстераза лейкоцитов, которая находится в лейкоцитах
- Кровь – может указывать на повреждение мочевых путей
- рН – при наличии инфекций мочевыводящих путей рН обычно высокий, моча щелочная
Заболевания почек
Патология почек признается серьезной проблемой для здоровья общества.
В США:
- 1 из 9 взрослых (или 20 миллионов человек) имеют хроническое заболевание почек7
- Более 20 миллионов человек имеют высокий риск по заболеваниям почек, но не знают об этом8
- Количество больных, имеющих последнюю стадию заболевания почек, возрастает каждый год на 6%
- Протеин – определяют присутствие протеинурии, которая может быть вызвана нарушением работы почек
- Альбумин – типичный вид протеинов мочи
- Лейкоциты – указывают на то, что инфекции мочевыводящих путей могут вызывать заболевания почек
- Кровь – определяют кровь в моче, что может отражать повреждение почек
- П:К коэффициент и А: К коэффициент – корректируют показатели для образцов разной концентрации, что способствует правильной интерпретации результатов без необходимости собирать суточную или ночную мочу
П:К и А:К коэффициенты признаны Национальной Ассоциацией Почек и Американской Диабетической Ассоциацией диагностическими критериями для заболеваний почек.10 Указанные анализы, наряду с анализом на наличие крови, помогают врачам выявить у людей из группы риска заболевание почек еще на начальных этапах развития болезни, что позволяет своевременно начать лечение, чтобы замедлить или остановить процесс поражения почек.
П:К коэффициент отличается от А:К коэффициента своей чувствительностью к протеинам мочи. Анализ на П:К коэффициент определяет более высокие уровни протеинов, чем А:К коэффициент, и, следовательно, применяется для более широкого круга людей. Анализ на А:К коэффициент определяет очень низкий уровень альбуминурии (микроальбуминурия) и поэтому больше подходит для анализа мочи людей, больных диабетом.
У компании Siemens имеется набор необходимых анализов для раннего выявления и лечения патологии почек у определенных групп людей: обычные пациенты, группа риска по заболеваниям почек, больные диабетом и люди, у которых подтверждено заболевание почек.
Сахарный Диабет
В США: 11
- 18,2 миллиона людей (6,3% населения) больны диабетом
- 20 миллионов американцев имеют состояние преддиабета
- 5,2 миллиона людей не знают о том, что они больны диабетом
- 5-10% американцев имеют диабет 1 типа
- Глюкоза – определяется латентный диабет
- Кетоновые тела – у людей с подтвержденным сахарным диабетом определяется начальная степень кетоацидоза
- А:К коэффициент (микроальбуминурия) – определяется начальная стадия повреждения почек, вызванного диабетом
- Нитриты – определяются нитрат-восстанавливающие (обычно грамотрицательные) бактерии
- Лейкоциты – определяется эстераза лейкоцитов, обнаруживаемая в лейкоцитах
Американская Диабетическая Ассоциация рекомендует ежегодно проводить анализ мочи на микроальбуминурию всем больным с диабетом 2 типа, а также людям, страдающим диабетом 1 типа, по меньшей мере, 5 лет, чтобы не пропустить у них заболевание почек на ранней стадии развития.
Весьма распространенной системой в ЛПУ России и за ее пределами предназначенной для скрининга пациентов, страдающих диабетом является автоматический анализатор DCA Vantage (компании Siemens). Он позволяет в течение нескольких минут определить соотношение микроальбумина/креатинина в моче, а также уровень гликозилированного гемоглобина (HbA1c) в капиллярной крови, что дает возможность специалистам проводить исследования непосредственно в присутствии пациента. Диагностическое значение отношения микроальбумин/ креатинин из одного образца мочи при микроальбуминурии равноценно 24 часовому мониторингу. Биобезопасность, удобный интерфейс, высокое качество получаемых результатов и исключительная надёжность – все эти качества, отличавшие хорошо известный на рынке анализатор DCA 2000+, нашли свое воплощение и развитие в усовершенствованной модели DCA Vantage.
С помощью анализов мочи на нитриты и лейкоциты можно выявить инфекции мочевыводящих путей, которые достаточно часто осложняют течение диабета.
Мочекаменная болезнь
В США ежегодно регистрируется более 1 миллиона случаев заболевания мочекаменной болезнью.12
Кровь – может указывать на повреждение почек
рН – используется для определения вида камней
Удельный вес и/или креатинин – является относительным показателем концентрированности или разведения мочи
Образование камней в почках в значительной степени зависит от рН мочи. Камни, образованные фосфатами или карбонатом кальция, формируются в моче, имеющей щелочную реакцию. Камни из мочевой кислоты, цистина и оксалата кальция образуются, наоборот, в моче с кислой реакцией.
В США ежегодно регистрируется более 1 миллиона случаев заболевания мочекаменной болезнью.12 Кровь – может указывать на повреждение почек рН – используется для определения вида камней Удельный вес и/или креатинин – является относительным показателем концентрированности или разведения мочи Образование камней в почках в значительной степени зависит от рН мочи. Камни, образованные фосфатами или карбонатом кальция, формируются в моче, имеющей щелочную реакцию. Камни из мочевой кислоты, цистина и оксалата кальция образуются, наоборот, в моче с кислой реакцией.
В США ежегодно регистрируется более 1 миллиона случаев заболевания мочекаменной болезнью.12 Кровь – может указывать на повреждение почек рН – используется для определения вида камней Удельный вес и/или креатинин – является относительным показателем концентрированности или разведения мочи Образование камней в почках в значительной степени зависит от рН мочи. Камни, образованные фосфатами или карбонатом кальция, формируются в моче, имеющей щелочную реакцию. Камни из мочевой кислоты, цистина и оксалата кальция образуются, наоборот, в моче с кислой реакцией.
Нарушения, связанные с беременностью
Следующие анализы могут использоваться для поддержания здоровья женщины в период беременности:
Глюкоза – может указывать на диабет беременных
Протеин – может указывать на состояние преэклампсии при беременности
Исследование мочи на сахар во время беременности является рутинным анализом, цель которого выявить гестационный диабет, составляющий 33% всех случаев диабета, связанных с беременностью.
Исследования мочи на протеин помогают диагностировать преэклампсию – состояние, характеризующееся увеличением артериального давления и появлением протеинурии, возникающее у 4% беременных и оказывающее
негативное влияние на здоровье матери и плода с риском быстрого развития других симптомов.
Рак мочевыделительной системы: мочевого пузыря или почек
В США ежегодно диагностируют 31 000 случаев заболевания раком почек и 53000 случаев заболевания раком мочевого пузыря. На ранних стадиях заболевания рак мочевого пузыря или почек протекает бессимптомно. Одним из первых признаков данной болезни является присутствие в моче крови.
Кровь – может указывать на повреждение почек или мочевыводящих путей
Несмотря на то, что для появления крови в моче существует множество причин, не связанных со злокачественными заболеваниями, при обнаружении крови в моче следует обязательно установить причину и исключить вероятность рака мочевыделительной системы.
Патология печени
В США 400 000 человек страдают хроническими заболеваниями печени, которые занимают седьмое место среди причин смерти, связанных с болезнью. Совместное применение следующих анализов дает врачу более ценную информацию, характеризующую функцию печени у пациентов, чем каждый из них в отдельности:
Билирубин — может указывать на патологию, связанную с печенью или желчевыводящими путями
Уробилиноген – помогает установить и дифференцировать заболевания печени, заболевания, сопровождающиеся гемолизом эритроцитов, и обструкцию желчных путей Удельный вес – помогает определить, оказывает ли влияние на результаты других анализов сильно концентрированная или сильно разбавленная моча
Увеличение содержания билирубина в моче достигает значительного уровня при патологических состояниях, сопровождающихся увеличением концентрации в крови конъюгированного билирубина. Билирубинурия часто обнаруживается еще до появления других признаков нарушения функции печени (желтуха, клинические симптомы).
Концентрация уробилиногена в моче может отражать как нарушения функции печени, так и определенные типы анемии. По этой причине, совместное применение анализов на уробилиноген и билирубин дает более ценную информацию, необходимую для проведения дифференциальной диагностики, чем каждый из них в отдельности.
Заболевания, передающиеся половым путем
Заболевания, передающиеся половым путем (ЗППП), представляют группу инфекционных болезней, распространяющих от одного человека к другому при половом контакте. Наиболее частыми возбудителями ЗППП являются хламидии и гонококки. При уретритах, вызванных возбудителями, входящими в группу ЗППП, такими как хламидии или гонококки, анализы мочи с помощью тест-полосок компании Siemens могут показывать положительные результаты по лейкоцитам, даже если рутинный посев на культуру отрицательный, что связано с трудностью получения культур данных микроорганизмов.
Эстераза лейкоцитов — Повышенное количество может указывать на присутствие возбудителей, вызывающих ЗППП
Расстройства пищевого поведения
В США 8 миллионов человек имеют расстройства пищевого поведения, из них 90% составляют женщины.
— 1 из 20 женщин страдает анорексией
— 2 из 100 женщин больны булимией
Расстройства пищевого поведения характеризуются наиболее высоким уровнем смертности, чем любое другое психическое расстройство.
При применении следующих анализов врач получает информацию об уровне гидратации организма, что имеет большое значение при таких расстройствах пищевого поведения как нервная анорексия и булимия.
Кетоновые тела — наличие кетоновых тел в моче может наблюдаться при голодании или рвоте
Удельный вес – высокие значения могут появляться при частой рвоте
Технологические достижения привели к созданию оборудования и систем управления предназначенные для автоматизации исследования и анализа мочи, регистрирующие полученные данные. Автоматическими анализаторами оснащены многие лаборатории и кабинеты врачей, так как они помогают стандартизировать процедуры анализа и повысить эффективность работы лабораторий.
Данные системы находят широкое применение в ЛПУ различного профиля, в связи с тем, что они помогают стандартизировать методы исследования мочи, повышая при этом информативность и точность исследований, предупреждая также вероятность возможных ошибок при записи и хранении информации. Кроме того, так как скорость считывания в автоматических анализаторах, предназначенных для анализа биохимии мочи составляет 7 секунд на одну тест-полоску, значительно возрастает производительность труда. В большинстве случаев описанные системы могут взаимодействовать с Лабораторной Информационной Системой (ЛИС) в области управления данными и оформления отчетов.
Наиболее востребованным на данный момент оборудованием становятся полностью автоматические системы, способные объединяться с автоматическими системами для обработки образцов, а также позволяющие выполнить автоматическое исследование микроскопии осадка мочи, стандартизируя способ обработки и оценки образцов. Компания Siemens предлагает широкий ассортимент анализаторов биохимии мочи, которые могут использоваться:
• В местах оказания лечебной помощи, например, в кабинетах врачей, клиниках и больничных палатах
• В лабораториях, частных или входящих в состав больниц.
Для определения всех протеинов в моче существует целый ряд простых, полуколичественных и более сложных количественных анализов. Для качественного и количественного определения альбумина, глобулинов, протеина Бенс-Джонса и других протеинов используются специфические методы. Большая часть применяемых количественных методов за исключением простого колориметрического анализа с использованием тест-полосок с реагентами основана на реакции преципитации протеина. Колориметрический метод анализа мочи с использованием тест- полосок базируется на пероксидазоподобной активности соединений меди с креатинином. Пероксидазоподобная активность соединения меди с креатинином измеряется по тетраметилбензидину (ТМВ) и диизопропилбензиндигидропероксиду (ДВДГ). Анализ на микроальбуминурию (небольшое количество альбумина в моче) может помочь врачам определить нарушение работы почек у людей, страдающих сахарным диабетом, уже на ранних стадиях. Выполнять анализ на микроальбуминурию подобным пациентам рекомендует Американская Диабетическая Ассоциация.
На данный момент, окончательно сформировано мнение специалистов о необходимости и целесообразности использования автоматизированных мочевых станций, состоящих из автоматического биохимического анализатора и системы для микроскопического исследований осадка мочи. При этом предпочтение профеcсионалов оказывается на стороне высокотехнологичных, точных и полнофункциональных систем таких , как UF 1000i/UF 500 (фирма производитель Sysmex). Метод измерения данной системы основан на высокоточной флуоресцентной проточной цитометрии, а также гидродинамической фокусировка и кондуктометрии. Полупроводниковый лазер и высокоспецифичные красители для нуклеиновых клеточных структур обеспечивают высокоспецифичный анализ осадка мочи, и в особенности выявление бактериальных клеток на клинически значимом уровне. Анализ бокового рассеяния и флуоресценции обеспечивает высокую специфичность и точность диагностики. Возможность перекрестной проверки результатов анализа и составления единого протокола с автоматическими и полуавтоматическими тест-стрип- анализаторами ( такими как Clinitek Аtlas фирмы Siemens).
Мочекаменная болезнь. Пять важных вопросов терапевту
- Главная
- Пациентам
- Публикации
Мочекаменная болезнь на сегодняшний момент изучена довольно обширно. Однако многие не задумываются о причинах возникновения камней в организме. Даже незначительное нарушение обмена веществ может стать фактором для запуска механизма заболевания. Несоответствующий образ жизни, неправильное питание и водопотребление, воспаления в организме — все это и многое другое может привести к прогрессированию заболевания, а отложенное лечение — к серьезным осложнениям. Врач-терапевт медицинской клиники «Академия здоровья» Ольга Александровна Кулакова отвечает на наиболее часто задаваемые вопросы, связанные с мочекаменной болезнью.
— Что представляет собой мочекаменная болезнь?
— Мочекаменная болезнь (уролитиаз) — говоря простым языком, это заболевание, которое характеризуется образованием и наличием в мочевыделительной системе камней, плотных образований (конкрементов) различной консистенции, формы, величины. Конкременты могут быть обнаружены на уровне почки, мочеточника, мочевого пузыря. С практической точки зрения, по своему составу камни подразделяются на несколько видов: оксалаты, фосфаты, ураты, белковые камни. Но чаще бывает так, что конкременты имеют смешанный минеральный состав.
— Чем может быть обусловлено появление камней в мочевыделительной системе?
— Главной причиной, которая приводит к возникновению мочекаменной болезни, является нарушение оттока мочи. Причин, вызывающие заболевание, множество: малоподвижный образ жизни, употребление большого количества мясных продуктов (белковая пища), увлечение вегетарианством, плохое качество питьевой воды (в составе которой содержится избыток солей кальция). На обменные процессы может влиять и недостаток некоторых витаминов, в том числе витаминов группы В. Также причиной могут послужить воспалительные процессы в самой мочевыделительной системе (пиелонефриты, циститы и т. п.). Одним из факторов камнеобразования являются процессы, нарушающие отток мочи из органов мочевыводящей системы.
— Как диагностируется заболевание и почему это является актуальным?
— Мочекаменная болезнь может протекать без каких-либо клинических проявлений, т. е. никак не беспокоить человека. Врач-терапевт на основании результатов общего анализа мочи может предположить наличие заболевания и отправить пациента на более глубокое обследование. В анализе может присутствовать гематурия (наличие эритроцитов), белок, лейкоциты. Лейкоциты появляются, если имеется какая-либо инфекция (отток мочи нарушен — инфекция размножается). Также берется во внимание мочевой осадок, в котором могут содержаться соли-оксалаты, соли-ураты, соли-фосфаты. То есть для диагностики заболевания, в первую очередь, необходим анализ мочи. Далее сдается общий анализ крови, назначается биохимический анализ крови (смотрят мочевую кислоту, содержание кальция и фосфора в крови, показатели креатинина мочевины по результатам которых оценивается азотовыделительная функция почек и ультразвуковая диагностика почек. Также при необходимости назначается рентгенологическое исследование и МРТ. Магнитно-резонансная томография может потребоваться, потому что существуют некоторые виды камней, которые могут быть не видны при проведении УЗИ или рентгена.
— В чем заключается лечение мочекаменной болезни?
— В лечении на первом плане стоит соблюдение водно-питьевого режима, то есть употребление достаточного количества жидкости, в среднем, 2 литра в сутки. Второе — это ограничение употребления соленой, острой, жареной пищи, алкогольных напитков, кофе, крепкого чая. Рекомендуется чаще пить клюквенные и брусничные морсы, фито-чай. Из-за того, что камни могут быть различного минерального состава, строгой диеты для всех не существует. Коррекция питания вводится, исходя из вида конкрементов. Например, при обнаружении уратно-фосфатных камней нужно обратить внимание на прием белковой пищи (мясных продуктов). Если обнаружены соли-оксалаты, то необходимо ограничить употребление таких продуктов, как щавель, шпинат, красная смородина, кофе, крепкий чай. При наличии в моче солей-фосфатов следует уменьшить потребление продуктов, в которых содержится фосфор (например, молочные продукты). Еще раз повторю, что строгих рамок в диете не существует, но питание обязательно должно быть сбалансированное — в рационе должна содержаться как растительная, так и белковая пища.
Важно отметить, что препаратов химического происхождения, которые бы просто избавляли от мочекаменной болезни, не существует. Все лекарственные средства назначаются индивидуально, лечение проводится длительное под контролем УЗИ и общего анализа мочи.
В лечении и профилактике мочекаменной болезни играет большую роль витаминная терапия. В частности, организму необходимы витамины В1 и В6, влияющие на процессы кальциево-фосфорного обмена. Кроме того, врач при выборе тактики лечения должен учитывать сопутствующие патологии. Если, например, у пациента имеется сахарный диабет или гипертоническая болезнь, то должна быть проведена коррекция терапии, потому что все эти заболевания влияют на функцию почек и могут вызвать такие осложнения, как хроническая почечная недостаточность.
— Насколько высок риск оперативного вмешательства при мочекаменной болезни?
— Пациент обычно попадает в стационар, когда у него начинается почечная колика — то есть, сильные боли. Человека госпитализируют и наблюдают или проводят хирургическое лечение, в зависимости от того на каком уровне находится камень, какова обструкция мочевыводящих путей. Иногда камни выходят самостоятельно, без хирургических вмешательств. Чтобы дело не дошло до «скорой», при выявлении даже незначительных размеров конкрементов важно назначить своевременное лечение, чтобы камни не увеличивались в размере и не привели к осложнениям.
Лечение взрослых женщин с подозрением на ИМП — Руководства по оказанию помощи
Клинический вопрос
Как лучше всего лечить инфекции мочевыводящих путей у взрослых женщин?
Сводка доказательств
Ежегодно у более 7 миллионов женщин диагностируются инфекции мочевыводящих путей (ИМП), что делает их одним из наиболее часто встречающихся состояний в первичной медико-санитарной помощи1. .2 Из-за высокой вероятности предварительного тестирования и низкого риска осложнений при поздней диагностике у здоровых в остальном женщин лечения отобранных пациентов с помощью телефонных консультаций является разумным вариантом, который был подтвержден в проспективных исследованиях.3,4
Однако многие пациенты обращаются к своим врачам с симптомами ИМП. Для таких пациентов систематический подход может помочь обеспечить правильное лечение. Систематический обзор2 подтвердил, что следующие результаты клинического обследования увеличивают вероятность ИМП у здоровых женщин: дизурия (отношение правдоподобия [LR] = 1,5), частота мочеиспускания (LR = 1,8), гематурия (LR = 2,0) и реберно-позвоночный угол. болезненность или боль в спине (LR = 1,7). Результаты, которые значительно снижают вероятность ИМП: жалобы пациентки на выделения из влагалища (LR = 0.3), выделения из влагалища при осмотре (LR = 0,7), раздражение влагалища (LR = 0,2) и отсутствие дизурии (LR = 0,5) 2
Мета-анализ5, посвященный использованию анализа мочи для диагностики ИМП, показал, что: положительный анализ мочи (определяемый как наличие нитритов или лейкоцитарной эстеразы) чувствителен на 75% и специфичен на 82% (положительный LR = 4,2, отрицательный LR = 0,3) для ИМП. положительный анализ мочи будет указывать на ИМП, а 77% при отрицательном анализе мочи — нет; отрицательный анализ мочи у пациента среднего или высокого риска не может исключить ИМП.
Утвержденные правила принятия клинических решений объединили анамнез пациента, физический осмотр и анализ мочи, чтобы помочь в диагностике ИМП. Например, Уигтон и его коллеги разработали правило6 для 216 женщин в возрасте от 14 до 78 лет (средний возраст 27 лет), поступивших с подозрением на ИМП в отделение неотложной помощи. Авторы подтвердили это правило во второй группе из 236 женщин со схожими демографическими данными.6 Пять переменных предсказывали ИМП: (1) предыдущая ИМП, (2) боль в спине, (3) более 15 лейкоцитов на поле высокой мощности (HPF). ), (4) более чем несколько бактерий в моче и (5) более пяти эритроцитов на HPF.Пациенты имели до 86% вероятности ИМП в зависимости от количества присутствующих переменных.
ИМП обычно классифицируются как «осложненные» у беременных женщин и у лиц с сопутствующими заболеваниями (например, сахарный диабет, недавнее обследование мочевыводящих путей, хроническое заболевание почек, аномалии мочевыводящих путей, иммуносупрессия). Этим женщинам рекомендуется посев мочи и эмпирическая терапия для подтверждения диагноза ИМП и определения чувствительности к антибиотикам.2,7 Женщинам с осложненными ИМП требуются более длительные курсы антибиотиков широкого спектра действия.Женщин с неосложненными ИМП можно лечить трехдневным курсом триметоприма / сульфаметоксазола (Бактрим, Септра) или трехдневным курсом хинолонового антибиотика, если устойчивость к Escherichia coli превышает 10-20 процентов.7
Неясно, увеличивает ли только возраст риск осложненной инфекции, и лишь в нескольких исследованиях оценивали более короткие курсы антибиотиков у пожилых пациентов. Одно исследование8 показало, что трехдневный курс ципрофлоксацина (Cipro) эффективен у здоровых женщин с ИМП в возрасте до 82 лет; однако количество участников в возрасте от 65 до 82 лет неизвестно.8 Врачи должны самостоятельно решать, можно ли лечить здоровых женщин старше 65 лет с неосложненными инфекциями только в течение трех дней или показан более длительный курс лечения. Врачи должны проконсультироваться с пациентами через три дня по телефону или лично для обеспечения клинического улучшения.
Систематический обзор2 включал алгоритм оценки взрослых женщин с подозрением на ИМП. Рисунок 12,6,7 основан на этом алгоритме и может быть напечатан на обратной стороне прилагаемой формы обращения к пациенту для принятия решения в месте оказания медицинской помощи.Алгоритм полезен, даже если микроскопический анализ мочи недоступен. Медсестра может заполнить большую часть анкеты до того, как врач увидит пациента. Рекомендации по диагностике и лечению соответствуют практическому руководству Института улучшения клинических систем 7, единственному опубликованному руководству по этому вопросу, основанному на фактических данных. Форма обращения с пациентом не применяется к женщинам, находящимся в лечебных учреждениях, женщинам, детям или мужчинам, не находящимся в амбулаторных условиях.
Просмотреть / распечатать рисунок
Оценка ИМП у взрослых женщин
Рисунок 1.
Алгоритм обследования взрослых женщин с подозрением на ИМП. (ИМП = инфекция мочевыводящих путей; WBC = белые кровяные тельца; HPF = сильное поле; RBC = красные кровяные тельца.) Информация из справочных материалов 2, 6 и 7.
Оценка ИМП у взрослых женщин
Рисунок 1.
Алгоритм оценки взрослых женщин с подозрением на ИМП. (ИМП = инфекция мочевыводящих путей; WBC = белые кровяные тельца; HPF = сильное поле; RBC = красные кровяные тельца.) Информация из справочных материалов 2, 6 и 7.
Заявление о подозрении на инфекцию мочевыводящих путей у женщин
[ исправлено]
Анализ мочи — Mayo Clinic
Обзор
Обзор
Общий анализ мочи — это анализ вашей мочи. Анализ мочи используется для выявления и лечения широкого спектра заболеваний, таких как инфекции мочевыводящих путей, заболевания почек и диабет.
Общий анализ мочи включает проверку внешнего вида, концентрации и содержания мочи.Аномальные результаты анализа мочи могут указывать на болезнь или недуг.
Например, инфекция мочевыводящих путей может сделать мочу мутной, а не прозрачной. Повышенный уровень белка в моче может быть признаком заболевания почек. Необычные результаты анализа мочи часто требуют дополнительных анализов, чтобы выявить источник проблемы.
Продукты и услуги
Показать больше продуктов от Mayo ClinicЗачем это нужно
Общий анализ мочи — это распространенный анализ, который проводится по нескольким причинам:
- Чтобы проверить свое общее состояние здоровья. Ваш врач может порекомендовать анализ мочи как часть обычного медицинского осмотра, проверки на беременность, предоперационной подготовки или при поступлении в больницу для выявления различных заболеваний, таких как диабет, заболевания почек и печени.
- Для диагностики заболеваний. Ваш врач может предложить анализ мочи, если вы испытываете боль в животе, спине, частое или болезненное мочеиспускание, кровь в моче или другие проблемы с мочеиспусканием. Анализ мочи может помочь диагностировать причину этих симптомов.
- Для наблюдения за состоянием здоровья. Если у вас диагностировано какое-либо заболевание, такое как заболевание почек или заболевание мочевыводящих путей, ваш врач может порекомендовать регулярно делать анализ мочи, чтобы контролировать ваше состояние и лечение.
Другие тесты, такие как тестирование на беременность и скрининг на наркотики, также могут основываться на образце мочи, но эти тесты ищут вещества, которые не входят в типичный анализ мочи. Например, при тестировании на беременность измеряется гормон, называемый хорионическим гонадотропином человека (ХГЧ).Скрининг на наркотики выявляет определенные лекарства или продукты их метаболизма, в зависимости от цели тестирования.
Дополнительная информация
Показать дополнительную информациюКак вы готовитесь
Если ваша моча проверяется только для анализа мочи, вы можете нормально есть и пить перед анализом. Если вы проходите другие тесты одновременно, вам может потребоваться голодание в течение определенного времени перед тестом. Ваш врач даст вам конкретные инструкции.
Многие лекарства, в том числе лекарства и добавки, отпускаемые без рецепта, могут повлиять на результаты анализа мочи. Перед анализом мочи расскажите своему врачу о любых лекарствах, витаминах или других добавках, которые вы принимаете.
Что вас может ожидать
В зависимости от ситуации вы можете взять образец мочи дома или в кабинете врача. Ваш врач предоставит контейнер для анализа мочи. Вас могут попросить взять образец утром, потому что в это время ваша моча более концентрированная, и аномальные результаты могут быть более очевидными.
Для получения наиболее точных результатов может потребоваться отбор пробы в середине потока с использованием метода чистого улова. Этот метод включает следующие шаги:
- Очистите мочевое отверстие. Женщинам следует раздвинуть половые губы и очистить их спереди назад. Мужчинам следует протирать кончик полового члена.
- Начать мочиться в туалет.
- Пропустите сборный контейнер в струю мочи.
- Вылейте не менее 1–2 унций (30–59 миллилитров) в сборный контейнер.
- Закончить мочеиспускание в туалет.
- Доставьте образец в соответствии с указаниями врача.
- Если вы не можете доставить образец в указанное место в течение 60 минут после забора, охладите образец, если врач не дал вам других указаний.
В некоторых случаях врач может ввести тонкую гибкую трубку (катетер) через отверстие мочевыводящих путей в мочевой пузырь для сбора образца мочи.
Образец мочи отправляется в лабораторию для анализа.Вы можете немедленно вернуться к своим обычным занятиям.
Результаты
При анализе мочи образец мочи оценивается тремя способами: визуальный осмотр, тест с помощью индикаторной полоски и микроскопическое исследование.
Визуальный осмотр
Лаборант исследует внешний вид мочи. Моча обычно прозрачная. Облачность или необычный запах могут указывать на проблему, например на инфекцию.
Кровь в моче может придать ей красный или коричневый цвет.На цвет мочи может влиять то, что вы только что съели. Например, свекла или ревень могут добавить красной окраске вашей мочи.
Тест с помощью щупа
Щуп — тонкий пластиковый стержень с полосками химикатов на нем — помещается в мочу для выявления отклонений от нормы. Химические полоски меняют цвет, если присутствуют определенные вещества или их уровни выше нормы. Тест с помощью масляного щупа проверяет:
- Кислотность (pH). Уровень pH показывает количество кислоты в моче.Аномальный уровень pH может указывать на заболевание почек или мочевыводящих путей.
- Концентрация. Мера концентрации или удельного веса показывает, насколько концентрированы частицы в вашей моче. Концентрация выше нормы часто является результатом недостаточного употребления жидкости.
- Белок. Низкий уровень белка в моче — это нормально. Небольшое увеличение количества белка в моче обычно не вызывает беспокойства, но большее количество может указывать на проблемы с почками.
- Сахар. Обычно количество сахара (глюкозы) в моче слишком мало, чтобы его можно было обнаружить. Любое обнаружение сахара в этом тесте обычно требует повторного тестирования на диабет.
- Кетоны. Как и в случае с сахаром, любое количество кетонов, обнаруженное в моче, может быть признаком диабета и требует повторного тестирования.
- Билирубин. Билирубин — продукт распада красных кровяных телец. Обычно билирубин переносится в кровь и попадает в печень, где удаляется и становится частью желчи.Билирубин в моче может указывать на повреждение или заболевание печени.
- Признаки заражения. Если в моче обнаружены нитриты или лейкоцитарная эстераза — продукт лейкоцитов — это может быть признаком инфекции мочевыводящих путей.
- Кровь. Кровь в моче требует дополнительного тестирования — это может быть признаком поражения почек, инфекции, камней в почках или мочевом пузыре, рака почки или мочевого пузыря или заболеваний крови.
Микроскопическое исследование
Во время этого исследования несколько капель мочи просматриваются под микроскопом.Если на уровне выше среднего наблюдается одно из следующего, может потребоваться дополнительное тестирование:
- Лейкоциты (лейкоциты) могут быть признаком инфекции.
- Красные кровяные тельца (эритроциты) могут быть признаком заболевания почек, заболевания крови или другого основного заболевания, такого как рак мочевого пузыря.
- Бактерии или дрожжи могут указывать на инфекцию.
- Слитки — белки трубчатой формы — могут образовываться в результате заболеваний почек.
- Кристаллы , образующиеся из химических веществ в моче, могут быть признаком камней в почках.
Один только анализ мочи обычно не позволяет поставить точный диагноз. В зависимости от причины, по которой ваш врач рекомендовал этот тест, аномальные результаты могут потребовать или не потребовать последующего наблюдения.
Ваш врач может оценить результаты анализа мочи вместе с результатами других анализов или заказать дополнительные анализы, чтобы определить следующие шаги.
Например, если в остальном вы здоровы и у вас нет признаков или симптомов заболевания, результаты анализа мочи немного выше нормы могут не быть поводом для беспокойства, и последующее наблюдение может не потребоваться.Однако, если у вас диагностировано заболевание почек или мочевыводящих путей, повышенный уровень может указывать на необходимость изменения плана лечения.
Чтобы получить более подробную информацию о результатах анализа мочи, обратитесь к врачу.
23 октября 2019 г.
Инфекции мочевыводящих путей: причины, симптомы и лечение
Обзор
Что такое инфекция мочевыводящих путей (ИМП)?
Инфекция мочевыводящих путей (ИМП) — это инфекция мочевыводящей системы.Этот тип инфекции может поражать уретру (состояние, называемое уретритом), почки (состояние, называемое пиелонефритом) или мочевой пузырь (состояние, называемое циститом).
Обычно ваша моча не содержит бактерий (микробов). Моча — это побочный продукт нашей системы фильтрации — почек. Когда продукты жизнедеятельности и избыток воды удаляются из крови почками, образуется моча. Обычно моча проходит через мочевыводящую систему без каких-либо загрязнений. Однако бактерии могут попасть в мочевыделительную систему извне, вызывая такие проблемы, как инфекция и воспаление.Это инфекция мочевыводящих путей (ИМП).
Что такое мочевыводящие пути?
Мочевыводящие пути производят и хранят мочу, один из жидких отходов организма. Мочевыводящие пути включают следующие части:
- Почки : Эти маленькие органы расположены на задней части тела, чуть выше бедер. Это фильтры вашего тела, удаляющие отходы и воду из крови. Эти отходы превращаются в мочу.
- Мочеточники : Мочеточники — это тонкие трубки, по которым моча из почек попадает в мочевой пузырь.
- Мочевой пузырь : похожий на мешок контейнер, мочевой пузырь хранит вашу мочу до того, как она покинет тело.
- Уретра : по этой трубке моча выводится из мочевого пузыря за пределы тела.
Насколько распространены инфекции мочевыводящих путей (ИМП)?
Инфекции мочевыводящих путей очень распространены и случаются у 1 из 5 женщин в течение жизни. Хотя ИМП часто встречаются у женщин, они также могут возникать у мужчин, пожилых людей и детей. От 1 до 2% детей заболевают инфекциями мочевыводящих путей.Каждый год от 8 до 10 миллионов обращаются к врачам по поводу инфекций мочевыводящих путей.
Кто заболевает инфекциями мочевыводящих путей (ИМП)?
Любой человек может заразиться инфекциями мочевыводящих путей, но они чаще встречаются у женщин. Это связано с тем, что уретра (трубка, по которой моча выводится из организма) у женщин короче и ближе к анальному отверстию, где распространены бактерии E. coli. Пожилые люди также подвержены более высокому риску развития цистита. Этот повышенный риск может быть связан с неполным опорожнением мочевого пузыря.Есть несколько заболеваний, которые могут быть связаны с этим, в том числе увеличенная простата или выпадение мочевого пузыря (состояние, при котором мочевой пузырь выпадает или выскальзывает из своего обычного положения).
Если вы часто страдаете инфекциями мочевыводящих путей, ваш лечащий врач может провести тесты для выявления других проблем со здоровьем, таких как диабет или аномалия мочевыделительной системы, которые могут способствовать вашим инфекциям. Людям с частыми ИМП иногда назначают антибиотики в низких дозах в течение определенного периода времени, чтобы инфекция не вернулась.Этот осторожный подход к лечению частых ИМП объясняется тем, что в вашем организме может развиться устойчивость к антибиотику, и вы можете заразиться другими типами инфекций, такими как колит C. diff. Эта практика используется очень редко.
В чем разница между инфекцией мочевыводящих путей (ИМП) и инфекцией мочевого пузыря (циститом)?
Инфекция мочевыводящих путей — это более общий тип инфекции. У вас много частей мочевыводящих путей. ИМП — это термин, обозначающий инфекцию, распространяющуюся по мочевыводящим путям.Инфекция мочевого пузыря, также называемая циститом, — это специфическая инфекция. При этой инфекции бактерии проникают в мочевой пузырь и вызывают воспаление.
Не все инфекции мочевыводящих путей становятся инфекциями мочевого пузыря. Предотвращение распространения инфекции — одна из наиболее важных причин для быстрого лечения ИМП при появлении симптомов. Инфекция может распространиться не только на мочевой пузырь, но и на почки, что является более сложным типом инфекции, чем ИМП.
Симптомы и причины
Что вызывает инфекцию мочевыводящих путей (ИМП)?
Инфекции мочевыводящих путей вызываются микроорганизмами, обычно бактериями, которые проникают в уретру и мочевой пузырь, вызывая воспаление и инфекцию.Хотя ИМП чаще всего возникает в уретре и мочевом пузыре, бактерии также могут перемещаться по мочеточникам и инфицировать ваши почки.
Более 90% случаев инфекции мочевого пузыря (цистита) вызываются кишечной палочкой, бактерией, обычно обнаруживаемой в кишечнике.
Каковы симптомы инфекции мочевыводящих путей (ИМП)?
Инфекция мочевыводящих путей вызывает покраснение и раздражение слизистой оболочки мочевыводящих путей (воспаление), что может вызывать некоторые из следующих симптомов:
Другие симптомы, которые могут быть связаны с инфекцией мочевыводящих путей, включают:
- Боль во время секса.
- Боль в половом члене.
- Боль в боку или в пояснице.
- Усталость.
- Лихорадка (температура выше 100 градусов по Фаренгейту) и озноб.
- Рвота.
- Психические изменения или спутанность сознания.
Диагностика и тесты
Как диагностируются инфекции мочевыводящих путей (ИМП)?
Ваш врач будет использовать следующие тесты для диагностики инфекции мочевыводящих путей:
- Общий анализ мочи : Этот тест исследует мочу на наличие эритроцитов, лейкоцитов и бактерий.Количество лейкоцитов и эритроцитов в моче может указывать на инфекцию.
- Посев мочи : Посев мочи используется для определения типа бактерий в моче. Это важный тест, потому что он помогает выбрать подходящее лечение.
Если ваша инфекция не поддается лечению или если вы продолжаете заражаться снова и снова, ваш врач может использовать следующие тесты для проверки ваших мочевыводящих путей на наличие заболеваний или травм:
- Ультразвук : В этом тесте звуковые волны создают изображение внутренних органов.Этот тест проводится поверх вашей кожи, он безболезненный и обычно не требует подготовки.
- Цистоскопия : В этом тесте используется специальный инструмент, снабженный линзой и источником света (цистоскоп), чтобы видеть внутреннюю часть мочевого пузыря из уретры.
- Компьютерная томография : Другой визуализирующий тест, компьютерная томография — это разновидность рентгеновского снимка, при котором снимаются поперечные сечения тела (например, срезы). Этот тест намного точнее обычного рентгеновского излучения.
Ведение и лечение
Как лечат инфекции мочевыводящих путей (ИМП)?
Вам нужно будет вылечить инфекцию мочевыводящих путей.Антибиотики — это лекарства, которые убивают бактерии и борются с инфекцией. Антибиотики обычно используются для лечения инфекций мочевыводящих путей. Ваш лечащий врач подберет лекарство, которое лучше всего лечит конкретные бактерии, вызывающие вашу инфекцию. Некоторые часто используемые антибиотики могут включать:
- Нитрофурантоин.
- Сульфаниламиды (сульфаниламидные препараты).
- Амоксициллин.
- Цефалоспорины.
- Триметоприм / сульфаметоксазол (Бактрим®).
- Доксициклин.
- Хинолоны (такие как ципрофлоксацин [Cipro®]).
Очень важно, чтобы вы следовали указаниям врача по приему лекарства. Не прекращайте прием антибиотика, потому что симптомы исчезнут и вы почувствуете себя лучше. Если инфекцию не вылечить полностью полным курсом антибиотиков, она может вернуться.
Если у вас в анамнезе частые инфекции мочевыводящих путей, вам могут выписать рецепт на антибиотики, которые вы будете принимать при первом появлении симптомов.Другим пациентам могут назначать антибиотики каждый день, через день или после полового акта, чтобы предотвратить инфекцию. Поговорите со своим врачом о наиболее подходящем для вас варианте лечения, если у вас в анамнезе частые ИМП.
Каковы осложнения инфекции мочевыводящих путей (ИМП)?
Инфекцию мочевыводящих путей легко вылечить антибиотиками. Однако, если не лечить или преждевременно прекратить прием лекарств, этот тип инфекции может привести к более серьезной инфекции, например, почечной инфекции.
Могу ли я стать невосприимчивым к антибиотикам, используемым для лечения ИМП?
Ваше тело действительно может привыкнуть к антибиотикам, которые обычно используются для лечения инфекции мочевыводящих путей (ИМП). Это случается у людей, которые очень часто болеют. С каждой ИМП и применением антибиотиков для ее лечения инфекция адаптируется, и бороться с ней становится все труднее. Это называется инфекцией, устойчивой к антибиотикам. По этой причине ваш лечащий врач может предложить альтернативные методы лечения, если у вас частые ИМП.Сюда могут входить:
- Ожидание : Ваш поставщик медицинских услуг может предложить вам понаблюдать за своими симптомами и подождать. В течение этого времени вам может быть рекомендовано пить много жидкости (особенно воды), чтобы «вымыть» вашу систему.
- Внутривенное лечение : В некоторых очень сложных случаях, когда ИМП устойчивы к антибиотикам или инфекция переместилась в ваши почки, вам может потребоваться лечение в больнице. Лекарство будет введено вам прямо в вену (внутривенно).Когда вы вернетесь домой, вам на время пропишут антибиотики, чтобы полностью избавиться от инфекции.
Клюквенный сок предотвращает инфекцию мочевыводящих путей (ИМП)?
Многие люди говорят, что клюквенный сок помогает лечить или даже предотвращать ИМП. В настоящее время исследователи изучают эту тему, но пока не нашли окончательного ответа. Медицинские работники рекомендуют пить много жидкости, если у вас есть или у вас есть инфекция мочевыводящих путей. Добавление стакана несладкого клюквенного сока в свой рацион — не проверенный способ предотвратить ИМП, но, как правило, вам это не повредит.
Профилактика
Могу ли я предотвратить инфекцию мочевыводящих путей (ИМП)?
Обычно инфекцию мочевыводящих путей (ИМП) можно предотвратить, изменив образ жизни. Эти советы могут включать:
- Соблюдайте правила гигиены : Вы часто можете предотвратить ИМП, соблюдая правила личной гигиены. Это особенно важно для женщин. Поскольку уретра у женщин намного короче, чем у мужчин, бактериям кишечной палочки легче перемещаться из прямой кишки обратно в организм.Чтобы этого избежать, после дефекации рекомендуется всегда вытираться спереди назад. Женщинам также следует соблюдать правила гигиены во время менструального цикла, чтобы избежать инфекций. Частая смена прокладок и тампонов, а также отказ от женских дезодорантов также могут помочь предотвратить ИМП.
- Обильное питье : Добавление дополнительных жидкостей, особенно воды, в свой распорядок дня может помочь удалить лишние бактерии из мочевыводящих путей. Рекомендуется выпивать от шести до восьми стаканов воды в день.
- Изменение привычки к мочеиспусканию : мочеиспускание может сыграть большую роль в избавлении организма от бактерий. Ваша моча — это отходы жизнедеятельности, и каждый раз, когда вы опорожняете мочевой пузырь, вы удаляете эти отходы из своего тела. Частое мочеиспускание может снизить риск развития инфекции, особенно если у вас в анамнезе частые ИМП. Этому будет способствовать употребление большого количества жидкости, но старайтесь избегать употребления жидкости и пищи, которые могут вызвать раздражение мочевого пузыря. К ним могут относиться алкоголь, соки цитрусовых, напитки с кофеином и острая пища.Вам также следует попробовать помочиться сразу до и после секса. Это поможет избавиться от бактерий, которые могли быть занесены во время полового акта. Вы также можете промыть область гениталий теплой водой перед половым актом. Не спринцеваться. Медицинские работники не рекомендуют эту практику.
- Изменение противозачаточных средств : Некоторые женщины имеют повышенный риск развития ИМП, если они используют диафрагму для контроля рождаемости. Поговорите со своим врачом о других вариантах противозачаточных средств.
- Использование лубриканта на водной основе во время секса : Если вы чувствуете сухость влагалища и используете лубрикант во время секса, используйте лубрикант на водной основе. Вам также может потребоваться избегать спермицидов, если у вас частые ИМП.
- Смена одежды : Избегайте плотно прилегающей одежды, чтобы оставаться сухим, предотвращая размножение бактерий в мочевыводящих путях. Вы также можете перейти на нижнее белье из хлопка. Это предотвратит скопление лишней влаги вокруг уретры.
Некоторым женщинам в постменопаузе врач может порекомендовать вагинальный крем, содержащий эстроген. Это может снизить риск развития ИМП из-за изменения pH влагалища. Поговорите со своим врачом, если у вас рецидивирующие ИМП и у вас уже наступила менопауза.
Добавки, отпускаемые без рецепта, также доступны для лечения ИМП. Иногда их рекомендуют людям, у которых частые ИМП, как еще один способ их предотвращения. Поговорите со своим врачом, прежде чем начинать принимать какие-либо добавки, и спросите, могут ли они быть для вас хорошим выбором.
Перспективы / Прогноз
Каков прогноз (перспективы) для человека с инфекцией мочевыводящих путей?
Инфекции мочевыводящих путей (ИМП) обычно очень хорошо поддаются лечению. ИМП может вызывать дискомфорт до начала лечения, но как только ваш лечащий врач определит тип бактерий и назначит правильный антибиотик, ваши симптомы должны быстро улучшиться. Важно продолжать принимать лекарства в течение всего времени, прописанного вашим лечащим врачом.Если у вас частые ИМП или если ваши симптомы не улучшаются, ваш врач может проверить, является ли это инфекцией, устойчивой к антибиотикам. Это более сложные инфекции, которые поддаются лечению, и может потребоваться внутривенное введение антибиотиков (через капельницу) или альтернативное лечение.
Жить с
Когда мне следует позвонить своему врачу?
Позвоните своему врачу, если у вас есть симптомы инфекции мочевыводящих путей. Если вам поставили диагноз ИМП и ваши симптомы ухудшаются, позвоните своему врачу.Вам может потребоваться другое лечение. В частности, обратите внимание на эти симптомы:
- Лихорадка.
- Боль в спине.
- Рвота.
Если у вас есть какие-либо из этих симптомов или другие симптомы не исчезают после лечения, позвоните своему врачу. ИМП могут распространяться по мочевыводящим путям и другим частям тела. Однако лечение очень эффективно и может быстро облегчить ваши симптомы.
Лейкоцитов в моче: что это значит
Питер Дазли, Getty Images
Существует множество причин, по которым ваш врач может попросить вас сдать анализ мочи.Возможно, вы не думаете об этом, но ваша моча многое говорит о вашем общем состоянии здоровья, поэтому это полезный индикатор для целого ряда диагнозов.
Если результаты анализа выявляют присутствие лейкоцитов — иначе называемых клетками «иммунитета», — вам нужно определить возможные причины. Доктор Мэтью Браун, научный сотрудник Bupa UK, объясняет, что может означать для вашего здоровья обнаружение лейкоцитов в образце мочи:
Что такое лейкоциты?
Белые кровяные тельца, также называемые лейкоцитами или лейкоцитами, помогают защитить ваш организм от инфекций.Постоянно производимые в вашем костном мозге, они патрулируют ваше тело и бросаются на вашу защиту при первых признаках инфекции.
Белые кровяные тельца обнаруживают источники инфекций и помогают предотвратить болезнь.
«Думайте о своих лейкоцитах как о клетках иммунитета», — говорит доктор Браун. «Они проходят через вашу кровь, чтобы бороться с вирусами, бактериями и другими источниками инфекции. Лейкоциты обнаруживают источники инфекций и помогают предотвратить болезни ».
Важно отметить, что обычно в моче нет никаких кровяных телец.Когда ваши почки фильтруют кровь, удаляя отходы и воду для образования мочи, они не пропускают клетки крови. Так что же дает?
Почему в моче могут обнаруживаться лейкоциты?
Большинство причин лейкоцитов в моче несерьезны. Однако «иногда это может означать, что у вас есть заболевание, требующее лечения, например инфекция мочи или почек», — объясняет доктор Браун.
Почему? По тем же причинам мы видим белые пятна на горле, когда у нас болит горло, и белые пятна на коже, когда мы страдаем от инфицированных прыщей — белые области представляют собой скопления белых кровяных телец, которые образуют гной.
«Важно отметить, что лейкоциты не видны в моче», — добавляет доктор Браун. «Их обычно забирают, когда врач делает анализ предоставленной вами мочи. Если вы заметили в моче видимую кровь, важно срочно обратиться к врачу ».
Воспаление — еще одна причина, по которой в моче могут присутствовать лейкоциты, и это может быть вызвано камнями в почках, иммунными нарушениями, аллергией. или рост в любом месте мочеполовой системы.
Лейкоциты в моче симптомы
Какие симптомы связаны с лейкоцитами в моче? Все зависит от состояния здоровья, из-за которого они появляются. «Если виновата инфекция мочевого пузыря, вы можете испытывать боль в нижней части живота, чувствовать усталость или недомогание или боль при мочеиспускании», — объясняет доктор Браун.
Камни в почках, еще одна возможная причина, могут вызывать аналогичные симптомы, наряду с сильной болью в спине, тошнотой, рвотой или лихорадкой.«Если вы испытываете какие-либо необычные симптомы, лучше всего обратиться к терапевту», — добавляет он.
Лейкоциты в анализах мочи
Что делать дальше? «Если у вас есть лейкоциты в моче, врач может задать вам несколько вопросов, чтобы выяснить, что их вызвало», — объясняет доктор Браун.
Если они подозревают инфекцию, они могут прописать вам антибиотики и отправить образец мочи для посева и определения чувствительности для выявления каких-либо микроорганизмов.
Они могут прописать антибиотики и отправить образец мочи для посева и определения чувствительности.
«Если это произойдет, очень важно пройти полный курс лечения антибиотиками, даже если вы почувствуете себя лучше», — говорит доктор Браун. «Врач может изменить ваши антибиотики, как только они получат результаты анализа мочи и если ваши симптомы не исчезнут».
Если инфекции нет, дальнейшие тесты для измерения функции почек и определения формы почек с помощью X — могут потребоваться лучи.В качестве альтернативы ваш врач может предложить цистоскопию, которая позволяет врачам осмотреть ваш мочевой пузырь изнутри с помощью узкого гибкого телескопа.
«Если причина не ясна, ваш врач может запросить другие анализы в зависимости от вашего возраста и других симптомов», — говорит д-р Браун. «Важно помнить, что ваш врач должен обсудить с вами следующие шаги. Если у вас есть какие-либо вопросы, лучше всего сообщить об этом своему терапевту ».
Последнее обновление: 12-02-2020
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты.Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
Причины, симптомы и варианты лечения
Медицинский осмотр на сайте Drugs.com. Последнее обновление: 25 февраля 2020 г.
Что такое инфекция мочевыводящих путей у женщин?
Инфекция мочевыводящих путей — это инфекция, поражающая органы, вырабатывающие мочу и выводящие ее из организма. Эти структуры включают почки, мочеточники (длинные тонкие трубки, соединяющие почки с мочевым пузырем), мочевой пузырь и уретру.Врачи часто делят инфекции мочевыводящих путей на два типа: инфекции нижних и верхних путей:
- Инфекции нижних мочевых путей — Инфекция мочевого пузыря называется циститом (инфекцией мочевого пузыря). Бактерии, обычно находящиеся в кишечнике, являются основной причиной инфекций нижних мочевыводящих путей. Эти бактерии распространяются из заднего прохода в уретру и мочевой пузырь, где они растут, проникают в ткани и вызывают инфекцию.
- Инфекции верхних мочевых путей — Они затрагивают мочеточники и почки.Эти инфекции называются пиелонефритом или инфекциями почек. Инфекции верхних мочевых путей обычно возникают из-за того, что бактерии попадают из мочевого пузыря в почки. Иногда они возникают, когда бактерии перемещаются с кровотоком из других частей тела и оседают в почках.
Женщины страдают гораздо чаще, чем мужчины, потому что у женщин короткие уретры, которые позволяют относительно легко проникать бактериям в мочевой пузырь.Половой акт может вызвать распространение бактерий вверх в мочевой пузырь. Кроме того, использование противозачаточных диафрагм и спермицидов может изменить нормальную бактериальную среду вокруг уретры и повысить вероятность инфицирования.
У беременных женщин временные изменения физиологии и анатомии мочевыводящих путей делают будущих мам первыми кандидатами на цистит и пиелонефрит. Инфекции почек и мочевого пузыря могут представлять серьезный риск для беременных женщин и их будущих детей, поскольку они увеличивают риск преждевременных схваток или родов, а иногда и смерти плода или новорожденного.
Симптомы
Инфекции нижних и верхних мочевых путей могут вызывать один или несколько из следующих симптомов:
- Необычно частое мочеиспускание
- Сильный позыв к мочеиспусканию
- Боль, дискомфорт или жжение при мочеиспускании
- Боль, давление или болезненность в области мочевого пузыря (по средней линии, выше или около лобковой области)
- Мутная моча с неприятным запахом или необычно сильным запахом
- Лихорадка с ознобом или без него
- Тошнота и рвота
- Боль в боку или в верхней части спины
- Пробуждение от сна для мочеиспускания
- Ночное недержание мочи у человека, который обычно был сухим по ночам
Диагностика
Ваш врач спросит вас о ваших симптомах и о том, были ли у вас ранее инфекции мочевыводящих путей.Он или она также спросит вас о вашем сексуальном анамнезе, в том числе о любых заболеваниях, передающихся половым путем, у вас и вашего партнера, об использовании презервативов, нескольких партнеров, использовании диафрагмы и / или спермицидов, а также о том, можете ли вы забеременеть. Ваш врач также спросит, есть ли у вас какие-либо другие проблемы со здоровьем, такие как диабет, которые могут повысить вероятность развития инфекций.
Вас попросят сдать образец мочи, который будет проверен в лаборатории на наличие бактерий или других признаков инфекции.Ваш образец мочи также может быть отправлен в лабораторию для определения конкретного типа бактерий и конкретных антибиотиков, которые можно использовать для уничтожения бактерий. Если у вас жар или другие симптомы инфекции верхних мочевых путей, ваш врач может назначить анализ крови, чтобы определить количество лейкоцитов. Высокое количество лейкоцитов указывает на инфекцию. Кровь также можно проверить на наличие бактерий. Это называется посевом крови.
Людям с симптомами тяжелой почечной инфекции или частыми эпизодами инфекций нижних или верхних мочевых путей могут потребоваться дополнительные тесты, например:
- Компьютерная томография (КТ) почек и мочевыделительной системы
- Ультразвуковое исследование
- Цистоскопия — обследование, при котором врач проверяет внутреннюю часть мочевого пузыря с помощью тонкого полого инструмента, похожего на телескоп.
Ожидаемая продолжительность
При правильном лечении большинство неосложненных инфекций мочевыводящих путей можно вылечить за два-три дня. Для полного исчезновения симптомов почечной инфекции может потребоваться несколько дней.
Профилактика
Для предотвращения инфекций мочевыводящих путей:
- Выпивайте несколько стаканов воды каждый день. Жидкости препятствуют размножению бактерий, вымывая мочевыводящие пути.Употребление клюквенного сока может сдерживать рост бактерий, уменьшая способность бактерий прилипать к уретре.
- Протрите спереди назад. Чтобы предотвратить распространение кишечных бактерий из прямой кишки в мочевыводящие пути, женщины всегда должны протирать туалетную бумагу спереди назад после дефекации.
- Уменьшает распространение бактерий во время секса. Помочитесь после полового акта, чтобы вывести бактерии из уретры.Если вы продолжаете заражаться, вам следует поговорить с врачом об использовании антибиотиков после секса, чтобы снизить риск развития инфекций мочевыводящих путей.
Лечение
Врачи лечат инфекции нижних и верхних мочевых путей с помощью антибиотиков. Лабораторные исследования могут определить лучший антибиотик для лечения. Большинство неосложненных инфекций нижнего тракта лечат трехдневным курсом антибиотиков, хотя беременным женщинам или женщинам с такими заболеваниями, как диабет, подавляющие иммунную систему, обычно требуется более длительный прием антибиотиков.
Людей с инфекциями верхних мочевых путей обычно лечат 10–14-дневным курсом антибактериальной терапии. Людям с тяжелыми инфекциями верхних мочевых путей может потребоваться стационарное лечение антибиотиками, вводимыми через вену (внутривенно). Это особенно верно, если тошнота, рвота и лихорадка увеличивают риск обезвоживания и мешают человеку принимать пероральные антибиотики.
Когда звонить профессионалу
Позвоните своему врачу, если у вас частое мочеиспускание, сильные позывы к мочеиспусканию, дискомфорт во время мочеиспускания или другие симптомы инфекции мочевыводящих путей.Вам также следует обратиться за медицинской помощью, если у вас есть симптомы почечной инфекции, такие как лихорадка, тошнота, рвота и боль в боку или спине. Любой беременной женщине, у которой наблюдаются симптомы инфекции верхних или нижних мочевых путей, особенно важно немедленно обратиться к врачу.
Прогноз
После того, как женщина излечилась от цистита, у нее есть 20% шанс развития второй инфекции. После второй инфекции риск развития третьей у нее составляет 30%.Если у женщины три или более эпизода цистита в течение одного года, а структура или анатомия мочевыводящих путей в норме, ее врач может назначить специальную схему лечения антибиотиками, чтобы снизить риск будущих инфекций.
Внешние ресурсы
Национальный институт диабета, болезней пищеварения и почек
https://www.niddk.nih.gov/
Американский фонд урологических заболеваний
https: // www.urologyhealth.org
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Диагностика и лечение пиурии | Advanced Urology Associates
Что такое пиурия?
Пиурия означает наличие лейкоцитов или гноя в моче. Женщины подвержены большему риску пиурии, чем мужчины.
Что вызывает пиурию?
Самая частая причина появления лейкоцитов в моче — инфекция мочевыделительной системы — обычно мочевого пузыря, но также может быть и почек.Хотя инфекция составляет гнойные клетки в моче в 98-99% случаев, это не единственная причина. Организм обычно реагирует на раздражение тканей воспалительной реакцией. Этот воспалительный ответ проявляется в усилении кровотока в этой области, небольшом отеке тканей и инфильтрации лейкоцитов, помогающих бороться с раздражением. Таким образом, любая причина воспаления мочевыделительной системы может увеличить количество лейкоцитов в моче.
Бактериальные инфекции являются причиной номер один воспаления, их легко обнаружить или культивировать из мочи.Некоторые другие бактериальные организмы, которые встречаются редко и требуют специальных методов культивирования или не могут быть культивированы, также могут инфицировать мочу. Некоторые из них: туберкулез, анаэробные бактерии (которые лучше растут при небольшом количестве кислорода или без него), актиномикоз, наркодиоз, грибковые инфекции, гонорея, хламидиоз и некоторые вирусные инфекции, такие как простой герпес и вирус папилломы человека (кондиломы / бородавки).
Некоторые воспалительные поражения почек, такие как волчаночный нефрит, узелковый полиартериит, анальгетическая нефропатия, гломерулонефрит, свинцовая нефропатия и вторичный сифилис, также могут вызывать пиурию.
Паразиты, такие как Trichomona vaginalis, Schistosoma haematobium, Giardia lamblia и Entamoeba histolytica, также могут обнаруживаться в моче и вызывать пиурию.
Опухоли или рак мочевого пузыря или почки часто имеют очаг воспаления, окружающий опухоль, и, следовательно, могут иметь повышенное количество лейкоцитов в моче. Камни в почках, мочеточнике или мочевом пузыре обычно содержат кровь в моче, но иногда в них может быть больше белых кровяных телец, если они достаточно раздражают мочевыделительную систему.Все ткани заживают с воспалительной реакцией, поэтому пациенты с травмами или перенесшие операцию на мочевыводящей системе будут иметь пиурию до тех пор, пока они не выздоровеют.
Интерстициальный цистит — это воспалительный синдром мочевого пузыря, который может иметь не только пиурию, но и симптомы, довольно типичные для более распространенной инфекции мочевого пузыря.
Другие проблемы, которые необходимо учитывать, включают синдром Рейтера, заражение из влагалища, забрюшинный фиброз и химические вещества, такие как мыло или лекарства, в уретре или мочевом пузыре.
Хотя наиболее частой причиной пиурии является инфекция, пациенты, которые не реагируют должным образом на курс антибиотиков или страдают стойкой пиурией, должны быть обследованы по менее частым причинам. Иногда, несмотря на тщательный поиск других причин, причина не обнаруживается, и мы называем это идиопатической пиурией, что означает, что мы не знаем почему.
Лечение рецидивирующих инфекций мочевыводящих путей у женщин
Sultan Qaboos Univ Med J. 2013 Aug; 13 (3): 359–367.
Обзор
Ахмед Аль-Бадр
1 Медицинский городок короля Фахда, Эр-Рияд, Саудовская Аравия;
Гадир аш-Шейх
2 Университет короля Сауда, Университетская больница короля Халида, Эр-Рияд, Саудовская Аравия
1 Медицинский городок короля Фахда, Эр-Рияд, Саудовская Аравия;
2 Университет Короля Сауда, Университетская больница Короля Халида, Эр-Рияд, Саудовская Аравия
Получено 2 января 2013 г .; Изменения запрошены 3 февраля 2013 г .; Пересмотрено 23 февраля 2013 г .; Принята в печать 27 марта 2013 г.
© Copyright 2013, Медицинский журнал Университета Султана Кабуса, Все права защищены. Эта статья цитируется в других статьях в PMC.Abstract
Инфекции мочевыводящих путей (ИМП) — одна из наиболее частых клинических бактериальных инфекций у женщин, составляющая почти 25% всех инфекций. Около 50–60% женщин заболевают ИМП в течение жизни. Escherichia coli — это организм, вызывающий ИМП у большинства пациентов. Рецидивирующие ИМП (ИМП) в основном вызваны повторным инфицированием тем же патогеном.Частые половые контакты — один из самых серьезных факторов риска ИМП. В подгруппе людей с сопутствующими патологическими состояниями осложненные ИМП могут привести к инфекциям верхних мочевых путей или уросепсису. Хотя начальное лечение представляет собой противомикробную терапию, для уменьшения воздействия антибиотиков доступны различные схемы профилактики и альтернативные стратегии.
Ключевые слова: Инфекции мочевыводящих путей, терапия; Антибиотикопрофилактика; Профилактика
Инфекции мочевыводящих путей (ИМП) чаще возникают у женщин, чем у мужчин, в соотношении 8: 1.Примерно 50–60% женщин сообщают по крайней мере об одной ИМП в течение своей жизни, и у каждой третьей будет хотя бы одна симптоматическая ИМП, требующая лечения антибиотиками в возрасте 24,1–3 лет
Обычно мочевыводящие пути стерильны, но бактерии могут расти из перианальная область, возможно ведущая к ИМП. Патогенные микроорганизмы в мочевом пузыре могут молчать или вызывать раздражающие симптомы, такие как частое мочеиспускание и позывы к мочеиспусканию, а у 8% женщин может быть бессимптомная бактериурия. Попадание бактерий в кровоток может вызвать серьезные осложнения, включая сепсис, шок и, в редких случаях, смерть.4,5 Определение рецидивирующей инфекции мочевыводящих путей (ИМП) — это три ИМП с тремя положительными результатами посева мочи в течение 12-месячного периода или две инфекции в течение предыдущих 6 месяцев. актуальный обзор эпидемиологии, патофизиологии, факторов риска, диагностики, ведения и профилактики ИМП у женщин.
Классификация инфекций мочевыводящих путей
ИМП подразделяются на 6 категорий. Первая категория — это неосложненная инфекция ; это когда мочевыводящие пути нормальны, как структурно, так и физиологически, и нет связанного с ними расстройства, которое нарушает защитные механизмы хозяина.Вторая категория — осложненная инфекция ; это когда инфекция возникает в аномальном мочевом тракте, например, при обструкции мочеточника, почечных камнях или пузырно-мочеточниковом рефлюксе. Третья категория, изолированной инфекции , — это первый эпизод ИМП или эпизоды с разницей в 6 месяцев. Изолированные инфекции поражают 25–40% молодых женщин. Четвертая категория, неразрешенная инфекция , — это когда терапия неэффективна из-за бактериальной резистентности или из-за инфекции двумя разными бактериями с одинаково ограниченной восприимчивостью.Пятая категория, повторное заражение , возникает там, где не было роста после лечения инфекции, но затем тот же самый организм вырастает снова через две недели после терапии, или когда другой микроорганизм растет в течение любого периода времени.9,10 Это составляет 95 % РУТИ у женщин. Устойчивость бактерий возникает, когда терапия ухудшается из-за накопления бактерий в местах, недоступных для антибиотиков, таких как инфицированные камни, дивертикулы уретры и инфицированные парауретральные железы.Шестая категория, рецидив , возникает, когда тот же самый микроорганизм вызывает ИМП в течение двух недель терапии; однако, как правило, трудно отличить реинфекцию от рецидива11.
Эпидемиология и патофизиология
ИМП — одна из наиболее частых клинических бактериальных инфекций у женщин, составляющая почти 25% всех инфекций. Около 50–60% женщин будут испытывать ИМП в течение своей жизни.2,9 Расчетное количество ИМП на человека в год составляет 0,5 у молодых женщин.12 Рецидивы обычно происходят в течение трех месяцев после первоначальной инфекции, и 80% ИМП являются повторными инфекциями.13 Заболеваемость ИМП увеличивается с возрастом и сексуальной активностью.14 У женщин в постменопаузе частота ИМП выше из-за пролапса таза и недостатка эстрогена. , потеря лактобацилл во влагалищной флоре, увеличение периуретральной колонизации Escherichia coli ( E. coli ) и более высокая частота заболеваний, таких как сахарный диабет (СД) 15. , в большинстве случаев, к спорадической инфекции.Большинство уропатогенов из ректальной флоры поднимаются в мочевой пузырь после колонизации периуретральной области и уретры.
Несмотря на то, что большинство E. coli уничтожается с помощью защитных механизмов хозяина в течение нескольких дней, наблюдаются лишь небольшие кластеры внутриклеточных E. coli , которые сохраняются в течение нескольких месяцев в устойчивом к антибиотикам состоянии.16 Реактивация уропатогенных веществ. E. coli (UPEC), внутриклеточная бактерия, может вызывать ИМП.17
Другие важные патогены, которые могут вызывать ИМП, включают Proteus mirabilis , Staphylococcus saprophyticus , Staphylococcus epidermidis 6, и bsiella pneumoniae.18 У пациентов с диабетом чаще встречаются инфекции Klebsiella и streptococcus группы B. Инфекции, вызванные Pseudomonas , чаще встречаются у пациентов с хронической катетеризацией.18,19
Факторами риска ИППП у сексуально активных женщин в пременопаузе являются появление симптомов вскоре после полового акта, использование спермицидов для контрацепции, появление новых половые партнеры, возраст первой ИМП, история ИМП и дисфункция мочеиспускания у матери.5,8,20,21 Считается, что женщины предрасполагают к ИМП у многих других факторов, таких как характер мочеиспускания до и после полового акта, вытирание техника, ношение обтягивающего нижнего белья, отложенное мочеиспускание и спринцевание; тем не менее, доказанной связи не было.22 Медицинские состояния, такие как беременность, СД и иммуносупрессия, увеличивают риск ИМП у женщин, облегчая доступ уропатогенов, преодолевая нормальные механизмы защиты хозяина. 23 Пациенты с СД имеют более высокий риск бессимптомной бактериурии, ИМП и пиелонефрита. Диагноз
Общие симптомы ИМП: дизурия, частое мочеиспускание, позывы к мочеиспусканию, надлобковая боль и возможная гематурия. Системные симптомы обычно незначительны или отсутствуют. Моча может иметь неприятный запах и казаться мутной.23 Диагноз РУМП зависит от характеристик клинических признаков, анамнеза, трех положительных посевов мочи за предыдущий 12-месячный период у пациентов с симптомами и наличия нейтрофилов в моче (пиурия) .7,8,21 Симптомы раздражения при мочеиспускании присутствует у 25–30% женщин с ИМП.25 Вероятность обнаружения положительного посева при наличии вышеуказанных симптомов и отсутствии выделений из влагалища составляет около 81% .26 При осложненных ИМП, таких как пиелонефрит, симптомы более низкий уровень ИМП будет сохраняться более недели с системными симптомами стойкой лихорадки, озноба, тошноты и рвоты.25
Недавнее исследование показало, как отличить клинические симптомы ИМП от раздражающих симптомов мочеиспускания (позывы к мочеиспусканию, дизурия и частое мочеиспускание) без инфекции. Женщины с ИМП с большей вероятностью испытывали симптомы после полового акта, имели в анамнезе пиелонефрит и испытывали быстрое исчезновение симптомов после антибактериальной терапии, чем женщины с симптомами раздражающего мочеиспускания.5,6 Более того, женщины с ИМП с большей вероятностью сообщали об этом. никтурия и симптомы между эпизодами ИМП, чем у женщин без инфекции.Присутствие раздражающих симптомов мочеиспускания между предполагаемыми эпизодами ИМП предполагает неинфекционную причину, как видно из интерстициального цистита, уретрального синдрома или гиперактивности детрузора.5,27
Женщины с ИМП должны пройти первоначальное обследование, включая сбор анамнеза и физикальное обследование и обследование органов малого таза; последнее важно для выявления пролапса тазовых органов и оценки состояния вагинального эпителия.28 Общий анализ мочи и чувствительный посев мочи также являются ценными исследованиями.Женщины с положительным семейным анамнезом по СД, ожирению или ИМП должны пройти скрининг на СД28,29. Женщин с подозрением на задержку мочи необходимо обследовать на предмет высокого объема остаточной мочи после мочеиспускания.
Посев мочи и тестирование чувствительности являются стандартными диагностическими исследованиями для выявления возбудителя болезни и определения типа необходимой противомикробной терапии. 8,21 ИМП определяется как положительный посев мочи с более чем 100000 колониеобразующих единиц (КОЕ) / мл. При остром цистите даже 1000 КОЕ / мл, а при остром пиелонефрите 10 000 КОЕ / мл может быть достаточно для постановки диагноза у пациента с симптомами.Посев мочи рекомендуется при ИМП или при наличии осложняющих факторов.9,21 Посев мочи может оставаться положительным в течение более двух недель даже после лечения в случаях хронических ИМП или ИМП. При сборе пробы мочи необходимо использовать метод «чистого улова» или метод промежуточного потока, который снижает риск заражения влагалища и кожи примерно до 30% .30 Анализ мочи с помощью индикаторной полоски или микроскопии для выявления пиурии в качестве критерия Метод прогнозирования ИМП имеет чувствительность 80–90% и специфичность 50%, но он обнаруживает только те бактерии, которые восстанавливают нитраты до нитритов в моче.Бактерии, такие как Staphylococcus saprophyticus , не имеют этого фермента, что делает нитритный тест значительно менее полезным. Анализ полосками на лейкоцитарную эстеразу (фермент, продуцируемый нейтрофилами) является непрямым и наименее дорогостоящим тестом, который выявляет пиурию с чувствительностью 72–97% и специфичностью 41–86%, поскольку организмы, отличные от уропатогенов, также могут продуцировать лейкоцитарную эстеразу. .31
Женщинам старше 50 лет рекомендуется проводить более сложные исследования, такие как цистоскопия.32 УЗИ почек, внутривенная пиелограмма (ВВП) и компьютерная томография (КТ) могут помочь в обнаружении врожденных структурных урогенитальных аномалий. получить информацию о характеристиках повторного заражения и рецидива; правильный способ практиковать посткоитальное мочеиспускание; важность избегания кожных аллергенов, тесной одежды и пенных ванн; способы обеспечения личной гигиены и выбор альтернативных форм контрацепции вместо спермицидов.21,33,34
ОБЩАЯ ТЕРАПИЯ
Пациентам следует рекомендовать и поощрять пить много жидкости (два-три литра в день) и часто мочиться, чтобы помочь вывести бактерии из мочевого пузыря. Задержка мочи в течение длительного времени позволяет бактериям размножаться в мочевыводящих путях, что приводит к циститу. Профилактические меры, связанные с половым актом, могут снизить частоту рецидивов. Более того, женщинам рекомендуется чистить половые органы до и после секса и протирать спереди назад, что снизит распространение E.coli из перигенитальной области в уретру.35 Избегание нескольких половых партнеров снижает риск ИМП и инфекций, передаваемых половым путем. Женщинам рекомендуется избегать спермицидных контрацептивов, диафрагм и спринцеваний, которые могут раздражать влагалище и уретру и способствовать проникновению и колонизации бактерий в мочевыводящих путях. Кожные аллергены, попавшие в область гениталий, такие как жидкости для пены для ванн, масла для ванн, вагинальные кремы и лосьоны, дезодоранты или мыло, лучше избегать, поскольку они могут изменить флору влагалища и в конечном итоге привести к ИМП.36
АНТИМИКРОБНАЯ ТЕРАПИЯ
Антимикробная терапия является основным методом лечения ИМП, основной целью которого является искоренение роста бактерий в мочевыводящих путях с помощью эффективного, безопасного и экономичного противомикробного агента. Это может быть достигнуто в течение нескольких часов, если уровень антибиотиков поддерживается на достаточном уровне в моче.37 Чтобы обеспечить комплаентность и удобство для пациента, препарат следует вводить в течение короткого периода времени, чтобы предотвратить резистентность бактерий. Противомикробные препараты следует назначать в зависимости от восприимчивости инфекционных бактерий, концентрации уропатогенов в моче и жалоб на мочеиспускание.Это важно учитывать при сепсисе или паренхиматозной инфекции, поскольку антимикробные препараты обычно находятся на более высоком уровне в моче, чем в сыворотке.33
Изменение дозы требуется для пациентов с почечной недостаточностью и в случае наличия других факторов, таких как возраст , статус беременности или кормления грудью, первичные или рецидивирующие инфекции, госпитализированные пациенты, сахарный диабет, заболевания печени, состояние с ослабленным иммунитетом, уровень гидратации и психиатрические проблемы.34
Для профилактики и лечения ИМП используются различные противомикробные препараты.6,15,24,29,33,38–41 Кокрановский обзор показал, что антибиотики по сравнению с плацебо более эффективны в предотвращении рецидивов у женщин в пре- и постменопаузе с РУИ. Наиболее эффективный антибиотик зависит от паттерна устойчивости пациента, побочных эффектов, взаимодействия с лекарствами и стоимости.
Ампициллин, амоксициллин и сульфаниламиды больше не являются препаратами выбора для эмпирического лечения из-за повсеместного появления резистентности у 15–20% из E.coli в нескольких регионах США и других странах.18,42–44 Нитрофурантоин или амоксициллин / клавулановая кислота остаются эффективными с точки зрения бактериальной чувствительности, но нитрофурантоин следует избегать у пациентов с пиелонефритом из-за его плохого уровня в сыворотке и тканях. Менее 5% из штаммов E. coli устойчивы к нитрофурантоину, тогда как другие штаммы часто к нему устойчивы. Уровень устойчивости E. coli к фторхинолонам, даже при неосложненных ИМП, варьируется от страны к стране и равен 0.5–7,6% в Европе, 45–15% в Корее, 46 и до 35% в некоторых частях Индии47.
Пенициллины и цефалоспорины считаются безопасными во время беременности, но следует избегать применения триметоприма, сульфаниламидов и фторхинолонов. Пероральная антибактериальная терапия излечивает 94% неосложненных ИМП, хотя рецидивы не редкость. В недавно опубликованном Международном клиническом руководстве по лечению острого цистита трехдневный курс триметоприм-сульфаметоксазола (TMP-SMX) и пятидневный курс нитрофурантоина рекомендованы в качестве терапии первой линии для лечения. неосложненных ИМП.5-дневный курс нитрофурантоина имеет эффективность, эквивалентную 3-дневному курсу TMP-SMX.48,49 При первом подходе подходит 3-7-дневный режим приема бета-лактамов, таких как цефаклор или амоксициллин / клавулановая кислота. линейную терапию использовать нельзя.43,48 Хотя 3-дневный курс фторхинолонов может быть достаточно эффективным, он обычно не рекомендуется в качестве терапии первой линии из-за возникающей резистентности к ним и их потенциальных побочных эффектов, а также из-за высокая цена; тем не менее, фторхинолоны являются препаратом выбора для женщин с низкой переносимостью или аллергической реакцией после эмпирической терапии.48,50 В метаанализе было показано, что однократная доза фосфомицина трометамола является безопасной и эффективной альтернативой для лечения ИМП как у беременных, так и у небеременных женщин, а также у пожилых и педиатрических пациентов. но кажется, что он немного менее эффективен, чем вышеупомянутые методы лечения.43,48,51 Пивмециллинам в 3-7-дневном курсе также эффективен, но недоступен в большинстве регионов. Из-за низкой эффективности амоксициллин и ампициллин не следует использовать для эмпирического лечения ИМП.48
TMP-SMX и фторхинолоны предотвращают RUTI, подавляя скорость восстановления уропатогенов (особенно E. coli ) из фекального резервуара, 52 в то время как нитрофурантоин играет свою роль в лечении RUTI, стерилизуя мочу и подавляя прикрепление бактерий. 24,53,54 Контрольный анализ мочи и посев мочи, также называемый «тестом на излечение», не показан женщинам с неосложненными ИМП, но должен выполняться тем женщинам, которые страдают ИМП или осложненными ИМП.
Различные схемы антибиотикопрофилактики, такие как постоянная профилактика, посткоитальная профилактика и острое самолечение, являются важными стратегиями лечения для предотвращения ИМП. Самолечение рекомендуется пациентам с ≤2 эпизодами ИМП в год, тогда как непрерывная антимикробная профилактика, профилактика низкими дозами или посткоитальная профилактика обычно рассматривается при ≥3 эпизодах ИМП ежегодно.24
НЕПРЕРЫВНАЯ АНТИБИОТИКА PROPHYLAXIS
Непрерывная профилактика рассматривается, когда простые меры не помогают.С этой целью можно назначать антибиотики в низких дозах ежедневно в течение 6 месяцев или дольше. Некоторые врачи рекомендуют проводить профилактику через ночь или 3 ночи в неделю. Одно исследование показало, что профилактика, проводимая еженедельно, была более эффективной, чем профилактика, проводимая ежемесячно, но нет исследования, сравнивающего ежедневный и еженедельный режимы.6,21,55
ПОСТКОИТАЛЬНАЯ АНТИБИОТИКА ПРОФИЛАКТИКА
Когда ИМП связан с сексуальной активностью, после -коитальная терапия считается эффективным альтернативным профилактическим подходом.21,28,56 Профилактика после полового акта имеет меньше побочных эффектов, чем ежедневная профилактика, поскольку потребление антибиотиков сокращается только на одну треть.53 После полового акта используется разовая доза наиболее распространенных антибиотиков, таких как нитрофурантоин, TMP-SMX или фторхинолон. 21,54 Исследования показали, что женщины, использующие постоянную или посткоитальную профилактику, будут сообщать о 1,2-1,3 ИМП в год. в течение 6 месяцев после прекращения лечения.6
ОСТРАЯ САМООБРАБОТКА
Стратегия самолечения пациента — идеальная попытка снизить общее потребление антибиотиков и для женщин, которые не подходят для долгосрочной ежедневной профилактики.Шеффер показал, что «самостоятельную терапию» следует ограничивать только самомотивированными женщинами и хорошо соблюдающими режим лечения57. Пациентке необходимо немедленно проконсультироваться с врачом, если она забеременеет, или если есть какие-либо изменения в симптомах, учащение рецидивов. эпизодов инфекции или отсутствия изменений симптомов в течение 48 часов после лечения антимикробными препаратами. Эти пациенты могут эффективно лечить ИМП, начав стандартный трехдневный курс рекомендованных противомикробных препаратов с минимальными побочными эффектами.58
Адъювант Меры
ЭСТРОГЕН
Использование эстрогенов стимулирует пролиферацию лактобацилл в вагинальном эпителии , снижает pH и предотвращает колонизацию влагалища уропатогенами. После менопаузы снижается уровень эстрогенов и количество лактобацилл ; это играет важную роль в развитии бактериурии и делает женщин в постменопаузе восприимчивыми к ИМП. Вагинальное употребление эстрогенов снижает ИМП на 36–75% и имеет минимальную системную абсорбцию.Основываясь на Кокрановском обзоре у женщин в постменопаузе с ИМП, по сравнению с плацебо, вагинальные эстрогены предотвращали ИМП, но пероральный эстроген не оказывал такого же эффекта.59,60 Местный крем с эстрогеном два раза в неделю и эстрадиол- высвобождение вагинального кольца эффективно снижает приступы ИМП.59,61,62 Они восстанавливают флору влагалища , снижают pH и, следовательно, уменьшают ИМП; однако повторное появление вагинальных лактобацилл занимает не менее 12 недель при использовании вагинального кольца с эстрогеном.61–63 Хотя данные не подтверждают использование определенного типа или формы вагинальных кремов для местного применения с эстрогеном, они дешевле, чем вагинальные кольца, высвобождающие эстрадиол, но имеют больше побочных эффектов.21,57,59,64
Клюквенный сок и таблетки
Клюква было показано, что сок и таблетки уменьшают ИМП, поскольку они содержат соединение, называемое танином или проантоцианидином, которое уменьшает вагинальную колонизацию E. coli .65,66 Хотя ранее более мелкие исследования показали, что употребление клюквенного сока или таблеток может предотвратить ИМП, обновленный Кокрановский обзор показал, что доказательств его пользы в профилактике ИМП немного; поэтому клюквенный сок больше не может быть рекомендован для профилактики ИМП.21,67–69
АКУПУНКТУРА
Недавние исследования показывают, что частота цистита среди склонных к циститу женщин, лечившихся иглоукалыванием, была в три раза меньше, чем среди нелеченных женщин, и вдвое меньше среди женщин, получавших имитацию иглоукалывания. Следовательно, иглоукалывание может предотвратить ИМП у здоровых взрослых женщин.21,70,71
ПРОБИОТИКИ
Пробиотики — это полезные микроорганизмы, которые могут защитить от ИМП. Lactobacilli Штаммы являются наиболее известными пробиотиками и содержатся в кисломолочных продуктах, в основном в йогурте.Другие пробиотики включают Lactobacilli bifidobacteria , rhamnosus , casei , planetarium , bulgaricus и salivarius; Streptococcus thermophiles и Enterococcus faecium . Рейд и др. . in vitro показали, что lactobacillus могут предотвращать уропатогенные инфекции.72,73 Другие испытания показали, что L. rhamnosus gr-1 и L. fermentum rc-14 могут колонизировать влагалище, что впоследствии может предотвратить ИМП.Тем не менее, необходимо провести дополнительные клинические исследования, чтобы определить их роль в профилактике ИМП.72–76
ИММУНОПРОФИЛАКТИКА
Иммунопрофилактика, принимаемая перорально, может оказаться эффективной альтернативой антибиотикам в профилактике ИМП. Мета-анализ 5 исследований показал, что пероральная иммунопрофилактика с экстрактом Uro-Vaxom ® E. coli (Terra-Laba, Загреб, Хорватия), принимаемая в течение 3 месяцев, была эффективной в предотвращении RUTI в течение периода 6 месяцев.77 Другое двойное слепое исследование подтвердило, что экстрактов E. coli эффективны и хорошо переносятся при лечении ИМП, снижая потребность в антибиотиках и предотвращая ИМП.78
Другие методы лечения
Гиппурат метенамина используется для профилактики и лечения инфекций мочевых путей. лечение РУТИ. Метенамин гидролизуется до аммиака и формальдегида в кислой моче, которые действуют как бактерицид для некоторых штаммов бактерий.79 Они хорошо переносятся и имеют легкие побочные эффекты, такие как желудочно-кишечные расстройства, сыпь, анорексия и стоматит.Пациентов следует проинформировать об адекватном увлажнении, побочных эффектах и необходимости избегать молочных продуктов и антацидов, чтобы моча оставалась кислой. В недавнем Кокрановском обзоре использования гиппурата метенамина сделан вывод о том, что краткосрочное применение эффективно для предотвращения ИМП у пациентов с нормальными почечными путями. Тем не менее, он не эффективен у женщин с аномалиями мочевыводящих путей или невропатическим мочевым пузырем. 80,81
Рецидивирующая инфекция мочевыводящих путей при беременности
ИМП — наиболее частое медицинское осложнение беременности.Факторы риска преждевременных родов, низкой массы тела при рождении и абортов чаще всего связаны с симптоматической и бессимптомной бактериурией во время беременности.77 Факторами риска ИМП во время беременности являются расширение мочеточника и почечной лоханки; повышенный pH мочи; снижение мышечного тонуса мочеточников и глюкозурия, что способствует росту бактерий. Лечение бессимптомной бактериурии при беременности снижает риск пиелонефрита. Поскольку РУМП являются обычным явлением во время беременности, в случае их возникновения требуется профилактическое лечение.Скрининг на бактериурию рекомендуется всем беременным женщинам при их первом дородовом посещении, а затем в третьем триместре.82,83 Впоследствии их следует лечить антибиотиками, такими как нитрофурантоин, сульфизоксазол или цефалексин.21,24,82–84 Антибиотикопрофилактика при РУТИ. у беременных эффективен непрерывный или посткоитальный режимы. Возбудители ИМП во время беременности аналогичны возбудителям ИМП у небеременных пациенток: E. coli составляют 80–90% инфекций.85,86 Инфекции, вызываемые стрептококками группы В у беременных, нуждаются в лечении и последующей профилактике во время родов.21
Заключение
ИМП являются одними из наиболее частых клинических бактериальных инфекций у женщин. ИППП встречаются реже и в основном вызваны повторным заражением тем же патогеном. Женщин с ИМП необходимо надлежащим образом обследовать с помощью анализа мочи, посева мочи и других радиологических методов, чтобы исключить причины рецидива, а также оценить возможные анатомические или функциональные аномалии мочевыводящих путей.Хотя стандартная терапия ИМП начинается с антимикробной терапии, существуют альтернативные стратегии снижения воздействия антибиотиков, такие как использование солей метенамина, пробиотиков, клюквенного сока, иммунопрофилактики и вагинальных эстрогенов у женщин в постменопаузе. Непрерывная антибиотикопрофилактика, посткоитальная профилактика и острое самолечение являются экономически эффективными стратегиями лечения для уменьшения количества РУМИ у некоторых пациентов.