Причины и лечение гноения глаз у ребенка
Под гноением глаз у детей подразумевают наличие слизистых выделений из глаз желтого или желто зеленого цвета.
Cимптомы конъюнктивита у ребенка
Кроме выделений из глаз появляются и другие симптомы, которые включают в себя :
• высохшие гнойные корочки на веках и ресницах
• покраснение глаз
• слезотечение
• отек век
Причины гнойных выделений из глаз у детей
Заболевания глаз, которые могут стать причиной гнойных выделений из глаз у новорожденных и грудничков :
Дакриоцистит новорожденных
Многие дети рождаются со слабо развитыми слезными протоками. Это означает, что слеза не может правильно уходить в носовую полость. Из-за этого в слезном мешке скапливается секрет из глаз и начинается воспаление. При этом у младенца слезиться и гноится как правило только один глаз.
Лечение в первые 3 месяца у ребенка проводят медикаментозно.
Конъюнктивит новорожденных
Воспаление слизистой оболочки глаза в период 28 дней после рождения называют конъюнктивитом новорожденных.
Бактерии которые вызывают воспаление : золотистый стафилококк, хламидии, стрептококк и др.
Гонококковая инфекция новорожденных
При гонококковой инфекции у новорожденных очень обильные гнойные выделения, с выраженным отеком век. Возможно повреждение роговицы и развитие язв роговицы.
Глазная травма во время родов
В случае патологических родов возможно повреждение глаз, и инфицирование глаза.
Неадекватная профилактика глаз сразу после рождения
Сразу после рождения новорожденным закапывают специальные антисептические капли для профилактики. В том случае когда капли не применяют повышен риск развития конъюнктивита новорожденных.
Воспаление половых путей матери
Воспаление половых путей матери приводит к инфицированию ребенка и появлению у него признаков воспаления глаз.
Причины гнойных выделений из глаз у беременных и детей старше года
ОРВИ и грипп
Гной, который может присутствовать в глазах вашего ребенка может быть из-за вирусной инфекции. Зная причинные факторы, а также о том, как справиться с ними, можно предотвратить развитие гнойных выделения из глаз у младенца.
Синусит
Если ваш малыш простужен, у него может развиться синусит (воспаление пазух носа). Важные симптомы: повышение температуры, боль в области лба и на глазах, слезотечение и нагноение глаз.
Аллергия
Если у вашего малыша насморк, и вы заметили покраснения и небольшие слизисто-желтые выделения, то возможно это аллергия.
Конъюнктивит
Часто гноятся глаза у ребенка и у беременных женщин по причине инфекционного воспаления. Воспаление может быть вызвано как бактериями так и вирусами. Симптомы конъюнктивита начинаются на одном, а затем распространяется на другой глаз.
Воспаление может быть вызвано как бактериями так и вирусами. Симптомы конъюнктивита начинаются на одном, а затем распространяется на другой глаз.
Гноится глаз при беременности
У беременной женщины из-за гормональных изменений конъюнктива становится рыхлой и слизистых выделений из глаз становится больше. Это может доставлять некоторый дискомфорт при ношении контактных линз.
Если Вы беременны и у вы пользуетесь контактными линзами, обратите внимание на выделения из глаз. В случае появление выделений желтого цвета снимите линзы и обратитесь к врачу.
Гноится глаз у ребенка лечение
Ситуации, которые требуют немедленного внимания и оказания медицинской помощи включают такие симптомы:
• сильный отек век и очень обильные гнойные выделения
• повышение температуры тела
• ребенок жалуется на снижение зрения и боль в глазах
• ребенок трет глаз
• покраснение глаз и слезотечение
Важно знать, что распространение инфекции у детей происходит очень быстро и стремительно. Поэтому надо своевременно обратиться за медицинской помощью.
Поэтому надо своевременно обратиться за медицинской помощью.
Во время лечения при использовании глазных мазей и капель обязательно предварительное удаление гноя из глаза. Любые виды лекарств (капли и мази) имеют эффективность только после промывания глаза.
Приходите на диагностику по адресу: Алматы, улица Толе би, 95а (угол улицы Байтурсынова).
Телефон: +7 (775) 007 01 00; +7 (727) 279 54 36
У младенца гноятся глазки: что делать
Многие родители, заметив, что у младенца гноятся глазки, начинают паниковать и лечить малыша всеми возможными способами. Дорогие родители, запомните, что ни одно самолечение, а особенно, если гноятся глазки у младенца, не приведет к положительному результату. Так вы можете даже еще больше навредить малышу.
Прежде, чем приступить к лечению, необходимо понимать причины возникновения осложнения. Сделать это очень просто – достаточно пройти консультацию офтальмолога в центре Зирочка и получить профессиональные рекомендации того, что делать, если у младенца гноятся глазки.
Почему у младенца гноятся глазки
Довольно часто заметить образование гноя в глазках малыша можно сразу после его пробуждения. Не увидеть такие очевидные симптомы вы не сможете. Обычно, когда слезятся и гноятся глазки у новорожденного, в их уголках собирается желтая липкая слизь, которая не позволяет ребенку самостоятельно открывать веки.
Причины, почему гноятся глазки у младенца, могут быть следующими:
- начало развития конъюнктивита, во время которой происходит поражение и воспаление слизистой оболочки, в результате чего образуются внешние гнойные накопления;
- часто, если у младенца гноятся глазки, это говорит о начале развития дакриоцистита, при котором забиваются слезные каналы;
- попадание инфекционных бактерий и вируса в организм детей;
- в результате аллергических реакций;
- общие инфекционные заболевания.
Если у младенца слезятся и гноятся глазки после посещения врача, убедитесь, следит ли он за стерильностью своих медицинских инструментов.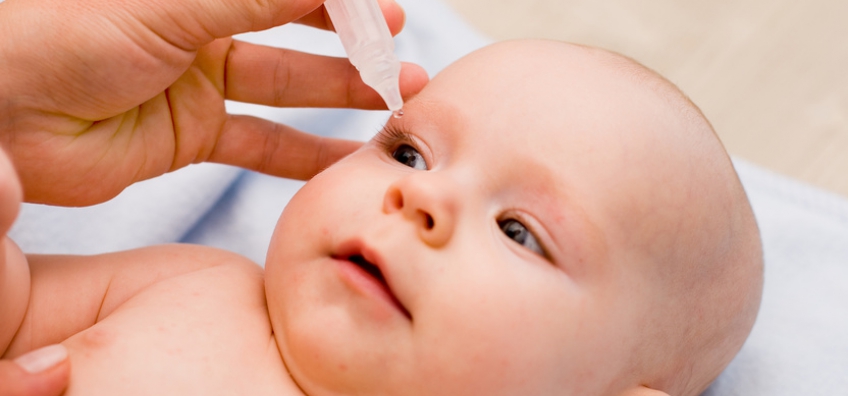 Другой причиной может стать попадание ресницы в глаз либо внешнее механическое повреждение слизистой оболочки.
Другой причиной может стать попадание ресницы в глаз либо внешнее механическое повреждение слизистой оболочки.
Когда у младенца гноятся глазки, что делать и какие меры предпринимать, может подсказать только офтальмолог после тщательного обследования малыша. Важность предварительной консультации состоит в том, что только на основании выявления причины, почему у новорожденного гноятся глазки, может быть назначено комплексное и продуктивное лечение.
Способы лечения нагноения глаз у новорожденных
Мы уже говорили о том, что если у новорожденного гноятся глазки, чем лечить и насколько интенсивным будет курс восстановления, может определить только офтальмолог. На основе диагноза, проведенных анализов, а также того, как долго гноятся глазки у новорожденного и насколько прогрессивной окажется развитие патологии, будет назначен курс лечения.
Как только вы обнаружите, что гноятся глазки у младенца, обязательно запишитесь на прием к офтальмологу. Самостоятельно не назначайте малышу никаких капель или медикаментов.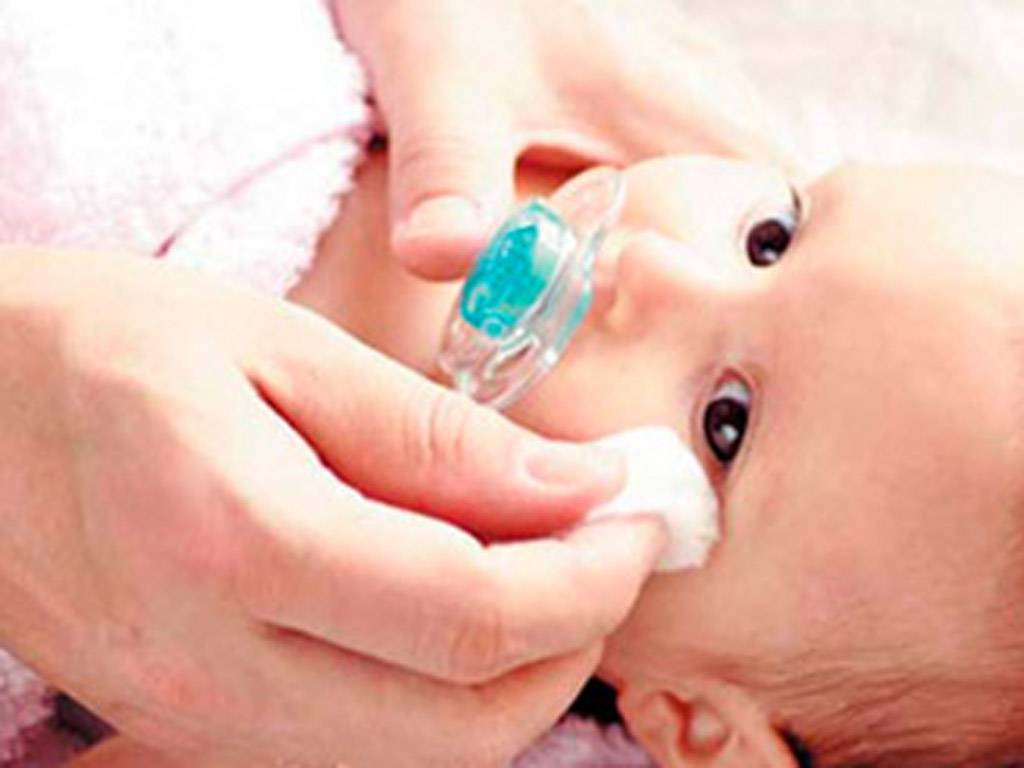 Единственное, что должны сделать родители – это сразу удалить образовавшиеся корочки. Делать это нужно очень аккуратно при помощи ватного спонжика.
Единственное, что должны сделать родители – это сразу удалить образовавшиеся корочки. Делать это нужно очень аккуратно при помощи ватного спонжика.
Если глазки гноятся у младенца очень сильно, протирайте их не реже одного раза в 1,5-2 часа или чаще по мере необходимости. Удаление корочек начните с внешней стороны глаза и медленно перемещайтесь к внутренней его стороне. Каждый глаз обрабатывайте новым ватным диском.
Довольно часто, когда гноятся глазки у новорожденного, массаж назначают в качестве одного из самых эффективных способов устранения заболевания. В любом случае, только после консультации с офтальмологом вы можете прибегать к этому и другим видам лечения.
Блог Farla :: Гноятся глазки у новорожденного
Малыш такой крошечный и кажется очень хрупким. Любая проблема с его здоровьем остро воспринимается мамочкой. Что это? Опасно ли? К чему это приведет? Как лечить? Одна из неприятностей, которая может приключиться с грудничком, – воспаление глазок. Почему гноятся глазки у новорожденного, откуда берется эта напасть и как с ней бороться?
Почему могут гноиться глазки у новорожденного?
«Я же очень внимательно за ним слежу. Промываю глазки утром и вечером, оберегаю от пыли, грязи. Стараюсь гулять с ним только в чистых парках. Никаких контактов с больными. Да и вообще людных мест с таким крохой стараюсь избегать. Почему же у малыша гноятся глаза?» – винят себя многие мамы. Но дело не обязательно в плохом уходе.
Промываю глазки утром и вечером, оберегаю от пыли, грязи. Стараюсь гулять с ним только в чистых парках. Никаких контактов с больными. Да и вообще людных мест с таким крохой стараюсь избегать. Почему же у малыша гноятся глаза?» – винят себя многие мамы. Но дело не обязательно в плохом уходе.
При рождении малышу передается пассивный иммунитет его мамы. Лишь по прошествии 3-х месяцев организм ребенка начинает вырабатывать собственные антитела. Когда ребеночек находится при матери, в привычной обстановке, он имеет защиту от всех микробов, «обитающих» в доме. Ведь мамин организм контактировал с этими микробами ежедневно и успел выработать иммунитет. Но стоит только сменить обстановку, как малыш сталкивается с множеством «незнакомых» вирусов, против которых у него пока нет иммунитета. Чтобы подцепить инфекцию, необязательно в течение длительного времени общаться с больным человеком. Зараза может прилипнуть где угодно: в поликлинике, в больничной палате, в магазине, куда вы забежали с коляской на минуточку.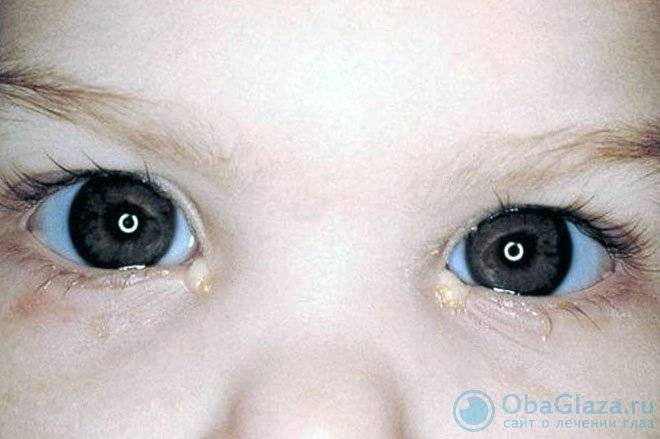
Причины воспаления глазок у малыша
Когда гноятся глазки у новорожденного, мы имеем дело, скорее всего с одной из двух причин.
- Первая – конъюнктивит. Это самая распространенная причина воспаления глазок у крохи.
- Вторая – дакриоцистит. Он встречается у грудничков значительно реже, чем конъюнктивит.
Рассмотрим подробнее оба эти заболевания и способы их лечения.
Конъюнктивит у новорожденных
Как «выглядит» конъюнктивит представляет себе, наверное, каждый. Это – очень распространенная проблема с глазами у взрослых и детей. Воспаляется слизистая, наблюдается покраснение глазного яблока. Глаза слезятся, закисают. Из слезного канала выделяется гной желтоватого цвета.
Конъюнктивит может быть следствием попадания в организм вируса или инфекции. Особенно опасны инфекции из роддома: они очень «живучие». Иногда конъюнктивит у грудничка может быть вызван аллергией на шерсть домашних животных, пыль, пыльцу растений, лекарства, которые принимает кормящая мама.
Дакриоцистит у грудничков
Дакриоцистит является отклонением в развитии слезных каналов. Каналы оказываются закупоренными, в слезном мешке распространяется воспаление. Дакриоцистит проявляется прямо в роддоме. Малыш для безопасного прохождения по родовым путям рождается покрытым первородной смазкой. Она находится на всей поверхности кожи ребеночка, в том числе и в слезном мешке. Если первородная смазка вовремя не отошла, она засыхает внутри канала. Густая масса не дает слезе полноценно орошать глазное яблоко. Излюбленно место скопления инфекций – уголки глаз. Слезы (слезная жидкость) играют важную функцию – промывают глаза. Если этого не происходит, начинается воспаление. Со всеми вытекающими последствиями: глаза краснеют, гноятся, веки могут слегка припухнуть. При надавливании вытекает гной.
Гноятся глазки у новорожденного: что предпринять?
Первым делом необходимо рассказать о проблеме наблюдающему ребенка педиатру. Последствия вовремя не пролеченной глазной инфекции могут быть самыми тяжелыми, вплоть до потери зрения.
Чем может помочь врач? Первым делом берется бактериологический посев жидкости, выделяемой из слезных каналов. Это необходимо, чтобы выявить возбудителя заболевания и правильно назначить лечение.
Чем помочь малышу при конъюнктивите?
Чтобы вылечить конъюнктивит грудничку, необязательно ложиться в стационар, конечно, если болезнь не запущена. Лечится конъюнктивит антибактериальными или противовоспалительными каплями. «Успокоить» воспаление, снять зуд помогают промывания с фурацилином. По своему опыту знаю, что хорошо помогает отвар ромашки. Его нужно использовать теплым – так крохе комфортнее и он спокойно переносит малоприятную процедуру.
Несколько важных моментов для успешного лечения конъюнктивита:
- Глазки промываются 3-4 раза в день. Для каждого глаза – свой чистый тампон.
- Если заболевание коснулось только одного глазика, лечим все равно оба. Тампоны в любом случае используются разные для каждого глаза.
- Все игрушки, погремушки ребенка необходимо тщательно промыть.

При правильном лечении конъюнктивит обычно проходит в течение нескольких дней.
Как лечат дакриоцистит у новорожденных?
При дакриоцистите назначают массаж слезного канала. Он представляет собой легкие поглаживающие движения с надавливаниями от района бровей до крыльев носа. Делается большими пальцами обеих рук. Такой массаж требуется проводить несколько раз в день. Врач показывает маме, как правильно делать все манипуляции, дальше мамочка работает с малышом уже сама, дома.
Помимо массажа при дакриоцистите назначают промывания и закапывания. В тяжелых случаях идут в ход антибиотики.
***
За глазками крохи нужно тщательно следить. При малейшем подозрении на воспаление необходимо сразу же принимать меры, разумеется, посоветовавшись с врачом. Ни в коем случае нельзя лечиться «бабушкиным методом» – закапывать в глазки крохи грудное молоко. Это – отличная питательная среда для бактерий. Препараты, продающиеся в аптеках, можно использовать только по рекомендации доктора.
Почему гноится глаз у новорожденного? Что делать, чем лечить
Малыш подчиняет себе график семьи еще до появления на свет — любая мать вспомнит не только приятные хлопоты, связанные с покупкой кроватки и других вещей, но и осмотры у врачей. И после родов внимание к маленькому человечку лишь усиливается: в первый год жизни любая болезнь может оказаться опасной.
Да и банальным кашлем, бывает, дело не обходится, поэтому родителям важно знать о наиболее коварных хворях. Выясним, что делать, если у новорожденного внезапно загноился глазик, и что могло привести к этому.
- Возможные причины Дакриоцистит
- Конъюнктивит
Причинные факторы нагноения глаз у грудного ребенка
Существуют разные проблемы, приводящие к тому, что у новорожденного начинает гноится глазик. В первый месяц жизни склеивание век, их нагноение наблюдается у многих детей. При этом неаккуратность родителей, медицинского персонала не является зачастую причиной проблемы.
Носослезные каналы глаз у новорожденных имеют врожденные особенности строения, поэтому грудничков дакриоцистит поражает чаще других.
У 7% детей встречается сильное воспаление слезного мешочка.
Дакриоцистит
Дакриоцистит
Развитию дакриоцистита способствуют следующие факторы:
- Отток прозрачного транссудата нарушается в результате позднего открытия костной зоны. Зачастую к моменту рождения наблюдается недостаточное развитие у младенца слезного аппарата.
- Поскольку в период внутриутробного развития не успела рассосаться желатинозная пробочка, возникает непроходимость либо врожденное сужение слезоотводящих путей. В ряде случаев проток полностью зарастает. Развивается непроходимость всего канала. Нужно по назначению окулиста промывать глазки грудничка лекарственным раствором, приготовленным специально для новорожденных.
- Наличие внутри носослезного канала мембраны.
 Эта тончайшая пленка нередко быстро лопается уже при самом первом громком крике новорожденного. В норме такая мембрана слезоотводящих путей в первые недели жизни крохи постепенно рассасывается, при этом носослезный проток полностью открывается. Однако в некоторых случаях вскоре после рождения развивается дакриостеноз, поскольку мембранная пленочка у грудного ребенка остается на месте.
Эта тончайшая пленка нередко быстро лопается уже при самом первом громком крике новорожденного. В норме такая мембрана слезоотводящих путей в первые недели жизни крохи постепенно рассасывается, при этом носослезный проток полностью открывается. Однако в некоторых случаях вскоре после рождения развивается дакриостеноз, поскольку мембранная пленочка у грудного ребенка остается на месте.
Слеза — прозрачная бесцветная жидкость. Она является питательной средой для различных бактерий, поскольку происходит застой в носослезных путях, мешочке, если неправильно обрабатывать глазки новорожденному.
В слезящемся органе зрения накапливаются и развиваются микроорганизмы. Микробы быстро инфицируют содержимое слезного мешочка, носослезный канал. Это приводит к развитию дакриоцистита — гнойного воспалительного процесса.
Клиническая картина
Методы лечения дакриоцистита
Полезные советы:
- обязательно посетите детского офтальмолога, получите консультацию;
- при подтверждении диагноза «дакриоцистит» доктор назначит домашнее лечение, покажет мамочке, как делать массаж слёзного канала;
- при правильном проведении процедуры неприятные симптомы исчезнут через две недели;
- по истечении указанного срока слёзный канал не очистился, в глазках до сих пор собирается гной? Обязательно покажите малыша детскому офтальмологу;
- в амбулаторных условиях доктор прочистит слёзный канал с применением специального зонда, промоет воспалённую область раствором антибиотика;
- волноваться не стоит: процедура проходит быстро, безболезненно для малыша.
 При точном соблюдении методики повторная обработка не требуется.
При точном соблюдении методики повторная обработка не требуется.
Чтобы избежать нагноения глазок у грудничков, здесь прочтите о том, как правильно ухаживать за новорожденной девочкой, а в этой статье описаны правила ухода за мальчиком.
ЧИТАТЬ ТАКЖЕ: Воспаление кожных покровов или опрелости у новорожденных: чем лечить разные степени раздражения
Сколько должен весить ребенок в 3 месяца и что должен уметь? У нас есть ответ!
Интересные задания для подготовки детей к школе описаны на этой странице.
По адресу прочтите о правилах применения препарата Саб-Симплекс для новорожденных.
Клиническая картина
Различают острую стадию и хронический воспалительный процесс. Этот недуг проявляется следующими симптомами:
- Развитие признаков интоксикации. Повышение показателей температуры тела.
 Новорожденный плохо спит.
Новорожденный плохо спит. - Болевой синдром в зоне орбиты, гноящийся глаз. Сильное сужение глазной щели, выраженная отечность покрасневшего века в области слезного мешка. В начале болезни такая припухлость плотная, впоследствии это уплотнение несколько размягчается.
- Гиперсекреция слезной железы проявляется как избыточное продуцирование прозрачной соленой жидкости. Обильное слизисто-гнойное содержимое выделяется при несильном надавливании в области слезных точек из конъюнктивной полости.
- Выраженное слезостояние. На одной стороне лица у малыша совсем нет слез.
- Возникает постоянное упорное непроизвольное слезотечение. Слеза непрерывно перетекает через край века.
- Глазки у ребенка гноятся. Характерны слизисто-гнойные либо бесцветные выделения в конъюнктивальной полости.
Причины появления и симптомы патологии
- В области носослезного канала — резкая краснота. Синдром красного глаза — гиперемия конъюнктивы. Нежная слизистая оболочка органа зрения окрашивается в красный цвет.

- Если гноится глаз, патологические слизистые образования возникают у малыша на ресничках, в уголке глаза. Корочки образуются, когда быстро засыхает желтоватое липкое вещество. Дает сбой бактерицидная функция прозрачной соленой биологической жидкости, которую вырабатывает орган зрения.
- В области мешочка для слез происходит появление болезненной опухоли. Возникает абсцесс, если образуется воспалительная гнойная полость. Позже происходит расплавление гнойных тканей, образуется свищ, инфильтрат вскрывается наружу.
- Может сформироваться флегмона, если у новорожденного происходит распространение бактериальной инфекции, которое не способны сдерживать стенки канала слезных путей. Гнойное содержимое этого протока и слезного мешка быстро увеличивается, эта зона отекает.
- Кожа над гнойным содержимым постепенно истончается, сильно растягивается полость этого мешочка при длительном течении болезненного процесса. Важно правильно обработать глазную щель, знать, чем промывать эту область.

- Поскольку гнойный процесс развивается в непосредственной близости от головного мозга, носовых пазух и глаз, возникает опасность тяжелых осложнений вследствие распространения инфекции.
Симптоматика
Как определить воспалительные заболевания глаз? Обратите внимание на основные признаки.
Дакриоцистит:
- белки глаз краснеют;
- после надавливания из слёзного канала выделяются капельки гноя;
- у некоторых малышей появляется отёчность, синюшность век.
ЧИТАТЬ ТАКЖЕ: Вероятные причины появления прыщиков на лице у новорожденного и способы лечения неприятного явления
Конъюнктивит:
- на веках скапливаются неприятные на вид, желтоватые корочки, заметен гной;
- из глазок выделяется густой экссудат. Консистенция – мутная, серовато-жёлтая, вязкая;
- после пробуждения малышу сложно открыть глаза: веки слипаются из-за подсохших корочек, склеенных гнойными массами.
Диагностические исследования
Точный диагноз может поставить только квалифицированный окулист, определив, почему гноится глазик малыша.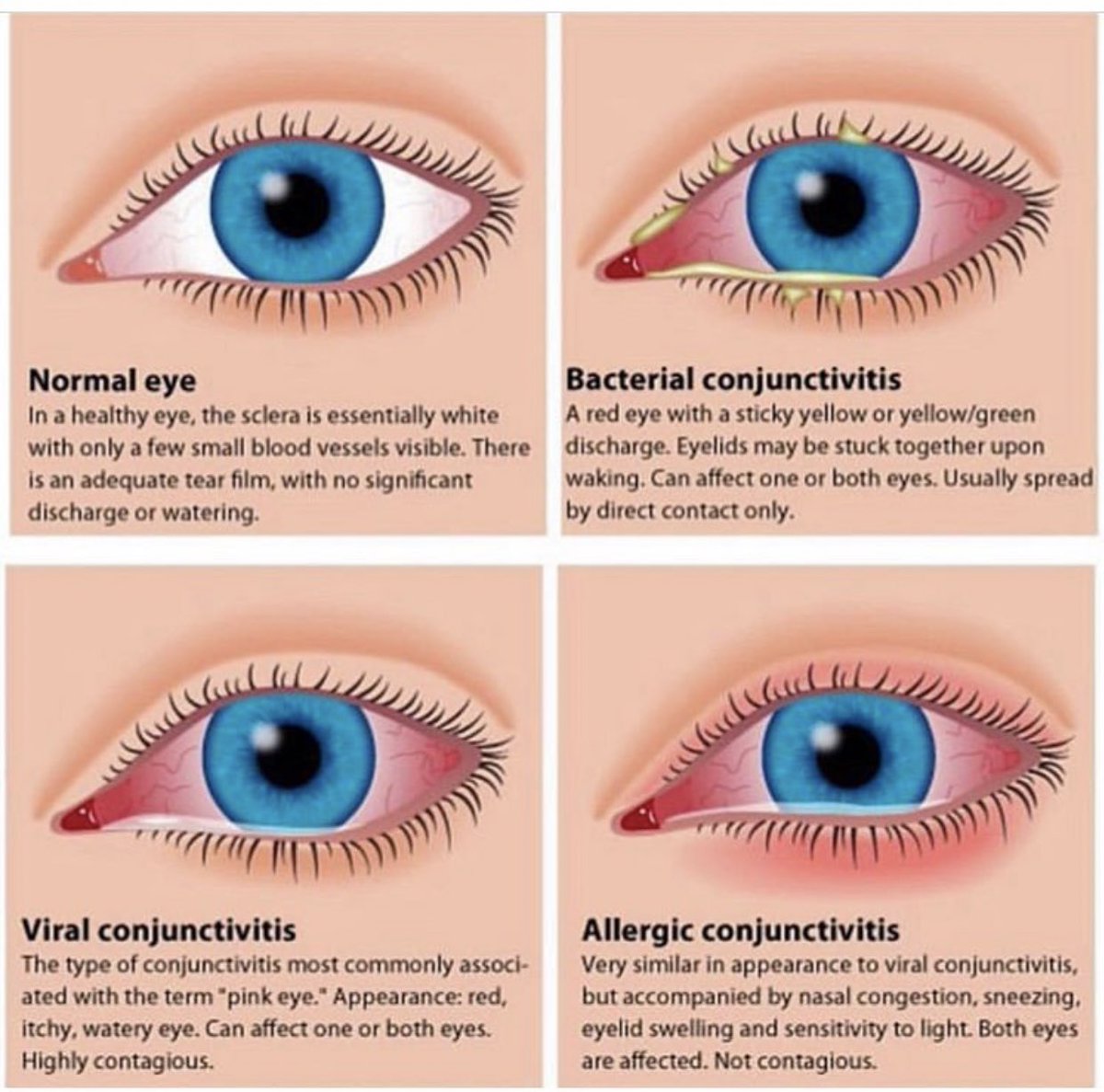 Клинические проявления дакриоцистита, анамнез — основа диагностики.
Клинические проявления дакриоцистита, анамнез — основа диагностики.
При необходимости специалист может назначить мазок из глаза, исследование проходимости слезных путей. По итогам исследования окулист объяснит родителям, что делать при этом недуге, если возникают признаки нагноения, какие капли необходимы.
Виды дакриоцистита
Что нельзя делать при нагноении глазок
Нередко приносит вред, усиливает воспаление:
- прикосновение пипеткой к воспалённым участкам глаза. Действуйте осторожно, никогда не дотрагивайтесь до роговицы, чтобы не занести инфекцию на другие зоны;
- самолечение, применение проверенных составов, которые вылечили других малышей во дворе. Советы мамочек иногда помогают, но не всегда лекарство, излечившее одного ребёнка, подходит другому. Для новорождённых следует с особой тщательностью подбирать препараты. Без разрешения детского офтальмолога нельзя чем-либо промывать глазки, кроме отвара ромашки, некрепкого раствора марганцовокислого калия или кипячёной водички;
- закапывание глазок грудным молоком.
 Нельзя использовать народный метод при конъюнктивите и дакриоцистите. Грудное молоко – подходящая среда для развития различных микроорганизмов. После применения природных «капель» нагноение часто усиливается.
Нельзя использовать народный метод при конъюнктивите и дакриоцистите. Грудное молоко – подходящая среда для развития различных микроорганизмов. После применения природных «капель» нагноение часто усиливается.
Чем лечить глазки грудничка
Как правило, при оказании небольшой родительской помощи в первые недели жизни малыша дакриоцистит самостоятельно разрешается, после чего орган зрения малютки нормально развивается. В противном случае требуется упорное лечение. К офтальмологу следует обратиться в случае отрицательной динамики недуга.
Лечение зависит от степени поражения органа зрения.
- Раствором Альбуцида, Фурацилина либо Колларгола нужно осторожно протирать глазки ребенка несколько раз ежедневно.
- Можно использовать зеленый чай для обработки глаз малыша.
- Указательными пальцами массируют проекции слезных протоков. Нередко это помогает нормализовать отток прозрачной соленой жидкости после прорыва мембраны. Такой массаж проводят до кормления.
 Это необходимо, чтобы осторожно освободить слезный мешок и протоки от гнойных образований.
Это необходимо, чтобы осторожно освободить слезный мешок и протоки от гнойных образований.
Капли для лечения дакрицистита
- В ряде случаев для лечения назначают капли в глаза.
- Протирать глаза у новорожденного можно используя: Антибиотики Левомицетин, Тобрекс капают в течение недели.
- По назначению окулиста нужно промыть глазки младенца Окомистином, используя несколько капель.
- Даже когда болит 1 слезящийся глазик малыша, обрабатывать следует оба, закапывать ежедневно капли.
- Оперативное лечение дакриоцистита проводят после 3 месяцев.
Грудничку очень полезно плакать, громко кричать, поскольку при таком напряжении тонкая пленочка, перекрывающая слезный канал, рвется. В результате при недоразвитии носослезного канала восстанавливается нормальное функционирование органа зрения.
Массаж при дакриоцистите
Как лечить конъюнктивит у новорождённого
Рекомендации:
- обратитесь за помощью к детскому офтальмологу.
 Самолечением заниматься не стоит;
Самолечением заниматься не стоит; - облегчить состояние малыша, удалить корочки можно отваром ромашки, кипячёной водой, слабым раствором Фурацилина – 1 таблетка на 250 мл негорячей кипячёной водички;
- обрабатывайте оба глазика, даже при появлении признаков конъюнктивита с одной стороны;
- при вирусном характере заболевания доктор назначит капли Актипол или Офтальмоферон, глазную мазь Зовиракс;
- при выявлении бактериальной инфекции рекомендованы глазные мази и капли: Витабакт, Тобрекс, Альбуцид, Эритромициновая мазь;
- подбор антибактериальных составов проводится врачом: категорически запрещено применять препараты против конъюнктивита по совету родственников и соседей.
Профилактика
Требуется раннее выявление недуга и обращение к специалисту с целью получения квалифицированной врачебной помощи. Только лечащий доктор может определить, почему гноятся глаза у новорожденного.
Требуется срочное обращение к специалисту, как только родители увидели первые признаки воспаления органа зрения и гной в глазах у новорожденного. Учитывая степень проявления симптомов недуга, возраст малыша специалист сделает выбор лечебного курса, назначит лекарства и терапевтические мероприятия.
Учитывая степень проявления симптомов недуга, возраст малыша специалист сделает выбор лечебного курса, назначит лекарства и терапевтические мероприятия.
Добиться полного излечения вполне возможно. Прогноз благоприятный, если лечение было начато своевременно. Дакриоцистит склонен к рецидивам, в запущенных случаях это не редкость. Если снова загноился глаз у грудничка, требуется обратиться к врачу.
Промывание глаз у новорожденного
Почему гноится глазик у новорожденного?
- Одной из самых распространенных причин, почему может гноиться, является конъюнктивит.
 Данное воспалительное заболевание может иметь различную форму, например, аллергическую или инфекционную.
Данное воспалительное заболевание может иметь различную форму, например, аллергическую или инфекционную. - Намного реже причиной закисания и нагноения становится дакриоцистит. Эта болезнь характеризуется воспалительным процессом, протекающим в тканях слезного мешочка, а также закупоркой слезного канальца.
- Еще одной причиной может стать реакция детского организма на Альбуцид – препарат, который часто применяют к грудничкам в родильных домах.
В любом случае, самостоятельно определять причину этого нарушения не стоит. Обратитесь к педиатру или офтальмологу.
Причины
Конъюнктивит – основная причина того, что у грудничка гноятся глаза. Он возникает из-за аллергии, появления вирусов и вредных бактерий в организме новорожденного. Для данного заболевания характерно покрасневшее глазное яблоко, повышенная слезливость и слипшиеся ресницы. Когда заражены оба глаза, ребенок слабеет, часто повышается температура. От постановки правильного диагноза и назначения лечения зависит дальнейшее состояние и здоровье грудничка.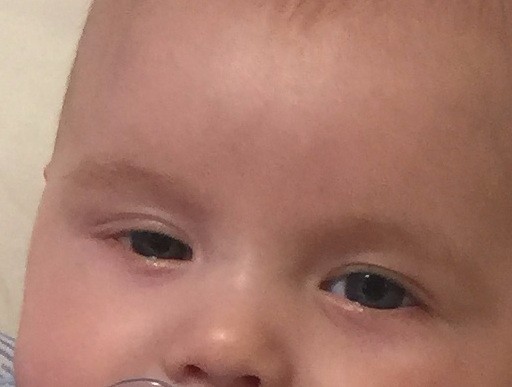 Поэтому важно как можно скорее обратиться к педиатру.
Поэтому важно как можно скорее обратиться к педиатру.
Дакриоцистит – воспаление слезоотводящих путей, которое возникает с рождения у 5-7% детей либо из-за вирусных инфекций (простуда, ОРВИ и пр.). При патологии отмечается повышенная слезоточивость и гной, беспокойство и ухудшение аппетита, отечность вокруг глаз и иногда температура. При дакриоцистите специалисты проводят очистку глазного канала у грудничка или зондирования. После чего назначают специальные мази или капли. Улучшение состояние новорожденного наблюдается сразу после процедуры.
Аллергия – негативная реакция у грудничка на пищу, которую кушает мама, молочные смеси, пыль и шерсть животных, и т.д. В первые месяцы жизни иммунитет малыша еще очень слаб и только адаптируется к новым условиям, поэтому иногда отрицательно реагирует на раздражители. При аллергии слизистая оболочка глаза отекает, и отток слез ухудшается. В результате происходит застой слезной жидкости, которая и накапливает бактерии. Белковая оболочка глаза краснеет и сопровождается сильным зудом.
Белковая оболочка глаза краснеет и сопровождается сильным зудом.
Чтобы помочь малышу, нужно определить источник раздражения и исключить контакт новорожденного с аллергеном. При осложнениях врач назначает антигистаминные средства. Для новорожденных с 1-го месяца подходят капли Фенистил, для детей старше 6 месяцев – капли Зиртек. Подробнее что делать при аллергии у грудничка, читайте по ссылке https://vskormi.ru/problems-with-baby/allergiya-u-grudnichka-chto-delat/.
Бленнорея – тяжелая воспалительная инфекция, которое появляется у малышей в утробе мамы, во время родов или при неправильном уходе и не соблюдении гигиены. Происходит заражение такими вредными и опасными бактериями, как стафилококк и стрептококк, хламидии, кишечная палочка, и другие. Для данного заболевания характерны уплотнения и отек век, покрасневшая слизистая оболочки глаза. Кроме того, появляются бесцветные выделения, которые через два-три дня превращаются в гной. При бленнореи требуется серьезная антибактериальная терапия.
Также глаза могут гноится из-за сильной простуды, гриппа и других вирусных инфекциях. В редких случаях гной появляется из-за неразвитости слезных желез у новорожденного в первые недели жизни. В данном случае при правильном уходе и соблюдении норм гигиены, гной и повышенная слезоточивость пройдут, как только ребенок адаптируется после родов.
Профилактика глазных болезней у младенцев
Рекомендации:
- тщательно ухаживайте за глазками у крошечного человечка.
 Проводите ежедневные гигиенические процедуры после пробуждения, каждое утро;
Проводите ежедневные гигиенические процедуры после пробуждения, каждое утро; - промывайте глазки кипячёной водичкой, отваром ромашки, слабым (бледно-розовым) раствором марганцовки;
- перед обработкой всегда мойте руки с мылом, насухо вытирайте, чтобы не допустить проникновения микроорганизмов на нежные ткани глазок у малыша;
- при первых признаках дакриоцистита или конъюнктивита покажите кроху детскому офтальмологу. Эффективность лечения во многом зависит от времени обращения за врачебной помощью.
Далее видео. Детский офтальмолог о нагноении глазок у младенцев:
Гноится глазик у новорожденного | Материнство
У моей маленькой племяшки (ей всего 8 дней) гноится левый глазик, да так, что даже иной раз не открывается. Мама промывает его своим молоком, перед каждым кормлением закапываем грудное молоко. Но не очень помогает. Подскажите, может у кого-то была такая проблема?!
Лёля Лёлишна
А фурацилином промывать не пробовали? Фурацилин хорошо помогает. Капать можно альбуцид или левомицитин.
Капать можно альбуцид или левомицитин.
ЮТА
Ничего не помогает, ни фурацилин, ни альбуцид. Сегодня были у офтальмолога, велено каждый час капать левомицетин. Это конъюктивит.
Лёля Лёлишна
У вас не коньюнктивит. Это непроходимость слезного канала. Дело в том, что при рождение из слезных каналов должна выйти слизь — естественный процесс. но это бывает не всегда. У нас эта проблема была с рождения и до 2 месяцев. нас направили в стационар для зондирования под наркозом. Но нам очень повезло, так как нам помогли вылечить самостоятельно. Для этого надо капать левомицетин и делать массаж. Обязательно промывать глазик чаем или фурацелином. Лор врач с Юных пионеров нам посоветовала купить гель с серебром и эсобел. Именно это нам и помогло. Эсобелом промывать нос и глаза, а гелем лечить глаз. При этом обязательно ПРАВИЛЬНО делать массаж. Представить циферблат, поставить палец в угол глаза и начиная с цифры 9 до 12 до 3 вести с легким нажимом и движение заканчивать на цифре 3 с давлением вниз.
Нет, дело не в этом. Это все же конъюктивит и стафилоккок. Лечили капельками «Витабакт». Сейчас уже все хорошо.
Лёля Лёлишна
Тобрекс на второй-третий день дает улучшение.
Триша
Вопрос:
Здравствуйте, у моей малышки (1 мес), с рождения гноится глазик, окулист сказал — непроходимость слезного канала. Протирать чаем и настоем ромашки и капать альбуцид… если не поможет — будут промывать каналы. Можете посоветовать еще какие-нибудь средства?
Оксана
Уважаемая Оксана. Мы согласны с вашим окулистом. Он лучше знает вашего малыша, следуйте его советам. Желаем скорейшего выздоровления малышке :-)))
Вопрос:
У ляльки гноится глазик (коньюктивит). Педиатр выписала капли антибиотики, капаем неделю. Пока не помогает. Посоветуйте.
Пока не помогает. Посоветуйте.
Dew
На вашем месте я бы не ждала, а если через неделю нет признаков улучшения — сообщила бы врачу. Может оказаться, что не от того лечите.
Alessia
Минимум — промывать глаз чаем. Если не помогают капли — обязательно обратитесь к врачу. Иногда бывают глазные инфекции намного серьёзнее коньюктивита.
Не волнуйтесь, если это дакриоцистит (воспаление слезного мешочка), то инфекция будет возникать регулярно, потому что слеза не промывает глазик и не протекает в носовую полость. Не помогающие капли нужно поменять, промывать 9% физраствором (он продается в аптеке без рецепта). Ни в коем случае не капать грудным молоком. Уточните диагноз у врача. У ребенка течет слеза или нет? Если коньюктивит следствие дакриоцистита, то ему нужен регулярный массаж. Выздоравливайте!
Tashtach
Это — обычное дело, не надо особо пугаться. У нас тоже было, просто протирали влажной ваткой, ничего не капали, само прошло.
dmiant
Это очень важная мысль! Ребёнок мог родиться с закрытыми слезными каналами.
У меня так с дочкой было: плачет — слёзок нет, глазки воспалялись, набухали, был немножко гной. Назначили ей тогда тоже капли-антибиотики, пользы никакой, потому что причина — см. выше. И это проморгали тогда абсолютно все: детврач в роддоме, патронажные сёстры, все! В итоге в 3-недельном возрасте пошли к окулисту, она проколола и промыла ей слезные каналы. Столько «грязи» вышло тогда через носик! Поспешите проверить эту версию, чтобы инфекция по каналам не пошла в мозг. Я не пугаю, а просто предостерегаю. Удачи вам и будьте здоровы!
Во-первых, надо уточнить диагноз. Ибо, если это банальный коньюктивит, то никакие атибиотики здесь не нужны. Промывать чаем свежезаваренным несколько раз в день и закапывать альбуцид. Но диагноз обязательно уточнить! Повторяюсь. Потому что,если это аденовирусная инфекция — лечение совсем другое (противовирусная мазь или каппельки).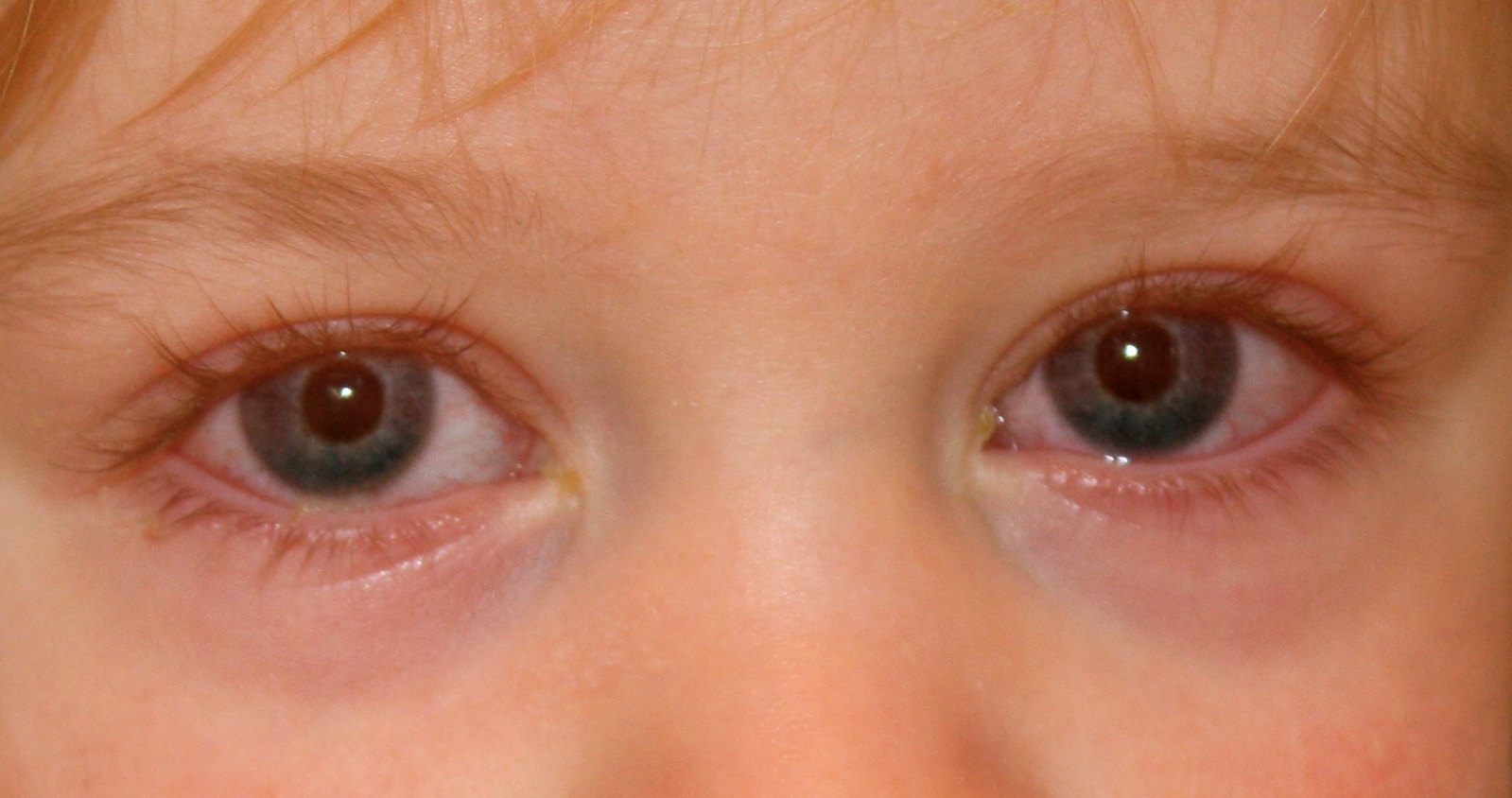 И потому ни антибиотики,ни альбуцид успеха не дадут,а могут и навредить.
И потому ни антибиотики,ни альбуцид успеха не дадут,а могут и навредить.
spoir
У нас было тоже. И очень долго. Как раз ромашки, чаи черные и молоко грудное не помогало совершенно. А помогли эти антибиотики, котрые в тюбиках. Сама ыла очень против такую гадость такому малышу… Но помогли в конечном счете именно они, правда, прошло больше недели. Это действительно часто и не так страшно.
Aix
Насчет молока — да кому как. У нас еще больше глазки потекли, больше не эскпериментируем.
OlgaSF
С рождения гноился глазик, чуток проходило, а потом опять по новой. А помог массаж слезных железок и капельки — антибиотики — промывание фурацилином и капать левомицетином. Hо обязательно после массажа и промывания слезного протока.
Fenek
Хотелось личным опытом поделиться. А то мы тоже с неделю левомитицином пытались лечиться без pезультатов. Потом мама сказала, что нас сестpой с помощью pаствоpа фуpацилина вылечила, а вpач посоветовала эpитpомициновую мазь.
Я днем пpомывала детке глазки pаствоpом фуpацилина, а на ночь после купания закладывали мазь. Уже на следующий день стало заметно улучшение, а чеpез два дня и следов болезни не осталось. Мы для «закpепления» эффекта еще два дня такие пpоцедуpы пpовели и сейчас никаких следов.
Wbr
Вопрос:
У ребенка еще в роддоме начал закисать глазик. Там заложили за веко тетрациклиновую мазь (3 раза), сказали — достаточно. Дома глазик продолжает закисать, к тому же он слезится. Участковый педиатр сказал немного подождать и обратиться к офтальмологу. Обязательно ли везти ребенка к офтальмологу или же этот вопрос можно решить дома? Бабушки советуют промывать глазик грудным молоком, но можно ли это делать?
Марина
У нас тоже закисал глазик еще с роддома. Капала «Софрадекс». Помогало, но ненадолго. В 1,5 месяца показала офтальмологу, оказалось непроходимость слезного канала. Сделали «бужирование». И сразу все прошло. Процедура быстрая. Не могу судить о ее болезненности, т.к. меня попросили выйти из кабинета, ну детка поплакала чуток, конечно, зато все проблемы прошли. Все ж таки советую показаться специалисту. ИМХО чем меньше ребенок, тем легче перенесет все манипуляции подобного рода.
Jitel
Не стоит, поверте. Поменьше бабушек слушайте. В молоке, хоть оно и из груди матери, содержится множество бактерий — не для глазиков предназначенных… Глазик можете протирать раствором фурацилина. Он абсолютно безвреден. Ну и конечно, найдите время пойти к врачу
Matthiola
У нас глазик гноился с роддома, месяц не проходил, несмотря на лечение: левомицетин, сульфацил натрий, гинтамициновая мазь — все это не помогало, (назначал наш педиатр). А потом пошли к офтальмологу, и она сказала промывать настоем череда+ромашка+фиалка трехцветная в равных пропорциях и перед каждым кормлением делать массаж слезного протока, глазик полностью прошел за неделю и пока ттт все хорошо.
Bastila
У нас в свое время (тоже где-то через неделю после рождения) было похожее. Сначала просто слезки собирались, потом в уголке стал собираться гной, особенно после сна — глазик слипался. Я протирала заваренной ромашкой, календулой. Альбуцит попробовала капнуть сначала себе — ощущение жуткое — на ребенке не стала пробовать. Да и самим (без назначения врача) не нужно ничего назначать. Можно проверить — если это закупорен слезный канал (у нас это было), то при надавливании около внутреннего уголка глаза, будет выделяться гной. У нас само прошло где-то в 1,5 месяца.
Шелен
Насчет процедур: Поворачиваем головку ребенка набок и от края к центру промываем (набираем в пипетку и выливаем в глаз) водичкой с настойкой календулы (2 цветка на 50 мл кипятка) или «Протаргол 2%» разводим в 10 частях воды и промываем или Раствор фурацилина (именно раствор, т.к. если делать самому из таблеток, то там могут остаться нерастворенные частицы, а это никак нельзя). Вымакиваем ватным диском. Потом закапываем. капать глаза следует в наружный угол глаза. капать лучше каплями, не мазать ничем, мы капали «Окулахель» Heel, но он медленного действия, перешли на «Левомицетин», только его надо каждые 3 дня новый покупать, тот уже не годиться.
Нам это все помогало, но только на время, как потом оказалось была просто врожденная непроходимость каналов. пришлось пробивать. не жалею, хоть процедура не для слабонервных, но мы вышли из кабинета совершенно здоровые ттт. а до этого месяц по 6 раз в сутки промывали, капали, протирали, массажики((((((( сама извелась и ребенка замучила. некоторые говорят, что само может пройти, да, может, но может и не пройти а роговица помутнеть((( так что если назначат эту процедуру, не рискуйте не ждите, идите сразу. нам сказал врач который делал эту процедуру, что идеально для ребенка ее сделать в первые 4 недели.
fleur-de-lis
В любом случае это не страшно и до 4-х месяцев прокалывать слезный канал не стоит. Я не врач, но меня консультировал очень хороший оккулист. Поэтому, попробуй вначале массаж. Обязательные условия — 10 дней и 10 движений (больше нельзя, потому что слезный мешок расстягивается и будет еще хуже). 1. Смазываете палец (мне было удобно это делать средним) детским масло (кремом) чтобы он легко скользит по коже. 2. Прижимаете палец там, где начинается бровь (внутренний край) 3. Довольно сильно проводите пальцем вдоль носа (вроде как по боковой стенке носа) приблизительно до внутреннего уголка глаза. Силу, с которой нужно надавливать я, конечно, не объясню, вы должны чувствовать сами, чтоб ребенку не было больно, но если вы будете еле касаться, то толку тоже не будет. И так 10 дней по 10 раз. Нам помогло.
После всех этих процедур на протяжении нескольких недель было еще хуже, видимо слезный мешока вскрылся и весь этот гной выходил. И только потом все прошло.
Siu
Подскажите, пожалуйста! У нас стал закисать глазик. Прочла на форуме о протирании ромашкой. Врач строго запретил, так как может быть аллергия. Но ромашка же это антисептик! Ничего не понимаю. Прописал капать левомицитин, причем в первый день — каждые 1,5 часа; во второй — 2 часа, а в третий — 3 часа. В инструкции к левомицитину написано по 1 капле 3 раза в день. Это как может быть? Ребенку всего 3 месяца.
Лена78
Лена78, вам лечение назначили как при матером конъюнктивите А чаем промывать не пробовали? Левомицетин — это антибиотик. Я Фиму в 7 месяцев лечила альбуцидом и левомицетином — капали по подобной интенсивной схеме. На самом деле наша схема была еще более интенсивной. Но у мальчика был страшнейший конъюнктивит, глазки заплыли и опухли за несколько часов полностью. Нужен ли в вашем случае левомицетин, если глазик просто закис — сильно сомневаюсь. Как альтернатива — может, стоит проконсультироваться у другого врача?
Оля
Дата публикации 08.11.2006
Автор статьи: По материалам конференций
Ретинобластома (Краткая информация)
Ретинобластома — это рак глаза. В нашем тексте Вы получите важную информацию о том, что это за болезнь, как часто она встречается, почему ею может заболеть ребёнок, какие бывают симптомы, как ставят диагноз, как лечат детей и какие у них шансы вылечиться от этой формы рака.
автор: Maria Yiallouros, erstellt am: 2016/04/04, редактор: Dr. Natalie Kharina-Welke, Разрешение к печати: Dr. med. Christine Jurklies; Dr. med. Petra Temming, Переводчик: Dr. Maria Schneider, Последнее изменение: 2021/01/26 doi:10.1591/poh.retino-patinfo.kurz.1.20120611
Что такое ретинобластома?
Ретинобластома – это редкий вид рака глаза. Опухоль вырастает в сетчатке глаза (медицинский термин сетчатки – ретина) и встречается она почти всегда только у детей. У этой болезни бывает наследственная и ненаследственная форма. Если ретинобластома наследственная, то у членов семьи есть предрасположенность к тому, что кто-то из них может заболеть. Если ретинобластома ненаследственная, то рак глаза возникает спонтанно, то есть клетки сетчатки глаза сами по себе начинают изменяться.
Ретинобластома может затрагивать один глаз, или сразу оба глаза. Чаще всего она вырастает только в одном глазу (специалисты называют это односторонней ретинобластомой, или унилатеральной опухолью). У примерно одной трети детей опухоль начинает расти одновременно в обоих глазах (специалисты называют её двусторонней ретинобластомой, или билатеральной опухолью). Если рак появляется сразу в обоих глазах, то это почти всегда говорит о наследственной ретинобластоме. Односторонние ретинобластомы, как правило, не являются наследственными. Опухоль может расти в одном участке глаза (в таком случае врачи называют её унифокальной), или одновременно в нескольких участках (тогда врачи говорят о мультифокальной опухоли).
Обычно ретинобластомы вырастают быстро. Они могут появляться внутри глазного яблока. Оттуда они прорастают в глазницу и по зрительному нерву [зрительный нерв] уходят в головной мозг, раковые клетки попадают в центральную нервную систему [ЦНС]. Если болезнь на поздней стадии, то раковые клетки по кровеносным и/или лимфатическим путям попадают в другие органы. Если болезнь не лечить, то она почти всегда смертельна. Только в крайне редких случаях (у 1-2% детей) опухоль спонтанно исчезает сама по себе. В таком случае специалисты говорят о спонтанной регрессии.
Как часто у детей встречается ретинобластома?
Из всех видов внутриглазного рака ретинобластома является самым частым видом рака у детей. В Германии ежегодно заболевает ретинобластомой около 40 детей и подростков в возрасте до 15 лет. Другими словами ежегодно из 18.000 новорожденных один ребёнок заболевает ретинобластомой. Но в целом этот вид рака встречается редко. По данным Детского Ракового Регистра (г. Майнц) ретинобластома составляет около 2 % из всех онкологических заболеваний у детей и подростков.
Как правило, ретинобластома встречается у младенцев и детей младшего возраста, то есть практически всегда — в возрасте до 5 лет. Почти 80 % заболевших – это дети младше четырёх лет. Дети старше шести лет крайне редко заболевают ретинобластомой.
Почему дети заболевают ретинобластомой?
Ретинобластомы появляются тогда, когда происходят два генетических [генетический] изменения (две мутации) в клетках-предшественниках сетчатки, в так называемых ретинобластах. Эти изменения (мутации) могут спонтанно появляться в самих клетках сетчатки. Но мутации также могут находиться уже в зародышевых клетках [зародышевые клетки ], а значит и во всех клетках организма; тогда такие мутации передаются по наследству, то есть являются врождёнными.
У большинства заболевших – это около 60% всех детей – ретинобластомы не являются наследственными. Это значит, что изменения появились только у заболевшего ребёнка (специалисты называют такие мутации термином „спорадические“), и мутация находится изолированно только в опухолевых клетках. Но 40% ретинобластом являются врождёнными. Примерно в четверти этих случаев (то есть от 10 до 15% всех пациентов) уже были известны заболевания ретинобластомой в семье. Когда известно, что в семье уже кто-то болел этим видом рака, то специалисты говорят о семейной ретинобластоме. Другие врождённые ретинобластомы появляются у детей впервые.
Независимо от того, является ли ретинобластома наследственной или нет, специалисты всегда находят генетические изменения в так называемом гене ретинобластомы [ген ретинобластомы], который находится на 13 хромосоме [хромосомы]. Так как у человека каждая клетка содержит двойной набор хромосом, то это значит, что ген ретинобластомы тоже дублируется (в каждой клетке есть два так называемых аллеля [аллель] гена ретинобластомы). Опухоль начинает расти только тогда, когда изменения есть в обоих аллелях.
Более подробную информацию о генетической классификации ретинобластом, о том, как часто они появляются и как они возникают, можно прочитать в разделе «Генетика ретинобластомы / Как болезнь передаётся по наследству?»
Какие бывают симптомы болезни?
Пока ретинобластома очень маленького размера, то обычно дети ни на что не жалуются. Довольно долгое время болезнь себя никак не проявляет, у детей нет никаких симптомов. Первые жалобы появляются тогда, когда опухоль становится больше, или она начинает прорастать в другие части глаза. Ребёнок начинает терять зрение, иногда вплоть до полной слепоты. Острота зрения обоих глаз становится разной и поэтому у детей может появиться косоглазие (встречается у примерно от 25 до 30% заболевших).
Самым частым первым симптомом, по которому примерно у одной трети детей находят ретинобластому, является белое свечение зрачка при определённом освещении (на языке специалистов этот симптом называется лейкокория). Например, при ярком свете от вспышки фотоаппарата здоровый зрачок становится красного или чёрного цвета, а у больного зрачка появляется белый рефлекс. Такой белый зрачок называют „кошачьим глазом“, а сам эффект „кошачьего глаза“ говорит о том, что опухоль уже проросла за хрусталик. Реже бывает так, что у ребёнка глаз болит, краснеет или отекает, когда повышается внутриглазное давление.
Тревожные симптомы у детей это:
- когда зрачок (или оба зрачка) становится беловато-жёлтого цвета (лейкокория)
- у ребёнка начинается косоглазие или ухудшается зрение/острота зрения
- покраснение или отёк глаз, глаза начинают болеть
Если у ребёнка появляется один или сразу несколько из перечисленных симптомов, то это ещё не значит что он заболел ретинобластомой, или каким-то другим видом рака. Некоторые из этих симптомов появляются по совершенно безобидным причинам и не имеют ничего общего с раком. Тем не менее мы рекомендуем, как можно скорее обратиться к врачу и узнать точную причину. Если это действительно ретинобластома (или какое-то другое злокачественное заболевание), то своевременный диагноз – это лучшее условие для хорошего результата лечения.
Дети из семей с повышенным риском наследственного заболевания должны регулярно проходить обследования у глазного врача, даже если у них нет никаких симптомов и они ни на что не жалуются. Только тогда специалист может диагностировать ретинобластому на ранней стадии и ребёнка начнут вовремя лечить.
Как диагностируется ретинобластома?
Если педиатр (или другой специалист) подозревает из истории болезни ребёнка (анамнез) и по результатам наружного осмотра [наружный осмотр] ретинобластому, то врач направляет ребёнка в клинику, которая специализируется на этой форме онкологии (офтальмологический или детский онкологический центр).
Если подозревают ретинобластому, то необходимо выполнить разные исследования. Во-первых, надо диагноз подтвердить. Во-вторых, надо выяснить, какой конкретно формой ретинобластомы заболел ребёнок (наследственной или ненаследственной), и насколько болезнь успела разойтись по организму.
Для подтверждения диагноза самым важным исследованием является офтальмоскопия. Если ретинобластома действительно подтверждается, то необходимы дополнительные исследования, чтобы точно понять, насколько. болезнь успела распространиться по организму. Такими важными исследованиями являются УЗИ (ультразвуковое исследование) и МРТ (магнитно-резонансная томография). Дополнительно ребёнка обследует врач-педиатр.
В редких случаях, например, когда у ребёнка ярко выраженная поздняя стадия болезни и/или скоро надо начинать курс химиотерапии, специалисты могут выполнять другие дополнительные исследования, например, рентген грудной клетки, анализ спинно-мозновой жидкости (люмбальная пункция), анализ костного мозга (костномозговая пункция) и/или обследование костей ребёнка (сцинтиграфия костей скелета).
Вся диагностика выполняется не только больному ребёнку. Так как у заболевшего может быть врождённая форма ретинобластомы, то офтальмолог проверяет его братьев, сестёр и родителей. Также всей семье делают молекулярно-генетический анализ крови (генетическая диагностика), чтобы оценить наследственную ситуацию.
Когда сделаны все необходимые исследования и анализы, команда специалистов вместе с Вами решает, какая тактика лечения будет максимально эффективной для Вашего ребёнка.
Как лечат ретинобластому?
Для детей с ретинобластомой могут применяться такие виды лечения как операция, облучение (брахитерапия или чрескожная лучевая терапия), криотерапия, лазерная терапия и химиотерапия.
На каком конкретном методе лечения остановятся специалисты, зависит от того, выросла ли опухоль в одном глазу, или в обоих, насколько болезнь разошлась по организму на момент постановки диагноза (стадия болезни), и можно ли рассчитывать, что после терапии зрение ещё способно сохраниться в одном глазу, или в обоих. Также при составлении плана лечения учитывается возраст ребёнка.
Цель любого лечения – полностью убить, или точнее говоря удалить опухоль, а это значит полное выздоровление от рака. Поэтому основной принцип заключается в том, что сохранить жизнь ребёнку важнее, чем сохранить зрение.
Принципиально возможны две тактики лечения:
- хирургическое удаление опухоли вместе с глазом (на языке специалистов это называется энуклеация)
- лечение с помощью лучевой терапии, лазерной терапии, криотерапии и/или химиотерапии, которое позволяет сохранить глаз.
Вылечить ребёнка и одновременно сохранить глаз можно только в том случае, если диагноз ретинобластомы был поставлен своевременно, то есть на ранней стадии болезни. Цель такого лечения состоит в том, чтобы полностью нейтрализовать опухоль и одновременно сохранить зрение без риска для жизни. Если болезнь на более поздней стадии, то, как правило, удаление глаза является неизбежным. Если были обнаружены метастазы, то кроме операции надо ещё проводить химиотерапию и/или лучевую терапию.
Как лечат детей с односторонней ретинобластомой
Если у ребёнка односторонняя ретинобластома, то удаление больного глаза (энуклеация) – это самый надёжный и самый оправданный метод лечения. Потому что у ребёнка остаётся второй полностью рабочий глаз и можно отказаться от других видов лечения, которые имеют определённые риски. Если ретинобластома не наследственная, то на этом лечение заканчвается и ребёнок полностью выздоравливает.
Если опухоль маленького размера, то в некоторых случаях возможно лечение, которое сохранит глазное яблоко (прежде всего это локальное лечение, так называемая брахитерапия). Но этот вид лечения оправдан только тогда, если удаётся не только справится с опухолью, но и после его окончания зрение ещё может сохраниться. Насколько длительной будет эффективность этого метода лечения (то есть будут ли ухудшаться в перспективе цифры по выживаемости пациентов), пока не известно.
Но нужно сказать, что односторонние ретинобластомы, как правило, находят очень поздно, то есть уже на запущенных стадиях. Больной глаз к этому времени обычно уже бывает слепым. Поэтому, когда его удаляют, то это не значит, что ребёнок станет хуже видеть или хуже ориентироваться.
Если опухоль хирургически можно удалить полностью, то после операции никакого дополнительного лечения не нужно. Если анализ ткани опухоли (гистологический анализ) из удалённого глаза показывает, что ретинобластома была очень обширная, или она уже ушла за пределы глаза, то после удаления (энуклеации) ребёнок получает курсы химиотерапии. Чтобы убить опухолевые клетки, возможно оставшиеся в организме, или уничтожить мельчайшие метастазы, нужна химиотерапия. В крайне редких случаях дополнительно проводится чрескожная лучевая терапия.
Как лечат детей с двусторонней ретинобластомой
Если у Вашего ребёнка двусторонняя ретинобластома, то врачи будут стараться подобрать индивидуальную комбинацию из тех методов лечения, которые есть в распоряжении. Их цель не только полностью контролировать опухоль, но и одновременно сохранить зрение хотя бы в одном глазу.
Поэтому лечение начинается с локальной терапии. Изолированные маленькие ретинобластомы можно надёжно разрушить с помощью таких локальных видов лечения как лазерная коагуляция, криотерапия или брахитерапия. Но нужно сказать, что часто эти виды лечения необходимо выполнять несколько раз.
Если опухоль слишком большая для этих методов, то в некоторых случаях сначала назначают курсы химиотерапии, чтобы уменьшить размер/объём опухоли. После этого переходят к локальной терапии (то есть к лазерной терапии, криотерапии или брахитерапии).
Часто бывает так, что в одном из глаз ретинобластома разрослась настолько обширно, что нет никакого смысла пытаться сохранить глазное яблоко. Поэтому специалисты полностью удаляют глазное яблоко (проводят энуклеацию).
Иногда — в тех случаях, когда для лечения менее больного глаза требуется химиотерапия — энуклеация более поражённого глазного яблока может быть отложена. Так как в результате химиотерапии опухоль настолько сильно может уйти и уменьшиться (на языке специалистов это называется регрессия опухоли), что всё-таки появится возможность сохранить глазное яблоко. Но если худший глаз уже ослеп, либо опухоль проросла в передний отдел глаза (врачи говорят об инфильтрации опухоли), или опухоль проросла в зрительный нерв, то остаётся только энуклеация. Другой альтернативы нет.
Если и во втором глазу (изначально менее затронутым болезнью) опухоль продолжает расти (то есть опухоль стала прорастать в зрительный нерв или в сосудистую оболочку; есть опухолевые отсевы в стекловидном теле), то единственное лечение, с помощью которого можно сохранить глазное яблоко – это чрескожное облучение. Но и его делают только в том случае, если функция зрения ещё не утеряна. Если же это не так, то необходимо удалять и второй глаз, чтобы не подвергать опасности жизнь ребёнка.
Так как риски осложнений после курсов современной химиотерапии ниже, чем после облучения, то сегодня врачи стремятся по-возможности отказываться от чрескожной лучевой терапии [чрескожная лучевая терапия], прежде всего у детей первого года жизни. Но надо сказать, что эффективность чрескожного облучения остаётся бесспорной, так как ретинобластомы очень чувствительны к облучению.
Какие есть новые подходы к лечению ретинобластом?
Чтобы уйти от необходимости удалять глазное яблоко или проводить лучевую терапию, а также, по возможности, снизить или вообще избежать осложнений после внутривенной химиотерапии (а она действует системно, то есть на весь организм ребёнка), в последнее время специалисты развивают и опробывают новые методы в лечении.
Одним из весьма многообещающих методов лечения является так называемая интраартериальная химиотерапия (можно встретить и другой термин внутриартериальная химиотерапия). Это значит, что цитостатики (например, мелфалан) целенаправленно вводятся в глаз через глазную артерию. Для этого через пах катетер вводится в бедренную артерию, продвигается в сторону сердца и доводится до нужного места, то есть до глазной артерии больного глаза. Через катетер препарат вводится напрямую в глазную артерию и оттуда расходится по системе сосудов, которые снабжают кровью глаз, в том числе и по сосудам опухоли, то есть ретинобластомы.
Этот вид лечения пока является экспериментальным. С ним работают в нескольких клиниках и только с определённой группой пациентов, например, если болезнь не отвечает на стандартное лечение. В некоторых случаях выполняется как начальное лечение (первичная терапия). Пока результаты можно назвать хорошими. Но точно не известно, насколько длительным будет эффект, то есть как долго это локальное лечение позволяет контролировать опухоль. Также пока ещё полностью не изучены все потенциальные поздние осложнения и последствия.
По каким протоколам и регистрам лечат детей?
Для того, чтобы выбирать для каждого конкретного случая наиболее оптимальный метод лечения, который рекомендуется для каждой группы риска (на языке специалистов — риск-адаптированное лечение), должна быть база, которая основана на достоверных статистических данных. Но ретинобластома – это крайне редкое заболевание (в Германии и в Австрии ежегодно заболевают около 4 детей). Поэтому на сегодняшний день накоплено мало данных по этой болезни.
Поэтому в отличие от других форм рака, которые встречаются у детей и подростков, пока для лечения ретинобластомы нет такого единого стандартного протокола, которые в Германии называются исследования оптимизации терапии. (Немецкие протоколы, или исследования оптимизации терапии, — это клинические исследования, они строго контролируются. По ним лечат детей и одновременно исследуют конкретную форму рака).
Именно по этой причине в 2013 году открылся клинический регистр RB-Registry. В этом регистре несколько лет будут собираться данные об эпидемиологии [эпидемиология] ретинобластомы и о том, как эта болезнь протекает. Цель – собрать больше информации об этой форме рака и о том, какой ответ на лечение дают разные виды терапии.
В этот регистр принимаются все дети и подростки из Германии и Австрии до 18 лет, которые впервые заболели ретинобластомой и/или у которых нашли герминальную мутацию гена RB1 (мутация в зародышевой линии [зародышевая линия]) и они ещё не получали никакого лечения. Центральный исследовательский офис находится в университетской клинике г. Эссен. Руководитель – к.мед.н. Петра Темминг.
Кроме того для пациентов с наследственной формой ретинобластомы есть возможность попасть в европейский исследовательский протокол, который исследует причины появления вторичных опухолей после того, как ретинобластому успешно вылечили (исследовательский протокол „Скрининг вторичных опухолей у детей с наследственной ретинобластомой“). В рамках этого скринингового исследования детям один раз в год делают МРТ головы. Условия, по которым детей берут в этот протокол: наследственная форма ретинобластомы, дети во время лечения получали лучевую терапию, возраст ребёнка между 8 и 18 годами.
Сейчас планируется исследовательский протокол по эффективности химиотерпаии. Но он сможет стартовать только тогда, когда будет получено финансирование.
Какие шансы вылечиться от ретинобластомы?
Сегодня благодаря современным подходам в диагностике и в лечении вылечиваются более 95% детей с ретинобластомой. У детей с односторонней ретинобластомой остаётся один здоровый глаз без ухудшения зрения и они могут вести нормальный образ жизни. У большинства детей с двусторонней ретинобластомой также остаётся, как минимум, один глаз, который способен достаточно видеть.
По каждому отдельному ребёнку прогноз зависит в основном от того, на какой стадии болезни поставили диагноз ретинобластомы, и является ли ретинобластома врождённой (наследственная ретинобластома).
Если на момент диагноза опухоль не распространялась за пределы глаза, или за пределы двух глаз (специалисты в этом случае говорят об интраокулярной ретинобластоме), то болезнь лучше поддаётся лечению, чем запущенные ретинобластомы. Поэтому принципиально у них более благоприятный прогноз.
У детей с наследственной ретинобластомой в целом прогноз хуже, чем у детей с ненаследственной ретинобластомой. Это объясняется тем, что независимо от лечения у врождённых форм болезни есть генетическая [генетический] предрасположенность к тому, что в будущем ребёнок заболеет другим онкологическим заболеванием (вторичная злокачественная опухоль). Это может быть, например, остеосаркома, или саркомы мягких тканей. Этот риск ещё вырастает, если во время лечения ретинобластомы ребёнку давали облучение на глазное яблоко.
Примерно у 5% детей с врождённой ретинобластомой, которая изначально была односторонней, в течение полутора лет после первой болезни в другом глазу также вырастает ретинобластома.
Список литературы:
- Kaatsch P, Spix C: German Childhood Cancer Registry — Jahresbericht / Annual Report 2013/14 (1980-2013). Institut für Medizinische Biometrie, Epidemiologie und Informatik (IMBEI), Universitätsmedizin der Johannes Gutenberg-Universität Mainz 2014 [URI: www.kinderkrebsregister.de] KAA2014
- Houston SK, Murray TG, Wolfe SQ, Fernandes CE: Current update on retinoblastoma. International ophthalmology clinics 2011, 51: 77 [PMID: 21139478] HOU2011
- Shields CL, Shields JA: Intra-arterial chemotherapy for retinoblastoma: the beginning of a long journey. Clinical & experimental ophthalmology 2010, 38: 638 [PMID: 20584015] SHI2010a
- Shields CL, Shields JA: Retinoblastoma management: advances in enucleation, intravenous chemoreduction, and intra-arterial chemotherapy. Current opinion in ophthalmology 2010, 21: 203 [PMID: 20224400] SHI2010
- Lohmann D: Die Genetik des Retinoblastoms. WIR Informationsschrift der Aktion für krebskranke Kinder e.V. (Bonn) 2007, 1: 31 [URI: www.kinderkrebsstiftung.de] LOh3007
- Jurklies C: Das Retinoblastom — Diagnose und Therapie. WIR Informationsschrift der Aktion für krebskranke Kinder e.V. (Bonn) 2007, 1: 26 [URI: www.kinderkrebsstiftung.de] JUR2007
- Wieland R, Havers W: Retinoblastome, in: Gadner H, Gaedicke G, Niemeyer CH, Ritter J: Pädiatrische Hämatologie und Onkologie. Springer Medizin Verlag 2006, 823 [ISBN: 3540037020] WIE2006
- Gutjahr P: Retinoblastome, in: Gutjahr P (Hrsg.): Krebs bei Kindern und Jugendlichen. Deutscher Ärzte-Verlag Köln 5. Aufl. 2004, 499 [ISBN: 3769104285] GUT2004b
- Abramson DH, Frank CM: Second nonocular tumors in survivors of bilateral retinoblastoma: a possible age effect on radiation-related risk. Ophthalmology 1998, 105: 573-9; discussion 579 [PMID: 9544627] ABR1998
- Wong FL, Boice JD Jr, Abramson DH, Tarone RE, Kleinerman RA, Stovall M, Goldman MB, Seddon JM, Tarbell N, Fraumeni JF Jr, Li FP: Cancer incidence after retinoblastoma. Radiation dose and sarcoma risk. JAMA : the journal of the American Medical Association 1997, 278: 1262 [PMID: 9333268] WON1997
- Imhof SM, Moll AC, Hofman P, Mourits MP, Schipper J, Tan KE: Second primary tumours in hereditary- and nonhereditary retinoblastoma patients treated with megavoltage external beam irradiation. Documenta ophthalmologica. Advances in ophthalmology 1997, 93: 337 [PMID: 9665291] IMh2997
- Eng C, Li FP, Abramson DH, Ellsworth RM, Wong FL, Goldman MB, Seddon J, Tarbell N, Boice JD Jr: Mortality from second tumors among long-term survivors of retinoblastoma. Journal of the National Cancer Institute 1993, 85: 1121 [PMID: 8320741] ENG1993
- Draper GJ, Sanders BM, Kingston JE: Second primary neoplasms in patients with retinoblastoma. British journal of cancer 1986, 53: 661 [PMID: 3718823] DRA1986
Ретинобластома (краткая информация) — Retinoblastom (PDF-Datei)
16.04.2016
Почему бывает слизь в глазах. Как лечить выделения из глаз у ребенка.
Выделения из глаз представляют собой комбинацию слизи, жира, клеток кожи и других частиц, которые накапливаются в уголках глаз во время сна.» Они могут быть влажными и липкими либо засохшими, в зависимости от того, сколько жидкости успело испариться.
Слизистые выделения несут защитную функцию, вымывая отходы жизнедеятельности и потенциально опасные частицы со слезной пленки и передней поверхности глаза.
В течение всего дня глаза выделяют слизь, но постоянно присутствующая слезная пленка омывает ваши глаза при каждом моргании, удаляя выделения до того, как они успеют затвердеть.
Когда вы спите и не моргаете, выделения скапливаются и засыхают в уголках глаз, а иногда и вдоль линии роста ресниц.»»
Некоторое количество выделений из глаз после сна — абсолютно нормальное явление, но избыточные выделения, особенно зеленого или желтого цвета, сопровождаемые нечетким зрением, чувствительностью к свету или болью в глазах, могут свидетельствовать о серьезной инфекции глаз или заболевании глаз. Поэтому следует незамедлительно обратиться к окулисту.
НАЙТИ ОКУЛИСТА ИЛИ МАГАЗИН ОЧКОВОЙ ОПТИКИ ПОБЛИЗОСТИ: Если вам нужно пройти обследование глаз или вы уже готовы купить очки или контактные линзы, наш локатор поможет найти надежное место поблизости.
Откуда берутся выделения из глаз?Выделения из глаз состоят преимущественно из водянистого слизистого секрета (муцина), вырабатываемого конъюнктивой, и секрета мейбомиевых желез — маслянистой субстанции, которая помогает увлажнять глаза между морганиями.
Те загрязнения, которые не были вымыты слезами, накапливаются во внутренних уголках глаза и вдоль линии роста ресниц.»»
Причины выделений из глазКак правило, выделения из глаз не являются тревожным симптомом, но если вы заметили необычную консистенцию, цвет или количество выделений, это может свидетельствовать об инфекции или заболевании глаз.
В число распространенных заболеваний глаз с аномальными выделениями из глаз входят:
Конъюнктивит. Выделения из глаз являются распространенным симптомом конъюнктивита — воспаления тонкой мембраны, выстилающей «белочную оболочку» глаза (склеру) и внутреннюю поверхность век.
Помимо зуда, рези, раздражения и покраснения глаз, конъюнктивит обычно сопровождается выделением белой, желтой или зеленой слизи, которая может образовывать корку вдоль линии ресниц во время сна. В некоторых случаях образовавшаяся на веке корка может быть настолько плотной, что не позволяет открыть глаза.
Существует три вида конъюнктивита:
Вирусный конъюнктивит
Вирусный конъюнктивит очень заразен и вызывается вирусом обычной простуды или простого герпеса. Выделения из глаз при вирусном конъюнктивите обычно прозрачные и водянистые, могут включать белую или желтоватую слизь.
Бактериальный конъюнктивит
Бактериальный конъюнктивит, как следует из названия, вызывается бактериальной инфекцией. Если его оперативно не лечить, он может представлять угрозу для зрения. Выделения из глаз при бактериальном конъюнктивите обычно более густые и гнойные (подобные гною), чем при вирусном, и, как правило, желтого, зеленого или даже серого цвета. Утром после сна больные часто не могут открыть веки, полностью склеенные выделениями.
Аллергический конъюнктивит
Аллергический конъюнктивит провоцируется аллергенами — пыльцой, перхотью, пылью и другими распространенными раздражителями, вызывающими аллергию на глазах. Он также может быть вызван аллергической реакцией на химические загрязнители, косметику, растворы для контактных линз и глазные капли. При аллергическом конъюнктивите выделения из глаз обычно водянистые. Аллергический конъюнктивит не заразен и всегда поражает оба глаза.
Другие инфекции глазПомимо конъюнктивита, существует множество инфекций глаз, вызывающих аномальные выделения из глаз. Например:
Глазной герпес (рецидивирующая вирусная инфекция глаз)
Грибковый кератит (редкое, но серьезное воспаление роговицы)
Акантамебный кератит (потенциально приводящая к слепоте паразитарная инфекция, обычно вызываемая плохой гигиеной контактных линз или плаванием во время ношения контактных линз).
Выделения при инфекции глаз значительно различаются — они могут быть прозрачными и водянистыми или густыми, зелеными и липкими, поэтому следует как можно скорее обратиться к окулисту для диагностики и назначения лечения.
БлефаритХроническое заболевание век, блефарит, является либо воспалением волосяных фолликулов ресниц, либо аномальной выработкой секрета мейбомиевых желез на внутреннем крае век.
Дисфункция мейбомиевых железТакже называемое ДМЖ, это нарушение функции сальных желез в веке может вызывать пенистые выделения из глаз, слипание век, желтый или зеленый гной, а также раздражение и боль.
ЯчменьЯчмень — это закупорка мейбомиевой железы в основании века, обычно вызванная инфицированным фолликулом ресницы. Также называемый гордеолом, он напоминает прыщ на краю века и обычно сопровождается покраснением, отеком век и болезненностью в месте поражения. Также могут возникать желтый гной, слипание век и дискомфорт при моргании.
СМ. ТАКЖЕ: Как избавиться от ячменя
Система слезных протоков обеспечивает увлажнение и защиту глаз.
Сухость глазНедостаточная выработка слез или дисфункция мейбомиевых желез могут привести к синдромом сухого глаза — часто хроническому состоянию, при котором поверхность глаз не смазывается должным образом, становясь раздраженной и воспаленной. Среди симптомов: покрасневшие, налитые кровью глаза, чувство жжения, нечеткое зрение и ощущение инородного тела в глазу.»» Иногда сухость глаз также может вызывать очень сильное слезотечение.
Контактные линзыПриношении контактных линз выделений из глаз может быть больше, чем обычно. Это может быть связано с целым рядом причин, включая инфекцию глаз вследствие ношения контактных линз, дискомфорт вследствие ношения контактных линз, приводящий к сухости и раздражению глаз, а также то, что люди, пользующиеся контактными линзами, чаще трут глаза. Если вы заметили, что из-за контактных линз выделений стало больше, снимите линзы и обратитесь к окулисту, чтобы исключить потенциально серьезное заболевание глаз.
Травма глазаИнородное тело в глазу (например, грязь, частицы или химическое вещество) или травма глаза могут вызывать водянистые выделения в качестве естественной защитной реакции. Если после травмы глаза вы заметили гной или кровь в глазу (субконъюнктивальное кровоизлияние), немедленно обратитесь к окулисту для прохождения лечения. Все травмы глаз должны рассматриваться как неотложная ситуация.
Язва роговицыЯзва роговицы — это угрожающая зрению напоминающая абсцесс инфекция роговицы, обычно вызванная травмой глаза или запущенной инфекцией глаз. В отсутствие своевременного лечения, язвы роговицы могут привести к необратимой потере зрения. Для язвы роговицы характерны боль, покраснение, отек век и густые выделения из глаз. Выделение гноя может быть настолько сильным, что вызывает замутнение роговицы и ухудшение зрения.
ДакриоциститКогда слезный проток заблокирован, может возникнуть воспаление и заражение слезного мешка в дренажной системе слезного аппарата, в результате чего под внутренним веком появляется болезненный и опухший бугорок. Помимо боли и покраснения, общие симптомы дакриоцистита включают слезотечение, липкие выделения из глаз и нечеткое зрение.
Лечение выделений из глазНебольшое количество выделений из глаз безвредно, но если вы заметили изменения в их цвете, частоте, консистенции и количестве, обратитесь к окулисту.
Если слизь в глазах образуется из-за инфекции глаз, окулист может назначить антибиотики или противовирусные глазные капли и мази. Если аллергия на глаза вызывает слезотечение и раздражение, отпускаемые без рецепта антигистаминные глазные капли и противоотечные средства могут облегчить симптомы.
Теплые компрессы помогают успокоить зуд и общее ощущение дискомфорта, а также удалить выделения из глаз.
При слипании век намочите кухонное полотенце в теплой воде и положите его на глаза на несколько минут, а затем аккуратно удалите выделения.»
Чек-лист для домаЭти простые советы помогут предотвратить выделения из глаз или избавиться от них:
Не прикасайтесь к глазам, чтобы избежать возникновения или распространения инфекции глаз.
Чаще мойте руки, особенно если у вас заразный конъюнктивит.
Если у вас появляются выделения при ношении контактных линз, снимите линзы и обратитесь к окулисту. Иногда переход на однодневные контактные линзы может снизить риск появления связанных с ними выделений.
Если у вас инфекция глаз, выбросьте любую косметику, которая может вызвать заражение, например, тушь для ресниц и подводку для глаз.
Если у вас слезотечение из-за аллергии, постарайтесь устранить или свести к минимуму воздействие раздражителей. Если вы чувствительны к глазным каплям, попробуйте использовать препараты без консервантов.
Страница опубликована в ноябрь 2020
Страница обновлена в июнь 2021
Желтуха новорожденных (для родителей)
Что такое желтуха?
Дети с желтухой имеют желтую окраску кожи и глаз. Это происходит, когда в крови ребенка слишком много билирубина.
Билирубин (bill-uh-ROO-bin) — это вещество желтого цвета, которое образуется в результате нормального разложения эритроцитов. Печень удаляет билирубин из крови и передает его в кишечник, чтобы он мог покинуть организм.
Печень новорожденного не выводит билирубин так же хорошо, как печень взрослого.Желтуха (JON-dis) возникает, когда билирубин накапливается быстрее, чем печень может его разрушить и вывести из организма.
Большинство типов желтухи проходят сами по себе. Другим необходимо лечение для снижения уровня билирубина.
Каковы признаки и симптомы желтухи?
У ребенка с желтухой кожа желтого цвета. Он начинается на лице, затем на груди и животе, а затем на ногах. Белки глаз у ребенка тоже выглядят желтыми. Младенцы с очень высоким уровнем билирубина могут быть сонливыми, суетливыми, вялыми или иметь проблемы с кормлением.
Желтуху трудно увидеть, особенно у детей с темной кожей. Если вы не уверены, аккуратно нажмите на кожу носа или лба ребенка. Если это желтуха, кожа станет желтой, когда вы поднимете палец.
Позвоните врачу, если ваш ребенок:
- начинает выглядеть больным
- плохо питается
- сонливее обычного
- имеет усугубляющуюся желтуху
Что вызывает желтуху у новорожденных?
Большинство здоровых новорожденных имеют физиологическую («нормальную») желтуху.Это происходит потому, что у новорожденных больше кровяных телец, чем у взрослых. Эти клетки крови не живут так долго, поэтому при их распаде образуется больше билирубина. Этот вид желтухи появляется через 2–4 дня после рождения ребенка и проходит к тому времени, когда ребенку исполняется 2 недели.
У ребенка больше шансов заболеть желтухой, когда он или она:
- родился недоношенным. Недоношенные дети еще менее готовы к удалению билирубина. У них также могут быть проблемы с более низким уровнем билирубина, чем у детей, родившихся позже.Врачи их вылечивают раньше.
- не получает достаточно грудного молока. Это часто случается в первые несколько дней жизни, потому что у матери еще нет молока или у ребенка проблемы с грудным вскармливанием. Если у ребенка есть этот тип желтухи (так называемая желтуха грудного вскармливания ), лучше кормить чаще. Консультант по грудному вскармливанию (лактации) может помочь.
- находится на грудном вскармливании. Грудное молоко препятствует быстрому выведению билирубина печенью. Это называется желтухой грудного молока и происходит после первой недели жизни.Уровень билирубина постепенно улучшается в течение 3–12 недель.
- имеет другую группу крови от матери. Если у матери и ребенка разные группы крови, в организме матери вырабатываются антитела, которые атакуют эритроциты ребенка. Это случается, когда:
- группа крови матери — O, а группа крови ребенка — A или B (несовместимость по системе ABO) или
- резус-фактор матери (белок, содержащийся в красных кровяных тельцах) отрицательный, а резус-фактор ребенка положительный.
- имеет генетическую проблему, которая делает красные кровяные тельца более хрупкими. Эритроциты легче разрушаются при проблемах со здоровьем, таких как наследственный сфероцитоз и дефицит G6PD.
- родился с повышенным количеством эритроцитов (полицитемия) или большим синяком на голове (кефалогематома)
Как диагностировать желтуху?
Врачи могут определить, есть ли у ребенка желтуха, по пожелтению кожи и белков глаз. Перед выпиской из больницы или родильного дома всех новорожденных проверяют на желтуху.
Младенцы с желтухой будут сдавать анализ крови на уровень билирубина.Иногда используется легкий прибор для измерения уровня билирубина в коже. Но если уровень высокий, результат должен подтвердить анализ крови.
Высокий уровень билирубина может привести к серьезным проблемам. Поэтому врачи внимательно наблюдают за малышами с желтухой.
Как лечить желтуху?
Лечение зависит от причины желтухи, уровня билирубина и возраста ребенка.
Легкая желтуха проходит через 1-2 недели, так как организм ребенка самостоятельно избавляется от лишнего билирубина.Для новорожденных с желтухой грудного вскармливания матери следует чаще кормить ребенка грудью. Если ребенок не получает достаточного количества грудного молока, врач может порекомендовать ему дополнить его смесью.
В более серьезных случаях желтухи лечение следует начинать как можно скорее. Младенцы могут получить:
- жидкости. Потеря жидкости (обезвоживание) вызывает повышение уровня билирубина.
- фототерапия. Младенцы лежат под светом в небольшой одежде, так что их кожа обнажена.Свет изменяет билирубин в форму, которая может легко выходить из организма. Также можно использовать одеяла для светотерапии.
- обменное переливание крови. Эта экстренная процедура выполняется, если очень высокий уровень билирубина не снижается с помощью фототерапии. Кровь ребенка заменяется донорской, чтобы быстро снизить уровень билирубина.
- внутривенный иммуноглобулин (IVIg) . Младенцы с несовместимыми группами крови получают это через капельницу (в вену).IVIg блокирует антитела, атакующие эритроциты, и снижает потребность в обменном переливании крови.
Что еще мне нужно знать?
Обратитесь к врачу, если желтуха у вашего ребенка не проходит. Младенцам с желтухой в течение более 2 недель необходимо дополнительное обследование для выявления других причин, вызывающих желтуху. К ним относятся инфекции и проблемы с печенью или желчной системой, обменом веществ или генами.
Глядя на своего новорожденного: что нормально (для родителей)
Когда на свет появляется их малыш, молодые родители могут быть удивлены его внешностью.Вместо идеального херувима, младенцы часто выглядят синеватыми, покрытыми кровью и кремово-сырной кляпой и выглядят так, как будто они только что дрались на кулаках.
Особенности, которые могут сделать нормального новорожденного странным, являются временными. В конце концов, младенцы развиваются, когда они погружены в жидкость, свернутые в складки во все более тесном пространстве внутри матки. Затем в большинстве случаев их проталкивают через узкий родовой канал с костными стенками.
Когда вы впервые увидите и прикоснетесь к новорожденному, это может зависеть от типа родов, вашего состояния и состояния вашего ребенка.После неосложненных вагинальных родов вы сможете держать ребенка на руках в течение нескольких минут.
Чего нам ожидать?
В большинстве случаев кажется, что младенцы находятся в состоянии спокойной настороженности в течение первого часа или около того после родов. Это прекрасное время для вас и вашего новорожденного, чтобы познакомиться и начать процесс сближения. И это нормально, если обстоятельства не позволят вам сразу же встретиться с младенцем — скоро у вас будет много времени вместе.
Осанка
В течение первых нескольких недель вы заметите, что большую часть времени ваш ребенок будет держать свои кулаки сжатыми, локти согнутыми, бедра и колени согнутыми, а руки и ноги прижаты к передней части своего тела. .Это положение аналогично положению плода на последних месяцах беременности. Младенцы, родившиеся недоношенными, могут иметь несколько отличий в осанке, внешнем виде, активности и поведении по сравнению с доношенными новорожденными.
Примитивные рефлексы
Младенцы рождаются с рядом инстинктивных реакций на раздражители, такие как свет или прикосновение, известных как примитивных рефлексов , которые постепенно исчезают по мере взросления ребенка. Эти рефлексы включают:
- рефлекс сосания , который заставляет младенца насильно сосать любой предмет, попавший в рот
- рефлекс захвата , который заставляет новорожденного плотно сжимать пальцы, когда на внутреннюю часть руки младенца оказывается давление пальцем или другим предметом
- Рефлекс Моро, или реакция испуга , при которой младенец внезапно разводит руки в стороны, а затем быстро возвращает их к середине тела всякий раз, когда ребенок испуган громким шумом, ярким светом, сильным запах, резкое движение или другой раздражитель
Кроме того, из-за незрелости нервной системы новорожденных руки, ноги и подбородки могут дрожать или дрожать, особенно когда они плачут или взволнованы.
Сон и дыхание
В первые недели младенцы обычно проводят большую часть своего времени во сне. Новорожденные, матери которых получали определенные виды обезболивающих или анестезию во время схваток или родов, могут быть особенно сонными в течение первых или двух дней жизни.
Многих молодых родителей беспокоит характер дыхания своего новорожденного, особенно в связи с повышенным вниманием к синдрому внезапной детской смерти (СВДС) в последние годы. Но будьте уверены, новорожденные могут дышать нерегулярно.
Когда младенцы бодрствуют, их частота дыхания может широко варьироваться, иногда превышая 60 вдохов в минуту, особенно когда они возбуждены или после приступа плача. Также распространены периоды, в течение которых они перестают дышать примерно на 5-10 секунд, а затем снова начинают дышать самостоятельно. Известное как периодическое дыхание , оно более вероятно во время сна и является нормальным. Однако, если ваш ребенок посинел или перестает дышать на более длительное время, это считается неотложной ситуацией, и вам следует немедленно обратиться к врачу вашего ребенка или обратиться в отделение неотложной помощи.
Хотя разговор начнется намного позже, ваш новорожденный будет издавать симфонию шумов — особенно высоких писков — в дополнение к обязательному плачу. Чихание и икота являются обычным явлением и не являются признаками инфекции, аллергии или проблем с пищеварением.
с.
Голова
Поскольку голова младенца обычно является первой частью родовых путей, на нее может повлиять процесс родов. Череп новорожденного состоит из нескольких отдельных костей (которые со временем срастутся), чтобы большая голова могла протиснуться через узкий родовой канал без травм для матери или ребенка.
Головы младенцев, рожденных естественным путем, часто имеют форму , когда кости черепа смещаются и накладываются друг на друга, в результате чего макушка головы при рождении выглядит удлиненной, вытянутой или даже заостренной. Этот иногда странный вид исчезнет в течение следующих нескольких дней, поскольку кости черепа приобретут более округлую форму. На головах детей, рожденных в результате кесарева сечения или ягодичных предлежаний (сначала ягодицами или ступнями), обычно не видно плесени.
Из-за того, что кости черепа вашего новорожденного разделены, вы сможете почувствовать (продолжайте, вы ничему не повредите) два родничка или мягкие точки на верхней части головы.Более крупный, расположенный ближе к передней части головы, имеет ромбовидную форму и обычно составляет от 1 до 3 дюймов в ширину. Меньший по размеру родничок треугольной формы находится на задней части головы, где можно носить шапочку.
Не беспокойтесь, если вы видите, как роднички выпячиваются, когда ваш младенец плачет или напрягается, или если кажется, что они двигаются вверх и вниз в такт биению сердца ребенка. Это совершенно нормально. Роднички в конечном итоге исчезнут по мере того, как кости черепа сойдутся друг с другом — обычно примерно через 12–18 месяцев для переднего родничка и примерно через 6 месяцев для заднего.
Помимо того, что голова новорожденного выглядит вытянутой, на голове может быть одна-две шишки в результате родовой травмы. Caput Succedaneum — это круглая припухлость и синяк на коже черепа, обычно наблюдаемая на верхней части головы по направлению к спине, которая является частью скальпа, наиболее часто ведущей через родовые пути. Это исчезнет через несколько дней.
Кефалогематома представляет собой скопление крови, просочившейся под наружную покровную мембрану одной из костей черепа.Обычно это происходит во время родов из-за давления головы на тазовые кости матери. Шишка ограничена одной стороной макушки ребенка и, в отличие от caput Succedaneum, может исчезнуть через неделю или две. Распад крови, собранной в кефалогематоме, может привести к тому, что у этих младенцев в течение первой недели жизни появится несколько более желтуха, чем у других.
Важно помнить, что и caput Succedaneum, и кефалогематома возникают из-за травмы вне черепа — ни то, ни другое не указывает на то, что было какое-либо повреждение мозга младенца.
Лицо
Лицо новорожденного может выглядеть довольно опухшим из-за скопления жидкости и трудного пути по родовым путям. Внешний вид младенца часто значительно меняется в течение первых нескольких дней, так как ребенок избавляется от лишней жидкости и облегчается родовая травма. Вот почему фотографии вашего ребенка, которые вы делаете позже дома, обычно сильно отличаются от тех, что были сняты в детскую «новоприбывшими».
В некоторых случаях черты лица новорожденного могут сильно исказиться в результате расположения в матке и протискивания родовых путей.Не волнуйтесь — сложенное ухо, приплюснутый нос или искривленная челюсть обычно со временем возвращаются на свои места.
с.
Глаза
Через несколько минут после рождения большинство младенцев открывают глаза и начинают оглядываться на свое окружение. Новорожденные могут видеть, но поначалу они, вероятно, плохо фокусируются, поэтому в течение первых 2–3 месяцев их глаза иногда могут казаться смещенными или перекрещенными. Из-за отечности век некоторые младенцы могут не сразу широко открывать глаза.
Держа новорожденного на руках, вы можете стимулировать открывание глаз, воспользовавшись рефлексом «кукольный глаз», который представляет собой тенденцию открывать глаза больше, когда ребенок находится в вертикальном положении.
Родители иногда поражаются, видя, что белая часть одного или обоих глаз их новорожденного кажется кроваво-красными. Подконъюнктивальное кровоизлияние , называемое , происходит, когда кровь протекает под покровом глазного яблока из-за родовой травмы. Это безвредное состояние, похожее на синяк на коже, который проходит через несколько дней, и обычно не означает, что глаза младенца были повреждены.
Родителям часто интересно узнать, какого цвета будут глаза у их младенца. Если у ребенка глаза при рождении карие, они так и останутся. Так обстоит дело с большинством чернокожих и азиатских младенцев. Большинство белых младенцев рождаются с голубовато-серыми глазами, но пигментация радужной оболочки (цветная часть глаза) может постепенно темнеть, обычно не достигая своего постоянного цвета примерно до 3-6 месяцев.
Уши
Уши новорожденного, а также другие особенности могут быть деформированы из-за того, в каком положении они находились внутри матки.Поскольку у ребенка еще не образовался толстый хрящ, который придает твердую форму ушам ребенка старшего возраста, у новорожденных нередко появляются временно свернутые или деформированные иным образом уши. Небольшие пятна на коже или ямки (неглубокие отверстия) на коже на стороне лица прямо перед ухом также являются обычным явлением. Обычно эти кожные бирки можно легко удалить (поговорите со своим врачом).
Нос
Поскольку новорожденные, как правило, дышат через нос, а их носовые ходы узкие, небольшое количество носовой жидкости или слизи может вызвать у них шумное дыхание или застой звука, даже если у них нет простуды или других проблем.Поговорите со своим врачом о применении капель для носа с морской водой и шприца с грушей, чтобы при необходимости очистить носовые ходы.
Чихание также часто встречается у новорожденных. Это нормальный рефлекс, не связанный с инфекцией, аллергией или другими проблемами.
Устье
Когда ваш новорожденный открывает рот, чтобы зевнуть или поплакать, вы можете заметить небольшие белые пятна на нёбе, обычно около центра. Эти небольшие скопления клеток называются жемчужинами Эпштейна, и вместе с кистами, заполненными жидкостью, иногда присутствующими на деснах, они исчезнут в течение первых нескольких недель.
с.
Шея
Да … это там. Обычно у новорожденных шея выглядит короткой, потому что она имеет тенденцию теряться в пухлых щеках и складках кожи.
Сундук
Поскольку грудная стенка младенца тонкая, вы можете легко почувствовать или наблюдать, как верхняя часть грудной клетки ребенка двигается с каждым ударом сердца. Это нормально и не вызывает беспокойства.
Кроме того, у новорожденных как мужского, так и женского пола может быть увеличение груди. Это связано с тем, что женский гормон эстроген передается плоду от матери во время беременности.Вы можете почувствовать твердые дискообразные комочки ткани под сосками, и иногда из сосков может выделяться небольшое количество молочной жидкости (в фольклоре ее называют «ведьмовским молоком»). Увеличение груди почти всегда проходит в течение первых нескольких недель. Вопреки мнению некоторых родителей, не следует сжимать ткань груди — это не приведет к сокращению груди быстрее, чем они сами.
Руки и ноги
После рождения доношенные новорожденные, как правило, принимают позу, аналогичную их положению в сжатой матке: руки и ноги согнуты и прижаты к телу.Руки обычно плотно сомкнуты, и вам может быть трудно их раскрыть, потому что прикосновение к предмету или помещение в ладони объекта вызывает сильный хватательный рефлекс.
Ногти
Ногти младенцев могут быть достаточно длинными при рождении, чтобы поцарапать кожу, когда они подносят руки к лицу. В этом случае можно аккуратно подстричь ногти малышу маленькими ножницами.
Иногда родителей беспокоит искривленный вид ступней и ножек новорожденного.Но если вы вспомните обычное положение плода в утробе матери в последние месяцы беременности — бедра согнуты, колени согнуты, ноги и ступни плотно прижаты к животу — неудивительно, что ноги и ступни новорожденного имеют тенденцию загибаться внутрь. .
Обычно вы можете переместить ноги и ступни новорожденного в «ходячую» позу; и это произойдет естественным образом, когда ребенок начнет нести вес, ходить и расти в течение первых 2–3 лет жизни.
с.
Живот
Живот ребенка выглядит полным и округлым — это нормально.Когда ваш ребенок плачет или напрягается, вы также можете заметить, что кожа в центральной части живота может выступать между полосками мышечной ткани, составляющими брюшную стенку с обеих сторон. Это почти всегда исчезает в течение следующих нескольких месяцев, когда ребенок растет.
Многие родители обеспокоены внешним видом и уходом за пуповиной своего младенца . Пуповина содержит три кровеносных сосуда (две артерии и вена), заключенные в желеобразное вещество. После родов пуповину зажимают или перевязывают, прежде чем перерезать, чтобы отделить ребенка от плаценты.Затем пуповине просто дают засохнуть и отпасть, что обычно происходит через 10 дней — 3 недели.
Вас могут попросить периодически протирать пораженный участок спиртом или мыть его водой с мылом, если культя становится грязной или липкой, чтобы предотвратить инфекцию, пока пуповина не отпадет, а культя не высохнет. Нельзя погружать ребенка в воду во время купания в области пупка до тех пор, пока это не произойдет. Увядающий шнур будет меняться с желтого на коричневый или черный — это нормально.Вам следует проконсультироваться с врачом вашего ребенка, если область пупка покраснела, появился неприятный запах или выделения.
Пупочная (пупок) Грыжи часто встречаются у новорожденных, особенно у детей африканского происхождения. Отверстие в стенке живота на месте пуповины / будущего пупка позволяет кишечнику ребенка высовываться наружу, когда он плачет или напрягается, в результате чего покрывающая его кожа выпирает наружу. Эти грыжи, как правило, безвредны и не причиняют боли младенцу.Большинство закрывается самостоятельно в течение первых нескольких лет, но простая хирургическая процедура может исправить грыжу, если она не закрывается сама по себе. Домашние средства от пупочных грыж, которые были опробованы на протяжении многих лет, такие как привязка и прикрепление монет к области, следует использовать , а не . Эти методы неэффективны и могут привести к кожным инфекциям или другим травмам.
Гениталии
Гениталии (половые органы) младенцев мужского и женского пола могут казаться относительно большими и опухшими при рождении.Почему? Это связано с несколькими факторами, включая воздействие гормонов, вырабатываемых как матерью, так и плодом, синяки и отек тканей половых органов, связанные с родовой травмой, а также естественный ход развития гениталий.
У девочек внешние губы влагалища (большие половые губы) могут выглядеть опухшими при рождении. Кожа половых губ может быть гладкой или несколько морщинистой. Иногда между половыми губами может выступать небольшой кусочек розовой ткани — это признак девственной плевы, и это не имеет значения; со временем он перейдет в половые губы по мере роста гениталий.
Из-за воздействия материнских гормонов у большинства новорожденных девочек будут выделяться слизь и, возможно, немного крови из влагалища, которые сохраняются в течение нескольких дней. Этот «мини-период» представляет собой нормальное менструальное кровотечение из матки младенца, которое происходит, когда эстроген, переданный ребенку матерью, начинает исчезать. Хотя это гораздо чаще встречается у мальчиков, опухоль в паху у новорожденной девочки может указывать на наличие паховой (паховой) грыжи.
с.
Гидроцеле
У мальчиков мошонка (мешок, в котором находятся яички) часто выглядит опухшей.Обычно это происходит из-за гидроцеле , скопления жидкости в мошонке у новорожденных мальчиков, которое обычно исчезает в течение первых 3-6 месяцев. Вам следует позвонить своему врачу по поводу отека или выпуклости в мошонке или паху вашего сына, который длится более 3–6 месяцев или который, кажется, приходит и уходит. Это может указывать на паховую грыжу, которая обычно требует хирургического лечения.
Яички новорожденных мальчиков могут быть трудно прощупываемыми из-за опухшей мошонки. Мышцы, прикрепленные к яичкам, быстро подтягивают их вверх в пах, когда к области гениталий прикасаются или подвергаются воздействию прохладной окружающей среды.Младенческие мальчики также обычно испытывают частые эрекции полового члена , часто непосредственно перед мочеиспусканием.
Более 95% новорожденных писают в течение первых 24 часов. Если ваш ребенок рождается в больнице, персонал яслей поинтересуется, произойдет ли это, пока ваш ребенок находится с вами. Если новорожденный не мочится какое-то время, возможно, он помочился сразу после рождения, еще находясь в родильном зале. При всей продолжающейся активности первое мочеиспускание могло и не быть замечено.
Обрезание
Если вашему маленькому сыну сделали обрезание, на заживление полового члена обычно уходит от 7 до 10 дней. Пока этого не произойдет, кончик может казаться грубым или желтоватого цвета. Хотя это нормально, некоторые другие симптомы — нет. Немедленно обратитесь к врачу вашего ребенка, если вы заметили постоянное кровотечение, покраснение вокруг кончика полового члена, которое усиливается через 3 дня, лихорадку, признаки инфекции (например, наличие пузырей, заполненных гноем), а также нарушение нормального мочеиспускания в течение 6–6 дней. 8 часов после обрезания.
И для обрезанных, и для необрезанных пенисов не нужны ватные палочки, вяжущие средства или какие-либо специальные средства для ванны — простое мыло и теплая вода каждый раз, когда вы купаете ребенка, помогут.
Для новорожденных после обрезания не требуется никаких специальных мер предосторожности при мытье, кроме как соблюдать осторожность, так как после обрезания у вашего ребенка может возникнуть легкий дискомфорт. Если у вашего сына на разрезе повязка, возможно, вам придется накладывать новую повязку каждый раз, когда вы меняете подгузник в течение дня или двух после процедуры (нанесите на повязку вазелин, чтобы она не прилипала к коже).
Врачи также часто рекомендуют нанести каплю вазелина на пенис ребенка или на переднюю часть подгузника, чтобы облегчить любой потенциальный дискомфорт, вызываемый трением о подгузник. То, как вы ухаживаете за пенисом вашего ребенка, также может варьироваться в зависимости от типа процедуры обрезания, выполняемой врачом. Обязательно обсудите, какой последующий уход потребуется.
Если ваш мальчик не был обрезан, никогда не оттягивайте с силой крайнюю плоть, чтобы очистить ее. Вместо этого аккуратно прижмите его к кончику пениса и смойте смегму (беловатые «бусинки» мертвых клеток кожи, смешанные с натуральным маслом тела).Со временем крайняя плоть втянется сама по себе, и ее можно будет отвести от головки к животу. У разных мальчиков это происходит в разное время, но большинство может втянуть крайнюю плоть к 5 годам.
с.
Кожа
Нет никаких сомнений в происхождении выражения «все еще мокрый за ушами», которое используется для описания кого-то нового или неопытного. Новорожденные при родах покрываются различными жидкостями, включая околоплодные воды и часто немного крови (матери, а не ребенка).Медсестры или другой персонал, принимающий участие в родах, незамедлительно начнут сушить ребенка, чтобы избежать падения температуры тела ребенка, которое произойдет, если влага на коже быстро испарится.
Новорожденные также покрыты толстым, пастообразным белым материалом под названием vernix caseosa (состоящим из клеток кожи плода и секрета кожных желез), большая часть которого будет смыта во время первого купания ребенка.
Оттенок и цветовая гамма кожи новорожденного могут быть шокирующими для некоторых родителей. Пятнистость кожи, ажурный узор с небольшими красноватыми и бледными участками — обычное явление из-за нормальной нестабильности кровообращения на поверхности кожи. По схожим причинам часто присутствует акроцианоз , или голубизна кожи рук и ног и области вокруг губ, особенно если младенец находится в прохладной окружающей среде.
При попытке заплакать или при дефекации кожа младенца временно может казаться свекольно-красной или синевато-пурпурной.Красные отметины, царапины, синяки и петехии (крошечные пятнышки крови, вытекшие из мелких кровеносных сосудов на коже) — все это обычное явление на лице и других частях тела. Они вызваны травмой от протирания родовых путей. Они заживут и исчезнут в течение первой или двух недель жизни.
Тонкие мягкие волосы, называемые lanugo , могут быть на лице, плечах и спине новорожденного. Большая часть этих волос обычно выпадает в матке до рождения ребенка; по этой причине лануго чаще встречается у недоношенных детей.В любом случае эти волосы исчезнут через несколько недель.
Верхний слой кожи новорожденного отслаивается в течение первых двух недель. Это нормально и не требует особого ухода за кожей. Отшелушивание кожи может наблюдаться при рождении у некоторых младенцев, особенно у тех, кто родился с опозданием.
с.
Родинки
Не все дети имеют родимое пятно . Однако розовые или красные участки, иногда называемые пятнами лосося , встречаются часто и обычно исчезают в течение первого года.Чаще всего встречаются на задней части шеи или на переносице, веках или бровях (отсюда и причудливые прозвища «укус аиста» и «поцелуй ангела»), они могут возникать на любом участке кожи, особенно у светлокожих. младенцы.
Монгольские пятна , плоские пятна сланцево-синего или сине-зеленого цвета, напоминающие чернильные пятна на спине, ягодицах или где-либо еще на коже, обнаруживаются более чем у половины чернокожих, коренных американцев и азиатских младенцев и менее часто у белых младенцев.Эти пятна не имеют значения и почти всегда блекнут или исчезают в течение нескольких лет.
Клубника или капиллярные гемангиомы — красные отметины, вызванные скоплением расширенных кровеносных сосудов на коже. Они могут казаться бледными при рождении, затем стать красными и увеличиваться в течение первых месяцев жизни. Затем они обычно уменьшаются и исчезают без лечения в течение первых 6 лет.
Винные пятна , которые представляют собой большие плоские красновато-пурпурные родинки, не исчезнут сами по себе.По мере того, как ребенок становится старше, проблемы с внешним видом могут потребовать внимания дерматолога.
Пятна Cafe-au-lait , названные так из-за своего «кофе с молоком» светло-коричневого цвета, присутствуют на коже некоторых младенцев. Они могут становиться более темными (или могут появиться впервые) по мере взросления ребенка. Обычно они не вызывают беспокойства, если только они не большие или на теле есть шесть или более пятен, которые могут указывать на наличие определенных заболеваний.
Обычные коричневые или черные родинки, известные как пигментные невусы , также могут присутствовать при рождении или появляться (или становиться темнее) по мере взросления ребенка.Следует обратить внимание врача на более крупные или необычные родинки, поскольку некоторые из них могут потребовать удаления.
с.
Сыпь
Несколько безвредных кожных высыпаний и состояний могут присутствовать при рождении или появиться в течение первых нескольких недель. Крошечные плоские желтые или белые пятна на носу и подбородке, называемые milia , возникают в результате скопления секрета в кожных железах и исчезают в течение первых нескольких недель.
Потница — маленькие выпуклые красные шишки, часто имеющие белую или желтую «головку» — иногда называют детскими прыщами из-за их внешнего вида.Хотя потница часто возникает на лице и может появляться на больших участках тела, это безвредное заболевание, которое исчезнет в течение первых нескольких недель при нормальном уходе за кожей.
Несмотря на пугающее звучание своего медицинского названия, erythemaxicum — это безобидная сыпь у новорожденных, состоящая из красных пятен с бледными или желтоватыми шишками в центре, которые могут напоминать крапивницу. Эта сыпь обычно появляется в течение первых двух дней после рождения и исчезает в течение недели.
Пустулезный меланоз , сыпь при рождении, характеризуется темно-коричневыми шишками или волдырями, разбросанными по шее, спине, рукам, ногам и ладоням, которые исчезают без лечения.
Кроме того, нет ничего необычного в том, чтобы увидеть новорожденных с сосательными волдырями на пальцах, руках или руках, потому что плод может сосать, еще находясь в матке.
Новорожденный желтуха , желтоватое изменение цвета кожи и белых участков глаз, является распространенным заболеванием, которое обычно не проявляется до второго или третьего дня после рождения и исчезает в течение 1-2 недель.Желтуха вызывается накоплением билирубина (продукта жизнедеятельности, образующегося при нормальном распаде эритроцитов) в крови, коже и других тканях из-за временной неспособности незрелой печени новорожденного эффективно выводить это вещество из организма.
Хотя некоторая желтуха является нормальным явлением, если у ребенка желтуха наступит раньше, чем ожидалось, или если уровень билирубина выше нормы, врач будет очень внимательно следить за ребенком.
Знакомство со своим малышом
Первые дни и недели жизни новорожденного — время великих чудес и радости для большинства молодых родителей.Однако быть ответственным за это крошечное существо может быть страшно, особенно если вы не знакомы с тем, как новорожденный выглядит и ведет себя.
Если вы чувствуете беспокойство или неуверенность по поводу какой-либо части ухода за ребенком, не стесняйтесь звонить своему врачу, другим медицинским работникам, семье или друзьям, у которых был опыт ухода за новорожденным.
Детская желтуха — симптомы и причины
Обзор
Детская желтуха — это изменение цвета кожи и глаз новорожденного на желтый цвет.Детская желтуха возникает из-за того, что в крови ребенка содержится избыток билирубина (bil-ih-ROO-bin), желтого пигмента красных кровяных телец.
Детская желтуха — распространенное заболевание, особенно у детей, рожденных до 38 недель беременности (недоношенные дети), и у некоторых детей, находящихся на грудном вскармливании. Детская желтуха обычно возникает из-за того, что печень ребенка недостаточно зрелая, чтобы избавиться от билирубина в кровотоке. У некоторых детей желтуха может быть вызвана основным заболеванием.
Большинство младенцев, рожденных между 35 неделями беременности и доношенными детьми, не нуждаются в лечении желтухи.В редких случаях необычно высокий уровень билирубина в крови может подвергнуть новорожденного риску повреждения мозга, особенно при наличии определенных факторов риска тяжелой желтухи.
Продукты и услуги
Показать больше товаров от Mayo ClinicСимптомы
Пожелтение кожи и белков глаз — главный признак детской желтухи — обычно появляется между вторым и четвертым днем после рождения.
Чтобы проверить желтуху у младенцев, осторожно нажмите на лоб или нос ребенка.Если кожа в месте нажатия выглядит желтым, вероятно, у вашего ребенка легкая желтуха. Если у вашего ребенка нет желтухи, цвет кожи должен на мгновение выглядеть немного светлее своего обычного цвета.
Осматривайте ребенка при хорошем освещении, желательно при естественном дневном свете.
Когда обращаться к врачу
Большинство больниц проводят обследование детей на желтуху перед выпиской. Американская академия педиатрии рекомендует обследовать новорожденных на желтуху во время плановых медицинских осмотров и не реже, чем каждые 8–12 часов в больнице.
Ваш ребенок должен быть обследован на желтуху между третьим и седьмым днем после рождения, когда уровень билирубина обычно достигает пика. Если ваш ребенок выписан раньше, чем через 72 часа после рождения, запишитесь на прием к врачу для выявления желтухи в течение двух дней после выписки.
Следующие признаки или симптомы могут указывать на тяжелую желтуху или осложнения из-за избытка билирубина. Позвоните своему врачу, если:
- Кожа вашего ребенка становится более желтой
- Кожа на животе, руках или ногах вашего ребенка желтая
- Белки глаз вашего ребенка выглядят желтыми
- Ваш ребенок кажется вялым, больным или его трудно разбудить
- Ваш ребенок не набирает вес или плохо ест
- Ваш ребенок издает пронзительные крики
- У вашего ребенка появляются другие беспокоящие вас признаки или симптомы
Причины
Избыточный билирубин (гипербилирубинемия) является основной причиной желтухи.Билирубин, отвечающий за желтый цвет желтухи, является нормальной частью пигмента, выделяемого при распаде «использованных» эритроцитов.
Новорожденные вырабатывают больше билирубина, чем взрослые, из-за большей выработки и более быстрого распада эритроцитов в первые несколько дней жизни. Обычно печень фильтрует билирубин из кровотока и высвобождает его в кишечник. Незрелая печень новорожденного часто не может достаточно быстро удалить билирубин, вызывая его избыток.Желтуха, вызванная этими нормальными состояниями новорожденного, называется физиологической желтухой и обычно появляется на второй или третий день жизни.
Другие причины
Младенческая желтуха может вызывать основное заболевание. В этих случаях желтуха часто появляется намного раньше или намного позже, чем более распространенная форма детской желтухи. Заболевания или состояния, которые могут вызвать желтуху, включают:
- Внутреннее кровотечение (кровоизлияние)
- Инфекция в крови вашего ребенка (сепсис)
- Другие вирусные или бактериальные инфекции
- Несовместимость крови матери и крови ребенка
- Нарушение функции печени
- Атрезия желчных путей, состояние, при котором желчные протоки ребенка заблокированы или покрыты рубцами
- Дефицит фермента
- Аномалия красных кровяных телец вашего ребенка, вызывающая их быстрое разрушение
Факторы риска
Основные факторы риска желтухи, особенно тяжелой желтухи, которая может вызвать осложнения, включают:
- Преждевременные роды. Ребенок, родившийся до 38 недель беременности, может не перерабатывать билирубин так быстро, как доношенные дети. Недоношенные дети также могут меньше есть и меньше испражняться, что приводит к меньшему выведению билирубина с калом.
- Значительный синяк во время родов. Новорожденные, у которых во время родов появляются синяки, могут иметь более высокие уровни билирубина из-за распада большего количества эритроцитов.
- Группа крови. Если группа крови матери отличается от группы крови ее ребенка, ребенок мог получить антитела через плаценту, которые вызывают аномально быстрое разрушение красных кровяных телец.
- Кормление грудью. Младенцы, находящиеся на грудном вскармливании, особенно те, которые испытывают трудности с кормлением грудью или получают достаточное питание в результате грудного вскармливания, подвержены более высокому риску развития желтухи. Обезвоживание или низкое потребление калорий могут способствовать возникновению желтухи. Однако из-за преимуществ грудного вскармливания специалисты по-прежнему рекомендуют его.Важно убедиться, что ваш ребенок достаточно ест и имеет достаточное количество жидкости.
- Гонка. Исследования показывают, что дети восточноазиатского происхождения имеют повышенный риск развития желтухи.
Осложнения
Высокий уровень билирубина, вызывающий тяжелую желтуху, может привести к серьезным осложнениям, если его не лечить.
Острая билирубиновая энцефалопатия
Билирубин токсичен для клеток головного мозга.Если у ребенка тяжелая желтуха, существует риск попадания билирубина в мозг — состояние, называемое острой билирубиновой энцефалопатией. Своевременное лечение может предотвратить значительный долгосрочный ущерб.
Признаки острой билирубиновой энцефалопатии у ребенка с желтухой включают:
- Вялость
- Проблемы с пробуждением
- Высокий плач
- Плохое сосание или кормление
- Загиб шеи и тела назад
- лихорадка
Kernicterus
Kernicterus — это синдром, который возникает, если острая билирубиновая энцефалопатия вызывает необратимое повреждение головного мозга.Kernicterus может привести к:
- Непроизвольные и неконтролируемые движения (атетоидный церебральный паралич)
- Постоянный взгляд вверх
- Потеря слуха
- Неправильное развитие зубной эмали
Профилактика
Лучшее средство профилактики детской желтухи — адекватное кормление. Младенцы, находящиеся на грудном вскармливании, должны получать от восьми до 12 кормлений в день в течение первых нескольких дней жизни. Младенцы, находящиеся на искусственном вскармливании, обычно должны есть от 1 до 2 унций (примерно от 30 до 60 миллилитров) смеси каждые два-три часа в течение первой недели.
Желтуха новорожденных
Желтуха новорожденных — это когда кожа ребенка и белые части его глаз выглядят желтыми. Это вызвано накоплением в крови вещества под названием билирубин. Желтуха новорожденных встречается очень часто — примерно у 3 из 5 детей (60 процентов) желтуха.
Желтуха обычно возникает через несколько дней после рождения. В большинстве случаев он мягкий, не причиняет вреда вашему ребенку и проходит без лечения.Но если у ребенка тяжелая желтуха, и его не вылечить быстро, это может привести к повреждению мозга.
Что вызывает желтуху у новорожденных?
В организме вашего ребенка каждый день перерабатывается некоторое количество красных кровяных телец. Билирубин — это вещество желтого цвета, которое образуется при разрушении эритроцитов. Во время беременности ваша печень выводит билирубин для вашего ребенка. После рождения печень вашего ребенка может быть недостаточно развита, чтобы самостоятельно должным образом вывести билирубин. На то, чтобы печень вашего ребенка могла это сделать, может потребоваться несколько дней.
Когда печень ребенка вызывает желтуху в первые дни жизни, это называется физиологической желтухой. Это наиболее частая разновидность желтухи у новорожденных. Но иногда состояние здоровья вашего ребенка может вызвать желтуху. Младенцы с такими заболеваниями с большей вероятностью нуждаются в лечении, чтобы снизить уровень билирубина, чем дети с физиологической желтухой. Эти условия включают:
- Несоответствие группы крови, например, резус-фактор. У небольшого числа младенцев группа крови отличается от группы крови их матерей.Эти несоответствия могут привести к более быстрому разрушению красных кровяных телец.
- Внутреннее кровотечение. Это кровотечение внутри тела.
- Проблема с печенью вашего ребенка. Печень вашего ребенка может плохо работать, если у него инфекция, например гепатит, или заболевание, такое как муковисцидоз, которое поражает печень.
- Проблема с эритроцитами вашего ребенка. У некоторых детей слишком много красных кровяных телец.Это чаще встречается у некоторых близнецов и младенцев, не достигших гестационного возраста. Это означает, что ребенок меньше обычного в зависимости от количества недель, проведенных в утробе матери.
- Генетическое заболевание, такое как дефицит G6PD. Это состояние возникает, когда вашему организму не хватает G6PD, фермента, который помогает вашим эритроцитам работать правильно.
- Инфекция, похожая на сепсис . Это инфекция в крови вашего ребенка.
- Синяк при рождении .Синяк возникает, когда кровь вытекает из кровеносного сосуда. Иногда у младенцев появляются синяки во время схваток и родов. Когда заживут большие синяки, уровень билирубина может повыситься.
У одних детей желтуха выше, чем у других. К ним относятся:
- Недоношенные. Недоношенный ребенок — это ребенок, родившийся слишком рано, до 37 недель беременности. Недоношенный ребенок чаще других страдает желтухой, потому что его печень может быть не полностью развита.
- Младенцы, находящиеся на грудном вскармливании, особенно младенцы, которые плохо кормят грудью. Если вы кормите грудью, кормите ребенка, когда он голоден. Для большинства новорожденных это происходит каждые 2–3 часа (примерно 8–12 раз в день). Такое кормление часто помогает снизить уровень билирубина вашего ребенка. Если у вас возникли проблемы с кормлением грудью, обратитесь за помощью к врачу, медсестре или консультанту по грудному вскармливанию. Консультант по грудному вскармливанию — это человек, прошедший специальную подготовку по оказанию помощи женщинам в кормлении грудью.
- Младенцы восточноазиатского или средиземноморского происхождения. Этническое происхождение означает часть света или этническую группу, из которой происходят ваши предки. Этническая группа — это группа людей, часто из одной страны, которые имеют общий язык или культуру. Предки — это члены семьи, которые жили очень давно, еще до ваших бабушек и дедушек.
Как узнать, есть ли у вашего ребенка желтуха?
Когда у ребенка желтуха, обычно сначала на его лице появляется желтоватый оттенок.Затем он может распространиться на его грудь, живот, руки, ноги и белые части глаз. Лучше всего увидеть желтуху при хорошем освещении, например, при дневном свете или при флуоресцентном освещении. Желтуху труднее увидеть у детей с более темной кожей.
Немедленно позвоните лечащему врачу вашего ребенка, если ваш ребенок:
- Очень желтый, оранжевый или зеленовато-желтый
- С трудом просыпается или вообще не засыпаю
- Проблемы с грудным вскармливанием или сосанием из бутылочки
- Очень суетливый
- Слишком мало мокрых или грязных подгузников
Позвоните в службу 911 или отвезите ребенка в больницу, если он:
- Не перестанет плакать или пронзительно кричит
- Дуга назад
- Имеет жесткий, вялый или гибкий корпус
- Имеет странное движение глаз
Это могут быть предупреждающие признаки опасно высокого уровня билирубина, которые требуют быстрого лечения для предотвращения ядерной желтухи.Это своего рода повреждение головного мозга, вызванное высоким уровнем билирубина. Ядерная желтуха встречается нечасто, потому что младенцев обычно лечат до того, как желтуха станет серьезной. При отсутствии лечения ядерная желтуха может вызвать:
- Атетоидный церебральный паралич. У младенцев с этим заболеванием неконтролируемые движения в руках, ногах, лице и других частях тела.
- Потеря слуха
- Проблемы со зрением
- Стоматологические проблемы
- Умственная отсталость
Как детей проверяют на желтуху?
Американская академия педиатрии (AAP) рекомендует проверять всех младенцев на желтуху после рождения в больнице.Поставщик вашего ребенка проверяет ее с помощью одного или нескольких из следующих тестов:
- Анализ крови. Это лучший способ измерить уровень билирубина. Чтобы сделать этот анализ, врач берет у нее небольшой образец крови из пятки.
- Физический осмотр. Лечащий врач проверяет его тело на наличие признаков желтухи.
- Кожный тест. Лечащий врач прикладывает устройство ко лбу ребенка, чтобы проверить уровень билирубина.Устройство измеряет отражение особого света, который проходит через ее кожу.
AAP рекомендует снова проверять детей на желтуху в возрасте 3-5 дней. Это время, когда уровень билирубина самый высокий. Если ваш ребенок выписывается из больницы в возрасте до 72 часов (3 дней), его следует осмотреть в течение следующих 2 дней.
Как лечится желтуха?
Большинство детей с желтухой не нуждаются в лечении. Если у вашего ребенка желтуха легкой степени, врач может порекомендовать вам чаще кормить ребенка грудью, чтобы у него было больше испражнений.Это помогает избавиться от билирубина.
Желтуха обычно проходит в течение 2 недель у детей, находящихся на искусственном вскармливании. У детей, находящихся на грудном вскармливании, это может длиться более 2–3 недель. Если желтуха вашего ребенка длится более 3 недель, поговорите с его врачом.
Если у вашего ребенка более серьезная желтуха, ему может потребоваться лечение, включающее:
- Фототерапевтическое лечение (также называемое светотерапией или били-светом). Это когда вашего ребенка помещают под специальные лампы, которые помогают его организму преобразовывать билирубин в форму, от которой он может избавиться с мочой.Пока она находится под светом, ваш ребенок носит только подгузник и прикрывает глаза щитком. Некоторые младенцы могут лежать на одеяле для светотерапии (также называемом оптоволоконным одеялом), в котором есть крошечные яркие огоньки. Вы можете использовать одеяло вместо верхнего света или вместе с ним. Фототерапию можно проводить в больнице или дома, и это безопасно для вашего ребенка.
- Обменное переливание. Если фототерапия не работает, а уровень билирубина у вашего ребенка все еще очень высок, ему может потребоваться специальный тип переливания крови, называемый обменным переливанием.Обменное переливание избавляет от билирубина, заменяя кровь вашего ребенка свежей кровью в небольших количествах.
- Внутривенный иммуноглобулин (также называемый IVIg). Если у вас и вашего ребенка разные группы крови, ваш ребенок может получить иммуноглобулин (белок крови) через иглу в вену. Это может помочь ей вылечить желтуху и снизить вероятность необходимости обменного переливания крови.
См. Также: Недоношенные
Последняя редакция: апрель 2013 г.
Глаз — гной или выделения
Это симптом вашего ребенка?
- Желтые или зеленые выделения (гной) в глазу
- Веки слиплись (спутаны) вместе с гноем после сна
- После вытирания гной возвращается в течение дня
- Часто вызвано бактериальной инфекцией глаза
Причины появления гноя в глазах
- Бактериальный конъюнктивит. Это бактериальная инфекция глаза. Основной симптом — склеенные гноем веки после сна. Может присутствовать в 1 или обоих глазах. Некоторые вирусы могут вызывать гной в глазах, но большинство — нет.
- Вирусный конъюнктивит. Это вирусная инфекция глаз. Основной симптом — это розоватость белых частей глаз. Глаза тоже слезятся. Чаще всего гноя нет. Обычно с двух сторон.
- Нормальный разряд. Небольшое количество засохшей слизи только в углу глаза.Это может быть даже не гной. Слизь может быть кремового цвета. Часто из-за раздражителя, попавшего в глаза грязными руками. Не требует никакого лечения, кроме вытирания теплой водой.
- Заблокирован отрывной канал. Присутствует у 10% новорожденных. Главный симптом — постоянное слезотечение. Слезы наполняют глаза и текут по лицу. Такое бывает даже тогда, когда не плачешь. Глаз не красный, веко не опухшее. Влажный глаз может вызвать вторичные инфекции. Это приведет к наложению гноя на веки.
- Посторонний предмет в глазу (серьезный). Мелкие частицы, такие как песок, грязь или опилки, могут попасть в глаза. Песок часто застревает под верхним веком. Если не удалить, глаз реагирует выделением гноя. Главный ключ к разгадке — глазная инфекция, которая не реагирует на глазные капли с антибиотиками. Дети постарше жалуются на то, что что-то чувствуют в глазу.
- Целлюлит век (серьезный). Это глубокая инфекция века и тканей вокруг него. Основной симптом — красное, опухшее, очень болезненное веко.Глаз может опухнуть. Обычно только с одной стороны. Это может быть проблема, вызванная бактериальным конъюнктивитом. Глазная инфекция распространяется внутрь. Чаще всего это вызвано инфекцией решетчатой пазухи. Этот тип протекает без гноя в глазу.
Симптомы бактериальной инфекции глаз
- Желтые или зеленые выделения или гной в глазу
- Высохший гной на веках и ресницах
- Ресницы с большей вероятностью слипнутся после сна
- Белки глаза могут или может не быть красным или розовым
- Веки часто опухшие
Когда обращаться за глазом — гной или выделения
Позвоните врачу или обратитесь за помощью
- Веки очень красные или сильно опухшие
- Зрение нечеткое
- Боль в глазах или дискомфорт более чем легкие
- Повышение температуры тела выше 104 ° F (40 ° C)
- Повышение температуры тела у ребенка меньше старше 12 недель.Внимание: НЕ давайте ребенку никаких лекарств от лихорадки, пока его не осмотрят.
- Ваш ребенок выглядит или ведет себя очень больным
- Вы думаете, что ваш ребенок нуждается в осмотре, и проблема является неотложной
Обратитесь к врачу в течение 24 часов
- Гной в глазу, но нет ни одного из вышеперечисленных симптомов. Причина: для лечения вам могут понадобиться глазные капли с антибиотиками.
- Использование глазных капель с антибиотиком более 3 дней, но гной все еще присутствует
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу при гное в глазу
- Что следует знать о бактериальных инфекциях глаз:
- Бактериальные инфекции глаз часто встречаются при простуде.
- Они реагируют на лечение в домашних условиях глазными каплями с антибиотиками, которые требуют рецепта.
- Они не вредны для зрения.
- Пока вы не купите глазные капли с антибиотиком, вот несколько советов, которые могут вам помочь.
- Удаление гноя:
- Удалите весь засохший и жидкий гной с век.Для этого используйте теплую воду и влажные ватные шарики.
- Делайте это всякий раз, когда на веках виден гной.
- Также удалите гной перед тем, как закапать глазные капли с антибиотиком. Причина: они не подействуют, если вы этого не сделаете.
- Гной может передавать инфекцию другим людям. Так что утилизируйте его осторожно.
- Тщательно вымойте руки после любого контакта с гноем.
- Глазные капли с антибиотиком: как использовать
- Если ребенок склонен к сотрудничеству, осторожно потяните вниз нижнее веко.Капните 1 каплю внутрь нижнего века. Затем попросите ребенка закрыть глаза на 2 минуты. Причина: так лекарство попадет в ткани.
- Если ребенок не открывает глаз, пусть он лечь. Нанесите 1 каплю на внутренний уголок глаза. Если ваш ребенок откроет глаз или моргнет, глазная капля потечет внутрь. Если он не откроет глаз, капля будет медленно просачиваться в глаз.
- Контактные линзы:
- Детям, которые носят контактные линзы, необходимо переходить на очки до тех пор, пока инфекция не исчезнет.
- Причина: для предотвращения повреждения роговицы.
- Продезинфицируйте контакты перед повторным ношением.
- Выбросьте их, если они одноразовые.
- Вернуться в школу:
- Ваш ребенок может вернуться в школу, когда гноя будет небольшое количество.
- Глазные капли с антибиотиком следует использовать в течение 24 часов перед возвращением.
- Глазные капли с антибиотиком можно использовать для других членов семьи. Используйте только при появлении одинаковых симптомов.
- Чего ожидать:
- После лечения желтые выделения должны исчезнуть через 3 дня.
- Красные глаза могут сохраняться до недели.
- Позвоните своему врачу, если:
- Веки покраснели или опухли
- Вы думаете, что вашему ребенку нужно осмотр
- Вашему ребенку становится хуже
И помните, обратитесь к врачу, если у вашего ребенка появятся какие-либо симптомов «Позвоните своему врачу».
Заявление об ограничении ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 30.05.2021
Последняя редакция: 11.03.2021
Авторские права 2000-2021. Schmitt Pediatric Guidelines LLC.
Желтуха новорожденных — Американский колледж гастроэнтерологии
Обзор
Неонатальная желтуха описывает состояние, при котором кожа младенца становится желтой в течение первых нескольких дней жизни.Желтоватый оттенок является признаком повышенного содержания пигмента в крови под названием Билирубин , который затем оседает на коже. Во многих случаях это нормальный процесс, который встречается примерно у 2/3 всех здоровых новорожденных. Однако иногда это может быть признаком проблемы с кормлением ребенка, уровнем гидратации или продолжительностью жизни эритроцитов. Другие редкие причины, такие как нарушение обмена веществ, нарушение работы желез или заболевание печени, также могут проявляться желтухой. Только врач может определить, является ли желтуха у ребенка нормальной, и может назначить анализ крови, чтобы помочь с диагностикой.В некоторых случаях может быть вызван специалист по заболеваниям печени или крови, чтобы помочь позаботиться о новорожденном. Лечение может быть очень простым — от увеличения потребления воды ребенком и изменения режима кормления до очень сложного лечения. Выбор лечения зависит от степени желтухи, причины повышения билирубина или типа билирубина.
Симптомы
Первый симптом — пожелтение кожи и глаз.Кожа младенца может стать желтой уже на 1–2 день жизни. Желтуха начинается вокруг головы, а затем на лице распространяется на плечи, руки и остальную часть тела, включая ноги и ступни. Внешний вид может стать более желтым, когда ребенку будет 3-4 дня, а затем постепенно станет лучше. Это называется «физиологической» или нормальной желтухой новорожденных. У большинства младенцев наблюдается такая закономерность, поэтому тестирование не требуется.
Иногда желтый цвет может появиться раньше (вскоре после рождения), длиться дольше 5-6 дней или быть гораздо более выраженным.Затем необходимо проконсультироваться с вашим лечащим врачом, чтобы определить, показано ли тестирование.
Наряду с тем, что кожа становится более желтой, цвет мочи ребенка может измениться с очень светло-желтого до очень темно-коричневого. Таким же образом цвет стула ребенка может варьироваться от желто-горчичного (нормального) до светло-бежевого. Эти 2 изменения цвета мочи или стула могут указывать на то, что желтуха вызвана разными пигментами. Хотя это очень редко в первые дни жизни, врач должен немедленно оценить наличие очень темной мочи или светло-бежевого стула.
Причины
Желтый цвет возникает из-за накопления в коже желтого пигмента, называемого билирубином. Сразу после рождения тело младенца должно расщепить красные кровяные тельца, которые использовались в утробе матери, и произвести новые теперь, когда ребенок дышит окружающим воздухом. Красный цвет крови обусловлен белком гемоглобина, который переносит кислород. По мере разрушения клеток гемоглобин в печени модифицируется и становится билирубином.Поскольку печень младенца настолько молодая и незрелая, она не может успевать за всем производимым билирубином, который затем попадает в кровоток и оседает на коже.
Факторы риска
Увеличение количества вырабатываемого пигмента (билирубина) может сопровождаться различными состояниями или заболеваниями. Плохое кормление из-за недостаточного грудного вскармливания или количества грудного молока может способствовать увеличению билирубина. То же самое может произойти и со смесью, если младенец не может пить в достаточном количестве.Сахарный диабет у матери, прием некоторых лекарств, таких как сульфамидные препараты, или недостаточный вес также могут вызвать повышение уровня билирубина.
Другие условия могут быть более серьезными:
- Повышенное производство билирубина: При некоторых заболеваниях красные кровяные тельца ребенка разрушаются быстрее, чем обычно (это называется гемолизом). Примером такого заболевания является разная и несовместимая группа крови ребенка и матери.Когда это происходит, иммунная система матери реагирует и вырабатывает антитела, которые атакуют красные кровяные тельца ребенка. Младенцы также страдают анемией (низким количеством красных кровяных телец) из-за быстрого разрушения (гемолиза).
- Родовая травма: При использовании вакуумных экстракторов или щипцов для родов может образоваться очень большой синяк на коже черепа или на голове. Этот очень большой синяк рассосется. Старая кровь из синяка разлагается, чтобы вырабатывать больше билирубина, который необходимо очистить печенью.Некоторые также могут попадать в кровоток.
- Инфекция: Инфекционные младенцы могут быть не в состоянии перерабатывать билирубин в норме, что приводит к повышению уровня билирубина в крови. Это может произойти при инфицировании мочи, крови, печени или других органов.
- Проблемы с метаболизмом билирубина : В очень редких случаях печень ребенка не может преобразовать билирубин в форму, которую можно легко удалить из организма.Это происходит при состоянии, называемом синдромом Криглера-Наджара. Это очень редкое заболевание; уровень билирубина очень быстро повышается в течение нескольких часов. В этом случае требуется немедленное внимание специалиста по новорожденным.
- Проблемы с перевариванием галактозы : В редких случаях дети не могут нормально расщеплять сахар в грудном молоке (лактозе) или в обычных смесях, приготовленных с использованием белка из коровьего молока. Сахар молока (лактоза) расщепляется на 2 более мелких сахара, называемых глюкозой и галактозой.В редких случаях печень ребенка не может перерабатывать галактозу. Это называется галактоземией. Это заболевание может проявляться желтухой в период новорожденности и связано с другими серьезными симптомами (такими как вялость, рвота, раздражительность и, возможно, судороги). Галактоземию часто выявляют с помощью анализа крови (укол в пятку) перед выпиской из детской в рамках обязательного государственного обследования новорожденных. Галактоземия лечится строгим диетическим отказом от галактозы.Это , а не — непереносимость лактозы, и эти два условия не следует путать.
Скрининг / Диагностика
Если врача беспокоит тяжесть желтухи, анализ крови, называемый уровнем общего билирубина в сыворотке крови, выполняется с использованием очень небольшого количества крови. Другие тесты, такие как чрескожный (через кожу) тест, могут использоваться для определения уровня билирубина в некоторых больницах. Этот тест менее точен и требует подтверждения с помощью анализа крови.
Если результат высокий, ваш врач назначит анализ крови, который определит различные типы пигментов билирубина, которые составляют общий билирубин:
- Неконъюгированный или непрямой билирубин : Этот пигмент повышен в основном у младенцев с желтухой новорожденных. Это билирубин, связанный с нормальным разрушением старых эритроцитов. Это называется физиологической желтухой. Моча ребенка обычно светло-желтая, а цвет стула горчично-желтый или более темный.
В некоторых случаях уровень непрямого билирубина может быть очень высоким. Затем может быть вызван неонатальный специалист или специалист по крови, чтобы помочь ухаживать за новорожденным. Врачи обеспокоены, если уровень билирубина превышает 20-25 мг / дл (децилитр), и начнут лечение, чтобы предотвратить повышение билирубина до этого уровня. Уровень непрямого билирубина 20-25 мг / дл или выше может вызвать раздражение в некоторых областях мозга. Это называется острой энцефалопатией (воспалением головного мозга).Если билирубин остается очень высоким, выше 25 мг / дл, младенцы могут подвергаться значительному повреждению головного мозга. Это очень редкое состояние называется ядерной желтерией. Из-за этого риска врач рано начнет тестирование на уровень билирубина и часто будет повторять тест, чтобы определить тенденцию и быстро начать лечение.
- Конъюгированный или прямой билирубин : Предыдущий пигмент (непрямой или неконъюгированный билирубин) упакован в печени в форму, готовую для удаления с желчью и желчным пузырем.Этот пигмент называется конъюгированным (упакованным) или прямым билирубином. По разным причинам печень не может от него избавиться, прямой билирубин просачивается обратно в кровь, а также оседает на коже. Иногда моча ребенка может иметь темный цвет «кока-колы», а стул — светло-бежевый.
Симптомы могут сильно отличаться от симптомов нормальной желтухи новорожденных. Младенцы могут быть очень раздражительными, суетливыми, могут иметь лихорадку или не иметь никаких симптомов. Помимо анализа крови на наличие инфекций, могут проводиться другие анализы.Специалист по заболеваниям печени у детей, называемый детским гастроэнтерологом, может быть вызван на консультацию, чтобы помочь разобраться с диагнозом. Заболевание печени диагностируется с помощью дополнительных анализов крови; специалист может заказать УЗИ или другое специализированное исследование. Это может привести к процедуре, называемой биопсией печени, когда небольшой образец ткани печени берется для исследования под микроскопом.
Лечение
Лечение зависит от причины желтухи и уровня билирубина.В целях этой информации мы обсудим только лечение повышения пигмента неконъюгированного или непрямого билирубина . Мы не будем обсуждать желтуху, связанную с заболеванием печени, или редкие заболевания, вызывающие повышение пигмента, называемого конъюгированным или прямым билирубином .
Обычно при нормальной физиологической желтухе новорожденных этот процесс проходит самостоятельно, и ребенок не нуждается в лечении. Неконъюгированный билирубин расщепляется даже под воздействием непрямого солнечного света.Это подавляющее большинство. Ребенок может быть без проблем выписан домой из детской в течение 48 часов после его жизни. Педиатр должен будет наблюдать за ребенком, чтобы убедиться, что уровень билирубина снижается, а вес ребенка соответствует норме. Это особенно актуально для детей, находящихся на грудном вскармливании.
Если уровень неконъюгированного или непрямого билирубина остается высоким или повышается, ребенку может потребоваться дополнительное лечение для снижения уровня билирубина.Процедуры могут включать:
- У некоторых младенцев высокий уровень непрямого билирубина связан с грудным вскармливанием. Кормление грудью и добавление детской смеси в течение 48 часов может в некоторых случаях снизить уровень билирубина у детей с «желтухой грудного вскармливания». У небольшого количества детей, вскармливаемых грудью, может сохраняться повышенный уровень непрямого билирубина через 10-14 дней. Повторного кормления грудью в течение 2 или 3 дней может быть достаточно, и грудное вскармливание можно возобновить, когда уровень непрямого билирубина будет ниже.Кормление грудью, безусловно, является лучшим вариантом для новорожденных, и его не следует прекращать полностью из-за небольшого повышения уровня неконъюгированного или непрямого билирубина . Семьям следует поговорить со своим врачом или поставщиком медицинских услуг, чтобы определить, уместно ли прекращение грудного вскармливания, и получить инструкции о том, что делать дальше.
- Фототерапия — это процедура, которая позволяет расщеплять билирубин под кожей с помощью специального света, который освещает тело ребенка.Эти огни обычно сине-зеленого цвета. Их ставят примерно на 4 дюйма выше ребенка. Чем больше кожа подвергается воздействию света, тем лучше они расщепляют большее количество неконъюгированного или непрямого билирубина . Свет не мешает ребенку пить смесь или кормить грудью. Ребенка можно безопасно отстранить от фототерапии во время кормления без снижения эффективности лечения. Как правило, при фототерапии нет значительных рисков.Глаза ребенка будут иметь щитки, чтобы свет не повредил глаза и сетчатку ребенка. Никаких рисков для половых органов малыша нет. Пока уровень билирубина не очень высок, лечение фототерапией можно проводить дома со специальным одеялом, называемым «били». Затем врачи организуют регулярное проведение анализов крови, чтобы убедиться, что лечение работает. Большая часть страховки оплачивает это лечение дома.
- Для некоторых младенцев уровень неконъюгированного или непрямого билирубина настолько высок (более 20-25 мг / дл), что врачи опасаются повреждения головного мозга.Уровень необходимо очень быстро снизить с помощью техники, называемой обменным переливанием крови. В отделении интенсивной терапии новорожденных проводится обменное переливание крови. Кровь ребенка заменяется очень медленно и осторожно донорской кровью. Это позволяет быстрее удалить непрямой билирубин, что снизит риск дальнейших осложнений. Это лечение предназначено для наиболее серьезных случаев с риском развития ядерной желтухи (состояние, при котором непрямой билирубин накапливается в областях мозга и вызывает аномальные движения и судороги.)
Автор (ы) и дата (ы) публикации
Daniel L. Preud’Homme, MD, Университет Южной Алабамы, мобильный телефон, AL — опубликовано в августе 2006 г. Обновлено в декабре 2012 г.
Вернуться к началу
Гидроцефалия — Педиатрия развития и поведения — Детская больница Голизано
Что такое гидроцефалия у детей?
У ребенка с гидроцефалией избыток жидкости в головном мозге и вокруг него.Эта жидкость называется спинномозговая жидкость (CSF). Большая часть спинномозговой жидкости находится в заполненных жидкостью областях (желудочках) внутри мозг. Его цель — смягчить и защитить головной и спинной мозг.
Слишком большое количество спинномозговой жидкости может увеличить давление в голове вашего ребенка. Это заставляет кости в черепе вашего ребенка, чтобы расшириться и отделиться. Голова ребенка может выглядеть больше, чем нормальный.
Что вызывает гидроцефалию у ребенка?
Гидроцефалия встречается редко. Это может быть вызвано одной из следующих проблем:
Жидкость не может проходить через голову вашего ребенка.
Ваш ребенок плохо усваивает жидкость.
Ваш ребенок выделяет слишком много жидкости (редко)
Это состояние может быть врожденным. Это означает, что ваш ребенок рождается с ним. Гидроцефалия может случиться и в более позднем возрасте. Причины этого состояния включают:
Врожденный стеноз водопровода (сужение водопровода)
Дефекты нервной трубки, такие как расщелина позвоночника
Преждевременные роды
Инфекции
Опухоли
Кровотечение в мозгу вашего ребенка
Родовые травмы
Неправильно сформированные кровеносные сосуды в голове ребенка
Травмы
Какие симптомы гидроцефалии у ребенка?
Симптомы могут проявляться у каждого ребенка по-разному.Они могут включать:
Полное или выпуклое мягкое пятно на макушке ребенка (родничок)
Увеличение размера головы (окружности)
Изъятия
Выпученные глаза и невозможность смотреть вверх, если смотреть вперед
Видимые вены на коже черепа
Раздражительность
Высокий крик
Плохое питание
Рвота снарядом
Сонливость или снижение активности, чем обычно
Задержка развития
Симптомы гидроцефалии могут казаться симптомами других заболеваний.Убеждаться Ваш ребенок обращается к своему врачу для постановки диагноза.
Как диагностируют гидроцефалию у ребенка?
Медицинский работник может впервые обнаружить это состояние у вашего ребенка во время ультразвукового исследования. при беременности. Во многих случаях гидроцефалия развивается только в третьем триместре. беременности. Ультразвук, сделанный на ранних сроках беременности, может не показать это состояние.
У вашего ребенка может быть диагностировано это состояние после рождения. Здравоохранение вашего ребенка Медицинский работник осмотрит вашего ребенка и спросит вас об их дородовом периоде, рождении и семье история.Если ваш ребенок старше, воспитатель вашего ребенка может спросить, есть ли у него собрание по уходу. вехи. У детей с этим заболеванием может быть задержка в развитии. Если у вашего ребенка задержка, его лечащий врач может проверить наличие основных проблем.
Голова вашего ребенка может быть больше обычного. Лечащий врач вашего ребенка измерить их голову. Это измерение называется окружностью головы. Если у вашего ребенка размер головы не в нормальном диапазоне или растет быстрее, чем обычно, у них будет тесты.Эти тесты могут подтвердить гидроцефалию.
УЗИ
В этом тесте используются звуковые волны для создания изображения внутренней части тела. Во время беременности, этот тест может показать размер желудочков внутри головы вашего ребенка. Он также может использовать после родов, пока передний родничок остается открытым.
МРТ
В этом тесте используются большие магниты, радиоволны и компьютер. Вместе эти подробные шоу изображения органов и структур внутри тела вашего ребенка.
КТ
В этом тесте используются рентгеновские лучи и компьютерные технологии для получения детальных изображений любой детали. тела вашего ребенка. К ним относятся кости, мышцы, жир и органы. КТ больше подробнее, чем рентгеновские лучи.
Как лечится гидроцефалия у ребенка?
Лечение будет зависеть от симптомов, возраста и общего состояния вашего ребенка. Это также будет зависят от того, насколько тяжелое состояние.
Цель лечения — снизить давление внутри головы ребенка.Это может быть сделано путем слива жидкости. Вашему ребенку может потребоваться лекарство, чтобы удалить лишнюю жидкость. Некоторым детям требуется операция.
В хирургии врач обычно помещает механическое шунтирующее устройство в голову вашего ребенка. Это помогает вывести жидкость из мозга вашего ребенка. Жидкость направляется к другому часть тела вашего ребенка, где он может впитаться.
Шунт обычно проходит за ухом ребенка. Трубка проходит под кожу вашего ребенка в живот (живот), сердце или легкие.Лечащий врач вашего ребенка примет решение место дренажа. Это будет зависеть от состояния вашего ребенка, возраста и других факторов. факторы. Живот, как правило, является первым выбором. ВП (вентрикулоперитонеальный) шунт часто используется для направления жидкости в брюшную полость.
Каковы возможные осложнения после шунтирования или операции по поводу гидроцефалии у пациента? ребенок?
Иногда проблемы могут быть вызваны хирургическим вмешательством и шунтированием. Возможные осложнения включают:
После операции медицинская бригада вашего ребенка расскажет, как ухаживать за ним. дома.Они также сообщат вам симптомы, требующие неотложной помощи. Если у вашего ребенка есть эти симптомы, немедленно позвоните своему врачу.
Что я могу сделать, чтобы предотвратить гидроцефалию у моего ребенка?
Невозможно предотвратить гидроцефалию у ребенка. Но поставщик медицинских услуг вашего ребенка может предложить генетическое консультирование, если вы планируете иметь еще детей. Через консультации, вы можете узнать о риске этого состояния при будущих беременностях. Вы можете также нужно пройти тестирование во время беременности, чтобы проверить наличие гидроцефалии.
Как я могу помочь моему ребенку жить с гидроцефалией?
Гидроцефалия может повлиять на мозг и развитие вашего ребенка. Мировоззрение вашего ребенка зависит от того, насколько серьезно состояние. Это также зависит от других проблем с мозгом и здоровьем. у вашего ребенка есть.
Ключом к лечению этого состояния является его ранняя диагностика и лечение, а также предотвращение инфекций. Вашему ребенку будут требоваться регулярные осмотры, чтобы убедиться, что он или она шунт работает нормально. Медицинская бригада вашего ребенка будет тесно сотрудничать с вами, поскольку ваш ребенок растет.
Когда мне следует позвонить поставщику медицинских услуг для моего ребенка?
Ключом к лечению этого состояния является его ранняя диагностика и лечение, а также предотвращение инфекций. Вашему ребенку будут требоваться регулярные осмотры, чтобы убедиться, что он или она шунт работает нормально. Медицинская бригада вашего ребенка будет тесно сотрудничать с вами, поскольку ваш ребенок растет.
Позвоните 911
Позвоните 911, если у вашего ребенка:
Основные сведения о гидроцефалии у детей
У ребенка с гидроцефалией избыточная спинномозговая жидкость (CSF) вокруг головного мозга.В голова ребенка может выглядеть больше, чем обычно.
Это редкое состояние.
Медицинский работник может диагностировать это состояние во время УЗИ во время беременности.
Цель лечения — снизить давление внутри головы ребенка. Готово путем слива жидкости или уменьшения ее добычи.
Ключом к лечению этого состояния является его ранняя диагностика и лечение, а также предотвращение инфекций.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения лечащего врача вашего ребенка:
Знайте причину визита и то, что вы хотите.
Перед визитом запишите вопросы, на которые хотите получить ответы.
Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения, или тесты. Также запишите все новые инструкции, которые ваш врач дает вашему ребенку.
Узнайте, почему прописано новое лекарство или лечение и как они помогут вашему ребенку. Также знайте, каковы побочные эффекты.
Спросите, можно ли вылечить состояние вашего ребенка другими способами.
Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
Знайте, чего ожидать, если ваш ребенок не принимает лекарство, не проходит обследование или процедуру.
Если вашему ребенку назначен повторный прием, запишите дату, время и цель. для этого визита.
Узнайте, как можно связаться с лечащим врачом вашего ребенка в нерабочее время. Это важно если ваш ребенок заболел, и у вас есть вопросы или вам нужен совет.
Медицинские онлайн-обозреватели:
- Донна Фриборн, доктор философии, CNM FNP
- Хизер М Тревино BSN RNC
- Лиора С Адлер MD
Сопутствующие услуги
- Услуги по поведенческому лечению — Обеспечивают оценку и краткосрочное лечение детей и подростков с задержкой в развитии или инвалидностью и , вызывающими вызывающее поведение.
- Программа общественных консультаций — предоставляет техническую помощь, обучение и непрерывное образование школам, сообществам и государственным учреждениям, которые предоставляют услуги детям с проблемами обучения и поведением.
- Программа кризисного вмешательства — предоставляет услуги людям с нарушениями развития или умственного развития, проживающим в округе Монро и имеющим серьезные поведенческие трудности.
- Программа педиатрических расстройств питания — обеспечивает оценку и лечение детей, которые испытывают трудности с приемом пищи, связанные с избирательностью питания, отказом от еды и нарушением режима приема пищи.
Сотрудничество URMC
Ресурсы
Вы можете найти ресурсы по гидроцефалии в нашем каталоге ресурсов!
.
 Эта тончайшая пленка нередко быстро лопается уже при самом первом громком крике новорожденного. В норме такая мембрана слезоотводящих путей в первые недели жизни крохи постепенно рассасывается, при этом носослезный проток полностью открывается. Однако в некоторых случаях вскоре после рождения развивается дакриостеноз, поскольку мембранная пленочка у грудного ребенка остается на месте.
Эта тончайшая пленка нередко быстро лопается уже при самом первом громком крике новорожденного. В норме такая мембрана слезоотводящих путей в первые недели жизни крохи постепенно рассасывается, при этом носослезный проток полностью открывается. Однако в некоторых случаях вскоре после рождения развивается дакриостеноз, поскольку мембранная пленочка у грудного ребенка остается на месте. При точном соблюдении методики повторная обработка не требуется.
При точном соблюдении методики повторная обработка не требуется.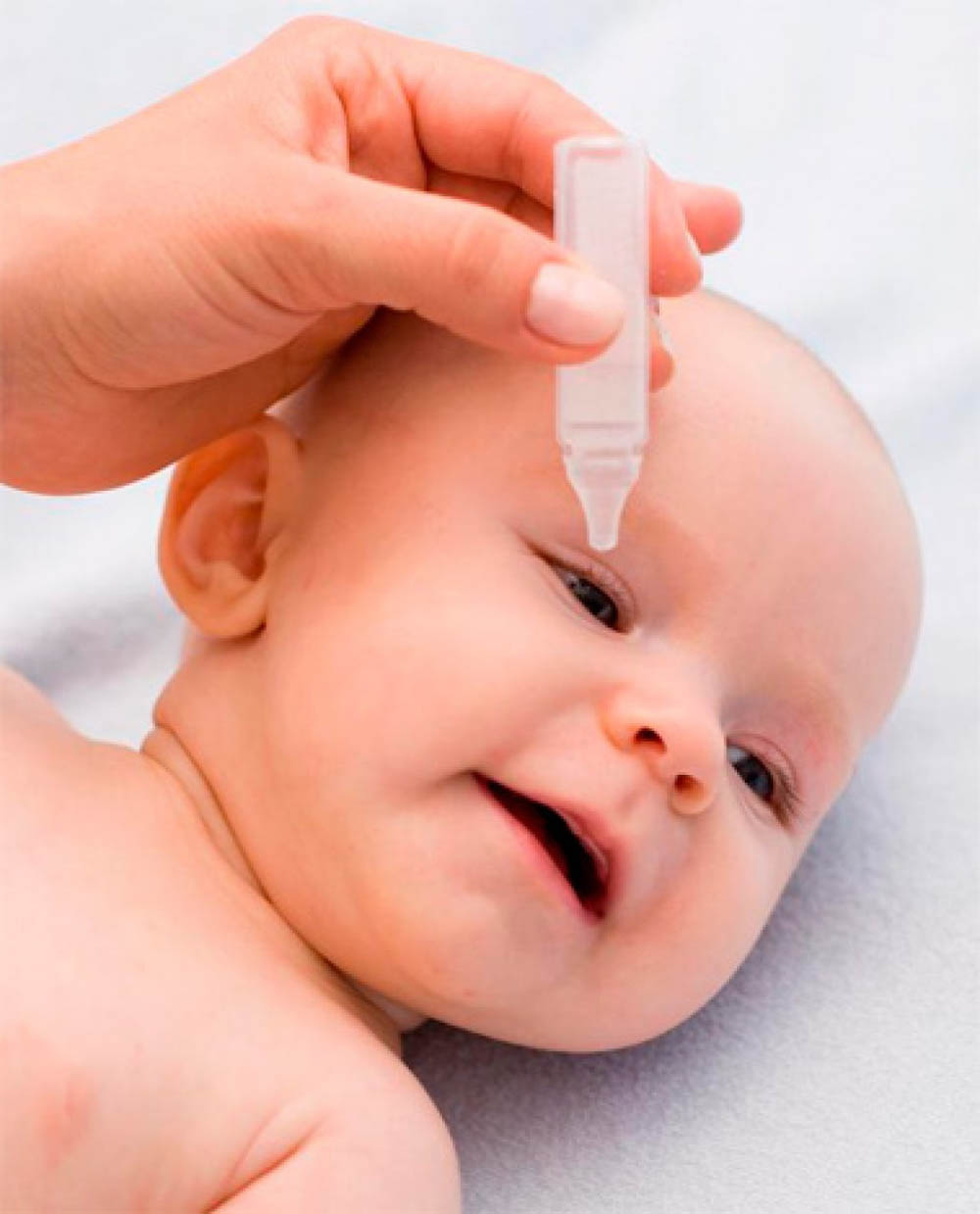 Новорожденный плохо спит.
Новорожденный плохо спит.
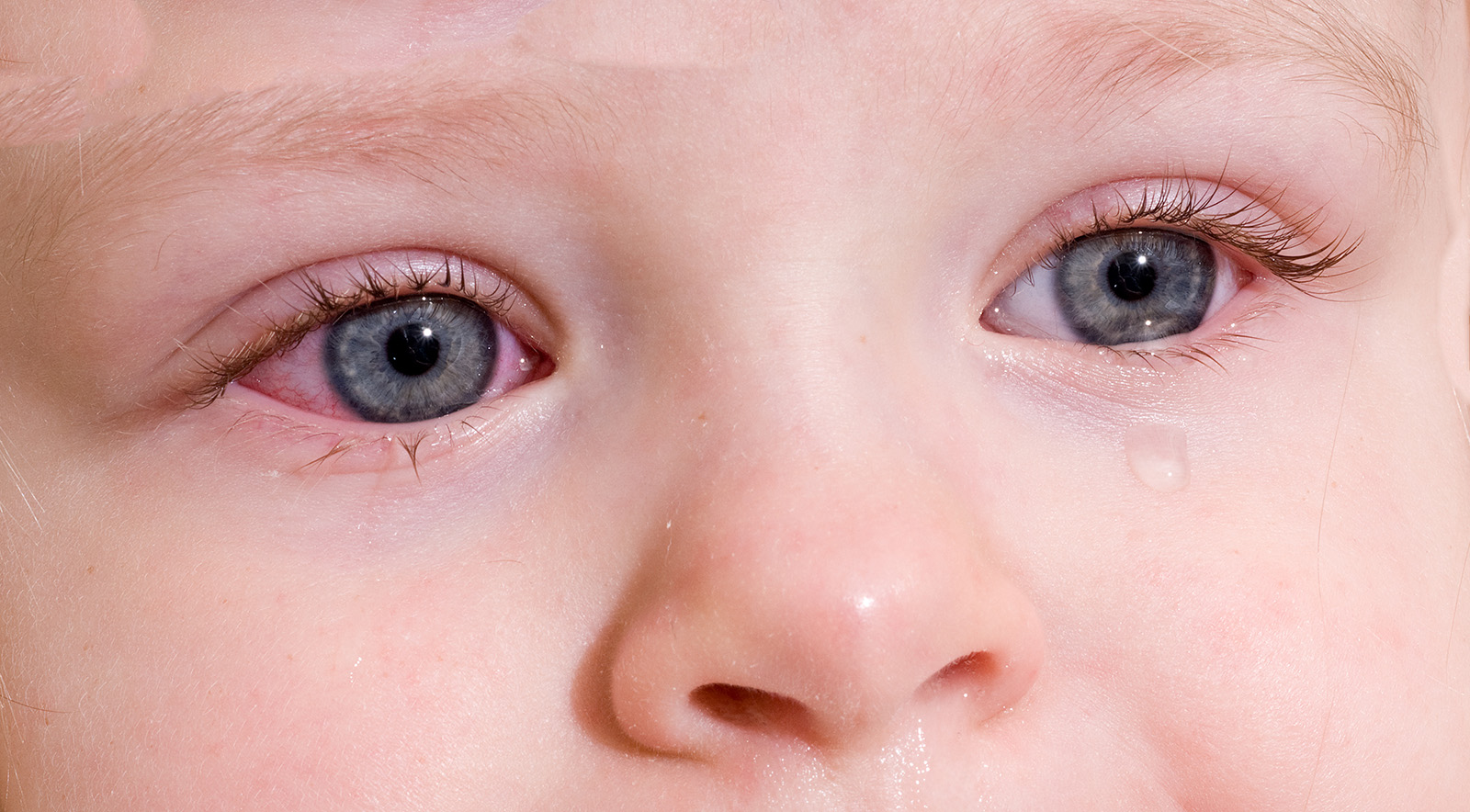
 Нельзя использовать народный метод при конъюнктивите и дакриоцистите. Грудное молоко – подходящая среда для развития различных микроорганизмов. После применения природных «капель» нагноение часто усиливается.
Нельзя использовать народный метод при конъюнктивите и дакриоцистите. Грудное молоко – подходящая среда для развития различных микроорганизмов. После применения природных «капель» нагноение часто усиливается.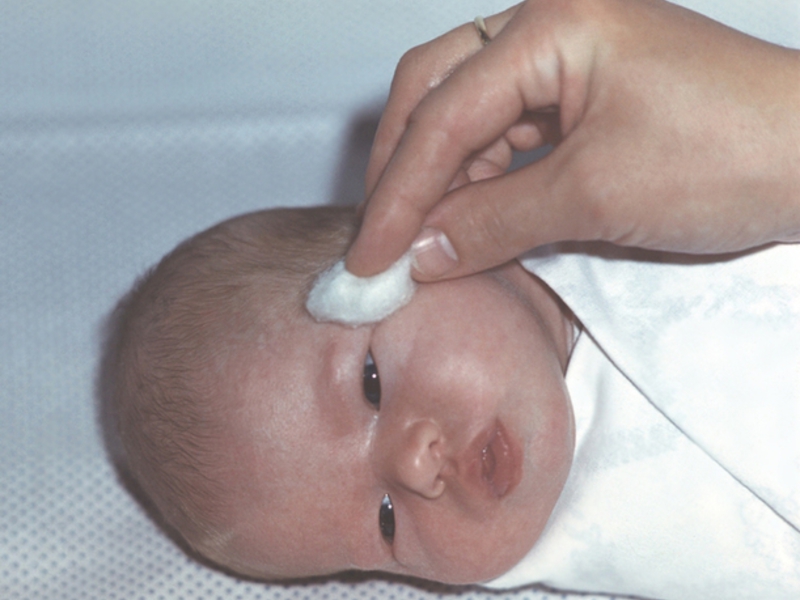 Это необходимо, чтобы осторожно освободить слезный мешок и протоки от гнойных образований.
Это необходимо, чтобы осторожно освободить слезный мешок и протоки от гнойных образований.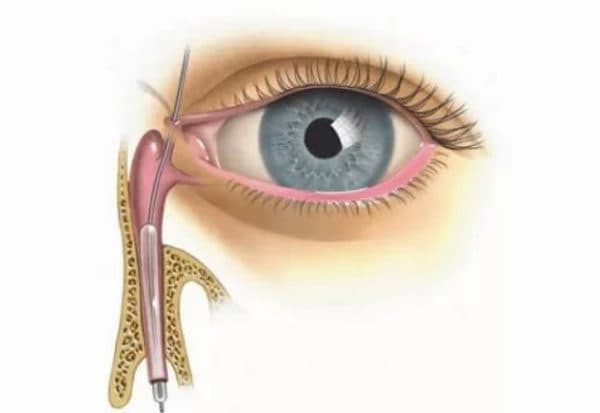 Самолечением заниматься не стоит;
Самолечением заниматься не стоит; Данное воспалительное заболевание может иметь различную форму, например, аллергическую или инфекционную.
Данное воспалительное заболевание может иметь различную форму, например, аллергическую или инфекционную. Проводите ежедневные гигиенические процедуры после пробуждения, каждое утро;
Проводите ежедневные гигиенические процедуры после пробуждения, каждое утро;