Панкреатит: симптомы, лечение, диагностика, диета
Панкреатит — это воспаление поджелудочной железы. При первых признаках панкреатита следует незамедлительно обратиться к врачу и начать лечение.
Диагноз «Панкреатит»
Истинный (первичный) панкреатит — очень редкий диагноз. Его причиной в большинстве случаев является злоупотребление алкоголем. Частый приём спиртного вызывает нарушение моторики в сфинктере Одди, из-за этого в протоках поджелудочной железы образуются белковые пробки, отток ферментов нарушается и возникает давление сока поджелудочной железы на ткани самой железы. Это вызывает болевой синдром и воспаление. Длительный приём большого количества лекарств — также довольно частая причина возникновения панкреатита. Спровоцировать заболевание может и систематическое неправильное питание, алкоголь, частые стрессы и гормональные нарушения.
Чаще встречается вторичный (реактивный) панкреатит, который возникает на фоне нарушений в желудочно-кишечном тракте.
Формы панкреатита
Помимо вышеуказанных типов панкреатита в медицине различают острый и хронический панкреатит. Острый панкреатит возникает внезапно. Хронический панкреатит развивается постепенно и периодически дает о себе знать. Хроническая форма панкреатита опасна своим прогрессированием и может привести к серьезным последствиям.
Симптомы панкреатита
Обе формы панкреатита сопровождаются болями, расстройствами работы желудка и кишечника, тошнотой и рвотой (это самые характерные симптомы панкреатита). Однако стоит подробнее рассмотреть симптомы острой и хронической формы данного заболевания.
Однако стоит подробнее рассмотреть симптомы острой и хронической формы данного заболевания.
Острый панкреатит
Характеризуется очень сильным болевым синдромом. Терпеть такую боль невозможно, поэтому пациенту сразу вызывают скорую и больного везут в хирургическое отделение. Боли при остром панкреатите пациент испытывает как в верхней части живота, так и во всему обхвату живота (опоясывающие боли). Появляется тошнота, рвота, вздутие живота. Пациент жалуется на болезненность при прощупывании живота. Учащается сердцебиение, давление может понизиться.
Хронический панкреатит
Симптомы хронического панкреатита проявляются перманентно и периодически обостряются после воздействия различных раздражителей. Человек чувствует постоянную тупую боль в эпигастрии и обоих подреберьях, из-за нехватки ферментов для переваривания пищи может возникать понос, вздутие в животе, неустойчивый стул. В периоды обострения панкреатита пациент должен следовать предписаниям своего лечащего врача или обратиться в службу скорой помощи.
Запор при панкреатите
При реактивном воспалении может появиться запор. Но его причина — не само заболевание, а нарушение оттока желчи. Лечить запор нужно, но сначала необходимо исключить первопричину.
Лечение панкреатита у взрослых
При хронической форме назначаются спазмолитики, которые улучшают отток ферментов, антисекреторные препараты, снимающие воспалительный процесс, и заместительная терапия. Если 90% поджелудочной железы не работает, выписываются ферментные препараты. При острой форме заболевания лечение можно описать тремя словами: голод, холод и покой. Придерживаться такого режима нужно три дня. Кроме того, пациенту ставят капельницу со спазмолитиками и препаратом, который снижает секрецию. В случае некроза поджелудочной железы необходимо хирургическое вмешательство.
Можно ли вылечить панкреатит?
Острая форма панкреатита может закончиться только одним приступом, хронический панкреатит полностью вылечить не получится, но можно добиться ремиссии.
Диета при панкреатите
Всех пациентов волнует вопрос: что едят при панкреатите — воспалении поджелудочной железы?
При хроническом течении заболевания нужно соблюдать очень строгую диету всю жизнь, так как её нарушение может спровоцировать обострение. В периоды ремиссии она немного расширяется, но следить за питанием всё равно придётся постоянно. Питание больного должно включать большое количество фруктов и овощей, следует избегать жирной и пряной пищи в рационе, рекомендуется принимать дополнительные ферменты для облегчения пищеварения, а также следить за уровнем сахара в крови.
Можно ли пить алкоголь?
Длительное и регулярное употребление алкоголя недопустимо. По праздникам можно позволить себе немного выпить. Но стоит исключить холодные и газированные напитки: они особенно вредны. Острое воспаление может вызвать даже небольшое количество шампанского в Новый год.
Но стоит исключить холодные и газированные напитки: они особенно вредны. Острое воспаление может вызвать даже небольшое количество шампанского в Новый год.
Народные средства
Большинство трав обладают желчегонным действием, а всё желчегонное противопоказано при панкреатите, поэтому от лечения в домашних условиях лучше отказаться.
Ранняя диагностика заболеваний желудочно-кишечного тракта позволяет своевременно выявить и предотвратить риск развития инфекционных, воспалительных и опухолевых заболеваний желудочно-кишечного тракта, избежать развития осложнений и перехода заболевания в тяжелую форму. Мы заботимся о здоровье своих пациентов и предлагаем воспользоваться нашими программами для профилактики и лечения заболеваний пищеварительной системы. Данные программы можно пройти за 1 визит в клинику.
Записаться на консультацию к гастроэнтерологу в Клинике Наедине можно по телефону в г. Кирове:
или через форму на сайте
Признаки, симптомы и лечение болезни поджелудочной железы.
 Панкреатит.
Панкреатит.В этой статье речь пойдет о чрезвычайно полезном органе, участвующем в пищеварении — о поджелудочной железе. Этот орган отвечает за образование очень важных для пищеварения ферментов и инсулина — гормона, который контролирует уровень сахара в крови. Рассмотрим признаки, симптомы и лечение болезни поджелудочной железы у мужчин и женщин. Лечение хронического панкреатита также лучше доверить профессионалам врачам из клиники Медлафн-Сервис.
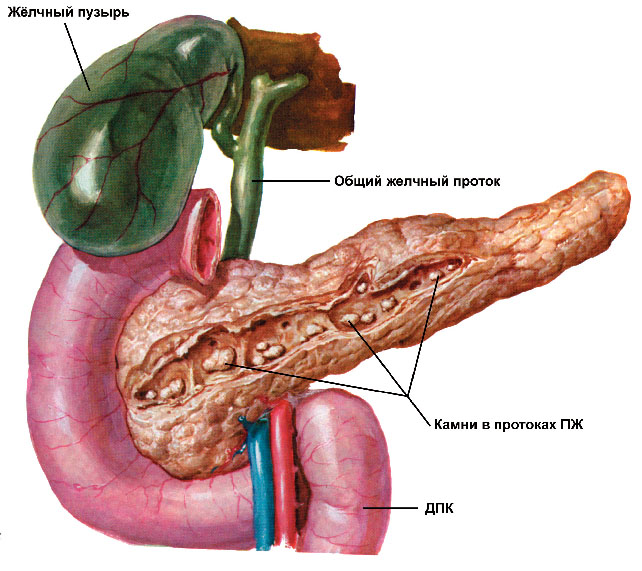
Она находится непосредственно за желудком и располагается поперек живота. Его средняя длина составляет 15 сантиметров. Поджелудочная железа работает следующим образом. Ее клетки богаты панкреатическим соком, который состоит из пищеварительных ферментов. Этот сок, смешиваясь с желчью, попадает в 12-перстную кишку, где ферменты начинают свою работу по расщеплению белков, углеводов и жиров. Одними из главных причин дисфункции поджелудочной железы являются злоупотребление алкоголем или желчнокаменная болезнь (когда желчные протоки, по которым панкреатический сок попадает в 12-перстную кишку, закупориваются).
Как следствие этого процесса обычно возникает острый панкреатит, то есть воспаление поджелудочной железы. Это воспаление заставляет человека испытывать сильнейшие боли в животе и подвергает его риску летального исхода. В случае острого панкреатита больного следует немедленно госпитализировать.
Хронический панкреатит характеризуется медленным и постепенным воспалением поджелудочной железы, вследствие чего ткани железы зарубцовываются. Это приводит к дисфункции пищеварительного процесса из-за нехватки вырабатываемых ферментов, а также к дефициту инсулина. Возникает риск заболевания сахарным диабетом. Типичные симптомы хронического панкреатита: понос, метеоризмы, тошнота и отрыжка. В случае обнаружения этих симптомов следует немедленно обратиться к врачу-гастроэнтерологу. Если сахарный диабет уже развился, то лечением будет заниматься врач-эндокринолог.
Самое опасное онкологическое заболевание — рак поджелудочной железы. Эта болезнь протекает незаметно для больного и обнаруживает себя лишь тогда, когда опухоль распространяется и на другие органы, и возникают метастазы. Довольно часто эта болезнь оказывается смертельной.
🧬 Панкреатит: причины, симптомы и лечение
В России панкреатит — один из наиболее популярных диагнозов. Им принято объяснять практически любую боль в животе, а нередко его «диагностируют» при УЗИ поджелудочной железы у человека без каких-либо симптомов. Разбираемся в тонкостях заболевания вместе с к. м. н., гастроэнтерологом GMS Clinic Алексеем Головенко.
Что такое панкреатит
Панкреатит — это воспаление поджелудочной железы. Этот орган выделяет в 12-перстную кишку (сразу за желудком) ферменты, помогающие пище перевариваться: например, амилазу (для расщепления углеводов) и липазу (для расщепления жиров). При сильном воспалении поджелудочной железы — остром панкреатите — клетки ее разрушаются и ферменты попадают в кровь. Поэтому при любой сильной боли в животе врачи определяют содержание амилазы в крови.
Поэтому при любой сильной боли в животе врачи определяют содержание амилазы в крови.
Острый панкреатит — болезненное и очень опасное заболевание. Симптомы его практически невозможно перетерпеть «на ногах»: это сильнейшая непроходящая боль под ложечкой и под левым ребром, которая часто отдает в спину (возникает так называемая опоясывающая боль). Человек с острым панкреатитом часто даже занимает особенное положение на кровати — лежит на левом боку, чтобы не усиливать боль движениями ребер при дыхании. У большинства людей с острым панкреатитом возникает сильная тошнота и рвота, любой прием пищи усиливает боль: ведь поджелудочная железа при приёме пищи начинает выделять ферменты, а это усиливает кровоток, а значит и боль. У многих людей поднимается температура тела.
Диагностика острого панкреатита — удел не столько гастроэнтерологов, сколько хирургов, поскольку интенсивность боли может быть такой же, как при аппендиците и другой «хирургической» патологии.
Как возникает острый панкреатит
Около 70% всех случаев острого панкреатита возникают или из-за отравления алкоголем, или из-за желчнокаменной болезни. Избыточное употребление алкоголя (даже без предыстории в виде алкоголизма) вызывает воспаление поджелудочной железы. По этой же причине люди, систематически злоупотребляющие выпивкой, имеют все шансы не только оказаться в больнице с тяжелым острым панкреатитом, но и долгие годы снова испытывать болевые приступы. Камень желчного пузыря тоже может вызвать панкреатит: проток, выносящий желчь из пузыря в 12-перстную кишку, сливается с протоком поджелудочной железы. Такая ситуация — билиарный панкреатит — требует экстренного вмешательства, например, для рассечения большого дуоденального сосочка: это место впадения протоков в кишку.
Острый панкреатит также может вызвать токсическое действие некоторых лекарств, травма железы при операции или высокое содержание жиров в крови. Крайне редко и, как правило, при наличии других похожих заболеваний поджелудочная железа воспаляется из-за избыточного действия на нее иммунной системы.
Крайне редко и, как правило, при наличии других похожих заболеваний поджелудочная железа воспаляется из-за избыточного действия на нее иммунной системы.
Какая бы ни была причина начала заболевания, острый панкреатит всегда сопровождается болью в животе. Предполагать этот диагноз, если от лекарства или какого-то продукта появилось недомогание, не стоит.
С острым панкреатитом разобрались. А хронический?
Если токсическое воздействие на поджелудочную железу не прекращается (например, человек продолжает злоупотреблять выпивкой) или орган был очень сильно поврежден при первом (остром) эпизоде панкреатита, боль возобновляется вновь и вновь.
При обострениях хронического панкреатита анализы крови могут оставаться нормальными. Зато со временем могут появляться внешние признаки, которые врачи обнаруживают, обследуя поджелудочную железу при помощи ультразвука (УЗИ), рентгена (КТ, или компьютерная томография) или магнитно-резонансного исследования (МРТ). Это сужения протоков поджелудочной железы, появление в ней уплотнений — кальцинатов, а также возникновение кист — пузырьков с жидкостью на месте погибшей ткани. Обследование при подозрении на хронический панкреатит проводят ещё с одной важной целью — не пропустить рак поджелудочной железы, который может вначале сопровождаться теми же симптомами.
Это сужения протоков поджелудочной железы, появление в ней уплотнений — кальцинатов, а также возникновение кист — пузырьков с жидкостью на месте погибшей ткани. Обследование при подозрении на хронический панкреатит проводят ещё с одной важной целью — не пропустить рак поджелудочной железы, который может вначале сопровождаться теми же симптомами.
При постоянно возобновляющемся воспалении поджелудочной железы со временем нарушается ее функция — выделение ферментов, переваривающих пищу. В результате человека беспокоит постоянное вздутие живота, диарея, а стул становится жирным (например, плохо смывается с унитаза). Это состояние — внешнесекреторную недостаточность — удобнее всего выявить, определяя содержание панкреатической эластазы (фермента поджелудочной железы) в стуле.
Как лечить хронический панкреатит
В целом смысл лечения хронического панкреатита — устранить боль. Для этого используют противовоспалительные препараты, например парацетамол. Часто людям с хроническим панкреатитом назначают ферменты. Увы, это далеко не всегда облегчает болевые ощущения. Раньше предполагалось, что добавление в пищу ферментов уменьшит нагрузку на поджелудочную железу — ей не придется выделять собственные ферменты. На деле все не так просто: секреторная (выделительная) активность железы зависит совсем от других веществ — гормонов, например секретина. На их продукцию больше влияет жирность пищи и регулярность ее приема, чем содержание в кишке ферментов-лекарств. Тем не менее ферменты при хроническом панкреатите обязательно назначают (нередко пожизненно), если появились признаки плохой секреции собственных ферментов (вздутие, жидкий стул). Ферменты всегда пьют непосредственно вместе с едой: «между ложками». По этой же причине неграмотно назначать приём ферментов «столько-то раз в день». Правильнее предупредить человека с заболеванием, что препарат следует носить с собой и принимать при любом употреблении пищи.
Часто людям с хроническим панкреатитом назначают ферменты. Увы, это далеко не всегда облегчает болевые ощущения. Раньше предполагалось, что добавление в пищу ферментов уменьшит нагрузку на поджелудочную железу — ей не придется выделять собственные ферменты. На деле все не так просто: секреторная (выделительная) активность железы зависит совсем от других веществ — гормонов, например секретина. На их продукцию больше влияет жирность пищи и регулярность ее приема, чем содержание в кишке ферментов-лекарств. Тем не менее ферменты при хроническом панкреатите обязательно назначают (нередко пожизненно), если появились признаки плохой секреции собственных ферментов (вздутие, жидкий стул). Ферменты всегда пьют непосредственно вместе с едой: «между ложками». По этой же причине неграмотно назначать приём ферментов «столько-то раз в день». Правильнее предупредить человека с заболеванием, что препарат следует носить с собой и принимать при любом употреблении пищи.
Диета при хроническом панкреатите облегчает течение заболевания, хотя точно определить список возможных продуктов с первого раза сложно. Однозначно нельзя употреблять разве что алкоголь, однако традиционно рекомендуют есть меньше жирной пищи и чаще перекусывать, отдавая предпочтение медленным углеводам — фруктам и овощам. Готовка исключительно на пару — не самый подтверждённый способ облегчить течение панкреатита, гораздо важнее не злоупотреблять очень пряной пищей. Грубо говоря, от куриной котлеты, пусть и прожаренной без обильного добавления приправ, вреда, скорее всего, не будет.
Однозначно нельзя употреблять разве что алкоголь, однако традиционно рекомендуют есть меньше жирной пищи и чаще перекусывать, отдавая предпочтение медленным углеводам — фруктам и овощам. Готовка исключительно на пару — не самый подтверждённый способ облегчить течение панкреатита, гораздо важнее не злоупотреблять очень пряной пищей. Грубо говоря, от куриной котлеты, пусть и прожаренной без обильного добавления приправ, вреда, скорее всего, не будет.
Главное при лечении хронического панкреатита — убрать причину заболевания.
Если человек страдает алкоголизмом или курит, направить его к наркологу (курение само по себе не вызывает панкреатит, но учащает обострения). Если панкреатит случился из-за камней в желчном пузыре — удалить пузырь. Если в организме нарушен обмен жиров — проконсультироваться у кардиолога и подобрать лечение препаратами, снижающими уровень липопротеидов и триглицеридов, подобрать диету.
У большинства моих знакомых поставлен диагноз «панкреатит», но они не пьют спиртное и ни разу не попадали в больницу с сильным болями.
 Что не так?
Что не так?
Скорее всего, как и многим другим россиянам, диагноз панкреатита в такой ситуации поставили исключительно по результатам УЗИ. Грамотный специалист по ультразвуковой диагностике не станет устанавливать диагноз за терапевта, гастроэнтеролога или хирурга. Он только опишет изменения и предложит коллеге самому интерпретировать изменения поджелудочной железы. Нередко так называемые диффузные изменения поджелудочной железы становятся поводом поставить диагноз панкреатита человеку вообще без каких-либо симптомов. Это неправильно.
Достоверно судить о панкреатите при УЗИ, строго говоря, можно только обнаружив явные осложнения заболевания — сужения и расширения протока, кальцинаты, кисты.
Да и у ультразвукового метода, как у любого способа диагностики, возможности не безграничны. При настоящем панкреатите предпочтение отдаётся магнитно-резонансной или эндоскопической холангиопанкреатографии. При этих методах получают очень точное изображение протоков поджелудочной железы.
Диффузные изменения поджелудочной железы чаще всего оказываются довольно безобидным накоплением в железе жировой ткани. При отсутствии типичных симптомов хронического панкреатита — изматывающей боли после еды у человека, уже перенёсшего когда-то острый панкреатит, такая ультразвуковая картинка должна всего лишь стать поводом проверить холестерин и, возможно, активнее бороться с избыточной массой тела. Кроме того, очень часто за хронический панкреатит принимают самые частые заболевания в гастроэнтерологии — функциональные расстройства, например синдром раздражённого кишечника. Это неопасное, но очень неприятное заболевание, при котором кишка становится слишком чувствительна к растяжению газом и пищей, реагируя спазмом (коликами). Очень часто такая функциональная боль (то есть боль, не связанная с воспалением или опухолью) возникает у людей, пребывающих в постоянном стрессе. Потому и лечение функциональной боли — это не только приём лекарств-спазмолитиков и других гастроэнтерологических препаратов, но и работа с психоэмоциональным состоянием: когнитивно-поведенческая психотерапия, увеличение физической активности и даже йога.
Не каждая боль в животе — это панкреатит. И это радует.
Источник: the-challenger.ru
Лечение заболеваний поджелудочной железы — лечение в Медлайн в Кемерово
Панкреатит (воспаление поджелудочной железы)
Панкреатит — острое или хроническое воспаление поджелудочной железы. При панкреатите происходят воспалительные изменения и распад ткани поджелудочной железы.
Панкреатитом, по данным специалистов, чаще всего болеют женщины, а также пожилые люди и склонные к полноте. Острый панкреатит может переходить в хроническое состояние. Хронический панкреатит сопровождается болями, отрыжкой, тошнотой, испражнениями непереваренной пищи.
Причины панкреатита
- Поражения сосудов поджелудочной железы
- Инфекционные заболевания
- Травма
- Воспалительные процессы в брюшной полости
- образование камней или песка в протоке железы
- лекарственная аллергия
- острый холецистит
- воздействие алкоголя
- заболевания желчного пузыря
- воспаление сосочка, через который проток поджелудочной железы выходит в просвет двенадцатиперстной кишки
- значительные пищевые нагрузки (жирные и острые блюда)
Воспаление поджелудочной железы возникает, если проток железы перекрывается камнями из желчного пузыря, опухолью или кистой. В таком случае нарушается нормальный отток пищеварительных соков с ферментами в двенадцатиперстную кишку и начальный отдел тонкого кишечника.
В таком случае нарушается нормальный отток пищеварительных соков с ферментами в двенадцатиперстную кишку и начальный отдел тонкого кишечника.
Скопившиеся панкреатические ферменты воздействуют на ткани самой железы, а поджелудочная железа включается в процесс самопереваривания. Это может привести к полному разрушению ткани железы, а также расположенных поблизости кровеносных сосудов и других органов брюшной полости.
Симптомы панкреатита
Как правило, при возникновении панкреатита человека мучают боли в животе – постоянные, тупые или режущие.
С развитием заболевания боли нарастают, иногда приводят к шоку. Локализация — высоко под ложечкой, в правом или левом подреберье, при поражении всей железы носят опоясывающий характер. Возможна частая рвота, не приносящая облегчения. В рвотных массах наблюдается примесь желчи.
Кроме того, общее состояние больного быстро ухудшается: повышается температура тела, учащается пульс, появляется одышка, артериальное давление понижается, выступает липкий пот, язык становится сухим с обильным налетом, кожные покровы бледнеют, далее приобретают землисто-серый цвет, черты лица заостряются.
Острый панкреатит: опасно для жизни!
В некоторых случаях при остром панкреатите необходима операция. Панкреатит — очень серьёзная патология, летальность при которой достигает 30%. При остром панкреатите возникает резкая, нередко опоясывающая боль в верхней половине живота, многократная рвота, падение артериального давления. Острый панкреатит характеризуется внезапным появлением симптомов и повторяющимися острыми приступами. Выздоровление обычно происходит самопроизвольно. Болезнь не приводит к необратимым повреждениям железы, если только не имеет места продолжительное злоупотребление алкоголем, когда происходит постоянное разрушение ее ткани.
Симптомы хронического панкреатита
- Скудный стул маслянистого вида со зловонным запахом
- Потеря в весе и признаки витаминной недостаточности
- Нередко возникает диабет, поскольку происходит разрушение клеток, производящих инсулин
Все другие симптомы схожи с симптомами острого панкреатита.
Лечение панкреатита
Больному, которому поставлен диагноз «острый панкреатит», стоит знать: лечение, начатое в первые часы обострения, может остановить воспаление на начальных этапах.
В первые 3-4 дня назначаются строгий постельный режим, голод, щелочное питье (раствор соды, минеральная вода боржоми), лед на живот. При упорной рвоте иногда показано откачивание содержимого желудка через зонд с последующим введением щелочных питьевых растворов. В лечении острого панкреатита чрезвычайно важно интенсивное наблюдение, голод, введение назогастрального зонда для постоянной откачки желудочного содержимого, питание только парентеральное (глюкоза, электролиты, аминокислоты и тому подобное), введение спазмолитических препаратов и наркотических обезболивающих, назначение антибиотиков широкого спектра действия (цефалоспорины, ампициллин), соматостатин.
Дальнейшая терапия включает в себя средства, регулирующие желудочную секрецию, ферментные и антимикробные препараты. Вводятся спазмолитики, обезболивающие лекарства. Для подавления выработки ферментов, которые усугубляют воспаление железы, назначаются контрикал, гордокс, трасилол. При сильных болях иногда назначаются средства, нейтрализующие соляную кислоту в желудке или снижающие ее количество. Для предупреждения и лечения вторичной инфекции проводится терапия мощными антибиотиками.
Вводятся спазмолитики, обезболивающие лекарства. Для подавления выработки ферментов, которые усугубляют воспаление железы, назначаются контрикал, гордокс, трасилол. При сильных болях иногда назначаются средства, нейтрализующие соляную кислоту в желудке или снижающие ее количество. Для предупреждения и лечения вторичной инфекции проводится терапия мощными антибиотиками.
Обратите внимание! Полного выздоровления при хроническом панкреатите не наступает. Задачей терапии является предупреждение дальнейшего разрушения железы. В комплекс лечебных мероприятий входят: исключение алкоголя и кофеина; употребление нежирной легкой пищи; прием панкреатических ферментов, витаминных препаратов и лечение диабета, если он имеется.
Рекомендации по питанию при панкреатите
- Ограничить прием сливочного масла
- Употреблять в пищу каши, сваренные только на воде
- Исключить из рациона наваристые супы и бульоны, жирные сорта мяса, грибы, консервы, соленья, маринады, белокочанную капусту, бобовые, лук, чес-нок, редис, торты, пироги, блины, конфеты, газированные напитки, кофе
- Полезен обезжиренный творог и творожные изделия
Панкреатит может привести к очень тяжелым осложнениям и последствиям!
Болит поджелудочная железа? Симптомы и лечение
Поджелудочная железа – уникальный орган, потому как относится одновременно к двум системам в организме человека, выполняя одну из самых важных ролей. Главной ее функцией является то, что она вырабатывает специальные ферменты, которые расщепляют жиры, белки и углеводы, что способствует лучшему усвоению пищи в организме человека. Поджелудочная железа – единственный орган, который производит инсулин.
Главной ее функцией является то, что она вырабатывает специальные ферменты, которые расщепляют жиры, белки и углеводы, что способствует лучшему усвоению пищи в организме человека. Поджелудочная железа – единственный орган, который производит инсулин.
Инсулин – очень важный гормон поджелудочной железы, потому как он влияет абсолютно на все клетки организма. Основной его функцией является снижение количества глюкозы в крови человека.
Именно поэтому, при первых симптомах боли в поджелудочной железе, необходимо срочно обратиться в медицинское учреждение.
Основные симптомы болезни поджелудочной железы:
- Боль, появляющаяся после приема жирной, тяжелой пищи, после употребления алкоголя и переедания. Чаще всего появляется опоясывающая боль.
- Боль, которая сопровождается тошнотой и рвотой.
- При надавливании на живот появляются неприятные ощущения в области пупка.
- Резкое повышение температуры – самый распространенный признак заболеваний поджелудочной железы.

- Частые приступы диареи.
- Боль снижается при наклоне вперед.
Лечение заболеваний поджелудочной железы
Самая распространенная проблема в том, что симптомы, характерные для заболеваний поджелудочной железы, очень часто путают с признаками других различных заболеваний. Соответственно, неправильный диагноз – неподходящее лечение, которое отнимает драгоценное время. А именно болезни, поражающие поджелудочную железу, как правило, развиваются очень стремительно, из-за чего, даже самая маленькая проблема может быстро перерасти в хроническую форму.
Самые распространенные болезни поджелудочной железы:
- Сахарный диабет.
- Панкреатит.
- Рак.
- Киста.
- Муковисцидоз.
- Панкреонекроз.
Последние три заболевания встречаются крайне редко.
Рассмотрим две самые распространенные болезни поджелудочной железы:
Сахарный диабет – самая коварная болезнь поджелудочной железы, вызванная дефицитом инсулина в организме и нуждающаяся в срочном лечении.
Симптомы сахарного диабета:
- сильная усталость постоянного характера;
- длительное заживление ран;
- резкое похудение без видимой причины;
- покалывание в конечностях;
- ухудшение слуха, зрения;
- постоянная неутолимая жажда.
Панкреатит – воспаление поджелудочной железы, возникающее при перекрывании ее протока. Многие путают панкреатит с другими болезнями, например остеохондрозом, пиелонефритом или с опоясывающим лишаем. Однако начало болезни панкреатитом всегда проходит с острой болью, поэтому опытный врач сразу же сможет определить воспаление поджелудочной железы с помощью пальпации. Ведь при панкреатите постукивания в области, где болит – не ощущаются, а при других болезнях – вполне ощутимы.
Для того, чтобы поджелудочная железа была здорова, необходимо вести правильный образ жизни. Ведь именно от злоупотребления алкоголем и вредной пищей нарушается работа поджелудочной железы, после чего происходит застой сока в организме. Соответственно дает сбой процесс переваривания пищи и человек начинает страдать от воспаления поджелудочной железы – острого панкреатита.
Соответственно дает сбой процесс переваривания пищи и человек начинает страдать от воспаления поджелудочной железы – острого панкреатита.
Острая форма панкреатита лечится строго в стационаре. Причем врачам действовать нужно быстро, для того чтобы «успокоить» поджелудочную железу, иначе может быть летальный исход для пациента. Острая форма болезни в 15% случаев приводит к смертности. В основном смерть происходит из-за несвоевременного обращения к специалисту. Поэтому, при первых же симптомах боли в области поджелудочной железы, нужно срочно обратиться к врачу.
Основные симптомы острого воспаления поджелудочной железы:
- острая боль вокруг пупка;
- тахикардия;
- диарея;
- повышение температуры;
- рвота.
Существует так же хроническая форма панкреатита. Она формируется из-за различных болезней желудочно-кишечного тракта. К примеру, холециститом, желчнокаменной болезнью или гепатитом.
Симптомы хронической формы болезни поджелудочной железы:
- резкая потеря веса;
- при физических нагрузках ощущается боль в подреберье;
- потеря аппетита;
- отвращение к жирной пище;
- нарушение стула.
В зависимости от симптомов, выделяются 4 формы хронического заболевания поджелудочной железы:
- Бессимптомная, когда пациент и не подозревает о своем заболевании;
- Болевая, когда пациент иногда ощущает боль в подреберье;
- Рецидивирующая – постоянно проявляются болевые ощущения;
- Псевдоопухолевая, когда головка поджелудочной железы увеличивается и зарастает фиброзной тканью.
Препараты, необходимые для лечения воспаления поджелудочной железы:
Не стоит заниматься самолечением, потому как врачи подбирают препараты для каждого пациента индивидуально, исходя из состояния больного и поставленного диагноза. Однако, абсолютно всем пациентам, страдающим заболеванием поджелудочной железы, несколько месяцев нужно будет соблюдать строжайшую диету. Отказ от жареного, сильно соленого, кислого и острого, а так же тяжелых продуктов. Обязательно нужно пить очищенную минеральную воду, что касается не только больных, но и здоровых людей.
Отказ от жареного, сильно соленого, кислого и острого, а так же тяжелых продуктов. Обязательно нужно пить очищенную минеральную воду, что касается не только больных, но и здоровых людей.
Автор: Врач гастроэнтеролог-терапевт Бурбаева С.А.
симптомы заболеваний, на что необходимо обратить внимание
Причины болезней поджелудочной железы
Наиболее частым заболеванием поджелудочной железы является панкреатит – асептическое воспаление органа, при котором наблюдается его аутолиз, то есть распад тканей, возникающий вследствие скопления вырабатываемых ферментов в железе и негативное воздействие их непосредственно на сам орган.
Основными причинами болезней поджелудочной железы являются:
- нерациональное питание,
- чрезмерное употребление алкоголя, жирных, острых и жареных блюд.
- Нередко развитию панкреатита способствуют стрессовые ситуации и нервные перегрузки.
Успешное лечение возможно лишь при правильной и своевременной диагностике заболевания.
Основные симптомы болезней поджелудочной железы
Существует ряд симптомов болезней поджелудочной железы, при чем они могут значительно различаться в зависимости от формы течения заболевания. Но также существуют основные клинические проявления, четко указывающие на развитие болезней именно этого органа.
- Первым признаком является острая нестерпимая боль в левом подреберье, переходящая под лопатку, в область грудины и спины, продолжительность которой может варьироваться от пары часов до нескольких суток. При вовлечении в воспалительный процесс желчного пузыря, боли распространяются и в эпигастральную область. Болевые ощущения усиливаются при пальпации, а также при воздействии на пораженную область теплом (грелкой).
- Развитие воспалительного процесса сопровождается тошнотой, нередко – рвотой, острой диареей. В большинстве ситуаций у больного наблюдается вздутие живота, частая отрыжка, появляется метеоризм. У больного наблюдается стойкое повышение температуры.

- Учитывая тот факт, что боли усиливаются после принятия пищи, больные стараются ограничить свое питание, что приводит к потере массы тела и снижению защитных функций организма. На этом фоне может развиться тяжелая форма гиповитаминоза, которая может привести к ухудшению состояния волос, ногтей и кожных покровов.
- Одним из симптомов болезней поджелудочной железы является нарушение обмена веществ, которое развивается на фоне отмирания здоровых клеток и, следовательно, снижения выработки пищеварительных ферментов. Как следствие, у больного может развиться сахарный диабет и другие гормональные заболевания.
- Достаточно часто в период воспаления поджелудочной железы возможны высыпания в области груди, живота, спины в виде небольших красных пятнышек, которые возникают вследствие разрыва капилляров.
- Своевременное распознавание болезни и эффективно подобранное лечение, а также сбалансированная диета способны устранить воспалительный процесс в поджелудочной железе, нормализовать ее функционирование, а также предотвратить оперативное вмешательство – один из радикальных методов хирургического лечения.

Будьте здоровы!
Панкреатит: симптомы, лечение
Одним из наиболее часто встречающихся заболеваний пищеварительной системы является панкреатит. Эта болезнь в большинстве случаев возникает в качестве расплаты за неправильное питание и частое употребления алкоголя. Вероятно поэтому им так часто страдают мужчины. Раньше это заболевание поражало в основном людей старшей возрастной группы. Однако врачей во всем мире настораживает то, что симптомы панкреатита нередко можно встретить у молодежи и даже у детей. Вероятно, причиной можно назвать широкую распространенность газированных и энергетических напитков, посещение заведений «быстрого питания», раннюю алкоголизацию. Лечением панкреатита занимаются различные специалисты: терапевты, гастроэнтерологи, врачи общей практики. В самых тяжелых случаях, а именно при развитии признаков острого панкреатита, может потребоваться помощь врача-хирурга.
Панкреатит — это заболевание, при котором в ткани поджелудочной железы возникает воспалительный процесс. В зависимости от его выраженности и характера течения выделяют две основные формы этого заболевания: острый и хронический панкреатит.
В зависимости от его выраженности и характера течения выделяют две основные формы этого заболевания: острый и хронический панкреатит.
Симптомы панкреатита
Острый и хронический панкреатит — это совершенно разные заболевания. Поэтому симптомы панкреатита в обоих случаях будут отличаться.
Для острого панкреатита характерна аутоинтоксикация ферментами, которые вырабатывает железа: вместо того, чтобы участвовать в процессе пищеварения в кишечнике, они остаются в поджелудочной железе и попадают в кровь. При этом в ней развиваются деструктивные процессы, приводящие к некрозу какого-то участка органа. Клинические проявления будут очень яркими, состояние пациентов обычно очень тяжелое, и они нуждаются в стационарном лечении.
Симптомы острого панкреатита
Симптомы острого панкреатита чаще всего следующие:
Чаще всего она бывает очень интенсивной. Больные описывают ее как опоясывающую, то есть локализующуюся в верхней части живота с обеих сторон и в спине. При сильном воспалительном процессе может наступить болевой шок.
При сильном воспалительном процессе может наступить болевой шок.
- Признаки интоксикации.
Лихорадка, сердцебиение, слабость, падение артериального давления, бледность кожных покровов, заострение черт лица, плохое общее состояние. Это результат отравления ферментами железы.
- Нарушение пищеварения.
Проявляется оно интенсивной рвотой, которая практически не приносит облегчение. Помимо этого, у больных может быть диарея или наоборот запор. Также часто возникают такие симптомы, как вздутие живота, отрыжка, сухость во рту.
Кроме того, у каждого больного могут развиться свои, индивидуальные признаки болезни: одышка, появление обильного липкого пота, желтушная окраска кожи, слизистых и склер, появление темных пятен на коже живота и т. д.
Без своевременного лечения острого панкреатита, больной может погибнуть. Поэтому прогноз будет зависеть того, как быстро он будет доставлен в стационар.
Симптомы хронического панкреатита
Хронический панкреатит — это заболевание, которое длится годами и имеет периоды обострений и ремиссий (затишья болезни). Во время ремиссии у больного могут практически отсутствовать какие-либо неприятные симптомы. Обострение заболевания весьма серьезно сказывается на его состоянии и заставляет обращаться за помощью к врачу, а иногда даже вызывать неотложку.
Во время ремиссии у больного могут практически отсутствовать какие-либо неприятные симптомы. Обострение заболевания весьма серьезно сказывается на его состоянии и заставляет обращаться за помощью к врачу, а иногда даже вызывать неотложку.
Симптомы хронического панкреатита:
- Тяжесть живота и вздутие, которые возникает через несколько минут после начала приема пищи. Это происходит из-за того, что ферментов для переваривания пищи вырабатывается недостаточно.
- Боль в верхней половине живота, больше в левой его половине и в эпигастрии (области под мечевидным отростком грудины). Такая боль также имеет четкую связь с приемом пищи.
- Признаки нарушения пищеварения. К ним можно отнести тошноту, рвоту, чередование запоров и поносов, отрыжку, неприятный вкус во рту. Все эти симптомы провоцируются приемом жирной, жареной, острой пищи, особенно — обильной и разнообразной. Больные чаще всего сами могут четко указать, какие продукты питания вызывают у них ухудшение состояния.

- Развитие желтухи и сахарного диабета. Это поздние осложнения панкреатита, развиваются они при длительном стаже заболевания, отсутствии лечения и игнорирования принципов правильного питания.
Лечение панкреатита
Лечение панкреатита также будет разным для острой и хронической его формы.
Лечение острого панкреатита.
Лечебная тактика будет зависеть от выраженности воспалительного процесса в поджелудочной железе. В тяжелых случаях больной нуждается в лечении в отделении интенсивной терапии и реанимации. Основные направления в лечении острого панкреатита:
- Борьба с интоксикацией. Выведение ферментов, которые циркулируют в крови, наружу. Для этого назначается обильная инфузия различных растворов.
- Обезболивание. При выраженной боли иногда требуются даже наркотические анальгетики.
- Снижение выработки ферментов. Для этого назначают препараты, применяемые для блокирования ферментов поджелудочной железы.

- Диета. Первые дни — это голодание, далее — щадящая диета.
- При появлении очагов поражения в в поджелудочной железе прибегают к хирургическим методам лечения (удаление участка железы, постановка дренажа).
Лечение хронического панкреатита
Лечение хронического панкреатита требует соблюдения специальной диеты. Помимо этого, назначают специальные ферменты, которых вырабатывается меньше, чем положено. Какие именно — врач определяет по результатам анализа крови и кала. Также рекомендуют прием различных групп препаратов, которые нормализуют процесс пищеварения.
Симптомы, причины, диагностика, лечение, тесты
Что такое панкреатит?
Панкреатит — это заболевание, при котором воспаляется поджелудочная железа.
Поджелудочная железа — это большая железа за желудком и рядом с тонкой кишкой. Поджелудочная железа выполняет две основные функции:
- Она выделяет в тонкий кишечник мощные пищеварительные ферменты, помогающие переваривать пищу.

- Высвобождает инсулин и глюкагон в кровоток. Эти гормоны помогают вашему организму контролировать то, как оно использует пищу для получения энергии.
Ваша поджелудочная железа может быть повреждена, если пищеварительные ферменты начинают работать до того, как поджелудочная железа их высвобождает.
Типы панкреатита
Две формы панкреатита — острая и хроническая.
- Острый панкреатит — внезапное воспаление, которое длится непродолжительное время. Он может варьироваться от легкого дискомфорта до тяжелого, опасного для жизни заболевания. Большинство людей с острым панкреатитом полностью выздоравливают после правильного лечения. В тяжелых случаях острый панкреатит может вызвать кровотечение, серьезное повреждение тканей, инфекцию и кисты.Тяжелый панкреатит также может нанести вред другим жизненно важным органам, таким как сердце, легкие и почки.
- Хронический панкреатит — длительное воспаление.
 Чаще всего это происходит после приступа острого панкреатита. Другая основная причина — употребление большого количества алкоголя в течение длительного периода времени. Повреждение поджелудочной железы в результате чрезмерного употребления алкоголя может не вызывать симптомов в течение многих лет, но затем у вас могут внезапно появиться серьезные симптомы панкреатита.
Чаще всего это происходит после приступа острого панкреатита. Другая основная причина — употребление большого количества алкоголя в течение длительного периода времени. Повреждение поджелудочной железы в результате чрезмерного употребления алкоголя может не вызывать симптомов в течение многих лет, но затем у вас могут внезапно появиться серьезные симптомы панкреатита.
Симптомы панкреатита
Симптомы острого панкреатита
Симптомы хронического панкреатита
Симптомы хронического панкреатита аналогичны симптомам острого панкреатита.Но у вас также может быть:
- Постоянная боль в верхней части живота, отдающая в спину. Эта боль может выводить из строя.
- Диарея и потеря веса из-за того, что ваша поджелудочная железа не выделяет достаточно ферментов для расщепления пищи
- Расстройство желудка и рвота
Причины и факторы риска панкреатита
Причины острого панкреатита включают:
До 15% случаев у людей с острым панкреатитом причина неизвестна.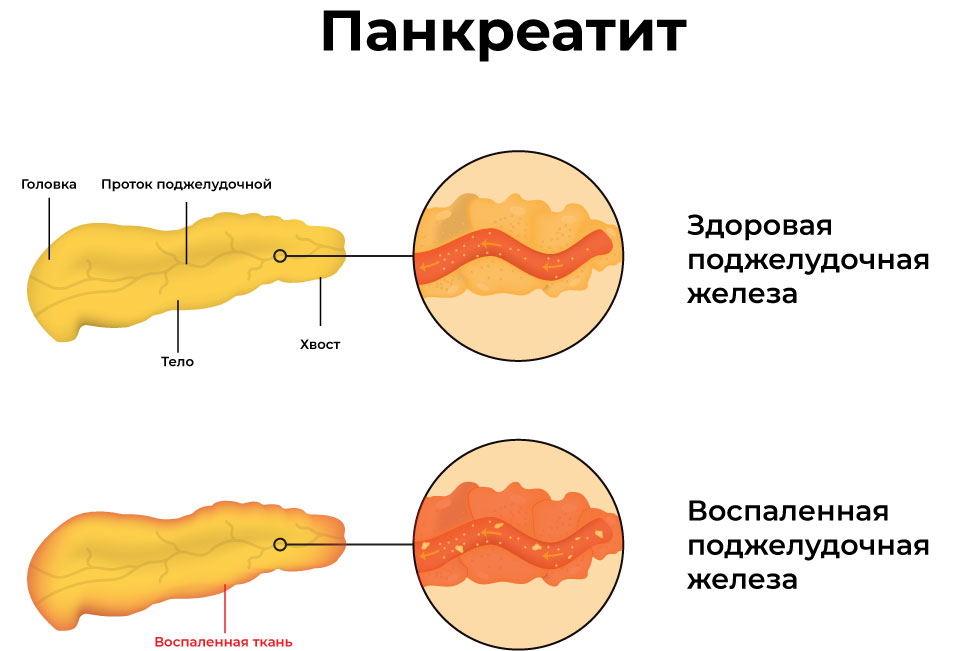
Причины хронического панкреатита включают:
Примерно в 20–30% случаев причина хронического панкреатита неизвестна.Люди с хроническим панкреатитом, как правило, мужчины в возрасте от 30 до 40 лет.
Осложнения панкреатита
Панкреатит может иметь серьезные осложнения, в том числе:
- Диабет, если есть повреждение клеток, вырабатывающих инсулин
- Инфекция поджелудочной железы
- Почечная недостаточность
- Недоедание, если ваше тело не может получать достаточное количество питательных веществ из пищи, которую вы едите из-за недостатка пищеварительных ферментов
- Рак поджелудочной железы
- Некроз поджелудочной железы, когда ткани умирают из-за того, что ваша поджелудочная железа не получает достаточно крови
- Проблемы с вашим дыхание, когда химические изменения в вашем теле влияют на ваши легкие
- Псевдокисты, когда жидкость скапливается в карманах поджелудочной железы.
 Они могут лопнуть и заразиться.
Они могут лопнуть и заразиться.
Диагностика панкреатита
Чтобы диагностировать острый панкреатит, ваш врач исследует вашу кровь для измерения двух пищеварительных ферментов: амилазы и липазы. Высокий уровень этих двух ферментов означает, что у вас, вероятно, острый панкреатит.
Другие тесты могут включать:
- Функциональный тест поджелудочной железы, чтобы определить, вырабатывает ли ваша поджелудочная железа нужное количество пищеварительных ферментов
- Ультразвук, компьютерная томография и МРТ, которые делают изображения вашей поджелудочной железы
- ERCP, в которых ваш Врач использует длинную трубку с камерой на конце для осмотра поджелудочной железы и желчных протоков
- Биопсия, при которой врач с помощью иглы удаляет небольшой кусочек ткани из поджелудочной железы, которую необходимо изучить
В некоторых случаях, Ваш врач может проверить вашу кровь и фекалии, чтобы подтвердить диагноз.Они также могут провести тест на толерантность к глюкозе, чтобы измерить повреждение клеток поджелудочной железы, вырабатывающих инсулин.
Лечение панкреатита
Лечение острого панкреатита
Вам, вероятно, потребуется остаться в больнице, где ваше лечение может включать:
- Антибиотики, если ваша поджелудочная железа инфицирована
- Внутривенные (IV) жидкости, вводимые через игла
- Нежирная диета или голодание. Возможно, вам придется прекратить есть, чтобы поджелудочная железа могла восстановиться.В этом случае вы будете получать питание через зонд.
- Обезболивающее
Если ваш случай более серьезен, ваше лечение может включать:
- ERCP для удаления камней в желчном пузыре, если они блокируют вашу желчь или протоки поджелудочной железы
- Операция на желчном пузыре, если камни в желчном пузыре вызвали панкреатит
- Операция на поджелудочной железе для очистки от жидкости, мертвых или пораженных тканей
Лечение хронического панкреатита
Если у вас хронический панкреатит, вам могут потребоваться дополнительные методы лечения, в том числе:
- Инсулин для лечения диабета
- Обезболивающие
- Ферменты поджелудочной железы для помочь вашему организму получить достаточно питательных веществ из пищи
- Хирургия или процедуры для облегчения боли, помощи с дренажом или лечения закупорки
Профилактика панкреатита
Поскольку многие случаи панкреатита вызваны злоупотреблением алкоголем, профилактика часто фокусируется на ограничении количества пьешь или не пьешь совсем. Если ваше употребление алкоголя вызывает беспокойство, поговорите со своим врачом или медицинским работником о центре лечения алкоголизма. Группа поддержки, такая как Анонимные Алкоголики, также может помочь.
Если ваше употребление алкоголя вызывает беспокойство, поговорите со своим врачом или медицинским работником о центре лечения алкоголизма. Группа поддержки, такая как Анонимные Алкоголики, также может помочь.
Бросьте курить, следуйте советам врача и диетолога по поводу диеты и принимайте лекарства, чтобы у вас было меньше и меньше приступов панкреатита.
Типы, причины, симптомы и методы лечения
Унаследованные метаболические нарушения — это генетические состояния, которые приводят к нарушениям обмена веществ.У большинства людей с наследственными метаболическими нарушениями дефектный ген приводит к дефициту ферментов. Существуют сотни различных генетических нарушений обмена веществ, симптомы, методы лечения и прогнозы которых сильно различаются.
Что такое метаболизм?
Метаболизм — это все химические реакции, происходящие в организме для преобразования или использования энергии. Вот несколько основных примеров метаболизма:
- Расщепление углеводов, белков и жиров в пище для высвобождения энергии.

- Преобразование избыточного азота в продукты жизнедеятельности, выделяемые с мочой.
- Разрушение или преобразование химических веществ в другие вещества и транспортировка их внутрь клеток.
Метаболизм — это организованная, но хаотическая линия сборки химических веществ. Сырье, полуфабрикаты и отходы постоянно используются, производятся, транспортируются и выбрасываются. «Рабочие» на конвейере — это ферменты и другие белки, которые вызывают химические реакции.
Причины наследственных нарушений обмена веществ
При большинстве наследственных метаболических нарушений один фермент либо вообще не вырабатывается организмом, либо вырабатывается в неработающей форме.Недостающий фермент подобен отсутствующему работнику на конвейере. В зависимости от функции этого фермента его отсутствие означает, что могут накапливаться токсичные химические вещества или может не производиться необходимый продукт.
Продолжение
Код или план производства фермента обычно содержится в паре генов. Большинство людей с наследственными нарушениями обмена веществ наследуют две дефектные копии гена — по одной от каждого родителя. Оба родителя являются «носителями» плохого гена, что означает, что они несут одну дефектную копию и одну нормальную копию.
Большинство людей с наследственными нарушениями обмена веществ наследуют две дефектные копии гена — по одной от каждого родителя. Оба родителя являются «носителями» плохого гена, что означает, что они несут одну дефектную копию и одну нормальную копию.
У родителей нормальная копия гена компенсирует плохую копию. Уровень их ферментов обычно адекватен, поэтому у них может не быть симптомов генетического нарушения обмена веществ. Однако ребенок, унаследовавший две дефектные копии гена, не может производить достаточно эффективных ферментов, и у него развивается генетическое нарушение обмена веществ. Эта форма генетической передачи называется аутосомно-рецессивным наследованием.
Первопричиной большинства генетических нарушений обмена веществ является мутация гена, произошедшая много-много поколений назад.Мутация гена передается из поколения в поколение, обеспечивая ее сохранение.
Каждое наследственное нарушение обмена веществ довольно редко встречается в общей популяции. В совокупности наследственные нарушения обмена веществ могут поражать примерно 1 из 1000–2 500 новорожденных. У некоторых этнических групп населения, таких как евреи-ашкенази (евреи центрально-восточноевропейского происхождения), частота наследственных нарушений обмена веществ выше.
В совокупности наследственные нарушения обмена веществ могут поражать примерно 1 из 1000–2 500 новорожденных. У некоторых этнических групп населения, таких как евреи-ашкенази (евреи центрально-восточноевропейского происхождения), частота наследственных нарушений обмена веществ выше.
Типы наследственных нарушений обмена веществ
Выявлены сотни наследственных нарушений обмена веществ, и продолжают обнаруживаться новые.Некоторые из наиболее распространенных и важных генетических нарушений обмена веществ включают:
Лизосомные нарушения накопления : Лизосомы — это пространства внутри клеток, которые расщепляют отходы метаболизма. Дефицит различных ферментов внутри лизосом может привести к накоплению токсичных веществ, вызывая нарушения обмена веществ, в том числе:
- Синдром Гурлера (аномальная структура костей и задержка развития)
- Болезнь Ниманна-Пика (у детей развивается увеличение печени, затруднения при кормлении и повреждение нервов)
- Болезнь Тея-Сакса (прогрессирующая слабость у месячного ребенка, прогрессирующая до тяжелого повреждения нервов; ребенок обычно доживает до 4 или 5 лет)
- Болезнь Гоше (боль в костях, увеличение печени и низкое количество тромбоцитов, часто легкая форма, у детей или взрослых)
- Болезнь Фабри (боль в конечностях в детстве, при заболеваниях почек и сердца и инсультах во взрослом возрасте; поражаются только мужчины)
- Болезнь Краббе (прогрессирующее поражение нервов, задержка развития у маленьких детей; иногда взрослые)
Галактоземия: Нарушение расщепления сахарной галактозы приводит к желтухе, рвоте и поражению печени увеличение новорожденного после грудного или искусственного вскармливания.
Продолжение
Болезнь мочи кленовым сиропом: Дефицит фермента BCKD вызывает накопление аминокислот в организме. В результате повреждаются нервы, и моча пахнет сиропом.
Фенилкетонурия (PKU): Дефицит фермента PAH приводит к высокому уровню фенилаланина в крови. Если заболевание не распознается, наступает умственная отсталость.
Болезни накопления гликогена: Проблемы с накоплением сахара приводят к низкому уровню сахара в крови, мышечным болям и слабости.
Митохондриальные нарушения: Проблемы внутри митохондрий, электростанций клеток, приводят к повреждению мышц.
Атаксия Фридрейха: Проблемы, связанные с белком под названием фратаксин, вызывают повреждение нервов и часто проблемы с сердцем. Неспособность ходить обычно наступает в молодом возрасте.
Пероксисомные расстройства: Подобно лизосомам, пероксисомы представляют собой крошечные пространства, заполненные ферментами внутри клеток. Плохая функция ферментов внутри пероксисом может привести к накоплению токсичных продуктов метаболизма.К пероксисомным расстройствам относятся:
Плохая функция ферментов внутри пероксисом может привести к накоплению токсичных продуктов метаболизма.К пероксисомным расстройствам относятся:
- Синдром Зеллвегера (аномальные черты лица, увеличенная печень и повреждение нервов у младенцев)
- Адренолейкодистрофия (симптомы повреждения нервов могут развиться в детстве или в раннем взрослом возрасте в зависимости от формы.)
Продолжение
Нарушения обмена металлов: Уровни микроэлементов в крови контролируются специальными белками. Унаследованные метаболические нарушения могут привести к нарушению функции белков и токсическому накоплению металлов в организме:
Органические ацидемии: метилмалоновая ацидемия и пропионовая ацидемия.
Нарушения цикла мочевины: Дефицит орнитин-транскарбамилазы и цитруллинемия
Симптомы наследственных нарушений обмена веществ
Симптомы генетических нарушений обмена веществ широко варьируются в зависимости от имеющихся проблем метаболизма. Некоторые симптомы наследственных нарушений обмена веществ включают:
Некоторые симптомы наследственных нарушений обмена веществ включают:
Симптомы могут возникать внезапно или медленно прогрессировать. Симптомы могут быть вызваны продуктами питания, лекарствами, обезвоживанием, незначительными заболеваниями или другими факторами. Симптомы появляются в течение нескольких недель после рождения при многих заболеваниях.Симптомы других наследственных метаболических нарушений могут проявиться через годы.
Диагностика наследственных нарушений обмена веществ
Наследственные нарушения обмена веществ присутствуют при рождении, а некоторые выявляются при плановом обследовании. Все 50 штатов проводят скрининг новорожденных на фенилкетонурию (ФКУ). Большинство штатов также проверяют новорожденных на галактоземию. Однако никаких государственных тестов на выявление всех известных наследственных нарушений обмена веществ у младенцев не проводилось.
Усовершенствованная технология тестирования побуждает многие штаты расширять скрининг новорожденных на генетические нарушения обмена веществ.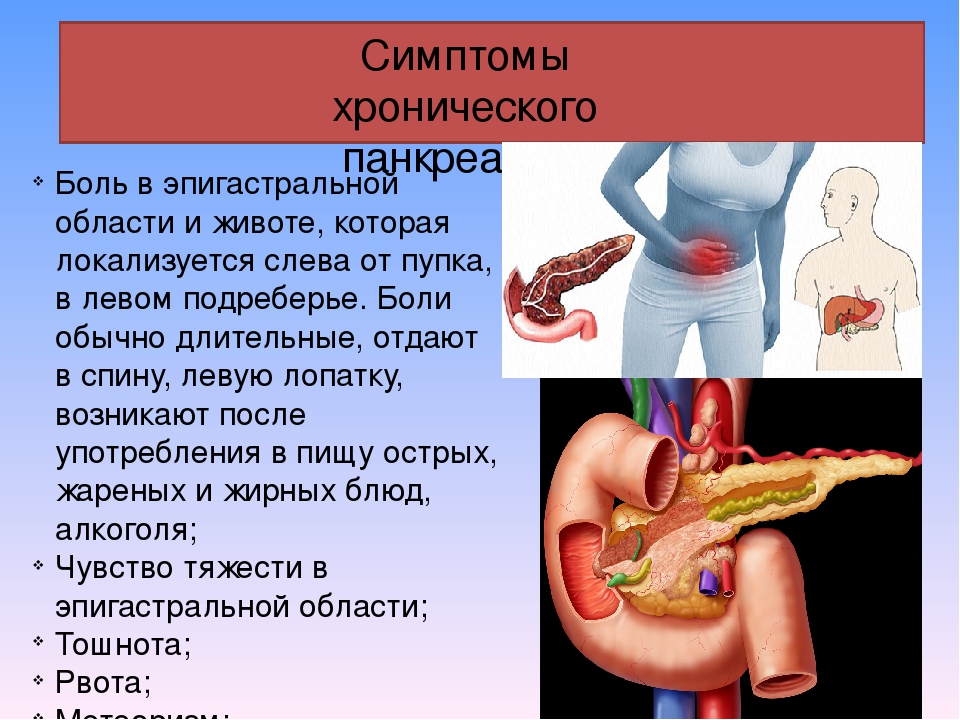 Национальный центр скрининга новорожденных и генетических ресурсов предоставляет информацию о методах скрининга в каждом штате.
Национальный центр скрининга новорожденных и генетических ресурсов предоставляет информацию о методах скрининга в каждом штате.
Если наследственное нарушение обмена веществ не обнаруживается при рождении, его часто не диагностируют до появления симптомов. При появлении симптомов доступны специальные анализы крови или ДНК для диагностики большинства генетических нарушений обмена веществ. Направление в специализированный центр (обычно при университете) увеличивает шансы на постановку правильного диагноза.
Лечение наследственных нарушений обмена веществ
Доступны ограниченные методы лечения наследственных нарушений обмена веществ.Существенный генетический дефект, вызывающий это состояние, не может быть исправлен с помощью современных технологий. Вместо этого лечение пытается обойти проблему с метаболизмом.
Лечение генетических нарушений метаболизма основывается на нескольких общих принципах:
- Уменьшите или исключите потребление любых продуктов питания или лекарств, которые не могут метаболизироваться должным образом.

- Замените фермент или другое химическое вещество, которое отсутствует или неактивно, чтобы восстановить метаболизм, максимально приближенный к нормальному.
- Удаляет токсичные продукты метаболизма, которые накапливаются из-за нарушения обмена веществ.
Лечение может включать такие меры, как:
- Специальные диеты, исключающие определенные питательные вещества
- Прием заменителей ферментов или других добавок, поддерживающих метаболизм
- Обработка крови химическими веществами для детоксикации опасных побочных продуктов метаболизма
Продолжение
По возможности, человек с наследственным нарушением обмена веществ должен получать помощь в медицинском центре, имеющем опыт лечения этих редких состояний.
Дети и взрослые с наследственными нарушениями обмена веществ могут серьезно заболеть, требуя госпитализации, а иногда и жизнеобеспечения.Лечение во время этих эпизодов направлено на оказание неотложной помощи и улучшение функции органов.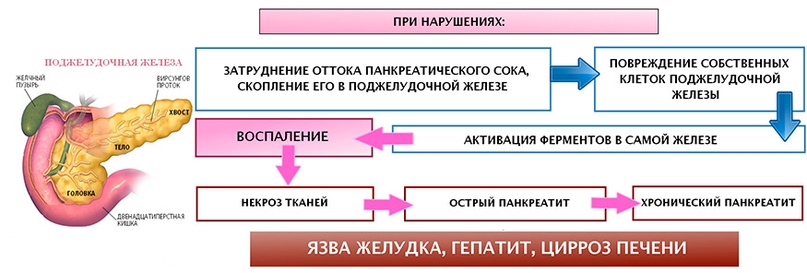
Симптомы и причины панкреатита
Каковы симптомы панкреатита?
Основной симптом острого и хронического панкреатита —
- боль в верхней части живота, которая может распространяться на спину
Люди с острым или хроническим панкреатитом могут чувствовать боль по-разному.
Острый панкреатит
Острый панкреатит обычно начинается с боли, которая
- начинается медленно или внезапно в верхней части живота
- иногда распространяется на спину
- может быть легкой или тяжелой
- может длиться несколько дней
Другие симптомы могут включать
Люди с острым панкреатитом обычно выглядят и чувствуют себя серьезно больными, и им необходимо немедленно обратиться к врачу.
Основным признаком панкреатита является боль в верхней части живота, которая может распространяться на спину.Хронический панкреатит
Большинство людей с хроническим панкреатитом
- ощущают боль в верхней части живота, хотя у некоторых людей боли нет вообще.

Боль может
- спред на спину
- становятся постоянными и суровыми
- стало хуже после еды
- уходите, когда ваше состояние ухудшается
У людей с хроническим панкреатитом симптомы могут отсутствовать, пока у них не появятся осложнения.
Другие симптомы могут включать
Немедленно обратитесь за медицинской помощью при панкреатите
Немедленно обратитесь за медицинской помощью при следующих симптомах тяжелого панкреатита:
- сильная или усиливающаяся боль или болезненность в животе
- тошнота и рвота
- лихорадка или озноб
- учащенное сердцебиение
- одышка
- желтоватый цвет кожи или белков глаз, называемый желтухой
Эти симптомы могут быть признаком
Если не лечить, эти проблемы могут быть фатальными.
Что вызывает панкреатит?
Наиболее частыми причинами острого и хронического панкреатита являются
Другие причины включают
Острый панкреатит
Самая частая причина острого панкреатита — камни в желчном пузыре.
Камни в желчном пузыре вызывают воспаление поджелудочной железы, поскольку камни проходят через них и застревают в желчных протоках или протоках поджелудочной железы. Это состояние называется желчнокаменным панкреатитом.
Хронический панкреатит
Наиболее частыми причинами хронического панкреатита являются
- употребление сильного алкоголя
- генетические нарушения поджелудочной железы
Другие причины включают
- закупорка протока поджелудочной железы
- высокий уровень жиров в крови, называемых липидами
- высокий уровень кальция в крови
Во многих случаях врачи не могут найти причину панкреатита.Это называется идиопатическим панкреатитом.
Этот контент предоставляется как услуга Национального института диабета, болезней органов пищеварения и почек.
(NIDDK), часть Национального института здоровья. NIDDK переводит и распространяет результаты исследований, чтобы расширить знания и понимание о здоровье и болезнях среди пациентов, медицинских работников и общественности.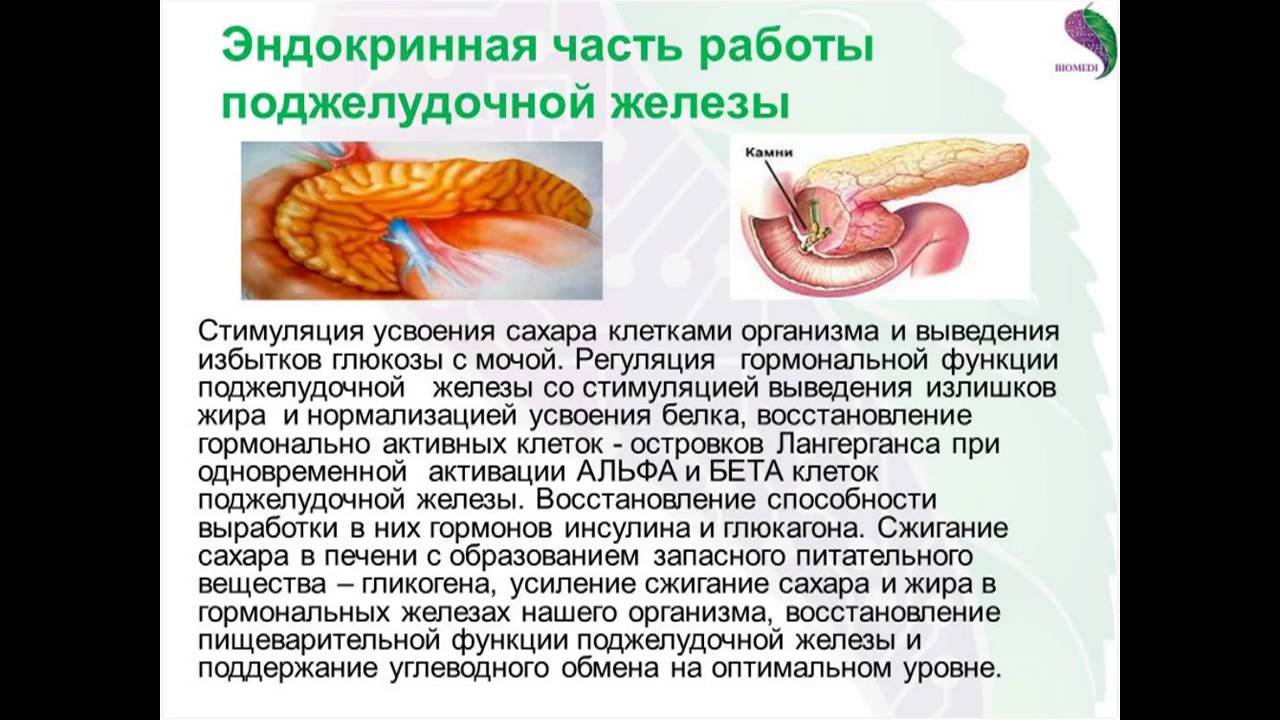 Контент, созданный NIDDK, тщательно проверяется учеными NIDDK и другими экспертами.
Контент, созданный NIDDK, тщательно проверяется учеными NIDDK и другими экспертами.
NIDDK благодарит:
Кристофера Э. Форсмарка, доктора медицины, Медицинский колледж Университета Флориды
Распространенные заболевания поджелудочной железы
Существует множество заболеваний поджелудочной железы, включая острый панкреатит , хронический панкреатит , наследственный панкреатит и рак поджелудочной железы .
Оценка заболеваний поджелудочной железы может быть затруднена из-за недоступности поджелудочной железы.Есть несколько методов оценки поджелудочной железы. Первоначальные обследования поджелудочной железы включают физикальное обследование, которое сложно, поскольку поджелудочная железа находится глубоко в брюшной полости рядом с позвоночником. Анализы крови часто помогают определить, вовлечена ли поджелудочная железа в конкретный симптом, но могут ввести в заблуждение. Лучшие рентгенографические тесты для оценки структуры поджелудочной железы включают компьютерную томографию (компьютерную томографию), эндоскопическое ультразвуковое исследование и МРТ (магнитно-резонансную томографию). Тесты для оценки протоков поджелудочной железы включают ERCP (эндоскопическая ретроградная холангиопанкреатография) и MRCP (магнитно-резонансная холангиопанкреатография).Есть также случаи, когда хирургическое обследование является единственным способом подтвердить диагноз заболевания поджелудочной железы.
Лучшие рентгенографические тесты для оценки структуры поджелудочной железы включают компьютерную томографию (компьютерную томографию), эндоскопическое ультразвуковое исследование и МРТ (магнитно-резонансную томографию). Тесты для оценки протоков поджелудочной железы включают ERCP (эндоскопическая ретроградная холангиопанкреатография) и MRCP (магнитно-резонансная холангиопанкреатография).Есть также случаи, когда хирургическое обследование является единственным способом подтвердить диагноз заболевания поджелудочной железы.
Дополнительную информацию об остром панкреатите можно найти здесь.
Хронический панкреатит
Хронический панкреатит — прогрессирующее заболевание, связанное с разрушением поджелудочной железы.Заболевание чаще встречается у мужчин и обычно развивается у лиц в возрасте от 30 до 40 лет. Первоначально хронический панкреатит можно спутать с острым панкреатитом, потому что симптомы схожи. Наиболее частыми симптомами являются боль в верхней части живота и диарея. По мере того как болезнь приобретает хроническую форму, у пациентов может развиться недоедание и потеря веса. Если поджелудочная железа разрушается на последних стадиях заболевания, у пациентов может развиться сахарный диабет.
Наиболее частой причиной хронического панкреатита в США является хроническое употребление алкоголя.Дополнительные причины включают муковисцидоз и другие наследственные заболевания поджелудочной железы. У значительного процента пациентов причина неизвестна. Для определения других причин заболевания необходимы дополнительные исследования.
Лечение хронического панкреатита зависит от симптомов. Большинство методов лечения сосредоточены на обезболивании и питании. Оральные добавки с ферментами поджелудочной железы используются для улучшения переваривания пищи. Пациентам, у которых развивается диабет, необходим инсулин для контроля уровня сахара в крови.Отказ от алкоголя является центральным элементом терапии.
Дополнительную информацию о хроническом панкреатите можно найти здесь.
Наследственный панкреатит
В некоторых случаях панкреатит связан с наследственными аномалиями поджелудочной железы или кишечника. Острые рецидивирующие приступы панкреатита в раннем возрасте (до 30 лет) часто могут прогрессировать до хронического панкреатита. Наиболее частым наследственным заболеванием, приводящим к хроническому панкреатиту, является муковисцидоз. Недавние исследования показывают, что генетическое тестирование может быть ценным инструментом для выявления пациентов, предрасположенных к наследственному панкреатиту.
Как и хронический панкреатит, наследственный панкреатит — прогрессирующее заболевание с высоким риском необратимых проблем. Пациенты с этими расстройствами могут иметь хроническую боль, диарею, недоедание или диабет. Основное внимание в лечении уделяется обезболиванию и замещению ферментов поджелудочной железы.
Чтобы узнать больше о наследственном панкреатите, нажмите здесь.
Рак поджелудочной железы
Рак поджелудочной железы является четвертой по частоте причиной смерти от рака среди мужчин и пятой среди женщин.На его долю приходится более 37 000 новых случаев в год в Соединенных Штатах. Рак поджелудочной железы устойчив ко многим стандартным методам лечения, включая химиотерапию и лучевую терапию. Этот рак коварно разрастается и изначально не вызывает симптомов. Классическое проявление рака поджелудочной железы — безболезненная желтуха, изменение цвета кожи на желтоватый оттенок без каких-либо других симптомов. Диагноз обычно ставится с использованием различных методов рентгенографии.
При обнаружении на ранних стадиях рак поджелудочной железы можно вылечить хирургической резекцией.К сожалению, раннее обнаружение — это скорее исключение, чем правило. На более поздних стадиях лечение может улучшить качество жизни, контролируя симптомы и осложнения.
Дополнительную информацию о раке поджелудочной железы можно найти здесь.
Предупреждающие признаки панкреатита
Поджелудочная железа — это длинный орган, расположенный позади желудка в верхней части живота и высвобождающий пищеварительные ферменты и гормоны — , а именно инсулин — в организм. Таким образом, он играет решающую роль в пищеварении и регулировании уровня сахара в крови.Панкреатит возникает при воспалении поджелудочной железы.
Что вызывает панкреатит?Панкреатит вызывается преждевременно активировавшимися пищеварительными ферментами, которые все еще находятся в поджелудочной железе, что раздражает клетки поджелудочной железы и приводит к воспалению. Воспаление поджелудочной железы часто вызывается желчными камнями или чрезмерным употреблением алкоголя, а реже — лекарствами, токсинами окружающей среды, наследственными заболеваниями, хирургическими процедурами и другими способствующими факторами.Легкие случаи панкреатита могут пройти без лечения, но тяжелые случаи могут быть опасными для жизни.
Немедленно обратитесь к гастроэнтерологу , если вы испытываете хроническую или сильную боль в животе, поскольку это может указывать на панкреатит или другое заболевание.
Панкреатит может вызвать образование рубцовой ткани, что может нанести вред здоровью пищеварительной системы и даже вызвать диабет.
К состояниям, обычно связанным с панкреатитом, относятся:
- Употребление сильного алкоголя
- Камни в желчном пузыре
- Травма живота (травма, операция)
- Некоторые лекарственные препараты
- Семейный анамнез панкреатита
- Курение
- Муковисцидоз
- Высокий уровень кальция в крови (гиперкальциемия; это может быть связано с гиперактивностью паращитовидной железы)
- Высокий уровень триглицеридов в крови (гипертриглицеридемия)
- Инфекция
- Рак поджелудочной железы
Существует два типа панкреатита: острый панкреатит, то есть воспаление возникает внезапно и, вероятно, со временем пройдет при лечении; и хронический панкреатит, при котором воспаление не проходит, а со временем ухудшается.Признаки и симптомы острого панкреатита отличаются от симптомов хронического панкреатита.
Симптомы острого панкреатита включают:
- Боль в верхней части живота, отдающая в спину
- Боль в животе усиливается после еды, особенно продуктов с высоким содержанием жира
- Живот нежный на ощупь
- Лихорадка
- Учащение пульса
- Тошнота / рвота
Если возникают повторные случаи острого панкреатита, связанное с этим повреждение может привести к хроническому панкреатиту.
Симптомы хронического панкреатита:
- Боль в верхней части живота
- Жирный стул с неприятным запахом
- Непреднамеренная потеря веса
Есть несколько методов лечения панкреатита. Гастроэнтеролог посоветует одно из следующего в зависимости от типа и тяжести вашего индивидуального случая:
- Обезболивающие и антибиотики
- Нежирная диета
- В случае госпитализации — голодание до исчезновения воспаления
- Операция по удалению желчного пузыря (холестистэктомия)
Сообщаемая ежегодная заболеваемость острым панкреатитом в США колеблется от 5 до 35 на 100 000 человек.Эти случаи растут во всем мире из-за роста ожирения и образования камней в желчном пузыре. Хронический панкреатит встречается примерно у 50 из 100 000 человек, чаще всего у пациентов в возрасте от 30 до 40 лет. Панкреатит чаще встречается у мужчин, чем у женщин.
Если вы подозреваете, что у вас не диагностированный панкреатит, свяжитесь с нами сегодня. Gastroenterology Associates специализируется на восстановлении оптимального здоровья пищеварительной системы для вас и вашей семьи. Мы удобно расположены рядом с Центром здоровья пищеварительной системы Лонг-Айленда (LICDH), амбулаторным учреждением, лицензированным штатом Нью-Йорк, которое предоставляет высококачественные эндоскопические и колоноскопические услуги в комфортной и гостеприимной обстановке.
Симптомы, лечение, причины и осложнения
Острый панкреатит — это воспаление поджелудочной железы. Это болезненно, быстро развивается и в некоторых случаях может привести к летальному исходу.
Некоторые легкие случаи разрешаются без лечения, но тяжелый острый панкреатит может вызвать потенциально смертельные осложнения. Уровень смертности колеблется от менее 5 процентов до более 30 процентов, в зависимости от того, насколько серьезным является состояние и достигло ли оно других органов за пределами поджелудочной железы.
Острый панкреатит, по оценкам, поражает от 4 до 4 человек.5 и 35 на каждые 100 000 человек в год. Однако это число может не включать многие легкие случаи, которые разрешаются без медицинского обследования или лечения. Ежегодно в США по поводу острого панкреатита госпитализируется 275 000 человек.
Поджелудочная железа — это длинная плоская железа, расположенная за желудком в верхней части живота. Он производит пищеварительные ферменты и гормоны, которые регулируют процесс обработки глюкозы в организме, например, инсулин.
Самая частая причина панкреатита — камни в желчном пузыре, но рост злоупотребления алкоголем связан с увеличением заболеваемости.На алкоголь сейчас приходится около 30 процентов случаев.
Острый панкреатит начинается внезапно, но хронический панкреатит повторяется или сохраняется. В этой статье речь пойдет об остром панкреатите.
Обычно у пациента возникает внезапная боль в центре верхней части живота, ниже грудины.
Изредка боль сначала ощущается внизу живота. Постепенно она станет более интенсивной, пока не перейдет в постоянную боль.
Боль может усилиться и стать серьезной.Примерно в половине случаев он также распространяется на спину. Прием пищи может усилить боль.
Панкреатит, вызванный желчными камнями, будет развиваться очень быстро. Когда это вызвано алкоголем, симптомы развиваются медленнее, в течение нескольких дней.
Наклонение вперед или принятие позы эмбриона (свернувшись калачиком) может немного уменьшить боль. Любой, кто испытывает постоянную боль, должен обратиться за медицинской помощью.
Могут также присутствовать следующие симптомы:
- рвота
- тошнота
- диарея
- потеря аппетита
- учащенный пульс
- боль при кашле, энергичных движениях и глубоком дыхании
- болезненность при прикосновении к животу
- лихорадка и температура не ниже 100.4 ° F (38 ° C)
- желтуха, когда кожа и белки глаз приобретают желтоватый оттенок
- боль не может быть уменьшена даже сильными обезболивающими
- кровяное давление может падать или повышаться, но оно будет падать, когда пациент стоит, иногда вызывая обморок
Лечение острого панкреатита будет зависеть от его легкой или серьезной степени. В легких случаях риск осложнений невелик. В серьезных случаях риск велик.
Лечение острого панкреатита легкой степени
Лечение направлено на поддержание функций организма и облегчение симптомов, пока поджелудочная железа восстанавливается.
Сюда входят:
- Обезболивающие: Легкий острый панкреатит может быть умеренно или сильно болезненным.
- Назогастральный зонд: Зонд может удалять излишки жидкости и воздуха при тошноте и рвоте.
- Покой кишечника: Желудочно-кишечному тракту потребуется отдых в течение нескольких дней, поэтому человек не будет принимать пищу или пить через рот, пока его состояние не улучшится.
- Предотвращение обезвоживания: Обезвоживание часто сопровождает панкреатит и может усугубить симптомы и осложнения.Жидкость часто вводится внутривенно в течение первых 24-48 часов.
Обычно человек может вернуться домой примерно через 5-7 дней.
Лечение тяжелого острого панкреатита
При тяжелом остром панкреатите обычно наблюдается отмирание или некроз тканей. Это увеличивает риск сепсиса — тяжелой бактериальной инфекции, которая может поразить все тело. Сепсис может привести к повреждению или отказу нескольких органов.
Тяжелый острый панкреатит также может вызвать гиповолемический шок.Сильная потеря крови и жидкости может привести к тому, что сердце не сможет перекачивать кровь в организм. Части тела могут быстро стать лишенными кислорода. Это опасная для жизни ситуация.
Лечение этого вида панкреатита включает:
- Лечение в отделении интенсивной терапии (ОИТ): Инъекции антибиотиков направлены на то, чтобы предотвратить развитие любой инфекции в мертвых тканях.
- Внутривенные жидкости: Они помогают поддерживать гидратацию и предотвращают гиповолемический шок.
- Дыхательная система: Вентиляционное оборудование поможет пациенту дышать.
- Питательные трубки: Обеспечивают необходимое питание. В этом случае раннее кормление улучшает результаты.
- Операция: В некоторых случаях может потребоваться хирургическое удаление мертвой ткани.
Пациент будет оставаться в отделении интенсивной терапии до тех пор, пока не исчезнет риск органной недостаточности, гиповолемического шока и сепсиса.
Лечение камней в желчном пузыре
Если камни в желчном пузыре вызвали острый панкреатит, пациенту может быть сделана операция или эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) после улучшения его состояния.
После удаления камней в желчном пузыре пациенту можно посоветовать соблюдать специальную диету для снижения уровня холестерина в крови, поскольку избыток холестерина способствует росту камней в желчном пузыре.
Американская гастроэнтерологическая ассоциация рекомендует операцию по удалению желчного пузыря у любого пациента, у которого развивается панкреатит из желчных камней.
Лечение злоупотребления алкоголем
Если врачи установят, что злоупотребление алкоголем было основной причиной острого панкреатита, пациенту может быть предложена программа лечения злоупотребления алкоголем.
Желчные камни, инфекции и злоупотребление алкоголем — частые причины острого панкреатита.
Злоупотребление алкоголем
У людей, употребляющих алкоголь в течение многих лет, может развиться панкреатит. Более высокое потребление, по-видимому, связано с более высокой вероятностью хронического панкреатита.
Трипсин — это пищеварительный фермент, вырабатываемый поджелудочной железой в неактивной форме.
Злоупотребление алкоголем может вызвать активацию трипсина, когда он все еще находится в поджелудочной железе, но ученые не уверены, почему.
Исследователи считают, что молекулы этанола влияют на клетки поджелудочной железы, заставляя их преждевременно активировать трипсин.
Камни в желчном пузыре
Камни в желчном пузыре — это небольшие, похожие на гальку образования, которые развиваются в желчном пузыре, часто при слишком высоком содержании холестерина в желчи.
Иногда желчные камни могут застревать, когда они выходят из желчных протоков в кишечник.
Эта блокировка также влияет на поджелудочную железу и препятствует высвобождению ферментов в кишечнике.
Если острый панкреатит связан с камнями в желчном пузыре, удаление желчного пузыря обычно рекомендуется до выписки пациента из больницы.
Инфекции
Бактериальные инфекции, которые могут привести к острому панкреатиту, включают сальмонеллез, тип пищевого отравления, вызываемый бактерией Salmonella, или болезнь легионеров, инфекцию, вызываемую бактериями Legionella pneumophila , обнаруженными в водопроводе, душевых лейках и резервуары для хранения воды.
Острый панкреатит также может быть вызван некоторыми вирусами, такими как гепатит В, эпидемический паротит, вирус Коксаки, цитомегаловирус и вирус ветряной оспы.
Другие возможные причины:
- некоторые аутоиммунные состояния, такие как волчанка или синдром Шегрена
- генетические мутации, которые делают некоторых людей более восприимчивыми
- повреждение поджелудочной железы
- высокий уровень триглицеридов в крови
- высокий уровень кальция в крови
Более 10 процентов всех случаев острого панкреатита называют идиопатическими, что означает отсутствие очевидной причины.
Для большинства людей с острым панкреатитом нет диетических ограничений, но человек может быть не в состоянии есть в течение нескольких дней или ему, возможно, придется избегать твердой пищи.
В больнице некоторым людям может потребоваться зонд для кормления.
Когда человек снова начнет есть, ему, вероятно, посоветуют придерживаться здоровой диеты с низким содержанием жиров и регулярно есть небольшими порциями.
Важно пить много жидкости, но ограничивать потребление кофеина и избегать употребления алкоголя.
Американские диетические рекомендации содержат советы о здоровой диете с низким содержанием жиров.
Панкреатит может привести к осложнениям со смертельным исходом.
К ним относятся:
- непроходимость желчного протока или протока поджелудочной железы
- утечка из протока поджелудочной железы
- псевдокисты с риском разрыва, кровотечения или инфекции
- повреждение поджелудочной железы
- плевральный выпот
- тромбоз
009 плевральный выпот
Возможна сердечная, легочная и почечная недостаточность.В тяжелых случаях органная недостаточность может произойти примерно через 48 часов после появления симптомов. Без лечения они могут привести к смерти. При появлении признаков острого панкреатита важно как можно скорее обратиться за лечением.
Врач спросит пациента о симптомах и осмотрит его брюшную полость. Если определенные области живота чувствительны при прикосновении, это может указывать на острый панкреатит.
При остром панкреатите мышцы брюшной стенки жесткие. При прослушивании брюшной полости с помощью стетоскопа кишечных звуков может быть очень мало или они могут отсутствовать.
Анализы крови
Поделиться на PinterestУровни амилазы и липазы могут быть высокими на ранних стадиях панкреатита.Если уровни амилазы и липазы в крови выше нормы, пациента, скорее всего, отправят в больницу. Во время острого панкреатита поджелудочная железа производит повышенные уровни обоих химических веществ.
Однако анализы крови могут быть неточными, если они не были получены в первый или второй день болезни. Это связано с тем, что уровни липазы и амилазы наиболее высоки в течение первых нескольких часов и возвращаются к норме через несколько дней.
Амилаза приходит в норму в течение 3-7 дней, а липаза приходит в норму через 8-14 дней.
Дальнейшее обследование в больнице
Чтобы определить риск осложнений, врач захочет выяснить, насколько воспалена поджелудочная железа; могут быть выполнены следующие тесты:
- ERCP (эндоскопическая ретроградная холангиопанкреатография) сканирование: Эндоскоп (тонкая гибкая трубка с камерой на конце) вводится в пищеварительную систему. ERCP может помочь определить точное местоположение камня в желчном пузыре.
- Ультразвуковое сканирование: Высокочастотные звуковые волны создают на мониторе изображение поджелудочной железы, желчного пузыря и их окружения.
- CECT (компьютерная томография с контрастным усилением) сканирование: Они используются для съемки одной и той же области под разными углами; затем они объединяются для создания трехмерного изображения. КЭКТ-сканирование может помочь выявить воспаление поджелудочной железы, скопление жидкости и любые изменения плотности железы.
- Рентген грудной клетки: Врач может назначить рентген грудной клетки, чтобы проверить наличие участков спавшейся легочной ткани или скопления жидкости в грудной полости.
Острый панкреатит обычно проходит в течение нескольких дней после лечения, хотя некоторым людям может потребоваться некоторое время оставаться в больнице, в зависимости от причины и степени тяжести симптомов.
Хронический панкреатит: лечение, симптомы и причины
Хронический панкреатит — это длительно прогрессирующее воспалительное заболевание поджелудочной железы, которое приводит к необратимому нарушению структуры и функции поджелудочной железы.
Поджелудочная железа — это орган, расположенный в брюшной полости, за желудком и под грудной клеткой.Он специализируется на производстве важных ферментов и гормонов, которые помогают расщеплять и переваривать пищу. Он также заставляет инсулин снижать уровень сахара в крови.
Наиболее частой причиной является длительное злоупотребление алкоголем — считается, что на него приходится от 70 до 80 процентов всех случаев.
Хронический панкреатит ежегодно вызывает более 122 000 посещений врача и 56 000 госпитализаций в США.
Пострадало значительно больше мужчин, чем женщин. Поджелудочная железа вырабатывает важные ферменты и гормоны, которые помогают расщеплять пищу.
При хроническом панкреатите обычно рекомендуются следующие методы лечения.
Изменение образа жизни
Людям с хроническим панкреатитом необходимо будет изменить образ жизни. К ним относятся:
- Прекращение употребления алкоголя: Отказ от алкоголя поможет предотвратить дальнейшее повреждение поджелудочной железы. Это также значительно облегчит боль. Некоторым людям может потребоваться профессиональная помощь, чтобы бросить алкоголь.
- Прекращение употребления табака: Курение не является причиной панкреатита, но может ускорить прогрессирование заболевания.
Обезболивание
Лечение должно быть направлено не только на облегчение болевых симптомов, но и на депрессию, которая является частым последствием длительной боли.
Врачи обычно используют пошаговый подход, при котором прописываются легкие обезболивающие, которые постепенно усиливаются, пока боль не станет управляемой.
Инсулин
Поджелудочная железа может перестать вырабатывать инсулин, если повреждение обширное. У человека, вероятно, развился диабет 1 типа.
Регулярное лечение инсулином станет частью лечения на всю оставшуюся жизнь человека. Диабет 1 типа, вызванный хроническим панкреатитом, включает инъекции, а не таблетки, потому что пищеварительная система, скорее всего, не сможет их расщепить.
ХирургияСильная хроническая боль иногда не поддается лечению обезболивающими. Протоки в поджелудочной железе могут быть заблокированы, вызывая скопление пищеварительного сока, которое оказывает на них давление, вызывая сильную боль.Другой причиной хронической и сильной боли может быть воспаление головки поджелудочной железы.
Для лечения более тяжелых случаев могут быть рекомендованы несколько форм хирургического вмешательства.
Эндоскопическая хирургия
Узкая полая гибкая трубка, называемая эндоскопом, вводится в пищеварительную систему под контролем ультразвука. Через эндоскоп продевается устройство с крошечным спущенным баллоном на конце. Когда он достигает воздуховода, баллон надувается, таким образом расширяя воздуховод.Устанавливается стент, чтобы предотвратить сужение протока.
Резекция поджелудочной железы
Головка поджелудочной железы удалена хирургическим путем. Это не только снимает боль, вызванную воспалением, раздражающим нервные окончания, но также снижает давление на протоки. Для резекции поджелудочной железы используются три основных метода:
- Процедура Бегера: Это включает резекцию воспаленной головки поджелудочной железы с осторожным сохранением двенадцатиперстной кишки, остальная часть поджелудочной железы повторно соединяется с кишечником.
- Процедура Фрея: Эта процедура используется, когда врач считает, что боль вызвана как воспалением головки поджелудочной железы, так и закупоркой протоков. Процедура Фрея добавляет к резекции головки поджелудочной железы продольную декомпрессию протока — головку поджелудочной железы удаляют хирургическим путем, а протоки декомпрессируют, соединяя их непосредственно с кишечником.
- Панкреатодуоденэктомия с сохранением привратника (PPPD): Желчный пузырь, протоки и головка поджелудочной железы удаляются хирургическим путем.Это делается только в очень тяжелых случаях сильной хронической боли, когда головка поджелудочной железы воспалена, а протоки также заблокированы. Это наиболее эффективная процедура для уменьшения боли и сохранения функции поджелудочной железы. Однако у него самый высокий риск инфицирования и внутреннего кровотечения.
Тотальная резекция поджелудочной железы
Это включает хирургическое удаление всей поджелудочной железы. Это очень эффективно при боли. Однако человеку, перенесшему тотальную резекцию поджелудочной железы, будет необходимо лечение некоторых жизненно важных функций поджелудочной железы, таких как высвобождение инсулина.
Трансплантация аутологичных островковых клеток поджелудочной железы (APICT)
Во время процедуры тотальной панкреатэктомии создается суспензия изолированных островковых клеток из хирургически удаленной поджелудочной железы и вводится в воротную вену печени. Островковые клетки функционируют как свободный трансплантат в печени и вырабатывают инсулин.
Принятие диетических мер для уменьшения последствий панкреатита жизненно важно.
Поджелудочная железа участвует в пищеварении, но панкреатит может нарушить эту функцию.Это означает, что люди с этим заболеванием будут испытывать трудности с перевариванием многих продуктов.
Людям с панкреатитом рекомендуется вместо трех обильных приемов пищи в день шесть небольших приемов пищи. Также лучше придерживаться обезжиренной диеты.
Управление диетой при панкреатите направлено на достижение четырех результатов:
- снижение риска недоедания и нехватки определенных питательных веществ
- предотвращение высокого или низкого уровня сахара в крови
- управление или профилактика диабета, заболеваний почек и других осложнений
- уменьшение вероятность обострения панкреатита
План диеты будет составлен врачом, или пациент может быть направлен к квалифицированному диетологу.План основан на текущих уровнях питательных веществ в крови, показанных при диагностическом тестировании.
Планы питания обычно включают продукты с высоким содержанием белка и высокой питательной ценностью. Скорее всего, они будут включать цельнозерновые, овощи, фрукты, нежирные молочные продукты и нежирные источники белка, такие как курица и рыба без костей.
Следует избегать жирной, жирной или жирной пищи, так как они могут вызвать выработку поджелудочной железой большего количества ферментов, чем обычно. Алкоголь, который является основной причиной хронического панкреатита, также лучше избегать при соблюдении диеты, благоприятной для панкреатита.
В зависимости от степени повреждения пациентам, возможно, также придется принимать искусственные версии некоторых ферментов для улучшения пищеварения. Это облегчит вздутие живота, сделает их кал менее жирным и неприятным запахом, а также избавит от спазмов в животе.
Поделиться на Pinterest Человек с хроническим панкреатитом может испытывать боль в животе, которая распространяется вдоль спины.Общие признаки и симптомы хронического панкреатита включают:
- Сильная боль в верхней части живота, которая иногда может перемещаться по спине и становится более интенсивной после еды
- тошнота и рвота, чаще наблюдаемые во время эпизодов боли
Как болезнь по мере прогрессирования приступы боли становятся более частыми и сильными.Некоторые пациенты со временем страдают от постоянной боли в животе.
По мере прогрессирования хронического панкреатита и ухудшения способности поджелудочной железы вырабатывать пищеварительные соки могут появиться следующие симптомы:
- вонючий и жирный стул
- вздутие живота
- спазмы в животе
- метеоризм
не может вообще производить инсулин, что приводит к диабету 1 типа, который может вызывать следующие симптомы:
- жажда
- частое мочеиспускание
- сильный голод
- потеря веса
- усталость
- помутнение зрения
хронический панкреатит обычно является осложнением повторяющихся эпизодов острого панкреатита.Это может привести к необратимому повреждению поджелудочной железы.
Острый панкреатит возникает, когда трипсин активируется в поджелудочной железе. Трипсин — это фермент, который вырабатывается в поджелудочной железе и попадает в кишечник, где он расщепляет белки как часть пищеварительной системы.
Трипсин неактивен, пока не достигнет кишечника. Если трипсин активируется внутри поджелудочной железы, он начинает переваривать поджелудочную железу, что приводит к раздражению и воспалению поджелудочной железы.Это переходит в острый панкреатит.
Злоупотребление алкоголем
Алкоголь может вызвать процесс, который запускает активацию трипсина внутри поджелудочной железы, как и камни в желчном пузыре.
У людей, злоупотребляющих алкоголем, у которых развивается острый панкреатит, как правило, повторяются эпизоды, и в конечном итоге развивается хронический панкреатит.
Повторяющиеся приступы острого панкреатита в конечном итоге сказываются на поджелудочной железе, вызывая необратимые повреждения, которые затем переходят в хронический панкреатит.
Это также известно как хронический алкогольный панкреатит.
Идиопатический хронический панкреатит
Идиопатическое заболевание не имеет известной причины или причины. Идиопатический хронический панкреатит составляет большинство остальных случаев.
Большинство случаев идиопатического хронического панкреатита развивается у людей в возрасте от 10 до 20 лет и старше 50 лет.
Никто не знает, почему другие возрастные группы страдают редко. Гены SPINK-1 и CFTR, типы мутировавших генов, существуют примерно у 50 процентов пациентов с идиопатическим хроническим панкреатитом.Эти генетические мутации могут нарушить функции поджелудочной железы.
Другие гораздо более редкие причины включают:
- аутоиммунный хронический панкреатит, при котором собственная иммунная система человека атакует поджелудочную железу
- наследственный панкреатит, при котором пациенты имеют генетическое заболевание и рождаются с дефектной поджелудочной железой
- муковисцидоз, другой генетический Состояние, повреждающее органы, включая поджелудочную железу
Не существует надежных тестов для диагностики хронического панкреатита.Врач заподозрит заболевание на основании симптомов пациента, повторных обострений острого панкреатита в анамнезе или злоупотребления алкоголем.
Анализы крови могут быть полезны для проверки уровня глюкозы в крови, который может быть повышен.
Анализы крови на повышенный уровень амилазы и липазы на данном этапе ненадежны. Уровни амилазы и липазы в крови повышаются в течение первых двух дней панкреатита, а затем возвращаются к норме через пять-семь дней. Больной хроническим панкреатитом болел бы намного дольше.
Врачам необходимо внимательно осмотреть поджелудочную железу, чтобы правильно диагностировать заболевание. Скорее всего, это будет включать:
- Ультразвуковое сканирование: Высокочастотные звуковые волны создают изображение на мониторе поджелудочной железы и ее окружения.
- КТ: Рентгеновские лучи используются для получения множества снимков одной и той же области под разными углами, которые затем объединяются для получения трехмерного изображения. Сканирование выявит изменения при хроническом панкреатите.
- Магнитно-резонансная холангиопанкреатография (MRCP): Это сканирование показывает желчные и панкреатические протоки более четко, чем компьютерная томография.
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ): Эндоскоп вводится в пищеварительную систему. Врач проводит эндоскоп с помощью ультразвука.
Пациенты с хроническим панкреатитом имеют повышенный риск развития рака поджелудочной железы. Если симптомы ухудшаются, особенно при сужении протока поджелудочной железы, врачи могут заподозрить рак.В таком случае они закажут компьютерную томографию, МРТ или эндоскопическое исследование.
Поделиться на Pinterest Постоянная или повторяющаяся боль может вызывать беспокойство, раздражительность, стресс и депрессию.Есть несколько причин, по которым хронический панкреатит может развиться и стать более опасным для здоровья человека.
Стресс, тревога и депрессия
Заболевание может влиять на психологическое и эмоциональное состояние пациента. Постоянная или повторяющаяся боль, которая часто бывает сильной, может вызывать дистресс, беспокойство, раздражительность, стресс и депрессию.
Пациентам важно сообщить врачам, если они страдают эмоционально или психологически. Если в вашем районе есть группа поддержки, возможность поговорить с людьми, имеющими такое же заболевание, может помочь вам почувствовать себя менее изолированным и более способным справиться с ситуацией.
Псевдокиста
Это скопление ткани, жидкости, мусора, ферментов поджелудочной железы и крови в брюшной полости, вызванное утечкой пищеварительной жидкости, выходящей из поврежденного протока поджелудочной железы.
Псевдокисты обычно не вызывают никаких проблем со здоровьем.Однако иногда они могут инфицироваться, вызвать закупорку части кишечника или разрыв и вызвать внутреннее кровотечение. Если это произойдет, кисту придется дренировать хирургическим путем.
Рак поджелудочной железы
Несмотря на то, что рак поджелудочной железы чаще встречается у пациентов с хроническим панкреатитом, риск составляет только 1 из 500.


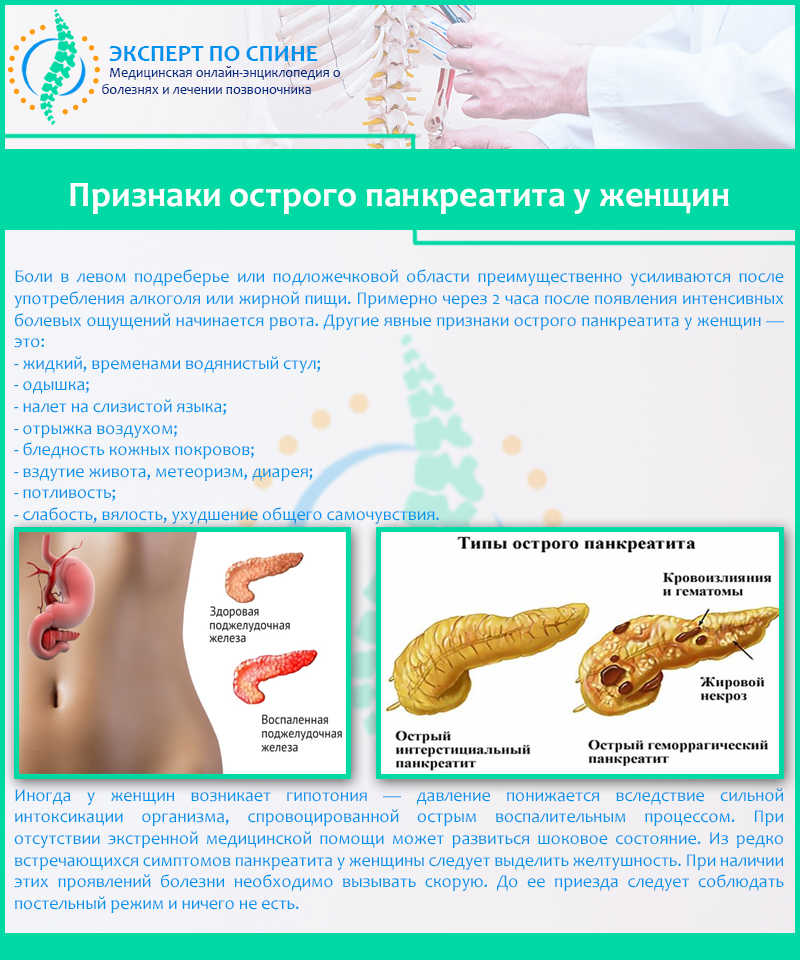
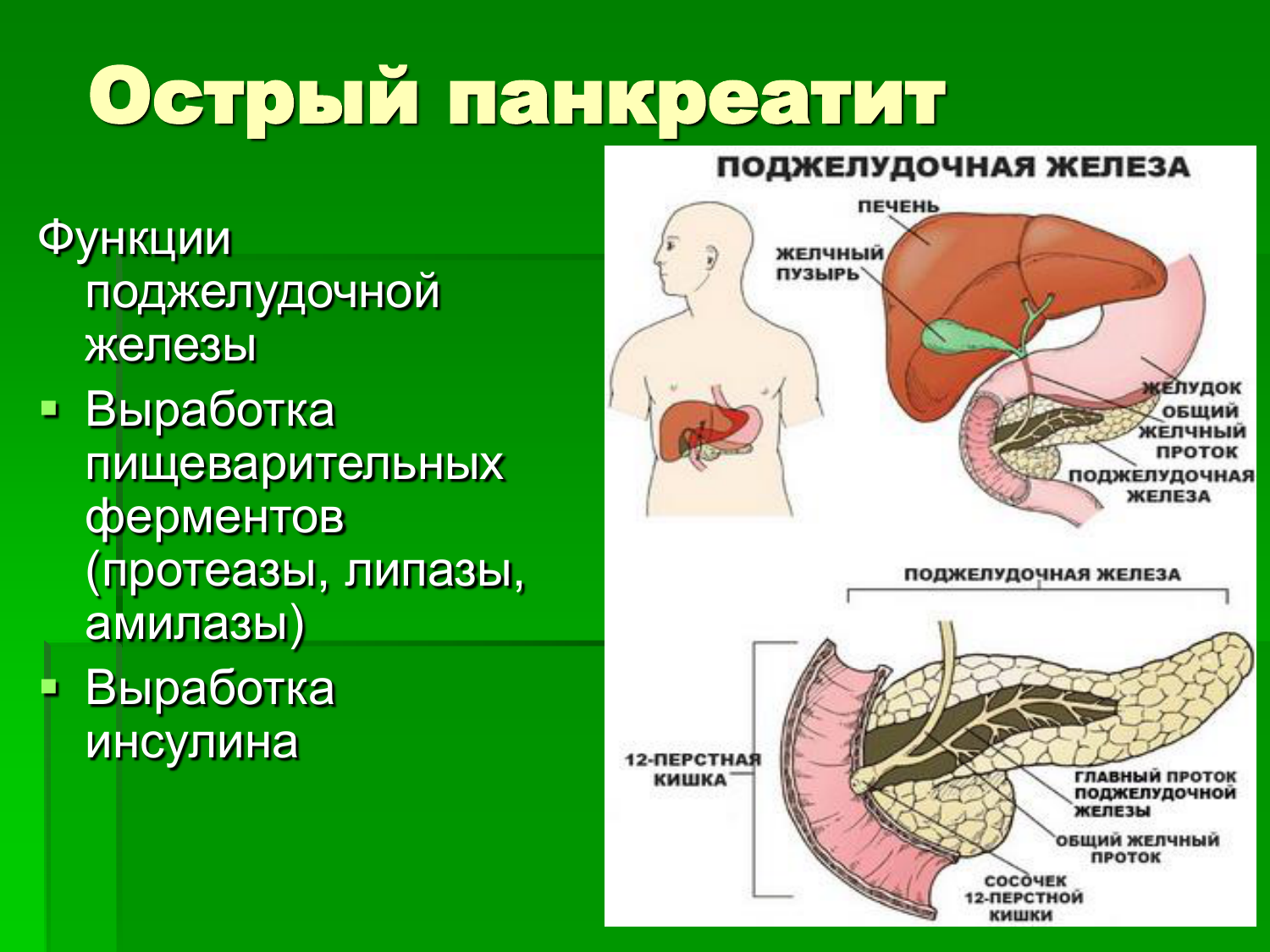 Чаще всего это происходит после приступа острого панкреатита. Другая основная причина — употребление большого количества алкоголя в течение длительного периода времени. Повреждение поджелудочной железы в результате чрезмерного употребления алкоголя может не вызывать симптомов в течение многих лет, но затем у вас могут внезапно появиться серьезные симптомы панкреатита.
Чаще всего это происходит после приступа острого панкреатита. Другая основная причина — употребление большого количества алкоголя в течение длительного периода времени. Повреждение поджелудочной железы в результате чрезмерного употребления алкоголя может не вызывать симптомов в течение многих лет, но затем у вас могут внезапно появиться серьезные симптомы панкреатита. Они могут лопнуть и заразиться.
Они могут лопнуть и заразиться.