лечение, чем опасно, народная медицина
Панкреатит – серьезное заболевание пищеварительной системы человека. Беременность часто становится причиной обострения данной патологии или же провоцирует ее первичное возникновение. Очень важно знать, как именно влияет панкреатит на беременность и что необходимо делать при данном заболевании, чтобы свести риски развития осложнений к минимуму.
О панкреатите и его видах
Панкреатит вызывает поражение поджелудочной железы человека.
Данный процесс имеет воспалительную природу и существует в двух разновидностях:
- хронический;
- острый.
У беременных женщин наиболее часто отмечаются случаи возникновения хронического панкреатита. Он проявляется практически сразу с наступлением беременности.
Это связано стем, что болезнь уже была в организме женщины до зачатия, но не проявляла себя. Хронический панкреатит характеризуется болями в брюшной полости и нарушениями процесса пищеварения.
Хронический панкреатит подразделяется на 3 вида:
- болезненный;
- диспепсический;
- асимптоматический.
Симптоматика данных видов соответствуют названию. Для болезненного вида характерно наличие сильных болей, диспепсический – часто сопровождается вздутием, диареей или тошнотой.
Труднее всего диагностируется асимптоматический панкреатит, т.к. его проявления не выражены.
Редким случаем в акушерской практике является возникновение острого панкреатита у беременных. Этот вид более опасен по сравнению с хроническим.
В этом случае значительно выше вероятность развития негативных проявлений, как для матери, так и для ребенка.
Признаки острого панкреатита при беременности:
- боль в брюшной области;
- резкое повышение температуры;
- снижение давления;
- тошнота;
- рвота;
- изменение цвета кожных покровов.
Лечение заболевания у беременных
Основными причинами возникновения панкреатита во время беременности являются:
- неправильное питание;
- прием лекарственных средств гормональной природы или антибиотиков;
- перенесенные вирусные инфекции;
- неправильная работа обменных процессов в организме;
- генетическая предрасположенность.
Проявление панкреатита при беременности сопровождаются следующими симптомами:
- тошнота;
- увеличение температуры;
- тяжесть в левом подреберье;
- понос;
- боль в желудке.
Часто беременная женщина путает симптомы воспаления поджелудочной железы с токсикозом.
При обнаружении любого симптоматического проявления, характерного для заболевания панкреатит необходимо как можно скорее обратиться к врачу. Для постановки правильного диагноза необходимо пройти ряд обследований и сдать анализы.
Основными способами диагностики заболевания во время беременности являются:
Еще одним из способов диагностики является рентген брюшной полости, но при беременности его делать нельзя из-за негативного воздействия облучения на ребенка.
На сегодняшний день медицинская практика предлагает 2 основных способа лечения панкреатита в период протекания беременности:
- медикаментозный;
- оперативное лечение.
Своевременная медицинская помощь крайне важна для предотвращения развития осложнений и патологических состояний во время беременности.
Для лечения хронической формы заболевания часто используют медикаментозный вариант.
Он предполагает использование специальных лекарственных средств, которые вводятся внутривенно и снижают концентрацию ферментов в крови за счет снижения ее вязкости.
Сопровождающей терапией в лечении панкреатита при беременности является восстановление правильной микрофлоры кишечника.
Для этого женщине назначаются следующие препараты:
- линекс;
- хилак форте;
- бификол.
Если у женщины возникает приступ острого панкреатита, простого введения лекарства в кровь недостаточно. Часто в таких ситуациях требуется оперативное вмешательство, которое проводится в условиях стационара.
Беременность – это особое состояние организма, при котором нужно очень внимательно относиться к использованию медицинских препаратов.
Многие их них запрещены к употреблению в этот период. Поэтому часто для лечения и профилактики этого заболевания врач назначит особую диету.
Она предполагает отказ от следующих продуктов питания:
- жареное;
- острое;
- жирное;
- соленья;
- копчености;
- консервация;
- кофе;
- шоколад.
Рекомендуемые способы приготовления пищи – тушение и на пару. Данные правила питания в значительной степени уменьшают проявления панкреатита во время беременности и совершенно безопасны для будущего ребенка.
Чем опасно заболевание
Постановка диагноза «панкреатит» при беременности сразу вызывает у будущей мамы множество вопросов. «Как влияет панкреатит на течение беременности?», «опасен ли панкреатит для будущего ребенка?». Даже в отсутствии беременности панкреатит крайне негативно сказывается на общем состоянии организма человека.
Во время беременности это проявление значительно усиливается, т.к. защитные функции организма снижаются.
Осложнения панкреатита для беременной женщины:
- возникновение сахарного диабета;
- развитие панкреонекроза;
- нарушение питания и, как следствие, недостаток потребления питательных веществ.
Панкреонекроз чрезвычайно опасное осложнение, т.к. он быть причиной летального исхода для женщины.
Осложнения панкреатита для будущего ребенка
Само заболевание не несет вреда для ребенка. Негативное воздействие могут оказать только принимаемые лекарственные препараты. Поэтому важно внимательно относится к употребляемым средствам.
Народная медицина при панкреатите у беременных
Лечение заболеваний народными средствами крайне распространено в настоящее время.
Однако важно понимать, что беременность – это не подходящий период для экспериментов. Поэтому все назначение и рекомендации по лечению прописывает только врач после прохождения необходимого обследования.
Если врач рекомендует употребление народных средств, то это допустимо.
Свою эффективность зарекомендовали такие средства как:
- спиртовая настойка прополиса;
- смесь меда и алоэ;
- отвар листьев золотого уса.
Настойку прополиса разводят в теплом молоке и пьют на ночь.
Листья алоэ измельчают до пюреобразного состояния и смешивают с пчелиным медом, так употребляют перед сном. Отвар золотого уса принимают перед каждым приемом пищи.
Данные народные способы лечения и профилактики эффективно устраняют проявления заболевания, снижают симптомы. Нормализуют работу поджелудочной железы.
Для поддержания здоровья поджелудочной железы во время беременности необходимо соблюдать основные профилактические меры, которые включают в себя:
- правильно и сбалансированное питание;
- использование разрешённых препаратов, нормализующих выработку ферментов;
- поддержание микрофлоры кишечника;
- контролировать работу мочевого пузыря.
Панкреатит – очень серьезное заболевание. Во время беременности оно может нанести вред организму женщины, оказать негативное воздействие на ребенка.
Важно своевременно обратится к врачу при обнаружении симптомов, и пройти курс лечения. Тогда риск осложнений практически равняется нулю. Также важно соблюдать меры профилактики этой болезни.
Видео: лечение панкреатита
Панкреатит при беременности — Панкреатит и беременность: лечение
Вынашивание беременности становится для женского организма серьёзным испытанием. В дни ожидания ребёнка органы выдерживают повышенную нагрузку. Преимущественно в это время происходит обострение имеющихся у женщины хронических заболеваний.
Для раннего срока беременности характерными симптомами являются тошнота и рвота, отвращение к пище. Если симптомы не проходят с течением беременности после 12 недель, подобная ситуация дает основания лечащему врачу заподозрить у женщины развитие острого панкреатита. Диагностика и методы лечения пациентки коренным образом отличаются от стандартной схемы, применяемой вне периода беременности.
Панкреатит представляет собой воспалительный процесс поджелудочной железы. Нарушение выработки активных ферментов приводит к развитию отёка, разрушению ткани органа, к нарушению процесса усвоения и переваривания пищи.
Поджелудочная железа человека
Почему развивается заболевание
Во время беременности панкреатит часто спровоцирован повышенной нагрузкой на организм мамы на фоне вынашивания ребёнка. В организме происходит усиление обменных процессов, это требует увеличенного поступления пищи и большей интенсивности переваривания. Подобный метаболизм напрямую связан с развитием плода. При распространении панкреатита нарушается усвоение пищи в кишечнике, влекущее нарушение нормальной микрофлоры кишечника, нарушения развития будущего малыша.
- Распространённая причина возникновения панкреатита у беременных женщин – лечение с применением большого количества медикаментозных препаратов и витаминных комплексов, которые беременная вынуждена принимать. Преобладающая часть лекарств перерабатывается в печени и кишечнике, оказывая негативное воздействие на функции пищеварительного тракта, включая поджелудочную железу.
- Не менее часто острый панкреатит у женщины на сносях развивается на фоне желчнокаменной болезни. Нежелательно делать резкие движения в дни обострения заболевания, избегая желчных колик.
- Снижение иммунитета и наличие в организме очага хронической бактериальной или вирусной инфекции тоже сможет спровоцировать острый воспалительный процесс.
Увеличение размеров матки приводит к сдавливанию кровеносных сосудов и протоков поджелудочной железы, развивается застой панкреатического секрета и воспаление.
Перенесённые ранее вирусные инфекции, травмы поджелудочной железы могут стать предрасполагающими факторами к развитию панкреатита при беременности.
Симптомы панкреатита у беременных
Наиболее часто хронический воспалительный процесс поджелудочной железы у беременных проявляется в виде нарушения пищеварения. Первыми симптомами при хроническом панкреатите считаются:
- Вздутие живота и метеоризм.
- Жидкий многократный стул.
- Тошнота и рвота.
- Снижение аппетита до полного отвращения к пище.
- Потеря массы тела.
- Дисбактериоз кишечника.
Форма заболевания называется диспепсической.
Помимо диспепсической, выделяется болевая форма недуга. При подобной форме в роли ведущего симптома выступает опоясывающая боль с иррадиацией в спину либо в правую лопатку. Боль носит резкий мучительный характер и провоцируется нарушением диеты и употреблением жирной или соленой пищи.
Асимптоматическое течение панкреатита может никак не заявить о себе клинически. Диагностика указанного
Панкреатит при беременности — причины, симптомы, диагностика и лечение

Панкреатит при беременности — это острая или хроническая деструкция поджелудочной железы, возникшая либо обострившаяся в период гестации. Проявляется опоясывающей болью в эпигастрии и левом подреберье, тошнотой, рвотой, метеоризмом, снижением аппетита, поносом, иногда гипертермией и полиорганными нарушениями. Диагностируется на основании данных об уровне панкреатических ферментов в крови и моче, результатов УЗИ. Для лечения применяют антиферментные препараты, анальгетики, блокаторы секреции желудка, инфузионные средства, энзимы. По показаниям проводятся санирующие и дренирующие операции, резекция органа.
Общие сведения
Различные формы панкреатита выявляются у 0,02-0,1% беременных, при этом у 88% пациенток патологический процесс имеет острый характер. Заболевание определяется более чем в половине случаев неотложной хирургической патологии при беременности. Острым панкреатитом чаще страдают первородящие больные, рецидив хронической формы обычно наблюдается при повторных гестациях. Хотя расстройство может развиться на любом сроке, в 52% случаев болезнь возникает в III триместре. Актуальность своевременной диагностики панкреатита связана с существенным увеличением риска материнской и перинатальной смертности при позднем выявлении острой формы заболевания и неправильно подобранной тактике лечения.

Панкреатит при беременности
Причины
По данным исследований в сфере гастроэнтерологии, проведенных в 70-х годах ХХ века, этиология панкреатита при гестации является такой же, как у небеременных пациенток (за исключением специфического повреждения железы при HELLP-синдроме). Провоцирующими факторами возникновения заболевания считаются расстройства желчевыделения и обмена липидов, употребление гепато- и панкреотоксических веществ (алкоголя, тиазидных диуретиков, метронидазола, сульфасалазина, кортикостероидов), погрешности в питании (рацион с большим количеством жирных, жареных, острых продуктов), курение, цитомегаловирусная инфекция, глистные инвазии (описторхоз, аскаридоз), аутоиммунные процессы, генетическая предрасположенность.
Определенную роль в развитии болезни играют аномалии развития панкреатической железы, повышенное давление в брюшной полости, дуоденальная гипертензия, заболевания ЖКТ (дисфункция сфинктера Одди, язвенная болезнь желудка, двенадцатиперстной кишки, синдром избыточного роста бактерий в тонкой кишке). Триггером к аутоповреждению панкреатической ткани могут стать травмы живота, абдоминальные хирургические вмешательства, эндоскопические манипуляции. У беременных некоторые из перечисленных факторов являются ведущими в связи с физиологической перестройкой организма. Причинами острого процесса служат:
- Расстройство желчеотделения. Острое билиарнозависимое воспаление выявляется у 65-66% пациенток. Обычно оно формируется вследствие застоя секрета из-за блокирования сфинктера Одди и панкреатического протока маленькими желчными конкрементами при желчнокаменной болезни, которая возникла, манифестировала либо обострилась при гестации. Дополнительными факторами становятся изменения вязкости желчи, нарушения моторики кишечника и желчного пузыря, дискинезия желчевыводящих путей, холестаз беременных, вызванные гормональной перестройкой.
- Гиперлипидемия и гипертриглицеридемия. Под действием эстрогенов в сыворотке крови беременных физиологически возрастает концентрация холестерина, триглицеридов, липидов. У пациенток, страдающих метаболическим синдромом, ожирением, врожденными расстройствами жирового обмена (I, IV, V типы врожденных гиперлипидемий по Фредериксону) содержание триглицеридов превышает 600-750 мг/дл — уровень, при котором в результате микроэмболии сосудов частичками жира и жировой инфильтрации ацинарных клеток начинается деструкция панкреатической ткани.
- Гиперпаратиреоз. У 0,15-1,4% больных наблюдается гиперпаратиреоз. Нарушение секреции паратгормона связано со специфическими для беременности изменениями метаболизма кальция, активно потребляемого растущим плодом. Повышение концентрации ПТГ сопровождается увеличением секреции поджелудочной железы, усилением всасывания кальция в кишечнике и его вымыванием из костей с последующим отложением в паренхиматозных органах. Обтурация панкреатических протоков кальцинатами нарушает отток панкреатического сока, что вызывает деструкцию тканей.
- Преэклампсия. Комплексная эндотелиальная дисфункция, характерная для преэклампсии, провоцирует нарушения гемостаза на прокоагулянтном, антикоагулянтном, сосудисто-тромбоцитарном уровнях, что проявляется хроническим ДВС-синдромом и системными микроциркуляторными расстройствами в различных органах. Многоочаговая тканевая гипоксия и ишемия панкреатических тканей приводят к необратимым изменениям в паренхиме органа. Ситуация усугубляется перераспределением крови в сосудистом русле с ее шунтированием через плаценту.
У 12,3% беременных острый панкреатит вызывается панкреотоксическим воздействием свободных желчных кислот, содержание которых возрастает при злоупотреблении спиртными напитками в сочетании с курением. В некоторых случаях причины внезапно возникшего панкреатического воспаления при гестации остаются неустановленными, заболевание считается идиопатическим.
Патология рецидивирует при беременности у трети пациенток, страдающих хроническим панкреатитом. Причинами ухудшения состояния становятся изменение пищевых привычек, снижение двигательной активности, замедление моторики ЖКТ, вызванное действием половых гормонов, эмоциональные переживания по поводу исхода гестации и родов. Часто обострение совпадает с ранним токсикозом или маскируется под него. Хронический панкреатит также может возникнуть во время гестации в результате трансформации нераспознанного острого воспаления, которое в 60% случаев своевременно не диагностируется.
Патогенез
Ключевое звено в развитии панкреатита при беременности — ухудшение оттока панкреатического секрета вследствие частичной или полной обтурации протоков с последующим повреждением их стенки и внутриорганной активацией ферментов. Под влиянием липазы и трипсина паренхима органа самопереваривается. Иногда деструкция тканей провоцируется тромботическими, ишемическими, воспалительными процессами, прямыми токсическими воздействиями на секреторные клетки. При длительном субклиническом влиянии повреждающих факторов панкреатит хронизируется, в ответ на разрушение паренхимы реактивно разрастается соединительная ткань, что приводит к сморщиванию, рубцеванию, склерозированию органа с нарушением его экскреторной и инкреторной функций.
Классификация
Систематизация форм панкреатита в гестационном периоде соответствует общепринятой классификации заболевания. Наиболее значимым для выбора тактики ведения беременности является выделение острых и хронических вариантов воспаления. Чаще у беременных диагностируется острый панкреатит, требующий неотложной терапии для предотвращения серьезных экстрагенитальных и акушерских осложнений. С учетом клинической картины и морфологических изменений специалисты различают 4 фазы активного панкреатического воспаления: ферментативную (от 3 до 5 суток), реактивную (с 4-6 дня до 14-х суток), секвестрационную (до полугода), исхода (от 6 месяцев и далее). Процесс может протекать в более легком отечном (интерстициальном) варианте и тяжелом деструктивном с ограниченным или распространенным жировым, геморрагическим либо смешанным поражением органа.
Хронический панкреатит выявляется у 12% беременных, причем в 1/3 случаев он становится результатом перенесенного, но не диагностированного острого варианта патологии. Заболевание протекает в латентной (безболевой), хронической рецидивирующей, болевой, псевдоопухолевой, склерозирующей формах. Для планирования беременности у пациентки с хроническим панкреатитом важно учитывать этап болезни. Существуют следующие стадии заболевания:
- Начальная. Обострения возникают не чаще раза в год, боль легко купируется медикаментозными препаратами. В межприступный период клинические проявления, изменения в анализах, результатах УЗИ минимальны или отсутствуют. Возможно неосложненное течение беременности при соответствующей коррекции диеты и образа жизни.
- Среднетяжелая. Наблюдается до 4 обострений заболевания в год. В проекции панкреатической железы постоянно ощущаются тянущие боли, дискомфорт. Возникают диспепсические расстройства, свидетельствующие о нарушении секреторной функции органа. На УЗИ выявляются морфологические изменения. Высока вероятность осложнений гестации.
- Тяжелая (терминальная, кахектическая). Заболевание обостряется более 4 раз в год. Постоянно выражен болевой синдром. Нарушены как секреторная, так и инкреторная функции органа, отмечаются грубые расстройства пищеварения и признаки сахарного диабета. В процесс вовлечены смежные органы. Нормальное развитие беременности невозможно.
Симптомы панкреатита при беременности
Клинические проявления патологии зависят от особенностей течения и варианта. Острый панкреатит зачастую внезапно возникает во II-III триместрах в виде нарастающих постоянных или схваткообразных болей в эпигастрии или подреберной области. Интенсивность болевых ощущений может быть настолько выраженной, что у женщины наступает сосудистый коллапс или болевой шок с потерей сознания, угнетением сердечно-сосудистой деятельности. Возможна тошнота, рвота, вздутие живота, напряженность брюшной стенки, гипертермия. Почти у половины пациенток отмечается иктеричность склер и кожи. При беременности чаще, чем вне гестационного периода, встречаются тяжелые безболевые формы с шоком, головными болями, спутанным сознанием, другой неврологической симптоматикой.
Рецидив хронического панкреатита обычно наблюдается в 1-м триместре, сопровождается выраженной тошнотой, рвотой, которые расцениваются пациенткой и акушером-гинекологом как признаки раннего токсикоза. Сохранение клинических симптомов диспепсии дольше 12-й недели беременности зачастую свидетельствует именно о повреждении поджелудочной железы. При классическом течении хронического панкреатита ведущим признаком становится болевой синдром. Давящая или ноющая боль может беспокоить женщину постоянно либо возникать после употребления жирной, жареной еды. Иногда она проявляется приступообразно.
Локализация боли соответствует участку повреждения органа: при деструкции головки железы боль ощущается в эпигастрии справа, тела — слева, хвоста — в левом подреберье. Характерный признак панкреатита — опоясывающие болезненные ощущения, которые распространяются из-под мечевидного отростка вдоль левой реберной дуги до позвоночника. Боль может отдавать левое плечо, лопатку, подвздошную область, реже — в прекардиальную зону. При нарушении секреции ферментов выражена диспепсия, отмечается отвращение к жирному, плохой аппетит, усиленное выделение слюны, отрыжка, вздутие, понос с обильным кашицеобразным стулом, имеющим характерный жирный блеск. Беременная медленнее набирает вес.
Осложнения
В прошлом острое деструктивное воспаление панкреатической железы считалось одним из наиболее серьезных гастроэнтерологических заболеваний с высоким уровнем материнской летальности, достигавшей 37-38%. Перинатальная гибель плода отмечалась в 11-37% беременностей при панкреатите. Благодаря внедрению современных методов диагностики и терапии в настоящее время эти показатели удалось снизить до 0,1-0,97% и 0,5-18% соответственно. В 5,4% случаев воспалительная деструкция рецидивирует в период той же гестации, в 6,6% — в течение трех месяцев после родов, в 22-30% патологический процесс становится хроническим.
Хотя при остром воспалении поджелудочной железы плод обычно не испытывает прямых повреждающих воздействий, прогноз беременности ухудшается. У 20% пациенток, перенесших заболевание, возникали самопроизвольные выкидыши, у 16% — преждевременные роды. Основным осложнением в 3 триместре является ДВС-синдром. Наиболее серьезные экстрагенитальные нарушения — инфицирование воспаленных тканей, формирование флегмоны забрюшинной клетчатки, развитие ферментативного перитонита, аррозивных кровотечений и псевдокист, панкреатогенный и инфекционно-токсический шок.
У 28% беременных с хроническими формами болезни наблюдается выраженный ранний токсикоз, продолжающийся до 16-17 недели. Во второй половине гестационного срока хроническая воспалительная деструкция панкреатической железы существенно не ухудшает акушерский прогноз. Отдаленными последствиями хронического панкреатита, возникшего при беременности, являются морфологические изменения органа с формированием псевдокист и кист, абсцедирование, панкреолитиаз, развитие тяжелого инсулинозависимого диабета, стенозирование панкреатического протока и большого дуоденального сосочка вследствие рубцово-воспалительных процессов, малигнизация.
Диагностика
По наблюдениям специалистов в сфере акушерства, панкреатит в период беременности зачастую диагностируется несвоевременно или вообще не распознается. Это связано со стертой симптоматикой при локальной деструкции тканей панкреатической железы или хроническом течении процесса. Для подтверждения диагноза женщинам с подозрением на панкреатит рекомендованы следующие методы обследований:
- Анализ содержания панкреатических ферментов. При повреждении клеток органа в крови повышается активность липазы, общей и панкреатической амилазы. Возрастает концентрация альфа-амилазы мочи. Для острого и обострившего хронического панкреатита характерно увеличение уровня сывороточной эластазы-1.
- УЗИ поджелудочной железы. О наличии активного процесса, по данным сонографии поджелудочной железы, свидетельствует увеличение размеров органа, снижение эхогенности из-за отека тканей, неоднородность морфологической структуры, более выраженная при хроническом варианте панкреатита. При поражении головки может расширяться панкреатический проток.
- Общий анализ крови. Изменения более показательны при остром процессе: отмечается высокий лейкоцитоз с нейтрофилезом, сдвиг лейкоцитарной формулы влево, значительное увеличение СОЭ, повышение гематокрита. При хроническом панкреатите эти показатели возрастают незначительно и являются менее информативными.
- Биохимическое исследование крови. Повреждение инсулярного аппарата панкреатической железы при активной деструкции органа проявляется снижением толерантности к глюкозе, а в более тяжелых случаях — гипергликемией. Для панкреатита типично снижение содержания кальция в крови, гипопротеинемия, диспротеинемия.
Чтобы выявить недостаточность внешнесекреторной функции, дополнительно назначают копрологическое исследование. Данные копрограммы подтверждают снижение переваривающей способности дуоденального сока. Рентгенологические методы (дуоденографию в условиях гипотонии) используют крайне редко из-за возможного повреждающего воздействия на плод. Панкреатит дифференцируют с преэклампсией, преждевременной отслойкой нормально расположенной плаценты, HELLP-синдромом, гестационным холестазом, острой жировой печенью беременных, аппендицитом, холециститом, кишечной непроходимостью, желчнокаменной болезнью, раком поджелудочной железы, паранефритом, пиелонефритом, печеночной коликой при нефролитиазе, муковисцидозом, ишемической болезнью сердца. Кроме гастроэнтеролога пациентку по показаниям консультируют терапевт, абдоминальный хирург, гепатолог, уролог, кардиолог, эндокринолог, онколог.
Лечение панкреатита при беременности
Разрабатывая акушерскую тактику, учитывают особенности течения болезни у конкретной больной. Женщинам со стойкой ремиссией, сохраненной секрецией при отсутствии осложнений (панкреатогенного диабета и др.) рекомендовано динамическое наблюдение, периодические осмотры гастроэнтеролога, коррекция диеты с ограничением количества острого, жирного, жареного, полным отказом от алкоголя. При назначении лекарственных препаратов для терапии сопутствующих расстройств необходимо учитывать их возможный панкреотоксический эффект. Острый панкреатит, развившийся до 12 недели беременности, является показанием для ее прерывания, а при гестационном сроке от 36 недель и далее — для досрочного родоразрешения.
Пациентку с активным панкреатитом госпитализируют в хирургический стационар. Основными терапевтическими задачами являются купирование боли, воспаления, восстановление секреторной функций органа, снятие интоксикации, предотвращение возможных осложнений. Важным этапом лечения становится обеспечение функционального покоя поврежденной железы: для подавления секреции панкреатического сока в течение 3-7 дней (с учетом остроты воспаления) соблюдают режим голода и жажды с парентеральной нутритивной поддержкой, содержимое желудка каждые 4-6 часов отсасывают через назогастральный зонд, обеспечивают локальную гипотермию эпигастральной области. Схема медикаментозной терапии включает:
- Блокаторы желудочной секреции. Препараты закрепляют эффект созданного функционального покоя поджелудочной железы. Уменьшение объема выделяемого желудочного сока сопровождается снижением активности панкреатической секреции, что дает возможность локализовать повреждения и предотвратить дальнейший аутолиз органа.
- Противоферментные средства. Антипротеолитические препараты позволяют инактивировать панкреатические ферменты, которые разрушают ткани железы. Более эффективны при активном процессе. При хронических вариантах заболевания предпочтительны лекарства с метаболическим действием, избирательно угнетающие трипсин.
- Анальгетики. Для устранения болевого синдрома назначают нестероидные противовоспалительные препараты, спазмолитики. В более сложных случаях используют глюкокортикостероиды. При интенсивной боли и появлении признаков панкреатогенного шока возможно проведение эпидуральной анестезии с мепивакаином и бупренорфином.
- Дезинтоксикационные препараты. Поскольку активный панкреатит сопровождается массивной деструкцией тканей, у беременных может развиться выраженный интоксикационный синдром. Для выведения токсичных метаболитов применяют инфузионную терапию с капельным введением кристаллоидных и коллоидных растворов.
Для профилактики инфицирования очагов некроза возможно превентивное назначение антибиотиков, не имеющих противопоказаний к применению при беременности. В тяжелых случаях панкреатита по показаниям восполняют объем циркулирующей крови, под контролем диуреза корректируют расстройства водно-электролитного обмена, используют антиагреганты. После купирования активного процесса при наличии функциональной недостаточности органа проводят заместительную терапию полиферментными препаратами.
Для предупреждения инфекционных осложнений пациентке рекомендованы естественные роды с адекватным обезболиванием (обычно эпидуральной анестезией). Из-за значительного риска инфицирования кесарево сечение выполняется в исключительных случаях по акушерским показаниям. При неэффективности консервативной терапии, нарастании деструкции железы, распространении воспалительного процесса на забрюшинную клетчатку и брюшину показано проведение санирующих и дренирующих вмешательств, панкреатодуоденальной резекции. Обычно в 3-м триместре перед абдоминальной операцией беременность завершают хирургическим родоразрешением, позволяющим сохранить жизнь ребенка.
Прогноз и профилактика
Исход гестации при хроническом течении панкреатита зависит от стадии заболевания. При устойчивой ремиссии прогноз благоприятный. Частые обострения, высокая активность процесса повышают риск осложнений. Пациенткам с установленным диагнозом при планировании беременности необходимо учитывать рекомендации гастроэнтеролога. С профилактической целью женщинам с заболеваниями ЖКТ, гиперлипидемией рекомендована ранняя постановка на учет в женской консультации, диета с ограниченным содержанием животных жиров, отказ от никотина и алкоголя. При необходимости проводится медикаментозная коррекция уровня сывороточных липопротеидов.
причины, симптомы, лечение и особенности
Вынашивание беременности становится для женского организма серьёзным испытанием. В дни ожидания ребёнка органы выдерживают повышенную нагрузку. Преимущественно в это время происходит обострение имеющихся у женщины хронических заболеваний.
Для раннего срока беременности характерными симптомами являются тошнота и рвота, отвращение к пище. Если симптомы не проходят с течением беременности после 12 недель, подобная ситуация дает основания лечащему врачу заподозрить у женщины развитие острого панкреатита. Диагностика и методы лечения пациентки коренным образом отличаются от стандартной схемы, применяемой вне периода беременности.
Панкреатит представляет собой воспалительный процесс поджелудочной железы. Нарушение выработки активных ферментов приводит к развитию отёка, разрушению ткани органа, к нарушению процесса усвоения и переваривания пищи.
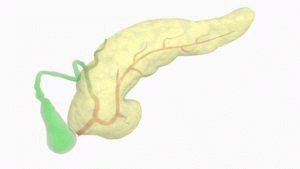

Поджелудочная железа человека
Почему развивается заболевание
Во время беременности панкреатит часто спровоцирован повышенной нагрузкой на организм мамы на фоне вынашивания ребёнка. В организме происходит усиление обменных процессов, это требует увеличенного поступления пищи и большей интенсивности переваривания. Подобный метаболизм напрямую связан с развитием плода. При распространении панкреатита нарушается усвоение пищи в кишечнике, влекущее нарушение нормальной микрофлоры кишечника, нарушения развития будущего малыша.
- Распространённая причина возникновения панкреатита у беременных женщин – лечение с применением большого количества медикаментозных препаратов и витаминных комплексов, которые беременная вынуждена принимать. Преобладающая часть лекарств перерабатывается в печени и кишечнике, оказывая негативное воздействие на функции пищеварительного тракта, включая поджелудочную железу.
- Не менее часто острый панкреатит у женщины на сносях развивается на фоне желчнокаменной болезни. Нежелательно делать резкие движения в дни обострения заболевания, избегая желчных колик.
- Снижение иммунитета и наличие в организме очага хронической бактериальной или вирусной инфекции тоже сможет спровоцировать острый воспалительный процесс.
Увеличение размеров матки приводит к сдавливанию кровеносных сосудов и протоков поджелудочной железы, развивается застой панкреатического секрета и воспаление.
Перенесённые ранее вирусные инфекции, травмы поджелудочной железы могут стать предрасполагающими факторами к развитию панкреатита при беременности.


Симптомы панкреатита у беременных
Наиболее часто хронический воспалительный процесс поджелудочной железы у беременных проявляется в виде нарушения пищеварения. Первыми симптомами при хроническом панкреатите считаются:
- Вздутие живота и метеоризм.
- Жидкий многократный стул.
- Тошнота и рвота.
- Снижение аппетита до полного отвращения к пище.
- Потеря массы тела.
- Дисбактериоз кишечника.
Форма заболевания называется диспепсической.
Помимо диспепсической, выделяется болевая форма недуга. При подобной форме в роли ведущего симптома выступает опоясывающая боль с иррадиацией в спину либо в правую лопатку. Боль носит резкий мучительный характер и провоцируется нарушением диеты и употреблением жирной или соленой пищи.
Асимптоматическое течение панкреатита может никак не заявить о себе клинически. Диагностика указанного заболевания считается наиболее трудной.
Методы диагностики
Диагностика у беременной хронического панкреатита проводится путем назначения лабораторных и инструментальных исследований:
- Ультразвуковое исследование органов брюшной полости выявляет диффузные изменения ткани железы, отечность и признаки воспалительного процесса.
- Биохимический анализ крови свидетельствует о метаболических нарушениях, присущих заболеванию.
- Копрограмма отражает нарушение переваривания и всасывания пищи в тонком кишечнике.
- В анализе мочи обнаруживается изменение количества диастазы и сахара.


Формы панкреатита
Острый панкреатит при беременности наблюдается редко. Хроническая форма подразделяется на первичную и вторичную. Первичная форма заболевания развивается непосредственно в тканях железы. Вторичная возникает на фоне уже имеющегося воспалительного процесса в печени, желчном пузыре, желудке.
Острый панкреатит у беременных особенно опасен во второй половине – именно в это время возникает наибольшее количество осложнений. Хронический воспалительный процесс может поражать орган целиком или носить очаговый характер. В последнем случае пациентка часто предъявляет жалобы на сильное чувство голода и жажды.
Возможно проявление заболевания в виде усиления слюнотечения, тошноты и рвоты, поочередного возникновения запора и диареи.
Как лечить панкреатит при беременности
При заболевании беременной женщины панкреатитом лечащий врач проводит дифференциальную диагностику токсикоза и панкреатита и лечит женщину с учетом полученных сведений.
Поможет распознать панкреатит во время беременности биохимический анализ крови, а также анализы кала и мочи. В период вынашивания беременности женщинам противопоказано проведение КТ и рентгенографии.
Лечение панкреатита у беременных сопровождается сложностями, которые обусловлены тем, что будущей маме нельзя принимать большинство медикаментозных препаратов. Часть препаратов может привести к нарушениям развития плода. Поэтому назначение препаратов производится только в том случае, если потенциальная угроза болезни превышает риск развития осложнений беременности.
Как правило, лечение беременных проводится по следующей приблизительной схеме:
- Коррекция меню пациентки становится неотъемлемой частью лечебного процесса. Из рациона исключается острая и жирная пища, а также кондитерские изделия, соленья, маринады и шоколад. Пищу разрешается употреблять только в тёплом полужидком виде, дробно и небольшими количествами.
- Для снижения кислотности желудочного сока и уменьшения болевого синдрома применяются антацидные препараты.
- С целью заместительной терапии назначаются ферменты поджелудочной железы.
- Коррекция дисбактериоза проводится с помощью препаратов пробиотиков.
Народные методы лечения при таком сочетании, как хронический панкреатит и беременность, специалисты применять категорически не рекомендуют. Поскольку фармакологические эффекты даже самых безопасных лекарственных растений до конца не изучены и могут оказать на развивающегося малыша негативное воздействие. К тому же, изменения иммунного статуса организма беременной способны повлечь аллергические реакции на привычные продукты и компоненты лекарств.
Диета при лечении панкреатита у беременных
В первые дни развития острого процесса пациентке рекомендуется придерживаться полного голодания. Обязательным условием при панкреатите становится соблюдение постельного режима. Рекомендуется пить большое количество жидкости. Используют негазированную минеральную воду, а также слабый чай или отвар шиповника.


На третий день постепенно вводят жидкие овощные супы. Крепкие мясные бульоны при этом находятся под запретом. Добавляются каши и пюре, тушёные или отварные овощи и нежирные сорта мяса и рыбы. Блюда приготовлены в отварном виде или на пару. Оптимальным решением станет пароварка. Сырые овощи и фрукты принимать не разрешается.
С наступлением ремиссии можно возвращаться к обычному рациону питания. Однако требуется исключить чрезмерно жирные и острые блюда, а также копчености и пряные приправы. В меню беременной женщины остаётся много белковых продуктов – творога, нежирного мяса или рыбы. Количество белка в меню при панкреатите не менее 120 граммов в сутки. При этом количество жиров придётся ограничить до 80 граммов в день, а углеводов до 350 граммов в день.
Показания к хирургическому лечению
Хирургическое лечение требуется в том случае, когда развивается гнойный процесс в брюшной полости. Если у женщины одновременно установлены беременность и панкреатит, приходится прибегать к досрочному родоразрешению. Если беременность на малых сроках развития, принимается решение о прерывании. На сроке более 35 недель проводится операция кесарева сечения. В каждом случае принимается решение индивидуально.
Панкреатит при беременности представляет угрозу прерывания или преждевременные роды. Поэтому женщине, страдающей хроническим панкреатитом, требуется тщательно следить за здоровьем и придерживаться строгой диеты и режима питания.
Лечение панкреатита при беременности — острый панкреатит
Все знают, что при беременности в организме женщины происходят сильнейшие изменения и усиливается общая нагрузка. При усиленной нагрузке, организм будущей мамы ослабевает, и становится беззащитным перед различного рода заболеваниями.
У большинства женщин начало беременности связано с токсикозом, и если данное явление не проходит после первого триместра беременности, гинеколог должен назначить дополнительное обследование для исключения такого заболевания как панкреатит. Если оно диагностировано, то будет назначено необходимое лечение, которое у беременных значительно отличается от лечения обычного человека.
Панкреатит при беременности — симптомы
Обычно болезнь проявляется в сбое систему пищеварительного тракта.
Чаще всего симптомами могут послужить:
- понос;
- вздутие живота;
- газообразование;
- рвота.
Все это сопровождается снижением аппетита и потерей веса. Начальной стадией Панкреатита является дизбактериоз.
Симптомы могут выражаться и в более неприятной форме, например сильная опоясывающая боль в животе.
Также существуют скрытые формы Панкреатита, которые ни как себя не проявляют, это значительно хуже, так как на ранних стадиях заболевание выявить практически невозможно.
Причины возникновения панкреатита
Множество причин может послужить возникновению Панкреатита. Одной из основных причин является разрушительное влияние пищеварительных ферментов на поджелудочную железу, которое в свою очередь провоцирует проникновение в нее болезнетворных бактерий.
У будущих мам поджелудочная железа очень сильно сокращается в размере, за счет роста матки, а так же происходит сбой в работы желудочно-кишечного тракта.
Так же, причиной возникновения Панкреатита у беременных могут послужить вирусные заболевания и употребление лекарств.
Даже обычные витамины, при их слишком длительном приеме или не правильной дозировке, оказывают негативное влияние на систему пищеварения, тем самым, вызывая Панкреатит.
При не правильном лечении острая форма Панкреатита может перерасти в хроническую.
Хронический панкреатит во время беременности
Хронический панкреатит – это болезнь, не имеющая ограничений по возрасту. Довольно часто данным заболеванием болеют молодые девушки, по этому очень остро стоит вопрос о том как же будет протекать беременность и будет ли негативное воздействие на будущего ребенка.
Бывают случаи, когда хронический панкреатит обостряется во время беременности. Причиной тому могут послужить:
- Болезнь желудочно-кишечной и пищеварительной системы;
- Постоянные запоры, вызывающие скопление бактерий;
- Различного рода инфекции;
- Прием лекарственных препаратов, витаминов в большом количестве, а так же биологически активных добавок.
Симптомы острого панкреатита при беременности
Диагностировать острый панкреатит у будущих мам довольно затруднительно. На развитие заболевания влияет патология поджелудочной железы. В случае острого отёка железы развитие заболевания — легкое, при геморрагическом панкреонекрозе — особо тяжелое.
При беременности начало заболевания протекает без симптоматики, а уже потом начинает проявлять себя остро, выражаясь в сильнейших болях в области верхней части живота и под ребрами.
Такие ощущения обусловлены образованием отеков, а так же воспалением поджелудочной железы и ее давлением на солнечное сплетение.
Такие всплески обычно сопровождаются сильной рвотой и высокой температурой. У некоторых бывают сильные головные боли вплоть до потери сознания.
Особенности наблюдения беременных с панкреатитом
Мало того, что панкреатит является одним из тяжелых заболеваний, так при беременности поставить диагноз становится еще затруднительней. Те женщины, которые уже до беременности знали о своем заболевании, будут находиться под строгим контролем врачей во время всего срока.
• Необходимо проинформировать своего гинеколога о вашем заболевании, а так же когда было последнее обострение и методы лечения.
• Врач должен будет пересмотреть способы лечения, так как во время беременности многие лекарственные препараты противопоказаны.
• Еженедельное обследование гастроэнтеролога, для своевременного обнаружения обострения.
• Еженедельные необходимые обследования и анализы, которые назначает врач.
• При обострении хронического панкреатита на раннем сроке, беременную женщину обязательно госпитализируют в гастроэнтерологию, где ее обязательно осматривают гинеколог и эндокринолог. При обострении на поздних сроках женщина ложиться в роддом в специальное отделение.
• Если у беременной женщины с хроническим панкреатитом возникает токсикоз, врач обязательно должен отправить ее на обследование и лечение в стационар, так как под симптомами токсикоза может скрываться обострение заболевания.
Лечение панкреатита при беременности
Как и любое заболевание, панкреатит во время беременности необходимо лечить только под наблюдением специалиста. Ни в коем случае не занимайтесь самолечением, это чревато серьезными последствиями.
В большинстве случаев панкреатит лечат с помощью медикаментов, но во время беременности многие препараты под запретом, так как могут нанести вред будущей маме и малышу.
Именно по этому препараты и их дозировку назначать должен грамотный специалист.
При подозрении на панкреатит, будущую маму обязательно госпитализируют для проведения всех необходимых обследований и должной медицинской помощи.
Главным пунктом в лечении данного диагноза является правильное питание:
• ни в коем случае нельзя есть соленую пищу,
• исключаем острую еду и различные соусы,
• копченое и жареное так же противопоказано,
• сладкое и жирное,
• кофе и алкоголь под запретом.
Беременным назначают такой препарат, как панкреатин, восполняет ферменты пищеварительного тракта. При помощи антацидов снижаем уровень кислотности в желудке. Растительные мочегонные средства устранят нарушения в работе печени. Так же при помощи специальных препаратов необходимо нормализовать работу кишечника.
Данное комплексное лечение поможет справиться с симптомами панкреатита, что способствует нормальному протеканию беременности.
Профилактика панкреатита
Чем лечить заболевание изнурительными процедурами и травить организм лекарствами, лучше своевременно провести необходимую профилактику.
Для панкреатита наилучшая профилактика – здоровье мочеполовой системы, так как она непосредственно влияет на работу поджелудочной железы. Так же обязательно нужно придерживаться диеты, которую вам порекомендует лечащий врач, а так же исключить все запретные продукты перечисленные выше.
Врач может выписать безопасные профилактические лекарства от панкреатита, которые не нанесут вред ни будущей маме, ни малышу.
При планировании ребенка необходимо пройти все необходимые обследования для выявления возможных заболеваний, чтобы предотвратить осложнения во время беременности.
Правильно питайтесь, ведите здоровый образ жизни и будьте здоровы.
Похожие статьи
Симптомы и лечение панкреатита при беременности
Практически у любой женщины, по крайней мере, в подавляющем большинстве случаев, наступает самый ответственный момент в ее жизни. Речь идет о беременности, и для некоторых женщин рождение ребенка может стать лучшим подарком судьбы. Однако при этом будущей маме стоит пристальнее относиться к своему здоровье, чем раньше. При возникновении любых проблем следует своевременно их устранять. Лечение панкреатита при беременности тоже входит в список обязательных мероприятий. А это заболевание встречается не так уж и редко.
Общее положение
Всем известно, что вынашивание ребенка для женщины является непростым испытанием, а для некоторых представительниц прекрасного пола это непосильная задача. Организм будущей матери подвергается колоссальным нагрузкам, что неизбежно приводит к снижению иммуннитета, ведь ребенку нужны питательные вещества, в особенности в период первых месяцев беременности.
Вследствие этого могут возникнуть проблемы разного характера, включая развитие каких-либо заболеваний. Наличие токсикоза, тошноты, рвоты и прочих сопутствующих беременности явлений, порой неприятных, можно считать своего рода нормой. Но если эти признаки сохраняются по истечении трех месяцев вынашивания ребенка, есть все основания полагать, что началось развитие воспалительного процесса поджелудочной железы.
Диагностика и лечение панкреатита при беременности, исходя из особого статуса, проводится немного иначе, чем при обычных обстоятельствах.
Диагностирование
Не стоит недооценивать панкреатит в силу всей серьезности заболевания. Поэтому важно своевременно провести диагностику и при положительном результате начать лечение, что позволяет избежать многих нежелательных последствий. Но при беременности эта процедура усложняется тем, что не каждую методику можно использовать.
И прежде чем применять какой-либо способ, лечащий врач должен ознакомиться с историей болезни пациентки и ее анамнезом. Затем проводится тщательный осмотр с опросом женщины в подробностях. Для постановки точного диагноза в отношении будущих мам используются следующие методы:
- Общий и биохимический анализ крови. Исследование позволит определить численность ферментов поджелудочной железы.
- Исследование каловых масс и мочи. В этом случае преследуется та же цель.
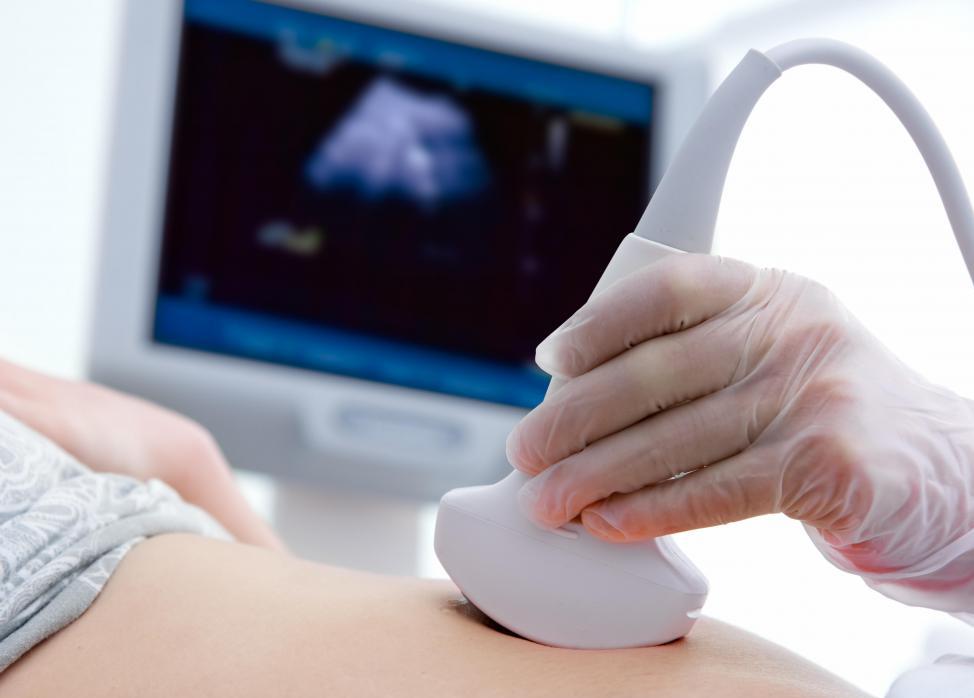
- Ультразвуковое исследование (УЗИ). Позволяет оценить состояние органа, а также обнаружить, есть ли изменения в объеме, и выявить наличие новообразований.
Благодаря этому врач сможет не только определить причины возникновения заболевания, но и выявить степень проявления симптомов панкреатита при беременности, что укажет на форму панкреатита (острая или хроническая).
В чем может быть причина…
У беременных женщин на развитие панкреатита оказывают влияние различные факторы. Причем острая стадия заболевания заменяется хронической за довольно короткое время. В то же время, как правило, патология развивается постепенно.
Основная причина появления недуга у беременных заключается в нарушении рациона. Характерные признаки могут появиться после употребления жареных и острых продуктов. Все мы знаем и понимаем всю важность витаминов для нашего организма. В особенности это актуально для женщины, которая готовится стать матерью. А у беременных нехватка этих нутриентов проявляется чаще и обусловлена зарождением новой жизни. В результате этого может начать развиваться не только панкреатит, но и прочие заболевания.
Помимо этого могут быть и другие причины данного патологического состояния:
- Язва двенадцатиперстной кишки.
- Желчнокаменная болезнь (ЖКБ).
- Холецистит.
- Гепатит вирусного характера.
- Аллергия.
- Депрессивные состояния.
Симптомами и лечением панкреатита при беременности пренебрегать не стоит! Впрочем, это касается и режима питания, ведь зачастую недуг может возникнуть на фоне ожирения или общей интоксикации. Не стоит забывать и о том, что беременным противопоказаны некоторые медицинские препараты, из-за приема которых тоже могут быть разного рода осложнения. Ведь они попадают в кишечник, а в их переработке принимает участие печень, поджелудочная железа и прочие органы пищеварения.
Острому воспалению также может способствовать вирусная инфекция на фоне ослабленного иммунитета.
Проявление симптомов
Характерные признаки панкреатита у беременных женщин в зависимости от формы заболевания могут проявляться по-разному. Если началась острая стадия расстройства, то симптомы следующие:
- Появление болевых ощущений в верхней части живота. Причем они могут быть настолько интенсивными, что женщине приходится менять положение тела (а порой это неудобная поза) для снижения симптома. Боли при этом жгучие, распирающие и могут отдавать в поясницу.
- Тошнота и рвота, после чего состояние не улучшается.
- Диарея, причем в кале могут быть обнаружены непереваренные остатки продуктов.
- Головокружение, причем сильное.
- Повышение температуры тела до 38 °C.
- Повышенное газообразование.
- Слабость организма, нередко наблюдается дрожь конечностей.
Что касается хронического панкреатита, то симптомы будут наблюдаться во время обострения недуга. В период же ремиссии состояние здоровья женщины удовлетворительное, но от лечения панкреатита при беременности отказываться все же не следует.

Признаки хронического заболевания следующие:
- Несильная боль, которая локализуется в нижней части живота. Возникает, как правило, после приема алкоголя или вредных продуктов.
- Тошнота, но рвоты при этом обычно нет, но если она и бывает, то в очень редких случаях.
- Нарушения стула.
Помимо этого у пациентки можно наблюдать снижение массы тела, на что имеются свои основания. Прежде всего, это может происходить вследствие нарушения пищеварения. Другая причина кроется в страхе перед болью, которая обычно возникает после еды. Несмотря на это, в медицинской практике были зарегистрированы случаи, когда панкреатит у беременных женщин возникал, не проявляя никаких явных признаков.
Любой будущей маме следует уяснить, что при обнаружении сильных болей во время приема пищи или же после еды необходимо обратится к врачу. Это самый первый признак того, что с поджелудочной железой происходит что-то неладное.
Лечение панкреатита во время беременности
Лечением такого заболевания, как панкреатит, занимается врач-гастроэнтеролог. Но перед тем как назначать необходимый курс терапии, нужна консультация акушера-гинеколога. Прежде всего беременной женщине необходимо позаботиться об обеспечении полного физического и эмоционального покоя для себя и своего ребенка. Ведь малыш прекрасно чувствует, что происходит с его мамой.
Факт наличия беременности осложняет лечение. Ведь многие препараты нельзя использовать, поскольку может быть нанесен вред ребенку, так как лекарственные средства попадают в кровь. По этой причине терапия сводится к следующему:
- Сокращение количества приема лекарств.
- Ведение правильного рациона.
- Проведение терапии по улучшению работы печени и прочих органов пищеварительной системы.
- Снижение кислотности желудка.
- Устранение дисбактериоза.
Также проводится инфузионная терапия, в ходе которой в организм беременной женщины вводятся кровозамещающие растворы, причем в большом количестве.
Медикаментозная терапия
После проведения диагностики, в ходе которой будет выявлен панкреатит, и определения причин, его вызвавших, беременной женщине рекомендуется сократить число принимаемых препаратов. И раз многие лекарства для лечения панкреатита при беременности использовать нельзя, в ход идут пищеварительные ферменты вроде «Креона» либо «Мезима». Принимать их рекомендуется вместе с едой, запивая минеральной водой без газа.
Допускается использование «Альмагеля». Данный препарат способствует нейтрализации соляной кислоты желудка, снижая активность его сока. При этом также важно улучшить работу и других органов, которые принимают участие в пищеварении. Для этого будущим мамам рекомендованы препараты на растительной основе:
- «Холивер».
- «Урзофальк».
- «Холосас».
При помощи этих натуральных медикаментов быстро выводится скопившаяся желчь. А в ходе приема пробиотиков («Хилак форте», «Линекс» и пр.) можно нормализовать микрофлору.
А вот что касается лечения панкреатита при беременности народными средствами, то лучше отказаться от этих методов. По крайней мере, на период вынашивания ребенка. Ряд лекарственных растений могут оказать пагубное воздействие на развитии ребенка.
Соблюдение рациона
Здесь все опять-таки зависит от стадии протекания заболевания. При остром панкреатите беременной женщине нельзя принимать пищу в течение 48 часов. Однако можно пить щелочную минералку, отвар шиповника, слабо заваренный чай. После этого целую неделю будущей маме необходимо придерживаться строгой диеты.
Из меню на период болезни нужно исключить жареные и острые блюда, копчености, сырые овощи, фрукты (за исключением яблок и груш). Прием пищи должен быть дробным, то есть кушать нужно маленькими порциями и часто в течение дня (3-5 раз).

Когда же заболевание ослабнет, можно перейти на полноценный режим питания. При этом в рационе желательно иметь следующие продукты:
- речная рыба;
- нежирный творог;
- черствый хлеб на основе пшеничной муки;
- отварное мясо.
В лечении панкреатита при беременности диета играет далеко не последнюю роль. И помимо перечисленных выше продуктов полезно употреблять овощные супы. Но что касается пищи, богатой углеводами, то она под запретом! Сюда же относятся конфеты и продукты, которые способствуют усиленному выделению поджелудочного сока.
Что касается метода готовки, то продукты следует отваривать или же использовать пароварку. При этом можно добавлять в пищу масло и молоко.
Хирургия
Как правило, к хирургическому вмешательству прибегают редко, да и то в случае начавшихся осложнений, которые серьезно угрожают жизни матери и ее ребенка. Это может быть в ходе образования гнойных масс в брюшной полости.
При диагностировании у будущей матери панкреатита на фоне опасных осложнений проводится досрочное родоразрешение. На малом сроке делается аборт, а в более поздний период (III триместр) показано кесарево сечение.
Необходимость в лечении панкреатита при беременности, или Кое-что об угрозе ребенку
По мнению большинства специалистов, панкреатит не представляет серьезной угрозы жизни ребенка и никоим образом не оказывает влияния на его внутриутробное развитие. Но это касается тех случаев, когда нет осложнений и боли. В то же время, если заболевание находится в хронической стадии, в течение первого триместра существует риск выкидыша. А к завершению беременности может развиваться токсикоз и прочие проявления, которые уже опасны не только для мамы, но и для ее малыша.
По этой причине с момента удачного зачатия женщина должна находиться под пристальным и регулярным наблюдением врача. По большему счету, такие понятия, как панкреатит и беременность, в какой-то степени совместимы. Однако следует понимать, что это актуально лишь при стойкой ремиссии заболевания.
Но наличие острой формы панкреатита при беременности на ранних сроках (до 12 недель) является прямым медицинским показанием к ее прерыванию.
Можно ли планировать беременность при панкреатите?
Поджелудочная железа даже в воспаленном состоянии не препятствует успешному зачатию. Конечно, если это не запущенная форма заболевания на фоне истощения многих органов и их систем. А вот хронический панкреатит в отсутствие тяжелого обострения сам по себе не создает проблем.
В то же время планировать беременность стоит в тот период, когда недуг находится на стадии ремиссии. До этого о роли мамы женщине пока не следует задумываться. Даже многочисленные отзывы о лечении панкреатита при беременности склоняются к тому, что планировать рождение ребенка нужно осторожно. И лучше всегда советоваться с врачом во избежание многих неприятностей.
Но если этого еще не достаточно, то вот несколько веских причин. Поскольку в период беременности организм женщины подвергается большой нагрузке, то зачастую начинается обострение имеющихся заболеваний, в том числе и панкреатита.
Другой довод будет еще более убедительным. Дело в том, что на стадии перехода обострения заболевания в ремиссию пациентам назначают курс, состоящий из довольно большого количества лекарств. Принимать их следует постоянно или же в течение определенного промежутка времени. А многие из них противопоказаны будущим мамам.

Поэтому перед тем как планировать беременность, следует получить консультацию специалиста. Также не помешает сдать анализы и найти хорошего врача, который ответственно подойдет к наблюдению беременности.
Вывод
Если игнорировать лечение панкреатита при беременности (в частности, это касается острой формы заболевания и периодов его обострения), недуг может обернуться для будущей мамы серьезной проблемой, если не подойти к ее решению ответственно. Тем более что речь идет о здоровье не только ее одной, внутри нее зарождается новая жизнь, потерять которую будет самым страшным и сильным ударом по психике.
симптомы и лечение, что делать
Содержание статьи
Каждая женщина знает, что вынашивание ребенка – серьезная нагрузка на весь организм. В этот момент все органы и системы работают в усиленном режиме, именно по этой причине могут возникать в период беременности разнообразные заболевания.
Часто сталкиваются при беременности с панкреатитом, и такой недуг требует быстрой диагностики.
Отметим, что воспаление поджелудочной железы в таком положении лечится по-другому принципу. Поэтому при первых симптомах необходимо обратиться к доктору.
Причины

Панкреатит при беременности может возникнуть на фоне:
- Если у девушки высокое дно матки, которое сдавливает желчевыводящие протоки.
- Частые запоры на ранних сроках.
- Если имеются болезни ЖКТ.
- При наличии вирусных или бактериальных поражений органа.
- Прием витаминов без предварительной консультации с доктором.
К дополнительным причинам возникновения болезни можно отметить пониженную активность органов пищеварения, язву двенадцатиперстной кишки или желудка.
Клиническая картина
 Панкреатит при беременности очень опасен, ведь его можно спутать с простым токсикозом, особенно если недуг возник на ранних сроках. Чтобы предотвратить всевозможные болезни и осложнения, необходимо внимательно следить за своим здоровьем.
Панкреатит при беременности очень опасен, ведь его можно спутать с простым токсикозом, особенно если недуг возник на ранних сроках. Чтобы предотвратить всевозможные болезни и осложнения, необходимо внимательно следить за своим здоровьем.
Если возникают после 3-х месяцев такие симптомы, как тошнота и рвота, необходимо немедленно обратиться к доктору. Ведь это явные признаки того, что поджелудочная железа не справляется со своей функцией.
Рассмотрим дополнительные симптомы панкреатита у беременных:
- Диспепсические признаки. В медицинской практике, все дискомфортные ощущения пищеварительного тракта, принято называть диспепсическими. Основные симптомы расстройств является: метеоризм, рвота, тошнота, резкая потеря веса. Помимо этого, у больной в кале можно обнаружить частички непереваренной пищи.
- Болевые признаки. Панкреатит у беременных сопровождается сосредоточением приступов. Болевой синдром локализован в верхней части живота, опоясывающая боль в спине.
- Симптоматические признаки. Такие симптомы определить трудно, ведь нет четкой клинической картины.
В этом случае врачи обращают внимание на дополнительные жалобы больной. Так как при таком воспалительном процессе поджелудочной железы возникает сбой в работе ферментативного органа, то у больной могут возникать разнообразные нарушения.
Например:
- Появляется аллергическая реакция, порой возникает дерматит.
- Витаминная недостаточность.
- Дисбактериоз.
В редких случаях наблюдается грибковое поражение женских половых органов, в частности влагалища.
Панкреатит во время беременности также может протекать в стадии обострения. В этом случае повышается температура тела, начинает резко снижаться артериальное давление. У женщины также возникают сильное головокружение, часто недуг протекает с судорогами.
Если у вас возник хоть один из перечисленных признаков, немедленно обратитесь к доктору. Ведь недуг может привести к преждевременным родам, а в некоторых случаях и до летального исхода будущей мамы.
Диагностика
Основная цель диагностических мероприятий – различить основной диагноз, от токсикоза. Второй этап диагностики заключается в выздоровлении, врачи подбирают щадящие методы.
Тактика врачей:
- Выявить форму.
- Исключить осложнения.
На ранних сроках беременности при панкреатите женщину чаще всего отправляют на ультразвуковое обследование.
Помимо этого выдается направление на лабораторные методы диагностики:
- обычный анализ мочи, поможет определить какой на данный момент у женщины уровень ферментов;
- анализ крови, покажет какой гемоглобин, а также можно выяснить в каком состоянии находится белковый обмен;
- анализ кала, помогает установить информацию по перевариванию жиров.
 Отметим, выше мы писали, что пациентку направляют на УЗИ. Такая диагностика показывает изменение и структуру пораженного органа.
Отметим, выше мы писали, что пациентку направляют на УЗИ. Такая диагностика показывает изменение и структуру пораженного органа.
Обратите особое внимание! Если срок большой, то могут провести ЭГДС (эзофагогастродуоденоскопия).
Каждый должен понимать, что находясь в таком положении, необходимо защитить себя и плод от проникновения лучей. Поэтому даже при подозрении на данное заболевание, ни в коем случае не проходить рентген или КТ, ведь это приведет к осложнениям.
Принципы лечения
 Лечить любой диагноз в таком положении тяжело, ведь большую часть препаратов нельзя принимать. Лечение панкреатита при беременности происходит по определённой схеме.
Лечить любой диагноз в таком положении тяжело, ведь большую часть препаратов нельзя принимать. Лечение панкреатита при беременности происходит по определённой схеме.
В первую очередь доктор проводит полную корректировку питания будущей мамы. В зависимости от степени поражения и общего состояния пациентки специалистами подбирается специальная диетическая программа.
Второй этап заключается в понижении кислотности пищеварительных соков. Поэтому доктора используют буферные анациды.
Третий этап – заместительная терапия. Назначают один из препаратов: Мезим или Фестал. В эти лекарственные средства входят пищеварительные ферменты, которые облегчать общее состояние.
Важно! Фестал назначают только при хроническом течении недуга, в острой фазе его принимать нельзя.
Если ни один из средств не помогает, то прописывают аналоги. Самостоятельно покупать аналоги лекарственных препаратов запрещается. Ведь каждое средство обладает своим спектром действия и имеет определенные противопоказания.
Четвертый этап – назначают лекарственные препараты, которые содержат бифидобактерии. Такие лекарства способны нормализовать пищеварение и провести полную коррекцию дисбактериоза. Прописывают чаще всего Линекс (имеет противопоказания, внимательно изучите инструкцию по применению).
В заключительный этап входит нормализация желчевыводящих путей.
Многие спрашивают, можно ли лечиться народной медициной? Нет, народные методы лечения пациентке в таком положении принимать запрещается. Ведь даже безобидные лекарственные настойки и отвары наносят вред плоду. В результате возникают патологии у ребенка и осложнения у мамы.
Диетическое питание
Сразу нужно отметить важный факт, что диета – не только один из методов лечения. Правильное питание является и хорошей профилактикой при обострении хронического течения.
Если придерживаться правильного сбалансированного рациона, то можно устранить многие симптомы болезни и роды пройдут благополучно.
 Что вы должны делать:
Что вы должны делать:
- Лучше всего готовить продукты на пару, или их отваривать.
- Расширить рацион питания со II-го триместра. Но только при том условии, что вышеописанные симптомы не имеют ярко выраженной картины.
- Не стоит употреблять жирные и жареные блюда. Такое питание ухудшит работу и так воспаленной поджелудочной железы.
- Копчености и колбасные изделия исключить.
Итак, питаться при таком недуге необходимо маленький порциями, не стоит переедать.
Витамины (комплексы или фрукты) разрешается употреблять после консультации с доктором. Неправильный прием витаминов может привести к сильному нарушению ПЖ.
Выбор срока и метода родоразрешения
 Когда диагностируют болезнь, у всех возникает вопрос – как быть с родами? Ответ на этот вопрос сможет дать только доктор, ведь родоразрешение индивидуальное, зависит от срока и от степени тяжести недуга.
Когда диагностируют болезнь, у всех возникает вопрос – как быть с родами? Ответ на этот вопрос сможет дать только доктор, ведь родоразрешение индивидуальное, зависит от срока и от степени тяжести недуга.
Если болезнь возникла на I триместре, чаще всего прерывают. Если срок превышает 35 недель, то врачи настаивают на досрочных родах. В некоторых случаях проводят кесарево сечение.
Как вы видите, что такая болезнь очень опасная, поэтому необходимо вовремя распознать первые признаки и не дать недугу перейти в отягощенную форму.
