Лечение пневмонии в стационаре — схемы лечения
Пневмония – тяжелое заболевание инфекционной природы, которое в большинстве случаев лечится стационарно, ввиду тяжести течения и высокой вероятности развития осложнений, способных привести к самому неблагоприятному исходу. Тактика ведения больного с воспалением легких в большинстве случаев зависит от тяжести его стояния и степени распространенности процесса (в принципе, эти две вещи взаимосвязаны между собой), имеет, кроме того, значение, какой именно микроорганизм привел к развитию воспалительного процесса, локализующегося в нижних отделах воспалительного тракта и в паренхиме легких. Выбор лечения пневмонии в стационаре, схема лечения, оптимальная для каждого в отдельности пациента – вот что должен подобрать лечащий врач. Понятно, что раз уж больной попал в стационар, то там его хоть лечить правильно будут – прополисом дома вылечиться не получилось еще ни у кого.
Действия приемного покоя
При поступлении больного в стационар, с подозрением на пневмонию, первоочередно проводится оценка его общего состояния. Таковы стандарты. Идет сбор жалоб, анамнеза жизни, анамнеза заболевания (то есть краткой истории о том, как именно протекает заболевание у человека в данном случае, как начиналось – остро или постепенно, с чем связывает его появление и так далее). После этого необходимо оценить объективно – аускультативно выслушиваемое ослабление дыхания, наличие хрипов (как правило, мелкопузырчатых, влажных) над областью поражения, перкуторно – притупление звука в той же области, несомненно, укажет на развитие процесса воспаления легких.
Для того, чтобы оценить дыхательную недостаточность – важный прогностический признак, необходимо подсчитать частоту дыхательных движений и измерить сатурацию (уровень насыщения кислородом крови). Как правило, будет наблюдаться фебрильная лихорадка. Если же температура отсутствует – это очень плохо, так как, в любом случае, будет указывать на недостаточность иммунной системы. Низкий показатель сатурации (менее 95%) укажет на недостаточность газообмена в тканях, а потому больной будет нуждаться в реанимационных мероприятиях. При условии того, что человек не находится в угрожающем для жизни состоянии, ему показано проведение обзорной рентгенограммы грудной клетки. Именно это обследование в полной мере подтвердит диагноз воспаления легких (или же опровергнет его), так как является золотым стандартом диагностики в этом случае.
Определившись с тем, что у больного имеет место пневмония, уточняют ее вид. Главное в этом вопросе – установить, когда пациент заболел пневмонией (находясь дома или же в больнице). Отталкиваясь уже от этого, можно приблизительно установить характер микрофлоры, которая вызвала пневмонию.
Основные принципы ведения больного с воспалением легких в условиях отделения
Антибиотикотерапия
Базовой терапией любого вида воспаления легких (стандартом), вне всякого сомнения, является использование антибактериальных препаратов. Никакого лечения прополисом – это ненаучно! В зависимости от распространенности патологического процесса, общего состояния больного, характеристик возбудителя производится выбор оптимального антибактериального препарата. Если врач сталкивается с обычной внегоспитальной мелкоочаговой пневмонией, то в большинстве случаев, здесь все ограничивается не более, чем приемом пероральных форм антибиотиков.
Пенициллины
Как правило, препаратами выбора становятся защищенные пенициллины (незащищенные работают только лишь у детей до года, всем остальным их можно уже и не назначать – будет не эффективно из-за сформовавшейся к ним резистентности, устойчивости у микроорганизмов). То есть, в большинстве случаев, при пневмонии легкой формы, больному можно будет назначить тот же самый аугментин 1,0 — применять из расчета по одной таблетке три раза в день, а для детей предназначен аналог этого препарата в лекарственной форме суспензии, называется он «Амоксиклав». Препарат выпускается в дозировке 125 мл или же 250 мл. В каждой упаковке есть инструкция, следуя указаниям которой можно легко высчитать дозировку в мл на каждый прием препарата в зависимости от массы тела и возраста ребенка.
Цефалоспорины
В том случае, если требуется более сильный антибактериальный препарат, то тогда рекомендуется использовать уже какой-либо цефалоспорин в инъекционной форме. Почему так? Потому, что именно эти препараты будут эффективны в том случае, если все предыдущие не окажут терапевтического влияния. Безусловно, написано великое множество самых разнообразных трудов (как правило, американскими авторами) о том, что на самом деле, нет никакой разницы между использованием пероральных и инъекционных форм антибактериальных препаратов, что якобы есть там какие-то рандомизированные трижды обследования, которые это все подтверждают и так далее.
Однако, разница есть, что может подтвердить не один практик. Взять хотя бы теоретическое рассуждение – вводимый перорально антибиотик пока пройдет через желудочно-кишечный тракт, пока усвоится, пока попадет к органу-мишени – пройдет уже очень много времени, а, главное, львиная доля действующего вещества будет элиминирована (то есть на несколько порядков снизится биодоступность препарата). Введенный внутривенно (или хотя бы внутримышечно) препарат в значительно большей степени достигнет поставленной «цели» и окажет необходимое терапевтическое воздействие на организм человека.
Так что при неэффективности пенициллинов стоит в любом случае переходить к цефалоспоринам в инъекционной форме. Именно в инъекционной, так как в стационаре это позволить можно без всяких затруднений. Амбулаторно – да, там могут быть еще сомнения, как правило, связанные с тем, что внутримышечные вмешательства при введении антибиотика очень болезненны, а колоть в вену дома может далеко не каждый (по всем стандартам, введение внутривенно каких-либо препаратов на дому вообще запрещено).
В большинстве случаев назначается либо цефтриаксон (третье поколение) из расчета по 1 г два раза в день внутривенно или внутримышечно с перерывом в двенадцать часов. Согласно аналогичной схеме назначаются и близкородственные антибиотики – цефтазидим или же цефоперазон. Курс лечения составляет не менее десяти дней. Реже назначается цефуроксим (зинацеф, аксеф) из расчета 1,5 г три раза в день, по такой же схеме, только интервал введения будет составлять восемь часов между инъекциями. Курс точно так же, не должен быть менее, чем десять дней.
Необходимо отметить, что первые два поколения цефалоспоринов в большей степени действуют на граммположительную флору, два остальных – на граммнегативную. Учитывая то, что, как правило, более тяжелые инфекционные процессы вызваны именно граммнегативной флорой, то при более тяжелых пневмониях назначается антибиотик третьего или даже четвертого поколения – цефепим рекомендован к использованию при подозрении на госпитальную инфекцию или же при неэффективности представителей первых двух групп, что стало видно после их использования. Если уже и такие сильные антибиотики не имеют должного воздействия, необходимо уже всерьез задумываться о целесообразности лечения пациента в условиях отделения реанимации и интенсивной терапии. К этому времени уже, как правило, будет готов посев мокроты с определением чувствительности микрофлоры к антибиотикам, так что терапия не будет проводиться эмпирически. Необходимо, опять же, отталкиваться от состояния больного.
Макролиды
Бывают случаи, когда просто сохраняется вялотекущая пневмония, которая не реагирует на лечение вышеуказанными препаратами. В таком случае, вероятнее всего есть попадание на атипичный возбудитель, который не чувствителен к антибактериальным препаратам бета-лактамного ряда, а значит – к проводимому лечению необходимо просто-напросто добавить любой из макролидов. Как правило, рекомендуется азитромицин 500 мг или же клацид в аналогичной дозировке. Применяется по одной таблетке один раз в день в течении не менее десяти дней. Единственный антибиотик, который можно применять у беременных – это роксилид (рокситромицин), назначается по аналогичной вышеприведенной схеме в дозировке по 3000000 Ед. Важное замечание – даже в том случае, если больной переходит с бета-лактамного антибиотика на макролид, бета-лактамный антибиотик нельзя прекращать употреблять, необходимо придерживаться курса не менее десяти дней по той причине, что если не будет выдержан в полной мере курс приема, то в дальнейшем, после допущенного нарушения графика приема, разовьется резистентность микроорганизмов к этому бета-лактаму. Самая распространенная ошибка пациентов (судя по наблюдениям), которые лечатся не в стационаре – после наступления улучшения сразу же прекращать прием антибиотика. В дальнейшем их будет лечить намного сложнее, даже при том условии, что не будет рецидива именно этого заболевания. Никакого лечения прополисом – только указанные схемы!
Тактика ведения в сложных клинических случаях
При том условии, что будет наблюдаться прогрессирование патологического процесса и ухудшаться состояние больного дальше, необходимо будет применение более сильных антибиотиков. В условиях стационара это будет амикацин — 15 мг/кг в сутки в 3 приема, фторхинолон респираторной группы — левофлоксацин, внутривенно капельно по 100 мг два раза в день, возможно применение любого из карбапенемов – имипенем или меропенем 0,5 г три раза в день внутривенно капельно, в самом крайнем случае – ванкомицин по 0,5 г 4 раза или по 1 г 2 раза в сутки внутривенно струйно, но это уже после всех возможных вариантов.
В отделениях реанимации и интенсивной терапии актуально использование при пневмонии комбинации антибактериальных препаратов. Как правило, в комбинацию входят тиенам, амикацин и ванкомицин. Такого рода схема лечения перекрывает всю известную ныне существующую микрофлору (в том числе даже самую устойчивую госпитальную – метициллинрезистентный стафилококк и синегнойную палочку), однако, микрофлора кишечника после такого лечения пострадает очень сильно, будет восстанавливаться на протяжении длительного периода времени (не меньше одного месяца).
Симптоматическая терапия
Кроме антибиотикотерапии при пневмонии обязательно использование пробиотиков – линекс, лактовит или йогурт назначается из расчета по одной капсуле трижды в день. Это позволит избежать всех возможных диспепсических расстройств после проведенного лечения, прополис антибиотики не заменит.
Важный компонент лечения пневмонии – муколитические препараты. Рекомендована схема из отхаркивающего препарата – амброксола, лазолвана, ацетилцистеина или карбоцистеина из расчета по одной таблетке трижды в день вместе с препаратом, снимающим отек дыхательных путей – эреспал или аскорил по той же самой схеме.
Жаропонижающая терапия проводится при помощи нестероидных противовоспалительных препаратов – нимесил, парацетамол, ибупрофен. Их применять следует только при повышении температуры тела до 38,0 градусов Цельсия. С инфузионной терапией нужно быть предельно осторожным – задержка жидкости в организме, которая происходит на биохимическом уровне в сочетании с обильным «наводнением» внутривенно может закончиться отеком головного мозга, особенно у детей, у взрослых не так. Употребление прополиса нецелесообразно, вопреки распространенному заблуждению. Более того, у аллергиков прополис может вызвать осложнения. Диспансерное наблюдение потребуется не только у терапевта, но и у аллерголога.
Показана при отсутствии лихорадки и на стадии восстановления терапия с помощью ингаляций. Применяются соляно-щелочные ингаляции, после них ингаляции с амбробене и с декасаном в течении пяти минут три раза в день. Никакого лечения прополисом. Рекомендована у взрослых ЛФК при восстановлении после перенесенного заболевания, диспансерное наблюдение в течение года.
Выводы
Оптимальная схема лечения в стационаре пневмонии – цефтриаксон по 1 г дважды в день с интервалом восемь часов, линекс по одной таблетке трижды в день, амброксол и эреспал по одной таблетке трижды в день. Жаропонижающая терапия при необходимости, совсем немного «капельниц». Ингаляции при улучшении состояния, для улучшения отхождения мокроты, после стабилизации состояния. Никакого лечения прополисом у взрослых. И это все – при постоянном мониторинге состояния пациента, а в дальнейшем диспансерное наблюдение по месту жительства, амбулаторно.
Советуем почитать: Проведение ингаляций при пневмонии
Видео: Пневмония. Как не умереть от воспаления легких
jmedic.ru
Как лечить пневмонию у детей?
Воспаление лёгких у ребёнка – острый процесс инфекционного типа, поражающий ткани органа дыхания, и имеет вирусную, грибковую, смешанную или бактериальную форму, часто возникает как осложнение респираторных болезней. Своевременное лечение пневмонии у детей на ранней стадии помогает избежать нежелательных последствий. Для эффективной терапии важно верно определить возбудитель заболевания и подобрать действенный метод лечения.

Важно при первых симптомах обратиться к доктору, чтобы потом не пришлось лечить осложнения
Лечение в домашних условиях или стационар
В домашних условиях терапия ребёнка, больного пневмонией, осуществляется только после проведения диагностики и назначения медикаментозных средств лечащим врачом.
Она разрешена в следующих случаях:
- пневмония протекает в лёгкой форме;
- ребёнок старше 3 лет;
- родители могут обеспечить соблюдение всех санитарных условий;
- отсутствуют такие осложнения, как интоксикация и дыхательная недостаточность.
Внебольничная пневмония возникает в случае отсутствия правильно подобранной терапии инфекции острой формы на дому.
При лечении в домашних условиях родители должны строго придерживаться всех рекомендаций врачей, следить за соблюдением ребёнком постельного режима, давать обильное питье, ежедневно проветривать помещение. Доктор посещает больного ежедневно для проверки состояния здоровья и, при необходимости, корректировке дозировки препаратов. 
Домашнее лечение разрешено только при легкой форме болезни
Показания для лечения больного ребёнка в стационаре:
- Тяжёлое течение заболевания. Если развитие болезни сопровождается нарушением процесса кровоснабжения, дыхательной недостаточностью, резким падением артериального давления или развитием плеврита. Особую опасность для здоровья малыша несёт прикорневая пневмония, поскольку она тяжело поддаётся диагностике.
- Крупозная пневмония. Основное отличие от очаговой формы – одновременно поражает несколько лёгочных долей и увеличивает шанс возникновения осложнений.
- Возраст. У детей младше 3 лет может привести к остановке дыхания.
- Наличие болезней хронического типа, слабый иммунитет и врождённые пороки развития увеличивают риск возникновения осложнений.
Восстановительный период после лечения может занять от месяца до года – он напрямую зависит от тяжести перенесённой болезни.
Основная схема лечения пневмонии у детей
Метод лечения напрямую зависит от возраста больного:

При назначении лечения доктор обязательно учитывает возрастные особенности больного
- Дети до полугода. Чаще всего возбудителем болезни являются хламидии, кишечная палочка или золотистый стафилококк. Назначается применение антибактериальных препаратов широкого спектра действия на начальной стадии лечения до получения результатов анализов, подтверждающих тип возбудителя.
- Возраст до 6 лет. Нередко развивается острая пневмония. Основные возбудители – пневмококки, в редких случаях микоплазма. Используются антибиотики пенициллинового ряда, цефалоспорины 1–2 поколения и макролиды.
- Дети с 6 до 15 лет. Возбудителями болезни являются хламидии, пневмококки и микоплазма. Для лечения используется пенициллин с клавулановой кислотой и цефалоспорины 1 поколения.
Стандарты внебольничного лечения подразумевают применение в терапии Амоксициллина – это лекарство борется с большинством возбудителей бактериальной пневмонии. Для лучшего терапевтического эффекта, допустимо сочетание этого средства с Азитромицином и Кларитромицином.
Основной протокол лечения внутрибольничной пневмонии основывается на применении цефалоспоринов в сочетании с ингибитор-устойчивыми пенициллинами.
Перед началом применения любого медикамента важно убедиться в отсутствии у ребёнка аллергической реакции на компоненты лекарства.
Курс лечения антибактериальными лекарствами составляет не менее 10 дней. После стабилизации показателя температуры и устранения хрипов для укрепления полученного эффекта важно принимать антибиотики ещё на протяжении 2–3 дней. Преждевременный отказ от приёма медикаментов увеличивает риск развития рецидивов по причине развития устойчивости к компонентам лекарств вредоносных микроорганизмов.
После устранения клинических симптомов пациенту следует сделать рентгенографию и аускультативное прослушивание лёгких. Для терапии дополнительных симптомов заболевания применяется электрофорез и физиотерапия.
При сегментарной локализации развивается вялотекущая форма пневмонии. Назначение антибиотиков осуществляется по результатам анализов. Также следует осуществлять ингаляции с бронхолитиками. Продолжительность лечения составляет более 6 недель.
Медикаментозная терапия
Чтобы вылечить пневмонию у ребёнка, лекарства подбираются с учётом вида детской пневмонии и негативных симптомов, сопровождающих течение заболевания.
Этиотропные средства
Действие лекарственных средств, используемых в этиотропной терапии, направлено на устранение возбудителя болезни. К этим средствам относятся:
Для лечения используют разные препараты,, среди которых обязательно будут антибиотики
- Антибиотики широкого спектра действия пенициллинового ряда. Используются в лечении бактериальной пневмонии, эффективны при лёгкой и средней форме болезни. К ним относятся Амоксиклав, Аугментин.
- Цефалоспорины 2 поколения. Используются при выявлении аллергической реакции на пенициллин. К лекарствам этой группы относятся Цефазолин, Цефоруксим.
- Макролиды. Включаются в состав комбинированной терапии, назначаются при атипичной пневмонии, которая подразделяется на хламидийную и микоплазменную формы. Примеры действенных лекарств этой группы: Рокситромицин, Джозамицин, Азитромицин, Кларитромицин, Сумамед.
- Аминогликозиты 1–3 поколения. Применяются в случае отсутствия чувствительности пневмококкового возбудителя к ампициллинам. К ним относится Сульфат гентамицина.
- Микотические препараты. Применяются в лечении грибковой пневмонии. К ним относятся Флуконазол, Кетоконазол, Дифлюкан.
- Цефалоспорины 3 и 4 поколения. Назначаются при тяжёлом течении заболевания и в случае, если пневмония сопровождается развитием других болезней. Цефеиксим, Цефтриаксон, Цефотаксим.
Важно!Если лечение одновременно включает использование нескольких групп антибактериальных препаратов важно изучить эффекты, возникающие при взаимодействии активных компонентов этих лекарств. Подобная терапия применяется у новорождённых, если возбудителем пневмонии является клебсиелла, листерия или стрептококки группы В.
Симптоматические препараты
Помимо антибиотиков применяются другие группы препаратов, действие которых направлено на устранение сопутствующей негативной симптоматики. К ним относятся:

При пневмонии нужно обязательно бивать температуру, с этим отлично справляется парацетамол
- Жаропонижающие. Чтобы снизить температуру у ребёнка назначается Парацетамол, Нурофен, Панадол, Калпол. Вышеперечисленные медикаменты можно начинать использовать при температуре от 38 градусов.
- Обезболивающие. Для устранения болевых ощущений чаще всего используется Ибупрофен и Новокаин.
- Бронхолитики. Применяются для увеличения просвета дыхательных путей и снятия спазма. К действенным средствам относятся Беродуал, Сальбутамол, Теофиллин, Эуфиллин.
- Антигистаминные. Помогают устранить отёк лёгких при осложнённой пневмонии или аллергическом типе болезни. Лекарства этой группы – Кетотифен, Цетрин, Кларитин.
- Пробиотики. Используются для предотвращения развития дисбактериоза после окончания курса приёма антибиотиков или одновременно с ними. Основные лекарства этой группы – Йогурт, Хилак Форте, Бифиформ.
- Иммуномодуляторы. Для нормализации работы иммунной системы используется Иммунал.
- Муколитические. Эффективно устраняют кашель, способствуют разжижению мокроты, ускоряют процесс её отхождения. Детям показано использование Амброксола, АЦЦ, Лазолвана, Флюдитека, Бромгексина.
Важно!При резком падении артериального давления, обезвоживании организма или расстройстве микроциркуляции показано лечение с применением инфузий. Они проводятся внутривенно с использованием глюкозы или физиологического раствора.
Лечение народными средствами
В качестве дополнения к общей терапии детской пневмонии используются следующие народные средства:

Мед должен быть в рационе всегда, независимо от того болеет человек или нет
| Наименование | Способ приготовления и правила приёма |
| Редька и мёд | Корнеплод поместить в ёмкость хвостиком вниз, вырезать сверху углубление, поместить в него 1–2 ч. л. мёда, дать настояться 30 минут. Принимать полученный сок по 1 ч. л. 3 раза в сутки |
| Крапива | Залить 1 ст. л. измельчённого растения 300 мл кипячёной воды, настоять 1 час. Давать ребёнку по 100 мл 3 раза в день |
| Травяной сбор | Соединить по 1 ч. л. сосновых почек, мать-и-мачехи, измельчённых овсяных семян, ромашки, календулы, листьев чёрной смородины и плодов боярышника. Залить полученный состав 1 л кипятка, настоять 1 час. Давать ребёнку по 100 мл 5 раз в сутки |
| Гусиный жир | Смешать 2 ст. л. жира с 1 ст. л. мёда, убрать смесь в холодильник до застывания. Средством растирать ежедневно спину и грудь ребёнка |
| Молочная смесь | Добавить в 300 мл молока 2 измельчённых зубчика чеснока, подогреть напиток, но не доводить его до кипения, добавить 1 ст. л. мёда. Смесь давать ребёнку по 100 мл 3 раза в сутки |
| Алоэ | Срезать с растения несколько листьев и положить в холодильник на 4–6 часов. Утром измельчить их при помощи мясорубки, добавить 1 ч. л. соли. Оставить на 30 минут для выделения сока. Отжать и употреблять по 1 ст. л. утром и вечером за 1 час до приёма пищи |
| Барсучий жир | Принимать 3 раза в день перед едой по 1 ч. л. Можно добавлять в 150 мл молока |
| Лук с мёдом | Натереть луковицу на тёрке и выжать сок, смешать с мёдом в соотношении 1:1. Пить по 1 ч. л. за 20 минут до приёма пищи по 3 раза в сутки |

Барсучий жир является профилактическим народным средством и помогает справится с воспалением
Детскую пневмонию не лечат при помощи горчичников, банок и различных прогревающих процедур.
Комаровский о пневмонии у детей
Детский врач-педиатр Евгений Комаровский особое внимание уделяет терапии больных детей в домашних условиях. Он отмечает основные симптомы, свидетельствующие о развитии пневмонии:
- Первые 2–3 дня повышается температура от 37 до 38,5 градусов, наблюдается ухудшение аппетита и чрезмерная потливость. В дальнейшем появляется одышка, сухой кашель, хрипы при вдохах и нарушение сна. С первыми симптомами возникает чувство тошноты и рвота.
- При обострении пневмонии нарушается работа пищеварительного тракта, появляются боль в грудной клетке, ребёнок начинает терять вес.
Доктор отмечает, что в ряде случаев течение болезни может протекать без кашля и повышения температуры.
Лечение детей в раннем возрасте должно осуществляться с обязательным использованием антибиотических лекарственных препаратов – они помогают устранить негативную симптоматику и устранить причину болезни. Дозировку и продолжительность лечения должен рассчитать лечащий врач.
В большинстве случаев пневмония у детей развивается вследствие самолечения, неправильного ухода за малышом и отказа от своевременной помощи квалифицированных специалистов. Доктор считает, что предотвратить развитие пневмонии можно при помощи следующих профилактических мер:
- приём поливитаминных комплексов, подобранных с учётом индивидуальных особенностей организма больного ребёнка;
- исключение контактов с больными людьми;
- сбалансированная диета и обильное питье;
- соблюдение правил личной гигиены.
Воспаление лёгких у детей возникает в результате незрелости дыхательных путей и не сформированной иммунной системы. Эффективность лечения пневмонии напрямую зависит от правильно подобранной схемы лечения и регулярного контроля состояния больного. Бесконтрольная терапия увеличивает риск развития таких осложнений, как плеврит, сепсис, абсцесс лёгкого или токсический шок.
 Загрузка…
Загрузка…medboli.ru
ЛЕЧЕНИЕ ПНЕВМОНИЙ у детей ⋆ Педиатрия
Лечение внебольничных пневмоний
Лечение неосложненных форм пневмонии можно проводить в домашних условиях. Ребенку показан постельный режим, расширяемый при нормализации температуры и улучшении самочувствия, адекватный водный режим.
Госпитализация показана детям первого полугодия жизни, детям всех возрастов с осложненной пневмонией, больным, имеющим признаки гипоксии, выраженной дегидратации, пациентам с тяжелой сопутствующей патологией, детям при отсутствии условий для их лечения на дому (социальные показания), при отсутствии эффекта через 36-48 ч стартовой амбулаторной терапии.
При неосложненной пневмонии достаточно проведения оральной регидратации. Суточный объем выпиваемой жидкости должен быть не менее 700-1000 мл. Отсутствие у больных чувства жажды свидетельствует о развитии гипергидратации, так как в острый период пневмонии повышается уровень секреции вазопрессина и увеличивается реабсорбция воды в почках, что требует осторожного подхода к инфузионной терапии. Показаниями для инфузионной терапии служат выраженное обезвоживание, коллапс, микроциркуляторные нарушения, угроза ДВС. При дыхательной недостаточности показан увлажненный кислород, при декомпенсированной дыхательной недостаточности — ИВЛ.
Антибактериальная терапия внебольничных пневмоний
Успешное лечение пневмоний зависит от рационального выбора антибиотика и быстрого начала лечения. Оптимальное время от
клинической манифестации до введения первой дозы антибиотика — 4-8 ч, поэтому начальная терапия — эмпирическая.
Пневмококк остается ведущим респираторным патогеном, вызывающим внебольничную пневмонию, поэтому начальная терапия при типичной пневмонии направлена именно на этот возбудитель. В некоторых странах Европы (Испания, Франция, Венгрия) устойчивость пневмококка к пенициллину достигла 30-60% всех штаммов. В России, по данным многоцентрового исследования ПЕГАС-2, умеренно резистентные штаммы пневмококка составили 8,3%, в этих случаях возможна клиническая эффективность при использовании высоких доз пенициллина, 1,9% штаммов пневмококка проявляли высокую резистентность к пенициллину.
pediatrino.ru
Лечение пневмонии у детей – самые эффективные средства
Воспаление лёгких у ребёнка – острый процесс инфекционного типа, поражающий ткани органа дыхания, и имеет вирусную, грибковую, смешанную или бактериальную форму, часто возникает как осложнение респираторных болезней. Своевременное лечение пневмонии у детей на ранней стадии помогает избежать нежелательных последствий. Для эффективной терапии важно верно определить возбудитель заболевания и подобрать действенный метод лечения.


Важно при первых симптомах обратиться к доктору, чтобы потом не пришлось лечить осложнения
Лечение в домашних условиях или стационар
В домашних условиях терапия ребёнка, больного пневмонией, осуществляется только после проведения диагностики и назначения медикаментозных средств лечащим врачом.
Она разрешена в следующих случаях:
- пневмония протекает в лёгкой форме;
- ребёнок старше 3 лет;
- родители могут обеспечить соблюдение всех санитарных условий;
- отсутствуют такие осложнения, как интоксикация и дыхательная недостаточность.
Внебольничная пневмония возникает в случае отсутствия правильно подобранной терапии инфекции острой формы на дому.
При лечении в домашних условиях родители должны строго придерживаться всех рекомендаций врачей, следить за соблюдением ребёнком постельного режима, давать обильное питье, ежедневно проветривать помещение. Доктор посещает больного ежедневно для проверки состояния здоровья и, при необходимости, корректировке дозировки препаратов.


Домашнее лечение разрешено только при легкой форме болезни
Показания для лечения больного ребёнка в стационаре:
- Тяжёлое течение заболевания. Если развитие болезни сопровождается нарушением процесса кровоснабжения, дыхательной недостаточностью, резким падением артериального давления или развитием плеврита. Особую опасность для здоровья малыша несёт прикорневая пневмония, поскольку она тяжело поддаётся диагностике.
- Крупозная пневмония. Основное отличие от очаговой формы – одновременно поражает несколько лёгочных долей и увеличивает шанс возникновения осложнений.
- Возраст. У детей младше 3 лет может привести к остановке дыхания.
- Наличие болезней хронического типа, слабый иммунитет и врождённые пороки развития увеличивают риск возникновения осложнений.
Восстановительный период после лечения может занять от месяца до года – он напрямую зависит от тяжести перенесённой болезни.
Основная схема лечения пневмонии у детей
Метод лечения напрямую зависит от возраста больного:


При назначении лечения доктор обязательно учитывает возрастные особенности больного
- Дети до полугода. Чаще всего возбудителем болезни являются хламидии, кишечная палочка или золотистый стафилококк. Назначается применение антибактериальных препаратов широкого спектра действия на начальной стадии лечения до получения результатов анализов, подтверждающих тип возбудителя.
- Возраст до 6 лет. Нередко развивается острая пневмония. Основные возбудители – пневмококки, в редких случаях микоплазма. Используются антибиотики пенициллинового ряда, цефалоспорины 1–2 поколения и макролиды.
- Дети с 6 до 15 лет. Возбудителями болезни являются хламидии, пневмококки и микоплазма. Для лечения используется пенициллин с клавулановой кислотой и цефалоспорины 1 поколения.
Стандарты внебольничного лечения подразумевают применение в терапии Амоксициллина – это лекарство борется с большинством возбудителей бактериальной пневмонии. Для лучшего терапевтического эффекта, допустимо сочетание этого средства с Азитромицином и Кларитромицином.
Основной протокол лечения внутрибольничной пневмонии основывается на применении цефалоспоринов в сочетании с ингибитор-устойчивыми пенициллинами.
Перед началом применения любого медикамента важно убедиться в отсутствии у ребёнка аллергической реакции на компоненты лекарства.
Курс лечения антибактериальными лекарствами составляет не менее 10 дней. После стабилизации показателя температуры и устранения хрипов для укрепления полученного эффекта важно принимать антибиотики ещё на протяжении 2–3 дней. Преждевременный отказ от приёма медикаментов увеличивает риск развития рецидивов по причине развития устойчивости к компонентам лекарств вредоносных микроорганизмов.
После устранения клинических симптомов пациенту следует сделать рентгенографию и аускультативное прослушивание лёгких. Для терапии дополнительных симптомов заболевания применяется электрофорез и физиотерапия.
При сегментарной локализации развивается вялотекущая форма пневмонии. Назначение антибиотиков осуществляется по результатам анализов. Также следует осуществлять ингаляции с бронхолитиками. Продолжительность лечения составляет более 6 недель.
Медикаментозная терапия
Чтобы вылечить пневмонию у ребёнка, лекарства подбираются с учётом вида детской пневмонии и негативных симптомов, сопровождающих течение заболевания.
Этиотропные средства
Действие лекарственных средств, используемых в этиотропной терапии, направлено на устранение возбудителя болезни. К этим средствам относятся:

Для лечения используют разные препараты,, среди которых обязательно будут антибиотики
- Антибиотики широкого спектра действия пенициллинового ряда. Используются в лечении бактериальной пневмонии, эффективны при лёгкой и средней форме болезни. К ним относятся Амоксиклав, Аугментин.
- Цефалоспорины 2 поколения. Используются при выявлении аллергической реакции на пенициллин. К лекарствам этой группы относятся Цефазолин, Цефоруксим.
- Макролиды. Включаются в состав комбинированной терапии, назначаются при атипичной пневмонии, которая подразделяется на хламидийную и микоплазменную формы. Примеры действенных лекарств этой группы: Рокситромицин, Джозамицин, Азитромицин, Кларитромицин, Сумамед.
- Аминогликозиты 1–3 поколения. Применяются в случае отсутствия чувствительности пневмококкового возбудителя к ампициллинам. К ним относится Сульфат гентамицина.
- Микотические препараты. Применяются в лечении грибковой пневмонии. К ним относятся Флуконазол, Кетоконазол, Дифлюкан.
- Цефалоспорины 3 и 4 поколения. Назначаются при тяжёлом течении заболевания и в случае, если пневмония сопровождается развитием других болезней. Цефеиксим, Цефтриаксон, Цефотаксим.
Важно!
Если лечение одновременно включает использование нескольких групп антибактериальных препаратов важно изучить эффекты, возникающие при взаимодействии активных компонентов этих лекарств. Подобная терапия применяется у новорождённых, если возбудителем пневмонии является клебсиелла, листерия или стрептококки группы В.
Симптоматические препараты
Помимо антибиотиков применяются другие группы препаратов, действие которых направлено на устранение сопутствующей негативной симптоматики. К ним относятся:

При пневмонии нужно обязательно бивать температуру, с этим отлично справляется парацетамол
- Жаропонижающие. Чтобы снизить температуру у ребёнка назначается Парацетамол, Нурофен, Панадол, Калпол. Вышеперечисленные медикаменты можно начинать использовать при температуре от 38 градусов.
- Обезболивающие. Для устранения болевых ощущений чаще всего используется Ибупрофен и Новокаин.
- Бронхолитики. Применяются для увеличения просвета дыхательных путей и снятия спазма. К действенным средствам относятся Беродуал, Сальбутамол, Теофиллин, Эуфиллин.
- Антигистаминные. Помогают устранить отёк лёгких при осложнённой пневмонии или аллергическом типе болезни. Лекарства этой группы – Кетотифен, Цетрин, Кларитин.
- Пробиотики. Используются для предотвращения развития дисбактериоза после окончания курса приёма антибиотиков или одновременно с ними. Основные лекарства этой группы – Йогурт, Хилак Форте, Бифиформ.
- Иммуномодуляторы. Для нормализации работы иммунной системы используется Иммунал.
- Муколитические. Эффективно устраняют кашель, способствуют разжижению мокроты, ускоряют процесс её отхождения. Детям показано использование Амброксола, АЦЦ, Лазолвана, Флюдитека, Бромгексина.
Важно!
При резком падении артериального давления, обезвоживании организма или расстройстве микроциркуляции показано лечение с применением инфузий. Они проводятся внутривенно с использованием глюкозы или физиологического раствора.
Лечение народными средствами
В качестве дополнения к общей терапии детской пневмонии используются следующие народные средства:


Мед должен быть в рационе всегда, независимо от того болеет человек или нет
| Наименование | Способ приготовления и правила приёма |
| Редька и мёд | Корнеплод поместить в ёмкость хвостиком вниз, вырезать сверху углубление, поместить в него 1–2 ч. л. мёда, дать настояться 30 минут. Принимать полученный сок по 1 ч. л. 3 раза в сутки |
| Крапива | Залить 1 ст. л. измельчённого растения 300 мл кипячёной воды, настоять 1 час. Давать ребёнку по 100 мл 3 раза в день |
| Травяной сбор | Соединить по 1 ч. л. сосновых почек, мать-и-мачехи, измельчённых овсяных семян, ромашки, календулы, листьев чёрной смородины и плодов боярышника. Залить полученный состав 1 л кипятка, настоять 1 час. Давать ребёнку по 100 мл 5 раз в сутки |
| Гусиный жир | Смешать 2 ст. л. жира с 1 ст. л. мёда, убрать смесь в холодильник до застывания. Средством растирать ежедневно спину и грудь ребёнка |
| Молочная смесь | Добавить в 300 мл молока 2 измельчённых зубчика чеснока, подогреть напиток, но не доводить его до кипения, добавить 1 ст. л. мёда. Смесь давать ребёнку по 100 мл 3 раза в сутки |
| Алоэ | Срезать с растения несколько листьев и положить в холодильник на 4–6 часов. Утром измельчить их при помощи мясорубки, добавить 1 ч. л. соли. Оставить на 30 минут для выделения сока. Отжать и употреблять по 1 ст. л. утром и вечером за 1 час до приёма пищи |
| Барсучий жир | Принимать 3 раза в день перед едой по 1 ч. л. Можно добавлять в 150 мл молока |
| Лук с мёдом | Натереть луковицу на тёрке и выжать сок, смешать с мёдом в соотношении 1:1. Пить по 1 ч. л. за 20 минут до приёма пищи по 3 раза в сутки |


Барсучий жир является профилактическим народным средством и помогает справится с воспалением
Детскую пневмонию не лечат при помощи горчичников, банок и различных прогревающих процедур.
Комаровский о пневмонии у детей
Детский врач-педиатр Евгений Комаровский особое внимание уделяет терапии больных детей в домашних условиях. Он отмечает основные симптомы, свидетельствующие о развитии пневмонии:
- Первые 2–3 дня повышается температура от 37 до 38,5 градусов, наблюдается ухудшение аппетита и чрезмерная потливость. В дальнейшем появляется одышка, сухой кашель, хрипы при вдохах и нарушение сна. С первыми симптомами возникает чувство тошноты и рвота.
- При обострении пневмонии нарушается работа пищеварительного тракта, появляются боль в грудной клетке, ребёнок начинает терять вес.
Доктор отмечает, что в ряде случаев течение болезни может протекать без кашля и повышения температуры.
Лечение детей в раннем возрасте должно осуществляться с обязательным использованием антибиотических лекарственных препаратов – они помогают устранить негативную симптоматику и устранить причину болезни. Дозировку и продолжительность лечения должен рассчитать лечащий врач.
В большинстве случаев пневмония у детей развивается вследствие самолечения, неправильного ухода за малышом и отказа от своевременной помощи квалифицированных специалистов. Доктор считает, что предотвратить развитие пневмонии можно при помощи следующих профилактических мер:
- приём поливитаминных комплексов, подобранных с учётом индивидуальных особенностей организма больного ребёнка;
- исключение контактов с больными людьми;
- сбалансированная диета и обильное питье;
- соблюдение правил личной гигиены.
Воспаление лёгких у детей возникает в результате незрелости дыхательных путей и не сформированной иммунной системы. Эффективность лечения пневмонии напрямую зависит от правильно подобранной схемы лечения и регулярного контроля состояния больного. Бесконтрольная терапия увеличивает риск развития таких осложнений, как плеврит, сепсис, абсцесс лёгкого или токсический шок.
Легкие
lechusdoma.ru
как и чем лечить, применение препаратов и уколов
Несмотря на усовершенствование лекарственных препаратов, методов диагностики и способов лечения, детская пневмония входит в 10 заболеваний, которые приводят к летальному исходу. У детей заболевание чаще всего возникает, как осложнение на фоне других инфекционных болезней.
Лечение дома и показания к госпитализации
За последние 5 лет смертность детей от пневмонии, благодаря усилиям медиков, заметно сократилась. Сегодня врачи избирательней подходят к выбору антибактериальных препаратов, без которых воспаление легких невозможно вылечить.
В большинстве случаев лечение пневмонии у детей разрешается проводить на дому. Следуя медицинским правилам, доктор обязан посещать такого пациента ежедневно, чтобы наблюдать изменения в состоянии здоровья, по необходимости корректировать дозировку антибактериальных препаратов.
На основании лабораторных анализов и рентген снимка легких, разрешается пневмонию у ребенка лечить в домашних условиях:
 если нет признаков интоксикации и патологии дыхательной функции;
если нет признаков интоксикации и патологии дыхательной функции;- при обеспечении всех санитарных условий для лечения на дому;
- детям после 3 лет;
- при нетяжелых формах заболевания;
- если доктор уверен в сознательности родителей и их четком следовании инструкциям.
Иногда лечение пневмонии начинается в инфекционном отделении, но ребенок быстро поправляется и к концу курса антибиотиков, его могут выписать домой для завершения терапии. Однозначными показаниями для госпитализации при воспалении легких считаются:
- Крупозная пневмония. В отличие от очаговой пневмонии, крупозная форма заболевания поражает несколько долей легкого, в результате чего повышается риск осложнений.
- Тяжелое течение болезни и сопутствующие осложнения. Если у ребенка фиксируется падение артериального давление, признаки дыхательной недостаточности, нарушение сознания, абсцесс легкого, развитие плеврита, он должен круглосуточно находится под наблюдением специалистов.
 Возраст. Пневмония у грудных детей считается серьезной угрозой для жизни. В связи с особенностями анатомического строения, у малышей до 3 лет осложнения воспаление легких могут вызвать остановку дыхания.
Возраст. Пневмония у грудных детей считается серьезной угрозой для жизни. В связи с особенностями анатомического строения, у малышей до 3 лет осложнения воспаление легких могут вызвать остановку дыхания.- Неблагоприятные условия лечения на дому. В плохих бытовых условиях (отсутствие горячей воды, захламленность помещения и. т. д) лечение воспаления легких у детей невозможно.
- Состояние иммунитета. Независимо от возраста пациента, если имеются серьезные хронические заболевания, требующие наблюдения медицинских работников, доктор имеет право настоять на госпитализации.
Если диагностирована тяжелая форма заболевания, мать также госпитализируют. Ребенка иногда помещают в отдельный бокс во избежание инфицирования других детей.
к оглавлению ↑Принцип отбора лекарств
Выбор стартового антибиотика зависит от предполагаемого возбудителя болезни и возраста маленького пациента. Воспалительный процесс в легких могут вызвать гемофильная палочка, микоплазма, пневмококки, легионелла и другие патогенные микроорганизмы.
Как вылечить пневмонию у детей разного возраста? Отталкиваясь от медицинской статистики и врачебного опыта чаще всего используются следующие препараты:
- Дети от 1 до 6 месяцев. В большинстве случаев в этом возрасте возбудителем пневмонии становятся золотистый стафилококк, кишечная палочка, хламидии. Наиболее эффективны в отношении этих микроорганизмов антибиотики пенициллинового ряда. При обнаружении кишечной палочки есть необходимость дополнительно значить Гентамицин.
 Дети от полугода до 6 лет. Среди возбудителей пневмонии лидируют пневмококки, реже микоплазма. При отсутствии осложнений препаратом выбора становятся антибиотики группы пенициллинового ряда или макролиды. Если присутствует аллергия на пенициллин, применяются цефалоспорины 1, 2 или 3 поколения.
Дети от полугода до 6 лет. Среди возбудителей пневмонии лидируют пневмококки, реже микоплазма. При отсутствии осложнений препаратом выбора становятся антибиотики группы пенициллинового ряда или макролиды. Если присутствует аллергия на пенициллин, применяются цефалоспорины 1, 2 или 3 поколения.- Дети от 6 до 15 лет. Вероятные возбудитель заболевания — пневмококки, микоплазма и хламидии. Классический вариант антибиотика: пенициллин с клавулановой кислотой, цефалоспорины 1 поколения.
Особое внимание уделяется заболеванию у новорожденных. В этом возрасте виновником пневмонии чаще всего являются клебсиелла, стрептококки группы В, листерия. Из-за угрозы жизни, возможно назначение 2 или 3 антибактериальных препарата одновременно.
При атипичной пневмонии обычно назначаются макролиды (Джозамицин, Кларитромицин, Азитромицин), поскольку патогенные возбудители болезни наиболее чувствительны к данному виду антибиотиков.
При правильном выборе препарата улучшение состояния здоровья наблюдается на 2-3 день после начала курса лечения.
 Положительная динамика при осложненной форме пневмонии отмечается спустя 72 часа:
Положительная динамика при осложненной форме пневмонии отмечается спустя 72 часа:
- показатели температуры тела нормализуются или снижаются до субфебрильной отметки;
- стабилизируется общее состояние: улучшается аппетит, уходит апатия, слабость;
- уменьшается частота пульса и дыхания.
Несмотря на эффективность антибиотиков тетрациклинового и фторхинолонового ряда, детям до 12 лет при лечении пневмонии они противопоказаны.
к оглавлению ↑Базовые схемы лечения
Чтобы понять, как лечить пневмонию у детей, следует проанализировать исходные данные больного: возраст, вес, сопутствующие заболевания, тяжесть течения болезни.
В условиях стационара детям назначаются антибиотики в виде внутримышечных инъекций. Уколы делают через каждые 6 часов. Для разведения лекарства используют новокаин, физиологический раствор, воду для инъекций. Для ускорения рассасывания гематом после уколов, разрешается нанесение йодной сеточки.
Традиционные схемы терапии:
Амоксициллин в комбинации с клавулановой кислотой детям младше 12 лет по 40 мг на килограмм веса, разбивают на 3 приема.
 Принимать каждые 8 часов в форме суспензии или через капельницу внутривенно.
Принимать каждые 8 часов в форме суспензии или через капельницу внутривенно.- Цефтриаксон в дозировке по 50мг 2 раза в сутки, необходимо разводить Новокаином или Лидокаином.
- Амоксициллин и сульбактам через внутримышечную инъекцию в расчете 40-60 мг на кг веса, 3 раза в сутки.
- Азитромицин применяется в суспензии, курс рассчитан на 5 дней, употребляется однократно в 24 часа.
Лечение воспаление легких в стационаре занимает минимум 10 дней. Если лечение проходит дома, детям назначаются препараты в суспензии или таблетках. Продолжительность лечения неосложненных форм болезни составляет от 7 до 10 дней.
Классическая тройка препаратов Амоксиклав, Флемоклав и Аугментин. В состав лекарства, помимо антибиотика, входит клавулановая кислота, которая защищает активный компонент от разрушения.
Если пневмония протекает в тяжелой форме рекомендуется использовать Цефтриаксон. Он обладает широким спектром действия и устраняет альвеолярную экссудацию.
 Кроме Цефтриаксона, лидера среди группы цефалоспоринов, в лечении детской пневмонии могут использоваться:
Кроме Цефтриаксона, лидера среди группы цефалоспоринов, в лечении детской пневмонии могут использоваться:
- Цефалексин.
- Цефазолин.
- Цефотаксим.
- Цефепим.
- Супракс.
Из группы макролидов наибольшей эффективностью отличаются средства на базе Азитромицина. Они отлично переносятся пациентами, имеют минимум побочных эффектов. Лидер среди этой группы Сумамед.
Во время курса антибиотиков могут проявиться побочные эффекты:
- тошнота;
- головокружение;
- сыпь на коже или на слизистых оболочках;
- диарея.
к оглавлению ↑Антибиотики — основа для лечения воспаления легких. Лечебная гимнастика, электрофорез и физиотерапия могут быть использованы в качестве дополнительных методов лечения.
Лекарства от кашля
В начальной стадии пневмонии, у детей появляется сухой, изнуряющий кашель. У здорового ребенка кашель переходит в продуктивный спустя 2-3 дня. Кашель будет беспокоить до тех пор, пока весь легочный инфильтрат не покинет просветы альвеол.
Заглушать приступы кашля не рекомендуется, ведь они являются способом естественного самоочищения легких. В качестве вспомогательных средств для лечения пневмонии используются:
- Амбробене — принимают 2-3 раза в день согласно возрастной дозировке, курс лечения не должен превышать 5 дней.
 Лазолван — производится в форме сиропа и раствора для ингаляций, детям до 2 лет капли Лазолвана добавляют в молоко или сок во время еды, муколитический эффект препарата сохраняется от 6 до 12 часов. Детям младше 2 лет дают по 25 капель 2 раза в день, детям постарше по 50 капель 2- 3 раза в день.
Лазолван — производится в форме сиропа и раствора для ингаляций, детям до 2 лет капли Лазолвана добавляют в молоко или сок во время еды, муколитический эффект препарата сохраняется от 6 до 12 часов. Детям младше 2 лет дают по 25 капель 2 раза в день, детям постарше по 50 капель 2- 3 раза в день.- Бромгексин — детям младше 6 лет лекарство дают в сиропе. Дозировка: от 0,5 до 2 чайных ложек в сутки. Бромгексин имеет немаловажное преимущество: он усиливает действие антибиотика, поэтому его часто назначают при пневмонии, остром бронхите. Недостатком считается эффект от лечения — терапевтический эффект заметен спустя 2-3 дня от начала приема.
Стоит отметить, что популярный АЦЦ при пневмонии не назначается, поскольку его действующее вещество ацетилцистеин несовместим с пенициллинами и цефалоспоринами. Для облегчения выхода излишков жидкости из легких применяются лекарственные средства на основе корня алтея, аниса (Доктор Мом, Алтейка, Бронхикум).
Облегчить отхождение мокроты можно посредством проверенных народных рецептов:
 Черная редька с медом — в центре корнеплода вырезается отверстие, куда наливают столовую ложку меда, получившийся сок пьют по 1 чайной ложке 3 раза в день;
Черная редька с медом — в центре корнеплода вырезается отверстие, куда наливают столовую ложку меда, получившийся сок пьют по 1 чайной ложке 3 раза в день;- Отвар крапивы — растение заливают кипяченой водой (1 столовая ложка на 200 мл воды) и дают детям по полстакана 3 раза в день.
Противокашлевые препараты при пневмонии детям давать запрещено. Кашель при пневмонии может сохраняться около 3 недель. Если диагностирована атипичная пневмония, остаточные явления в виде кашля и слабости будут наблюдаться чуть больше месяца.
Решение о назначении любых отхаркивающих, муколитических препаратов принимает врач на основании диагноза конкретного ребенка.
к оглавлению ↑Режим и симптоматическая терапия
При соблюдении постельного режима, точного приема антибактериальных препаратов, грамотной симптоматической терапии, ребенок идет на поправку через 7 дней. При легкой форме пневмонии ребенку разрешаются прогулки на 7-10 день после начала лечения.
Витамины, лекарства от аллергии, иммуностимулирующие препараты не используются, поскольку могут усугубить состояние здоровья, вызвав побочные эффекты.
Кроме антибиотиков и лекарств от кашля врачи могут назначить:
- При развитии осложнения воспаления легких (плеврита), вероятно назначение кортикостероидов коротким курсом.
 Пробиотики. Для предотвращения дисбактериоза детям всех возрастов показан прием биопрепаратов на фоне приема антибиотиков или после окончания курса (Бифиформ, Йогурт, Хилак форте, Бифидумбактерин).
Пробиотики. Для предотвращения дисбактериоза детям всех возрастов показан прием биопрепаратов на фоне приема антибиотиков или после окончания курса (Бифиформ, Йогурт, Хилак форте, Бифидумбактерин).- Ингаляции с раствором соды, щелочной водой. Применяются для активации отхождения мокроты при упорном кашле у детей старшего возраста.
- Жаропонижающие средства. Назначаются детям старше 3 лет при температуре выше 39°, грудничкам при температуре выше 38°. Однако, если бы зафиксирован случай фебрильных судорог, необходимо сбивать температуру уже на отметке 37,5°.
Родители должны следить за температурой в комнате, где находится больной ребенок. Ежедневно помещение необходимо проветривать, поддерживать температурный режим на уровне 18-19°. Обязательным условием является ежедневное мытье полов.
Отказ от пищи в начале болезни — естественная реакция организма на инфекцию, поэтому не стоит насильно кормить ребенка. Задача родителей обеспечить питьевой режим: дети должны постоянно пить воду, настой шиповника, чай с малиной, морс, компот с сухофруктами.
 Диета щадящая — легкие овощные супы, нежирное мясо, фрукты, кисломолочные продукты, овощные пюре. На этапе обострения пневмонии рекомендуется дробное питание: маленькими порциями 6 раз в день. Детям на грудном вскармливании, крайне важно, чтобы он регулярно получать материнское молоко. В нем содержатся антитела, которые помогут быстрее справиться с инфекцией.
Диета щадящая — легкие овощные супы, нежирное мясо, фрукты, кисломолочные продукты, овощные пюре. На этапе обострения пневмонии рекомендуется дробное питание: маленькими порциями 6 раз в день. Детям на грудном вскармливании, крайне важно, чтобы он регулярно получать материнское молоко. В нем содержатся антитела, которые помогут быстрее справиться с инфекцией.
После выздоровления дети должны регулярно наблюдаться у ЛОР-специалиста, пульмонолога, периодически сдавать контрольный анализ крови. При подозрении на хроническую пневмонию, врач выпишет направление на рентген снимок.
Воспаление легких — тяжелая патология, которая развивается в любом возрасте. Если у ребенка появились признаки пневмонии, его немедленно нужно показать врачу. Несвоевременное обращение к доктору зачастую приводит к грозным осложнениям со стороны сердца и органов дыхания.

Бондаренко Татьяна
Эксперт проекта OPnevmonii.ru
Статья помогла вам?
Дайте нам об этом знать — поставьте оценку
 Загрузка…
Загрузка…opnevmonii.ru
Пневмония – это то заболевание, о котором лучше знать только теоретически, как, впрочем и о любом другом. Особенно если речь идет о детской пневмонии. Вряд ли кто-то из родителей точно знает, что представляет собой это заболевание. Однако, по неутешительным статистическим данным, трое из пяти малышей хотя бы один раз в жизни болели пневмонией. Чаще всего это заболевание подстерегает малыша в самом нежном возрасте – примерно в два – три года. Причем пневмония симптомы у детей имеет немного не такие, как у взрослых. Именно о ней и пойдет речь ниже. Итак, пневмония: симптомы и лечение.ЧИТАЙ ТАКЖЕ — Клиника предлагает спектр услуг Своевременная диагностика заболевания и его лечение очень важны, так как пневмония ставит под угрозу не только здоровье, но и жизнь ребенка. Воспаление легких в самом начале заболевания можно перепутать с острым бронхитом. Однако, на самом деле, они радикально отличаются. При пневмонии острому воспалительному процессу подвергаются ткани самых мелких отделов легких – альвеол. Альвеолами называются небольшие пузырьки, которые располагаются на самых концах бронхов. Именно в альвеолы и поступает воздух в процессе дыхания. В альвеолах происходит главный процесс – обмен углекислого газа и кислорода, необходимый для того, чтобы все клетки организма в полной мере насыщались жизненно необходимым для них кислородом и избавлялись от углекислого газа. При пневмонии же, или как ее называют в народе, воспалением легких, возбудитель заболевания проникает в альвеолы, в результате чего развивается сильнейший воспалительный процесс. В альвеолах начинает скапливаться экссудат – жидкость, которая затрудняет протекание нормального процесса газообмена. В организм ребенка резко снижается поступление кислорода. В результате этого у ребенка развивается гипоксия (кислородное голодание) всех жизненно важных систем и органов, что не может не сказаться самым негативным образом на состоянии здоровья ребенка. Причем больше всего страдает именно сердечно – сосудистая система малыша. Именно поэтому в том случае, если у ребенка острая пневмония лечение должно быть начато немедленно. Содержание статьи: Причины заболевания пневмониейПричины развития воспаления легких у детей и взрослых разные. У взрослых пневмония практически всегда развивается как совершенно самостоятельное заболевание. У детей же в 90% всех случаев воспаление легких является осложнением перенесенных недавно инфекций, например, таких как острые респираторные заболевания или грипп. Как известно, в носоглотке любого человека, как взрослого, так и ребенка, все время находится патогенная микрофлора. Пока иммунная система человека функционирует должным образом, эта патогенная флора никоим образом не проявляет себя и не причиняет организму никакого вреда. Но в том случае, если ребенок заболевает острой респираторной инфекцией, либо еще чем-то, да даже просто при переохлаждении организма, эта патогенна микрофлора резко активизируется. Если же ребенок вдобавок к ней получит еще и микробы извне, ситуация значительно усугубляется и, как следствие, у более слабых малышей начинается развитие пневмонии. Состояние иммунной системы ребенка очень сильно влияет на то, разовьется ли инфекция в пневмонию или же нет. Кроме того, очень важную роль играет возраст малыша. Чем младше ребенок, тем выше у них риск развития воспаления легких, да и само течение заболевания у грудных детей значительно тяжелее, чем в более старшем возрасте. Объясняется этот факт тем, что чем младше ребенок, тем сильнее у него выражены возрастные физиологические особенности, делающие риск заболевания пневмонией значительно выше. Особенно сильно на течение заболевания оказывает влияние такой фактор, как развитие дыхательной системы. Ребенок появляется на свет с еще недостаточно сформированной и зрелой дыхательной системой. Легочная ткань крохи не дозревшая, а дыхательные пути более узкие и тонкие. Из-за этого процесс газообмена в организме ребенка гораздо менее интенсивный. А это обстоятельство в значительной степени способствует развитию всевозможных легочных инфекций, в частности, пневмонии. Слизистая оболочка, выстилающая дыхательные пути, очень нежная и обильно снабжена многочисленными кровеносными сосудами. При атаке патогенной микрофлоры слизистые оболочки мгновенно отекают, нарушая тем самым нормальную вентиляцию легких. Особенно сильно страдает реснитчатый эпителий, выстилающий поверхность слизистой оболочки легких. Предназначение реснитчатого эпителия – удаление возникающей при заболеваниях легких мокроты. А при пневмонии эта способность полностью утрачивается, и мокрота застаивается в легких. Это значительно ухудшает состояние больного ребенка утяжеляет течение заболевания, так как мокрота является прекрасной питательной средой, в которой патогенная микрофлора прекрасно себя чувствует и активно размножается. Именно это и усугубляет течение заболевания. Помимо этого, существует определенный ряд заболеваний, которые повышают риск развития пневмонии и ухудшают ее течение. К таким заболеваниям медики относят:
Разновидности пневмонии у детейНесмотря на общие причины возникновения воспаления легких и принципа его протекания, врачи выделяют несколько разновидностей заболевания. В зависимости от того, какая часть легкого поражается, и различают виды пневмонии. Мы не будем утруждать читательниц описанием подробного анатомического строения легких. В общих чертах строение легкого выглядит так: каждое легкое делится на равные доли, а доли подразделяются на сегменты.
При очаговой пневмонии происходит поражение малого участка слизистой оболочки легких, диаметром не более одного сантиметра.
Сегментарной называют ту пневмонию, которая возникает в результате поражения воспалительным процессом целого сегмента легких. При полисегментарной пневмонии, соответственно, воспаление поражает сразу же несколько сегментов легких.
При крупозной пневмонии страдает целая доля легкого. Само собой разумеется, что чем большая часть легкого вовлекается в воспалительный процесс, тем тяжелее протекает заболевание и тем сильнее страдает самочувствие ребенка. Кроме того, разделяют правостороннюю и левостороннюю пневмонию. Тут совсем все просто – в зависимости от того, с какой стороны, с правой или с левой, развивается воспалительный процесс, пневмония бывает правосторонней и левосторонней. Атипичная пневмонияВ последнее время родители все чаще и чаще слышат такое определение, как атипичная пневмония у детей. Однако что же это такое и чем это заболевание отличается от типичной пневмонии, знают далеко не все. Кстати говоря, атипичная пневмония более характерна именно для детей, а вот взрослые практически не подвержены данному заболеванию. Отличаются же эти виды пневмонии в первую очередь теми возбудителями, которые и становятся причиной заболеваниями. Кстати говоря, у разных возрастных групп детишек возбудители пневмонии вообще сильно различаются. Так, например, у детей первых шести месяцев чаще всего воспалительный процесс в легких бывает вызван такими возбудителями, как кишечная палочка, стафилококками и пневмококками. У деток же с 6 месяцев и примерно до пятилетнего возраста развитие пневмонии, помимо вышеперечисленных возбудителей, может провоцировать микоплазма и хламидиоз. Именно те пневмонии, которые были вызваны хламидиозом и микоплазмозом, врачи и называют атипичными. Их течение и лечение протекают иначе, чем в случае обыкновенной пневмонии. Хламидийная и микоплазменная пневмонии проявляют себя симптомами, схожими с симптомами обычного респираторного заболевания. У ребенка появляется обильный насморк, першение в горле, чихание. И даже типичной для пневмонии высокой температуры может не быть вовсе, а все показатели анализа крови остаются неизмененными. Ребенок страдает от сухого изнуряющего кашля, больше типичного для острого бронхита, а не для пневмонии, что очень часто в значительной мере затрудняет диагностику заболевания. Да и характер хрипов в легких совсем не типичен для традиционной пневмонии. Лечение подобной атипичной пневмонии также имеет свои особенности. Возбудители заболевания реагируют не на все, а строго на определенные антибиотики. Для определения чувствительности к антибиотикам необходимо провести специальное исследование мокроты. Только в этом случае лечение пневмонии антибиотиками будет успешным. Симптомы заболевания атипичной пневмонией у детейПрежде чем рассказать о симптомах воспаления легких, хотелось бы напомнить нашим читателям, что они разнятся в зависимости от того, каким был возбудитель и от возраста ребенка. Так, у детей первого года жизни сильнее всего проявляют себя симптомы сильнейшей интоксикации организма:
К особенностям пневмонии относится тот факт, что все попытки снизить температуру приносят либо очень кратковременный результат, либо вовсе оказываются бесполезными. Хотя пневмония у детей без температуры также бывает.
При воспалении легких практически все детки отказываются от еды. Малыш может часто проситься к груди, однако вряд ли он будет кушать, грудь нужна ему только как средство успокоения. Отсутствие аппетита у самых маленьких детишек должно стать для мамы сигналом серьезных проблем со здоровьем и поводом для незамедлительного обращения за медицинской помощью.
Поведение ребенка, заболевшего пневмонией, меняется очень сильно. Ребенок может стать вялым, спать гораздо больше, чем обычно. Но может и напротив, стать очень возбужденным, много плакать и капризничать. А вот типичные для воспаления легких симптомы, такие как кашель и боль в грудной клетке, у маленьких детишек отсутствуют почти полностью. Более того – даже самый опытный врач – пульмонолог в первые 48 часов заболевания просто-напросто не услышит хрипов в легких ребенка, да и проведение рентгенологического обследования также не позволит выявить очаг воспаления. Из-за этого ранняя диагностика заболевания не представляется возможной, что в последствие негативным образом сказывается на течении заболевания и в значительной мере усложняет лечение ребенка. Однако, несмотря на все это, заподозрить наличие пневмонии у маленьких крох все же возможно. Внимательная мама обязательно заметит изменения в состоянии своего малыша. Если ваш ребенок стал вести себя необычно – постоянно спит, либо, напротив, капризничает, у него поднялась температура без видимых на то причин, вам стоит насторожиться. Признаки пневмонии у ребенка у маленького ребенка: 1. Дыхание ребенка. Увеличение количества дыхательных движений или, проще говоря, одышка у маленьких детей является одним из главных признаков наличия воспалительных процессов легких. Существуют определенные нормы дыхания, превышение которых может свидетельствовать о том, что у ребенка воспаление легких: У детей, не достигших двухмесячного возраста – 60 и более вдохов в минуту. У детей в возрасте от двух месяцев до одного года – 50 и более вдохов в минуту. У детишек старше одного года – 40 и более вдохов в минуту.2. Гипертермия тела. Выше мы уже рассказывали о том, что повышение температуры тела, вызванное пневмонией, очень сложно устранить даже фармакологическими препаратами. Любое лекарство понижает температуру лишь на совсем непродолжительное время, после чего она снова поднимается. При гипертермии, вызванной обыкновенным острым респираторным заболеванием или даже гриппом, подобного явления не наблюдается, температуру сбить достаточно просто. 3. Цианоз носогубного треугольника. Очень часто у маленьких деток, заболевших пневмонией, можно наблюдать посинение участка кожи между носиком и губами – носогубного треугольника. Особенно ярко выражено посинение в тот момент, когда малыш сосет грудь. 4. Втяжение кожи. Этот симптом является практически стопроцентным показателем того, что у крохи воспалительный процесс легких. Для того чтобы определить, есть ли у вашего крохи симптом втягивания кожи в промежутки между ребер, разденьте кроху и внимательно понаблюдайте за ним, как он дышит и меняется ли рельеф кожных покровов между ребрами. Лечение пневмонии у детейУ врачей существуют стандарты лечения пневмонии. Лечение пневмонии у детей преследует следующие цели: полное устранение очага воспаления и устранение всех симптомов пневмонии, так называемое симптоматическое лечение. Именно о лечении пневмонии и пойдет речь ниже. Однако помните, что вся информация носит лишь общий характер и ни в коем случае не должна являться для родителей руководством к действию. Все лечение должно назначаться только лечащим врачом вашего ребенка – ведь он точно знает, как лечить пневмонию у детей. И уж тем более недопустимо использовать народные рецепты лечения пневмонии. Объясняется это тем, что лечение пневмонии народными средствами не принесет никакого эффекта, а вот драгоценное время может быть безвозвратно упущено. Для устранения очага воспаления врачи применяют лечение курсом антибиотических препаратов. Разумеется, очень мало кто из родителей придет в восторг, услышав о том, что ребенку предстоит пройти курс лечения антибиотиками. Однако в случае заболевания пневмонией обойтись без антибиотиков просто невозможно. Какие именно нужны антибиотики при пневмонии у детей, и в какой дозе необходимы для вашего ребенка точно определит только лечащий врач. Также очень важное значение имеет и симптоматическое лечение, направленное на устранение непосредственно симптомов заболевания и облегчения самочувствия больного ребенка. В качестве фармакологических препаратов для симптоматического лечения врач назначает ребенку мукалтические средства, облегчающие отхождение мокроты, а также жаропонижающие препараты. Кстати, говоря о температуре, хотелось бы в очередной раз напомнить родителям старую избитую истину – не стоит сбивать температуру тот час же, как только столбик ртути перевалит за отметку в 37 градусов. Повышенная температура – это способ борьбы организма с патогенной микрофлорой и, сбивая ее, вы снижаете защитные силы, помогая тем самым размножаться патогенным бактериям. Температуру у ребенка необходимо сбивать только в том случае, если она превышает 39 градусов. Исключением из этого правила являются только совсем маленькие ребятишки, не достигшие годовалого возраста, а также те дети, у которых ранее бывали приступы субфебрильных судорог. Цель назначения ребенку муколтических препаратов – облегчение выведения мокроты из бронхов. Кроме того, очень многие современные муколтические препараты в значительной степени усиливают воздействие и активность антибиотиков, используемых для лечения воспаления легких. Мы не будем приводить название используемых муколтических препаратов, так как их также должен назначать только лечащий врач вашего ребенка. Несмотря на кажущуюся безобидность таких препаратов, их неправильное применение может привести к самым непредсказуемым последствиям. В больнице или дома?Услышав о том, что у ребенка пневмония, первая мысль, которая посещает родителей – «неужели стационар?» Принимая решение о том, необходима госпитализация ребенка или возможно лечение пневмонии в домашних условиях, врач учитывает несколько основных факторов:
Как правило, в том случае, если воспалением легких заболевает ребенок, не достигший трехлетнего возраста, врач предлагает маме лечение именно в стационаре. Объясняется это очень просто – в таком нежном возрасте осложнения пневмонии могут быть самыми непредсказуемыми, вплоть до остановки дыхания. Для того чтобы не допустить подобного, ребенок должен находиться под круглосуточным медицинским наблюдением вплоть до полного выздоровления. Пневмония у грудных детей является серьезной угрозой для жизни крохи.
В том случае, если воспалением легких заболевает ребенок более старшего возраста, принимая решение о необходимости госпитализации, врач учитывает общее состояние ребенка. Если он страдает какими – либо хроническими заболеваниями, либо же у него просто ослаблена иммунная система, врач также может предпочесть лечение пневмонии в стационаре, невзирая на его более старший возраст.
Не менее важную роль при выборе места лечения играет вид пневмонии. Так, например, лечение очаговой пневмонии в домашних условиях не представляет особых сложностей, а вот лечить дома крупозную пневмонию в домашних условиях просто опасно. Также врач оценит общее состояние больного ребенка, так как все дети очень разные – у кого-то крупозная пневмония протекает достаточно легко, а у кого-то и простая очаговая пневмония вызывает крайне тяжелое состояние. Про лечение пневмонии у новорожденных т говорить не приходится – только немедленная госпитализация. Уход за ребенком в домашних условияхЧаще всего ребенок получает необходимое лечение в домашних условиях. Однако помимо медицинских препаратов, необходимых для лечения пневмонии, для выздоровления ребенок также должен получать так необходимый ему правильный уход, питание, питьевой режим. Все эти меры помогут малышу стать на ноги как можно быстрее. Именно об этом и пойдет речь ниже.
Несмотря на то, что больной ребенок должен получать легкую пищу, не содержащую никаких сложно усваивающихся продуктов, она все-таки должна быть полноценной и достаточно калорийной. Целесообразно включить в рацион питания больного ребенка нежирное мясо, например, курицу или говядину, разнообразные фрукты и овощи.
Правильный питьевой режим очень важен для больного пневмонией ребенка. Во-первых, из-за высокой температуры очень вероятно развитие обезвоживания, которое в значительной степени ухудшит состояние ребенка и сделает течение заболевания гораздо более тяжелым. И, во-вторых, большое количество жидкости в организме повышает выделение мокроты и облегчает ее отхождение. Ребенок старше трех лет, больной пневмонией, должен выпивать не меньше трех литров жидкости в сутки. В качестве питья очень полезны для ребенка всевозможные фруктовые соки, щелочная минеральная вода и обыкновенное молоко. Однако обратите внимание, что минеральная вода, предназначенная для маленьких деток, должна быть негазированной, в противном случае очень высок риск развития кишечных колик.
Тот факт, что ребенок, больной пневмонией, должен как можно больше пить, справедливо и по отношению к малышам. Деткам, не достигшим годовалого возраста, необходимо выпивать не меньше 150 миллилитров жидкости в сутки на каждый килограмма веса ребенка. Хотя, справедливости ради, необходимо сказать, что отследить количество выпиваемой жидкости могут только мамы детей, которые находятся на искусственном вскармливании. Маме, кормящий кроху грудью, практически невозможно отследить то количество молока, которое выпивает ее ребенок. Единственным способом может стать контрольное взвешивание, однако вряд ли больному крохе, самочувствие которого и так оставляет желать лучшего, понравится постоянное выкладывание на весы. Поэтому в отношении грудничков действует другой принцип определения того, хватает ли ему жидкости. Если ребенок активно сосет, у него нет одышки, а мочеиспускание в норме, значит, кроха получает достаточное количество молока. Если же ребенок вял, апатичен, сосать не хочет, значит, маме необходимо допаивать крошечку из ложечки. Однако, учитывая то, что такие крошечные дети проходят лечение в стационаре, врач будет строго контролировать состояние ребенка, а при необходимости жидкость будет введена путем внутривенного дыхания. Также для успешного лечения очень важно, чтобы ребенок на протяжении всего периода болезни соблюдал постельный режим. Конечно же, удержать ребенка в постели не так уж и просто, однако стоит постараться это сделать. Кроме того, следите за чистотой как постельного, так и нательного белья – ведь больной малыш достаточно много потеет. Также следите за тем, чтобы в комнате температура была достаточно комфортна для ребенка – примерно 20 градусов. Регулярно проветривайте комнату, в которой находится больной ребенок, однако избегайте сквозняков. Лечебная гимнастика при воспалении легкихВо время болезни пневмонией крайне положительное воздействие на состояние ребенка способна оказать дыхательная гимнастика. Она не только ускоряет процесс выздоровления ребенка, но также позволяет избежать многих осложнений, которые зачастую влечет за собой воспаление легких. С этой гимнастикой под силу справиться деткам, начиная примерно с трехлетнего возраста. Лечебная гимнастика начинается с самого простого – с поворотов больного ребенка в постели. Их необходимо начинать делать уже с первых часов после начала заболевания. Чаще всего пневмония сопровождается интенсивными болевыми ощущениями в области грудной клетки, с той стороны, с какой находится пораженное воспалительным процессом легкое. И дети интуитивно предпочитают все время лежать на противоположном боку, чтобы снизить интенсивность болевых ощущений. Однако подобное лежание на одном боку чревато развитием спаечных процессов и в итоге образованием плевральных спаек. Необходимо постоянно переворачивать ребенка с одного бока на другой, а также периодически класть на спину. Не стоит в этом вопросе полагаться на ребенка, даже если он уже подросток – постарайтесь самостоятельно проконтролировать процесс. Примерно на третьи сутки после начала заболевания необходимо начинать второй этап гимнастики – дыхательный. Ребенок должен положить ручки на живот и делать глубокие вдохи. Повторять упражнение необходимо не меньше пятнадцати раз подряд. После того, как ребенок начнет оправляться от заболевания и вставать, необходимо начинать делать следующее упражнение. Ребенок должен сделать глубокий вдох, медленно при этом подняв руки, опуская руки, ребенок должен выдохнуть. Повторить это упражнение нужно не менее десяти раз. Длительность лечения пневмонии. ПрогнозТо, какова будет длительность лечения пневмонии, зависит от очень многих индивидуальных особенностей организма ребенка, в том числе от возраста, типа пневмонии и тяжести протекания заболевания. Как правило, в неосложненных случаях пневмонии антибиотиками продолжается в среднем 7 – 10 дней. Если же пневмония протекает в тяжелой форме, сопровождается различными осложнениями, или же речь идет об атипичной пневмонии, лечение может занимать достаточно длительное время. Это может быть и две недели, и даже месяц – продолжительность лечения может определить только врач, занимающийся лечением вашего ребенка. При своевременном обращении за медицинской помощью, неосложненном течении заболевания и правильном лечении прогноз воспаления легких в целом благоприятный. Полное выздоровление чаще всего наступает через месяц. А вот в том случае, если медицинская помощи не будет оказана своевременно, последствия пневмонии у детей могут быть достаточно серьезными. Подводя итог разговору, стоит напомнить родителям об основных правилах: родители должны обращаться за медицинской помощью при первых же признаках даже обыкновенной респираторной инфекции, особенно если речь идет о совсем маленьких детях, не достигших трехлетнего возраста. Но и более старшие дети должны получать медицинскую помощь как можно быстрее. Но мы надеемся, что вся информация, которую вы узнаете сегодня, никогда не пригодится вам на практике. Пневмония у детей. Симптомы и лечение Иллюстрации с сайта: © 2010 Thinkstock. |
prostuda.feedjc.org
эффективные препараты, особенности применения, меры предосторожности — Ваш Доктор
Медицина и фармакология ежедневно развиваются, научные достижения не стоят на месте. Однако, несмотря на все многообразие существующих лекарств, огромное количество детей в мире умирает от воспаления легких ежегодно. Это происходит не только в неблагополучных семьях, но и у родителей, чьи дети могут иметь доступ к качественному медицинскому обслуживанию.
Одной из причин такой печальной статистики является промедление с началом медикаментозной терапии, ведь симптомы воспаления легких часто путают с другими заболеваниями. А соответственно, действия начинают только тогда, когда уже поздно, и заболевание перешло в тяжелую форму.
Анемия также может являться фактором, который вызывает усугубление течения болезни. Но дело не только в этом. В первую очередь, нужно понимать, какими именно препаратами необходимо производить терапию. А потому давайте разберемся, какие антибиотики нужно применять при пневмонии у детей.
Что такое пневмония. Виды пневмонии
Под диагнозом «пневмония» понимается воспаление легочной ткани, как правило, вызываемое инфекционными заболеваниями. Однако стоит понимать, что данный термин является скорее сборным, и объединяет в себе группу заболеваний, имеющих различное происхождение и течение, а соответственно, и требующих разных подходов к лечению.
Главная опасность связана с тем, что симптомы этого заболевания могут маскироваться под обычную простуду, а потому выявление происходит слишком поздно. В зависимости от возбудителя патологического состояния, выбирается соответствующая терапия.
Виды воспаления легких по происхождению
- Вирусная – по мнению врачей, она проходит в наиболее легкой форме и не требует серьезного лечения. Чаще всего терапия носит симптоматический характер и направлена на уничтожение вируса.
- Бактериальная – вызывается различными бактериями, может являться следствием отсутствия лечения других заболеваний. Этот вид лечится применением антибактериальных средств.
- Грибковая – возникает вследствие поражения легочной ткани различными грибками. Представляет очень большую опасность именно в связи с редкостью диагностирования. Усугубляется при лечении противовирусными и антибактериальными средствами.
Встречаются также случаи аспирационного воспаления легких. Возникает подобная патология по причине попадания в органы дыхания воды либо еды. Может также быть последствием асфиксии новорожденных.
По виду поражения легочной ткани
- Очаговый тип – при проведении рентгенологической диагностики, наблюдаются лишь отдельные очаги воспаления, которые не превышают 10 мм по размеру.


- Сливной вид – очаги сливаются в группы, образуя пораженные области большего размера.
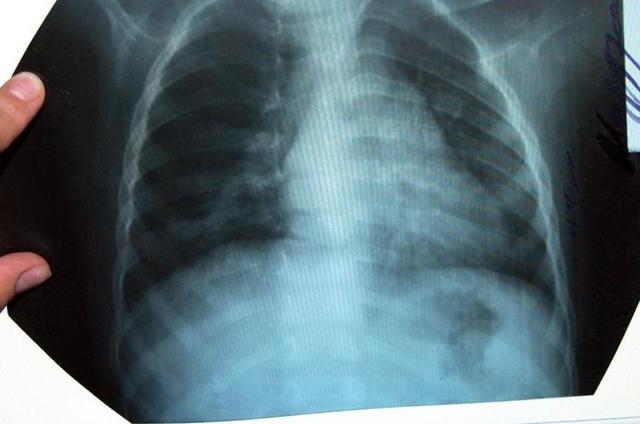

- Сегментарное поражение – предполагает нахождение области воспаления только в одном сегменте легкого.
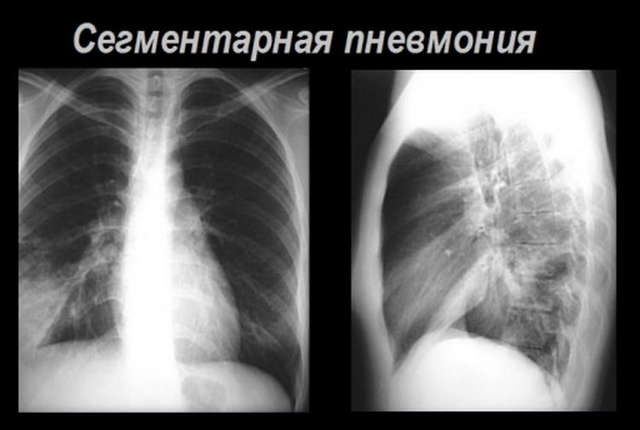

- Крупозный вид – вся доля подвержена воспалению.


- Левосторонний вид – поражение локализовано в левой стороне.
- Правосторонний вид – правая сторона имеет признаки воспаления.
- Бронхиальное воспаление – является следствием бронхита и характеризуется дополнительным повреждением бронхиальной слизистой оболочки. Потому использование —антибиотиков при бронхите— абсолютно оправдано. Оно позволяет избежать осложнения заболевания и купирует его еще в самом начале.


Детская пневмония: нужны ли антибиотики?
К сожалению, многие родители настроены очень категорично в вопросе использования противомикробных средств для лечения своего потомства. Это связано с большим количеством заблуждений, которые существуют в настоящий момент.
Разумеется, нецелесообразно использовать антибиотик при малейшей простуде. Однако, степень тяжести заболевания и необходимость лечения, как и его вид, должен определять врач. Самовольно отменять те или иные лекарства – вр
cmk56.ru

 если нет признаков интоксикации и патологии дыхательной функции;
если нет признаков интоксикации и патологии дыхательной функции; Возраст. Пневмония у грудных детей считается серьезной угрозой для жизни. В связи с особенностями анатомического строения, у малышей до 3 лет осложнения воспаление легких могут вызвать остановку дыхания.
Возраст. Пневмония у грудных детей считается серьезной угрозой для жизни. В связи с особенностями анатомического строения, у малышей до 3 лет осложнения воспаление легких могут вызвать остановку дыхания. Дети от полугода до 6 лет. Среди возбудителей пневмонии лидируют пневмококки, реже микоплазма. При отсутствии осложнений препаратом выбора становятся антибиотики группы пенициллинового ряда или макролиды. Если присутствует аллергия на пенициллин, применяются цефалоспорины 1, 2 или 3 поколения.
Дети от полугода до 6 лет. Среди возбудителей пневмонии лидируют пневмококки, реже микоплазма. При отсутствии осложнений препаратом выбора становятся антибиотики группы пенициллинового ряда или макролиды. Если присутствует аллергия на пенициллин, применяются цефалоспорины 1, 2 или 3 поколения. Принимать каждые 8 часов в форме суспензии или через капельницу внутривенно.
Принимать каждые 8 часов в форме суспензии или через капельницу внутривенно. Лазолван — производится в форме сиропа и раствора для ингаляций, детям до 2 лет капли Лазолвана добавляют в молоко или сок во время еды, муколитический эффект препарата сохраняется от 6 до 12 часов. Детям младше 2 лет дают по 25 капель 2 раза в день, детям постарше по 50 капель 2- 3 раза в день.
Лазолван — производится в форме сиропа и раствора для ингаляций, детям до 2 лет капли Лазолвана добавляют в молоко или сок во время еды, муколитический эффект препарата сохраняется от 6 до 12 часов. Детям младше 2 лет дают по 25 капель 2 раза в день, детям постарше по 50 капель 2- 3 раза в день. Черная редька с медом — в центре корнеплода вырезается отверстие, куда наливают столовую ложку меда, получившийся сок пьют по 1 чайной ложке 3 раза в день;
Черная редька с медом — в центре корнеплода вырезается отверстие, куда наливают столовую ложку меда, получившийся сок пьют по 1 чайной ложке 3 раза в день; Пробиотики. Для предотвращения дисбактериоза детям всех возрастов показан прием биопрепаратов на фоне приема антибиотиков или после окончания курса (Бифиформ, Йогурт, Хилак форте, Бифидумбактерин).
Пробиотики. Для предотвращения дисбактериоза детям всех возрастов показан прием биопрепаратов на фоне приема антибиотиков или после окончания курса (Бифиформ, Йогурт, Хилак форте, Бифидумбактерин).