симптомы заболевания на ранних и поздних стадиях, причины и лечение болезни
Одной из наиболее распространенных патологий органов пищеварительной системы считается язва желудка. Симптомы и проявления болезни довольно трудно выявить на начальных этапах патологического процесса. Именно поэтому она часто переходит в запущенную стадию, провоцируя осложнения со стороны других органов. Для того чтобы избавиться от проявлений заболевания, необходимо вовремя его диагностировать и ответственно подойти к терапии.
Причины патологии
Заболевание развивается в результате образования на слизистой оболочке желудка язвочек разных форм и размеров, которые постепенно могут разрастаться и причинять человеку дискомфорт, нарушая функционирование органа. Признаки и симптомы язвы желудка проявляются внезапно и требуют определенных мер, направленных на предотвращение дальнейшего прогрессирования болезни. Первым шагом станет определение причины нарушения. Наиболее вероятными считаются следующие:
- повышение кислотности желудочного сока по разным причинам, провоцирующее воспаление слизистой оболочки и образование изъязвлений;
- отрицательное влияние бактерии хеликобактер пилори, которая, попадая в желудок, на протяжении многих лет паразитирует на его слизистой и провоцирует заболевание;
- злоупотребление анальгетиками, нестероидными противовоспалительными или гормональными препаратами, которое приводит к постоянному раздражению стенок органа;
- наследственная предрасположенность;
- вредные привычки, например, многолетнее курение или злоупотребление алкогольными напитками на постоянной основе, непременно приводят к нарушению пищеварения и повышению кислотности желудочного сока;
- грубые нарушения питания, преобладание в рационе жирных, кислых, соленых, копченых и жареных блюд;
- частое употребление кофе, крепкого чая или газированных напитков с большим количеством химических красителей;
- длительные перерывы между приемами пищи, частое переедание;
- постоянные стрессы, депрессии, нарушение психоэмоционального состояния;
- онкологические патологии органов пищеварительной системы;
- сахарный диабет или нарушения со стороны эндокринной системы;
- употребление сильнодействующих гипотензивных препаратов на постоянной основе.
Медицинские исследования показывают, что у пациентов, которые в силу профессиональной деятельности вынуждены работать в ночное время, в несколько раз повышается риск возникновения симптомов язвы желудка. Лечение у взрослых в этом случае несколько затрудняется, поскольку редко пациент связывает дискомфорт с ночными сменами.
Классификация нарушения
Стоит отметить, что изъязвление может находиться на разных участках желудка. Наиболее распространенными участками считаются пилорический и антральный отделы органа. В некоторых случаях воспаление развивается в кардиальной или субкардиальной части. Существует также классификация язв по размеру:
- маленькие — до 5 мм;
- средние — до 19 мм;
- большие — от 19 до 29 мм;
- гигантские — более 30 мм в диаметре.
У патологии различают 4 стадии: активная, стадия заживления, рубцевание и ремиссия. Такой цикл проходит язвочка при условии отсутствия осложнений. Есть также классификация по количеству образований: одиночные и множественные. Второй вариант считается более сложным и требует особенного подхода в терапии. Как правило, определение разновидности патологии помогает подобрать правильный подход в лечении и полностью исцелить пациента.
Клиническая картина
Симптомы язвы желудка на ранних стадиях определить довольно трудно, поскольку они часто напоминают признаки гастрита или других нарушений со стороны пищеварительной системы. Наиболее характерными считаются
- боль станет первым симптомом, с которого начинается любая стадия патологического процесса, она может возникать слабо или более интенсивно, наблюдаться сразу после приема пищи, а также через 2—3 часа или в ночное время;
- локализация болевого синдрома зависит от расположения изъязвления, обычно ощущается в области эпигастрия, отдает в левую руку, область сердца, под лопатку;
- атипичная локализация боли — область правого подреберья и малого таза;
- дискомфорт обычно исчезает после приема антацидных средств или анальгетиков;
- изжога также относится к проявлениям ранней стадии патологического процесса, наблюдается после приема пищи и натощак, почти всегда исчезает после приема необходимого лекарства;
- повышенное газообразование и вздутие живота становятся результатом нарушения пищеварения;
- нередко снижается секреция пищеварительных ферментов;
- тяжесть в желудке после обильной пищи также считается одним из ранних проявлений, на которое часто пациенты не обращают внимания;
- быстрое насыщение малым количеством пищи говорит о прогрессировании патологии;
- частая отрыжка с кислым или горьким привкусом;
- снижение аппетита, связанное с сильными болями после еды;
- стойкий запор, который становится следствием повышения кислотности желудочного сока.
Если верить статистике, то около 20% от общего количества пациентов с подобными нарушениями не испытывают боли, особенно на начальных стадиях патологического процесса. Это значительно осложняет диагностирование. При длительном течении заболевания отмечается ухудшение состояния кожных покровов, ногтей и локонов, что связано с уменьшением количества витаминов и минеральных веществ в рационе, а также ухудшением их всасывания.
Некоторые пациенты отмечают, что болевой синдром проявляется слабо и почти не причиняет беспокойства. Однако в большинстве случаев он носит острый характер, боль может быть режущей, колющей, тянущей. По мере прогрессирования патологического процесса больного беспокоит тошнота натощак и после приема пищи. Часто состояние сопровождается рвотой от 2 до 5 раз в сутки.
Больной чувствует слабость, быстро устает, у него нарушаются сон и концентрация внимания, ухудшается память, снижается умственная и физическая работоспособность. У некоторых пациентов наблюдаются головокружения и сильные головные боли, нарушается психоэмоциональное состояние. Подобные симптомы всегда говорят о том, что болезнь развивается на протяжении длительного периода.
Возможные осложнения
При отсутствии правильного лечения у больного значительно повышается риск развития осложнений. Первым нежелательным последствием станет стеноз привратника, то есть той части желудка, которая имеет наиболее узкий просвет. При этом состояние пациента тяжелое, у него наблюдаются усиление болевого синдрома, полное отсутствие аппетита, многократная рвота и постоянная тошнота. Стеноз может быть частичным или полным.
Еще одним опасным осложнением является пенетрация. Патология заключается в постепенном разрушении той стенки органа, которая примыкает к соседним, например, к поджелудочной железе. При этом железа становится своеобразным дном желудка и также страдает под действием кислоты и других веществ. Постепенно начинаются изменения в самой поджелудочной, развивается панкреатит тяжелой формы, появляются сильные опоясывающие боли и рвота. Общее состояние человека значительно ухудшается.
Перфорация по механизму развития напоминает пенетрацию. Стенка органа истончается, постепенно все слои разрушаются, образовывается отверстие. Содержимое желудка выходит в брюшную полость, провоцируя развитие перитонита. Соляная кислота приводит к воспалению печени, поджелудочной железы, желчного пузыря, тонкого и толстого кишечника. Пациент чувствует сильную боль по всей площади живота, мышцы передней брюшной стенки напряжены и могут по твердости напоминать доску.
В таком состоянии довольно трудно провести пальпацию и определить этиологию болей. Сопровождается перитонит резким снижением артериального давления, усиленным потоотделением, повышением температуры тела до субфебрильных показателей, тошнотой и частой рвотой. Подобное состояние требует немедленной врачебной помощи, поскольку угрожает жизни больного.
Желудочно-кишечное кровотечение встречается гораздо чаще предыдущих осложнений. Патология представляет собой открытие кровотечения непосредственно в полость желудка с попаданием крови в кишечник. Развивается в результате образования обширной язвы, на дне которой разрушается сосуд, провоцируя потерю крови.
Как правило, состояние больного средней тяжести, иногда тяжелое, он становится бледным, слабым, артериальное давление резко снижается до критических показателей. Характерными признаками подобного нарушения станут рвота и стул, который в медицине носит название «кофейная гуща». Чем чаще наблюдается испражнение или рвота, тем сложнее остановить кровотечение и тем хуже чувствует себя больной.
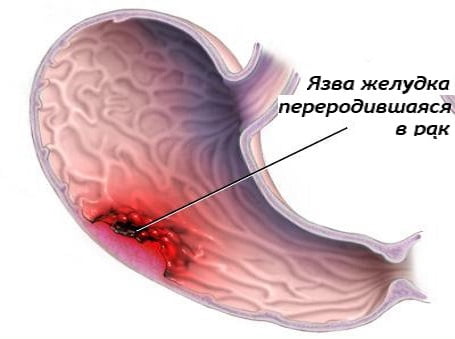
Одним из наиболее тяжелых осложнений считается малигнизация язвы, то есть перерастание ее в злокачественную опухоль. Это происходит вследствие постоянного травмирования изъязвления продуктами питания, напитками и непосредственно соляной кислотой, а также ферментами. Исключить повреждение невозможно, поэтому риск перехода болезни в онкологическую патологию повышается в несколько раз. Первыми признаками является полное отсутствие аппетита и стремительное снижение веса. Наиболее вероятным симптомом озлокачествления считается отвращение к мясу.
Любое из осложнений сильно угрожает здоровью и даже жизни пациента, поэтому рекомендуется не откладывать лечение. Если же болезнь уже осложнилась, тогда единственным вариантом станет терапия, направленная на восстановление функции органа и предотвращение летального исхода.
Методы диагностики
Диагностирование начинается с обращения к терапевту или гастроэнтерологу, где больной расскажет о своих симптомах. Бывают случаи, когда при посещении специалиста по поводу другого нарушения у пациента обнаруживаются признаки ЯБЖ. Первой стадией станет опрос и выявление вероятной причины нарушения. Важно определить образ жизни, профессиональную деятельность и привычки питания человека. Необходимо также выявить частоту стрессовых ситуаций по тем или иным причинам.
На первом приеме врач также осматривает больного, оценивает состояние кожных покровов, измеряет температуру тела и артериальное давление. Обязательным пунктом станет пальпация живота с целью определения наиболее болезненных участков и степени напряжения мышц передней брюшной стенки.
После этого назначается клинический анализ мочи и крови с целью выявления признаков воспалительного процесса или скрытого кровотечения. Снижение количества эритроцитов будут свидетельствовать о кровопотере, повышение уровня лейкоцитов и скорости оседания эритроцитов свидетельствует о развитии воспалительного процесса, перитонита или пролиферации стенки органа.
На основании данных клинического анализа определяется дальнейший план обследования. Как правило, назначается фиброгастродуоденоскопия. Метод заключается во введении в желудок специального зонда, который имеет головку в виде камеры, непосредственно через ротовую полость. После попадания аппарата в полость органа врач на мониторе видит полную картину патологии.
Благодаря этому методу можно определить размер изъязвления, количество очагов и степень поражения стенки желудка, а также наличие или отсутствие кровотечения, присутствие посторонних образований, например, опухолей или полипов. Фиброгастродуоденоскопия считается наиболее информативным методом диагностики и помогает назначить наиболее правильное лечение с учетом состояния слизистой оболочки. Наиболее эффективен способ на ранних стадиях заболевания.
В некоторых случаях используется рентгенография с применением контрастного вещества. Суть метода заключается в том, что пациент выпивает определенное количество раствора с барием, а врач делает несколько снимков, на которых четко виден путь продвижения жидкости. Как правило, в местах изъязвлений образовывается ниша. Так можно определить количество и размер язв. Сейчас методика почти не используется по причине малой информативности, вредного излучения и побочных эффектов от приема бариевой смеси.
Если врач подозревает, что причиной патологии стала бактерия хеликобактер пилори, тогда проводится серологическое исследование крови с целью выявления антител, которые вырабатываются в организме в качестве реакции на появлении этого патогенного микроорганизма. С учетом всех полученных данных определяется схема лечения.
Медикаментозная терапия
При отсутствии серьезных осложнений лечение проводится консервативно с помощью медикаментозных средств. Классическая схема предполагает применение следующих препаратов:
- Антибактериальные средства используются в случае, когда была доказана бактериальная природа язвенной болезни и обнаружена бактерия хеликобактер. Рекомендуется провести 2 полноценных курса по 10—14 дней с перерывом в 3—4 дня. Это необходимо для получения точной уверенности в уничтожении возбудителя, поскольку отмечается его повышенная устойчивость к антибиотикам. Назначаются препараты третьего и четвертого поколения, например, Цефтриаксон, Эритромицин, Цефепим. В тяжелых случаях используют Метронидазол, а также средства из группы макролидов — Азитрал и его аналоги. Повторный курс проводится с использованием другого антибиотика, особенно в случае неэффективности предыдущего. Средства назначают в таблетированной или инъекционной форме.
- Антацидные препараты необходимы для устранения изжоги, снижения кислотности желудочного сока и ослабления болевого синдрома. Принимают их также курсами по 10—20 дней в зависимости от тяжести состояния больного. Наиболее распространенными средствами из этой группы являются Маалокс, Алмагель и Фосфолюгель. Не рекомендуется пропускать прием лекарства и нарушать инструкцию, поскольку терапевтический эффект от приема других средств значительно снижается.
- Препараты для блокирования гистамина помогают нормализовать выработку желудочного сока, что способствует улучшению пищеварения и усвоения питательных веществ. Сейчас они почти не используются, поскольку после длительного лечения вызывают неприятные симптомы при отмене. Все признаки патологии возвращаются, что отрицательно сказывается на общем состоянии больного. Наиболее популярным и доступным средством из этой группы считается Ранитидин.
- Лекарственные средства, блокирующие образование соляной кислоты, активно применяются в терапии патологического состояния. Они позволяют не только уменьшить отрицательное влияние вещества на изъязвление, но и предупреждают осложнения в виде перфорации и пенетрации. Распространенными препаратами этой группы являются Омепразол и его аналоги. Лекарства доступны в таблетированной и инъекционной форме, помогают эффективно устранить симптомы болезни.
- Блокаторы холинорецепторов применяются чаще в качестве вспомогательного лечения. Помогают снизить количество пепсина и соляной кислоты, снимают боль и спазм гладкой мускулатуры кишечника, желудка. Популярным лекарством с подобным эффектом станет Гастроцепин. Назначается в форме раствора для внутримышечных инъекций ежедневно. Курс состоит из 10—12 уколов.
- Препараты для защиты слизистой оболочки желудка от дальнейшего разрушения. Наиболее востребованным считается Де-Нол. Он не только создает защитную пленку на слизистой оболочке, но и действует на бактерии, помогая их уничтожить и нормализовать микрофлору. Благодаря такому эффекту пациент чувствует себя гораздо лучше, уменьшаются боли и улучшается аппетит. Длительность терапии составляет от 20 до 30 дней.
- Синтетические простагландины считаются важной частью терапии. Помогают постепенно восстановить слизистую оболочку органа и полностью излечить больного. Чаще всего назначается средство Энпростил.
Подобные лекарства станут основными в терапии патологического состояния и помогут быстро снять острые клинические проявления.
Дополнительные средства
Помимо основной терапии существует несколько дополнительных препаратов для облегчения общего состояния пациентов с ЯБЖ. Чаще всего назначаются следующие средства:
- Лекарства из группы пробиотиков (например, Линекс). Они улучшают состояние кишечника, нормализуют его микрофлору и предупреждают нарушение стула. Особенно важны пробиотики при лечении антибактериальными средствами, поскольку в этом случае больные чаще всего страдают от частого жидкого стула и обезвоживания организма.
- Средства, устраняющие тошноту и предупреждающие рвоту. Наиболее распространенными считаются Церукал и Метоклопрамид. Доступны в таблетированной и инъекционной форме. В тяжелых случаях используется раствор для внутривенных вливаний Осетрон, обладающий более выраженным терапевтическим действием.
- Для устранения спазма гладкой мускулатуры желудка и кишечника назначаются спазмолитики, например, Но-Шпа, Спазмалгон и их аналоги. Помогают значительно облегчить состояние больного.
В тяжелых случаях, когда патология сопровождается бессонницей, неврозом и другими расстройствами, рекомендован прием седативных средств, которые помогут снять острые проявления.
Наиболее простым препаратом станет Валерианы экстракт, более сильным — Афобазол. В исключительных случаях больным назначается сильный антидепрессант Амитриптилин, но только по строгим показаниям и короткими курсами по 5—10 дней.
Оперативное лечение
В случае неэффективности консервативной терапии или развития серьезных осложнений показано оперативное лечение. Язвы удаляют хирургическим путем, ушивают орган и выводят несколько дренажей из брюшной полости с целью предупреждения воспаления. Как правило, дренажи удаляют через 10 дней при отсутствии послеоперационных осложнений.
Во время восстановления и при наличии дренажей питание больного осуществляется посредством нозогастрального зонда, который введен в полость желудка через носовой ход. Из желудка наружу также выводится зонд через носовой ход, и врач оценивает количество жидкости, которая выходит из него, ее цвет и консистенцию. Благодаря этому он может оценить эффективность терапии и процесс заживления слизистой желудка.
Когда из зонда и дренажей перестает выходить жидкость, их удаляют. Пациенту постепенно разрешается переходить на легкую пищу в минимальных количествах. Лечение с использованием капельниц продолжается еще 14—20 дней в зависимости от состояния больного, его возраста и скорости восстановления. Подобная терапия считается экстренной и довольно редко проводится в плановом порядке.
Рецепты нетрадиционной медицины
С целью облегчения состояния пациента на начальных стадиях патологического процесса разрешается использовать некоторые народные средства на основе натуральных компонентов. Наиболее популярными считаются следующие рецепты:
- Настой ромашки помогает снять острую боль, нормализует пищеварение и предупреждает развитие осложнений. Приготовить его можно с использованием пакетированного сырья или сухого, собранного своими руками. На стакан понадобится чайная ложка или 1 пакет. Время настаивания — 20 минут. Принимать такой настой необходимо дважды в сутки на протяжении 2 недель. Не стоит использовать лекарство при какой-либо форме психического расстройства или непереносимости травы.
- Корневище аира эффективно борется с изжогой, ослабляет боль и способствует нормализации общего состояния. Рекомендуется готовить из сухого сырья отвар. Для этого нужно измельчить корневище, отделить 20 г и проварить в 0,5 л воды 5 минут. Полученное лекарство профильтровать и принимать в течение дня, разделив на 3 порции. Длительность терапевтического воздействия составляет 10 дней. Не стоит использовать рецепт при тяжелых патологиях печени, почек или аллергии на его основной компонент.
- Гриб чага считается наиболее эффективным народным средством. Он не только устраняет острые симптомы патологии, но и способствует заживлению слизистой оболочки желудка. Готовить на его основе необходимо чай. Для получения напитка следует измельчить свежее или сухое сырье, отделить столовую ложку и настоять в 500 мл кипятка 1 час. Полученный настой принимать на протяжении дня, разделив на три равные порции. Использовать рецепт разрешается не дольше месяца.
Любой из народных рецептов помогает снять острые симптомы, но действует только на начальной стадии болезни и при условии отсутствия осложнений. Если есть признаки перфорации или других нарушений, использовать средства народной медицины категорически противопоказано.
Принципы питания
Во время лечения и после выздоровления важно придерживаться специальной диеты, которая поможет снизить отрицательное влияние продуктов на стенки органа. Рацион пациента должен состоять из протертых супов без мяса, нежирных куриных бульонов, жидких каш, картофельного пюре без масла, небольшого количества вареных яиц.
Разрешается употреблять компот из сухофруктов, чистую воду и травяные чаи. Противопоказаны соусы, копчености, жареные, кислые, соленые, жирные, острые блюда, кофе, газированные и алкогольные напитки, крепкий чай, консервы, маринады. От этих продуктов начнёт сильнее болеть желудок.
Рекомендовано также бросить курить, поскольку никотин отрицательно влияет на слизистую, особенно в период лечения. После нескольких месяцев строгой диеты врач принимает решение о расширении рациона больного при условии улучшения его состояния. Если полного выздоровления не наблюдается, диета продолжается.
Для больного с ЯБЖ в анамнезе основой образа жизни должны стать здоровое питание, отказ от вредных привычек и исключение стрессов. Только так можно избежать рецидива.
simptomy-i-lechenie.net
симптомы и схема лечения в домашних условиях
Язва желудка — хроническое заболевание, при котором происходит образование язвенных дефектов слизистой оболочки желудка. Наиболее часто язвой желудка страдают мужчины от 20 до 50 лет. Для заболевания характерно хроническое течение с частыми рецидивами, которые обычно бывают весной и осенью.Желудок содержит достаточно агрессивную среду в виде соляной кислоты, желчной кислоты, вырабатываемые печенью и поступающие в двенадцатиперстную кишку, заброс содержимого двенадцатиперстной кишки в желудок. Эту агрессивную среду нейтрализует слизь, которая вырабатывается клетками слизистой оболочки, нормальное кровообращение, своевременное восстановление клеток слизистой.

Что это такое?
Язва желудка — локальный дефект слизистой оболочки желудка (иногда с захватом подслизистого слоя), образующийся под действием соляной кислоты, пепсина и желчи. Вызывающий на этом участке трофические нарушения. Секреция кислоты в желудке при этом обычно не увеличивается.
Язвенная болезнь характеризуется рецидивирующим течением, то есть чередованием периодов обострений (чаще весной или осенью) и периодов ремиссии. В отличие от эрозии (поверхностного дефекта слизистой), язва заживает с образованием рубца.
Причины возникновения язвы
| Причина | Описание |
| Заражение Хеликобактер пилори (Helicobacter pylori) | Основная причина развития заболевания. Эта спиралевидная бактерия вызывает 45-75% всех случаев язвы желудка. Источником заражения является больной человек или бактерионоситель. Передаваться микроб может через:
|
| На фоне приема медикаментов | Является второй по частоте причиной развития язвы желудка. К ним относятся:
|
| Как осложнение различных хронических заболеваний | Это может быть: |
| На фоне острых заболеваний и состояний организма («стрессовые язвы») | Это такие недуги:
|
| Социальные причины | На развитие язвы влияют:
|
Какие бывают виды язвы, рассмотрим детальнее:
| По локализации выделяют: | По размеру дефекта: | По стадиям развития: | По числу язвенных поражений: |
|
|
|
|

Симптомы язвы желудка
Иногда язва желудка никак себя не проявляет, что говорит о необходимости регулярного обследования. Как правило, течение язвенного процесса без заметных симптомов наблюдается в 25 – 28% случаев, и обнаруживается наличие язвы уже после смерти пациента.
Заподозрить язвенное поражение желудка можно по следующим признакам:
- Усиление газообразования.
- Быстро приходящие чувство насыщения.
- Появление чувства тяжести в области живота, наблюдаемое после принятия пищи.
- Снижение аппетита при язвенной болезни может быть связано с опасением человека испытать болевые ощущения или с нарушениями моторики ЖКТ.
- Отрыжка, которая характеризуется неконтролируемым забросом желудочного сока в ротовую полость. При этом больной ощущает горечь или кислый привкус во рту.
- Нарушения стула. Чаще всего, пациенты жалуются на запоры, а поносы нетипичны для язвенной болезни. Трудности с опорожнением кишечника испытывают до 50% больных, особенно в период обострения язвы желудка.
- Болевые ощущения, локализующиеся в верхней части живота. Этот симптом проявляется в 75% случаев. Половина больных жалуются на ощущения слабой интенсивности, у оставшихся 50% они более выражены и усиливаются при физических нагрузках, после принятия внутрь алкоголя или острой пищи, в период длительных перерывов между едой.
- Чувство тошноты, иногда сопровождаемое рвотой. Этот симптом возникает по причине нарушения моторики желудка. При язве рвота наблюдается спустя 1,5-2 часа после принятия пищи и по мере освобождения желудка приносит чувство облегчения. Поэтому нередко больные вызывают рвоту самостоятельно.
- Изжога. Она выражается в чувстве жжения в надчревной области. Возникает из-за того, что кислотное содержимое желудка, имеющее агрессивную среду, попадает в просвет пищевода, раздражая его стенки. Этот симптом наблюдается часто и встречается у 80% больных. Появляется изжога обычно через 1-2 часа после еды.
Среди внешних признаков язвы желудка отдельно стоит отметить наличие серого налета на языке, что практически всегда свидетельствует о проблемах с ЖКТ. Больной может страдать от повышенной потливости ладоней и испытывать боль при надавливании на эпигастральную область.
Характеристика болей при язве желудка:
- Язва, расположенная в верхней кривизне желудка, имеет весьма скрытое течение и ее удается быстро диагностировать очень редко, а ведь именно язвы верхней кривизны желудка носят злокачественный характер.
- Поражение язвой антрального отдела полого органа отличаются болями в вечернее и ночное время, могут быть абсолютно не связаны с приемом пищи. Боль постоянная, ноющая, сопровождается отрыжкой и изжогой.
- Если язва расположилась в пилорическом отделе желудка, то боль будет острой, приступообразной, длительной (в некоторых случаях один приступ длится более 40 минут).
- При локализации язвенной болезни в малой кривизне желудка боль будет особенно интенсивной в левой подвздошной области. Синдром возникает через 1 час после приема пищи, состояние стабилизируется после того, как желудок переварит содержимое. Чаще всего жалобы от пациентов на боль поступают в вечернее время, иногда они сопровождаются рвотой.
- Если язва располагается в кардинальном или субкардинальном отделе желудка, то болевой синдром появляется через 20 минут после употребления пищи, его локализация очень высокая – практически в области солнечного сплетения. Очень часто боль иррадиирует в сердце, поэтому может быть ошибочно диагностирован сердечный приступ (это происходит при самодиагностировании). При таком расположении дефектного образования никогда не бывает боли после физических нагрузок, а после употребления даже небольшого количества молока состояние больного стабилизируется.
Симптомы язвы желудка в период обострения:
1) Тупая, режущая, колющая боль в верхнем отделе живота, чаще всего посередине (в эпигастральной области), может отдавать в левое подреберье. Появление боли связанно с употреблением пищи, примерно через 0,5-1 час после приёма пищи, прекращается примерно через 2 часа, это связанно с опорожнением желудка. Боль появляется, в результате раздражения язвенной поверхности, пищей, купируется она антацидами (Алмагель). Так же боль характеризуется сезонностью, т.е. обострение происходит весной и осенью.
2) Диспепсические расстройства:
- изжога, появляется в результате заброса кислого желудочного содержимого в нижние отделы пищевода. Она проявляется одновременно с появлением боли;
- тошнота и рвота, тоже возникают в то же время, когда появляется боль. Рвота, сопровождается облегчением для больного;
- кислые отрыжки, запор, развиваются из-за повышенной желудочной кислотности;
3) Потеря массы тела, происходит из-за боязни приёма пищи, которая способствует появлению боли.
Прободная язва
Если игнорировать болезнь, происходит перфорация желудка и пенетрация язвы. Наступает разрыв его стенки и прорастание язвы на соседние органы. Содержимое и микроорганизмы проникают в брюшную полость, вызывая перитонит.
Хронические неприятные ощущения, которые больной привык испытывать, вдруг резко переходят в острую кинжальную боль. Человек покрывается потом, живот сковывает.
Такое осложнение требует вмешательство хирурга. В течение 6 часов у больного есть шанс спастись, если его успеют положить на операционный стол, промыть повреждённую ткань и зашить её, остановив тем самым обильное внутреннее кровотечение.
Диагностика
В настоящее время диагностика язвы желудка осуществляется на основе эндоскопического исследования.
Метод называется фиброгастроскопией (ФГС), во время него через пищевод в желудок вводится тонкий гибкий инструмент, снабженный источником света и камерой, транслирующей изображение на монитор. Это позволяет увидеть язвенный дефект слизистой оболочки желудка, определить его локализацию и размеры. Ранее широко используемый метод контрастной рентгеноскопии используется до сих пор, но имеет лишь вспомогательное значение.
Проводятся лабораторные исследования желудочного и кишечного содержимого на наличие хеликобактерии и скрытую кровь, для оценки общего состояния организма назначаются общие анализы крови и мочи.
Лечение язвы желудка
Как вылечить язву желудка? — Нужна комплексная терапия, включающая в себя не только медикаментозное лечение, но и коррекцию образа жизни.
Курс лечения язвы желудка состоит из:
- устранения факторов, которые привели к болезни;
- медикаментозной терапии;
- лечебного питания;
- физиотерапии, лазеротерапии, магнитотерапии и т.д.
Выделяют несколько основных групп для лечения язвенной болезни:
| Группа препаратов | Название | Механизм действия |
| Антагонисты Н2-гистаминовых рецепторов | Сегодня используют в основном препараты на основе двух действующих компонентов: Ранитидин, Фамотидин. | Обладают сильным антисекреторным действием. Уменьшают выработку соляной кислоты, стимулируют образование желудочной слизи. |
| Антибиотики | Кларитромицин, Амоксициллин, Тетрациклин. | Препараты назначаются для подавления жизнедеятельности Helicobacter pylori. |
| Ингибиторы протонной помпы | Омепразол, Пантопразол, Рабепразол, Лансопразол, Эзомепразол. | Основная группа для лечения язвенной болезни. При приеме происходит блокировка заключительного этапа образования хлоридной кислоты. |
| Антациды | Маалокс, Ренни, Гастал, Алмагель, Фосфалюгель. | Используются в качестве дополнения к основным методам лечения. Они не влияют на продукцию соляной кислоты, нейтрализуют уже имеющуюся кислоту. |
| М-холинолитики | Гастроцепин, Гастромен, Пирегексал. | Препараты избирательно блокируют М-холонорецепторы желудка, не оказывая влияния на работу других органов. Назначаются при сильных болях, которые не устраняются антацидами. |
| Препараты висмута | Де-Нол, Вентрисол, Улькавис. | Обладают вяжущим, обволакивающим и антисептическим эффектом. При взаимодействии с желудочным соком происходит осаждение нерастворимых солей. Это защищает слизистую от соляной кислоты, устраняет боли. |

Схема лечения Helicobacter pylori
Уничтожение Helicobacter pylori способствует лучшему рубцеванию язвенного дефекта. Это первый шаг лечения язвенной болезни. Существует две основных схемы антибактериальной терапии. Назначаются они пошагово, то есть лекарства первой линии не сработали, тогда пробуют вторую схему.
Первая линия эрадикации (в течение недели):
- Ингибиторы протонной помпы по 20 мг дважды в день.
- Макродиды (Кларитромицин) по 500 мг дважды в сутки.
- Полусинтетические пенициллины (Амоксициллин) по 1000 мг дважды в день или производные нитроимидазола (Метронидазол) по 500 мг также дважды в день.
В случае неудачи предлагается вторая линия эрадикации (1 неделя):
- Ингибиторы протонной помпы по 20 мг дважды в день.
- Висмута субцитрат (Де-нол) по 120 мг 4 раза в сутки.
- Тетрациклины (Тетрациклин) по 0,5г 4 раза в день.
- Производные нитроимидазола (Метронидазол) по 500 мг также трижды в день.
В настоящее время врачи разрабатывают новые методы лечение патологии. Уже проходит тестирование вакцина против хеликобактера. Для лучшего заживления дефекта слизистой оболочки используют цитокиновые препараты, трефоилевые пептиды и факторы роста.
Диета
Особые требования выдвигаются к пище. Она должна щадить слизистую оболочку от механических и химических повреждений и при этом быть полноценной. Питание должно быть дробным 5-6 раз в день. Все блюда необходимо измельчать или употреблять в жидком виде, в пареном или вареном виде, не холодными и не горячими.
Показана протертая, легко усвояемая пища, практически не увеличивающая выделение желудочного сока:
- яйца всмятку, омлет на пару;
- молоко и молочные продукты;
- отварные блюда из говядины, курятины, телятины, котлеты на пару;
- отварная рыба нежирных сортов;
- белый, слегка подсушенный хлеб;
- супы молочные, куриные, овощные из картофеля, свеклы;
- вареные овощи: морковь, картофель, свекла, кабачки, тыква;
- гречка, манка, рис, овсяная крупа, макаронные изделия;
- слабо заваренный чай;
- сладкие кисели, компоты;
- отвары шиповника, пшеничных отрубей, некислые ягодные соки;
- щелочная минеральная вода без газа.
Симптомы язвенной болезни усугубляют:
- острое и соленое;
- консервированная, копченая пища, колбасы;
- хлебобулочные изделия из сдобного теста, пироги, ржаной хлеб;
- крепкий чай, кофе;
- продукты из жирного мяса, сало, наваристые бульоны;
- жареное;
- всевозможные пряности: горчица, перец, гвоздика и др.;
- газированные напитки.
Стоит отказаться от продуктов, содержащих грубые волокна, они механически раздражают желудок: редьки, репы, редиса, фасоли, хлеба с отрубями.
Народные средства
Фитотерапия не заменяет медикаментозное лечение. Она увеличивает его эффективность. В случае язвенной болезни правильное использование лекарственных растений (в качестве дополнения к принимаемым лекарственным препаратам) позволяет:
- уменьшить интенсивность имеющегося воспаления;
- справиться с болью;
- стимулировать заживление язв;
- нормализовать стул;
- защитить гастродуоденальную слизистую от факторов агрессии;
- улучшить снабжение гастродуоденальной слизистой питательными веществами.
Противовоспалительным эффектом обладают целебные сборы, включающие зверобой, тысячелистник, календула и др. В роли природных спазмолитиков могут выступить мята, душица, ромашка, укроп. Устраняя спазм желудочной гладкомышечной мускулатуры, эти замечательные лекарственные растения купируют боль. Обволакивающее действие присуще солодке, девясилу, семени льна. Полноценному рубцеванию язв способствуют чистотел, цикорий, кипрей, пастушья сумка, корень лопуха. Для послабления стула можно применять крушину, жостер, ревень, вахту трехлистную и др.
Упомянутые лекарственные растения рекомендуется употреблять в виде настоев, отваров, фитоаппликаций на брюшную стенку и лечебных ванн. При этом следует не забывать, что фитоаппликации категорически запрещаются при кровотечениях, беременности (весь период), лихорадке, любых онкологических болезнях.
Операция
Как лечить язву желудка, когда консервативное лечение не приносит ожидаемых результатов? К сожалению, встречаются и такие случаи, когда без оперативного вмешательства не обойтись. Однако хирургическое вмешательство должно основываться на абсолютных показаниях, к которым относят:
- прободение язвы;
- возникновение кровотечения;
- преобразование язвы в онкологию;
- III степень стеноза.
Оперативное вмешательство не исключено и при относительных показаниях, среди которых II степень стеноза, возможность частых рецидивов, множественные рубцы, каллезная язва, пенетрация, невозможность заживления изъязвления в течение долгого времени.
При наличии показаний к операции избегать ее нежелательно, даже оттягивание процесс достаточно опасно. Причина в том, что всякая запланированная операция менее опасна, нежели экстренное вмешательство. Плюс, экстренная операция далеко не всегда эффективна, зато имеет больший риск послеоперационных осложнений.
Язва желудка после операции
После операции пациент может приступить к работе примерно через два-три месяца. Все зависит от того, как поведет себя язва желудка после операции, когда снимут швы и выпишут из больницы. Все это зависит от течения выздоровления и заживления ран. Если все в порядке, швы снимают примерно через 7-9 дней, но выписывают из больницы несколько раньше.
Очень важно соблюдать диету после операции. Как правило, употреблять жидкость разрешают спустя два дня, по половине стакана воды в сутки, дозируя чайной ложкой. Постепенно с каждым днем вода заменяется на суп или бульон. Затем, примерно через восемь дней, разрешают питаться мясом, картофелем, кашами и так далее, но только в протертом виде. Чтобы не нанести вреда послеоперационному состоянию, необходимо соблюдать строгую диету и слушаться врача.

Прогноз
Прогноз заболевания условно благоприятный, при адекватном своевременном лечении качество жизни не страдает, трудоспособность полностью восстанавливается. Однако возможно развитие ряда угрожающих жизни осложнений, таких как кровотечение из язвенного дефекта, или прободение язвы, и как следствие развитие перитонита.
Профилактика патологии
К главным профилактическим мероприятиям относится:
- Снижение уровня стресса. Необходим своевременный отдых, полноценный сон.
- Соблюдение правил здорового питания. Необходимо следить, чтобы не было запоров, диареи, процессов газообразования.
- Отказ от алкоголя. Даже небольшие дозы негативно сказываются на полезной микрофлоре ЖКТ. При ее нарушении риск развития язвенной болезни увеличивается в несколько раз.
В заключение отметим, что вовремя обнаруженная язвенная болезнь при наличии полноценного лечения имеет благоприятный прогноз. При осложнениях могут возникнуть угрожающие для жизни состояния.
medsimptom.org
Язва желудка: симптомы и лечение у взрослых народными средствами
Язва желудка – хроническое заболевание, характеризующееся локальным повреждением слизистой оболочки желудка. Заболевание относится к рецидивирующим типам, в ходе болезни чередуются периоды ремиссии и обострений. Залеченная язва оставляет рубец – шрам на слизистой, где не образуется эпителий. По статистике 70% прецедентов заболевания приходится на долю мужчин от двадцати до пятидесяти лет. Реже болезнь диагностируют у женщин и детей.
Язвы желудка известны нескольких видов. Формы язвенной болезни напрямую зависят от причин возникновения. Изучены стрессовые язвы, где главной причиной возникновения заболевания является стресс (80% случаев). Медикаментозные язвы вызваны приёмом определенных медикаментов (10% случаев). Гастродуоденальные язвы желудка возникают при нарушении обмена веществ и прочих эндокринных заболеваниях либо заболеваниях внутренних органов (10% случаев). Перечисленные виды заболевания – симптоматические формы язвы желудка и двенадцатиперстной кишки.
Причины возникновения заболевания
Язва желудка имеет причины развития и возникновения.
Учеными доказано, что причин появления язвы желудка признаются:
- Спиралевидная бактерия, живущая в привратнике желудка, является основной причиной.
- Нездоровый образ жизни (курение, алкоголь).
- Генетическая предрасположенность.
- Неправильное питание.
- Психосоматика (эмоциональные расстройства, стресс).
- Хронические заболевания желудка (панкреатит, гастрит).
- Нарушения обмена веществ.
- Прием отдельных медикаментов.
Бактерия, живущая в привратнике желудка, несет ответственность за язву в 95% случаях заболевания. Микроорганизм становится причиной гастритов, рака. Бактерия, вызывающая язву желудка, передается от носителя к постороннему человеку бытовым путем, микробом довольно легко заразиться – при поцелуе, использовании общих столовых приборов.
Нездоровый образ жизни провоцирует развитие бактерий, является первопричиной, основой заболевания. Курение и алкоголь создают благоприятные условия для развития язвы желудка.
Генетическая предрасположенность означает заложенность заболевания в человеческом геноме, при благоприятных условиях болезнь «проснется». Ученые продолжают спорить, почему появляется язва.
При неправильном пита
zheludokok.ru
