Тазовый пролапс у женщин — Твой Доктор
Тазовый пролапс — синдром опущения тазового дна и органов малого таза изолированно или в сочетании. Синдром тазового пролапса всегда сочетается с патологическими изменениями со стороны органов малого таза.
Опущение органов малого таза — это частая проблема для женщин всех возрастов. Причинами данной патологии является ослабление или повреждение соединительнотканно-мышечных структур тазового дна , которые в норме служат поддерживающим каркасом для тазовых органов.
Факторам, провоцирующим пролапс, относятся многократные и травматические роды, удаление матки, тяжелый физический труд, врожденная слабость соединительной ткани ( у данных пациентов встречаются грыжи, варикозное расширение вен) , старческая атрофия, повышение внутрибрюшного давления при ожирении, хронических респираторных заболеваниях (постоянном кашле).
Слабость мышц тазового дна может развиться и в результате нарушения их иннервации из-за патологии в самих нервных структурах.
Почти все структурные компоненты уретры и шейки матки гормонозависимы. Недостаток эстрогенов приводит к прогрессированию атрофических изменений в слизистой уретры и влияет на активность ее мышечного аппарата. Поэтому , чаще тазовым пролапсом страдают женщины после 40 лет.
Клининическая картина.
Тазовый пролапс может выражаться в виде синдрома опущения промежности, цистоуретроцеле (опущение передней стенки влагалища из-за пролабирования мочевого пузыря), ректоцеле (опущение задней стенки влагалища из-за пролабирования передней стенки прямой кишки), опущения или выпадения матки, прямой кишки изолированно или в различных сочетаниях.
 Симптомы усиливаются к концу дня или после того, как пациентка длительное время пробыла в положении стоя.
Симптомы усиливаются к концу дня или после того, как пациентка длительное время пробыла в положении стоя.Многие больные отмечают трудности при половом акте, снижение влагалищной чувствительности, общий дискомфорт во влагалище.
Лечение
Консервативное лечение включает в себя лечебную физкультуру, направленную на укрепление мышц тазового дна, их электрическая стимуляция, лекарственная терапия.
Консервативное лечение выпадения половых органов сводится к применению пессариев. Пессарии –эффективный метод лечения ряда
гинекологических проблем. Кроме выпадения матки они могут использоваться при ректоцеле, цистоцеле, стрессовом недержании мочи. Их использование облегчает акт дефекации, затрудненное мочеиспускание, они полезны при недержании мочи при напряжении.


Существует различные методики оперативного лечения пролапса тазового дна в зависимости от его вида, выраженности, осложнений.
Проведенная операция не дает гарантии от рецидива заболевания, если не исключить причины появления пролапса, указанных выше.
Рациональное использование лечебно-диагностических мероприятий позволяет добиться значительного улучшения качества жизни женщин.
лечение без операции, симптомы заболевания
Определение заболевания
Фолликулярная киста яичника – это образование доброкачественной природы, функционального типа. Оно появляется при нарушении процесса овуляции в конкретном менструальном цикле. Представляет собой тонкостенный пузырь размером 30-50 мм, из которого своевременно не вышла яйцеклетка. При обнаружении у женщины фолликулярной кисты яичника, лечение чаще всего носит консервативный характер, так как это не опухоль и патологического деления клеток в данном случае не наблюдается.
Симптомы фолликулярной кисты яичника
Чаще всего патология обнаруживается неожиданно для женщины при проведении гинекологического осмотра или профилактического УЗИ органов малого таза. Но если размеры кисты превышают 4-5 см, могут появиться симптомы:
Но если размеры кисты превышают 4-5 см, могут появиться симптомы:
- Задержка месячных. Один из частых косвенных признаков роста кисты – отсутствие менструации в течение полутора-двух месяцев;
- Нарушения менструального цикла. Месячные становятся обильными, более длительными. Иногда наблюдаются ациклические мажущие выделения;
- Боль и дискомфорт. Болевые ощущения тянущего и ноющего характера возникают внизу или с одной из сторон живота. Могут появиться дискомфорт и чувство распирания в животе. Эти явления объясняются тем, что растущее образование сдавливает нервы и нарушает кровоснабжение тканей.
При отсутствии явных симптомов лечение фолликулярной кисты яичника, как правило, не проводится. Таким пациенткам рекомендуется периодическое наблюдение. В остальных случаях терапевтическая тактика определяется лечащим врачом-гинекологом.
Диагностика
 Настораживающим признаком является увеличение одного из яичников. Для уточнения диагноза и выяснения причин развития образования врач может назначить дополнительные исследования:
Настораживающим признаком является увеличение одного из яичников. Для уточнения диагноза и выяснения причин развития образования врач может назначить дополнительные исследования:- УЗИ. Основной метод диагностики этой патологии, который помогает установить размеры новообразования, оценить характер локального кровотока;
- лапароскопическое исследование. Проводится при подозрении на разрыв кисты или перекрут ее ножки;
- КТ или МРТ. Помогают более точно установить вид кистозного новообразования, дифференцировать его от других заболеваний.
Кроме методов инструментальной диагностики могут понадобиться анализы крови для определения опухолевых маркеров-антигенов и уровня женских половых гормонов в организме.
Лечение фолликулярной кисты яичника без операции
Фолликулярные кисты не лечат, если они имеют небольшие размеры и не беспокоят пациентку. В этом случае врач может применить тактику выжидания, так как нередко подобное образование самоликвидируется в течение нескольких циклов. Если же оно не уменьшается в размерах или продолжает расти, пациентке могут назначить прием моно- или двухфазных оральных контрацептивов, витаминов, препаратов противовоспалительного действия.
Если же оно не уменьшается в размерах или продолжает расти, пациентке могут назначить прием моно- или двухфазных оральных контрацептивов, витаминов, препаратов противовоспалительного действия.
Согласно медицинской статистике, лечение фолликулярной кисты левого яичника проводится реже, чем правого. Это объясняется тем, что из-за особенностей кровоснабжения расположенного слева придатка фолликулы в нем созревают не так часто, как в яичнике, который находится справа. Соответственно, и кисты образуются реже.
Преимущества лечения в клинике Елены Малышевой
Лечение фолликулярной кисты яичника без операции возможно при раннем распознавании этого новообразования и успешности консервативной терапии. Для своевременной диагностики необходимо регулярно проходить профилактические гинекологические осмотры.
Преимущества обращения к специалистам клиники Елены Малышевой:
- высокая компетентность, профессионализм и доброжелательность врачей;
- проведение диагностических исследований на современном медицинском оборудовании;
- индивидуальный подход к каждой пациентке при выборе тактики лечения.

Если вы вас беспокоят боли в животе, нарушения цикла и другие неприятные симптомы, запишитесь на прием к гинекологу клиники по телефону (3412) 52-50-50. Либо оставьте заявку на сайте. Наши специалисты вас тщательно обследуют, выдадут заключение и при необходимости назначат лечение.
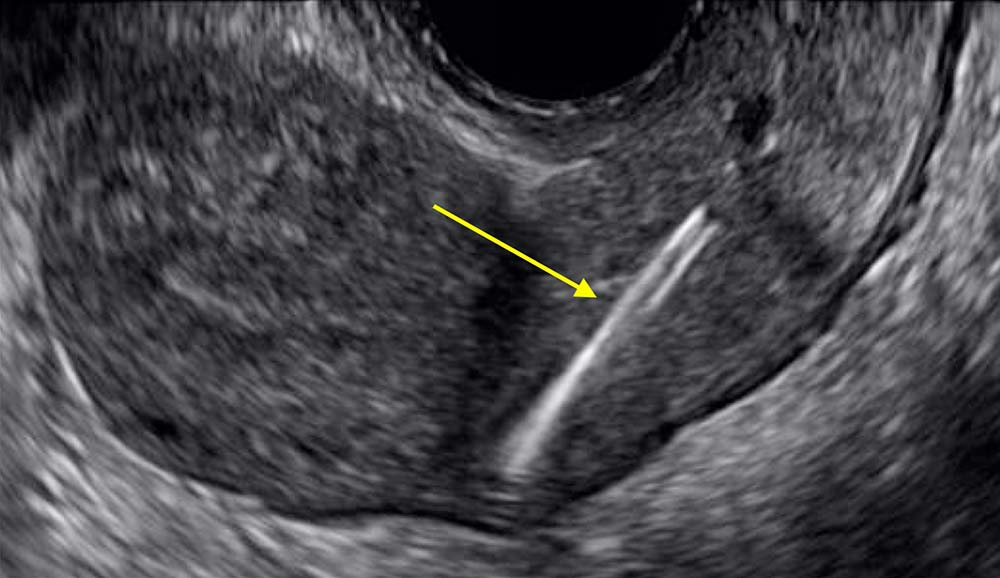
УЗИ на наличие свободной жидкости Мытищи
Воспалительные процессы в организме опасны не только сами по себе. Они влекут за собой различные патологические состояния, одно из которых – нарушение крове- и лимфообращения. Результатом такого состояния является просачивание жидкости в брюшную полость. Со временем она накапливается и развивается асцит.
Это заболевание может стать причиной других серьезных патологий, так как в транссудате начинает быстро развиваться патогенная микрофлора. Последствиями водянки могут быть различные заболевания (перитонит, энцефалопатия и пр.), при сильном скоплении транссудата может сформироваться пупочная грыжа. Поэтому своевременно диагностировать асцит очень важно.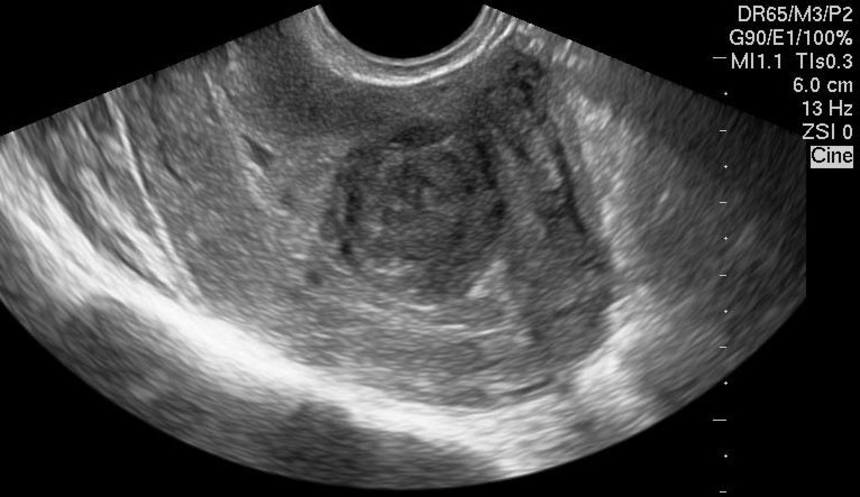 Поможет в этом УЗИ брюшной полости на свободную жидкость.
Поможет в этом УЗИ брюшной полости на свободную жидкость.
Показания к ультразвуковому исследованию
При появлении первых нарушений лимфо- и кровообращения пациент не испытывает никакого дискомфорта, у него нет жалоб, выраженной симптоматики, позволяющей заподозрить водянку. Врач назначает УЗИ при наличии провоцирующих факторов.
- Заболевания печени.
- Хроническая сердечная недостаточность.
- Почечная недостаточность.
- Злокачественные новообразования в области брюшины.
- Сахарный диабет и другие заболевания.
Также УЗИ свободной жидкости проводится в послеоперационном периоде, при нарушениях обмена веществ.
Когда заболевание вовремя не диагностировали и не начали лечить, количество транссудата увеличивается. В результате пациент начинает испытывать тошноту, изжогу, неприятную отрыжку. Со временем симптомы усиливаются, к ним прибавляются:
- Общее ухудшение самочувствия.
- Увеличение живота, чувство распирания в нем.

- Затрудняется дыхание, появляется одышка, тахикардия.
- Начинаются нарушения мочевыведения, стула.
Пациенты, у которых количество транссудата сильно увеличилось, часто жалуются на ощущение волны в животе. Для эффективного лечения асцита недостаточно простого откачивания транссудата. Необходимо выявить причину, вызвавшую скопление свободной жидкости. Для этого врач назначит вам дополнительные исследования.
Как пройти УЗИ
В г. Мытищи вы можете пройти УЗИ в МЦ «Апельсин». Это исследование требует подготовки пациента, поэтому внимательно слушайте рекомендации врача и неукоснительно их соблюдайте. От правильности вашей подготовки во многом зависит точность диагностики. Записаться на обследование можно по телефону 8 (495) 646-80-03.
Каменеет живот на 39. Ощущения распирания в животе на ранних сроках беременности
39 неделя может стать последней неделей беременности, а может и не последней – предвидеть дату родов достаточно тяжело, да и не к чему. Для будущей мамы сейчас важнее другое – слежение за самочувствием, подсчет шевелений крохи и полноценный отдых.
Для будущей мамы сейчас важнее другое – слежение за самочувствием, подсчет шевелений крохи и полноценный отдых.
Размеры, внешний вид и положение плода
Вес плода на 39 неделе доходит до 3,5 кг (но может быть, как и 3, так и 4 кг), рост – 51-52 см. Малыш имеет достаточно большую головку, широкие плечики, выпуклый животик, узкий таз и ножки, которые могут казаться коротковатыми по сравнению с туловищем и ручками. На ручках и ножках крохи уже появились складочки-перетяжки, причем, чем масса ребеночка больше, тем эти перетяжки выраженнее. В складках еще осталось немного защитной смазки, а вот на теле ее уже практически нет. Точно так же с тельца малыша исчезли и пушковые волосы (небольшое их количество может оставаться только на плечиках). Кожа утратила красноту и сморщенность. Ноготки полностью закрыли ногтевые ложе на пальчиках. То есть кроха сейчас ничем не отличается от новорожденного.
На 39 неделе дородового периода будущая мама может отметить, что малыш стал как будто спокойнее, а живот перестал ходить ходуном. По этому поводу переживать не стоит. Крохе просто не хватает места и все, что он может сделать, – это слегка толкнуть маму локотком, коленкой или пяточкой. Но что очень важно – женщина обязательно должна чувствовать эти шевеления, «правило 10 шевелений» никто не отменял. Если же толчки пропали, стоит немедленно обратиться к врачу . Оценить состояние малыша поможет ультразвуковое исследование и кардиотокография (КТГ).
По этому поводу переживать не стоит. Крохе просто не хватает места и все, что он может сделать, – это слегка толкнуть маму локотком, коленкой или пяточкой. Но что очень важно – женщина обязательно должна чувствовать эти шевеления, «правило 10 шевелений» никто не отменял. Если же толчки пропали, стоит немедленно обратиться к врачу . Оценить состояние малыша поможет ультразвуковое исследование и кардиотокография (КТГ).
К 39 неделе плод уже занял положение в матке, в котором и будет появляться на свет. В норме оно должно быть продольным, головкой вниз, затылком к внутреннему зеву шейки матки. Но в некоторых случаях кроха располагается совсем по-другому:
- поперечно;
- косо;
- или ножками;
- закидывает назад головку и к внутреннему зеву шейки матки обращается лобиком или личиком.
Большинство из этих положений малыша являются показанием к кесареву сечению.
Самочувствие будущей мамы
Дно матки немного опустилось вниз, поэтому дышать и есть на 39 неделе будущей маме становится легче (желудок и легкие уже не подпираются маткой). А вот мочевой пузырь, наоборот, сейчас ощущает наибольшее за всю беременность давление, поэтому писать приходиться чуть ли не каждый час.
А вот мочевой пузырь, наоборот, сейчас ощущает наибольшее за всю беременность давление, поэтому писать приходиться чуть ли не каждый час.
В целом же самочувствие женщины остается стабильно удовлетворительным – хорошим его назвать нельзя, поскольку подготовка к приближающимся родам дает о себе знать постоянно:
- расходится таз;
- немеют и болят ноги;
- разжижается стул.
На 39 неделе, встав на весы, будущая мама может отметить уменьшение веса на 1 и даже 1,5 кг. Это абсолютно нормально. Организм, готовясь к родам, старается избавиться от лишней жидкости и шлаков, которые скопились в кишечнике. Именно поэтому беременной женщине приходится чаще бегать в туалет «по большому» и «по маленькому».
Плацента на 39 неделе беременности
На 39 неделе плацента начинает стареть – уменьшается ее толщина, в тканях появляются отложения кальция, ухудшается кровоток в сосудах.
Конечно же, эти изменения влияют на кровоснабжение и обеспечение малыша всеми необходимыми веществами, но не критично. Врачи считают, что такая стрессовая тренировка даже полезна крохе перед родами, в ходе которых обязательно присутствуют периоды, когда плод начинает страдать от нехватки кислорода. Однако случается, что детское место начинает стареть преждевременно и к 39 неделе практически полностью утрачивают все свои функциональные возможности. В таких условиях малыш перестает набирать вес и постоянно находится в состоянии кислородного голодания.
Врачи считают, что такая стрессовая тренировка даже полезна крохе перед родами, в ходе которых обязательно присутствуют периоды, когда плод начинает страдать от нехватки кислорода. Однако случается, что детское место начинает стареть преждевременно и к 39 неделе практически полностью утрачивают все свои функциональные возможности. В таких условиях малыш перестает набирать вес и постоянно находится в состоянии кислородного голодания.
Определить, что крохе плохо внутри матки, можно с помощью КТГ и доплерографии. Кроме того, и акушер-гинеколог, прослушав сердечко плода, и будущая мама, следящая за шевелениями своего ребеночка, могут заподозрить неладное. Поэтому не стоит игнорировать походы в женскую консультацию и слежение за двигательной активностью малыша на последних неделях беременности.
Есть еще один важный момент – старение плаценты приводит к тому, что она перестает выполнять свою барьерную функцию. Теперь к малышу могут попасть возбудители инфекций, токсины, вредные химические соединения и т. д. Поэтому будущая мама не должна забывать о бдительности ни на минуту:
д. Поэтому будущая мама не должна забывать о бдительности ни на минуту:
- никакого самолечения;
- никакого посещения людных мест, где можно что-то «подцепить»;
- никаких экспериментов с пищей;
- никаких генеральных уборок с применением сильной бытовой химии и ремонтов в доме.
Предвестники родов на 39 неделе беременности
С предвестниками родов будущая мама, скорее всего уже познакомилась, если же нет, напомним их:
- Опущение живота (живот начинает немного отвисать вниз).
- Выход комка слизи из влагалища – это слизистая пробка, которая «закупоривала» шейку матки на протяжении всей беременности и оберегала кроху от внешнего мира.
- Частые тренировочные схватки.
- Выделение . Оно могло и раньше выделяться, но не так обильно.
- Желание «свить гнездышко для своего птенчика».
- Уменьшение массы тела.
Появление любого из указанных симптомов не означает, что необходимо немедленно ехать в роддом. Это лишь свидетельство того, что очень скоро (возможно и через несколько дней) начнутся роды, поэтому будущей маме желательно внимательно прислушиваться к своему телу.
Это лишь свидетельство того, что очень скоро (возможно и через несколько дней) начнутся роды, поэтому будущей маме желательно внимательно прислушиваться к своему телу.
Необходимые обследования
На 39 неделе следует посетить наблюдающего гинеколога в женской консультации. Сейчас это важно как никогда, поскольку только врач может определить, все ли хорошо с малышом и нет ли повода для госпитализации в роддом.
В ходе этого визита доктор сделает следующее:
- Расспросит о самочувствии и жалобах.
- Оценит результаты , который следует предварительно сдать.
- Измерит артериальное давление, вес и параметры живота пациентки.
- Прослушает сердечко плода.
- Ощупает живот, чтобы определить, правильно ли расположился малыш и опустилась ли его головка в область таза мамы.
- Проверит ноги женщины на наличие отеков.
- Даст направление на и КТГ, если есть показания.
Если женщина не сможет родить сама (например, при наличии нескольких рубцов на матке, при наличии узкого таза), на 39 неделе ее, скорее всего, госпитализируют и проведут плановое .
Когда ехать в роддом?
Пик переживаний у будущей мамы обычно приходится на конец беременности. Как понять, что пора ехать в роддом – это один из самых волнующих вопросов. Чтобы успокоить себя и близких, некоторые беременные женщины обращаются в медицинское учреждение заранее и уже там дожидаются начала родовой деятельности. На самом же деле дождаться родов можно и дома – в этом нет ничего тяжелого и опасного.
Будущей маме на 39 неделе беременности необходимо ориентироваться на несколько важных моментов:
Также будущей маме необходимо знать о ситуациях, в которых лучше немедленно вызвать скорую помощь или же ехать в больницу самостоятельно, не дожидаясь появления схваток, укорочения промежутков между ними или вытекания околоплодной жидкости. К таким ситуациям относят:
- Сильные болевые ощущения – как будто матка не может полностью расслабиться между схватками.
- Изменение характера шевелений крохи – если плод вообще перестал двигаться или же стал очень активным.

- Повышение артериального давления. Его желательно проверить, если у будущей мамы сильно разболелась голова или помутнело в глазах, появились «мушки».
- Начало родов у женщины с многоплодной беременностью.
- Постоянное и будущей мамой.
Собираясь в роддом, главное не паникуйте! Важно: не забудьте взять с собой документы (паспорт, обменную карту, сертификат, выданный женской консультацией) и приготовленный пакет с вещами (он уже должен стоять в комнате запакованным как минимум 2 недели).
В этой статье:
У многих будущих мамочек на 39 неделе каменеет живот. Отчего так происходит? Одни женщины думают, что уже начинаются роды, другие переживают, что происходит что-то нехорошее с малышом. Ответ в большинстве ситуаций прост – это тренировочные схватки.
В один момент живот каменеет, становится твердым, поясницу словно охватывает плотное кольцо, при беременности на сроке 40 недель так может происходить по несколько раз на день, поэтому многие пугаются и не знают, что это и когда необходимо ехать к врачу.
Что происходит в организме матери
В материнском теле постоянно происходят какие-то изменения. Если на ранних сроках идет формирование условий для роста и развития плода, то в третьем триместре женский организм начинает постепенно готовиться к рождению.
Начиная с 39 недели беременности почти у всех каменеет живот — к чему это — начинают гадать будущие мамы, и когда произойдет самая важная и долгожданная встреча с малышом?
Изменения на 39 неделе беременности
По прошествии 36 недель беременность считается доношенной, однако большинство женщин рожает в промежуток между 38 и 41 неделями. Если на 39 неделе каменеет живот, такой признак является сигналом готовности организма к рождению ребенка, однако не всегда роды случаются в этот день.
Часто у беременных на поздних сроках наблюдаются тренировочные схватки, при которых:
- случается спазм мускулатуры, и живот становится твердым;
- тянет поясницу;
- возникает тянущая боль, которая опоясывает живот.

Отличительной особенностью от истинных можно считать отсутствие периодичности сокращений, интенсивность приступов не возрастает, схватки непродолжительны по времени.
Когда часто каменеет живот на сроке 39 недель, необходимо проследить за схватками, засечь временной интервал, когда они повторяются, а также продолжительность каждого периода. В зависимости от полученных данных следует решать — оставаться дома либо направляться в роддом.
На 40 неделе
При наступлении 40 недели можно ожидать, что роды начнутся в любой момент, поэтому не нужно игнорировать состояние, когда каменеет живот или болит поясница. На таком сроке происходит активная подготовка женской репродуктивной системы к появлению младенца на свет: шейка матки становится более эластичной, она укорачивается и приобретает сглаженность контуров.
На 40 неделе беременности может произойти , что говорит о скором начале родов – обычно они происходят в течение недели, при этом у беременной возникают красно-бурые слизистые выделения, часто каменеет живот, возникают тянущие неприятные ощущения в нижней части живота.
Почему каменеет живот на 40 неделе? Это происходит по причине ложных схваток. Таким образом организм словно проверяет, готов ли он к такому сложному и продолжительному процессу, как роды. Если женщина ожидает появления на свет своего первенца, то такие схватки часто сопровождаются тревогой или страхом, ведь она не знает, что будет дальше. Если же это , то мама уже знает всю последовательность процесса и старается сохранять спокойствие.
На 41 неделе
Если уже началась 41 неделя беременности, а долгожданная встреча с младенцем все никак не произойдет, хотя у будущей мамочки часто каменеет живот, не следует переживать. Ведь считается младенец лишь по прошествии 42 недель.
Часто случаются ошибки в подсчетах срока беременности. Акушерский срок и физиологический могут отличаться на 2 недели, так как не всегда возможно точно установить день, когда произошло зачатие.
Беременность в этот период сопровождается следующими явлениями:
- иногда болит низ живота, что может сопровождаться его отвердеванием;
- дискомфорт в области промежности, а также тазобедренных суставов;
- перепады в настроении;
- отхождение пробки, если это не произошло ранее.

Возможные жалобы и проблемы
На завершающей стадии беременности, начиная с 39 недель, у будущих матерей каменеет живот, и случается это часто.
При этом женщина указывает на различные симптомы и дискомфортные состояния :
- По причине того, что матка сильно увеличена, она давит на толстый кишечник, из-за чего возникают и метеоризм.
- Так как нарушено высвобождение желчи из желчного пузыря, беременная указывает на тяжесть в проекции правого подреберья. Оно не болит, но ощущается давление в этой области.
- На последних неделях беременности, в особенности на 39-41, у будущей мамы часто каменеет живот, что возникает вследствие гипертонуса мускулатуры матки.
- Растущий плод давит на промежность и приводит к расширению тазовых костей, из-за чего возникает боль в проекции лобкового симфиза.
- Из-за излишнего перерастяжения кожных покровов возникает их сухость, нередко образуются стрии.
Если каменеет живот при беременности в 40 недель, не следует волноваться по этому поводу. Ваш организм уже готов к рождению ребенка, поэтому совсем скоро произойдет это волнительное событие.
Ваш организм уже готов к рождению ребенка, поэтому совсем скоро произойдет это волнительное событие.
Почему каменеет живот?
Как правило, необычные ощущения в животе появляются, когда женщине уже скоро предстоит рожать. Это основной признак, указывающий на скорое рождение младенца, в особенности, если каменеет и болит живот на 40 неделе беременности.
Следует отметить, что не только на 39 и 40 неделе беременности каменеет живот – такое может случаться в любом периоде вынашивания ребенка. Почему так происходит?
Есть несколько причин:
- Гипертонус . Матка состоит из гладкомышечных волокон, которым свойственно сокращение, вследствие чего возникает ощущение напряжения в животе. Это состояние может возникать при переутомлении, стрессе, иногда женщины указывают, что гипертонус возникает после акушерского осмотра.
- Схватки Брекстона-Хикса . Когда будущая мама ожидает первенца, ее может пугать, если живот каменеет на 40 неделе беременности и непонятно, что это.
 Тренировочные схватки подготавливают матку и весь организм к сложному и продолжительному процессу.
Тренировочные схватки подготавливают матку и весь организм к сложному и продолжительному процессу.
Беременной в конце последнего триместра необходимо прислушиваться к сигналам, которые подает ее тело. Если тянет низ живота, и он каменеет на 40 неделе, нужно отметить начало и конец схваток, а также продолжительность промежутков между ними. Если боль появляется каждые 10 минут, необходимо срочно отправляться в роддом.
Как облегчить неприятные ощущения?
С того момента, как беременная начинает периодически чувствовать тренировочные схватки и у нее каменеет живот на 39 неделе беременности, будущую маму начинает беспокоить главный вопрос — когда роды? К сожалению, точного ответа не даст ни один врач, но следует понимать, что будущая мама выходит на финишную прямую — в любой день может произойти волнительное событие.
Когда часто каменеет живот на 40 неделе, при этом роды все не начинаются, можно уменьшить неприятные ощущения следующими способами :
- при возникновении ложной схватки необходимо прилечь и отдохнуть;
- чтобы облегчить ощущение каменного живота, нужно встать на четвереньки и прогнуть спину вниз, после чего скруглить ее;
- при сильной боли разрешается принять таблетку Но-шпы, которая снимет спазм мускулатуры;
- нельзя долго лежать на спине и в одном и том же положении;
- нельзя поднимать тяжести и перенапрягаться.

В каких случаях нужно срочно обратиться к врачу?
Существуют ситуации, когда необходимо в экстренном порядке обращаться за медицинской помощью.
Так лучше делать тем, у кого в 40 недель беременности каменеет живот, при этом определяются следующие симптомы :
- кровотечение;
- внезапная гипертермия;
- головокружение с последующей потерей сознания;
- не ощущаются признаки шевеления малыша;
- регулярные схватки с перерывом в 5-10 минут.
К чему на 40 неделе беременности каменеет живот? Такой признак указывает на то, что все уже готово к рождению ребенка, и осталось лишь дождаться этой встречи. При схватках постарайтесь не нервничать, думайте о том, что скоро вы впервые увидите своего малыша.
Полезное видео о последних неделях беременности и тренировочных схватках
Беременность — один из самых незабываемых периодов в жизни каждой женщины, а последние ее этапы очень значимы и волнительны. Именно в этот момент наиболее важно следить за всеми изменениями и появлением новых ощущений, способных указать на правильное или неправильное течение беременности.
На предпоследней неделе беременности любая будущая мама уже начинает морально готовиться ко встрече с малышом, особенно тщательно прислушивается ко всем изменениям, как значительным, так и и незначительным, происходящим в ее организме, и каменный живот на 39 неделе может вызвать немало беспокойства и опасений. Для того чтобы понять природу возникновения данного явления, необходимо более подробно ознакомиться со всеми изменениями, которые происходят данный период.
На 39 неделе беременности малыш уже готов к появлению на свет. В этот период его двигательная активность несколько уменьшается, так как ребенку уже не хватает места для резвых кувырканий и кульбитов. Его рост в это время составляет в среднем 50-54 сантиметра, а вес, как правило, варьируется в пределах от 3200 до 3400 грамм, но это не означает, что отклонение от данных параметров не является нормой. В этом вопросе все зависит от индивидуальных особенностей малыша. На данный период у него уже достаточно сформированы печень и почки, но они будут продолжать развиваться в течение первых месяцев жизни. Кишечник ребенка заполнен меконием — первородным калом, накопленным после заглатывания околоплодных вод. У малыша уже отличное зрение, позволяющее ему видеть в темноте и фокусировать взгляд на расстоянии около 20 сантиметров. В этот период существенно замедляется рост и развитие плаценты и она начинает стареть. Считается, что она уже выполнила свою функцию. Внутриутробное развитие малыша также замедляется, так как питательные вещества теперь поступают в количествах, необходимых только для поддержания его жизнедеятельности. На приеме врач обязательно послушает сердцебиение плода, а также может сделать УЗИ, чтобы убедиться, что с ним все в полном порядке. Гинеколог обязан осмотреть и саму женщину, в организме которой также произошли определенные изменения.
Кишечник ребенка заполнен меконием — первородным калом, накопленным после заглатывания околоплодных вод. У малыша уже отличное зрение, позволяющее ему видеть в темноте и фокусировать взгляд на расстоянии около 20 сантиметров. В этот период существенно замедляется рост и развитие плаценты и она начинает стареть. Считается, что она уже выполнила свою функцию. Внутриутробное развитие малыша также замедляется, так как питательные вещества теперь поступают в количествах, необходимых только для поддержания его жизнедеятельности. На приеме врач обязательно послушает сердцебиение плода, а также может сделать УЗИ, чтобы убедиться, что с ним все в полном порядке. Гинеколог обязан осмотреть и саму женщину, в организме которой также произошли определенные изменения.
Начиная с 39 недели беременности, прекращается рост живота и набор веса. На данном этапе может отойти слизистая пробка и усилиться выделения из половых путей. Отхождение пробки может свидетельствовать лишь о том, что роды могут начаться очень скоро. После этого необходимо особенно тщательно соблюдать гигиену и помнить о том, что ни в коем случае нельзя допускать возможности инфицирования плода, попадания внутрь микробов. В этот период снижается количество околоплодных вод, но их еще достаточно для того, чтобы малыш был защищен от внешних воздействий.
После этого необходимо особенно тщательно соблюдать гигиену и помнить о том, что ни в коем случае нельзя допускать возможности инфицирования плода, попадания внутрь микробов. В этот период снижается количество околоплодных вод, но их еще достаточно для того, чтобы малыш был защищен от внешних воздействий.
На 39 неделе беременности может произойти снижение веса. Это становится возможным благодаря выведению лишней жидкости и созданию определенного гормонального фона, а именно изменению количества прогестерона и эстрогена, способствующего потере нескольких килограмм.
На 39 неделе беременности происходит неизбежное снижение дна матки, благодаря чему происходит опущение живота и женщина чувствует себя гораздо лучше. Это станет настоящим облегчением для тех, кто страдает от изжоги. Но именно в этот период особое неудобство доставляют болезненные ощущения в области спины и поясницы. Это неудивительно, ведь растущий плод создает серьезную нагрузку для опорно-двигательной системы будущей мамы. В этом случае врачи рекомендуют как можно больше отдыхать, чаще принимать горизонтальное положение и по возможности высыпаться. Хорошо помогают также водные процедуры, но на данном сроке лучше ограничиться принятием душа, особенно если слизистая пробка уже отошла. Посещать бассейн в этот период не рекомендуется. Кроме этих изменений есть еще определенные состояния, которые приносят дискомфорт и чувство тревоги.
В этом случае врачи рекомендуют как можно больше отдыхать, чаще принимать горизонтальное положение и по возможности высыпаться. Хорошо помогают также водные процедуры, но на данном сроке лучше ограничиться принятием душа, особенно если слизистая пробка уже отошла. Посещать бассейн в этот период не рекомендуется. Кроме этих изменений есть еще определенные состояния, которые приносят дискомфорт и чувство тревоги.
Многие женщины жалуются на то, что очень сильно твердеет живот. На 39 неделе это явление достаточно распространено. Твердый живот на 39 неделе порой является поводом для серьезного беспокойства будущих мам, которых это по-настоящему пугает. Но специалисты спешат убедить их в обратном. На самом деле это состояние более чем естественно и указывает на то, насколько активно протекает 39 неделя беременности. Твердый живот — признак увеличения тонуса матки и начала ее подготовки к родам. Именно в это время усиливаются тренировочные схватки, которые готовят организм к родовой деятельности. Иногда они могут быть настолько сильными, что мешают спать по ночам. Врачи-гинекологи настоятельно советуют женщинам ни в коем случае не волноваться по поводу того, как сильно каменеет живот на 39 неделе. Они уверяют, что угроза прерывания беременности из-за тонуса матки уже далеко позади и теперь такое состояние может привести только к родам, которые уже вот-вот должны начаться. Настоящие схватки отличаются от тренировочных прежде всего своей продолжительностью и периодичностью. При возникновении подозрений на начало родовой деятельности можно включить схваткостичалку, которая с достаточной долей вероятности подтвердит или опровергнет эти догадки. При подтверждении начала запуска механизма родов необходимо принять душ, собраться и выехать в родильный дом в сопровождении близкого родственника, либо позвонить по телефону и вызвать бригаду скорой медицинской помощи.
Иногда они могут быть настолько сильными, что мешают спать по ночам. Врачи-гинекологи настоятельно советуют женщинам ни в коем случае не волноваться по поводу того, как сильно каменеет живот на 39 неделе. Они уверяют, что угроза прерывания беременности из-за тонуса матки уже далеко позади и теперь такое состояние может привести только к родам, которые уже вот-вот должны начаться. Настоящие схватки отличаются от тренировочных прежде всего своей продолжительностью и периодичностью. При возникновении подозрений на начало родовой деятельности можно включить схваткостичалку, которая с достаточной долей вероятности подтвердит или опровергнет эти догадки. При подтверждении начала запуска механизма родов необходимо принять душ, собраться и выехать в родильный дом в сопровождении близкого родственника, либо позвонить по телефону и вызвать бригаду скорой медицинской помощи.
Роды на 39 неделе не являются преждевременными и считаются срочными. Поэтому при возникновении признаков начала родовой деятельности не стоит впадать в панику, так как это считается вполне естественным явлением, которое способно вполне физиологично завершить беременность.
Итак, специалисты рассказали о том, как на самом деле должна протекать 39 неделя беременности. Каменеет живот, как выясняется, по причине повышенного тонуса матки, на таком позднем сроке это не должно вызывать никакого беспокойства, а может быть лишь сигналом приближающейся встречи с малышом.
ГИГАНТСКАЯ ОПУХОЛЬ ЯИЧНИКА. ТАКТИКА ВЕДЕНИЯ
Случай из практики
Г.Ф. Смирнова, А.Д. Кириченко, Т.И. Фетисова, О.Л. Лопатин, А.А. Eгоров
Кемеровский областной клинический онкологический диспансер,
650036, Россия, г. Кемерово, ул. Волгоградская, 35.
Тел. приемной: (8-382) 54-14-98, факс: (8-382) 54-17-21,
Кемеровская государственная медицинская академия, г. Кемерово.
Сведения об авторах:
Смирнова Галина Федоровна – врач-онколог ОО-4, Кемеровский областной клинический онкологический диспансер, г. Кемерово, 650065, Бульвар Строителей, 16 «б»-46. Тел.: 8-960-909-64-93, е-mail: 736260@mail. ru;
ru;
Кириченко Александр Дмитриевич – заведующий отделением ОО-4, Кемеровский областной клинический онкологический диспансер, г. Кемерово, Россия;
Фетисова Татьяна Ивановна – канд. мед. наук, врач-онколог ОО-4, Кемеровский областной клинический онкологический диспансер, доцент, кафедра акушерства и гинекологии №2, Кемеровская государственная медицинская академия, г. Кемерово, Россия;
Лопатин Олег Леонидович – врач-онколог ОО-4, Кемеровский областной клинический онкологический диспансер, г. Кемерово, Россия;
Eгоров Анатолий Алексеевич – главный врач, Кемеровский областной клинический онкологический диспансер, г. Кемерово, Россия.
Представлен редкий случай гигантской опухоли яичника.
Ключевые слова: гигантская опухоль яичника, асцит, цирроз печени, хирургический доступ.
The gigantic ovarian tumor. Tactic of cure
G.F. Smirnova, A.D. Kiriсhenko, T.I. Fetisova, O. L. Lopatin, A.A. Egorov
L. Lopatin, A.A. Egorov
Regional Clinical Oncological Clinic
(35, Volgogradskaya Street, 650036 – Kemerovo, e-mail: [email protected]),
The Kemerovo state medical academy.
Key words: gigantic ovarian tumor, ascites, cirrhosis of the liver,surgical approach.
Клинические симптомы опухолей яичников, зарегистрированные у больных перед началом лечения, делятся на две группы – субъективные и объективные.
К субъективным симптомам относятся: боли в животе разнообразного характера, нарушения функции желудочно-кишечного тракта, начиная с легкого дискомфорта, наклонности к запорам и до явлений кишечной непроходимости различной степени выраженности, нарушения со стороны мочевыделительного тракта в виде затруднений мочеиспускания, уменьшения суточного диуреза и симптомы общего характера – слабость, потливость, похудание, недомогание, плохое самочувствие, быстрая утомляемость, головокружение, потеря трудоспособности, повышение температуры, нарушение сна, чувство тяжести и давления внизу живота, периодически возникающие или постоянные тупые ноющие боли, чувство распирания живота, нарушение акта дефекации, плохой сон и аппетит.
К объективным симптомам относится увеличение живота за счет накопления свободной жидкости в брюшной полости (асцит) или за счет активного роста опухолевых масс.
В какие бы сроки (от 1-4 мес. до значительно более поздних сроков) пациентки не обращалась к врачу, отмечается большее количество симптомов у больных при далеко зашедших стадиях заболевания по сравнению с больными при ранних стадиях.
Величина опухолевых масс преобладает у больных при поздних стадиях по сравнению с больными при ранних стадиях. Подвижность опухолевых масс оказывается больше при ранних стадиях, даже при различной величине опухолевых масс. Только гигантские опухоли (т.е. более 30 см в диаметре) обладают малой смещаемостью из-за своих размеров. Основными и наиболее частыми жалобами являются боли различной интенсивности внизу живота или в поясничной области ( 59,4%), в крестце. В большинстве случаев боль тупая, ноющая и тянущая, иногда острая, приступообразная. Острая боль возникает в связи с полным или частичным перекрутом ножки опухоли и некрозом участка опухоли. Часты дизурические явления, обусловленные давлением опухоли на мочевой пузырь.
Острая боль возникает в связи с полным или частичным перекрутом ножки опухоли и некрозом участка опухоли. Часты дизурические явления, обусловленные давлением опухоли на мочевой пузырь.
Вторым по частоте симптомом можно считать нарушение менструального цикла (29,8%), возникающее за 1-12 мес. до появления пальпируемой опухоли и выражающееся в виде менометроррагии, альгодисменореи.
Нарушение менструального цикла по типу меноррагии чаще наблюдаются при смешанном характере доброкачественных эпителиальных опухолей (28,5%), аьгодисменорея – при эндометриоидных (36,3%), аменорея и нерегулярные менструации- при серозных (16,3%) и муцинозных (33,3%) опухолях. Кровотечения в глубокой менопаузе при наличии других симптомов гиперэстрогении (моложавый вид больной, нагрубание молочных желез, наличие железисто-кистозной гиперплазии эндометрия и др.) характерны для эпителиальной опухоли Бреннера.
Третий по частоте симптом – увеличение размеров живота- наблюдается у каждой пятой больной с доброкачественными эпителиальными опухолями ( особенно- при муцинозной цистаденоме) и в подавляющем большинстве наблюдений происходит за счет роста первичной опухоли. У больных же со злокачественными эпителиальными опухолями увеличение живота чаще всего за счет асцита. Живот приобретает шаровидную форму, сохраняющуюся при изменении положения тела.
У больных же со злокачественными эпителиальными опухолями увеличение живота чаще всего за счет асцита. Живот приобретает шаровидную форму, сохраняющуюся при изменении положения тела.
Среди других симптомов у каждой шестой больной отмечается нарушение функции кишечника или мочевого пузыря и у каждой десятой больной – имеются диспепсические нарушения.
Приблизительно 20% женщин с бессимптомными опухолями жалоб не предъявляет.
Данные влагалищного исследования зависят от формы и величины опухоли. Матка, как правило, располагается кпереди, а киста – сбоку или позади от матки. Опухоль может пальпироваться как округое или овоидное образование различной величины. Диагноз устанавливается на основании анамнеза, клинического течения заболевания, данных бимануального или ультразвукового исследования. Папиллярные кистомы могут длительно существовать без видимых изменений. Нередко опухоль протекает почти бессимптомно, больные длительное время не подозревают о наличии опухоли и не обращаются за медицинской помощью.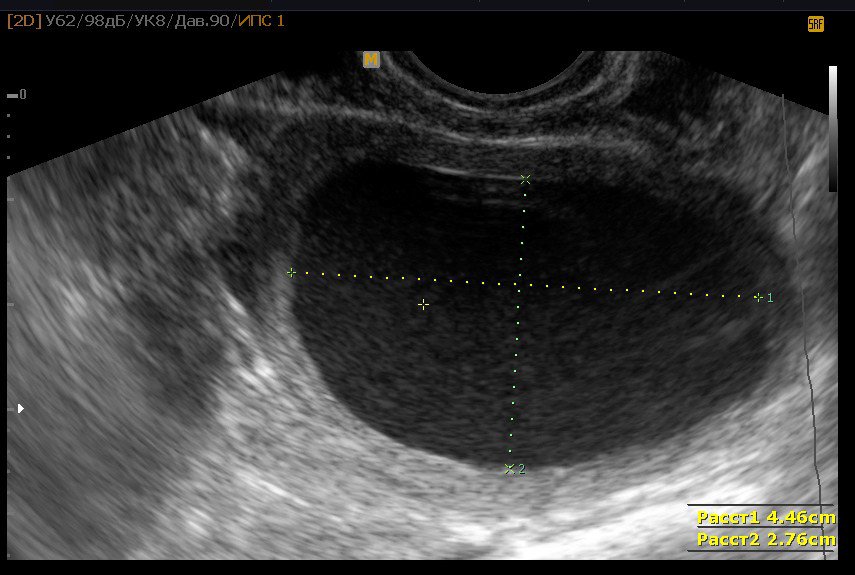 В ряде случаев больные обращаются к врачу по поводу быстрого увеличения живота. Пальпация живота безболезненна. К сожалению, этот признак не всегда оценивается правильно. Нередко симптомы заболевания обусловлены механическим воздействием опухоли на окружающие ткани и смежные органы. Это тупые ноющие боли преимущественно внизу живота, реже — в подложечной области или в подреберье. Боли бывают постоянными, но могут и прекращаться на определенный срок.
В ряде случаев больные обращаются к врачу по поводу быстрого увеличения живота. Пальпация живота безболезненна. К сожалению, этот признак не всегда оценивается правильно. Нередко симптомы заболевания обусловлены механическим воздействием опухоли на окружающие ткани и смежные органы. Это тупые ноющие боли преимущественно внизу живота, реже — в подложечной области или в подреберье. Боли бывают постоянными, но могут и прекращаться на определенный срок.
К клинической практике злокачественных опухолей яичников также отсутствуют патогномоничные признаки. На ранних этапах заболевания клиника весьма скудна, жалобы не специфичны. Развитие процесса протекает без каких-либо нарушений общего состояния здоровья или функций половых органов. Затрудняется дыхание за счет появления выпота в брюшной полости и плевре. Нарушается менструальный цикл по типу дисфункциональных маточных кровотечений. Уменьшается количество выделяемой мочи. Возникают запоры.
Диагноз опухолей яичников основывается на выявлении различной величины и формы опухолевого образования в малом тазу, безболезненного, умеренно или ограниченно смещаемого, с бугристой или гладкой поверхностью, имеющего плотную или тугоэластическую консистенцию.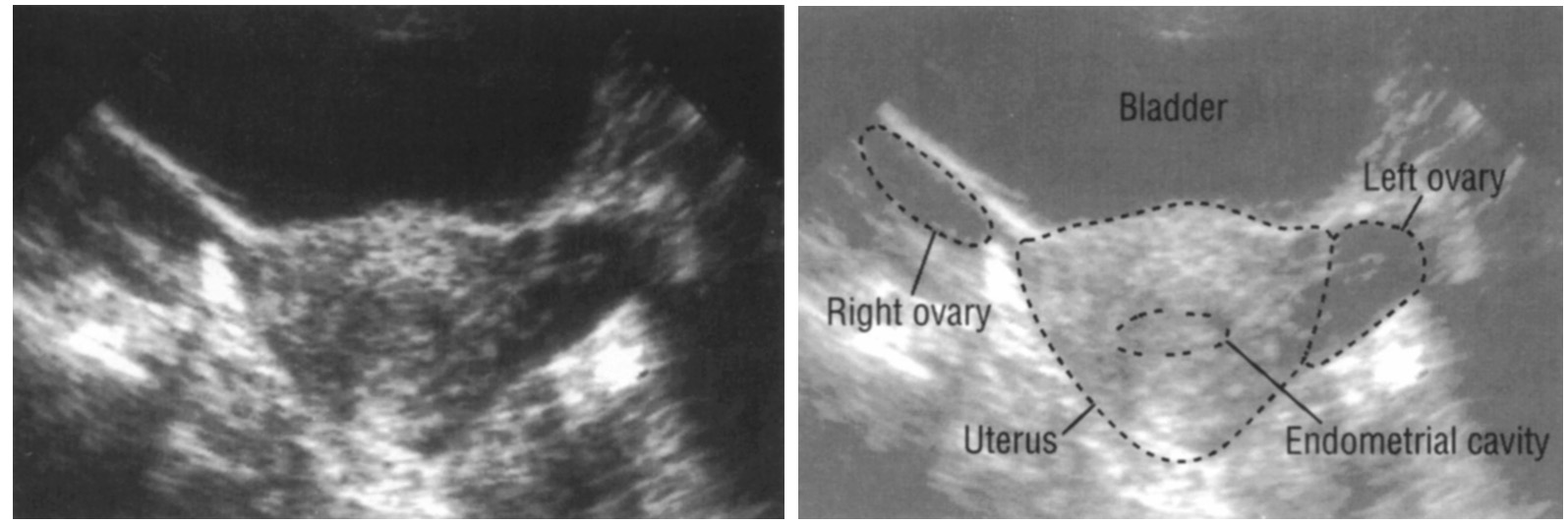 Бессимптомное развитие опухолевого процесса в яичниках на ранних стадиях заболевания вынуждает клиницистов разрабатывать более совершенные методы их распознавания и выделять так называемую группу больных повышенного риска. Степень выраженности боли зависит от индивидуальных особенностей женщины, порога ее болевой чувствительности и возможных дегенеративных изменений в опухоли. Активное раннее выявление рака яичников может быть осуществлено на основании анамнеза и данных обычного гинекологического исследования. Консистенция злокачественных опухолей яичников по пальпаторным данным неоднородная, кистозная с участками солидизации, поверхность бугристая. При попытке сместить опухоль ощущается болезненность. Подвижность опухолей часто ограничена из-за спаянности их со смежными органами. В поздних стадиях заболевания пальпируется увеличенный в размере и инфильтрированный большой сальник, обнаруживаются метастазы в пупке, надключичной области, по брюшине заднего маточно-прямокишечного углубления.
Бессимптомное развитие опухолевого процесса в яичниках на ранних стадиях заболевания вынуждает клиницистов разрабатывать более совершенные методы их распознавания и выделять так называемую группу больных повышенного риска. Степень выраженности боли зависит от индивидуальных особенностей женщины, порога ее болевой чувствительности и возможных дегенеративных изменений в опухоли. Активное раннее выявление рака яичников может быть осуществлено на основании анамнеза и данных обычного гинекологического исследования. Консистенция злокачественных опухолей яичников по пальпаторным данным неоднородная, кистозная с участками солидизации, поверхность бугристая. При попытке сместить опухоль ощущается болезненность. Подвижность опухолей часто ограничена из-за спаянности их со смежными органами. В поздних стадиях заболевания пальпируется увеличенный в размере и инфильтрированный большой сальник, обнаруживаются метастазы в пупке, надключичной области, по брюшине заднего маточно-прямокишечного углубления. Диагностика рака яичников, как и злокачественных опухолей других органов, основывается на совокупности данных анамнеза, пальпаторного обследования и результатов различных дополнительных методов. При подозрении на опухоль яичников следует обязательно проводить ультразвуковую томографию, которая является вторым этапом исследования после гинекологического. Эхоскопические аппараты, имеющие влагалищные датчики, позволяют с высокой степенью точности определить форму, размеры, локализацию опухолей и опухолевидных образований малого таза, а также составить представление об их структуре. Заподозрить рак яичников можно по беспорядочным эхо-сигналам, а также наличию множества эхонегативных теней округлой формы. Выявляется с помощью ультразвука и асцит до 1 литра. С помощью компьютерной томографии нередко удается определить локализацию и размеры опухолевого образования, а иногда оценить его внутреннюю структуру.
Диагностика рака яичников, как и злокачественных опухолей других органов, основывается на совокупности данных анамнеза, пальпаторного обследования и результатов различных дополнительных методов. При подозрении на опухоль яичников следует обязательно проводить ультразвуковую томографию, которая является вторым этапом исследования после гинекологического. Эхоскопические аппараты, имеющие влагалищные датчики, позволяют с высокой степенью точности определить форму, размеры, локализацию опухолей и опухолевидных образований малого таза, а также составить представление об их структуре. Заподозрить рак яичников можно по беспорядочным эхо-сигналам, а также наличию множества эхонегативных теней округлой формы. Выявляется с помощью ультразвука и асцит до 1 литра. С помощью компьютерной томографии нередко удается определить локализацию и размеры опухолевого образования, а иногда оценить его внутреннюю структуру.
Чтобы избежать грубых ошибок в выборе тактики лечения больных с малосмещаемыми опухолями в малом тазу, следует помнить о необходимости исключить у них неорганную забрюшинную опухоль. Неорганные опухоли типа липом, расположенные забрюшинно, даже при небольших размерах могут симулировать опухоли яичников. В их распознавании неоценимо значение компьютерной томографии, которая позволяет не только установить забрюшинное расположение опухоли и локализовать место ее расположения, но и уточнить протяженность, связь со смежными анатомическими структурами и показать возможность хирургического удаления такой опухоли. Среди дополнительных методов исследования обязательным является цитологическое исследование мазков из осадка асцитической и плевральной жидкости, а также смывов, полученных при пункции дугласова пространства.
Неорганные опухоли типа липом, расположенные забрюшинно, даже при небольших размерах могут симулировать опухоли яичников. В их распознавании неоценимо значение компьютерной томографии, которая позволяет не только установить забрюшинное расположение опухоли и локализовать место ее расположения, но и уточнить протяженность, связь со смежными анатомическими структурами и показать возможность хирургического удаления такой опухоли. Среди дополнительных методов исследования обязательным является цитологическое исследование мазков из осадка асцитической и плевральной жидкости, а также смывов, полученных при пункции дугласова пространства.
Колоссальная киста (Славянский).
Кедрова приводит в своей диссертации целый ряд случаев больших опухолей яичника и указывают на поразительно быстрый рост этих опухолей. В русской литературе неоднократно сообщалось о колоссальных опухолях яичников,весивших по много пудов (Груздев, Орлов, Черевков, Ульяновский, Демьянов, Стучинский и мн. др.) и чаще всего определяемых как железистые кистоаденомы. Описаны случаи, когда вес и величина этих кист превышали вес и величину тела их носителя. Так, Франц сообщает о кисте, весившей 80 кг, Спон из Америки сообщает о случае кисты, весившей 328 американских фунтов (1 американский фунт равен 453,59 граммов или 0,45359 кг. (Скробанский К.) [4].
др.) и чаще всего определяемых как железистые кистоаденомы. Описаны случаи, когда вес и величина этих кист превышали вес и величину тела их носителя. Так, Франц сообщает о кисте, весившей 80 кг, Спон из Америки сообщает о случае кисты, весившей 328 американских фунтов (1 американский фунт равен 453,59 граммов или 0,45359 кг. (Скробанский К.) [4].
Гигантская киста яичника у 40-летней китаянки.
Окружность живота – 156 см. Больная все время в течение 4 лет сидела, большей частью с подвернутыми ногами. Заметила увеличение объема живота 10 лет назад. [5].
Женщина с громадной опухолью яичника. Резкое исхудание. Окружность живота 160 см (Штеккель В.) [5].
Штеккель В.: Величина опухолей может быть разнообразной, при известном терпении больной она может достигать гигантских размеров. Но подобные гигантские опухоли встречаются все реже, и в данное время мы уже значительно меньшие опухоли называем огромными: случай Керера, где вес опухоли, содержащей 26 л жидкости, был равен 33,3 кг, случай Каца с опухолью в 29 кг весом и с содержанием 25 л жидкости, причем вес тела после операции составлял 34,9 кг. [5].
[5].
Больная Н., 49 л., проживающая в г. Березовском, работающая продавцом по профессии, обратилась в ОКОД 05.05.2010. Направлена с места жительства с предварительным диагнозом: Опухоль яичника.
Из анамнеза пациентки: менструальный цикл установился с 15 лет, регулярный. Последние месячные – 13.04.2010. Беременностей – 2, закончились срочными самостоятельными родам, б/о, м/а-0. Контрацепцией в течение половой жизни не пользовалась. Гинекологические заболевания отрицает. Соматические заболевания: Гипертоническая болезнь-11. ХСН-1. ФК-11. Ожирение-1У (в течение жизни). Онкоанамнез не отягощен.
Увеличение объема живота пациентка начала отмечать с Х1.2009г, связала этот факт с ожирением и самостоятельно с Х1.2009 по 02.2010 принимала препараты для снижения массы тела (ксеникал, линдакса). Нарушений менструального цикла не было. За врачебной помощью обратилась лишь в 02.2010. На приеме у терапевта 16. 02.2010 предъявляла жалобы на увеличение объема живота, отеки ног, выраженную одышку, снижение общей работоспособности, повышение массы тела до 155,5 кг.
02.2010 предъявляла жалобы на увеличение объема живота, отеки ног, выраженную одышку, снижение общей работоспособности, повышение массы тела до 155,5 кг.
Терапевтом выставлен предварительный диагноз: Цирроз печени. Асцит. Проведено УЗИ брюшной полости (16.02.2010) .Заключение: Диффузные изменения печени (кисты), очаговые изменения в правой доле печени. Гепатомегалия. Спленомегалия. Признаки портальной гипертензии. Структурные изменения в обеих почках. Признаки асцита. Назначены мочегонные препараты (верошпирон, фуросемид) в течение 2х недель, по окончании этого лечения больная отметила ухудшение самочувствия, усиление одышки, появление болей в пояснице, увеличение объема живота. В связи с неясным диагнозом и отсутствием ожидаемого эффекта от применения мочегонных препаратов пациентка с диагнозом: Цирроз печени, портальная гипертензия направлена в гепатологический центр г. Кемерова. В гепатологическом центре проведено дообследование, по результатам которого сделано заключение: Данных за цирроз печени нет (нет портальной гипертензии по данным УЗИ и ФГДС, печеночные пробы без изменений), тумор яичника. Консультирована онкогинекологом и с диагнозом: Гигантская опухоль яичника 05.05.2010 госпитализирована в гинекологическое отделение ОКОД. При госпитализации пациентка самостоятельно передвигалась с трудом, не могла находиться в горизонтальном положении на спине. Отмечалась выраженная отечность ног. Живот был резко увеличен в размерах, по наивысшей точке до 161 см. Кожа живота со вторичными изменениями (инфильтрация, гиперкератоз, множественные стрии и т.п.), преимущественно в гипогастрии (см. фото №1).
Консультирована онкогинекологом и с диагнозом: Гигантская опухоль яичника 05.05.2010 госпитализирована в гинекологическое отделение ОКОД. При госпитализации пациентка самостоятельно передвигалась с трудом, не могла находиться в горизонтальном положении на спине. Отмечалась выраженная отечность ног. Живот был резко увеличен в размерах, по наивысшей точке до 161 см. Кожа живота со вторичными изменениями (инфильтрация, гиперкератоз, множественные стрии и т.п.), преимущественно в гипогастрии (см. фото №1).
06.02.2010 с целью верификации диагноза и облегчения состояния пациентки под контролем УЗИ найдена точка интимного подрастания опухоли к передней брюшной стенке. Проведена пункционная биопсия опухоли. Эвакуировано 30 литров густой слизеобразной жидкости (см. фото №2). Цитологическое исследование жидкости: №2807-2818 от 11.05.2010: Слизь. Самочувствие и состояние пациентки улучшилось, что позволило повести дообследование: ФГС, ФКС, Р-н ОГК – патологии нет.
14. 05.2010 пациентке Н. под ЭТН выполнена лапаротомия. Перед бригадой стояла задача найти рациональный оптимальный доступ в брюшную полость. Ориентиром были точки костных образований: crista iliaca anterior superior, которые были значительно выше точки пупка из-за перерастяжения передней брюшной стенки и свисания его в виде фартука. При лапаротомии был выбран верхнесрединный разрез выше пупка на протяжении 20 см по длиннику по выбухающей части опухоли. На размере отмечается повышенная инфильтрация передней брюшной стенки, выраженная лимфорея подкожной клетчатки. В операционную рану предлежит капсула опухоли, местами подрастающая к брюшине передней брюшной стенки. Опухоль многокамерная, с неровной поверхностью, гигантских размеров, исходящая из правых яичников, выполняла всю брюшную полость (50х70 см). Содержимое опухоли- жидкость муцинозного характера, бурого цвета. Опухоль удалена, направлена на срочное гистологическое исследование. Гистологический результат: цистаденома низкой степени злокачественности.
05.2010 пациентке Н. под ЭТН выполнена лапаротомия. Перед бригадой стояла задача найти рациональный оптимальный доступ в брюшную полость. Ориентиром были точки костных образований: crista iliaca anterior superior, которые были значительно выше точки пупка из-за перерастяжения передней брюшной стенки и свисания его в виде фартука. При лапаротомии был выбран верхнесрединный разрез выше пупка на протяжении 20 см по длиннику по выбухающей части опухоли. На размере отмечается повышенная инфильтрация передней брюшной стенки, выраженная лимфорея подкожной клетчатки. В операционную рану предлежит капсула опухоли, местами подрастающая к брюшине передней брюшной стенки. Опухоль многокамерная, с неровной поверхностью, гигантских размеров, исходящая из правых яичников, выполняла всю брюшную полость (50х70 см). Содержимое опухоли- жидкость муцинозного характера, бурого цвета. Опухоль удалена, направлена на срочное гистологическое исследование. Гистологический результат: цистаденома низкой степени злокачественности.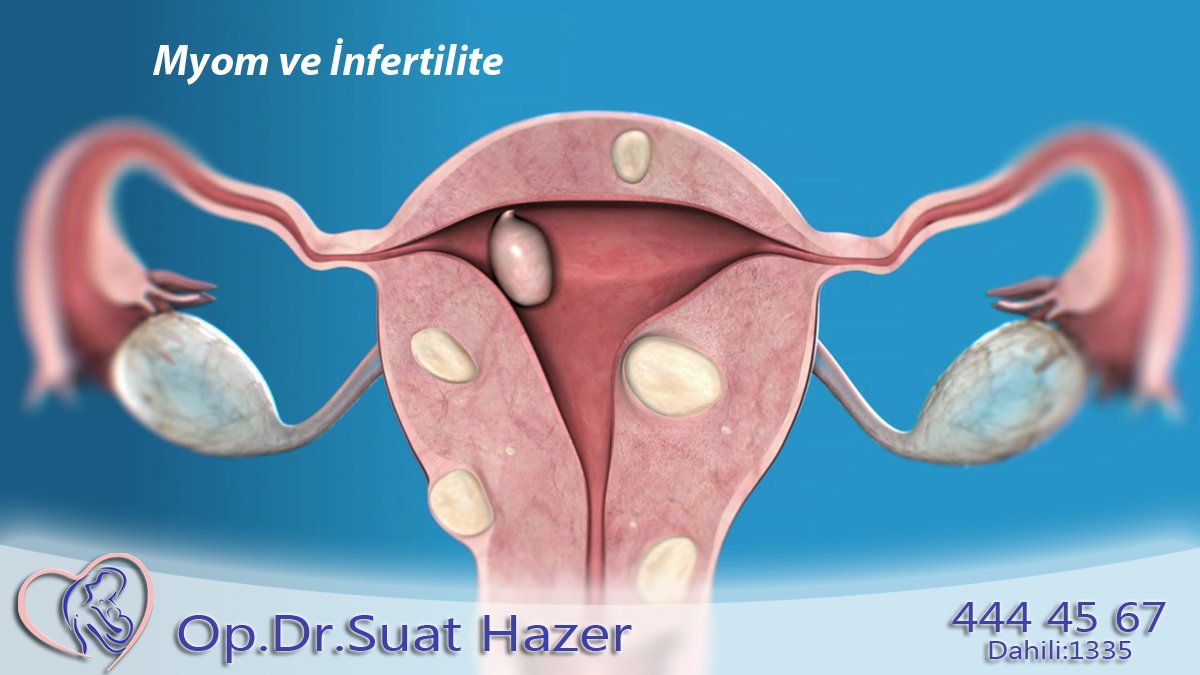 Окончательный ответ после проводки. При ревизии органов брюшной полости: печень гладкая, л/узлы не увеличены. Кишечник, б/сальник не изменены. Матка до 8 нед., плотная. Левые придатки не увеличены.
Окончательный ответ после проводки. При ревизии органов брюшной полости: печень гладкая, л/узлы не увеличены. Кишечник, б/сальник не изменены. Матка до 8 нед., плотная. Левые придатки не увеличены.
Операция выполнена в объеме экстирпации матки с придатками с резекцией б/сальника. Послеоперационный период без осложнений. Окончательный гистологический результат: №5073-5106р от 21.05.2010: Муцинозная цистаденокарцинома правого яичника. Маточные трубы, шейка матки – обычного строения. Лейомиома тела матки до 1 см в Д. Эндометрий атрофичный. Текоматоз левого яичника. Б/сальник – обычного строения.
Суммарная масса удаленной опухоли яичника составила 53 кг.
Фото №1 (при госпитализации, вид на боку лежа).
Фото №2, 3 (при гоcпитализации).
Фото №4, 5 (после эвакуации асцита – 30 л жидкости).
Фото №6 (разметки для оперативного доступа относительно костных ориентиров).
Фото №7 (гигантская опухоль яичника 700х500х500 мм).
Фото №8 (5-е сутки после операции).
Литература
- Нечаева И.Д. Опухоли яичников. Ленинград, «Медицина». Ленинградское отделение, 1987, 214 с.
- Вишневская Е.Е. Справочник по онкогинекологии. Минск, Беларусь, 1994, 496 с.
- Глазунов М.Ф.Опухоли яичников.-Л:Медгиз, 1961.
- Скробанский К. Учебник гинекологии. Медгиз. Москва-1938-Ленинград, 424 с.
- Штеккель В. Гинекология. Медгиз-Биомедгиз-1936,622 с.
Что происходит с моей маткой? 3 состояния, связанных с тазовой болью и кровотечением | Женское здоровье
2. Полипы эндометрия
Полипы эндометрия — это аномальные разрастания клеток, выстилающих матку и распространяющихся в полость матки. Большинство из них доброкачественные, но и у них может быть рак. Полипы матки редко встречаются у женщин моложе 20 лет, обычно поражая женщин в пременопаузе и постменопаузе. Женщины, страдающие ожирением, и те, кто принимает тамоксифен, распространенный препарат, назначаемый после рака груди, также подвержены повышенному риску развития полипов.
Женщины, страдающие ожирением, и те, кто принимает тамоксифен, распространенный препарат, назначаемый после рака груди, также подвержены повышенному риску развития полипов.
Ненормальное кровотечение является наиболее частым симптомом, который может означать:
- Кровотечение после менопаузы
- Кровотечение между менструациями
- Кровотечение после секса
- Чрезмерно обильные месячные
Мы можем идентифицировать полипы с помощью трансвагинального ультразвукового исследования, которое влечет за собой установку небольшое устройство во влагалище, которое излучает звуковые волны, создавая изображение матки и показывая нам наросты. В качестве альтернативы мы можем использовать гистероскопию, при которой в матку вводят небольшую тонкую камеру, чтобы мы могли искать полипы.Удаление симптоматических полипов обычно рекомендуется для лечения проблем и диагностики любых пораженных клеток. Хирург будет использовать небольшой тонкий инструмент и гистероскоп для выявления и удаления полипов практически без боли.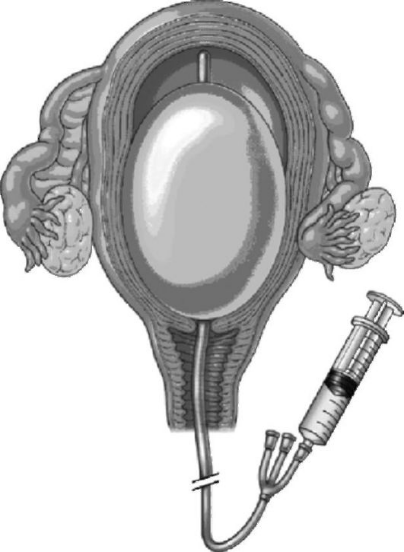
3. Аденомиоз
Аденомиоз — это увеличение матки за счет ткани, которая обычно выстилает матку, врастающую в мышечную стенку органа. Причина аденомиоза неизвестна, но мы обычно видим его у женщин в более позднем репродуктивном возрасте.В прошлом исследователи подсчитали, что у 20 процентов женщин развивается аденомиоз. Однако точный процент не был определен, поскольку окончательный диагноз может быть поставлен только при микроскопическом исследовании матки после гистерэктомии.
Симптомы аденомиоза могут включать:
- Сильное кровотечение
- Боль во время менструации
- Боль во время секса
- Тазовое давление или припухлость
Варианты лечения включают гормональные препараты, такие как противозачаточные таблетки, прогестерон или внутриматочные средства ( ВМС).Абляция эндометрия — эффективный хирургический вариант, или может быть рекомендована гистерэктомия, если лекарства не работают.
Ведущие специалисты в области лечения
В UT Southwestern мы подбираем лечение в соответствии с потребностями каждого пациента, в том числе предлагая лекарства или минимально инвазивные методы лечения, когда это возможно. Это позволяет пациентам избежать открытых операций, которые являются более обширными и требуют более длительного периода восстановления.
Это позволяет пациентам избежать открытых операций, которые являются более обширными и требуют более длительного периода восстановления.
Женщинам без колебаний следует обратиться к врачу, если они испытывают ненормальное кровотечение или боль в области таза.Бороться с симптомами нет необходимости, особенно с учетом большого разнообразия способов диагностики и лечения заболеваний. Чтобы узнать, какое лечение лучше всего подходит для вас, позвоните по телефону 214-645-8300 или запишитесь на прием через Интернет.
Миома | Johns Hopkins Medicine
Что такое миома?
Миома — это новообразование, состоящее из гладкомышечных клеток и волокнистой соединительной ткани. Эти наросты развиваются в матке и появляются поодиночке или группами. Они различаются по размеру — от рисового зерна до дыни.В некоторых случаях миома может прорасти в полость матки или кнаружи от матки на стеблях.
По оценкам, от 20% до 50% женщин репродуктивного возраста в настоящее время имеют миомы, и до 77% женщин разовьются когда-нибудь в детородном возрасте. Только около одной трети этих миомы достаточно велики, чтобы их мог обнаружить врач во время медицинского осмотра, поэтому они часто не диагностируются.
Только около одной трети этих миомы достаточно велики, чтобы их мог обнаружить врач во время медицинского осмотра, поэтому они часто не диагностируются.
Более чем в 99% случаев миомы опухоли не являются злокачественными и не повышают риск рака матки.
Что вызывает миому?
Причина миомы неизвестна. Исследования показывают, что каждая опухоль развивается из аномальной мышечной клетки в матке и быстро размножается при контакте с гормоном эстрогеном, который способствует росту опухоли.
Кто подвержен риску миомы?
Женщины репродуктивного возраста наиболее подвержены миомам.
Другие факторы риска могут включать:
- Семейный анамнез миомы
- Ожирение
- Диета с высоким содержанием красного мяса
- Высокое кровяное давление
Чернокожие женщины более склонны к развитию миомы, чем другие женщины, они диагностируются в более молодом возрасте и чаще нуждаются в лечении.Не совсем понятно, почему миома непропорционально поражает чернокожих женщин.
Симптомы миомы
Обычно женщины с миомой не испытывают каких-либо заметных симптомов. Другие женщины с миомой испытывают серьезные симптомы, мешающие их повседневной жизни. Общие симптомы миомы включают:
- Тяжелые или продолжительные периоды
- Кровотечение между менструациями
- Дискомфорт и / или ощущение полноты в животе
- Боль в тазу
- Боль в пояснице
- Симптомы мочевого пузыря, такие как частое мочеиспускание или затруднение опорожнения мочевого пузыря
- Симптомы кишечника, такие как запор или чрезмерное натуживание при дефекации
Женщины с миомой также могут испытать:
- Бесплодие
- Осложнения при беременности
- Боль во время полового акта
Экстренные симптомы миомы
В редких случаях женщинам с миомой требуется неотложная помощь.Вам следует обратиться за неотложной помощью, если у вас возникла резкая, внезапная боль в животе, которая не купируется обезболивающими, или сильное вагинальное кровотечение с такими признаками анемии, как головокружение, крайняя утомляемость и слабость.
Как диагностируется миома?
Миома чаще всего обнаруживается при плановом осмотре органов малого таза. Во время этого обследования ваш лечащий врач надавит на ваш живот и может почувствовать твердую неравномерную массу, которая может указывать на миому.
Для диагностики миомы матки ваш врач может назначить один из следующих тестов:
- УЗИ органов малого таза.Процедура, во время которой небольшой инструмент, называемый датчиком, вводится во влагалище или прижимается к брюшной полости для получения изображений внутренних органов с помощью звуковых волн. Врач может увидеть размер, форму и структуру матки и оценить любые новообразования.
- Магнитно-резонансная томография (МРТ). Это форма передовой технологии визуализации, которая обеспечивает детализированные изображения внутренних органов. Эти изображения помогут вашему врачу определить точное местоположение и характеристики миомы и, при необходимости, спланировать минимально инвазивное лечение.

- Гистеросальпингография. Это разновидность рентгенологического исследования матки и маточных труб. Ваш врач будет использовать специальный краситель, чтобы легче визуализировать эти органы и определить, заблокировали ли фибромы ваши фаллопиевы трубы.
- Гистероскопия. Это визуальный осмотр канала шейки матки и внутренней части матки с помощью инструмента для просмотра (гистероскоп), вводимого через влагалище.
Как лечат миомы?
Поскольку рост большинства миомы замедляется по мере приближения к менопаузе, ваш лечащий врач может просто предложить «осторожное ожидание», если ваши симптомы терпимы.При таком подходе лечащий врач внимательно следит за вашими симптомами с помощью частых последующих посещений и ультразвуковых исследований, чтобы убедиться, что в вашем состоянии нет значительных изменений.
Лечение может потребоваться, если миома вызывает серьезные симптомы. Варианты лечения включают медикаментозный и хирургический подходы. Ваш врач порекомендует лечение на основе ваших симптомов, расположения и размера миомы, вашего возраста и истории болезни, а также ваших целей в отношении здоровья, таких как желание забеременеть.
Ваш врач порекомендует лечение на основе ваших симптомов, расположения и размера миомы, вашего возраста и истории болезни, а также ваших целей в отношении здоровья, таких как желание забеременеть.
В некоторых случаях женщинам также требуется лечение железодефицитной анемии из-за обильных или продолжительных менструаций или из-за аномального кровотечения между менструациями.
Варианты лечения
Противовоспалительные обезболивающие , такие как ибупрофен или напроксен, могут уменьшить менструальное кровотечение, вызванное миомой, и облегчить боль. Это наиболее консервативный метод лечения, который рекомендуется женщинам с периодической тазовой болью или дискомфортом из-за миомы.
Гормональное лечение может включать:
- Агонисты гонадотропин-рилизинг-гормона (агонисты гонадолиберина). Это лечение снижает уровень эстрогена и вызывает временную «медицинскую менопаузу». Агонисты гонадолиберина используются для уменьшения размеров миомы.
 Они также используются для остановки менструации при подготовке к операции или для улучшения показателей крови. Врачи, как правило, не назначают это лекарство дольше года, и действие лекарства полностью меняется, как только оно покидает ваш организм.
Они также используются для остановки менструации при подготовке к операции или для улучшения показателей крови. Врачи, как правило, не назначают это лекарство дольше года, и действие лекарства полностью меняется, как только оно покидает ваш организм. - Таблетки для пероральной контрацепции (или пластырь или вагинальное кольцо) могут помочь уменьшить кровотечение, связанное с миомой.
- Агенты, содержащие прогестерон — таблетки, имплантаты, инъекции или внутриматочные спирали (ВМС) — также могут контролировать кровотечение.
Варианты процедурного лечения
Консервативная хирургическая терапия. Миомэктомия — это процедура, во время которой удаляются миомы, но матка остается нетронутой. Такой подход рекомендуется женщинам, желающим сохранить фертильность.Существует три основных метода миомэктомии:
- Традиционная открытая миомэктомия. Процедура выполняется через разрез брюшной полости и сопряжена с некоторыми рисками, включая кровотечение и образование рубцовой ткани в месте разреза, а также более длительное восстановление.
 Этот подход может быть необходим в зависимости от размера и количества миомы.
Этот подход может быть необходим в зависимости от размера и количества миомы. - Лапароскопическая или роботизированная миомэктомия. В этой амбулаторной процедуре используются небольшие разрезы в брюшной полости «замочная скважина» и лапароскоп. Этот минимально инвазивный подход часто приводит к меньшему кровотечению и более быстрому выздоровлению, но он подходит не всем пациентам.Большинство пациентов идут домой в день операции и выздоравливают в течение нескольких недель. Ваш врач определит, подходите ли вы для этой процедуры.
- Гистероскопическая миомэктомия. Во время этой амбулаторной процедуры ваш врач использует камеру, вводимую через влагалище, чтобы сбрить видимые части фиброидных опухолей. Этот метод лечит только миомы, которые образовались внутри полости матки.
Эмболизация маточной артерии (ЭАЭ) , также называемая эмболизацией миомы матки, является более новой методикой.Эта минимально инвазивная процедура сокращает миомы за счет прекращения кровотока. Интервенционный радиолог выполняет ЭМА, используя рентгеновские лучи в качестве руководства. Медицинские работники изучают долгосрочные последствия этой процедуры в отношении фертильности и возобновления роста миомы.
Интервенционный радиолог выполняет ЭМА, используя рентгеновские лучи в качестве руководства. Медицинские работники изучают долгосрочные последствия этой процедуры в отношении фертильности и возобновления роста миомы.
Сфокусированный ультразвук под магнитным резонансом , также более новый метод, фокусирует звуковые волны на миомах, находящихся в передней части матки. Потенциальное влияние на фертильность еще не изучено.
Радиочастотная абляция миомы — это еще один новый метод, при котором под лапароскопическим и ультразвуковым контролем к миомам нагревается, чтобы сделать их меньше и мягче. Потенциальное влияние на фертильность в настоящее время недостаточно изучено.
Гистерэктомия при миоме
Во время гистерэктомии удаляется вся матка. Миома — причина №1 для гистерэктомии в США
. Процедура может быть выполнена вагинально или абдоминально через большой разрез, лапароскопическим или роботизированным способом, в зависимости от размера вашей матки, расположения миомы и вашей истории болезни.
Поскольку гистерэктомия является серьезной операцией, лечение миомы рекомендуется проводить только женщинам, которые не заинтересованы в сохранении фертильности. Это наиболее эффективный метод лечения миомы, поскольку исключает возможность рецидива.
Миома и беременность
Миома матки может влиять на фертильность по-разному. Если миома разрастается и блокирует матку или фаллопиевы трубы, это может затруднить беременность. Они также могут иметь другие негативные последствия для беременности, в том числе:
- Повышенный риск выкидыша и преждевременных родов
- Аномальное прикрепление плаценты
- Повышенная вероятность родоразрешения путем кесарева сечения
- Послеродовое кровотечение
Если у вас миома и бесплодие, обратитесь к эндокринологу-репродуктологу, который специализируется на лечении женщин с миомой.Специалист по фертильности может разработать план лечения, который максимизирует ваши шансы на успешную беременность. Если перед лечением бесплодия необходима операция по лечению миомы, лучшим вариантом будет миомэктомия.
Если перед лечением бесплодия необходима операция по лечению миомы, лучшим вариантом будет миомэктомия.
8 скрытых признаков миомы, о которых вы должны знать | High Lakes Health Care
Признаки миомы могут быть настолько незаметными, что многие женщины даже не подозревают, что они там есть. Фактически, по данным NIH или Национальных институтов здоровья, до 80% женщин имеют миомы к 50 годам, и многие этого не осознают.
Они могут быть размером с горошину или размером с небольшой арбуз, поэтому очевидно, что размер является важным фактором. Вы должны знать 8 скрытых признаков миомы, и любая их комбинация должна вызывать беспокойство.
Сильное или непостоянное кровотечение
У большинства женщин регулярные кровотечения во время менструации, которые обычно длится 3-4 дня. При миоме это кровотечение может стать намного тяжелее и длиться значительно дольше.Это особенно актуально, если миома представляет собой подслизистую миому, расположенную внутри полости матки.
Даже самая маленькая миома внутри полости может вызвать сильное кровотечение. Кровянистые выделения и кровотечения между менструациями — еще один скрытый признак миомы.
Вздутие живота
Любая женщина может провести выходные, когда она немного переедает, и внезапно ей становится трудно влезть в джинсы. Если это не так, но вы чувствуете себя и выглядите раздутым, возможно, пришло время проконсультироваться с High Lakes Healthcare.
Аномальное вздутие живота может привести к серьезным проблемам, поэтому лучше не игнорировать этот симптом. Если не диагностировать и не лечить миомы, они могут стать достаточно большими, чтобы вызвать затруднение дыхания или даже почечную недостаточность.
Давление в области таза
Этот симптом сложно описать, но кажется, что что-то давит на ваш таз. Эта область также может ощущаться переполненной или в целом болезненной.
Это один из самых распространенных скрытых симптомов миомы матки.
Частое мочеиспускание
Этот симптом может быть вызван многими причинами, поэтому он особенно скрытный. Вы также можете просто часто ощущать позывы к мочеиспусканию, независимо от того, можете ли вы на самом деле помочиться.
Вы также можете просто часто ощущать позывы к мочеиспусканию, независимо от того, можете ли вы на самом деле помочиться.
Матка расположена рядом с мочевым пузырем, поэтому, если миома расположена слева рядом с мочевым пузырем, она может вызывать давление и частые позывы к мочеиспусканию.
Неспособность мочиться или иметь регулярные испражнения
Опять же, расположение миомы (ми) может определять симптомы.В этом случае, если миома расположена в задней части стенки матки, она вполне может давить на прямую кишку, что обычно приводит к затруднениям с дефекацией. Иногда запор может быть нормальным, но если он длится более нескольких дней, проконсультируйтесь с High Lakes Healthcare.
Боль во время полового акта
Боль во время полового акта может быть вызвана рядом других причин, например: сухостью влагалища. Другой причиной может быть миома возле влагалища, которая выпирает в стенку влагалища.Боль во время полового акта никогда не бывает нормальным симптомом, поэтому, пожалуйста, не игнорируйте ее!
Усталость
Утомляемость особенно легко пропустить как симптом миомы, потому что она вызвана не переутомлением или недостатком сна ночью, а в основном из-за потери крови при обильных менструациях. Эта кровопотеря приводит к анемии и дефициту железа из-за недостатка эритроцитов. Головокружение, одышка, аномальное сердцебиение и головокружение — все это связано с анемией и усталостью.
Эта кровопотеря приводит к анемии и дефициту железа из-за недостатка эритроцитов. Головокружение, одышка, аномальное сердцебиение и головокружение — все это связано с анемией и усталостью.
Боль в спине, ногах и тазе
Этот тип боли реже встречается при миоме, но может возникать. Расположение и размер миомы определяет, насколько сильно ощущается боль и откуда она исходит. Если миома расположена внутри матки, может возникнуть боль в области таза, а если она расположена рядом со спиной, то боль может исходить из нижней части спины и вниз по ногам.
Если у вас есть какая-либо комбинация из этих 8 скрытых симптомов миомы, не ждите, чтобы посетить High Lakes Healthcare, запишитесь на прием сегодня по телефону (541) 389-7741!
урогинекология | TriHealth
Врачи Центра специализированной помощи Добрых самаритянок и Cincinnati Urogynecology Associates регулярно лечат эти урогинекологические заболевания:
- Недержание мочи, стрессовое недержание, гиперактивный мочевой пузырь, функциональное недержание;
- Проблемы с тазовой опорой, цистоцеле, ректоцеле, уретроцеле, выпадение матки, выпадение свода;
- Женские сексуальные расстройства, включая болезненный половой акт и другие нарушения половой функции;
- Боль в мочевом пузыре
- Боль в тазу
- Расстройства опорожнения
Недержание мочи
Подтекание мочи — признак того, что у вас есть проблема со здоровьем, которую необходимо лечить. Лечение зависит от типа недержания, которое вы испытываете. Чтобы правильно поставить диагноз, ваш врач спросит о ваших симптомах и истории болезни, включая характер мочеиспускания. Вас могут попросить заполнить дневник мочевого пузыря в течение нескольких дней. В зависимости от вашего типа недержания мочи могут быть рекомендованы анализы. Они могут включать в себя простое исследование наполнения мочевого пузыря, сложную уродинамику или цистоскопию.
Лечение зависит от типа недержания, которое вы испытываете. Чтобы правильно поставить диагноз, ваш врач спросит о ваших симптомах и истории болезни, включая характер мочеиспускания. Вас могут попросить заполнить дневник мочевого пузыря в течение нескольких дней. В зависимости от вашего типа недержания мочи могут быть рекомендованы анализы. Они могут включать в себя простое исследование наполнения мочевого пузыря, сложную уродинамику или цистоскопию.
Стрессовое недержание
Если некоторые повседневные действия вызывают утечку мочи, вероятно, у вас стрессовое недержание мочи.Это может произойти, когда вы нагружаете мочевой пузырь внезапным повышением давления, например:
- Чихание
- Кашель
- Стоя
- Тренировка
- Подъем тяжелых предметов
- Смеющийся
Ваш врач поможет определить причину стрессового недержания мочи. Лечение зависит от тяжести ваших симптомов. Варианты включают упражнения, изменение образа жизни, лекарства и операцию.
Гиперактивный мочевой пузырь
Если у вас возникли внезапные позывы к мочеиспусканию, которые сложно подавить, вероятно, у вас гиперактивный мочевой пузырь. Это происходит, когда мышцы мочевого пузыря сокращаются без предупреждения, в результате чего вы мочитесь чаще, чем обычно. Это может быть связано или не быть связано с недержанием мочи (частые, внезапные позывы к мочеиспусканию с последующим подтеканием).
Симптомы включают:
- Внезапные позывы к мочеиспусканию с последующим выделением мочи
- Мочеиспускание более восьми раз в день
- Частое ночное мочеиспускание
Если гиперактивный мочевой пузырь нарушает ваш распорядок дня, поговорите со своим врачом.Доступны процедуры, которые могут значительно помочь. Они могут включать тренировку мочевого пузыря, упражнения и / или прием лекарств.
Функциональное недержание мочи
Функциональное недержание мочи чаще всего встречается у пожилых пациентов с артритом, болезнью Альцгеймера или Паркинсона. Это происходит из-за ограничений в движении, мышлении или общении.
Это происходит из-за ограничений в движении, мышлении или общении.
Проблемы с опорой таза
Если у вас проблемы с опорой для тазовых органов, вы не одиноки. Это можно описать как ощущение вздутия или давления во влагалище или ощущение «падения» во влагалище.Проблема часто начинается после родов и может постепенно усугубляться в процессе старения. Вы можете слышать, как медицинские работники называют проблемы с опорой таза пролапсом или грыжей.
Симптомы проблем с опорой таза зависят от пораженного органа. Симптомы могут варьироваться от
легких до тяжелых. Они могут включать:
Ощущение давления, тяжести в области таза, вздутия или выпадения чего-то из влагалища
- Боль в пояснице
- Выпуклость органов малого таза вне влагалища
- Затруднения при дефекации
- Затруднения при опорожнении мочевого пузыря
- Недержание мочи
Ваши симптомы проблем с опорой на таз могут усиливаться в определенное время (например, в конце долгого дня, особенно после длительного стояния или непосредственно перед менструацией. ) Состояния могут возникать отдельно или в сочетании с другими типами пролапса.
) Состояния могут возникать отдельно или в сочетании с другими типами пролапса.
Типы проблем с поддержкой таза
Специфические проблемы с опорой для таза определяются выпуклостью органа во влагалище:
- Цистоцеле (мочевой пузырь) — Цистоцеле возникает, когда мочевой пузырь выпячивается в верхнюю часть влагалища. Некоторые проблемы, связанные с цистоцеле, могут включать:
- Выпуклость во влагалище
- Неполное опорожнение мочевого пузыря (происходит, если цистоцеле достаточно велико, чтобы вызвать изгиб уретры)
- Ректоцеле (прямая кишка) — Ректоцеле — это выпячивание прямой кишки во влагалище.У вас могут быть проблемы с полным опорожнением кишечника во время дефекации, и поэтому у вас могут быть небольшие частые испражнения. Ваш врач может провести ректальное исследование, чтобы точно диагностировать ректоцеле.
- Уретроцеле (уретра) — Уретроцеле — это выступ уретры во влагалище.
 Оно может сочетаться, а может и не сочетаться с цистоцеле или симптомами стрессового недержания мочи (см. Выше).
Оно может сочетаться, а может и не сочетаться с цистоцеле или симптомами стрессового недержания мочи (см. Выше). - Выпадение матки (матка) — Выпадение матки происходит, когда шейка матки и матка входят во влагалище.
- Выпадение свода (верхняя часть влагалища) — Если у вас была гистерэктомия, верхняя часть влагалища может выпасть или упасть во влагалище. Чаще всего это происходит в сочетании с энтероцеле (выпуклость тонкого кишечника в верхней части влагалища).
Ваш лечащий врач проведет полный анамнез и проведет медицинский осмотр. Осмотр органов малого таза будет проводиться в положении лежа и снова в положении стоя. Если у вас есть проблемы с подтеканием мочи или полным мочеиспусканием, могут потребоваться функциональные тесты мочевого пузыря.
Лечение
Лечение проблем с опорой таза может включать:
- Диета — Если у вас проблемы с мочеиспусканием, уменьшите потребление кофеина и ограничьте потребление жидкости примерно до 64 унций.
 в день может помочь. Поддержание здорового веса тела может предотвратить проблемы с опорой таза.
в день может помочь. Поддержание здорового веса тела может предотвратить проблемы с опорой таза. - Упражнения — Упражнения Кегеля, также называемые упражнениями для тазового дна, могут помочь с проблемами поддержки таза. Мышцы тазового дна, как гамак, простираются от лобковой кости до копчика.Эти мышцы поддерживают ваши внутренние органы, включая мочевой пузырь, кишечник и матку. Роды, повторяющиеся подъемы тяжестей и хронический кашель могут ослабить эти мышцы.
- Пессарий — Пессарий имеет форму кольца и похож на диафрагму. Он вводится во влагалище, чтобы поддерживать мочевой пузырь, прямую кишку и матку. Пессарий можно использовать в качестве временной меры, чтобы обеспечить комфорт до операции. Вы можете использовать пессарий на длительный срок, чтобы избежать операции.Это также альтернатива, если вы не можете сделать операцию по исправлению выпадения. Пессарии бывают разных размеров. Установка пессария занимает менее 10 минут и происходит во время визита в офис.

- Лекарства — Ваш врач может порекомендовать вагинальный крем с эстрогеном. После менопаузы поддержка тазового дна может ослабнуть из-за нехватки эстрогена. Крем с эстрогеном может помочь укрепить ткань влагалища и облегчить симптомы давления во влагалище.
- Хирургия — Хирургическое вмешательство может быть вариантом устранения проблем с опорой таза.Это можно сделать через влагалище, живот или лапароскопически / роботизированно.
Женские сексуальные расстройства
Беспокоящие вас проблемы с сексуальным желанием, возбуждением, оргазмом и болью считаются сексуальной дисфункцией. Причины разнообразны и могут включать:
- Менопауза или гормональные изменения
- Проблемы во взаимоотношениях
- Некоторые лекарственные препараты
- Заболевания, подобные диабету или гипертонии
- Депрессия
- История злоупотреблений
Болезненный половой акт
Если вы испытываете боль во время или вскоре после полового акта (так называемая диспареуния), вы не одиноки. Есть много возможных причин боли. Ваш врач может помочь вам определить причину. Возможности включают:
Есть много возможных причин боли. Ваш врач может помочь вам определить причину. Возможности включают:
- Половой акт слишком рано после операции или родов
- Сухость или инфекция влагалища
- Менопауза
- Реакция латексного презерватива или диафрагмы
- Раздражение от мыла, спринцевания или других средств гигиены
- Болезни, передающиеся половым путем
- Инфекции мочевыводящих путей
- Синдром болезненного мочевого пузыря
- Вульварный вестибулит / вульводиния
- Эндометриоз
- Непроизвольное сокращение мышц влагалища
- Геморрой
- История сексуального насилия
- Некоторые лекарственные препараты
В зависимости от причины ваш врач может порекомендовать лечение, которое вы можете назначить дома.Другие варианты лечения включают лекарства и / или терапию. Обязательно сообщите своему врачу, если боль сопровождается кровотечением, выделениями из влагалища, поражениями половых органов или нерегулярными менструациями.
Другие нарушения половой функции
Решение проблем с сексуальной функцией начинается с обсуждения их с врачом. Она может помочь вам найти причину ваших симптомов. Рекомендуемое лечение будет зависеть от вашей конкретной проблемы.
Боль в мочевом пузыре
Болезненный мочевой пузырь — это синдром повторяющегося дискомфорта в мочевом пузыре, уретре или окружающей тазовой области.Симптомы включают:
- Срочное или частое мочеиспускание
- Давление или боль в области таза
Ваша боль может усиливаться по мере наполнения мочевого пузыря и уменьшаться по мере его опорожнения. Он может исчезнуть на несколько недель, а затем вернуться без видимой причины.
Важно исключить другие причины дискомфорта в мочевом пузыре, его неотложность и частоту. Ваш визит к врачу будет включать подробный анамнез и медицинский осмотр. Другое тестирование может включать в себя анализ мочи, выполнение простого исследования наполнения мочевого пузыря или осмотр мочевого пузыря с помощью камеры (цистоскопия.) После этих процедур ваше лечение может включать в себя переобучение мочевого пузыря, изменение образа жизни, физиотерапию или лекарства.
Боль в тазу
Боль в широкой области ниже живота называется тазовой болью. У вас может быть это во время менструации, во время полового акта или дефекации или когда вы сидите. Боль может быть периодической или постоянной, сильной или тупой. Это может ощущаться как давление глубоко в области таза.
Если боль достаточно сильна, чтобы нарушить ваш день, вам следует обратиться к врачу.Найти причину боли в области таза может быть сложно. Как только причина боли будет найдена, лечение будет сосредоточено на ее устранении. В некоторых ситуациях, когда очевидная причина не установлена, лечение будет сосредоточено на устранении боли.
Расстройства опорожнения
Иногда мочевой пузырь может не опорожняться полностью. Это может привести к появлению симптомов переполнения или дискомфорта, а также к подтеканию мочи из-за переполнения мочевого пузыря. Причины могут включать:
- Препятствие оттоку мочи в результате пролапса или после хирургического вмешательства
- Слабые мышцы мочевого пузыря
- Повреждение нервов в результате определенных заболеваний или травмы спинного мозга
- Некоторые лекарственные препараты
Чтобы определить причину, необходим полный анамнез и медицинский осмотр.Уродинамические и другие методы визуализации с помощью рентгеноскопии могут помочь понять, как опорожняется ваш мочевой пузырь, и, вероятно, улучшат ваш диагноз. Лечение может включать физиотерапию, хирургические вмешательства или лекарства.
Пролапс тазового органа: что такое пролапс тазового органа? Выпадение тазовых органов Симптомы, лечение, диагностика
Что такое пролапс тазовых органов?
Выпадение тазовых органов (POP) происходит, когда ткани и мышцы тазового дна больше не поддерживают органы таза, что приводит к опусканию (пролапсу) тазовых органов из их нормального положения.Органы малого таза включают влагалище, шейку матки, матку, мочевой пузырь, уретру и прямую кишку. Мочевой пузырь — наиболее часто поражаемый орган при выпадении тазовых органов.
Симптомы пролапса
У многих женщин с пролапсом тазовых органов симптомы отсутствуют, однако некоторые женщины могут испытывать одно или несколько из следующих:
- Дискомфорт (обычно давление или ощущение полноты)
- Кровотечение из обнаженной кожи, которое трёт на прокладках или нижнем белье
- Симптомы мочеиспускания, затруднение оттока мочи или частые инфекции мочевыводящих путей
- Затрудненное опорожнение кишечника — необходимость напрячь или надавить на влагалище для испражнения
- Выпуклость возле отверстия влагалища или ощущение давления в тазовой области и / или внизу живота
Симптомы часто прогрессируют очень постепенно.И вы можете вносить изменения в свою физическую или социальную активность, которые останутся незамеченными для окружающих, пока они не станут экстремальными. Реже симптомы пролапса могут проявляться внезапно.
По мере ухудшения СОЗ вы можете заметить:
- Вздутие, давление или ощущение тяжести во влагалище, которое усиливается к концу дня или во время дефекации
- Чувство «сидения на шаре»
- Требуется вытолкнуть стул из прямой кишки, поместив пальцы во влагалище или вокруг него во время дефекации
- Затруднение при мочеиспускании или слабая или разбрызгиваемая струя мочи
- Частое мочеиспускание или ощущение, что вы не можете полностью опорожнить мочевой пузырь
- Дискомфорт в пояснице
- Необходимость приподнять выпуклое влагалище или матку для начала мочеиспускания
- Вытекание мочи во время полового акта.Хотя это необычно, но тяжелый пролапс может блокировать отток мочи и вызывать рецидивирующие инфекции мочевыводящих путей или даже повреждение почек.
Типы пролапса
Выпадение передней стенки влагалища (цистоцеле или уретроцеле)
Выпадение передней стенки влагалища часто происходит в верхней части влагалища, где раньше находилась матка у женщин, перенесших гистерэктомию. Этот тип пролапса возникает, когда поддерживающая ткань мочевого пузыря, называемая фасцией, растягивается или отделяется от прикреплений, прикрепляющих ее к тазовым костям.Из-за потери опоры мочевой пузырь опускается во влагалище. По мере ухудшения этого состояния выпавшие органы малого таза могут выпирать за пределы отверстия влагалища, вызывая давление, дискомфорт или боль. Другие симптомы МОГУТ включать:
- Частое мочеиспускание, ночное мочеиспускание, потеря контроля над мочевым пузырем и рецидивирующие инфекции мочевого пузыря — обычно из-за плохого опорожнения мочевого пузыря
- Стрессовое недержание мочи (СНМ) с такой активностью, как смех, кашель, чихание или упражнение) вызвано ослаблением опоры для уретры
Пролапс задней стенки (ректоцеле или энтероцеле)
Этот тип пролапса возникает, когда опорная ткань или фасция между влагалищем и прямой кишкой растягивается или отслаивается от места прикрепления к костям таза.При такой потере поддержки прямая кишка или кишечник опускаются (выпадают) во влагалище, вызывая его выпячивание или выступание наружу. Симптомы обычно включают:
- Ощущение вздутия
- Проблемы с дефекацией, такие как сильное натуживание при дефекации и ощущение неполного опорожнения кишечника
- Необходимость ввести палец во влагалище или прямую кишку или вокруг них, чтобы помочь пустой кишечник
Выпадение матки
Выпадение матки — это состояние, которое возникает при ослаблении мышц и тканей таза.Ваша матка опускается во влагалище. Иногда она выходит через отверстие во влагалище. Почти у половины всех женщин в возрасте от 50 до 79 лет наблюдается выпадение матки или какая-либо другая форма выпадения тазовых органов.
Симптомы
Многие женщины с выпадением матки не имеют никаких симптомов. Однако, если появляются симптомы, они могут включать:
- Утечка мочи
- Чувство тяжести или полноты в тазу
- Выпуклость во влагалище
- Боль в пояснице
- Боль или чувство давления в вашем тазу. нижняя часть живота или таз
Апикальный пролапс (пролапс свода влагалища) или пролапс матки
Если женщина перенесла гистерэктомию, верхняя часть влагалища (свод) может отделиться от связок и мышц тазового дна.Часто выпадение матки или свода матки связано с потерей поддержки передней или задней стенки влагалища. Когда шейка матки выступает за пределы влагалища, в результате трения о нижнее белье могут образоваться язвы. Иногда эти язвы кровоточат, если они раздражаются. Большинство женщин испытывают симптомы вздутия или ощущения давления в тазу.
Ректальный пролапс
Как и влагалище и матка, связки и мышцы надежно прикрепляют прямую кишку к тазу. Нечасто опорные конструкции растягиваются или отделяются от стенки прямой кишки, и прямая кишка выпадает через задний проход.Вначале женщины могут заметить мягкую красную ткань, выступающую из заднего прохода после дефекации. Его можно спутать с большим геморроем. Другие симптомы могут включать:
- Боль во время дефекации
- Слизь или выделения крови из выступающей ткани
- Потеря контроля над кишечником
Факторы риска выпадения прямой кишки включают состояния, связанные с перенапряжением, такие как хронический запор или диарея, нервные и нервные расстройства. мышечная слабость (паралич или рассеянный склероз) и пожилой возраст — риск.
Кто в опасности?
Если вы родили, у вас самый высокий риск выпадения матки. Если у вас роды через естественные родовые пути, вероятность развития выпадения матки выше, чем при кесаревом сечении. Если у вас менопаузальный, белый цвет, у вас избыточный вес или ожирение, у вас также больше шансов испытать выпадение матки. Курение — еще один фактор, повышающий ваш риск.
Диагноз
Если ваш врач подозревает, что у вас выпадение одного или нескольких органов малого таза, он, вероятно, проведет медицинский осмотр, чтобы проверить наличие нарушений в вашем тазу.Если у вас также есть проблемы, такие как недержание мочи или чувство неполного опорожнения мочевого пузыря, ваш врач может провести процедуру, называемую цистоскопией, для исследования вашего мочевого пузыря и уретры.
Ваш врач может также заказать визуализацию органов малого таза, такую как УЗИ (сонограмма) или МРТ (магнитно-резонансная томография). Это позволит вашему врачу оценить ваши почки и другие органы малого таза при наличии показаний.
Лечение
Если симптомы пролапса беспокоят вас или мешают чувствовать себя комфортно во время повседневной деятельности, поговорите со своим врачом о вариантах лечения.Также могут быть полезны изменения в образе жизни, такие как похудание в сочетании с обычными упражнениями Кегеля. Они укрепляют мышцы тазового дна. Чтобы выполнить упражнение Кегеля, вы сжимаете мышцы, которые используете для управления потоком мочи, и удерживаете их до 10 секунд, прежде чем отпустить. Старайтесь делать 50 повторений в день.
Пессарий может облегчить симптомы выпадения матки. Это устройство, которое врач вводит вам во влагалище для поддержки органов малого таза.
Если симптомы становятся более неприятными, можно рассмотреть возможность хирургического вмешательства.Есть много типов операций, которые можно проводить в зависимости от того, какие органы выпали. Варианты, зависящие от вашего состояния и других факторов, включают минимально инвазивные подходы, такие как вагинальная, роботизированная или лапароскопическая хирургия, а иногда и открытая абдоминальная хирургия. Цель операции — восстановить опору для тазовых органов. В некоторых случаях выпадения матки может быть рекомендована гистерэктомия или процедура подвешивания матки. Эти процедуры могут быть выполнены минимально инвазивным способом. Например, при вагинальной гистерэктомии врач удаляет матку через влагалище.Время заживления быстрее. Также существует меньше осложнений, чем при традиционной гистерэктомии, которая требует разреза брюшной полости. В некоторых случаях опущения матки может потребоваться щадящая операция.
Осложнения
Операция по поводу пролапса тазовых органов сопряжена с рисками, присущими любой операции. Это включает в себя вероятность кровотечения, инфекции, травмы пораженной области тела (в данном случае мочевыводящих путей) и проблем, связанных с анестезией.
Профилактика
Не существует надежного способа предотвратить выпадение тазовых органов.Тем не менее, вы можете снизить свой риск:
- Похудеть при избыточном весе
- Соблюдать диету, богатую клетчаткой и жидкостями для предотвращения запоров и перенапряжения
- Избегать подъема тяжестей
- Бросить курить
- Обратиться за немедленным лечением для хронический кашель, который может оказывать дополнительное давление на органы таза
- Регулярное выполнение упражнений Кегеля для укрепления мышц тазового дна
Эти стратегии также могут помочь, если у вас уже развилось выпадение матки.
Проконсультируйтесь с врачом, когда впервые вас беспокоят симптомы опущения тазовых органов. Не ждите, пока ваш дискомфорт станет серьезным. Регулярные осмотры органов малого таза могут помочь обнаружить выпадение матки на ранних стадиях.
Хирургическое вмешательство возможно, но не всегда необходимо. Медицинские устройства, упражнения и изменение образа жизни иногда могут облегчить неприятные симптомы.
Загрузить: Роботизированная хирургия пролапса тазового органа
Загрузить: Лечение пролапса хирургическим путем
Загрузить: Выпадение матки без гистерэктомии
Симптомы и типы — Пролапс тазового органа
Хотя у некоторых женщин с ПОП нет симптомов, у других могут наблюдаться:
- Выпуклость возле входа во влагалище или ощущение давления в тазовой области и / или внизу живота, которое усиливается к концу дня или во время дефекации.
- Чувство «сидения на шаре».
- Дискомфорт (обычно давление или ощущение полноты).
- Кровотечение с открытых участков кожи, которое трется о подушечки или нижнее белье.
- Симптомы мочеиспускания, затруднение оттока мочи, частые инфекции мочевыводящих путей.
- Затрудненное опорожнение кишечника — необходимость напрячь или надавить на влагалище или вокруг него, чтобы опорожнить кишечник.
- Частое мочеиспускание или ощущение, что вы не можете хорошо опорожнить мочевой пузырь.
- Дискомфорт в пояснице.
- Необходимость приподнять выпуклое влагалище или матку, чтобы начать мочеиспускание.
- Подтекание мочи при половом акте.
Виды пролапса
Пролапс передней стенки влагалища (цистоцеле)
Выпадение передней стенки влагалища часто возникает при потере опоры на переднюю стенку влагалища. Мочевой пузырь опускается, и ткань влагалища может выпирать из отверстия. Симптомы обычно включают:
- Ощущение выпуклости
- Симптомы со стороны мочевыводящих путей
- Необходимость ввести палец во влагалище или вокруг него для опорожнения мочевого пузыря
Выпадение задней стенки (ректоцеле или энтероцеле)
Этот тип выпадения возникает, когда задняя стенка влагалища теряет опору.При такой потере поддержки прямая кишка или кишечник опускаются, и ткань влагалища может выпирать из отверстия. Симптомы обычно включают:
- Ощущение выпуклости
- Проблемы с опорожнением кишечника
- Необходимость ввести палец во влагалище или прямую кишку или вокруг них для опорожнения кишечника
Апикальный пролапс (пролапс свода влагалища) или пролапс матки
Апикальный пролапс возникает, когда матка и верхняя часть влагалища теряют опору (после гистерэктомии так называемая манжета, верхушка или свод).Часто выпадение матки или верхушки влагалища связано с потерей поддержки передней или задней стенки влагалища.
Ректальный пролапс
Подобно влагалищу и матке, связки и мышцы надежно прикрепляют прямую кишку к тазу. Нечасто опорные конструкции растягиваются или отделяются от стенки прямой кишки, и прямая кишка выходит через задний проход. Это отличается от ректоцеле, когда задняя стенка влагалища выпадает через отверстие влагалища. Вначале женщины могут заметить мягкую красную ткань, выступающую из заднего прохода после дефекации.Другие симптомы могут включать:
- Боль при дефекации.
- Слизь или выделения крови из выступающих тканей.
- Потеря контроля над испражнениями.
Факторы риска выпадения прямой кишки включают состояния, связанные с перенапряжением, такие как хронический запор или диарея, нервная и мышечная слабость (паралич или рассеянный склероз) и пожилой возраст.
Пролапс тазового органа (POP) — проблемы женского здоровья
Операция проводится, если симптомы не исчезают после того, как женщина попробовала упражнения для тазового дна и пессарий.Хирургия также подходит для женщин, которые не хотят использовать пессарий. Операция обычно проводится только после того, как женщина решила больше не иметь детей.
Используется один из следующих типов хирургического вмешательства:
Вагинальная хирургия: Операция проводится через влагалище, а не через брюшную полость. В таких случаях внешний разрез не требуется.
Абдоминальная хирургия: В брюшной полости делаются один или несколько разрезов.
В целом вагинальная хирургия вызывает меньше проблем, чем абдоминальная хирургия, и выздоровление происходит быстрее.
Абдоминальная хирургия включает в себя следующее:
Лапаротомия: В брюшной полости делается разрез длиной несколько дюймов.
Лапароскопическая хирургия: Смотровая трубка (лапароскоп) и хирургические инструменты вводятся через несколько крошечных разрезов в нижней части живота.
Ослабленный участок локализован, а ткани вокруг него наращиваются, чтобы предотвратить падение органа через ослабленный участок.
Для ректоцеле, энтероцеле, цистоцеле и цистоуретроцеле процедур могут включать следующее:
Восстановление тканей, которые обычно поддерживают влагалище (кольпорафия).
Ремонт тканей между входом во влагалище и анусом (перинеорафия).
Для этих двух процедур операция проводится через влагалище. Эти процедуры не требуют разреза в брюшной полости.
При тяжелом выпадении матки или влагалища лечение может включать
Удаление матки, если она все еще присутствует (гистерэктомия)
Ремонт тканей, поддерживающих матку и влагалище (кольпорафия)
Ремонт тканей между отверстием влагалища и анусом (перинеорафия)
Прикрепление верхней части влагалища (с помощью швов) к ближайшей стабильной структуре, такой как кость или прочная связка в тазу ( фиксация крестцово-остистых связок)
Закрытие влагалища (кольпоклеиз) после удаления матки или с маткой на месте (так называемая процедура Ле Фора)
Операция откладывается до тех пор, пока любые язвы на выступающем влагалище не заживут.
Закрытие влагалища (кольпоклеизис) — вариант для женщин с тяжелым выпадением влагалища, которые не планируют вести половую жизнь. Для этой процедуры часть слизистой оболочки влагалища удаляется, и влагалище зашивается. Поскольку эта процедура выполняется быстро и вызывает мало осложнений, она может быть хорошим выбором для женщин, у которых есть условия, делающие операцию рискованной (например, сердечное заболевание). Также после закрытия пролапс вряд ли повторится. Однако вагинальный половой акт больше не возможен.
После операции по исправлению пролапса тазового органа в мочевой пузырь можно ввести катетер до тех пор, пока мочевой пузырь не начнет нормально функционировать. В идеале катетер удаляют в течение 24 часов.
Время восстановления зависит от типа операции. Большинство женщин могут постепенно возобновить свою обычную физическую активность в течение нескольких недель, в зависимости от операции. Подъем тяжелых предметов (более 10 фунтов) может помешать заживлению, и этого следует избегать в течение как минимум 6 недель после операции по исправлению пролапса тазовых органов.



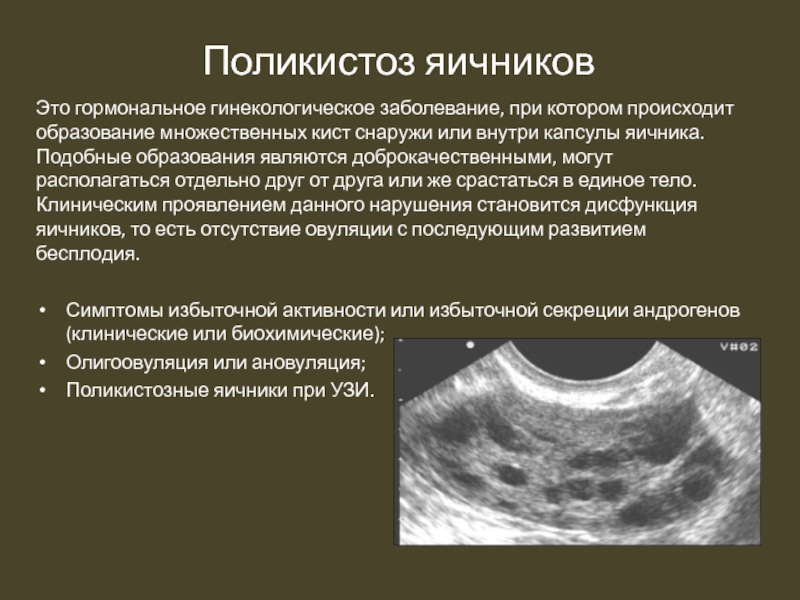

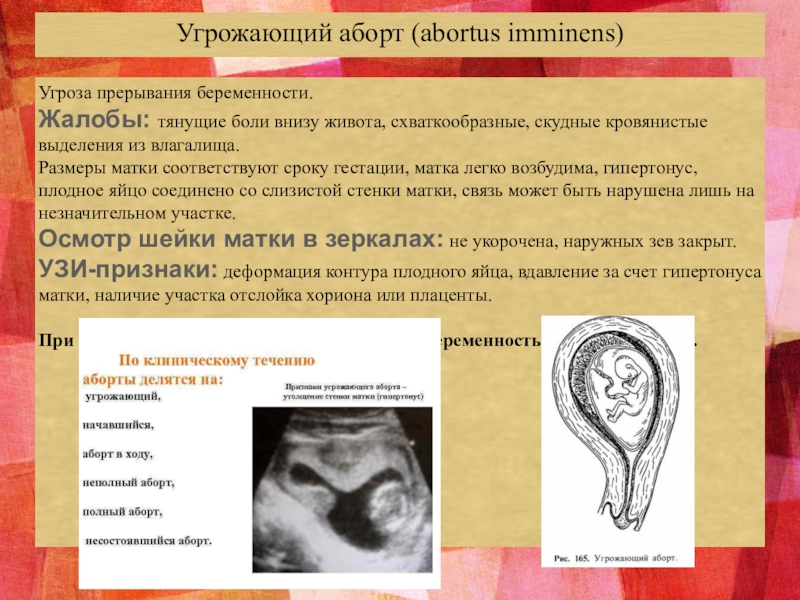 Тренировочные схватки подготавливают матку и весь организм к сложному и продолжительному процессу.
Тренировочные схватки подготавливают матку и весь организм к сложному и продолжительному процессу.
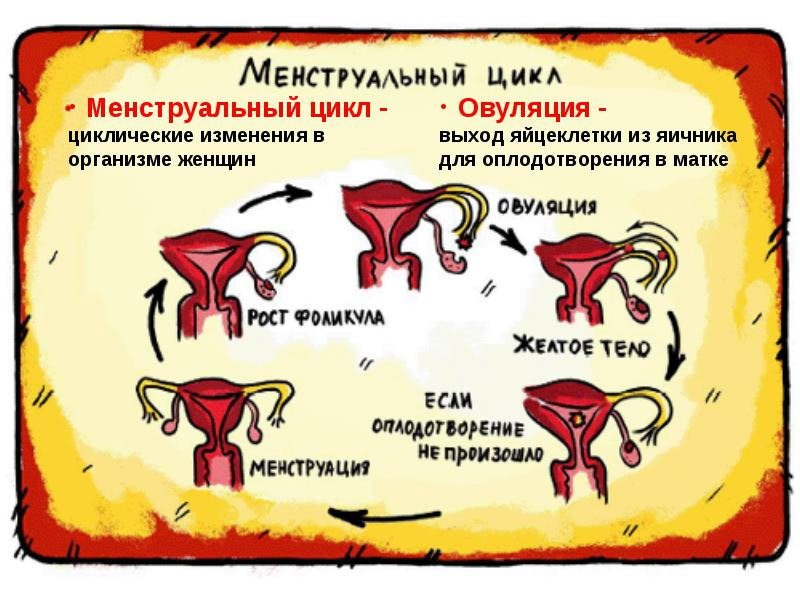
 Они также используются для остановки менструации при подготовке к операции или для улучшения показателей крови. Врачи, как правило, не назначают это лекарство дольше года, и действие лекарства полностью меняется, как только оно покидает ваш организм.
Они также используются для остановки менструации при подготовке к операции или для улучшения показателей крови. Врачи, как правило, не назначают это лекарство дольше года, и действие лекарства полностью меняется, как только оно покидает ваш организм. Этот подход может быть необходим в зависимости от размера и количества миомы.
Этот подход может быть необходим в зависимости от размера и количества миомы. Оно может сочетаться, а может и не сочетаться с цистоцеле или симптомами стрессового недержания мочи (см. Выше).
Оно может сочетаться, а может и не сочетаться с цистоцеле или симптомами стрессового недержания мочи (см. Выше). в день может помочь. Поддержание здорового веса тела может предотвратить проблемы с опорой таза.
в день может помочь. Поддержание здорового веса тела может предотвратить проблемы с опорой таза.