Цитологическое исследование соскобов шейки матки и цервикального канала с описанием по терминологической системе Бетесда (The Bethesda System – TBS)
Исследуемый материал Смотрите в описании
Метод определения Цитологическое исследование осуществляется согласно «Номенклатуре клинических лабораторных исследований, применяемых в целях диагностики и слежения за состоянием пациентов в учреждениях Российской Федерации», утвержденной приказом Минздрава России от 21.02.2000 г. №64 и «Примерному перечню лабораторных исследований для клинико-диагностической лаборатории лечебно-профилактических учреждений» от 25.12.1997 г. №380.
Международный метод своевременного распознавания вероятной онкологической патологии матки.
Онкологические заболевания шейки матки являются серьезной проблемой здравоохранения, широко распространены, имеют надежно распознаваемую преклиническую фазу и длительный период развития. Для достоверной верификации диагноза и выбора методов эффективного лечения применяется надежный скрининг-тест – цитологическое исследование мазков, взятых из шейки матки и цервикального канала.
Для достоверной верификации диагноза и выбора методов эффективного лечения применяется надежный скрининг-тест – цитологическое исследование мазков, взятых из шейки матки и цервикального канала.
Цитологический метод исследования является весьма чувствительным в диагностике предрака (дисплазий) и начального преклинического рака шейки матки (карциномы in situ, микроинвазивного и скрытого инвазивного рака). Цитологический скрининг позволяет выявить пациенток в преклинической фазе заболевания, использовать щадящие методы лечения, сокращать его сроки, снижать частоту инвалидизации и смертности. Скрининговое цитологическое исследование шейки матки рекомендуется проводить ежегодно всем женщинам от 21 года (или через год от начала половой жизни), независимо от клинических показаний. При наличии клинических изменений частота цитологического исследования определяется врачом-гинекологом.
Для возникновения и развития многих патологических процессов существенное значение имеет особенность анатомического строения шейки матки и, в частности, состояние и взаимоотношение эпителиальных слоев влагалищной части шейки цервикального канала. Как правило, предраковые изменения, а затем и малигнизация, возникают в месте перехода многослойного плоского эпителия влагалищной порции шейки матки в цилиндрический эпителий цервикального канала (зоне трансформации), расположенного (в фертильном возрасте) в области наружного зева. Под влиянием гормональных факторов, травм, воспалительных процессов, диатермокоагуляции зона трансформации (зона стыка) может значительно варьировать. В период увядания овариально-менструальной функции в связи с процессами атрофии уровень стыка поднимается высоко в цервикальный канал.
Как правило, предраковые изменения, а затем и малигнизация, возникают в месте перехода многослойного плоского эпителия влагалищной порции шейки матки в цилиндрический эпителий цервикального канала (зоне трансформации), расположенного (в фертильном возрасте) в области наружного зева. Под влиянием гормональных факторов, травм, воспалительных процессов, диатермокоагуляции зона трансформации (зона стыка) может значительно варьировать. В период увядания овариально-менструальной функции в связи с процессами атрофии уровень стыка поднимается высоко в цервикальный канал.
В 95-97% случаев злокачественная трансформация происходит в клетках плоского эпителия, в остальных – в клетках цилиндрического эпителия цервикального канала.
Основоположником диагностической цитопатологии является Г. Папаниколау (G.N. Papanicolaou), который в 1928 г. описал раковые клетки в мазках из влагалища. Им была разработана широко используемая классификация изменения клеток влагалища и цервикального канала шейки матки.
Терминологическая система Бетесда (ТБС, 2001 г.)
разработана для унификации описаний результатов цитологического исследования эпителия шейки матки (с целью представления их в удобной клиницистам форме), с выделением в отдельные группы находок разной клинической значимости и оценкой адекватности исследуемого материала.
Система Бетесда включает 3 категории мазков: норма, мазки неопределенного значения (ASCUS) и внутриэпителиальные (предраковые) поражения низкой (LSIL) и высокой (HSIL) степеней.
Согласно ТБС, начальным компонентом интерпретации цервикальных мазков является оценка адекватности образца, так как его качество влияет на чувствительность цитологического метода. ТБС 2001 г. предполагает две категории образцов: «удовлетворительный» и «неудовлетворительный».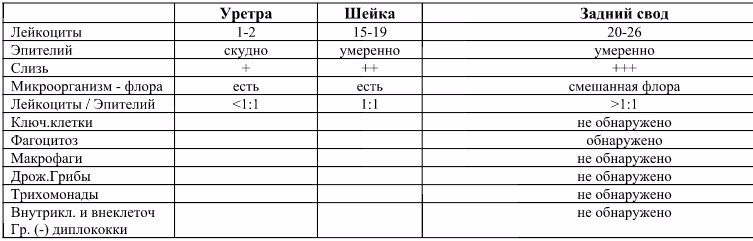
Терминология системы Бетесда (пересмотр 2004 г.).
NILM – интраэпителиальные изменения и злокачественные процессы отсутствуют. В эту группу включены цитологические заключения о нормальном состоянии эпителия, а также о наличии различных не неопластических состояний (заболеваний). Уточняют их характер и, по возможности, причину:
- атрофические изменения;
- наличие клеток железистого эпителия после гистерэктомии;
- реактивные изменения, ассоциированные с воспалением, включая типичную регенерацию, лучевую терапию, применение внутриматочных контрацептивов;
- кроме того, указывают наличие микроорганизмов:
- Trichomonas vaginalis;
- грибов, по морфологическому строению соответствующих Candida spp.;
- бактерий, по морфологическому строению соответствующих Actinomyces spp.;
- коккобациллярную микрофлору, характерную для бактериального вагиноза;
- клеточные изменения, соответствующие поражению Herpes simplex virus.

У женщин 40 лет и старше при отсутствии плоскоклеточных интраэпителиальных изменений указывается также наличие эндометриальных клеток.
ASCUS – клетки плоского эпителия с атипией неясного значения.
ASC-Н – клетки плоского эпителия с атипией неясного значения, не исключающие наличия высокой степени интраэпителиальных изменений.
LSIL – интраэпителиальные изменения плоского эпителия низкой степени, включают поражения, ассоциированные с HPV и CIN I.
НSIL – интраэпителиальные изменения плоского эпителия высокой степени, включают CIN II, CIN III, карциному in situ и случаи, подозрительные на наличие инвазии.
Плоскоклеточная карцинома.
AGC – клетки цервикального (железистого) эпителия с атипией неясного значения.
AGC, favor neoplastic – клетки цервикального (железистого) эпителия, возможно неоплазия.
Эндоцервикальная аденокарцинома in situ.
Эндоцервикальная аденокарцинома.
Эндометриальная аденокарцинома.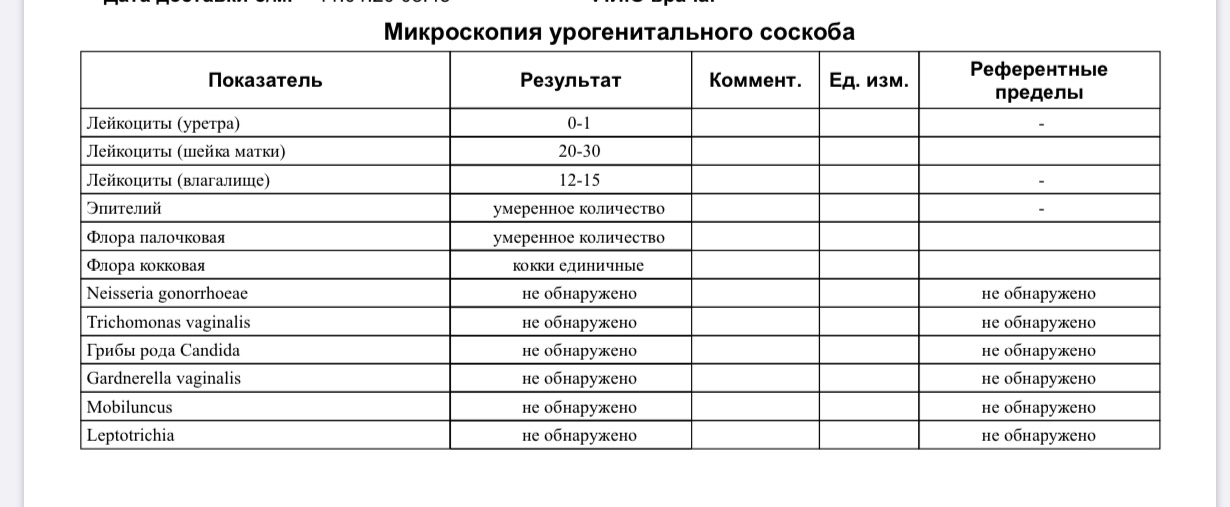
Вторичная аденокарцинома.
Неклассифицируемая карцинома.
Другие злокачественные опухоли.
Материал для исследования:
мазок эпителия шейки матки (см. инструкцию по взятию биоматериала).
Инструкция по взятию материала:
Мазки берутся до бимануального исследования и кольпоскопии. Используемые инструменты должны быть стерильными и сухими, поскольку вода и дезинфицирующие растворы разрушают клеточные элементы.
При профилактическом осмотре женщин (цитологический скрининг) клеточный материал целесообразно получать с поверхности влагалищной части шейки матки (эктоцервикса) и стенок цервикального канала (эндоцервикса), при наличии патологических изменений шейки матки – прицельно.
В качестве инструмента для взятия материала из шейки матки при профилактическом осмотре используются модифицированные шпатели типа Эйра или щетки Cervix-Brash, Papette. С диагностической целью материал получают раздельно: шпателями из эктоцервикса, щетками типа Cytobrash из эндоцервикса.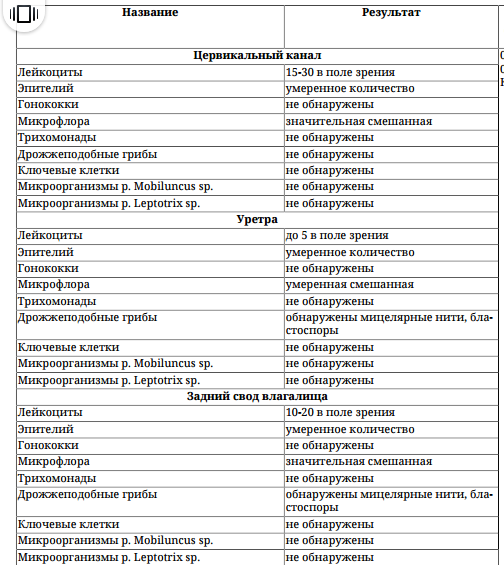
Полученный биологический материал наносится тонким слоем на предметное стекло и подсушивается на воздухе. Стекло обязательно маркируется с указанием фамилии/кода и места взятия клеточного материала (шейка матки, цервикальный канал). Маркировка на предметном стекле и в направлении на цитологическое исследование должны соответствовать друг другу.
В направлении на цитологическое исследование биологического материала обязательно указывают клинические данные, диагноз, особенности и место получения материала, данные о менструальном цикле.
Мазок должен быть нанесен тонким слоем на стекло и полностью высушен.
Литература
- American Cancer Society (ACS), American Society for Colposcopy and Cervical Pathology (ASCCP), and American Society for Clinical Pathology (ASCP). Cervical Cancer Screening Guidelines for Average-Risk Women. – Atlanta, GA 30329-4027 USA. — 2012. — http://www.cdc.gov/cancer/cervical/pdf/guidelines.pdf.
- Arbyn M., Anttila A. et al. European guidelines for quality assurance in cervical cancer screening (second edition) // Luxembourg: Office for Official Publications of the European Communities. — 2008. — p.25.
- Casper G.R., Ostor A.G., Quinn M.A. A clinicopathologic study of glandular dysplasia of the cervix // Gynec. Oncol. — 1997. — №64(1). — р.166-70.
- Cirizano F.D. Management of pre-invasive diseade of the cervix // Semin. Surg. Oncol. — 1999. — №16 (3). — р.222-7.
- Ferenczy A., Coutlee F., Franco E., Hankins C. Human papillomavirus and HIV coinfection and the risk of neoplasias of the lower genital tract: a review of recent developments // CMAJ.
 — 2003. — №169(5). — р.431-4.
— 2003. — №169(5). — р.431-4. - Franco E.L., Duarte-Franco E., Ferenczy. Cervical cancer: epidemiology, prevention and the role of human papillomavirus infection // CMAJ. — 2001. — №164(7). — р.1017-25.
- Kenneth R. Shroyer, Mamatha Chivukula et al. CINtec® p16 Cervical Histology Compendium & Staining Atlas // Roche Diagnostics International Ltd. CH-6343 Rotkreuz.– Switzerland, 2012. — http://www.roche.com/index.htm.
- Ostor A.G. Natural history of cervical intraepithelial neoplasia: a critical review // Int. J. Gynecol. Pathol. — 1993. — №12(2). — р.186-
- Schwartz S.M., Daling J.R., Shera K.A. et al. Human Papillomavirus and prognosis of invasive cervical cancer: a population-based study // J. Clin. Oncol. — 2001. — №19(7). — р.1906-15.
- Shlay J.C., Dunn T., Byers T et al. Prediction of cervical intraepithelial Neoplasia grade 2-3 using risk assessment and human papillomavirus testing in women with atypia on Papanicolaou smears // Obstet.
 Gynecol. — 2000. — №96. — р.410-16.
Gynecol. — 2000. — №96. — р.410-16. - Solomon D., Davey D., Kurman R. et al. The 2001 Bethesda System. Terminaligy for reporting results of cervical cytology // JAMA. — 2002. — vol.16. — р.2114-2118.
- World Health Organization (WHO). Comprehensive Cervical Cancer Control. A guide to essential practice. – WHO, Geneva. — 2006. — http://www.who.int/reproductive-health/publications/cervical_cancer_gep/text.pdf.
- Wright T.C. Jr., Cox J.T., Massad L.S. et al. 2001 Consensus Guidelines for the Management of Women with Cervical Cytological Abnormalities // JAMA. — 2002. — №287(16). — р.2120-9.
- Воробьев С.Л., Иванова Т.М. и др. Цитологический скрининг рака шейки матки. – М., 2013.
Бактериоскопические исследования – SYNLAB Eesti
Интерпретация результатов бактериоскопии
Прямая микроскопия нативного материала является частью клинического исследования пациента, цель которого – определить морфологию микроорганизмов и наличие воспалительной реакции со стороны организма.
Показания: Прямая микроскопия нативного материала дает информацию о общем состоянии генитального тракта, позволяет оценить наличие и интенсивность воспалительной реакции, зрительно оценить клетки слизистой оболочки и имеющиеся микробы. При известных инфекциях прямая микроскопия имеет диагностическую ценность (гонорея у мужчин, трихомоноз).
Исследуемый материал: Соскоб из цервикального канала, влагалища, уретры (на предметное стекло)
Метод анализа: Микроскопия
Соответственно международным стандартам у каждого пациента необходимо смотреть два препарата, окрашивая их по методу Грама и Лейшману-Гимза.
Методика окраски по Лейшману-Гимза является основной методикой для определения инфекции Trichomonas и внутриклеточных микроорганизмов, также эта методика очень информативна для исследования клеточных элементов; позволяет оценить отличия эпителия генитального тракта (вагинальный, эндоцервикальный, слизистая оболочка уретры).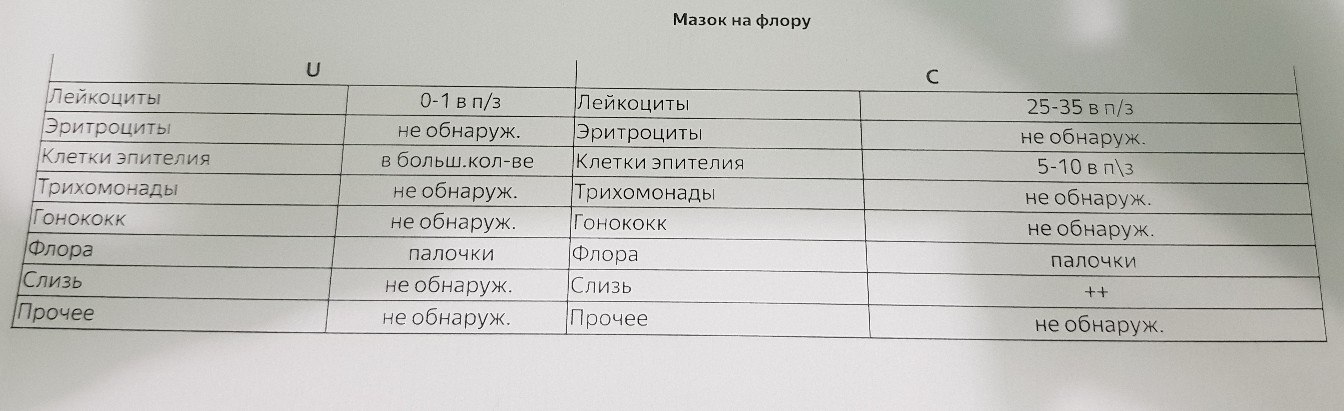
На основе методики окраски по Граму микробы подразделяются на Грам-положительные и Грам-отрицательные. В диагностике бактериального вагиноза это основной метод окраски, поскольку он позволяет определить критерии Nugent.
Интерпретация результата:
ЭПИТЕЛИАЛЬНЫЕ КЛЕТКИ
- Суперфициальные. Максимального своего числа (96%) достигают во время овуляции. К 27-28 дню цикла их число падает до 4%.
- Интермедиарные. Составляют большую часть клеток в первые (74-76%) и последние (96%) дни цикла. Минимальное их количество во время овуляции (3,5%).
- Парабазальные. У женщин репродуктивного возраста имеются в препарате только во время менструации. Также их часто можно обнаружить при низком уровне эстрогенов.
- Базальные. В препарате здоровых женщин не определяются. Обнаружение базальных клеток указывает на наличие воспалительного процесса слизистой или травматического повреждения.
 При воспалении также имеется множество лейкоцитов. NB! Парабазальные и базальные клетки также являются отличительным признаком атрофического вагинита.
При воспалении также имеется множество лейкоцитов. NB! Парабазальные и базальные клетки также являются отличительным признаком атрофического вагинита. - Спонтанно отслоившиеся клетки эндометрия. У женщин репродуктивного возраста их можно обнаружить первые 12 дней после менструации. Обнаружение клеток эндометрия во второй фазе цикла свидетельствует о наличии эндометрита, полипа эндометрия или связано с использованием внутриматочного контрацептивного средства.
ЛЕЙКОЦИТЫ
- Нейтрофилы. Клетки острой фазы. В препарате можно обнаружить следующие патологические формы:
- гиперсегментированные: число ядерных сегментов 6 и более, величина клеток может превышать 15 μm. Возникают при мегалобластной и пернициозной анемии, хронической инфекции и применении химиотерапии.
- гипосегментированные: число ядерных сегментов 3 и меньше. Возникают при некоторых инфекциях и на фоне применения химиотерапии (особенно препаратов группы сульфонамидов).

- Моноциты или мононуклеарные фагоциты. Отвечают за хроническую фазу воспаления.
- Эритроциты. У некоторых женщин определяются в период овуляции и перед мен- струацией.
СООТНОШЕНИЕ ПОЛИМОРФОНУКЛЕАРНЫХ ЛЕЙКОЦИТОВ ПМН И ЭПИТЕЛИАЛЬНЫХ КЛЕТОК
- У здоровых женщин это соотношение менее, чем 1:1.
- Пропорции клеток 2:1 и 3:1 и более, являются маркером острого воспаления.
МИКРООРГАНИЗМЫ
Нормальная микробиота у мужчин
| Уретра | Семенная жидкость |
Доминирует грамм-положительная микрофлора. Самое богатое микроорганизмами место это дистальная часть уретры и самая бедная – спонгиозная часть. Наиболее частые изоляты:
Реже и в небольшом количестве встречаются S.aureus, S. pyogenes, стрептококки B группы, Enerobacter spp. и микрококки | Нестерильная число микробов варьирует инди- видуально от 10² до 107 PMÜ/mL. |
Нормальная микробиота у женщин
| Наружные гениталии | Уретра | Влагалище |
| • S. epidermidis • Viridans стрептококки • Peptostreptococcus spp. • Corynebacteria • Mycobacteria • Enterobacteriaceae | • S. aureus и CONS • Enterococcus • Neisseria (авирулент- ные) • Corynebacteria • Mycobacteria • Enterobacteriaceae • Gardnerella vaginalis • Mycoplasma • Грибки | Аэробы: Микроаэрофилы и анаэробы: |
ГРАМ ПОЛОЖИТЕЛЬНЫЕ ПАЛОЧКИ
- Genus Lactobacillus. Их количество в препарате колеблется циклично, больше всего их можно обнаружить на фоне овуляции (10-14 день). Иногда множество лактобацилл имеется на 19-23 день цикла, что может вызвать цитолиз промежуточных клеток.
- Genus Corynebacterium. Большинство представителей этого вида факультативные или же непатогенные.
ГРАМ ПОЛОЖИТЕЛЬНЫЕ КОККИ
- Genus Staphylococcus
- S. aureus в сообществе с E. coli, и стрептококками группы В и Trichomonas vaginalis может вызывать аэробный вагинит.
 На наличие аэробного вагинита указывает большое количество парабазальных клеток и лейкоцитов (также их гранулярный аспект).
На наличие аэробного вагинита указывает большое количество парабазальных клеток и лейкоцитов (также их гранулярный аспект). - S. epidermidis является важнейшим фактором уретрита и простатита у молодых (42%).
- Увеличилась частота возникновения бактериурии с S. saprophyticus у молодых женщин. Также при инфекции амниона у беременных женщин может быть изо- лирован из материала цервикального канала.
- S. aureus в сообществе с E. coli, и стрептококками группы В и Trichomonas vaginalis может вызывать аэробный вагинит.
- Genus Streptococcus
- S. agalactiae (стрептококк В группы) колонизируется на слизистой оболочке половых путей 5-40% женщин. Вульвовагинит же может возникнуть только тогда, когда их число достигнет не менее 108 PMÜ/g, а также будет определяться одновре- менно E. coli и S. aureus. Часто может быть одновременно с Candida albicans (55%).
ACTINOMYCES
Имеется в полости рта здоровых людей и на слизистой оболочке половых путей женщин. В качестве колонизирующего микроорганизма может быть у женщин, использующих внутриматочные противозачаточные средства (7%). Достаточно часто Actinomyces сопровождается Entamoeba gingivalis. Может быть причиной симптоматической инфекции.
Достаточно часто Actinomyces сопровождается Entamoeba gingivalis. Может быть причиной симптоматической инфекции.
ГРАМ НЕГАТИВНЫЕ ПАЛОЧКИ
- Представители Enterobacteriaceae
- Наиболее частые возбудители инфекций уротракта это Escherichia coli, Proteus spp., Klebsiella spp., Pseudomonas spp.
- Диагностическую ценность имеет обнаружение E. coli в больших количествах, особенно вместе с другими энтеробактериями и на фоне PMN либо же с BV- микробами.
ГРАМ НЕГАТИВНЫЕ КОККИ
- N. gonorrhoeae (гонококки)
- N. meningitidis (менингококки)
- Другие представители Neisseria с относительно низкой патогенностью изолируются из дыхательных путей. N. lactamica часто изолируется из урогенитального тракта.
- Genus Acinetobacter. В большинстве своем кокобациллы или диплококки. Изоли- руются из слюны, мокроты, мочи и влагалищного секрета.

- Genus Moraxella. Морфологически неотличимы от нейсерий. В некоторых случаях можно обнаружить M. catarrhalis среди полиморфных лейкоцитов.
GARDNERELLA VAGINALIS
Имеется в микрофлоре у 45-58% здоровых женщин репродуктивного возраста и у 27% женщин в период менопаузы.
LEPTOTRICHIA
Относительно низкой патогенности. Возникает обычно на фоне трихомоноза, бактериального вагиноза или длительного курса противовоспалительного лечения.
ДИАГНОЗ БАКТЕРИАЛЬНОГО ВАГИНОЗА ПО КРИТЕРИЯМ NUGENT
- Различное число морфотипов в препарате, окрашенном по Граму
- Норма 0-3
- Пограничное значение 4-6
- Бактериальный вагиноз >7
ДИАГНОЗ БАКТЕРИАЛЬНОГО ВАГИНОЗА ПО КРИТЕРИЯМ AMSEL
- Гомогенные молокообразные выделения из влагалища
- Положительный аминовый тест
- Ph >4,5
- Микроскопическая находка: клетки „clue“ (~20%) Gardnerella, Mobiluncus и др.

ГРИБЫ
- Бластоспоры, лейкоцитов мало или отсутствуют – колонизация
- Бластоспоры, лейкоцитов много – Candida non-albicans, необразующая псевдомицелий
- Бластоспоры, лейкоцитов много – инфекция Candida albicans
Мазок на флору во время беременности — когда и зачем сдавать
Мазок на флору – это самый распространенный анализ, который назначает врач акушер-гинеколог. Для проведения данного исследования врач, во время осмотра женщины в гинекологическом кресле, производит забор содержимого влагалища из заднего свода (это пространство, которое расположено между задней стенкой влагалища и шейкой матки), канала шейки матки и отделяемого уретры, наносит материал на предметное стекло и направляет его в лабораторию.
Исследование мазка на флору в лаборатории проводит врач лабораторной диагностики под микроскопом. Данное исследование позволяет определить характер микрофлоры (виды микроорганизмов) влагалища, канала шейки матки и мочеиспускательного канала, выявить воспалительный процесс в половых органах у женщины, в ряде случаев позволяет определить также возбудителя данного воспалительного процесса (например, гонококк, трихомонада).
Когда сдавать мазок на флору
В обязательном порядке для всех беременных мазок сдается дважды – при постановке на учет и в 30 недель беременности, зачастую еще один раз мазок на флору берется в 36-37 недель для оценки состояния микрофлоры влагалища перед родами. В эти сроки анализ сдается даже в случаях, когда пациентку ничего не беспокоит. Это проводится с целью выявления скрытого воспалительного процесса, который может приводить к серьезным осложнениям в течение беременности. Во время беременности за счет изменения гормонального фона и снижения иммунитета значительно чаще происходит обострение хронических инфекций, а также кандидоза (молочницы). Любой воспалительный процесс во влагалище во время беременности может приводить к серьезным осложнениям беременности – преждевременному излитию околоплодных вод, преждевременным родам, маловодию или многоводию, задержке внутриутробного развития плода и другим.
При наличии жалоб у беременной женщины – появлении обильных выделений из половых путей, зуда, жжения или дискомфорта в области половых органов также сдается мазок на флору. При некоторых патологических состояниях, например при наличии в прошлом выкидышей, связанных с инфекционными осложнениями беременности, несостоятельности шейки матки, мазок на флору берется один раз в месяц, а после 30 недель один раз в две недели. Забор мазка является абсолютно безопасной процедурой и не приводит к каким-либо осложнениям, поэтому может производиться при любом сроке беременности.
При некоторых патологических состояниях, например при наличии в прошлом выкидышей, связанных с инфекционными осложнениями беременности, несостоятельности шейки матки, мазок на флору берется один раз в месяц, а после 30 недель один раз в две недели. Забор мазка является абсолютно безопасной процедурой и не приводит к каким-либо осложнениям, поэтому может производиться при любом сроке беременности.
Что показывает мазок на флору
Мазок на флору оценивается по следующим показателям:
- Эпителий — плоский эпителий – это клетки поверхностного слоя слизистой оболочки влагалища и шейки матки. Наличие большого количества плоского эпителия в мазке может свидетельствовать о воспалительном процессе. Отсутствие эпителия в мазке указывает на нарушение гормонального фона.
- Лейкоциты– это клетки крови, участвующие в уничтожении болезнетворных бактерий. Лейкоциты способны активно проникать через стенку сосудов в ткани организма и участвовать в борьбе с инфекционными агентами.
 В норме в мазке на флору из влагалища присутствует не более 10, из цервикального канала не более 15 лейкоцитов в поле зрения, из уретры – до 2 лейкоцитов в поле зрения. Повышение содержания лейкоцитов в мазке – признак воспаления, при этом, чем больше содержание лейкоцитов в мазке, тем более выражен воспалительный процесс.
В норме в мазке на флору из влагалища присутствует не более 10, из цервикального канала не более 15 лейкоцитов в поле зрения, из уретры – до 2 лейкоцитов в поле зрения. Повышение содержания лейкоцитов в мазке – признак воспаления, при этом, чем больше содержание лейкоцитов в мазке, тем более выражен воспалительный процесс. - Эритроциты — это красные клетки крови. В норме в мазке на флору могут встречаться единичные эритроциты (1-2 в поле зрения). Увеличение количества эритроцитов свидетельствует о наличии хронического воспалительного процесса, а кроме того быть признаком травмы или скрытого кровотечения, например при наличии эктопии шейки матки (так называемой эрозии, когда влагалищная часть шейки матки покрыта цилиндрическим эпителием в норме выстилающим внутреннюю часть шейки).
- Слизь — в норме в уретре слизь отсутствует, во влагалище определяется умеренное количество слизи, в шейке матки слизь может быть в большом количестве. Увеличение количества слизи может быть признаком воспалительного процесса, однако большой диагностической ценности данный критерий не имеет, и на него редко опираются врачи при постановке диагноза.
- Бактерии — в норме в мочеиспускательном канале флора обнаруживаться не должна, во влагалище и шейке матки выявляется палочковая флора в умеренном количестве. Палочковая флора – это чаще всего лактобактерии, которые на 95% составляют нормальный биоценоз влагалища. Лактобактерии активно заселяют влагалище и создают в нем кислую среду, препятствуя тем самым росту и размножению болезнетворных бактерий.
Кроме лактобактерий во влагалище могут присутствовать и другие палочковые бактерии, например кишечная палочка, бактероиды, а также различные кокки. Это бактерии, при микроскопии имеющие форму шариков. К этой группе бактерий относятся стрептококки, стафилококки, энтерококки. В небольшом количестве в норме они присутствуют во влагалище. Если их количество резко возрастает на фоне гибели нормальных лактобактерий – это может приводить к развитию воспалительного процесса. К сожалению, по результатам обычного мазка на флору невозможно определить, какие конкретно бактерии и в каком количестве присутствуют во влагалище. Поэтому при выраженном воспалительном процессе, а также при обнаружении в мазке на флору большого количества кокковой флоры врач для постановки правильного диагноза назначает дополнительный анализ – посев на флору с определением чувствительности к антибиотикам. - Условно-патогенная флора – это микроорганизмы, которые обитают в организме человека в небольшом количестве, не принося вреда, но при определенных условиях могут привести к возникновению воспалительного процесса. К таким микроорганизмам, обнаруживаемым в мазке на флору, относятся грибы рода кандида и гарднереллы.
- Гарднерелла («ключевые клетки»). Гарднерелла и другие бактерии, живущие в бескислородных условиях (так называемые анаэробные бактерии) в норме живут во влагалище в небольшом количестве, не вызывая симптомов воспалительного процесса. При снижении местного иммунитета, что достаточно часто встречается во время беременности, происходит увеличение доли этих бактерий в микрофлоре влагалища, возникает заболевание – бактериальный вагиноз (дисбиоз влагалища). При этом в мазке на флору обнаруживают «ключевые» клетки – это клетки слизистой влагалища, облепленные гарднереллами и другими анаэробными бактериями. Сами гарднереллы в обычном не окрашенном мазке не видны. Их можно выявить только при окраске мазков специальными красителями.
- Грибы. Микроорганизмы рода Кандида входят в состав нормальной микрофлоры рта, влагалища и толстой кишки большинства здоровых людей. В норме количество этих микроорганизмов небольшое и воспалительного процесса они не вызывают. В норме у некоторых женщин во влагалищном мазке может выявляться небольшое количество спор гриба. При отсутствии воспалительной реакции и жалоб пациентки лечение такого состояния не проводится. Выявление же в мазке на флору большого количества спор или мицелия дрожжеподобного гриба рода Кандида позволяет поставить диагноз кандидоза (или молочницы).
- Патогенная флора. Существуют микроорганизмы, которые в нормальных условиях не должны присутствовать во влагалище здоровой женщины и выявление которых в мазке на флору свидетельствует о наличии серьезного заболевания, передающегося половым путем. Из таких инфекций в мазке чаще всего выявляются трихомонады и гонококки.
- Трихомонады — это простейшие микроорганизмы, имеющие жгутик и способные к движению. Выявление в мазке на флору трихомонад свидетельствует о наличии заболевания, передающегося половым путем – трихомониаза. Трихомониаз у беременной женщины увеличивает риск преждевременных родов, преждевременного излития околоплодных вод, внутриутробной задержки развития плода. Кроме того, есть опасность инфицирования малыша при прохождении через родовые пути, поэтому при обнаружении трихомонад в мазке обязательно проводится антибактериальное лечение во время беременности.
- Гонококки — это бактерии, имеющие в мазке вид двойных шариков бобовидной формы, прилегающих друг к другу вогнутой стороной. Обнаружение в мазке гонококков позволяет врачу поставить диагноз – гонорея. Это заболевание, передающееся половым путем, которое также обязательно должно быть излечено во время беременности. Воспалительный процесс, вызванный гонококком значительно осложняет течение беременности, может привести к выкидышу, преждевременным родам, преждевременному излитию околоплодных вод, инфицированию плаценты и плодных оболочек, а кроме того, при прохождении малыша через родовые пути происходит поражение глаз новорожденного гонококком.
Обнаружение в мазке на флору возбудителей других инфекций, передающихся половым путем очень затруднительно. Поэтому при наличии воспалительного процесса по данным мазка врач обычно рекомендует сдать анализы на половые инфекции другим, более чувствительным методом – мазок методом ПЦР.
Правила подготовки к забору мазка на флору
Чтобы результат мазка на флору был достоверным, перед сдачей данного анализа нужно соблюдать ряд важных условий. В течение 2—3 дней нельзя пользоваться какими-либо влагалищными свечами или кремами, противопоказаны спринцевания любыми растворами, поскольку они изменяют состав микрофлоры влагалища, затрудняют выявление возбудителя воспаления. Кроме того, в течение 2 дней желательно воздержаться от половых контактов. Это также связано с тем, что сперматозоиды и остатки семенной жидкости во влагалище могут привести к неправильному результату мазка на флору.
Анализ урогенитального мазка на микрофлору (на стекле)
Анализ урогенитального мазка на микрофлору (на стекле)
Анализ урогенитального мазка на микрофлору (на стекле) — это исследование, которое позволяет определить состав микрофлоры мочеполовых органов женщины (уретры, влагалища и цервикального канала) и мужчины, количество лейкоцитов, эпителия и их соотношение, количество слизи и морфологический тип бактерий, а также выявить ряд специфических возбудителей, таких как грибы рода Candida, трихомонады и гонококки. В состав нормальной микрофлоры мочеполовых органов женщины входит около 40 видов бактерий. Доминирующими микроорганизмами у женщин репродуктивного возраста являются молочнокислые бактерии (лактобактерии), которые составляют 95-98 % всей микрофлоры влагалища. Микроскопическое исследование мазка у женщин позволяет полуколичественно оценить общую микробную обсемененность, состояние эпителия влагалища, наличие и выраженность воспаления (по лейкоцитарной реакции), состав микрофлоры, а также выявить молочницу, трихомониаз и гонорею. Этот метод является «золотым стандартом» для диагностики бактериального вагиноза (чувствительность – 100 %). Норма мазка на флору определяется следующими показателями:
должен присутствовать плоский эпителий, его отсутствие может быть связано с атрофией эпителиальных клеток, с недостатком эстрогенов или избытком мужских половых гормонов,
количество лейкоцитов не должно превышать 15 в поле зрения, его увеличение указывает на воспалительный процесс, слизь, палочки (бациллы) в мазке составляют нормальную микрофлору влагалища, кокки и диплококки – выявление грамотрицательных диплококков в мазке свидетельствует о гонорее, «ключевые», или атипичные, клетки характерны для дисбактериоза влагалища, споры или мицелий грибов свидетельствует о кандидозе (молочнице), наличие подвижных бактерий в нативном мазке (трихомонад) характерно для трихомониаза,
эритроциты выявляются при кровотечениях из матки, эрозиях или новообразованиях. Урогенитальный мазок у мужчин исследуют в основном для диагностики воспалительного процесса при уретритах различной этиологии (бактериальных уретритах, гонорее, трихомониазе, хламидиозе и др.). При исследовании отделяемого из уретры число и состав клеточных элементов зависят от остроты и продолжительности воспалительного процесса. Воспалительное состояние слизистой оболочки мочеиспускательного канала (уретры) выражается наличием в урогенитальном мазке более 4 сегментноядерных нейтрофилов (больше 4 лейкоцитов) в поле зрения. О глубине патологического процесса в уретре в мазке свидетельствует преобладание в препаратах цилиндрического и парабазального эпителия.
Подготовка к исследованию
В течение трех дней до планируемого исследования урогенитального мазка рекомендовано исключить местное применение антисептиков и/или других антибактериальных и противогрибковых препаратов. В течение трех часов до исследования удерживаться от мочеиспусканий, не проводить туалет наружных половых органов.
Не рекомендованы половые контакты за 3 дня до планируемого исследования.
Рекомендовано проводить анализ урогенитального мазка мужчины не ранее чем через две недели после приема антибактериальных препаратов.
Женщинам рекомендуется сдавать анализ до менструации или через 2 дня после ее окончания.
Показания к исследованию
При симптомах дисбиоза или воспалительных заболеваний органов мочеполовой системы.
При профилактических осмотрах.
Для диагностики бактериального вагиноза.
Для выявления некоторых специфических инфекций, передающихся половым путем (кандидоза, трихомониаза, гонореи).
Интерпретация
|
Лейкоциты (v) |
0-10 |
|
Эпителиальные клетки(V) |
5-10 |
|
Микрофлора (V) |
Большое кол грамполож палочек Дедерлейна |
|
Гонококки (V) |
отсутствуют |
|
Трихомонады (V) |
отсутствуют |
|
Дрожжи (V) |
отсутствуют |
|
Ключевые клетки (V) |
отсутствуют |
|
Слизь (V) |
Умеренное количество |
На результаты могут влиять
Местное применение антисептиков, антибактериальных, противогрибковых и противозачаточных препаратов.
Назначается в комплексе с
TORCH инфекции
Северо-Западный центр малоинвазивной гинекологии
ЧТО ТАКОЕ ДИСПЛАЗИЯ ШЕЙКИ МАТКИ, И КАК ЕЕ ЛЕЧИТЬ?
Говоря о заболеваниях шейки матки, хочется внести ясность в некоторые основополагающие термины. Зачастую на приеме пациентку спрашивают: «Были ли у Вас какие-то операции?». После получения отрицательного ответа, задается еще один вопрос: «Шейку матки когда-нибудь лечили?». В 80% случаев женщины отвечают: «Да, давно уже эрозию прижигала».
Что же такое «эрозия» и почему к лечению этого состояния так легкомысленно относятся?
Во-первых, здесь имеет место неточность в самом названии заболевания. Оно максимально упрощается, чтобы женщине проще было его запомнить. Эрозией в большинстве случаев называются следующие состояния: эктопия и эктропион.
Что же такое «эктопия»? Шейку матки покрывают 2 типа эпителиев (клеток), различающихся по виду, функциям и расположению.
Первый тип – многослойный плоский эпителий, он представлен несколькими рядами клеток, различающихся по степени зрелости. Поверхностные клетки этого эпителия постоянно слущиваются (отпадают), унося с собой прикрепившиеся патогены (вирусы, бактерии). Таким образом, одна из основных задач этих клеток – защита шейки матки от болезнетворных воздействий.
Схема многослойного плоского эпителия
Второй тип – цилиндрический эпителий, покрывающий внутреннюю часть шейки матки – цервикальный канал. Его основная задача – продуцировать слизь, которая в зависимости от дня менструального цикла либо помогает сперматозоидам проникнуть в полость матки, либо, наоборот, препятствует этому процессу. Данная слизь также защищает вышерасположенную полость матки от проникновения болезнетворных бактерий.
Схема однослойного цилиндрического эпителия
Вернемся к нашему вопросу. Что же такое «эктопия»? Это состояния неправильного расположения внутреннего, цилиндрического, эпителия. Он «выходит» на поверхность шейки матки. Считается, что в норме до 25 лет этот эпителий может находиться снаружи, такое состояние называется «физиологической эктопией». Впоследствии окружающий многослойный плоский эпителий «заползает» на неправильно расположенный цилиндрический, как бы закрывая его собой, и эктопия больше не наблюдается. Однако такое «самозаживление» эктопии наблюдается не всегда.
«Эктропион» — это выворот слизистой цервикального канала наружу, с появлением цилиндрического эпителия на поверхности влагалищной части шейки матки. Эктропион также бывает врожденным, но чаще носит посттравматический характер – развивается после родов, абортов.
«Эрозия» шейки матки – это состояние, при котором эпителий, покрывающий влагалищную часть шейки отсутствует, представляя собой раневую поверхность.
Все мы в детстве срывали корочки с ран на коленках, при этом мы видели ямку, лишенную эпителия, красного цвета (за счет поверхностно расположенных сосудов). Состояние этой ранки напоминает состояние шейки матки при эрозии. Если имеет место истинная эрозия, то лечение направлено на ускорение роста клеток — заживления (антибактериальные мази; свечи и мази, способствующие регенерации и др.).
Итак, мы разобрались с терминами «эктопия», «эктропион» и «эрозия», поняв, что «прижигают» шейку матки чаще всего именно при эктопии и эктропионе.А чем же опасны эктопия и эктропион? Сами по себе они не представляют опасности для здоровья женщины, беспокоя, в основной, обильными выделениями. Однако мы не зря уделили внимание различиям в эпителиях влагалищной части шейки матки и цервикального канала. Цилиндрические клетки цервикального канала представляют собой один слой, в результате чего являются более уязвимыми для инфекционных агентов. Наиболее грозным из них является – вирус папилломы человека (ВПЧ).
Именно этот вирус признан основной причиной развития рака шейки матки, занимающего на сегодняшний день первое место в России по причинам смертности у молодых женщин. Проникая в клетку ВПЧ начинает размножаться и обеспечивать себя необходимым для жизни «строительным материалом» — белками.
Эти специфические белки нарушают функцию структур клеток, задача которых контролировать «поведение» клетки и предотвращать ее опухолевое перерождение. В результате клетка, в которой поселился вирус, постепенно приобретает черты опухолевой – развивается дисплазия.
Термин «дисплазия» в переводе с греческого обозначает «неправильное развитие». В зависимости от того, как много клеток поверхностного многослойного и цилиндрического эпителия видоизменились под действием вируса дисплазия бывает 3 степеней тяжести: легкая (CIN I), умеренная (CIN II) и тяжелая (CINIII). Наши зарубежные коллеги для того, чтобы подчеркнуть высокий риск развития онкологического процесса, назвали это состояние не «дисплазией», а «неоплазией» — цервикальной интраэпителиальной неоплазией (Cervical Intraepithelial Neoplasia, CIN). Таким образом, «Дисплазия» = «Неоплазия» = CIN.
Диагностика дисплазии
Диагноз дисплазии шейки матки выставляется после получения заключения мазка на онкоцитологию, взятого с поверхности шейки матки и из цервикального канала. Именно цитология в нашей стране является скрининговым методом выявления дисплазии. В некоторых странах диагностика этого состояния начинается с забора мазка на ВПЧ.
Заподозрить дисплазию шейки матки можно при выполнении расширенной кольпоскопии – рассмотрения влагалищной части шейки матки после обработки растворами (уксусной кислоты и раствора Люголя).
Кольпоскоп Проба с уксусной кислотой Проба с раствором Люголя «Золотым стандартом» (методом, позволяющим наиболее четко определить диагноз) является – биопсия шейки матки под кольпоскопическим контролем с исследованием гистологии (т.е. строения) наиболее измененной зоны шейки матки.
Итак, диагностика дисплазии шейки матки включает в себя:
- Мазок с поверхности шейки матки и цервикального канала (экзо-/эндоцервикс) на онкоцитологию,
- Мазок на ВПЧ,
- Расширенную кольпоскопию,
- Биопсию шейки матки (по показаниям).
Особенности диагностики дисплазии и интерпретации заключений различных исследований являются темой для отдельной беседы, которая также будет опубликована. Именно правильная диагностика позволяет своевременно провести исчерпывающее лечение дисплазии и предотвратить развитие инвазивного рака шейки матки у более, чем 90% пациенток.
Лечение дисплазии шейки матки
Прежде чем говорить о методах лечения дисплазии, хочется указать на еще один важный аспект: особенностью дисплазии шейки матки является – мозаичность процесса. То есть, у одной и той же женщины на шейки матки могут быть изменения, характерные как для легкой дисплазии (CIN I), так и для тяжелой (CIN III). Диагноз выставляется по наиболее тяжелой из найденных степеней.
По данным научной литературы, легкая дисплазия (CIN I) может регрессировать, т.е. проходить самостоятельно у большого количества пациенток. Поэтому зачастую предлагается наблюдать за состоянием шейки матки с регулярной оценкой онкоцитологии и ВПЧ. Однако, если в течение 2 лет наблюдения процесс не произошло элиминации ВПЧ (вирус продолжает определяться/увеличивается его количество), а по результатам онкоцитологии определяется дисплазия – это показание для биопсии и дальнейшего лечения.
Если легкая дисплазия имеет определенный процент самостоятельного излечения, то этот процент гораздо ниже в случае умеренной дисплазии. При тяжелой степени самостоятельный регресс практически не встречается, более того, CIN II и III склонны к дальнейшему прогрессированию в рак на месте (Са in situ), а также инвазивный рак шейки матки. В связи с этим на сегодняшний день по результатам онкоцитологии выделяют только 2 состояние – легкую степень дисплазии (LSIL) и тяжелую (HSIL).
Обращаем Ваше внимание !!! В категорию HSIL входят состояния, включающие как умеренную и тяжелую степени дисплазии, так и рак на месте (Ca in situ).
Лечение дисплазии должно начинаться с биопсии шейки матки. Данный этап необходим для оценки того вида лечебного воздействия, которое мы можем производить на шейку матки, а также для составления индивидуального плана наблюдения пациентки после лечения.
В случае если имеет место эктопия шейки матки в сочетании с легкой степенью дисплазии (CIN I, LSIL) могут выполняться деструктивные методы лечения. Их цель – разрушить патологические клетки, инициировать возникновение той самой «корочки», под которой шейка матки заживет, покрывшись «правильными» клетками. На сегодняшний день выполняются следующие деструктивные виды лечения:
- Лазерная вапоризация шейки матки
- Радиоволновая аблация шейки матки
- Криодеструкция (редко).
Если выявлена тяжелая дисплазия шейки матки (CIN II-III, HSIL), лечение НЕ может быть деструктивным! В противном случае, мы получим зажившую и визуально ничем не смущающую шейку матки, под новым эпителием которой может прогрессировать дисплазия и развиваться инвазия.
В случае тяжелой дисплазии необходимо выполнение эксцизионных методов, то есть методов, направленных на всех патологических тканей или наиболее измененных тканей. Принцип этого подхода формулируется как «see and treat» — «смотри и лечи». При удалении тканей мы получаем информации о степени тяжести процесса (диагностика) и одновременно удаляем патологические клетки, содержащие ВПЧ. Зачастую при не очень распространенных процессах радиоволновой петлевой биопсии может быть достаточно как для диагностики, так и для лечения. Именно поэтому в нашем центре мы отдаем предпочтение этому виду биопсии. Среди эксцизионных методов лечения шейки матки выделяют:
- Ножевую конизацию
- Радиоволновую конизацию
- Радиоволновую петлевую эксцизию
- Радиоволновую кони-биопсию шейки матки.
Состояние шейки матки после радиоволновой кони-биопсии
Состояние шейки матки после радиоволновой петлевой эксцизии
Фотодинамическая терапия шейки матки (ФДТ)
На сегодняшний день набирает популярность фотодинамическая терапия (ФДТ) в лечении дисплазии шейки матки. Суть метода заключается в введении внутривенно раствора фотосенсибилизатора (вещества, обладающего повышенной флуоресценцией), через 2,5-3 часа после которого производится воздействие лазером определенной волны на шейку матки (бесконтактно). В течение 2,5-3 часов после внутривенного введения происходит накопление фотосенсебилизатора (ФС) в измененных клетках шейки матки, а также окружающих их сосудах. При воздействии лазером происходит фотохимическая реакция между ним и введенным ФС, в результате происходят:- выделение активных форм кислорода, убивающих накопивший ФС клетки и рядом расположенные клетки,
- сужение и тромбоз сосудов, накопивших ФС, в результате чего клетки погибают от недостатка кровоснабжения.
Результатом ФДТ шейки матки является некроз (смерть) части клеток, накопивших ФС, а также находящихся рядом с ними. На следующий день после ФДТ на шейке матки образуется корочка, аналогичная образующей при деструктивных методах, однако глубина воздействия в данном случае оказывается большей, нежели при воздействии лазером или радиоволной. Под этой корочкой шейка матки заживает и покрывается «правильным» эпителием.
Противопоказаниями к ФДТ являются:
- аллергические реакции на морепродукты
- наличие общих острых заболеваний
- наличие острых/обострения хронических заболеваний печени, почек
- беременность/период лактации.
Особенности проведения процедуры:
Фотосенсибилизатор может накапливаться не только в шейке матки, но и в других органах и тканях. И вступать в реакцию с лучами солнечного света. Наиболее уязвимыми в этом случае являются сетчатка глаз и кожа – могут развиваться реакции фоточувствительности, ожоги. В связи с этим пациентки после начала введения фотосенсибилизатора и на протяжении последующих суток должны носить солнцезащитные очки, а также избегать повышенной инсоляции, носить одежду минимизирующие воздействие солнечных лучей на открытые участки кожи.
!!! Обращаем Ваше внимание: ФДТ при диспластических заболеваниях шейки матки должна выполняться только после корректной биопсии и получения гистологического заключения о степени тяжести процесса !!!
При получении данных за инвазивный процесс пациентка направляется на консультацию к онкологу!
В отделении восстановления репродуктивного здоровья (гинекологическое отделение №2) Клиники высоких медицинских технологий СПбГУ фотодинамическая терапия (ФДТ) при вирусассоциированной (ВПЧ) тяжелой дисплазии и Ca in situ выполняется бесплатно, в рамках квот.
Необходимо понимать, что ни один из методов не гарантирует 100% эффективность, особенно, если ВПЧ продолжает определяться после лечения. В этом случае возможен рецидив заболевания. Так же, описаны отдаленные рецидивы – через много лет после периода «полного благополучия».
Таким образом, независимо от вида лечения дисплазии шейки матки в течение первых 3 лет необходимо наблюдение с оценкой онкоцитологии и ВПЧ не менее 2 раз в год. Дальнейшее диспансерное наблюдение проводится ежегодно на протяжении не менее 20 лет.
Автор статьи: Шаповалова Екатерина Андреевна, врач акушер-гинеколог отделения восстановления репродуктивного здоровья.
Получить консультацию и определить индивидуальную тактику лечения заболевания шейки матки можно, записавшись на консультацию к гинекологам нашего отделения по следующим контактам:
Электронная почта: [email protected]Телефон: +7 (812) 676-25-67
Микробиоценоз влагалища и факторы, влияющие на его состояние
1. Анкирская А.С., Муравьева В.В. Интегральная оценка состояния микробиоты влагалища, диагностика оппортунистических вагинитов. Медицинская технология. М.: ФГБУ «НЦ АГиП им. В.И. Кулакова» Минздравсоцразвития России, 2011.
2. Коршунов В.М., Володин Н.Н., Ефимов Б.А. и др. Микроэкология влагалища. Коррекция микрофлоры при вагинальных дисбактериозах: Учебное пособие. М.: ВУНМЦ МЗ РФ, 1999. 80 с.
3. Титова С.И., Гончарова Н.Г. Оценка клинической эффективности, безопасности и переносимости комбинации пребиотика и энтеросорбента в терапии бактериального вагиноза // Лечащий врач. 2008. №10.
4. Каминский В.В., Однокоз Т.А. и соавт. Сборник клинических исследований препаратов Лактофильтрум и Фильтрум. М., 2008.
5. Ворошилина Е.В., Тумбинская Л.В., Донников А.Е., Плотко Е.Э., Хаютин Л.В. Биоценоз влагалища с точки зрения количественной ПЦР: изменения и коррекция во время беременности // Инфекции в гинекологии. 2010. Т. 68. №3. С. 108–111.
6. Кира Е.Ф. Бактериальный вагиноз. М.: ООО «Нева-Люкс», 2001. 364 c.
7. Липова Е.В., Болдырева М.Н., Трофимов Д.Ю., Витвицкая Ю.Г. Урогенитальные инфекции, обусловленные условно-патогенной биотой у женщин репродуктивного возраста (клинико-лабораторная диагностика) // Пособие для врачей. М., 2009. С. 30.
8. Плотко Е.Э., Донников А.Е., Ворошилина Е.С., Хаютин Л.В., Тумбинская Л.В. Биоценоз влагалища с точки зрения количественной ПЦР: что есть норма? // Акушерство и гинекология. 2011. №1. С. 66–70.
9. Прилепская В.Н., Байрамова Г.Р. Вульвовагинальный кандидоз. Клиника, диагностика, принципы терапии. М.: ООО «ГЭОТАР-Медиа», 2010. 80 c.
10. Радзинский В.Е., Ордиянц И.М. Профилактика послеродовых инфекций у женщин с бактериальным вагинозом // Гинекология. 2006. Т.8. №1. С. 14–16.
8. Сидорова И.С. Микробиоценоз половых путей женщин репродуктивного возраста // Акушерство и гинекология. 2005. №2. С. 7–9.
9. Malazy O.T., Shariat M., Heshmat R., Majlesi F. et al. Vulvovaginal candidiasis and its related factors in diabetic women // Taiwan J Obstet Gynecol. 2007, 46(4): 399–404.
10. Anderson B.L., Cu-Uvin S., Raker C.A. et al. Subtle perturbations of genital microflora alter mucosal immunity among low-risk pregnant women // Acta Obstet. Gynecol. Scand. 2011. Vol. 90, №5. P. 510.
11. Blum S., Schiffrin E.J. Intestinal microflora and homeostasis of the mucosal immune response: implications for probiotic bacteria? // Current issues in intestinal microbiology. 2003. Vol. 4, №2. P. 53–60.
12. Bradshaw C.S., Tabrizi S.N., Fairley C.K. et al. The association of Atopobium vaginae and Gardnerella vaginalis with bacterial vaginosis and recurrence after oral metronidazole therapy // The Journal of infectious diseases. 2006. Vol. 194, №6. P. 828–836.
13. Donders G.G., Bellen G., Mendling W. Management of recurrent vulvo-vaginal candidosis as a chronic illness // Gynecologic and obstetric investigation. 2010. Vol. 70, №4. P. 306–321.
14. Krauss-Silva L., Moreira M.E., Alves M.B. et al. Randomized controlled trial of probiotics for the prevention of spontaneous preterm delivery associated with intrauterine infection: study protocol // Reproductive health. 2010. Vol. 7. P. 14.
15. Levison M.E., Corman L.C., Carrington E.R., Kaye D. Quantitative microflora of the vagina // American journal of obstetrics and gynecology. 1977. Vol.127, №1. P. 80–85.
16. Linhares I.M., Giraldo P.C., Baracat E.C. New findings about vaginal bacterial flora // Revista da Associacao Medica Brasileira. 2010. Vol.56, №3. P. 370–374.
17. Nugent R.P., Krohn M.A., Hillier S.L. Reliability of diagnosing bacterial vaginosis is improved by a standardized method of gram stain interpretation. // Journal of clinical microbiology.-1991.- Vol.29, № 2.- P. 297-301.
18. Orendi J.M., Coetzee N., Ellington M. J. et al. Community and nosocomial transmission of Panton-Valentine leucocidin-positive community-associated meticillin-resistant Staphylococcus aureus: implications for healthcare. // The Journal of hospital infection.-2010.- Vol.75, № 4.- P. 258-264.
19. Roberts C.L., Morris J.M., Rickard K.R. et al. Protocol for a randomised controlled trial of treatment of asymptomatic candidiasis for the prevention of preterm birth. // BMC pregnancy and childbirth.-2011.- Vol. 11.- P. 19.
20. Sherrard J., Donders G., White D., Jensen J.S. European (IUSTI/WHO) guideline on the management of vaginal discharge, 2011. // International journal of STD & AIDS.-2011.- Vol.22, № 8.- P. 421-429.
21. Verhelst R., Verstraelen H., Claeys G. et al. Cloning of 16S rRNA genes amplified from normal and disturbed vaginal microflora suggests a strong association between Atopobium vaginae, Gardnerella vaginalis and bacterial vaginosis. // BMC microbiology.-2004.- Vol.4.- P. 16.
22. Zodzika J., Rezeberga D., Jermakova I. et al. Factors related to elevated vaginal pH in the first trimester of pregnancy. // Acta obstetricia et gynecologica Scandinavica. 2011. Vol. 90, №1. P. 41–46.
Ведение легкой атипии клеток шейки матки, обнаруженной при цервикальном скрининге
Вопрос
Цервикальный скрининг позволяет снизить риск рака шейки матки за счет цитологического исследования шейки матки (анализ мазка), применяемого для обнаружения и дальнейшего лечения различных предраковых изменений, которые могут повышать риск возникновения инвазивных заболеваний (инвазивный рак шейки матки) в будущем. Как правило, лечения требуют только серьезные предраковые изменения, однако существуют различия в том, какое лечение необходимо женщинами с незначительными цитологическими изменениями (атипические клетки плоского эпителия неопределенного происхождения (ASCUS/пограничные изменения) или поражением эпителия легкой степени (LSIL/дискариоз легкой степени) при невозможности рутинного анализа на ВПЧ (вирус папилломы человека).
Цель обзора
Мы хотели выяснить, какой из методов – немедленная кольпоскопия или «наблюдательное выжидание» с повторным онкоцитологическим анализом –является наилучшим для женщин с легкой атипией клеток шейки матки.
Каковы основные результаты?
Мы включили 5 рандомизированных контролируемых исследований, в которых приняли участие 11 466 пациенток с легкой атипией клеток шейки матки, которым проводили немедленную кольпоскопию или же повторное цитологическое исследование. Во включенных в обзор исследованиях оценивали различия в частоте развития предраковых изменений шейки матки между этими двумя процедурами.
Согласно результатам, можно предположить, что у женщин, направленных на немедленную кольпоскопию после обнаружения легкой атипии клеток шейки матки во время одного цитологического исследования, клинически незначимые результаты будут получены с большей вероятностью, чем при «наблюдательном выжидании».
Было 18 случаев инвазивного рака шейки матки, семь – в группе немедленной кольпоскопии, и 11 – в группах цитологического наблюдения (повторные цитологические исследования). Частота обнаружения клинически незначимых поражений легкой степени была выше в группе немедленной кольпоскопии, равно как и частота обнаружения клинически значимых предраковых поражений высокой степени (CIN2 или CIN2 или хуже) на сроке 18 месяцев, но не 24 месяца.
Риск нарушения приверженности был значительно большим в группе повторной цитологии и повышался по мере наблюдения.
Качество доказательств
Мы оценили качество доказательств как низкое и умеренное.
Каковы выводы?
Анализ на ДНК ВПЧ зарекомендовал себя как эффективный метод скрининга легких атипий клеток шейки матки. Однако, в настоящее время рутинное применение этого теста во всем мире невозможно. В связи с недоступностью анализа на ДНК ВПЧ, немедленная кольпоскопия, вероятно, поможет диагностировать больше предраковых поражений в ранние сроки, чем цитологическое наблюдение, однако по прошествии двух лет различия между этими подходами могут отсутствовать. Женщины могут быть направлены на немедленную кольпоскопию после однократного обнаружения легкой атипии или пограничных результатов цитологического исследования, если ожидается, что приверженность к цитологическому наблюдению будет низкой. Если же ожидается высокая приверженность, могут быть предложены повторные цитологическое исследования, так как они могут снизить риск гипердиагностики и избыточности вмешательств.
Цервикальная интраэпителиальная неоплазия (CIN)
Обзор
Что такое цервикальная интраэпителиальная неоплазия (ЦИН)?
Цервикальная интраэпителиальная неоплазия (CIN) — это предраковое состояние, при котором аномальные клетки растут на поверхности шейки матки. Шейка матки — это отверстие между влагалищем и маткой у женщин.«Интраэпителиальный» означает, что аномальные клетки присутствуют на поверхности (эпителиальной ткани) шейки матки. Слово «неоплазия» относится к росту новых клеток. Другое название ЦИН — дисплазия шейки матки.
Важно помнить, что большинство людей с КИН не болеют раком. Если рак все-таки образуется, на его развитие уходят годы, что дает врачам время на поиск и удаление проблемных участков.
Каковы классификации CIN?
Цервикальная интраэпителиальная неоплазия может быть классифицирована по степени поражения эпителиальной ткани:
- Неоплазия низкой степени (CIN 1) относится к дисплазии, которая затрагивает около одной трети толщины эпителия.
- CIN 2 относится к аномальным изменениям примерно от одной трети до двух третей эпителиального слоя.
- CIN 3 (наиболее тяжелая форма) описывает состояние, поражающее более двух третей эпителия.
Насколько распространен CIN?
Ежегодно в США от 250 000 до 1 миллиона женщин диагностируют CIN. Заболевание чаще встречается у женщин детородного возраста, особенно у женщин в возрасте от 25 до 35 лет.
Симптомы и причины
Каковы симптомы
цервикальной интраэпителиальной неоплазии (CIN) ?CIN обычно не вызывает никаких симптомов.Аномальные клетки обнаруживаются только после обычного мазка Папаниколау.
Что вызывает CIN?
CIN обычно возникает после заражения женщины вирусом папилломы человека (ВПЧ). Это вирус, который распространяется половым путем. Во многих случаях иммунная система сама избавляется от вируса. Существует более 100 штаммов ВПЧ. Некоторые штаммы, такие как HPV-16 и HPV-18, с большей вероятностью могут инфицировать репродуктивные пути у женщин и вызвать CIN.
Считается, что более 75% сексуально активных женщин в какой-то момент инфицированы ВПЧ.Около 50% инфекций ВПЧ происходит у женщин в возрасте от 15 до 25 лет. В большинстве случаев инфекции проходят, вызывая какие-либо необратимые проблемы.
Мы не знаем точно, почему у некоторых женщин развивается КИН после заражения ВПЧ. Некоторые штаммы ВПЧ высокого риска и продолжительность инфекции могут иметь значение. К другим факторам риска относятся:
Факторы, которые ослабляют иммунную систему и повышают риск инфекций ВПЧ, включают:
- Заниматься сексом с несколькими партнерами
- Начало половой жизни до 18 лет
- Заражение вирусом иммунодефицита человека (ВИЧ)
Диагностика и тесты
Как диагностируется
цервикальная интраэпителиальная неоплазия (CIN) ?Поскольку КИН обычно не вызывает никаких симптомов, для обнаружения аномальных клеток необходим мазок Папаниколау.Если мазок Папаниколау неясен или обнаружены отклонения от нормы, следующим шагом может быть кольпоскопия для исследования шейки матки и окружающих структур под микроскопом.
Процедуру можно проводить в кабинете врача, где на шейку матки наводят бинокль с подсветкой (кольпоскоп). Врач будет смотреть через цветные линзы, чтобы увидеть, есть ли какие-либо аномальные клетки на шейке матки или стенках влагалища.
Биопсия может выполняться для взятия образцов ткани для исследования в лаборатории.Может быть назначен тест ДНК, чтобы определить, присутствует ли форма высокого риска ВПЧ.
Ведение и лечение
Как лечится
цервикальная интраэпителиальная неоплазия (CIN) ?Лечение будет зависеть от различных факторов, включая тяжесть CIN, возраст пациента и ее общее состояние здоровья, а также предпочтения пациента и ее врача.Процедуры по лечению шейки матки могут повлиять на способность иметь детей, поэтому женщинам следует обсудить различные варианты со своим лечащим врачом.
В случае КИН низкой степени злокачественности лечение обычно не требуется. В большинстве случаев заболевание проходит само. Только около 1% случаев ЦИН низкой степени прогрессируют до рака шейки матки. Врач может выбрать консервативный подход, который требует периодического взятия мазков Папаниколау для отслеживания любых изменений в аномальных клетках.
В случае средней и тяжелой CIN лечение фокусируется на удалении аномальных клеток, которые могут стать злокачественными.
Процедуры удаления (резекции) включают:
- Процедура электрохирургического удаления петли (LEEP) — В этом методе используется небольшая электрически заряженная проволочная петля для удаления ткани. В отличие от процедур абляции, LEEP может отбирать образцы тканей для дальнейшего анализа. Его можно использовать для лечения тяжелой КИН. Примерно от 1% до 2% пациентов могут испытывать осложнения после процедуры, такие как замедленное кровотечение или сужение шейки матки (стеноз).
- Коническая биопсия холодным ножом (конизация) — Это хирургическая процедура, при которой удаляется конусообразный кусок ткани, содержащий поражение.Раньше это был предпочтительный метод лечения интраэпителиальной неоплазии шейки матки, но теперь он применяется при более тяжелых формах заболевания. Конизация может предоставить образец ткани для дальнейшего тестирования. Он имеет несколько более высокий риск осложнений, включая стеноз шейки матки и послеоперационное кровотечение.
- Гистерэктомия — Удаление матки может быть вариантом в случаях, когда CIN сохраняется или не улучшается после использования других процедур.
В большинстве случаев случаи CIN поддаются лечению.Абляция и резекция эффективны примерно в 90% всех случаев с 10% вероятностью рецидива КИН после лечения. Он редко переходит в рак, а когда действительно прогрессирует, то очень медленно.
Риск рецидива наиболее высок в течение первых 2 лет после лечения. Процедуры абляции и резекции могут снизить риск рака шейки матки на 95% у женщин с дисплазией высокой степени в первые 8 лет после лечения.
Пациентам рекомендуется проходить контрольный мазок Папаниколау каждые 3-6 месяцев в течение 1-2 лет после лечения.После этого они могут возобновить ежегодную сдачу мазков Папаниколау.
Профилактика
Как можно предотвратить цервикальную интраэпителиальную неоплазию (ЦИН)?
- Практикуйте воздержание или используйте презервативы при половом акте —Вирус папилломы человека, который является основной причиной интраэпителиальной неоплазии шейки матки, может передаваться половым путем, в том числе при контакте рук с гениталиями или орально-генитальным как прямой генитальный контакт.Единственный способ эффективно предотвратить заражение ВПЧ — отказаться от секса. Использование презервативов может снизить риск заражения ВПЧ, но они не полностью эффективны.
- Вакцинация против ВПЧ — Управление по санитарному надзору за качеством пищевых продуктов и медикаментов одобрило вакцину под названием Гардасил®, которая эффективна против 4 типов ВПЧ, наиболее тесно связанных с ЦИН. Девушкам и женщинам в возрасте от 9 до 26 лет рекомендуется делать прививки от ВПЧ. Он также одобрен для мальчиков и юношей в возрасте от 9 до 26 лет.
- Регулярно сдавайте мазки Папаниколау. — Женщинам следует пройти первый Пап-тест в возрасте 21 года. Если Пап-тесты остаются в норме, текущие рекомендации — повторять Пап-тест каждые 3 года в возрасте от 21 до 29 лет, а Пап-тест и ВПЧ — каждые пять лет для женщин от 30 до 65. Пап-тесты не могут предотвратить цервикальную интраэпителиальную неоплазию, но они полезны, потому что они могут обнаружить ее на самых ранних стадиях.
Что может значить для вас результат LSIL — Основы здоровья от клиники Кливленда
«Ненормальный» — пугающее слово, и получение «ненормального» результата мазка Папаниколау может остановить вас.Затем вы видите еще более устрашающие слова: «плоскоклеточное интраэпителиальное поражение низкой степени злокачественности». Вы задаетесь вопросом: «Что именно там происходит?»
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Сделайте глубокий вдох и перестаньте воображать худшие сценарии. По словам гинеколога-онколога Мариам Аль-Хилли, доктора медицины, в этих результатах нет ничего необычного.
Плоскоклеточное интраэпителиальное поражение низкой степени (LSIL): мало поводов для беспокойстваТкань, покрывающая шейку матки, состоит из плоского клетки. Эти клетки собираются во время мазка Папаниколау и исследуются под микроскоп. LSIL — это способ классификации слегка аномальных клеток шейки матки.
«Мазок Папаниколау — это скрининговый тест», — говорит д-р АльХилли. «Это дает нам полную картину того, что происходит с вашей шейкой матки. Это не указывают на наличие рака.Но это может сказать нам, что есть достаточно доказательств, чтобы оправдать еще один взгляд на эти клетки ». LSIL находится в нижней части спектра аномалий, а значит, поводов для беспокойства меньше. Общий риск рака у у пациентов с LSIL составляет менее одного процента.
ВПЧ и возраст — факторы, влияющие на значение результата LSIL для васВот где вы можете выпустить то дыхание, которым вы были держа. Доктор АльХилли объясняет:
- Скорее всего, лечение не понадобится: Низкокачественный аномалия, такая как LSIL, предполагает, что если бы мы взяли биопсию шейки матки, только несколько аномальных клеток.Скорее всего, они уйдут без лечения.
- Это непостоянно: Смена ячейки, которая проявляется, поскольку LSIL обычно обратим.
- У вас нет более высокого риска рака: An Результат LSIL не увеличивает риск того, что у вас будет предраковый состояние или рак.
Ваш возраст и есть ли вирус папилломы человека (ВПЧ) являются факторами при принятии решения о том, что делать с этим надоедливым тестом LSIL. результат.
ВозрастТекущие рекомендации рекомендуют женщинам начинать мазок Папаниколау в возрасте 21 года, даже несмотря на то, что женщины моложе 25 лет имеют низкий риск развития предраковых клеток.Скрининг молодых женщин важен, поскольку они, как правило, более сексуально активны, что подвергает их риску заражения ВПЧ.
ВПЧКак связаны LSIL и HPV? Все аномалии клеток шейки матки вызваны ВПЧ, который часто встречается у молодых женщин, поскольку ВПЧ передается половым путем. Хорошая новость заключается в том, что организм видит в ВПЧ нарушителя и пытается с ним бороться.
Если ваша иммунная система эффективно подавляет ВПЧ, результат LSIL может быть здесь один год, а в следующем — нет.Скатертью дорога, ВПЧ.
Итак, что происходит после обнаружения LSIL?Любой ненормальный результат Папаниколау требует немедленного обращения к врачу. гинеколог. Если вам от 21 до 24 лет, ваш врач, скорее всего, порекомендуйте повторить мазок Папаниколау через год, чтобы узнать, эффективно отбивался от ВПЧ.
«Если вам больше 25 лет и тест на ВПЧ положительный, мы, скорее всего, воспользуемся небольшой процедурой, чтобы получить увеличенное изображение шейки матки», — говорит доктор АльХилли.«При необходимости мы можем собрать небольшой образец клеток шейки матки для биопсии».
Эти тесты помогут вашему врачу определить наличие предраковых клеток. Затем ваш врач определит, нужно ли вам дополнительное лечение, например, процедуру удаления аномальной ткани.
Рак шейки матки можно предотвратить даже после результата теста LSIL Pap«Мы можем предотвратить рак шейки матки», — говорит доктор АльХилли. «Вакцинация против ВПЧ доказала свою эффективность в предотвращении инфекций ВПЧ, вызывающих рак.Все женщины в возрасте до 26 лет должны пройти вакцинацию. А новые рекомендации позволят сделать вакцинацию женщинам в возрасте до 45 лет ».
Вы можете предпринять следующие шаги, чтобы снизить вероятность ВПЧ. урон:
- Укрепите иммунную систему поливитаминами (поговорите со своим врачом, чтобы узнать, какой из них лучше всего подходит для вас)
- Бросьте курить
- Практикуйте безопасный половой акт
И помните, независимо от того, LSIL или нет, вам следует назначать тазовый осмотр не реже одного раза в два года и сдавать мазок Папаниколау каждые три-пять лет.Так что возьмите свой календарь и посмотрите, не пора ли посетить вашего дружелюбного гинеколога по соседству.
Понимание результатов теста на ВПЧ и Пап
Большинство женщин, получивших аномальные результаты скрининга на рак шейки матки, либо инфицированы вирусом папилломы человека (ВПЧ), либо имеют ранние клеточные изменения, которые можно отслеживать (поскольку они часто проходят сами по себе) или лечить на ранней стадии (для предотвращения развития рака шейки матки). Информация на этой странице может помочь вам узнать больше о результатах скрининга на аномальный рак шейки матки, а также о последующих тестах и лечении.
на этой странице
Инфекция ВПЧ
Вирусы папилломы человека (ВПЧ) — это группа родственных вирусов, некоторые из которых передаются половым путем. Некоторые из этих типов ВПЧ, называемые ВПЧ высокого риска, вызывают почти все случаи рака шейки матки. Они также могут вызывать рак анального канала, рак полового члена, рак влагалища, рак вульвы и рак ротоглотки (рак горла, обычно миндалин или задней части языка).
Узнайте больше о том, как ВПЧ вызывает рак при ВПЧ и раке.
Тест на ВПЧ и Пап-тест
Тест на ВПЧ и Пап-тест — это два разных скрининговых теста на рак шейки матки. Скрининг означает проверку на наличие болезни или изменений, которые могут перерасти в болезнь, до появления симптомов. Женщинам необходимо плановое обследование на рак шейки матки, даже если они чувствуют себя хорошо. Скрининг может помочь обнаружить изменения в клетках шейки матки, чтобы вы могли получить надлежащий последующий уход и лечение, необходимые для сохранения здоровья.
Тест HPV проверяет клетки на инфицирование типами HPV высокого риска.
Пап-тест (также называемый Пап-мазком или цитологическим исследованием шейки матки) собирает цервикальные клетки и исследует их на предмет изменений, вызванных ВПЧ, которые могут, если их не лечить, превратиться в рак шейки матки. Он также может обнаруживать раковые клетки шейки матки. Пап-тест также иногда выявляет состояния, не относящиеся к раку, такие как инфекция или воспаление.
В тесте HPV / Pap cotest используется Пап-тест и тест на ВПЧ, чтобы проверить как ВПЧ высокого риска, так и изменения клеток шейки матки.
Чего ожидать во время теста на ВПЧ или Пап-теста
Шейка матки является частью женской репродуктивной системы.Это нижний узкий конец матки, который ведет к влагалищу, как показано на изображении выше. Шейка матки открывается во время родов, чтобы ребенок мог пройти.
Оба типа скрининговых тестов на рак шейки матки обычно проводятся во время гинекологического осмотра, который занимает всего несколько минут. Во время этого экзамена вы ложитесь на спину на экзаменационный стол, сгибаете ноги в коленях и ставите ступни на опоры в конце стола. Врач использует расширитель, чтобы осторожно открыть влагалище, чтобы увидеть шейку матки.Мягкая узкая щеточка или крошечный шпатель используется для сбора небольшого количества клеток из шейки матки.
Образец клеток шейки матки отправляется в лабораторию, где клетки могут быть проверены, чтобы увидеть, инфицированы ли они типами ВПЧ, вызывающими рак (тест на ВПЧ). Тот же образец можно проверить на наличие аномальных клеток (мазок Папаниколау). Когда и тест на ВПЧ, и тест Папаниколау выполняются на одном и том же образце, это называется котестированием ВПЧ / Пап.
Обследование органов малого таза может включать не только взятие образцов на ВПЧ и / или мазок Папаниколау.Ваш лечащий врач также может проверить размер, форму и положение матки и яичников и нащупать уплотнения или кисты. Прямая кишка также может быть проверена на наличие шишек или аномальных участков. Большинство поставщиков медицинских услуг сообщают вам, чего ожидать на каждом этапе экзамена, чтобы вы чувствовали себя непринужденно. Вы также можете попросить пройти тестирование на инфекции, передающиеся половым путем (ИППП).
Где пройти обследование на рак шейки матки: клиники, предлагающие скрининг
Врачи, клиники и общественные центры здоровья предлагают тесты на ВПЧ и Папаниколау.Многие женщины проходят эти анализы у своего акушера / гинеколога (акушерства / гинекологии) или у основного лечащего врача. Если у вас нет основного лечащего врача или врача, которого вы регулярно посещаете, вы можете найти ближайшую к вам клинику, которая предлагает скрининг на рак шейки матки, позвонив по телефону:
вопросов, которые нужно задать до и после экзамена
Перед экзаменом:
Спросите своего врача:
- Какие тесты мне предстоит?
- Какова цель этих тестов?
- Что будет во время экзамена?
- Будет ли у меня дискомфорт?
Ваш лечащий врач может спросить вас:
- Какая дата начала вашей последней менструации?
- Когда вы проходили последний скрининговый тест на рак шейки матки?
- Были ли у вас ненормальные результаты анализов или лечение аномальных клеток шейки матки?
После экзамена:
Спросите своего врача:
- Когда я получу результаты теста?
- Как мне получить эти результаты (напр.g., по почте, через Интернет или по телефону)?
- По какому номеру телефона мне следует позвонить, если я не получу результаты теста?
- Когда я получу результаты, мне объяснят, что мне делать дальше?
Рекомендации по скринингу: когда и как часто проходить скрининг на рак шейки матки
Рекомендации по скринингу шейки матки были разработаны несколькими организациями, в том числе Целевой группой профилактических служб США (USPSTF), Американским онкологическим обществом (ACS) и другими.
Детали рекомендаций различаются, но все они основаны на результатах исследований, в том числе:
- Изменения в клетках шейки матки, вызванные ВПЧ, происходят медленно и часто проходят сами по себе, особенно у молодых женщин
- более эффективные скрининговые тесты
- Вред от чрезмерного тестирования и чрезмерного лечения изменений шейки матки, которые прошли бы сами по себе
Возраст 21–29 лет: USPSTF рекомендует женщинам проходить первый мазок Папаниколау в возрасте 21 года и каждые 3 года.Даже если женщина уже ведет половую жизнь, мазок Папаниколау не рекомендуется до 21 года.
Возраст 30–65 лет: USPSTF рекомендует обследовать женщин этой возрастной группы на рак шейки матки одним из следующих методов:
- Тест на ВПЧ каждые 5 лет
- Тест на ВПЧ / Пап каждые 5 лет
- Пап-тест каждые 3 года
ACS недавно опубликовала обновленное руководство по скринингу на рак шейки матки, в котором женщинам рекомендуется начинать скрининг в возрасте 25 лет с теста на ВПЧ и проходить тестирование на ВПЧ каждые 5 лет до 65 лет.Тем не менее, тестирование с помощью теста на ВПЧ / Пап каждые 5 лет или мазка Папаниколау каждые 3 года все еще приемлемо. Чтобы узнать о причинах изменений, см. «Разъяснение обновленных рекомендаций ACS по скринингу на рак шейки матки».
Старше 65 лет: Женщинам этой возрастной группы следует поговорить со своим лечащим врачом, чтобы узнать, нужен ли скрининг. Если вы регулярно проходили скрининг и у вас были нормальные результаты, ваш лечащий врач, вероятно, сообщит вам, что вам больше не требуется скрининг.Однако, если ваши недавние результаты анализов были ненормальными или вы не проходили регулярное обследование, вам необходимо продолжить обследование после 65 лет.
Исключения из правил
Ваш лечащий врач может порекомендовать более частое обследование, если вы:
- ВИЧ-положительны
- имеют ослабленную иммунную систему
- до рождения подвергались воздействию лекарства под названием диэтилстильбестрол (DES), которое прописывали некоторым беременным женщинам до середины 1970-х годов.
- недавно прошел скрининговый тест на отклонение от нормы или результат биопсии
- болеют раком шейки матки
Женщины, перенесшие операцию по удалению матки и шейки матки (так называемая полная гистерэктомия) по причинам, не связанным с раком или аномальными клетками шейки матки, не нуждаются в обследовании на рак шейки матки.Однако, если ваша гистерэктомия была связана с раком шейки матки или предраком, поговорите со своим врачом, чтобы узнать, какое последующее лечение вам необходимо. Женщины, которым была сделана операция по удалению матки, но не шейки матки (иногда называемая частичной или супрацервикальной гистерэктомией), должны продолжить плановое обследование на рак шейки матки.
Результаты теста на ВПЧ: что означает положительный или отрицательный результат
Результаты тестана ВПЧ показывают, были ли обнаружены типы ВПЧ высокого риска в клетках шейки матки.Тест на ВПЧ вернется как положительный результат теста или отрицательный результат теста:
- Отрицательный результат теста на ВПЧ : ВПЧ высокого риска не обнаружен. Вы должны пройти повторный тест через 5 лет. Возможно, вам придется вернуться раньше, если в прошлом у вас были аномальные результаты.
- Положительный результат теста на ВПЧ : Обнаружен ВПЧ высокого риска. Ваш лечащий врач порекомендует дальнейшие действия, которые вам необходимо предпринять, в зависимости от вашего конкретного результата теста.
Результаты анализа на ВПЧ обычно возвращаются из лаборатории примерно через 1–3 недели.Если вы не получили известий от своего лечащего врача, позвоните и попросите результаты анализов. Убедитесь, что вы понимаете, какие последующие визиты или тесты могут вам понадобиться.
Что означает положительный результат теста на ВПЧ у женщины после многих лет отрицательных результатов?
Иногда после нескольких отрицательных тестов на ВПЧ у женщины может быть положительный результат теста на ВПЧ. Если у вас появился новый половой партнер, скорее всего, это новая инфекция. Если у вас нет полового партнера или вы состоите в моногамных отношениях, это не обязательно является признаком новой инфекции ВПЧ, и не означает, что у вашего партнера появился новый половой партнер.Иногда инфекция ВПЧ может снова стать активной через много лет. Некоторые другие вирусы также ведут себя подобным образом; например, вирус, вызывающий ветряную оспу, может повторно активироваться в более позднем возрасте и вызвать опоясывающий лишай.
Невозможно определить, является ли новый положительный результат теста на ВПЧ признаком новой инфекции или реактивации старой инфекции. Исследователи не знают, имеет ли реактивированная инфекция ВПЧ такой же риск изменения клеток шейки матки или рака шейки матки, что и новая инфекция ВПЧ.
Результаты мазка Папаниколау: что означает нормальный, ненормальный или неудовлетворительный результат
Результаты мазка Папаниколау показывают, в норме ли клетки шейки матки. Пап-тест также может быть неудовлетворительным.
- Нормальные результаты мазка Папаниколау : Нормальный результат теста также может называться отрицательным результатом теста или отрицательным для интраэпителиального поражения или злокачественной опухоли. Если был сделан только мазок Папаниколау, следующий тест должен пройти через 3 года. Если мазок Папаниколау проводился вместе с тестом на ВПЧ (это называется котестом Пап / ВПЧ), вы можете пройти следующий тест через 5 лет.Возможно, вам придется вернуться раньше, если в прошлом у вас были аномальные результаты.
- Ненормальные результаты мазка Папаниколау : Ненормальный результат теста также может называться положительным результатом теста. Неправильный результат теста не означает, что у вас рак шейки матки. Возможные отклонения от нормы при Пап-тесте включают ASC-US, AGC, LSIL, ASC-H, HSIL, AIS или рак шейки матки. Ваш лечащий врач порекомендует дальнейшие действия, которые вам необходимо предпринять, исходя из вашего конкретного результата теста и результатов ваших прошлых тестов.
- Неудовлетворительные результаты мазка Папаниколау : В лабораторном образце могло быть недостаточно клеток, или клетки могли быть сгруппированы вместе или скрыты кровью или слизью. Ваш лечащий врач обычно просит вас пройти еще один скрининговый тест через 2–4 месяца.
Результаты мазка Папаниколау обычно возвращаются из лаборатории примерно через 1-3 недели. Если вы не получили известий от своего лечащего врача, позвоните и попросите результаты анализов. Убедитесь, что вы получили результаты своих анализов и понимаете, какие последующие визиты или процедуры вам необходимы.
- Атипичные плоскоклеточные клетки неустановленной значимости (ASC-US) — наиболее частое обнаружение аномальных результатов мазка Папаниколау. Это означает, что некоторые клетки не выглядят полностью нормальными, но неясно, вызваны ли изменения инфекцией ВПЧ. Другие факторы могут вызывать аномальный вид клеток, включая раздражение, некоторые инфекции (например, дрожжевую инфекцию), разрастания (например, полипы в матке) и изменения гормонов, возникающие во время беременности или менопаузы. Хотя из-за этого клетки шейки матки могут выглядеть ненормальными, они не связаны с раком.Ваш лечащий врач обычно проводит тест на ВПЧ, чтобы выяснить, могут ли изменения быть вызваны инфекцией ВПЧ. Если тест на ВПЧ отрицательный, может быть назначен крем с эстрогеном, чтобы увидеть, вызваны ли изменения клеток низким уровнем гормонов. Если тест на ВПЧ положительный, вам могут потребоваться дополнительные контрольные тесты.
- Атипичные железистые клетки (AGC) означает, что были обнаружены некоторые железистые клетки, которые не выглядят нормально. Это может быть признаком более серьезной проблемы внутри матки, поэтому врач, скорее всего, попросит вас вернуться на кольпоскопию.
- Плоскоклеточные интраэпителиальные поражения низкой степени злокачественности (LSIL) означает, что есть изменения низкой степени, которые обычно вызваны инфекцией ВПЧ. Ваш лечащий врач, скорее всего, попросит вас вернуться для дополнительного тестирования, чтобы убедиться, что нет более серьезных (полноценных) изменений.
- Атипичные плоские клетки, нельзя исключить HSIL (ASC-H) означает, что были обнаружены некоторые аномальные плоские клетки, которые могут быть плоскоклеточным интраэпителиальным поражением высокой степени (HSIL), хотя это не определенно.Ваш лечащий врач, скорее всего, попросит вас вернуться на кольпоскопию.
- Плоскоклеточные интраэпителиальные поражения высокой степени злокачественности (HSIL) означает, что существуют умеренно или серьезно аномальные клетки шейки матки, которые могут стать раком в будущем, если их не лечить. Ваш лечащий врач, скорее всего, попросит вас вернуться на кольпоскопию.
- Аденокарцинома in situ (AIS) означает, что в железистой ткани шейки матки было обнаружено расширенное поражение (область аномального роста).Поражения AIS могут называться предраком и могут перерасти в рак (аденокарциному шейки матки), если их не лечить. Ваш лечащий врач, скорее всего, попросит вас вернуться на кольпоскопию.
- Клетки рака шейки матки (плоскоклеточный рак или аденокарцинома) иногда обнаруживаются при мазке Папаниколау. Тем не менее, этот результат очень редко встречается у женщин, которые проходили скрининг через регулярные промежутки времени. Вы можете узнать больше о раке шейки матки, в том числе о стадиях и вариантах лечения, в разделе «Лечение рака шейки матки» (PDQ ®).
Эти изображения показывают, как клетки шейки матки, которые имеют длительную инфекцию ВПЧ высокого риска, могут со временем изменяться и становиться ненормальными. Аномальные клетки шейки матки также могут вернуться в норму даже без лечения, особенно у молодых женщин. LSIL и HSIL — это два типа аномальных изменений плоскоклеточных клеток шейки матки.
Контрольные анализы и процедуры после аномального мазка Папаниколау или ВПЧ
Имейте в виду, что большинство женщин с отклонениями в результатах скрининга шейки матки не болеют раком.Однако, если у вас ненормальный результат теста, важно получить последующее лечение, которое рекомендует ваш лечащий врач.
Следующие шаги после аномального мазка Папаниколау, ВПЧ или Котеста на ВПЧ / Пап
До недавнего времени рекомендации по дальнейшему наблюдению основывались на результатах последнего скринингового теста женщины. Тем не менее, обновленные рекомендации ASCCP по консенсусному управлению, основанному на оценке риска, рекомендуют более индивидуальный подход к последующему лечению.
Эти обновленные рекомендации означают, что в дополнение к текущему результату скрининга Пап, ВПЧ или котеста ваш лечащий врач будет учитывать дополнительные факторы, рекомендуя последующее лечение, в том числе:
- Результаты предыдущих отборочных испытаний,
- предыдущих методов лечения предраковых изменений клеток шейки матки и
- факторов личного здоровья, таких как ваш возраст.
В зависимости от вашего индивидуального риска развития серьезных изменений клеток шейки матки, которые могут перерасти в рак шейки матки, вам могут посоветовать:
Настоящее обновленное руководство сосредоточено на обнаружении и лечении серьезных изменений клеток шейки матки, которые могут перерасти в рак шейки матки, а также на сокращении объемов тестирования и лечения менее тяжелых состояний (изменения клеток шейки матки низкой степени).
Кольпоскопия и биопсия
Кольпоскопия и биопсия — это две процедуры, которые позволяют более внимательно изучить клетки шейки матки.
Во время кольпоскопии ваш лечащий врач вставляет расширитель, чтобы осторожно открыть влагалище и осмотреть шейку матки. Раствор уксуса будет нанесен на шейку матки, чтобы показать аномальные участки. Затем ваш лечащий врач помещает инструмент, называемый кольпоскопом, близко к влагалищу. Он оснащен ярким светом и увеличительной линзой, что позволяет врачу внимательно осматривать шейку матки.
Кольпоскопия обычно включает биопсию. Будет удален небольшой кусочек ткани шейки матки или будет использована процедура, называемая эндоцервикальным кюретажем, для взятия образца патологической ткани из шейки матки.Затем эти клетки шейки матки проверяются под микроскопом на наличие признаков заболевания.
Поговорите со своим врачом, чтобы узнать, чего ожидать во время и после процедуры биопсии. У некоторых женщин после биопсии наблюдается кровотечение и / или выделения. Другие испытывают боль, похожую на спазмы во время менструации.
Образцы биопсии проверены патологом на цервикальную интраэпителиальную неоплазию (CIN). CIN — это термин, используемый для описания аномальных клеток шейки матки, которые были обнаружены на поверхности шейки матки после биопсии.
CIN оценивается по шкале от 1 до 3 в зависимости от того, насколько ненормально клетки выглядят под микроскопом и насколько поражена ткань шейки матки. Изменения LSIL, наблюдаемые при Пап-тесте, обычно являются CIN 1. Изменения HSIL, наблюдаемые при Пап-тесте, могут быть CIN 2, CIN2 / 3 или CIN 3.
- Изменения CIN 1 мягкие или низкоуровневые. Обычно они проходят сами по себе и не требуют лечения. Изменения
- CIN 2 являются умеренными и обычно лечатся путем удаления аномальных клеток. Однако иногда CIN 2 может исчезнуть сама по себе.Некоторые женщины после консультации со своим врачом могут решить делать кольпоскопию с биопсией каждые 6 месяцев. CIN 2 необходимо лечить, если он переходит в CIN 3 или не проходит в течение 1-2 лет.
- CIN 3 следует лечить немедленно, если вы не беременны.
Лечение кардинальных изменений шейки матки
Эти методы лечения используются, когда у женщины есть серьезные изменения клеток шейки матки, которые имеют высокий риск развития рака.
Процедуры по удалению аномальных клеток называются эксцизионными процедурами:
- Конизация холодным ножом : Скальпель используется для удаления конусообразного участка патологической ткани. Эта процедура проводится в больнице и требует общей анестезии.
- LEEP (процедура электрохирургического удаления петли): петля из тонкой проволоки, через которую пропускается электрический ток, используется для удаления аномальной ткани. Для обезболивания этой области используется местная анестезия.Ваш лечащий врач обычно выполняет эту процедуру в офисе. Это займет всего несколько минут, и вы будете бодрствовать во время процедуры.
Лечение, разрушающее аномальные клетки, называется абляционным лечением:
- Криотерапия : специальный холодный зонд используется для разрушения аномальной ткани путем ее замораживания. Эта процедура проводится в офисе вашего лечащего врача. Это занимает всего несколько минут и обычно не требует анестезии.
- Лазерная терапия : Лазер (узкий луч интенсивного света) используется для разрушения патологической ткани.Эта процедура проводится в больнице под общим наркозом.
Беременность и лечение кардинальных изменений шейки матки
Если вы беременны или планируете забеременеть, ваш лечащий врач обсудит с вами рекомендуемые для вас процедуры и время их проведения. В зависимости от вашего конкретного диагноза вы можете лечиться в послеродовом периоде или после родов.
Вопросы, которые следует задать перед лечением
- Каковы возможные методы лечения моего состояния?
- Какое лечение вы мне порекомендуете и почему?
- Каковы преимущества и недостатки этого лечения?
- Что будет во время лечения?
- Каковы возможные риски этого лечения?
- Как это лечение может повлиять на будущую беременность?
- Сколько времени займет процедура?
- Будет ли нужна общая анестезия или местная анестезия?
- Какие побочные эффекты могут возникнуть у меня в результате этой процедуры? Как долго могут длиться эти побочные эффекты?
- Есть ли какие-либо действия, которых мне следует избегать после процедуры?
Результаты скринингового теста на аномальный рак шейки матки
Анус: Отверстие пищеварительного тракта, через которое испражнения покидают тело.
Биопсия: Небольшая хирургическая процедура по удалению небольшого кусочка ткани. Эта ткань исследуется под микроскопом в лаборатории.
Ячейки: Наименьшая единица конструкции в теле. Клетки — это строительные блоки для всех частей тела.
Биопсия шейки матки: Небольшая хирургическая процедура по удалению небольшого кусочка ткани шейки матки. Эта ткань исследуется под микроскопом в лаборатории.
Цервикальная интраэпителиальная неоплазия (CIN): Аномальные изменения в клетках шейки матки, вызванные инфицированием вирусом папилломы человека (ВПЧ).CIN оценивается как 1 (низкий балл), 2 (средний балл) или 3 (высокий балл).
Шейка матки: Нижний узкий конец матки в верхней части влагалища.
Кольпоскопия: Осмотр шейки матки, вульвы или влагалища под увеличением с помощью инструмента, называемого кольпоскопом.
Конизация: Процедура, при которой из шейки матки удаляется конусообразный клин ткани.
Криотерапия: Метод замораживания, используемый для разрушения пораженных тканей.
Вирус папилломы человека (ВПЧ): Название группы родственных вирусов, некоторые из которых вызывают остроконечные кондиломы, а некоторые связаны с раком шейки матки, вульвы, влагалища, полового члена, ануса, рта и горла.
Процедура электрохирургического удаления петли (LEEP): Процедура, при которой из шейки матки удаляются патологические ткани с помощью тонкой проволочной петли и электрической энергии.
Врач акушер-гинеколог (акушер-гинеколог): Врач со специальной подготовкой и образованием в области женского здоровья.
Пап-тест: Тест, при котором клетки шейки матки (или влагалища) берутся для выявления признаков рака.
Пенис: Мужской половой орган.
Плоскоклеточное интраэпителиальное поражение (SIL): Термин, используемый для описания аномальных клеток шейки матки, обнаруженных с помощью мазка Папаниколау.
Матка: Мышечный орган женского таза. Во время беременности этот орган удерживает и питает плод. Также называется маткой.
Вагина: Трубчатая структура, окруженная мускулами.Влагалище выходит из матки наружу тела.
Вульва: Наружная область женских половых органов.
Оценка аномального Пап-теста
Если ваш Пап-тест дал положительный результат, не паникуйте! Это не обязательно означает, что у вас рак шейки матки. Что это означает, зависит от типа клеток, обнаруженных в вашем мазке Папаниколау. Что могут означать аномальные результаты мазка ПапаниколауЭто наиболее распространенные термины, используемые для описания аномальных результатов теста Папаниколау:
Атипичные плоскоклеточные клетки неопределенного значения (ASCUS) — Это наиболее частый аномальный результат теста Папаниколау.«Плоский» относится к типу клеток, которые составляют ткань, покрывающую шейку матки. ASCUS означает, что изменения в этих клетках были обнаружены; это почти всегда признак инфекции вируса папилломы человека (ВПЧ), хотя может указывать на предраковое состояние.
Плоское интраэпителиальное поражение (SIL) — Это означает, что аномальные изменения наблюдаются в клетках и могут быть признаком предракового состояния. SIL может быть низким (LSIL) или высоким (HSIL).
- LSIL очень распространен, почти всегда указывает на инфекцию ВПЧ и обычно проходит самостоятельно без лечения (но также может указывать на легкие предраковые изменения)
- HSIL указывает на более серьезные изменения.Карцинома in situ (CIS) — это тяжелая форма HSIL, которая с наибольшей вероятностью перерастет в рак.
Атипичные плоскоклеточные клетки, нельзя исключить HSIL (ASC-H) — Тестирование выявило изменения в шейных клетках; эти изменения явно не являются HSIL, но могут быть, и необходимы дальнейшие исследования
- Атипичные железистые клетки — это означает, что наблюдаются клеточные изменения, которые указывают на предраковое состояние верхней части шейки матки или матки
- Рак — Аномальные клетки могли проникнуть более глубоко в шейку матки или другие ткани
Иногда мазок Папаниколау показывает:
- Клетки эндометрия (матки) — Они могут быть нормальными или ненормальными, но даже нормальные клетки эндометрия не должны присутствовать после менопаузы.
- Инфекции — Иногда патолог, проверяющий Пап-тест, обнаруживает бактерии, дрожжи или другие признаки инфекции.
Это зависит от вашего возраста и типа обнаруженного отклонения. Наиболее частым последующим наблюдением является повторный мазок Папаниколау и анализ на ВПЧ.
Ваш врач может также провести в офисе процедуру, называемую кольпоскопией, чтобы помочь поставить более точный диагноз.
Если есть опасения по поводу аномальных железистых клеток или клеток эндометрия, ваш врач может порекомендовать биопсию эндометрия.
Есть вопросы о ненормальных результатах мазка Папаниколау?Врачи и сотрудники отдела женского здоровья готовы предоставить ответы. Просто свяжитесь с нами.
HPV и аномальные мазки Папаниколау — женские специалисты по здоровью
- Аномальный мазок Папаниколау обычно вызывается штаммами вируса папилломы человека, ВПЧ.
- Неправильный результат мазка Папаниколау не означает, что у вас рак шейки матки.
- Штаммы высокого риска могут вызывать более серьезные клеточные изменения.
- Как правило, штаммы ВПЧ как высокого, так и низкого риска исчезают в течение 24 месяцев.
- Первый мазок Папаниколау рекомендуется сдать в 21 год.
ЧТО ВЫЗЫВАЕТ НЕПРАВИЛЬНЫЙ РЕЗУЛЬТАТ МАСШТАБА БУМАГИ?
ВПЧ, вирус папиломы человека, вызывает аномальные результаты мазка Папаниколау, потому что ВПЧ — это вирус, который поражает клетки кожи. Когда субклинический ВПЧ поражает клетки кожи шейки матки (клетки шейки матки называются плоскоклеточными клетками), это приводит к изменению этих клеток и их отклонению от нормы.Когда ВПЧ вызывает аномальные клеточные изменения шейки матки, это называется дисплазией шейки матки. Важно отметить, что помимо ВПЧ есть и другие причины аномальных результатов мазка Папаниколау, такие как инфекция, хотя наиболее частой причиной аномальных результатов мазка Папаниколау является ВПЧ. Мазки Папаниколау — это скрининговые тесты, которые не говорят конкретно, что является причиной аномальных результатов.
Аномальные клеточные изменения могут быть незначительными или серьезными. Степень аномальных клеток в мазке Папаниколау — это то, что помогает вашему лечащему врачу дать рекомендации для вашего последующего наблюдения.Ниже перечислены наиболее распространенные категории аномальных клеточных изменений шейки матки (дисплазия шейки матки).
- ASCUS (атипичные плоскоклеточные клетки неопределенного значения). Это означает, что результаты вашего мазка Папаниколау находятся на грани нормы, между нормой и отклонением от нормы.
- ASC-H (атипичные плоскоклеточные клетки неопределенного значения — не могут исключить HSIL). Это означает, что результаты вашего мазка Папаниколау пограничные, но могут быть более серьезными.
- LSIL (плоскоклеточное интраэпителиальное поражение низкой степени).Это означает, что на шейке матки наблюдаются незначительно аномальные клеточные изменения.
- HSIL (плоскоклеточное интраэпителиальное поражение высокой степени). Это означает, что клеточные изменения шейки матки более серьезны.
Есть и другие категории результатов мазка Папаниколау, в том числе те, которые указывают на рак шейки матки. Рак шейки матки — это настолько медленно прогрессирующий рак, что молодые женщины или женщины, проходящие регулярный скрининг, редко получают такие результаты. Иногда по результатам мазка Папаниколау обнаруживаются бактерии или другие вирусы, такие как герпес.В этом случае специалисты по женскому здоровью могут попытаться связаться с вами, чтобы предложить дальнейшее обследование и лечение.
ВЫЗЫВАЕТ ЛИ ВПЧ РАК ШЕЙКИ?
Большинство женщин с ВПЧ и / или аномальными результатами мазка Папаниколау не заболевают раком шейки матки. Исследователи теперь считают, что почти весь рак шейки матки вызывается ВПЧ 16 и ВПЧ 18. Рак шейки матки ежегодно диагностируется у 12 900 женщин в США, а в США ежегодно от рака шейки матки умирают 4 400 женщин. В настоящее время в Соединенных Штатах проживает 140 миллионов женщин и девочек.Большинство женщин, у которых диагностирован рак шейки матки, старше 30 лет и не имели доступа к медицинскому обслуживанию или регулярным мазкам Папаниколау.
Медицинское сообщество теперь рассматривает рак шейки матки как рак, который можно предотвратить, потому что мазки Папаниколау могут обнаружить аномальные клеточные изменения в шейке матки задолго до того, как они станут злокачественными. Также не все типы ВПЧ вызывают изменения клеток, которые могут привести к раку шейки матки. Тест на ВПЧ, который теперь доступен, может в целом сказать, какие типы ВПЧ у вас есть.Результаты теста на ВПЧ не указывают точно, какой у вас тип, но различают типы ВПЧ с высоким и низким риском. Типы ВПЧ с низким и высоким риском могут вызывать аномальные клеточные изменения в шейке матки и аномальные результаты мазка Папаниколау. Теперь исследователи знают, что 90% мазков Папаниколау с результатами, которые классифицируются как LSIL, и 70% мазков Папаниколау, которые относятся к HSIL, станут нормальными после того, как защитная система вашего организма избавится от вируса ВПЧ. 7 8 Типы ВПЧ, вызывающие видимые остроконечные кондиломы, не относятся к группе высокого риска, которая может привести к раку шейки матки.
КАКОВЫ МОИ ВАРИАНТЫ ПОСЛЕДУЮЩИХ ДЕЙСТВИЙ В НЕДОСТАТОЧНОМ ОБРАЗЕЦ БУМАГИ?
Если ваш мазок Папаниколау слегка отклоняется от нормы (ASCUS или LSIL), вы можете повторить мазок Папаниколау через 6 месяцев или сделать кольпоскопию.
Если мазок Папаниколау показывает HSIL, рекомендуется сделать кольпоскопию. Кольпоскоп позволяет вашему лечащему врачу более внимательно рассмотреть клетки шейки матки (это как смотреть под микроскопом) и, возможно, взять образцы аномальных клеток для дальнейшей оценки в лаборатории.Это называется биопсией.
Вы также можете пройти тест на ВПЧ. Этот тест покажет вам, есть ли у вас типы ВПЧ с высоким или низким риском. Тест на ВПЧ полезен, если результаты показывают, что у вас тип ВПЧ с низким риском, поскольку вы будете знать, что вероятность того, что клеточные изменения, обнаруженные в вашем мазке Папаниколау, ухудшатся, мала. Если тест на ВПЧ вернется с результатами, которые указывают на типы ВПЧ с высоким риском, это полезно, потому что вы можете выбрать более пристальное наблюдение.
Помните, что ВПЧ как с высоким, так и с низким риском могут исчезнуть в течение 24 месяцев.
8 ACOG объявляет о новых рекомендациях по скринингу мазка Папаниколау и рака
В пятницу, 20 ноября 2009 г., Американский колледж акушеров и гинекологов объявил, что женщины должны проходить первый скрининг на рак в возрасте 21 года и что их можно будет проходить реже, чем рекомендовалось ранее.
Что нужно знать об аномальных мазках Папаниколау
Если результат мазка Папаниколау оказался ненормальным или положительным, это означает, что в шейке матки появились необычные клетки.Этот результат не означает, что у вас рак шейки матки. Чаще всего эти результаты являются признаком клеточных изменений, вызванных ВПЧ (вирусом папилломы человека). ВПЧ — наиболее распространенная ИППП (инфекция, передающаяся половым путем) и в некоторых случаях связана с раком шейки матки. Изменения в клетках шейки матки могут быть от умеренных до серьезных.
Что такое Пап-мазок?
Мазок Папаниколау или Пап-тест — это часть тазового осмотра. Пап — это сокращение от Папаниколау, которое происходит от имени врача, изучавшего изменения в клетках шейки матки.Мазок Папаниколау обычно выполняется женщине по достижении 21 года, если только нет особых рисков для здоровья, таких как ВИЧ. Мазок Папаниколау — единственный доступный метод проверки клеток шейки матки для выявления изменений, которые могут привести к раку. Если вы подвержены риску заражения инфекциями, передаваемыми половым путем (ИППП), ваш врач в All Women’s Care также проверит наличие гонореи или хламидиоза одновременно с мазком Папаниколау.
Как проводится мазок Папаниколау?
Ваш врач из All Women’s Care вставит вам расширитель во влагалище, чтобы он мог исследовать вашу шейку матки.Используя небольшую пластиковую палочку с прикрепленной к ней щеткой, они затем осторожно соскребут образец клеток с шейки матки для анализа. Мазок Папаниколау не следует делать во время менструального цикла, так как это может повлиять на результаты теста. Вы также не должны спринцеваться или использовать какие-либо другие продукты для очистки влагалища перед сдачей мазка.
Большинство женщин испытывают легкие спазмы при чистке шейки матки, но это ощущение должно длиться всего минуту или меньше. Образцы клеток будут помещены в стеклянную бутылку или на предметное стекло и отправлены в лабораторию.Квалифицированный специалист исследует клетки под микроскопом, чтобы проверить, есть ли какие-либо отклонения, и сообщит о результатах вашему врачу.
Результаты мазка Папаниколау
В большинстве случаев результаты мазка Папаниколау нормальные; однако нередки случаи, когда результаты возвращаются как ненормальные. Специалисты в лаборатории маркируют аномальные клетки в зависимости от того, насколько они отличаются от нормальных клеток. Знание типа аномалии поможет вашему врачу в All Women’s Care принять решение о вашем лечении.Незначительные клеточные изменения могут исчезнуть без необходимости лечения, умеренные и тяжелые клеточные изменения с большей вероятностью являются признаком предракового состояния и могут перерасти в рак шейки матки.
Вот некоторые из терминов, используемых для определения результатов мазка Папаниколау:
- Доброкачественные изменения
Этот результат теста показывает, что ваш мазок Папаниколау в основном нормальный, но есть инфекция, которая вызвала воспаление клеток шейки матки. Возможно, вам понадобится еще один осмотр органов малого таза, чтобы определить причину инфекции и получить лечение.
- Ненормальное или ASCUS
ASCUS означает атипичные плоскоклеточные клетки неопределенного значения »и означает, что результаты вашего теста ненормальны. Ненормальный результат указывает на то, что в шейке матки есть некоторые клетки, которые не являются «нормальными» и нуждаются в проверке на возможный ВПЧ.
ASCUS бывает, когда ваши клетки нетипичны. Ваш врач в All Women’s Care проведет тест со специальной жидкостью для проверки на ВПЧ. Если ничего не обнаружено, нет причин для беспокойства.
Вот несколько рекомендаций, используемых молодыми женщинами в возрасте до 24 лет:
- Плоскоклеточное интраэпителиальное поражение низкой степени злокачественности (LSIL)
Результат теста на наличие LSIL указывает на то, что вы инфицированы ВПЧ (вирусом папилломы человека), и вам необходимо будет сдать мазок Папаниколау повторно в течение следующих двенадцати месяцев. Для этого результата также может потребоваться кольпоскопия.
Если повторный мазок через двенадцать месяцев снова дает отклонения от нормы, требуется повторное наблюдение еще через двенадцать месяцев.Врач может попросить вас сделать кольпоскопию и, в зависимости от результатов, вернуться к графику мазка Папаниколау каждые три года или вернуться через двенадцать месяцев.
- Кольпоскопия
Кольпоскопия — это процедура для тщательного осмотра влагалища, шейки матки и вульвы на наличие каких-либо признаков заболевания. Врач использует специальный инструмент, называемый кольпоскопом, который обеспечивает увеличенное изображение этих областей. Это почти безболезненная процедура, при этом некоторые сообщают лишь о небольшом давлении при вставке инструмента.
- Кольпоскопия
- ASC-H
Результаты, показывающие ASC-H, указывают на то, что ваши клетки шейки матки нетипичны и могут быть связаны с ВПЧ. По этому результату клетки считаются «атипичными», а «H» означает, что существует возможность «серьезных» изменений в шейке матки. Если вы получите результат мазка Папаниколау по шкале ASC-H, врач потребует от вас кольпоскопию.
- Интраэпителиальное поражение высокой степени (HSIL)
Результаты теста, указывающие на HSIL, означают, что в клетках шейки матки наблюдаются изменения.Изменения более серьезны, чем низкосортные изменения. Скорее всего, на данный момент у вас нет рака, но если вы не получите лечения, вы рискуете заболеть раком шейки матки. Кольпоскопия и лечение могут предотвратить развитие рака.
- Рак
Это редко встречается у женщин в возрасте до 24 лет, но если результаты мазка Папаниколау показывают раковые клетки, вас должен будет осмотреть гинеколог, специализирующийся на онкологических заболеваниях.Следует немедленно обратиться за лечением, и может потребоваться хирургическое вмешательство. Чем раньше вы подхватите и вылечите эту форму рака, тем выше будет ваш шанс оставаться здоровым.
Что означает аномальный мазок Папаниколау
Миллионы женщин ежегодно сдают мазок Папаниколау для выявления рака шейки матки. Это простая процедура и часть обычного посещения женщины гинекологом. Врач берет мазки из шейки матки и отправляет их в лабораторию, чтобы определить, нормальные они или нет.
Большинство мазков Папаниколау нормальны, и вы можете вздохнуть с облегчением и назначить следующий экзамен через несколько лет. Только от двух до пяти процентов женщин, у которых результаты мазка Папаниколау были ненормальными. Если вы попадете в эту группу, вы можете немного нервничать. Эта информация поможет вам понять, что значит получить «ненормальный» результат анализа мазка Папаниколау.
Причины аномального мазка Папаниколау
Аномальные клетки в результатах мазка Папаниколау не являются признаком рака.Есть множество причин, по которым ваши результаты оказались ненормальными. Чаще всего встречается ВПЧ (вирус папилломы человека).
Хотя ВПЧ является основной причиной аномальных мазков Папаниколау, это не означает, что у вас рак шейки матки. Согласно исследованию системы здравоохранения Генри Форда в Детройте, почти в девяноста процентах случаев это является причиной аномального мазка Папаниколау, он проходит сам по себе, не вызывая рака. В большинстве случаев у женщин с этим заболеванием симптомы отсутствуют или проявляются только легкие симптомы.
Когда ВПЧ действительно приводит к предраковым или злокачественным изменениям в клетках шейки матки, эти клетки классифицируются как легкие, умеренные или тяжелые. С этого момента ваш врач в All Women’s Care обсудит ваши варианты.
Другие причины могут объяснить, почему у вас ненормальный мазок Папаниколау. Есть и другие инфекции, передающиеся половым путем (ИППП), а также гонорея и хламидиоз. Дрожжевые инфекции и бактериальный вагиноз также вызывают изменения в клетках шейки матки.Все эти состояния поддаются лечению.
- Дрожжевые инфекции
Дрожжи — это грибки, которые обычно обитают во влагалище в небольших количествах. Когда у вас развивается дрожжевая инфекция, это означает, что растет слишком много дрожжевых клеток. Инфекции дрожжей распространены среди женщин, и они могут стать довольно неприятными, но не серьезными.
Эти инфекции развиваются, когда что-то меняет баланс дрожжей. Иногда причиной дисбаланса являются антибиотики, а также высокий уровень эстрогена, вызванный гормональной терапией или беременностью.Другие причины дрожжевой инфекции — это такие проблемы со здоровьем, как ВИЧ или диабет.
Когда у вас развивается грибковая инфекция, вы можете испытывать болезненность или зуд во влагалище, а в некоторых случаях это вызывает жжение или боль во время мочеиспускания и секса. Вы также можете заметить густые комковатые выделения, которые чем-то напоминают творог. Это состояние легко поставить самостоятельно. Вам следует обратиться к врачу в All Women’s Care, если вы подозреваете, что у вас грибковая инфекция.
- Бактериальный вагиноз
Бактериальный вагиноз — легкая форма инфекции влагалища.Во влагалище женщины обычно много хороших и плохих бактерий. Хорошее будет контролировать рост плохого. Когда у вас развивается бактериальный вагиноз, баланс нарушается. Это состояние поддается лечению, но при его наличии может привести к отклонениям в результате мазка Папаниколау. Если заболевание не лечить, это может привести к более серьезным проблемам. Вам следует обратиться к врачу в All Women’s Care за лечением, если вы подозреваете, что у вас эта инфекция.
Симптомы бактериального вагиноза включают выделения с неприятным запахом, которые могут выглядеть желтыми или белыми.Вы также можете почувствовать «рыбный» запах после полового акта. Большинство женщин не замечают симптомов этой инфекции.
Когда женщина стареет и вступает в менопаузу, это также может вызвать изменения в клетках шейки матки. Когда организм перестает вырабатывать столько эстрогена, клетки начинают выглядеть забавно и даже могут имитировать предраковые состояния.
Что делать, если мазок Папаниколау ненормальный
Мазок Папаниколау позволяет определить, что происходит с шейкой матки, но он не может сказать вам, что происходит, если результат теста не соответствует норме.Ваш врач в All Women’s Care захочет запланировать последующее наблюдение, чтобы узнать, что означают результаты. Большинство женщин не нуждаются в специальном обследовании или лечении; повторный мазок Папаниколау — обычная практика.
Можно подождать и выполнить второй мазок Папаниколау, поскольку незначительные изменения клеток обычно не становятся более серьезными в течение короткого периода времени. Бдительное ожидание — обычное дело, когда мазок Папаниколау возвращается с отклонениями от нормы, особенно если это ваш первый мазок.
Ваш врач может запросить второй мазок Папаниколау, чтобы исключить ошибки в тесте и проверить, есть ли признаки ДНК ВПЧ.Этот второй тест скажет врачу, есть ли у вас ВПЧ и что это причина того, что результат мазка Папаниколау не соответствует норме. Этот второй тест может даже предупредить врача, если у вас есть один из конкретных штаммов ВПЧ (16 или 18), который вызывает рак шейки матки.
Следующим шагом может быть заказ кольпоскопии; однако не каждый патологический мазок Папаниколау означает необходимость кольпоскопии. Особенно у молодых женщин этот тест используется редко, поскольку у них очень низкий риск рака шейки матки. В случае более молодых женщин (в возрасте до 25 лет) второй мазок Папаниколау обычно запрашивается через шесть месяцев после аномального, чтобы определить, будут ли результаты по-прежнему аномальными.
Ежегодно около 13 000 женщин получают диагноз «рак шейки матки», и около 4 000 из них умирают от этого рака. Большинство этих случаев можно предотвратить, если пациенты планируют и проходят мазок Папаниколау или проводят соответствующее последующее наблюдение.
Чего ожидать, если вам нужна кольпоскопия после аномального мазка Папаниколау
Если результаты мазка Папаниколау «ненормальные», как указано выше, в определенных случаях этот результат может потребовать от вас кольпоскопии. При кольпоскопии вас попросят раздеться ниже пояса.Как правило, есть форма согласия, которую вы должны подписать до того, как приступит к работе ваш врач.
Вы лягте на стол для осмотра, поместив ступни в держатели или стремена. Затем специалист по кольпоскопии осторожно вставит зеркало во влагалище так же, как при мазке Папаниколау. Зеркало разделяет стенки влагалища, чтобы можно было исследовать шейку матки. С помощью кольпоскопа для увеличения шейки матки врач осмотрит стенки шейки матки.
Кольпоскоп касается только внешней части влагалища, но не вас.Этот инструмент похож на большое увеличительное стекло, и с его помощью ваш врач может посмотреть на крошечные клетки на шейке матки. Врач возьмет мазок из влагалища и шейки матки уксусным раствором. Этот раствор временно заставит нездоровые клетки изменить свой цвет, чтобы врачу было легче наблюдать за ними. Если появятся нездоровые клетки, специалист, скорее всего, возьмет их образец для проведения биопсии.
Образец нездоровых клеток берут с помощью инструмента, похожего на пинцет. Образец будет помещен в сосуд, внутри которого находится консервирующая жидкость.Затем банку отправляют в лабораторию, где они проверяют образец на наличие каких-либо признаков болезни.
Процедура кольпоскопии обычно не вызывает дискомфорта. Он описывается как длительный осмотр органов малого таза, позволяющий врачу осмотреть шейку матки. При необходимости биопсия может вызвать некоторый дискомфорт, но это ощущение продлится меньше минуты. Некоторые женщины сообщают, что чувствуют легкое пощипывание или легкие спазмы, в то время как другие сообщают, что ничего не чувствуют после биопсии. Если вас беспокоит дискомфорт во время кольпоскопии, перед процедурой можно принять безрецептурное обезболивающее.Обезболивающие, такие как напроксен натрия или ибупрофен, должны помочь при любой боли. Если вы испытываете дискомфорт во время мазка Папаниколау, то вам будет полезно принять эти обезболивающие перед кольпоскопией.
По окончании процедуры специалист объяснит, что они видели, и брали ли они образец для дальнейшего исследования. Если они взяли образец, результаты теста должны быть возвращены вашему врачу в течение двух-трех недель. Что может случиться после кольпоскопии:
- Небольшое кровотечение после биопсии или, возможно, кровянистых выделений — не редкость.
- Если вы заметили какие-либо признаки крови после процедуры, используйте тампон, а не тампон.
- После биопсии на трусиках или нижнем белье могут появиться сгустки или коричневатый материал.Это частое явление, которое не является поводом для беспокойства. Комки сохраняются до пяти дней и появляются из раствора, используемого во время процедуры для остановки кровотечения
- После биопсии могут быть даже выделения черного цвета. Если ваш врач использовал раствор, известный как «нитрат серебра», для остановки кровотечения, это привело бы к выделениям черного цвета. Эти выделения также являются обычным явлением и не являются поводом для беспокойства.
- В течение 48 часов после процедуры нельзя использовать тампоны, спринцеваться и вступать в половую связь.
Риск возникновения аномального мазка Папаниколау?
Определенные виды сексуального поведения подвергают женщину риску получить ненормальный мазок Папаниколау. Одна из практик — это незащищенный секс. Отсутствие презерватива подвергает женщину многочисленным рискам для здоровья, и ненормальный результат мазка Папаниколау является одним из них. Другой риск — иметь более одного полового партнера, поскольку это увеличивает риск заражения ВПЧ, а ВПЧ повышает риск отклонений от нормы Пап-тестов.
ВПЧ может оставаться в организме человека многие годы, даже не подозревая об этом.Таким образом, даже после того, как женщина связывает себя с одним партнером, у нее все равно может быть ненормальный мазок Папаниколау, поскольку она могла заразиться ВПЧ в прошлом.
Другие риски получения ненормального результата теста включают курение или нарушение иммунной системы. Оба они могут изменить клетки шейки матки. Если вы подверглись действию препарата DES, когда ваша мать носила ребенка, вы также могли вызвать отклонения в результатах мазка Папаниколау, хотя это бывает редко.
- Нарушение иммунной системы
Иммунная система — это естественная система защиты вашего организма, которая борется с инфекциями.Если ваша система повреждена, она работает некорректно и не защитит вас от инфекций. Есть некоторые лекарства и состояния здоровья, которые могут ослабить или ослабить вашу иммунную систему:
- Лучевая или химиотерапия
- Лекарства, такие как кортикостероиды, принимаемые для подавления иммунной системы после трансплантации органов
- Расстройства, связанные с употреблением психоактивных веществ
- Некоторые болезни, такие как рак, диабет, СПИД / ВИЧ
- DES
Между 1948 и 1971 годами женщинам давали препарат под названием диэтилстильбестрол (ДЭС) в качестве средства для предотвращения выкидыша.У дочерей, рожденных от будущей мамы, принимавшей этот препарат, повышен риск развития:
- Аномальные клетки шейки матки, которые приводят к аномальным мазкам Папаниколау
- Рак влагалища
- Проблемы со строением репродуктивных органов, например, Т-образная форма матки, вызывающая бесплодие
Есть ли симптомы аномальных изменений клеток?
Когда в шейке матки изменяются клетки, само изменение не вызывает симптомов.Если изменение вызвано ВПЧ, обычно нет никаких симптомов, связанных с этим состоянием. Если причиной отклонения вашего мазка Папаниколау является инфекция, передающаяся половым путем, у вас могут быть симптомы, связанные с инфекцией, в том числе:
- Выделение, которое не является типичным, так как оно имеет другую текстуру, запах или цвет
- Болезненный зуд или жжение в области гениталий или таза во время мочеиспускания или секса
- Появление сыпи, волдырей, комков или бородавок вокруг половых органов
Где я могу узнать больше об аномальных мазках Папаниколау рядом со мной?
Позвоните или посетите одного из наших врачей по адресу All Women’s Care 213-250-9461, если во время последнего обследования у вас был выявлен ненормальный мазок Папаниколау.Мы лечим местных женщин в соответствии с высочайшими стандартами и можем дать вам ответы на все ваши вопросы относительно отклонений в результатах мазка Папаниколау. Используя самые современные процедуры и протоколы, мы охватываем широкий спектр проблем женского здоровья и готовы помочь вам.

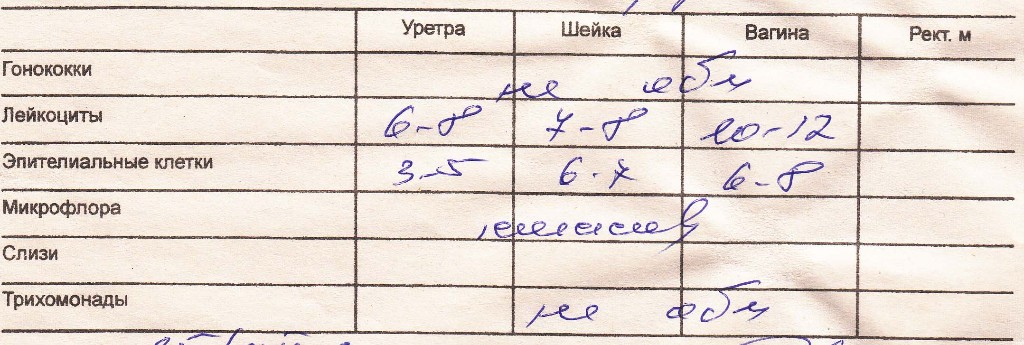
 — 2003. — №169(5). — р.431-4.
— 2003. — №169(5). — р.431-4.  Gynecol. — 2000. — №96. — р.410-16.
Gynecol. — 2000. — №96. — р.410-16.  При воспалении также имеется множество лейкоцитов. NB! Парабазальные и базальные клетки также являются отличительным признаком атрофического вагинита.
При воспалении также имеется множество лейкоцитов. NB! Парабазальные и базальные клетки также являются отличительным признаком атрофического вагинита.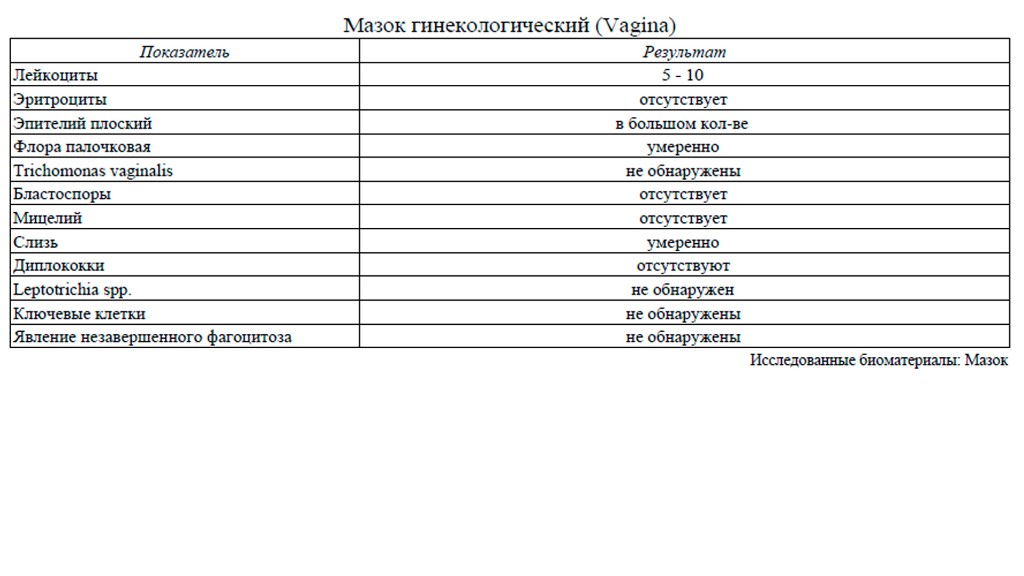
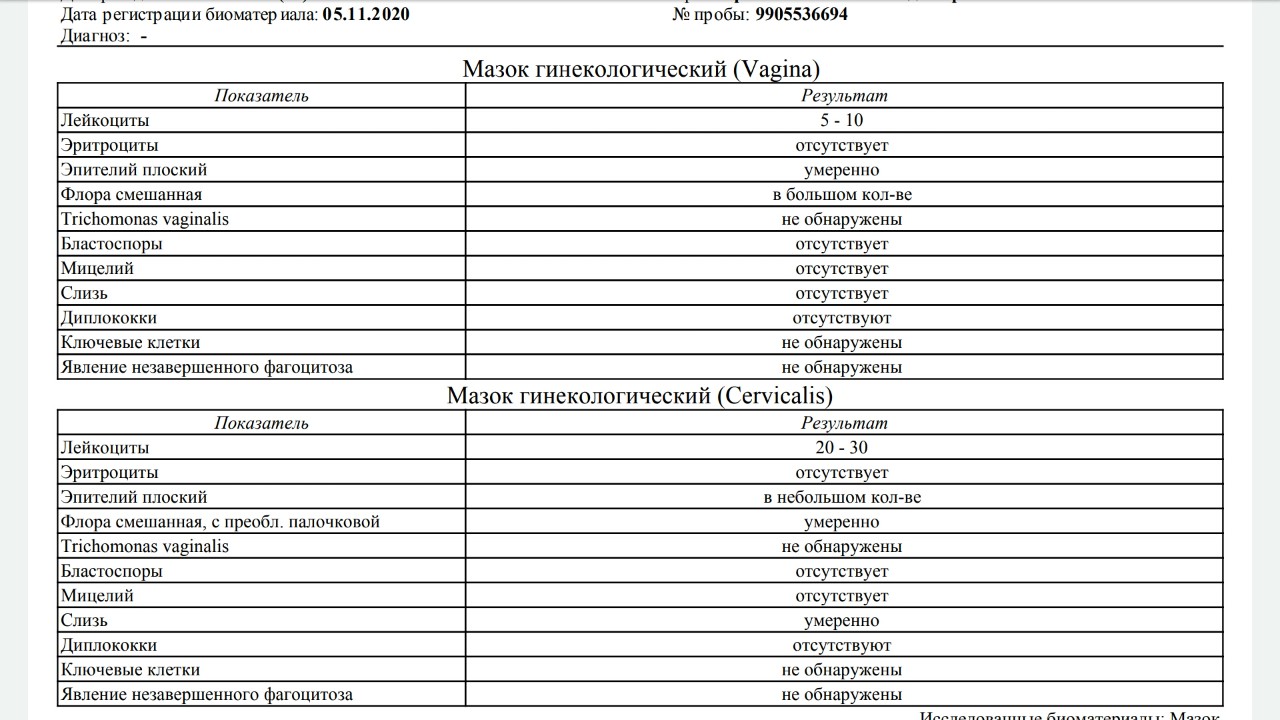 intermedius и др.
intermedius и др.
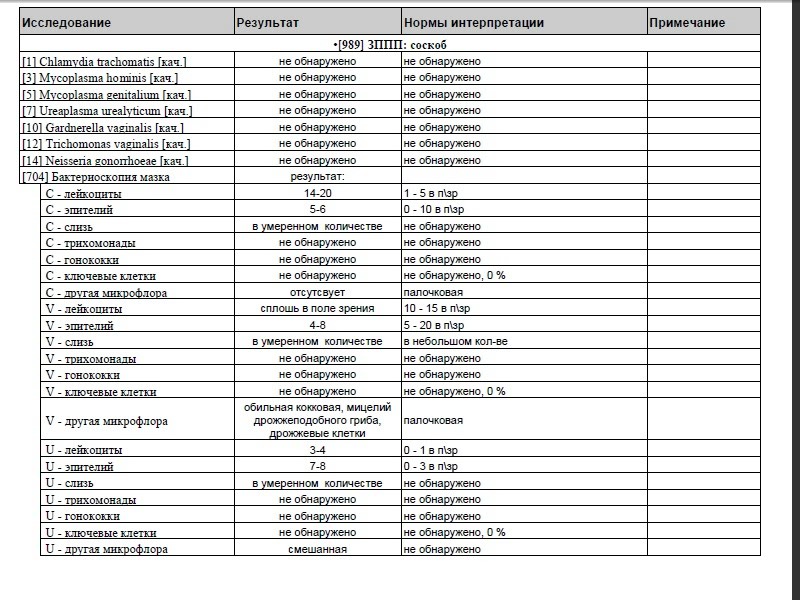 На наличие аэробного вагинита указывает большое количество парабазальных клеток и лейкоцитов (также их гранулярный аспект).
На наличие аэробного вагинита указывает большое количество парабазальных клеток и лейкоцитов (также их гранулярный аспект).

 В норме в мазке на флору из влагалища присутствует не более 10, из цервикального канала не более 15 лейкоцитов в поле зрения, из уретры – до 2 лейкоцитов в поле зрения. Повышение содержания лейкоцитов в мазке – признак воспаления, при этом, чем больше содержание лейкоцитов в мазке, тем более выражен воспалительный процесс.
В норме в мазке на флору из влагалища присутствует не более 10, из цервикального канала не более 15 лейкоцитов в поле зрения, из уретры – до 2 лейкоцитов в поле зрения. Повышение содержания лейкоцитов в мазке – признак воспаления, при этом, чем больше содержание лейкоцитов в мазке, тем более выражен воспалительный процесс.