Грудная клетка человека – строение и описание
Грудная клетка – строение и основные функции
Основная функция грудной клетки – защита внутренних органов. Эта костная структура защищает от механических ударов легкие, сердце, спинной мозг и трахею, а также часть пищевода. Особенность структуры заключается в том, что она постоянно движется и меняет в нормальном диапазоне свое расположение из-за того, что происходит изменение размера легких за счет вдоха и выдоха.
Строение ГК включает:
- Несколько видов костей с мягкими тканями. Больше всего насчитывается реберных костей – 12 пар ребер, которые закреплены с правой и левой стороны симметрично. Так как ребра грудной клетки крепятся к грудным позвонкам и грудине, это создает мощный защитный каркас.
- Передняя часть грудной клетки состоит из грудины и тканей хрящей, с помощью которых ребра закрепляются. Заднюю часть грудной клетки формирует 12 хребтовых позвонков грудного отдела и ребра, которые крепятся суставами смешанного типа.

- Подвижность грудного отдела и грудной клетки лимитирована суставным креплением. Также на этот фактор влияет состояние мягких тканей. В комплексе, мышечно-костные крепления создают мощный каркас в любой из частей грудной клетки, что позволяет защитить внутренние органы при падениях или любых других физических повреждениях.
- Важно обозначить границы ГК. Многие люди ошибочно полагают, что грудная клетка ограничивается лишь областью ребер в сердца, но это неверное утверждение. Верхняя часть грудной клетки начинается в зоне плечей, а первые ребра находятся сразу под ключицами с левой и правой стороны. По этой причине их практически невозможно прощупать.
- Нижние ребра крепятся практически у начала поясницы и защищают другие жизненноважные органы – печень и почки.
Из указанного можно понять, что ребра грудной клетки имеют большой диапазон крепления, начиная с области ключиц, заканчивая поясничным отделом.
Форма скелетного каркаса
У ребенка форма ребер имеет выпуклую конструкцию. По мере взросления каркас груди приобретает нормальный вид с плоскими очертаниями. В зависимости от типа конституции скелета, у мужчины и женщины грудная клетка имеет такие формы:
По мере взросления каркас груди приобретает нормальный вид с плоскими очертаниями. В зависимости от типа конституции скелета, у мужчины и женщины грудная клетка имеет такие формы:
- Нормостенический – наиболее свойственнем лицам со средним типом телосложения и средним ростом. Структура грудины напоминает конус. Межреберные промежутки, лопатки, подключичную и надключичную ямку видно слабо. Грудной и брюшной отдел выглядит одинаково, без визуальной разницы в обхвате. Между ребрами расстояние нормальное.
- Гиперстенический – чаще встречается у лиц, склонных к полноте с низким ростом. Каркас по строению напоминает форму цилиндра. Нижний реберный угол тупой, брюшной отдел длиннее грудного. Также расстояние между ребрами маленькое.
- Астенический тип грудины обычно встречается у лиц с высоким ростом и длинными конечностями. Такие люди не склонны к полноте и обычно характеризуются достаточной худобой. Грудина длинная и с острым межреберным углом. Можно отчетливо рассмотреть лопатки.

Отличия женской ГК – менее выражена визуально и намного тоньше, если сравнивать с мужской. Мужское тело характеризуется наличием более мощного торса и туловища, что и создает видимые половые отличия. Также у женщин грудной отдел более тонкий, похож на астеническое сложение. Чтобы понять основные отличия, достаточно посмотреть сравнительные фото в изданиях по анатомии человека.
Существенные изменения претерпевает грудина с момента рождения. Если рассматривать снимки грудины, сделанные в детском возрасте, можно обнаружить существенные внешние отличия. У новорожденных ГК мягкая, имеет форму конуса и подходит для длительного нахождения на животе в горизонтальном положении. Затем происходят существенные изменения, характеризующиеся удлинением каркаса ребер. До двух лет происходит стремительный рост.
Далее длится еще один ростовой скачок, который немного притормаживается в 6-7 лет. После этого возраста, примерно до 18 лет, происходит интенсивный рост среднего отдела – в ширину. У девочек может начаться стремительное расширение ГК с 11 лет, а у мальчиков – с 13. Окончательно формируется скелетный каркас к 20 — 25 годам. Позднее костенеет ключица, не ранее чем в 23-25 лет.
У девочек может начаться стремительное расширение ГК с 11 лет, а у мальчиков – с 13. Окончательно формируется скелетный каркас к 20 — 25 годам. Позднее костенеет ключица, не ранее чем в 23-25 лет.
Во взрослом возрасте также продолжают возникать некоторые изменения. Со временем появляется грудной кифоз, который приводит к опущению и укорочению ГК. Чтобы снизить скорость развития неблагоприятных возрастных изменений, рекомендуют заниматься физкультурой, направленной на укрепление мышц спины.
Виды патологического строения
Деформация – это неблагоприятное физиологическое изменение ГК, проявляющееся измененным внешним видом. Деформации бывают врожденными и приобретенными. Нарушение строения снижает защитные свойства скелетного каркаса, что негативно отражается на качестве жизни пациента. При врожденных патологиях встречается недоразвитость ребер, позвоночника или грудины. Если же дефекты приобретенные, то это обычно связано с травмами и тяжелыми деформирующими заболеваниями.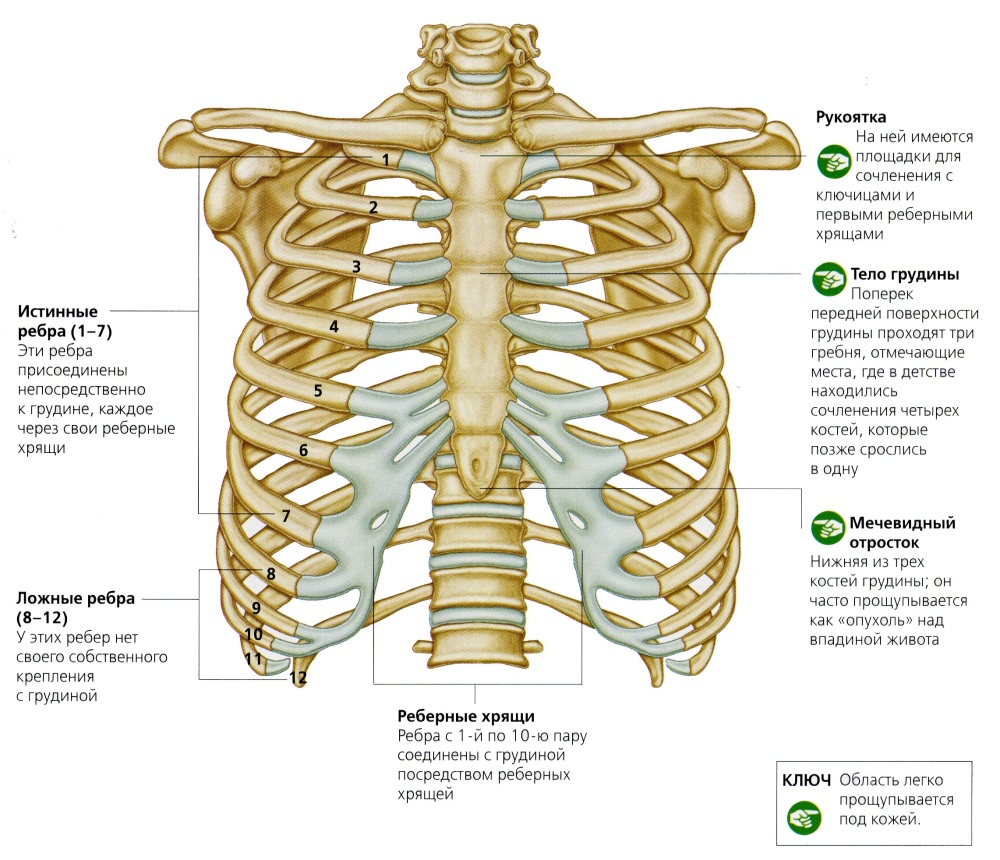
Какие врожденные патологии встречаются:
- Воронкообразная ГК – выглядит как внутреннее вдавливание грудины и ребер, что напоминает воронку внутрь. Затрагивает срединную часть и мечевидный отросток.
- Килевидная ГК – грудина выпячивается вместе с ребрами и напоминает киль.
Эти виды деформаций представляют собой не только косметический дефект, но и физиологические нарушения, которые вызывают функциональные повреждения жизненноважных внутренних органов.
Какие заболевания вызывают приобретенную деформацию грудной клетки человека:
- Рахит – патология, развивающаяся в детском возрасте. Первопричина – недостаточное поступление витамина Д в организм. В период пубертата детский организм стремительно растет, в особенности прогрессирует в росте костная ткань. Если организму не хватает важных питательных веществ, возникает деформирующее нарушение скелета.
- Костный туберкулез. Если больной заражен палочкой Коха, то этот возбудитель может поразить также костную ткань.
 Без своевременного лечения происходит деформация.
Без своевременного лечения происходит деформация. - Различные поражения дыхательных органов, которые вызывают эмфизематозные изменения, что придает вид бочкообразной ГК.
- Сирингомиелия. Эта патология связана с появлением лишнего пространства в спинном мозге. Обычно заболевание протекает хронически.
- Сколиоз. Наиболее актуально при развитии тяжелого течения.
Мнение редакции
Грудина человека – это мощное скелетное строение, состоящее из ребер, креплений в виде суставов, части позвоночника и мышечного корсета. ГК предназначена для защиты жизненноважных внутренних органов. Чтобы предупредить деформацию, важно придерживаться правильной осанки и своевременно обращаться к врачу при появлении признаков ухудшений.
Перелом ребер — ПроМедицина Уфа
 Переломы ребер сопровождаются болью в груди и приводят к ограничению подвижности грудной клетки, по этой причине дыхание становиться более поверхностным, что может вызвать нарушение легочной вентиляции. Множественные переломы ребер могут сопровождаться повреждением органов грудной клетки и представлять опасность для жизни пациента. Диагноз перелома ребер выставляется на основании данных рентгенографии, при необходимости проводится УЗИ плевральной полости и ее пункция.
Переломы ребер сопровождаются болью в груди и приводят к ограничению подвижности грудной клетки, по этой причине дыхание становиться более поверхностным, что может вызвать нарушение легочной вентиляции. Множественные переломы ребер могут сопровождаться повреждением органов грудной клетки и представлять опасность для жизни пациента. Диагноз перелома ребер выставляется на основании данных рентгенографии, при необходимости проводится УЗИ плевральной полости и ее пункция.Причины
Спровоцировать перелом может любое воздействие, в качестве такового может выступать прямой удар, направленный в область ребер или падение, помимо этого возможной причиной может стать чрезмерное сдавливание области грудной клетки. Наиболее частым вариантом перелома становится перелом в рамках области наибольшего сгиба, то есть, вдоль боковых поверхностей грудной клетки.
Патологические переломы ребер могут также возникать при наличии следующих сопутствующих недугов:
- Ревматоидный артрит.
 Ревматоидный артрит является распространенным заболеванием соединительной ткани, при котором страдают внутренние органы, кости и суставы. Переломы ребер являются наиболее распростран
Ревматоидный артрит является распространенным заболеванием соединительной ткани, при котором страдают внутренние органы, кости и суставы. Переломы ребер являются наиболее распростран - Метастазы злокачественных опухолей в костях. Большинство злокачественных опухолей способны давать метастазы – формировать опухолевый очаг в отдалении от первоначальной локализации патологического процесса вследствие миграции раковых клеток с током крови или лимфы. Метастазирование в кости грудной клетки может происходить при развитии рака простаты, рака груди, почек и некоторых других органов. В метастатическом очаге нарушается структура и функция кости, происходит замещение нормальной ткани на патологическую. Это приводит к тому, что кость значительно ослабевает и теряет свою устойчивость к воздействию внешних стимулов.
- Первичные опухоли костной ткани или костного мозга. При возникновении рака кости или костного мозга, который содержится в структуре большинства костей, происходит нарушение питания и функционирования кости.

- Остеопороз. Остеопороз представляет собой патологическое состояние, при котором под действием какой-либо причины нарушаются функциональные и структурные свойства костей, которые претерпевают ряд изменений и становятся более хрупкими. В большинстве случаев данная патология связана с нарушением метаболизма кальция, с гормональными расстройствами, а также с генетическими аномалиями. Остеопороз зачастую развивается в старческом возрасте, тем самым представляет одну из форм физиологического старения костей.
- Врожденное или приобретенное отсутствие грудины. Для нормального функционирования грудной клетки необходима ее анатомическая целостность. При отсутствии грудины – элемента, который скрепляет передние концы ребер, грудная клетка становится гораздо менее устойчивой к механическому воздействию. Грудина может отсутствовать вследствие врожденных аномалий либо после некоторых хирургических вмешательств.
- Генетические аномалии развития скелета.
 Некоторые генетические аномалии сопровождаются неполноценным развитием структур скелета, что приводит к тому, что кости становятся более хрупкими и ломаются даже под воздействием относительно небольшой силы.
Некоторые генетические аномалии сопровождаются неполноценным развитием структур скелета, что приводит к тому, что кости становятся более хрупкими и ломаются даже под воздействием относительно небольшой силы.
Классификация переломов ребер
Воздействия на ребра человека подразделяются на непрямые и прямые. При непрямом воздействии сдавливается грудная клетка, поэтому ребра ломаются по обе стороны от места сжатия. Как правило, ломается сразу несколько ребер. В случае прямого воздействия обломки ребра могут повредить различные внутренние органы, легкое, когда ребра прогибаются внутрь.
Бывают двусторонние переломы, вследствие которых грудная клетка теряет необходимую устойчивость, а также происходит опасное нарушение вентиляции легких. Также случаются так называемые окончатые переломы, т.е. переломы в двух местах с одной стороны. Чаще всего переломы ребер встречаются у людей старше 40 лет. Это связано с изменениями костной ткани, которые происходят в организме человека в силу возраста.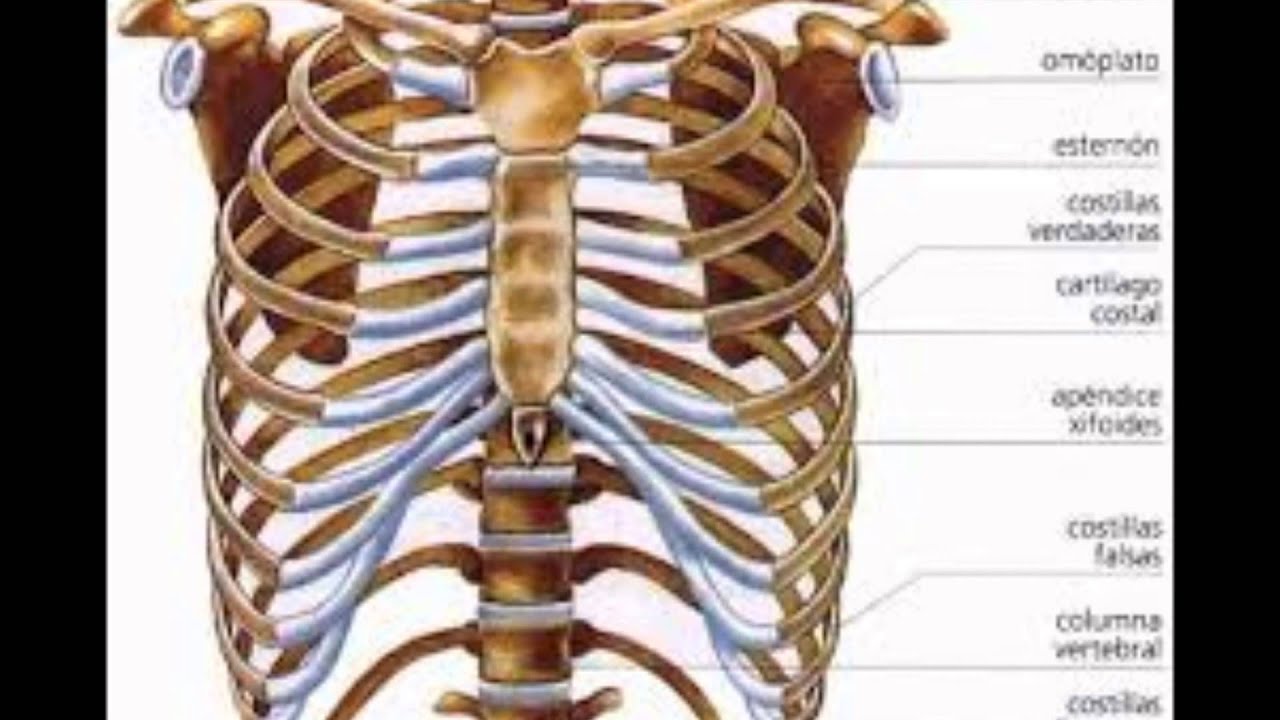 В детстве переломы ребер случаются чрезвычайно редко, поскольку детская грудная клетка обладает большой эластичностью.
В детстве переломы ребер случаются чрезвычайно редко, поскольку детская грудная клетка обладает большой эластичностью.
Также существует следующее разделение переломов ребра: трещина ребра, перелом костной ткани (так называемый поднадкостничный перелом) и полный перелом ребра. Последний чаще всего происходит на месте изгиба ребер. Для всех этих случаев характерны одни и те же симптомы перелома.
Симптомы
Симптомы, которые сопровождают перелом бедер:
- Боль — она возникает в области перелома, усиливается при движениях, вдохе и выдохе, кашле. Уменьшение болевых ощущений возможно в покое и в положении сидя.
- Поверхностное дыхание и отставание в дыхании той половины грудной клетки, где имеется травма.
- Отек тканей в области повреждения.
- Гематома в месте перелома — актуальна при травматическом переломе, явившемся результатом прямого механического воздействия.
- Звук трущихся костей или хруст во время травмирования- актуально для переломов с большим количеством отломков, либо для множественных переломов одного ребра без смещения отдельных частей поврежденной кости.

При множественных и осложненных переломах могут быть следующие признаки:
- Подкожная эмфизема – при повреждении легкого воздух может постепенно попадать под кожу.
- Кровохарканье – при кашле выделяется кровь из дыхательных путей. Этот симптом указывает на повреждение тканей легкого.
Диагностика
Для диагностики перелома ребер используются следующие методы обследования:
Клиническое обследование. При клиническом обследовании врач осматривает, выслушивает и выстукивает грудную клетку. С помощью этого может быть выявлена степень повреждения легких и сердца, могут быть выявлены скопления крови или воздуха в плевральной полости.
Рентген грудной клетки. Простая обзорная рентгенограмма грудной полости в переднезадней проекции позволяет в большинстве случаев выявить локализацию и количество переломов, распознать скопление крови и воздуха в одном из плевральных мешков. Рентген также позволяет выявлять признаки пневмонии, повреждения сердца и крупных кровеносных сосудов.
Рентген также позволяет выявлять признаки пневмонии, повреждения сердца и крупных кровеносных сосудов.
Компьютерная томография. Компьютерная томография является методом обследования, который основан на использовании рентгеновских лучей, но который является более чувствительным. Позволяет детально обследовать поврежденные ребра и выявить даже незначительные изменения в структуре легких, сердца, кровеносных сосудов.
Ультразвуковое обследование грудной клетки. Ультразвуковое исследование грудной клетки применяется для диагностирования перелома ребер у детей, а также для выявления скоплений крови в полости плевры.
По мере необходимости, в зависимости от конкретной клинической ситуации, данные методы обследования могут быть дополнены другими, более специфичными и чувствительными (МРТ, ангиография и пр.).
Лечение
Множественные двусторонние и двустворчатые окончатые переломы требуют хирургического вмешательства (остеосинтез при помощи специальных металлических скоб) или вытяжения отделенного от грудной клетки сегмента.
Неотложная помощь при гемотораксе и пневмотораксе заключается в пункции грудной клетки и аспирации крови или воздуха. Такие пациенты нуждаются в специализированном лечении в соответствующем отделении.
Изолированные неосложненные переломы одного-двух ребер, как правило, не требуют госпитализации, и лечатся амбулаторно.
Даже единичный изолированный перелом ребра сопровождается выраженным болевым синдромом, поэтому первая помощь включает обезболивание путем новокаиновой блокады соответствующего межреберного нерва. При возобновлении болевого синдрома блокада может быть повторена два-три раза. Адекватная анестезия способствует увеличению экскурсии грудной клетки при дыхании, расправлению легкого на пораженной стороне и отхаркиванию скопившегося в бронхах секрета. Таким образом, обезболивание при переломе ребра не только улучшает общее состояние пациента, но и является достойной профилактикой посттравматической гипостатической пневмонии.
Как правило, неосложненные переломы одного-двух ребер хорошо срастаются, и не требуют каких-либо специальных манипуляций.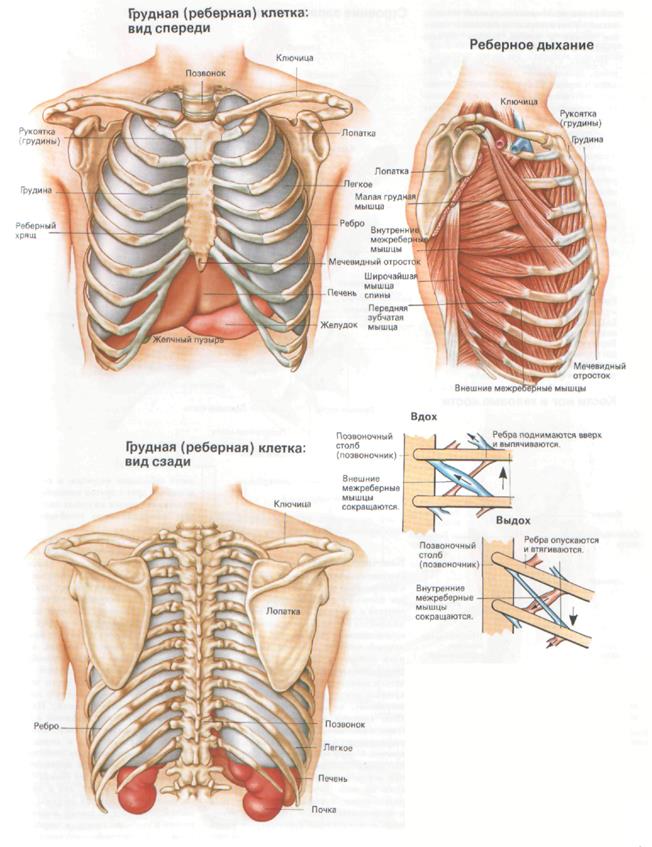 Пострадавшим рекомендован щадящий режим, дыхательная гимнастика, отхаркивающие средства для профилактики гипостатической пневмонии.
Пострадавшим рекомендован щадящий режим, дыхательная гимнастика, отхаркивающие средства для профилактики гипостатической пневмонии.
Поскольку при переломе ребер преобладает диафрагмальное дыхание, следует избегать повышения внутрибрюшного давления. Рекомендовано дробное полноценное питание, рацион не должен содержать продуктов, вызывающих метеоризм.
Почему болит левый бок под ребрами
Тупая, острая, ноющая или колющая боль с левой стороны в нижней части живота обычно тревожит и настораживает человека. Действительно, в этой области расположено множество жизненно важных органов, и неприятные ощущения могут свидетельствовать о самых разных заболеваниях и состояниях — в том числе и потенциально опасных для жизни, требующих немедленной госпитализации.
Боль в левом боку под ребрами служит признаком заболеваний, травматического повреждения, расстройств костно-мышечного аппарата, поражения мягких тканей, а также некоторых вирусных инфекций. Особенности клиники, диагностическая программа и тактика лечения зависят от причины возникновения боли.
Самые распространенные причины боли в левом боку
Причины болезненных ощущений и дискомфорта в левом боку — огромное множество и далеко не всегда, это серьезные патологии или болезни. Ниже, мы расскажем про самые распространенные причины появления боли:
- Повышенное газообразование. Когда пища, которую мы съели и переварили в желудке, поступает в тонкий кишечник, за её расщепление берутся бактерии. В процессе работы они выделяют углекислый и другие газы. Если газов в кишечнике слишком много, давление повышается. Участки кишки расширяются, давят на расположенные вокруг неё нервные окончания. Это вызывает вздутие живота и боль.
- Запор. Отсутствие стула может вызвать дискомфорт, а иногда и боль в кишечнике. Причина обычно в недостатке клетчатки или жидкости.
- Чрезмерная физическая нагрузка. Наверняка всем знакомо чувство “колит в левом боку”, особенно после бега или повышенной активности. Это происходит, из-за повышенного кровотока, который увеличивает селезенку в размерах, а она в свою очередь давит на внешнюю оболочку, в которой имеются нервные окончания.

- Боли в мышцах. Может, выполняли активные скручивания на тренировке и перестарались. Может, посидели на сквозняке. А может, у вас плохая осанка, стресс или аутоиммунное заболевание. У миалгии, то есть у мышечной боли, десятки причин.
- Механическое повреждение, ушиб или травма.
- Месячные. Во время менструаций или перед ними может болеть низ живота. В том числе в левой его части, порой отдавая в спину.
- Эндометриоз или киста яичника. Эти заболевания можно распознать по тянущим болям в тазовой области — как слева, так и справа. Ощущения похожи на менструальные боли, но могут появляться в любое время. Месячные же при таких нарушениях удлиняются и становятся более болезненными.
- Внематочная беременность. О внематочной беременности говорят, когда оплодотворённая яйцеклетка прикрепляется не к матке, а к маточной трубе, шейке матки, яичнику или другому месту в брюшной полости. Рано или поздно растущий эмбрион разрывает орган, к которому прикрепился. Это может привести к тяжёлому кровотечению и перитониту, в том числе с летальным исходом.

- Воспаление слизистой оболочки кишечника. Возможных причин воспаления много. Также, воспалительные заболевания кишечника могут привести к: тошноте, поносу, запору и повышением температуры.
- Разнообразные болезни почек. Наличие камней или воспалительных процессов может отдавать болевыми импульсами в левую часть поясницы, периодически ослабевая или усиливаясь.
- Пневмония — это воспаление лёгких, а плеврит — воспаление мембраны, которая окружает лёгкие. Чаще всего эти заболевания вызваны бактериями или вирусами. Распознать поражения лёгких несложно: острая боль в груди появляется при глубоком дыхании или кашле. Дополнительные симптомы: повышение температуры, слабость, озноб, сложности с тем, чтобы вдохнуть.
- Аппендицит. В первую очередь, при наличии аппендицита Вы почувствуете острую боль в правом боку, которая может ощущаться и в левом подреберье.
- Болезни сердца. Резкая или тупая и ноющая боли — могут отдавать в левое подреберье и являться причиной дискомфорта.
 Данные симптомы могут быть показателями наличия серьезных болезней.
Данные симптомы могут быть показателями наличия серьезных болезней. - Развитие рака. К сожалению, злокачественные новообразования в поджелудочной или кишечнике практически не имеют симптомов на ранних стадиях и могут быть замечены только по незначительному дискомфорту.
Не пропустите первые признаки пневмонии
Пневмония или воспаление легких – это заболевание легких преимущественно инфекционного происхождения с поражением концевых участков легких – альвеол и нарушением газообмена на их уровне. Альвеолы заполняются жидкостью или гнойным материалом, вызывая кашель с мокротой, реже кровохарканье, жар, озноб и затрудненное дыхание. Пневмонию могут вызывать различные микроорганизмы, включая бактерии, вирусы и грибы.
Пневмония может варьировать от легкой до угрожающей жизни, наиболее опасное для младенцев и детей младшего возраста, людей старше 65 лет и людей с ослабленной иммунной системой.
Симптомы пневмонии
Признаки и симптомы пневмонии варьируются от легких до тяжелых, в зависимости от таких факторов, как тип микроба, вызывающего инфекцию, возраст и общее состояние здоровья. Легкие признаки и симптомы часто похожи на симптомы простуды или гриппа, но они длятся дольше.
Признаки и симптомы пневмонии могут включать в себя:
- Боль в груди, когда вы дышите или кашляете
- Кашель с мокротой
- Сбивчивое дыхание (одышка) при меньшей нагрузке, разговоре, в покое
- Усталость
- Температура тела ниже нормальной (у взрослых старше 65 лет и людей со слабой иммунной системой)
- Изменение настроения, аппетита, физической активности у пожилых (в сочетании с другими факторами)
- Тошнота, рвота или диарея (в редких случаях)
У новорожденных и младенцев может не быть никаких признаков инфекции. Может быть рвота, лихорадка и кашель, беспокойство, усталость и отсутствие энергии, а также проблемы с дыханием и приемом пищи.
Когда обратиться к врачу
Обратитесь к врачу, если у вас проблемы с дыханием, боль в груди, постоянная лихорадка (38.5 C) или выше, кашель, особенно если вы кашляете с мокротой.
Важно, чтобы обращались к врачу люди из групп риска:
- Взрослые старше 65 лет
- Дети младше 2 лет с признаками и симптомами
- Больные с экзогенной интоксикацией (алкоголь, наркотики)
- Люди с плохим и удовлетврительным состоянием здоровья или ослабленной иммунной системой
- Пациенты с хроническими заболеваниями, особенно в стадии декомпенсации (обструктивный бронхит, сердечная недостаточность, сахарный диабет, цирроз печени)
- Люди, получающие химиотерапию или лекарства, которые подавляют иммунную систему
- Длительно лежащие в постели
Для некоторых пожилых людей и людей с сердечной недостаточностью или хроническими заболеваниями легких пневмония может быстро стать опасным для жизни состоянием.
Причины пневмонии
Пневмонию могут вызвать многие микроорганизмы. Наиболее распространенными являются бактерии и вирусы в воздухе, которым мы дышим, особенно в воздухе помещений. иммунитет человека обычно предотвращает заражение этими микроорганизмами легких. Но иногда эти микробы могут подавить иммунную систему, даже если здоровье в целом хорошее.
Пневмония классифицируется в соответствии с типами микроорганизмов, которые ее вызывают и места возникновения инфекции.
Внебольничная пневмония
Внебольничная пневмония является наиболее распространенным типом пневмонии. Это происходит за пределами больниц или других медицинских учреждений. Это может быть вызвано:
Бактерии: Наиболее распространенной причиной бактериальной пневмонии является пневмококк (лат. Streptococcus pneumoniae). Этот тип пневмонии может возникнуть сам по себе или после того, как вы простудились или заболели гриппом. Может затронуть одну часть (долю) легкого.
Бактериоподобные организмы. Mycoplasma pneumoniae также может вызывать пневмонию. Обычно он вызывает более легкие симптомы, чем другие виды пневмонии. Ходячая пневмония – это неофициальное название для данного типа пневмонии, которая обычно недостаточно серьезна, чтобы требовать постельного режима.
Грибы или плесень: Этот тип пневмонии чаще всего встречается у людей с хроническими проблемами со здоровьем или ослабленной иммунной системой, а также у людей, которые вдыхали большие дозы организмов. Грибки, вызывающие его, могут быть обнаружены в почве или птичьем помете и варьируются в зависимости от географического положения.
Вирусы. Некоторые вирусы, вирус гриппа, герпес-вирусы, аденовирусы вызывающие простуду, могут также вызывать пневмонию. Вирусы являются наиболее распространенной причиной пневмонии у детей младше 5 лет. Вирусная пневмония обычно легкая. Но в некоторых случаях это может стать очень серьезным.
Внутрибольничная пневмония
Некоторые люди заболевают воспалением легких во время пребывания в больнице из-за другой болезни. Больничная пневмония может быть серьезной, потому что бактерии, вызывающие ее, могут быть более устойчивыми к антибиотикам и потому, что люди, которые ее получают, уже больны и ослаблены. Люди, которые находятся на дыхательных аппаратах (ИВЛ), часто используемых в отделениях интенсивной терапии, подвержены более высокому риску этого типа пневмонии.
Пневмония, связанная с медицинским вмешательством
Это бактериальная инфекция, которая встречается у людей, которые находятся в учреждениях длительного ухода или получают лечение в амбулаторных условиях, включая центры диализа почек. Как и внутрибольничная пневмония, может быть вызвана бактериями, которые более устойчивы к антибиотикам.
Аспирационная пневмония
Аспирационная пневмония возникает, когда пациент вдыхает пищу, питье, рвоту или слюну в легкие. Аспирация более вероятна, если что-то нарушает нормальные рвотный или кашлевый рефлексы, например, повреждение мозга, чрезмерное употребление алкоголя или наркотиков.
Факторы риска
Пневмония может повлиять на любого. Но в двух возрастных группах риск повышен:
- Дети 2 лет или младше
- Люди в возрасте 65 лет и старше
Другие факторы риска включают в себя:
- Нахождение в стационаре: повышается риск развития пневмонии, особенно в отделениях интенсивной терапии больниц, особенно при искусственной вентиляции лёгких.
- Хроническое заболевание. Риски заболеть пневмонией повышаются при бронхиальной астме, хронической обструктивной болезни легких (ХОБЛ) или хронических заболеваних сердца, сахарном диабете, циррозе печени.
- Курение. Курение нарушает естественную защиту организма от бактерий и вирусов.
- Ослабленная или подавленная иммунная система. Люди с ВИЧ/СПИДом, перенесшие пересадку органов, болеющие туберкулёзом получающие химиотерапию или длительно принимающие стероиды.
Осложнения при пневмонии
Даже при лечении некоторые люди с пневмонией, особенно в группах высокого риска, могут испытывать осложнения, в том числе:
- Бактерии в кровотоке (бактериемия). Бактерии, попадающие в кровь из легких, могут распространить инфекцию на другие органы, что может стать причиной нарушения функции этих органов и дальнейшего прогрессирования заболевания.
- Затрудненное дыхание (одышка). При тяжёлых пневмониях, особенно на фоне хронических заболеваний легких, возникают проблемы с получением достаточного количества кислорода. Может потребоваться госпитализация и использование дыхательного аппарата (ИВЛ) на время лечения.
- Накопление жидкости вокруг легких (плевральный выпот). Пневмония может вызвать накопление жидкости в тонком пространстве между слоями ткани, которые выстилают легкие и грудную полость (плевру).
- Абсцесс легкого. Абсцесс возникает, если в легких образуется гной. Абсцесс обычно лечится антибиотиками. Иногда для удаления гноя требуется операция или дренаж с длинной иглой или трубкой, помещенной в абсцесс.
При подозрение на пневмонию обязательно обращение к врачу!
Не своевременное обращение, самолечение приводят к поздней диагностике, антибиотикорезистентности, различным осложнениям и даже летальному исходу.
Сколько ребер у человека — у мужчины, у женщины
Особенности строения костей грудной клетки человека
Для начала давайте уточним, где находится грудная клетка человека. Эта часть скелета начинается от ключиц и заканчивается чуть ниже легких. Непосредственно ключицы в состав грудной клетки не входят.
Грудная клетка образована из четырех частей: это передняя, задняя и две боковые стороны. Также в ней существует два отверстия: верхнее и нижнее. Передняя стенка грудной клетки состоит из грудины и хрящей, задняя – из 12 позвонков и ребер, а две стороны каркаса образованы из 12 пар ребер.
Справка. Грудина – это грудная кость, которая находится в центре передней части груди человека. Она хрящами соединена с 7 парами реберных пластин.
Мужская грудина плоская и широкая, женская – более длинная и узкая. Грудина и пластины подвижно соединены, за счет чего легкие свободно расширяются.
Какие органы находятся справа у человека
Нередко можно услышать, как кто-то говорит, держась за правый бок: «Ох, наверное, это печень заболела». Такое утверждение нечасто оказывается истинным, так как именно печень болеть не может: в этом органе нет нервных окончаний. Однако она окружена глиссоновой капсулой. При увеличении печени в результате болезненных процессов, в ней происходящих, она оказывает давление на капсулу, что вызывает боль. Существует также еще немало других органов сбоку справа, и каждый из них может выдавать болезненную симптоматику.
Давайте рассмотрим правое подреберье – что находится в этом месте:
- Правая секция диафрагмы
- Верхние отделы кишечника
Все эти органы располагаются сбоку спереди. Дискомфорт, тупую и острую, колющую и опоясывающую боль в правом подреберье спереди может выдать каждый из них. Но даже и это не исчерпывающий список.
Отдавать вправо могут боли при:
- Переломах ребра
- Гастрите и язве желудка
- Воспалительных процессах, происходящих в кишечнике
- Остеохондрозе
- Межреберной невралгии
- Аппендиците
- Правосторонней пневмонии или плеврите
- Разного рода онкологических процессах
Поговорим про печень
Важно знать, в каком месте у человека находится печень, хоть она и не может стать источником боли. Увеличиваясь из-за патологических процессов, в ней происходящих, печень может оказывать давление и на соседние органы, вызывая ощутимое чувство дискомфорта. Если в молодости еще простительно задуматься, печень находится слева или справа, то в более старшем возрасте она сама даст о себе знать чувством тяжести после тяжелой или жирной пищи.
Еще несколько признаков, что именно печень стала виновницей проблем:
- Сухость и зуд кожи, особенно ладоней
- Пожелтение кожных покровов, роговицы глаз, слизистой во рту
При появлении подобной симптоматики можно не раздумывать, где находится печенка, а смело брать талончик к гепатологу или, в крайнем случае, к гастроэнтерологу.
Болезни печени обычно отдают прямо под ребра. Однако на нижней поверхности органа находятся так называемые ворота. В воротах печени находятся печеночная артерия, воротная вена, общий печеночный проток, лимфоузлы и лимфососуды. Здесь также могут возникнуть проблемы – тромбозы, кисты, воспаления лимфоузлов. Все эти патологии легко выявляются на УЗИ.
Может ли болеть аппендикс под ребрами
Все знают, в какой стороне находится аппендицит у человека, и начинают о нем вспоминать, если локализация болей расположена глубоко внизу справа живота или вокруг пупка. Однако не все так просто. При развитии болевых ощущений они вполне могут отдавать и в область печени. Кроме этого, у 17% людей аппендикс может быть расположен нетипично. Если отросток слепой кишки завернут вверх, то боль будет отдавать именно под правым ребром спереди.
Проблемы с желчным пузырем
Холецистит – самая частая патология желчного пузыря. Воспаление желчного пузыря встречается и у детей, и у взрослых. Для него характерны: длительная боль после приема жирной пищи, тошнота, повышение температуры. Холецистит, пожалуй, самая частая причина возникновения болевых ощущений в этой области. В процессе развития болезни в желчном могут образоваться камни, затрудняющие выход желчи. При дальнейшем развитии желчекаменной болезни болезненность в этой области будет возрастать, а боль может начать иррадиировать в верхнюю часть живота и в грудину.
Корень проблем в поджелудочной
Воспаление поджелудочной железы носит название панкреатит. Частота встречаемости панкреатита у детей составляет 9-12 случаев на 100 000, а у взрослых – до 50 случаев на 100 000 человек. Панкреатит – болезнь неправильного питания. Увлечение фастфудом, жирной пищей, сладостями может вызвать его развитие. Быстро развивается заболевание и у злоупотребляющих спиртными напитками. Боль при панкреатите может возникнуть в правом подреберье или справа на уровне талии, перекинуться в середину живота, локализоваться слева от пупка и даже выстрелить под лопаткой.
Может ли болеть диафрагма
Размышляя о том, какой орган находится под правым ребром, мало кто вспомнит о диафрагме. А между тем это очень важный орган, стимулирующий процесс дыхания. Диафрагма может болеть в силу физиологических причин при беременности, в ней может образоваться грыжа, начаться абсцесс. Диафрагмальные боли могут быть схожими с гастроэнтерологическими. Болезни диафрагмы проявляются тяжестью в районе эпигастрия , под ребрами. Симптомы могут возрастать после приема пищи и усугубляться рвотой. Кроме этого, утяжеляется дыхание, нарушается сердечный ритм, в лежачем положении проявляется одышка.
Мышцы в строении грудной клетки
Кроме костного каркаса, важную роль в образовании грудной полости играют мышечные ткани. Это немаловажно для правильной работы дыхательной системы. Также они прикрывают кости и, заслоняя промежутки, превращают грудную клетку в единую систему.
Справка. Мышцы делятся на разные группы в зависимости от местоположения.
Структура, отделяющая грудную часть от полости живота, называется диафрагмой. Она имеет форму холма. Напрягаясь и расслабляясь, она влияет на давление внутри грудной клетки и способствует правильной работе легких.
Вторая группа – это межреберные мышцы. Они принимают участие в дыхании, служат соединительным элементом. Состоят из двух слоев с различным направлением, которые сужаются или расширяются при дыхании.
Некоторые мышцы плечевой области закрепляются на ребрах и отвечают за их движение. Они не задействованы в обычной жизни, а включаются в работу только в период сильного физического или эмоционального стресса, во время учащенного дыхания.
Брюшная полость
В брюшной полости размещены следующие органы:
- Желудок,
- Поджелудочная железа,
- Печень,
- Желчный пузырь,
- Селезенка,
- Кишечник,
- Почки,
- Надпочечники.
Желудок
Расположение желудка находится слева под диафрагмой. Орган имеет мешкообразную форму. Его строение легко позволяет менять размер, ведь наполненность органа постоянно меняется. Желудок накапливает пищу и производит ее первоначальное переваривание. Справиться с задачей ему помогает желудочный сок.
Анатомия ребра
Форма грудины мужчины и женщины различается, а вот количество ребер в норме одинаково для человека любого пола. Но давайте уточним, сколько ребер у ребенка.
Изначально у эмбриона закладывается 29 пар, с ростом плода только 12 из них формируют грудной каркас, а остальные в процессе формирования скелета исчезают. Поэтому на их количество возраст и пол здорового человека не влияют.
Справка. Ребра представляют собой костно-хрящевые пластинки толщиной около 5 мм.
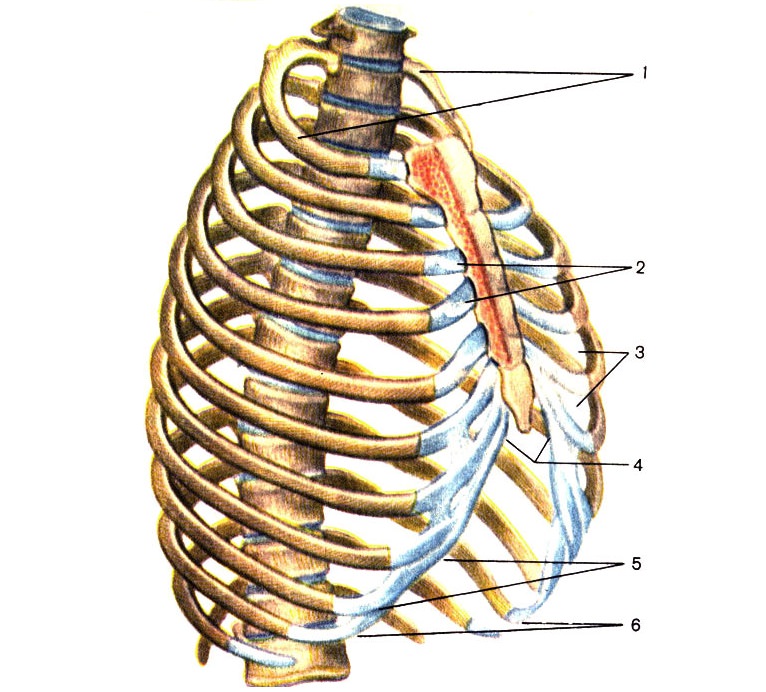
Кости соединены с позвоночником. Первые 7 пар ребер спереди прикреплены к грудине подвижной хрящевой тканью. Именно эти 7 пар костных пластинок называются истинными ребрами.
Пластины 8, 9 и 10 пар спереди прикреплены к предыдущим – их называют ложными. Последние две пары присоединены только к позвоночнику – эти нижние ребра называются свободными.
Симптомы патологии
Симптомом плавающих ребер бывает периодическая боль в грудине, преимущественно острого характераПлавающие ребра указывают на развитие синдрома Титце. Болезнь не имеет выраженной клинической картины, поэтому диагностировать патологию в большинстве случаев довольно проблематично. Характерная особенность недуга – продолжительное течение с периодами ремиссий и обострений.
Плавающие ребра отличаются доброкачественным характером. Болезнь в стадии обострения не требует медикаментозного лечения, проходит самостоятельно.
Клиническая картина синдрома скользящего ребра:
- болезненные ощущения в передней части грудины, преимущественно боли носят острый характер, но порой встречаются ноющие;
- при движении пораженной области хрящевой ткани появляется крепитация;
- боли усиливаются при попытках сделать глубокий вдох и резких движениях;
- в области воспаления наблюдается припухлость и отечность мягких тканей;
- боли усиливаются при механическом воздействии на пораженную область.
У многих пациентов при синдроме Титце повышается температура
У многих пациентов дополнительно проявляется и следующая симптоматика:
- покраснение кожных покровов в месте расположения реберного хряща;
- чувство страха, раздражительность и беспокойство;
- повышение температуры тела;
- нарушение сна, чаще всего беспокоит бессонница;
- полное или частичное отсутствие аппетита;
- развитие одышки.
Болезнь в стадии обострения, как правило, пребывает от нескольких часов до нескольких дней. При активном прогрессировании патологии человеку становится трудно лежать на боку, делать любые движения конечностями и туловищем. Боли усиливаются при смехе, чихании и кашле.
Функции ребер и грудной клетки
Ребра образуют грудную клетку, которая выполняет задачу щита для внутренних органов. Под ее защитой находятся легкие, сердце, кровеносные артерии, пищевод, трахея, вилочковая железа.
Кроме защиты, она удерживает внутренние органы в необходимом положении, что является залогом их правильного функционирования. Еще одна функция: благодаря способности ритмично расширяться и сокращаться, она помогает осуществлять дыхательные движения, а также участвует в двигательном процессе.
Правильно считаем ребра человека
Бывает, что нам нужно как-то охарактеризовать место в районе грудной клетки, например, чтобы описать локализацию боли. Давайте разберемся, как посчитать ребра, чтобы сделать это максимально точно.
Классификация и нумерация костных пластин (ребер) всегда начинается сверху. То есть сначала нужно найти первое, а потом уже от него досчитать до интересующего места. Но отыскать его не так просто, чаще всего за него принимают ключицу. Чтобы вам было проще это представить, обратите внимание на схему расположения ребер.
Возрастные изменения
Если проанализировать возрастные изменения разных поколений людей, то очевидно, что у младенцев сагиттальный размер грудной клетки больше фронтального. Другими словами, в младенчестве кости грудины занимают горизонтальное положение, а с возрастом практически вертикальное.
С возрастом часто наблюдаются различные патологии грудного отдела позвоночника, которые приводят к деформации каркаса. В таком случае поможет профилактика. Основное правило заключается в соблюдении здорового образа жизни. Сюда относят ежедневную зарядку, отдых, правильное и регулярное питание и, конечно, исключение всех пагубных привычек. Во всем мире врачи утверждают, что именно физкультура помогает людям наладить обменные процессы в их организме и удерживать все мышцы в тонусе.
Может пригодиться:
- Тазобедренный сустав: анатомия человека
- Строение коленного сустава
- Смещение первого шейного позвонка атланта
- Лодыжка человека
- Оболочки, пространства и корешки спинного мозга
Органы грудной клетки здорового человека в рентгеновском изображении | Саламов Р.Ф., Семенова Н.А.
Теневая картина органов грудной клетки представляет собой плоскостное изображение всех органов и тканей, входящих в ее состав. Чтобы правильно расшифровать теневую картину рентгенограммы, необходимо на основе знаний топографической анатомии грудной полости суметь перевести анатомические понятия в скиалогические. Основная трудность заключается в том, что анатомические образования, расположенные на разной глубине грудной клетки, могут изобразиться на снимке рядом или накладываясь друг на друга. Следует учитывать, что на рентгенограмме не удается получить истинных размеров анатомических образований из-за расходящегося хода рентгеновских лучей. Большое значение в правильном истолковании теневого изображения имеют и технические параметры, которые используют при получении каждого конкретного снимка. Поэтому, чтобы во всей полноте изучить теневую картину органов грудной клетки и избежать ошибок при ее расшифровке, лучевой диагност должен учитывать все эти факторы и строго придерживаться алгоритма исследования рентгенограммы:
1) Оценка качества рентгенограммы грудной клетки.
2) Оценка теневой картины органов грудной клетки:
а) изучение мягких тканей;
б) изучение костной системы;
в) изучение диафрагмы и синусов;
г) изучение корней легких;
д) изучение легочных полей;
е) изучение органов средостения.
Оценка качества рентгенограммы
Качество технического исполнения рентгенограммы грудной клетки включает в себя: паспортную часть рентгенограммы, полноту охвата грудной клетки, положение больного во время снимка, контрастность рентгенограммы, жесткость и четкость, наличие артефактов. Все характеристики хорошего качества мы приведем для наиболее часто используемой передней прямой проекции, которая выполняется при ортопозиции пациента, плотно прилегающего передней поверхностью грудной стенки к кассете с пленкой, а рентгеновский луч по отношению к исследуемому направлен сзади наперед.
Паспортная часть рентгенограммы содержит: фамилию, имя, отчество, возраст пациента, дату и место проведения исследования. Полнота охвата грудной клетки включает в себя изображение всей грудной клетки, от верхушек легких до реберно-диафрагмальных синусов.
Положение больного во время снимка должно быть правильным, что оценивается по симметричному расположению грудинно-ключичных сочленений относительно средней линии, проведенной через остистые отростки позвонков. Расстояние между грудинно-ключичными сочленениями и срединной линией, проведенной через остистые отростки позвонков, должно быть одинаковым. В оценку правильности установки больного входит также отсутствие на легочных полях теней лопаток — они должны находиться кнаружи от легочных полей.
Критерием четкости рентгенограммы является одноконтурность изображения передних отрезков видимых на рентгенограмме ребер, поскольку они являются наиболее подвижными органами. Их смещения возможны даже при поверхностном дыхании пациента, что приводит к нечеткости рентгеновского снимка.
Контрастность рентгенограммы определяется ее цветовой гаммой — от белого до черного, т. е. при изучении контрастности снимка следует сравнить изображение органов, дающих максимальную плотность, с органами, почти не задерживающими рентгеновское излучение. Наиболее плотные тени дают органы средостения и печень — их принимают за абсолютное затемнение. Участки легочных полей, проецирующиеся в межреберные промежутки представлены на рентгенограммах просветлениями, так как рентгеновское излучение они почти не задерживают. Разница в цветовом изображении затемнений и просветлении дает представление о контрастности снимка.
Жесткость рентгенограммы зависит от жесткости рентгеновского излучения, т.е. от его проникающей способности или от длины волны. Известно, что рентгеновское излучение обладает меньшей или большей проникающей способностью в зависимости от длины волн. В зависимости от конституции пациента условия съемки должны быть подобраны так, чтобы получился снимок средней жесткости. Критерием оптимальной (средней) жесткости является видимость на рентгенограмме тел 3—4 верхних грудных позвонков; все остальные позвонки могут быть видны в виде единой колонны на фоне органов средостения или сливаться с ним (рис. 1). При недостаточной жесткости, т.е. на мягком снимке, позвоночный столб не дифференцируется. Рентгенограмму следует считать жесткой, если позвоночный столб виден состоящим из тел позвонков, отделенных друг от друга просветлениями межпозвоночных дисков. Мягкие и жесткие рентгенограммы делают по особым показаниям. Стандартными являются снимки средней жесткости, которые обладают таким достоинством, как максимальная контрастность.
Обязательность отсутствия артефактов или изображения посторонних предметов на снимке не требует пояснений. Чтобы достичь этого, необходимо полностью освободить от одежды изучаемую область и проверить, не попали ли в рентгеновские кассеты посторонние предметы.
Если рентгенограмма удовлетворяет всем предъявляемым к ней техническим требованиям, то она как объективный клинический документ подлежит изучению.
Оценка теневой картины органов грудной клетки
Мягкие ткани
Сразу оговоримся, что к “мягким тканям” относят все образования, покрывающие снаружи грудную клетку и дающие на хороших по качеству рентгенограммах теневые изображения, которые могут симулировать патологические процессы. К ним относят грудинно-ключично-сосцевидные мышцы, которые создают симметричные затемнения с четким наружным контуром в медиальных отделах обеих верхушек. Наружная граница грудинно-ключично-сосцевидной мышцы проекционно переходит в четкий контур дубликатуры кожной складки над ключицей, представленной малоинтенсивной тенью шириной не более 0,3 см, расположенной параллельно ключице. Эта полоска обычно отсутствует у лиц с выполненной жировой клетчаткой надключичной ямкой.
Грудные мышцы отображаются в виде симметрично или односторонне расположенных теней средней плотности, треугольной формы, с направленной к головке плечевой кости вершиной и подчеркнутым нижнелатеральным контуром, обычно уходящим за пределы костного остова грудной клетки. Они видны чаще у мужчин в верхнелатеральных отделах легочных полей (рис. 2).
Тени молочных желез занимают нижние отделы легочных полей и в зависимости от размера дают симметрично расположенные тени разной интенсивности (рис. 3). При провисающем типе молочных желез отчетливо видны их нижние выпуклые границы за счет дубликатуры кожной складки. При пуговчатом типе молочных желез, когда отсутствует дубликатура кожи, их тени не имеют четкого нижнего контура. У мужчин молочные железы видны в пожилом возрасте и на рентгенограмме сходны с провисающими молочными железами женщин. Соски молочных желез отображаются с одной или с обеих сторон симметрично в виде крупно- или среднеочаговых теней средней плотности с довольно четкими контурами. Геометрическая форма соска — цилиндр, усеченный конус или сегмент шара. Соски видны чаще у мужчин, поскольку в отличие от женщин во время производства рентгенограмм их небольшие молочные железы не смещаются.
Костная система
При изучении костного остова грудной клетки следует обратить внимание на симметричность обеих ее половин, ребер и межреберных промежутков, вертикальное положение позвоночного столба, остистые отростки которого служат для рентгенолога осью симметрии. Наиболее ясно видны тела первых 3—4 позвонков, чему способствует светлая полоска, отображающая трахею, которая содержит воздух и ослабляет в верхней части плотность тени средостения. На этом же уровне определяются тени поперечных отростков.
Контуры ребер четкие, ровные, за исключением нижних контуров задних отделов. Структура ребер мелкопетлистая, больше выраженная в передних отделах. Полосообразные тени ребер, проецирующиеся на прозрачном легочном фоне, четко определяются в количестве 6—7 пар, видны также боковые и задние отрезки большинства нижних ребер. Передние отрезки ребер стоят значительно ниже задних и направлены изнутри снизу вверх. Места прикрепления ребер к грудине у взрослых людей не видны, так как медиальные участки их передних отделов представлены хрящом, который на рентгенограмме не определяется. Окостенения в хрящевой части ребер обусловливает появление конгломератов неправильной формы или очаговоподобных разновеликих теней во внутренних зонах легочных полей. Раньше всех окостеневает передний отрезок I ребра, что может наблюдаться уже с возраста 16—18 лет. Задние, более плотные концы ребер дают интенсивные тени, которые направлены в продолжение передних концов снаружи внутрь и вверх к соответствующему позвонку. В некоторых случаях из-за суммации теней внутреннего конца заднего отрезка ребра с поперечным отростком позвонка могут образовываться крупные очаговоподобные тени в паравертебральной области и в проекции корней легких.
К анатомическим особенностям следует отнести наличие вилочкообразных (ребра Люшка) и добавочных шейных ребер, которые могут быть расценены как патологические процессы. Ребра Люшка могут располагаться односторонне, симметрично, несимметрично (рис. 4). Раздвоение чаще локализуется в переднем отделе ребра, реже — в заднем и боковом.
Тень ключиц проецируется на верхние участки легочных полей. При правильной установке пациента медиальные концы ключиц симметрично отстоят от тени рукоятки грудины и позвоночника и расположены на уровне третьего межпозвонкового пространства. Костная структура ключиц не везде равномерна. В области медиального отрезка ключицы костные трабекулы могут располагаться более концентрированно ближе к компактному ее веществу, оставляя прозрачным внутреннюю часть ключицы и симулируя полость в легком.
Тень грудины на прямой рентгенограмме может быть видна частично: справа и слева от срединной тени выступают лишь фасетки рукоятки грудины, расположенные несколько ниже внутренних концов ключицы. При неправильной трактовке эти тени могут быть приняты за увеличенные лимфатические узлы средостения.
Диафрагма и синусы
Диафрагма ограничивает снизу легочные поля куполообразной тенью. В своей центральной части она стоит наиболее высоко, к периферии легочных полей тень диафрагмы довольно круто спускается книзу и образует острые реберно-диафрагмальные углы — синусы. В медиальных отделах тень диафрагмы образует с тенью органов средостения кардиодиафрагмальные синусы, которые менее глубоки, чем реберно-диафрагмальные, а острота их углов значительно варьирует, особенно слева — от острого до тупого. Высота стояния диафрагмы изменяется в зависимости от возраста и конституции. У взрослых людей при глубоком вдохе купол диафрагмы расположен справа на уровне переднего отрезка V—VI ребер, слева — на 1 ребро ниже. В положении глубокого вдоха средняя часть купола диафрагмы уплощается. При значительной дыхательной экскурсии, что наблюдается обычно у спортсменов, контур диафрагмы может быть зубчатым, причем зубцы расположены достаточно симметрично и каждый зубец подходит к верхним краям передних концов ребер, что отражает места прикрепления отдельных групп мышц сухожильными волокнами к верхним краям ребер. Правый купол диафрагмы сливается с тенью печени, под левым куполом обычно видно одно или два просветления, отображающие газ в своде желудка и в селезеночном углу толстой кишки.
Корни легких
Корни легких с точки зрения анатомии представляют собой совокупность определенным образом топографически расположенных анатомических элементов: легочной артерии, легочной вены, бронхов, лимфатических сосудов и узлов, нервов, клетчатки, плевры. При этом следует учитывать, что на большом своем протяжении указанные образования лежат экстрапульмонально, а потому на рентгенограмме скрыты плотной тенью средостения. Общепринятое в рентгенологии деление тени корня легкого на верхнюю часть (или головку), среднюю (или тело) и нижнюю (или хвостовую), не воспроизводит анатомических частей корня, но по практическим соображениям сохраняется (рис. 5). Основная роль в тенеобразовании корня легкого принадлежит легочной артерии, в меньшей степени — легочным венам, при обязательном сопровождении их бронхами, вносящими элемент контрастности в изображение корня, а потому “рентгеновский” корень легкого представляет собой совокупность сосудисто-бронхиальных элементов (рис. 6, 7). Остальные анатомические составляющие корня принимают ничтожное участие в его тенеобразовании.
Расположение корней легких с обеих сторон неодинаково, что отражает отсутствие их анатомической симметрии. Так, правый корень представлен лентовидной дугообразно искривленной в верхнем отделе и суживающейся книзу тенью средней плотности с верхней границей на уровне II ребра — II межреберья. Между тенью правого корня и тенью средостения отчетливо определяется просветление, обусловленное промежуточным и нижнедолевым бронхами. Слева тень корня обычно в большей или меньшей степени скрыта тенью сердца, только у 3—5% пациентов левый корень виден полностью. В соответствии с особенностями анатомического положения левой легочной артерии, верхняя граница тени левого корня располагается на одно ребро выше правого.
Тень корня легкого средней плотности, никогда не бывает однородной: она состоит из тяжеобразных, овальных, округлых теней, представляющих собой проекционное наложение на легочную артерию ее собственных разветвлений, а также верхних и нижних зональных и сегментарных легочных вен. В отдельных местах плотность тени корней уменьшается продольной или поперечной проекцией наслаивающихся на них бронхов. Видимость на рентгенограмме указанных анатомических образований определяет структуру корня легкого.
Наружная граница тени корня не представляет собой сплошную ровную линию: от нее в сторону расходится большое количество сосудистых теней, обусловленных разветвлениями легочных артерий и вен. Направление артерий более вертикальное, вены идут преимущественно горизонтально. На отдельных участках контур корня легкого становится менее четким из-за наслоения просветлений от бронхов. Обрезав мысленно сосудистые и бронхиальные разветвления, можно ясно наметить границы компактной части тени корня, которая имеет несколько вогнутое или прямолинейное направление. Нижняя часть корня (хвост) образована местом разветвления легочной артерии и вен. Тени корней, расположенные по обе стороны средостения, тянутся почти до уровня диафрагмы. Ширина корней легких представляет собой ширину главного артериального ствола и в норме равна ширине просвета основного бронха, отделяющего сосудистый ствол от тени средостения. Размер этот не должен превышать 1,5 см.
Легочные поля
На прямой рентгенограмме можно видеть правое и левое легочные поля, которые представляют собой проекцию легких на плоскость рентгеновской пленки. Правое легочное поле короткое и широкое, левое — узкое и длинное за счет особенностей расположения органов средостения и куполов диафрагмы. Окружая органы средостения, легкие как бы окутывают их и потому частично проецируются на срединную тень. Эти части легкого, а также области легкого, прикрытые диафрагмой, на прямой рентгенограмме не видны. Лучше всего их видно в боковых и косых проекциях.
Для удобства легочные поля принято делить на 3 пояса и 3 зоны. Проведенные на уровне нижних краев II и IV ребер горизонтальные линии делят легочное поле на 3 пояса — верхний, средний и нижний. Надключичная область или верхушки легких ни к одному из поясов не относятся. Вертикальные линии, проведенные через точку пересечения ключицы с наружным реберным контуром и через середину отрезка ключицы, проецирующегося на фоне легочного поля, делят легочное поле на 3 зоны — внутреннюю, среднюю и наружную.
Основная характеристика легочных полей — их прозрачность, которая определяется тремя основными факторами: воздухонаполнением, кровенаполнением сосудов, количеством паренхимы легкого. Соотношение этих факторов обусловливает степень прозрачности легочных полей. Очевидно, что прозрачность прямо пропорциональна количеству воздуха, содержащегося в легких, и обратно пропорциональна количеству кровеносных сосудов и легочной ткани на единицу объема.
Помимо внутрилегочных факторов на прозрачность легочных полей влияет и состояние грудной стенки. Так, прозрачность зон и поясов в нормальных условиях неодинакова из-за проеционного наложения на них мягких тканей грудной клетки. Поэтому у мужчин наиболее прозрачны нижние пояса, затем — верхние и наименее прозрачны средние пояса; у женщин — наименее прозрачны нижние пояса из-за наложения теней молочных желез, наиболее прозрачны верхние пояса. Прозрачность зон как у мужчин, так и у женщин убывает от средней к латеральной и внутренней зонам.
Легочные поля имеют хорошо выраженный и сложный легочный рисунок. Анатомическим субстратом легочного рисунка в нормальных условиях являются легочные сосуды — артерии и вены. Роль стенок бронхов и других внутрилегочных элементов в образовании легочного рисунка чрезвычайно мала. В основном легочный рисунок представлен тяжеобразными переплетающими тенями неравномерной интенсивности. Эти тени местами усиливаются от перекреста с другими сосудистыми веточками или ослабляются от перекреста с бронхами, лежащими в продольной и поперечной проекциях. Наряду с тяжеобразными тенями в легочных полях отмечаются округлые и овальные большой плотности теневые образования (поперечные сечения сосудов), рядом с которыми заметны кольцевидные затемнения с просветлениями внутри (просветы бронхов).
В силу уменьшения калибра кровеносных сосудов по направлению к периферии характер легочного рисунка в разных отделах легочного поля неодинаков. Если проследить за его особенностями по горизонтали в соответствии с делением легочного поля на зоны, видно, что легочный рисунок наиболее богат в медиальных зонах, где располагаются крупные сосудистые стволы. В средних зонах он становится беднее вследствие уменьшения калибра кровеносных сосудов. В латеральных зонах прослеживаются лишь отдельные сосудистые веточки. В краевой каемке легочных полей шириной 1—1,5 см легочный рисунок не должен быть виден. По вертикали закономерности образования легочного рисунка те же, что и в зональном направлении. Наиболее густой легочный рисунок отмечается в нижних поясах, где проецируется большое количество конечных разветвлений легочных артерий и вен. В верхних отделах легочный рисунок постепенно становится более бедным, а в области верхушек совсем не прослеживается или едва виден.
Долевое и сегментарное строение легких
На обзорных снимках отображается преимущественно суммированная масса всей легочной ткани. Большинство легочных долей наслаиваются друг на друга за исключением над- и подключичной областей, наружных реберно-диафрагмальных углов, куда соответственно проецируются верхняя и нижняя доли. Поэтому нет никаких опорных пунктов, на основании которых можно точно очертить границы отдельных долей. Однако при уплотнении листков плевры или совпадении направления рентгеновских лучей с ходом междолевых борозд на прямой рентгенограмме можно увидеть изображение добавочной междолевой щели в виде тонкой линии затемнения, горизонтально идущей на уровне III межреберья — IV ребра. Видимость на прямом снимке добавочной междолевой щели позволяет точно определить нижнюю границу верхней и верхнюю границу средней доли.
На боковой рентгенограмме и при тех же условиях отчетливо определяются тонкие тени главной и добавочной междолевой борозд, являющихся анатомическими границами верхней, средней и нижней доли (рис. 8). Чаще на прямых рентгенограммах нормальной грудной клетки проекции легочных долей определяются ориентировочно. При этом необходимо принимать во внимание известные основные топографо-анатомические данные о расположении междолевых границ.
Границы отдельных долей на передней прямой рентгенограмме грудной клетки проецируются следующим образом: известно, что граница правой главной междолевой борозды начинается сзади от уровня II грудного позвонка. Отсюда она идет косо снаружи и вниз в направлении передних отделов ребер и спускается к диафрагме на уровне IV ребра. Верхняя граница левой главной междолевой борозды находится несколько выше правой, спуск ее к диафрагме менее пологий. Добавочная междолевая щель у большинства людей имеется только в правом легком. Начинаясь от главной междолевой борозды на уровне IV ребра, она отделяет верхнюю долю от нижней и имеет горизонтальное направление. Таким образом, правое легочное поле делится на область проекций верхней, средней и нижней долей. Верхняя доля проецируется от верхушки до IV ребра. Здесь ее нижняя граница может определятся в виде очень тонкой горизонтальной линии, ниже которой расположена средняя доля. Средняя доля лежит в передневнутреннем отделе нижней части правой грудной полости. Ее верхняя плоскость граничит с основанием верхней доли, снаружи ее граница проекционно совпадает с направлением переднего конца VI ребра. Таким образом, нижненаружный участок правого легочного поля, расположенный ниже переднего конца VI ребра, занимает боковые отделы только нижней доли. С учетом анатомических особенностей уровня расположения передних концов ребер и тел позвонков изображение всей нижней доли справа проецируется на область легочного поля, начиная от II ребра вплоть до диафрагмы. Таким образом, от II до IV ребра нижняя доля проекционно наслаивается на верхнюю, а выше II ребра в над- и подключичное пространство проецируется только верхняя доля.
Слева проекция верхней доли соответствует сумме проекций верхней и средней долей справа. Нижняя доля слева занимает те же участки легочных полей, что и справа. Таким образом, в левом легочном поле, как и справа, изолированно без суперпозиций в над- и подключичное пространство проецируется верхняя доля, ниже и латеральнее переднего отрезка VI ребра у края грудной стенки — только нижняя доля.
Наиболее постоянными являются главные и правая добавочная междолевые борозды. Однако могут наблюдаться гомологичные междолевые борозды. В этом случае легкое может состоять из большего числа долей. Так, если в легком имеется задняя междолевая борозда, как продолжение кзади добавочной междолевой щели, то верхушка нижней доли правого легкого является самостоятельной задней долей. Слева возможно наличие язычковой доли — гомолога средней доли справа, отделенной от верхней, как и справа, добавочной междолевой щелью. Околосердечная доля образуется за счет медиального отдела нижней доли, обычно справа. Размеры этой доли могут быть различными в зависимости от участка нижней доли, отсеченного косо расположенной добавочной междолевой бороздой.
По механизму образования несколько особняком стоит добавочная доля непарной вены (lobus venae azygos). Ее образование ставится в связь с пороком развития. В процессе онтогенеза v.azygos должна расположиться на верхнем контуре правого главного бронха, обойдя медиально верхушку легкого. При нормальном состоянии эта вена проецируется в виде овальной, довольно плотной тени в месте перехода правого контура трахеи в верхний контур правого главного бронха. Если v.azygos не огибает верхушку легкого, а как бы прорезает ее, увлекая за собой висцеральный и париетальный листки плевры, то образуется глубокая борозда, включающая четыре листка плевры, которая отделяет тот или иной участок верхней доли правого легкого. На рентгенограмме отшнурованная внутренняя часть верхушки легкого ограничена снаружи тонкой гладкой линейной тенью, которая книзу заканчивается каплеобразной тенью (проекцией непарной вены). Добавочная доля непарной вены может иметь различные размеры, прозрачность ее, как правило, снижена.
Каждая доля легкого состоит из определенного числа независимых участков — сегментов легкого. Самостоятельность этих отдельных частей обусловлена наличием определенного бронхососудистого пучка, который ветвится в строго определенном отделе каждой доли. Согласно Международной схеме принято выделять 10 основных легочных сегментов справа и 9 сегментов слева (рис. 9).
Боковая рентгенограмма производится в ортопозиции пациента, плотно прижатого к кассете исследуемой стороной, с поднятыми на голову руками. Снимок делают на высоте вдоха. Хорошего качества рентгенограмма включает в себя достаточную полноту охвата, контрастность, четкость, правильную установку, отсутствие артефактов. Контрастность рентгенограммы устанавливается сравнением плотной тени правого поддиафрагмального пространства со светлым участком легкого, проецирующегося в ретростернальное пространство за рукояткой грудины. Достаточная разница в цветовом изображении затемнений и просветлений свидетельствует о контрастности снимка. Четкость определяется по одноконтурности костных образований. О правильной установке больного свидетельствует строго в профиль расположенная грудина.
Тени мягких тканей на боковом снимке по отдельности не дифференцируются, но они более интенсивны в верхних отделах снимка, куда проецируются массивные мышцы спины, плечевого пояса и шеи. Вследствие этого достаточная прозрачность легочного поля в боковой проекции обычно начинается только от уровня I межреберья, из-за чего верхушка легкого плохо видна.
Из теней костного скелета определяется внутренний конец прилежащей ключицы, которая спускается косо вниз и кпереди, образуя ясно видное грудинно-ключичное сочленение. Ниже внутреннего конца ключицы спереди в профиль располагается грудина, дифференцирующаяся на рукоятку, тело, мечевидный отросток. Тень позвоночника видна не на всем протяжении — раздельно определяются тела II—XI позвонков, на которые наслаивается прозрачное легкое. На задние отделы тел позвонков наслаиваются округлые тени ортоградно идущих поперечных отростков. Тени лопаток видны не полностью — в основном они сливаются с мягкими тканями спины, а наружный край лопаток проецируется на тень позвоночника или перед ним. Тени ребер прилежащей к пленке стороны начинаются от округлых теней осевой проекции поперечных отростков. Вначале лентообразные тени ребер образуют крутые дуги кзади от позвонков, достигают передней стенки грудной клетки, не выходя спереди за изображение грудины. Тени I ребра не видно, поэтому счет ребер ведется от II ребра прилежащей стороны, которая легко определяется по месту его соединения с грудиной — у сочленения ее рукоятки с телом. Сзади, напротив переднего отрезка II ребра лежит тело VI позвонка. Тени ребер противоположной стороны более широкие и проекционно не совпадают с одноименными ребрами прилежащей стороны, которые более узки, структурны, контуры их видны резче. Костные ориентиры используют для определения границы между долями, когда линейные тени междолевых листков плевры на боковых снимках не видны. Так, соединив мысленно тело IV позвонка с передним костодиафрагмальным синусом можно получить проекцию главной междолевой щели. Проведя горизонтальную линию по переднему отрезку IV ребра (от корня легкого перпендикулярно грудине) — проекцию добавочной междолевой щели.
Верхушечный сегмент верхней доли расположен в куполе легочного поля (рис. 9). Сзади к нему прилежит II задний сегмент верхней доли, кпереди и кнаружи — III передний сегмент верхней доли. В средней доле IV сегмент — наружный, расположен в углу между горизонтальной и нижней частью косой междолевой щели. Кпереди от наружного находится V внутренний сегмент.
Верхушку нижней доли занимает сегмент, нижняя граница которого определяется линией, мысленно продолженной кзади от добавочной междолевой щели. Остальные сегменты располагаются в основании нижней доли таким образом, что на боковой рентгенограмме VII сегмент наслаивается на VIII, IX и на Х, занимая по площади разные участки. Так, VII медиально-базальный примыкает к нижней части главной междолевой щели и заходит в передний костодиафрагмальный синус; XI — латерально-базальный, находясь между VIII и X сегментами, частично перекрывает заднебазальный сегмент и заходит в область наружного синуса. Х заднебазальный сегмент вверху граничит с VI сегментом и занимает большой объем заднемедиальных отделов нижней доли.
Слева локализация и число сегментов несколько иные, чем справа. Так, I и III сегменты чаще объединяются в один задневерхушечный из-за общего вентилирующего их бронха. Средней доли слева нет. Ее гомолог — язычковый сегмент, обычно не отделенный от верхней доли междолевой щелью, делится на IV верхний язычковый и V нижний язычковый сегменты, так что на боковой рентгенограмме IV сегмент располагается над V. Кроме того, слева отсутствует VII сегмент.
Органы средостения
Рентгенологическое исследование органов грудной клетки завершает изучение тени органов средостения. Занимая несколько асимметричное положение, сердце большей своей частью располагается в левой половине грудной клетки, формируя на внутренней поверхности легкого вдавления и борозды. Тень сердца по структуре однородна и имеет большую плотность. Положение сердца в зависимости от конституции человека — косое, горизонтальное или вертикальное. Соответствие размеров сердца размерам грудной клетки определяется по сердечно-грудному индексу, который в норме равен 0,5, и по уровню расположения кардиовазального угла.
Таким образом, стандартными проекциями, наиболее часто используемыми в практике для изучения органов грудной клетки, являются передняя прямая, правая и левые боковые, I и II косые проекции. Информация, полученная при их изучении, позволяет получить объективное представление о состоянии органов грудной клетки. Знание нормы — это та основа, на которой строится возможность разграничения здоровья и болезни.
| Приложения к статье |
| Рис. 1. Рентгенограмма органов грудной клетки А. Средней жесткости, видны тени молочных желез. |
| Рис. 1. Рентгенограмма органов грудной клетки Б. Малой жесткости (мягкая). В. Высокой жесткости (жесткая). |
| Рис. 2. Тени больших грудных мышц. |
| Рис. 3. Вариант нормы: справа видна тень провисающей, слева — пуговчатой молочной железы. |
| Рис. 4. Вилочкообразное ребро справа. |
| Рис. 5. На рентгенограмме видны корни легких с обеих сторон. |
| Рис. 6. Ангиограмма легочных артерий. |
| Рис. 7. Прямая бронхограмма. |
| Рис. 8. Боковая рентгенограмма хорошего качества с видимыми междолевыми бороздами. |
| Рис. 9. Схема сегментарного строения легких. |
.
Симптомы ушиба ребер, кистей и других локаций, методы лечения
Ушибы: признаки и лечение. Симптомы ушиба ребер
Среди всех травм ушибы занимают по частоте первое место. Повреждаются при них зачастую только мягкие ткани, кости затрагиваются редко, критических последствий обычно не отмечается. Впрочем, иногда лечение ушибленного колена может затянуться на несколько недель, а травма грудной клетки приведет к серьезным проблемам со здоровьем.
Причины ушиба
Мягкие ткани обычно повреждаются при ударе о твердый предмет или поверхность, хотя, например, ушиб спины и копчика при падении в воду с большой высоты – нередкое явление. Тяжесть ушиба зависит от:
- твердости травмирующего предмета;
- силы и скорости нанесения удара;
- размера зоны повреждения;
- упругости тканей и особенностей их кровоснабжения;
- возраста.
Признаки ушиба
Основным признаком является боль, возникающая сразу в момент удара. Также может образоваться гематома (скопление крови в тканях). Чем больше гематома, тем сильнее боль из-за сдавливания мягких тканей и раздражения болевых рецепторов.
Внешне ушиб проявляется припухлостью в месте удара. Там, где более выражена подкожная клетчатка, будет более выраженным и отек. Примером могут служить ткани лица – здесь гематомы более выражены. При ощупывании места ушиба больной ощущает резкую болезненность. При травмах конечностей возможно нарушение их функций.
Симптомы ушиба ребер включают в себя усиление болезненности при дыхании, кашле, смехе. Отсутствие характерного хруста при сжатии ребер с двух сторон или в передне-заднем направлении еще не свидетельствует о том, что их перелома нет. Сильный ушиб грудной клетки может спровоцировать и другие осложнения, например, повреждение сердца или легких. Тогда на первый план выходят нарушения деятельности со стороны сердца или легких.
Форма ушиба, при которой потребуется назначение определенных средств для лечения – ушиб сустава. Кровоизлияние в этом случае может быть не только в околосуставные ткани, но и в сам сустав. Явление называется гемартрозом, при этом сустав увеличен, его контуры сглажены, а движения в нем затруднены и болезненны.
Лечение ушибов
Общие принципы лечения при ушибах одинаковы. В первую очередь, это покой пострадавшего участка тела. В первые сутки рекомендованы холодные компрессы на 2-3 часа с получасовым перерывом. Это позволяет уменьшить размер гематомы, уменьшить отек, улучшить микроциркуляцию в месте травмы.
На вторые сутки назначается УВЧ, а по мере снижения выраженности болевых ощущений – компрессы, озокеритовые и парафиновые аппликации. Возможно применение средств, которые способствуют рассасыванию гематомы – мази с гепарином, а также электрофореза с антибиотиками или новокаином (при сильных болях). Новокаин также может применяться и для выполнения блокады, если прием обычных обезболивающих средств оказывается недостаточно эффективным.
Гематомы после ушиба мягких тканей больших размеров обычно прокалывают толстой иглой, шприцом отсасывают кровь, после чего в это место вводят антибиотики и накладывают стерильную давящую повязку. Если кровь попала в сустав, ее также аспирируют. После этой процедуры накладывается гипсовая повязка. При гемартрозе также назначают ЛФК.
Чего нельзя делать при ушибах
В первые сутки с момента ушиба абсолютно противопоказаны любые местные тепловые процедуры. Согревание приводит к расширению поврежденных сосудов, усилению кровотечения из них, увеличению гематомы. Кровь, которая находится в тканях, при слишком высокой температуре становится благоприятной средой для размножения болезнетворных микробов, что часто приводит к развитию флегмоны (разлитого нагноения мягких тканей).
По той же причине не следует растирать и массировать свежий ушиб. Кроме того, если травма привела к перелому, который сразу не распознан, острые концы сломанной кости могут повредить мягкие ткани – в том числе сосуды и нервные окончания.
Особенности лечения при ушибах кистей
В этом случае важны полный покой и устранение гематомы. Руку иммобилизуют эластичной повязкой, а при необходимости используют гипсовую лонгету. При большой гематоме кровь аспирируют, небольшую лечат мазями, которые способствуют рассасыванию скопившейся крови. Крайне важно назначение массажа пострадавшей кисти и ЛФК, иначе может развиться контрактура – тугоподвижность суставов, что приведет к снижению трудоспособности человека.
Лечение ушибленного пальца ноги
Проводится по общим правилам. В первые сутки желателен постельный режим, в дальнейшем разрешается щадящая ходьба – так, чтобы не наступать на поврежденный палец. Лечение ушибленного пальца ноги обычно длится не более одной недели.
При сильных ушибах грудной клетки и живота также могут повреждаться внутренние органы. Поэтому важно максимально раннее обращение к врачу, чтобы избежать осложнений. Больше про лечение при ушибах кисти руки и других локаций вы можете узнать на нашем сайте Добробут.ком. Если в случае травмы в тканях развились непонятные изменения, незамедлительно обращайтесь в травмпункт.
Сколько ребер у человека? Мужчины, женщины и анатомия
У большинства людей 24 ребра, по 12 с каждой стороны тела.
Ребра и грудная клетка — прекрасные примеры многогранного и многофункционального дизайна человеческого тела.
Они достаточно сильны, чтобы поддерживать скелет и защищать жизненно важные органы грудной полости, включая сердце, легкие и селезенку. Тем не менее, ребра и грудная клетка также достаточно гибкие, чтобы расширяться и сжиматься, когда легкие наполняются и высвобождаются вместе с дыханием.
Из этой статьи вы узнаете больше о количестве ребер у людей, их функции и о том, больше ли у женщин, чем у мужчин.
Большинство людей рождаются с 12 ребрами на каждой стороне тела, что в сумме составляет 24 ребра.
Некоторые люди рождаются с более чем 24 ребрами. Эти дополнительные ребра называются лишними ребрами. Когда люди рождаются с менее чем 24 ребрами, это называется агенезией ребер.
Чтобы понять, у скольких людей было необычное количество ребер, исследователи провели исследование на 188 беременных женщинах, у каждой из которых был один плод.Исследование показало, что 92% плодов имели нормальное количество ребер, 5,3% — меньше и 2,7% — больше.
Первые семь наборов ребер называются настоящими ребрами. Реберный хрящ прикрепляет их к краю грудины или грудины в середине груди в передней части тела. Эти ребра прикрепляются к грудному позвонку позвоночника сзади.
Ребра 8–10 известны как ложные ребра. Они не соединяются с грудиной по отдельности. Вместо этого реберный хрящ прикрепляет их к ребрам над ними.Все вместе они соединяются хрящом с грудиной, сливаясь с хрящом 7-го ребра. Эти ребра также соединяются с грудными позвонками в спине.
Наборы 11 и 12 представляют собой плавающие ребра, и они соединяются только с грудными позвонками позвоночника сзади.
Это гибкий реберный хрящ, который позволяет ребрам расширяться при глубоком вдохе.
Сверхкомплектные ребра встречаются примерно у 0,5% населения. Обычно они развиваются на последнем шейном позвонке (7-й шейный позвонок) выше нормального первого ребра.Их называют шейными ребрами, и они обычно развиваются парами, хотя у некоторых людей может быть только одно шейное ребро.
Дополнительные ребра также могут вырастать из поясничного отдела позвоночника ниже 12 ребра, но это развивается только у 1% населения.
В большинстве случаев шейные ребра не вызывают никаких симптомов. Однако они могут давить и сужать нервы и кровеносные сосуды, что может вызвать состояние, называемое синдромом грудной апертуры.
Хотя многие люди могут подумать, что у мужчин меньше ребер, чем у женщин — скорее всего, это связано с библейской историей об Адаме и Еве — фактических доказательств нет.У большинства людей одинаковое количество ребер независимо от пола.
Однако исследователи отметили, что, хотя среди населения в целом они встречаются редко, шейные ребра чаще встречаются у женщин, чем у мужчин.
Ребра выполняют две основные функции:
- Они защищают жизненно важные органы грудной клетки, включая сердце, легкие, часть печени и селезенку.
- Они поддерживают пространство в груди, поэтому легкие могут расширяться и сжиматься во время процесса дыхания.
Ребра 7–10, которые представляют собой ребра в середине грудной клетки, имеют тенденцию ломаться чаще, чем верхние и нижние ребра.
Ключица защищает верхние ребра, а «плавающая» характеристика нижних ребер помогает защитить их от повреждений.
Прямое давление на ребра в результате автомобильной аварии, падения или другой тупой травмы вызывает большинство переломов ребер. Фактически, у 10% людей в больнице с травмой грудной клетки сломано одно или несколько ребер.
Наиболее частым признаком перелома ребра или ребер является боль при кашле или дыхании. Человек со сломанными ребрами может также чувствовать боль или болезненные ощущения в груди прямо в том месте, где произошел перелом.
Самая большая опасность от перелома ребер — это повреждение структуры или функции внутренних органов.
Цепная грудь и другие состояния
Цепная грудь — серьезное заболевание, которое развивается, когда три или более соседних ребра ломаются более чем в одном месте, что нарушает опорные способности и форму грудной клетки.Это затрудняет дыхание.
В случае срезания грудной клетки или при смещении сломанных ребер сломанный край может проткнуть плевральную полость и попасть в легкое.
Тяжелые переломы ребер могут вызвать пневмоторакс, который является потенциально опасным для жизни состоянием. Это происходит, когда воздух проникает в плевральную полость и надавливает на легкое, вызывая коллапс легкого. Исследователи сообщают о 10–15% смертности среди людей с цепной грудью.
Цепная грудь также может вызвать синяки и другие повреждения легочной ткани, что может привести к острому ушибу легких.Этот тип повреждения легких, в свою очередь, может привести к острому респираторному дистресс-синдрому (ОРДС), который является тяжелым и опасным для жизни.
Проколотые или ушибленные легкие могут вызвать резкое падение уровня кислорода в крови и у людей может возникнуть одышка. Их кожа также может выглядеть бледной или слегка посиневшей, и у них может быть учащенное сердцебиение.
Ребра выполняют жизненно важные функции в организме, защищая органы и поддерживая процесс дыхания.
Подавляющее большинство людей рождаются с 24 ребрами, по 12 с каждой стороны тела.
Вопреки широко распространенному заблуждению, у мужчин и женщин одинаковое количество ребер. Однако некоторые люди рождаются с более или менее типичными 24 ребрами.
В большинстве случаев необычное количество ребер не вызывает никаких проблем со здоровьем.
Сколько ребер у человека? Мужчины, женщины и анатомия
У большинства людей 24 ребра, по 12 с каждой стороны тела.
Ребра и грудная клетка — прекрасные примеры многогранного и многофункционального дизайна человеческого тела.
Они достаточно сильны, чтобы поддерживать скелет и защищать жизненно важные органы грудной полости, включая сердце, легкие и селезенку. Тем не менее, ребра и грудная клетка также достаточно гибкие, чтобы расширяться и сжиматься, когда легкие наполняются и высвобождаются вместе с дыханием.
Из этой статьи вы узнаете больше о количестве ребер у людей, их функции и о том, больше ли у женщин, чем у мужчин.
Большинство людей рождаются с 12 ребрами на каждой стороне тела, что в сумме составляет 24 ребра.
Некоторые люди рождаются с более чем 24 ребрами. Эти дополнительные ребра называются лишними ребрами. Когда люди рождаются с менее чем 24 ребрами, это называется агенезией ребер.
Чтобы понять, у скольких людей было необычное количество ребер, исследователи провели исследование на 188 беременных женщинах, у каждой из которых был один плод. Исследование показало, что 92% плодов имели нормальное количество ребер, 5,3% — меньше и 2,7% — больше.
Первые семь наборов ребер называются настоящими ребрами.Реберный хрящ прикрепляет их к краю грудины или грудины в середине груди в передней части тела. Эти ребра прикрепляются к грудному позвонку позвоночника сзади.
Ребра 8–10 известны как ложные ребра. Они не соединяются с грудиной по отдельности. Вместо этого реберный хрящ прикрепляет их к ребрам над ними. Все вместе они соединяются хрящом с грудиной, сливаясь с хрящом 7-го ребра. Эти ребра также соединяются с грудными позвонками в спине.
Наборы 11 и 12 представляют собой плавающие ребра, и они соединяются только с грудными позвонками позвоночника сзади.
Это гибкий реберный хрящ, который позволяет ребрам расширяться при глубоком вдохе.
Сверхкомплектные ребра встречаются примерно у 0,5% населения. Обычно они развиваются на последнем шейном позвонке (7-й шейный позвонок) выше нормального первого ребра. Их называют шейными ребрами, и они обычно развиваются парами, хотя у некоторых людей может быть только одно шейное ребро.
Дополнительные ребра также могут вырастать из поясничного отдела позвоночника ниже 12 ребра, но это развивается только у 1% населения.
В большинстве случаев шейные ребра не вызывают никаких симптомов. Однако они могут давить и сужать нервы и кровеносные сосуды, что может вызвать состояние, называемое синдромом грудной апертуры.
Хотя многие люди могут подумать, что у мужчин меньше ребер, чем у женщин — скорее всего, это связано с библейской историей об Адаме и Еве — фактических доказательств нет.У большинства людей одинаковое количество ребер независимо от пола.
Однако исследователи отметили, что, хотя среди населения в целом они встречаются редко, шейные ребра чаще встречаются у женщин, чем у мужчин.
Ребра выполняют две основные функции:
- Они защищают жизненно важные органы грудной клетки, включая сердце, легкие, часть печени и селезенку.
- Они поддерживают пространство в груди, поэтому легкие могут расширяться и сжиматься во время процесса дыхания.
Ребра 7–10, которые представляют собой ребра в середине грудной клетки, имеют тенденцию ломаться чаще, чем верхние и нижние ребра.
Ключица защищает верхние ребра, а «плавающая» характеристика нижних ребер помогает защитить их от повреждений.
Прямое давление на ребра в результате автомобильной аварии, падения или другой тупой травмы вызывает большинство переломов ребер. Фактически, у 10% людей в больнице с травмой грудной клетки сломано одно или несколько ребер.
Наиболее частым признаком перелома ребра или ребер является боль при кашле или дыхании. Человек со сломанными ребрами может также чувствовать боль или болезненные ощущения в груди прямо в том месте, где произошел перелом.
Самая большая опасность от перелома ребер — это повреждение структуры или функции внутренних органов.
Цепная грудь и другие состояния
Цепная грудь — серьезное заболевание, которое развивается, когда три или более соседних ребра ломаются более чем в одном месте, что нарушает опорные способности и форму грудной клетки.Это затрудняет дыхание.
В случае срезания грудной клетки или при смещении сломанных ребер сломанный край может проткнуть плевральную полость и попасть в легкое.
Тяжелые переломы ребер могут вызвать пневмоторакс, который является потенциально опасным для жизни состоянием. Это происходит, когда воздух проникает в плевральную полость и надавливает на легкое, вызывая коллапс легкого. Исследователи сообщают о 10–15% смертности среди людей с цепной грудью.
Цепная грудь также может вызвать синяки и другие повреждения легочной ткани, что может привести к острому ушибу легких.Этот тип повреждения легких, в свою очередь, может привести к острому респираторному дистресс-синдрому (ОРДС), который является тяжелым и опасным для жизни.
Проколотые или ушибленные легкие могут вызвать резкое падение уровня кислорода в крови и у людей может возникнуть одышка. Их кожа также может выглядеть бледной или слегка посиневшей, и у них может быть учащенное сердцебиение.
Ребра выполняют жизненно важные функции в организме, защищая органы и поддерживая процесс дыхания.
Подавляющее большинство людей рождаются с 24 ребрами, по 12 с каждой стороны тела.
Вопреки широко распространенному заблуждению, у мужчин и женщин одинаковое количество ребер. Однако некоторые люди рождаются с более или менее типичными 24 ребрами.
В большинстве случаев необычное количество ребер не вызывает никаких проблем со здоровьем.
Сколько ребер у человека? Мужчины, женщины и анатомия
У большинства людей 24 ребра, по 12 с каждой стороны тела.
Ребра и грудная клетка — прекрасные примеры многогранного и многофункционального дизайна человеческого тела.
Они достаточно сильны, чтобы поддерживать скелет и защищать жизненно важные органы грудной полости, включая сердце, легкие и селезенку. Тем не менее, ребра и грудная клетка также достаточно гибкие, чтобы расширяться и сжиматься, когда легкие наполняются и высвобождаются вместе с дыханием.
Из этой статьи вы узнаете больше о количестве ребер у людей, их функции и о том, больше ли у женщин, чем у мужчин.
Большинство людей рождаются с 12 ребрами на каждой стороне тела, что в сумме составляет 24 ребра.
Некоторые люди рождаются с более чем 24 ребрами. Эти дополнительные ребра называются лишними ребрами. Когда люди рождаются с менее чем 24 ребрами, это называется агенезией ребер.
Чтобы понять, у скольких людей было необычное количество ребер, исследователи провели исследование на 188 беременных женщинах, у каждой из которых был один плод. Исследование показало, что 92% плодов имели нормальное количество ребер, 5,3% — меньше и 2,7% — больше.
Первые семь наборов ребер называются настоящими ребрами.Реберный хрящ прикрепляет их к краю грудины или грудины в середине груди в передней части тела. Эти ребра прикрепляются к грудному позвонку позвоночника сзади.
Ребра 8–10 известны как ложные ребра. Они не соединяются с грудиной по отдельности. Вместо этого реберный хрящ прикрепляет их к ребрам над ними. Все вместе они соединяются хрящом с грудиной, сливаясь с хрящом 7-го ребра. Эти ребра также соединяются с грудными позвонками в спине.
Наборы 11 и 12 представляют собой плавающие ребра, и они соединяются только с грудными позвонками позвоночника сзади.
Это гибкий реберный хрящ, который позволяет ребрам расширяться при глубоком вдохе.
Сверхкомплектные ребра встречаются примерно у 0,5% населения. Обычно они развиваются на последнем шейном позвонке (7-й шейный позвонок) выше нормального первого ребра. Их называют шейными ребрами, и они обычно развиваются парами, хотя у некоторых людей может быть только одно шейное ребро.
Дополнительные ребра также могут вырастать из поясничного отдела позвоночника ниже 12 ребра, но это развивается только у 1% населения.
В большинстве случаев шейные ребра не вызывают никаких симптомов. Однако они могут давить и сужать нервы и кровеносные сосуды, что может вызвать состояние, называемое синдромом грудной апертуры.
Хотя многие люди могут подумать, что у мужчин меньше ребер, чем у женщин — скорее всего, это связано с библейской историей об Адаме и Еве — фактических доказательств нет.У большинства людей одинаковое количество ребер независимо от пола.
Однако исследователи отметили, что, хотя среди населения в целом они встречаются редко, шейные ребра чаще встречаются у женщин, чем у мужчин.
Ребра выполняют две основные функции:
- Они защищают жизненно важные органы грудной клетки, включая сердце, легкие, часть печени и селезенку.
- Они поддерживают пространство в груди, поэтому легкие могут расширяться и сжиматься во время процесса дыхания.
Ребра 7–10, которые представляют собой ребра в середине грудной клетки, имеют тенденцию ломаться чаще, чем верхние и нижние ребра.
Ключица защищает верхние ребра, а «плавающая» характеристика нижних ребер помогает защитить их от повреждений.
Прямое давление на ребра в результате автомобильной аварии, падения или другой тупой травмы вызывает большинство переломов ребер. Фактически, у 10% людей в больнице с травмой грудной клетки сломано одно или несколько ребер.
Наиболее частым признаком перелома ребра или ребер является боль при кашле или дыхании. Человек со сломанными ребрами может также чувствовать боль или болезненные ощущения в груди прямо в том месте, где произошел перелом.
Самая большая опасность от перелома ребер — это повреждение структуры или функции внутренних органов.
Цепная грудь и другие состояния
Цепная грудь — серьезное заболевание, которое развивается, когда три или более соседних ребра ломаются более чем в одном месте, что нарушает опорные способности и форму грудной клетки.Это затрудняет дыхание.
В случае срезания грудной клетки или при смещении сломанных ребер сломанный край может проткнуть плевральную полость и попасть в легкое.
Тяжелые переломы ребер могут вызвать пневмоторакс, который является потенциально опасным для жизни состоянием. Это происходит, когда воздух проникает в плевральную полость и надавливает на легкое, вызывая коллапс легкого. Исследователи сообщают о 10–15% смертности среди людей с цепной грудью.
Цепная грудь также может вызвать синяки и другие повреждения легочной ткани, что может привести к острому ушибу легких.Этот тип повреждения легких, в свою очередь, может привести к острому респираторному дистресс-синдрому (ОРДС), который является тяжелым и опасным для жизни.
Проколотые или ушибленные легкие могут вызвать резкое падение уровня кислорода в крови и у людей может возникнуть одышка. Их кожа также может выглядеть бледной или слегка посиневшей, и у них может быть учащенное сердцебиение.
Ребра выполняют жизненно важные функции в организме, защищая органы и поддерживая процесс дыхания.
Подавляющее большинство людей рождаются с 24 ребрами, по 12 с каждой стороны тела.
Вопреки широко распространенному заблуждению, у мужчин и женщин одинаковое количество ребер. Однако некоторые люди рождаются с более или менее типичными 24 ребрами.
В большинстве случаев необычное количество ребер не вызывает никаких проблем со здоровьем.
Сколько ребер у человека? Мужчины, женщины и анатомия
У большинства людей 24 ребра, по 12 с каждой стороны тела.
Ребра и грудная клетка — прекрасные примеры многогранного и многофункционального дизайна человеческого тела.
Они достаточно сильны, чтобы поддерживать скелет и защищать жизненно важные органы грудной полости, включая сердце, легкие и селезенку. Тем не менее, ребра и грудная клетка также достаточно гибкие, чтобы расширяться и сжиматься, когда легкие наполняются и высвобождаются вместе с дыханием.
Из этой статьи вы узнаете больше о количестве ребер у людей, их функции и о том, больше ли у женщин, чем у мужчин.
Большинство людей рождаются с 12 ребрами на каждой стороне тела, что в сумме составляет 24 ребра.
Некоторые люди рождаются с более чем 24 ребрами. Эти дополнительные ребра называются лишними ребрами. Когда люди рождаются с менее чем 24 ребрами, это называется агенезией ребер.
Чтобы понять, у скольких людей было необычное количество ребер, исследователи провели исследование на 188 беременных женщинах, у каждой из которых был один плод. Исследование показало, что 92% плодов имели нормальное количество ребер, 5,3% — меньше и 2,7% — больше.
Первые семь наборов ребер называются настоящими ребрами.Реберный хрящ прикрепляет их к краю грудины или грудины в середине груди в передней части тела. Эти ребра прикрепляются к грудному позвонку позвоночника сзади.
Ребра 8–10 известны как ложные ребра. Они не соединяются с грудиной по отдельности. Вместо этого реберный хрящ прикрепляет их к ребрам над ними. Все вместе они соединяются хрящом с грудиной, сливаясь с хрящом 7-го ребра. Эти ребра также соединяются с грудными позвонками в спине.
Наборы 11 и 12 представляют собой плавающие ребра, и они соединяются только с грудными позвонками позвоночника сзади.
Это гибкий реберный хрящ, который позволяет ребрам расширяться при глубоком вдохе.
Сверхкомплектные ребра встречаются примерно у 0,5% населения. Обычно они развиваются на последнем шейном позвонке (7-й шейный позвонок) выше нормального первого ребра. Их называют шейными ребрами, и они обычно развиваются парами, хотя у некоторых людей может быть только одно шейное ребро.
Дополнительные ребра также могут вырастать из поясничного отдела позвоночника ниже 12 ребра, но это развивается только у 1% населения.
В большинстве случаев шейные ребра не вызывают никаких симптомов. Однако они могут давить и сужать нервы и кровеносные сосуды, что может вызвать состояние, называемое синдромом грудной апертуры.
Хотя многие люди могут подумать, что у мужчин меньше ребер, чем у женщин — скорее всего, это связано с библейской историей об Адаме и Еве — фактических доказательств нет.У большинства людей одинаковое количество ребер независимо от пола.
Однако исследователи отметили, что, хотя среди населения в целом они встречаются редко, шейные ребра чаще встречаются у женщин, чем у мужчин.
Ребра выполняют две основные функции:
- Они защищают жизненно важные органы грудной клетки, включая сердце, легкие, часть печени и селезенку.
- Они поддерживают пространство в груди, поэтому легкие могут расширяться и сжиматься во время процесса дыхания.
Ребра 7–10, которые представляют собой ребра в середине грудной клетки, имеют тенденцию ломаться чаще, чем верхние и нижние ребра.
Ключица защищает верхние ребра, а «плавающая» характеристика нижних ребер помогает защитить их от повреждений.
Прямое давление на ребра в результате автомобильной аварии, падения или другой тупой травмы вызывает большинство переломов ребер. Фактически, у 10% людей в больнице с травмой грудной клетки сломано одно или несколько ребер.
Наиболее частым признаком перелома ребра или ребер является боль при кашле или дыхании. Человек со сломанными ребрами может также чувствовать боль или болезненные ощущения в груди прямо в том месте, где произошел перелом.
Самая большая опасность от перелома ребер — это повреждение структуры или функции внутренних органов.
Цепная грудь и другие состояния
Цепная грудь — серьезное заболевание, которое развивается, когда три или более соседних ребра ломаются более чем в одном месте, что нарушает опорные способности и форму грудной клетки.Это затрудняет дыхание.
В случае срезания грудной клетки или при смещении сломанных ребер сломанный край может проткнуть плевральную полость и попасть в легкое.
Тяжелые переломы ребер могут вызвать пневмоторакс, который является потенциально опасным для жизни состоянием. Это происходит, когда воздух проникает в плевральную полость и надавливает на легкое, вызывая коллапс легкого. Исследователи сообщают о 10–15% смертности среди людей с цепной грудью.
Цепная грудь также может вызвать синяки и другие повреждения легочной ткани, что может привести к острому ушибу легких.Этот тип повреждения легких, в свою очередь, может привести к острому респираторному дистресс-синдрому (ОРДС), который является тяжелым и опасным для жизни.
Проколотые или ушибленные легкие могут вызвать резкое падение уровня кислорода в крови и у людей может возникнуть одышка. Их кожа также может выглядеть бледной или слегка посиневшей, и у них может быть учащенное сердцебиение.
Ребра выполняют жизненно важные функции в организме, защищая органы и поддерживая процесс дыхания.
Подавляющее большинство людей рождаются с 24 ребрами, по 12 с каждой стороны тела.
Вопреки широко распространенному заблуждению, у мужчин и женщин одинаковое количество ребер. Однако некоторые люди рождаются с более или менее типичными 24 ребрами.
В большинстве случаев необычное количество ребер не вызывает никаких проблем со здоровьем.
Сколько ребер у человека? Мужчины, женщины и анатомия
У большинства людей 24 ребра, по 12 с каждой стороны тела.
Ребра и грудная клетка — прекрасные примеры многогранного и многофункционального дизайна человеческого тела.
Они достаточно сильны, чтобы поддерживать скелет и защищать жизненно важные органы грудной полости, включая сердце, легкие и селезенку. Тем не менее, ребра и грудная клетка также достаточно гибкие, чтобы расширяться и сжиматься, когда легкие наполняются и высвобождаются вместе с дыханием.
Из этой статьи вы узнаете больше о количестве ребер у людей, их функции и о том, больше ли у женщин, чем у мужчин.
Большинство людей рождаются с 12 ребрами на каждой стороне тела, что в сумме составляет 24 ребра.
Некоторые люди рождаются с более чем 24 ребрами. Эти дополнительные ребра называются лишними ребрами. Когда люди рождаются с менее чем 24 ребрами, это называется агенезией ребер.
Чтобы понять, у скольких людей было необычное количество ребер, исследователи провели исследование на 188 беременных женщинах, у каждой из которых был один плод. Исследование показало, что 92% плодов имели нормальное количество ребер, 5,3% — меньше и 2,7% — больше.
Первые семь наборов ребер называются настоящими ребрами.Реберный хрящ прикрепляет их к краю грудины или грудины в середине груди в передней части тела. Эти ребра прикрепляются к грудному позвонку позвоночника сзади.
Ребра 8–10 известны как ложные ребра. Они не соединяются с грудиной по отдельности. Вместо этого реберный хрящ прикрепляет их к ребрам над ними. Все вместе они соединяются хрящом с грудиной, сливаясь с хрящом 7-го ребра. Эти ребра также соединяются с грудными позвонками в спине.
Наборы 11 и 12 представляют собой плавающие ребра, и они соединяются только с грудными позвонками позвоночника сзади.
Это гибкий реберный хрящ, который позволяет ребрам расширяться при глубоком вдохе.
Сверхкомплектные ребра встречаются примерно у 0,5% населения. Обычно они развиваются на последнем шейном позвонке (7-й шейный позвонок) выше нормального первого ребра. Их называют шейными ребрами, и они обычно развиваются парами, хотя у некоторых людей может быть только одно шейное ребро.
Дополнительные ребра также могут вырастать из поясничного отдела позвоночника ниже 12 ребра, но это развивается только у 1% населения.
В большинстве случаев шейные ребра не вызывают никаких симптомов. Однако они могут давить и сужать нервы и кровеносные сосуды, что может вызвать состояние, называемое синдромом грудной апертуры.
Хотя многие люди могут подумать, что у мужчин меньше ребер, чем у женщин — скорее всего, это связано с библейской историей об Адаме и Еве — фактических доказательств нет.У большинства людей одинаковое количество ребер независимо от пола.
Однако исследователи отметили, что, хотя среди населения в целом они встречаются редко, шейные ребра чаще встречаются у женщин, чем у мужчин.
Ребра выполняют две основные функции:
- Они защищают жизненно важные органы грудной клетки, включая сердце, легкие, часть печени и селезенку.
- Они поддерживают пространство в груди, поэтому легкие могут расширяться и сжиматься во время процесса дыхания.
Ребра 7–10, которые представляют собой ребра в середине грудной клетки, имеют тенденцию ломаться чаще, чем верхние и нижние ребра.
Ключица защищает верхние ребра, а «плавающая» характеристика нижних ребер помогает защитить их от повреждений.
Прямое давление на ребра в результате автомобильной аварии, падения или другой тупой травмы вызывает большинство переломов ребер. Фактически, у 10% людей в больнице с травмой грудной клетки сломано одно или несколько ребер.
Наиболее частым признаком перелома ребра или ребер является боль при кашле или дыхании. Человек со сломанными ребрами может также чувствовать боль или болезненные ощущения в груди прямо в том месте, где произошел перелом.
Самая большая опасность от перелома ребер — это повреждение структуры или функции внутренних органов.
Цепная грудь и другие состояния
Цепная грудь — серьезное заболевание, которое развивается, когда три или более соседних ребра ломаются более чем в одном месте, что нарушает опорные способности и форму грудной клетки.Это затрудняет дыхание.
В случае срезания грудной клетки или при смещении сломанных ребер сломанный край может проткнуть плевральную полость и попасть в легкое.
Тяжелые переломы ребер могут вызвать пневмоторакс, который является потенциально опасным для жизни состоянием. Это происходит, когда воздух проникает в плевральную полость и надавливает на легкое, вызывая коллапс легкого. Исследователи сообщают о 10–15% смертности среди людей с цепной грудью.
Цепная грудь также может вызвать синяки и другие повреждения легочной ткани, что может привести к острому ушибу легких.Этот тип повреждения легких, в свою очередь, может привести к острому респираторному дистресс-синдрому (ОРДС), который является тяжелым и опасным для жизни.
Проколотые или ушибленные легкие могут вызвать резкое падение уровня кислорода в крови и у людей может возникнуть одышка. Их кожа также может выглядеть бледной или слегка посиневшей, и у них может быть учащенное сердцебиение.
Ребра выполняют жизненно важные функции в организме, защищая органы и поддерживая процесс дыхания.
Подавляющее большинство людей рождаются с 24 ребрами, по 12 с каждой стороны тела.
Вопреки широко распространенному заблуждению, у мужчин и женщин одинаковое количество ребер. Однако некоторые люди рождаются с более или менее типичными 24 ребрами.
В большинстве случаев необычное количество ребер не вызывает никаких проблем со здоровьем.
9 интересных фактов о ребрах
Ребра — это не просто невероятно вкусный заказ в меню ближайшего стейк-хауса: эти костлявые веретена в вашем туловище прикрепляются к вашей грудины (грудной кости), чтобы защитить ваши легкие, сердце, селезенку и большую часть печени и помочь в питании. форма грудной полости, которая помогает дышать.С одной стороны, ребра являются защитным средством, но если они сильно сломаны, они могут стать для вас смертельными и проколоть внутренние органы. Mental Floss поговорил с Джоном Мартинесом, доктором медицины, поставщиком неотложной помощи из Dignity Health Medical Foundation в Калифорнии, чтобы рассказать об этих девяти увлекательных фактах о ребрах.
1. ВАШИ РЕБРА ДВИГАЮТСЯ КАК РУЧКА ВЕДРО.
Ребра позволяют грудной клетке расширяться для дыхания, — объясняет Мартинес. «Они работают так же, как ручка ведра на ведре, и качаются вверх, когда мы делаем вдох, позволяя грудной полости расширяться.«Это увеличение грудной полости позволяет легче дышать.
2. У ВАС ЕСТЬ ТРИ ВИДА РЕБЕР.
Скелет человека состоит из 12 пар ребер. По словам Мартинеса, ребра с 1 по 7 считаются «настоящими ребрами», поскольку они идут от верхней части туловища вниз, поскольку они соединяются напрямую от позвоночника с грудиной. Ребра с 8 по 10 называются «ложными ребрами», потому что они не соединяются напрямую, а имеют хрящ, прикрепляющий их к грудины. Ребра 11 и 12 называются «плавающими ребрами», потому что они соединяются с позвоночником только сзади.По его словам, они «намного короче».
3. ЭТОТ МИФ О ЖЕНСКИХ РЕБРАХ НЕ СТОИТ.
Пытаясь доказать, что библейская история о Еве, сотворенная из ребра Адама, «истинна», пасторы и учителя воскресной школы иногда рассказывают историю о том, что у женщин больше ребер, чем у мужчин. Это неправда (и в любом случае эта история сексистская). Пол не играет роли в количестве ребер: на каждого по 12 ребер. Однако в среднем женские ребра примерно на 10 процентов меньше по объему, чем мужские.
4. В РЕДКИХ СЛУЧАЯХ У ЧЕЛОВЕКА МОЖЕТ ИМЕТЬ «РЕБРА ГОРИЛЛЫ».
В редких случаях, которые не имеют ничего общего с полом, у человека могут появиться дополнительные поясничные ребра, всего 13 пар ребер, как у наших дальних родственников, горилл. Таким образом, это в просторечии известно как «ребро гориллы».
5. РЕБРА — ПРИЧИНА НЕАНДЕРТАЛАМ НЕ НУЖДАЮТСЯ РЕМНИ.
У неандертальцев были более широкие и толстые грудные клетки, чем у современных людей с тонкой талией, что сделало бы их ужасными моделями узких джинсов.Исследование, проведенное в 2016 году в журнале American Journal of Physical Anthropology , показало, что диета ледникового периода, вероятно, ответственна за большую грудную клетку и более широкий таз у неандертальцев. По сути, углеводов было мало, а жиров было много. Это привело к увеличению печени, почек и «соответствующих морфологических проявлений», пишут авторы. Другими словами, им требовалось больше места для размещения более крупных органов.
6. ДВА ОЧЕНЬ РАЗЛИЧНЫХ ВИДА СПОРТСМЕНОВ ОБЪЯВЛЯЮТСЯ ОДНОЙ ОБЩЕЙ ТРАВМОЙ.
«Гребцы и бейсбольные питчеры — самые частые спортсмены, страдающие от стрессовых переломов ребер», — говорит Мартинес.Это вызвано тем, что передняя зубчатая мышца натягивает нежные ребра. «Среди других спортсменов, которые могут быть более подвержены стрессовым переломам ребер, есть гольфисты, танцоры, тяжелоатлеты и волейболисты», — добавляет он.
7. ВЫ МОЖЕТЕ СМОТРЕТЬ ПЕРЕЛОМ РЕБРА.
«Настоящие» переломы ребер — когда кость полностью ломается — обычно возникают в результате травм, таких как «тяжелый футбольный мяч [или] автомобильная авария», — говорит Мартинес. Однако иногда перелом ребра может произойти «из-за чихания или кашля из-за силы сокращающихся мышц грудной стенки на ребра».«Лечение истинных переломов ребер такое же, как и при стрессовых переломах ребер.
8. ТРЕНИРОВКА ТЯНИ ИСПОЛЬЗУЕТСЯ ВСЮ ЯРОСТЬЮ… И ИНОГДА ЕСТЬ.
Женщины исторически носили корсеты, нижнее белье, которое стягивает туловище, особенно в области талии, сближая ребра и органы для уменьшения талии и более выдающегося бюста. Несмотря на то, что корсеты вышли из моды к 1920-м годам, когда женщины начали отдавать предпочтение более свободным и струящимся предметам одежды эпохи Flapper, многие современные женщины все еще носят их по разным причинам, от эстетики до исполнительского искусства, что породило практику, известную как тесная. шнуровка или тренировка талии.В этом движении женщины активно сокращают талию до исключительно малой окружности.
Врачи предупреждают, что существует риск необратимого повреждения раздавленных органов, а также таких неприятных синдромов, как синдром кислотного рефлюкса и боли в спине. Но это не останавливает тех, кто любит внешний вид.
9. ДЕРЖАТЕЛЬ РЕКОРДОВ ГИННЕСА ДЛЯ МАЛЕНЬКОЙ ТАЛИ — 15 ДЮЙМОВ.
2011 г. Книга рекордов Гиннеса победительница Кэти Юнг, благодаря плотной шнуровке, уменьшила свою талию до 15 дюймов, нося корсеты 24 часа в сутки и постепенно уменьшая размер.Теперь ее талия имеет ту же окружность, что и обычная банка майонеза.
Ребра: анатомия, функции, лечение
Ребра — это набор костей, которые отходят от позвоночника вокруг тела и прикрепляются к грудины или грудине. Эти кости служат для защиты содержимого грудной полости. Они также служат точкой прикрепления многих мышц и активны во время дыхания. Всего у вас 24 ребра; их по 12 с каждой стороны тела.
Yuri_Arcurs / Getty Images
Анатомия
Есть два типа ребер: типичные и атипичные. Типичные ребра имеют нормализованное общее строение, в то время как атипичные ребра имеют небольшие вариации.
Типичные ребра
Ребра с третьего по девятый считаются типичными ребрами и похожи по строению и функциям. Каждое ребро происходит от грудного позвонка, в честь которого оно названо; Ребро номер три возникает от третьего грудного позвонка, а седьмое ребро — от седьмого грудного позвонка.
Каждое ребро состоит из трех частей: головы, шеи и стержня или тела ребра.
Головки ребер имеют форму клина и имеют две определенные области, называемые фасетками. Эти грани соединяются с позвонками.
Верхняя грань каждого ребра соединяется с позвонками, находящимися над ним, а нижняя грань на головке ребра соединяется с его численно соответствующими позвонками. Эти сочленения образуют реберно-позвоночные суставы ребер.
Шейка каждого типичного ребра соединяет голову с древком. Это слегка суженный участок реберной кости, содержащий еще одну фасетку, которая сочленяется с поперечным отростком соответствующих позвонков. Это сочленение называется реберно-поперечным суставом. Таким образом, каждое типичное ребро имеет три точки сочленения с позвонками грудного отдела позвоночника.
Стержень ребра изогнутый и плоский. В каждом ребре есть небольшая бороздка, называемая реберной бороздой. Эта бороздка защищает вену, нерв и артерию, проходящую вдоль ребра.
Ребра слегка поворачиваются вокруг вашего тела, превращаясь в хрящ, называемый реберным хрящом. Этот хрящ прикрепляется к грудине в передней части грудной клетки.
Нетипичные ребра
Ребра номер один, два и с 10 по 12 считаются атипичными из-за того, что каждое из них имеет несколько различающуюся структуру.
Ребро номер один — короткая и толстая кость. Его голова имеет только один фасеточный сустав, так как он исходит из первых грудных позвонков, и над ним нет грудных позвонков, к которым он мог бы прикрепиться.
На верхней поверхности первого ребра есть две небольшие бороздки, в которых находятся подключичная вена, нерв и артерия. (Подключичная кость означает «ниже ключицы» или ключицы.)
Ваше второе ребро длиннее и уже, чем первое, и в его голове есть два фасеточных сустава, которые соединяются с первым и вторым грудными позвонками. На втором ребре есть шероховатая область, которая служит точкой прикрепления передней зубчатой мышцы.
Ребро номер 10 нетипично, потому что его голова имеет только один фасеточный сустав, который сочленяется с грудным позвонком номер 10.10-е ребро огибает ваше тело и прикрепляется к хрящевой сети, над которой находятся восьмое и девятое ребра. Затем этот хрящ прикрепляется к нижней части грудины. Эти ребра также называют «ложными ребрами», поскольку они не прикрепляются непосредственно к грудины.
Ребра номер 11 и 12 считаются атипичными, потому что они не прикрепляются к грудины. Они просто проходят по грудному отделу и не имеют точки прикрепления. По этой причине их часто называют плавающими ребрами жесткости.
Интересно, что иногда у человека появляется дополнительное ребро над ребром номер один.Это часто называют шейным ребром. Шейное ребро часто не вызывает проблем, но иногда оно может мешать нормальному функционированию нервов, вен и артерий рядом с ключицей. Это может привести к состоянию, которое называется синдромом грудной апертуры.
Функция
Ребра выполняют несколько функций. Эти функции включают:
- Защита грудного содержимого
- Помощь в нормальном дыхании и дыхании
- Обеспечьте место для прикрепления мышц и сухожилий
Защита грудного содержимого важнее всего.Органы грудной клетки включают легкие, сердце, трахею, пищевод и диафрагму, а также многие мышцы, нервы и сосудистые структуры. Ребра образуют костную полость, которая охватывает ваше тело, сохраняя ваши внутренние органы в целости и сохранности.
Когда вы дышите, мышца диафрагмы в нижней части грудной клетки движется вниз. При этом сокращаются мелкие межреберные мышцы около ребер, поднимая ребра вверх и расширяя грудную клетку.
Это расширение создает перепад давления между воздухом в вашем теле и окружающим воздухом вне вашего тела.Окружающий воздух врывается в ваши легкие, где они выполняют свою работу по газообмену. Затем диафрагма расслабляется, ребра опускаются, давление в грудной клетке увеличивается, выталкивая воздух.
Ребра играют важную роль в грудной клетке, позволяя дышать. Они перемещаются и действуют как 12 пар ручек ведер, перемещаясь вверх и вниз, пока вы дышите.
Сопутствующие условия
Есть несколько состояний, которые могут повлиять на ваши ребра. Они могут включать:
- Перелом ребра : Тяжелая травма ребра может привести к его разрыву, что приведет к боли, затрудненному движению и затрудненному дыханию.
- Костохондрит : Воспаление хряща, прикрепляющего ребра к грудины, может привести к боли и затрудненному дыханию и сохранению определенных положений.
- Вывих или повреждение ребра . Вывих ребра возникает в результате травмы, что приводит к боли, затруднению движений и проблемам с дыханием. Поражение ребра происходит в фасеточном суставе, где ребро прикрепляется к позвонкам. Это может вызвать ощущение мышечного спазма в спине.
- Остеопороз . Остеопороз — это ослабление костей, часто приводящее к повышенному риску переломов ребер в результате падения.
- Опухоль . Опухоли ребер встречаются редко, но незаметное начало боли может указывать на наличие доброкачественной или злокачественной опухоли в ребре.
Если вы испытываете боль в средней части спины или около грудины, затрудненное дыхание или трудности с удержанием положения из-за мышечных спазмов в средней части спины, у вас может быть проблема с ребрами.Если вы подозреваете это, немедленно обратитесь к врачу. Они могут оценить ваше состояние и поставить точный диагноз, чтобы вы могли начать лечение.
Поскольку большинство ваших ребер имеют три точки прикрепления к грудным позвонкам, они считаются очень стабильными суставами и не подвержены серьезным травмам, если вы не испытаете серьезную травму.
Лечение проблем с ребрами
Если у вас есть проблема с одним или несколькими ребрами, вам могут помочь специальные методы лечения.Травма, которая вызывает перелом или вывих ребра, обычно требует отдыха и иммобилизации. Обычно ребра заживают в течение шести-восьми недель.
Пока ребро заживает, нет необходимости использовать бандаж или бандаж; Достаточно просто расслабиться, использовать лед от боли и принимать безрецептурные обезболивающие.
После того, как ваше сломанное ребро зажило, вам может быть полезно выполнять прогрессивные дыхательные упражнения, чтобы улучшить подвижность и функцию ребер во время дыхания.Для улучшения дыхания можно использовать стимулирующий спирометр.
Раздражение реберного хряща может привести к реберохондриту. Обычно это лечится отдыхом, льдом от боли и воспаления, а также упражнениями для контроля осанки. Упражнения помогают снизить давление на реберный хрящ, позволяя структурам правильно заживать.
Поражение ребер может вызвать боль в средней части спины и часто успешно лечится с помощью физиотерапии. Ваш терапевт может показать вам упражнения, предназначенные для уменьшения нарушений суставов и предотвращения проблем.


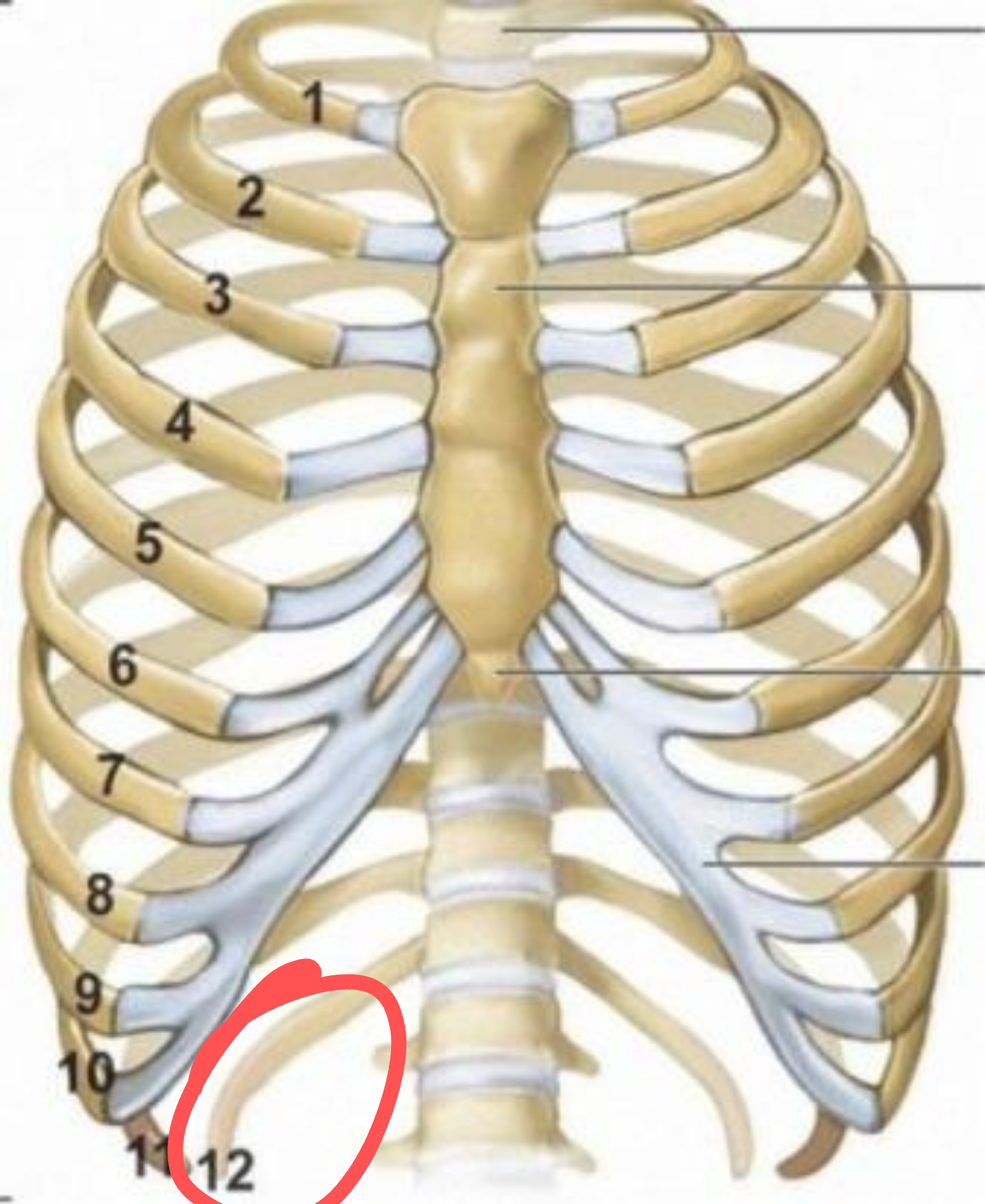
 Без своевременного лечения происходит деформация.
Без своевременного лечения происходит деформация. Ревматоидный артрит является распространенным заболеванием соединительной ткани, при котором страдают внутренние органы, кости и суставы. Переломы ребер являются наиболее распростран
Ревматоидный артрит является распространенным заболеванием соединительной ткани, при котором страдают внутренние органы, кости и суставы. Переломы ребер являются наиболее распростран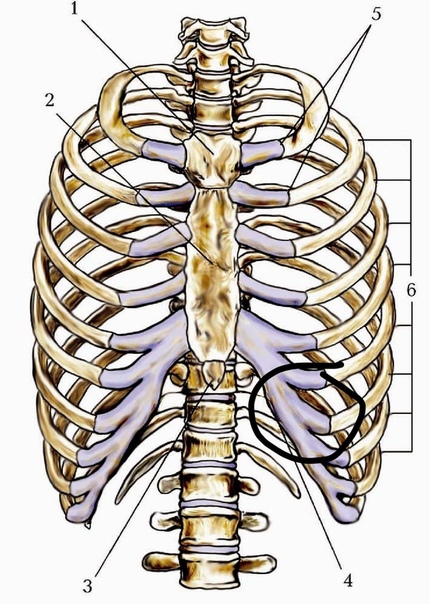
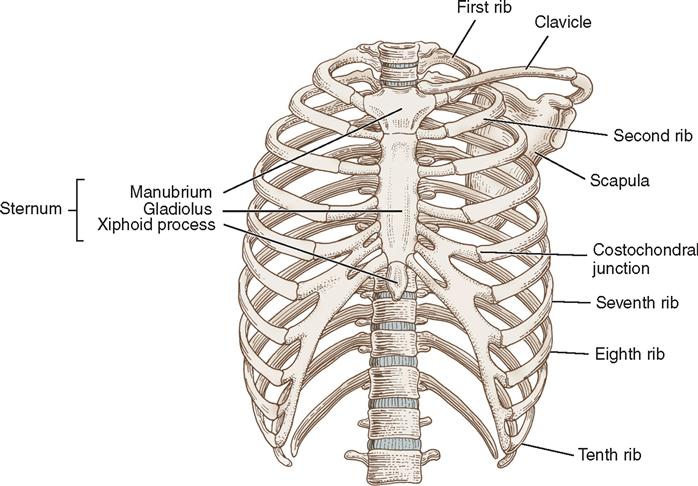 Некоторые генетические аномалии сопровождаются неполноценным развитием структур скелета, что приводит к тому, что кости становятся более хрупкими и ломаются даже под воздействием относительно небольшой силы.
Некоторые генетические аномалии сопровождаются неполноценным развитием структур скелета, что приводит к тому, что кости становятся более хрупкими и ломаются даже под воздействием относительно небольшой силы.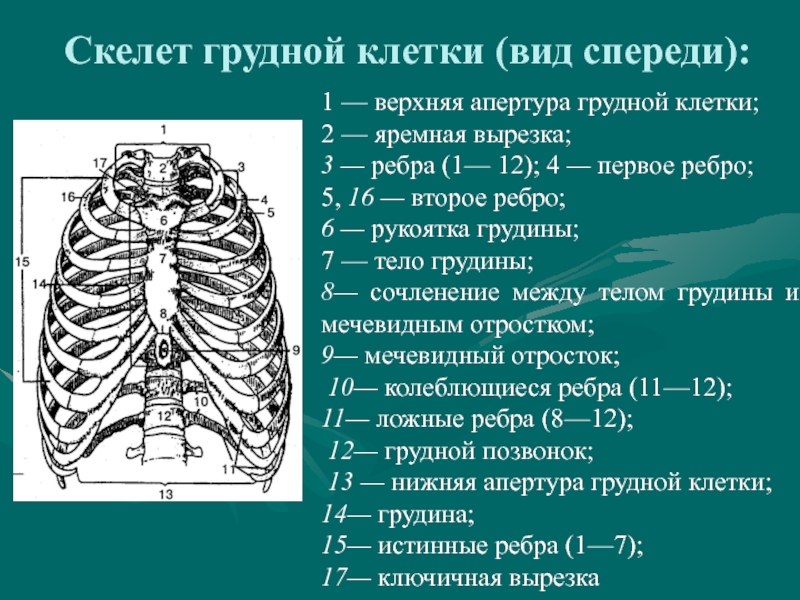

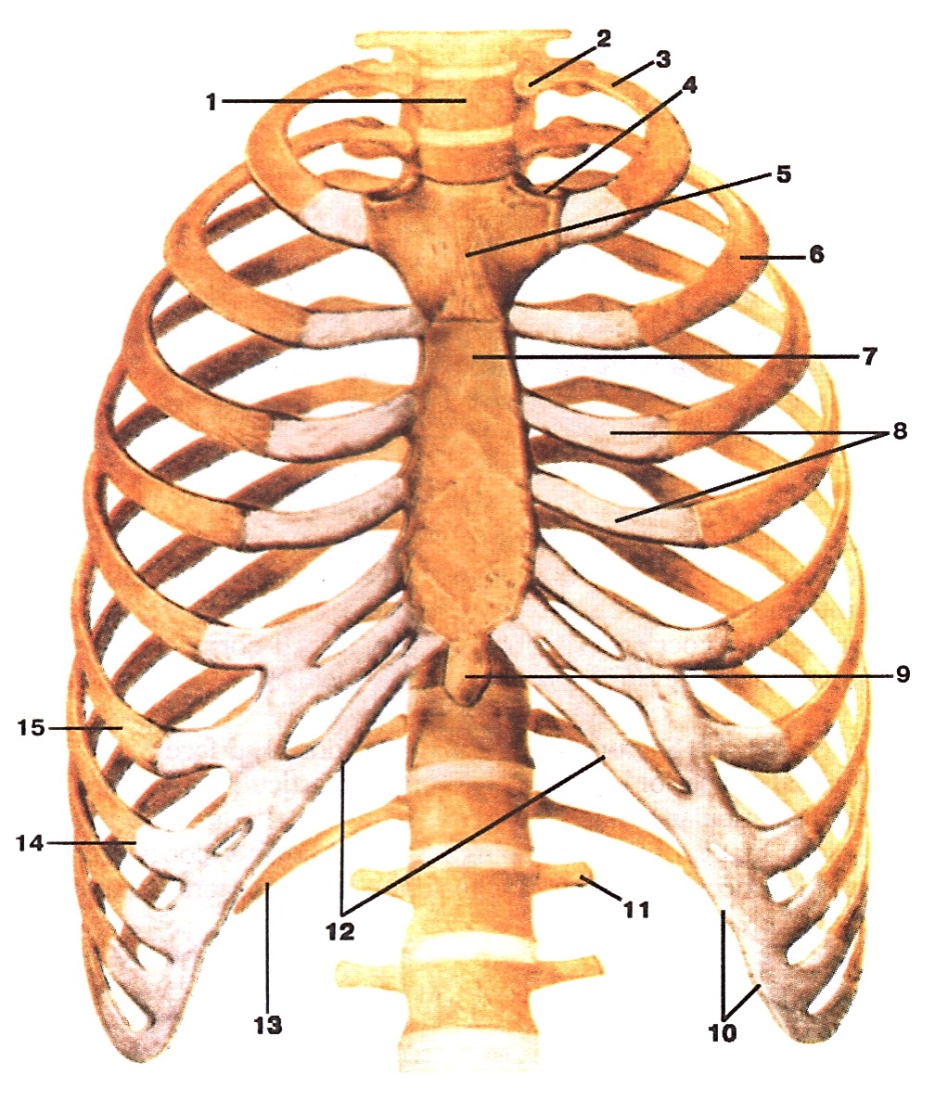

 Данные симптомы могут быть показателями наличия серьезных болезней.
Данные симптомы могут быть показателями наличия серьезных болезней.