Инфаркт селезенки: особенности заболевания, лечение


Кардиолог
Высшее образование:
Кардиолог
Кабардино-Балкарский государственный университет им. Х.М. Бербекова, медицинский факультет (КБГУ)
Уровень образования – Специалист
1994-2000
Дополнительное образование:
«Кардиология»
ГОУ «Институт усовершенствования врачей» Минздравсоцразвития Чувашии
Контакты: [email protected]
Инфаркт селезенки является опасным патологическим состоянием, отягченным практически полным отсутствием внешних проявлений текущих негативных изменений в тканях органа. Выявление этого заболевания наиболее часто происходит при проведении комплексного обследования организма без субъективных жалоб пациента. Септические процессы в организме, наличие инфекционных поражений и изменения в степени функционирования сосудов могут спровоцировать инфарктное состояние селезенки.
Поскольку сигналом тревоги при поражении селезенки считается сильно выраженная болезненность в области левого подреберья, которая увеличивается при резких движениях тела, при кашле и чихании, именно любые неприятные ощущения в данной области, где располагается селезенка, должны стать поводом для проведения полного обследования органа. Болезненные ощущения в левой части подреберья связаны с увеличением размеров органа, что ведет к сдавливанию соседних систем и органов.
Причины возникновения
Основная причина, которая вызывает инфаркт в тканях селезенки, — это эмболия кровеносных сосудов органа, который возникает вследствие множественных мини инфарктов. Небольшие инфарктные состояния практически никогда не сопровождаются какими-либо субъективными неприятными проявлениями, потому выявить их достаточно сложно.
Наиболее частыми дополнительными причинами развития патологий селезенки, которые вызывают ее инфарктное состояние, следует считать:

- органические нарушения селезенки, что провоцирует ухудшение функциональности в виде снижения скорости кровообращения, вследствие чего ухудшается процесс питания тканей кислородом и необходимыми питательными веществами;
- заболевания крови и нарушения в составе других жидкостей организма;
- патологические изменения в состоянии кровеносных сосудов;
- эмболия, которая может возникать вследствие развития эндокардита и иных сердечных поражений.
Провоцирующими факторами в возникновении и дальнейшем усугублении патологического состояния селезенки следует считать также удар и механическое повреждение селезенки, перекручивание ее подвижной части, а также проявление осложнений после оперативного вмешательства в виде шунтирования сосудов, катеризации печени и операций на сердце.
Вызвать развитие патологий в органе могут также определенные лекарственные препараты, например, длительный прием гормональных контрацептивов, которые вносят дисбаланс в работу гормональной системы. Также негативное воздействие на селезенку оказывают лекарственные препараты, относящиеся к группе эритропоэтинов.
Симптоматика заболевания
При инфаркте селезенки отмечается увеличение ее размеров, что провоцирует сильные боли в левом подреберье, однако существует ряд сопутствующих признаков, которые могут также считаться проявлениями нарушений в работе данного органа. На себя должны обратить внимание такие проявления, сопутствующие негативным нарушениям в работе селезенки, как лихорадочное состояние, проявления тахикардии, метеоризм и отрыжка, ухудшение процесса перевариваемости пищи.

- появление выраженного напряжения в мышцах брюшины;
- рвотный рефлекс;
- неприятие пищи;
- парез кишечника;
- повышение температуры.
Ишемический инфаркт селезенки является результатом нескольких (множественных) микроинфарктов, которые сопровождаются значительными нарушениями в процессах кровообращения селезенки.
Поскольку инфаркты небольших размеров протекают практически во всех случаях бессимптомно, выявить их бывает сложно. И даже небольшие неприятные ощущения в области расположения селезенки (в левом подреберье), вызванные увеличением размеров органа, должны обратить на себя внимание и стать причиной проведения определенных диагностических мероприятий. Вовремя выявить начальную стадию патологии позволит предупредить негативные последствия инфарктного состояния селезенки.
Методы диагностики
К действенным методикам выявления патологий инфаркта селезенки следует отнести проведение ультразвукового исследования, а также КТ исследования органа. Оба метода обладают наибольшей информативностью.
Действия врача при обращении больного осуществляются в определенной последовательности, которая выглядит следующим образом:
- Изучение информации обо всех перенесенных заболеваниях печени, крови пациента, а также анализ общего состояния его здоровья.
- Проведение внешнего осмотра больного. Пальпация области селезенки позволяет выявить увеличение ее размеров, степень болезненности при механических воздействиях. Также при внешнем осмотре можно определить степень подвижности органа и его консистенцию, наличие зазубренности края.
- Рентгенологическое обследование осуществляется при вздувании кишечника либо желудка искусственным путем.
- Взятие пункции — с помощью острой иглы берется для проведения анализа порция крови из селезенки, который позволит получить представление о течении заболевания и степени его запущенности. Основным правилом проведения пункции из селезенки является обязательный вдох больного и задержка дыхания, что предупредить вероятность смещения селезенки и ее кровотечения.
- Далее осуществляется проведение инструментального обследования органа, к которому относится проведение УЗИ, КТ и сканирования селезенки с помощью изотопов.

Перечисленные методы используются максимально комплексно, что дает наиболее полную информацию о степени запущенности заболевания, динамике патологического процесса. И вариант лечебного воздействия определяется на основании полученных результатов с учетом индивидуальных особенностей организма больного, что позволяет получить максимально выраженный положительный результат лечения.
Составление метода лечения должно осуществляться только лечащим врачом, поскольку необходимо учитывать не только наличие и степень запущенности текущего заболевания, но и имеющиеся органические поражения, а также восприимчивость организма больного к применяемым медикаментозным препаратам. При отсутствии выраженного положительного результата лечения необходимо максимально быстро выбрать иное средство воздействия, поскольку патологический процесс быстро усугубляется, увеличивая интенсивность неприятных ощущений у больного и представляя опасность для его здоровья.
Лечение
Устранение последствий заболевания и нейтрализацию его течения проводится консервативным методом. К наиболее действенному лечебному воздействию при выявлении инфарктного состояния селезенки назначается в основном прием болеутоляющих препаратов, а также проводится антибактериальное лечение для устранения негативного воздействия патогенной микрофлоры.
Если же при диагностировании обнаруживается гнойный абсцесс, то требуется проведение хирургического вмешательства. Дренирование тканей селезенки возможно при ограниченном проявлении гнойного процесса, при более расширенном проявлении данного состояния требуется удаление органа. Наиболее щадящим методом хирургического воздействия при запущенных стадиях патологического процесса в органе является лапороскопическое воздействие, ограничивающее негативное воздействие на весь организм.
Для предупреждения рецидивов заболевания следует регулярно проводить обследование селезенки врачом, поддерживающая диета, исключение вредных привычек.
Инфаркт селезенки — лечение, причины и симптомы




Меню
- Болезни
- Болезни глаз
- Веки
- Колобома века
- Синдром Гунна
- Птоз верхнего века
- Трихиаз
- Блефарит
- Заворот века
- Отек века
- Абсцесс века
- Лагофтальм
- Ячмень
- Блефароспазм
- Слезные органы
- Глаукома
- Склера
- Склерит
- Эписклерит
- Конъюнктива
- Трахома
- Конъюнктивит
- Пингвекула
- Синдром сухого глаза
- Птеригиум
- Роговица
- Кератоконус
- Дистрофия роговицы
- Кератит
- Хрусталик
- Катаракта
- Аномалии
- Афакия
- Радужная оболочка
- Иридоциклит
- Поликория
- Стекловидное тело
- Отслойка
- Деструкция
- Зрительный нерв
- Нейропатия
- Неврит
- Атрофия
- Поражение
- Сетчатка
- Отслоение
- Ретинит
- Дистрофия
- Ангиопатия
- Ретинопатия
- Глазодвигательный аппарат
- Косоглазие
- Офтальмоплегия
- Нистагм
- Рефракция
- Астигматизм
- Дальнозоркость
- Близорукость
- Анизометропия
- Экзофтальм
- Веки
- Заболевания печени
- Паренхиматозные
- Гепатит
- Гепатит A
- Гепатит B
- Гепатит C
- Гепатит D
- Гепатит E
- Гепатит G
- Лекарственные гепатиты
- Цирроз
- Фиброз
- Фокальная нодулярная гиперплазия
- Гемохроматоз
- Инфильтративные поражения
- Гранулематоз Вегенера
- Острый Лейкоз
- Лимфогранулематоз
- Лимфома
- Кальцинат
- Амилоидоз
- Некроз
- Гликогенозы
- Объемные образования в печени
- Очаговое образование печени
- Кавернозная гемангиома
- Гуммы
- Увеличенная печень
- Киста
- Абсцесс
- Гемангиома
- Поликистоз
- Функциональные нарушения
- Синдром Жильбера
- Синдром Криглера-Найяра
- Синдром Ротора
- Внутрипеченочный холестаз
- Гепатит
- Гепатобилиарные
- Холангит
- Камни в печени
- Сосудистые
- Паренхиматозные
- Заболевания почек
- Альбуминурия
- Блуждающая почка
- Гидронефроз
- Гломерулонефрит
- Нефрит
- Нефритический синдром
- Нефропатия
- Нефросклероз
- Нефротический синдром
- Острая почечная недостаточность
- Пиелонефрит
- Пионефроз
- Поликистоз почек
- Почечная недостаточность
- Почечнокаменная болезнь
- Рак почки
- Симптом Пастернацкого
- Тубулопатии
- Хроническая болезнь почек
- IgA-нефропатия
- Болезни глаз
причины, симптомы, макро- и микропрепараты
Ткани селезенки могут частично или полностью некротизировать при инфаркте или инсульте. Инфаркт селезенки представляет собой распространенное поражение, сопровождающееся отмиранием пораженных участков органа. Возникает патология на фоне недостаточного кровообеспечения. Следы от малых инфарктов самостоятельно рассасываются и зарубцовываются. Существует риск образованием лжекисты при размягчении измененного участка.
Из-за сбоев кровообращение может произойти отмирание и отторжение тканей селезенки.Причины
- первичные патологии онкологической группы со злокачественным характером течения: лейкемия, миелофиброз, лимфома, лимфогранулематоз, лейкоз;
- дисфункции в кроветворной системе, вызванные нераковыми клетками: анемия, пароксизмальная ночная гемоглобинурия;
- нарушения работоспособности сердца и эластичности сосудов: атеросклероз, эндокардит;
- аутоиммунные патологии;
- тупое, закрытое травмирование селезенки;
- перекручивание органа и прочие нарушения структуры;
- заражение крови — сепсис;
- осложнения после диагностических или лечебных процедур, проводимых внутри сосудов — склеротерапия, исследование сердца через катетер.
Наиболее частые случаи инфаркта селезенки фиксируются при эндокардите септического и бактериального характера, болезнях сосудов, стенозе метрального клапана, после инфекционного тифа и травмирования внутренних органов.
Небольшой инсульт или инфаркт селезенки вызывает частичное поражение тканей органа. Раны быстро затягиваются, формируется рубец, который впоследствии рассасываются. Есть риск формирования лжекисты на месте размягчения. При инфицировании инфаркт селезенки вызывает абсцедирование, то есть скопление гноя в капсуле из-за инфицирования органа двумя путями:
- бактериями через кровеносную систему;
- фибриногенными микробами в результате септической эмболомы.
Другие причины инфаркта селезенки могут быть вызваны:
- атеросклерозом;
- ишемией сердца;
- малярией.
Виды
Существует 4 типа инфарктов селезенки:
- Мелкоочаговый или одиночный. Проявляется в одном месте.
- Обширный или множественный. Охватывает большую часть органа, характеризуется распространенностью.
- Геморрагический инсульт. Появляется из-за разрыва сосуда в органе по причине венозного застоя. Патология является подвидом кровоизлияния, происходящего в тканях селезенки.
- Ишемический инфаркт селезенки. Провоцируется тромбозом и эмболией сосудов кровеносной системы с частичным или полным перекрыванием русла сосудов. В итоге селезенка не обогащается кислородом через кровь.
Виды инфаркта селезенки отличаются по симптомам, характеру течения.
Вернуться к оглавлениюСимптомы
Одиночные малые инфаркты проходят без симптомов, чем особенно опасны. Обычно в этом случае пациент жалуется на легкое недомогание. Такое состояние опасно тем, что увеличенный орган становится слишком уязвимым, повышается риск разрыва. Обширному инсульту или инфаркту свойственна такая симптоматическая картина:
- режущая боль слева под ребрами;
- тошнота со рвотой;
- резкий подъем температуры до «40″°C;
- метеоризм;
- понос;
- коллапс.
Диагностика
Инсульт или инфаркт в селезенке сложно выявить на начальных стадиях. Первичная диагностика включает проведение таких процедур:
- Составление истории болезни пациента. Врач учитывает ранее перенесенные патологии инфекционного происхождения и хронического характера. Такой подход позволяет выявить истинную причину возникновения инфаркта и подобрать подходящий терапевтический курс, направленный на его купирование.
- Физикальный осмотр. При пальпации живота врач отмечает напряжение мышц брюшной полости и в подреберье. Прослушивается тахикардия. При сильном увеличении органа в объеме, патология хорошо визуализируется: приподнятый участок брюшной стенки из-за проступания селезенки из-под ребер. Ощупывание органа в нижней части позволяет судить о степени увеличения и определить состояние краев. Для облегчения пальпирования органа пациент должен сделать глубокий вдох.
Точная диагностика включает применение аппаратных методов, таких как:
- УЗИ;
- компьютерная и магнитно-резонансная томография;
- радиоизотопное сканирование.
При острой необходимости назначается биопсия, которая достоверно определяет не только инфаркт, но и дает исчерпывающую информацию об изменениях в структуре тканей на клеточном уровне, определяет состояние и состав крови в органе. Игла для пункции вводится с осторожностью при глубоком вдохе пациента.
Вернуться к оглавлениюМикропрепараты и макропрепараты
Для возможности осуществления точной диагностики патологии, определения степени и качества заболевания в тканях используются микропрепараты и макропрепараты. Это предметные стекла с пробами взятых тканей, дают описание пораженного органа и позволяют детально исследовать патологию под микроскопом. В дальнейшем такой образец подходит для использования в качестве эталона сравнения с тканями больного, взятыми на биопсии.
В зависимости от диагностирования степени поражения органа назначают наиболее оптимальное лечение.Микропрепарат и макропрепарат помогает точно определить наличие/отсутствие патологических микробов в тканях, исследовать возможные варианты развития патологии. Описание инфаркта селезенки дает макропрепарат патологии. На основе предоставленных данных видно, что орган имеет неизмененные формы и размеры, но неоднородный цвет, который во всем органе имеет буро-красный оттенок, а полоска в 20 мм от ворот к периферии — бледной окраски. Наблюдается очаговый некроз треугольной формы с плотной консистенцией и основанием, обращенным к капсуле. В зоне инфаркта на капсуле видные шероховатые пласты фиброзной ткани.
Вернуться к оглавлениюЛечение
Легкий, малоочаговый инфаркт с бессимптомным течением лечится щадящими методами. Назначается постельный режим, препараты болеутоляющего действия, такие как «Нурофен», «Анальгин». Для купирования патологии и недопущения распространения проводится диагностика с установкой провоцирующих факторов. Терапевтическое лечение инфаркта селезенки дает положительные результаты. Для недопущения рецидива заболевания пациент некоторое время находится под наблюдением врача.
Обширный инфаркт лечится хирургическим путем:
- удаляется только пораженная часть;
- производится полное иссечение органа при его разрыве.
Существует две техники проведения операции:
- традиционная;
- малинвазивная лапароскопическая с применением ультразвукового скальпеля.
Лапароскопическая процедура позволяет удалить орган или его часть с предельной точностью и минимальными осложнениями. Особое внимание уделяется лечению патологии у беременной. В этом случае применяются щадящие методы и лекарства, риск использования которых определяет специалист на основании сравнения пользы для здоровья матери и риска для плода.
Вернуться к оглавлениюМедикаментозное
Лечение инфаркта селезенки медикаментами основано на приеме таких средств, как:
- мощные антибиотики;
- противовоспалительные средства;
- противопаразитарные препараты.
В качестве стандартных обезболивающих применяются «Анальгин», «Нурофен» со «Спазмалгоном». Возможно употребление «Фибринолизина» или «Варфарина». Назначение и выполнения этапов терапевтического курса медикаментозного лечения при инфаркте селезенки осуществляется под динамическим контролем состояния пациента и влияния на патологию.
Если пораженные места с первичным некрозом начинают нагнивать, рекомендуется спленэктомия, подразумевающая вскрытие капсулы с гноем и ее дальнейшее дренирование. При обширном инфаркте органа, помимо операции, назначается интенсивная терапия, подбираемая отдельно для каждого случая и в зависимости от причин, вызвавших патологию.
Вернуться к оглавлениюНародные методы
Нетрадиционные подходы в лечении инсульта или инфаркта селезенки применяются в качестве профилактических и вспомогательных средств к основному курсу. Таким способом лечат легкий инфаркт. Применением народных рецептов возможно только после купирования острых симптомов и вхождения в период реабилитации.
Вернуться к оглавлениюПринимаются настойки и отвары из календулы, тысячелистника, шалфея. Действие этих трав направлено на восстановление тканей и кровоснабжения селезенки.
Исход
Факторы, влияющие на выживаемость при инфаркте селезенки:
- масштабность и распространенность некроза;
- скорость реагирования медиков;
- возрастная группа пациента;
- наличие/отсутствие фоновых заболеваний.
Если не возникло осложнений в виде онкопатологии, исходы после инфаркта селезенки благоприятные. При развитии инфарктного состояния вследствие злокачественной опухоли или заболевания кровеносной системы, прогнозы негативные.
Вернуться к оглавлениюПрофилактика
В качестве профилактических мер пациентам назначаются народные рецепты с антикоагулянтами. Предупреждающие мероприятия направлены на недопущение тромбоза селезеночной артерии. Рациональные профилактические мероприятия:
- здоровый образ жизни;
- своевременное купирование инфекционных болезней;
- регулярное укрепление иммунитета;
- не допускать травмирования живота и грудной клетки;
- периодически сдавать общие анализы кровяной сыворотки, мочи, кала на проверку качественного и количественного состояния показателей;
- правильно питаться;
- ограничить употребление алкогольных напитков.
Если патология уже развилась, после ее лечения рекомендуется увеличить содержание таких продуктов в своем рационе, как грецкие орехи, печень говядины, рыба, свекла, морковь, брусника, отвары на рябиновых ягодах.
ЭТО действительно ВАЖНО! Желудочно-кишечный тракт нельзя запускать — это грозит раком. Копеечный продукт №1 против болей в желудке… УЗНАТЬ >>
ВАЖНО ЗНАТЬ! Даже ‘запущенный’ желудочно-кишечный тракт можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Галина Савина читать рекомендацию…
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с заболеваниями желудочно-кишечного тракта пока не на вашей стороне…
И вы уже думали о хирургическом вмешательстве? Оно и понятно, ведь все органы ЖКТ — жизненно важные, а их правильное функционирование — залог здоровья и хорошего самочувствия. Частые боли в животе, изжога, вздутие, отрыжка, тошнота, нарушение стула… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать историю Галины Савиной, как она вылечила проблембы ЖКТ… Читать статью >>
причины, симптомы, виды, диагностика, лечение, прогноз и профилактика
Инфаркт – омертвление ткани (некроз) из-за недостаточного кровоснабжения пораженного участка (ишемия). Инфаркт селезенки — это состояние, при котором прекращается подача кислорода в селезенку, что приводит к частичному или полному некрозу (гибели ткани из-за кислородного голодания) органа.
Что это такое
Инфаркт селезенки возникает, когда селезеночная артерия или одна из ее ветвей закупоривается, например, тромбом в сосуде. Хотя всё может протекать бессимптомно, однако типичным симптомом является сильная боль в левом верхнем квадранте брюшной полости, иногда переходящая в левое плечо. В некоторых случаях развивается лихорадка и озноб. Патологию следует дифференцировать с другими острыми болями в животе.
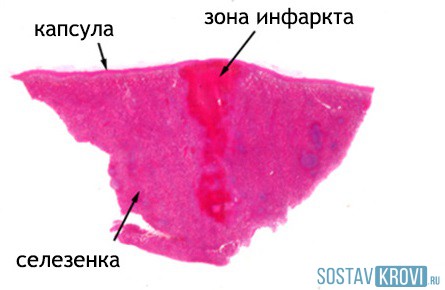 Зона поражения селезенки
Зона поражения селезенкиИнфаркт селезенки относительно редкое состояние, при котором часть ткани селезенки отмирает из-за недостаточного кровообращения. Плохое кровоснабжение может быть следствием таких явлений, как эмболия, тромбоз, пережатые кровеносные сосуды, перепады кровяного давления, нарушения состава крови, такие как лейкоз или аномальная свертываемость крови. Тяжесть симптомов зависит от количества вовлеченной ткани селезенки.
Следует отметить, что как правило причин данного состояния может быть множество. Однако все они связаны с поражениями сосудистого генеза.
Причины
Существует множество причин селезеночного инфаркта. Подавляющее большинство (88%) являются либо инфильтративными гематологическими заболеваниями, которые вызывают нарушения в циркуляции крови селезенки аномальными клетками, либо тромбоэмболические состояния, которые создают обструкцию крупных сосудов.
Причины инфаркта селезёнки можно классифицировать следующим образом:
- Злокачественные гематологические нарушения — лейкемия крови, лимфома (т.е. болезнь Ходжкина), миелофиброз;
- Доброкачественные гематологические расстройства — гиперкоагуляционные состояния (белок C или дефицит белка S), оральные контрацептивы, волчаночные антикоагулянты; терапия эритропоэтином; Идиопатический венозный тромбоз; серповидные гемоглобинопатии;
- Эмболические расстройства — эндокардит, фибрилляция предсердий, пролапс митрального клапана, парадоксальная эмболия правого сердца, тромб роговой оболочки левого желудочка после инфаркта миокарда, инфицированный трансплантат грудного отдела аорты, микобактериальные инфекции, связанные с ВИЧ.
- Сосудистые расстройства. Аутоиммунные/коллагеновые сосудистые заболевания.
- Травма — тупая травма, скручивание блуждающей селезенки, катетеризация левого сердца с подходом на бедренной артерии, склеротерапия вен, инфузия вазопрессина, эмболизация селезеночного кровотечения.
- Оперативная этиология — поджелудочная железа, пересадка печени.
- Другое — тромбоз селезеночной вены, панкреатит, амилоидоз, саркоидоз, рак поджелудочной железы, острый респираторный дистресс-синдром, синдром послеродового токсического шока.
Симптомы
Симптомы инфаркта селезенки зависят от степени и тяжести повреждения селезенки и причинного фактора.
В легких случаях симптомы и признаки больной селезенки могут отсутствовать полностью; однако, большинство людей испытывают:
- боль в левой верхней части живота или в левом боку и, реже, в левом плече;
- тошноту, рвоту и боль в груди;
- наиболее распространенным признаком является боль в верхнем левом брюшном квадранте.
Менее общие симптомы могут возникать из-за осложнения инфаркта и включать лихорадку, гипотонию, тахикардию сердца, вздутие живота и изменение психического статуса.
 Боль в левом боку живота — может быть симптомом инфаркта селезенки
Боль в левом боку живота — может быть симптомом инфаркта селезенкиВиды
Некоторые виды инфаркта селезенки может иногда приводить к разрыву селезенки и кровоизлиянию. Диагноз этого типа селезеночного разрыва — нетравматический — проблематичен, так как его симптомы можно принять за сердечный приступ, аппендицит или острый панкреатит.
Опять же, наиболее распространенным симптомом является верхняя левая абдоминальная боль, которая может отдавать в левое плечо. Общие признаки включают гипотонию и тахикардию, которые могут быть признаками геморрагического шока. Кроме того, могут присутствовать вздутие живота и жидкость в брюшной полости.
Инфарктная селезенка может приводить к абсцессу селезенки, если инфаркт вызван бактериями. Симптомы включают острую боль в верхней части живота с болью в плечевом поясе и в нижней левой груди. Признаки включают лихорадку, рвоту и боль в верхней брюшной полости. Если лечение абсцесса откладывается, может развиться сепсис крови. Сепсис вызывается бактериями, поступающими в кровоток и распространяющимися на другие ткани и органы тела. При отсутствии лечения сепсис может привести к септическому шоку, характеризуемому крайней гипотонией, тахикардией и измененным психическим статусом.
Диагностика
Компьютерная томография (КТ), выполненная с внутривенным (IV) неионным контрастом, является текущей диагностической методикой выбора. До эры компьютерной томографии диагностика инфаркта селезенки чаще всего осуществлялась лапаротомией или при посмертном исследовании.
Магнитно-резонансная томография (МРТ), предпочтительно выполняемая с контрастом IV гадолиния, является еще одним полезным методом, который четко идентифицирует инфаркт паренхимы селезенки. Контрастно-усиленная МРТ и многодетекторная КТ позволяют проводить трехмерные реконструкции в любой плоскости (корональной, сагиттальной или осевой), чтобы лучше визуализировать классический вид клиновидных инфарктов в селезенке.
Учитывая двойное кровоснабжение селезенки, исследования с контрастным усилением должны проводиться во время отсроченной фазы, так что нормальная ранняя архетиформная картина усиления артериальной селезенки не маскирует повреждения или не создает псевдоожижений.
Контрастные исследования следует проводить во время соответствующей задержки (для пациентов с хорошим сердечным резервом 50 секунд — приемлемая задержка сканирования), когда большинство селезенки будут находиться в равномерной фазе усиления. Эти постконтрастные сканы четко отображают классический сегментный клиновидный дефект с низким затуханием. Менее часто вся селезенка может быть инфарктной, оставляя только обод капсулы, усиливающей контраст.
Другие способы диагностики инфаркта селезенки включают радиоизотопное сканирование и ультрасонографическую оценку селезенки. Ангиография показана при подозрении на сосудистые повреждения в качестве этиологической причины, например, при эмболизации артерий или при необходимости проведения сегментарного кровотечения путем эмболизации.
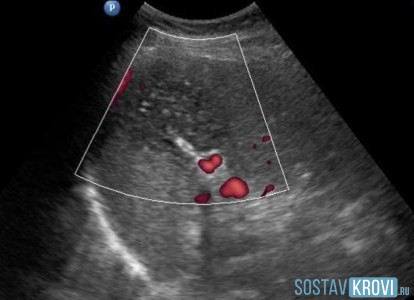 Инфаркт селезенки на УЗИ
Инфаркт селезенки на УЗИЛечение
Хирургическое лечение инфаркта селезёнки показано только при наличии осложнений. В противном случае, инфаркт селезенки может быть оставлен на месте, и требуется лишь наблюдение за пациентом. Из-за редкости этого расстройства и во многом анекдотического характера, многие сообщения о роли антибиотиков и антиагрегантов (для лечения тромбоцитоза) официально не рассматриваются и не применяются в клинической практике. Аналогичным образом, не существует научно обоснованной информации относительно возможного повышения восприимчивости к подавляющему постпленэктомическому сепсису у этих пациентов.
Основным принципом неоперационной терапии является анальгезия психотропными веществами, либо нестероидными противовоспалительными препаратами, и тщательным наблюдением в течение всего времени госпитализации. Многие эпизоды, связанные с высотной болезнью, у пациентов с серповидноклеточной анемией можно безопасно лечить с помощью поддерживающей терапии, а не спленэктомией.
При определенных обстоятельствах изолированный абсцесс селезенки можно лечить только подкожным дренажом, и спленэктомию можно также избежать. Однако пациенту с множественными абсцессами селезенки обычно требуется спленэктомия.
Прогноз
Прогноз при инфаркте селезенки изменяется в зависимости от основного процесса болезни, ответственного за данное состояние. Многие инфаркты проходят без значительных долгосрочных осложнений.
У людей с асфиксией наблюдается повышенный риск на протяжении всей жизни для развития постпленэктомического сепсиса с самым высоким показателем смертности в педиатрической возрастной группе. Пациентам следует своевременно обращаться за медицинской помощью даже при кажущихся незначительных инфекциях, поскольку они могут прогрессировать до смертельной кровопотери в течение нескольких часов.
Часто клинически бессимптомное состояние чаще всего ассоциируется с гематологическими нарушениями. Хотя частота инфаркта селезенки 50% и 72% отмечена при хроническом миелогенном лейкозе и миелофиброзе, соответственно, существует несколько крупных серий исследований, описывающих это заболевание. Профилактика инфаркта селезёнки заключается в правильном рационе питания, достаточных физических нагрузок и своевременном обращении к врачу.
Инфаркт селезенки — Infarkt selezenki.docx
Инфаркт селезенки
Инфаркт – это коагуляционный (сухой) или колликвационный (влажный) некроз гипоксического (ишемического) происхождения вследствие нарушения кровообращения органа или его части.
В селезенке встречаются белые инфаркты.
Белый (ишемический) инфаркт – это
Недостаточное кровоснабжение органа (в результате тромбоза и эмболии) приводит к появлению некротических очагов поражения. Основные причины инфаркта селезенки:
Не онкологические и злокачественные гематологические болезни —
Открытая или закрытая абдоминальная травма, переломы ребер,
Последствия операций и прочих медицинских манипуляций – катетеризации сердца, склеротерапии,
Инфекционные и паразитарные заболевания — сепсис, тиф, малярия,
Длительный прием контрацептивов,
Перекрут подвижной селезенки,
Кисты селезенки, мешающие ее нормальному функционированию.
Селезенка локализуется в области левого подреберья кзади от желудка. В результате различных факторов (эмболия, тромбоз, спазм) возникает закупорка лиенальной артерии или ее ветвей, нарушается транспорт кислорода с кровью в клетки органа. Длительная ишемия приводит к гибели участка (при закупорке артериальных ветвей) или всей селезенки (при окклюзии основной артерии). Орган выглядит бледно-желтым с воспалительной инфильтрацией.
Инфаркт может возникать в результате разрыва одного из сосудов селезенки. При закупорке артерии кровь по коллатералям продолжает поступать в орган, возникает избыточное давление на стенки сосуда, нарушение целостности оболочек и кровотечение. Паренхиматозная селезеночная ткань красного цвета, пропитана кровью, имеет выраженные границы, инфильтраты и участки некроза. В результате инфаркта нарушается нормальное функционирование селезенки, угнетаются защитные, эндокринные функции, процессы лимфо-, эритро- и лейкопоэза.
Наиболее частый относительно благоприятный исход инфаркта, развивающегося по типу сухого некроза,— его организация и образование рубца.
 перейти в каталог файлов
перейти в каталог файловИшемический инфаркт селезенки макропрепарат описание
Описание препаратов по Патологической Анатомии на Занятии № 1,2
(Это ориентировочное описание, не кафедральное, некоторых препаратов может не хватать, так как описание прошлых лет)
ЗАНЯТИЕ №1 ИСТОРИЯ КАФЕДРЫ ПАТ. АНАТОМИИ ММА ИМЕНИ И.М.СЕЧЕНОВА
ЗАНЯТИЕ № 2 НЕКРОЗ. АПОПТОЗ.
Электронограмма №20 ИШЕМИЧЕСКИЙ ИНФАРКТ СЕЛЕЗЕНКИ
Отмечается набухание митохондрий с разрушением крипт, с появлением на них отложений кальция. Разрушение лизосом.
Микропрепарат №7 НЕКРОЗ ЭПИТЕЛИЯ ИЗВИТЫХ ПРОКСИМАЛЬНЫХ И ДИСТАЛЬНЫХ КАНАЛЬЦЕВ ПОЧКИ. ОКРАСКА ГЕМАТОКСИЛИН-ЭОЗИНОМ
Дистальные прокс канальцы без изменений. Эпителий и клубочки содержат ядра. Цитоплазма в сост коагуляции, в некоторых местах гомогенна. Наблюдается разрушение базальной мембраны (тубулорексис). Отмечается кариопикноз, кариолизис, плазморексис. Капилляры петли клубочков малокровны, а сосуды мозгового вещ-ва почки – полнокровны
Микропрепарат №6 ИШЕМИЧЕСКИЙ ИНФАРКТ ПОЧКИ. ОКРАСКА ГЕМ. – ЭОЗ.
Зона некроза представлена бесструктурными массами, окруж зоной демаркационного воспаления, представленного полнокровными сосудами с расширен просветами и полиморфно – ядерными лейкоцитами. В очаге некроза структура ткани нарушена, ядро не окрашено, с признаками кариопикноза, кариорексиса, кариолизиса.
Микропрепарат №8 НЕКРОЗ ФОЛЛИКУЛОВ ЛИМФ. УЗЛОВ (ОКР. ГЕМ.-ЭОЗ.)
В центре фолликула определяется гомогенная бесструктурная масса. По периферии единичные лимфоциты маленьких размеров (в сост кариопикноза). Отмечается множество беспорядочно расположенных глыбок форматина (кариорексис)
Микропрепарат ПАНКРЕОНЕКРОЗ (ОКР. ГЕМ.-ЭОЗ.)
Железистая ткань представлена бесструктурной массой, содерж единичные ядра в сост кариопикноза. Содерж глыбки хроматина
Микропрепарат №215 ЗОНА ИШЕМИИ В МИОКАРДЕ. ШИК- РЕАКЦИЯ.
Наличие гликогена – кардиомиоциты — малиновые участки. Отсутствие гликогена – светлые участки.
Макропрепарат ИШЕМИЧЕСКИЙ ИНФАРКТ СЕЛЕЗЕНКИ
Форма и размеры не изменены. Цвет неоднороден – в целом он буро-красный, но от ворот к периферии органа полоска 1-2 см более бледной окраски. Очаг некроза треугольной формы, плотной консистенции, основание обращено к капсуле. На капсуле в области инфаркта – шероховатые наложения фибрина. Д-з: Острый ишемический инфаркт селезенки
Макропрепарат ИНФАРКТ ГОЛОВНОГО МОЗГА. ОЧАГ СЕРОГО РАЗМЯГЧЕНИЯ.
Очаг находится в затылочной области левого полушария, сероватого цвета, неправильной формы, дряблой консистенции. Произошел из-за тромба или эмболии мозговых сосудов.
Макропрепарат ГАНГРЕНА ПАЛЬЦА СТОПЫ
Сухая гангрена. Ткани черного цвета (за счет отлож сернистого железа). Уменьшена в объеме, с хорошо выраженной зоной демаркационного воспаления.
Макропрепарат ГАНГРЕНА КИШКИ
Гангрена влажная. Утолщена стенка кишки, отечная, дряблой консистенции, черно-красного цвета. Серозная оболочка тусклая с наложениями фибрина. Тромбоз верх брыжеечной артерии.
Макропрепарат ТУБЕРКУЛЕЗ ЛИМФ. УЗЛОВ
В л/у зона казеозного (творожистого) некроза. Желтовато-серого цвета, плотной консистенции, крошащаяся.
Макропрепарат ПЕТРИФИКАТЫ В ЛЕГКОМ (при туберкулезе)
Округлой формы, белесовато-серой окраски, каменистой плотности (за счет отложения кальция)
1.Кровоизлияние в мозг.
Данный макропрепарат — мозг. Форма органа сохранена, размеры не увеличены. Мозг бледно-желтого цвета, выражены границы между белым и серым веществом. На разрезе видны мелкие включения бурого цвета диаметром 1 мм., светло-бурые удлиненные участки (5×7 и 4×11 мм.) расположены в области коры сверху разреза. Внизу разрезы находится большое пятно диаметром 7 см. с неравномерно распределенной окраской. Участки темно-бурого цвета с размытыми границами чередуются с более светлыми. Зона хорошо отграничена от окружающей ткани.
Описание патологических изменений.
Данные патологические изменения могли развиться при:
1) разрыве;
2) разъедании стенки сосуда, что привело к массивному кровотечению и геморрагическому пропитыванию ткани мозга (участок кровоизлияния неоднородный -> сохранены частично клеточные элементы).
Мелкие включения бурого цвета представляют собой точечные кровоизлияния из вен, происшедшие при разрезе.
Светло-бурые участки — результат повышения проницаемости стенки сосуда, развившейся в результате ангионевротических нарушений, изменения микроциркуляции, тканевой гипоксии. Разрью или разъедание сосуда могли произойти в результате атеросклероза, некроза, воспаления, склероза, злокачественной опухоли.
Исход:
1) благоприятный: рассасывание крови; образование кисты на месте кровоизлияния, инкапсуляция или организация.
2) неблагоприятный: смерть в результате поражения жизненно важных центров; присоединение инфекции и нагноение.
Заключение: данные морфологические изменения свидетельствуют о разрыве или разъедании стенки сосуда, которое привело к геморрагическому пропитыванию ткани мозга.
Диагноз: Геморрагический инсульт.
6. Фибринозный перикардит.
Данный макропрепарат — сердце, заключенное в околосердечную сумку.
Форма органа сохранена, размеры .несколько увеличены. Эпикард тускло-серого цвета, Шероховатый, покрыта фибрином светло-коричневого цвета. Очагов кровоизлияния и некроза нет. Фибрин более выражен на передней стенке правого желудочка
Описания патологических изменений.
Данные патологические изменения могут развиться при ревматических болезнях с поражением сердца. В листках сердечной сорочки развивается дезорганизация соединительной ткани, поражения сосудов и иммуннопатологические процессы. Повышенная проницаемость сосудов в стадии экссудации приводит к «пропотеванию» фибриногена за их стенки и образованию «волосатого» сердца.
Исход:
1) благоприятный:
а) рассасывание фибрина;
2) неблагоприятный: облитерация полости сердечной сорочки и обызвествление образовавшейся в ней соединительной ткани (панцирное сердце).
Заключение: данные морфологические изменения свидетельствуют о том, что в листках перикарда при ревматизме развились дистрофия и экссудативное фибринозное воспаление.
Диагноз: Фибринозный перикардит (волосатое сердце).
10. Рак желудка.
Данный макропрепарат — желудок. Форма и размеры органа изменены за счет разрастания ткани белесовато-желтого цвета, которая проросла стенку желудка и значительно утолщает ее (до 10 см и более). Рельефы слизистой не выражен. В центральной части разрастания видны углубления, разрыхления и свисающие участки — изъязвления.
Описание патологических изменений.
Данные патологические изменения могли развиться в результате предраковых состояний и предраковых изменений (кишечная метаплазия и тяжелая дисплазия).
В очагах изменения эпителия происходит малигнизация клеток и развитие опухолей (или рак развивается (de novo). Руководствуясь макроскопической картиной, можно сказать, что это рак с преимущественно эндофитным инфильтрирующим ростом — инфильтративно-язвенный рак (об этом свидетельствуют изъязвления опухоли). Гистологически это может быть как аденокарценома, так и недифференцированный рак. Прогрессия, опухоль прорастает стенку желудка и значительно утолщает ее.
Исход: 1) благоприятный:
а) медленный рост рака;
б) высокодифференцйрованная аденокарценома;
в) позднее метастазирование;
2) неблагоприятный: смерть от истощения, интоксикации, матастазов; распространение рака за пределы желудка и прорастание в другие органы и ткани, вторичные некротические изменения и распад карценомы; нарушение функции желудка.
Заключение: данные морфологические изменения свидетельствуют о мутационной трансформации клеток эпителия с их малигнизацией и последующей опухолевой прогрессией, что при инфильтрирующем росте привело к прорастанию стенки желудка с изъязвлениями, которые могут представлять вторичные некротические изменения и распад опухоли.
Диагноз: Инфильтративно-язвенный рак желудка.
19. Ишемический инфаркт селезенки.
Данный макропрепарат — селезенка Форма и размеры не изменены. Цвет неоднороден — в целом он буро-красный, но от ворот к периферии органа тянутся два участка шириной 1 -2 см. более бледной окраски. Поверхность гладкая, без разрывов, геморрагии, рубцов.
Описание патологических изменений.
Данные патологические изменения свидетельствуют о том, что причиной их послужила резкое нарушение артериального кровообращения в крупных ветвях лиенапьных артерий, что привело к ишемии значительного участка паренхимы селезенки и в последствии к инфаркту. Инфаркт в селезенке чаще всего белый, реже — белый с геморрагическим венчиком, что обусловлено особенностями ангиоархитектоники органа В данном случае он скорее всего белый, так как некротические участки имеют характерный цвет и четко отграничены от интактных участков органов.
Исход:
1) благоприятный:
а) рубцевание и замещение некротических тканей;
2) неблагоприятный:
а) разрыв капсулы органа и внутрибрюшной кровотечение;
б) смерть от шока;
в) интоксикация и аугоиммунизация продуктами распада (резорбционно-некротический синдром), что усугубляет положение.
Заключение: данные морфологические изменения свидетельствуют о резких дисциркуляторных изменениях в бассейне ветвей селезеночной артерии, приводящих к развитию инфаркта
Диагноз: Острый ишемический инфаркт селезенки.
24. Мускатная печень.
Данный макропрепарат — печень. Масса и размеры уменьшены, форма сохранена. Цвет органа на разрезе пестрый, серо-желтый с красным крапом, причем пестрота увеличивается к периферии. Печень бугристая, бугристость увеличивается к периферии.
Описание патологических изменений.
Данные патологические изменения могли развиться в результате увеличения давления в венах печени, что возможно при общем (хроническая правожелудочная недостаточность) или местном венозном застое (воспаление печеночных вен, тромбоз их просветов). При этом центральные вены расширяются, что приводит к дистрофии и некрозу прилежащих гепатоцитов и расширению синусоидов. В них к центру располагаются форменные элементы, а на периферии -плазма (из-за увеличения давления в месте впадения артериального капилляра) > плазморрагия, диапедезное кровоизлияние. В следствие застоя венозной крови > гипоксия > синтез соединительной ткани клеток Купфера — формирование базальной мембраны и превращение синосоида в капилляр > гипоксия. В центральных отделах долек развивается жировая дистрофия (декомпозиция) вплоть до некроза. Из-за полной регенерации в местах гибели гепатоцитов разрастается соединительная ткань > склероз. Венозный застой > гипоксия > утолщение соединительной ткани печени (междольковой и по ходу триад). Оставшиеся периферические гепатоциты, окруженные соединительной тканью, начинают размножаться. Формируется ложная долька, кровоснабжение которой крайне плохое > гипоксия, дистрофия > некроз гепатоцитов.
Исход:
1) благоприятный: хроническое течение заболевания; устранение причины венозного полнокровия;
2) неблагоприятный: смерть от печеночной недостаточности, рак, формирование склероза и портальной гипертензии, присоединение инфекции, желтуха и т д.
Заключение: данные морфологические изменения свидетельствуют о венозном полнокровии печени и развившейся на этой почве гипоксии, которая приводит к структурной перестройки органа.
Диагноз: Мускатный цирроз печени.
27. Пристеночный тромб артерии.
Данный макропрепарат — брюшная аорта. Форма органа сохранена, размеры не увеличены. Орган светло-серого цвета. На интимен видны образования темно-серого цвета диаметром 5 мм. с неровной поверхностью, а рядом с ним, образование такой же консистенции и цвета 3×1.5 см. Это образование расположено в месте разветвления аорты.
Описание патологических изменений.
Данные морфологические изменения могли развиться в резз’льтате нарушения жирового и белкового обмена, чему способствовали такие факторы как:
— алиментарные;
— гормональные;
— нервные;
— гемодинамические;
— сосудистые;
— наследственные;
— этнические.
Нерегулируемый клеточный обмен холестерина приводит к образованию пенистых клеток и дальнейшему развитию атеросклеротических изменений, которые мы видим на интиме аорты: жировые пятна, фиброзные бляшки, образования тромботических наложений на месте изъязвления бляшки. В образовании тромботических наложений (образования темно-серого цвета плотной консистенции) принимают участки не только нарушения сосудистой стенки, но и с нарушением кровообращения, состава крови, сосудистой стенки, нарушение регуляции свертывающей, противосвертывающей и фибринолитической систем.
Особенно важным фактором в данном случае является нарушение кровообращения в виде завихрения тока крови у места бифуркации брюшной аорты. Это замедление тока крови и способствует наложению тромботических масс на изъязвленную интиму.
Исход: 1) благоприятный:
а) асептический аутолиз тромба;
б) организация; 2) неблагоприятный:
а) петрификация;
б) тромбоэмболия;
в) септическое расплавление;
г) обтурация просвета аорты.
Заключение: данные морфологические изменения свидетельствуют о дистрофических изменениях в интиме аорты, которые вместе с нарушением тока крови создали предпосылки для тромбоза.
Диагноз: Тромбоз аорты.
9Казеозная пневмония – это специфическая пневмония, характеризующаяся нарастающими казеозно-некротическими изменениями и тяжелым, быстро прогрессирующим, нередко с летальным исходом течением. Патологическая анатомия. Казеозная пневмония имеет большую протяженность – больше доли до субтотальной. Доминирует экссудативно-некротическая реакция с быстрым гнойным расплавлением, образованием множества острых полостей без наклонности к отграничению; при слиянии которых образуются гигантские полости. В стенках полостей скопления МБТ и стафилококков.
10. Зернистая дистрофия. При гистологическом исследовании в клетках,
цитоплазме видны белковые зерна. Зернистой дистрофией страдают паренхиматозные
органы, такие как почки, печень и сердце. Эту дистрофию называют мутным или
тусклым набуханием. Это связано с макроскопическими особенностями. Органы при
данной дистрофии слегка набухшие, а поверхность на разрезе тусклая, мутна, как
бы “ ошпаренная кипятком”. Зернистую дистрофию вызывает ряд причин, которые
можно распределить на 2 группы: инфекции и интоксикации.
В почках при зернистой дистрофии наблюдается увеличение в размерах, она
дрябла, может быть положительная проба Шорра (при сведении друг к другу полюсов
почки ткань почки рвется). На разрезе ткань тусклая, границы коркового и
мозгового вещества смазаны или вообще неразличимы. При этом виде дистрофии
страдает эпителий извитых канальцев почки. Если нормальные канальцы почек имеют
ровные просветы, то при зернистой дистрофии апикальный отдел цитоплазмы
разрушается и просвет приобретает звездчатую форму. Цитоплазма эпителия
почечных канальцев содержит многочисленные зерна (розового цвета). Почечная
зернистая дистрофия имеет 2 исхода: благоприятный: если убрать причину, то
эпителий канальцев вернется к норме, неблагоприятный, если патологический
фактор продолжает действовать, то процесс становится необратимым, дистрофия
переходит в некроз (часто наблюдается при отравлении почечными ядами).
11-Амилоидоз — это разновидность белковой дистрофии, являющейся осложнением многих заболеваний: инфекционной, воспалительной, опухолевой природы. В таком случае мы говорим о приобретенном (вторичном) амилоидозе. Амилоидоз может быть следствием неизвестной причины — это первичный амилоидоз. Термин амилоидоз был предложен в 1853 году Р. Вирховым. Он показал что при этом заболевании в органах появляется вещество, которое красится йодом подобно крахмалу. До Вирхова заболевание было описано К. Ракитанским под названием “сальная болезнь” за микроскопический признак амилоидоза — орган приобретает сальный блеск. Амилоид является сложным веществом — гликопротеидом, в котором глобулярные и фибриллярные белки всегда тесно связаны с мукополисахаридами. Поражение печени. В печени амилоид откладывается в синусоидах между купферовскими клетками, по ходу ретикулярной стромы долек, печеночные клетки сдавливаются и погибают от атрофии.
12- Почки. Поражение почек более важно в практическом плане, так как почки поражаются у 90% пациентов и является основной причиной смерти (от почечной недостаточности). В почке амилоид появляется под мембраной капилляров клубочков, под мембраной сосудов коркового и мозгового слоя, под мембранами прямых и извитых канальцев и в строме почки по ходу ретикулярных волокон. Это процесс постоянный: первая стадия — скрытая, латентная. Амилоид появляется в пирамидах, в клубочковых кровеносных сосудах, вторая стадия — протеинурия. Характерно большее количество белка в моче. На этой стадии примерно 50% клубочков содержат амилоид в виде небольших очаговых отложений. В строме отмечаются явления склероза, за счет растущей ишемии. В эпителии находятся признаки жировой и гиалиново-капельной дистрофии.
13-Термин «гемохроматоз печени» отражает одну из характерных черт болезни — ненормальную окраску кожи и органов вследствие отложения в них особых пигментов кровяного происхождения.Термин «пигментный цирроз» отражает сочетание пигментации кожных покровов и цирроза печени. Патологическая анатомия. На разрезе печень резко пигментирована вследствие отложения пигмента в печеночных и купферовских клетках. Соединительная ткань развивается по ходу кровеносных капилляров; она не обладает склонностью к сморщиванию, поэтому орган обычно остается увеличенным.
14- Механическая желтуха — патологический синдром, обусловленный нарушением оттока жёлчи из жёлчных протоков.
В области передней стенки левого желудочка виден очаг неправильной формы, желтоватого цвета, дряблой консистенции, западающий на разрезе, окружённый темно-красным венчиком.
№ 2 Ишемический инфаркт селезенки
В ткани селезёнки очаг некроза треугольной формы, плотной консистенции, основанием обращён к капсуле. На капсуле в области инфаркта шероховатые наложения фибрина.
№ 3 Гангрена нижней конечности
Ткани чёрного цвета (за счёт отложения сернистого железа). Уменьшена в объёме, с хорошо выраженной зоной демаркационного воспаления.
№ 4 Петрификаты в легком
Округлой формы, белесовато-серой окраски, каменистой плотности (за счет отложения кальция).
Печень увеличена в размерах, поверхность гладкая, край закруглен, консистенция дряблая, на разрезе охряно-желтого цвета.
№ 6 Ревматический порок сердца
Размеры и масса сердца увеличены (за счет гипертрофии обоих желудочков). Створки клапана утолщены, сращены, белесоватые, местами в их толще – обызвествление, хорды укорочены. Гиалиноз и склероз клапанов. Миокард дряблой консистенции.
№ 7 Артериолосклеротический нефросклероз (первично-сморщенная почка)
Почка резко уменьшена в размере, плотной консистенции, сероватого цвета. Поверхность зернистая.
№ 8 Амилоидоз селезенки
Селезёнка увеличена в размерах, плотной консистенции, ломкая. На ранних стадиях заболевания отложения амилоида наблюдаются в лимфоидных фолликулах, которые приобретают на разрезе вид полупрозрачных зёрен риса (саговая селезёнка) – первая стадия амилоидоза селезёнки. При прогрессировании заболевания отмечается диффузное отложение амилоида в селезёнке. Селезёнка значительно увеличивается в размерах, плотной консистенции, гладкая, капсула напряжена. На разрезе селезёнка коричнево-красного цвета, с сальным блеском (сальная или ветчинная селезёнка) – вторая стадия амилоидоза селезёнки.
Почки увеличены в размерах, плотной консистенции, поверхность их бледно-серая или желто-серая. На разрезе корковый слой широкий, восковидный, мозговое вещество серо-розовое, сального вида, цианотично. Такую почку, характерную для протеинурической стадии амилоидоза почек, называют «большой сальной почкой». В нефротической стадии амилоидоза почки становятся большими, плотными, бело-желтыми, восковидными, («большая белая амилоидная почка»).
№ 10 Атеросклероз аорты, смешанный тромб
Интима аорты неровная. За счет многочисленных выступающих в просвет фиброзных бляшек, часть из которых с разрушенными покрышками. Видны тромб массы, плотно прилегающие к стенке аорты. Тромб массы сухие, плотные, крошащиеся, серо-красного цвета, с гофрированной поверхностью.
№ 11 Бурая индурация легких
Увеличение размеров легких. На разрезе буроватый оттенок с белесоватыми прослойками плотной ткани, придающие сетчатый вид. Консистенция – плотная.
№ 12 Кожа при адиссоновой болезни
Кожа плотная, гиперкератоз. Диффузная бронзовая окраска кожи из-за пигмента меланина.
Размер печени увеличен. Консист плотная. Поверхность гладкая. На разрезе печень имеет пестрый вид: красновато-бурые участки (в центре) чередуются с желтыми (на периферии), что напоминает мускатный орех.
№ 14 Геморрагический инфаркт легкого
В верхней доле легкого определяется очаг конической формы; основанием обращен к плевре, а верхушкой к корню легкого. Плотной консистенции, темно-красного цвета. В области верхушки инфаркта виден тромбированный сосуд, на плевре наложения фибрина.
№ 15 Тромбоэмболия легочной артерии
В просвете легочного ствола видны червеобразные, свободно лежащие тромботические массы; плотные, сухие, крошащиеся, темно-красного цвета
№ 16 Эмболический гнойный нефрит
Почка увеличена в размерах, консистенция дряблая. В корковом и мозговом веществе видны участки округлой формы, свётлые, размером 1-2мм. Участки окружены красноватым венчиком.
№ 17 Метастазы рака в печень
Печень увеличена в размере, с бугристой поверхностью. На разрезе с многочисленными узлами, разной формы и размеров, черного цвета.
№ 18 Фибринозный перикардит
Увеличение в размере. На перикарде видны наложения фибрина в виде свалявшихся волос (=> «волосатое сердце»). Тусклого цвета. Нити фибрина легко отделяются. Листки сердечных перегородок утолщены.
№ 19 Крупозная пневмония
Поражена доля легкого, которая увеличена в размерах, плотная, ткань безвоздушная, на разрезе мелкозернистая (видны пробочки фибрина), серого цвета. Плевра в области пораженной доли тусклая, покрыта серо-желтым фибринозным налетом. Изменения легкого соответствуют стадии серого опеченения.
№ 20 Дифтеритический колит
Стенка кишки утолщена, слизистая некротизирована и частично замещена желтоватой пленкой. Пленка плотная, крепко спаяна с прилежащими тканями, при попытке оторвать образуются язвочки.
№ 21 Цереброспинальный гнойный менингит
Мягкие мозговые оболочки утолщены, они тусклые, пропитаны густой зеленовато-желтой массой гноя, борозды и извилины сглажены. Изменения затрагивают поверхность лобных и теменных долей.
Боковые желудочки мозга расширены, переполнены ликвором, вещество мозга атрофично, истончено.
№ 23 Гипертрофия сердца
Размеры и масса сердца увеличены, отмечается утолщение стенки левого желудочка. Отмечается утолщение сосочковых и трабекулярных мышц, полости сердца не расширены, миокард на разрезе коричневато-желтый.
№ 24 Бурая атрофия сердца
Сердце уменьшено в размерах и массе, плотноватой консистенции, на разрезе бурого цвета, замечено исчезновение жира под эпикардом, ход сосудов на поверхности сердца – извитой.
№ 25 Бурая атрофия печени
Цвет на срезе бурый (пигмент липофусцин). Размеры уменьшены, капсула морщинистая. Иногда имеет плотную консистенцию. Свободный край печени заострён.
На коже определяется опухолевое образование шаровидной формы на широком или узком основании, с сосочковой поверхностью, подвижное (похоже на цветную капусту).
Макропрепарат «Центральный рак легкого»
В прикорневой области легкого виден опухолевый узел белесоватого цвета, с неровными контурами. Слизистая оболочка долевого бронха в области опухоли бугристая, белесовата (Узловатая форма рака). Центральный узловой рак часто осложняется развитием ателектаза легкого с последующим развитием пневмонии. При перибронхиальном, росте центрального рака легкого (разветвленная форма) опухоль прорастает средостение.
Макропрепарат «Периферический рак легкого»
В периферических отделах легкого виден узел округлой формы с довольно четкими границами, на разрезе серо-белого цвета. Опухоль исходит из дистального отдела сегментарного бронха, слизистая его неровная, бугристая.
Периферический узловой рак может долго иметь экспансивный рост, но может давать и ранние метастазы. Периферический разветвленный рак легкого растет либо к корню легкого, либо прорастает плевру, что ведет к развитию канкрозного плеврита.
№ 28 Диффузный рак желудка
Стенка желудка (слизистый и подслизистый слои) резко утолщена, представлена однородной серовато-белой плотной тканью. Слизистая оболочка над опухолью с явлениями атрофии со сглаженной складчатостью.
№ 29 Блюдцеобразный рак желудка
Опухоль имеет вид округлого плоского образования на широком основании. Центральная часть опухоли западает, края несколько приподняты.
Матка увеличена в размере. Шаровидной формы. На разрезе опред расположенный интрамурально опухолевый узел с четкими границами, в капсуле на разрезе сероватого цвета, волокнистого вида.
№ 31 Селезенка и костный мозг при хроническом лейкозе
1. Костный мозг трубчатых костей серовато-зеленоватого цвета, пиоидный («пио» — гной)
2. Селезенка резко увеличена в размере, поверхность гладкая, на разрезе красноватого цвета с ишемическими инфарктами
3. Печень резко увеличена в размерах, поверхность гладкая, на разрезе серовато-буроватого цвета, однородного вида.
№ 32 Лимфатические узлы при хроническом лимфолейкозе
Лимфатические узлы увеличены в размере (до 3-4 см), мягкой или плотной консистенции, розовато-серого цвета. Граница между узлами относительно четкая. Узлы, сливаясь друг с другом образуют «пакеты».
№ 33 Селезенка при лимфогранулематозе (болезни Ходжкина)
Селезенка увеличена в размере, поверхность гладкая, на разрезе – красного цвета, с очагами серовато-белого цвета.
№ 34 Кровоизлияние в головном мозге
Имеется очаг представленный скоплением крови. Отмечается сглаживание извилин; вещество мозга имеет разрушения, отечно. Головной мозг смещается в затылочное отверстие. Локализация в подкорковых ядрах левого полушария. Борозды истончены.
№ 35 Ишемический инфаркт головного мозга
Очаг находится в затылочной области левого полушария, сероватого цвета, неправильной формы, дряблой консистенции. Произошел из-за тромба или эмболии мозговых сосудов.
№ 36 Хроническая аневризма сердца
Сердце увеличено в размерах. Стенка левого желудочка в области верхушки истончена, белесовата, представлена рубцовой соединительной тканью, выбухает. Миокард вокруг выбухания гипертрофирован. Полость аневризмы заполнена крошащимися, плотными, сухими массами серо-красного цвета (тромботические массы), связанные со стенкой аневризмы.
№ 37 Возвратно-бородавчатый эндокардит
Створки митрального клапана утолщены, склерозированы, деформированы, сращены между собой, белесоватые. Хорды утолщены и укорочены. По краям деформированных клапанов распологаются мелкие серо-красные тромботические наложения – «бородавки».
На разрезе легкое пестрого вида с желто-серыми очажками плотной консистенции, выбухающими над поверхностью разреза. Стенки бронхов утолщены, в просвете — слизисто-гнойное содержимое.
№ 39 Бронхоэктазы и пневмосклероз
Многие бронхи с резко расширенными просветами и имеют вид мешотчатых и цилиндрических полостей, заполненных гноем. Стенки бронхов резко утолщены, плотные, белесоватые. Вокруг них легочная ткань уплотнена, зерниста, белесовата.
Сердце увеличено в размерах, дряблой консистенции. Отмечается резкое утолщение стенки, преимущественно правого желудочка.
№ 41 Хроническая язва желудка
На малой кривизне желудка определяется глубокий дефект слизистой оболочки, затрагивающий мышечный слой, округлой формы с плотными валикоприподнятыми амозолелыми краями. Край дефекта, обращённый к пищеводу, подрыт, к привратнику – пологий.
№ 42 Флегмонозный аппендицит
Червеобразный отросток резко увеличен в размерах, диаметр его больше 1 см Серозная оболочка гиперемирована, тусклая, покрыта зеленовато-серым гнойно-фибринозным налетом. При разрезе из просвета отростка выступает гноевидное содержимое.
№ 43 Крупноузловой цирроз печени
Печень уменьшена в размере, плотная, поверхность крупноузловая: узлы неравномерной величины, более 1 см, разделенные широкими полями соединительной ткани.
№ 44 Мелкоузловой цирроз печени
Печень увеличена (в финале — уменьшена) в размере, желтого цвета, плотная, с равномерной мелкобугристой (мелкоузловой) поверхностью; узлы не более 1 см, в диаметре, разделены равномерными узкими прослойками соединительной ткани.
№ 45 Острый гломерулонефрит
Селезенка увеличена в размере, дряблой консистенции. На разрезе вишневого цвета. Дает обильный соскоб пульпы.
№ 46 Полипозно-язвенный эндокардит
Размеры сердца увеличены, камеры расширены. Стенка левого желудочка утолщена. Заслонки аортального клапана утолщены, склерозированы, гиалинизированы, деформированы и сращены. По наружному краю заслонок видны изъяствления и округлые дефекты. На поверхности заслонок видны массивные крошащиеся тромботические наложения в виде полипов.
№ 47 Первичный легочный туберкулезный комплекс
Состоит из первичного аффекта, лимфаденита и лимфангита. Первичный аффект – бело-жёлтый очаг казезного некроза, расположенный субплеврально. Бифуркационные лимфатические узлы увеличены, на разрезе бело-жёлтого цвета (фокусоказеозного некоза). Между субплевральным очагом и лимфатическим узлом по ходу лимфатического сосуда – дорожка из беловатых бугорков (лимфангит)
№ 48 Фиброзно-кавернозный туберкулез легких
Орган серо-розового цвета. Видна пористая паренхима легкого, строма представлена соединительнотканными прослойками белесоватого цвета. В паренхиме видны точечные вкрапления черного цвета — сосуды легкого. На плевре участки массивного склероза. Видны множественные образования округлой формы диаметром 0,5 см. белесоватого цвета (казеозного вида). Каверны расположены рядом друг с другом.
№ 49 Септический эндометрит
Сердце увеличено в размере и массе. Левый желудочек утолщен, дряблый миокард глинистого вида. Полости сердца расширены -> эксцентрическая гипертрофия. Створки аортального клапана плотные, не прозрачные, белесые (склероз и гиалиноз), сращены друг с другом, деформированы (стеноз). На створках клапана видны большие язвенные дефекты и перфоративные отверстия (фенестры и узуры), по краю которых, и по краю клапана видны крупные рыхлые тромботические наложения в виде полипов, серовато-розового цвета.
№ 50 Туберкулезный спондилит
Тело позвонка разрушено, укорочено, видны казеозные массы. Пораженный позвонок находится между двумя нормальными. Формируется горб.
№ 51 Сифилитический мезаортит
Внутренняя оболочка аорты грудного отдела и дуг – неровная, шероховатая, напоминает «шагреневую» кожу. В области дуги, стенка аорты истончена, выбухает в виде мешка – аневризма.
№ 52 Милиарный туберкулез легких
Лёгкие вздуты, увеличены в размере. Во всех отделах обоих лёгких многочисленные бело-жёлтые бугорки размером с просяное зерно.
№ 53 Рак молочной железы
Молочная железа увеличена в размере, уплотнена. Замещена плотной серо-розовой волокнистой тканью. Сосок деформирован, втянут.
Матка увеличена в размерах, на разрезе определяется растущая из эндометрия опухоль, не имеющая четких границ. На разрезе – серовато-розового цвета.
Паренхима железы выделяет инфильтрат, состоящий из макрофагов, лимфоцитов. Местами форм фолликулы с центрами размножения. Сохранные фолликулы щитовидной железы выстланы клетками с эозинофильной зернистой цитоплазмой.
Электронограмма №20 ИШЕМИЧЕСКИЙ ИНФАРКТ СЕЛЕЗЕНКИ
Отмечается набухание митохондрий с разрушением крипт, с появлением на них отложений кальция. Разрушение лизосом.
Микропрепарат №7 НЕКРОЗ ЭПИТЕЛИЯ ИЗВИТЫХ ПРОКСИМАЛЬНЫХ И ДИСТАЛЬНЫХ КАНАЛЬЦЕВ ПОЧКИ. ОКРАСКА ГЕМАТОКСИЛИН-ЭОЗИНОМ
Дистальные прокс канальцы без изменений. Эпителий и клубочки содержат ядра. Цитоплазма в сост коагуляции, в некоторых местах гомогенна. Наблюдается разрушение базальной мембраны (тубулорексис). Отмечается кариопикноз, кариолизис, плазморексис. Капилляры петли клубочков малокровны, а сосуды мозгового вещ-ва почки – полнокровны
Микропрепарат №6 ИШЕМИЧЕСКИЙ ИНФАРКТ ПОЧКИ. ОКРАСКА ГЕМ. – ЭОЗ.
Зона некроза представлена бесструктурными массами, окруж зоной демаркационного воспаления, представленного полнокровными сосудами с расширен просветами и полиморфно – ядерными лейкоцитами. В очаге некроза структура ткани нарушена, ядро не окрашено, с признаками кариопикноза, кариорексиса, кариолизиса.
Микропрепарат №8 НЕКРОЗ ФОЛЛИКУЛОВ ЛИМФ. УЗЛОВ (ОКР. ГЕМ.-ЭОЗ.)
В центре фолликула определяется гомогенная бесструктурная масса. По периферии единичные лимфоциты маленьких размеров (в сост кариопикноза). Отмечается множество беспорядочно расположенных глыбок форматина (кариорексис)
Микропрепарат ПАНКРЕОНЕКРОЗ (ОКР. ГЕМ.-ЭОЗ.)
Железистая ткань представлена бесструктурной массой, содерж единичные ядра в сост кариопикноза. Содерж глыбки хроматина
Микропрепарат №215 ЗОНА ИШЕМИИ В МИОКАРДЕ. ШИК- РЕАКЦИЯ.
Наличие гликогена – кардиомиоциты — малиновые участки. Отсутствие гликогена – светлые участки.
Макропрепарат ИШЕМИЧЕСКИЙ ИНФАРКТ СЕЛЕЗЕНКИ
Форма и размеры не изменены. Цвет неоднороден – в целом он буро-красный, но от ворот к периферии органа полоска 1-2 см более бледной окраски. Очаг некроза треугольной формы, плотной консистенции, основание обращено к капсуле. На капсуле в области инфаркта – шероховатые наложения фибрина. Д-з: Острый ишемический инфаркт селезенки
Макропрепарат ИНФАРКТ ГОЛОВНОГО МОЗГА. ОЧАГ СЕРОГО РАЗМЯГЧЕНИЯ.
Очаг находится в затылочной области левого полушария, сероватого цвета, неправильной формы, дряблой консистенции. Произошел из-за тромба или эмболии мозговых сосудов.
Макропрепарат ГАНГРЕНА ПАЛЬЦА СТОПЫ
Сухая гангрена. Ткани черного цвета (за счет отлож сернистого железа). Уменьшена в объеме, с хорошо выраженной зоной демаркационного воспаления.
Макропрепарат ГАНГРЕНА КИШКИ
Гангрена влажная. Утолщена стенка кишки, отечная, дряблой консистенции, черно-красного цвета. Серозная оболочка тусклая с наложениями фибрина. Тромбоз верх брыжеечной артерии.
Макропрепарат ТУБЕРКУЛЕЗ ЛИМФ. УЗЛОВ
В л/у зона казеозного (творожистого) некроза. Желтовато-серого цвета, плотной консистенции, крошащаяся.
Макропрепарат ПЕТРИФИКАТЫ В ЛЕГКОМ (при туберкулезе)
Округлой формы, белесовато-серой окраски, каменистой плотности (за счет отложения кальция)
 ЗАНЯТИЕ №3 МОРФОЛОГИЯ ОБРАТИМЫХ ИЗМЕНЕНИЙ
ЗАНЯТИЕ №3 МОРФОЛОГИЯ ОБРАТИМЫХ ИЗМЕНЕНИЙ
Электронограмма. Молекулы ферритина в грануле гемосидерина (демонстрация)
Электрогограмма. Бал. дистрофия гепатоцита (демонстрация)
Микропрепарат №23 ЖИРОВАЯ ДИСТРОФИЯ ПЕЧЕНИ
Окраски г.-эоз., Суданом III. В гепатоцитах преимущественно периф отделов печеночной дольки при окраске г.-эоз обнаружив вакуолеподобные включения (капли жира), в зав от размера вакуолей ожир может быть крупнокапельным и мелкокапельным. Жир оттесняет ядра клеток к периферии. При окр суданом III вакуоли окр в оранжевый цвет. Более крупные капли жира видны в периф отделах дольки, более мелкие в центр отделах.
Микропрепарат №21 ЖИРОВАЯ ДИСТРОФИЯ МИОКАРДА
Окраска суданом III. В цитоплазме кардиомиоцитов, расположенных преимущественно вокруг вен и венул, опред мелкие (пылевидные) жировые включения, окрашенные в оранжевый цвет.
Микропрепарат №14 ГИАЛИНОВО-КАПЕЛЬНАЯ ДИСТРОФИЯ ЭПИТЕЛИЯ ИЗВИТЫХ КАНАЛЬЦЕВ ПОЧКИ (ОКР Г.-ЭОЗ.)
Эпителий извитых канальцев почки увеличен в размере, набухший, границы клеток размыты, просвет канальцев сужен, в просвете видны эозинофильные белковые массы. В цитоплазме нефроцитов опред мелкие вакуоли, окр в розовый цвет, ядра клеток пикнотичны.
Микропрепарат №10 ГИДРОПИЧЕСКАЯ ДИСТРОФИЯ ЭПИТЕЛИЯ ИЗВИТЫХ КАНАЛЬЦЕВ (ОКР Г.-ЭОЗ.)
Просвет некоторых канальцев не опред, нефроциты увеличены в размере, набухшие, контуры их размыты. В цитоплазме клеток видны крупные белковые эозинофильные вакуоли, оттесняющие ядра к периферии, ядра сморщены или вакуолизированны.
Микропрепарат №26 БУРАЯ ИНДУРАЦИЯ ЛЕГКИХ. ГЕМОСИДЕРОЗ ЛЕГКИХ (ДЕМОНСТРАЦИЯ)
Микропрепарат №16 ГИАЛИНОЗ СОСУДОВ СЕЛЕЗЕНКИ (ОКР Г.-ЭОЗ.)
Стенки артериол селезенки утолщены, предст гомогенными эозинофильными массами, просвет сосудов сужен.
Микропрепарат №29 МЕЛАНОЗ ПОЧКИ ПРИ АДДИСОНОВОЙ БОЛЕЗНИ (ОКР Г.-ЭОЗ.)
Эпидермис с участками истончения и гиперкератоза. В области дермо-эпидермального стыка отмечаются скопления большого кол-ва меланоцитов и меланофагов, нагруженных меланином. Дерма с явлениями склероза, сосуды полнокровны.
Микропрепарат №25 ГЕМОСИДЕРОЗ ПЕЧЕНИ (РЕАКЦИЯ ПЕРЛСА)
В гепатоцитах и звездчатых ретикулоэндотелиоцитах видны скопления зеленовато-голубоватых зерен гемосидерина («берлинская лазурь»)
Микропрепарат №52 ИЗВЕСТКОВЫЕ МЕТАСТАЗЫ В МИОКАРДЕ (ПОЧКИ)- окр г.-эоз., серебрение по Хоссе (демонстрация)
