В Норвегии объяснили увеличение груди после прививки от COVID-19 :: Общество :: РБК
Фото: Dinendra Haria / Keystone Press Agency / Global Look Press
При вакцинации против коронавируса могут увеличиваться лимфатические узлы, из-за чего грудь может казаться больше, заявил телеканалу NRK медицинский директор Агентства по лекарственным препаратам Норвегии Стейнар Мадсен после сообщений в соцсетях об увеличении груди после прививки у норвежек.
«При вакцинации приблизительно у 10% женщин возможно увеличение лимфатических узлов в подмышечной впадине», — сказал Мадсен. По его словам, он слышал о таких случаях в США.
Украинец умер через несколько часов после вакцинации PfizerОднако, по словам главного врача центра диагностики груди при больнице Нордланд в Будё Генриха Бакманна, этот эффект краткосрочный: лимфоузлы восстановятся через несколько недель. Он также указал, что лимфатические узлы увеличиваются на той стороне тела, куда делали укол.
подготовка, цены, расшифровка результата.
 Сделать маммографию груди в Москве – ЦКБ РАН
Сделать маммографию груди в Москве – ЦКБ РАН
Что это такое?
Маммография молочных желез – это рентгеновский скрининг при помощи специального аппарата – маммографа.
Информативность методики достаточно высокая – более 90%. Цель – выявление и диагностирование патологии молочных желез, в том числе опухолей, на ранних стадиях, примерно за два года до появления симптомов.
Кому рекомендована маммография груди?
Диагностика с профилактической целью показана женщинам, возраст которых старше 40 лет, так как начиная с этого возраста риск развития онкозаболеваний возрастает.
По безусловным показаниям обследование назначают:
- при болях в груди;
- если прощупываются бугорки и уплотнения;
- при выделениях из соска;
- если наблюдается нагрубание желез при отсутствии лактации;
- при покраснениях сосков или изменении их формы;
- для предоперационного обследования и контроля успешности проводимого лечения.

Противопоказания
Поскольку исследование рентгенологическое, и радиационное облучение все-таки есть, от маммографии следует воздержаться:
- беременным и кормящим женщинам;
- при повреждении кожи на груди и на сосках;
- при наличии имплантов;
- при возрасте моложе 35 лет;
- после прерывания беременности в течение полугода.
Что показывает маммограмма?
Это способ:
- выявить – доброкачественная или злокачественная опухоль развивается;
- определить ее размер и локализацию;
- проанализировать динамику развития.
Если уплотнение определяется с одной стороны, обследуются обе молочные железы.
Маммографические снимки покажут наличие:
- кальцинатов – скопление солей кальция сопутствует раковым процессам;
- фиброаденом — доброкачественных образований, имеющих тенденцию к увеличению;
- кист – заполненных жидкостью полостей, не имеющих отношения к раку.

Виды маммографии
Сегодня используют несколько вариантов маммографического исследования. Традиционная диагностика проводится с использованием пленки. В современных медицинских учреждениях она практически не применяется, так как дает самый высокий процент погрешностей.
Цифровая диагностика – это новейшее достижение в этой области, когда рентгеновскую пленку заменяют неподвижные детекторы, преобразующие излучение в электрический сигнал. Полученное изображение можно рассмотреть на мониторе или распечатать.
Преимущества использования:
- высокое качество снимков при малой доле излучения;
- возможность увидеть самые малые изменения на одном снимке;
- уменьшения времени обследования;
- отсутствие необходимости в расходных материалах и месте для хранения реактивов и коробок с пленками;
- возможностью создания электронного архива.
Компьютерная маммография
Автоматизированная система использует цифровое изображение для поиска патологических изменений:
- по массе участков;
- по плотности тканей;
- по наличию отложений кальция.

Программа подчеркивает эти участки и дает сообщение о необходимости дальнейшей диагностики.
В диагностике значение использования методики – второстепенное, так как:
- отсутствует возможность детализации;
- патологию определить достаточно сложно, особенно при мастопатии;
- недостаточно высокая эффективность приразличного рода образованиях.
Можно использовать компьютерную маммографию при диагностировании:
- узла в малодоступных для пальпирования участках;
- при раке с высокой плотностью образования;
УЗИ
Маммография характеризуется высокой эффективностью, но в отдельных случаях результаты могут быть недостоверными:
- при обследовании молодых женщин с плотной тканью груди;
- при мастопатии диффузного типа;
- при изменениях вследствие воспалительных процессов.

Чем отличается УЗИ? Методика УЗИ имеет определенные преимущества:
- это дополнительный метод при затруднении постановки диагноза после маммографии;
- метод прост и безопасен, может повторяться с нужной частотой;
- используется для обследования женщин при беременности и в период лактации;
- для визуализации опухолей, расположенных близко к костям;
- Позволяет отличить – где уплотнение, а где киста;
- Можно использовать при воспалении или травме.
- Можно исследовать состояние лимфатических узлов.
- Используется как контрольное исследование после проведения операций и введения имплантов.
МРТ-маммография
Максимально точная методика, не использующая облучение. Единственный ее недостаток — дороговизна. Исследование может проводиться с введением контрастного вещества.
Электроимпедансная маммография
Современная методика, основанная на свойствах проводимости тока различными тканями.
Как подготовиться к маммографии?
Пациентов волнует вопрос: когда лучше делать обследование?
Чтобы сделать исследование максимально эффективно, необходимо учесть некоторые правила и знать, на какой день цикла следует обследоваться:
- записываясь на прием, учтите, что исследование должно выполняться через неделю после месячных или позже;
- захватите с собой результаты предыдущих исследований;
- за два дня до процедуры исключите кофе, кофеин и напитки-энергетики;
- не пользуйтесь в день процедуры косметическими средствами – грудь и подмышки должны быть просто вымыты;
- поставьте рентгенолога в известность о том, что вас беспокоит.
Как проводится маммография молочной железы?
Диагностика проводится амбулаторно. Грудь пациентки размещается на платформе и фиксируется. Выполняют несколько проекций, в разных положениях.
Выполняют несколько проекций, в разных положениях.
Чтобы результаты были четкими, необходимо задержать дыхание, как при флюорографии.
При обследовании грудь немного сжимают:
- чтобы выровнять ее толщину;
- получить четкое фото:
- распределить мягкие равномерно;
- уменьшить дозу облучения.
Расшифровка результатов
По результатам проведения исследования врач пишет заключение.
На фото видна структура органа, сосудов, лимфоузлов и протоков. Если она равномерная, без затемнений и уплотнений, то патология отсутствует.
На изображении должны четко просматриваться сосуды, а лимфоузлы не должны быть увеличены.
При наличии патологии нормальная структура видоизменяется, увеличиваются лимфоузлы. Тогда специалист устанавливает количество очагов заболевания, их форму, размер, однородность и расположение.
При наличии опухоли неровности и отсутствие четкости образования характеризует рак.
Могут просматриваться кальцинаты, которые имеют место при любых образованиях.
В любом случае маммограмма – только начальный этап исследования молочных желез женщины и требуются дополнительные исследования и консультация врача.
Вредна ли маммография?
Для развития новообразований полученное облучение невелико. При исследовании, где задействованы новейшие аппараты, доля облучения существенно снижается. Важно понимать, что несмотря на минусы, эта процедура необходима. Ее результаты сохранили множество жизней.
Где сделать маммограмму?
Пройти маммографию можно в Москве в ЦКБ РАН – это медицинский центр, оснащенный самым эффективным оборудованием, где проведением обследований и расшифровкой занимаются опытные специалисты, лучшие в столице.
Узнайте цену процедуры, время возможного проведения и другую информацию по телефону (499) 400-47-33. Врачи ЦКБ РАН напоминают: своевременная диагностика позволит провести лечение с минимальным хирургическим вмешательством и сохранить орган!
«За время беременности я похудела на 20 кг — врачи не понимали, что происходит»
- Винисиус Лемус
- для Бразильской службы Би-би-си
Автор фото, Фото из личного архива
Подпись к фото,Мишели с мужем на празднике в честь будущего ребенка
32-летняя Мишели Муньос мечтала стать матерью — поэтому, когда она узнала, что ждет ребенка, ее радости не было предела. Однако беременность протекала очень тяжело и обернулась для будущей матери почти непрерывными страданиями.
Однако беременность протекала очень тяжело и обернулась для будущей матери почти непрерывными страданиями.
У нее постоянно что-то болело, ей было тяжело дышать и передвигаться. Целыми днями она лежала в кровати в полной апатии. За время беременности Мишели потеряла в весе почти 20 килограммов.
Пытаясь найти причину своих проблем со здоровьем, она обращалась к нескольким врачам, но все они говорили, что это просто побочные эффекты тяжелой беременности и что ее состояние — следствие депрессии и частой тошноты.
«Иногда я подозревала, что дела обстоят серьезнее, но в конце концов верила тому, что говорят врачи», — вспоминает Мишели.
Обычно во время беременности женщины прибавляют в весе — особенно после первых трех месяцев. Если у будущей матери здоровый показатель индекса массы тела (BMI от 18 до 25), она может дополнительно набрать 12-16 кг.
Если беременная женщина обычно отличается худобой, она может прибавить до 18 кг. А если у будущей матери лишний вес, то на время беременности ей скорее всего пропишут строгую диету; при ее соблюдении вес может почти не измениться.
А если у будущей матери лишний вес, то на время беременности ей скорее всего пропишут строгую диету; при ее соблюдении вес может почти не измениться.
Во время первого триместра женщины иногда действительно теряют в весе, поскольку из-за гормональных изменений некоторые беременные часто испытывают тошноту и рвоту. Однако даже в самых тяжелых случаях потеря веса обычно не превышает 10% и заканчивается к концу первых трех месяцев.
Автор фото, Фото из личного архива
Подпись к фото,Так Мишели выглядела до беременности
Сын Мишели родился недоношенным. Сама она была так слаба, что даже не могла удержать его на руках.
Лишь месяц с лишним спустя она обратилась еще к одному врачу, который наконец диагностировал у нее лимфому Ходжкина — злокачественное заболевание лимфатической системы.
«Он сказал, что это просто чудо — что я и мой сын еще живы», — вспоминает Мишели.
Тяжелая беременность
Завести ребенка Мишели и ее муж, 39-летний Жонатас Биасиу, пытались с весны 2016 года.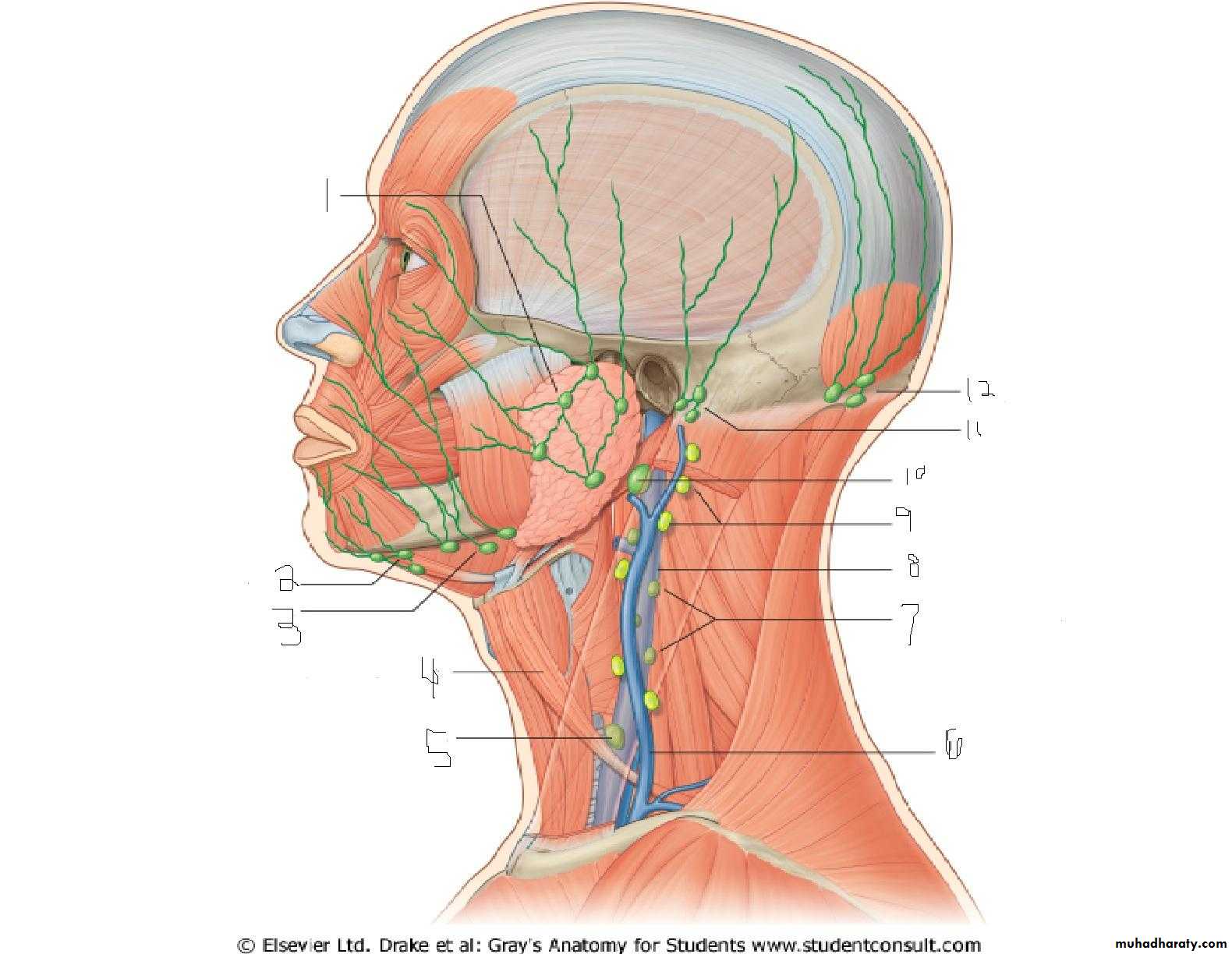 Сделать это было непросто — шансы Мишели забеременеть были сильно подорваны двумя перенесенными гинекологическими заболеваниями.
Сделать это было непросто — шансы Мишели забеременеть были сильно подорваны двумя перенесенными гинекологическими заболеваниями.
Ей пришлось перенести две хирургические операции и четырехмесячную гормональную терапию — и наконец в октябре 2017 года врачи сообщили ей, что она беременна.
«Это было абсолютно невероятно. Никаких слов не хватит, чтобы выразить переполнявшее меня ощущение счастья», — рассказывает Мишели.
Однако из-за перенесенных заболеваний беременность протекала тяжело.
«С самого начала меня одолевала тошнота, которая никак не проходила, — вспоминает она. — Доктор говорил, что до четвертого месяца это нормально. Но я буквально ничего не могла есть. До конца первого триместра я понемногу худела, но с четвертого месяца потеря веса только ускорилась».
Проблемы со здоровьем в результате только усугубились. У нее началась одышка, ей стало тяжело передвигаться, она была вынуждена прекратить преподавание (Мишели — профессор истории и социологии). По словам врачей, причиной этого могла быть депрессия.
По словам врачей, причиной этого могла быть депрессия.
«Меня отправляли на обследование к кардиологу, эндокринологу, диетологу и гематологу. Я ходила на повторный осмотр каждую неделю. У меня брали анализы крови — и с результатами что-то было не так, но врачи говорили, что все это из-за беременности», — рассказывает она.
Автор фото, Фото из личного архива
Подпись к фото,Мишели сразу после родов
«Я была так слаба. Я целыми днями лежала в кровати, перебирая четки, и молила Господа, чтобы он дал мне сил», — говорит Мишели, глубоко верующая католичка.
То, что она почти ничего не ела, очень тревожило ее мужа: организм Мишели не принимал никакой твердой пищи. Но доктора говорили, что это нормально, — и в итоге она полностью перешла на жидкое питание.
Состояние беременной продолжало ухудшаться, но врачи по-прежнему считали, что это следствие депрессии, тошноты и других осложнений из-за беременности.
«Я самого начала обратилась к лучшим специалистам в регионе, но они ничего не нашли, — объясняет Мишели. — Меня так и не направили на дополнительное обследование, которое бы показало, что со мной что-то не так».
— Меня так и не направили на дополнительное обследование, которое бы показало, что со мной что-то не так».
По словам Силваны Кинтаны из Университета Сан-Паулу, потеря беременной женщиной 20 кг веса никак не является нормой: «Даже для пациенток, страдающих ожирением, это слишком быстрая потеря веса, которая указывает на какие-то серьезные проблемы».
«У меня не было сил взять сына на руки»
На седьмом месяце беременности Мишели почувствовала острую боль в животе. В больнице сказали, что ей нужно срочно делать кесарево сечение, поскольку ребенок может погибнуть из-за нехватки околоплодной жидкости.
Маленький Самуэл родился 7 мая 2018 года. В целом мальчик был здоров, но из-за сильной недоношенности его сразу поместили в инкубатор.
Автор фото, Фото из личного архива
Подпись к фото,Мишели и Самуэл
Для самой Мишели роды оказались сложными, поскольку ей было очень тяжело дышать.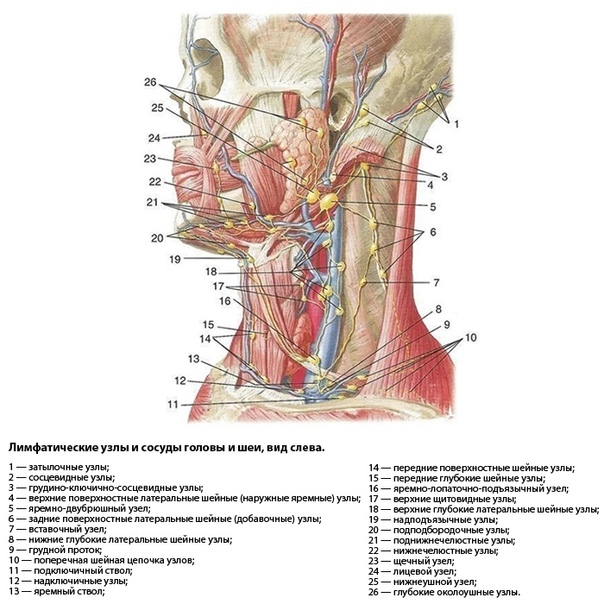 Лишь позже она узнает, что проблемы с дыханием были вызваны жидкостью, которая скопилась у нее в легких в результате лимфомы.
Лишь позже она узнает, что проблемы с дыханием были вызваны жидкостью, которая скопилась у нее в легких в результате лимфомы.
После родов она была так ослаблена, что не смогла даже взять ребенка на руки.
«У меня совсем не было сил. Люди думали, что у меня, наверное, послеродовая депрессия или что я просто чудовище, но я просто физически не могла этого сделать», — рассказывает она.
Мишели провела в больнице еще неделю — большую часть этого времени спала. Она несколько раз видела сына в инкубаторе, но так и не смогла взять его на руки. Кормить новорожденного грудью она также не могла из-за проблем со здоровьем.
Самуэл пролежал в инкубаторе 15 дней, но оказался абсолютно здоров. Ему даже не потребовался респиратор.
«В моем теле почти не осталось крови»
Спустя 40 дней после родов Мишели все еще была очень ослаблена. У нее по-прежнему болело все тело, а кожа начала бледнеть, так что родственники решили в срочном порядке показать ее новому врачу.
Доктор был изумлен, узнав о 20 потерянных пациенткой килограммах. В ходе осмотра он обнаружил у нее припухлости в районе лимфоузлов — и направил на дальнейшее обследование.
Для начала Мишели пришлось делать срочное переливание крови. «В моем теле крови почти не осталось», — говорит она.
Автор фото, Getty Images
Подпись к фото,Так выглядят клетки лимфомы Ходжкина
Еще через несколько дней анализы показали, что Мишели страдает от лимфомы Ходжкина — рака лимфатической ткани, участвующей в создании иммунитета.
К этому моменту болезнь уже добралась до ее сердца и легких, лимфоузлы опухли у нее под мышками и в паху.
«У меня в сердце и в легких скопилась жидкость, вот почему мне было тяжело дышать», — объясняет она.
Рак был диагностирован на последней, четвертой стадии. Когда именно началось заболевание, неизвестно, но поздняя диагностика позволила болезни развиться.
«Когда врач сообщил мне диагноз, я опустила голову и зарыдала. Это звучало как смертный приговор», — вспоминает Мишели.
«Я знал, что от этого вида рака есть лекарство, — продолжает ее муж — Но болезнь была уже на такой поздней стадии, а Мишели была так ослаблена, что я совсем не был уверен, что она переживет терапию».
В середине прошлого года, почти через две недели после постановки диагноза, она начала курс химиотерапии.
Лечащий врач Мишели, гематолог Суэлен Родригес Сталлбаум, подтверждает, что диагностировать лимфому во время беременности может быть действительно очень сложно.
К счастью, болезнь матери никак не отразилась на здоровье маленького Самуэла. Как поясняет Сталлбаум, поскольку раковые клетки находятся в лимфатической системе, они редко передаются еще не рожденному ребенку.
В течение полугода Мишели прошла 20 сессий химиотерапии. Первая была самой тяжелой. На второй месяц лечения у нее начали выпадать волосы. Но на третий месяц она, наконец, смогла взять сына на руки — и «это было непередаваемое чувство».
В феврале курс химии был успешно завершен. Мишели вернулась на работу.
Следующие пять лет ей придется регулярно проходить обследование, чтобы оценить возможность возврата заболевания. Только после этого можно будет сказать, что ее удалось вылечить.
Сама Мишели говорит, что ее случай должен стать уроком для других: «Когда вам кажется, что ваше тело ведет себя странно — задавайте вопросы и требуйте ответов. Найдите того профессионала, который действительно о вас позаботится».
Диагностика 0, 1, 2, 3, 4 стадии рака груди
Рак молочной железы. Симптомы и признаки
Причины возникновения рака молочной железы
Стадии рака молочной железы
Диагностика рака молочной железы
Лечение рака молочной железы
Лечение рака молочной железы на различных стадиях
Хирургическое лечение рака молочной железы
Лучевая терапия при раке молочной железы
Химиотерапия при раке молочной железы
Гормонотерапия при раке молочной железы
Таргетная терапия рака молочной железы
Паллиативное лечение рака молочной железы
Прогнозируемые результаты и профилактика
Выявление рака молочной железы на ранних стадиях дает больше шансов пациентке на полное выздоровление. Обнаружить рак молочной железы на 0 и 1 стадиях самостоятельно довольно сложно из-за небольших размеров новообразования, потому так важны регулярные обследования у специалистов и скрининговые методы обследования.
Диагностика 0 и 1 стадии
Основным методом ранней диагностики является УЗИ молочных желез и маммография (рентгенография молочных желез c помощью специального аппарата), кроме того в качестве скриннингового исследования используется магнитно-резонансная томография. Окончательный диагноз устанавливается на основании аспирационной биопсии опухоли, сторожевых или перифирических лимфоузлов с дальнейшим гистологическим и иммуногистохимическим анализом. После постановки диагноза для разработки схемы лечения определяется уровень экспрессии рецепторов гормонов, проводится FISH-тест для выявления HER2-позитивных опухолей (HER2 — белок, способный влиять на рост раковых клеток).
Признаки 1 стадии рака груди:
- Размер опухоли менее 2 см.
- Прилегающие к опухоли ткани и органы не затронуты, метастазы в лимфоузлы отсутствуют.
Диагностика 2 стадии рака молочной железы
Характерными признаками 2 стадии заболевания являются:размер опухоли до 5 см., отмечается вовлечение в патологический процесс лимфатических узлов подмышечной зоны с пораженной стороны. Данную стадию рака считают ранней, за исключением случаев, когда метастазы уже поразили множество лимфоузлов. Тогда ее относят к более поздним формам заболевания. Когда лимфоузлы начинают образовывать спайки между собой и с прилегающими тканями, теряя подвижность, можно говорить о вступлении в 3-ю стадию заболевания.
2 стадия подразделяется на категории А и В.
На стадии 2А размер опухоли не превышает 2 см, отмечается метастатическое поражение от 1 до 3-х лимфоузлов подмышечной зоны. Еще один вариант — размер опухоли от 2 до 5 см., но лимфоузлы не поражены.
При стадии 2В опухоль не больше 5 см в диаметре, в процесс вовлечены 1-3 подмышечных лимфоузла, либо размер опухоли превышает 5 см., но поражения лимфоузлов нет.
Опухоль, размер которой превышает 2 см, может быть обнаружена при прощупывании. Потому так важно ежемесячное самообследование женщины. Регулярное посещение врача-маммолога и проведение контрольных обследований может способствовать выявлению злокачественного образования на еще более раннем этапе.
Если первичный диагноз рак молочной железы установлен, проводится расширенная комплексная диагностика, включая компьютерную томографию. Выясняется распространенность процесса в молочной железе и за ее пределами. Устанавливается окончательный диагноз и стадия заболевания, чувствительность опухоли к гормонам, химиотерапевтическим и таргетным препаратам.
3 стадия рака молочной железы
На 3 стадии может отмечаться поражение сразу нескольких лимфоузлов подмышечной области, сливающихся между собой и с прилегающими тканями в малоподвижные конгломераты. Метастазы в отдаленные органы еще отсутствуют. Третью стадию также принято называть местно-распространенным раком молочной железы.
Согласно международной системе ТNM выделяют 3 подкатегории данной стадии:
- Стадия 3А. Размер опухоли превышает 5 см в диаметре, поражены 1-3 подмышечных лимфоузла. Еще один вариант — опухоль меньшего размера, но при этом пораженные метастазами лимфоузлы спаянны между собой и с окружающими тканями;
- Стадия 3В. Опухоль проросла в близлежащие ткани (грудные мышцы, кожные покровы). Размер образования на этом этапе может быть любым. Метастазы в лимфоузлы подмышечной зоны могут отсутствовать, либо могут быть поражены несколько из них. К стадии 3В причисляют и довольно редкую форму заболевания — воспалительный рак молочной железы. Он характеризуется крайне агрессивным течением.
- Стадия 3С. Опухоль может быть любого размера, но злокачественный процесс уже затронул большое количество лимфоузлов. На данной стадии заболевания могут быть поражены более 10 подмышечных лимфоузлов, затронуты надключичные и подключичные лимфоузлы, а также узлы, расположенные в толще груди и в области шеи.
Чаще всего третья стадия выявляется у женщин, которые уже проходят лечение рака молочной железы 1 или 2 стадии. Степень распространенности заболевания и его стадия определяются с помощью рентгенографии грудной клетки, магнитно-резонансной и компьютерной томографии, позитронно-эмиссионной томографии (ПЭТ, ПЭТ/КТ), сцинтиграфии костной системы и пр.
4 стадия рака груди
На 4 стадии происходит метастазирование опухоли в отдаленные органы и ткани. Чаще всего метастазы поражают легкие, печень, надпочечники, кости, головной мозг.
Несмотря на это, при условии активной борьбы с заболеванием, женщина имеет шанс продлить свою жизнь на годы. Современные методы лечения способны добиться значительного улучшения качества жизни пациента даже на поздних стадиях рака.
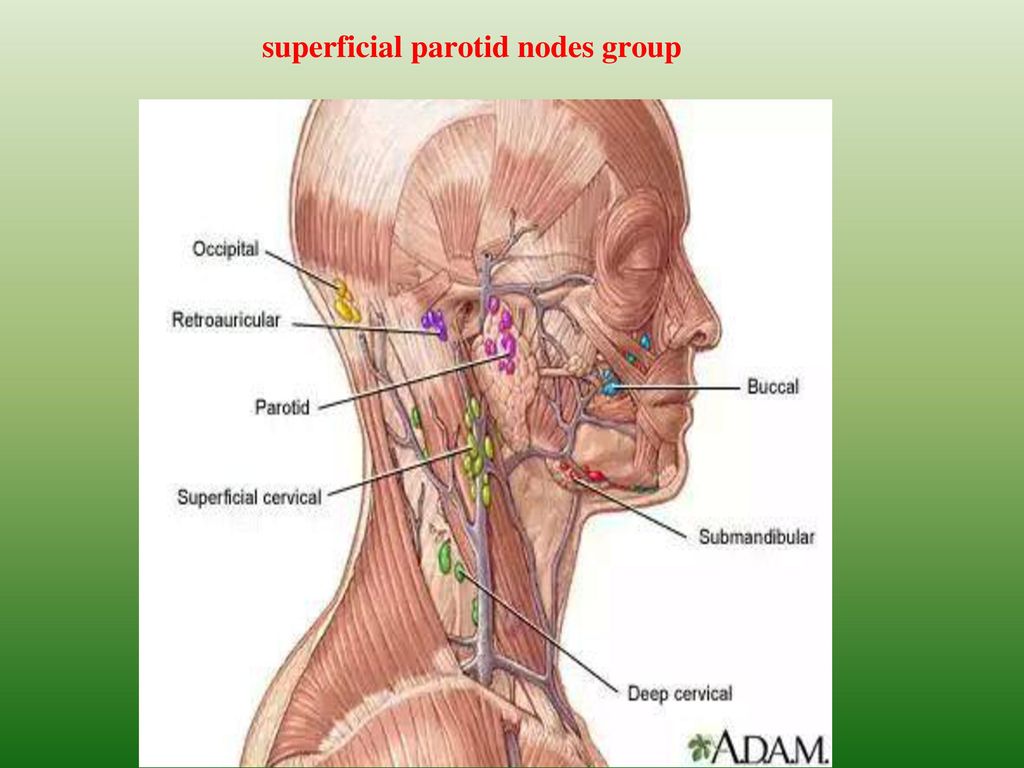
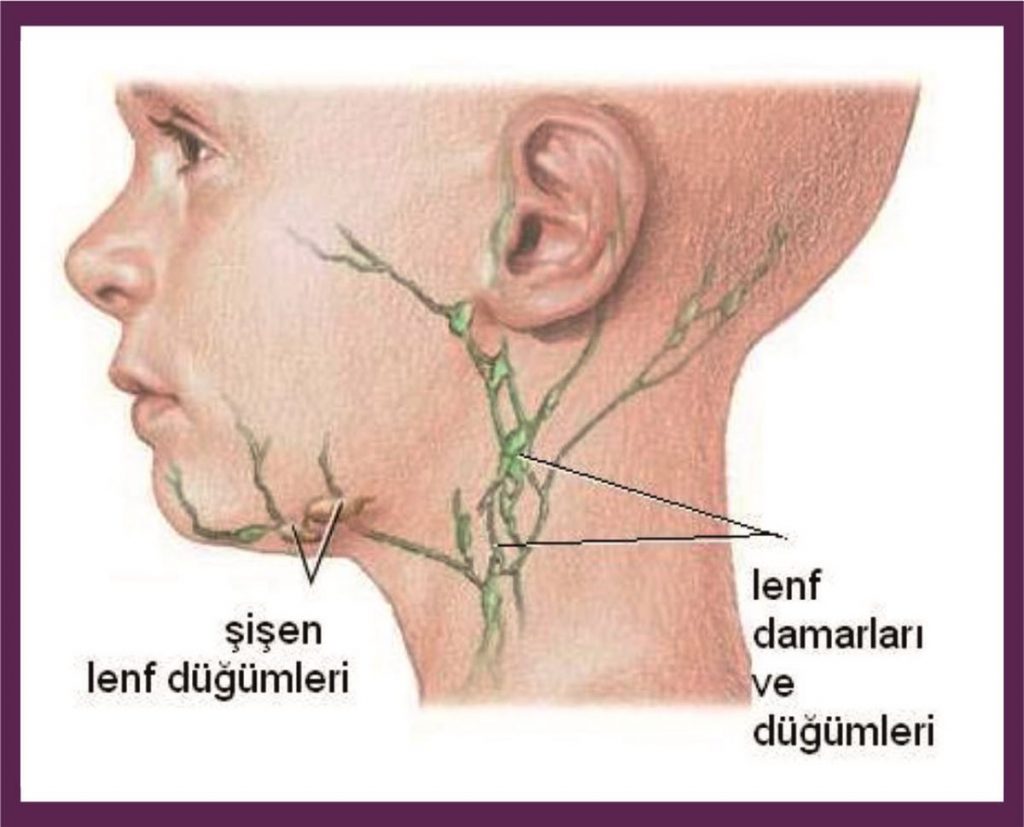
Лимфатический узел — анатомические изображения и информация
Лимфатические узлы — это группа небольших бобовидных органов, расположенных в основном на шее и туловище человека. Они играют жизненно важную роль в фильтрации лимфы и в создании иммунных ответов на патогены. Лимфатические узлы часто удаляются у онкологических больных, поскольку их функция фильтрации улавливает опухолевые клетки, метастазирующие из первичных опухолей. Продолжайте прокрутку, чтобы узнать больше ниже …
Нажмите, чтобы просмотреть большое изображение
Продолжение сверху…Анатомия
Лимфатические узлы — это небольшие органы в форме почки или фасоли, обычно менее одного дюйма (2,6 см) в длину. Они обнаруживаются группами из нескольких узлов во многих областях тела, особенно в шее, подмышках, туловище и паху. С внешней стороны каждый лимфатический узел связан со многими более мелкими лимфатическими сосудами. Несколько афферентных лимфатических сосудов переносят лимфу к лимфатическому узлу и заканчиваются на большей выпуклой стороне лимфатического узла. В центре меньшей вогнутой стороны находится область, известная как ворот, которая дает начало одному или нескольким эфферентным лимфатическим сосудам, которые переносят лимфу от лимфатического узла.
Жесткий внешний слой лимфатического узла, известный как капсула, состоит из плотной неровной волокнистой соединительной ткани, содержащей множество прочных коллагеновых волокон. Капсула обеспечивает структурную оболочку для мягких внутренних тканей. Многие столбики фиброзной ткани, известные как трабекулы, простираются от капсулы до внутренней части лимфатического узла. Трабекулы поддерживают мягкие внутренние ткани и делят внутреннюю часть лимфатического узла на более мелкие части. Пазухи выстилают внутреннюю часть капсулы и трабекулы, образуя небольшие каналы в лимфатическом узле, через которые проходит лимфа на пути к эфферентным лимфатическим сосудам.
Внутри капсулы и пазух лимфатический узел заполнен лимфатической тканью, которую можно далее разделить на поверхностную область, известную как кора, и глубокую область, известную как мозговое вещество. Кора далее делится на внутреннюю и внешнюю кору, каждая из которых имеет различные структуры и функции. Многие крошечные массы клеток, известные как лимфатические фолликулы, составляют основную часть внешней коры. Каждый лимфатический фолликул содержит множество В-лимфоцитов (В-клеток), которые вырабатывают антитела в ответ на инфекции.Во время активных инфекций в фолликулах развиваются зародышевые центры, которые действуют как фабрики по быстрому производству множества В-клеток для борьбы с инфекцией. Внутренняя кора головного мозга содержит в основном Т-лимфоциты (Т-клетки) и дендритные клетки, которые несут информацию об инфекциях из других частей тела.
В центре лимфатического узла находится мозговое вещество, которое содержит смесь пазух, лимфатической ткани и кровеносных сосудов. Лимфатические синусы, следующие за трабекулами, пересекают мозговой слой на своем пути к эфферентным лимфатическим сосудам.Кровеносные сосуды входят в лимфатический узел на воротах и проникают в ткани продолговатого мозга. Лимфатическая ткань мозгового вещества окружает кровеносные сосуды и пазухи и содержит множество плазматических клеток, типа В-клеток, которые выделяют антитела в кровь и лимфу.
Физиология
Лимфатические узлы играют в организме две основные роли: фильтрацию лимфы и выработку иммунных ответов. Пазухи лимфатического узла выполняют функцию фильтрации, в то время как лимфатические ткани коры и мозгового вещества вызывают иммунные реакции.Дендритные клетки связывают эти два процесса, поскольку они переносятся лимфой в лимфатический узел и взаимодействуют с лимфоцитами, вызывая иммунный ответ.
Процесс лимфатической фильтрации начинается с афферентных лимфатических сосудов, которые доставляют лимфу к лимфатическому узлу из тканей или тела или из других лимфатических узлов ниже по лимфатическому пути кровообращения. Пройдя через капсулу, лимфа попадает в систему лимфатических синусов, где она проходит через сетчатую массу ретикулярных волокон и иммунных клеток.Ретикулярные волокна захватывают крупные частицы, в том числе опухолевые клетки и бактерии, в то время как макрофаги переваривают захваченный материал. Отфильтрованная лимфа выходит из лимфатического узла через эфферентные лимфатические сосуды.
Производство иммунных ответов в лимфатическом узле начинается с дендритных клеток. Дендритные клетки распределены по всему телу, где они поглощают антигены от мертвых клеток и бактерий. После поглощения некоторых антигенов они попадают в лимфатическую систему и перемещаются с лимфой через афферентные лимфатические сосуды к лимфатическому узлу.Дендритные клетки мигрируют в лимфатическую ткань внутренней коры головного мозга, где они представляют свои абсорбированные антигены Т-клеткам. Т-клетки идентифицируют антигены либо как собственные антигены, принадлежащие клеткам организма, либо как чужеродные антигены, принадлежащие вторгающимся клеткам. Чужеродные антигены заставляют Т-клетки инициировать иммунный ответ, активируя В-клетки, которые вырабатывают антитела для борьбы с инфекцией. Многие из этих антител секретируются непосредственно в кровоток В-клетками продолговатого мозга, который содержит множество кровеносных сосудов.
УЗИ злокачественных шейных лимфатических узлов
Визуализация рака. 2008; 8 (1): 48–56.
, a , b , a , a , a , a и aA.T. Ахуджа
a Отделение диагностической радиологии и визуализации органов, Китайский университет Гонконга, Больница принца Уэльского, Шатин, Новые территории, САР Гонконг, Китай; и b Департамент технологий здравоохранения и информатики Гонконгского политехнического университета, Хунг Хом, Коулун, САР Гонконг, Китай
M.Ying
a Отделение диагностической радиологии и визуализации органов, Китайский университет Гонконга, больница принца Уэльского, Шатин, Новые территории, САР Гонконг, Китай; и b Департамент технологий здравоохранения и информатики, Гонконгский политехнический университет, Хунг Хом, Коулун, САР Гонконг, Китай
S.Y. Ho
a Отделение диагностической радиологии и визуализации органов, Китайский университет Гонконга, больница принца Уэльского, Шатин, Новые территории, САР Гонконг, Китай; и b Департамент технологий здравоохранения и информатики, Гонконгский политехнический университет, Хунг Хом, Коулун, САР Гонконг, Китай
G.Антонио
a Отделение диагностической радиологии и визуализации органов, Китайский университет Гонконга, больница принца Уэльского, Шатин, Новые территории, САР Гонконг, Китай; и b Департамент технологий здравоохранения и информатики Гонконгского политехнического университета, Хунг Хом, Коулун, САР Гонконг, Китай
Y.P. Lee
a Отделение диагностической радиологии и визуализации органов, Китайский университет Гонконга, больница принца Уэльского, Шатин, Новые территории, САР Гонконг, Китай; и b Департамент технологий здравоохранения и информатики Гонконгского политехнического университета, Хунг Хом, Коулун, САР Гонконг, Китай
A.D. King
a Отделение диагностической радиологии и визуализации органов, Китайский университет Гонконга, больница принца Уэльского, Шатин, Новые территории, САР Гонконг, Китай; и b Департамент технологий здравоохранения и информатики, Гонконгский политехнический университет, Хунг Хом, Коулун, САР Гонконг, Китай
K.T. Wong
a Отделение диагностической радиологии и визуализации органов, Китайский университет Гонконга, больница принца Уэльского, Шатин, Новые территории, САР Гонконг, Китай; и b Департамент технологий здравоохранения и информатики, Политехнический университет Гонконга, Хунг Хом, Коулун, САР Гонконг, Китай
a Департамент диагностической радиологии и визуализации органов, Китайский университет Гонконга, Принц Уэльский Госпиталь, Шатин, Новые территории, САР Гонконг, Китай; и b Департамент технологий здравоохранения и информатики Гонконгского политехнического университета, Хунг Хом, Коулун, САР Гонконг, Китай
Автор, ответственный за переписку.Адрес для корреспонденции: Д-р Анил Т. Ахуджа, Отделение диагностической радиологии и визуализации органов, Китайский университет Гонконга, больница принца Уэльского, Шатин, Новые территории, специальный административный район Гонконг, Китай. Электронная почта: kh.ude.khuc@ajuhatlina Авторские права © 2008 Международное общество визуализации рака Эта статья цитируется другими статьями в PMC.Abstract
Злокачественные лимфатические узлы шеи включают метастазы и лимфому. Метастазы в шейные лимфоузлы часто встречаются у пациентов с раком головы и шеи, и их оценка важна, поскольку влияет на планирование лечения и прогноз.Узлы шеи также являются частым участком лимфоматозного поражения, и точный диагноз важен, поскольку его лечение отличается от других причин лимфаденопатии шеи. На УЗИ сонография по серой шкале помогает оценить морфологию узлов, в то время как ультразвуковая допплерография используется для оценки сосудистого рисунка. Сонографические характеристики по шкале серого, которые помогают идентифицировать метастатические и лимфоматозные лимфатические узлы, включают размер, форму и внутреннюю архитектуру (потеря коренной структуры, наличие внутриузлового некроза и кальцификации).Отек мягких тканей и матирование узлов — это дополнительные признаки серой шкалы, наблюдаемые в туберкулезных узлах или узлах, которые ранее были облучены. Энергетическая допплеровская сонография оценивает сосудистый рисунок узлов и помогает идентифицировать злокачественные узлы. Кроме того, для оценки ответа на лечение полезными функциями являются серийный мониторинг размера узлов и их васкуляризации.
Ключевые слова: Шейные лимфатические узлы, метастазы, лимфома, УЗИ
Введение
Оценка узлового статуса важна для пациентов с карциномами головы и шеи, поскольку она позволяет прогнозировать прогноз и помогает в выборе вариантов лечения [1] , , [2] .У пациентов с доказанной карциномой головы и шеи наличие одностороннего метастатического узла снижает 5-летнюю выживаемость на 50%, тогда как наличие двусторонних метастатических узлов снижает 5-летнюю выживаемость до 25% [3] . Метастатические шейные лимфатические узлы из карцином головы и шеи обычно локализуются по отношению к локализации первичной опухоли. Следовательно, оценка распределения метастатических узлов у пациентов с неизвестной первичной опухолью может дать ключ к определению локализации первичной опухоли.Более того, метастатические узлы в неожиданном месте указывают на то, что первичная опухоль биологически более агрессивна [4] .
Помимо метастазов, лимфома также является распространенным злокачественным заболеванием, при этом поражение головы и шеи встречается относительно часто. [5] . Клинически лимфоматозные шейные лимфатические узлы трудно отличить от других причин лимфаденопатии, включая метастатические узлы. Поскольку варианты лечения различаются, очень важно точно определить характер заболевания.
Роль ультразвука в оценке шейной лимфаденопатии хорошо известна. Он особенно чувствителен по сравнению с клиническим обследованием (96,8% и 73,3% соответственно) у пациентов с ранее перенесенным раком головы и шеи с постлучевым фиброзом шеи [6] . В сочетании с управляемой тонкоигольной аспирационной цитологией (FNAC) специфичность ультразвука достигает 93% [7] . Хотя компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) также используются для оценки шейных лимфатических узлов, природу и внутреннюю архитектуру малых лимфатических узлов (<5 мм) оценить нелегко.Кроме того, МРТ может не выявить внутриузловой кальциноз, который является полезным признаком для прогнозирования метастатических узлов от папиллярной карциномы щитовидной железы [1] , [3] , [8] , [ 9] . На КТ с контрастным усилением чувствительность и специфичность оценки метастатических шейных лимфатических узлов составляют 90,2% и 93,9% соответственно [10] . На МРТ высокого разрешения чувствительность и специфичность при оценке метастатических узлов составляют 86% и 94% соответственно, тогда как при оценке лимфом 85% и 95% соответственно [11] .Позитронно-эмиссионная томография (ПЭТ) имеет относительно более низкую чувствительность (80,3%) и специфичность (92,8%) при оценке метастатических узлов, но чувствительность (91,8%) и специфичность (98,9%) выше при использовании ПЭТ / КТ [10] . Среди различных методов визуализации ультразвук имеет самую высокую чувствительность при оценке злокачественных шейных узлов, тогда как ПЭТ / КТ имеет самую высокую специфичность в диагностике.
В этой статье рассматриваются параметры серой шкалы и допплеровской сонографии при оценке метастатических и лимфоматозных шейных лимфатических узлов.При сонографической оценке шейных лимфатических узлов УЗИ по шкале серого оценивает узел, размер, форму, границу, внутреннюю архитектуру (эхогенность, эхогенные ворота, кальциноз и некроз), матовость и отек прилегающих мягких тканей. Сосудистый рисунок лимфатических узлов оценивается с помощью цветного или энергетического допплеровского ультразвука, в то время как скорость кровотока и сосудистое сопротивление измеряются с помощью спектрального допплеровского ультразвука.
Метастазы
Метастатические шейные узлы из первичных участков головы и шеи являются локальными [4] , [12] .Распространенные узловые места метастазирования первичных узлов головы и шеи: [1] , [12–29] :
глотка, гортань, пищевод, папиллярная карцинома щитовидной железы метастазируют по внутренней яремной цепи
опухоли в полости рта метастазируют в поднижнечелюстную и верхнюю шейные области, хотя карцинома языка может вызывать метастазы в скипе нижняя часть шеи.
подключичные первичные кости из груди и легких метастазируют в надключичную ямку и задний треугольник.
Рак носоглотки обычно распространяется на верхние шейные и задние треугольные узлы.
Оценка метастатических узлов по шкале серого
Размер
Размер узла — один из критериев, используемых для дифференциации реактивных узлов от метастатических [15] , [30] . Хотя более крупные узлы, как правило, чаще вызывают злокачественные новообразования, реактивные узлы могут быть такими же большими, как метастатические узлы. Следовательно, сообщалось о различных отсечениях размера узлов для дифференциации реактивных и метастатических узлов (5 мм, 8 мм и 10 мм) [30–32] .Однако, когда используется более низкий порог размера узлов, диагностическая чувствительность увеличивается, а специфичность уменьшается, и наоборот. [33] . Следовательно, только размер узлов не может использоваться для отличия реактивных лимфатических узлов от метастатических. Однако размер лимфатических узлов полезен в двух клинических ситуациях: (1) увеличение размера узлов при серийных исследованиях у пациента с известной карциномой очень подозрительно на метастатическое поражение; (2) серийное уменьшение размера узлов является полезным индикатором при мониторинге реакции пациента на лечение [34] .
Форма
Метастатические узлы имеют тенденцию быть круглыми с отношением коротких и длинных осей (отношение S / L) более 0,5, в то время как реактивные или доброкачественные лимфатические узлы имеют эллиптическую форму (отношение S / L <0,5) 18 , [32] , [35–37] . Хотя круглая форма помогает идентифицировать метастатический лимфатический узел, ее не следует использовать в качестве единственного критерия оценки узлов, поскольку нормальные подчелюстные и околоушные узлы также имеют округлую форму [36] .Независимо от размера, эксцентрическая кортикальная гипертрофия, которая возникает из-за очаговой инфильтрации опухоли внутри лимфатического узла, является полезным признаком для выявления метастатических узлов [37] .
Граница
Вопреки распространенному мнению, метастатические лимфатические узлы обычно имеют резкие границы (), в то время как доброкачественные лимфатические узлы обычно нечеткие. [31] . Эта резкая граница в метастатических узлах возникает из-за интранодальной инфильтрации опухоли, которая вызывает увеличение разницы акустического импеданса между интранодальными и окружающими тканями [31] .Однако метастатические узлы на поздних стадиях могут демонстрировать нечеткие границы, что указывает на экстракапсулярное распространение [38] . Таким образом, только узловая граница не является надежным критерием отличия нормальных узлов от аномальных в рутинной клинической практике. Однако наличие нечетких границ в доказанном метастатическом узле указывает на экстракапсулярное распространение и полезно для прогнозирования прогноза пациента.
Сонограмма в серой шкале, показывающая увеличенный, гипоэхогенный, четко очерченный метастатический лимфатический узел без эхогенных ворот (стрелки).
Эхогенность
Метастатические лимфатические узлы преимущественно гипоэхогенные относительно прилегающей мускулатуры [18] , [19] , [24] , [39] . Однако метастатические узлы папиллярной карциномы щитовидной железы обычно гиперэхогенны (), и это, как полагают, связано с внутриузловым отложением тиреоглобулина, происходящего из первичной опухоли [8] , [26] .
Сонограмма в серой шкале, показывающая метастатический лимфатический узел из папиллярной карциномы щитовидной железы (стрелки). Обратите внимание на гиперэхогенный компонент внутри узла, который может быть связан с внутриузловым отложением тиреоглобулина (стрелки).
Эхогенный ворот
На УЗИ эхогенный ворот выглядит как эхогенная внутриузловая линейная структура, которая непрерывна с прилегающей перинодальной жировой клетчаткой [40–42] . Эхогенный ворот в основном является результатом множественных мозговых синусов, которые действуют как акустические интерфейсы и частично отражают ультразвуковые волны, создавая эхогенную структуру [2] , [40] , [42] .В нормальной шее около 90% узлов с максимальным поперечным диаметром более 5 мм демонстрируют эхогенный хилус на УЗИ высокого разрешения [43] . Метастатические лимфатические узлы обычно не показывают эхогенных ворот (), а наличие эхогенных ворот в лимфатических узлах ранее считалось признаком доброкачественности [44] . Однако исследования показали, что эхогенные ворота также могут быть обнаружены в злокачественных узлах 2 , [18] , [19] , [40] .Следовательно, наличие / отсутствие эхогенных ворот не может использоваться как единственный критерий при оценке шейных лимфатических узлов.
Внутринодальный некроз
Внутринодальный некроз может рассматриваться как кистозный (кистозный или разжижающий некроз) или эхогенный (коагуляционный некроз) участок внутри узла. Кистозный некроз — более распространенная форма внутриузлового некроза, которая проявляется в виде эхопрозрачной области внутри узлов (). Коагуляционный некроз является менее распространенным признаком и проявляется в виде эхогенного очага в лимфатических узлах, но не непрерывно с окружающим жиром и не вызывает акустического затенения [41] , [42] .Внутринодальный некроз может быть обнаружен в метастатических и туберкулезных узлах. считаться патологическим [4] .
Продольная сонограмма в серой шкале, показывающая метастатический шейный узел (стрелки) с внутриузловым кистозным некрозом, который выглядит нечетким и эхопрозрачным (наконечники стрелок).
Кальцификация
Кальцификация в лимфатических узлах встречается редко, однако метастатические шейные узлы из папиллярной карциномы щитовидной железы имеют тенденцию к кальцификации () [4] , [8] , [26] .Кальциноз в этих лимфатических узлах обычно пунктированный, локализованный по периферии с акустическим затенением с помощью датчика высокого разрешения [26] . Относительно более высокая частота кальцификации метастатических узлов от папиллярной карциномы щитовидной железы делает эту функцию полезной для прогнозирования природы аденопатии и направления поиска первичной опухоли в щитовидной железе. Хотя метастатические лимфатические узлы от медуллярной карциномы щитовидной железы также могут показывать кальцификацию, заболеваемость значительно ниже, чем метастатические узлы от папиллярной карциномы щитовидной железы.
Поперечная сонограмма в градациях серого метастатического лимфатического узла из папиллярной карциномы щитовидной железы (стрелки) с эхогенной точечной кальцификацией (стрелки).
Дополнительные характеристики
При ультразвуковом исследовании по шкале серого следует также оценить наличие / отсутствие дополнительных характеристик, таких как матовость лимфатических узлов и отек прилегающих мягких тканей. Хотя матирование и отек прилегающих мягких тканей являются обычным явлением в туберкулезных узлах, метастатические узлы с экстракапсулярным распространением могут проникать в соседние мягкие ткани и вызывать отек, а у пациентов с предыдущей лучевой терапией шеи также может наблюдаться постлучевой отек мягких тканей и узловое матирование [ 24] , [25] , [45] .
Допплерография метастатических узлов
Распределение сосудов
Оценка сосудистого паттерна шейных лимфатических узлов была высоконадежной с повторяемостью 85% [46] . При ультразвуковом ультразвуковом допплеровском исследовании примерно 90% нормальных лимфатических узлов с максимальным поперечным диаметром более 5 мм покажут внутригрудную васкуляризацию [43] . Нормальные и реактивные узлы обычно имеют внутрикорпусную васкуляризацию или кажутся бессосудистыми [47–50] .Однако периферическая или смешанная васкуляризация (наличие как внутригрудной, так и периферической васкуляризации) часто встречается в метастатических узлах [47–49] , [51] , [52] . Следовательно, наличие периферических сосудов в лимфатических узлах является полезным индикатором злокачественности (). Считается, что периферическая васкуляризация в метастатических узлах связана с инфильтрацией опухолью лимфатических узлов, в которых опухолевые клетки продуцируют опухолевый ангиогенетический фактор (TAF), который вызывает ангиогенез и рекрутирование периферических сосудов [47–49] , [51] .Смешанная васкуляризация наблюдается в злокачественных узлах, потому что происходит ангиогенез и индуцируются периферические сосуды, но уже существующие внутригрудные сосуды сохраняются до тех пор, пока они не будут разрушены опухолевыми клетками на более поздней стадии [48] .
Power Doppler сонограмма метастатического лимфатического узла с периферической васкуляризацией (стрелки).
Сопротивление сосудов
С помощью спектрального ультразвукового допплера можно оценить сосудистое сопротивление с точки зрения индекса сопротивления (RI) и индекса пульсации (PI) ().Однако значение сосудистого сопротивления для дифференциации злокачественных и доброкачественных лимфатических узлов остается неясным. Некоторые отчеты показали, что сосудистое сопротивление метастатических узлов выше, чем у реактивных узлов 48 , [49] , [51] , [53] , [ 54] , тогда как другие предположили, что метастатические узлы имеют более низкое или аналогичное сосудистое сопротивление по сравнению с доброкачественными узлами [55] , [56] .Различные пороговые значения RI (0,6, 0,7 и 0,8) и PI (1,1, 1,5 и 1,6) с различной чувствительностью (RI, 47–81%; PI, 55–94%) и специфичностями (RI, 81–100%). ; PI, 97–100%) в дифференцировке метастатических и реактивных лимфатических узлов были зарегистрированы 48 , [49] , [51] , [55] . По нашему опыту, оптимальные пороговые значения для RI и PI составляют 0,7 и 1,4, с чувствительностью 86% и 80% и специфичностью 70% и 86% соответственно [52] .Ввиду несоответствия между различными отчетами и технических трудностей, связанных с получением подходящих / повторяемых значений, роль внутриузлового сосудистого сопротивления в повседневной клинической практике ограничена.
Спектральная допплеровская сонограмма, показывающая измерение индекса резистивности (RI) и индекса пульсации (PI) метастатического лимфатического узла. Также демонстрируется измерение максимальной систолической скорости (PSV) и конечной диастолической скорости (EDV). Обратите внимание, что измерения получены для трех последовательных сигналов.
Лимфома
Лимфома в области головы и шеи может быть отнесена к типу Ходжкина и более распространенному неходжкинскому типу. Вовлеченные лимфатические узлы обычно находятся в поднижнечелюстной области, верхней шейной цепи и заднем треугольнике. [5] , [57] , [58] .
Оценка лимфоматозных узлов по шкале серого
Размер
Размер лимфоматозных лимфатических узлов значительно различается [58] .Хотя лимфоматозные узлы имеют тенденцию увеличиваться с минимальным поперечным диаметром 10 мм или больше [5] , [6] , [59] , размер узлов сам по себе не является точным критерием для дифференциации лимфоматозных узлы из нормальных или других патологических лимфатических узлов. Тем не менее, подобно метастатическим лимфатическим узлам, прогрессирующее и значительное уменьшение размера узлов является полезным параметром, указывающим на хороший ответ на лечение [60] .
Форма, граница, эхогенность, эхогенный хилус
На УЗИ по шкале серого лимфоматозные узлы имеют округлую форму, четко очерчены, выглядят гипоэхогенными и обычно без эхогенных ворот 29 , [57] , [59] , [61] , особенности, которые аналогичны большинству метастатических лимфатических узлов.Следовательно, форма узла, резкость границы, эхогенность и наличие / отсутствие эхогенных ворот могут не быть полезными сонографическими критериями для дифференциации лимфомы от метастазов.
Интранодальная ретикуляция
Предыдущие исследования показали, что псевдокистоз и заднее акустическое усиление являются характерными чертами лимфоматозных узлов, особенно неходжкинской лимфомы 29 , [57] , [59] , [61] , [62] .Считалось, что псевдокистозный вид был связан с гомогенным и диффузным гистологическим паттерном неходжкинской лимфомы, что позволяет легко распространять ультразвук, приводя к гипоэхогенному эхому паттерну и заднему усилению (67–90%) 6 , [18] , [25] , [29] , [57] , [63] . Однако при использовании новых датчиков с высоким разрешением псевдокистоз при неходжкинской лимфоме наблюдается нечасто, в то время как интранодальная ретикуляция (микронодулярный эхопаттерн) обычно обнаруживается в лимфоматозных узлах () [64] .
Ультрафиолетовая сонограмма, показывающая множественные гипоэхогенные лимфоматозные узлы. Стрелки указывают на внутриузловую ретикуляцию, обычно наблюдаемую в лимфоматозных узлах при использовании датчиков с высоким разрешением.
Внутринодальный некроз и кальцификация
Лимфоматозные узлы редко проявляют кистозный некроз, если только пациент не прошел предыдущую лучевую терапию или химиотерапию или не имеет запущенного заболевания [5] , [25] . Точно так же внутриузловая кальцификация не характерна для лимфоматозных лимфатических узлов.Однако кальциноз может быть обнаружен в лимфоматозных узлах после лечения, и кальциноз в этих узлах обычно плотный с задней акустической затенением.
Допплеровская оценка лимфоматозных узлов
Распределение сосудов
При ультразвуковой допплерографии лимфоматозные лимфатические узлы имеют как прикорневые, так и периферические сосуды (62–90%,) 48 , [51] , [54] , [65] , [66] .В отличие от метастатических узлов, наличие периферической васкуляризации не является обычным явлением в лимфоматозных узлах (5%) [66] . Считается, что высокая частота внутригрудных сосудов в лимфоматозных узлах связана с тем фактом, что внутриузловой некроз или кератинизация не распространены при лимфоме, и, следовательно, внутрикоренные сосуды узлов сохранены [65] , [66] .
Направленная ультразвуковая допплерография, показывающая лимфоматозный лимфатический узел как с внутригрудной (стрелки), так и с периферической (стрелки) васкуляризацией, которые обычно наблюдаются при лимфоме.
Сосудистое сопротивление
Подобно метастатическим лимфатическим узлам, роль сосудистого сопротивления в оценке лимфоматозных узлов неясна из-за недостаточной информации в литературе и противоречивых результатов [9] , [48] , , [51] . Сообщаемые RI и PI лимфоматозных узлов варьируются от 0,64 до 0,84 и от 1,2 до 2,2 соответственно 48 , [51] , [54] , [66] .Тем не менее, обычно считается, что RI и PI лимфоматозных узлов выше, чем у реактивных, туберкулезных и нормальных узлов, и ниже, чем у метастатических узлов [48] , [51] , [66] .
Допплеровская сонографическая оценка полезна для мониторинга реакции на лечение лимфоматозных лимфатических узлов. При цветной / энергетической допплерографии быстрое уменьшение узловой васкуляризации является чувствительным признаком положительного ответа на лечение и полезно для прогнозирования прогноза пациента.Пациенты с лимфатическими узлами с быстро уменьшающейся васкуляризацией, как правило, остаются в стадии ремиссии, тогда как пациенты с лимфатическими узлами с длительной высокой васкуляризацией после химиотерапии имеют тенденцию к последующему рецидиву после химиотерапии [60] . Поскольку RI и PI существенно не коррелируют с ответом на химиотерапию, оценка сосудистого сопротивления в лимфоматозных узлах после химиотерапии имеет ограниченную прогностическую ценность [60] .
УЗИ лимфатических узлов с контрастным усилением
Повышение контрастности при оценке поверхностных узлов оказывается более чувствительным при характеристике патологии лимфатических узлов [67] , [68] .Увеличение контраста демонстрирует большее количество сосудов лимфатических узлов, что позволяет более точно охарактеризовать узловую васкуляризацию. Сонография в реальном времени во время введения контраста (динамическое усиление контраста) добавляет новое, зависящее от времени измерение в оценке сосудистости лимфатических узлов и, как было показано, предоставляет информацию о паренхиматозной перфузии лимфатических узлов [68] . Динамическое контрастное сканирование с использованием ультразвука выгодно по сравнению с аналогичными методами с использованием КТ или МРТ в том, что оно не содержит излучения, имеет высокое пространственное разрешение, но поддерживает высокую частоту кадров и может выполняться повторно во время одного и того же исследования.
Наш предварительный опыт с динамическим усилением сонографического контраста при лимфоме Ходжкина и неходжкинской лимфоме [69] показал задержку во времени до пикового усиления после лечения (). С другой стороны, изменение величины пикового усиления было переменным после лечения (узлы у некоторых пациентов имели большее усиление, а у некоторых было меньшее улучшение после лечения). Эта задержка до пикового усиления может быть связана с сужением артериол, увеличением сопротивления капилляров или снижением плотности капилляров после лечения.
Ультразвуковые изображения в серой шкале лимфоматозных шейных лимфатических узлов в начале (вверху) и при пиковом усилении (внизу) введения контрастного вещества. Паренхима лимфатических узлов равномерно увеличивается с контрастом. Отрисовывается интересующая область, включающая лимфатический узел, для расчета кривой увеличения времени.
Ультразвуковые изображения в серой шкале одного и того же лимфатического узла (как на рис. 9) после химиотерапии, в начале (вверху) и при пиковом усилении (внизу) введения контрастного вещества.Лимфатический узел меньше по размеру, паренхима усиливается меньше (более низкое пиковое усиление), а увеличение более неоднородно.
Динамические кривые увеличения времени до (вверху) и после химиотерапии (внизу) для того же пораженного шейного лимфатического узла, что и на рис. 9 и 10. Время до максимального увеличения контрастности увеличилось с 34,9 до 44,8 с. Как пиковое, так и общее (площадь под кривой) усиление контраста после лечения ниже.
Динамическое усиление контрастности, по-видимому, обеспечивает новое, зависящее от времени измерение в оценке патологии лимфатических узлов и дополняет морфологическую информацию, полученную с помощью серой шкалы и допплеровского сонографического опроса.
Заключение
Ультразвук — полезное обследование при оценке злокачественных узлов на шее. Это помогает идентифицировать аномальные узлы, подтверждает природу (с управляемым FNAC) и объективно оценивает реакцию на лечение.
Ссылки
[1] Исии Дж. И., Амагаса Т., Тачибана Т., Шинозука К., Шиода С. США и КТ оценка метастазов в шейные лимфатические узлы при раке полости рта. J Cranio-Max-Fac Surg. 1991; 19: 123. [PubMed] [Google Scholar] [2] Вассалло П., Эдель Дж., Роос Н., Нагиб А., Петерс П. Е..Ультрасонография доброкачественных и злокачественных лимфатических узлов в высоком разрешении in vitro. Сонографо-патологическая корреляция. Invest Radiol. 1993; 28: 698. [PubMed] [Google Scholar] [3] сом PM. Обнаружение метастазов в шейных лимфатических узлах: критерии КТ и МРТ и дифференциальный диагноз. Am J Roentgenol. 1992; 158: 961. [PubMed] [Google Scholar] [5] Депена К.А., Ван Тассел П., Ли Й. Лимфома головы и шеи. Radiol Clin North Am. 1990; 28: 723. [PubMed] [Google Scholar] [6] Брюнетон Дж., Норманд Ф. Шейные лимфатические узлы.В: Брюнетон Дж. Н., редактор. Ультрасонография шеи. Берлин: Springer-Verlag. 1987; с. 81 [Google Scholar] [7] Баатенбург де Йонг Р.Дж., Ронген Р.Дж., Ламерис Дж.С., Харторн М., Фервурд С.Д., Кнегт П. Метастатическая болезнь шеи. Пальпация против ультразвукового исследования. Arch Otolaryngol Head Neck Surg. 1989; 115: 689. [PubMed] [Google Scholar] [8] Сом П.М., Брандвейн М., Лидов М., Лоусон В., Биллер Х.Ф. Различные проявления папиллярной карциномы шейки матки узловой шейки матки: результаты КТ и МРТ. Am J Neuroradiol. 1994; 15: 1123.[Бесплатная статья PMC] [PubMed] [Google Scholar] [9] Ахуджа А., Инь М. Обзор сонографии шейного узла. Invest Radiol. 2002; 37: 333. [PubMed] [Google Scholar] [10] Jeong HS, Baek CH, Son YI, et al. Использование интегрированного ПЭТ / КТ 18 F-FDG для повышения точности начальной оценки шейных узлов у пациентов с плоскоклеточным раком головы и шеи. Голова Шея. 2007; 29: 203. [PubMed] [Google Scholar] [11] Суми М., Ван Котерен М., Накамура Т. МРТ-микроизображение доброкачественных и злокачественных узлов на шее.AJR Am J Roentgenol. 2006; 186: 749. [PubMed] [Google Scholar] [12] Ахуджа А., Ин М. Ультразвуковая сонография в оценке шейной лимфаденопатии: обзор сонографических проявлений и особенностей, которые могут помочь новичку. Br J Oral Maxillofac Surg. 2000; 38: 451. [PubMed] [Google Scholar] [13] Линдберг Р. Распространение метастазов в шейные лимфатические узлы из плоскоклеточного рака верхних дыхательных путей и пищеварительного тракта. Рак. 1972; 29: 1446. [PubMed] [Google Scholar] [14] Комисар А. Лечение лимфатических узлов шеи.В: Фогл С.Е., редактор. Рак головы и шеи. Нью-Йорк: Черчилль Ливингстон; 1988. с. 19. [Google Scholar] [15] van Overhagen H, Lameris JS, Berger MY, et al. Метастазы в надключичных лимфатических узлах при карциноме пищевода и гастроэзофагеального перехода: оценка с помощью КТ, УЗИ и тонкоигольной аспирационной биопсии под контролем УЗИ. Радиология. 1991; 179: 155. [PubMed] [Google Scholar] [16] ван Оверхаген Х., Ламерис Дж. С., Зондерланд Х. М., Тиланус Х. В., ван Пел Р., Шютте Х. Э. Ультразвуковая и тонкоигольная аспирационная биопсия надключичных лимфатических узлов под контролем УЗИ у пациентов с карциномой пищевода.Рак. 1991; 67: 585. [PubMed] [Google Scholar] [17] Ван Оверхаген Х., Ламерис Дж. С., Бергер М.Ю. и др. Улучшенная оценка надключичных и абдоминальных метастазов при карциноме пищевода и гастроэзофагеального перехода с помощью комбинации УЗИ и компьютерной томографии. Br J Radiol. 1993; 66: 203. [PubMed] [Google Scholar] [18] Ахуджа А., Инь М., Кинг В., Метревели К. Практический подход к УЗИ шейных лимфатических узлов. J Laryngol Otol. 1997; 111: 245. [PubMed] [Google Scholar] [19] Инь М., Ахуджа А.Т., Эванс Р., Кинг В., Метревели К.Цервикальная лимфаденопатия: сонографическая дифференциация туберкулезных узлов и узловых метастазов от карцином не головы и шеи. J Clin Ультразвук. 1998; 26: 383. [PubMed] [Google Scholar] [20] Sugama Y, Kitamura S. Ультрасонографическая оценка шейных и надключичных лимфатических узлов с метастазами рака легких. Intern Med. 1992; 31: 160. [PubMed] [Google Scholar] [21] Яо Чж, Ву А.Р. Метастазы в надключичные лимфатические узлы из карциномы шейки матки после лучевой терапии — анализ 219 пациентов.Чунг Хуа Чунг Лю Ца Чжи. 1988; 10: 230. [PubMed] [Google Scholar] [22] Kiricuta IC, Willner J, Kolbl O, Bohndorf W. Прогностическое значение метастазов в надключичные лимфатические узлы у пациентов с раком груди. Int J Radiat Oncol Biol Phys. 1994; 28: 387. [PubMed] [Google Scholar] [23] Cervin JR, Silverman JF, Loggie BW, Geisinger KR. Повторное посещение узла Вирхова. Анализ с клинико-патологической корреляцией 152 тонкоигольных аспирационных биопсий надключичных лимфатических узлов. Arch Pathol Lab Med.1995; 119: 727. [PubMed] [Google Scholar] [24] Ахуджа А., Инь М., Эванс Р., Кинг В., Метревели С. Применение ультразвуковых критериев злокачественности для дифференциации туберкулезного аденита шейки матки от метастатической карциномы носоглотки. Clin Radiol. 1995; 50: 391. [PubMed] [Google Scholar] [25] Swartz JD, Yussen PS, Popky GL. Визуализация шеи: узловая болезнь. Crit Rev Diagn Imaging. 1991; 31: 413. [PubMed] [Google Scholar] [26] Ахуджа А.Т., Чоу Л., Чик В., Кинг В., Метревели С. Метастатические шейные узлы при папиллярной карциноме щитовидной железы: корреляция между ультразвуком и гистологией.Clin Radiol. 1995; 50: 229. [PubMed] [Google Scholar] [27] Атти Дж., Сетцин М., Кляйн И. Карцинома щитовидной железы, проявляющаяся в виде увеличенного шейного лимфатического узла. Am J Surg. 1993; 166: 428. [PubMed] [Google Scholar] [28] Де Йонг С.А., Деметер Дж. Г., Ярош Х., Лоуренс А.М., Палоян Э. Первичная папиллярная карцинома щитовидной железы, проявляющаяся как шейная лимфаденопатия: оперативный подход к «латеральной аберрантной щитовидной железе» Am Surg. 1993; 59: 172. [PubMed] [Google Scholar] [29] Ахуджа А., Инь М., Ян В. Т., Эванс Р., Кинг В., Метревели К.Использование сонографии для дифференциации шейных лимфоматозных лимфатических узлов от шейных метастатических лимфатических узлов. Clin Radiol. 1996; 51: 186. [PubMed] [Google Scholar] [30] Hajek PC, Salomonowitz E, Turk R, Tscholakoff D, Kumpan W., Chembirek H. Лимфатические узлы шеи: оценка с помощью УЗИ. Радиология. 1986; 158: 739. [PubMed] [Google Scholar] [31] Шодзусима М., Судзуки М., Накасима Т., Янагисава Ю., Сакамаки К., Такеда Ю. Ультразвуковая диагностика метастазов в лимфатические узлы при раке головы и шеи. Dentomaxillofac Radiol.1990; 19: 165. [PubMed] [Google Scholar] [32] Сольбиати Л., Риццатто Дж., Беллотти Э., Монтали Дж., Чоффи В., Кроче Ф. Сонография шейных лимфатических узлов при раке головы и шеи с высоким разрешением: критерии дифференциации реактивных и злокачественных узлов . Радиология. 1988; 169 (P): 113. [Google Scholar] [33] Инь М., Ахуджа А., Метревели С. Диагностическая точность сонографических критериев для оценки шейной лимфаденопатии. J Ultrasound Med. 1998; 17: 437. [PubMed] [Google Scholar] [34] Ахуджа А., Люн С.Ф., Инь М., Метревели К.Эхография метастатических узлов, леченных лучевой терапией. J Laryngol Otol. 1999; 113: 993. [PubMed] [Google Scholar] [35] Тохносу Н., Онода С., Исоно К. Ультразвуковая оценка метастазов в шейных лимфатических узлах при раке пищевода с особым упором на взаимосвязь между соотношением короткой и длинной оси (S / L) и раком содержание. J Clin Ультразвук. 1989; 17: 101. [PubMed] [Google Scholar] [36] Инь М., Ахуджа А., Брук Ф, Браун Б., Метревели С. Сонографический вид и распределение нормальных шейных лимфатических узлов у населения Китая.J Ultrasound Med. 1996; 15: 431. [PubMed] [Google Scholar] [37] Вассалло П., Вернеке К., Роос Н., Петерс П.Е. Дифференциация доброкачественной и злокачественной поверхностной лимфаденопатии: роль УЗИ высокого разрешения. Радиология. 1992; 183: 215. [PubMed] [Google Scholar] [38] Johnson JT. Хирург осматривает шейные лимфатические узлы. Радиология. 1990; 175: 607. [PubMed] [Google Scholar] [39] ван ден Брекель MW, Stel HV, Castelijns JA, et al. Метастазирование шейных лимфатических узлов: оценка радиологических критериев. Радиология. 1990; 177: 379.[PubMed] [Google Scholar] [40] Эванс Р.М., Ахуджа А., Метревели К. Линейные эхогенные ворота при шейной лимфаденопатии — признак доброкачественности или злокачественности? Clin Radiol. 1993; 47: 262. [PubMed] [Google Scholar] [41] Сакаи Ф., Кийоно К., Соне С. и др. Ультразвуковая оценка цервикальной метастатической лимфаденопатии. J Ultrasound Med. 1988; 7: 305. [PubMed] [Google Scholar] [42] Rubaltelli L, Proto E, Salmaso R, Bortoletto P, Candiani F, Cagol P. Сонография аномальных лимфатических узлов in vitro: корреляция результатов сонографии и гистологии.Am J Roentgenol. 1990; 155: 1241. [PubMed] [Google Scholar] [43] Инь М., Ахуджа А., Брук Ф, Метревели С. Васкуляризация и полутоновые сонографические характеристики нормальных шейных лимфатических узлов: вариации в зависимости от размера узлов. Clin Radiol. 2001; 56: 416. [PubMed] [Google Scholar] [44] Сольбиати Л., Чоффи В., Балларати Э. Ультрасонография шеи. Radiol Clin North Am. 1992; 30: 941. [PubMed] [Google Scholar] [45] Ахуджа А., Инь М., Люнг С.Ф., Метревели С. Сонографическое изображение и значение метастатических узлов в шейке матки после лучевой терапии рака носоглотки.Clin Radiol. 1996; 51: 698. [PubMed] [Google Scholar] [46] Инь М., Ахуджа А., Брук Ф. Повторяемость энергетической допплерографии шейных лимфатических узлов. Ультразвук Med Biol. 2002; 28: 737. [PubMed] [Google Scholar] [47] Ариджи Й., Кимура Й., Хаяси Н. и др. Энергетическая допплерография шейных лимфатических узлов у больных раком головы и шеи. Am J Neuroradiol. 1998; 19: 303. [Бесплатная статья PMC] [PubMed] [Google Scholar] [48] На Д.Г., Лим Х.К., Бьюн Х.С., Ким Х.Д., Ко Й.Х., Пэк Дж. Х. Дифференциальный диагноз шейной лимфаденопатии: полезность цветной допплерографии.Am J Roentgenol. 1997; 168: 1311. [PubMed] [Google Scholar] [49] Ву Ч., Чанг Ю.Л., Сюй В.К., Ко JY, Шин Т.С., Се Ф.Дж. Полезность допплеровского спектрального анализа и энергетической допплеровской сонографии в дифференциации шейных лимфаденопатий. Am J Roentgenol. 1998; 171: 503. [PubMed] [Google Scholar] [50] Инь М., Ахуджа А., Брук Ф, Метревели К. Пауэр-допплерография нормальных шейных лимфатических узлов. J Ultrasound Med. 2000; 19: 511. [PubMed] [Google Scholar] [51] Стейнкамп Х. Дж., Маурер Дж., Корнель М., Ноббер Д., Хеттвер Х., Феликс Р.Рецидивирующая шейная лимфаденопатия: дифференциальный диагноз с помощью цветной дуплексной сонографии. Eur Arch Otorhinolaryngol. 1994; 251: 404. [PubMed] [Google Scholar] [52] Ахуджа А.Т., Инь М., Хо С.С., Метревели С. Распределение интранодальных сосудов при дифференцировке доброкачественных и метастатических шейных узлов. Clin Radiol. 2001; 56: 197. [PubMed] [Google Scholar] [53] Маурер Дж., Уильям С., Шредер Р. и др. Оценка метастазов и реактивных лимфатических узлов при допплерографии с использованием усилителя ультразвукового контраста. Invest Radiol.1997; 32: 441. [PubMed] [Google Scholar] [54] Драгони Ф., Картони С., Пескармона Э. и др. Роль импульсного и цветного ультразвукового допплера высокого разрешения в дифференциальной диагностике доброкачественной и злокачественной лимфаденопатии: результаты многомерного анализа. Рак. 1999; 85: 2485. [PubMed] [Google Scholar] [55] Чанг Д.Б., Юань А., Ю К.Дж., Лух К.Т., Куо Ш., Ян ПК. Дифференциация доброкачественных и злокачественных шейных лимфатических узлов с помощью цветной допплерографии. Am J Roentgenol. 1994; 162: 965. [PubMed] [Google Scholar] [56] Адибелли Ж., Унал Г, Гул Э, Услу Ф, Коджак У, Абали Й.Дифференциация доброкачественных и злокачественных шейных лимфатических узлов: значение В-режима и цветной допплерографии. Eur J Radiol. 1998; 28: 230. [PubMed] [Google Scholar] [57] Исии Дж., Фуджи Э., Сузуки Х., Шинозука К., Кавасе Н., Амагаса Т. Ультразвуковая диагностика злокачественной лимфомы полости рта и шеи. Bull Tokyo Med Dent Univ. 1992; 39: 63. [PubMed] [Google Scholar] [58] Ли Й.Й., Ван Тассел П., Науэрт С., Норт Л. Б., Цзин Б. С.. Лимфомы головы и шеи: результаты КТ при первичном осмотре. Am J Roentgenol. 1987; 149: 575.[PubMed] [Google Scholar] [59] Брюнетон Дж. Н., Норманд Ф., Балу-Маэстро С. и др. Поверхностные лимфатические узлы: обнаружение УЗИ. Радиология. 1987; 165: 233. [PubMed] [Google Scholar] [60] Хо С.С., Ахуджа А.Т., Йео В., Чан Т.С., Кью Дж., Метревели С. Продольное цветное допплеровское исследование поверхностных лимфатических узлов у пациентов с неходжкинской лимфомой, получающих химиотерапию. Clin Radiol. 2000; 55: 110. [PubMed] [Google Scholar] [61] Ying MTC. Факультет оптометрии и радиографии, Гонконгский политехнический университет, Гонконг; 1996 г.Ультразвуковая оценка шейных лимфатических узлов у населения Китая. п. 235. Докторская диссертация. [Google Scholar] [62] Каллен П. У., Маркс В. М.. Лимфоматозные образования, имитирующие кисты при УЗИ. J Can Assoc Radiol. 1979; 30: 244. [PubMed] [Google Scholar] [63] Брюнетон Дж., Ру П., Карамелла Э., Демард Ф., Валлисиони Дж., Шовель П. Рак уха, носа и горла: ультразвуковая диагностика метастазов в шейные лимфатические узлы. Радиология. 1984; 152: 771. [PubMed] [Google Scholar] [64] Ахуджа А.Т., Инь М., Юэнь Х.Й., Метревели К.«Псевдокистозный» вид неходжкинских лимфоматозных узлов: нечастая находка с датчиками высокого разрешения. Clin Radiol. 2001; 56: 111. [PubMed] [Google Scholar] [65] Steinkamp HJ, Mueffelmann M, Bock JC, Thiel T., Kenzel P, Felix R. Дифференциальная диагностика поражений лимфатических узлов: полуколичественный подход с использованием цветного допплеровского ультразвукового исследования. Br J Radiol. 1998; 71: 828. [PubMed] [Google Scholar] [66] Ying MTC. Факультет оптометрии и радиографии, Гонконгский политехнический университет, Гонконг; 2002 г.Энергетическая допплерография нормальных и аномальных шейных лимфатических узлов; п. 236. в кандидатской диссертации. [Google Scholar] [67] Мориц Дж. Д., Людвиг А., Остман Дж. У. Цветная допплерография с контрастным усилением для оценки увеличенных шейных лимфатических узлов при опухолях головы и шеи. Am J Roentgenol. 2000; 174: 1279. [PubMed] [Google Scholar] [68] Рубалтелли Л., Хадиви Й., Трегнаги А. и др. Оценка перфузии лимфатических узлов с помощью гармонической ультрасонографии в непрерывном режиме с контрастным веществом второго поколения. J Ultrasound Med.2004; 23: 829. [PubMed] [Google Scholar] [69] Ли YLP, Антонио Дж. Э., Хо SSY и др. Серийные динамические изменения сонографического усиления контраста в шейных лимфатических узлах: до и после лечения лимфомы. Международная и 9-я Национальная конференция по раку головы и шеи; 7–11 сентября 2007 г .; Урумчи, Китай. 2007. [Google Scholar]Увеличение лимфатических узлов: врачи объясняют побочный эффект вакцины COVID, который ошибочно принимают за рак груди.
САН-ФРАНЦИСКО (KGO) — По мере того, как все больше людей получают вакцинацию, врачи наблюдают приток женщин, которые проходят маммографию после замечать увеличение лимфатических узлов в области руки, где они были вакцинированы.Репортер новостейABC7 Луз Пена является частью нашей команды по вакцинам и разговаривает с экспертами, которые объясняют, почему вам не следует беспокоиться, если это происходит с вами.
СВЯЗАННЫЙ: Сообщения об изменениях менструального цикла после вакцины COVID подчеркивают проблемы с клиническими испытаниями
Через два дня после введения второй вакцины Pfizer Юлия Мазенко почувствовала комок размером с мяч для гольфа в подмышечной впадине.
«Это было немного больно, я прикоснулся и заметил, что он полон жидкости», — сказал Мазенко, житель Discovery Bay.
Потом она заметила вторую на шее и третью в другой руке. Одна из мыслей, которые приходили ей в голову, касалась рака груди.
«У меня действительно есть семейная история рака груди, и я был немного обеспокоен», — сказал Мазенко.
Доктор Лаура Эссерман, директор Центра ухода за грудью UCSF, говорит, что Джули не одна. К ним все чаще обращаются женщины, которые путают опухшие лимфатические узлы после вакцинации с признаками рака.
ВИДЕО: Женщины с большей вероятностью испытают серьезные побочные эффекты от вакцины COVID-19, исследование CDC показывает
«Я уверен, что сотни тысяч женщин по всей стране обязательно пострадают от этого», — сказал доктор .Эссерман.
Большинство людей получают вакцину в области плеча, и оказывается, что в этой области у нас 20-40 лимфатических узлов. Но почему вакцина вызывает их?
«Лимфатические узлы, когда они набухают, если у вас инфекция, просто делают свою работу. В случае вакцины они производят антитела для вашего тела, а это то, что вам нужно», — сказал д-р Эссерман.
Луз Пена: «Заметили ли вы разницу между женщинами, у которых увеличились лимфатические узлы из-за вакцины, и увеличенные лимфатические узлы из-за рака?»
Др.Эссерман: «На маммограмме они будут выглядеть больше, так что вы не сможете точно сказать. На экзамене, как правило, иногда это явно рак. Это сложнее и очевиднее».
Общество визуализации груди сообщило, что у 11,6% пациентов, получивших вакцину Moderna COVID-19, увеличились лимфатические узлы после первой дозы и у 16% — после второй. Женщины, получившие вакцину Pfizer, также испытали эти побочные эффекты.
ОТЧЕТ: у человека из района Залива образовался тромб после вакцины J&J COVID-19
«Это явление мы заметили и отслеживаем», — сказал д-р.Бонни Джо.
Доктор Бонни Джо — руководитель отделения визуализации груди в UCSF. Она также замечает узор на изображениях.
«Обычно это та же сторона, на которой применялась вакцина, и обычно они находятся выше. Таким образом, лимфатические узлы рака груди будут распространяться от груди с более низких уровней на более высокие», — сказал д-р Джо.
По словам этих врачей, опухшие узлы должны исчезнуть в течение 4-10 недель. И вот когда вам стоит волноваться.
«Определенно, шишка в груди вызывает беспокойство.Так что любое уплотнение в груди, любой очаговый симптом или кровянистые выделения », — сказал доктор Джо и добавил, что, если вы обеспокоены после вакцинации:« Лучше зайти и перестраховаться, позвольте нам взглянуть, а затем мы могу сообщить, что делать дальше ».
Доктор Джо говорит, что они видели это с другими вакцинами.
« Мы также наблюдаем это и с другими вакцинами. Просто сейчас так много людей получают прививки от COVID, это как бы резко возросло », — сказал доктор Джо и добавил:« Мы просто хотим, чтобы люди знали, что это нормальная реакция и не обязательно признак рака.«
Что касается Джули, то с момента ее вакцинации прошло шесть дней.
« Еще не так много, — сказала Юлия Мазенко. вакцины или через 4-8 недель после полной вакцинации, чтобы получить четкую картину и избежать путаницы.
Луз Пена: «Ожидание этих шести-восьми недель, если у кого-то есть рак груди, может ли это нанести вред их здоровью?»
Др.Эссерман: «Шесть-восемь недель ни в коем случае не повлияют на ситуацию. Сегодня мы понимаем, что рак груди — это не одно заболевание, а множество различных видов, и некоторые из них все медленно растут, а некоторые быстрее. . »
Возникли проблемы с загрузкой указанного выше трекера? Щелкните здесь, чтобы открыть его в новом окне.
СВЯЗАННЫЕ ИСТОРИИ И ВИДЕО:
Copyright © 2021 КГО-ТВ. Все права защищены.
Клинические картины паховых (A) и поднижнечелюстных (B) лимфатических узлов в …
Контекст 1
… цирковирус типа 2 (ЦВС2) обычно считается основным возбудителем мультисистемного истощения после отъема синдром (PMWS), который стал серьезной экономической проблемой для свиноводства во всем мире. Различные клинические проявления инфекции ЦВС-2 у свиней разных возрастных групп стали известны как ЦВЗД и характеризуются истощением и задержкой роста [1].PCV2 — это небольшой одноцепочечный вирус с амбисмысловой ДНК [2–3], который принадлежит к роду Circovirus семейства Circoviridae [4]. PCV2 содержит две основные открытые рамки считывания (ORF), ориентированные в противоположных направлениях, которые кодируют белки, связанные с репликацией (ORF1, 945 нуклеотидов) и капсид вируса (ORF2, 702 нуклеотидов) [5–6]. Недавние филогенетические исследования показали, что ЦВС-2 можно подразделить на несколько типов, из которых ЦВС-2a и ЦВС-2b широко распространены в популяции свиней и присутствуют во всем мире [7–9].В последние годы ЦВС-2 претерпел значительные генетические изменения [10–19]. Кроме того, недавно появившийся мутант PCV2 с дополнительным лизином (K) в капсидном белке, кодируемом ORF2, был выделен из образца от абортированной свиньи с PMWS в Китае, и идентификация была проведена in vitro [17]. В недавно появившемся мутанте PCV2 переход от TTA к CTT в геномной последовательности привел к мутации стоп-кодона (с UAA на AAG) в ORF2, давая ген ORF2 из 705 нуклеотидов с другим стоп-кодоном [20].Однако информация о различиях в патогенности между недавно появившимся мутантом PCV2 и основными преобладающими генотипами PCV2a и PCV2b, а также о корреляции между мутацией и патогенностью остается ограниченной. Целью этого исследования было оценить относительную вирулентность недавно появившегося мутанта PCV2 PCV2b / rBDH, выделенного в 2008 году из образца от абортированной свиньи с PMWS, по сравнению с PCV2a / rCL и PCV2b / rJF, репрезентативными штаммами различных PCV2. генотипы соответственно.В контрольной группе явных грубых повреждений не наблюдалось; однако клинические признаки, совместимые с PMWS, характеризующиеся истощением, кашлем, одышкой, диареей, грубой шерстью и депрессией, наблюдались в основном через 10–31 день после заражения (DPC). Средний клинический балл (CS) был значительно выше (P, 0,05) в группе, зараженной PCV2b / rBDH, по сравнению с таковой в группе, зараженной PCV2a / rCL, и в группе, зараженной PCV2b / rJF на протяжении всего периода исследования, что подтвердило большую вирулентность недавно появившийся мутантный PCV2b / rBDH у поросят, чем тот, который связан с классическими генотипами PCV2a и PCV2b.Однако на основе CS у поросят не было продемонстрировано значительных различий между группами, зараженными PCV2a / rCL и PCV2b / rJF (P 0,05). Подробные значения CS показаны в таблице 1. Что касается ректальной температуры, как в зараженных группах, так и в контрольной группе ректальные температуры поросят не превышали 40 ° C до окончания эксперимента. Однако значительно более тяжелые клинические проявления были продемонстрированы в группе, зараженной PCV2b / rBDH, по сравнению с таковыми, индуцированными в оставшихся зараженных группах и контрольной группе.Например, были более тяжелые патологические поражения в паховых и подчелюстных лимфатических узлах (рис. 1). Как показано на рисунке 2, ADWG был выше в контрольной группе, чем в контрольных группах, и это различие оказалось статистически значимым (P, 0,05). Более того, в группе, зараженной PCV2b / rBDH, наблюдался значительно более низкий ADWG, чем в двух других группах заражения (P, 0,05), что может служить убедительным доказательством большей вирулентности мутанта PCV2b / rBDH.Между тем, на основе ADWG не было обнаружено значительных различий между группами, зараженными PCV2a / rCL- и PCV2b / rJF (P 0,05). Для обнаружения вирусемии вирусную ДНК экстрагировали из образцов сыворотки, собранных на 0, 3, 7, 10, 14, 21, 28 и 35 DPC, и исследовали с помощью рутинной ПЦР. У поросят контрольной группы вирусемия не обнаружена; напротив, у всех поросят с инфекцией PCV2 наблюдалась виремия, которая сохранялась в течение примерно 7 дней от примерно 21 до 28 DPC в группах контрольного заражения.Более ранняя и более тяжелая виремия наблюдалась в группе, зараженной PCV2b / rBDH, по сравнению с двумя другими группами заражения. Однако после 35 DPC вирусемии не наблюдалось (таблица 2). Иммунопероксидазный монослойный анализ (IPMA) использовали для исследования уровня антител, специфичных к PCV2, в сыворотке поросят из групп, зараженных PCV2, и контрольной группы. Как показано в таблице 3, антитела, специфичные к PCV2, появились примерно через 4 недели после заражения во всех группах заражения, и титры антител немного увеличились, за исключением группы, зараженной PCV2a / rCL, которая показала небольшое снижение.Напротив, в контрольной группе не было обнаружено никаких антител, специфичных к ЦВС-2. PCV2 локализовался в основном в паховых, подчелюстных и брыжеечных лимфатических узлах, миндалинах, селезенке и легких. Вирусные нагрузки во всех исследованных органах / тканях (кроме легких) в группе, зараженной PCV2b / rBDH, были значительно выше, чем в остальных группах заражения и контрольной группе (P, 0,05). Кроме того, во всех органах / тканях, исследованных в группе PCV2b / rJF-, присутствовала значительно большая вирусная нагрузка, чем в группе, зараженной PCV2a / rCL (P, 0.05), за исключением легких (P. 0,05). Не было разницы в вирусных нагрузках, присутствующих в легких в трех контрольных группах (р 0,05). Результаты количественной ПЦР, выполненной на образцах органа / ткани, суммированы на Фигуре 3. Макропатологические поражения (то есть патологическое состояние) и микропатологические поражения (то есть гистологические поражения) вместе называются патологическими поражениями. Оценка патологического состояния была значительно выше в группе заражения PCV2b / rBDH, чем в двух других группах заражения (P, 0.05), что указывает на большую вирулентность PCV2b / rBDH. Были исследованы гистологические поражения паховых, подчелюстных и брыжеечных лимфатических узлов, миндалин, селезенки и легких. В контрольной группе явных грубых повреждений не наблюдалось. Напротив, в группах, зараженных ЦВС-2, у поросят наблюдались грубые поражения от умеренных до тяжелых в паховых, подчелюстных и брыжеечных лимфатических узлах, миндалинах, селезенке и легких, что соответствовало диагнозу PMWS. При оценке с использованием баллов по патологическому состоянию или гистологическим повреждениям в группе, зараженной PCV2b / rBDH, индуцировались более серьезные повреждения, чем в двух других группах заражения.Кроме того, оценка была значительно выше в группе, зараженной PCV2b / rJF, чем в группе, зараженной PCV2a / rCL, на основании гистологических поражений (P, 0,05), тогда как между PCV2a / rCL- достоверной разницы не было продемонстрировано. и группы, зараженные PCV2b / rJF, на основе оценки патологического состояния (P 0,05). Все три показателя были выше (P, 0,05) в группах, зараженных PCV2, чем в контрольной группе. Мы предполагаем, что недавно появившийся мутантный PCV2b / rBDH показал большую вирулентность, чем классические генотипы PCV2a и 2b, на основании значительно более высоких баллов (P, 0.05). Результаты представлены в таблице 1. Кроме того, на основании микропатологического исследования почти во всех органах / тканях, исследованных в группе, зараженной PCV2b / rBDH, наблюдались более тяжелые поражения, чем в других группах, на основании микропатологического исследования, например, более тяжелые. истощение лимфоцитов в паховых лимфатических узлах (рис. 4). Доля моноцитов и гранулоцитов в субпопуляциях лейкоцитов была значительно выше в трех группах заражения PCV2 по сравнению с контрольной группой (P, 0.05), но между тремя контрольными группами PCV2 значительных различий не наблюдалось (рис. 5). Отношение клеток CD3, CD4, CD8 к клеткам CD3, CD4, CD8 (CD4 / CD8) в группе, зараженной PCV2b / rBDH, было значительно ниже, чем в двух других группах заражения при 3 и 7 DPC, соответственно (P, 0,05). Кроме того, при оценке в целом все группы заражения PCV2 показали значительное постоянное + + снижение отношения CD4 / CD8 по сравнению с контрольной группой, начиная с 21 DPC, что указывает на увеличение числа + +…
Ультразвук и биопсия лимфатических узлов | Рак кожи меланома
В этом тесте используются высокочастотные звуковые волны для исследования лимфатических узлов. Ваш врач может взять образец (биопсию) из лимфатического узла, если он выглядит ненормальным.
Вы можете пройти этот тест, чтобы узнать, распространился ли рак кожи меланома с кожи на лимфатические узлы.
Что такое лимфатический узел?
Лимфатический узел — это часть лимфатической системы. Это сеть тонких трубок (сосудов) и узлов, по которым по всему телу проходит прозрачная жидкость, называемая лимфой.Это важная часть иммунной системы. Он играет роль в борьбе с инфекциями и разрушении старых или аномальных клеток.
Узлы представляют собой структуры в форме бобов, которые фильтруют лимфатическую жидкость и улавливают бактерии, вирусы и раковые клетки.
Что такое УЗИ?
Ультразвуковое сканирование использует высокочастотные звуковые волны для создания изображения части тела. В ультразвуковом сканере есть микрофон, излучающий звуковые волны. Звуковые волны отражаются от внутренних органов вашего тела и снова улавливаются микрофоном.Микрофон подключается к компьютеру. Это превращает звуковые волны в картинку.
Если лимфатические узлы выглядят ненормально, врачи (радиологи) используют ультразвук, чтобы направить их для взятия образцов клеток или тканей. Делают это с помощью тонкой иглы. Вы могли услышать, что это называется аспирацией тонкой иглой.
Врач-специалист (патолог) рассматривает образцы под микроскопом, чтобы увидеть, есть ли в них раковые клетки.
Где проходит тест
Обычно вы получаете это в амбулаторных условиях в отделении визуализации больницы.Вам сделали тест под местной анестезией. Это означает, что вы не спите, но вам сделали укол, чтобы убедиться, что эта область онемел.
Подготовка к тесту
Проверьте свое письмо о встрече, чтобы точно узнать, как подготовиться. Вы подписываете форму согласия перед тестом. Это хорошее время, чтобы задать врачу любые вопросы, которые у вас есть.
Перед обследованием вы должны быть в состоянии нормально есть и пить.
Принимайте лекарства как обычно, если вам не сказано иное. Если вы принимаете лекарства для разжижения крови, врач может попросить вас заранее их прекратить.
Что происходит
Перед испытанием
Когда вы приедете в отделение, медсестра попросит вас переодеться. Затем они проводят вас в испытательную комнату.
Во время теста
Вы пройдете тест, лежа на диване.
Врач или специалист по ультразвуковой диагностике наносит холодную смазку на кожу возле лимфатических узлов. Сонографист — это обученный профессионал, специализирующийся на ультразвуковом сканировании.
К вам прикладывают портативный ультразвуковой датчик.Гель помогает зонду перемещаться по коже. Вы можете почувствовать небольшое давление, когда они проведут зондом по вашей коже. Скажите им, если это неудобно. Это не должно быть больно.
Это будет конец вашего теста, если ваши лимфатические узлы выглядят нормально. Но ваш врач захочет взять образец ткани (биопсию), если что-то выглядит ненормальным.
Ваш врач очистит вашу кожу, а затем обезболит пораженный участок местным анестетиком. Они вводят тонкую иглу в кожу и набирают в шприц некоторые клетки и жидкость.Или они вынимают ткань через иглу. Они отправляют образцы в лабораторию. Врач-специалист (патолог) рассматривает биопсию под микроскопом.
Биопсия занимает от 15 до 20 минут.
После УЗИ и биопсии лимфатических узлов
Обычно вы отправляетесь домой в день биопсии.
На место биопсии наложена небольшая повязка. Спросите своего врача, как лучше всего следить за этим в следующие несколько дней.
Возможные риски
Биопсия лимфатического узла — безопасная процедура, но ваш врач или медсестра скажут вам, к кому обратиться, если у вас возникнут какие-либо проблемы после теста.Ваши врачи убедятся, что преимущества биопсии лимфатических узлов перевешивают любые возможные риски.
Боль
У вас может быть легкая боль или дискомфорт в области поражения. Может помочь обезболивающее, например парацетамол.
Кровотечение
Существует небольшой риск кровотечения. Ваш врач обычно может контролировать это, нажимая на область. Если на месте биопсии много крови, немедленно сообщите об этом своему врачу или обратитесь в ближайшее отделение неотложной помощи (A&E).
Инфекция
Обратитесь к терапевту или в больницу, если у вас высокая температура или вы плохо себя чувствуете. Или если есть покраснение, отек или жидкость (выделения) в месте биопсии.
Получение результатов
На получение результатов уходит 1-2 недели. Ваш специалист обычно обсуждает их с вами на следующем приеме в клинику.
Ожидание результатов тестирования может быть тревожным временем. У вас могут быть контактные данные медсестры-специалиста. При необходимости вы можете связаться с ними для получения информации и поддержки.Возможно, вам будет полезно поговорить с близким другом или родственником о том, что вы чувствуете.
Вы также можете позвонить медсестрам Cancer Research UK по бесплатному телефону 0808 800 4040. Телефонные линии открыты с 9:00 до 17:00 с понедельника по пятницу.
Лимфома — Ходжкина — Детство: Диагноз
НА ЭТОЙ СТРАНИЦЕ : Вы найдете список общих тестов, процедур и сканирований, которые врачи могут использовать, чтобы выяснить, что не так и определить причину проблемы. Используйте меню для просмотра других страниц.
Врачи используют множество тестов для обнаружения или диагностики рака.Они также проводят тесты, чтобы узнать, распространился ли рак на другую часть тела, откуда он начался. Если это происходит, это называется метастазированием. Например, визуализационные тесты могут показать, распространился ли рак. Визуализирующие тесты показывают изображения внутри тела. Врачи также могут провести тесты, чтобы узнать, какое лечение лучше всего.
Для большинства видов рака биопсия — единственный надежный способ для врача узнать, есть ли рак в той или иной области тела. При биопсии врач берет небольшой образец ткани для исследования в лаборатории.Если биопсия невозможна, врач может предложить другие тесты, которые помогут поставить диагноз.
В этом разделе описаны варианты диагностики этого типа рака. Не все тесты, перечисленные ниже, будут использоваться для каждого человека. При выборе диагностического теста врач вашего ребенка может учитывать следующие факторы:
Тип подозреваемого рака
Признаки и симптомы вашего ребенка
Возраст и общее состояние вашего ребенка
Результаты ранее проведенных медицинских обследований
В дополнение к физическому осмотру для диагностики лимфомы Ходжкина могут использоваться следующие тесты:
Физикальное обследование / анализы крови. У детей лимфатические узлы больше, чем у взрослых. Обычно у ребенка увеличиваются лимфатические узлы в течение нескольких недель или месяцев, прежде чем врач заподозрит лимфому Ходжкина, что редко встречается в этой возрастной группе. Врач сначала ищет признаки более распространенной инфекции, которая может вызвать увеличение лимфатических узлов, и может назначить антибиотики.
Если опухоль в лимфатических узлах не спадает после курса антибиотиков, опухоль может быть вызвана чем-то другим, а не инфекцией. В этих случаях врач проводит физический осмотр всех областей лимфатических узлов, печени и селезенки, которые могут быть увеличены у детей или подростков с лимфомой Ходжкина.
Также можно сделать анализы крови, чтобы проверить показатели крови и оценить работу печени и почек. Специфического анализа крови на лимфому Ходжкина не существует, но изменения в составе крови, такие как необъяснимая анемия или низкое количество эритроцитов, иногда чаще встречаются у людей с лимфомой Ходжкина.
Биопсия. Если лимфатические узлы не чувствуют себя нормально, когда врач их осматривает, и не реагируют на антибиотики, врач проверит ткань аномального лимфатического узла на наличие раковых клеток.Процесс удаления ткани для исследования называется биопсией.
Лимфома Ходжкина представляет собой особый вид аномальных клеток, называемых клетками Рида-Штернберга, которые легко идентифицировать под микроскопом. Единственный способ диагностировать лимфому Ходжкина — это посмотреть на ткань аномального лимфатического узла под микроскопом. Затем патологоанатом анализирует образец (ы). Патолог — это врач, который специализируется на интерпретации лабораторных тестов и оценке клеток, тканей и органов для диагностики заболеваний.
Для выполнения стандартной биопсии лимфомы Ходжкина хирург разрезает кожу и удаляет весь лимфатический узел или часть лимфатических узлов. У детей биопсия лимфатических узлов обычно выполняется под общей анестезией или под седацией, когда ребенок бодрствует, но боль и дискомфорт уменьшаются с помощью лекарств.
Иногда врач может сначала попытаться получить ткань из лимфатического узла с помощью тонкоигольной аспирационной биопсии . В этом тесте тонкая игла используется для удаления небольшого количества жидкости и ткани из лимфатического узла.Этот тип биопсии может не предоставить достаточно ткани для диагностики заболевания, поэтому он рекомендуется только тогда, когда стандартная хирургическая биопсия может быть слишком сложной или опасной для выполнения.
Если биопсия подтверждает диагноз лимфомы Ходжкина, несколько тестов и сканирований могут помочь врачу узнать больше о заболевании и с помощью процесса, называемого стадированием, показать, насколько далеко распространилось заболевание. Тесты и сканирование также могут показать, насколько хорошо работает лечение. Тесты могут включать:
Рентген. Рентген — это способ получить изображение структур внутри тела с использованием небольшого количества излучения. Например, рентген грудной клетки покажет, увеличены ли лимфатические узлы в средостении. Опухоль средостения, занимающая треть или более грудной полости, считается «объемной». Это может вызвать кашель или проблемы с дыханием из-за сужения дыхательных путей.
Компьютерная томография (КТ) . Компьютерная томография делает снимки внутренней части тела с использованием рентгеновских лучей, сделанных под разными углами.Компьютер объединяет эти изображения в подробное трехмерное или трехмерное изображение, на котором видны любые аномалии или опухоли. Для измерения размера опухоли можно использовать компьютерную томографию. Перед сканированием наносится специальный краситель, называемый контрастным веществом, чтобы улучшить детализацию изображения. Краситель можно вводить пациенту в вену или давать в виде таблетки для проглатывания. КТ показывает, увеличены ли лимфатические узлы в груди или брюшной полости, что может быть признаком рака. Кроме того, этот тест покажет, вовлечены ли другие органы, такие как легкие, печень или селезенка.
Магнитно-резонансная томография (МРТ) . МРТ использует магнитные поля, а не рентгеновские лучи, для получения подробных изображений тела. МРТ можно использовать для измерения размера опухоли. Перед сканированием наносится специальный краситель, называемый контрастным веществом, для создания более четкого изображения. Этот краситель можно вводить пациенту в вену или давать в виде таблетки или жидкости для проглатывания. Этот тест может использоваться вместо или в дополнение к компьютерной томографии при постановке диагноза или во время последующего наблюдения для проверки наличия лимфомы в брюшной полости, костей или лимфатических узлов в груди.
Позитронно-эмиссионная томография (ПЭТ) или ПЭТ-КТ. ПЭТ-сканирование — это способ создания изображений органов и тканей внутри тела. В организм пациента вводится небольшое количество радиоактивного сахарного вещества. Это сахарное вещество поглощается клетками, которые потребляют больше всего энергии. Поскольку рак имеет тенденцию активно использовать энергию, он поглощает больше радиоактивного вещества. Затем сканер обнаруживает это вещество и создает изображения внутренней части тела.ПЭТ-сканирование часто используется для дополнения информации, полученной при компьютерной томографии и физическом обследовании. Этот тест также можно использовать для оценки эффективности лечения. До лечения у большинства людей участки активной лимфомы Ходжкина выглядят яркими. Во время и после лечения эти яркие участки обычно исчезают, поскольку раковые клетки разрушаются. Этот тест может убедить семьи и врачей — без проведения биопсии — что рубцовая ткань, все еще присутствующая на компьютерной томографии после лечения, не содержит активных раковых клеток.
Биопсия костного мозга . Лимфома Ходжкина редко распространяется на костный мозг у детей с заболеванием, локализованным только в лимфатической системе. Костный мозг имеет как твердую, так и жидкую части. Биопсия костного мозга — это удаление небольшого количества твердой ткани с помощью иглы, обычно из тазовой кости, расположенной в пояснице у бедра. Врачи обычно заранее назначают лекарство, называемое «анестезией», чтобы обезболить пораженную область, или, что более часто, вводят седативный эффект, когда вводится игла.Анестезия — это лекарство, которое блокирует осознание боли.
Небольшое количество костного мозга удаляется и исследуется под микроскопом. Затем патологоанатом анализирует образец (ы). Этот тип биопсии может быть рекомендован детям с признаками более распространенного заболевания лимфатических узлов выше и ниже диафрагмы. Он также рекомендуется детям с лимфомой Ходжкина, которая распространилась за пределы системы лимфатических узлов в легкие, печень или кости, у которых более высока вероятность лимфомы в костном мозге.
После того, как диагностические тесты будут выполнены, врач вашего ребенка проверит все результаты вместе с вами. Если диагноз — лимфома Ходжкина, эти результаты также помогают врачу описать рак. Это называется постановкой.
Следующий раздел в этом руководстве — этапы . Он объясняет систему, которую используют врачи для описания степени заболевания. Используйте меню, чтобы выбрать другой раздел для чтения в этом руководстве.
Лимфосцинтиграфия
Лимфосцинтиграфия помогает оценить лимфатическую систему вашего тела на предмет заболеваний с помощью небольших количеств радиоактивных материалов, называемых радиоактивными индикаторами, которые обычно вводятся в кровоток, вдыхаются, проглатываются или, в случае лимфосцинтиграфии, вводятся в кожу.Радиоактивный индикатор путешествует по исследуемой области и испускает энергию в виде гамма-лучей, которые регистрируются специальной камерой и компьютером для создания изображений изнутри вашего тела. Поскольку лимфосцинтиграфия способна точно определять молекулярную активность в организме, она дает возможность выявлять лимфатические заболевания на самых ранних стадиях.
Сообщите своему врачу, если вы беременны или кормите грудью. Обсудите любые недавние заболевания, состояния здоровья, аллергии и лекарства, которые вы принимаете, включая витамины и травяные добавки.Ваш врач проинструктирует вас, как подготовиться. Оставьте украшения дома и носите свободную удобную одежду. Вас могут попросить надеть платье.
Что такое лимфосцинтиграфия?
Лимфосцинтиграфия — это особый тип визуализации в ядерной медицине, который позволяет получать изображения, называемые сцинтиграммами лимфатической системы.
Ядерная медицина использует небольшие количества радиоактивного материала, называемого радиоиндикаторами. Врачи используют ядерную медицину для диагностики, оценки и лечения различных заболеваний.К ним относятся рак, болезни сердца, желудочно-кишечные, эндокринные или неврологические расстройства и другие состояния. Экзамены ядерной медицины позволяют точно определить молекулярную активность. Это дает им возможность обнаружить болезнь на самых ранних стадиях. Они также могут показать, реагируете ли вы на лечение.
Ядерная медицина неинвазивна. За исключением внутривенных инъекций, это обычно безболезненно. В этих тестах используются радиоактивные материалы, называемые радиофармацевтическими препаратами или радиоиндикаторами, для диагностики и оценки заболеваний.
Радиоактивные индикаторы — это молекулы, связанные с небольшим количеством радиоактивного материала или «помеченные» им. Они накапливаются в опухолях или очагах воспаления. Они также могут связываться с определенными белками в организме. Наиболее распространенным радиоактивным индикатором является фтордезоксиглюкоза F-18 (ФДГ), молекула, похожая на глюкозу. Раковые клетки более метаболически активны и могут быстрее поглощать глюкозу. Этот более высокий показатель можно увидеть на сканировании ПЭТ. Это позволяет вашему врачу обнаружить болезнь до того, как ее можно будет увидеть при других визуализирующих исследованиях.ФДГ — лишь один из многих используемых или разрабатываемых радиоактивных индикаторов.
Обычно вы получаете радиоактивный индикатор в виде инъекции. Или вы можете проглотить его или вдохнуть как газ, в зависимости от экзамена. Накапливается на исследуемой территории. Специальная камера фиксирует гамма-излучение радиоактивного индикатора. Камера и компьютер создают изображения и предоставляют молекулярную информацию.
Лимфатическая система — это сеть небольших каналов, похожих на кровеносные сосуды, по которым циркулирует жидкость (называемая лимфой) и клетки (лимфоциты) иммунной системы по всему телу.Лимфатические узлы, которые действуют как фильтр для инородных тел, таких как микробы, вирусы и пыльца, расположены вдоль этой сети.
начало страницы
Каковы наиболее распространенные способы использования этой процедуры?
Врачи проводят лимфосцинтиграфию по номеру:
- идентифицируют сторожевой лимфатический узел или первый узел, который принимает лимфатический дренаж из опухоли.
- спланируйте биопсию или операцию, которые помогут оценить стадию рака и составить план лечения.
- идентифицируют точки блокировки в лимфатической системе, такие как лимфоток в руке или ноге или лимфедема.
начало страницы
Как мне подготовиться?
Вы можете носить халат во время экзамена или вам разрешено носить вашу собственную одежду.
Женщины должны всегда сообщать своему врачу и технологу, если они беременны или кормят грудью. См. Страницу «Безопасность в рентгеновских лучах, интервенционной радиологии и процедурах ядерной медицины» для получения дополнительной информации о беременности и кормлении грудью, связанной с визуализацией в ядерной медицине.
Сообщите врачу и своему экзаменатору обо всех принимаемых вами лекарствах, включая витамины и травяные добавки. Перечислите любые аллергии, недавние заболевания и другие заболевания.
Оставьте украшения и аксессуары дома или снимите их перед экзаменом. Эти предметы могут помешать процедуре.
Ваш врач расскажет вам, как подготовиться к конкретному обследованию.
начало страницы
Как выглядит оборудование?
Ядерная медицина использует специальную гамма-камеру и методы визуализации с помощью однофотонной эмиссионно-компьютерной томографии (ОФЭКТ).
Гамма-камера записывает излучение энергии от радиоактивного индикатора в вашем теле и преобразует его в изображение. Сама гамма-камера не излучает никакого излучения. В нем есть детекторы излучения, называемые головками гамма-камеры. Они заключены в металлический и пластиковый корпус, часто имеют форму коробки, и прикреплены к круглому порталу в форме пончика. Пациент лежит на столе для осмотра, который вставляется между двумя параллельными головками гамма-камеры, над и под пациентом. Иногда врач ориентирует головки гамма-камеры под углом 90 градусов над телом пациента.
В ОФЭКТ головки гамма-камеры вращаются вокруг тела пациента для получения подробных трехмерных изображений.
Компьютер создает изображения, используя данные с гамма-камеры.
Зонд — это небольшое портативное устройство, напоминающее микрофон. Он измеряет количество радиоактивного индикатора в области вашего тела.
начало страницы
Как работает процедура?
При обычном рентгеновском обследовании рентгеновские лучи проходят через тело для создания изображения.Ядерная медицина использует радиоактивные материалы, называемые радиофармацевтическими препаратами или радиоактивными индикаторами. Ваш врач обычно вводит этот материал в кровоток. Или вы можете проглотить его или вдохнуть как газ. Материал накапливается в исследуемой области, где он испускает гамма-лучи. Специальные камеры улавливают эту энергию и с помощью компьютера создают изображения, детализирующие внешний вид и функционирование ваших органов и тканей.
начало страницы
Как проходит процедура?
Врачи проводят обследования в области ядерной медицины амбулаторных и госпитализированных пациентов.
Вы будете лежать на экзаменационном столе. При необходимости медсестра или технолог вставит внутривенный катетер в вену на руке или руке.
Радиоактивный индикатор вводится под кожу, а иногда и глубже, с помощью очень маленькой иглы.
Сразу после инъекции гамма-камера сделает серию снимков исследуемой области тела.
Когда начинается формирование изображения, камера или сканер сделает серию изображений. Камера может вращаться вокруг вас или оставаться в одном положении.Возможно, вам потребуется изменить положение между изображениями. Пока камера делает снимки, вам нужно будет оставаться неподвижным в течение коротких периодов времени. В некоторых случаях камера может приближаться к вашему телу. Это необходимо для получения изображений наилучшего качества. Сообщите технологу, если вы боитесь замкнутых пространств, до начала экзамена.
Тип исследования, которое вы проводите, определит место вашей инъекции и количество выполненных сканирований.
- Больные раком меланомы — От двух до пяти доз радиоактивного индикатора вводят в кожу или другие ткани, окружающие место меланомы.Могут быть сделаны изображения рук и подмышек, ног и паха, головы, шеи и груди или других областей, в зависимости от локализации меланомы. Ваша кожа будет отмечена, чтобы показать, где расположены ваши лимфатические узлы. Визуализация для этой процедуры обычно занимает от одного до двух часов, но может занять от трех до четырех часов.
- Рак молочной железы — Радиоактивный индикатор можно вводить в несколько участков рядом с опухолью и / или вокруг ареолы или соска. Будут визуализированы области груди, груди и подмышек.Визуализация обычно занимает от 30 минут до одного часа, но может занять до двух и более часов.
- Отек ноги или руки — радиоактивный индикатор вводят между первым и вторым пальцами рук или ног каждой руки или ноги. Будут визуализированы как опухшая, так и здоровая рука или нога, чтобы можно было сравнить две стороны. В зависимости от степени лимфатической обструкции и причины визуализация может занять от 30 минут до нескольких часов.
Для некоторых процедур вас также могут попросить немного потренироваться в течение примерно 10 минут — ходить при осмотре ног или выполнять упражнения для захвата рук или подъема при осмотре рук.После выполнения этих упражнений будут сделаны дополнительные изображения.
После обследования вам может потребоваться подождать, пока технолог определит, нужны ли дополнительные изображения. Иногда технолог делает больше изображений, чтобы прояснить или лучше визуализировать определенные области или структуры. Потребность в большем количестве изображений не обязательно означает, что на экзамене возникла проблема или что-то не в порядке. Это не должно вызывать у вас беспокойства.
Если у вас есть внутривенная (IV) линия для процедуры, ваш технолог обычно ее удаляет.Технолог оставит его на месте, если в тот же день вам предстоит еще одна процедура, для которой потребуется капельница.
начало страницы
Что я испытаю во время и после процедуры?
За исключением внутривенных инъекций, большинство процедур ядерной медицины безболезненно. Сообщения о значительном дискомфорте или побочных эффектах редки.
Анестезия не требуется для сцинтиграммы, если биопсия лимфатического узла не выполняется в операционной после процедуры.
Вы почувствуете легкий укол булавкой, когда технолог вводит иглу в вашу вену для внутривенного введения. Во время инъекции радиоактивного индикатора вы можете почувствовать ощущение холода, поднимающееся вверх по руке. Как правило, других побочных эффектов нет.
Для лимфосцинтиграфии или исследования сторожевых узлов радиоактивный индикатор вводят не внутривенно, а рядом с местом опухоли.
Во время экзамена важно оставаться неподвижным. Ядерная визуализация не вызывает боли. Однако необходимость оставаться неподвижным или в одном положении в течение длительного времени может вызвать дискомфорт.
Если ваш врач не скажет вам иное, вы можете возобновить свою обычную деятельность после осмотра.Перед отъездом технолог, медсестра или врач дадут вам все необходимые специальные инструкции.
Небольшое количество радиоактивного индикатора в вашем теле со временем теряет свою радиоактивность в результате естественного процесса радиоактивного распада. Он также может выходить из вашего тела с мочой или калом в течение первых нескольких часов или дней после теста. Пейте много воды, чтобы вымыть материал из вашего тела.
начало страницы
Кто интерпретирует результаты и как их получить?
Радиолог или другой врач, прошедший специальную подготовку в области ядерной медицины, интерпретирует изображения и отправит отчет вашему лечащему врачу.
начало страницы
Каковы преимущества по сравнению с рисками?
Преимущества
- Этот тест ядерной медицины существенно заменил более сложную процедуру, которая раньше использовалась для оценки лимфатической системы, а также для определения распространения рака на лимфатические узлы (лимфангиография).
- Лимфосцинитиграфия позволяет выполнять менее обширную операцию, которая имеет меньше побочных эффектов и более низкий уровень заболеваемости по сравнению с более радикальной операцией (диссекция подмышечных лимфатических узлов).
- Экзамены по ядерной медицине предоставляют уникальную информацию, которую часто невозможно получить с помощью других процедур визуализации. Эта информация может включать подробные сведения о функциях и анатомии структур тела.
- Ядерная медицина предоставляет самую полезную информацию для диагностики и лечения многих заболеваний.
- Обследование с помощью ядерной медицины дешевле и может дать более точную информацию, чем исследовательская хирургия.
Риски
- Поскольку экзамены по ядерной медицине используют только небольшую дозу радиоактивных индикаторов, они имеют относительно низкое радиационное воздействие.Это приемлемо для диагностических обследований. Таким образом, потенциальные преимущества обследования перевешивают очень низкий радиационный риск.
- Врачи используют диагностические процедуры ядерной медицины более шести десятилетий. Нет никаких известных долгосрочных побочных эффектов от воздействия таких низких доз.
- Ваш врач всегда сравнивает преимущества лечения ядерной медициной с любыми рисками. Ваш врач обсудит значительные риски до лечения и даст вам возможность задать вопросы.
- Аллергические реакции на радиоактивные индикаторы крайне редки и обычно легкие. Всегда сообщайте персоналу ядерной медицины о возможных аллергиях. Опишите любые проблемы, которые могли возникнуть у вас во время предыдущих экзаменов по ядерной медицине.
- Инъекция радиоактивного индикатора может вызвать легкую боль и покраснение. Это должно быстро разрешиться.
- Женщины всегда должны сообщать своему врачу и радиологу, если есть вероятность, что они беременны или кормят грудью. См. Страницу «Безопасность в рентгеновских лучах, интервенционной радиологии и процедурах ядерной медицины» для получения дополнительной информации о тестах на беременность, грудное вскармливание и ядерной медицине.
начало страницы
Каковы ограничения лимфосцинтиграфии?
Процедуры ядерной медицины могут занять много времени. Накопление радиоактивного индикатора в интересующей области может занять от нескольких часов до нескольких дней. Кроме того, визуализация может занять до нескольких часов.В некоторых случаях более новое оборудование может существенно сократить время процедуры.
Разрешение изображений ядерной медицины может быть не таким высоким, как у КТ или МРТ. Однако сканирование в ядерной медицине более чувствительно по целому ряду показаний. Функциональную информацию, которую они дают, часто невозможно получить с помощью других методов визуализации.
начало страницы
Эта страница была просмотрена 16 января 2020 г.
.