Болезни печени: симптомы, признаки, диагностика, лечение
27.09.2019
Заболевания печени Большинство заболеваний печени протекают бессимптомно вплоть до появления серьезных осложнений. Тяжелые тканевые поражения печени, которые способны провоцировать боль и желтуху, возникают уже тогда, когда лечение становится сложным, длительным и малоэффективным. Зато ранняя диагностика способна выявлять болезни печени на этапе, когда проблему можно решить быстро и относительно легко, а главное — насовсем. Регулярные профилактические обследования, такие как Программа 114 «Печеночные пробы» поможет следить за состоянием печени и предотвратить развитие заболевания.
Исследование рекомендуется как людям с диагностированными болезнями печени, так и при подозрении на ее поражения. Особенно целесообразно пройти обследование «Печеночные пробы» тем, кто страдает от:
- постоянной усталости и общей слабости
- боли и тяжести в правом подреберье
- желтушности кожи и склер
- изменений цвета кала и мочи
- ощущения горечи и неприятного привкуса во рту
- тошноты, кожных высыпаний
Среди других исследований, входящих в состав Программы 114 «Печеночные пробы», есть «Тимоловая проба» — показатель, который обнаружит изменения печени даже тогда, когда все остальные показатели — в норме.
| Основные функции печени |
- Обменная. Заключается в непосредственном участии печени во всех видах обмена веществ: белков, жиров, углеводов, витаминов, минералов и даже воды;
- Пищеварительная или экскреторная. Заключается в образовании желчи. Компоненты желчи (желчные кислоты и их соли, желчные пигменты, неорганические соли и др.) — очень важны в расщеплении жиров во время пищеварения. Токсичные вещества печень обезвреживает и перерабатывает в желчь, из-за чего пищеварительная функция неразрывно связана с детоксикационной;
- Детоксикационная. Заключается в обезвреживании токсических веществ и дальнейшей их утилизации;
- Кроветворная. Печень синтезирует факторы свертывания крови, которые отвечают за образование тромбов и остановку кровотечения. Это явление носит название гемостаза (не путайте с гомеостазом).
 В эмбриональном периоде печень является органом кроветворения;
В эмбриональном периоде печень является органом кроветворения; - Депо крови. Около 700 мл крови находится в сосудах печени.
Учитывая особую склонность печени к «молчанию» и игнорирование своей проблемы до последнего, настоятельно рекомендуем встать на защиту этого органа-энтузиаста.
Вот основные исследования, которые следует делать регулярно раз в год (причем два первых из них расскажут Вам не только о печени, но и о работе других органов и систем, и о состоянии здоровья в целом):
С кровью, которую получает печень от кишечника по воротной вене, к ней поступают различные питательные вещества. Печень перерабатывает их и трансформирует. Кроме питательных веществ, печень получает и токсические: те, которые образовались в результате обменных реакций, и те, что попали в организм извне. Их печень обезвреживает, превращает в желчь и выводит с мочой или калом. Кровь, поступающая к печени по печеночной артерии, приносит необходимый для работы кислород.
Часто печеночные болезни протекают не только бессимптомно, но и маскируются под другие заболевания, или могут вызвать болезни других органов и систем.
Вред, который печень способна вызвать своим недугом совершенно тихо, объясняется тем, что печень не болит. На вопрос: «Как болит печень?» корректно ответить: «Никак.». Ведь болеть может там, где есть нервные окончания, способны к болевой чувствительности. А в печени они находятся только в капсуле, поэтому печень болит только тогда, когда она увеличивается в размерах, а капсула ее перерастягивается. Нервные окончания, расположенные в печеночной капсуле, способны вызвать ощущение боли в правом подреберье. К этому моменту ткань органа уже, как правило, претерпевает существенные поражения. Однако даже боль и тяжесть в правом подреберье не всегда приводят пациента и врача к мысли о серьезных угрозах. Дост
KDL. Печень. Анализы и цены
Алергология. ImmunoCAP. Индивидуальные аллергены, IgE
Аллергокомпоненты ImmunoCAP
Аллергокомпоненты деревьев
Аллергокомпоненты животных и птиц
Аллергокомпоненты плесени
Аллергокомпоненты трав
Пищевые аллергокомпоненты
Аллергология.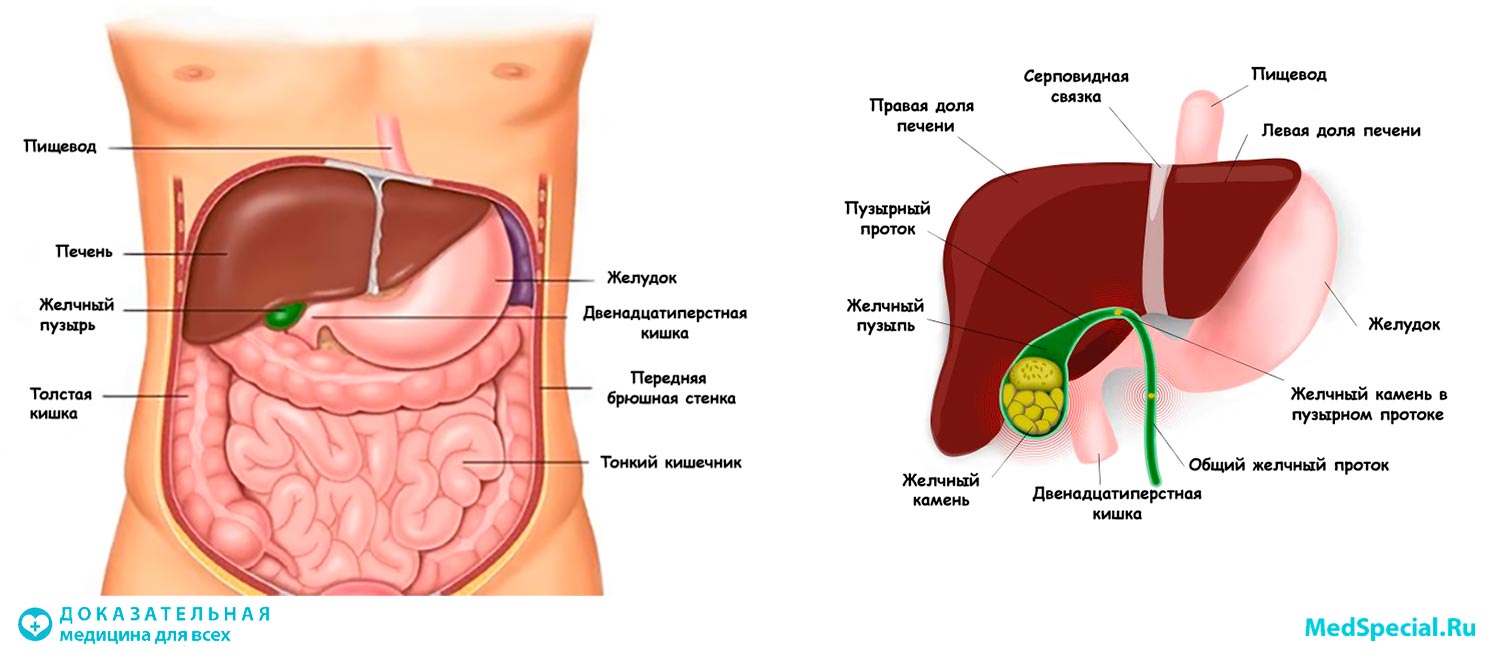 ImmunoCAP. Комплексные исследования IgE (результат по каждому аллергену)
ImmunoCAP. Комплексные исследования IgE (результат по каждому аллергену)
Аллергология. ImmunoCAP. Панели аллергенов IgE, скрининг (результат СУММАРНЫЙ)
Аллергология. ImmunoCAP. Фадиатоп
Аллергология. Immulite. Индивидуальные аллергены
Аллергены гельминтов, IgE
Аллергены грибов (кандида и плесневых), IgE
Аллергены деревьев, IgE
Аллергены животных и птиц, IgE
Аллергены клещей домашней пыли, IgE
Аллергены лекарств и химических веществ, IgE
Аллергены насекомых, IgE
Аллергены пыли, IgE
Аллергены ткани, IgE
Аллергены трав, IgE
Бактериальные аллегены (стафилококк), IgE
Пищевые аллергены, IgE
Пищевые аллергены, IgG
Аллергология. Immulite. Комплексы аллергенов, IgE (результат по каждому аллргену)
Аллергология. Immulite. Панели аллергенов, скрининг (результат СУММАРНЫЙ)
Аллергены деревьев, IgE (панель)
Аллергены животных и птиц, IgE (панель)
Аллергены трав, IgE (панель)
Ингаляционные аллергены, IgE (панель)
Пищевые аллергены, IgE (панель)
Аллергология. Immulite. Панели пищевых аллергенов IgG (результат СУММАРНЫЙ)
Immulite. Панели пищевых аллергенов IgG (результат СУММАРНЫЙ)
Аллергология. ImmunoCAP. Индивидуальные аллергены, IgE
Аллергены бактерий
Аллергены гельминтов, IgE
Аллергены грибов и плесени
Аллергены деревьев, IgE
Аллергены животных и птиц, IgE
Аллергены лекарств и химических веществ, IgE
Аллергены насекомых, IgE
Аллергены пыли, IgE
Аллергены трав, IgE
Пищевые аллергены, IgE
Аллергология. ImmunoCap. Индивидуальные аллергены, IgE
Аллергология. RIDA. Комплексы аллергенов, IgE
Аллергология. RIDA. Комплексы аллергенов, IgE (результат по каждому аллргену)
Аллергология. Местные анестетики, IgE
Биохимические исследования крови
Диагностика анемий
Липидный обмен
Обмен белков
Обмен пигментов
Обмен углеводов
Специфические белки
Ферменты
Электролиты и микроэлементы
Биохимические исследования мочи
Разовая порция мочи
Суточная порция мочи
Витамины, аминокислоты, жирные кислоты
Гематология
Гемостаз (коагулограмма)
Генетические исследования
HLA-типирование
Исследование генетических полиморфизмов методом пиросеквенирования
Исследование генетических полиморфизмов методом ПЦР
Молекулярно-генетический анализ мужского бесплодия
Гистологические исследования
Гистологические исследования лаборатории UNIM
Гормоны биологических жидкостей
Гормоны гипофиза и гипофизарно-адреналовой системы
Гормоны крови
Гормоны гипофиза и гипофизарно-адреналовой системы
Маркеры остеопороза
Пренатальная диагностика
Ренин-альдостероновая система
Тесты репродукции
Функция органов пищеварения
Функция щитовидной железы
Гормоны мочи
COVID-19
Андрофлор, иследование биоценоза (муж)
Вирус герпеса VI типа
Вирус Варицелла-Зостер (ветряной оспы)
Вирус герпеса VI типа
Вирус простого герпеса I, II типа
Вирус Эпштейна-Барр
Вирусы группы герпеса
Возбудитель туберкулеза
ВПЧ (вирус папилломы человека)
Грибы рода кандида
Листерии
Парвовирус
Респираторные инфекции
Стрептококки (вкл.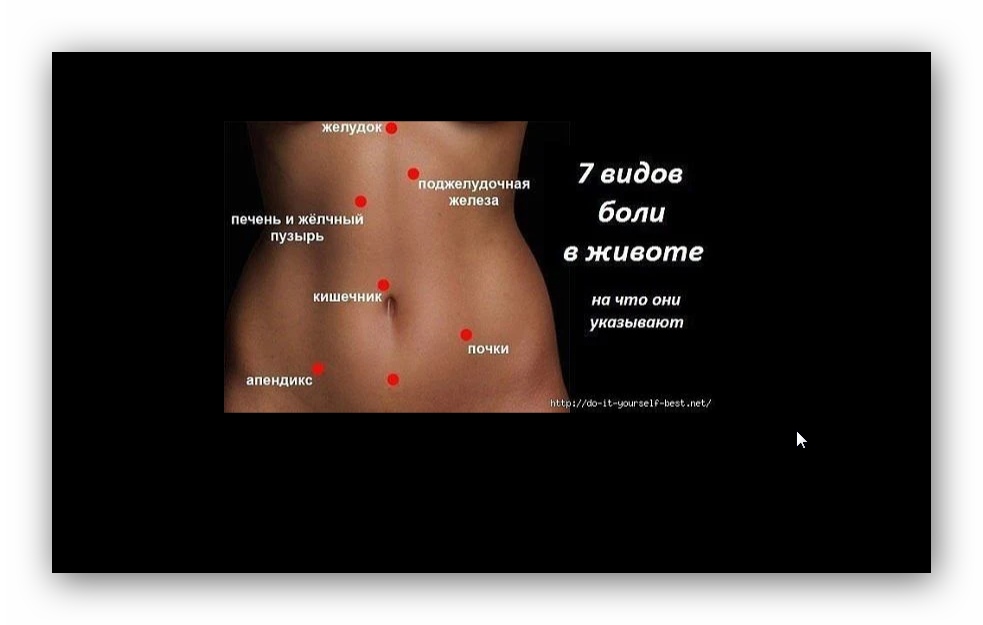 S.agalactie)
S.agalactie)
Токсоплазма
Урогенитальные инфекции, ИППП
Урогенитальные инфекции, комплексные исследования
Урогенитальные инфекции, условные патогены
Фемофлор, исследование биоценоза (жен)
Флороценоз, иследование биоценоза (жен)
Цитомегаловирус
Диагностика методом ПЦР, кал
Кишечные инфекции
Диагностика методом ПЦР, клещ
Клещевые инфекции
Диагностика методом ПЦР, кровь.
Вирус Варицелла-Зостер (ветряной оспы)
Вирус герпеса VI типа
Вирус краснухи
Вирус простого герпеса I, II типа
Вирус Эпштейна-Барр
Вирусы группы герпеса
ВИЧ
Возбудитель туберкулеза
Гепатит D
Гепатит G
Гепатит А
Гепатит В
Гепатит С
Листерии
Парвовирус
Токсоплазма
Цитомегаловирус
Жидкостная цитология
Изосерология
Иммуногистохимические исследования
Иммунологические исследования
Иммунограмма (клеточный иммунитет)
Интерфероновый статус, базовое исследование
Интерфероновый статус, чувствительность к препаратам
Оценка гуморального иммунитета
Специальные иммунологические исследования
Исследование абортуса
Исследование мочевого камня
Исследование парапротеинов. Скрининг и иммунофиксация
Скрининг и иммунофиксация
Исследования мочи
Легионеллез
Исследования слюны
Исследования слюны
Комплексные исследования
Лекарственный мониторинг
Маркеры аутоиммунных заболеваний
Антифосфолипидный синдром (АФС)
Аутоиммунные заболевания легких и сердца
Аутоиммунные неврологические заболевания
Аутоиммунные поражения ЖКТ и целиакия
Аутоиммунные поражения печени
Аутоиммунные поражения почек и васкулиты
Аутоиммунные эндокринопатии и бесплодие
Диагностика артритов
Пузырные дерматозы
Системные ревматические заболевания
Эли-тесты
Микробиологические исследования (посевы)
Посев крови на стерильность
Посев на гемофильную палочку
Посев на грибы (Candida)
Посев на грибы (возбудители микозов кожи и ногтей)
Посев на дифтерию
Посев на микоплазмы и уреаплазмы
Посев на пиогенный стрептококк
Посев на стафилококк
Посевы кала
Посевы мочи
Посевы на микрофлору (конъюнктива)
Посевы на микрофлору (отделяемое)
Посевы на микрофлору (урогенитальный тракт женщины)
Посевы на микрофлору (урогенитальный тракт мужчины)
Посевы на микрофлору ЛОР-органы)
Ускоренные посевы с расширенной антибиотикограммой
Неинвазивная диагностика болезней печени
Программы неинвазивной диагностики болезней печени
Неинвазивный пренатальный ДНК-тест (НИПТ)
Неинвазивный пренатальный тест (пол/резус плода)
Общеклинические исследования
Исследование назального секрета
Исследование секрета простаты
Исследования кала
Исследования мочи
Исследования эякулята
Микроскопическое исследование биологических жидкостей
Микроскопия на наличие патогенных грибов и паразитов
Микроскопия отделяемого урогенитального тракта
Онкогематология
Иммунофенотипирование при лимфопролиферативных заболеваниях
Миелограмма
Молекулярная диагностика миелопролиферативных заболеваний
Цитохимические исследования клеток крови и костного мозга
Онкогенетика
Онкомаркеры
Пищевая непереносимость, IgG4
Полногеномные исследования и панели наследственных заболеваний
Пренатальный скрининг
Серологические маркеры инфекций
Аденовирус
Бруцеллез
Вирус HTLV
Вирус Варицелла-Зостер (ветряной оспы)
Вирус герпеса VI типа
Вирус Коксаки
Вирус кори
Вирус краснухи
Вирус эпидемического паротита
Вирус Эпштейна-Барр
Вирусы простого герпеса I и II типа
ВИЧ
Гепатит D
Гепатит А
Гепатит В
Гепатит Е
Гепатит С
Грибковые инфекции
Дифтерия
Кишечные инфекции
Клещевые инфекции
Коклюш и паракоклюш
Коронавирус
Менингококк
Паразитарные инвазии
Парвовирус
Респираторные инфекции
Сифилис
Столбняк
Токсоплазма
Туберкулез
Урогенитальные инфекции
Хеликобактер
Цитомегаловирус
Специализированные лабораторные исследования.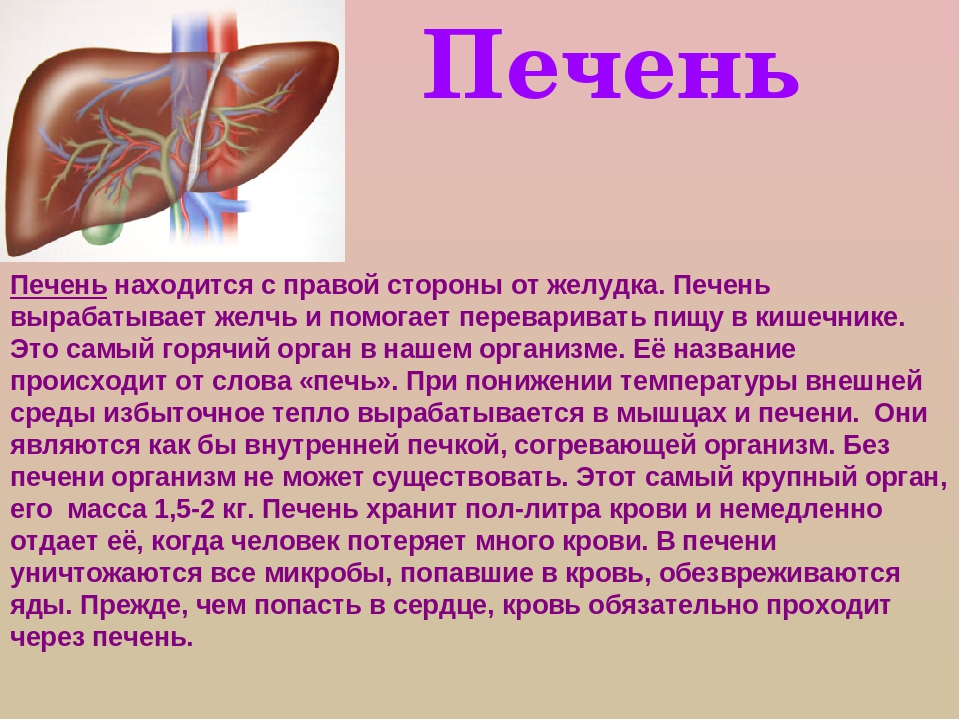
Дыхательный тест
Микробиоценоз по Осипову
Тяжелые металлы и микроэлементы
Тяжелые металлы и микроэлементы в волосах
Тяжелые металлы и микроэлементы в крови
Тяжелые металлы и микроэлементы в моче
Услуги
Выезд на дом
ЭКГ
Установление родства
Химико-токсикологические исследования
Хромосомный микроматричный анализ
Цитогенетические исследования
Цитологические исследования
Чекап
Глава Минздрава рассказал о негативном влиянии препаратов от COVID-19 на печень — Газета.Ru
close
100%
Илья Питалев/РИА «Новости»
У некоторых переболевших коронавирусом после лечения наблюдается токсическое поражение печени. Об этом рассказал министр здравоохранения России Михаил Мурашко, сообщает ТАСС.
Об этом рассказал министр здравоохранения России Михаил Мурашко, сообщает ТАСС.
«Применяются препараты противовирусные, которые просто необходимо использовать для жизнесбережения, но все они являются препаратами, которые в том числе имеют побочные эффекты», — пояснил министр.
По словам главы Минздрава, исключить тяжелые последствия после лечения коронавируса, а также избежать заболевания помогает вакцинация. Также всем переболевшим министр посоветовал пройти углубленную диспансеризацию для выявления и устранения последствий заболевания.
Мурашко подчеркнул, что ситуация с распространением коронавирусной инфекции крайне напряженная и продолжает ухудшаться. Согласно его данным, сейчас под наблюдением медиков в стране находятся более 1,038 млн пациентов с коронавирусом, что является «колоссальной нагрузкой» на медицинскую систему страны.
8 октября в России установлен новый рекорд по количеству смертей от коронавируса за сутки: скончались 936 человек.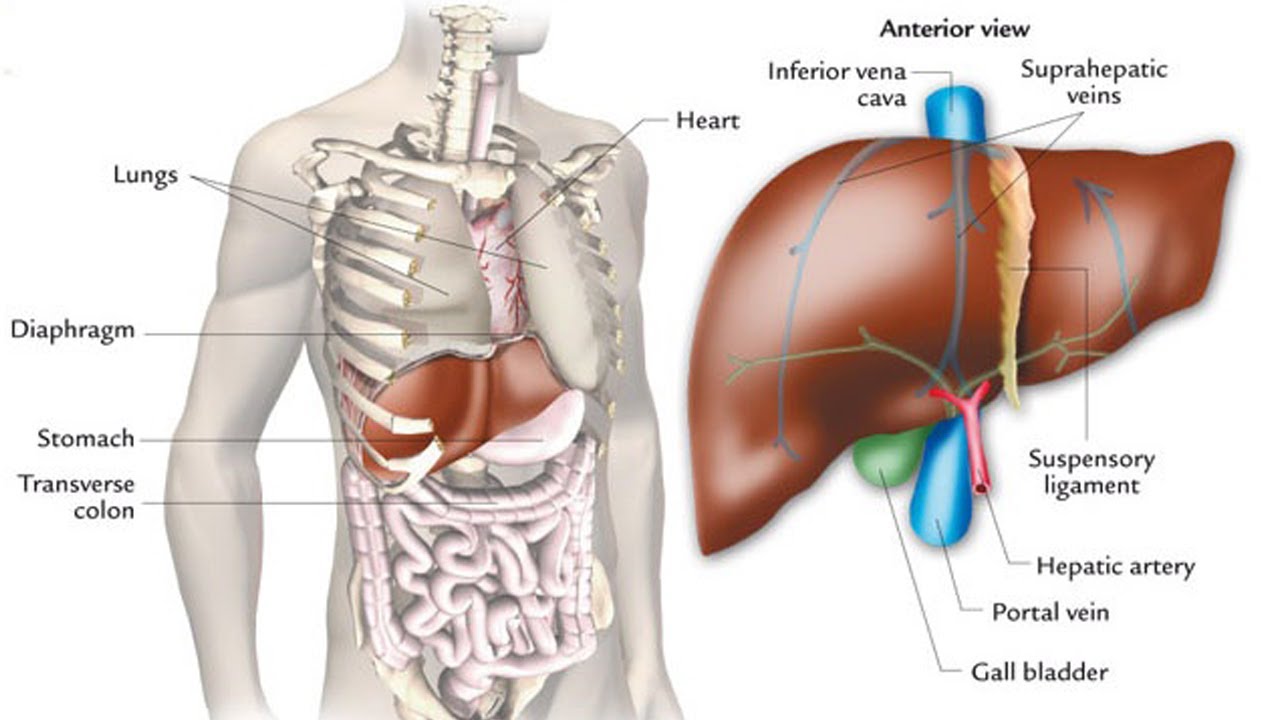 Всего за последние сутки было выявлено 27 246 новых случаев заражения коронавирусом. При этом у 8,6% заболевших не было клинических проявлений коронавирусной инфекции. Лидерами по количеству заразившихся за последние сутки стали Москва (4595), Санкт-Петербург (2501), Московская область (1490). Меньше всего случаев COVID-19 выявлено в Ненецком автономном округе (16).
Всего за последние сутки было выявлено 27 246 новых случаев заражения коронавирусом. При этом у 8,6% заболевших не было клинических проявлений коронавирусной инфекции. Лидерами по количеству заразившихся за последние сутки стали Москва (4595), Санкт-Петербург (2501), Московская область (1490). Меньше всего случаев COVID-19 выявлено в Ненецком автономном округе (16).
Признаки болезни печени — заболевания печени: симптомы и первые признаки
Печень — «биохимическая лаборатория» организма
Печень является самой крупной пищеварительной железой и одним из самых больших органов человека. Вес печени достигает 1,5-1,6 кг. Печень называют «биохимической лабораторией» организма, так как она выполняет множество жизненно важных функций.
Признаки нарушения в работе печени
Печень ежедневно выполняет многообразные функции, и мы даже не замечаем, как в организме протекают сотни сложных биохимических процессов. Однако печень весьма хрупкий орган, который подвержен влиянию внутренних и внешних факторов.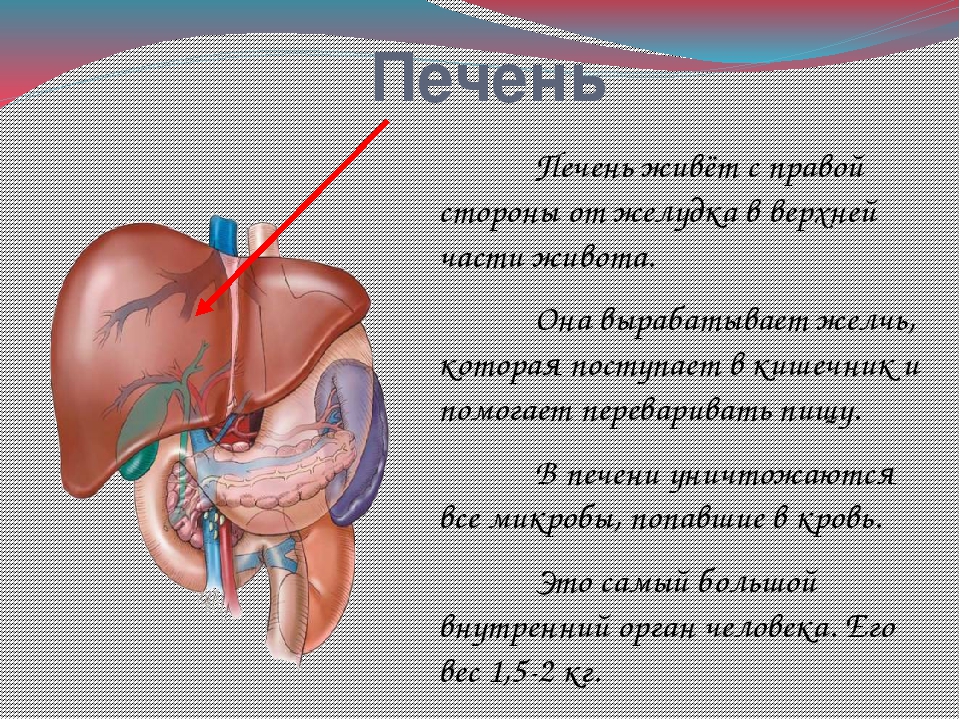 Причины нарушения работы печени — плохая экология, неправильное питание, низкий уровень физической активности, лишний вес, употребление алкоголя, вирусы, прием лекарственных препаратов и генетические и иммунные нарушения5.
Причины нарушения работы печени — плохая экология, неправильное питание, низкий уровень физической активности, лишний вес, употребление алкоголя, вирусы, прием лекарственных препаратов и генетические и иммунные нарушения5.
Как понять, что в работе печени есть сбои?
- Боль или тяжесть в области правого подреберья Печень окружена оболочкой, так называемой капсулой, которая чутко реагирует на изменение размеров органа. Воспаление печени, вызванное алкоголем или избыточным поступлением жиров, приводят к увеличению печени. В ответ капсула печени растягивается, что вызывает боль, тяжесть и дискомфорт6.
- Повышение веса
- Тошнота или рвота
- Повышенная утомляемость Повышенная утомляемость, сопровождающаяся низкой работоспособностью, тесно связана с заболеваниями печени и является наиболее частым и ранним симптомом при заболеваниях печени9. Воспалительные вещества, образующиеся в клетках печени, способны воздействовать на передачу нервных сигналов в головном мозге. Это приводит к развитию повышенной утомляемости и снижению настроения9.
- Неприятный запах изо рта Неприятный запах изо рта может свидетельствовать о нарушении работы пищеварительной системы.
- Желтушность кожи и глаз
- Изменение цвета мочи и кала
- Отек ног
- Быстрое появление синяков
- Кожный зуд
Печень участвует в обмене жиров и углеводов. Недостаточная физическая активность и слишком калорийная пища приводят к тому, что печень не успевает перерабатывать жиры и углеводы7. Избыток откладывается в виде жира в печени (развивается жировой гепатоз) и в подкожно-жировой клетчатке, особенно в областях живота и бедер. И то, и другое находит свое отражение в лишних килограммах на весах.
И то, и другое находит свое отражение в лишних килограммах на весах.
Когда печень не может справиться с токсинами, их количество в крови повышается. Избыточное количество эндогенных токсинов (образующихся в результате метаболизма различных веществ) и экзогенных токсинов (поступающих извне) приводят к развитию таких неприятных симптомов, как тошнота и рвота8.
 Сладковатый «мышиный аромат» может появляться, когда клетки печени не справляются с переработкой токсических веществ10.
Сладковатый «мышиный аромат» может появляться, когда клетки печени не справляются с переработкой токсических веществ10.
Изменение нормального цвета глаз, кожи и слизистых оболочек на желтый цвет называют желтухой. Это состояние объясняется попаданием в кровь избытка билирубина — желтого пигмента, который образуется в результате разрушения гемоглобина. Например, гемоглобин может высвобождаться при гибели красных кровяных телец (эритроцитов) в печени. Желтуха может указывать на нарушение работы клеток печени и быть симптомом болезни печени, вызванной алкоголем. Помимо этого желтуха может встречаться при вирусных гепатитах и лекарственных поражениях печени11.
Билирубин, желтый пигмент и один из главных компонентов желчи, присутствует не только в крови, но и в моче и кале. Билирубин выделяется с желчью в двенадцатиперстную кишку и под воздействием кишечных бактерий меняет цвет на коричневый. Этот коричневый пигмент и придает калу характерную окраску. В моче же присутствует другой продукт обмена билирубина, придающий моче светло-желтый цвет12.
Этот коричневый пигмент и придает калу характерную окраску. В моче же присутствует другой продукт обмена билирубина, придающий моче светло-желтый цвет12.
Некоторые заболевания печени могут нарушать ее способность перерабатывать билирубин, из-за чего его значительное количество выводится через мочу, которая вследствие этого становится темной. С другой стороны, недостаточное поступление желчи сопровождается обесцвечиванием кала12.
Подчас заболевания печени дают о себе знать только на поздних стадиях, например при циррозе, когда нормальная печеночная ткань замещается соединительной.
Отеки ног возникают в результате повышения давления в сосудах печени (портальная гипертензия) и недостаточного образования белка альбумина13. При дефиците альбумина жидкость не удерживается в кровеносном русле и заполняет ткани.
Важнейшей функцией печени является образование белков.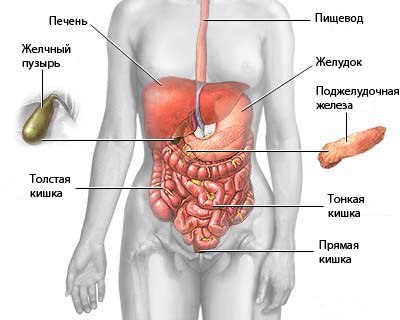 В ответ на хроническое употребление алкоголя или вирусы, печень перестает справляться со своей работой и начинает синтезировать меньше белков, регулирующих свертывание крови14. В результате развивается геморрагический синдром. Его проявлениями являются беспричинные синяки, кровоточивость десен и носовые кровотечения14.
В ответ на хроническое употребление алкоголя или вирусы, печень перестает справляться со своей работой и начинает синтезировать меньше белков, регулирующих свертывание крови14. В результате развивается геморрагический синдром. Его проявлениями являются беспричинные синяки, кровоточивость десен и носовые кровотечения14.
Кожный зуд является симптомом аллергических заболеваний и проблем с печенью. Зуд возникает в ответ на раздражающее действие избыточного количества желчных кислот на кожу15. Нередко кожный зуд и желтуха идут рука об руку или зуд предшествует желтухе.
Восстановление печени с помощью гепатопротектора Гептрал
®При проблемах с печенью уровень жизненно важной для ее работы аминокислоты падает. Эта аминокислота участвует в более 100 биохимических реакциях и необходима для правильной работы печени и ее восстановления. Эта аминокислота носит название адеметионин, и получить ее из пищи невозможно16. Адеметионин вырабатывается в самой печени. Однако нездоровая печень не может себя обеспечить достаточным уровнем адеметионина для полноценной работы16. Здесь на помощь приходит Гептрал®.
Адеметионин вырабатывается в самой печени. Однако нездоровая печень не может себя обеспечить достаточным уровнем адеметионина для полноценной работы16. Здесь на помощь приходит Гептрал®.
Гептрал® — источник активной аминокислоты, запускающий естественное восстановление клеток печени изнутри. Восполняя уровень адеметионина в печени, Гептрал® стимулирует важные процессы внутри клеток печени. Гептрал® способствует нормализации обменных процессов в печени, выведению токсинов, восстановлению мембран печеночных клеток, улучшению выведения желчи и восполнению энергии клеток печени17,18.
Лекарственный препарат Гептрал® помогает выводить токсины и восстанавливать функции печени после 1-й недели приема. А эффект от приема Гептрал® может сохраняться в течение 3-х месяцев после окончания терапии18. Также Гептрал® — гепатопротектор, помогающий справиться с одним из первых и самых распространенных симптомов заболеваний печени — повышенной утомляемостью19. Прием Гептрал® может помочь вернуть бодрость и подарить прилив жизненных сил.
Прием Гептрал® может помочь вернуть бодрость и подарить прилив жизненных сил.
Чья печень страдает и скоро может заболеть? Вредные факторы для здоровья печени Царицей всех органов человека является печень. Не зря древние греки именно ее считали главным органом, а не сердце. Печень выполняет более 80 функций: — фильтрует кровь; — расщепляет и синтезирует все полезные вещества, содержащиеся в крови; Наиболее вредные факторы, которые приводят к болезни печени алкоголь, неправильное питание, вирусы, прием лекарственных препаратов, интоксикация ядовитыми веществами, генетические факторы, паразиты и резкое снижение веса.
Для нормального функционирования печени, развития и здоровья ее клеток необходимы углеводы, жиры, белки, витамины и микроэлементы, недостаток их в пище приводит к нарушению функциональных способностей печени.
Мы назвали только тех, чья печень в наибольшей степени страдает от воздействия вредных факторов, однако это не значит, что болезнь может быть вызвана другими негативными факторами. Просто, необходимо учитывать то, что печень не сразу подает сигналы о том, что он начинает болеть. Если вы не уверены в том, что вы не попадаете в число тех людей, кто заботится о здоровье печени, в качестве профилактики и своевременного выявления нарушений в ее работе делайте УЗИ брюшной полости один раз в шесть месяцев. Подготовила ф/валеолог Поташенкова И. Г.
|
Опухоли печени: современные подходы к диагностике и лечению
Печень – большой и жизненно важный орган, выполняющий множество функций.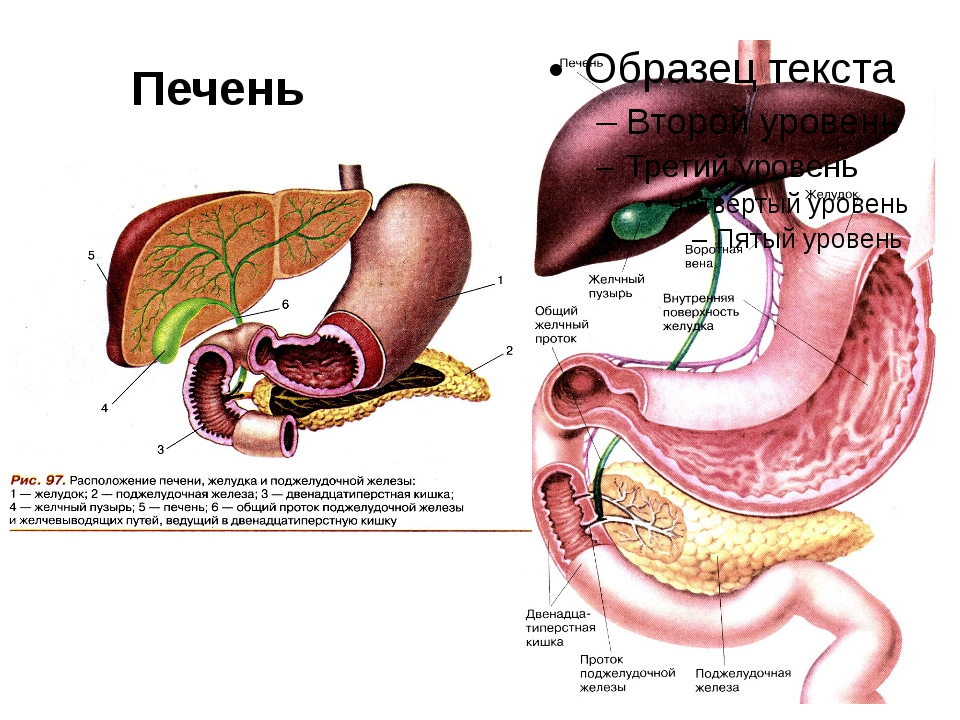 Диспансерные обследования практически всегда включают оценку функции печени по анализам крови, а также УЗИ брюшной полости и, в т.ч. печени. Однако находки, сделанные в ходе плановых или прицельных медицинских осмотров, нередко ставят в сложное положение и врачей, и пациентов.
Диспансерные обследования практически всегда включают оценку функции печени по анализам крови, а также УЗИ брюшной полости и, в т.ч. печени. Однако находки, сделанные в ходе плановых или прицельных медицинских осмотров, нередко ставят в сложное положение и врачей, и пациентов.
Что мы знаем об опухолях печени? Всегда ли их необходимо лечить? Достаточно ли УЗИ, чтобы обнаружить рак? Являются ли приговором метастазы в печени? Рассказывает доктор медицинских наук, хирург-онколог Владимир Лядов, заведующий отделением общей онкологии Городской клинической онкологической больницы №1 г. Москвы.
Первично и вторично: какими бывают опухоли
Опухоли печени – огромная медицинская и общественная проблема. Статистика не отражает в полной мере сложившуюся ситуацию. Мы представляем, сколько каждый год появляется пациентов со злокачественными опухолями печени, желчного пузыря и желчных протоков. Однако немало людей страдают от вторичного рака – метастазов, то есть отсевов других опухолей в печень.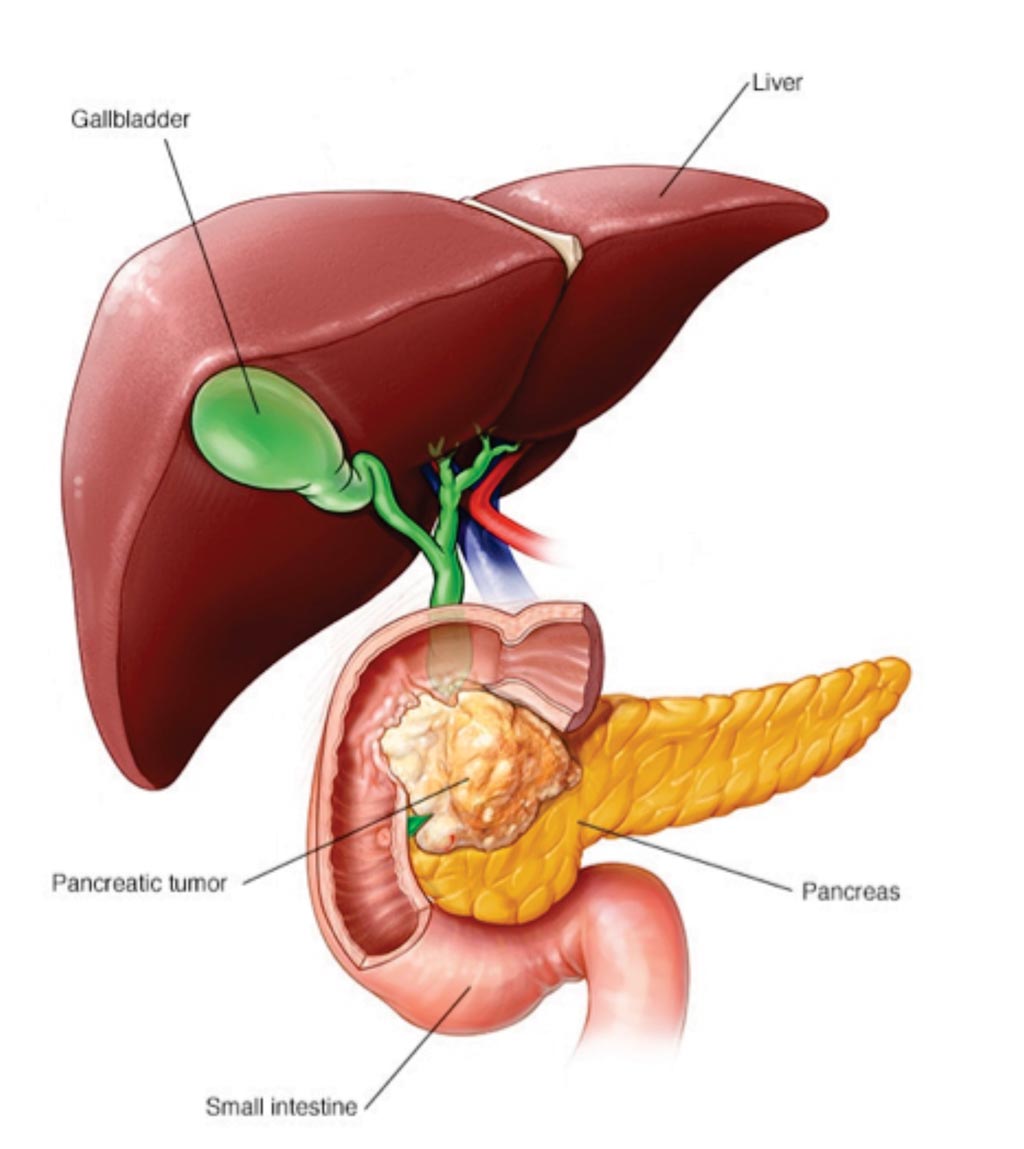 И тут мы можем опираться только на очень приблизительные цифры.
И тут мы можем опираться только на очень приблизительные цифры.
Кроме того, в отличие, например, от поджелудочной железы, где практически каждая выявленная опухоль требует лекарственного лечения или хирургического удаления, образования печени нередко являются доброкачественными и не требуют никакого вмешательства. Такие ситуации вообще не отражены в статистике, но все равно являются сложной клинической задачей для врачей и поводом для беспокойства пациента.
Если все же попытаться как-то оценить выраженность проблемы, получится следующее: ежегодно в нашей стране выявляется около 20 тысяч пациентов, страдающих первичными злокачественными опухолями печени и желчных протоков. Также каждый год по приблизительным оценкам у 30 тысяч пациентов обнаруживают метастазы рака толстой кишки в печень. Можно предположить, что число пациентов с метастазами в печень других опухолей не уступает, а скорее превосходит эти цифры. Доброкачественные образования (кисты, гемангиомы, узловая гиперплазия) очень распространены. Таким образом, можно уверенно говорить, что каждый год в нашей стране более 100 тысяч пациентов сталкиваются с необходимостью поиска врача в связи с образованиями в печени, в том числе злокачественными.
Таким образом, можно уверенно говорить, что каждый год в нашей стране более 100 тысяч пациентов сталкиваются с необходимостью поиска врача в связи с образованиями в печени, в том числе злокачественными.
УЗИ, КТ, МРТ: что точнее
Несмотря на то, что печень довольно часто оценивают при обследовании, выявление опухолей в этом органе – задача сложная. Долгое время в нашей стране основным способом оценки подобных образований являлось ультразвуковое исследование (УЗИ). Это самый доступный и распространенный метод, однако допускающий большое количество неточностей и ошибок. У целого ряда пациентов УЗИ не позволяет выявить образование либо судить о его происхождении, а это чрезвычайно важно, чтобы успокоить пациента, которому не нужно лечение, или, наоборот, вовремя это лечение начать.
В последние десятилетия был разработан целый ряд более точных томографических методик – КТ, МРТ, ПЭТ, которые могут использоваться для обследования пациентов с образованиями в печени. Компьютерная томография является наиболее распространенным методом и в России, и во всем мире, но она тоже, к сожалению, не всегда позволяет точно поставить диагноз. Существуют опухоли, которые имеют такую же рентгеновскую плотность, как и обычная ткань печени, потому плохо видны на КТ. Кроме того, не всем пациентам правильно проводят исследование с контрастированием – введением внутривенного контрастного препарата, а без этой части исследования КТ становится бессмысленной при оценке образований печени.
Компьютерная томография является наиболее распространенным методом и в России, и во всем мире, но она тоже, к сожалению, не всегда позволяет точно поставить диагноз. Существуют опухоли, которые имеют такую же рентгеновскую плотность, как и обычная ткань печени, потому плохо видны на КТ. Кроме того, не всем пациентам правильно проводят исследование с контрастированием – введением внутривенного контрастного препарата, а без этой части исследования КТ становится бессмысленной при оценке образований печени.
Золотым стандартом при диагностике таких опухолей является магнитно-резонансная томография. К сожалению, пока не во всех городах страны есть возможность оперативно пройти МРТ, желательно опять же с контрастированием. Еще одной проблемой является то, что результат МРТ очень сильно зависит от качества проведения исследования, а подготовка лаборантов и врачей, работающих на этом оборудовании, не всегда является достаточной. Что касается ПЭТ – метода, основанного на использовании радиоактивного вещества, которое накапливается в быстро растущих клетках злокачественных опухолей, нередко мы используем его при обследовании пациентов, страдающих от местастазов в печени или для оценки эффективности лечения. Однако для первичной диагностики ПЭТ не всегда подходит – не все опухоли печени хорошо видны в этом случае.
Однако для первичной диагностики ПЭТ не всегда подходит – не все опухоли печени хорошо видны в этом случае.
Что же делать пациенту, у которого при УЗИ обнаружили образование в печени? В первую очередь помнить, что само по себе заключение – не диагноз и тем более не приговор. Нужно искать возможность пройти углубленное обследование – либо для собственного спокойствия, либо для того, чтобы вовремя поставить правильный диагноз и начать лечение.
Что лучше – химиотерапия, операция, а может быть «кибернож»?
В странах Азии первичные опухоли печени (гепатоцеллюлярный рак) встречаются часто, но для России это заболевание менее характерно. Большинство пациентов, которые у нас приходят к онкологам с образованиями в этом органе, страдают от метастазов рака кишечника, желудка, иногда других органов. Тут основная задача хирурга – определить, может ли он что-то добавить к уже проводимой химиотерапии. Если говорить о раке толстой кишки, хирургическое лечение является важнейшим этапом, который позволяет вылечить многих пациентов. Другая ситуация с опухолями желудка или поджелудочной железы: это более агрессивные заболевания и лишь очень редким пациентам, которые очень хорошо реагируют на химиотерапию, можно предложить хирургическое вмешательство. Тактика зависит от того, откуда метастазы.
Другая ситуация с опухолями желудка или поджелудочной железы: это более агрессивные заболевания и лишь очень редким пациентам, которые очень хорошо реагируют на химиотерапию, можно предложить хирургическое вмешательство. Тактика зависит от того, откуда метастазы.
Пациенты с образованиями в печени часто попадают в ситуацию, когда им предлагают излишне агрессивное лечение. Врачи рекомендуют, например, удаление небольших доброкачественных образований – таких, как кисты (это всего лишь пузырек с жидкостью) или гемангиомы (сосудистые опухоли, чаще всего врожденные и не требующие лечения). В то же время у пациентов со злокачественными опухолями – первичными или вторичными – возникает другая проблема: к сожалению, по грубым оценкам, в нашей стране не более четверти пациентов предлагается активное – например, хирургическое – лечение, позволяющее намного продлить жизнь, а иногда и излечить. Это связано во многом с дефицитом специалистов в области хирургии печени. В некоторых регионах нет специализированных отделений, где выполняются такие хирургические вмешательства.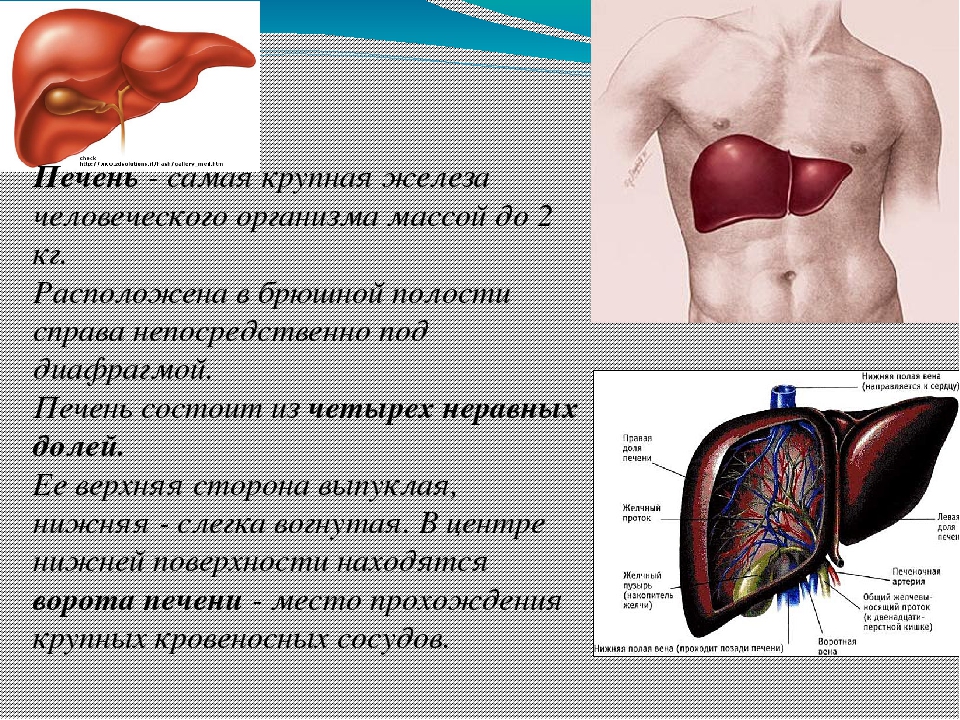 Длительное время онкологическая школа в нашей стране была ориентирована на лекарственное лечение этой группы пациентов – только химиотерапию. Но важность совместного использования разных методов подчеркивается одним простым обстоятельством: у каждого четвертого пациента, страдающего раком толстой кишки, а это одно из самых частых онкологических заболеваний, на момент выявления опухоли в кишечнике уже есть метастазы в печени. Приблизительно у такого же количества они появляются впоследствии. Так вот, если таким пациентам по какой-то причине не проводится хирургическое лечение, шансов на излечение практически нет. Химиотерапия позволяет некоторым пациентам прожить несколько лет, но практически никогда не приводит к полному излечению от рака. В то же время, если удается полностью удалить как опухоль кишечника, так и метастазы – в частности, в печени – то 40 процентов пациентов переживают пятилетний период, который мы нередко считаем критерием полного излечения. Эта цель достижима, но только если пациенты имеют возможность получать комплексное лечение (сочетание операции, лекарственного, иногда лучевого лечения).
Длительное время онкологическая школа в нашей стране была ориентирована на лекарственное лечение этой группы пациентов – только химиотерапию. Но важность совместного использования разных методов подчеркивается одним простым обстоятельством: у каждого четвертого пациента, страдающего раком толстой кишки, а это одно из самых частых онкологических заболеваний, на момент выявления опухоли в кишечнике уже есть метастазы в печени. Приблизительно у такого же количества они появляются впоследствии. Так вот, если таким пациентам по какой-то причине не проводится хирургическое лечение, шансов на излечение практически нет. Химиотерапия позволяет некоторым пациентам прожить несколько лет, но практически никогда не приводит к полному излечению от рака. В то же время, если удается полностью удалить как опухоль кишечника, так и метастазы – в частности, в печени – то 40 процентов пациентов переживают пятилетний период, который мы нередко считаем критерием полного излечения. Эта цель достижима, но только если пациенты имеют возможность получать комплексное лечение (сочетание операции, лекарственного, иногда лучевого лечения).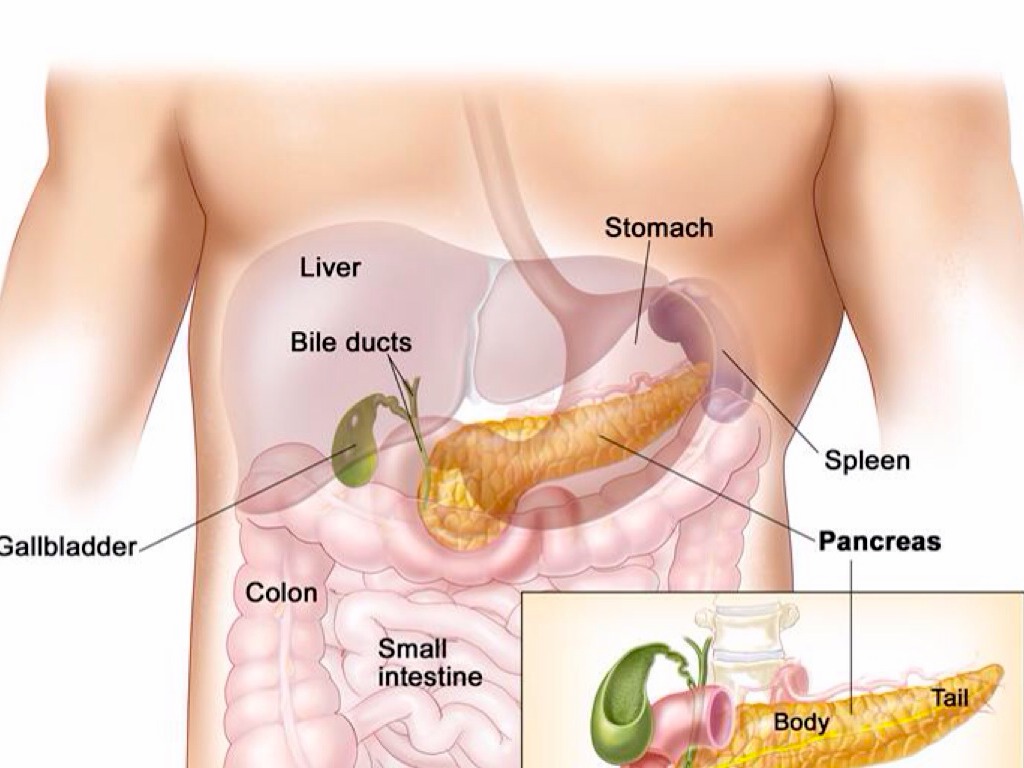
Развитие хирургии и анестезиологии приводят к тому, что на печени выполняются все более сложные операции. Если 10-15 лет назад хирургическое лечение проводилось лишь у пациентов с несколькими метастазами, то сегодня число очагов не является определяющим. Важно сохранить достаточно ткани печени, чтобы пациент мог перенести операцию и качественно жить дальше. Это требует сложной хирургической техники. Иногда приходится, если требуется удалить метастаз в глубине органа, применять метод абляции (выжигание очага) или специально сфокусированной, так называемой стереотаксической радиохирургии, которая проводится дистанционно, без повреждения тканей органа. Такие варианты лечения называются паренхимо-сохраняющими. Мы в своем отделении в ГКОБ№1 города Москвы их используем – например, ведем совместную работу со специалистами компании «ПЭТ-технолоджи», которые на сегодня владеют значительным для России опытом современной лучевой хирургии метастазов в печени. Уверен, что будущее в онкологии – за сочетанием различных методик.
Выбор медучреждения: где лечиться
Сочетание методов лечения, к сожалению, может предложить далеко не каждое медучреждение. У нас немало хирургических отделений, где активно проводят оперативные вмешательства, или онкологических, где больше внимания уделяют химиотерапии. Для пациента, столкнувшего с опухолью печени, очень важно обратиться в медучреждение, которое занимается комплексной диагностикой и терапией этого заболевания. Необходимо, чтобы его лечение обсуждалось междисциплинарно – и хирургами, и химиотерапевтами, и специалистами по лучевой терапии. Различные способы воздействия на опухоль – возможность увеличить шансы на выздоровление или как минимум подарить годы жизни, превратив острое тяжелое онкологическое заболевание в хроническое, по поводу которого пациент время от времени или постоянно проходит лечение.
Принципиальный момент – обращение в такое учреждение, где в постоянном режиме проводится лечение большого количества пациентов с такой проблемой. Опыт, который есть у работающих там специалистов, позволяет совместно выработать индивидуальную и максимально эффективную стратегию лечения. Это и есть так называемый персонализированный подход, который максимально приветствуется в современной медицине, в том числе при лечении образований печени.
Опыт, который есть у работающих там специалистов, позволяет совместно выработать индивидуальную и максимально эффективную стратегию лечения. Это и есть так называемый персонализированный подход, который максимально приветствуется в современной медицине, в том числе при лечении образований печени.
Пожилой пациент: когда еще могут помочь?
Говоря о важности персонализированного подхода, нужно обязательно сказать несколько слов о проблеме возраста пациентов. Реальный случай: недавно к нам обратился мужчина, годом ранее оперированный по поводу опухоли толстого кишечника. В ходе операции у него были выявлены метастазы в печени, по поводу которых он в дальнейшем прошел несколько курсов химиотерапии. Лечащий врач посчитал, что хирургическое лечение метастазов ему не показано –на основании того, что пациенту около 70 лет. При пересмотре снимков мы выяснили, что выявленное во время первой операции образование в печени вообще не являлось метастазом – это была киста, не имевшая отношения к раку толстой кишки. Однако в глубине ткани печени действительно обнаружились два очага опухоли вместе с еще несколькими кистами. Это сложная ситуация для диагностики. Пациент был прооперирован: нам удалось как удалить метастазы, так и закрыть сформированную в другом учреждении кишечную стому. Операция прошла гладко, не только дав больному хорошие шансы на полное излечение от рака, но и вернув прежнее качество жизни. Сейчас химиотерапия ему не проводится, он живет обычной жизнью.
Однако в глубине ткани печени действительно обнаружились два очага опухоли вместе с еще несколькими кистами. Это сложная ситуация для диагностики. Пациент был прооперирован: нам удалось как удалить метастазы, так и закрыть сформированную в другом учреждении кишечную стому. Операция прошла гладко, не только дав больному хорошие шансы на полное излечение от рака, но и вернув прежнее качество жизни. Сейчас химиотерапия ему не проводится, он живет обычной жизнью.
Чем старше пациенты, тем чаще им отказывают в лечении только на основании биологического возраста. Между тем многие из них могут перенести достаточно агрессивную терапию и прожить еще долго, будучи вылеченными. Каждый третий мой пациент – старше 75 лет. Если говорить об опухолях печени, самым пожилым из успешно прооперированных в моей практике был 85-летний, а по поводу других опухолей мы в отделении регулярно оперируем и 90-летних. Все определяется общим состоянием, но никак не возрастом, и врачам, определяющим тактику лечения, нужно смотреть на самого пациента, а не на цифры в его паспорте.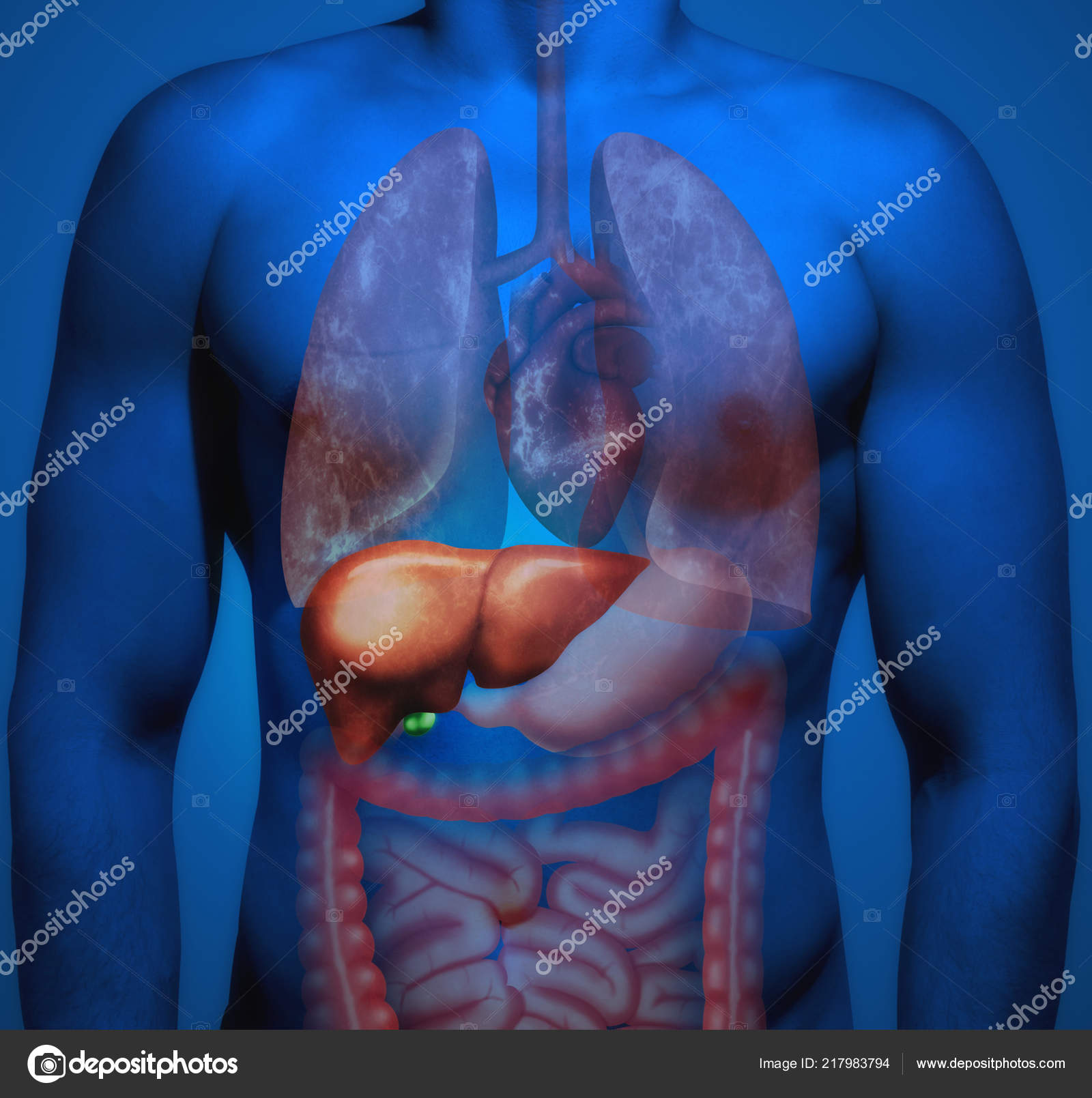
Печень — удивительный орган
Где ваша печень и как она выглядит?
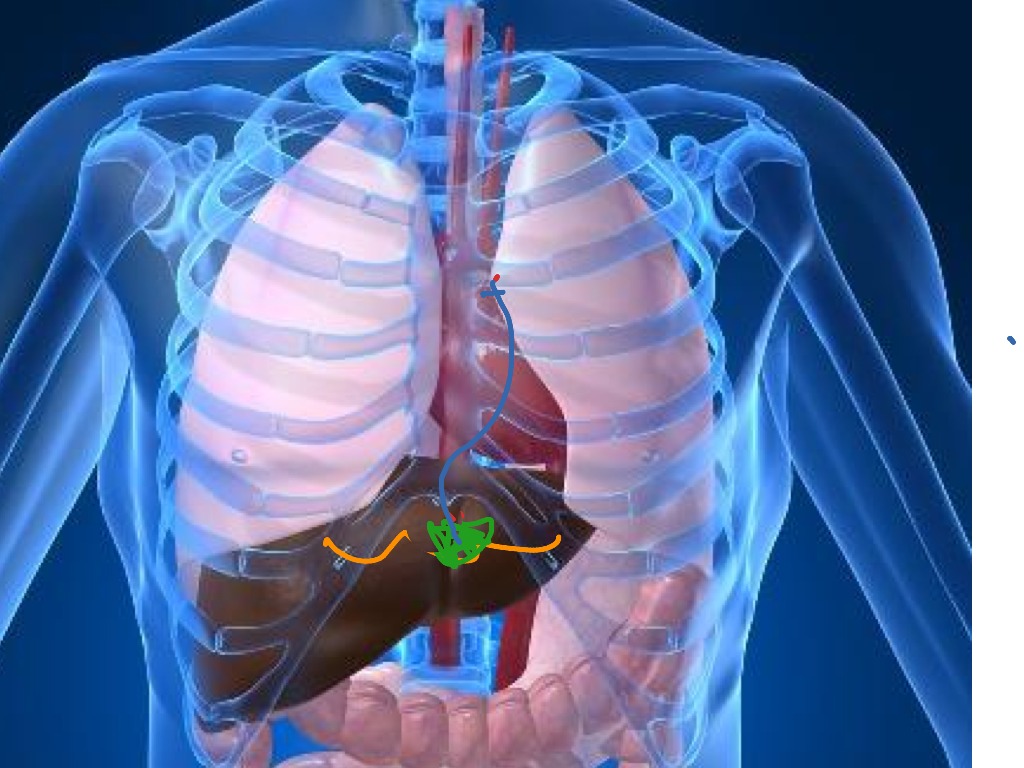
Печень — большой сложный твердый орган треугольной формы, расположена в правом верхнем углу брюшной полости, чуть ниже диафрагмы и позади ребер, и простирается по средней линии влево. Это самый крупный и тяжелый внутренний орган, весит около 1,5 килограмма. Печень — единственный орган с двумя кровоснабжением: печеночная артерия, по которой кровь идет от сердца, и печеночная воротная вена, по которой вся кровь поступает из кишечника.Кровь покидает печень по печеночным венам. На микроскопическом уровне печень состоит из индивидуально функционирующих единиц, называемых дольками, содержащих области с кровеносными сосудами, протоками и промежуточными тяжами клеток печени (гепатоцитами).
Как ваша печень влияет на пищеварение и всасывание?
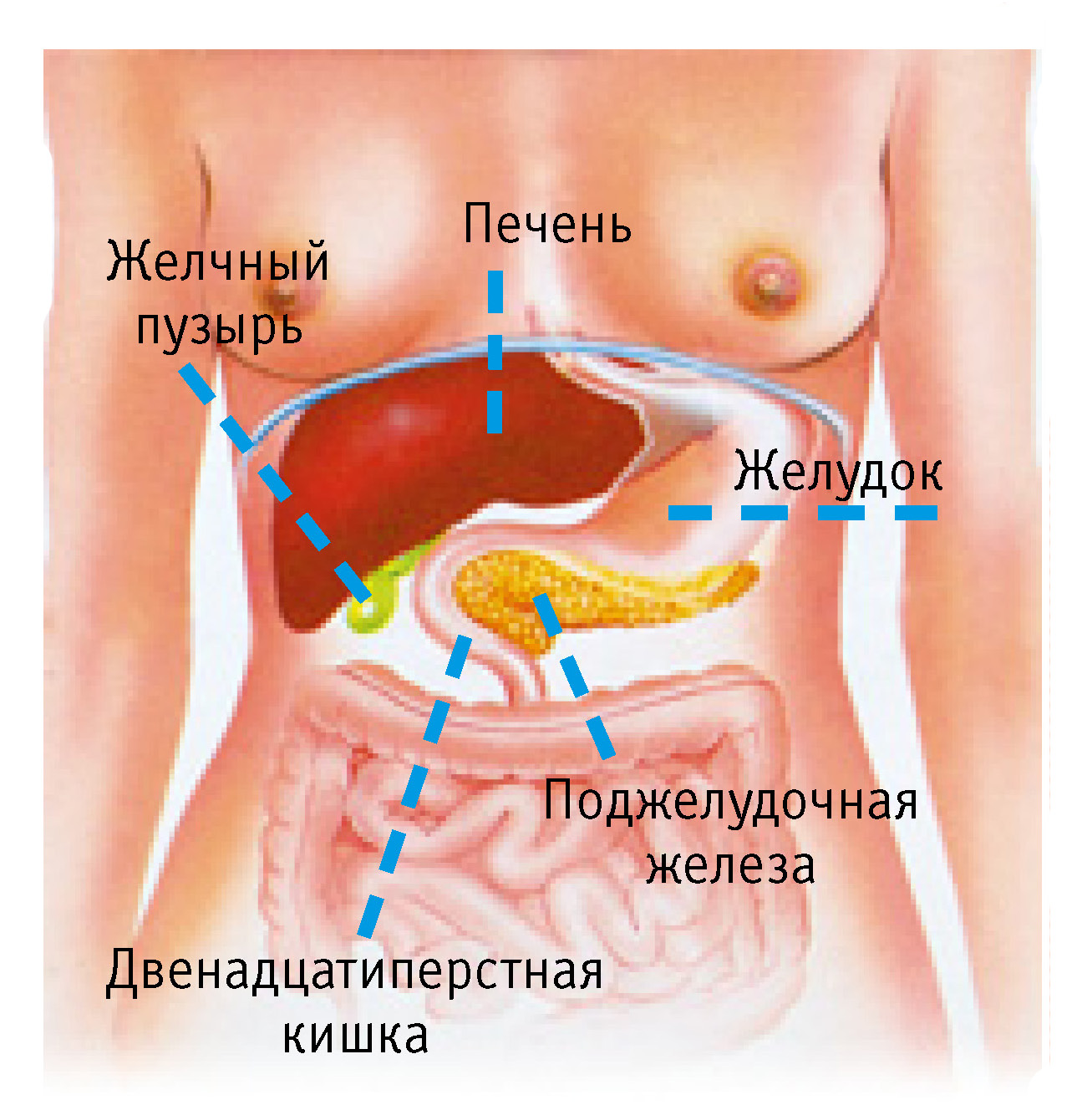
Гепатоциты производят желчь, желтую или зеленую щелочную жидкость, содержащую соли желчных кислот. Эта синтезирующая и секретирующая функция гепатоцитов означает, что печень также является железой. Желчь проходит от клеток печени через сеть каналов к желчному пузырю для хранения и концентрации — в пять раз превышающую первоначальную эффективность. Во время еды желчный пузырь выделяет желчь в тонкий кишечник, чтобы помочь пищеварению и всасыванию пищевых жиров. Желчь также содержит ионы бикарбоната, которые помогают нейтрализовать кислоту, переносимую из желудка в тонкий кишечник. Соли желчных кислот, поступающие из печени, способствуют превращению витамина D в его активную форму, которая необходима для усвоения кальция.Этот орган также играет ключевую роль в абсорбции других жирорастворимых витаминов.
Желчь проходит от клеток печени через сеть каналов к желчному пузырю для хранения и концентрации — в пять раз превышающую первоначальную эффективность. Во время еды желчный пузырь выделяет желчь в тонкий кишечник, чтобы помочь пищеварению и всасыванию пищевых жиров. Желчь также содержит ионы бикарбоната, которые помогают нейтрализовать кислоту, переносимую из желудка в тонкий кишечник. Соли желчных кислот, поступающие из печени, способствуют превращению витамина D в его активную форму, которая необходима для усвоения кальция.Этот орган также играет ключевую роль в абсорбции других жирорастворимых витаминов.
Каковы метаболические функции вашей печени?
Метаболизм — это сложные биохимические процессы и реакции, происходящие в организме человека. Углеводный, жировой и белковый метаболизм требует поступлений от печени, которая накапливает глюкозу (полученную из углеводов), когда ее много, и высвобождает ее, когда это необходимо, тем самым обеспечивая стабильное снабжение организма энергией. Печень также превращает жиры в источник энергии для организма.Этот орган является местом расщепления белка на аминокислоты, а также превращения аминокислот в глюкозу, жиры и белки. Наконец, печень отвечает за синтез холестерина и регуляцию уровня холестерина.
Печень также превращает жиры в источник энергии для организма.Этот орган является местом расщепления белка на аминокислоты, а также превращения аминокислот в глюкозу, жиры и белки. Наконец, печень отвечает за синтез холестерина и регуляцию уровня холестерина.
Как ваша печень влияет на свертываемость крови?
Кровотечение в организме активирует сложную систему белков плазмы, называемых факторами свертывания крови, которые способствуют образованию тромбов. Печень отвечает за производство большинства этих факторов свертывания крови.Некоторым из этих факторов для синтеза необходим витамин К, а печень вырабатывает соли желчных кислот, необходимые для всасывания этого жирорастворимого витамина в кишечнике. Неконтролируемое кровотечение может возникнуть, если факторы свертывания крови не вырабатываются или если витамин К не всасывается.
Какие еще белки вырабатывает ваша печень?
Печень производит большинство белков, содержащихся в крови. Альбумин — это основной белок, вырабатываемый печенью, который играет важную роль в регулировании объема крови и распределения жидкости в организме. Одним из возможных результатов дисфункции печени является низкий уровень альбумина, который может привести к аномальной задержке жидкости, вызывая опухшие ноги и вздутие живота. Печень также производит ферритин (белок, используемый для хранения железа в организме), а также белки, которые связываются с гормонами, липопротеины, участвующие в транспорте холестерина, и белки острой фазы, участвующие в воспалении и инфекции.
Одним из возможных результатов дисфункции печени является низкий уровень альбумина, который может привести к аномальной задержке жидкости, вызывая опухшие ноги и вздутие живота. Печень также производит ферритин (белок, используемый для хранения железа в организме), а также белки, которые связываются с гормонами, липопротеины, участвующие в транспорте холестерина, и белки острой фазы, участвующие в воспалении и инфекции.
Каковы гормональные функции вашей печени?
Печень выполняет множество ключевых функций, связанных с гормонами в организме.Например, печень участвует в химическом превращении гормона щитовидной железы в его наиболее активную форму. Гормон щитовидной железы отвечает за изменение скорости метаболизма в организме, скорости, с которой происходят сложные биохимические процессы и реакции. Кроме того, печень секретирует IGF-1, гормон, который способствует росту клеток. Ангиотензиноген — еще один гормон, вырабатываемый печенью. Этот гормон является частью сложной системы, регулирующей уровень натрия и калия в почках и участвующей в контроле артериального давления.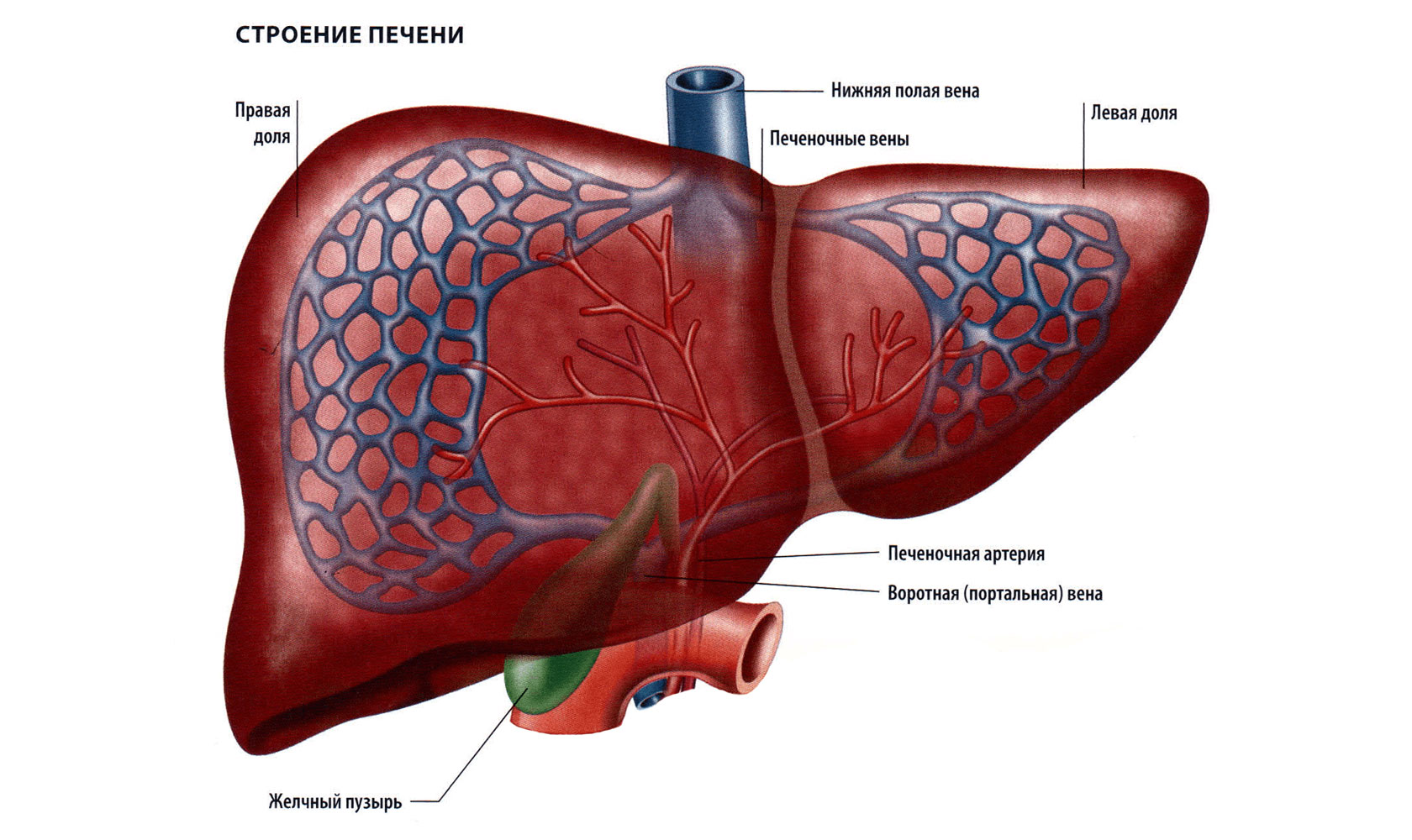 Кроме того, печень регулирует уровень гормонов, расщепляя и удаляя эти химические посредники из организма, когда они больше не нужны.
Кроме того, печень регулирует уровень гормонов, расщепляя и удаляя эти химические посредники из организма, когда они больше не нужны.
Какова роль вашей печени в расщеплении нежелательных веществ?
Вместе с селезенкой печень помогает расщеплять старые эритроциты на продукты распада, такие как билирубин и другие желчные пигменты. Печень извлекает эти продукты из крови и выводит их с мочой и калом. Когда печень не функционирует должным образом, в организме может накапливаться билирубин, что приводит к пожелтению кожи и глаз, известному как желтуха.Печень также играет большую роль в детоксикации и расщеплении токсичных ядов, наркотиков, алкоголя и продуктов жизнедеятельности. У пациентов с печеночной недостаточностью эти нежелательные вещества имеют тенденцию накапливаться в организме и потенциально могут привести к токсичности.
Печень, поистине удивительный орган!
Сильная, работающая печень жизненно важна для здоровья человека. Этот замечательный, трудолюбивый орган и железа отвечает за множество важнейших функций организма, включая важнейшие роли в пищеварении и усвоении питательных веществ, сложных метаболических функциях, производстве белка, а также выработке и регулировании гормонов.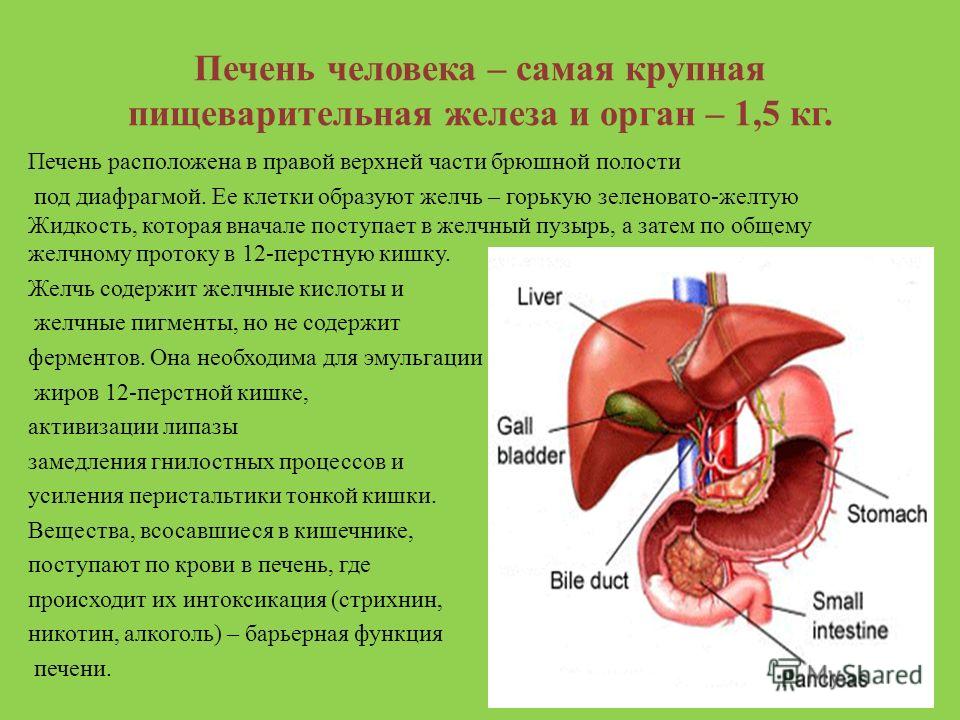 Более того, это основной орган, участвующий в расщеплении всех токсичных веществ, с которыми сталкивается ваше тело, независимо от того, глотаете ли вы его, вводите, прикасаетесь, дышите или иным образом контактируете с ним, предотвращая накопление продуктов жизнедеятельности.
Более того, это основной орган, участвующий в расщеплении всех токсичных веществ, с которыми сталкивается ваше тело, независимо от того, глотаете ли вы его, вводите, прикасаетесь, дышите или иным образом контактируете с ним, предотвращая накопление продуктов жизнедеятельности.
Факты о печени!
- Печень может самовосстанавливаться! Пока остается не менее 25% здоровой печени, она снова может стать целой.
- Древние греки, возможно, каким-то образом знали этот факт, так как в греческой мифологии боги наказали Прометея за то, что он дал людям огонь, приковав его цепью к скале, где стервятник выклевывал его печень.Каждую ночь его печень восстанавливалась, и на следующий день агония повторялась.
- Это не только самая большая железа в организме, но и самая сложная функция печени.
- Все мы знаем, что употребление алкоголя сказывается на печени, но знаете ли вы, что курение сигарет вредно и для вашей печени?
- Здоровая печень фильтрует около 1,7 литра крови в минуту.

- Он содержит 300 миллиардов специализированных ячеек.
- Еще в 400 г. до н. Э. Важность желчи была признана.
- Гиппократ считал, что дисбаланс любого из четырех телесных жидкостей, крови, мокроты, желтой и черной желчи, может вызвать болезнь.
- Он может производить до одного литра желчи в день. Организм реабсорбирует большую часть желчных солей в подвздошной кишке и регулярно отправляет их обратно в печень для повторного использования.
- Во время беременности печень увеличивается в размерах и весе, чтобы приспособиться к изменяющимся метаболическим потребностям и гормональному балансу матери.
- В любой момент печень обеспечивает около 13% кровоснабжения организма.
- В печени осуществляется более 500 жизненно важных функций.
- В здоровой печени человека содержится примерно двухлетний запас витамина А.
- Инуиты не едят печень белого медведя и не кормят ею своих собак из-за токсичного количества витамина А.
- Хотя попытка была предпринята в 1963 году, первая успешная трансплантация всей печени человека произошла в 1967 году.
- В 1989 году хирурги трансплантировали часть печени живого взрослого ребенку, в результате чего и донор, и реципиент имели нормальную функцию печени.С тех пор происходит донорство живых людей от взрослых к взрослым, при этом часть печени донора заменяет всю печень реципиента. Со временем обе печени превращаются в полноценные органы. Несмотря на то, что эта процедура удивительна, она все же сопряжена с некоторыми рисками.
Уилсон В. Ли, бакалавр фармацевтических наук, доктор медицины, медицинский факультет Университета Британской Колумбии
Впервые опубликовано в информационном бюллетене
Inside Tract® , выпуск 166 — март / апрель 2008 г. Примечание редактора: Главный аспект здоровья вашего желудочно-кишечного тракта, печень, лежит в основе первоначальной миссии нашего Общества по обучению пациентов.Этот орган был в центре внимания одной из самых первых брошюр, опубликованных нами в 1976 году. GIS рада представить вам эту статью и планирует регулярно предоставлять информацию о вашей печени. Ожидайте больше по этой теме в следующих выпусках The Inside Tract® .Изображение: Eraxion | istockphoto.com
Ваша печень (для детей) — Nemours KidsHealth
Вы когда-нибудь видели печень и лук в меню закусочной? Если так, то мы предполагаем, что вы сказали «фу» и заказали что-то еще.
Но знаете ли вы, что есть одна печень, которую не нужно заказывать? Он всегда находится внутри вашего живота, под грудной клеткой, и это очень важно для вашего здоровья.
Ваша печень — самый большой твердый орган вашего тела. К тому времени, когда вы вырастете, он будет размером с футбольный мяч. Печень выполняет множество функций, но вот три основных:
- Очищает вашу кровь.
- Он производит важную пищеварительную жидкость, называемую желчью .
- Он хранит энергию в виде сахара, называемого гликогеном .
Печень очищает кровь
Печень помогает вам выводить токсины (вещества в организме, которые на самом деле похожи на яды) из вашей крови. Ждать! Почему вообще у вас в крови токсины? Иногда ваше тело производит их как часть своей нормальной функции, например, при расщеплении белка, компонента в таких продуктах, как мясо и орехи.
Печень также очищает кровь, которая только что была обогащена витаминами и минералами во время пищеварения.После того, как вы что-то съели, витамины, минералы и другие питательные вещества из пищи переходят из кишечника в кровь. Прежде чем выйти на остальную часть тела, богатая питательными веществами кровь останавливается в печени.
Печень перерабатывает полезные вещества в формы, которые может использовать остальное тело. Отходы или вещи, которые не нужны вашему организму, могут переноситься желчью обратно в кишечник и выводиться из организма, когда вы мочитесь. Другие отходы, перерабатываемые печенью, проходят через кровь к почкам и выводятся с мочой.
И, если вы когда-нибудь случайно съели что-то вредное, ваша печень попытается разрушить это и удалить из вашего организма. Но не проверяйте свою печень! Держитесь подальше от ядов и других вредных веществ.
Стр. 1
Печень вырабатывает желчь
Как вы, наверное, знаете, пищеварительная система делает больше, чем просто перемещает пищу по вашему телу, пока не придет время сходить в туалет. Во время пищеварения ваше тело получает все необходимое из пищи, которую вы едите.Жир — это одна из вещей, которую организм получает с пищей.
Желчь, пищеварительный сок, вырабатываемый печенью, помогает организму абсорбировать жир в кровоток. Вы найдете это густое желто-зеленое вещество в желчном пузыре, где оно хранится до тех пор, пока организму не понадобится немного для переваривания жиров.
Печень хранит гликоген
Печень также помогает организму использовать углеводы (углеводы), еще один важный компонент пищи. Углеводы содержатся во многих продуктах, таких как хлеб, фрукты и молоко.Организм расщепляет большинство углеводов на сахар, называемый глюкозой, который является основным источником топлива для наших клеток. Глюкоза, хранящаяся в печени, называется гликогеном.
Гликоген — это как резервное топливо. Когда организму требуется быстрый прилив энергии или когда у человека падает уровень глюкозы в крови, печень расщепляет гликоген и высвобождает глюкозу в кровоток.
И это еще не все!
Ваша печень не останавливается на достигнутом. Он участвует в производстве холестерина, который вы можете считать плохим, но вашему организму он нужен.А печень способствует свертыванию крови, что помогает остановить кровотечение вскоре после пореза.
Вы тоже должны поблагодарить свою печень, когда в следующий раз примете какое-нибудь лекарство. Например, когда вы принимаете обезболивающее от головной боли, печень забирает активный ингредиент и расщепляет его, чтобы ваше тело могло использовать его, чтобы избавиться от головной боли!
Любить свою печень
Теперь, когда вы знаете, сколько ваша печень делает для вас, вы, вероятно, задаетесь вопросом, что вы можете для нее сделать.Это действительно просто. Здоровый образ жизни — лучший способ заботиться о своей печени. Печень может быть повреждена, если человек страдает избыточным весом или употребляет слишком много алкоголя. Так что будьте активны, правильно питайтесь, и ваша печень продолжит вас любить!
Анатомия, брюшная полость и таз, печень — StatPearls
Введение
Печень находится ниже диафрагмы и занимает большую часть правого верхнего квадранта (RUQ) живота. В основном он внутрибрюшинный, простирается от пятого межреберного промежутка по среднеключичной линии до правого края ребер.Верхний задний отдел печени содержит оголенную область, где находятся диафрагма и нижняя полая вена. Остальная часть печени покрыта висцеральной брюшиной, которая встречается с диафрагмой на границе оголенной области, образующей коронарную связку. Нижняя печень тесно связана с желчным пузырем и правой почкой. Еще одна связка, о которой следует упомянуть, — это Falciform связка, которая анатомически разделяет печень на левую и правую по переднему краю. Край серповидной связки произвольной формы содержит круглую связку печени, которая является остатком эмбриональной пупочной вены.Анатомически печень состоит из четырех долей: правой, левой, хвостатой и квадратной. Хвостатая доля ограничена медиально венозной связкой, сзади — нижней полой веной, а спереди — воротами печени. Венозная связка — это остаток венозного протока зародыша. Квадратная доля расположена кпереди от ворот печени и латеральнее круглой связки печени и тесно связана с желчным пузырем. Однако эти анатомические доли не соотносятся с границами восьми функциональных подразделений печени, которые разделены в соответствии с кровоснабжением.[1] [2] [3] [2]
Функциональной единицей печени является долька. Дольки печени представляют собой скопления гепатоцитов шестиугольной формы с центральной веной. Внутри долек гепатоциты расположены в виде тяжей, а между тяжами находится сосудистое пространство с тонким фенестрированным эндотелием и прерывистой мембраной, называемой синусоидой. Эти синусоиды содержат клетки Купфера, которые являются резидентными макрофагами печени, и звездчатые клетки, которые являются липоцитами печени. В вершинах шестиугольника находится триада из ветви желчного протока, ветви воротной вены и ветви печеночной артерии, называемой портальной триадой.Кровь течет из ветви воротной вены и ветви печеночной артерии через дольку и, наконец, в центральную вену, которая является ветвью печеночной вены. Альтернативная организация гепатоцитов помещает линию между двумя триадами в центре ромбовидной формы с концами центральных вен. Такое расположение называется портальным ацинусом и помогает описать функциональные зоны печени. Гепатоциты зоны 1 непосредственно окружают портальные тракты и в первую очередь участвуют в метаболизме окислительной энергии.Гепатоциты зоны 3 непосредственно окружают центральные вены и являются основным местом биотрансформации лекарств. Гепатоциты зоны 2 находятся между зоной 1 и 3 и имеют смешанную функциональность.
Печень защищает организм от токсичных веществ, абсорбируемых из желудочно-кишечного тракта (ЖКТ), путем обработки и метаболизма в дольке. Реакции фазы I катаболизируются ферментной системой цитохрома P-450, в то время как реакции фазы II конъюгируют вещества с субстратами, такими как глюкуронид, глутатион, сульфат, среди других.
Строение и функции
Анатомически печень состоит из четырех долей: правой, левой, хвостатой и квадратной. Квадратная доля расположена на нижней поверхности правой доли. Хвостатая доля расположена между левой и правой долями в переднем и верхнем расположении.
Печень — самая большая железа в организме, она идеально расположена для приема поглощенных питательных веществ, а также для детоксикации поглощенных лекарств и других вредных веществ. Он служит как экзокринным, так и эндокринным органом.Экзокринная функция печени заключается, главным образом, в синтезе и выведении солей желчных кислот в общий печеночный проток, а также в конъюгации билирубина и выведении его в кишечник. Эндокринные функции печени включают участие в гликемическом контроле с помощью инсулина и глюкагона. Печень синтезирует важные белки, такие как фибриноген, альбумин, протромбин и другие аминокислоты, а также превращает белки в ферменты и пептидные гормоны. Печень участвует в метаболизме жирных кислот и синтезирует липопротеины, холестерин и фосфолипиды.Кроме того, он участвует в метаболизме углеводов, включая накопление гликогена и глюконеогенез. Он также участвует в метаболизме молочной кислоты и превращает аммиак в мочевину. Печень хранит витамины и минералы, такие как железо. Таким образом, печень является важным медиатором от кишечника до крови и играет жизненно важную роль в метаболизме макроэлементов, гормонов, компонентов плазмы крови, а также экзокринных и эндокринных веществ.
Эмбриология
Печень, желчный пузырь и желчная система возникают в результате вентральной пролиферации энтодермы, которая прорастает в мезодерму из каудальной части передней кишки.Этот рост происходит на четвертой неделе эмбрионального роста и называется дивертикулом печени или зачатком печени. Энтодерма зачатка печени дифференцируется на гепатоциты, а мезодерма становится соединительной тканью и кровеносными сосудами. Важно помнить, что печень играет кроветворную роль на протяжении всего периода развития плода.
Кровоснабжение и лимфатика
Печень получает двойное кровоснабжение: от 75% до 80% объема крови поступает из воротной вены, а от 20% до 25% — из печеночной артерии.Портальная вена образуется из верхней брыжеечной и селезеночной вен кзади от шейки поджелудочной железы. К нему присоединяются собственно печеночная артерия, ветвь чревного ствола и общий желчный проток, образуя портальную триаду, заключенную в печеночно-двенадцатиперстной связке. Внутри портальной триады и связанных с ней ветвей желчь покидает печень в желчных протоках, в то время как воротная вена и печеночная артерия доставляют кровь в печень; это создает противоток, который позволяет оптимизировать обмен электролитов, желчных кислот и других соединений.
Венозный отток печени происходит в основном через левую, правую и среднюю печеночные вены. Левая печеночная вена обеспечивает 20,7% венозного оттока и в первую очередь отводит левую долю печени. Средняя печеночная вена обеспечивает 32,7% оттока печени и дренирует средние части левой и правой долей печени. Правая печеночная вена обеспечивает 39,6% дренажа и дренирует латеральную часть правой доли печени. Хвостатая доля печени в большинстве случаев отводится в среднюю печеночную вену, хотя в некоторых случаях стекает непосредственно в ретропеченочную часть нижней полой вены.[4] [5]
Нервы
Печеночные сплетения иннервируют печень. Это сплетение состоит из симпатических волокон чревного сплетения и парасимпатических волокон переднего и заднего стволов блуждающего нерва. Печеночное сплетение сопровождает сосуды и желчные протоки в портальной триаде.
Физиологические варианты
Частичная трансплантация печени может быть сделана, в первую очередь, путем удаления правой доли печени. Необходимо учитывать возможные вариации анатомии печени.Общие варианты включают отсутствие главной правой воротной вены (14,5%) и множественные аномалии желчных протоков. Пациенты с аномалиями воротной вены с высокой вероятностью имеют несколько желчных протоков (88,9%). [6]
Хирургические аспекты
Хирургическое лечение портальной гипертензии, вторичной по отношению к повреждению печени или тромбозу воротной вены, достигается с помощью процедуры трансгепатического портосистемного шунта (TIPS). Эта процедура включает формирование соединения между воротной веной, по которой кровь поступает в печень, и нижней полой веной, отводящей кровь из печени.Это обеспечивает метод, с помощью которого кровь может обходить поврежденную печеночную систему, чтобы уменьшить застой в воротной вене. [7] [8]
Клиническая значимость
Печень может быть вовлечена во многие патологии, поэтому будут упомянуты лишь некоторые из наиболее распространенных состояний. Когда внешнесекреторная функция печени нарушена либо из-за физической блокировки желчных протоков, либо из-за повреждения гепатоцитов или дисфункции конъюгации, концентрация билирубина в крови повышается. Это проявляется в пожелтении кожи и склеры, называемом желтухой, и может быть связано с зудом, изменениями психического статуса, отеком и сосудистыми звездочками.
Печень с большим количеством сосудов и является основным местом для портокавального анастомоза. У пациентов с портальной гипертензией часто наблюдаются признаки венозного застоя в точках портокавальных анастомозов. Это может привести к варикозному расширению вен пищевода, геморрою прямой кишки и головке медузы.
Синдром Бадда-Киари — это закупорка оттока печеночной вены, вызванная тромбозом одной или нескольких крупных печеночных вен. Это состояние следует учитывать у пациентов с состояниями гиперкоагуляции, которые проявляются признаками портальной гипертензии, такими как асцит, желтуха или варикозное расширение вен.Пациенты с правожелудочковой недостаточностью также могут иметь эти признаки из-за притока крови через нижнюю полую вену, но эти пациенты не считаются имеющими синдром Бадда-Киари. Диагноз синдрома Бадда-Киари ставится с помощью УЗИ и / или МРТ. [9] [10]
Рисунок
Печень, верхняя поверхность печени. Предоставлено Анатомическими пластинами Грея
Рисунок
Печень, нижняя поверхность печени, желчный пузырь, печеночная артерия, воротная вена, общий желчный проток.Предоставлено анатомическими пластинами Грея
Рисунок
Печень, задняя и нижняя поверхности печени. Предоставлено Gray’s Anatomy Plates
Рисунок
Анатомия печени. Предоставлено Wikimedia Commons, д-р Йоханнес Соботта (общественное достояние)
Ссылки
- 1.
- Алессандрино Ф., Иванович А.М., Соуза Д., Чауи А.С., Джокич-Ковач Дж., Мортеле К.Дж. Повторный визит к гепатодуоденальной связке: спектр изображений поперечного сечения неопухолевых состояний.Abdom Radiol (Нью-Йорк). 2019 апр; 44 (4): 1269-1294. [PubMed: 30448917]
- 2.
- Nota CL, Hagendoorn J, Fong Y. Размышления автора ASO: роль роботизированной хирургии в резекции печени. Энн Сург Онкол. 2019 Февраль; 26 (2): 591-592. [PubMed: 30539495]
- 3.
- Абдель-Мисих С.Р., Блумстон М. Анатомия печени. Surg Clin North Am. 2010 август; 90 (4): 643-53. [Бесплатная статья PMC: PMC4038911] [PubMed: 20637938]
- 4.
- Tani K, Shindoh J, Akamatsu N, Arita J, Kaneko J, Sakamoto Y, Hasegawa K, Kokudo N.Карта венозного оттока печени при сложных гепатобилиарных операциях и трансплантации печени. Е.П.Б. (Оксфорд). 2016 декабрь; 18 (12): 1031-1038. [Бесплатная статья PMC: PMC5144551] [PubMed: 27665239]
- 5.
- Ortale JR, Borges Keiralla LC. Анатомия воротных ветвей и печеночных вен хвостатой доли печени. Хирург Радиол Анат. 2004 Октябрь; 26 (5): 384-91. [PubMed: 15300411]
- 6.
- Bageacu S, Abdelaal A, Ficarelli S, Elmeteini M, Boillot O. Анатомия правой доли печени: хирургический анализ у 124 последовательных живых доноров.Клиническая трансплантация. 2011 июль-август; 25 (4): E447-54. [PubMed: 21518003]
- 7.
- Странк Х., Маринова М. Трансъюгулярный внутрипеченочный портосистемный шунт (TIPS): патофизиологические основы, фактические показания и результаты с обзором литературы. Рофо. 2018 август; 190 (8): 701-711. [PubMed: 30045395]
- 8.
- Song T., Rössle M, He F, Liu F, Guo X, Qi X. Трансъюгулярный внутрипеченочный портосистемный шунт при гепаторенальном синдроме: систематический обзор и метаанализ. Dig Liver Dis.2018 Апрель; 50 (4): 323-330. [PubMed: 29422242]
- 9.
- Ван Веттер М., Бруно О., Рауту П.Е., Вильгрейн В., Ронот М. Диагностика синдрома Бадда-Киари. Abdom Radiol (Нью-Йорк). 2018 август; 43 (8): 1896-1907. [PubMed: 29285598]
- 10.
- Грус Т., Ламберт Л., Грусова Г., Банерджи Р., Бургетова А. Синдром Бадда-Киари. Prague Med Rep.2017; 118 (2-3): 69-80. [PubMed: 28922103]
печень | анатомия | Britannica
печень , самая большая железа в организме, губчатая масса клиновидных долей, которая выполняет множество метаболических и секреторных функций.Печень выделяет желчь, пищеварительную жидкость; метаболизирует белки, углеводы и жиры; хранит гликоген, витамины и другие вещества; синтезирует факторы свертывания крови; удаляет шлаки и токсичные вещества из крови; регулирует объем крови; и разрушает старые эритроциты.
Ткань печени состоит из массы клеток, через которые проходят желчные протоки и кровеносные сосуды. Клетки печени составляют около 60 процентов ткани и выполняют больше метаболических функций, чем любая другая группа клеток в организме.Вторая группа клеток, называемая клетками Купфера, выстилает мельчайшие каналы сосудистой системы печени и играет роль в кроветворении, выработке антител и попадании в организм чужеродных частиц и клеточного мусора.
печень человекаВид печени спереди и сзади.
Британская энциклопедия, Inc.Британская викторина
Человеческое тело
Возможно, вы знаете, что человеческий мозг состоит из двух половин, но какая часть человеческого тела состоит из крови? Проверьте обе половины своего разума в этой викторине по анатомии человека.
Ежедневно печень выделяет от 800 до 1000 мл (около 1 литра) желчи, которая содержит соли желчных кислот, необходимые для переваривания жиров, содержащихся в пище. Желчь также является средой для выведения некоторых продуктов метаболизма, лекарств и токсичных веществ. Из печени по системе протоков желчь переносится в общий желчный проток, который впадает в двенадцатиперстную кишку тонкой кишки и соединяется с желчным пузырем, где она концентрируется и хранится. Наличие жира в двенадцатиперстной кишке стимулирует отток желчи из желчного пузыря в тонкий кишечник.Старые (изношенные) эритроциты разрушаются в печени, селезенке и костном мозге. Пигмент билирубин, образующийся в процессе распада гемоглобина, выделяется с желчью, придавая ей характерный зеленовато-оранжевый цвет, и выводится из организма через кишечник.
Клетки печени синтезируют ряд ферментов. Поскольку кровь течет через печень как из воротной вены, так и из печеночной артерии, клетки и ферменты фильтруются. Питательные вещества, поступающие в печень из кишечника, преобразуются в формы, которые могут использоваться клетками организма или сохраняются для будущего использования.Жиры превращаются в жирные кислоты, а затем в углеводы или кетоновые тела и транспортируются кровью в ткани, где они метаболизируются. Сахар превращается в гликоген, который остается в печени до тех пор, пока он не понадобится для производства энергии; затем он снова превращается в глюкозу и попадает в кровоток. Печень производит белки сыворотки крови, включая альбумин и несколько факторов свертывания, и поставляет их в кровь. Печень также метаболизирует азотсодержащие продукты жизнедеятельности и выводит токсичные вещества, подготавливая их к выведению с мочой или калом.
Получите подписку Britannica Premium и получите доступ к эксклюзивному контенту. Подпишитесь сейчасРаспространенным признаком нарушения функции печени является желтуха, желтушность глаз и кожи, возникающая из-за чрезмерного содержания билирубина в крови. Желтуха может быть результатом аномально высокого уровня разрушения эритроцитов (гемолитическая желтуха), недостаточного поглощения или транспорта билирубина клетками печени (гепатоцеллюлярная желтуха) или закупорки системы желчных протоков (механическая желтуха). Неспособность клеток печени функционировать может быть результатом гепатита, цирроза, опухолей, обструкции сосудов или отравления.Симптомы могут включать слабость, низкое кровяное давление, легкие кровоподтеки и кровотечения, тремор и скопление жидкости в брюшной полости. Анализы крови могут выявить аномальные уровни билирубина, холестерина, белков сыворотки, мочевины, аммиака и различных ферментов. Конкретный диагноз проблемы с печенью может быть установлен путем выполнения пункционной биопсии.
микроскопическая структура печени человекаКлетки печени или гепатоциты имеют прямой доступ к кровоснабжению печени через небольшие капилляры, называемые синусоидами.Гепатоциты выполняют множество метаболических функций, включая производство желчи. Клетки Купфера выстилают сосудистую систему печени; они играют роль в кроветворении и разрушении клеточного мусора.
Encyclopædia Britannica, Inc.Печень подвержена множеству других нарушений и заболеваний. Абсцессы могут быть вызваны острым аппендицитом; те, которые возникают в желчных протоках, могут возникать в результате образования камней в желчном пузыре или после хирургического вмешательства. Паразит, вызывающий амебную дизентерию в тропиках, также может вызывать абсцессы печени.Различные другие паразиты, распространенные в разных частях мира, также поражают печень. Рак печени является распространенным явлением, чаще всего возникающим в виде вторичных опухолей, возникающих в других частях тела. Заболевания накопления гликогена, группа наследственных заболеваний, вызывают накопление гликогена в печени и недостаточное поступление глюкозы в кровь. Некоторые лекарства могут повредить печень, вызывая желтуху.
Рак печени | Комплексный онкологический центр Калифорнийского университета в Дэвисе
Физический осмотр и анамнез: Осмотр тела для проверки общих признаков здоровья, включая проверку на признаки болезни, такие как шишки или что-то еще, что кажется необычным.Также будет записан анамнез о привычках здоровья пациента, перенесенных заболеваниях и методах лечения.
Тест на онкомаркеры сыворотки: Процедура, при которой исследуется образец крови для измерения количества определенных веществ, выделяемых в кровь органами, тканями или опухолевыми клетками в организме. Определенные вещества связаны с определенными типами рака, если обнаруживаются в повышенных концентрациях в крови. Это так называемые онкомаркеры. Повышенный уровень альфа-фетопротеина (AFP) в крови может быть признаком рака печени.Другие виды рака и некоторые доброкачественные заболевания, включая цирроз и гепатит, также могут повышать уровень АФП.
Общий анализ крови (CBC) : Процедура, при которой отбирается образец крови и проверяется на следующее:
Лапароскопия: Хирургическая процедура для осмотра внутренних органов брюшной полости на наличие признаков заболевания. В стенке брюшной полости делаются небольшие разрезы (надрезы), и в один из разрезов вводится лапароскоп (тонкая трубка с подсветкой).Другие инструменты могут быть вставлены через тот же или другой разрез для выполнения таких процедур, как удаление органов или взятие образцов ткани для биопсии.
Биопсия: Удаление клеток или тканей, чтобы патолог мог рассмотреть их под микроскопом для проверки на наличие признаков рака. Образец можно взять с помощью тонкой иглы, вводимой в печень во время рентгеновского или ультразвукового исследования. Это называется тонкоигольной аспирационной биопсией. Биопсия может быть сделана во время лапароскопии.
Компьютерная томография (компьютерная томография): Процедура, при которой выполняется серия подробных снимков участков внутри тела, сделанных под разными углами. Снимки сделаны компьютером, подключенным к рентгеновскому аппарату. Краситель можно ввести в вену или проглотить, чтобы органы или ткани были видны более четко. Эта процедура также называется компьютерной томографией, компьютерной томографией или компьютерной аксиальной томографией.
МРТ (магнитно-резонансная томография): процедура, при которой используются магнит, радиоволны и компьютер для создания серии подробных снимков участков внутри тела.Эта процедура также называется ядерной магнитно-резонансной томографией (ЯМРТ).
Ультразвуковое исследование: Процедура, при которой высокоэнергетические звуковые волны (ультразвук) отражаются от внутренних тканей или органов и создают эхо. Эхо формирует картину тканей тела, называемую сонограммой. Картинку можно распечатать, чтобы посмотреть позже.
Источники: Национальный институт рака и Комплексный онкологический центр Калифорнийского университета в Дэвисе
- Твердая шишка с правой стороны чуть ниже грудной клетки
- Дискомфорт в верхней части живота справа
- Боль в области правой лопатки
- Необъяснимая потеря веса
- Желтуха (пожелтение кожи и белков глаз)
- Необычная усталость
- Тошнота
- Потеря аппетита
Источники: Национальный институт рака и Комплексный онкологический центр Калифорнийского университета в Дэвисе
Хирургия
Для лечения рака печени могут использоваться следующие виды хирургических вмешательств:
- Криохирургия: лечение, при котором используется инструмент для замораживания и разрушения аномальных тканей, таких как карцинома in situ.Этот вид лечения еще называют криотерапией. Врач может использовать ультразвук для направления инструмента.
- Частичная гепатэктомия: Удаление части печени, в которой обнаружен рак. Удаленная часть может представлять собой кусок ткани, целую долю или большую часть печени вместе с некоторыми здоровыми тканями вокруг нее. Оставшаяся ткань печени берет на себя функции печени.
- Тотальная гепатэктомия и трансплантация печени: удаление всей печени и замена ее здоровой донорской печенью.Пересадка печени может быть сделана, если болезнь поражает только печень и можно найти донорскую печень. Если пациенту нужно дождаться донорской печени, при необходимости назначается другое лечение.
- Радиочастотная абляция: использование специального зонда с крошечными электродами, убивающего раковые клетки
. Иногда зонд вводится непосредственно через кожу, и требуется только местная анестезия. В других случаях зонд вводится через разрез в брюшной полости. Это делается в больнице под общим наркозом.
Подробнее о хирургических вмешательствах при раке печени
Лучевая терапия
Лучевая терапия — это лечение рака, при котором используются высокоэнергетические рентгеновские лучи или другие виды излучения для уничтожения раковых клеток или предотвращения их роста. Лучевая терапия проводится по-разному:
- Внешняя лучевая терапия использует устройство, расположенное вне тела, чтобы направить излучение на рак.
- Внутренняя лучевая терапия использует радиоактивное вещество, запечатанное в иглах, семенах, проводах или катетерах, которые вводятся непосредственно в опухоль или рядом с ней.
- Лекарства, называемые радиосенсибилизаторами, могут вводиться вместе с лучевой терапией, чтобы сделать раковые клетки более чувствительными к лучевой терапии.
- Радиация может быть доставлена к опухоли с использованием радиоактивно меченных антител. Радиоактивные вещества прикрепляются к антителам, произведенным в лаборатории. Эти антитела, которые нацелены на опухолевые клетки, вводятся в организм, и опухолевые клетки уничтожаются радиоактивным веществом.
Способ проведения лучевой терапии зависит от типа и стадии рака, подлежащего лечению.
Химиотерапия
Химиотерапия — это лечение рака, при котором используются лекарства, чтобы остановить рост раковых клеток, либо убивая клетки, либо останавливая их деление. Когда химиотерапия принимается внутрь или вводится в вену или мышцу, лекарства попадают в кровоток и могут достигать раковых клеток по всему телу (системная химиотерапия). Когда химиотерапия вводится непосредственно в позвоночник, орган или полость тела, например, в брюшную полость, лекарства в основном воздействуют на раковые клетки в этих областях (региональная химиотерапия).
Региональная химиотерапия обычно используется для лечения рака печени. В тело может быть помещена небольшая помпа, содержащая противораковые препараты. Помпа вводит лекарства прямо в кровеносные сосуды, идущие к опухоли.
Другой вид регионарной химиотерапии — химиоэмболизация печеночной артерии. Противоопухолевый препарат вводится в печеночную артерию через катетер (тонкую трубку). Лекарство смешано с веществом, которое блокирует артерию, перекрывая приток крови к опухоли. Большая часть противоопухолевого препарата задерживается рядом с опухолью, и лишь небольшое количество препарата достигает других частей тела.Блокада может быть временной или постоянной, в зависимости от вещества, используемого для закупорки артерии. Опухоль не получает кислород и питательные вещества, необходимые для роста. В печень продолжает поступать кровь из воротной вены печени, которая переносит кровь из желудка и кишечника.
Способ проведения химиотерапии зависит от типа и стадии лечения рака.
Чрескожная инъекция этанола
Чрескожная инъекция этанола — это лечение рака, при котором с помощью маленькой иглы вводят этанол (спирт) непосредственно в опухоль для уничтожения раковых клеток.Процедуру можно проводить один или два раза в неделю. Обычно используется местная анестезия, но если у пациента много опухолей в печени, может потребоваться общая анестезия.
Источники: Национальный институт рака и Комплексный онкологический центр Калифорнийского университета в Дэвисе
Хирургическая онкология Сепидех Голами, доктор медицины
Доцент кафедры хирургической онкологии
Джон П.МакГахан, доктор медицины
Профессор радиологии
Заведующий отделением абдоминальной визуализации и УЗИ
Широ Ураяма, доктор медицины
Профессор медицины, гастроэнтерология
Эдвард Ким, доктор медицины, доктор философии
Доцент кафедры внутренних болезней, гематологии и онкологии
Кит В. Там, доктор медицины
Доцент кафедры внутренних болезней, гематологии и онкологии
Диетологи
Даниэль Бахам, М.S., R.D.
Кэтлин Ньюман, R.D., C.S.O.
Консультанты по генетике
Келли Браун, M.Sc., L.G.C.
Николь Манс, M.S., L.C.G.C.
Даниэла Мартинюк, M.S.
Жанна Велборн, доктор медицины
Социальная работа
Сара Коннинг, L.C.S.W., O.S.W.-C.
«Хороший холестерин» может защитить печень — Медицинская школа Вашингтонского университета в Санкт-Петербурге.Луи
Посетите новостной центрИсследование образцов крови человека на мышах предполагает, что ЛПВП из кишечника могут предотвратить воспаление печени
Брэд УорнерНовое исследование Медицинской школы Вашингтонского университета в Сент-Луисе показывает, что тип «хорошего холестерина», называемый HDL3, при вырабатывается в кишечнике, защищает печень от воспалений и травм. Первый автор Юн-Хён Хан, доктор философии, (слева) и соавтор, хирург-резидент Вашингтонского университета Эмили Онуфер, доктор медицины, работает в хирургическом отделении, где в рамках этого исследования проводились операции на мышах.Хан выполнял эту работу, когда работал научным сотрудником в лаборатории старшего автора Гвендалин Рэндольф, доктора философии.
Так называемый хороший холестерин в организме может быть даже лучше, чем мы думаем. Новое исследование Медицинской школы Вашингтонского университета в Сент-Луисе предполагает, что один из типов липопротеинов высокой плотности (ЛПВП) играет ранее неизвестную роль в защите печени от повреждений. Этот ЛПВП защищает печень, блокируя воспалительные сигналы, производимые обычными кишечными бактериями.
Исследование опубликовано 23 июля в журнале Science.
ЛПВП в основном известны тем, что выводят холестерин из организма и доставляют его в печень для утилизации. Но в новом исследовании исследователи определили особый тип ЛПВП, называемый ЛВП3, который, когда вырабатывается кишечником, блокирует кишечные бактериальные сигналы, вызывающие воспаление печени. Если они не заблокированы, эти бактериальные сигналы проходят из кишечника в печень, где они активируют иммунные клетки, которые вызывают воспалительное состояние, которое приводит к повреждению печени.
«Несмотря на то, что ЛПВП считался« хорошим холестерином », препараты, повышающие общий уровень ЛПВП, в последние годы потеряли популярность из-за клинических испытаний, которые не показали положительного эффекта при сердечно-сосудистых заболеваниях», — сказала старший автор Гвендалин Дж.Рэндольф, доктор философии, заслуженный профессор иммунологии Эмиля Р. Унануэ. «Но наше исследование показывает, что повышение уровня этого конкретного типа ЛПВП и, в частности, повышение его в кишечнике, может обещать защиту от заболеваний печени, которые, как и болезни сердца, также являются серьезной хронической проблемой для здоровья». В ходе исследования исследователи показали, что HDL3 из кишечника защищает печень от воспаления у мышей.
Любое повреждение кишечника может повлиять на то, как группа микробов, называемых грамотрицательными бактериями, может повлиять на организм.Такие микробы производят воспалительную молекулу, называемую липополисахаридом, которая может перемещаться в печень через воротную вену. Портальная вена — это главный сосуд, снабжающий печень кровью, и она переносит большинство питательных веществ в печень после всасывания пищи в кишечнике. Вещества из кишечных микробов могут путешествовать вместе с питательными веществами из пищи, чтобы активировать иммунные клетки, вызывающие воспаление. Таким образом, элементы микробиома кишечника могут вызывать заболевания печени, включая жировую болезнь печени и фиброз печени, при которых в печени образуется рубцовая ткань.
Рэндольф заинтересовался этой темой благодаря сотрудничеству с двумя хирургами Вашингтонского университета, Эмили Дж. Онуфер, доктором медицины, хирургическим ординатором, и Брэдом У. Уорнером, доктором медицины, доктором медицины Джесси Л. Тернберг, заслуженным профессором детской хирургии и профессором детской хирургии. главный хирург детской больницы Сент-Луиса, оба соавторы исследования. У некоторых недоношенных детей развивается опасное для жизни состояние, называемое некротическим энтероколитом, воспаление кишечника, при котором может потребоваться хирургическое удаление части кишечника.Даже после успешной операции на кишечнике у таких детей часто развивается заболевание печени, и Онуфер и Уорнер хотели понять, почему.
«Они изучали эту проблему на мышиной модели этого состояния: они удаляют часть тонкой кишки у мышей и изучают фиброз печени, который возникает в результате», — сказал Рэндольф. «В литературе были намеки на то, что ЛПВП могут мешать обнаружению липополисахаридов иммунными клетками и что рецептор липополисахаридов может быть связан с заболеванием печени после операции на кишечнике.
«Однако никто не думал, что ЛПВП будут напрямую перемещаться из кишечника в печень, для чего необходимо, чтобы они попадали в воротную вену», — сказала она. «В других тканях ЛПВП проходит через сосуды другого типа, называемые лимфатическими сосудами, которые в кишечнике не связаны с печенью. В нашей лаборатории есть очень хороший инструмент, который позволяет нам проливать свет на разные органы и отслеживать уровень ЛПВП в этом органе. Итак, мы хотели пролить свет на кишечник и посмотреть, как уходит ЛПВП и куда он оттуда уходит.Вот как мы показали, что HDL3 выходит только через воротную вену и попадает непосредственно в печень ».
По мере того, как HDL3 совершает это короткое путешествие по воротной вене, он связывается с белком, называемым LBP — липополисахаридсвязывающим белком, — который связывается с вредным липополисахаридом. Когда вредный липополисахарид связывается с этим комплексом, он блокируется от активации иммунных клеток, называемых клетками Купфера. Это макрофаги, которые находятся в печени и при активации липополисахаридом могут вызывать воспаление печени.
Как комплекс белков и жиров, HDL3 использует свое партнерство с LBP для связывания с липополисахаридом. Когда LBP является частью комплекса HDL3, он предотвращает активацию вредоносной бактериальной молекулой купферовских клеток печени и индукцию воспаления, согласно экспериментам, проведенным первым автором Юн-Хен Ханом, доктором философии, когда он был постдокторским исследователем в лаборатории Рэндольфа. Сейчас Хан работает на факультете Кангвонского национального университета в Южной Корее.
«Мы думаем, что LBP, только когда он связан с HDL3, физически мешает, поэтому липополисахарид не может активировать воспалительные иммунные клетки», — сказал Хан.«HDL3 по сути скрывает вредную молекулу. Однако, если LBP связывается с липополисахаридом, а HDL3 отсутствует, LBP не может стоять на пути. Без HDL3 LBP вызовет более сильное воспаление ».
Исследователи показали, что повреждение печени ухудшается, когда снижается уровень HDL3 из кишечника, например, при хирургическом удалении части кишечника.
«Похоже, операция вызывает две проблемы», — сказал Рэндольф. «Более короткий кишечник означает, что он производит меньше HDL3, а сама операция приводит к травмирующему состоянию кишечника, что позволяет большему количеству липополисахаридов проникать в портальную кровь.Когда вы удаляете часть кишечника, которая производит больше всего HDL3, вы получаете худший результат для печени. Когда у вас есть мышь, которая не может генетически вырабатывать HDL3, воспаление печени также усугубляется. Мы также хотели увидеть, присутствует ли эта динамика в других формах кишечных повреждений, поэтому мы рассмотрели мышиные модели диеты с высоким содержанием жиров и алкогольной болезни печени ».
Во всех этих моделях повреждения кишечника исследователи обнаружили, что HDL3 является защитным, связываясь с дополнительным липополисахаридом, высвобождаемым из поврежденного кишечника, и блокируя его последующие воспалительные эффекты в печени.
Исследователи также показали, что те же защитные молекулярные комплексы присутствовали в образцах крови человека, что позволяет предположить, что аналогичный механизм присутствует у людей. Они также использовали лекарственное соединение для увеличения HDL3 в кишечнике мышей и обнаружили, что оно защищает от различных типов повреждения печени. Хотя препарат доступен только для исследований на животных, исследование открывает новые возможности для лечения или профилактики заболеваний печени, независимо от того, вызвано ли оно повреждением кишечника, вызванным диетой с высоким содержанием жиров, чрезмерным употреблением алкоголя или физическими травмами, например хирургическим вмешательством.
«Мы надеемся, что HDL3 может служить мишенью для будущих методов лечения заболеваний печени», — сказал Рэндольф. «Мы продолжаем наши исследования, чтобы лучше понять детали этого уникального процесса».
Эта работа была поддержана Национальными институтами здравоохранения (NIH), номера грантов R01DK119147, AI0499653, T32DK077653, RO1HL127649 и HL138908; пищевая добавка для лиц, осуществляющих первичный уход, частично поддерживаемая Корейским национальным исследовательским фондом, номер 2021R1C1C1004023; награда Американской кардиологической ассоциации за развитие карьеры, номер AHA: 1 8CDA34110273; и Лоуренс К.Пакула, доктор медицины, научный сотрудник IBD. Дальнейшая поддержка основного учреждения была предоставлена Центральным центром исследований пищеварительных заболеваний Вашингтонского университета, номер гранта P30 DK052574; Центр клеточной визуализации Вашингтонского университета (WUCCI) Детского института открытий Вашингтонского университета, номера CDI-CORE-2015-505 и CDI-CORE-2019-813; от Фонда Барнс-Еврейской больницы к Общему ресурсу по протеомике Вашингтонского университета, грант № 3770; Институт клинических и трансляционных наук WU, номер гранта NCATS UL1 TR000448; Ресурс по масс-спектрометрическим исследованиям, номера грантов NIGMS P41 GM103422 и R24GM136766; Комплексный онкологический центр Siteman, номер гранта NCI P30 CA091842; Центр доступа к геномным технологиям на грант NCI Cancer Center Grant, номер P30 CA91842 и грант ICTS / CTSA номер UL1TR002345 от Национального центра исследовательских ресурсов.
Хан YH, Onufer EJ, Huang L, Sprung RW, Davidson WS, Czepielewski RS, Wohltmann M, Sorci-Thomas MG, Warner BW, Randolph GJ. Липопротеины высокой плотности энтеросолюбильного происхождения сдерживают повреждение печени через воротную вену. Наука. 23 июля 2021 г.
Медицинский факультет Вашингтонского университета состоит из 1 500 врачей-преподавателей, которые также являются медицинским персоналом детских больниц Барнс-Еврей и Сент-Луис. Медицинский факультет является лидером в области медицинских исследований, обучения и ухода за пациентами, неизменно входящий в число лучших медицинских школ страны по версии У.S. News & World Report. Медицинская школа связана с больницей Barnes-Jewish и детскими больницами Сент-Луиса и связана с BJC HealthCare.
Холин | Источник питания
Холин — это важное питательное вещество, которое естественным образом присутствует в некоторых продуктах питания и доступно в виде добавок. Организм также может сам по себе производить небольшие количества в печени, но этого недостаточно для удовлетворения повседневных потребностей. Холин превращается в нейромедиатор, называемый ацетилхолином, который помогает мышцам сокращаться, активирует болевые реакции и играет роль в функциях мозга, связанных с памятью и мышлением.Большая часть холина метаболизируется в печени, где он превращается в фосфатидилхолин, который помогает в создании белков-переносчиков жира и расщеплении холестерина. Это также «пища» для полезных кишечных бактерий. [1]
Рекомендуемая суммаНедостаточно данных, чтобы установить рекомендуемую норму холина. [2] Совет по пищевым продуктам и питанию установил адекватное потребление (AI) холина, основанное на предотвращении повреждения печени.
AI: Адекватное потребление для мужчин и женщин в возрасте 19+ лет составляет 550 мг и 425 мг в день соответственно.Для беременности и кормления грудью ИА составляет 450 мг и 550 мг в день соответственно.
UL: Допустимый верхний уровень потребления (UL) — это максимальная суточная доза, которая вряд ли вызовет побочные эффекты у населения в целом. UL не был установлен для холина, потому что токсический уровень не наблюдался из пищевых источников или из-за длительного приема высоких доз добавок.
Холин и здоровье Сердечно-сосудистые заболевания
Было высказано предположение, что холин как защищает, так и увеличивает риск сердечно-сосудистых заболеваний (ССЗ).Холин вместе с фолатом витамина B помогает снизить уровень гомоцистеина в крови, превращая его в метионин. Высокий уровень гомоцистеина является фактором риска сердечно-сосудистых заболеваний. Холин также может помочь снизить кровяное давление и снизить риск инсульта. В исследовании с участием почти 4000 афроамериканцев, за которыми наблюдали в течение 9 лет, более высокое потребление холина было связано с более низким риском ишемического инсульта. [3]
Но холин также может оказывать негативное воздействие на сердце. Холин превращается кишечными бактериями в побочный продукт, называемый триметиламин (ТМА), который затем превращается в печени в триметиламин-N-оксид (ТМАО).Согласно исследованиям на животных, более высокий уровень ТМАО в крови был связан с более высоким риском сердечно-сосудистых заболеваний. [4,5] Однако неясно, какое отношение имеет ТМАО к сердечно-сосудистым заболеваниям, и является ли он всего лишь маркером основного заболевания, приводящего к сердечно-сосудистым заболеваниям. Большая когорта мужчин и женщин из исследования здоровья медсестер и последующего исследования медицинских работников, за которым наблюдали в течение 20-25 лет, обнаружила, что более высокое потребление фосфатидилхолина было связано с повышенным риском смерти от сердечно-сосудистых заболеваний и других причин. [6] Риск смерти от сердечно-сосудистых заболеваний увеличился на 26% при объединении данных из обеих когорт, сравнивающих максимальное потребление фосфатидилхолина с самым низким.Более того, диабет увеличивает этот риск. Считается, что циркулирующий ТМАО может способствовать развитию атеросклероза, предотвращая удаление холестерина в печени. Однако было отмечено, что в этом исследовании уровень ТМАО в крови не измерялся, а измерялся только холин из продуктов, указанных в анкетах по диете.
Другие более ранние крупные эпидемиологические исследования показали обратное: высокое потребление холина не ассоциировалось с повышенным риском сердечно-сосудистых заболеваний, хотя в этих исследованиях также специально не измеряли уровни ТМАО в крови.[7,8]
По всей видимости, существует связь с диетами с высоким содержанием холина и сердечно-сосудистыми заболеваниями, но причины этой связи требуют дальнейшего изучения.
Диабет 2 типа
В трех больших когортах мужчин и женщин более высокое потребление фосфатидилхолина было связано с повышенным риском сахарного диабета 2 типа (СД2). [9] У тех, кто потреблял с пищей наибольшее количество холина, риск СД2 повышался на 34% по сравнению с минимальным потреблением холина. Точный механизм этой связи неясен и требует дальнейших исследований.
Существует связь между дефицитом холина и заболеванием печени. Фосфатидилхолин уносит жиры из печени, поэтому дефицит холина может привести к тому, что печень откладывает слишком много жира. Это увеличивает риск неалкогольной жировой болезни печени (НАЖБП), которая затем может прогрессировать до цирроза (воспаление клеток печени с последующим утолщением и уплотнением ткани печени), рака печени или печеночной недостаточности. В конечном итоге это нарушает нормальную функцию печени.Изменения метаболизма холина или фосфатидилхолина также могут отрицательно влиять на определенные биохимические пути, которые приводят к НАЖБП. [10] НАЖБП чаще всего встречается у людей с избыточным весом или ожирением, и основным лечением является уменьшение жировых отложений с помощью ограничения калорий и физических упражнений. Хотя дефицит холина может привести к дисфункции печени, еще не ясно, может ли диетический холин или добавки холина лечить НАЖБП.
Холин связан со здоровьем мозга, потому что он превращается в ацетилхолин, который играет важную роль в памяти и мышлении.Исследования показали, что люди с болезнью Альцгеймера имеют более низкий уровень фермента, который превращает холин в ацетилхолин, и поэтому предполагают, что более высокое потребление холина с пищей может предотвратить снижение когнитивных функций. [11] Хотя некоторые обсервационные исследования показали, что более высокое потребление холина связано с более высокими уровнями когнитивных функций, таких как память, клинические испытания не показали, что добавление холина значительно улучшает эти когнитивные показатели. [1]
Холин содержится в различных продуктах питания.Самые богатые источники — мясо, рыба, птица, молочные продукты и яйца.
Признаки дефицита и токсичности ДефицитБольшинство американцев едят меньше холина, чем ИИ, но у здоровых людей дефицит холина очень редок, так как организм может вырабатывать некоторое количество холина самостоятельно. Кроме того, количество диетического холина, необходимое человеку, может варьироваться в широких пределах и зависит от различных факторов. Например, женщины в пременопаузе могут иметь более низкие потребности в диетическом холине, потому что более высокий уровень эстрогена стимулирует выработку холина в организме.Повышенная потребность в холине может потребоваться людям с генетической изменчивостью, которая мешает нормальному метаболизму холина. [10] Истинный дефицит холина может привести к повреждению мышц или печени, а также к неалкогольной жировой болезни печени. [12]
Группы повышенного риска дефицита:
- Беременные женщины. В дополнение к низкому среднему рациону питания в целом, пренатальные добавки обычно не содержат холина.
- Пациенты, зависимые от внутривенного питания. Полное парентеральное питание (ПП) вводится через вену людям, чей пищеварительный тракт не может переносить твердую пищу из-за болезни, хирургического вмешательства или других пищеварительных состояний.Холин обычно не включается в формулы TPN, если не указано иное. [13] НАЖБП наблюдалась у пациентов, длительное время страдающих парным парктроником. [1]
Очень высокое потребление холина может привести к низкому кровяному давлению (гипотонии) и токсическому воздействию на печень. Это также может привести к избыточному производству ТМАО, что связано с более высоким риском сердечно-сосудистых заболеваний. Другие симптомы включают чрезмерное потоотделение, рыбный запах тела или тошноту / рвоту. Допустимый верхний уровень потребления холина для взрослых от 19 лет и старше составляет 3500 мг в день и основан на количестве, которое, как было показано, вызывает эти побочные эффекты.[1] Достижение такого высокого количества, скорее всего, будет вызвано приемом очень высоких доз добавок, а не только диетой.
Знаете ли вы?- Мультивитамины обычно не содержат холин.
- Хотя продукты, богатые холином — печень, яичные желтки и красное мясо — обычно содержат больше насыщенных жиров, холин также можно найти в продуктах с низким содержанием насыщенных жиров, включая лосось, треску, тилапию, куриную грудку и бобовые.
Связанные
Витамины группы В
Витамины и минералы
- S.Департамент здравоохранения и социальных служб. Информационный бюллетень по витамину B2 для специалистов в области здравоохранения. https://ods.od.nih.gov/factsheets/Choline-HealthProfessional/ По состоянию на 09.02.20.
- Медицинский институт. Совет по продовольствию и питанию. Рекомендуемая диета: тиамин, рибофлавин, ниацин, витамин B6, фолат, витамин B12, пантотеновая кислота, биотин и холин. Вашингтон, округ Колумбия: Национальная академия прессы; 1998.
- Millard HR, Musani SK, Dibaba DT, Talegawkar SA, Taylor HA, Tucker KL, Bidulescu A.Диетический холин и бетаин; ассоциации с субклиническими маркерами риска сердечно-сосудистых заболеваний и заболеваемости сердечно-сосудистыми заболеваниями, ишемической болезнью сердца и инсультом: исследование сердца Джексона. Европейский журнал питания . 2018 1 февраля; 57 (1): 51-60.
- Wang Z, Klipfell E, Bennett BJ, Koeth R, Levison BS, DuGar B, Feldstein AE, Britt EB, Fu X, Chung YM, Wu Y. Метаболизм фосфатидилхолина в кишечной флоре способствует сердечно-сосудистым заболеваниям. Природа . 2011 Апрель; 472 (7341): 57-63.
- Тан В.В., Ван З., Левисон Б.С., Коэт Р.А., Бритт Б.Б., Фу Х, Ву Ю., Хазен С.Л.Кишечный микробный метаболизм фосфатидилхолина и сердечно-сосудистый риск. Медицинский журнал Новой Англии . 2013 25 апреля; 368 (17): 1575-84.
- Zheng Y, Li Y, Rimm EB, Hu FB, Albert CM, Rexrode KM, Manson JE, Qi L. Диетический фосфатидилхолин и риск смертности от всех причин и сердечно-сосудистых заболеваний среди женщин и мужчин в США. Американский журнал клинического питания . 1 июля 2016; 104 (1): 173-80.
- Bidulescu A, Chambless LE, Siega-Riz AM, Zeisel SH, Heiss G.Обычное потребление холина и бетаина с пищей и случайная ишемическая болезнь сердца: исследование риска атеросклероза в сообществах (ARIC). BMC Сердечно-сосудистые заболевания . 2007 декабрь 1; 7 (1): 20.
- Dalmeijer GW, Olthof MR, Verhoef P, Bots ML, Van der Schouw YT. Проспективное исследование диетического потребления фолиевой кислоты, бетаина и холина и риска сердечно-сосудистых заболеваний у женщин. Европейский журнал клинического питания . Март 2008; 62 (3): 386-94.
- Li Y, Wang DD, Chiuve SE, Manson JE, Willett WC, Hu FB, Qi L.Потребление фосфатидилхолина с пищей и диабет 2 типа у мужчин и женщин. Уход за диабетом . 2015 1 февраля; 38 (2): e13-4.
- Шерифф Дж. Л., О’Салливан Т.А., Проперзи К., Оддо Дж. Л., Адамс Л.А.. Холин, его потенциальная роль в неалкогольной жировой болезни печени, а также человеческие и бактериальные гены. Успехи в области питания . 2016 Янв; 7 (1): 5-13.
- Шарма К. Ингибиторы холинэстеразы как терапевтические средства для лечения болезни Альцгеймера. Отчеты по молекулярной медицине . 2019 1 августа; 20 (2): 1479-87.
- Corbin KD, Zeisel SH. Метаболизм холина позволяет по-новому взглянуть на неалкогольную жировую болезнь печени и ее прогрессирование. Современные мнения в гастроэнтерологии . 2012 Март; 28 (2): 159.
- Vanek VW, Borum P, Buchman A, Fessler TA, Howard L, Jeejeebhoy K, Kochevar M, Shenkin A, Valentine CJ, Целевая группа по новым питательным веществам, Рабочая группа по парентеральным мультивитаминам и мульти-следовым элементам, Американское общество парентеральных и Совет директоров по энтеральному питанию (ASPEN).

 В эмбриональном периоде печень является органом кроветворения;
В эмбриональном периоде печень является органом кроветворения; Исходя из этого, легко составить список тех, чья печень страдает и скоро может заболеть. К таким относятся:
Исходя из этого, легко составить список тех, чья печень страдает и скоро может заболеть. К таким относятся: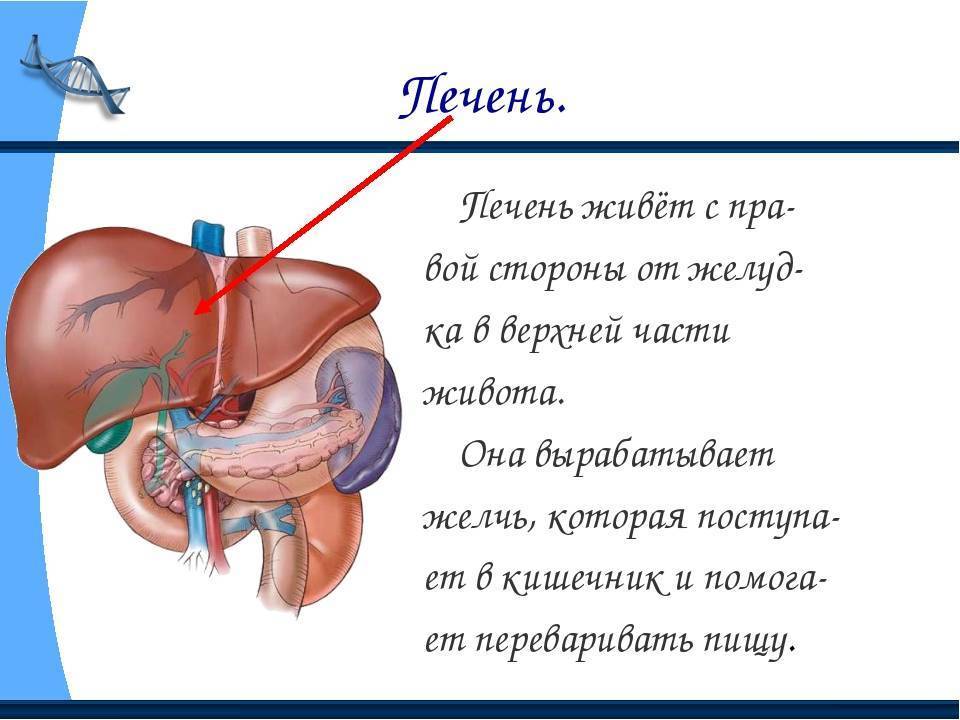 В организме они способствуют образованию нитритов и нитратов, которые разрушают клетки печени. Для здоровья печени необходимо больше двигаться. У тех людей, кто ведет малоподвижный образ жизни, происходит застой желчи. Что становится причиной развития холецистита.
В организме они способствуют образованию нитритов и нитратов, которые разрушают клетки печени. Для здоровья печени необходимо больше двигаться. У тех людей, кто ведет малоподвижный образ жизни, происходит застой желчи. Что становится причиной развития холецистита. Причиной этого является то, что они больше склонны к ожирению, к стрессам и к чрезмерным увлечениям различными диетами. Модная болезнь орторексия, причиной которой является зациклинность на здоровом питании и полный отказ от жирной пищи, также может привести к болезням печени. Строгие диеты и резкое снижение веса способствуют выходу жира из подкожного слоя в кровь, а оттуда в печень, где он откладывается и способствует ухудшению работы печени.
Причиной этого является то, что они больше склонны к ожирению, к стрессам и к чрезмерным увлечениям различными диетами. Модная болезнь орторексия, причиной которой является зациклинность на здоровом питании и полный отказ от жирной пищи, также может привести к болезням печени. Строгие диеты и резкое снижение веса способствуют выходу жира из подкожного слоя в кровь, а оттуда в печень, где он откладывается и способствует ухудшению работы печени. Длительное употребление лекарственных средств и постоянный контакт с лаками, красками, бензином, клеем приводит к тому, что печень перегружается вредными субстанциями.
Длительное употребление лекарственных средств и постоянный контакт с лаками, красками, бензином, клеем приводит к тому, что печень перегружается вредными субстанциями.