Пересадка хрусталика глаза при катаракте
 У многих пациентов, испытывающих проблемы со зрением, рано или поздно возникают важные вопросы, такие как: необходима ли при катаракте пересадка хрусталика глаза, насколько это безопасно и можно ли избежать операции?
У многих пациентов, испытывающих проблемы со зрением, рано или поздно возникают важные вопросы, такие как: необходима ли при катаракте пересадка хрусталика глаза, насколько это безопасно и можно ли избежать операции?
Нужна ли операция
Решение о необходимости операции пересадки хрусталика принимает только квалифицированный врач-офтальмолог после проведения всестороннего обследования пациента. Нечасто, но имеют место случаи, когда уже выставленный диагноз «катаракта», позднее не подтверждается, поэтому чтобы в необходимости операции не возникало сомнений, обязательно пройти полное офтальмологическое обследование.
Когда нужна пересадка хрусталика глаза
Катаракта, проявляющаяся помутнением хрусталика, может возникать вследствие разных причин. Самой распространенной из них, являются возрастные изменения. Также операция может потребоваться при катаракте, возникшей, как осложнение сахарного диабета, после автоиммунных заболеваний, травмы глаза, облучения организма, сильного стресса.
Насколько рискована операция
Поскольку любые хирургические вмешательства, вызывают у пациентов вполне объяснимые опасения и страх, необходимо сразу пояснить, что операция по пересадке хрусталика глаза, считается одной из наиболее высокотехнологичных и при выполнении ее опытным хирургом, риски практически сведены к минимуму. Факоэмульсификация – самая распространенная в мире техника удаления помутневшего хрусталика. Она считается «золотым стандартом» офтальмологии и наиболее безопасна.
Этапы операции факоэмульсификации
Процесс операции факоэмульсификации, как правило, происходит следующим образом: вначале врач применяет капельный анестетик для обезболивания глаза. Затем, на роговице выполняется микроразрез (не более 2,6мм), через него к хрусталику глаза подводят ультразвуковое устройство, которым разрушают ядро и выводят наружу. Далее, капсульный мешок, очищают от остатков хрусталика и внутрь с помощью одноразового инжектора вводится интраокулярная линза. Линза — искусственный хрусталик, вводится в свернутом виде, но внутри глаза он самостоятельно расправляется и закрепляется в капсуле. Микроразрез не требует наложения швов так как является самогерметизирующимся.
Особенности искусственного хрусталика
Новый хрусталик – интраокулярная линза, выполнен из биосовместимого с тканями глаза гибкого полимера. Помещенный в капсульный мешок в свернутом виде, он легко расправляется внутри и сразу готов к работе. Благодаря высокой биосовместимости полимера, отторжение его тканями глаза невозможно.
Послеоперационные осмотры
По окончанию операции по пересадке хрусталика глаза, пациент может отправляться домой. Зрение возвращается практически сразу, поэтому в большинстве случаев, сопровождающие не нужны. Также нет необходимости оставаться в стационаре. После замены хрусталика глаза, пациент должен приходить на послеоперационные осмотры согласно установленного оперировавшим хирургом расписания и наблюдаться бесплатно.
Послеоперационная реабилитация
Полная послеоперационная реабилитация пациента занимает примерно две-три недели. В течение этого времени прооперированный глаз не должен испытывать зрительные нагрузки. Физические нагрузки на весь организм, также стоит ограничить, в остальном, никаких ограничений нет. Спустя 5 дней после операции, пациенту уже можно подобрать очки для чтения.
Применение специальных капель
В послеоперационном периоде (2-3 недели), пациенту назначается применение специальных капель, предотвращающих попадание в оперированный глаз инфекции, снимающих воспаление, увлажняющих. Они выдаются бесплатно и должны применяться по предписанию врача.
Рекомендации
В обязательном порядке, следует придерживаться послеоперационных рекомендаций: не чесать глаза, не делать резких движений, не поднимать тяжестей. Также в первый послеоперационный месяц после пересадки хрусталика нежелательно посещение бань, бассейнов, саун и использование косметики.

Выбор искусственного хрусталика
Сегодня на рынке представлено огромное количество разновидностей моделей искусственных хрусталиков – интраокулярных линз, многие из которых, кроме своей прямой функции способны исправлять и имеющиеся у пациента патологии зрения. Наиболее популярными и востребованными являются искусственные хрусталики от производителей из США. Для пересадки, лучше выбирать те модели, которые сертифицированы, как прошедшие клинические испытания и одобренные для использования Министерством Здравоохранения. Пациент может высказывать свои пожелания при выборе производителя хрусталика, однако все оптические параметры интраокулярной линзы должен рекомендовать офтальмохирург.
Фемтосекундный лазер
Наряду с традиционной технологией факоэмульсификации катаракты, в медицинских центрах, пациенту может быть предложена операция с применением фемтосекундного лазера. Это новейшая разработка офтальмохирургии, благодаря чему, самые важные моменты операции выполняются в автоматическом режиме, исключая человеческий фактор.
Важной особенностью операции с применением фемтосекундного лазера, является разрушение мутного хрусталика без повреждения роговицы. Луч фокусируется на хрусталиковой капсуле, после чего расщепляет хрусталик на мелкие частицы. Этим достигается уменьшение количества внутриглазных манипуляций, исключается разрушительное воздействие на глаз ультразвука и сводится к минимуму возможный риск осложнений. Операции с применением фемтосекундного лазера на порядок дороже обычной факоэмульсификации, но эта цена вполне оправдана в случаях осложненной катаракты, при сахарном диабете, дистрофиях роговицы, после сложных травм глаза.
Рекомендуемые клиники для лечения катаракты
 «Глазная клиника доктора Шиловой»
«Глазная клиника доктора Шиловой»
 «МНТК им.Святослава Фёдорова» — крупный офтальмологический комплекс «Микохирургия глаза» с 10 филиалами в различных городах Российской Федерации, основанный Святославом Николаевичем Федоровым. За годы своей работы помощь получили более 5 млн. человек. Перейти на страницу организации в каталоге >>>
«МНТК им.Святослава Фёдорова» — крупный офтальмологический комплекс «Микохирургия глаза» с 10 филиалами в различных городах Российской Федерации, основанный Святославом Николаевичем Федоровым. За годы своей работы помощь получили более 5 млн. человек. Перейти на страницу организации в каталоге >>>
 «Институт Глазных Болезней им.Гельмгольца» — старейшее научно-исследовательское и лечебное государственное учреждение офтальмологической направленности. Здесь работают более 600 человек, которые оказывают помощь людям с широким спектром заболеваний. Перейти на страницу организации в каталоге >>>
«Институт Глазных Болезней им.Гельмгольца» — старейшее научно-исследовательское и лечебное государственное учреждение офтальмологической направленности. Здесь работают более 600 человек, которые оказывают помощь людям с широким спектром заболеваний. Перейти на страницу организации в каталоге >>>
Пересадка хрусталика глаза при катаракте
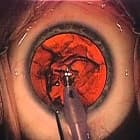
Операции по удалению мутного хрусталика глаза, выполняют уже очень давно. Однако в прошлом существовала практика ожидания созревания катаракты. Это было обусловлено отсутствием высокотехнологичных материалов и безопасных методик для удаления пришедшего в негодность вещества хрусталика. Удалить его полностью и надлежащим образом удавалось лишь на поздних стадиях развития катаракты, когда «катаракта созрела» и вещество хрусталика становится достаточно плотным.
Пациент, тем временем, прогрессивно терял свое зрение, иногда вплоть до светоощущения. Он был вынужден серьезно ограничивать круг интересов, практически все время проводя дома, подвергать себя ненужным рискам, приобретать все новые заболевания и ощущать постоянный дискомфорт от стремительного снижения качества жизни.
Благодаря современным медицинским технологиям, сегодня в ожидании «созревания» катаракты нет никакой необходимости. При снижении зрительных функций даже на ранней стадии заболевания, офтальмологи рекомендуют ее немедленное хирургическое лечение.
Как оперируют катаракту?
В нашей клинике собрано все самое современное офтальмологическое оборудование, позволяющее выполнять операции по удалению катаракты любых категорий сложности, чтобы вернуть больному максимально возможное зрение. Операционный блок клиники оснащен системой кондиционирования с подачей стерильного воздуха, что позволяет обеспечить высокую антиинфекционную защиту во время операции. Применяемой у нас методикой хирургии катаракты, является факоэмульсификации – мировой «золотой стандарт» удаление помутневшего хрусталика.
Операцию выполняют с помощью ультразвука, что делает ее безопасной и абсолютно безболезненной. Такое вмешательство не требует наложения швов, ведь факоэмульсификацию катаракты выполняют посредством хирургического микро разреза в 1,8 мм, который проводится по периферической части роговицы. После этого помутневший хрусталик глаза дробят ультразвуком, а взамен через этот же разрез специальным инжектором вводится гибкая интраокулярная линза (ИОЛ). Операцию выполняют без обезболивающих уколов, под капельной анестезией, длительностью не более 15-ти минут.
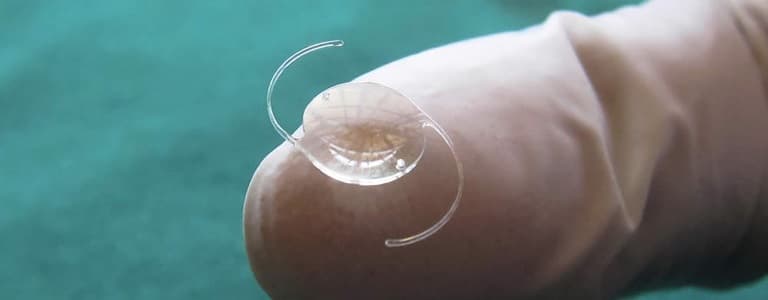
Факоэмульсификацию катаракты выполняют амбулаторно и спустя некоторое время в тот же день пациент уходит домой. В госпитализации просто нет необходимости!
Пациенты отмечают улучшение зрения сразу после операции, при этом, своего максимума, острота зрения достигает в течение нескольких первых дней. Операция факоэмульсификации легко переносится людьми разного возраста даже самыми престарелыми и при наличии многих сопутствующих заболеваний.
Как не ошибиться с выбором ИОЛ
В нашей клинике пациенту предлагаются на выбор искусственные хрусталики только надежных, проверенных поставщиков. Как правило, это продукция мировых лидеров в производстве ИОЛ, хорошо зарекомендовавшая себя в хирургической практике. Такие хрусталики обеспечивают пациентам максимально возможную остроту зрения на всю оставшуюся жизнь, ведь срок их службы не ограничен. Интраокулярные линзы не требуют специального ухода, они абсолютно биосовместимы с глазными тканями и не вызывают даже малейшего дискомфорта.
Кроме основной задачи по замене пораженного болезнью естественного хрусталика, современная хирургия катаракты, одновременно решает и еще целый ряд задач. Так, кроме подбора для пациента оптимальной рефракции и устранения астигматизма, может быть решен и вопрос отсутствия аккомодации. То есть, имплантация определенных ИОЛ может подарить возможность вновь фокусировать взгляд на предметах, находящихся на разных расстояниях – одинаково хорошо видеть и вдаль и вблизи.
Важно знать! Современная катарактальная хирургия позволяет не только восстановить зрение, она способна одновременно исправлять имеющиеся у пациента нарушения рефракции — близорукость, дальнозоркость, астигматизм и даже возрастную дальнозоркость (пресбиопию), когда собственный ресурс аккомодации уже полностью исчерпан.
Обратившись в Московскую Глазную Клинику, каждый пациент может быть уверен, что за результаты хирургического вмешательства будут ответственны высококвалифицированные рефракционные хирурги – одни из лучших российских специалистов в данной области. Уверенности в правильном выборе, безусловно, прибавит высокая репутация клиники и тысячи благодарных пациентов. Самое современное оборудование для диагностики и лечения заболеваний глаз, одни из лучших специалистов и индивидуальный подход к проблемам каждого пациента – гарантия высоких результатов лечения в Московской Глазной Клинике.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефону 8 (800) 777-38-81 (ежедневно с 9:00 до 21:00, бесплатно для мобильных и регионов РФ) или воспользовавшись формой онлайн-записи.

Пересадка глаза: донорский vs. бионический
Современная медицина существенно продвинулась в вопросе трансплантации — сегодня в мире живут сотни тысяч пациентов с пересаженными внутренними органами. Пересадка почек уже не считается уникальной операцией, а в Китае врачи готовятся к операции по пересадке головы. Однако при таком развитии медицины, трансплантация глаз и сегодня остается проблемным вопросом. Как его пытаются решить лучшие офтальмологи мира, расскажет MedAboutMe.
История вопроса

Впервые операция по замене части глаза прошла еще в 1905 году, тогда Эдуардом Цирмом была пересажена роговица (кератопластика). Она прижилась, но со временем помутнела — результаты проведенной операции были сведены к нулю. Проблему удалось решить лишь в 30-х годах XX века — в СССР офтальмолог Владимир Филатов нашел способ, при котором пересаженная роговица осталась прозрачной. Для этого достаточно было брать небольшой участок, до 2 мм, донорского материала. В 60-х годах такие операции были поставлены на поток, а сегодня кератопластика является наиболее распространенной процедурой в офтальмологической трансплантологии.
Первая операция по попытке замены глаза состоялась 48 лет назад, 22 апреля 1969 года. Тогда в Хьюстоне доктор Мур сделал частичную пересадку органа слепому пациенту Джону Мэддену. Мужчине были имплантированы роговица, хрусталик и радужная оболочка. Однако эксперимент оказался неудачным — уже через 9 дней орган начал отторгаться, открылось сильное кровотечение и глаз пришлось удалить. Несмотря на такой исход, все же сегодня данная операция считается одной из главных вех трансплантологии в офтальмологической практике. Сегодня это направление развивается по пути пересадки частей глаза, а не полной замены органа. Офтальмологи пересаживают роговицу, радужку, хрусталик и другие части органа. Это помогает вернуть зрение многим пациентам, однако кардинально решить вопрос не может.
Снова о трансплантации глаза медицинское сообщество заговорило в 2000 году. Тогда уфимский врач, хирург высшей категории, Эрнст Мулдашев заявил, что ему удалось провести успешную операцию. Офтальмолог настаивал, что разработал новую методику по пересадке органа. Дело в том, что полную трансплантацию невозможно провести по ряду причин, в частности, из-за большого риска отторжения донорского глаза. Поэтому хирург предложил последовательное замещение тканей больного органа здоровыми с помощью специального биоматериала. Однако достоверных данных о проведении такой операции, а тем более об ее успешном исходе, нет и до сегодняшнего дня. Никто не видел и саму пациентку. А Эрнст Мулдашев за прошедшие 17 лет так и не повторил свой, по его словам, удачный эксперимент. Поэтому метод остается лишь теорией.
Можно ли пересадить глаз

Офтальмологи во всем мире заверяют — полная трансплантация глаза сегодня невозможна. Связано это с рядом препятствий, которые пока медицине не удается преодолеть:
- Орган обладает высокой степенью антигенности. На деле это значит, что донорские ткани, а тем более целый орган, плохо приживаются. Именно поэтому потерпел неудачу доктор Мур в 1969 году. С тех пор наработан большой опыт, который помогает сократить риски отторжения, но все же именно в офтальмологической практике они случаются довольно часто.
- Функции глаза связаны не только с самим строением органа, но и с мозгом. По сути, видит именно мозг, а глаз является лишь способом получения информации. Восстановление зрительного нерва, по которому и проходит сигнал, а также бесчисленного количества нейронов, за счет которых мозг генерирует изображение, невозможно. Поэтому врачи научились менять части глаза, повреждение которых мешает передавать сигнал, но вот восстанавливать функции при утрате канала — нет. По этой же причине невозможна имплантация сетчатки, которая отвечает за восприятие и преобразование полученного сигнала в нервные импульсы.
- Сложный сосудистый аппарат глаза. Орган пронизан многочисленными капиллярами, и их соединение с сосудистой системой реципиента пока невозможно даже с помощью мощных микроскопов и современного оборудования.
Какую имплантацию предлагают офтальмологи

Несмотря на все возможные трудности, связанные с трансплантацией глаза, врачи все же добились серьезных успехов по восстановлению частично утраченного зрения. Наиболее распространенными являются операции по кератопластике — пересадке роговицы. Более того, этот вид микрохирургии считается одним из эффективных методов с низким риском осложнений. Противопоказаний для проведения кератопластики немного:
- Васкуляризированное бельмо (с кровеносными сосудами).
- Глаукома.
- Высокий риск отторжения имплантата, по мнению хирурга (противопоказание временное).
Сегодня проводятся операции по частичной и полной пересадке роговицы. Кроме этого, врачи научились трансплантировать разные слои оболочки — возможно проведение сквозной замены (по всей толщине), пересадки переднего и даже внутреннего слоя клеток.
Кроме роговицы офтальмологи могут заменить такие части глаза:
- Радужка.
- Склера.
- Конъюнктива.
- Хрусталик (ставится искусственный элемент — ИОЛ, интраокулярная линза).
- Стекловидное тело.
Перед проведением таких операций донор (пересадка делается только от мертвых людей), проверяется на наличие инфекционных заболеваний, в том числе ВИЧ-инфекции и гепатита С. В большинстве случаев делается это для того, чтобы выявить риски плохого приживления тканей. А вот такое стандартное требование в трансплантологии, как совместимость резус-фактора и группы крови донора и реципиента, для офтальмологических операций не играет роли.
Бионический глаз

Как уже говорилось, пересадка сетчатки сегодня не делается из-за особых функций этой части глаза и ее связи с мозгом. Однако исследования в данном направлении все же ведутся, поскольку именно успешная трансплантация сетчатки дает возможность восстанавливать зрение у людей с серьезными повреждениями органа, а в перспективе давать возможность видеть слепым от рождения.
Прорыв в этом направлении произошел совсем недавно — в 2015 году в Великобритании удалось провести операцию по возвращению зрения. Бионический глаз (электронный имплантат) вживлен 80-летнему пациенту Рою Флинну. У мужчины была диагностирована старческая болезнь — макулодистрофия, которая считается одной из главных причин слепоты у людей в возрасте от 55 лет. При заболевании поражается центральная зона сетчатки, и на начальном этапе болезни человек перестает видеть предметы, находящиеся по центру, остается лишь периферическое зрение. Позже болезнь прогрессирует, и наступает полная слепота.
Пересадка бионического глаза прошла успешно — у пациента восстановилось зрение, причем настолько, что мужчина даже может читать. Бионический глаз состоит из имплантата сетчатки и камеры, установленной в очках. Протез был создан американской компанией Second Sight и до проведения операции на глазу Роя Флинна уже был пересажен более чем 100 пациентам с частичной утратой зрения — пигментным ретинитом.
Основные показания к пересадке частей глаза

Операции по пересадке частей глаза сегодня проводятся в случаях распространенных офтальмологических заболеваний.
- Травмы роговицы
При любых серьезных травмах роговицы, когда оболочка не восстанавливается самостоятельно, назначается кератопластика. Причем операция помогает вернуть зрение даже после химических и термических ожогов, а также после неудачной лазерной коррекции.
- Буллезная кератопатия
Пересадка внутреннего слоя роговицы назначается при буллезной кератопатии. Болезнь связана с нарушением функционирования эндотелия (внутренней оболочки роговицы). При этом строма пропитывается жидкостью, образуются характерные пузырьки. При отсутствии лечения возможна полная утрата зрения.
Наиболее эффективным методом лечения болезни, при которой мутнеет хрусталик, является его полная замена. Пациенту вживляется искусственный элемент (интраокулярная линза), который полностью возвращает зрение и не теряет прозрачности со временем.
- Эндотелиальная дистрофия роговицы (дистрофия Фукса)
Наследственная болезнь, которая приводит к нарушениям во внутреннем слое роговицы. В результате зрение падает, появляется непереносимость яркого света, расплывчатость изображения, чувство жжения и «песка в глазах» и прочее. Наиболее эффективным методом лечения считается пересадка роговицы.
- Высокая близорукость и дальнозоркость
При этих нарушениях зрения врачи, как правило, рекомендуют проведение лазерной коррекции. Однако если проблема слишком запущена, более того, нарушения прогрессируют, офтальмолог может порекомендовать замену хрусталика на интраокулярную линзу подходящей оптической силы.
Пройдите тест Есть ли у вас повышенное глазное давление?Пройдите тест и узнайте, нужна ли вам консультация офтальмолога.
Есть ли у вас повышенное глазное давление?Пройдите тест и узнайте, нужна ли вам консультация офтальмолога.Замена хрусталика глаза при катаракте
Катаракта — достаточно распространенное заболевание глаз. Чаще всего ему подвержены люди старшего поколения. К счастью, в настоящее время существуют способы быстрого и безболезненного лечения этого недуга.
К катаракте приводит помутнение хрусталика, служащего природной оптической линзой глаза. Вследствие этого заболевания глаз хрусталик теряет способность пропускать свет, так как перестает быть прозрачным.
Болезнь вызвана возрастными изменениями. Как правило, она развивается после 60 лет. Крайне редко заболевание бывает наследственным. К появлению катаракты также может привести прием ряда препаратов, вредные привычки и повреждение области глаз. В остальных случаях заболевание появляется у любого человека в зрелом возрасте. Разница заключается только в том, с какой скоростью оно развивается.
На начальных стадиях катаракты человек ощущает на глазах пелену. С развитием болезни она становится плотнее. Постепенно зрение ухудшается и повышается чувствительность к свету. Изначально, хрусталик глаза совершенно прозрачный. С годами клетки отмирают и накапливаются в капсуле хрусталика. Этот процесс становится причиной помутнения хрусталика глаза. Со временем он затягивается пленкой, которая не дает проходить лучам света, способность хрусталика преломлять лучи света утрачивается. Нарушение ощущается как туман в глазах.
Единственным способом лечения катаракты является замена хрусталика глаза. Так как болезнь протекает постепенно, многих волнует вопрос, на какой стадии надо заменить хрусталик.
Стадии развития катаракты
Катаракта прогрессирует постепенно. Выделяют четыре стадии заболевания.
- На начальном этапе помутнение происходит по краям хрусталика, не затрагивая оптической зоны. Чаще всего, люди с катарактой обращаются к врачу на более поздних стадиях, поскольку на этом этапе проявление болезни трудно заметить. Основными симптомами заболевания на этой фазе являются зуд в глазах, появление черных точек, а предметы приобретают желтоватый оттенок. Именно на этой стадии можно остановить развитие заболевания и отсрочить операцию на несколько лет. Бывали случаи, когда прогрессирование катаракты останавливалось на этом этапе.
- При незрелой стадии поражается центральная оптическая зона. На этом этапе острота зрения значительно снижается. Перед глазами появляется туман. Различать цвета становится сложнее, а предметы вокруг становятся нечеткими. При ярком свете человек начинает испытывать боль в глазах.
- Во время зрелой катаракты помутнение затрагивает весь хрусталик пораженного глаза. Зрелая катаракта быстро развивается. На этой стадии наступает практически полная потеря зрения. Пациент реагирует только на яркий свет.
- Последней стадией заболевания является перезрелая катаракта. На этой фазе проводить операции достаточно сложно, поскольку к этому времени хрусталик разрушается. Связано это с тем, что из хрусталика уходит вода, из-за чего он становится меньше, в результате этого сморщивается капсула, где он находится. Этот процесс может происходить и по-другому. Поверхностная часть хрусталика становится жидкой, а его ядро уходит вниз. В таком состоянии глаз полностью теряет способность видеть. Операция на этой стадии может вызвать значительные осложнения. Когда капсула вскрывается, давление резко снижается, это мешает сделать прокол, чтобы вставить искусственную линзу. Кроме того, во время хирургического вмешательства может произойти разрыв капсульного мешка, тогда продукты разложения хрусталика попадут в полость глаза. Это вызовет воспаление.
С переходом от этапа к этапу развития катаракты происходит ухудшение зрения. Если своевременно не принять меры, заболевание приведет к полной потере зрения.
К сожалению, восстановить целостность хрусталика нельзя с помощью медицинских препаратов. Поможет в этом случае только операция. Процесс протекания болезни можно замедлить, но лишь на некоторое время. Впоследствии все равно, чтобы решить проблему зрения, необходимо прибегнуть к операции.
Специалисты рекомендуют провести операцию сразу, как диагноз постановлен. Не стоит затягивать с этим. Вмешательство проходит легче, как для хирурга, так и для самого пациента, когда катаракта только начала поражать глаза.
Замена глазного хрусталика рекомендуется при значительном снижении зрения. На начальных стадиях офтальмолог может прописать медикаментозные препараты, чтобы замедлить процесс протекания болезни. Но лекарства могут лишь отсрочить развитие болезни и отложить операцию на какой-то период. Пациент в любом возрасте, почувствовав, что зрение стало ухудшаться, должен обратиться к окулисту. Специалист сделает осмотр, поставит диагноз и продолжит наблюдение. Офтальмолог определит, когда менять хрусталик глаза. Наиболее оптимальным периодом замены хрусталика считается стадия незрелой катаракты. Как меняется хрусталик, рассмотрим ниже.
Операция по замене хрусталика глаза
Во время хирургического вмешательства хрусталик глаз при катаракте подлежит замене. Вместо него вставляется интраокулярная линза (ИОЛ). Она полностью заменяет собой природный хрусталик глаза. Искусственная линза изготавливается из гидросиликона. Этот прозрачный материал совместим с тканевым составом глазного яблока. Имплантат состоит из двух элементов. Основной — это сама линза, второй — опорная часть, которая служит для надежной фиксации линзы.
Существуют жесткие и мягкие ИОЛ. Специалисты рекомендуют использовать для имплантации второй вид. Для вживления таких линз необходим минимальный разрез и не требуется наложение швов. Офтальмологические клиники в России сегодня используют линзы, произведенные в Америке, Германии, Англии, а также отечественного производства. Специалисты отмечают хорошее качество американских и английских ИОЛ.
Вся операция сводится к удалению родного хрусталика. Специальный прибор, излучающий ультразвуковые волны, превращает его в эмульсию, после чего хрусталик выводят. На его место вставляют искусственный имплантат. Современная офтальмология позволяет делать операции быстро и безболезненно. Операционное вмешательство даже не требует наркоза. Замена хрусталика при катаракте проводится при местной анестезии.
Как правило, операция занимает 15-20 минут. По окончанию процедуры пациента кладут в стационар. Если в течение 1-2 дней никаких осложнений не выявлено, проводится выписка.
В некоторых случаях пребывание в больнице не требуется. В частности, самым прогрессивным способом замены хрусталика на данный момент является факоэмульсификация.
Во время этого метода на глазу делается маленький разрез, не больше трех миллиметров. Специальным зондом струей жидкости расщепляется и вытягивается хрусталик. Затем шприцом вводится имплантат. Операция занимает от нескольких минут до получаса. Одним из основных плюсов такого вида замены хрусталика является то, что не требуется наложение швов. Разрезы после операции заживают самостоятельно и достаточно быстро. Через пару часов пациент уже может идти домой. Только в сложных случаях или по желанию больного, его могут оставить в стационаре на два дня. В большинстве случаев зрение возвращается к человеку сразу после операции.
Подготовка к операции
Какой-то особенной подготовки операция по замене хрусталика не требует. Однако следует соблюсти ряд ограничений.
- Накануне операции нельзя заниматься тяжелым физическим трудом, нужно хорошо отдохнуть и выспаться.
- Категорически запрещается выпивать спиртное.
- Также нельзя ничего есть вечером и утром перед операцией. У
- потребление жидкости следует ограничить.
- Лечащего врача необходимо уведомить обо всех препаратах, которые принимает пациент. Прием некоторых из них, возможно, придется прекратить перед операцией.
Перечень анализов, которые необходимо сдать, выдаст врач. Как правило, сдаются общие анализы — моча и кровь.
Противопоказания к операции
Существуют ограничения, при которых от операции придется отказаться.
- Хирургическое вмешательство откладывается при остром воспалении роговицы и других оболочек глаза.
- Помешать хирургическому вмешательству может недостаточная площадь для манипуляций, то есть маленький размер передней камеры глаза.
- Нельзя проводить операцию при отслойках, разрывах и тяжелых повреждениях и воспалениях сетчатки глаз.
Не выполняется операция в первые шесть месяцев после перенесенных инфаркта или инсульта, при диабете, рассеянном склерозе, онкологических заболеваниях.
Операцию следует перенести при беременности и лактации. Замена хрусталика глаза не является случаем, который требует срочного хирургического вмешательства. Поэтому операцию лучше провести после родов и окончания кормления.
Меры предосторожности после операции
После процедуры замены хрусталика при катаракте дальнейшее лечение не требуется. Но пациенту следует придерживаться некоторых правил.
- Первое время после удаления хрусталика глаза при катаракте не следует есть слишком горячую еду и напитки, спать на стороне прооперированного глаза.
- В первые семь дней после операции нельзя давать глазам слишком большую нагрузку. Желательно исключить на это время чтение, просмотр телевизора и работу за компьютером.
- Глаза нужно беречь от ярких солнечных лучей, пыли и сильного ветра.
- Специалисты рекомендуют на период восстановления не посещать баню и избегать физических нагрузок.
- Запрещено употребление алкоголя, запрет также распространяется на газированные напитки.
После операции, врач пропишет капли, применение которых является обязательным.
Повторное появление катаракты после операции
Обычно после замены хрусталика при катаракте не возникает никаких осложнений.
После реабилитационного периода зрение полностью восстанавливается, а в некоторых случаях этого периода даже. Тем не менее, существуют такие нарушения, как повторная катаракта. Конечно, искусственный хрусталик не подвергается изменениям. Как отмечалось выше, он изготавливается из гидросиликона. Повторная катаракта возникает в случае разрастания эпителия на задней стенке капсулы искусственного хрусталика. Проявляется такая патология снижением остроты зрения, размытием предметов.
Специалисты затрудняются назвать, через какое время может возникнуть повторная катаракта. В одних случаях она проявляется спустя несколько недель, в других через годы после операции.
Оперируется повторная катаракта методом лазерной дисцизии. Эпителий удаляется с помощью лазера. Операция проводится амбулаторно. Она является безболезненной и не требует анестезии.
Процедура занимает всего несколько минут. Уже через пару часов пациент может покинуть клинику.
Профилактика заболевания
Как отмечалось в начале статьи, избавиться от катаракты можно только с помощью операции. Современная офтальмология делает эту процедуру быстрой и безболезненной. Практически в ста процентах случаев замена глазного хрусталика полностью восстанавливает зрение.
Пока не разработаны реальные средства, которые служили бы профилактикой катаракты. Как известно, лучшим средством профилактики при любых заболеваниях, в том числе при нарушении зрения, является здоровый образ жизни. Вредные привычки способствуют появлению и развитию разного рода нарушений здоровья. Что касается катаракты, то единственным способом предотвратить развитие болезни является регулярное посещение специалиста. После 50 лет обязательно надо посещать офтальмолога не менее одного раза в год.
Народные методы лечения катаракты
Как говорилось выше, при катаракте глазной хрусталик меняется. На первоначальных стадиях с болезнью можно побороться народными средствами. Так, рекомендуется закапывать в глаза разбавленный пополам с водой мед. Раствор следует закапывать по две капли четыре раза в день.
Еще одно средство готовится из лукового сока, разбавленного в пропорции один к одному с водой.
Полезен при заболеваниях глаз сок из моркови и петрушки. Смешиваются три стакана морковного сока, четверть стакана сока петрушки. Смесь разбавляется стаканом воды и употребляется по ¾ стакана три раза в день перед едой.
Прежде чем практиковать народные средства, необходимо проконсультироваться с врачом. Заниматься самолечением, не обговорив все процедуры с врачом, запрещается.
Подводя итог, отметим, что с таким заболеванием глаз, как катаракта, рано или поздно приходится столкнуться большинству людей. Недуг может развиться даже у тех, кто никогда не страдал болезнями глаз. В тоже время, операция по замене хрусталика сегодня не является сложной процедурой, ее делают тысячи глазных клиник. Почти в ста процентах случаев операции проходят успешно, в результате хорошее зрение возвращается к человеку на долгие годы.
В операции по замене хрусталика нужен точный расчет — Российская газета
Кажется, что замена хрусталика глаза была всегда. На самом деле искусственный хрусталик появился лишь в середине прошлого века, а в нашей стране и того позже. Ныне операции по замене хрусталика превратились в обычную процедуру, спасающую зрение. А внешний вид нынешнего хрусталика радикально отличается от того, с которого начиналась хрустальная эпопея. Об этом обозреватель «РГ» беседует с учеником великого ученого, врача Святослава Федорова профессором кафедры офтальмологии Института повышения квалификации ФМБА Михаилом Коноваловым.
Михаил Егорович, сколько лично вы провели операций по замене хрусталика?
Михаил Коновалов: Мой общий стаж работы в офтальмологии 31 год. У меня случались рекорды, когда в месяц пересаживал более 400 хрусталиков. Вот и считайте, сколько всего проведено замен. Осложнения? Крайне редки: их не более одного процента. Эта статистика мирового сообщества, и мы тут не исключение. Более того, признано, что российский опыт занимает достойное место.
Потому среди соискателей помощи российской медицины лидируют те, кому требуется замена хрусталика?
Михаил Коновалов: Зарубежные пациенты обычно хорошо осведомлены о качестве проводимых у нас операций. Кстати, отмечу: россиянам замена хрусталика чаще всего проводится в рамках системы ОМС. Перед операцией пациент и врач всегда обсуждают, какое зрение будет после операции. Надо ли будет носить очки? Если да, то какие именно: для близи, для дали? Не будет ли проведенная операция ограничивать человека в обычной жизни? Скажем, можно ли будет без угрозы зрению поднять тяжелый чемодан? Совершить привычную пробежку? Часто у пациента, кроме катаракты, есть еще или близорукость, или дальнозоркость, или астигматизм…
Сейчас операцию по замене хрусталика делают в амбулаторных условиях. И занимает имплантация 10-15 минут
И что ждет такого пациента?
Михаил Коновалов: Вы удивитесь, но нынешние технологии, нынешние хрусталики позволяют все эти проблемы решить разом: операцией по замене хрусталика.
Помню вашу беседу с 65-летней пациенткой, которая, скажем так, лицо публичное. Она пришла к вам на прием по поводу замены хрусталика. Меня поразили требования, которые она предъявила вам: хочет видеть вдаль, вблизь одинаково хорошо. И никаких очков. Вы к ее условиям отнеслись спокойно. Как потом признались, дело привычное.
Михаил Коновалов: Привычное. Да, у пациентки одновременно катаракта, и возрастная дальнозоркость, и астигматизм. Значит, наша задача — подобрать именно тот хрусталик, который позволит все эти дефекты одномоментно исправить.
Каким образом? Нужен особый хрусталик? Особые технологии?
Михаил Коновалов: Важно все: правильно поставленный диагноз, точный расчет возможностей самого хрусталика, точный расчет проведения самой операции.
Что для этого требуется? Хрусталики разные? Я не случайно упомянула, что вы ученик великого Федорова. Я застала ту пору, когда Святослав Николаевич предложил свой хрусталик, который тогда весь мир окрестил «спутником»…
Михаил Коновалов: Еще его называли «линзой Федорова-Захарова». А началось все, можно сказать, с курьеза. Английский летчик во время боя получил проникающее ранение глаза: в глаз попал осколок от прозрачной части кабины самолета. И тут вдруг обнаружилось, что этот осколок из пластика не вызывает воспалительной реакции в глазу. Так английскому офтальмологу-хирургу Гарольду Ридли пришла идея создания искусственного хрусталика из пластмассы. Он эту идею осуществил. И в 1950 году впервые имплантировал 45-летней медицинской сестре хрусталик после удаления катаракты. Да, у того первого хрусталика было много недостатков: он был тяжелый, его вживление было весьма травматичным и так далее. Но… хрустальная эра началась. И мой учитель Святослав Николаевич Федоров в 1960 году впервые в СССР провел успешную имплантацию предложенного им искусственного хрусталика. Того, который и был назван модным по тому времени именем «спутник». И я свою первую имплантацию выполнил в 1987 году, когда пришел в ординатуру к Федорову: пересадил «спутник» пожилому мужчине, доктору наук.
Тогда, прежде чем имплантировать искусственный хрусталик, собственный — мутный — нужно было удалить?
Михаил Коновалов: Не только сам хрусталик, но его вместе с его капсулой. Поэтому искусственный хрусталик приходилось крепить на радужке глаза. А это не физиологично. Шло время. Технологии менялись. Мы перешли на удаление катаракты, сохраняя капсулу хрусталика, в которую потом имплантировали искусственный. И это место прописки хрусталика физиологично.
Это проводилось в два этапа или одномоментно?
Михаил Коновалов: Одномоментно. Это идея тоже нашего выдающегося офтальмолога Бориса Алексеева.
Потом удалось уйти от больших разрезов во время пересадки хрусталика к совершенно незаметным проколам. Теперь операцию делают в амбулаторных условиях. И занимает имплантация минут 10-15.
Михаил Коновалов: Это, без преувеличения, революция в офтальмологии. Случилась она в конце семидесятых годов. От больших разрезов и раньше пытались уйти. Пытались разрушать больной хрусталик внутри глаза с помощью ультразвука. Но такие операции оказались более травматичными, нежели операции с большими разрезами.
И что тогда?
Михаил Коновалов: Шло усовершенствование технологий и самого искусственного хрусталика.
Святослав Николаевич принимал в решении этой проблемы самое активное участие. Он направил своих любимчиков в Германию для освоения новых технологий…
Михаил Коновалов: Причислили меня к федоровским любимчикам? Я этим горжусь, и в Германию действительно тогда летал, и курс обучения прошел. А Федоров был только на вид таким лояльным человеком. На самом деле: вот ты обучение прошел, метод новый узнал, приступай к операциям. Я и приступил в конце 1989 года. И теперь у меня такая статистика, с которой мы начали разговор. Эти технологии стали золотым стандартом в хирургии катаракты.
10 минут занимает сейчас имплантация хрусталика в амбулаторных условиях
Они всем нуждающимся доступны? Может пациент с катарактой зайти в любую офтальмологическую клинику и быть уверенным, что ему запросто поменяют хрусталик?
Михаил Коновалов: Слово «запросто» тут ни в коем случае не подходит. Операция есть операция. Должны прежде всего быть достойно подготовленные кадры. А клиника оснащена современным оборудованием. Обязательна лицензия на проведение подобных вмешательств. Глаз да глаз нужен и за самой глазной клиникой.
Добавлю: и за нами, пациентами. Собственное зрение нужно время от времени проверять.
Михаил Коновалов: Проверять и взрослым, и детям. А учитывая наши современные пристрастия к мобильным устройствам, приверженность к телеэкрану… Это же дополнительные нагрузки на глаз. Поверьте офтальмологу: глаза требуют к себе внимания. Ребенку зрение надо проверять при рождении, в шесть месяцев, в год и перед школой. Если даже ребенка ничего не беспокоит. Взрослым не реже чем раз в год. Особенно если в семье есть родственники с глазными болезнями.
Визитная карточка
Коновалов Михаил Егорович родился в 1964 году в Абхазском городе Гудаута. Поступил в Томский медицинский институт. Диплом врача получил в Первом Московском мединституте. В 1987 году поступил в ординатуру к Святославу Федорову. Доктор медицинских наук, профессор. Жена Марина — врач-офтальмолог. Отец пятерых детей, дедушка двух внуков.

Фото: Александр Корольков/ РГ
Способы замены хрусталика при катаракте
Катаракта сопровождается значительным снижением остроты зрения и качества жизни человека. Единственным способом ее лечения является операция по замене хрусталика. Он может быть заменен с использованием таких методик, как экстракапсулярная, интракапсулярная экстракция, лазерная или ультразвуковая факоэмульсификация.
Функции и строение хрусталика глаза
Органы зрения человека представляют собой сложную оптическую систему, в которой хрусталик глаза наделен важнейшей функцией.
Абсолютно прозрачный, он обладает высоким коэффициентом преломления, не содержит нервных волокон и сосудов.
По строению этот орган напоминает собой выпуклую с двух сторон линзу, передняя и задняя поверхности которой имеют разную кривизну. Хрусталик находится в капсуле, состоит из воды, белков, липидов. Капсула плотная, препятствует прохождению бактерий, постоянно находится в эластичном состоянии. Современные методы лечения катаракты путем замены естественного хрусталика на искусственный предполагают сохранение капсулы, так как это место для хрусталика наиболее физиологично.
Высокая прозрачность, эластичность и особое строение хрусталика позволяют ему эффективно выполнять функции природного объектива. В зависимости от расстояния, на котором человеку необходимо сфокусировать взгляд, он может менять свою кривизну. К сожалению, из-за естественных процессов старения, хрусталик теряет свою прозрачность и эластичность. Утрата хрусталиком аккомодационных свойств приводит к пресбиопии, возрастной дальнозоркости, а его помутнение затрагивает оптическую зону, что сказывается на качестве зрения. Лечение такой проблемы возможно только путем замены хрусталика глаза.
Что происходит с хрусталиком при катаракте?
При развитии катаракты на начальной стадии изменения зрения незначительны. Пока световые лучи свободно проходят через хрусталик, видимость остается четкой и ясной. При расширении зоны поражения видимость предметов ухудшается, изображения становятся желтоватыми, тусклыми, неяркими, нарушается корректное восприятие цвета. Когда катаракта становится зрелой и мутнеет весь хрусталик, то острота зрения снижается сильно, остается лишь световая чувствительность. В зависимости от локализации помутнений, катаракта может снижать зрение достаточно быстро или наоборот, созревать годами.
Развитие катаракты — особенности патологии:
- нарушение кровоснабжения органов зрения, утрата капиллярами эластичности, тонуса;
- появление уплотнений хрусталика, затрагивающих ядро, кору или капсулу;
- значительное снижение остроты зрения из-за неспособности утратившего прозрачность хрусталика преломлять свет.
Капли могут только на время замедлить прогрессирование катаракты, но итог ее будет один — полная утрата зрения. Поэтому очень важно своевременно решиться на операцию по удалению катаракты, доверив докторам выбор оптимального метода замены хрусталика. Мнение ведущих специалистов в области офтальмологии, сейчас едино в том, что не нужно ждать созревания катаракты, и операцию необходимо проводить до того, как зрение нарушится значительно.
Операция — единственное решение проблемы катаракты
В XXI веке операции по катаракте не связаны с серьезными рисками для здоровья глаз пациента. Методики оперативного вмешательства хорошо отработаны, а новые технологии позволили существенно снизить количество послеоперационных осложнений. Все чаще выбор специалистов падает на менее травматичные методы замены хрусталика, путем лазерной и ультразвуковой факоэмульсификации, которые хоть и стоят несколько дороже простых операций, но зато позволяют быстро восстановить зрение и сократить реабилитационные сроки.
Суть операции катаракты в том, чтобы через разрез на роговице извлечь помутневший хрусталик и заменить его искусственным. Какие существуют способы замены хрусталика при катаракте:
- Интракапсулярная экстракция — в настоящее время этот метод используется нечасто, так как предполагает удаление не только самого хрусталика, но и капсулы, что связано с высокой степенью травматичности и большими сложностями во время приживления.
- Экстракапсулярная экстракция — во время этой традиционной операции по замене хрусталика сохраняется его задняя капсула, которая выполняет функции своеобразного барьера между передним отделом глаза и его задним участком.
- Лазерная факоэмульсификация — бесшовная операция лазером, разрез делается не более 2,5 мм, все процессы по замене хрусталика отображаются на мониторе и контролируются специалистами.
- Ультразвуковая факоэмульсификация — эффективный метод избавления от катаракты любой плотности, прокол может быть даже 1,7 мм в том случае, если имплантируются линзы нового поколения.
Операции по замене хрусталика, при которых создавался большой разрез, требующий длительного заживления, были связаны также с развитием и разных осложнений: отслойкой сетчатки, смещением линзы, появлением вторичной катаракты, макулярного отека, повышением внутриглазного давления, кровоизлиянием в переднюю камеру или стекловидное тело. Вторичная катаракта достаточно часто встречается как наиболее распространенное осложнение, возникающее после удаления катаракты. В большинстве случаев процессы помутнения капсулы связаны фиброзом и избыточной регенерацией эпителия (чаще у пациентов более молодого возраста).
Сейчас с появлением прогрессивных технологий такие способы, как экстракапсулярная и интракапсулярная экстракция практически не применяют. Все чаще предпочтение отдается бесшовным методам имплантации интраокулярных линз. Такие методы имеют массу преимуществ, среди которых: короткий реабилитационный период, самогерметизирующийся разрез, использование современных типов хрусталика.
Лазерная и ультразвуковая факоэмульсификация — преимущества прогрессивных методик
Развитие технологий хирургии катаракты напрямую связано с появлением новых материалов линз. Когда хрусталик извлекался методом экстракапсулярной экстракции, разрез был равен 6 мм, что было достаточно для имплантации жесткой интраокулярной линзы. Менее травматичные методики, при которых разрез небольшой и составляет около 2-1,8 мм, предполагают использование мягких, эластичных искусственных хрусталиков. Именно такие используются, если операция проводится методом лазерной или ультразвуковой факоэмульсификации.
Этапы замены хрусталика глаз при катаракте — метод факоэмульсификации:
- В зоне перехода прозрачной части роговицы в непрозрачную, осуществляется микроразрез, который, после замены хрусталика в течение короткого времени герметизируется, и через несколько недель его сложно найти даже при рассматривании под микроскопом.
- Через основной микроразрез осуществляется воздействие ультразвуком, а через второй прокол подается специальная жидкость по колпачку, фрагменты хрусталика, превращенные в эмульсию, всасываются в аспиратор.
- Ультразвуковая игла дробит хрусталик на фрагменты, измельчая его и удаляя через трубку аспиратора, затем тщательно очищается и полируется капсула.
- Хрусталик имплантируется в свернутом виде в капсульную сумку, а внутри глаза он распрямляется и занимается соответствующее положение.
От квалификации хирурга зависит, займет ли линза правильное место. Важно, чтобы под нее не прорастали клетки, образуя вторичную катаракту. Удерживать необходимое положение хрусталика в капсуле помогают упругие опоры, которые, в зависимости от архитектуры хрусталика, могут быть овальными, квадратными, треугольными.
Лазерная и ультразвуковая факоэмульсификация полностью возвращают зрение пациенту. Эти методики позволяют с минимальной травматичностью и рисками для здоровья глаз пациента провести операцию по удалению катаракты, но требуют высокой квалификации хирурга, которому нужно раздробить мутное вещество хрусталика и через микроразрез погрузить сложенную линзу в капсулу. Затем линза сама разворачивается и занимает правильное расположение в задней камере глаза.
Выбор хрусталика глаза при катаракте
После удаления катаракты в капсулу имплантируется интраокулярная линза. Ее выбор непрост и требует участия высококвалифицированного специалиста, который, после проведения комплекса диагностических мероприятий, осуществит подбор линзы, максимально удовлетворяющей потребности пациента. Во время диагностики для правильного выбора модели искусственного хрусталика проводятся такие исследования:
- осмотр глазного дна с расширенным зрачком;
- исследование полей зрения;
- проверяется состояние сетчатки глаз, роговицы, сохранность связок хрусталика;
- ультразвуковая биометрия;
- сканирование стекловидного тела и сетчатки глаза;
- когерентная томография и кератотопография роговицы.
При выборе интраокулярной линзы в приоритете должны быть новейшие модели хрусталиков. Наиболее востребованы линзы, произведенные европейскими и американскими компаниями. Используемые клиниками современные методики позволяют делать микроразрезы глаза, а если линза будет устаревшего образца, придется делать более большой прокол, что существенно скажется на сроках восстановления. Профильные клиники предлагают большой выбор линз ведущих производителей оптики. Стоимость замены хрусталика при катаракте зависит от методики операции и оптических характеристик линзы.
Каким должен быть искусственный хрусталик
- принадлежать к новому поколению мягких, эластичных линз с качественными опорными элементами;
- обеспечивать высокую остроту зрения без бликов и аберраций;
- не искажать цветовое ощущение.
Зрение после имплантации интраокулярной линзы:
- восстанавливается в соответствии с ожиданиями специалиста и пациента, острота зависит от характеристик имплантированного хрусталика;
- четкость, реалистичность изображений обеспечивается высоким качеством оптического изделия, поэтому очень важно делать выбор в пользу продукции надежных производителей;
- зрение с минимальным количеством оптических искажений возможно, если имплантируется асферическая линза;
- высокая острота зрения на разном расстоянии при имплантации мультифокальной оптики.
Всем ли подходят мультифокальные линзы?
При всех своих привлекательных характеристиках мультифокальные линзы подходят не всем. Так, пациентам с аномальной формой роговицы глаза, с кератоконусом, рекомендуется монофокальная оптика. Не подходит мультифокальная линза и тем, у кого диагностирована проблема «ленивого глаза». Также достаточно сложным является проведение расчетов характеристик хрусталика при патологиях роговицы глаза, при астигматизме, потому что необходимо учитывать кривизну передней и задней поверхности роговицы, которые могут быть расположены на разных меридианах, а также знать, насколько большая часть цилиндра обусловлена роговицей и насколько хрусталиком.
Пациентам с астигматизмом рекомендуется мультифокальный торический хрусталик. Такая линза сочетает в себе функции хрусталика и может корректировать роговичный астигматизм. Асферические интраокулярные линзы рекомендуются пациентам с высокими требованиями к качеству зрения. Такая оптика обладает антибликовыми свойствами, имеет защиту от ультрафиолета (УФ-фильтры блокируют большое количество солнечных лучей), обеспечивает высокий уровень цветопередачи.
Осложнения при удалении хрусталика глаза
 С момента внедрения технологии факоэмульсификации прошло немногим более 30 лет и эта операция, практически лишенная осложнений и травматизма, стала особенно популярной и массовой. Произошло это еще и потому, что ее проведение теперь нельзя представить без самогерметизирующихся микроразрезов, а также складных линз или вискоэластиков, которые являются защитой для внутриглазных структур. Сегодня нет никакой необходимости ожидать какого-то особо подходящего момента для выполнения операции – ее можно сделать сразу.
С момента внедрения технологии факоэмульсификации прошло немногим более 30 лет и эта операция, практически лишенная осложнений и травматизма, стала особенно популярной и массовой. Произошло это еще и потому, что ее проведение теперь нельзя представить без самогерметизирующихся микроразрезов, а также складных линз или вискоэластиков, которые являются защитой для внутриглазных структур. Сегодня нет никакой необходимости ожидать какого-то особо подходящего момента для выполнения операции – ее можно сделать сразу.
К слову сказать, необходимое ранее для проведения операции «созревание» хрусталика приводит к его сильному уплотнению. А это, в свою очередь, ведет к увеличению времени оперативного вмешательства и повышает риск осложнений. Именно поэтому катаракту нужно удалять сразу, как только она становится помехой привычному образу жизни.
Факоэмульсификация – наиболее современный, эффективный и практически безопасный способ лечения катаракты. Однако, как любая операция, она имеет определенный риск возникновения некоторых осложнений.
Возможные осложнения
Вторичная катаракта
Наиболее часто возникающее осложнение операции по замене хрусталика. Вторичная катаракта выражается в помутнении задней капсулы. Выявлено, что частота его развития зависит от материала, из которого изготовлена искусственная линза. К примеру, ИОЛ из полиакрила вызывают ее в 10% случаев, а силиконовые линзы — уже почти в 40%, существуют линзы и из полиметилметакрилата (ПММА), частота данного осложнения для них составляет 56%. Причины, провоцирующие возникновение вторичной катаракты, как и действенные методы ее профилактики, до сих пор до конца не изучены.
Принято считать, что такое осложнение обусловлено миграцией эпителия хрусталика в пространство, имеющееся между линзой и задней капсулой. Эпителий хрусталика — клетки, оставшиеся после его удаления, которые способствуют формированию отложений, значительно ухудшающих качество изображения. Еще одной возможной причиной считается фиброз капсулы хрусталика. Устранение подобного дефекта проводят с использованием ИАГ-лазера, которым формируют отверстие в центре зоны помутневшей задней хрусталиковой капсулы.
Повышение ВГД
Это осложнение раннего послеоперационного периода. Причиной его может стать неполное вымывание вискоэластика — гелеобразного специального препарата, который вводят внутрь передней камеры для защиты структур глаза от операционных повреждений. Кроме того, причиной может явиться развитие зрачкового блока, если произошло смещение ИОЛ к радужке. Ликвидация данного осложнения много времени не занимает, в большинстве случаев бывает достаточно несколько дней покапать антиглаукомные капли.
Кистоидный макулярный отек (синдром Ирвина-Гасса)
Подобное осложнение возникает после факоэмульсификации катаракты примерно в 1% случаев. В то время как экстракапсулярная методика удаления хрусталика делает возможным развитие данного осложнения почти у 20% прооперированных пациентов. Наибольшему риску подвержены люди с диабетом, увеитом или влажной формой ВМД. Кроме того, частота возникновения макулярного отека возрастает и после экстракции катаракты, которая осложнена разрывом задней капсулы либо потерей стекловидного тела. Лечение проводят при помощи кортикостероидов, НПВС, ингибиторов ангиогенеза. При неэффективности консервативного лечения иногда может быть назначена витреоэктомия.
Отек роговицы
Довольно распространенное осложнение удаления катаракты. Причины – изменение насосной функции эндотелия, произошедшее из-за механического либо химического повреждения в процессе операции, воспалительная реакция либо сопутствующая глазная патология. Как правило, отек проходит за несколько дней, без назначения лечения. В 0,1% случаев может развиться псевдофакичная буллёзная кератопатия, сопровождающаяся формированием в роговице булл (пузырьков). В таких случаях назначают гипертонические растворы либо мази, применяют лечебные контактные линзы, проводят терапию вызвавшей такое состояние патологии. Отсутствие эффекта лечения может стать причиной назначения трансплантации роговицы.
Послеоперационный астигматизм
Весьма распространенное осложнение имплантации ИОЛ, приводящее к ухудшению результата операции. При этом величина индуцированного астигматизма напрямую связана со способом экстракции катаракты, длины разреза, его локализации, наличия швов, возникновения каких-либо осложнений в процессе операции. Исправление небольших степеней астигматизма проводят очковой коррекцией или с помощью контактных линз, при выраженном астигматизме возможно проведение рефракционных операций.
Смещение (дислокация) ИОЛ
Достаточно редкое осложнение, по сравнению с вышеописанными. Ретроспективные исследования выявили, что риски дислокации ИОЛ у прооперированных пациентов спустя 5, 10, 15, 20 и 25 лет после имплантации составляют соответственно 0,1, 0,2, 0,7 и 1,7%. Также установлено, что псевдоэксфолиативный синдром и слабость цинновых связок способны увеличивать вероятность смещения линзы.
Видео специалиста по катаракте об осложнениях операции
Прочие осложнения
Имплантация ИОЛ увеличивает риск возникновения регматогенной отслойки сетчатки. Как правило, этому риску подвергаются пациенты с осложнениями, возникшими в процессе операции, травмировавшие глаз в период после оперативного вмешательства, имеющие миопическую рефракцию, диабетики. В 50% случаев такая отслойка случается в первый же год после операции. Наиболее часто она возникает после операции интракапсулярной экстракции катаракты (в 5,7% случаев), реже всего — после операции экстракапсулярной экстракции катаракты (в 0,41-1,7% случаев) и факоэмульсификации (в 0,25-0,57% случаев). Все пациенты с имплантированными ИОЛ должны продолжать наблюдаться у офтальмолога, чтобы выявление данного осложнения произошло как можно раньше. Принцип лечения этого осложнения тот же, что при отслойках иной этиологии.
Очень редко во время операции катаракты происходит хориоидальное (экспульсивное) кровотечение – острое состояние, которое абсолютно невозможно прогнозировать заранее. При нем развивается кровотечение из пострадавших сосудов хориоидеи, которые лежат под сетчаткой, питая её. Факторами риска развития подобных состояний является артериальная гипертензия, внезапный подъём ВГД, атеросклероз, афакия, глаукома, осевая миопия, либо, наоборот, маленький переднезадний размер глазного яблока, приём антикоагулянтов, воспаление, пожилой возраст.
Нередко оно купируется самостоятельно, практически не отражаясь на зрительных функциях, но иногда последствия его могут привести даже к потере глаза. Основное лечение — комплексная терапия, в том числе применение местных и системных кортикостероидов, препаратов с циклоплегическим, а также мидриатическим действием, антиглаукомных средств. В некоторых случаях показано хирургическое вмешательство.
Эндофтальмит – также достаточно редкое осложнение в катарактальной хирургии, которое способно приводить к значительному снижению зрения, вплоть до полной его потери. Частота его возникновения может составлять 0,13 — 0,7%.
Риск развития эндофтальмита может повышаться при имеющемся у пациента блефарите, конъюнктивите, каналикулите, обструкции носослёзных протоков, энтропионе, при использовании контактных линз, протезе парного глаза, после иммуносупрессивной терапии.
Признаками внутриглазной инфекции могут быть: выраженное покраснение глаза, повышенная светочувствительность, боль, снижение зрения. Профилактика эндофтальмитов — инстилляции перед операцией 5% повидон-йода, введение внутрь камеры либо субконъюнктивально антибактериальных средств, санирование возможных очагов инфекции. Особенно важным является использование одноразового либо тщательная обработка дезинфекционными средствами многоразового хирургического инструментария.
Преимущества лечения катаракты в МГК
Практически все вышеперечисленные осложнения хирургического лечения катаракты слабо прогнозируемы и зачастую связаны с независящими от мастерства хирурга обстоятельствами. Поэтому относиться к возникшему осложнению необходимо, как к неизбежному риску, который присущ любому хирургическому вмешательству. Главное в таких обстоятельствах получить необходимую помощь и адекватное лечение.
Воспользовавшись услугами специалистов Московской Глазной Клиники, Вы можете быть уверены, что получите всю необходимую помощь в полном объеме, вне зависимости от места проведения операции, вызвавшей осложнение. К услугам наших пациентов новейшее диагностическое и хирургическое оборудование, лучшие врачи-офтальмологи и офтальмохирурги Москвы, внимательный медперсонал. Специалистами клиники накоплен достаточный опыт эффективного лечения осложнений хирургии катаракты. При клинике имеется комфортабельный круглосуточный стационар. Мы работаем для вас всю неделю без выходных, с 9.00 до 21.00 по московскому времени.
Не затягивайте с лечением катаракты – приходите к нам!
Записаться на прием и задать уточняющие вопросы нашим специалистам Вы можете по телефонам в Москве 8 (800) 777-38-81 и 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись формой онлайн-записи.

