УЗИ беременности до 11 недель • РМДЦ
Стоимость:
УЗИ ранних сроков беремености (до 11 недель) 1.900 руб.В корзину
Что поможет определить УЗИ на ранних сроках беременности?
- Наличие беременности — визуализацию плодного яйца в полости матки можно заметить на 3 — 5 неделе, или после последних месячных, когда яйцо размером 2-3 мм.
- Точный срок — на этом этапе выявляется размер эмбриона методом измерения плодного мешка, который соответствует дням после задержки менструации.
- Локализация плодного яйца — помогает определить внутриматочную или внематочную беременность, которая определяется на протяжении 7-10 дней после задержки менструации.
- Количество эмбрионов — многоплодная беременность обнаруживается на 5-6 неделе, когда наблюдается два или больше плодных мешков, тогда как при одноплодной беременности плодный мешок только один.

- Подтверждается жизнеспособность эмбриона.
- Функциональность сердца эмбриона определяется на 3-4 неделе и отображается на экране монитора. В этот момент мама может ощутить первое биение сердечка, это также позволяет врачу убедиться, что эмбрион живой.
УЗИ на ранних срока беременности — это надежный метод обследования будущей мамочки и малыша, помогающий предотвратить следующие патологии:
- Угроза выкидыша — в матке очень часто образуются кровянистые сгустки, или происходит отслойка плаценты. Это может спровоцировать выкидыш на маленьком сроке. Ультразвуковое исследование поможет обнаружить нарушение и при правильном лечении сохранить беременность.
- Патологии развития – диагностируются в конце первого триместра. УЗИ способно выявить у плода такие патологии как: порок сердца, синдром Дауна, недоразвитость, а также некоторые наследственные заболевания и другие, которые способны обеспечить ребенка инвалидностью на всю жизнь.

- В конце первого триместра врач может выявить гестоз беременных, который также очень опасен для беременной.
- Замершая беременность случается без особых проявлений и характеризуется выкидышем, который не состоялся. В таких случаях проводится оперативное вмешательство.
- Хромосомные аномалии, гипертонус матки, отслойку хориона и другие.
При проведении УЗИ на первых неделях беременности особой подготовки
5-8 недели беременности
Пятая неделя для малыша
Пятая неделя развития эмбриона знаменательна обособлением тела будущего ребенка и внезародышевых вспомогательных структур – желточного мешка, амниотического пузыря, хориона.
На пятой неделе размер эмбриона составляет 1,2-1,5 мм. Возможно увидеть передний полюс – место будущей головы, а также задний полюс – место будущих ножек. Формирование тела происходит по закону симметрии – вдоль закладывается хорда, являющаяся осью симметрии. Именно вокруг нее происходит закладка будущих симметричных внутренних органов. В будущем некоторые из них сформируются путем слияния зачатков (печень, сердце), а некоторые так и останутся двойными (легкие, почки и пр.).
Зародыш в данный период находится в изогнутом состоянии и напоминает внешне букву С. К концу пятой недели начинает пульсировать сердце, которое уже сформируется. Из среднего зародышевого листка (мезодермы) начинается формирование поджелудочной железы, печени, легких, щитовидной железы, трахеи и гортани.
На пятой наделе также начинается образование центральной нервной системы. Клеточки, которые до этого были расположены плоско, начинают сворачиваться трубочкой, т. е. происходит формирование нервной трубки. Жизнеспособность зародыша в значительной степени зависит от полного закрытия трубки, поэтому пятая неделя имеет огромное значение. Поспособствовать качественному закрытию трубки способна фолиевая кислота. Поэтому специалистами при планировании беременности рекомендуется прием препаратов, содержащих данное вещество. Также фолиевая кислота необходима на протяжении всего первого триместра, но особенно ее роль важна в течение 5-7 недель. Вдоль трубки находятся выпуклости, из которых будет происходить образование отделов головного мозга.
Клеточки, которые до этого были расположены плоско, начинают сворачиваться трубочкой, т. е. происходит формирование нервной трубки. Жизнеспособность зародыша в значительной степени зависит от полного закрытия трубки, поэтому пятая неделя имеет огромное значение. Поспособствовать качественному закрытию трубки способна фолиевая кислота. Поэтому специалистами при планировании беременности рекомендуется прием препаратов, содержащих данное вещество. Также фолиевая кислота необходима на протяжении всего первого триместра, но особенно ее роль важна в течение 5-7 недель. Вдоль трубки находятся выпуклости, из которых будет происходить образование отделов головного мозга.
Отростки, расположенные вдоль нервной трубки, называются сомитами и представляют собой будущие мышцы.
Также пятая неделя характеризуется началом формирования у эмбриона половых клеток – это еще один важный момент в его жизни. У будущих людей на этапе раннего развития уже закладываются зачатки яйцеклеток и сперматозоидов.
Будущая мама на пятой неделе
Срок пять недель является достаточно ранним, поэтому если в женском организме и происходят изменения, они незначительны. На данном сроке задержка цикла составляет одну неделю, на что не каждая женщина обращает внимание. Если же ей известно о ее положении, может появиться задумчивость, умиротворенность либо, наоборот, высокая активность.
С пятой недели вероятно появление непереносимости запахов и тошноты. Большинство женщин подвержено раннему токсикозу, который проявляется в виде рвоты, происходящей, как правило, в утреннее время. Токсикоз может быть и легким, и в тяжелой форме. Второй сопровождается непрекращающейся рвотой. Женщины, столкнувшиеся с тяжелой формой токсикоза, подлежат госпитализации.
Ощущение тяжести в груди либо незначительной боли при надавливании также относится к признакам ранней беременности.
Шестая неделя для малыша
В течение шестой недели эмбрион вырастает приблизительно от 3 мм до 6-7 мм. В это время форма зародыша является цилиндрической и напоминает в определенной степени зародыш рыбы. Возникают вдоль тела зачатки ручек и ножек, которые на шестой неделе имеют форму отростков. Ручки формируются быстрее нижних конечностей, к завершению шестой недели происходит образование зачатков кистей рук. Ноги в данный момент еще не сформированы и остаются в стадии зачатков. В это время должно произойти полное смыкание трубки, а из мозговых пузырей формируются зачатки полушарий.
Возникают вдоль тела зачатки ручек и ножек, которые на шестой неделе имеют форму отростков. Ручки формируются быстрее нижних конечностей, к завершению шестой недели происходит образование зачатков кистей рук. Ноги в данный момент еще не сформированы и остаются в стадии зачатков. В это время должно произойти полное смыкание трубки, а из мозговых пузырей формируются зачатки полушарий.
Сердце на данном этапе характеризуется интенсивным развитием и активной пульсацией. Внутри данного органа происходит деление на камеры и отделения, возникают желудочки и предсердия. Если использовать высокочувствительную ультразвуковую аппаратуру, биение сердца зародыша уже можно уловить. 100-160 ударов в минуту на данном этапе совершает сердце.
Также на шестой неделе происходит формирование пищеварительной трубки, которое завершается образованием толстого и тонкого кишечника, желудка.
Происходит продолжение развития половых желез, формируются мочеточники. Немаловажным процессом на данном этапе является формирование ворсин хориона, т. е. закладка будущей плаценты. Шестая неделя знаменуется активной стадией роста сосудов и «тренировкой» плаценты. Конечно, как обособленный орган плацента еще не сформировалась и функций своих не выполняет, но первые пробные шаги совершаются уже сейчас – происходит обмен крови между мамой и эмбрионом, такой обмен является предшественником будущего кровообращения.
е. закладка будущей плаценты. Шестая неделя знаменуется активной стадией роста сосудов и «тренировкой» плаценты. Конечно, как обособленный орган плацента еще не сформировалась и функций своих не выполняет, но первые пробные шаги совершаются уже сейчас – происходит обмен крови между мамой и эмбрионом, такой обмен является предшественником будущего кровообращения.
Шестая неделя для будущей мамы
При задержке цикла на две недели, что соответствует шестой акушерской неделе, у женщины могут усилиться проявления токсикоза. Зачастую тошнота начинает приводить к рвоте. Если это случается более двух-трех раз в день, необходимо обратиться к специалисту. В груди изменяется проницаемость сосудов, обусловленная изменениями гормонального фона. Поэтому к чувству наполненности желез может присоединиться периодическое ощущение покалывания.
Женщину на шестой неделе нередко сопровождают раздражительность, сонливость, быстрая утомляемость и слабость. Все перечисленные симптомы являются следствием влияния гормонального фона, который старается создать наилучшие условия для развития ребенка.
У женщин могут формироваться новые вкусовые пристрастия. Несомненно, комфорт будущей маме обеспечивать необходимо, но и о здравом смысле при выборе рациона забывать не следует. Если даже и влечет к вредным продуктам, их употреблять не стоит, конечно, противопоказаны курение и алкоголь. Нежелательно употреблять копчености и любые продукты, содержащие химические элементы. Чем правильнее будет рацион, тем больше пользы он сможет принести будущему малышу.
Отдельное внимание следует уделять водному балансу. Обезвоживание организма способно лишь усугубить токсикоз, поэтому важно следить за количеством потребляемой жидкости. Иногда фрукты, вода и соки даже становятся единственной возможной пищей для женщины.
Седьмая неделя для малыша
В этом возрасте эмбрион достигает в длину 8-11 мм, его масса на седьмой неделе меньше грамма. Голова по размеру равна половине туловища, форма же тельца является дугообразной. Можно увидеть в нижней части тазового конца продолжение копчика, которое внешне напоминает хвостик.
Голова по размеру равна половине туловища, форма же тельца является дугообразной. Можно увидеть в нижней части тазового конца продолжение копчика, которое внешне напоминает хвостик.
На седьмой неделе формирование зародыша происходит достаточно интенсивно. На кистях рук уже можно увидеть межпальчиковые промежутки, но самого разделения на отдельные пальчики пока нет. У эмбриона начинает развиваться личико, на котором появляется носовая ямка. В этом месте немного позже образуется носик. Также на седьмой неделе происходит начальное развитие ушных раковин. Они начинают образовываться из двух возвышений на голове, происходит формирование обеих челюстей.
Седьмая неделя характеризуется таким важным событием, как образование системы кровообращения женского организма и плода, а также пуповины. Возникает маточно-плацентарный кровоток. Отныне тканевое дыхание и питание плода происходят посредством материнской крови. Будущий ребенок попадает под защиту организма мамы. Будущая плацента (хорион) не только питает эмбрион, но и выполняет функцию защитного фильтра, не допуская вредные микроорганизмы и токсины, которые могут существенно навредить зародышу.
Седьмая неделя для будущей мамы
С седьмой недели у женщины начинается рост матки, это может определить специалист при гинекологическом осмотре. На данном этапе у многих будущих мам отмечается увеличение живота, что является одним из главных признаков наступившей беременности. Рост матки и размеры эмбриона не могут стать причиной увеличения живота. Это происходит вследствие действия прогестерона, который приводит к вялости петель кишечника, а также снижению тонуса передней брюшной стенки. Происходит вздутие, которое и является причиной видимых изменений живота.
Учащение мочеиспускания является следствием того, что общий объем крови в женском организме увеличивается. Такое изменение будет сопровождать будущую маму на протяжении всей беременности и особенно проявится в последнем триместре. Если при мочеиспускании возникают болевые ощущения, то появляется повод для визита к врачу, поскольку это не считается нормой. Возможны изменения в работе кишечника, запоры и поносы могут возникнуть с одинаковой вероятностью.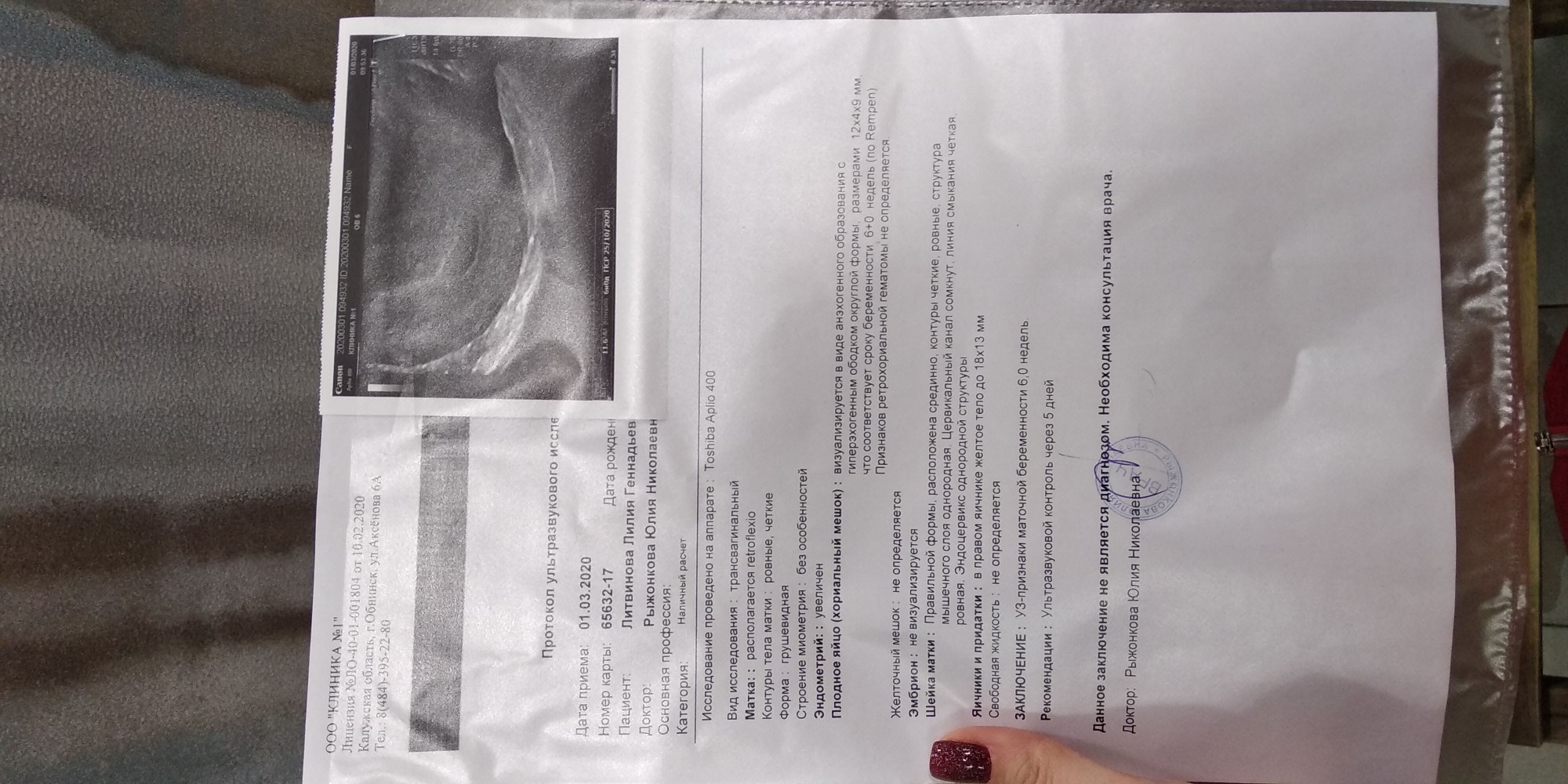 Причинами могут послужить смена привычного рациона или гормональный фон. Поскольку регулярный ежедневный стул обеспечивает своевременное выведение шлаков из организма будущей мамы, за ним необходимо тщательно следить. Если возникают проблемы с дефекацией, следует проконсультироваться у специалиста.
Причинами могут послужить смена привычного рациона или гормональный фон. Поскольку регулярный ежедневный стул обеспечивает своевременное выведение шлаков из организма будущей мамы, за ним необходимо тщательно следить. Если возникают проблемы с дефекацией, следует проконсультироваться у специалиста.
Восьмая неделя для малыша
Эмбрион к началу восьмой недели имеет длину 15-20 мм, а к ее завершению – 40 мм. Масса зародыша составляет пять грамм. После восьмой недели происходит завершение эмбрионального периода и начинается плодный. После восьми недель специалистами термин эмбрион больше не употребляется, будущий ребенок называется плод до момента его появления на свет. Основными особенностями восьмой недели являются интенсивное развитие и видоизменение зародыша. Происходит выпрямление тела, и оно все больше разделяется на сегменты – конечности, голову и туловище.
На данном этапе активно развивается нервная система. Также на восьмой неделе происходит разделение мозга на отделы, четче очерчиваются полушария, формируются извилины.
Лицо будущего ребенка становится более рельефным, формируются уши, ноздри, глаза. К завершению восьмой недели происходит полное соединение верхней губы, и лицо выглядит достаточно отчетливо сформированным.
Процесс окостенения черепа, ручек и ножек относится к особенностям данного периода. Кости отвердевают. Происходит формирование пальцев рук, а большой становится обособленным и противопоставленным ладони. Формируются крупные суставы (локтевые и коленные).
Также активно формируются структуры головного мозга, которые отвечают за тонус мышц, и непосредственно мышечная система. Это дает возможность эмбриону совершать разнообразные движения. Развитие пищеварительного тракта практически завершается к концу данной недели. Происходит снабжение кишечника и желудка нервными окончаниями, которые в будущем смогут обеспечивать двигательные функции ЖКТ, формируются полости почек, сердца, мочевого пузыря и мочеточников.
У будущей плаценты развивается сосудистая система. В стенку матки глубоко внедряются ворсинки хориона. Маточно-плацентарное кровообращение становится полноценным. Комплексное снабжение растущего плода обеспечивают сосуды пуповины, через которые он получает кровь, обогащенную кислородом и разнообразными питательными веществами. Также через данные сосуды происходит вывод продуктов обмена веществ и углекислого газа.
Маточно-плацентарное кровообращение становится полноценным. Комплексное снабжение растущего плода обеспечивают сосуды пуповины, через которые он получает кровь, обогащенную кислородом и разнообразными питательными веществами. Также через данные сосуды происходит вывод продуктов обмена веществ и углекислого газа.
Восьмая неделя для будущей мамы
Для организма женщины восьмая неделя не приносит значительных изменений. Все проявления токсикоза не меняют своего характера, но переносятся уже намного легче. Это обусловлено тем, что к данному сроку беременные женщины привыкают к своему состоянию и находят факторы, которые облегчают его и создают комфорт. Это могут быть определенные продукты, полноценный сон, тот или иной режим питания, прогулки и пр.
В данном материале срок беременности указан акушерский, т. е. рассчитывается с первого дня предшествующей беременности менструации.
что входит в каждый из трёх обязательных в период беременности скринингов и почему их необходимо проводить в строго определенные сроки?
Скрининг при беременности – это комплекс исследований, позволяющий родителям и врачам получить максимально полную информацию о здоровье еще нерожденного малыша. В нашей стране согласно приказу Минздрава РФ № 572н обязательным в период беременности является плановое трехразовое обследование. Отметим, что слово «скрининг» означает отбор, это значит, пройти его должны все женщины, и в определенный срок беременности. Подробности объясняет заведующая отделением лучевой и функциональной диагностики Олеся Стрельникова.
В нашей стране согласно приказу Минздрава РФ № 572н обязательным в период беременности является плановое трехразовое обследование. Отметим, что слово «скрининг» означает отбор, это значит, пройти его должны все женщины, и в определенный срок беременности. Подробности объясняет заведующая отделением лучевой и функциональной диагностики Олеся Стрельникова.
1-й скрининг. В зоне внимания – оценка анатомических структур и риск развития хромосомных заболеваний
Исследование, включающее в себя два медицинских теста (УЗИ и анализ крови), проводится в период с 10 до 13,6 недель беременности. В это время копчико-теменной размер (КТР) малыша составляет 45-84 мм. Если его размер меньше, многие подлежащие исследованию показатели не поддадутся определению, если больше, станут не информативны.
В ходе первого УЗИ-исследования врач оценивает развитие анатомических структур плода. Анатомия малышей, у которых, вероятно, есть хромосомное заболевание, часто (но не всегда) отличается от анатомии здоровых плодов. Потенциальные отклонения от нормального развития мы определяем по специальным ультразвуковым маркерам и выделяем этих малышей в группу высокого риска по хромосомным заболеваниям.
Потенциальные отклонения от нормального развития мы определяем по специальным ультразвуковым маркерам и выделяем этих малышей в группу высокого риска по хромосомным заболеваниям.
Первый скрининг не ограничивается только УЗИ-исследованием. Мы забираем у женщины венозную кровь на исследование двух специфических гормонов: PAPP-A (плазменный протеин А) и ХГЧ (хорионический гонадотропин человека), вырабатываемые хориальной тканью плодного яйца с ранних сроков беременности. Уровни этих гормонов в сыворотке крови у мам здоровых малышей и у мам, вынашивающих малышей с вероятными отклонениями, также отличаются. Так, низкий уровень PAPP-A может быть признаком таких хромосомных заболеваний, как синдром Дауна или синдром Эдвардса. Отметим, что на уровень гормонов в крови беременной женщины влияет ряд факторов: раса, ее вес, рост, наличие хронических заболеваний, курение; наступила беременность естественным путем или методом ЭКО.
В центре «ДАР» расчет индивидуальных рисков хромосомной патологии плода в первом триместре проводится в программе «Astraia», которая была разработана Фондом медицины плода (The Fetal Medicine Foundation) в Лондоне группой всемирно известных специалистов в области гинекологии и пренатальной диагностики. На сегодняшний день данная система используется во всем мире и в первом триместре беременности признана самой информативной: ее точность составляет 95%. В программе Astraia работают доктора-эксперты, каждый год подтверждающие свою компетентность.
На сегодняшний день данная система используется во всем мире и в первом триместре беременности признана самой информативной: ее точность составляет 95%. В программе Astraia работают доктора-эксперты, каждый год подтверждающие свою компетентность.
На каждую пациентку в программе заводится индивидуальная карточка, в которую вносятся параметры УЗИ и уровни сывороточных маркёров, учитываются обозначенные выше показатели (рост, вес и пр.). На основании внесенных данных «Astraia» автоматически рассчитывает риск хромосомных заболеваний. Если он высок, женщина проходит дополнительное медико-генетическое консультирование.
Таким образом, во время первого скрининга (который признан наиболее важным) оценивается развитие анатомических структур плода и вероятный риск хромосомных заболеваний, связанных с изменением числа или структуры хромосом. Обследование на наличие наследственных заболеваний, связанных с поломкой генов в хромосомах, проводят после рождения малыша, во время неонатального скрининга, так называемого «пяточного теста». В Алтайском крае неонатальный скрининг проводится на 5 наследственных заболеваний, которые невозможно диагностировать во время беременности: врожденные гипотиреоз и адреногенитальный синдром, муковисцидоз, фенилкетонурию и галактоземию.
В Алтайском крае неонатальный скрининг проводится на 5 наследственных заболеваний, которые невозможно диагностировать во время беременности: врожденные гипотиреоз и адреногенитальный синдром, муковисцидоз, фенилкетонурию и галактоземию.
В 2019 году первый скрининг в центре «ДАР» прошли 19132 женщины. Из них в группу высокого риска по хромосомным заболеваниям были отобраны 580 беременных женщин. Им было предложено пройти более детальное обследование для подтверждения диагноза – инвазивный пренатальный тест. Суть метода в заборе материала плода (ворсины плаценты или пуповинной крови) и подсчете количества хромосом. Диагнозы подтвердились у 68. В таких случаях перинатальный консилиум врачей предлагает женщине прервать беременность, поскольку дети, рожденные с хромосомными заболеваниями, помимо анатомических дефектов и нарушения жизненно важных функций имеют снижение интеллекта и не могут полноценно адаптироваться в обществе. Но выбор – вынашивать беременность или прервать – всегда остается за женщиной и ее семьей.
2-й скрининг. В зоне внимания – развитие анатомических структур и внутренних органов
Исследование проводится в период с 18 по 21,6 недель беременности. Такие сроки также имеют обоснование. Дело в том, что к 22 неделям беременности плод достигает массы 500 г, и по законодательству РФ дети, достигшие такой массы, становятся гражданами РФ и получают права, которыми обладают уже рожденные дети. И если малыши появятся на свет на сроке 22 недели и более, им необходимо оказывать реанимационные мероприятия и выхаживать новорожденных. Именно по этой причине вопрос о вынашивании беременности (если выявлены грубые нарушения развития плода) нужно решить до срока 22 недель, если других вариантов изменить ситуацию не существует.
В задачи ультразвукового исследования второго скрининга входит изучение не только фотометрических параметров, но и анатомических характеристик жизненно важных органов. Малыш уже достаточно подрос для того, чтобы более чётко оценить развитие его анатомических структур. Так, например, сердце стало больше: если в первом триместре его поперечник составляет всего 6-8 мм, то во втором триместре уже 18-22. При таких размерах легче детально оценить анатомию сердца, выявить грубые врожденные пороки развития. То же касается и других органов и систем.
Так, например, сердце стало больше: если в первом триместре его поперечник составляет всего 6-8 мм, то во втором триместре уже 18-22. При таких размерах легче детально оценить анатомию сердца, выявить грубые врожденные пороки развития. То же касается и других органов и систем.
Согласно приказу № 572-н второй скрининг – это только УЗИ-обследование. Однако в Алтайском крае, в частности в центре «ДАР», врачи во время второго скрининга проводят фетальную эхокардиографию – углубленное исследование сердца. В России это необязательное исследование, но поскольку врожденные пороки сердца среди аномалий развития стоят на первом месте, в центре решено, что его должны исследовать сразу два врача.
Так, в 2019 году второй скрининг в центре «ДАР» прошли 17 тысяч женщин. Было выявлено 599 врожденных пороков развития, из них пороков сердца – 162 (27% от общего числа выявленных врожденных пороков развития). Среди них были как множественные, очень тяжелые, так и поддающиеся коррекции после рождения.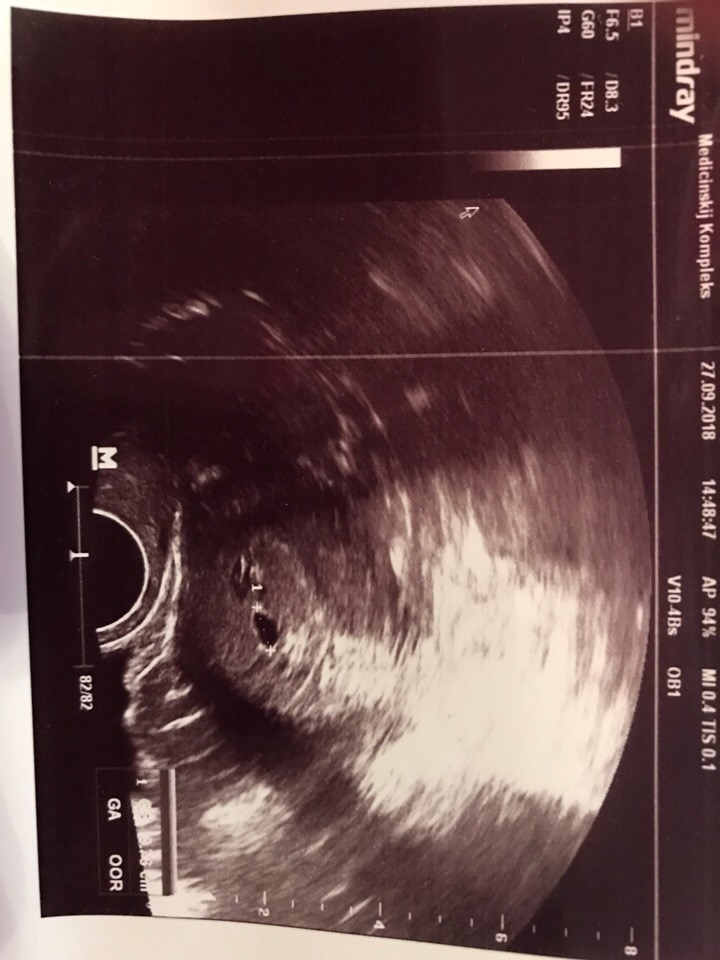
Биохимическое исследование сыворотки крови второго триместра назначает врач-генетик при неудовлетворительных показателях первого скрининга или его отсутствии, однако этот тест (называемый «Priska») несет меньшую диагностическую ценность (не более 75%) в отличие от теста первого триместра по программе «Astraia». Но каждая женщина может провести полный скрининг по желанию, включая и инвазивную пренатальную диагностику.
3-й скрининг. В зоне внимания – исключение поздно манифестирующих врожденных пороков развития плода
Третий скрининг проводится в период с 30 по 33,6 недель беременности.
Есть ряд врожденных пороков развития, которые принято называть поздно манифестирующими. Это те заболевания плода, которые проявляются только после 28 недели беременности, и соответственно, могут визуализироваться на УЗИ только в 3 триместре. Это могут быть, например, пороки развития опорно-двигательной и мочевыделительной систем (тот же гидронефроз или скелетные аномалии проявляются себя только в 3 триместре). Некоторые поздно манифестирующие пороки развития обусловлены заболеваниями, которые мама перенесла во время беременности. Так, клапанные пороки сердца могут развиться после перенесенного будущей мамой ОРВИ, но уже после успешно пройденных первого и второго скринингов.
Некоторые поздно манифестирующие пороки развития обусловлены заболеваниями, которые мама перенесла во время беременности. Так, клапанные пороки сердца могут развиться после перенесенного будущей мамой ОРВИ, но уже после успешно пройденных первого и второго скринингов.
Также во время всех УЗИ-скринингов мы оцениваем расположение и степень зрелости плаценты, измеряем амниотический индекс (исследование количества околоплодных вод). Еще одна составляющая скринингов – допплеровское исследование сосудов. Допплерография включена в рутинное скрининговое исследование, поскольку хорошо отображает состояние маточно-плацентарного и плодово-плацентарного кровотоков и позволяет выявить различные степени нарушения кровообращения. Допплерография помогает врачу убедиться, что ребенок нормально развивается и получает для этого достаточно питательных веществ и кислорода. С помощью допплерографии можно заподозрить наличие гипоксии у плода, откорректировать тактику ведения беременной, а в ряде случаев и выбрать оптимальный метод родоразрешения.
Кроме этого, последний скрининг позволяет выявить задержку роста плода и помогает врачу акушеру-гинекологу вовремя принять все необходимые меры для успешного завершения беременности.
В центре «ДАР» третий скрининг проходят только беременные женщины, которые находятся в группе высокого риска по развитию врожденных пороков развития плода или по развитию тяжелых акушерских осложнений.
В заключении отметим, что только успешное сотрудничество с врачом приведёт вас к долгожданному, благополучному завершению беременности.
Статьи :: Плодное яйцо
При проведении самого первого УЗИ, которое делают при задержке менструации и для того, чтобы точно диагностировать маточную беременность, можно увидеть плодное яйцо. Именно в это время, увидев на мониторе это крохотное образование, врач уже сообщает Вам, что Вы скоро станете мамой. На фото Вы сможете рассмотреть плодное яйцо — небольшое овальное образование. На раннем сроке эмбрион, который будет развиваться в плодном яйце, еще не визуализируется, но скоро он подрастет и будет хорошо виден. Пустое плодное яйцо — это яйцо без эмбриона, когда беременность не развивается. Эмбрион обычно виден уже с пяти недель беременности, но иногда бывают ситуации, когда и на этом сроке врач УЗИ не видит эмбриона, в этом случае назначается повтор УЗИ. Очень часто повторное УЗИ показывает и эмбрион, и сердцебиение. Если после шести-семи недель эмбрион не виден, то, к сожалению, высока вероятность того, что беременность не развивается.Диаметр плодного яйца
На УЗИ оценивается средний внутренний диаметр плодного яйца – СВД. В нашей таблице указан СВД в мм, характерный срок беременности для этого размера СВД (50 процентиль), а также возможные нормальные колебания (сроки беременности, для которых может быть возможным такой показатель СВД, 5 и 95 процентиль). Диаметр плодного яйца считается вариабельной величиной, именно поэтому существует погрешность в определении срока беременности только по этому фетометрическому показателю. Погрешность в среднем составляет 1, 5 недели. Только по величине плодного яйца обычно не определяют срок беременности, дополнительно всегда смотрят КТР из-за меньшей вариабельности этого размера. Следует учесть, что после 16 недели КТР обычно не измеряют, а при определении срока беременности ориентируются другие показатели.| СВД мм | Срок беременности, характерный для этой величины, недели и дни
| Возможные колебания, недели и дни
|
| 6 | 5 нед и 3 дня | 3 нед 6 дней – 6 нед 6 дней |
| 7 | 5 нед и 3 дня | 4 нед – 7 нед |
| 8 | 5 нед и 4 дня | 4 нед 1 день – 7 нед 1 день |
| 9 | 5 нед и 5 дней | 4 нед 2 дня – 7 нед 1 день |
| 10 | 5 нед и 6 дней | 4 нед 3 дня – 7 нед 2 дня |
| 11 | 6 нед | 4 нед 3 дня – 7 нед 3 дня |
| 12 | 6 нед и 1 день | 4 нед 4 дня – 7 нед 4 дня |
| 13 | 6 нед и 2 дня | 4 нед 5 дней – 7 нед 5 дней |
| 14 | 6 нед и 3 дня | 4 нед 6 дней – 7 нед 6 дней |
| 15 | 6 нед и 4 дня | 5 нед – 8 нед |
| 16 | 6 нед и 5 дней | 5 нед 1 день – 8 нед 1 день |
| 17 | 6 нед и 5 дней | 5 нед 2 дня – 8 нед 2 дня |
| 18 | 6 нед и 6 дней | 5 нед 3 дня – 8 нед 3 дня |
| 19 | 7 нед | 5 нед 4 дня – 8 нед 4 дня |
| 20 | 7 нед и 1 день | 5 нед 5 дней – 8 нед 5 дней |
| 21 | 7 нед 2 дня | 5 нед 5 дней – 8 нед 5 дней |
| 22 | 7 нед и 3 дня | 5 нед 6 дней – 8 нед 6 дней |
| 23 | 7 нед и 4 дня
| 6 нед – 9 нед |
| 24 | 7 нед 5 дней | 6 нед 1 день – 9 нед 1 день |
| 25 | 7 нед и 5 дней | 6 нед 2 дня – 9 нед 2 дня |
| 26 | 7 нед и 6 дней | 6 нед 3 дня – 9 нед 3 дня |
| 27 | 8 нед | 6 нед 4 дня – 9 нед 4 дня |
| 28 | 8 нед и 1 день | 6 нед 5 дней – 9 нед 5 дней |
| 29 | 8 нед и 2 дня | 6 нед 5 дней – 9 нед 5 дней |
| 30 | 8 нед и 3 дня | 6 нед 6 дней – 9 нед 6 дней |
| 31 | 8 нед и 3 дня | 7 нед – 10 нед |
| 32 | 8 нед и 4 дня | 7 нед 1 ден – 10 нед 1 день |
| 33 | 8 нед и 5 дней | 7 нед 2 дня – 10 нед 1 день |
| 34 | 8 нед и 6 дней | 7 нед 3 дня – 10 нед 2 дня |
| 35 | 9 нед
| 7 нед 3 дня – 10 нед 3 дня |
| 36 | 9 нед и 1 день | 7 нед 4 дня – 10 нед 4 дня |
| 37 | 9 нед и 1 день | 7 нед 5 дней – 10 нед 5 дней |
| 38 | 9 нед и 2 дня | 7 нед 5 дней – 10 нед 5 дней |
| 39 | 9 нед и 3 дня | 7 нед 6 дней – 10 нед 6 дней |
| 40 | 9 нед и 4 дня | 8 нед – 11 нед |
| 41 | 9 нед и 4 дня | 8 нед 1 день – 11 нед 1 день |
| 42 | 9 нед и 5 дней | 8 нед 2 дня – 11 нед 2 дня |
| 43 | 9 нед и 6 дней
| 8 нед 3 дня – 11 нед 3 дня |
| 44 | 10 нед
| 8 нед 3 дня – 11 нед 3 дня |
| 45 | 10 нед и 1 день | 8 нед 4 дня – 11 нед 4 дня |
| 46 | 10 нед и 1 день | 8 нед 5 дней – 11 нед 5 дней |
| 47 | 10 нед и 2 дня | 8 нед 5 дней – 11 нед 5 дней |
| 48 | 10 нед и 3 дня | 8 нед 6 дней – 11 нед 6 дней |
| 49 | 10 нед и 3 дня | 9 нед – 12 нед |
| 50 | 10 нед и 4 дня
| 9 нед 1 день – 12 нед 1 день |
Плодное яйцо на УЗИ
5 недель беременности
6 недель беременности
8 недель беременности
|
|
Cегодня я узнала, что беременна…Пишу, а самой не верится! Удивительно, как много я не знала о беременности! Оказывается, на 1-ой и 2-ой неделе календаря беременности женщина еще фактически не беременна. На этом этапе центральная нервная система активно перестраивает гормональный фон для того, чтобы постепенно подготовить одну из трехсот тысяч яйцеклеток к оплодотворению. Для «обычной» беременности в течение первых двух недель начинается новый цикл, происходит овуляция и оплодотворение яйцеклетки. Этот период включают в привычное нам понятие «9 месяцев беременности», поскольку именно тогда формируется прообраз будущего ребенка. |
|
3 неделя |
Это оптимальный период для зачатия. Cперматозоид рассасывается в яйцеклетке, и его ядро воссоединяется с хромосомой яйцеклетки. Через несколько дней после оплодотворения к верхней части внутренней полости матки, со стороны яичника, прикрепляется бластоциста. Она представляет из себя полый, заполненный жидкостью зародышевый пузырек, скопище клеток. Мой врач сказал, что после искусственного оплодотворения мой малыш развивается так же, как при обычном зачатиии. В моем организме происходят те же процессы…сейчас я чувствую себя обычной женщиной, и я безумно счастлива! |
|
4 неделя |
У меня появились необъяснимая раздражительность, повышенная утомляемость, молочные железы опухли. Врач сказал: «Значит, желтое тело в вашем яичнике работает, не покладая рук!». Кстати, именно на четвертой неделе в организме женщины появляется новый гормон- хорионический гонадотропин, или ХГЧ. В этот период плодное яйцо начинает превращаться в эмбрион. Он напоминает плоский диск, состоящий из слоев. В это время активно развиваются внезародышевые органы, обеспечивающие питание, дыхание, биохимическую поддержку и всестороннюю защиту малыша. |
|
5 неделя |
Теперь мой малыш уже больше напоминает симпатичный цилиндрик длиной 1,5 — 2,5 мм. Начинается закладка его сердца (вместе с закладкой верхних дыхательных путей — гортани и трахеи). Постепенно начинают формироваться и кровеносные сосуды. Появляются зачатки печени и поджелудочной железы. Зародыш изогнут в форме буквы «С». В моем организме продолжается гормональная перестройка, которая влечет ранний токсикоз. |
|
6 неделя |
На этом этапе нервная трубка зародыша уже затянулась тканью. На ее конце начинает формироваться головной мозг, сердечко начинает биться, появляются зачатки ручек и ножек. Длина от темени до крестца составляет 2-4 мм. Объем околоплодной жидкости — 2-3 мл. К тем изменениям самочувствия, которые появились на прошлой неделе, добавились новые: головные боли, учащенное мочеиспускание, сонливость, снижение аппетита, тошнота и даже рвота. |
|
7 неделя |
Уже на седьмой неделе интенсивно развивается головной мозг, начинает формироваться пищеварительный тракт, присутствует прямая кишка. Удивительно, появляются зачатки лица, глаз (радужная оболочка), ротика, носика. Можно даже различить крошечные ноздри. Сейчас мой малыш вырос приблизительно до 8 мм — он, как горошина. Длина от темени до крестца составляет примерно 5-13 мм. Вес — около 0,8 г. Ареолы моих молочных желез потемнели…Это обычное явление в моем положении. |
|
8 неделя |
Сейчас, на восьмой неделе, мой малыш уже делает первые спонтанные движения. У него начинают вырисовываться ушные раковины, нос и верхняя губа. Хорошо видны ручки и пальчики. Происходит завершение формирования сердца — совершенствуются перегородки между его отделами. УЗИ, проведенное в конце восьмой недели, позволило бы различить головной и тазовый концы зародыша. Длина от темени до крестца составляет примерно 14-20 мм. Вес — около 3 г. На восьмой неделе моя матка начинает увеличиваться, но это еще незаметно. |
|
9 неделя |
Пошла девятая неделя: «спинка» у эмбриона начнет выпрямляться, а хвостик – «отсыхать». Идет интенсивное развитие головного мозга. На этой неделе начинается формирования мозжечка (части мозга, обеспечивающей координацию движений). Длина от темени до крестца составляет примерно 22-30 мм. Вес — около 4 г. У меня сохраняется повышенная утомляемость, тошнота, иногда бывают головокружения. |
|
10 неделя |
Наступила заключительная неделя стадии эмбриона- десятая! Уже заложены генеральные параметры тела. И к концу недели его можно будет официально называть плодом. Мой малыш уже способен непроизвольно двигаться. Длина от темени до крестца составляет примерно 31-42 мм. Он имеет размер некрупной сливы. Вес — около 5 г. У меня наблюдается повышенная возбудимость и перепады в настроении. Это следствие влияния высокого содержания гормонов в организме. |
|
11 неделя |
Растем! Именно с одиннадцатой по двадцатую неделю беременности мой малыш будет стремительно развиваться. Внутри маленького организма развиваются внутренние органы, выявляются гениталии, завершается формирование грудины, продолжают развиваться пальцы кистей и стоп. На этом этапе печень составляет одну десятую веса ребенка. Начинают работать почки, производя мочу. Длина от темени до крестца составляет примерно 44-60 мм. Малыш размером с абрикос. Вес — около 8 г. Врач объяснил мне, что в этот период мой организм сжигает калории быстрее, чем до беременности. Объем циркулирующей крови тоже увеличивается. Поэтому я чувствую внутренний жар, пью много жидкости и обильно потею… |
|
12 неделя |
На двенадцатой неделе все системы организма моего малыша уже сформировались, им остается расти и развиваться. Длина от темени до крестца составляет примерно 61 мм. Сейчас он размером с крупное куриное яйцо. Вес — около 9-13 г. Моя матка увеличилась в ширину примерно на 10 см. Ей становится тесно в тазобедренной области, и она поднимается в брюшную полость. Самочувствие потихонечку улучшается: тошнота начинает проходить, живот растет, но еще не слишком велик — обычная одежда еще в пору. |
|
13 неделя |
Самое главное событие этой недели развития моего малыша — начало его быстрого роста, который закончится к 22-ой неделе развития плода. К этому периоду у плода сформировались все двадцать молочных зубов. Начинает закладываться ткань, из которой будут формироваться косточки ребенка, намечается пара ребрышек, носик и подбородок вырисовываются более отчетливо. Длина от темени до крестца — 65-78 мм. Малыш размером с персик. Вес — примерно 14-20 г. Матка сильно увеличилась, заполнила собой тазобедренную область и начала расти вверх. Я уже нащупываю ее в нижней части живота.Мой вес увеличился, и я начала присматривать одежду свободного покроя. |
|
14 неделя |
На четырнадцатой неделе продолжает оформляться личико моего малыша: прорисовываются переносица, щечки и уши. Глазки уже не так широко расставлены. Появляется лануго — зародышевый пушок, осуществляющий защитную функцию. У мальчика в этот период появляется простата, а у девочек яичники опускаются из брюшной полости в тазобедренную область. |
|
15 неделя |
Быстрый рост моего малыша продолжается. Кожа еще очень тонка, а по цвету — ближе к красной, чем к розовой. Несколько тонких волосков отмечают брови, пробиваются волосы на голове и на теле. Ручки сгибаются в локтях и запястьях, сжимаются в крошечные кулачки. Длина от темени до крестца — 93-103 мм. Малыш размером с манго. Вес — около 50 г. Переломный момент настал! Я чувствую себя великолепно! Тошнота полностью прошла, а живот еще не мешает. Можно нащупать матку- она расположена на 7-10 см. ниже пупка. А через неделю-другую я уже смогу почувствовать движения своего малыша. |
|
16 неделя |
В нашей семье еще один повод для праздника — у нас шестнадцать недель! Еще один важный период пройден. Сейчас мой малыш уже держит головку прямо. Мышцы его лица сформированы, поэтому он начинает гримасничать, непроизвольно подмигивает, открывает и закрывает ротик, хмурится. Растет координация движений рук и ног. Длина от темени до крестца — 108-116 мм. Малыш размером с апельсин. Вес — около 80 г. На этом этапе у меня продолжает расширяться матка, давая пространство растущему в плаценте плоду. |
|
17 неделя |
Да…Беременность уже не скроешь — мой животик все больше выдает наш будущий статус. Сейчас плацента уже вполне сформирована, с густой сетью кровеносных сосудов, через которые поступают питательные вещества и выбрасываются продукты отработки. Малыш учится реагировать на громкие шумы, возникающие неподалеку. Длина от темени до крестца — 11-12 см. Вес — около 100 г. Врач предупредил: если вдруг появятся неприятные ощущения, или даже боль, не стоит бояться: матка растет и по мере роста давит на внутренние органы, сдвигая их и вверх, и к бокам. |
|
18 неделя |
Мой малыш растет, и я становлюсь все больше. Продолжается укрепление костей плода, черты лица с каждым днем становятся все четче, сформированы фаланги пальцев рук и ног, и на них уже появился узор, который и обеспечивает уникальность отпечатков пальцев. Мой малыш уже начинает воспринимать внешний мир и дает о себе знать тем, что толкает в живот ножкой. Длина от темени до крестца — 12,5-14 см. Малыш размером с крупный грейпфрут. Вес — около 150 г. На восемнадцатой неделе сон и отдых доставляет мне некоторые неудобства, так как моя матка продолжает расти и требует все больше и больше места в брюшной полости. |
|
19 неделя |
Скоро середина беременности…А сейчас продолжается развитие и рост головного мозга, конечности уже имеют пропорциональные размеры, рост ребенка чуть замедляется, начинается образование жира, важнейшего источника тепла для новорожденного — у основания шеи, за грудной клеткой, вокруг почек. Ребенок уже отличает свет от темноты. Длина от темени до крестца — 13-15 см. Малыш размером с маленький кабачок. Вес — около 200 г. Я уже достаточно сильно прибавила в весе, живот растет, и частенько я очень долго ищу удобную позу, чтобы уснуть. |
|
20 неделя |
На двадцатой неделе мой малыш — это крошечный человек с волосиками на голове и малюсенькими ноготками на пальчиках рук и ног. Он зевает, сосет палец, играет с пуповиной, кувыркается. На этой неделе его кожа утолщается, становится четырехслойной. Длина от темени до крестца — 14-16 см. Малыш размером с небольшую дыню. Вес — около 260 г. Половина беременности уже позади… |
|
21 неделя |
На двадцать первой неделе в крови у моего малыша уже достаточно высокое содержание красных кровяных клеток. Сейчас начинают вырабатываться белые кровяные клетки, отвечающие за подавление инфекций. На языке начинают формироваться вкусовые сосочки. Длина от темени до крестца — около 18 см. Малыш размером с большой банан. Вес — около 300 г. С этого момента и до тридцатой недели я буду усиленно набирать вес. Матка поднялась и уже возвышается над пупком приблизительно на 1 см. Прибавка в весе составила у меня от 6-6,5 кг. |
|
22 неделя |
Могу назвать этот период комфортным. Сейчас мой малыш продолжает расти и готовить себя к жизни вне матки. На этой неделе у него лучше обозначились брови, продолжают расти волосы на голове. Восприятие совершенствуется с каждым днем. Длина от темени до крестца — около 19 см. Малыш размером с кукурузный початок. Вес — около 350 г. Мое самочувствие сохранятся по-прежнему хорошим. Живот увеличился, но не настолько, чтобы сильно мешать. Я могу без проблем нагнуться, сесть, как мне удобно, можно без труда ходить пешком. |
|
23 неделя |
Мой малыш продолжает меняться и все больше и больше становится похож на новорожденного. Его тельце округляется, пушок, которым он покрыт, темнеет. Ребенок проявляет все больше активности. Длина от темени до крестца — около 20 см. Мой малыш размером с большой баклажан. Вес — около 450 г. Матка поднялась почти на 4 см над пупком, ее высота над лобковым симфизом 23 см. Прибавка в весе от 5 до 7 кг. |
|
24 неделя |
Мой малыш набрал уже почти 735 г, а его рост составляет 31,2 см. Он сейчас отчетливо похож на новорожденного, хотя еще очень маленький. Быстрыми темпами развивается его нервная система. Объем головного мозга постепенно увеличивается. Данная неделя – начало жизнеспособности ребенка, то есть его способности жить самостоятельно. На этом этапе плод занимает всю матку, поэтому ему становится тесно. Сейчас ребенок все больше и больше прислушивается к внешнему миру. Прибавка в весе начинает сказываться на моем самочувствии. Появились головные боли, проблемы с мочевым пузырем, тяжесть в ногах и общее утомление. |
|
25 неделя |
Мой малыш растет и развивается. Он весит уже 844 г., а его длина 32,5 Продолжается интенсивное укрепление костно-суставной системы, именно сейчас определяется правшой или левшой он будет. На его пальчиках оформляется дактилоскопический узор. А еще у него сформировался свой особый режим сна и бодрствования. Мой организм продолжает неустанно готовиться к встрече с малышом: грудь становится более упругой, а молочные железы начали выделять молозиво- вещество, по составу близкое к грудному молоку. Матка еще немного увеличилась, это особенно заметно, если смотреть сбоку. |
|
26 неделя |
В это время мой малыш понемногу начинает приоткрывать глазки. У него даже образовались вкусовые сосочки. Поэтому на этом сроке беременности он уже проявляет любовь к сладкому. Сейчас ребенок слышит все, что происходит внутри и вокруг. Длина от темени до крестца -около 40 см. Малыш размером со средний арбуз. Вес — около 970 г . На двадцать шестой неделе у меня продолжаться головные боли, судороги в ногах, боли в спине и в области таза. Толчки становятся все более резкими и тоже отдают болью под ребрами. Ее можно облегчить, если лежать на боку. |
|
27 неделя |
На этом этапе у моего малыша работают все основные системы органов, хотя им еще предстоит развиваться. Головной мозг стремительно растет в последние три месяца. Кожа выглядит очень морщинистой из-за постоянного пребывания в водной среде. Это исчезнет за несколько недель до родов. Длина от темени до крестца — около 35,5 см. Вес — примерно 1135 г. Под тяжестью растущего живота начинает меняться осанка — спина постепенно отклоняется назад, появляется гордая походка. Прогибание спины в позвоночнике влечет за собой не только изменение осанки, но и появление болей в пояснице. |
|
28 неделя |
На двадцать восьмой неделе мой малыш уже открывает глазки. Окончательно цвет глаз установится через несколько месяцев после рождения. Их обрамляют тонкие короткие реснички. Длина от темени до крестца — около 25 см. Вес — примерно 1100 г. Матка растет и находится уже высоко над пупком — приблизительно в 8,5-9 см, а от симфиза — почти на 30 см. Вес тоже увеличился. С этого момента мне нужно посещать своего врача как минимум раз в две недели. |
|
29 неделя |
На двадцать девятой неделе мой малыш занят подготовкой к рождению и внеутробной жизни. Он уже научился более или менее регулировать собственную температуру тела. Начинает работать его иммунная система. Зубы еще спрятаны в деснах, но на них уже появилась эмаль. Длина от темени до крестца — около 26 см. Вес — примерно 1250 г. Для уменьшения неприятных ощущений я стараюсь следить за осанкой, питанием и, конечно, больше отдыхаю. |
|
30 неделя |
На тридцатой неделе глаза моего малыша уже широко открыты, он реагирует на яркий свет, просвечивающий сквозь живот, у него растут волосы, вся голова покрыта ими, но кожа пока остается сморщенной. У ребенка выработался собственный ритм сна и бодрствования. Максимальную прыть он готов проявлять как раз тогда, когда я пытаюсь заснуть. Длина от темени до крестца — около 27 см. Вес — примерно 1400 г. Центр тяжести моего тела продолжает перемещаться, я слежу за осанкой. Увеличился объем мочи, почкам все тяжелее выполнять свою функцию. Физические упражнения помогают мне должным образом подготовиться к родам. |
|
31 неделя |
На этом этапе мой малыш продолжает расти. Он уже стал пухленьким, под кожей больше не просвечивают кровеносные сосуды, а также освоил сосание, у него хорошо работают почки. Длина от темени до крестца — около 28 см. Вес — примерно 1600 г. Сейчас мой организм вырабатывает специальный гормон- релаксин. Это вещество вызывает ослабление соединений костей таза. Тазовое кольцо становится более растяжимым. Чем оно податливее, тем меньше трудностей для ребенка во время его рождения. |
|
32 неделя |
Мой малыш весит уже около 1,9 кг. Его длина 42,3 см. С личика исчезло большинство морщин. На голове много волос. Вес набирается невероятно быстро. Его нервная системапродолжает развиваться, и когда свет попадает на лицо, зрачки сужаются; поверхность мозга прорезают извилины; голова стала более пропорциональной по отношению к телу, развиваются и другие органы. Матка продолжает расти, дискомфорт усиливается. |
|
33 неделя |
Мой малыш продолжает расти. Все пальчики рук и ног покрывают бороздки – кожный рисунок. Ему еще хватает места для движения, и он продолжает толкаться и кувыркаться. Однако, пространство сужается, и к концу недели кувырки закончатся. Малыш много спит. Проснувшись, он начинает прислушиваться и к звукам, и к своим ощущениям. Длина от темени до крестца — около 43,6 см. Вес — примерно 2000 г. Сейчас вес нарастает гораздо быстрее, чем на ранних сроках беременности. Мне все труднее найти удобное положение для сна, и я мечтаю о том, что, когда рожу, буду спать только на животе. |
|
34 неделя |
Мой пухленький малыш весит почти 2248г. Его рост 44,5 см. На этой неделе его кожа стала более гладкой и розовой от того,что белый энергоемкий жир составляет уже 8% его веса. От этого волосы на голове ребенка стали значительно гуще. Он уже почти сбросил зародышевый пушок. Мой организм продолжает готовиться к родам. Маточные сокращения начинают несколько отличаться от тех, которые бывали ранее. Схватки по Брэкстону Хиксу становятся более регулярными. |
|
35 неделя |
Скоро мой малыш начнет опускаться. Стены водяной комнаты начинают стеснять его. На этой неделе ногти ребенка уже доросли до самого края пальчиков. Поэтому на лице могут быть царапины, которые малыш получил, находясь в утробе. С этой недели он будет набирать примерно 220 граммов еженедельно. Продолжается развитие и совершенствование внутренних органов. Длина от темени до крестца — около 45,4 см. Вес — примерно 2550 г. Мне стало легче дышать, поскольку ребенок начал опускаться, и давление на диафрагму уменьшилось. |
|
36 неделя |
На этом этапе у моего малыша пухлые щечки, и тело им под стать. Он готовится к кормлению и поэтому все время сосет пальчики на руках. Череп еще достаточно мягкий. Сейчас малыш начинает активно готовиться к рождению. Длина от темени до крестца — около 47 см. Вес — примерно 2750 г. С этой недели мне следует видеться со своим врачом еженедельно. |
|
37 неделя |
В нервной системе моего малыша продолжаются перемены. Вокруг нервов создается защитная оболочка. Этот процесс будет продолжаться в течение первого года жизни, он позволяет лучше координировать движения. Сейчас ребенок вполне развит и готов к появлению на свет. Однако это еще не означает, что он перестает расти и развиваться. Его рост около 49 см. Вес — примерно 2950 г. |
|
38 неделя |
Мой малыш прибавляет в весе в среднем около 30 граммов в день и продолжает интенсивно готовиться к жизни вне матки. Его рост около 50 см. Вес — примерно 3000 г. Только 5% повторнородящих матерей перехаживает дольше этого срока. Первой стадией моих родов будут энергичные схватки, истончающие и растягивающие шейку матки, что позволяет плоду проникнуть в родовой канал. Вторая стадия – выход ребенка через влагалище и появление его на свет. Третья стадия — отделение детского места. |
|
39 неделя |
Мой малыш весит около 3,2 кг. Его рост 50,2 см. Все органы и системы уже сформировались, находятся в «нужных» местах и продолжают развиваться. Самой последней развивается дыхательная система. Это последняя неделя перед родами, и тем не менее, карапуз продолжает «толстеть». Ему уже маловато места, тесновато в моем животике. Он тоже устал и готовится появиться на свет. Роды могут начаться в любой момент. |
|
40 неделя |
Мой малыш очень устал от темноты. Его движения замедлились — он готовится к рождению. Сейчас он весит около 3,5 кг. При росте 50 см. Он примерно такого размера, каким будет при рождении. Молочные зубы вполне сформированы, хотя появятся только через 8-10 месяцев после рождения. Скоро настанет долгожданный момент встречи. Я и мои близкие уже устали от ожидания. Сейчас меня волнует только одно — как пройдут роды. Настраиваю себя только на то, что все будет хорошо. Так и будет. Ведь я сделала все возможное для того, чтобы подготовиться к родам. |
Не видно желточного мешочка плодное яйцо 11,5 мм — Вопрос гинекологу
Если вы не нашли нужной информации среди ответов на этот вопрос, или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 70 направлениям: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гериатра, гинеколога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.
Мы отвечаем на 97.24% вопросов.
Оставайтесь с нами и будьте здоровы!
Маленькое плодное яйцо в 8 недель. Размеры плодного яйца и аномалии в его развитии. Как проявляется анэмбриония
Если врач во время ультразвукового исследования сообщает, что видит в полости матки плодное яйцо — женщину можно поздравить, ведь через 9 месяцев она станет мамой. Установить наличие плодного яйца можно уже на 7-9 день задержки менструации. Если плодное яйцо в матке — значит беременность нормальная, маточная. Специалист сразу же определит размер плодного яйца, его форму и расположение. Кроме этого, обратит особое внимание, не имеет ли место или другие патологические состояния.
Как выглядит плодное яйцо?
Плодное яйцо — овальное или круглое тело диаметром в несколько миллиметров. Диаметр плодного яйца замеряется во время первого же УЗИ. Учитывая его размеры, специалист может установить срок беременности. Но в некоторых случаях погрешность в определении составляет 1-1,5 недели. Поэтому врач, пытаясь установить срок, учитывает также показатели копчико-теменного размера.
На 3-8 неделе беременности
плодное яйцо выглядит как образование в виде шара или овала. Уже в 5-6 недель желточный мешок, который обеспечивает питание эмбриона и выполняет кроветворную функцию на ранних стадиях развития эмбриона, похож на пузырек внутри полости плодного яйца. Размер плодного яйца на этой стадии беременности составляет от 1,5 до 2,5 сантиметров. Рассмотреть зародыш в это время уже можно. Он выглядит, как пятимиллиметровая полоска, расположенная рядом с желточным мешком. И хотя определить, где у зародыша какая структура и часть пока невозможно, сердцебиение уже регистрируется. В это время сердечко крохи бьется с частотой 150-230 ударов в минуту.
Кроме этого, уже сейчас у плода формируется нервная трубка, а клетки распределяют между собой «обязанности», кто какие органы будет создавать.
К концу 7-й недели зародыш уже приобретает свою характерную форму в виде буквы С. В это время он уже открепился от поверхности плодного яйца. На УЗИ уже можно различить голову, туловище и крохотные зачатки ручек и ножек. В плодном яйце просматривается уже сформированная пуповина.
Неправильная форма плодного яйца
В норме форма плодного яйца — овальная или округлая. Если же оно приплюснуто с боков и похоже на фасолину, это может свидетельствовать о тонусе матки. Такое состояние должно отслеживаться врачом. Если женщину ничего не беспокоит, то деформация не представляет угрозы состоявшейся беременности. В случае повышенного тонуса матки врачи прописывают комплекс мер (постельный режим, прием лекарственных препаратов), чтобы снять гипертонус и вернуть плодному яйцу правильную форму. Этого можно добиться, расслабив мышцы женского детородного органа.
Но, если плодное яйцо имеет неправильную форму, а у женщины наблюдаются боли, выделения или симптомы раскрытия шейки матки, необходимо принятие срочных мер. В таких случаях женщину определяют в стационарное отделение больницы на сохранение.
Отслойка плодного яйца
Называют начинающийся аборт. В таком случае наблюдается преждевременное отторжение плодного яйца от маточной стенки. Важное примечание — при начинающемся самопроизвольном аборте очень большое значение имеет вовремя оказанная помощь, потому что, в большинстве случаев, беременность можно сохранить. Главное, делать все быстро и компетентно. Сопровождается отслойка тянущей болью внизу живота, болью в пояснице, выделениями темно-красного, а иногда и коричневого, цвета. К причинам, вызывающим отслойку плодного яйца, относят дисфункцию яичников, различные заболевания женщины (опухоли, воспалительные процессы, инфекционные заболевания), недоразвитие половых органов будущей мамы, сильный токсикоз, чрезмерные физические нагрузки, стрессы. Но самой явной причиной отслойки плодного яйца является недостаток прогестерона, который часто называют гормоном беременности.
Если у беременной женщины проявляются признаки отслойки плодного яйца, она (или родственники) должны срочно вызвать скорую и позвонить акушеру-гинекологу, чтобы сообщить ему о случившемся. Пока бригада скорой помощи не приехала, женщина должна лечь, а ноги поднять кверху. Можно упереть их о стену или положить на спинку дивана.
Отслойка плодного яйца опасна тем, что может привести к аборту или замершей беременности. Поэтому при малейшем подозрении на отслойку, нужно обратиться за медицинской помощью.
Пустое плодное яйцо
На очень раннем сроке зародыша в плодном яйце еще не видно, и это норма. А вот с пяти недель эмбрион уже должен визуализироваться. В случае, если эмбриона не видно, через 1-2 недели назначают повторное исследование. Если же и на этот раз нет ни эмбриона, ни сердцебиения, говорят об анэмбрионие. В таком случае женщине необходимо сделать чистку.
Необходимо знать, что даже при пустом плодном яйце тест на определение беременности все-равно будет положительным. Это обусловлено тем, что в организме запустились определенные механизмы, в частности начал вырабатываться особый «беременный гормон» — человеческий хорионический гонадотропин.
Причиной отсутствия зародыша в плодном яйце, в большинстве случаев, является сбой на генетическом уровне. Также анэмбрионию может спровоцировать прием некоторых медицинских препаратов, которые строго-настрого запрещены во время беременности.
Если женщине поставлен диагноз «пустое плодное яйцо», который подтвердился в случае повторного ультразвукового исследования, то шансов на беременность в этот раз нет. Тогда женщине проводят необходимые манипуляции, назначают лечение и отправляют на реабилитацию. Многим женщинам необходима не только физическая, но и психологическая реабилитация, чтобы справиться с чувствами и эмоциями, возникшими в результате потери.
Следующую беременность советуют планировать минимум через шесть месяцев.
Специально для Ольга Ризак
Плодное яйцо 1 мм – такой маленький размер, а какое значение уже имеет этот пузырёк! От того, сколько имеет плодное яйцо мм, зависит правильное определение срока беременности в первые недели, диагностика замершей беременности, определение состояния зародыша в динамике.
Когда будущая мама впервые приходит на УЗИ, ей обычно вручают заключение «беременность ранние сроки » и рекомендуют пройти повторное обследование через месяц. При этом в заключении уже может фигурировать такой параметр, как размер плодного яйца . Именно по нему врач УЗИ ориентируется при определении срока беременности – ведь акушеры будут считать срок от первого дня последних месячных, а на УЗИ иногда указывается срок от зачатия (т.е. возраст зародыша).
Следует помнить, что все мы разные, и развитие беременности у всех также разное. Поэтому в статье приводятся усреднённые данные , которые могут немного отличаться от реальных.
Плодное яйцо 1 мм определяется уже на четвёртой акушерской неделе беременности – примерно в это время должна была бы наступить следующая менструация. Таким образом, мамочка может ещё не подозревать о зарождении новой жизни, а её уже можно заметить на УЗИ. Обычно при обнаружении плодного яйца 1 мм рекомендуют пройти повторное обследование через пару недель – можно будет оценить динамику его роста, увидеть сердцебиение и установить точный срок беременности.
Плодное яйцо 3 мм – такие размеры оно приобретает буквально за пару дней развития. К этому моменту уже начинает формироваться желточный мешок, который чётко виден на УЗИ – он позволяет дифференцировать плодное яйцо 3 мм от пузырька жидкости в складках слизистой матки. Таким образом, плодное яйцо 3 мм в полости матки позволяет точно установить наличие беременности.
Если на УЗИ обнаружено плодное яйцо 3 мм, но не видно эмбрион – не стоит паниковать, в таком сроке он ещё просто не успел развиться, и видно его не должно быть. Буквально через несколько дней плодное яйцо увеличится в размерах, станет заметен не только эмбрион, но и его сердцебиение.
Если по УЗИ диагностирована беременность, плодное яйцо 4 мм будет видно уже к концу четвёртой акушерской недели. Начинают формироваться зачатки органов плода – печени, поджелудочной железы, лёгких. Самый главный орган, который закладывается на этом сроке беременности (плодное яйцо 4 мм) – это сердце. Буквально через пару дней сердечко начнёт биться, и можно будет с облегчением констатировать – плод развивается , беременность прогрессирует!
Плодное яйцо 5 мм – этих размеров оно достигает к последнему дню четвёртой недели беременности. На этом этапе иногда уже можно разглядеть эмбрион по УЗИ, хотя его размер – не более миллиметра. Плодное яйцо 5 мм – это грань перехода с четвёртой на пятую неделю беременности.
Плодное яйцо 6 мм – именно такой его размер говорит о том, что началась пятая неделя беременности. На этом сроке происходит два важных события – активно формируется сердце и сосуды эмбриона, происходит закладка нервной системы. Эмбрион достигает размера 1,5 мм, иногда на этом сроке уже заметно биение крохотного сердечка. Таким образом, плодное яйцо 6 мм – повод говорить о развивающейся беременности.
Плодное яйцо 7 мм – это примерно середина пятой недели беременности. Плодное яйцо и эмбрион растут довольно быстро, ежедневно увеличиваясь не менее чем на 1 мм. Плодное яйцо 7 мм говорит о том, что эмбриончик тоже растёт, его органы формируются. Если в заключении УЗИ описано плодное яйцо 7 мм – обычно это соответствует примерно десяти дням задержки. Однако не стоит волноваться, если у вас задержка более двух недель, а плодное яйцо 7 мм – скорее всего, овуляция произошла с задержкой, а значит и оплодотворение тоже.
Буквально через сутки на УЗИ уже будет видно плодное яйцо 8 мм – это примерно 5 акушерских недель и четыре дня. Малыш продолжает расти вместе со своими оболочками, скоро у него появятся конечности. Плодное яйцо 8 мм – показатель того, что через несколько дней наступит шестая неделя беременности.
Плодное яйцо 9 мм можно различить на УЗИ в сроке 5 недель и 5 дней. Таким образом, плодное яйцо 9 мм определяется к концу пятой недели беременности — в это время зародышевые клетки продолжают активно делиться, образуя закладки будущих органов.
Плодное яйцо 10 мм обнаруживается в самом конце пятой недели. К этому моменту у эмбриона уже имеется нервная трубка с утолщением на её конце – это будущий мозг. Плодное яйцо 10 мм говорит о том, что формирование сердца и сосудов практически завершено.
Плодное яйцо 12 мм – это начало шестой недели беременности. На этом сроке опытные узисты уже могут определить сердцебиение плода, хотя его размеры составляют всего 2 мм. Плодное яйцо 12 мм – это возможность уловить на УЗИ пульсацию сформировавшегося сердечка вашего малыша.
Плодное яйцо 13 мм визуализируется в сроке шесть недель и три дня. К этому моменту частота сердцебиений малыша составляет не менее 150 ударов в минуту. Плодное яйцо 13 мм обычно позволяет хорошо визуализировать зародыш.
Плодное яйцо 14 мм – таких размеров оно достигает к концу третьего дня шестой недели. У малыша начинают появляться ручки и ножки, пока в зачаточном состоянии. Плодное яйцо 14 мм обычно позволяет не беспокоиться о наличии замершей беременности – эмбрион активно развивается.
Плодное яйцо 15 мм видно на сроке 6 недель и четыре дня. У крошки формируется головной мозг, нервные волокна. Если плодное яйцо 15 мм – уже формируется личико, на месте глаз образуются углубления, а в районе носа и рта – складки.
Плодное яйцо 16 мм – соответствует сроку шесть недель и пять дней. К этому моменту начинает формироваться пищеварительная система, зачатки хрящей и селезёнки. Плодное яйцо 16 мм – при этом размере зародыш уже имеет три петли кишечника, зачаток пищевода и желудка.
Плодное яйцо 17 мм говорит о близком окончании шестой недели. Если на УЗИ обнаружено плодное яйцо 17 мм — у эмбриона начинают формироваться зачатки пальчиков.
Плодное яйцо 18 мм определяется в самом конце шестой недели. Обычно к тому моменту, когда образуется плодное яйцо 18 мм, у плода формируется мышечная ткань, он начинает реагировать на внешние сигналы.
19 мм плодное яйцо достигает к первому дню седьмой неделе беременности. 19 мм плодное яйцо обычно содержит в себе плод размерами не менее 5 мм, хорошо различимый на УЗИ.
Плодное яйцо 20 мм – это второй день седьмой недели. У малыша активно развивается головной мозг, образуется половой бугорок (из него в будущем сформируются половые органы). Плодное яйцо 20 мм – обычно в этот момент становится виден ротик, ноздри.
Плодное яйцо 21 мм – продолжает формироваться лицо плода, головной мозг. Плодное яйцо 21 мм говорит о размерах плода не менее 8-10 мм.
Плодное яйцо 22 мм – средина седьмой недели беременности. Видимое плодное яйцо 22 мм позволяет перестать называть малыша зародышем – теперь это полноценный плод!
Когда женщина понимает, что беременна, у нее появляются новые переживания и вопросы. Сначала представительница слабого пола волнуется, сохранится ли беременность, не возникнет ли угроза ее прерывания. Через некоторое время будущая мама находится в предвкушении первого ультразвукового обследования и так далее. В данной статье речь пойдет о том, как можно определить размеры плодного яйца по неделям. Вы выясните, какой диаметр имеет данное образование в тот или иной период.
Беременность
Для начала стоит сказать о том, как наступает зачатие. Ежемесячно у здоровой женщины происходит овуляция. В этот момент яйцеклетка покидает место своего созревания и выходит в брюшную полость. Продвигаясь по маточным трубам, гамета встречается со сперматозоидом, и наступает оплодотворение. Стоит отметить, что для этого нужен незащищенный половой контакт между мужчиной и женщиной.
После этого будущее плодное яйцо начинает непрерывно делиться и двигаться в матку. Именно тут и будет развиваться зародыш, который впоследствии станет совершенно самостоятельным жизнеспособным человеческим организмом.
Как определить размеры плодного яйца?
По неделям беременность рассчитывалась всегда. Еще в давние времена, когда не было современной техники и оборудования, медики считали не месяцами, а именно периодами по семь дней. Существует несколько способов, как определить размеры плодного яйца по неделям. Рассмотрим их:
Ручной осмотр. Данный метод имеет большую погрешность. Во время осмотра врач вводит два пальца во влагалище, а другой рукой прощупывает матку через брюшную полость. Устанавливая примерный размер детородного органа, медик определяет, каковы размеры плодного яйца по неделям. Стоит отметить, что при пальпации врач не учитывает количество эмбрионов в матке. Именно поэтому существует достаточно большая вероятность неточности данного метода. Установленный срок может отличаться от действительного примерно на 14 дней.
Ультразвуковое обследование. Данный способ, позволяющий определить размеры плодного яйца по неделям, более точный. Однако и в этом случае погрешность может составлять примерно семь дней. Стоит отметить, что очень многое зависит от внимательности и профессионализма врача, а также от его аппаратуры. Современные датчики позволяют установить срок не только в неделях, но и в днях.
Ранняя беременность
Некоторые представительницы слабого пола, как только получают положительный результат теста на беременность, отправляются на ультразвуковое исследование. Какой же в этот период размер плодного яйца? 4 недели характеризуются следующими данными. Врач на экране монитора может вовсе не увидеть образование. Что уж говорить об эмбрионе! При наличии хорошей аппаратуры медик может разглядеть точку, диаметр которой обычно не превышает 2-4 миллиметров. Однако специалист уже с уверенностью скажет, что это беременность.
Срок развития плода 5 недель
Какой в этом случае должен быть размер плодного яйца? 5 недель характеризуются средним внутренним диаметром от 6 до 10 миллиметров. При этом хорошая аппаратура и компетентный специалист могут определить точное количество дней. Итак, какие имеет плодное яйцо размеры по неделям и дням?
- 6 или 7 миллиметров соответствуют сроку 5 недель и 3 дня;
- 8 миллиметров соответствуют сроку 5 недель и 4 дня;
- 9 миллиметров соответствуют сроку 5 недель и 5 дней;
- 10 миллиметров соответствуют сроку 5 недель и 6 дней.
Срок шесть недель
Каков на данном этапе размер плодного яйца? 6 недель беременности характеризуются средним внутренним диаметром образования от 11 до 18 миллиметров. При этом чаще всего уже определяется эмбрион, можно измерить его копчико-темечковый размер. Данный показатель позволяет более четко установить возраст плода. Опираясь лишь на значения среднего внутреннего диаметра, можно вывести данную закономерность (все измерения указаны в миллиметрах):
- 11 соответствует ровно 6 неделям;
- 12 соответствует 6 неделям и 1 дню;
- 13 соответствует 6 неделям и 2 дням;
- 14 соответствует 6 неделям и 3 дням;
- 15 соответствует 6 неделям и 4 дням;
- 16 и 17 соответствует 6 неделям и 5 дням;
- 18 соответствует 6 неделям и 6 дням.
Размер эмбриона в семь недель
Каков внутренний диаметр плодного яйца на этом сроке? Данные говорят о том, что среднее значение может находиться в диапазоне от 19 до 26 миллиметров. При этом уже хорошо виден эмбрион и присутствующий в полости яйца желточный мешочек. Эти показатели говорят о том, что беременность прогрессирует. Итак, как изменяется величина плодного яйца на данном сроке?
- 19 мм получают в 7 недель ровно;
- 20 мм — в 7 недель и 1 сутки;
- 21 мм — в 7 недель и 2 суток;
- 22 мм — в 7 недель и 3 суток;
- 23 мм — в 7 недель и 4 суток;
- 24 или 25 мм — в 7 недель и 5 суток;
- 26 мм — в 7 недель и 6 суток.
Срок беременности 8 недель: размер плодного яйца
На данном этапе врач во время обследования ультразвуковым датчиком может обнаружить показатели, находящиеся в диапазоне от 27 до 34 миллиметров. Однако не стоит опираться лишь на значения, которые имеет средний внутренний диаметр при постановке срока. В это время более точно установить возраст беременности помогает эмбрион, а точнее, его длина от темечка до копчика. Итак, если ориентироваться лишь на плодное яйцо, размеры по неделям и дням будут следующими:
- 27 миллиметров — это ровно восемь недель;
- 28 миллиметров — это 1 день и 8 недель;
- 29 миллиметров — это 2 дня и 8 недель;
- 30 или 31 миллиметр — это 3 дня и 8 недель;
- 32 миллиметра — это 4 дня и 8 недель;
- 33 миллиметра — это 5 дней и 8 недель;
- 34 миллиметров — это 6 дней и 8 недель.
Девять недель
Данный временной отрезок характеризуется размерами плодного яйца от 35 до 43 миллиметров. При этом уже можно обнаружить сердцебиение эмбриона, которое тоже в какой-то степени позволяет точнее установить срок беременности.
- 35 мм соответствуют 9 неделям ровно;
- 36 или 37 мм — 9 нед. + 1 день;
- 38 мм — 9 нед. + 2 дня;
- 39 мм — 9 нед. + 3 дня;
- 40 или 41 мм — 9 нед. + 4 дня;
- 42 мм — 9 нед. + 5 дней;
- 43 мм — 9 нед. + 6 дней.
Возраст эмбриона — десять недель
На данном этапе развития плодное яйцо находится в диапазоне от 44 до 50 миллиметров. Наиболее точные значения будут следующими:
- 44 миллиметра — это 10 недель ровно;
- 45 или 46 миллиметров — это 10 недель и 1 день;
- 47 миллиметров — это 10 недель и 2 дня;
- 48 или 49 миллиметров — это 10 недель и 3 дня;
- 50 миллиметров — это 10 недель и 4 дня.
Дальнейшее измерение показателей среднего внутреннего диаметра уже бессмысленно. Во время обследования специалисты чаще пользуются копчико-темечковым замером и другими данными. Например, примерным весом, ростом от макушки до пяток, объемом головы, живота и груди. Плод в это время уже двигается и проявляет все признаки жизнедеятельности.
Подведение итогов и заключение
Теперь вам известно, какие средние размеры имеет диаметр плодного яйца на том или ином сроке. Помните, что иногда бывают погрешности, и врач не может с точностью установить срок. Также в некоторых случаях возникают неполадки в аппаратуре. Если специалист не обнаружил в полости плодного яйца эмбрион, то вам будет назначена дополнительная диагностика через две-четыре недели. Также иногда для подтверждения факта развивающейся беременности назначают анализ крови. Лаборант определяет количество хорионического гонадотропина в организме и устанавливает примерный срок беременности. Плодное яйцо чаще всего видно на ультразвуковом исследовании только при значении ХГЧ более 1000 МЕ.
Будьте здоровы, и легкой вам беременности!
При проведении самого первого ультразвукового исследования, которое делается при задержке месячных и для того, чтобы диагностировать точно наличие маточной беременности, можно рассмотреть плодное яйцо. Именно когда врач видит на мониторе это миниатюрное образование, он уже сообщает женщине, что она скоро станет мамой. На мониторе можно рассмотреть плодное яйцо , которое представляет собой небольшое образование овальной формы. На ранних сроках эмбрион, который в дальнейшем будет развиваться и расти в плодном яйце, не визуализируется еще, однако скоро он подрастет, и тогда его уже можно будет хорошо рассмотреть.
Пустое плодное яйцо является яйцом без эмбриона, когда не развивается беременность . Эмбрион зачастую виден уже с пятой недели беременности, однако иногда бывают случаи, когда и на данном сроке врач на ультразвуковом исследовании не видит эмбрион, в такой ситуации назначается повторное УЗИ. Очень часто повторный ультразвук показывает и эмбрион, и его сердцебиение. Когда после шести-семи недель не виден эмбрион, тогда, к сожалению, высок риск того, что не развивается беременность. В этой статье мы рассмотрим нормы плодного яйца по неделям .
Что такое плодное яйцо
Плодное яйцо — это зародышевые оболочки и зародыш. Данный период беременности является ее первой стадией развития. А начинается все со слияния двух клеток – мужской и женской.
Дальше оплодотворенная яйцеклетка активно начинает делиться, вначале на две части, потом на четыре и так далее. Количество клеток, как и размер плода, растет постоянно. И вся группа клеток, которые продолжают процесс деления, осуществляет передвижение по маточной трубе к зоне своей имплантации. Данная группа клеток и является плодным яйцом.
Достигнув своей цели, плодное яйцо прикрепляется к одной из стенок матки женщины. Это происходит через неделю после оплодотворения. До этого времени плодное яйцо получает питательные вещества из самой яйцеклетке.
- Плодное яйцо 2 недели после внедрения в полость матки, осуществляет питание набухшей слизистой этого детородного органа, который уже подготовлен к процессу развития и питания плода до времени образования плаценты.
- Детское место, или плацента, создается из внешней оболочки плодного яйца на 3 неделе , которое в это время уже густо покрыто ворсинками. Данными ворсинками в месте закрепления плодного яйца уничтожаются небольшой участок слизистой оболочки матки, а также сосудистые стенки. Потом они заполняют его кровью и осуществляют погружение в подготовленное местечко.
- Вообще, плодное яйцо является самым первым признаком нормально текущей беременности. Его можно рассмотреть на ультразвуковом исследовании уже после двух недель задержки менструации. Обычно в данном случае видно плодное яйцо 3-4 недели . Эмбрион же становится заметен только на 5 неделе беременности. Однако если врач диагностирует отсутствие эмбриона в плодном яйце 5 недели – другими словами пустое плодное яйцо, тогда УЗИ через пару недель повторяют вновь.
- Обычно в такой ситуации случае на 6-7 неделе плод и его сердцебиение начинают визуализироваться. Когда же плодное яйцо в 7 недель по-прежнему является пустым, это свидетельствует о неразвивающейся беременности. Помимо данного осложнения, на раннем сроке беременности могут появиться и другие – неправильное расположение плодного яйца, его неправильная форма, отслойки и прочие.
- Именно по этой причине важно пройти ультразвуковое обследование как можно раньше, чтоб можно было изменить ситуацию, в случае, если она поддается коррекции. Поскольку в первом триместре (плодное яйцо до 10 недели ) велика вероятность самопроизвольного выкидыша, отслойки и других патологий. Однако достаточно о грустном.
Плодное яйцо на 6 неделе и до этого срока беременности имеет овальную форму. И на ультразвуковом исследовании обычно производится оценивание внутреннего его диаметра – СВД плодного яйца. Так как размер плодного яйца 7 недель или на другом сроке беременности является величиной вариабельной, то есть погрешность в выявлении срока беременности по этому фетометрическому показателю.
В среднем подобная погрешность составляет 10 дней. Срок беременности обычно определяется не только по данному показателю, но также используется значения копчико-теменного размера плода и прочие показатели, которые также очень важны
Диаметр плодного яйца по неделям
Когда плодное яйцо имеет диаметр 4 миллиметра, это говорит о достаточно малом сроке – до шести недель.
- Зачастую таковы размеры плодного яйца 4 недели . Уже в пять недель СВД достигает 6 миллиметров, а в пять недель и три дня плодное яйцо обладает диаметром 7 миллиметров.
- На шестой неделе плодное яйцо обычно вырастает до одиннадцати-восемнадцати миллиметров, а средний внутренний размер плодного яйца в шестнадцать миллиметров соответствует сроку шесть недель и пять дней. На седьмой неделе беременности диаметр колеблется от девятнадцати до двадцати шести миллиметров.
- Плодное яйцо на 8 неделе увеличивается до двадцати семи — тридцати четырех миллиметров. На данном сроке на УЗИ можно отчетливо рассмотреть плод.
- Плодное яйцо 9 недель вырастает до тридцати пяти – сорока трех миллиметров.
- И по окончании десятой недели плодное яйцо обладает размером около пятидесяти миллиметров в диаметре.
Как видите, плодное яйцо на 4 неделе очень сильно отличается по размеру он десятой недели.
На вопрос – насколько быстро увеличивается плодное яйцо, можно ответить с уверенностью: до пятнадцатой-шестнадцатой недели его размер ежедневно возрастает на один миллиметр. Далее диаметр плодного яйца становится больше на два-три миллиметра в день.
Средние размеры плодного яйца в первом триместре беременности
| Срок по последней менструации (нед.) | Срок по зачатию (нед.) | Внутренний диаметр (мм) | Площадь (мм 2) | Объем (мм 3) |
| 5 | 3 | 18 | 245 | 2187 |
| 6 | 4 | 22 | 363 | 3993 |
| 7 | 5 | 24 | 432 | 6912 |
| 8 | 6 | 30 | 675 | 13490 |
| 9 | 7 | 33 | 972 | 16380 |
| 10 | 8 | 39 | 1210 | 31870 |
| 11 | 9 | 47 | 1728 | 55290 |
| 12 | 10 | 56 | 2350 | 87808 |
| 13 | 11 | 65 | 3072 | 131070 |
Что такое плодное яйцо, на каком сроке оно определяется и о чем говорит его форма?
Какое должно быть плодное яйцо
Внешне плодное яйцо напоминает круглую или овальную икринку, размер зависит от срока беременности. Является внешней оболочкой, в которой находится и развивается плод, отсюда и название. После оплодотворения яйцеклетка перемещается в матку. В период продвижения создается внешняя оболочка, которая не только защищает плод, но и обеспечивает питание на начальной стадии. В момент попадания в полость матки, плодное яйцо с помощью специальных ворсинок крепится к ее стенкам и продолжает развиваться. Увидеть плодное яйцо можно с помощью УЗИ.
Как формируется плодное яйцо
После того, как две клетки, мужская и женская слились, они продолжают делиться. При этом вся конструкция двигается в сторону матки. К тому времени, пока попадет в полость матки, данное образование будет состоять из 32 клеток, а сверху покрытых оболочкой, которая имеет название хорион. Вся конструкция называется плодным яйцом или бластоцистой. Оболочка его покрыта специфическими ворсинками, которыми позже оно прикрепится к стенке матки для дальнейшего развития.На какой день цикла прикрепляется плодное яйцо
Путешествие плодного яйца в матку составляет от 2-3 до 6 дней. Крепится оно в полости матки не сразу. После того, как попадает в матку, несколько дней еще находится в свободном плавании. Так устроен организм женщины, что после оплодотворения, происходит настоящее волшебство — все ее тело «работает» на то, чтобы беременность состоялась. Для этого сама матка вроде как сжимается, в ней становится меньше места, чтобы плодное яйцо как можно более продуктивно прикрепилось к стенке. В самой стенке матки временно образовываются такие выступы, куда врастают ворсинки плодного яйца. Это происходит примерно на 19-20 день месячного стандартного цикла в 28 календарных дней.Какие признаки имплантации плодного яйца
Большинство женщин не чувствуют этого процесса. Некоторые отмечают, что при имплантации плодного яйца:- Появляются несильные ноющие боли внизу живота, напоминающие менструальные.
- Бывают скудные кровяные выделения, похожие на менструацию.
- Могут быть головные боли, тошнота, расстройство кишечника.
Когда видно плодное яйцо
Распознать плодное яйцо ультразвуковое исследование может на третьей неделе после зачатия. На шестой — уже отчетливо заметна основа эмбриона и прослушивается сердцебиение будущего малыша. Изначально плодное яйцо похоже на маленький прозрачный шарик. К 5 неделе его развития уже присутствует так называемый желчный мешок, который снабжает плод питанием. Размер плодного яйца в этот период уже больше чем 2 мм. На экране ультразвуковой установки его можно увидеть как черное пятно.Диаметр плодного яйца по неделям
Размер плодного яйца соответствует сроку беременности. Так примерно в 4 недели, оно в диаметре составляет около 3 мм, через 7 дней уже около 6. Растет довольно быстро, со скоростью 1 мм в день.Зародыш рассматривается как плодное яйцо до 7-8 недельного срока его развития. Затем, когда уже отчетливо виден плод, для определения срока беременности и особенностей развития применяются другие техники измерения.
Неправильная форма плодного яйца
Нормальной для плодной яйца является круглая или форма в виде овала. Если она деформирована — сильно приплюснута, то существуют опасения повышенного тонуса матки. Иногда деформация не отражается на беременности в целом и никак не влияет на развитие плода. В противном случае, необходима специальная терапия, которая снимает гипертонус матки и возвращает к нормальной форме плодное яйцо.Отслойка плодного яйца
Самопроизвольное отторжение плодного яйца организмом женщины называется отслойкой. Возникает по таким причинам:- Неправильная работа яичников.
- Патология внутренних половых органов.
- Новообразования в матке разной природы.
- Воспалительный процесс.
- Проникновение инфекции.
- Сильный токсикоз.
- Нервное напряжение.
- Большие физические нагрузки.
- Недостаточное количество прогестерона.
- Тянущая боль в нижней части живота.
- Болевые ощущения в области поясницы.
- Выделения коричневые или красные кровяные.
При наличии подобных признаков следует срочно вызвать карету скорой помощи. При этом лечь на ровную поверхность и поднять ноги кверху.
Как происходит отслойка плодного яйца
Само яйцо, которое содержит уже зачатки эмбриона внезапно начинает отсоединяться от места крепления. Ворсинки, которые на ранних стадиях называются хорионом, а со временем формируются в плаценту, повреждаются. На месте повреждения образовывается гематома, накапливается кровь. Если гематома увеличивается, то плодное яйцо все больше отслаивается, что может привести к выкидышу. На современном этапе, если своевременно диагностировать проблему, она успешно поддается лечению и беременность можно сохранить.Как лечить отслойку плодного яйца
Лечат подобную проблему в стационарном отделении гинекологии. Обычно используют специальные препараты, что останавливают процесс отслаивания. Дополнительно может применяться гормональная терапия, а так же спазмолитики, чтобы снять повышенный тонус матки.Пустое плодное яйцо
Заметным зародыш становится примерно на 5-6 недели развития плодного яйца. До этого периода его не видно. Если на 5 неделе зародыш не проявляется и отсутствует сердцебиение, назначается повторное исследование. Не подтверждение наличия эмбриона повторным осмотром дает почву для определения анэмбрионии (отсутствие эмбриона). При этом тест на беременность будет положительным.Пустое плодное яйцо — генетическое отклонение, причиной которого может быть употребление некоторых препаратов и наследственность. В таком случае применяется определенная терапия, направленная на избавление от пустого зачатия и восстановление после. Следующая беременность возможна не ранее 6 месяцев по истечению реабилитационного периода.
Каждой беременной женщине важно понимать необходимость в раннем исследовании зародыша. По размеру плодного яйца, наличии сердцебиения эмбриона можно с точностью сказать, что беременность состоялась и она нормально протекает.
Двойня сколько плодных яиц
Детей, рожденных при многоплодной беременности называют близнецами. Они могут развиваться в одном плодном яйце или в разных. Большинство многоплодных беременностей — это разнояйцевые. Их количество составляет около 75% от всех многоплодных зачатий. Разные плодные яйца формируются при оплодотворении разных яйцеклеток. Так бывает, когда один фолликул или несколько продуцируют больше одной яйцеклетки, в результате они все оплодотворяются, попадают в матку и там развиваются в одной утробе, но в разных плодных оболочках.На УЗИ не видно плодного яйца, причины
При положительном результате теста на беременность, плодное яйцо может отсутствовать в матке по разным причинам:- Ложные результаты теста.
- Внематочная беременность.
- УЗИ проводится слишком рано и плодное яйцо еще не прикрепилось в матке.
Аномалии плодного яйца
Маленькое
Если с помощью ультразвукового исследования было установлено, что плодное яйцо не соответствует сроку беременности, например, слишком маленькое, то назначаются дополнительные анализы, чтобы понять причину. Возможно беременность остановилась или в развитии эмбриона произошли патологические изменения.Большое
Если плодное яйцо видно, а самого эмбриона нет или он слишком маленький, что не определяется аппаратурой. Причин может быть несколько — ранний срок или плодное яйцо пустое. Так случается, что плодное яйцо формируется, а эмбрион нет. Обычно в таких случаях назначается чистка матки или врач принимает решение немного подождать и понаблюдать.Вытянутое
В норме, очертания плодного яйца после его крепления в матке, должны быть круглой формы. Деформироваться плодное яйцо может при самопроизвольном прерывании беременности или в результате повышенного тонуса матки на раннем сроке вынашивания. Если малыша еще можно спасти, то принимаются все меры, помогающие остановить повышенный тонус и сохранить беременность.Пузырный занос
Данная патология — это когда вместо эмбриона развивается доброкачественная опухоль. Вначале беременности все происходит стандартно — зачатие и трансплантация плодного яйца в матку, а дальше эмбрион гибнет, а на его месте развивается опухоль. Самое неприятное, что долго не удается распознать патологию, пока не появятся явные симптомы:- Сильная боль в нижней части живота.
- Кровотечение.
При обнаружении данного отклонения, проводится оперативное вмешательство, а после еще дополнительная терапия.
Плодное яйцо — это начало удивительного превращения практически ничего в сложный организм маленького ребенка. На любой стадии развития могут подстерегать различные проблемы, но радость общения с потомками и понимание женщинами своего истинного предназначения стоят того, чтобы пройти все испытания.
Гестационный мешок — обзор
БИОМЕТРИЧЕСКИЕ ПАРАМЕТРЫ
ГЕСТАЦИОННЫЙ мешок
Гестационный мешок можно увидеть трансвагинально уже на 4 неделе беременности, когда его больший диаметр составляет 2 мм с соответствующими уровнями хорионического гонадотропина человека (ХГЧ) около 1000 мМЕ / мл (международный эталонный препарат или IRP). Его средний диаметр имеет линейную зависимость от GA и увеличивается на 1,0–1,2 мм / день до появления полюса плода с его сердцебиением размером 10 мм с соответствующими уровнями ХГЧ около 12000 мМЕ / мл (IRP).
ДЛИНА КОРОНЫ – ПАЛЬЦА
CRL — это наибольшая длина эмбриона или плода, которую можно измерить, за исключением конечностей и желточного мешка. 14 Эмбрион становится плодом через 10 недель беременности (71 полный день на основе LMP). Точность CRL при датировании беременности зависит от хорошей корреляции между этим измерением и возрастом плода в период, когда рост быстрый и минимальное влияние патологии плода. CRL позволяет прогнозировать возраст плода с погрешностью в 3 дня (доверительный интервал 90%) от 7 до 10 недель и 5 дней от 10 до 14 недель беременности.CRL увеличивается примерно на 10 мм в неделю с 8 по 12 недели, и простое правило для получения GA следующее: GA (неделя) = CRL (см) + 6,5. 14,22
ИЗМЕРЕНИЯ ГОЛОВКИ
Размер головки плода был одним из наиболее полезных и проверенных измерений для определения ГА. БЛД является наиболее широко используемым показателем с наибольшей точностью в период от 12 до 22 недель, снижаясь после этого периода из-за более широкой индивидуальной вариации. БЛД демонстрирует линейный рост на 3 мм в неделю с 14 по 28 недели и на 2 мм в неделю до родов. 5,22 Измерение проводится на уровне плоскости, определяемой следующими внутримозговыми ориентирами: передние рога бокового желудочка и прозрачная полая перегородка спереди, таламус и третий желудочек по центру, а также затылочные рога желудочка головного мозга. , cisterna venae magnae cerebri и островок сзади. Измерение проводится от внешнего стола проксимального отдела черепа до внешнего стола дистального отдела черепа, при этом кости черепа перпендикулярны ультразвуковому лучу. 14 Затылочно-лобный диаметр (OFD) измеряется в той же плоскости, что и BPD, с помощью штангенциркуля, размещенного на внешнем столе черепа. Этот параметр можно использовать для расчета окружности головы (HC) и головного индекса (CI). Вариации формы головки плода (долихоцефалия, брахицефалия) и положения плода могут влиять на диагностическую точность БЛД. В случае аномального CI, определяемого как отношение BPD к OFD (нормальное значение 0,75–0,85), HC можно использовать вместо BPD, чтобы избежать этой ловушки. 22 У плодов с преждевременным разрывом плодных оболочек, тазовым предлежанием или многоплодной беременностью БЛД не является надежным для оценки истинного ГА. 19,22
HC измеряется либо на том же уровне BPD непосредственно с помощью измерителей трассировки, либо косвенно вычисляется с использованием такой формулы, как: HC = (BPD + OFD) × 1,57. Прямой метод систематически завышает расчетную УВ менее чем на 1,5%. HC вырастает примерно на 14 мм в неделю между 14 и 17 неделями и на 5 мм в неделю в ближайшем будущем. 22 Измерение головы — плохой метод скрининга аномалий роста плода, поскольку его обычно не применяют до позднего срока, как при симметричном ограничении роста, так и при микроцефалии.
РАЗМЕР АБДОМИНАЛА
Размер живота оценивается путем измерения среднего диаметра живота (MAD) или окружности живота (AC) (рис. 9.1) на уровне желудка и бифуркации главной воротной вены на правую и левую. ветви, следя за тем, чтобы сечение было как можно более круглым и не деформировалось под давлением зонда.Самый точный AC — это наименьший полученный результат, поскольку он более точно соответствует плоскости, перпендикулярной позвоночнику, на уровне печеночной вены. Подобно расчету HC, измерение может быть прямым (эллипс или след) или производным от поперечного диаметра живота и переднезаднего диаметра живота (MAD). Из-за неправильной формы живота плода прямой метод оценивает косвенный примерно на 5%; это изменение может иметь значение при оценке веса плода. 24
AC демонстрирует линейный рост в среднем на 11–12 мм в неделю на протяжении всей беременности. 22 Этот параметр является наиболее чувствительным при прогнозировании проблем с питанием плода, на него влияют толщина брюшной стенки и количество запасов гликогена в печени, и он используется для оценки веса плода. По той же причине AC не следует использовать для расчета композитного GA после начала второго триместра. 22 К сожалению, на его измерение влияют самые большие вариации между и внутри наблюдателя, что объясняет очень разные пределы референсных значений, о которых сообщают разные исследователи.Фактически, положение плода и его дыхательные движения, компрессия датчика и маловодие могут повлиять на точность этого измерения.
КОНЕЧНОСТИ
Длину бедра (FL) можно измерить начиная с 10 недель, и она воспроизводима от 15 недель беременности до доношенных. Он представляет собой линейный рост плода, связанный с длиной макушки до пятки при рождении. 15 Первоначально он был измерен для диагностики карликовости конечностей и редко затрагивается проблемами питания плода, предлежанием или маловодием. 14,22 является хорошим параметром для определения возраста беременности.Его измеряют (рис. 9.2) от начала до дистального конца диафиза, от большого вертела до латерального мыщелка. Головка бедренной кости и дистальный эпифиз не учитываются при измерении, а кость должна быть перпендикулярна ультразвуковому лучу. Бедренная кость увеличивается на 3 мм в неделю с 14 до 27 недель и на 1 мм в неделю в третьем триместре. 22 Сообщенная точность датирования беременности колеблется от 1 недели во втором триместре до 3-4 недель при доношении. 22
Плечевая, большеберцовая, лучевая и локтевая кости могут быть измерены так же, как и FL, но они традиционно не используются для определения срока беременности.Большеберцовая и малоберцовая кости могут быть дифференцированы, поскольку малоберцовая кость расположена латеральнее большеберцовой кости. Лучевая и локтевая кости хорошо различимы и измеряются, когда рука находится в положении лежа на спине, потому что две кости лежат строго параллельно, но в положении лежа на животе, пересечение двух костей требует двух разных плоскостей сонара для получения измерений. Локтевая кость кажется длиннее лучевой кости проксимально, но дистально обе кости заканчиваются на одном уровне. 6 На точность измерения длинной кости влияют несколько факторов, таких как угол луча относительно длинной оси кости (должен быть получен угол, близкий к 90 °) и тип датчика (линейный и выпуклый. зонды лучше секторных). 12
Некоторые исследователи предположили, что своего рода пренатальный весовой индекс может быть получен из длины бедренной кости, но, скорее всего, этот расчет добавляет мало информации к другим обычно используемым биометрическим параметрам. 14,22
ДРУГИЕ ИЗМЕРЕНИЯ И ДАТИРОВКА
Бинокулярное расстояние следует измерять как наименьший диаметр между глазами плода в плоскости, включая обе орбиты, которые должны казаться симметричными и равными по размеру, показывая максимальную ширину.
Это может быть полезно для датирования в случаях затылочно-заднего положения плода, когда измерение БЛД затруднено. Это измерение коррелирует с GA, но его рост нелинейный. Вариабельность в прогнозировании ГА составляет 14 дней между 14 и 27 неделями и 24 дня между 29 и 40 неделями. Бинокулярное расстояние важно для пациентов с риском врожденных аномалий и синдромов. 14,22
Поперечный диаметр мозжечка (TCD), измеренный на уровне подзатылочно-брегматической плоскости головы (рис.9.3) имеет криволинейную связь с GA и не сильно зависит от формы головы или нарушений роста. 22 Размер середины беременности в миллиметрах отражает GA в неделях.
Ключица имеет линейный рост во втором и третьем триместрах и была предложена в качестве полезного измерения для датирования, ее длина в миллиметрах очень близка к GA, выраженному в неделях. 14,22 Имея внутримембранное окостенение вместо эндохондрального окостенения, ключица отличается от других длинных костей тела и не страдает теми же заболеваниями.
Было показано, что измерения лопатки, крестца, подвздошной кости и стопы хорошо коррелируют с GA. 14
Многие органы плода были измерены и связаны с ГА, такие как почки, сердце, аорты и легочные артерии. 2,10
ОТЧЕТ ПО ДАННЫМ
Размер плода более однороден на ранних сроках беременности, чем на более поздних. Было показано, что ранняя оценка ГА (сканирование 11/0–13/6 недель) или при плановом осмотре плода (16–18 недель) имеет большое значение. 26 Оценка дня родов не должна производиться позже 22 недель (BPD 60 мм). Точность снижается с 7 дней до 16 недель до 28 дней после 28 недель. Если было выполнено раннее сканирование, а второе сканирование дает более позднюю оценку, чем первое, не рекомендуется изменять исходную оценку. Задержка, скорее всего, связана с ограничением роста. Ультрасонографический составной возраст используется после первого триместра, позволяя получить измерения как можно большего числа параметров, за исключением AC, чтобы повысить точность оценки.Большинство авторов предпочитают указывать нижний пятый и верхний 95-й пределы достоверности для прогноза каждого измерения, поскольку это может иметь юридические последствия в случае использования при принятии управленческих решений. 13 При многоплодной беременности большинство авторов согласны с тем, что таблицы, используемые для одноплодной беременности, подходят для двойни, по крайней мере, в первом и втором триместрах. Рекомендуется основывать оценку ГА на более крупном близнеце. Задержка роста плода при многоплодной беременности становится очевидной между 25 и 36 неделями беременности и более выражена у тройни по сравнению с беременностью двойней. 22
Размер мешка на ранних сроках беременности
Размер гестационного мешка измеряется при ультразвуковом исследовании на ранних сроках беременности. С помощью трансвагинального ультразвукового исследования (обследования, во время которого формируется изображение с помощью высокочастотных звуковых волн) гестационный мешок можно увидеть на очень ранних сроках беременности, когда его диаметр составляет всего около 2–3 миллиметров. Обычно это происходит примерно через пять недель после последней менструации.
Иногда ультразвуковые измерения выявляют гестационный мешок меньше ожидаемого.это открытие может быть поводом для беспокойства. Но делать выводы на основании однократного раннего УЗИ бывает сложно. Маленький гестационный мешок может ничего не значить или указывать на более высокий риск выкидыша. Проведение серии ультразвуковых обследований по мере прогрессирования беременности поможет вашему врачу правильно интерпретировать, что именно это означает.
Хотя маленький плодный мешок может быть связан с выкидышем, это не всегда так
Что такое гестационный мешок?
Гестационный мешок — это заполненная жидкостью структура, которая окружает эмбрион в утробе матери на ранних сроках беременности.Желточный мешок — это еще одна структура вне эмбриона, которая помогает ему в его развитии. Полюс плода — это начальная стадия зародыша, которая выглядит как толстая форма, прикрепленная к желточному мешку.
Ошибки времени беременности
На очень ранних сроках беременности, особенно во время первого УЗИ, размер гестационного мешка меньше ожидаемого может просто означать, что беременность наступила раньше (примерно на неделю), чем вы ожидали, исходя из даты последней менструации.Это довольно распространенное явление, учитывая, что у многих женщин 28-дневный менструальный цикл непредсказуем, а овуляция наступает точно в середине 14-го дня.
Менструальный цикл может длиться от 21 до 35 дней, и овуляция не всегда происходит на 14 день цикла, независимо от продолжительности цикла. Также возможно, что вы случайно не вспомнили дату последней менструации. Это легко сделать, особенно если вы не ожидали забеременеть и не обращали пристального внимания на свой цикл.
В этой ситуации следующий шаг — назначить контрольное УЗИ на несколько недель. Во время этого второго осмотра ваш врач снова измерит размер вашего гестационного мешка. Если беременность протекает нормально, мешок должен расти соответствующим образом. Если это так, ваш врач может изменить предполагаемую дату родов на основе других результатов ультразвукового исследования.
Возможное прерывание беременности
Небольшого гестационного мешка, наряду с некоторыми другими ранними результатами ультразвукового исследования (такими как увеличенный желточный мешок или маленький гестационный мешок по отношению к размеру эмбриона, измеренному по длине короны-крестца), может быть недостаточно для окончательного диагноза выкидыша или другой потери беременности. (например, пораженная яйцеклетка).Но эти результаты считаются подозрительными в отношении надвигающегося выкидыша, поэтому перед диагностикой выкидыша потребуются дополнительные анализы и последующее ультразвуковое исследование.
К сожалению, когда последующее ультразвуковое исследование продолжает показывать небольшой размер мешочка, это серьезный предупреждающий сигнал о надвигающемся невынашивании беременности.
В этих случаях ваш врач, вероятно, порекомендует продолжить наблюдение, пока не будет собрано достаточно информации, чтобы определить, жизнеспособна ли беременность.Ваш врач, вероятно, будет использовать другие инструменты и тесты, помимо простого исследования размера гестационного мешка, чтобы определить, здорова ли ваша беременность.
Например, они могут проверить ваш уровень хорионического гонадотропина человека (ХГЧ), гормона, который вырабатывается вашим организмом во время беременности. У вас более высокий риск выкидыша, если ваш уровень ХГЧ не удваивается каждые два-три дня или падает.
Слово Verywell
Обнаружение маленького гестационного мешка у вашего ребенка может расстроить, но помните, что это не окончательный вывод.Хотя это действительно вызывает беспокойство, а ждать повторного обследования сложно, все же есть надежда, что беременность будет жизнеспособной, особенно если на УЗИ не будет обнаружено никаких других отклонений.
Ранняя беременность Ультразвуковая оценка многоплодной беременности
2. Определение гестационного возраста
Точное определение гестационного возраста имеет решающее значение для ведения беременности, поскольку оно показывает, где измерения плода соответствуют предполагаемому гестационному возрасту [4].Кроме того, правильное датирование беременности необходимо не только для подходящего времени для скрининга и диагностического тестирования, но и для оптимального планирования родов [6]. Для женщин с регулярным циклом дата последней менструации используется для оценки гестационного возраста с учетом биологической изменчивости и корректировки продолжительности цикла. Для беременностей ЭКО дата переноса эмбриона использовалась для определения даты беременности. Подавляющее большинство авторов, поддерживающих многоплодную беременность, согласны с тем, что во втором триместре оценка гестационного возраста является более точной и статистически лучше, чем во втором триместре [4].Более того, существует соглашение о том, что параметры и формулы, которые использовались для датировки одноплодной беременности, также являются точными для датировки многоплодной беременности, поскольку исследования в этой области включают сочетание одноплодной и многоплодной беременности [7, 8, 9].
В первом триместре — до 14-й недели беременности — длина макушки до крестца (CRL) является параметром, который используется для оценки гестационного возраста с отклонением в 5–7 дней [7, 8, 9]. Если есть сомнения в надежности менструального цикла или если женщине назначено лечение с опозданием, повторное сканирование через 3–4 недели может помочь определить дату беременности [10].
Небольшое несоответствие размера очень часто встречается при многоплодной беременности [4]. Некоторые исследования предполагают, что дату беременности следует определять с использованием среднего значения плодов [11]. Однако более поздние исследования пришли к выводу, что если гестационный возраст основан на CRL более крупного близнеца, вероятность потери плода, у которого может развиться внутриутробное ограничение роста плода (ЗВУР), снижается [12]. Salomon et al. [13] предположили, что CRL самого маленького плода может более точно оценить гестационный возраст, если расхождение между двумя CRL меньше 95-го процентиля, используя диаграммы из исследований.Интересным открытием является то, что если несоответствие между двойниками в CRL превышает 10%, вероятность потери беременности, анеуплоидии или врожденных аномалий увеличивается [3, 14, 15].
Во втором триместре для определения даты беременности используется комбинация параметров, таких как окружность живота, длина бедренной кости и бипариетальный диаметр [8]. Дальнейшее обсуждение расчета гестационного возраста во втором триместре выходит за рамки этой главы.
3. Определение хорионичности и амнионичности
Раннее и точное определение хорионичности и амнионичности, несомненно, играет определяющую роль в ведении многоплодной беременности, поскольку хорионичность играет ключевую роль в возникновении осложнений: монохориально-моноамниотические близнецы представляют самую высокую смертность и заболеваемость.Несомненно, постоянное наблюдение и своевременное вмешательство могут оптимизировать исход беременности [4].
Определение хорионичности и амнионичности лучше проводить в первом триместре [4]. Если хорионичность определяется в первом триместре, точность очень близка к 100%, а если определение проводится во втором триместре, правильное назначение снижается до 90% [16, 17].
На этом этапе мы классифицируем определение на основе гестационного возраста, разделенного на два периода: первый до 10-й недели беременности и второй, который включает период с 10-й по 14-ю неделю.
3.1. До 10 недель беременности
Три ультразвуковых исследования могут помочь в обнаружении хорионизма: это (1) количество наблюдаемых гестационных мешков, (2) количество амниотических мешков в полости хориона и (3) количество желточные мешки [4].
3.1.1. Количество наблюдаемых гестационных мешков
Количество гестационных мешков и количество сердечных сокращений плода при сканировании на ранних сроках многоплодной беременности сильно связаны с хорионностью: каждый гестационный мешок образует отдельную плаценту и хорион.Таким образом, визуализация одного гестационного мешка с двумя видимыми сердечными сокращениями указывает на монохориальную беременность двойней, в то время как представление двух различных гестационных мешков подразумевает дихорионическую беременность (Рисунок 1) [18]. Количество гестационных мешков является параметром с наивысшей точностью определения хорионичности, которая чрезвычайно близка к 100% [16].
Рисунок 1.
Дихорионическая диамниотическая беременность на 5 неделе беременности. Видны два отдельных гестационных мешка с по одному желточному мешку, и их разделяет толстая перегородка.
3.1.2. Количество амниотических мешков в полости хориона
Определение количества амниотических мешочков, присутствующих в одном гестационном мешке, помогает определить амнионичность при монохориальной беременности. До 10-й недели беременности амнионы растут наружу от эмбрионального диска и в этом возрасте недостаточно велики, чтобы контактировать друг с другом и образовывать перегородку между двойниками [4]. В результате отдельные и отдельные амнионы указывают на диамниотическую беременность двойней (изображения 2a, b и 3a, b).Оценка амниона должна проводиться тщательно с помощью трансвагинального ультразвукового исследования, поскольку межслойная мембрана очень тонкая и может быть незаметна при трансабдоминальном ультразвуковом исследовании. Даже когда отдельные амнионы не могут быть визуализированы с помощью трансвагинального ультразвукового исследования, их отсутствие может быть подтверждено путем демонстрации увеличения пуповины с помощью импульсно-волнового допплера и определения двух различных значений частоты сердечных сокращений [3]. Кроме того, невозможность визуализации межслойной мембраны может быть технической: если мембрана параллельна ультразвуковому лучу или из-за низкого усиления ультразвука, мембрану может быть трудно оценить.Эта проблема может быть решена путем изменения угла озвучивания и увеличения усиления, облегчающего визуализацию [5]. Другой способ подтвердить амнионичность там, где есть какие-либо сомнения в наличии межслойной мембраны, — предложить небольшую цепочку повторных сканирований [4].
Рисунок 2.
(a) 3D-изображение дихориональной диамниотической беременности на 6 неделе беременности. (b) 3D-изображение дихориональной диамниотической беременности на 6 неделе беременности.
Рисунок 3.
(a) Дихорионическая диамниотическая беременность с выкидышем при одной из беременностей.Размер пустого мешка был измерен. (b) 3D-изображение беременности DCDA, на котором один из мешочков кажется «пустым» из-за выкидыша.
Тем не менее, всегда ли так просто оценить межслойную мембрану? Есть две редкие, но важные ситуации, которые могут привести к ложному диагнозу моноамниотических близнецов. Первый случай — это когда монохориально-диамниотические близнецы осложнены трансфузионным синдромом от близнецов к близнецам (TTTS), у близнеца-донора наблюдается тяжелое олигогидрамнион или ангидрамнион, а межмолекулярная мембрана разрушается, что приводит к оборачиванию донорского близнеца.Распад мембраны можно предотвратить, если мы очень внимательно оценим оборачивающую мембрану вокруг конечностей близнеца-донора. Возможный разрыв межпозвоночной перепонки — еще один случай, который может привести к двойняшкам «псевдо-МА». Разрыв мембраны может происходить спонтанно, но чаще является осложнением инвазивной процедуры in utero . На ультразвуковом сканировании можно визуализировать разрыв мембраны и расширение пуповины. Другими фактами, помогающими идентифицировать разрыв мембраны, являются расположение плодов на одной и той же стороне деформированной мембраны, равное количество околоплодных вод с обеих сторон разделительной мембраны во время беременности, осложненной TTTS, и конечно, предыдущий диагноз: монохориально-диамниотическая беременность двойней [5].
3.1.3. Количество желточных мешков
В последние несколько лет существует неопределенность относительно связи между количеством желточных мешков и амнионностью. Если во внезародышевом целом есть два желточных мешка, беременность считается диамниотической. Однако единственный желточный мешок не может поставить окончательный диагноз моноамниотической беременности. Это хорошо установлено, поскольку известно, что дифференциация желточного мешка и амниона происходит очень близко друг к другу по времени, примерно через 6-8 дней после оплодотворения [5].При обнаружении единственного желточного мешка проводится повторное сканирование в первом триместре или может оказаться полезным обращение в специализированный центр с большим опытом многоплодной беременности [3, 4].
3.2. 10–14 неделя гестации
По мере продолжения беременности ультразвуковые признаки, помогающие определить хорионичность и амнионичность, меняются: теперь гестационные мешки срастаются и образуется межслойная мембрана. В результате четыре других ультразвуковых фигурки поставили диагноз хорионичность и амнионичность.Это: (1) разногласия по признаку пола, (2) различное количество плаценты, (3) характеристики переплетающихся мембран и (4) знак пика хориона — знак «λ».
3.2.1. Несоответствие полов
Если в конце первого или в начале второго триместра выявляются плод мужского и женского пола, дихориальная беременность двойней является правилом. Однако гендерное несоответствие является самой большой ловушкой для диагностики хорионичности. Дискордантный половой фенотип плода может присутствовать у монохориальных близнецов, что приводит к ложному диагнозу дихориальных близнецов.
Ошибочный диагноз дихорионических близнецов может быть результатом постзиготной анеуплоидии половых хромосом. Например, существует зигота 46, XY, которая расщепляется, но постзиготная анафазная задержка может вызвать потерю Y-хромосомы у одного из близнецов. Кариотип одного из плодов будет 46, XY, что соответствует нормальному плоду мужского пола, а другой кариотип будет 45, XO, который является плодом женского пола с синдромом Тернера (Рисунок 1). Если мы хотим сделать наш пример на шаг вперед, то постзиготное нерасхождение после анафазного лага может привести к мозаицизму у монозиготных близнецов, что приведет к появлению двух эмбрионов с различной долей клеток 45, XO и 46, XY.Фенотип этой особи будет соответствовать количеству клеток с аномальным кариотипом (рис. 2) [19, 20].
Рисунок 1.
Постзиготное отставание анафазы, вызывающее половое несоответствие из-за потери Y-хромосомы у одного из плодов.
Рисунок 2.
Постзиготное нерасхождение, ведущее к обоим плодам с гонадным мозаицизмом.
Половое несоответствие у монозиготных близнецов также может быть вызвано трисомной зиготой 47, XXY. Процесс, известный как спасение трисомии, может привести либо к образованию нормального плода мужского пола 46, XY (потеря X-хромосомы), либо к нормальному плоду женского пола 46, XX (потеря Y-хромосомы) .Следовательно, этот механизм вызывает образование двух эуплоидов. плоды из трисомной зиготы (рис. 3) [21].Кроме того, путаница может возникнуть, если зигота 46, XY расщепляется с нерасхождением Y-хромосомы, в результате чего получается плод мужского пола с кариотипом 47, XYY и плод женского пола с кариотипом 45, XO, синдромом Тернера и женским половым фенотипом ( Рисунок 4) [22].
Рисунок 3.
Спасение трисомии.
Рисунок 4.
Нерасхождение хромосомы Y.
Помимо аномалий половых хромосом, половое несоответствие может быть результатом эпигенетических дефектов одного гена только у одного из моноготных близнецов, влияющих на определяющие семенники гены, такие как SOX9, который ингибирует экспрессию гена SRY [23, 24].
Тем не менее, разногласия по полу могут быть вызваны деформированными гениталиями, не связанными с хромосомными или генетическими нарушениями. Хорошо известно, что монохориальная беременность двойней часто осложняется избирательным ограничением роста [25], а гипоспадия является известным осложнением ЗВУР [26, 27]. Поскольку гипоспадия может приводить к женскому половому фенотипу, можно предположить путаницу в отношении хорионичности, поскольку у плода-мужчины IUCR будут женские наружные гениталии, в то время как нормально развивающийся близнец будет представлен как нормальный плод мужского пола.Порок развития клоаки у одного из плодов женского пола (кариотип 46, XX) приводит к фаллосоподобной структуре, вызывая фенотипически мужские наружные гениталии. Результатом снова является смешение хорионичности [28].
Очень редкий механизм может вызвать поперечную ситуацию: дизиготная беременность двойней диагностирована как монохориальная из-за слияния трофобластов. Две разные бластоцисты производят два разных трофобласта. Если эти трофобласты сливаются перед имплантацией, в результате образуется плацентарная масса.Сросшаяся плацента образует сосудистые анастомозы, и близнецы могут обмениваться кровяными тельцами. В результате химеризм крови двух популяций клеток крови будет присутствовать у обоих плодов [29, 30]. Этот механизм чаще встречается при беременностях, осуществленных после ВРТ, из-за нарушения блестящей оболочки и пространственной близости нескольких эмбрионов [29, 31]. Дизиготные близнецы, образующие монохориальную плаценту, имеют большое значение, потому что эти близнецы являются генетически и фенотипически нормальными, и их следует отличать от патологического разногласия по полу [5].
3.2.2. Количество отдельных плацент
Логично, что визуализация двух отдельных образований плаценты подтверждает дихорионичность, поскольку одна плацента определяет монохориальность [4]. Необходимо провести тщательное ультразвуковое исследование, чтобы определить наличие одной или двух плаценты в абатменте.
Как показано выше, однояйцевые близнецы могут образовывать двудольную плаценту. Этот сонографический результат виден в 3% случаев монохориальной беременности двойней.В результате присутствуют две отдельные плацентарные образования с двумя плацентарными долями почти одинакового размера, которые могут быть полностью разделены или соединены с помощью хорионального пузыря. Все может быть сложнее, когда каждая плацентарная масса имеет собственное соединение пуповины. Двудольную плаценту можно отличить от дихориальных образований плаценты с помощью цветного допплера и выявления сосудистых анастомозов, имеющихся между двумя долями. Таким образом, это приводит к выводу, что если якобы дихориальная беременность осложняется ТТЦ, необходимо учитывать диагноз монохориальной беременности с двудольной плацентой [32, 33, 34, 35].
3.2.3. Характеристики межвойной мембраны
Переплетенная мембрана при дихорионической беременности состоит из трех слоев из трех оболочек: амниона-хориона-амниона, поскольку монохориальная беременность состоит только из двух слоев амниона. Следовательно, при дихорионической беременности межсвойниковая мембрана толще и более эхогена, чем межсдвинковая мембрана при монохориальной беременности. Измерение толщины мембраны может помочь нам определить хорионичность: мембрана толще 2 мм указывает на дихорионичность (положительная прогностическая ценность: 95%), а если мембрана тоньше 2 мм, вероятность монохориальной беременности составляет около 90% [4 ].
Переплетенная мембрана должна быть тщательно обнаружена, и если она не может быть визуализирована, необходимо провести трансвагинальное ультразвуковое исследование, чтобы установить окончательный диагноз моноамниотической беременности [4]. Когда визуализируется единая плацентарная масса и хорионичность определяется как монохорионная, оценка характеристик межслойных мембран является ключом к определению амнионичности. Наиболее важной сонографической фигурой, демонстрирующей моноамниочность, является расширение пуповины из плацентарного или пупочного происхождения, и его легче идентифицировать с помощью цветного допплера.Другими важными открытиями, указывающими на моноамнионичность, являются запутывание конечностей или наблюдение конечности, охватывающей другую, невозможность найти мембрану между двумя вставками пуповины в плаценте [4] и короткое расстояние между пуповинами [5].
Однако разница в толщине межслойной мембраны между монохориальной и дихорионической беременностью уменьшается во время беременности [36]. Кроме того, измерение толщины мембраны не является широко распространенным, поскольку на этот параметр могут влиять многие факторы, такие как положение и качество зонда, и, как следствие, он имеет плохую воспроизводимость [37].Редкая, но существенная ошибка может привести к неправильному определению монохориальной беременности, поскольку дихорионическая — это внутриутробные синехии при беременности двойней с плодом с анэнцефалией. Внутриутробные синехии могут имитировать толстую дихорионическую мембрану [38]. Эта перегородка не является межслойной мембраной и не включает слой хориона между слоями амниона.
3.2.4. Знак хорионического пика — знак «λ»
Знак хорионического пика или знак «λ» поддерживает сильную дихорионичность с точностью до 99% [5].Он показывает выступающую зону ткани, столь же эхогенную, как плацента; в поперечном сечении имеет треугольную форму; и он шире на хорионической поверхности плаценты, распространяется и сужается к точке внутри межслойной мембраны [39, 40]. Отсутствие знака «λ» или наличие знака «Т» указывает на монохоричность. Знак «Т» представляет два противоположных амниона, «стоящих» у основания межслойной мембраны [10].
Признак пика хориона идеально оценивается в конце первого триместра или в самом начале второго триместра, так как во втором триместре его труднее визуализировать, и он может исчезнуть на 16-20 неделе беременности, что приводит к ложному отрицательный знак «λ».В результате невозможность изображения знака «λ» в конце второго триместра не может исключить дихорионичность [41, 42]. Тем не менее, ложный положительный знак «λ» также может существовать. Это может происходить из-за введения пуповины в межслойную мембрану или из-за визуализации гематомы, представленной вдоль вставки мембраны. Еще одна интересная причина, которая может привести к ложноположительному знаку «λ», — это наличие эхогенного ретроградного желточного мешка на стыке плацентарной перепонки между двойниками при монохориально-диамниотической беременности.Сонографический вывод о том, что вспомогательные средства определяют истинный знак «λ», заключается в том, что истинный «λ» был виден вместе со всей областью введения, в отличие от ложного знака «λ», который появляется только в небольшой области межслойной мембраны. [43, 44]. Наконец, в очень редких случаях плацентация может быть как монохориальной, так и дихорионической, и каждая хорионичность представлена в разных областях межслойной мембраны. Следовательно, одна и та же межслойная мембрана имеет части с двумя слоями амнионов и части с тремя слоями: амнион-хорион-амнион [45, 46, 47].Эта ситуация показывает важность сканирования всего места вставки межслойной мембраны при ранней ультразвуковой оценке многоплодной беременности.
В некоторых случаях, несмотря на наилучшую возможную ультразвуковую оценку, определить хорионичность невозможно. В этих ситуациях беременность следует рассматривать как монохорионную. Следовательно, наблюдение должно быть таким же тщательным, как и при монохориальной беременности [45], и это обсуждается ниже.
4. Эпиднадзор
Эпиднадзор за многоплодной беременностью имеет большое значение, поскольку он играет главную роль в выявлении осложнений, связанных с беременностью высокого риска, и хорошо известно, что многоплодная беременность является классическим примером беременность с высоким риском.Однако соответствующая частота ультразвукового исследования как при дихориальной, так и при монохориальной беременности, которая обеспечивает наилучший баланс между стоимостью и эффективностью, не установлена и не принята во всем мире [3].
4.1. Дихориальная беременность
Finberg et al. [46] рекомендовали повторять сканирование каждые 4–6 недель при неосложненной дихорионической беременности. Однако в современной повседневной медицинской практике наблюдение более пристальное: последующее ультразвуковое обследование проводится каждые 3-4 недели [4, 47].Но при подозрении на осложнение и, в частности, когда CRL, расчетная масса плода или объем околоплодных вод у двух плодов различаются, плановое сканирование необходимо повторять каждые 2 недели или в течение недели [48].
4.2. Монохориальная беременность
Хорошо известно, что наблюдение за монохориальной беременностью должно быть более строгим по сравнению с дихориальной беременностью. Finberg et al. [46] рекомендовали ультразвуковой мониторинг неосложненных однояйцевых близнецов каждые 3-4 недели.Как уже упоминалось ранее, в настоящее время плановое сканирование выполняется чаще: каждые 2–3 недели, начиная с гестационного возраста 16 недель. Наконец, в некоторых случаях наблюдение еще более пристальное: повторное сканирование можно повторять каждые 2 недели.
Параметры, которые необходимо оценить в этих последующих сканированиях, включают предполагаемую массу плода и биометрию плода, объем околоплодных вод и допплеровскую оценку пупочной артерии [49].
5.Заключение
Нет сомнений в том, что многоплодная беременность сейчас более часта, чем несколько лет назад, в связи с распространением искусственных репродуктивных технологий. Определение гестационного возраста, хорионичности и амнионичности должно быть выполнено как можно скорее и в идеале в первом триместре беременности, так как точность определения сонографических показателей чрезвычайно близка к 100%, в отличие от определения во втором триместре. триместр, точность которого несколько снижена.И последнее, но не менее важное: своевременное определение как хорионичности, так и амнионичности может оптимизировать исход беременности, поскольку правильное и раннее вмешательство или обращение в специализированный центр могут быть действительно ценными.
Благодарности
Мы хотели бы поблагодарить Кириаки Савву, аспиранта Кипрского института неврологии и генетики, за ее комментарии, которые значительно улучшили рукопись.
\ n1. Введение и обзор литературы
\ nХорошо известно, что такие минералы, как кальций и магний, в частности, наряду с железом и марганцем, вызывают образование водной сбруи, наличие которой может вызвать проблемы с образованием накипи и серьезные отказы в трубопроводы котлов и теплообменного оборудования.Кроме того, эти двухвалентные ионы могут реагировать с анионами мыла и, таким образом, снижать эффективность очистки, что приводит к высокому расходу моющих средств. Временная жесткость — это тип жесткости воды, вызванный присутствием растворенных минералов бикарбоната (бикарбоната кальция и бикарбоната магния). При растворении эти минералы дают катионы кальция и магния (Ca 2+ , Mg 2+ ), а также карбонатные и бикарбонатные анионы (CO 2− \ n 3 и HCO — \ n 3 ).Присутствие катионов металлов делает воду жесткой. Однако, в отличие от постоянной жесткости, вызванной сульфатными и хлоридными соединениями, эту «временную» жесткость можно уменьшить либо путем кипячения воды, либо путем добавления извести (гидроксида кальция) в процессе умягчения извести. Кипячение способствует образованию карбоната из бикарбоната и осаждению карбоната кальция из раствора, в результате чего вода становится более мягкой при охлаждении. Постоянную твердость (содержание минералов) обычно трудно удалить кипячением.Если это происходит, это обычно вызвано присутствием в воде сульфата кальция / хлорида кальция и / или сульфата магния / хлорида магния, которые не выпадают в осадок при повышении температуры. Ионы, вызывающие постоянную жесткость воды, можно удалить с помощью смягчителя воды или ионообменной колонки.
\ nКальций — самый распространенный минерал в организме человека. Кальций играет жизненно важную роль в структуре и функциях человеческого тела [1]. Он важен для внутриклеточного метаболизма, роста костей, свертывания крови, нервной проводимости, сокращения мышц и сердечной функции [2].Однако существует значительная связь между уровнем кальция в питьевой воде и колоректальным раком, раком желудка и молочной железы [3]. Магний — это природный минерал, который содержится в продуктах питания и других медицинских продуктах. Это важный компонент в костях, мышцах и других тканях. Однако слишком большое количество добавки магния может вызвать симптомы токсичности, такие как падение артериального давления, спутанность сознания, нарушение сердечного ритма, мышечная слабость, затрудненное дыхание и ухудшение функции почек [4].
\ nПоэтому важно контролировать уровень жесткости воды. Для удаления жесткости воды доступно несколько технологий (Ca 2+ , Mg 2+ ), таких как электрохимические процессы [5], ферментативные катализаторы [6], нанофильтрация [7], электродиализ [8], ультразвук. [9], ультрафильтрация [10], ионный обмен [11, 12], мембраны [13] и импульсный искровой разряд [14]. Два основных метода, которые обычно используются для удаления жесткости из воды, — это умягчение содовой известью и умягчение ионным обменом.Высокие эксплуатационные расходы на умягчение известковой соды, которая в основном используется в коммунальных целях [15], объясняется производством большого объема осадка, который требует дополнительной обработки, чрезмерного использования химикатов (например, кальцинированной соды и каустической соды). сода) и добавление кислот для регулирования pH [16]. Ионный обмен в основном используется для умягчения воды в жилых помещениях. Экспериментальные исследования показали, что уровень натрия в умягченной воде был в 2,5 раза выше, чем в муниципальной воде [17]. Адсорбция — одна из немногих перспективных альтернатив для этой цели, особенно с использованием недорогих сорбетов.Трехмерный суперпоглощающий полимер использовался в качестве поглотителя ионов тяжелых металлов из воды и других водных растворов. Полимеры, подобные полиакриловой кислоте, полиакриламиду и его производным, которые имеют функциональные группы (такие как карбоксильные, гидроксильные и амидные), могут использоваться в качестве абсорбентов для удаления ионов металлов посредством взаимодействия между ионами металлов и этими группами [18].
\ nИонообменные смолы классифицируются как катиониты, у которых есть положительно заряженные подвижные ионы, доступные для обмена, и аниониты, обменные ионы которых имеют отрицательный заряд.И анионные, и катионные смолы производятся из одних и тех же основных органических полимеров. Классификация ионообменных смол на основе их источников проиллюстрирована на рисунке 1.
\ nРисунок 1.
Классификация ионообменных смол.
\ nВ начале 1800-х годов несколько ученых открыли процесс ионного обмена. Индустрия ионного обмена в США зародилась в начале 1900-х годов, когда впервые были синтезированы катиониты. Ионообменные смолы используются во многих приложениях для очистки воды.Из этих применений, с точки зрения объема используемых смол, умягчение и деминерализация воды являются наиболее важными. В 1905 году немецкий химик Ганс использовал алюмосиликатные материалы натрия ( цеолиты ) для смягчения воды. Эти материалы могут поглощать катионы кальция или магния и выделять ионы натрия, что является основой для смягчения воды. Цеолит можно регенерировать, пропустив через него концентрированный раствор NaCl, чтобы высвободить CaCl 2 и MgCl 2 . Хотя алюмосиликаты сейчас используются редко, термин «цеолитный пластификатор» иногда используется для обозначения любой катионообменной смолы [19].В 1944 году были разработаны катионообменные смолы на основе полистирола, сшитого примерно с 6-8% дивинилбензола. Эта смола имела гораздо более высокую емкость, чем предыдущие смолы, а это означало, что тот же объем смолы мог обменивать во много раз больше ионов, чем предыдущие материалы. В 1948 году был разработан анионообменный аналог. Последовательное использование этих двух смол позволяет полностью деминерализовать воду вместо простого обмена катионов на ионы натрия. Макроретикулярные анионные смолы, которые имеют дискретные поры, используются первыми в последовательности для удаления органических материалов из исходной воды, которые в противном случае могли бы вызвать загрязнение стандартных гелеобразных смол.Многие модификации исходного полистирол-дивинилбензола были сделаны для достижения широкого разнообразия разделений [19].
\ nСмягчение воды коммерчески практикуется в течение столетия или более с использованием широкого спектра натуральных и синтетических продуктов. По мере увеличения разнообразия использования очищенной воды возрастает потребность в умягчении и деминерализации воды. Деминерализация стала практиковаться только с момента открытия синтетических анионообменных смол в 1920-х годах. Их полезность значительно возросла с изобретением сильноосновных анионообменных смол, которые могут удалять слабокислые соединения, такие как диоксид кремния и углекислый газ, а также минеральные кислоты.Этот процесс ионного обмена можно использовать как простой метод для получения воды очень высокой чистоты. В целом, по мере роста промышленных и бытовых требований требования к качеству воды становились все более строгими, а нормативные акты, обеспечивающие их соблюдение, становились все более строгими. Следовательно, выбор типов смол для конкретного применения становится все более сложным [20].
\ nТехнология ионного обмена (IX), уже существующая технология, считается экономичным и экологически безопасным методом удаления жесткости (удаление ионов Ca 2+ и Mg 2+ ) [21].Теория ионного обмена (электрохимического процесса) заключается в обмене положительных и отрицательных ионов в воде с ионами гидроксония (H + ) и гидроксид-ионами (OH — ). Чтобы этот процесс работал, необходимо использовать пористый слой толщиной 1 мм, содержащий нерастворимые полимеры и бесчисленные центры ионного обмена. Когда вода проходит через слой, положительные ионы металлов (таких как натрий, кальций и алюминий) обмениваются на H + , тогда как другие, такие как хлорид, нитрат и сульфат, заменяются на OH — [22].Его также можно использовать для удаления нитратов [23], мышьяка [24], растворенного органического углерода (DOC) [25] и других тяжелых металлов, таких как кобальт [26], никель, серебро, цинк и медь [27]. В общем, метод ионного обмена в значительной степени адекватен своей способностью очищать и разделять широкий спектр химических соединений в области очистки воды. В качестве среды в большинстве случаев используется полимерная смола IX, состоящая из органических полимерных структур [21]. Ионообменный процесс считается экономически эффективным решением, позволяющим удалять микрочастицы ионов.Однако он не удаляет бактерии или пирогены, и после того, как все участки обмена будут израсходованы, ионный обмен не произойдет. Кроме того, любая ионообменная установка состоит из двух основных типов смол: катионообменных смол (CER) и анионообменных смол (AER). CER используются для удаления катионов из воды и сточных вод, особенно ионов кальция и магния, которые являются двумя основными факторами жесткости воды [28].
\ nВода из основного водопровода поступает в систему умягчения и по существу проходит через слой смолы; Принцип работы системы таков, что положительно заряженные ионы Ca и Mg притягиваются к шарикам смолы [8].Затем происходит ионный обмен, при котором ионы Ca и Mg заменяются более слабыми ионами Na. Когда «жесткие» минералы полностью извлечены, вода называется «мягкой» [29]. Со временем гранулы смолы насыщаются твердыми ионами, и их необходимо регенерировать для продолжения процесса ионного обмена [29]. Обычно смолы состоят из сшитых полимерных цепей с ионно-активными центрами и обычно имеют форму шариков [30]. Катионные мембраны заряжены большим количеством отрицательных ионов и доступных положительных противоионов для процесса ионного обмена [30].Характеристики этих ионообменных мембран и их связь с их различными структурами, включая их физико-химические свойства, описаны в другом месте [31]; это включало закупку различных типов ионообменных мембран у разных компаний, а именно из России, Японии, США и Китая. Кроме того, лабораторные образцы были приготовлены из ароматических полимеров и нескольких перфторированных соединений [32]. Химические характеристики ионообменных смол продемонстрированы путем изучения кинетики натрий-водородного ионообменника на сульфированных сшитых полистиролах [33].Скорость обмена измеряли с помощью индикатора, и результаты показали более высокую скорость ионного обмена при концентрации Na + более 1 N; однако при очень высоких концентрациях было обнаружено, что скорость обмена не зависит от концентрации натрия и обратно пропорциональна радиусу частицы [33].
\ nИонный обмен дает ряд преимуществ перед другими методами очистки воды. Ионообменный процесс является экологически чистым, недорогим, поскольку смолу можно интенсивно регенерировать и она дает высокий выход [34].Однако у него есть и недостатки, наиболее важными из которых являются адсорбция органических веществ и засорение сульфатом кальция [34]. Осадок сульфата кальция блокирует шарики смолы и может также вызвать закупорку труб в системе; адсорбция органических веществ может снизить эффективность смолы и, таким образом, снизить качество воды. Следовательно, в конце концов, в какой-то момент смола становится насыщенной и неэффективной в обмене ионами, и поэтому ее необходимо перезаряжать или регенерировать.
\ nРегенерация — это процесс восстановления ионообменной способности насыщенных смол.Доступные регенераторы могут включать соли, такие как NaCl и KCl, кислоты, такие как уксусная и лимонная кислоты, и щелочи, включая NaOH и КОН. Одним из способов максимизировать эффективность процесса регенерации является схема потока, при которой регенератор может быть введен снизу вверх в ионообменный слой. В результате смолы в нижней части становятся чище, поскольку они подвергаются большей регенерации, чем смолы в верхней части ионообменного блока. Таким образом, очищенная вода, выходящая из теплообменника (нисходящий поток), будет контактировать с более чистой менее насыщенной смолой, что увеличивает эффективность ионного обмена и приводит к получению более чистой воды [35].Ионная регенерация — это удаление ионов, которые блокируют или закупоривают сайты внутреннего обмена на смолах; он включает следующие три основных этапа: обратная промывка, регенерация и ополаскивание. В процессе регенерации можно восстановить только 60–80% емкости смолы, поскольку некоторые ионы и твердость остаются на смоле. Когда начинается обслуживание, эти ионы могут вымываться из смолы и покидать слой вместе с очищенными водными стоками, этот случай известен как утечка [36]. Таким образом, цикл регенерации продолжается до тех пор, пока ионы, которые были удалены из питательной воды во время технологического процесса, не будут восстановлены из смол или не достигнут допустимых пределов.Это можно контролировать с помощью измерений электропроводности, где изменение электропроводности измеряется при различных объемах промытой воды во время последующих циклов промывки смолой. Ожидается, что после каждого цикла стирки электропроводность воды будет уменьшаться до тех пор, пока она не достигнет электропроводности дистиллированной воды [37].
\ nПроцесс рассола относится к процессу, когда для умягчения воды используется натриевый цикл, когда концентрированный хлорид натрия (NaCl) пропускается через слой для удаления ионов кальция и магния.Это может быть сделано в режиме восходящего или нисходящего потока. Если натриевый цикл используется для смягчения воды, содержащей ионы железа, это может привести к снижению емкости смолы. Это связано с тем, что железо окисляется до нерастворимой формы трехвалентного железа, в которой оно блокирует центры обмена на смоле. Это можно свести к минимуму, выполняя более частую и быструю регенерацию, чтобы у железа не было достаточно времени для окисления и блокирования участков. Более того, процесс можно улучшить, смешав бисульфат натрия с хлоридом натрия.Это восстановит нерастворимый ион трехвалентного железа до его растворимой формы [38].
\ nДеионизированная вода имеет множество применений: ее можно использовать в качестве охлаждающей среды, в качестве агента для лабораторных испытаний, в автомобильных двигателях и во многих других областях [39]. В этой работе водопроводная вода была деионизирована с использованием HCl и NaOH в качестве агентов для регенерации катодной смолы и анодной смолы соответственно. В этой работе будет рассмотрено влияние кислоты и концентраций, количества очищенной воды и массы смол на процесс деионизации.
\ n \ n3. Результаты и обсуждение
\ n \ n3.1 Влияние концентраций кислоты и основания на деионизацию
\ nОбразование смолы важно с точки зрения затрат, а также с точки зрения минимизации твердых отходов. В этой работе была проведена регенерация смолы с использованием различных комбинаций кислоты в катионной смоле и основания в анионной смоле, каждая в разных концентрациях. В каждый слой загружали 20 г полимерной смолы, и каждый слой заполняли 2 л жесткой воды. Жесткая вода — это муниципальная вода с проводимостью жесткости 100 000 мкСм и TDS 600 мг / л.Эксперимент начинали с помещения 0,5 об.% HCl и 0,1 об.% NaOH в трубки из катодной и анодной смолы, соответственно; и в каждом отдельном цикле объемный% увеличивался на 0,5 и 0,1 для каждой из вышеупомянутых смол. Результаты для проводимости воды при различных комбинациях кислотно-щелочного баланса показаны на рисунке 2, имея в виду, что проводимость чистой деионизированной воды составляет 1,1 микросименса (мкСм).
\ nЭксперимент был начат с использования 1 об.% NaOH и 5 об.% HCl в трубках из катодной и анодной смолы, соответственно.Видно (рис. 3), что проводимость начинает уменьшаться, указывая на то, что смола деионизирует воду, пока не будет достигнута точка, в которой проводимость снова начнет увеличиваться, указывая на то, что смолы достигли точки накопления. Точка накопления была достигнута через 5 секунд после запуска эксперимента, и было обнаружено, что максимальное значение регенерации составило 1550 мкСм. Когда использовались 0,9 об.% И 4,5 об.% NaOH и HCl, соответственно, проводимость продолжала снижаться, пока значение 1076 мкСм не было достигнуто за 45 секунд.Та же тенденция была отмечена, когда объемные% NaOH и HCl были уменьшены до 0,8 и 4% соответственно; однако в этом опыте более высокая проводимость 2270 была получена за 45 секунд. Это показывает, что по мере уменьшения количества смолы проводимость воды увеличивается, указывая на то, что было удалено меньше ионов. На рисунке 3 электропроводность 2140 мкСм была получена за 45 секунд при использовании 0,9 и 4,5% NaOH и HCl соответственно. Больше времени требовалось для деионизации воды в случае 0,9 и 4,5% NaOH и HCl соответственно; через 45 секунд проводимость оказалась равной 2360 мкСм.Кроме того, было обнаружено, что проводимость составила 2260 мкСм за 45 секунд для 0,6 и 3,0% NaOH и HCl соответственно. Кроме того, при уменьшении об.% Проводимость начала давать аналогичные результаты через 45 секунд. Например, для случаев 0,3% NaOH — 1,5% HCl, 0,2% NaOH — 1,0% HCl и 0,1% NaOH — 0,5% HCl, электропроводность оказалась равной 2300, 2100 и 1867 мкСм соответственно, что составляет близко друг к другу. В заключение, для достижения наилучших результатов объемный% смолы должен быть высоким.
\ nРисунок 3.
Влияние кислотно-щелочных концентраций на регенерацию смолы; количество смолы: по 20 г в обеих тубах; обработанный объем: 2 л.
\ n \ n \ n3.2 Влияние обработанного объема на деионизацию
\ nВлияние обработанного объема воды также исследовали с использованием одинакового количества смол в каждом слое (20 г) и одинаковых концентраций элюентов в катионных и анионных смолах (5 об.% HCl и 1 об.% NaOH соответственно). Результаты по проводимости воды при различном количестве очищенной воды показаны на рисунке 4.Как показано на рисунке 3 для случая 1 л, проводимость начала снижаться, указывая на то, что смолы деионизируют проходящую воду. Вначале проводимость составляла 864 мкСм, что соответствует проводимости водопроводной воды, а в конце — 73,19 мкСм. Когда объем увеличился до 2 л, наименьшая проводимость составила 70 мкСм по прошествии 140 секунд. С другой стороны, когда было добавлено 3 л воды, было обработано 1,14 л воды, и наименьшая проводимость оказалась около 77.2 мкСм; после этого проводимость снова увеличилась, и это произошло через 70 секунд (Рисунок 4). В случае добавления 4 л воды было обработано 1,63 л воды. Самая низкая проводимость составила 242 мкСм, а затем она начала увеличиваться через 70 секунд. Это показывает, что чем больше воды обрабатывается, тем выше проводимость.
\ nРисунок 4.
Влияние обработанной воды на регенерацию смолы; количество смолы: по 20 г в обеих тубах; 5 об.% HCl — 1 об.% NaOH.
\ n \ n \ n3.3 Влияние количества смолы
\ nВлияние количества смолы, используемой в трубках с катионной анионной смолой, на деионикс также изучается путем помещения разных количеств смолы в каждую трубку с разными объемами жесткой воды, как 3, с использованием 5 об.% HCl в трубку с катионной смолой и 1 об.% NaOH в трубке с анионной смолой. Результаты показаны на Фигуре 5. Случай 20 г смолы такой же, как описано в предыдущем разделе. Когда количество смолы было увеличено до 40 г, была получена та же тенденция, что и для 20 г смолы.Однако в этом случае было деионизировано больше воды, потому что было использовано больше смолы. Другими словами, для насыщения смолы и остановки процесса деионизации требовалось около 480 секунд. Это показывает, что увеличение количества смолы помогает повысить эффективность деионизации. Количество смолы снова увеличили до 60 г. Вода деионизировалась до тех пор, пока не было достигнуто 560 секунд, и была получена проводимость 19,8 мкСм. После этого момента проводимость снова начала увеличиваться, указывая на то, что смола была насыщена.По мере увеличения количества смолы устройство могло давать лучшие результаты с точки зрения удаления большего количества ионов из воды. Например, через 500 секунд проводимость оказалась равной 38,6 и 20,4 мкСм для 40 и 60 г соответственно. Это показывает, что количество смолы связано с эффективностью деионизации. По мере увеличения количества смолы удаляется больше ионов.
\ nРис. 5.
Влияние количества смол на регенерацию смолы при использовании 5 об.% HCl в трубке с катионной смолой и 1 об.% NaOH в трубке с анионной смолой.
\ n \ nОбновленная и измененная номенклатура для описания событий беременности на ранних сроках | Репродукция человека
Абстрактные
Номенклатура, используемая для описания клинических событий на ранних сроках беременности, подвергалась критике за отсутствие ясности и путаницу. Нет согласованного глоссария терминов или консенсуса относительно важных этапов беременности. В частности, существуют старые и плохо описательные термины, такие как «замершая беременность» и «зараженная яйцеклетка», которые сохраняются с момента их введения много лет назад (Робинсон, 1975) и не подвергались пересмотру, несмотря на широкое применение ультразвука для точной клинической оценки. и диагностика.Авторы осведомлены об этих недостатках терминологии и стремятся предоставить обновленный глоссарий. Мы надеемся, что этот документ будет способствовать введению пересмотренной терминологии в попытке внести ясность и улучшить восприятие и использование в литературе, а также в клинической оценке и документации.
Введение: признание измененийНаиболее частое осложнение самопроизвольного выкидыша на ранних сроках беременности происходит примерно в 15–20% всех беременностей, согласно статистике госпитальных эпизодов.Фактическая цифра, по оценке на уровне сообщества, может достигать 30%, поскольку многие случаи остаются незарегистрированными в больнице (Everett, 1997). Подавляющее большинство из них возникает на ранних сроках, до 12 недель гестации, и менее 5% — после выявления сердечной деятельности плода (Brigham et al ., 1999). Выкидыши во втором триместре между 12 и 24 неделями случаются реже и составляют <4% исходов беременности (Ugwumadu et al ., 2003). Клиническая оценка каждой истории потери беременности требует уточнения типа потери беременности и, по возможности, точной классификации.
Традиционная группировка всех случаев прерывания беременности до 24 недель как «аборта», возможно, имела прагматическое происхождение, но она нечеткая с точки зрения определения и не имеет большого смысла. Термин «аборт» также сбивает пациента с толку. Она может не осознавать, что (самопроизвольный) аборт не является прерыванием беременности, потому что термины «медикаментозный аборт» или «легальный аборт» используются одинаково.
Расширение знаний о раннем развитии беременности с более широкой доступностью измерения β-ХГЧ в сыворотке, появлением ультразвука с высоким разрешением и более четким описанием гестационного возраста при невынашивании беременности делают для более сложной оценки выкидыша в анамнезе, но также помогают осведомленность пары уже с 5 недель беременности.Появление этих важных информационных вех не было полностью осознано или включено в описание клинических событий для публикации статьи.
Появление отделений для ранней беременности (EPU) во многих больницах обратило внимание на потребность в специализированном клиническом отделении для диагностики выкидыша и оказания помощи пациентам в тяжелые времена (Twigg et al ., 2002). С созданием сети EPU становится более важным использование стандартизированной системы диагностической классификации для точной и воспроизводимой отчетности по результатам ультразвукового исследования и клиническим исходам, чтобы прямые сравнения между единицами могли быть легко понятны как для целей исследований, так и для целей аудита.
Последнее конфиденциальное расследование материнской смертности убедительно демонстрирует, что смертность от внематочной беременности не снизилась и продолжает расти сверх показателей, описанных 10 лет назад (CEMACH Report, 2004). Поскольку EPU представляет собой наиболее вероятную точку диагностики внематочной беременности, важность стандартизированной отчетности об очень ранних изменениях беременности требует надежного подхода в соответствии с последними рекомендациями (Kirk et al ., 2004).
Срок беременностиТак же, как послеродовой возраст начинается при рождении, пренатальный возраст начинается при оплодотворении.Эмбриональный период занимает первые 8 недель после оплодотворения, в течение которых происходит органогенез. После этого период плода характеризуется ростом. Эмбриологи предпочитают термин «эмбриональный возраст» и оценивают его, используя 23 международно признанные морфологические стадии (O’Rahilly and Muller, 2000). Клиницисты, однако, обычно отсчитывают от первого дня последней нормальной менструации (LMP). Путаница в определении продолжительности беременности происходит из-за использования в опубликованной литературе таких терминов, как «постовуляторный возраст» и «концептуальный возраст», и даже таких неправильных терминов, как «менструальный возраст».
Клиницисты должны признать, что женщина беременеет не во время LMP или во время овуляции, а только после зачатия. Беременность — это состояние вынашивания в утробе матери в период между зачатием и рождением. Таким образом, термин «гестационный возраст» (GA) сбивает с толку, хотя и является общепринятым, и его широкое использование может быть узаконено только с помощью правильного определения. Подходящий способ преодолеть эту путаницу — выбрать ГА на основе теоретической овуляции плюс 2 недели.Поскольку ранние ультразвуковые измерения плода (длина макушки до крестца, CRL) воспроизводимы (Pedersen, 1982) и более точны, чем использование LMP, существует потребность в публикациях для определения GA на основе измерений LMP и / или ультразвука.
Терминов «яйцо» и «яйцеклетка», иногда используемых в клинических публикациях, следует избегать, поскольку они также неправильно используются как для ооцита, так и для эмбриона (O’Rahilly, 1986). Этот автор предложил зарезервировать термин «яйцо» только для «питательного объекта».Точно так же использование термина «эмбрион» по сравнению с «плодом» сбивает с толку, поскольку специалисты по бесплодию используют «эмбрион» в доимплантационном периоде, в то время как анатомы используют «эмбрион» до 8 недель после имплантации.
УЗИС введением трансвагинального УЗИ можно проводить продольную оценку развития беременности на ранних сроках с точки зрения жизнеспособности и роста. Ультразвук играет важную роль в успокоении матери, когда видна сердечная деятельность плода, и имеет решающее значение для оценки ранних осложнений беременности, таких как вагинальное кровотечение (Jauniaux et al ., 1999). Однако существуют пределы разрешающей способности УЗИ при нормальном развитии беременности на ранних сроках. Недавние рекомендации заключаются в том, что диагноз пустого мешка (ранее называвшийся «анэмбриональная беременность», «ранняя гибель эмбриона» или «потеря эмбриона») не должен ставиться, если видимая длина коронки и крупа составляет менее 6 мм, так как только 65% нормальных эмбрионов будет демонстрировать сердечную активность (Королевский колледж радиологов / Королевский колледж акушеров и гинекологов, 1995). Повторное трансвагинальное ультразвуковое исследование по крайней мере через неделю, показывающее идентичные признаки и / или наличие брадикардии плода, настоятельно указывает на надвигающийся выкидыш (Chittacharoen et al ., 2004). Бдительный врач всегда должен помнить о возможности неправильных дат. Кроме того, следует помнить, что когда плод явно развился и сердце плода отсутствует, термин «замершая беременность» следует заменить на «отсроченный выкидыш» (Hutchon and Cooper, 1997).
Гинекологи и ультразвуковые специалисты признают «эмбриональный» период, говоря о «сердечной деятельности плода» и «активности плода» до завершения органогенеза. Эти доказательства жизненно важны для пациента, который видит в них явные признаки жизни.Эмбриологи, напротив, могут спорить о значении «эмбриона» на ранних сроках беременности, но «эмбрион» больше синонимичен клеткам в лаборатории ЭКО, чем доклиническому научному описанию анатомического органогенеза. Хотя четкое различие между эмбриональным и плодным периодами важно в тератологии, мы должны признать, что современная терминология должна отражать повседневную клиническую практику, описание которой изменилось за последние два десятилетия и в большей степени ориентировано на пациента. Термин «плод» получил ультразвуковое определение, которое включает сердечную деятельность плода и / или длину макушки и крестца> 10 мм.
Классификация событийБыл призыв классифицировать потери беременности в соответствии с гестационным возрастом, в котором они происходят, и детализировать событие; например, в случае гибели плода в 8-недельном возрасте, чтобы определить это как смерть плода в 8-недельном гестационном возрасте. Таким образом, возможные патофизиологические механизмы могут быть постулированы и изучены. Исторически сложилось так, что врачи сгруппировали все потери беременности, которые происходят в гестационном возрасте до теоретической жизнеспособности, под «абортом».
От 1% до 2% женщин фертильного возраста будут испытывать повторный выкидыш (РМ) (Stirrat, 1990). Недавно среди исследователей в области РМ было признано, что классификация потери беременности является более сложной, поскольку развивающаяся беременность проходит различные важные стадии, и на этих различных стадиях проявляются различные патологии во время потери беременности. Поскольку большинство случаев РМ после исследования классифицируются как идиопатические (Stirrat, 1990), общепризнано, что внутри идиопатической группы существует значительная неоднородность, и маловероятно, что один-единственный патологический механизм может быть связан с их историей РМ.Кроме того, ведутся серьезные споры о причине и ассоциации, поскольку точные патофизиологические механизмы не выяснены. Текущие исследования направлены на изучение теорий, связанных с имплантацией, инвазией трофобластов и плацентацией, а также факторами, которые могут быть эмбриопатическими.
Отсутствие идентифицируемой беременности при ультразвуковом исследовании в сочетании с положительным тестом на беременность на ХГЧ в моче или сыворотке называется беременностью неизвестной локализации (PUL). «Биохимическая потеря беременности» — лучшее описание, чем «регресс трофобласта» или «доклиническая потеря эмбриона».После ультразвукового определения беременности выкидыш можно классифицировать как ранний (до 12 недель) или поздний (после 12 недель).
Гетеротопическая беременность — это сочетание внутриутробной беременности и внематочной беременности. «Беременность с пузырным заносом» и «частичная родинка» лучше заменить на «гестационную трофобластическую болезнь, полную или частичную».
Направление будущегоПересмотр номенклатуры ранних беременностей желателен и необходим для повышения стандартов отчетности (Таблица I).Чтобы повысить точность наблюдательных исследований, желательно представить четкое и последовательное описание события беременности, понятное читателю. Для рандомизированных контролируемых исследований лечения важно иметь четкую классификацию типа потери беременности как для плода, так и для случаев очень ранней потери. Кроме того, есть веские аргументы в пользу обязательного кариотипирования всех потерь беременности, чтобы исключить летальный кариотип трисомии или триплоидию. Это связано с тем, что независимо от лечебного вмешательства произошла потеря беременности, которая могла быть описана как «ложная» неудача лечения.Недавние статьи свидетельствуют о высокой частоте аномального типа хромосом при невынашивании беременности (Bricker and Farquharson, 2002; Levine et al ., 2002; Stephenson et al ., 2002; Philip et al ., 2003; Morikawa et al ., 2004).
Таблица I .Глоссарий терминов и событий ранней беременности
| Избегать . | Предпочитаю . | Результаты УЗИ . | |
|---|---|---|---|
| Яйцо | Ооцит | ||
| Эмбрион | Плод | Ультразвуковое определение, включающее активность сердца плода и / или длину короны и крестца> 10 мм | |
| Концептуальный возраст | |||
| Менструальный возраст | 9045 | ||
| Самопроизвольный аборт | Самопроизвольный выкидыш | ||
| Медикаментозный аборт | Прерывание беременности | ||
| Легальный аборт | |||
| Повторный аборт | 454 | Рецидивирующий выкидыш, состоящий из 3 ранних последовательных выкидышей или 2 выкидышей на поздних сроках | |
| Тест на беременность | Уровень ХГЧ в сыворотке / моче | ||
| Доклиническая потеря эмбриона | Биохимическое падение низкой беременности положительная сыворотка / моча на ХГЧ | Место беременности не определено | |
| Регрессия трофобластов | Биохимическая потеря беременности | ||
| Менструальный аборт доклинический аборт | Биохимическая потеря эмбриона 9045 9044 9045 Раннее сканирование эмбриона 9045 9045 Демис Эмбриональная беременность | Пустой мешок | Беременный мешок с отсутствующими структурами или минимальным эмбриональным мусором без активности сердечного ритма |
| Эмбриональная гибель | Потеря плода | Предыдущее выявление темени и крестца частота сердечных сокращений плода и сердечная деятельность плода с последующей потерей сердечной деятельности | |
| Ранний аборт | Ранняя потеря беременности | Ультразвуковое определение внутриутробной беременности с воспроизводимыми доказательствами потери сердечной деятельности плода и / или недостаточности увеличения длины макушки до крестца в течение одной недели или постоянное наличие пустого мешка на сроке менее 12 недель беременности. | |
| Замершая беременность | Отсроченный выкидыш | То же, что и в случае потери беременности на ранних сроках (см. Выше) | |
| Поздний аборт | Поздняя потеря беременности | После 12 недель гестации, когда измерение плода сопровождалось потерей сердца плода активность | |
| пузырный занос Частичный родинок | Гестационная трофобластическая болезнь (полная или частичная) | ||
| Молярная беременность | |||
| 3 внутриутробная беременность внутриутробная беременностьг. трубный, шейный, яичниковый, брюшной) | |||
| Беременность неизвестного происхождения (PUL) | Невозможно определить беременность на УЗИ с положительным результатом в крови / моче на ХГЧ |
| Избегать . | Предпочитаю . | Результаты УЗИ . | |
|---|---|---|---|
| Яйцо | Ооцит | ||
| Эмбрион | Плод | Ультразвуковое определение, включающее активность сердца плода и / или длину короны и крестца> 10 мм | |
| Концептуальный возраст | |||
| Менструальный возраст | 9045 | ||
| Самопроизвольный аборт | Самопроизвольный выкидыш | ||
| Медикаментозный аборт | Прерывание беременности | ||
| Легальный аборт | |||
| Повторный аборт | 454 | Рецидивирующий выкидыш, состоящий из 3 ранних последовательных выкидышей или 2 выкидышей на поздних сроках | |
| Тест на беременность | Уровень ХГЧ в сыворотке / моче | ||
| Доклиническая потеря эмбриона | Биохимическое падение низкой беременности положительная сыворотка / моча на ХГЧ | Место беременности не определено | |
| Регрессия трофобластов | Биохимическая потеря беременности | ||
| Менструальный аборт доклинический аборт | Биохимическая потеря эмбриона 9045 9044 9045 Раннее сканирование эмбриона 9045 9045 Демис Эмбриональная беременность | Пустой мешок | Беременный мешок с отсутствующими структурами или минимальным эмбриональным мусором без активности сердечного ритма |
| Эмбриональная гибель | Потеря плода | Предыдущее выявление темени и крестца частота сердечных сокращений плода и сердечная деятельность плода с последующей потерей сердечной деятельности | |
| Ранний аборт | Ранняя потеря беременности | Ультразвуковое определение внутриутробной беременности с воспроизводимыми доказательствами потери сердечной деятельности плода и / или недостаточности увеличения длины макушки до крестца в течение одной недели или постоянное наличие пустого мешка на сроке менее 12 недель беременности. | |
| Замершая беременность | Отсроченный выкидыш | То же, что и в случае потери беременности на ранних сроках (см. Выше) | |
| Поздний аборт | Поздняя потеря беременности | После 12 недель гестации, когда измерение плода сопровождалось потерей сердца плода активность | |
| пузырный занос Частичный родинок | Гестационная трофобластическая болезнь (полная или частичная) | ||
| Молярная беременность | |||
| 3 внутриутробная беременность внутриутробная беременностьг. трубная, церикальная, яичниковая, брюшная) | |||
| Беременность неизвестной локализации (PUL) | На УЗИ беременность не определяется с положительным результатом ХГЧ крови / мочи |
Глоссарий терминов и событий ранней беременности
| Избегать . | Предпочитаю . | Результаты УЗИ . | |
|---|---|---|---|
| Яйцо | Ооцит | ||
| Эмбрион | Плод | Ультразвуковое определение, включающее активность сердца плода и / или длину короны и крестца> 10 мм | |
| Концептуальный возраст | |||
| Менструальный возраст | 9045 | ||
| Самопроизвольный аборт | Самопроизвольный выкидыш | ||
| Медикаментозный аборт | Прерывание беременности | ||
| Легальный аборт | |||
| Повторный аборт | 454 | Рецидивирующий выкидыш, состоящий из 3 ранних последовательных выкидышей или 2 выкидышей на поздних сроках | |
| Тест на беременность | Уровень ХГЧ в сыворотке / моче | ||
| Доклиническая потеря эмбриона | Биохимическое падение низкой беременности положительная сыворотка / моча на ХГЧ | Место беременности не определено | |
| Регрессия трофобластов | Биохимическая потеря беременности | ||
| Менструальный аборт доклинический аборт | Биохимическая потеря эмбриона 9045 9044 9045 Раннее сканирование эмбриона 9045 9045 Демис Эмбриональная беременность | Пустой мешок | Беременный мешок с отсутствующими структурами или минимальным эмбриональным мусором без активности сердечного ритма |
| Эмбриональная гибель | Потеря плода | Предыдущее выявление темени и крестца частота сердечных сокращений плода и сердечная деятельность плода с последующей потерей сердечной деятельности | |
| Ранний аборт | Ранняя потеря беременности | Ультразвуковое определение внутриутробной беременности с воспроизводимыми доказательствами потери сердечной деятельности плода и / или недостаточности увеличения длины макушки до крестца в течение одной недели или постоянное наличие пустого мешка на сроке менее 12 недель беременности. | |
| Замершая беременность | Отсроченный выкидыш | То же, что и в случае потери беременности на ранних сроках (см. Выше) | |
| Поздний аборт | Поздняя потеря беременности | После 12 недель гестации, когда измерение плода сопровождалось потерей сердца плода активность | |
| пузырный занос Частичный родинок | Гестационная трофобластическая болезнь (полная или частичная) | ||
| Молярная беременность | |||
| 3 внутриутробная беременность внутриутробная беременностьг. трубный, шейный, яичниковый, брюшной) | |||
| Беременность неизвестного происхождения (PUL) | Невозможно определить беременность на УЗИ с положительным результатом в крови / моче на ХГЧ |
| Избегать . | Предпочитаю . | Результаты УЗИ . | |
|---|---|---|---|
| Яйцо | Ооцит | ||
| Эмбрион | Плод | Ультразвуковое определение, включающее активность сердца плода и / или длину короны и крестца> 10 мм | |
| Концептуальный возраст | |||
| Менструальный возраст | 9045 | ||
| Самопроизвольный аборт | Самопроизвольный выкидыш | ||
| Медикаментозный аборт | Прерывание беременности | ||
| Легальный аборт | |||
| Повторный аборт | 454 | Рецидивирующий выкидыш, состоящий из 3 ранних последовательных выкидышей или 2 выкидышей на поздних сроках | |
| Тест на беременность | Уровень ХГЧ в сыворотке / моче | ||
| Доклиническая потеря эмбриона | Биохимическое падение низкой беременности положительная сыворотка / моча на ХГЧ | Место беременности не определено | |
| Регрессия трофобластов | Биохимическая потеря беременности | ||
| Менструальный аборт доклинический аборт | Биохимическая потеря эмбриона 9045 9044 9045 Раннее сканирование эмбриона 9045 9045 Демис Эмбриональная беременность | Пустой мешок | Беременный мешок с отсутствующими структурами или минимальным эмбриональным мусором без активности сердечного ритма |
| Эмбриональная гибель | Потеря плода | Предыдущее выявление темени и крестца частота сердечных сокращений плода и сердечная деятельность плода с последующей потерей сердечной деятельности | |
| Ранний аборт | Ранняя потеря беременности | Ультразвуковое определение внутриутробной беременности с воспроизводимыми доказательствами потери сердечной деятельности плода и / или недостаточности увеличения длины макушки до крестца в течение одной недели или постоянное наличие пустого мешка на сроке менее 12 недель беременности. | |
| Замершая беременность | Отсроченный выкидыш | То же, что и в случае потери беременности на ранних сроках (см. Выше) | |
| Поздний аборт | Поздняя потеря беременности | После 12 недель гестации, когда измерение плода сопровождалось потерей сердца плода активность | |
| пузырный занос Частичный родинок | Гестационная трофобластическая болезнь (полная или частичная) | ||
| Молярная беременность | |||
| 3 внутриутробная беременность внутриутробная беременностьг. трубная, церикальная, яичниковая, брюшная) | |||
| Беременность неизвестного происхождения (PUL) | Невозможно определить беременность на УЗИ с положительным результатом ХГЧ крови / мочи |
Авторы понимают, что модернизированная система классификации не может для рассмотрения каждого клинического сценария, но принятие пересмотренной терминологии — лучший путь вперед, чем упорство с устаревшим описанием, которое предшествует универсальному использованию результатов трансвагинального ультразвукового исследования или уровней ХГЧ в сыворотке (Таблица II).
Таблица II .Обзор наиболее распространенных случаев потери беременности и УЗИ
| Тип потери . | Типичная беременность (диапазон в неделях) . | Сердечная деятельность плода . | Основное ультразвуковое исследование . | β уровень ХГЧ . |
|---|---|---|---|---|
| Биохимическая потеря | <6 (0–6) | Никогда | Беременность не определяется на УЗИ | Низкое затем падение |
| Ранняя потеря беременности | 6–8 (4–10) | Никогда | Пустой мешок или большой мешок с минимальными структурами без сердечной деятельности плода | Первоначальный подъем, затем падение |
| Выкидыш на позднем сроке | > 12 (10–20) | Потерянный | Длина коронки до крестца и сердце плода ранее выявленная активность | Повышение, затем статика или падение |
| Тип потери . | Типичная беременность (диапазон в неделях) . | Сердечная деятельность плода . | Основное ультразвуковое исследование . | β уровень ХГЧ . |
|---|---|---|---|---|
| Биохимическая потеря | <6 (0–6) | Никогда | Беременность не определяется на УЗИ | Низкое затем падение |
| Ранняя потеря беременности | 6–8 (4–10) | Никогда | Пустой мешок или большой мешок с минимальными структурами без сердечной деятельности плода | Первоначальный подъем, затем падение |
| Выкидыш на позднем сроке | > 12 (10–20) | Потерянный | Длина коронки до крестца и сердце плода ранее выявленная активность | Повышение, затем статичность или падение |
Обзор наиболее распространенных случаев потери беременности и УЗИ
| Тип потери . | Типичная беременность (диапазон в неделях) . | Сердечная деятельность плода . | Основное ультразвуковое исследование . | β уровень ХГЧ . |
|---|---|---|---|---|
| Биохимическая потеря | <6 (0–6) | Никогда | Беременность не определяется на УЗИ | Низкое затем падение |
| Ранняя потеря беременности | 6–8 (4–10) | Никогда | Пустой мешок или большой мешок с минимальными структурами без сердечной деятельности плода | Первоначальный подъем, затем падение |
| Выкидыш на позднем сроке | > 12 (10–20) | Потерянный | Длина коронки до крестца и сердце плода ранее выявленная активность | Повышение, затем статика или падение |
| Тип потери . | Типичная беременность (диапазон в неделях) . | Сердечная деятельность плода . | Основное ультразвуковое исследование . | β уровень ХГЧ . |
|---|---|---|---|---|
| Биохимическая потеря | <6 (0–6) | Никогда | Беременность не определяется при УЗИ | Низкое затем падение |
| Ранняя потеря беременности | 6–8 (4–10) | Никогда | Пустой мешок или большой мешок с минимальными структурами без сердечной деятельности плода | Первоначальный подъем, затем падение |
| Выкидыш на позднем сроке | > 12 (10–20) | Потерянный | Длина коронки и крупа и сердце плода ранее выявленная активность | Повышение, затем статика или падение |
и Фаркухарсон Р.Г. (
2002
) Типы невынашивания беременности при повторном невынашивании беременности: значение для исследований и клинической практики.Hum Reprod
17
,1345
–1350., Conlon C и Farquharson RG (
1999
) Продольное исследование исхода беременности после идиопатического повторяющегося выкидыша.Hum Reprod
14
,2868
–2871.(
2004
) Ранняя беременность. Конфиденциальное расследование по охране здоровья матери и ребенка. Почему умирают матери. Управляющее резюме. RCOG Press, Лондон. п. 13.и Herabutya Y (
2004
) Низкая частота сердечных сокращений плода может предсказать исход беременности при угрозе прерывания беременности в первом триместре.Fert Steril
82
,227
–229.(
1997
) Частота и исход кровотечений до 20-й недели беременности: проспективное исследование из общей практики.Br Med J
315
,32
–34.и Cooper S (
1997
) Замкнутый аборт в сравнении с отсроченным выкидышем.Br J Obstet Gynaecol
104
,73.
, Kaminopetros P and El-Rafaey H (
1999
) Ранняя потеря беременности.В: CH Rodeck и MJ Whittle (ред.). Фетальная медицина. Черчилль Ливингстон, Эдинбург стр.835
–847., Condous G и Bourne T (
2004
) Смертность от внематочной беременности: что нам делать?Hosp Med
65
,657
–660., Branch DW и Rauch J (
2002
) Антифосфолипидный синдром.N Engl J Med
346
,752
–763., Yamada H, Kato EH, Shimada S, Yamada T. и Minakami H (
2004
) Тип потери эмбрионов преобладает при выкидышах с нормальным кариотипом хромосом среди женщин с повторным выкидышем.Hum Reprod
19
,2644
–2647.(
1986
) Эмбриональный период [письмо].Тератология
34
,119.
и Muller F (
2000
) Пренатальный возраст и стадии: измерения и ошибки.Тератология
61
,382
–384.(
1982
) Измерение длины коронки и крестца плода с помощью ультразвука при нормальной беременности.Br J Obstet Gynaecol
89
,926
–30., Филипп К., Райнер А., Бир Ф. и Калоусек Д. К. (
2003
) Эмбриоскопический и цитогенетический анализ 233 замерших беременностей: факторы, участвующие в патогенезе пороков развития ранних неудачных беременностей.Hum Reprod
18
,1724
–1732.Королевский колледж радиологов / Королевский колледж акушеров и гинекологов (
1995
) Консультации и ультразвуковые процедуры на ранних сроках беременности. RCOG Press, Лондон(
1975
) Диагностика ранней неудачи беременности с помощью сонара.Br J Obstet Gynaecol
82
,849
–857., Авартини К.А. и Робинсон В.П. (
2002
) Цитогенетический анализ выкидышей от пар с повторяющимся выкидышем: исследование случай-контроль.Hum Reprod
17
,446
–451.M (
1990
) Рецидивирующий выкидыш: определение и эпидемиология.Ланцет
336
,673
–675., Моши Р., Уокер Дж. Дж. И Эванс Дж. (
2002
) Отделения оценки ранней беременности в Соединенном Королевстве: аудит текущей клинической практики.J Clin Excell
4
,391
–402., Manyonda I., Reid F и Hay P (
2003
) Влияние раннего перорального клиндамицина на поздний выкидыш и преждевременные роды у бессимптомных женщин с аномальной микрофлорой влагалища и бактериальным вагинозом: рандомизированное контролируемое исследование.Ланцет
361
,983
–988.Заметки автора
1 Отделение акушерства и гинекологии, Ливерпульская женская больница, Ливерпуль, Краун-стрит, Ливерпуль L8 7SS, 2 Академический отдел акушерства и гинекологии Лондонской медицинской школы Королевского Фри и Университетского колледжа, Лондон, Великобритания и 3 Департамент акушерства и гинекологии, Спаарне Цикенхуис, Хофддорп, Нидерланды
© Автор 2005.Опубликовано Oxford University Press от имени Европейского общества репродукции человека и эмбриологии. Все права защищены. Для получения разрешений обращайтесь по электронной почте: [email protected]
.Индукция овуляции
Автор Суман Биджлани.
Что такое овуляция?
Каждый месяц в любом яичнике женщины вырабатывается яйцеклетка (которая находится внутри фолликула), которая начинает расти после начала менструации (обычно с 8-9 дня).Эта яйцеклетка достигает зрелости при размере 18-22 мм (примерно на 14-й день), а затем фолликул разрывается, чтобы высвободить яйцеклетку, которая теперь может быть оплодотворена спермой. Этот процесс разрыва яйцеклетки известен как овуляция. Обычно это происходит на 14-15 день 28-30-дневного менструального цикла.
Что такое ультразвуковой мониторинг фолликулов?
Этот процесс роста фолликула можно наблюдать при ультразвуковом исследовании.Сонография предпочтительно проводится внутри, при этом фолликулы могут быть четко видны. Мониторинг фолликулов с помощью УЗИ проводится через день, начиная с 9 -го 9 912 дня менструального цикла.
Большинство гинекологов предпочитают также выполнить базовое сканирование на 2 -й день менструации , чтобы проверить размер и количество фолликулов и матки. Количество антральных фолликулов (AFC) — это сумма общего количества незрелых фолликулов в обоих яичниках на 2 или 3 день цикла.Низкий AFC может указывать на плохой резерв яичников (недостаточный запас фолликулов, доступных для созревания).
Ультразвук проводится через день, и оценивается количество и размер фолликулов в каждом яичнике. Одновременно измеряется толщина эндометрия (слизистой оболочки матки).
По мере роста фолликула слизистая оболочка матки также становится толще. Во время разрыва фолликула размер фолликула должен быть предпочтительно 18 мм или более, а толщина эндометрия должна быть не менее 7 мм.Очень тонкая подкладка не выдержит беременности.
Чего мне следует ожидать во время мониторинга фолликулов?
Ваш гинеколог позвонит вам на УЗИ на 2, 9, 11, 13, 14, 15 дни (примерно). В зависимости от ваших отчетов и протокола приема лекарств вам может потребоваться более или менее частое сканирование. Когда ваш фолликул созреет, он / она может сделать вам инъекцию (ХГЧ), чтобы разорвать яйцеклетку. Однако это не всегда необходимо.
Примерно во время разрыва яйцеклетки вас будут просить «запланировать половой акт» хотя бы через день.Убедитесь, что ваш супруг в эти дни приехал в город.
После разрыва фолликула вы можете прекратить ультразвуковое исследование для этого цикла. Гинеколог может провести еще одно сканирование через 7 дней после овуляции, чтобы проверить, хорошо ли подготовлен ваш эндометрий для ребенка. Вам могут дать капсулы прогестерона для вагинального введения или определенные таблетки после овуляции, чтобы увеличить приток крови к яичнику и оказать гормональную поддержку оплодотворенной яйцеклетке (поддержка лютеиновой фазы).
Если вы зачали во время цикла, вы пропустите менструацию, и тест на беременность на следующий день после пропущенной менструации (или через 15 дней после овуляции) подтвердит это для вас.
Если вы, однако, не забеременеете, у вас начнутся месячные в ожидаемую дату или примерно через 2 недели после овуляции.
Что вы подразумеваете под индукцией овуляции?
Индукция овуляции означает введение лекарств и / или инъекций, чтобы помочь фолликулам расти и впоследствии разорваться. Здесь ваш гинеколог берет на себя роль Природы и способствует росту яйцеклеток.
Индукция овуляции полезна для женщин с ановуляторным бесплодием, например, с СПКЯ и нерегулярными циклами.Если у вас овуляция, ваш специалист по фертильности может все же решить вызвать овуляцию с помощью лекарств или инъекций. Здесь он или она попытаются вырастить более одной яйцеклетки и / или получить яйца лучшего качества или более толстую слизистую оболочку матки, чтобы повысить шансы на беременность.
Индукция овуляции также может сочетаться с IUI.
Что вы имеете в виду под IUI?
IUI или Внутриматочная инсеминация — это процедура, при которой во время фазы овуляции «промытый образец спермы» вашего мужа вводится непосредственно в матку через тонкую пластиковую канюлю для IUI.Когда сперма вашего мужа «промывается», она обрабатывается таким образом, чтобы для депонирования отбирались подвижные сперматозоиды самого высокого качества. Кроме того, поскольку сперма откладывается непосредственно в матку, эти сперматозоиды находятся очень близко к фаллопиевым трубам, и это увеличивает шансы на оплодотворение.
Есть ли побочные эффекты индукции овуляции?
Наиболее частыми побочными эффектами индукции овуляции являются:
Многоплодная беременность (двойня и редко тройня) — Если разрывается более одной яйцеклетки, оплодотворяются обе (реже — три или более).Это может привести к появлению более чем одного плода.
OHSS (гиперстимуляция яичников) — гиперстимуляция яичников — относительно опасный побочный эффект индукции овуляции, который, к счастью, встречается редко. Здесь из-за того, что многие крупные фолликулы достигают зрелости, уровень гормонов (E2) повышается до опасного уровня, и это вызывает выброс химических веществ, которые могут вызвать скопление жидкости в брюшной полости и груди, низкое кровяное давление, нарушение уровня электролитов в крови. и повышенный риск образования тромбов в крови.
СГЯ может быть легкой, средней или тяжелой степени. Легкая форма СГЯ требует только наблюдения и наблюдения.
Умеренный сорт требует строгой бдительности при приеме некоторых лекарств и анализах крови, для которых может потребоваться прием.
В тяжелых случаях вам может потребоваться госпитализация в отделение интенсивной терапии.
OHSS гораздо чаще встречается, когда инъекции используются для индукции овуляции, особенно в циклах ЭКО или ИКСИ.
Детский размер по неделям | Бэбицентр
Curran MA. 2019. Оценка веса и возраста плода.Perinatology.com. https://perinatology.com/calculators/Estimation%20of%20Fetal%20Weight%20and%20Age.htm [по состоянию на июнь 2021 г.]
Deter RS et al. 2018. Индивидуальная оценка роста: концептуальная основа и практическая реализация для оценки роста плода и новорожденного. Американский журнал акушерства и гинекологии 208 (2 приложения): S656-S678. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5882201/ [по состоянию на июнь 2021 г.]
Fenton TR. 2003. Новая диаграмма роста недоношенных детей: диаграмма Бэбсона и Бенды, дополненная последними данными и новым форматом. BMC Педиатрия . https://www.ncbi.nlm.nih.gov/pmc/articles/PMC324406/pdf/1471-2431-3-13.pdf [по состоянию на июнь 2021 г.]
Gardosi J et al. 2018. Индивидуальные графики роста: обоснование, проверка и клинические преимущества. Американский журнал акушерства и гинекологии 218 (2): S609-S618. https://www.ajog.org/article/S0002-9378(17)32486-9/fulltext [Доступно в июне 2021 г.]
Hadlock FP et al. 1984. Оценка возраста плода: компьютерный анализ параметров роста плода. Radiology 152 (2) https://pubs.rsna.org/doi/10.1148/radiology.152.2.6739822 [по состоянию на июнь 2021 г.]
Hadlock FP et al. 1992. Длина крупа коронки плода: переоценка связи с менструальным возрастом (5-18 недель) с высоким разрешением в режиме реального времени. Радиология США 182 (2): 501-5. https://pubmed.ncbi.nlm.nih.gov/1732970/ [дата обращения: июнь 2021 г.]
Hadlock FP и др. 1991. Внутриутробный анализ роста плода: ультразвуковой стандарт веса. Радиология 181 (1): 129-33.https://pubs.rsna.org/doi/10.1148/radiology.181.1.1887021 [по состоянию на июнь 2021 г.]
Кисеруд Т. и др. 2017. Диаграммы роста плода Всемирной организации здравоохранения: многонациональное продольное исследование ультразвуковых биометрических измерений и оценочной массы плода. PLoS Medicine 14 (1): e1002220. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5261648/ [по состоянию на июнь 2021 г.]
Martins JG et al. 2020. Консультации Общества по материнско-фетальной медицине. Серия № 52: Диагностика и лечение задержки роста плода: (заменяет клиническое руководство № 3, апрель 2012 г.).Практическое руководство. Американский журнал акушерства и гинекологии 223 (4): B2-B17. https://pubmed.ncbi.nlm.nih.gov/32407785/ [по состоянию на июнь 2021 г.]
Nicolaides KH. И другие. 2018. Таблицы веса плода и новорожденного населения Фонда медицины плода. Ультразвук в акушерстве и гинекологии 52 (1). https://obgyn.onlinelibrary.wiley.com/doi/full/10.1002/uog.19073 [дата обращения: июнь 2021 г.]
Беременность на 1-4 неделях
Ваш малыш
Срок беременности рассчитывается по первому дню последней менструации.В первую неделю менструального цикла и во вторую неделю из яичников выделяется яйцеклетка (яйцеклетка). Он оплодотворяется спермой вашего партнера где-то на третьей неделе.
Примерно через 30 часов после зачатия оплодотворенная яйцеклетка делится на две части. На этом этапе это называется зиготой. Клетки продолжают делиться и увеличиваться в количестве, и зигота постепенно движется по фаллопиевой трубе к матке (матке).
К концу четвертой недели яйцеклетка имплантируется в вашу матку.Теперь это называется бластоцистой. Он имеет ширину около 0,2 мм и содержит около 200 ячеек.
Бластоциста состоит из разных слоев клеток. Внешний слой, называемый эктодермой, станет нервной системой и мозгом ребенка. Средний слой, или мезодерма, станет сердцем, кровеносными сосудами, мышцами и костями, а внутренний слой или энтодерма станет дыхательной и пищеварительной системами. На внешней стороне бластоцисты есть маленькие щупальца, называемые ворсинками хориона, которые разовьются в плаценту.
НАЗАД
Твое тело
Как только вы забеременеете, уровень гормонов в вашем организме начнет меняться. Вы производите больше гормона прогестерона, который предотвращает менструацию, и повышается уровень хорионического гонадотропина человека (ХГЧ). Это гормон беременности, который определяется при проведении теста на беременность.
Вы, вероятно, еще не заметите никаких признаков того, что беременны. Первым признаком для многих женщин является то, что они пропускают месячные в конце 4 недели.
НАЗАД
Что нужно помнить
У вашего ребенка будет наилучшее начало жизни, если вы убедитесь, что вы здоровы, когда забеременеете.


