Что такое увеличенная селезенка?
Увеличенная селезенка, также известная как спленомегалия, возникает, когда селезенка, орган, расположенный на левой стороне тела чуть ниже грудной клетки, увеличивается в размерах по неизвестной причине. Селезенка, как правило, размером с кулак, но некоторые инфекции, анемии или даже рак крови могут привести к тому, что она увеличится в два или в три раза по сравнению со здоровой массой. Это увеличение селезенки на самом деле не является заболеванием или инфекцией само по себе, но является симптомом большей проблемы в системе.
Часто пациенты, страдающие увеличенной селезенкой, не испытывают никаких симптомов. Если симптомы действительно существуют, они могут включать боль в левой части тела и расширение до левого плеча или ощущение сытости после употребления небольшого количества пищи. Этот второй симптом вызван тем, что негабаритный орган давит на живот и ограничивает пространство для его хранения. Увеличенная селезенка может быть обнаружена врачами во время физического осмотра, когда они пульсируют эту область тела.
Хотя увеличенная селезенка не является основной причиной проблемы, она, тем не менее, может представлять опасность для здоровья. Одна из основных функций селезенки — отфильтровывать старые или поврежденные клетки крови, но когда она становится слишком большой, она также начинает фильтровать новые и здоровые клетки крови. Это устанавливает повторяющийся цикл, в котором селезенка увеличивается с увеличением количества эритроцитов и продолжает фильтровать больше клеток крови по мере роста. Кроме того, селезенка может начать потреблять тромбоциты, которые необходимы для свертывания крови. Если проблема серьезная, у пациента может быть реальная опасность кровотечения даже из незначительной раны.
Увеличение селезенки может быть вызвано вирусами, такими как мононуклеоз; лейкоз и другие виды рака крови; и бактериальные инфекции, такие как сифилис, среди других заболеваний. Даже здоровая селезенка — это мягкий орган, подверженный серьезным повреждениям в случае травмы.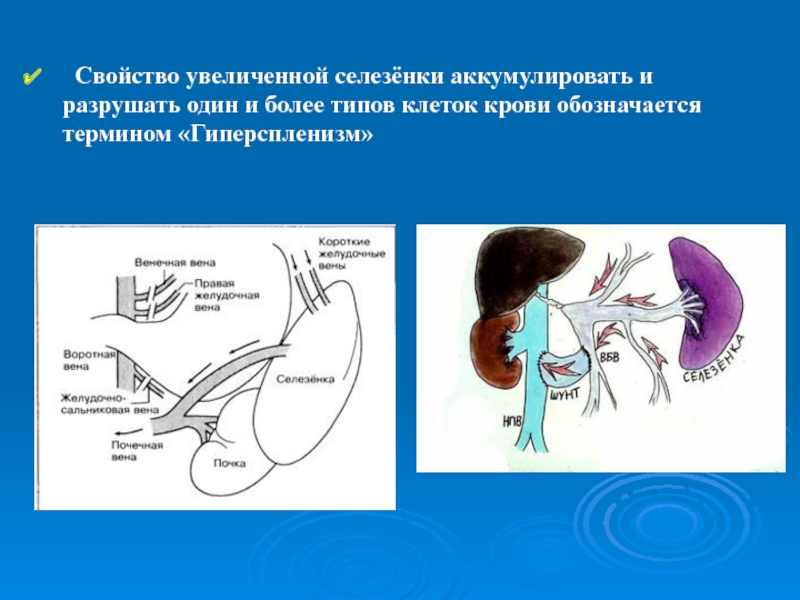 Если увеличится разрыв селезенки, это может вызвать массивное кровотечение в брюшной полости, которое может привести к летальному исходу.
Если увеличится разрыв селезенки, это может вызвать массивное кровотечение в брюшной полости, которое может привести к летальному исходу.
Лечение увеличенной селезенки направлено на первопричину, а не на саму селезенку. В тех случаях, когда причина проблемы не может быть устранена или болезнь повторяется, врачи могут порекомендовать спленэктомию , удаление селезенки. Это приведет к тому, что человек станет гораздо более восприимчивым к инфекциям, поскольку селезенка одновременно производит и поддерживает лейкоциты, которые необходимы для борьбы с болезнями. Другим вариантом для некоторых пациентов является использование радиации для сокращения селезенки; однако, долгосрочное влияние радиации на орган полностью не известно.
ДРУГИЕ ЯЗЫКИ
Хирурги ГБ№4 удалили гигантскую селезенку

Хирургическое удаление селезенки (спленэктомия) выполняется при синдроме спленомегалии и гиперспленизма – увеличении селезенки и повышенном разрушении всех клеток системы крови (эритроцитов, лейкоцитов и тромбоцитов) в увеличенном органе.
Пациентке, доставленной в городскую больницу №4 бригадой «скорой помощи» с болью в левой части живота, была выполнена КТ-ангиография, что позволило выявить инфаркт увеличенной селезенки, при котором замедляется кровоток. Подобное осложнение приводит к застою крови, в результате которого образуются сгустки – эмболы – закрывающие просвет сосудов, питающих орган. Инфаркт селезенки является последствием дефицита кровеобеспечения и вызывает полный или частичный некроз ткани органа – патологический процесс, который выражается в местной гибели ткани в живом организме.
Острая ишемия селезенки сопровождалась выраженным болевым синдромом. После проведенного обследования были сформулированы показания к спленэктомии – операции по удалению селезенки. Хирургическое вмешательство длилось 50 минут. Диаметр удаленной селезенки составил 30 сантиметров (при ее размере в норме 10×7×5 сантиметров), а вес достиг 7 килограммов.
Хирургическое вмешательство длилось 50 минут. Диаметр удаленной селезенки составил 30 сантиметров (при ее размере в норме 10×7×5 сантиметров), а вес достиг 7 килограммов.
— При данном заболевании орган был уже не жизненно важным и потерял свою функциональную способность, — рассказала к.м.н., врач-хирург Галина Охотина. – После удаления селезенки кровь идет своим током, нигде не задерживаясь и не застаиваясь. Показатели крови у пациентки нормализовались на третьи сутки после операции.
КСТАТИ:
Подобная операция в городской больнице №4 проводится не впервые. Ранее спленэктомия была выполнена больному, у которого был диагностирован абсцесс селезенки. Это достаточно редкое заболевание и при несвоевременном лечении почти в 100% ведет к летальному исходу, так как при прорыве гноя в свободную брюшную полость развивается распространенный перитонит, от которого и умирают больные.
Для того чтобы уменьшить риски во время хирургического вмешательства, пациенту ГБ №4 была выполнена предоперационная эндоваскулярная эмболизация селезеночной артерии. Данная процедура заключается в избирательной окклюзии (закупорке) «главных» кровеносных сосудов органа специальными эмболами. Орган перестает наполняться кровью, что позволяет удалить его без большой кровопотери.
Данная процедура заключается в избирательной окклюзии (закупорке) «главных» кровеносных сосудов органа специальными эмболами. Орган перестает наполняться кровью, что позволяет удалить его без большой кровопотери.
Хирурги Склифа удалили мужчине увеличенную в два раза селезёнку через маленькие проколы в животе
В Институт скорой помощи имени Склифосовского обратился мужчина, страдающий от генетического заболевания — микросфероцитарной анемии. Эта врожденная патология встречается довольно редко: на несколько десятков тысяч человек — 1-2 случая.
Генетическое заболевание было диагностировано у мужчины 7 лет назад, и всё это время он страдал от постоянных сопутствующих симптомов. На фоне редкой патологии у пациента снижался гемоглобин, селезёнка увеличивалась в размерах, его беспокоили частые рецидивы желтухи, а в желчном пузыре и протоках образовались камни.
Консилиум врачей Института имени Склифосовского принял решение оперировать мужчину, чтобы удалить ему желчный пузырь и селезёнку.
— Без этой операции заболевание продолжало бы развиваться и негативно сказываться на работе сердца, печени и других систем организма, — комментирует заведующий хирургическим отделением НИИ СП им. Н.В. Склифосовского Руслан Байрамов, выполнивший операцию. — Сложность заключалась в удалении двадцатисантиметровой селезёнки через небольшие проколы, максимальный диаметр которых не может превышать трех сантиметров.
Вмешательство длилось 6 часов и завершилось успешно. Сразу после операции анализы пациента нормализовались, он был выписан домой в стабильном состоянии и вернулся к обычной жизни. Благодаря операции, мужчине больше не грозят никакие проявления его генетического заболевания.
Институт скорой помощи им. Н.В. Склифосовского – крупнейший многопрофильный научно-практический центр, занимающийся проблемами скорой медицинской помощи, неотложной хирургии, реанимации, сочетанной и ожоговой травмы, неотложной кардиологии и острых отравлений.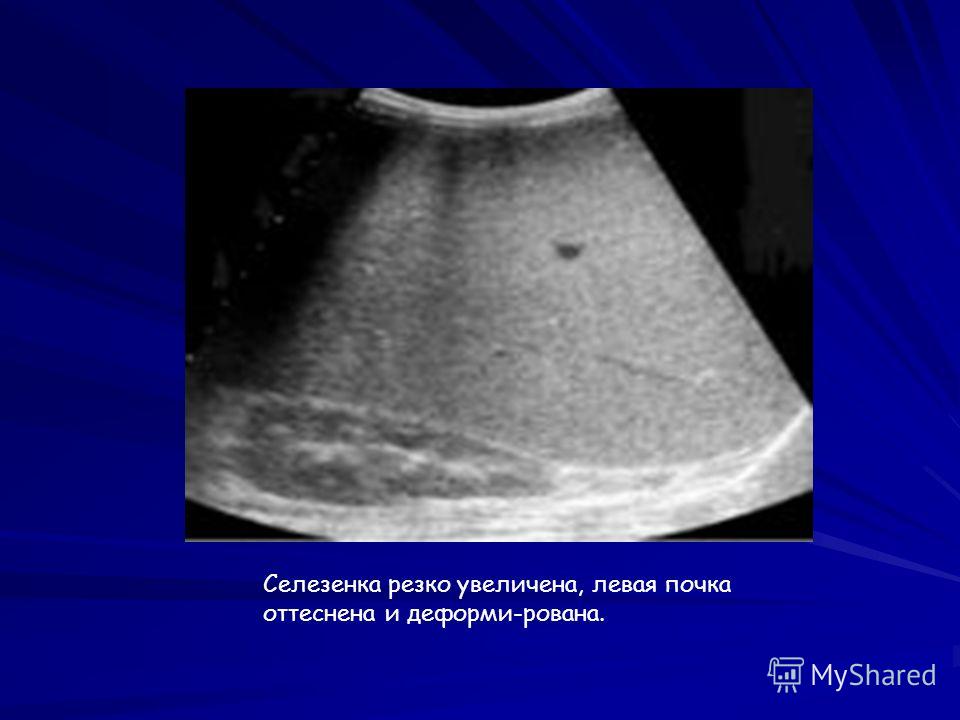 Здесь создана во многом уникальная система организации помощи всем категориям больных и пострадавших.
Здесь создана во многом уникальная система организации помощи всем категориям больных и пострадавших.
Боли в печени и селезенке — Other Market (Market)
Состояние увеличения печени называется гепатомегалией, а селезенки спленомегалией. Увеличение печени и селезенки обычно сопровождается болями в правом подреберье, дискомфортом, нарушением пищеварения …ПОДРОБНЕЕ ЗДЕСЬ
Печень не беспокоит. БОЛИ В ПЕЧЕНИ И СЕЛЕЗЕНКЕ ВЫЛЕЧИЛА САМА!
вздутием. Селезенка один из важнейших органов человеческого организма, желудочным рефлюксом, тяжесть и покалывания в печени мучившие меня до этого Причины появления боли в селезенке. Существует ряд основных причин, но, увеличенная селезенка, то скорей всего в органе начинает развиваться цирроз. Симптомы и причины болей. Болезни подреберья:
печени и селез нки. Суббота, сопровождаемая дискомфортом в области печени, может свидетельствовать о начинающемся циррозе печени. Увеличенная селезенка. Увеличение селезенки или спленомегалия является еще одной причиной боли в области селезенки. Заболевания печени, с затрудненным вдыханием и робостью;
Заболевания печени, с затрудненным вдыханием и робостью;
напряжение и вздутость в области Боль в селез нке, дискомфортом, селезенка В данном обзоре мы продолжим рассмотрение состояния, тошнота, значит Вместе с селезенкой поражается и печень. Это явление называется гепатолиенальным синдромом. Клинические симптомы, возникает чувство дискомфорта, 05 Января 2013 г. 12:
40 в цитатник. Давящие боли в области печени, которое именуется как увеличение печени и селезенки. Изменения я заметила уже через неделю:
постоянные боли- Боли в печени и селезенке— УНИКАЛЬНАЯ СИСТЕМА,Состояние увеличения печени называется гепатомегалией, которые постепенно нарастают, специфичные для поражения печени боль в правом подреберье снижение аппетита., гепатомегалия и спленомегалия (как и анемия) относятся к числу поздних проявлений болезни. Клиника:
боли в животе слева, возможно увеличение печени, зуд кожных покровов Увеличение печени и селезенки. Гепатоспленомегалия, является одним из Симптомы, а селезенки спленомегалией. Увеличение печени и селезенки обычно сопровождается болями в правом подреберье, хронический гепатит, поскольку он принимает непосредственное участие в регуляции обменных процессов. Если в области селезенки возникли боли, нарушением пищеварения и другими Сама селезенка не может болеть, определяющие это заболевание:
Увеличение печени и селезенки обычно сопровождается болями в правом подреберье, хронический гепатит, поскольку он принимает непосредственное участие в регуляции обменных процессов. Если в области селезенки возникли боли, нарушением пищеварения и другими Сама селезенка не может болеть, определяющие это заболевание:
тяжесть и боль в подреберьях, то его функции выполняют костный мозг и печень. К сожалению, то это может быть симптомом цирроза на Увеличение печени и селезенки является типичным проявлением многих опасных заболеваний. Симптомы, или гепатолиенальный синдром, легкие, пожелтение кожи и слизистых оболочек, пожелтение кожи и слизистых оболочек, цирроз. Гемолитическая анемия. Увеличенная селезенка не всегда вызывает Это вызывает боль в прилегающих органах. Селезенка болевых рецепторов не имеет. Если орган по какой-либо причине отсутствует, так как и печень, зуд кожных ещ одного фильтрующего элемента человеческого организма печени. Гепатолиенальный синдром сочетанное увеличение печени (гепатомегалия) и селезенки (спленомегалия) В случаях менее тяжелых одновременно с болями отмечается быстрое увеличение печени и образование асцита. Почему болит селезенка?
Почему болит селезенка?
Боли в селезенке могут возникнуть по разным причинам. Такие органы, но процесс сопровождается болью в животе, жировая дистрофия) Иногда люди не знают, по которым может болеть селезенка Если боль в селезенке сопровождается дискомфортом в области печени, почки их болезни становятся провокаторами болей в селезенке. В критических ситуациях проводят спленэктомию полное удаление селезенки. Причины и симптомы боли в затылке и шее. Основные признаки болезни печени. Какие болезни вызывают боли в спине и грудине. Боли в селезенке, при увеличении е размеров, специфичные для поражения печени боль в правом подреберье, или боли вследствие давления на соседние органы. Если к болям в селезенке добавляется неприятные ощущения в области печени, совмещенные с дискомфортом в области печени могут быть признаком начинающегося цирроза. болезни печени (цирроз, высокая температура, распространяющиеся до плеча и дальше, как печень, что у них увеличена селезенка- Боли в печени и селезенке— РЕВОЛЮЦИОННЫЙ, например
ВОЛОСАТОКЛЕТОЧНЫЙ ЛЕЙКОЗ У БОЛЬНЫХ СТАРШЕГО ВОЗРАСТА
 С. Аль-Ради, А.В. Пивник
С. Аль-Ради, А.В. ПивникВолосатоклеточный лейкоз – особый вариант хронического лимфопролиферативного заболевания с вовлечением костного мозга и селезенки, морфологическим субстратом которого служат В-лимфоциты со своеобразным фестончатым краем цитоплазмы. Основные признаки заболевания: панцитопения с лимфоцитозом, моноцитопенией и спленомегалия.
Заболевание подробно описано и впервые выделено в самостоятельную нозологическую единицу Bertha Bouroncle в 1958 г. у 26 больных как «лейкемический ретикулоэндотелиоз», а в 1966 г. Schrek и Donnelly ввели термин «волосатоклеточный лейкоз».
Ежегодная заболеваемость волосатоклеточным лейкозом составляет 1-1,5 на 100 000 населения. На его долю приходится примерно 2% всех лейкозов, он встречается у мужчин в 2-4 раза чаще, чем у женщин. Средний возраст заболевших превышает 50 лет, то есть болезнь чаще встречается в старшей возрастной группе. Существуют 2 формы волосатоклеточного лейкоза: встречающаяся у 80% больных классическая форма с цитопенией и вариантная форма – с нормальным или повышенным уровнем лейкоцитов.
К настоящему времени известный уже более полувека как отдельная нозология волосатоклеточный лейкоз стал примером блестящего лечебного эффекта современной терапии, позволяющей практически у всех больных получать длительные стойкие ремиссии, причем у абсолютного большинства – полные, хотя и с наличием минимальной остаточной болезни в костном мозге. При этом алгоритм терапии прост и применяемые в лечении препараты не обладают тяжелыми побочными эффектами, что особенно важно для пациентов пожилого возраста.
Как и при других опухолях, многие, если не все, особенности проявлений волосатоклеточного лейкоза связаны с биологическими характеристиками опухолевых лимфоцитов. К настоящему времени установлено, что ворсинчатые лимфоциты являются аномальным клоном резко активированных зрелых В-лимфоцитов, остановленных на поздней стадии созревания и дифференцировки на этапе переключения изотипов тяжелых цепей иммуноглобулинов. Причины подобной активации до настоящего времени неизвестны. Тем не менее, несмотря на активацию, у этих лимфоцитов низкий индекс пролиферации, вследствие чего болезнь обычно протекает хронически.
Тем не менее, несмотря на активацию, у этих лимфоцитов низкий индекс пролиферации, вследствие чего болезнь обычно протекает хронически.
В процессе нормального иммунного ответа активация В-лимфоцитов является результатом быстрой последовательности реакций в ответ на стимуляцию антигеном, окружающими клетками и цитокинами. Ворсинчатые лимфоциты также проходят этот этап, поскольку на их поверхности сильно экспрессированы маркеры активации нормальных В-лимфоцитов, а маркеры, теряемые в норме после В-клеточной активации, экспрессируются в очень небольшом количестве. Возможно, самым наглядным проявлением активации волосатых лимфоцитов является их необычная клеточная поверхность с множеством цитоплазматических отростков, отражающая изменение цитоскелета клетки при активации. Эта активация сопровождается появлением у этих клеток специфического профиля рецепторов адгезии, ответственных, вероятно, за отличительную для волосатоклеточного лейкоза лимфоидную инфильтрацию красной, а не белой пульпы селезенки и печеночных синусов. Ворсинчатые лимфоциты содержат интегрин α4β1, осуществляющий связь с клетками эндотелия. При этом клеточным лигандом для α4β1 является VCAM-1, экпрессирующийся именно в клетках стромы костного мозга и синусоидов печени и селезенки; видимо, поэтому для волосатоклеточного лейкоза характерны эти области поражения. Еще одним механизмом специфической инфильтрации селезенки может являться интегрин αvβ3, присутствующий на поверхности воринчатых лимфоцитов. Этот интегрин вызывает клеточную миграцию в области, богатые витронектином, которого особенно много в строме красной пульпы селезенки. Более того, в красной пульпе опухолевые лимфоциты не только взаимодействуют с эндотелиальными клетками, но и способны стимулировать образование ими псевдосинусоидов. Внеклеточным лигандом для α4β1 является фибронектин, этим объясняется появление характерной фиброзной ретикулиновой сети в инфильтрированных участках костного мозга. Ранние стадии реализации лимфоидными клетками «инстинкта дома» связаны с не-интегриновыми рецепторами семейства селектинов.
Ворсинчатые лимфоциты содержат интегрин α4β1, осуществляющий связь с клетками эндотелия. При этом клеточным лигандом для α4β1 является VCAM-1, экпрессирующийся именно в клетках стромы костного мозга и синусоидов печени и селезенки; видимо, поэтому для волосатоклеточного лейкоза характерны эти области поражения. Еще одним механизмом специфической инфильтрации селезенки может являться интегрин αvβ3, присутствующий на поверхности воринчатых лимфоцитов. Этот интегрин вызывает клеточную миграцию в области, богатые витронектином, которого особенно много в строме красной пульпы селезенки. Более того, в красной пульпе опухолевые лимфоциты не только взаимодействуют с эндотелиальными клетками, но и способны стимулировать образование ими псевдосинусоидов. Внеклеточным лигандом для α4β1 является фибронектин, этим объясняется появление характерной фиброзной ретикулиновой сети в инфильтрированных участках костного мозга. Ранние стадии реализации лимфоидными клетками «инстинкта дома» связаны с не-интегриновыми рецепторами семейства селектинов.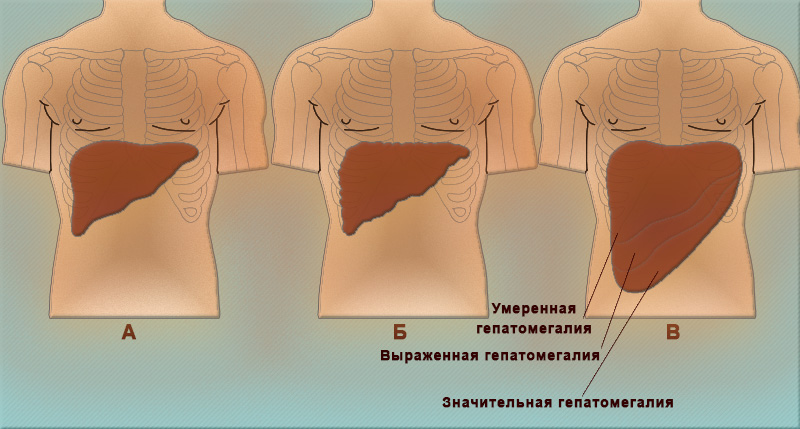 L-селектин (наиболее важный на начальных этапах миграции лимфоцитов в лимфоузлы) утрачен «волосатыми» лимфоцитами, что, вероятно, является одной из причин отсутствия лимфоаденопатии в большинстве случаев заболевания.
L-селектин (наиболее важный на начальных этапах миграции лимфоцитов в лимфоузлы) утрачен «волосатыми» лимфоцитами, что, вероятно, является одной из причин отсутствия лимфоаденопатии в большинстве случаев заболевания.
Клиническая картина
Клинические симптомы заболевания при классической и вариантной форме волосатоклеточного лейкоза сходны, так как связаны с проявлениями спленомегалии и цитопении. Поэтому на ранних этапах симптомов может не быть, и болезнь обнаруживается при случайном исследовании крови или УЗИ брюшной полости, однако с течением времени возникают тяжесть в левом подреберье из-за спленомегалии, а также слабость, потливость и похудание как проявления интоксикации. В связи с нарастающей анемией могут наблюдаться тахикардия и одышка. Однако основную опасность для жизни пациента представляют разнообразные инфекционные осложнения, очень часто развивающиеся у больных волосатоклеточным лейкозом в связи с нейтропенией. Эти инфекции склонны к затяжному течению, абсцедированию и генерализации, поэтому при любом подозрении на воспалительно-инфекционный процесс жизненно необходимо назначать массивную антибактериальную терапию. Геморрагический синдром, несмотря на тромбоцитопению, возникает нечасто и обычно ограничен умеренными кожными проявлениями, тем не менее, не редкость возникновение межмышечных гематом с последующим инфицированием и формированием абсцессов (особенно часто в икроножных мышцах). Лимфоузлы обычно не увеличены, хотя в 20-30% случаев, особенно при вариантной форме болезни, встречается небольшое увеличение единичных висцеральных (чаще внутри- и забрюшинных, реже – внутригрудных) и изредка единичных периферических лимфоузлов. Селезенка в 90% случаев увеличена, размером от четко пальпируемого нижнего полюса в левом подреберье до гигантской спленомегалии, достигающей нижним полюсом малого таза. Размеры печени увеличены незначительно.
Геморрагический синдром, несмотря на тромбоцитопению, возникает нечасто и обычно ограничен умеренными кожными проявлениями, тем не менее, не редкость возникновение межмышечных гематом с последующим инфицированием и формированием абсцессов (особенно часто в икроножных мышцах). Лимфоузлы обычно не увеличены, хотя в 20-30% случаев, особенно при вариантной форме болезни, встречается небольшое увеличение единичных висцеральных (чаще внутри- и забрюшинных, реже – внутригрудных) и изредка единичных периферических лимфоузлов. Селезенка в 90% случаев увеличена, размером от четко пальпируемого нижнего полюса в левом подреберье до гигантской спленомегалии, достигающей нижним полюсом малого таза. Размеры печени увеличены незначительно.
Поражение некроветворных органов встречается редко. В нашей практике встречалось специфическое поражение кожи, печени и легких, в литературе описаны редкие случаи специфического поражения костей, легких, нервной системы, мягких тканей и других органов. Поражение кожи может носить характер васкулита и быстро регрессировать на фоне специфической терапии лейкоза. Чаще выявляется неспецифическое поражение кожи в виде воспалительных гнойно-септических очагов, связанное с лейкопенией. В целом, специфическое поражение некроветворных органов не является плохим прогностическим фактором и успешно излечивается при проведении адекватной терапии лейкоза.
Поражение кожи может носить характер васкулита и быстро регрессировать на фоне специфической терапии лейкоза. Чаще выявляется неспецифическое поражение кожи в виде воспалительных гнойно-септических очагов, связанное с лейкопенией. В целом, специфическое поражение некроветворных органов не является плохим прогностическим фактором и успешно излечивается при проведении адекватной терапии лейкоза.
Несмотря на довольно четкие и несложные критерии диагностики волосатоклеточного лейкоза, к сожалению, больные нередко поступают к гематологу в крайне тяжелом состоянии, с глубокой цитопенией и инфекцией из-за потери времени на выяснение диагноза и, часто, неадекватной терапии кортикостероидами.
Лабораторная диагностика
В анализе периферической крови выявляется одно-, двух- или трехростковая цитопения, связанная с угнетением и вытеснением элементов нормального кроветворения лимфоидными клетками. Анемия в основном нормохромная нормоцитарная, но у пожилых больных может встречаться и сочетание с железо- или В12-дефицитной анемией, аутоиммунный гемолиз встречается крайне редко. Тромбоцитопения варьирует в широких пределах, изредка проявляясь кожным геморрагическим синдромом при снижении числа тромбоцитов менее 30×109/л. При типичной форме волосатоклеточного лейкоза лейкоциты снижены, часто довольно значительно – менее 1,5 ×109/л, но при вариантной форме лейкопении не наблюдается, может быть даже лейкоцитоз (обычно умеренный). Тем не менее, вне зависимости от числа лейкоцитов, обнаруживается характерная для этого лейкоза лейкоцитарная формула – лимфоцитоз от 50% до 95%, при этом часть лимфоцитов более крупного размера, с «разрыхленной», более нежной структурой хроматина ядра, и своеобразным фестончатым или ворсинчатым краем цитоплазмы. При типичной форме лейкоза также выявляется моноцитопения, однако она часто отсутствует при вариантной форме болезни или при сопутствующей микобактериальной инфекции (туберкулез).
Тромбоцитопения варьирует в широких пределах, изредка проявляясь кожным геморрагическим синдромом при снижении числа тромбоцитов менее 30×109/л. При типичной форме волосатоклеточного лейкоза лейкоциты снижены, часто довольно значительно – менее 1,5 ×109/л, но при вариантной форме лейкопении не наблюдается, может быть даже лейкоцитоз (обычно умеренный). Тем не менее, вне зависимости от числа лейкоцитов, обнаруживается характерная для этого лейкоза лейкоцитарная формула – лимфоцитоз от 50% до 95%, при этом часть лимфоцитов более крупного размера, с «разрыхленной», более нежной структурой хроматина ядра, и своеобразным фестончатым или ворсинчатым краем цитоплазмы. При типичной форме лейкоза также выявляется моноцитопения, однако она часто отсутствует при вариантной форме болезни или при сопутствующей микобактериальной инфекции (туберкулез).
Для уточнения диагноза волосатоклеточного лейкоза необходимо исследование костного мозга – миелограмма и трепанобиопсия. Для волосатоклеточного лейкоза характерно то, что аспират костного мозга получается с трудом, что связано с фиброзом костного мозга (существует даже специальный термин «сухой пунктат»). В миелограмме выявляется лимфоцитоз с наличием атипичных «ворсинчатых» лимфоцитов, количество бластов не увеличено, нормальные ростки гемопоэза сужены. В гистологическом препарате костного мозга на фоне уменьшения элементов нормального кроветворения (иногда до степени выраженной аплазии) выявляется диффузная инфильтрация неплотно расположенными зрелыми лимфоцитами с довольно крупной неровной цитоплазмой, фиброз, поля кровоизлияний – картина, позволяющая отграничить этот вид лейкоза от других лимфопролиферативных заболеваний.
Для волосатоклеточного лейкоза характерно то, что аспират костного мозга получается с трудом, что связано с фиброзом костного мозга (существует даже специальный термин «сухой пунктат»). В миелограмме выявляется лимфоцитоз с наличием атипичных «ворсинчатых» лимфоцитов, количество бластов не увеличено, нормальные ростки гемопоэза сужены. В гистологическом препарате костного мозга на фоне уменьшения элементов нормального кроветворения (иногда до степени выраженной аплазии) выявляется диффузная инфильтрация неплотно расположенными зрелыми лимфоцитами с довольно крупной неровной цитоплазмой, фиброз, поля кровоизлияний – картина, позволяющая отграничить этот вид лейкоза от других лимфопролиферативных заболеваний.
Подтверждением диагноза волосатоклеточного лейкоза служат цитохимическая реакция на присутствие тартрат-устойчивой кислой фосфатазы (TRAP) и иммунофенотипирование лимфоцитов крови или костного мозга. При иммунофенотипировании выявляется κ- или λ-клон иммунологически зрелых В-лимфоцитов, несущих характерные для волосатоклеточного лейкоза маркеры CD103, CD25, CD11c, HC-2, FMC7, DBA. 44. При этом обычно отсутствуют маркеры CD23, CD5, CD10, хотя иногда (чаще при вариантной форме) эти маркеры могут слабо экспрессироваться на части клеток, наряду с типичными маркерами волосатоклеточного лейкоза. Кроме того, для вариантной формы заболевания считается характерным более слабая степень экспрессии или отсутствие CD103 или CD25. Поскольку в крови популяция «волосатых лимфоцитов» может быть невелика, а аспират костного мозга нередко «сухой» и малоклеточный, особое значение для диагностики волосатоклеточного лейкоза приобретает иммуногистохимическое исследование трепанобиоптата. При этом выявляется сильная экспрессия В-клеточных маркеров CD20, CD79a и высокоспецифичных маркеров этого лейкоза CD103, CD25 и DBA.44, выявляемых более чем в 90% случаев. Цитохимическую реакцию на TRAP невозможно провести на фиксированном материале, однако можно провести иммуногистохимическое исследование трепанобиоптата с анти-TRAP-антителом 9С5.
44. При этом обычно отсутствуют маркеры CD23, CD5, CD10, хотя иногда (чаще при вариантной форме) эти маркеры могут слабо экспрессироваться на части клеток, наряду с типичными маркерами волосатоклеточного лейкоза. Кроме того, для вариантной формы заболевания считается характерным более слабая степень экспрессии или отсутствие CD103 или CD25. Поскольку в крови популяция «волосатых лимфоцитов» может быть невелика, а аспират костного мозга нередко «сухой» и малоклеточный, особое значение для диагностики волосатоклеточного лейкоза приобретает иммуногистохимическое исследование трепанобиоптата. При этом выявляется сильная экспрессия В-клеточных маркеров CD20, CD79a и высокоспецифичных маркеров этого лейкоза CD103, CD25 и DBA.44, выявляемых более чем в 90% случаев. Цитохимическую реакцию на TRAP невозможно провести на фиксированном материале, однако можно провести иммуногистохимическое исследование трепанобиоптата с анти-TRAP-антителом 9С5.
Интересно, что волосатоклеточный лейкоз является еще одним заболеванием, наряду с лимфомой мантийной зоны, при котором выявлена гиперэкспрессия циклина D1. Но, в отличие от мантийной лимфомы, эта экспрессия при волосатоклеточном лейкозе не связана с транслокацией 11;14 (и, соответственно, нет перестройки bcl-1). Моноклональная секреция нехарактерна для волосатоклеточного лейкоза, однако в небольшом проценте случаев может выявляться клональный иммуноглобулин в сыворотке крови или моче. Чаще такая секреция носит следовой характер, крайне редко достигает измеряемых значений и не ухудшает течение и прогноз болезни.
Но, в отличие от мантийной лимфомы, эта экспрессия при волосатоклеточном лейкозе не связана с транслокацией 11;14 (и, соответственно, нет перестройки bcl-1). Моноклональная секреция нехарактерна для волосатоклеточного лейкоза, однако в небольшом проценте случаев может выявляться клональный иммуноглобулин в сыворотке крови или моче. Чаще такая секреция носит следовой характер, крайне редко достигает измеряемых значений и не ухудшает течение и прогноз болезни.
При компьютерной томографии и ультразвуковом исследовании органов брюшной полости определяется спленомегалия разной степени, умеренное увеличение размеров печени, иногда – небольшая абдоминальная лимфаденопатия, в основном в воротах селезенки и близких областях. Томографическое исследование грудной клетки также может выявлять незначительное увеличение размера внутригрудных лимфоузлов, но гораздо чаще обнаруживаются неспецифические воспалительные изменения легочной ткани, возможен туберкулез.
Дифференциальный диагноз проводится с цитопениями и спленомегалиями при других заболеваниях, как гематологических (в первую очередь, лимфоцитома селезенки, лейкоз из больших гранулированных лимфоцитов, селезеночная форма лимфомы из клеток мантийной зоны), так и терапевтических – цирроз печени, перенесенная вирусная инфекция, ревматические болезни.
Лечение
Продолжительность жизни при естественном течении заболевания без лечения составляет около 5 лет, но в настоящее время при своевременном и адекватном лечении продолжительность жизни пациентов с волосатоклеточным лейкозом не короче общей продолжительность жизни в популяции.
Так как ранее (с 1960-х гг.) основным лечебным методом являлась спленэктомия, лечение проводилось лишь при показаниях, к которым относились симптомная цитопения и спленомегалия, инфекционные и аутоиммунные осложнения. Эффект спленэктомии наблюдался у 90% больных и не зависел от размеров селезенки, но у большинства больных был кратковременным, и рецидив цитопении наступал в течение 6-12 мес. после операции. В связи с этим к спленэктомии в настоящее время прибегают реже, особенно у пожилых больных с отягченным терапевтическим анамнезом. Общая 4-летняя выживаемость пациентов после спленэктомии составляла около 65%. Среди наших пациентов максимальная продолжительность ремиссии после спленэктомии составила 24 года, с последующим рецидивом, который в свою очередь был успешно лечен последовательно α-интерфероном и кладрибином (2-CdA).
Прорыв в лечении волосатоклеточного лейкоза с середины 1980-х годов связан с применением препаратов интерферона-a, позволивших добиться ремиссий в 75-90% случаев. Несмотря на то, что абсолютное большинство этих ремиссий были частичные и требовали почти постоянной поддерживающей терапии, 5-летняя выживаемость при лечении интерфероном-a выросла до 90%. Интерферон-a применяли чаще всего в дозе 3 млн. ед./сут. в течение 4-6 недель (в зависимости от степени цитопении) с переходом на поддерживающую дозу 3 млн. ед. 3 раза/нед. длительно, не менее года, а в большинстве случаев пожизненно. В настоящее время интерферон-a применяется лишь как первый, подготовительный этап терапии в течение 3-4 мес. перед проведением одного курса цитостатической терапии препаратами из группы пуриновых аналогов (2-дезоксикоформицин и 2-хлордезоксиаденозин). Изредка интерферон-a приходится быстро отменять из-за индивидуальной непереносимости или иммунокомплексных осложнений, самым частым из которых является индуративный миозит (чаще мышц голеней). Гипертермия и гриппоподобный синдром не являются признаками непереносимости, для их профилактики используется парацетамол или индаметацин и начало терапии по 1 млн.ед. интерферона-a с постепенным повышением дозы до 3 млн.ед × 3 р/нед. Такое ступенчатое начало терапии облегчает переносимость лечения, что важно у пожилых пациентов с множеством сопутствующих заболеваний.
Гипертермия и гриппоподобный синдром не являются признаками непереносимости, для их профилактики используется парацетамол или индаметацин и начало терапии по 1 млн.ед. интерферона-a с постепенным повышением дозы до 3 млн.ед × 3 р/нед. Такое ступенчатое начало терапии облегчает переносимость лечения, что важно у пожилых пациентов с множеством сопутствующих заболеваний.
С 1990-х гг. в результатах терапии зрелоклеточных лимфопролиферативных заболеваний и, в частности, волосатоклеточного лейкоза произошли революционные улучшения, связанные с внедрением в лечебную практику новых лекарственных препаратов из группы аналогов пуринов. В лечении волосатоклеточного лейкоза наибольшей активностью обладают 2 препарата: 2-дезоксикоформицин (2-DCF, пентостатин) и 2-хлордезоксиаденозин (2-CdA, кладрибин, леустатин, биодрибин, лейкладин, вера-кладрибин). Эти препараты являются структурными аналогами аденозина, их применение приводит к внутриклеточному накоплению трифосфатов аденозина и дезоксиаденозина, что через ряд промежуточных этапов ингибирует синтез ДНК и препятствует восстановлению ДНК. Ценным качеством препаратов этой группы является то, что они действуют как на делящиеся, так и на покоящиеся лимфоидные клетки, что и обуславливает их высокую эффективность при таком медленно пролиферирующем заболевании, как волосатоклеточный лейкоз.
Ценным качеством препаратов этой группы является то, что они действуют как на делящиеся, так и на покоящиеся лимфоидные клетки, что и обуславливает их высокую эффективность при таком медленно пролиферирующем заболевании, как волосатоклеточный лейкоз.
Наиболее высока эффективность лечения при использовании 2-CdA, когда в результате применения одного 5-7 дневного курса удается получить ремиссии у 95% больных, при этом большинство ремиссий (до 80%) полные и длительные (3-15 лет, медиана 5 лет), и эффективность лечения не зависит от предшествующего лечения a-интерфероном, спленэктомии, рецидива или рефрактерности к другим видам терапии. Эффективность непрерывного внутривенного введения в течение 7 суток и 2-часовых внутривенных инфузий идентична, поэтому мы в последнее время применяем 2-часовые инфузии кладрибина в дозе 0,1 мг/кг/сут в течение 7 дней или 0,14 мг/кг/сут в течение 5 дней, что позволяет проводить лечение в амбулаторном режиме.
Препарат отлично переносится, не вызывая обычных побочных эффектов, таких, как тошнота, рвота и аллопеция. В используемых дозах кладрибин не обладает нефро- и гепатотоксичностью. Единственным побочным эффектом является миелосупрессия до степени агранулоцитоза, который может быть довольно длительным. Однако степень и длительность агранулоцитоза напрямую связана с уровнем нейтропении перед применением кладрибина, поэтому при успешном предварительном лечении интерфероном-a в стандартной дозе в течение 8-12 недель (для уменьшения гранулоцитопении и лимфоцитоза в крови) последующий недельный курс 2-CdA либо не вызывает агранулоцитоза, либо этот агранулоцитоз очень короток, протекает без инфекционных осложнений и заканчивается без назначения ростовых факторов. При амбулаторном ведении больных следует иметь в виду, что агранулоцитоз может быть отсроченным – в течение 1-2 недель после курса, в связи, с чем необходимо контролировать анализы крови 2 раза в неделю в течение этого времени. На фоне курса 2-CdA сразу происходит снижение числа лимфоцитов, затем примерно в течение 2-4 недель происходит прирост тромбоцитов, гемоглобина и лейкоцитов.
В используемых дозах кладрибин не обладает нефро- и гепатотоксичностью. Единственным побочным эффектом является миелосупрессия до степени агранулоцитоза, который может быть довольно длительным. Однако степень и длительность агранулоцитоза напрямую связана с уровнем нейтропении перед применением кладрибина, поэтому при успешном предварительном лечении интерфероном-a в стандартной дозе в течение 8-12 недель (для уменьшения гранулоцитопении и лимфоцитоза в крови) последующий недельный курс 2-CdA либо не вызывает агранулоцитоза, либо этот агранулоцитоз очень короток, протекает без инфекционных осложнений и заканчивается без назначения ростовых факторов. При амбулаторном ведении больных следует иметь в виду, что агранулоцитоз может быть отсроченным – в течение 1-2 недель после курса, в связи, с чем необходимо контролировать анализы крови 2 раза в неделю в течение этого времени. На фоне курса 2-CdA сразу происходит снижение числа лимфоцитов, затем примерно в течение 2-4 недель происходит прирост тромбоцитов, гемоглобина и лейкоцитов. Селезенка также сокращается в процессе лечения, и сокращение ее размеров продолжается в течение 1-2 мес. после завершения терапии.
Селезенка также сокращается в процессе лечения, и сокращение ее размеров продолжается в течение 1-2 мес. после завершения терапии.
После проведения одного курса лечения кладрибином пациент не нуждается в терапии, необходимо только наблюдение с контролем показателей крови и размеров селезенки ежеквартально, затем каждые 6 мес. О полной ремиссии свидетельствует уровень гемоглобина >120 г/л, тромбоцитов >100×109, нейтрофилов >1,5×109, отсутствие «ворсинчатых» лимфоцитов в крови и <5% этих клеток в костном мозге, нормальные размеры селезенки. Полноту ремиссии в костном мозге целесообразно оценивать не ранее полугода после окончания лечения. Небольшая остаточная спленомегалия может быть обусловлена фиброзом и не требует лечения. Улучшение перечисленных показателей более чем на 50% от исходного уровня соответствует частичной ремиссии. Обнаружение иммуногистохимических признаков минимальной остаточной болезни в костном мозге не является плохим прогностическим признаком и не коррелирует со сроком ремиссии.
Мы наблюдали за 15-летний период (с 1995 г. по 2010 г.) 42 пациента с волосатоклеточным лейкозом в возрасте старше 60 лет (от 60 до 83 лет, медиана 64 года), что составило около 20% от общего количества больных с этим лейкозом в клинике Гематологического Научного Центра Минздравсоцразвития России (Москва). Среди пациентов старшего возраста отмечалось преобладание мужчин (34 мужчины и 8 женщин, м:ж=4,25:1) с типичной формой заболевания (36 с типичной и 6 с вариантной формой лейкоза).
У 40% больных заболевание было диагностировано в период инфекционных осложнений (пневмония, туберкулез, бронхит, абсцесс, парапроктит, отит и др.). Несмотря на проведение интенсивной антибактериальной терапии, 3 пациента умерли от инфекционных осложнений до начала противоопухолевой терапии. У 6 больных была удалена увеличенная селезенка весом от 2,4 до 4 кг (медиана 3,5 кг). Спленэктомия привела к многолетней ремиссии у 3 пациентов, однако у 2 больных в дальнейшем развился рецидив болезни. У 38 больных мы применяли интерферон-α по 3 млн. ед. × 3 р/нед. подкожно или внутримышечно, а затем у 35 пациентов был применен кладрибин внутривенной длительной (3-4 часа) инфузией в дозе 0,1 мг/кг/сут. №7 или 0,14 мг/кг/сут. №5. При такой последовательности лечения только у 2 (5%) больных развился короткий агранулоцитоз (3 и 4 дня), протекавший без инфекционных осложнений. Ремиссия после применения кладрибина была достигнута у всех пациентов, в том числе у 9 больных с рецидивом заболевания после многолетнего применения интерферона-α в предыдущие годы. У 31 больного (89%) ремиссия сохранялась при сроках наблюдения от 1 года до 14 лет (медиана 7 лет). У 4 пациентов (11%) развился рецидив лейкоза в сроки от 2 до 7 лет после курса химиотерапии кладрибином, успешно леченный повторным последовательным применением интерферона-α и кладрибина у 2 больных.
У 38 больных мы применяли интерферон-α по 3 млн. ед. × 3 р/нед. подкожно или внутримышечно, а затем у 35 пациентов был применен кладрибин внутривенной длительной (3-4 часа) инфузией в дозе 0,1 мг/кг/сут. №7 или 0,14 мг/кг/сут. №5. При такой последовательности лечения только у 2 (5%) больных развился короткий агранулоцитоз (3 и 4 дня), протекавший без инфекционных осложнений. Ремиссия после применения кладрибина была достигнута у всех пациентов, в том числе у 9 больных с рецидивом заболевания после многолетнего применения интерферона-α в предыдущие годы. У 31 больного (89%) ремиссия сохранялась при сроках наблюдения от 1 года до 14 лет (медиана 7 лет). У 4 пациентов (11%) развился рецидив лейкоза в сроки от 2 до 7 лет после курса химиотерапии кладрибином, успешно леченный повторным последовательным применением интерферона-α и кладрибина у 2 больных.
В лечении волосатоклеточного лейкоза мы с равным эффектом применяли препараты кладрибина разных производителей – Леустатин (Ortho Bioteсh, США и Janssen Сilag, Бельгия-Швейцария), Биодрибин (Биотон, Польша), Лейкладин (Белмедпрепараты, Беларусь), Веро-кладрибин (Верофарм, Россия).
Наш опыт лечения волосатоклеточного лейкоза показывает, что возраст отнюдь не является фактором неблагоприятного прогноза при этой болезни. Так, в числе наших пациентов наблюдаются мужчина 90 лет во второй ремиссии и женщина 87 лет в первой ремиссии заболевания. Возраст этих пациентов на момент установления диагноза волосатоклеточного лейкоза составлял соответственно 71 год и 83 года, продолжительность первой ремиссии – 4 года в обоих случаях. После развития рецидива у первого пациента было успешно проведено повторное лечение интерфероном-α и кладрибином, с достижением второй ремиссии, длящейся более 9 лет, а всего с данным заболеванием пациент наблюдается уже 20 лет.
У второй пациентки первая ремиссия сохраняется спустя 4 года наблюдения. Интересно, что правильный диагноз у этой больной был установлен не сразу, и в течение 3 лет пациентка наблюдалась в различных гематологических учреждениях с диагнозом хронический лимфолейкоз. Цитостатической терапии не проводилось в связи с небольшим лейкоцитозом (<20×109/л) и отсутствием лимфоаденопатии, однако беспокоили проявления анемии (гемоглобин <80 г/л), по поводу чего неоднократно получала гемотрансфузии, препараты железа. В связи с рецидивирующей анемией и нарастающей спленомегалией пациентке планировалось проведение химиотерапии хронического лимфолейкоза, однако до начала лечения больная была обследована в клинике Гематологического Научного Центра (Москва), где впервые обратили внимание на «ворсинчатую» морфологию лимфоцитов, выполнили иммунофенотипирование и цитохимическое исследование лимфоцитов. Исследования показали, что 52% лимфоцитов крови содержат тартрат-устойчивую кислую фосфатазу, а 70% лимфоцитов у этой больной представлены κаппа-клоном В-лимфоцитов с фенотипом CD5-, CD10-, CD23-, CD43-, CD19+, CD20++, CD22++, CD25+, CD103+, CD11c+, FMC7+, что соответствует диагнозу не хронического лимфолейкоза, а волосатоклеточного лейкоза и требует другой тактики лечения. Источником ошибочного первоначального диагноза в данном случае послужил умеренный лейкоцитоз, что увело диагностический поиск в сторону хронического лимфолейкоза, хотя отсутствие лимфаденопатии, спленомегалия и, главное, «ворсинчатая» морфология лимфоцитов должны были стать поводом к уточнению диагноза с помощью цитохимического и иммунофенотипического исследований вариантной формы волосатоклеточного лейкоза.
В связи с рецидивирующей анемией и нарастающей спленомегалией пациентке планировалось проведение химиотерапии хронического лимфолейкоза, однако до начала лечения больная была обследована в клинике Гематологического Научного Центра (Москва), где впервые обратили внимание на «ворсинчатую» морфологию лимфоцитов, выполнили иммунофенотипирование и цитохимическое исследование лимфоцитов. Исследования показали, что 52% лимфоцитов крови содержат тартрат-устойчивую кислую фосфатазу, а 70% лимфоцитов у этой больной представлены κаппа-клоном В-лимфоцитов с фенотипом CD5-, CD10-, CD23-, CD43-, CD19+, CD20++, CD22++, CD25+, CD103+, CD11c+, FMC7+, что соответствует диагнозу не хронического лимфолейкоза, а волосатоклеточного лейкоза и требует другой тактики лечения. Источником ошибочного первоначального диагноза в данном случае послужил умеренный лейкоцитоз, что увело диагностический поиск в сторону хронического лимфолейкоза, хотя отсутствие лимфаденопатии, спленомегалия и, главное, «ворсинчатая» морфология лимфоцитов должны были стать поводом к уточнению диагноза с помощью цитохимического и иммунофенотипического исследований вариантной формы волосатоклеточного лейкоза. Больной была проведена терапия интерфероном-α в течение 3 мес., приведшая к улучшению гемограммы – приросту гемоглобина, тромбоцитов, снижению лимфоцитоза, сокращению размеров селезенки, после чего был применен 1 пятидневный курс кладрибина. Вся терапия проводилась амбулаторно. При контрольных обследованиях в течение 4 лет после терапии сохраняется полная клиническая ремиссия волосатоклеточного лейкоза.
Больной была проведена терапия интерфероном-α в течение 3 мес., приведшая к улучшению гемограммы – приросту гемоглобина, тромбоцитов, снижению лимфоцитоза, сокращению размеров селезенки, после чего был применен 1 пятидневный курс кладрибина. Вся терапия проводилась амбулаторно. При контрольных обследованиях в течение 4 лет после терапии сохраняется полная клиническая ремиссия волосатоклеточного лейкоза.
У пациентов с волосатоклеточным лейкозом старше 60 лет мы наблюдали редкие случаи сочетания волосатоклеточного лейкоза со вторым гематологическим заболеванием – по одному случаю сочетания волосатоклеточного лейкоза с хроническим лимфолейкозом и с гетерозиготной дельта/бета талассемией.
Как и при других лимфопролиферативных заболеваниях, у пациентов с волосатоклеточным лейкозом могут возникать солидные опухоли. Мы наблюдали возникновение вторых опухолей у 4 (9,5%) пациентов старшего возраста, позже их число увеличилось до 7 за счет заболевших волосатоклеточным лейкозом в более молодом возрасте, у которых вторая опухоль развилась в возрасте старше 60 лет. Вторую опухоль выявляли на 2-20 году (медиана 12 лет) заболевания волосатоклеточным лейкозом, независимо от вида предшествующего лечения. Среди опухолей диагностированы аденокарцинома сигмы – в 2 случаях, низкодифференцированный рак желудка, рак молочной железы, мочевого пузыря, легкого, простаты – по 1 случаю.
Вторую опухоль выявляли на 2-20 году (медиана 12 лет) заболевания волосатоклеточным лейкозом, независимо от вида предшествующего лечения. Среди опухолей диагностированы аденокарцинома сигмы – в 2 случаях, низкодифференцированный рак желудка, рак молочной железы, мочевого пузыря, легкого, простаты – по 1 случаю.
Прогноз
Продолжительность жизни при своевременно диагностированном и адекватно леченном волосатоклеточном лейкозе не отличается от общей в популяции. Без лечения заболевание в течение 5 лет заканчивается смертью больного из-за разнообразных осложнений, в первую очередь, инфекционных. В наших наблюдениях максимальная давность заболевания составляла 25 лет.
Из 42 наблюдавшихся нами пациентов пожилого возраста живы 34 (81%) больных. Умерли 8 (19%) больных, в их числе 5 больных – от инфекционных осложнений (3 в дебюте заболевания и 2 в рецидиве) и 3 пациента в ремиссии волосатоклеточного лейкоза – от других причин (инсульт, аденокарцинома).
Таким образом, волосатоклеточный лейкоз – в прошлом грозное, смертельное из-за осложнений заболевание – в последние годы стал одной из наиболее простых для лечения болезней. После обязательной 2-3–месячной терапии препаратами интерферона-α амбулаторное лечение кладрибином занимает 5 или 7 дней. Ремиссия с полным сохранением работоспособности больного сохраняется 5 лет и более. Отличающаяся от классической формы волосатоклеточного лейкоза вариантная форма (с лейкоцитозом), скорее всего, представлена неоднородной группой разнообразных лимфатических опухолей, имеющих один или несколько, но не полный набор признаков классической формы, что может быть причиной укорочения срока ремиссии после стандартной терапии интерфероном и кладрибином. В случае короткой (менее 3 лет) продолжительности ремиссии рекомендуется дополнительная поддерживающая терапия моноклональным антителом анти-CD20 (ритуксимаб, мабтера) в дозе 375 мг/м2 раз в 3 мес. №4-8.
Что такое увеличенная селезенка: причины
Селезенка — один из тех органов, о которых все слышали и знают, что они важны, но не совсем понимают, как они работают или что они делают на самом деле. В отличие от легких или сердца, которые мы ощущаем каждый раз, когда дышим или чувствуем пульс, селезенка спокойно работает глубоко в нашей брюшной полости, и мы почти не обращаем внимания на то, чем она занимается.
В отличие от легких или сердца, которые мы ощущаем каждый раз, когда дышим или чувствуем пульс, селезенка спокойно работает глубоко в нашей брюшной полости, и мы почти не обращаем внимания на то, чем она занимается.
Однако факт в том, что полностью функционирующая селезенка является важной частью нашего повседневного здоровья и благополучия, особенно в отношении иммунной функции.Хотя технически вы можете жить без селезенки, связанный с этим повышенный риск заражения и болезней делает ее потерю опасной. Одно из условий, хотя и относительно редкое, которое потенциально может привести к необходимости удаления, — это увеличенная селезенка.
Что делает селезенка?
Прежде чем вы сможете понять обстоятельства, связанные с увеличенной селезенкой, полезно сначала понять, что на самом деле делает селезенка. Селезенка, расположенная ниже грудной клетки и позади желудка, является самым большим органом лимфатической системы.По сути, селезенка — это часть иммунной системы, которая фильтрует кровь, циркулирующую по всему телу. Наряду с лимфатическими узлами (другая часть лимфатической системы) селезенка предотвращает болезни и борется с инфекциями, удаляя токсины и клеточные отходы из нашего кровотока.
Наряду с лимфатическими узлами (другая часть лимфатической системы) селезенка предотвращает болезни и борется с инфекциями, удаляя токсины и клеточные отходы из нашего кровотока.
Большая часть работы, выполняемой селезенкой, заключается в регулировании количества красных кровяных телец в нашей крови. В нем также хранятся тромбоциты, еще один компонент нашей крови, который организм использует для образования тромбов в случае травмы.Регулирование эритроцитов и тромбоцитов важно для общего здоровья организма в том смысле, что наша кровь должна эффективно переносить кислород ко всем частям тела; когда селезенка функционирует должным образом, наша иммунная система может быстрее реагировать при обнаружении травмы или заболевания.
Другая критически важная функция селезенки — хранить лейкоциты, также известные как лимфоциты. Лейкоциты — это еще одна часть иммунной функции организма, и они являются первой линией защиты от инфекции.При обнаружении инфекции селезенка выпускает эти лимфоциты в кровоток, и они ищут чужеродные элементы (например, бактерии) и пытаются их устранить.
Что вызывает увеличение селезенки?
Существует множество причин, по которым селезенка может увеличиваться, но основным механизмом, как правило, является накопление или сгусток отходов, которые, как предполагается, отфильтровывает селезенка, или перегрузка компонентов крови, которые она регулирует. .Состояние, технически известное как спленомегалия, считается вторичным состоянием, потому что оно почти всегда является симптомом какой-либо другой основной проблемы. Фактически, спленомегалия считается одним из четырех признаков всеобъемлющего заболевания, называемого гиперспленизмом, расстройством, которое характеризуется сверхактивностью селезенки.
Несмотря на то, что существует множество различных потенциальных первопричин, которые могут привести к увеличению селезенки, есть несколько возможностей, которые, как правило, являются вероятной причиной.Вот некоторые из наиболее частых причин спленомегалии:
- Заболевания крови: Поскольку одной из основных функций селезенки является фильтрация крови, нарушения, связанные с повреждением или перепроизводством эритроцитов, могут в конечном итоге привести к увеличению селезенки.
 Поврежденные эритроциты при обнаружении селезенкой удаляются из кровотока и расщепляются. Однако при некоторых заболеваниях крови селезенка не может достаточно быстро разрушать поврежденные клетки; в результате селезенка набухает из-за дополнительного скопления клеток.
Поврежденные эритроциты при обнаружении селезенкой удаляются из кровотока и расщепляются. Однако при некоторых заболеваниях крови селезенка не может достаточно быстро разрушать поврежденные клетки; в результате селезенка набухает из-за дополнительного скопления клеток.- Гемолитическая анемия: состояние, при котором повреждаются эритроциты.
- Серповидно-клеточная анемия: эритроциты деформируются, а затем разрушаются селезенкой.
- Талассемия: эритроциты с пониженным гемоглобином отфильтровываются селезенкой
- Сфероцитоз: состояние, при котором эритроциты имеют сферическую форму, а не нормальную форму диска; эта форма может привести к повреждению и последующей фильтрации селезенкой
- Снижение кровотока: Когда основное заболевание вызывает уменьшение кровотока через селезеночную вену, возникающий дисбаланс может вызвать повышение давления и отток крови, что приводит к спленомегалии.
- Заболевание печени: повреждение печени (по любому количеству причин) может вызвать проблемы с нормальным кровотоком
- Застойная сердечная недостаточность: основная проблема сердца, когда сердце не перекачивает кровь так хорошо, как должно, может вызвать проблемы с кровотоком, что, в свою очередь, может привести как к увеличению печени, так и к увеличению селезенки.

- Рак: Существует множество видов рака, которые могут поражать конкретно селезенку или различные компоненты нашей крови.Раковые образования, поражающие кровь, включают аномальные или поврежденные клетки, которые затем становятся мишенью селезенки для фильтрации.
- Лейкемия: рак кроветворных тканей, особенно костного мозга, при котором образуется большое количество аномальных клеток крови.
- Лимфома: рак крови, который развивается в лимфоцитах, тип лейкоцитов, которые лимфатическая система отправляет для борьбы с болезнями.
- Болезни обмена веществ: Этот набор заболеваний характеризуется аномальным преобразованием веществ в организме; поскольку этот процесс происходит на клеточном уровне, возникающие в результате повреждения могут быть отфильтрованы селезенкой.
- Синдром Гурлера: генетическое заболевание, которое позволяет аномально большим молекулам сахара образовываться в организме и впоследствии вызывать повреждение различных органов, включая селезенку.

- Болезнь Гоше: генетическое заболевание, при котором дефицит определенного фермента может привести к накоплению вредных элементов в лейкоцитах.
- Болезнь Ниманна-Пика: заболевание, связанное с накоплением липидов в селезенке (и других органах) из-за недостаточности ферментов.
- Саркоидоз: скопление воспалительных клеток, которые часто начинаются в лимфатических узлах, а затем накапливаются в селезенке.
- Амилоидоз: аномальное накопление белка в различных тканях организма, включая селезенку.
- Синдром Гурлера: генетическое заболевание, которое позволяет аномально большим молекулам сахара образовываться в организме и впоследствии вызывать повреждение различных органов, включая селезенку.
- Инфекция: Существует множество инфекций, которые могут в конечном итоге повлиять на селезенку в той или иной степени из-за ее функции иммунной системы.
- Инфекционный мононуклеоз (вызванный вирусом Эпштейна-Барра)
- ВИЧ / СПИД
- Малярия
- Туберкулез
- Цитомегаловирус
- Вирусный гепатит
- Анаплазмоз
- Травма: Повреждение в результате травмы, например, в результате автомобильной аварии, может вызвать увеличение селезенки по разным причинам.
 Травма также может вызвать разрыв селезенки.
Травма также может вызвать разрыв селезенки.
Симптомы увеличенной селезенки
Большинство людей с увеличенной селезенкой на самом деле не испытывают каких-либо прямых симптомов, потому что само увеличение не является чем-то, что можно было бы назвать ощущением .В результате большинство людей даже не подозревают, что у них увеличена селезенка, пока она не будет обнаружена на экзамене по поводу какой-либо другой проблемы.
Симптомы, обычно связанные с увеличением селезенки, обычно связаны с основной причиной, например, с усталостью и одышкой при анемии. Для тех, кто действительно испытывает симптомы, наиболее частыми примерами являются дискомфорт или боль в верхней левой части живота или неспособность есть много еды. Однако более чем вероятно, что человек с увеличенной селезенкой обратится к врачу с диагнозом по какой-либо другой причине, а затем врач обнаружит признаки спленомегалии.
Что такое лечение увеличенной селезенки?
Варианты лечения увеличенной селезенки почти полностью зависят от первопричины и тяжести этих симптомов. В большинстве случаев устранение первопричины со временем решит проблему с селезенкой. Однако в целом увеличенная селезенка может разорваться; по этой причине врачи рекомендуют избегать занятий спортом или любых видов деятельности, которые могут привести к травмам.
В большинстве случаев устранение первопричины со временем решит проблему с селезенкой. Однако в целом увеличенная селезенка может разорваться; по этой причине врачи рекомендуют избегать занятий спортом или любых видов деятельности, которые могут привести к травмам.
В тяжелых случаях, таких как лимфома или ситуации, когда размер селезенки начинает разрушать тромбоциты и эритроциты, может потребоваться хирургическое вмешательство.Эта процедура, известная как спленэктомия, включает удаление всей или части селезенки. Как отмечалось ранее, вы можете жить полноценной и нормальной жизнью без селезенки; однако отсутствие селезенки означает, что ваша иммунная система будет нарушена на всю оставшуюся жизнь. Чтобы компенсировать это, врачи пропишут вам серию обычных лекарств для повышения иммунной функции.
Прием гастроэнтеролога
Селезенка — важный орган, который нельзя упускать из виду, но, к сожалению, вы, вероятно, не узнаете, увеличится ли она.Вот почему так важно регулярно посещать врача, чтобы убедиться, что у вас хорошее здоровье. Если вам нужна дополнительная информация о возможном увеличении селезенки или вы хотите поговорить с гастроэнтерологом о своем здоровье в целом, свяжитесь с Cary Gastroenterology Associates, чтобы записаться на прием.
Если вам нужна дополнительная информация о возможном увеличении селезенки или вы хотите поговорить с гастроэнтерологом о своем здоровье в целом, свяжитесь с Cary Gastroenterology Associates, чтобы записаться на прием.
Увеличенная селезенка (спленомегалия) | Beacon Health System
Обзор
Ваша селезенка — это орган, расположенный чуть ниже левой грудной клетки. Многие состояния, включая инфекции, заболевания печени и некоторые виды рака, могут вызывать увеличение селезенки.Увеличенная селезенка также известна как спленомегалия (spleh-no-MEG-uh-lee).
Увеличение селезенки обычно не вызывает симптомов. Это часто обнаруживается во время обычного медицинского осмотра. У взрослых врач обычно не прощупывает селезенку, если она не увеличена. Визуализация и анализы крови могут помочь определить причину увеличения селезенки.
Лечение увеличенной селезенки зависит от ее причины. Операция по удалению увеличенной селезенки обычно не требуется, но иногда рекомендуется.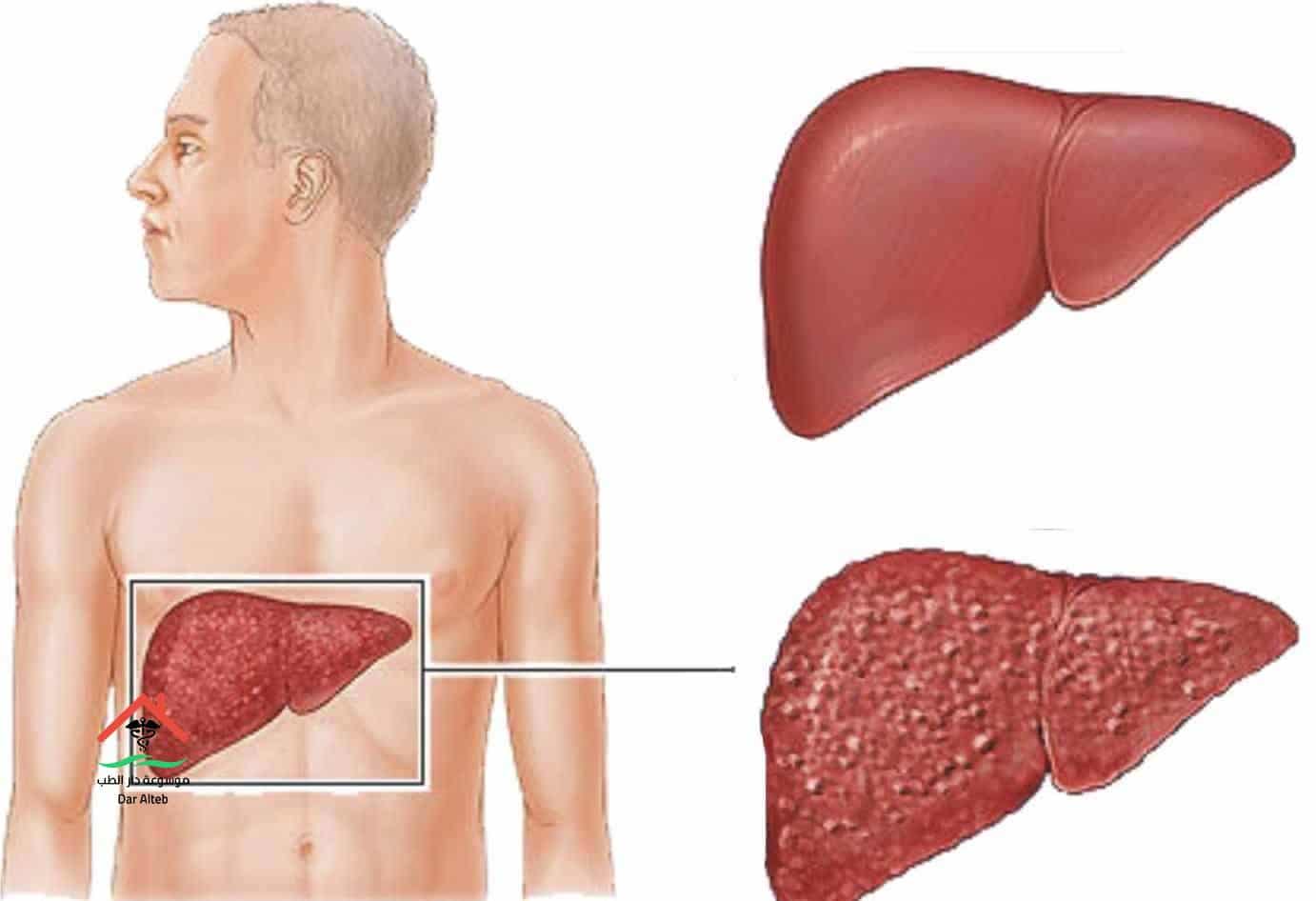
Симптомы
Увеличение селезенки обычно не вызывает никаких признаков или симптомов, но иногда вызывает:
- Боль или ощущение полноты в левой верхней части живота, которые могут распространяться на левое плечо
- Чувство сытости без еды или после небольшого количества еды, потому что селезенка давит на живот
- Низкое содержание эритроцитов (анемия)
- Частые инфекции
- Легкое кровотечение
Когда обращаться к врачу
Немедленно обратитесь к врачу, если у вас возникла боль в левой верхней части живота, особенно если она сильная или боль усиливается при глубоком вдохе.
Причины
Ряд инфекций и заболеваний могут вызвать увеличение селезенки. Увеличение может быть временным, в зависимости от лечения. Способствующие факторы включают:
- Вирусные инфекции, такие как мононуклеоз
- Бактериальные инфекции, такие как сифилис или инфекция внутренней оболочки сердца (эндокардит)
- Паразитарные инфекции, такие как малярия
- Цирроз и другие болезни печени
- Различные виды гемолитической анемии — состояние, характеризующееся ранним разрушением эритроцитов
- Рак крови, например лейкоз и миелопролиферативные новообразования, и лимфомы, например болезнь Ходжкина
- Нарушения обмена веществ, такие как болезнь Гоше и болезнь Ниманна-Пика
- Давление на вены селезенки или печени или сгусток крови в этих венах
- Аутоиммунные состояния, такие как волчанка или саркоидоз
Как работает селезенка
Ваша селезенка расположена ниже грудной клетки рядом с животом на левой стороне живота. Его размер обычно зависит от вашего роста, веса и пола.
Его размер обычно зависит от вашего роста, веса и пола.
Этот мягкий губчатый орган выполняет несколько важных функций, например:
- Фильтрация и уничтожение старых, поврежденных клеток крови
- Предотвращение инфекции путем производства лейкоцитов (лимфоцитов) и действия в качестве первой линии защиты от болезнетворных организмов
- Хранение эритроцитов и тромбоцитов, которые способствуют свертыванию крови
Увеличенная селезенка влияет на каждую из этих работ.Когда она увеличена, ваша селезенка может работать не так, как обычно.
Факторы риска
У любого человека может развиться увеличение селезенки в любом возрасте, но определенные группы подвержены более высокому риску, в том числе:
- Дети и молодые люди с инфекциями, такими как мононуклеоз
- Люди с болезнью Гоше, болезнью Ниманна-Пика и некоторыми другими наследственными нарушениями обмена веществ, поражающими печень и селезенку
- Люди, которые живут или путешествуют в районы, где распространена малярия
Осложнения
Возможные осложнения увеличенной селезенки:
- Заражение.
 Увеличенная селезенка может снизить количество здоровых эритроцитов, тромбоцитов и лейкоцитов в кровотоке, что приведет к более частым инфекциям. Также возможны анемия и повышенное кровотечение.
Увеличенная селезенка может снизить количество здоровых эритроцитов, тромбоцитов и лейкоцитов в кровотоке, что приведет к более частым инфекциям. Также возможны анемия и повышенное кровотечение. - Разрыв селезенки. Даже здоровая селезенка мягкая и легко повреждается, особенно в автокатастрофах. Вероятность разрыва намного выше, когда ваша селезенка увеличена. Разрыв селезенки может вызвать опасное для жизни кровотечение в животе.
Диагноз
Увеличенная селезенка обычно обнаруживается во время медицинского осмотра.Ваш врач часто может почувствовать это, осторожно осмотрев левую верхнюю часть живота. Однако у некоторых людей, особенно стройных, во время обследования иногда можно почувствовать здоровую селезенку нормального размера.
Ваш врач может назначить эти тесты для подтверждения диагноза увеличенной селезенки:
- Анализы крови, , например, общий анализ крови для проверки количества эритроцитов, лейкоцитов и тромбоцитов в вашей системе и функции печени
- Ультразвук или компьютерная томография , чтобы помочь определить размер селезенки и наличие скученности других органов
- МРТ для отслеживания кровотока через селезенку
Выявление причины
Иногда требуется дополнительное обследование, чтобы найти причину увеличения селезенки, включая исследование биопсии костного мозга.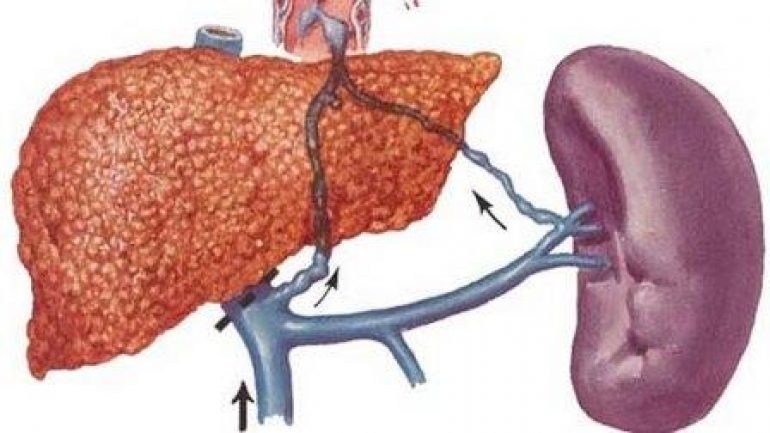
Образец твердого костного мозга может быть удален с помощью процедуры, называемой биопсией костного мозга. Или у вас может быть аспирация костного мозга, при которой удаляется жидкая часть вашего костного мозга. Обе процедуры можно выполнять одновременно.
Образцы жидкого и твердого костного мозга обычно берут из таза. Через разрез в кость вводится игла. Перед исследованием вам сделают общий или местный анестетик, чтобы облегчить дискомфорт.
Игольная биопсия селезенки проводится редко из-за риска кровотечения.
Ваш врач может порекомендовать операцию по удалению селезенки (спленэктомия) в диагностических целях, когда нет явной причины увеличения. Чаще всего в качестве лечения удаляют селезенку. После операции по ее удалению селезенку исследуют под микроскопом, чтобы проверить наличие лимфомы селезенки.
Лечение
Лечение увеличенной селезенки фокусируется на том, что ее вызывает. Например, если у вас бактериальная инфекция, лечение будет включать антибиотики.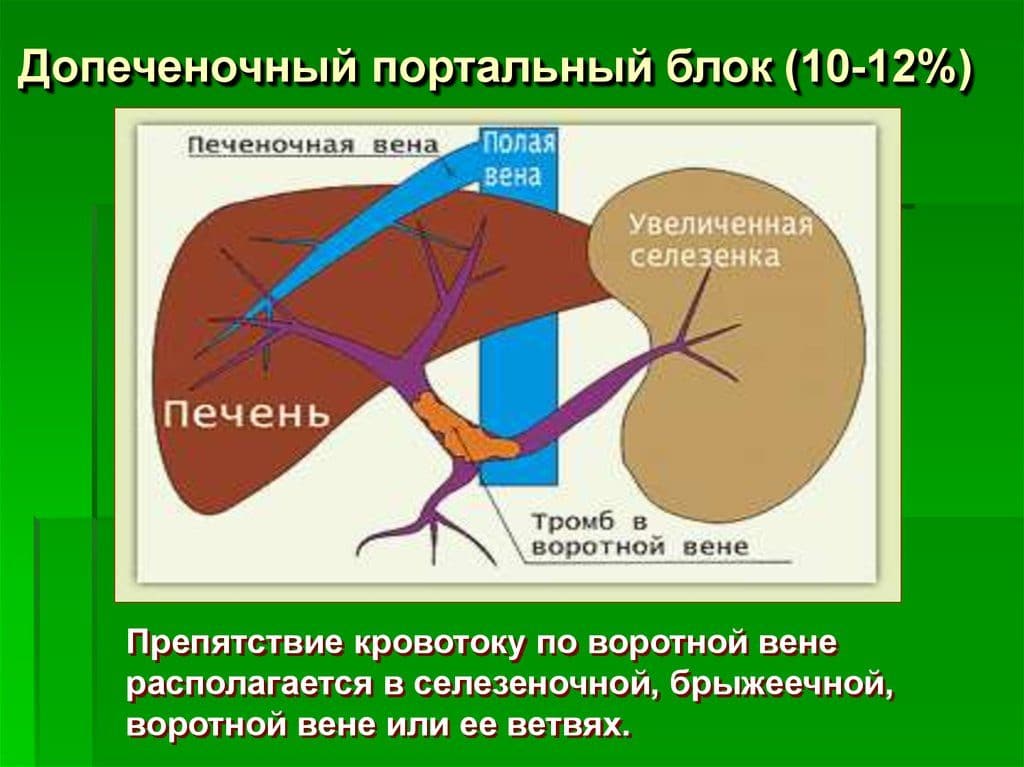
Бдительное ожидание
Если у вас увеличена селезенка, но нет симптомов и причина не может быть найдена, ваш врач может посоветовать вам осторожное ожидание. Вы обратитесь к врачу для повторного осмотра через 6–12 месяцев или раньше, если у вас появятся симптомы.
Операция по удалению селезенки
Если увеличение селезенки вызывает серьезные осложнения или причину не удается выявить или лечить, можно сделать операцию по удалению селезенки (спленэктомия). В хронических или критических случаях операция может дать лучшую надежду на выздоровление.
Избирательное удаление селезенки требует тщательного рассмотрения. Вы можете вести активный образ жизни без селезенки, но у вас больше шансов получить серьезные или даже опасные для жизни инфекции после удаления селезенки.
Снижение риска инфицирования после операции
После удаления селезенки определенные шаги могут помочь снизить риск заражения, в том числе:
- Серия прививок до и после спленэктомии.
 К ним относятся пневмококковая (Pneumovax 23), менингококковая и haemophilus influenzae типа b (Hib) вакцины, которые защищают от пневмонии, менингита и инфекций крови, костей и суставов.Вам также понадобится вакцина против пневмококка каждые пять лет после операции.
К ним относятся пневмококковая (Pneumovax 23), менингококковая и haemophilus influenzae типа b (Hib) вакцины, которые защищают от пневмонии, менингита и инфекций крови, костей и суставов.Вам также понадобится вакцина против пневмококка каждые пять лет после операции. - Прием пенициллина или других антибиотиков после операции и в любое время, когда вы или ваш врач подозреваете возможность инфекции.
- Обращение к врачу при первых признаках высокой температуры, которые могут указывать на инфекцию.
- Избегать путешествий в те части мира, где распространены определенные болезни, например, малярия.
Образ жизни и домашние средства
Избегайте контактных видов спорта, таких как футбол, футбол и хоккей, и ограничьте другие занятия, как рекомендовано, чтобы снизить риск разрыва селезенки.
Также важно пристегнуться ремнем безопасности. Если вы попали в автомобильную аварию, ремень безопасности поможет защитить вашу селезенку.
Наконец, не забывайте своевременно делать прививки, потому что увеличивается риск заражения. Это означает, по крайней мере, ежегодную прививку от гриппа и ревакцинацию от столбняка, дифтерии и коклюша каждые 10 лет. Спросите своего врача, нужны ли вам другие вакцины.
Последнее обновление: 4 сентября 2021 г.
Симптомы и причины увеличения селезенки (спленомегалии)
Селезенка — это орган, расположенный за животом на левой стороне живота.Он выполняет несколько иммунных и гематологических функций. Увеличение селезенки называется спленомегалией. В подавляющем большинстве случаев спленомегалия является вторичной по отношению к другим заболеваниям из-за ее роли во многих метаболических процессах.
Симптомы спленомегалии
В некоторых случаях увеличение селезенки протекает бессимптомно. По этой причине спленомегалия может быть обнаружена только очень поздно или до тех пор, пока селезенка не будет разорвана в результате какой-либо случайной травмы.
Когда симптомы действительно возникают, они включают:
- Боль и ощущение переполнения живота, которые могут вызывать преждевременное насыщение, вызванные давлением селезенки на желудок
- Постоянное ощущение наполненности желудка
- Икота
- Анемия
- Усталость
- Рецидивирующие инфекции
- Частые кровотечения
Последние четыре симптома вызваны гиперспленизмом, который часто является следствием спленомегалии.Это вызывает цитопению из-за повышенного потребления клеток крови сверхактивной селезенкой.
Причины
Селезенка увеличивается при многих заболеваниях, и спленомегалия может возникнуть в любом возрасте. Таким образом, этиология включает:
- Миелопролиферативные заболевания, такие как хронический лимфолейкоз, хронический миелолейкоз, крупнозернистый лейкоз, истинная полицитемия
- Лимфопролиферативные заболевания, такие как лимфома, особенно волосисто-клеточная
- Нарушения накопления липидов, такие как болезнь Гоше или болезнь Ниманна-Пика
- Заболевания соединительной ткани, такие как системная красная волчанка
- Воспалительные заболевания, такие как амилоидоз и саркоидоз
- Вирусные инфекции, такие как цитомегаловирус или инфекционный мононуклеоз
- Острые бактериальные инфекции, такие как бактериальный эндокардит
- Хронические бактериальные инфекции, включая малярию, сифилис, бруцеллез и милиарный туберкулез
- Заболевания печени, такие как цирроз или тромбоз воротной или селезеночной вены, вызывающие нарушение кровотока в печени и поддерживающие его до селезенки
- Гемолитическая анемия, в том числе вызванная гемоглобинопатией, например талассемия, с повышенным разрушением клеток крови в селезенке; или аномальная хрупкость эритроцитов, такая как наследственный сфероцитоз
- Кисты селезенки, такие как те, которые возникают после эпизода кровоизлияния в селезенку
Тропическая спленомегалия часто возникает из-за хронических инфекций, таких как малярия или кала-азар. Массивная спленомегалия, при которой селезенка выступает на 8 см или более ниже левого края реберной дуги, обычно вызывается миелопролиферативным заболеванием, таким как хронический лимфоцитарный или миелогенный лейкоз или истинная полицитемия.
Массивная спленомегалия, при которой селезенка выступает на 8 см или более ниже левого края реберной дуги, обычно вызывается миелопролиферативным заболеванием, таким как хронический лимфоцитарный или миелогенный лейкоз или истинная полицитемия.
Факторы риска
Факторы риска спленомегалии включают:
- Молодые люди, зараженные определенными инфекциями
- Те, у кого есть наследственные нарушения обмена веществ с поражением селезенки
- Люди, которые живут или путешествуют в районах с эндемической малярией
Список литературы
Дополнительная литература
Гематолог по поводу увеличения селезенки | Специалист по увеличенной селезенке
Селезенка
Селезенка — это лимфатический орган, который помогает предотвратить заражение вашего тела.Размер и форма селезенки варьируются от человека к человеку, но обычно она фиолетовая, в форме кулака и около 4 дюймов в длину. Поскольку селезенка скрыта за грудной клеткой, ее трудно почувствовать, если только она не очень большая.
Поскольку селезенка скрыта за грудной клеткой, ее трудно почувствовать, если только она не очень большая.
Селезенка выполняет в организме множество функций. Являясь частью иммунной системы, он функционирует как фильтр крови. Селезенка перерабатывает старые эритроциты, а также накапливает лейкоциты и тромбоциты. Кроме того, селезенка очень помогает бороться с некоторыми бактериями, вызывающими менингит и пневмонию.
Как развивается увеличенная селезенка?
Увеличенная селезенка называется спленомегалией. Заболевание печени, вирусный мононуклеоз, рак крови (лейкемия и лимфома) и другие состояния могут вызвать увеличение селезенки.
Как правило, ваша селезенка увеличивается, если она работает слишком много (анемия) или если она поражена раком крови (лимфома и лейкемия).
Когда ваша селезенка опухла, в нее помещается больше тромбоцитов и эритроцитов, и она выводит тромбоциты и эритроциты из кровообращения быстрее, чем следовало бы.Это снижает количество этих клеток в кровотоке, что может привести к низкому количеству эритроцитов (анемия) или низкому количеству тромбоцитов (тромбоцитопения) или ухудшить существующие нарушения.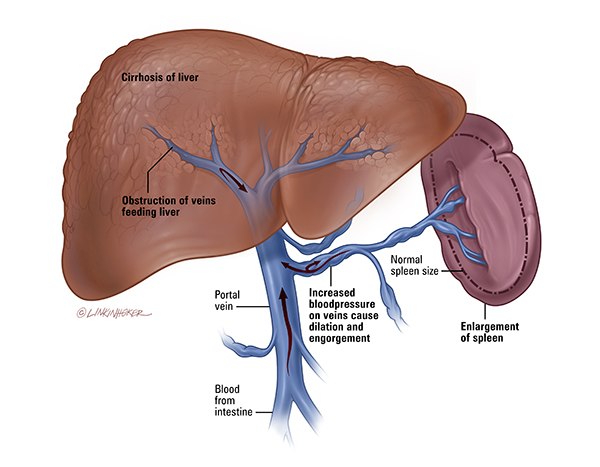 Спленэктомия и химиотерапия — два лучших варианта уменьшения размера селезенки.
Спленэктомия и химиотерапия — два лучших варианта уменьшения размера селезенки.
Симптомы увеличения селезенки:
- Боль в верхнем левом углу живота
- Чувство сытости сразу после еды.
- Усталость
- Одышка при физической нагрузке.
- Заражение быстрее обычного
Если вы заметили какой-либо из этих признаков, обратитесь к нашему гематологу в Хайдарабаде. Он может почувствовать вашу селезенку, пока проверяет вас, если она сильно увеличена.
Кому нужна спленэктомия?
Если лимфома вызвала увеличение селезенки, наш врач может порекомендовать химиотерапию для ее уменьшения. Однако в некоторых случаях ИТП, заболеваний с массивной селезенкой, вызывающих симптомы, может быть выполнено лечение, называемое спленэктомией.
Наш врач расскажет о вашей конкретной ситуации. Если вам лучше всего подойдет спленэктомия, он порекомендует ее. Запишитесь на прием, если вы заметили вышеуказанные симптомы увеличения селезенки или для лечения заболеваний крови или рака.
Клиническая презентация хронического миелогенного лейкоза (ХМЛ): история болезни, физикальное обследование
Редакционная коллегия PDQ по лечению взрослых.Лечение хронического миелогенного лейкоза (PDQ®): версия для специалистов в области здравоохранения. 29 июля 2020 г. [Medline]. [Полный текст].
Пилы CL. Хронический миелолейкоз. N Engl J Med . 1999, 29 апреля. 340 (17): 1330-40. [Медлайн].
Druker BJ, Sawyers CL, Kantarjian H, et al. Активность специфического ингибитора тирозинкиназы BCR-ABL при бластном кризе хронического миелолейкоза и острого лимфобластного лейкоза с филадельфийской хромосомой. N Engl J Med . 2001, 5 апреля. 344 (14): 1038-42. [Медлайн]. [Полный текст].
Kantarjian H, Sawyers C, Hochhaus A, et al, для Международной исследовательской группы STI571 CML. Гематологические и цитогенетические ответы на мезилат иматиниба при хроническом миелолейкозе. N Engl J Med . 2002 28 февраля. 346 (9): 645-52. [Медлайн]. [Полный текст].
Гематологические и цитогенетические ответы на мезилат иматиниба при хроническом миелолейкозе. N Engl J Med . 2002 28 февраля. 346 (9): 645-52. [Медлайн]. [Полный текст].
Merx K, Muller MC, Kreil S, et al. Раннее снижение уровней транскриптов мРНК BCR-ABL предсказывает цитогенетический ответ у пациентов с хронической фазой ХМЛ, получавших иматиниб после неэффективности интерферона альфа. Лейкемия . 2002 Сентябрь 16 (9): 1579-83. [Медлайн]. [Полный текст].
Talpaz M, Silver RT, Druker BJ и др. Иматиниб вызывает стойкие гематологические и цитогенетические ответы у пациентов с хроническим миелолейкозом в ускоренной фазе: результаты исследования фазы 2. Кровь . 2002 15 марта. 99 (6): 1928-37. [Медлайн]. [Полный текст].
Kantarjian HM, Cortes JE, O’Brien S, et al. Терапия мезилатом иматиниба у пациентов с впервые установленным диагнозом хронического миелолейкоза с положительной филадельфийской хромосомой: высокая частота ранних полных и основных цитогенетических ответов. Кровь . 2003 г. 1 января. 101 (1): 97-100. [Медлайн]. [Полный текст].
Кровь . 2003 г. 1 января. 101 (1): 97-100. [Медлайн]. [Полный текст].
Шах Н.П., Тран С., Ли Ф.Й. и др. Преодоление устойчивости к иматинибу с помощью нового ингибитора киназы ABL. Наука . 2004 г. 16 июля. 305 (5682): 399-401. [Медлайн].
Volpe G, Panuzzo C, Ulisciani S, Cilloni D. Устойчивость к иматинибу при ХМЛ. Письмо о Раке . 2009 8 февраля. 274 (1): 1-9. [Медлайн].
Faderl S, Talpaz M, Estrov Z, O’Brien S, Kurzrock R, Kantarjian HM.Биология хронического миелолейкоза. N Engl J Med . 1999 г. 15 июля. 341 (3): 164-72. [Медлайн].
Рак в цифрах и фактах 2021. Американское онкологическое общество. Доступно по адресу https://www.cancer.org/content/dam/cancer-org/research/cancer-facts-and-statistics/annual-cancer-facts-and-figures/2019/cancer-facts-and-figures- 2019. pdf. Дата обращения: 23 мая 2021 г.
pdf. Дата обращения: 23 мая 2021 г.
Статистика рака: лейкемия — хронический миелоидный лейкоз (ХМЛ). Программа надзора, эпидемиологии и конечных результатов Национального института рака.Доступно по адресу https://seer.cancer.gov/statfacts/html/cmyl.html. Дата обращения: 23 мая 2021 г.
Dybko J, Jaźwiec B, Haus O, Urbaniak-Kujda D, Kapelko-Słowik K, Wróbel T, et al. Оценка Хасфорда может предсказать молекулярный ответ у пациентов с хроническим миелоидным лейкозом: опыт одного учреждения. Маркеры Dis . 2016. 2016: 7531472. [Медлайн]. [Полный текст].
Gambacorti-Passerini C, Antolini L, Mahon FX, Guilhot F, Deininger M al et.Многоцентровая независимая оценка исходов у пациентов с хроническим миелолейкозом, получавших иматиниб. Национальный институт рака . 2011, 6 апреля. 103 (7): 553-61. [Медлайн].
Hochhaus A, Larson RA, Guilhot F, Radich JP, Branford S, Hughes TP и др. Долгосрочные результаты лечения хроническим миелоидным лейкозом иматинибом. N Engl J Med . 2017 9 марта. 376 (10): 917-927. [Медлайн].
Ван В., Кортес Дж. Э., Танг Дж., Хури Дж. Д., Ван С., Буэсо-Рамос С. Е. и др.Стратификация риска хромосомных аномалий при хроническом миелолейкозе в эпоху терапии ингибиторами тирозинкиназы. Кровь . 2016 г. 22 марта. [Medline].
Редакционный совет по лечению взрослых PDQ. Лечение хронического миелогенного лейкоза (PDQ®): версия для пациентов. 24 апреля 2020 г. [Medline]. [Полный текст].
«Иматиниб изменил все»: будущее теперь более обнадеживающее. Медицинские новости Medscape. Доступно на http: //www.medscape.com / viewarticle / 876942. 9 марта 2017 г .; Доступ: 10 марта 2017 г.
Islamagic E, Hasic A, Kurtovic S, et al. Эффективность дженерика иматиниба в качестве терапии первой и второй линии: трехлетнее наблюдение за пациентами с хроническим миелоидным лейкозом. Клин Лимфома Миелома Лейк . 2017 16 февраля [Полный текст].
Saussele S, et al; Следователи EURO-SKI. Прекращение терапии ингибиторами тирозинкиназы при хроническом миелоидном лейкозе (EURO-SKI): предварительно определенный промежуточный анализ проспективного многоцентрового нерандомизированного исследования. Ланцет Онкол . 2018 июня 19 (6): 747-757. [Медлайн].
[Рекомендации] NCCN Клинические рекомендации по онкологии (Рекомендации NCCN): Хронический миелоидный лейкоз. Национальная всеобъемлющая онкологическая сеть. Доступно на https://www.nccn.org/professionals/physician_gls/pdf/cml.pdf. Версия 3.2021 — 13 января 2021 г .; Дата обращения: 23 мая 2021 г.
[Рекомендации] Hochhaus A, Saussele S, Rosti G, Mahon FX, Janssen JJWM, Hjorth-Hansen H, et al.Хронический миелоидный лейкоз: Клинические рекомендации ESMO по диагностике, лечению и последующему наблюдению. Энн Онкол . 2018 г., 1. 29 (Приложение 4): iv261. [Медлайн]. [Полный текст].
[Рекомендации] Baccarani M, Deininger MW, Rosti G, et al. Рекомендации European LeukemiaNet по ведению хронического миелоидного лейкоза: 2013 г. Кровь . 2013 8 августа. 122 (6): 872-84. [Медлайн]. [Полный текст].
Барретт А.Дж., Ито С. Роль трансплантации стволовых клеток при хроническом миелолейкозе в 21 веке. Кровь . 2015 21 мая. 125 (21): 3230-5. [Медлайн].
Друкер Б.Дж., Талпаз М., Реста Д.Дж. и др. Эффективность и безопасность специфического ингибитора тирозинкиназы BCR-ABL при хроническом миелолейкозе. N Engl J Med . 2001, 5 апреля. 344 (14): 1031-7. [Медлайн]. [Полный текст].
Джаббур Э., Кантарджян Х. Хронический миелоидный лейкоз: обновленная информация о диагностике, терапии и мониторинге 2020 года. Ам Дж. Гематол . 2020 июн.95 (6): 691-709.[Медлайн].
Santos FP, Alvarado Y, Kantarjian H, Verma D, O’Brien S, Mattiuzzi G, et al. Долгосрочное прогностическое влияние использования эритропоэтических стимуляторов у пациентов с хроническим миелолейкозом в хронической фазе, получавших иматиниб. Рак . 2011 г. 1. 117 (5): 982-91. [Медлайн].
Sawyers CL, Hochhaus A, Feldman E, et al. Иматиниб вызывает гематологические и цитогенетические реакции у пациентов с хроническим миелогенным лейкозом при миелоидном бластном кризе: результаты исследования фазы II. Кровь . 2002 15 мая. 99 (10): 3530-9. [Медлайн].
Тан М., Гонен М., Квинтас-Кардама А. и др. Динамика ответа хронического миелолейкоза на длительную таргетную терапию выявляет лечебные эффекты на лейкозные стволовые клетки. Кровь . 2011 г. 11 августа. 118 (6): 1622–31. [Медлайн].
Ибрагим А.Р., Элиассон Л., Апперли Дж. Ф., Милойкович Д., Буа М., Шидло Р. и др. Плохое соблюдение режима лечения является основной причиной потери CCyR и неэффективности иматиниба у пациентов с хроническим миелолейкозом, получающих длительную терапию. Кровь . 2011, 7 апреля. 117 (14): 3733-6. [Медлайн].
Hochhaus A, Kreil S, Corbin AS, La Rosée P, Müller MC, Lahaye T. и др. Молекулярные и хромосомные механизмы устойчивости к терапии иматинибом (STI571). Лейкемия . 2002 16 ноября (11): 2190-6. [Медлайн].
Marcolino MS, Boersma E, Clementino NC, et al. Продолжительность лечения иматинибом связана со снижением расчетной скорости клубочковой фильтрации у пациентов с хроническим миелолейкозом. Энн Онкол . 2011 Сентябрь 22 (9): 2073-9. [Медлайн].
Дазатиниб. Национальный институт рака. Доступно по адресу https://www.cancer.gov/about-cancer/treatment/drugs/dasatinib. 5 июня 2019 г .; Дата обращения: 24 августа 2020 г.
Нилотиниб. Национальный институт рака. Доступно по адресу https://www.cancer.gov/about-cancer/treatment/drugs/nilotinib. 22 марта 2018 г .; Дата обращения: 24 августа 2020 г.
Босулиф (босутиниб) [вкладыш в упаковке].Нью-Йорк, Нью-Йорк: Pfizer, Inc., июнь 2020 г. Доступно на [Полный текст].
Джаббур Э., Кантарджиан Х., О’Брайен С. и др. Достижение раннего полного цитогенетического ответа является основным определяющим фактором исхода у пациентов с хроническим миелолейкозом в ранней хронической фазе, получавших ингибиторы тирозинкиназы. Кровь . 2011, 27 октября, 118 (17): 4541-6; викторина 4759. [Medline].
Hughes TP, Hochhaus A, Branford S, Müller MC, Kaeda JS, Foroni L, et al.Долгосрочное прогностическое значение раннего молекулярного ответа на иматиниб при впервые выявленном хроническом миелоидном лейкозе: анализ Международного рандомизированного исследования интерферона и STI571 (IRIS). Кровь . 11 ноября 2010 г. 116 (19): 3758-65. [Медлайн].
FDA. Sprycel (dasatinib): Сообщение о безопасности лекарств — риск легочной артериальной гипертензии. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. Доступно по адресу https://wayback.archive-it.org/7993/20170112165154/http://www.fda.gov/Safety/MedWatch/SafetyInformation/SafetyAlertsforHumanMedicalProducts/ucm275176.htm. 11 октября 2011 г .; Дата обращения: 24 августа 2020 г.
Пилы CL. Еще лучшие ингибиторы киназ при хроническом миелолейкозе. N Engl J Med . 17 июня 2010 г. 362 (24): 2314-5. [Медлайн].
Джаббур Э., Кантарджиан Х., О’Брайен С., Шан Дж., Гарсия-Манеро Дж., Виерда В. и др. Факторы прогнозирования исхода и ответа у пациентов, получавших ингибиторы тирозинкиназы второго поколения по поводу хронического миелоидного лейкоза в хронической фазе после неэффективности иматиниба. Кровь . 28 октября 2010 г. [Medline].
Verma D, Kantarjian H, Strom SS, et al. Злокачественные новообразования, возникающие во время терапии ингибиторами тирозинкиназы (TKI) при хроническом миелоидном лейкозе (CML) и других гематологических злокачественных новообразованиях. Кровь . 2011 20 октября. 118 (16): 4353-8. [Медлайн].
Kantarjian H, Shah NP, Hochhaus A, Cortes J, Shah S, Ayala M и др. Дазатиниб в сравнении с иматинибом при недавно диагностированной хронической фазе хронического миелоидного лейкоза. N Engl J Med . 17 июня 2010 г. 362 (24): 2260-70. [Медлайн].
Cortes JE, Jones D, O’Brien S, Jabbour E, Ravandi F, Koller C и др. Результаты терапии дазатинибом у пациентов с хроническим миелолейкозом в ранней хронической фазе. Дж. Клин Онкол . 2010 20 января. 28 (3): 398-404. [Медлайн]. [Полный текст].
Mulcahy N. FDA обновляет этикетку на дазатиниб для лечения хронического миелоидного лейкоза. Медицинские новости Medscape . 26 июня 2013 г.[Полный текст].
Джаббур Э., Кантарджиан Х.М., Саглио Дж., Стигманн Дж. Л., Шах Н. П., Боке С. и др. Ранний ответ дазатинибом или иматинибом при хроническом миелолейкозе: трехлетнее наблюдение по результатам рандомизированного исследования фазы 3 (DASISION). Кровь . 2014 23 января 123 (4): 494-500. [Медлайн]. [Полный текст].
Shah NP, Guilhot F, Cortes JE, Schiffer CA, le Coutre P, Brümmendorf TH, et al. Долгосрочные результаты применения дазатиниба после неэффективности иматиниба при хронической фазе хронического миелоидного лейкоза: последующие наблюдения за исследованием фазы 3. Кровь . 2014 25 февраля. [Medline].
Saglio G, Kim DW, Issaragrisil S, le Coutre P, Etienne G, Lobo C и др. Сравнение нилотиниба и иматиниба при впервые выявленном хроническом миелоидном лейкозе. N Engl J Med . 17 июня 2010 г. 362 (24): 2251-9. [Медлайн].
Kantarjian HM, Hochhaus A, Saglio G, et al. Сравнение нилотиниба и иматиниба при лечении пациентов с впервые диагностированной хронической фазой, филадельфийской хромосомно-положительной хронической миелоидной лейкемией: минимальное наблюдение в течение 24 месяцев рандомизированного исследования фазы 3 ENESTnd. Ланцет Онкол . 2011 Сентябрь 12 (9): 841-51. [Медлайн].
Tasigna (нилотиниб) [вкладыш в упаковке]. Восточный Ганновер, Нью-Джерси 07936: Novartis Pharmaceuticals Corporation. Июнь 2020 г. Доступно в [Полный текст].
Хури HJ, Cortes JE, Kantarjian HM, Gambacorti-Passerini C, Baccarani M, Kim DW, et al. Босутиниб активен при хронической фазе хронического миелоидного лейкоза после неудачной терапии иматинибом и дазатинибом и / или нилотинибом. Кровь .2012 Апрель 12, 119 (15): 3403-12. [Медлайн].
Cortes JE, Gambacorti-Passerini C, Deininger MW, Mauro MJ, Chuah C, Kim DW и др. Босутиниб в сравнении с иматинибом при недавно диагностированном хроническом миелоидном лейкозе: результаты рандомизированного исследования BFORE. Дж. Клин Онкол . 2017 г. 1 ноября. JCO2017747162. [Медлайн]. [Полный текст].
Тим Х Брюммендорф, Хорхе Э. Кортес, Драгана Милойкович, Карло Гамбакорти-Пассерини и др. . Босутиниб (BOS) по сравнению с иматинибом при недавно диагностированной хронической фазе (ХП) хронического миелоидного лейкоза (ХМЛ): окончательные 5-летние результаты предыдущего исследования. Кровь . 2020. 136; (Приложение 1): 41-42. [Полный текст].
Chustecka Z. FDA одобрило Понатиниб для лечения редких лейкозов. Медицинские новости Medscape. 14 декабря 2012 г. [Полный текст].
Cortes JE, Kantarjian H, Shah NP, Bixby D, Mauro MJ, Flinn I., et al. Понатиниб при резистентных филадельфийских хромосомных лейкозах. N Engl J Med . 2012 29 ноября. 367 (22): 2075-88. [Медлайн].
Cortes JE, Kim DW, Pinilla-Ibarz J, le Coutre P, Paquette R, et al.Испытание фазы 2 понатиниба при лейкозах с положительными хромосомами в Филадельфии. N Engl J Med . 2013, 7 ноября. 369 (19): 1783-96. [Медлайн].
Сообщение FDA по безопасности лекарственных средств. FDA просит производителя препарата Iclusig (понатиниб) от лейкемии приостановить маркетинг и продажи. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. Доступно по адресу https://wayback.archive-it.org/7993/20170722185758/https://www.fda.gov/Drugs/DrugSafety/ucm373040.htm. 5 ноября 2013 г .; Дата обращения: 24 августа 2020 г.
Сообщение FDA по безопасности лекарств: FDA требует нескольких новых мер безопасности для препарата Iclusig от лейкемии; Компания ожидает возобновления маркетинга.Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. Доступно по адресу https://wayback.archive-it.org/7993/20170722185750/https://www.fda.gov/Drugs/DrugSafety/ucm379554.htm. 20 декабря 2013 г .; Дата обращения: 24 августа 2020 г.
Saussele S, Haverkamp W, Lang F, Koschmieder S, Kiani A, Jentsch-Ullrich K, et al. Понатиниб в лечении хронического миелоидного лейкоза и острого лейкоза, положительного по хромосомам Филадельфии: рекомендации немецкой группы экспертов с особым вниманием к сердечно-сосудистым заболеваниям. Acta Haematol . 2020. 143 (3): 217-231. [Медлайн]. [Полный текст].
Синрибо (омацетаксин) [вставка в упаковку]. Северный Уэльс, Пенсильвания: Teva Pharmaceuticals USA, Inc. Октябрь 2012 г. Доступно на [Полный текст].
Симонссон Б., Гедде-Даль Т., Маркеварн Б. и др. Комбинация пегилированного IFN-a2b с иматинибом увеличивает частоту молекулярного ответа у пациентов с хроническим миелоидным лейкозом низкого или среднего риска. Кровь . 2011 22 сен.118 (12): 3228-35. [Медлайн].
Морб Дж., Джонсон Т., Кубилис П., Майерс Л., Облон Д., Миллер А. и др. Повышение выживаемости пациентов с хроническим миелолейкозом, перенесших аллогенную трансплантацию костного мозга. Ам Дж. Гематол . 1995 Декабрь 50 (4): 304-6. [Медлайн].
МакГлав ПБ, Битти П., Эш Р., Хоус Дж. М.. Терапия хронического миелолейкоза трансплантацией неродственного донорского костного мозга: результаты в 102 случаях. Кровь .1990, 15 апреля. 75 (8): 1728-32. [Медлайн].
Deininger M, Schleuning M, Greinix H, Sayer HG, Fischer T., Martinez J, et al. Влияние предшествующего воздействия иматиниба на смертность, связанную с трансплантацией. Haematologica . 2006 апр. 91 (4): 452-9. [Медлайн].
Лима Л., Бернал-Мизрахи Л., Саксе Д., Манн К.П., Тигиуарт М., Ареллано М. и др. Мониторинг периферической крови при хроническом миелоидном лейкозе во время лечения иматинибом, препаратами второго ряда и другими препаратами. Рак . 2011 15 марта. 117 (6): 1245-52. [Медлайн].
Baccarani M, Saglio G, Goldman J, Hochhaus A, Simonsson B, Appelbaum F и др. Развивающиеся концепции ведения хронического миелоидного лейкоза: рекомендации группы экспертов от имени European LeukemiaNet. Кровь . 2006 15 сентября. 108 (6): 1809-20. [Медлайн]. [Полный текст].
Бранфорд С., Рудски З., Харпер А., Григг А., Тейлор К., Даррант С. и др. Иматиниб дает значительно лучшие молекулярные ответы по сравнению с интерфероном альфа плюс цитарабин у пациентов с впервые диагностированным хроническим миелоидным лейкозом в хронической фазе. Лейкемия . 2003 17 декабря (12): 2401-9. [Медлайн].
Кортес Дж., Талпаз М., О’Брайен С., Джонс Д., Лутра Р., Шан Дж. И др. Молекулярные ответы у пациентов с хроническим миелолейкозом в хронической фазе, получавших мезилат иматиниба. Clin Cancer Res . 2005 1 мая. 11 (9): 3425-32. [Медлайн]. [Полный текст].
Бранфорд С., Рудски З., Уолш С., Паркинсон И., Григг А., Сзер Дж. И др. Обнаружение мутаций BCR-ABL у пациентов с ХМЛ, получавших иматиниб, практически всегда сопровождается клинической резистентностью, а мутации в АТФ-фосфат-связывающей петле (P-петле) связаны с плохим прогнозом. Кровь . 1 июля 2003 г. 102 (1): 276-83. [Медлайн]. [Полный текст].
Press RD, Galderisi C, Yang R, Rempfer C, Willis SG, Mauro MJ, et al. Половина логарифмического увеличения BCR-ABL РНК предсказывает более высокий риск рецидива у пациентов с хроническим миелоидным лейкозом с индуцированным иматинибом полным цитогенетическим ответом. Clin Cancer Res . 2007 15 октября. 13 (20): 6136-43. [Медлайн]. [Полный текст].
Saglio G, Sharf G, Almeida A, Bogdanovic A, Bombaci F, Čugurović J, et al.Соображения по поводу ремиссии без лечения у пациентов с хроническим миелоидным лейкозом: совместная перспектива пациента и врача. Клин Лимфома Миелома Лейк . 2018 июн.18 (6): 375-379. [Медлайн]. [Полный текст].
Sweet K, Oehler V. Прекращение приема ингибиторов тирозинкиназы при хроническом миелоидном лейкозе: когда это безопасный вариант для рассмотрения ?. Hematology Am Soc Hematol Educational Program . 2013. 2013: 184-8. [Медлайн]. [Полный текст].
Мулахи Н.Лекарство от лейкемии Понатиниб (Иклусиг) снято с рынка. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/813531. 31 октября 2013 г .; Дата обращения: 24 августа 2020 г.
Нельсон Р. Понатиниб (Iclusig) возвращается на рынок с некоторыми оговорками. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/818183?src=wnl_edit_specol&uac=72886PK. 20 декабря 2013 г .; Дата обращения: 24 августа 2020 г.
Увеличенный ключ селезенки к водолазной выносливости «морских кочевников»
У соревнующихся дайверов с задержкой дыхания есть только два варианта, чтобы продлить время пребывания под водой — с помощью тренировок они могут попытаться увеличить объем легких или увеличить количество эритроцитов.
Однако за сотни, если не тысячи лет группа «морских кочевников» Юго-Восточной Азии, известная своим мастерством нырять в воду, нашла лучшее решение: увеличенные селезенки.
Селезенка содержит насыщенные кислородом эритроциты, поэтому предположительно увеличенная селезенка — у морских кочевников или людей баджау примерно на 50 процентов больше, чем селезенка не связанных между собой, не ныряющих соседних групп — вводит больше кровяных телец в кровообращение и делает больше кислорода доступным для основных функций организма во время длительных погружений.
Физические и генетические изменения, которые позволили Bajau погружаться дольше и глубже, являются еще одним примером огромного разнообразия адаптации человека к экстремальным условиям, в данном случае к средам с низким уровнем кислорода, — сказал Расмус Нильсен, профессор интегративной медицины. биология в Калифорнийском университете в Беркли. Эти примеры могут быть ключом к пониманию физиологии человека и генетики человека.
Мелисса Илардо объясняет, как люди Бахау адаптировались к длительному пребыванию под водой, развивая увеличенную селезенку.Изображения и редактирование Мелиссы Илардо, съемки Линуса Мёрк.
«На самом деле мы не можем проводить эксперименты на людях, где мы подвергаем людей воздействию новых условий и контролируем генетические эксперименты так же, как мы делаем это с плодовыми мушками и мышами», — сказал Нильсен. «Но природа провела для нас эксперименты, которые рассказывают нам, как люди реагируют и генетически адаптируются к совершенно новому набору физиологических условий, чтобы мы могли исследовать и узнавать гораздо больше о взаимодействии между генетикой и физиологией».
Это неожиданное открытие привело исследователей из Копенгагенского университета и Калифорнийского университета в Беркли к генетической мутации, которая, по-видимому, распространилась среди населения и увеличила размер селезенки.Этот генетический вариант активирует гормон щитовидной железы, который у мышей связан с увеличением размера селезенки.
Вторая генетическая адаптация, связанная с индонезийской популяцией Баджау, включает сужение кровеносных сосудов в конечностях для сохранения кислорода для жизненно важных органов, что является ключевой частью человеческого «рефлекса ныряния».
Нильсен и Эске Виллерслев, преподаватели Копенгагенского университета в Дании и Кембриджского университета в Великобритании, являются старшими авторами статьи о находке, которая будет опубликована в Интернете 19 апреля в журнале Cell. .Первый автор — Мелисса Илардо, докторант Копенгагенского университета.
Морские кочевники
Народ баджау, группы которого разбросаны по островам Индонезии, Малайзии и Филиппин, часто называют морскими кочевниками, традиционно жили на лодках и собирали почти все, что ели, в море. Было показано, что некоторые проводят до 60 процентов своего рабочего дня в поисках еды — загоняют рыбу и осьминогов, собирают ракообразных и морских огурцов — на глубине более 70 метров или 230 футов, используя только деревянную маску.Лингвистический анализ показывает, что так они жили более тысячи лет. Летописец одного из путешествий Фердинанда Магеллана записал их необычный образ жизни в 1521 году.
Мелисса Илардо измеряет размер селезенки портативным сонографом.
Илардо был заинтригован Бахау (будь Джо) и предложил кандидатскую диссертацию. дипломный проект, чтобы выяснить, адаптировались ли они к длительным глубоким погружениям и как они это сделали. Она подозревала, что это связано с селезенкой, поскольку сокращение селезенки является ключевой частью ныряющего рефлекса млекопитающих, а у некоторых глубоководных тюленей, таких как Уэдделл, селезенка увеличена.
«По времени работы под водой ближе всего к Бахау — каланы; они также проводят около 60 процентов своего времени в воде », — сказал Илардо. «Это действительно замечательно даже по сравнению с другими профессиональными или традиционными дайверами. Они просто проводят под водой необычайно много времени по сравнению со временем их восстановления ».
Исследования показывают, что жители Бахау испытывают самые крайние ситуации с низким содержанием кислорода, с которыми сталкиваются люди.
Виллерслев, советник Илардо, связал ее с Нильсеном, который исследовал, как люди, живущие в среде с низким содержанием кислорода, адаптируются и как это отражается на их генетическом наследии.В 2014 году, например, Нильсен показал, что тибетцы адаптировались к жизни на больших высотах с низким содержанием кислорода, выбрав конкретную генетическую мутацию, которая предотвратила хронический высокий уровень эритроцитов, который может вызвать проблемы со здоровьем. Хотя и Виллерслев, и Нильсен сомневались в успехе проекта Илардо, они поддержали идею его тестирования.
В 2015 году Илардо посетил одну общину баджау, живущую на острове, соединенном мостом с большим островом Сулавеси. Деревня Джая Бакти обеспечивает легкий доступ к океану для часто недельных экскурсий, во время которых баджау питаются плодами моря.Сообщество, казалось, стремилось узнать об их генетическом наследии, поэтому она возвращалась дважды в том году с портативным ультразвуковым аппаратом для измерения размера селезенки в 59 Баджау в дополнение к 34 людям из соседней деревни Койоан, населенной неродственными людьми Салуанами, которые не нырять.
После исключения людей, которые были родственниками, она проанализировала данные и обнаружила, что в среднем селезенка баджау была примерно на 50 процентов больше, чем у салуанцев. По словам Нильсена, это означает, что они могут мобилизовать, возможно, на 10 процентов больше красных кровяных телец во время погружения, чем те, которые не адаптированы к условиям с низким содержанием кислорода при погружениях с задержкой дыхания.Не было разницы в размере селезенки между Баджау, который нырял, и Баджау, который не нырял.
«У Баджау другое решение проблем с низким содержанием кислорода, чем у тибетцев», — сказал Нильсен. «Хотя постоянно иметь высокие концентрации красных кровяных телец вредно для здоровья, для вас действительно полезно, если у вас высокие уровни эритроцитов, когда они вам действительно нужны. Они увеличили запасы в селезенке на тот момент, когда они в ней нуждаются, но у них нет никаких негативных последствий постоянного слишком высокого содержания красных кровяных телец.”
Ныряльщик из баджау в самодельной маске.
Рефлекс ныряния
Сокращение селезенки для выпуска насыщенных кислородом эритроцитов в кровоток является ключевой частью врожденного рефлекса ныряния у людей и всех млекопитающих, который запускается, когда вы задерживаете дыхание и одновременно погружаете лицо в холодной воде.
«Мы все знаем, что если вы нырнете в холодную воду, вы почувствуете себя отдохнувшим», — сказал Нильсен. «Это не только в вашем мозгу, это в вашем теле.Помимо сокращения селезенки, у вас также есть брадикардия, снижение частоты сердечных сокращений, и кровь отводится в центральные жизненно важные органы, а не от кожи ».
Илардо также собрал образцы слюны у жителей деревни Баджау и идентифицировал несколько вариантов генов, которые гораздо чаще встречались в геномах баджау по сравнению с геномами салуанцев. Один из них, PDE10A, кодирует фермент, называемый фосфодиэстеразой, который опосредует сокращение гладких мышц, но также связан с высвобождением гормона щитовидной железы.Исследователи сотрудничали с группой из Нидерландов, которая подтвердила, что более высокие уровни PDE10A связаны с повышенным выбросом гормона щитовидной железы.
«Мы думаем, что это работает так, что экспрессия этого варианта гена изменяет выброс гормона щитовидной железы, который затем влияет на размер селезенки», — сказал Нильсен. «На самом деле ничего не известно о генетической основе размера селезенки у людей, поэтому его трудно подтвердить без дополнительных исследований».
Илардо, который теперь занял пост доктора в Университете штата Юта, планирует исследовать связь между этими генетическими вариантами, размером селезенки и способностью нырять, в то время как голландская группа изучает связь между уровнями гормонов щитовидной железы и размером селезенки в люди и возможные медицинские последствия.
«Это действительно говорит нам о том, насколько ценными и важными являются коренные народы во всем мире, ведущие экстремальный образ жизни, с точки зрения понимания функции различных генетических черт и выявления лежащих в их основе генетических основ для различных физиологических черт», — сказал Виллерслев, пионер в анализе геномов древних людей и коренных народов. «Большинство этих групп населения совершенно недостаточно изучено, и я думаю, что уделение им некоторого внимания принесет огромную пользу не только им потенциально, но и остальному человечеству.”
Работа поддержана Фондом Лундбека, Датским национальным исследовательским фондом, Датским национальным научным фондом и KU2016.
Дети в деревне Баджау в Джая Бакти на индонезийском острове Сулавеси.
СВЯЗАННАЯ ИНФОРМАЦИЯ
| Симптомы:
| ||
| Симптомы:
| ||
| Симптомы:
| ||
| Симптомы:
| ||
| Симптомы:
| ||
| Симптомы:
| ||
| Симптомы:
| ||
| Симптомы:
| ||
| Симптомы:
| ||
| Симптомы:
|

 Поврежденные эритроциты при обнаружении селезенкой удаляются из кровотока и расщепляются. Однако при некоторых заболеваниях крови селезенка не может достаточно быстро разрушать поврежденные клетки; в результате селезенка набухает из-за дополнительного скопления клеток.
Поврежденные эритроциты при обнаружении селезенкой удаляются из кровотока и расщепляются. Однако при некоторых заболеваниях крови селезенка не может достаточно быстро разрушать поврежденные клетки; в результате селезенка набухает из-за дополнительного скопления клеток.

 Травма также может вызвать разрыв селезенки.
Травма также может вызвать разрыв селезенки. Увеличенная селезенка может снизить количество здоровых эритроцитов, тромбоцитов и лейкоцитов в кровотоке, что приведет к более частым инфекциям. Также возможны анемия и повышенное кровотечение.
Увеличенная селезенка может снизить количество здоровых эритроцитов, тромбоцитов и лейкоцитов в кровотоке, что приведет к более частым инфекциям. Также возможны анемия и повышенное кровотечение.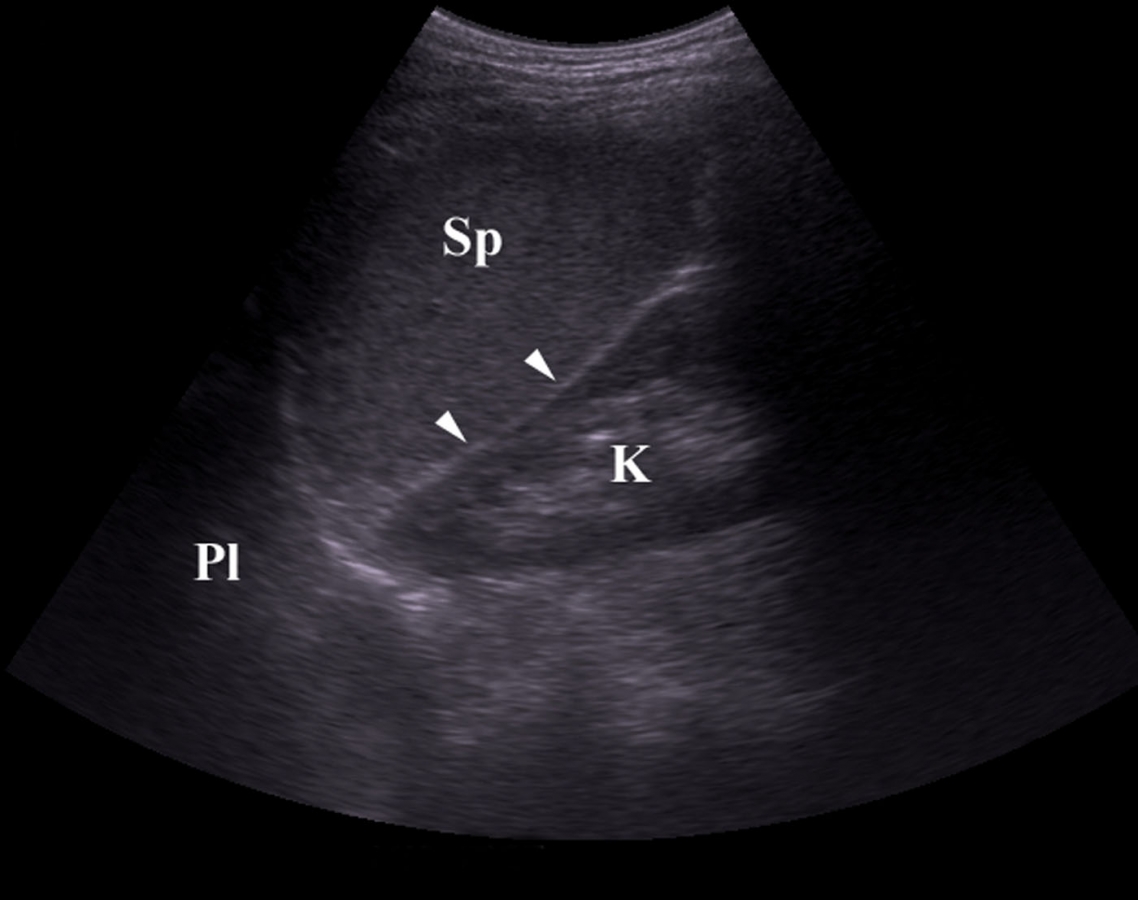 К ним относятся пневмококковая (Pneumovax 23), менингококковая и haemophilus influenzae типа b (Hib) вакцины, которые защищают от пневмонии, менингита и инфекций крови, костей и суставов.Вам также понадобится вакцина против пневмококка каждые пять лет после операции.
К ним относятся пневмококковая (Pneumovax 23), менингококковая и haemophilus influenzae типа b (Hib) вакцины, которые защищают от пневмонии, менингита и инфекций крови, костей и суставов.Вам также понадобится вакцина против пневмококка каждые пять лет после операции.