Обтурационный холецистит: причины, симптомы, лечение
Обтурационный холецистит не является самостоятельным заболеванием, а в большинстве случаев развивается на фоне острого течения калькулезной формы воспалительного процесса или желчнокаменной болезни.
Основной причиной возникновения заболевания является закупорка шейки желчного пузыря камнем, на фоне чего развивается непроходимость этого органа. Специфической симптоматикой болезнь не обладает, а выражается общими признаками, характерными для воспаления желчного пузыря. К основным из них можно отнести – болезненность в области правого подреберья и желтушность кожного покрова.
Диагноз устанавливается на основе данных физикального осмотра и результатов лабораторно-инструментального обследования. Лечение в большинстве случаев хирургическое, но может выполняться несколькими методами.
Наиболее частой причиной формирования такой разновидности холецистита является желчнокаменная болезнь, поскольку вызывать обтурацию может только внутренняя причина, а именно конкремент.
Вторым предрасполагающим фактором к формированию подобного типа воспалительного процесса может стать калькулезный холецистит, который характеризуется образованием в желчном пузыре камней различных размеров.

Острый калькулезный холецистит
Вышеуказанные факторы способствуют нарушению оттока желчи из желчного пузыря, что, в свою очередь, приводит к её сгущению.
Из этого следует, что обтурационный холецистит является вторичным и не может быть самостоятельной патологией и является скорее осложнением, нежели отдельным заболеванием.
Острый обтурационный холецистит возможно заподозрить по проявлению клинической картины. Симптомами заболевания могут выступать:
- появление сильного болевого синдрома в проекции желчного пузыря, т. е. области правого подреберья. Нередко пациенты отмечают распространение болевых ощущений в правое плечо, лопатку, загрудинную область, грудную клетку и зону сердца;
- повышенное беспокойство;
- увеличение размеров поражённого органа, отчего пациенты могут самостоятельно прощупать у себя напряжённый желчный пузырь;
- приступы тошноты, нередко с обильной рвотой, которая не приносит облегчения состояния человека.
Проявление подобной симптоматики может длиться от нескольких часов до двух суток, а при обратном отхождении камня в желчный пузырь внезапно прекратиться.
В случаях закупорки конкрементом общего желчного протока, обтурационный холецистит будет проявляться такими симптомами:
- резкое появление болевого синдрома;
- обтурационная желтуха, при которой отмечается окрашивание в желтоватый оттенок кожного покрова, а также слизистых оболочек ротовой полости и глаз;
- изменение оттенка урины и каловых масс. Моча становится коричневой, а фекалии обесцвечиваются;
- интенсивный кожный зуд.
В случаях присоединения инфекционного процесса такая разновидность воспаления желчного пузыря приобретёт признаки аналогичные острому холангиту. К таким симптомам можно отнести:
- сильную слабость и быструю утомляемость организма;
- желтуху;
- резкую боль в зоне под правыми рёбрами;
- снижение или полное отсутствие аппетита;
- возрастание показателей температуры тела;
- повышенное потоотделение;
- сильный озноб;
- сухость языка и появление на нём налёта.
Для того чтобы доктор поставил точный окончательный диагноз и принял решение о тактике лечения, пациенту назначают комплексную диагностику, которая состоит из:
- изучения истории болезни пациента – для выявления состояния, которое привело к подобному расстройству;
- тщательного физикального осмотра, с обязательной пальпацией передней стенки брюшной стенки;
- детального опроса пациента, что даст возможность врачу составить полную картину проявления симптоматики;
- общего и биохимического анализа крови;
- клинического и биохимического изучения мочи;
- микроскопического исследования каловых масс;
- МРТ и КТ;
- чрескожной холангиографии;
- ретроградной холангиопанкреатографии;
- динамической сцинтиграфии гепатобилиарной системы.

Эндоскопическая ретроградная холангиопанкреатография
После выполнения комплекса диагностических мероприятий, выявления места локализации патологического процесса и оценивания размеров конкремента назначается лечение.
Перед выполнением операции может потребоваться медикаментозная терапия, которая заключается в приёме антибактериальных и инфузионных дезинтоксикационных средств.
К неинвазивным операциям относятся:
- экстракция камней;
- назобилиарное дренирование;
- чрескожная пункция желчного пузыря;
- холедохостомия;
- чрескожное транспечёночное дренирование.
В случаях, когда удалить конкременты подобными способами не представляется возможным, необходимо проведение расширенного оперативного лечения.
При несвоевременно начатой терапии существует вероятность формирования таких осложнений, как:
- сепсис;
- поражение печени циррозом;
- острая или хроническая печёночная недостаточность;
- билирубиновая энцефалопатия.
Поскольку специфических профилактических мероприятий от обтурационного холецистита не существует, единственное, что могут сделать пациенты – это вовремя обращаться за помощью к врачам, которые смогут на ранних этапах развития диагностировать и ликвидировать те заболевания, которые могут стать причиной развития подобного состояния. Для этого, необходимо несколько раз в год проходить обследования у гастроэнтеролога.
Обтурационный холецистит (острый, хронический) – симптомы, лечение
Обтурационный холецистит развивается на фоне острого воспаления стенки желчного пузыря при обтурации пузырного протока конкрементами. Отмечается заболевание скоплением огромного количества гнойного выделения внутри желчного пузыря. Воспаление не является самостоятельной болезнью. Это скорее всего проявление осложнения острого калькулезного холецистита. Обычно от данного заболевания женщины страдают во много раз чаще мужчин.
Признаки патологического процесса
Острый обтурационный холецистит развивается весьма длительно, а конкременты могут образовываться несколько лет. Симптомы начинают проявляться, когда камни уже оформились и начинают затруднять прохождение желчи. В это время больной, как правило, начинает чувствовать определенные симптомы:
- тошноту;
- рвоту желчным содержимым;
- горечь во рту;
- увеличение печени;
- появление болей различного характера в правом подреберье.
Важно: Если обнаружили признаки, характеризующие воспаление в области живота, следует незамедлительно обратиться к гастроэнтерологу.
Боль может распространяться в правое плечо и под правую лопатку. Если больному проделать глубокую методическую пальпацию, то можно почувствовать увеличенный желчный пузырь. Впоследствии может подняться температура тела, проявиться лихорадка, тахикардия, желтушный цвет кожного покрова.
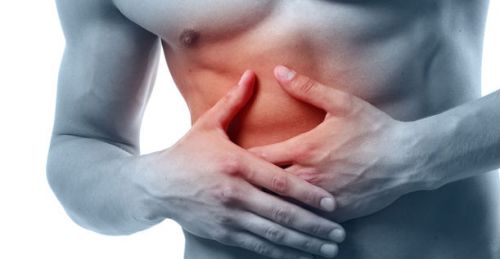
Боль в правом подреберье – основной признак обтурационного холецистита
Причины
Причин для развития обтурационного холецистита специалисты определяют несколько. Самой главной является скопление конкрементов в желчном пузыре. Кроме этого, существуют и другие основания для развития патологии.
| Этиология | Характеристика |
| Инфекция бактериального характера | На заражение желчи влияет попавшая в организм кишечная палочка, стафилококки. Обычно заражаются люди, болеющие тифом или дизентерией. |
| Небактериальная инфекция | Воспаление провоцируют вирусы гепатита. |
| Неинфекционные причины |
|
В результате инфекций в сочетании с холециститом может развиться холангит, то есть воспаление внутрипеченочных желчных ходов.
Неинфекционная этиология проявляется слабее, но при отсутствии должной терапии симптомы усиливаются.
Этапы развития
Холецистит обычно начинается с закупорки желчевыводящего протока. Во время застаивания желчи образуется обтурационная желтуха, по причине которой и появляется желтушный цвет кожи. Во время объединения застоя и инфекции симптомы обостряются, больной начинает с каждым днем все хуже себя чувствовать.
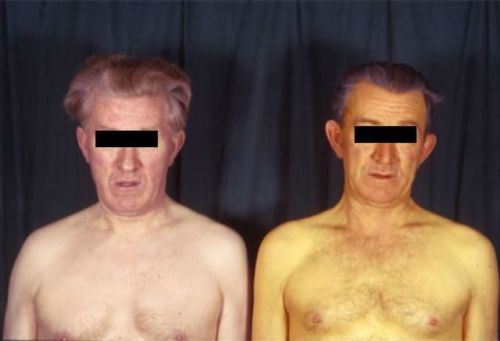
Пожелтение кожи – повод срочно обследовать печень и желчный пузырь
- катаральная форма, которая отличается легкостью прохождения. На этой стадии пациент жалуется на боль в правой стороне и общее недомогание. Лечение проходит легко.
- флегмонозная, где отмечается уже повышение температуры, тахикардия, ярко выражено вздутие кишечника, образовывается гнойный экссудат и боль становится острее.
- обостренный клинический этап – гангренозный. Больной страдает тяжелой интоксикацией, при которой начинают отмирать ткани, возможно заболевание перитонитом.
Острый калькулезный холецистит без адекватного лечения может перейти в хроническую форму. Запущенная стадия приводит к гангрене, механической желтухе и, наконец, летальному исходу.
Дифференциальная диагностика
Диагностировать обтурационный холецистит можно с помощью ультразвукового исследования. Именно УЗИ позволяет выявить наличие твердых образований, уплотнений и изменения стенок желчного пузыря.
Кроме этого, проводятся лабораторные исследования печеночных проб крови, мочи. Обтурационный холецистит диагностируется посредством эхографии. Если необходимо, проводится дополнительно МРТ, компьютерная томография, лапароскопия, а также эндоскопическая ретроградная холангиопанкреатография.
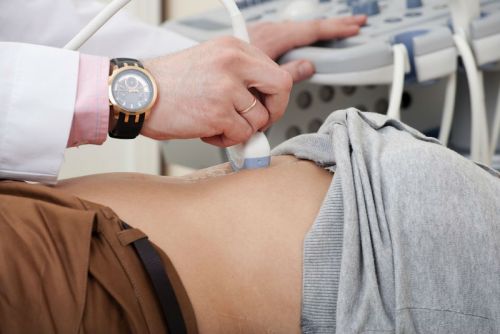
УЗИ органов брюшной полости позволяет вовремя диагностировать холецистит
Медикаментозное лечение
Решение о лечении принимается индивидуально, отталкиваясь от существующей клинической картины и состояния больного.
При консервативной терапии врачи обычно назначают анальгезирующие, желчегонные, спазмолитические препараты, антибиотики, диуретики, чтобы нормализовать тонус билиарной системы. Лекарства предназначены для растворения желчных камней и нормализации проходимости желчного протока.
Важно: для получения наибольшего эффекта лечение должно быть комплексным.
В основном при обтурационном холецистите назначается хирургическое вмешательство – холецистэктомия, при котором удаляют желчный пузырь. Наименее травматичным способом является лапароскопическая холецистэктомия, осуществляющаяся с помощью проколов.
Диетотерапия
При лечении обтурационного холецистита большое внимание уделяется диетотерапии. Для уменьшения кислотности и снижения выделяемой желчи нужно полностью исключить из питания жареную и копченую пищу. Необходимо также сократить употребление мучного и сладкого. Продукты рекомендуется есть вареными, тушеными или запеченными. Преимущество имеют овощи и фрукты.
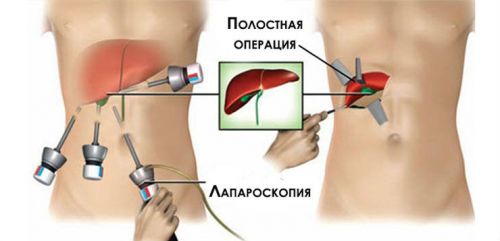
Если консервативная терапия оказывается неэффективной – пациенту назначают операцию (холецистэктомию)
Принимать пищу следует маленькими порциями до шести раз в день, чтобы поддерживать ритм выработки желчи. Все продукты должны быть богатыми витаминами и микроэлементам и не содержать грубой клетчатки.
При обтурационном холецистите нельзя принимать:
- соленье;
- консервации;
- копченье;
- цитрусовые;
- маринованные и молочные продукты;
- газированные напитки.
Пищевой рацион должен быть богат кашами, киселями, паровыми котлетами, белым хлебом.
Чтобы избежать проблем со здоровьем, нужно постараться предотвратить заболевание. Для этого необходимо соблюдать правильный режим питания, вести здоровый образ жизни, пить больше воды, следить за весом своего тела. Самое главное, при возникновении проблем в брюшной полости нужно сразу же обратиться к врачу. Не нужно доводить свой организм до осложнений, при которых удаляют желчный пузырь. В этом случае вам придется всю жизнь придерживаться строгой диеты, лишив себя маленьких гастрономических радостей.
Обтурационный холецистит — Здоровье и печень
 Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.
Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.Острый флегмонозный холецистит является одной из стадий развития воспалительного процесса в жёлчном пузыре. В большинстве случаев воспаление в этом органе спровоцировано инфекционными агентами или желчнокаменной болезнью. Эти факторы способствуют обтурации протоков и нарушению оттока жёлчи.
Содержание статьи
Содержание статьи:
Подробнее о заболевании
Флегмонозный холецистит в медицинской практике характеризуется как опасная патология желчевыделительной системы. В большинстве случаев, эту форму патологии доктора диагностируют как осложнение калькулезного холецистита. Механизм развития заболевания заключается в резком нарушении оттока желчи, увеличении количества патогенной микрофлоры, что вызывает воспаление желчного пузыря. Развитию флегмонозной формы предшествует длительно протекающий калькулезный холецистит.
Установлено, что в 90% случаев патология развивается на фоне наличия камней в желчном пузыре, а бескаменный тип болезни встречается только у 10% больных.
Диагностируется заболевание чаще всего у людей старше 40 лет и довольно редко осложнённая форма холецистита проявляется у детей. Врачи отмечают, что женщины чаще страдают болезнью, нежели мужчины, что связано с периодическим изменением гормонального фона. Также в группу риска больных попадают беременные женщины и люди с лишним весом.
Этот вид заболевания представляет собой патологическое состояние, возникающее в результате образования конкрементов, т.е. камней в желчных протоках и в желчном пузыре. Желчнокаменная болезнь имеет еще одно наименование – холелитиаз. Камни могут иметь неодинаковые размеры и присутствовать в разном количестве. При многочисленных конкрементах диаметром до 1 мм в желчном пузыре диагностируется песок.
Флегмонозная стадия развития считается тяжелым этапом болезни. Наступает она следом за катаральной стадией развития. Образовавшийся застой желчи способствует росту вредных бактерий, из-за чего катаральный холецистит при отсутствии лечения переходит во флегмонозную стадию.
На флегмонозной стадии начинается нагноение стенки пузыря. Возникает из-за застойных явлений в желчном пузыре. Острую форму заболевания провоцирует затянувшийся желчнокаменный холелитиаз или, как принято его называть – желчнокаменная болезнь. Калькулезный вид болезни характеризуется образованием конкрементов (камней) в желчном пузыре.
Такой сильный воспалительный процесс не проходит без последствий для пораженного органа:
- Уплотнение стенки пузыря.
- Истощение слизистой оболочки.
- Эмпиема. Появляется после закупорки воспаленного протока камнем или спайкой.
- Склероз желчного пузыря. На стенках пузыря образуется большое количество рубцовой ткани, пронизывающей всю ее толщу. Такое преобразование приводит к ухудшению сократимости органа. В некоторых случаях пузырь прикрепляется к печени спайками и становится непригоден к работе.
- Образование фарфорового пузыря. На стенках органа образуется известь, и он принимает плотность камня.
Согласно Международной классификации болезней, холецистит калькулезный относится к классу патологий, связанных с пищеварительным трактом. Он входит в раздел «Болезни желчного пузыря, желчевыводящих путей и поджелудочной железы». У каждой разновидности есть свой код по МКБ-10: острый – К81.0, хронический – К81.1.
Патогенез заболевания
Когда в жёлчном пузыре происходит застой жёлчи в результате нарушения её оттока, состав жидкости меняется. В ней начинается активная жизнедеятельность и размножение инфекционных агентов. Постепенно внутреннее давление на стенки органа нарастает, что приводит к воспалительному процессу и образованию гноя. В этой стадии, когда образуется гной, холецистит и переходит во флегмонозную форму. Эта стадия уже называется деструктивной, так как приводит к существенным, и во многом необратимым, изменениям в структуре органа.
Воспалительный выпот, гной пропитывают стенки органа, что приводит к её утолщению. Во флегмонозной форме в стенках появляются многочисленные мелкие кровоизлияния и очаги гнойного процесса. Воспаление приводит к патологическим изменениям слизистой оболочки: в ней начинают формироваться рубцы в очагах протекания некротических процессов.
Стенки органа под влиянием внутреннего давления расширяются, жёлчь с примесями слизи, гноя, а также конкрементами, если холецистит калькулёзный, распирает и увеличивает его. Характерным признаком, отличающим флегмонозную форму заболевания от катаральной, является наличие в жёлчном пузыре гнойного содержимого белого или желтоватого цвета. Гнойный процесс протекает бурно, жидкость наполняет пузырь, раздувая его и делая его стенки напряжёнными. Это главная причина усиления болевых ощущений.
Симптоматика
Воспалительный процесс при флегмонозном холецистите негативно влияет на состояние всего организма.
Протекание гнойного процесса всегда характеризуется значительным повышением общей и местной температуры. У пациента проявляются признаки интоксикации. воспалительный процесс выходит за рамки поражённого органа и начинает негативно влиять на состояние всего организма. Во флегмонозной стадии болевые ощущения усиливаются. Особенно выраженными болевые ощущения становятся, если пациент нарушает диету, принимает алкоголь, подвергается чрезмерной физической нагрузке. Также причиной нарастания боли может послужить эмоциональное перенапряжение, стрессовое состояние.
Острый калькулёзный флегмонозный холецистит протекает со следующими симптомами:
- рвота содержимым желудка и жёлчного пузыря;
- артериальная гипотензия;
- общая слабость, сниженный тонус;
- приступы выступления холодной испарины;
- ощущение вкуса жёлчи во рту, горькая отрыжка;
- изменение характеристик мочи и кала.
Болевые ощущения возникают в правом боку и усиливаются при перемене положения тела, глубоких вдохах. На этой стадии заболевания симптоматика катаральной формы усиливается: рвота становится чаще, боль сильнее, наблюдается тахикардия. В некоторых случаях заметно вздутие живота вследствие нарушений функционирования гладкой мускулатуры кишечника.
Флегмонозный холецистит – это уже тяжелая стадия воспаления желчного пузыря, которая следует за стадией катарального воспаления в том случае, если победить инфекцию не удается. После этого воспаления достичь полного выздоровления не удается. Всегда остаются более или менее тяжелые последствия для организма.
Течение заболевания может варьироваться. Оно имеет 4 стадии, каждая из которых характеризуется своими симптомами.
Стадии патологии и симптоматика
Начальной является дисхолия, т.е. изменение состава желчи, которое предшествует камнеобразованию.
Следующие стадии заболевания:
Появление конкрементов в желчном пузыре и его протоках уже означает наступление острой стадии. Она характеризуется выраженными симптомами.
При длительном лечении холецистита калькулезного он может перейти в хроническую форму, которая проявляется менее яркой симптоматикой в период ремиссии и выраженной во время обострений.
При отсутствии лечения или несвоевременной терапии болезнь приводит к осложнениям, где к симптомам холецистита добавляется еще ряд признаков уже более серьезных недугов.
Острая форма
Холецистит калькулезный в острой форме начинается с приступов желчной колики. Это острая боль в эпигастрии и правом подреберье. Она может отдавать в разные части тела: поясницу, шею, надплечье и под лопаткой. При появлении рвоты выходит сначала желудочное, а затем желчное содержимое. На закупорку камнем желчного протока указывают следующие симптомы:
- обесцвеченный кал с большим количеством жира;
- обтурационная желтуха;
- темная моча;
- слабость;
- липкий холодный пот;
- рвота, не приносящая облегчения.
Флегмонозный и гангренозный холецистит, являющиеся деструктивными формами этого заболевания, отличаются еще более тяжелыми симптомами.
В их список входят:
- фебрильная температура;
- пониженное артериальное давление;
- интенсивные боли; общая интоксикация;
- частая рвота; тахикардия;
- разлитой или местный перитонит.

В острой стадии флегмонозный холецистит затрагивает подслизистый и мышечный слои. Желчный пузырь увеличивается в объеме, стенки утолщаются. Полость пораженного органа наполняется гноем. В некоторых случаях пораженная слизистая покрывается язвами. Заболевание принимает флегмозно-язвенную форму.
Острый флегмонозный холецистит в некоторых случаях затрагивает другие органы брюшной полости. Если желчный пузырь сплочен с другим пораженным органом, образуется патогенное уплотнение мягких тканей. Вследствие чего развивается гнойный перитонит. В данной ситуации требуется оперативное вмешательство.
Острая форма отличается более интенсивными болевыми ощущениями. Температура тела поднимается до 38,5 градуса. У больного отмечается тошнота и беспрерывная рвота.
Живот становится вздутым, это происходит из-за пареза кишечника. В области воспаленного органа при осмотре возникают болевые ощущения. Мышцы напряжены, а пузырь увеличен в размерах.
В крови присутствует большое количество клеток-лейкоцитов, повышен показатель СОЭ. Такая картина требует экстренного оперативного вмешательства.
Гнойный перитонит
Диагностируется патологический процесс путем проведения УЗИ и рентгенографии. Они позволяют определить стадию развития заболевания и наличие осложнений. С помощью УЗИ рассматривается структура воспаленного органа и его тканей. Определяется наличие камней и очаг воспаления.
Хроническая форма
В отличие от острой стадии, боль при хроническом холецистите калькулезной формы имеет ноющий и тупой характер. До уровня желчной колики она усиливается только периодически. Отдает боль тоже в область правого подреберья. Наряду с ней наблюдаются другие признаки хронического калькулезного холецистита:
- отрыжка;
- тошнота;
- горечь во рту;
- вздутие живота;
- головокружение;
- слабость;
- болезненность живота при пальпации.
Отличия флегмонозного воспаления от катарального
Отличия таковы:
- появление на стенках органа гнойников;
- охватывание патологическим процессом всех слоёв жёлчного пузыря;
- продуцирование гнойного содержимого.
На стадии флегмонозного холецистита происходит закупорка жёлчевыводящих протоков, нарушается эвакуация печёночного секрета. Это вызывает возникновение характерной симптоматики.
При флегмонозном холецистите, в отличие от гангренозного, не наблюдается отмирание тканей стенок поражённого органа.
Гангренозная форма является наиболее запущенной, может быть осложнением гнойного воспаления.
Флегмонозный холецистит является промежуточной стадией между катаральным и гангренозным воспалением.
Флегмонозный холецистит бывает только острым. Если первичное воспаление развивается в гнойное, оно уже не может протекать длительно, периодически переходя в стадию ремиссии. Без лечения флегмонозный холецистит неизбежно ведёт к гангренозному, причём ухудшения происходят за считанные дни. Болезнь требует срочной госпитализации.
Подтипы флегмонозного воспаления
Флегмонозный холецистит является разновидностью острого. Острый, в свою очередь, бывает калькулёзным, при котором воспалительный процесс сопровождается образованием конкрементов в жёлчном, и бескаменным. В более чем 90% случаев диагностируется первый тип холецистита.
По тяжести деструктивных процессов острый холецистит подразделяется на следующие типы:
Катальный холецистит. Иначе именуется простым. Для болезни характерны отёчность и покраснение слизистых пузыря, его увеличение, заполнение просвета органа воспалительной жидкостью. Патологический процесс захватывает подслизистую и слизистую оболочки жёлчного.
Флегмонозный деструктивный холецистит. Является следующей за катаральной стадией развития болезни. Наблюдается поражение всех оболочек органа с их гнойной инфильтрацией и образованием на поверхности язв. Именно острый флегмонозный калькулёзный холецистит является непосредственным показанием к проведению холецистэктомии. Так медики именуют удаление пузыря.
Гангренозный деструктивный холецистит. Является заключительной стадией воспаления жёлчного пузыря. При гангренозной форме наблюдается омертвление участков стенок органа. Это чревато развитием осложнений в виде разрыва пузыря и излития его содержимого в брюшную полость.
Флегмонозный холецистит является тяжёлым этапом течения болезни. Воспаление также бывает калькулёзным и некалькулёзным. В первом случае течение болезни осложнено наличием в пузыре камней.
Диагностика
Чтобы диагностировать заболевание, необходимо сделать УЗИ. Диагностические мероприятия в таком случае должны проводиться очень быстро, поскольку состояние пациента постепенно ухудшается. Наиболее быстрый и безопасный метод – УЗИ. Он позволяет увидеть камни, закупоривающие устье протока, увеличенный и переполненный желчный пузырь. В спорных случаях назначают МРТ.
Для оценки общего состояния пациента и работы печени назначают биохимический анализ крови – он необходим для оценки того, насколько сильно нарушилась функция печени. Наиболее важные параметры в этом случае – билирубин (общий, прямой и непрямой), щелочная фосфатаза и аминотрансферазы. После проведения операции проводят биопсию желчного пузыря, а также бактериологический посев содержимого. Это необходимо, чтобы выявить возбудителя, а также установить наличие или отсутствие раковых заболеваний.
Лечение флегмонозного холецистита
Лечение флегмонозного холецистита проводится исключительно в условиях стационара хирургического профиля. При бескалькулёзной форме болезни допускается использование медикаментозных методов терапии. В случае же острого флегмонозного калькулёзного холецистита показана операция. Получается, тактика лечебных мероприятий во многом определяется видом заболевания.
При консервативном лечении применяются следующие методы: Назначаются спазмолитические и обезболивающие лекарственные средства, в том числе наркотические. Препараты помогают уменьшить интенсивность болезненных ощущений. Проводится антибиотикотерапия для подавления инфекционного процесса. Приём антибиотиков более эффективен при катаральной форме болезни.
При флегмонозной же из-за деструктивных процессов нарушается кровоток, что уменьшает возможность доставки лекарственного препарата к очагу поражения.
Дополнительно пациенту обеспечивается физический и эмоциональный покой, осуществляется постоянное наблюдение за состоянием больного. При ухудшении самочувствия решается вопрос о проведении хирургической операции.
При калькулёзной форме холецистита консервативные методы лечения неэффективны. Поэтому сразу проводится хирургическое вмешательство. Операция может осуществляться лапароскопическим минимально травматичным доступом либо традиционным путём разреза на передней брюшной стенке. Суть лечения заключается в полном удалении поражённого органа. После операции пациенту назначается антибактериальная терапия с целью предупреждения присоединения инфекции.
Дополнительно показано соблюдение строгой диеты. Операция с помощью традиционного доступа проводится при наличии осложнений флегмонозного холецистита, в иных же случаях отдаётся предпочтение лапароскопическому вмешательству.
Хирургическое вмешательство
Проведение хирургических вмешательства практически всегда показаны на флегмонозной стадии холецистита. Показаниями являются: утрата органом функциональности; сложное течение патологии; частые рецидивы.
Чаще всего пациентам рекомендуется избавиться хирургическим путём от источника заболевания — самого поражённого жёлчного пузыря. В тяжёлых случаях для облегчения состояния пациента используют установку дренажной системы для отведения гнойного содержимого. Холецистэктомия может проводиться двумя способами: проведением лапароскопии или открытой полостной операции.
При невозможности оперативного вмешательства, например, у очень пожилых или тяжёлых пациентов, может быть проведено дробление конкрементов. Такое лечение может проводиться при помощи медикаментов или специального аппарата. Однако в таких случаях всегда остаётся риск повторного образования камней.
Возможные осложнения
Холецистэктомия может проводиться при помощи лапароскопии. При отсутствии адекватного лечения возможны тяжёлые последствия. Самым вероятным исходом в таком случае является прогрессирование заболевания, когда из флегмонозного холецистит становится гангренозным. В этой форме болезнь может послужить причиной летального исхода. При наступлении гангрены стенка жёлчного пузыря перфорируется, что может послужить причиной истечения жёлчи в брюшную полость.
При своевременно и грамотно проводимом лечении последствия не такие серьёзные, но всё же развитие осложнений возможно. Вероятность этого зависит от возраста и общего состояния пациента, наличия у него сопутствующих заболеваний и особенностей протекания патологического процесса. Если диагностирован флегмонозный калькулёзный холецистит, то его прогрессирование может привести к развитию эмпиемы жёлчного пузыря. Это может произойти в случае, когда воспаление купировано, но проток остался облитерированным или закупоренным камнем.
В некоторых случаях рубцевание, разрастание соединительной ткани приводит к развитию склеротических изменений в жёлчном пузыре. Такое состояние является причиной утолщения стенок органа, потере ими эластичности. Множественные рубцовые образования делают стенки пузыря не способными сокращаться. Орган постепенно преобразуется в плотный мешок, внутри которого находятся гной, песок, камни.
Если содержимого в пузыре нет, он может превратиться в нефункциональный комок фиброзной ткани, плотно присоединённой к печени. Иногда флегмонозный калькулёзный холецистит приводит к кальцинированию стенок жёлчного пузыря. В этом случае он становится плотным и твёрдым, такое состояние называется ещё «фарфоровым» пузырём.
Диета
Пациент переводится на строгую диету, которая предполагает полное голодание на протяжении первых двух суток. В последующем постепенно диета расширяется, однако продукты перетираются, готовятся на пару, отвариваются либо тушатся. При этом рацион состоит только из разрешённых продуктов питания, не оказывающих негативного влияния на пищеварительную систему.
Больным холециститом рекомендуется дробное питание Важным моментом в лечении заболевания является питание. В период обострения рекомендовано вообще отказаться от употребления пищи на один-три дня. Такие меры принимаются только по рекомендации и под контролем лечащего врача. В дальнейшем пациента переводят на щадящий рацион, исключающий острые, жирные и солёные продукты. Вся пища, раздражающая пищеварительный тракт, запрещена к употреблению. Питание дробное, маленькими порциями. Для облегчения работы органов желудочно-кишечного тракта блюда должны быть протёртыми или максимально измельчёнными.
Осложнения патологии
Наиболее частое осложнение острого флегмонозного калькулезного холецистита – гнойное расплавление стенки желчного пузыря и переход инфекции на соседние области брюшной полости. Чаще всего это формирование:
- абсцесса печени;
- абсцесса брюшины;
- гнойного панкреатита.
Признаки осложнений – резкое ухудшение состояния пациента, появление симптомов, нехарактерных для поражения желчного пузыря, полная невозможность принимать пищу. Иногда подобные состояния развиваются настолько быстро, что угрожают жизни пациента.
Профилактика патологии
Чтобы не допустить развития флегмонозного холецистита, следует своевременно лечить недуг, когда он ещё находится на катаральной стадии. Также следует серьёзно относиться к любым имеющимся в организме инфекциям и воспалениям, таким как: синуситы; кариес; отит; тонзиллит. Первостепенное значение в профилактике холецистита имеет следование принципам здорового питания. Нужно исключить из рациона: пряные продукты; жареные блюда; жирное; копчёное; консервированные блюда; газированные напитки; алкоголь. Не стоит забывать употреблять пищу в одно и то же время, избегать длительного голодания.
Прогноз
Прогноз полностью зависит от того, когда начато лечение. Если пациент обратился к врачу при первых признаках болезни, то быстрое проведение операции позволит ему избежать серьезных осложнений. Чем позже начато лечение, тем больше риск опасных для здоровья последствий.
Поскольку самое эффективное лечение – удаление желчного пузыря, то пациент в любом случае вынужден соблюдать диету и принимать пищу строго по расписанию, чтобы не допустить патологий желчевыводящих путей и печени. В остальном больной продолжает жить полноценной жизнью. Если лечение не сделано вовремя, и развились осложнения заболевания, то есть риск развития хронических патологий пищеварительной системы – панкреатита, гепатита, дуоденита. Если развился перитонит или абсцесс брюшины, то есть угроза для жизни пациента.
Источники
https://gastrotract.ru/bolezn/holetsistit/flegmonoznyj-holetsistit.html https://pechen.org/holecistit/flegmonoznij.html https://okgastro.ru/zhelchnyy-puzyr/501-flegmonoznyj-kholetsistit https://zhktok.ru/bolezn/holetsistit/flegmonoznyj-holetsistit.html https://gastrit.club/zhelchnyj-puzyr/flegmonoznyy-holecistit-prichiny-i-lechenie https://pechen1.ru/holecistit/flegmonoznyiy.html http://pishhevarenie.com/zabolevanie-zhelchnogo/zhelchnokamennaja/ostryj-flegmonoznyj-kalkuleznyj-holetsistit/
Источник: MoyJivot.com
Читайте также
Осложнения острого холецистита
Гангренозный холецистит с развитием перитонита в большинстве случаев является следствием прогрессирования флегмонозной стадии воспаления пузыря в гангренозную с развитием некроза и перфорацией его стенки. Кроме того встречается «Первичный гангренозный холецистит» на фоне атеросклероза и тромбоза пузырной артерии у лиц пожилого и старческого возраста.
При развитии перитонита на первое место выходят симптомы интоксикации с признаками местного или распространенного напряжения мышц передней брюшной стенки и симптомов раздражения брюшины (Щеткина-Блюмберга).
При перфорации пузыря быстро развиваются симптомы разлитого перитонита. Состояние больных тяжелое. Температура тела повышена. Тахикардия до 120 ударов в минуту и больше. Дыхание поверхностное, учащенное. Язык сухой. Живот вздут за счет пареза кишечника, правые его отделы не участвуют в акте дыхания. Перистальтика кишечника снижена или отсутствует. Симптомы раздражения брюшины положительны. В анализах: высокий лейкоцитоз сдвигом формулы влево, увеличение СОЭ, нарушение электролитного состава крови и кислотно-основного состояния, протеинурия и цилиндрурия. У людей пожилого и старческого возраста симптомы заболевания выражены неярко, что может затруднять диагностику.
Перитонит без перфорации желчного пузыря или «пропотной» перитонит является особенной формой развития перитонита, возникающих у некоторых больных с острым холециститом. Одной из причин его возникновения является рефлюкс сока поджелудочной железы через общую ампулу большого дуоденального сосочка в желчные протоки и пузырь с развитием ферментативного холецистита. Другой причиной являются морфологические особенности строения желчного пузыря: его тонкостенный характер, отсутствие подслизистого (самого прочного) слоя.
Клиническая картина острого холецистита в этом случае трансформируется в клиническую картину местного и разлитого желчного перитонита. Во время операции в брюшной полости находят большое количество мутного желтого выпота, а кишечник и другие органы брюшной полости окрашены в яркий желтый цвет. При осмотре желчный пузырь воспален, но какие-либо явные признаки некроза стенки пузыря отсутствуют. При этом видно, что с поверхности желчного пузыря в брюшную полость выделяется (пропотевает) мутная желчь, что и является причиной желчного перитонита.
Лечение заключается в экстренном выполнении холецистэктомии и лечении перитонита в соответствии с общепринятыми нормами: санация, дренировании брюшной полости. Подробно об этом написано в Методических указаниях «Перитонит».
Острый обтурационный холецистит является холециститом, протекающим на фоне обтурации шейки желчного пузыря камнем и продуктами воспаления. Иногда студенты причиной обтурационного холецистита называют обтурацию желчных протоков (холедоха), но это не правильно, так как в этом случае возникает другое осложнение – механическая желтуха. Обтурационный холецистит протекает без механической желтухи, суть его в другом – воспаление протекает в замкнутом пространстве, а именно в «отключенном» желчном пузыре.
Если в «отключенном» пузыре воспаление носит катаральный характер то у больного формируется «водянка желчного пузыря». Новая желчь в пузырь не поступает, а имеющиеся желчные пигменты постепенно всасываются, пузырь заполняется серозным выпотом. В итоге, когда во время операции выполняют пункцию желчного пузыря, из раздутого пузыря эвакуирую светлую белесоватую жидкость, по виду напоминающую молочную сыворотку, так называемую – «белую желчь».
Если в «отключенном» пузыре воспаление носит гнойный характер, формируется «эмпиема желчного пузыря» и пузырь заполняется гноем. При пункции из такого пузыря в большом количестве откачивают гной, иногда со зловонным запахом.
Клинически заболевание начинается остро, при миграции камня из шейки желчного пузыря обратно в просвет пузыря приступ может закончиться. Если этого не происходит воспалительные изменения прогрессируют. Клинически это похоже на клинику обычного холецистита, но имеются и особенности. Основной отличительной чертой обтурационного холецистита является значительное увеличение в размерах пузыря, в результате его можно легко прощупать через переднюю брюшную стенку в виде крупного грушеподобного напряженного и болезненного образования. Увеличенный в размерах (больше 10-11 см в длину) желчный пузырь можно увидеть на УЗИ, на УЗИ так же можно обнаружить «вколоченный» в шейку пузыря камень.
Остальные клинические признаки соответствуют обычному острому холециститу.
Тактика и методы лечения примерно такие же, как и при обычном холецистите. А именно: обтурационный холецистит сам по себе не является показанием к экстренной операции, экстренное вмешательство выполняют только при наличии перитонита. Если перитонита нет, то больного лечат консервативно. Но если на фоне анальгетиков, спазмолитиков, антибиотиков, инфузионной терапии больному в течение суток не стало лучше и желчный пузырь не сократился – выполняют срочную операцию.
Холецистопанкреатит. Одним из вариантов течения острого холецистита является сочетание его с явлениями острого панкреатита. Такое течение заболевания обусловлено наличием общей ампулы большого дуоденального сосочка, где происходит слияние общего желчного протока и главного (Вирсунгова) протока поджелудочной железы. Наличие камней в желчных протоков и стриктур большого дуоденального сосочка может приводит к одновременному развитию, как острого холецистита так и острого панкреатита. Заболевание начинается, как острый холецистит, но нарушение оттока панкреатического сока, либо рефлюкс желчи в поджелудочную железу приводит к развитию признаков панкреатита.
По мере развития панкреатита, клиническая картина меняется, появляются новые признаки, боли из правого подреберья распространяются на область эпигастрия, левое подреберье и приобретают опоясывающий характер. Боли иррадиируют в поясницу. Усиливается рвота, нарастают признаки интоксикации.
Объективно отмечаются боли в проекции поджелудочной железы (с.Керте), вздутие верхней половины живота (с. Сторожевой петли), боли в левом рёберно позвоночном углу (с.Мейо-Робсона), появление пятен цианоза на боковых стенках живота, около пупочной области и лице.
Может отмечаться субиктеричность кожных покровов, потемнение мочи и обесцвечивание кала за счет отека головки железы и возникновении на этом фоне явлений холестаза.
При лабораторном исследовании наличие панкреатита подтверждается увеличением содержания в крови амилазы, в моче – диастазы.
При ультразвуковом исследовании отмечается увеличение размеров поперечных размеров поджелудочной железы до 4-5 см, увеличение расстояния между задней стенкой желудка и передней поверхностью поджелудочной железы свыше 3 мм и достигающее 10 — 20 мм, что характеризует отек парапанкреатической клетчатки.
При отсутствии признаков панкреонекроза, лечение холецистопанкреатита такое же, как и при остром холецистите и зависит от изменений в стенке пузыря (лечение холецистита см.выше). Дополнительно требуется назначения препаратов снижающих секрецию поджелудочной железы: сандостатин, октреотид; дезинтоксикационная инфузионная терапия, назначение антибиотиков, анальгетиков и спазмолитиков.
Гнойный холангит – это распространение гнойного воспалительного процесса на внепеченочные желчные протоки: общий желчный проток, общий печеночный проток, на долевые, а затем и на внутрипеченочные протоки. При отсутствии лечения формируются одиночные или множественные абсцессы печени. Гнойный холангит, как осложнение острого холецистита встречается редко, но при его развитии состояние больного становиться тяжелым и может закончиться смертью.
Особенностью этого осложнения является то, что он практически никогда не развивается на фоне неизмененных желчных протоков. Т.е. для того, чтобы развился гнойный холангит должны быть камни холедоха, либо стриктуры желчных путей или большого дуоденального сосочка. На этом фоне в протоках возникает стаз желчи, затем присоединяется инфекция.
Для гнойного холангита характерна нарастающая желтуха, повышение температура тела до 39-400С и выше, боли в правом подреберье. Все эти признаки называются триада Шарко. Очень характерным признаком холангита являются потрясающие ознобы, с подъемами температуры 400 и выше, сменяющиеся чувством жара и проливными потами.
Состояние больного тяжелое, они вялые и заторможенные, пульс частый, АД снижено. При пальпации живота наряду с симптомами острого холецистита и болезненности в правом подреберье определяеттся увеличенная печень и селезенка (пальпаторно, перкуторно и на УЗИ).
Прогрессирование заболевания приводит к развитию абсцессов печени и печеночно-почечной недостаточности. Появляются признаки сепсиса и бактериально-токсического шока: высокая гипертермия сменяется гипотермией, нарастает желтуха, падение артериального давления, резкая тахикардия, тахипноэ, олигурия, спутанность сознания.
В крови определяется выраженный лейкоцитоз, сдвиг Л-формулы влево, резкое увеличение СОЭ, высокая билирубинемия за счет прямого и непрямого билирубина, высокая активность трансаминаз (АСТ, АЛТ) и щелочной фосфатазы. Нарастают азотистые шлаки крови (остаточный азот, мочевина, креатинин).
Гнойный холангит является показанием к экстренной операции.
Если
холангит развился на фоне острого
холецистита больному выполняют операцию
холецистэктомии, но лечение самого
гнойного холангита требует выполнения
наружного дренирования желчных протоков
(см. рис). Через культю пузырного протока
или холедохотомическое отверстие в
просвет холедоха устанавливают
пластиковый дренаж. По дренажу оттекает
гной и желчь, что приводит к исчезновению
желтухи и купированию явлений желтухи.
Сам дренаж может иметь Т-образную форму
(дренирование по Керу), либо это обычная
пластиковая трубка с дополнительным
боковым отверстием на конце (дренирование
по Вишневскому).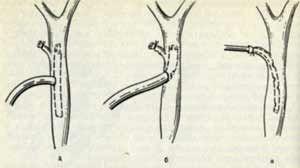
Другим методом лечения гнойного холангита является эндоскопическое назобилиарное дренирование холедоха. С помощью эндоскопического аппарата – фиброволокнистого дуоденоскопа больному осматривается ДПК, где находят большой дуоденальный сосочек. При наличии стриктуры сосочка, последнюю рассекают, из холедоха извлекают камни, а в сам просвет холедоха со стороны ДПК устанавливают тонкий трубчатый дренаж. После извлечения эндоскопа дренаж остается в желчных протоках и выводиться через ДПК-желудок-пищевод-нос, поэтому такой тип дренирования называется назобилиарным. Особенно этот метод показан тем больным, у которых желчный пузырь отсутствует (холецистэктомия была выполнена раньше).
Механическая желтуха. Осложненное течение острого калькулезного холецистита может проявиться появлением клиники механической желтухи, возникающей при обтурации желчных протоков конкрементами (холедохолитиаз) и наличии стриктуры большого дуоденального сосочка. Часто эти камни желчного протока и стриктура сочетаются.
При сочетании холецистита и механической желтухи признаки воспаления пузыря и перитонита возникают на фоне холестаза, что усугубляет состояние больного. Интенсивное окрашивание склер и кожных покровов в желтый цвет появляется через один день и более от начала острого приступа болей в правом подреберье, так же отмечается появление темной окраски мочи и обесцвеченного кала, кожного зуда, высокого уровня билирубина (200-300 мкмоль/л) в основном за счет прямого (коньюгированного) билирубина. Подробно об этих признаках написано в руководстве кафедры «Механическая желтуха».
Между тем такое сочетание патологии значительно усложняет выбор тактики и методов лечения больного. С одной стороны больной должен быть избавлен от источника воспаления – желчного пузыря, а с другой стороны тем или иным образом должна быть ликвидирована желчная гипертензия. Решение должно быть принято быстро, так как наличие инфекции и холестаза создает все условия для развития еще одного очень тяжелого осложнения – гнойного холангита.
В зависимости от уровня технического оснащения лечебного учреждения и состояния больного могут быть использованы несколько вариантов лечения больного.
1. Выполнения ЭРХПГ, эндоскопическое рассечение большого дуоденального сосочка (папилосфинктеротомия), извлечение через большой дуоденальный сосочек из холедоха камней или установление трубчатого дренажа (назабилиарное дренирование) через дуоденальный сосочек – ДПК – желудок – пищевод – нос. В дальнейшем, при наличии деструктивного холецистита больному выполняется холецистэктомия.
2. Выполнение открытой холецистэктомии. Во время операции проводится интраоперационная холангиография, холедохотомия и ревизия холедоха зондом. При наличии камней они извлекаются из холедоха. При наличии стриктуры накладывается анастомоз между общим желчным протоком и ДПК.
3. При наличии перитонита выполняется холецистэктомия и наружное дренирование холедоха через культю пузырного протока. Дренажная трубка выводится наружу через прокол в брюшной стенке, через дренаж осуществляется сброс желчи и желтуха купируется.
4. У самых тяжелых больных при наличии перитонита и тяжелой сопутствующей патологии выполняется минимальный объем операции – холецистостомия. Через небольшой разрез на передней брюшной стенке в желчный пузырь устанавливается трубчатый дренаж, который выводиться наружу, через дренаж происходит отток гноя и желчи, что обычно позволяет купировать одновременно и приступ холецистита и механическую желтуху.
Острый холецистит на фоне внутренних свищей. У больных с длительным анамнезом, болеющих ЖКБ в течение многих лет и перенесших многочисленные приступы острого холецистита возможно формирование свищей между желчным пузырем и кишечником. Механизм формирования свищей следующий: воспаления желчного пузыря сопровождается воспалением окружающих тканей (перихолецистит), что в итоге приводит к развитию вокруг пузыря спаечного процесса, в который вовлекаются петли кишечника. Петля тонкой или толстой кишки спаиваются с желчный пузырем, крупные камни могут вызвать пролежень одновременно стенки желчного пузыря и кишечника, сами камни проваливаются в просвет кишки, а в этой месте формируются билио-дигестивный (желче-кишечный) свищ без развития перитонита.
Внутренний свищ может быть сформирован между желчным пузырем и тонкой или толстой кишкой. Попадание тонко- и толсто- кишечного содержимого, усугубляет течение холецистита, так как сопровождается попаданием в просвет желчного пузыря большого количества колибацилярной микрофлоры.
Признаками внутреннего свища может быть наличие газа в желчном пузыре, выявленным при УЗ или рентгенологическом исследовании.
Лечение холецистита на фоне внутреннего билиодигистивного свища — оперативное и заключается в разобщении желчного пузыря и кишки, затем выполняют холецистэктомию, а рану на кишке ушивают.
.
Осложнения острого холецистита
Гангренозный холецистит с развитием перитонита в большинстве случаев является следствием прогрессирования флегмонозной стадии воспаления пузыря в гангренозную с развитием некроза и перфорацией его стенки. Кроме того встречается «Первичный гангренозный холецистит» на фоне атеросклероза и тромбоза пузырной артерии у лиц пожилого и старческого возраста.
При развитии перитонита на первое место выходят симптомы интоксикации с признаками местного или распространенного напряжения мышц передней брюшной стенки и симптомов раздражения брюшины (Щеткина-Блюмберга).
При перфорации пузыря быстро развиваются симптомы разлитого перитонита. Состояние больных тяжелое. Температура тела повышена. Тахикардия до 120 ударов в минуту и больше. Дыхание поверхностное, учащенное. Язык сухой. Живот вздут за счет пареза кишечника, правые его отделы не участвуют в акте дыхания. Перистальтика кишечника снижена или отсутствует. Симптомы раздражения брюшины положительны. В анализах: высокий лейкоцитоз сдвигом формулы влево, увеличение СОЭ, нарушение электролитного состава крови и кислотно-основного состояния, протеинурия и цилиндрурия. У людей пожилого и старческого возраста симптомы заболевания выражены неярко, что может затруднять диагностику.
Перитонит без перфорации желчного пузыря или «пропотной» перитонит является особенной формой развития перитонита, возникающих у некоторых больных с острым холециститом. Одной из причин его возникновения является рефлюкс сока поджелудочной железы через общую ампулу большого дуоденального сосочка в желчные протоки и пузырь с развитием ферментативного холецистита. Другой причиной являются морфологические особенности строения желчного пузыря: его тонкостенный характер, отсутствие подслизистого (самого прочного) слоя.
Клиническая картина острого холецистита в этом случае трансформируется в клиническую картину местного и разлитого желчного перитонита. Во время операции в брюшной полости находят большое количество мутного желтого выпота, а кишечник и другие органы брюшной полости окрашены в яркий желтый цвет. При осмотре желчный пузырь воспален, но какие-либо явные признаки некроза стенки пузыря отсутствуют. При этом видно, что с поверхности желчного пузыря в брюшную полость выделяется (пропотевает) мутная желчь, что и является причиной желчного перитонита.
Лечение заключается в экстренном выполнении холецистэктомии и лечении перитонита в соответствии с общепринятыми нормами: санация, дренировании брюшной полости. Подробно об этом написано в Методических указаниях «Перитонит».
Острый обтурационный холецистит является холециститом, протекающим на фоне обтурации шейки желчного пузыря камнем и продуктами воспаления. Иногда студенты причиной обтурационного холецистита называют обтурацию желчных протоков (холедоха), но это не правильно, так как в этом случае возникает другое осложнение – механическая желтуха. Обтурационный холецистит протекает без механической желтухи, суть его в другом – воспаление протекает в замкнутом пространстве, а именно в «отключенном» желчном пузыре.
Если в «отключенном» пузыре воспаление носит катаральный характер то у больного формируется «водянка желчного пузыря». Новая желчь в пузырь не поступает, а имеющиеся желчные пигменты постепенно всасываются, пузырь заполняется серозным выпотом. В итоге, когда во время операции выполняют пункцию желчного пузыря, из раздутого пузыря эвакуирую светлую белесоватую жидкость, по виду напоминающую молочную сыворотку, так называемую – «белую желчь».
Если в «отключенном» пузыре воспаление носит гнойный характер, формируется «эмпиема желчного пузыря» и пузырь заполняется гноем. При пункции из такого пузыря в большом количестве откачивают гной, иногда со зловонным запахом.
Клинически заболевание начинается остро, при миграции камня из шейки желчного пузыря обратно в просвет пузыря приступ может закончиться. Если этого не происходит воспалительные изменения прогрессируют. Клинически это похоже на клинику обычного холецистита, но имеются и особенности. Основной отличительной чертой обтурационного холецистита является значительное увеличение в размерах пузыря, в результате его можно легко прощупать через переднюю брюшную стенку в виде крупного грушеподобного напряженного и болезненного образования. Увеличенный в размерах (больше 10-11 см в длину) желчный пузырь можно увидеть на УЗИ, на УЗИ так же можно обнаружить «вколоченный» в шейку пузыря камень.
Остальные клинические признаки соответствуют обычному острому холециститу.
Тактика и методы лечения примерно такие же, как и при обычном холецистите. А именно: обтурационный холецистит сам по себе не является показанием к экстренной операции, экстренное вмешательство выполняют только при наличии перитонита. Если перитонита нет, то больного лечат консервативно. Но если на фоне анальгетиков, спазмолитиков, антибиотиков, инфузионной терапии больному в течение суток не стало лучше и желчный пузырь не сократился – выполняют срочную операцию.
Холецистопанкреатит. Одним из вариантов течения острого холецистита является сочетание его с явлениями острого панкреатита. Такое течение заболевания обусловлено наличием общей ампулы большого дуоденального сосочка, где происходит слияние общего желчного протока и главного (Вирсунгова) протока поджелудочной железы. Наличие камней в желчных протоков и стриктур большого дуоденального сосочка может приводит к одновременному развитию, как острого холецистита так и острого панкреатита. Заболевание начинается, как острый холецистит, но нарушение оттока панкреатического сока, либо рефлюкс желчи в поджелудочную железу приводит к развитию признаков панкреатита.
По мере развития панкреатита, клиническая картина меняется, появляются новые признаки, боли из правого подреберья распространяются на область эпигастрия, левое подреберье и приобретают опоясывающий характер. Боли иррадиируют в поясницу. Усиливается рвота, нарастают признаки интоксикации.
Объективно отмечаются боли в проекции поджелудочной железы (с.Керте), вздутие верхней половины живота (с. Сторожевой петли), боли в левом рёберно позвоночном углу (с.Мейо-Робсона), появление пятен цианоза на боковых стенках живота, около пупочной области и лице.
Может отмечаться субиктеричность кожных покровов, потемнение мочи и обесцвечивание кала за счет отека головки железы и возникновении на этом фоне явлений холестаза.
При лабораторном исследовании наличие панкреатита подтверждается увеличением содержания в крови амилазы, в моче – диастазы.
При ультразвуковом исследовании отмечается увеличение размеров поперечных размеров поджелудочной железы до 4-5 см, увеличение расстояния между задней стенкой желудка и передней поверхностью поджелудочной железы свыше 3 мм и достигающее 10 — 20 мм, что характеризует отек парапанкреатической клетчатки.
При отсутствии признаков панкреонекроза, лечение холецистопанкреатита такое же, как и при остром холецистите и зависит от изменений в стенке пузыря (лечение холецистита см.выше). Дополнительно требуется назначения препаратов снижающих секрецию поджелудочной железы: сандостатин, октреотид; дезинтоксикационная инфузионная терапия, назначение антибиотиков, анальгетиков и спазмолитиков.
Гнойный холангит – это распространение гнойного воспалительного процесса на внепеченочные желчные протоки: общий желчный проток, общий печеночный проток, на долевые, а затем и на внутрипеченочные протоки. При отсутствии лечения формируются одиночные или множественные абсцессы печени. Гнойный холангит, как осложнение острого холецистита встречается редко, но при его развитии состояние больного становиться тяжелым и может закончиться смертью.
Особенностью этого осложнения является то, что он практически никогда не развивается на фоне неизмененных желчных протоков. Т.е. для того, чтобы развился гнойный холангит должны быть камни холедоха, либо стриктуры желчных путей или большого дуоденального сосочка. На этом фоне в протоках возникает стаз желчи, затем присоединяется инфекция.
Для гнойного холангита характерна нарастающая желтуха, повышение температура тела до 39-400С и выше, боли в правом подреберье. Все эти признаки называются триада Шарко. Очень характерным признаком холангита являются потрясающие ознобы, с подъемами температуры 400 и выше, сменяющиеся чувством жара и проливными потами.
Состояние больного тяжелое, они вялые и заторможенные, пульс частый, АД снижено. При пальпации живота наряду с симптомами острого холецистита и болезненности в правом подреберье определяеттся увеличенная печень и селезенка (пальпаторно, перкуторно и на УЗИ).
Прогрессирование заболевания приводит к развитию абсцессов печени и печеночно-почечной недостаточности. Появляются признаки сепсиса и бактериально-токсического шока: высокая гипертермия сменяется гипотермией, нарастает желтуха, падение артериального давления, резкая тахикардия, тахипноэ, олигурия, спутанность сознания.
В крови определяется выраженный лейкоцитоз, сдвиг Л-формулы влево, резкое увеличение СОЭ, высокая билирубинемия за счет прямого и непрямого билирубина, высокая активность трансаминаз (АСТ, АЛТ) и щелочной фосфатазы. Нарастают азотистые шлаки крови (остаточный азот, мочевина, креатинин).
Гнойный холангит является показанием к экстренной операции.
Если
холангит развился на фоне острого
холецистита больному выполняют операцию
холецистэктомии, но лечение самого
гнойного холангита требует выполнения
наружного дренирования желчных протоков
(см. рис). Через культю пузырного протока
или холедохотомическое отверстие в
просвет холедоха устанавливают
пластиковый дренаж. По дренажу оттекает
гной и желчь, что приводит к исчезновению
желтухи и купированию явлений желтухи.
Сам дренаж может иметь Т-образную форму
(дренирование по Керу), либо это обычная
пластиковая трубка с дополнительным
боковым отверстием на конце (дренирование
по Вишневскому).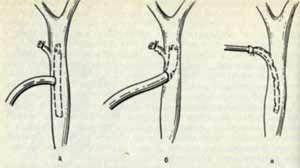
Другим методом лечения гнойного холангита является эндоскопическое назобилиарное дренирование холедоха. С помощью эндоскопического аппарата – фиброволокнистого дуоденоскопа больному осматривается ДПК, где находят большой дуоденальный сосочек. При наличии стриктуры сосочка, последнюю рассекают, из холедоха извлекают камни, а в сам просвет холедоха со стороны ДПК устанавливают тонкий трубчатый дренаж. После извлечения эндоскопа дренаж остается в желчных протоках и выводиться через ДПК-желудок-пищевод-нос, поэтому такой тип дренирования называется назобилиарным. Особенно этот метод показан тем больным, у которых желчный пузырь отсутствует (холецистэктомия была выполнена раньше).
Механическая желтуха. Осложненное течение острого калькулезного холецистита может проявиться появлением клиники механической желтухи, возникающей при обтурации желчных протоков конкрементами (холедохолитиаз) и наличии стриктуры большого дуоденального сосочка. Часто эти камни желчного протока и стриктура сочетаются.
При сочетании холецистита и механической желтухи признаки воспаления пузыря и перитонита возникают на фоне холестаза, что усугубляет состояние больного. Интенсивное окрашивание склер и кожных покровов в желтый цвет появляется через один день и более от начала острого приступа болей в правом подреберье, так же отмечается появление темной окраски мочи и обесцвеченного кала, кожного зуда, высокого уровня билирубина (200-300 мкмоль/л) в основном за счет прямого (коньюгированного) билирубина. Подробно об этих признаках написано в руководстве кафедры «Механическая желтуха».
Между тем такое сочетание патологии значительно усложняет выбор тактики и методов лечения больного. С одной стороны больной должен быть избавлен от источника воспаления – желчного пузыря, а с другой стороны тем или иным образом должна быть ликвидирована желчная гипертензия. Решение должно быть принято быстро, так как наличие инфекции и холестаза создает все условия для развития еще одного очень тяжелого осложнения – гнойного холангита.
В зависимости от уровня технического оснащения лечебного учреждения и состояния больного могут быть использованы несколько вариантов лечения больного.
1. Выполнения ЭРХПГ, эндоскопическое рассечение большого дуоденального сосочка (папилосфинктеротомия), извлечение через большой дуоденальный сосочек из холедоха камней или установление трубчатого дренажа (назабилиарное дренирование) через дуоденальный сосочек – ДПК – желудок – пищевод – нос. В дальнейшем, при наличии деструктивного холецистита больному выполняется холецистэктомия.
2. Выполнение открытой холецистэктомии. Во время операции проводится интраоперационная холангиография, холедохотомия и ревизия холедоха зондом. При наличии камней они извлекаются из холедоха. При наличии стриктуры накладывается анастомоз между общим желчным протоком и ДПК.
3. При наличии перитонита выполняется холецистэктомия и наружное дренирование холедоха через культю пузырного протока. Дренажная трубка выводится наружу через прокол в брюшной стенке, через дренаж осуществляется сброс желчи и желтуха купируется.
4. У самых тяжелых больных при наличии перитонита и тяжелой сопутствующей патологии выполняется минимальный объем операции – холецистостомия. Через небольшой разрез на передней брюшной стенке в желчный пузырь устанавливается трубчатый дренаж, который выводиться наружу, через дренаж происходит отток гноя и желчи, что обычно позволяет купировать одновременно и приступ холецистита и механическую желтуху.
Острый холецистит на фоне внутренних свищей. У больных с длительным анамнезом, болеющих ЖКБ в течение многих лет и перенесших многочисленные приступы острого холецистита возможно формирование свищей между желчным пузырем и кишечником. Механизм формирования свищей следующий: воспаления желчного пузыря сопровождается воспалением окружающих тканей (перихолецистит), что в итоге приводит к развитию вокруг пузыря спаечного процесса, в который вовлекаются петли кишечника. Петля тонкой или толстой кишки спаиваются с желчный пузырем, крупные камни могут вызвать пролежень одновременно стенки желчного пузыря и кишечника, сами камни проваливаются в просвет кишки, а в этой месте формируются билио-дигестивный (желче-кишечный) свищ без развития перитонита.
Внутренний свищ может быть сформирован между желчным пузырем и тонкой или толстой кишкой. Попадание тонко- и толсто- кишечного содержимого, усугубляет течение холецистита, так как сопровождается попаданием в просвет желчного пузыря большого количества колибацилярной микрофлоры.
Признаками внутреннего свища может быть наличие газа в желчном пузыре, выявленным при УЗ или рентгенологическом исследовании.
Лечение холецистита на фоне внутреннего билиодигистивного свища — оперативное и заключается в разобщении желчного пузыря и кишки, затем выполняют холецистэктомию, а рану на кишке ушивают.
.
Обтурационный холецистит — Здоровье и печень
 Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.
Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.Острый холецистит – это воспаление желчного пузыря, которое характеризуется стремительным течением и резким возникновением симптоматики. Является одним из самых распространённых заболеваний системы пищеварения. Болезнь не имеет ограничений относительно половой и возрастной принадлежности.
Причинами возникновения подобной патологии может быть широкий спектр предрасполагающих факторов, начиная от нерационального питания и заканчивая заболеваниями со стороны ЖКТ.
В зависимости от формы протекания воспалительного процесса, будут отличаться симптомы холецистита.
Установить правильный диагноз может только врач, основываясь на проявлениях симптоматики, физикальном осмотре и результатах инструментально-лабораторных анализов. Основной способ лечения тяжёлой патологии – хирургическое вмешательство, которое дополняется медикаментозной терапией и соблюдением диеты.
Среди причин появления острого воспаления желчного пузыря одной из самых серьёзных является проникновение патологических микроорганизмов, которые попадают в этот орган с током крови. На втором месте среди распространённых источников недуга находится застой желчи, которая в норме из желчного пузыря поступает в ДПК и участвует в процессе переваривания пищи.
Другими факторами формирования подобной патологии могут быть:
- нерациональное питание – при котором основу меню составляют жирные мясные блюда, а количество овощей незначительное;
- ведение нездорового образа жизни, в частности, многолетнее пристрастие к спиртным напиткам;
- сидячий образ жизни или условия труда;
- нарушение гормонального фона. Именно из-за этой причины острый холецистит в несколько раз чаще диагностируется у представительниц женского пола, нежели у мужского;
- старший возраст;
- продолжительный стресс;
- наследственные и генетические факторы;
- продолжительное голодание.
Все вышеуказанные причины относятся к группе физиологических, но существует ещё одна группа возникновения воспалительного процесса – патологическая. К заболеваниям, на фоне которых может развиться острый холецистит, можно отнести:
- желчнокаменную болезнь;
- язвенное поражение ДПК или желудка;
- целиакию и дуоденит;
- болезнь Крона;
- сахарный диабет;
- синдром короткой кишки;
- бактериальную, стафилококковую и стрептококковую инфекцию;
- лямблиоз.

Причины развития холецистита
Кроме этого, существует несколько специфических факторов формирования острого холецистита у детей:
- несоответствие характера питания возрастной категории ребёнка;
- нарушение липидного обмена;
- хроническое течение тонзиллита;
- гайморит.
Патогенез острого холецистита заключается во внезапном нарушении продвижения желчи по причине перекрытия её оттока. Вне зависимости от того, что послужило источником появления такого расстройства, во всех случаях оно вызывает сужение просвета желчевыводящего канала. В большей половине случаев, возникновение воспаления сочетается с формированием камней.
В медицине существует одна классификация острого холецистита. Таким образом, заболевание делится на несколько форм:
- катаральную – при которой происходит незначительное утолщение стенок поражённого органа, но состав и отток желчи соответствует норме. Такой вид болезни имеет самый благоприятный прогноз;
- флегмонозную – желчный пузырь воспаляется, увеличивается в размерах, а в его полоти происходит скопление гнойной жидкости. Такое течение опасно для жизни пациента и предусматривает немедленное хирургическое вмешательство;
- калькулезную – орган увеличен в размерах, стенки его утолщены, в полости помимо гнойного содержимого отмечается формирование конкрементов различных объёмов;
- гангренозную – характеризуется отмиранием стенок желчного пузыря с высокой вероятностью разрыва в брюшную полость с последующим развитием перитонита. Это является показанием к экстренной госпитализации и оперативному лечению острого холецистита.
Клинические проявления подобной патологии будут отличаться в зависимости от формы течения. Таким образом, симптомами острого катарального холецистита являются:
- частые рвотные позывы, при этом в массах отмечается наличие желчи;
- сильный болевой синдром в области правого подреберья и верхней части живота. Нередко боль распространяется на правую часть шеи, лопатку и поясницу;
- возрастание показателей температуры до 38 градусов;
- появление на языке налёта белого оттенка.
Признаки острого холецистита флегмонозной формы:
- ощущение болезненности в животе, которая может усиливаться при дыхательных движениях или во время перемены положения тела;
- небольшое увеличение размеров живота;
- повышение температуры до 39 градусов;
- возникновение характерного бурления в кишечнике;
- периоды появления тошноты;
- рвота может быть как редкой, так и частой.
Для калькулезной формы острого холецистита характерна такая клиническая картина, как:
- периодическая тошнота и рвота;
- незначительная желтушность кожного покрова;
- болевые спазмы в области живота;
- диарея;
- повышение температуры до 39 градусов.
К признакам гангренозной формы острого воспалительного процесса можно отнести:
- сильные опоясывающие боли в животе;
- постоянную тошноту, которая всегда сопровождается рвотой;
- температуру более 39 градусов;
- диарею;
- озноб;
- учащение сердечного ритма;
- сильную слабость и вялость;
- отсутствие аппетита;
- сухость в ротовой полости;
- спутанность сознания;
- обмороки.
Симптомы острого холецистита у ребёнка будут немного отличаться от проявления подобного заболевания у взрослых людей. Симптомами такой болезни у детей считаются:
- тяжесть и дискомфорт в желудке или области под правыми рёбрами;
- распространение боли в зону лопатки и подмышечной впадины;
- периодическая изжога и отрыжка;
- диарея;
- повышенное газообразование.

Возможная иррадиация боли при остром холецистите
Для установления точного диагноза и определения формы протекания острого холецистита проводятся диагностические мероприятия для того, чтоб дифференцировать холецистит с другими опасными патологиями. Дифференциальная диагностика острого холецистита направлена на исключение таких заболеваний, как:
- острый аппендицит;
- панкреатит;
- развитие абсцесса печени;
- прободная язва ДПК или желудка;
- мочекаменная болезнь;
- пиелонефрит;
- правосторонний плеврит.
Основу диагностики острого холецистита составляют инструментально-лабораторные обследования, но перед их назначением, врачу необходимо:
- изучить анамнез жизни и историю болезни не только пациента, но и его ближайших родственников – для выявления причин появления болезни;
- провести тщательный физикальный осмотр, с обязательной пальпацией живота, измерением показателей АД, пульса и температуры;
- осуществить детальный опрос пациента на предмет времени и степени проявления первой симптоматики – это даст возможность клиницисту определить форму воспалительного процесса желчного пузыря.
Только после этого назначаются лабораторные анализы, которые подразумевают выполнение:
- клинического и биохимического анализов крови;
- липидограммы;
- микроскопическое изучение каловых масс – для обнаружения частичек непереваренной пищи, жира и пищевых волокон.
Однако основу диагностики острого холецистита составляют методы инструментального обследования. К ним стоит отнести:
- УЗИ – является наиболее информативной методикой;
- ЭГДС – процедура, во время которой врач осматривает внутреннюю поверхность органов пищеварительной системы. Подразумевает обязательное проведение биопсии;
- обзорную рентгенографию – для выявления конкрементов;
- КТ и МРТ – позволяют обнаружить невидимые для рентгеновского излучения изменения;
- РХПГ – контрастное изучение желчных протоков;
- холецистоангиографию – рентгеновская методика исследования желчных протоков;
- гепатобилиарную сцинтиграфию – с целью оценивания функционирования печени и активности желчных протоков.
В зависимости от степени и формы воспалительного процесса, лечащий врач принимает решение как лечить больного.
Купирование острого воспалительного процесса осуществляется несколькими методами:
- консервативное лечение острого холецистита, которое подразумевает приём медикаментов и диетотерапию;
- хирургическое вмешательство.
В зависимости от степени выраженности тех или иных симптомов лечение при помощи лекарственных препаратов предусматривает:
- применение антибактериальных веществ;
- спазмолитиков;
- ферментных препаратов;
- снижение проявления симптомов болезни, при помощи жаропонижающих, противодиарейных, противорвотных и других средств.
При остром холецистите пациентам показано соблюдение диетического стола №5, который подразумевает отказ от:
- жирных сортов мяса, птицы и рыбы;
- бобовых;
- острых соусов и приправ;
- копчёностей и маринадов;
- солений и сдобы;
- шоколада и кофе;
- спиртного.

Диетический стол №5
В то же время рацион должен быть обогащён:
- овощными супами;
- кашами на водной и молочной основе;
- подсушенным ржаным хлебом;
- перетёртыми овощами после термической обработки;
- компотами из сладких фруктов и ягод.
Кроме этого, пациентам стоит строго соблюдать температурный режим блюд, готовить еду только щадящими способами, а именно варить, тушить, запекать и пропаривать.
Хирургическое лечение направлено на осуществление холецистэктомии, т. е. удаления желчного пузыря. Операция осуществляется несколькими способами:
- лапароскопически – эндоскопические приборы и инструменты вводят в брюшную полость через несколько небольших надрезов, а ход операции отслеживается через монитор. Такой способ имеет несколько положительных сторон – быстрое заживление и послеоперационное восстановление, а также отсутствие шрамов;
- лапаротомически – через большой разрез на передней стенке брюшной полости.
В случаях поздней диагностики или несвоевременно начатого лечения, существует высокая вероятность развития следующих осложнений:
- гнойного процесса желчного пузыря;
- перитонита;
- перфорации поражённого органа;
- непроходимости кишечника;
- желчекаменной болезни;
- постхолецистэктомического синдрома.
Специфической профилактики острого холецистита не разработано, людям необходимо лишь придерживаться нескольких несложных правил:
- полностью отказаться от пагубных привычек;
- соблюдать рацион диетического стола №5;
- держать массу тела в пределах нормы.
Кроме этого, очень важно своевременно лечить заболевания, которые могут спровоцировать появление подобного расстройства. Для этого необходимо регулярно проходить обследования у гастроэнтеролога.
Источник: OkGastro.ru
Читайте также
Острый обтурационный калькулезный холецистит
Обтурационный холецистит не является самостоятельным заболеванием, а в большинстве случаев развивается на фоне острого течения калькулезной формы воспалительного процесса или желчнокаменной болезни.
Основной причиной возникновения заболевания является закупорка шейки желчного пузыря камнем, на фоне чего развивается непроходимость этого органа. Специфической симптоматикой болезнь не обладает, а выражается общими признаками, характерными для воспаления желчного пузыря. К основным из них можно отнести – болезненность в области правого подреберья и желтушность кожного покрова.
Диагноз устанавливается на основе данных физикального осмотра и результатов лабораторно-инструментального обследования. Лечение в большинстве случаев хирургическое, но может выполняться несколькими методами.
Этиология
Наиболее частой причиной формирования такой разновидности холецистита является желчнокаменная болезнь, поскольку вызывать обтурацию может только внутренняя причина, а именно конкремент.
Вторым предрасполагающим фактором к формированию подобного типа воспалительного процесса может стать калькулезный холецистит, который характеризуется образованием в желчном пузыре камней различных размеров.
Вышеуказанные факторы способствуют нарушению оттока желчи из желчного пузыря, что, в свою очередь, приводит к её сгущению.
Из этого следует, что обтурационный холецистит является вторичным и не может быть самостоятельной патологией и является скорее осложнением, нежели отдельным заболеванием.
Симптоматика
Острый обтурационный холецистит возможно заподозрить по проявлению клинической картины. Симптомами заболевания могут выступать:
- появление сильного болевого синдрома в проекции желчного пузыря, т. е. области правого подреберья. Нередко пациенты отмечают распространение болевых ощущений в правое плечо, лопатку, загрудинную область, грудную клетку и зону сердца;
- повышенное беспокойство;
- увеличение размеров поражённого органа, отчего пациенты могут самостоятельно прощупать у себя напряжённый желчный пузырь;
- приступы тошноты, нередко с обильной рвотой, которая не приносит облегчения состояния человека.
Проявление подобной симптоматики может длиться от нескольких часов до двух суток, а при обратном отхождении камня в желчный пузырь внезапно прекратиться.
В случаях закупорки конкрементом общего желчного протока, обтурационный холецистит будет проявляться такими симптомами:
- резкое появление болевого синдрома;
- обтурационная желтуха, при которой отмечается окрашивание в желтоватый оттенок кожного покрова, а также слизистых оболочек ротовой полости и глаз;
- изменение оттенка урины и каловых масс. Моча становится коричневой, а фекалии обесцвечиваются;
- интенсивный кожный зуд.
В случаях присоединения инфекционного процесса такая разновидность воспаления желчного пузыря приобретёт признаки аналогичные острому холангиту. К таким симптомам можно отнести:
- сильную слабость и быструю утомляемость организма;
- желтуху;
- резкую боль в зоне под правыми рёбрами;
- снижение или полное отсутствие аппетита;
- возрастание показателей температуры тела;
- повышенное потоотделение;
- сильный озноб;
- сухость языка и появление на нём налёта.
Диагностика
Для того чтобы доктор поставил точный окончательный диагноз и принял решение о тактике лечения, пациенту назначают комплексную диагностику, которая состоит из:
- изучения истории болезни пациента – для выявления состояния, которое привело к подобному расстройству;
- тщательного физикального осмотра, с обязательной пальпацией передней стенки брюшной стенки;
- детального опроса пациента, что даст возможность врачу составить полную картину проявления симптоматики;
- общего и биохимического анализа крови;
- клинического и биохимического изучения мочи;
- микроскопического исследования каловых масс;
- МРТ и КТ;
- чрескожной холангиографии;
- ретроградной холангиопанкреатографии;
- динамической сцинтиграфии гепатобилиарной системы.
Лечение
После выполнения комплекса диагностических мероприятий, выявления места локализации патологического процесса и оценивания размеров конкремента назначается лечение.
Перед выполнением операции может потребоваться медикаментозная терапия, которая заключается в приёме антибактериальных и инфузионных дезинтоксикационных средств.
К неинвазивным операциям относятся:
- экстракция камней;
- назобилиарное дренирование;
- чрескожная пункция желчного пузыря;
- холецистомия;
- холедохостомия;
- чрескожное транспечёночное дренирование.
В случаях, когда удалить конкременты подобными способами не представляется возможным, необходимо проведение расширенного оперативного лечения.
Осложнения
При несвоевременно начатой терапии существует вероятность формирования таких осложнений, как:
- сепсис;
- поражение печени циррозом;
- острая или хроническая печёночная недостаточность;
- билирубиновая энцефалопатия.
Профилактика
Поскольку специфических профилактических мероприятий от обтурационного холецистита не существует, единственное, что могут сделать пациенты – это вовремя обращаться за помощью к врачам, которые смогут на ранних этапах развития диагностировать и ликвидировать те заболевания, которые могут стать причиной развития подобного состояния. Для этого, необходимо несколько раз в год проходить обследования у гастроэнтеролога.
Острый калькулезный (обтурационный) холецистит – вариант ЖКБ (желчнокаменной болезни), при котором воспалительное поражение желчного пузыря сопровождается образованием камней различной формы и объема: от микроскопического до размера куриного яйца. В среднем, до 10% взрослого населения сталкивается с этим заболеванием, при этом доля людей, перешагнувших 40-летний рубеж, значительнее. Женщины из-за особенностей гормонального фона подвергаются недугу не в пример чаще, чем мужчины. А вот у детей подобное заболевание наблюдается крайне редко. Что провоцирует острый калькулезный холецистит, как проявляется болезнь и что с ней делать?
Причины заболевания и группы риска
Достоверных, конкретных виновников, которые однозначно вызывают острый холецистит с камнями, пока не выявлено. Однако многолетние исследования и история заболевания позволили выявить ряд состояний, способных выступать пусковым механизмом. К ним относятся:
- острый и хронический бескаменный холецистит;
- закупорка желчных протоков;
- проникновение активной патогенной флоры в желчный пузырь с кровью или лимфой из других органов;
- длительное нарушение микрофлоры кишечника из-за нерационального применения лекарственных препаратов или продолжительной антибиотикотерапии;
- сосудистые нарушения, спровоцированные атеросклерозом, гипертонической болезнью и другими ишемическими состояниями;
- панкреатит и рефлюкс;
- застой и изменение ферментного состава желчи;
- длительное голодание;
- регулярное переедание;
- преобладание нездоровой, жирной пищи в рационе;
- минимальная двигательная активность.
По отдельности или в совокупности эти факторы могут провоцировать как калькулезный холецистит, так и другие, не менее опасные заболевания.
В группе риска оказываются:
- беременные женщины и дамы старше 40 лет;
- люди с ожирением разной степени и пациенты, склонные к перееданию;
- люди, за короткое время сбросившие значительную массу;
- больные, принимающие лекарственные препараты с гормонами и женщины, использующие оральные контрацептивы;
- пациенты, страдающие от других заболеваний ЖКТ;
- люди, недавно перенесшие оперативное вмешательство или острые инфекционные болезни.
Также высок шанс столкнуться с этим заболеванием представителей скандинавской и индийской этнической группы.
Симптоматика острого калькулезного холецистита
Как правило, начальная стадия заболевания не проявляется какими-либо внешними признаками, что значительно усложняет диагностику и последующее лечение. По мере развития острого калькулезного холецистита могут возникать следующие симптомы:
- острая боль, локализующаяся в правом подреберье и отдающая в лопатку;
- периодическая тошнота;
- рвота желчью;
- повышенная температура тела в пределах 37–38 градусов;
- выраженное снижение артериального давления;
- ощущение слабости;
- холодный пот;
- сухость во рту;
- приступы изжоги, иногда с отрыжкой;
- потемнение мочи;
- светлый кал;
- механическая желтуха.
Подобные проявления усиливаются после физической активности, употребления алкогольных и газированных напитков, приема тяжелой, жирной или острой пищи.
Виды заболевания
Воспаление желчного пузыря с формированием конкрементов классифицируют по трем видам:
- Катаральный. Характеризуется утолщением стенок желчного пузыря при его увеличении и выраженным отеком тканей с покраснением. Это наиболее легкая и благоприятная разновидность этого заболевания. Прогноз для пациентов с катаральной формой недуга хороший: при своевременном и правильном лечении есть шанс избавиться от «болячки» навсегда.
- Флегмозный. При этом варианте болезни стенки увеличенного желчного пузыря становятся еще толще, а полость органа заполняется гнойным содержимым. Именно эта стадия нередко перерастает в хроническое заболевание и провоцирует серьезные, подчас необратимые изменения пузыря.
- Гангренозный. Этот тип заболевания считается наиболее опасным. Он сопровождается выраженными изменениями органа и образованием на стенках пузыря гангрен с язвами. Этот процесс может привести к разрыву стенок, перфорации полого органа, что обернется изливанием гнойного содержимого в брюшную полость и закончится перитонитом. Помимо перитонита такое заболевание способно спровоцировать и другие осложнения в виде сепсиса, гнойных абсцессов, острого холангита.
В отличие от катаральной стадии, которая внешне может не проявляться, флегмозный и гангренозный тип острого калькулезного холецистита дают о себе знать явными симптомами: болью, рвотой, слабостью, гипертермией, диспепсическими расстройствами и другими состояниями.
К вопросу о лечении
Все терапевтические действия при остром калькулезном холецистите направлены на решение трех основных задач:
- Снятие острого состояния и купирование симптоматики.
- Предотвращение дальнейшего развития недуга и предупреждение возможных осложнений.
- Устранение первопричин заболевания.
При этом лечение может состоять как сугубо из консервативных мер или сочетания оных с хирургией.
Консервативные методы подразумевают тщательное соблюдение диеты, прием спазмолитиков и обезболивающих средств, тщательно подобранную антибиотикотерапию и общую дезинтоксикацию организма.
Еще один вариант щадящей помощи – экстракорпоральная ударно-волновая литотрипсия (ЭУВЛ), которая позволяет раздробить камни и вывести их естественным путем. Также существуют специальные медикаментозные средства, оказывающее тот же эффект, что и литотрипсия. Однако, несмотря на успешность подобных методик, справиться они могут только с неосложненным формами болезни и конкрементами небольших или средних размеров. К тому же есть реальный риск повторного образования камней спустя некоторое время.
К сожалению, в большинстве случаев справиться с заболеванием только консервативным подходом не удается. Лучшим решением становится радикальное хирургическое вмешательство, которое позволяет наглядно оценить состояние органов брюшной полости и удалить конкременты вместе с первопричиной недуга. А методы консервативной терапии желательно подключать в послеоперационном периоде для достижения наилучшего результата.
Хирургические способы
Для борьбы с острым калькулезным холециститом в руках хирургов есть три проверенных способа:
- Лапароскопическое вмешательство.
- Чрескожная холецистостомия.
- Открытая полостная операция.
Первые два варианта относятся к малоинвазивным методикам и проводятся с помощью специальной аппаратуры. При лапароскопии операция проводится посредством манипуляторов и оптического видеонаблюдения, что позволяет хирургам действовать максимально точно и аккуратно, а также наглядно оценивать состояние желчного пузыря.
Чрескожная холецистостомия необходима в случаях, когда лапароскопия или открытая операция противопоказаны. Для этого через небольшой разрез на животе в пораженную область вводится дренажная система.
А открытое вмешательство подразумевает вскрытие брюшной полости с последующим удалением желчного пузыря. Хирургическая операция необходима в случаях, когда ликвидировать пораженный орган или гнойное содержимое не удается более щадящими способами, а также в ситуациях, когда имеется обоснованное подозрение на осложнения – разлитой перитонит, гангрену, перфорацию стенок.
Реабилитация и профилактика
Срок восстановительного периода зависит от стадии болезни, выбранной терапии и успеха в лечении. Так, при консервативном подходе реабилитация может занимать от недели до одного месяца, при лапароскопии этот период составляет 2–6 недель, а при хирургическом вмешательстве срок увеличивается до 4–10 недель. Неотъемлемой частью восстановительного процесса является строго соблюдение диеты и медикаментозная поддержка.
Профилактика заболевания и обострений заключается в отказе от потенциально опасных продуктов и регулярном осмотре не только гастроэнтеролога, но и других специалистов узкого и широкого профиля.
Диета подразумевает ограничение в рационе следующих продуктов:
- жирных сортов мяса;
- печени и сала;
- ягод и фруктов с кислым вкусом;
- бобовых и некоторых овощных культур, способных оказывать негативное воздействие на ЖКТ, в частности, лука, капусты, чеснока;
- какао и его производных;
- кондитерских изделий с жирным кремом;
- сдобных изделий;
- грибов;
- консервов;
- маринадов и уксуса;
- пряностей;
- острых приправ;
- жирных соусов;
- кофе;
- алкоголя;
- газированных и энергетических напитков.
Правильно подобранная и тщательно соблюдаемая диета способна не только предотвратить обострения, но и существенно снизить риск заболевания в целом.
Острый калькулезный (обтурационный) холецистит – вариант ЖКБ (желчнокаменной болезни), при котором воспалительное поражение желчного пузыря сопровождается образованием камней различной формы и объема: от микроскопического до размера куриного яйца. В среднем, до 10% взрослого населения сталкивается с этим заболеванием, при этом доля людей, перешагнувших 40-летний рубеж, значительнее. Женщины из-за особенностей гормонального фона подвергаются недугу не в пример чаще, чем мужчины. А вот у детей подобное заболевание наблюдается крайне редко. Что провоцирует острый калькулезный холецистит, как проявляется болезнь и что с ней делать?
Причины заболевания и группы риска
Достоверных, конкретных виновников, которые однозначно вызывают острый холецистит с камнями, пока не выявлено. Однако многолетние исследования и история заболевания позволили выявить ряд состояний, способных выступать пусковым механизмом. К ним относятся:
- острый и хронический бескаменный холецистит;
- закупорка желчных протоков;
- проникновение активной патогенной флоры в желчный пузырь с кровью или лимфой из других органов;
- длительное нарушение микрофлоры кишечника из-за нерационального применения лекарственных препаратов или продолжительной антибиотикотерапии;
- сосудистые нарушения, спровоцированные атеросклерозом, гипертонической болезнью и другими ишемическими состояниями;
- панкреатит и рефлюкс;
- застой и изменение ферментного состава желчи;
- длительное голодание;
- регулярное переедание;
- преобладание нездоровой, жирной пищи в рационе;
- минимальная двигательная активность.
По отдельности или в совокупности эти факторы могут провоцировать как калькулезный холецистит, так и другие, не менее опасные заболевания.
В группе риска оказываются:
- беременные женщины и дамы старше 40 лет;
- люди с ожирением разной степени и пациенты, склонные к перееданию;
- люди, за короткое время сбросившие значительную массу;
- больные, принимающие лекарственные препараты с гормонами и женщины, использующие оральные контрацептивы;
- пациенты, страдающие от других заболеваний ЖКТ;
- люди, недавно перенесшие оперативное вмешательство или острые инфекционные болезни.
Также высок шанс столкнуться с этим заболеванием представителей скандинавской и индийской этнической группы.
Симптоматика острого калькулезного холецистита
Как правило, начальная стадия заболевания не проявляется какими-либо внешними признаками, что значительно усложняет диагностику и последующее лечение. По мере развития острого калькулезного холецистита могут возникать следующие симптомы:
- острая боль, локализующаяся в правом подреберье и отдающая в лопатку;
- периодическая тошнота;
- рвота желчью;
- повышенная температура тела в пределах 37–38 градусов;
- выраженное снижение артериального давления;
- ощущение слабости;
- холодный пот;
- сухость во рту;
- приступы изжоги, иногда с отрыжкой;
- потемнение мочи;
- светлый кал;
- механическая желтуха.
Подобные проявления усиливаются после физической активности, употребления алкогольных и газированных напитков, приема тяжелой, жирной или острой пищи.
Виды заболевания
Воспаление желчного пузыря с формированием конкрементов классифицируют по трем видам:
- Катаральный. Характеризуется утолщением стенок желчного пузыря при его увеличении и выраженным отеком тканей с покраснением. Это наиболее легкая и благоприятная разновидность этого заболевания. Прогноз для пациентов с катаральной формой недуга хороший: при своевременном и правильном лечении есть шанс избавиться от «болячки» навсегда.
- Флегмозный. При этом варианте болезни стенки увеличенного желчного пузыря становятся еще толще, а полость органа заполняется гнойным содержимым. Именно эта стадия нередко перерастает в хроническое заболевание и провоцирует серьезные, подчас необратимые изменения пузыря.
- Гангренозный. Этот тип заболевания считается наиболее опасным. Он сопровождается выраженными изменениями органа и образованием на стенках пузыря гангрен с язвами. Этот процесс может привести к разрыву стенок, перфорации полого органа, что обернется изливанием гнойного содержимого в брюшную полость и закончится перитонитом. Помимо перитонита такое заболевание способно спровоцировать и другие осложнения в виде сепсиса, гнойных абсцессов, острого холангита.
В отличие от катаральной стадии, которая внешне может не проявляться, флегмозный и гангренозный тип острого калькулезного холецистита дают о себе знать явными симптомами: болью, рвотой, слабостью, гипертермией, диспепсическими расстройствами и другими состояниями.
К вопросу о лечении
Все терапевтические действия при остром калькулезном холецистите направлены на решение трех основных задач:
- Снятие острого состояния и купирование симптоматики.
- Предотвращение дальнейшего развития недуга и предупреждение возможных осложнений.
- Устранение первопричин заболевания.
При этом лечение может состоять как сугубо из консервативных мер или сочетания оных с хирургией.
Консервативные методы подразумевают тщательное соблюдение диеты, прием спазмолитиков и обезболивающих средств, тщательно подобранную антибиотикотерапию и общую дезинтоксикацию организма.
Еще один вариант щадящей помощи – экстракорпоральная ударно-волновая литотрипсия (ЭУВЛ), которая позволяет раздробить камни и вывести их естественным путем. Также существуют специальные медикаментозные средства, оказывающее тот же эффект, что и литотрипсия. Однако, несмотря на успешность подобных методик, справиться они могут только с неосложненным формами болезни и конкрементами небольших или средних размеров. К тому же есть реальный риск повторного образования камней спустя некоторое время.
К сожалению, в большинстве случаев справиться с заболеванием только консервативным подходом не удается. Лучшим решением становится радикальное хирургическое вмешательство, которое позволяет наглядно оценить состояние органов брюшной полости и удалить конкременты вместе с первопричиной недуга. А методы консервативной терапии желательно подключать в послеоперационном периоде для достижения наилучшего результата.
Хирургические способы
Для борьбы с острым калькулезным холециститом в руках хирургов есть три проверенных способа:
- Лапароскопическое вмешательство.
- Чрескожная холецистостомия.
- Открытая полостная операция.
Первые два варианта относятся к малоинвазивным методикам и проводятся с помощью специальной аппаратуры. При лапароскопии операция проводится посредством манипуляторов и оптического видеонаблюдения, что позволяет хирургам действовать максимально точно и аккуратно, а также наглядно оценивать состояние желчного пузыря.
Чрескожная холецистостомия необходима в случаях, когда лапароскопия или открытая операция противопоказаны. Для этого через небольшой разрез на животе в пораженную область вводится дренажная система.
А открытое вмешательство подразумевает вскрытие брюшной полости с последующим удалением желчного пузыря. Хирургическая операция необходима в случаях, когда ликвидировать пораженный орган или гнойное содержимое не удается более щадящими способами, а также в ситуациях, когда имеется обоснованное подозрение на осложнения – разлитой перитонит, гангрену, перфорацию стенок.
Реабилитация и профилактика
Срок восстановительного периода зависит от стадии болезни, выбранной терапии и успеха в лечении. Так, при консервативном подходе реабилитация может занимать от недели до одного месяца, при лапароскопии этот период составляет 2–6 недель, а при хирургическом вмешательстве срок увеличивается до 4–10 недель. Неотъемлемой частью восстановительного процесса является строго соблюдение диеты и медикаментозная поддержка.
Профилактика заболевания и обострений заключается в отказе от потенциально опасных продуктов и регулярном осмотре не только гастроэнтеролога, но и других специалистов узкого и широкого профиля.
Диета подразумевает ограничение в рационе следующих продуктов:
- жирных сортов мяса;
- печени и сала;
- ягод и фруктов с кислым вкусом;
- бобовых и некоторых овощных культур, способных оказывать негативное воздействие на ЖКТ, в частности, лука, капусты, чеснока;
- какао и его производных;
- кондитерских изделий с жирным кремом;
- сдобных изделий;
- грибов;
- консервов;
- маринадов и уксуса;
- пряностей;
- острых приправ;
- жирных соусов;
- кофе;
- алкоголя;
- газированных и энергетических напитков.
Правильно подобранная и тщательно соблюдаемая диета способна не только предотвратить обострения, но и существенно снизить риск заболевания в целом.
