▶Аппендицит у детей: симптомы, диагностика, лечение✅ADONIS
Аппендицит – это острое, подострое или хроническое воспаление червеобразного отростка слепой кишки, или аппендикса. Он может развиваться у детей любого возраста, начиная с нескольких месяцев жизни. При этом симптоматика заболевания, особенно у детей дошкольного и младшего школьного возраста, может различаться. Согласно статистике, только в 30% случаев у пациентов наблюдается классическое развитие заболевания. В оставшихся 70% диагностируют атипичное течение аппендицита.
При болях в животе у ребенка, которые не проходят в течение 1-2 часов или сопровождаются другими симптомами, нужно срочно обратиться к детскому хирургу. При своевременной диагностике аппендицит успешно лечится хирургическим путем. Однако, если операцию не провести вовремя, гной из аппендикса может прорваться в брюшную полость и спровоцировать развитие тяжелых осложнений, несущих угрозу для жизни ребенка.
Причины развития аппендицита у детей
Причины возникновения аппендицита у детей до конца не изучены.
Основной на сегодняшний день считается механическая теория, согласно, которой причиной развития аппендицита является обструкция и инфекционное поражение аппендикса в результате попадания в его просвет каловых камней, паразитов или инородных предметов. Также существует вероятность, что развитие аппендицита провоцируют инфекционные заболевания и эндокринные факторы.
Чаще всего заболевание встречается у детей старше 5 лет и у взрослых в возрасте от 20 до 40 лет.
Симптомы аппендицита у детей
Наиболее распространенным у детей является острый аппендицит. Его симптомы проявляются в среднем через 12 часов после начала развития заболевания, а его полный цикл составляет от 24 до 36 часов.
Симптоматика аппендицита у детей может значительно различаться из-за расположения аппендикса и стадии заболевания. Поставить правильный диагноз может только врач, после проведения диагностики.
- Боль в животе, которая может распространяться по всей брюшине или локализироваться в правом нижнем углу
- Усиление боли при движении, кашле и другой активности
- Резкая боль при нажатии на живот
- Боль в спине или кишечнике
- Учащение мочеиспускания, болезненность
- Диарея
- Разовая рвота
- Повышение пульса и давления
- Повышение температуры до 37-38 °C (при осложнении – выше)
- Ухудшение общего самочувствия
- Отсутствие аппетита.
Одним из первых симптомов аппендицита является боль, локализирующаяся в области пупка или желудка. Немного позже она может переходить в правый нижний угол живота, поясницу, правое подреберье или надлобковую зону. Локализация боли зависит от места расположения аппендикса.
При прогрессировании аппендицита боль может становится сильнее, однако на определенной стадии его развития может, наоборот, уменьшиться. Это не означает, что ребенок выздоравливает. При аппендиците боль может уменьшаться, если происходит гибель нервного аппарата аппендикса или начинается гангренозное воспаление. Также боль может быть мало выраженной, если аппендикс располагается позади слепой кишки.
Классическим симптомом аппендицита также является рвота, которая происходит один раз, и повышение температуры до субфебрильных значений. При нетипичном течении аппендицита также может происходить нарушение мочеиспускания и стула.
Диагностику и лечение аппендицита у детей обязательно должен проводить хирург. Это заболевание лечится только оперативно в условиях детского стационара.
Особенности разных форм аппендицита
Аппендиксом называют небольшой червеобразный отросток, который ответвляется от прямой кишки. Его длина не превышает – 5-15 см, а диаметр – 1 см, при этом он постепенно сужается и не имеет сквозного прохода.
Его длина не превышает – 5-15 см, а диаметр – 1 см, при этом он постепенно сужается и не имеет сквозного прохода.
При аппендиците происходит закупорка просвета аппендикса, начинается воспаление и образование гноя. В зависимости от степени заболевания и расположения аппендикса выделяют разные формы аппендицита, симптоматика которых несколько различается.
К атипичным формам аппендицита относят:
- Ретроцекальный аппендицит, сопровождающийся болью в области поясницы, которая может отдавать в бедро
- Левосторонний аппендицит, вызывающий боль с левой стороны в подвздошной области живота
- Тазовый аппендицит, который сопровождается болью в области пупка и внизу живота, нарушением диуреза и повышением температуры
- Эмипиему, которая характеризуется медленным развитием заболевания и болью в подвздошной области живота.
Наиболее распространенным видом у детей является острый аппендицит.
Симптомы острого аппендицита у детей могут несколько различаться. До 3 лет дети часто жалуются на боли животе из-за несварения или газов, поэтому родители могут не сразу заподозрить, что в данном случае симптом вызван развитием острого аппендицита. Для первичной диагностики в домашних условиях надо знать основные признаки острого аппендицита у детей:
- Сильная боль в животе, которая может мигрировать
- Усиление боли при прощупывании живота
- Уменьшение боли в положении лежа на боку с согнутыми ногами
- Постоянное напряжение мышц живота
- Запор или диарея
- Повышение температуры тела
- Уменьшение активности ребенка
- Отказ от еды
- Капризность.
Боль в животе является основным симптомом острого аппендицита. Однако проявляться она может по-разному. У детей боль может возникать в верхней части живота, в правом или левом боку, отдавать под ребра или в область половых органов. Локализация боли может периодически меняться. Именно это порой заставляет думать, что причиной боли не может быть аппендицит.
Локализация боли может периодически меняться. Именно это порой заставляет думать, что причиной боли не может быть аппендицит.
Также нужно учитывать, что при атипичном течение аппендицита у детей боль может быть и ноющей, поочередно уменьшаться и усиливаться. При временном исчезновении боли на 2-3 день может показаться, что началось улучшение. Однако это происходит, обычно, при разрыве аппендикса и развитии у взрослых и детей дооперационных осложнений острого аппендицита. В результате может возникнуть перитонит, который несет серьезную угрозу для жизни.
Диагностика аппендицита у детей
Врачи проводят диагностику острого аппендицита у детей по клиническим проявлениям, результатам осмотра и пальпации живота. При необходимости детям делают дифференциальную диагностику, которая позволяет выявить острый аппендицит или другое заболевание.
Для диагностики аппендицита проводят:
- Осмотр ребенка и пальпацию живота
- Ультразвуковое исследование (УЗИ)
- Компьютерную томографию (КТ)
- Лабораторные анализы.

УЗИ и КТ проводят по показаниям, когда необходимо подтвердить диагноз и установить точное расположение аппендикса. Для дифференциальной диагностику врач может назначить КТ с контрастированием, которое обеспечивает лучшую визуализацию и позволяет выявить не только аппендицит, но и при его отсутствии установить другую причину боли в животе. УЗИ является менее информативным. Оно позволяет подтвердить развитие аппендицита, но малоинформативно при других заболеваниях.
Лабораторные анализы проводят для подтверждения воспалительного процесса в организме и подготовке ребенка к операции.
Лечение аппендицитаЛечение острого аппендицита у детей и взрослых проводится только оперативным путем. Во время операции аппендикс полностью удаляют.
Сегодня применяют два вида аппендэктомии:
- Классическую – это полостная операция, которая предусматривает разрез живота;
- Лапароскопическую – это эндоскопическая операция, которая предусматривает эндоскопический доступ в брюшную полость через небольшое отверстие.

Выбор хирургического метода зависит от расположения аппендицита, стадии заболевания и других факторов. Также значение имеет опыт врача и наличие в клинике оборудования для проведения эндоскопических операций.
Лапароскопическая аппендэктомия является менее травматичной. Она сопровождается меньшим повреждением мягких тканей и меньшей кровопотерей. Период реабилитации после нее более короткий, чем после полосной операции, когда ребенка могут оставлять в отделении детской хирургии до 10 дней.
Аппендэктомию детям проводят, как правило, под общим наркозом. Пациентов погружают в состояние медикаментозного сна на время операции и выводят из него сразу после завершения процедуры. При наличии противопоказаний к наркозу иногда применяют местное обезболивание.
Первая помощь
При болях в животе ребенку нельзя давать обезболивающие препараты и спазмолитики. Они могут изменить симптоматику или спровоцировать развитие осложнений. Также не следует прикладывать к животу горячую грелку или другое тепло. Это ускоряет развитие воспалительного процесса. В некоторых случаях для уменьшения боли прикладывают лед.
Также не следует прикладывать к животу горячую грелку или другое тепло. Это ускоряет развитие воспалительного процесса. В некоторых случаях для уменьшения боли прикладывают лед.
При подозрении на аппендицит ребенка нужно скорее показать врачу. Если лечение не провести в течение 1-2 суток, заболевание может спровоцировать развитие перитонита и других осложнений.
Профилактика аппендицитаОт чего появляется аппендицит у детей, до конца неизвестно. Поэтому профилактические рекомендации носят общий характер. Чтобы снизить риск заболевания, рекомендуют придерживаться правильного питания, не допускать образования запоров, своевременно лечить инфекционные и воспалительные заболевания.
Аппендицит у детей: причины, симптомы, особенности
Происходит это потому, что, во-первых, маленькие дети не умеют правильно определять локализацию боли, а, во-вторых, аппендицит у ребенка имеет свои особенности, мешающие родителям быстро понять, в чем проблема.
Зачастую в быту мы путаем термины «аппендикс» и «аппендицит». На самом деле разницу запомнить просто: аппендикс — это орган, червеобразный отросток слепой кишки, а аппендицит — острое заболевание червеобразного отростка, требующее хирургического вмешательства.
Вопреки расхожему мнению, аппендикс не является абсолютно бесполезным рудиментарным органом. Врачи часто называют червеобразный отросток «внутренней миндалиной живота»: как миндалины защищают легкие, аппендикс защищает кишечник, в нем сосредоточена лимфоидная ткань, которая принимает участие в различных иммунных процессах. Именно поэтому в современной медицине отказались от практики удаления червеобразного отростка в «профилактических» целях, так как это является прямым вмешательством в иммунную систему. Если удалить ребенку червеобразный отросток на фоне полного здоровья (как это одно время было принято делать, например, в США), его организм будет хуже сопротивляться инфекциям. В том случае, когда червеобразный отросток воспаляется (начинается аппендицит), врачи вынуждены его удалять. Тогда иммунные функции удаленного органа возьмут на себя другие органы и ткани (лимфатические узлы, селезенка, печень).
Тогда иммунные функции удаленного органа возьмут на себя другие органы и ткани (лимфатические узлы, селезенка, печень).
Как воспаляется аппендикс?
Механизм развития аппендицита хорошо известен. В норме пища, продвигающаяся по желудочно-кишечному тракту, не должна попадать в аппендикс. Если же маршрут меняется, то «заблудившиеся» частички уже не смогут самостоятельно покинуть этот орган, разлагаются в нем, вызывая воспаление. Сначала оно протекает только в отростке, но уже через 12 часов может перекинуться и на всю брюшную полость. Газы и слизь, образующиеся при гниении переваренной еды, переполняют аппендикс, разрывают его стенки, ядовитое содержимое растекается, отравляя организм.
Аппендицит — ПроМедицина Уфа
Восспаление аппендикса у детей
Когда у ребенка начинает болеть живот, не стоит списывать со счетов возможность воспаления аппендикса. Старайтесь по возможности быстро попасть на приём к вашему врачу, чтобы он провел осмотр и подтвердил или опроверг ваши опасения. Острый аппендицит чаще всего возникает именно у детей.
Острый аппендицит чаще всего возникает именно у детей.
Перед врачами задача о постановке диагноза при болях в животе всего усложняется в разы, если перед ними маленький пациент. Ребенок часто просто не может подробно рассказать о характере и очаге боли, у него болит все и очень сильно.
Воспаление аппендикса чаще всего наблюдается у детей в возрасте 9-13 лет – 13-20%. Реже всего у дошкольников, всего в 10-12 % случаев. Чаще всего 70-75% это подростковый возраст 14-19 лет. У грудных детей воспаление аппендикса возникает крайне редко. Причиной этому является незрелость их пищеварительной системы.
Причины
С точной уверенностью сказать, по какой именно причине возник аппендицит у того или иного ребенка, нельзя. В одном врачи уверены точно: чтобы произошло воспаление аппендикса, в кишечнике обязательно должны присутствовать бактерии, а также просвет отростка слепой кишки должен быть закупорен. Только при одновременном наличии этих двух условий и возникает аппендицит.
Закупорка червеобразного отростка происходит из-за чрезмерного поедания семечек, косточек или попадающих в просвет каловых масс.
Также медики выделяют несколько причин, по которым также может возникнуть воспаление аппендикса: низкий иммунитет, частые простуды, инородные предметы или гельминты (глисты), попавшие в кишечник.
Симптомы
У детей до 3 лет с самого начала заболевания можно заметить отклонения в поведении: они отказываются есть, капризничают, плохо спят и становятся заметно менее активными. Малыши не смогут сказать вам, где именно болит. Они будут показывать на весь живот, утверждая, что больно везде. Наиболее сильную реакцию малыша можно наблюдать в первую ночь после начала воспалительного процесса, его сон будет очень беспокойным, с периодическими просыпаниями и вскрикиваниями. А также при случайномдотрагивании до животика в области пупка. Боль может усиливаться при одевании или наклоне вправо, лежании на правом боку.
Обратите внимание, что при воспалении аппендикса малыша может тошнить и рвать, также может присутствовать диарея, при этом в кале часто присутствует некоторое количество слизи. Реже бывает просто задержка стула. Сильные боли в животе будут сопровождаться также болезненностью при мочеиспускании. О воспалительном процессе будет говорить и высокая температура, которая может подняться вплоть до 40°. Хотя у детей, находящихся на грудном вскармливании температура часто не поднимается выше 37,5° достаточно долгое время.
Реже бывает просто задержка стула. Сильные боли в животе будут сопровождаться также болезненностью при мочеиспускании. О воспалительном процессе будет говорить и высокая температура, которая может подняться вплоть до 40°. Хотя у детей, находящихся на грудном вскармливании температура часто не поднимается выше 37,5° достаточно долгое время.
В виду особенностей строения кишечника, аппендицит очень редко возникает у детей, не достигших 2-хлетнего возраста.
Если же ребенок постарше, то он уже более или менее четко и ясно способен сказать маме, когда у него начал болеть живот. При этом по его обычному поведению нельзя будет заметить каких-либо изменений. Дети старше 3 лет находятся уже в более осознанном возрасте, поэтому могут указать, где именно локализовалась боль. Если болезненная область находится около пупка, немного выше его – это только начало воспаления аппендикса. Все намного серьезнее, если болит низ живота, ближе к правому боку. При движении боли могут становиться значительно сильнее, а также, если лежать на правом боку. Ребенок может сказать какую боль он испытывает: сильную острую или ноющую тупую.
Ребенок может сказать какую боль он испытывает: сильную острую или ноющую тупую.
Самыми первыми признаками аппендицита в таком случае будет вялость, рвота и тошнота. У детей старше 3 лет диарея маловероятна, скорее просто задержка стула, но не запор. Повышение температуры тела в пределах 38-39° также является показателем протекания воспалительного процесса в детском организме.
Диагностика аппендицита
Распознавание аппендицита у детей требует проведения физикального, лабораторного, а при необходимости – инструментального обследования.
Пальпация живота у ребенка сопровождается напряжением мышц и резкой болезненностью подвздошной области. У маленьких детей обследование выполняется во время физиологического или медикаментозного сна.
Также выполняется общий анализ крови и мочи. У девушек детородного возраста в программу обследования входит консультация детского акушера-гинеколога.
При проведении УЗИ брюшной полости удается выявитть расширенный (более 6 см в диаметре) червеобразный отросток, наличие свободной жидкости в правой подвздошной ямке.
У младших детей с целью выявления защитного мышечного напряжения применяется электромиография передней брюшной стенки.
При неоднозначности в трактовке клинических и физикальных данных ребенку может потребоваться выполнение рентгенографии или компьютерной томографии брюшной полости.
Лечение
Воспаление аппендикса лечится только хирургическим путем, удалением отростка слепой кишки при проведении лапароскопии. Во время этой операции делаются небольшие надрезы на животе, через которые и удаляется закупоренный орган.
Многие пациенты обращаются за квалифицированной медицинской помощью практически в последний момент. Столь халатное отношение к своему здоровью и является частой причиной возникновения различных осложнений после операций, иногда и во время её проведения.
Самым распространенным осложнением является нагноение раны. Такая форма возникает в основном из-за того, что не весь гной был достаточно хорошо удален из брюшной полости после разрыва аппендикса. В результате в организме остаются микробы, вызывающие подобное осложнение. Для лечения подобной проблемы пациентам назначают антибиотики широкого спектра, снимают швы и промывают рану. На её края помещаются специальные повязки, пропитанные антибактериальными растворами и лекарственными препаратами. Длительность таких манипуляций и устранения осложнений напрямую зависит от стадии нагноения и её формы.
В результате в организме остаются микробы, вызывающие подобное осложнение. Для лечения подобной проблемы пациентам назначают антибиотики широкого спектра, снимают швы и промывают рану. На её края помещаются специальные повязки, пропитанные антибактериальными растворами и лекарственными препаратами. Длительность таких манипуляций и устранения осложнений напрямую зависит от стадии нагноения и её формы.
симптомы, причины и эффективные способы лечения
Когда необходимо обратиться к врачу?, Симптомы и лечениеМногие слышали о таком заболевании, как аппендицит. Данная патология может возникать не только у взрослых, но и у детей. Что же собой представляет эта болезнь?
Аппендицит ¾ воспалительный процесс аппендикса (червеобразного отростка), являющегося закрытой частью слепой кишки; располагается внизу живота справа. Аппендицит у ребенка возникает, когда блокируется и воспаляется выход отростка в толстый кишечник. При этом размножается много бактерий, поражающих червеобразный отросток. При выраженной блокировке развивается массивное воспаление, и стенка аппендикса может отмирать, в результате чего возможен его разрыв.
При выраженной блокировке развивается массивное воспаление, и стенка аппендикса может отмирать, в результате чего возможен его разрыв.
Автор: асистент кафедры педиатрии №1 Садова Ольга
Признаком аппендицита у ребенка может выступать острая боль в животе. Но также возникают и другие симптомы, которые могут отличаться в зависимости от возраста малыша.
Если возникло подозрение на аппендицит у ребенка, важно обязательно обратиться к врачу, ведь у детей он является одним из самых распространенных заболеваний и требует проведения срочного лечения. Болезнь в детском возрасте очень опасна, так как воспалительный процесс возникает быстрее, чем у взрослых, и может распространяться на другие органы брюшной полости. Только врач знает, как определить аппендицит у ребенка, не перепутав его с другими воспалениями, и поскорее начать лечение.
Симптомы аппендицита у малышей
Чаще данное заболевание возникает у детей школьного возраста. Но все же описаны случаи воспаления червеобразного отростка у грудничков.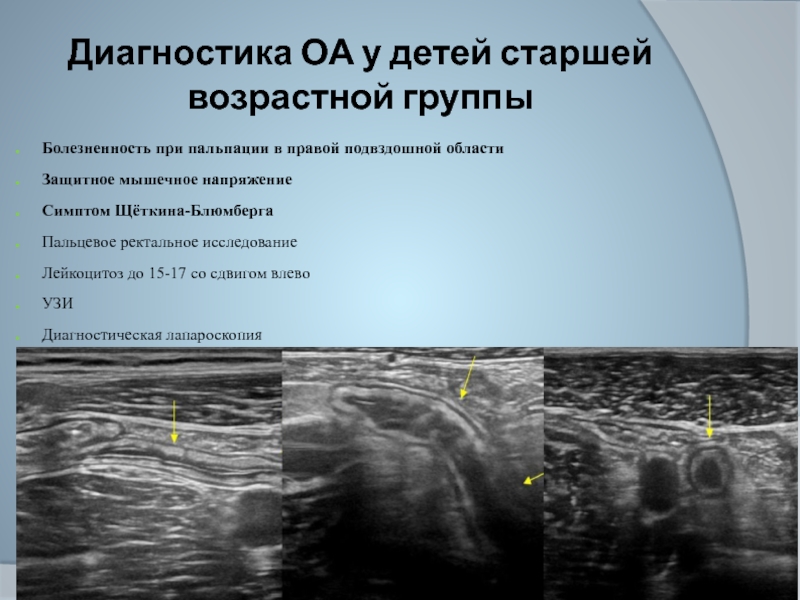 Аппендицит у маленьких детей не всегда удается обнаружить вовремя из-за особенностей строения кишечника в этом возрасте и незрелости нервной системы. Так как существует большой риск возникновения осложнений, очень важно своевременно заподозрить аппендицит у малыша до 1 года и оказать помощь.
Аппендицит у маленьких детей не всегда удается обнаружить вовремя из-за особенностей строения кишечника в этом возрасте и незрелости нервной системы. Так как существует большой риск возникновения осложнений, очень важно своевременно заподозрить аппендицит у малыша до 1 года и оказать помощь.
В таком возрасте аппендицит у ребенка симптомы имеет очень неспецифические. Поэтому нужно обратить внимание, если малыш сворачивается калачиком, поджимает к животу ножки, а при попытке изменить положение становится беспокойным. Выражение лица может указывать на ощущение затяжной боли. Чтобы узнать, как болит аппендицит у детей до года, следует пощупать живот. При такой попытке ребенок будет проявлять сильное беспокойство.
Признаки аппендицита у детей от 1 до 3 лет
Родители должны заподозрить аппендицит у ребенка 3 года жизни, если у него возникли:
- нарушение поведения: общая слабость, сонливость, капризность;
- тошнота и/или рвота;
- бледность кожи;
- аппендицит у детей до 3 лет может проявляться также жаждой, сухостью во рту;
- высокая температура тела, озноб;
- запор или жидкий стул.

Острый аппендицит у детей до 3 лет часто начинает проявляется подобными, достаточно общими признаками. Поэтому, если у малыша есть даже некоторые из них, нужно немедленно обратиться к специалисту. Важно вспомнить, что малыш ел и когда, была ли рвота, какой стул. Конечно, данные признаки могут свидетельствовать не только об аппендиците у детей, симптомы подобного характера могут оказаться проявлениями другой болезни. Обращение к врачу обязательно, даже если окажется, что так проявляет себя не аппендицит, у ребенка 2 года жизни или немного старше доктор сможет диагностировать причину и назначить лечение.
Аппендицит у детей после 5 лет и школьников
Аппендицит у детей в 5 лет может проявляться такими симптомами:
- высокая температура тела, озноб;
- тошнота, однократная рвота;
- обложенный белым налетом сухой язык;
- отсутствие аппетита;
- расстройства стула (запор, реже ¾ понос).
По этим признакам можно заподозрить аппендицит у ребенка в возрасте 5 лет и через 2-3 часа с момента начала приступа обратиться к врачу.
У детей школьного возраста признаки аппендицита практически те же, что и у взрослых. Начинает болеть живот, повышается температура, возникает тошнота, возможна рвота. Часто, если проявляется аппендицит, симптомы у детей в 5 лет и старше бывают нетипичными. Например, аппендикс может располагаться в другом месте. Если его прикрывает печень или другой орган, болевые ощущения могут возникнуть в спине, нижней части живота.
Причины аппендицита у детей
На сегодняшний день, несмотря на развитие медицины, точно не известно, от чего бывает аппендицит у детей. Но для того, чтобы воспалился червеобразный отросток, должна произойти закупорка его просвета, а также в кишечнике должны развиться бактерии. Аппендицит возникает при одновременном наличии данных условий. Чтобы появился аппендицит у детей, причины должны быть связаны с его закупоркой.
Можно выделить несколько факторов, способствующих возникновению заболевания:
- Снижение иммунитета. В таком случае организм ребенка не может справиться с патогенной микрофлорой, и инфекция попадает в брюшную полость, кишечник.
 Возникает воспаление.
Возникает воспаление. - Индивидуальные особенности строения аппендикса ¾ наличие перекрутов, изгибов.
- Попадание в кишечник инородных тел, например, косточек ягод или рыбы, неочищенных семечек. Они закупоривают просвет отростка, способствуя воспалению. Такая же ситуация может произойти из-за закупорки аппендикса гельминтами или каловыми массами.
- Частые ОРВИ, простуды, гаймориты, отиты ослабляют организм и иммунитет. Поэтому ему тяжело справиться с проникнувшими возбудителями. В таких случаях может возникнуть тяжелая форма аппендицита с различными осложнениями.
Формы аппендицита
Аппендицит бывает острым и хроническим. Острая форма характеризуется внезапным началом и быстрым прогрессированием симптоматики. Хронический аппендицит у детей бывает очень редко. Но если такое случается, то боль и дискомфорт в животе могут беспокоить ребенка на протяжении нескольких месяцев.
Острый аппендицит у детей бывает следующих видов:
- Катаральный или простой ¾ в этом случае происходит незначительное утолщение стенок червеобразного отростка.

- Флегмонозный ¾ аппендикс увеличивается в размерах, сгущается кровь, которая циркулирует в близлежащих сосудах, происходит образование в них тромбов.
- Деструктивный гангренозный аппендицит у детей ¾ возникает некроз тканей, которые образуют стенки аппендикса.
- Разрыв или отверстия в органе червеобразного отростка являются самыми опасными, так как в этом случае его содержимое попадает в брюшную полость. Возникает воспаление брюшины (перитонит), отравление ядовитыми веществами организма и нарушение функционирования многих органов.
На то, насколько далеко зашел процесс, указывает налет на языке. Чем больше его площадь, тем сильнее выражено воспаление. При катаральной форме белый налет обнаруживается на корне, в более сложных случаях ¾ по всему языку.
Первая помощь: памятка родителям
Если возникло подозрение на аппендицит у ребенка, родителям необходимо максимально быстро показать его врачу, чтобы подтвердить диагноз.
Часто аппендицит может маскироваться под другие патологии, такие как бронхопневмония, гепатит, острые кишечные болезни (гастроэнтерит, дизентерия), урологические проблемы. Однако необходимо помнить, что даже если у ребенка подтвердилось наличие какого-либо из других заболеваний с похожими признаками, это вовсе не означает отсутствия аппендицита, поскольку иногда у малыша может выявляться несколько заболеваний одновременно. Поэтому даже если вам известно, как проверить аппендицит у ребенка, окончательный вывод должен обязательно делать специалист.
Однако необходимо помнить, что даже если у ребенка подтвердилось наличие какого-либо из других заболеваний с похожими признаками, это вовсе не означает отсутствия аппендицита, поскольку иногда у малыша может выявляться несколько заболеваний одновременно. Поэтому даже если вам известно, как проверить аппендицит у ребенка, окончательный вывод должен обязательно делать специалист.
При подозрении на воспаление червеобразного отростка необходимо:
- Наблюдать за малышом.
- Если на протяжении 2-3 часов наблюдаются боли в животе, вызвать скорую помощь или доставить ребенка в больницу. Особенно быстро нужно действовать, если кроме этого возникает тошнота, рвота, повышается температура тела.
- Уложить больного в постель.
- При рвоте или тошноте, чтобы облегчить состояние и избежать обезвоживания, можно давать воду небольшими порциями.
- Положить холодное полотенце на живот ¾ это позволит немного облегчить боль.
При подозрении на аппендицит у ребенка нельзя:
- Греть область живота ¾ тепло только ускорит воспаление, что грозит развитием перитонита.

- Давать болеутоляющие средства. В этом случае симптомы “смажутся” и будет трудно установить диагноз.
- При запоре не ставить клизму (увеличится давление на область воспаления) и не давать слабительных.
- Не кормить насильно, можно дать только немного воды.
Диагностика аппендицита
При наличии симптомов аппендицит у детей диагностируется на основании данных анамнеза, осмотра ребенка и ряда лабораторных исследований. Несмотря на то, что в большинстве случаев опытный специалист может диагностировать воспаление червеобразного отростка при визуальном осмотре, проведение некоторых анализов является обязательным, в частности:
- Проведение общего клинического анализа крови ¾ в случае аппендицита результат будет показывать изменения, характерные для воспалительного процесса.
- Проведение УЗИ показано при наличии острых болей в животе ¾ позволяет выявить изменения, характерные для острого аппендицита, наличие возможных осложнений, а также изменения органов брюшной полости и малого таза, которые могут иметь схожие с аппендицитом симптомы у детей.

- Проведение диагностической лапароскопии ¾ может проводиться в некоторых сомнительных случаях под общим наркозом, как единственный метод визуальной оценки состояния червеобразного отростка до операции.
При серьезных сомнениях в диагнозе ребенка госпитализируют и наблюдают в стационаре. Наблюдение не должно превышать 2-6 часов. При необходимости лечащий врач может привлекать для консультации специалистов других направлений.
Лечение аппендицита: операционный и послеоперационный периоды
Аппендицит у детей ¾ это та патология, обязательным лечением которой является операция. К сожалению, на сегодняшний день других способов лечения этого заболевания не существует. В процессе операции воспаленный червеобразный отросток удаляется, то есть проводится аппендэктомия.
Если говорить об аппендиците у детей, то его особенностью является быстрое развитие, поэтому, чтобы избежать возможных осложнений, проводить операцию рекомендуется как можно скорее.
В наше время эта процедура чаще выполняется методом лапароскопии ¾ через небольшие разрезы на передней брюшной стенке вводится специальное оборудование, которым убирается аппендикс. В некоторых ситуациях все-таки может потребоваться разрез живота.
Детям с неосложненными формами аппендицита операция проводится сразу. В случае более тяжелой симптоматики (рвоты, высокой температуры) проводится предоперационная подготовка, которая длится не более 2 часов.
После операции тело ребенка еще слабое, поэтому несколько дней он должен пребывать в стационаре. В этот период вводятся антибактериальные препараты (в течение 4-5 суток после операции) и обезболивающие средства (в течение первых суток после лапароскопической аппендэктомии или 2-3 суток после традиционной). Как правило, на 4‑5 сутки после операции проводится контрольное УЗИ, клинический анализ крови и мочи.
Спустя несколько часов после проведения хирургического вмешательства, пациенту можно давать немного воды. Кисели, компот, бульон разрешены только через сутки. На второй день после операции небольшими порциями уже можно давать некоторую пищу: обезжиренные кисломолочные продукты, жидкие каши. Еще через сутки разрешено добавить немного отварной рыбы или мяса, подсушенный хлеб, легкие супчики, печеные яблоки, некрепкий чай. Такая диета должна продлиться 3 недели после операции. В этот период категорически противопоказаны продукты, вызывающие повышенное газообразование в кишечнике (капуста, фасоль, бобовые, виноград), вызывающие брожение и раздражение слизистой.
После выписки из стационара противопоказаны физические нагрузки. При резких движениях может возникать боль в области шва.
Профилактика аппендицита у детей
Аппендицит у ребенка ¾ это болезнь, от которой не существует профилактики. Впрочем, в определенной мере на частоту возникновения аппендицита у детей разных возрастных групп, в том числе и детей раннего возраста, влияют особенности строения червеобразного отростка (например, наличие изгибов), а также характер питания ребенка.
К примеру, тот факт, что аппендицит относительно редко встречается у детей до года связывают с тем, что в этом возрасте ребенок есть преимущественно жидкую и мягкую пищу. Позднее, при переходе ребенка на твердую пищу, следует не допускать попадания в желудочно-кишечный тракт ребенка инородных предметов, таких как ягодные косточки, неочищенные семечки, и пр., которые могут закупоривать просвет аппендикса.
Среди причин возникновения аппендицита у детей часто ведущая роль отводится собственной микрофлоре кишечника малыша, поэтому развитие нормальной микрофлоры с детства может играть определенную роль в профилактике возникновения воспаления аппендикса, хотя прямая связь пока не установлена.
В любом случае, аппендицит ¾ это заболевание, которое может возникнуть у ребенка любого возраста, даже у грудничка, и требует безотлагательного лечения. Поэтому при малейшем подозрении на возникновение такой патологии родителям нужно срочно обращаться за медицинской помощью.
Источники:
- Хирургические болезни детского возраста: Учеб.: В 2 т. / Под ред. Ю.Ф. Исакова.- М.: ГЭОТАР-МЕД,2004. — Т. 1. — 632 с
- Седов В.М. Аппендицит. — СПб.: ООО «Санкт-Петербургское медицинское издательство». — 2002. — 232 с.
- АГ. Кригер, А.В. Федоров, П.К. Воскресенский, А.Ф. Дронов. Острый аппендицит. — МЕДпрактика-М, 2002, 244с. ISBN 5-901654-11-0
- 2000 болезней от А до Я. Справочник. Авторы: И. Денисов, Ю. Шевченко. ГЭОТАР-Медиа, 2010 г., 1328 с.
Аппендицит у ребенка
Аппендицит — это воспаление червеобразного отростка слепой кишки (аппендикса). Наиболее часто аппендицит возникает у людей 10-30 лет.
Причины
Точная причина аппендицита неизвестна. Спровоцировать заболевание могут воспалительные процессы в кишечнике, снижение иммунитета, переедание.
Что происходит?
Существует несколько теорий, объясняющих развитие аппендицита. Согласно самой популярной — механической теории — основной причиной развития острого аппендицита является активация кишечной флоры червеобразного отростка на фоне механической закупорки его просвета. Обтурацию (закупорку) просвета отростка вызывают каловые камни (35 % наблюдений), увеличение лимфоидных фолликулов, реже происходит закупорка инородным телом, опухолью или паразитом. Это ведёт к скоплению слизи в просвете отростка и чрезмерному развитию микроорганизмов, что вызывает воспаление слизистой оболочки и подлежащих слоёв, тромбозу (образованию тромбов и закупорке) сосудов, некрозу (омертвению) стенки червеобразного отростка.
Некоторые инфекционные болезни, такие как брюшной тиф, йерсиниоз, туберкулёз, паразитарные инфекции, амёбиаз самостоятельно вызывают аппендицит.
Как проявляется?
Ребенок жалуется, что болит живот. Если боли не очень сильные, продолжаются несколько дней, родители порой не обращают на них внимания. Ребенок ходит в школу, играет на улице, но потом самочувствие его ухудшается, он становится «кислым», малоподвижным, отказывается от еды, старается больше лежать, что и настораживает родителей.
Бывает и так: утром живот резко заболел, появилась тошнота, повысилась температура, при ходьбе боль отдает в правую ногу и правую часть живота. Ребенок не дает прикоснуться рукой к животу, при резком нажатии на него вскрикивает от боли. Есть все основания заподозрить острый аппендицит — воспаление червеобразного отростка слепой кишки (аппендикса). Но окончательный диагноз может поставить только врач, используя данные анализа крови.
Аппендицит — довольно хитрое и коварное заболевание. Он может маскироваться под многие другие недуги, что часто затрудняет его диагностику. Это связано с тем, что аппендикс нередко располагается не классически — в правом нижнем углу живота, а в других местах, то есть атипично. Да и болезнь может протекать по-разному. У детей лишь 30 процентов случаев аппендицита протекают типично, остальные 70 процентов — совсем нетипичные.
При атипичном расположении червеобразного отростка аппендицит может проявляться болями в спине, в прямой кишке. При тазовом расположении аппендикса может быть учащение мочеиспускания, которое сопровождается усилением болей в животе. При подпеченочном расположении отростка боль может появиться в области желудка, затем «спуститься» в правую часть живота.
У детей до трехлетнего возраста боль, как правило, не сосредоточена в каком-то одном месте. О болезни можно судить лишь по изменению поведения ребенка — он становится плаксивым, отказывается от пищи, может появиться рвота, понос, быстро повышается температура до 39-39,5 градусов. Состояние ребенка ухудшается, он не дает прикоснуться к животу, отбрасывает руку. Слизистые оболочки рта и языка сухие, быстро наступает обезвоживание организма.
У детей в возрасте с трех до семи лет картина иная: они жалуются на боль в области пупка, которая затем перемещается в правую подвздошную область. Она постоянна, несильная, ребенка может один раз вырвать. Температура если и повышается, то не выше 37,5 градусов, может быть и нормальной.
При развитии гнойных процессов в аппендиксе состояние ребенка может резко ухудшиться: появляется жажда, кожа сереет, сохнут губы и слизистая оболочка рта. В сочетании с такими заболеваниями, как корь, вирусный гепатит, дизентерия, сальмонелез, аппендицит может вызвать подъем температуры до 38-39 градусов, тошноту, рвоту, жидкий стул.
Лечение
Если ребенок стал жаловаться на живот, отказываться от еды или его состояние резко ухудшилось, не занимайтесь самолечением. Не давайте ребенку никакой но-шпы, анальгина, а сразу обращайтесь к хирургу в поликлинику. Ни в коем случае нельзя класть на живот ребенку грелку. Этим можно спровоцировать разрыв аппендикса и возникновение перитонита.
Зачастую мамы, узнав, что у их ребенка подозрение на аппендицит, впадают в панику: спрашивают, нельзя ли обойтись без операции. В случае, если хирурги подтверждают диагноз «аппендицит», операция — аппендэктомия (удаление аппендицита) — нужна обязательно, и провести ее следует как можно быстрее.
После операции
При благоприятном исходе ребенка выписывают на седьмые-десятые сутки. После выписки его необходимо наблюдать у хирурга в поликлинике, хотя бы в течение недели. В это время лучше оставаться дома. Иногда визиты к участковому хирургу затягиваются — если рана плохо заживает или возникают какие-либо осложнения.
После выписки из больницы ребенка освобождают от физкультуры. Ему нельзя поднимать тяжести, кататься на велосипеде, санках, прыгать с высоты в течение месяца. Но это не значит, что дома он не должен поднимать ничего «тяжелее столовой ложки». Лучшая профилактика спаек и спаечной болезни кишечника — переход к активной жизни. Так что дома ребенок может выполнять посильную работу.
Что касается питания, то здесь каких-либо ограничений вводить не следует. Целесообразно давать ребенку овощные супы для нормализации перистальтики кишечника и регуляции стула.
К сожалению, аппендицит не всегда проходит без осложнений. После гнойных процессов в брюшной полости зачастую остаются спайки и может развиться спаечная болезнь. Такие дети находятся на диспансерном учете до выздоровления.
Источники
- Gilligan LA., Trout AT., Davenport MS., Zhang B., O’Hara SM., Dillman JR. Variation in imaging outcomes associated with individual sonographers and radiologists in pediatric acute appendicitis: a retrospective cohort of 9271 examinations. // Eur Radiol — 2021 — Vol — NNULL — p.; PMID:33880622
- Reimer RP., Heneweer C., Juchems M., Persigehl TT. [Imaging in the acute abdomen — part 1 : Case examples of frequent organ-specific causes: liver, gallbladder, pancreas, spleen and vessels]. // Radiologe — 2021 — Vol61 — N5 — p.497-510; PMID:33860818
- Raoudha K., Amel T., Nesrine J., Najla S., Samia B., Sana M., Jihene B., Abdellatif N., Samia T., Lamia B. Bilateral pheochromocytoma revealed by acute abdominal pain in a child. A case report. // Pediatr Endocrinol Diabetes Metab — 2021 — Vol — NNULL — p.; PMID:33853288
- Valitutti F., Verde A., Pepe A., Sorrentino E., Veneruso D., Ranucci G., Orlando F., Mastrominico A., Grella MG., Mandato C. Multisystem inflammatory syndrome in children. An emerging clinical challenge for pediatric surgeons in the COVID 19 era. // J Pediatr Surg Case Rep — 2021 — Vol69 — NNULL — p.101838; PMID:33846690
- Belgacem A., Miane H., Fillali W., Hangard P., Ponthier L., Ballouhey Q. Hemolytic uremic syndrome following complicated appendicitis in a child: what is the missing link? // J Int Med Res — 2021 — Vol49 — N4 — p.3000605211006952; PMID:33840247
- Choi SY. Comparison of Clinical Characteristics According to the Existence of Secondary Appendicitis in Pediatric Acute Enterocolitis: A Single Center Study. // Pediatr Gastroenterol Hepatol Nutr — 2021 — Vol24 — N2 — p.127-134; PMID:33833968
- Fadgyas B., Garai GI., Ringwald Z. How COVID-19 pandemic influences paediatric acute appendicitis cases? // Orv Hetil — 2021 — Vol162 — N16 — p.608-610; PMID:33830938
- Sharma K., Tomar S., Sharma S., Bajpai M. Floating appendix: post-traumatic amputation of the appendix as sequela or complication?: a case report. // J Med Case Rep — 2021 — Vol15 — N1 — p.192; PMID:33827681
- Moratilla Lapeña L., Delgado-Miguel C., Sarmiento Caldas MC., Estefanía K., Velayos M., Muñoz-Serrano A., De Ceano-Vivas M., López-Santamaría M., Martínez L. Impact of SARS-CoV-2 pandemic on emergency department activity at the pediatric surgery unit of a third-level hospital. // Cir Pediatr — 2021 — Vol34 — N2 — p.85-89; PMID:33826261
- Vaziri M., Nafissi N., Jahangiri F., Nasiri M. Comparison of the appendicitis inflammatory response and Alvarado scoring systems in the diagnosis of acute appendicitis in children. // J Med Life — 2021 — Vol14 — N1 — p.75-80; PMID:33767789
Аппендицит у детей — признаки, причины, симптомы, лечение и профилактика
Диагностика
Чаще всего этот диагноз ставят в период с 8 до 12 лет, но нередко заболевают и дошкольники. Детский аппендицит характеризуется быстрым развитием деструктивных изменений. Его диагностика затруднена частым возникновением абдоминального болевого синдрома, сложностями со сбором анамнеза и обследованиями в этом возрасте.
Окончательный диагноз ставит хирург во время физикального осмотра, который поможет выявить:
- полное отсутствие участия живота в дыхательных движениях в случае перитонита;
- момент отставания нижних отделов стенок брюшины при дыхании (сравнительная симметричная пальпация позволяет определить напряжение мышц в правой подвздошной области, болезненность при надавливании; у самых маленьких степень напряжения определяют во сне).
Диагностировать болезнь можно на основании клинического обследования. О наличии воспаления в организме скажет уровень количество белых кровяных клеток и бактерий в моче.
Рентгенологическое исследование брюшины, УЗИ и КТ позволяют верно диагностировать недуг, исключив другие со сходными симптомами, в том числе, почечные колики, проблемы в женских тазовых органах, дивертикулит, илеит, холецистит, панкреатит. Со стопроцентной вероятностью диагностировать аппендицит можно с помощью лапароскопии.
Лечение
Лечение строго оперативное. Операция носит название аппендэктомия и проводится под общим наркозом двумя способами: традиционным открытым и лапароскопическим. Второй метод предпочтительнее, поскольку имеет меньшую травматичность, но при разрыве аппендикса его применение невозможно.
Операция длится от 30 до 60 минут. При своевременном ее проведении прогноз благоприятный. В противном случае могут возникать осложнения.
Профилактика
Профилактика заключается в сбалансированном питании, поскольку обилие мясной пищи создает благоприятную среду для развития микроорганизмов. В рационе детей обязательно должны присутствовать сырые и отварные овощи и фрукты, кисломолочные продукты.
Литература и источники
Видео по теме:
Острый аппендицит у детей — клиника «Добробут»
Клиническое течение острого аппендицита у детей более тяжелое, чем у взрослых. Острый аппендицит сложно диагностировать, после него быстрее развиваются осложнения. Поэтому при первых болях в животе необходимо обращаться к врачу. Об особенностях возникновения острого аппендицита у детей, симптомах и лечении заболевания в статье врача детского хирурга высшей категории МС «Добробут» Высоцкого Игоря Анатольевича.
Что родителям важно знать об остром аппендиците у детей?
Острый аппендицит – это воспаление червеобразного отростка слепой кишки (аппендикса). Это самое распространенное заболевание у детей, требующее неотложной хирургической помощи. Острым аппендицитом могут страдать дети всех возрастов. Довольно редко заболевание встречается у малышей до года благодаря анатомо-физиологическим особенностям строения аппендикса и характеру питания (жидкая пища). Чаще всего заболевание диагностируется в возрасте 8-12 лет.
Клиническая картина острого аппендицита у детей зависит от индивидуальной реакции организма, анатомических особенностей расположения аппендикса и возраста ребенка. Диагностировать аппендицит у малышей достаточно сложно, особенно в раннем возрасте. Это объясняется тем, что детки еще не могут четко сформулировать свои жалобы, понятно выразить свою реакцию при осмотре и манипуляциях врача. Поэтому важно, чтобы врач-хирург досконально владел методикой обследования, имел достаточный опыт диагностики и лечения заболевания, а также мог наладить доверительный контакт с ребенком.
Основные признаки острого аппендицита: на что обратить внимание?
- Вас должно насторожить изменение общего состояния ребенка. Он может стать вялым, у него может наблюдаться сонливость и снижение аппетита. Ребенок, особенно в раннем возрасте, напротив, может быть беспокойным.
- Основным признаком острого аппендицита являются боли в животе. Они могут возникать как в проекции аппендикса, так и в околопупочной области (у младшей возрастной группы). Ребенок также может жаловаться на боль в подреберной области справа, поясничной, проекции мочевого пузыря и других, в зависимости от расположения отростка и развития осложнений.
- Повышается температура тела от 37С до 38-40С (у детей раннего возраста и при развитии осложнений).
- Рвота (как однократная, так и многократная у детей младшего возраста) также может служить признаком острого аппендицита.
- Обратите внимание на задержку стула либо его разжижение. Заболевание может проявиться таким симптомом при тазовом расположении аппендикса.
- При перечисленных выше симптомах у ребенка напряжены мышцы живота.
7. Острый аппендицит проявляет себя увеличением количества лейкоцитов в крови.
Лечение острого аппендицита
Острый аппендицит у детей лечится только оперативно. Решение об операции принимается после дополнительного обследования ребенка, а самой операции предшествует предоперационная подготовка.
Известны открытые (классические) и лапароскопические (малоинвазивные) методики выполнения операций. Золотым стандартом при лечении острого аппендицита и его осложнений во всем мире на сегодняшний день являются лапароскопические операции. Малоинвазивные операции позволяют значительно сократить сроки лечения, являются наименее травматичным методом, заметно снижают риск развития спаечной болезни, обладают и другими преимуществами.
Как проходит восстановление после операции?
Период восстановления длится 1-2 месяца и зависит от выбранного метода хирургического лечения, формы острого аппендицита и выраженности осложнений. В послеоперационный период возможно применение антибактериальной, дезинтоксикационной, обезболивающей физиотерапии. Для предотвращения осложнений в период реабилитации рекомендуется ограничивать физическую нагрузку, соблюдать диету с постепенным ее расширением. После антибактериальной терапии назначается прием пробиотиков, а при деструктивных формах заболеваниях проводится профилактика спайкообразования.
Важно знать!
Не давайте ребенку обезболивающие препараты при любых болях в животе. Возможно применение спазмолитика (но-шпа, риабал и т.д.). Если же спазмолитик не принес облегчения состояния, и боли в животе не проходят в течение часа, необходимо тут же показать ребенка специалисту – педиатру либо детскому хирургу.
Чтобы записаться на прием к врачу, свяжитесь с контакт-центром МС «Добробут»: 044 495 2 888 или 097 495 2 888.
Статью подготовил детский врач-хирург высшей категории Высоцкий Игорь Анатольевич.
Аппендицит у детей: симптомы, лечение и выздоровление
Обзор
Что такое аппендицит?
Аппендицит — это инфекция или воспаление аппендикса. Аппендикс — это небольшой трубчатый орган, прикрепленный к толстой кишке. Он расположен в нижней правой части живота. Если аппендикс вашего ребенка инфицирован, ему нужно немедленно лечить.
Что произойдет, если не лечить аппендицит?
Аппендицит — очень серьезное заболевание.Если аппендицит не лечить, аппендикс вашего ребенка может разорваться. Разрыв аппендикса может распространить бактерии по всему животу вашего ребенка. Эти бактерии могут вызвать серьезную инфекцию, называемую перитонитом. Разрыв аппендикса также может позволить бактериям заразить кровоток — опасное для жизни состояние, называемое сепсисом.
Насколько распространен аппендицит у детей?
Аппендицит ежегодно поражает 70 000 детей в Соединенных Штатах. Чаще всего встречается у детей в возрасте от 10 до 19 лет.Аппендицит — самая частая причина экстренной абдоминальной хирургии в детстве.
Симптомы и причины
Что вызывает аппендицит у детей?
Причина аппендицита у детей не всегда известна. Чаще всего это вызвано закупоркой (закупоркой) аппендикса вашего ребенка. Также это может быть вызвано:
Каковы симптомы аппендицита у детей?
Боль в правом нижнем углу живота вашего ребенка является ключевым признаком аппендицита.Боль часто начинается в районе пупка вашего ребенка, а позже переходит в правую нижнюю часть. Другие симптомы могут включать:
Диагностика и тесты
Как диагностируют аппендицит у детей?
Лечащий врач вашего ребенка проведет медицинский осмотр. Они спросят вас о симптомах и истории болезни вашего ребенка. Лечащий врач вашего ребенка может назначить анализы крови и мочи для проверки на наличие инфекции. Кроме того, вашему ребенку могут быть сделаны снимки живота.
Какие типы изображений будет использовать поставщик медицинских услуг моего ребенка?
Визуализационные тесты для диагностики аппендицита у детей могут включать:
- Рентген брюшной полости.
- УЗИ брюшной полости использует высокочастотные звуковые волны, чтобы показать изображения органов вашего ребенка.
- Компьютерная томография (КТ) показывает поперечные сечения тела вашего ребенка. Он использует комбинацию рентгеновских лучей и компьютерных технологий.
Ведение и лечение
Как лечится аппендицит у детей?
Иногда аппендицит у детей можно лечить только антибиотиками.Но чаще всего аппендицит лечат путем удаления у ребенка аппендикса. Операция по удалению аппендикса называется аппендэктомией. Аппендэктомию можно выполнять одним из двух способов:
- Лапароскопический : Хирург делает несколько небольших разрезов (разрезов) в нижней правой части живота вашего ребенка. Затем ваш хирург вставит видеокамеру через один из разрезов. Затем они будут использовать небольшие инструменты, чтобы удалить аппендикс вашего ребенка через разрезы. Этот тип аппендэктомии имеет более короткое время восстановления и более низкий уровень инфицирования.
- Лапаротомия (открытая): Хирург делает один больший разрез в нижней правой части живота вашего ребенка. Этот вид аппендэктомии часто применяется в более сложных случаях аппендицита. У него более длительное время восстановления.
Перед операцией ваш ребенок получит антибиотики. Врач, специализирующийся на обезболивании и седативных средствах у детей (детский анестезиолог), сделает вашему ребенку анестезию. Анестезия вызывает сонливость. Операция займет около часа .
Что происходит после операции?
Продолжительность пребывания вашего ребенка в больнице в основном зависит от степени тяжести аппендицита. В случае раннего случая аппендицита (острого аппендицита) большинство пациентов остаются на ночь и уходят домой на следующий день после операции. Некоторые могут вернуться домой в тот же день.
В запущенном случае аппендицита (перфорированный аппендицит), когда аппендикс разорвался или разорвался, пациенту необходимо будет находиться в больнице около пяти дней, чтобы получить больше внутривенных (IV) антибиотиков.Это поможет вылечить более серьезную инфекцию и предотвратит ее повторное появление.
Ваш ребенок будет получать внутривенные (в вену) обезболивающие и антибиотики во время пребывания в больнице.
Ваш ребенок может выписаться из больницы, если он может придерживаться обычной диеты, если у него нет температуры или дренажа из разреза и у него нормальная функция кишечника.
Какие осложнения могут возникнуть после операции по поводу аппендицита?
Осложнения иногда возникают после аппендэктомии.Эти осложнения чаще встречаются при более запущенных случаях разрыва аппендицита и могут включать:
- Инфекции: Инфекции можно лечить антибиотиками. Иногда может потребоваться вскрытие раны, чтобы избавиться от инфекции.
- Абсцессы (карманы гноя): Абсцессы иногда можно лечить антибиотиками. Возможно, потребуется дренировать более крупные абсцессы.
- Непроходимость тонкой кишки : Возможна частичная или полная закупорка тонкой кишки.Может потребоваться операция.
Перспективы / Прогноз
Как скоро после лечения моему ребенку станет лучше?
Большинство детей быстро восстанавливаются после операции. Никаких изменений в диете или образе жизни не требуется. Детям, перенесшим лапароскопическую операцию, следует ограничить физическую активность в течение первых трех-пяти дней восстановления. Дети, перенесшие открытую операцию (лапаротомию), должны отдыхать от 10 до 14 дней, прежде чем приступить к физической активности.
Жить с
Когда мне следует отвести ребенка к его или ее лечащему врачу?
Контрольный визит к амбулаторному пациенту будет назначен через 2–4 недели после операции вашего ребенка.Лечащий врач вашего ребенка осмотрит рану и оценит его или ее выздоровление.
В то же время небольшая припухлость вокруг места разреза у ребенка — это нормально. Тем не менее, позвоните лечащему врачу вашего ребенка, если у него появится что-либо из следующего:
- Лихорадка.
- Усиливающаяся боль.
- Рвота.
- Чрезмерный отек, покраснение или выделения из разреза.
Какие вопросы я должен задать лечащему врачу моего ребенка?
Если у вашего ребенка аппендицит, вы можете спросить его лечащего врача:
- Какая операция по аппендэктомии нужна моему ребенку?
- Когда мой ребенок сможет вернуться в школу?
- Как отличить аппендицит от других проблем с желудком?
Записка из клиники Кливленда
Аппендицит — очень серьезное заболевание.Если вы подозреваете, что у вашего ребенка аппендицит, немедленно обратитесь к его или ее лечащему врачу. Может быть, сложно объяснить ребенку аппендицит, но, честно говоря, это важно. Скажите ребенку, что у него есть проблема, которую нужно решить в больнице. Объясните, что операция может решить проблему, и они не будут чувствовать боли, потому что будут спать. Врач разбудит их, когда операция закончится. Напомните ребенку, что вы будете ждать его там, и ему скоро станет лучше.
Аппендицит у детей: симптомы, лечение и выздоровление
Обзор
Что такое аппендицит?
Аппендицит — это инфекция или воспаление аппендикса. Аппендикс — это небольшой трубчатый орган, прикрепленный к толстой кишке. Он расположен в нижней правой части живота. Если аппендикс вашего ребенка инфицирован, ему нужно немедленно лечить.
Что произойдет, если не лечить аппендицит?
Аппендицит — очень серьезное заболевание.Если аппендицит не лечить, аппендикс вашего ребенка может разорваться. Разрыв аппендикса может распространить бактерии по всему животу вашего ребенка. Эти бактерии могут вызвать серьезную инфекцию, называемую перитонитом. Разрыв аппендикса также может позволить бактериям заразить кровоток — опасное для жизни состояние, называемое сепсисом.
Насколько распространен аппендицит у детей?
Аппендицит ежегодно поражает 70 000 детей в Соединенных Штатах. Чаще всего встречается у детей в возрасте от 10 до 19 лет.Аппендицит — самая частая причина экстренной абдоминальной хирургии в детстве.
Симптомы и причины
Что вызывает аппендицит у детей?
Причина аппендицита у детей не всегда известна. Чаще всего это вызвано закупоркой (закупоркой) аппендикса вашего ребенка. Также это может быть вызвано:
Каковы симптомы аппендицита у детей?
Боль в правом нижнем углу живота вашего ребенка является ключевым признаком аппендицита.Боль часто начинается в районе пупка вашего ребенка, а позже переходит в правую нижнюю часть. Другие симптомы могут включать:
Диагностика и тесты
Как диагностируют аппендицит у детей?
Лечащий врач вашего ребенка проведет медицинский осмотр. Они спросят вас о симптомах и истории болезни вашего ребенка. Лечащий врач вашего ребенка может назначить анализы крови и мочи для проверки на наличие инфекции. Кроме того, вашему ребенку могут быть сделаны снимки живота.
Какие типы изображений будет использовать поставщик медицинских услуг моего ребенка?
Визуализационные тесты для диагностики аппендицита у детей могут включать:
- Рентген брюшной полости.
- УЗИ брюшной полости использует высокочастотные звуковые волны, чтобы показать изображения органов вашего ребенка.
- Компьютерная томография (КТ) показывает поперечные сечения тела вашего ребенка. Он использует комбинацию рентгеновских лучей и компьютерных технологий.
Ведение и лечение
Как лечится аппендицит у детей?
Иногда аппендицит у детей можно лечить только антибиотиками.Но чаще всего аппендицит лечат путем удаления у ребенка аппендикса. Операция по удалению аппендикса называется аппендэктомией. Аппендэктомию можно выполнять одним из двух способов:
- Лапароскопический : Хирург делает несколько небольших разрезов (разрезов) в нижней правой части живота вашего ребенка. Затем ваш хирург вставит видеокамеру через один из разрезов. Затем они будут использовать небольшие инструменты, чтобы удалить аппендикс вашего ребенка через разрезы. Этот тип аппендэктомии имеет более короткое время восстановления и более низкий уровень инфицирования.
- Лапаротомия (открытая): Хирург делает один больший разрез в нижней правой части живота вашего ребенка. Этот вид аппендэктомии часто применяется в более сложных случаях аппендицита. У него более длительное время восстановления.
Перед операцией ваш ребенок получит антибиотики. Врач, специализирующийся на обезболивании и седативных средствах у детей (детский анестезиолог), сделает вашему ребенку анестезию. Анестезия вызывает сонливость. Операция займет около часа .
Что происходит после операции?
Продолжительность пребывания вашего ребенка в больнице в основном зависит от степени тяжести аппендицита. В случае раннего случая аппендицита (острого аппендицита) большинство пациентов остаются на ночь и уходят домой на следующий день после операции. Некоторые могут вернуться домой в тот же день.
В запущенном случае аппендицита (перфорированный аппендицит), когда аппендикс разорвался или разорвался, пациенту необходимо будет находиться в больнице около пяти дней, чтобы получить больше внутривенных (IV) антибиотиков.Это поможет вылечить более серьезную инфекцию и предотвратит ее повторное появление.
Ваш ребенок будет получать внутривенные (в вену) обезболивающие и антибиотики во время пребывания в больнице.
Ваш ребенок может выписаться из больницы, если он может придерживаться обычной диеты, если у него нет температуры или дренажа из разреза и у него нормальная функция кишечника.
Какие осложнения могут возникнуть после операции по поводу аппендицита?
Осложнения иногда возникают после аппендэктомии.Эти осложнения чаще встречаются при более запущенных случаях разрыва аппендицита и могут включать:
- Инфекции: Инфекции можно лечить антибиотиками. Иногда может потребоваться вскрытие раны, чтобы избавиться от инфекции.
- Абсцессы (карманы гноя): Абсцессы иногда можно лечить антибиотиками. Возможно, потребуется дренировать более крупные абсцессы.
- Непроходимость тонкой кишки : Возможна частичная или полная закупорка тонкой кишки.Может потребоваться операция.
Перспективы / Прогноз
Как скоро после лечения моему ребенку станет лучше?
Большинство детей быстро восстанавливаются после операции. Никаких изменений в диете или образе жизни не требуется. Детям, перенесшим лапароскопическую операцию, следует ограничить физическую активность в течение первых трех-пяти дней восстановления. Дети, перенесшие открытую операцию (лапаротомию), должны отдыхать от 10 до 14 дней, прежде чем приступить к физической активности.
Жить с
Когда мне следует отвести ребенка к его или ее лечащему врачу?
Контрольный визит к амбулаторному пациенту будет назначен через 2–4 недели после операции вашего ребенка.Лечащий врач вашего ребенка осмотрит рану и оценит его или ее выздоровление.
В то же время небольшая припухлость вокруг места разреза у ребенка — это нормально. Тем не менее, позвоните лечащему врачу вашего ребенка, если у него появится что-либо из следующего:
- Лихорадка.
- Усиливающаяся боль.
- Рвота.
- Чрезмерный отек, покраснение или выделения из разреза.
Какие вопросы я должен задать лечащему врачу моего ребенка?
Если у вашего ребенка аппендицит, вы можете спросить его лечащего врача:
- Какая операция по аппендэктомии нужна моему ребенку?
- Когда мой ребенок сможет вернуться в школу?
- Как отличить аппендицит от других проблем с желудком?
Записка из клиники Кливленда
Аппендицит — очень серьезное заболевание.Если вы подозреваете, что у вашего ребенка аппендицит, немедленно обратитесь к его или ее лечащему врачу. Может быть, сложно объяснить ребенку аппендицит, но, честно говоря, это важно. Скажите ребенку, что у него есть проблема, которую нужно решить в больнице. Объясните, что операция может решить проблему, и они не будут чувствовать боли, потому что будут спать. Врач разбудит их, когда операция закончится. Напомните ребенку, что вы будете ждать его там, и ему скоро станет лучше.
Аппендицит у детей: симптомы, лечение и выздоровление
Обзор
Что такое аппендицит?
Аппендицит — это инфекция или воспаление аппендикса. Аппендикс — это небольшой трубчатый орган, прикрепленный к толстой кишке. Он расположен в нижней правой части живота. Если аппендикс вашего ребенка инфицирован, ему нужно немедленно лечить.
Что произойдет, если не лечить аппендицит?
Аппендицит — очень серьезное заболевание.Если аппендицит не лечить, аппендикс вашего ребенка может разорваться. Разрыв аппендикса может распространить бактерии по всему животу вашего ребенка. Эти бактерии могут вызвать серьезную инфекцию, называемую перитонитом. Разрыв аппендикса также может позволить бактериям заразить кровоток — опасное для жизни состояние, называемое сепсисом.
Насколько распространен аппендицит у детей?
Аппендицит ежегодно поражает 70 000 детей в Соединенных Штатах. Чаще всего встречается у детей в возрасте от 10 до 19 лет.Аппендицит — самая частая причина экстренной абдоминальной хирургии в детстве.
Симптомы и причины
Что вызывает аппендицит у детей?
Причина аппендицита у детей не всегда известна. Чаще всего это вызвано закупоркой (закупоркой) аппендикса вашего ребенка. Также это может быть вызвано:
Каковы симптомы аппендицита у детей?
Боль в правом нижнем углу живота вашего ребенка является ключевым признаком аппендицита.Боль часто начинается в районе пупка вашего ребенка, а позже переходит в правую нижнюю часть. Другие симптомы могут включать:
Диагностика и тесты
Как диагностируют аппендицит у детей?
Лечащий врач вашего ребенка проведет медицинский осмотр. Они спросят вас о симптомах и истории болезни вашего ребенка. Лечащий врач вашего ребенка может назначить анализы крови и мочи для проверки на наличие инфекции. Кроме того, вашему ребенку могут быть сделаны снимки живота.
Какие типы изображений будет использовать поставщик медицинских услуг моего ребенка?
Визуализационные тесты для диагностики аппендицита у детей могут включать:
- Рентген брюшной полости.
- УЗИ брюшной полости использует высокочастотные звуковые волны, чтобы показать изображения органов вашего ребенка.
- Компьютерная томография (КТ) показывает поперечные сечения тела вашего ребенка. Он использует комбинацию рентгеновских лучей и компьютерных технологий.
Ведение и лечение
Как лечится аппендицит у детей?
Иногда аппендицит у детей можно лечить только антибиотиками.Но чаще всего аппендицит лечат путем удаления у ребенка аппендикса. Операция по удалению аппендикса называется аппендэктомией. Аппендэктомию можно выполнять одним из двух способов:
- Лапароскопический : Хирург делает несколько небольших разрезов (разрезов) в нижней правой части живота вашего ребенка. Затем ваш хирург вставит видеокамеру через один из разрезов. Затем они будут использовать небольшие инструменты, чтобы удалить аппендикс вашего ребенка через разрезы. Этот тип аппендэктомии имеет более короткое время восстановления и более низкий уровень инфицирования.
- Лапаротомия (открытая): Хирург делает один больший разрез в нижней правой части живота вашего ребенка. Этот вид аппендэктомии часто применяется в более сложных случаях аппендицита. У него более длительное время восстановления.
Перед операцией ваш ребенок получит антибиотики. Врач, специализирующийся на обезболивании и седативных средствах у детей (детский анестезиолог), сделает вашему ребенку анестезию. Анестезия вызывает сонливость. Операция займет около часа .
Что происходит после операции?
Продолжительность пребывания вашего ребенка в больнице в основном зависит от степени тяжести аппендицита. В случае раннего случая аппендицита (острого аппендицита) большинство пациентов остаются на ночь и уходят домой на следующий день после операции. Некоторые могут вернуться домой в тот же день.
В запущенном случае аппендицита (перфорированный аппендицит), когда аппендикс разорвался или разорвался, пациенту необходимо будет находиться в больнице около пяти дней, чтобы получить больше внутривенных (IV) антибиотиков.Это поможет вылечить более серьезную инфекцию и предотвратит ее повторное появление.
Ваш ребенок будет получать внутривенные (в вену) обезболивающие и антибиотики во время пребывания в больнице.
Ваш ребенок может выписаться из больницы, если он может придерживаться обычной диеты, если у него нет температуры или дренажа из разреза и у него нормальная функция кишечника.
Какие осложнения могут возникнуть после операции по поводу аппендицита?
Осложнения иногда возникают после аппендэктомии.Эти осложнения чаще встречаются при более запущенных случаях разрыва аппендицита и могут включать:
- Инфекции: Инфекции можно лечить антибиотиками. Иногда может потребоваться вскрытие раны, чтобы избавиться от инфекции.
- Абсцессы (карманы гноя): Абсцессы иногда можно лечить антибиотиками. Возможно, потребуется дренировать более крупные абсцессы.
- Непроходимость тонкой кишки : Возможна частичная или полная закупорка тонкой кишки.Может потребоваться операция.
Перспективы / Прогноз
Как скоро после лечения моему ребенку станет лучше?
Большинство детей быстро восстанавливаются после операции. Никаких изменений в диете или образе жизни не требуется. Детям, перенесшим лапароскопическую операцию, следует ограничить физическую активность в течение первых трех-пяти дней восстановления. Дети, перенесшие открытую операцию (лапаротомию), должны отдыхать от 10 до 14 дней, прежде чем приступить к физической активности.
Жить с
Когда мне следует отвести ребенка к его или ее лечащему врачу?
Контрольный визит к амбулаторному пациенту будет назначен через 2–4 недели после операции вашего ребенка.Лечащий врач вашего ребенка осмотрит рану и оценит его или ее выздоровление.
В то же время небольшая припухлость вокруг места разреза у ребенка — это нормально. Тем не менее, позвоните лечащему врачу вашего ребенка, если у него появится что-либо из следующего:
- Лихорадка.
- Усиливающаяся боль.
- Рвота.
- Чрезмерный отек, покраснение или выделения из разреза.
Какие вопросы я должен задать лечащему врачу моего ребенка?
Если у вашего ребенка аппендицит, вы можете спросить его лечащего врача:
- Какая операция по аппендэктомии нужна моему ребенку?
- Когда мой ребенок сможет вернуться в школу?
- Как отличить аппендицит от других проблем с желудком?
Записка из клиники Кливленда
Аппендицит — очень серьезное заболевание.Если вы подозреваете, что у вашего ребенка аппендицит, немедленно обратитесь к его или ее лечащему врачу. Может быть, сложно объяснить ребенку аппендицит, но, честно говоря, это важно. Скажите ребенку, что у него есть проблема, которую нужно решить в больнице. Объясните, что операция может решить проблему, и они не будут чувствовать боли, потому что будут спать. Врач разбудит их, когда операция закончится. Напомните ребенку, что вы будете ждать его там, и ему скоро станет лучше.
Аппендицит у детей: признаки и симптомы
Но если боль у вашего ребенка начинается в области пупка и распространяется на нижнюю правую область живота, это может быть результатом аппендицита, заболевания, при котором аппендикс — небольшой, пальчиковый мешочек, прикрепленный к толстой кишке в правом нижнем углу живота — воспаляется. Среди детей, которым была оказана неотложная медицинская помощь по поводу острой боли в животе, от 10 до 30 процентов страдали аппендицитом или другим состоянием, требующим хирургического вмешательства.(1)
Аппендицит чаще всего поражает подростков и людей в возрасте от 20 до 20 лет, но может возникать и у детей. По данным клиники Кливленда, ежегодно страдают около 80 000 детей в Соединенных Штатах. (3) Обычно это вызвано абдоминальной инфекцией, которая распространилась на аппендикс, или закупоркой, которая заблокировала аппендикс.
Если боль в животе вашего ребенка усиливается при движении, глубоком вдохе, кашле или чихании, следует серьезно рассмотреть возможность того, что у него или нее аппендицит.
Тем не менее, важно искать другие признаки аппендицита.
Признаки и симптомы аппендицита у детейУ большинства взрослых существует очень специфический набор симптомов аппендицита, сопровождающих боль в животе. К ним часто относятся:
- Потеря аппетита
- Тошнота
- Рвота
- Низкая температура
- Невозможность отхождения газов или стула
- Вздутие живота
- Запор или диарея
Но исследования показывают, что аппендицит может поражать детей иначе, чем взрослые.Наряду с болью в животе, большинство детей с аппендицитом часто испытывают лихорадку и симптом, известный как «болезненность отскока», (1) острая боль, которая появляется после того, как давление на нижнюю правую область живота быстро исчезает. У детей также может быть повышенное количество лейкоцитов, что является признаком инфекции. Ваш врач может проверить это с помощью анализа крови. (4)
Важно отметить, что, хотя некоторые дети с аппендицитом действительно испытывают другие характерные симптомы этого состояния, включая тошноту, рвоту и отсутствие аппетита, эти признаки не являются предикторами аппендицита у детей, согласно исследованию, опубликованному в Июль 2007 г. в журнале Американской медицинской ассоциации .(5)
Аппендицит также может вызывать различные симптомы у очень маленьких детей. Некоторые исследования показывают, что дети в возрасте от 2 до 5 лет чаще всего испытывают боли в животе и рвоту, если у них аппендицит; также часто возникают лихорадка и потеря аппетита.
У младенцев младше 2 лет аппендицит обычно вызывает рвоту, вздутие или вздутие живота и лихорадку, хотя диарея также не редкость. (6)
Для подтверждения диагноза аппендицита врачи часто используют процедуры визуализации.Для детей Американский колледж радиологии рекомендует сначала выполнить УЗИ, а затем компьютерную томографию (КТ), только если УЗИ не дает результатов. Это связано с осторожностью в отношении радиационного воздействия на детей. (7)
Аппендэктомия, которая включает хирургическое удаление аппендикса, является стандартным лечением аппендицита у детей и взрослых.Если аппендицит не выявлен на ранних стадиях, аппендикс может разорваться и вызвать инфекцию брюшины — мембраны, выстилающей брюшную полость. Эта инфекция, называемая перитонитом, может быстро распространяться и вызывать смерть.
Поскольку аппендицит сложнее диагностировать у детей, чем у взрослых, особенно у детей младше 5 лет, около 30 процентов детей с этим заболеванием будут страдать от перфорированного (разорванного) аппендикса до лечения. (3) (По некоторым данным, у детей младше пяти лет это может быть до 51 процента).(8)
Для детей с острым, неперфорированным аппендицитом (то есть аппендикс не разорвался), срочная аппендэктомия является приемлемым и оптимальным лечением. Однако при разрыве аппендикса существует два хирургических курса действий: ранняя аппендэктомия (выполняется в течение 24 часов после госпитализации) или интервальная аппендэктомия (выполняется через несколько недель) после того, как антибиотики используются для лечения инфекции.
Как отмечается в исследовании, опубликованном в октябре 2017 года в журнале Pediatrics and Neonatology , не существует четкого консенсуса относительно того, какой способ лечения разорванных аппендиксов у детей лучше всего — консервативное лечение (антибиотики с последующей интервальной аппендэктомией) или раннее лечение. аппендэктомия.(9)
Традиционно предпочтение было отдано консервативному лечению, но другие исследования, включая исследование, опубликованное в журнале JAMA Surgery , показали, что дети быстрее восстанавливаются и реже страдают от послеоперационных осложнений. такие как инфекции области хирургического вмешательства, если их разорванные отростки удалены в течение 24 часов после постановки диагноза. (10)
Исследователи, проводившие исследование «Педиатрия и неонатология » за 2017 год, обнаружили, что таким пациентам может быть полезна ранняя аппендэктомия, поскольку она может сократить продолжительность приема антибиотиков, уменьшить потребность в увеличении приема антибиотиков и сократить продолжительность госпитализации. .Они отмечают, что необходимы дополнительные исследования, чтобы подтвердить их выводы. (9)
Когда острый аппендицит протекает без осложнений и аппендикс не разорван, появляется все больше доказательств в пользу антибиотиков в качестве альтернативы хирургическому вмешательству у взрослых, и недавние исследования также изучали, верно ли это в педиатрических случаях. Мета-анализ исследований, опубликованных в марте 2017 года в журнале Pediatrics , показал, что данные свидетельствуют о том, что безоперационное лечение безопасно и эффективно у детей с острым неосложненным аппендицитом.(11)
Авторы исследования снова говорят, что необходимы дополнительные исследования. Клинические испытания, изучающие аппендэктомию по сравнению с консервативным лечением у детей, чьи аппендиксы не разорваны, в настоящее время проводятся в Соединенных Штатах и Соединенном Королевстве. (12,13)
Дополнительный отчет Деборы Шапиро.
У этого ребенка аппендицит? Остерегайтесь ключевых знаков
У 5-летнего ребенка с болью в животе, тошнотой и лихорадкой может быть аппендицит или любое другое заболевание.Но как врач ребенка решает, назначить ли экстренную аппендэктомию для хирургического удаления предположительно воспаленного аппендикса — процедура, которая сопряжена с собственными рисками, как и любая операция, — или подождать и наблюдать, что может быть бомбой замедленного действия, которая может разорваться и убить пациента? в считанные часы? Это классическая дилемма врача, но новое исследование, проведенное Детским центром Джонса Хопкинса, может облегчить педиатру решение проблем и облегчить беспокойство родителей.
Сообщая о своем обзоре частоты наиболее распространенных симптомов настоящего аппендицита у детей, исследователи пришли к выводу, что помимо лихорадки, наиболее явными признаками являются «возвратная» болезненность или боль, возникающая после резкого снятия давления с нижней правой части. живота; боль в животе, которая начинается вокруг пупка и мигрирует вниз и вправо; и повышенное количество лейкоцитов (10000 и более на микролитр), что является маркером инфекции в организме.
Примечательно, что потеря аппетита, тошнота и рвота, характерные симптомы аппендицита у взрослых, НЕ были предикторами аппендицита у детей.
«Эти признаки не дают вам точного диагноза, но они должны побудить врача направить ребенка к хирургу для оценки», — сказал ведущий автор исследования Дэвид Банди, доктор медицины, магистр здравоохранения, педиатр Детского центра Джонса Хопкинса. .
Аппендицит чаще всего встречается у подростков и молодых людей в возрасте от 20 лет. Однако дети младше 4 лет подвергаются наибольшему риску разрыва.До 80 процентов случаев аппендицита в этой возрастной группе заканчиваются разрывом, отчасти потому, что у маленьких детей меньше классических симптомов тошноты, рвоты и боли, локализующихся в правой нижней части живота, чем у подростков и молодых людей, что позволяет поставить диагноз. легко пропустить или отложить.
В отчете об исследовании, опубликованном в выпуске журнала Американской медицинской ассоциации от 25 июля, исследователи заявили, что изображения УЗИ и компьютерной томографии могут быть полезными, но не всегда убедительными, даже если они доступны в экстренных случаях.И, в частности, компьютерная томография подвергает маленьких детей воздействию радиации, чего по возможности следует избегать.
«У очень маленького ребенка симптомы, связанные с аппендицитом, имеют тенденцию отличаться от взрослых, поэтому, когда вы пытаетесь выбрать между ускоренной операцией и внимательным наблюдением, вас часто проклинают, если вы это делаете, и проклинаете, если вы не делаете этого. — сказал Банди. «В ходе нашего анализа мы определили некоторые из наиболее сильных контрольных признаков, которые должны помочь резидентам, педиатрам общего профиля и врачам скорой помощи сузить то, что редко бывает четким диагнозом.”
Аппендикс представляет собой небольшую трубку, отходящую от толстой кишки, и инфекции и воспаления этого органа могут быть опасными. Единственный точный способ диагностировать это состояние — хирургическое вмешательство, и каждый год из-за аппендицита в больницу отправляется 77 000 американских детей. Приблизительно одна треть из них страдает разрывом аппендикса, опасным для жизни осложнением, прежде чем они попадут в операционную.
В своем анализе предыдущих исследований исследователи просмотрели сотни исследований, отсеивая слабые от достоверной науки.В 25 исследованиях, вошедших в окончательный вариант, изучались симптомы и исходы у детей, у которых была боль в животе и у которых аппендицит считался возможным диагнозом.
Боль в животе у детей — один из самых распространенных и неопределенных симптомов, который может указывать на что угодно, от невинного запора до серьезных инфекций или непроходимости кишечника. Врачи советуют родителям оценивать любую боль в животе на предмет аппендицита.
«Мы действительно хотим, чтобы родители помнили, что дети с аппендицитом не всегда проявляются с классической историей, которую мы видим у взрослых», — говорит Банди.«Идеальной формулы не существует, но мы думаем, что выявленные нами признаки могут помочь».
Другие исследователи, участвовавшие в исследовании: Джули Байерли, доктор медицины, Э. Аллен Лайлс, доктор медицины, Элиана Перрин, доктор медицинских наук, доктор медицины, Джессика Кацнельсон, доктор медицины, все из Университета Северной Каролины в Чапел-Хилл; и Генри Райс, доктор медицины, Медицинский центр Университета Дьюка.
Исследование частично финансировалось Программой клинических ученых Роберта Вуда Джонсона и Национальными институтами здравоохранения.
Аппендицит у детей младше 3 лет: 28-летний обзор
Аппендицит является наиболее частым неотложным хирургическим вмешательством на брюшной полости в педиатрической популяции, но редко рассматривается у детей младше 3 лет.Целью этого исследования было выявить имеющиеся симптомы и признаки в этой возрастной группе и изучить их последующее лечение и исходы. Рассмотрен 28-летний опыт академической практики детского хирурга-одиночки; 27 детей младше 3 лет (в среднем 23 месяца) составили 2,3% всех детей с аппендицитом в его серии. Наиболее частыми симптомами были рвота (27), лихорадка (23), боль (21), анорексия (15) и диарея (11). Средняя продолжительность симптомов составила 3 дня, у 9 детей — 4 дня и более.Восемнадцать детей были осмотрены врачом, прежде чем был поставлен правильный диагноз; 14 человек изначально лечились от инфекции верхних дыхательных путей, среднего отита или инфекции мочевыводящих путей. Наиболее частыми симптомами были болезненность живота (27), перитонит (24), температура 38,0 ° C или более (21), вздутие живота (18), обнаружен лейкоцитоз (<12,0 x 10 (3) / мм (3)). у 18 болезненность была локализована в правом нижнем квадранте (RLQ) у 14 и была диффузной в 10. Рентгенограммы брюшной полости продемонстрировали обнаружение непроходимости тонкой кишки (SBO) у 14 из 21 пациента, фекалита у 2 и пневмоперитонеума у 1.Контрастные клизмы были выполнены 6 детям, у 5 из которых была флегмона или абсцесс. Перфорированный аппендицит обнаружен у всех 27 пациентов. Аппендэктомия была выполнена 25 детям, а дренаж RLQ - 18 пациентам. Послеоперационные антибиотики получали 17 детей в среднем в течение 6 дней. Двум пациентам были выполнены интервальные аппендэктомии, 1 - после лечения антибиотиками внутривенно и 1 - после хирургического дренирования. Среднее время для возобновления приема внутрь составило 7 дней, а среднее время пребывания в больнице - 21 (в среднем 15) день.У 16 пациентов было 22 осложнения, в том числе 6 раневых инфекций, 4 абсцессов, 4 расхождения раны, 3 пневмонии, 2 SBO, 2 послеоперационные грыжи и 1 кожно-кишечный свищ. Перфорированный аппендицит был обнаружен у всех детей младше 3 лет, что привело к очень высокой заболеваемости (59% осложнений), что может быть связано с задержкой диагноза на 3-5 дней. Хотя аппендицит редко встречается в этой возрастной группе, его следует серьезно рассматривать при дифференциальной диагностике детей в возрасте до 3 лет, у которых наблюдается триада боли в животе, болезненности и рвоты.
Задача для терапевта
World J Clin Pediatr. 2015 8 мая; 4 (2): 19–24.
Пьерлуиджи Марсуильо, Отделение по делам женщин и детей, а также общей и специализированной хирургии, Seconda Università degli Studi di Napoli, 80138 Неаполь, Италия
Клаудио Джермани, Эджидио Барби, Институт здоровья матери и ребенка IRCCS Burlo Garofolo, 34137 Триест, Италия 9000
Барух С. Краусс, Бостонская детская больница, Бостон, Массачусетс 02130, США
Вклад авторов: Марцуилло П. написал рукопись; Germani C руководил составлением рукописи; Краусс Б.С. критически переработал и внес свой вклад в концептуальное улучшение рукописи; Барби Э. задумал рукопись.Для корреспонденции: Pierluigi Marzuillo, MD, Отделение женщин и детей, а также общей и специализированной хирургии, Seconda Università degli Studi di Napoli, Via L. De Crecchio 2, 80138 Неаполь, Италия. [email protected]
Телефон: + 39-389-4873353 Факс: + 39-040-3785727
Поступила 2 ноября 2014 г .; Пересмотрено 12 февраля 2015 г .; Принято 5 марта 2015 г.
Авторские права © Автор (ы) 2015 г. Опубликовано Baishideng Publishing Group Inc. Все права защищены. Эта статья цитируется в других статьях в PMC.Abstract
Острый аппендицит — одно из наиболее частых показаний к абдоминальной хирургии в педиатрии с пиком заболеваемости во втором десятилетии жизни. Острый аппендицит в первые годы жизни — явление редкое. Клинические проявления часто разнообразны, и диагноз может быть омрачен другими заболеваниями. Гастроэнтерит является наиболее частой ошибочной диагностикой, при этом диарея в анамнезе присутствует у 33–41% пациентов. Боль является наиболее частым симптомом у детей младше 5 лет, за ней следуют рвота, лихорадка, анорексия и диарея.Наиболее частым физическим признаком является очаговая болезненность (61% пациентов), за которой следует защита (55%), диффузная болезненность (39%), отскок (32%) и масса (6%). Неонатальный аппендицит — очень редкое заболевание с высокой летальностью; Симптомы неспецифичны, основной клинической картиной является вздутие живота. Чем моложе пациент, тем раньше возникает перфорация: у 70% пациентов младше 3 лет перфорация развивается в течение 48 часов после появления симптомов. Своевременная диагностика снижает риск осложнений.Мы выделяем эпидемиологию, патофизиологию, клинические признаки и лабораторные признаки аппендицита у детей младшего возраста и предлагаем алгоритм ранней диагностики.
Ключевые слова: Аппендицит, Дети, Ранняя диагностика, Новорожденный, Осложнения аппендицита
Основной совет: Острый аппендицит в первые годы жизни — редкое явление, но с высокой частотой ранней перфорации у младшего пациента. Мы выделяем эпидемиологию, патофизиологию, клинические признаки и лабораторные признаки аппендицита у детей младшего возраста.Задача практикующего врача — своевременно диагностировать острый аппендицит в первые годы жизни до появления осложнений.
ВВЕДЕНИЕ
Острый аппендицит чаще всего встречается во втором десятилетии жизни [1] и является частым показанием к абдоминальной хирургии в педиатрии [2]. Это чаще встречается у мужчин, чем у женщин (соотношение 1,4: 1) [2]. В то время как до 33% пораженных детей могут иметь нечеткую абдоминальную боль с последовательной локализацией боли в правом нижнем квадранте, тошноту и рвоту, у маленьких детей могут проявляться атипичные или отсроченные симптомы [3-5].На момент постановки диагноза перфорация может присутствовать уже у 30–75% детей, при этом дети раннего возраста относятся к группе повышенного риска [6]. Перфорированный аппендицит увеличивает заболеваемость, серьезным осложнением является внутрибрюшной абсцесс [7]. У детей младшего возраста аппендицит — необычное явление с разнообразными проявлениями и осложнениями, которые могут быстро развиваться [8,9]. Своевременная диагностика, хотя и необходима, может быть сложной задачей для врача.
ЭПИДЕМИОЛОГИЯ
В исследовании за 12-летний период было рассмотрено 1836 педиатрических аппендэктомий.Триста двадцать (17%) пациентов были моложе 5 лет, 103 (5%) — моложе 3 лет и только 7 пациентов (0,38%) моложе 1 года [7]. Перфорация чаще встречается у маленьких детей (частота перфорации составила 86% у детей до 1 года, 74% в возрасте от 1 до 1,9 года, 60% в возрасте от 2 до 2,9 лет, 64% в возрасте от 3 до 3,9 лет и 49% от 4 до 4,9 лет), тогда как у пожилых пациентов частота составила 5% [7]. Были включены семь пациентов в возрасте до 1 года, чтобы статистическая значимость различий в скорости перфорации в разных возрастных группах была ограничена [7].Более того, пациенты мужского пола представляют больший риск перфорации, чем пациенты женского пола, даже если симптомы имеют аналогичную продолжительность [10].
В исследовании одного педиатрического центра за 28-летний период сообщалось об аналогичной частоте аппендицита у пациентов в возрасте до 1 года (0,34%) и 2,3% у пациентов в возрасте до 3 лет [11].
Andersen et al [9] в когорте датских детей сообщили о ежегодной заболеваемости 2,22 на 10000 среди мальчиков до 4 лет и 1,82 на 10000 среди девочек до 4 лет с частотой перфорации 0.64 и 0,62 соответственно. Ежегодная заболеваемость среди мальчиков и девочек в возрасте 10-19 лет составляла 22/10000 и 18/10000 соответственно, при этом частота перфорации в три раза ниже, чем у детей раннего возраста [9].
Риск перфорации увеличивается с задержкой диагностики. У детей 5–12 лет, если диагноз поставлен менее чем через 24 часа после появления симптомов, сообщаемая частота перфорации составляет 7%, если между 24–48 часами — 38%, а если более 48 часов — 98% [ 8]. У пациентов младше 3 лет частота перфораций высока (70%), даже если время до постановки диагноза составляет менее 48 часов [4].
У детей младшего возраста своевременная диагностика затруднена из-за того, что обращение в отделение неотложной помощи задерживается с момента появления симптомов на 1,6 дня для пациентов младше 5 лет [7] и 3 дня у пациентов младше 3 лет [11].
АНАТОМИЧЕСКИЕ И ПАТОФИЗИОЛОГИЧЕСКИЕ ЭЛЕМЕНТЫ
Различия в клинической картине аппендицита можно объяснить возрастными вариациями анатомии и развития аппендикса. В неонатальном периоде отросток имеет длину 4,5 см, достигая длины 9.5 см у взрослых [12]. Острый аппендицит у новорожденных встречается редко, потому что у них имеется воронкообразный аппендикс [13,14], жидкая диета, положение лежа на спине, низкая частота инфекций желудочно-кишечного тракта и верхних дыхательных путей [15]. Кроме того, есть доказательства того, что грудное вскармливание может снизить риск аппендицита [16].
В возрасте 1-2 лет аппендикс становится похожим на аппендикс взрослого человека, и повышается восприимчивость к воспалению. Гиперплазия лимфоидных фолликулов и размер фолликулов постепенно увеличиваются с наибольшим выражением в подростковом возрасте, что соответствует периоду наибольшей распространенности аппендицита [1].У маленьких детей неразвит сальник, который не может ограничить излияние гнойного материала из перфорации [17]. По этой причине диффузный перитонит после перфорации более вероятен у маленьких детей [18]. Подвижность придатков плода и младенца усиливается, а вероятность фиксации аппендикса брыжеечными соединениями с слепой кишкой, восходящей ободочной кишкой или брюшной стенкой ниже [19]. Это может объяснить, почему локализованные абсцессы у маленьких детей встречаются нечасто.
ИСТОРИЯ И КЛИНИЧЕСКОЕ ОБСЛЕДОВАНИЕ
У довербальных детей ясельного и дошкольного возраста анамнез боли трудно исследовать [20]. У довербальных детей клиницисты должны полагаться на физический осмотр и на обнаружение случайных признаков патологии, оценивая, как дети едят, передвигаются, играют, спят и испражняются [20]. Многие дети, особенно маленькие, легко поддаются влиянию. Несмотря на противоречивое значение, такие вопросы, как «Здесь больно» и «Мне хорошо, хорошо», могут привести к одному и тому же положительному ответу [20].Боль в животе обычно начинается с нечеткой боли в средней части живота или околопупочной области, которая мигрирует в правый нижний квадрант в течение нескольких часов или дней, и многие дети школьного возраста могут точно сообщить о своем болевом движении и локализовать его. Однако маленькие дети могут быть не в состоянии точно описать свои симптомы, и врачи могут определить местонахождение боли, исключительно попросив детей показать болезненную точку живота [20].
Боль — наиболее частый симптом у детей младше 5 лет.В когорте из 120 пациентов младше 5 лет у 94% возникла боль, 83% — рвота, 80% — лихорадка, 74% — отказ от еды и 32% — диарея [21]. Когда данные были ограничены детьми младше 3 лет, рвота, лихорадка и диарея наблюдались чаще [11]. Если аппендицит не перфорирован, наиболее частым физическим признаком является локализованная болезненность (61%), за которой следует защита (55%), диффузная болезненность (39%), отскок (32%) и масса (6%) [21]. Если аппендицит перфорирован, наиболее частым признаком является защита (79%), за которой следует диффузная болезненность (62%), отскок (39%), локальная болезненность (33%), масса (9%) и ригидность (7%). ) [21].
В неонатальном периоде признаки и симптомы неспецифичны и включают раздражительность или летаргию (22%), вздутие живота (60–90%) и рвоту (59%) [15,22]. Другие симптомы включают пальпируемое образование (20–40%) [15], целлюлит брюшной стенки (12–16%), гипотонию, гипотермию и респираторный дистресс [22–25]. Наиболее частые клинические признаки и симптомы представлены на Рисунке [24].
Неонатальный аппендицит: частота симптомов при поступлении (изменено из ссылки [24]).
ЛАБОРАТОРНАЯ ОЦЕНКА
Количество лейкоцитов (WBC) и C-реактивный белок (CRP) обычно используется при подозрении на острый аппендицит. Обычный подсчет лейкоцитов имеет низкую чувствительность и специфичность, на самом деле он может увеличиваться у 70% пациентов, у которых возникает боль в животе по причинам, отличным от аппендицита [26]. Высокое количество лейкоцитов или сдвиг влево (представленный более чем 80% полиморфно-ядерных клеток вместе с полосами) имеет хорошую чувствительность (79%), в то время как сосуществование положительного количества лейкоцитов и сдвига влево представляет наибольшую специфичность (94%) [27 ].Чувствительность и специфичность подсчета лейкоцитов находятся в диапазоне 70–80% и 60–68% соответственно [28]. До 20% детей с патологически подтвержденным аппендицитом имеют лейкоциты в пределах нормы [29], тогда как лейкоцитарная реакция снижается у детей младше 5 лет с аппендицитом [30].
CRP более специфичен, чем количество лейкоцитов, даже если на ранней стадии острого аппендицита чувствительность ниже [26,31]. Сообщенные чувствительность и специфичность составляют 57% и 87% соответственно [28].CRP имеет более высокую чувствительность при обнаружении перфорации аппендикса и образования абсцесса [26,31]. Недавно было продемонстрировано, что использование как количества лейкоцитов, так и СРБ может привести к усилению отрицательной прогностической ценности [6,32]. Yokoyama и др. [33] показали, что пороговое значение CRP составляет 4,95 мг / дл (чувствительность 84% и специфичность 76%) как показатель хирургического вмешательства. Прокальцитонин не помогает при диагностике острого аппендицита, поскольку точность диагностики ниже, чем у СРБ и лейкоцитов [31]. При наличии осложненного аппендицита совокупная чувствительность и специфичность к прокальцитонину составляют 62% и 94% соответственно [31].
РАДИОЛОГИЧЕСКАЯ ОЦЕНКА
Компьютерная томография (КТ) считается золотым стандартом радиологии для подтверждения клинического подозрения на аппендицит с высокой чувствительностью и специфичностью [34,35]. Повторная КТ несет в себе установленный риск увеличения заболеваемости раком у детей, поэтому ее использование должно быть ограничено четкими показаниями с четко определенным соотношением риска и пользы [36]. Среди преимуществ КТ — меньшая зависимость от оператора, более легкая визуализация ретроцекального отростка, меньшее влияние кишечных газов, ожирения или боли и болезненности пациента, а также качество изображения.По этим причинам КТ остается наиболее распространенным методом первичной визуализации у детей перед аппендэктомией [25,37]. Чтобы повысить чувствительность диагностики, но снизить лучевую нагрузку, КТ, используемая в сочетании с сомнительной ультрасонографией (УЗИ), была рекомендована как наиболее разумный путь диагностической визуализации [38].
Использование УЗИ для диагностики острого аппендицита удобно и безопасно, но сильно зависит от оператора с широким диапазоном чувствительности (44–100%) [34,36,39]. Имеются данные о том, что диагностическую точность можно повысить [40] с помощью конкретных критериев УЗИ и повторных сканирований [41].
Магнитно-резонансная томография (МРТ) также может использоваться у маленьких детей [42]. Возможна диагностическая визуализация с помощью УЗИ с выборочной последующей МРТ, которая сравнима с КТ, без различий во времени введения антибиотиков и аппендэктомии, отрицательной аппендэктомии и частоте перфорации или продолжительности пребывания в стационаре [43]. Aspelund et al [43] показали высокую специфичность пути УЗИ-МРТ (99%) с чувствительностью 100%.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Аппендицит у детей раннего возраста является диагностической проблемой.В серии случаев из 27 детей младше 3 лет 67% посещали один или несколько врачей без диагноза острого аппендицита [11]. В этом возрасте диагноз аппендицита может быть скрыт другими заболеваниями (таблица). Гастроэнтерит является наиболее частой ошибочной диагностикой (возможные признаки подозрения на аппендицит, имитирующий гастроэнтерит, показаны в таблице), на самом деле диарея может присутствовать у 33% -41% пациентов [4,26]. Важно отметить, что, поскольку предшествующие инфекционные заболевания могут играть роль в физиопатологии острого аппендицита [54], диагностика желудочно-кишечной, респираторной или мочевой инфекции не должна исключать сопутствующий острый аппендицит [55].
Таблица 1
Состояния, имитирующие детский и неонатальный аппендицит (изменено на основе ссылки [8])
| Состояние | Диагностические подсказки | |
| Гастроэнтерологический боле | Плохое клиническое состояние с легким обезвоживанием или его отсутствием, постоянная очаговая боль в животе и отсутствие движений у младенцев и маленьких детей отличает аппендицит от гастроэнтерита. Острый аппендицит чаще встречается во время вирусных эпидемий и бактериального гастроэнтерита [44] | |
| Верхняя часть Инфекция дыхательных путей 1 | Наличие сопутствующих признаков инфекции верхних дыхательных путей часто встречается у детей ясельного возраста и не исключает возможности аппендицита | |
| Пневмония | Базальная пневмония может имитировать боль при аппендиците и пневмококкалоне одновременно [45].аппендицит хорошо описан в литературе [46] | |
| Сепсис | В любом случае сепсиса, связанного с болью в животе и / или болезненностью в животе, следует подозревать и исключать острый аппендицит [47] | |
| Инфекция мочевыводящих путей | Воспаление брюшины может вызвать нарушения мочеиспускания и симптомы со стороны мочевого пузыря [48] | |
| Тупая травма живота | Острый аппендицит может быть связан с тупой травмой живота [49-51] | |
| Оператор инвагинации | Абдоминальное УЗИ сильно зависит наличие лихорадки, локализованной боли и настороженности у младенцев и детей младшего возраста, аппендицит следует исключить [52] | |
| NEC | При наличии в анамнезе НЭК вне недоношенных и признаков абдоминального целлюлита следует исключить неонатальный аппендицит [53] ] |
ЗАКЛЮЧЕНИЕ
Своевременная диагностика острого аппендицита i У маленьких детей возникает проблема из-за редкости заболевания, разнообразных проявлений и быстрого развития осложнений.Высокий уровень подозрительности и знание конкретных красных флажков могут повысить диагностические навыки. Мы представляем диагностический алгоритм (рисунок), который можно использовать для оценки острого аппендицита у детей младшего возраста, оптимизируя источники диагностики и ограничивая использование компьютерной томографии.
Алгоритм диагностики острого аппендицита у детей раннего возраста. WBC: количество лейкоцитов; CRP: C-реактивный белок; США: УЗИ.
Сноски
Конфликт интересов: нечего декларировать.
Открытый доступ: эта статья является статьей открытого доступа, которая была выбрана штатным редактором и полностью рецензирована внешними рецензентами.Он распространяется в соответствии с лицензией Creative Commons Attribution Non-Commercial (CC BY-NC 4.0), которая позволяет другим распространять, ремикшировать, адаптировать, использовать эту работу в некоммерческих целях и лицензировать свои производные работы на других условиях, при условии, что оригинальная работа правильно цитируется и используется в некоммерческих целях. См .: http://creativecommons.org/licenses/by-nc/4.0/
Рецензирование началось: 4 ноября 2014 г.
Первое решение: 27 ноября 2014 г.
Статья в печати: 9 марта 2015 г.
P- Рецензент: Инс В., Капишке М., Радойчич Б.С. S- Редактор: Gong XM L- Редактор: A Электронный редактор: Wu HL




 Возникает воспаление.
Возникает воспаление.

