Хронический колит MyPathologyReport.ca
Что такое хронический колит?
Хронический колит — это состояние, при котором клетки толстой кишки атакуются клетками иммунной системы, вызывая воспаление и повреждение. Патологи используют слово «хронический» для описания любого состояния, которое продолжается в течение длительного периода времени. У многих пациентов с хроническим колитом воспаление может присутствовать в толстой кишке в течение месяцев или даже лет, прежде чем будет поставлен диагноз.
Толстая кишка
Ободочная кишка является частью желудочно-кишечного тракта, который также включает рот, пищевод, желудок, тонкий кишечник и задний проход. Ободочная кишка — это длинная полая трубка, которая начинается в тонкой кишке и заканчивается у анального канала. Ободочная кишка разделена на части, которые включают слепую кишку, восходящую ободочную кишку, поперечную ободочную кишку, нисходящую ободочную кишку, сигмовидную кишку и прямую кишку. Толстая кишка поглощает воду из пищи, которую мы едим, и выводит отходы из организма.
Ободочная кишка состоит из шести слоев ткани (см. Рисунок ниже):
- слизистая оболочка — слизистая оболочка ткань, покрывающая внутреннюю поверхность толстой кишки. Слизистая оболочка выстлана специализированными клетками, которые соединяются вместе, образуя структуры, называемые железы. При исследовании под микроскопом нормальные здоровые железы выглядят как длинные прямые пробирки с отверстием на поверхности слизистой оболочки и основанием, обычно расположенным на подслизистой оболочке (см. Ниже). В толстой кишке эти длинные прямые железы называются криптами.
- Слизистая оболочка мышц
- подслизистая основа — Подслизистая основа находится непосредственно под слизистой оболочкой. Он содержит множество толстых кровеносных сосудов, по которым проходят питательные вещества, и лимфатические каналы, удаляющие отходы.

- Собственная мышечная мышца Собственная мышечная мышца — это толстый мышечный пучок. Сокращение мышцы, образующей собственную мышечную мышцу, помогает продвигать пищу через толстую кишку.
- серозная оболочка — Серозная оболочка — это тонкий слой ткани на внешней стороне толстой кишки. Он покрывает подсерозную жировую ткань.
Симптомы хронического колита
Воспаление толстой кишки повреждает крипты, что мешает им нормально работать. Поврежденные крипты не могут впитывать воду, и пациенты с хроническим колитом часто испытывают диарею. Другие симптомы хронического колита включают боль в животе, вздутие живота, кровавый стул и потерю веса.
Что вызывает хронический колит?
Наиболее частой причиной хронического колита является воспалительное заболевание кишечника (ВЗК).
Ваши врачи будут использовать информацию из вашего отчета о патологии вместе с другой собранной ими информацией (например, что они видели во время колоноскопии и другие симптомы, о которых вы сообщили), чтобы определить, можно ли поставить диагноз конкретного типа ВЗК. Иногда, когда воспаление активно, бывает трудно различить два типа ВЗК.
Важные различия между язвенным колитом и болезнью Крона:
| Язвенный колит | болезнь Крона | |
| Задействованные части желудочно-кишечного тракта | Ободочная, прямая кишка и редко последняя часть тонкой кишки (подвздошная кишка). | Может быть задействован весь желудочно-кишечный тракт.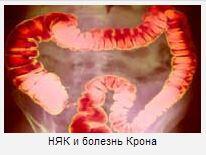 |
| Части толстой кишки с воспалением | слизистая оболочка. | Воспаление может поражать все пять слоев ткани толстой кишки. |
| Другие задействованные части тела | Обычно нет. | Воспаление также может поражать суставы, глаза, печень и кожу. |
| Пациенты также подвержены риску развития этих заболеваний. | Рак толстой кишки (аденокарцинома), первичный склерозирующий холангит, сгустки крови. | Рак толстой кишки (аденокарцинома). |
Как патологоанатомы ставят этот диагноз?
Если ваш врач подозревает хронический колит на основании ваших симптомов, он проведет колоноскопию. Колоноскопия — это процедура, при которой используется небольшая камера, чтобы увидеть внутреннюю часть толстой кишки. Чтобы определить, есть ли воспаление присутствует, они возьмут образцы тканей, называемые биопсий. Поскольку хронический колит может возникнуть в одной части толстой кишки, но не в другой, они, вероятно, возьмут несколько биопсий по всей длине толстой кишки.
Микроскопические изменения, наблюдаемые при хроническом колите
Изучая образцы тканей толстой кишки под микроскопом, патологи ищут конкретные микроскопические изменения, прежде чем поставить диагноз хронического колита. Некоторые из этих изменений говорят вашему патологоанатому, что повреждение продолжается в течение длительного периода времени. Эти изменения включают искажение крипт, базальный лимфоплазмацитоз и метаплазию клеток Панета. Другие изменения говорят вашему патологоанатому, что повреждение активно и продолжает вызывать новые повреждения. Эти изменения включают криптит, абсцессы крипт и язвы.
У пациентов, получающих лечение от ВЗК, появляются признаки хронического колита. Хронический колит без продолжающихся повреждений называется «неактивным» или «неподвижным колитом».
Все перечисленные выше изменения более подробно описаны в разделах ниже.
Искажение крипты
Нормальные здоровые крипты в толстой кишке выглядят как длинные прямые пробирки с отверстием наверху. слизистая оболочка и основание трубки близко к подслизистой основе. Патологи используют слово искажение для описания изменений размера и формы крипт в толстой кишке. Искажения архитектуры крипты могут включать следующее:
- атрофия — Атрофия — это потеря ткани по сравнению с нормальной. В толстой кишке атрофия означает, что видимые крипты меньше нормальных здоровых крипт.
- Потеря склепа — Полное выпадение крипт на некоторых участках слизистой оболочки.
- разветвление — Вместо того, чтобы быть длинными и прямыми, эти склепы разделяются на несколько ветвей.
Искажение крипты считается признаком длительного повреждения. Это означает, что искажение крипты наблюдается только тогда, когда воспаление присутствует месяцами или годами.
Клеточная метаплазия Панета
Клетки Панета — нормальная часть вашего тела. Обычно они находятся в тонкой кишке и в правой части толстой кишки. Однако, если ваш патолог видит клетки Панета в образце ткани с левой стороны толстой кишки, он описывает это как метаплазию клеток Панета. Это ненормальное открытие, которое означает, что имеется хроническое повреждение слизистая оболочка вашей толстой кишки.
Обычно они находятся в тонкой кишке и в правой части толстой кишки. Однако, если ваш патолог видит клетки Панета в образце ткани с левой стороны толстой кишки, он описывает это как метаплазию клеток Панета. Это ненормальное открытие, которое означает, что имеется хроническое повреждение слизистая оболочка вашей толстой кишки.
Метаплазия клеток Панета считается признаком длительного повреждения. Это видно только тогда, когда воспаление длится несколько месяцев или лет.
Базальный лимфоплазмацитоз
Лимфоциты и плазменные клетки представляют собой специализированные иммунные клетки, которые помогают защитить организм от инфекции. Большое количество лимфоцитов и плазматических клеток обычно не обнаруживается в здоровой толстой кишке. Базальный лимфоплазмацитоз — это термин, который патологи используют для описания большого количества лимфоцитов и плазматических клеток в слизистой оболочке, окружающей крипты. Если ваш патолог видит, что слишком много этих типов клеток сжимают и укорачивают крипты, это означает, что иммунная система не работает должным образом.
Базальный лимфоплазмацитоз считается признаком длительного поражения. Это видно только тогда, когда воспаление длится несколько месяцев или лет.
Криптит
Криптит — это слово, которое патологи используют для описания активного воспаления в толстой кишке. Активное воспаление — это первая защитная реакция организма на травму или заболевание, и ее возглавляют специализированные иммунные клетки, называемые нейтрофилами. Когда нейтрофилы атакуют крипты тела, это называется криптитом.
Криптит — признак того, что воспаление вызывает постоянное повреждение толстой кишки. Криптит можно увидеть на самых ранних стадиях заболевания до того, как разовьются другие признаки длительного повреждения (например, деформация крипт, базальный лимфоплазмоцитоз и метаплазия клеток Панета). У пациентов с ВЗК это также может означать, что используемые методы лечения не работают.
Абсцесс крипты
Абсцесс крипты — еще один термин, который патологи используют для описания активного воспаления в толстой кишке. Абсцесс крипты — это совокупность нейтрофилов, которые видны в середине крипты (то есть внутри пробирки).
Абсцесс крипты — это совокупность нейтрофилов, которые видны в середине крипты (то есть внутри пробирки).
Абсцесс склепа — признак того, что воспаление вызывает постоянное повреждение толстой кишки. Абсцесс крипты можно увидеть на самых ранних стадиях заболевания до того, как разовьются другие признаки длительного повреждения (например, деформация крипт, базальный лимфоплазмоцитоз и метаплазия клеток Панета). У пациентов с ВЗК это также может означать, что используемые методы лечения не работают.
образование язвы
образование язвы описывает тяжелое повреждение, связанное с полной потерей внутреннего слоя толстой кишки (слизистой). Это чаще встречается при язвенном колите, но также может наблюдаться при болезни Крона.
Изъязвление — признак того, что воспаление вызывает постоянное повреждение толстой кишки. Изъязвление можно увидеть на очень ранних стадиях заболевания до того, как разовьются другие признаки длительного повреждения (например, деформация крипт, базальный лимфоплазмоцитоз и метаплазия клеток Панета). У пациентов с ВЗК это также может означать, что используемые методы лечения не работают.
У пациентов с ВЗК это также может означать, что используемые методы лечения не работают.
гранулемы
A гранулема представляет собой организованный набор иммунных клеток. В вашем отчете о патологии может использоваться слово гранулематозный, чтобы описать микроскопический вид гранулем внутри ткани.
Иммунная система состоит из разных типов клеток, которые работают вместе, чтобы защитить тело и помочь ему восстановиться после травмы. Иммунные клетки в центре гранулемы называются гистиоцитами, и они часто соединяются вместе, образуя гигантские клетки. Некоторые гранулемы имеют внешний слой lсимфоциты, еще один специализированный тип иммунных клеток, который работает вместе с гистиоцитами.
Гранулемы — признак хронического колита. Это признак того, что наблюдаемые изменения вызваны болезнью Крона, а не язвенным колитом (при котором гранулемы встречаются редко).
Джейсон Вассерман, доктор медицинских наук, FRCPC, обновлено 11 декабря 2020 г.
Хронический колит — ПроМедицина Уфа
Колит — воспаление слизистой оболочки толстой кишки.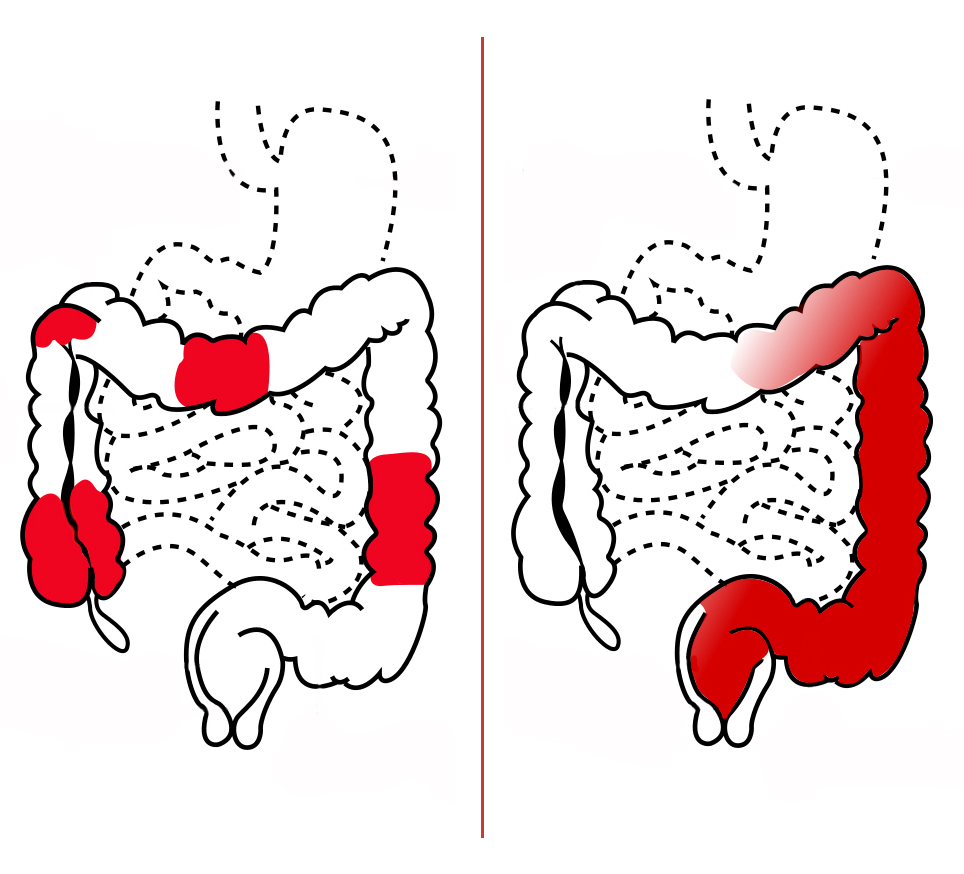
Колит хронический —
это воспалительные, дистрофические и строфические изменения слизистой толстой кишки, которые сопровождаются ее моторными и секреторными нарушениями. Колит хронический — одно из наиболее часто встречающихся заболеваний системы пищеварения. Нередко сочетается с воспалительным поражением тонкой кишки (энтероколит) и желудка.Причины
Причины хронического колита; инфекционные заболевания (прежде всего дизентерия), дефекты питания, воздействия токсических веществ (свинец, мышьяк, ртуть), лекарственных препаратов (бесконтрольный прием антибиотиков, слабительных), болезни желудочно-кишечного тракта (панкреатиты, гастриты).
Колиты инфекционного происхождения могут быть вызваны возбудителями кишечных инфекций, в первую очередь шигеллами и сальмонеллами, возбудителями других инфекционных заболеваний (микобактерии туберкулеза и др.), условнопатогенной и сапрофитной флорой кишечника человека (вследствие дисбактериоза). В терапевтической практике наибольшее распространение имеют колиты неинфекционного происхождения. Алиментарные колиты возникают вследствие длительных и грубых нарушений режима питания и рациональной диеты. Сопутствующие колиты, сопровождающие ахилические гастриты, панкреатиты с внешнесекреторной недостаточностью поджелудочной железы или хронические энтериты, развиваются вследствие систематического раздражения слизистой оболочки толстой кишки продуктами недостаточно полного переваривания пищи, а также в результате дисбактериоза. Токсические колиты возникают вследствие длительных экзогенных интоксикаций соединениями ртути, свинца, фосфора, мышьяка и др. Лекарственные колиты связаны с длительным бесконтрольным применением слабительных средств, содержащих антрогликоэиды (препараты корня ревеня, крушины, плода жостера, листа сенны и др.), антибиотиков и некоторых других лекарств. Токсические колиты эндогенного происхождения возникают вследствие раздражения стенки кишки выводимыми ею продуктами, образовавшимися в организме (при уремии, подагре).
Алиментарные колиты возникают вследствие длительных и грубых нарушений режима питания и рациональной диеты. Сопутствующие колиты, сопровождающие ахилические гастриты, панкреатиты с внешнесекреторной недостаточностью поджелудочной железы или хронические энтериты, развиваются вследствие систематического раздражения слизистой оболочки толстой кишки продуктами недостаточно полного переваривания пищи, а также в результате дисбактериоза. Токсические колиты возникают вследствие длительных экзогенных интоксикаций соединениями ртути, свинца, фосфора, мышьяка и др. Лекарственные колиты связаны с длительным бесконтрольным применением слабительных средств, содержащих антрогликоэиды (препараты корня ревеня, крушины, плода жостера, листа сенны и др.), антибиотиков и некоторых других лекарств. Токсические колиты эндогенного происхождения возникают вследствие раздражения стенки кишки выводимыми ею продуктами, образовавшимися в организме (при уремии, подагре).
Колиты аллергической природы наблюдаются при пищевой аллергии, при непереносимости некоторых лекарственных и химических веществ, повышенной индивидуальной чувствительности организма к некоторым видам бактериальной флоры кишечника и продуктах распада микроорганизмов. Колиты вследствие длительного механического раздражения стенки толстой кишки возникают при хроническом копростазе, злоупотреблении слабительными клизмами и ректальными свечами и т. д. Нередко хронические колиты имеют несколько этиологических факторов, которые взаимно усиливают действие.
Колиты вследствие длительного механического раздражения стенки толстой кишки возникают при хроническом копростазе, злоупотреблении слабительными клизмами и ректальными свечами и т. д. Нередко хронические колиты имеют несколько этиологических факторов, которые взаимно усиливают действие.
Симптомы
Для хронического колита характерен болевой синдром в виде ноющих и тупых болей, локализующихся в любом из отделов живота, имеющих как схваткообразный, так и разлитой характер. Нарушение стула, урчание, метеоризм, болезненные тенезмы или диспепсические расстройства – это ряд специфических симптомов, характерных только для патологических процессов, поражающих ЖКТ. Отличительным симптомом хронического колита, позволяющим дифференцировать его от других патологий, служит усиление боли сразу же после приема пищи, очистительных клизм, напряжения брюшного пресса и облегчение после опорожнения кишечника, отхождения скопившихся газов или применения спазмолитиков. Довольно часто при данной патологии процесс дефекации происходит по 6-7 раз в сутки с выделением слизи или прожилок крови. Во время пальпации органов брюшной полости болевой синдром определяется по ходу толстой кишки.
Во время пальпации органов брюшной полости болевой синдром определяется по ходу толстой кишки.
Диагностика
После визита к доктору пациенту будут назначены некоторые анализы, которые позволят более точно поставить диагноз:
Анализ кала. Он покажет, правильно ли работает кишечник, есть ли в организме кишечная инфекция.
Общий анализ крови необходим для диагностики общего состояния пациента, а также позволит посмотреть количество лейкоцитов, эритроцитов. Их содержание может сказать о наличии воспалительного процесса или его отсутствии, а также об уровне гемоглобина, который также сказывается на общем самочувствии.
Врач может назначить ультразвуковое обследование кишечной полости. После всех анализов и исследования ставится диагноз и назначается курс лечения.
Лечение
Обострение заболевания чаще всего требует стационарного лечения. В первые дни обострения рекомендуется голодание. Затем больным назначается лечебная диета №4, щадящая пораженные стенки кишечника от механических и химических воздействий, а также направленная на недопущение возникновения процессов брожения в кишечнике. Питание должно быть дробным, 6–7 раз в сутки, рекомендуется тщательно пережевывать или предварительно измельчать пищу.
Питание должно быть дробным, 6–7 раз в сутки, рекомендуется тщательно пережевывать или предварительно измельчать пищу.
Колит — Специализированый Медицинский Центр Хирургического Профиля
Колит — воспаление слизистой оболочки толстой кишки.
Основные причины колита
- Заболевания органов желудочно-кишечного тракта
- Вирусные и хронические инфекционные процессы
- Наличие глистов и патогенной микрофлоры
- Однообразное и неполноценное питание
- Употребление алкоголя
- Неадекватная лекарственная терапия
Заболевание характеризуется острым началом: резкие тянущие боли внизу живота, жидким стулом, недомоганием, повышением температуры.
При хроническом колите — воспалительный процесс всех отделах толстого кишечника: нарушения опорожнения кишечника, боли, иногда болезненные позывы на дефекацию, метеоризм и вздутие.
При обострениях хронического колита усиливаются ложные позывы на дефекацию, выделения кала со слизью, иногда с кровью.
Лечение колита должно проводится только под контролем врача-проктолога.
Хронический колит
Тяжелая кишечная инфекция, неправильное питание, некоторые лекарственные препараты могут провоцировать хронический колит. Выражается заболевание как неприятными ощущениями в животе и несильными болями, так и язвенными поражениями. В последнем случае для лечения хронического колита врачу необходимо точно выяснить причину заболевания.
Симптоматика заболевания также выражается в приступах боли без четкой локализации, избыточное газообразование, стул с примесью крови и слизи.
В нашем отделении проктологии врачи проводят лечение хронического колита. Большое значение для лечения хронического колита имеет диета, которая предотвращает запоры, но должна содержать все необходимые вещества.
Язвенный колит
Язвенный колит – это хроническое рецидивирующее заболевание толстого кишечника с образованием незаживающих язв. Язвенный колит сопровождается болями в животе, поносом, выделением крови со слизью, также отмечается общее ухудшение состояние здоровья, потеря аппетита, похудание. При язвенном колите также могут нарушаться функции желудочно-кишечного тракта, поджелудочной железы, печени.
При язвенном колите также могут нарушаться функции желудочно-кишечного тракта, поджелудочной железы, печени.
Перед тем как назначить лечение колита кишечника врач проводит диагностику: исследование каловых масс, анализ крови, колоноскопия. Основное лечение колита кишечника заключается в соблюдении диет. После обследования и анализов врач назначает схему лечения хронического колита, лекарственные препараты назначаются также только врачом.
Если Вам необходима консультация проктолога или лечение, ждем Вас в нашем медицинском центре.
Лечение колита кишечника в Москве
Симптомы колита
В зависимости от характера протекания колит подразделяется на разные формы и виды, для каждого из которых характерна своя симптоматика. Помогают заподозрить колит кишечника симптомы следующего характера, общие для всех разновидностей:
- обезвоживание, вызывающее головокружение, сухость во рту;
- расстройства дефекации – от запора до диареи;
- частые позывы к дефекации, в том числе – ложные;
- периодические или постоянные боли в животе;
- лихорадочные явления;
- диарея, при некоторых видах – с кровью;
- вздутие живота.

Характер болей – ноющий, тупой или распирающий, схваткообразный, без ярко выраженной локализации, с иррадиацией в грудную клетку, спину, поясницу. Боль ослабевает после дефекации, отхождения газов или приема спазмолитиков, но возвращается через некоторое время.
По форме протекания
Значительно различается в симптоматике острый и хронический колит. Отличают острый колит симптомы общего типа при быстром нарастании их проявлений. Скорость развития острой формы заболевания зависит от возраста больного, общего состояния, наличия патологий и может протекать лишь с незначительным дискомфортом.
Если болезнь вовремя не выявлена, она может перейти в хронический колит. Характеризуютхронический колит кишечника симптомы общего типа, к которым добавляются: сыпь на коже, головные боли, тошнота, слабость, урчание в животе после приема пищи, периодическое обострение.
По причинам возникновения
Каждой разновидности болезни свойственны отличительные признаки кроме симптомов общего типа. По этиологии – причине возникновения – классифицируются следующие виды:
По этиологии – причине возникновения – классифицируются следующие виды:
- язвенный колит – этиология неизвестна, характерно воспаление слизистой оболочки толстой кишки, которое сопровождается язвенно-воспалительным поражением, отеком, дегенеративными изменениями эпителия, носящими неспецифический характер;
- инфекционный колит – вызывается бактериями, кишечными паразитами; характерен отек стенок кишечника, нарушение их сокращения, повышенная температура, общая интоксикация организма;
- лекарственный колит – вызывается длительным приемом лекарств, негативно влияющих на микрофлору, отличается полным поражением толстой кишки;
- ишемический колит – поражение кишечника обуславливает нарушение кровоснабжения, характерно наличие крови в кале, сильные колющие боли в левой части живота, лихорадка.
Дополнительно помогают диагностировать колит симптомы разных стадий развитияхронического заболевания:
- спастический – стойкий запор;
- катаральный – выраженная симптоматика общего типа, некроз тканей, кровянистые выделения в стуле;
- атрофический – развитие катарального с усилением симптомов;
- эрозивный – наличие язв на всей поверхности, симптомы схожи с признаками гастрита, что осложняет диагностику;
- диффузный – полное поражение левой части толстого кишечника, схваткообразные боли во второй половине дня после еды.

Правильно диагностировать колит, его вид и происхождение необходимо для выбора метода лечения.
Методы лечения
Обнаруженный на ранней стадии колит любой этиологии поддается медикаментозному лечению при соблюдении предписанной диеты. При выявлении болезни необходимо срочно начать лечение колита кишечника, поскольку терпимый дискомфорт начальной стадии может развиться в тяжелые осложнения. Особенно важно не допустить переход болезни в хроническую форму, поскольку колит у взрослыхчасто провоцирует язву, перитонит, внутренние кровотечения, сепсис.
Лечение острой формы
При первых же признаках заболевания необходимо обратиться за профессиональной медицинской помощью и пройти весь курс лечения с обязательным соблюдением предписаний врача вплоть до показанной диеты. Только в этом случае можно предотвратить переход острой формы болезни в хроническую.
В зависимости от диагностирования причин заболевания производится назначение следующих медикаментов:
- противомикробные или противогельминтные препараты, антибиотики при инфекционной этиологии;
- спазмолитики для снятия боли;
- средства и препараты для устранения поноса или запора;
- пробиотики для восстановления микрофлоры.

Диета – важнейшая составляющая терапевтического лечения заболевания на любой стадии. Для острого периода протекания необходимо облегчить работу кишечника. С этой целью из меню исключаются богатые клетчаткой продукты, копчености, соль, сахар, уксус, кислая и улучшающая перистальтику пища, семечки, бобовые. Предпочтение – вареным, тушеным, протертым блюдам. Питание – дробное, малыми порциями с обильным питьем.
Лечение хронических видов
Хронический колит лечится разными методами, выбор которых зависит от причин возникновения болезни, стадии ее запущенности, возраста пациента, наличия у него других патологий. В период ремиссии применяется поддерживающая терапия на основе специальной диеты. Иногда для длительного применения назначаются противоаллергенные и ферментативные препараты. Строгое выполнение назначений лечащего врача – гарантия увеличения срока ремиссии.
Помимо этих процедур проводится медикаментозная терапия с назначением тех же препаратов, что и при острой форме, а также дополнительно по показаниям следующих препаратов:
- желчегонных;
- ферментативных;
- витаминов группы В, никотиновой кислоты.

Последние применяются для ускорения процессов регенерации поврежденных тканей.
Язвенный колит кишечника – самый сложно излечимый вид болезни, этиология которого до сих пор не установлена. Неспецифический колит, как его еще называют, имеет несколько форм течения:
- острый неспецифический язвенный колит;
- хронический язвенный колит;
- рецидивирующий язвенный колит.
Выбор метода лечения зависит от тяжести заболевания и может ограничиться терапией или потребует оперативного вмешательства. Список стандартного медикаментозного лечения расширяется – назначаются гормональные препараты, иммунодепрессанты, препараты железа.
Хирургический метод используется, если отсутствует ожидаемый результат терапии или продолжение медикаментозного лечения противопоказано, при кишечных осложнениях, высоком риске возникновения рака толстой кишки или его наличии.
Диагностика
В собственной лаборатории НИАРМЕДИК пациентам доступно все необходимое оборудование последнего поколения для проведения любых видов анализа и диагностики разныхвидов болезни:
- ректороманоскопия;
- аноскопия;
- колоноскопия;
- магнитно-резонансная томография;
- компьютерная томография;
- рентгенологическое исследование.

Поможет НИАРМЕДИК
В клиниках сети НИАРМЕДИК врачи-колопроктологи высшей категории имеют большой опыт успешного лечения острой и хронической формы заболевания. Главное – вовремя обратиться за помощью при появлении симптомов в одну из клиник сети, где вам обеспечат:
- профессиональную консультацию;
- грамотный диагноз на основе квалифицированного осмотра и обследования на самом современном оборудовании в собственной лаборатории;
- назначение эффективных методов лечения;
- низкие цены при высокой эффективности медицинских услуг.
Звоните в клинику НИАРМЕДИК при появлении симптомов заболеванияпо номеру телефона +7 (495) 6 171 171 или воспользуйтесь формой обратной связи на сайте.
Хронический колит. Лечение хронический колит от ведущих докторов | Лучшие клиники | Отзывы
Хронический колит – это функциональное заболевание, которое характеризуется нарушениями кишечной моторики, что ведет к отечным процессам слизистых оболочек толстой кишки, накладкам слизи, а также осложнениям в виде проявления сосудистого рисунка.
Лечение хронического колита в клиниках Германии, Израиля, Австрии, США, Финляндии и Швейцарии направлено на устранение воспалительного процесса поражающего слизистую оболочку толстой кишки и последствий данного заболевания в целом.
Преимущества лечения хронического колита за границей
Лечение хронического колита за рубежом базируется на диагностических данных, которые показывают степень поражения, особенности развития заболевания и состояние организма пациента в целом. Опытные специалисты указанных клиник принимают решение о назначении консервативного лечения или об оперативном вмешательстве на основе сложности стадии развития колита. В большинстве случаев проводится переливание крови инфузионное введение жидкости позволяющее вернуть электролитный баланс в норму. Кроме того назначается параэнтеральное питание, позволяющее снизить негативное влияние на слизистые оболочки кишечника.
Лечение хронического колита в нижеперечисленных клиниках проводится так чтобы при помощи щадящих, но максимально эффективных комплексных методик лечения полностью остановить внутренние кровотечения, стабилизировать водно-солевой баланс, а также максимально понизить травмирующее воздействие на слизистую кишечника, обеспечивая тем самым успешное обновление эпителиального слоя.
Диагностика хронического колита за границей
Пациенты рекомендуемых нами гастроэнтерологических центров подлежат точному обследованию позволяющему выявить не только само заболевание, но и его особенности. Диагностика хронического колита проводится при помощи ирригоскопии, эндоскопического исследования толстой кишки, лабораторных анализов крови и УЗИ.
Организация лечения хронического колита за границей
Компания «Пациент Менеджмент» уже несколько лет помогает всем желающим получить качественную диагностику и лечение гастроэнтерологических заболеваний, включая лечение хронического колита в передовых клиниках мира. Мы организовываем и сопровождаем лечение каждого нашего клиента в индивидуальном порядке.
Важно понимать, что каждое из нижеперечисленных медицинских учреждений имеет свои особенности спектра оказания услуг, а также местоположения. Поэтому при выборе лучшего в Вашем случае гастроэнтерологического центра стоит обратиться к специалистам, то есть к нам!
Все о хроническом колите.

ВСЕ О ХРОНИЧЕСКОМ КОЛИТЕ
Хронический энтерит и хронический колит – это воспалительные заболевания кишечника (тонкого кишечника — хронический энтерит и толстого — хронический колит)
В начальном отделе кишечника (тонкой кишке) происходит переваривание пищевых продуктов, то есть разложение их на составные элементы, которые затем всасываются в кровь. В толстом кишечнике происходит формирование каловых масс. Воспалительные заболевания приводят к нарушениям этих процессов.
ПРИЧИНЫ КОЛИТОВ
Среди основных причин выделяют:
• в первую очередь, нарушение ритма и характера питания, недоброкачественная пища, злоупотребление алкоголем;
• заболевания желудка (хронический гастрит), недостаточность продукции ферментов поджелудочной железой (хронический панкреатит), в результате которых в кишечник попадает недостаточно обработанные ферментами пищевые массы;
• кишечные инфекции, частые пищевые отравления (дизентерия), паразитарные (глистные) заболевания;
• применение лекарств, изменяющих нормальную среду в кишечнике;
• врожденная недостаточность функции кишечника.
Под действием указанных факторов нарушается процесс переваривания пищи в кишечнике, активизируются патогенные микроорганизмы (развивается дисбактериоз кишечника), нарушается всасывание питательных веществ (белков, жиров, углеводов, солей, воды, витаминов), изменяется скорость прохождения пищевых масс по кишечнику.
СИМПТОМЫ КОЛИТОВ
Симптомы хронических заболеваний кишечника зависят от локализации поражения (тонкий или толстый кишечник). Поскольку основные процессы в тонком кишечнике — переваривание и всасывание, то основными симптомами хронического энтерита являются:
• Неприятные ощущения в середине живота (около пупка), вздутие живота, урчание, очень характерны поносы — частый (4-6 раз в сутки) и обильный; стул более жидкой, чем в норме, консистенции, иногда с неприятным запахом.
• Вследствие нарушения всасывания питательных веществ происходит похудание (иногда значительное вплоть до истощения), развивается слабость, снижается работоспособность. Может отмечаться повышенная раздражительность, «уход в болезнь», склонность к депрессии.
Может отмечаться повышенная раздражительность, «уход в болезнь», склонность к депрессии.
• Больные обычно плохо переносят молоко, острые продукты, жирную пищу, часто после еды возникает позыв к опорожнению кишечника.
При хроническом колите основными проявлениями являются боли в животе (чаще в нижних и боковых отделах) и нарушения стула. Боли обычно усиливаются после еды и стихают после отхождения газов и опорожнения кишечника. Нарушения стула проявляются запорами с выделением плотного фрагментированного (“овечьего”) кала или лентовидного, покрытого сверху слизью, либо при хроническом колите развиваются поносы с выделением скудных водянистых, с примесью слизи каловых масс. Характерны позывы к опорожнению кишечника, иногда болезненные, с выделением слизистых масс. Нередко наблюдается сочетание запоров и поносов, иногда после серии жидких выделений происходит задержка стула на несколько дней. Иногда нарушения стула провоцируются психоэмоциональными перегрузками, изменениями ритма и характера питания, сменой питьевой воды — например, в командировках, путешествиях. В этих случаях обычно имеется не воспаление кишечника, а нарушение его двигательной функции (дискинезия толстого кишечника).
В этих случаях обычно имеется не воспаление кишечника, а нарушение его двигательной функции (дискинезия толстого кишечника).
ДИАГНОСТИКА
ХРОНИЧЕСКОГО КОЛИТА
При подозрении на колит больной нуждается в тщательном обследовании. Диагностика хронических заболеваний кишечника строится на основе эндоскопического исследования кишечника – колоноскопии (осмотр просвета толстой кишки). Колоноскопия, проводимая с помощью гибких эндоскопов, позволяет осмотреть слизистую оболочку толстой кишки и определить характер и степень изменений, выявить эрозии и язвы, которые при ирригоскопии (рентгеновском исследовании кишечника) обычно установить не удается. Эндоскопическое исследование позволяет провести биопсию (взятие кусочка ткани) слизистой оболочки с целью получения материала для исследования, что очень ценно для точной диагностики колита и установления его причины.
ПРОФИЛАКТИКА
ХРОНИЧЕСКОГО КОЛИТА
Профилактика хронических заболеваний кишечника заключается в соблюдении режима и культуры питания, ограничении приема алкоголя, своевременной диагностике и лечение острых заболеваний кишечника.
Врач эндоскопист
Плющик П.А.
Любые интересующие Вас вопросы на тему здоровья Вы можете задать специстам по
Тел. 8 (8313) 25-50-25
Колит – лечение, симптомы, причины болезни, первые признаки
Описание
Колит – заболевание толстого кишечника воспалительного характера. Провоцируется инфекциями, нарушениями местного кровообращения, приемом лекарственных средств, облучением и другими факторами. Значимую роль при возникновении колита играют особенности питания и образа жизни. Проявляется болями, метеоризмом, ложными позывами, расстройствами стула (запорами или диареей), наличием патологических включений (слизи и крови) в каловых массах. Лечение включает диету, лекарственную терапию и немедикаментозные методы.
Колиты – большая группа острых и хронических болезней толстой кишки, которые различаются по причинам развития, но сходны по характеру патологических изменений – воспалению, определяющему появление похожих клинических симптомов. Достаточно широко распространены. Могут охватывать весь толстый кишечник или его часть. Нередко сочетаются с энтеритами.
Достаточно широко распространены. Могут охватывать весь толстый кишечник или его часть. Нередко сочетаются с энтеритами.
Причины
Наиболее распространенной причиной развития острого колита являются кишечные инфекции – в течение жизни эту форму заболевания хотя бы раз переносит каждый человек. В 30% случаев после острого эпизода (обычно – сальмонеллеза или дизентерии) формируется хронический колит. Вероятность такого исхода возрастает при дисбактериозе, нарушениях диеты. В качестве возбудителя чаще всего выступают бактерии: сальмонеллы, шигеллы, иерсинии, клостридии, палочки брюшного тифа, эшерихии и пр.
Достаточно часто встречаются колиты вирусной этиологии, вызываемые энтеровирусом, аденовирусом или ротавирусом. Воспаление сопутствует протозойным инвазиям – лямблиозу и амебиазу. К числу редких этиофакторов инфекционного колита относят поражение кишечника бледной трепонемой и туберкулезной палочкой. Развитие колитов грибковой этиологии происходит на фоне выраженного нарушения иммунитета, осложняет химиотерапию и лечение стероидными гормонами, наблюдается у больных СПИДом.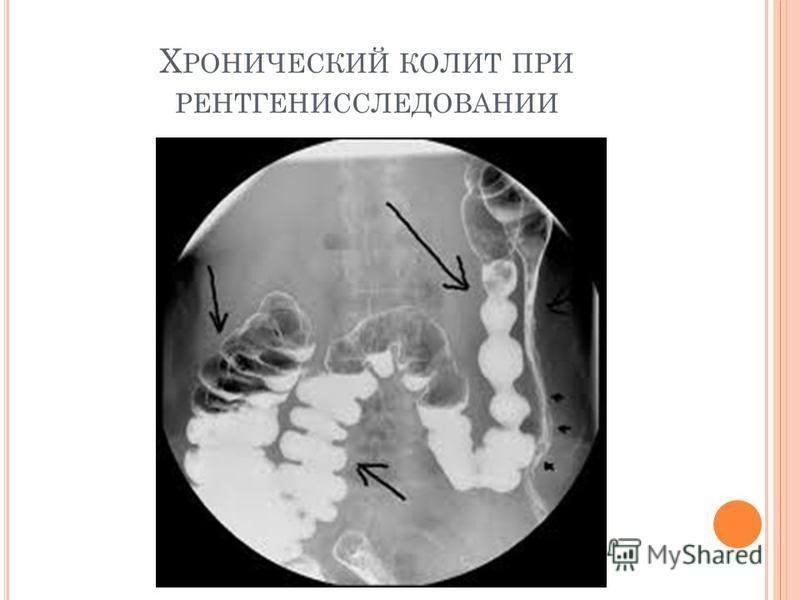
Колиты неинфекционной этиологии чаще всего становятся следствием нарушений питания или других болезней ЖКТ. К возникновению воспаления в толстом кишечнике приводят нерегулярный прием пищи, нерациональный рацион, употребление некачественных продуктов, частые алкогольные эксцессы. В число провоцирующих патологий пищеварительного тракта входят хронический гепатит, панкреатит и гастрит.
Еще один достаточно распространенный вариант неинфекционного колита – сформировавшийся на фоне приема медикаментов. Многие лекарства, в первую очередь – антибиотики изменяют состав микрофлоры и вызывают дисбактериоз, на фоне которого нарушаются процессы пищеварения, повышается уязвимость кишечной стенки к различным негативным воздействиям.
Ишемические колиты развиваются при недостатке кровоснабжения кишки из-за атеросклероза или тромбоза, лучевые – при воздействии ионизирующего излучения. Иногда воспаление кишечника возникает на фоне врожденных аномалий или послеоперационных дефектов, функциональной недостаточности различного генеза. Неинфекционный язвенный колит и болезнь Крона наблюдаются при наличии наследственной предрасположенности и иммунных нарушений.
Неинфекционный язвенный колит и болезнь Крона наблюдаются при наличии наследственной предрасположенности и иммунных нарушений.
Классификация
По течению колиты могут быть острыми или хроническими. По причинам развития колита выделяют инфекционную, ишемическую, токсическую, спастическую и лучевую формы болезни. С учетом характера поражения различают следующие виды колита:
- Катаральный. Сопровождается поверхностными воспалительными изменениями слизистой – отеком и гиперемией.
- Эрозивный. Наряду с перечисленными выше симптомами на слизистой оболочке возникают поверхностные дефекты – эрозии.
- Атрофический. Характеризуется истончением слизистой.
Симптомы
Фото: gastritinform.ru
Острый колит
Наблюдаются спастические боли по ходу толстой кишки (в боковых и верхнем отделе живота, в задней части малого таза вплоть до заднего прохода), метеоризм, ложные позывы и выраженная диарея с частотой стула до 20 и более раз в сутки. Кал жидкий, иногда пенистый, сначала зловонный, потом водянистый, нередко – с примесями слизи, гноя и крови.
Кал жидкий, иногда пенистый, сначала зловонный, потом водянистый, нередко – с примесями слизи, гноя и крови.
Общие проявления острого колита включают повышение температуры тела на фоне токсемии, сухость кожи из-за обезвоживания. Интоксикация обуславливает потерю аппетита и нарастающую слабость. При соблюдении диеты и адекватной терапии симптомы исчезают через несколько дней. В тяжелых случаях возможно затяжное течение.
Хронический колит
Наблюдаются те же признаки, что при остром процессе, но симптомы менее яркие. Боли в животе тупые, ноющие, нередко больше выражены по левому флангу или имеют разлитой характер. Усиливаются после приема пищи, сильной тряски (бега, езде в транспорте по неровной дороге), очистительных клизм, уменьшаются после отхождения газов или акта дефекации. Отмечаются вздутие и тяжесть в животе, метеоризм.
Среди нарушений стула чаще превалируют запоры, у многих больных обнаруживается чередование запоров и эпизодов диареи. При поносах стул водянистый с прожилками слизи, реже – крови. Типичны ложные позывы – тенезмы, которые иногда завершаются отхождением слизи.
Типичны ложные позывы – тенезмы, которые иногда завершаются отхождением слизи.
Распространенным вариантом является поражение терминальных отделов толстой кишки с развитием проктита и проктосигмоидита. В подобных случаях эпицентр боли находится в левой подвздошной области. Пациенты жалуются на частые тенезмы, сопровождающиеся болевым синдромом и усиливающиеся в ночные часы. Фекальные массы выделяются небольшими порциями, напоминают овечий кал, содержат много слизи.
Осложнения
Вероятность негативных последствий выше при остром колите. Осложнениями острого колита являются обезвоживание с возникновением дегидратационного шока, распространение инфекции с развитием перитонита или подпеченочного абсцесса, в тяжелых случаях – сепсиса. При эрозивных и язвенных поражениях слизистой возможны кровотечения. У больных хроническим колитом возрастает риск рака толстой кишки.
Диагностика
Фото: neuroprofi.ru
Из-за различной этиологии, выраженности симптоматики и распространенности патологического процесса обследование и лечение колитов проводится разными специалистами: гастроэнтерологами, терапевтами, инфекционистами, проктологами, хирургами. На начальном этапе врач собирает жалобы, выясняет анамнез заболевания, проводит внешний осмотр. Определяются болезненность, нередко – урчание при пальпации по ходу толстой кишки, больше выраженные по левому флангу живота. Для уточнения диагноза применяются следующие методы:
На начальном этапе врач собирает жалобы, выясняет анамнез заболевания, проводит внешний осмотр. Определяются болезненность, нередко – урчание при пальпации по ходу толстой кишки, больше выраженные по левому флангу живота. Для уточнения диагноза применяются следующие методы:
- Проктологический осмотр. Требуется при хронических колитах с преимущественным поражением нижних отделов кишки для исключения парапроктита, анальной трещины, геморроя, других заболеваний, вызывающих похожую симптоматику. В рамках осмотра производится пальцевое исследование заднего прохода.
- Эндоскопия. Рекомендована как при острых, так и при хронических колитах. В зависимости от имеющейся симптоматики проводят ректороманоскопию или колоноскопию. Визуализируются отек, гиперемия, при тяжелом течении – гнойный налет, кровоизлияния в кишечную стенку, эрозивные дефекты, реже язвы. Во время обследования возможен забор материала из подозрительных участков для последующего гистологического анализа.

- Другие аппаратные методики. Контрастная ирригоскопия позволяет определить анатомические особенности и функции толстой кишки при недоступности или наличии противопоказаний к эндоскопии. УЗИ органов брюшной полости и гастроскопия дают возможность оценить состояние желудка, печени и поджелудочной железы, установить наличие провоцирующих заболеваний.
- Лабораторные анализы. В ОАК обнаруживаются признаки воспаления: ускорение СОЭ, лейкоцитоз со сдвигом влево. По данным общих копрологических исследований выявляются слизь, элементы крови, иногда – большое количество лейкоцитов, яйца гельминтов. При инфекционной природе заболевания необходим бакпосев кала для определения возбудителя. Для исключения злокачественных опухолей проводят морфологический анализ биоптатов кишки.
Дифференциальную диагностику осуществляют между разными видами колита. Патологический процесс отличают от энтеритов. При хроническом воспалении требуется исключение дискинезии и опухолей толстой кишки.
Лечение
Фото: etozheludok.ru
Перечень мероприятий варьируется в зависимости от варианта течения болезни. При легких острых колитах возможно наблюдение в амбулаторных условиях, при тяжелых показана госпитализация в гастроэнтерологическое или инфекционное отделение. При хронических колитах в период обострения более эффективна терапия в стационаре.
Лечение острого колита
Пациентам назначают голод и обильное теплое питье. Оптимальным вариантом является сладкий чай, который одновременно восполняет потерянную жидкость и временно частично компенсирует нехватку питательных веществ, благодаря легко всасывающейся глюкозе. Через несколько дней разрешают бульоны, каши и нежирное мясо (вареное или приготовленное на пару). В течение двух недель больным следует воздерживаться от употребления овощей, жирного, острого, жареного, алкогольных напитков (стол №4).
При свежих токсикоинфекциях желудок и толстый кишечник промывают теплым содовым раствором. Используют лекарственные средства следующих групп:
- Спазмолитики.
 Необходимы при интенсивном болевом синдроме. Вводятся путем подкожных инъекций.
Необходимы при интенсивном болевом синдроме. Вводятся путем подкожных инъекций. - Энтеросорбенты. Уменьшают количество газов, «собирают на себя» токсины из просвета кишки.
- Антибиотики. Требуются при инфекционных колитах. При дизентерии применяют фторхинолоны, при сальмонеллезе – цефалоспорины.
- Другие средства. Амебиаз является показанием к назначению амебоцидов. При лямблиозе эффективны антипротозойные лекарства, при грибковом колите – противогрибковые препараты.
- Солевые растворы. В легких случаях (отсутствие рвоты, незначительное обезвоживание) используются перорально. При тяжелой дегидратации вводятся внутривенно.
- Эубиотики и пробиотики. Рекомендованы для нормализации кишечной микрофлоры.
Пациентам с тяжелыми колитами, сопровождающимися выраженной дегидратацией, развитием коллапса и сердечной недостаточности, показаны стимуляторы дыхания и сердечные гликозиды. При интенсивной многократной рвоте парентерально вводят противорвотные средства.
При интенсивной многократной рвоте парентерально вводят противорвотные средства.
Лечение хронического колита
Важнейшей частью терапии хронической формы заболевания является специальная диета. В период обострения пациентам рекомендуют отказаться от продуктов, которые химически или механически раздражают слизистую. Нужно воздержаться от приема молока – это поможет избежать молочнокислого брожения, ограничить капусту и бобовые, чтобы предупредить избыточное газообразование. Протертую пищу следует употреблять часто малыми порциями. Булочки, торты, пирожные запрещены. Пшеничный хлеб подсушивают. Нежирные рыбу и мясо готовят на пару.
После облегчения состояния для предупреждения запоров в рацион включают отрубной хлеб, фруктовые пюре и вареные овощи. Движение химуса по кишечнику облегчается при приеме достаточного объема жидкости, включении в питание растительного масла. Ограничение количества соли помогает избежать усиленной секреции жидкости в просвет кишки.
Отказ от молочнокислых продуктов, охлажденных блюд, сырых овощей и фруктов дает возможность создать благоприятные условия для снижения активности воспаления и достижения ремиссии. Наряду с диетой в зависимости от природы колита и наличия факторов, поддерживающих воспаление, назначают антибиотики, противогельминтные препараты и пр. При спазматических болях применяют спазмолитики.
Наряду с диетой в зависимости от природы колита и наличия факторов, поддерживающих воспаление, назначают антибиотики, противогельминтные препараты и пр. При спазматических болях применяют спазмолитики.
У больных с поражением дистальных отделов толстой кишки эффективны местные процедуры: ректальные свечи с анестетиками, противовоспалительные и вяжущие микроклизмы с протарголом, танином, отварами календулы или ромашки. Пациентам с диареей показаны обволакивающие и вяжущие средства для внутреннего применения. Активно используются фитопрепараты, в частности – настои и отвары с дубильными растительными компонентами. При запорах результативны мягкие слабительные и гидроколонотерапия.
В число других лекарственных средств, назначаемых в зависимости от имеющейся симптоматики колитов и лабораторных изменений, входят ферменты, энтеросорбенты, пробиотики и эубиотики. В периоды ремиссии больных направляют на бальнеотерапию и санаторно-курортное лечение.
Прогноз
При адекватном своевременном лечении колита прогноз в большинстве случаев благоприятный. У больных с острым колитом удается добиться нормализации состояния в течение нескольких суток. У пациентов с хронической формой возможна устойчивая ремиссия, во время которой симптомы исчезают или становятся незначительными, не снижающими трудоспособность и качество жизни.
У больных с острым колитом удается добиться нормализации состояния в течение нескольких суток. У пациентов с хронической формой возможна устойчивая ремиссия, во время которой симптомы исчезают или становятся незначительными, не снижающими трудоспособность и качество жизни.
Профилактика
Первичная профилактика острых и хронических колитов включает соблюдение правил личной гигиены, необходимую обработку продуктов (мытье, нагревание, кипячение), сбалансированное питание, лечение сопутствующих патологий, отказ от злоупотребления лекарственными средствами, своевременную коррекцию дисбактериозов при проведении антибиотикотерапии.
Вторичная профилактика при хронической форме болезни заключается в регулярном наблюдении у специалиста, соблюдении ограничений при составлении рациона, исключении стрессовых ситуаций, физических перегрузок и обстоятельств, которые делают невозможным соблюдение диеты.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.
Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.ПОИСК ЛЕЧЕНИЯ ПО ВСЕМУ МИРУ ВМЕСТЕ С YELLMEDОставить заявку
Источники
- Кишечные инфекции / Харченко Г.А. – 2007.
- Внутренние болезни. Система органов пищеварения / Г.Е. Ройтберг, Струтынский А.В. – 2007.
- Неспецифические воспалительные заболевания кишечника / Воробьев Г.И., Халиф И.Л. – 2008.
- Клиническая колопроктология / Кондратенко П.Г., Губергриц Н.Б. – 2006.
Ваши комментарии о симптомах и лечении
Хронический активный колит — MyPathologyReport.ca
Что такое хронический активный колит?
Хронический активный колит — это состояние, при котором клетки толстой кишки атакуются клетками иммунной системы, вызывая воспаление и повреждение. Патологоанатомы используют слово «хронический» для описания любого состояния, которое продолжается в течение длительного периода времени. У многих пациентов с хроническим колитом воспаление может присутствовать в толстой кишке в течение месяцев или даже лет, прежде чем будет поставлен диагноз.
Ободочная кишка
Ободочная кишка — это часть желудочно-кишечного тракта, которая также включает рот, пищевод, желудок, тонкую кишку и задний проход. Ободочная кишка — это длинная полая трубка, которая начинается в тонкой кишке и заканчивается у анального канала. Ободочная кишка разделена на части, которые включают слепую кишку, восходящую ободочную кишку, поперечную ободочную кишку, нисходящую ободочную кишку, сигмовидную кишку и прямую кишку. Толстая кишка поглощает воду из пищи, которую мы едим, и выводит отходы из организма.
Ободочная кишка состоит из шести слоев ткани:
- Слизистая оболочка — Слизистая оболочка — это ткань, покрывающая внутреннюю поверхность толстой кишки.Слизистая оболочка выстлана специализированными клетками, которые соединяются вместе, образуя структуры, называемые железами. При исследовании под микроскопом нормальные здоровые железы выглядят как длинные прямые пробирки с отверстием на поверхности слизистой оболочки и основанием, обычно расположенным на подслизистой оболочке (см. Ниже). В толстой кишке эти длинные прямые железы называются криптами.
- Muscularis mucosae — Muscularis mucosae — это тонкий слой ткани, состоящий из мышечных клеток. Muscularis mucosae отделяет слизистую от подслизистой.
- Подслизистая основа — Подслизистая основа располагается непосредственно под слизистой оболочкой. Он содержит множество толстых кровеносных сосудов, по которым проходят питательные вещества, и лимфатические каналы, удаляющие отходы.
- Собственная мышца — Собственная мышца представляет собой толстый мышечный пучок. Сокращение мышцы, образующей собственную мышцу, помогает продвигать пищу через толстую кишку.
- Подсерозная жировая ткань — это слой жира, окружающий собственную мышечную мышцу.Подсерозная жировая ткань находится около внешней поверхности толстой кишки.
- Сероза — Сероза представляет собой тонкий слой ткани на внешней стороне толстой кишки. Он покрывает подсерозную жировую ткань.
Симптомы хронического активного колита
Воспаление толстой кишки повреждает крипты, что мешает им нормально работать. Поврежденные крипты не могут впитывать воду, и пациенты с хроническим активным колитом часто испытывают диарею. Другие симптомы хронического колита включают боль в животе, вздутие живота, кровавый стул и потерю веса.
Что вызывает хронический активный колит?
Наиболее частой причиной хронического активного колита является воспалительное заболевание кишечника (ВЗК). Существует два типа воспалительных заболеваний кишечника: язвенный колит и болезнь Крона. Поскольку оба типа ВЗК при исследовании под микроскопом могут выглядеть одинаково, ваш патолог не сможет сказать, вызваны ли наблюдаемые в образце ткани изменения язвенным колитом или болезнью Крона.
Ваши врачи будут использовать информацию из вашего отчета о патологии вместе с другой собранной ими информацией (например,грамм. что они видели во время колоноскопии и другие симптомы, о которых вы сообщили), чтобы определить, можно ли поставить диагноз конкретного типа ВЗК. Иногда, когда воспаление активно, бывает трудно различить два типа ВЗК.
Важные различия между язвенным колитом и болезнью Крона:
| Язвенный колит | Болезнь Крона | |
| Пораженные части желудочно-кишечного тракта | Ободочная, прямая кишка и редко последняя часть тонкой кишки (подвздошная кишка). | Может быть задействован весь желудочно-кишечный тракт. |
| Части толстой кишки с воспалением | Слизистая оболочка. | Воспаление может поражать все пять слоев ткани толстой кишки. |
| Другие задействованные части тела | Обычно нет. | Воспаление также может поражать суставы, глаза, печень и кожу. |
| Пациенты также подвержены риску развития этих заболеваний | Рак толстой кишки (аденокарцинома), первичный склерозирующий холангит, тромбы. | Рак толстой кишки (аденокарцинома). |
Как патологоанатомы ставят этот диагноз?
Если ваш врач полагает, что у вас может быть воспалительное заболевание кишечника на основании ваших симптомов, он проведет колоноскопию. Колоноскопия — это процедура, при которой используется небольшая камера, чтобы увидеть внутреннюю часть толстой кишки.
Чтобы определить, присутствует ли воспаление, они возьмут образцы ткани, называемые биопсией. Поскольку хронический активный колит может возникнуть в одной части толстой кишки, но не в другой, они, вероятно, возьмут несколько биопсий по всей длине толстой кишки.Затем ваш патолог исследует эти биопсии под микроскопом, чтобы определить, присутствует ли хронический активный колит.
Микроскопические изменения при хроническом активном колите
Изучая образцы тканей толстой кишки под микроскопом, патологи ищут конкретные микроскопические изменения, прежде чем поставить диагноз хронического активного колита. Некоторые из этих изменений говорят вашему патологоанатому, что повреждение продолжается в течение длительного периода времени. Эти изменения включают искажение крипт, базальный лимфоплазмацитоз и метаплазию клеток Панета.Другие изменения говорят вашему патологоанатому, что повреждение активно и продолжает вызывать новые повреждения. Эти изменения включают криптит, абсцессы крипт и язвы.
Искажение крипты
Нормальные здоровые крипты в толстой кишке выглядят как длинные прямые пробирки с отверстием в верхней части слизистой оболочки и основанием трубки рядом с подслизистой оболочкой. Патологи используют слово искажение для описания изменений размера и формы крипт в толстой кишке. Искажение крипты считается признаком длительного повреждения.Это означает, что деформация крипты наблюдается только тогда, когда воспаление присутствует в течение месяцев или лет.
Архитектурное искажение крипты может включать следующее:
- Атрофия — Атрофия — это потеря ткани по сравнению с нормальной. В толстой кишке атрофия означает, что видимые крипты меньше нормальных здоровых крипт.
- Потеря крипт — Полная потеря крипт на некоторых участках слизистой оболочки.
- Ветвление — Эти склепы не являются длинными и прямыми, а разделяются на несколько ответвлений.
Метаплазия клеток Панета
Клетки Панета — нормальная часть пищеварительного тракта. Обычно они находятся в тонкой кишке и правой части толстой кишки. Однако, если ваш патолог видит клетки Панета в образце ткани с левой стороны толстой кишки, он описывает это как метаплазию клеток Панета. Это ненормальное открытие, которое означает хроническое повреждение слизистой оболочки толстой кишки. Метаплазия клеток Панета считается признаком длительного повреждения.Это видно только тогда, когда воспаление длится несколько месяцев или лет.
Базальный лимфоплазмацитоз
Лимфоциты и плазматические клетки — это специализированные иммунные клетки, которые помогают защитить организм от инфекции. Большое количество лимфоцитов и плазматических клеток обычно не обнаруживается в здоровой толстой кишке. Базальный лимфоплазмацитоз — это термин, который патологи используют для описания большого количества лимфоцитов и плазматических клеток в слизистой оболочке, окружающей крипты. Если ваш патолог видит, что слишком много этих типов клеток сжимают и укорачивают крипты, это означает, что иммунная система не работает должным образом.Базальный лимфоплазмацитоз считается признаком длительного поражения. Это видно только тогда, когда воспаление длится несколько месяцев или лет.
Криптит
Криптит — это слово, которое патологи используют для описания активного воспаления в толстой кишке. Активное воспаление — это первая защитная реакция организма на травму или заболевание, и ее возглавляют специализированные иммунные клетки, называемые нейтрофилами. Когда нейтрофилы атакуют крипты организма, это называется криптитом.
Криптит — признак того, что воспаление вызывает постоянное повреждение толстой кишки.Криптит можно увидеть на самых ранних стадиях заболевания до того, как разовьются другие признаки длительного повреждения (например, деформация крипт, базальный лимфоплазмоцитоз и метаплазия клеток Панета). У пациентов с ВЗК это также может означать, что используемые методы лечения не работают.
Абсцесс крипты
Абсцесс крипты — это термин, который патологи используют для описания активного воспаления в толстой кишке. Это набор нейтрофилов, которые видны в середине крипты (т.е. внутри пробирки). Абсцессы крипты — признак того, что воспаление вызывает постоянное повреждение толстой кишки. Абсцессы крипт можно увидеть на самых ранних стадиях заболевания до того, как разовьются другие признаки длительного повреждения (например, деформация крипт, базальный лимфоплазмоцитоз и метаплазия клеток Панета). У пациентов с ВЗК это также может означать, что используемые методы лечения не работают.
Изъязвление
Изъязвление описывает серьезное повреждение, связанное с полной потерей внутреннего слоя толстой кишки (слизистой).Это признак того, что воспаление вызывает постоянное повреждение толстой кишки. Изъязвление можно увидеть на самых ранних стадиях заболевания до того, как разовьются другие признаки длительного повреждения (например, деформация крипт, базальный лимфоплазмоцитоз и метаплазия клеток Панета). У пациентов с ВЗК это также может означать, что используемые методы лечения не работают. Это чаще встречается при язвенном колите, но также может наблюдаться при болезни Крона.
Гранулемы
Иммунная система состоит из разных типов клеток, которые работают вместе, чтобы защитить тело и помочь ему восстановиться после травмы.Гранулема — это организованное скопление иммунных клеток. Иммунные клетки в центре гранулемы называются гистиоцитами, и они часто соединяются вместе, образуя гигантские клетки. Некоторые гранулемы имеют внешний слой лимфоцитов, другого специализированного типа иммунных клеток, которые работают вместе с гистиоцитами.
Гранулемы — признак хронического колита. Их присутствие предполагает, что заболевание вызвано болезнью Крона, а не язвенным колитом (при котором гранулемы встречаются редко).
, Джейсон Вассерман, доктор медицинских наук, FRCPC, обновлено 22 декабря 2020 г.
Аденокарцинома толстой кишки — MyPathologyReport.ca
Что такое аденокарцинома?
Аденокарцинома — наиболее распространенный тип рака толстой кишки. Опухоль возникает из желез, обычно находящихся на внутренней поверхности толстой кишки. Может быть поражена любая часть толстой кишки, от слепой до прямой кишки. Во многих случаях этот рак начинается в предраковом состоянии, называемом аденомой. Обычные типы аденом ободочной кишки — трубчатые, трубчато-ворсинчатые, ворсинчатые и сидячие зазубренные.
Ободочная кишка
Ободочная кишка — это часть желудочно-кишечного тракта, которая также включает рот, пищевод, желудок, тонкую кишку и задний проход. Ободочная кишка — это длинная полая трубка, которая начинается в тонкой кишке и заканчивается у анального канала. Ободочная кишка разделена на части, которые включают слепую кишку, восходящую ободочную кишку, поперечную ободочную кишку, нисходящую ободочную кишку, сигмовидную кишку и прямую кишку. Функции толстой кишки — поглощать воду из пищи, которую мы едим, и выводить отходы из организма.
Ободочная кишка состоит из шести слоев ткани:
- Слизистая оболочка — слизистая оболочка — это ткань, выстилающая внутреннюю поверхность толстой кишки. Слизистая оболочка включает эпителиальные клетки, которые образуют структуры, называемые железами. Железы окружены и поддерживаются тканью, называемой собственной пластинкой.
- Muscularis mucosa — это тонкий мышечный слой, расположенный чуть ниже слизистой оболочки.
- Подслизистая основа — Подслизистая основа содержит множество толстых кровеносных сосудов и лимфатических каналов.
- Собственная мышца — Собственная мышца представляет собой толстый мышечный пучок. Мышцы собственной мышечной ткани помогают перемещать переваренную пищу и отходы по толстой кишке.
- Подсерозная жировая ткань — это слой жира, расположенный непосредственно под собственной мышечной тканью. Подсерозная жировая ткань находится около внешней поверхности толстой кишки.
- Серозная оболочка — Серозная оболочка представляет собой тонкий слой ткани, покрывающий подсерозную жировую ткань и внешнюю часть толстой кишки.
Как патологоанатомы ставят этот диагноз?
Диагноз аденокарциномы обычно ставится после удаления небольшого образца опухоли с помощью процедуры, называемой биопсией.Для подтверждения диагноза может быть проведен тест, называемый иммуногистохимией.
После того, как опухоль будет полностью удалена, она будет отправлена патологу, который подготовит новый отчет о патологии. Этот отчет подтвердит или пересмотрит исходный диагноз и предоставит дополнительную важную информацию, такую как размер опухоли, распространение и распространение опухолевых клеток в лимфатические узлы. Также может быть проведен тест для поиска белков репарации ошибочного спаривания (см. Раздел «Белки репарации несоответствия» ниже).Эта информация используется для определения стадии рака и принятия решения о необходимости дополнительного лечения.
Уровень опухоли
Уровень— это термин, который патологи используют для описания того, насколько рак отличается от нормальной ткани толстой кишки. Поскольку нормальные эпителиальные клетки толстой кишки соединяются вместе, образуя железы, аденокарциному обычно делят на четыре степени в зависимости от того, какая часть опухоли состоит из желез:
- Хорошо дифференцированный — более 95% опухоли состоит из желез.
- Умеренно дифференцированный — опухоль на 50–95% состоит из желез.
- Плохо дифференцированный — Менее 50% опухоли состоит из желез.
- Недифференцированный — в опухоли нет желез.
Степень важна, потому что плохо дифференцированные и недифференцированные опухоли связаны с худшим прогнозом и с большей вероятностью распространяются на отдаленные участки тела.
Несоответствие ремонта
Восстановление несоответствия (MMR) — это система внутри всех нормальных здоровых клеток для исправления ошибок в нашем генетическом материале (ДНК).Система состоит из разных белков, четыре наиболее распространенных из которых называются MSh3, MSH6, MLh2 и PMS2. Потеря одного из этих белков увеличивает риск развития рака. Патологи назначают тестирование на восстановление несоответствия, чтобы увидеть, не теряется ли какой-либо из этих белков в опухоли. Если для вашего образца ткани был заказан тест на исправление несоответствия, результаты будут описаны в вашем отчете о патологии.
Нормальная репарация ДНК
Каждая клетка вашего тела содержит набор инструкций, которые говорят клетке, как ей себя вести.Эти инструкции написаны на языке, называемом ДНК, и они хранятся на 46 хромосомах в каждой клетке. Поскольку инструкции очень длинные, они разбиты на разделы, называемые генами, и каждый ген сообщает клетке, как производить часть машины, называемую белком.
Если ДНК будет повреждена или если ее нельзя будет точно прочитать, клетка не сможет производить белки, необходимые для нормального функционирования. Область поврежденной ДНК называется мутацией, и мутации являются одной из наиболее частых причин рака у людей.Белки восстановления несоответствия поддерживают здоровье и нормальное функционирование клеток, исправляя эти мутации, когда они происходят.
Отсутствие несоответствия ремонта
Четыре белка репарации ошибочного спаривания MSh3, MSH6, MLh2 и PMS2 работают парами для исправления поврежденной ДНК. В частности, MSh3 работает с MSH6, а MLh2 работает с PMS2. Если один белок теряется, пара не может нормально функционировать.
Рак, вызванный потерей несоответствия ремонта
У большинства людей рак развивается в результате как факторов окружающей среды (например, курения), так и генетических факторов.Эти опухоли называют «спорадическими», потому что мы не можем точно предсказать, у каких людей они разовьются и когда. Однако некоторые люди наследуют генетические изменения, которые подвергают их гораздо более высокому риску развития рака. У этих людей есть синдром.
Наиболее частым синдромом, связанным с аденокарциномой толстой кишки, является синдром Линча. Синдром Линча вызван генетическим изменением, которое приводит к потере одного из белков восстановления несоответствия. Другое название этого синдрома — наследственный неполипозный колоректальный рак (HNPCC).
Наиболее распространенные генетические изменения, связанные с синдромом Линча, связаны с генами, которые продуцируют MLh2 и MSh3. У небольшого числа людей с синдромом Линча будут обнаружены генетические изменения, связанные с MSH6 и PMS2.
Люди с синдромом Линча имеют высокий риск развития аденокарциномы толстой кишки в раннем возрасте. Женщины с синдромом Линча также подвержены риску развития рака яичников и эндометрия в раннем возрасте. Другие типы рака, связанные с синдромом Линча, включают желудок, печень, мочевой пузырь, кожу и мозг.
Мюир-Торре — синдром, который тесно связан с синдромом Линча. Люди с Мьюир-Торре подвержены высокому риску развития рака кожи, называемого сальной карциномой. Эти люди также подвержены риску развития множественных доброкачественных опухолей кожи, называемых сальными аденомами.
Как патологи проверяют белки восстановления несоответствия?
Наиболее распространенный способ проверки белков репарации несоответствия — выполнение теста, называемого иммуногистохимией. Этот тест позволяет патологам увидеть, продуцируют ли опухолевые клетки все четыре белка восстановления несоответствия.
Если опухолевые клетки не производят один из белков, в вашем отчете этот белок будет описан как «потерянный» или «дефицитный». Поскольку белки репарации ошибочного спаривания работают парами (MSh3 + MSH6 и MLh2 + PMS2), два белка часто теряются одновременно.
Если опухолевые клетки в вашем образце ткани показывают потерю одного или нескольких белков восстановления несоответствия, возможно, вы унаследовали синдром Линча, и вам следует обратиться к генетическому специалисту для дополнительных тестов и рекомендаций.
На что обращать внимание в своем отчете после удаления опухолиРазмер опухоли
После полного удаления опухоли ваш патологоанатом измеряет ее в трех измерениях, хотя в отчет обычно включается только самый большой размер.Например, если размер опухоли составляет 5,0 см на 3,2 см на 1,1 см, в отчете может быть указан размер опухоли как 5,0 см в наибольшем измерении.
Расширение опухоли
Все аденокарциномы начинаются на слизистой оболочке внутренней поверхности толстой кишки. Слои ткани под слизистой оболочкой включают подслизистую основу, собственную мышечную ткань, субсерозную жировую ткань и серозную оболочку. Перемещение раковых клеток из слизистой оболочки в нижележащую ткань называется инвазией.
Расширение опухоли — это способ описания того, как далеко раковые клетки продвинулись от слизистой оболочки к расположенной ниже ткани.Ваш патолог внимательно изучит вашу ткань, чтобы найти раковые клетки, которые продвинулись дальше всего от слизистой оболочки.
Раковые клетки, которые проникают глубже в стенку, с большей вероятностью вернутся в область исходной опухоли (местный рецидив) после лечения или распространятся в лимфатический узел или отдаленный участок, такой как легкие. Расширение опухоли также используется для определения стадии опухоли (см. «Патологическая стадия» ниже).
Периневральная инвазия
Нервы похожи на длинные провода, состоящие из групп клеток, называемых нейронами.Нервы передают информацию (например, температуру, давление и боль) между мозгом и телом. Периневральная инвазия — это термин, который патологи используют для описания раковых клеток, прикрепленных к нерву.
Периневральная инвазия важна, потому что раковые клетки, прикрепившиеся к нерву, могут использовать нерв для проникновения в ткань за пределами исходной опухоли. Периневральная инвазия также связана с более высоким риском того, что опухоль вернется в ту же область тела (местный рецидив) после лечения.
Лимфоваскулярная инвазия
Кровь движется по телу по длинным тонким трубкам, называемым кровеносными сосудами. Другой тип жидкости, называемой лимфой, которая содержит отходы и иммунные клетки, перемещается по телу через лимфатические каналы.
Раковые клетки могут использовать кровеносные сосуды и лимфатические сосуды для перемещения от опухоли к другим частям тела. Перемещение раковых клеток из опухоли в другую часть тела называется метастазированием.
Прежде чем раковые клетки смогут метастазировать, они должны попасть в кровеносный или лимфатический сосуд.Это называется лимфоваскулярной инвазией. Наблюдение лимфоваскулярной инвазии увеличивает риск того, что раковые клетки будут обнаружены в лимфатическом узле или удаленной части тела, такой как легкие.
Присутствие раковых клеток внутри большой вены за пределами стенки толстой кишки (за пределами толстого мышечного пучка) связано с высоким риском того, что раковые клетки в конечном итоге будут обнаружены в печени.
Маржа
В толстой кишке край — это любая ткань, которая была разрезана хирургом для удаления опухоли из вашего тела.Ободочная кишка представляет собой длинную трубку, и вашему хирургу нужно будет вырезать часть трубки, чтобы удалить опухоль из вашего тела. Два обрезанных конца трубки называются проксимальным и дистальным краями. Радиальный край — это любая ткань вокруг трубки, которую нужно разрезать.
В толстой кишке край считается положительным, если раковые клетки находятся на самом краю разрезанной ткани. Положительный запас связан с более высоким риском повторения опухоли на том же участке после лечения.
В вашем отчете будет указано, наблюдались ли какие-либо аденомы или другие предраковые состояния на полях. Поля будут описаны в вашем отчете только после того, как вся опухоль будет удалена.
Опухолевые отложения
Отложения опухоли — это группа раковых клеток, которые отделены от основной опухоли, но не в лимфатическом узле. Отложения опухоли связаны с более высоким риском распространения опухолевых клеток на другие части тела, такие как легкие, после лечения.
Почкование опухоли
Почкование опухоли — это термин, который патологи используют для описания отдельных раковых клеток или небольших групп раковых клеток, видимых на краю опухоли. Оценка присваивается: низкая, средняя или высокая в зависимости от количества почек, видимых под микроскопом. Высокий балл связан с повышенным риском распространения раковых клеток на другие части тела.
Рак, возникающий в аденоме
Иногда раковые клетки все еще содержатся в аденоме, которая дала начало опухоли.Если раковые клетки ограничены внутренней поверхностью аденомы и аденома полностью удалена, вероятность того, что рак вернется, очень мала.
Риск того, что рак вернется в будущем, увеличивается, если ваш патолог увидит под микроскопом любую из следующих особенностей:
- Раковые клетки находятся очень близко к срезанному краю полипа.
- Опухоль плохо дифференцированная или недифференцированная (см. Гистологический класс выше).
- Происходит лимфоваскулярная инвазия (см. Лимфоваскулярная инвазия выше).
- Небольшие группы раковых клеток отрываются от края опухоли (патологи называют эту особенность «зарастанием опухоли высокой степени»; см. «Зарастание опухоли» выше).
Лечебный эффект
Если вы прошли курс лечения (химиотерапия, лучевая терапия или и то, и другое) от рака до удаления опухоли, ваш патолог внимательно изучит область ткани, где опухоль была ранее идентифицирована, чтобы увидеть, живы ли еще какие-либо раковые клетки. (жизнеспособный).
Наиболее часто используемая система описывает эффект лечения по шкале от 0 до 3, где 0 означает отсутствие жизнеспособных раковых клеток (все раковые клетки мертвы), а 3 — обширный остаточный рак без видимой регрессии опухоли (все или большая часть раковые клетки живы).
Лимфатические узлы
Лимфатические узлы — это небольшие иммунные органы, расположенные по всему телу. Раковые клетки могут перемещаться из опухоли в лимфатический узел по лимфатическим каналам, расположенным внутри и вокруг опухоли (см. Лимфоваскулярная инвазия выше).Перемещение раковых клеток из опухоли в лимфатический узел называется метастазированием.
Большинство отчетов включают общее количество исследованных лимфатических узлов и количество, если таковое имеется, содержащих раковые клетки. Ваш патолог внимательно исследует все лимфатические узлы на наличие раковых клеток. Лимфатические узлы, содержащие раковые клетки, часто называют положительными, а те, которые не содержат раковых клеток, — отрицательными.
Обнаружение раковых клеток в лимфатическом узле важно, потому что это связано с более высоким риском того, что раковые клетки будут обнаружены в других лимфатических узлах или в отдаленном органе, таком как легкие.Исследование лимфатических узлов также используется для определения узловой стадии (см. Патологическая стадия ниже).
Патологическая стадия (pTNM)
Патологическая стадия аденокарциномы толстой кишки основана на системе стадирования TNM, международно признанной системе, первоначально созданной Американским объединенным комитетом по раку.
Эта система использует информацию о первичной опухоли (T), лимфатических узлах (N) и отдаленном метастатическом заболевании (M) для определения полной патологической стадии (pTNM).Ваш патолог исследует представленные ткани и присвоит каждой части номер. В целом, большее число означает более запущенное заболевание и худший прогноз.
Патологическая стадия не указана в биоптате. Об этом сообщается только тогда, когда вся опухоль была удалена в образце для иссечения или резекции.
Стадия опухоли (pT) аденокарциномы
Аденокарциноме определяется стадия опухоли от 1 до 4 в зависимости от расстояния, на которое раковые клетки прошли от слизистой оболочки до стенки толстой кишки или окружающих тканей (распространение опухоли).
- T1 — Опухоль находится в подслизистой оболочке сразу под слизистой на внутренней поверхности толстой кишки.
- T2 — Опухоль проникла в собственную мышцу толстой кишки.
- T3 — Опухоль, которая прошла через всю мышечную стенку и находится в жировой ткани около внешней поверхности толстой кишки.
- T4 — Опухоль находится в серозной оболочке на внешней поверхности толстой кишки или распространилась в окружающие органы, такие как мочевой пузырь или брюшная стенка.
Узловая стадия (pN) аденокарциномы
Аденокарциноме присваивается узловая стадия от 0 до 2 в зависимости от того, были ли обнаружены какие-либо раковые клетки в каком-либо из исследованных лимфатических узлов или нахождения опухолевых отложений.Если ни в одном из исследованных лимфатических узлов не было обнаружено раковых клеток, узловая стадия — N0. Если лимфатические узлы не были отправлены на патологическое исследование, узловая стадия не может быть определена и указывается как NX.
Метастатическая стадия (пМ) аденокарциномы
Аденокарциноме присваивается метастатическая стадия 0 или 1 в зависимости от наличия раковых клеток в отдаленном участке тела (например, в печени). Стадия M может быть назначена только в том случае, если ткань из отдаленного участка отправляется на патологическое исследование.Поскольку эта ткань присутствует редко, стадия M не может быть определена и указана как X.
, Ипшита Как MD FRCPC (обновлено 22 июля 2021 г.)
Первичный склерозирующий холангит (ПСХ) — MyPathologyReport.ca
Что такое первичный склерозирующий холангит?
Первичный склерозирующий холангит (ПСХ) — это аутоиммунное заболевание, при котором поражаются желчные протоки внутри и снаружи печени. Повреждение вызывается иммунными клетками, которые атакуют клетки желчных протоков и мешают им нормально работать.
PSC часто ассоциируется с состоянием, называемым воспалительным заболеванием кишечника (особенно язвенным колитом). ПСХ чаще всего встречается у мужчин молодого и среднего возраста. У большинства пациентов симптомы отсутствуют, но анализ крови может выявить повышенный уровень щелочной фосфатазы в анализе крови у более чем 90% пациентов. Другие неспецифические симптомы, которые могут возникнуть, включают усталость, кожный зуд, боль в животе, желтую кожу и потерю веса.
Печень
Печень — это орган, расположенный в правой верхней части брюшной полости.Он отвечает за удаление токсинов, обработку лекарств и производство веществ, таких как желчь, которые необходимы для расщепления и использования пищи.
Печень содержит несколько типов клеток, которые составляют ее структуру и способствуют функционированию. Основной тип клеток печени называется гепатоцитом. В печени также есть желчные клетки, выстилающие внутреннюю часть длинных каналов, называемых желчными протоками, и эндотелиальные клетки, выстилающие внутреннюю часть кровеносных сосудов. Есть также множество фоновых клеток и материалов, которые поддерживают и удерживают вместе все эти другие части печени.Заболевание печени может повлиять на любую из этих клеток, что со временем может привести к повреждению и потере клеток.
Осложнения первичного склерозирующего холангита
Есть несколько осложнений PSC. Основным из них является цирроз печени, который обычно возникает через 10-15 лет после постановки диагноза. Когда это происходит, пациентам может потребоваться пересадка печени. ПСХ также увеличивает риск холангиокарциномы (рака желчных протоков).
Визуализирующие обследования для выявления первичного склерозирующего холангита
Если ваш врач подозревает, что у вас ПСХ, он может назначить рентгенологическое исследование, называемое магнитно-резонансной холангиопанкреатографией (MRCP) или холангиографией.Классические находки ПСХ в этих тестах включают желчные протоки, которые имеют вид бусинок, вызванный множеством участков сужения.
Как патологоанатомы ставят этот диагноз?
Биопсия печени выполняется при первичном склерозирующем холангите в основном для определения количества протоков, исчезнувших из-за повреждения, а также количества рубцов (фиброза) в печени. Изучая образец ткани под микроскопом, ваш патолог будет искать несколько важных микроскопических признаков, включая повреждение желчных протоков, потерю желчных протоков, концентрический фиброз, холестаз и фиброз.Эти функции описаны более подробно в разделах ниже.
Повреждение желчных протоков
Печень производит вещество, называемое желчью, которое используется для выведения токсинов из организма и переваривания пищи. Желчь, вырабатываемая в печени, выводится через желчные протоки в тонкую кишку. Каждый портальный тракт содержит один желчный проток. Ваш патолог будет искать повреждение желчных протоков или активное воспаление вокруг желчных протоков.
Потеря желчного протока
Если повреждение или воспаление продолжается в течение длительного периода времени, желчные протоки могут быть повреждены и потеряны.В результате портальные тракты будут иметь только кровеносные сосуды. Ваш патолог может записать количество потери желчных протоков различными способами, включая указание фактического количества потерянных, процент потерянных или степень потери (легкая, умеренная или тяжелая). Некоторые патологи используют слово дуктопения для описания уменьшения количества желчных протоков.
Концентрический фиброз
Концентрическая фиброзная форма описывает тип реакции, при которой фиброзные клетки окружают желчные протоки и вызывают повреждение, которое при просмотре в микроскоп выглядит как «луковая кожица».Хотя этот тип повреждения не выявляется во всех биопсиях, когда он обнаруживается, он очень помогает в диагностике ПСХ.
Холестаз
Холестаз — это слово, которое патологи используют для обозначения желчи, застрявшей в печени. Захваченная желчь важна, поскольку может вызвать повреждение печени. Если обнаружен холестаз, ваш патолог опишет его местоположение в печени, а количество захваченной желчи будет описано как легкое, умеренное или тяжелое. Поскольку первичный склерозирующий холангит поражает желчные протоки, при биопсии печени часто присутствует холестаз.
Фиброз
Фиброз — это тип рубцовой ткани, которая образуется в печени после повреждения. Поскольку ПСХ повреждают печень, существует риск развития фиброза. В большинстве отчетов о патологии указывается степень фиброза и указывается его «стадия». Этап зависит от множества факторов, включая степень начального повреждения, продолжительность травмы и то, какие части печени были повреждены. Слишком сильный фиброз нарушает архитектуру печени и мешает ей нормально функционировать.
Существует несколько различных систем классификации, используемых для определения стадии фиброза, но все они включают тип и степень видимого фиброза. Цирроз — это последняя стадия фиброза, для которой характерны большие фиброзные полосы в печени. При заболеваниях, поражающих желчные протоки (например, ПСХ), фиброз может быть неоднородным и неоднородным. Он мешает печени выполнять свои нормальные функции и может привести к заболеванию, называемому «печеночной недостаточностью».
Другие особенности, которые могут быть описаны в вашем отчете
Достаточность
Печень разделена на «зоны», и в центре каждой зоны находится структура, называемая «портальным трактом».Портальные пути важны, потому что они содержат кровеносные сосуды и каналы, которые перемещают другие вещества, такие как желчь, в печень и из нее.
При исследовании биопсии печени ваш патолог должен сначала определить, содержит ли образец минимальное количество портальных трактов, необходимое для постановки точного диагноза. Об адекватности биопсии можно сообщить просто как «да» или «нет», или можно указать количество видимых портальных трактов.
Фрагментация
Обычно описывается состояние биопсии печени при просмотре под микроскопом.Если биопсия печени хрупкая и разорванная, это будет описано, поскольку это может быть ключом к определенным заболеваниям печени.
Стеатоз
Стеатоз — это термин, используемый для описания наличия капелек жира в гепатоцитах. При стеатозе гепатоциты содержат прозрачные участки жировых капель, если смотреть под микроскопом.
Патологоанатомы используют шкалу для определения количества жира в печени при стеатозе. Шкала основана на процентном содержании клеток печени, содержащих капли жира:
Шкала, используемая большинством патологов, включает:
- Легкая — капли жира видны менее чем в 33% гепатоцитов при биопсии
- Умеренная — капли жира видны в пределах 33-66% гепатоцитов при биопсии
- Тяжелая — капли жира видны в пределах более 66% гепатоцитов при биопсии.
Раздувание гепатоцитов
Раздувающиеся гепатоциты — это поврежденные или умирающие клетки печени. Гепатоцит набухает в несколько раз по сравнению с нормальным размером и местами становится прозрачным. Выдувание гепатоцитов необходимо для диагностики ряда медицинских заболеваний печени. Степень раздува гепатоцитов оценивается как легкая, умеренная или тяжелая.
Тела Мэллори
Тельца Мэллори образуются из-за повреждения гепатоцитов. Под микроскопом они выглядят как темно-розовый материал внутри клеток.Тельца Мэллори присутствуют при определенных формах заболеваний печени, и их наличие или отсутствие помогает патологоанатомам поставить диагноз.
Утюг
Железо может накапливаться в печени в результате аномального распада железа, повышенного содержания железа в организме (например, после многократных переливаний крови) или когда печень не функционирует должным образом (например, при циррозе печени). Этот избыток железа можно увидеть в гепатоцитах или в иммунных клетках, называемых макрофагами. Если в вашей ткани присутствует железо, ваш патологоанатом сообщит о его местонахождении и степени тяжести.
, Стефани Рид, MD FRCPC (обновлено 29 июля 2021 г.)
Колит — StatPearls — Книжная полка NCBI
Непрерывное обучение
Колит — все более распространенное заболевание, при котором слизистая оболочка толстой кишки остро или хронически воспаляется. У пациентов с колитом могут наблюдаться такие симптомы, как водянистая диарея, боль в животе, тенезмы, позывы к позыву, лихорадка, субъективная усталость или кровь в стуле. Существует несколько различных причин колита, включая инфекцию, аутоиммунитет, ишемию, воздействие токсинов, иммунодефицит и облучение.В этом упражнении рассматривается оценка и лечение колита, а также подчеркивается роль межпрофессиональной группы в уходе за больными пациентами. Лечение колита сложное, и были внедрены новые подходы. Для достижения удовлетворительных результатов необходимо четко определить основные и клинические аспекты колита. В этом упражнении рассматривается колит, и основное внимание уделяется этиологии, эпидемиологии, патофизиологии, оценке, лечению и осложнениям колита, а также подчеркивается роль межпрофессиональной группы в улучшении результатов лечения.
Целей:
Опишите эпидемиологию колита.
Опишите патофизиологию колита.
Опишите варианты лечения колита.
Объясните, почему тщательное планирование с участием нескольких практикующих врачей, участвующих в лечении колита, улучшит результаты лечения пациентов и снизит сопутствующую заболеваемость.
Введение
Колит — это воспаление слизистой оболочки толстой кишки, которое может быть острым или хроническим. Колит широко распространен во всем мире. Пациенты с колитом жалуются на водянистую диарею, боли в животе, тенезмы, позывы на позывы, лихорадку, усталость и кровь в стуле. Однако колит бывает разных типов и возникает в результате нескольких механизмов, включая инфекцию, аутоиммунитет, ишемию и лекарственные препараты. Кроме того, это может произойти вторично по отношению к нарушениям иммунной недостаточности или вторично по причине воздействия радиации.Поскольку клинические проявления могут быть одинаковыми для разных типов колита, существует потребность в обзоре, представляющем подход к оценке пациентов с колитом. Поиск в литературе показывает, что в этой области имеется недостаток, и почти большинство публикаций сосредоточены на одном аспекте колита или представляют собой статьи, посвященные заболеваниям. В этом обзоре обсуждаются этиология, эпидемиология, патофизиология, клинические проявления, оценка, дифференциальный диагноз, осложнения и лечение пациентов с колитом.
Этиология
У взрослых колит может быть результатом инфекции, воспалительного заболевания кишечника, микроскопического колита, ишемии, лекарств, вторичных по отношению к нарушениям иммунной недостаточности или радиации.
Инфекция : Бактериальные инфекции, включая Campylobacter jejuni, Escherichia coli, Salmonella, Shigella, Mycobacterium tuberculosis, и Clostridium difficile , вызывающие псевдомембранозный колит. Паразиты, такие как Entamoeba histolytica , и вирусы, такие как цитомегаловирус.
Воспалительное заболевание кишечника : Это относится к болезни Крона (БК) и язвенному колиту (ЯК).
Микроскопический колит : Это состояние является относительно частой причиной хронической водянистой диареи, особенно у пожилых людей. Заболевание имеет два основных подтипа, коллагенозный колит (CC) и лимфоцитарный колит (LC), которые клинически очень похожи, но основным отличием является наличие или отсутствие утолщенной субэпителиальной коллагеновой полосы.Заболевание связано с аутоиммунными нарушениями, такими как целиакия, диабет 1 типа, дисфункция щитовидной железы и псориаз.
Ишемический колит : Возникает при гипоперфузии кровоснабжения ниже уровня, необходимого для метаболических потребностей толстой кишки, что приводит к изъязвлению слизистой оболочки толстой кишки, воспалению и кровотечению.
Колит, индуцированный препаратом : Лекарства, такие как нестероидные воспалительные препараты, аспирин, ингибиторы протонной помпы, антагонисты H-рецепторов, бета-блокаторы, статины, иммунодепрессанты, вазопрессоры могут вызывать колит.
Вторично по отношению к нарушениям иммунной недостаточности
Туберкулезный колит
Лучевой колит: Это может произойти после лучевой терапии органов малого таза при гинекологическом, урологическом и ректальном раке.
Эпидемиология
Campylobacter jejuni является бактериальной причиной диарейных заболеваний номер один во всем мире с оценочной распространенностью от 25 до 30 на 100 000 населения.Оценки распространенности Salmonella и Shigella составляют 20 случаев на 100000 населения.
Заболеваемость и распространенность воспалительных заболеваний кишечника растет в различных регионах мира, причем самые высокие показатели наблюдаются в Северной Америке и Европе [1]. Распространенность воспалительных заболеваний кишечника в США составляет 263 случая на 100000 взрослых.
Микроскопический колит чаще всего встречается у пожилых людей, средний возраст которых составляет от 50 до 70 лет. Микроскопический колит чаще встречается у женщин, чем у мужчин, при этом соотношение женщин и мужчин обычно выше в пределах от 9 до 1.Заболеваемость MC составляет от 1 до 30 на 100 000 человек в год.
Заболеваемость ишемическим колитом возросла с 6,1 случаев на 100 000 человек в год в 1976 г. по 1980 г. до 22,9 случаев на 100 000 в 2005–2009 гг. [2] Хотя причина такого увеличения может быть связана с несколькими причинами, включая улучшение медицинского вмешательства и использование эндоскопии в диагностике, распространенность этого состояния увеличивается с возрастом и сопутствующей патологией и, следовательно, с увеличением заболеваемости по мере старения населения.
M. tuberculosis колит является эндемическим заболеванием во многих странах, и в западном мире наблюдается возрождение туберкулеза. Ежегодная заболеваемость туберкулезом в мире оценивается в 9,4 миллиона случаев. Уровень смертности во всем мире составлял от 23 до 25% и превышал 50% в некоторых африканских странах с высокими показателями распространенности ВИЧ [3].
Патофизиология
Патологическая основа включает:
- Инфекция Campylobacter jejuni является результатом перорального приема зараженной пищи или воды.Инфекционное влияние включает несколько факторов, включая дозу проглоченных бактерий, вирулентность организмов и иммунитет хозяина. Средний инкубационный период составляет от 2 до 4 дней. C jejuni размножается в желчи, затем проникает в эпителиальные слои и попадает в собственную пластинку, вызывая диффузный кровянистый отечный энтерит. Псевдомембранозный колит вызывается продуцирующей токсин Clostridium difficile . Заболевание развивается в результате изменения нормальной микрофлоры (обычно в результате лечения антибиотиками, такими как цефалоспорин и бета-лактамные антибиотики), что приводит к чрезмерному росту и колонизации кишечника Clostridium difficile и выработке его токсинов.[4]
- Воспаление при язвенном колите поражает прямую кишку у 95% пациентов и непрерывно распространяется в проксимальном направлении. Заболевание может поражать всю толстую кишку (так называемый панколит) или ограничиваться только прямой кишкой (так называемый проктит). У некоторых пациентов может развиться ограниченное поражение конечной части подвздошной кишки (илеит обратной промывки), которое сложно отличить от болезни Крона [5] [6].
- Патофизиология микроскопического колита изучена недостаточно.Было выдвинуто несколько гипотез для объяснения основных механизмов и патогенеза заболевания, включая генетическую предрасположенность, аутоиммунитет, нарушение иммунной регуляции реакции на люминальный антиген, например, различные инфекционные агенты и лекарства, а также мальабсорбцию желчных кислот. [7] [8] [ 9]
- При ишемическом колите продолжительность и тяжесть гипоперфузии определяют повреждение толстой кишки. Реперфузионное повреждение также может быть важным фактором. Пациенты с ишемическим колитом обычно имеют (1) сопутствующие заболевания, включая сердечную недостаточность, атеросклероз, синдром системной воспалительной реакции (SIRS), фибрилляцию предсердий (эмболии), сопутствующие злокачественные новообразования и гематологические нарушения (тромбоз).(2) Ятрогенные причины, включая восстановление аневризмы брюшной аорты, среду для подготовки кишечника к колоноскопии и колоноскопии. Два механизма могут вызвать ишемию кишечника: первый — снижение перфузии кишечника из-за низкого сердечного выброса (сердечная недостаточность, шок), а второй — окклюзионное заболевание, включая атеросклероз, эмболию с недостаточным коллатеральным кровообращением. [10]
Колит, вторичный по отношению к иммунодефицитным расстройствам, может вызывать колит и диарею несколько факторов, включая ВИЧ-инфекцию, антиретровирусную терапию, оппортунистическую инфекцию (особенно цитомегаловирус) и криптоспоридиоз.
Гистопатология
Хотя не существует специального подхода для оценки гистологических изменений, связанных с колитом, подход с гистологической картиной, описанный Jessurun, кажется практичным и актуальной рекомендацией. Характерные особенности включают (1) острый колит, связанный с инфекциями толстой кишки и травмами, вызванными лекарствами, воспаление может быть очаговым или диффузным, обычно присутствуют смешанные воспалительные клетки и обильные нейтрофилы (2) очаговый активный колит, чаще всего наблюдаемый при травмах, вызванных лекарствами, но возможно проявление воспалительного заболевания кишечника, особенно болезни Крона.(3) Псевдомембранозный колит, связанный с инфекцией C. difficile , хотя он может быть результатом других инфекций, таких как Shigella, лекарственные препараты и лучевое поражение; (4) геморрагический колит связан с энтерогеморрагическим штаммом E. coli 0157: H7. Собственная пластинка кажется геморрагической и отечной. Фибриновые тромбы присутствуют в капиллярах, и крипты показывают ишемическое повреждение, и (5) ишемический колит, связанный с острым ишемическим колитом. Степень повреждения слизистой оболочки определяет клиническую картину; однако колоноскопия и биопсия редко необходимы пациентам с острым абдоменом из-за эмболической окклюзии или кишечной непроходимости.[5]
История и физика
Пациенты с колитом жалуются на боль в животе, водянистую диарею, лихорадку, позывы на позывы и кровь в стуле. Обследующий врач должен искать такие тревожные сигналы, как возраст пациента, изменения гемодинамики, ночные поносы, тенезмы, позывы, потеря веса, сопутствующие заболевания, сердечная недостаточность в анамнезе, аритмии, аутоиммунные расстройства, подробная история приема лекарств пациента, признаки, указывающие на токсический мегаколон, и анемия.
При язвенном колите внекишечные проявления, связанные с колитом и активностью заболевания, включают артропатии, изменения глаз (эписклерит, склерит, увеит), изменения кожи (узловатая эритема и гангренозная пиодермия).Другие внекишечные проявления колита включают сакроилеит, анкилозирующий спондилит, дисфункцию печени и первичный склерозирующий холангит. [6]
Оценка
Диагностика колита основывается на клинических данных, лабораторных исследованиях, эндоскопии и биопсии. Эндоскопия и биопсия не должны быть первичными исследованиями и могут проводиться после критической оценки состояния пациента и результатов первичных обследований.
Поскольку инфекция толстой кишки является распространенной этиологией колита и может вызывать клинические проявления, неотличимые от воспалительного заболевания кишечника, микробиологические исследования и посевы на бактериальные и паразитарные инвазии должны быть первичными исследованиями.Необходимо заказать лабораторное обследование, включая общий анализ крови, СОЭ, СРБ, газы артериальной крови, активированное частичное тромбопластиновое время, сывороточный альбумин, общий белок, мочевину крови, креатинин, электролиты и очищенное производное белка.
Уровни D-лактата в крови могут быть чувствительным маркером ишемии толстой кишки; однако это экспериментальный лабораторный тест.
Пациентам с ишемическим колитом может потребоваться электрокардиограмма, трансторакальный и даже холтеровский мониторинг.
Обычный рентгеновский снимок имеет ограниченную ценность; однако он может быть полезен при диагностике токсического мегаколона, непроходимости кишечника и перфорации кишечника (пневмоперитонеума). Отпечатки большого пальца — это классическая находка при отеке слизистой оболочки, хотя и не специфична для ишемического колита.
Многодетекторная компьютерная томография и тонкие срезы могут точно продемонстрировать воспалительные изменения в стенке толстой кишки и помочь оценить степень заболевания. Язвенный колит отличается от гранулематозного колита (болезнь Крона) по локализации поражения, степени и внешнему виду утолщения стенки толстой кишки, а также по типу осложнений.
Колоноскопия или проктосигмоидоскопия необходимы для окончательного диагноза; обычно это нормально при микроскопическом колите, хотя может присутствовать отек или эритема. Изъязвление предполагает альтернативный диагноз, хотя они могут присутствовать у пациентов, принимающих нестероидные противовоспалительные препараты.
Другие изменения при колоноскопии, в зависимости от этиологии, включают потерю типичного сосудистого рисунка, зернистость, рыхлость и изъязвление.
- Можно заказать несколько лабораторных тестов, специфичных для определенного колита, включая перинуклеарные антинейтрофильные цитоплазматические антитела (P-ANCA), которые могут присутствовать при болезни Крона, антитела против saccharomyces cerevisiae (ASCA), характерные как для язвенного колита, так и при болезни Крона, и карциноэмбриональный антиген (CEA), уровень которого повышен у пациентов с активным язвенным колитом.[6]
Оцените степень, степень и серьезность заболевания и любых осложнений.
Лечение / ведение
Не все инфекционные колиты требуют антибактериальной терапии; Пациенты с легкой и умеренной инфекцией, вызванной C. jejuni или Salmonella , не нуждаются в антибактериальной терапии, поскольку инфекция купируется самостоятельно. Лечение антибиотиками хинолиновой кислоты предназначено для пациентов с дизентерией и высокой температурой, указывающей на бактериемию.Кроме того, пациенты со СПИДом, злокачественными новообразованиями, трансплантатами, протезами имплантатов, пороком сердца или в пожилом возрасте потребуют антибактериальной терапии. В случаях легкой и средней степени тяжести инфекции, вызванной C. difficile , предпочтительным лечением является метронидазол. В тяжелых случаях инфекции C. difficile рекомендуется пероральный прием ванкомицина. В сложных случаях рекомендуется пероральный прием ванкомицина с метронидазолом внутривенно. Цитомегаловирусный колит лечится валганцикловиром; Продолжительность лечения следует подбирать индивидуально в зависимости от клинической картины и лабораторных показателей.[11]
Препараты 5-аминосалициловой кислоты (5-АСК) являются стандартным средством лечения язвенного колита для индукции и поддержания ремиссии легких и умеренных случаев. Место 5-АСК в лечении болезни Крона неоднозначно. Иммуномодуляторы, включая азатиоприн, 6-меркаптопурин и метотрексат, являются основой поддерживающей терапии для пациентов с болезнью Крона легкой и средней степени тяжести и часто рецидивирующим язвенным колитом, когда препараты 5-ASA неэффективны.Биологические методы лечения, факторы некроза опухоли, такие как инфликсимаб, адалимумаб и цертолизумаб, доступны для лечения болезни Крона, чтобы взять болезнь под контроль и обеспечить долгосрочное поддержание. Кортикостероиды эффективны в снижении ремиссии при воспалительном заболевании кишечника и дешевы. Однако они не рекомендуются для поддерживающей терапии и связаны с серьезными побочными эффектами. Пациентам, не отвечающим на медикаментозное лечение, рекомендуется хирургическое вмешательство. [6] [12] [13]
При микроскопическом колите прекращение приема любых лекарств и курение жизненно важно.Хотя могут помочь противодиарейные препараты, субсалицилат висмута или холестирамин, будесонид эффективен для достижения ремиссии и должен быть первым препаратом, который следует начинать [14]. Пациентам, у которых терапия будесонидом нецелесообразна, можно использовать салицилат висмута или месаламин.
Пациентам с ишемическим колитом без перитонеальных признаков может быть безопасно применено медицинское лечение, включая внутривенную инфузионную реанимацию, оптимизацию сердечного выброса, добавление кислорода, перевод кишечника в состояние покоя, парентеральное питание, использование антибиотиков широкого спектра действия, чтобы покрыть и то и другое. аэробные и анаэробные колиформные бактерии и тщательный мониторинг.Отсутствие медицинского лечения и развитие перитонеальных признаков или перфорации кишечника требует хирургического вмешательства и резекции кишечника. [10] [15]
Противотуберкулезное лечение, включающее изониазид, рифампин, пиразинамид и этамбутол в течение 2 месяцев, рекомендуется при туберкулезном колите с последующим приемом изониазида и рифампицина в течение 7 месяцев. Продолжительность лечения составляет девять месяцев, и пациенты должны регулярно наблюдаться для оценки их реакции на лечение. [16]
Дифференциальный диагноз
Синдром раздраженного кишечника
Целиакия (пациенты с глютеновой болезнью, у которых продолжаются водянистые движения, несмотря на строгую безглютеновую диету, должны быть обследованы на предмет микроскопического колита)
Колоректальный рак
Дивертикулит
Токсический мегаколон
Вирусный / бактериальный гастроэнтерит
Другие типы колита
Осложнения
Осложнения включают:
Перфорация кишечника
- , фистулы, абсцесс и кишечная непроходимость
Недержание кала
Абсцесс таза
Кожно-кишечный свищ, особенно при болезни Крона
Паучит
Guillain-Barre синдром ( Campylobacter jejuni колит, цитомегаловирусный колит и зарегистрированный при язвенном колите)
Гемолитико-уремический синдром ( энтерогеморрагическая кишечная палочка, шигелла )
мегаконическая токсическая энцефалопатия
- 1.
- Молодецкий Н.А., Сун И.С., Раби Д.М., Гали В.А., Феррис М., Чернофф Г., Бенчимол Э.И., Паначчоне Р., Гош С., Баркема Х.В., Каплан Г.Г. Согласно систематическим обзорам, заболеваемость и распространенность воспалительных заболеваний кишечника со временем увеличивается. Гастроэнтерология. 2012 Янв; 142 (1): 46-54.e42; викторина e30. [PubMed: 22001864]
- 2.
- Ядав С., Дэйв М., Эдакканамбет Варайил Дж., Хармсен В.С., Тремейн В.Дж., Зинсмайстер А.Р., Свитсер С.Р., Мелтон Л.Дж., Сэндборн В.Дж., Лофтус Э.В. Популяционное исследование заболеваемости, факторов риска, клинического спектра и исходов ишемического колита.Clin Gastroenterol Hepatol. 2015 апр; 13 (4): 731-8.e1-6; викторина e41. [Бесплатная статья PMC: PMC4326614] [PubMed: 25130936]
- 3.
- Dye C, Scheele S, Dolin P, Pathania V, Raviglione MC. Заявление о консенсусе. Глобальное бремя туберкулеза: оценочная заболеваемость, распространенность и смертность по странам. Проект ВОЗ по глобальному надзору и мониторингу. ДЖАМА. 18 августа 1999; 282 (7): 677-86. [PubMed: 10517722]
- 4.
- Наполитано Л.М., Эдмистон CE. Болезнь Clostridium difficile: диагностика, патогенез и лечение.Операция. 2017 Август; 162 (2): 325-348. [PubMed: 28267992]
- 5.
- Джессурун Дж. Дифференциальный диагноз острого колита: ключи к определенному диагнозу. Surg Pathol Clin. 2017 декабрь; 10 (4): 863-885. [PubMed: 237]
- 6.
- Ungaro R, Mehandru S, Allen PB, Peyrin-Biroulet L, Colombel JF. Язвенный колит. Ланцет. 2017 29 апреля; 389 (10080): 1756-1770. [Бесплатная статья PMC: PMC6487890] [PubMed: 27
7]
- 7.
- Pardi DS. Диагностика и лечение микроскопического колита.Am J Gastroenterol. 2017 Янв; 112 (1): 78-85. [PubMed: 27897155]
- 8.
- Brown WR, Tayal S. Микроскопический колит. Обзор. J Dig Dis. 2013 июн; 14 (6): 277-81. [PubMed: 23419063]
- 9.
- Ианиро Дж., Каммарота Дж., Валерио Л., Анниккиарико Б. Э., Милани А., Сицилиано М., Гасбаррини А. Микроскопический колит. Мир Дж. Гастроэнтерол. 2012 21 ноября; 18 (43): 6206-15. [Бесплатная статья PMC: PMC3501768] [PubMed: 23180940]
- 10.
- Вашингтон К., Кармайкл Дж. С.. Лечение ишемического колита.Clin Colon Rectal Surg. 2012 декабрь; 25 (4): 228-35. [Бесплатная статья PMC: PMC3577613] [PubMed: 24294125]
- 11.
- Tortora A, Purchiaroni F, Scarpellini E, Ojetti V, Gabrielli M, Vitale G, Giovanni G, Gasbarrini A. Colitides. Eur Rev Med Pharmacol Sci. 2012 ноябрь; 16 (13): 1795-805. [PubMed: 23208963]
- 12.
- Nguyen GC, Loftus EV, Hirano I., Falck-Ytter Y, Singh S, Sultan S., Комитет по клиническим рекомендациям Института AGA. Руководство Института Американской гастроэнтерологической ассоциации по лечению болезни Крона после хирургической резекции.Гастроэнтерология. 2017 Янв; 152 (1): 271-275. [PubMed: 27840074]
- 13.
- Маркиони Бири Р., Кейн С. Современные подходы к лечению впервые возникшего язвенного колита. Clin Exp Gastroenterol. 2014; 7: 111-32. [Бесплатная статья PMC: PMC4026549] [PubMed: 24872716]
- 14.
- Nguyen GC, Smalley WE, Vege SS, Carrasco-Labra A., Комитет по клиническим рекомендациям. Руководство Института Американской гастроэнтерологической ассоциации по медицинскому лечению микроскопического колита.Гастроэнтерология. 2016 Янв; 150 (1): 242-6; викторина e17-8. [PubMed: 26584605]
- 15.
- Троттер Дж. М., Хант Л., Питер МБ. Ишемический колит. BMJ. 2016 22 декабря; 355: i6600. [PubMed: 28007701]
- 16.
- Мукевар С., Мукевар С., Рави Р., Прасад А., С. Дуа К. Туберкулез толстой кишки: эндоскопические особенности и проспективное эндоскопическое наблюдение после противотуберкулезного лечения. Клин Транс Гастроэнтерол. 2012 г., 11 октября; 3: e24. [Бесплатная статья PMC: PMC34] [PubMed: 23238066]
- 17.
- Ган С.И., Бек ПЛ. Новый взгляд на токсический мегаколон: обновленная информация и обзор заболеваемости, этиологии, патогенеза и лечения. Am J Gastroenterol. 2003 ноя; 98 (11): 2363-71. [PubMed: 14638335]
- 18.
- Ausch C, Madoff RD, Gnant M, Rosen HR, Garcia-Aguilar J, Hölbling N, Herbst F, Buxhofer V, Holzer B, Rothenberger DA, Schiessel R. Этиология и хирургическое лечение токсичного мегаколона. Colorectal Dis. 2006 Март; 8 (3): 195-201. [PubMed: 16466559]
- Заражение от различных организмов, будь то бактериальных или вирусных. Бактериальные инфекции могут быть вызваны Campylobacter, Salmonella, Shigella, Yersinia, Vibrio и E.coli O157: H7 и многие другие. Вирусы также вызывают колит, но обычно культивировать их из стула нелегко.
- Наркотики. Это основная категория, включающая антибиотики, нестероидные противовоспалительные препараты, такие как ибупрофен, химиотерапевтические средства, используемые для лечения рака, кокаин и другие.
- Химические вещества или раздражители. Иногда слабительные средства, мыло, контрастные вещества, используемые при рентгенологических исследованиях, и даже препараты толстой кишки могут вызывать обратимое раздражение.
- Дивертикулит — они могут быть связаны с острым колитом, который проходит после лечения дивертикулита.
- Воспалительное заболевание кишечника (колит Крона, язвенный колит). В целом, эти типы колита приводят к изменениям слизистой оболочки толстой кишки, которые носят хронический, а не острый характер, и не , а не попадают в категорию острого самоограничивающегося колита. Однако у пациентов с воспалительным заболеванием кишечника может быть биопсия. изменения, которые интерпретируются как острые, а не хронические.
- Синдром раздраженного кишечника не вызывает острый или хронический колит, но у пациентов с синдромом раздраженного кишечника может также развиться острый самоограничивающийся колит по одной из причин, указанных выше.
- 1
de Souza, H.С. и Фиокки, С. Иммунопатогенез ВЗК: современное состояние. Нат. Преподобный Гастроэнтерол. Гепатол. 13 , 13–27 (2016).
CAS PubMed Статья PubMed Central Google ученый
- 2
Молодецкий Н.А. и др. . Согласно систематическим обзорам, заболеваемость и распространенность воспалительных заболеваний кишечника со временем увеличивается. Гастроэнтерология 142 , 46–54 (2012).
PubMed PubMed Central Статья Google ученый
- 3
Каппельман М. Д. и др. . Прямые расходы на лечение болезни Крона и язвенного колита у детей и взрослых в США. Гастроэнтерология 135 , 1907–1913 (2008).
PubMed PubMed Central Статья Google ученый
- 4
Эдвардс, Ф. К. и Трулав, С.C. Течение и прогноз язвенного колита. Кишечник 4 , 299–315 (1963).
CAS PubMed PubMed Central Статья Google ученый
- 5
Ярур А. Дж., Штробель С. Г., Дешпанде А. Р. и Абреу М. Т. Предикторы агрессивного воспалительного заболевания кишечника. Гастроэнтерол. Гепатол. (Н. Ю.) 7 , 652–659 (2011).
Google ученый
- 6
Трулав, С.C. & Witts, L.J. Кортизон при язвенном колите; заключительный отчет о терапевтическом испытании. Br. Med. J. 2 , 1041–1048 (1955).
CAS PubMed PubMed Central Статья Google ученый
- 7
Динесен, Л. К. и др. . Характер и исход острого тяжелого колита. J. Crohns Colitis 4 , 431–437 (2010).
PubMed Статья PubMed Central Google ученый
- 8
Трэвис, С.П. Л. и др. . Прогнозирование исхода при тяжелом язвенном колите. Кишечник 38 , 905–910 (1996).
CAS PubMed PubMed Central Статья Google ученый
- 9
Хан, W. и др. . Ранние предикторы ответов и клинических результатов лечения кортикостероидами тяжелого язвенного колита. Сканд. J. Gastroenterol. 49 , 424–433 (2014).
PubMed Статья CAS PubMed Central Google ученый
- 10
Корте, К. и др. . Связь между эндоскопическим индексом тяжести язвенного колита (UCEIS) и исходами при остром тяжелом язвенном колите. J. Crohns Colitis 9 , 376–381 (2015).
PubMed Статья PubMed Central Google ученый
- 11
Рен, Т. и Сидловски, Дж. А. Противовоспалительное действие глюкокортикоидов — новые механизмы для старых лекарств. N. Engl. J. Med. 353 , 1711–1723 (2005).
CAS Статья Google ученый
- 12
Мацуда С. и Коясу С. Механизмы действия циклоспорина. Иммунофармакология 47 , 119–125 (2000).
CAS PubMed Статья PubMed Central Google ученый
- 13
Гуо, Ю., Лу, Н. и Бай, А. Клиническое использование и механизмы лечения инфликсимабом при воспалительных заболеваниях кишечника: последние обновления. Biomed. Res. Int. 2013 , 581631 (2013).
PubMed PubMed Central Google ученый
- 14
Haritunians, T. et al. . Генетические предикторы лекарственно резистентного язвенного колита. Inflamm. Кишечник. 16 , 1830–1840 (2010).
PubMed PubMed Central Статья Google ученый
- 15
Хо, Г.Т. и др. . ABCB1 / MDR1 Ген определяет восприимчивость и фенотип при язвенном колите: распознавание критических вариантов с использованием подхода с использованием метки гаплотипов в масштабе всего гена. Гум. Мол. Genet. 15 , 797–805 (2006).
CAS PubMed PubMed Central Статья Google ученый
- 16
Даниэль, Ф. и др. . Полиморфизм гена-1 множественной лекарственной устойчивости и устойчивость к циклоспорину А у пациентов со стероидно-резистентным язвенным колитом. Inflamm. Кишечник. 13 , 19–23 (2007).
PubMed Статья PubMed Central Google ученый
- 17
Аннезе, В. и др. . Ген множественной лекарственной устойчивости 1 при воспалительном заболевании кишечника: метаанализ. World J. Gastroenterol. 12 , 3636–3644 (2006).
CAS PubMed PubMed Central Статья Google ученый
- 18
Михаил, С. и др. . Изменения микробиома кишечника у детей с тяжелым язвенным колитом. Inflamm. Кишечник. 18 , 1799–1808 (2012).
PubMed PubMed Central Статья Google ученый
- 19
Каселлас, Ф. и др. . Низкое разнообразие микробных генов и истощение Akkermansia muciniphila связано с рецидивирующим течением язвенного колита. Дж.Колит Крона 8 , S12 – S13 (2014).
Артикул Google ученый
- 20
Антонелли, Э. и др. . Кишечные суперинфекции у пациентов с воспалительными заболеваниями кишечника. J. Crohns Colitis 6 , 154–159 (2012).
PubMed Статья PubMed Central Google ученый
- 21
Райер, Дж. Ф. и др. .Второй европейский консенсус, основанный на фактических данных, по профилактике, диагностике и лечению оппортунистических инфекций при воспалительном заболевании кишечника. J. Crohns Colitis 8 , 443–468 (2014).
CAS PubMed Статья PubMed Central Google ученый
- 22
Даффра, П. и др. . Присутствие вируса Эпштейна-Барра связано с более высокой потребностью в колэктомии у пациентов с язвенным колитом. Колит Дж. Крона 9 , S121 (2015).
Google ученый
- 23
Сагер, К., Алам, С., Бонд, А., Чиннаппан, Л. и Проберт, С.С. Обзорная статья: цитомегаловирус и воспалительное заболевание кишечника. Алимент. Pharmacol. Ther. 41 , 725–733 (2015).
CAS PubMed Статья PubMed Central Google ученый
- 24
Низкий, Д., Nguyen, D. D. & Mizoguchi, E. Модели язвенного колита на животных и их применение в исследованиях лекарственных средств. Drug Des. Devel. Ther. 7 , 1341–1357 (2013).
PubMed PubMed Central Google ученый
- 25
Окаясу И. и др. . Новый метод индукции экспериментального острого и хронического язвенного колита у мышей. Гастроэнтерология 98 , 694–702 (1990).
CAS Статья Google ученый
- 26
Melgar, S. и др. . Валидация колита, вызванного декстрансульфатом натрия, с использованием четырех терапевтических агентов при воспалительном заболевании кишечника человека. Внутр. Иммунофармакол. 8 , 836–844 (2008).
CAS PubMed Статья PubMed Central Google ученый
- 27
Коджухаров, Г. и др. . Нейтрализация фактора некроза опухоли (TNF), но не IL-1, снижает воспаление при хроническом колите, индуцированном декстрансульфатом натрия, у мышей. Clin. Exp. Иммунол. 107 , 353–358 (1997).
CAS PubMed PubMed Central Статья Google ученый
- 28
Fabia, R. и др. . Колит, вызванный уксусной кислотой у крыс: воспроизводимая экспериментальная модель острого язвенного колита. Eur. Surg. Res. 24 , 211–225 (1992).
CAS PubMed Статья PubMed Central Google ученый
- 29
Канг С. и др. . Модель фульминантного язвенного колита, реагирующая на антибиотики. PLoS Med. 5 , e41 (2008).
PubMed PubMed Central Статья CAS Google ученый
- 30
Рудольф У. и др. . Язвенный колит и аденокарцинома толстой кишки у Gαi2-дефицитных мышей. Нат. Genet. 10 , 143–150 (1995).
CAS PubMed Статья PubMed Central Google ученый
- 31
Экстрём, Г. М. Колит, вызванный оксазолоном, у крыс: эффекты будесонида, циклоспорина А и 5-аминосалициловой кислоты. Сканд. J. Gastroenterol. 33 , 174–179 (1998).
PubMed Статья PubMed Central Google ученый
- 32
Линдебо Холм, Т., Poulsen, S. S., Markholst, H. & Reedtz-Runge, S. Фармакологическая оценка модели колита с переносом Т-клеток SCID: как модель болезни Крона. Внутр. J. Inflam. 2012 , 412178 (2012).
PubMed PubMed Central Статья CAS Google ученый
- 33
Молнар, Т. и др. . Ответ на первую внутривенную стероидную терапию определяет последующий риск колэктомии у пациентов с язвенным колитом. J. Gastrointestin. Liver Dis. 20 , 359–363 (2011).
PubMed PubMed Central Google ученый
- 34
Романо, К., Сайед, С., Валенти, С. и Кугатхасан, С. Ведение острого тяжелого колита у детей с язвенным колитом в эпоху биопрепаратов. Педиатрия 137 , 1–9 (2016).
Артикул Google ученый
- 35
Дигнасс, А. и др. . Второй европейский консенсус, основанный на фактических данных, по диагностике и лечению язвенного колита. Часть 2: текущее лечение. J. Crohns Colitis 6 , 991–1030 (2012).
PubMed Статья PubMed Central Google ученый
- 36
Исса, М. и др. . Влияние Clostridium difficile на воспалительное заболевание кишечника. Clin. Гастроэнтерол. Гепатол. 5 , 345–351 (2007).
PubMed Статья PubMed Central Google ученый
- 37
Карбоннель, Ф. и др. . Колоноскопия при остром колите. Безопасный и надежный инструмент для оценки степени тяжести. Dig. Дис. Sci. 39 , 1550–1557 (1994).
CAS PubMed Статья PubMed Central Google ученый
- 38
Маккар Р. и Бо С. Колоноскопическая перфорация при воспалительном заболевании кишечника. Гастроэнтерол. Гепатол. (Н. Я.) 9 , 573–583 (2013).
Google ученый
- 39
Cottone, M. и др. . Распространенность цитомегаловирусной инфекции при тяжелом рефрактерном язве и колите Крона. Am. J. Gastroenterol. 96 , 773–775 (2001).
CAS PubMed Статья PubMed Central Google ученый
- 40
Крискуоли, В., Риццуто, М. Р., Галло, Э., Орландо, А. и Коттон, М. Токсический мегаколон и цитомегаловирус человека у пациентов с тяжелым язвенным колитом. J. Clin. Virol. 66 , 103–166 (2015).
PubMed Статья PubMed Central Google ученый
- 41
Kandiel, A. & Lashner, B. Цитомегаловирусный колит, осложняющий воспалительное заболевание кишечника. Am. J. Gastroenterol. 101 , 2857–2865 (2006).
CAS PubMed Статья PubMed Central Google ученый
- 42
Мацуока, К. и др. . Цитомегаловирус часто реактивируется и исчезает без противовирусных препаратов у пациентов с язвенным колитом. Am. J. Gastroenterol. 102 , 331–337 (2007).
PubMed Статья PubMed Central Google ученый
- 43
Осберг, А. и др. . Уроки, извлеченные из рандомизированного исследования перорального приема валганцикловира и парентерального ганцикловира при лечении цитомегаловирусной болезни у реципиентов солидных трансплантатов: испытание VICTOR. Clin. Заразить. Дис. 62 , 1154–1160 (2016).
PubMed Статья CAS PubMed Central Google ученый
- 44
Miehsler, W. и др. . Является ли воспалительное заболевание кишечника независимым и специфическим фактором риска тромбоэмболии? Кишечник 53 , 542–548 (2004).
CAS PubMed PubMed Central Статья Google ученый
- 45
Гиртс, У. Х. и др. . Профилактика венозной тромбоэмболии: Научно обоснованные клинические практические рекомендации Американского колледжа врачей-терапевтов (8-е издание). Комод 133 , 381S – 453S (2008 г.).
CAS PubMed Статья PubMed Central Google ученый
- 46
Heit, J.А. и др. . Предикторы выживаемости после тромбоза глубоких вен и тромбоэмболии легочной артерии: популяционное когортное исследование. Arch. Междунар. Med. 159 , 445–453 (1999).
CAS PubMed Статья PubMed Central Google ученый
- 47
Лейзорович, А. и др. . Рандомизированное плацебо-контролируемое исследование далтепарина для профилактики венозной тромбоэмболии у пациентов с острыми заболеваниями. Тираж 110 , 874–879 (2004).
CAS PubMed Статья PubMed Central Google ученый
- 48
Анантакришнан, А. Н. и др. . Тромбопрофилактика связана с уменьшением числа венозных тромбоэмболических осложнений после госпитализации у пациентов с воспалительными заболеваниями кишечника. Clin. Гастроэнтерол. Гепатол. 12 , 1905–1910 (2014).
PubMed PubMed Central Статья Google ученый
- 49
Моват, К. и др. . Рекомендации по лечению воспалительных заболеваний кишечника у взрослых. Кишечник 60 , 571–607 (2011).
PubMed Статья PubMed Central Google ученый
- 50
Корнблут, А. и Сачар, Д. Б. Практические рекомендации по язвенному колиту у взрослых: Американский колледж гастроэнтерологии, комитет по параметрам практики. Am. J. Gastroenterol. 105 , 501–523 (2010).
PubMed Статья PubMed Central Google ученый
- 51
Гриффитс, Б. Дж. и др. . Оценка глобальных профилей коагуляции у пациентов с острым тяжелым колитом: значение для тромбопрофилактики. Гастроэнтерология 148 , С-133 (2015).
Артикул Google ученый
- 52
Баркас, Ф., Либеропулос, Э., Кей, А.И Элизаф, М. Электролитные и кислотно-основные расстройства при воспалительном заболевании кишечника. Ann. Гастроэнтерол. 26 , 23–28 (2013).
PubMed PubMed Central Google ученый
- 53
Макинтайр, П. Б. и др. . Контролируемое испытание покоя кишечника при лечении тяжелого острого колита. Кишечник 27 , 481–485 (1986).
CAS PubMed PubMed Central Статья Google ученый
- 54
Гонсалес-Хуикс, Ф. и др. . Энтеральное и парентеральное питание в качестве дополнительной терапии при остром язвенном колите. Am. J. Gastroenterol. 88 , 227–232 (1993).
CAS PubMed PubMed Central Google ученый
- 55
Хан, К. Дж. и др. . Антибактериальная терапия при воспалительном заболевании кишечника: систематический обзор и метаанализ. Am. J. Gastroenterol. 106 , 661–673 (2011).
CAS PubMed Статья PubMed Central Google ученый
- 56
Манцарис, Г. Дж. и др. . Проспективное рандомизированное контролируемое исследование перорального ципрофлоксацина при остром язвенном колите. Am. J. Gastroenterol. 92 , 454–456 (1997).
CAS PubMed PubMed Central Google ученый
- 57
Манцарис, Г.J., Hatzis, A., Kontogiannis, P. & Triadaphyllou, G. Внутривенное введение тобрамицина и метронидазола в качестве дополнения к кортикостероидам при остром, тяжелом язвенном колите. Am. J. Gastroenterol. 89 , 43–46 (1994).
CAS PubMed PubMed Central Google ученый
- 58
Randall, J. et al. . Отсроченное хирургическое вмешательство при остром тяжелом колите связано с повышенным риском послеоперационных осложнений. Br. J. Surg. 97 , 404–409 (2010).
CAS PubMed Статья PubMed Central Google ученый
- 59
Benchimol, E. I., Seow, C. H., Steinhart, A. H. & Griffiths, A. M. Традиционные кортикостероиды для индукции ремиссии при болезни Крона. Кокрановская база данных Syst. Ред. 2 , CD006792 (2008).
Google ученый
- 60
Трулав, С.С. и Джуэлл, Д. П. Интенсивный режим внутривенного введения при тяжелых приступах язвенного колита. Ланцет 1 , 1067–1070 (1974).
CAS PubMed Статья PubMed Central Google ученый
- 61
Тернер Д., Уолш К. М., Стейнхарт А. Х. и Гриффитс А. М. Ответ на кортикостероиды при тяжелом язвенном колите: систематический обзор литературы и мета-регресс. Clin. Гастроэнтерол.Гепатол. 5 , 103–110 (2007).
CAS PubMed Статья PubMed Central Google ученый
- 62
Барон, Дж. Х., Коннелл, А. М., Канагинис, Т. Г., Леннард-Джонс, Дж. Э. и Эйвери Джонс, Ф. Амбулаторное лечение язвенного колита. Сравнение трех доз перорального преднизона. Br. Med. J. 2 , 441–443 (1962).
CAS PubMed PubMed Central Статья Google ученый
- 63
Сеа, Д.И Де Круз, П. Обзорная статья: практическое лечение острого тяжелого язвенного колита. Алимент. Pharmacol. Ther. 43 , 482–513 (2016).
CAS PubMed Статья PubMed Central Google ученый
- 64
Босса, Ф. и др. . Непрерывная инфузия в сравнении с болюсным введением стероидов при тяжелых приступах язвенного колита: рандомизированное двойное слепое исследование. Am. J. Gastroenterol. 102 , 601–608 (2007).
PubMed Статья PubMed Central Google ученый
- 65
Хо, Г. Т. и др. . Прогнозирование исхода тяжелого язвенного колита: разработка новой шкалы риска для помощи в раннем отборе пациентов для лечения или хирургического вмешательства второй линии. Алимент. Pharmacol. Ther. 19 , 1079–1087 (2004).
CAS PubMed Статья PubMed Central Google ученый
- 66
Линдгрен, С.С. и др. . Ранние предикторы неэффективности лечения глюкокортикостероидами при тяжелых и умеренно тяжелых приступах язвенного колита. Eur. J. Gastroenterol. Гепатол. 10 , 831–835 (1998).
CAS PubMed Статья PubMed Central Google ученый
- 67
Джарнерот, Г. и др. . Инфликсимаб в качестве спасательной терапии при язвенном колите тяжелой и средней степени тяжести: рандомизированное плацебо-контролируемое исследование. Гастроэнтерология 128 , 1805–1811 (2005).
PubMed Статья CAS PubMed Central Google ученый
- 68
Трэвис С. П. и др. . Обзорная статья: определение ремиссии при язвенном колите. Алимент. Pharmacol. Ther. 34 , 113–124 (2011).
CAS PubMed Статья PubMed Central Google ученый
- 69
Леннард-Джонс, Дж.Э., Ричи, Дж. К., Хильдер, В. и Спайсер, К. С. Оценка степени тяжести колита: предварительное исследование. Кишечник 16 , 579–584 (1975).
CAS PubMed PubMed Central Статья Google ученый
- 70
Benazzato, L. и др. . Прогноз тяжелых приступов язвенного колита: эффект интенсивного лечения. Dig. Liver Dis. 36 , 461–466 (2004).
CAS PubMed Статья PubMed Central Google ученый
- 71
Тернер Д. и др. . Тяжелый детский язвенный колит: проспективное многоцентровое исследование результатов и предикторов ответа. Гастроэнтерология 138 , 2282–2291 (2010).
CAS PubMed Статья PubMed Central Google ученый
- 72
Санд Б.Е. Биомаркеры воспаления при воспалительном заболевании кишечника. Гастроэнтерология 149 , 1275–1285 (2015).
Артикул CAS Google ученый
- 73
Хо, Г.Т. и др. . Фекальный кальпротектин предсказывает клиническое течение острого тяжелого язвенного колита. Am. J. Gastroenterol. 104 , 673–678 (2009).
CAS PubMed Статья PubMed Central Google ученый
- 74
Allez, M. Отдаленный исход пациентов с активной болезнью Крона, демонстрирующих обширные и глубокие язвы при колоноскопии. Am. J. Gastroenterol. 97 , 947–953 (2002).
PubMed PubMed Central Google ученый
- 75
Трэвис С. П. и др. . Разработка инструмента для оценки эндоскопической тяжести язвенного колита: эндоскопический индекс тяжести язвенного колита (UCEIS). Кишечник 61 , 535–542 (2012).
PubMed Статья PubMed Central Google ученый
- 76
Жевать, К.Н., Нолан, Д. Дж. И Джуэлл, Д. П. Газы в тонком кишечнике при тяжелом язвенном колите. Кишечник 32 , 1535–1537 (1991).
CAS PubMed PubMed Central Статья Google ученый
- 77
Хафиз Р. и др. . Получение T2-взвешенной оценки общего воспаления толстой кишки (TCIS) МРТ для оценки пациентов с тяжелым острым воспалительным колитом — предварительное исследование. Eur. Радиол. 21 , 366–377 (2011).
PubMed Статья PubMed Central Google ученый
- 78
Lichtiger, S. и др. . Циклоспорин при тяжелом язвенном колите, резистентном к стероидной терапии. N. Engl. J. Med. 330 , 1841–1845 (1994).
CAS PubMed Статья PubMed Central Google ученый
- 79
Ван Аше, Г. и др. . Рандомизированное двойное слепое сравнение 4 мг / кг и 2 мг / кг внутривенного циклоспорина при тяжелом язвенном колите. Гастроэнтерология 125 , 1025–1031 (2003).
CAS PubMed Статья PubMed Central Google ученый
- 80
Стернталь, М. Б. и др. . Побочные эффекты, связанные с применением циклоспорина у пациентов с воспалительным заболеванием кишечника. Am.J. Gastroenterol. 103 , 937–943 (2008).
CAS PubMed Статья PubMed Central Google ученый
- 81
Чен, Дж. Х. Обзорная статья: острый тяжелый язвенный колит — согласованные утверждения, основанные на доказательствах. Алимент. Pharmacol. Ther. 44 , 127–144 (2016).
PubMed Статья PubMed Central Google ученый
- 82
Якобовиц, С.Л. и Трэвис, С. П. Лечение острого тяжелого колита. Br. Med. Бык. 17 , 131–144 (2006).
Google ученый
- 83
Огата, Х. и др. . Двойное слепое плацебо-контролируемое испытание перорального приема такролимуса (FK506) в лечении госпитализированных пациентов со стероидорезистентным язвенным колитом. Inflamm. Кишечник. 18 , 803–808 (2012).
PubMed Статья PubMed Central Google ученый
- 84
Вихманн, А., Kinnucan, J. & Rubin, D. P-005 YI Новое использование индукционной терапии циклоспорином в качестве моста к ведолизумабу при тяжелом язвенном колите. Inflamm. Кишечник. 20 (Приложение 1), S22 (2014).
Google ученый
- 85
Arts, J. et al. . Отдаленные результаты лечения внутривенным циклоспорином у пациентов с тяжелым язвенным колитом. Inflamm. Кишечник. 10 , 73–78 (2004).
PubMed Статья PubMed Central Google ученый
- 86
Sands, B.E. и др. . Инфликсимаб в лечении тяжелого стероидорезистентного язвенного колита: пилотное исследование. Inflamm. Кишечник. 7 , 83–88 (2001).
CAS PubMed Статья PubMed Central Google ученый
- 87
Targan, S. R. и др. .Краткосрочное исследование химерного моноклонального антитела cA2 к фактору некроза опухоли α при болезни Крона. N. Engl. J. Med. 337 , 1029–1035 (1997).
CAS PubMed Статья PubMed Central Google ученый
- 88
Rutgeerts, P. et al. . Инфликсимаб для индукционной и поддерживающей терапии язвенного колита. N. Engl. J. Med. 353 , 2462–2476 (2005).
CAS Статья Google ученый
- 89
Дотан, И. и др. . Факторы пациента, которые увеличивают клиренс инфликсимаба и сокращают период полувыведения при воспалительном заболевании кишечника: популяционное фармакокинетическое исследование. Inflamm. Кишечник. 20 , 2247–2259 (2014).
PubMed Статья PubMed Central Google ученый
- 90
Брандсе, Дж. Ф. и др. . Фармакокинетические особенности и наличие антител к лекарственным препаратам связаны с ответом на индукционную терапию инфликсимабом у пациентов с умеренным и тяжелым язвенным колитом. Clin. Гастроэнтерол. Гепатол. 14 , 251–258 (2016).
CAS PubMed Статья PubMed Central Google ученый
- 91
Гибсон Д. Дж. и др. . Ускоренный режим индукции инфликсимаба снижает потребность в ранней колэктомии у пациентов с острым тяжелым язвенным колитом. Clin. Гастроэнтерол. Гепатол. 13 , 330–335 (2015).
CAS PubMed Статья PubMed Central Google ученый
- 92
Розен, М.Дж., Минар, П. и Винкс, А. А. Обзорная статья: применение фармакокинетики для оптимизации дозирования биопрепаратов против TNF при остром тяжелом язвенном колите. Алимент. Pharmacol. Ther. 41 , 1094–1103 (2015).
CAS PubMed PubMed Central Статья Google ученый
- 93
Лахари, Д. и др. . Циклоспорин по сравнению с инфликсимабом у пациентов с тяжелым язвенным колитом, резистентным к внутривенным стероидам: параллельное открытое рандомизированное контролируемое исследование. Ланцет 380 , 1909–1915 (2012).
CAS PubMed Статья PubMed Central Google ученый
- 94
Уильямс, Дж. Г. и др. . Инфликсимаб в сравнении с циклоспорином при стероидно-резистентном остром тяжелом язвенном колите (CONSTRUCT): смешанные методы, открытое, прагматичное рандомизированное исследование. Ланцет Гастроэнтерол. Гепатол. 1 , 15–24 (2016).
PubMed PubMed Central Статья Google ученый
- 95
Сигроув, А., Раппорт, Ф. и Уильямс, Дж. Инфликсимаб или циклоспорин: предпочтения пациентов в лечении и влияние язвенного колита (ЯК) на их жизнь. Кишечник 63 , A65 (2014).
Артикул Google ученый
- 96
Нарула, Н. и др. . Систематический обзор и метаанализ: инфликсимаб или циклоспорин как терапия спасения у пациентов с тяжелым язвенным колитом, резистентным к стероидам. Am. Дж.Гастроэнтерол. 111 , 477–491 (2016).
CAS PubMed Статья PubMed Central Google ученый
- 97
Дуйвис, Н. и др. . Сходные показатели краткосрочной и долгосрочной колэктомии при лечении циклоспорином и инфликсимабом у госпитализированных пациентов с язвенным колитом. J. Crohns Colitis 10 , 821–827 (2016).
PubMed Статья PubMed Central Google ученый
- 98
Мазер, Э.А. и др. . Циклоспорин и инфликсимаб как вспомогательная терапия друг друга у пациентов со стероидорезистентным язвенным колитом. Clin. Гастроэнтерол. Гепатол. 6 , 1112–1116 (2008).
CAS PubMed Статья PubMed Central Google ученый
- 99
Леблан, С. и др. . Последовательное лечение стероидорезистентным язвенным колитом циклоспорином и инфликсимабом. Am. J. Gastroenterol. 106 , 771–777 (2011).
CAS PubMed Статья PubMed Central Google ученый
- 100
Маноса, М. и др. . Спасательная терапия инфликсимабом после неэффективности циклоспорина при стероидорезистентном язвенном колите. Пищеварение 80 , 30–35 (2009).
CAS PubMed Статья PubMed Central Google ученый
- 101
Нарула, Н., Файн, М., Коломбел, Дж. Ф., Маршалл, Дж. К. и Рейниш, В. Систематический обзор: последовательная спасательная терапия при тяжелом язвенном колите: перевешивают ли преимущества риски? Inflamm. Кишечник. 21 , 1683–1694 (2015).
PubMed Статья PubMed Central Google ученый
- 102
Ван Аше, Г. и др. . Второй европейский консенсус, основанный на фактических данных, по диагностике и лечению язвенного колита. Часть 3: особые ситуации. J. Crohns Colitis 7 , 1–33 (2013).
PubMed Статья PubMed Central Google ученый
- 103
Робертс, С. Э., Уильямс, Дж. Г., Йейтс, Д. и Голдакр, М. Дж. Смертность у пациентов с колэктомией и без нее, госпитализированных по поводу язвенного колита и болезни Крона: исследования связи записей. BMJ 335 , 1033 (2007).
PubMed PubMed Central Статья Google ученый
- 104
Эресланд, Т. и др. . Европейский консенсус в отношении хирургического лечения язвенного колита, основанный на фактических данных. J. Crohns Colitis 9 , 4–25 (2015).
PubMed Статья PubMed Central Google ученый
- 105
Bartels, S.A. и др. . Меньше адгезиолиза и грыжесечения во время завершения проктоколэктомии после лапароскопической экстренной колэктомии по поводу язвенного колита. Surg. Endosc. 26 , 368–373 (2012).
PubMed Статья PubMed Central Google ученый
- 106
Ординг Олсен, К., Юул, С., Берндтссон, И., Оресланд, Т. и Лаурберг, С. Язвенный колит: плодовитость женщин до постановки диагноза, во время болезни и после операции по сравнению с выборкой из популяции. Гастроэнтерология 122 , 15–19 (2002).
PubMed Статья PubMed Central Google ученый
- 107
Бартельс, С.А. и др. . Значительное увеличение частоты наступления беременности после лапароскопической восстановительной проктоколэктомии: поперечное исследование. Ann. Surg. 256 , 1045–1048 (2012).
PubMed Статья PubMed Central Google ученый
- 108
Фаркас, К. и др. . Эффективность индукционной терапии биоаналогом инфликсимаба CT-P13 на заживление слизистой оболочки при язвенном колите. Колит Дж. Крона http: // dx.doi.org/10.1093/ecco-jcc/jjw085 (2016).
- 109
Vanhove, W., Nys, K. & Vermeire, S. Терапевтические инновации при воспалительных заболеваниях кишечника. Clin. Pharmacol. Ther. 99 , 49–58 (2016).
CAS PubMed Статья PubMed Central Google ученый
- 110
Макговерн, Д. П., Кугатхасан, С. и Чо, Дж. Х. Генетика воспалительных заболеваний кишечника. Гастроэнтерология 149 , 1163–1176 (2015).
CAS PubMed PubMed Central Статья Google ученый
- 111
Лю, Дж. З. и др. . Анализ ассоциаций идентифицирует 38 локусов восприимчивости к воспалительным заболеваниям кишечника и подчеркивает общий генетический риск в разных популяциях. Нат. Genet. 47 , 979–986 (2015).
CAS PubMed PubMed Central Статья Google ученый
- 112
Сасаки, М.И Клаппрот, Дж. М. Роль бактерий в патогенезе язвенного колита. J. Signal Transduct. 2012 , 704953 (2012).
PubMed PubMed Central Статья Google ученый
- 113
Штраух, У. Г. и др. . Влияние кишечных бактерий на индукцию регуляторных Т-клеток: уроки модели переноса колита. Кишечник 54 , 1546–1552 (2005).
CAS PubMed PubMed Central Статья Google ученый
- 114
Ранс, К. и др. . Резидентные кишечные бактерии необходимы для развития спонтанного колита и активации иммунной системы у мышей с дефицитом интерлейкина-10. Заражение. Иммун. 66 , 5224–5231 (1998).
Google ученый
- 115
Хан, К. Дж. и др. .Антибактериальная терапия при воспалительном заболевании кишечника: систематический обзор и метаанализ. Am. J. Gastroenterol. 106 , 661–673 (2011).
CAS PubMed Статья PubMed Central Google ученый
- 116
Ван, С. Л., Ван, З. Р. и Ян, К. К. Мета-анализ антибиотикотерапии широкого спектра действия у пациентов с активным воспалительным заболеванием кишечника. Exp. Ther. Med. 4 , 1051–1056 (2012).
CAS PubMed PubMed Central Статья Google ученый
- 117
Моайеди, П. и др. . Трансплантация фекальной микробиоты вызывает ремиссию у пациентов с активным язвенным колитом в рандомизированном контролируемом исследовании. Гастроэнтерология 149 , 102–109 (2015).
PubMed PubMed Central Статья Google ученый
- 118
Раджилич-Стоянович, М., Шанахан, Ф., Гварнер, Ф. и де Вос, В. М. Филогенетический анализ дисбактериоза при язвенном колите в период ремиссии. Inflamm. Кишечник. 19 , 481–488 (2013).
PubMed Статья PubMed Central Google ученый
- 119
Сео, М. и др. . Индекс активности заболевания у больных язвенным колитом. Am. J. Gastro. 87 , 971–976 (1992).
CAS Google ученый
энцефалопатия нечастое осложнение колита, характеризующееся полным или сегментарным необструктивным расширением толстой кишки, связанным с системной токсичностью, с общей смертностью 19%.[17] Известно, что такие заболевания, как язвенный колит и псевдомембранозный колит, являются сложными и в более чем 60% случаев развивают токсический мегаколон. [18] При других состояниях, связанных с воспалением толстой кишки, включая кампилобактерный и шигеллезный колит, может развиться токсический мегаколон.
Жемчуг и другие проблемы
Симптомы колита неспецифичны, необходимы подробное медицинское обследование и лабораторное обследование; однако эндоскопическая оценка и биопсия слизистой оболочки необходимы для подтверждения диагноза и исключения колита, связанного с воспалительным заболеванием кишечника.
Улучшение результатов медицинской бригады
Колит, в зависимости от причины, может быть самоограниченным, опасным для жизни, хроническим или рецидивирующим. Пациенты с хроническим и рецидивирующим колитом нуждаются в пожизненном наблюдении. Врачи общей практики играют ключевую роль в ранней диагностике заболевания, поддержке пациентов и помощи в прекращении курения и управлении их заболеванием. Медсестра должна побуждать пациентов брать на себя ответственность за свое состояние и делиться информацией о своей патологии и используемых лекарствах.Фармацевты должны знать о болезни и лекарствах, которые могут вызвать колит, а также помочь в объяснении возможных осложнений. Медсестра и фармацевт должны сообщать клинической бригаде о нежелательных осложнениях. Другие специалисты в области здравоохранения, включая медсестер, должны помнить о клинической картине, общих представлениях, ведении и уходе за пациентами с хроническим и рецидивирующим колитом. Хирурги играют ключевую роль в лечении конкретных аспектов колита в экстренных случаях и в случаях, когда лечение не поддается лечению.У пациентов с хроническим колитом развивается депрессия и тревога, и им требуется поддержка психического здоровья. Все эти различные дисциплины должны работать вместе в межпрофессиональной команде для достижения наилучших результатов для пациентов, страдающих колитом. [Уровень V]
Рисунок
Рентгенограмма младенца с некротическим энтероколитом. Предоставлено RadsWiki.net (CC By-SA 3.0 https://creativecommons.org/licenses/by-sa/3.0/deed.en)
Рисунок
Макропатология, новорожденные, некротический энтероколит, пищеварительный тракт младенца, кишечник некроз, кишечный пневматоз, место перфорации показано стрелкой.Предоставлено Центрами по контролю и профилактике заболеваний (CDC)
Рисунок
Патология, микрофотография, грамположительный, Clostridium difficile, колит. Предоставлено Лоис С. Виггс, Дженис Карр, Центры по контролю и профилактике заболеваний (CDC)
Рисунок
Псевдомембранозный колит. изображение предоставлено sbhimji
Рисунок
Амебный колит. Любезно предоставлено обзором патологии (http://www.pathologyoutlines.com)
Ссылки
Острый самоограничивающийся колит | Специалисты по заболеваниям органов пищеварения и печени
Специалисты по желудочно-кишечному тракту и печени компании Tidewater знают, что пациенты и их семьи хотят знать как можно больше о системе желудочно-кишечного тракта и расстройствах, влияющих на их повседневную жизнь.Обратитесь к приведенному ниже списку, чтобы найти наиболее полезную для вас информацию. Если у вас остались вопросы, свяжитесь с нами через наш веб-сайт.
Острый самоограничивающийся колит
Что такое острый самоограничивающийся колит?
Как правило, это тип воспаления слизистой оболочки толстой кишки, вызванный инфекцией, лекарством, другим химическим веществом или раздражителем. Он имеет тенденцию вызывать скорее острые, чем хронические симптомы, и обычно полностью излечивает.
Каковы симптомы острого самоограничивающегося колита?
Это зависит от причины, но может включать вздутие живота или боль, кровавый или водянистый понос или лихорадку. Иногда во время обычной колоноскопии толстая кишка может казаться «раздраженной», и у пациента могут отсутствовать симптомы.
Каковы причины острого самоограничивающегося колита?
Как лечить острый самоограничивающийся колит?
Во многих случаях специального лечения не требуется, и колит проходит сам по себе. Если инфекция тяжелая, может потребоваться специфическая антибактериальная терапия. В некоторых случаях необходимо прекратить прием лекарств или других причиняющих вред агента.
Острый тяжелый язвенный колит: от патофизиологии к клиническому лечению
ASGE | Что такое язвенный колит
Что такое язвенный колит?
Язвенный колит (ЯК) — это тип воспалительного заболевания кишечника (ВЗК), которое приводит к хроническому воспалению толстой кишки.Воспаление — это реакция организма на травму или болезнь, которая может включать усиление кровотока, повышение температуры и покраснение пораженного участка. В отличие от болезни Крона, другой формы ВЗК, ЯК поражает только внутреннюю оболочку толстой кишки (толстой кишки). Воспаление начинается в анусе и непрерывно распространяется вверх, затрагивая прямую кишку, левую часть толстой кишки, большую часть толстой кишки или всю толстую кишку.
Кто болеет язвенным колитом?
UC встречается во всем мире и поражает 1-2 миллиона человек в Соединенных Штатах.Это чаще, чем болезнь Крона. Хотя это может произойти в любом возрасте, у большинства людей симптомы развиваются до 30 лет. Болезнь поражает обоих полов, но немного чаще встречается у мужчин. ЯК чаще встречается у людей кавказского и ашкеназского еврейского происхождения и реже у людей азиатского, африканского и южноамериканского происхождения. Обычно это происходит у некурящих и тех, кто бросает курить. У пациентов могут быть другие члены семьи с воспалительным заболеванием кишечника (ЯК или болезнь Крона).
Что вызывает язвенный колит?
Точная причина ЯК неизвестна.Считается, что это является результатом генетических факторов и факторов окружающей среды, которые приводят к ненормальной реакции иммунной системы организма. Иммунная система — это естественная система защиты организма от инфекций. При ЯК иммунная система атакует пищеварительный тракт и другие органы человека, что приводит к воспалению. Инфекции и другие заболевания, нестероидные обезболивающие (ибупрофен и родственные лекарства), антибиотики и стресс — вот некоторые из факторов, которые могут привести к обострению или ухудшению симптомов ЯК.
Каковы симптомы язвенного колита?
Пациенты с неактивным ЯК не имеют симптомов и находятся в стадии ремиссии. Когда наблюдается активное воспаление толстой кишки, говорят, что у пациента «обострение». Типичные желудочно-кишечные симптомы включают диарею, кровянистые выделения из кишечника, слизь в стуле, боль в животе, боль в прямой кишке и позывы (чувство необходимости немедленно сходить в туалет), лихорадку и потерю веса. Другими симптомами являются язвы во рту, боль в пояснице, боль и отек суставов, болезненный красный глаз и кожные язвы.
У некоторых пациентов с ЯК может развиться родственное заболевание печени, называемое первичным склерозирующим холангитом (ПСХ). ПСХ может вызывать симптомы зуда и желтухи (пожелтение кожи и / или белков глаз).
Как ставится диагноз язвенного колита?
Анализы крови и кала — обычная часть обследования, но не существует единого анализа крови или кала, который позволил бы поставить точный диагноз. ЯК обычно диагностируется с помощью одного из двух тестов: колоноскопии или гибкой сигмоидоскопии.В этих процедурах используется эндоскоп, который представляет собой небольшую камеру, прикрепленную к гибкой трубке с подсветкой, вставляемой в прямую и толстую кишку. Гибкая ректороманоскопия показывает только нижние части толстой кишки; колоноскопия показывает всю толстую кишку. Крошечные кусочки ткани толстой кишки удаляются для исследования под микроскопом. Это называется «биопсия» и не вызывает болезненных ощущений.
Как лечить язвенный колит?
Нет лекарства от ЯК. Цели медицинского лечения — устранить симптомы и излечить воспаление толстой кишки, а также предотвратить осложнения этого состояния.Пациентам часто необходимо продолжать лечение в течение длительного времени для поддержания ремиссии (контроля симптомов и воспаления). Решение о том, какое лекарство использовать и следует ли использовать комбинацию лекарств, будет зависеть от степени и серьезности ЯК, аллергии, предшествующего анамнеза приема лекарств, потенциальных побочных эффектов и предпочтений пациента.
Стероиды — это тип лекарств, которые можно использовать в течение короткого времени у пациентов с активным заболеванием, но они не являются хорошим вариантом в качестве поддерживающего лечения из-за их побочных эффектов.
Аминосалицилаты (пероральные, клизмы или суппозитории) — это группа лекарств, используемых для лечения воспаления кишечника. Их можно использовать в качестве поддерживающей терапии у пациентов с легким воспалением.
Некоторым пациентам помогают лекарства, называемые иммуномодуляторами, которые действуют, «подавляя» реакцию иммунной системы. Они похожи на лекарства, используемые для предотвращения отказа иммунной системы человека от трансплантации органа.
Пациентов также можно лечить с помощью специально разработанных лекарств, называемых биологической терапией, которые можно вводить в виде инъекций или инфузий через внутривенную (IV) линию.У многих специалистов по ВЗК есть зона лечения, где пациенты могут пройти курс лечения в течение нескольких часов, а затем вернуться домой.
Некоторых пациентов лечат комбинацией лекарств.
Пациентам рекомендуется придерживаться здорового, сбалансированного питания и не отставать от вакцинации от таких состояний, как грипп и пневмония.
Можно ли вылечить язвенный колит хирургическим путем?
Иногда пациенты предпочитают не лечиться с помощью лекарств или лекарства для них недостаточно эффективны.В некоторых случаях у пациентов с ЯК могут развиться предраковые изменения или рак толстой кишки. Для этих пациентов хирургическое вмешательство может быть вариантом.
Некоторые из предраковых изменений можно вылечить во время колоноскопии, но некоторые требуют хирургического удаления толстой кишки. Пациентам с раком толстой кишки часто требуется хирургическое удаление толстой кишки. Для пациентов с ЯК, который не поддается лечению, хирургическое удаление всей толстой кишки также является вариантом. После этой операции пациенты обычно возвращаются к нормальной деятельности и качеству жизни.
Трансплантация печени может потребоваться пациентам с запущенным заболеванием печени или раком желчных протоков, связанным с ПСХ.
Есть ли осложнения при язвенном колите?
UC может привести к уменьшению желудочно-кишечного кровотечения, железодефицитной анемии, расширению толстой кишки и перфорации. Пациенты подвержены риску образования тромбов в ногах, руках, легких и, в редких случаях, в венах в области живота.
Существует повышенный риск предраковых изменений и колоректального рака у пациентов, страдающих ЯК в течение многих лет.Этот риск намного выше у пациентов с ПСХ. Пациенты с ЯК, относящиеся к группе высокого риска развития колоректального рака, должны находиться под наблюдением и проверяться с помощью контрольной колоноскопии каждые один-два года. Может быть проведена специальная процедура колоноскопии (хромоэндоскопия), которая включает распыление синего красителя на внутреннюю поверхность толстой кишки, чтобы помочь обнаружить подозрительные изменения в толстой кишке.
Пациенты с ПСХ подвержены риску развития рака желчных протоков, и им может потребоваться трансплантация печени.
Важное напоминание: эта информация предназначена только для общего руководства. Он не дает исчерпывающих медицинских рекомендаций. Очень важно проконсультироваться с врачом по поводу вашего конкретного состояния.
С момента своего основания в 1941 году ASGE занимается улучшением ухода за пациентами и здоровьем пищеварительной системы, продвигая передовые методы эндоскопии желудочно-кишечного тракта. Эта информация является мнением и предоставлена Американским обществом эндоскопии желудочно-кишечного тракта.
Эндоскопия желудочно-кишечного тракта помогает пациентам в обследовании, диагностике и лечении заболеваний пищеварительной системы.








 Необходимы при интенсивном болевом синдроме. Вводятся путем подкожных инъекций.
Необходимы при интенсивном болевом синдроме. Вводятся путем подкожных инъекций.