Зондирование. Подготовка и проведение
Зондирование – это манипуляция в медицине. Ее могут проводить как в больнице, так и в домашних условиях у больного. Сам процесс заключается в том, что через ротовую полость или носовую вводят зонд в область желудка. Сама по себе процедура не слишком приятная. Хотя проводится и без возникновения болевых ощущений. Она может сопровождаться такими симптомами:
- тошнота;
- спазмы;
- рвотные рефлексы.
Зондирование — это процедура, которая делается с помощью специальной трубки, именуемой зондом. Она может быть разной толщины и длины. На конце зонда находится небольшая камера и осветительный прибор. Подключена такая трубка к насосу или экрану.
Показания к проведению процедуры
Проведение данной манипуляции могут проводить из-за трех причин:
- Когда необходимо диагностировать заболевания желудочно-кишечного тракта.
- Когда требуется промыть желудок при возникновении отравления или когда наблюдается непроходимость в кишечнике.
 Также перед тем как провести диагностику.
Также перед тем как провести диагностику. - Сделать зондирование еще могут, когда пациент находится в комовом состоянии и с помощью данного аппарата проводится прием пищи.
Что показывает обследование?
Благодаря данной манипуляции можно выявить многие заболевания желудочно-кишечного тракта. В том числе и такие, как:
- гастрит;
- язва;
- полипы;
- онкологические опухоли.
Противопоказания
Стоит отметить, что зондирование – это процедура, у которой есть свои противопоказания. Нельзя проводить в таких случаях:
- во время вынашивания ребенка;
- при болезнях гипертонического характера;
- при кровотечениях желудка;
- когда есть в пищеводе расширение вен;
- если не наблюдается присутствие кашлевого рефлекса;
- когда имеются ожоги в области желудочно-кишечного тракта;
- при наличии эпилепсии;
- когда имеются малейшие искривления позвоночника в области шейно-грудной области.

Подготовка
Перед началом процедуры необходима подготовка к зондированию. Главной ее целью является полное освобождение желудка. Это нужно, чтобы специалист без препятствий мог рассмотреть наличие малейших патологий в желудочно-кишечном тракте. Для этого следует:
- последний раз кушать только до шести часов вечера перед утренней манипуляцией;
- категорически запрещается употреблять пищу, провоцирующую газообразование;
- для самостоятельной промывки желудка нужно употреблять только воду на протяжении всего вечера;
- курить с утра также нельзя.
Что делается перед процедурой?
Перед зондированием специалист в обязательном порядке должен уточнить у пациента о возможных заболеваниях, а также о наличии аллергических реакций на лекарственные препараты.
После уточнения всей необходимой информации в ротовую полость вставляется роторасширитель. Так как во время процедуры данная часть лица должна быть в открытом положении.
Также проводят тест на наличие аллергической реакции на «Лидокаин». Если ее не наблюдают, то заднюю часть глотки им орошают, чтобы сделать анестезию.
Пациента размещают на кушетке, в позе на боку, ноги согнуты в коленях, одна рука согнута в области грудной клетки. Под головой ставят валик.
Только тогда начинают вводить зонд или в кишку двенадцатиперстную или в желудок. Специалист с помощью камеры наблюдает все изменения внутри, которые просматривает на экране.
Другие цели проведения зондирования
Зондирование – это медицинская процедура, в процесе которой можно взять сок из желудка для проведения более тщательного анализа. Для этой цели к трубке прикрепляют или шприц, или насос, предназначенные для данного процесса.
С помощью зондирования промывается желудок. Здесь используется специальная трубка, на конце которой прикреплена воронка. Она предназначена для вливания и выливания очищенной воды.
В то время как делают зондирование такого характера, пациент находится в сидячем положении. Исключением является больной без сознания. Тогда ему вводят тонкую трубку через нос и совершают промывание.
Исключением является больной без сознания. Тогда ему вводят тонкую трубку через нос и совершают промывание.
Особенности проведения процедуры ребенку
Когда нужно провести зондирование ребенку, то это происходит точно так же, как и у взрослого. Разница только в том, что присутствует еще один человек, который держит маленького пациента на коленях, а в процессе удерживает как голову, так и его самого, чтобы не вырывался.
Если же ребенок слишком маленький, то его тело фиксируют с помощью простыни, хорошо при это завернув.
Зондирование с целью промывания в домашних условиях
Зондирование с целью промывания большей частью делают в больнице во время отравления, но в некоторых случаях люди совершают это самостоятельно находясь дома. Такая процедура довольно простая:
- необходимо напиться теплой кипяченой воды;
- спустя минуту искусственным образом спровоцировать рвоту.
Данную манипуляцию следует проделать несколько раз, с каждым подходом употребляя не менее полутора литров воды.
Ребенку такое промывание нужно делать аккуратно. При этом контролировать, чтобы выпитая жидкость полностью вышла из организма.
Для вызывания рвоты нужно в ротовую полость засунуть два пальца так, чтобы появились рвотные позывы. Их следует поддерживать на протяжении некоторого времени.
Если случилось пищевое отравление, то в воду добавляется немного марганцовки. Перед применением необходимо процедить сквозь марлю. Так как нерастворившиеся кристаллы средства могут спровоцировать ожог в желудочно-кишечном тракте.
Такие манипуляции направлены на то, чтобы вывести из организма вредные вещества, попавшие с продуктами питания, пока они не успели попасть в кровяной состав и не сказались негативно на других внутренних органах.
Стоит отметить, что если заболевший человек не уверен, какого характера у него отравление, то промывать желудок в домашних условиях нежелательно. Почему? Когда причиной заболевания стали нефтехимические продукты, то вместе с водой могут не только спровоцировать еще больший отравительный процесс, но и образовать ожоги слизистой оболочки в желудочно-кишечном тракте.
Заключение
Если раньше процедуру зондирования было проходить немного страшно, так как вводилась трубка диаметром тринадцать миллиметров, вызывавшая не только дискомфорт, но и боль, то на сегодняшний день это совершается намного проще. Для процедуры применяется зонд с диаметром в пять миллиметров. Максимум, что ощущает пациент – несильный рвотный рефлекс.
Сделать дуоденальное зондирование в Санкт-Петербурге / Клиника ЭКСПЕРТ
Дуоденальное зондирование — это один из важных методов диагностики заболеваний желчного пузыря и желчевыводящих путей.
Показания
- Для лабораторного исследования – забор содержимого 12-перстной кишки (смесь панкреатического сока, желчи и секрета тонкой кишки).
- Для исследования функции желчного пузыря и желчевыводящих путей.
- С лечебной целью – удаление дуоденального содержимого, промывание полости 12-перстной кишки и введение лекарственных средств.
Противопоказания
К состояниям, при которых данную манипуляцию проводить нельзя, относятся:
- варикозное расширение вен пищевода
- нарушение проходимости пищевода (сужение, дивертикулы)
- обострение гастрита, язвенной болезни желудка и 12-перстной кишки
- желудочное/кишечное кровотечение и состояние после них
- онкологические заболевания органов ЖКТ
- желчнокаменная болезнь (наличие подвижных конкрементов в желчном пузыре), операция по удалению желчного пузыря
- хронический холецистит и/или панкреатит в стадии обострения
- аневризма аорты
- сердечно-сосудистая недостаточность
- декомпенсированный сахарный диабет
- приступ бронхиальной астмы
- патологии ротоглотки, сопровождающиеся нарушением акта глотания
- общее тяжелое состояние пациента
- беременность и период грудного вскармливания.

Необходимые предварительные исследования
Процедура дуоденального зондирования, как любое инвазивное, т.е проникающее внутрь организма, исследование представляет собой серьезную процедуру, требующую так называемый допуск для минимизации возможных осложнений. Задача специалистов Клиники ЭКСПЕРТ — ответственно подойти к решению вопроса обследования и безопасности его проведения.
Поэтому дуоденальное зондирование проводится пациентам только при наличии:
- направления от специалиста, который четко оценивает обоснованность проведения процедуры и правомочность ее проведения конкретному пациенту
- предварительного УЗИ желчного пузыря, которое позволит оценить состояние желчного пузыря и его содержимое. В случае наличия камней или воспаления стенки проведение процедуры может быть чрезвычайно опасным. Срок годности — 1 месяц.
- ФГДС, которая проводится для оценки состояния слизистой оболочки желудка и 12-перстной кишки, т.к. наличие воспаления, язвы, анатомических особенностей может быть противопоказанием или невозможностью проведения процедуры.
 Срок годности — 1 месяц.
Срок годности — 1 месяц. - ЭКГ, которая позволит оценить наличие или отсутствие рисков сердечно-сосудистых осложнений в процессе зондирования, т.к. процедура длится несколько часов с возможным колебанием артериального давления, в частности. Срок годности — 1 месяц.
Подготовка к процедуре
Дуоденальное зондирование выполняется в утренние часы строго натощак. За два часа до процедуры допустимо сделать несколько глотков простой воды. Непосредственно перед манипуляцией нельзя пить, курить, принимать лекарственные препараты. Ротовую полость необходимо прополоскать, прочистить носовые ходы, удалить зубные протезы (если имеются).
Ужин накануне процедуры должен быть не позднее 18.00. Запрещены к употреблению продукты, вызывающие газообразование. Это:
- кисломолочная продукция
- черный хлеб
- свежие овощи и фрукты
- бобовые
- картофель
- газированные напитки и т.д.
Прием лекарственных средств возможен только по разрешению врача.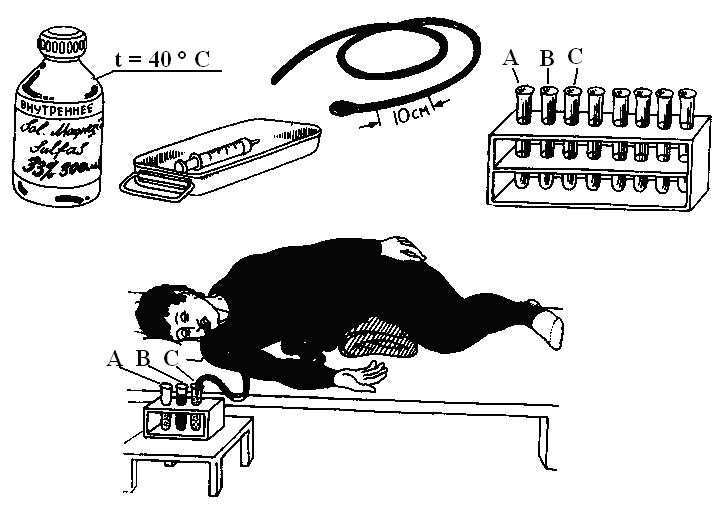
За 5 дней до зондирования необходимо прекратить прием медикаментов:
- желчегонных (аллохол, холензим, лив-52, холосас и др.)
- пищеварительных ферментов (панкреатин, фестал, панзинорм и т. д.).
Методика проведения
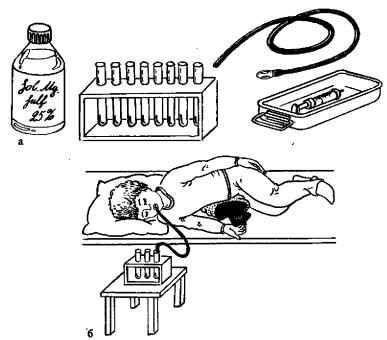
Дуоденальное зондирование проводится одноразовым стерильным зондом, намного меньшим в диаметре и более гибким, чем зонд для ФГДС. Первоначальное положение пациента: сидя с прижатым к груди подбородком и широко раскрытым ртом.
- Конец зонда (олива) помещают на корень языка и в момент глотания продвигают в пищевод и далее в желудок (при этом рекомендуется глубоко дышать).
- Затем пациента укладывают на кушетку на правый бок, подкладывая небольшой валик.
- Больного просят сделать глотательное движение, одновременно продвигая зонд в 12-перстную кишку. Точность выполняемых действий подтверждается поступлением в зонд золотисто-желтой жидкости. Так, примерно в течение получаса, собирается первая порция дуоденального содержимого объемом в 15-40 мл – порция «А».

- Затем в просвет 12-перстной кишки вводят вещество, усиливающее секрецию (ксилит, сорбит, сернокислая магнезия), и пережимают просвет зонда зажимом. Через 5-10 минут инструмент удаляют, и в зонд начинает поступать темно-зеленая желчь. Порцию «В» объемом около 60 мл собирают в течение 20-30 минут.
- При заметном изменении цвета жидкости на ярко-желтый начинают сбор порции «С» объемом 10-20 мл.
По окончании забора всех видов порций (А, В и С) пациенту придают сидячее положение и осторожно удаляют зонд. При ощущении горького привкуса во рту больному предлагают полоскание антисептиками или раствором глюкозы.
Рекомендации после процедуры
Прием пищи разрешается спустя 30-40 минут после зондирования (легкий завтрак). В течение всего дня необходимо соблюдать диету с исключением тяжелой пищи – жирных, жареных, острых блюд.
После процедуры у пациента может дестабилизироваться артериальное давление и пульс, поэтому в течение часа ему желательно оставаться в палате или в холле клиники под наблюдением медработников.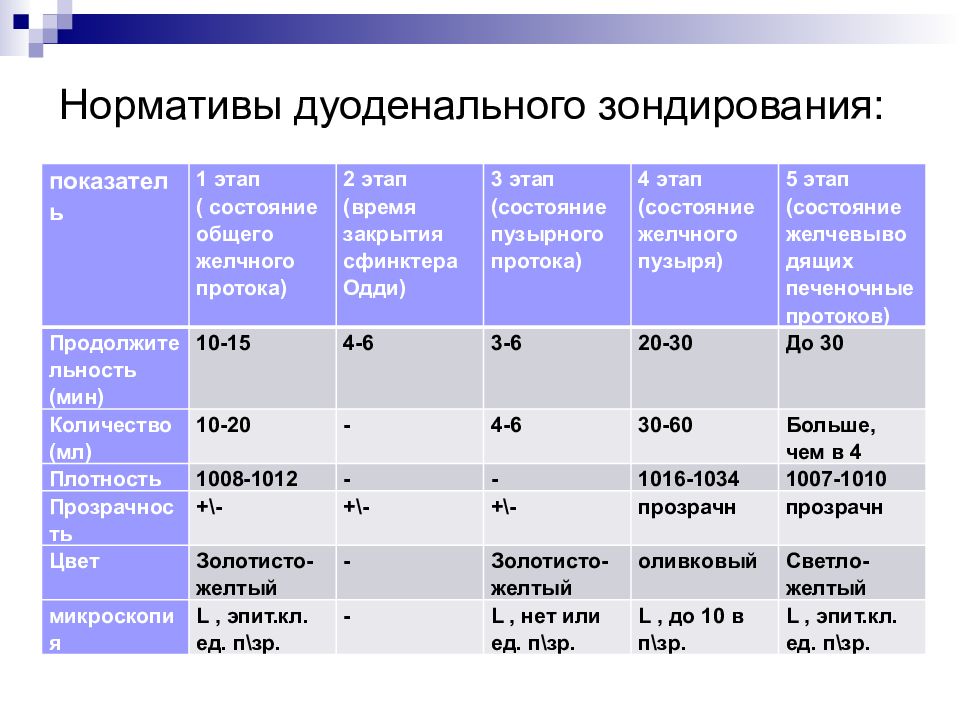 Возможно также развитие ответной реакции организма на введение сернокислой магнезии в виде диареи (послабления стула).
Возможно также развитие ответной реакции организма на введение сернокислой магнезии в виде диареи (послабления стула).
Результаты дуоденального зондирования
Дуоденальное зондирование является весьма информативным диагностическим методом для специалистов.
- Изучение динамики выделения желчи позволяет оценить функциональное состояние органов ЖКТ. Например, ускорение или замедление поступления порции «В» обычно наблюдается при функциональных расстройствах желчного пузыря (дискинезии), выделение желчи более 60 мл – о застойных явлениях, а ее полное отсутствие – о возможном препятствии на пути оттока желчи (камень, опухоль, воспалительный инфильтрат, рубцовая деформация и т.д.).
- Лабораторный анализ дает возможность установить наличие желчнокаменной болезни, глистных инвазий, бактериальных инфекций, а также оценить внешнесекреторную функцию поджелудочной железы, состоятельность сфинктеров и мускулатуры желчного пузыря.
- Кроме того, дуоденальное зондирование позволяет вводить лекарственные препараты, минуя желудок, что бывает очень важно при некоторых патологиях ЖКТ.
 Также методом зондирования осуществляется введение питательных смесей в процессе ухода за «тяжелыми» больными.
Также методом зондирования осуществляется введение питательных смесей в процессе ухода за «тяжелыми» больными. - Результаты данного обследования являются определяющими в процессе постановки диагноза и разработки схемы консервативного лечения и очень часто позволяют пациентам избежать серьезной операции.
Почему в Клинике ЭКСПЕРТ
- Работает команда специалистов с опытом диагностики и лечения желудочно-кишечного тракта, при желании можно получить консультацию квалифицированного гастроэнтеролога-эксперта, который назначит правильное и адекватное лечение.
- При необходимости у нас можно пройти гастроскопию (ФГДС), колоноскопию (ФКС) и ректороманоскопию (РРС).
- Процедура проводится в комфортных условиях клиники.
- Современное и качественное диагностическое оборудование.
Зондирование желудка: подготовка, алгоритм, показания
Одним из наиболее информативных диагностических методов является зондирование желудка. Эта несложная процедура выполняется в амбулаторных условиях и показана при гастропатологиях для уточнения диагноза.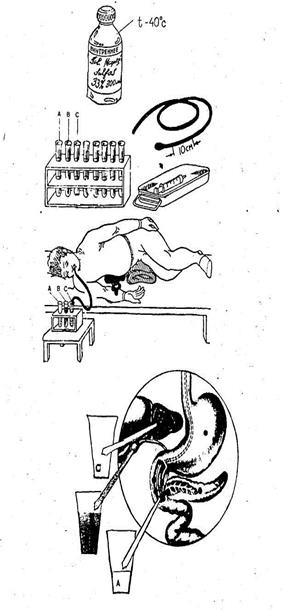 Различные ее виды позволяют оценить состояние слизистой оболочки органа, анализировать состав и свойства желудочного сока, провести питание больного и оказать первую помощь.
Различные ее виды позволяют оценить состояние слизистой оболочки органа, анализировать состав и свойства желудочного сока, провести питание больного и оказать первую помощь.
Показания к проведению
Если человек жалуется на неприятный запах изо рта, боли в эпигастрии, частую изжогу, тошноту и рвоту, врач назначает диагностическое введение зонда в желудок с целью уточнения диагноза. Глотать зонд или вводить его через нос рекомендуют при подозрении на язвенную болезнь, гастрит, онкологические процессы или ГЭРБ. Этот метод можно использовать не только с информативной, но и с терапевтической целью. Например, при тяжелых поражениях ЦНС и органов ЖКТ, когда человек не может самостоятельно глотать пищу, проводится ее введение через назогастральный зонд или желудочный. При интоксикациях химическими веществами или продуктами в желудок вводят зонд для промывания. Несмотря на простоту манипуляции, она имеет свои противопоказания к проведению, которые нужно обязательно учитывать.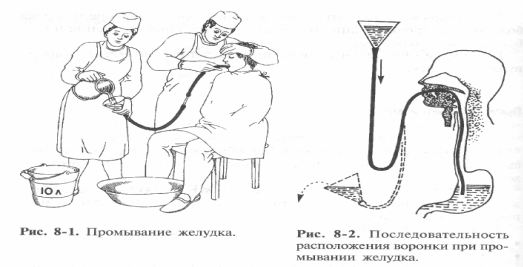
Виды зондирования
Во время процедуры существует возможность забора желудочного сока для дальнейшего исследования.Различают:
- Фракционное зондирование желудка. Введение желудочного зонда проводят, чтобы получить внутренний сок, определить его состав и секреторную активность органа.
- Одномоментное введение зонда.
- Дуоденальное зондирование. Проводят для оценки работы желчевыводящей системы и наличия паразитарных инвазий печени.
Подготовка
Для получения достоверных результатов исследования пациент должен подготовиться к процедуре, следуя советам врача.
Подготовка к зондированию начинается за несколько дней до него. Вечером накануне процедуры рекомендуют поужинать не позднее 18 часов. За несколько дней до процедуры нужно прекратить прием продуктов, влияющих на выделение желудочного сока, например, алкоголя, кофе, специй, консервы, черного хлеба, жаренной и копченой пищи и т.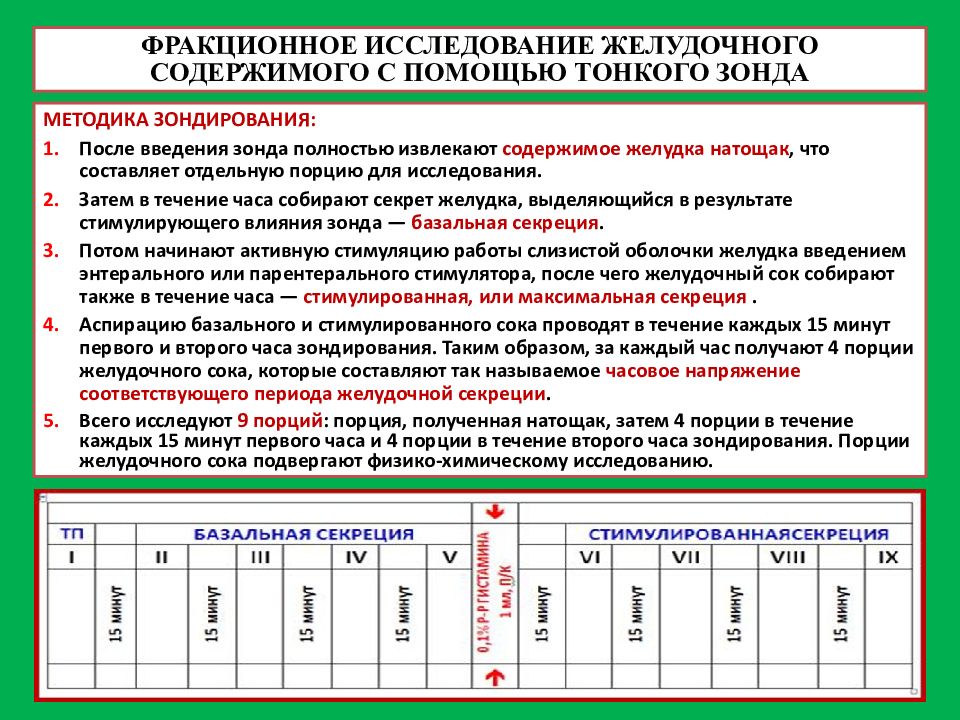 д. Важную роль играет психологическая подготовка пациента. Одномоментное зондирование выполняют толстым зондом, который в народе называется «японец». Его немалый размер вызывает болезненные ощущения при глотании, повреждение путей введения и сильный рвотный рефлекс. Кроме этого, этот метод неинформативен. Ввиду всего этого, в современной диагностике он не применяется. Тонким резиновым зондом можно проводить зондирование желудка у детей и взрослых.
д. Важную роль играет психологическая подготовка пациента. Одномоментное зондирование выполняют толстым зондом, который в народе называется «японец». Его немалый размер вызывает болезненные ощущения при глотании, повреждение путей введения и сильный рвотный рефлекс. Кроме этого, этот метод неинформативен. Ввиду всего этого, в современной диагностике он не применяется. Тонким резиновым зондом можно проводить зондирование желудка у детей и взрослых.
Алгоритм проведения исследования
Возможно появление рвотного рефлекса.Фракционное желудочное зондирование начинают введением больному через рот тонкого резинового зонда с металлическим наконечником. Разместив его на корне языка, делают глубокий вдох и глотательное движение. Вводить его нужно на глубину, которую определяют вычитанием от роста человека 1 метра. Спустя 15 минут, после полного погружения трубки, начинают сбор 4 порций желудочного сока через равные промежутки времени. Следующий этап процедуры — введение перорально или парентерально стимулирующего выделение пищеварительного секрета. Его также собирают в 4 емкости. Вся процедура занимает 2—2,5 часа.
Его также собирают в 4 емкости. Вся процедура занимает 2—2,5 часа.
Одномоментное зондирование имело несколько иной алгоритм выполнения. Для этого использовался более толстый желудочный зонд. Процедуру начинали через 30—45 минут после приема человеком пробного завтрака. Перед тем как ввести зонд, глоточное кольцо обрабатывали анестетиком, а в рот вставляли фиксатор, для предупреждения повреждения трубки зубами.
Зондирование желудка для его промывания имеет аналогичный алгоритм проведения. В свободный конец трубки вставляют лейку для вливания раствора и грушу для откачивания содержимого органа. Детям рекомендуют проводить манипуляцию тонким зондом. Желудок промывают до тех пор, пока используемый раствор после откачивания не будет чистым.
Вернуться к оглавлениюЧто можно определить с помощью зондирования?
От показателей исследования зависит выбор лечебной терапии.Методика фракционного исследования дает возможность установить физические и химические свойства желудочного содержимого, что влияет на постановку точного диагноза и проведение адекватного лечения. В норме это должна быть вязкая жидкость без цвета и запаха с кислой рН. При гастропатологиях, связанных с воспалением, нарушением моторики, язвенными или онкологическими поражениями желудка, этот анализ выявляет изменение цвета секрета, примеси в нем крови, желчи, непереваренных остатков пищи, атопические клетки и т. д. А также это обследование показывает секреторную активность желез, на что будет указывать объем секрета и его кислотность в двух фазах секреции.
В норме это должна быть вязкая жидкость без цвета и запаха с кислой рН. При гастропатологиях, связанных с воспалением, нарушением моторики, язвенными или онкологическими поражениями желудка, этот анализ выявляет изменение цвета секрета, примеси в нем крови, желчи, непереваренных остатков пищи, атопические клетки и т. д. А также это обследование показывает секреторную активность желез, на что будет указывать объем секрета и его кислотность в двух фазах секреции.
Вернуться к оглавлениюЭта диагностическая процедура позволяет оценить секреторную, моторную и всасывающую функции желудка.
Противопоказания и неприятные последствия зондирования
Техника выполнения процедуры исследования проста и отработана. Она безболезненна, но имеет свои противопоказания. Среди них беременность, желудочные кровотечения, варикозное расширение вен желудка, сужение пищевода, сбои в работе сердечно-сосудистой системы, нарушения дыхания. В этом случае врач ставит диагноз на основании иных методов диагностики.
После процедуры пациенту нужен отдых и наблюдение со стороны медперсонала. Это связано с тем, что при некорректном проведении диагностической операции возможно повреждение пищевода и желудка. В тяжелых случаях это может спровоцировать кровотечение из слизистой оболочки или перфорацию желудка. Пациент выглядит бледным, возможен болевой синдром, холодный липкий пот. Такие осложнения — показания к оказанию экстренной медицинской помощи и даже оперативного вмешательства.
Дуоденальное зондирование — Школа здоровья — ГБУЗ Городская поликлиника 25 г. Краснодара МЗ КК
14 января 2017 г.
Подготовка к дуоденальному зондированию Проводят диагностику натощак, утром. Ужин накануне должен быть легким, при этом исключаются картофель, молоко, черный хлеб и другие продукты, повышающие газообразование. За 5 дней до проведения зондирования следует прекратить прием желчегонных препаратов (циквалон, барберин, аллохол, фламин, холенизм, холосас, лив-52, холагол, соль барбары, сернокислая магнезия, сорбит, ксилит), антиспастические (но-шпа, тифен, беллалгин, папаверин, бишпан, беллоид, белладонна), сосудорасширяющие, слабительные и такие, что улучшают пищеварение (панзинорм, абомин, панкреатин, фестал и др. ). В процессе подготовки к дуоденальному зондированию пациенту накануне дают 8 капель атропина – 0,1% раствора (препарат можно также ввести подкожно), дают выпить теплую воду с 30г ксилита.
). В процессе подготовки к дуоденальному зондированию пациенту накануне дают 8 капель атропина – 0,1% раствора (препарат можно также ввести подкожно), дают выпить теплую воду с 30г ксилита.
Техника дуоденального зондирования


Дуоденальное зондирование с анализом содержимого
АНМО «Ставропольский краевой клинический консультативно-диагностический центр»:
355017, г. Ставрополь, ул. Ленина 304(8652) 951-951, (8652) 35-61-49 (факс)
(8652) 951-951, (8652) 31-51-51 (справочная служба)
Посмотреть подробнее(8652) 951-951, (8652) 31-51-51 (контактный телефон)
(8652) 31-68-89 (факс)
Посмотреть подробнееКлиника семейного врача:
355017 г. Ставрополь, пр. К. Маркса, 110 (за ЦУМом)(8652) 951-951, (8652) 31-51-51 (контактный телефон)
(8652) 31-50-60 (регистратура)
Посмотреть подробнееНевинномысский филиал:
357107, г.
(86554) 95-777, 8-962-400-57-10 (регистратура)
Посмотреть подробнееОбособленное структурное подразделение в г. Черкесске :
369000, г. Черкесск, ул. Умара Алиева 318(8782) 26-48-02, +7-988-700-81-06 (контактные телефоны)
Посмотреть подробнееОбособленное структурное подразделение в г. Элисте :
358000, г. Элиста, ул. Республиканская, 478(989) 735-42-07 (контактные телефоны)
Посмотреть подробнееЗАО «Краевой клинический диагностический центр»:
355017 г. Ставрополь, ул. Ленина 304(8652) 951-951, (8652) 35-61-49 (факс)
(8652) 951-951, (8652) 31-51-51 (справочная служба)
Посмотреть подробнееОбособленное структурное подразделение на ул. Савченко, 38 корп. 9:
Савченко, 38 корп. 9:
8 (8652) 316-847 (контактный телефон)
Посмотреть подробнееОбособленное структурное подразделение на ул. Чехова, 77 :
355000, г. Ставрополь, ул. Чехова, 778(8652) 951-943 (контактный телефон)
Посмотреть подробнееОбособленное структурное подразделение в г. Михайловске:
358000, г. Михайловск, ул. Ленина, 201 (в новом жилом районе «Акварель»).8(988) 099-15-55 (контактный телефон)
Посмотреть подробнее« Оказание помощи медицинской сестре в подготовке пациента к желудочному (дуоденальному) з
СРЕДНЕГО ПРОФЕССИОНАЛЬНОГО ОБРАЗОВАНИЯ
НОВОСИБИРСКОЙ ОБЛАСТИ
«КУПИНСКИЙ МЕДИЦИНСКИЙ ТЕХНИКУМ»
МЕТОДИЧЕСКАЯ РАЗРАБОТКА
ДЛЯ САМОСТОЯТЕЛЬНОЙ РАБОТЫ
по профессиональному модулю:
«Выполнение работ по профессии
младшая медицинская сестра по уходу за больными»
Раздел ПМ 3 Оказание медицинских услуг в пределах своих полномочий.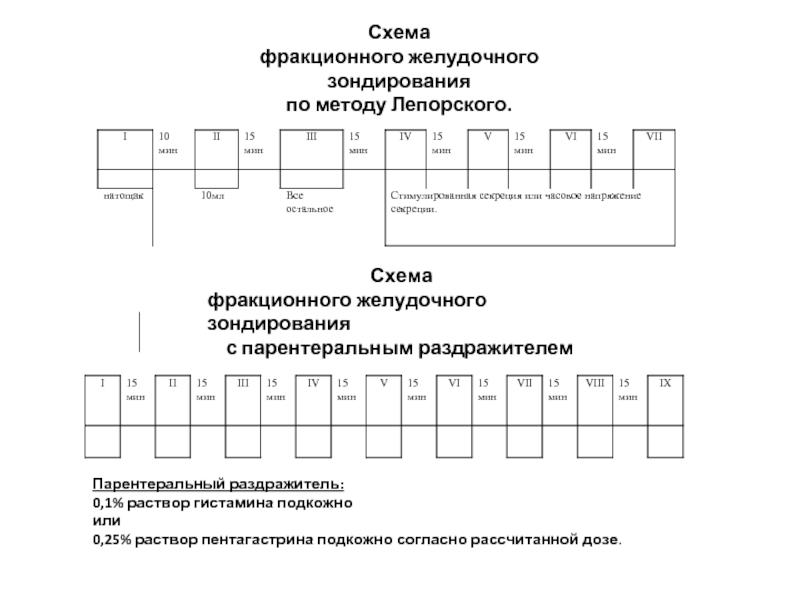
МДК 07.01. Технология оказания медицинских услуг
Тема: « Оказание помощи медицинской сестре в подготовке пациента к желудочному (дуоденальному) зондированию»
Специальность: 31.02.01 Лечебное дело
(углубленной подготовки)
Специальности 34.02.01 Сестринское дело
(базовой подготовки)
Купино
2015 учебный год
Рассмотрена на заседании
Предметно-цикловой комиссии профессиональных модулей
Протокол №___ «__» ________________2015г
Председатель
___________________ Скитович Н.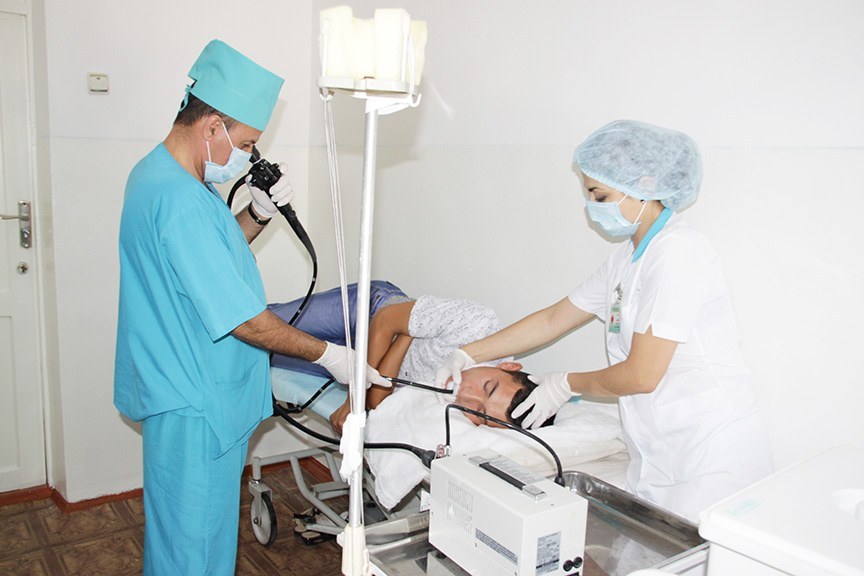 В
В
Автор составитель: председатель высшей квалификационной категории Бережная В.В.
Пояснительная записка
к методической разработке по профессиональному модулю «выполнение работ по профессии младшая медицинская сестра по уходу за больными по теме: «Оказание помощи медицинской сестре в подготовке пациента к желудочному (дуоденальному) зондированию»
Методическое пособие разработано для самостоятельной работы студентов с целью формирования умений и знаний по теме: «Оказание помощи медицинской сестре в подготовке пациента к желудочному (дуоденальному) зондированию».
Методическая разработка составлена в соответствии с требованиями к умениям по ФГОС III поколения, для использования на практическом занятии в рамках специальности 31. 02.01 Лечебное дело (углубленной подготовки) специальности 34.02.01 Сестринское дело (базовой подготовки).
02.01 Лечебное дело (углубленной подготовки) специальности 34.02.01 Сестринское дело (базовой подготовки).
В соответствии с ФГОС, после изучения данной темы студент должен
уметь:
Собирать информацию о состоянии здоровья пациента.
Определять проблемы пациента, связанные с состоянием его здоровья.
Обеспечить безопасную больничную среду для пациента, его окружение и персонала.
Проводить текущую и генеральную уборку помещений с использованием различных дез.средств.
Оказывать помощь медицинской сестре в подготовке пациента к лечебно-диагностическим мероприятиям.
Основы эргономики.
знать:
Технологии выполнения медицинских услуг.
Факторы влияющие на безопасность пациента и персонала.
Основы профилактики внутрибольничных инфекций.
Методическая разработка состоит из:
пояснительной записки,
изложения нового материала,
самостоятельной работы студентов
Тема: «Оказание помощи медицинской сестре в подготовке пациента к желудочному (дуоденальному) зондированию»
ЭТИКО-ДЕОНТОЛОГИЧЕСКОЕ ОБЕСПЕЧЕНИЕ
Многие пациенты плохо переносят введение зонда. Причиной этого являются повышенный кашлевой или рвотный рефлекс, высокая чувствительность слизистой оболочки глотки и пищевода. В большинстве случаев плохая переносимость зондовых процедур вызвана отрицательной психологической установкой больного на процесс зондирования, возникает «боязнь исследования». Для устранения «боязни исследования» пациенту следует объяснить цель исследования, его пользу, разговаривать с ним вежливо, спокойно, доброжелательно от начала до конца процедуры.
Причиной этого являются повышенный кашлевой или рвотный рефлекс, высокая чувствительность слизистой оболочки глотки и пищевода. В большинстве случаев плохая переносимость зондовых процедур вызвана отрицательной психологической установкой больного на процесс зондирования, возникает «боязнь исследования». Для устранения «боязни исследования» пациенту следует объяснить цель исследования, его пользу, разговаривать с ним вежливо, спокойно, доброжелательно от начала до конца процедуры.
Примерное содержание беседы медицинского работника с пациентом во время введения зонда:
«Сейчас мы приступим к процедуре. Ваше самочувствие будет во многом зависеть от поведения во время зондирования. Первое и основное правило — не делать резких движений. В противном случае может возникнуть тошнота и кашель. Вы должны расслабиться, дышать медленно и глубоко. Пожалуйста, немного приоткройте рот, руки держите на коленях. Медленно и глубоко дышите. Сделайте глубокий вдох и проглотите кончик зонда. Если Вам трудно дышать носом, дышите ртом и во время вдоха осторожно продвигайте зонд.
Если Вам трудно дышать носом, дышите ртом и во время вдоха осторожно продвигайте зонд.
При головокружении несколько минут подышите обычно, неглубоко, затем возобновите глубокое дыхание. Вы очень хорошо глотаете. Хорошо, если бы и другие пациенты глотали зонд также легко».
Правила техники безопасности
а) Внимание! Если в процессе любой зондовой манипуляции в полученном материале кровь — зондирование прекратить!
б) Внимание! Если при введении зонда пациент начинает кашлять, задыхаться, лицо его становиться синюшным, следует немедленно извлечь зонд, так как он попал в гортань или трахею, а не в пищевод.
в) Внимание! В случае повышенного рвотного рефлекса у пациента корень языка обработать аэрозолем 10% раствора лидокаина.
Независимые сестринские вмешательства при диспепсических расстройствах
Диспепсия — расстройство пищеварения. Клинические признаки диспепсии: отрыжка, изжога, тошнота, рвота, дискомфорт в области живота.
Рвота — сложный рефлекторный акт при возбуждении рвотного центра с последующим непроизвольным выбросом содержимого желудка через пищевод, глотку, иногда носовые ходы.
Рвота может быть центрального или периферического происхождения. Рвота периферического происхождения (отравления пищевые, химические, медикаментозные) приносит пациенту облегчение, а промывание желудка способствует детоксикации организма. В этом случае рвота — защитно-приспособительная реакция организма человека, вызванная раздражением слизистой оболочки желудка. Предвестником рвоты могут быть тошнота, чаще при заболеваниях желудка. У тяжелобольных и пациентов, находящихся в бессознательном состоянии, рвотные массы могут попасть в дыхательные пути, возможна угроза асфиксии и развитие воспаления легких.
Во время рвоты из желудка удаляются вредные для организма химические вещества или недоброкачественная пища, при этом человек испытывает облегчение. Рвотные массы содержат остатки непереваренной пищи, имеют кислый запах.
Рвота центрального происхождения (расстройство мозгового кровообращения) или рефлекторного характера (инфаркт миокарда) не облегчает состояния пациента.
Рвота цвета «кофейной гущи» — признак желудочного кровотечения. Клинические признаки острой кровопотери: слабость, головокружение, потемнение в глазах, одышка, тошнота, жажда, обморок. У пациента отмечают бледность кожных покровов, конечности холодные, частый пульс, артериальное давление снижено. В этом случае сестра должна срочно вызвать врача. Независимые сестринские вмешательства: уложить пациента на спину, на область эпигастрия положить пузырь со льдом, исключить прием пищи и жидкости.
Рекомендации для медсестры
при уходе за тяжелобольным пациентом в постели в сознании или без сознания:
Повернуть голову набок для профилактики аспирации рвотными массами дыхательных путей.
Убрать подушку, снять зубные протезы.

Положить пеленку на грудь.
Подставить ко рту почкообразный лоток.
Аспирировать грушей содержимое полости рта.
Провести пациенту гигиену полости рта антисептиком (раствором соды, фурацилина).
Сестринские наблюдения за пациентом при рвоте требуют врачебной оценки клинической ситуации. При диагностике пищевого отравления сестра выполняет процедуру зондирования желудка.
Цели зондовых процедур:
лечебная — детоксикационная — прекращение всасывания ядовитых веществ и их удаление из желудка;
диагностическая — лабораторная — забор содержимого желудка/кишечника для исследования.
Лечебные зондовые процедуры
Зависимое сестринское вмешательство при отравлении недоброкачественной пищей, лекарствами, химическими веществами — это промывание желудка. Процедуру в лечебном учреждении проводят с помощью зонда.
Процедуру в лечебном учреждении проводят с помощью зонда.
Зондировать — значит выяснять, получать сведения о наличии или об отсутствии чего-либо при помощи предмета ухода — зонда.
Различают зонды по
назначению
Желудочный
Дуоденальный
виду материала
диаметру
Тонкие
Средние
Толстые
Толстый желудочный зонд представляет собой резиновую или полимерную трубку диаметром 10-12 мм с просветом 0,8 мм, длиной 70—80 см. Один конец зонда, вводимый в желудок, закруглен, выше его имеются два овальные отверстия, через которые в зонд поступает желудочное содержимое. На расстоянии 40 — 45 см от слепого конца зонда имеется метка, соответствующая расстоянию от края зубов до входа в желудок.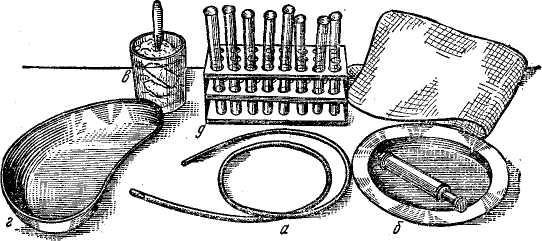
Тонкий желудочный зонд представляет собой резиновую или полимерную трубку длиной 1,5 м и диаметром 2-3 мм. Один конец зонда, вводимый в желудок, закруглен, выше его имеются два овальные отверстия, через которые в зонд поступает желудочное содержимое. На зонде имеются три отметки, расположенные на расстоянии 45, 70 и 90 см. от вводимого в желудок конца, что соответствует расстоянию от резцов до входа в желудок, от резцов — до привратника и от резцов — до фатерова соска.
Дуоденальный зонд — тонкий зонд по типу желудочного, но на конце с металлической оливой, имеющей несколько отверстий. Олива нужна для лучшего прохождения зонда в двенадцатиперстную кишку. Длина зонда 1,5 м.
Промывание желудка – это процедура удаления из желудка его содержимого, применяемая с лечебной целью или для диагностического исследования получаемых промывных вод.
В случае острых отравлений промывание желудка нередко необходимо производить в порядке оказания неотложной помощи на догоспитальном этапе, поэтому техникой промывания желудка должны владеть все медицинские работники. Промывание желудка может проводиться двумя способами: через зонд и без зонда.
Промывание желудка может проводиться двумя способами: через зонд и без зонда.
Цель промывания желудка:
лечебная — прекращение воздействия токсических веществ и их эвакуация из организма;
диагностическая — обнаружение в промывных водах химических веществ, микроорганизмов и их токсинов.
Наиболее эффективен зондовый метод промывания по принципу сообщающихся сосудов (метод сифона). В желудок многократно дробными порциями вводят жидкость по системе двух сообщающихся сосудов: желудка и воронки, соединенных наружным концом зонда. Процедуру повторяют до «чистых промывных вод», пока все содержимое желудка не будет выведено из него с водой. Клинический диагноз подтверждают лабораторными исследованиями промывных вод желудка.
Методы определения глубины введения зонда пациенту:
измерением расстояния: мочка уха — резцы — мечевидный отросток
или по формуле: рост в см – 100.

При введении зонда пациент делает глотательные движения. При позыве на тошноту/рвоту следует пережать зонд зубами и делать глубокие вдохи для подавления рвотного рефлекса. Также при повышенном рвотном рефлексе рекомендуется применение местных анестетиком (лидокаин).
При затруднении введения зонда используют беззондовый способ промывания желудка.
Если пациент находится в бессознательном состоянии, при проведении промывания желудка необходимо:
Уложить пациента на бок, подстелив клеенку.
Раскрыть рот и зафиксировать его роторасширителем.
Захватить и зафиксировать язык языкодержателем.
Ввести пациенту зонд, проталкивая его по задней стенке глотки в пищевод и желудок.
Убедиться, что зонд в желудке «воздушным методом».
Промывание проводится с использованием шприца Жане, при этом в шприц набирается вода в объеме 0,5 л, вводится в желудок и аспирируется обратно этим же шприцом.

Повторить промывание несколько раз до чистых вод.
Беззондовый способ промывания желудка
При отсутствии зонда, в домашних условиях, до прибытия медицинской помощи или при невозможности ее получения, промывание желудка проводится без зонда – «стаканным методом»:
Пациенту предлагается выпить 6-8 стаканов воды одномоментно.
Вызвать рвоту раздражением корня языка.
В ряде случаев рвота возникает самостоятельно вследствие растяжения стенок желудка выпитой водой. (Если этого не происходит, в полость рта вводят обернутый чистой салфеткой черенок ложки, вилки. При отсутствии подходящего для этой цели предмета можно ввести в полость рта два-три пальца руки, стараясь достать до корня языка и несколько раз нажать на него. Конечно, это следует делать чисто вымытыми руками, обернув пальцы салфеткой).
Описанные действия повторяют несколько раз до исчезновения в промывных водах видимых частиц пищи.
 (При этом следует соблюдать осторожность, чтобы не травмировать мягкие ткани, слизистую оболочку языка, глотки, пациента необходимо посадить, наклонив тело и голову вперед, чтобы рвотные массы могли свободно выливаться из полости рта).
(При этом следует соблюдать осторожность, чтобы не травмировать мягкие ткани, слизистую оболочку языка, глотки, пациента необходимо посадить, наклонив тело и голову вперед, чтобы рвотные массы могли свободно выливаться из полости рта).
Следует заметить, что при таком способе промывания полного удаления токсических веществ из желудка, как правило, не происходит, и по прибытии медицинской помощи обязательно необходимо провести промывание через зонд.
Исследование секреторной функции желудка
Желудок представляет собой расширение пищеварительного канала, расположенное между пищеводом и двенадцатиперстной кишкой. Функции желудка многообразны, но основные – секреторная и моторная. Переваривание пищи осуществляется с помощью желудочного сока, главными компонентами которого являются соляная кислота и пепсин (фермент желудочного сока, расщепляющий белки).
Секреторная функция желудка (желудочная секреция) — продуцирование желудочного сока железами слизистой оболочки, в его состав входят соляная кислота и ферменты, участвующие в пищеварении. У взрослого человека в течение суток образуется и выделяется около 2-2,5 литра желудочного сока.
У взрослого человека в течение суток образуется и выделяется около 2-2,5 литра желудочного сока.
Моторная функция желудка — гладкая мускулатура стенок желудка обеспечивает двигательную функцию желудка, что способствует перемешиванию и продвижению пищи в двенадцатиперстную кишку.
Соляная кислота — компонент желудочного сока, продуцируется слизистой оболочкой желудка, создает кислую среду в желудке, которая необходима для расщепления пищевых белков, обладает бактерицидным действием, стимулирует моторику желудка.
Изучение секреторной активности желудка — это важнейшим метод оценки его функционального состояния, которое может быть нарушено при заболеваниях желудка и двенадцатиперстной кишки. С этой целью в практической медицине используют зондовые и беззондовые методы исследования желудочной секреции.
Для исследования секреторной функции желудка желудочный сок получают методом зондирования, т.е путем введения зонда в желудок. С этой целью применяют желудочные зонды.
С этой целью применяют желудочные зонды.
Для фракционного зондирования используют тонкий желудочный зонд, при котором отсасывают несколько фракций желудочного содержимого.
Существуют различные схемы фракционного зондирования. В общем, желудочное содержимое извлекают сначала натощак, затем получают базальную секрецию, а в конце после введения раздражителей желудочных желез — стимулированную.
Основная цель желудочного зондирования – это получение информации о функциональном состоянии желудка.
Показания для проведения исследования: заболевания желудка и двенадцатиперстной кишки.
Противопоказания для проведения исследования: желудочное кровотечение, опухоли, бронхиальная астма, тяжелая сердечная патология, беременность.
Стимуляторы желудочной секреции:
Для повышения информативности исследования секреторной функции желудка важен анализ реакции слизистой оболочки на различные стимуляторы желудочной секреции. Различают энтеральные и парентеральные стимуляторы (раздражители).
Различают энтеральные и парентеральные стимуляторы (раздражители).
энтеральные («пробные завтраки») — капустный отвар;
парентеральные — 0,025% раствор пентагастрина; 0,1% раствор гистамина.
Энтеральные стимуляторы выполняют роль естественного раздражителя желудочной секреции и вводятся непосредственно в желудок через зонд.
Пациенту рекомендуют
За 2—3 дня до исследования:
Исключить из рациона питания газообразующие и стимулирующие секрецию продукты.
Подобрать журнал или книгу для отвлечения и снятия эмоционального напряжения во время длительной процедуры (более 2 часов).
Легкий ужин накануне исследования.
В день исследования:
Непосредственно перед зондированием проконтролировать физиологические отправления.

Приготовить полотенце.
Определить рост и массу тела для ориентира глубины введения зонда и определения дозы парентерального раздражителя.
Исключить прием пищи и жидкости, лекарств, курение.
Учитывают наличие протезов (зубных, конечностей), возможные аллергические реакции.
Во время исследования объясняют, как дышать, быть активным помощником.
Исследование пациенту выполняют рано утром (в 7-8 часов) в состоянии натощак в кабинете функциональной диагностики.
Беззондовые методы исследования желудочной секреции
В случае противопоказаний для желудочного зондирования применяются беззондовые методы исследования секреторной функции желудка. Беззондовые методы исследования дают лишь ориентировочное представление о желудочной секреции и в последние годы применяются достаточно редко.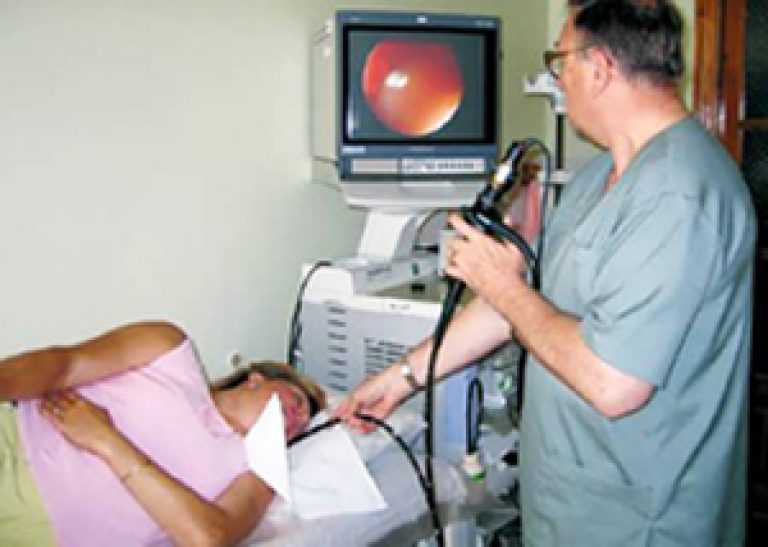 В амбулаторных условиях применяют беззондовый метод исследования желудочной секреции — «Ацидотест». Исследование проводится утром, натощак.
В амбулаторных условиях применяют беззондовый метод исследования желудочной секреции — «Ацидотест». Исследование проводится утром, натощак.
Алгоритм исследования:
1. Объяснить пациенту цель и ход исследования.
2. Обучить пациента методике «Ацидотеста».
3. Опорожнить мочевой пузырь в 6 часов утра (эту порцию не собирают).
4. Сразу после этого принять две таблетки кофеина из набора (белого цвета).
5. Собрать мочу через 1 час в банку с этикеткой «Контрольная моча».
6. Принять три желтых тест-драже с небольшим количеством жидкости.
7. Собрать мочу через 1,5 часа в банку с этикеткой «Полуторная моча».
8. Отнести банки в клиническую лабораторию По интенсивности окраски мочи судят о кислотности желудочного сока, используя цветную калориметрическую шкалу
Исследование дуоденального содержимого
Пища, поступившая в двенадцатиперстную кишку, подвергается действию поджелудочного сока, желчи и кишечного сока. Под влиянием этих соков происходит расщепление белков, жиров и углеводов до продуктов, легко всасывающихся в кровь.
Под влиянием этих соков происходит расщепление белков, жиров и углеводов до продуктов, легко всасывающихся в кровь.
Содержимое двенадцатиперстной кишки отражает в определенной мере деятельность печени и желчевыводящих путей, поджелудочной железы и самой двенадцатиперстной кишки. Именно поэтому исследование содержимого двенадцатиперстной кишки — широко распространенный диагностический метод. Получаемые при этом результаты могут говорить о локализации патологического процесса, степени его выраженности, а иногда и о причинах, вызвавших заболевание.
Содержимое двенадцатиперстной кишки получают методом дуоденального зондирования.
Поджелудочный сок — бесцветная жидкость, / вырабатываемая поджелудочной железой. Сок содержит ферменты, расщепляющие белки, жиры и углеводы.
Желчь — образуется клетками печени, поступает в двенадцатиперстную кишку во время пищеварения через общий желчный проток, при расслаблении сфинктера Одди. Когда пищеварение прекращается желчь собирается в желчный пузырь. Поэтому различают желчь печеночную и пузырную. Желчь активирует ферменты, эмульгирует жиры, усиливает моторику кишечника и образование поджелудочного сока.
Когда пищеварение прекращается желчь собирается в желчный пузырь. Поэтому различают желчь печеночную и пузырную. Желчь активирует ферменты, эмульгирует жиры, усиливает моторику кишечника и образование поджелудочного сока.
Кишечный сок — продуцируется железами двенадцатиперстной кишки и других отделов тонкого кишечника. Содержит ферменты, расщепляющие белки, жиры и углеводы.
Основная цель дуоденального зондирования – это получение для исследования содержимого двенадцатиперстной кишки.
Показания для проведения дуоденального зондирования: заболевания печени, желчного пузыря и желчных протоков.
Противопоказания для проведения дуоденального зондирования: желудочное кровотечение, опухоли, бронхиальная астма, тяжелая сердечная патология, острый холецистит.
Дуоденальное зондирование проводят с помощью специального дуоденального зонда с металлической оливой на конце.
В процессе дуоденального зондирования получают три порции:
порция А (дуоденальная) — светло-желтого цвета, так как разбавлена поджелудочным соком, кишечным соком и желудочным соком. За 20-30 минут поступает 15-40 мл дуоденальной желчи.
порция В (пузырная) — темно-оливкового цвета, более вязкая. В процессе исследование поступает 30-60 мл;
Полученные порции (А, В, С) подвергаются исследованию в клинической лаборатории.
В качестве раздражителей желчного пузыря и получения пузырного содержимого используют один из стимуляторов:
25%, 33% раствор сульфата магния,
40% раствор глюкозы,
в случае сахарного диабета — раствор сорбита или ксилита.
Подготовка пациента аналогична подготовке при фракционном зондировании желудка.
Рекомендации для медсестры;
Во время заглатывания зонда в желудок пациент может не только сидеть, но и ходить.
Дуоденальное содержимое каждой порции получают в несколько пробирок.
В лабораторию отправляют по одной порции — наиболее достоверные.
Соблюдать температурный режим (Т 3 8 °С) раздражителя желчной секреции.
Прополоскать рот водой после извлечения зонда для избавления пациента от чувства горечи.
Доставлять дуоденальные порции в клиническую лабораторию в теплом виде с целью выявления простейших (например, лямблий).
Слепое дуоденальное зондирование
Слепое зондирование применяется с целью опорожнения желчного пузыря, при снижении сократительной функции желчного пузыря и застои желчи. По назначению врача пациент натощак принимает две столовые ложки подогретого растительного масла или стакан теплой минеральной воды (без газа), или 40 г сорбита, или ксилита, растворенного в 100-200 мл теплой воды. После приема одного из стимуляторов сокращения желчного пузыря пациент ложится на теплую грелку на правый бок на 1-1,5 часа
ГЛОССАРИЙ ТЕРМИНОВ
Duodenum – 12-перстная кишка
Аспирация — проникновение инородных тел в дыхательные пути.
Биопсия прицельная — взятие кусочка ткани органа во время проведения эндоскопического исследования.
Детоксикация — прекращение всасывания токсических веществ и их удаление из организма.
Изжога — чувство жжения за грудиной или в области эпигастрия.
Интубация трахеи — введение трубки в трахею с целью восстановления ее проходимости,
Назогастральный зонд — трубка, вводимая через носовой ход в желудок для выполнения диагностических и лечебных процедур.
Отрыжка — непроизвольное выделение из желудка в полость рта газов или небольшого количества желудочного содержимого.
Промывные воды — жидкость, получаемая, в результате промывания какого-либо полого органа или полости тела; служат материалом для диагностического исследования.
Рвота — непроизвольное выбрасывание содержимого желудка через рот и нос.
Эпигастрий (надчревие) — область передней стенки живота, ограниченная сверху диафрагмой, снизу — уровнем десятых ребер.
Самостоятельная работа
Выберите один правильный ответ
1. Задание
Питание пациента перед дуоденальным зондированием
чай с молоком
манная каша
голодная диета
кисель
2. Задание
Раствор парентерального раздражителя для желудочного зондирования
атропин 0,1%
гистамин 0,1%
глюкоза 40%
магния сульфат 25%
3. Задание
Для дуоденального зондирования необходим зонд с металлической …
4. Задание
Полученный желудочный сок направляется в ________ лабораторию
5. Задание
Для желудочного зондирования по Лепорскому применяют энтеральный раздражитель
капустный отвар
ксилит
сорбит
глюкоза 40%
сульфата магния 33%
6. Задание
Зонды для проведения зондовых процедур должны быть…
7. Задание
Капустный отвар для зондирования подогревают до_____ градусов
8. Задание
При дуоденальном зондировании пациента укладывают на
правый бок
живот
левый бок
спину
живот, повернув голову на бок
9. Задание
Для промывания желудка приготовить чистой воды (в литрах)
10
4
6
2
0,5
10. Задание
Для получения порции «В» при дуоденальном зондировании вводится
мясной бульон
капустный отвар
магния сульфата 33%
хлебный отвар
гистамин 0,1%
11. Задание
Формула определения глубины введения зонда при промывании желудка рост
минус____ (в см)
100
80
90
50
20
12. Задание
Количество порций желчи получаемых при дуоденальном зондировании
8
2
6
3
13. Задание
Для промывания желудка следует приготовить воду температурой (в градусах)
40-45
35-40
37-38
20-22
4-6
14. Задание
При дуоденальном зондировании применяется раствор сернокислой магнезии (в%)
40
30
20
33
15. Задание
Противопоказания для промывания желудка
алкогольное отравление
пищевое отравление
кровотечение ЖКТ
бронхиальная астма
лекарственное отравление
16. Задание
Получение желчи проводится с помощью ______ зондирования
17. Задание
Установить соответствие порции и цвета желчи
порция «А» светлая
порция «В» темно-оливковая
золотистая
18. Задание
Установить соответствие между манипуляцией и раздражителем
фракционное зондирование капустный отвар
дуоденальное зондирование 33 % р-р сульфата магния
теплая вода
19. Задание
При дуоденальном зондировании исследуется
сок поджелудочной железы
желудочный сок
желчь
сок 12 перстной кишки
20. Задание
Установить соответствие между порцией и органом из которого получают эту порцию
порция «А» из желчного пузыря
порция «С» печеночная желчь
дуоденальная желчь
21. Задание
Рефлекторный обратный выброс содержимого желудка – это…
22. Задание
Промывание желудка проводят до _______ вод
23. Задание
Во время рвоты в положении лежа у пациента может произойти…
24.задание
Для исследования желудочный сок отправляют в лабораторию
клиническую
бактериологическую
иммунологическую
биохимическую
серологическую
25. Задание
Для оказания помощи пациенту при рвоте необходимо приготовить
таз, полотенце
стакан с водой
воронку
тонкий желудочный зонд
шприц Жанэ
26. Задание
Перед дуоденальным зондированием необходимо за 3 дня до исследования
сделать очистительную клизму
применить на ночь грелку на область правого подреберья
выпить на ночь стакан сладкого чая
применить на ночь холод
сделать промывание желудка
27. Задание
Перед желудочным зондированием пациенту рекомендуют легкий ужин не
позднее __ часов
15
19
21
22
28. Задание
Показания для промывания желудка
алкогольное отравление
пищевое отравление
отрыжка
изжога
анорексия
29. Задание
Дуоденальный зонд имеет метки через каждые (в см)
10
15
20
5
2
30. Задание
Целью желудочного зондирования является получение…
Решите кроссворд
12
3
10
2
7
14
5
1
13
8
4
6
15
18
9
11
16
17
По горизонтали:
1. Что нужно сделать с зондом, при обнаружении препятствия введения зонда
3. Зондирование которое проводится с целью исследования желчного пузыря
4. Какие отношения устанавливают с пациентом, перед началом процедуры
9. На какой бок ложат пациента, при зондировании
13. Через что должен дышать пациент во время введения зонда
15. Как пациент должен приходить на зондирования
16. Исследования желудочной секреции в физиологических условиях
17. Затекание содержимого желудка в полость рта, с последующим затеканием в органы дыхания
По вертикали:
2. При уходе за рвотой, какие должны быть перчатки
5. Какой температуры должна быть вода для промывания желудка
6. Что одевают на пациента при промывании желудка
7. В какие пути не должен попасть зонд
8. Какой рукой берется зонд
10. Какие перчатки должны быть у мед. сестры
11. Что нужно присоединить к зонду во время промывания желудка
12. Что нужно провести с использованными предметами по окончанию процедуры
14. Какой покой нужно обеспечить пациенту после промывания желудка
18. До чего должен глотать зонд пациент
Решение ситуационных задач
Задача №1
Савицкий П.А. 47 лет с приступом почечной коликой поступил в урологическое отделение. Состояние средней тяжести, отмечается задержка мочи.
Пациент страдает от сильных болей, приступ купируется с трудом на незначительное время. В течение суток наблюдается постоянная тошнота, иногда рвота. Рвотные массы скудные. Пациент не может принимать пищу, пить, все это вызывает позывы к рвоте.
Тяжелое состояние привело к потере уверенности в положительном исходе заболевания. П.А. плачет, говорит: «Я больше не могу терпеть, мне, наверное, ничего не поможет».
Задание:
1.Определите , какие потребности нарушены у пациента.
2.Определите проблемы пациента.
3.Составьте план ухода за пациентом.
Задача №2
В инфекционное отделение доставлен мальчик- подросток.
Дома у него неоднократно отмечалась рвота и опорожнение кишечника жидкими каловыми массами.
На момент осмотра температура тела 39,8 ͦ С, сознание спутанное , кожа сухая, горячая на ощупь.
Мама волнуется за состояние своего ребенка, переживает, будет ли оказан должный уход в отделении, ведь его нужно поить, протирать ,менять белье, помогать, если возникает рвота.
Задание:
1.Определите , какие потребности нарушены у пациента.
2.Определите проблемы пациента.
3.Составьте план ухода за пациентом.
Задача №3
Бригада скорой помощи (врач и сестра) оказывает помощь на вызове.
Пациент без сознания, обнаружен случайно рано пришедшей с работы мамой. Рядом с пострадавшим вскрытый и наполовину опустошенный пузырек с сильнодействующими таблетками.
Врачом принято решение провести промывание желудка. Мама пострадавшего плачет, мечется по комнате, не понимает, почему решили желудок промыть дома, а не в больнице.
Задание:
1.Определите , какие потребности нарушены у пациента.
2.Определите проблемы пациента.
3.Составьте план ухода за пациентом.
Задача №4
Пациента готовят к операции, во врачебном назначении ежевечернее промывание желудка в течение 3 суток.
Первое введение зонда прошло с определенными трудностями, пациент давился, не мог проглотить зонд, был выброс содержимого через рот, как при рвоте; отмечалось обильное слюно- и слезотечение.
Пациент отказывается от дальнейших промываний, говорит: «Я лучше не буду есть целую неделю».
Задание:
1.Определите , какие потребности нарушены у пациента.
2.Определите проблемы пациента.
3.Составьте план ухода за пациентом.
Задача №5
Пациента, находящегося в состоянии медикаментозного сна, после операции доставили в отделение реанимации до периода полного пробуждения и стабилизации жизненно важных показателей.
Студенты на практике сразу же подложили под голову пациента подушку, создавая для него комфортные условия. Медицинская сестра корректно сделала замечание, сказала, что возможна рвота и попросила проанализировать ситуацию, в результате которой могут возникнуть осложнения после общего наркоза.
Задание:
1.Определите , какие потребности нарушены у пациента.
2.Определите проблемы пациента.
3.Составьте план ухода за пациентом.
Назогастральная интубация Перипроцедурная помощь: оборудование, подготовка пациента
Автор
Гил З. Шламовиц, доктор медицины, FACEP Доцент кафедры неотложной клинической медицины Медицинской школы Кека Университета Южной Калифорнии; Главный специалист по медицинской информации, Keck Medicine, USC
Гил З. Шламовиц, доктор медицины, FACEP является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Американской ассоциации медицинской информатики
Раскрытие информации: не подлежит разглашению.
Соавтор (ы)
Нирав Р. Шах, доктор медицины, магистр здравоохранения Старший научный сотрудник, Медицинский факультет Стэнфордского университета
Нирав Р. Шах, доктор медицины, магистр здравоохранения является членом следующих медицинских обществ: Американского колледжа врачей, Нью-Йоркской медицинской академии, Общества генералов Внутренняя медицина
Раскрытие информации: раскрывать нечего.
Специальная редакционная коллегия
Мэри Л. Виндл, PharmD Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: нечего раскрывать.
Луис М. Ловато, доктор медицины Адъюнкт-профессор клинической медицины, Калифорнийский университет, Лос-Анджелес, медицинская школа Дэвида Геффена; Директор отделения интенсивной терапии, Департамент неотложной медицины, Медицинский центр Olive View-UCLA
Луис М. Ловато, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американский колледж врачей неотложной помощи, Общество академической неотложной медицины
Раскрытие информации : Нечего раскрывать.
Главный редактор
Викрам Кейт, FRCS, MS, MBBS, PhD, FACS, FACG, FRCS (Edin), FRCS (Glasg), FIMSA, MAMS, MASCRS, FFST (Ed) Профессор общей и желудочно-кишечной хирургии и старший хирург-консультант, Jawaharlal Институт последипломного медицинского образования и исследований (JIPMER), Индия
Викрам Кейт, FRCS, MS, MBBS, PhD, FACS, FACG, FRCS (Edin), FRCS (Glasg), FIMSA, MAMS, MASCRS, FFST (Ed) является член следующих медицинских обществ: Американский колледж гастроэнтерологии, Американский колледж хирургов, Американское общество хирургов толстой и прямой кишки, научный сотрудник факультета хирургических тренеров (RCSEd), Королевский колледж врачей и хирургов Глазго, Королевский колледж хирургов. Эдинбурга, Королевский колледж хирургов Англии, Общество хирургии пищеварительного тракта, научный сотрудник факультета хирургических тренеров (RCSEd)
Раскрытие: нечего раскрывать.
Дополнительные участники
Эндрю К. Чанг, доктор медицины, магистр медицины Винсент Вердайл, доктор медицины, заведующий кафедрой неотложной медицины, профессор неотложной медицины, заместитель председателя по исследованиям и академическим вопросам Медицинского колледжа Олбани; Доцент кафедры неотложной клинической медицины Медицинского колледжа Альберта Эйнштейна; Лечащий врач отделения неотложной медицины, Медицинский центр Монтефиоре
Эндрю К. Чанг, доктор медицинских наук, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американской академии неврологии, Американской академии медицины боли, Американского колледжа неотложной помощи. Врачи, Американское гериатрическое общество, Американское общество боли, Общество академической неотложной медицины
Раскрытие информации: нечего раскрывать.
Благодарности
Главный редактор хотел бы поблагодарить д-ра Мохсину Субаир, бывшего старшего ординатора хирургического отделения, за помощь; Д-р Арчана Элангован, бывший старший ординатор хирургического отделения; и д-р Эванджелин Мэри Кируба Самуэль, младший ординатор отделения хирургии Института последипломного медицинского образования и исследований им. Джавахарлала (JIPMER), Пондичерри, Индия, при обновлении обзора этой статьи.
Назогастральная интубация: история вопроса, показания, противопоказания
Автор
Гил З. Шламовиц, доктор медицины, FACEP Доцент кафедры неотложной клинической медицины Медицинской школы Кека Университета Южной Калифорнии; Главный специалист по медицинской информации, Keck Medicine, USC
Гил З. Шламовиц, доктор медицины, FACEP является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Американской ассоциации медицинской информатики
Раскрытие информации: не подлежит разглашению.
Соавтор (ы)
Нирав Р. Шах, доктор медицины, магистр здравоохранения Старший научный сотрудник, Медицинский факультет Стэнфордского университета
Нирав Р. Шах, доктор медицины, магистр здравоохранения является членом следующих медицинских обществ: Американского колледжа врачей, Нью-Йоркской медицинской академии, Общества генералов Внутренняя медицина
Раскрытие информации: раскрывать нечего.
Специальная редакционная коллегия
Мэри Л. Виндл, PharmD Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: нечего раскрывать.
Луис М. Ловато, доктор медицины Адъюнкт-профессор клинической медицины, Калифорнийский университет, Лос-Анджелес, медицинская школа Дэвида Геффена; Директор отделения интенсивной терапии, Департамент неотложной медицины, Медицинский центр Olive View-UCLA
Луис М. Ловато, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американский колледж врачей неотложной помощи, Общество академической неотложной медицины
Раскрытие информации : Нечего раскрывать.
Главный редактор
Викрам Кейт, FRCS, MS, MBBS, PhD, FACS, FACG, FRCS (Edin), FRCS (Glasg), FIMSA, MAMS, MASCRS, FFST (Ed) Профессор общей и желудочно-кишечной хирургии и старший хирург-консультант, Jawaharlal Институт последипломного медицинского образования и исследований (JIPMER), Индия
Викрам Кейт, FRCS, MS, MBBS, PhD, FACS, FACG, FRCS (Edin), FRCS (Glasg), FIMSA, MAMS, MASCRS, FFST (Ed) является член следующих медицинских обществ: Американский колледж гастроэнтерологии, Американский колледж хирургов, Американское общество хирургов толстой и прямой кишки, научный сотрудник факультета хирургических тренеров (RCSEd), Королевский колледж врачей и хирургов Глазго, Королевский колледж хирургов. Эдинбурга, Королевский колледж хирургов Англии, Общество хирургии пищеварительного тракта, научный сотрудник факультета хирургических тренеров (RCSEd)
Раскрытие: нечего раскрывать.
Дополнительные участники
Эндрю К. Чанг, доктор медицины, магистр медицины Винсент Вердайл, доктор медицины, заведующий кафедрой неотложной медицины, профессор неотложной медицины, заместитель председателя по исследованиям и академическим вопросам Медицинского колледжа Олбани; Доцент кафедры неотложной клинической медицины Медицинского колледжа Альберта Эйнштейна; Лечащий врач, отделение неотложной медицины, Медицинский центр Монтефиоре
Эндрю К. Чанг, доктор медицинских наук, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американской академии неврологии, Американской академии медицины боли, Американского колледжа неотложной помощи Врачи, Американское гериатрическое общество, Американское общество боли, Общество академической неотложной медицины
Раскрытие информации: нечего раскрывать.
Благодарности
Главный редактор хотел бы поблагодарить д-ра Мохсину Субаир, бывшего старшего ординатора хирургического отделения, за помощь; Д-р Арчана Элангован, бывший старший ординатор хирургического отделения; и д-р Evangeline Mary Kiruba Samuel, младший ординатор отделения хирургии Института последипломного медицинского образования и исследований им. Джавахарлала (JIPMER), Пондичерри, Индия, при обновлении обзора этой статьи.
Автор вставляя назогастральный зонд, вы получаете доступ к желудку и его содержимое.Это позволяет слить содержимое желудка, декомпрессировать желудок, возьмите образец желудочного содержимого или введите проход в тракт GI. Это позволит лечить желудочный неподвижность и непроходимость кишечника. Это также позволит дренаж и / или лаваж при передозировке или отравлении наркотиками. В условиях травмы Трубки NG могут использоваться для предотвращения рвоты и аспирации, а также для оценки желудочно-кишечного кровотечения.Также можно использовать трубки NG для энтерального питания изначально. Противопоказания Назогастральный зонд противопоказан при тяжелых
травма лица Осложнения Основные осложнения при установке трубки NG включают аспирацию. и травма тканей. Размещение катетера может вызвать рвоту или рвота, поэтому отсасывание всегда должно быть готово к использованию в случай, когда это происходит. Универсальные меры предосторожности: Возможность контакта с кровью / биологическими жидкостями пациента во время запуск НГ присутствует и увеличивается по неопытности Оператор.При запуске NG необходимо надевать перчатки; и если риск рвоты высок, оператор должен учитывать лицо и защита глаз, а также халат. Протокол травм призывает всех члены команды должны носить перчатки, средства защиты лица и глаз и халаты. Оснащение: Все необходимое оборудование должно быть подготовлено, собрано и доступно. у постели больного до начала введения трубки НГ.В базовую комплектацию входит:
Процедуры:
|
Назогастральный зонд — StatPearls — Книжная полка NCBI
Непрерывное обучение
Назогастральный зонд является частью стандарта лечения кишечной непроходимости и может также использоваться для обеспечения нутритивной поддержки.Они наиболее распространены у хирургических пациентов, но полезны в любой популяции пациентов, где необходима желудочная декомпрессия или нутритивная поддержка. В этом упражнении рассматриваются показания к установке назогастрального зонда и объясняются соответствующая анатомия, техника, оборудование и возможные осложнения при установке назогастрального зонда. Он подчеркивает роль межпрофессиональной команды в использовании трубок природного газа.
Цели:
Определите показания для установки назогастрального зонда.
Опишите технику безопасного размещения назогастрального зонда.
Обрисуйте соответствующую оценку потенциальных осложнений безопасного размещения назогастрального зонда.
Изучите стратегии межпрофессиональной группы для улучшения координации оказания помощи и распространения информации о безопасном размещении назогастрального зонда.
Введение
Назогастральный зонд — это, как можно догадаться по их названию, трубки, которые вводятся через ноздри для прохождения через заднюю часть ротоглотки, вниз по пищеводу и в желудок.Д-р Абрахам Левин впервые описал их использование в 1921 году. Назогастральные зонды обычно используются для декомпрессии желудка при кишечной непроходимости или кишечной непроходимости, но также могут использоваться для питания или приема лекарств пациентам, которые не могут переносить пероральный прием. [1] [2] В зависимости от предполагаемого назначения трубки бывают разные типы, каждая из которых специально предназначена для ее использования.
Анатомия и физиология
Носовые ходы — это переднее отверстие носовых пазух.На 5–7 см кзади от ноздрей носовая пазуха соединяется с носоглоткой, которая является продолжением ротоглотки. Длина глотки от основания навыка до начала пищевода от 12 до 14 см. Пищевод начинается от верхнего сфинктера пищевода, перстневидного глотка, и проходит через диафрагму к желудку на длину примерно 25 см. Хотя желудок представляет собой очень растяжимую структуру и поэтому может различаться по длине, пустой желудок обычно составляет около 25 см в длину.Таким образом, если кто-то намеревается ввести трубку через ноздри и поместить ее в середину желудка, то необходимо ввести трубку примерно на 55 см [3].
Существует несколько методов оценки глубины, на которую следует разместить NG. Все методы оценки будут иметь некоторую погрешность. [4] Обычный прием перед процедурой заключается в том, чтобы наложить трубку на одно из ушей пациента, поместить наконечник на мечевидный отросток пациента и использовать это как оценку длины трубки, которая должна быть вставлена.[5]
Показания
Наиболее частым показанием к установке назогастрального зонда является декомпрессия желудка при дистальной обструкции. Непроходимость тонкой кишки из-за спаек или грыж, кишечная непроходимость, непроходимость новообразований, заворот кишечника, инвагинация и многие другие причины могут блокировать нормальный проход жидкостей организма, таких как слюнные, желудочные, гепатобилиарные и кишечные выделения [2]. Эти жидкости будут накапливаться, вызывая вздутие живота, боль и тошноту. В конце концов, жидкости накапливаются настолько, что тошнота перерастет в рвоту, подвергая пациента риску аспирации — события со смертностью до 70% в зависимости от объема аспирированной жидкости.Точно так же трудноизлечимая тошнота или рвота, вызванные лекарствами, интоксикацией или другими причинами, могут быть показанием к установке назогастрального зонда для предотвращения аспирации. Профилактическая установка трубки NG пациентам, перенесшим абдоминальные операции, не рекомендуется. Пациенты, у которых развивается послеоперационная кишечная непроходимость, как правило, быстрее восстанавливаются без установки трубки NG. [6]
Реже назогастральный зонд может быть установлен для введения лекарств или питания пациентам с функциональным желудочно-кишечным трактом, которые не могут переносить пероральный прием.Чаще всего это случается у пациентов, перенесших инсульт или другое заболевание, из-за которого они не могут эффективно глотать. [3] Назогастральный зонд может быть установлен для нутритивной поддержки, пока вы ждете, чтобы увидеть, насколько функция восстановится у пациента, и если у пациента не восстановится способность глотания или ему потребуется длительная нутриционная поддержка, тогда следует установить более постоянный зонд для кормления, например питательный зонд для гастростомы или еюностомии.
ПробиркиNG использовались по разным причинам у пациентов с желудочно-кишечными кровотечениями.Раньше считалось, что промывание НГ помогает контролировать кровотечение из ЖКТ. Однако недавние исследования показали, что это бесполезно. [7] Еще одно показание к установке назогастрального зонда — при массивной гематохезии. Учитывая, что до 15% массивной гематохезии вызывается кровотечением из верхних отделов ЖКТ, установка назогастрального зонда после начала реанимации может потенциально помочь в диагностике. Следует отметить, что источник кровотечения из верхних отделов ЖКТ исключается только после аспирации желудочного содержимого через назогастральный зонд, если жидкость имеет желчный оттенок.Если жидкость не окрашена желчью, возможно, что язва двенадцатиперстной кишки вызвала кровотечение, но также повредила пилорус, вызывая закупорку выходного отверстия желудка, что препятствует откачке крови из желудка. [8] Однако установка трубки NG не показала улучшения результатов у пациентов с желудочно-кишечным кровотечением [9].
Противопоказания
Наиболее частым противопоказанием к установке назогастрального зонда является серьезная травма лица или переломы основания черепа.В этих случаях попытка введения трубки через ноздри может усугубить имеющуюся травму, а в редких случаях назогастральные трубки даже вставляли в череп при переломах базилярного черепа [10]. Травма пищевода также является потенциальным противопоказанием, особенно при приеме внутрь едких веществ, когда установка назогастрального зонда может создать или усугубить перфорацию. Обструкция пищевода, например, новообразованием или инородным предметом, является очевидным противопоказанием к установке назогастрального зонда.Коагуляция — относительное противопоказание, так как травма от установки трубки может вызвать кровотечение. Пациентам, перенесшим операцию обходного желудочного анастомоза, пластику грыжи пищеводного отверстия диафрагмы или аномальную анатомию желудочно-кишечного тракта, необходимо провести эндоскопию трубок NG [11].
Оборудование
Учитывая, что существует несколько типов назогастральных зондов, выбор правильного зонда является наиболее важной частью процесса сбора оборудования. Для декомпрессии используется стандартный назогастральный зонд с двумя просветами.Имеется двойной просвет — один большой для всасывания и один просвет меньшего размера, который действует как отстойник. Отстойник позволяет воздуху проникать, так что всасывающая полость не прилипает к стенке желудка и не закупоривается при полном сжатии желудка.
Если трубка устанавливается для введения лекарств или питания, то можно использовать однопросветную трубку с маленьким отверстием, такую как трубка Добхоффа или Левина. Трубка Левина — это простая трубка небольшого диаметра. Добхофф — это трубка небольшого диаметра с грузом на конце, вес добавляется в надежде, что гравитация и перистальтика продвинут конец трубки за привратник, учитывая дополнительный барьер между вводимым питанием или лекарствами и любым потенциальным риском аспирации. .
Дополнительное необходимое оборудование — это стерильный смазочный гель определенного типа, в который можно окунуть трубку, чтобы облегчить ее прохождение через полость пазухи, и перчатки для защиты как пациента, так и того, кто вводит трубку. Перчатки не обязательно должны быть стерильными, поскольку это нестерильная процедура.
Вспомогательное оборудование, которое полезно иметь, — это чашка воды с соломинкой в ней, чтобы пациент мог пить во время процедуры, при условии, что он может терпеть это. Это глотательное действие помогает продвинуть трубку, а вода может ослабить раздражение задней части ротоглотки от трубки.Местное применение местного анестетика, такого как лидокаин, не показало большой пользы. [12] [13] Однако есть свидетельства того, что распыленный лидокаин снимает дискомфорт и увеличивает вероятность установки трубки NG. [14] Также рекомендуется иметь рядом таз на случай, если во время процедуры у пациента возникнет эпизод рвоты.
Персонал
Хотя опытный поставщик медицинских услуг может установить трубку самостоятельно, присутствие помощника поблизости может быть полезным в случае, если во время процедуры установки необходимо получить дополнительные расходные материалы, например таз, если у пациента начинается рвота.
Препарат
Пациенту следует объяснить показания к процедуре, возможные осложнения и альтернативу лечению и подписать форму информированного согласия. По возможности пациента следует поместить в сидячее положение. На грудь пациента следует положить какой-то защитный лист на случай, если во время процедуры у него возникнет рвота. Назогастральный зонд должен быть подсоединен к отсасывающей трубке, а отсасывающая трубка должна быть подсоединена к отсасывающему ведру перед размещением зонда, чтобы свести к минимуму риск утечки желудочного содержимого.Все принадлежности должны быть под рукой, чтобы свести к минимуму ненужные движения во время процедуры.
Техника
Человек, устанавливающий трубку, должен надеть нестерильные перчатки и смазать кончик трубки. Распространенной ошибкой при установке трубки является направление трубки вверх, когда она входит в ноздри; это заставит трубку прижаться к верху полости пазухи и вызвать повышенный дискомфорт. Вместо этого наконечник следует направлять параллельно полу, прямо к задней части глотки пациента.В это время пациенту можно дать стакан воды с трубочкой, чтобы он сделал глоток, чтобы облегчить прохождение трубки. Трубку следует продвигать с твердым постоянным давлением, пока пациент пьет. Если при прохождении трубки возникают большие трудности, полезно вынуть трубку и повторить попытку после короткого перерыва в контралатеральных ноздрях, поскольку трубка могла свернуться в ротоглотке или носовой пазухе. У интубированных пациентов использование обратного маневра Селлика (подтягивание щитовидного хряща вверх, а не его опускание во время интубации) и замораживание трубки NG могут помочь облегчить установку трубки.[15] После того, как трубка вставлена на необходимую длину, обычно около 55 см, как отмечалось ранее, ее следует прикрепить к носу пациента с помощью ленты. [16]
После того, как трубка продвинута до предполагаемой необходимой длины, правильное расположение часто становится очевидным при аспирации большого количества желудочного содержимого. Проталкивание 50 см3 воздуха через трубку с помощью большого шприца при аускультации желудка с помощью стетоскопа — это обычно описываемый маневр для определения местоположения трубки, но его эффективность сомнительна.[17] [18] Неуместные трубки с NG, помещенные в левый главный ствол и тонкую кишку, могут звучать так же, как и правильно расположенные трубки с NG. Рентген брюшной полости — лучший способ подтвердить расположение трубки, даже если имеется аспирация желудочного содержимого, поскольку трубка может быть проведена мимо привратника, откуда она будет аспирировать не только желудочный секрет, но и гепатобилиарный секрет, что приведет к стабильно высокая производительность, даже когда острая проблема пациента решена. Если кормление планируется через зонд, необходимо обязательно подтвердить его местоположение, поскольку введение корма в легкие может вызвать потенциально смертельные осложнения.Идеальное место для вставки трубки NG для отсасывания — в желудке, потому что размещение за привратником может вызвать повреждение двенадцатиперстной кишки. Идеальное место для зонда для кормления NG — постпилорическое, чтобы снизить риск аспирации.
Удаление трубки NG обычно является простой процедурой. Однако трубку нельзя извлекать с усилием, так как она может завязаться. [19]
Осложнения
Наиболее частыми осложнениями, связанными с установкой назогастрального зонда, являются дискомфорт, синусит или носовое кровотечение, которые обычно проходят спонтанно после удаления назогастрального зонда.Как отмечалось ранее в противопоказаниях, назогастральный зонд может вызвать или усугубить перфорацию при травме пищевода, особенно после проглатывания едкого вещества, при этом следует соблюдать особую осторожность при попытке установки. Слепое размещение трубки у пациентов с травмой решетчатой пластины может привести к внутричерепному размещению трубки. [20] Если зонд вводится для введения лекарств или питания, необходимо подтвердить внутрижелудочное размещение. Введение лекарств или зондового питания в легкие может вызвать серьезные осложнения, включая смерть.[2] Даже у интубированных пациентов трубка NG все еще может быть случайно вставлена в дыхательные пути. [21] Еще одно осложнение, о котором должны знать все, кто работает с назогастральными зондами, касается двухпросветных назогастральных зондов. Эти трубки большого диаметра открывают нижний и верхний сфинктеры пищевода, когда они находятся на месте. Если трубка закупоривается или выходит из строя иным образом и не может декомпрессировать желудок, это потенциально увеличивает риск аспирации, вторичной по отношению к эффекту стентирования.[22] Продолжительное использование трубки NG может вызвать раздражение слизистой оболочки желудка, что приведет к кровотечению. [23] У пациентов с обширным орошением с помощью трубки NG могут развиться электролитные нарушения, такие как гипокалиемия. [24] Длительное давление на одну область носа может вызвать пролежни в носу или некроз [25]. Трубку следует периодически затягивать, чтобы предотвратить это осложнение.
Клиническая значимость
Будь то декомпрессия желудка, обеспечение энтерального доступа к питанию и лекарствам у пациента, который не может переносить их перорально, или исключение источника кровотечения из верхних отделов ЖКТ на фоне массивной гематохезии; Назогастральный зонд — это стандарт лечения многих повседневных проблем со здоровьем.Врачи должны иметь возможность устанавливать назогастральный зонд, если это показано, и медперсонал должен иметь возможность эффективно управлять ими. Учитывая возможность возникновения серьезных осложнений, особенно при внутрилегочном введении лекарств или зондового питания с неправильным размещением назогастрального зонда, вся медицинская бригада должна знать показания, противопоказания, возможные осложнения и соответствующее обследование для подтверждения установки.
Улучшение результатов команды здравоохранения
Как упоминалось выше, хотя при установке назогастрального зонда полезно иметь рядом хотя бы одного помощника, опытный поставщик медицинских услуг, как правило, может без особого труда установить его самостоятельно.Когда межпрофессиональный уход играет важную роль в использовании назогастральных зондов, так это в их обслуживании. Врачи должны убедиться, что назогастральный зонд функционирует, не забит ли он или не работает иным образом, когда он округляется. Медперсонал также должен регулярно проверять назогастральный зонд своих пациентов, чтобы убедиться, что они функционируют и имеют высокий индекс подозрений на возможные случаи аспирации. Частые осмотры всеми поставщиками медицинских услуг, чтобы убедиться, что трубка надежно закреплена и правильно расположена, также могут уменьшить травмы, связанные с назогастральными трубками.[26]
Рисунок
Назогастральный зонд. Изображение любезно предоставлено S Bhimji MD
Рис.
Кончик назогастрального зонда в кружке. «Предоставлено доктором Ааюшем Дхакалом»
Ссылки
- 1.
- Ten Broek RPG, Krielen P, Di Saverio S, Coccolini F, Biffl WL, Ansaloni L, Velmahos GC, Sartelli M, Fraga GP, Kelly MD, Мур Ф.А., Пайтцман А.Б., Леппаниеми А., Мур Э., Джикель Дж., Клугер Й., Сугрю М., Балог З.Д., Бендинелли С., Цивил I, Коимбра Р., Де Мойя М., Феррада П., Инаба К., Иватури Р., Латифи Р., Кашук JL, Киркпатрик А.В., Майер Р., Ризоли С., Сакакушев Б., Скалея Т., Сёрейде К., Вебер Д., Вани И., Абу-Зидан Ф.М., Де’Ангелис Н., Писционери Ф., Галанте Дж. М., Катена Ф., ван Гур Х.Болонские рекомендации по диагностике и лечению спаечной непроходимости тонкой кишки (ASBO): обновленные в 2017 г. рекомендации рабочей группы ASBO всемирного общества экстренной хирургии, основанные на фактических данных. Мир J Emerg Surg. 2018; 13:24. [Бесплатная статья PMC: PMC6006983] [PubMed: 29946347]
- 2.
- Блюменштейн И., Шастри Ю.М., Стейн Дж. Питание через желудочно-кишечный зонд: методы, проблемы и решения. Мир Дж. Гастроэнтерол. 2014 14 июля; 20 (26): 8505-24. [Бесплатная статья PMC: PMC4093701] [PubMed: 25024606]
- 3.
- Филлипс DE, Шерман И.В., Асгарали С., Уильямс Р.С. Как далеко пройти назогастральный зонд? Особое внимание уделяется расстоянию от передних ноздрей до верхнего отдела пищевода. J R Coll Surg Edinb. 1994 Октябрь; 39 (5): 295-6. [PubMed: 7861338]
- 4.
- Hanson RL. Критерии прогнозирования длины введения назогастрального зонда для зондового питания. JPEN J Parenter Enteral Nutr. 1979 май-июнь; 3 (3): 160-3. [PubMed: 113579]
- 5.
- Fan PEM, Tan SB, Farah GI, Cheok PG, Chock W.T., Sutha W., Xu D, Chua W., Kwan XL, Li CL, Teo WQ, Ang SY.Адекватность различных методов измерения при определении длины вводимого назогастрального зонда: обсервационное исследование. Int J Nurs Stud. 2019 Апрель; 92: 73-78. [PubMed: 30743198]
- 6.
- Нельсон Р., Эдвардс С., Це Б. Профилактическая назогастральная декомпрессия после абдоминальной хирургии. Кокрановская база данных Syst Rev.2007, 18 июля; (3): CD004929. [Бесплатная статья PMC: PMC6669251] [PubMed: 17636780]
- 7.
- Kamboj AK, Hoversten P, Leggett CL. Кровотечение из верхних отделов желудочно-кишечного тракта: этиология и лечение.Mayo Clin Proc. 2019 Апрель; 94 (4): 697-703. [PubMed: 30947833]
- 8.
- Kessel B, Olsha O, Younis A, Daskal Y, Granovsky E, Alfici R. Оценка назогастрального зонда для дифференциации кровотечения из верхних и нижних отделов желудочно-кишечного тракта у невыбранных пациентов с меленой. Eur J Emerg Med. 2016 Февраль; 23 (1): 71-3. [PubMed: 25747792]
- 9.
- Хуанг Э.С., Карсан С., Канвал Ф., Сингх И., Махани М., Шпигель Б.М. Влияние назогастрального лаважа на исходы острого желудочно-кишечного кровотечения.Gastrointest Endosc. 2011 ноябрь; 74 (5): 971-80. [PubMed: 21737077]
- 10.
- Hanna AS, Grindle CR, Patel AA, Rosen MR, Evans JJ. Случайное введение назогастрального зонда в ствол головного мозга и спинной мозг после эндоскопической операции на основании черепа. Am J Otolaryngol. 2012 январь-февраль; 33 (1): 178-80. [PubMed: 21715048]
- 11.
- Kelly G, Lee P. Установка назогастрального зонда для кормления с помощью насендоскопии. J Laryngol Otol. 1999 сентябрь; 113 (9): 839-40. [PubMed: 10664689]
- 12.
- West HH. Местная анестезия при установке назогастрального зонда. Ann Emerg Med. 1982 Ноябрь; 11 (11): 645. [PubMed: 6982638]
- 13.
- Uri O, Yosefov L, Haim A, Behrbalk E, Halpern P. Лидокаиновый гель как протокол анестезии для введения назогастрального зонда в ED. Am J Emerg Med. 2011 Май; 29 (4): 386-90. [PubMed: 20825806]
- 14.
- Каллен Л., Тейлор Д., Тейлор С., Чу К. Распыленный лидокаин снижает дискомфорт от введения назогастрального зонда: рандомизированное двойное слепое исследование.Ann Emerg Med. 2004 август; 44 (2): 131-7. [PubMed: 15278085]
- 15.
- Мандал М., Кармакар А., Басу С.Р. Введение назогастрального зонда у анестезированных интубированных взрослых пациентов: сравнение трех методов. Индийский J Anaesth. 2018 август; 62 (8): 609-615. [Бесплатная статья PMC: PMC6100283] [PubMed: 30166656]
- 16.
- Burns SM, Martin M, Robbins V, Friday T., Coffindaffer M, Burns SC, Burns JE. Сравнение методов фиксации назогастрального зонда и типов зондов у пациентов интенсивной терапии.Am J Crit Care. 1995 Май; 4 (3): 198-203. [PubMed: 7787913]
- 17.
- Бойкенс К., Стиман Э., Дуйсбург И. Надежность измерения pH и аускультативного метода для подтверждения положения назогастрального зонда. Int J Nurs Stud. 2014 ноя; 51 (11): 1427-33. [PubMed: 24731474]
- 18.
- Метени Н.А., Кригер М.М., Хили Ф., Мерт К.Л. Обзор рекомендаций по разграничению желудочного и легочного размещения назогастрального зонда. Сердце легкое. 2019 май — июнь; 48 (3): 226-235.[PubMed: 30665700]
- 19.
- Palta S. Узлование назогастрального зонда при хирургии открытого сердца. Acta Anaesthesiol Scand. 1999 Август; 43 (7): 790. [PubMed: 10456824]
- 20.
- Genú PR, de Oliveira DM, Vasconcellos RJ, Nogueira RV, Vasconcelos BC. Случайное внутричерепное размещение назогастрального зонда у пациента с тяжелой черепно-лицевой травмой: описание случая. J Oral Maxillofac Surg. 2004 ноя; 62 (11): 1435-8. [PubMed: 15510370]
- 21.
- Ван П.К., Цзэн Г.Й., Ян HB, Чжоу К.С., Чен С.Х.Случайное трахеобронхиальное размещение зонда для питания у пациента с механической вентиляцией легких. J Chin Med Assoc. Июль 2008; 71 (7): 365-7. [PubMed: 18653401]
- 22.
- Gomes GF, Pisani JC, Macedo ED, Campos AC. Назогастральный зонд для питания как фактор риска аспирационной пневмонии. Curr Opin Clin Nutr Metab Care. 2003 Май; 6 (3): 327-33. [PubMed: 126]
- 23.
- Metheny NA, Meert KL, Clouse RE. Осложнения, связанные с установкой зонда для кормления. Курр Опин Гастроэнтерол.2007 Март; 23 (2): 178-82. [PubMed: 17268247]
- 24.
- Брайант Л.Р., Мобин-Уддин К., Диллон М.Л., Гриффен В.О. Сравнение ледяной воды с ледяным физиологическим раствором для промывания желудка при гастродуоденальном кровотечении. Am J Surg. 1972 ноябрь; 124 (5): 570-2. [PubMed: 4538731]
- 25.
- Lai PB, Pang PC, Chan SK, Lau WY. Некроз носовых крыльев после неправильного перевязки назогастрального зонда. Int J Clin Pract. 2001 Март; 55 (2): 145. [PubMed: 11321856]
- 26.
- Шредер Дж., Ситцер В.Рекомендации по медсестринскому уходу для уменьшения перенесенных в больнице травм, связанных с давлением через назогастральный зонд. Медсестра-критик. 2019 декабря 01; 39 (6): 54-63. [PubMed: 31961939]
Назогастральная интубация: процедуры и техника введения
Для большинства пациентов, которые не могут получить адекватное пероральное потребление из пищи, пероральных пищевых добавок или которые не могут безопасно есть и пить, им можно дать правильное питание через назогастральный зонд кормление .
Целью этой методики является улучшение питания каждого пациента и поддержание его статуса питания.
Назогастральный зонд или Зонд NG используется у пациентов, страдающих дисфагией из-за их неспособности удовлетворить потребности в питании, несмотря на изменения в питании, и из-за возможности аспирации.
Описание
Назогастральная (НГ) интубация — это процедура, при которой тонкая пластиковая трубка вводится в ноздрю по направлению к пищеводу и вниз в желудок.
После того, как трубка NG установлена и закреплена должным образом, медицинские работники, например медсестры, могут доставлять еду и лекарства непосредственно в желудок или получать вещества из него.
Техника часто используется для доставки еды и лекарств пациенту, когда он не может есть или глотать.
ПробиркиNG обычно короткие и используются в основном для отсасывания содержимого желудка и секрета.
Типы трубок
Трубки, которые проходят из ноздрей в двенадцатиперстную кишку или тощую кишку, называются назоэнтеральными трубками. Длина этих трубок может быть средняя (используется для кормления) или длинная (используется для декомпрессии, аспирации).
Трубка Левина и трубка-отстойник Салема — две наиболее часто используемые трубки ЖКТ для интубации НГ.При интубации желудочно-кишечного тракта используются различные трубки, но наиболее распространенными являются следующие две:
- Трубка Левина. Это универсальная пластиковая трубка с одним просветом, которая обычно используется при интубации NG.
- Салемская труба поддона. Двухпросветная трубка с «косичкой», используемая для прерывистого или непрерывного отсасывания.
Льготы
Для пациентов, получающих адекватное питание и лекарства, особенно для тех, кто не может есть и пить.Кроме того, интубация NG является менее инвазивной альтернативой хирургическому вмешательству в случае, если кишечную непроходимость можно легко удалить без хирургического вмешательства.
Показания
Вставляя трубку NG, вы получаете доступ или прямое соединение с желудком и его содержимым. Терапевтические показания к интубации НГ включают:
- Декомпрессия желудка. Назогастральный зонд подсоединяется к отсасывающему устройству для облегчения декомпрессии за счет удаления содержимого желудка. Декомпрессия желудка показана при непроходимости кишечника и паралитической кишечной непроходимости, а также при хирургическом вмешательстве на желудке или кишечнике.
- Аспирация содержимого желудочного сока. Либо для промывания, либо для получения образца для анализа. Это также позволит проводить дренаж или промывание при передозировке лекарством или отравлении.
- Кормление и прием лекарств. Введение прохода в желудочно-кишечный тракт позволит кормить и принимать различные лекарства. Трубки NG также могут быть изначально использованы для энтерального питания.
- Профилактика рвоты и аспирации. При травмах трубки NG можно использовать для предотвращения рвоты и аспирации, а также для оценки желудочно-кишечного кровотечения.
Противопоказания
Назогастральная интубация противопоказана:
- Недавняя операция на носу и тяжелая травма средней зоны лица. Эти два являются абсолютными противопоказаниями для интубации НГ из-за возможности введения трубки внутричерепно. В этом случае может быть вставлен орогастральный зонд.
- Другие противопоказания включают : нарушение коагуляции, варикозное расширение вен пищевода, недавнее бандажирование варикозного расширения вен пищевода и прием щелочи.
Риски и осложнения
Как и в большинстве процедур, введение трубки NG не всегда полезно для пациента, поскольку сопряжено с определенными рисками и осложнениями:
- Аспирация. Основное осложнение при установке трубки NG — аспирация.
- Дискомфорт . Пациент в сознании может чувствовать небольшой дискомфорт, когда трубка NG вводится через ноздрю в желудок, что может вызвать рвоту или рвоту. Всегда должен присутствовать отсос, готовый к использованию в этом случае.
- Травма. Трубка может повредить ткани пазух, горла, пищевода или желудка, если трубка вставлена неправильно.
- Неправильное размещение. Нежелательные сценарии, такие как неправильное введение трубки с природным газом в легкие, позволят пище и лекарствам пройти через нее, что может быть фатальным для пациента.
- Другие осложнения включают: спазмы или вздутие живота от слишком большого кормления, диарею, срыгивание пищи или лекарств, закупорку или закупорку трубки, перфорацию или разрыв трубки, а также выход трубок из места, вызывающий дополнительные осложнения
- Трубка NG предназначена для использования только в течение короткого периода времени.Продолжительное использование может привести к таким состояниям, как синусит, инфекции и язвы на тканях носовых пазух, горла, пищевода или желудка.
Рекомендации по уходу
Ниже приведены рекомендации по уходу, на которые следует обращать внимание:
- Обеспечивает уход за полостью рта и кожей. Прополощите рот и нанесите смазку на губы и ноздри пациента. Используя водорастворимую смазку, смажьте катетер до тех пор, пока он не коснется ноздрей, потому что нос клиента может стать раздраженным и сухим.
- Проверьте размещение трубки NG. Всегда проверяйте, находится ли вставленная трубка NG в желудке, отсасывая небольшое количество содержимого желудка. Рентгеновское исследование — лучший способ проверить размещение.
- Надеть перчатки. При запуске НГ необходимо всегда носить перчатки, потому что потенциальный контакт с кровью или биологическими жидкостями пациента увеличивается, особенно у неопытного оператора.
- Защита лица и глаз. С другой стороны, защита лица и глаз также может быть рассмотрена, если риск рвоты высок.Протокол о травмах призывает всех членов команды носить перчатки, средства защиты лица и глаз и халаты.
Изучите технику введения назогастрального зонда с помощью этой пошаговой процедуры.
Принадлежности и оборудование- Перчатки
- Назогастральный зонд
- Водорастворимое вещество (желе K-Y)
- Защитное полотенце для клиента
- Раковина рвоты
- Лента для маркировки размещения и крепления трубки
- Стакан воды (если разрешено)
- Соломинка для стакана воды
- Стетоскоп
- Шприц с наконечником катетера 60 мл
- Резиновая лента и английская булавка
- Отсасывающее оборудование или оборудование для зондового питания
Примечание. Помимо основного оператора, для вставки может потребоваться еще один человек, чтобы помочь клиенту с позиционированием, удерживанием стакана с водой (если разрешено) и поощрением.
ПрепаратВ отличие от человека, который будет выполнять процедуру, пациентам на самом деле не нужно готовиться к интубации или кормлению NG. Однако перед процедурой пациенту может потребоваться высморкаться и сделать несколько глотков воды (если разрешено). После того, как трубка введена в ноздрю, пациенту может потребоваться проглотить или выпить воду, чтобы облегчить проникновение трубки NG в пищевод.
АнестезияВ некоторых учреждениях рассматривалась возможность применения местной анестезии при назогастральной (НГ) интубации.Он используется для облегчения боли и повышения вероятности успешной интубации NG.
Еще один метод, используемый перед процедурой, — это вязкий лидокаин (метод понюхания и глотания). Было обнаружено, что он значительно уменьшает боль и ощущение рвоты, связанные с введением трубки NG.
Альтернативные методы включают следующее:
- Распыление лидокаина 1% или 4% через маску для лица
- Анестезирующий спрей с бензокаином или комбинацией тетракаин / бензокаин / бутиламинобензоат
Ниже приводится пошаговая процедура введения назогастрального зонда.
1 Ознакомьтесь с предписанием врача и узнайте тип, размер и назначение трубки NG. Широко распространено использование французского размера 16 или 18 для взрослых, в то время как размеры, подходящие для детей, варьируются от очень маленького французского размера 5 для детей до французского размера 12 для детей старшего возраста.
2 Проверьте идентификационный номер клиента. Так же, как и при приеме лекарств, очень важно быть уверенным, что процедура проводится на правильном клиенте.
3 Соберите оборудование, установите оборудование для кормления через зонд или отсасывающее оборудование, указанное выше. Это необходимо для того, чтобы убедиться, что оборудование работает правильно, прежде чем использовать его на клиенте.
4 Кратко объясните клиенту процедуру и оцените его способность участвовать. Не рекомендуется объяснять процедуру слишком заранее, потому что беспокойство клиента по поводу процедуры может помешать ее успеху. Важно, чтобы клиент расслабился, сглотнул и сотрудничал во время процедуры.
5 Соблюдайте правила мытья рук и надевайте нестерильные перчатки. Чистая, а не стерильная техника необходима, поскольку желудочно-кишечный тракт (ЖКТ) не стерилен.
6 Расположите клиента вертикально или полностью в положении Фаулера, если это возможно. Оберните чистое полотенце вокруг груди клиента. Поза Фулла Фаулера помогает клиенту глотать, обеспечивает оптимальное выравнивание шеи и живота и способствует перистальтике. Полотенце используется в качестве укрытия для защиты постельного белья и халата клиента.
7 Измерьте трубку от переносицы до мочки уха, затем до точки на полпути между концом грудины и пупком. Отметьте это место небольшим куском временной ленты или отметьте расстояние. У каждого клиента будет немного другая точка вставки терминала. Измерения необходимо проводить с учетом анатомии каждого человека.
8 Протрите лицо и нос клиента влажным полотенцем. Протрите нос снаружи тампоном со спиртом. Трубка NG останется более надежной, если прикрепить ее к чистому, не жирному носу.Если очистить нос тампоном со спиртом, лента останется более надежной, и трубка не будет двигаться в горле, вызывая рвоту или дискомфорт в дальнейшем.
9 Накройте глаза клиента тканью. Защищает глаза клиента от паров спирта от спиртового тампона.
10 Осмотрите ноздри на предмет деформации или непроходимости, закрыв одну ноздрю, а затем другую и попросив клиента дышать через нос при каждой попытке. Если клиенту трудно дышать через одну ноздрю, попробуйте вставить в нее трубку NG.Клиент может дышать более комфортно, если «хорошая» ноздря останется открытой. Заблокированный носовой ход может быть не полностью перекрыт, и, таким образом, вы все равно сможете провести трубку NG. Может потребоваться использование более открытой ноздри для введения.
11 Смажьте 4-8 дюймов ванны водорастворимой смазкой. Интубация NG очень неудобна для многих пациентов, поэтому брызги ксилокаинового желе в ноздрю и брызги ксилокаина на заднюю стенку глотки помогут облегчить дискомфорт.
12 Согните голову клиента вперед, наклоните кончик носа вверх и осторожно введите трубку в нос до задней части глотки. Отведите трубку прямо назад. Сгибание головки способствует анатомическому введению трубки. Трубка с меньшей вероятностью пройдет в трахею.
13 Как только трубка достигнет носоглотки, позвольте клиенту слегка опустить голову. Попросите ассистента подержать стакан с водой. Подготовьте таз и салфетки для рвоты.Позиционирование помогает прохождению NG по анатомическим ориентирам. Проглатывание воды, если разрешено, способствует прохождению трубки NG.
14 Попросите клиента проглотить по мере продвижения трубки. Продвигайте трубку до тех пор, пока не будет достигнуто правильное отмеченное положение на трубке. Поощряйте клиента дышать ртом. Проглатывание небольших глотков воды может улучшить прохождение трубки в желудок, а не в трахею.
15 При изменении респираторного статуса пациента, если трубка сворачивается во рту, если пациент начинает кашлять или становится синюшным, немедленно извлеките трубку. Трубка может быть в трахее.
16 Если чувствуется препятствие, вытащите трубку и попробуйте другую ноздрю. Ноздря клиента может отклонить NG в неподходящее положение. Дайте клиенту немного отдохнуть и повторите попытку с другой стороны.
17 Продвиньте трубку до отмеченной точки вставки. Поместите временную ленту через нос и трубку. Таким образом, вы можете проверить правильность размещения перед закреплением трубки. Трубка может сместиться, если ее не зафиксировать перед проверкой размещения.
18 Проверьте заднюю часть горла клиента, чтобы убедиться, что трубка не загнута в задней части горла. Например, NG скручивается в задней части глотки вместо того, чтобы проходить вниз в желудок. В этой ситуации необходим визуальный осмотр. Вытащите всю трубку и начните снова, если такое произошло.
19 Проверьте размещение трубки этими методами. Проверьте трубку на правильность размещения, по крайней мере, двумя, а лучше тремя из следующих методов:
А.Аспирируйте содержимое желудка. Аспират желудка будет мутным, зеленым, рыжевато-коричневым, не совсем белым, кровавым или коричневым. Не всегда визуально отличить желудочный аспират от дыхательного. Специальное примечание: небольшой диаметр некоторых трубок с природным газом затрудняет аспирацию. Сами трубки разрушаются при всасывании через шприц. Таким образом, содержимое не может быть аспирировано.
B. Проверьте pH аспирата. Измерение pH аспирата желудка считается более точным, чем визуальный осмотр.Аспират желудочного сока обычно имеет диапазон pH от 0 до 4, обычно менее 4. Аспират респираторного содержимого обычно более щелочной, с pH 7 или более.
C. Введите 30 мл воздуха в желудок и при помощи стетоскопа определите «свист» воздуха в желудок. Из-за небольшого диаметра некоторых трубок с природным газом может быть трудно услышать воздух, поступающий в желудок.
D. Подтвердите рентгеновским снимком. Рентгеновская визуализация — единственный метод, который считается положительным.
20 Закрепите пробирку лентой или имеющимся в продаже держателем пробирки после подтверждения размещения в желудке. Очень важно убедиться, что трубка NG находится в правильном месте в желудке, потому что, если случайно NG окажется в трахее, могут возникнуть серьезные осложнения в отношении легких. Закрепление трубки на месте предотвратит продвижение трубки по перистальтическому движению или ее непреднамеренное извлечение.
OutlookПосле завершения процедуры с неповрежденной и закрепленной трубкой NG ее основное предназначение теперь готово к применению.Пациенты, оснащенные трубкой NG, должны поддерживать хорошую гигиену полости рта и регулярно чистить нос. Медицинская бригада также имеет право проверять наличие любых нарушений, таких как признаки раздражения, инфекции или изъязвления, пока трубка NG находится на месте.
Помимо приема лекарств и других пероральных средств, трубка NG широко используется для переноса пищи в желудок через нос. Его можно использовать для всех кормлений или для придания человеку дополнительных калорий.
Управление питанием через зондПринадлежности и оборудование
- Перчатки Подающий насос (если заказан)
- Зажим (опция)
- Раствор для кормления
- Шприц с большим наконечником катетера (30 мл или больше)
- Сумка для кормления с трубкой
- Вода
- Мерный стакан
- Другое дополнительное оборудование (одноразовая прокладка, индикаторные полоски pH, водорастворимая смазка, бумажные полотенца)
Ниже приведен этап введения зондового питания через назогастральный зонд.
1 Подготовьте формулу. Выполните следующие шаги:
1.1. Проверить срок годности. Устаревшая смесь может быть загрязнена или иметь пониженную пищевую ценность.
1.2. Тщательно встряхните баллончик. Раствор для кормления может осесть, и его необходимо перемешать непосредственно перед введением.
1.3. Для порошковой формулы смешайте в соответствии с инструкциями на упаковке. Подготовьте ровно столько, сколько нужно на следующие 24 часа, и оставьте неиспользованную смесь в холодильнике.Перед использованием дайте смеси нагреться до комнатной температуры. Формула теряет свою пищевую ценность и может быть заражена при хранении более 24 часов. Холодные смеси могут вызвать дискомфорт в животе.
2 Объясните клиенту процедуру. Предоставление правильной информации может привести к сотрудничеству и пониманию клиента.
3 Всегда проверяйте позицию клиента. Убедитесь, что положение клиента с питанием через зонд остается с изголовьем кровати, поднятым как минимум на 30-40 градусов.Никогда не кормите клиента в положении лежа на спине. Положение Полу-Фаулера или Фулл-Фаулера предотвращает аспирационную пневмонию и возможную смерть из-за легочных осложнений.
4 Проверьте размещение питательной трубки по:
A. Аспирация содержимого желудка. Это указывает на то, что трубка находится в надлежащем месте в желудке. Количество остатка отражает время опорожнения желудка и указывает на необходимость продолжения кормления. Это содержимое возвращается в желудок, поскольку содержит ценные электролиты и пищеварительные ферменты.
- Подсоедините шприц к концу питательной трубки.
- Осторожно оттяните поршень.
- Определите количество остаточной жидкости (зажмите трубку, если необходимо удалить шприц).
- Верните остаток в желудок через зонд и продолжите кормление, если количество не превышает протокол агентства или предписания врача.
B. Впрыскивание 10–20 мл воздуха в трубку (3–5 мл для детей). Свист или булькающий звук обычно указывает на то, что трубка находится в желудке.Этот метод может быть ненадежным индикатором для питательных трубок малого диаметра.
- Подсоедините шприц, наполненный воздухом, к трубке.
- Подайте воздух, слушая с помощью стетоскопа над левым верхним квадрантом.
C. Измерение pH аспирированного желудочного секрета. Содержимое желудка кислое, а индикаторная полоска pH должна отражать диапазон от 1 до 4. Плевральная и кишечная жидкость имеют слабощелочную природу.
D. Рентген или УЗИ. Это может потребоваться для определения размещения трубки. Рентгеновская визуализация — единственный метод, который считается положительным.
Прерывистое или болюсное кормление
5 При использовании мешка для кормления:
5.1 Подвесьте мешок для кормления на высоте от 12 до 18 дюймов над желудком. Зажмите трубку. Наполните пакет предписанной формулой и заполните трубку, открыв зажим, позволяя питанию течь через трубку. Зажмите трубку. Formula очищает воздух из трубки и предотвращает его попадание в желудок.
5.2 Подсоедините наконечник установки к желудочному зонду и откройте зажим. Отрегулируйте поток в соответствии с указаниями врача. Очень быстрое кормление может вызвать тошноту и спазмы в животе.
5.3 По окончании кормления добавьте в мешок для кормления от 30 до 60 мл воды. Зажмите трубку и отключите установку для кормления. Это позволяет очищать трубку, сохраняя ее патент. Зажим после завершения кормления предотвращает попадание воздуха в желудок.
6 При использовании шприца:
6.1 Зажмите желудочный зонд. Вставьте кончик большого шприца с удаленным поршнем или грушей в желудочный зонд. Аккуратно влейте корм в шприц. Поднимите шприц на 12-18 дюймов над животом. Откройте зажим. Гравитация способствует перемещению пищи в желудок.
6.2 Дать раствору для кормления медленно стекать в желудок. Поднимите и опустите шприц, чтобы контролировать скорость потока.Добавьте в шприц дополнительную смесь по мере его опорожнения до завершения кормления. Контролируемое введение и скорость потока раствора для кормления предотвращают попадание воздуха в желудок и развитие тошноты и спазмов в животе.
Непрерывная подача
7 При использовании подающего насоса:
7.1 Зажмите устройство подачи и подвесьте на штанге. Добавьте раствор для кормления в пакет. Откройте зажим и заправьте трубку. Formula очищает воздух из трубки и предотвращает его попадание в желудок.Подающий насос.
7.2 Проденьте трубку или загрузите трубку в насос в соответствии со спецификациями производителя.
7.3 Подсоедините наконечник установки к желудочному зонду. Установите предписанную норму и объем в соответствии с указаниями производителя. Откройте зажим и включите насос. Насос регулирует скорость введения и объем смеси.
7.4. Прекратите кормление каждые 4-8 часов и оцените остаток. Промывайте трубку каждые 6-8 часов. Количество остатка отражает время опорожнения желудка и указывает, следует ли продолжать кормление. Промывка очищает трубку и сохраняет ее патентоспособность.
8 Прекратите подачу, когда закончите. Закапать предписанное количество воды. Держите голову клиента приподнятой в течение 20–30 минут. Приподнятое положение не позволяет клиенту всасывать питательный раствор в легкие.
9 Регулярно осматривайте кожу вокруг места инъекции хирургически установленных трубок. Промыть кожу водой с мягким мылом и тщательно высушить.Проверьте место нахождения на предмет покраснения, отека, боли или дополнительных признаков воспаления. Тщательный осмотр и уход могут предотвратить распространение инфекции и повреждение кожи.
10 Всегда соблюдайте надлежащую гигиену, ухаживая за полостью рта, например чистя зубы, предлагая жидкость для полоскания рта и поддерживая влажность губ. Эти мероприятия способствуют гигиене полости рта и повышают комфорт.
Мониторинг назогастрального зондаОбъективы
- Проверить целостность трубки в желудок.
- Для контроля скорости подачи корма.
- Целостность трубки
- Проверьте количество, цвет, консистенцию и запах дренажа из назогастрального зонда.
- Действия и реакция пациента.
Ниже приведены пошаговые инструкции по мониторингу назогастрального зонда:
1 Подтвердите заказ врача на трубку NG, тип аспирации и направление ирригации. Обеспечивает правильное выполнение предписаний врача.
2 Наблюдайте за стоком из трубки NG. Проверьте количество, цвет, консистенцию и запах. Дренаж Hematest для подтверждения наличия крови в дренаже. Нормальный цвет дренажа желудка — от светло-желтого до зеленого из-за присутствия желчи. Кровавый дренаж может ожидаться после операции на желудке, но за ним следует внимательно следить. Наличие дренажа кофейной гущи может указывать на кровотечение.
3 Осмотрите всасывающий аппарат.Проверьте правильность настройки для типа всасывания (непрерывное или прерывистое), диапазона всасывания (низкое, среднее, высокое) и наличие движения дренажа по трубке. Обеспечивает правильное выполнение предписаний врача. Обеспечивает наличие всасывания и ее правильную регулировку. Ослабленные соединения, вид или закупорка трубки могут помешать всасыванию.
4 Оцените размещение трубки NG. Трубка NG может быть перемещена в трахею посредством движения или манипуляции.
5 Оцените комфорт клиента.Проверьте, нет ли тошноты и рвоты, чувства полноты или боли. Может указывать на неправильную работу всасывания ПГ или закупорку трубки.
6 Осмотрите живот клиента на предмет вздутия и аускультации на предмет кишечных шумов. Вздутие живота может быть связано с скоплением газа или внутренним кровотечением. Наличие кишечных шумов свидетельствует о возвращении перистальтики.
7 Оцените подвижность клиента и респираторный статус.
Поворот из стороны в сторону в постели и ходьба, если это разрешено, способствуют восстановлению перистальтики и облегчают дренаж.Наличие трубки NG может препятствовать откашливанию пациента и откашляться от глубокого дыхания, необходимого для адекватного дыхательного обмена.
8 Наблюдать за состоянием ноздрей и ротовой полости клиента. Ноздри необходимо очистить и смазать водорастворимой смазкой. При необходимости следует заменить ленту, чтобы свести к минимуму раздражение от трубки NG. Частый уход за полостью рта (с 2-часовыми интервалами) улучшает комфорт и поддерживает влажность слизистой оболочки полости рта.
9 Контролируйте общую безопасность клиента с помощью трубки NG.
Трубка NG, которая прикрепляется к носу клиента с помощью ленты и прикрепляется булавками к халату, упрощает перемещение. Звонок в пределах досягаемости позволяет клиенту получить доступ к медсестре. Любые перегибы или препятствия мешают проходимости трубки NG. Положение полу-Фаулера облегчает дренаж и сводит к минимуму любой риск или аспирацию.
10 Контролировать трубку NG и аспиратор не реже, чем каждые 2 часа. Орошение с интервалом, предписанным врачом. Способствует безопасной эксплуатации системы. Любое изменение состояния клиента или типа дренажа требует более частого наблюдения и уведомления врача.
11 Запишите и измерьте орошение и дренаж природного газа на диаграмме поступления / выпуска в соответствии с графиком и протоколом агентства. Документирует описание дренажа и ответ клиента на графике. Орошение учитывается как поступление. Дренаж из трубки NG измеряется на выходе каждые 8 часов. Если дренаж обильный, потребуется более частое опорожнение приемной емкости. Документация обеспечивает точную запись реакции клиента на дренаж природного газа.
12 Пополняйте запасы расходных материалов и обслуживайте оборудование в соответствии с политикой агентства и рекомендациями производителя. Обеспечивает наличие необходимых расходных материалов. Обеспечивает безопасную работу оборудования и эффективный дренаж содержимого желудка клиента.
Промывание назогастрального зондаНазогастральный зонд регулярно орошается для определения и обеспечения проходимости зонда. Это поможет высвободить остатки формулы, застрявшие внутри тюбика.
Объектив- Для обеспечения проходимости назогастрального зонда.
- Содержимое желудка не проходит через трубку.
Предупреждение медсестры: подсоедините соответствующий конец (основной просвет) двухпросветной трубки к отсосу. Короткий просвет — это дыхательные пути, а не аспирационно-дренажная трубка. При использовании двухпросветной трубки, если основной просвет, вероятно, заблокирован, очистите основной просвет, затем введите до 60 см3 воздуха через короткий просвет выше уровня желудка, где расположен конец основного просвета.
Принадлежности и оборудование- Назогастральный зонд, подключенный к непрерывному или прерывистому отсасыванию.
- Ирригационный шприц или шприц Туми и емкость для ирригационного раствора.
- Физиологический раствор для орошения.
- Одноразовый тампон или банное полотенце
- Одноразовые перчатки (опция)
- Стетоскоп
- Зажим
Ниже приводится пошаговая процедура промывания назогастрального зонда:
1 Проверить назначение врача на ирригацию. Объясните процедуру клиенту. Уточняет график полива и раствор. Объяснение поощряет сотрудничество с клиентом и снижает опасения.
2 Собрать необходимое оборудование. Проверьте срок годности на оросительном физиологическом растворе и наборе для ирригации. Обеспечивает организованный подход к задаче. Политика агентства диктует безопасные интервалы для повторного использования оборудования.
3 Вымойте руки. Мытье рук сдерживает распространение микроорганизмов.
4 Помочь клиенту занять позицию полу-Фаулера, если это не противопоказано. Минимизирует риск аспирации.
5 Проверьте размещение трубки NG, используя следующие методы:
A. Присоедините шприц Asepto или Toomey к концу трубки и выполните аспирацию содержимого желудка. Трубка находится в желудке, если ее содержимое можно аспирировать.
B. Налейте в шприц от 10 до 50 мл воздуха и введите в трубку. Одновременно выслушайте над эпигастральной областью с помощью стетоскопа. Слышен свистящий звук, когда воздух попадает в желудок через зонд.
C. Попросите клиента выступить. Если трубка неправильно вставлена в трахею, клиент не сможет говорить.
6 Зажмите всасывающую трубку рядом с местом подключения. Отсоедините трубку NG от аспирационного аппарата и положите на одноразовую подушечку или полотенце. Защищает клиента от утечки дренажа природного газа.
7 Налейте раствор для орошения в емкость. Наберите в шприц 30 мл физиологического раствора (или количества, назначенного врачом). Подает отмеренное количество ирриганта через трубку NG.Физиологический раствор компенсирует потерю электролитов из-за дренажа природного газа.
8 Поместите кончик шприца в трубку NG. Удерживая шприц в вертикальном положении, осторожно введите ирригант (или позвольте раствору течь под действием силы тяжести, если по указанию агентства или врача). Не вводите раствор в трубку NG силой. Положение шприца предотвращает попадание воздуха в желудок. Мягкое введение физиологического раствора (или введение под действием силы тяжести) менее травматично для слизистой оболочки желудка.
9 Если промывать трубку не удается, переместите клиента и повторите попытку промывания.Проконсультируйтесь с врачом, если повторные попытки промыть трубку не удались. Трубка может быть прижата к слизистой оболочке желудка, что затрудняет орошение.
10 Наберите или введите жидкость в шприц. Если нет возврата, введите 20 мл воздуха и снова выполните аспирацию. Впрыск воздуха может изменить положение конца трубки.
11 Подсоедините трубку природного газа к всасывающей линии. Наблюдайте за движением раствора или дренажа. Определить проходимость трубки НГ и правильность работы отсасывающего аппарата.
12 Измерьте и запишите количество и описание ирригации и возвратного раствора. Ирригант, помещенный в трубку NG, считается поступлением: возвращенный раствор записывается как выход.
13 Промойте оборудование, если оно будет использоваться повторно. Обеспечивает чистоту и подготавливает оборудование к следующему поливу.
14 Вымой руки. Мытье рук сдерживает распространение микроорганизмов.
15 Запишите процедуру полива, описание дренажа и реакцию клиента. Облегчает документирование процедуры и обеспечивает всесторонний уход.
Удаление назогастрального зондаОбъективы
- Чтобы проверить, может ли пациент переносить пероральное кормление.
- Постоянная потребность в кормлении / всасывании.
Предупреждение медсестры: Удаление легче, если пациент находится в положении полу-Фаулера.
Принадлежности и оборудование- Ткани
- Пакет одноразовый пластиковый
- Банное полотенце или одноразовый тампон
- Перчатки одноразовые чистые
Ниже приводится пошаговая процедура удаления назогастрального зонда:
1 Обратитесь к врачу по поводу удаления назогастрального зонда. Обеспечивает правильное выполнение предписаний врача.
2 Объясните процедуру клиенту. Объяснение облегчает сотрудничество и понимание клиентов.
3 Соберите оборудование. Делает каждый шаг в пределах досягаемости и обеспечивает организованный подход к задаче.
4 Вымойте руки. Наденьте чистую одноразовую перчатку, которая снимает трубку. Мытье рук сдерживает распространение микроорганизмов. Перчатки защищают руки от контакта с выделениями из брюшной полости.
5 Прекратите всасывание и отсоедините трубку от всасывания. Открепите трубку от платья клиента и осторожно удалите липкую ленту с переносицы. Позволяет без ограничений удалять назогастральный зонд.
6 Положите полотенце или одноразовую подушечку на грудь клиента. Салфетки для рук клиенту. Защищает клиента от контакта с желудочным секретом. Ткани необходимы, если клиент хочет высморкаться после удаления трубки.
7 Попросите клиента сделать глубокий вдох и задержать дыхание.
Предотвращает случайную аспирацию желудочного секрета через зонд.
8 Зажмите трубку пальцами. Быстро и осторожно извлеките трубку, пока клиент задерживает дыхание. Минимизирует травмы и дискомфорт для клиента. Зажим предотвращает дренаж содержимого желудка в зонд.
9 Поместите пробирку в одноразовый пластиковый пакет. Снимите перчатку и положите в сумку. Предотвращает заражение любыми микроорганизмами.
10 Предложите клиенту средство для ухода за полостью рта и дайте ему почувствовать себя комфортно. Обеспечивает комфорт.
11 Измерьте назогастральный дренаж. Снимите все оборудование и утилизируйте в соответствии с политикой агентства. Помой свои руки. Измерение назогастрального дренажа обеспечивает точную регистрацию выделений. Правильная утилизация сдерживает распространение микроорганизмов.
12 Запишите удаление назогастрального зонда, реакцию клиента и измерение дренажа. Облегчает документирование и обеспечивает всесторонний уход.
График- Дата записи удаления назогастрального зонда.
- Запишите ответ клиента.
- Запись измерения дренажа.
- Выбросьте использованное одноразовое оборудование.
- Вымойте руки.
- Расположите пациента в удобном или желаемом положении.
Назогастральная интубация и кормление | Encyclopedia.com
Определение
Назогастральная интубация — это процесс введения мягкой пластиковой назогастральной (НГ) трубки через ноздрю пациента, мимо глотки и вниз по пищеводу в желудок пациента .
Назначение
Назогастральный зонд вставляется для доставки веществ непосредственно в желудок, удаления веществ из желудка или для проверки функции желудка или его содержимого.
Наиболее частой целью введения назогастрального зонда является введение питания через зонд пациенту, когда он не может есть. К пациентам, которым может потребоваться трубка NG для кормления, относятся: недоношенные дети, пациенты в коме , пациенты , перенесшие операцию на шее или лице, или пациенты на ИВЛ.Другие вещества, которые вводятся через трубку NG, могут включать ледяную воду для остановки кровотечения в желудке или лекарства для нейтрализации проглоченных ядов.
Другой целью введения назогастрального зонда является удаление веществ из желудка. Трубка NG используется для опорожнения желудка, когда произошло случайное отравление или передозировка наркотиком . Трубка NG используется для удаления воздуха, который накапливается в желудке во время сердечно-легочной реанимации (СЛР) . Используется для удаления содержимого желудка после серьезной травмы или хирургического вмешательства для предотвращения аспирации содержимого желудка.Установка трубки NG помогает предотвратить тошноту и рвоту, удаляя содержимое желудка и предотвращая вздутие живота, когда у пациента есть кровоточащая язва, непроходимость кишечника или другие желудочно-кишечные заболевания.
Трубка NG может быть вставлена для взятия проб содержимого желудка для лабораторных исследований и для проверки давления или двигательной активности желудочно-кишечного тракта.
Меры предосторожности
Не применяйте силу при вставке трубки NG. Если возникает сопротивление, слегка поверните и втяните трубку и попробуйте еще раз.Принуждение к трубке может привести к травматическому повреждению тканей носа, горла или пищевода.
Всегда проверяйте положение трубки перед кормлением. Если трубка не на своем месте, пациент может аспирировать питательный раствор в легкие .
Держите пациента в вертикальном или полувертикальном сидячем положении при введении зондового питания, чтобы улучшить перистальтику и избежать срыгивания при кормлении.
Проверяйте пациентов, которые получают непрерывное питание с помощью помпы или гравитации ежечасно или в соответствии с политикой медицинских настроек, чтобы убедиться, что трубка находится в нужном положении, смесь течет с правильной скоростью, и пациент чувствует себя комфортно без признаков вздутие живота или дистресс.
Закрывайте или зажимайте трубку NG, когда она не используется, чтобы предотвратить обратный поток содержимого желудка или скопление воздуха в желудке.
Если у пациента тяжелые состояния носовых пазух, заложенность носа или операция на лице, может потребоваться установка орально-желудочного зонда, чтобы избежать дальнейших травм носа.
Если количество желудочного аспирата велико перед болюсным или прерывистым кормлением, сообщите об этом врачу и следуйте протоколу медицинских условий для повторной инстилляции желудочного аспирата.Размер кормления может потребоваться уменьшить, если пациент его не переваривает.
Установка трубки NG предназначена для краткосрочного решения проблем с кормлением. Пациентам, которым требуется длительное кормление через зонд, следует хирургически установить гастростомический зонд или гастростомическую кнопку. Длительное использование трубки NG может вызвать эрозию носа, синусит, эзофагит, язву желудка, образование пищеводно-трахеальных свищей, инфекции полости рта и респираторные инфекции.
Описание
Чтобы ввести назогастральный зонд, медсестра или другой медицинский работник должен попросить пациента немного наклонить голову назад и осторожно ввести смазанную трубку в ноздри.Когда трубка огибает изгиб в горло, пациент должен наклонить голову вперед в нейтральное вертикальное положение, задержать дыхание и сглотнуть. Медсестра должна осторожно повернуть трубку на 180 градусов, чтобы изменить изгиб трубки и облегчить трубку по горлу, минуя закрытый надгортанник. Сила тяжести и глотание помогут продвинуть трубку вниз по пищеводу, пока медсестра осторожно продвигает трубку. Пациент может помочь, проглотив, и даже может сделать глоток воды, чтобы опустить трубку в желудок.Трубку следует продвигать до тех пор, пока не будет достигнута маркерная лента (применяется при измерении расстояния до желудка пациента). Трубку следует закрепить лентой и проверить ее размещение. Если пациент давится во время процедуры, медсестра должна прекратить продвигать трубку и дать пациенту отдохнуть. Если трубка выходит изо рта, втяните трубку и повторите попытку. Если пациент без сознания, медсестра должна продвигать трубку между вдохами, чтобы избежать попадания трубки в трахею.Если пациент становится синюшным, кашляет или проявляет какие-либо признаки респираторной недостаточности, трубку следует удалить, дав пациенту возможность отдохнуть, прежде чем начать снова.
После того, как трубка NG вставлена, есть несколько методов проверки размещения трубки. Медсестра может попросить пациента поговорить. Если пациент не может издавать звук, значит трубка прошла через голосовые связки в трахею. Трубку следует удалить, и процесс начнется заново. Если пациент может говорить, используйте фонарик, чтобы заглянуть в рот пациента, чтобы увидеть трубку.Он должен появляться прямо в задней части глотки, не закручиваясь в рот. Затем к концу трубки NG следует подсоединить шприц с наконечником катетера объемом 30 или 60 см3 и произвести аспирацию, чтобы увидеть, возвращается ли содержимое желудка в трубку. Аспират из желудка часто бывает прозрачным или желтым, но это зависит от того, что находится в желудке пациента. Аспират из желудка имеет pH 1-4, и эффективный способ установить, что трубка находится в желудке, — это проверить pH аспирата. Однако методы проверки размещения трубки различаются в зависимости от медицинского учреждения.Следует проверить политику медицинского учреждения относительно размещения трубки. Другой, более традиционный метод проверки размещения трубки — набрать в шприц 10-20 куб. См воздуха, поместить стетоскоп на живот пациента и быстро ввести болюс воздуха в желудок. Свистящий звук должен быть слышен через стетоскоп над животом, если трубка находится в желудке. Если трубка находится в пищеводе или трахее, звуки воздуха будут отсутствовать или приглушены.Самый точный способ проверить размещение трубки — это сделать рентген брюшной полости. Трубка NG является рентгенографической и четко видна на рентгеновском снимке. Рентген грудной клетки редко делают для установки трубки NG из-за стоимости, но если выполняется для других целей, радиолог обычно отмечает расположение трубки NG в отчете.
Подготовка к работе
Пациент должен быть уложен в постели, изголовье кровати должно быть поднято на 45-90 градусов, с полотенцем, размещенным поперек груди до шеи пациента.Пациенту следует объяснить процедуру назальной интубации. Медсестра должна сообщить пациентам, что, задерживая дыхание во время прохождения трубки через глотку, они перекрывают дыхательные пути и что, если они проглотят по указанию, это поможет продвинуть трубку по пищеводу в желудок. Пациентам следует высморкаться, чтобы очистить носовые ходы и снять зубные протезы, если они у них есть. Медсестра должна расспросить пациентов о том, были ли у них проблемы с носовыми пазухами, носовые кровотечения, такие как носовые кровотечения или операции на носу в прошлом.Если у пациента в анамнезе были проблемы с носом, следует проконсультироваться с врачом. Затем медсестра должна выбрать ноздрю для интубации и собрать необходимое оборудование, включая назогастральный зонд, фонарик, таз для рвоты, салфетки, шприц с катетером на 30-60 см3 и набор для промывания, стакан воды, водорастворимый смазка, прозрачная пластиковая лента, прозрачная повязка, стетоскоп и перчатки. Если трубка NG будет использоваться для отсасывания желудка, необходимо приобрести отсасывающий аппарат и соединительную трубку.Медсестра должна подготовить кусок ленты шириной 2,5 см, который разрезать горизонтально на полпути через кусок ленты, чтобы получилось два хвоста. Неразрезанный конец помещают вдоль носа пациента, а хвосты оборачивают вокруг трубки в противоположных направлениях, чтобы прикрепить трубку к носу после введения. Пациентам следует подавать сигнал рукой, чтобы они могли попросить прекратить процедуру, если они находятся в бедственном положении.
ПробиркиNG доступны в различных типах, длинах и размерах. Трубки большого диаметра (некоторые со вторым просветом) используются для отсасывания содержимого желудка.Для питания используются малокалиберные НКТ. Выбранная трубка должна соответствовать размеру пациента и цели, для которой вводится трубка. Медицинский работник, выполняющий процедуру, должен вымыть руки и надеть перчатки. Затем он или она должны вынуть трубку из упаковки и размотать ее, осмотрев трубку на предмет дефектов. Необходимо пропустить немного воды по трубке для проверки на утечки. Чтобы определить расстояние до желудка пациента, медсестра должна использовать трубку, чтобы измерить расстояние от кончика носа пациента до уха, а затем до кончика грудины и отметить это место на трубке с помощью небольшого куска ленты. .Наконечник и первые несколько дюймов трубки следует смочить водорастворимой смазкой и положить обратно в упаковку.
Последующий уход
После того, как трубка NG установлена правильно, ее следует прикрепить к носу с помощью второго куска пластиковой ленты или прозрачной повязки, используемой для удержания трубки у носа. Цель состоит в том, чтобы закрепить трубку так, чтобы она не выскользнула и не выскользнула. Способ закрепления трубки может варьироваться в зависимости от размера пациента, его типа кожи и количества потоотделения на носу.Прикрепление другого конца трубки NG к халату пациента с помощью резиновой ленты с петлей и английской булавки может предотвратить случайное натяжение трубки NG при движении пациента. Конец трубки NG должен быть заглушен или зажат, если он не подсоединен к отсасыванию или используется для кормления. Постоянный уход за пациентом с помощью трубки NG включает поощрение хорошего ухода за полостью рта и регулярное очищение ноздрей. Положение ленты следует менять ежедневно, а ткань вокруг носа и под лентой проверять на наличие признаков раздражения или разрушения.Изголовье кровати следует постоянно поднимать на 30 градусов, чтобы уменьшить желудочный рефлюкс. Изголовье кровати должно находиться под углом 30-45 градусов во время кормления через зонд и в течение 30-60 минут после периодического кормления через зонд, если пациент может переносить это положение.
Когда трубка NG используется для кормления через трубку, ее можно вводить самотеком или насосом. Питание через зонд также может быть прерывистым или непрерывным. Врач рассчитает потребности пациента в питании в течение 24 часов и назначит раствор, частоту и скорость потока.Кормление через зонд представляет собой жидкую добавку , питание и может быть приготовлено диетическим отделением в медицинских учреждениях или предоставлено в подготовленных банках со смесью (например, Ensure), которые изготовлены для этой цели. Существует большое количество формул на выбор в соответствии с потребностями пациента в питании. Смесь, используемая для зондового питания, должна точно соответствовать предписаниям врача.
Периодическое кормление через зонд можно проводить с помощью большого шприца с катетером или мешка для кормления.Положение трубки NG следует проверять в соответствии с политикой медицинского центра. Содержимое желудка необходимо аспирировать для получения остаточной смеси после последнего кормления. Если остаток превышает 100 куб. См для взрослого, медсестра должна прекратить кормление и известить врача. Он или она должны повторно закапать желудочный аспират в соответствии с политикой медицинского центра или предписанием врача. Следует просмотреть распоряжение врача и выбрать подходящий тип и количество кормления. Во время кормления пациент должен оставаться в вертикальном положении.Приготовленные смеси перед введением следует взболтать. Смеси, которые были охлаждены, следует дать возможность нагреться до комнатной температуры. Для кормления с помощью шприца медсестра должна вынуть цилиндр из шприца, открыть конец трубки NG и подсоединить ее к концу шприца. Кормление следует наливать в широкий конец шприца, и шприц следует удерживать или закреплять на кровати или стержне для внутривенных вливаний прямо над головой пациента, чтобы он медленно поступал под действием силы тяжести в течение 15–30 минут.Если требуется больше кормления, чем может вместить шприц, медсестра должна следить за шприцем и наполнять шприц до тех пор, пока кормление не будет завершено. По окончании кормления трубку следует промыть 30 мл воды. Конец трубки NG следует отсоединить и закрыть; шприц следует промыть в соответствии с правилами медицинского учреждения. Чтобы обеспечить прерывистое кормление с использованием мешка для кормления, медсестра должна налить правильное количество корма в мешок и через трубку, соединенную с мешком, до конца трубки.Трубку следует зажать с помощью роликового зажима. Подвесьте пакет на стойку для внутривенных вливаний прямо над головой пациента. Откройте трубку NG и подсоедините ее к трубке мешка для кормления. Откройте устройство зажима ролика мешка для подачи и отрегулируйте скорость потока, чтобы кормление продолжалось в течение заданного времени (обычно 15-30 минут). По окончании кормления медсестра должна очистить трубку, наливая в мешок 30 мл воды и давая ей полностью вытечь. Трубку мешка для кормления следует зажать и отсоединить, а трубку NG снова закрыть.Мешок для кормления следует промыть и использовать повторно в соответствии с политикой медицинского центра. Пакеты для кормления и шприцы обычно меняют каждые 24 часа, чтобы предотвратить бактериальное заражение.
Непрерывное кормление через трубку осуществляется с использованием мешка для кормления с подсоединенной трубкой и автоматического пищевого насоса для подачи кормления с определенной скоростью потока. Пациенты, получающие непрерывное питание через зонд, должны находиться в вертикальном положении под углом 30-45 градусов, чтобы предотвратить рефлюкс смеси. Мешок для кормления заполняется раствором смеси не более чем на четыре часа, а насос настраивается на скорость потока, указанную врачом.Трубку NG следует проверять на правильность размещения каждые четыре часа и производить аспирацию для проверки наличия остатков смеси. Если остаток в 1,5 раза превышает количество, вводимое каждый час, следует уведомить врача. Медсестра должна повторно закапать остаток самотеком с помощью шприца и промыть линию 30-60 мл воды, а затем снова наполнить пакет смесью на следующие четыре часа. За пациентом следует наблюдать ежечасно, чтобы убедиться, что он или она не страдает, что живот не растянут, смесь течет с правильной скоростью и что соединения трубок надежны.Сумку следует наполнять по мере необходимости или каждые четыре часа. Мешок для кормления и трубки следует менять в соответствии с политикой медицинского учреждения, как правило, каждые 24 часа, чтобы предотвратить бактериальное заражение.
Осложнения
Осложнения назогастральной интубации могут включать:
- аспирация содержимого желудка, приводящая к асфиксии, абсцесс образование или аспирационная пневмония
- травма, включая перфорацию ткани носа, глотки, пищевода или
- легочное кровотечение, эмпиема, пневмоторакс, плевральный выпот или пневмонит из-за неправильно расположенной трубки
- носовые кровотечения
- вторичная инфекция в пазухе, горле, пищеводе или желудке
- развитие трахеально-пищеводного свища
- эрозия и эрозия некроза пищевода
- эрозия и эрозия ткань носа, глотки, пищевода или желудка
Осложнения кормления через назогастральный зонд могут включать:
- закупорка трубки
- перфорация трубки
- перемещение трубки из правильного положения
- регургитация и аспирация кормления
- понос
- тошнота и рвота
- вздутие живота, спазмы и дискомфорт из-за слишком частого кормления или слишком быстрой скорости кормления
- любое из перечисленных выше осложнений назогастральной интубации
Результаты
Использование Назогастральный зонд для кормления может эффективно предотвратить истощение у пациента, который не может есть.Назогастральный зонд также является эффективной временной мерой для декомпрессии и удаления содержимого желудка и свободного воздуха при различных желудочно-кишечных заболеваниях, серьезных травмах или хирургических вмешательствах.
Роли медицинских бригад
Назогастральная интубация обычно выполняется лицензированной медсестрой или врачом в медицинских учреждениях. Парамедики или другой персонал неотложной помощи могут пройти специальную подготовку по установке трубок природного газа в полевых условиях. Семьи пациентов могут быть обучены вставлять или менять назогастральный зонд в домашних условиях, если пациент выписывается с установленным зондом для азота.Однако продолжение кормления через зонд в домашних условиях является необычным. Большинству пациентов, которым требуется длительное кормление через зонд, вставляют гастростомический зонд или кнопку гастростомы для кормления.
Кормление через зонд обычно проводится лицензированной медсестрой в медицинских учреждениях. Персонал, не имеющий лицензии, может пройти специальную подготовку по запуску, остановке или проверке кормления через зонд под руководством лицензированной медсестры в некоторых медицинских учреждениях. Лицензированная медсестра может научить пациентов и их семьи проводить кормление через зонд в домашних условиях.Пациенты, получающие питание через зонд в домашних условиях, должны находиться под наблюдением медсестер или проходить частые медицинские осмотры, чтобы оценить их реакцию на кормление и их текущие потребности в питании.
Ресурсы
ДРУГОЕ
Elliott, Noel, R.N., B.S.N., C.R.N.A. «Уход за пациентом, которому требуется назогастральный зонд». Nursewise Online , 1998. 〈http://www.nursewise.com/courses/ng_hour.htm〉.
«Энтеральное питание». Глава 20. Проблемы с питанием. В Руководство по сестринской практике Липпинкотта .Книги в Ovid Online. 2001. 〈http://pco.ovid.com/lrppco/〉.
«Энтеральное питание». Рекомендации по парентеральному и энтеральному питанию для взрослых . Калифорнийский университет в Дэвисе онлайн. Февраль 1998 г. 〈http://wellness.ucdavis.edu/diet_exercise/nutrition/parenteral_and_enteral_nut/〉.
Хендриксон, Гейл Р.Н., Б.С. «Введение желудочной трубки». Health Answers.com , май 2000 г. 〈http://www.healthanswers.com〉.
Knies, Robert C., R.N., M.S.N., C.E.N. «Подтверждение безопасного размещения назогастрального зонда.» Emergency Nursing World Online , 2001. 〈http://www.enw.org/ResearchNGT.htm〉.
» Болюсное кормление через нос. « Программа обучения пациентов . Медицинский центр детской больницы Цинциннати онлайн. Август 1998 г. . 〈Http://www.cincinnatichildrens.org/family/pep/homecare/2110/〉.
«Установка назогастрального зонда для кормления». Программа обучения пациентов . Медицинский центр детской больницы Цинциннати Интернет. Август 1998 г. 〈http: //www.cincinnatichildrens.org/family/pep/homecare/2010/〉.
«Трубчатая подача с комплектом самотечной подачи». Программа обучения пациентов . Детская больница, медицинский центр Цинциннати Интернет. Сентябрь 1998 г. 〈http://www.cincinnatichildrens.org/family/pep/homecare/2006〉.
Эмпиема — Скопление гноя в полости легкого.
Свищ — Ненормальный проход или соединительный проток, соединяющий полости тела или ткани, которые не должны быть соединены. Свищи развиваются в результате травмы, болезни или врожденной деформации.
Пуговица для гастростомии — Устройство из мягкого пластика с застежкой на пуговицу, которое хирургическим путем вводится и пришивается к поверхности живота. Кнопка гастростомии помещается в хирургическое отверстие, которое ведет от желудка к поверхности живота, и используется для длительного зондового кормления пациентов, которые не могут есть, чтобы предотвратить истощение.
Гастростомическая трубка — Мягкая пластиковая трубка, которая вставляется и зашивается хирургическим отверстием, ведущим от желудка к поверхности брюшной полости.Гастростомический зонд используется для длительного кормления через зонд у пациентов, которые не могут есть, чтобы предотвратить истощение.
Перистальтика— Мышечные сокращения желудочно-кишечного тракта, которые перемещают пищу, жидкости и отходы волнообразным движением через систему.
Рефлюкс — Обратный поток пищи или жидкости из желудка в пищевод.
Регургитация — Энергичный обратный поток содержимого желудка вверх по пищеводу и изо рта.
Контрольный список 78: Установка назогастрального зондаЗаявление об ограничении ответственности: Всегда просматривайте и соблюдайте правила вашей больницы в отношении этого конкретного навыка. | |||
Соображения безопасности: | |||
| Ступени | Дополнительная информация | ||
|---|---|---|---|
| 1. Проведите гигиену рук и соберите все необходимое. | Это предотвращает передачу микроорганизмов.Собирать припасы | ||
| 2. Осмотрите состояние полости рта и носа пациента. | Проверьте наличие признаков инфекции или повреждения кожи. | ||
| 3. Перед тем, как начать, оцените лучшую ноздрю. Сделайте это, закрыв одну сторону и попросив пациента принюхаться. Спросите пациента о предыдущих травмах или искривлении перегородки в анамнезе. | Если любая из ноздрей одинаково подходит, выберите ноздрю, ближайшую к отсасывающему отверстию. Оцените наиболее патентованную ноздрю | ||
| 4.Пальпируйте живот пациента на вздутие, боль и / или жесткость. Аускультация кишечных звуков. | Задокументируйте результаты оценки и определите целесообразность введения трубки NG в зависимости от причины введения и физического состояния пациента. | ||
| 5. Оцените уровень сознания пациента и понимание процедуры. | Пациент должен уметь следовать инструкциям, связанным с введением NG, чтобы обеспечить прохождение трубки через носовой и желудочно-кишечный тракт. | ||
| 6. Ознакомьтесь с указаниями врача относительно типа вставляемой трубки с природным газом и причины ее установки. | Проверьте соответствующие приказы, касающиеся безопасности пациентов. | ||
| 7. Проверьте указания врача, чтобы определить, следует ли прикреплять трубку NG к отсасывающему или дренажному мешку. | Это должно быть соизмеримо с причиной трубки NG. | ||
| 8. Расположите пациента сидя под углом от 45 до 90 градусов (если нет противопоказаний по состоянию пациента), положив подушку под голову и плечи. | Это позволяет трубке NG легче проходить через носоглотку в желудок. | ||
| 9. Поднимите кровать на удобную рабочую высоту. | Это помогает предотвратить биомеханические травмы поставщика медицинских услуг. | ||
| 10. Согласитесь, какой сигнал может использовать пациент, если он хочет, чтобы вы приостановили процедуру. | Эта процедура может вызывать беспокойство и вызывать дискомфорт у многих пациентов. Предоставление пациенту возможности сообщить о дискомфорте и желании сделать паузу во время процедуры помогает уменьшить беспокойство. | ||
| 11. Положите полотенце на грудь пациента и обеспечьте тканями лица и ванночкой для рвоты. | Во время процедуры могут быть заметны выделения из носа и полости рта. | ||
| 12. Обеспечьте пациента питьевой водой и соломинкой, если у пациента нет ограничений по жидкости. | Потягивание воды через соломинку помогает вызвать глотательный рефлекс и облегчить прохождение трубки NG. | ||
| 13. Встаньте на правый бок пациента, если вы правша, и на левый бок, если вы левша. | Вы будете вставлять трубку доминирующей рукой. | ||
14. Измерьте расстояние трубки от
и отметьте трубку в этой точке. | Определяет подходящую длину вставляемой трубки NG. Измерьте расстояние от кончика носа до мочки уха Измерьте от мочки уха до мечевидного отростка | ||
| 15.Смажьте наконечник трубки NG в соответствии с политикой вашего агентства. | Тюбик можно смазывать изнутри водой из-под крана или снаружи водорастворимым гелем. Политика агентства варьируется, и ее следует уточнять.
Смажьте кончик трубки в соответствии с политикой агентства . Никогда не используйте не растворимую в воде смазку (например, вазелин), так как она не растворяется и может вызвать респираторные осложнения при попадании в легкие. | ||
| 16. Наденьте чистые нестерильные перчатки. | Использование перчаток снижает перенос микроорганизмов.Надеть чистые нестерильные перчатки | .||
| 17. Оберните 10–15 см конца трубки NG вокруг пальца в перчатке, а затем отпустите его. | Закручивание трубки NG вокруг пальца помогает ей соответствовать нормальному изгибу носоглотки. Оберните трубку NG вокруг пальца | ||
| 18. Попросите пациента опустить голову вперед и дышать через рот. | При опускании головы вперед трахея закрывается и открывается пищевод, что позволяет трубке NG легче проходить через носоглотку в желудок. | ||
| 19. Медленно введите наконечник трубки NG в ноздрю пациента и равномерно продвигайте его вниз по дну носового прохода, при этом изогнутый конец направлен вниз в направлении уха на той же стороне, что и носовой ход. ноздря. | Это соответствует естественному анатомическому расположению носоглотки. Медленно введите назогастральный зонд в ноздрю пациента | ||
| 20. Вы можете почувствовать легкое сопротивление, продвигаясь по носовому проходу.Слегка поверните трубку, надавите вниз и продолжайте продвигать трубку. Если чувствуется значительное сопротивление, снимите трубку и дайте пациенту отдохнуть, прежде чем повторить попытку в другой ноздре. | Пациент часто чувствует дискомфорт, который может выражаться в легком кашле и пощечинке. Более агрессивный кашель и рвота могут указывать на то, что трубка вошла в дыхательные пути, и в этом случае вам следует вынуть трубку NG. Осторожно продвиньте трубку | ||
| 21.Если при прохождении трубки NG возникают трудности, вы можете попросить пациента медленно пропустить воду через трубочку, если пероральные жидкости не противопоказаны. Если пероральные жидкости не допускаются, попросите пациента попробовать глотать всухую, пока вы продвигаете зонд. | Если пациент продолжает давиться или кашлять, проверьте, не свернута ли трубка в задней части рта, используя лезвие для языка и фонарик, чтобы проверить заднюю часть рта. Если трубка свернута, извлекайте трубку до тех пор, пока в задней части рта не будет виден только кончик трубки.Затем попробуйте снова продвинуть трубку, пока пациент пытается проглотить. Пациент может медленно пить воду через трубочку | ||
| 22. Продолжайте продвигать трубку NG до тех пор, пока не дойдете до отметки / ленты, которую вы поместили для измерения. | Это обеспечивает точное размещение. | ||
| 23. Временно прикрепите трубку к щеке пациента с помощью куска ленты, пока не сможете проверить правильность размещения. | Это предотвращает смещение трубки NG при проверке размещения.Анкерная труба | ||
| 24. Проверьте размещение трубки в соответствии с политикой агентства. Цветная pH-бумага обычно используется в качестве начальной и промежуточной проверки для подтверждения наличия кислотного содержимого. Затем делается рентгеновский снимок для подтверждения размещения до использования трубки NG для кормления. | Содержимое, отсасываемое из пробирки, должно быть кислым с pH <5. Если pH больше 6, это может указывать на наличие респираторной жидкости или содержимого тонкой кишки, и трубку следует удалить.Проверьте размещение пробирки с помощью pH-бумаги | ||
| 25. После подтверждения размещения трубки отметьте (постоянным маркером) и запишите длину трубки, идущей от носа до внешнего конца трубки. | Это помогает своевременно распознать и идентифицировать смещение или миграцию трубки. | ||
| 26. Закрепите трубку на халате пациента с помощью булавки, оставив трубку достаточной длины для комфортного движения головы. | Это удерживает трубку NG на месте.Закрепите трубку на халате пациента английской булавкой | .||
| 27. Задокументируйте процедуру в соответствии с политикой агентства и сообщайте о любых неожиданных результатах соответствующему поставщику медицинских услуг. | Своевременная и точная документация способствует безопасности пациентов. Leave a Reply | ||

 Также перед тем как провести диагностику.
Также перед тем как провести диагностику.

 Срок годности — 1 месяц.
Срок годности — 1 месяц.
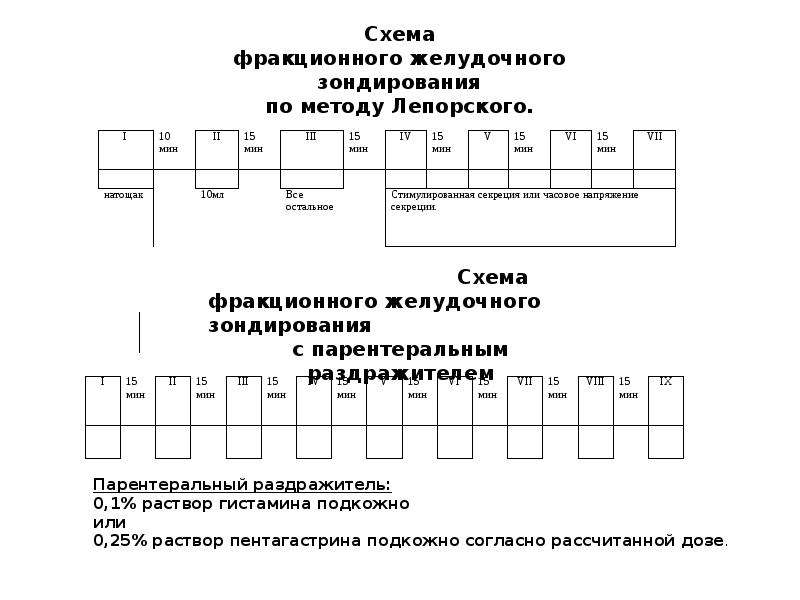 Также методом зондирования осуществляется введение питательных смесей в процессе ухода за «тяжелыми» больными.
Также методом зондирования осуществляется введение питательных смесей в процессе ухода за «тяжелыми» больными.
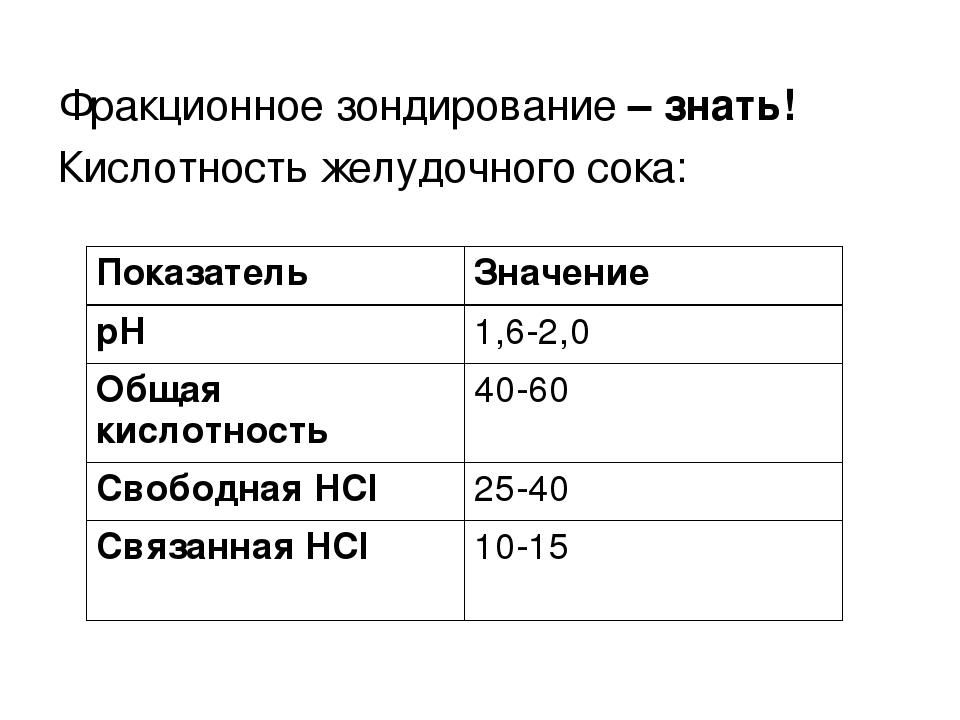
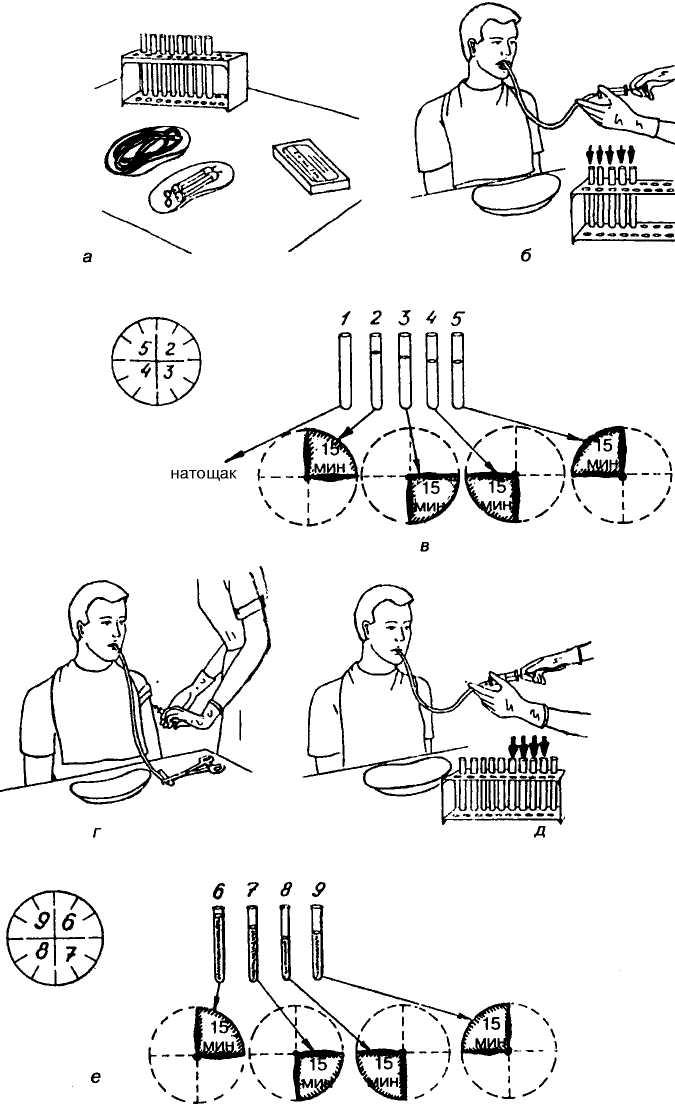 (При этом следует соблюдать осторожность, чтобы не травмировать мягкие ткани, слизистую оболочку языка, глотки, пациента необходимо посадить, наклонив тело и голову вперед, чтобы рвотные массы могли свободно выливаться из полости рта).
(При этом следует соблюдать осторожность, чтобы не травмировать мягкие ткани, слизистую оболочку языка, глотки, пациента необходимо посадить, наклонив тело и голову вперед, чтобы рвотные массы могли свободно выливаться из полости рта).