Панкреатит: симптомы, лечение, диагностика
Как проявляется панкреатит: симптомы и признаки
Основной список симптомов при острой форме:
- выраженная боль в подреберье – с учетом причины заболевания и сопровождающих патологий может быть опоясывающей, право- или левосторонней;
- реакции со стороны пищеварительного тракта – икота, отрыжка с неприятным запахом, тошнота и многократные приступы рвоты, запоры или диарея;
- общее ухудшение состояния – обезвоживание организма, ощущение сухости во рту, слабость, повышение или понижение артериального давления, одышка, усиленное потоотделение, высокая температура;
- внешние проявления – тусклая, землистого цвета кожа, синюшные или коричневатые пятна в области поясницы и надпупочной зоне, возможна механическая желтуха.
Внимание! Острая форма требует срочной госпитализации с последующим лечением в стационаре.
При хронической форме признаки панкреатита выражены слабее:
- боль проявляется только после приема жареной и жирной пищи или алкоголя; в остальное время в области подреберья могут наблюдаться легкие неприятные ощущения;
- реакции со стороны пищеварительной системы проявляются только при диспептической форме в виде метеоризма, поноса или запора;
- внешние кожные проявления в виде легкой желтушности; при длительном отсутствии лечения наблюдается потеря веса, анемия, сахарный диабет 2-го типа.

В латентной стадии заболевание протекает бессимптомно; при фиброзной форме рубцовая ткань может разрастаться с образованием псевдоопухолевый структур.
Как проходит обследование панкреатита
Диагностика и лечение панкреатита находятся в компетенции гастроэнтеролога. Для вынесения диагноза врач собирает анамнез, проводит осмотр и назначает диагностические процедуры.
Осмотр врача
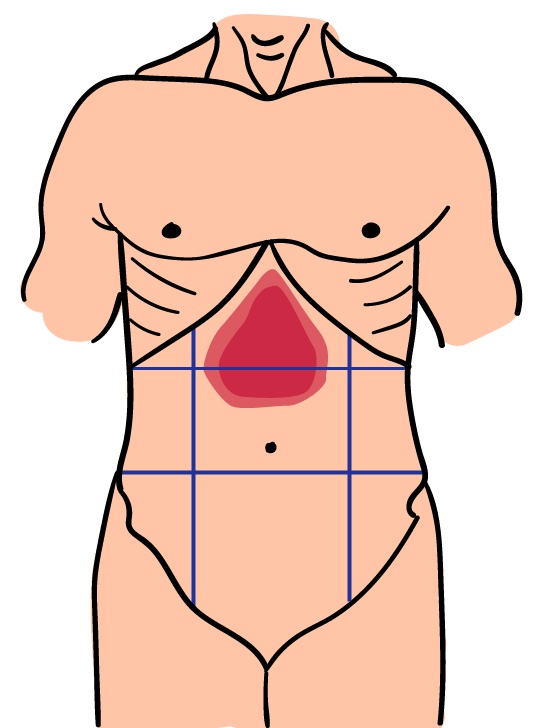
Процедура включает оценку состояния кожных покровов, глазных склер, языка, работы слюнных желез. Затем пациента помещают на кушетку и проводят пальпацию и простукивание для выявления объективных симптомов панкреатита:
- симптом Мюсси-Георгиевского, или френикус-симптом – болезненные ощущения при надавливании кончиками пальцев в области над левой ключицей – там, где между ножками кивательных мышц проходит диафрагмальный нерв;
- чувствительность в зоне Шоффара – в области проекции головки поджелудочной железы, на 5-6 см выше и правее пупка;
- симптом Губергрица-Скульского – болезненность проявляется в зоне проекции тела поджелудочной железы, чуть левее зоны Шоффара;
- болезненность в зоне Мейо-Робсона – левый реберно-позвоночный угол – область расположения хвоста поджелудочной железы;
- симптом Дежардена – чувствительность в точке, расположенной на 5-6 см над пупком по линии, соединяющей пупок и подмышечную впадину; как и зона Шоффара, точка является проекцией головки поджелудочной железы;
- гипотрофический признак Гротта – недостаток подкожно-жировой клетчатки в области проекции железы;
- геморрагический симптом Тужилина, или симптом «красных капелек», проявляется в виде мелких бордовых высыпаний или коричневой пигментации над областью железы;
- симптом Кача – болезненность при пальпации на выходе отростков нервов на уровне грудных позвонков: 8-9-го – слева, 9-11 – справа.

- симптом Воскресенского – при увеличении поджелудочной железы с отеком клетчатки пульс брюшной аорты не прощупывается.
Вместе с опросом пальпация позволяет определить наличие диспептических явлений со стороны пищеварительного тракта: метеоризма, отрыжки, тошноты, диареи, запора.
Внимание! Признаком хронического панкреатита может быть выраженная потеря веса. Она развивается вследствие нарушения процесса переваривания пищи на фоне снижения секреторной функции железы и дефицита ферментов. Сопровождается повышенной сухостью кожи, анемией, головокружением.
Диагностические процедуры
Лабораторные методы диагностики:
- общий анализ крови выявляет признаки воспаления – высокий уровень лейкоцитов, пониженный СОЭ;
- биохимический анализ крови определяет уровень панкреатических ферментов – амилазы, щелочной фосфатазы, а также пигмента билирубина;
- анализ мочи показывает остаточное содержание ферментов амилазы и диастазы;
- беззондовые методы диагностики оценивают активность пищеварительного процесса введением субстратов для ферментов поджелудочной железы с последующим отслеживанием их усвоения;
- анализ кала на паразитов проводят по необходимости.

Инструментальный набор методик:
- УЗИ – определяет форму и размеры органа, наличие уплотнений и фиброзных участков;
- гастроскопия — оценивает степень воспаления стенок желудка и двенадцатиперстной кишки;
- рентгенография и ее разновидность – эндоскопическая ретроградная холангиопанкреатография – помогают обнаружить в протоках скопления сгустков или камней, вызывающих закупорку;
- зондовые методы определения внешнесекреторной функции железы – секретин-панкреозиминовый тест, тест Лунда;
- КТ или МРТ позволяет оценить степень некроза тканей у тяжелых пациентов;
- лапароскопия используется в сложных случаях для визуальной оценки и биопсии тканей.
Как лечить панкреатит поджелудочной железы
Три правила при лечении данной патологии – покой, холод и голод:
- покой замедляет кровообращение и снижает приток крови к больному органу;
- холодные компрессы на область подреберья понижают температуру воспаления и выраженность болевого синдрома;
- голодание в течение 1-6 дней приостанавливает выработку ферментов, вызывающих воспаление.

Дополнительно назначают консервативное лечение с использованием медикаментов, физиотерапии и фитотерапии.
Медикаментозное лечение:
- спазмолитики и НПВС для устранения спазмов ЖКТ и воспаленной поджелудочной железы;
- антибиотики – при активном инфекционном процессе;
- антисекреторные препараты – для подавления внешней (ферментной) и внутренней (гормональной) секреции;
- панкреатические ферменты – для поддержания здорового пищеварения в период лечения, а также при значительном перерождении тканей железы;
- инсулиновые препараты – при повреждении зон выработки гормона.
Физиотерапию подключают к лечению после снятия острой фазы воспаления. Наиболее действенные методики:
- электрофорез с обезболивающими и противовоспалительными препаратами повышает интенсивность их действия, лучше снимает боль и воспаление;
- ультразвук используют как обезболивающее при опоясывающем болевом синдроме;
- диадинамические токи – воздействие низкочастотными импульсами улучшает кровоснабжение, усиливает тканевой обмен, обезболивает;
- лазерное и УФ-облучение крови снимают воспаление, улучшают микроциркуляцию жидких сред и регенерацию тканей;
- переменное магнитное поле успешно помогает ликвидировать отек и воспаление.

Фитотерапию используют в качестве сопроводительного лечения – для усиления действия медикаментозных препаратов и устранения возможных «побочек». В этих целях используют растения с противовоспалительным, детоксикационным, спазмолитическим, успокаивающим действием. К ним относят ромашку, календулу, зверобой, полынь, одуванчик, лопух, золотой ус, пустырник, бессмертник, барбарис, тмин и ряд других трав, которые используют как поодиночке, так и в составе комплексных сборов.
В тяжелых случаях, когда консервативные методы лечения не помогают, прибегают к хирургическому удалению органа или его части с последующим назначением заместительной ферментной терапии на постоянной основе. Показания: полный распад органа, наличие кист, некрозов, опухолей, абсцессов, свищей, стойкой закупорки протоков камнями.
После снятия острого воспаления назначают специальное диетическое питание. При хроническом панкреатите или в случае хирургического лечения железы оно должно быть пожизненным.
Диета №5 при панкреатите
При панкреатите железа не в состоянии справиться с большим набором разнообразной пищи, поэтому наилучший выход – это дробное раздельное питание. Полностью исключают продукты, стимулирующие повышенную секрецию: жирное, соленое, жареное, копченое, специи, шоколад, кофе, крепкий чай, мясные, рыбные, грибные бульоны, грубую клетчатку в виде свежих фруктов и овощей, а также любые алкогольные напитки.
Строгая диета №5п (по Певзнеру) актуальна в первые дни после обострений. Особенности:
- дробное питание мелкими порциями 8 раз в сутки; размер разовой порции – не более 300 г.;
- структура пищи – термически обработанные, измельченные в кашицу продукты: пюре, кисели, пудинги, слизистые каши на воде, размягченные в чае сухарики;
- состав пищи – отваренные в воде или на пару овощи (морковь, картофель, кабачки, тыква), нежирные мясо и рыба, нежирная молочная продукция, куриный белок, овощные бульоны, макароны, крупы, полусладкие ягоды и фрукты; акцент следует сделать на белковую пищу с пониженным содержанием жиров и углеводов;
- потребление соли – не более 10 г в сутки; вместо сахара желательно использовать сахарозаменитель;
- еда должна быть теплой – температура 20-52 градуса; горячее и холодное есть нельзя!
При достижении ремиссии требования диеты немного смягчаются:
- количество приемов пищи сокращают до 5 раз в день с увеличением порций;
- допускается употребление неизмельченных продуктов, тушеных и запеченных блюд, молочных каш;
- можно увеличить количество углеводов.

Внимание! Большое значение имеет отказ от курения, особенно если заболевание спровоцировано плохим состоянием сосудов.
Единичный случай острого панкреатита при своевременном и качественном лечении может пройти без последствий для организма. При переходе заболевания в хроническую форму полное восстановление ПЖ невозможно. Однако при соблюдении строгой диеты и рекомендаций по медикаментозному лечению можно добиться стойкой ремиссии со значительным улучшением качества жизни.
Боли внизу живота: причины и лечение
Боли в нижней части живота могут быть вызваны различными причинами и сопровождаться разными симптомами.
По продолжительности боль делят на постоянную и периодическую. Периодическая боль возникает, например, при менструации, постоянная возникает как следствие болезни.
Различаются ощущения и по силе боли. Это обычно субъективная оценка, так как болевой порог у всех людей разный.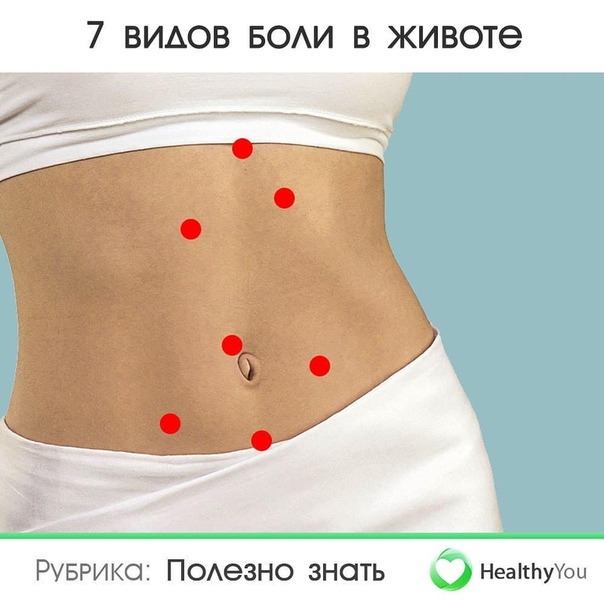 Можно выделить лёгкие болевые ощущения, терпимую боль и сильную боль.
Можно выделить лёгкие болевые ощущения, терпимую боль и сильную боль.
По локализации боль внизу живота может быть:
Локализация области боли очень важна для диагностики. Например, боль внизу справа в большинстве случаев возникает в результате аппендицита, а боль внизу чуть ниже пупка — симптомом проблем с кишечником. Место боли часто указывает на её причины. Боль в центре указывает на воспаление матки, в области справа или слева от неё — на воспаление яичника. Ноющая боль сложнее поддаётся локализации, часто кажется, что она поражает весь низ живота, а не небольшие области.
Кроме локализации боли важно определить, в какие органы она отдаёт, какие области тела особенно откликаются на эту боль. Например, при менструальных болях они из живота отдаются в пояснице, а при простатите отдают внизу в пах.
От чего появляются боли внизу живота
Боль в нижней части живота не всегда вызывается болезнями. Разумеется, болевые ощущения нельзя назвать нормой, но порой их вызывают довольно безобидные причины. Среди них тяжесть в кишечнике после переедания или тяжёлой пищи, напряжение мышц нижнего пресса после тяжёлой работы или спортивных занятий, у женщин — предменструальный синдром, овуляции или менструации. Эти боли проходят сами собой и не требуют лечения. Однако если каждый раз во время менструации появляются сильные боли, необходимо обследование матки и яичников.
Разумеется, болевые ощущения нельзя назвать нормой, но порой их вызывают довольно безобидные причины. Среди них тяжесть в кишечнике после переедания или тяжёлой пищи, напряжение мышц нижнего пресса после тяжёлой работы или спортивных занятий, у женщин — предменструальный синдром, овуляции или менструации. Эти боли проходят сами собой и не требуют лечения. Однако если каждый раз во время менструации появляются сильные боли, необходимо обследование матки и яичников.
В большинстве случаев боль внизу живота — симптом болезни или неправильного течения физиологического процесса.
У мужчин и женщин подобные боли могут быть вызваны:
- воспалением мочевого пузыря;
- воспалением мочеиспускательного канала;
- камнями в мочевом пузыре или мочеточнике;
- новообразованиями в мочевом пузыре;
- аппендицитом;
- непроходимостью кишечника;
- паразитами в кишечнике;
- отравлением;
- защемлением грыжи;
- травмами внутренних органов.

У женщин причинами боли внизу в животе чаще всего становятся:
При маточной беременности у женщин причинами болей могут стать:
- гипертонус матки;
- отслоение плаценты;
- родовые схватки.
Любая боль при беременности должна считаться опасной и требует срочного обращения к гинекологу.
У мужчин причинами болей в нижней части живота являются:
- простатит;
- воспаление яичек и их придатков;
- аденома простаты.
Инфекции также могут стать причиной болей в области живота, но реже, чем у женщин. У мужчин основным симптомов становятся выделения, снижение способности зачать ребёнка и нарушение эрекции.
Какую диагностику проводят при боли внизу живота
Боль внизу живота — размытое понятие, врачу сложно поставить диагноз, основываясь только на одной этой жалобе, поэтому требуется дополнительная диагностика.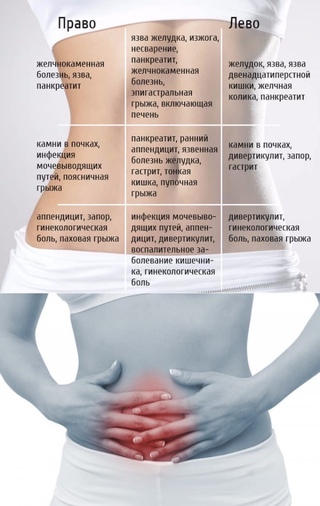
При появлении боли внизу живота пациенты не всегда знают, к какому врачу следует обратиться. Если причина совсем не ясна, начать следует с терапевта. Он проведёт первичный осмотр и направит к более узкому специалисту. При проблемах с половой сферой женщин направят к гинекологу, а мужчин — к урологу. При проблемах с почками — к нефрологу. Диагностикой заболеваний кишечника займётся гастроэнтеролог. При инфекционных заболеваниях потребуется помощь инфекциониста. При обнаружении новообразований важно тщательное обследование у онколога. При аппендиците, внематочной беременности, абсцессе матки необходимо хирургическое вмешательство.
Врач начинает с опроса пациента, спрашивает, какие ещё симптомы проявляются, какой характер носит боль.
Проблема с мочеиспусканием может сообщить врачу о проблемах с мочевым пузырём или половых инфекциях, поражающих органы мочеполовой системы. Если это сопровождается жжением, зудом, речь, скорее всего, идёт об инфекции.
Повышение температуры, озноб, лихорадка может стать показателем воспалительного процесса.
Выделения с необычным цветом и запахом являются симптомами бактериального, грибкового или вирусного поражения тканей половых органов. Сюда же относится формирование язв или новообразований на гениталиях, зуд.
Тошнота, рвота, понос, газы, повышенная потливость скажут об отравлении или несварении. Утренняя рвота — возможный симптом беременности.
Задержка менструации может стать поводом заподозрить беременность, а острые боли внизу с мажущими коричневыми выделениями могут указывать на внематочную беременность и требуют немедленной госпитализации.
Узкие специалисты проводят дополнительную диагностику после опроса пациента исходя из того, какие симптомы он описал. Пальпация живота помогает определить точное место боли, выявить уплотнения тканей. Далее врач выясняет общее состояние организма: измеряет температуру, пульс, давление. При необходимости назначаются лабораторные анализы — крови, мочи, кала, выделений.
При необходимости назначаются лабораторные анализы — крови, мочи, кала, выделений.
Ультразвуковое исследование необходимо для определения размеров органов малого таза, их положения, размеров полостей, а также для поиска новообразований или с целью определения беременности. УЗИ у женщин часто используется для измерения толщины эндометрия внутри матки, а также с целью выявить гормональные нарушения, беременность, воспаление.
Также для диагностики может использоваться рентгенография, МРТ, эндоскопия, ректороманоскопия, лапароскопия и другие методы исследования.
Лечение при болях внизу живота
Лечение при болях внизу живота напрямую зависит причины их возникновения:
Инфекционные заболевания мочеполовой сферы лечат преимущественно антибиотиками. Их применяют в виде таблеток или местно в форме свечей, кремов, мазей. Для снятия воспаления прибегают к физиолечению. Важно соблюдать гигиену, чаще омывать гениталии противовоспалительными отварами, настоями или растворами, чаще менять бельё. Может потребоваться иммунотерапия. Если воспалительные процессы затягиваются, требуется госпитализация.
Важно соблюдать гигиену, чаще омывать гениталии противовоспалительными отварами, настоями или растворами, чаще менять бельё. Может потребоваться иммунотерапия. Если воспалительные процессы затягиваются, требуется госпитализация.
Камни в мочевом пузыре или мочеточнике требуют удаления. Небольшие камни и песок нередко выходят сами, после назначения мочегонных средств. Большие камни измельчаются либо удаляются хирургически, процесс лечения зависит от тяжести состояния пациента. Дополнительно назначают противовоспалительные средства, так как острые грани камней царапают ткани и вызывают воспаление.
- Новообразования
При лечении новообразований в первую очередь оценивается доброкачественность патологии, скорость ее роста, а также локализация. Небольшие кисты, не увеличивающиеся в размерах и не тревожащие пациента, не удаляют (при условии регулярного наблюдения). Со временем киста может исчезнуть сама, а может сохраниться на всю жизнь, не вызывая жалоб. Быстрорастущие новообразования подлежат хирургическому удалению. Также при новообразованиях нередко назначается гормональное лечение.
Быстрорастущие новообразования подлежат хирургическому удалению. Также при новообразованиях нередко назначается гормональное лечение.
При аппендиците требуется немедленная хирургическая помощь. Проводится операция может либо через разрез живота, либо лапароскопическим способом. В послеоперационном периоде назначаются антибиотики.
- Непроходимость кишечника
На начальной стадии непроходимость кишечника лечат медикаментозно, также применяют клизмы. При этой стадии может помочь коррекция питания. При полной непроходимости, осложнённой перитонитом, необходима операция.
В лёгкой форме отравление лечат в домашних условиях лекарствами и обильным питьём. В тяжёлой форме заболевание требует госпитализации. В больнице проводят промывание желудка, ставят клизмы, делают капельницы для очищения крови и восполнения объёма жидкости. После назначается особая диета и строгий режим питания.
Эндометрит лечат в условиях стационара. Назначают антибиотики, капельницы, также возможно введение лекарства непосредственно в полость матки. Для женщины важен щадящий режим и полноценное питание. После ликвидации острого процесса назначаются физиопроцедуры.
Эндометриоз лечат преимущественно гормональной терапией. При обильных длительных кровотечениях необходима операция по удалению разросшегося эндометрия. После операции назначаются антибиотики и гормоны.
- Внематочная беременность
Внематочная беременность — прямая угроза жизни женщины, при этой патологии необходимо срочное удаление плодного яйца. Проводится операция, затем назначаются антибиотики, анальгетики и гормональная терапия. Параллельно определяют причину внематочной беременности у женщины и пытаются её устранить.
- Гипертонус матки у беременных
При отсутствии других симптомов беременной назначают щадящий режим, натуральные успокоительные средства, витамины, специальную гимнастику. Если появляются кровотечения или сильная боль, женщину отправляют на сохранение в больницу, где её лечат медикаментами.
Простатит лечат медикаментозно, при остром простатите с лихорадкой и острой боли требуется госпитализация. Может применяться гормональная терапия, при сильной боли показаны анальгетики. При бактериальной форме заболевания необходимы антибиотики, при небактериальной — альфа-блокаторы. Также назначаются физиопроцедуры массаж простаты.
- Аденома простаты
Аденому простаты лечат либо медикаментозно, либо хирургически. Выбор определяется степенью прогрессирования заболевания. Могут использоваться препараты, снимающие спазм мышц и боли в области живота и улучшающую перистальтику мочевыводящих путей.
Боль в пупке Причина, диагностика, симптомы и лечение
Болит пупок? Здесь вы можете узнать больше о боли в пупке, а также о связанных симптомах, причинах и различных диагнозах боли в пупке. К пуповинной боли следует относиться серьезно. Следуй и люби нас тоже Наша страница в Facebook бесплатно, ежедневные обновления здоровья.
Боль в пуповине бывает разных видов. Боль может быть резкой, ноющей, постоянной или эпизодической. Некоторые формы пупочной боли могут быть локализованы только в самом пупке — в отличие от других диагнозов, которые относятся к боли от пупка и к другим местам, таким как живот и спина.
Некоторые симптомы в сочетании с болью в пупке могут указывать на неотложную медицинскую помощь. Если у вас есть какие-либо из этих симптомов и боль в пупке, вам следует немедленно обратиться к врачу — это серьезные симптомы:
- Кровь в кале
- Боль в груди во время деятельности
- Постоянная боль, которая сохраняется в течение более четырех часов
- Рвота кровью в самой рвоте
- Затрудненное дыхание
В этой статье вы узнаете больше о том, что может быть причиной вашей боли в пупке, а также о различных симптомах и диагнозах.
Вам что-то интересно или вы хотите больше таких профессиональных заправок? Следуйте за нами на нашей странице в Facebook «Vondt.net — Мы снимаем вашу боль«или Наш канал на Youtube (открывается по новой ссылке) для ежедневных полезных советов и полезной информации о здоровье.
Причина и диагноз: Почему у меня болит пупок?Причиной острой боли в пупке, которая усиливается, когда вы кашляете или растягиваетесьпупочная грыжа
Если у вас боль в пупке, которая усиливается при кашле, чихании и повышении давления в животе, а также при растяжке — у вас может быть пупочная грыжа. Наиболее характерным признаком пупочной грыжи является видимая припухлость в самом пупке или рядом с ним. Боль может также распространяться вниз по направлению к паху, а также к яичку (у мужчин).
Пупочная грыжа возникает из-за повышенного абдоминального давления в кишечнике, которое, когда стенки кишечника поддаются, приводит к травмам, когда части кишечника или жировая ткань выпирают из кишечника. В случае стойких симптомов и болей при грыже следует рассмотреть возможность хирургического вмешательства.
Если вы испытываете рвоту в сочетании с этими острыми болями, вам следует немедленно обратиться за помощью в отделение неотложной помощи — это может означать, что грыжа защемлена и не имеет достаточного кровоснабжения. Отсутствие кровоснабжения с течением времени, такое как инсульт и т.п., может привести к отмиранию тканей.
Некоторые из наиболее распространенных причин получения пупочной грыжи:
- Хронический хостинг
- Слабая брюшная стенка
- Тяжелая атлетика (применяется высокое брюшное давление)
- Увеличение веса
Причина боли в пупке при касании пупка
Пупочная грыжа может сделать давление пупка чувствительным и чувствительным к прикосновению. Тем не менее, стоит отметить, что болезнь Крона также может вызывать такую боль.
Болезнь Крона
Обычно болезнь Крона — это состояние, которое со временем развивается и ухудшается. Симптомы болезни Крона включают в себя:
- понос
- Ощущение необходимости ходить в ванную почти все время
- спазмы в животе
- истощение
- потеря в весе
Болезнь Крона — это кишечное заболевание, которое приводит к воспалительным реакциям в тонком кишечнике, что является причиной боли в пупке.
Другие диагнозы, которые могут служить основой для боли в пуповине
Как уже упоминалось, пупочная грыжа является наиболее распространенной причиной боли в пупке, но есть и другие диагнозы, которые могут вызывать боль в области пупка или около нее.
Les også: — 6 ранних признаков аппендицита
Причина: болезненность в пупке и опухший живот
Многие люди чувствуют, что их желудок чувствует себя раздутым и опухшим, когда у них болит пупок. Наиболее распространенная причина возникновения такой боли в сочетании с этими симптомами — проблемы с пищеварением и кишечником.
Типичные симптомы расстройства желудка
- Ощущение, что ваш желудок полон до того, как вы поели
- Тошнота и болезнь
- Боль, распространяющаяся от пупка до грудины (соответствует пищеводу)
- Дискомфорт после еды
Если у вас есть такие симптомы, а они наблюдаются более двух недель, мы советуем вам обратиться к врачу для обследования. Если вы также испытываете эти симптомы из списка ниже, это может быть неотложной медицинской помощью:
- Стул, обесцвеченный
- Частая рвота
- Отсутствие аппетита
- Рвота кровью
- Затруднение глотания
- истощение
аппендицит
Другой диагноз, который может вызвать вздутие живота и пупочную боль, является аппендицитом. Это условие, таким образом, возникает, когда приложение воспаляется. Приложение расположено там, где тонкая кишка переходит в толстую кишку. Другими симптомами такого воспаления являются лихорадка и проблемы с желудком. Боль обычно проходит от пупка до нижней правой части живота.
Боль при аппендиците сильно отличается от обычной пупочной боли — особенно тем, что боль в основном локализуется в правой нижней части живота. Если боль усиливается и усиливается, следует обратиться к врачу. Вы можете узнать больше об аппендиците ее.
Язвы
Пупочная боль и вздутие живота также могут быть вызваны язвами. Наиболее распространенными причинами язв желудка являются инфекции, вызванные ослаблением иммунной системы, а также длительное применение обезболивающих НПВП (таких как ибупрофен).
Язвы желудка могут вызывать следующие симптомы:
- Ноющая боль возле пупка
- Отсутствие аппетита
- Обесцвеченные табуретки
- Рвота и тошнота
- Отек в животе
- Боль в пищеводе
- Боль, которая временно усиливается при еде и питье
- кислотная регургитация
- потеря в весе
Язва желудка может вызвать расстройство желудка и недостаточное усвоение питательных веществ. Со временем это может привести к недоеданию, даже если вы едите почти нормально.
Причина: боль в пупке и беременность
В связи с постоянно растущим животом во время беременности вы можете испытывать боль в пупке из-за сухожилий и связок в паху. Обычно это происходит из-за связки, которая на английском языке называется «круглая связка матки», т. Е. Круглая связка, принадлежащая матке. Боль от этой связки может вызывать боль в области пупка и в области бедра.
Упомянутая связка прикрепляется к передней части матки, а затем к паху — из-за постоянных изменений во время беременности, особенно во втором триместре, эта связка растягивается, чтобы обеспечить длительную поддержку матки. Это расширение и изменение могут вызвать у пострадавшего боль в области пупка и далее по направлению к паху.
Определенные движения, такие как быстрое вставание, кашель, чихание и смех, могут вызывать такую боль в связках у беременных женщин. Это связано с тем, что эти движения вызывают быстрое сокращение связок, что может вызвать кратковременную боль, продолжающуюся всего несколько секунд. Мы отмечаем, что испытывать такую боль во время беременности совершенно нормально. При таких недугах рекомендуются тренировки на растяжку и подвижность.
Лечение: Как лечить боль в области пупка и боль в пупке?
Лечение зависит от самой причины боли. Некоторые причины, как упоминалось ранее в статье, более серьезны, чем другие.
Лечение аппендицита: Аппендицит может быть опасным для жизни, если инфекция становится все хуже и хуже. Некоторые случаи могут хорошо реагировать на антибиотики, в то время как в других случаях может потребоваться операция по удалению аппендикса.
Лечение болезни Крона: Существует не лекарство от болезни Крона. Лечение будет нацелено на пожизненный курс правильного питания, медикаментозного лечения и мер по снижению стресса.
Лечение боли в связках и сухожилиях: Ежедневная растяжка и тренировка подвижности — в сочетании с физической терапией с физиотерапевтом или мануальным терапевтом — может быть рекомендовано для создания хорошей костно-мышечной функции.
Лечение язвенной болезни: Язву желудка нужно воспринимать серьезно. Если язва желудка вызвана чрезмерным употреблением лекарств или обезболивающих средств, вам следует проконсультироваться с врачом относительно изменений. Также очень важно иметь правильную диету, чтобы минимизировать нагрузку на желудок и пищеварительную систему. В некоторых случаях могут потребоваться антибиотики и кислотные нейтрализаторы.
Лечение пупочной грыжи: Единственный способ полностью исправить пупочную грыжу — это хирургическая процедура, которая восстанавливает кишечную стенку и помещает часть кишечника, которая выпячивается наружу, обратно в нужное место.
Обобщитьтч
Сейчас мы рассмотрели ряд возможных причин и диагнозов, которые могут послужить основой для пупочной боли. Некоторые из них, такие как пупочная грыжа и аппендицит, могут потребовать хирургического вмешательства, в то время как другие, такие как болезнь Крона, потребуют строгой диеты, которая минимизирует нагрузку на кишечник и желудок.
У вас есть вопросы по статье или вам нужны дополнительные советы? Спросите нас напрямую через нашу facebook страница или через поле для комментариев ниже.
Рекомендуемая самостоятельная помощь
Многоразовая гелевая комбинированная прокладка (тепло и холодная прокладка): Тепло может усилить кровообращение в напряженных и болезненных мышцах, но в других ситуациях, при более острой боли, рекомендуется охлаждение, так как оно снижает передачу болевых сигналов.
В связи с тем, что боли в области живота и пупка также могут вызывать боли в спине, мы рекомендуем их.
Читайте больше здесь (открывается в новом окне): Многоразовая гелевая комбинированная прокладка (тепло и холодная прокладка)
Следующая страница: — Как узнать, если у вас есть тромб
Нажмите на изображение выше, чтобы перейти к следующей странице. В противном случае, следите за нами в социальных сетях для ежедневных обновлений с бесплатными знаниями о здоровье.
Следите за Vondt.net на YOUTUBE
(Следите и комментируйте, если вы хотите, чтобы мы сняли видео с конкретными упражнениями или разработками точно для ВАШИХ проблем)
Следите за Vondt.net на FACEBOOK(Мы стараемся отвечать на все сообщения и вопросы в течение 24-48 часов. Мы также можем помочь вам интерпретировать ответы МРТ и тому подобное.)
Часто задаваемые вопросы о пупочной боли и пупочной боли
Не стесняйтесь задавать нам вопрос в разделе комментариев ниже или через наши социальные сети.
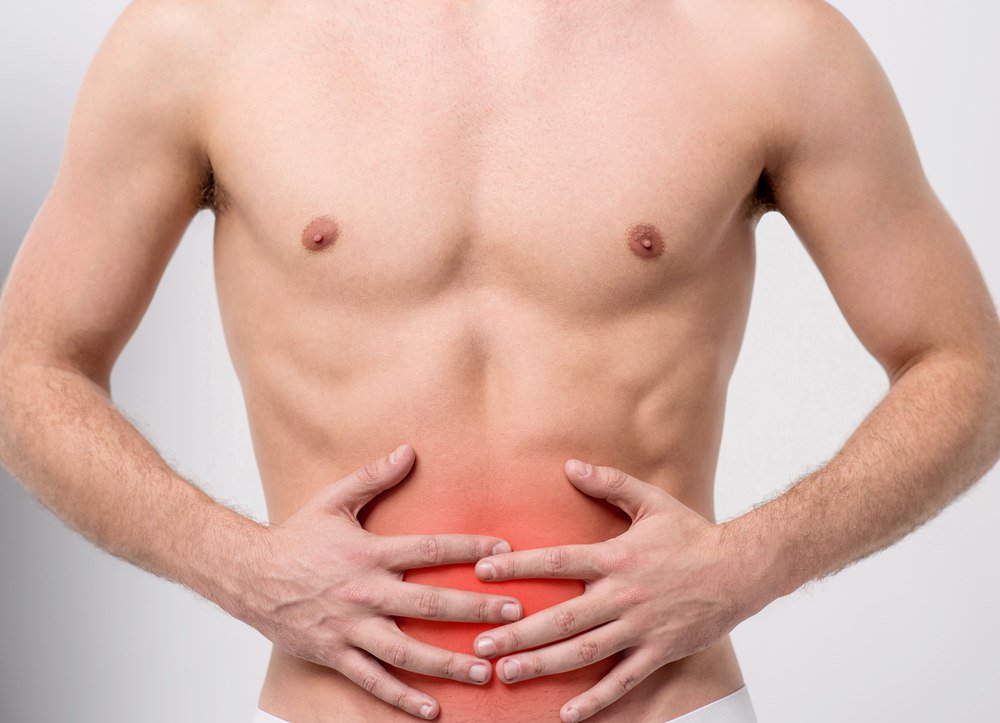
Боль внизу живота. 10 частых причин болей в животе у женщин
Боль внизу живота — это такая боль, которая ощущается в животе на уровне ниже пупка. Она может возникать в любых органах и тканях этого участка нашего тела, поэтому иногда бывает сложно понять, что именно болит.
Пожалуйста, помните, что терпеть боль не нужно! Если она сильная или не проходит несколько дней, нужно обязательно нужно обратиться к врачу!
Менструальные спазмы
Во время месячных повышается уровень гормона простагландина, который вызывает сокращения матки и отторжение слизистой оболочки матки (менструацию). Простагландины могут вызывать также спазмы кишечника, что может приводить к болевым ощущениям, запорам, диарее и отёкам. Тянущие боли внизу живота могут появляться за несколько дней до начала менструации, но спустя пару дней кровотечения обычно постепенно ослабевают.
Несмотря на то, что это самый распространённый симптом при месячных, если спазмы мешают Вам вести привычный образ жизни, нужно принять болеутоляющее или спазмолитическое средство. Если ощущения сильные, то необходимо сходить к врачу, чтобы уточнить причину. От спазмов также хорошо помогает тепло: можно принять горячий душ, ванну или положить на живот грелку.
Овуляция
Во время овуляции многие женщины испытывают болезненные ощущения, которые связаны с разрывом фолликула и последующим выходом яйцеклетки в фаллопиеву трубу, а затем в матку. Боль внизу живота часто чувствуется только справа или слева, потому что яичники выпускают только одну яйцеклетку за цикл, соответственно, болит или правый, или левый яичник. Овуляция обычно происходит примерно за 2 недели до ожидаемого начала следующего цикла. Иногда она сопровождается мажущими кровянистыми выделениями и повышенными вагинальными выделениями. Обычно боль от овуляции проходит в течение пары часов, она безвредна и абсолютно нормальна.
Киста яичника
Киста яичника — доброкачественная опухоль, наполненная жидкостью, расположенная на яичнике. Ежемесячно яичники выпускают во время овуляции яйцеклетку. Иногда фолликул может не открыться или, например, закрыться заново. В таком случае фолликул наполняется жидкостью и увеличивается в размере. Большинство кист проходят сами собой, но иногда, если достигают значительных размеров или перекручиваются, они могут вызывать острейшие боли.
Другие симптомы: вздутие, отёки, болезненный проникающий секс. Редко могут возникнуть острые симптомы: тошнота, повышенная температура. В таком случае нужно обратиться к врачу за консультацией.
Внематочная беременность
Внематочная беременность возникает, когда эмбрион прикрепляется к любому месту вне матки и начинает расти. При таком состоянии беременность не может продолжаться и часто требуется помощь хирурга, чтобы удалить эмбрион. Другие частые симптомы: головокружение, тошнота и вагинальные кровотечения. Если Вы подозреваете, что у Вас может быть внематочная беременность, нужно срочно обратиться за медицинской помощью, это состояние может быть смертельно опасным!
Эндометриоз
Эндометриоз — разрастание тканей эндометрия (слизистой оболочки) матки в области, где их быть не должно. Эндометриоз может развиться в фаллопиевых трубах, яичниках, мочевом пузыре и даже кишечнике. Когда наступает время менструации, слизистая ткань отделяется, но не может выделиться естественным образом. Это состояние может быть очень болезненным, но редко несёт большую опасность.
У одних женщин боль постоянна, у других возникает только во время месячных или за 1-2 недели до них. Частые симптомы: обильные месячные, мажущие выделения между циклами, болезненный проникающий секс. Боль может ощущаться как в центре живота, так и с какой-то одной стороны.
Миома
Миома — доброкачественная опухоль, которая вырастает на поверхности или внутри стенки матки. Несмотря на то, что их иногда называют опухолями, не стоит пугаться: они не вызывают рак. Чаще всего миомы встречаются у женщин в возрасте 30-40 лет. Обычно они не достигают больших размеров и не вызывают никаких симптомов, но некоторые женщины могут ощущать давление внизу живота и спины, болезненные и обильные менструации, боль во время секса, иметь проблемы с зачатием.
Инфекции мочевыводящего канала и цистит
Такие инфекции могут вызывать вздутие, ощущение давления в нижней части живота и боль во время проникающего секса. Они чаще всего сопровождаются частым и болезненным мочеиспусканием. Обычно они бывают вызваны бактериальной инфекцией — кишечной палочкой. Эта бактерия нормальна для пищеварительного тракта, но она может инфицировать уретру и мочевой пузырь. Когда инфицирован мочевой пузырь, то такое состояние называют циститом. Если Вы подозреваете, что у Вас может быть такая инфекция, нужно обратиться к врачу, чтобы он назначил подходящий антибиотик. Пожалуйста, помните, что для профилактики подобных инфекций подтирать мочу туалетной бумагой нужно только по направлению от клитора к анальному отверстию и не проводить одним и тем же куском бумаги дважды.
Инфекции передающиеся половым путём (ИППП)
Боль в нижней части живота может быть симптомом ИППП, которые могут возникать у сексуально активных людей. Самые распространённые — это хламидиоз и гонорея. ИППП могут сопровождаться болезненным мочеиспусканием, мажущими кровянистыми выделениями между циклами, изменениями вагинальных выделений и болевыми ощущениями после проникающего полового акта. Если у Вас есть такие симптомы, необходимо обратиться к врачу, чтобы тот провёл анализы и назначил подходящее лечение. Очень важно сообщить об этом сексуальным партнёрам, чтобы предотвратить распространение инфекции.
Одними из последствий при отсутствии лечения ИППП являются воспалительные заболевания органов малого таза. Это самая распространённая причина женского бесплодия, которой можно избежать, своевременно обратившись к врачу и регулярно проверяясь на ИППП. Типичные симптомы включают в себя тянущую боль в животе, необычные вагинальные выделения, болезненность во время занятиями проникающими видами секса.
Помните, что ИППП зачастую протекают бессимптомно и могут привести к непоправимым последствиям для Вашего здоровья. Берегите себя и не занимайтесь незащищённым сексом, регулярно проверяйтесь на ИППП и не стесняйтесь спрашивать об этом своих партнёров.
Аппендицит
Аппендицит — воспаление аппендикса (червеобразного отростка слепой кишки). При аппендиците боль ощущается в нижней правой стороне живота, но иногда может чувствоваться и в центре живота, около пупка. Нажатие на эту область болезненно, болезненные ощущения усиливаются при движении, кашле, чихании. Боль со временем становится только сильнее, часто сопровождается тошнотой, повышенной температурой.
Если Вы подозреваете, что у Вас аппендицит, нужно вызвать скорую помощь, потому что аппендицит требует хирургического лечения. Воспаление аппендикса может привести к перитониту, который без врачебной помощи чаще всего заканчивается смертью.
Камни в почках
Камни в почках — отложения солей и минералов, которые могут передвигаться по мочевыводящему каналу, что и вызывает острую боль. Она может ощущаться под рёбрами, со стороны спины или боков, внизу живота и в паху. Ощущения могут быть волнообразными, часто это состояние сопровождается жаром, тошнотой, болезненным мочеиспусканием, наличием крови в моче или её замутнением. Болевой очаг чаще всего перемещается по мере движения камня по мочевому каналу.
Диагностика причин мокнущего пука, хирургия Heartman Clinic
Причинами мокнущего пупка могут быть:
– развитие омфалита – воспаления кожи и подкожной клетчатки в области пупка,
– наличие свища около пупочного кольца (урахуса).
Для выяснения точной причины необходим осмотр хирурга с обязательным бак.посевом отделяемого и ревизией пупочного кольца.
Тактика лечения будет зависеть от того, что явилось причиной. Если это омфалит — лечение консервативное. Если свищ, то избавиться можно только хирургическим способом.
Омфалит
Омфалит — это воспаление кожи и подкожной клетчатки в области пупка. Развитие омфалита может быть вызвано различными причинами, чаще всего это инфекция (бактериальная или грибковая).
Заболевание проявляется покраснением и отеком кожи в области пупка и появлением в области пупочной ямки гнойно-кровянистых выделений.
Нередко воспалительный процесс распространяется на пупочные сосуды, затем может перейти на стенку артерии и окружающие ткани, что приводит к артерииту или флебиту пупочных сосудов.
В зависимости от степени заболевания омфалит делится на три формы:
- простая,
- флегмонозная,
- некротическая.
Каждая форма отличается масштабом очага поражения, имеет свои симптомы и способы лечения.
Формы омфалита
При простой форме (мокнущий пупок) общее состояние больного не страдает, в области пупка отмечается мокнутие с серозным или серозно-гнойным отделяемым, которое образует корочки.
Длительное мокнутие приводит к образованию избыточных грануляций на дне пупочной ранки (фунгус пупка), которые затрудняют ее эпителизацию.
Возможно плотное грибовидное разрастание розового цвета — грибовидная опухоль.
Флегмонозная форма характеризуется распространением воспалительного процесса на окружающие ткани. В окружности пупка отмечается покраснение, определяется инфильтрация мягких тканей, пальпация болезненная.
Пупочная ямка представляет собой язву, окруженную уплотненным, утолщенным кожным валиком. При надавливании на околопупочную область из пупочной ранки выделяется гной.
Общее состояние постепенно начинает ухудшаться, отмечается незначительное повышение температуры. В ряде случаев развивается флегмона передней брюшной стенки. При начинающейся флегмоне передней брюшной стенки температура повышается до 39 °С и выше.
Некротическая форма омфалита обычно является следствием флегмонозной формы. Процесс распространяется не только в стороны, как при флегмоне передней брюшной стенки, но и вглубь. Наступает некроз (омертвление) кожи и подкожной клетчатки и отслойка её от подлежащих тканей. Инфекция может распространиться на пупочные сосуды, что приводит к развитию пупочного сепсиса. Поэтому очень важно купировать процесс максимально быстро до развития периартериита пупочных сосудов.
Лечение омфалита
В большинстве случаев лечение не вызывает никаких сложностей.
При простой форме омфалита лечение заключается в ежедневной обработке пупочной области и пупочного кольца (растворами антисептиков с наложением антисептических мазей, при необходимости с обязательным дренированием, и обязательным применением физиолечения. Для этого необходимо как можно раньше обратиться к хирургу.
При флегмонозной и некротической формах применяют комплексное лечение в условиях стационара, для чего необходимо обратиться в ближайшую дежурную больницу.
Записаться на консультацию к специалисту
Свищ пупка
Свищ пупка чаще всего является врожденной патологией. Развивается в результате:
- незаращения желточно-кишечного
- незаращения мочевого протока.
При незаращении желточно-кишечного протока в области пупка образуется кишечно-пупочный свищ с кишечным или слизистым отделяемым. Иногда через свищевой ход выпадает слизистая оболочка кишки, реже — сальник.
При незаращении мочевого протока (урахуса) образуется пузырно-пупочный свищ, и тогда отделяемое, как правило, моча.
Приобретенные пупочные свищи наблюдаются после продолжительного воспалительного процесса передней стенки живота, когда через пупок вскрывается гнойный абсцесс.
В обоих случаях лечение хирургическое — производят иссечение свищей и ушивание дефектов в стенке пузыря или кишки. Консервативное лечение возможно при отсутствии отделяемого из свища.
Необходимо помнить, что самолечение чаще всего приводит к усугублению процесса, а в лучшем случае – лишь к временному облегчению. Только после осмотра хирурга и стандартных диагностических исследований можно выставить правильный диагноз и подобрать оптимальную тактику лечения.
Специалисты Хартман клиник
Хроническая боль в области малого таза (ОМТ) у женщин
Хроническим считается любой болевой синдром, который длится более 6 мес. Боль в области ОМТ, это любая боль у женщин ниже пупка. Тип боли отличается от женщины к женщине. У некоторых женщин это легкая боль, которая приходит и уходит, у других – боль настолько сильная, что невозможно спать, работать или наслаждаться жизнью.
Что может вызвать хроническую боль у женщин?
Некоторые распространенные причины:
- Проблемы в репродуктивной системе, такие как эндометриоз, аденомиоз или фибромы матки.
- Рубцовая ткань (спайки) в области малого таза или инфекция после хирургического вмешательства.
- Заболевания мочевой системы или кишечника, как например, синдром раздраженного кишечника или хроническое раздражение мочевого пузыря.
- Физическое или половое насилие. Причина до конца не выяснена, но практически половина женщин, подвергшихся насилию, в дальнейшем отмечают хроническую боль в области малого таза.
На самом деле очень часто бывает, что врачу-гинекологу сложно выявить истинную причину хронической боли в области малого таза, даже при проведении множества обследований и тестов. Это не означает, что боль возникла без всякой причины. Просто в некоторых случаях причину выявить невозможно. Иногда, даже после лечения основного заболевания, болевой синдром сохраняется, потому что нервные окончания продолжают отправлять нервные импульсы. Это называется нейропатической болью.
Типы боли в области малого таза:
- Боль варьирует от легкой до очень сильной.
- Боль может быть от тупой до очень острой.
- Острые судороги во время месячных.
- Боль во время полового акта.
- Боль при мочеиспускании или при перистальтике кишечника.
Хроническая боль может привести к развитию депрессии. Депрессия может вызвать состояние безысходности и безнадежности, вызвать проблемы сна, с едой или вызвать замедление передвижения.
Каким образом выявляются причины хронической боли в области малого таза?
Во время Вашего первого визита, доктор проведет полное обследование органов малого таза, для исключения причин, связанных с Вашей половой системой.
После тщательного осмотра и нескольких вопросов, относительно перенесенных заболеваний, Вам могут быть назначены некоторые тесты:
- Тест Папаниколау (для исключения рака шейки матки или предраковых заболеваний).
- Общие анализы крови и мочи, для исключения инфекционных заболеваний.
- Тест на беременность.
- Обследование на инфекции, передающиеся половым путем.
Ее желудок невыносимо болит. Ее врачи были сбиты с толку.
Она позвонила своей матери. Что с тобой сделали противозачаточные таблетки? спросила она. Мать сказала ей, что это ужасно, и потребовались месяцы, чтобы понять. Первое нападение произошло за несколько дней до свадьбы. Она начала принимать противозачаточные таблетки неделями раньше, чтобы не беспокоиться о беременности в медовый месяц. Однажды утром она проснулась от ужасной боли в животе. Ее отцу пришлось отнести ее к машине, чтобы отвезти в больницу.Там врачи ничего плохого не нашли. Через день она почувствовала себя лучше. Но это происходило снова и снова, и никто не мог понять, что происходит.
После нескольких месяцев этих приступов она поняла, что они начались после того, как она начала принимать таблетки, поэтому она перестала их принимать. И каким-то чудом боль прекратилась. Недавно, добавила ее мать, двоюродная сестра пациентки почувствовала такую же боль после того, как начала принимать таблетки. Так что, может быть, это действительно в семье.
Другой тупикПациентка рассказала все это партнеру Будхраджи, который ухаживал за ней во время этой госпитализации.Доктор согласился, что это интересная история. Она заказала тест на НАО, предупредив пациентку, что возвращение может занять несколько дней. А пока они могли помочь ей с болью и убедиться, что больше ничего не происходит.
HAE — это унаследованный дисбаланс сложных химических систем, контролирующих отек и воспаление. Большинство пациентов с HAE вырабатывают недостаточное или неэффективное количество C1-ингибитора, белка, который блокирует отек и воспаление. Если у пациента слишком мало С1-ингибитора, это НАО 1 типа.Если присутствует достаточное количество С1-ингибитора, но он не работает, у пациента НАО 2 типа. Пациентка пошла домой на следующий день после того, как боль исчезла, взволнованная тем, что обнаружила причину боли. Но когда Будхрадж увидел результаты ее теста, он был удивлен. Ее С1-ингибитор был полностью нормальным. Если у нее не было HAE, что у нее было?
Редкий вариант редкого заболеванияБудхраджа быстро обратился к онлайн-медицинскому ресурсу UpToDate. В статье о HAE был единственный абзац, озаглавленный «HAE с нормальным ингибитором C1.Будхраджа испытал облегчение, увидев, что такая вещь существует. Он прочитал, что новое исследование показало, что существует множество генетических аномалий, которые могут вызывать HAE, и хотя большинство из них связано с ингибитором C1, другие нет. Наиболее распространенная из этих редкостей в первую очередь поражает женщин, обычно вызывает вздутие кишечника и часто вызывается воздействием эстрогена во время беременности или после приема противозачаточных таблеток. Врач не мог поверить в свою удачу. Это недавно описанное расстройство, HAE 3, казалось, точно соответствовало его пациенту и ее семье.
Большинство пациентов с этим редким вариантом этого редкого заболевания имеют аномалию в гене, который вырабатывает фактор XII, часть механизма, вызывающего свертывание крови. Как именно этот дефект вызывает опухоль, до сих пор неясно. И единственный способ проверить это — посмотреть на ген, кодирующий белок фактора XII. Прошло еще шесть недель, прежде чем пришел ответ: у нее был HAE 3. И одна из ее дочерей, и, вероятно, ее мать, тоже.
Лекарства от этой болезни нет, но есть лекарства, которые могут остановить приступ, если он уже начался.Сейчас у пациента есть это лекарство — на всякий случай. Она глубже изучила семейное прошлое и считает, что многие женщины по материнской линии страдали этой болезнью, а некоторые, возможно, умерли от нее. Она благодарна Будхраджу за этот диагноз. Врач видит это иначе. «Я хотел бы взять на себя ответственность за это», — сказал он мне. «На самом деле я бы стал. Но это была пациентка — это она сделала ».
Боль в пупке: почему болит и многое другое
Дискомфорт в пупке часто возникает из-за плохой гигиены.Тщательная очистка пупка и его тщательная сушка после мытья могут уменьшить боль, вызванную скоплением бактерий.
Однако в некоторых случаях боль в пупке вызвана более сложными заболеваниями. В этой статье мы обсудим, какие медицинские жалобы вызывают боль в пупке и как их лечить. Наконец, мы объясним случаи, когда боль в пупке настолько сильна, что вам необходимо посетить врача.
Причины боли в пупкеБоль в пупке, связанная с другими медицинскими жалобами, обычно сопровождается другими симптомами.К распространенным причинам боли в пупке относятся:
Расстройство желудка
Переедание может привести к расстройству желудка, в результате чего живот и живот вздуваются, повышая чувствительность во всей нижней части тела. Эта чувствительность может вызвать боль в пупке. Несварение проходит со временем и отдыхом.
Грыжа
Острая или стреляющая боль в пупке может быть вызвана грыжей. Часто вы можете увидеть, страдаете ли вы грыжей, потому что шишка выступает под кожей живота. 1
Грыжи — это внутренние части тела, возникающие через слабые мышцы или ткани. Смех и кашель могут вызвать появление грыж. Иногда грыжи исчезают, когда вы ложитесь. 2
Болезнь Крона
Болезнь Крона — это желудочно-кишечное заболевание, которое часто не диагностируется до тех пор, пока пациентам не исполнится от двадцати до тридцати пяти лет. 3 Помимо боли в пупке, люди, страдающие болезнью Крона, могут испытывать диарею, боль в животе, частую потребность в дефекации и сильную потерю веса. 4
Беременность
При беременности растягивается связка, соединяющая матку с пахом. Когда эта связка растягивается, она может сокращаться во время эпизодического кашля, смеха или движения и вызывать боль в районе пупка.
Как лечить боль в пупке
Большинство болей в пупке кратковременны и безвредны. Однако боль в пупке может быть вызвана заболеваниями, требующими лечения.
Лечение грыж
Решение о лечении грыжи принимается после консультации с врачом. Часто врач отправляет вас на сканирование, чтобы узнать, от какой грыжи вы страдаете. Как только они узнают, какая внутренняя часть тела выходит на поверхность, они выбирают курс лечения, который в некоторых случаях включает хирургическое вмешательство. 5
Лечение болезни Крона
К сожалению, лекарства от болезни Крона не существует.Однако симптомы облегчаются медицинскими вмешательствами, включая лекарственное лечение, энтеральное питание или хирургическое вмешательство, если другие варианты лечения не помогли облегчить симптомы. 6
Лечение связочной боли, связанной с беременностью
Растяжка и отдых могут помочь облегчить боль, вызванную чрезмерным растяжением связок. Старайтесь двигаться медленно или вращайте бедрами ритмичными круговыми движениями всякий раз, когда чувствуете, что можете смеяться или кашлять. 7
Когда обращаться к врачу с болью в пупке
В большинстве случаев боли и дискомфорт в пупке не вызывают беспокойства.
Однако вам следует обратиться к врачу, если боль в пупке сопровождается одним из следующих симптомов:
- Кровь в стуле
- Экстремальная потеря веса
- Истощение
- Эпизоды рвоты
- Боль во время / после еды
Эти симптомы указывают на тяжелые состояния, включая язвы и аппендицит. 8
Последнее обновление: 19 марта 2021 г.
Боль в животе: почему болит живот?
Что считается болью в желудке?
Боль в животе — это любой дискомфорт в животе или животе.Боль в животе также называется болью в животе или животе. Боль в животе нормальная, обычно не серьезная и может варьироваться от легкого дискомфорта до сильных спазмов в животе. Однако интенсивность боли не всегда является лучшим показателем серьезности возможной причины боли в животе. Боль в животе может быть острой, периодической, спастической, локализованной / в одном месте или генерализованной / распространяться по всему животу.
Почему болит живот?
Боль в животе может быть легкой или сильной.Распространенными причинами боли в животе являются инфекции, воспаление, менструальные спазмы, закупорка, разрастания и заболевания или состояния брюшной полости.
Большинство причин болей в животе несерьезны и не являются поводом для беспокойства. Однако некоторые боли в животе могут быть признаком серьезного заболевания.
Причины легкой боли в животе включают:
- Газ
- Расстройство желудка, которое может вызывать жжение в животе
- Запор
- Диарея
- Напряжение
- Желудочный грипп / гастроэнтерит
- Кислотный рефлюкс
- Пищевое отравление
- Рвота
Сильные боли в животе могут быть очень болезненными и сказываться на повседневной жизни.Если ваша боль настолько сильна, что вы не можете оставаться на месте или вынуждены свернуться в позе эмбриона, немедленно обратитесь за медицинской помощью к врачу-баптисту.
Возможные причины более сильной боли в животе включают следующее:
- Менструальные спазмы: Менструальные спазмы также могут называться спазмами желудка.
- Синдром раздраженного кишечника: Это когда вы испытываете раздражение в кишечнике.
- Непереносимость лактозы : Это когда ваше тело не может переваривать лактозу, сахар, содержащийся в молоке или молочных продуктах.
- Болезнь Крона: Это заболевание, связанное с воспалением кишечника.
- Гастроэзофагеальная рефлюксная болезнь : Также известная как ГЭРБ, это когда желудочная кислота попадает в пищевод.
- Разрыв органа : Когда орган внутри вашего тела лопается или приближается к разрыву. Одним из примеров является разрыв аппендикса (аппендицит)
- Камни в желчном пузыре : Камни в желчном пузыре также называются камнями желчного пузыря.Они представляют собой затвердевшую пищеварительную жидкость.
- Инфекция почек: Это происходит, когда вирусы или бактерии создают инфекцию в почках.
- Камни в почках: Это твердые группы кристаллов в почках. Кристаллы могут состоять из нескольких веществ, включая кальций.
Типы боли в желудке
Существуют различные типы боли в животе, которые определяются по времени, интенсивности и ощущению боли. Боль в желудке может быть острой, хронической или прогрессирующей.Острая боль в животе носит временный характер и обычно длится несколько часов или несколько дней. Хроническая боль длится долго, иногда недели, месяцы или дольше, и обычно приходит и уходит. Прогрессирующие боли в животе со временем усиливаются. Также могут появиться дополнительные симптомы с прогрессирующей болью в животе.
Боль в животе может быть слабой или сильной. Интенсивность боли не всегда коррелирует с серьезностью потенциальной причины.
Кроме того, боль можно классифицировать по местоположению.Боль в верхней части живота может быть результатом желчных камней, гепатита, пневмонии или сердечного приступа. Боль в центре живота может быть вызвана травмой или аппендицитом. Боль внизу живота или вокруг пупка может быть вызвана травмой, гриппом, затвердевшим стулом, инфекцией почек, грыжей, аппендицитом или раком. У женщин боль внизу живота может быть связана с менструальными спазмами, выкидышем, эндометриозом или кистой яичников.
Боль в желудке также можно сгруппировать по ощущениям.
Острая боль
Острая боль в животе приходит и уходит резкими или сильными спазмами. Этот тип боли также можно описать как мышечные спазмы, волны боли, короткие приступы боли или всплески боли. Острая боль обычно бывает сильной и может указывать на серьезные заболевания, например, камни в желчном пузыре.
Скоба
Спазмы в животе вызывают ощущение сжатия или сжатия в животе. Спазмы обычно связаны с газами, несварением желудка, диареей, вздутием живота, запором, менструацией или возможным выкидышем.Судороги, как правило, приходят и уходят и могут полностью исчезнуть сами по себе.
Воспаление
Воспаление желудка может ощущаться как жжение в животе. Это может сопровождаться раздражением и отеком.
Локализованный
Локальная боль в животе — это дискомфорт в одной конкретной области живота. Локализованная боль обычно является признаком заболевания определенного органа, например грыжи или язвы желудка.
Когда обращаться к врачу
Существуют определенные характеристики или связанные с ними симптомы боли в животе, которые могут указывать на потенциально серьезное состояние.Если боль в животе возникла в результате несчастного случая или травмы, немедленно обратитесь за медицинской помощью. Также обратитесь за неотложной медицинской помощью, если вы испытываете кровавый стул, сильные мышечные спазмы, лихорадку выше 101 градуса по Фаренгейту, рвоту, вздутие живота, желтоватый оттенок глаз или кожи или затрудненное дыхание.
Есть также связанные симптомы, при которых мы рекомендуем вам записаться на прием к врачу, хотя вам не обязательно нужна срочная помощь. Эти состояния включают боль в животе, которая длится дольше 24 часов, потерю аппетита, внезапную потерю веса, рвоту, лихорадку, боль при мочеиспускании или постоянный запор.Если вы испытываете боль в животе или спазмы в животе во время беременности или кормления грудью, мы рекомендуем вам записаться на прием к врачу-баптисту.
Диагностика
Ваш врач диагностирует вашу боль в животе при медицинском осмотре и, возможно, с последующими дополнительными обследованиями. Во время медицинского осмотра ваш врач спросит о ваших симптомах, степени тяжести и локализации боли. Ваш врач обычно также слегка надавливает на разные части вашего живота, чтобы проверить чувствительность или отек.
Ваш врач назначит дополнительные анализы на основании результатов осмотра. (В некоторых пунктах оказания неотложной медицинской помощи баптистам эти тесты могут потребовать направления в другие учреждения, например, в собственно больницу.) Как правило, эти тесты включают визуализацию, такую как сканирование с помощью магнитно-резонансной томографии (МРТ), ультразвук и рентгеновские лучи. Визуализирующие тесты позволяют вашему врачу заглянуть внутрь вашего тела, чтобы проверить, нет ли поврежденных органов, воспалений, кист или любой другой причины вашего дискомфорта.
В дополнение к визуализирующим исследованиям ваш врач может взять образцы крови, мочи и стула для проверки на наличие бактериальных, вирусных и паразитарных инфекций.
Также можно заказать следующие тесты:
- Верхний GI: Это , по сути, рентгеновский тест, который ищет аномалии в брюшной полости, такие как новообразования, язвы, опухоль или любые закупорки.
- Колоноскопия: Ваш врач будет использовать тонкую гибкую трубку с лампой и прикрепленной к ней камерой для поиска пораженных участков внутри толстой кишки и кишечника.
- Эндоскопия: Ваш врач проведет этот тест, чтобы исследовать пищевод и желудок на предмет потенциальных пораженных участков или основных причин вашей боли.
Лечение
Боль в животе обычно лечится путем устранения основной причины боли. Часто это связано с приемом лекарств, хирургическим вмешательством или комбинацией обоих методов лечения. Лекарства назначаются для уменьшения воспаления, лечения инфекций или предотвращения повторения таких состояний, как кислотный рефлюкс. Хирургия используется для лечения пораженных органов или тканей, вызывающих боль в животе.
Мы рекомендуем избегать приема любых безрецептурных лекарств, если это специально не предписано вашим врачом.Некоторые лекарства, отпускаемые без рецепта, могут усилить вашу боль.
Изменения образа жизни, такие как ограничение размера еды, медленное питание, регулярная физическая активность и управление стрессом, также могут помочь уменьшить и предотвратить боль в желудке.
Когда вы будете готовы обратиться за дополнительной информацией, вам помогут Baptist Health.
«Иглз против Патриотов» перед началом сезона: у Джалена Хёртса желудочная инфекция, поездка в больницу показывает
Иглз, начинающий защитник, Джален Хёртс пропустил предсезонный матч в четверг вечером из-за желудочной инфекции, обнаруженной во время поездки в больницу, сказал главный тренер Ник Сирианни.
Хертс, 23 года, прошел предсезонную разминку перед предсезонным поражением «Иглз» от «Патриотов» со счетом 35: 0, но так и не сыграл. Вместо этого он сообщил о боли в животе, и Орлы отправили его в местную больницу для обследования.
Врачи больницы диагностировали у Хёрта желудочную инфекцию, которая вызвала давление в области желудка. Адам Шефтер из ESPN сообщил, что Hurts было приказано остаться дома как минимум на два дня, чтобы отдохнуть. Заболевание не связано с COVID-19.
Неясно, когда Hurts будут готовы вернуться к действиям на практике, но Сирианни сказал, что Hurts «в порядке.”
«Когда он вошел, он чувствовал себя неважно», — сказал Сирианни. «Итак, мы провели его через разминку перед игрой. Он хотел пойти на разминку перед игрой. Он вернулся, все еще плохо себя чувствовал. Мы оценили его и просто решили, что играть с его чувствами не в его интересах. Мы оценили его, сейчас он в порядке, сейчас у него все в порядке, но именно поэтому мы его удержали ».
В четверг вечером стартовал ветеран Джо Флакко. Он очень поздно узнал, что собирается стартовать, и пока не показал хороших результатов.Потому что Hurts не было, орлы начали только 2 / 5ths их первой струнами наступательной линии.
Would Hurts сыграли в четверг вечером, если это была обычная игра сезона?
«Он очень хотел играть,» сказал Sirianni. «Мы решили, что просто не в интересах команды и от него. Я думаю, что это гипотетический. Это трудно сказать. Он боролся со мной, чтобы играть сегодня. Я знаю, что он бы хотел «.
Орлов вернуться к практике в воскресенье в ЛИНКЕ и затем два совместных практик с струями во вторник и среду на следующей неделе.
Hurts отыграли всего 10 щелчков в предсезонном открытии против Steelers на прошлой неделе, а Сирианни не захотел бы сыграть с Hurts в предсезонном финале в следующую пятницу.
«Опять же, мы оценим, как он себя чувствует в следующие пару дней», — сказал Сирианни. «Но опять же, у нас есть две тренировки против Джетс. Это похоже на игры ».
Подписаться на подкаст Eagle Eye:
Подкасты Apple | Google Play | Spotify | Брошюровщик | Art19 | Смотрите на YouTube
Опрокидывание живота может привести к травмам — CNN
Основные моменты истории
- Чем выше вы прыгаете или ныряете, тем быстрее вы попадете в воду
- Самыми распространенными травмами живота являются ушибы или ушибы кожи
- A травма живота может привести к повреждению печени, почек и кишечника.
Q: Могут ли опускания живота быть опасными?
A: Шлепок для непосвященных — это когда вы приземляетесь плашмя на живот и падаете лицом в воду — намеренно или непреднамеренно.
Вы не поверите, но некоторые люди сделали из этого профессию.
Даррен Тейлор, он же «Профессор Сплэш», профессионально прыгает с высоких уступов, приземляясь животом в небольшой бассейн с водой. Даже реалити-шоу уловили развлекательную ценность хорошо выполненного булли-флопа; «Всплеск» ABC показывает знаменитостей, плохо выполняющих ныряние.Для тех из нас, кто, возможно, не является лучшим дайвером, есть хорошие новости: шлепки редко становятся причиной серьезных травм. Тем не менее, давайте поговорим о том, что может случиться, кроме ушибленного эго.
Чем выше вы прыгнете или нырнете, тем быстрее вы упадете в воду. Некоторые эксперты считают, что с 10-метровой доски (почти 33 фута) можно достичь скорости до 40 миль в час. И как бы хорошо ни чувствовалась вода, когда вы в ней, она не действует так, когда вы входите в нее на высокой скорости.
Наиболее частыми травмами, наблюдаемыми при использовании швабры живота, являются ушибы или ушибы кожи. Эти синяки редко бывают более глубокими и поражают внутренние органы, но могут.
Более глубокая травма живота из-за швабры живота известна как тупая травма живота.Это похоже на очень сильный удар по животу. Это может повлиять на такие органы, как печень, почки, поджелудочная железа и кишечник. Мало того, что живот принимает на себя основную тяжесть приземления в воду с высокой скоростью, также происходит внезапное замедление, которое может вызвать травму органов. Дети более уязвимы, чем взрослые, потому что у них меньше брюшного жира и относительно большая брюшная полость.
После опускания живота на некоторое время кожа может покалываться. Если боль не проходит или вы видите кровь в моче или стуле, вам следует немедленно обратиться к врачу.
Полезный совет: если вы обнаружите, что превращаетесь из лебедя в бегемота в воздухе, попробуйте уменьшить удар, разбив воду пальцами или ногами. Когда вы падаете плашмя, большая площадь поверхности вызывает больший удар.
Самая большая опасность для смельчаков возникает, когда они прыгают с высоких уступов, не зная, насколько глубока вода внизу. Удар головой о дно бассейна, озера или реки может вызвать травму позвоночника, что может привести к параличу или смерти.
Всегда проверяйте, чтобы бассейн был достаточно глубоким, прежде чем нырять или намеренно плюхнуться животом.В случае сомнений всегда прыгайте ногами. Бассейн с 1-метровым трамплином должен иметь глубину не менее 11,5 футов в точке непосредственно под краем трамплина. Для трехметровой доски глубина воды должна быть 12,5 футов. Для 10-метровой платформы глубина воды должна быть 16 футов.
Кроме того, не забудьте нырнуть с кончика трамплина. Никогда не ныряйте сбоку, так как есть риск удариться о борт бассейна или болезненно приземлиться на наклонное дно у стены.
Итог: плавание — отличное занятие, и дети вряд ли получат травмы, просто будучи детьми.Следуйте этим простым правилам безопасности и обеспечьте присмотр даже за хорошими пловцами, чтобы весело провести лето без травм!
Пупочная грыжа у младенцев и детей
Причины пупочной грыжи
По мере развития плода во время беременности в брюшных мышцах появляется небольшое отверстие, через которое проходит пуповина, соединяющая мать с ребенком.
По мере роста ребенка после рождения это отверстие в брюшных мышцах закрывается. Однако иногда эти мышцы не встречаются и полностью срастаются, и остается небольшое отверстие.Это отверстие называется пупочной грыжей.
Признаки и симптомы пупочной грыжи
Пупочные грыжи проявляются в виде выпуклости или припухлости в области пупка. Припухлость может стать более заметной, когда ребенок плачет, и может уменьшиться или исчезнуть, когда ребенок будет спокоен. Если врач осторожно надавит на выпуклость, когда ребенок лежит и успокаивается, она обычно уменьшится или вернется в брюшную полость.
Иногда кишечник попадает в пупочную грыжу.Это называется ущемленной грыжей. Когда это происходит, у ребенка обычно сильная боль, а выпуклость может быть твердой и красной. Требуется срочное медицинское обследование для исключения ущемленной грыжи, чтобы предотвратить возможное повреждение кишечника. Это случается редко.
Диагностика пупочной грыжи
Физический осмотр врача может диагностировать пупочную грыжу, а также определить, есть ли содержимое брюшной полости, застрявшее в грыжевом мешке.Лечение пупочной грыжи
Многие пупочные грыжи закрываются спонтанно в возрасте от 3 до 4 лет.Если к этому времени закрытие не происходит, обычно рекомендуется хирургическое вмешательство. У детей младшего возраста, если есть эпизод лишения свободы или если грыжа очень большая, может быть рекомендовано хирургическое вмешательство.
Операция по восстановлению грыжи проводится под общим наркозом.
У основания пупка делается небольшой разрез. Если в грыже присутствует кишечник, его снова помещают в брюшную полость. Затем отверстие в мышце зашивается несколькими слоями швов, чтобы предотвратить повторную грыжу.Для того, чтобы пупок оставался плоским, накладывается повязка и / или клей для разрезов.
В то время как недоношенным младенцам и детям с определенными заболеваниями может потребоваться ночное наблюдение в больнице, большинство детей могут вернуться домой в течение нескольких часов после операции.
Долгосрочная перспектива
После закрытия грыжи маловероятно, что она появится снова. Однако риск рецидива увеличивается у пациентов, у которых после операции возникли раневые инфекции.Пупочная грыжа | Симптомы, причины, факторы риска, диагностика и лечение
Что такое пупочная грыжа?
Пупочная грыжа возникает, когда жир, ткань или орган — обычно часть кишечника — выпячиваются через слабое отверстие в брюшной стенке рядом с пупком.В большинстве случаев пупочные грыжи не вызывают серьезных осложнений.
Эти грыжи распространены, особенно у младенцев. По данным Американского колледжа хирургов, около 10 процентов грыж у взрослых — это пупочные грыжи. Большинство взрослых с этими грыжами старше 60 лет.
Симптомы пупочной грыжи
Многие пупочные грыжи не вызывают симптомов. Если симптомы присутствуют, они обычно легкие.
У младенцев пупочные грыжи могут проявляться в виде выпуклости возле пупка, когда они кашляют, плачут или напрягаются. Эти выпуклости обычно не вызывают боли.
Симптомы у взрослых с пупочными грыжами включают:- Выпуклость в области пупка или около него, которая обычно увеличивается при натуживании, поднятии тяжестей или кашле
- Давление или боль в месте грыжи
- Запор
- Острая боль в животе с рвотой — это может быть признаком ущемленной грыжи и требует неотложной медицинской помощи
Серьезные симптомы
Хотя большинство пупочных грыж не требует неотложной медицинской помощи, некоторые симптомы у младенцев и взрослых могут означать, что грыжа ущемлена.Это означает, что прекращается кровоснабжение органа, который протолкнулся через пупок или пупок.
Для восстановления ущемленных грыж может потребоваться экстренная операция. Если у вас или вашего ребенка есть эти симптомы, немедленно обратитесь за медицинской помощью.
Симптомы ущемленных грыж включают:- Вздутие, круглый живот
- Запор
- Обесцвеченная выпуклость, которая может быть фиолетовой, красной или темной
- Лихорадка
- Боль и нежность в животе
- Рвота
Причины и факторы риска
Причины пупочной грыжи у младенцев и взрослых разные.У взрослых у женщин больше шансов получить пупочные грыжи, чем у мужчин, особенно если они беременны или имели многоплодную беременность. Но у мужчин чаще возникает ущемленная пупочная грыжа.
Большинство пупочных грыж встречается у младенцев. Это происходит потому, что мышца вокруг пуповины еще не полностью закрылась. У младенцев эти грыжи обычно заживают самостоятельно.
Девяносто процентов пупочных грыж у взрослых приобретены. Их вызывают ослабленные мышцы живота и чрезмерное давление в брюшной полости.
Факторы риска пупочных грыж у взрослых включают:- Избыточный вес или ожирение
- Несколько беременностей
- Скопление жидкости в брюшной полости (асцит) ,00
- Предыдущая операция в области живота
- Получение длительного диализа через брюшную полость (перитонеальный диализ) ,00
Диагностика и лечение пупочной грыжи
Врачи обычно диагностируют пупочные грыжи при физикальном обследовании.Визуализирующие исследования, такие как рентген брюшной полости, ультразвук или компьютерная томография, могут определить размер грыжи и выявить возможные осложнения.
Лечение детей
Пупочные грыжи у младенцев обычно проходят сами по себе, поскольку отверстие закрывается с возрастом. К двум годам отверстие полностью закрывается, и дальнейшее лечение детей не требуется.
Врач может порекомендовать ребенку операцию, если грыжа:- Не уходит к пяти годам
- Блокирует кишечник
- Болезненно
- Диаметр более 1-2 сантиметров
Лечение для взрослых
У взрослых хирургическое вмешательство — единственный способ восстановить грыжу.Без лечения пупочные грыжи могут стать более болезненными и увеличиться в размерах.
Большинство врачей рекомендуют операцию взрослым с симптоматическими грыжами. Хирурги обычно используют грыжевую сетку для лечения пупочных грыж у взрослых. Два типа операций включают в себя: открытую пластику грыжи и лапароскопическую пластику грыжи.
Открытое лечение грыжи
При открытой пластике грыжи врачи делают надрез в этом месте и используют сетку для укрепления брюшной стенки или накладывают швы для закрытия грыжи.Затем они зашивают мышечный слой закрытым.
Лапароскопическое лечение грыжи
При лапароскопической пластике грыжи врачи делают небольшие надрезы и вставляют в них инструменты для проведения операции. Хирурги могут использовать сетку или швы для восстановления грыжи. Этот метод сложнее в исполнении и дорого обходится, но он может означать более быстрое выздоровление пациента.
Хирургические осложнения
Прогноз при пупочной грыже после операции в целом благоприятный.Но, как и большинство хирургических процедур, здесь есть риски. Использование сетки для восстановления грыжи снижает риск ее рецидива, но сетка также может вызвать редкие, но серьезные осложнения.
К хирургическим осложнениям относятся:Информация о судебном иске
Узнайте больше о судебных исках, поданных после того, как у некоторых пациентов возникли серьезные осложнения после операции по пластике грыжевой сетки.
Посмотреть судебные искиЛечение пупочной грыжи без операции
Взрослые пациенты могут отложить операцию, если их можно вернуть в брюшную полость или они очень маленькие. Это называется бдительным ожиданием.
Врачи будут наблюдать за грыжей, чтобы определить, не становится ли она больше или вызывает проблемы. Есть вероятность, что кишечник может выскользнуть из отверстия и задохнуться.Это потребует немедленной операции.
Пожалуйста, посоветуйтесь с медицинским работником, прежде чем принимать решение о медицинском обслуживании.
Поделиться этой страницей:https://www.drugwatch.com/hernia-mesh/hernias/umbilical/Скопировать ссылку
.