Почему тянет живот на ранних стадиях беременности?
Усиление боли
Если тянущие боли внизу живота слабые, не усиливаются и не отдают в другие области, то до женской консультации в дневное время суток можно прийти самостоятельно. Это не будет грозить серьезными осложнениями такого состояния.
Если же болезненные ощущения становятся более интенсивными, не проходят в покое, не стоит заниматься самолечением, принимать препараты без назначения врача.
На живот ничего класть нельзя. И горячее, и холодное прикладывание может способствовать началу самопроизвольного выкидыша. Кроме того, при угрозе аборта данная манипуляция не уберет болезненных ощущений.
Локализованная боль
При возникновении угрожающего самопроизвольного выкидыша боль тянущего или ноющего характера беспокоит беременную внизу живота.
Если же боли имеют четкую локализацию в определенном месте, чаще всего справа или слева, то необходима обязательная консультация специалиста, так как возможно развитие внематочной беременности или хирургической патологии, например, аппендицита.
Кровянистые выделения из половых путей
Если к тянущим болезненным ощущениям внизу живота присоединились кровянистые выделения из половых путей, необходима срочная медицинская помощь. Данное явление может свидетельствовать о начавшемся самопроизвольном выкидыше.
Выделения при этом могут быть скудными мажущими или обильными, темными или яркими. В любом случае без консультации акушер-гинеколога не обойтись.
Встречаются ситуации, когда болевые ощущения отсутствуют, а кровянистые выделения из половых путей имеются. Этот случай также требует консультации специалиста.
Любые кровянистые выделения из половых путей могут быть свидетельством отслойки плодного яйца. Только своевременно начатое лечение может способствовать сохранению и пролонгированию беременности.
В некоторых случаях появление кровянистых выделений из половых путей может быть проявлением замершей беременности, которая требует немедленного медицинского вмешательства.
Замершая беременность
Не всегда оплодотворенная яйцеклетка развивается правильно. В некоторых случаях происходит прекращение ее деления и гибель. Чаще всего возникает замершая беременность из-за каких-либо мутаций. При этом женщина не подозревает, что беременность замерла.
В некоторых случаях происходит прекращение ее деления и гибель. Чаще всего возникает замершая беременность из-за каких-либо мутаций. При этом женщина не подозревает, что беременность замерла.
Однако, погибшее плодное яйцо начинает отторгаться самостоятельно. При этом возникают тянущие боли внизу живота, к которым вскоре присоединяются кровянистые выделения из половых путей.
При установке диагноза замершей беременности может быть показано выскабливание полости матки. Возможно и консервативное ведение, но это может определить только специалист после консультации.
Вы беременны и планируете лететь на самолете? Возьмите на заметку эти рекомендации
Вы узнали, что беременны, и у вас намечается перелет в теплые края? Нет проблем! Летать во время беременности можно, однако в этом отношении есть некоторые ограничения.
Перелеты, как правило, не представляют особого риска для беременной женщины и ребенка, которого она ждет. Тем не менее, в последнем триместре, т. е. начиная с 36 недели, летать на дальние расстояния не рекомендуется. Более короткие перелеты допустимы еще в течение двух недель после этого, т. е. вплоть до 38 недели, при условии, что беременность протекает без осложнений. При многоплодной и тяжело протекающей беременности ограничения более строгие.
начиная с 36 недели, летать на дальние расстояния не рекомендуется. Более короткие перелеты допустимы еще в течение двух недель после этого, т. е. вплоть до 38 недели, при условии, что беременность протекает без осложнений. При многоплодной и тяжело протекающей беременности ограничения более строгие.
Заблаговременно до полета следует выяснить, какой практики придерживается авиакомпания в отношении беременных, поскольку правила разных авиакомпаний могут отличаться.
Finnair допускает на борт самолета до окончания 36 недели беременности. На более поздних сроках короткие рейсы по Финляндии и Скандинавии разрешены до 38 недели при условии, что беременность протекает без осложнений. Finnair требует наличия справки от врача о том, что беременность протекает нормально, если ее продолжительность составляет 28 полных недель и более. Готовая анкета есть на сайте авиакомпании, и ее необходимо предоставить до поездки.
Во избежание возможных задержек некоторые авиакомпании рекомендуют брать с собой справку от врача на английском языке о самочувствии уже на ранних сроках и в середине беременности. Строгие ограничения возникают из соображений безопасности: авиакомпания не хочет, чтобы беременная женщина на борту стала причиной лишнего беспокойства.
Строгие ограничения возникают из соображений безопасности: авиакомпания не хочет, чтобы беременная женщина на борту стала причиной лишнего беспокойства.
Ограничения вызваны риском преждевременных родов, поскольку условия для родов и родовспоможения на борту самолета очень плохие.
— Если летать на поздних сроках, то это может спровоцировать роды, поскольку матка большая и иногда в некоторой степени также находится в тонусе, говорит врач акушер-гинеколог Мика Нуутила.
Беременным женщинам рекомендуется проверить, что сказано в полисе страхования путешественников относительно беременности.
Повышенный риск образования тромбов
Наибольший риск полет представляет не для ребенка в матке, а для беременной женщины. Беременность сама по себе повышает свертываемость крови, а длительное пребывание в сидячем положении увеличивает риск образования тромба в 6–10 раз.
Большой живот и механическое давление матки на крупные восходящие вены в ногах увеличивают риск возникновения тромбов.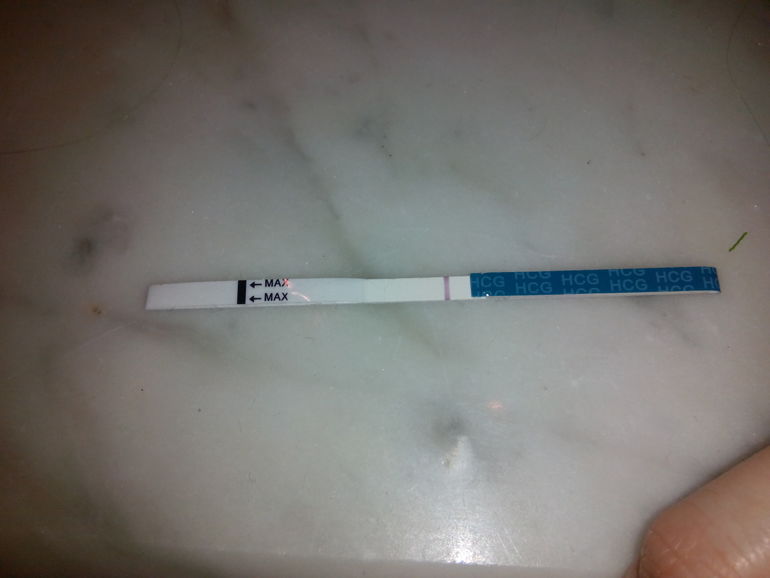 Кроме того, сиденья в самолётах, как правило, узкие, и от этого вены сдавливаются еще больше.
Кроме того, сиденья в самолётах, как правило, узкие, и от этого вены сдавливаются еще больше.
— Примерно раз в час следует вставать. В сидячем положении рекомендуется выполнять гимнастику для ног – у некоторых авиакомпаний даже есть для этого специальные инструкции. Кроме того, рекомендуется пить много воды и надевать компрессионные гольфы, делится советом Нуутила.
О чем расскажет кожа лица при беременности
Нередко о том, что женщина ждет малыша, можно догадаться еще до появления характерных округлостей в области живота. Достаточно всего лишь взглянуть на нее: очень часто кожа лица на ранних сроках беременности заметно меняется.
Нередко о том, что женщина ждет малыша, можно догадаться еще до появления характерных округлостей в области живота. Достаточно всего лишь взглянуть на нее: очень часто кожа лица на ранних сроках беременности заметно меняется. Это связано с происходящей в организме гормональной перестройкой. Не всегда такие изменения радуют будущую маму, но важно понимать, что они совершенно естественны.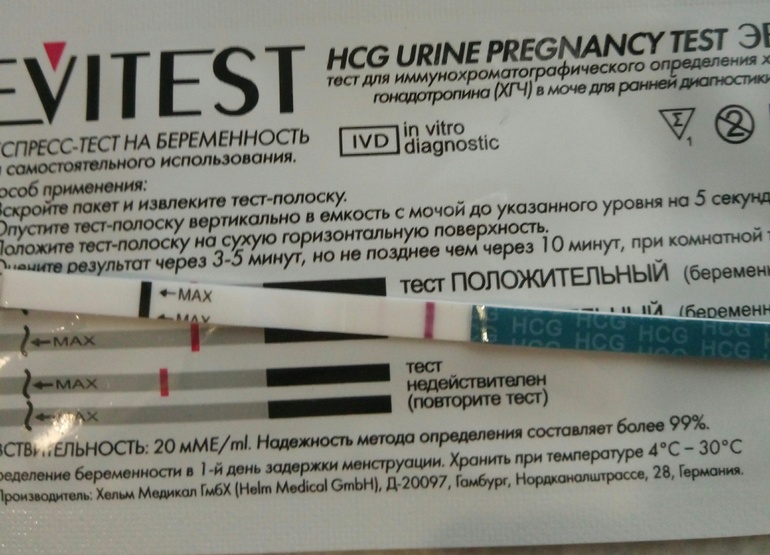
ЦВЕТ ЛИЦА И ПИГМЕНТАЦИЯ
В первую очередь можно заметить изменения в оттенке кожи лица во время беременности. Нередко на щеках будущей мамы играет слишком яркий румянец. Это говорит об увеличившейся нагрузке на сосуды, что вполне естественно по время вынашивания малыша. Если у женщины и раньше были веснушки, они могут стать еще более заметными. Шатенки и брюнетки нередко сталкиваются с хлоазмой, известной в народе как маска беременных. В этом случае отдельные участки на лбу, щеках, подбородке, а также на спинке носа и под губой темнеют. Из-за этого кожа лица приобретает неравномерный оттенок. Пигментация кожи у будущих мам совершенно естественна: это следствие повышения уровня прогестерона в организме. Но не стоит думать, что такие изменения останутся навсегда. Даже если кожа лица испортилась при беременности, как правило, после рождения малыша к ней постепенно возвращается прежний оттенок. Так что необязательно прибегать к сложным процедурам для борьбы с пигментацией, достаточно просто запастить терпением.
ОТЕКИ
Многие женщины, ждущие ребенка, сталкиваются с отеками. Они особенно заметны на лице. Из-за отечности оно становится более крупным и округлым. Такие изменения могут быть выражены в разной степени. Как определить, появились ли отеки? Для этого следует аккуратно надавить на кожу пальцем. Если на ней образовалась ямка, вероятнее всего, речь идет о наличии отеков. В таком случае важно своевременно проконсультироваться с ведущим беременность врачом. Специалист скорректирует диету, а также назначит лечение, если в этом есть необходимость.
ИЗЛИШНЕЕ ОВОЛОСЕНИЕ
В конце первого триместра беременности многие женщины обращают внимание на то, что количество волос на теле увеличилось. Заметные волоски могут появиться и на лице. Это связано с происходящим в этот период повышением уровня андрогенов – половых гормонов. Для удаления волос на лице можно использовать пинцет, сахарную или восковую эпиляцию. При этом во время беременности не рекомендуется применение химических средств для борьбы с нежелательной растительностью.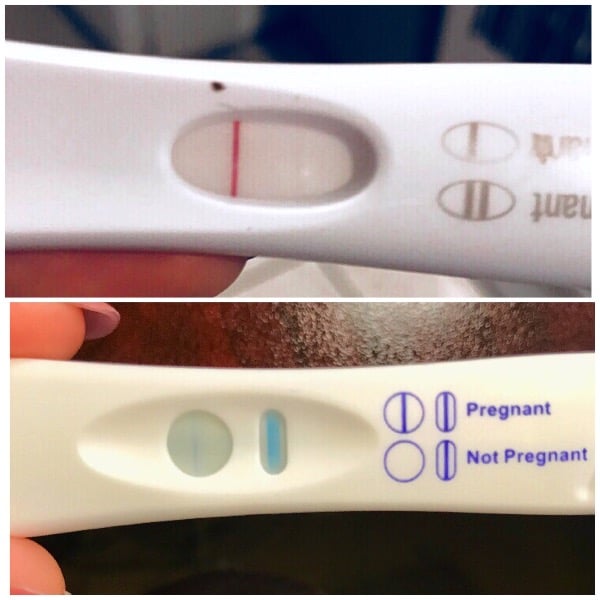
ВЫСЫПАНИЯ
Многие женщины жалуются, что идеально чистая кожа во время беременности испортилась: на ней появились прыщики. Высыпания могут быть связаны как с аллергической реакцией, так и с гормональными нарушениями. Если речь идет об аллергии, на коже обычно появляется мелкая, хорошо заметная сыпь, которая может сопровождаться зудом. При гормональных изменениях, связанных с повышением уровня прогестерона, активизируется работа сальных желез. В результате на лице у беременной может появиться акне. Возникновению таких проблем способствует несбалансированное питание, генетические факторы, нехватка свежего воздуха. При появлении акне необходимо обратиться к врачу-дерматологу, обязательно сообщив специалисту о протекающей беременности. Доктор подберет терапию с учетом состояния женщины: не все компоненты лечебных кремов, лосьонов и других средств разрешены к применению в этот период.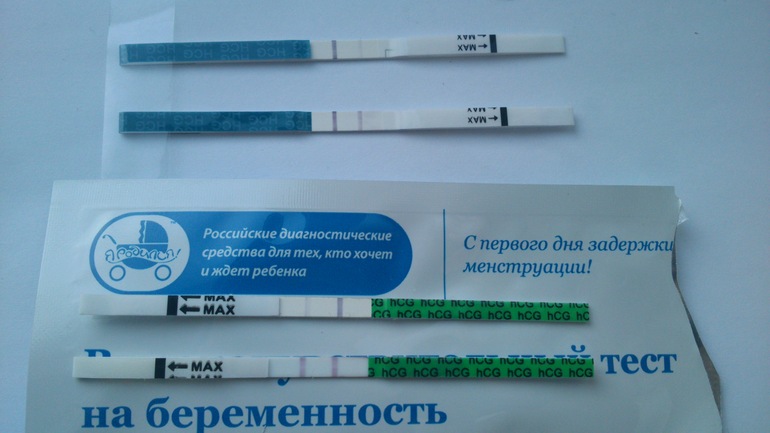
ВСЕГДА ЛИ СОСТОЯНИЕ КОЖИ МЕНЯЕТСЯ В ХУДШУЮ СТОРОНУ?
Не стоит думать, что вынашивание малыша непременно приводит к ухудшению внешности будущей мамы. Нередко бывает и так, что кожа лица при беременности сияет здоровьем и красотой! Гормональная перестройка может улучшать работу клеток и оказывать омолаживающее воздействие на организм. Кроме того, в силах будущей мамы правильно ухаживать за кожей, чтобы помочь ей сохранить упругость, мягкость и здоровый оттенок.
КАК ПРАВИЛЬНО УХАЖИВАТЬ ЗА КОЖЕЙ ВО ВРЕМЯ БЕРЕМЕННОСТИ
Используйте подходящие косметические средства. В этот период особенно важно изучать состав косметики. Для очищения кожи рекомендуется использовать мягкие средства без агрессивных компонентов. Если появились высыпания, оптимальный вариант – рекомендованные врачом средства с антисептическими составляющими. Можно использовать косметику, разработанную специально для беременных женщин.
Защищайте кожу от солнца. В любое время года важно перед выходом на улицу наносить крем с SPF-фактором.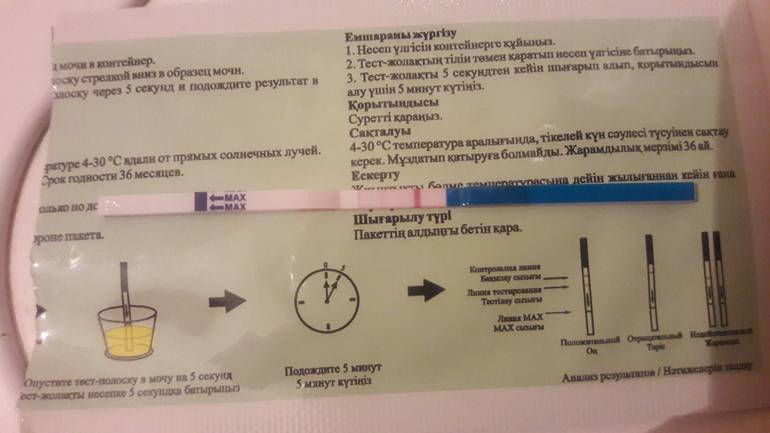 Воздействие ультрафиолета может усилить пигментацию, появляющуюся под влиянием гормональных изменений.
Воздействие ультрафиолета может усилить пигментацию, появляющуюся под влиянием гормональных изменений.
Выбирайте щадящие процедуры. Глубокие пилинги и травматические механические чистки лица не подходят беременным, ведь в этот период кожа становится особенно чувствительной, снижается болевой порог.
Следите за рационом. В меню рекомендуется включить продукты, богатые полиненасыщенными жирными кислотами, клетчаткой, витаминами.
Ведите здоровый образ жизни. Регулярные прогулки на свежем воздухе, полноценный сон, умеренная физическая активность – все это полезно не только для кожи, но и для здоровья вынашиваемого ребенка.
что это, опасно ли для женщины и как этого избежать
Оглавление
Внематочная беременность является серьезной патологией. Она опасна для матери и плода. Такое состояние может спровоцировать внутрибрюшное кровотечение, стать причиной серьезных нарушений здоровья и даже привести к летальному исходу. Поэтому его относят к осложнениям, требующим оказания неотложной медпомощи.
Разберемся, как определить внематочную беременность уже на ранних сроках. Попытаемся понять, как избежать ее и что делать в случае обнаружения.
Симптомы
К основным симптомам относят:
- задержку менструации
- кровянистые выделения из половых органов (обычно они имеют мажущий характер)
- тянущие боли в нижней части живота
- нагрубание молочных желез
Также к признакам внематочной беременности относят отсутствие аппетита, тошноту и рвоту, которые присоединяются к вышеперечисленным симптомам.
Если патология вынашивания прервалась, она сопровождается кровоизлиянием в брюшную полость. При этом пациентки жалуются на резкую боль, которая отдает в анальное отверстие, поясницу и ноги. Также можно зафиксировать общую слабость и снижение артериального давления. В некоторых случаях возникает потеря сознания.
К сожалению, признаки внематочной беременности на раннем сроке выражены неявно. За медицинской помощью женщины могут обращаться уже при развитии осложнений.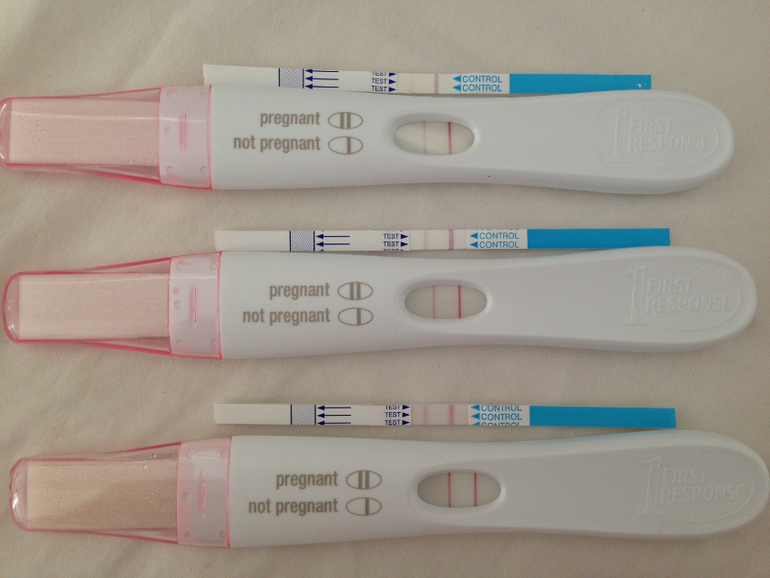 Именно поэтому следует регулярно наблюдаться у гинеколога. Возможно, на очередном приеме он выявит патологию.
Именно поэтому следует регулярно наблюдаться у гинеколога. Возможно, на очередном приеме он выявит патологию.
Причины
К патологическому состоянию могут приводить факторы, которые вызывают нарушение нормального процесса движения в полость матки оплодотворенной яйцеклетки.
К основным причинам, таким образом, относят:
- аборты
- эндометриоз
- наличие внутриматочной спирали
- опухоли в половых органах и аномалии их развития
- ранее перенесенные операции на органах репродуктивной системы
- воспаления придатков
Также причиной внематочной беременности могут стать вспомогательные репродуктивные технологии (в том числе с использованием стимуляции овуляции), гормональная контрацепция, задержка полового развития.
Важно! Увеличивает риски развития повторного патологического состояния уже перенесенное заболевание.
Классификация
Существует несколько классификаций патологического состояния.
В зависимости от расположения плодного яйца внематочная беременность может быть:
- трубной
- яичниковой
- брюшной
- неуточненной
В зависимости от течения состояние может быть прогрессирующим, нарушенным и замершим (если плод гибнет на сроке до 28 недель). По наличию осложнений выделяют осложненную и неосложненную внематочную беременность.
Диагностика
Как определить внематочную беременность? Для этого недостаточно простого опроса пациентки. Это обусловлено тем, что признаки патологии не являются типичными. Женщина может сообщить врачу о задержке менструации, изменениях во вкусах, периодических приступах тошноты и рвоты. При прерывании состояние может напоминать апоплексию яичника, аппендицит или иную острую патологию органов малого таза и брюшной полости.
Именно поэтому обязательным является комплексное обследование. Врач не только оценивает симптомы внематочной беременности, но и получает объективные данные о состоянии репродуктивных органов пациентки.
Диагностика включает:
- Исследование мочи или крови на ХГЧ (хорионический гонадотропин)
- УЗИ органов малого таза
При подозрении на редкие формы патологии гинеколог может дополнительно порекомендовать женщине пройти магнитно-резонансную томографию. Обычно ее проводят при закреплении плодного яйца в брюшной полости, на яичнике, на рубце на матке.
Показывает ли тест внематочную беременность и может ли он применяться как метод домашней диагностики? Да! Но только в том случае, если пациентка не имеет возможности при первых же подозрениях на патологическое состояние обратиться к врачу. Причем ориентироваться на ранних сроках следует на слабо выраженную, нечеткую вторую контрольную полоску.
На 100% доверять домашним тест-системам не следует.
Лечение
Внематочная беременность лечится исключительно хирургическим путем. Оперативные вмешательства проводятся после постановки диагноза и при отсутствии кровотечения или при его наличии и выраженных клинических проявлениях (в запущенных случаях).
При подборе метода лечения учитывают следующие факторы:
- желание женщины в дальнейшем родить ребенка
- целесообразность сохранения маточных труб
- наличие спаечного процесса и риски повторного возникновения патологии
Вмешательства проводятся преимущественно лапароскопическим путем.
При этом возможны следующие операции:
- Тубэктомия. Вмешательство подразумевает удаление маточной трубы
- Туботомия. При этой операции удаляется плодное яйцо. Маточная труба сохраняется
Если отмечается высокая кровопотеря, для спасения жизни пациентки проводят полостную операцию. При этом маточная труба всегда удаляется. Если оставшаяся труба не имеет патологий, то даже после такого вмешательства женщина в дальнейшем может иметь детей. Чтобы точно выяснить возможности зачатия и вынашивания плода, спустя некоторое время после вмешательства выполняется лапароскопия. Она позволяет не только оценить состояние органа, но и разделить спайки (если они имеются). Это сократит риски повторной внематочной беременности.
Это сократит риски повторной внематочной беременности.
Предупреждение
Для предотвращения развития патологического состояния следует:
- Предотвращать развитие воспалительных процессов в органах мочеполовой системы. Если такой процесс уже возник, важно своевременно проводить его лечение, которое будет подбираться врачом-гинекологом
- На этапе планирования пройти полное обследование с целью выявления в организме патогенных микробов (микоплазм, хламидий и др.). Если они обнаружены, проводится лечение (вместе с половым партнером)
- Предохраняться от нежелательной беременности. Для этого следует использовать качественные и надежные контрацептивы, которые позволят избежать абортов
Если прерывание беременности неизбежно, следует выбирать его малотравматичные методы в оптимальные сроки (до 8 недель). При этом аборт должен проводиться исключительно опытным врачом и только в медицинском учреждении. В дальнейшем за женщиной должен наблюдать гинеколог.
Если внематочная беременность была перенесена женщиной, ей следует обязательно пройти курс реабилитации. Он сохранит дальнейшую способность к зачатию. Также очень важно регулярно наблюдаться у гинеколога и соблюдать все рекомендации врача.
Зачатие можно планировать не ранее чем через год. При этом женщине желательно встать на учет как можно раньше.
Преимущества обращения в МЕДСИ
- Возможности для оказания неотложной помощи. В клинике имеются собственная лаборатория и оборудование для быстрой диагностики. Также возможно проведение операций. Клиника в Санкт-Петербурге работает круглосуточно
- Современное оснащение. Мы располагаем лапароскопическими операционными и отделением реанимации
- Опытные врачи и другой персонал. Наши специалисты располагают навыками и знаниями для оказания комплексной поддержки пациентам
- Комфортный стационар. В нем имеются палаты различных классов со всем необходимым для пациентов
- Отсутствие очередей и возможности для консультаций в удобное время
Чтобы уточнить особенности лечения внематочной беременности или записаться на прием к гинекологу, достаточно позвонить по номеру +7 (812) 336-33-33. Наш специалист ответит на все вопросы. Также запись возможна через приложение SmartMed.
Наш специалист ответит на все вопросы. Также запись возможна через приложение SmartMed.
Рентген при беременности — DocDoc.ru
После того, как женщина узнает о своей беременности, она должна крайне внимательно относиться к своему здоровья и образу жизни, поскольку от этого зависит развитие ее будущего малыша. Особое внимание беременной женщине следует обратить на предлагаемые ей обследования, особенно на те, которые связаны с получением определенной дозы облучения.
Рентген представляет собой один из самых информативных
методов исследования состояния внутренних органов и
костей и часто является единственным
способом постановки правильного диагноза. Однако проведение рентгенологического
обследования связано с получение человеком определенной дозы облучения, что
может оказать влияние на общий радиационный фон женщины и эмбриона. Поэтому,
прежде чем соглашаться на проведение рентгена, необходимо взвесить все «за» и
«против» и понять, действительно ли польза от обследования превышает
потенциальный риск.
Общие понятия о рентгене при беременности
Последствия от рентгенологического обследования давно и тщательно были изучены до мельчайших деталей. Как известно, большая доза облучения может негативно отразиться на здоровье обычного человека, что уж говорить о беременных женщинах. Развивающийся внутри женского организма плод очень уязвим к различным внешним факторам, поэтому рентген может очень существенно сказаться на формировании маленького человека.
Под влиянием рентген-лучей могут приостанавливаться или нарушаться
процессы деления клеток, и результаты подобных изменений могут быть очень
печальными, начиная от генных мутаций и заканчивая раковыми опухолями. При дозе
облучения свыше 1 м3в у женщины с большой вероятностью может произойти
самопроизвольное отторжение плода или
ребенок родится в очень тяжелом состоянии. Кроме того, довольно часто после
рентгеновского облучения у детей могут наблюдаться серьезные нарушения в работе
нервной системы.
В каких случаях назначается рентген беременным и чем он может грозить
На самом же деле, когда врач назначает рентген при беременности, он уже отдает себе отчет, что потенциальная угроза для здоровья матери или развития плода превышает возможные последствия. Довольно часто подобный метод обследования назначается при воспалительных процессах в зубных каналах, поскольку без должного лечения инфекция может распространиться на десну, где образуется очаг заражения, который впоследствии перекидывается на кости челюсти и дальше по кровеносным сосудам инфекция проникает в другие органы по всему организму.
Многие женщины из-за боязни рентгена предпочитают отложить решение стоматологических проблем до момента рождения ребенка, что является в корне неправильным. При развитии сепсиса существует огромный риск заражения ребенка и сложных родов с тяжелыми последствиями .
Неизбежным является и рентгенологическое
обследование беременных при нарушениях в функциях опорно-двигательной
системы или различных травмах, вывихах и переломах. Категорически запрещается
самостоятельно пытаться вправить вывихнутые кости или накладывать гипс на
необследованные участки, поскольку впоследствии подобные манипуляции могут
привести к серьезным заболеваниям.
Категорически запрещается
самостоятельно пытаться вправить вывихнутые кости или накладывать гипс на
необследованные участки, поскольку впоследствии подобные манипуляции могут
привести к серьезным заболеваниям.
Также одним из неизбежных видов обследования является рентген легких при беременности для исключения или подтверждения воспалительных процессов, туберкулеза, пневмонии или рака легких. Без проведения подобной диагностики врач может затрудниться с ответом на вопрос, а сможет ли женщина вообще нормально выносить плод.
Подводя итоги, хочется отметить, что не стоит настолько сильно бояться рентгена при беременности — для защиты неродившегося малыша, находящегося в материнской утробе, используют экранирующие защитные фартуки, которыми закрываются грудную клетку, колени и живот.
Если вас беспокоит какая-то проблема со здоровьем, запишитесь на диагностику. Успех лечения зависит от правильно поставленного диагноза.
Рентген на ранних сроках беременности и возможные последствия
Наиболее опасным считается рентген, проведенный в начале беременности. Следует избегать любых видов облучения в первом триместре беременности, а именно в первые два месяца, поскольку после 16 недели беременности вероятность развития пороков у плода после рентген-облучения сводиться к минимуму.
В целом рентгенологическое исследование можно условно разделить на три категории в зависимости от степени опасности для беременных:
- Рентген с наиболее опасными последствиями. Самым вредным считается рентгенография позвоночника, органов брюшной полости и таза, поскольку в этом случае Х-лучи проходят прямо через плод.
- Рентген со средней степенью опасности. К
этому виду относится рентгенологическое обследование грудной клетки,
головы,
конечностей, а также легких.
 Напрямую лучи на плод не попадают, но получаемая
доза является достаточно большой и распространяется на обширную область тела,
поэтому к такому рентгену следует относиться с осторожностью.
Напрямую лучи на плод не попадают, но получаемая
доза является достаточно большой и распространяется на обширную область тела,
поэтому к такому рентгену следует относиться с осторожностью.
- Рентген с минимальными последствиями. К наиболее безопасным видам обследования относится рентген носа и зубов. В этом случае диагностика проводится с помощью специального аппарата, который воздействует на минимальный участок тела.
Согласно установленным санитарным нормам доза облучения, полученная будущим ребенком, не должна быть выше 1 мЗв. Для некоторых видов рентгенографии она составляет:
- рентген грудной клетки – 0,3 мЗв;
- рентген конечностей – 0,01 мЗв;
- рентген носа – 0,6 мЗв;
- рентген зубов – 0,02 мЗв.
Более опасным считается рентген позвоночника, брюшной
полости или органов малого таза, при котором получаемая доза составляет 6-8
м3в. Поэтому при возможности женщина должна постараться избежать подобного вида
обследования или запланировать его на более поздние сроки.
Поэтому при возможности женщина должна постараться избежать подобного вида
обследования или запланировать его на более поздние сроки.
Возможные последствия рентгена при беременности
Как говорилось ранее, самым опасным является рентгенологическое обследование на самых ранних сроках, ведь именно в этот период у будущего малыша формируется головной и спинной мозг, а также нервная система. Кроме того, на ранних стадиях активно происходит деление клеток, поэтому любое негативное вмешательство может привести к существенным изменениям в данном процессе или его.
Опасность при рентгене на разных сроках:
- до 2 недель – может произойти выкидыш. Плод выходит самопроизвольно вместе с очередной менструацией;
- после 4 недель – может развиться патология головного мозга (микроцефалия), произойти нарушение в формировании желточного мешочка, хориона и амниона;
- на 6 неделе – происходят патологические
изменения в
надпочечниках или щитовидной железе, а также нарушиться
гормональный фон ребенка.
 Возможно развитие пороков
сердца, имеется угроза для
печени;
Возможно развитие пороков
сердца, имеется угроза для
печени;
- на 7 неделе – облучение может вызвать нарушение в иммунной системе;
- на 8 неделе – рентген оказывает влияние на пищеварительные органы и селезенку;
- на 9 неделе – существует вероятность в изменениях развития яичников, бронх и зубов;
- на 12 неделе – имеется вероятность развития лейкоза и малокровия, появиться нарушения в формировании костного мозга.
При наступлении второго триместра остается только существенный риск на кровеносную систему плода, поэтому не стоит исключать возможность развития анемии.
Если рентген при беременности все-таки необходим – что делать
Если возникла ситуация, при которой без рентгенологического
исследования невозможно обойтись, следует принять все необходимые меры
безопасности. Следует учитывать, что чем дальше от плода находится обследуемый
участок, тем меньше вероятность развития негативных последствий. По возможности
следует максимально защитить организм женщины от воздействия рентгеновских
лучей при помощи экранируемого фартука.
Следует учитывать, что чем дальше от плода находится обследуемый
участок, тем меньше вероятность развития негативных последствий. По возможности
следует максимально защитить организм женщины от воздействия рентгеновских
лучей при помощи экранируемого фартука.
Если вы подверглись облучению, то обязательно после процедуры сделайте ультразвуковое исследование, дабы убедиться, что с будущим ребенком все в порядке .
При проведении обследования на современных аппаратах, вы получите минимальную дозу облучения. К тому же врач должен уведомить вас об альтернативных методах исследования, если такие возможны в конкретном случае. Например, ультразвуковое обследование или магнитно-резонансная томография способны с успехом заменить рентген для беременных во многих случаях.
Бывает, что женщина сделала
рентген, не зная, что она беременна. В таком случае необходимо
проконсультироваться с врачом, который сможет предоставить квалифицированную
консультацию по дальнейшим действия женщины и рассказать ей о возможных
последствиях.
Данная статья размещена исключительно в познавательных целях, не заменяет приема у врача и не может быть использована для самодиагностики.
16 августа 2016
Боль в животе при беременности — BabyCentre UK
Чувствовать боль в животе при беременности — это нормально?
Боли, боли и спазмы в животе — обычное явление (BMJ 2018, Kilpatrick 2020). У большинства будущих мам они появляются на каком-то этапе беременности. Обычно им не о чем беспокоиться, если в остальном все в порядке.Вынашивание ребенка оказывает сильное давление на мышцы, суставы и вены. Иногда это может вызывать дискомфорт в животе.
На протяжении всей беременности твердые ткани (связки), соединяющие матку (матку) с тазом, растягиваются и удлиняются (Aguilera nd, Chaudhry and Chaudhry, 2020).Давление на нервы вокруг связок и матки может вызвать у вас боль или дискомфорт (Aguilera nd, Chaudhry and Chaudhry, 2020).
По мере роста ребенка матка имеет тенденцию наклоняться вправо. Связка, поддерживающая эту сторону матки, может спазмироваться или сокращаться. Таким образом, вы можете чаще ощущать схваткообразную боль в правом боку (Aguilera nd, Kilpatrick, 2020).
Связка, поддерживающая эту сторону матки, может спазмироваться или сокращаться. Таким образом, вы можете чаще ощущать схваткообразную боль в правом боку (Aguilera nd, Kilpatrick, 2020).
Как облегчить боль в животе при беременности?
Отдых обычно облегчает спазмы или боли в связках, поэтому, если вы можете, сядьте и немного расслабьтесь.Эти советы также могут помочь предотвратить или облегчить боль в связках:
- Лягте на бок, противоположный боли (Aguilera nd).
- Примите теплую ванну (Aguilera nd).
- Используйте грелку или мешок для пшеницы на болезненных участках (Aguilera nd, Chaudhry and Chaudhry, 2020).
- Привыкайте вставать и садиться более постепенно, избегая резких движений (Aguilera nd, Chaudhry and Chaudhry, 2020). Это может помочь уменьшить спазмы.
- Избегайте занятий, которые вызывают боль в связках (Chaudhry and Chaudhry 2020).
- Слишком долгое стояние или поднятие тяжелых предметов может усилить боль, поэтому по возможности избегайте этого (Chaudhry and Chaudhry 2020).
Может помочь выполнение легких упражнений на растяжку, таких как йога (Chaudhry and Chaudhry, 2020). Йога подходит после первого триместра (BWY 2016, Cameron and Millar 2014). Спросите у акушерки о занятиях дородовой гимнастикой в вашем районе.
Иногда секс и достижение оргазма могут вызвать судороги и легкую боль в спине.Оргазм вызывает пульсацию, колеблющуюся во влагалище и матке, что может быть больше похоже на спазмы во время беременности (NHS 2018a).
В третьем триместре оргазм или секс могут также вызвать тренировочные схватки, известные как схватки Брэкстона-Хикса (NHS 2018a). Но не волнуйтесь, оргазм не вызовет родов (NHS 2018a), даже если вы доношены (Carbone et al, 2019).
Брэкстон-Хикс заставляет мышцы матки напрягаться при сокращении. Если вы чувствуете дискомфорт, лежите неподвижно, пока схватки не пройдут, или попробуйте методы расслабления.Может помочь легкий массаж спины после секса (Рейнс и Купер, 2020).
схватки Брэкстона-Хикса
Может быть трудно отличить Брэкстон-Хикс от реальной сделки, поэтому посмотрите наше видео, чтобы узнать основные различия между ними. Больше видео о беременностиЧто вызывает боль в животе во время беременности?
Есть много возможных причин боли в животе. Иногда вашей акушерке или врачу может быть трудно понять, серьезная у вас боль или нормальная. Ваш врач захочет точно знать, как ощущается боль, поэтому запишите, в какое время дня и что вы делали, когда она началась, как долго она длилась и насколько интенсивной (Taylor 2020).Была ли это острая и колющая боль или более тупая боль? Это приходило и уходило, когда вы двигались, или это была постоянная боль?Запишите, что вы чувствуете, чтобы успокоить акушерку или врача.
Не ждите, чтобы получить помощь, если боль не проходит после нескольких минут отдыха или если вы чувствуете спазмы вместе с:
Иногда боль в животе может быть признаком чего-то, не связанного с беременностью. Аппендицит, киста яичника, проблемы с почками, инфекция мочевыводящих путей (ИМП) или проблемы с желчным пузырем могут вызывать боль в животе (Kilpatrick 2020).
Ваша беременность могла даже спровоцировать проблему. Миома в матке, которая не беспокоила вас до зачатия, может вызывать дискомфорт или даже боль теперь, когда вы беременны (Kilpatrick 2020).
Когда боль в животе вызывает беспокойство в первом триместре?
Боль в животе обычно не о чем беспокоиться на ранних сроках беременности. Но если у вас есть другие симптомы, вам нужно обратиться за помощью (Kilpatrick 2020, RCOG 2016a).Выкидыш на ранних сроках
Выкидыши на ранних сроках беременности встречаются гораздо чаще, чем думает большинство людей.К сожалению, до одной из пяти беременностей заканчивается на ранних сроках беременности, как правило, из-за того, что ребенок не развивается должным образом (RCOG 2016a).
Легкое кровотечение — обычное и часто безвредное явление на ранних сроках беременности, но если оно продолжается или усиливается, вероятность выкидыша выше (NHS 2018b). У вас, вероятно, также будут спазмы желудка и выделения жидкости и тканей из влагалища (NHS 2018b). Позвоните своему врачу, акушерке или в больницу, а затем лягте или сядьте с поднятыми ногами.Если у вас есть кровотечение и / или боль, с которыми вы не можете справиться, вы можете получить медицинскую помощь и консультацию в отделении неотложной помощи (A&E) ближайшей больницы (RCOG 2016a).
Вы можете сразу обратиться в отделение оценки ранней беременности (EPAU), или ваша акушерка может направить вас туда. Узнайте, есть ли в вашем районе EPAU.
Внематочная беременность
Внематочная беременность развивается вне матки. К сожалению, беременность не спасти. Это серьезное заболевание, поэтому вам потребуется быстрое лечение.
Чуть более одного процента беременностей в Великобритании являются внематочными (NHS 2018c, RCOG 2016b). Симптомы внематочной беременности чаще всего проявляются примерно на шестой неделе беременности, но они могут появиться в любое время в первом триместре (NHS 2018c).
Внематочная беременность может быть очень серьезной, поэтому позвоните своему терапевту или позвоните в NHS 111, если у вас есть следующие симптомы:
- боль в нижней части живота, которая может возникать постепенно или внезапно и только с одной стороны.
- вагинальное кровотечение или кровянистые выделения, отличные от вашего обычного периода. Он может быть светлее и ярче, темно-красным, чем обычно, или водянистым.
- расстройство желудка, такое как диарея или боль при мочеиспускании.
(RCOG 2016b)
Немедленно обратитесь в отделение неотложной помощи, если вы испытываете какие-либо из следующих симптомов:
- Острая внезапная сильная боль в животе (NHS 2018c, RCOG 2016b).
- Чувство, будто вот-вот рухнешь (RCOG 2016b). Вы можете чувствовать тошноту, головокружение или слабость и выглядеть бледным (NHS 2018c).
- Боль в кончике плеча (где заканчивается плечо и начинается рука), которая постоянна, даже когда вы двигаетесь, и может усиливаться, когда вы ложитесь (RCOG 2016b). Это может быть признаком внутреннего кровотечения.
Синдром гиперстимуляции яичников (СГЯ)
Если вы проходили лечение бесплодия, чтобы забеременеть, особенно ЭКО, есть вероятность, что ваша боль в животе вызвана лекарствами от бесплодия, чрезмерно стимулирующими ваши яичники.
Треть женщин, перенесших ЭКО, страдают легким дискомфортом от СГЯ в первые дни после забора яйцеклеток (RCOG 2016c). Дискомфорт может длиться несколько недель беременности (RCOG 2016c). Позвоните в клинику репродуктивной медицины, если боль не проходит. Получите срочную помощь, если у вас началась рвота, возникли проблемы с мочеиспусканием или боль в груди (RCOG 2016c).
Когда боль в животе вызывает беспокойство во втором триместре?
Сама по себе боль в животе во втором триместре, вероятно, не о чем беспокоиться (Kilpatrick 2020).Существует очень небольшая вероятность того, что это означает поздний выкидыш, но только если у вас тоже есть кровотечение (Kilpatrick 2020). Поздние выкидыши встречаются гораздо реже, чем ранние выкидыши, и происходят между 12 и 24 неделями беременности (NHS 2018b, RCOG 2012).
Наиболее частыми признаками позднего выкидыша являются судороги и сильное кровотечение (NHS 2018b). Если у вас есть эти симптомы, немедленно обратитесь в ближайшее отделение неотложной помощи или родильное отделение.
Если во время беременности у вас наблюдается кровотечение из влагалища или необычные выделения, обратитесь за советом к своему врачу или акушерке (NHS 2018b).
Когда боль в животе вызывает беспокойство в третьем триместре?
Боль и дискомфорт могут быть вызваны тем, что ребенок меняет положение, матка становится больше по мере роста ребенка или начинается лечение Брэкстона-Хикса (Kilpatrick 2020).Если вы почувствуете сильную боль чуть ниже ребер, немедленно обратитесь к акушерке или терапевту (Kilpatrick 2020, NHS 2018d). Это могло быть признаком преэклампсии. Если у вас преэклампсия, у вас будут другие симптомы, включая сильную головную боль, проблемы со зрением и внезапный отек рук, ног или лица (NHS 2018d).
Боль в животе в третьем триместре может означать, что ваше тело слишком рано готовится к родам. Но преждевременные роды не всегда означают, что ваш ребенок родится здесь и сейчас. Иногда, если вода не отошла и у вас нет кровотечения, это просто ложная тревога (Килпатрик, 2020).
Преждевременные роды могут произойти в любое время между 24 и 37 неделями беременности. Вы почувствуете боль в области таза или нижней части живота от сокращений (NHS, 2019).У вас может быть представление, когда слизистая пробка, закрывающая вход в вашу матку, исчезнет (NHS 2019). Вы также можете обнаружить, что ваши воды ломаются (NHS 2019).
Немедленно позвоните своей акушерке или родильному отделению ближайшей больницы, если вы считаете, что у вас преждевременные роды или у вас преждевременный отток воды (NHS 2019, RCOG 2019).
Если у вас спазмы после 37 недель, это может означать, что вы находитесь на ранней стадии родов (Kilpatrick 2020). На этом этапе ваша беременность достигла срока, поэтому судороги — это нормальная часть вашего тела, готовящаяся к родам.
Узнайте больше о типичных побочных эффектах беременности:
Список литературы
Aguilera PA. nd. Беременность, боль в круглой связке. emedicinehealth. www.emedicinehealth.com [дата обращения: июль 2020 г.]BMJ. 2018. Оценка абдоминальной боли при беременности. BMJ Best Practice. bestpractice.bmj.com [дата обращения: июль 2020 г.]
BWY. 2016. Руководство BWY по обучению йоге во время беременности. Британское колесо йоги. www.bwy.org.uk [Доступ в июле 2020 г.]
Cameron J, Millar K.2014. Руководство по обучению йоге беременных. Йога Шотландия. www.yogascotland.org.uk [Проверено в июле 2020 г.]
Carbone L, De Vivo V, Saccone G, et al. 2019. Половой акт для индукции спонтанного начала родов: систематический обзор и метаанализ рандомизированных контролируемых исследований. J Sex Med 16: 1787-95. www.iris.unina.it [Доступ в июле 2020 г.]
Chaudhry SR, Chaudhry K. 2020. Анатомия, брюшная полость и таз, круглая связка матки. СтатистикаЖемчуг.www.ncbi.nlm.nih.gov [Проверено в июле 2020 г.]
Kilpatrick CC. 2020. Тактика лечения острой боли в животе у беременных и послеродовых. UpToDate www.uptodate.com [Проверено в июле 2020 г.]
NHS. 2018a. Секс во время беременности. NHS, Здоровье от А до Я, Беременность и младенец. www.nhs.uk [Проверено в июле 2020 г.]
NHS. 2018b. Выкидыш. NHS, Здоровье от А до Я, Беременность и младенец. www.nhs.uk [Проверено в июле 2020 г.]
NHS. 2018c. Внематочная беременность. NHS, Здоровье от А до Я, Беременность и младенец. www.nhs.uk [Проверено в июле 2020 г.]
NHS. 2018г. Преэклампсия — симптомы. NHS, Здоровье от А до Я, Беременность и младенец. www.nhs.uk [Проверено в июле 2020 г.]
NHS. 2019. Преждевременные роды и роды. NHS, Здоровье от А до Я, Беременность и младенец. www.nhs.uk [Доступ в июле 2020 г.]
Raines A, Cooper DB. 2020. Схватки Брэкстона-Хикса. StatPearls. www.ncbi.nlm.nih.gov [Проверено в июле 2020 г.]
RCOG. 2012 г. Информация для вас. Рецидивирующий и поздний выкидыш: анализы и лечение пар. Королевский колледж акушеров и гинекологов. www.rcog.org.uk [Проверено в июле 2020 г.]
RCOG. 2016a. Информация для вас: ранний выкидыш. Королевский колледж акушеров и гинекологов. www.rcog.org.uk [Проверено в июле 2020 г.]
RCOG. 2016b. Информация для вас: Внематочная беременность. Королевский колледж акушеров и гинекологов. www.rcog.org.uk [Проверено в июле 2020 г.]
RCOG.2016c. Информация для вас: Синдром гиперстимуляции яичников. Королевский колледж акушеров и гинекологов. www.rcog.org.uk [Проверено в июле 2020 г.]
RCOG. 2019. Информация для вас: когда вода у вас рано встает. Королевский колледж акушеров и гинекологов. www.rcog.org.uk [Доступ в июле 2020 г.]
Тейлор Д. 2020. Острый живот и беременность. MedScape. emedicine.medscape.com [Доступ в июле 2020 г.]
Боль в правом нижнем квадранте при беременности
Правый нижний квадрант — это нижняя правая сторона вашего живота (живота) от пуговицы вниз.Есть много причин боли в правом нижнем квадранте во время беременности. Большинство из них не вызывают беспокойства, но важно обратиться за медицинской помощью, если ваша боль сильная, не проходит или связана с другими симптомами.
Даже если вы беременны, у вас все равно могут быть боли в животе, вызванные теми же заболеваниями, которые наблюдаются у небеременных женщин. См. Нашу отдельную брошюру «Боль в правом нижнем квадранте». В оставшейся части этой брошюры рассматриваются только общие причины, характерные для беременности. Некоторые примеры более редких причин приведены в разделе «Дополнительная литература».
Каковы наиболее частые причины боли в правом нижнем квадранте во время беременности?
Выкидыш
- Это очень часто встречается в первые двенадцать недель беременности (первый триметстер) — примерно каждая четвертая распознанная беременность заканчивается выкидышем.
- Это может произойти на более поздних сроках беременности (второй триместр), но встречается реже.
- Выкидыш обычно вызывает схваткообразную боль, похожую на менструальную боль, по обеим сторонам нижней части живота.
- Часто сопровождается кровотечением, которое может варьироваться от небольшого количества темной крови до большого количества ярко-красной крови со сгустками.
Дополнительную информацию можно найти в отдельной брошюре «Выкидыш и кровотечение на ранних сроках беременности».
Запор
- Запор очень часто встречается во время беременности.
- Дает спастические боли в нижней части живота.
- Вы будете открывать кишечник реже, чем обычно, и, как правило, у вас твердый, гранулированный стул (фекалии).
Подробнее об этом можно прочитать в отдельной брошюре «Запор».
Боль в тазовых связках
- Обычно она начинается примерно на 14 неделе беременности и продолжается на поздних сроках беременности.
- Это происходит из-за того, что растущая матка (матка) натягивает структуры (круглые связки и широкие связки), которые удерживают ее на месте.
- Обычно вызывает колющую боль в одной или обеих сторонах живота (живота), а иногда и в бедрах и в области гениталий.
- Боль может быть весьма заметной.
Подробнее об этом можно прочитать в отдельной брошюре «Общие проблемы при беременности».
Инфекция в моче
- Инфекция в моче чаще встречается во время беременности.
- Обычные симптомы — боль при более частом мочеиспускании и мочеиспускании.
- У вас также могут появиться боли в животе и высокая температура (жар), а также кровь в моче.
- Если вы чувствуете боль, обычно она проходит в нижней части живота, но может быть с одной стороны, если у вас развивается инфекция почек (пиелонефрит).
См. Отдельную брошюру «Инфекция мочи при беременности».
Внематочная беременность
Вам следует всегда обратиться к врачу срочно , если вы подозреваете, что беременны и испытываете боль в правом нижнем квадранте (RLQ).У вас могла быть внематочная беременность.
- Внематочная беременность — это беременность, протекающая не в утробе матери.
- Боль часто бывает внезапной и сильной, но может продолжаться в течение нескольких дней.
- Возможно, у вас не было менструации, но у вас все еще может быть внематочная беременность, даже если вы думаете, что у вас были месячные.
- Вагинальное кровотечение случается часто, но не всегда.
- Иногда вы можете почувствовать боль в области кончика плеча.
См. Отдельную брошюру «Внематочная беременность».
Боль в правом нижнем квадранте беременности на поздних сроках
Боль в тазовом поясе поражает сустав, соединяющий две кости в передней части таза, который называется лобковым сочленением. Этот сустав расшатывается во время беременности, часто уже на 14 неделе беременности. Боль может быть сильной и обычно ощущается в области лобкового сочленения, но может распространяться и на правую локтевую ямку.
Узнайте больше в отдельной брошюре «Общие проблемы при беременности».
На поздних сроках беременности боль при RLQ может быть вызвана отслойкой плаценты или началом родов.Отслойка плаценты происходит при кровотечении между последом (плацентой) и слизистой оболочкой матки. Слишком ранние роды (преждевременные роды), если они произошли до 37 недель.
Дополнительные сведения см. В отдельных брошюрах «Преждевременные роды и тазовая боль у женщин».
Боль в спине во время беременности | Сидарс-Синай
Обзор
Боль в спине во время беременности — очень распространенное явление, от которого страдают от 50 до 80 процентов беременных женщин.
Он может варьироваться от легкой боли, связанной с определенными видами деятельности, до острой боли, которая становится хронической.
Примерно в 10% случаев боль становится настолько сильной, что может мешать работе или обычным занятиям во время беременности.
Исследования показывают, что боль в пояснице обычно возникает между пятым и седьмым месяцем беременности, хотя в некоторых случаях она начинается уже на восьми-двенадцатой неделе.
Женщины с ранее существовавшими проблемами поясницы подвержены более высокому риску возникновения болей в спине, и их боль в спине может возникнуть на более ранних сроках беременности.
Симптомы
Боль в пояснице во время беременности обычно локализуется на уровне талии и выше в центре спины и может сочетаться с болью, которая излучается в ногу или ступню женщины.
Боль в задней части таза (в задней части таза) во время беременности в четыре раза чаще, чем в пояснице. Это сильная боль, ощущаемая ниже талии, с одной или обеих сторон или поперек копчика.
Причины и факторы риска
Повышение уровня гормонов — Гормоны, выделяемые во время беременности, позволяют смягчить связки тазовой области и суставы, чтобы подготовиться к процессу родов.Это изменение может повлиять на поддержку, которую обычно испытывает ваша спина.
Центр тяжести — Ваш центр тяжести будет постепенно перемещаться вперед по мере роста матки и ребенка, что приводит к изменению вашей осанки.
Дополнительный вес — Ваша развивающаяся беременность и ребенок создают дополнительный вес, который должна выдерживать ваша спина.
Поза или положение — Плохая осанка, чрезмерное стояние и наклоны могут вызвать или усилить боль в спине.
Стресс — Стресс обычно накапливается в слабых участках тела. Из-за изменений в области таза у вас может усилиться боль в спине во время стрессовых периодов беременности.
Диагноз
Диагностика боли в спине во время беременности основана на анализе истории болезни пациентки, физическом обследовании и, возможно, МРТ, чтобы исключить грыжу межпозвоночного диска. Рентген или компьютерная томография не будут выполняться, поскольку в этих процедурах используется облучение.
Лечение
Следите за своей позой, когда вы сидите. Целый день безделье на стуле создает большую нагрузку на позвоночник, чем что-либо другое. Дома и на работе убедитесь, что стулья, которые вы используете чаще всего, обеспечивают хорошую опору, желательно с прямой спинкой, подлокотниками и твердой подушкой. Используйте подставку для ног, чтобы слегка приподнять ступни, и не скрещивайте ноги. Это может привести к тому, что ваш таз наклонится вперед, что усугубит напряжение в мышцах спины.
Делайте перерывы.Ходите или встаньте и потянитесь хотя бы раз в час. Слишком долгое сидение может вызвать еще большую боль в спине. Постарайтесь тоже не стоять слишком долго. Если вы работаете на ногах, попробуйте поставить одну ногу на низкий стул, чтобы снять напряжение с поясницы.
Избегайте подъема тяжелых грузов. Если нужно, делайте это медленно. Стабилизируйте себя, приняв широкую стойку; сгибайтесь в коленях, а не в талии; и поднимайте руками и ногами, а не спиной.
Следите за своим весом.
Носите правильную обувь.Исключаются как экстремально высокие каблуки, так и полностью плоские. Эксперты рекомендуют каблук шириной 2 дюйма, чтобы поддерживать правильное положение тела.
Нет. Используйте низкий устойчивый табурет, чтобы брать предметы с высоты, и вы избежите дополнительной нагрузки.
Думайте счастливые мысли. Спокойный ум ведет к более расслабленной спине. Вы также можете попробовать пренатальную йогу, которая расслабит ваш разум и спину.
Физиотерапия, йога, упражнения (ходьба, езда на велосипеде и плавание) считаются безопасными для большинства беременных женщин и могут выполняться в течение 20–45 минут от трех до пяти дней в неделю.Беременным женщинам следует выполнять упражнения от легкой до умеренной, но не до изнеможения.
Укрепите свой желудок. Выполняйте наклоны таза, чтобы укрепить пресс, который, в свою очередь, поддерживает вашу спину. Или сядьте на мяч для упражнений и раскачивайтесь взад и вперед.
Иди жарко, и холодно. Снимите боль в мышцах, применив холодные компрессы, а затем теплые компрессы с 15-минутными интервалами.
Примите теплую ванну. Или поверните насадку для душа в режим пульсации, чтобы помассировать спину.
Сделайте массаж.Подождите, пока не закончится первый триместр, чтобы получить его. Сходите к массажистке, которая знает, что вы беременны и обучена искусству дородового массажа.
Всегда говорите со своим акушером
Иногда боль в спине является признаком того, что происходит что-то серьезное. Среди наиболее тревожных причин болей в спине при беременности являются преждевременные роды. Женщинам следует следить за появлением новой и циклической боли, которая может быть признаком сокращений матки, а также за вагинальным кровотечением или любыми изменениями в выделениях из влагалища, которые могут указывать на проблемы с плацентой или ранний отток воды.
Если вы чувствуете онемение, покалывание или острую стреляющую боль в ягодицах, ногах или ступнях, обратитесь к врачу, чтобы убедиться в отсутствии серьезных заболеваний. Хотя причиной онемения обычно не является более тревожное состояние, такое как преждевременные роды, оно может означать сдавление седалищного нерва или других нервов, которые соединяют позвоночник с нижней частью тела и областью таза.
Беременным женщинам всегда следует проконсультироваться со своим лечащим врачом, прежде чем принимать какие-либо лекарства, отпускаемые по рецепту или без рецепта.Женщины, принимающие обезболивающие и планирующие беременность, также должны проконсультироваться со своим лечащим врачом, чтобы обсудить риски и преимущества обезболивающих. Медицинские работники должны продолжать следовать рекомендациям на этикетках лекарств при назначении обезболивающих беременным пациентам.
© 2000-2021 Компания StayWell, LLC. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Спазмы на ранних сроках беременности — Спазмы желудка при беременности
Если у вас болит живот на ранних сроках беременности, это может быть весьма тревожным. Вы можете сразу прийти к выводу, что у вас выкидыш. Но на самом деле довольно часто возникают легкие спазмы и боли в животе на ранних сроках беременности, и о них обычно не о чем беспокоиться.
На что похожи спазмы желудка на ранних сроках беременности?
У каждой женщины разные ощущения, но боль может ощущаться как менструальные спазмы внизу живота (внизу живота).Или некоторые женщины ощущают более резкие колющие или колющие боли в одной или обеих сторонах живота. Боли могут приходить и уходить.
Обычно боль от спазмов в животе на ранних сроках беременности легкая и проходит, когда вы меняете положение, ложитесь или сходите в туалет.
Хотя эти схваткообразные боли обычно безвредны, иногда они могут быть признаком наличия проблемы. Если вы беременны и беспокоитесь о спазмах в животе, обратитесь к терапевту или акушерке. И смотрите ниже наши советы о том, когда вам обязательно нужно обратиться за медицинской помощью.
Что вызывает спазмы желудка на ранних сроках беременности?
Существует множество возможных причин спазмов в животе на ранних сроках беременности, некоторые из которых встречаются чаще, чем другие. Некоторые причины совершенно безвредны, но есть и такие, которые необходимо немедленно проверить.
Безобидные боли в животе могут быть вызваны:
- Растяжение связок вокруг матки по мере ее увеличения. Иногда это называют «болями роста»
- Запор, часто встречающийся при беременности
- Задержанный ветер, от которого вы чувствуете газы и вздутие живота
Состояния беременности, которые могут быть причиной болей в животе и при которых вам потребуется медицинская помощь, включают:
- Выкидыш, при котором беременность, к сожалению, закончилась, или угроза выкидыша (при кровотечении, но беременность продолжается).
- Внематочная беременность, при которой беременность начинает расти вне матки, например, в маточной трубе. Боль от внематочной беременности обычно начинается между пятью и девятью неделями беременности.
Как справиться с обычным дискомфортом во время беременности
Беременность вызывает множество физических изменений. Помимо веса и формы тела, происходят и другие изменения в химическом составе и функциях вашего тела. Сердце работает тяжелее, температура у вас немного выше, секреция тела увеличивается, суставы и связки становятся более гибкими, гормоны изменяются.
Изменения настроения являются обычным явлением в результате сочетания гормональных изменений и повышенной утомляемости, а также обычного беспокойства по поводу образа тела, сексуальности, финансов, брачных ролей и предстоящего отцовства.
Ниже приводится список наиболее распространенных неудобств при беременности и некоторые рекомендации по их устранению.
Тошнота и рвота
- Ешьте часто небольшими порциями. Слишком долгое воздержание от еды во время беременности может вызвать тошноту или усугубить ее.Если вы испытываете постоянную тошноту, ешьте каждые 1-2 часа.
- Избегайте жирной, жирной пищи. Они труднее перевариваются.
- Употребляйте сухие крахмальные продукты, такие как крекеры, тосты или хлопья, утром перед тем, как встать с постели. Кроме того, полезно оставаться в постели в течение 20 минут или около того после еды и медленно вставать с постели, поскольку резкое изменение положения может усилить тошноту.
- Могут помочь газированные напитки, а также чай из перечной, мяты и ромашки.
- Ешьте много продуктов, богатых углеводами, таких как хлопья, фрукты, хлеб и рис. Они легко усваиваются и дают энергию.
- Принимайте витамины для беременных только по назначению. Если они вызывают расстройство желудка, спросите своего врача, можно ли отложить их прием на несколько недель.
- Некоторые продукты, такие как молоко или чай, успокаивающие одну женщину, могут расстраивать другую. Однако большинству женщин холодная пища и напитки переносятся легче, чем горячие.
- Съешьте перед сном перекус с высоким содержанием белка, чтобы стабилизировать уровень сахара в крови.
- Ограничьте потребление кофе. Он стимулирует секрецию кислоты, что может усилить тошноту.
- Употребляйте жидкости отдельно от еды, подождите примерно 20–30 минут.
- Носите браслеты от морской болезни. Их можно найти в большинстве аптек.
- Увеличьте количество клетчатки в своем рационе, употребляя продукты с высоким содержанием клетчатки, такие как фрукты, сырые овощи, цельнозерновые продукты, орехи и сухофрукты. Выберите хлопья для завтрака, которые содержат не менее 5 граммов клетчатки на порцию.Эти продукты помогают смягчить стул и способствуют естественной деятельности кишечника.
- Пейте много жидкости.
- Упражнения, даже ходьба, помогут избавиться от запора.
- Ешьте чернослив или инжир, или пейте чернослив. Эти фрукты содержат натуральное слабительное.
- Избегайте слабительных. Если проблема не решена с помощью приведенных выше рекомендаций, сообщите об этом своему практикующему врачу. Могут быть назначены безопасные во время беременности размягчители стула.
- Добавки железа могут усугубить запор — рецепт на железо может быть скорректирован, если это станет проблемой.
- Чтобы избежать геморроя и предотвратить запор, придерживайтесь диеты с высоким содержанием жидкости и клетчатки.
- Гамамелис или подушечки Tucks можно прикладывать к области геморроя для облегчения симптомов.
- Избегайте безрецептурных слабительных. Если твердый стул усугубляет геморрой, можно использовать смягчители стула, но сначала проконсультируйтесь с врачом для получения конкретных рекомендаций.
Усталость
Это очень часто встречается в первом триместре.Высыпайтесь или отдыхайте как можно больше — даже короткий сон поможет. Ваш уровень энергии повысится после первых трех месяцев. Однако усталость и бессонница, как правило, повторяются в последние месяцы беременности. Теплая ванна, массаж или горячий напиток перед сном часто помогают расслабиться и подготовиться ко сну.
Нежность груди
Болезненность груди наиболее выражена в течение первых трех месяцев. Грудь увеличивается в размерах и может быть довольно нежной. Хороший поддерживающий бюстгальтер поможет вам чувствовать себя более комфортно.
Частое мочеиспускание
Частое мочеиспускание — еще один симптом беременности, который наиболее выражен в первом триместре, а также в конце беременности. Не ограничивайте потребление жидкости, чтобы уменьшить частоту мочеиспускания. Если вы не испытываете жжения или боли при мочеиспускании, учащенная частота является нормальным явлением и со временем пройдет.
Судороги ног
Спазмы в икре или бедре чаще всего возникают ночью. Одним из способов лечения может быть увеличение потребления кальция.Спросите своего врача о добавках кальция. Находясь в постели, тянитесь пятками, а не пальцами ног. Это поможет снять спазм.
Изжога
- Старайтесь есть меньше, но чаще.
- Избегайте сильно приправленной, жирной и жирной пищи.
- Не ложиться после еды. Если вам необходимо лечь, приподнимите голову и плечи подушками.
- Газированные напитки и молоко часто помогают облегчить изжогу.
- Некоторые антациды не рекомендуются во время беременности.Проконсультируйтесь с вашим лечащим врачом перед использованием безрецептурных антацидных препаратов.
Боль в спине
Боль в пояснице часто встречается во время беременности. Это вызвано изменением позы, вызванным переносом лишнего веса впереди.
- Старайтесь не стоять в одном положении слишком долго.
- Упражнение, называемое тазовым камнем, поможет облегчить боль в спине и укрепить мышцы нижней части спины, которые испытывают наибольшую нагрузку.
- Поднимите ноги на табурет в сидячем положении.
Головокружение
Головокружение или дурнота могут быть вызваны низким уровнем сахара в крови или внезапной сменой положения. Чтобы избежать этого чувства:
- При вставании из положения сидя или лежа двигайтесь медленно.
- Ешьте хорошо и часто. Женщины, склонные к низкому уровню сахара в крови, должны всегда носить с собой закуски. Особенно хороши соки и фрукты.
Отек кистей и стоп
Небольшие отеки рук и ног часто встречаются на поздних сроках беременности.Всегда важно адекватное потребление жидкости. Улучшите кровообращение в ногах и ступнях, поднимая их как можно чаще. Лягте на кровать или на пол и поднимите ноги о стену, держа колени согнутыми. Если вы носите эластичный шланг, осушите ноги таким образом, прежде чем надевать их.
Холестаз беременности — симптомы и причины
Обзор
Внутрипеченочный холестаз во время беременности, широко известный как холестаз во время беременности, представляет собой заболевание печени, которое возникает на поздних сроках беременности.Состояние вызывает сильный зуд, но без сыпи. Зуд обычно возникает на руках и ногах, но также может влиять на другие части тела.
Холестаз беременных может вызывать у вас сильное дискомфорт. Но более тревожными являются потенциальные осложнения для вас и вашего ребенка. Из-за риска осложнений ваш врач может порекомендовать ранние роды.
Товары и услуги
Показать больше товаров от Mayo ClinicСимптомы
Сильный зуд — главный симптом холестаза при беременности.Сыпи нет. Большинство женщин чувствуют зуд на ладонях или подошвах ног, но некоторые женщины ощущают зуд повсюду. Зуд часто усиливается ночью и может быть настолько беспокоящим, что вы не можете заснуть.
Зуд чаще всего возникает в третьем триместре беременности, но иногда начинается раньше. По мере приближения срока родов может стать хуже. Однако после рождения ребенка зуд обычно проходит в течение нескольких дней.
Другие менее распространенные признаки и симптомы холестаза беременности могут включать:
- Пожелтение кожи и белков глаз (желтуха)
- Тошнота
- Потеря аппетита
Когда обращаться к врачу
Немедленно обратитесь к своему лечащему врачу, если вы начнете чувствовать постоянный или сильный зуд.
Причины
Причина холестаза при беременности не выяснена. Ваши гены могут сыграть роль. Иногда заболевание передается по наследству. Также были идентифицированы определенные генетические варианты.
Гормоны беременности также могут быть задействованы. Гормоны беременности повышаются по мере приближения к сроку родов. Врачи считают, что это может замедлить нормальный отток желчи — пищеварительной жидкости, вырабатываемой в печени, которая помогает вашей пищеварительной системе расщеплять жиры.Вместо того, чтобы покидать печень, в органе накапливается желчь. В результате соли желчных кислот со временем попадают в кровоток, что может вызвать зуд.
Факторы риска
Некоторые факторы, которые могут увеличить риск развития холестаза при беременности, включают:
- В личном или семейном анамнезе холестаз беременных
- Поражение или заболевание печени в анамнезе
- Беременность двойней или более
Примерно у 60–70 процентов женщин рецидивы.В тяжелых случаях риск рецидива может достигать 90.
Осложнения
Осложнения холестаза беременности могут возникнуть у мамы или развивающегося ребенка.
У мам заболевание может временно повлиять на то, как организм усваивает жир. Плохое всасывание жира может привести к снижению уровня витамин К-зависимых факторов, связанных со свертыванием крови. Но это осложнение встречается редко, и проблемы с печенью в будущем не редкость.
У младенцев осложнения холестаза беременности могут быть тяжелыми. Они могут включать:
- Слишком ранние роды (преждевременные роды)
- Проблемы с легкими из-за вдыхания мекония — липкого зеленого вещества, которое обычно накапливается в кишечнике развивающегося ребенка, но может переходить в околоплодные воды, если у мамы холестаз
- Смерть ребенка на поздних сроках беременности до родов (мертворождение)
Поскольку осложнения могут быть очень опасными для вашего ребенка, ваш врач может рассмотреть возможность стимулирования родов до положенного срока.
Профилактика
Не существует известного способа предотвратить холестаз при беременности.
12 ноября 2020 г.
Боль в верхнем желудке во время беременности в каждом триместре: причины и лечение
Боли во время беременности слишком реальны для большинства будущих мам. Но хотя боль в ягодицах может быть всего лишь этим, есть и другие части вашего тела (например, живот), которые могут напугать вас и испугать худшего.Вот почему понимание боли в верхней части живота во время беременности может помочь развеять некоторые страхи, чтобы вы могли быть уверены, что у вашего плода все в порядке.
Несмотря на то, что нет двух одинаковых беременностей, в течение девяти месяцев вы можете время от времени ожидать возникновения проблем со стороны верхней части живота. В конце концов, все ваши внутренние органы (например, желудок и кишечник), у которых до сих пор было собственное пространство, теперь разбиты на сверхмалое пространство и, как ожидается, по-прежнему будут нормально функционировать.Но в зависимости от стадии беременности боль в верхнем отделе живота может быть неприятной, а в других случаях — поводом для беспокойства.
Прочтите, чтобы узнать, что может вызывать боль в животе, как ее решить и когда потенциально обратиться за медицинской помощью.
Боль в верхних отделах желудка в первом триместреВы чувствуете тошноту и болит живот. Так что же дает? В течение первого триместра очень вероятно, что вы почувствуете дискомфорт, и на то есть веская причина: гормоны.«Уровень гормонов у вас меняется, и прогестерон — интересный гормон, который вызывает некоторые важные изменения в вашем теле», — говорит Romper доктор Лорен Демосфен, акушер-гинеколог и старший медицинский директор Babyscripts. «Прогестерон расслабляет ваш кишечник и пищевод, что затем позволяет кислоте из желудка возвращаться в пищевод, вызывая раздражающую изжогу». А ваш кишечник? Они имеют тенденцию немного замедляться, из-за чего вы чувствуете вздутие живота, газы и, конечно, запор.
Тем не менее, бывают случаи, когда у вас может быть боль в животе, и это не только из-за того жирного картофеля фри, который вы только что съели. «Помимо нормальных беременностей в первом триместре, при ненормальных беременностях бывают ситуации, которые могут вызвать боль в верхней части живота», — говорит д-р Демосфен. «Главная из них — это разрыв внематочной беременности; В этой ситуации в маточной трубе может возникнуть кровотечение из-за внематочной беременности, и эта кровь может раздражать нерв диафрагмы, что может вызвать боль в верхней части живота и плечах.«Хотя это нечасто, это может быть поводом для беспокойства. Если боль не проходит, вы можете попросить своего акушера-гинеколога сделать УЗИ, чтобы убедиться, что эмбрион благополучно имплантирован в матку.
Как лечить боль в желудке в первом триместреДаже если вы чувствуете голод, вам все равно следует стараться замедлить прием пищи, советует доктор Демосфен. «Вы можете облегчить изжогу, если будете есть меньше, но чаще, принимать без рецепта антациды, спать с приподнятым изголовьем кровати и не ложиться после еды», — говорит она.«Если эти меры вам не помогут, ваша акушерка или акушер-гинеколог может прописать более сильный антацид». К сожалению, на протяжении всей беременности вы можете испытывать изжогу.
urbazon / E + / Getty Images Боль в верхнем желудке во втором триместреК счастью, риск внематочной беременности исчезнет, когда вы перейдете во второй триместр. Но если у вас была изжога в первом триместре, есть шанс, что она может сохраниться и во втором триместре, по словам доктора.Шэрон Смит, доктор медицины, акушер-гинеколог . «Во втором триместре кислотный рефлюкс все еще может быть проблемой, вызывающей боль», — говорит д-р Смит. «По мере того, как беременность прогрессирует, матка подталкивается к животу, поэтому вы получите этот массовый эффект в дополнение к гормональному эффекту, который расширяет пищеводный переход».
Кислотный рефлюкс может быть не единственной причиной спазмов и дискомфорта — это может быть раздражение желчного пузыря во время беременности. Хотя это не так уж часто, но и не так уж и редко.«Это может произойти в течение любого триместра и проявляться в виде боли в верхней части живота, тошноты, рвоты и лихорадки», — говорит д-р Демосфен. «Ультразвук обычно очень помогает при осмотре желчного пузыря, но имейте в виду, что постоянная и усиливающаяся боль в верхней части живота может быть признаком обострения заболевания желчного пузыря».
Как избавиться от боли в желудке во втором триместреЕсли вы страдаете кислотным рефлюксом, беременные женщины могут принимать Пепцид, Превацид и Нексиум, чтобы частично облегчить расстройство желудка.Смит сообщает. Доктор Демосфен добавляет: «При газах и запорах пейте больше жидкости, избегайте газированных напитков и кофеина, не курите и добавляйте клетчатку в свой рацион», — говорит она. «Ваш дородовой витамин также содержит некоторое количество железа, которое также может усиливать запор. Вы часто можете найти смягчитель стула в своем витамине или принять его отдельно, чтобы помочь при запоре ».
Боль в верхнем желудке во время третьего триместраВ третьем триместре вы, наконец, можете почувствовать, что находитесь на финише.Дело в том, что в конце беременности ваши проблемы с животом могут быть связаны с кислотным рефлюксом или, в некоторых случаях, с чем-то более серьезным. «В третьем триместре боль в животе может быть вызвана рефлюксом, заболеванием желчного пузыря или признаком преэклампсии», — говорит Romper доктор Ким Лэнгдон, акушер-гинеколог. «Боль в эпигастрии, если она вызвана преэклампсией или заболеванием желчного пузыря и имеет тенденцию быть более правосторонней, заболевание желчного пузыря может вызывать тошноту и рвоту после еды, в то время как боль при преэклампсии будет присутствовать постоянно — и является признаком повреждения печени и очень сильна. серьезный.”
Как избавиться от боли в желудке во время третьего триместраНе торопитесь принимать антациды во время третьего триместра. Если это действительно преэклампсия, вам нужно знать ее признаки и симптомы. «Это состояние беременности, которое включает повышенное кровяное давление и симптомы, которые могут включать головную боль, отек лица и рук, изменения зрения, тошноту и рвоту, а также боль в верхней части живота», — объясняет доктор Демосфен. «По прошествии 20 недель любой из этих признаков и симптомов должен потребовать обследования, чтобы определить, не развивается ли у вас преэклампсия.”
Если у вас есть какие-либо симптомы преэклампсии, вам следует немедленно сообщить об этом своему врачу. «Некоторые врачи и акушерки предоставляют пациентам домашние тонометры для измерения артериального давления, которые позволяют им отслеживать собственное артериальное давление», — говорит д-р Демосфен. «Это может быть особенно обнадеживающим для женщин».
И если вас все еще беспокоит кислотный рефлюкс, есть способы избавиться от этого жжения. «Мы лечили антацидами, иногда Тумсом или жидкой Милантой», — говорит д-р.Смит. «Я бы порекомендовал некислотную пищу, нежирную пищу, нежирную пищу и посидеть по крайней мере за 30 минут до часа перед сном, и это поможет».

 Напрямую лучи на плод не попадают, но получаемая
доза является достаточно большой и распространяется на обширную область тела,
поэтому к такому рентгену следует относиться с осторожностью.
Напрямую лучи на плод не попадают, но получаемая
доза является достаточно большой и распространяется на обширную область тела,
поэтому к такому рентгену следует относиться с осторожностью.
 Возможно развитие пороков
сердца, имеется угроза для
печени;
Возможно развитие пороков
сердца, имеется угроза для
печени;