Венозный тромбоз – что это, симптомы
Венозный тромбоз относят к острым заболеваниям. Причин для его возникновения много, основные – это нарушение структуры венозной стенки во время операции, травмы, лучевой и химиотерапии, замедление скорости кровотока, повышенная свертываемость крови.
По причине возникновения венозные тромбозы делятся на несколько видов:
- застойные (характерны для варикозного расширения вен нижних конечностей из-за давления крови на вены)
- воспалительные (появляются после перенесенных инфекций, травм, инъекций, иммуноаллергических процессов)
- тромбозы при нарушении системы гемостаза (сопутствуют онкологии, болезням обмена веществ, патологии печени, тромбофилиям)
Тромбозы вен можно так же разделить по локализации:
- тромбоз поверхностных (подкожных) вен нижних конечностей (в клинической практике обозначается как тромбофлебит, является частым осложнением варикозного расширения вен – воспаление в стенках вен повышает склонность к образованию тромбов)
- тромбоз глубоких вен нижних конечностей
Характерные симптомы тромбофлебита поверхностных вен:
- Постоянная тянущая, жгучая боль по ходу тромбированных вен, которая может ограничивать движения в пораженной конечности
- Покраснение кожи в области пораженной вены
- Локальное (местное) повышение температуры в области пораженной вены
- Повышенная чувствительность в пораженном участке конечности
- Умеренная отечность в области лодыжек и нижней трети голеней
- Расширение мелких подкожных вен
Формирование тромба может начаться на любом участке венозной системы, но чаще всего — в глубоких венах голени.
Типичные симптомы, наблюдаемые при тромбозе глубоких вен, включают в себя:
- Отек всей конечности либо ее части
- Изменение цвета кожных покровов (развитие цианоза – синюшности кожи нижних конечностей) или усиление рисунка подкожных вен
- Распирающая боль в конечности
Тромбы обычно локализуются в венах голеней, бёдер и таза. Человек может не подозревать, что у него есть тромб, до тех пор, пока тромб не вызывает существенных препятствий току крови или частицы тромба не отрываются. При развитии тромбоза в венах нижних конечностей может появиться отек и боль в ноге.
Венозный тромбоз очень опасен и представляет большую угрозу для жизни и здоровья человека. Тромб, образованный в глубоких венах голени, может с током крови переместиться в легочную артерию, вызвав частичное или полное нарушение кровотока в ней (это состояние называется тромбоэмболия легочной артерии). Венозный тромбоз не всегда проходит бесследно и после перенесенного тромбоза у человека может развиться так называемая посттромботическая болезнь, которая проявляется в постоянном отеке конечности и образовании трофических язв.
Венозный тромбоз и его наиболее опасное осложнение – тромбоэмболия лёгочных артерий (ТЭЛА) – наиболее частые спутники многих пациентов терапевтических и хирургических стационаров.
Тромбоэмболия Легочной Артерии (ТЭЛА) – тяжелое жизнеугрожающее заболевание, при котором происходит полное или частичное закрытие просвета легочной артерии тромбом. Как правило, ТЭЛА является осложнением тромбоза глубоких вен ног.
Признаки, наблюдаемые при ТЭЛА, разнообразны и малоспецифичны.
Наиболее часто встречаются:
- Одышка различной степени выраженности (от незначительной до выраженной)
- Боль в грудной клетке (в большинстве случаев «плевральная», усиливающаяся при дыхании)
- Кровохарканье – редкий симптом, может повышаться температура тела, позже может присоединиться кашель (как правило, указанные признаки наблюдаются при небольшой эмболии мелких ветвей легочной артерии)
- Шок или резкое снижение давления при развитии массивного поражения легочной артерии, могут отмечаться нарушения сознания
При обнаружении симптомов, описанных выше, следует незамедлительно обратиться за медицинской помощью в ближайшее медицинское учреждение!
Источники:
- Кириенко А.
 И., Панченко Е.П., Андрияшкин В.В. Венозный тромбоз в практике терапевта и хирурга.-М: Планида, 2012.-336с.
И., Панченко Е.П., Андрияшкин В.В. Венозный тромбоз в практике терапевта и хирурга.-М: Планида, 2012.-336с. - Кириенко и соавт. .«Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений», журнал Флебология 2015;4 (2):3-52
- Иоскевич Н.Н. Практическое руководство по клинической хирургии: Болезни органов грудной клетки, сосудов, селезенки и эндокринных желез. Минск. Высшая школа.2002. 479 с.
SARU.ENO.19.06.1021
МРТ: особенности исследования
Дата публикации: .
Не всегда удается записаться на МРТ «сегодня на завтра» даже платно. Хотя в некоторых центрах больших очередей нет, а одна из частных минских клиник делает это исследование круглосуточно. Желающих много, и людей не останавливает высокая стоимость исследования.
Врач лучевой диагностики Минского городского клинического онкологического диспансера и национальный представитель Беларуси на секции молодых ученых Европейского Общества Радиологов (ESR) и Европейского конгресса Радиологии (ECR) Константин Кенигсберг рассказал, когда стоит делать МРТ, можно ли идти на исследование с тату, пирсингом или брекетами и что делать, если у вас клаустрофобия и вы боитесь лежать в аппарате МРТ.
1. В чем суть метода МРТ?
— Магнитно-резонансный томограф — один из самых сложных медицинских приборов. Если смотреть упрощенно, то под пластиковой оболочкой томографа находится большой магнит в виде цилиндра, создающий в помещении очень мощное магнитное поле. В итоге с помощью дополнительных частей аппарата можно получать сигнал от протонов водорода в нашем теле.
Водород в организме человека находится в составе различных молекул, а они имеют различную концентрацию в разных тканях. Мы воздействуем на протоны водорода энергией и отслеживаем, как быстро протоны восстанавливают свои первоначальные свойства и испускают энергию обратно.
Аппарат улавливает эту энергию и строит диагностические изображения. Поскольку свойства протонов различаются в зависимости от того, в каких молекулах и тканях они находятся, эти ткани на изображениях отличаются по цвету, и, что очень важно, меняя настройки программ, мы сами можем на это влиять. Например, сделать жидкость яркой, а жировую клетчатку — темной.
2. Чем МРТ отличается от компьютерной томографии и рентгена?
— Внешне аппараты компьютерной томографии (КТ) и МРТ очень похожи друг на друга. Есть сам аппарат, имеющий тоннель, и стол пациента, который подается внутрь. Однако принцип работы техники совершенно разный.
Главные преимущества метода МРТ перед всеми рентгенологическими, в том числе КТ, — отсутствие ионизирующего излучения и потрясающий мягкотканный контраст.
Метод КТ в отличие от классической рентгенографии позволяет получить не один снимок с суммарной информацией о всех структурах организма в пределах кадра, а множество изображений какой-либо области в высоком разрешении с определенной толщиной среза и шагом. Но здесь важно понимать конкретную задачу исследования, ведь чем больше снимков и чем лучше их качество, тем большую дозу получит пациент.
Рентгенография, рентгеноскопия, рентгеновская компьютерная томография основаны на том, что с одной стороны от пациента находится рентгеновская трубка, испускающая тормозное рентгеновское излучение, а с обратной — есть какой-либо приемник сигнала — экран, кассета или детектор.
3. Когда стоит сделать МРТ?
— Если речь не идет о черепно-мозговой травме или переломах, то МРТ в несколько раз более эффективный метод диагностики. Мы используем дополнительные программы, которые позволяют анализировать биохимические и физиологические процессы в здоровых и измененных тканях и проводить точную диагностику инсульта даже в первые часы, когда другие методы бесполезны, опухолей, инфекционных (энцефалиты, менингиты) и воспалительных (например, рассеянный склероз) болезней, аномалий развития. С помощью МРТ врач может увидеть сосуды головного мозга даже без применения контрастных препаратов.
По статистике, МРТ позвоночника — самое популярное МРТ-исследование в нашей стране, и это неспроста.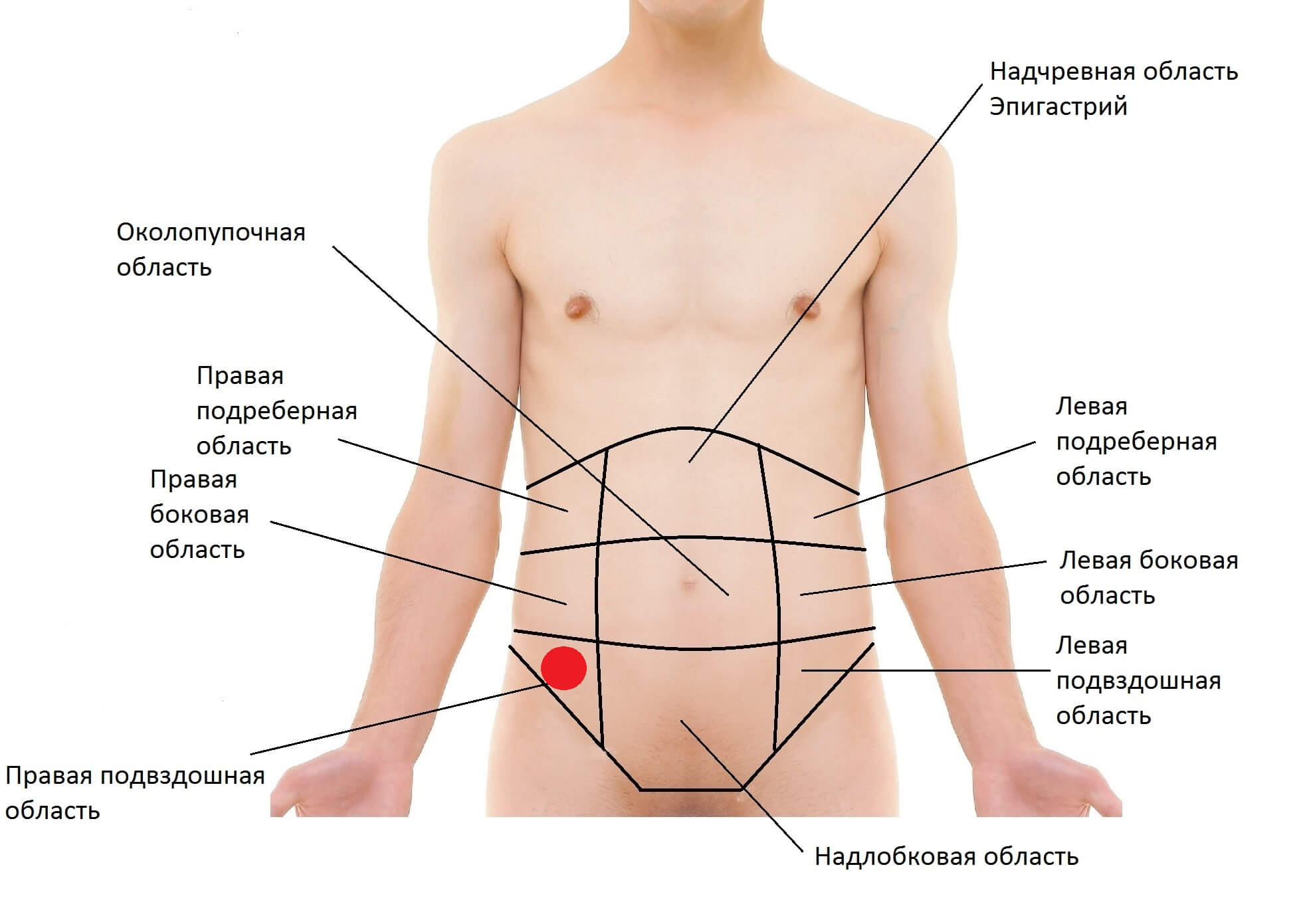
МРТ — безальтернативный метод исследования костного мозга и всей его патологии: доброкачественных и злокачественных опухолей позвонков, воспалительных и дегенеративных изменений.
Есть заблуждение, что, если есть проблема с костями, то надо делать КТ. На самом деле это не совсем так. Кость состоит из надкостницы и костного мозга. Так вот при переломах костей и костных опухолях обязательно нужно начинать с рентгенографии или КТ, а при всем остальном — делать МРТ.
В суставах кроме костей есть связки, сухожилия, мениски, хрящи… Что-то можно с хорошей информативностью исследовать с помощью УЗИ или рентгенографии, но чтобы получить максимальную информацию о всех структурах сустава, лучше пройти МРТ.
В плане диагностики заболеваний органов брюшной полости есть своя специфика. УЗИ в этом случае — более дешевый и безвредный метод, КТ с контрастом — дороже, но значительно информативнее, а МРТ с контрастированием или без — дорого, долго, но безвредно и очень информативно. Выбор во многом обусловлен конкретной задачей, а решение, какой из методов выбрать, должен принимать лечащий врач. Как правило, начинают с УЗИ, а для детальной оценки прибегают к КТ с контрастированием или МРТ.
УЗИ в этом случае — более дешевый и безвредный метод, КТ с контрастом — дороже, но значительно информативнее, а МРТ с контрастированием или без — дорого, долго, но безвредно и очень информативно. Выбор во многом обусловлен конкретной задачей, а решение, какой из методов выбрать, должен принимать лечащий врач. Как правило, начинают с УЗИ, а для детальной оценки прибегают к КТ с контрастированием или МРТ.
Если речь об опухоли, лучше сразу делать МРТ. МРТ — золотой стандарт в диагностике опухолей шейки и тела матки, влагалища, предстательной железы и прямой кишки. Большинство исследований выполняются именно с этой целью. При наличии хорошего аппарата и опытных врачей — в заключении выносится стадия опухолевого процесса.
С другой стороны, МРТ откровенно слабый метод в диагностике легких, как минимум потому что технически очень сложно получить хорошие изображения за короткое время. Здесь лучше справляются рентгенологические методы. Второе слабое место МРТ — надкостница. У нее черный сигнал, потому что там просто мало протонов водорода, то есть для диагностики переломов опять-таки надо использовать рентгенографию или КТ.
4. Сколько раз в год можно делать МРТ?
— Ограничений нет. Метод при отсутствии противопоказаний считается безвредным.
5. Можно ли делать МРТ на ту часть тела и головы, где есть тату?
— Можно, но никто не даст гарантий, что исследование будет описано достоверно, так как может быть искажена картинка. Ведь чем выше магнитное поле, тем больше может быть искажение изображения из-за присутствия металла в тату на обследуемой области. Также нужно следить за своим состоянием во время исследования и в случае чего вовремя позвать лаборанта.
Многие смотрели сериал «Доктор Хаус», где в одной из серий из кожи пациента аппарат «высасывал» татуировку за счет сильного магнитного поля. Никто из моих коллег, конечно, такого в своей практике не встречал, потому что содержание металла в краске для татуажа не такое и большое.
Стоит сделать оговорку: аппараты различаются по многим характеристикам. Главная из них — напряженность магнитного поля, измеряемая в Тесла. В нашей стране есть низкопольные (0,3−0,4 Тл), высокопольные (1,5 Тл) и сверхвысокопольные (3 Тл) машины.
В нашей стране есть низкопольные (0,3−0,4 Тл), высокопольные (1,5 Тл) и сверхвысокопольные (3 Тл) машины.
Металл в магнитном поле томографа обладает тремя неприятными для нас свойствами — притягивается, нагревается и искажает изображение. И хотя при прохождении МРТ на 1,5 Тл вы никак не увидите «высасывание» татуировки из кожи, но теоретически в единичных случаях в поле 1,5−3 Тл томографа можете почувствовать небольшое нагревание кожи в области тату. Не стоит этого бояться, потому что на протяжении всего исследования в руках пациента есть специальное сигнальное устройство — груша. При нажатии на нее к пациенту сразу же придет лаборант, который спросит, что случилось, и при необходимости закончит процедуру.
6. Можно ли делать МРТ головного мозга, если на лице есть перманентный макияж?
— Можно, но не стоит ожидать, что зона исследования будет детально описана. Хотите исследовать глазные яблоки — приходите без макияжа. Пришли с макияжем — почувствовали жжение в области век, жмите грушу, которую вам дают в руки во время исследования, ждите лаборанта и вылезайте из аппарата. Терпеть не нужно.
Терпеть не нужно.
В литературе описаны случаи небольших ожогов век при прохождении МРТ на 3-Тесловом аппарате, но пациенты в тех ситуациях были в тяжелом состоянии и без сознания, поэтому не могли вовремя сообщить персоналу о своем состоянии.
Если собираетесь на прием к врачу и в особенности на МРТ по поводу проблем со зрением, то приходите без мейк-апa. Так вы получите больше информации. Не удержусь и попрошу попутно не пользоваться избыточным объемом парфюма. В ваших интересах, чтобы персонал сосредоточенно занимался вашей проблемой со здоровьем, а не думал о проветривании помещения.
7. Можно ли делать МРТ, если у вас брекеты?
— Делать можно, но лучше выбрать аппарат с напряженностью поля 1,5 Тл и меньше. Брекеты аппарат не вырвет, но они могут немного вибрировать во время исследования. Хуже, что на диагностических изображениях в радиусе нескольких сантиметров от брекетов ничего не будет видно.
Но эта информация по брекетам актуальна для исследования, например, придаточных пазух носа, но не для диагностики поясничного отдела позвоночника.
8. Можно ли делать МРТ, если у вас пирсинг?
— Нельзя. Пирсинг перед исследованием нужно снять.
9. Нужно ли перед МРТ снимать кольца, сережки, цепочки, браслеты?
— Их обязательно нужно снять. Если вы делаете МРТ и забыли снять часы, убрать телефон или банковскую карточку, то часы остановятся, телефон улетит и перестанет работать, пластиковая карточка перестанет выдавать деньги.
Перед исследованием пациента приглашают в раздевалку, где он полностью освобождает карманы, снимает все украшения, заколки. При исследовании позвоночника женщинам обязательно нужно снять бюстгальтер. При исследовании таза и поясницы надо снять джинсы.
Рабочая температура в помещении томографа — 17−22 градуса. Исследования занимают от 10 минут до часа. Лучше взять с собой футболку и домашние штаны из хлопчатобумажной ткани без металлических вставок. Делать исследование в шерстяной одежде нельзя.
10. Какие есть противопоказания для МРТ?
— Сила магнитного поля томографа больше чем в 10 тысяч раз сильнее магнитного поля Земли. Поэтому при записи на исследование обратите особое внимание, нет ли у вас в теле:
Поэтому при записи на исследование обратите особое внимание, нет ли у вас в теле:
- кардиостимулятора, нейростимулятора, имплантированного слухового аппарата и прочих девайсов;
- клипс на сосудах. Если была аневризма артерии и ее оперировали наложением металлической клипсы, МРТ категорически противопоказано;
- металлических осколков, особенно в области орбит. Существует риск, что осколки могут сместиться и травмировать окружающие ткани.
В описанных выше случаях МРТ не проводится в принципе, так как эта процедура очень опасна для пациента.
Что касается протезов суставов — важно знать, из каких металлов и сплавов они изготовлены. Каждый протез имеет свое название и паспорт, если там не указано, можно ли проходить МРТ, есть отличная онлайн-база данных, где можно посмотреть. Этим сайтом пользуемся и мы, профессионалы.
Если не знаете, как называется протез, — уточняйте в том месте, где его устанавливали, и берите соответствующую выписку. Ее могут попросить в кабинете МРТ.
Ее могут попросить в кабинете МРТ.
Все современные стенты (металлические сетки, устанавливаемые в просвет сосудов для их расширения) сделаны из немагнитных металлов. Обычно это сплав никеля и титана, и они не являются противопоказанием для МРТ.
11. Можно ли делать МРТ при клаустрофобии?
— Если у человека действительно клаустрофобия, он просто не сможет выдержать исследование внутри аппарата 10−30 минут. Он нажмет грушу в первую минуту и попросит его извлечь из аппарата.
В таком случае стоит либо обратиться к другим методам (УЗИ, рентгенография, КТ) или пройти МРТ на низкопольном аппарате. Там магнит будет сверху и снизу, а по бокам — открытое пространство. Но эти аппараты намного менее мощные по сравнению с 1,5 Тл, и исследование будет значительно менее информативным.
12. Можно ли делать МРТ беременным?
— Ранее МРТ на всякий случай не выполняли пациенткам на первом триместре беременности. Просто потому что тератогенное воздействие на плод не было доказано. Но в 2016 году вышла большая научная работа канадских исследователей, которые отследили более 15 тысяч беременных и не нашли никаких признаков вредного воздействия МРТ ни на беременных, ни на родившихся впоследствии детей.
Но в 2016 году вышла большая научная работа канадских исследователей, которые отследили более 15 тысяч беременных и не нашли никаких признаков вредного воздействия МРТ ни на беременных, ни на родившихся впоследствии детей.
Вообще, существует не так уж и много ситуаций, когда МРТ беременным действительно необходимо. Речь здесь об очень серьезных заболеваниях, таких как инсульт, аномалии развития плода (но большинство этих вопросов решаются УЗИ), ишемии мозга плода (тут МРТ безальтернативна) и опухоли у самих беременных.
13. Как подготовиться к МРТ?
— Во-первых, нужно убедиться, что у вас нет противопоказаний.
Во-вторых, если назначили МРТ органов брюшной полости, малого таза или всего тела, начинать готовиться нужно за сутки. Нужно исключить из рациона газообразующую пищу, по возможности прийти на исследование натощак. Если исследование во второй половине дня — не есть за шесть-восемь часов. За 30−40 минут до исследования взрослому нужно выпить спазиолитики, если человек их нормально переносит.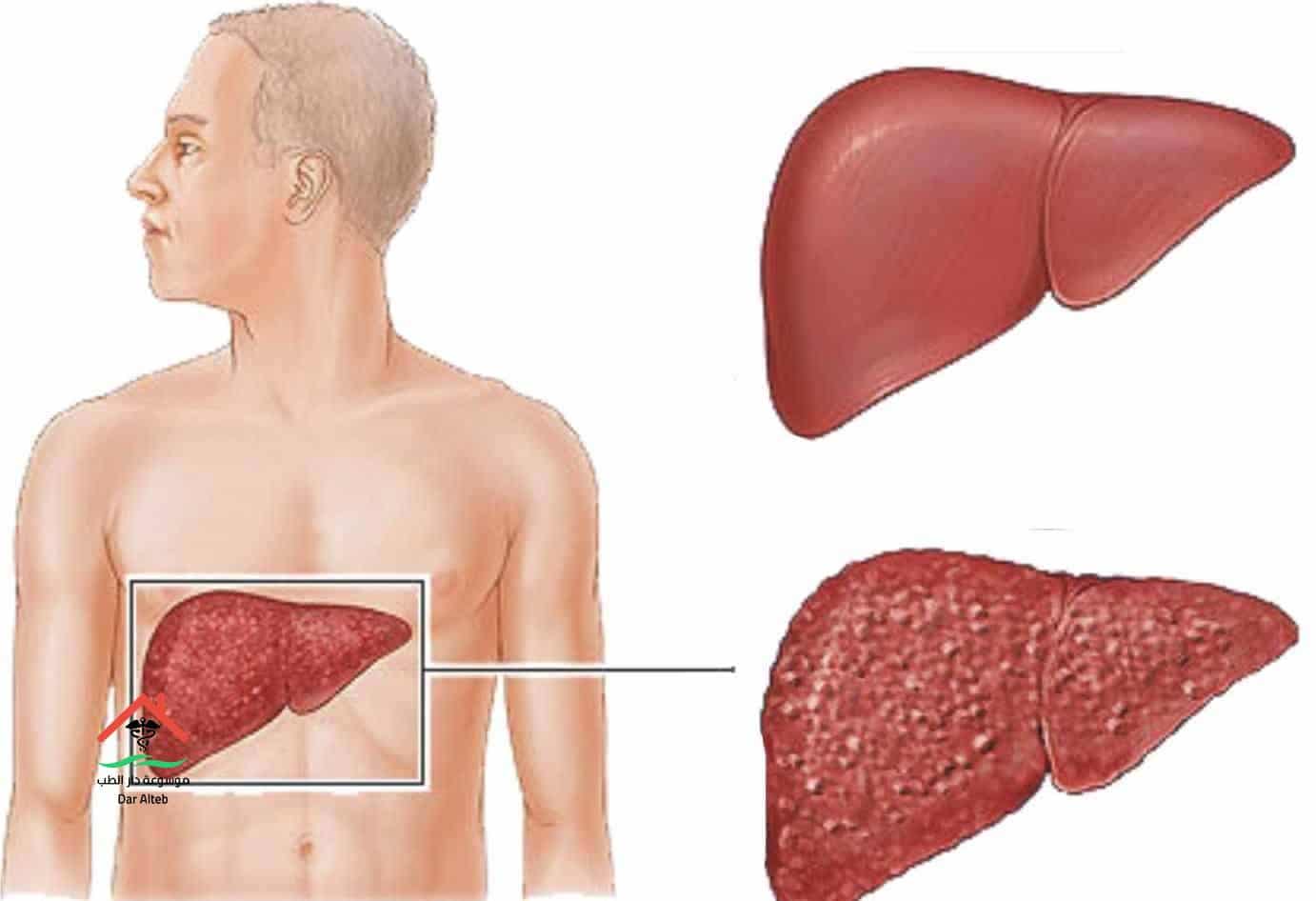 Дозировку и какой именно препарат принять, лучше всего уточнить при записи на исследование. Непосредственно перед МРТ нужно зайти в туалет и опорожнить прямую кишку. Газ в прямой кишке создает артефакты и делает исследование простаты, матки или таза малоинформативным.
Дозировку и какой именно препарат принять, лучше всего уточнить при записи на исследование. Непосредственно перед МРТ нужно зайти в туалет и опорожнить прямую кишку. Газ в прямой кишке создает артефакты и делает исследование простаты, матки или таза малоинформативным.
При исследовании головного мозга, позвоночника, мягких тканей шеи и суставов специальная подготовка не нужна.
При выборе места проведения исследования ориентируйтесь на профиль учреждения: с травмой плеча лучше обращаться в клиники с травматологическим уклоном, при подозрении на опухоль — в онкологические центры. Частные центры обычно имеют специалистов разного профиля, но, если вы сомневаетесь, уточните эти моменты при записи. Самым важным показателем исследования считается именно квалификация и опыт врача.
Второй важный момент — выбор аппарата. Если у вас просто болит спина, и врач не нашел признаков серьезного заболевания, а желание посмотреть, в чем же причина, есть, то можно выбрать любой аппарат. Если задача серьезная — я бы рекомендовал только 1,5- и 3-Тесловые машины. Да, диагностика на 3-Тл стоит дороже, но при исследовании нервной и костно-мышечной систем, небольших опухолей, малых регионов (гипофиз, орбиты, простата) информативность исследования возрастает. Можете провести параллель с диагональю экрана — кино можно смотреть и на телефоне, но детально рассмотреть модель часов главного героя не получится.
Если задача серьезная — я бы рекомендовал только 1,5- и 3-Тесловые машины. Да, диагностика на 3-Тл стоит дороже, но при исследовании нервной и костно-мышечной систем, небольших опухолей, малых регионов (гипофиз, орбиты, простата) информативность исследования возрастает. Можете провести параллель с диагональю экрана — кино можно смотреть и на телефоне, но детально рассмотреть модель часов главного героя не получится.
Среди 1,5-Тл машин есть аппараты начального, среднего и экспертного уровня. Об этом тоже можно уточнить при записи на исследование.
На МРТ лучше всего прийти с результатами лабораторных анализов, заключениями узких специалистов и данными предыдущих исследований на дисках. В международной практике МРТ — метод экспертной диагностики. Это исследование назначают, чтобы получить ответ на конкретный вопрос, например исключить грыжу диска, подтвердить инсульт или оценить эффект химиотерапии метастазов в печени. Специфика такова, что врач МРТ практически не общается с пациентами и должен иметь всю необходимую информацию вместе со снимками. Тогда его работа будет эффективной. Если этого не происходит, врач не получит ответ на свой вопрос.
Тогда его работа будет эффективной. Если этого не происходит, врач не получит ответ на свой вопрос.
Сайт tut.by
Как определить, больна ли печень. Полный список симптомов | Болезни и лечение
Роль печени трудно переоценить. Ее основная функция – нейтрализация вредных веществ, поступающих в организм или образующихся в нем в ходе его жизнедеятельности. От того, насколько эффективно печень справляется со своими задачами, зависит наше самочувствие и здоровье. Неполадки в работе печени приводят к самым разным заболеваниям. Как же определить состояние этого важного органа, чтобы вовремя принять меры?
Печень – скромница
Сложность диагностики многих болезней печени в том, что до поры до времени многие из них протекают бессимптомно. Дело в том, что в самой печени нет нервных окончаний, и болеть сама по себе она не может, даже если болезнь уже началась. Из-за отсутствия явного болевого синдрома можно пропустить начало серьезной болезни. Но все не так фатально – многие болезни печени можно выявить по косвенным признакам, несмотря на всю свою скромность, печень все-таки сигнализирует нам о неполадках в ней всеми доступными способами. Сайт a2news.ru привел наиболее типичные признаки возможных проблем.
Сайт a2news.ru привел наиболее типичные признаки возможных проблем.
Слабость и утомляемость
Конечно, сами по себе слабость и утомляемость ни о чем не говорят. Они могут быть следствием недавно перенесенной болезни, проблем с давлением, признаком сердечно-сосудистой недостаточности, гастрита. Они могут быть признаком надвигающейся простуды. Словом, любая болезнь может вызвать слабость.
Но, если нет никаких намеков на инфекционное заболевание, человек постоянно высыпается, вовремя ложится спать и не страдает от болезни сердца, однако постоянно испытывает слабость, упадок сил, плохое самочувствие без причины, то стоит проверить печень. Такое состояние свидетельствует об интоксикации организма. Печень же как раз и отвечает за нейтрализацию токсинов. Как только она перестает с этим справляться, нарастают симптомы самоотравления организма. Отсюда первый симптом – слабость и утомляемость.
Все-таки болит?
Боль в правом подреберье может свидетельствовать о неполадках работы печени. При этом на самом деле болит вовсе не она. Нервные окончания есть не в печени, а в покрывающей ее оболочке. Увеличение печени в размерах из-за болезни ведет к натягиванию оболочек ее долей и появлению болей.
При этом на самом деле болит вовсе не она. Нервные окончания есть не в печени, а в покрывающей ее оболочке. Увеличение печени в размерах из-за болезни ведет к натягиванию оболочек ее долей и появлению болей.
При этом боль никогда не бывает острой. Она тупая, неясная, но настойчивая и длительная. Нарастание проблем ведет к тому, что боль может стать постоянной, ноющей. Усиливаться она может при движениях. Также боль может отдавать под правую лопатку и в спину. Поэтому если стала часто побаливать спина или лопатка, не стоит все сваливать на остеохондроз – имеет смысл проверить печень.
Сильная, схваткообразная боль свидетельствует не о болезни печени, а о проблемах ее соседа – желчного пузыря и желчевыводящих путей. Сильная боль, усиливающаяся при надавливании, говорит о гнойном холецистите. В этом случае пора вызывать скорую помощь.
Тяжесть в боку
Еще один характерный признак. Он может сопровождать хронический холецистит. Если тяжесть беспокоит постоянно, стоит пройти детальное обследование – этот симптом свойственен циррозу печени в начальной стадии, гепатиту, развитию опухолей.
Проблемы с кожей
Кожа – зеркало здоровья печени. Любые проблемы с ней рано или поздно отражаются на состоянии кожи. И неудивительно – печень перестает разрушать токсины так как надо, и кожа, являясь выделительным органом, берет на себя часть работы. Но работать в таком режиме она долгое время не может, поэтому очень скоро начинает страдать сама.
Итак, задуматься о том, что печень не в порядке, надо, если обнаружите описанные ниже признаки.
На теле начали появляться сосудистые звездочки. Чем их больше, тем хуже себя чувствует печень. Особенно стоит волноваться, если звездочки появляются на щеках или спине.
На теле появляются пятна. Изменение пигментации почти всегда говорит о проблемах с печенью. Причем цвет кожи может изменяться в определенных местах. Бронзовый или пепельно-серый оттенок кожи в области ладоней и подмышечных впадин должен заставить тотчас же отправиться на обследование. Бледность кожи говорит не только об анемии – цирроз и гепатит вполне могут вызвать ее. Но не стоит сразу же впадать в панику, если имеется только бледность. Это может быть свойством кожи либо следствием недостатка железа или иных не страшных проблем. Волноваться стоит, если упорная бледность сочетается с другими признаками болезни печени.
Но не стоит сразу же впадать в панику, если имеется только бледность. Это может быть свойством кожи либо следствием недостатка железа или иных не страшных проблем. Волноваться стоит, если упорная бледность сочетается с другими признаками болезни печени.
На теле появляются синяки: хронический цирроз печени может приводить к нарушениям свертываемости крови и ломкости капилляров. В этом случае даже легкое надавливание может вызывать синяки на теле.
Бляшки на теле. Если имеются проблемы с оттоком желчи, то на веках, стопах, коленях локтях могут появляться бляшки, окруженные желтоватой кожей.
Красные ладони. Ярким признаком гепатитов и цирроза является изменение окраски ладоней и подошв. Они краснеют. Если на них надавить, то кожа сначала побелеет, но потом снова станет красноватой.
Желтая кожа. Это единственный признак, о котором, пожалуй, знают все. Действительно, при проблемах с печенью часто наблюдается пожелтение кожи, склер глаз, слизистых. Это происходит из-за того, что печень перестает связывать билирубин и выводить его, и он скапливается в коже.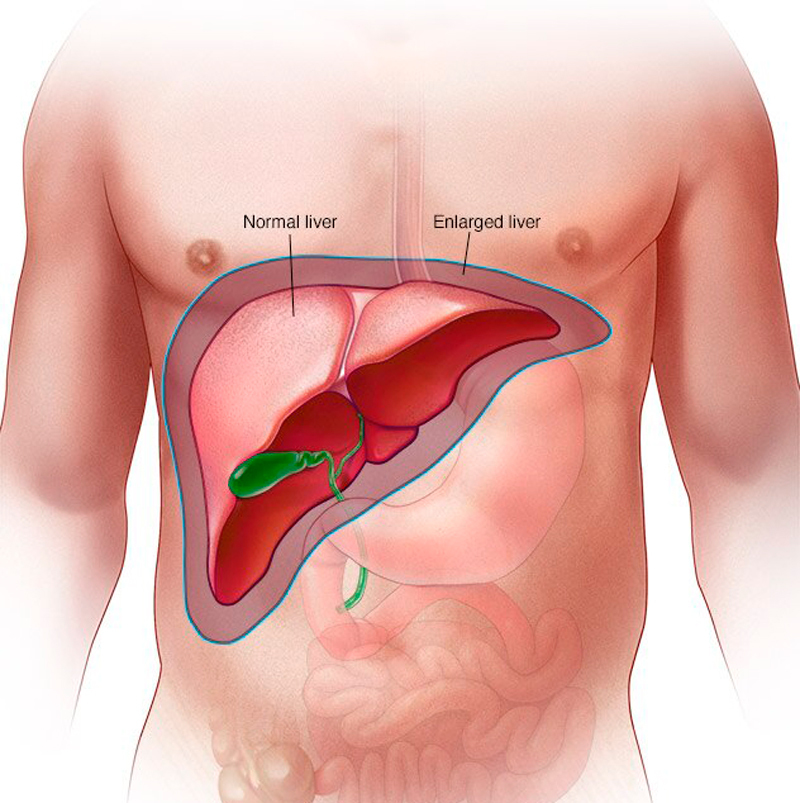 Чаще всего кожа желтеет при гепатитах и циррозах. Однако далеко не всегда надо пугаться сразу, особенно, если дело касается пожелтевшего ребенка. Стоит вспомнить, не ел ли пожелтевший человек в последнее время много моркови и не увлекался ли он лечением морковным соком. Избыточное потребление каротина вызывает каротиновую желтуху, которая выглядит, как печеночная желтуха.
Чаще всего кожа желтеет при гепатитах и циррозах. Однако далеко не всегда надо пугаться сразу, особенно, если дело касается пожелтевшего ребенка. Стоит вспомнить, не ел ли пожелтевший человек в последнее время много моркови и не увлекался ли он лечением морковным соком. Избыточное потребление каротина вызывает каротиновую желтуху, которая выглядит, как печеночная желтуха.
Выпадение волос. Нередко болезни печени сопровождаются выпадением волос. Это происходит потому, что болезни печени приводят к развитию гормонального дисбаланса – печень участвует в выработке инсулина, а также выводит излишки эстрогена из организма. На изменение гормонального баланса волосы реагируют в первую очередь.
Кожный зуд. Это очень распространенный симптом.
Печень и пищеварительный тракт
Нередко болезни печени имеют всю симптоматику болезней пищеварительного тракта. Поэтому появление неустойчивого стула, беспричинных поносов, изжоги, неприятного вкуса во рту, рвоты и тошноты должно насторожить и заставить отправиться к врачу.
К характерным признакам проблем с печенью относятся изменение цвета мочи на темно-желтый и изменение цвета кала. Как правило, это свидетельствует о развитии болезни Боткина и иных видов гепатитов. В сочетании с желтизной кожи – почти точное доказательство наличия гепатита А.
Нехарактерные признаки болезней печени
Иногда о болезнях печени могут говорить симптомы, которые кажутся никак не связанными с ней. Многие удивятся, но о проблемах с печенью могут говорить нарушения менструального цикла у женщин. Хотя если копнуть глубже, в этом нет ничего странного – печень выводит из организма лишние эстрогены. Нарушения ее работы приводит и к нарушению гормонального баланса в организме.
Также у мужчин болезни печени могут вызвать проблемы с эрекцией и даже импотенцию. Это тоже является следствием нарушения гормонального фона.
Также стоит обратить внимание на появление во взрослом возрасте угрей. Угри часто бывают признаком нарушения гормонального фона или работы печени.
К нехарактерным признакам болезней печени относится появление сильной жажды, а также ухудшение зрения, непереносимость жирных продуктов, метеоризм. Эти признаки надо рассматривать в комплексе с остальными. И если отмечается еще несколько признаков болезней печени, надо идти на обследование.
Одна из характерных примет неблагополучия с печенью является стойкая субфебрильная температура в течение нескольких месяцев без признаков простуды и иных инфекционных заболеваний. Если отмечается температура в 37 градусов – надо обязательно проверить печень – это может быть признаком цирроза печени. Резкий подъем температуры до высоких пределов говорит о гнойных процессах и остром холецистите.
Причины болезней печени
Это достаточно сложный вопрос. Считается, что к болезням печени приводят неправильное питание, обилие жирной пищи, приверженность к диетам, стрессы, злоупотребление алкоголем, применение некоторых лекарств. Но это далеко не все. В ряде случаев к болезням могут привести различные инфекции, паразиты, например, лямблиоз наследственная предрасположенность.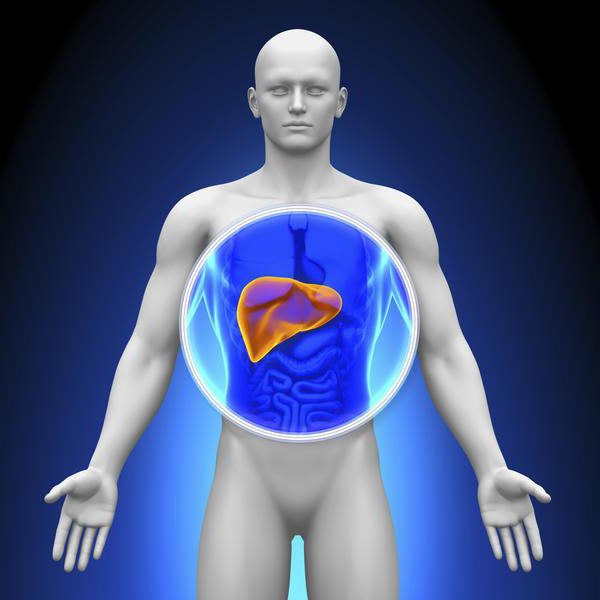
Признаки цирроза и гепатита
Стоит обратить внимание на следующие признаки – нарастающее беспричинное истощение, особенно если не происходит никаких изменений в питании, периодическая желтушность, тошнота, утомляемость, боли в боку, кожный зуд, вздутие живота и появление вен на животе. Косвенными признаками могут быть изменения холестеринового обмена, нарушения зрения и болезненность в суставах.
Хронические гепатиты могут проявляться первоначально слабостью, утомляемостью, желтухой и зудом кожи.
Признаки опухолей
Злокачественную опухоль можно заподозрить, если наблюдается резкое истощение в течение нескольких месяцев в сочетании с болями в правом боку. При этом боль может быть сильной или совсем слабой. Доброкачественные опухоли чаще всего протекают совершенно бессимптомно.
Признаки абсцесса печени
Причиной развития абсцесса могут быть паразиты в полости печени или бактериальные инфекции. Главным признаком тут может быть длительно держащаяся высокая температура.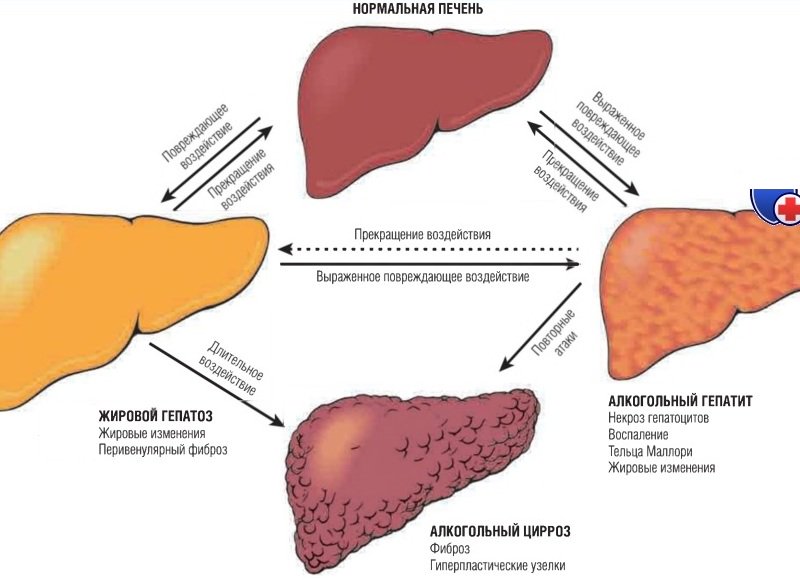 При этом нет никаких признаков простудных заболеваний. В совокупности с температурой появляется болезненность в правом боку, которая чувствуется при надавливании.
При этом нет никаких признаков простудных заболеваний. В совокупности с температурой появляется болезненность в правом боку, которая чувствуется при надавливании.
Болезни печени могут быть очень опасными и привести к печальному исходу для жизни. Поэтому очень важно вовремя заметить их и начать лечение. И в этом случае очень полезно знать симптомы, свидетельствующие о неполадках с печенью.
Цирроз | Сидарс-Синай
Не то, что вы ищете?Обзор
Цирроз возникает, когда печень покрывается рубцами. По мере того как рубцовая ткань заменяет здоровую ткань, на органе образуются небольшие бугорки, вызывающие закупорку, что может привести к попаданию желчи в печень и кровь. Желчь — это жидкость, состоящая из воды, электролитов, холестерина, билирубина и других веществ, необходимых как для пищеварения, так и для избавления организма от отходов жизнедеятельности.После того, как печень была повреждена, повреждение не может быть отменено.
Нормальная печень:
- Удаляет токсичные вещества из крови
- Защищает кровь от микробов
- Обеспечивает иммунные агенты для защиты от инфекций
- Производит питательные вещества
- Регулирует свертываемость крови
- Поглощает жиры и витамины
Человек не может жить без функционирующей печени, что делает цирроз печени потенциально опасным для жизни.
Симптомы
На ранних стадиях заболевание редко проявляет какие-либо симптомы.Часто болезнь прогрессирует медленно, и ее можно контролировать. Однако со временем, когда все больше здоровых тканей заменяется рубцовой тканью, печень начинает отказывать, и человек может испытывать:
- Тошнота и рвота
- Слабость и истощение
- Потеря аппетита и похудание
- Красные паутинные сосуды на коже
- Умственное замешательство, такое как забывчивость, плохая концентрация, тупость и проблемы со сном
Другие симптомы, которые могут быть вызваны осложнениями цирроза, включают:
- Кома (иногда ее называют печеночной энцефалопатией)
- Желтоватая кожа и белки глаз (желтуха)
- Портальная гипертензия (замедление кровотока по воротной вене)
- Отек ног и живота, вызванный скоплением воды
- Слишком легко синяки
- Кровотечение в верхнем отделе желудка
- Сильный зуд от отложений желчи на коже
- Меньше диуреза
- Табуреты бледно-красного или тускло-красного цвета
- Проблемы с побочными эффектами принимаемых лекарств
- Инфекции
- Красные ладони или скрученные пальцы
- Маленькие яички у мужчин
- Геморрой кровоточащий
- Отсутствие интереса к сексу
- Серьезные проблемы с почками
Причины и факторы риска
Злоупотребление алкоголем — одна из наиболее частых причин цирроза печени в США. Чрезмерное употребление алкоголя может помешать печени перерабатывать в организме белки, жиры и углеводы. Повреждение печени может развиться после десяти и более лет чрезмерного употребления алкоголя. Количество ежедневного употребления алкоголя, которое может привести к циррозу печени, различается от человека к человеку и от мужчин к женщинам. Более 10% людей, которые злоупотребляют алкоголем, заболевают этим заболеванием.
Чрезмерное употребление алкоголя может помешать печени перерабатывать в организме белки, жиры и углеводы. Повреждение печени может развиться после десяти и более лет чрезмерного употребления алкоголя. Количество ежедневного употребления алкоголя, которое может привести к циррозу печени, различается от человека к человеку и от мужчин к женщинам. Более 10% людей, которые злоупотребляют алкоголем, заболевают этим заболеванием.
Другие состояния здоровья, которые могут привести к циррозу, включают:
- Хронический гепатит С также является основной причиной цирроза печени в США.S. Печень воспаляется, и происходит медленное повреждение из-за вирусных инфекций, связанных с гепатитом С.
- Гепатит B вызывает воспаление и повреждение печени в течение длительного времени. Этот тип цирроза, вызванного гепатитом, гораздо чаще встречается в других частях мира.
- Проблемы иммунной системы, при которых организм атакует печень
- Поражение или закупорка желчных протоков
- Долгосрочное воздействие определенных токсинов в окружающей среде
- Наследственные болезни, такие как муковисцидоз, болезнь Вильсона (накопление меди в органах) и гемохроматоз.

- Накопление жира в печени, связанное с диабетом, ожирением и проблемами с сердцем
- Реакция на лекарства, отпускаемые по рецепту (например, некоторые препараты, снижающие уровень холестерина, могут вызвать повреждение печени)
- Осложнения после операции на желчном пузыре
Диагностика
После сбора истории болезни и проведения медицинского осмотра врач может выполнить компьютерную томографию, УЗИ или другой визуализирующий тест, чтобы определить состояние печени.В область желудка можно ввести лапроскоп, чтобы получить изображение печени. Чтобы подтвердить диагноз цирроза, может быть сделана биопсия печени, которая включает взятие небольшого образца ткани для исследования под микроскопом.
Лечение
Поскольку с уже образовавшимися рубцами ничего нельзя поделать, лечение сосредоточено на том, чтобы помочь пациентам избежать осложнений болезни и предотвратить дальнейшее повреждение.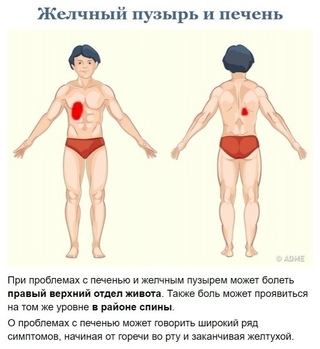 Лечение зависит от причины цирроза и возможных осложнений.
Лечение зависит от причины цирроза и возможных осложнений.
Варианты включают:
- Прекращение употребления алкоголя (в случае злоупотребления алкоголем) и соблюдение здорового питания
- Лекарственные препараты, включая интерферон и кортистероиды
- Эндоскопия для лечения расширенных кровеносных сосудов
- Мочегонные или слабительные средства для уменьшения скопления жидкости
- Антибиотики
- Трансплантация печени, которую следует рассмотреть при тяжелом циррозе и нарушении функции печени
© 2000-2021 Компания StayWell, LLC.Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Не то, что вы ищете?Симптомы заражения гепатитом C
Симптомы острой инфекции гепатита C
Острая инфекция — это период, когда вы впервые заразились вирусом, в этот период у большинства людей не наблюдается каких-либо заметных симптомов.
У 25–35% людей симптомы обычно расплывчаты и неспецифичны.
Это могут быть:
• Небольшая температура
• Усталость
• Потеря аппетита
• Боль в животе
• Тошнота и рвота
Около 20% людей, у которых развиваются симптомы, страдают желтухой. Это видно по пожелтению кожи и глаз. Это признак нарушения функций печени, поскольку в организме начинает накапливаться билирубин (пигмент желчи).Желтуха является признанным признаком проблем с печенью и может привести к предложению теста на гепатит С.
Проблема большинства людей заключается в том, что они не подозревают о том, что были инфицированы, из-за отсутствия симптомов. Поскольку эти симптомы похожи на многие другие краткосрочные инфекции, большинство людей вряд ли обратятся за медицинской помощью.
И даже когда они это сделают, большинство врачей не обязательно заподозрят гепатит С или сделают тест на него.
Симптомы хронической инфекции гепатита С
Хроническая инфекция не означает, что у вас есть симптомы, хроническая означает, что инфекция продолжается, что вы живете с вирусом.
Вирус гепатита С (ВГС) связан с широким спектром заболеваний печени. Это варьируется от незначительного воспаления до цирроза и, в некоторых случаях, рака печени.
В дополнение к воздействию на печень теперь ясно, что HCV также вызывает множество других симптомов. Многие люди с хроническим гепатитом С чувствуют себя совершенно нормально и вообще не имеют никаких симптомов или проблем. Однако есть и другие люди, которые страдают от серьезных симптомов, почти наверняка связанных с инфекцией.
Многие люди с хроническим гепатитом С жалуются на трудности с концентрацией внимания.Некоторые люди использовали термин «мозговой туман» для описания этих симптомов. Это может включать плохую концентрацию, плохую память и трудности с выполнением сложных умственных задач. Эти симптомы распространены, но успешная противовирусная терапия действительно улучшает их. Многие люди, успешно прошедшие лечение от вируса, обнаруживают, что их концентрация и память приходят в норму.
Хроническая усталость
Еще одна частая жалоба — хроническая усталость. Степень этой усталости у разных людей разная.Некоторые люди могут выполнять работу целый день, но к вечеру чувствуют себя истощенными. Другие вообще не могут работать и обнаруживают, что очень много времени проводят во сне. Однако сон, похоже, не снимает усталости. Многие люди просыпаются с ощущением, будто никогда не засыпали. И снова усталость, связанная с хроническим гепатитом С, часто улучшается при успешном лечении.
Степень этой усталости у разных людей разная.Некоторые люди могут выполнять работу целый день, но к вечеру чувствуют себя истощенными. Другие вообще не могут работать и обнаруживают, что очень много времени проводят во сне. Однако сон, похоже, не снимает усталости. Многие люди просыпаются с ощущением, будто никогда не засыпали. И снова усталость, связанная с хроническим гепатитом С, часто улучшается при успешном лечении.
Многие хронические больные гепатитом С также жалуются на боли. У многих возникают резкие боли в области печени (в правом верхнем углу живота), которые иногда могут вызывать сильную тревогу.Эти боли не обязательно связаны с тяжелым заболеванием печени. Многие люди с легкой формой ВГС имеют такие же симптомы. Эти боли часто сохраняются в течение некоторого времени после успешной терапии. У большинства пациентов они, кажется, проходят со временем.
Боли в верхней части живота
Иногда боли в верхней части живота распространяются на остальную часть живота. Это может вызвать генерализованные боли в животе, которые могут вызвать довольно сильный дискомфорт.Многие люди с хроническим гепатитом С страдают от болей в суставах. Могут быть задействованы самые разные суставы, но наиболее распространенными являются кисти и запястья. Эти боли часто незначительны, но иногда могут быть довольно сильными. В таких случаях для облегчения симптомов можно использовать обезболивающие.
Это может вызвать генерализованные боли в животе, которые могут вызвать довольно сильный дискомфорт.Многие люди с хроническим гепатитом С страдают от болей в суставах. Могут быть задействованы самые разные суставы, но наиболее распространенными являются кисти и запястья. Эти боли часто незначительны, но иногда могут быть довольно сильными. В таких случаях для облегчения симптомов можно использовать обезболивающие.
Сухие глаза, раздраженный кишечник и раздраженный мочевой пузырь
Многие люди с хроническим гепатитом С также упоминают широкий спектр различных проблем, связанных со здоровьем. К ним относятся сухость глаз, симптомы раздраженного кишечника и мочевого пузыря, а также другие подобные проблемы.До сих пор неясно, связаны ли эти симптомы с инфекцией гепатита С. Большинство этих расстройств распространены и могут усиливаться из-за стресса. Однако стресс, связанный с инфекцией, может усугубить или, возможно, вызвать симптомы. Пока мы не узнаем больше о ВГС, трудно сказать, вызваны ли эти проблемы вирусом.
Не думайте, что все ваши боли связаны с гепатитом.
Очень опасно предполагать, что все ваши боли связаны с гепатитом.Хронический гепатит С является обычным явлением, и у многих людей также развиваются другие симптомы, не связанные с гепатитом. Заболевания щитовидной железы, которые могут вызывать утомляемость, часто встречаются у пациентов с хроническим ВГС. Также может быть много других причин боли в животе. Как и у всех, у них могут развиться язвы желудка и камни в желчном пузыре. Важно, чтобы все симптомы были должным образом исследованы, чтобы убедиться, что причиной является ВГС. Вам следует обсудить свои симптомы со своим врачом, который затем сможет организовать соответствующее обследование для исключения других распространенных заболеваний.
Что такое ушиб печени
Ушиб (ушиб) — это вид травмы. Это происходит, когда мелкие кровеносные сосуды открываются и просачивают кровь в близлежащие ткани. Печень — большой орган, расположенный в верхней правой части живота (брюшной полости).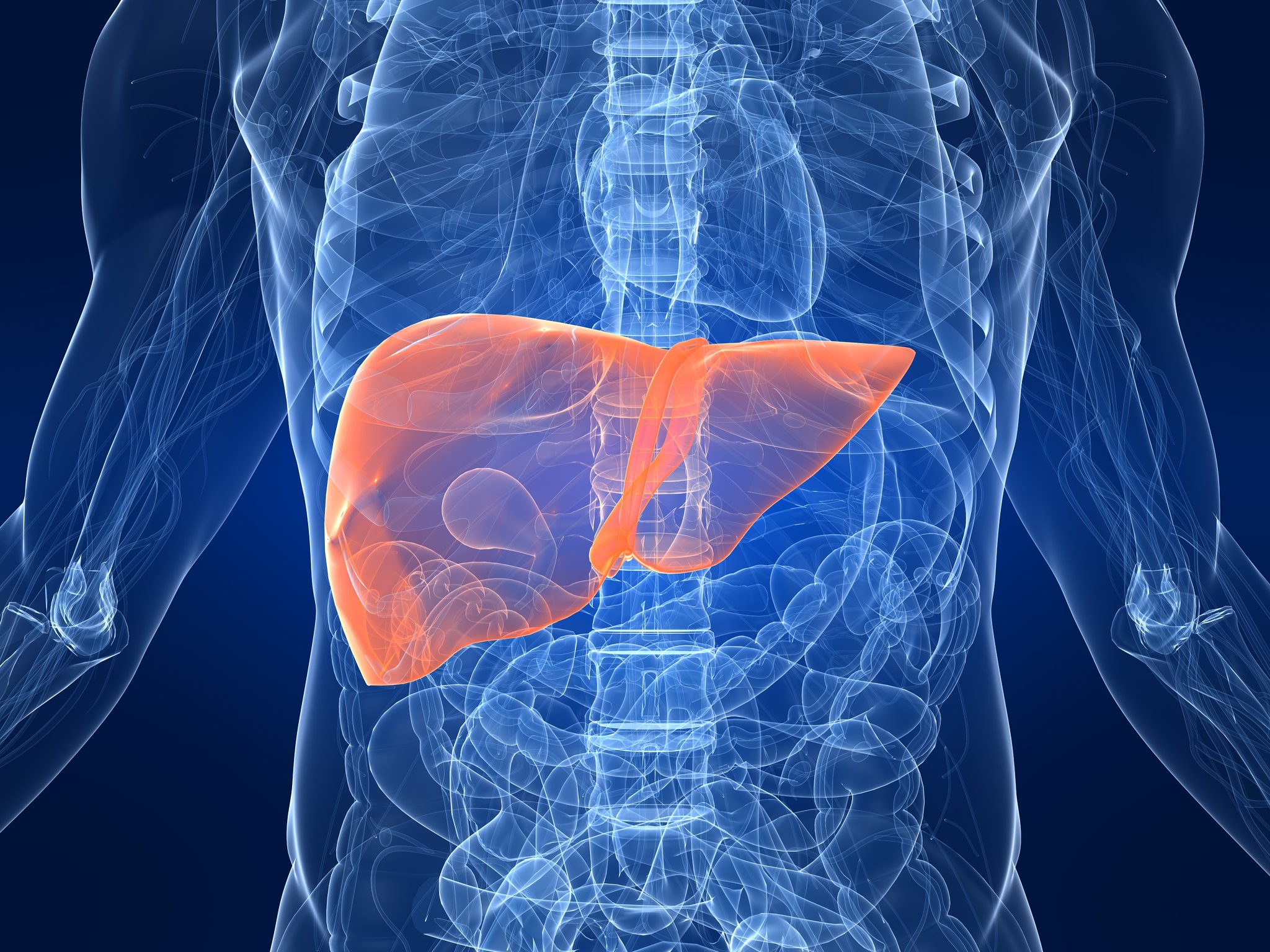 Он сидит под правыми ребрами. После травмы на этом участке может образоваться синяк.
Он сидит под правыми ребрами. После травмы на этом участке может образоваться синяк.
Что вызывает ушиб печени?
Общие причины ушиба печени включают:
Симптомы ушиба печени
Вы можете чувствовать боль и нежность в правой верхней части живота.Вы также можете почувствовать боль под правыми ребрами, в правой части груди или в правом плече. В некоторых случаях на травмированном участке может появиться синяк. Живот может вздуваться. В тяжелых случаях могут развиться симптомы шока. К ним относятся снижение внимания и низкое кровяное давление.
Лечение ушиба печени
Лечение ушиба печени зависит от степени тяжести травмы. Во многих случаях часто можно справиться без хирургического вмешательства. Но вам все равно нужно пройти обследование и вам может понадобиться:
Тщательное наблюдение в больнице
Постельный режим и внутривенные (внутривенные) жидкости
Тесты на кровопотерю и другие травмы
Переливания крови
Визуализирующие обследования, такие как компьютерная томография для исследования внутренних органов
При незначительном синяке
При небольшом синяке с небольшой кровопотерей вас могут выписать из больницы в течение нескольких дней. Уход на дому может включать дальнейший отдых. Вам также может потребоваться прекратить некоторые виды деятельности, пока ваша печень не заживет. Вам также может потребоваться последующее наблюдение у вашего лечащего врача.
Уход на дому может включать дальнейший отдых. Вам также может потребоваться прекратить некоторые виды деятельности, пока ваша печень не заживет. Вам также может потребоваться последующее наблюдение у вашего лечащего врача.
Для тяжелого случая
При сильной кровопотере или других травмах может потребоваться процедура или операция. Их можно использовать для:
Слейте лишнюю жидкость или кровь из живота
Найдите и остановите источник кровотечения в печени или животе
При необходимости исправить повреждение печени и другие травмы
Возможные осложнения ушиба печени
Сюда могут входить:
Сильная кровопотеря, которая может привести к шоку
Инфекция
Проблемы с путями (желчевыводящими путями), по которым желчь от печени поступает в близлежащие органы
Синдром брюшной полости.
 Это происходит, когда давление в животе выше нормы.
Это происходит, когда давление в животе выше нормы.Смерть
Позвоните 911
Немедленно позвоните в службу 911, если у вас есть признаки шока. К ним относятся:
Бледная кожа
Учащенный пульс
Мелкое дыхание
Головокружение
Обморок
Путаница
Когда звонить своему врачу
Немедленно позвоните своему врачу, если у вас есть что-либо из этого:
Лихорадка 100.4 ° F (38 ° C) или выше, или по указанию поставщика
Симптомы, которые не проходят при лечении или ухудшаются
Желтоватая кожа или глаза (желтуха)
Новые симптомы
Медицинский онлайн-обозреватель: L Рене Уотсон MSN RN
Медицинский онлайн-обозреватель: Ванда Тейлор Р.
 Н., доктор философии
Н., доктор философии Дата последнего обзора: 01.06.2019
© 2000-2021 Компания StayWell, LLC.Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Асцит: общая проблема людей с циррозом печени
Обзор
Скопление жидкости в брюшной полости называется асцитом. Хотя асцит может возникать из-за различных проблем со здоровьем, он часто встречается у пациентов с циррозом, который представляет собой значительное рубцевание печени.Часто развитие асцита указывает на серьезное заболевание печени, и пациентов следует направлять к специалисту по печени.
Причины
Цирроз печени является наиболее частой причиной асцита, но другие состояния, такие как сердечная недостаточность, почечная недостаточность, инфекция или рак, также могут вызывать асцит. Асцит чаще всего вызывается сочетанием повышенного давления в кровеносных сосудах в печени и вокруг нее. (портальная гипертензия) и снижение функции печени.
(портальная гипертензия) и снижение функции печени.
Симптомы
Большинство пациентов, у которых развивается асцит, замечают вздутие живота и быстрое увеличение веса. У некоторых людей также развиваются отеки лодыжек и одышка. Также могут возникнуть дополнительные симптомы или осложнения, перечисленные ниже.
Боль в животе, дискомфорт и затрудненное дыхание : Они могут возникать, когда в брюшной полости накапливается слишком много жидкости. Это может ограничивать способность есть, передвигаться и выполнять повседневную деятельность.
Инфекция : Это называется спонтанным бактериальным перитонитом (САБ) и обычно вызывает боль в животе, болезненность, жар или тошноту. Если своевременно не диагностировать или не лечить, у пациентов может развиться почечная недостаточность, тяжелая инфекция кровотока или спутанность сознания. Диагноз обычно ставится путем взятия пробы жидкости из брюшной полости. Эта инфекция лечится внутривенными антибиотиками, а после выздоровления пациентам часто требуется лечение пероральными антибиотиками, чтобы предотвратить повторение инфекции.
Грыжи, связанные с асцитом : Повышенное внутрибрюшное давление может привести к развитию пупочных (вокруг пупка) и паховых (паховых) грыж, которые могут вызвать дискомфорт в животе. Хирургического вмешательства обычно избегают, если нет сильной боли, предполагающей, что кишечник или ткань могут быть защемлены или скручены вместе с устойчивой выпуклостью от грыжи. Эти операции должны выполнять хирурги, имеющие опыт лечения пациентов с циррозом печени.
Накопление жидкости в грудной клетке : Это называется гидротораксом печени, и жидкость из брюшной полости заполняется не только в брюшную полость, но и в полости легких (в основном с правой стороны).Это состояние может привести к одышке.
Факторы риска
В целом, развитие асцита свидетельствует о серьезном заболевании печени. Однако сгустки крови в сосудах в печени и вокруг нее, а также некоторые типы опухолей в брюшной полости также могут вызывать асцит.
Скрининг / диагностика
В зависимости от того, сколько жидкости присутствует в брюшной полости, асцит может быть диагностирован при физикальном обследовании, но обычно подтверждается такими тестами, как УЗИ или компьютерная томография брюшной полости. Большинству пациентов врач порекомендует ввести небольшую иглу через брюшную стенку (после местной анестезии) для удаления жидкости для исследования в лаборатории. Этот тест называется парацентезом. Удаленная жидкость будет исследована на наличие признаков инфекции или рака и для определения причины скопления жидкости.
Большинству пациентов врач порекомендует ввести небольшую иглу через брюшную стенку (после местной анестезии) для удаления жидкости для исследования в лаборатории. Этот тест называется парацентезом. Удаленная жидкость будет исследована на наличие признаков инфекции или рака и для определения причины скопления жидкости.
Лечение
Развитие асцита обычно свидетельствует о том, что печень не работает. Поэтому важно, чтобы пациент и врач обсудили направление к специалисту по печени и / или в центр трансплантации печени.
Самым важным шагом в лечении асцита является строгое снижение потребления натрия. Суточное потребление соли (натрия) должно быть ограничено до 2000 мг или меньше. Поскольку определение содержания соли в различных продуктах питания может быть затруднительным, пациентам с асцитом обычно рекомендуется обратиться к диетологу. (диетолог) за советом о продуктах, которых следует избегать.
Часто пациенты получают пользу от водных таблеток (диуретиков) для лечения асцита. Обычно используемые водные пилюли — это спиронолактон (Альдактон) и фуросемид (Лазикс).Эти водные таблетки могут влиять на уровень электролитов (натрия и калия) в крови, поэтому может потребоваться тщательный контроль с помощью анализов крови.
Обычно используемые водные пилюли — это спиронолактон (Альдактон) и фуросемид (Лазикс).Эти водные таблетки могут влиять на уровень электролитов (натрия и калия) в крови, поэтому может потребоваться тщательный контроль с помощью анализов крови.
Когда накопление жидкости нельзя лечить адекватно с помощью водных таблеток и диеты с ограничением соли, пациентам может потребоваться удаление жидкости (парацентез) для облегчения симптомов. Для пациентов, которым трудно лечить асцит, доступны другие процедуры, такие как установка шунта в брюшную полость (называемые TIPS) для предотвращения значительного накопления жидкости в результате асцита.
Автор (ы) и дата (ы) публикации
Нага П. Чаласани, доктор медицины, FACG, и Радж К. Вуппаланчи, доктор медицины, Медицинская школа Университета Индианы, Индианаполис, IN — опубликовано в январе 2006 года. Обновлено в апреле 2021 года.
Вернуться к началу
6 признаков и симптомов поражения печени, о которых следует знать!
Вот шесть признаков и симптомов поражения печени или проблем с печенью — действуйте, пока не поздно!
Автор Бхавьяджьоти Чилукоти | Обновлено: 19 апреля 2016 г. 10:35 IST
Печень отвечает за многие основные функции, и ее способность выводить вредные токсины является наиболее важной из них.И, следовательно, этот орган находится под сильным давлением и подвержен высокому риску инфекций из-за его работы по выведению токсинов. Поэтому, чтобы предотвратить заболевание печени или гепатит, важно контролировать и заботиться о функционировании печени. Понимание основных признаков повреждения печени может помочь в диагностике состояния на ранней стадии и предотвратить его прогрессирование в печеночную недостаточность. Наш эксперт Д-р Акшай Чаллани, специалист по интенсивной терапии и врач, клиника Акшйот, Нави Мумбаи , обнаруживает некоторые из первых ключевых признаков, указывающих на проблемы с печенью.
1. Потеря аппетита: Одним из первых признаков проблемы с печенью является отсутствие аппетита. Любое повреждение печени приводит к накоплению в организме токсинов, отрицательно влияющих на аппетит. Кроме того, он также препятствует усвоению витаминов и минералов, что приводит к слабости и утомляемости. Поэтому, если вы страдаете от потери аппетита более недели, вам следует обратиться к врачу.
2. Тошнота и рвота: Другим распространенным симптомом поражения печени является тошнота и рвота, которые в основном связаны с токсической перегрузкой печени.Это, в свою очередь, вызывает несварение желудка и другие проблемы с желудком, что приводит к постоянной рвоте. Кроме того, если вы почувствовали тошноту или рвоту сразу после еды или питья, пора проконсультироваться с врачом.
3. Изменение цвета глаз: Жизненно важным признаком желтухи или гепатита является пожелтение глаз и кожи. Однако общее обесцвечивание глаз, особенно по утрам, может указывать на повреждение печени. Следовательно, важно внимательно следить за изменениями в глазах, поскольку это может быть одним из немногих ранних признаков того, что ваша печень не функционирует должным образом.
4. Темная моча: Поскольку при нарушении работы печени происходит повышенное производство солей желчных кислот, недостаток ферментов, расщепляющих эти соли, приводит к накоплению в организме желчных пигментов, которые выводятся с мочой. и фекалии. Поскольку эти пигменты имеют слегка темный цвет, цвет мочи меняется от светло-желтого до темно-желтого, что является видимым признаком поражения печени. А в сочетании с обесцвечиванием глаз это явный признак желтухи или гепатита.Подробнее о том, что цвет мочи говорит о вашем здоровье.
5. Боль и отек в животе: Печень расположена в верхней правой части живота, и любая значительная боль в этой области или дискомфорт могут быть явным признаком некоторого повреждения печени. В дополнение к этому, вздутие живота может указывать на набухание печени, что указывает на необходимость посещения врача в ближайшее время, чтобы исключить любую серьезную проблему с печенью. Узнайте больше о 5 типах боли в животе и о том, на что она указывает.
6. Отек стоп: Да, не многие люди знают о том, что повреждение печени может проявляться в виде отека стоп или отеков. Это связано с неспособностью печени выводить токсины, что вызывает накопление продуктов жизнедеятельности, затрудняя кровоток. Эти продукты откладываются в разных частях тела, в основном в стопах, что приводит к отекам.
Если вы употребляете алкоголь, едите негигиеничную пищу или недавно страдали желтухой или инфекцией печени, то вы более подвержены поражению печени по сравнению со здоровым человеком.Поэтому, если вы испытываете какие-либо из этих симптомов, не игнорируйте их, а немедленно обратитесь к врачу. Также читайте об общих причинах заболеваний печени.
Источник изображения: Shutterstock
Total Wellness теперь на расстоянии одного клика.
Следуйте за нами на
Раннее выявление «тихого» цирроза печени
Типичные симптомы цирроза печени
Печень известна как тихий орган, поскольку даже при печеночной недостаточности симптомы часто остаются незамеченными.Когда проявляются такие симптомы, как желтуха, заболевание уже перешло в запущенную стадию.
Когда функция печени ухудшается, ваше тело становится вялым; вы почувствуете усталость и потеряете аппетит. Помимо этих системных симптомов, у вас также могут развиться симптомы, подобные тем, которые показаны на диаграмме выше. Если у вас есть какие-либо из этих симптомов, как можно скорее обратитесь к врачу.
Классификация цирроза печени определяется по появлению симптомов: цирроз печени, приводящий к очевидным симптомам, таким как желтуха, асцит (скопление жидкости в брюшной полости) и печеночная энцефалопатия (спутанность сознания и кома), называется декомпенсированным циррозом, тогда как цирроз печени который не вызывает этих симптомов, называется компенсированным циррозом печени.
Анализы крови для выявления нарушений в печени
Цирроз печени — это заболевание, вызывающее затвердение органа. Узелки и неровности образуются как внутри, так и на внешней поверхности печени; эти изменения можно обнаружить с помощью ультразвукового исследования или компьютерной томографии. Поскольку функция печени снижается постепенно, цирроз печени часто остается незамеченным. В связи с этим важно проходить регулярные осмотры.
Краткие сведения об используемых анализах крови приведены ниже.
Общие анализы крови
- ALT (GPT)
- Этот тест определяет присутствие фермента аланинаминотрансферазы в кровотоке. Поскольку этот фермент обычно обнаруживается только в печени, его обнаружение в кровотоке указывает на то, что печень повреждена, что приводит к утечке фермента.
Эталонный диапазон: от 4 до 43 МЕ / л
- AST (GOT)
- Этот тест определяет присутствие фермента аспартатаминотрансферазы в кровотоке.Этот фермент также обычно находится только в печени, поэтому его повышенное количество в кровотоке указывает на повреждение печени.
Эталонный диапазон: от 7 до 38 МЕ / л
- Альбумин
- Альбумин — это белок, который вырабатывается исключительно печенью, и на его долю приходится более половины белка в крови. Когда функция печени снижается, значение альбумина также снижается.
Эталонный диапазон: 3,8 ~ 5,1 г / дл
- γ-GTP
- Гамма-глутамилтрансфераза (γ-GTP) — это фермент, вырабатываемый в печени.При высоком потреблении алкоголя или ожирении печени количество фермента в крови увеличивается.
Эталонный диапазон:
Мужчины 73IU / L
Женщины 48IU / L
- Билирубин общий
- Билирубин — это пигмент, образующийся при разрушении эритроцитов. Когда функция печени снижается, количество билирубина в кровотоке также уменьшается.
Эталонное значение от 0,2 до 1,2 мг / дл
Проконсультируйтесь со своим врачом, фармацевтом или диетологом о ежедневном потреблении белка и калорий.
Увеличенная печень у собак — симптомы, причины, диагностика, лечение, выздоровление, управление, стоимость
В диагностике помогает владелец, сообщающий подробную историю болезни; перечисление симптомов, которые проявляет собака, а также любых недавних инцидентов, которые могли быть ненормальными или которые, как они подозревают, могли привести к изменению здоровья их собаки. Ветеринар проведет тщательный осмотр, начиная с взвешивания и сравнения веса вашей собаки с нормальным весом, а затем проведет физический осмотр вашей собаки на предмет любых отклонений или признаков увеличения печени.Если ваша собака не имеет большого веса, на этом этапе ветеринар сможет обнаружить увеличенную печень, пощупав живот.
Затем ветеринар проведет комплексное обследование, чтобы определить причину увеличения печени. К ним относятся: образец крови для анализа на общий анализ крови, который проверяет наличие анемии, признаков инфекции и наличия телец Хайнца или пятен эритроцитов, вызванных накоплением гемоглобина; и профиль биохимии крови, который измеряет ферменты печени, альбумин, билирубин и уровень холестерина.Дополнительные тесты будут включать осмотр сердечного червя, тест на свертываемость крови и тест на желчную кислоту, подготовка которых требует 12 часов голодания.
Скорее всего, ветеринар затем проведет анализ мочи, который будет проанализирован для определения функции почек.


 Это происходит, когда давление в животе выше нормы.
Это происходит, когда давление в животе выше нормы.