Кто-кто в организме живет?
Микробиологический мазок
Микрофлорой называют весь спектр полезных и болезнетворных микробов какого-либо органа. Естественная здоровая среда женских половых органов представлена преимущественно лактобациллами, поддерживающими во влагалище кислую среду, которая препятствует размножению болезнетворных микробов. Нарушение микрофлоры-защитницы приводит к таким заболеваниям, как бактериальный вагиноз, молочница, вагинит, и прежде чем назначить лечение, специалисту необходимо знать, с чем же он имеет дело.
Мазок на флору (иногда используют термины общий мазок, или бактериоскопия) – это лабораторное микроскопическое исследование, позволяющее определить характер микрофлоры влагалища, канала шейки матки или уретры (мочеиспускательного канала).
Мазок на микрофлору производится с целью диагностики и профилактики воспалительных заболеваний женской половой сферы и в диагностических целях, если женщина испытывает боль или чувство дискомфорта внизу живота, если появляются подозрительные выделения из половых органов или беспокоит зуд в этой области.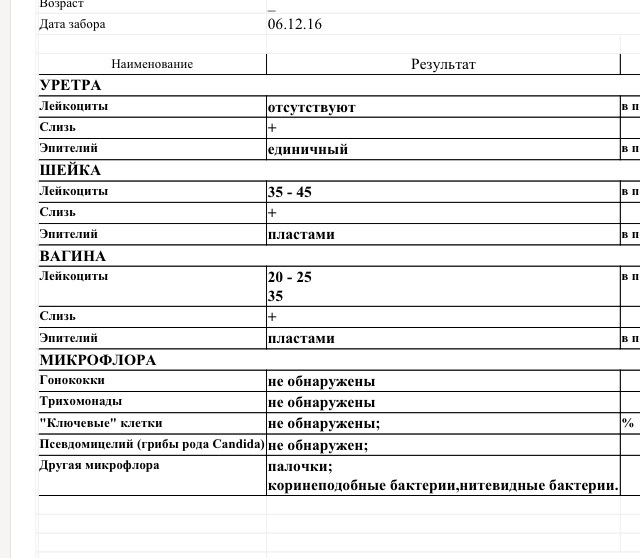
«Мазок на флору, – говорит Ольга Семенова, – я рекомендую обязательно делать женщинам, которые планируют беременность, а также тем, кто прошел длительное лечение антибиотиками или лекарствами, снижающими иммунитет (кортикостероиды, противоопухолевые средства и подобные им препараты). Это исследование необходимо проводить регулярно: если женщину ничего не беспокоит – раз в полгода. Если вы собираетесь пройти исследования на микрофлору, то за сутки до проведения процедуры должны воздержаться от половых контактов, спринцевания и применения любых вагинальных препаратов (кремов, свечей). За 2–3 часа перед взятием соскоба для исследования не рекомендуется мочиться, в противном случае придется проходить все по-новой, ибо полученные результаты окажутся недостоверными».
Процедура взятия мазка на флору, может, конечно, вызвать некоторый кратковременный дискомфорт, но практически безболезненна, производится она одноразовым шпателем.
После осуществления соскоба со слизистой оболочки полученный материал наносят на предметное стекло и отправляют в лабораторию. Там его окрашивают специальными красителями, а затем изучают под микроскопом. Каждой пробе присваивается свой буквенный код: «V», если мазок взят из вагины (лат. vagina), «С» – из матки (cervix), «U» – уретры (uretra).
Там его окрашивают специальными красителями, а затем изучают под микроскопом. Каждой пробе присваивается свой буквенный код: «V», если мазок взят из вагины (лат. vagina), «С» – из матки (cervix), «U» – уретры (uretra).
Что ищут и что находят
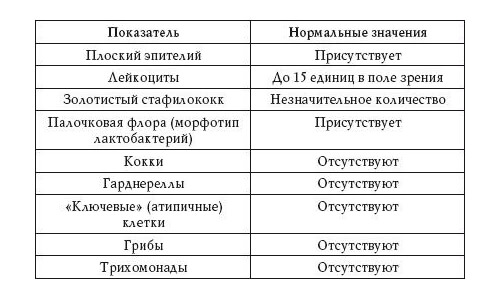
В мазке на флору обнаруживаются клетки плоского эпителия, выстилающего внутреннюю поверхность влагалища и шейки матки. В норме количество эпителия в мазке зависит от фазы менструального цикла женщины. Наличие большого количества плоского эпителия в мазке указывает на наличие воспалительного процесса: вагинита (воспаление влагалища), цервицита (воспаление канала шейки матки), уретрита (воспаление мочеиспускательного канала). Отсутствие эпителия в мазке говорит о нарушении гормонального фона (недостаточность женских половых гормонов).
Лейкоциты – клетки, участвующие в уничтожении болезнетворных бактерий, также присутствуют в мазке: не более 10 в пробе «V» и не более 30 в пробе «С». Повышенное содержание лейкоцитов в мазке говорит о возможном воспалении..jpg)
В норме в мазке присутствует большое количество грам-положительных палочек, например, лактобацилл Додерлейна, которые составляют нормальную микрофлору влагалища. Снижение количества лактобактерий является одним из признаков бактериального вагиноза, или гарднереллеза, при котором лактофлора заменяется на полимикробные ассоциации анаэробов и гарднереллы. При этом появляются выделения с неприятным рыбным запахом, наблюдается минимальная воспалительная реакция слизистой.
В мазке могут содержаться и другие, болезнетворные микроорганизмы: трихомонада (trihomonas vaginalis – возбудитель урогенитального трихомониаза), кандида (candida – дрожжеподобный грибок, возбудитель молочницы), гонококки (палочки Нейссера – возбудитель гонореи) и другие.
Чистота – залог здоровья
Набор микроорганизмов по результатам исследований, как правило, оказывается разным у разных людей и совершенно отличным даже у одного и того же человека в разные периоды. В микрофлоре могут преобладать либо полезные, либо вредоносные бактерии, и по соотношению тех или иных врачи говорят о степени чистоты влагалища, различая 4 его степени.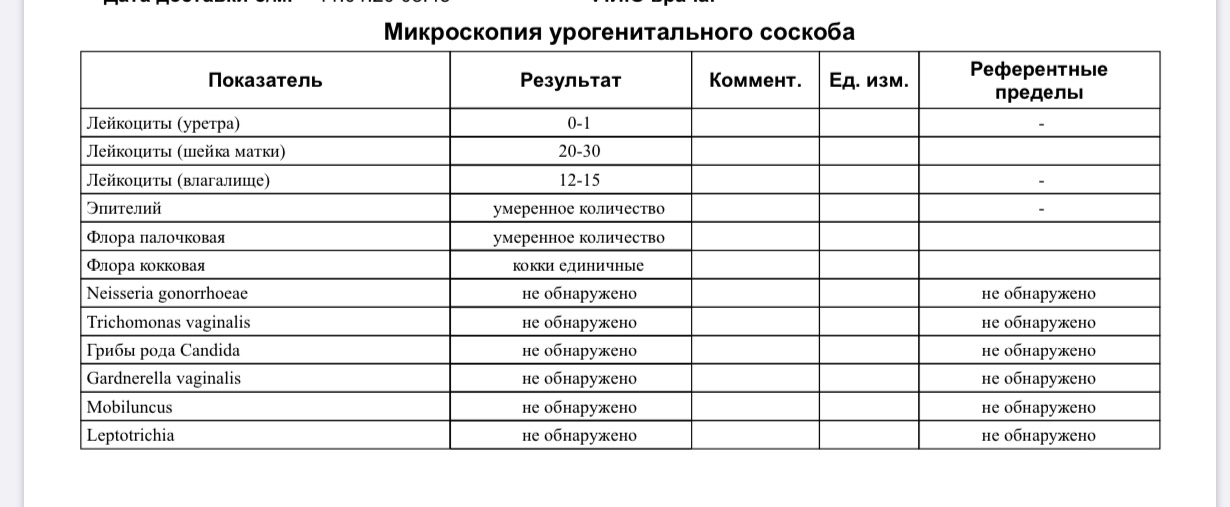
Ждем рождения ребенка…
Риск возникновения различных воспалительных заболеваний влагалища особенно велик во время беременности, прежде всего, из-за изменения гормонального фона, в процессе происходящей перестройки организма женщины к новому состоянию. И здесь без мазка не обойтись: наличие воспалительного процесса в родовых путях грозит прерыванием беременности, преждевременными родами и возможным инфицированием ребенка при родах.
«Беременной женщине рекомендуется сдавать мазок на флору как минимум 3 раза в течение беременности: при первом обращении к врачу, на сроке беременности в 30 недель и на 36–37-й неделях, – говорит Ольга Викторовна. – При этом могут понадобиться дополнительные исследования мазка на флору: при жалобах на зуд, жжение в области половых органов, при появлении неприятного запаха или изменении цвета выделений и их количества». Расшифровка мазка на флору при беременности осуществляется по тем же параметрам, что и у небеременных женщин. Во время беременности допустимо некоторое превышение содержания лейкоцитов в мазке (до 15–20).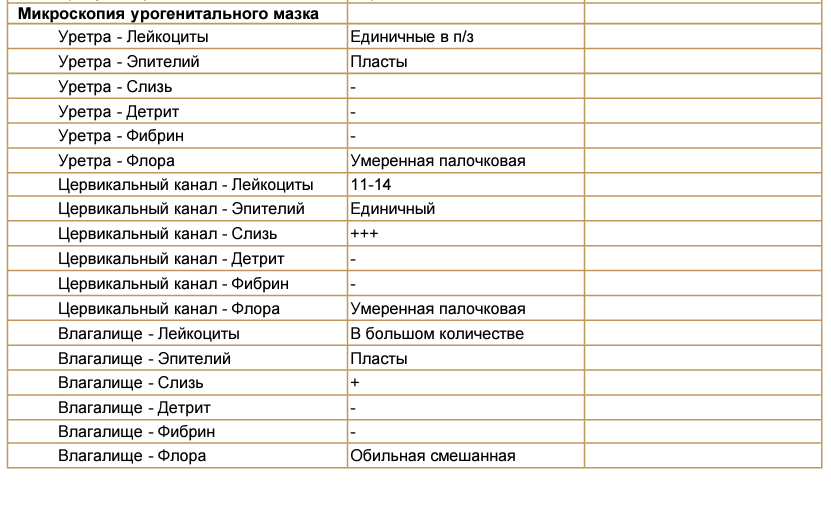
Цитологический мазок
Мазок на цитологию, или, по-другому, мазок по Папаниколау, Пап-тест, мазок на атипичные клетки – это лабораторное микроскопическое исследование, которое осуществляется с целью ранней диагностики рака шейки матки. В мазке на цитологию оцениваются размер, количество, форма и расположение клеток шейки матки, что позволяет выявлять предраковые и раковые заболевания этого органа.
Расшифрованный цито
В зависимости от полученных результатов исследования выделяют 5 классов состояния шейки матки:
1. Все клетки соскоба имеют нормальный размер, форму, расположение.
2. Отмечается при воспалении половых органов – кольпите или цервиците.
3. В мазке имеются отдельные единичные подозрительные клетки. В данном случае необходимо дополнительное исследование шейки матки (повторная цитология или биопсия шейки матки – взятие участка шейки матки для исследования под микроскопом).
4. В мазке обнаружено небольшое количество раковых клеток.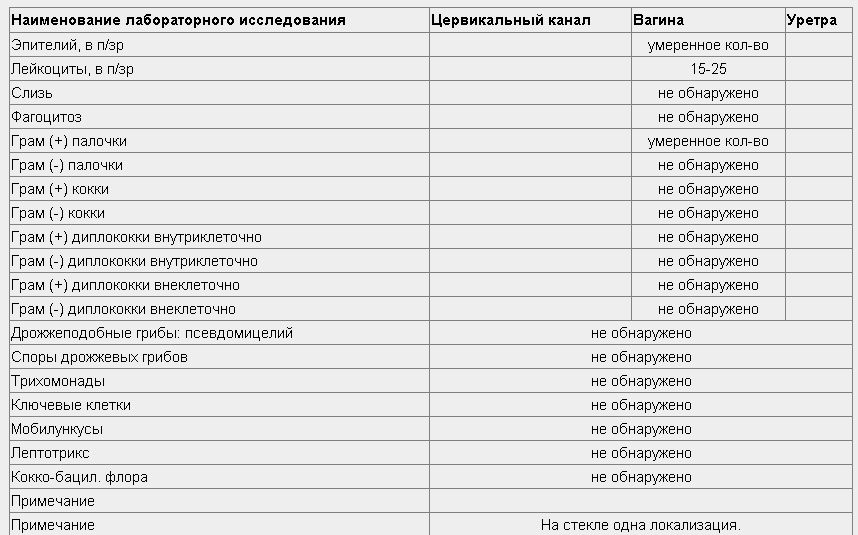
5. В мазке присутствует большое количество раковых клеток: имеется высокая вероятность рака шейки матки.
Как отмечает Ольга Семенова, взятие мазка на микрофлору или цито – это только предварительное исследование. Некоторые вирусы, хламидии, уреаплазмы и микоплазмы из-за их маленьких размеров невозможно определить в мазке. Для этого берется кровь на ПЦР (полимеразно-цепную реакцию), чтобы выявить ДНК возбудителя инфекции.
Для специалиста работа только начинается: необходимо вычислить возбудителя, определить его чувствительность к антибиотикам, назначить соответствующее лечение.
Мазок на ФЛОРУ — норма и патология. Лейкоциты и Эпителий в мазке
Содержание:
Мазок на флору направлен на выявление инфекционно-воспалительных заболеваний урогенитальной области (цервикального канала, влагалища и уретры). Микроскопия мазка с поверхности слизистой позволяет определить количество эпителиальных клеток и клеток воспаления (лейкоцитов), вид и количество присутствующих микроорганизмов (бактерий, простейших или грибов).
Мазок на фору забирается в зеркалах с помощью ложечки, щетки или специальной бактериологической петли, после чего материал тонким слоем распределяется на предметном стекле и высушивается при комнатной температуре. Обязательным является маркировка места взятия мазка. Полученный препарат окрашивают и изучают под микроскопом.
Наиболее информативен мазок когда:
- материал забирается во время активной фазы заболевания.
- не проводилось никакого местного и общего лечения перед взятием материала, либо через 4 недели после окончания приема антибактериальных препаратов внутрь, либо через 10 дней после проведения местного лечения.
- забор материала осуществляется в середине менструального цикла (при отсутствии явных клинических проявлений болезни) или в активную фазу заболевания при отсутствии кровянистых выделений.
- в течение суток до проведения процедуры не было половых связей, использования любых вагинальных средств, в том числе спринцевания, вагинальных душей, тампонов.

- туалет наружных половых органов накануне исследования проводился без использования мыла и гелей.
- накануне забора материала не рекомендуется принимать ванную.
- за суки до проведения мазка нежелательно проведение трансвагинального УЗИ и кольпоскопии.
- также за 2 часа до проведения мазка не рекомендуется мочиться.
Не запрещается брать мазок на флору и в другие дни , однако нужно понимать, что диагностическая значимость будет низкой за счет большого количества ложноположительных результатов.
В любом случае, заключение о наличии какого-либо заболевания должно строиться на двух критериях — это клинические проявления и результаты мазка.
Мазок на флору — норма
Нормальная микрофлора влагалища очень разнообразна и содержит большое количество бактерий. У женщин репродуктивного возраста доминирующим микроорганизмом являются лактобациллы, однако кроме них находят уреаплазм (у 80%), гарднерелл (у 45%), кандид (у 30%) и микоплазм (у 15%) — это условно-патогенные микроорганизмы, которые при снижении иммунитета могут чрезмерно размножаться и приводить к возникновению воспаления и требуют назначения соответствующего лечения.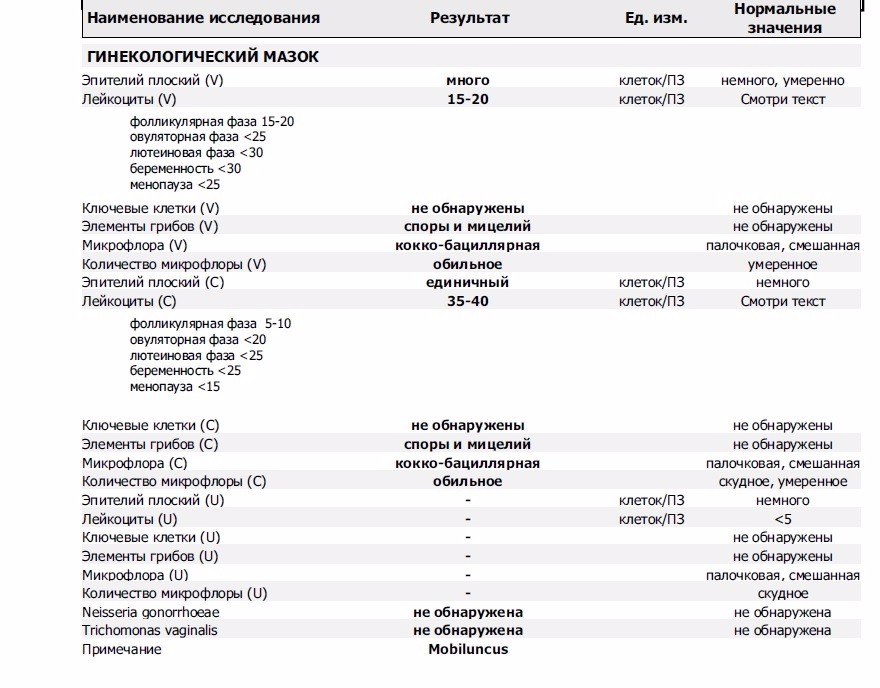 В отсутствии клинических проявлений, таких как патологические выделения с неприятным запахом или зудом в области промежности, выявление данных микроорганизмов не должно трактоваться как патология.
В отсутствии клинических проявлений, таких как патологические выделения с неприятным запахом или зудом в области промежности, выявление данных микроорганизмов не должно трактоваться как патология.
Хламидии и вирусы также могут находить у женщин, которые не предъявляют никаких жалоб, однако эти агенты не являются частью нормальной микрофлоры и их наличие говорит о скрытой инфекции.
Микрофлора влагалища динамична и может меняться в различные дни менструального цикла. Бывают периоды, когда доминирует лактобациллярная флора и дни, когда преобладает гарднерелла. Значимое нарушение баланса микроорганизмов, сопровождающееся клинической симптоматикой, лежит в основе таких состояний как бактериальный вагиноз и кандидоз. Эти состояния могут часто рецидивировать даже при малейших изменениях в общем состоянии здоровья женщины или приеме антибиотиков. Особенно страдают женщины с семейной предрасположенностью.
Мазок на флору (общий мазок) — это первый шаг в оценке инфекционно-воспалительного процесса урогенитальной области.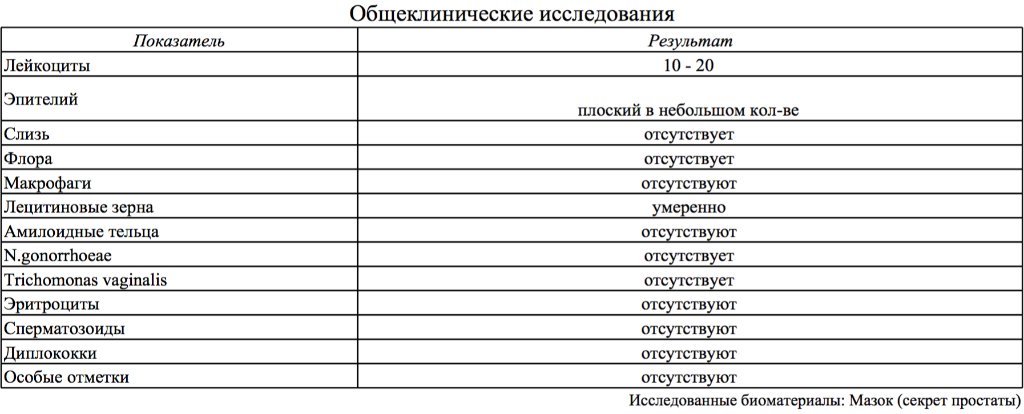 Он позволяет быстро определить одно из следующих состояний:
Он позволяет быстро определить одно из следующих состояний:
- Норма
- Нарушение микрофлоры влагалища — бактериальный вагиноз
- Инфекция, вызванная грибами рода кандид — молочница
- Инфекции, передающиеся половым путем — гонорея и трихомониаз
- Неспецифический (бактериальный) вульвовагинит — лейкоциты в мазке в большом количестве без определяемой специфической микробной флоры. При выявлении большого количества лейкоцитов в мазке и наличии клиники воспаления возможно назначение антибиотика широкого спектра действия, который уничтожает до 90 % бактерий. При отсутствии лечебного эффекта для определения инфекционного агента необходимо провести бактериологический посев, поскольку микроскопически невозможно определить точный вид микроорганизма, вызвавшего воспаление. Бакпосев обычно сопровождается определением чувствительности к антибиотикам, что позволяет выбрать оптимальный препарат и достичь хорошего эффекта лечения.

Мазок на флору НЕ ОПРЕДЕЛЯЕТ:
- Скрытые и внутриклеточные инфекции (герпес, впч, хламидии, микоплазмы, уреаплазмы, ВИЧ). Для определения этих агентов обязательно определение ДНК агента путем ПЦР.
- Беременность
- Предопухолевую (дисплазия шейки матки) и опухолевую (рак) патологию. Для этого существует мазок на цитологию, сутью которого является определение качественных изменений эпителия с помощью специальных окрасок.
Плоский эпителий в мазке
Довольно часто в результатах мазка можно увидеть фразу «плоский эпителий в большом количестве». Что это значит?
В норме в мазке должен присутствовать плоский эпителий — это слущенные клетки слизистой оболочки шейки матки и влагалища. Нормой считается определение не более 10 клеток в поле зрения, хотя это и относительный показатель. Повышение количества слущенного эпителия может наблюдаться при воспалительном процессе, раздражении слизистой (в том числе при активной половой жизни) и использовании различных влагалищных средств и процедур.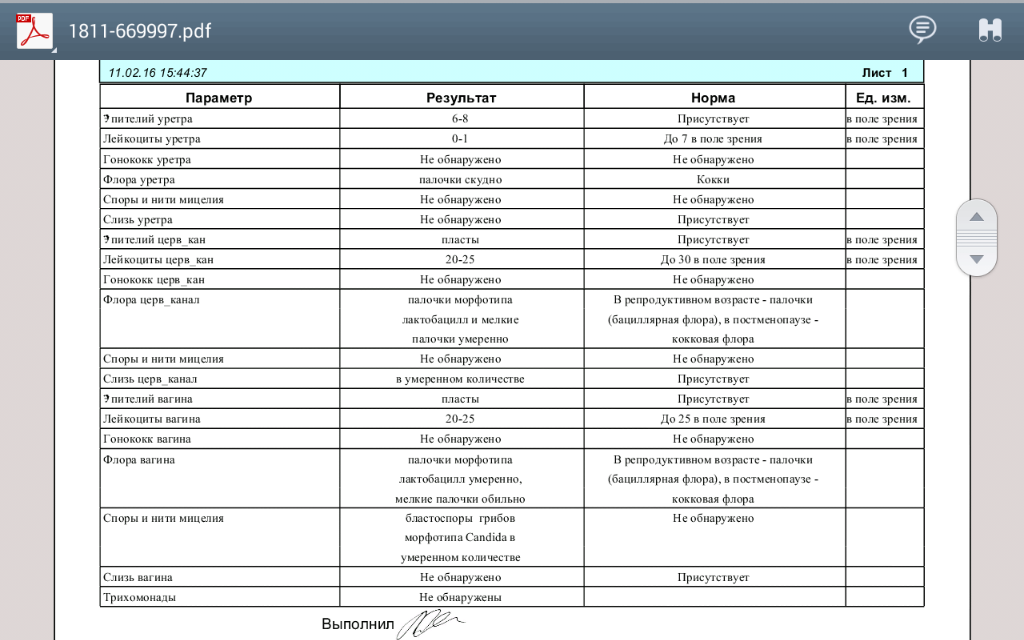
При обнаружении в мазке большого количества эпителиальных клеток 30-40-50 и более в первую очередь необходимо исключать воспаление!
Степени чистоты влагалища
Врач-лаборант при анализе мазка на флору может оценить количество лейкоцитов, а также соотношение между нормальной, условно-патогенной и патогенной флорой. Это достаточно субъективный метод оценки здоровья влагалища, однако он позволяет быстро определиться с дальнейшей тактикой.
[su_button url=»//docdoc.ru/?pid=11515″ target=»blank» style=»flat» background=»#4B4B4B» color=»#FEFECC» size=»8″ wide=»yes» center=»yes» radius=»20″ icon_color=»#e3cc33″ text_shadow=»0px 0px 0px » rel=»nofollow»]Записаться на прием[/su_button]
| I | Палочки Дедерлейна (лактобациллы), плоский эпителий (ориентировочная норма до 15 клеток). Плоский эпителий в мазке является обычным явлением. |
| II | Большое количество палочек Дедерлейна, небольшое количество кокков. |
| III | Большое количество кокков и лейкоцитов. Палочки Дедерлейна в небольшом количестве. |
| IV | Обилие условно-патогенной микрофлоры, промежуточная флора (переходные формы между палочками и кокками). Большое количество лейкоцитов (сплошным слоем). |
Лейкоциты в мазке в большом количестве
Число лейкоцитов зависит от индивидуальных особенностей организма, дня менструального цикла, наличия внутриматочной спирали и не может являться объективным критерием воспаления! Для установления диагноза необходимо два критерия — клинические проявления инфекции и воспалительный характер мазка!
Несмотря на субъективность оценки лейкоцитов в мазке, за норму принято наличие не более 10-15 лейкоцитов в поле зрения. Большим количеством лейкоцитов считается наличие 30-40-50 и более клеток в поле зрения и может быть признаком воспаления.
Большим количеством лейкоцитов считается наличие 30-40-50 и более клеток в поле зрения и может быть признаком воспаления.
При определении большого количества лейкоцитов в мазке может быть сразу же назначено противовоспалительное лечение или же дополнительные методы исследования для уточнения инфекционного возбудителя — посев на флору с определением чувствительности к антибиотикам и ПЦР.
| критерии | норма | бактериальный вагиноз | неспецифический вагинит | кандидоз | трихомониаз |
| эпителий | единичные клетки | умеренное количество, «ключевые клетки» | в большом количестве | в большом количестве | в большом количестве |
| лейкоциты | единичные | единичные | в большом количестве | в большом количестве | в большом количестве |
| слизь | умеренно | много | много | умеренно | много |
| микрофлора | лактобациллы | отсутствие лактобацилл, обилие кокков, вибрионов | Ообильная смешанная флора | мицелий гриба | трихомонады |
| отношение лейкоцитов к эпителию (Л:Э) | 1:1 | <1:1 | >1:1 | >1:1 | >1:1 |
[su_button url=»//docdoc. ru/?pid=11515″ target=»blank» style=»flat» background=»#4B4B4B» color=»#FEFECC» size=»8″ wide=»yes» center=»yes» radius=»20″ icon_color=»#e3cc33″ text_shadow=»0px 0px 0px » rel=»nofollow»]Записаться на прием[/su_button]
ru/?pid=11515″ target=»blank» style=»flat» background=»#4B4B4B» color=»#FEFECC» size=»8″ wide=»yes» center=»yes» radius=»20″ icon_color=»#e3cc33″ text_shadow=»0px 0px 0px » rel=»nofollow»]Записаться на прием[/su_button]
Бактериальный вагиноз развивается при нарушении нормального соотношения микроорганизмов во влагалище, что клинически проявляется сливкообразными выделениями со специфическим аминным запахом (запах «рыбы»). Частичная или полная утрата молочнокислых бактерий во влагалище ведет к избыточному размножению других микроорганизмов, таких как Гарднерелла (Gardnerella vaginalis), Микоплазма (Mycoplasma hominis), Уреаплазма (Ureaplasma urealyticum), а так же другие анаэробы — Fusobacterium, Prevotella, Peptococcus, Bacteroides, Peptostreptococcus, Veilonella, Vulonella, Mobiluncus. Однако ведущая роль в развитии бактериального вагиноза отводится именно Gardnerella vaginalis.
Изменения мазка при бактериальном вагинозе:
- Лейкоциты обычно в норме или отсутствуют;
- Резкое снижение числа лактобацилл;
- Большое количество мелких кокков;
- Присутствие «ключевых» клеток — это эпителиальные клетки, покрытые сплошным слоем бактерий.

Мазок на флору является методом выбора для диагностики бактериального вагиноза и в проведение ПЦР исследования нет необходимости. В ряде случаев бактериальный вагиноз может протекать в сочетании с другими инфекциями, что клинически будет проявляться отеком и покраснением слизистой, зудом, дизурическими расстройствами. При подозрении на смешанную инфекцию целесообразно проведение дополнительных методов исследования (ПЦР и посева на флору с определением чувствительности к антибиотикам).
Лечение бактериального вагиноза показано для устранения симптомов и направлено на подавление чрезмерного роста условно — патогенной флоры и нормализацию биоценоза влагалища. Доказано, что лечение БВ снижает риск заражения ИППП, поэтому ряд специалистов выступает за проведение антибактериальной терапии и у женщин с бессимптомным течением заболевания.
КандидозКандидозный вагинит — частое заболевание женщин репродуктивного возраста. Существует бессимптомное носительство дрожжеподобных грибов рода кандид и клинически развернутое заболевание со специфическими проявлениями. Заболевание возникает при гормональном дисбалансе, дефектах общего и местного иммунитета, нарушениях микрофлоры влагалища, вследствие длительного приема антибиотиков широкого спектра действия, психоэмоциональном перенапряжении. Проявляется заболевание зудом и белесыми творожистыми выделениями, лечится однократным приемом противогрибкового препарата. В случае тяжелого течения кандидоза с частыми рецидивами применяются схемы длительной противогрибковой терапии.
Заболевание возникает при гормональном дисбалансе, дефектах общего и местного иммунитета, нарушениях микрофлоры влагалища, вследствие длительного приема антибиотиков широкого спектра действия, психоэмоциональном перенапряжении. Проявляется заболевание зудом и белесыми творожистыми выделениями, лечится однократным приемом противогрибкового препарата. В случае тяжелого течения кандидоза с частыми рецидивами применяются схемы длительной противогрибковой терапии.
Гонорея прявляется желтовато-зеленоватыми выделениями с отеком слизистой. Причиной являются диплококки Neisseria gonorrhoeae. При определении в мазке из цервикального канала более чем 15 лейкоцитов в поле зрения, обязательным шагом является последующее углубленное обследование на гонококковую и хламидийную инфекции. Исследование стоит проводить, поскольку гонококковая инфекция вызывает тяжелый гнойный аднексит, что ведет в будущем к бесплодию.
Критериями острой гонореи является:
- резкое снижение числа лактобацилл;
- обилие лейкоцитов, фагоцитирующих бактерии;
- обилие диплококков;
- смешанная флора.

Трихомониаз — инфекция, вызванная простейшими микроорганизмами и проявляющаяся белесыми, водянистыми, пенящимися выделениями. Трихомонады могут переносить на себе другие микроорганизмы (хламидии, гонококки), вызывая таким образом смешанную тяжелую инфекцию. При выявлении в мазке трихомониаза обязательным становится определение возбудителей гонореи и хламидиоза.
Неспецифический (бактериальный) вульвовагинитАэробный вагинит проявляется желтовато-зеленоватыми выделениями со сладковатым запахом. Вызывается неспецифический вульвовагинит грамположительными и грамотрицательными микроорганизмы. В мазках отмечается наличие лейкоцитов в большом количестве, большое количество слущенного эпителия и бактерий. Лечится антибактериальными препаратами широкого спектра или направленным АБ после определения чувствительности.
Читайте также:
- Выделения из влагалища
- Вирус папилломы человека
эпителий плоский в мазке в большом количестве — 25 рекомендаций на Babyblog.
 ru
ruВсе, о чем приходится читать в письмах женщин, это об увлечении врачей лечением лейкоцитов во влагалище, потому что бытует мнение, что лейкоциты — это признак воспаления. Так ли это? Далеко не так! Лейкоцитоз играет огромнейшую роль в репродуктивной функции женщины, в том числе во время беременности. Об этом поговорим чуть позже.
Количество влагалищных выделений
Большинство женщин не знает, какими и в каком количестве должны быть влагалищные выделения в норме. Это приводит к тому, что часто они стараются добиться чуть ли не стерильности влагалища, поглощая большое количество лекарств, спринцуясь, пользуясь разными химическими растворами, гелями, «ионными» прокладками. Дискомфорт из-за выделений нередко создан искусственно как последствие применения слишком большого количества препаратов в борьбе с лейкоцитами, кандидой, уреаплазмой, кокками и палочками (о вреде спринцеваний читайте статью на эту тему).
В норме в течение суток выделяется от 1 до 4 мл влагалищной жидкости, которая в большинстве случаев белесоватая, вязкая и без неприятного запаха.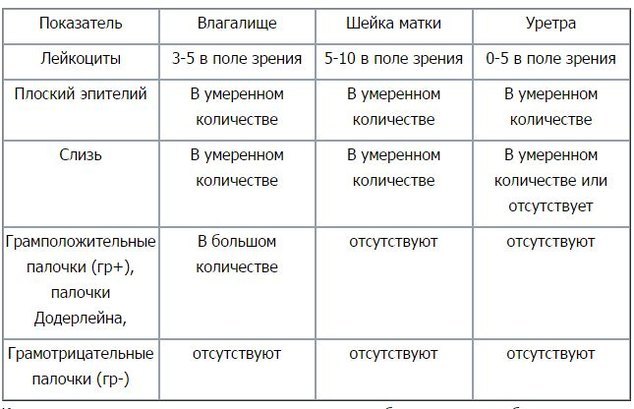
Качество влагалищных выделений
Влагалищные выделения состоят из слизистого секрета (1), вырабатываемого железами канала шейки матки, слущенных клеток покровного эпителия стенок влагалища и шейки матки (2), микроорганизмов (3), живущих во влагалище, и влагалищного транссудата или выпота
В течение менструального цикла количество и качество выделений меняется (наблюдение за выделениями используется как составная часть контрацепции или, наоборот, при планировании беременности). В первой половине цикла, особенно ближе к овуляции, преобладает слизистый компонент — производное шейки матки. Перед менструацией количество выделений может быть минимальным, хотя некоторые женщины жалуются на мажущие кровянистые выделения, что может быть проявлением нормы или патологии.
Слизь шейки матки содержит также большое количество лейкоцитов, особенно в период овуляции, во второй половине лютеиновой фазы менструального цикла, но больше всего — при беременности.
Молодые женщины часто жалуются на обильные слизистые выделения — это может быть из-за наличия у них физиологической псевдоэрозии (эктопии). Такое состояние лечения не требует, но в редких случаях при выраженном дискомфорте проводится хирургическое лечение шейки матки, хотя оно и не желательно у нерожавших женщин.
От чего зависит количество выделений
От чего зависит количество выделений? Не только от дня менструального цикла, но и многих других факторов. В первую очередь, от комплекции женщины. У худых женщин, у которых не хватает жировой ткани, выделений больше, особенно при половом акте, и они более водянистые. Чтобы понять, почему у худых женщин наблюдается такое явление, важно вспомнить о значении жировой ткани в организме человека.
Жировая ткань участвует в обмене веществ, в том числе половых гормонов (поэтому у худых женщин часто наблюдаются продолжительные менструальные циклы до 40 дней и более, а также ановуляция).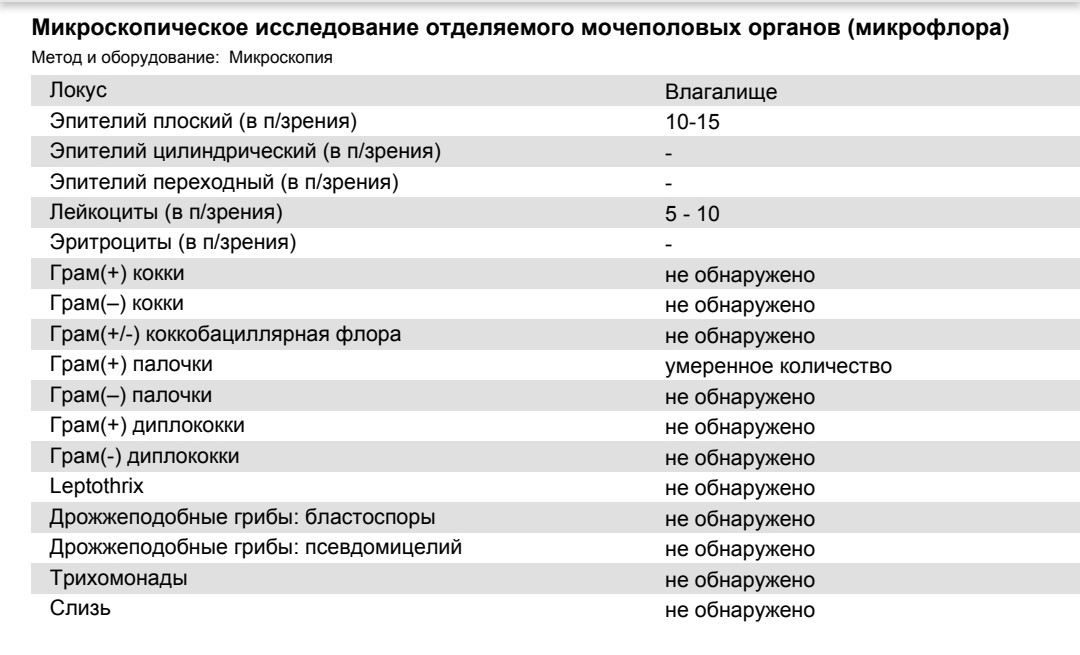 Она важна как депо многих питательных веществ, которые организм накапливает в стрессовой ситуации. Жировая ткань является отличной защитной прослойкой между органами и другими структурными частями организма. Она выполняет многие другие функции.
Она важна как депо многих питательных веществ, которые организм накапливает в стрессовой ситуации. Жировая ткань является отличной защитной прослойкой между органами и другими структурными частями организма. Она выполняет многие другие функции.
Репродуктивные органы женщины богато снабжены кровеносными сосудами, потому что природе важно обеспечить процесс размножения и вынашивания потомства. Если вспомнить анатомического размещение влагалища и матки, то спереди они соприкасаются с задней стенкой мочевого пузыря, а сзади — с передней стенкой прямой кишки. Все эти органы очень тесно взаимосвязаны, как кровоснабжением, так и нервными волокнами (иннервацией), как, например, связаны глаза, нос и горло. Резкий запах может вызвать слезотечение и дискомфорт в горле. Плач нередко сопровождается заложенностью носа и появлением обильных выделений (краснеют не только глаза, но и нос).
Точно такая же тесная взаимосвязь есть между влагалищем, мочевым пузырем и прямой кишкой. Настолько тесная, что проблема в одном органе, может повлечь за собой проблему в другом. Многие женщины знают, что при воспалении мочевого пузыря (цистите) усиливаются выделения из влагалища; дисбактериоз кишечной флоры (что чаще всего бывает из-за чрезмерного увлечения антибиотиками) практически всегда сопровождается дисбактериозом влагалища; половые инфекции часто поражают не только влагалище и шейку матки, но и уретру и анус, в первую очередь из-за особенностей строения слизистой оболочки этих органов. Интенсивный половой акт может привести к появлению цистита. Половая жизнь при запорах часто сопровождается болью в малом тазу.
Многие женщины знают, что при воспалении мочевого пузыря (цистите) усиливаются выделения из влагалища; дисбактериоз кишечной флоры (что чаще всего бывает из-за чрезмерного увлечения антибиотиками) практически всегда сопровождается дисбактериозом влагалища; половые инфекции часто поражают не только влагалище и шейку матки, но и уретру и анус, в первую очередь из-за особенностей строения слизистой оболочки этих органов. Интенсивный половой акт может привести к появлению цистита. Половая жизнь при запорах часто сопровождается болью в малом тазу.
Но, чтобы эти органы не прикасались слишком тесно друг к другу, природа позаботилась о защите, предохраняющей от трения, от быстрого обмена внеклеточной жидкости и распространения инфекции, а также о защите кровеносных сосудов и нервов, которыми обильно снабжена эта область тела — она «придумала» жировую прослойку.
У худых женщин, особенно высоких и тонких (модельного типа) жировая прокладка чрезвычайно тонкая. Это приводит к тому, что большее количество плазмы крови просачивается через стенку кровеносных сосудов и попадает во влагалище, формируя жидкие (почти водянистые ) влагалищные выделения. Во время полового акта, когда происходит возбуждение, а также трение полового члена о стенки влагалища, усиливается кровоток в сосудах наружных и внутренних половых органов, а поэтому больше жидкой части крови выпотевает во влагалище. Такие женщины нередко жалуются, что во время полового акта у них вырабатывается столько «смазки», что она просто «хлюпает», вводя женщину в состояние стыда и дискомфорта. Помочь женщинам назначением лекарственных препаратов не просто.
У полных женщин тоже может быть повышенное количество выделений, в основном из-за застоя крови в органах малого таза. Запоры также сопровождаются нарушением микрофлоры влагалища — выделения становятся желтовато-зелеными, часто с неприятным запахом.
Усиленная физическая активность и, наоборот, малоподвижность сопровождаются повышенными выделениями. На количество выделений влияют также гигиена наружных половых органов, использование химических растворов для интимной гигиены (далеко не все интимные гели являются натуральными), синтетических гигиенических прокладок (почти все прокладки увеличивают выделения), синтетических стиральных порошков и жидкостей, ношение синтетического белья и колготок, тугих джинсов и штанов.
Методы обследования влагалищных выделений
Влагалищное содержимое можно обследовать различными методами. Наиболее распространенными являются:
• Микроскопическое исследование мазка (свежего нативного некрашеного, окрашенного) — чаще всего такое исследование проводится некачественно из-за наложения на стекло слишком большого количества выделений.
• Цитологический мазок (изучение клеток покровного эпителия) — используют как скрининг на предраковые и раковые состояния шейки матки.
• Определение кислотно-щелочного равновесия (рН) — этот вид исследования простой и информативный, но почти забыт многими врачами
• Выделение культуры (бактериальные посевы с использование различных сред) — проводится чаще всего неправильно с загрязнением посевного материала микроорганизмами промежности и преддверия влагалища.
• Иммунологическое исследование (ПЦР и др.) — такие методы проводятся на коммерческой основе, поэтому ими начали злоупотреблять, игнорируя более дешевые методы обследования.
Микрофлора влагалища
Микрофлора влагалища представляет собой определенные виды микроорганизмов (бактерии, вирусы, грибки и др.), которые обитают во влагалище или были занесены туда разными способами (травма, инородное тело, оперативное вмешательство, половой акт, и т. д.)
Важно понимать, что область промежности — это самая грязная часть кожи человеческого тела. При акте дефекации вместе с каловыми массами наружу выходят миллиарды микроорганизмов. Кожа вокруг анального отверстия всегда загрязнена большим количеством бактерий, так называемой, кишечной группы. Это норма жизни, даже если она сопровождается неприятным запахом и скопившимися к концу дня выделениями между ног.
Факторы, влияющие на микрофлору влагалища
Бактериальная флора влагалища женщин зависит от следующих факторов:
• Беременность (кандидоз — это физиологическая норма беременности)
• Возраст
• Гормональный уровень
• Кислотно-щелочное равновесие влагалищной среды (рН)
• Количество сексуальных партнеров
• Курение
• Менструальный цикл
• Метод контрацепции
• Наличие инфекционных заболеваний
• Наличие некоторых общих заболеваний (например, диабет)
• Прием медикаментов
• Спринцевания
• Частота половых отношений
Бактерии, живущие во влагалище
Традиционно, много лет тому назад, считалось, что основными обитателями влагалища должны быть только палочки Дедерлейна из группы лактобактерий. Но с развитием микробиологии ученые пришли к выводу, что во влагалище женщины может обитать до 100 видов микроорганизмов (в основном до 5 у одной женщины), чаще всего из условно-патогенной группы.
Условно-патогенные микроорганизмы — это бактерии, вирусы, грибки и простейшие, которые обитают в организме человека, не принося вреда, но при определенных условиях (понижение защитных сил, хронические заболевания, противораковая терапия и др.) могут привести к возникновению воспалительного процесса. Роль большинства микроорганизмов, живущих на поверхности и внутри организма человека, до сих пор не изучена до конца и не совсем понятна.
Таким образом, у более 50 % здоровых женщин такая влагалищная флора рассматривается как нормальная.
Наиболее распространенными микроорганизмами влагалищного содержимого являются следующие бактерии:
• Atopobium vaginae
• Bacteroides sp.
• Candida
• Corynebacteria
• Enterococcus faecalis
• Esherichia coli
• Lactobacillus
• Leptotrichia
• Megasphaera
• Mycoplasma
• Neisseria meningitis
• Neisseria sp.
• Proteus spp.
• Staphylococcus aureus
• Staphylococcus epidermidis
• Streptococcus mitis
• Streptococcus pneumoniae
• Streptococcus pyogenes
• Ureaplasma
Большинство из этих микроорганизмов являются представителями нормальной флоры кишечника и кожи промежности. Между врачами до сих пор идет определенный спор о том, считать ли все эти виды бактерий и других микроорганизмов нормальной или условно-патогенной флорой влагалища. Ведь они могут обитать во влагалище длительный период жизни, не вызывая заболевания.
Каждая женщина может иметь свой индивидуальный набор микроорганизмов,
поэтому старые «нормы» влагалищного содержимого давно уже не используются врачами в большинстве стран мира. Определение «нормальности» флоры учитывает наличие жалоб и отсуствие признаков инфекционных заболеваний.
Динамика изменений влагалищной флоры
С рождением ребенка, его контакт с внешним миром (воздух, вода, предметы, люди) приводит к тому, что детский организм быстро заселяется разными видами бактерий, вирусов, грибков и простейших, в основном обитающих на коже промежности, ягодиц, лобка, которые в большинстве случаев совершенно безопасны для ребенка. Чаще всего это коринобактерии, стафилококки, негнойные стрептококки, кишечная палочка и частично палочками Дедерлейна (лактобактерии). Ошибочно искать у девочки в бактериальных посевах выделений и микроскопических мазках лактобактерии и ужасаться при обнаружении бактерий кишечной группы. Лактобактерии появляются во влагалище девочки с появлением менструаций.
С ростом и периодом созревания, а также под влиянием различных факторов, одни виды бактерий замещаются (вытесняются) другими видами бактерий. Даже при строгом соблюдении гигиены тела, при определенных условиях (дефекация, половой акт, прием антибиотиков) происходит постоянное попадание различных микроорганизмов во влагалище женщины. Влагалищная флора нормализуется быстро без дополнительного вмешательства, обычно в течение суток.
Лактобактерии влагалища
Долгий период считалось, что лактобактерии — это единственные «здоровые», то есть полезные, бактерии, обитающие во влагалище и нормализующие влагалищную среду. Однако позже ученые обнаружили, что 10-42% здоровых женщин не имеют лактобактерий или же их количество небольшое. Таким образом, было создано понятие «экосистемы влагалища», которая включает многие факторы, в том числе условно-патогенные микроорганизмы, для поддержания своего равновесия.
Существует около 135 видов лактобактерий, которые могут обитать во влагалище женщины. Название «лактобактерии» происходит от способности этих видов микроорганизмов превращать лактозу (сахар) в молочную кислоту. Обычно во влагалище обитает от одного до нескольких видов лактобактерий.
Все лактобактерии делят на три группы по доминирующей функции (некоторые виды могут выполнять несколько функций): (1) виды, которые вырабатывают перекись водорода — L. acidophilus, L. crispatus, L. gasseri, L.johnsonii, L. vaginalis; (2) виды, которые вырабатывают молочную кислоту — L. salivarius, L. johnsonii, L. acidophilus, L. jensenii; (3) виды, которые прикрепляются к клеткам бактерий, эпителия влагалища — L. agilis, L. jensenii, L. Johnsonii, L. ruminus.
Перекись водорода действует как разрушающий фактор непосредственно на патогенные бактерии и грибки влагалища, молочная кислота создает кислую среду, что тоже влияет губительно на бактерии, а прикрепление (адгезия) лактобактерий к патогенным микроорганизмам (кишечная палочка и другие бактерии кишечной группы) ограничивает распространение инфекции во влагалище и за его пределы.
Лактобактерии не угнетают рост дрожжевых грибков. Они стимулируют иммунную систему организма и обеспечивают нормальное соотношение флоры влагалища, препятствуя чрезмерному росту других 20‑30 видов условно-патогенных бактерий, в норме обитающих во влагалище в небольших количествах.
В большинстве учебников и статей прошлого, посвященных вопросам женского здоровья утверждается, что доминирующими лактобактериями влагалища являются Lactobacillusacidophilus — ацидофильные лактобактерии. Однако это ошибочное утверждение, потому что многочисленные клинические исследования показали, что во влагалище чаще всего обитают следующие виды лактобатерий: L. fermentum, L. crispatus, L. jensenii и L. johnsonii. Это объясняет неэффективность применения коммерческих препаратов лактобактерий для лечения ряда инфекций влагалища и восстановления нормальной флоры — все эти препараты содержат ацидофильные лактобактерии.
Лейкоциты и репродуктивная система
Среди врачей существует немало ошибочных представлений о том, сколько белых кровяных телец (лейкоцитов) должно быть во влагалищном содержимом. Ошибки начинаются с неправильного забора исследуемого материала. Чаще всего врачи накладывают обильное количество выделений на стекло, размазывают эти выделения по поверхности стекла, но результаты таких исследований крайне неинформативны. Влагалищные мазки не должны быть обильными по консистенции, и размазывать содержимое по стеклу несколькими движениями строго не рекомендуется, так как при этом эпителиальные клетки разрушаются. Любые мазки с разных точек влагалища и шейки матки должны браться отдельными инструментами.
Лейкоциты и репродуктивная система женщины — неразделимы. Это далеко не признак воспалительного процесса, а динамический процесс, который наблюдается в организме женщин, и этот процесс полностью зависит от гормонального фона. Количество, как и вид лейкоцитов меняется в зависимости от дня менструального цикла. Физиологический лейкоцитоз наблюдается перед овуляций и во второй половине цикла, особенно перед менструацией. Во время беременности лейкоцитоз — это неотъемлемое и необходимое состояние, без которого беременность не будет протекать нормально.
Лейкоциты есть во влагалищных выделениях, так как они сформированы из просочившейся через стенку влагалище и прилегающих сосудов жидкой части крови и мигрирующих лейкоцитов. Все без исключения виды лейкоцитов могут проникать через стенку капилляров.
Также, шеечная слизь — это депо лейкоцитов, количество которых зависит от гормонального фона. Во время беременности из лейкоцитов и слизи канала шейки матки формируется плотная шеечная пробка (поэтому она белая на вид). В большинстве случаев микроскопию выделений шеечного канала проводить не рекомендуется.
Эндометрий тоже содержит разные лейкоциты: лимфоциты Т и В, макрофаги, нейтрофилы и ряд других. В нем имеется уникальный вид лейкоцитов — маточные натуральные киллеры (uNK), которые появляются в конце лютеиновой фазы и в начале беременности. Без достаточного количества этих лейкоцитов имплантация, плацентация и развитие беременности невозможно. В отличие от других натуральных киллеров, маточные НК отличаются специфическим строением, чувствительны к гормональным колебаниям, поэтому их количество полностью зависит от уровня половых гормонов и прогестерона.
Так как в эндометрии к началу менструации наблюдается увеличение лейкоцитов, повышается количество человеческого лейкоцитарного антигена класса 1 (ЧЛА или HLA 1), что является нормой, особенно на поверхности эндометриальных стромальных клеток. Этот антиген выполняет очень важную роль. Лейкоциты мНК участвуют в процессе гибели и отторжения эндометрия и помогают в расщеплении (лизисе) отслоившихся леток — без этого менструация невозможна. Но они также могут привести к лизису базального слоя эндометрия и стромы. Однако в природе этого не происходит, потому что человеческий лейкоцитарный антиген связывается с этим видом лейкоцитов и предохраняет строму и базальный эндометрий от повреждения.
Маточный пролактин стимулирует выработку лимфоцитов.
Нейтрофилы присутствуют в тканях эндометрия в небольшом количестве почти весь менструальный цикл, но за несколько дней до начала менструации их количество значительно повышается и они доминируют весь период менструального кровотечения.
Считается, что именно быстрое понижения уровня прогестерона со второй половины лютеиновой фазы является пусковым сигналом появления большого количества лейкоцитов в репродуктивных органах.
Основные нейтрофилы матки — это полиморфноядерные лейкоциты (ПЯЛ). Во всех учебниках и публикациях можно найти, что этот вид лейкоцитов появляется в очаге воспаления. Действительно, по количеству именно этих видов лейкоцитов и их соотношению к клетках плоского эпителия во влагалищных выделениях можно заподозрить воспалительный процесс. Подсчет лейкоцитов должен проводиться в соотношении с количеством обнаруженных эпителиальных клеток. В норме соотношение составляет до 10 лейкоцитов на одну эпителиальную клетку.Но в реальности большинством постсоветских лабораторий этот показатель не определяется и не учитывается, а в результатах указано общее количество лейкоцитов в поле зрения, и подсчет грубый и неточный (например, 50-100 лейкоцитов в поле зрения).
Какова роль ПЯЛ во влагалище, полости матки и эндометрии, если воспаления на самом деле нет? Этот вид лейкоцитов участвует не только в борьбе с воспалительным процессом, поглощая (фагоцитируя) микроорганизмы, но и мертвые клетки и обрывки тканей. Во время менструации происходит гибель большого количества клеток эндометрия, также он смешивается в кровью, создавая отличную почву для размножения микроорганизмов, которые могут попадать в полость матки из влагалища. Нейтрофилы становятся санитарами, очищая поверхность участка, на котором произошло отторжение старого эндометрия от его остатков и предотвращает попадание бактерий, вирусов, грибков в ткани эндометрия и матки.
Другой вид лейкоцитов — макрофаги тоже выполняют важную роль в функции эндометрия. Они составляют до 20% всех лейкоцитов, появляющихся в матке к концу лютеиновой фазы, в том числе во влагалищных выделениях. Хотя макрофаги не имеют прогестероновых и эстрогеновых рецепторов, но их количество в эндометрии и других тканях генитального тракта зависит от уровня гормонов и дня менструального цикла. Макрофаги содержат ферменты, которые расщепляют мертвые клетки эндометрия, они также вырабатывают ряд органических веществ, важных в процессах регенерации (восстановления) тканей.
У 10 % женщин наблюдается большое количество лейкоцитов во влагалищных выделениях в течение длительного периода жизни. Лечение антибиотиками, противомикробными препаратами, спринцеваниями обычно не меняют картины мазка, поэтому большинство врачей рекомендуют наблюдать таких женщин без лечения.
Таким образом, лейкоцитоз в любой форме является очень важной стадией физиологической нормы менструального цикла женщины.
Эпителий плоский в мазке какое значение имеет?
Поход к врачу — не самое прекрасное времяпрепровождение для любого из нас. Но, уделяя внимание своему здоровью, мы вынуждены соглашаться на разные неприятные процедуры. Многие женщины с некоторой скованностью и неприязнью думают о своем визите к гинекологу. В идеале представительницы прекрасного пола должны ходить к этому специалисту 2 раза в год, но реалии жизни таковы, что этот идеал доступен не каждому. Семья, работа, сложные отношения с кем-то, бурная личная жизнь, неудачи, стрессы отдаляют посещение гинеколога до той поры, пока проблемы со здоровьем не встанут остро.
При посещении гинеколога нужно быть готовой к тому, что придется сдавать анализы на определение бактерий и наличие патогенных микроорганизмов во влагалище. После получения результатов возникает множество вопросов, например, должен ли быть эпителий плоский в мазке, или какое количество бактерий и других элементов допускается во флоре. В данной статье речь пойдет о свойствах, видах и количестве плоского эпителия в анализах.
Показания для назначения анализа
Исследование клеток должно регулярно проводиться у всех женщин, которые старше 18 лет. Оно назначается 1 раз в год и не зависит от состояния здоровья представительницы слабой половины общества. Если есть какие-либо патологические изменения шейки матки, врач может назначать анализ столько, сколько потребуется. Так как в последнее время болезни женских половых органов помолодели, ухудшилась экологическая ситуация и люди стали больше подвержены стрессам, специалисты предпочитают назначать мазок на исследование клеток не реже чем 2 раза в год.
Без этого анализа практически невозможно с точностью определить патологические процессы, происходящие в шейке матки. Это исследование пользуется популярностью, так как позволяет быстро и безопасно определить воспалительные, предраковые и раковые состояния у женщины. Кроме того, что можно увидеть клетки плоского эпителия в мазке, в нем также отображается наличие лейкоцитов, бактерий, грибка.
Может ли плоский эпителий быть в мазке?
Иногда женщины, при получении результатов анализа, пугаются присутствия в нем клеток плоского эпителия. Но не стоит волноваться, ведь их наличие физиологически обосновано. Дело в том, что шейка матки и влагалища выстлана тканью, которая называется плоский эпителий. В мазке норма этих клеток в поле зрения составляет до 15 штук. Их отсутствие или значительное отклонение от нормы в большую сторону свидетельствует о наличии локальных патологических процессов. Никогда нельзя делать вывод о состоянии здоровья, исходя только из этого показателя в анализе. Врач может составить полную картину здоровья женщины (или его отсутствия) только соизмерив показатели плоского эпителия в мазке с другими элементами.
Эпителий плоский в мазке в маленьком количестве
Не всегда низкие значения какого-либо элемента в анализах свидетельствует о норме. Ведь любое отклонение от нее может пагубно сказаться на нашем здоровье. Плоский эпителий в мазке (норма которого обозначена выше) может быть в поле зрения, но иметь значения 1,2,4. Маленькое количество этих клеток может свидетельствовать о недостатке выработки эстрогенов, а мужских гормонов повышенное количество. Если этих клеток вообще не видно при тщательном исследовании, это говорит о том, что они атрофированы. Их полное отсутствие должно насторожить специалиста, так как отмирание клеток эпителия может повлечь за собой возникновение раковой опухоли. Для того чтобы подтвердить это предположение, нужно сделать еще несколько анализов и исследований, поэтому паниковать при таких результатах не стоит.
Что делать, если плоский эпителий в мазке выше нормы?
Специалисты сразу обращают внимание на результаты анализа, если клетки плоского эпителия в мазке содержатся в большом количестве. Показатели выше 15 считаются отклонением от нормы и могут свидетельствовать о наличии таких патологических процессов, как воспаление тканей шейки матки, развитие доброкачественной опухоли (диффузной мастопатии). Также большое количество эпителиальных клеток может свидетельствовать о первичном бесплодии молодых пациенток.
Безъядерные «чешуйки» (так выглядит плоский эпителий) могут разрастаться и без очага. Это наблюдается при доброкачественных опухолях, а также при патологическом процессе гиперкератозе. Гиперкератоз — это нарушение ороговения, при котором ответственные органы не контролируют, сколько и как возникает эпителий плоский. В мазке много его может быть еще по причине значительного превышения количества эстрогенов в организме. В этом случае женщина также подвержена риску прерывания беременности. Клетки эпителия тщательно исследуются для того, чтобы предотвратить развитие рака на ранних стадиях.
Разные изменения плоского эпителия в мазке
Результаты самого обычного мазка могут повлечь за собой дополнительные обследования и лечение. Это происходит тогда, когда клетки эпителия подвергаются количественному изменению. Эпителиальные клетки должны соответствовать норме по форме, структуре и размерам.
Эпителий плоский в мазке может быть вместе с цилиндрическим. Это не является отклонением от нормы, если мазок был произведен в переходной зоне (канал шейки матки и влагалищная часть ее). Учитывая то, что эпителий устилает канал и влагалище несколькими слоями, в результатах анализа могут отображаться клетки из разных слоев. Может также проявиться многослойный плоский эпителий в мазке, такие результаты без дополнительных аномалий в структуре или размерах клеток считаются в пределах нормы.
Не стоит слишком переживать, если у вас видоизмененные эпителиальные клетки. Это не является достоверным свидетельством того, что развивается рак. Аномальные по строению и структуре клетки плоского эпителия могут указывать на происходящие воспалительные процессы, наличие папилломавирусной инфекции, доброкачественные поражения шейки матки, дисплазии.
Как изменяется этот вид клеток в зависимости от возраста?
Женщина в своей жизни проходит разные стадии развития, в зависимости от ее возраста, меняются и внутренние органы и клетки. Не исключением стал и эпителий плоский (в мазке он обозначается как «Эп»). В репродуктивном возрасте у женщин явно видна граница между расположением цилиндрических клеток эпителия и плоских. Они имеют типичный вид, и результаты анализа будут достоверными из-за их правильной локализации. В процессе жизни эта четкая граница перемещается в цервикальный канал. У женщин перед менопаузой и во время нее клетки плоского эпителия уже не такие большие, как были до этого. Они истончаются, и появляется просвет в сосудах.
Нужно ли бить тревогу при появлении эпителия плоского пластами в мазке?
Если у вас эпителий плоский в мазке пластами расположен, то нужно проконсультироваться у специалиста для собственного успокоения. Такие результаты должны анализироваться, начиная с его количества в поле зрения. Если норма не превышена, клетки не изменены, причин для паники нет. Ведь плоский эпителий выстилает влагалище и стенки шейки матки пластами. Но при значительном превышении нормы по количеству клеток, нужно, не откладывая в долгий ящик, идти к гинекологу за назначением дальнейшего обследования.
Как нужно готовиться к анализу
Так как женщина живет по циклу, ей необходимо знать, когда лучше делать мазок влагалища. В репродуктивном возрасте важно просчитать дни менструации, иначе может быть подвержен изменениям эпителий плоский в мазке. Много ошибочных результатов получали на руки женщины именно из-за неправильного забора биоматериала. Для тех представительниц прекрасного пола, которые имеют менструации, брать мазок нужно не раньше 5-го дня месячных. Кроме того, анализ нужно делать максимум за 5 дней до начала менструации, не позже. Если состоялся половой акт, вводились во влагалище медицинские препараты или проводилась санация, биоматериал будет готов к взятию только спустя 24 часа.
Материал наносится на два стекла мягкой щеточкой или шпателем. Результаты готовы уже через 5-10 дней.
Какие дополнительные исследования назначаются при несоответствии плоского эпителия норме
Если определяется плоский эпителий единичный в мазке, но при этом никаких изменений шейки матки нет, то анализ считается нормальным и не требует никаких дополнительных осмотров и исследований. Но есть некоторые ситуации, когда необходимо тщательно посмотреть эпителиальные клетки в увеличенном виде. Это бывает при подозрении на эрозию шейки матки, дисплазию, развитие рака. В таком случае назначается кольпоскопия или же биопсия шейки матки. Такие исследования проводятся специалистом с высоким профессионализмом, так как от постановки диагноза в результате осмотра может зависеть жизнь пациентки. Если обнаружено поражение шейки матки средней и тяжелой степени, назначаются такие методы лечения, как прижигание или удаление пораженной области.
Профилактика, регулярный осмотр и обследование, своевременное лечение патологических процессов, могут надолго продлить вашу жизнь. Заботьтесь о себе и не запускайте болезни!
Расшифровка мазка на флору — повышение, снижение, симптомы, болезни, лаборатории
Плоский эпителийОбнаружен не больше 10 в поле зрения – В норме плоский эпителий присутствует в мазке, так как эти клетки постоянно обновляются и слущиваются.
Обнаружен в большом количестве, больше 10 в поле зрения – Увеличение количества эпителиальных клеток в мазке является признаком воспалительного процесса во влагалище.
Не обнаружен – При отсутствии эпителия в мазке влагалища и шейки матки можно предположить нарушения гормонального фона женщины, недостаточное количество эстрогенов. Это является также косвенным признаком атрофии слизистой влагалища.
Лейкоциты во влагалище0-10 в поле зрения – В норме допускается присутствие единичных лейкоцитов во влагалище и на поверхности шейки.
Лейкоциты больше 15 в поле зрения, эпителий больше 10 – увеличение числа лейкоцитов, большое количество эпителия указывает на наличие воспалительного процесса во влагалище.
Лейкоциты в цервикальном каналеДо 30 в поле зрения – В канале шейки матки наличие лейкоцитов в количестве, не превышающем 30 клеток является нормой.
Лейкоциты больше 30 в поле зрения, призматический эпителий больше 10 – Увеличение числа лейкоцитов и эпителия является признаком воспаления в цервикальном канале.
Золотистый стафилококк, коккиНе обнаружен – В норме отсутствие посторонней флоры является признаком высокой степени чистоты влагалища.
Обнаружены меньше 10 в поле зрения – единичное количество посторонних условно-патогенных микроорганизмов допустимо в норме, если при этом отсутствуют признаки воспаления.
Обнаружены больше 15 в поле зрения, все поле зрения, лейкоциты выше 15 в поле зрения – Наличие большого количества кокков, лейкоцитов, клеток воспаления (ключевых клеток) является лабораторным показателем гнойного воспаления во влагалище или цервикальном канале.
Палочки (Додерлейна)Не обнаружены, кокки, гонококки, трихомонады, грибы, лейкоциты больше 15 – отсутствие палочек является признаком тяжелого нарушения состояния влагалища, выраженного воспаления, с вытеснением патогенной флорой лактобактерий влагалища.
Обнаружены в небольшом количестве, кокки, гонококки, трихомонады, грибы, лейкоциты больше 15 – Недостаточное количество палочек является признаком тяжелого нарушения состояния влагалища, выраженного воспаления, с вытеснением патогенной флорой лактобактерий влагалища.
95% всех бактерий – Естественную микрофлору влагалища на 95% и более в норме составляют палочки.
Атипичные клеткиНе обнаружены – Норма
Обнаружены, лейкоциты выше 15 в п.з. – Атипичные клетки, ключевые клетки, являются склеенными между собой клетками эпителия и мелкой палочки – гарднереллы. Наличие этих клеток говорит о гардренеллезе – бактериальном вагинозе. Обычно наличие большого количества гарднерелл проявляется неприятным запахом из влагалища, похожего на запах подпорченной рыбы.
КандидаНе обнаружены – Дрожжевые грибы не должны присутствовать в нормальной микрофлоре влагалища.
Обнаружены кандида выше 104 КоЕ/мл, лейкоциты больше 15 в п.з., плоский эпителий больше 10в п.з. – Присутствие дрожжеподобных грибков является проявлением кандидоза (молочницы), или сопутствующим лабораторным показателем при воспалительных процессах во влагалище. Кандиды обнаруживаются как условно-патогенная флора, и часто сопровождают вирусные инфекции шейки и влагалища, ЗППП.
ТрихомонадаНе обнаружен – норма
Обнаружен – Трихомонады, обнаруженные в мазке в любом количестве, являются лабораторным подтверждением трихомониаза. Необходимо специфическое лечение препаратами, в том числе и полового партнера.
ГонококкНе обнаружен – норма
Обнаружен – Гонококки, обнаруженные в мазке в любом количестве, являются лабораторным подтверждением гонореи. Необходимо лечение антибактериальными препаратами, в том числе и полового партнера.
Кишечная палочкаНе обнаружена – во влагалище кишечной палочки в норме быть не должно
Обнаружена, лейкоциты больше 15 в п.з. – Кишечная палочка во влагалище может быть компонентом условно-патогенной флоры, и попадать во влагалище из кишечника. При наличии большого количества лейкоцитов, и отсутствии других инфекций, кишечная палочка в мазке считается возбудителем воспалительного процесса.
Обнаружена в единичном количестве – Кишечная палочка во влагалище может быть компонентом условно-патогенной флоры, и попадать во влагалище из кишечника. При отсутствии жалоб никакого лечения не требуется
Что означают анализы? Микроскопия. | Румянцева, md
Mикроскопия мазка из шейки матки (цервикального канала) и/или влагалища, часто называемая «мазок на флору» – это самый общий (и, если честно, наименее информативный) из всех анализов в гинекологии. Чаще берут материал и из шейки матки, и из влагалища, но иногда врач может решить взять только из одного локуса (при воспалении в канале шейки матки, например, только из цервикального канала; или при признаках нарушения микрофлоры влагалища — только из влагалища).
Микроскопия позволяет в самых общих чертах оценить состав микрофлоры влагалища, а также подсчитать количество лейкоцитов на слизистой влагалища/шейки матки. Для диагностики ИППП, а также бактериального вагиноза, вульвовагинального кандидоза и аэробного вагинита мазок не слишком информативен, а поэтому тактика «если в мазке все хорошо, дальше анализов делать не нужно» принципиально неверная; для постановки этих диагнозов нужны более чувствительные методы.
Считается, что основная цель микроскопии мазка — выявить воспаление на слизистой канала шейки матки/ влагалища, но на сегодняшний день не существует норм для количества лейкоцитов в шейке матки, а потому поставить диагноз «цервицит» (воспаление канала шейки матки) только по микроскопии нельзя.
Разберем, что же означают параметры, которые оцениваются при микроскопии. Для примера взят бланк одной из лабораторий, вид бланка и количество параметров могут различаться.
Лейкоциты, шейка матки (в поле зрения, здесь и далее «в п/зр»)Количество лейкоцитов в мазке из канала шейки матки в одном поле зрения микроскопа.
Количество лейкоцитов отражает наличие/отсутствие воспаления на слизистой. Нормой считается количество лейкоцитов до 10 в п/зр. У беременных этот показатель может быть гораздо выше и в норме может достигать 30-40 в п/зр. Увеличенное количество лейкоцитов в мазке встречается у пациенток с эктопией цилиндрического эпителия (иногда ее называют «эрозия шейки матки«). Если количество лейкоцитов в канале шейки матки увеличено, обычно ставят диагноз «Цервицит».
Эпителий, шейка матки (в п/зр)Количество клеток эпителия (т.е. тех клеток, которые выстилают канал шейки матки) в мазке из канала шейки матки в одном поле зрения микроскопа.
Эпителий в мазке должен быть, это показатель того, что врач «залез» в канал и получил оттуда материал. Этот показатель не говорит о норме/ патологии, а только о качестве взятия самого мазка.
Эритроциты, шейка матки (в п/зр)Количество эритроцитов (красных кровяных клеток) в мазке из канала шейки матки в одном поле зрения микроскопа.
В норме эритроцитов быть не должно. Эритроциты появляются, если:
- врач при взятии материала поцарапал слизистую (тогда врач вспомнит, что появилась кровь в момент получения мазка),
- идет активное воспаление на слизистой,
- есть невоспалительные заболевания шейки матки (как доброкачественные, так и злокачественные).
Бактерии, которые видно в мазке из шейки матки.
Микрофлоры как таковой в канале шейки матки нет, однако существует заброс бактерий из влагалища. Некоторые бактерии могут вызывать воспалительный процесс. Палочки – это чаще всего лактобактерии, нормальная флора влагалища. Поэтому, если мы видим в канале шейки матки палочки в любом количестве, это норма. Все остальные варианты – свидетельство нарушения микрофлоры влагалища или же воспалительного процесса в самой шейке матки.
Лейкоциты, влагалище (в п/зр)Количество лейкоцитов в мазке из влагалища в одном поле зрения микроскопа.
Количество лейкоцитов отражает наличие/отсутствие воспаления на слизистой влагалища. Нормой считается количество лейкоцитов до 10 в п/зр. У беременных этот показатель также может быть гораздо выше и в норме может достигать 30-40 в п/зр. Чаще всего причиной воспаления на слизистой влагалища становятся кандиды («молочница»), трихомонады или кишечная флора. Если количество лейкоцитов во влагалище увеличено, обычно ставят диагноз «Кольпит» или «Вагинит».
Эпителий, влагалище (в п/зр)Количество клеток эпителия (т.е. тех клеток, которые выстилают стенки влагалища) в мазке из влагалища в одном поле зрения микроскопа.
Эпителий в мазке должен быть. Этот показатель не говорит о норме/ патологии, а только о качестве взятия самого мазка.
Эритроциты, влагалище (в п/зр)Количество эритроцитов (красных кровяных клеток) в мазке из влагалища в одном поле зрения микроскопа.
В норме эритроцитов быть не должно. Эритроциты появляются, если
- врач при взятии материала поцарапал слизистую (тогда врач вспомнит, что появилась кровь в момент получения мазка),
- идет активное воспаление на слизистой влагалища,
- есть невоспалительные заболевания влагалища (как доброкачественные, так и злокачественные).
Бактерии, которые видно в мазке из влагалища.
Этот параметр, главным образом, и отражает состояние микрофлоры влагалища. В норме – палочки (неважно, в каком количестве, важно, что присутствуют только они). Варианты заключений — «смешанная», «кокко-бациллярная», «кокковая» говорят о нарушениях в составе микрофлоры влагалища.
«Ключевые» клетки (количество)В норме их быть не должно. «Ключевые клетки» являются одним из признаков бактериального вагиноза. Однако только их наличие недостаточно для постановки диагноза «бактериальный вагиноз».
Споры грибов, мицелий грибовДве формы существования грибов (чаше всего, кандид) во влагалище.
Мицелий – это более «агрессивная» форма (показатель активности гриба), споры – неактивная форма. Чаще споры обнаруживаются у здоровых женщин, мицелий – при кандидозе, но зависимость нестрогая (то есть споры могут быть и при кандидозе).
СлизьСлизь может быть в норме в мазке и из шейки матки, и из влагалища. Количество слизи не говорит о норме/патологии.
ТрихомонадыTrichomonas vaginalis, инфекция, передаваемая половым путем. В норме быть не должно. При выявлении обязательно лечение.
Диплококки (гонококки, Грам- диплококки)Neisseria gonorrhoeae, инфекция, передаваемая половым путем. В норме быть не должно. НО! Выглядеть так могут и другие, неопасные бактерии (например, другие нейссерии, которые могут в норме обитать во рту и во влагалище). Поэтому при выявлении диплококков при микроскопии необходимо дополнительное обследование с применением других методов, таких как ПЦР для выявления ДНК Neisseria gonorrhoeae и/или посев на Neisseria gonorrhoeae.
Источник:
Руководство по лабораторной диагностике инфекций урогенитального тракта / под общ. ред. Домейки М., Савичевой А. М. – С.-Петербург: Н-Л, 2012. – 288с.
ПохожееКомментарии в Facebook
Цитологический метод в диагностике опухолей и опухолеподобных процессов
Цитопатология, клиническая или диагностическая цитология, изучает клеточный состав патологических процессов. В качестве отдельной медицинской специальности официально признана в 1941 г. после работ Папаниколау Г. и Траута Н. К чести нашей страны разработка цитологического метода диагностики начата в 1938 г. в клинико-диагностической лаборатории Московского научно-исследовательского онкологического института им. П.А. Герцена. В 1941 г. профессор Н.Н. Шиллер-Волкова на сессии института доложила о первых результатах по исследованию выделений из влагалища, мокроты и пунктатов. В развитии цитологии можно выделить три основных этапа: эксфолиативная, в основном гинекологическая цитопатология; аспирационная цитология, бурный расцвет которой начинается с 80-х годов и связан с внедрением ультразвуковой диагностики, и современный этап развития определяется применением иммуноцитохимических и молекулярных методов исследования, а также автоматизированного скрининга в гинекологической цитологии.
Цитологический метод технически прост, быстр, сравнительно дешев, малотравматичен. Однако «легкость» цитологического метода обманчива, так как цитологическое исследование должно заканчиваться формулировкой заключения, основываясь на котором разрабатывается тактика лечения.
По способу получения материала цитологию можно подразделить на дооперационную (эксфолиативную, абразивную, аспирационную) и интраоперационную. Эксфолиативная цитология включает в себя исследование вагинальных мазков, мокроты, мочи, плевральной, перитонеальной, перикардиальной, цереброспинальной, синовиальной жидкости и т.д. Этот раздел цитологии отличается простотой техники получения большого количества различного типа клеток, в том числе воспалительного ряда. Клеточный материал может быть не очень хорошо сохранен. Для получения информативного материала с поверхности патологического очага удаляют гноевидные массы, корочки, некротический налет. Если полученный материал представляет жидкость, то в нее добавляется цитрат натрия, чтобы жидкость не свернулась.
Абразивная цитология получает материал из определенного участка внутренних органов, в том числе исследуются субэпителиальные поражения с помощью фиброоптических инструментов. При таком взятии материала клетки хорошо сохраняются, и препараты легко интерпретировать. Материал получают из шейки матки, вагины, эндометрия, респираторного, желудочно-кишечного, мочеполового тракта.
Тонкоигольная биопсия в настоящее время позволяет получить материал практически из любого органа. Метод постоянно совершенствуется и дает оптимальные результаты, что делает его в плане диагностики высокоэффективным и экономичным.
Взятый для цитологического исследования материал помещают на край предметного стекла и другим предметным или покровным стеклом равномерно, сильно не надавливая, тонким слоем распределяют по всей поверхности препарата.
В последние годы помимо рутинных цитологических мазков для получения качественных монослойных цитологических препаратов используется жидкостная система: пунктаты вносятся в специальную среду накопления, после чего центрифугируются в режиме 1000 оборотов в течение 5 минут при среднем ускорении на центрифуге (Суtospin-3, Суtospin-4). Применение методики жидкостной цитологии имеет ряд преимуществ: обеспечивает сохранность клеточных структур, уменьшает фон, клетки сосредотачиваются в одном месте – «окошке», что сокращает время просмотра препарата и значительно экономит дорогие сыворотки при проведении иммуноцитохимического исследова-
ния. Для создания архива и возможности последующего исследования материала используется методика Cell-block, при которой получаются препараты, занимающие промежуточное положение между цитологическими и гистологическими.
Влажная фиксация препарата в спирте сразу после взятия мазков применяется при окраске по Папаниколау. В остальных случаях мазки высушивают на воздухе, а затем фиксируют уже в лаборатории. Наиболее распространенный способ фиксации – в равных объемах спирта и эфира (смесь Никифорова). Для иммуноцитохимического исследования применяют фиксацию ацетоном. При окраске мазков используют панхромную окраску азур-эозином по методу Романовского – Гимза в различных модификациях (Лейшмана, Паппенгейма), а также окраска гематоксилином и эозином, особенно при исследовании гинекологического материала используется окраска по Папаниколау. Возможно при рутинном исследовании или специальной окраске выявление бактериальной флоры, в том числе бацилл Коха, лепры, хеликобактера, трихомонад и т.д.
Цитологическая диагностика основана на следующих принципах:
- Разница клеточного состава в норме и патологии.
- Оценка не одной отдельно взятой клетки, а совокупности клеток, большое значение придается фону препарата.
- Цитолог должен иметь патологоанатомический базис.
- Каждое исследование завершается формулировкой заключения.
Критерии цитологической диагностики злокачественных новообразований составляются из оценки клетки, ядра и ядрышка.
Клетка:
– увеличена в размере, иногда гигантская, редко размер близок к норме, что затрудняет цитологическую диагностику, например, при коллоидном, тубулярном раке, маститоподобном варианте долькового рака молочной железы, фолликулярном раке щитовидной железы, карциноиде, почечноклеточном светлоклеточном раке, высокодифференцированных веретеноклеточных саркомах;
– изменение формы и полиморфизм клеточных элементов;
– нарушение соотношения ядра и цитоплазмы в сторону увеличения доли ядра;
– диссоциация степени зрелости ядра и цитоплазмы, например, молодое ядро в ороговевшей цитоплазме при высокодифференцированном плоскоклеточном раке.
Ядро:
– увеличение размера, полиморфизм, бугристость, неравномерный рисунок хроматина, наиболее постоянный признак – неровность контуров, гиперхромия, фигуры клеточного деления в цитологических препаратах сравнительно редки.
Ядрышко:
– число ядрышек больше, чем в нормальной клетке, ядрышки увеличены в размере, неправильной формы.
Несмотря на присутствие критериев злокачественности у подавляющего большинства клеток, в некоторых клетках рака эти критерии могут отсутствовать или быть выражены в неполном объеме. Необходимо обращать внимание на особенности взаимного расположения клеток, характер межклеточных связей. Заключение формулируют по совокупности признаков при достаточном количестве клеточного материала. Попытка оценить мазок по неадекватно взятому материалу – наиболее частая причина ошибочных заключений.
Основные задачи цитологической диагностики состоят в следующем:
- Формулировка заключения до лечения.
- Интраоперационная срочная диагностика.
- Контроль эффективности лечения.
- Оценка важнейших факторов прогноза течения заболевания.
Цитологическое заключение до лечения включает:
- определение гистогенеза новообразований;
- установление степени дифференцировки опухолевого процесса;
- уточнение степени распространенности опухоли;
- изучение фоновых изменений;
- определение некоторых факторов прогноза;
- возможность исследования бактериальной флоры.
Современное цитологическое заключение не только констатирует наличие рака, но и указывает гистологический тип опухоли и степень дифференцировки согласно общепринятым международным классификациям (МКБ-О и ВОЗ).
Критериями достоверности цитологического метода являются результаты сопоставления с плановым гистологическим исследованием. Наибольший процент совпадений цитологического заключения с окончательным гистологическим заключением наблюдается при исследовании образований кожи, молочной, щитовидной железы, при метастатическом поражении лимфатических узлов. Результаты исследования гиперпластических процессов в эндометрии неудовлетворительны (достоверность 30–50%) и заставляют искать пути совершенствования диагностики. Достоверность цитологической диагностики патологии шейки матки составляет 75–90%. 3–24% исследований, в зависимости от локализации и способа получения материала, оказываются неудачными из-за неадекватно полученного, неинформативного материала.
Таблица 1. Достоверность цитологических исследований
опухолей различных локализаций.
| Локализация | % совпадения цитологического и гистологического диагноза | % совпадения по данным литературы | % неудавшихся пункций |
|---|---|---|---|
| Легкое | 95,5-97 | 79-98 | 2,9-3,0 |
| Молочная железа | 95,8-97,4 | 90-96 | 2,6-8,3 |
| Лимфатические узлы | 98,4-98,7 | 90 | 1,6-10,7 |
| Кожа | 91,2-92,7 | 90-98 | 2,4-12,5 |
| Мягкие ткани (без указания гистологического типа опухоли) |
90,2-93,8 | 65-93,4 | 5-12,3 |
| Желудочно-кишечный тракт | 92,3-97,5 | 73-93,6 | 2,5-4,4 |
| Щитовидная железа | 85,5-93,2 | 57-94 | 1,6-4,2 |
| Шейка матки | 89,5-93,2 | 65-90 | 3,5-4,5 |
| Эндометрий | 78,9-84,8 | 30-90 | 3,8-15,4 |
| Почка | 86,2-89,3 | 76,4-91,3 | 7,1-11,5 |
| Экссудаты | 95,7-100 | – | 1,2-2,7 |
Уверенное цитологическое заключение о наличии злокачественного новообразования, совпадающее с клиническими симптомами и данными других диагностических исследований, расценивается как морфологическое подтверждение диагноза злокачественной опухоли. Это предъявляет к цитологическому методу высокие требования и заставляет искать пути предупреждения возможных ошибок. По характеру ошибки цитологов можно разделить на две большие группы: ложноотрицательные и ложноположительные. Ложноотрицательные заключения преобладают и приводят к гиподиагностике опухолевого процесса, чаще всего из-за небольшого количества информативного материала в пунктате. Имеются и объективные трудности в оценке изменений, связанные чаще с высокой дифференцировкой опухоли, например, практически невозможно диагностировать фолликулярный рак щитовидной железы с минимальной инвазией, трудно диагностируется тубулярный, маститоподобная форма долькового рака молочной железы.
Гипердиагностика опухолей на нашем материале многие годы не превышает 1%, однако может служить причиной ненужного, а иногда и калечащего лечения. Истинная гипердиагностика, то есть ложное цитологическое заключение о наличии опухоли, объясняется несколькими наиболее типичными причинами.
Выраженная пролиферация клеточных элементов является наиболее частой причиной гипердиагностики рака. Например, пролиферация эпителия протоков и долек молочной железы при фиброаденоме и пролиферирующем аденозе, особенно при укрупнении ядер, наиболее часто приводит к гипердиагностике рака молочной железы. Правильной диагностике помогает анализ ядерных характеристик клеток опухоли: наличие ровных контуров ядра и равномерное распределение хроматина.
Реактивные изменения эпителия служат также нередкой причиной неадекватной цитологической диагностики. Наиболее тяжелые ошибки встречаются при ангиомиолипоме почки, при которой реактивные изменения почечного эпителия с укрупнением и полиморфизмом ядер приводят к ошибочному диагнозу высокодифференцированного почечноклеточного светлоклеточного рака. Диагностике ангиомиолипомы помогает обнаружение сосудистых структур и веретенообразных клеток, экспрессирующих виментин, десмин, НМВ-45.
Хронический аутоиммунный тиреоидит типа Хашимото сопровождается образованием сосочковоподобных структур, к оценке которых необходимо подходить осторожно и помнить, что при этом процессе реактивные изменения эпителия можно ошибочно принять за папиллярный рак щитовидной железы. Для хронических дерматитов, язв характерны атипические реактивные разрастания многослойного плоского эпителия, нередко представляющие непреодолимые трудности в дифференциальной диагностике с высокодифференцированным плоскоклеточным раком. Выраженные дистрофические изменения клеток являются также одной из причин ошибочной цитологической диагностики. Например, выраженная жировая дистрофия гепатоцитов может привести к гипердиагностике метастаза почечноклеточного светлоклеточного рака, особенно при уже состоявшемся диагнозе рака почки.
Большую проблему цитологии представляет дифференциальная диагностика различных степеней диспластических изменений эпителия и внутриэпителиального рака. Присутствие при тяжелой дисплазии полиморфных крупных клеток с большими неправильно округлыми ядрами, иногда с увеличенными ядрышками, двуядерных клеток с тяжистым рисунком хроматина может быть неверно расценено как рак. При диспластических изменениях плоского эпителия необходимо учесть, что большинство клеток сходны с клетками глубоких слоев, крупные атипические клетки находятся в тесной связи с клетками без признаков атипии, имеются клетки стромы. Для объективизации дифференциальной диагностики различных степеней дисплазии и внутриэпителиального рака желательно проведение морфометрии клеток и ядер, что позволяет значительно снизить процент ошибочных заключений.
Нередко причиной гипердиагностики метастатического поражения в лимфатических узлах являются комплексы клеток укрупненного эндотелия и гистиоцитов, образующих эпителиоподобные структуры, а также наличие макрофагов с содержанием бурого пигмента. При затруднениях диагностики помогает иммуноцитохимическое исследование с небольшим набором антител (VIII фактор, цитокератины, ЭМА, НМВ-45), позволяющее подтвердить или отвергнуть наличие метастазов рака или меланомы.
Во избежание ошибок морфологической диагностики большое значение имеет четкое указание на характер проведенного лечения. Например, прием довольно распространенного антибиотика тетрациклина приводит к накоплению в клетках щитовидной железы бурого пигмента и ошибочному диагнозу метастаза меланомы. Прием мерказолила при зобе сопровождается резким полиморфизмом фолликулярного эпителия, что служит причиной цитологической и даже гистологической гипердиагностики фолликулярного рака. Проведение лучевой терапии вызывает выраженные изменения не только опухолевых клеток, но и нормального эпителия: укрупнение, полиморфизм клеток, патологическое ороговение, что является причиной гипердиагностики рака.
Имеются и объективные диагностические проблемы, например, в дифференциальной диагностике между эндометриоидной высокодифференцированной аденокарциномой и атипической гиперплазией эндометрия, себоррейной (базальноклеточной) кератомой и базально-клеточным раком, инфекционным мононуклеозом и болезнью Ходжкина, где достаточно высокий процент ошибочных заключений и требуется дальнейшая разработка цитологических критериев диагностики.
Знание клинической картины, характера проведенного лечения, применение современных методик морфологической диагностики с использованием иммуноцитохимии и морфометрии способствует сведению случаев гипердиагностики к нулю.
Вместе с истинной цитологической гипердиагностикой существует ложная гипердиагностика, когда цитолог дает уверенное заключение о злокачественном процессе, а при гистологическом исследовании опухоли не обнаруживается, то есть фактически имеет место гистологическая гиподиагностика. Пересмотр цитологических препаратов несколькими высококвалифицированными специалистами, повторное взятие биопсии, клиническое течение заболевания в дальнейшем подтверждают результаты цитологического исследования. Больше всего ложной цитологической гипердиагностики относится к исследованию биопсийного материала из бронхов и гортани, а также при исследовании лимфатическиих узлов, когда при цитологическом исследовании выявлялись единичные комплексы анаплазированных клеток, несомненно принадлежащих раку. При приготовлении гистологических препаратов эти комплексы теряются в готовых гистологических препаратах. Реальная потеря немногочисленных опухолевых клеток при приготовлении гистологических препаратов не допускает игнорирования клиницистом данных цитологического исследования и приводит к «золотому» стандарту – совместному цитологическому и гистологическому исследованию биоптата.
Интраоперационная цитологическая диагностика – одно из основных направлений цитологического метода исследования. Во время операции, используя цитологический метод, уточняется характер патологического процесса, степень распространенности с выявлением метастазов в лимфатические узлы, печень и другие органы, производится контроль радикальности выполненной операции с исследованием краев резекции. Роль цитологии возрастает при разработке показаний к расширенным лимфоаденэктомиям и при определении так называемых «сторожевых», или «сигнальных», лимфатических узлов, которых может быть шесть, и применение гистологического метода невозможно из-за длительности исследования. По данным ведущих клиник, ошибка срочного гистологического исследования «сторожевых» лимфатических узлов составляет 25%, поэтому они рекомендуют использовать интраоперационное цитологическое исследование отпечатков с поверхности разрезанного лимфатического узла. По нашим данным, достоверность срочного цитологического исследования по выявлению метастатического поражения лимфатических узлов составляет 97-99%.
Надо отметить, что к срочному морфологическому исследованию могут быть противопоказания. Срочное интраоперационное морфологическое исследование не рекомендуется выполнять при подозрении на внутриэпителиальный рак с ограниченным очагом поражения из-за того, что не останется материала для планового гистологического исследования. Цитологические критерии внутриэпителиального рака только разрабатываются, и цитолог может дать заключение о раке, не указывая, что это Carcinoma in situ. При внутрипротоковых папилломах небольшого размера срочное гистологическое исследование лучше не выполнять, а цитологическое исследование достоверно поможет установить характер процесса.
При срочной морфологической диагностике существенно помогает макроскопическое исследование операционного материала. Опытный морфолог при визуальном исследовании уже может поставить диагноз, но для подтверждения диагноза необходимо микроскопическое исследование. Например, опухолевый узел классической звездчатой формы может быть при трех совершенно разных процессах: при раке, склерозирующем аденозе с центром Семба и липогранулеме. И только микроскопическое исследование позволяет правильно поставить диагноз.
Цитологический метод позволяет в динамике, не травмируя пациента, изучать лечебный патоморфоз при химиолучевой и фотодинамической терапии.
XX столетие названо в медицинских кругах веком цитопатологии. Оценивая возможности цитологического метода, можно сказать, что есть еще возможности его развития в комбинации с другими дисциплинами и методами.
Иммуноцитохимическое исследование нередко является решающим в дифференциальной диагностике новообразований, когда при рутинном исследовании возникают непреодолимые трудности для установления гистогенеза отдельных опухолей, определения источника метастазирования, трактовки первично-множественных поражений.
За последние годы достигнут огромный прогресс в клиническом использовании различных биологических маркеров. В отличие от сывороточных маркеров, клеточные маркеры определяются непосредственно в опухолевых клетках ИЦХ исследованием, в основе которого лежит реакция антиген-антитело. В их числе онкогены, рецепторы эстрогенов и прогестерона, молекулы, опосредующие апоптоз, рецепторы факторов роста и т. д. Все эти показатели позволяют более детально изучить молекулярно-биологические особенности опухолевых клеток, ассоциированные со степенью дифференцировки, способностью к инвазии и метастазированию, чувствительностью к химиотерапии, и, следовательно, с особенностями течения и прогнозом заболевания в каждом конкретном случае.
Специфических маркеров дифференциальной диагностики злокачественных и доброкачественных опухолевых процессов не существует, но на сегодняшний день активно ведутся научные изыскания в решении этой проблемы. Так, равномерное окрашивание герминативных центров лимфоидных фолликулов с использованием антител bcl-2 указывает на фолликулярную лимфосаркому, в то время как негативная реакция свидетельствует о доброкачественном гиперпластическом процессе; реакция с антителами HBME-1 при ИЦХ исследовании опухолей щитовидной железы часто положительная в злокачественных новообразованиях и практически отсутствует при доброкачественных, в дифференциальной диагностике широко применяют галектин-3, экспрессирующийся карциномами щитовидной железы из А-клеток (папиллярный, фолликулярный) с отсутствием экспрессии в фолликулярных аденомах, зобах и нормальной ткани щитовидной железы.
Для установления гистогенеза и дифференциальной диагностики опухолей разработаны и постоянно совершенствуются, схемы C.R.Taylor и R.J. Cote (1994 г.). Разнообразие моноклональных антител, используемых в иммуноцитохимических исследованиях тонкоигольных пунктатов, в каждом конкретном случае позволяет ответить на вопрос, имеет ли данная опухоль эпителиальное происхождение или является саркомой, меланомой, лимфомой. Иммуноцитохимия широко применяется для иммунофенотипирования злокачественных лимфом, без чего, по современным канонам, невозможно начать лечение.
Иммуноцитохимическое исследование помогает в определении источника метастазирования при невыявленном первичном очаге. К сожалению, органоспецифических маркеров не так уж и много. К их числу могут быть отнесены специфический антиген предстательной железы (ПСA), позволяющий идентифицировать метастазы рака простаты более чем в 95% случаев; тиреоглобулин, экспрессирующийся в 92–98% фолликулярного и папиллярного рака щитовидной железы, и кальцитонин, экпрессирующийся в 80% медуллярных раков щитовидной железы В некоторых случаях рак щитовидной железы может экспрессировать и кальцитонин, и тиреоглобулин, что только с помощью иммуноферментной диагностики позволяет диагностировать диморфные А-С-клеточные раки.
Одним из первых показателей, вошедших в практику лечения больных раком молочной железы (РМЖ), и относящихся к категории клеточных маркеров, были рецепторы стероидных гормонов. Рецепторы стероидных гормонов – это белки, специфически и избирательно связывающие соответствующие стероиды после их проникновения в клетку.
По данным ВОЗ (2003 г.), экспрессия рецепторов эстрогенов (РЭ+) и прогестерона (РП+) в инвазивных протоковых раках составляет 70-80%; инвазивный дольковый рак в 70-95% экспрессирует РЭ, в 60-70% -РП, 100% экспрессия РЭ отмечена в инвазивном криброзном, муцинозных опухолях молочной железы. Эдокринная терапия наиболее эффективна у больных с первичными опухолями с высоким уровнем рецепторов стероидов. При метастатических поражениях степень реакции на эндокринную терапию также зависит от наличия РЭ и РП в опухоли: её эффективность составляет около 10–15% при гормонотрицательных опухолях, 27% при опухоли с РЭ+ и РП-, 46% при статусе РЭ- и РП+ и 75% при опухолях, содержащих РЭ+ и РП+. Рецепторположительные опухоли молочной железы имеют более высокую дифференцировку и более благоприятный прогноз.
Необходимо отметить, что рецепторы гормонов в доброкачественных образованиях молочной железы еще мало изучены. Отмечено повышение числа РЭ+ клеток в нормальной ткани молочной железы с увеличением возраста, а также при склерозирующем аденозе, папилломах, фиброаденомах и листовидных опухолях. Коэкспрессия РЭ+/Ki-67+ с разной степенью выраженности и соотношения большей частью выявлялась в патологии, связанной с риском развития РМЖ.
Рецепторы эстрогенов экспрессируются в клетках рака эндометрия, яичников, шейки матки, щитовидной железы, кишечника, нейроэндокринных опухолей, в том числе карциноидов.
Иммуноцитохимическое исследование позволяет на дооперационном этапе установить важнейшие факторы прогноза опухолевого процесса и скоррегировать схемы лечения. Пролиферативная активность многих новообразований оценивается с помощью антител Ki-67 в злокачественных лимфомах, опухолях молочной, предстательной, поджелудочной железы, легких, гипофиза, толстой кишки. Обнаружена связь между значениями индекса пролиферации и степенью гистологической дифференцировки опухоли и клиническим прогнозом при раке эндометрия, яичников, легкого, молочной железы, мочевого пузыря, лимфомах, опухолях нервной системы.
Гиперэкспрессия онкопротеина C-erbB-2(HER2/neu), являющегося рецептором эпидермального фактора роста 2-го типа, придающего клеткам свойство неограниченного деления, служит фактором риска рецидива заболевания для ряда опухолей: рака молочной железы, толстой кишки, лёгкого и др. Экспрессия онкобелка C-erbB-2 при ИГХ исследовании обнаруживается в 15–40% РМЖ. Выявление онкопротеина C-erbB-2, по мнению некоторых авторов, ассоциируется с высокой степенью злокачественности опухоли, отсутствием РЭ и РП, высокой митотической активностью, устойчивостью к химиотерапии и требует назначение герцептина.
Наличие метастазов в лимфатических узлах при опухолевом поражении является главным дискриминирующим прогностическим признаком. С помощью иммуноцитохимического исследования можно выявить единичные циркулирующие кератин-положительные клетки РМЖ в костном мозге и периферической крови. Применение ИЦХ исследования повышает выявляемость микрометастазов в лимфатических узлах на 3,2–24%.
Иммуноцитохимические реакции оцениваются как качественно при уточнении гистогенеза опухоли, наличии метастаза в лимфатическом узле или другом органе, иммунофенотипировании лимфом, так и количественно – при оценке пролиферативной активности, экспрессии рецепторов гормонов в опухоли, онкопротеина С-erbB-2 и т.д. Иммуноцитохимическая реакция может быть ядерной, цитоплазменной и мембранной. Ядерная реакция проявляется интенсивным окрашиванием ядра и бывает при определении РЭ и РП, Ki–67, PCNA, p53 и т.д. Цитоплазменная реакция характеризуется диффузным окрашиванием цитоплазмы или отложением гранул в виде грубых пятен и зерен. Цитоплазменное окрашивание дают хромогранин, синаптофизин, белок S-100, виментин, десмин, тиреоглобулин, кальцитонин, цитокератины, bcl-2 и т.д. Оценка этой реакции требует большой осторожности и контроля, так как фоновое окрашивание цитоплазмы клеток может быть принято за истинную реакцию. Мембранное окрашивание наблюдается при проведении реакции с онкопротеином C-erbB-2 и ЭМА (эпителиальным мембранным антигеном). Окрашивание в таких случаях только цитоплазмы не должно учитываться как экспрессия антигена. Маркер крупноклеточной анаплазированной лимфомы CD-30 может экспрессироваться как в цитоплазме, так и на мембране клетки.
Для количественной оценки экспрессии маркера Мс. Carthy и соавторы разработали систему подсчета Histo score (H.S.). Система подсчета включает интенсивность иммуноцитохимической окраски, оцениваемую по 4-балльной шкале, и долю окрашенных клеток и представляет собой сумму произведений процентов, отражающих долю клеток с различной интенсивностью окраски на балл, соответствующий интенсивности реакции. Интенсивность окраски в баллах: 0 – нет окрашивания, 1 – слабое окрашивание, 2 – умеренное окрашивание, 3 – сильное, 4 – очень сильное окрашивание. Формула подсчета:
Histochemical score = ∑ P(i)×i (гистосчет),
где i – интенсивность окрашивания, выраженная в баллах от 0 – 4,
Р(i) – процент клеток, окрашенных с разной интенсивностью.
Максимальное количество Histo score соответственно должно быть 400. Подсчет проводится в трех когортах по 100 опухолевых клеток в различных полях зрения (объектив х 40).
В практической работе допустимо использование полуколичественной оценки. Реакция считается отрицательной при полном отсутствии или экспрессии антигена менее 5%–10% опухолевых клеток, слабоположительной – от 5%–10% до 24% клеток, умеренно положительной – в 25%–75%, выраженной – более чем в 75% клеток. При оценке иммуноферментной реакции принимают во внимание интенсивность и полноту окрашивания цитолеммы клеток в центре опухолевого очага. Так, яркая, мембранная, беспрерывная по контуру клетки реакция обозначает выраженную экспрессию белка С-erbB-2 (+++), что в 95% случаев подтверждается амплификацией гена С-erbB-2, выявляемой с помощью FISH (флуоресцентной гибридизацией in situ).
Сопоставляя данные иммуноцитохимических исследований различных опухолей с целью уточнения гистогенетической принадлежности и результатов послеоперационных морфологических заключений, получены следующие результаты: 89% совпадений при анализе опухолей щитовидной железы, 83% при уточнении гистогенеза первичной опухоли и метастазах в лимфатических узлах, 89% – при опухолях мягких тканей и кожи и 100% – при исследовании биологических жидкостей. При определении гормонального статуса РМЖ процент совпадения ИЦХ и ИГХ исследований составляет 88,3%, при исследовании пролиферативной активности – 83%, при определении онкопротеина C-erbB-2 – 93,2%.
При сравнении возможностей ИЦХ исследования при выполнении пункционной биопсии и ИГХ исследования при трепанобиопсии преимущества ИЦХ, на наш взгляд, несомненны. Пункционная биопсия – более простая процедура, не сопровождается такими осложнениями, как воспаление, кровотечение, и позволяет получить полноценный клеточный материал. При неудачной пункции и попадании в некроз, строму опухоли, окружающие ткани можно практически безболезненно повторить процедуру. Кроме того, отсутствует потеря и маскировка антигенов при проводке и депарафинизации материала с использованием агрессивных химических реагентов.
Использование иммуноцитохимического исследования позволяет расширить возможности морфологических методов и на дооперационном этапе уточнить гистогенез, диагностировать первично-множественные поражения, степень распространения и оценить некоторые показатели прогноза и чувствительность опухоли к химиогормонотерапии.
На современном этапе развития в цитологии используются методы молекулярной и генной диагностики: гибридизация in situ, Southern Blotting, Nothern Blooting, Western Blotting, DNK Microarray и т.д) В научной и практической работе цитологи применяют проточную цитофотометрию.
Одним из путей совершенствования цитологического метода исследования является применение морфометрии, что позволяет получать объективные количественные параметры. Например, при обработке на компьютере выделены наиболее информативные морфометрические признаки, относящиеся к параметрам ядра с использованием основных диагностических морфометрических признаков: площадь, периметр, оптической плотности, коэффициент поляризации ядер, числа ядрышек, их площади и периметра. Разработаны объективные морфометрические признаки различных степеней дисплазии при дисгормонально-гиперпластических процессах молочной железы, шейки матки, что уменьшило долю субъективизма в определении различных степеней дисплазии.
Развиваются новые методы микроскопии: фазово-контрастная, флюоресцентная, конфокальная и т.д. Создание компьютерных систем обучения, развитие метода телеконсультации также предъявляют новые требования и, несомненно, будут способствовать развитию и совершенствованию цитологического метода диагностики.
Волченко Надежда Николаевна
д.м.н., профессор, руководитель отделения
онкоцитологии МНИОИ им.П.А.Герцена
Что такое Пап-мазокОтшелушенные клетки могут быть получены из различных участков тела с целью получения клинически полезной информации. Многие клетки и ткани тела подвергаются постоянному процессу созревания / смерти / регенерации, а отмирающие клетки отшелушиваются или отслаиваются. Разрастание и созревание эпителиальных клеток в конечном итоге приводит к отшелушиванию клеток. Доступны методы сбора отслоившихся клеток, в первую очередь, с эпителиальных поверхностей.Также можно механически усилить процесс отшелушивания для получения более жизнеспособных клеток с помощью различных шпателей или щеток. Образцы будут состоять из отдельных клеток или небольших фрагментов ткани по сравнению с большими срезами ткани, полученными при хирургической биопсии. Диагностическое применение мазка ПапаниколауЖенские половые пути покрыты эпителием. Верхняя часть влагалища имеет многослойный плоский эпителий, многослойный плоский эпителий эктоцервикса, простой столбчатый (железистый) эпителий эндометрия и простой столбчатый (железистый) эпителий эндометрия.Все эти эпителии подвержены циклическим гормональным воздействиям эстрогена и прогестерона во время менструального цикла, что вызывает пролиферацию (увеличение количества клеток) и дифференцировку или созревание (развитие функциональных и морфологических особенностей зрелых клеток исходного тканевого типа. ) этих эпителиев. Дифференциация и созревание клеток отражаются характерными морфологическими особенностями, которые методы окрашивания позволяют нам идентифицировать.Шейка матки, являющаяся связующим звеном между внешним и внутренним телом, постоянно подвергается воздействию различных факторов стресса, включая механические, микробиологические, химические и гормональные воздействия. Шейка матки может реагировать различными неспецифическими способами:
Также могут происходить клеточные изменения, которые позволяют точно определить, какой стрессор вызывает реакцию: e.g., вирус герпеса или вирус папилломы человека (ВПЧ). Частично из-за обычно высокой скорости пролиферации, которая происходит непрерывно циклически в детородном возрасте, а также частично из-за пролиферативного воздействия стрессоров, действующих в области шейки матки, эпителий внутри и вокруг шейки матки особенно подвержен развитию случайных и случайных заболеваний. / или направленное стрессором (особенно ВПЧ) генетическое повреждение, которое может привести к неопластическому росту плоскоклеточных и / или железистых клеток шейки матки. Во многих случаях клеточные аномалии, связанные с патологическими образованиями, присутствующими в шейке матки, могут быть обнаружены и охарактеризованы с помощью мазка Папаниколау на основе морфологических изменений клеток, созданных этими объектами, и наличия воспалительных клеток и / или фактическое присутствие микробиологических агентов. Цервикальный / вагинальный мазок Папаниколау — это адекватно собранный клеточный образец, полученный из отслоившихся или механически смещенных клеток влагалища, шейки матки и в некоторых случаях эндометрия, которые были размазаны на предметном стекле, надлежащим образом сохранены и окрашены, а также оценены цитоморфологически. для одной или нескольких из следующих целей:
Получение мазка ПапаниколауКонкретная используемая процедура сбора данных будет зависеть от типа требуемой информации или конкретных показаний для проведения мазка Папаниколау.Целью фактической процедуры сбора является получение адекватного, поддающегося оценке мазка клеточного материала из влагалища и / или шейки матки, который может быть отправлен в лабораторию вместе с соответствующей клинической информацией для окрашивания и оценки в соответствии с показаниями для исследования. тест. Для достижения этой цели мазок должен иметь следующие характеристики:
Фактически процедура сбора начинается с соответствующего указания пациента относительно теста. Должен быть сдан мазок Папаниколау:
Процедура сбора продолжается сбором точного сексуального анамнеза и истории здоровья. Информация, которая должна быть указана в форме заявки, отправляемой в лабораторию, включает:
Ограничения мазка ПапаниколауНесмотря на наилучшие процедуры сбора, обработки образцов и скрининга, уровень ложноотрицательных результатов (пропущенных поражений) по-прежнему будет составлять не менее 4%. До 2/3 ложноотрицательных результатов мазка Папаниколау являются результатом факторов, связанных с процедурой сбора. Однако естественная история дисплазий и карцином шейки матки такова, что от дисплазии до инвазивной карциномы проходит длительный интервал времени (годы).Если проводится ежегодный скрининг, вероятность того, что поражение будет пропущено, очень мала. Патология шейки маткиШейка матки может поражать целый ряд патологических процессов:
ИзображенияНиже представлены изображения поражений шейки матки размером от 40 до 250 КБ.
|
Аномальные результаты мазка Папаниколау: Центр рака Киммела
Нормальный мазок Папаниколау показывает здоровые плоскоклеточные клетки (плоские клетки, похожие на чешую рыбы) с поверхности шейки матки.Признаков инфекции и аномальных клеток нет. Даже если ваши результаты Папаниколау здоровы, вам следует регулярно проходить обследование. Тесты проверяют наличие инфекционных агентов, которые могут быть опасными, если сохранятся. Раннее обнаружение любой инфекции позволит улучшить лечение и поможет вам сохранить здоровье.
Аномальные результаты мазка Папаниколау включают:
ASCUS ~ Атипичные плоскоклеточные клетки неопределенного значенияЭтот диагноз означает, что некоторые клетки в вашем мазке Папаниколау не выглядели полностью нормальными, но не соответствовали диагностическим критериям поражения.Ваш врач может повторить мазок Папаниколау или сделать кольпоскопию. Лаборатория может проверить ваш мазок Папаниколау на ВПЧ.
LSIL ~ Плоскоклеточное интраэпителиальное поражение низкой степениЭтот диагноз означает ранние изменения размера и формы клеток. LSIL часто связаны с ВПЧ, который также может вызывать остроконечные кондиломы. Эти поражения у женщин с неповрежденной иммунной системой часто проходят без вмешательства в течение 18–24 месяцев. Поражения низкой степени могут также называться легкой дисплазией или CIN1.Если это ваш первый аномальный мазок Папаниколау, ваш врач, скорее всего, порекомендует кольпоскопию.
HSIL ~ плоскоклеточное интраэпителиальное поражение высокой степениЭтот диагноз означает, что клетки сильно отличаются от нормальных клеток. Эти предраковые поражения более серьезны, чем при LSIL, но включают клетки на поверхности шейки матки. Их также можно назвать умеренной или тяжелой дисплазией или CIN 2 или 3. Лечение HSIL заключается в удалении аномальной ткани. Это можно сделать несколькими способами.См. Раздел лечения для получения дополнительной информации.
Другие состояния / особые группы населения
Аденокарцинома in-situПредраковое состояние, при котором в шейке матки присутствуют раковые клетки, которые еще не распространились от того места, где они зародились, или начали прорастать в более глубокие ткани шейки матки . Диагноз обычно ставится с помощью биопсии или эндоцервикального выскабливания (легкое соскабливание цервикального отверстия). Обычное лечение — биопсия конуса. В некоторых ситуациях ваш врач может порекомендовать гистерэктомию (хирургическое удаление матки).
Дисплазия вульвыСостояние, при котором ткани вульвы или внешней части влагалища начинают расти необычным образом, вызывая зуд или жжение; развитие высыпаний или бородавок; и кровотечение. Если не лечить, это может перерасти в рак влагалища. Как правило, наиболее эффективным методом лечения является хирургическое удаление патологической ткани. Это можно сделать с помощью скальпеля или лазера, в зависимости от специфики состояния.
Пациенты с ослабленной иммунной системойЖенщины с заболеваниями, влияющими на иммунную систему, такими как ВИЧ или волчанка; или кто принимает лекарства, подавляющие иммунитет; или те, кто является реципиентом трансплантата, подвергаются большему риску дисплазии шейки матки.
Лаборатория 2: Микроскопия и исследование тканей — Зоо-лаборатория
Лаборатория 2: Микроскопия и исследование тканей — Зоо-лаборатория | UW-La Crosse Перейти к основному содержанию Перейти к нижнему колонтитулу 1. Введение в гистологию (Часть 1)Ткани состоят из схожих типов клеток, которые работают скоординированно для выполнения общей задачи, а изучение тканевого уровня биологической организации — это гистология.У животных обнаружены четыре основных типа тканей.
Эпителий — это тип ткани, основная функция которого заключается в покрытии и защите поверхностей тела, но также может образовывать протоки и железы или специализироваться для секреции, выделения, абсорбции и смазки.
Эпителиальные ткани классифицируются по количеству клеточных слоев, из которых состоит ткань, и по форме клеток. Простой эпителий состоит из одного слоя клеток, а многослойный эпителий состоит из нескольких слоев.
Эпителиальные наросты могут быть плоскими (squamous = «чешуйчатый»), кубовидными (кубовидными) или высокими (столбчатыми). Итак, для правильного определения типа ткани необходимы три слова (например, простой столбчатый эпителий, многослойный, плоский эпителий и т. Д.
2. Введение в гистологию (Часть 2)Соединительная ткань выполняет такие разнообразные функции, как связывание, поддержка, защита, изоляция и транспортировка. Несмотря на их разнообразие, все соединительные ткани состоят из живых клеток, встроенных в неживой клеточный матрикс, состоящий из внеклеточных волокон или какого-либо основного вещества.Таким образом, то, что отличает разные соединительные ткани, — это тип матрикса. Примеры соединительной ткани могут включать кость, хрящ, сухожилия, связки, рыхлую соединительную ткань, жировую (жировую) ткань и даже кровь (хотя некоторые авторитеты классифицируют кровь как сосудистую ткань).
Мышечная ткань предназначена для сокращения. Есть три вида мышечной ткани:
- Гладкая мышца (предназначена для медленных, продолжительных, непроизвольных сокращений) состоит из веретенообразных клеток с одним ядром на клетку.
- Скелетная или поперечно-полосатая мышца , которая связана с произвольными сокращениями, содержит цилиндрические клетки с множеством ядер на клетку, расположенными в пучки.
- Сердечная (сердце) мышца поперечно-полосатая, как и скелетная мышца, но каждая клетка содержит только одно ядро.
Нервная ткань специализируется на приеме раздражителей и проведении нервных импульсов.Ткань состоит из нервных клеток (нейронов), каждая из которых состоит из тела клетки и клеточных отростков, которые переносят импульсы к (дендритам) или от (аксоны) к телу клетки. На следующих страницах этого лабораторного раздела у вас будет возможность изучить несколько (из многих) типов тканей животных.
Однако с точки зрения понимания работы многоклеточного животного тела вы должны понимать, что ткани являются лишь одним из многих связанных уровней биологической организации.Ткани редко работают в одиночку, вместо этого они сгруппированы в органы. Органы объединяются в системы органов (например, систему кровообращения, нервную систему, скелетную систему, мышечную систему, выделительную систему, репродуктивную систему и т. Д.), Которые функционируют как единое целое, называемое организмом.
В последующих разделах веб-сайта Zoo Lab вы познакомитесь с разнообразием животного мира, которое возникает в результате взаимодействия всех этих ключевых компонентов.
4. Простой плоский эпителий (кожа лягушки).Лаб-2 01
На этом слайде показан тонкий срез кожи лягушки.Наружная часть этой кожи состоит из одного слоя плоских (плоскоклеточных) клеток неправильной формы, что и дало ткани такое название. Примечание: Вы просматриваете этот участок ткани сверху! На этом слайде показан тонкий срез кожи лягушки. Наружная часть этой кожи состоит из одного слоя плоских (плоских) клеток неправильной формы, что и дало ткани название. Примечание: Вы просматриваете этот участок ткани сверху!
5. Простой кубовидный эпителий (поперечный разрез почки).Лаб-2 02
Красные и синие стрелки указывают на ткань простого кубовидного эпителия
Это слайд тонкого среза почки млекопитающего, демонстрирующий множество трубчатых протоков, составляющих большую часть этого органа.Стенки этих протоков (обозначенные красными стрелками) состоят из простых кубовидных эпителиальных клеток, которые обычно имеют шестигранную форму, но при виде сбоку могут казаться квадратными. Обратите внимание также на тонкую стенку простого кубовидного эпителия (на которую указывает синяя стрелка), которая образует верхний край этого участка.
6. Простой столбчатый эпителий (поперечный разрез тонкой кишки).Лаб-2 03
- Гладкая мускулатура (длинный слой)
- Гладкая мышца (круговой слой)
- Эпителий простой столбчатый
- Бокал
- Просвет кишечника
Этот слайд представляет собой поперечный разрез тонкой кишки.В просвет (пространство) кишечника выступают многочисленные пальцевидные выступы, называемые ворсинками, которые замедляют прохождение пищи и увеличивают площадь поверхности для всасывания питательных веществ. Выстилка этих ворсинок представляет собой слой ткани, называемый слизистой оболочкой, который состоит из простых столбчатых эпителиальных клеток. Среди этих столбчатых клеток вкраплены бокаловидные клетки, которые выделяют слизь в просвет кишечника. Во время рутинной гистологической подготовки слизь теряется, остается прозрачная или слегка окрашенная цитоплазма.Под тонкой внешней оболочкой кишечника, называемой серозной оболочкой, находится толстый слой гладкомышечных клеток, называемый muscularis externa. Muscularis externa разделена на внешний продольный мышечный слой с клетками, которые проходят вдоль оси кишечника, и внутренний круговой мышечный слой, волокна которого окружают орган. Перистальтическое сокращение этих двух мышечных слоев способствует продвижению пищи по пищеварительному тракту.
1 — гладкая мышца (длинный слой) и 2 — гладкая мышца (ок.слой)
Лаборатория-2 05- Продольный мышечный слой
- Круговой мышечный слой
- Клетки столбчатого эпителия
3 — простой столбчатый эпителий и 2 — бокаловидная клетка
Лаб-2 04
- Бокал
- Клетки столбчатого эпителия
- Ядро эпителиальной клетки
- Просвет кишечника
- Многослойный плоский эпителий
- Просвет пищевода
- Соединительная ткань
На этом слайде показано поперечное сечение пищевода, первой части пищеварительного тракта, ведущей к желудку.Обратите внимание, что орган выстлан множеством слоев клеток, вместе называемых многослойным плоским эпителием. По соглашению, многослойные эпителиальные ткани называют по форме наиболее удаленных от них клеток. Таким образом, хотя более глубокий и базальный слои состоят из кубовидных, а иногда даже столбчатых клеток, эти клетки на поверхности имеют плоскую (плоскую) форму, что и дало ткани такое название.
1 — Многослойный плоский эпителий
Лаб-2 07
- Многослойный эпителиальный слой
- Наружные плоскоклеточные клетки
- Просвет пищевода
Лаб-2 08
- Коллагеновое волокно
- Эластиновые волокна
На этом слайде показан тонкий участок рыхлой соединительной ткани (иногда называемой ареолярной тканью). Этот тип ткани широко используется по всему телу для скрепления кожи, мембран, кровеносных сосудов и нервов, а также для связывания мышц и других тканей вместе. Он часто заполняет промежутки между эпителиальной, мышечной и нервной тканями, образуя так называемую строму органа, в то время как термин паренхима относится к функциональным компонентам органа.Ткань состоит из разветвленной сети волокон, секретируемых клетками, называемыми фибробластами. Самыми многочисленными из этих волокон являются более толстые, слегка окрашенные (розовые) волокна коллагена (1). На срезе также можно увидеть более тонкие, темные эластичные волокна (2), состоящие из белка эластина. s представляет собой слайд тонкого среза, взятого из почек млекопитающих, демонстрирующий множество трубчатых протоков, которые составляют большую часть этого органа. Стенки этих протоков (обозначенные красными стрелками) состоят из простых кубовидных эпителиальных клеток, которые обычно имеют шестигранную форму, но при виде сбоку могут казаться квадратными.Обратите внимание также на тонкую стенку простого кубовидного эпителия (на которую указывает синяя стрелка), которая образует верхний край этого участка.
9. Гиалиновый хрящ (поперечный разрез трахеи). Лаборатория-2 09- Просвет трахеи
- Псевдостратифицированный (реснитчатый) столбчатый эпителий
- Гиалиновый хрящ (100x)
- Жировая ткань
Этот слайд, показывающий поперечный разрез трахеи (дыхательной трубы) млекопитающих, содержит примеры нескольких различных типов тканей.Поддерживает трахею кольцо соединительной ткани, называемое гиалиновым хрящом. Хондроциты (хрящевые клетки), которые секретируют этот поддерживающий матрикс, расположены в пространствах, называемых лакунами.
3 — Гиалиновый хрящ (100x)
Лаб-2 10
- Гиалиновый хрящ (400x)
- Жировая ткань
1 — Гиалиновый хрящ (400x)
Лаборатория-2 11- Лакуна
- Хондроцит (хрящевая клетка)
- Надхрящница
Лаб-2 09
- Просвет трахеи
- Псевдостратифицированный столбчатый эпителий (крупный план)
- Гиалиновый хрящ
- Жировая ткань
Этот слайд, показывающий поперечный разрез трахеи (дыхательной трубы) млекопитающих, содержит примеры нескольких различных типов тканей. Выстилка трахеи состоит из типа ткани, называемого псевдостратифицированным (реснитчатым) столбчатым эпителием.Этот единственный слой реснитчатых клеток кажется многослойным, потому что клетки различаются по толщине и потому, что их ядра расположены на разных уровнях.
2 — Псевдостратифицированный столбчатый эпителий (крупный план)
Лаборатория-2 12- Ресничный бордюр
- Эпителиальный слой
Лаб-2 09
- Просвет трахеи
- Псевдостратифицированный столбчатый эпителий (крупный план)
- Гиалиновый хрящ
- Жировая ткань (100x)
Этот слайд, показывающий поперечный разрез трахеи (дыхательной трубы) млекопитающих, содержит примеры нескольких различных типов тканей.Помимо псевдостратифицированного столбчатого эпителия, выстилающего трахею и гиалиновый хрящ, на этом слайде также видна обширная область жировой ткани, которая специализируется на хранении жира. На подготовленных предметных стеклах жир был удален из клеток, придавая ткани вид рыболовной сети.
4 — Жировая ткань (100x)
Лаб-2 10
- Гиалиновый хрящ
- Жировая ткань (400x)
2 — Жировая ткань (400x)
Лаборатория-2 13- Жировые (жировые) клетки
- Ядро клетки
Лаб-2 14
На этом слайде представлена часть высушенной компактной кости. Обратите внимание, что костный матрикс откладывается концентрическими слоями, называемыми ламелями. Основной структурной единицей компактной кости является остеон. В каждом остеоне ламели расположены вокруг центрального гаверсовского канала, в котором находятся нервы и кровеносные сосуды живой кости. Остеоциты (костные клетки) расположены в пространствах, называемых лакунами, которые соединены тонкими разветвляющимися канальцами, называемыми канальцами.Эти «маленькие каналы» исходят из лакуны, образуя обширную сеть, соединяющую костные клетки друг с другом и с кровоснабжением.
Крупный план гаверсовской системы
Лаб-2 15
- Гаверсский канал
- Лакуны
Лаб-2 16
Это слайд пучка гладкой мышечной ткани, который был разделен на части, чтобы обнажить отдельные клетки.Каждая из этих веретенообразных мышечных клеток имеет одно удлиненное ядро. У большинства животных гладкая мышечная ткань расположена в виде круговых и продольных слоев, которые действуют антагонистически, укорачивая или удлиняя, а также сужая или расширяя тело или орган. В качестве примера такого расположения см. Два слоя гладких мышц на поперечном сечении кишечника млекопитающего.
14. Скелетная мышца (поперечный разрез языка).Лаб-2 17
- Многослойный плоский эпителий
- Проток, состоящий из простого кубовидного эпителия
- Скелетная мышца
- Жировая ткань
- Плотная соединительная ткань неправильной формы
Язык крупным планом
Лаборатория-2 18- Жировая ткань
- Скелетная мышца (продольный вид)
- Эпителий простой кубовидный
Лаб-2 20
На этом слайде показан участок сердечной мышцы, имеющей поперечно-полосатую форму, как скелетную мышцу, но приспособленную для непроизвольных ритмических сокращений, как гладкая мышца. Хотя миофибриллы имеют поперечную бороздку, каждая клетка имеет только одно ядро, расположенное в центре. Обратите внимание на слабо окрашенные поперечные полосы, которые называются интеркалированными дисками (обозначены синими стрелками), которые отмечают границы между концами клеток.Эти специализированные соединительные зоны уникальны для сердечной мышцы.
16. Нервная ткань (мультиполярный нейрон)Лаб-2 19
- Тело нервной клетки
- Отросток нервной клетки
Лаб-2 21
На этом слайде показан продольный разрез сухожилия, состоящего из плотной регулярной соединительной ткани. Обратите внимание на равномерно расположенные пучки плотно упакованных коллагеновых волокон, идущие в одном направлении, что приводит к образованию гибкой ткани с большим сопротивлением силам растяжения.
18. Простая модель плоского эпителия.Лаб-2 22
Поскольку простой плоский эпителий состоит из одного слоя чешуевидных клеток, он хорошо подходит для быстрой диффузии и фильтрации.Эти клетки выглядят шестиугольными на виде с поверхности, но если смотреть сбоку (как показано на изображении модели выше), они кажутся плоскими с выпуклостями в местах расположения ядер. Простой плоский эпителий образует внутренние стенки кровеносных сосудов (эндотелий), стенку капсулы Боумена почек, выстилку полости тела и внутренних органов (париетальной и висцеральной брюшины), а также стенки воздушных мешков (альвеол) и дыхательных путей. легкого.
Вид поверхности
Лаб-2 23
19.Простая модель кубовидного эпителияЛаб-2 24
Простые кубовидные эпителиальные клетки обычно имеют шестигранную форму (кубическую форму), но они кажутся квадратными на виде сбоку (как показано на изображении модели выше) и многоугольными или шестиугольными, если смотреть сверху. Их сферические ядра темнеют и часто придают слою вид бусинок. Этот тип ткани адаптирован к секреции и абсорбции. Его можно найти в таких областях, как канальцы почек, покров яичников и как компонент протоков многих желез.
Вид сверху
Лаб-2 25
20. Простая модель столбчатого эпителия.Лаб-2 26
Простой столбчатый эпителий состоит из высоких (столбчатых) клеток, которые плотно прилегают друг к другу. С поверхности они кажутся шестиугольными, но если смотреть сбоку (как показано на изображении модели выше), они выглядят как ряд прямоугольников с удлиненными ядрами, часто расположенными на одном уровне, обычно в нижней части клетка. Простые столбчатые эпителиальные клетки могут быть специализированы для секреции (например, бокаловидные клетки, которые секретируют защитный слой слизи в тонком кишечнике), для абсорбции или защиты от истирания.Столбчатые эпителиальные клетки выстилают большую часть пищеварительного тракта, яйцеводов и многих желез.
Вид с поверхности
Лаб-2 27
21. Модель псевдостратифицированного столбчатого эпителия.Лаб-2 28
На изображении слева показана модель псевдостратифицированного столбчатого эпителия. Этот тип ткани состоит из одного слоя клеток, покоящихся на неклеточной базальной мембране, которая защищает эпителий. Ткань кажется стратифицированной (расположенной в несколько слоев), потому что все клетки имеют разную высоту и потому что их ядра (показанные в виде черных овальных структур) расположены на разных уровнях.Псевдостратифицированный мерцательный столбчатый эпителий выстилает трахею (дыхательное горло) и более крупные дыхательные пути.
22. Модель скелетных (поперечно-полосатых) мышц.Лаб-2 29
Скелетная мышца — это самый распространенный тип мышечной ткани в теле позвоночного, составляющий не менее 40% его массы. Хотя скелетная мышца часто активируется рефлексами, которые автоматически срабатывают в ответ на внешний раздражитель, ее также называют произвольной мышцей, потому что это единственный тип, подлежащий сознательному контролю.Поскольку волокна скелетных мышц имеют очевидные полосы, называемые полосами, которые можно наблюдать под микроскопом, их также называют поперечно-полосатыми мышцами. Обратите внимание, что клетки скелетных мышц многоядерные, то есть каждая клетка имеет более одного ядра.
23. Модель гладкой мускулатуры.Лаб-2 30
Гладкая мышца — самый простой из трех видов мышц. Он встречается там, где необходимы медленные, продолжительные, непроизвольные сокращения, например, в пищеварительном тракте, репродуктивной системе и других внутренних органах.Гладкомышечные клетки длинные, веретенообразные, с одним центрально расположенным ядром. Гладкая мускулатура часто состоит из двух слоев, расположенных перпендикулярно друг другу: круглого слоя, волокна которого появляются в поперечном сечении, как показано на модели выше, и продольного слоя, волокна которого выглядят как концы перерезанного кабеля, если смотреть на него на торце.
24. Модель сердечной мышцы.Лаб-2 31
Сердечная мышца имеет поперечно-полосатую форму, как скелетную мышцу, но приспособлена к непроизвольным ритмичным сокращениям, как гладкая мышца.Миофибриллы имеют поперечную бороздку, но каждая клетка имеет только одно ядро, расположенное в центре. Обратите внимание на темно-синие поперечные полосы на модели, называемые вставными дисками, которые отмечают границы между концами мышечных клеток. Эти специализированные соединительные зоны уникальны для сердечной мышцы.
25. Компактная модель кости.Лаб-2 32
На этой модели показано поперечное сечение компактной кости. Обратите внимание, что костный матрикс откладывается концентрическими слоями, которые называются пластинками (5).Основной структурной единицей этого типа кости является гаверсова система, или остеон. В каждом из этих остеонов ламели расположены вокруг центрального гаверсовского канала (1), в котором находятся нервы (4) и кровеносные сосуды (2, 3) в живой кости. Остеоциты или костные клетки (6) расположены в пространствах, называемых лакунами (7), которые связаны тонкими ветвящимися канальцами, называемыми канальцами (8). Эти «маленькие каналы» исходят из лакун, образуя обширную сеть, позволяющую костным клеткам общаться друг с другом и обмениваться метаболитами.
26. Модель многополярного нейрона.Лаб-2 33
На изображении выше изображен значительно увеличенный мультиполярный нейрон, наиболее распространенный тип нейронов у людей. Обратите внимание, что тело клетки (1) содержит ядро (2) с заметным темным ядрышком (3). От тела клетки отходят цитоплазматические отростки, называемые отростками нервных клеток. В мотонейронах (которые проводят нервные импульсы к мышечным клеткам) эти отростки состоят из одного длинного аксона (4) и множества более коротких дендритов (5).
4 — Аксон
Лаб-2 34
Обратите внимание на этом увеличенном изображении аксона, что он окружен специализированными клетками, называемыми шванновскими клетками (1), плазматические мембраны которых образуют покрытие аксона, называемое нейрилеммой (2), которое показано на модели коричневым цветом. Эти шванновские клетки секретируют жировую миелиновую оболочку (3), которая показана на модели желтым цветом, которая защищает и изолирует нервные волокна друг от друга и увеличивает скорость передачи нервных импульсов. Соседние шванновские клетки вдоль аксона не соприкасаются друг с другом, оставляя промежутки в оболочке, называемые узлами Ранвье, через равные промежутки времени (4).
Оценка мазка Папаниколау AGUS и управление им
1. Kim TJ, Ким HS, Парк CT, Парк ИС, Хонг СР, Парк JS, и другие. Клиническая оценка методов наблюдения и результатов атипичных железистых клеток неопределенного значения (AGUS), обнаруженных в мазках Папаниколау шейно-влагалищного отдела. Гинеколь Онкол . 1999; 73: 292–8 ….
2.Кокс JT, Guintoli R Sr, Лонкий Н, Ньюкирк Дж., Предлагает C, Тедески C, и другие. Практическое руководство ASSCP: лечение железистых аномалий в мазке из шейки матки. J Диск тракта нижнего поколения . 1997; 1: 41–5.
3. Роннетт Б.М., Манос М.М., Рэнсли Дж. Э., Феттерман Б.Дж., Кинни В.К., Херли Л. Б., и другие. Атипичные железистые клетки неопределенного значения (AGUS): цитопатологические особенности, гистопатологические результаты и обнаружение ДНК вируса папилломы человека. Хум Патол . 1999; 30: 816–25.
4. Урсин Г, Петерс РК, Хендерсон Б.Е., d’Ablaing G, Монро КР, Pike MC. Использование оральных контрацептивов и аденокарцинома шейки матки. Ланцет . 1994; 344: 1390–4.
5. Хопкинс М.П., Морли GW. Сравнение аденокарциномы и плоскоклеточного рака шейки матки. Акушерский гинеколь . 1991; 77: 912–7.
6. Лейси СП, Бринтон Л.А., Аббас FM, Барнс, Вашингтон, Гравитт PE, Гринберг, доктор медицины, и другие.Оральные контрацептивы как факторы риска аденокарциномы шейки матки и плоскоклеточного рака. Биомаркеры эпидемиологии рака Предыдущая . 1999; 8: 1079–85.
7. Динь ТВ, Хак М, Грация JM, Луччи Дж. А., Смит ER, Ханниган Э.В. Мазки Папаниколау типичных железистых клеток неопределенного значения: гистологические корреляции и предложения по лечению. J Диск тракта нижнего поколения . 1999; 3: 73–6.
8.Беннетт ББ, Такедзава К., Уилкинсон Э.Дж., Дрю П.А., Hardt NS. Атипичные железистые клетки неопределенного значения и другие аномалии железистых клеток в популяции высокого риска. J Диск тракта нижнего поколения . 1998; 2: 132–5.
9. Вельович Д.С., Столер М.Х., Андерсен WA, Ковелл Дж. Л., Рис LW. Атипичные железистые клетки неопределенного значения: пятилетнее ретроспективное гистопатологическое исследование. Am J Obstet Gynecol .1998. 179: 382–90.
10. Эдди Г.Л., Штрампф КБ, Войтович М.А., Пираино П.С., Mazur MT. Результаты биопсии у пятисот тридцати одного пациента с атипичными железистыми клетками неопределенного значения согласно определению системы Bethesda. Am J Obstet Gynecol . 1997; 177: 1188–95.
11. Денехи TR, Грегори CA, Брин JL. Эндоцервикальный кюретаж, края конуса и остаточная аденокарцинома in situ шейки матки. Акушерский гинеколь . 1997; 90: 1–6.
12. Райт В.К. Кольпоскопия аденокарциномы in situ и аденокарциномы шейки матки: дифференциация от других поражений шейки матки. J Диск тракта нижнего поколения . 1999; 3: 83–97.
13. Burja IT, Томпсон СК, Сойер В.Л., Шурбаджи МС. Атипичные железистые клетки неопределенного значения в мазках из шейки матки. Исследование с цитогистологической корреляцией. Acta Cytol .1999; 43: 351–6.
14. Muntz HG, Белл Д.А., Лаге Дж. М., Гофф Б.А., Фельдман С, Рис LW. Аденокарцинома in situ шейки матки. Акушерский гинеколь . 1992; 80: 935–9.
Репетитор по гистологии
Ткани органа 4 основные ткани Эпителий Соединительной ткани Нервная ткань МышцыНа этом рисунке показаны сечения 4 различных органов: Кишечник, кожа, легкие и трахея .Обратите внимание, что каждый орган состоит из нескольких ткани а также что это вариации того, как устроены ткани. Вы узнаете более конкретно категории этих тканей. |
Четыре основных типа тканей: Эпителий, соединительная ткань, нервная ткань и мышцы Каждый тип содержит подтипы, которые могут выглядеть по-разному, но имеют схожие характеристики.
A. Обнаружение свободной (апикальной поверхности)
Первым шагом в поиске эпителия на предметном стекле является поиск свободных поверхностей, на которых может быть эпителий. настоящее время. А Определяющими характеристиками эпителия является то, что они имеют свободную, терапевтическую поверхность и имеют базальный поверхность. Эпителиальная линия полых органов (например, кишечника, кровеносных сосудов и т. Д.) И полостей (например, брюшной полость или плевральная полость), покрывают поверхность нашего тела кожей и составляют множество маленьких трубок и протоков в в тело (е.g., капилляры и протоки в потовых и слюнных железах).
Свободная поверхность — это то, что обращено к отверстию в органе или трубе (часто их называют просветами) или что лица снаружи как на коже. В теле свободная поверхность будет обращена в пространство, заполненное газами или жидкость, но на на слайде вы, как правило, не увидите жидкости, и на нем будет намного больше места, чем могло бы существовать на самом деле. Брать в следующая картинка, например
| На этом скольжение кишечника на малой мощности, кажется, что есть большие участки свободной поверхности с левой и правой сторон ткань.Они обе свободные поверхности? Нет. На слайд они есть, но если это все еще было в человеке, только один из этих стороны обращены к свободной поверхности в просвете. В этом примере это правая часть слайда. Левая сторона — гладкая мускулатура который НИКОГДА не выстилает свободную поверхность. Ниже приведены другие примеры. | |
| Иногда слайд будет выглядеть как будто у него много свободных поверхностей на выбор.Однако свободная поверхность на предметном стекле не означает, что на нем есть эпителий покрывая это. На этом слайде эпителий не покрывает ни одну из большие видимые свободные поверхности на слайде. Это участок мышцы и сухожилия, застрявший на слайде. |
B. Определение количества слоев ячеек
Когда вы научитесь находить подходящие свободные поверхности, следующий шаг в изучении различных эпителий является для определения количества слоев клеток в эпителии.
Если эпителий имеет толщину всего один слой клеток, то он называется простым. эпителий а если он имеет толщину более одного слоя, то он называется стратифицированным. эпителий.
C. Определение формы апикальных клеток
Наконец, важно определить форму апикальных клеток (клеток на свободной поверхности). Там находятся три основные категории для описания формы большинства эпителиальных клеток (отметьте больше всего в этом утверждении — там пара других типов). Эти категории плоскоклеточные (плоские на вид ячеек), кубовидные (они похожи на кубики) и столбчатые (Oни Смотреть как столбцы).
Плоский эпителий | Кубовидный эпителий | Столбчатый эпителий |
Они когда-нибудь выглядели так красиво и очевидно на слайде? Нет. Обычно они выглядят менее определенными.(Отдыхай мышкой на каждый изображение, чтобы увидеть, что это за ткань)
D. Название конкретных типов эпителия
Называя эпителий, мы объединяем название по количеству слоев клеток (простой или стратифицированный) с формой поверхностных ячеек (плоскоклеточная, кубовидная или столбчатый). Например: простой плоский эпителий или многослойный столбчатый эпителий и т. Д. Ниже приведены несколько примеров из мультфильмов.
Как бы вы назвали этот тип эпителия?
Другие примеры показаны ниже.Посмотрите, сможете ли вы определить каждый тип эпителия, затем наведите указатель мыши на каждый изображение для названия этой ткани.
E. Другие важные типы эпителий
Есть два других важных типа эпителия: псевдостратифицированный эпителий. а также Переходный эпителий
F. Обратите внимание, что не каждый слайд может быть отличным примером типа ткани.
Попробуйте определить основной эпителий на каждом из представленных ниже слайдов.Хотя основные характеристики еще там, иногда подготовка или конкретный раздел слайда затрудняет различение в специфический тип эпителия. Наведите указатель мыши на каждое изображение после попытки найти и имя в эпителий, чтобы увидеть тип ткани.
A. Общие характеристики
В отличие от эпителия соединительные ткани не имеют свободной поверхности.Однако на предметном стекле микроскопа вы можете видеть открытые пространства вокруг соединительных тканей.
Соединительная ткань обычно состоит из значительного количества внеклеточного материала, называемого матрицей. Как правило внеклеточного матрикса больше, чем клеточного материала. Матрица состоит из различных типов жидкости а также белки и волокна.
Соединительную ткань можно разделить на рыхлую и плотную соединительную ткань, хрящ, кость, кровь и жировой.
B. Свободная (ареолярная) соединительная ткань
Этот тип соединительной ткани покрывает внутренние органы и лежит в основе эпителия. Он характеризуется наличием клетки что производят волокна (фибробласты) и макрофаги, а также коллагеновые, ретикулярные и эластические волокна в матрица.
| Изображение с ареолярного слайда | Ареолярная соединительная ткань под эпителием эпидермиса кожи |
С.Плотная соединительная ткань
Собственно плотная соединительная ткань бывает двух типов. Они представляют собой плотную регулярную соединительную ткань и плотный неправильная соединительная ткань. Оба типа содержат обширную матрицу, полную коллагеновых волокон. Эти волокна находятся продуцируется фибробластами в ткани. Основное различие между ними ткани, кроме того, где они находятся, есть направление, в котором бегут волокна.
| Плотная регулярная соединительная ткань — Обнаружена в сухожилиях и связках, она плотная с коллаген волокна, идущие параллельно друг другу (отсюда и название).Такой дизайн позволяет ткани сопротивляться напряжение тянет в одном направлении. | Плотная неправильная соединительная ткань — Обнаруживается в суставных капсулах, дерме кожи и в полые органы пищеварительного тракта. Он плотный с коллагеновыми волокнами, которые проходят во многих другой направления. Такая конструкция позволяет ткани сопротивляться растяжению, растягивающемуся во многих направлениях. |
Д.Хрящ
Хрящ — это форма соединительной ткани, которая имеет обширный матрикс, окружающий хрящ. производство клетки (хондробласты или хондроциты). Эти клетки в ловушке внутри небольших пространств, называемых лакунами (маленькими озерами). идентификация различных типов хрящей находится в видимых компонентах матрицы. Гиалиновый хрящ в матриксе отсутствуют видимые волокна, эластичный хрящ похож на гиалиновый хрящ, но Это имеет эластичные волокна в матрице.Фиброхрящ очень плотный с толстыми волокнами коллагена по всей длине. матрица.
E. Bone
Кость, пожалуй, одна из самых простых соединительных тканей для идентификации. Матрица в кости состоит из кальций соли, отложившиеся на коллагеновых волокнах. Результатом этого отложения в плотной кости является формирование слоев матрицы часто концентрическими кольцами (часть структуры, называемой остеоном). Как хрящ, кость имеет лакуны.В кости, однако, лакуны (обратите внимание на маленькие темные структуры на втором слайде на высоком увеличение) содержат остеоциты.
F. Кровь и жир
Это еще две очень узнаваемые ткани.
Казалось бы, кровь не должна быть соединительной тканью, но она имеет те же характеристики, что и Другие типы соединительной ткани: она происходит из той же эмбриональной ткани и содержит значительные внеклеточные матрица (плазма крови).Самые распространенные клетки в крови — это эритроциты (красные кровяные тельца) и более темные клетки. на в на слайде находятся лейкоциты (белые кровяные тельца).
Жировая ткань — это ткань, в которой хранятся липиды. Это то, что мы обычно называем жиром. Характеризуется большим клетки (адипоциты), заполненные липидами. Обратите внимание, как ядро подталкивается к краю каждой клетки.
Пройдите быструю викторину по соединительной ткани ниже.Постарайтесь определить основной тип соединительной ткани в картинка на слева, затем наведите указатель мыши на ссылку ответа справа, чтобы увидеть название салфетки.
Нервная ткань состоит из нейронов и поддерживающих их клеток (глиальных клеток или нейроглии).
A. Нейроны
| Ниже представлены два изображения со слайдов мазка нейронов. На изображении слева низкое энергопотребление, а на изображении на в прямо на большой мощности.Обратите внимание на большие темные клетки с торчащими из них длинными выступами. Эти находятся в нейроны. Обратите внимание на меньшие клетки (вы можете легко увидеть ядра) на изображении справа. Эти находятся глиальные клетки. | |
Б. Нервы
| Ниже представлены поперечные сечения периферического нерва. со слайда «Артерия, вена и нерв».Нерв в основном пучок аксонов (длинных выступов) от различных нейронов. Около эти аксоны (обратите внимание на темные центры в середине круговой структуры на высоком изображении справа) являются глиальными клетками, называемыми Шванновские клетки. Они составляют белый миелин, который простирается вокруг каждый аксон. | |
А.Три типа мышечной ткани
Мышечная ткань возбудимая и сократительная (сильно укорачивается). Три типа мышечной ткани находятся скелетная мышца, сердечная мышца и гладкая мышца.
| Скелетная мышца: Обратите внимание, что клетки (идущие вертикально) длинные, прямые, прямые. а также многоядерный. | Сердечная мышца: Обратите внимание, что клетки гораздо более разветвляются, чем скелетные мышцы, но еще полосатая.Ключевой особенностью являются темные линии, которые проходят по ткани между клетками. Эти вставные диски и обнаруживаются только в сердечной мышце. | Smooth Muscle: Обратите внимание, что полосок нет (отсюда и название) и что клетки находятся сплющенный и вытянутый (веретенообразный). |
Плоскоклеточное интраэпителиальное поражение шейки матки высокой степени
Что такое плоскоклеточное интраэпителиальное поражение высокой степени?
Плоскоклеточное интраэпителиальное поражение высокой степени (HSIL) — это предраковое заболевание, развивающееся в шейке матки.HSIL называют предраковым заболеванием, потому что со временем он может превратиться в тип рака, называемый плоскоклеточной карциномой. Поскольку HSIL является незлокачественным заболеванием, аномальные клетки не могут распространяться в ткани за пределами шейки матки или в другие части тела, такие как лимфатические узлы.
Шейка матки
Шейка матки является частью женских половых путей. Он находится в нижней части матки, где образует отверстие в полости эндометрия. Наружная часть шейки матки выстлана специализированными клетками, называемыми плоскоклеточными клетками, которые образуют барьер на поверхности шейки матки, называемый эпителием.Ткань под эпителием называется стромой.
Что вызывает плоскоклеточное интраэпителиальное поражение высокой степени?
Почти все случаи HSIL и плоскоклеточного рака шейки матки являются результатом инфицирования нормальных плоскоклеточных клеток вирусом папилломы человека (ВПЧ) высокого риска. Наиболее распространенными типами ВПЧ высокого риска, вызывающими HSIL, являются: ВПЧ-16 и ВПЧ-18.
Как патологоанатомы ставят этот диагноз?
Диагноз HSIL обычно ставится после удаления небольшого образца ткани во время мазка Папаниколау или биопсии.Диагноз также может быть поставлен, когда шейка матки частично или полностью удалена по другой причине.
При исследовании под микроскопом аномальные плоскоклеточные клетки в HSIL темнее и крупнее, чем нормальные плоскоклеточные клетки. Хроматин (генетический материал), который находится внутри ядра клетки, можно описать как грубый или везикулярный, что означает, что он разделен на небольшие группы. В мазке Папаниколау аномальные плоские клетки часто образуют небольшие группы, но также могут быть видны отдельные аномальные клетки.
Когда во время биопсии или иссечения берут более крупный образец ткани, аномальные плоские клетки будут видны только в эпителии на поверхности ткани. В отличие от нормальных здоровых плоскоклеточных клеток, аномальные клетки не становятся меньше и не более плоскими по мере продвижения от нижней части эпителия к верхней.
Клетки, инфицированные вирусом папилломы человека высокого риска (ВПЧ), производят большое количество белка, называемого p16. Ваш патолог может провести тест под названием иммуногистохимия, чтобы найти p16 внутри аномальных клеток.Это подтвердит диагноз HSIL и исключит другие состояния, которые могут выглядеть как HSIL под микроскопом. Почти все случаи HSIL положительны или реактивны на p16, что означает, что ваш патолог видел белок p16 в аномальных клетках.
Что происходит после того, как с помощью мазка Папаниколау диагностируется плоскоклеточное интраэпителиальное поражение высокой степени?
После постановки диагноза HSIL ваш врач должен направить вас к специалисту, который выполнит кольпоскопию. Кольпоскопия позволяет врачу увидеть всю внешнюю поверхность шейки матки.Во время кольпоскопии врач будет искать аномальные участки на поверхности шейки матки. Если обнаружено отклонение от нормы, врач может принять решение о проведении небольшой биопсии, чтобы подтвердить диагноз HSIL и поискать плоскоклеточный рак. Ваш врач может также взять небольшой образец ткани из эндоцервикального канала и эндометрия.
За всеми пациентами с HSIL следует внимательно наблюдать или предлагать лечение для устранения болезни.
Доступно несколько вариантов лечения:
- Лазерная абляция — Лазер используется для удаления аномального плоского слоя на поверхности шейки матки.
- Процедура электрохирургического удаления петли (LEEP). Для удаления ткани с поверхности шейки матки используется специальный нож.
- Иссечение большой петли зоны трансформации (LLETZ) — аналогично LEEP (см. Выше).
- Биопсия конуса холодным ножом — аналогично LEEP (см. Выше).
- Гистерэктомия — при этой процедуре удаляется вся матка и шейка матки. Эта процедура обычно выполняется только при обнаружении плоскоклеточного рака и при больших опухолях.
При выборе варианта лечения следует учитывать множество факторов.Поговорите со своим врачом о доступных вариантах.
Степень заболевания
Образцы ткани большего размера обычно отправляются на патологическое исследование как единый кусок ткани, а затем ткань делится на несколько частей перед исследованием под микроскопом. Ваш патолог опишет количество частей (или «блоков», как их часто называют), которые показывают HSIL в вашем отчете.
Например, в вашем отчете может быть сказано: «3 из 14 блоков положительны для плоскоклеточного интраэпителиального поражения высокой степени (HSIL)», что означает, что 3 из 14 исследованных кусочков ткани демонстрируют заболевание.
Маржа
Край — это любая ткань, которую хирург должен разрезать, чтобы удалить опухоль из вашего тела. Если вы перенесли хирургическую операцию по удалению всей опухоли из вашего тела, ваш патолог внимательно изучит край, чтобы убедиться, что на срезе ткани нет раковых клеток.
Количество и тип полей будут зависеть от типа процедуры, выполняемой для удаления опухоли с вашего тела. Типичные поля включают:
- Эндоцервикальный край — это место, где шейка матки встречается с внутренней частью матки.
- Эктоцервикальный край — это нижняя часть шейки матки, ближайшая к влагалищу.
- Край стромы — это ткань внутри стенки шейки матки.
Предел считается положительным, если HSIL виден на краю разрезанной ткани. Обнаружение HSIL на границе увеличивает риск того, что опухоль снова вырастет в этом месте.
Джейсон Вассерман, доктор медицинских наук, FRCPC (обновлено 20 июля 2021 г.)
В случайно выбранной криоконсервированной донорской сперме присутствуют десквамированные эпителиальные клетки, покрытые полимикробной биопленкой, типичной для бактериального вагиноза | Возбудители и болезни
абстракция
Мы проверили, можно ли обнаружить бактериальную биопленку, типичную для бактериального вагиноза (БВ), на слущенных эпителиальных клетках криоконсервированной донорской спермы.Бактерии были обнаружены с помощью FISH. Бактериальная биопленка, покрывающая эпителиальный слой во влагалищных биопсиях 20 женщин с БВ, оценивалась на слущенных эпителиальных клетках, обнаруженных в моче этих же женщин и их партнеров-мужчин ( N = 20), и сравнивалась с бактериальной биопленкой, обнаруженной на десквамации. эпителиальные клетки в случайно выбранных криоконсервированных образцах спермы ( N = 20). В качестве контроля использовали мочу 20 здоровых женщин лабораторного и клинического персонала и мочу их партнеров.Десквамированные эпителиальные клетки, покрытые полимикробной биопленкой Gardnerella , были идентифицированы в образцах мочи всех женщин с БВ и 13 их партнеров-мужчин и ни у одной из контрольных женщин и их партнеров. Gardnerella. Биопленка , типичная для BV, была обнаружена в семенной жидкости трех из 20 доноров. Донорская сперма может быть переносчиком BV.
Введение
Бактериальный вагиноз (БВ) часто невосприимчив, что приводит к повторным посещениям женщинами общих и гинекологических клиник.Антибактериальная терапия приносит облегчение, но частота рецидивов в течение 6 недель высока (Larsson & Forsum, 2005). Патогенез, способ и пути распространения болезни неизвестны, данные противоречивы, а научные мнения противоречивы (Sobel, 2000).
BV обычно не считается инфекционным заболеванием. Однако из всех факторов риска, изученных до сих пор, большинство эпидемиологических исследований определили гетеросексуальный проникающий контакт в качестве основного риска с помощью различных критериев исхода, наиболее стабильного числа половых партнеров в течение всей жизни, недавней истории наличия нескольких половых партнеров и недавняя история нового сексуального партнера (Fethers et al., 2008). Поскольку эпидемиология BV, кажется, отражает эпидемиологию установленных инфекций, передаваемых половым путем, возникает соблазн предложить путь передачи, аналогичный заболеванию, передающемуся половым путем.
Поскольку 46-летняя женщина с резистентным БВ сообщила, что ее вагинальные жалобы начались после попыток оплодотворения посредством внутриматочного оплодотворения 4 года назад и продолжаются с тех пор, мы исследовали, может ли внутриматочное оплодотворение быть фактором риска заболевания. Мы хотели знать, что именно создает риск передачи.
Ранее мы исследовали биопсию влагалища у женщин с помощью FISH и показали, что эпителий влагалища у женщин с БВ покрыт полимикробной биопленкой (Swidsinski et al. , 2005). Основным компонентом этой биопленки был Gardnerella vaginalis . В матрице G. vaginalis можно было обнаружить множественные бактериальные группы, из которых Atopobium vaginae были наиболее частыми и многочисленными. Слущенные эпителиальные клетки у женщин с BV были покрыты in situ интактной структурированной бактериальной биопленкой.Напротив, прилипшая биопленка отсутствовала у здоровых женщин, а эпителиальный слой здорового влагалища практически не содержал бактерий (Swidsinski et al. , 2005). Бактерии, прикрепленные к слущенным эпителиальным клеткам у здоровых женщин и мужчин, имели случайный состав и, вероятно, представляли собой сапрофитные бактерии, которые разрушали органические продукты мертвых клеток во влагалищном секрете.
В этом исследовании мы предположили, что неповрежденная структура полимикробной биопленки необходима для передачи, и мы проверили, можно ли обнаружить слущенные эпителиальные клетки, несущие неповрежденную биопленку, в образцах мочи женщин с БВ и их партнеров, у здоровых женщин и их партнеров. партнеров и случайных выборок криоконсервированной донорской спермы.
Материалы и методы
Субъекты
Моча от 20 женщин с подтвержденной биопсией Gardnerella биопленка и моча их партнеров. У всех женщин был подтвержден БВ в соответствии с критериями Амселя и оценкой Ньюджента, и они посещали гинекологические клиники Вивантес в амбулаторных условиях.
Моча от 20 здоровых женщин лабораторного персонала клиники и моча от их партнеров.
Произвольно отобранные криоконсервированные образцы спермы от 20 мужчин из бесплодных пар, которые были собраны, подготовлены и хранились так же, как и сперма доноров спермы в Kinderwunschzentrum в Дортмунде, Германия.
Биопсия влагалища
Биопсии диаметром около 3-5 мм были взяты из средней боковой стенки влагалища с помощью щипцов для биопсии (Aesculap, Tüttlingen, Германия), зафиксированных в неводном растворе Карнуа (6/6/1 объем этанола / ледяной уксусной кислоты / хлороформа). в течение 2 ч, а затем обработали и залили в парафиновые блоки стандартными методами. Четыре микрометровых среза помещали на предметные стекла SuperFrost Plus (R. Langenbrinck, Emmendingen, Германия) для FISH.
Моча
Свежие образцы мочи фиксировали в растворе Карнуа в тот же день.Аликвоту мочи объемом 1,5 мл центрифугировали в пробирке Эппендорфа объемом 1,5 мл в течение 6 мин при 6000 г . Осадок декантировали, пробирку заполняли 1 мл раствора Карнуа и оставляли при комнатной температуре. Через 60 минут осадок центрифугировали еще раз (6 минут / 6000 г ), декантировали, добавляли 75 мкл раствора Карнуа и затем образец хранили при 4 ° C.
Для гибридизации квадрантная область гибридизации 5 × 5 мм была отмечена ручкой PAP на предметном стекле Superfrost +.Осадок мочи, фиксированный по Карнуа, встряхивали, аликвоты 5 мкл (представляющие 100 мкл исходного объема мочи) пипетировали в зону гибридизации, сушили в течение 30 мин при 50 ° C перед гибридизацией, а затем осаждали на предметных стеклах. инкубировали с 20 мкл 1% лизоцима в течение 15 мин при 37 ° C. Первоначальный анализ FISH для этого исследования был проведен в течение 1 недели после фиксации образца мочи. Некоторые исследования были повторены спустя 4 месяца с использованием образцов, зафиксированных Карнуа, и дали те же результаты.
Концентрация эпителиальных клеток в осадке мочи рассчитывалась на миллилитр мочи. Количество прикрепившихся бактерий подсчитывали на эпителиальную клетку (максимальное и среднее на образец). Концентрации прикрепившихся бактерий в моче рассчитывали путем умножения среднего числа на эпителиальную клетку на концентрацию эпителиальных клеток на миллилитр.
Сперма
Двадцать микролитров спермы фиксировали в 200 мкл раствора Карнуа.Гибридизацию образца спермы, фиксированного Карнуа, проводили таким же образом, как и гибридизацию мочи. Объем аликвот, взятых для однократной гибридизации, обычно составлял 10–30 мкл смеси сперма – Карнуа. Гибридизации выполняли до тех пор, пока не были обнаружены эпителиальные клетки или пока образец спермы не был израсходован.
РЫБА
Мы использовали флуоресцентный микроскоп Nikon e600, камеру Nikon DXM1200 и сопутствующее программное обеспечение (Nikon, Токио, Япония). Gardnerella оценивали в многоцветном анализе с использованием смеси трех зондов: Bif164-Cy3 / Eub338-FITC / GardV-Cy5 и счетчика DAPI.Другие бактериальные группы, встроенные в биопленку, оценивали с помощью группоспецифичных зондов, как описано (Swidsinski et al. , 2005).
Результаты
Биопсия влагалища
20 женщин с БВ были отобраны, потому что они подтвердили наличие биопленок Gardnerella при вагинальной биопсии (рис. 1b). Биопленка была полимикробной. Основными компонентами биопленки были Gardnerella , за которыми следовали Atopobium, Lactobacillus ssp., Bacteroides, Streptococcus, Corynebacteria и Enterobacteriaceae (Swidsinski et al. , 2005). Биопсии здоровых людей из контрольной группы не выполнялись по этическим соображениям, поскольку результаты биопсии, полученные у здоровых женщин, уже были оценены и опубликованы ранее (Swidsinski et al. , 2005).
Рисунок 1
(a) Влагалищный эпителий здоровой женщины не имеет прикрепленных бактерий при гибридизации с универсальным зондом Eub338-Cy3.Никаких бактерий не видно. Клеточные структуры вагинального эпителия можно четко распознать по фоновой флуоресценции; это обеспечивает отличную ориентацию, увеличение × 400. (b) Пролистная полимикробная биопленка покрывает эпителий влагалища у женщины с бактериальным вагинозом, что видно на многоцветной FISH с использованием зонда Gardnerella vaginalis (GardV-Cy5 — красная флуоресценция) и зонда Lactobacillus . (Lab158-Cy3 — желтая флуоресценция), увеличение × 1000. (c) Биопленка, состоящая в основном из бактерий Gardnerella vaginalis , покрывает эпителиальные клетки в осадке мочи женщины с бактериальным вагинозом, × 1000.Зонд GardV-Cy5 (красная флуоресценция) и краситель DAPI (синяя флуоресценция) накладываются друг на друга. Большие ядра эпителиальных клеток хорошо видны, потому что DAPI имеет высокое сродство к нуклеиновой кислоте. Подобные результаты можно наблюдать в моче партнеров-мужчин от женщин с бактериальным вагинозом. (d) Биопленка Gardnerella (красная флуоресценция GardV-Cy5) прикреплена к эпителиальной клетке в образце спермы потенциального донора, × 1000. Голубая флуоресценция ядер эпителиальных клеток и ядер сперматозоидов четко видна на наложение красителем DAPI.
Рис. 1
(a) Эпителий влагалища здоровой женщины не имеет прикрепленных бактерий при гибридизации с универсальным зондом Eub338-Cy3. Никаких бактерий не видно. Клеточные структуры вагинального эпителия можно четко распознать по фоновой флуоресценции; это обеспечивает отличную ориентацию, увеличение × 400. (b) Пролистная полимикробная биопленка покрывает эпителий влагалища у женщины с бактериальным вагинозом, что видно на многоцветной FISH с использованием зонда Gardnerella vaginalis (GardV-Cy5 — красная флуоресценция) и зонда Lactobacillus . (Lab158-Cy3 — желтая флуоресценция), увеличение × 1000.(c) Биопленка, состоящая в основном из бактерий Gardnerella vaginalis, покрывает эпителиальные клетки в осадке мочи женщины с бактериальным вагинозом, × 1000. Зонд GardV-Cy5 (красная флуоресценция) и краситель DAPI (синяя флуоресценция) накладываются друг на друга. Большие ядра эпителиальных клеток хорошо видны, потому что DAPI имеет высокое сродство к нуклеиновой кислоте. Подобные результаты можно наблюдать в моче партнеров-мужчин от женщин с бактериальным вагинозом. (d) Биопленка Gardnerella (красная флуоресценция GardV-Cy5) прикреплена к эпителиальной клетке в образце спермы от потенциального донора, × 1000.Голубая флуоресценция ядер эпителиальных клеток и ядер сперматозоидов отчетливо видна при наложении красителя DAPI.
Моча
Осадки мочи здоровых женщин и женщин с БВ содержали значительные количества эпителиальных клеток со средней концентрацией от 1,2 до 2,7 × 10 4 мл -1 (Таблица 1). Присутствие эпителиальных клеток в осадке мочи партнеров-мужчин было значительно ниже и зависело от того, натягивалась ли крайняя плоть на головку полового члена во время мочеиспускания.Если крайняя плоть была отодвинута для опорожнения или во время обрезания мужчин, в осадке мочи не было обнаружено эпителиальных клеток. Поэтому мы проинструктировали всех женщин, включенных в это исследование, как следует собирать образцы мочи их партнера-мужчины.
Таблица 1Встречаемость эпителиальных клеток с биопленкой Gardnerella
| Материал | Концентрация эпителиальных клеток мл -1 × 10 4 (среднее ± стандартное отклонение) | эпителиальных клеток | обнаруживаемых эпителиальных клеток Биопленка Gardnerella прикреплена к эпителиальным клеткам | ||
| BV ( N = 20) | Вагинальная биопсия | 20/20 | 00|||
| эпителиевых клеток.7 ± 2,9 | 0 | 20/20 | |||
| Эпителиальные клетки в осадках мочи партнера | 0,6 ± 1,09 | 7/20 | 13/20 | ||
| Здоровые женщины ( N 20) | Биопсия влагалища не проводилась | ||||
| Эпителиальные клетки в осадках мочи | 1,2 ± 1,8 | 0 | 0/20 | 0/20 | |
| 0.2 ± 0,4 | 0 | 0/20 | |||
| Произвольно выбранный донор спермы ( N = 20) | Криоконсервированная сперма | Отдельные клетки | 2/20 | 3/20 | |
| Материал | Концентрация эпителиальных клеток мл -1 × 10 4 (среднее ± стандартное отклонение) | Эпителиальные клетки не обнаруживаются | Gardnerella биопленка, прикрепленная к эпителиальным клеткам | Биопсия влагалища | 20/20 |
| Эпителиальные клетки в осадке мочи | 2.7 ± 2,9 | 0 | 20/20 | ||
| Эпителиальные клетки в осадках мочи партнера | 0,6 ± 1,09 | 7/20 | 13/20 | ||
| Здоровые женщины ( N 20) | Биопсия влагалища не проводилась | ||||
| Эпителиальные клетки в осадках мочи | 1,2 ± 1,8 | 0 | 0/20 | 0/20 | |
| 0.2 ± 0,4 | 0 | 0/20 | |||
| Случайно выбранный донор спермы ( N = 20) | Криоконсервированная сперма | Отдельные клетки | 2/20 | 3/20 |
Возникновение эпителиальных клеток с биопленкой Gardnerella
| Материал | Концентрация эпителиальных клеток мл -1 × 10 4 (среднее ± SD) | эпителиальных клеток | эпителия не обнаружено биопленка, прикрепленная к эпителиальным клеткам | ||
| BV ( N = 20) | Вагинальная биопсия | 20/20 | |||
| 03 эпителиальных клеток 2.7 ± 2,9 | 0 | 20/20 | |||
| Эпителиальные клетки в осадках мочи партнера | 0,6 ± 1,09 | 7/20 | 13/20 | ||
| Здоровые женщины ( N 20) | Биопсия влагалища не проводилась | ||||
| Эпителиальные клетки в осадках мочи | 1,2 ± 1,8 | 0 | 0/20 | 0/20 | |
| 0.2 ± 0,4 | 0 | 0/20 | |||
| Произвольно выбранный донор спермы ( N = 20) | Криоконсервированная сперма | Отдельные клетки | 2/20 | 3/20 | |
| Материал | Концентрация эпителиальных клеток мл -1 × 10 4 (среднее ± стандартное отклонение) | Эпителиальные клетки не обнаруживаются | Gardnerella биопленка, прикрепленная к эпителиальным клеткам | Биопсия влагалища | 20/20 |
| Эпителиальные клетки в осадке мочи | 2.7 ± 2,9 | 0 | 20/20 | ||
| Эпителиальные клетки в осадках мочи партнера | 0,6 ± 1,09 | 7/20 | 13/20 | ||
| Здоровые женщины ( N 20) | Биопсия влагалища не проводилась | ||||
| Эпителиальные клетки в осадках мочи | 1,2 ± 1,8 | 0 | 0/20 | 0/20 | |
| 0.2 ± 0,4 | 0 | 0/20 | |||
| Произвольно выбранный донор спермы ( N = 20) | Криоконсервированная сперма | Отдельные клетки | 2/20 | 3/20 |
Слущенные эпителиальные клетки в осадке мочи здоровых женщин были либо свободны от бактерий, либо были покрыты неструктурированными рыхлыми скоплениями бактерий, в основном состоящими из групп Lactobacillus, Enterobacteriaceae или Enterococcus . Ни в одном из них не было биопленки Gardnerella . Ни у одного из партнеров-мужчин от здоровых женщин в образцах мочи не было слущенных эпителиальных клеток, покрытых биопленкой Gardnerella .Десквамированные эпителиальные клетки в различных концентрациях можно было обнаружить в образцах мочи всех партнеров-мужчин здоровых контрольных женщин. Это отличается от результатов у партнеров женщин с BV, где эпителиальные клетки не могут быть обнаружены в моче семи партнеров. Возможно, что комплаентность партнеров-мужчин в группе BV в отношении оставления крайней плоти над головкой полового члена во время мочеиспускания была намного ниже, чем у контрольной группы, которую набирали из лабораторного персонала и медицинского персонала больницы.
Сперма
Многочисленные сперматоциты были обнаружены с окрашиванием DAPI, используемым для визуализации всех структур ДНК во всех образцах спермы. Несмотря на неоднократные исследования и скрининг больших площадей, свободные бактерии, расположенные между сперматоцитами, не могли быть идентифицированы при гибридизации, выполненной с универсальными зондами Eub338-Cy3 или любыми использованными зондами, специфичными для группы. Очевидно, сперма бактерицидна для бактерий.
Ожидается, что количество десквамированных эпителиальных клеток в донорской сперме будет низким из-за техники плавания, которая является стандартной процедурой, предшествующей криоконсервации, направленной на удаление ненужных выделений, эпителиальных клеток и лейкоцитов, присутствующих в нативной сперме.После повторных исследований аликвот образцов спермы, распределенных по большим площадям предметного стекла, неповрежденные эпителиальные клетки были обнаружены в 18 из 20 образцов. Одиночные эпителиальные клетки наблюдались между массами сперматоцитов в этих 18 образцах спермы. Поверхность эпителиальных клеток в 14 из 18 образцов не содержала бактерий. Эпителиальные клетки были покрыты характерной прилипшей и структурированной биопленкой Gardnerella в трех из 18 образцов донорской спермы (рис. 1d).В одном образце эпителиальные клетки были покрыты бактериальной биопленкой, которая была четко видна при окрашивании DAPI, но бактерии не поддались FISH-оценке с помощью любого из протестированных бактериальных зондов, вероятно, из-за подавленного метаболизма и уменьшения количества рибосом.
Обсуждение
Мы обнаружили Gardnerella в трех из 20 случайно выбранных криоконсервированных образцов спермы в качестве компонента сложной полимикробной биопленки, прикрепленной к слущенным эпителиальным клеткам.Эти эпителиальные клетки, по-видимому, являются истинным носителем биопленки Gardnerella .
Возможное участие мужчин в переходе Gardnerella в качестве предполагаемого возбудителя BV подтверждается множеством данных. Уже в 1955 году Гарднер и Дьюкс выделили G. vaginalis из уретры у 45 из 47 мужчин-партнеров женщин с БВ, а позже Фейфер и его коллеги обнаружили G. vaginalis у 27 из 34 партнеров пациентов с БВ (Gardner & Dukes , 1955; Pheifer et al., 1978). Хотя оба исследования не включали контрольную группу, два крупнейших когортных исследования мужского носительства G. vaginalis , проведенных на данный момент — оба с участием мужчин, посещавших клинику по лечению заболеваний, передающихся половым путем, — документально подтвердили уретральное носительство у мужчин G. vaginalis со скоростью: 11,4% (49/430) в Соединенном Королевстве (Dawson et al. , 1982) и 4,5% (10/309) в Швеции (Holst et al. , 1984). Истинное мужское носительство G. vaginalis может даже быть выше, чем предполагалось в вышеупомянутых исследованиях, поскольку отбор проб из уретры не является оптимальным.Кингхорн (1982), например, обнаружил значительно более высокий уровень выделения G. vaginalis из мазков, взятых из крайней плоти, чем из уретральных мазков. Gardnerella также часто выделяли или определяли с помощью культивирования или ПЦР из образцов спермы (Chattopadhyay & Teli, 1984; Ison & Easmon, 1985; Elsner & Hartmann, 1987; Lam et al. , 1988; Hillier et al. ). , 1990; Kjaergaard et al. , 1997).
В отличие от исследований на культуре, с помощью FISH мы не обнаружили релевантных бактерий Gardnerella , прикрепленных к сперматоцитам или взвешенных в семенной жидкости в виде свободно плавающих бактерий или более крупных кусочков биопленки.Со структурной точки зрения сперма сама по себе кажется маловероятным переносчиком болезни. Бактериальная биопленка была обнаружена исключительно на слущенных эпителиальных клетках, которые были смешаны со спермой и, очевидно, вторично возникли в результате слущивания многослойного плоского неороговевшего эпителия, что типично для влагалища, крайней плоти, головки полового члена и дистального отдела уретры.
Вторым интересным открытием нашего исследования было удивительно четкое соотношение эпителиальных клеток, покрытых Gardnerella , в моче и BV.Мы обнаружили клеток Gardnerella , покрытых биопленкой, у всех женщин с БВ и 65% их партнеров-мужчин, но не у здоровых женщин и их партнеров-мужчин. Хотя у семи из 20 партнеров-мужчин от женщин с БВ в образцах мочи не было эпителиальных клеток, это не означает автоматически, что у них не было биопленок; у них просто не было достаточного количества эпителиальных клеток в моче, которое можно было бы оценить. Слущенные эпителиальные клетки в вагинальном секрете или моче происходят в основном из многослойного плоского эпителия.Когда моча выводится при отведении крайней плоти от головки полового члена, поверхность плоского эпителия, который омывается мочой, очень мала, и количество слущенных эпителиальных клеток в моче снижается ниже уровня обнаружения. Вероятность обнаружения эпителиальных клеток в донорской сперме намного выше, чем в спонтанно вышедшей моче. Мастурбация предшествует донорству спермы. Обычно мужчина держит пенис (в состоянии эрекции) в руке и двигает рукой вверх и вниз. Это приводит к массивному разрыхлению эпителиальных клеток, которые затем выводятся вместе со спермой в больших количествах.Метод всплытия, используемый для подготовки спермы и криоконсервации, отделяет сперматоциты от других компонентов спермы, впоследствии уменьшает количество примешанных эпителиальных клеток в сперме, но не устраняет их. Слущенные эпителиальные клетки все еще были обнаружены в 18 из 20 исследованных образцов спермы в нашем исследовании. Обрезание снижает скорость высвобождения эпителиальных клеток при мастурбации. Однако обрезание редко проводится в Германии и большинстве европейских стран и не может считаться определенным в Соединенных Штатах.В Соединенных Штатах, национальная вероятностная выборка взрослых в 1992 году, Национальное исследование здоровья и социальной жизни (Laumann et al. , 1997) обнаружило, что 77% мужчин сообщили об обрезании, в том числе 81% белых мужчин, 65%. чернокожих мужчин и 54% латиноамериканцев.
Обнаружение эпителиальных клеток, покрытых структурированной полимикробной биопленкой, типичной для BV, в подмножестве случайно выбранных образцов донорской спермы показывает, что биопленка Gardnerella действительно могла быть передана нашей 46-летней женщине с BV во время оплодотворения. .
Возможность того, что БВ является заболеванием, передающимся половым путем, имеет долгую историю аргументов и контраргументов. Gardner & Dukes (1955), а затем Criswell (1969) (смогли передать BV, используя вагинальные выделения больных женщин, но не при использовании чистой культуры Gardnerella . Крисвелл смог вызвать BV путем инокуляции ночной культурой Gardnerella (Criswell et al. , 1969), но эти культуры не могли быть чистыми.Передача болезни от мужчин женщинам с использованием культуры Gardnerella никогда не была показана.Постулаты Коха, требующие трансфекции изолированного и четко охарактеризованного патогена, не были выполнены. Однако полимикробные сообщества не могут передаваться через отдельные штаммы, а должны передаваться целиком. В них различные бактериальные штаммы не просто случайно связаны, но собраны в функциональное и структурное сообщество. Свойства одиночных штаммов не объясняют свойств биопленки.
Одним из самых сильных возражений против передаваемой половым путем природы заболевания является отсутствие эффекта лечения антибиотиками партнера-мужчины на частоту рецидивов БВ у женщин (Moi et al., 1989; Поттер, 1999). Однако этот же аргумент можно интерпретировать с точки зрения общей низкой эффективности современной антибактериальной терапии. Ранее мы опубликовали исследование метронидазоловой терапии БВ на основе FISH (Swidsinski et al. , 2008). Исследование показало, что лечение антибиотиками не уничтожило бактериальную биопленку, но сделало ее метаболически бесшумной. После отмены антибиотика биопленка восстанавливалась в течение нескольких недель. Пока неизвестен «исключающий» режим антибиотикотерапии, неспособность антибиотиков изменить течение болезни на самом деле означает не отсутствие передачи, а скорее недостаточную эффективность терапии.Другой аргумент, оспаривающий инфекционную природу BV, — это отсутствие очевидного патогена, поскольку Gardnerella , который является основным игроком BV, также может быть изолирован в небольших количествах от значительной части здоровых женщин и мужчин. Таким образом, присутствие Gardnerella в BV могло быть просто совпадением. Аргумент об отсутствии специфичности выделения Gardnerella верен в случае моноинфекций, но неверен в отношении полимикробных биопленок.Ключевые клетки, которые являются нечувствительными предшественниками обнаружения биопленок методами, не относящимися к FISH, специфичны для BV и отсутствуют у здоровых женщин.
Помимо всех противоречий относительно природы БВ, тревожным является присутствие эпителиальных клеток, покрытых интактной полимикробной биопленкой Gardnerella в значительной части спермы случайных доноров. Накапливающиеся данные показывают, что БВ связан с повышенным риском инфекций, передаваемых половым путем, включая ВИЧ, трихомониаз, гонорею, вирус простого герпеса 2 типа (ВПГ-2) и огромное бремя болезней, связанных с неблагоприятными акушерскими исходами, включая позднюю потерю плода, преждевременные роды. , самопроизвольные преждевременные роды и хроническое воспаление тазовых органов (Jeff et al., 2009).
«Даже несмотря на то, что присутствие инфекционных организмов в криоконсервированной сперме само по себе не указывает на реальную опасность, и для фактической передачи необходимо существование многих других взаимосвязанных факторов (Mazzilli et al. , 2006), было бы неправильно расслабляться. Это необходимо не только из-за страха судебного разбирательства, но и с этической точки зрения ». Наше моральное обязательство — гарантировать, что образцы донорской спермы не содержат потенциальных рисков для здоровья. В рамках исследовательских возможностей обнаружить биопленку Gardnerella , прикрепленную к эпителиальным клеткам, с использованием применяемого метода FISH.Этот метод надежен, прост в исполнении и дешев. Поэтому мы рекомендуем проверять осадок мочи и сперму потенциальных доноров на наличие биопленки Gardnerella и отбрасывать такие образцы или, по крайней мере, следить за реципиентом. Женщины, которые уже были оплодотворены спермой, содержащей эпителиальные клетки, покрытые биопленкой Gardnerella , должны быть проверены на биопленку Gardnerella . Штаммы Gardnerella из спермы и влагалища можно сравнить с молекулярно-генетическими методами, чтобы доказать, что инфекция у женщины произошла от донорской спермы.
Авторский вклад
A.S. разработал и выполнил исследование, подготовил статью и утвердил окончательную версию; Y.D. проанализировал и интерпретировал данные FISH, отредактировал рукопись и утвердил окончательную версию; В.Л.-Б. внес существенный вклад в оформление, подготовил статью и критически отредактировал ее, одобрил окончательный вариант; W.M. предоставил биопсию влагалища и образцы мочи женщин с BV, помог составить рукопись и утвердил окончательный вариант рукописи; ЧАС.В., анализ и интерпретация данных, критически пересмотрел и утвердил окончательную версию; С.Д. предоставил образцы спермы, помог составить рукопись и утвердил окончательный вариант рукописи; J.S. организовал и контролировал сбор и анализ образцов мочи здоровых людей, проанализировал образцы мочи и спермы, подготовил статью и критически отредактировал ее, утвердил окончательную версию.
Заявление
Исследование было проведено в соответствии с этическими правилами, изложенными в Хельсинкской декларации.Исследования были одобрены экспертным советом Charité Universitätsmedizin Berlin, и пациенты дали информированное согласие.
Благодарности
Это исследование финансировалось университетским фондом (больница Шарите, Берлинский университет), сетью Bundesministerium für Bildung und Forschung (BMBF) «Устойчивость и восприимчивость к кишечным инфекциям — интегрированная сеть для изучения взаимодействия между микробными и хозяйскими факторами».
Список литературы
(
1984
)Выделение Gardnerella vaginalis из обычных образцов мочеполовых путей
.Дж Инфекция
8
:157
—162
.(
1969
)Haemophilus vaginalis: вагинит путем посева из культуры
.Акушер-гинекол
33
:195
—199
.(
1982
)Мужское носительство Gardnerella vaginalis
.Брит Дж. Венер Дис
58
:243
—245
.(
1987
)Gardnerella vaginalis в верхних половых путях мужчины: возможный источник повторного заражения партнера-женщины
.Sex Transm Dis
14
:122
—123
.(
2008
)Факторы сексуального риска и бактериальный вагиноз: систематический обзор и метаанализ
.Clin Infect Dis
47
:1426
—1435
.(
1955
)Haemophilus vaginalis vaginitis
.Am J Obstet Gynecol
69
:962
—976
.(
1990
)Зависимость бактериологических характеристик от показателей спермы у мужчин, обращающихся в клинику по лечению бесплодия
.Акушер-гинеколь
75
:800
—804
.(
1984
)Извлечение анаэробных изогнутых стержней и Gardnerella vaginalis из уретры мужчин, включая гетеросексуальных мужчин-женщин-носителей
.Scand J Urol Nephrol
86
(доп.
):173
—177
.(
1985
)Носительство Gardnerella vaginalis и анаэробов в семенной жидкости
.Genitourin Med
61
:120
—122
.(
2009
)Бактериальный вагиноз: проблемная инфекция как с перинатальной, так и с неонатальной точки зрения
.Semin Fetal Neonat M
14
:200
—203
.(
1982
)Баланопостит, ассоциированный с инфекцией Gardnerella vaginalis у мужчин
.Брит Дж. Венер Дис
58
:127
—129
.(
1997
)Микробиология образцов спермы мужчин, посещающих клинику репродуктивной медицины
.APMIS
105
:566
—570
.(
1988
)Распространенность Gardnerella vaginalis в мочевыводящих путях
.J Clin Microbiol
26
:1130
—1133
.(
2005
)Бактериальный вагиноз — нарушение бактериальной флоры и загадка лечения
.APMIS
113
:305
—316
.(
1997
)Обрезание в США. Распространенность, профилактика и сексуальная практика
.J Am Med Assoc
277
:1052
—1057
.(
2006
)Выживание микроорганизмов при криохранилище человеческой спермы
.Банк клеточных тканей
7
:75
—79
.(
1989
)Следует ли лечить супругов женщин с бактериальным вагинозом?
Genitourin Med
65
:263
—268
.(
1978
)Неспецифический вагинит: роль Haemophilus vaginalis и лечение метронидазолом
.Новый английский J Med
298
:1429
—1434
.(
1999
)Должны ли половые партнеры женщин с бактериальным вагинозом лечиться?
Brit J Gen Pract
49
:913
—918
.(
2000
)Бактериальный вагиноз
.Annu Rev Med
51
:349
—356
.(
2005
)Адгезивные биопленки при бактериальном вагинозе
.Obstet Gynecol
106
:1013
—1023
.(
2008
)Прилипшая биопленка Gardnerella vaginalis остается на эпителии влагалища после стандартной терапии пероральным метронидазолом
.Am J Obstet Gynecol
198
:97
.Заметки автора
© 2010 Федерация европейских микробиологических обществ.
.
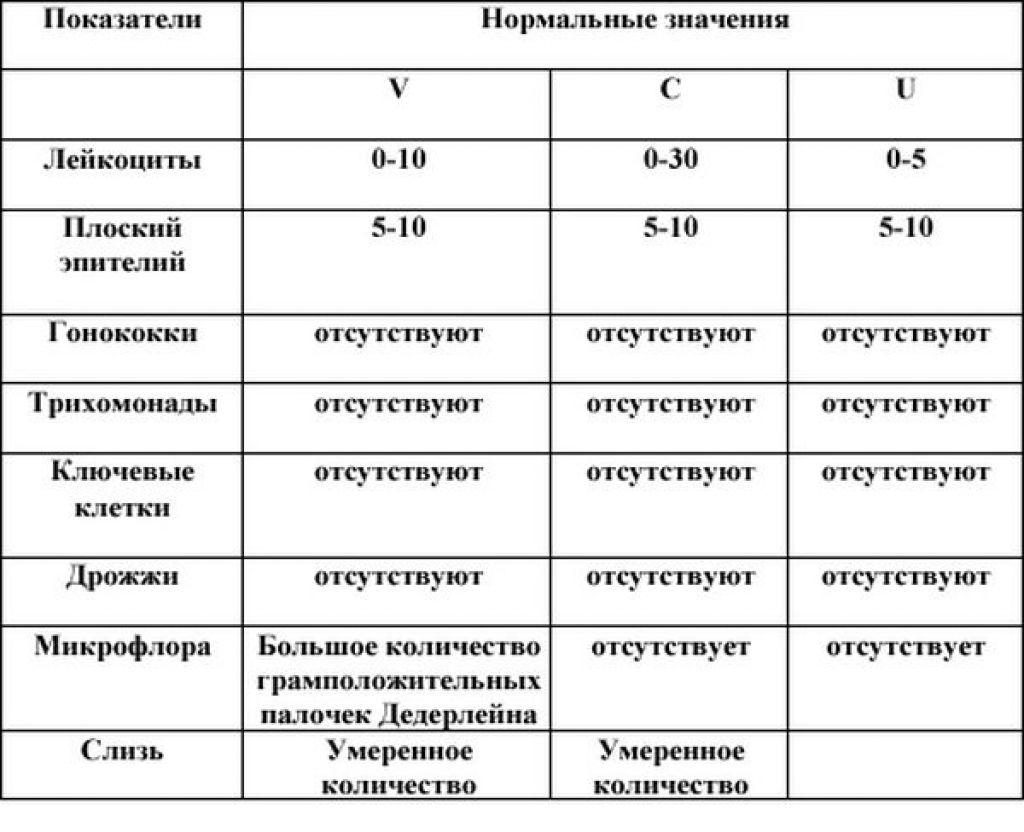
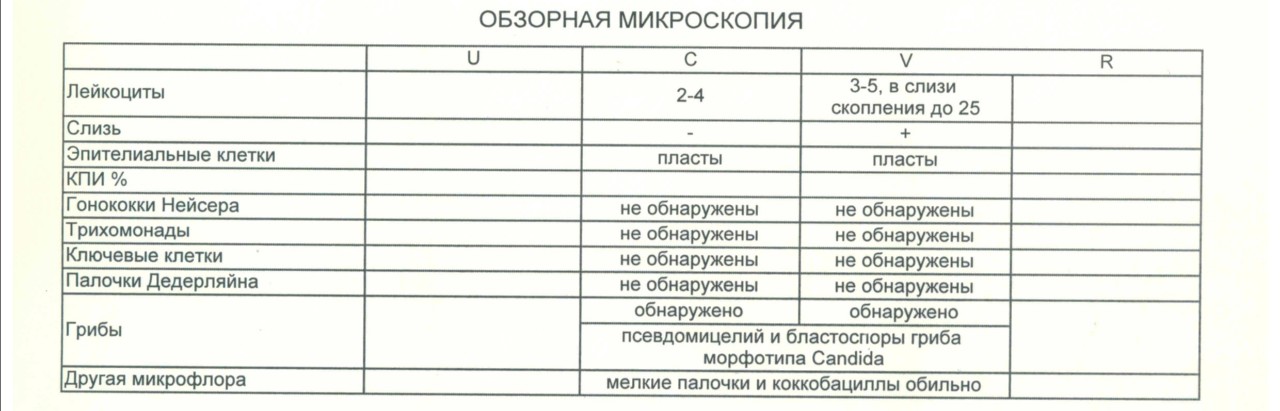
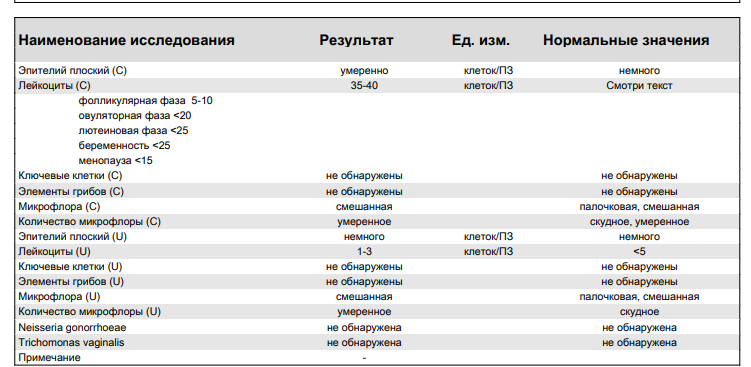 Наличие плоского эпителия в большом количестве может говорить о воспалении или раздражении слизистой, когда клетки обильно слущиваются. К тому же неправильный забор материала и подготовка к исследованию (занятие сексом перед мазком) могут привести к увеличению эпителиальных клеток.
Наличие плоского эпителия в большом количестве может говорить о воспалении или раздражении слизистой, когда клетки обильно слущиваются. К тому же неправильный забор материала и подготовка к исследованию (занятие сексом перед мазком) могут привести к увеличению эпителиальных клеток.