Хеликобактер пилори: лечиться или нет? 👩🔬
Гастроэнтерологи всего мира уже сошлись во мнении, что бороться с хеликобактер с тем же размахом, как эпидемиологи в своё время боролись с оспой, неразумно. Чтобы полностью сжить со света эту бактерию, антибиотики придётся прописывать каждому второму.
В итоге, как полагает медицинское сообщество, мы получим множество случаев заболевания псевдомембранозным колитом — острым воспалением толстой кишки из-за приёма антибиотиков, а зловредную хеликобактер не изведём. Ведь у всех бактерий есть свойство мутировать, борясь за выживание.
В каких случаях нужно бороться с бактерией хеликобактер?
Споры от том, «лечить или не лечить», «выявлять или не выявлять», кипят так долго, что в итоге появился так называемый Маастрихтский консенсус. Это рекомендации врачей, выработанные на консилиуме по вопросам борьбы с бактерией.
Первая встреча медиков состоялась в городе Маастрихт, отсюда название свода рекомендаций на основе лабораторных исследований, которые регулярно обновляются.
Выводы медиков, сделанные в свете последних научных знаний о хеликобактер пилори:
- Лечение требуется при язве двенадцатиперстной кишки или желудка.
- Антибактериальная терапия назначается ближайшим родственникам пациентов с раком желудка.
- Эрадикация или полное уничтожение рекомендована при атрофическом гастрите. Именно он считается предраковым заболеванием, а отнюдь не язва желудка.
- Нужно лечение, если выявлена железодефицитная анемия. Впрочем, сначала врачам потребуется выяснить: пациент теряет железо или оно не всасывается из-за бактерии.
Всё, что перечислено выше, относится к случаям, когда бактерия уже выявлена. Однако перед медиками стоит и ещё один вопрос: нужно ли искать хеликобактер у всех людей подряд? Ответ, который чаще всего дают гастроэнтерологи: скорее нет, чем да. Список примерных кандидатов на анализ у специалистов уже есть.
Когда следует искать бактерию хеликобактер
- От болей в желудке не помогают ингибиторы протонной помпы — препараты, снижающие агрессивность желудочного сока.

- Наряду с утомляемостью появляется железодефицит — первый признак рака желудка.
- Пациент входит в группу риска: родственники болели раком желудка.
- Во время исследования выявлены дисплазия желудка, кишечная метаплазия или атрофический гастрит.
В рамках диспансеризации, даже если нет жалоб на боли в верхней части живота, можно раз в 7 лет делать гастроскопию и биопсию с целью выявления бактерии.
Схема эрадикации хеликобактер пилори
- 1–2 недели пациент получает комплексную медикаментозную терапию: ингибиторы протонной помпы, препараты висмута, антибиотики. Врач должен назначить и препараты, которые восполнят дефицит полезных микроорганизмов в желудке и кишечнике после приёма антибиотиков. Популярные средства: «Де-Нол», амоксициллин, «Флемоксин»; кларитромицин; азитромицин; тетрациклин; левофлоксацин.
- Больной повторно сдаёт анализы. Если бактерия осталась, через 5–6 недель врач снова назначает курс лечения, но уже с другими антибиотиками.

- Если после второго этапа лечения тест на хеликобактер снова окажется положительным, методика лечения выбирается в индивидуальном порядке.
Какие продукты следует исключить из рациона, если выявлена бактерия хеликобактер
- макароны;
- картофель;
- сладости;
- выпечка.
Перспективы и проблемы антихеликобактерной терапии » Медвестник
А.А. САМСОНОВ, профессор кафедры пропедевтики внутренних болезней и гастроэнтерологии МГМСУ, доктор медицинских наук
Н.Н. ГОЛУБЕВ, ассистент кафедры пропедевтики внутренних болезней и гастроэнтерологии МГМСУ, кандидат медицинских наук
Обнаруженные микроорганизмы вначале были классифицированы как бактерии, близкие к роду Campylobacter jejuni, и получили название Campylobacter pyloridis, а в 1989?г. данные микроорганизмы выделили в самостоятельный род Helicobacter и официально переименовали в Helicobacter pylori (HР), поскольку последние имели лишь отдаленное сходство с кампилобактериями.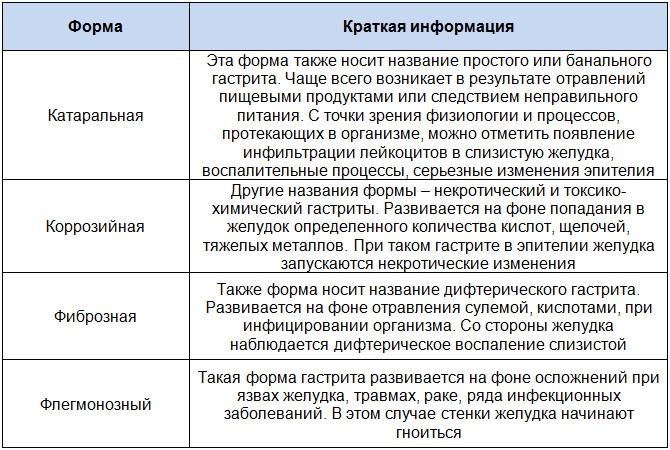
Открытие НР перевернуло существовавшие представления об этиопатогенезе язвенной болезни желудка и двенадцатиперстной кишки (ДПК), активного хронического антрального (тип В) и атрофического гастрита. Были существенно уточнены механизмы патогенеза некардиального рака и MALT-лимфомы желудка. О его мировом значении говорит и факт присвоения Маршаллу и Уоррену Нобелевской премии по медицине и физиологии в 2005 г. за «открытие бактерии НР и исследование ее роли при гастрите и язве желудка».
Результаты многочисленных исследований позволили практическим врачам выйти на качественно новый уровень реализации принципов профилактики, диагностики и лечения указанных распространенных заболеваний верхнего отдела желудочно-кишечного тракта (ЖКТ). К числу важнейших достижений следует отнести реальную возможность излечения язвенной болезни и хронического гастрита, а также разработку профилактических мероприятий в отношении большинства случаев рака желудка.
Проблема НР-ассоциированных заболеваний ЖКТ и в первую очередь язвенной болезни очень актуальна для нашей страны, где этой патологией страдает не менее 8% населения. В целом Россия является одной из стран с высоким уровнем инфицированности бактерией HР. Своевременные диагностика и лечение этой инфекции является единственно правильным путем решения проблемы профилактики желудочно-кишечных заболеваний, в том числе таких грозных, как рак желудка.
В целом Россия является одной из стран с высоким уровнем инфицированности бактерией HР. Своевременные диагностика и лечение этой инфекции является единственно правильным путем решения проблемы профилактики желудочно-кишечных заболеваний, в том числе таких грозных, как рак желудка.
Признание важности инфекционного агента в патогенезе язвенной болезни и хронического гастрита выдвинуло на первый план, помимо широко применявшихся ранее цитопротекторов и антисекреторных средств (в первую очередь ингибиторов протонной помпы, ИПП), антихеликобактерную терапию на основе антибактериальных препаратов, направленную на полное уничтожение вегетативных и кокковых форм HР в слизистой оболочке ЖКТ.
На сегодняшний день антихеликобактерная терапия считается основным стандартом лечения ассоциированных с HР заболеваний, что отражено в международных европейских (Маастрихтские соглашения I, II, и III) и Российских клинических рекомендациях по лечению гастроэнтерологических больных.
В отношении язвенной болезни успешная эрадикация НР способствует долгосрочной ремиссии заболевания, профилактике осложнений и предупреждению их повторного развития, в то время как без проведения соответствующей терапии у большинства пациентов рецидив наблюдается уже в течение первого года.
В настоящее время основными показаниями для диагностики инфекции HР и проведения антихеликобактерной терапии служат:
Язвенная болезнь желудка и ДПК:
- стадия обострения
- документально подтвержденная язвенная болезнь в анамнезе (вне обострения)
- сразу после язвенного кровотечения или при указании на кровотечение в анамнезе
- после оперативного лечения, в т.ч. по поводу осложнений.
Канцерпревенция желудка:
- атрофический гастрит (эрадикация HР останавливает распространение атрофии и может приводить к ее регрессии)
- после резекции желудка по поводу рака
- у родственников 1-й степени пациентов, страдающих, оперированных или умерших от рака желудка
- MALT-лимфома желудка
- в популяции с высоким риском развития рака желудка.
Другие показания:
- функциональная диспепсия (является приемлемой тактикой лечения и у части пациентов ведет к длительному улучшению самочувствия)
- диагностика и лечение инфекции HР должны планироваться при:
- длительном приеме нестероидных противовоспалительных препаратов (НПВП) и ацетилсалициловой кислоты (однако эрадикационная терапия недостаточна для предотвращения НПВП-ассоциированных язв),
- длительном приеме ИПП (например, у пациентов с гастроэзофагеальной рефлюксной болезнью)
- идиопатическая железодефицитная анемия (после тщательного исключения других возможных причин)
- идиопатическая тромбоцитопеническая пурпура
- желание пациента, в том числе и для осуществления канцерпревенции желудка.

В целом, за последние десять лет принципы лечения инфекции HР не претерпели значительных изменений. III Маастрихтским соглашением рекомендуется применять стандартные комбинации антибиотиков с ИПП и препаратами висмута с выделением схем терапии первой и второй линии.
Антихеликобактерную терапию обычно начинают со схемы первой линии на основе ИПП: ИПП в стандартной дозе утром и вечером до еды (рабепразол, омепразол и эзомепразол по 20 мг 2 раза в сут, лансопразол 30?мг 2 раза, пантопразол 40?мг 2?раза), амоксициллин 1000 мг 2 раза в сут и кларитромицин 500 мг 2 раза в сут во время еды. Допускается замена ИПП на ранитидин висмут цитрат в дозе 400 мг 2 раза в день.
В III Маастрихтском соглашении длительность лечения рекомендовано увеличить до 14 дней, что достоверно повышает эффективность эрадикации на 12% и, что не менее важно, снижает вероятность развития вторичной резистентности HР к кларитромицину. По нашим данным, двухнедельная схема лечения позволяет повысить показатель успешной эрадикации HР на 13,3%. При этом в регионах с сохранением чувствительности к компонентам эрадикационной терапии, что должно подтверждаться качественными «локальными исследованиями», в клинической практике остается допустимым проведение 7-дневного цикла лечения.
При этом в регионах с сохранением чувствительности к компонентам эрадикационной терапии, что должно подтверждаться качественными «локальными исследованиями», в клинической практике остается допустимым проведение 7-дневного цикла лечения.
Данная тройная схема обеспечивает высокий уровень эрадикации HР (85—90%), как правило, хорошо переносится пациентами, безопасна, а при условии успешного подавления хеликобактерной инфекции процент рецидивов язвенной болезни ДПК сводится к 5 и менее случаев в год. Что же касается частоты реинфекции после успешной антихеликобактерной терапии, то она составляет в развитых и развивающихся странах 1,2—4,2% и 7,6—13,0% в течение двенадцати месяцев соответственно. Появление бактерии в организме больного спустя год после лечения расценивается как рецидив инфекции (а не реинфекция) и требует назначения более эффективной эрадикационной схемы.
По рекомендациям III Маастрихтского соглашения в качестве терапии первой линии, особенно у пациентов с гиперчувствительностью к антибактериальным препаратам пенициллинового ряда, может применяться схема в составе ИПП, кларитромицина и Метронидазола.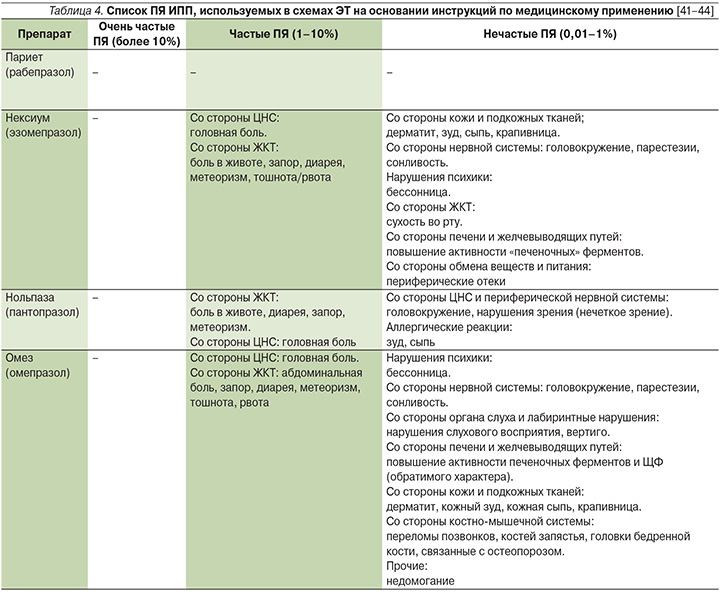 Назначение данной комбинации возможно, если резистентность наиболее распространенных штаммов HР в данном регионе к Метронидазолу не превышает 40%. К сожалению, в России данный порог вследствие широкого и часто бесконтрольного назначения Метронидазола преодолен. Резистентность пилорического хеликобактера к данному антибиотику составляет около 55%, что делает его использование в составе тройной эрадикационной схемы первой линии нецелесообразным.
Назначение данной комбинации возможно, если резистентность наиболее распространенных штаммов HР в данном регионе к Метронидазолу не превышает 40%. К сожалению, в России данный порог вследствие широкого и часто бесконтрольного назначения Метронидазола преодолен. Резистентность пилорического хеликобактера к данному антибиотику составляет около 55%, что делает его использование в составе тройной эрадикационной схемы первой линии нецелесообразным.
При неэффективности тройной антихеликобактерной терапии (отсутствие эрадикации НР через 4—6 недель после полной отмены антибиотиков и антисекреторных препаратов) повторять схему первой линии не рекомендуется, так как высока вероятность наличия у пациента штамма, резистентного к кларитромицину. В этом случае, как правило, проводится квадротерапия второй линии на основе препарата висмута: висмута трикалия дицитрат 480 мг в сут (по 120 мг 4 раза в день или в два приема по 240 мг утром и вечером), тетрациклин 500 мг 4 раза в день и Метронидазол 500 мг 3 раза в день в течение 10 дней. При этом включение в эрадикационную схему висмута трикалия дицитрата позволяет преодолевать резистентность пилорического хеликобактера к Метронидазолу.
При этом включение в эрадикационную схему висмута трикалия дицитрата позволяет преодолевать резистентность пилорического хеликобактера к Метронидазолу.
В то же время по рекомендациям III Маастрихтского консенсуса применение альтернативной терапии первой линии стандартной четырехкомпонентной схемы на основе висмута показано в случае, если резистентность HР к кларитромицину в регионе превышает 20% либо у пациента имеется гиперчувствительность к амоксициллину или кларитромицину. При этом эффективность схем три- и квадротерапии приблизительно одинакова и составляет 85 и 87% соответственно. Однако данный режим, несмотря на хорошую доказательную базу его эффективности, имеет и ряд существенных недостатков, к которым относятся сложный для пациентов четырехразовый режим приема препаратов, необходимость принимать значительное количество таблеток и достаточно большое число побочных эффектов.
Говоря об уровне резистентности НР к кларитромицину, следует отметить, что, по данным крупных исследований, на севере Европы она находится на уровне 5—15%, в то время как в странах Южной Европы этот показатель составляет уже 21—28%. В Турции резистентность к кларитромицину регистрируется уже у 44—48% пациентов. В Китае процент резистентных к кларитромицину штаммов HР составляет 18,5%. В США в 1999—2003 гг. количество больных хеликобактер-ассоциированными заболеваниями, контаминированных резистентными к кларитромицину штаммами HР, составляло 10—12%, однако на Аляске этот показатель находился на уровне 31%.
В Турции резистентность к кларитромицину регистрируется уже у 44—48% пациентов. В Китае процент резистентных к кларитромицину штаммов HР составляет 18,5%. В США в 1999—2003 гг. количество больных хеликобактер-ассоциированными заболеваниями, контаминированных резистентными к кларитромицину штаммами HР, составляло 10—12%, однако на Аляске этот показатель находился на уровне 31%.
В России 20% -ный рубеж резистентности к кларитромицину пока не преодолен, что дает возможность сохранить тройную терапию на основе кларитромицина в качестве эрадикационной схемы первой линии. В дальнейшем, когда уровень первичной резистентности в тех или иных регионах не позволит применять препараты первой линии, в частности кларитромицин, антихеликобактерную терапию необходимо будет начинать с четырехкомпонентной схемы на основе висмута.
Если по какой-то причине препарат висмута не может быть назначен в качестве второй линии эрадикации, могут использоваться схемы тройной терапии, включающие ИПП в стандартной дозе, амоксициллин 1000 мг 2 раза в день в комбинации с тетрациклином (500 мг четыре раза в день) или фуразолидоном (200 мг 2 раза в день).
Если же применение одной, а затем другой схемы лечения не приводит к эрадикации НР, следует определять чувствительность штамма бактерий ко всем антибиотикам, включенным в схемы эрадикации.
Несмотря на то, что антихеликобактерная терапия хорошо изучена и стандартизирована, в этой области имеется и целый ряд проблем, требующих своего решения. Наибольшую озабоченность, как в России, так и за рубежом, вызывает снижение эффективности терапии первой линии. Прежде всего, это связано с достаточно быстрым ростом резистентности НР к антибиотикам. По некоторым данным, около трети случаев отсутствия эрадикации связаны с наличием резистентности к кларитромицину. При наличии кларитромицин-устойчивого штамма бактерии вероятность успешной эрадикации при применении стандартной терапии первой линии снижается. Вместе с тем обнадеживают появившиеся в литературе материалы об успешном преодолении резистентности к кларитромицину с помощью добавления в состав схемы первой линии препаратов висмута.
Резистентность НР к антибиотикам подразделяется на первичную, которая всегда является следствием предшествующего лечения макролидным антибиотиком по поводу другой нозологии, и вторичную. Вторичная резистентность обусловлена приобретенной мутацией микроорганизма в процессе эрадикационной терапии. К основным причинам возникновения приобретенной резистентности к кларитромицину относят увеличение количества пациентов, принимающих неадекватную антихеликобактерную терапию, низкие дозы антибактериальных средств, короткие курсы терапии, неправильная комбинация препаратов в схеме и бесконтрольное самостоятельное использование пациентами антибактериальных препаратов по другим показаниям при лечении.
Механизм формирования устойчивости пилорического хеликобактера к кларитромицину заключается в появлении мутаций, ведущих к конформационным изменениям в рибосомах бактериальной клетки, являющихся мишенями действия антибиотика.
На сегодняшний день основными путями профилактики и преодоления резистентности HР являются:
- адекватное лечение с применением стандартных схем больных, которые лечатся впервые
- использование в регионах с высоким уровнем резистентности к кларитромицину квадротерапии на основе висмута
- проведение семейной терапии с целью ликвидация взаимообмена резистентными штаммами
- изменение стратегии лечения HР-инфекции с использованием резервных антибиотиков
- определение чувствительности HР к антибиотикам до назначения терапии (что пока невозможно как в Европе и США, так и в России)
- разработка и использование терапевтической вакцины.
Применение четырехкомпонентных схем на основе висмута достоверно эффективнее в сравнении с тройной терапией при наличии устойчивых к кларитромицину штаммов, однако требует приема большого количества лекарств по достаточно сложной схеме, что нередко значительно снижает приверженность пациента к проводимому лечению. А низкий комплаенс является вторым по частоте фактором неудачной терапии. Данную проблему попытались решить путем создания комплексного средства, содержащего в одной капсуле препарат висмута, тетрациклин и Метронидазол. Клинические испытания по его применению в сочетании с ИПП, проведенные в США и Европе, показали высокий результат. Процент эрадикации при десятидневном курсе составил 87,7—93%. В России данная лекарственная комбинация, к сожалению, пока не зарегистрирована.
Другим обнадеживающим инновационным подходом к проведению антихеликобактерной терапии является так называемая последовательная терапия, разработанная в Италии. Курс лечения продолжается 10?дней. При этом первые 5 дней пациент получает ИПП в стандартной дозе 2 раза в сут и амоксициллин 1000 мг 2 раза в сут, а следующие 5 дней тройную терапию в составе ИПП, кларитромицина (500 мг 2?раза) и тинидазола (500 мг 2?раза). Предпосылками для создания такой схемы явились данные, полученные еще в середине девяностых годов прошлого века. Тогда было показано, что эффективность антихеликобактерной терапии второй линии после неудачного первого курса выше, если в качестве первой линии назначалась четырнадцатидневная двойная терапия с ИПП и амоксициллином, а в качестве второй — стандартная семидневная терапия, чем в том случае, если эти схемы назначались в обратном порядке.
Серия из семи исследований, проведенная итальянскими и испанскими авторами, каждое из которых включало не менее 100?пациентов, показала очень многообещающие результаты. Уровень эрадикации при хорошей переносимости лечения составил 91—95%. При этом необходимо учитывать, что работы проводились в регионе с высоким уровнем резистентности HР к кларитромицину.
В сравнительном исследовании эффективности десятидневных курсов стандартной и последовательной терапии последняя показала достоверно лучший процент эрадикации (78 и 91% соответственно). Более того, была показана эффективность последовательной терапии в отношении кларитромицин-резистентных штаммов HР. Успех антихеликобактерной терапии был достигнут у 82—89% пациентов при применении последовательной схемы и лишь у 29—44% больных, получавших стандартную тройную терапию.
Точные причины такой высокой результативности до конца не ясны. Предполагается, что прием амоксициллина снижает степень бактериального обсеменения слизистой оболочки верхних отделов ЖКТ, увеличивая тем самым эффективность комбинации кларитромицина и тинидазола. Возможно также, что амоксициллин, нарушая синтез клеточной стенки HР, предупреждает появление в ней мембранных каналов, через которые может осуществляться активное выведение (эффлюкс) кларитромицина из микробной клетки.
В дальнейшем необходимы новые крупные исследования по изучению данного перспективного варианта антихеликобактерной терапии, которые позволят установить точное место последовательной схемы в системе первой и второй линии эрадикации.
В последние несколько лет в литературе активно обсуждаются отличные от рекомендованной III Маастрихтским соглашением классической квадротерапии варианты тактики клинициста в случае неудачи стартового лечения инфекции HР.
В целом возможны три варианта действий:
- Проведение последовательной терапии
- Проведение терапии «спасения», которая может использоваться и в случае, если эрадикация не была достигнута после двух курсов лечения (третья линия)
- Подбор терапии в зависимости от результатов определения чувствительности HР к антибиотикам.
Если в схему первой линии входил кларитромицин, то он не должен входить в терапию на втором этапе. Исключение, по-видимому, составляет последовательная терапия, результаты применения которой позволяют предположить возможность преодоления резистентности к данному антибиотику.
В качестве терапии «спасения» обсуждаются три возможных варианта десятидневной схемы лечения. К ИПП (стандартная дозировка 2?раза в день) и амоксициллину (1000?мг 2?раза в день) добавляется левофлоксацин (250 мг 2?раза в день), либо фуразолидон (200?мг 2?раза в день), либо рифабутин (150?мг 2?раза в день).
На наш взгляд, наиболее изученной и перспективной, в том числе для России, является схема с включением левофлоксацина, которая в сравнении с четырехкомпонентной терапией легче переносится и приводит к успешной эрадикации в 81—87%, а при замене амоксициллина на тинидазол — в 84% случаев. При этом десятидневный режим лечения превосходит семидневный, а доза в 500 мг также эффективна, как и 1000 мг.
Вторая линия терапии с включением фуразолидона менее изучена, однако имеет меньшую стоимость в сравнении с другими схемами «спасения». Эрадикация HР при ее использовании, по разным данным, составляет от 52 до 90%.
Схема с применением рифабутина эффективна у 74—91% пациентов, однако рифабутин значительно уступает левофлоксацину в качестве основы терапии третьей линии и способен вызывать ряд серьезных побочных эффектов. Кроме того, рифабутин используется в терапии туберкулеза и в нашей стране по понятным причинам его назначение в качестве антихеликобактерного препарата является нецелесообразным.
При определении чувствительности HР к антибиотикам на сегодняшний день наибольшее клиническое значение имеет резистентность данной бактерии к кларитромицину. В последнее время был предложен целый ряд методов молекулярной диагностики, позволяющих обнаружить мутации, ведущие к ее развитию. Из наиболее перспективных следует отметить методику определения специфических последовательностей на рибосомальной дезоксирибонуклеиновой кислоте с помощью полимеразной цепной реакции, которая помимо выявления резистентности может использоваться и как эффективный метод диагностики хеликобактериоза при исследовании биоптатов слизистой оболочки желудка и кала.
В заключение необходимо сказать, что в настоящее время в России наиболее эффективным и безопасным способом терапии хеликобактер-ассоциированных заболеваний остается тройная схема первой линии при условии ее пролонгации до 14?дней. В будущем более детальное изучение новых резервных режимов эрадикации позволит определить их место и значение при проведении антихеликобактерной терапии.
Антибиотик Акрихин Кларитромицин 500 мг — «Кларитромицин при гастрите. Убийственное лекарство!, тяжёлое ( +фото анализов до/после)»
Доброго дня всем читателям Irecommend!
Сегодня мой отзыв про антибиотик Кларитромицин при гастрите, тройная терапия, и как я боролась с возбудителем гастрита, бактериями Helicobacter pylori.
Кларитромицин при гастрите
*** Анализ, назначение врача и дозировка ***По закону подлости, а может, по иронии судьбы случилось так, что вскоре после моего отзыва на Де-нол, я обнаружила у себя эту заразу. Просто сдала анализ, он оказался положительным.
Анализ на Хеликобактер Пилори
С неопровержимыми доказательствами отправилась к врачу, где мне была назначена тройная терапия:С утра на голодный желудок 1 таблетка Нольпаза, через полчаса 2 таблетки Де-нол (можно Эскейп), далее легкий завтрак. Потом 2 антибиотика вместе. Далее по схеме вечером. Через два дня мне добавили Метронидазол по 1 таблетке 3 раза в день.
Кларитромнцин проявляет активность in vitro в отношении грамотрицательных аэробных бактерий, в том числе Helicobacter pylori.
Лечение гастрита было непростым.
*** Моё лечение и впечатление от антибиотика ***
Если Амоксициллин я принимала раньше, то это ЛС было не знакомо. Поэтому, когда меня стало мутить, я сходила к врачу за разъяснениями.
Состояние он характеризовала как нормальное, учитывая, в каких количествах я принимала лекарства. У меня появилась горчинка во рту. Врач сказал продолжать и назначил Креон 1000 два раза в день по капсуле, напомнил, чтобы я соблюдала строгую диету. Честно, меня расстраивала больше то, что я месяца три теперь должна была сидеть на варёных овощах, легкий кашках и воде. Важно, соблюдать питьевой режим и не кушать ничего острого, солёного, копчёного, маринованного и т.п.После Креона стало чуть лучше. Так я мужественно выдержала 2 недели на антибиотиках. Но Де-нол и Нольпаза врач оставил ещё на две недели.
После окончания лечения я сделала ФГС и биопсия показала, что Хеликобайкер нет. Но посмотрите!, мой желудок не здоров, так сказать.
*** Плюсы и минусы ***Плюс один и важный:
«+» Я-таки изгнала бактерию из своего организма. Хотя, конечно, она может вернуться, ей легко заразиться
Минусы такие:
«-» Неприятный побочки в виде подташнивания, меня мутило, чувствовала себя вялой
«-» Бьёт по поджелудочной, нужно дополнительная поддержка
*** Мои оценка и выводы ***Ставлю лекарству «3» и рекомендую слушаться врача. Сама себе я антибиотики никогда не назначаю, это неправильно. Его я переносила тяжело. Однако в отличие антибиотиков широко спектра действия, от он весьма узко направлен. Если вам его назначили, изначально обговорите тактику поддержания ЖКТ.
Другие мои отзывы по теме:
1. Полиоксидоний: применение в лечении ангины, фарингита и инфекционного мононуклеоза
2. Де-нол: на что способны соли висмута
3. Вобэнзим: горсть энзимов за баснословные деньги. Мне не помог, и стоит ого-го!
Буду рада, если мой отзыв окажется вам полезен.
Алексей Буеверов рассказал о микробе, вызывающем гастрит, язву и рак желудка
«Комсомольская правда» проводит полезные онлайн-лекции с ведущими докторами страны в рамках проекта «Здоровый разговор» в социальной сети «Одноклассники». Одним из лекторов стал доктор медицинских наук, профессор Сеченовского университета, ведущий научный сотрудник Московского областного научно-исследовательского клинического института и президент фонда доказательной медицины Алексей Буеверов. Он рассказал, почему так важно выявить и уничтожить микроб Helicobacter Pylori.
– В свое время, в 2005 году, за его открытие была присуждена Нобелевская премия, а открыли его еще в 1982 году. В принципе, он живет у большинства из нас. А раз он есть у такого количества людей, то, может, это нормальная флора? Может, не надо с ним ничего делать? Нет, это не так. Helicobacter Pylori – это микроб-патоген. Он болезнетворный, – поясняет Алексей Буеверов. – Нормальная микрофлора не вызывает воспаления. Живет у нас в кишке кишечная палочка и хорошо. Участвует в процессах пищеварения, воспаления не вызывает. А Helicobacter Pylori всегда вызывает воспаление. Гастрит – воспаление желудка. Или дуоденит – воспаление двенадцатиперстной кишки. В итоге пациент оказывается в группе риска по развитию язвы и рака желудка.
БОЛЬШИНСТВО ЯЗВ – ОТ HELICOBACTER PYLORI
– Это очень хитрый микроб, у него есть несколько механизмов, которые защищают его от действия клеток иммунной системы, которые пытаются его уничтожить, — отметил профессор. – И практически в 100% случаев острый гастрит становится хроническим.
– Он течет долго и в большинстве случаев бессимптомно, но где-то у 10-20%, у кого он есть, на фоне, вероятно, ослабления защитных барьеров желудка развивается язва. Еще во время моей учебы в институте говорили, что язва развилась, потому что в студенческие годы неправильно питался. Никакого отношения питание к развитию язвы не имеет. Подавляющее большинство, 95% язв двенадцатиперстной кишки – это язвы Helicobacter Pylori. А в отношении желудка 75% язв – это язвы Helicobacter Pylori.
ОСНОВНОЙ РИСК – В РАЗВИТИИ РАКА ЖЕЛУДКА
– В результате хронического воспаления клетки гибнут, они не успевают восстанавливаться, в том числе, и с возрастом снижается способность клеток к восстановлению. Снижается и кислотопродуцирующая функция желудка. Слабокислая среда комфортна для Helicobacter Pylori. Так он заполняет весь желудок, – пояснил врач.
– Чем эта ситуация опасна? Во-первых, язва уже может появиться не только в выходных отделах желудка или двенадцатиперстной кишке, что наблюдается чаще, но и в верхних отделах желудка. Но это не главная опасность. Главная опасность заключается в том, что на фоне вот этой атрофии, то есть уменьшения способности клеток к восстановлению, может развиться следующий патологический процесс – метаплазия, а затем – дисплазия. Так вот, дисплазия – это уже не совсем нормальная клетка, это потенциально предраковое состояние. Рак желудка так называемого кишечного типа в подавляющем большинстве случаев развивается на фоне Helicobacter Pylori – инфекции.
ЧЕМ ЕЩЕ ОПАСЕН HELICOBACTER PYLORI
– Все больше стало накапливаться данных о том, что Helicobacter Pylori вызывает не только заболевания ЖКТ, но может быть связан и с другими заболеваниями, – отметил Алексей Буеверов. – В частности, с некоторыми опухолями, которые не имеют отношения к желудку. Например, с раком толстой кишки и даже с раком печени – есть отдельные исследования. С васкулитами, то есть, воспалительными заболеваниями сосудов. Кроме того, есть данные о том, что у тех, у кого есть Helicobacter Pylori, в два раза может повышаться риск инфаркта миокарда и других тромбозов, которые обусловлены именно воспалительными реакциями.
КАК ЛЕЧИТЬ HELICOBACTER PYLORI
–Лечение проводится, как минимум, тремя препаратами. Это обязательно препарат, подавляющий кислотность желудочного сока – ингибитор протонной помпы и минимум два антибактериальных препарата. Курс лечения не менее 10 дней – от 10 до 14, – поясняет врач. – Зачем нужны препараты, подавляющие кислотность желудочного сока? Для того, чтобы создать плацдарм для действия антибиотиков. Антибиотики плохо действуют в кислой среде. Подавляя секрецию соляной кислоты, мы ослабляем Helicobacter Pylori, делая его более чувствительным к действию антибиотика. Почему два антибиотика? Потому что один на Helicobacter Pylori не действует с достаточной эффективностью.
– Основные опасения пациентов: доктор, что мне делать, антибиотики убьют всю мою микрофлору! Понятно, что антибактериальные препараты не могут действовать только на Helicobacter Pylori и больше ни на что. Конечно, они действуют на другие микроорганизмы, которые, в частности, представляют собой полезную микрофлору кишечника. Что нужно понимать? В подавляющем большинстве случаев эта флора восстанавливается сама. Без пробиотиков, пребиотиков и прочих наших внешних воздействий. Не надо думать плохо о своем организме.
КАКОЙ ЭФФЕКТ ОТ ЛЕЧЕНИЯ
–Если была язва, то жалобы исчезают быстро. Но самое главное, что язва после этого практически никогда не рецидивирует, то есть она не возвращается. Получается, что мы, завершив курс терапии, привели к излечению хронического заболевания. Сегодня в медицине очень мало хронических болезней, которые можно вылечить навсегда, — отметил Алексей Буеверов.
– Если был гастрит, мало того, что прекращается прогрессирование воспаления в желудке и двенадцатиперстной кишке, еще и происходит регресс тех изменений, которые уже развились к этому времени. Долгие годы, до 2018 года, считалось, что если развилась атрофия клеток, то это состояние необратимо. В 2018 году корейские ученые доказали, что оно обратимо.
– Мы уменьшаем вероятность образования и рака желудка, — продолжает врач. — Насколько? На 36%. Снижается риск развития аденокарциномы — того самого рака желудка, который обусловлен Helicobacter Pylori. Это очень много. Это предотвратимый тип рака.
КОГДА ПРОВЕРИТЬ РЕЗУЛЬТАТ ЛЕЧЕНИЯ
— Проверяют его не сразу, а через полтора-два месяца после окончания приема препаратов, — предупреждает Алексей Буеверов. – Потому что даже если антибиотики не привели к полному уничтожению микроба, все равно его количество уменьшилось. И его число может быть меньше такового, которое улавливается конкретным тестом для диагностики. Мы получаем ложно-отрицательный результат. Все рады: курс пройден, тест показал отсутствие микроба. А на самом деле он есть. Вот препараты закончили действовать, он начинает снова активно размножаться. Поэтому через полтора-два месяца, и мы точно будем знать, уничтожен Helicobacter Pylori или нет.
ЧТО ЕСЛИ ПОСЛЕ ЛЕЧЕНИЯ HELICOBACTER PYLORI ОСТАЛСЯ
– Если были правильные два антибиотика, к которым чувствителен Helicobacter Pylori, если вы их правильно принимали, в нужных дозировках, не сдвигая по времени прием, если они назначены и вы их принимали вместе с антисекреторным препаратом с ингибитором протонной помпы, если продолжительность курса была адекватной, то да, вы попали в те 15-20%, у которых Helicobacter Pylori выжил, – отмечает профессор. – В такой ситуации врач предлагает резервную усиленную схему анти-Helicobacter Pylori терапии. Я считаю, что тут надо согласиться на предложение врача. Такие схемы есть, да, они несколько сложнее. Обычно это четырехкомпонентные схемы. Часто добавляется к антибиотикам препарат висмута. И за счет этого у большинства – более 90% удается достичь успеха.
Ссылка на публикацию: Комсомольская правда
Гастрит у кошек: описание, симптомы, диагностика, лечение
Гастрит – процесс воспаления оболочки желудка. При данном воспалении нарушаются функции: секреторная, моторная и экскреторная. Он бывает двух видов: острый и хронический. Имеет первичное и вторичное происхождение. Характер воспаления: алиментарный, эрозийный и с накоплением гнойных масс.Причины возникновения данного заболевания у кошек
Основной причиной гастрита у кошек является неправильное питание: прием в пищу низкокачественных кормов, нарушение режима питания, длительный срок приема кормов, способных раздражать слизистую оболочку желудка, неправильное кормление ливером.
Также немаловажным фактором в развитии гастрита является стресс для животного, либо аллергические проявления организма на раздражители. Гастриты, имеющие вторичное происхождение, способны развиваться из-за заболевания ротовой полости, стоматитов, инфекционных заболеваний, грибков и вирусов.
Какие проявления имеет гастрит?
Степень проявления данного заболевания у питомца будет зависеть от тяжести процесса воспаления. Можно заметить такие отклонения в состоянии кошки:
— Животное в угнетенном состоянии.
— Выраженная усталость.
— Обеспокоенность.
— Болезненные ощущения при надавливании на живот.
— Увеличенное отделение слюны.
— Расстройство кишечника, запоры.
— Каловые массы при запоре будут темного цвета, с прожилками слизи. После трапезы сразу может открыться рвотный процесс, рвотные массы будут иметь комочки слизи.
Когда наблюдается обострение заболевания, то может незначительно повыситься температура тела животного, язык будет покрыт образованиями беловатого цвета. В случае отравления организма и при отсутствии лечения может возникнуть сердечная недостаточность – появится усиленное сердцебиение и одышка.
В большинстве случаев гастрит острого вида становится хроническим, который длится на протяжении долгого времени (от месяца до двух лет). Стадии обострения могут сменяться стадиями ослабления. В период обострения хронического гастрита у животного наблюдаются признаки, как и остром гастрите, к которым еще добавляется тусклая окраска шерсти, бледные слизистые оболочки, неприятный запах изо рта.
Как диагностировать?
Чтобы дать точное и правильное медицинское заключение, кошку необходимо отвезти на обследование в клинику к ветеринару. Там доктор на основании жалоб хозяина, совокупности проявлений заболевания и различных исследований лаборатории, сможет определиться с диагнозом и назначить верное лечение. Как дополнение, можно сделать обследование микрофлоры на содержание вирусов, бактерий, грибков, чтобы исключить вероятность гастрита инфекционного характера.
Как лечится это заболевание у кошек?
Перед тем как приступать к лечению, нужно определить причину появления заболевания. Первым шагом будет устранение обстоятельства, которое спровоцировало воспаление слизистой оболочки желудка. После того как диагноз будет установлен, кошечку необходимо не кормить сутки. Потом в рацион добавляют немного пищи, а в течение следующих 14-ти дней питомца кормят легкой пищей.
В период терапии питомца необходимо кормить такими продуктами, как рисовая и овсяная каша. Они способны окутывать стенки желудочка и снять раздражение оболочки. Также замечательным действием обладают различные лечебные травы. Для приготовления чая нужно взять одну часть любой лечебной травки на десять частей кипятка. Прокипятить около четырех минут. Давать животному чай по столовой ложке три раза в сутки. Кормление должно быть частым, а порции – умеренными. При запоре ветеринар рекомендует давать кошке слабительные препараты. При острых гастритах и повышенной температуре необходимо прописать антибиотики, которые будут погашать прирост и развитие вторичной флоры.
Положительный результат при лечении можно получить от применения различных методик физиотерапии. Они способны оказать противовоспалительный и обезболивающий эффект. Какими лучше воспользоваться методиками, вам подскажет ветеринар. Он может посоветовать ультразвук, ультрафиолет и так далее.
Профилактика заболевания у кошек
Главной профилактической мерой от появления гастрита у животного считается полноценное, сбалансированное и правильное питание качественными и дорогими кормами и продуктами. Обязательно должен соблюдаться режим приема пищи в небольшом количестве. Чтобы уменьшить вероятность возникновения вторичных гастритов, нужно вовремя начинать лечение заболеваний инфекционного характера и тех, что имеют не инфекционную природу. При первых симптомах гастрита следует немедленно обратиться за помощью к специалисту и сразу провести тщательное обследование
Интервью Российской газете главного гастроэнтеролога Москвы Дмитрия Бордина
Можно ли «подхватить» гастрит через поцелуй? В каких случаях не стоит лечить ребенка от хеликобактерной инфекции? Об этом «РГ» рассказал главный гастроэнтеролог департамента здравоохранения Москвы, доктор медицинских наук, профессор Дмитрий Бордин.
Дмитрий Станиславович, рак желудка — из самых распространенных онкоболезней в России. Кто в зоне риска?
Дмитрий Бордин: Рак желудка занимает четвертое место среди онкологических заболеваний у мужчин и женщин. В 90% случаев его вызывает бактерия Helicobacter pylori. Эта инфекция одна из самых распространенных в России, она вызывает хронические воспаления слизистой оболочки желудка (то есть активный гастрит) у всех инфицированных. Долгое время он может никак себя не проявлять, но при этом спровоцировать развитие язвы, аденокарциномы или мальтомы желудка. В особой зоне риска люди, чьи родственники уже столкнулись с этими болезнями. Им обязательно нужно обследоваться на хеликобактерную инфекцию и, если она обнаружена, лечиться.
Статистика говорит сама за себя: в Москве с 1994 по 2016 год заболеваемость язвой желудка и двенадцатиперстной кишки упала на 77 процентов. Благодаря тому, что ученым удалось доказать ключевую роль Helicobacter pylori при болезнях желудка и разработать эффективное лечение. За это австралийские исследователи Робин Уоррен и Барри Маршалл в 2005 году получили Нобелевскую премию.
Нужно ли проверять на инфекцию всю семью?
Дмитрий Бордин: Да. Хотя вероятность инфицирования всей семьи не абсолютна. Были случаи, когда у одного из супругов инфекцию находили, а у второго — нет, хотя они и прожили вместе многие годы. Так что не стоит пугаться «страшилок» о том, что гастрит можно «подцепить» через поцелуй. Гораздо важнее соблюдать обычные правила гигиены: Helicobacter pylori передается именно через грязные руки.
Стоит ли лечить гастрит у маленького ребенка?
Дмитрий Бордин: Это очень непростой вопрос. Если у взрослых поводом для лечения является сам по себе позитивный тест, то маленьких детей, если нет осложнений, в большинстве случаев лечить не стоит. Почему? Есть высокий риск, что ребенок заразится хеликобактерией снова. К тому же лечение предполагает прием антибиотиков и других препаратов в течение двух недель. Это серьезная нагрузка для детского организма, она должна быть обоснована. А вот у взрослых вероятность повторного заражения при соблюдении мер гигиены не высока, всего 1-3 процента в год. У них лечить гастрит нужно обязательно: это профилактика рака желудка, профилактика язвы и устранение источника инфекции. Только так можно справиться с эпидемией. Наглядный пример: в Тайване благодаря массовому лечению хеликобактерной инфекции заболеваемость раком желудка за 13 лет снизилась более чем на 50 процентов.
Гастроскопия — не самая приятная процедура. Правда ли, что гастрит можно диагностировать «по воздуху»?
Дмитрий Бордин: Если есть минимальные симптомы — боль или дискомфорт в верхних отделах живота, то гастроскопию сделать надо, так как за этими симптомами может скрываться серьезное заболевание. Если симптомов нет и возраст пациента меньше 30-35 лет, то для обнаружения хеликобактерной инфекции идеально подходит 13С-уреазный дыхательный тест. Пациент натощак делает выдох в специальный мешок, выпивает тестовый раствор и через полчаса выдыхает в другой мешок. Прибор оценивает эти пробы и сразу показывает результат. Главное условие — месяц перед исследованием не принимать антибиотики и две недели — препараты, снижающие кислотность желудка.
Кроме того, дыхательный тест — это еще и самый оптимальный метод оценки успешности лечения, которую нужно провести через месяц после его окончания. Контролировать эффективность терапии нужно повсеместно, в том числе и для того, чтобы была возможность вовремя корректировать рекомендации для врачей, оставляя в них только эффективные схемы. На днях этот тест включен в федеральный перечень медицинских услуг. Мы будем ходатайствовать о внесении 13С-уреазного дыхательного теста в систему ОМС.
В Европе ученые собирают банк геномов Helicobacter pylori. Бактерия мутирует?
Дмитрий Бордин: Эта бактерия вызывает гастрит у всех, а язву и рак — далеко не у всех зараженных. Ученые хотят понять, какие факторы, в том числе и генетические, ответственны за развитие таких тяжелых последствий. В этом направлении мы ждем серьезных открытий. Глобальная же тенденция такая: Helicobacter pylori становится более устойчивой к антибиотикам. И за это тоже отвечают генетические мутации бактерии. Эффективный ранее 7-дневный курс лечения из трех препаратов перестал работать. Сегодня терапию назначают на 14 дней. Обычно в связке идут два сильных антибиотика и таблетки, понижающие кислотность в желудке. Эффективность терапии улучшается при добавлении препаратов висмута, которые повышают чувствительность бактерии к антибиотикам.
Знания быстро обновляются. Но, к сожалению, врачи нередко используют устаревшие клинические рекомендации и назначают утратившие эффективность схемы лечения. Ситуацию нужно менять. Но для этого мы должны дать врачам возможность контроля эффективности лечения.
А модные пробиотики и пребиотики в борьбе с гастритом не помогут?
Дмитрий Бордин: В желудке в норме живет хорошо сбалансированное сообщество бактерий. Часть из них при наличии хеликобактера могут способствовать развитию заболевания. Другие, наоборот, могут защищать (например, некоторые штаммы лактобактерии). Поэтому пробиотики, которые положительно влияют на микрофлору, улучшают эффективность и переносимость антихеликобактерной терапии. Но «залить» кефиром гастрит не получится: его можно вылечить только у квалифицированного врача.
Ссылка на публикацию в Российской газете
Карта сайта
Адреса клиник г. Казань
Адрес: ул. Гаврилова, 1, ост. «Гаврилова» (пр. Ямашева)Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 10, 10а, 18, 33, 35, 35а, 36, 44, 45, 46, 49, 55, 60, 62, 76
Троллейбус: 2, 13
Трамвай: 5, 6
Адрес: ул. Т.Миннуллина, 8а, (Луковского) ост. «Театр кукол»Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 1, 2, 31, 37, 47, 74
Троллейбус: 6, 8, 12
Метро: Суконная слобода
Адрес: ул. Сыртлановой, 16, ст. метро Проспект Победы, ост. ул. Сыртлановой (проспект Победы)
Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 5, 34, 37, 62 77
Трамвай: 5
Метро: Проспект Победы
Адрес: ул. Назарбаева, 10, ст. метро «Суконная Слобода», ост. «Метро Суконная Слобода»Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: выходной
Автобус: 1, 4, 25, 43, 71
Метро: Суконная слобода
Адрес: ул. Декабристов, 180, ст. метро «Северный вокзал», ост. «Гагарина»
Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: выходной
Автобус: 6, 18, 29, 33, 37, 40, 43, 53, 62, 76, 78, 89
Троллейбус: 13
Трамвай: 1, 6
Метро: Северный вокзал
Адрес: пр. А.Камалеева, 28/9, (жилой комплекс «XXI век»), ост. «Новый ипподром»Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Троллейбус: 3
Адрес: Дербышки, ул. Мира, 20, ост. «Магазин Комсомольский», «Гвоздика»
Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 1, 19, 25, 34, 44, 60, 84
Адрес: ул. Серова, 22/24, ост. «ул. Серова»Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 10, 10а
Адрес: ул. Беломорская, 6, ст. метро «Авиастроительная», ост. «ул. Ленинградская»
Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 6, 18, 33, 37, 40, 42, 43, 53, 60, 78, 89, 93
Троллейбус: 13
Трамвай: 1
Метро: Авиастроительная
Адрес: ул. Закиева, 41а, ост. «Кабельное телевидение»Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 5, 18, 30, 31, 34, 45, 46, 62, 63, 77, 89
Троллейбус: 3, 5, 9, 12
Адрес: ул. Кул Гали, 27, ост. «ул. Кул Гали» (ул. Габишева)
Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: выходной
Автобус: 46, 90
Адрес: ул. Рихарда Зорге, 95, м. «Дубравная», ост. «ул. Юлиуса Фучика»Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобусы: 5, 18, 30, 31, 33, 34, 45, 68, 74, 77
Троллейбусы: 5, 9, 12
Трамвай: 4
Метро: Дубравная
Адрес: ул. Фрунзе, 3а, ост. «Идель»Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8:00-14:00
Автобусы: 10а, 36, 49, 53, 63, 72, 106
Троллейбус:1
Лечение гастрита и гастропатии
Как врачи лечат гастрит и гастропатию?
Ваш врач порекомендует лечение в зависимости от типа вашего гастрита или гастропатии и его причины. Лечение гастрита и гастропатии может улучшить симптомы, если они есть, и снизить вероятность осложнений.
Ваш врач порекомендует лечение в зависимости от типа гастрита или гастропатии и его причины. H. pylori гастрит Врачи лечат Helicobacter pylori (H.pylori) гастрит с комбинацией лекарств для уничтожения бактерий
H. pylori . Эти лекарства чаще всего включают
Ваш врач может избежать назначения антибиотиков, которые вы принимали в прошлом, потому что бактерии H. pylori могли выработать устойчивость к этим антибиотикам.
Если вам прописали лекарства, принимайте все дозы точно в соответствии с предписаниями врача. Если вы перестанете принимать лекарство раньше, некоторые бактерии могут выжить и повторно заразить вас.Другими словами, у бактерий H. pylori может развиться устойчивость к антибиотикам.
Чтобы узнать, подействовали ли лекарства, ваш лечащий врач может порекомендовать вам пройти тест на H. pylori как минимум через 4 недели после того, как вы закончите прием лекарств. 4 Если у вас все еще инфекция H. pylori , ваш врач может назначить другую комбинацию антибиотиков и других лекарств для лечения инфекции. Убедиться, что все бактерий H. pylori уничтожены, важно для предотвращения дальнейших осложнений инфекции.
Реактивная гастропатия
Если длительный прием нестероидных противовоспалительных препаратов (НПВП) приводит к реактивной гастропатии, ваш врач может порекомендовать вам прекратить прием НПВП, принять более низкую дозу или принять другое лекарство от боли. Врачи также могут порекомендовать прием ИПП вместе с НПВП для профилактики или лечения реактивной гастропатии и ее возможных осложнений.
Если рефлюкс желчи вызывает реактивную гастропатию, врачи могут назначить урсодиол, лекарство, которое содержит желчные кислоты и может помочь вылечить слизистую оболочку желудка, или операцию, чтобы остановить поток желчи в желудок.
Аутоиммунный гастрит
Если у вас аутоиммунный гастрит, ваш врач может порекомендовать добавки железа, фолиевой кислоты и витамина B12 для предотвращения пагубной анемии. Если аутоиммунный гастрит приводит к злокачественной анемии, врачи могут порекомендовать инъекции витамина B12 для лечения этого состояния.
Из соображений безопасности проконсультируйтесь с врачом перед использованием пищевых добавок, таких как витамины, или любых дополнительных или альтернативных лекарств или медицинских практик.
Острая эрозивная гастропатия
Пациентам с тяжелыми травмами или критическим заболеванием врачи могут назначить лекарства, снижающие кислотность желудка, такие как ИПП, блокаторы h3 или сукральфат (карафат), для профилактики или лечения стрессового гастрита.
Если раздражающее вещество вызывает острую эрозивную гастропатию, лечение включает устранение контакта с веществом. Врачи могут также назначить ИПП или блокаторы h3 для снижения уровня желудочного сока.
Если острая эрозивная гастропатия вызывает сильное кровотечение в желудке, врачи могут лечить кровотечение во время эндоскопии верхних отделов желудочно-кишечного тракта или хирургическим вмешательством в тяжелых случаях.
Гастрит или гастропатия, вызванные другими причинами
Для лечения гастрита или гастропатии, вызванных другими причинами, врачи могут прописать лекарства для лечения основной причины или улучшения симптомов.Врачи могут порекомендовать изменить диету, если гастрит связан с глютеновой болезнью или пищевой аллергией.
Helicobacter pylori (для родителей) — Nemours Kidshealth
Helicobacter pylori ( H. pylori ) бактерии являются частой причиной заболеваний пищеварительной системы, включая гастрит (раздражение и воспаление слизистой оболочки желудка), пептические язвы (язвы на слизистой оболочке желудка, тонкой кишки или пищевода. ), и даже рак желудка в более позднем возрасте.
Эти бактерии встречаются во всем мире, но особенно в развивающихся странах, где до 10% детей и 80% взрослых, вероятно, заразились инфекцией H. pylori — обычно без каких-либо симптомов.
Признаки и симптомы
Любой человек может заразиться инфекцией H. pylori , даже не подозревая об этом — большинство инфекций H. pylori протекает «бессимптомно» и не вызывает никаких симптомов. Когда бактерии – вызывают симптомы, обычно это либо симптомы гастрита, либо язвенной болезни.
У детей симптомы гастрита могут включать тошноту, рвоту и боль в животе, хотя эти симптомы наблюдаются при многих детских болезнях.
H. pylori , который раньше назывался Campylobacter pylori , также может вызывать пептические язвы (обычно известные как язвы желудка). У детей старшего возраста и взрослых наиболее частым признаком язвенной болезни является грызущая или жгучая боль в животе, обычно в области ниже ребер и выше пупка.Эта боль часто усиливается натощак и уменьшается, как только человек ест, пьет молоко или принимает антацидные лекарства.
У детей с язвенной болезнью могут быть кровоточащие язвы, вызывающие гематемезис (кровавая рвота или рвота, похожая на кофейную гущу) или мелена (черный, кровянистый или похожий на смолу стул). У детей младшего возраста с язвенной болезнью могут не быть таких четких симптомов, поэтому их болезнь может быть труднее диагностировать.
Инфекция
Ученые подозревают, что H.pylori может быть заразным, поскольку инфекция передается в семьях и чаще встречается там, где люди живут в многолюдных или антисанитарных условиях. Хотя исследования показывают, что инфекция передается от человека к человеку, точно не известно, как это происходит.
Стр. 2
Диагностика
Врачи могут диагностировать инфекцию H. pylori , используя множество различных тестов. Врач может:
- посмотрите прямо на слизистую оболочку желудка.Пациент будет находиться под седативным действием во время этой процедуры, которая включает введение эндоскопа — маленькой гибкой трубки с крошечной камерой на конце — вниз по горлу, в желудок и двенадцатиперстную кишку. Затем врач может взять образцы слизистой оболочки для проверки в лаборатории на наличие микроскопических признаков инфекции и бактерий H. pylori .
- сделать анализы крови, которые могут обнаружить присутствие антител H. pylori . Анализы крови сделать легко, хотя положительный результат может указывать на воздействие H.pylori в прошлом, а не активной инфекцией.
- выполняет дыхательные тесты, которые могут обнаружить углерод, расщепленный H. pylori после того, как пациент выпьет раствор. Дыхательные тесты занимают много времени, не дают информации о серьезности инфекции и могут быть трудными для выполнения у маленьких детей.
- выполняет анализы стула, которые могут обнаружить присутствие белков H. pylori в стуле (фекалиях). Как и при тестировании дыхания, тесты в стуле указывают на присутствие H.pylori , но не дает информации о серьезности инфекции.
Лечение
Врачи лечат инфекций H. pylori с помощью антибиотиков. Поскольку один антибиотик не может убить бактерии, вашему ребенку обычно назначают комбинацию антибиотиков. Обычно врач также назначает антациды или препараты, подавляющие кислотность, для нейтрализации или блокирования выработки желудочного сока.
Если у вашего ребенка есть симптомы кровотечения из желудка или тонкой кишки, эти симптомы будут лечить в больнице.
Поскольку инфекцию H. pylori можно вылечить с помощью антибиотиков, наиболее важным домашним лечением является назначение вашему ребенку любого прописанного антибиотика по расписанию в течение срока, назначенного врачом.
Один из способов облегчить боль в животе — это регулярное питание. Это означает, что вы должны планировать приемы пищи так, чтобы желудок вашего ребенка не оставался пустым в течение длительного времени. Лучше всего есть пять или шесть небольших приемов пищи каждый день, и вашему ребенку следует отдыхать после каждого приема пищи.
Также важно не давать ребенку аспирин, аспиринсодержащие лекарства, ибупрофен или противовоспалительные препараты, потому что они могут вызвать раздражение желудка или вызвать желудочное кровотечение.
При длительной антибактериальной терапии часто можно вылечить H. pylori гастрит и язвенную болезнь (особенно язвы двенадцатиперстной кишки, части тонкой кишки).
Стр. 3
Профилактика
В настоящее время вакцины против H.pylori . А поскольку передача не совсем понятна, рекомендаций по профилактике нет. Однако всегда важно убедиться, что вы и ваша семья:
Когда звонить врачу
Немедленно позвоните своему врачу, если у вашего ребенка есть какие-либо из этих симптомов:
- сильная боль в животе
- кровавая или похожая на кофейную гущу рвота
- стул окровавленный, черный или похожий на смолу
- продолжительная грызущая или жгучая боль в области под ребрами, которая улучшается после еды, питья молока или приема антацидов
Однако важно помнить, что у детей могут возникнуть боли в животе по многим причинам — например, несварение желудка, вирусы, напряжение и беспокойство, а также аппендицит.Большинство болей в животе , а не вызваны бактериями H. pylori .
Отчет о болезни и обзор литературы
Флегмонозный гастрит — это необычная острая бактериальная инфекция желудка, которая, несмотря на появление антибиотиков, имеет смертельный прогноз. У пациентов с факторами риска требуется высокий индекс подозрительности. Состояние с ослабленным иммунитетом считается одним из наиболее важных факторов риска. Настоящим мы сообщаем об успешном противомикробном лечении флегмонозного гастрита у пациента, который получал интенсивную химиотерапию по поводу острого миелогенного лейкоза.Мы также провели обзор литературы за последние десять лет. Streptococcus pyogenes идентифицирован как наиболее частый возбудитель, и клинические проявления у пациента обычно неспецифичны. Консервативное лечение с немедленным введением антибиотиков может привести к быстрому выздоровлению у большинства пациентов.
1. Введение
Флегмонозный гастрит (ПГ) — это редкая острая бактериальная инфекция, которая в первую очередь поражает подслизистый слой стенки желудка, но также может поражать мышечный слой и, реже, слизистую оболочку [1–3].Если его не лечить, он быстро приводит к летальному исходу и, следовательно, требует быстрой диагностики и лечения. Даже при правильном диагнозе и противомикробной терапии уровень смертности остается высоким — 27–40% [2, 3]. PG в первую очередь поражает население среднего возраста от 45 до 74 лет, с преобладанием мужчин 65% [4]. Основная этиология в значительной степени неизвестна, хотя состояние с ослабленным иммунитетом, связанное со злокачественными новообразованиями, нейтропенией, вызванной химиотерапией, синдромом приобретенного иммунодефицита (СПИД), алкоголизмом и иммунодепрессантами, считается важным фактором риска [5].В настоящем документе мы сообщаем о пациенте, у которого развился ПГ на фоне длительной нейтропении, связанной с рецидивом острого миелоидного лейкоза (ОМЛ) и интенсивной химиотерапией, и который успешно лечился системной антимикробной терапией.
2. Описание клинического случая
Сообщается, что пациентка — 56-летняя женщина, у которой в 2013 году был диагностирован острый миелоидный лейкоз (ОМЛ) с цитогенетической аномалией инверсии 16. Она достигла полной ремиссии (ПО) после стандартной индукционной химиотерапии. с режимом 7 + 3, состоящим из ara-C и даунорубицина, с последующим объединением с высокими дозами ara-C (HiDAC).Через год у нее случился рецидив, и она была повторно индуцирована с помощью режима химиотерапии спасения MEC (митоксантрон, этопозид и цитарабин), достигнув второго полного ответа, за которым последовала подобранная трансплантация неродственных аллогенных стволовых клеток (алло-SCT). Ее посттрансплантационный курс протекал без осложнений, без выраженной реакции трансплантат против хозяина и продолжительной потребности в иммуносупрессии. Через два года после алло-СКТ у нее случился рецидив первоначальной лейкемии со стороны центральной нервной системы (ЦНС), и у нее появилось инфильтрирующее поражение в пояснично-крестцовом отделе позвоночника; ее цитологический анализ спинномозговой жидкости был положительным на миелобласты.Она была госпитализирована для проведения повторной химиотерапии; ее жизненно важные показатели при поступлении были следующими: температура 37,7 ° C, артериальное давление (АД) 129/65 мм рт.ст., частота сердечных сокращений (ЧСС) 72 / мин и частота дыхания (ЧД) 14 / мин. Ей была начата интратекальная химиотерапия с ara-C и системная химиотерапия с использованием режима химиотерапии спасения FLAG-IDA (флударабин, ara-C и идарубицин). День начала химиотерапии для пациента был отмечен как день 1. На 10-й день у пациента развилась нейтропеническая лихорадка, и количество лейкоцитов (WBC) было <0.1 × 10 9 / л с абсолютным числом нейтрофилов (ANC) 0. Ей было начато внутривенное (IV) введение цефепима 2 г каждые 8 часов после оценки основной инфекционной этиологии. Обследование не выявило никаких организмов и включало посев крови, посев мочи и рентген грудной клетки. На 16-е сутки у пациента появилась боль в левом подреберье живота. Жизненно важные показатели тогда были следующими: максимальная температура ( T макс ) 37,5 ° C, наряду с ЧСС 80–94 / мин, ЧД 16–18 / мин и АД, САД 105–126 / ДАД 55–71 мм рт. .Затем ее анализы крови были следующими: лейкоциты <0,1 × 10 9 / л, ANC 0, гемоглобин 8,0 г / дл, тромбоциты 12 × 10 9 / л, а биохимический анализ сыворотки крови и функциональные тесты печени оказались значительными. без существенных отклонений. Была проведена компьютерная томография брюшной полости, которая показала диффузное утолщение стенки желудка (рис. 1 (а)), относящееся к инфекционному или инфильтративному злокачественному процессу. Ее абсолютное количество нейтрофилов было на низком уровне в течение 10 дней до этого развития. Ее охват антимикробными препаратами был увеличен до анаэробного за счет изменения схемы приема антибиотиков с в / в цефепима 2 г каждые 8 часов на в / в пиперациллин / тазобактам 3.375 г каждые 6 часов, что приводит к краткосрочному симптоматическому улучшению в течение примерно двух недель. При рецидиве симптомов у пациента была отмечена лихорадка с T max 39,5 ° C, наряду с ЧСС 109–139 / мин, ЧД 18–20 / мин и АД САД 94–124 / ДАД 55– 71. Были взяты два набора культур периферической крови, которые не показали роста каких-либо организмов после 5 дней инкубации. Пациент продолжал оставаться гемодинамически стабильным.
Была проведена эндоскопия верхних отделов желудочно-кишечного тракта (ЖКТ), которая показала большое язвенное поражение с гнойным отделяемым и воспалительными изменениями (рис. 2). Citrobacter freundii , Enterococcus faecalis и Bacillus cereus были выделены из культуры при биопсии желудка. Визуализирующие, эндоскопические и микробиологические данные соответствовали флегмонозному гастриту.
Была проконсультирована со службой инфекционных заболеваний, было прекращено в / в пиперациллин / тазобактам 3,375 г каждые 6 часов, а схема приема антибиотиков была изменена на ванкомицин в / в (лечение в соответствии с протоколом аптеки в зависимости от веса и функции почек) и меропенем в / в 1 г в / в каждые 8 час.Рекомендация по широкому охвату микроорганизмов была дана инфекционной службой, учитывая высокий риск смертности, связанный с флегмонозным гастритом. Профилактические противогрибковые и противовирусные препараты при нейтропении были продолжены. Чувствительность микроорганизмов была определена для Citrobacter freundii и Enterococcus faecalis , которые показали, что Citrobacter freundii устойчивы к ампициллину, цефазолину и цефуроксиму, а Enterococcus faecalis — панситив.В зависимости от восприимчивости организма и с помощью службы инфекционных заболеваний, ее режим антибиотиков был изменен на в / в цефепим 2 г каждые 8 часов, метронидазол в / в 500 мг внутривенно каждые 8 часов и ванкомицин внутривенно согласно протоколу аптеки. Этот режим антибиотиков продолжался в общей сложности две недели. Симптомы со стороны желудочно-кишечного тракта быстро исчезли, и она смогла вернуться к нормальной диете. Контрольная компьютерная томография через месяц показала заметное улучшение утолщения желудка (рис. 1 (b)). В настоящее время у нее наблюдается ремиссия ОМЛ, симптомы со стороны желудочно-кишечного тракта отсутствуют.
3. Обсуждение и обзор литературы
Флегмонозный гастрит — редкая инфекция, в литературе описано менее 500 случаев [3]. Мы провели библиографический поиск с помощью PubMed с 2007 по 2017 год с использованием ключевого слова «флегмонозный гастрит» и нашли 36 статей на английском, испанском и японском языках, из которых мы просмотрели 25.
Наш ограниченный обзор данных показал, что такие статьи были только 4 случая были зарегистрированы в США и 3 в Европе за последние 10 лет, тогда как основная часть была зарегистрирована в Юго-Восточной Азии, а именно в Японии (13) и Корее (8).Помимо состояния с ослабленным иммунитетом, другими сообщаемыми факторами риска являются возраст, повреждение слизистой оболочки желудка в результате хронического гастрита, язвенной болезни, эндоскопических процедур, рака желудка, ахлоргидрии, инфекции и недоедания [6, 7]. Наш обзор показал, что злокачественные новообразования являются фактором риска в 32% случаев (8/25). Сообщается, что уровень смертности выше в группах с идентифицированным фактором риска по сравнению с группами без такового [8]. PG был далее классифицирован на первичный и вторичный типы [1].Первичный тип обычно является идиопатическим или возникает после прямого повреждения слизистой оболочки желудка в результате травмы, рака и эндоскопических вмешательств, что приводит к прямой микробной инвазии. Вторичный тип связан либо с инфекцией соседних органов, например с инфекцией, вызванной панкреатитом, абсцессом печени и холециститом, либо с гематогенным / лимфогенным распространением из других органов.
PG — редкая инфекция, которая обычно проявляется неспецифическими желудочно-кишечными симптомами. Необходим высокий индекс подозрительности, особенно у лиц с ослабленным иммунитетом.Боль в эпигастрии / животе является наиболее частым симптомом, наряду с другими симптомами, включая, помимо прочего, лихорадку, тошноту, рвоту и, реже, диарею и гематемезис [6]. Следует сильно подозревать ПГ, если КТ показывает диффузное утолщение стенки желудка. Эндоскопию верхних отделов желудочно-кишечного тракта следует проводить, поскольку визуальные и микробиологические данные помогают установить диагноз и направить противомикробную терапию. Хотя Streptococcus pyogenes является наиболее часто встречающимся изолированным организмом примерно в 70% случаев, полимикробная инфекция, наблюдаемая у нашего пациента, также довольно распространена [2, 8, 9].Наш обзор случаев проводился по аналогичной схеме: Streptococcus spp. был наиболее распространенным патогеном, идентифицированным в 44% случаев, но были также выделены другие необычные патогены, такие как Citrobacter , Acinetobacter , Enterobacter spp. и Bacillus spp., и даже устойчивые патогены, такие как MDR ( с множественной лекарственной устойчивостью) Streptococcus и VRE (устойчивый к ванкомицину энтерококк) (Таблица 1).
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
CML: хронический миелоидный лейкоз; СД: сахарный диабет; ВИЧ: вирус иммунодефицита человека; ВСЕ: острый лимфобластный лейкоз; EBV: вирус Эпштейна-Барра, VRE: устойчивый к ванкомицину Enterococcus ; МЛУ: множественная лекарственная устойчивость; Strep: Streptococcus ; EUS: эндоскопическое УЗИ; КТ: компьютерная томография; ФГДС: эзофагогастродуоденоскопия; FNA: тонкоигольная аспирация. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
При появлении клинического подозрения на возможный флегмонозный гастрит обязательно начать эмпирический охват антимикробными препаратами широкого спектра действия с последующими корректировками в соответствии с результатами микробиологического посева и клиническим течением. Было показано, что ранняя диагностика и быстрое введение антибиотиков предотвращают смертность пациентов и отсрочивают необходимость хирургического вмешательства [7]. Все пациенты в нашем обзоре получали антибиотики, с разрешением в 22/25 (88%) случаев и смертью в 3/25 случаев (12% смертность).Это показывает, что быстрое распознавание и осознание флегмонозного гастрита как возможного осложнения длительной нейтропении у пациентов с гематологическими злокачественными новообразованиями может явно повлиять на результаты.
Инвазивный метод лечения включает хирургическую резекцию желудка и в основном предназначен для пациентов с надвигающимися местными осложнениями, такими как перфорация или сепсис [6, 7]. Как упоминалось выше, при своевременном распознавании большинство пациентов можно лечить консервативными методами. Пациенты с гематологическими злокачественными новообразованиями представляют собой уникальную популяцию, которая чрезвычайно восприимчива к этому осложнению из-за длительной нейтропении, вторичной по отношению к режимам интенсивной химиотерапии.Чтобы предотвратить летальный исход от этой агрессивной инфекции, необходимо незамедлительное вмешательство и помощь нескольких медицинских специалистов. Наш случай подчеркивает необходимость осведомленности об этом редком инфекционном осложнении среди медицинских работников, которые заботятся о пациентах с ослабленным иммунитетом, особенно о тех, кто страдает гематологическими злокачественными новообразованиями, поскольку знание этого редкого осложнения может явно повлиять на смертность пациентов. В таблице 1 показаны основные клинические характеристики, результаты визуализации, результаты микробиологии, лечения и результаты выживаемости из нашего обзора литературы.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов в отношении публикации этой статьи.
Лечение инфекции Helicobacter pylori
US Pharm. 2018; 43 (4): 27-32.
РЕЗЮМЕ: Инфекция Helicobacter pylori распространена примерно у половины населения мира. Инфекция H pylori связана с развитием язвенной болезни, рака желудка и лимфомы лимфоидной ткани слизистой оболочки.Значительный научный прогресс был достигнут в лечении инфекции H pylori у взрослых; эти достижения рассматриваются в обновленных рекомендациях Американского колледжа гастроэнтерологии и Торонтского консенсуса. Растущая распространенность H pylori , устойчивого к традиционным методам лечения на основе кларитромицина, является глобальной проблемой, требующей обзора данных для включения дополнительных схем.
Helicobacter pylori — грамотрицательная бактерия, колонизирующая желудок человека.Обычно он приобретается в детстве и передается от человека к человеку. 1,2 Факторы риска инфекции H pylori включают низкий социально-экономический статус, увеличение числа братьев и сестер и наличие инфицированного родителя. 1
Почти половина населения мира инфицирована H. pylori . Значительная глобальная распространенность и растущая устойчивость к антибиотикам побудили Всемирную организацию здравоохранения признать H pylori в качестве высокоприоритетного патогена в 2017 году.Распространенность H pylori варьируется в зависимости от географического региона, и, по оценкам, 30% населения США инфицировано. 1,3,4 H pylori является основным патогеном, вызывающим желудочно-кишечные заболевания, такие как язвенная болезнь (ЯБ), рак желудка и лимфома, ассоциированная со слизистой оболочкой лимфоидной ткани (MALT), и это связано с негастральными заболеваниями, включая железодефицитная анемия (ЖДА) и идиопатическая тромбоцитопеническая пурпура (ИТП). 5,6 Обновленный U.Рекомендации S. и Канады включают последние данные по лечению инфекций, вызванных H. pylori .
ДиагнозИсторически, тестирование H pylori было показано пациентам с клиническими проявлениями инфекции H pylori , включая в анамнезе активную ЯБ-лимфому или лимфому MALT. 1,2,5 Последние данные способствовали расширению тестирования и включили в него группы пациентов, которые ранее считались спорными.Помимо желудочно-кишечных проявлений инфекции H pylori , данные также подтверждают использование теста H pylori при негастральных заболеваниях, таких как необъяснимые ЖДА и ИТП. 1,2,5 См. ТАБЛИЦА 1 .
Тесты на H pylori подразделяются на неэндоскопические и эндоскопические ( ТАБЛИЦА 2 ). При выборе диагностического теста следует учитывать возможность его проведения, клиническую ситуацию и стоимость.Хотя не существует стандартного теста для определения H pylori , дыхательный тест с мочевиной (UBT) предпочтительнее у пациентов без тревожных симптомов, поскольку он неинвазивный, недорогой, высокочувствительный и специфичный. 2 Культура, еще один метод диагностики H pylori , позволяет проводить тесты на чувствительность; тем не менее, он не широко доступен в культуре США, и тестирование на чувствительность следует рассматривать в областях с высокой резистентностью к кларитромицину или при неудачной терапии, потому что неудача схемы первого ряда указывает на 60-70% вероятность резистентности.
Фармацевты должны знать о лекарствах, которые могут повлиять на различные типы тестов. 2,5 Чтобы избежать ложноотрицательных результатов с помощью экспресс-теста на уреазу, UBT или теста на антиген стула (SAT), прием ингибиторов протонной помпы (ИПП) следует прекратить по крайней мере за 2 недели до тестирования, а также следует прекратить прием висмута и антибиотиков. отказано по крайней мере за 4 недели до этого. Антагонисты рецептора H 2 оказывают минимальное влияние на чувствительность диагностических тестов для H pylori , и нет рекомендаций по отмене их до тестирования.Антациды не влияют на диагностические тесты и могут использоваться для облегчения симптомов, пока не назначают терапию ИПП. 2
ЛечениеЛечение H. pylori следует назначать всем пациентам с положительным результатом теста на активную инфекцию, а выбранная схема лечения должна обеспечивать уровень эрадикации не менее 90%. Режимы H pylori включают тройную терапию, последовательную терапию (пациенту назначают одно лечение, затем другое), четырехкратную терапию и тройную терапию на основе левофлоксацина ( ТАБЛИЦА 3 ). 7 При выборе наиболее подходящей эмпирической схемы лечения для H pylori необходимо учитывать предыдущее воздействие антибиотиков, региональные особенности устойчивости к антибиотикам и уровни эрадикации, поскольку эти факторы могут влиять на успешное лечение. Успешное лечение также зависит от факторов хозяина, таких как аллергия и приверженность. 8-10
Две схемы тройной терапии, которые считаются первой линией, содержат кларитромицин, ИПП и амоксициллин или метронидазол. 1,7-9,11 Терапия на основе кларитромицина считалась наиболее переносимой и безопасной; однако рост устойчивости к антибиотикам привел к снижению эффективности. 12,13 Показатели эрадикации при терапии на основе кларитромицина ниже 80%; Таким образом, эту терапию следует применять только в тех географических регионах, где устойчивость к кларитромицину составляет менее 15%, а также для пациентов, ранее не подвергавшихся воздействию макролидов. 1,7-9,12
Механизм устойчивости H. pylori к кларитромицину изучается, но предполагается, что он связан с двумя основными мутациями (A2142G и A2143G) в области пептидилтрансферазы, кодируемой в домене V 23S рРНК. 6,13 Текущие результаты также предполагают, что по крайней мере четыре семейства эффлюкс-помпы кластеров генов в штаммах H pylori могут иметь синергетические эффекты, вызывающие устойчивость к антибиотикам. 13 Дополнительные схемы становятся терапией первой линии для искоренения инфекции H pylori , чтобы вылечить нынешний кризис резистентности к кларитромицину.
Четырехкратная терапия висмутом обеспечивает скорость эрадикации, аналогичную таковой при терапии на основе кларитромицина. 1,2,9 Этот режим первого ряда рекомендуется в областях с высокой резистентностью, в случаях предшествующего воздействия макролидов и в случаях, когда терапия на основе кларитромицина не принесла результата. Недостатком этого режима является большое количество таблеток; однако приверженность и переносимость аналогичны таковым для терапии на основе кларитромицина. FDA одобрило комбинированный продукт (Pylera), который содержит субцитрат висмута, тетрациклин и метронидазол в сочетании с ИПП; Эти агенты не одобрены FDA для лечения, если они назначаются отдельно. 1,2,9
Четырехкратная терапия без висмута (т. Е. Сопутствующая) в течение 10–14 дней (Торонтский консенсус настоятельно рекомендует 14 дней) — еще одна схема первой линии. 1,2,9 Этот режим также может использоваться в качестве спасительной терапии у пациентов с персистирующей инфекцией H pylori , когда первичная или предпочтительная терапия не дает результатов. Хотя никакие рандомизированные контролируемые исследования в Северной Америке не оценивали сопутствующую терапию, Американский колледж гастроэнтерологии (ACG) рекомендует ее использование на основе метаанализа 19 исследований, включающих более 2000 пациентов, которые продемонстрировали высокие показатели эрадикации (в среднем 88%) даже в регионах с высокой устойчивостью к кларитромицину и метронидазолу. 1,8,14 Примечательно, что, как и в случае с кларитромицином, уровень резистентности к метронидазолу также вызывает тревогу (> 20%). 1,6
Аллергия на пенициллинКакая схема лечения H pylori лучше всего подходит для пациентов с заявленной аллергией на пенициллин? Литература предполагает, что большинство пациентов с задокументированной историей аллергии на пенициллин не имеют истинной гиперчувствительности, которая исключала бы использование схем, содержащих амоксициллин. 1 Амоксициллин является ключевым компонентом в нескольких терапиях H pylori , поскольку показатели устойчивости остаются относительно низкими.Четырехкратная терапия висмутом не содержит амоксициллина и может применяться у пациентов с истинной аллергией на пенициллин. Если у пациента с аллергией на пенициллин не удалось добиться эрадикации после одной или двух схем, следует рассмотреть возможность тестирования на аллергию, чтобы определить, можно ли безопасно использовать схемы спасения, содержащие амоксициллин. Кроме того, метаанализ подтвердил, что трех- и четырехкратные схемы лечения, содержащие доксициклин, эффективны в эрадикации H pylori и могут быть рассмотрены для использования у пациентов, которые не могут принимать амоксициллин. 1,15
Альтернативные схемы первого рядаACG условно рекомендует использовать последовательные, гибридные схемы и схемы на основе фторхинолона в качестве лечения первого ряда, в то время как Торонтский консенсус не рекомендует их использование на основании недостаточных доказательств. . 1,9 В настоящее время терапия на основе левофлоксацина является вариантом лечения спасения, но ACG считает, что она предлагает наиболее надежные данные об эффективности первой линии, основанные на международных испытаниях. 1
Эффективность последовательной терапии зависит от географического региона. 1,2,9 Мета-анализ глобальных данных показал, что уровень искоренения составляет 84%; однако последовательная терапия не превосходит тройную терапию (в течение 14 дней) или терапию на основе висмута и невисмута. 8,14 Североамериканские исследования, оценивающие эффективность последовательной терапии, не обнаружили разницы в эффективности по сравнению с терапией на основе кларитромицина и предложили ее в качестве жизнеспособной альтернативы.Последовательная терапия может быть эффективным вариантом первой линии, если используется в течение 14 дней, но необходимы дальнейшие исследования. Кроме того, последовательный режим сложен, что может увеличить частоту неудач. 1,7,8,16
Гибридная терапия сочетает в себе последовательную и сопутствующую терапию и признана ACG многообещающей, поскольку в международных исследованиях она показала высокие показатели излечения. 1,9 Терапия на основе левофлоксацина сравнима с тройной терапией кларитромицином, но в Северной Америке нет достаточных указаний по уровням резистентности к фторхинолонам, и данные свидетельствуют о том, что резистентность может быть выше по сравнению с кларитромицином.(Показатели устойчивости штаммов H pylori к антибиотикам в США с 2009 по 2011 г. показали, что более 30% штаммов устойчивы к левофлоксацину. 1 ) Тройной режим рифабутина с ИПП и амоксициллином и двойная терапия высокими дозами с ИПП и амоксициллин не имеют достаточных доказательств и не рекомендуются. 1,9
В целом, Торонтский консенсус и ACG согласны с тем, что искоренение H pylori , и рекомендуют более длительную продолжительность лечения (14 дней), ограничение терапии на основе кларитромицина и использование в первую очередь четырехкратного висмута. терапия и сопутствующая терапия. 1,9 Учитывая ограниченные режимы антибиотиков для лечения H pylori и повышенный уровень устойчивости к противомикробным препаратам к этим антибиотикам, существует потребность в лучших долгосрочных решениях для предотвращения и борьбы с этим патогеном человека.
Фармацевты могут выполнять важную функцию в лечении инфекций H pylori , собирая анамнез предыдущего воздействия антибиотиков и аллергии на лекарства, а также будучи знакомыми с рекомендованными схемами первого и альтернативного первого или вспомогательного лечения, а также факторами, влияющими на эмпирический режим. выбор, например модели сопротивления в их географической области.Фармацевты также могут обучать пациентов их режиму лечения, подчеркивая важность приема назначенных лекарств для повышения вероятности успешного искоренения.
ПробиотикиИспользование пробиотиков для лечения H pylori является спорным из-за противоречивых данных, а также из-за того, что составы, оптимальная доза, время (до, во время или после эрадикации) и продолжительность терапии не соответствуют друг другу. стандартизированный. 1,9 Хотя ACG предполагает, что пробиотическая терапия может быть многообещающей, Торонтский консенсус рекомендует не добавлять пробиотики.В некоторых литературных источниках предлагается добавлять пробиотики, такие как виды Saccharomyces boulardii и Lactobacillus , в тройные схемы для увеличения показателей эрадикации (абсолютное увеличение на 9% и 5% соответственно) и для уменьшения побочных эффектов, в первую очередь диареи (абсолютное снижение на 14% и 5% соответственно). 7% соответственно). 8,17,18 Однако добавление пробиотиков увеличивает стоимость и нагрузку на таблетки и без того сложного режима.
МониторингВ идеале все пациенты должны пройти тестирование на эрадикацию H. pylori для подтверждения успешного лечения, а также для отслеживания показателей H. pylori ; однако подтверждение эрадикации во всех группах лечения не является рентабельным.Показания к подтверждающему тесту на эрадикацию H pylori включают H pylori — ассоциированную язву, стойкие диспепсические симптомы, H pylori — ассоциированную лимфому MALT и удаление раннего рака желудка. Подтверждающие тесты следует проводить через 4-8 недель после терапии. 5 UBT - лучший вариант для подтверждения эрадикации H. pylori ; SAT — альтернатива. 2,5 Серология может выявить прошлые инфекции H. pylori и не должна использоваться для контроля эффективности. 2,9
ЗаключениеH. pylori является глобально распространенным патогеном высокого риска. Рекомендуемое тестирование для H pylori было расширено, и все пациенты с положительным результатом должны получить лечение. UBT лучше всего подходит для обнаружения и искоренения. Антибиотики и висмут следует держать не менее 4 недель, а ИПП следует проводить не менее 2 недель до всех диагностических тестов H pylori , кроме серологических. Успешное уничтожение H pylori основано на бактериальных факторах и факторах хозяина.Тройная терапия кларитромицином исторически была лечением первой линии; однако увеличение резистентности к кларитромицину требует дополнительных терапий первой линии. Чтобы выбрать наиболее эффективный эмпирический режим, пациентов следует спросить о предыдущем приеме макролидов и об аллергии на лекарства. Доказательства относительно пробиотиков для лечения H pylori противоречивы. Фармацевты должны быть знакомы со схемами лечения H pylori и разъяснять пациентам важность соблюдения режима лечения.Тестирование на эрадикацию рекомендуется в определенных группах пациентов через 4-8 недель после завершения лечения.
ССЫЛКИ 1. Chey WD, Leontiadis GI, Howden CW, Moss SF. Клинические рекомендации ACG: лечение инфекции Helicobacter pylori . Ам Дж. Гастроэнтерол . 2017; 112: 212-239.
2. Мальфертхайнер П., Мегро Ф., О’Мораин Калифорния и др. Управление инфекцией Helicobacter pylori — Маастрихтский отчет V / Флорентийский консенсусный доклад. Кишечник . 2017; 66: 6-30.
3. Глобальное руководство Всемирной гастроэнтерологической организации: Helicobacter pylori в развивающихся странах. Дж Клин Гастроэнтерол . 2011; 45: 383-388.
4. Хант Р.Х., Сяо С.Д., Меграуд Ф. и др. Helicobacter pylori в развивающихся странах. Глобальное руководство Всемирной гастроэнтерологической организации. J Gastrointestin Liver Dis. 2011; 20: 299-304.
5. Chey WD, Wong BCY. Руководство Американского колледжа гастроэнтерологии по ведению инфекции Helicobacter pylori . Ам Дж. Гастроэнтерол . 2007; 102: 1808-1825.
6. Альба С., Бланко А., Аларкон Т. Устойчивость к антибиотикам у Helicobacter pylori . Curr Opin Infect Dis . 2017; 30: 489-497.
7. Де Франческо В., Беллезия А., Ридола Л. и др. Терапия первой линии для ликвидации Helicobacter pylori : критическая переоценка обновленных руководств. Энн Гастроэнтерол . 2017; 30: 373-379.
8. Fashner J, Gitu AC. Диагностика и лечение язвенной болезни ч.pylori инфекция. Ам Фам Врач . 2015; 91: 236-242.
9. Fallone CA, Chiba N, van Zanten SV, et al. Торонтский консенсус по лечению инфекции Helicobacter pylori у взрослых. Гастроэнтерология . 2016; 151: 51-69.e14.
10. Грэм Д.Ю., Фишбах Л. Лечение Helicobacter pylori в эпоху повышения устойчивости к антибиотикам. Кишечник . 2010; 59: 1143-1153.
11. Дак В.М., Собел Дж., Пруклер Дж. М. и др. Частота возникновения устойчивости к противомикробным препаратам и факторы риска среди человек, инфицированных Helicobacter pylori, , США. Emerg Infect Dis . 2004; 10: 1088-1094.
12. McNulty CA, Lasseter G, Shaw I., et al. Необходим ли надзор за устойчивостью к антибиотикам Helicobacter pylori и как его можно проводить? Алимент Фармакол Тер . 2012; 35: 1221-1230.
13. Abadi ATB. Устойчивость к кларитромицину и роль гастроэнтеролога в номинации Helicobacter pylori как высокоприоритетный патоген Всемирной организацией здравоохранения. Мир Дж. Гастроэнтерол .2017; 23: 6379-6384.
14. Гисберт Дж. П., Кальвет X. Последние данные о четырехкратной (сопутствующей) терапии без висмута для эрадикации Helicobacter pylori . Clin Exp Гастроэнтерол . 2012; 5: 23-34.
15. Niv Y. Доксициклин в эрадикационной терапии Helicobacter pylori — систематический обзор и метаанализ. Пищеварение . 2016; 93: 167-173.
16. Георгопулос С.Д., Ксироучакис Э., Мартинес-Гонсалес Б. и др. Рандомизированное клиническое испытание, сравнивающее десятидневную сопутствующую и последовательную терапию для эрадикации Helicobacter pylori в зоне с высокой резистентностью к кларитромицину. Eur J Intern Med . 2016; 32: 84-90.
17. Вильгельм С.М., Джонсон Дж. Л., Кале-Прадхан ПБ. Лечение клопов с помощью клопов: роль пробиотиков в качестве дополнительной терапии для Helicobacter pylori . Энн Фармакотер . 2011; 45: 960-966.
18. Szajewska H, Horvath A, Piwowarczyk A. Мета-анализ: влияние добавки Saccharomyces boulardii на скорость эрадикации Helicobacter pylori и побочные эффекты во время лечения. Алимент Фармакол Тер .2010; 32: 1069-1079.
19. Moayyedi PM, Lacy BE, Andrews CN, et al. Клинические рекомендации ACG и CAG: лечение диспепсии. Ам Дж. Гастроэнтерол . 2017; 112: 988-1013.
20. Кац П.О., Герсон Л.Б., Вела М.Ф. Рекомендации по диагностике и лечению гастроэзофагеальной рефлюксной болезни. Ам Дж. Гастроэнтерол . 2013; 108: 308-328.
Чтобы прокомментировать эту статью, свяжитесь с [email protected].
Гастрит — это воспаление слизистой оболочки желудка, которое может быть вызвано несколькими различными процессами.
Что это?
Гастрит — это воспаление слизистой оболочки желудка, которое может быть вызвано несколькими различными процессами.
Кто получает и что происходит?
Желудок имеет защитную слизистую оболочку, которая предотвращает раздражение желудочной кислоты желудочной кислотой или другими веществами. Воспаление может развиться, если защитная оболочка желудка повреждена или ослаблена.
Условия, в которых содержатся вещества, повышающие риск гастрита, включают:
- Бактериальная инфекция.У многих людей, инфицированных Helicobacter pylori, развивается хронический гастрит.
- Регулярный прием нестероидных противовоспалительных препаратов, таких как аспирин, ибупрофен или напроксен.
- Пожилой возраст. В результате старения слизистая оболочка желудка начинает истончаться.
- Употребление алкоголя.
- Значительный стресс, например серьезная операция, травма или тяжелая инфекция.
- Рефлюкс желчи.
Каковы симптомы?
Симптомы могут включать:
- Боль в верхней части живота, часто грызущая, жгучая или ноющая, которая может измениться во время еды
- Тошнота
- Рвота
- Чувство сытости после небольшого количества еды
- Снижение аппетита
Как диагностируется?
Можно выполнить несколько тестов.Вы можете пройти обследование на инфекцию H. pylori, которое можно сделать с помощью анализа крови, стула или дыхания. Эндоскопия верхних отделов может быть выполнена, чтобы реально посмотреть с помощью камеры в пищевод, желудок и тонкий кишечник. Небольшие образцы тканей можно брать и исследовать под микроскопом. Иногда будут сделаны рентгеновские снимки верхних отделов желудочно-кишечного тракта.
Как лечится гастрит?
Лечение направлено на устранение причины воспаления. Раздражающие лекарства можно прекратить.Если диагностирована инфекция H. pylori, назначают антибактериальную терапию.
Можно использовать лекарства для снижения уровня кислоты в желудке; это может улучшить ваши симптомы и создать среду, в которой ткань желудка с большей вероятностью заживет. К лекарствам относятся те, которые снижают выработку желудочной кислоты (ингибиторы протонной помпы или блокаторы гистамина-2) и / или нейтрализуют кислоту, уже присутствующую в желудке (антациды).
Что я могу сделать?
- Бросить курить
- Избегайте алкоголя
- Избегайте острой, кислой, жареной или жирной пищи
- Избегайте кофе и напитков с кофеином
- По возможности избегайте НПВП (нестероидные противовоспалительные препараты, такие как аспирин, ибупрофен или напроксен и целебрекс).
- Ешьте меньше и чаще
- Управляйте уровнем стресса, так как стресс может усугубить воспаление.
Успешное искоренение Helicobacter pylori с помощью безрецептурных препаратов
Реферат
Разрастание Helicobacter pylori в желудочно-кишечном тракте способствует образованию язвы желудка, рака желудка и уникальной лимфомы, поражающей слизистую оболочку кишечника (лимфома лимфатической ткани, ассоциированная со слизистой оболочкой).Экстражелудочные состояния, такие как сыпь, боль в суставах и аутоиммунная тромбоцитопения, также были связаны с чрезмерным ростом H pylori . Текущие методы лечения H pylori включают антибиотики, которые могут вызвать нежелательные эффекты. Природные агенты, такие как висмут, мастичная камедь и масло орегано, могут достичь терапевтической цели искоренения без чрезмерного риска. Наша клиника провела обзор диаграммы пациентов, которые решили попробовать это трио натуральных агентов для лечения избыточного роста H. pylori .Результаты показывают, что эта комбинация является осуществимой стратегией для многих пациентов, которые предпочитают не принимать антибиотики.
Введение
Helicobacter pylor i является обычным обитателем желудочно-кишечного тракта человека. По оценкам, во всем мире инфицировано до половины населения, причем более трех четвертей затронуты во многих эндемичных районах, особенно в развивающихся странах. 1 Также установлено, что H pylori является основной причиной язвы желудка, а длительная инфекция может привести к некардиальному раку желудка. 2 Тем не менее, менее чем у 20% инфицированных развиваются язвы, а у менее чем 2% — рак желудка. 3 Как это ни парадоксально, некоторые штаммы H pylori могут защитить людей от рака желудка, возникающего в кардии желудка, увеличивая при этом вероятность рака тела или антрального отдела желудка. 1 Помимо расстройств пищеварения, все большее число внекишечных проблем со здоровьем и дисфункции органов считаются связанными с инфекцией H pylori .К ним относятся различные кожные высыпания и проблемы с суставами, 4 заболеваний крови (например, аутоиммунная тромбоцитопения), 5 воспаление глаз (увеит), 6 и другие аутоиммунные заболевания. 7,8
Реинфекция после антибактериальной терапии возможна, но встречается редко. 9 Повторные курсы антибиотиков, особенно комбинированных антибиотиков, необходимых для стандартной терапии H pylori , имеют возрастающий потенциал вреда, поскольку каждый антибиотик обладает уникальным потенциалом побочных эффектов.Антибиотикотерапия также влияет на микробиоту кишечника, увеличивая распространенность устойчивых к антибиотикам бактерий и дрожжевой инфекции. Более того, существует общее мнение о том, что сокращение использования антибиотиков является важной мерой для борьбы с растущими показателями устойчивых к антибиотикам бактериальных инфекций во всем мире. 10
В целом, безрецептурная терапия дает пациентам и врачам еще один вариант, когда они сталкиваются с инфекцией H pylori , и имеет то преимущество, что помогает поддерживать баланс кишечной флоры при потенциально меньшем количестве побочных эффектов, чем антибиотики.
Есть несколько естественных агентов, которые являются хорошими кандидатами для искоренения избыточного роста H. pylori . Имея это в виду, мы использовали комбинацию висмута, масла орегано и мастичной камеди. Эти агенты были выбраны для включения в протокол на основании предыдущих исследований, предполагающих эффективность против H pylori .
Висмут уже входит в состав одобренных Центрами по контролю и профилактике заболеваний США схем лечения в виде пепто-бисмола (Procter & Gamble Co, Цинциннати, Огайо) в сочетании с метронидазолом, тетрациклином и антагонистом рецепторов H 2 или ранитидином. цитрат висмута в сочетании с кларитромицином. 11 Масло орегано было включено из-за доказательств эффективности in vitro. 12 Мастичная жевательная резинка традиционно использовалась в Греции и Турции как средство от желудочных симптомов, и исследования показали ее антимикробную активность против H. pylori . 13,14
Методы
В период с ноября 2008 г. по ноябрь 2013 г. мы проанализировали образцы стула 1209 пациентов, используя методику полимеразной цепной реакции ДНК-зонда (ПЦР), чтобы обнаружить организмов H. pylori (GI Effects® Comprehensive Stool Profile, Metametrix, Palm Harbor, Florida).ПЦР стула не считается надежным единственным методом диагностики H pylori , несмотря на его точность. Доступно немного исследований, хотя одно предполагает высокую специфичность (98,4%) и хорошую чувствительность (83,8%) по сравнению с гастроскопией. 15 Другое исследование показало аналогичную специфичность (92,3%), но более низкую чувствительность (62,5%) по сравнению с гистологией. 16 Третий тест показал 100% специфичность, но только 42,6% чувствительность по сравнению с дыхательным тестом с мочевиной. 17
Мы использовали ПЦР-анализ кала для выявления симптоматических кандидатов на нашу безрецептурную терапию.Симптомы включали 1 или несколько из следующего: изжога или диспепсия, симптомы раздраженного кишечника, газы и вздутие живота, наличие эзофагита или гастрита при эндоскопии, язвенная болезнь в анамнезе или необычные аутоиммунные расстройства (например, увеит, аутоиммунная тромбоцитопения, или серонегативная артропатия). 314 образцов (26%) оказались положительными на H. pylori . Из них 39 пациентов прошли испытание безрецептурной терапии и прошли полный двухнедельный курс лечения.Эти добровольцы отдали предпочтение безрецептурной терапии либо из-за опасений по поводу эффектов лечения антибиотиками, либо из-за непереносимости ранее одобренных схем приема антибиотиков для H pylori .
Наше безрецептурное лечение состояло из следующих добавок, принимаемых одновременно:
- жевательная резинка (Jarrow Formulas, Лос-Анджелес, Калифорния): 500 мг по 1 капсуле 3 раза в день;
- эмульгированное масло орегано в A.Д.П. 50 мг (Biotics Research Corporation, Розенберг, Техас): по 1 таблетке 3 раза в день;
- Пепто-Бисмол: от 4 до 6 таблеток в день, разделенных между приемами пищи;
- Vital 10 (Klaire Laboratories, Рино, Невада) пробиотик широкого спектра действия, содержащий 5 миллиардов колониеобразующих единиц 10 пробиотических штаммов: по 1 капсуле два раза в день; и
- Herbulk (Metagenics, Gig Harbor, Вашингтон) смесь растворимой и нерастворимой клетчатки в соотношении 5: 2: 14 г в день (10 г растворимой, 4 г нерастворимой клетчатки), смешанной с водой.
Результаты
Из 314 пациентов, у которых был обнаружен положительный результат теста на H pylori с помощью ПЦР-анализа кала, 39 продолжили лечение по нашему протоколу безрецептурного лечения и были протестированы во второй раз после лечения. Все 39 пациентов прошли 2-недельный курс лечения мастикой, маслом душицы и висмута.
В целом, безрецептурная терапия дает пациентам и врачам еще один вариант, когда они сталкиваются с инфекцией Helicobacter pylori , и помогает поддерживать баланс кишечной флоры при потенциально меньшем количестве побочных эффектов, чем антибиотики.
Исключений из протокола лечения не было. Менее 10% (n = 3) пациентов испытали незначительные спазмы в животе или повышенное газообразование. Ни у одного из них не было невыносимых симптомов, мешающих выполнению протокола. Повторный анализ ПЦР стула проводился между 2 и 12 неделями после завершения протокола лечения.
Тестирование 39 пациентов после лечения показало, что 29 участников (74,3%) изменили состояние на отрицательный, что свидетельствует о полном биологическом уничтожении H pylori .Поскольку нам не удалось получить данные о типе или штамме организмов H pylori , неизвестно, какие штаммы были наиболее чувствительны к нашему режиму. Четверым участникам, которые не ответили на это лечение, впоследствии была назначена стандартная антибактериальная терапия (лансопразол, амоксициллин, кларитромицин или Превпак) и они прошли повторное тестирование. Два из этих 4 преобразовались в H. pylori отрицательно, а 2 остались положительными на H. pylori при тестировании с помощью ПЦР, что позволяет предположить, что некоторые инфекции H. pylori были невосприимчивы как к нашему протоколу без рецепта, так и к Prevpac.Шесть участников, которым не удалось добиться результатов при лечении травами, отказались от дальнейшего лечения и были потеряны для последующего наблюдения во время исследования. У всех успешно пролеченных пациентов также улучшились симптомы диспепсии или раздраженного кишечника.
Обсуждение
Наш внутренний мониторинг пациентов показывает, что безрецептурные и безрецептурные комбинированные препараты могут иметь значительную эффективность в уничтожении некоторых, но не всех H pylori из пищеварительного тракта.Мы обнаружили, что этот протокол лечения хорошо переносится, а также помогает облегчить общие симптомы пищеварительной системы, такие как изжога, расстройство желудка, запоры и нерегулярные привычки кишечника. Используя высокочувствительную методику ПЦР для обнаружения H. pylori , наши результаты демонстрируют значительное сокращение присутствия H. pylori . Однако наши методы не могли отличить наличие организма от патологической инфекции. Точно так же мы не смогли определить, какие штаммы H pylori были более восприимчивы к нашему режиму.Возможно, наш протокол уничтожил комменсальные штаммы H pylori , а также патологические. Тем не менее, утверждается, что преимущества искоренения явно перевешивают потенциальные преимущества хронической колонизации. 18
Сводка
Мы успешно вылечили 39 пациентов, используя безрецептурные травяные и безрецептурные препараты. Все пациенты прошли 2-недельный курс лечения. Каждый пациент прошел диагностическое тестирование до и после лечения с использованием анализа кала с помощью ПЦР на наличие H. pylori .Наши результаты показали успешное уничтожение H pylori и улучшение кишечной флоры после использования безрецептурных трав и пробиотиков у 74,3% пациентов, получавших лечение.
Заключение
Мы обнаружили, что хорошо переносимый, продаваемый без рецепта «коктейль» эффективен в обращении обнаружения H pylori и улучшении неспецифических пищеварительных симптомов. Комбинированное безрецептурное лечение, основанное на протоколе, отпускаемом без рецепта, может быть полезным в искоренении некоторых штаммов H pylori .Требуется дальнейшее изучение этой терапии.
Helicobacter pylori — Глава 4-2020 Желтая книга | Здоровье путешественников
Брэдли Коннор
ИНФЕКЦИОННЫЙ АГЕНТ
Helicobacter pylori — небольшая изогнутая микроаэрофильная грамотрицательная палочковидная бактерия.
ТРАНСМИССИЯ
Считается, что главным образом фекально-оральный или, возможно, орально-оральный.
ЭПИДЕМИОЛОГИЯ
Около двух третей населения мира инфицировано, но это чаще встречается в развивающихся странах.Краткосрочные путешественники, по-видимому, не подвергаются значительному риску заражения H. pylori во время путешествий, но эмигранты и путешественники, прибывающие на длительный срок, могут подвергаться более высокому риску.
КЛИНИЧЕСКАЯ ПРЕЗЕНТАЦИЯ
Обычно бессимптомно, но H. pylori является основной причиной язвенной болезни и гастрита во всем мире, которые часто проявляются грызущей или жгучей болью в эпигастрии. Реже симптомы включают тошноту, рвоту или потерю аппетита. У инфицированных людей риск развития рака желудка и лимфомы слизистых оболочек лимфоидного типа (MALT) повышается в 2-6 раз по сравнению с их неинфицированными аналогами.
ДИАГНОСТИКА
Анализ фекального антигена, дыхательный тест на мочевину, экспресс-тест на уреазу или гистологический анализ биоптата. Положительный результат серологии указывает на наличие инфекции в настоящем или прошлом.
ЛЕЧЕНИЕ
Бессимптомные инфекции не нуждаются в лечении. Пациентов с активной язвой двенадцатиперстной кишки или желудка следует лечить, если они инфицированы. Лечение следует определять в индивидуальном порядке. Стандартное лечение — четырехкратная терапия висмутом (ИПП или блокатор H 2 + висмут + метронидазол + тетрациклин).Тройная терапия кларитромицином (ингибитор протонной помпы [ИПП] + кларитромицин + амоксициллин или метронидазол) может использоваться в регионах, где, как известно, устойчивость к кларитромицину H. pylori составляет <15%, а также у пациентов, ранее не подвергавшихся воздействию макролидов. См. Http://gi.org/guideline/treatment-of-helicobacter-pylori-infection.
ПРОФИЛАКТИКА
Нет особых рекомендаций.
БИБЛИОГРАФИЯ
- Chey WD, Leontiadis GI, Howden CW, Moss SF.Клинические рекомендации ACG: лечение инфекции Helicobacter pylori . Am J Gastroenterol. 2017; 112: 212–38.
- Линдквист П., Вадстром Т., Гизеке Дж. Инфекция Helicobacter pylori и зарубежные поездки. J Infect Dis. 1995 Октябрь; 172 (4): 1135–6.
- Potasman, I, Yitzhak A.



