Лекарства от язвы и гастрита могут вызвать рак желудка
Ингибиторы протонного насоса/протонной помпы (ИПН/ИПП) подавляют производство соляной кислоты и используются для лечения кислотозависимых заболеваний желудочно-кишечного тракта: язвенной болезни желудка и двенадцатиперстной кишки, гастроэзофагеальной рефлюксной болезни, хронического гастрита и дуоденита, хронического панкреатита и других. Сегодня ИПП находятся в числе самых продаваемых лекарств в мире, однако новое международное исследование показало, что длительное применение таких препаратов повышает риск развития рака желудка почти на 250 процентов.
Риски так или иначе связаны с бактерией Helicobacter pylori, которая провоцирует развитие гастрита и язвы желудка. В предыдущих исследованиях уже обнаруживалось, что у людей с Helicobacter pylori, принимающих ИПН, увеличена вероятность атрофического гастрита, который считается предраковым состоянием.
Хотя механизм этого был неясен, долгое время считалось, что своевременное устранение инфекции Helicobacter pylori решает проблему.
После того, как инфекция была ликвидирована, испытуемые находились под наблюдением в среднем в течение 7,5 лет, в течение которых 3271 человек продолжали принимать ИПН (в среднем почти три года), а 21729 пациентов использовали альтернативный препарат из группы блокаторов h3-гистаминовых рецепторов. Остальные не принимали никаких кислотоснижающих средств.
У 153 из 63397 участников развился рак желудка. При этом у пациентов, которые принимали ИПН после устранения инфекции, вероятность заболеть раком оказалась в 2,44 раза выше среднего, в то время как у принимавших блокаторы h3-гистаминовых рецепторов, повышенного риска не было.
Кроме того, повышенная частота использования ИПН и более длительное лечение препаратом, дополнительно увеличивали вероятность развития рака. Ежедневное использование ИПН ассоциировалось с риском развития рака в 4,55 раза большим, по сравнению с исходным уровнем. Риск увеличивался в 8 раз, если препарат принимался более трех лет.
Риск увеличивался в 8 раз, если препарат принимался более трех лет.
Исследователи признают, что это всего лишь обсервационное исследование, поэтому нельзя наверняка утверждать, что причиной здесь являются именно ИПН. Тем не менее, обнаружена тревожная корреляция, которую опасно игнорировать.
Комплексное лечение язвенной болезни от компании «ОКСИФАРМ»
|

Развитию ЯБ часто предшествуют функциональные нарушения моторики верхних отделов желудочно-кишечного тракта (ЖКТ), которые являются также одним из патогенетических факторов развития этого заболевания. Следует отметить, что диспепсические расстройства, являющиеся следствием нарушения моторики ЖКТ, часто отмечают и при многих других гастроэнтерологических заболеваниях. Они характеризуются такими симптомами, как раннее насыщение, появление тяжести и чувства переполнения в подложечной области после еды, изжога и ощущение горечи во рту, тошнота и рвота. Для того чтобы нормализовать двигательную активность желудка и устранить эти неприятные симптомы, компания «ОКСИФАРМ» предлагает эффективный препарат МОТИНОРМ (домперидон).
МОТИНОРМ прекрасно зарекомендовал себя у потребителей и специалистов. Препарат быстро всасывается при приеме внутрь, его максимальная концентрация в плазме крови достигается примерно через 1 ч. Клиническими эффектами этого прокинетика являются повышение тонуса нижнепищеводного сфинктера, усиление перистальтики пищевода, увеличение длительности перистальтических сокращений антрального отдела желудка и двенадцатиперстной кишки, улучшение координации между моторной активностью желудка и двенадцатиперстной кишки, повышение сократительной способности желчного пузыря. При отсутствии или недостаточности эффекта доза препарата может быть повышена с 40 до 80 мг в сутки (в 3–4 приема) без повышения риска развития побочных эффектов.
В настоящее время достоверно доказано, что этиологическим фактором абсолютного большинства случаев язвы желудка и двенадцатиперстной кишки, хронического гастрита (типа В) является инфекция Helicobacter pylori. На долю H. Рylori-ассоциированных язв двенадцатиперстной кишки приходится 95% всех изъязвлений этой области, желудка — 85%, хронических гастритов — 80%. Эти бактерии вызывают хронический воспалительный процесс в слизистой оболочке (гастрит типа В), в результате которого происходит нарушение регуляции выработки гастрина (в сторону его увеличения) и повышение кислотности желудочного сока. Поэтому полное удаление из организма (эрадикация) этого возбудителя является неотъемлемой частью лечения ЯБ. Компания «ОКСИФАРМ» предлагает украинскому потребителю современный препарат с доказанной эффективностью для эрадикации
На долю H. Рylori-ассоциированных язв двенадцатиперстной кишки приходится 95% всех изъязвлений этой области, желудка — 85%, хронических гастритов — 80%. Эти бактерии вызывают хронический воспалительный процесс в слизистой оболочке (гастрит типа В), в результате которого происходит нарушение регуляции выработки гастрина (в сторону его увеличения) и повышение кислотности желудочного сока. Поэтому полное удаление из организма (эрадикация) этого возбудителя является неотъемлемой частью лечения ЯБ. Компания «ОКСИФАРМ» предлагает украинскому потребителю современный препарат с доказанной эффективностью для эрадикации
 Рylori. Он входит во многие общепринятые схемы лечения ЯБ (см.?«Еженедельник АПТЕКА» № 44 (615) от 12.11.2007 г.). КЛАРИЦИН предпочтительнее использовать у пациентов с впервые выявленым заболеванием при условии, что они ранее не принимали препараты из группы макролидов.
Рylori. Он входит во многие общепринятые схемы лечения ЯБ (см.?«Еженедельник АПТЕКА» № 44 (615) от 12.11.2007 г.). КЛАРИЦИН предпочтительнее использовать у пациентов с впервые выявленым заболеванием при условии, что они ранее не принимали препараты из группы макролидов.В патогенезе ЯБ ведущая роль принадлежит повышенной кислотности желудочного сока, причиной которой может быть высокий тонус блуждающих нервов, увеличение количества париетальных клеток слизистой оболочки желудка, повышенное высвобождение гастрина из G-клеток, ослабление антродуоденального механизма регуляции торможения продукции HCl, понижение кислотонейтрализующей способности желудка в результате уменьшения выделения щелочного секрета в пилорическом его отделе.
ПАНТАЗ эффективен при ЯБ в стадии обострения, гастроэзофагеальной рефлюксной болезни, хроническом гастрите с повышенной кислотностью в стадии обострения, неязвенной диспепсии, для эрадикации H. pylori (в сочетании с антибактериальными средствами). После однократного приема лечебный эффект наступает быстро и сохраняется в течение 24 ч. Кроме того, ПАНТАЗ обладает антибактериальной активностью в отношении?H. pylorі и способствует проявлению антихеликобактерной активности других препаратов. В результате обеспечивается быстрое заживление язвенного дефекта.
После однократного приема лечебный эффект наступает быстро и сохраняется в течение 24 ч. Кроме того, ПАНТАЗ обладает антибактериальной активностью в отношении?H. pylorі и способствует проявлению антихеликобактерной активности других препаратов. В результате обеспечивается быстрое заживление язвенного дефекта.
По сравнению с препаратами омепразола ПАНТАЗ в меньшей степени взаимодействует с другими средствами, в большей степени сокращает период восстановления желудочной секреции (Pratha V. et al., 2006) и к тому же хорошо переносится, что обеспечивает значительную приверженность пациентов лечению (Di Garo S. et al., 2002). Поэтому ПАНТАЗ — оптимальный выбор для многих больных, которым нужна эффективная и доступная по цене терапия.
ЛАНЗОЛ выпускается в таблетках по 30 мг, при приеме одной таблетки 1 раз в сутки образование соляной кислоты уменьшается приблизительно на 80–97%. Взрослым препарат назначают по 1 таблетке 1 раз в сутки, длительность лечения устанавливает врач. Показания к приему ЛАНЗОЛА те же, что и для ПАНТАЗА.
Показания к приему ЛАНЗОЛА те же, что и для ПАНТАЗА.
Таким образом, компания «ОКСИФАРМ» предлагает комплексный и индивидуальный подход к лечению ЯБ и других заболеваний органов пищеварения, дает возможность врачу выбрать качественные препараты в зависимости от особенностей каждого пациента. o
Пресс-служба «Еженедельника АПТЕКА»
Лекарства от гастрита и язвы желудка — поиск лекарств и наличие в аптеках
Австралийцы Барри Маршалл и Робин Уоррен получили Нобелевскую премию в 2005 году за грандиозное открытие настоящих причин возникновения язвы желудка и гастрита. Роль этого достижения в медицине сложно недооценить, так как выяснилось, что дело здесь вовсе не в стрессах и неправильном питании. Заболевания возникают в результате проникновения в организм патогенной микрофлоры (проще говоря, микробов).
Helicobacter pylori (хеликобактер пилори) – бактерия, которая является главным виновником развития гастрита и язвы. После проникновения в желудок она активно размножается на слизистой оболочке и постепенно разрушает стенки органа. Защитный слой желудка ослабевает, а желудочный сок способствует развитию воспалительного процесса, что дает начало гастриту, осложнением которого нередко становится язва желудка.
После проникновения в желудок она активно размножается на слизистой оболочке и постепенно разрушает стенки органа. Защитный слой желудка ослабевает, а желудочный сок способствует развитию воспалительного процесса, что дает начало гастриту, осложнением которого нередко становится язва желудка.
Существует также ряд факторов, которые увеличивают риск развития вышеперечисленных заболеваний:
аутоиммунные патологии,
воздействие на слизистую лекарственных препаратов (это преимущественно нестероидные противовоспалительные средства),
злоупотребление алкогольными напитками,
курение.
Прошло то время, когда язву и гастрит лечили исключительно хирургическими методами, сегодня эти патологии вполне успешно поддаются медикаментозной терапии. Схемы лечения, а также лекарственные препараты для лечения язвы и гастрита в большинстве случаев идентичны, так как оба заболевания возникают на фоне одних и тех же факторов.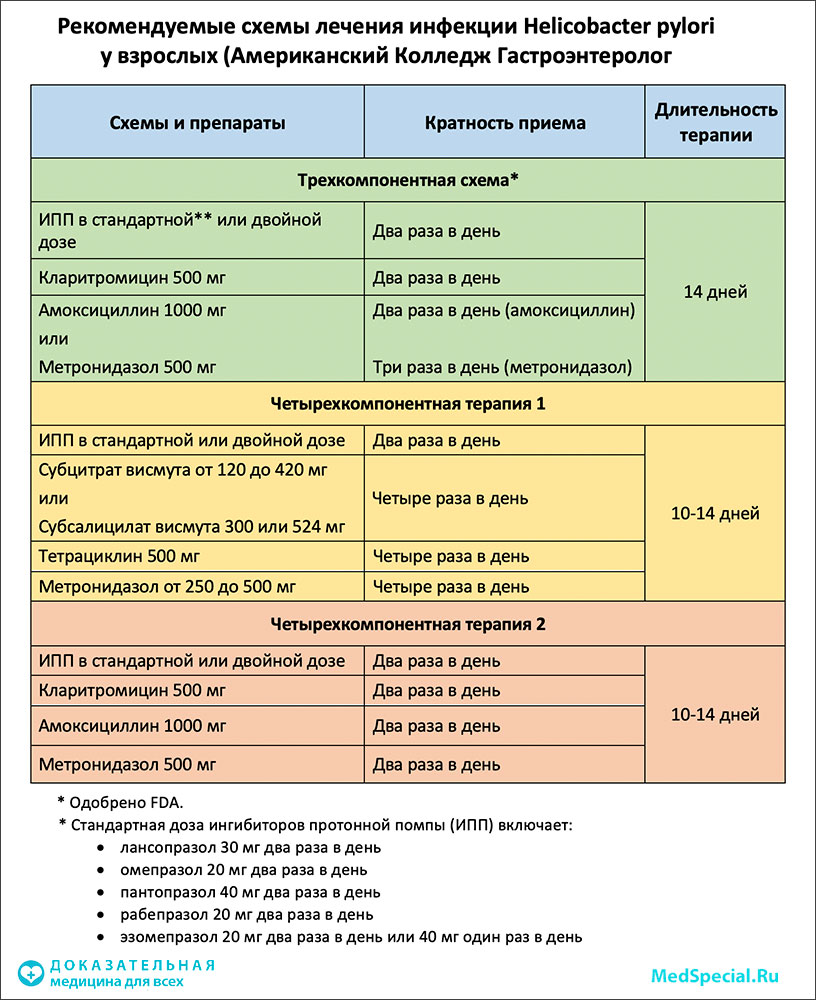
Курс лечения обычно делится на две фазы: купирование обострения и профилактика рецидива.
Терапия язвы и гастрита предполагает прием двух основных групп лекарственных препаратов:
Антациды — средства, снижающие уровень кислотности желудка путем нейтрализации соляной кислоты или за счет уменьшения количества выделяемого желудочного сока (антисекреторные лекарственные препараты).
Антимикробные препараты используются, если подтверждено наличие у пациента Helicobacter pylori.
Антациды
Антациды способствуют снижению кислотности желудочного сока, а также его агрессивного воздействия на слизистую желудка благодаря нейтрализации соляной кислоты. Препараты обеспечивают скорейшее заживление поврежденных участков желудка, борются с неприятными симптомами заболевания, а также снижают риск развития рецидива.
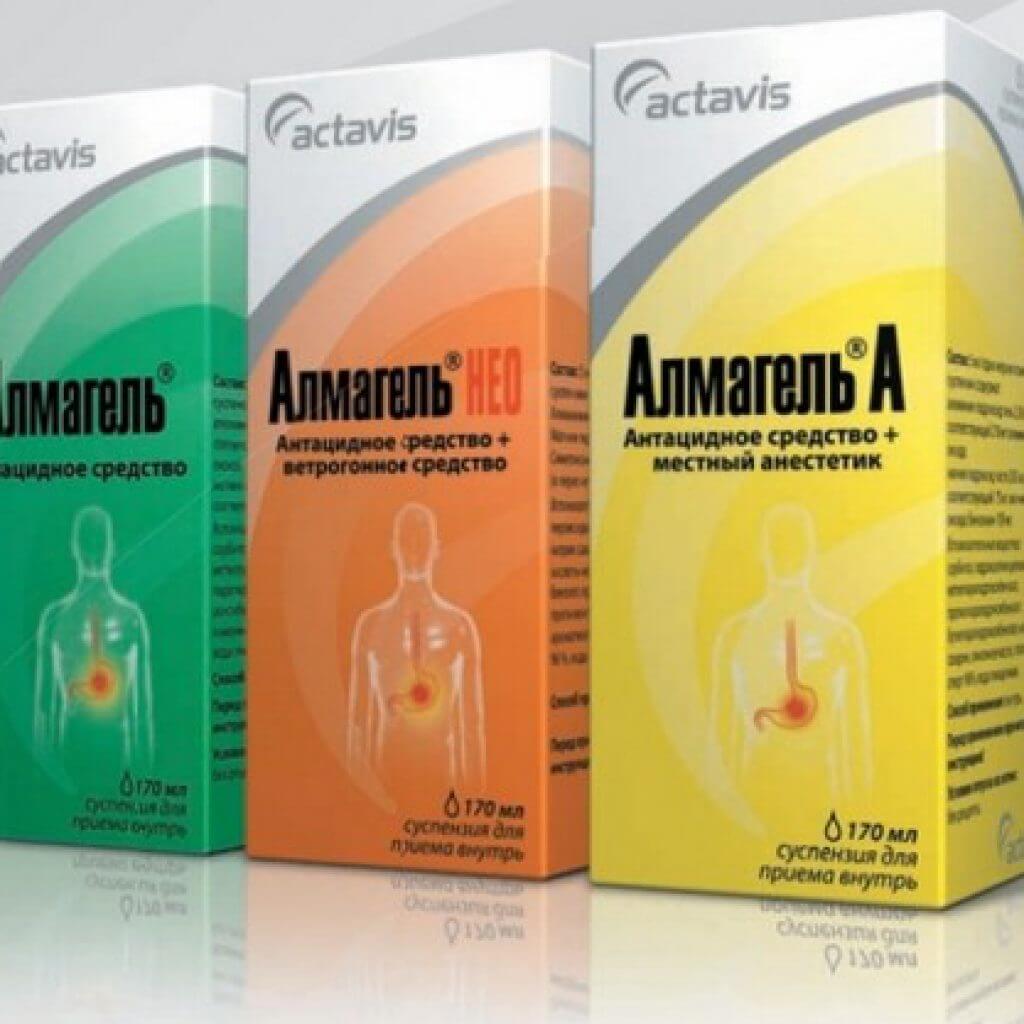
Пример препаратов-антацидов: Алмагель, Маалокс, Ренни, Гастал, Гевискон, Фосфолюгель, Алмагель Нео.
Антисекреторные средства
Антисекреторные средства блокируют работу гистаминовых рецепторов в желудке, в результате чего уменьшается количество вырабатываемого желудочного сока и соляной кислоты. Уровень кислотности желудка вместе с его агрессивным воздействием на слизистую оболочку существенно понижается.
Фамотидин и Ранитидин – основные и чаще всего используемые препараты данной группы. При однократном приеме длительность действия средств составляет 12 часов. Не рекомендуется принимать при тошноте и изжоге.
Ингибиторы протоновой помпы (ИПП)
Омепразол – сильнодействующее средство, которое полностью или частично подавляет выработку ферментов, регулирующих выработку желудочной кислоты. Препарат показал себя намного эффективней h3-блокаторов, он оказывает длительное воздействие на организм.
По неизвестным причинам у некоторых пациентов наблюдается «омепразоловая резистентность» — состояние, при котором организм не реагирует на воздействие препарата. Аналогами Омепразола являются:
Гастрозол,
Контролок,
Лосек МАПС,
Нексиум,
Нольпаза,
Ортанол,
Санпраз,
Эманера.
Холинолитические средства
Препараты этой группы также подавляюще действуют на выработку желудочной кислоты. Например, Гастрацепин отличается высокой антисекреторной активностью, побочные эффекты проявляются незначительно. Но есть один недостаток – средство снижает моторику желудка, в результате чего продвижение пищи замедляется.
Антибиотики
Антибактериальные препараты применяются в случае, если заболевание возникло на фоне бактериальной инфекции. Может быть назначено и несколько видов антибиотиков в комплексе с препаратами, понижающими кислотность желудка (в большинстве случаев используется Омепразол).
Для лечения язвы и гастрита чаще всего применяются:
Амоксициллин,
Кларитромицин,
Метронидазол,
Тетрациклин (в редких случаях).
Товары по теме Посмотреть все товары
Лекарства от гастрита и язвы
Actavis [Актавис]
Alfasigma [Альфасигма]
Astellas Pharma Inc. [Астеллас Фарма]
[Астеллас Фарма]
AstraZeneca AB [АстраЗенека]
Balkanpharma-Troyan
Bayer [Байер]
Biovet AD [Биовет АД]
Cadila [Кадила]
Dr. Falk Pharma [Доктор Фальк Фарма]
Falk Pharma [Доктор Фальк Фарма]
Dr. Reddy’s Laboratories [Доктор Реддис Лабораторис]
Ferrer Internacional [Феррер Интернейшенал]
Gedeon Richter [Гедеон Рихтер]
Glenmark Pharmaceuticals [Гленмарк Фармасьютикалз]
Hemofarm [Хемофарм]
Herbion Pakistan [Хербион Пакистан]
HiGlance Laboratories [Хайгланс Лабораториз]
KRKA [КРКА]
Laboratorios Liconsa [Лабораториос Ликонса]
Mirco Labs [Микро Лабс]
Natur Produkt [Натур Продукт]
Pharmatis (for Laboratoire Theraplix)
Pharmproject [Фармпроект]
Pliva [Плива]
Pro. Med. [Про Мед]
Med. [Про Мед]
Ranbaxy [Ранбакси]
Reckitt Benckiser [Рекитт Бенкизер]
Sandoz [Сандоз]
Sun Pharmaceutical [Сан Фармасьютикалс]
Vifor/Vifor
Велфарм ООО
Вифитех
Здоровье ЗАО
ЗиО-Здоровье
Канонфарма продакшн ЗАО
Крафт
Курская биофабрика-фирма «БИОК»
Лаборатории Роза-Фитофарма
Маклеодз Фармасьютикалз
Московская фармацевтическая фабрика
Натур Продукт
Оболенское ФП
Озон ООО
Производство медикаментов
Протекх Биосистемс
Санофи-Авентис/Sanofi-Aventis
Северная Звезда ЗАО
Синтез ОАО
Такеда/Takeda
Татхимфармпрепараты
Тева/Teva
Фарматис
ФармВилар
Фармстандарт-Лексредства
Фермент Фирма
Эйсай Ко. Лтд.
Лтд.
Эллара
Восстановление слизистой желудочно-кишечного тракта или снижение кислотности желудка? Приоритеты в лечении
Повреждение и воспаление слизистой оболочки пищевода, желудка и двенадцатиперстной кишки возникают при различной патологии. Распространенность этих состояний возрастает, равно как и риск развития осложнений. В статье приведены последние данные об использовании различных групп препаратов, в частности ингибиторов протонной помпы. Проанализированы возможности применения гастропротекторов, их механизм действия и эффективность. Представлены результаты исследований новых препаратов и ребамипида.
Распространенность этих состояний возрастает, равно как и риск развития осложнений. В статье приведены последние данные об использовании различных групп препаратов, в частности ингибиторов протонной помпы. Проанализированы возможности применения гастропротекторов, их механизм действия и эффективность. Представлены результаты исследований новых препаратов и ребамипида.Рис. 1. Классификация гастритов
Рис. 2. Биопсия при гастроскопии: локализация и цели проведения
Рис. 3. Интерпретация результатов гастропанели
Рис. 4. Механизм действия препаратов, применяемых при воспалении слизистой оболочки верхних отделов желудочно-кишечного тракта
Рис. 5. Патологические состояния, при которых патогенетически оправдано и подтверждено результатами исследований использование индукторов синтеза простагландинов
Рис. 6. Баланс в восстановлении слизистой оболочки желудка
6. Баланс в восстановлении слизистой оболочки желудка
Воспалительные заболевания желудка подразделяют на гастриты и гастропатии. Термин «гастрит» используют в основном для обозначения воспалительного процесса, связанного с повреждением слизистой оболочки. Гастропатия не подразумевает воспаления. Однако повреждение и регенерация эпителиальных клеток не всегда сопровождаются воспалением слизистой оболочки. При этом минимальное повреждение и регенерация эпителиальных клеток или отсутствие признаков воспаления соответствуют понятию «гастропатия». Из-за расхождения в понимании термина заблуждения возникают чаще при эндоскопической характеристике гастрита. Последнее же слово остается за гистологическими признаками.
Причины, естественное течение заболевания и терапевтические подходы различны для гастрита и гастропатии. Так, гастрит может быть аутоиммунной этиологии, может стать следствием инфекции, результатом медикаментозного воздействия, реакций гиперчувствительности или стресса. Гастропатия провоцируется эндогенными или экзогенными раздражителями, такими как билиарный рефлюкс, алкоголь, аспирин или нестероидные противовоспалительные препараты (НПВП), а также может быть результатом ишемии, стресса или хронического процесса.
Гастропатия провоцируется эндогенными или экзогенными раздражителями, такими как билиарный рефлюкс, алкоголь, аспирин или нестероидные противовоспалительные препараты (НПВП), а также может быть результатом ишемии, стресса или хронического процесса.
В реальной клинической практике термин «гастрит» эндоскописты часто используют для описания состояния слизистой оболочки желудка, а именно визуальной гиперемии и отечности. Поэтому для верификации диагноза необходима биопсия.
Классификация
На сегодняшний день универсальной классификации поражений желудка не существует, хотя предложено множество вариантов, например Сиднейская классификация или классификация OLGA. Основными критериями служат гистологическая картина, длительность развития процесса, этиология и патогенез [1–3].
Пробелы в понимании причин развития заболевания, различия в номенклатуре и терминологии предполагают сосуществование различных типов гастрита и гастропатии у одного пациента (рис. 1).
1).
Большинство классификаций выделяют острый, кратковременный и долговременный хронический процесс. Различие между острым и хроническим вариантом заключается в типе воспалительного процесса. Острый гастрит характеризуется нейтрофильной инфильтрацией, хронический – смешанной мононуклеарной инфильтрацией с преобладанием лимфоцитов, плазматических клеток и макрофагов [4, 5].
Диагностика
Биопсия слизистой оболочки позволяет различить острый гастрит, хронический гастрит и гастропатию (рис. 2). Гистологические находки различны. В частности, они могут как подтверждать, так и опровергать полученную ранее информацию. Результаты исследований описательной части эндоскопии и данных биопсии демонстрируют несоответствие визуальной и гистологической картины более чем в 57% случаев. Это лишний раз доказывает, что визуальные изменения – гиперемия, эритема, отек, атрофия могут быть не подтверждены гистологически, а ряд заболеваний протекает без визуальных изменений слизистой оболочки [6–11].
К сожалению, в современной клинической практике доступность биопсии и гистологического исследования крайне низкая. Посильный вклад в диагностику вносят лабораторные исследования (рис. 3). Так, при определении гастрина и пепсиногена, а также их соотношений можно заподозрить атрофию, которую впоследствии подтвердит гистологическое исследование. Низкий уровень пепсиногена I напрямую связан с кишечной метаплазией у 88% пациентов. Соотношение песпиногенов I/II четко коррелирует с метаплазией и атрофическим гастритом. Современные методы выявления инфекции, вызванной Helicobacter pylori, антигенов бактерии в кале более достоверны по сравнению с экспресс-диагностикой и уреазными тестами. Все чаще встречается аутоиммунное поражение желудка, предварительно подтверждаемое наличием антител к париетальным клеткам желудка и окончательно верифицируемое гистологически [12–17].
Подходы к лечению
За последние 20 лет лечение эрозивных и воспалительных процессов, пептических язв желудка изменилось. Это связано с новым толкованием этиологии повреждения слизистой оболочки желудка. Лечение предполагает применение:
Это связано с новым толкованием этиологии повреждения слизистой оболочки желудка. Лечение предполагает применение:
антибактериальных препаратов: амоксициллина, кларитромицина, метронидазола, тетрациклина, ципрофлоксацина, левофлоксацина. Показаны при язвах, ассоциированных с хеликобактерной инфекцией;
антисекреторных препаратов: Н2-блокаторов, ингибиторов протонной помпы (ИПП). Являются основой подавления секреции желудка для заживления язвенного дефекта. Проведение основной терапии не показано после выполнения эрадикации H. pylori [18];
препаратов других групп и гастропротекторов: антацидов, препаратов висмута, сукральфата. Продемонстрировали эффективность в период, когда роль хеликобактерной инфекции еще не была установлена. Оказывали положительное действие у большинства H. pylori-позитивных пациентов с язвенной болезнью. Эффективность этих препаратов при повреждениях, индуцированных НПВП, а также при поражениях желудка, не связанных с НПВП и H. pylori, не изучена, поэтому они не включены в стандарты лечения. Исключение составляют препараты висмута, являющиеся частью терапии инфекции, вызванной H. pylori;
pylori, не изучена, поэтому они не включены в стандарты лечения. Исключение составляют препараты висмута, являющиеся частью терапии инфекции, вызванной H. pylori;
аналоги простагландинов (мизопростол). Эффективны в целях профилактики НПВП-индуцированных язв. В качестве средств, способствующих заживлению, не изучены;
стимуляторы синтеза простагландинов (ребамипид). Эффективны в заживлении эрозивных и язвенных дефектов, при поражении НПВП слизистой оболочки желудка и кишечника, а также в комплексе с другими препаратами при антихеликобактерной терапии. Ряд исследований посвящен эффективности ребамипида при функциональных нарушениях.
Н2-блокаторы
Блокаторы Н2-рецепторов ингибируют секрецию соляной кислоты в желудке путем блокирования в париетальных клетках рецепторов гистамина. Такие препараты, как ранитидин и фамотидин, до сих пор используются в качестве основной терапии пептических язв желудка, в лечении гастроэзофагеальной рефлюксной болезни (ГЭРБ) и диспепсии. Однако достижение необходимого уровня подавления секреции соляной кислоты у Н2-блокаторов менее выражено, чем у ИПП.
Однако достижение необходимого уровня подавления секреции соляной кислоты у Н2-блокаторов менее выражено, чем у ИПП.
Н2-блокаторы в адекватных дозах эффективны в ингибировании желудочной секреции, профилактике НПВП-индуцированных язв, заживлении пептических язв. Ранее их преимуществом считалось наличие инъекционных форм. Однако современные ИПП выпускаются в такой же форме. При этом ИПП показывают лучшие результаты в заживлении слизистой оболочки как дуоденальной зоны, так и желудка. У пациентов с НПВП-индуцированным поражением ИПП также эффективнее Н2-блокаторов [19–21].
Побочные эффекты Н2-блокаторов включают редкие тяжелые нарушения, такие как почечная и печеночная токсичность. Наиболее известные гинекомастия и эректильная дисфункция были связаны в основном с приемом циметидина. С появлением ранитидина данная проблема была решена. Однако Н2-блокаторы остаются востребованными в силу низкой стоимости и хорошего профиля безопасности. Кроме того, в ряде случаев меньшее подавление секреции кислоты считается преимуществом. В начале лечения наблюдается выраженный клинический эффект, который со временем утрачивается. Уменьшение эффективности блокирования связано с компенсаторным усилением других путей синтеза соляной кислоты. Появляется необходимость в увеличении дозы, что сопровождается ростом числа побочных эффектов. Отмена препарата приводит к развитию синдрома отмены и кислотного рикошета. Как следствие – болезнь возвращается в стадию обострения.
Кроме того, в ряде случаев меньшее подавление секреции кислоты считается преимуществом. В начале лечения наблюдается выраженный клинический эффект, который со временем утрачивается. Уменьшение эффективности блокирования связано с компенсаторным усилением других путей синтеза соляной кислоты. Появляется необходимость в увеличении дозы, что сопровождается ростом числа побочных эффектов. Отмена препарата приводит к развитию синдрома отмены и кислотного рикошета. Как следствие – болезнь возвращается в стадию обострения.
Ингибиторы протонной помпы
Ингибиторы протонной помпы (омепразол, эзомепразол, лансопразол, декслансопразол, рабепразол, пантопразол) эффективно блокируют секрецию соляной кислоты посредством необратимого связывания и ингибирования Н+/К+ АТФазного насоса на поверхностной мембране париетальных клеток (рис. 4).
Все ИПП имеют сходный уровень клинической эффективности в достижении ингибирования секреции при наличии небольших различий, демонстрируемых разными препаратами в стандартных клинических дозах. Например, эзомепразол более эффективен при лечении эзофагитов. Небольшое различие имеется между омепразолом быстрого высвобождения и лансопразолом и пантопразолом. Двойная доза рекомендуется при язвах большого размера, но не требуется при дуоденальных язвах. Изучена эффективность фиксированной дозы комбинации эзомепразола и ибупрофена в целях профилактики НПВП-индуцированных гастродуоденальных повреждений [22, 23].
Например, эзомепразол более эффективен при лечении эзофагитов. Небольшое различие имеется между омепразолом быстрого высвобождения и лансопразолом и пантопразолом. Двойная доза рекомендуется при язвах большого размера, но не требуется при дуоденальных язвах. Изучена эффективность фиксированной дозы комбинации эзомепразола и ибупрофена в целях профилактики НПВП-индуцированных гастродуоденальных повреждений [22, 23].
Напротив, различия в частоте заживления между разными ИПП рассматривались в клинических исследованиях при эзофагитах, но не изучались при язвенных поражениях. В итоге используется подход, основанный на клиническом опыте. Если стандартная доза ИПП не приводит к улучшению, ее увеличивают в два раза. Если и это не дает желаемого результата, пациента переводят на другой ИПП. Данные особенности связывают с индивидуальными свойствами ферментов системы цитохрома Р450 в печени, через которые осуществляется метаболизм большинства ИПП. Эзомепразол или омепразол быстрого высвобождения может быть более эффективным по сравнению с другим ИПП. Омепразол назначают перед сном или ужином. Подобный режим приема часто используется при рефрактерных язвах [24].
Сравнение эффективности антисекреторных препаратов
По сравнению с Н2-блокаторами ИПП наиболее эффективны и характеризуются более продолжительным ингибированием секреции. ИПП эффективнее в заживлении желудочных и дуоденальных язв, а также слизистой оболочки желудка. Н2-блокаторы обладают меньшим потенциалом ингибирования секреции, требуют более продолжительного периода лечения. Частота заживления язв на фоне их применения сопоставима с таковой при использовании ИПП для неосложненных язв. Преимуществом ИПП перед Н2-блокаторами является возможность использования в эрадикационной терапии H. pylori и лечении гиперсекреторных состояний, например гастриномы и рефрактерных язв [25, 26].
В каждом случае лечение должно быть адаптировано. Снижение секреции с помощью Н2-блокаторов связано с формированием толерантности, часто наблюдаемой у лиц с низкой клинической эффективностью лечения. Толерантность не характерна для ИПП, но их эффективность зависит от метаболизма.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (Food and Drug Administration – FDA) и Европейское медицинское агентство предупреждают о риске развития сердечно-сосудистых осложнений на фоне одновременного применения омепразола и ИПП с клопидогрелом и другими препаратами кардиологического профиля.
Новое об ингибиторах протонной помпы
О значимости проблемы ИПП напомнил Питер Малфертейнер (Peter Malfertheiner) (заведующий отделением гастроэнтерологии, гепатологии и инфекционных заболеваний Университета имени Отто фон Герике в Магдебурге, Германия), представивший доклад на Европейской гастронеделе в октябре 2015 г. Профессор является одним из основателей и разработчиков стратегии терапии ИПП и антихеликобактерной терапии. По его словам, при длительном применении ИПП высока частота побочных эффектов.
На сегодняшний день представлено 18 067 публикаций по проблематике ИПП, отражающих стоимость лечения, эффективность препаратов и озабоченность по поводу их безопасности. Кандидатами для длительной терапии являются больные ГЭРБ, пациенты, принимающие НПВП или аспирин, а также пациенты с функциональной диспепсией. Среди больных ГЭРБ до 97% получают ИПП как первый этап терапии. Тем не менее ИПП не влияют на моторику и тонус верхних отделов желудочно-кишечного тракта, равно как и на уменьшение воспаления слизистой оболочки. По мнению П. Малфертейнера, крайне важно проводить точную диагностику наличия воспаления, рефлюкса и функциональной диспепсии. Серьезную угрозу в отношении развития побочного действия от длительного приема представляет безрецептурный отпуск ИПП.
Отдельного внимания заслуживает синдром отмены ИПП. Действительно, отмена Н2-блокаторов (ранитидин, фамотидин) приводила к синдрому рикошета и резкому возрастанию секреции соляной кислоты. При терапии ИПП присутствует отсроченный синдром рикошета, то есть секреция соляной кислоты в желудке возрастает через 15 дней после прекращения приема препаратов. Симптомы диспепсии развиваются после прекращения приема ИПП даже у здоровых добровольцев. Механизм развития данного явления объясняется просто. Блокирование секреции соляной кислоты на уровне париетальных клеток приводит к компенсаторному увеличению их количества. Общая масса париетальных клеток возрастает, но блокируются они полностью и необратимо. Постепенное обновление париетальных клеток происходит отсроченно [27–29].
В числе побочных эффектов длительной терапии ИПП П. Малфертейнер назвал развитие синдрома избыточного бактериального роста, фундальных полипов желудка, железодефицитной анемии, нарушение всасывания кальция и резорбцию костной ткани, развитие дефицита витамина В12, магния, увеличение риска развития пневмонии и клостридиального колита, а также снижение эффективности клопидогрела [30].
Антациды
О способности антацидов, содержащих гидроксиды алюминия и магния, связывать соляную кислоту желудочного сока известно давно. Еще в античные времена использовали богатые карбонатом кальция измельченные части кораллов.
Назначение антацидов с высокой буферной емкостью способствует заживлению язв. Это заживление связано не только с нейтрализацией соляной кислоты желудка, но и с другими факторами. Кроме того, опыты на животных показали защитный эффект антацидов на слизистую оболочку желудка при химических повреждениях независимо от их буферных свойств в отношении кислоты.
Существует несколько гипотез о механизме кислотонезависимого действия антацидов [31–33]:
- гидроксид алюминия связывает факторы роста и усиливает их действие на язву, возможно улучшая доставку факторов роста в поврежденной слизистой;
- антациды стимулируют ангиогенез в поврежденной слизистой оболочке;
- антациды связывают желчные кислоты, а также уменьшают пептическую активность;
- тяжелые металлы подавляют H. pylori, но не приводят к эрадикации.
Остается неясным, какие из этих факторов являются ключевыми и приводят к заживлению язвы.
Побочные эффекты антацидов зависят от качественного состава и длительности применения. Магнийсодержащие антациды могут обусловливать диарею и гипермагниемию; они значимы только у пациентов с почечной недостаточностью. Антациды могут также содержать натрий и приводить к перегрузке у ряда пациентов. Потребление большого количества кальция и абсорбируемых щелочей, частично карбоната кальция, провоцирует гиперкальциемию, алкалоз и почечные нарушения, известные как молочно-щелочной синдром. Часть побочных эффектов нередко связана с абсорбцией и токсичностью алюминия [34].
Сукральфат
Сукральфат по своей структуре является сульфатом полисахарида в комплексе с хлоридом алюминия. Он предотвращает острые химические повреждения слизистой оболочки и способствует заживлению хронических язвенных дефектов без ее повреждения кислотой или пепсином либо значимым кислотным буфером. Как и алюминийсодержащие антациды, сукральфат стимулирует ангиогенез и формирование грануляционной ткани, скорее всего за счет связывания факторов роста. Сукральфат также связывается с поврежденной тканью и тем самым способствует улучшению доставки факторов роста и уменьшению доступа кислоты и пепсина [35].
Гидроксид алюминия опосредует часть эффектов сукральфата. Полисахарид за счет распределения сульфгидрильных групп способствует снижению оксидантного повреждения эпителиальных клеток. Связывание действующего вещества с основанием язвенного дефекта способствует поддержанию уровня рН выше 3,5. Сукральфат подавляет H. pylori и ингибирует желудочную секрецию у пациентов с дуоденальными язвами. Однако данных об оценке этого действия у H. pylori-позитивных и H. pylori-негативных пациентов нет [36].
Сукральфат имеет минимальное количество побочных эффектов, за исключением тех, которые связаны с токсичностью алюминия. Он может связывать другие лекарственные средства, однако это действие минимально.
На фоне приема сукральфата или жидких антацидов в дозе 120 ммоль в течение четырех недель значительно повышается уровень алюминия в сыворотке и моче. Терапевтическая доза сукральфата содержит 0,8 г алюминия. Он выводится почками и может приводить к развитию нефротоксичности и анемии. Гидроксид алюминия блокирует всасывание фосфатов в кишечнике, и на фоне двухнедельной терапии может развиться значимая гипофосфатемия. Сукральфат также связывает фосфаты, и его сочетание с антацидами усиливает этот нежелательный эффект.
Препараты висмута
Некоторые формы висмута использовались в лечении язвенной болезни задолго до того, как стало известно о роли H. pylori. Коллоидный висмута субцитрат, известный также как висмута трикалия дицитрат, и висмута субсалицилат используются в лечении инфекции, вызванной H. pylori [37].
Наиболее интересным представляется действие солей висмута в подавлении H. pylori. Висмут неэффективен при H. pylori-негативных язвах. Однако результаты ряда исследований, проведенных до открытия H. pylori, демонстрируют и другие эффекты препаратов висмута, способствующих заживлению язвенных дефектов [38, 39].
Висмут не блокирует и не нейтрализует соляную кислоту, блокирует пептическую активность, но не секрецию пепсина. В краях язвы обнаруживаются макрофаги, которые вероятнее всего и вызывают заживление язв [40].
В толстом кишечнике соли висмута взаимодействуют с сульфидами, образуя сульфид висмута, который окрашивает стул [41].
Эффект препаратов висмута обусловлен формированием защитной слизистой пленки на поверхности тканей в комплексе с поврежденными белками. Препараты коллоидного висмута по механизму действия близки к сукральфату. Они оказывают местное влияние, образуя пленку, которая покрывает язву и предохраняет ее от воздействия желудочного сока. Препараты висмута абсорбируют пепсин, повышают уровень эндогенных простагландинов, стимулируют образование слизи.
Применение препаратов висмута в составе эрадикационной терапии позволяет преодолевать резистентность H. pylori к метронидазолу и кларитромицину. Эффективность эрадикации значительно повышается. В ряде случаев (по разным данным – до 30%) эрадикация может осуществляться только за счет препаратов висмута. Важным моментом является полное отсутствие штаммов H. pylori, резистентных к солям висмута [42].
Препараты висмута опасны собственно интоксикацией висмутом, первоначально связанной с субгаллатом висмута, используемым в высокой дозе длительно. Адсорбция висмута зависит от соли: коллоидный висмута субцитрат всасывается лучше, чем субсалицилат или субнитрат. При длительном приеме возможно развитие энцефалопатии вследствие накопления висмута в центральной нервной системе. Кроме того, из-за накопления солей салициловой кислоты салицилаты следует принимать с осторожностью.
Простагландины
Простагландины, особенно группы E и I, ингибируют секрецию соляной кислоты за счет селективного снижения способности париетальных клеток к продукции цАМФ в ответ на гистамин. Они также усиливают защитные свойства слизистой оболочки [43].
Возможности восстановления язвенных дефектов множества простагландинов изучаются. Только мизопростол зарегистрирован FDA не для восстановления слизистой оболочки, а для профилактики НПВП-индуцированных поражений. Пероральный мизопростол оказывает значительный антисекреторный эффект, при длительном применении регистрируется минимум побочных эффектов [44].
Наиболее частыми побочными эффектами являются схваткообразные боли в животе и диарея. Решить проблему не представляется возможным, поэтому применение простагландинов ограничивается приверженностью лечению. Рекомендации предлагают отказ от применения слабительных на фоне приема мизопростола, постепенное увеличение дозы по мере переносимости. Немаловажно и то, что простагландин Е утеротопичен, вместе или отдельно от мифепристона мизопростол способен индуцировать аборт. Мизопростол не рекомендован беременным и кормящим женщинам [45].
Индукторы синтеза простагландинов
Ребамипид был разработан в Японии в 1989 г. для лечения пептических язв. Механизм его действия отличается от такового антисекреторных препаратов. Ребамипид оказывает заживляющее действие на язвы.
Индукторы синтеза – это вещества, оказывающие стимулирующее влияние на синтез простагландинов и гликопротеинов в слизистой оболочке желудка и кишечника, ингибирующие воспалительные цитокины и хемокины, а также активацию нейтрофилов в слизистых оболочках.
В научных работах показано действие ребамипида на циклооксигеназу-2, рецепторы простагландина Е, факторы роста, белки теплового шока, оксид азота, молекулы адгезии, нейтрофилы. Ребамипид способствует улучшению кровоснабжения слизистой оболочки желудка, активизирует ее барьерную функцию, усиливает пролиферацию и обмен эпителиальных клеток желудка, оказывает гастропротективный эффект при воздействии на слизистую оболочку НПВП.
Ребамипид изучается достаточно давно. Особый интерес вызывает юбилейная публикация, посвященная 15-летию препарата и обобщающая результаты исследований за этот период. При введении в PubMed ключевого слова rebamipide определяются 183 статьи за последние десять лет и 72 статьи за последние три года. В новых работах показаны влияние ребамипида на циклооксигеназу-2, стимулирование синтеза простагландина Е2 и GI E2, факторов роста, адгезию молекул, H. pylori [46].
Ребамипид имеет хорошую доказательную базу (более 15 рандомизированных исследований с участием 965 пациентов), подтверждающую его преимущества перед плацебо. Важно, что ребамипид дает достоверный прирост эффективности в комбинации с ИПП [47].
В рамках одной публикации невозможно рассказать обо всех особенностях этого уникального препарата, поэтому остановимся на наиболее важном, на наш взгляд, его свойстве – восстановлении слизистой оболочки желудка.
Ребамипид, сукральфат и мизопростол
В китайском сравнительном исследовании ребамипида и сукральфата 453 пациента с эндоскопически подтвержденным эрозивным гастритом получали лечение в течение восьми недель. Ребамипид продемонстрировал более сильное подавляющее воздействие на воспаление слизистой оболочки при хроническом эрозивном гастрите по сравнению с сукральфатом [48].
Интересны результаты корейского исследования, в ходе которого сравнивали эффективность ребамипида с таковой мизопростола при НПВП-повреждениях слизистой оболочки в течение 12 недель. Повреждение слизистой оболочки желудка оценивали по результатам гастроскопии. Частота распространенности язвенных дефектов после лечения в группе ребамипида составила 4,5%, в группе мизопростола – 4,4%. То есть эффективность ребамипида при НПВП-индуцированных язвах была эквивалентна таковой мизопростола, но побочные явления отсутствовали [49].
Ребамипид и эрадикационная терапия
В японском исследовании изучали эффективность ребамипида при заживлении язв желудка после эрадикации H. pylori у 309 пациентов. Частота заживления язв в группе ребамипида была выше [50].
Ребамипид также препятствует адгезии H. pylori, что статистически достоверно повышает процент эрадикации. От использования двойной и тройной терапии отказались из-за низкой эффективности. Добавление же ребамипида значительно повышает процент эрадикации инфекции. При выделении штаммов с феноменом полирезистентности, устойчивых и к метронидазолу, и к кларитромицину, сочетание ребамипида и двойной терапии может стать приоритетным [51].
Ребамипид и эндоскопическая подслизистая резекция
Наиболее наглядно потенциал ребамипида в восстановлении слизистой оболочки демонстрируют результаты корейского исследования, проведенного в пяти клиниках. В исследовании участвовали 290 пациентов, которым выполняли эндоскопическую подслизистую резекцию по поводу аденомы желудка или раннего рака желудка. Пациенты получали лечение в течение четырех недель после резекции. Комбинированная терапия ребамипидом и ИПП служила независимым прогностическим фактором для высокой частоты заживления язв [52].
В японском исследовании пациенты получали лечение в течение восьми недель после эндоскопической подслизистой резекции. В исследовании оценивали долю пациентов, у которых язвы заживали в рубцовой стадии. Полное излечение отмечалось у 54,8% пациентов группы ИПП и у 86,7% больных группы комбинированной терапии с ребамипидом. Среди пациентов с тяжелым атрофическим гастритом излечение зафиксировано у 30,0% в группе ИПП и 92,9% в группе комбинированной терапии с ребамипидом [53].
Значительный интерес представляют результаты прямого сравнительного исследования ребамипида и ИПП. 90 пациентов, перенесших эндоскопическую подслизистую резекцию, были рандомизированы на две группы – ИПП и ребамипида. В обеих группах заживление язв было сходным: через две недели в группе ИПП соответствующий показатель составил 27,2%, в группе ребамипида – 33,3%, через восемь недель – 90,9 и 93,3% соответственно. Авторы отметили, что лечение ребамипидом более экономично и предотвращает образование грануляций. Так, через восемь недель частота грануляционных поражений после заживления язв была значительно выше в группе ИПП – 13,6%. В группе ребамипида этот показатель составил 0% (р = 0,01) [54].
Ребамипид и НПВП-энтеропатия
Что касается предотвращения повреждений слизистой оболочки подвздошной кишки, ребамипид характеризуется более высоким эффектом по сравнению с плацебо [55].
В исследовании влияния ребамипида на интенсивность НПВП-повреждений тонкого кишечника 80 здоровых добровольцев получали НПВП. На фоне применения ребамипида отмечалась тенденция к снижению среднего числа повреждений слизистой оболочки – с 25 в контрольной группе до 8,9 в группе ребамипида [56].
Показано, что ребамипид более эффективно ингибировал повреждения слизистой оболочки желудка, индуцированные аспирином и клопидогрелом, по сравнению с плацебо у здоровых лиц [57].
Согласно результатам ряда исследований, проведенных в последние годы, одним из препаратов, наиболее эффективных в восстановлении слизистой оболочки желудка, верхних отделов пищеварительной системы и тонкого кишечника, является ребамипид. Его действие доказано при дефектах слизистой оболочки различного генеза – эрозивных гастритах, язвенной болезни, патологии, вызванной приемом НПВП (рис. 5).
С клинической точки зрения важны сравнительные исследования с уже имеющимися в арсенале врача препаратами, такими как сукральфат, препараты висмута, мизопростол. От других гастропротекторов ребамипид отличается явным клиническим преимуществом и лучшими показателями безопасности и переносимости, его побочные эффекты практически отсутствуют или сравнимы с плацебо. Сказанное дает основания считать ребамипид препаратом выбора для восстановления слизистой оболочки желудка.
При лечении воспалительных процессов, локализованных в верхних отделах пищеварительной системы, а также кислотозависимых заболеваний крайне важно помнить о балансе между факторами повреждения и факторами восстановления (рис. 6). Их соотношение на данный момент определяет исход и прогноз заболевания у конкретного пациента. Зачастую, концентрируясь на подавлении секреции соляной кислоты, мы забываем о восстановлении слизистой оболочки. Между тем одной из основных терапевтических задач должно стать именно уменьшение воспаления в собственно слизистой оболочке и восстановление ее поврежденных элементов [58].
Выводы
Воспалительные процессы в желудке могут быть классифицированы как гастрит и гастропатия. Гастрит, как правило, полиэтиологичен и сопровождается выраженными признаками воспаления. Биопсия слизистой оболочки необходима для дифференцирования острого и хронического гастрита, хронического гастрита и гастропатии, а также для подбора адекватной терапии. Биопсию с гистологическим исследованием необходимо выполнять всем пациентам, которым показано проведение эндоскопического исследования.
С точки зрения эффективности и быстроты наступления эффекта целесообразно применение ИПП, более безопасных по сравнению с Н2-блокаторами. Однако антисекреторная терапия в свете новых данных не должна быть длительной. Ее следует назначать короткими курсами в соответствии с показаниями.
В комплексной терапии воспалительных заболеваний верхних отделов желудочно-кишечного тракта целесообразно использовать индукторы синтеза простагландинов с протективными и репаративными свойствами. Препаратом выбора является ребамипид.
описание гастропротектора, показания к применению
Ведущим симптомом обострения язвенной болезни являются боли в подложечной области, которые могут иррадиировать в левую половину грудной клетки и левую лопатку, грудной или поясничный отдел позвоночника. Боли возникают сразу после приема пищи (при язвах кардиального и субкардиального отделов желудка), через полчаса–час после еды (при язвах тела желудка). При поражениях пилорического канала и луковицы двенадцатиперстной кишки — наблюдаются поздние боли (через 2–3 часа после еды), «голодные» боли, возникающие натощак и проходящие после приема пищи, а также ночные боли. Боли проходят после приема антисекреторных и антацидных препаратов.
Согласно современным представлениям, патогенез язвенной болезни в общем виде сводится к нарушению равновесия между факторами кислотно-пептической агрессии желудочного содержимого и элементами защиты слизистой оболочки желудка и двенадцатиперстной кишки и изображается в виде «весов». На одной чаше этих весов помещены факторы агрессии, а на другой — факторы защиты. Если обе чаши весов уравновешивают друг друга, то язвенная болезнь у человека не развивается. Усиление факторов агрессии или ослабление факторов защиты приводит к нарушению этого равновесия и возникновению язвы.
Витридинол (Велфарм) – это проверенный временем гастропротектор на основе висмута трикалия дицитрата с улучшенными фармакологическими свойствами. Витридинол (Велфарм) за счет обволакивающего, противовоспалительного, антацидного и бактерицидного действия активно восстанавливает и усиливает все имеющиеся факторы защиты слизистой желудка и двенадцатиперстной кишки. Повышенный профиль безопасности обусловлен отсутствием всасывания препарата из желудочно-кишечного тракта и, как следствие, попадания в системный кровоток при правильном дозировании и соблюдении сроков лечения. Витридинол включен в актуальные Клинические рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению язвенной болезни в качестве препарата первой линии при комплексной терапии язвенной болезни желудка.
По сравнению с другими препаратами висмута, Витридинол (Велфарм) обладает улучшенными фармакологическими свойствами, обусловленными особыми наноразмерными частицами цитрата висмута, обеспечивающие гораздо более эффективную защиту поврежденной слизистой и более выраженное бактерицидное действие на патогенную микрофлору желудка и двенадцатиперстной кишки.
Для терапии язвенной болезни и обострений хронического гастрита рекомендован длительный курс применения препарата Витридинол (Велфарм): внутрь по 1 таблетке 4 раза в сутки за 30 минут до приема пищи в течение 28 дней.
Таким образом, Витридинол, таблетки покрытые оболочкой 120 мг № 60 (Велфарм), эффективно снимает болевой синдром, защищает и восстанавливает слизистую желудка при язвенной болезни и в период обострений хронического гастрита. Благодаря высокому профилю безопасности Витридинол (Велфарм) разрешен к применению у детей старше 4 лет.
Препарат выпускается российским заводом «Велфарм» в полном соответствии с требованиями международной надлежащей производственной практики для выпуска лекарственных препаратов.
Лечение заболеваний желудка в Германии
Медикаменты разработаны и произведены в Германии
- Комплексная диагностика
- Сонография: различные виды диагностики
- Эндосонография, включая биопсию
- Контрастная эхография (CEUS)
- Колоноскопия (включая полипэктомию, мукозэктомию, остановку кровотечения)
- Биопсия под контролем УЗИ
- Эндоскопическая ретроградная панкреатохоланги
ография (PTHC) - Цифровое УЗИ с цветной допплерографией органов брюшной полости
- Эндоскопическая резекция при раке кишечника (EMR/ESD)
- Эндоскопическая терапия гастроэзофагеаль
ной рефлюксной болезни - Радиочастотная абляция (BARRX) пищевода Барретта
- Мультимодальная терапия хронического воспаления желудочно-кишечн
ого тракта - Лигирование эзофагеального варикоза
- Фотодинамическая терапия (при онкологических заболеваниях)
- Организация приезда 1−3 дня
- Стоимость
Заочная консультация гастроэнтеролога 100 € — 390 € (в зависимости от медицинского учреждения)
Очная консультация гастроэнтеролога 250 € — 500 € (в зависимости от медицинского учреждения)
Качественная диагностика, успешное многопрофильное лечение и профилактика заболеваний желудка и кишечника, в том числе рака желудка, язвы желудка, язвы двенадцатиперстн
Лечение всех видов вирусного гепатита, цирроза печени и хеликобактерной инфекции (бактерия, вызывающая язвы) проводится современными методами с использованием новейших качественных препаратов.
Колопроктология
- Хирургическое лечение новообразований толстой и прямой кишки
- Хирургическое лечение хронических воспалительных заболеваний кишечника (дивертикулит, болезнь Крона)
- Лечение недержания, геморроя (щадящие методы лечения, лапароскопические операции — Longo, HAL, THD)
Лечение хронического гастрита в Германии
Гастрит А — аутоиммунное заболевание, встречающееся в 3−6% всех случаев заболевания, при котором образуются антитела против клеток производящих желудочную кислоту и вырабатывающих антианемический фактор. Только благодаря этому фактору возможно усвоение витамина В12 в кишечнике, поэтому у пациентов в результате гастрита, А развивается анемия. Данный тип гастрита способствует развитию рака желудка, язвы желудка или двенадцатиперстной кишки и появлению кровотечений. При лечении гастрита, А необходимы инъекции витамина В12, а также регулярное профилактическое обследование гастроэнтеролога для проведения эндоскопии и биопсии.
Гастрит В возникает в результате заражения бактерией Helicobacter pylori. Приблизительно 60% населения являются носителем инфекции. Благодаря тому, что в настоящее время известна причина возникновения гастрита типа В, возможно медикаментозное лечение антибиотическими препаратами. Цель лечения данного типа гастрита — эрадикация (устранение) бактерии двумя антибиотическими препаратами с использованием ингибитора протонного насоса. Все три препарата должны приниматься по крайней мере в течение 7 дней. По истечении 4 недель проводится гастроскопия и берутся пробы с целью подтверждения успешного лечения.
Гастрит С встречается относительно редко — примерно в 10% всех случаев. При данном воспалении слизистой оболочки желудка желчь попадает в желудок, а не тонкий кишечник. Она меняет среду и повреждает защитный слой слизистой, в результате чего возникает воспаление. Успешная терапия — это прежде всего уменьшениt выработки желудочной кислоты. Для этого применяются ингибиторы протонного насоса и прокинетики и по возможности запрещается прием лекарств, способствующих развитию гастрита.
Лечение хронического панкреатита в Германии
Поджелудочная железа находится позади желудка и участвует в переваривании жирной, белковой и углеводистой пищи, а также вырабатывает и выделяет гормоны, например, инсулин. При хроническом панкреатите поджелудочная железа постоянно воспалена, что вызывает необратимые изменения в тканях и их замещение соединительной тканью, не выполняющей функции паренхимы поджелудочной железы.
Хроническое воспаление железы у взрослого человека часто связано с употреблением алкоголя и табакокурением. В редких случаях заболевание может быть наследственным или возникнуть в результате неправильного развития органа. Также возникновению хронического воспаления способствует избыточное содержание кальция или триглицеридов в крови.
Диагностика
Для постановки диагноза проводится тщательное обследование. При появлении симптомов и подозрении на воспаление поджелудочной железы врач собирает полный анамнез. Проводится исследование на наличие ферментов, например эластазы. Если их концентрация ниже нормы, это может свидетельствовать о снижении функции железы. Также для того, чтобы выявить видимые изменения органа проводится сонография или эндосонография. В некоторых случаях для определения изменений в тканях других органов необходима компьютерная томография или магнитно-резонансная томография.
Лечение
При хроническом панкреатите пациент испытывает сильные боли, поэтому прежде всего проводится противоболевая терапия различными медикаментами в зависимости от интенсивности болей. В дополнение к основной терапии назначаются ферментосодержащие препараты. С их помощью восстанавливается нормальное пищеварение и всасывание питательных веществ. Пациенту запрещается употребление алкоголя и курение. В случае если в результате хронического панкреатита развился диабет, необходимо проведение соответствующей терапии.
Хирургическое вмешательство необходимо в случаях, когда боли невозможно облегчить медикаментозным лечением, а также, если причина увеличения органа неясна (например, при опухоли). Так как операция является сложной, ее имеют право проводить хирурги соответствующей квалификации в специализированных центрах.
Лечение цирроза печени
К основным факторам риска развития цирроза печени относят:
- регулярное и/или чрезмерное употребление алкоголя становится причиной приблизительно в 50% случаев заболевания
- прием обезболивающих, анаболических и противоревматических препаратов (например, Диклофенак, ибупрофен)
- ожирение
- наследственность
- Все факторы риска усиливают действие друг друга, образуя суммарный фактор риска развития цирроза, поэтому пациенты с повреждениями тканей печени должны избегать появления дальнейших факторов риска. В 9 из 10 случаях из цирроза печени развивается РАК печени.
Лечение прогрессирующего цирроза печени направлено, прежде всего, на профилактику и устранение осложнений:
- прием диуретиков
- прием препаратов понижающих артериальное давление, которые одновременно снижают давление в расширенных венах пищевода и значительно уменьшают риск их разрыва
- установка TIPS (внутрипеченочный портосистемный шунт)
- снижение вероятности ослабления умственных способностей и внимания
- трансплантация печени.
- Организация лечения в клинике Германии
- Получение консультации немецкого врача
- Оформление запроса в клинику
- Организация пребывания в клинике Германии
Лекарства, домашнее лечение и многое другое
Мы склонны считать безрецептурные обезболивающие совершенно безопасными. Если вы можете купить лекарство рядом с зубной пастой и шампунем, насколько это может быть опасно?
Но даже у этих препаратов есть риски. А если у вас язва, вам нужно быть очень осторожным, прежде чем принимать безрецептурные обезболивающие. Многие обычные лекарства, такие как аспирин, Адвил и Алив, могут раздражать слизистую оболочку желудка, усугубляя язвы и потенциально вызывая серьезные проблемы.
«Люди думают, что если лекарство продается без рецепта, оно не несет никакого риска», — говорит Байрон Крайер, доктор медицины, представитель Американской гастроэнтерологической ассоциации. «Но примерно треть всех язв вызывается аспирином и другими обезболивающими. Более половины всех кровоточащих язв вызываются этими препаратами».
Фактически, по данным Американской гастроэнтерологической ассоциации, 103 000 человек ежегодно госпитализируются из-за побочных эффектов обычных обезболивающих. Погибло около 16 500 человек.
Проблема не только в безрецептурных обезболивающих. Многие средства от простуды, проблем с носовыми пазухами и даже изжоги содержат одни и те же потенциально опасные ингредиенты.
Если у вас язва, вам нужно избегать любых продуктов или лекарств, которые ухудшат ваше состояние. Итак, прежде чем вы возьмете бутылку обезболивающего в следующий раз, когда у вас возникнет головная боль, сначала выучите, что можно и чего нельзя делать.
Как действуют обезболивающие?
В определенном смысле вся боль в голове. Когда мы чувствуем боль, это результат передачи электрического сигнала от нервов части вашего тела к мозгу.
Но весь процесс не является электрическим. Когда ткань повреждается (например, из-за растяжения лодыжки), клетки в ответ выделяют определенные химические вещества. Эти химические вещества вызывают воспаление и усиливают электрический сигнал, исходящий от нервов. В результате они усиливают боль, которую вы чувствуете.
Обезболивающие действуют, блокируя действие этих обезболивающих. Проблема в том, что вы не можете использовать большинство болеутоляющих специально для лечения головной боли или болей в спине. Вместо этого он проходит через все ваше тело.Это может вызвать некоторые неожиданные побочные эффекты.
Каковы риски для людей с язвой?
Почему обезболивающие увеличивают риск желудочно-кишечных (GI) проблем? Те же химические вещества, которые усиливают боль — которые блокируют некоторые обезболивающие, — также помогают поддерживать защитную оболочку желудка и кишечника. Когда обезболивающее останавливает действие этих химикатов, пищеварительный тракт становится более уязвимым для повреждения желудочной кислотой.
Для людей с язвой опасными обезболивающими являются нестероидные противовоспалительные препараты или НПВП.Они включают аспирин, ибупрофен, напроксен натрия и кетопрофен, активные ингредиенты в таких лекарствах, как Bufferin, Advil и Aleve.
Другие обезболивающие могут быть менее опасными. Ацетаминофен — активный ингредиент тайленола — работает по-другому и представляет гораздо меньший риск проблем с желудочно-кишечным трактом. Однако, как и любое лекарство, он имеет собственные побочные эффекты. Вы не должны принимать безрецептурные обезболивающие более 10 дней без разрешения врача.
Риски от НПВП довольно серьезны.Исследования показывают, что у людей, принимающих НПВП, вероятность желудочно-кишечных кровотечений примерно в три раза выше. Даже в низких дозах НПВП могут значительно усугубить легкие язвы.
Аспирин имеет дополнительные риски. «Аспирин может помочь предотвратить свертывание крови, поэтому он помогает людям с риском сердечных приступов и инсультов», — говорит Крайер. «Но у людей с язвой это может привести к более серьезному желудочно-кишечному кровотечению».
Но что, если у вас язва и высок риск сердечного приступа или инсульта? Тогда что ты делаешь? Крайер признает, что уравновесить пользу и риск этих лекарств может быть непросто.
«Людям нужно поговорить со своими врачами, чтобы выяснить, что лучше всего в их случае», — говорит он. Но он говорит, что у людей с высоким риском сердечного приступа или инсульта польза аспирина для сердечно-сосудистой системы может перевесить его желудочно-кишечные риски.
Если у вас язва, что делать в следующий раз, когда у вас заболела голова? В общем, людям с язвой следует использовать ацетаминофен для снятия боли без рецепта. Если ваш врач не сказал, что это нормально, вам не следует использовать аспирин, ибупрофен, кетопрофен или напроксен натрия.Если парацетамол не помогает при боли, обратитесь к врачу.
Другие способы обезболивания
Обезболивающие — не единственное решение многих жизненных болей. Многие эффективные и безопасные альтернативы вообще не имеют побочных эффектов.
- Пакеты со льдом для острых травм, например вывиха лодыжки, могут уменьшить отек и облегчить боль.
- Нагревание горячим полотенцем или грелкой может помочь при лечении хронических травм, вызванных чрезмерным перенапряжением.(Однако не следует использовать тепло при недавних травмах.)
- Физическая активность может помочь уменьшить некоторые виды дискомфорта, например боль при артрите.
- Расслабление с помощью таких техник, как йога или медитация — может уменьшить боль. Также может помочь биологическая обратная связь. Эти подходы лучше всего подходят для боли, которая усиливается из-за стресса, например при головных болях напряжения.
- Нетрадиционные методы с низким риском, такие как иглоукалывание, приносят пользу некоторым людям.
Итак, помните: обезболивающее приходит не только из бутылочки с таблетками.
Плюсы и минусы обезболивающих
Вот краткое изложение преимуществ и рисков некоторых популярных обезболивающих. Это должно помочь упростить вам выбор, когда вы будете в аптеке.
Имейте в виду, что вам не следует регулярно принимать какие-либо безрецептурные обезболивающие. Если вы испытываете такую сильную боль, вам нужно поговорить с врачом.
АЦЕТАМИНОФЕН
Тайленол , Панадол , Tempra (а также ингредиент в Excedrin )
- Как это работает. Ацетаминофен не является НПВП. Эксперты на самом деле не уверены, как это работает, но похоже, что он влияет на химические вещества, усиливающие чувство боли.
- Преимущества. Ацетаминофен уменьшает боль и снижает температуру. В отличие от аспирина и других НПВП, парацетамол безопасен для людей с язвой. Это не влияет на естественную оболочку желудка. Поскольку он не разжижает кровь, он также не увеличивает риск кровотечения. Это безопасно для беременных и кормящих женщин.
- Побочные эффекты и риски. Эксперты утверждают, что парацетамол безопасен для людей с язвой. Но, как и любое лекарство, он может вызывать другие побочные эффекты. Очень высокие дозы парацетамола — значительно превышающие рекомендованный максимум 4000 мг / день — могут вызвать серьезное повреждение печени. Длительный прием парацетамола в высоких дозах, особенно в сочетании с кофеином (экседрин) или кодеином (тайленол с кодеином), может вызвать заболевание почек.
Ацетаминофен не уменьшает отек, как аспирин и другие НПВП.Это может быть менее полезно для лечения боли, вызванной воспалением, например, при некоторых типах артрита.
ASPIRIN
Bayer , Bufferin , Ecotrin (а также ингредиент в Excedrin )
- Как это работает. Аспирин — это НПВП, циркулирующий в кровотоке. Он блокирует действие химических веществ, усиливающих чувство боли.
- Преимущества. Аспирин заработал репутацию «чудодейственного препарата».«Он облегчает боль и снижает температуру. Он также может уменьшить воспаление, что означает, что он может лечить симптом (боль), а иногда и причину (отек).
Аспирин также снижает риск образования тромбов, сердечных приступов и инсультов, особенно у людей с высоким риском этих проблем. Обычно для защиты сердечно-сосудистой системы рекомендуются только очень низкие суточные дозы — 81 миллиграмм или один детский аспирин. Другие НПВП (такие как ибупрофен, кетопрофен или напроксен натрия) и ацетаминофен не содержат этот эффект.Однако вам никогда не следует начинать принимать аспирин ежедневно, предварительно не посоветовавшись с врачом.
- Побочные эффекты и риски. Аспирин может вызывать или усугублять язвы. По возможности людям с язвой следует избегать этого. Даже в очень низких дозах аспирин может вызывать желудочно-кишечные симптомы, такие как изжога, расстройство желудка или боль. Покрытый оболочкой или «забуференный» аспирин не снижает этих рисков. Со временем язвы могут вызвать отек и образование рубцовой ткани. Это может стать настолько серьезным, что препятствует выходу пищи из желудка.
Аспирин может быть опасен для людей с заболеваниями печени, подагрой, ювенильным артритом или астмой. В редких случаях аспирин может вызвать звон в ушах или потерю слуха.
Беременным женщинам не следует принимать аспирин, так как он может нанести вред матери и вызвать врожденные дефекты. Если ваш лечащий врач не говорит, что это нормально, детям и подросткам не следует принимать аспирин, потому что он подвергает их риску развития синдрома Рейе.
Хотя воспаление может вызывать боль, часто это ключевая часть естественного процесса заживления организма.Поскольку аспирин в высоких дозах может предотвратить воспаление, он также может замедлить выздоровление после определенных травм.
IBUPROFEN
Advil , Motrin IB , Nuprin
- Как это работает . Как и все НПВП, ибупрофен блокирует действие химических веществ, усиливающих чувство боли.
- Преимущества . Ибупрофен может снизить температуру, облегчить боль и уменьшить воспаление.
- Побочные эффекты и риски .Людям с язвой не следует использовать ибупрофен, если их лечащие врачи не утверждают, что это безопасно. Ибупрофен может вызывать или усугублять язвы. Он также вызывает другие желудочно-кишечные симптомы, такие как изжога, расстройство желудка или боль. Употребление алкоголя при использовании ибупрофена увеличивает риск проблем с желудочно-кишечным трактом.
Ибупрофен может также увеличить риск сердечных приступов и инсультов. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) теперь требует, чтобы фармацевтические компании подчеркивали потенциальные риски ибупрофена. Использование этого препарата вместе с другими НПВП у беременных женщин связано с врожденными дефектами.
У некоторых людей аллергия на ибупрофен и другие НПВП. Это может вызвать крапивницу и отек лица. Это может быть опасно для некоторых людей, страдающих астмой. Людям с язвой следует по возможности избегать ибупрофена. В некоторых случаях ибупрофен может замедлить естественный процесс заживления организма.
КЕТОПРОФЕН
Actron , Orudis KT
- Как это работает . Кетопрофен блокирует действие химических веществ, усиливающих чувство боли.
- Преимущества . Кетопрофен может снизить температуру, облегчить боль и уменьшить воспаление.
- Побочные эффекты и риски . Людям с язвой не следует использовать кетопрофен, если их лечащие врачи не утверждают, что это безопасно. Кетопрофен может вызывать или усугублять язвы. Он также вызывает другие желудочно-кишечные симптомы, такие как изжога, расстройство желудка или боль.
Употребление алкоголя при использовании кетопрофена увеличивает риск проблем с желудочно-кишечным трактом. Кетопрофен также увеличивает риск сердечных приступов и инсультов.Теперь FDA требует, чтобы фармацевтические компании подчеркивали эти риски.
Использование этого препарата вместе с другими НПВП у беременных женщин связано с врожденными дефектами. В некоторых случаях кетопрофен может замедлить естественный процесс заживления организма.
НАПРОКСЕН НАТРИЯ
Aleve
- Как это работает . Напроксен натрия блокирует действие химических веществ, усиливающих чувство боли.
- Преимущества .Напроксен натрия может снизить температуру, облегчить боль и уменьшить воспаление.
- Побочные эффекты и риски . Людям с язвой не следует использовать напроксен натрия, если их лечащие врачи не утверждают, что это безопасно. Напроксен натрия может вызывать или усугублять язвы. Он также вызывает другие желудочно-кишечные симптомы, такие как изжога, расстройство желудка или боль.
Употребление алкоголя при использовании напроксена натрия увеличивает риск проблем с желудочно-кишечным трактом. Напроксен натрия может также увеличить риск сердечных приступов и инсультов.Теперь FDA требует, чтобы фармацевтические компании подчеркивали эти риски.
Использование этого препарата вместе с другими НПВП у беременных женщин связано с врожденными дефектами. В некоторых случаях напроксен натрия может замедлить естественный процесс заживления организма.
БОЛЬНИЦЫ ПО РЕЦЕПТУ
Многие обезболивающие, включая более высокие дозы НПВП, отпускаются по рецепту. Поскольку они являются более мощными версиями безрецептурных НПВП, они часто имеют такие же или более высокие риски.Некоторые примеры: Дайпро, Индоцин, Лодин, Напросин, Релафен и Вольтарен.
Ингибиторы Цокс-2 — это новый вид НПВП. Эти лекарства недавно подверглись критике из-за их опасности. Хотя предполагается, что эти препараты имеют меньше побочных эффектов со стороны желудочно-кишечного тракта, чем стандартные НПВП, они все же могут вызывать те же проблемы. Они также могут повысить риск сердечного приступа и инсульта.
Два из этих препаратов, Vioxx и Bextra, были сняты с продажи из-за различных побочных эффектов.Celebrex все еще доступен.
Наркотики — еще один вид обезболивающих, отпускаемых по рецепту. Примеры включают оксиконтин, перкоцет и викодин. Эти препараты предназначены для людей с сильной болью. Как правило, они представляют меньший риск для людей с язвой. У них есть и другие побочные эффекты, включая запор, усталость и риск зависимости.
Лечение язвенной болезни | Johns Hopkins Medicine
Пептические язвы часто возникают из-за гиперпродукции желудочного сока.Многие варианты лечения направлены на снижение или подавление выработки кислоты в желудке. Если ваш врач определит, что у вас инфекция H. pylori, вам также потребуется лечение.
Целью лечения язвенной болезни является:
- Снятие симптомов
- Заживление поражений
- Предотвращение рецидивов
- Предотвращение осложнений
Лечение язвенной болезни включает:
Иногда лечение приводит к осложнениям.
Лечение пептической язвы: лекарства
Существует несколько различных лекарственных препаратов, которые помогают снизить кислотность желудочного сока и покрыть язвы:
- Антациды нейтрализуют кислоту желудочного сока. Недостатком является то, что вам нужно принимать относительно большую дозу, чтобы они были эффективными, и они могут вызвать нежелательные побочные эффекты, такие как диарея.
- Блокаторы гистамина (h3) снижают кислотность желудочного сока, блокируя рецепторы h3. Эти лекарства уменьшают секрецию кислоты и являются относительно безопасным вариантом лечения.
- Ингибиторы протонной помпы (ИПП) — это лекарства, которые блокируют три основных пути производства кислоты. ИПП подавляют выработку кислоты намного эффективнее, чем блокаторы h3. ИПП — золотой стандарт медикаментозной терапии язвенной болезни.
- Лекарства для защиты и укрепления слизистой оболочки желудка
- Антибиотики для лечения H. pylori, если он обнаружен
См. Анимацию: механизм нормальной выработки кислоты, блокаторы h3 и препараты, ингибирующие протонную помпу.
Осложнения язвенной болезни
Три основных осложнения лечения язвенной болезни:
- Кровоизлияние (чрезмерное кровотечение)
- Перфорация / проникновение из-за прожигания язвы через стенку желудка
- Обструкция выходного отверстия желудка или пилорического отдела стеноз, возникает при сужении привратника. Привратник — это отверстие желудка в тонкий кишечник.
Существует ряд вариантов лечения этих осложнений, включая эндоскопическую терапию.
См. Иллюстрацию: процедура эндоскопической терапии
причин язвы желудка, о которых необходимо знать
7 июня 2018 г.
В прошлом эксперты полагали, что непосредственными причинами язвы желудка были стресс и неправильное питание. Хотя стресс и нездоровая диета могут усугубить язву, врачам необходимо, чтобы пациенты знали, что есть и другие причины этих язв на слизистой оболочке желудка.Вот 2 основные причины язв, о которых врачи хотят, чтобы вы знали.
Противовоспалительные препараты
Если вы ежедневно принимаете аспирин или другие нестероидные противовоспалительные препараты, у вас есть риск развития язвы.
НПВП или нестероидные противовоспалительные препараты, такие как аспирин, ибупрофен, адвил, мотрин, напроксен, алев и т. Д., Могут уменьшить защитное покрытие желудка, позволяя кислым сокам, необходимым для пищеварения, проходить через желудок. ткани, в результате чего возникают болезненные язвы.
Не у всех, кто принимает эти противовоспалительные препараты, разовьются язвы. Определенные условия повышают риск возникновения язв, вызванных приемом НПВП. Если вам больше 60 лет, у вас в анамнезе были язвы и вы регулярно принимаете эти лекарства, у вас больше шансов заболеть язвами.
Если вы в настоящее время принимаете один или несколько типов НПВП от боли или другого заболевания, поговорите со своим врачом об альтернативах, которые не вызывают и не усугубляют язву желудка, например о тайленоле (ацетаминофен).Снижение дозировки НПВП или их прием реже может быть полезным для предотвращения язв. Прием лекарств для контроля выработки кислоты в желудке, таких как прилосек, омепразол, нексиум, превацид и т. Д., Также может помочь снизить риск возникновения язв, вызванных НПВП.
Helicobacter Pylori
Helicobacter pylori — это бактерия, которая растет в пищеварительном тракте и может поражать и разрушать слизистую оболочку желудка.
По оценкам, каждый четвертый американец имеет эти бактерии в желудке и живет нормальной жизнью без боли и дискомфорта.Однако H. pylori может вызвать реакцию иммунной системы, ведущую к чрезмерному воспалению желудка (гастриту), которое может привести к язве и, в редких случаях, к раку желудка.
Если в вашем пищеварительном тракте присутствует H. pylori, у вас могут возникнуть другие симптомы. Вот несколько признаков того, что у вас инфекция H. pylori:
- Жжение, дискомфорт в животе
- Боль в животе, усиливающаяся при пустом желудке
- Тошнота
- Рвота
- Потеря аппетита
- Похудание
Симптомы H.pylori со временем может ухудшиться. Если у вас черный или кровянистый стул, рвота, сильная боль в желудке, вы теряете вес без попыток или испытываете трудности с глотанием, обратитесь за медицинской помощью.
Жизнь с язвой возможна, но боль и дискомфорт могут нанести серьезный ущерб вашей жизни. При правильном понимании вы сможете узнать истинные причины язв и способы снизить риск их возникновения. Для получения дополнительной информации о язве желудка обратитесь к гастроэнтерологу в Texas Digestive Disease Consultants сегодня.
Техасские консультанты по заболеваниям пищеварительной системы | Язвы желудка | https://www.tddctx.com/
Отредактировал: Рави Ганешаппа, MD
Вернуться к статьям
Что такое язвы — Premier Medical Group
Большинство из нас знает, что значит болеть во рту. Он открытый, болезненный и кислый, а некоторые продукты делают его еще более болезненным. Язвы во рту — это разновидность язвы.Обычно слой слизи защищает рот от язв, но они болят, пока не заживают. А теперь представьте себе такую же открытую рану в вашей пищеварительной системе. Ой! Это обычно то, что люди имеют в виду, когда говорят о «язвах».
Для гастроэнтеролога, специализирующегося на вашем пищеварительном тракте, «язвы» — это широкий термин, поскольку существуют различные состояния, которые различаются в зависимости от того, где они возникают в вашей пищеварительной системе. Некоторые из них — гастрит, язвенная болезнь желудка, язвы двенадцатиперстной кишки.
Давайте посмотрим на биологию пищеварительной системы, чтобы понять, о какой территории мы говорим.
Большинство из нас не знают, как работает наша пищеварительная система. Нам нравится чувствовать себя хорошо, вести себя должным образом, а затем мы можем забыть об этом. Но когда в системе возникают проблемы, это помогает понять, что вызывает боль и откуда. Частично это работа вашего гастроэнтеролога, но полезно понимать, что может происходить.
Это гастрит или язва?Люди иногда используют слово «гастрит», когда у них болит живот. Фактическое значение гастрита — «воспаление желудка». Большинство людей с болями в желудке на самом деле не болеют гастритом. Настоящий гастрит вызывает значительную боль и дискомфорт, и вам следует посетить гастроэнтеролога, чтобы убедиться, что это не что-то более серьезное, например язвы, которые мы более подробно рассмотрим ниже. Гастрит не так уж и сложно вылечить, с некоторыми изменениями образа жизни и, возможно, приемом лекарств, ваш желудок должен вернуться в норму.Если у вас действительно есть боль, помните, вам не нужно мириться с ней, помощь доступна.
Какие бывают типы язв?Язвы могут возникать в разных частях пищеварительной системы:
- Язвы пищевода: язвы, развивающиеся внутри пищевода.
- Язвы желудка: язвы, развивающиеся внутри желудка.
- Язвы двенадцатиперстной кишки: язвы, которые развиваются в верхнем отделе тонкой кишки, называемом двенадцатиперстной кишкой.
В совокупности язвы желудка и двенадцатиперстной кишки известны как пептические язвы.
В здоровой пищеварительной системе толстый слой слизи защищает слизистую оболочку желудка от кислотного воздействия собственных пищеварительных соков. Однако есть много факторов, которые могут уменьшить этот защитный слой, и это приводит к развитию язв.
У меня язва?Если вы думаете, что у вас язва, вы не одиноки. Более 4 миллионов американцев страдают от активной пептической язвы, и каждый год диагностируется 300 000 новых случаев. Хотя не все язвы проявляются симптомами, к частым симптомам относятся:
- Жгучая боль обычно в брюшной полости от шеи вниз, особенно между приемами пищи, рано утром
- Вздутие живота
- Изжога
- Тошнота или рвота
Более серьезные симптомы могут включать:
- Стул темный или черный (из-за кровотечения)
- Рвота
- Похудание
- Сильная боль в средней и верхней части живота
Пока не найдено единой причины язв.Однако исследования показали, что язва вызвана дисбалансом или неравномерностью между двумя пищеварительными жидкостями (соляной кислотой и пищеварительным ферментом пепсином) в желудке и двенадцатиперстной кишке
Фото JESHOOTS.com из Pexels Возможные триггеры язв- Заражение бактериями типа Helicobacter pylori ( H. pylori ).
- Использование аспирина, ибупрофена (Motrin®, Advil®, Midol® и др.), Напроксена (Aleve®, Anaprox®, Naprosyn и др.), Других нестероидных противовоспалительных препаратов (НПВП) и многих рецептурных препаратов.Аспирин, покрытый оболочкой, все еще может вызывать язвы.
- Чрезмерное производство кислоты. Это может быть вызвано состоянием, которое называется синдромом Золлингера-Эллисона (гастринома). Гастринома — это опухоль вырабатывающих кислоту клеток желудка, которая увеличивает выработку кислоты.
Если вы подозреваете, что у вас язва или даже болезненный гастрит, первым делом нужно записаться на прием к гастроэнтерологу. Вас могут попросить принять лекарство, блокирующее кислоту, в течение короткого периода времени, чтобы увидеть, улучшатся ли ваши симптомы.
Если у вас серьезные симптомы язвы, ваш врач может порекомендовать процедуру, называемую верхней эндоскопией, которая позволяет ввести небольшую трубку с подсветкой, называемую эндоскопом, через горло и желудок для поиска аномалий. Если вы принимали нестероидные противовоспалительные препараты, скорее всего, это может быть причиной ваших язв, если нет, то, скорее всего, это вызвано вирусом H. pylori .
В Premier Medical Group наши гастроэнтерологи теперь могут проверить H. pylori и назначить лечение специально от него, а также дать вам лекарства для уменьшения симптомов. H. pylori можно обнаружить либо напрямую, взяв образец во время верхней эндоскопии, либо косвенно, с помощью анализа крови или дыхательного теста.
Изменения образа жизни, которые могут облегчить или вылечить язвуИногда считается, что стресс и острая пища вызывают язвы, но это не так, но они могут раздражать и без того несбалансированную пищеварительную систему. Если у вас язва, вам необходимо устранить вещества, которые могут ее вызвать. Хорошие правила жизни — с язвой или без нее — включают:
- НЕ пейте более двух алкогольных напитков в день
- НЕ смешивайте алкоголь с лекарствами
- ОБЯЗАТЕЛЬНО мойте руки, чтобы избежать инфекций
- НЕОБХОДИМО ограничить использование ибупрофена, аспирина и напроксена.
- НЕ используйте табак
- ДЕЙСТВИТЕЛЬНО придерживайтесь сбалансированной диеты, богатой фруктами, овощами и цельнозерновыми продуктами
Ваш врач может посоветовать или прописать полезные лекарства в зависимости от причины вашей язвы:
- Ингибиторы протонной помпы (ИПП) : Ингибиторы протонной помпы снижают кислотность и позволяют язве зажить.
- Антибиотики : Антибиотики используются для лечения H.pylori . Есть несколько комбинаций антибиотиков, которые принимаются в течение двух недель вместе с ИПП.
Прежде чем принимать какие-либо лекарства, важно установить диагноз.
Лечебные процедурыНекоторые кровоточащие язвы можно лечить с помощью эндоскопа, в то время как другие требуют операции, если язва образовала отверстие в стенке желудка или если имеется серьезное кровотечение.
И последнее, но не менее важное: является ли молоко хорошим лекарством от язвы?Нет, на самом деле молоко может усугубить вашу язву.Он может принести кратковременное облегчение, так как покрывает слизистую оболочку желудка, но также заставляет ваш желудок вырабатывать больше кислоты и пищеварительных соков, что может усугубить симптомы и усугубить язву.
Хорошая наука и хорошая медицина обеспечили эффективную диагностику и лечение язв. Не терпите постоянных болей в животе, изжоги или других симптомов, позвоните и запишитесь на прием в гастроэнтерологическое отделение Premier Medical Group по телефону 845-471-9410 сегодня.
Медикаментозное лечение желудочной кислоты — расстройства пищеварения
Антациды — это химические вещества, которые нейтрализуют уже выделенную желудочную кислоту и тем самым повышают уровень pH в желудке (делают его менее кислым).Антациды можно использовать отдельно при легких симптомах, вызванных кислотой желудка. Но сами по себе антациды не подходят для лечения серьезных заболеваний, связанных с кислотой, таких как язвы и тяжелый гастрит. При этих расстройствах антациды обычно принимают в дополнение к ингибиторам протонной помпы или блокаторам h3, чтобы облегчить симптомы на ранней стадии лечения. Их эффективность зависит от количества принимаемых антацидов и количества кислоты, производимой человеком. Практически все антациды можно приобрести без рецепта врача, они доступны в таблетированной или жидкой форме.Однако антациды могут мешать всасыванию многих различных лекарств, поэтому перед приемом антацидов следует проконсультироваться с фармацевтом о возможных межлекарственных взаимодействиях.
Бикарбонат натрия (пищевая сода) и карбонат кальция, сильнейшие антациды, можно принимать время от времени для быстрого краткосрочного облегчения. Однако, поскольку они всасываются кровотоком, постоянное употребление этих препаратов может сделать кровь слишком щелочной (алкалоз), что приведет к тошноте, головной боли и слабости.Следовательно, эти антациды обычно не следует использовать в больших количествах дольше нескольких дней. Эти продукты также содержат много соли и не должны использоваться людьми, которым необходимо соблюдать диету с низким содержанием натрия, или у которых есть сердечная недостаточность или высокое кровяное давление.
Гидроксид алюминия — относительно безопасный, широко используемый антацид. Однако алюминий может связываться с фосфатом в пищеварительном тракте, тем самым истощая организм кальция, снижая уровень фосфата в крови и вызывая слабость, тошноту и потерю аппетита.Риск этих побочных эффектов выше у людей, страдающих алкоголизмом, недоедающих и страдающих заболеваниями почек, в том числе получающих диализ. Гидроксид алюминия также может вызывать запор.
Гидроксид магния — более эффективный антацид, чем гидроксид алюминия. Этот антацид действует быстро и эффективно нейтрализует кислоты. Однако магний также является слабительным средством. Опорожнение кишечника обычно остается регулярным, если принимать всего несколько столовых ложек в день. Более четырех доз в день может вызвать диарею.Поскольку небольшое количество магния всасывается в кровоток, людям с повреждением почек следует принимать гидроксид магния только в малых дозах. Чтобы ограничить диарею, многие антациды содержат гидроксид магния и гидроксид алюминия.
Людям, страдающим сердечными заболеваниями, высоким кровяным давлением или заболеванием почек, следует проконсультироваться с врачом перед выбором антацида.
Список лекарств / лекарств, используемых при пептической язве (язвенной болезни)
Список лекарств, используемых для лечения заболевания, называемого пептической язвой.Нажмите на лекарство, чтобы получить дополнительную информацию, включая торговые марки, дозу, побочные эффекты, нежелательные явления, когда принимать лекарство и цену на него.
Общие и торговые наименования лекарственных средств для лечения язвенной болезни
Гидроксид алюминия и гидроксид магнияГидроксид алюминия и гидроксид магния содержат антациды, назначаемые для предотвращения язв, облегчения изжоги, кислотного расстройства желудка и расстройства желудка.
Торговые наименования:
ФамотидинФамотидин — гистамин (антагонист h3-рецепторов), назначаемый при язве.
Торговые наименования:
Подробнее … ГликопирролатГликопирролат — это мускариновый антихолинергический препарат, назначаемый при язвенной болезни в сочетании с другими лекарствами, а также используемый при анестезии в качестве предоперационного лекарства.
Торговые наименования:
Подробнее … ИзопропамидИзопропамид используется для лечения язвенной болезни.
Торговые наименования:
лафутидинЛафутидин — антацид, назначаемый при язве.
Торговые наименования:
Подробнее … мепензолатМепензолат — антимускариновое средство, назначаемое для лечения язвенной болезни в сочетании с другими лекарствами.
МизопростолМизопростол — синтетический простагландин; назначают при язве, индукции родов, искусственном прерывании беременности, невынашивании беременности, послеродовом кровотечении (кровопотере во время родов) и других гинекологических целях.
Торговые наименования:
Подробнее … Омепразол и домперидонОмепразол и домперидон содержат ингибитор протонной помпы и антидофаминергическое средство, назначаемое при язве, расстройстве желудка и кислотности желудка.
ОксифенонийОксифеноний — антимускариновое средство, назначаемое при язвенной болезни, предотвращающее мышечный спазм в желудочно-кишечном тракте.
Торговые наименования:
ПантопразолПантопразол — ингибитор протонной помпы, назначаемый при гастроэзофагеальной рефлюксной болезни (ГЭРБ), язвах, синдроме Золлингера-Эллисона и эрозивном эзофагите.
Торговые наименования:
Подробнее … ПирензепинПирензепин — антацид, назначаемый при язвенной болезни.
ПропантелинПропантелин — антимускариновое средство, назначаемое при язвенной болезни и недержании мочи.
Торговые наименования:
РанитидинРанитидин — антацидное, антирефлюксное и противоязвенное средство, назначаемое при язвенной болезни.
Торговые наименования:
Подробнее… РебамипидРебамипид назначают при язвенной болезни, гастродуоденальной язве, желудочных расстройствах.
Торговые наименования:
РевапразанРевапразанис назначают для лечения язвенной болезни двенадцатиперстной кишки, желудка и гастрита.
Торговые наименования:
ТроксипидТроксипид используется для лечения язвенной болезни, гастроэзофагеальной рефлекторной болезни, для лечения поражений слизистой оболочки желудка (эрозии, кровоизлияния, покраснения и отека) при остром гастрите и обострении хронического гастрита.
Торговые наименования:
Гастрит, язвенная болезнь и Helicobacter pylori
Срочное сообщение: Гастрит и язвенная болезнь — это спектр заболеваний, которые могут варьироваться от легких до серьезных; Поставщики неотложной медицинской помощи должны быть начеку в отношении этих состояний. Ранняя диагностика и лечение, а также рекомендации по последующему наблюдению у соответствующих специалистов могут помочь предотвратить долгосрочные последствия.
TRACEY Q. DAVIDOFF, MD
Гастрит и язвенная болезнь (PUD) представляют собой непрерывный процесс воспаления слизистой оболочки желудка, от поверхностного раздражения слизистой оболочки желудка до полномасштабной язвы с перфорацией или проникновением. Они вызваны разной степенью нарушения агрессивных и защитных факторов, поддерживающих целостность слизистой оболочки. Агрессивные факторы включают желудочную кислоту и пепсин, а защитные факторы включают слизь и бикарбонат.Врачу неотложной помощи необходимо распознавать тревожные симптомы, которые могут указывать на более серьезное прогрессирование заболевания. Выявление пациентов, которые менее больны и которым может помочь лечение, начало этого лечения и предложение соответствующих последующих мер являются ключом к неотложной помощи при таких состояниях.
Гастрит
Термин гастрит охватывает широкий спектр заболеваний, вызванных воспалительными изменениями слизистой оболочки желудка.Клиническая картина для многих из них схожа, но гистологически различается, когда образцы воспаленной ткани просматриваются под микроскопом. Воспаление может охватывать весь желудок или только определенные области. Гастрит может быть эрозивным (поверхностным, глубоким или геморрагическим) или неэрозивным; Последний тип чаще всего вызывается инфицированием Helicobacter pylori .
Гастрит распространен в Соединенных Штатах, на него ежегодно приходится около 2 миллионов посещений врача.Пациенты старше 60 лет чаще болеют гастритом, чем пациенты более молодого возраста. Заболевание поражает все возрастные группы и оба пола. Хотя пациенты с H. pylori более
подвержены гастриту, не все пациенты с гастритом будут иметь положительные результаты теста на H. pylori . 1
Многие факторы могут вызывать эрозивный гастрит ( Таблица 1 ), хотя нестероидные противовоспалительные препараты (НПВП) и аспирин являются наиболее распространенными агентами.Как пероральное, так и системное введение этих препаратов в любой дозе, терапевтической или супратерапевтической, может вызвать гастрит. На слизистой оболочке желудка видны кровоизлияния, эрозии и язвы при эндоскопии.
Долгосрочные эффекты включают фиброз и стриктуру.
| Таблица 1. Причины гастрита | |
Наркотики
| Ишемия Острый стресс Инфекция Радиация |
| Данные Soll AH, Vakil NB.Необычные причины язвенной болезни. Уолтем (Массачусетс): Wolters Kluwer Health, UpToDate. © 2015 [обновлено 11 июня 2014 г .; цитируется в январе 2015 г.]. Доступно по адресу: http://www.uptodate.com/contents/unusual-causes-of-peptic-ulcerdisease? source = search_result & search = пептическая болезнь + язва + болезнь & selectedTitle = 6 ~ 150, и из Wehbi M. Острый гастрит. Нью-Йорк (Нью-Йорк): Сеть профессиональных медицинских работников WebMD, Medscape. © 2015 [обновлено 18 сентября 2014 г .; цитируется 8 января 2015 г.]. Доступно по адресу: http: // emedicine.medscape.com/article/175909-overview. НПВП = нестероидное противовоспалительное средство; SSRI = селективный ингибитор обратного захвата серотонина . | |
Эффект H. pylori является результатом хронической, а не острой инфекции. Обычно он приобретается в детстве, и процент инфицированных увеличивается с возрастом. Он обнаруживается у 20% людей моложе 40 лет, страдающих гастритом или ЯБ, и у 50% людей старше 60 лет. Считается, что передача происходит от человека к человеку орально-фекальным путем или при приеме внутрь зараженной воды или пищи.Этим объясняется повышенная распространенность среди низших социально-экономических групп. Инфекция H. pylori протекает бессимптомно, если у пациента не развился гастрит или ЯБД.
Острые симптомы неосложненного гастрита включают боль в животе, дискомфорт в эпигастрии, тошноту, рвоту, потерю аппетита, отрыжку и вздутие живота. Также могут присутствовать жар, озноб и икота. Симптомы могут быть неотличимы от язвенной болезни, и никакой конкретный симптом не делает один более вероятным, чем другой. 2 Однако, как ни странно, у большинства пациентов с гистологическими признаками острого гастрита симптомы отсутствуют. 1 Диагноз часто ставится во время эндоскопии, выполняемой по другим показаниям.
История настоящего заболевания
При получении подробного анамнеза текущего заболевания спросите о следующем:
- Грызущий или жгучий дискомфорт в эпигастрии, который можно описать как боль, чувство голода или чувство пустоты
- Тошнота и / или рвота
- Боль, пробуждающая пациента ночью
- Облегчение симптомов достигается с помощью еды, молока или антацидов
- Специфическая пищевая непереносимость, хотя конкретная пища не является патогномоничной
- Предыдущий гастрит, ЯБ или в анамнезе ЧАС.pylori
- История употребления в пищу сырой рыбы
- Воздействие отягчающих состояний лекарств или химических веществ, таких как НПВП или стероиды, даже однократная доза
- Регулярное употребление аспирина или НПВП
- Употребление алкоголя, которое может вызвать гастрит, обычно рассматриваемое как отдельное заболевание процесс (выходит за рамки данной статьи)
- Тревожные симптомы, указывающие на более серьезное заболевание; они такие же, как и при язвенной болезни ( Таблица 2 )
Физикальное обследование
При проведении физикального обследования помните о следующих моментах: болезненность живота
Дифференциальный диагноз гастрита и
Язвенная болезнь
Гастрит и ЯБ можно принять за несколько образований:
- Диспепсия
- Расстройство раздраженного кишечника
- Язвенная болезнь
- Холелитиаз
- Болезнь Крона
- Гастроэнтерфит
- Вирусный рак желудка Лекарство
- Беременность
- Саркоидоз
- Панкреатит 1,3
Нет необходимости в обследовании в центре неотложной помощи, если у врача высокий индекс подозрительности и отсутствуют тревожные симптомы (Таблица 2).У пациентов с острым заболеванием может быть полезно исключить другие патологические процессы с помощью общего анализа крови, функциональных тестов печени и почек, тестов на амилазу и липазу, теста на беременность и теста стула на скрытую кровь. Могут быть указаны тесты на H. pylori (см. Раздел «Тестирование на Helicobacter pylori »). Рентгенографические исследования обычно бесполезны в центре неотложной помощи, если не подозревают, что у пациента есть перфорация. В этом случае будет достаточно рентгенограммы грудной клетки в вертикальном положении, чтобы зафиксировать наличие или отсутствие свободного воздуха.Рентгенография с барием может быть полезна в диагностике, но обычно ее назначает терапевт или гастроэнтеролог. В рекомендациях Американского общества гастроинтестинальной эндоскопии рекомендуется эндоскопия пациентам старше 50 лет с подозрением на гастрит или ЯБ с тревожными признаками, такими как потеря веса и анемия (таблица 2). Эндоскопию следует рассмотреть у пациентов с симптомами, у которых есть отрицательные результаты для H. pylori , независимо от возраста.
Лечение гастрита является строго поддерживающим, если только болезнь не вызвана H.pylori . 4
НПВП, если они используются, следует прекратить. При наличии H. pylori пациента следует лечить от него. Жидкости и электролиты следует заменить, если у пациента обезвоживание, рвота и / или он не может принимать жидкости через рот. Блокирование кислоты с помощью h3-блокаторов или ингибиторов протонной помпы (ИПП) может быть полезным у пациентов, у которых трудно вылечить H. pylori , или у пациентов с подозрением на ЯБД.
h3-блокаторы обеспечивают конкурентное ингибирование гистамина на рецепторе гистамина-2 (h3), тем самым снижая секрецию кислоты желудочного сока.Этот эффект подавляет базальное выделение кислоты желудочного сока, а также выработку кислоты, стимулируемую пищей и неврологической системой. ИПП
подавляют протонный (кислотный) насос в секреторной мембране париетальных клеток, тем самым полностью подавляя секрецию кислоты. Они обладают длительным действием и являются наиболее эффективными блокаторами кислоты. Если стоимость вызывает беспокойство, полезно знать, что ИПП дороже, чем h3-блокаторы.
Практикующие должны знать, что растет беспокойство по поводу взаимодействия между ИПП и клопидогрелом и другими антиагрегантами.Снижение антитромбоцитарной активности и увеличение побочных эффектов со стороны сердца возможно из-за взаимодействия между этими 2 классами препаратов. Пантопразол кажется наиболее безопасным выбором в этих случаях. 1 Консультация кардиолога пациента необходима, если лечение ИПП неизбежно, как в случае пациента с гастритом с недавно установленными сердечными стентами.
Пептическая язва
ЯБД чаще всего встречается в желудке и проксимальных отделах двенадцатиперстной кишки, реже — в нижних отделах пищевода, дистальных отделах двенадцатиперстной кишки и тощей кишке.Это чаще встречается у пациентов с гиперсекреторными состояниями, такими как синдром Золлингера-Эллисона, у пациентов с грыжами пищеводного отверстия диафрагмы и в областях эктопической слизистой оболочки желудка, таких как дивертикул Меккеля. Приблизительно 500 000 человек в Соединенных Штатах ежегодно страдают ЯБ, и 70% из них находятся в возрасте от 25 до 64 лет. Прямые и косвенные расходы на здравоохранение составляют более 10 миллиардов долларов в год. К счастью, заболеваемость снижается, вероятно, из-за увеличения использования ИПП и снижения уровня H.pylori инфекция. 3 Улучшение питания американцев и сокращение числа курящих также могут сыграть свою роль.
Нелеченные язвы могут зажить спонтанно, а затем могут повториться в течение нескольких месяцев. Некоторые из них очень симптоматичны, а некоторые бессимптомны. Некоторые язвы подвержены осложнениям, а некоторые остаются невосприимчивыми к лечению. Предыдущий анамнез язвы имеет тенденцию предсказывать будущее поведение.
Более 48% случаев ЯБ могут быть связаны с инфекцией H. pylori , а 24% остальных случаев могут быть связаны с применением НПВП.К другим менее частым причинам относятся стероиды, бисфосфонаты, 5-фторуроцил, стресс и злокачественные новообразования. Сопутствующие заболевания, повышающие частоту ЯБ, включают цитомегаловирус или туберкулез, болезнь Крона, цирроз, хроническую почечную недостаточность, саркоидоз, миелопролиферативные заболевания, критическое заболевание, пребывание в отделении интенсивной терапии, хирургическое вмешательство и гиповолемию, вызывающую гипоперфузию слизистой оболочки желудка. 5 Курение увеличивает риск рецидива ЯБ и замедляет процесс заживления уже сформировавшихся язв. Таблица 3 описывает проблемы особых групп населения с ЯБ.
Helicobacter pylori
У большинства пациентов с язвой двенадцатиперстной кишки зарегистрировано H.pylori в слизистой оболочке желудочно-кишечного тракта; однако только от 10% до 15% пациентов с инфекцией H. pylori действительно заболевают ЯБ. Считается, что эти пациенты инфицированы разновидностью H. pylori , хромосомная изменчивость которой увеличивает ее вирулентность и ульцерогенный потенциал. Лица с H.pylori обладают повышенным уровнем гастрина в состоянии покоя и при приеме пищи, а также снижением продукции слизи желудка и секреции бикарбоната слизистой двенадцатиперстной кишки, что способствует образованию язв. Эрадикация H. pylori снижает риск рецидива язвы с 67% до 6% при язве двенадцатиперстной кишки и с 59% до 4% у пациентов с язвой желудка. 3 Рецидив обычно является правилом, если H. pylori не лечить.
Нестероидные противовоспалительные препараты
НПВП являются второй по частоте причиной ЯБП.Они вызывают язвенную болезнь двумя способами: во-первых, при прямом контакте, вызывающем подслизистые эрозии, и, во-вторых, системно, ингибируя циклооксигеназу, которая снижает защиту слизистой оболочки, секрецию бикарбоната, пролиферацию эпителиальных клеток и кровоток слизистой оболочки. По этой причине парентеральные НПВП могут быть такими же вредными, как и пероральные НПВП. H. pylori увеличивает интенсивность поражения НПВП. У хронических пользователей НПВП ежегодный риск опасного для жизни осложнения язвы составляет от 1% до 4%.Пациенты старшего возраста подвергаются наибольшему риску. Считается, что использование НПВП является причиной более половины всех перфорированных язв. ИПП и мизопростол минимизируют ульцерогенный потенциал НПВП и уменьшают рецидивы язвы у этих пациентов.
Диагноз
Диагностика ЯБ обычно основывается на клинических характеристиках и тестировании с помощью рентгенографических исследований с контрастированием или эндоскопии. Сами по себе признаки и симптомы, как правило, ненадежны, особенно при дифференциации язвы желудка от язвы двенадцатиперстной кишки.
Клинические признаки ЯБ включают эпизодическую боль в эпигастрии, описываемую как грызущую или жгучую боль, которая возникает через 2–5 часов после еды или когда желудок пуст. Боль может возникать ночью и разбудить пациента ото сна. Может уменьшиться после еды или антацидов; это наиболее специфическая находка для ЯБ, которая может помочь в постановке диагноза. Другие симптомы могут включать несварение желудка, рвоту, анорексию, непереносимость жирной пищи, ощущение изжоги и семейный анамнез ЯБ. Физикальное обследование часто неспецифично и может включать или не включать болезненность в эпигастрии или левом подреберье.Такие абдоминальные признаки, как болезненность, включая защиту и отскок, могут быть заметными в случае перфорации или проникновения в язву.
Пожилые пациенты с ЯБД чаще страдают абдоминальной болью. Пациенты с язвой двенадцатиперстной кишки с большей вероятностью почувствуют облегчение боли с помощью еды или антацидов, чем пациенты с язвой желудка. Похудание из-за страха, что прием пищи вызовет повторяющуюся боль, чаще встречается у пациентов с язвой желудка, чем у пациентов с язвой двенадцатиперстной кишки.
Если клиническая картина согласуется с ЯБ, проверьте пациента на наличие тревожных симптомов (таблица 2).Любые тревожные симптомы требуют дальнейшего обследования. Пациентов старше 55 лет с тревожными симптомами следует направлять к гастроэнтерологу для срочной эзофагогастродуоденоскопии (ЭГДС). ФГДС более чувствительна, чем процедура радиологического контрастирования и биопсия, и лечение можно проводить во время теста, что существенно экономит время и процедуры. Он также более чувствителен и специфичен. Пациенты моложе 55 лет без тревожных симптомов должны быть проверены на H. pylori ; Этим пациентам следует прекратить прием НПВП, а также употребления алкоголя и запрещенных наркотиков.Кроме того, пациенту следует начать пробную терапию ИПП. Пациентов с положительными результатами теста на H. pylori следует лечить от инфекции и назначать ИПП в течение не менее 4 недель. Пациенты со стойкими симптомами должны пройти ФГДС на этом этапе, чтобы исключить рефрактерные язвы и злокачественные новообразования. Пациенты с язвой желудка имеют повышенный риск развития злокачественных новообразований желудка. Однако язвы двенадцатиперстной кишки не подвержены повышенному риску злокачественных новообразований. 6
Тестирование на Helicobacter pylori
- pylori Тестирование должно проводиться у всех пациентов с подозрением или подтвержденным диагнозом ЯБЯ или гастритом.В большинстве случаев в этом обследовании нет необходимости в центре неотложной помощи и его можно оставить на усмотрение поставщика первичной медико-санитарной помощи, если только пациент не обращается в центр неотложной помощи для оказания первичной медико-санитарной помощи, и он не будет посещать свое медицинское учреждение. до начала лечения необходимо обратиться к врачу первичной медико-санитарной помощи, или эта кровь берется по другой причине. ELISA-анализ сыворотки является наименее точным и должен использоваться только при начальной инфекции, но он наиболее практичен для использования в неотложной помощи. Сывороточные тесты на H.pylori полезны только для пациентов, которые никогда ранее не лечились, поскольку сывороточные антитела могут оставаться положительными в течение до 3 лет после эрадикации (, таблица 4, ). В дыхательном тесте с мочевиной используется радиоактивно меченная мочевина 13C или 14C, принимаемая перорально. Затем бактерии расщепляют мочевину, которую можно количественно определить в образцах выдыхаемого воздуха. Этот тест лучше всего использовать для подтверждения того, что лечение успешно уничтожило H. pylori . Тест на антиген стула для H. pylori очень точен, но его также лучше всего использовать для подтверждения эрадикации.Эндоскопическая биопсия и окрашивание — это тест первой линии для H. pylori . ИПП, висмут, многие антибиотики и кровотечение из верхних отделов ЖКТ могут привести к ложноотрицательным результатам анализов. Когда присутствует высокий индекс подозрения, необходимы 2 отрицательных результата тестов, чтобы исключить инфекцию H. pylori . 5
| Таблица 4. Тестирование на Helicobacter pylori | ||||||
| Тест | Используется для | Чувствительность 907 %) | Комментарий | |||
| Серологический ELISA | Первоначальное тестирование | 85 | 79 | Невозможно подтвердить ликвидацию | ||
| Дыхательный тест на мочевину | 21 | Подтвердить ликвидацию Дорого; необходимо остановить ИПП за 2 недели до теста | ||||
| Тест на антиген в кале | Подтвердить ликвидацию | 91–98 | 94–99 | Неудобно | ||
| ELISA на основе мочи / экспресс-анализ мочи | Первичный тест | 70–96 | 70–96 | Удобно; не может подтвердить искоренение | ||
| Эндоскопическая биопсия, посев | Оба | 70–80 | 100 | |||
| Эндоскопическая биопсия, гистология | 957907 Эндоскопическая биопсия, quick urease (CLO) test | Оба | 93–97 | 100 | ||
| Данные из данных Ramakrishnan K, Salinas R.Язвенная болезнь. Am Fam Physician. 2007; 76: 1005–1012, и из Wehbi M. Острый гастрит. Нью-Йорк (Нью-Йорк): Сеть профессиональных медицинских работников WebMD, Medscape. © 2015 [обновлено 18 сентября 2014 г .; цитируется 8 января 2015 г.]. Доступно по адресу: http://emedicine.medscape.com/article/175909-overview. Оба = первоначальное тестирование и подтверждение искоренения; CLO = Campylobacter -подобный организм; ELISA = иммуноферментный анализ; PPI = ингибитор протонной помпы. | ||||||
Наиболее частая причина H.pylori –отрицательные язвы являются ложноотрицательными результатами теста на H. pylori и необнаруженным приемом НПВП. 5 У пациентов с высоким риском заражения H. pylori положительные результаты одного теста подтверждают инфекцию, тогда как отрицательные результаты двух тестов необходимы, чтобы исключить инфекцию H. pylori . Лечение язвенной болезни Лечение ЯБ в первую очередь направлено на устранение основной причины. По возможности следует прекратить прием НПВП или других побуждающих факторов. Хеликобактер пилори следует лечить от 10 до 14 дней.
Лечение Helicobacter pylori
Таблица 5 описывает стандартные методы лечения H. pylori .
Дополнительное лечение пребиотиками и пробиотиками может быть полезным для повышения уровня эрадикации и уменьшения побочных эффектов лечения. Неудачи лечения в значительной степени связаны с устойчивостью к антибиотикам и несоблюдением пациентом режима лечения из-за невыносимых побочных эффектов. 6
Тестирование для H.pylori может быть проведена через 4 недели после завершения терапии с использованием либо экспресс-теста на уреазу, либо теста на антиген стула. Это может быть нерентабельно, и поэтому его можно не применять пациентам с неосложненным гастритом, состояние которых улучшается после лечения. Пациенты с язвой или раком, а также те, чье состояние не улучшается после лечения, должны быть проверены на предмет разрешения. Прием антибиотиков и ИПП необходимо прекратить за 2 недели до исследования.
Другое лечение
h3-блокаторами или ИПП следует продолжать в течение 4 недель, поскольку они вызывают заживление большинства язв двенадцатиперстной кишки. 3 ИПП обладают превосходным подавлением кислоты, скоростью заживления и облегчением симптомов по сравнению с h3-блокаторами и рекомендуются в качестве лечения первой линии для большинства пациентов. ИПП излечивают язвы двенадцатиперстной кишки у более чем 95% пациентов за 4 недели и язвы желудка у 80–90% пациентов за 8 недель. Поддерживающая терапия h3-блокаторами или ИПП рекомендуется для предотвращения рецидивов у пациентов с высоким риском: у пациентов с осложнениями в анамнезе, частыми рецидивами, отрицательными результатами тестов для H.pylori , рефрактерные гигантские язвы или сильно фиброзные язвы. Если H. pylori ликвидировано и пациент больше не принимает НПВП, поддерживающее лечение не требуется.
| Таблица 5. Стандартные методы лечения Helicobacter pylori |
Терапия первой линии
или
Терапия второй линии при неэффективности лечения
или
Начальное лечение пациента с аллергией на пенициллин
или
Терапия второй линии при неэффективности лечения у пациента с аллергией на пенициллин
|
| ИПП = ингибитор протонной помпы. |
Антациды и сукралфат превосходят плацебо в лечении язв двенадцатиперстной кишки, вызванных НПВП, но ни один из них не был признан в качестве лечения любого другого вида язв. Поскольку h3-блокаторы и ИПП являются более эффективными, сукралфат не может быть рекомендован в качестве лечения. 5 Антациды могут быть полезны для уменьшения симптомов.
Мизопростол лучше плацебо для лечения ЯБ, но не имеет преимуществ перед h3-блокаторами и ИПП. Это может быть полезно для пациентов без менструации, которым необходимо принимать НПВП для предотвращения рецидива гастрита или язв.Он доступен в виде комбинации НПВП с диклофенаком. Он противопоказан при беременности (категория X), поскольку вызывает прерывание беременности. 5
Гастрит и язвенная болезнь при беременности
У беременной пациентки, у которой развивается ЯБ, лечение должно быть направлено на подавление кислотности. Все ИПП имеют низкий риск во время беременности и поэтому относятся к категории C. Большинство акушеров порекомендуют их. Беременные с положительным результатом теста на H.pylori следует лечить после родов, если они не испытывают сильной тошноты и рвоты. Есть некоторые свидетельства того, что H. pylori способствует гиперемезису беременных. Лечение препаратами против H. pylori , за исключением тетрациклина и висмута, обычно безопасно во время беременности, особенно после 14 недель беременности. И наоборот, висмут и метронидазол небезопасны для грудных детей. 5
Рефрактерные язвы
Рефрактерные язвы определяются как заболевание, которое не проходит через 8–12 недель терапии.Это может быть связано с персистирующей или устойчивой инфекцией H. pylori , продолжающимся использованием НПВП, гигантскими язвами, раком, толерантностью к лекарствам или резистентностью к ним или гиперсекреторными состояниями. Необходимо устранить основную причину, и при необходимости лечение должно продолжаться более 8 недель. Этих пациентов должен обследовать гастроэнтеролог. 3,5
Хирургия
Хирургия может потребоваться пациентам, которые не переносят лекарства, не соблюдают инструкции по лечению или имеют высокий риск осложнений, например, пациенты после трансплантации, хронические стероиды или НПВП, пациенты с гигантским язвы желудка или двенадцатиперстной кишки или язвы, болезнь которых не излечивается при адекватном лечении.Пациентам, у которых наблюдается рецидив после нескольких курсов лечения, также следует рассмотреть возможность хирургического вмешательства. 3
Осложнения
Около 25% пациентов с PUD будут иметь серьезные осложнения, такие как кровотечение, перфорация или непроходимость выходного отверстия желудка (GOO). Тихие язвы и осложнения чаще встречаются у пожилых пациентов и у пациентов, принимающих НПВП. Кровотечение из верхних отделов ЖКТ, которое встречается у
от 12% до 20% пациентов с ЯБ, является наиболее частой причиной смерти и наиболее частой причиной хирургического вмешательства. 3 Пациенты могут иметь ярко-красную или кофейную гематемезис, мелена, усталость из-за анемии, ортостаза или обморока. Большинство пациентов центра неотложной помощи с задокументированным желудочно-кишечным кровотечением следует переводить в отделение неотложной помощи для дальнейшего обследования.
У стабильных пациентов с желудочно-кишечным кровотечением следует прекратить прием ульцерогенных препаратов и назначить ИПП. ЭГДС следует провести как можно скорее. Для предотвращения повторного кровотечения необходимо провести тестирование и последующее лечение для H. pylori .Если пациенту необходимо продолжить прием аспирина или НПВП, следует рассмотреть возможность одновременного приема мизопростола или ИПП.
Перфорация может возникнуть у 2–10% пациентов с язвенной болезнью. Обычно он обнаруживается в передней стенке двенадцатиперстной кишки (60%), антральной стенке желудка (20%) или малой кривизне желудка (20%). 3 Прободение язв у детей встречается редко. Перфорация брюшины и возникший в результате перитонит требуют хирургического вмешательства. Перфорация характеризуется внезапной и быстро распространяющейся сильной болью в верхней части живота, усиливающейся при движении.Он может распространяться в правую нижнюю часть живота или на оба плеча. Лихорадка, гипотензия и олигурия предполагают синдром сепсиса. У пожилых пациентов и пациентов, принимающих стероиды, иммунодепрессанты или хронические наркотики, могут маскироваться общая болезненность живота, болезненность отскока, жесткость брюшной стенки и гипоактивный кишечник. Рентгенограммы в вертикальном или боковом положении в положении лежа или рентгенограмма грудной клетки в вертикальном положении могут показать пневмоперитонеум; однако его отсутствие не исключает перфорации .Может потребоваться дальнейшее обследование с помощью сонографии, компьютерной томографии или гастродуоденографии.
GOO может возникать из-за ЯБ, но это основная причина менее чем у 5-8% пациентов. 3 У пациентов с рецидивирующими язвами двенадцатиперстной кишки или пилорического канала может развиться стеноз привратника из-за воспаления, спазма, отека или рубцевания и фиброза. Симптомы GOO включают повторяющиеся эпизоды рвоты с большим объемом рвоты, содержащей непереваренную пищу, вздутие живота, чувство полноты после еды и раннее насыщение.Это может привести к потере веса, обезвоживанию и гипохлоремическому гипокалиемическому метаболическому алкалозу. Для определения места, причины и степени обструкции рекомендуется ФГДС или гастродуоденография. Злокачественность ответственна за более чем 50% GOO и должна быть исключена. Другие причины GOO включают острое воспаление или отек слизистой оболочки желудка, вызванные H. pylori . Никаких твердых диетических рекомендаций не требуется; Однако следует отметить, что пациенты должны избегать любых продуктов, которые, как известно, вызывают их симптомы. 5
Заключение
Гастрит и ЯБД возникают из-за дисбаланса кислотного баланса и защитных факторов в желудке. Наиболее частые причины — употребление НПВП и инфицирование H. pylori. Лечащий врач должен знать о тревожных симптомах, которые могут указывать на более серьезные осложнения, такие как рак, перфорация, кровотечение и проникновение. Лечение направлено на устранение провоцирующих факторов, уничтожение H. pylori , если он присутствует, и подавление кислоты с помощью h3-блокаторов или ИПП.Рефрактерные или осложненные случаи должны быть обследованы гастроэнтерологом. Во второй части этой серии мы обсудим заболевание желчного пузыря и острый панкреатит.
Список литературы
- Wehbi M. Острый гастрит. Нью-Йорк (Нью-Йорк): Сеть профессиональных медицинских работников WebMD, Medscape. © 2015 [обновлено 18 сентября 2014 г .; цитируется 8 января 2015 г.]. Доступно по адресу: http://emedicine.medscape.com/article/175909-overview
- Gratton MD. Язвенная болезнь и гастрит. В: Tintinalli JE, Stapczynski JS, Cline DM и др., Редакторы. Tintinalli’s Emergency Medicine , 7-е изд. Нью-Йорк, Нью-Йорк: McGraw-Hill Professional. 2010: 554–557.
- Рамакришнан К., Салинас Р. Язвенная болезнь. Ам Фам Врач . 2007. 76: 1005–1012.
- Gratton MD. Язвенная болезнь и гастрит. В: Tintinalli JE, Stapczynski JS, Cline DM и др., Редакторы. Tintinalli’s Emergency Medicine , 7-е изд. Нью-Йорк, Нью-Йорк: McGraw-Hill Professional. 2010: 554–557.
- Soll AH, Vakil NB. Необычные причины язвенной болезни.Уолтем (Массачусетс): Wolters Kluwer Health, UpToDate . © 2015 [обновлено 11 июня 2014 г .; цитируется 5 января 2015 г.]. Доступно по адресу: http://www.uptodate.com/contents/unusual-causes-of-peptic-ulcer-disease?source=search_result&search=peptic+ulcer+disease& selected Title = 6 ~ 150
- Anand BS. Язвенная болезнь. Medscape [сайт]. Нью-Йорк, Нью-Йорк: Medscape, LLC [по состоянию на 11 января 2015 г.]. Доступно по адресу: http://emedicine.medscape.com/article/ 181753-overview # showall
- Техасский университет в Остине, Программа практикующих семейных медсестер Школы медсестер.Рекомендации в первичной медико-санитарной помощи для наиболее эффективного и экономичного фармакологического лечения Helicobacter pylori у небеременных взрослых.

