Гнойники на миндалинах: как лечить? Как избавиться?
Гнойники на миндалинах явление всегда неожиданное и вызывает беспокойство даже у тех, кто сталкивается с ними не в первый раз.
Появление такого симптома говорит о развитии инфекционного процесса, а возможно свидетельствует о проблемах в иммунной системе.
Обычно гной на миндалинах ассоциируется с ангиной, которая чревата необратимыми осложнениями при неадекватном лечении.
Однако, это не единственная причина налета в горле. Поэтому для установки диагноза и назначения соответствующей терапии необходима консультация специалиста.
Строение и расположение миндалин (гланд). Функции
Миндалины представляют собой скопление лимфоидной ткани в носоглотке. Еще известны как гланды. Они первые участвуют в иммунном ответе при проникновении болезнетворных микроорганизмов из внешней среды с пищей или при дыхании.Всего в носоглотке шесть миндалин, среди них различают парные и непарные.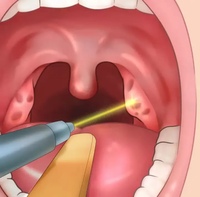
Парные:
- Небные — локализуются за мягким небом.
- Трубные — находятся в проекции глоточного отверстия слуховой трубы.
Непарные миндалины:
- Глоточная — локализуется на задней стенке глотки.
- Язычная — расположена на задней поверхности языка.
В основе строения миндалин лежит фолликулярная ткань. Именно она принимает участие в выработке макрофагов, лимфоцитов, плазмоцитов, которые первыми борются с инфекцией.
Снаружи гланды покрыты так называемой капсулой, по сути она представляет собой слизистую оболочку. Над миндалиной имеются углубления — крипты, которые выстланы изнутри эпителием, пропитанным лимфоцитами.
Иннервация хорошо развита, чем объясняется выраженная болезненность при воспалительных процессах.
Кровоснабжение осуществляется из бассейна наружной сонной артерии, поэтому при деструктивном воспалении есть риск прорыва гноя в кровяное русло с развитием менингита и сепсиса.
Функции:
- Защитная: макрофаги, вырабатываемые лимфоидным органом, уничтожают или задерживают вирусы, бактерии, грибы.

- Кроветворная: выработка лимфоцитов, являющихся важным компонентом в составе крови.
- Иммунная: лимфоциты, созревшие в фолликулах, вырабатывают иммуноглобулины (антитела) к различным видам антигенов, таким образом участвуя в гуморальном и клеточном иммунном ответе.
На гландах белые гнойнички: что это? Причины
Гнойнички на гландах никогда не появляются просто так. Они всегда являются признаком какого-либо заболевания. Чтобы приступить к лечению необходимо выяснить причину образования этих гнойников.
Почти всегда на гландах гнойники сопровождаются воспалительным процессом задней стенки глотки и мягкого неба.
Заражение происходит от больного человека воздушно-капельным путем. Иногда источник инфекции находится в самом организме ввиде кариозных зубов, гайморита, остеомиелита и прочих очагов хронической инфекции.
Не последнюю роль в развитии патологий играет сниженный иммунитет, переохлаждение, гиповитаминозы.
На основании проведенной фарингоскопии врач ставит предварительный диагноз и назначает необходимое лечение. Для подтверждения вида возбудителя и правильности проводимой терапии обязательно берется мазок из зева.
Чаще всего гной в горле является признаком ангины. При неправильном лечении, слабом иммунитете развивается хронический тонзиллит, при котором постоянные гнойники на гландах становятся обычным явлением.
Со временем белые или желтые гнойники в миндалинах могут затвердевать и превращаться в гнойные пробки.
Сам по себе гной представляет собой результат барьерной реакции миндалин на действие болезнетворных микроорганизмов. В нем находятся частички бактерий, вирусов, клетки крови, эпителий слизистой оболочки и элементы отторгшихся тканей.
к содержанию ?У ребенка на миндалине белая точка. Что это?
Дети больше подвержены любого рода инфекциям. Обнаружив у ребенка на миндалине белое пятно, пятнышко, в первую очередь, нужно думать об ангине.
Обнаружив у ребенка на миндалине белое пятно, пятнышко, в первую очередь, нужно думать об ангине.
Это хоть и распространенное заболевание, но при отсутствии адекватного лечения грозит серьезными осложнениями на почки, сердце, легкие.
Поэтому, если обнаружен хотя бы один гнойник на миндалине, его необходимо показать педиатру.
Безболезненные образования. Когда горло не болит
Существуют ситуации, когда белесые точки на задней стенки глотки являются случайной находкой. И отсутствие тонзиллита не вызывает сомнений даже у «неспециалиста».
Эти образования, как правило, безболезненны и не имеют никакого отношения к гною. В таком случае нужно вспомнить и предположить, что могло послужить причиной их образования.
Обычно это:
- Мелкие царапины, появившиеся при травматизации горла грубой пищей или твердыми предметами (привычка брать ручку в рот). Заживая, такие травмы покрываются белым налетом.
- Молочница полости рта. Протекает она, как правило, без боли и температуры.
 Развивается на фоне сниженного иммунитета после длительного приема антибиотиков, цитостатиков, гормонов. Специфические грибковые наложения образуются на деснах, мягком небе, задней стенке глотки и гландах.
Развивается на фоне сниженного иммунитета после длительного приема антибиотиков, цитостатиков, гормонов. Специфические грибковые наложения образуются на деснах, мягком небе, задней стенке глотки и гландах. - Кистозные образования задней стенки глотки. Визуально киста выглядит как белый шарик. Со временем увеличивается в размере.
- Кусочки пищи, молочные продукты могут скапливаться в криптах и напоминать гнойничковые образования.
Гнойнички на миндалинах с температурой
Температурная реакция, сопровождающая инфекционные заболевания, свидетельствует о хорошем иммунитете.
Ангина — самая распространенная патология, при которой появляется белый налет в горле и повышается температура.
Гнойники при этом обширные, сливаются между собой, выходят за пределы миндалин. Больной испытывает сильную боль в горле, жжение, возникает чувство инородного тела.
Специфичным признаком считается появление неприятного запаха изо рта. Температура резко повышается до высоких значений, появляется озноб, ломота в теле.
Вторая причина гнойников в гландах связана с хроническим тонзиллитом. Развивается он после частых, недолеченных ангин.
Характерно вялое течение воспалительного процесса. Температура повышается незначительно, либо вовсе отсутствует. Гланды в гнойниках практически постоянно.
В более редких случаях гнойное горло с температурой сопровождает скарлатину, дифтерию, лейкоплакию, сифилитическое поражение слизистых оболочек полости рта.
Эти заболевания самостоятельно не проходят и нуждаются в лечении. Вылечить больного без развития осложнений может только специалист.
к содержанию ?Гнойники на миндалинах без температуры
Белые гнойники на миндалинах без температуры характерны для следующих патологий:
1
Ангина без температуры объясняется атипичным течением и свидетельствует о неполадках в иммунитете. Так же температура отсутствует у пожилых людей. Это объясняется возрастной инволюцией миндалин.
2
Белые гнойники на миндалинах без температуры могут сопровождать хронический тонзиллит.
3
Фарингит — воспаление задней стенки глотки, вызванное вирусами или бактериями. Заболевание может начаться с преобладанием местных симптомов. Случайно можно обнаружить единичный гнойник на небе. Температурная реакция может отсутствовать.
4
Ларингит — воспаление гортани. На начальных этапах температура сохраняется в пределах нормы. Данная патология представляет опасность у детей младшего возраста.
Узкая голосовая щель у ребенка на фоне воспаления может полностью перекрытся и воздух не будет поступать в легкие. Лечение в таком случае должно быть незамедлительным, иначе существует большой риск развития асфиксии с летальным исходом.
к содержанию ?Когда нужно обращаться к врачу?
Обнаруженный на глотке гнойник не должен оставаться без внимания. Относиться к такому симптому следует как проявлению ангины, так как несвоевременная диагностика или неправильное лечение этого заболевания ведет к развитию необратимых осложнений в других органах и системах.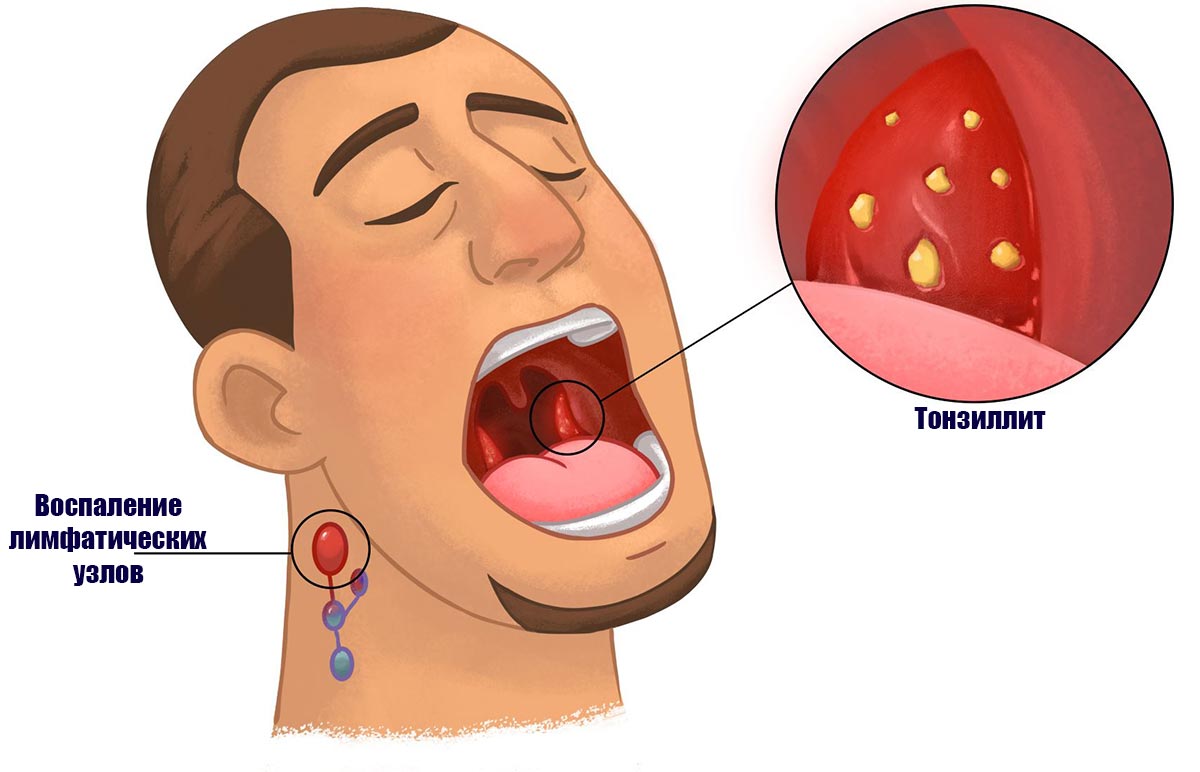
Особое внимание должны вызывать: обширный гнойный налет, двухстороннее поражение миндалин, выраженная общая реакция организма (температура, озноб, усталость, недомогание).
Эти симптомы говорят в пользу бактериальной этиологии тонзиллита, которые и являются причиной осложненного течения заболевания.
В таком случае самолечение недопустимо, необходимо больное горло показать врачу. Он подскажет что делать и как эффективно справиться с заболеванием.
к содержанию ?Белые гнойники на миндалинах: лечение
Чтобы избавиться от гнойного налета недостаточно лечить горло только местными препаратами. Терапия должна быть комплексной и воздействовать на весь организм, который направляет все силы на борьбу с инфекцией.
Необходимо ему в этом помочь, поскольку гнойники в горле — это не отдельная болезнь, а симптом какого-то заболевания.
Следовательно, чтобы вылечить больного нужно поставить точный диагноз, так как каждой патологии соответствует определенное лечение.-Step-17-Version-2.jpg)
Чем лечить горло с гнойниками на миндалинах?
Самыми эффективными средствами являются медикаментозные препараты:
1
Антибактериальная терапия. Ангина с гнойниками на миндалинахобязательно требует проведения курса антибиотикотерапии. Какие антибиотики принимать решает врач на основании клинической картины и характера гнойного налета.
Предпочтение отдается антибиотикам пенициллинового ряда, цефалоспоринам, макролидам. Они оказывают бактерицидный эффект на большинство болезнетворных микроорганизмов, вызывающих инфекцию верхних дыхательных путей.
2
Антигистаминные средства применяются в совокупности с антибиотиками, чтобы снизить риск аллергической реакции на них. Кроме того, антигистаминные препараты снимают отек и раздражение мягких тканей.
3
Нестероидные противовоспалительные средства. Применяют для снижения повышенной температура тела. Кроме того, они обладают противовоспалительным и обезболивающим действием, поэтому допустимо их применение при выраженной болевой реакции, особенно у детей.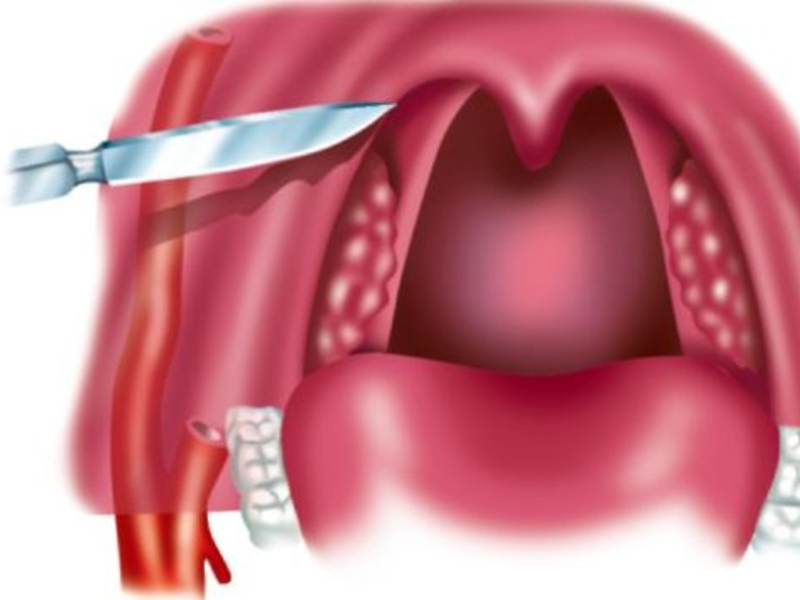
4
Местное лечение включает лекарства, которые воздействуют непосредственно на горло. Выпускаются в виде таблеток, пастилок, леденцов, различных спреев и растворов для полоскания.
Детям лекарства назначаются согласно возрастной дозировке.
Чем полоскать горло:
1
2
Раствор фурацилина оказывает бактериостатический и противовоспалительный эффект. Горло полощут несколько раз в день после еды.
3
Солевой раствор. Самый распространенный метод среди населения. Готовится добавлением столовой ложки на стакан воды. Не имеет ограничений в применении по количеству раз. Снимает отечность мягких тканей, тем самым оказывая противовоспалительное и смягчающее действие.
4
Содовый раствор не менее известное средство для полоскания горла. Для приготовления такого раствора чайную ложку соды добавляют на стакан теплой воды. С медицинской точки зрения данное средство особенно эффективно при грибковом налете полости рта.
5
Отвары, настои, настойки на травах, обладающих антисептическим и противовоспалительным действием. Также они уменьшают раздражение и боль. Это всем известные антисептики растительного происхождения: цветки ромашки, календула, шалфей, кора дуба, мать-и-мачеха.
Также они уменьшают раздражение и боль. Это всем известные антисептики растительного происхождения: цветки ромашки, календула, шалфей, кора дуба, мать-и-мачеха.
Народные средства и методы
От неприятных симптомов болезни всегда хочется избавиться побыстрее, а уж тем более избежать осложнений. Поэтому помимо назначений доктора хочется применить еще что-нибудь эффективное и безопасное, например, народные методы лечения.
Кроме того, они могут заменить лекарства местного действия, если они по каким-то причинам противопоказаны, например, при беременности.
Прежде чем приступать к такому лечению, предварительно стоит проконсультироваться у специалиста о возможности ее проведения.
Самые популярные методы и средства народной медицины:
- Ингаляции с маслом пихты, эвкалипта. Оказывают антимикробное и успокаивающее действие.
- Настой плодов шиповника. Обладает общеукрепляющим действием.
- Морсы с малиной, облепихой.
 Оказывают противовоспалительное и стимулирующее действие на иммунитет.
Оказывают противовоспалительное и стимулирующее действие на иммунитет. - Рассасывание прополиса, меда оказывает смягчающее и обволакивающее действие на горло. Стоит иметь ввиду, что данный метод обладает высокой степенью аллергенности.
- Чай с лимоном полезен при инфекционных болезнях, так как содержащийся в нем витамин С снижает интоксикацию и укрепляет иммунитет.
- Свекольный сок оказывает увлажняющее, смягчающее, общеукрепляющее действие. Для его приготовления на стакан свежевыжатого сока добавляют столовую ложку 6%-ой уксусной кислоты. Приготовленную смесь тщательно перемешивают и применяют для полоскания горла до 5-6 раз в день.
к содержанию ?
Нужно ли убирать гнойники с гланд самостоятельно? И можно ли?
При правильно подобранной терапии происходит самоочищение миндалин. В некоторых случаях, например, при гнойных пробках, может потребоваться необходимость их устранения. Определить показания к удалению гноя и убирать его должен только специалист.
Если такую процедуру выполнять самому, можно занести инфекцию дополнительно, также можно травмировать миндалины или нанести слизистой оболочке ожог при неправильной обработке антисептиками.
Самое опасное осложнение можно получить при чрезмерном выдавливании гнойной пробки. При этом существует большая вероятность инфицировать окружающие и глубже лежащие ткани.
Похожие материалы:к содержанию ?
Вопросы к доктору:
-Миндалины удалены, а на горле белые гнойники.
Миндалины — лимфоидный орган, который первый отвечает на действие патогенных микроорганизмов.
Очевидно, что их удаление увеличивает риск развития бактериальных и вирусных заболеваний, поскольку местный иммунитет ослабляется.
Человек становится более уязвимым и чаще страдает фарингитом, ларингитом или синуситом, которые клинически могут проявляться белым налетом на задней стенке глотки.
-Как снять гнойник с миндалин?
Убрать гной с лакун можно путем незначительного надавливания на миндалину. Делать это необходимо соблюдая все правила асептики. В результате из миндалин выходит гной.
Делать это необходимо соблюдая все правила асептики. В результате из миндалин выходит гной.
При грубых манипуляциях можно выдавить гной в толщу мягких тканей и инфицировать близлежащие органы.
Самым правильным решением в данной ситуации будет довериться специалисту, который сделает это эффективно и без причинения вреда здоровью.
Поделитесь с друзьями
Оцените статью: Загрузка…причины возникновения, методики лечения и профилактика заболеваний
Гнойные пробки и белый налет на гландах — явление довольно распространенное. Те люди, которые перенесли ангину, наверняка знают о том, что такое белые пробки в миндалинах. Но налет и гнойники в горле могут быть вызваны разными причинами. Рассмотрим их подробнее.
Причины:
- Ангина. Самое распространенное заболевание, которое вызывает повреждение гланд.
 Возбудителями заболевания могут быть разные микроорганизмы, к ним относятся стафилококк, дифтерийная палочка, аденовирус, пневмококк, стрептококк и другие. Кроме ангины катаральной формы, образование гнойников происходит на фоне повышенной температуры тела, болях в горле и других симптомов, сопровождающих инфекционные болезни. Наиболее тяжелая форма болезни — ангина Симановского-Венсана, характеризуется образованием язв, зеленого налета и гнилостным запахом. Как выглядит ангина можно посмотреть на фото.
Возбудителями заболевания могут быть разные микроорганизмы, к ним относятся стафилококк, дифтерийная палочка, аденовирус, пневмококк, стрептококк и другие. Кроме ангины катаральной формы, образование гнойников происходит на фоне повышенной температуры тела, болях в горле и других симптомов, сопровождающих инфекционные болезни. Наиболее тяжелая форма болезни — ангина Симановского-Венсана, характеризуется образованием язв, зеленого налета и гнилостным запахом. Как выглядит ангина можно посмотреть на фото. - Хронический тонзиллит. При этом диагнозе гнойные бело-желтые пробки или жидкий гной присутствуют в гландах практически всегда. Патогенное содержимое образуется в лакунах миндалин, этому способствуют бактерии и остатки пищи, которые попадают в рыхлые ткани. Пробки или гной легко выходят из миндалин при нажатии на них твердым предметом. Такое положение способствует неприятному запаху изо рта, который возникает из-за постоянного наличия творожистых образований или гнойного содержимого внутри гланд.
- Травмы. Миндалины можно повредить пищей, например, рыбьей костью или сухарем. Рана, возникшая в результате травмы, покрывается белым налетом или даже гноем, но при достаточно высоком уровне иммунитета, миндалина быстро восстанавливается. Посещение специалиста необходимо для того, чтобы исключить вероятность застревания кости внутри мягких тканей.
- Грибковое заболевание. Налет на миндалинах может свидетельствовать о наличии дрожжевых грибков. Они возникают в результате длительного лечения антибиотиками, снижения иммунитета и других факторов. По внешнему виду налет напоминает гнойники, но на самом деле, бактериальной инфекции нет.
- Кисты на миндалинах. Это доброкачественные образования, которые по внешнему виду могут напоминать гнойники на гландах, но они не содержат патогенной бактериальной флоры, а имеют другую природу. Такое заболевание вызывает чувство першения, присутствия инородного тела, доставляет проблемы при глотании пищи.
- Стоматологические болезни. При пародонтозе, кариесе и других патологиях, связанных с зубами, внутри полости рта, в том числе и на миндалинах, могут возникать белые гнойнички. На самом деле это небольшие язвы, покрытые белым налетом, они с успехом лечатся препаратами для устранения стоматологических заболеваний.
- Налет после еды. Налет на миндалинах, который можно принять за гнойную инфекцию, возможен после приема кисломолочных продуктов. Такой вопрос легко решается полосканием горла теплой водой.
В зависимости о формы заболевания, которой сопровождаются гнойники на гландах, симптомы проявляются по-разному.
В острой форме основными симптомами гнойно-воспалительного процесса становятся:
- высокая температура тела;
- сильная боль в области миндалин;
- затруднения в принятии пищи и воды из-за сильного отека тканей;
- зловонный запах изо рта;
- общая интоксикация организма.
К этим симптомам нередко добавляются и другие:
- лихорадка и озноб;
- отечность тканей носоглотки;
- ринит;
- слезоточивость;
- увеличение лимфоузлов;
- сыпь на коже;
- кашель.
Гнойные пробки в гландах при хронической форме болезни не имеют острых симптомов.
Больной ощущает присутствие инородного тела, першение и раздражение слизистой оболочки, при обильных творожистых выделениях присутствует неприятный запах во рту. В любом случае, наличие гнойных пробок нельзя игнорировать.
Для лечения заболевания следует обратиться в клинику, где проведут диагностические исследования патологии.
Если симптоматика яро выражена, то врач, скорее всего, поставит диагноз ангина и назначит соответствующее лечение, на основании проведенной диагностики.
Помимо этого, для определения программы терапии, необходимо следующее обследование:
- анализ крови на общее и биохимическое исследование;
- анализ мочи;
- мазок на исследование содержимого миндалин;
- фарингоскопия.
По результатам диагностики доктор определяет вид возбудителя инфекции и назначает антибактериальные препараты, которые будут эффективны.
Лечение медикаментами гнойников на гландах:
- Лечение антибиотиками. При гнойно-воспалительном заболевании необходима антибактериальная терапия и противовирусные препараты. Правильное назначение антибиотика обеспечит успех лечения, но эту терапию должен назначать исключительно врач после взятия мазка на анализ, так как гнойники на гландах, вызванные бактериями, легко спутать грибковым поражением слизистых оболочек и мягких тканей. Кроме антибиотиков врач назначает вспомогательные препараты, устраняющие симптоматику заболевания. Назначать антибактериальные средства для лечения ребенка или беременной женщины следует крайне осторожно.
- Аппаратное лечение. Это лечение заключается в промывании гланд антисептическими растворами и физиопроцедурах. Лечение гланд проводят при помощи ультразвукового, лазерного, виброакустического и ультрафиолетового воздействия. Благодаря этим процедурам, снижается отечность миндалин, улучшается кровоснабжение тканей, оказывается противовоспалительное действие.
Гнойнички в горле: методы лечения
Методики лечения гнойничков в горле и белых пробок разнообразны. К ним относятся промывание лакун, полоскание горла, народные средства, медикаменты, ингаляции и хирургическое лечение.
Хирургическое лечение:
- Скальпель. Операция позволяет удалить гнойник вместе с капсулой, что препятствует повторному образованию гноя. Проводится хирургическими инструментами под местной или общей анестезией.
- Лазер. Лазерное устройство позволяет удалять гнойники, буквально выпаривая их. Процедура длится на протяжении четверти часа, при этом безболезненна и бескровна.
- Криохирургия. Так же как и лазер, криодеструкция миндалин позволяет быстро и легко удалять гнойнички в горле. Охлажденная часть прибора прикладывается на несколько секунд к пораженному участку, если требуется воздействие на большую глубину, то процесс повторяется несколько раз.
Полоскание. При воспалении гланд и образования гнойничков в горле, полоскание — обязательная процедура в лечении, она заметно уменьшает воспалительный процесс, так как болезнетворные организмы замедляют свое размножение, а часть из них вымываются вместе с раствором. Процедуру можно проводить при помощи антисептических растворов или отваров лекарственных растений, среди них: фурацилиновый раствор, вода с содой, мятный или ромашковый отвары.
Ингаляции. Эта процедура оказывает противовоспалительный и смягчающий эффект. Она помогает выходу гнойных пробок наружу, снимает отечность. Выполнять ингаляции лучше всего в условиях клиники, но можно делать это и дома. Известные лекарственные средства для процедуры: лист эвкалипта, минеральная вода, Хлорофиллипт, шалфей, ромашка.
Промывание лакун. Эффективно удалить гнойнички в горле можно при помощи несложной процедуры промывания, проводится в медицинском учреждении квалифицированным специалистом. Специальными инструментами в лакуны вводятся антисептические растворы, которые выдавливают патогенное содержимое из миндалин. Систематическое проведение таких процедур снижает частоту рецидивов болезни.
Диета. Для эффективного лечения гнойников и пробок, возникающих в лакунах, следует позаботиться о диете. Во время острых процессов заболевания нужно исключить слишком горячую или холодную пищу, так как она может вызвать раздражение поврежденных оболочек. Если миндалины рыхлые, то после употребления семечек, орехов и другой твердой пищи, нужно ополаскивать горло чистой водой.
Белые гнойники в горле: осложнения и профилактика
Обычно гнойное содержимое в миндалинах сигнализирует об острой ангине, но гнойники могут возникать и при хронических формах тонзиллита и фарингита или катаральной ангине.
В этом случае гнойнички не сопровождаются повышенной температурой и другими острыми симптомами.
Тонзиллит характеризуется гнойными пробками в миндалинах, а фарингит характеризуют белые гнойники в горле на задней стенке.
Любую форму заболевания следует лечить, в противном случае постоянное присутствие на слизистых оболочках и в мягких тканях патогенной жидкости вызовет серьезные осложнения.
Последствия и осложнения гнойно-воспалительных процессов в горле:
- острая ревматическая лихорадка — поражение сердца, суставов и кожи;
- абсцессы — острый воспалительный процесс, требующий немедленного хирургического вмешательства;
- гломерулонефрит — характеризуется почечной недостаточностью;
- заболевания ушей — отит, тугоухость;
- сепсис — заражение крови.
Для того, чтобы избежать появления белых гнойников в горле и в целях профилактике следует позаботится о профилактике воспалительных заболеваний дыхательных путей.
Несколько несложных правил помогут защитить горло от болезней:
- укреплять иммунитет;
- своевременно лечить стоматологические патологии;
- избегать или вовремя лечить болезни пазух носа;
- полноценно питаться, принимать витамины;
- предупреждать переохлаждения;
- проходить сезонные вакцинации во время эпидемий;
- заботиться о чистоте в доме;
- соблюдать правила личной гигиены.
Гной на миндалинах — как убрать в домашних условиях, какое лечение для ребенка и взрослого
Тонзиллит – это гнойно-воспалительное заболевание, сопровождающееся яркой клинической симптоматикой: увеличение миндалин, резкая боль в горле, высокая температура, невозможность приема пищи. Можно убрать гной с миндалин в домашних условиях, что значительно облегчит состояние пациента, но требует соблюдения правил асептики и антисептики, ловкости, выносливости.
Симптоматика
Боль в горле – один из симптомов наличия гноя на миндалинах.
Зачастую гнойные пробки на миндалинах сложно с чем-либо перепутать. Но определить симптомы патологии все же стоит:
- Специфический запах изо рта. По этому симптому определить наличие заболевания могут люди, которые уже не раз сталкивались с такой проблемой.
- Боли при глотании. Проявляется данный симптом только в запущенных стадиях, когда размер гнойных пробок чересчур велик. Доводить до этого этапа заболевание нельзя, при малейшем дискомфорте обращаться к врачу. Нередко больной ощущает присутствие постороннего предмета в горле.
- Белые пятна. При обычном осмотре увидеть гнойные пробки на миндалинах невозможно, только врач сможет поставить правильны диагноз и обнаружить гнойные образования. Однако нередко гнойные пробки проявляются в виде белых пятен на миндалинах. В таком случае даже обычный домашний осмотр выявит заболевание.
- Гнойная ангина сопровождается высокой температурой, ознобом, головными болями, тошнотой.
Гной на миндалинах – заболевание специфическое, поэтому, если человеку хоть раз в жизни пришлось переболеть или наблюдать у кого-то такое явление, то его невозможно спутать с иными болезнями.
Как избавиться от гнойников на гландах беременным и детям
Это особые категории пациентов, которым противопоказаны многие медикаменты, в то время как иммунная система работает не в полную силу. Для беременных женщин ангина опасна на любом сроке. В первом триместре болезнь может вызвать сильный токсикоз, угрозу выкидыша или нарушить ход развития будущего ребенка.
На любых сроках могут возникнуть типичные осложнения заболевания, а также ослабление родовой деятельности вследствие общего снижения защитных сил организма. В идеале хронический тонзиллит лечится еще на этапе планирования беременности.
В ситуации, когда гнойники на миндалинах появились у беременной женщины, как лечить заболевание решают терапевт и акушер-гинеколог. В первую очередь будут прописаны медикаменты местного воздействия, антисептические и противовоспалительные полоскания.
Если в серьезной ситуации доктор назначает лечение антибиотиками, отказываться не следует: пользы они принесут больше, чем вреда.
Гнойнички в горле у грудничков до года лечат обычно в условиях стационара: слишком велик риск стремительного развития отека и сильной интоксикации. У детей старше года лечить возникающие на гландах гнойники несколько проще: у них уже появился собственный иммунитет. Но он все равно еще слишком слаб, чтобы можно было избавиться от гноя без антибактериальной терапии.
Малыши до 3 лет очень склонны к аллергии, поэтому без консультации с педиатром нельзя применять для их лечения не только антибиотики, но и растительные средства.
Для снижения температуры от 38 °C как беременным женщинам, так и малышам, запрещается принимать аспирин. Разрешены только препараты на основе парацетамола. Нельзя парить ноги, делать паровые ингаляции и проводить любые другие согревающие процедуры.
Причины гноя и гнойных пробок в лакунах миндалин
Основная причина появления гноя и гнойных пробок в лакунах миндалин – активная жизнедеятельность вредоносных бактерий. Причина развития заболевания определяется таким анализом, как мазок с гортани. Провоцирует появление гнойных пробок общее ослабление иммунитета, болезни органов носоглотки, ротовой полости.
| Заболевание | Описание | Симптомы |
| Ангина | Воспаление миндалин. Возникает из-за активной деятельности вредоносных бактерий. Подразделяется на фолликулярную и лакунарную. Иногда встречается ангина, которая проявляется в обеих формах одновременно. Лакунарная ангина сопровождается белым налетом и желтым гноем. Фолликулярная – покраснением гланд и небольшими гнойничками. |
|
| Фарингит | Воспаление задней стенки горла с образованием гнойных пробок. Возникает вследствие инфекционного заражения, слабого иммунитета, предрасположенности и даже из-за загрязнения окружающей среды. |
|
| Грибковые поражения | Поражения слизистой глотки грибками Кандида. Попадает в организм воздушно-капельным путем. |
|
| Тонзиллит | Инфекционное заболевание верхних дыхательных путей. Заражение происходит как инфекционно, так и от хронического кариеса, гайморита. |
|
Причинами возникновения гнойных пробок на миндалинах становятся такие бактерии, как стафилококк, гемолитический стрептококк, пневмококки, хламидии. Выяснить, какая именно бактерия спровоцировала появление гнойных пробок можно с помощью мазка с гортани. Чаще всего развивается заболевание из-за других патологий дыхательных путей. Заражение возможно:
- Воздушно-капельным путем;
- Самозаражение.
Самозаражение происходит через хронически очаги таких заболеваний, как гайморит, кариес на зубах и даже грипп, ОРВИ и мононуклеоз.
Профилактика гнойной ангины и хронического тонзиллита
Если замечен даже в небольшом количестве гной на гландах, лечение должно быть доведено до конца и закреплено восстановительным курсом. Только это обезопасит от перехода тонзиллита в хроническую форму.
После антибактериальной терапии необходим прием препаратов с бифидо- и лактобактериями. Для восстановления местного бактериального баланса полезно делать полоскания горла кисломолочными продуктами типа «Нарине».
Бороться со стрептококками, стафилококками и еще тремя десятками видов возбудителей, вызывающих гнойнички на миндалинах, самостоятельно может только организм с высокой иммунной защитой. Для этого необходимо:
Полноценное питание с присутствием в рационе достаточного количества белковых продуктов: мяса, субпродуктов, рыбы, молока, кисломолочных изделий, а также зелени, фруктов и овощей.- Замена чая и кофе травяными и плодово-ягодными общеукрепляющими отварами.
- Закаливание, которое поможет стойко переносить переохлаждения. И это не только закаливающие весь организм процедуры, но и местные: для горла. Процедура заключается в постепенном (на 0,5 градуса ежедневно) снижении температуры напитков и полосканий.
- Своевременное лечение кариеса и других заболеваний зубов и десен.
- Здоровый и активный образ жизни с отказом от курения и злоупотребления алкоголем, физкультурой и позитивным настроем.
Эти нехитрые правила обеспечат здоровье на долгие годы, помогут переносить инфекционные заболевания без опасных последствий.
Лечение
При высоких температурах, а также, если гнойные пробки вызывают дискомфорт – следует их немедленно удалить. При отсутствии таких симптомов можно просто прополоскать горло лекарственным раствором.
В любом из случаев обязательно применение витаминного комплекса для восстановления иммунитета. Самолечением заниматься категорически запрещено.
Медикаментозное
Самый распространенный метод лечения – прием антибиотиков.
Самый распространенный метод лечения – антибиотики на основе пенициллина (амоксицилин, флемоксин). Перед началом медикаментозного лечения следует проконсультироваться с врачом, специалист определит подходящие лекарства и поставит верный диагноз. Это позволит снизить риск осложнений.
Помимо антибиотиков, врач назначит обезболивающие и жаропонижающие препараты, которые устранят симптомы и облегчат протекание заболевания, а также подберет витаминный комплекс.
- Для борьбы с симптомами назначают ибупрофен, аспирин или парацетамол.
- Полоскать ротовую полость следует растворами фурацилина и мирамистина.
- Спреи гексарол, ингалипт.
- Облегчат симптомы леденцы фарингосепт, стрепсилс, лизобакт.
Хирургия
Хирургическое удаление гнойных пробок
Хирургическое вмешательство для лечения гнойных пробок на миндалинах – редкое явление. Современная медицина ушла далеко вперед и удаление больных органов больше не требуется. Однако при сложных и запущенных ситуациях без помощи хирурга не обойтись.
Операция по удалению гнойных образований проходит быстро, с использованием местного обезболивания. Общий наркоз применяется только если оперируется ребенок. Реабилитация после хирургического вмешательства длится не больше недели и включает в себя прием витаминов и правильное питание.
Физиотерапия
УВЧ миндалин
В последнее время особую популярность в лечении гнойных пробок на миндалинах приобрела физиотерапия.
Для лечения используется лазер, магнитотерапия, УВЧ.
Такое лечение может назначить только врач.
Народная медицина
Чтобы убрать гной с миндалин, после одобрения врача можно обратиться и к народной медицине:
- Рецепт №1 Смешать половину чайной ложки соды и соли с водой;
- Добавить пару капель йода.
- Регулярное полоскание рта таким раствором приведет к уменьшению гнойных пробок.
- Измельченный прополис (30 г.) залить 200 мл спирта или водки.
- Заварить в кипятке столовую ложку шалфея, как чай.
- Настой ромашки заваривается в соотношении 2 ст. ложки аптечной ромашки/ на 250 мл кипяченой воды.
- 100 грамм высушенного тысячелистника заварить на водяной бане в 750 мл воды. Варить в течение получаса.
Диета
Пища должна быть жидкой, не горячей и не острой.
Питание во время заболевания и после него должно способствовать восстановлению и укреплению организма. Для этого следует придерживаться следующих правил:
- Из-за того, что во время заболевания затруднен процесс глотания, пища должна быть жидкой и полужидкой.
- Пища должна быть теплой и питательной. В рацион должны ходить фрукты и овощи, они богаты витаминами.
- Нельзя забывать о белках животного происхождения.
- Отказаться от соленой и острой пищи.
- Употреблять больше жидкостей: чаи, соки, молоко с медом.
Лечение нагноений в горле народными средствами
Никакие домашние средства не смогут полностью удалить постоянный гной в гландах. Поэтому они могут использоваться только в качестве дополнения к основной терапии, причем исключительно с разрешения врача. [ads-pc-1][ads-mob-1] Когда гланды в гнойниках на помощь придет:
1
Медленное рассасывание меда. Как известно, этот популярный продукт пчеловодства обладает противовоспалительными и антисептическими свойствами. Его рекомендуют рассасывать по столовой ложке трижды в день, но только при условии отсутствия аллергии.
2
Полоскание горла настоями и отварами лекарственных трав. Наиболее часто применяются средства на основе цветков ромашки, календулы и листьев шалфея. Столовую ложку выбранного растительного сырья кладут в чашку и заливают кипятком. Спустя 20–60 минут можно приступать к полосканию.
3
Ароматерапия. Вдыхание целебных паров эфирных масел благотворно сказывается на общем состоянии и течении воспалительного процесса. Если добавлять по несколько капелек масла чайного дерева или эвкалипта в физраствор и провести ингаляцию можно ускорить устранение гнойников.
4
Солевой раствор. Это самое простое средство, которое часто используется в том, как вылечить воспалительный процесс. Для полосканий подойдет обычный физраствор или сделанный дома самостоятельно. Готовят его путем растворения чайной ложки морской соли в стакане воды.
Гной на миндалинах у ребенка
Дети подвержены заболеваниям сильнее, чем взрослые, ведь детская иммунная система еще не до конца сформирована. Это касается и защитных функций организма. Поэтому при любых симптомах следует незамедлительно обращаться к врачу, чтобы назначить полноценное лечение.
Диагностировать заболевание можно после лабораторных исследований. Следует сдать анализ крови и мазок из горла. Если у ребенка нет других симптомов, таких как температура и острые боли, это совсем не значит, что обращаться к врачу не нужно. При наличии гнойных образований следует проконсультироваться со специалистом, во избежание серьезных осложнений.
Также врачи рекомендуют как минимум раз в полгода посещать ЛОРа и стоматолога, а также приучить ребенка чистить зубы два раза в день.
Важно! Как только был обнаружен налет или гнойные пробки на миндалинах – немедленно обращайтесь к врачу.
Диагностика
При наличии такого симптома взрослым, в первую очередь нужно обращаться к терапевту, а детям к педиатру. Дальнейшим лечением будет заниматься отоларинголог, также может понадобиться консультация врача-иммунолога и инфекциониста.
Диагностическая программа включает в себя следующие мероприятия:
Фарингоскопия
- физикальный осмотр пациента со сбором анамнеза, выяснением полной клинической картины;
- фарингоскопия;
- общий и биохимический анализ крови;
- бактериальный посев гнойного содержимого;
- соскоб со слизистой горла или носовой полости для микроскопического исследования.
Исходя из результатов диагностических процедур, и принимая во внимание данные, которые были получены во время физикального осмотра, врач может установить причину проявления этого симптома и определить наиболее эффективную тактику лечения.
Возможные осложнения
Флегмона шеи
Гнойные образования опасны тем, что распространяются через кровеносную и лимфатическую систему, что влечет за собой заболевания почек, сердца или суставов. Откладывать лечение в долгий ящик нельзя, если болезнь запустить, возможны следующие осложнения:
- Паратонзиллярный абсцесс. Если гной попадает в клетчатку, начинает отекать шея, боль усиливается. Для лечения требуется хирургическое вмешательство, которое заключается в отсасывании гноя.
- Медиастинит. Гной попадает в отдел шеи тем самым вызывая отек миндалин, который затрудняет дыхание. Такое осложнение может закончиться летальным исходом.
- Флегмона шеи и общий сепсис крови.
- Септический артрит.
Не затягивайте с лечением, при малейших симптомах необходимо обратиться к врачу.
Полоскания горла для очищения миндалин
Полоскания — это универсальная обработка, с помощью которой можно избавиться от мелких гнойничков. Также полоскания закрепляют процедуру механического очищения миндалин от гноя. Если в начале болезни чувство легкого першения в горле заглушить несколькими процедурами полоскания – можно подавить болезнь в самом ее зачатке.
Полоскать горло лучше всего теплым составом. В полоскании очень важно соблюдать частоту процедур. Ведь когда вы полощете горло – вы очищаете слизистую от бактерий и вирусов, которые вызывают боль. Полоскать горло нужно каждые 2-3 часа, если хотите быстро вылечить больное горло. Для большего эффекта можно чередовать растворы. Вот несколько рецептов жидкостей для эффективного полоскания горла.
- Один из самых действенных народных рецептов – это полоскание горла отваром ромашки и календулы. Растения могут быть свежими или высушенными. Их можно собрать самостоятельно или купить в аптеке. По две столовые ложки измельченной травы ромашки и календулы засыпьте в кастрюлю, залейте литром кипятка. Поварите состав на медленном огне еще около получаса, а потом накройте крышкой и дайте ему немного остыть и настояться. Когда отвар будет достаточно теплым, его нужно процедить и полоскать им горло. Ромашка прекрасно успокаивает слизистую, снимает боль и отек. Календула – это растительный антисептик, который уничтожает бактерии и микробы.
- Можно полоскать горло так называемой «морской водой», тем более, что ингредиенты для этого лекарства найдутся в каждом доме. На стакан теплой воды понадобится чайная ложка соли, половина чайной ложки соды и несколько капель йода. Тщательно перемешайте приготовленный раствор и полощите им горло каждые два часа. Он хорошо обезболивает, заживляет ранки и предотвращает появление новых воспалительных процессов.
- Если на слизистой горла есть сильные язвы и много мелких гнойничков, вам поможет чесночное полоскание. Два-три зубчика чеснока нужно натереть на мелкой терке и залить стаканом кипятка. Дать немного остыть, а потом полоскать данным составом горло не более трех раз в день. Это средство достаточно эффективное, но им нельзя злоупотреблять, потому что можно сжечь слизистую.
- Листья алоэ и каланхоэ обладают мощным противовоспалительным эффектом. Чтобы приготовить раствор для полоскания, нужно измельчить листья взрослого растения, которому не менее трех лет. Измельченные листья отжать через чистую марлю и получить столовую ложку целебного сока. Разбавить сок растения стаканом воды и полоскать горло этим составом. Алоэ и каланхоэ снимают припухлость миндалин и борются с очагом воспаления в гнойниках.
- Если говорить о медицинских средствах для полоскания, то здесь поможет раствор фурацилина, хлорофиллипт, раствор гексорала, хлоргексин, мирамистин. Любое антисептическое средство, которое есть у вас в доме, может облегчить вашу боль.
В случае, если заболевание носит инфекционный характер, нужно обязательно проводить комплексное лечение. Наряду с механическим очищением миндалин и полосканиями горла нужно принимать антибиотики, которые подавят инфекцию внутри организма. Грамотное лечение и тщательный подход поможет вам вылечить больное горло за несколько дней.
как правильно полоскать горло настойкой календулы
Как убрать гной с миндалин самостоятельно в домашних условиях
Извлеченные гнойные пробки
Если обратиться к врачу возможности нет или гнойные пробки – частая проблема, можно удалить гной самостоятельно. В начальных стадиях поверхностные гнойнички можно удалить при помощи полоскания рта специальные отварами и настоями, которые как продаются в аптеках, так и можно изготовить самостоятельно. Порядок действий:
- Вымойте руки, обработайте антисептиком или обычным спиртом инструменты, которые будут использоваться в процессе удаления гнойных пробок.
- Подготовьте зеркало, ложку, бинт и антисептическое средство.
- Для удаления гноя понадобится медицинский шпатель, однако не в каждой аптечке найдется такой инструмент, поэтому можно использовать обычный чистый карандаш или пластмассовую палочку.
- Намотать предварительно смоченный в антисептике бинт на подготовленный медицинский шпатель или его альтернативный вариант.
- Если медицинского антисептика не оказалось в аптечке, можно использовать мед и соль.
- Ложка нужна для того, чтобы прижать язык. Он не должен мешать во время процедуры.
- Шпателем следует аккуратно надавить на гнойные образования. Если гной не начал выделяться, следует просто снять его бинтом с поверхности миндалин. Главное – действовать осторожно и выдавить гной, не повредив слизистую.
- После того как все гнойные образования буду удалены, после выдавливания нужно ежечасно полоскать горло, чтобы защитись открытые ранки от вредоносных микробов.
Рекомендации медиков
Терапия ангины обязательно включает полоскание горла, если отложения локализуются глубоко в криптах, их лучше не трогать, чтобы не спровоцировать развитие осложнений. При необходимости удаления накоплений это способен сделать только специалист в лечебном учреждении.
Вскрывать и выдавливать гнойные фолликулы самостоятельно очень опасно. В домашних условиях нельзя полноценно убрать все содержимое и хорошо очистить горло. В результате повреждения целостности слизистой оболочки в горле формируется незащищенная раневая поверхность. Она является открытыми воротами для попадания болезнетворных бактерий.
Существует высокий риск развития абсцесса, особенно при проникновении гноя вглубь тканей. Его возникновение может спровоцировать сильное ухудшение самочувствия пациента. А единственным методом избавления от проблемы является оперативное вмешательство — вскрытие гнойника.
Лечение ангины должно быть комплексным и проводиться под контролем специалиста. Следует прислушиваться к рекомендациям врача. Это поможет ускорить выздоровление пациента и не допустить развития осложнений и побочных эффектов.
Строение и расположение миндалин (гланд). Функции
Миндалины представляют собой скопление лимфоидной ткани в носоглотке. Еще известны как гланды. Они первые участвуют в иммунном ответе при проникновении болезнетворных микроорганизмов из внешней среды с пищей или при дыхании.
Всего в носоглотке шесть миндалин, среди них различают парные и непарные.
- Небные — локализуются за мягким небом.
- Трубные — находятся в проекции глоточного отверстия слуховой трубы.
- Глоточная — локализуется на задней стенке глотки.
- Язычная — расположена на задней поверхности языка.
В основе строения миндалин лежит фолликулярная ткань. Именно она принимает участие в выработке макрофагов, лимфоцитов, плазмоцитов, которые первыми борются с инфекцией.
Снаружи гланды покрыты так называемой капсулой, по сути она представляет собой слизистую оболочку. Над миндалиной имеются углубления — крипты, которые выстланы изнутри эпителием, пропитанным лимфоцитами.
Иннервация хорошо развита, чем объясняется выраженная болезненность при воспалительных процессах.
Кровоснабжение осуществляется из бассейна наружной сонной артерии, поэтому при деструктивном воспалении есть риск прорыва гноя в кровяное русло с развитием менингита и сепсиса.
- Защитная: макрофаги, вырабатываемые лимфоидным органом, уничтожают или задерживают вирусы, бактерии, грибы.
- Кроветворная: выработка лимфоцитов, являющихся важным компонентом в составе крови.
- Иммунная: лимфоциты, созревшие в фолликулах, вырабатывают иммуноглобулины (антитела) к различным видам антигенов, таким образом участвуя в гуморальном и клеточном иммунном ответе.
Профилактика
Предупредить образование патологического процесса, сопровождающегося появлением у ребенка гнойничков в горле, помогут вовремя принятые профилактические меры. Прежде всего, нужно не допускать снижения иммунитета ребенка.
Этому способствуют закаливание, достаточно активное пребывание на свежем воздухе, сбалансированное питание, содержащее необходимые детскому организму витамины и микроэлементы.
От развития инфекции защитит правильный гигиенический уход за ротовой полостью. Важно также своевременно лечить заболевания носоглотки, избегать контактов с заболевшими людьми. При хроническом тонзиллите важно регулярно полоскать горло и периодически проходить профилактические сеансы физиотерапевтических процедур.
Когда нужно обращаться к врачу?
Обнаруженный на глотке гнойник не должен оставаться без внимания. Относиться к такому симптому следует как проявлению ангины, так как несвоевременная диагностика или неправильное лечение этого заболевания ведет к развитию необратимых осложнений в других органах и системах.
Особое внимание должны вызывать: обширный гнойный налет, двухстороннее поражение миндалин, выраженная общая реакция организма (температура, озноб, усталость, недомогание).
Эти симптомы говорят в пользу бактериальной этиологии тонзиллита, которые и являются причиной осложненного течения заболевания.
В таком случае самолечение недопустимо, необходимо больное горло показать врачу. Он подскажет что делать и как эффективно справиться с заболеванием.
Профилактические меры
Появление гнойников на гландах без температуры можно предупредить, придерживаясь определенных рекомендаций:
- Постоянное укрепление иммунитета.
- Не допускать частого переохлаждения организма.
- Регулярное обследование у специалистов.
- Своевременное лечение инфекционных болезней ротовой полости.
Во время болезни питание должно быть сбалансированным для укрепления организма и улучшения витаминного баланса
Своевременное лечение и ряд профилактических мер помогут избавиться от гнойников на гландах без температуры.
Возбудители и симптомы абсцесса глотки
Причины возникновения и развития нарыва в глотке и миндалинах как правило инфекционного характера. Но пути проникновения и возбудители могут быть разными:
- осложнение воспалительного процесса при ОРВИ и переохлаждениях, активного дыхания открытым ртом на холоде;
- при слабом иммунитете первичным заболеванием может быть скарлатина, вирусная инфекция и корь;
- возбудители абсцессов в разных частях горла — стафилококки, протей, стрептококки;
- инфекция проникает в миндалины и при механическом повреждении твердой пищей, особенно, если ротовая полость поражена кариесом или стоматитом.
Распознают заболевание по его местоположению и характерным симптомам.
Симптомы
Гнойники, образовавшиеся на гландах, небольшого размера и практически не ощутимы. Чтобы их выявить, назначают рентгенологическое обследование или компьютерную томографию.
Гнойники приводят к появлению неприятного запаха. Этот симптом объясняет соединение серы во время дыхания.
Следующим симптомом является раздраженная слизистая поверхность горла. Ощущения боли, сопровождающиеся дискомфортом, находятся в месте гнойного образования.
Плотный белый налет иногда помогает обнаружить гной на гландах.
За счет общих нервных окончаний, боль может возникнуть в ушах.
При отвердевании микроорганизмов и частичек еды, на гландах появляются гнойники. В результате происходит их отек и увеличение в размерах.
Если в горле появилось ощущение постороннего предмета, это также является одним из признаков гнойников на слизистых.
Гнойники, образовавшиеся на гландах, небольшого размера и практически не ощутимы.
Причины гнойников
Существует целый ряд причин, которые провоцируют образование гнойников в горле, в частности, такие как:
- острый тонзиллит;
- дифтерия;
- герпетическая ангина;
- скарлатина;
- паратонзиллярный абсцесс;
- фарингит;
- травмы и ожоги.
В некоторых случаях образуется белый налет на миндалинах без температуры, хотя это случается нечасто. Зачастую это бывает при протекании атипичных форм болезней, к которым относятся такие, как фарингомикоз, атипичный тонзиллит, а также афтозный стоматит.
Народные методики
Многие интересуются, как убрать гнойники в горле народными средствами, так как в некоторых случаях запрещено применять медикаментозные препараты. Если нет температуры, то можно проводить полоскание горла отварами целебных растений, в частности, таких как:
- кора дуба и ромашка;
- шалфей и мята;
- календула и эвкалипт;
- соль и сода;
- лимон, мед и свекла.
Для проведения лечения можно также использовать эфирные масла. Ароматерапия помогает быстро и безопасно избавиться от имеющихся проблем.
Чем лечить гнойное горло
Удаление гнойного содержимого из гортани является ли частью терапевтического подхода. Ведь гной – это не причина, а следствие болезни. Поэтому важно обнаружить причину и устранить провокатора воспаления.
При данном наборе симптомов чаще всего диагностируется:
- ангина и тонзиллит;
- скарлатина;
- дифтерия;
- инфекционный мононуклеоз;
- воспаление носовых пазух: синусит, гайморит, этмоидит, фронтит.
Диагностика осуществляется путем сбора анамнеза, визуального осмотра пациента, проведения клинического анализа крови (который подтверждает факт наличие воспалительного процесса, позволяет дифференцировать бактериальную и вирусную инфекцию), мазок из носоглотки для проведения посева на чувствительность к антибиотикам.
При подтверждении бактериальной природы заболевания врач назначает пациенту антибиотики. Наиболее точно решить, чем лечить гной в горле, помогает результат мазка из зева.
Но для получения его результатов требуется до нескольких суток, поэтому врач назначает антибиотики широкого спектра:
- Эритромицин;
- Пенициллин;
- Ампициллин.
Иногда антибиотик может назначаться местно — Биопарокс. Он распыляется в гортань, позволяя устранять гной на задней стенке горла. Если после 3-5 дней терапии выделения гнойные из горла не уменьшаются, подбирается другой антибиотик, исходя из результатов мазка.
Для облегчения состояния пациента назначается симптоматическая терапия. В нее входят применение обезболивающих препаратов (Ибупрофен, Парацетамол), в том числе местных (Гексализ).
Помимо терапевтических процедур, направленных на удаление гноя из тканей, описанных выше, человеку назначаются: полоскание гортани, использование специальных спреев и пастилок.
Для поддержания иммунитета необходимо сбалансированное питание, богатое витаминами, постельный режим, обильное питье, а также специальный микроклимат в помещении: влажный прохладный воздух.
Медикаментозная терапия
Как убрать гнойники в горле? Этот вопрос интересует очень многих людей. Ни в коем случае нельзя заниматься самолечением, поэтому нужно обязательно посетить доктора для проведения комплексной диагностики. Гнойники могут возникать по причине поражения бактериальной инфекцией.
В таком случае назначаются антибактериальные средства, которые применяются для лечения тонзиллита или абсцесса. В некоторых случаях применяются антибиотики при фарингите и синусите. К наиболее результативным средствам нужно отнести:
- «Флемоксин»;
- «Супракс»;
- «Сумамед»;
- «Амоксиклав».
Для устранения гнойников возможно применение средств местной терапии. Для этого показано проведение промывания. Процедуру нужно делать как можно чаще, чтобы не допустить усиления воспалительной реакции. Для промывания используются такие растворы, как «Мирамистин», «Фурациллин», «Йодинол». Дополнительно между промываниями доктора рекомендуют использовать для проведения лечения леденцы и пастилки. Специальные антибактериальные препараты, предназначенные для рассасывания, способны на протяжении длительного времени оказывать требуемый терапевтический эффект.
лечение, как избавиться от гноя и язв
Это неприятное явление возникает не только в сезон простуд. Гнойные поражения небных миндалин особенно распространены среди детей и молодых людей до 35 лет и сигнализируют о серьезных проблемах в организме.
Даже при отсутствии высокой температуры и других болезненных симптомов налет и гной на миндалинах игнорировать не стоит, как нельзя и заниматься самолечением. И то, и другое может привести к опасным осложнениям.
Причины образования гнойников
Чтобы понять, почему на миндалинах (или гландах) появляются гнойники, нужно представить строение этих парных небных образований. Они состоят из лимфоидной ткани, испещренной лакунами или криптами. Так называются каналы с отверстиями на поверхности, выходящей в ротовую полость. Диаметр отверстий колеблется от 1 до 4 мм. Именно они становятся местом скопления гнойных масс и образования белых гнойников на гландах.
Фото: строение миндалин
Назначение миндалин – создавать барьер на пути инфекции, стремящейся попасть в гортань, трахею, бронхи и легкие. Когда натиск бактерий становится слишком сильным, в глотке появляются симптомы воспаления: язва на миндалине или несколько мелких язвочек, увеличение объема гланд (гипертрофия), образование на них белого налета, гнойные скопления в лакунах. Эти скопления со временем рубцуются и превращаются в пробки.
Все это симптомы таких диагнозов, как хронический тонзиллит, ангина, мононуклеоз, дифтерия или кандидоз (стоматит). Провокаторами инфекций становятся различные микроорганизмы:
- аденовирус;
- стрептококк;
- стафилококк;
- пневмококк;
- гонококк;
- хламидия;
- дифтерийная палочка;
- грибы рода Candida.
Чтобы избавиться от нагноения, важно понять какой именно возбудитель его вызвал – от этого будет зависеть схема лечения. Единственный способ, с помощью которого можно это определить, – провести анализ мазка из больного горла. Именно поэтому важно, не теряя времени на самолечение, быстрее обратиться к врачу. Особенно если замечены налет, язва или гнойник на миндалине у ребенка. И даже если температура тела сохраняется в пределах нормы, и нет острой боли в горле.
Гнойные гланды: симптомы и лечение
В большинстве случаев гнойничковые поражения горла вызывают такие сопутствующие симптомы, как:
- боль при глотании или постоянные болезненные ощущения;
- гнойный привкус и неприятный запах изо рта;
- повышение температуры;
- общее недомогание, слабость;
- увеличение лимфатических узлов;
- тошнота, рвота, жидкий стул;
- головная боль и боль в ушах.
В таком случае необходимо сразу вызывать врача. До его прихода или до посещения поликлиники все, чем можно облегчить состояние, – это обильное питье, постельный режим и ежечасное полоскание горла стаканом теплого слабого раствора, состоящего из соды (1/2 чайной ложки), соли (1 чайная ложка) и йода (2 капли). Подойдет также раствор Фурацилина (таблетка на стакан воды) или отвар из растения с противовоспалительным действием:
- календула;
- ромашка;
- тысячелистник;
- дубовая кора;
- шалфей;
- эвкалипт;
- череда;
- полынь.
Жаропонижающие препараты рекомендуется принимать только при температуре выше 38 °C. Убирать гнойные пробки на миндалинах самостоятельно не стоит, воспаление может усилиться. Тем более нельзя самостоятельно назначать себе первые попавшиеся антибиотики. Они могут не только не помочь, но и навредить, осложнив дальнейшее лечение.
Питание должно быть щадящим, преимущественно жидким. Из рациона на время лечения необходимо убрать острые, кислые и сладкие продукты.
Запрещено делать компрессы и любыми другими способами прогревать воспаленные миндалины – это усилит размножение бактерий и образование гноя.
Одна только ангина, вызывающая язвочки и гнойники на миндалинах как на фото, бывает разных видов: лакунарная, фолликулярная, флегмонозная. Во всех этих случаях лечение проводится в условиях стационара антибиотиками пенициллиновой группы, а если они бессильны – макролидами, фторхинолами, цефалоспоринами.
Фото: виды гнойной ангины
Лихорадочная симптоматика наблюдается не всегда. В ряде заболеваний появляются гнойники на гландах без температуры, и горло от этого не болит. Но это не значит, что ситуацию можно пустить на самотек.
Гнойные миндалины без температуры: диагнозы, лечение
Ангина не всегда сопровождается повышением температуры и сильным недомоганием. По этой причине многие не доводят до конца лечение грозного недуга. Отсюда начинается развитие хронического тонзиллита. Это наиболее частое заболевание, при котором гнойник на миндалине появляется без температуры и не болит, но представляет серьезную угрозу для организма.
Фото: хронический тонзиллит
При хроническом тонзиллите миндалины воспаляются при малейшем переохлаждении, воздействии инфекции либо находятся в воспаленном состоянии постоянно. Токсины, являющиеся продуктами жизнедеятельности возбудителей заболевания, попадают в кровь и систематически отравляют весь организм, вызывают аллергические реакции. Это ведет к снижению иммунитета, на фоне которого человек становится уязвимым перед любыми инфекциями. Получается замкнутый круг.
Если присутствуют гнойники на миндалинах, и нет температуры, лечение без контроля врача также недопустимо. Антибиотиками хронические заболевания не лечат, чтобы не нарушить еще больше бактериальный баланс. Вместо них, назначают местные антисептические препараты: Граммидин, Мирамистин, Люголь, Диоксидин, Октинесепт. А также лечебные полоскания и лекарственные ингаляции небулайзером.
Промывание миндалин аппаратом «тонзиллор»
Одновременно активизируют местный иммунитет таблетками Иммудона или природными средствами: женьшенем, прополисом, пантокрином.
Кроме таких консервативных методов лечения, специалисты в клиниках применяют и современные:
- промывание гноящихся лакун аппаратом «тонзиллор»;
- лазеротерапию;
- ультразвуковое орошение;
- ультрафиолетовое облучение;
- виброакустическое воздействие.
Если, несмотря на все усилия по системному лечению, хронический тонзиллит обостряется более четырех раз за год, пораженные миндалины вылечить, видимо, не удастся и придется их удалить: вместо барьера на пути инфекции они сами стали ее хроническим очагом.
Кроме тонзиллита, гной без температуры могут вызывать и другие заболевания. Именно поэтому перед началом лечения врач должен установить правильный диагноз. Иногда люди думают, видя на гландах белые гнойнички, что это ангина и глотают антибиотики, а анализ показывает, что это кандидоз, избавиться от которого можно только противогрибковыми препаратами.
Осложнения гнойных поражений миндалин
Самолечение ангины, хронического тонзиллита и других заболеваний, в результате которых происходит образование гнойных пробок в миндалинах, может подорвать здоровье человека на всю оставшуюся жизнь. Так же, как и халатное отношение к этой проблеме, особенно если она не сильно беспокоит при хроническом течении.
То, что гнойник на миндалине не сопровождается повышением температуры и не болит, не значит, что с его присутствием можно смириться. Это может привести к таким угрожающим жизни местным явлениям, как возникновение нарыва, абсцесса и сепсиса. А также стать причиной осложнений системного характера, вызванных постоянным попаданием токсинов и частичек гноя в лимфоток и кровоток:
- лимфаденит;
- синусит;
- гайморит;
- пиелонефрит;
- ревматизм;
- эндокардит;
- полиартрит;
- аднексит;
- простатит;
- холецистит.
Такими же последствиями может закончиться недолеченная ангина, когда после снятия острых симптомов и улучшения общего состояния больной самостоятельно прекращает медикаментозный курс и наблюдение у врача. Воспалительный процесс тем временем тихо прогрессирует и переходит в новую стадию обострения либо в хроническую форму.
Пока присутствует хотя бы одна язвочка или гнойник на гланде, лечение не должно прекращаться. Тем более что некоторые гнойные пробки и язвы могут быть заметны только при врачебном осмотре.
Как избавиться от гнойников на гландах беременным и детям
Это особые категории пациентов, которым противопоказаны многие медикаменты, в то время как иммунная система работает не в полную силу. Для беременных женщин ангина опасна на любом сроке. В первом триместре болезнь может вызвать сильный токсикоз, угрозу выкидыша или нарушить ход развития будущего ребенка.
На любых сроках могут возникнуть типичные осложнения заболевания, а также ослабление родовой деятельности вследствие общего снижения защитных сил организма. В идеале хронический тонзиллит лечится еще на этапе планирования беременности.
В ситуации, когда гнойники на миндалинах появились у беременной женщины, как лечить заболевание решают терапевт и акушер-гинеколог. В первую очередь будут прописаны медикаменты местного воздействия, антисептические и противовоспалительные полоскания.
Если в серьезной ситуации доктор назначает лечение антибиотиками, отказываться не следует: пользы они принесут больше, чем вреда.
Гнойнички в горле у грудничков до года лечат обычно в условиях стационара: слишком велик риск стремительного развития отека и сильной интоксикации. У детей старше года лечить возникающие на гландах гнойники несколько проще: у них уже появился собственный иммунитет. Но он все равно еще слишком слаб, чтобы можно было избавиться от гноя без антибактериальной терапии.
Малыши до 3 лет очень склонны к аллергии, поэтому без консультации с педиатром нельзя применять для их лечения не только антибиотики, но и растительные средства.
Для снижения температуры от 38 °C как беременным женщинам, так и малышам, запрещается принимать аспирин. Разрешены только препараты на основе парацетамола. Нельзя парить ноги, делать паровые ингаляции и проводить любые другие согревающие процедуры.
Профилактика гнойной ангины и хронического тонзиллита
Если замечен даже в небольшом количестве гной на гландах, лечение должно быть доведено до конца и закреплено восстановительным курсом. Только это обезопасит от перехода тонзиллита в хроническую форму.
После антибактериальной терапии необходим прием препаратов с бифидо- и лактобактериями. Для восстановления местного бактериального баланса полезно делать полоскания горла кисломолочными продуктами типа «Нарине».
Бороться со стрептококками, стафилококками и еще тремя десятками видов возбудителей, вызывающих гнойнички на миндалинах, самостоятельно может только организм с высокой иммунной защитой. Для этого необходимо:
- Полноценное питание с присутствием в рационе достаточного количества белковых продуктов: мяса, субпродуктов, рыбы, молока, кисломолочных изделий, а также зелени, фруктов и овощей.
- Замена чая и кофе травяными и плодово-ягодными общеукрепляющими отварами.
- Закаливание, которое поможет стойко переносить переохлаждения. И это не только закаливающие весь организм процедуры, но и местные: для горла. Процедура заключается в постепенном (на 0,5 градуса ежедневно) снижении температуры напитков и полосканий.
- Своевременное лечение кариеса и других заболеваний зубов и десен.
- Здоровый и активный образ жизни с отказом от курения и злоупотребления алкоголем, физкультурой и позитивным настроем.
Эти нехитрые правила обеспечат здоровье на долгие годы, помогут переносить инфекционные заболевания без опасных последствий.
Пробки в горле: как убрать? Medicenter
Пробки в горле – это накопления гноя, образующиеся в углублениях нёбных миндалин. Гнойные скопления и, как следствие, развитие воспалительных процессов вызывает боли в полости рта и осложняет глотание пищи. В случае обострения, распространение инфекции возможно по всему организму. Важно вовремя принять все необходимые меры для устранения недуга.
Чтобы избежать проблем со зрением и вовремя диагностировать возможные заболевания, важно регулярно посещать врача офтальмолога. Причем начать профилактические визиты к доктору лучше с самого детства. Дело в том, что некоторые дефекты зрения могут передаваться по наследству или появиться в процессе формирования плода еще в утробе матери. Чем раньше обнаружена определенная патология, тем более эффективное лечение можно назначить.
СимптомыЕсли выявлены пробки в горле, лечение назначает врач-отоларинголог после сбора общей симптоматики и индивидуального осмотра. Во многих случаях гнойные пробки в горле вообще себя никак не выражают и обнаруживаются в случайном порядке на осмотре у врача. Причём отсутствие ярко выраженных симптомов свойственно для пробок как маленьких, так и больших размеров.
Пробки в горле: симптомы
- Ощущение в глотке чужеродного тела
Постоянные гнойные выделения из пробки вызывают раздражение нервных окончаний слизистой и могут провоцировать сухой кашель.
- Боли в процессе глотания пищи
Гнойные образования могут создавать в горле физические препятствия для кусков проглатываемой пищи и вызывать болезненные ощущения. Также биологически активные вещества делают нервные окончания слизистой гораздо более чувствительными.
- Неприятные запахи изо рта
Бактерии и грибки, вызванные воспалением, выделяют сероводород. Он и становится причиной характерного запаха, от которого не избавиться при помощи привычной гигиены (зубная паста, жевательные резинки).
- Наличие белых пятен
Данный симптом актуален для случаев, когда гнойные пробки находятся на задней части горла. Они похожи на густые отложения и прекрасно видны даже невооруженным взглядом.
- Отеки миндалин
Инфекция часто провоцирует опухание миндалин и очень резкий рост их размеров. Определить симптом можно и невооруженным взглядом.
Органы слуха тесно связаны с горлом нервными окончаниями. Когда в углублениях нёбных миндалин образовываются гнойные накопления, то это нередко отражается на ближайших органах.
ПричиныГнойные пробки состоят из кальция и прочих минералов, они могут включать остатки пищи и опасные болезнетворные бактерии. Образуются такие пробки вследствие отслаивания клеток с наружной части миндалин и полости рта. Чаще всего они являются явным признаком хронического тонзиллита.
Причины гнойных пробок в горле
- Хронические воспаления и заболевания носоглотки
Бактерии околоносовых пазух могут выделяться в глотку и попадать в миндалины, способствуя повышению вероятности появления гноя.
- Недостаточная гигиена ротовой полости
Способствует повышению количества бактерий и их активности, из-за этого ослабевает иммунитет и развивается воспаление. Также частицы пищи могут попадать в расширенные лакуны миндалин и создавать для размножения бактерий ещё более благоприятную среду.
- Резкое снижение иммунитета организма
Когда защитные силы человеческого организма ослаблены, они не могут противостоять возбудителям болезней и воспаление усиливается. Даже увеличение активности нормальной микрофлоры в полости рта нередко приводит к негативным последствиям для нёбных миндалин.
- Особенности питания
Однообразная пища с преобладанием белка может снизить защитные свойства организма и даже поспособствовать развитию воспалительных процессов в гландах. Дефицит витаминов тоже способен стимулировать воспаления и снижать иммунитет организма в целом.
- Травмы миндалин
Болезнетворные бактерии могут попасть в гланды через обычные ранки, нанесённые вилкой или косточкой. Раневой канал является подходящим местом для успешного и стремительного развития инфекции.
У гнойной пробки в горле причина может быть и единичная, и комплексная. В отдельных случаях в качестве причины выделяют: вредные привычки, стресс, переохлаждение, наследственность, стоматологические заболевания. Нередко развитию пробки может способствовать искривлённая носовая перегородка.
Иногда пациенты принимают гнойные пробки за застрявшие кусочки пищи и не придают большого значения данной проблеме. Важно понимать, что еда не может застрять в гландах в принципе, а наличие описанных выше симптомов говорит о срочной необходимости в консультации отоларинголога.
ЛечениеПрежде чем принимать меры по устранению гнойных пробок в горле, важно пройти медицинское обследование. Оно подразумевает общий анализ крови и взятие мазка из горла для точного определения степени поражения. Именно по результатам анализа составляется индивидуальный план лечения. Чаще всего лечение предполагает специальные процедуры по очищению миндалин.
Существует две основных методики лечения, которые помогают избавиться от гнойных пробок. Первая предполагает полоскания теплой водой, в которой растворена соль. Процедура значительно облегчает состояние больного, после неё меньше болит горло и существенно сглаживаются другие симптомы. Что касается второй методики, то она предполагает хирургическое вмешательство.
Промывать гланды безопаснее и эффективнее всего в условиях ЛОР-клиники! Для процедуры используется специальная техника!
Большие пробки в горле – это опасно из-за высокого риска появления разного рода осложнений. Поэтому в отдельных случаях, когда болезнь стремительно прогрессирует, назначается операция под местной анестезией. Такой подход обязателен, когда пробки очень быстро увеличиваются в размерах.
Чаще всего требуется комплексный лечебный процесс, включающий в себя приём лекарственных препаратов. Пациентам назначают антибактериальные и антигистаминные препараты, пробиотики и антисептические спреи. Иногда назначаются иммуностимуляторы и обезболивающие средства.
Закрепить полученный результат помогают специальные физиопродедуры. С их помощью не только сокращается воспалительный процесс, но и улучшается всасываемость медицинских препаратов. Вспомогательным методом лечения может стать ультразвуковая, ультрафиолетовая либо лазерная терапия.
Чем опасны гнойные пробки в горлеЕсли не ликвидировать пробки и воспаления, то болезнь может отразиться на сердце и почках. Воспаления могут оказать влияние на состояние суставов и кожи. При проникновении пиогенных бактерий из горла в кровь, возможно её заражение и разнесение инфекции в другие ткани и органы. Также известны случаи замещения лимфатических тканей в нёбных миндалинах на рубцовые.
Распространённые осложнения – флегмона шеи и паратонзиллярный абсцесс. В первом случае происходит инфекционное воспаление подкожной клетчатки шеи и, при отсутствии оперативного лечения, высока вероятность летального исхода. Во втором случае воспаление переходит на клетчатку, окружающую гланды, и вызывает острый воспалительный процесс.
Опасны ли пробки в горле при беременности?Наличие гнойных пробок в нёбных миндалинах очень опасно для беременных женщин. Воспаления в горле не только оказывают пагубное влияние на общее состояние организма, но и могут стать причиной преждевременных родов или выкидыша. Чтобы избежать осложнений во время беременности, очень важно обратиться к отоларингологу для получения индивидуальных рекомендаций
Если вы обнаружили гнойные пробки в горле и симптомы заболевания схожи с описанными выше проявлениями, важно немедленно приступить к лечению. Врачи крайне не рекомендует пытаться самостоятельно удалять образования в углублениях миндалин. Существуют большие риски усугубить ситуацию, а вероятность добиться положительного эффекта крайне мала.
Важно понимать, что неправильно выполненная процедура очищения гланд может спровоцировать распространение инфекции по всему организму. Для того, чтобы вылечить пробки в горле в Киеве, запишитесь на консультацию к отоларингологу на ближайшее удобное время. Доктор оценит вашу ситуацию и назначит подходящие процедуры и медикаменты для приёма.
Профилактика заболеванияПредотвратить воспаления в горле и избежать их повторения можно, следуя простым советам по профилактическим мерам. Важно своевременно лечить зубы и десна, не забывать о ежедневной гигиене и полоскании рта после еды. Каждый день необходимо употреблять не менее двух литров воды, следить за состоянием носовой полости и одеваться по погоде.
Очень полезным будет полный отказ от курения, токсины никотинового дыма влияют на лимфоидные ткани и могут усугублять состояние пациента. Это же касается алкоголя, обжигающего миндалины и обостряющего воспалительный процесс. Важно позаботиться о правильном и сбалансированном питании для того, чтобы организм получал комплекс важных витаминов и элементов.
Если вы уже выявили гнойные пробки в горле, обязательно обратитесь к доктору в самое ближайшее время. Своевременная помощь специалиста поможет избежать опасных для организма осложнений!
Почему на гландах появляются гнойники? Как избавиться от гнойников на миндалинах?
Гланды или миндалины – это скопление лимфоидной ткани. На входе в дыхательные пути расположено Вальдейерово кольцо или – второе название – кольцо Пирогова, «пропускные» ворота организма.
Анатомические особенности
Они состоят из 6 миндалин:
- парных небных, расположенных по обе стороны гортани;
- парных трубных – локализуются вокруг глоточного отверстия слуховой трубы;
- глоточная – она находится в слизистой глотки напротив хаон, на верхней стенке;
- язычная – в слизистой корня языка.
Они первыми «останавливают» инфекцию, которая проникает в организм, и пытаются не пропустить ее дальше.
Почему появляются гнойники в гландах?
Если организм ослаблен, или инфекция слишком сильна, на гландах образуются гнойники – очаги инфекции. Общее состояние ухудшается: появляются температура, острое недомогание, но! Гнойно-воспалительный процесс при адекватном лечении не проходит в иные органические системы и патогенную флору удается нейтрализовать.
Если лечение начато не вовремя, больной пренебрежительно отнеся к своему состоянию, или иммунная система не справилась с заболеванием, появляются серьезные осложнения.
Когда терапия прекращается, как только удалось избавиться от температуры, то можно быть уверенным – инфекция затаилась в организме, и при благоприятных для себя обстоятельствах заболевание обострится вновь.
Причины и симптомы появления гнойных пробок
Лимфоидная ткань миндалин не гладкая. В ней есть углубления – лакуны или крипты. Во время воспалительного процесса в них и скапливается инфекция.
- Стимулируют начало воспалительного процесса стафилококки, стрептококки, дифтерийная палочка, гонококки, хламидии, аденовирусы. При внедрении инфекции начинаются ангины различной этиологии или дифтерия, иногда гнойно-воспалительный процесс миндалин вызывается кариесом, мононуклеозом, язвенно-некротическим стоматитом, во время которого отслаивается слизистая гланд.
- Бактерии, попадая в благоприятные условия – тепло и влажно – начинают активно размножаться. Иногда они стимулируют к делению условно-патогенную флору, являющуюся постоянной обитательницей ротовой полости, и к первичному заболеванию присоединяется грибковая инфекция.
Основными симптомами заболеваний в острой форме являются:
- боль в горле;
- высокая температура;
- ломота во всем теле;
- тошнота и рвота – особенно у детей;
- затруднение процесса глотания.
Во время дифтерии гнойные пленки полностью перекрывают дыхательные пути, и человек может задохнуться.
Лечить гнойники на гландах, пока процесс находится в острой форме, требуется обязательно.
Если при улучшении общего состояния терапевтические мероприятия прекращаются, а гнойные пробки на миндалинах остались, значит, удалить инфекцию из организма не удалось – появился хронический тонзиллит.
Эта болезнь при обострении может протекать без температуры, но патогенные микроорганизмы, скопившиеся в очагах – миндалинах, лимфогенным и гематогенным путем могут перемещаться по организму, провоцируя воспалительные процессы. Часто хронический тонзиллит вызывает обострение пиелонефрита.
Лечение гнойников на гландах, даже если воспалительный процесс не вызывает повышения температуры, требуется вне зависимости от причин их появления и вида патогенных микроорганизмов, которые дали толчок болезни.
Клиническая картина заболевания
Не всегда удается сдать анализ-мазок из горла, особенно если больной лежит с высокой температурой, и врача вызвали домой. Но опытный специалист способен оценить клиническую картину «на глаз». Обычно гнойники на гландах при начале вирусных ангин располагаются в подслизистой, а затем выходят наружу – при бактериальной инфекции гнойным налетом миндалины покрываются с первого дня.
- При дифтерии глоточное кольцо покрывают не пробки и налет, а пленки серого цвета, которые невозможно убрать шпателем, в отличие от пленок лакунарной ангины. Дифтерию нельзя лечить в домашних условиях – в этом случае необходима срочная госпитализация в стационар.
- Отличить кандидозные высыпания от признаков тонзиллита тоже возможно. Налеты белого цвета, по качеству похожие на комочки свернувшегося молока, покрывают гланды только снаружи. При попытке отслоения появляются мелкие точечные кровоизлияния, но температуры у взрослых, при этой болезни, не возникает – или она не поднимается выше субфебрильной.
- При тонзиллите – остром или хроническом – гнойные налеты и пробки локализуются в области небных миндалин, могут полностью покрывать поверхность.
Видно, что очаги гной располагаются внутри гланды – при их отслоении остаются кратеры. Сама миндалина отекшая, гиперемированная, в воспалительный процесс вовлекается слизистая гортани, небная дужка и язычок мягкого неба.
Как избавиться от гнойников на гландах?
Горло нужно начинать полоскать с первого дня заболевания, на стадии, когда появляется температура. В этом случае иногда удается предупредить появление гнойного процесса или уменьшить количество гнойников. Полоскания следует продолжать, пока миндалины полностью не очистятся.
Для этой процедуры могут использоваться медикаментозные препараты и средства, составленные по рецептам народной медицины.
Можно применять в комплексе:
- «Хлоргекседин»;
- «Хлорфиллипт»;
- Растворы фурацилина, перманганата калия, перекиси водорода, соды, соли;
- «Ротокан»;
- Настои ромашки, дубовой коры, календулы.
- Помогают справиться с гнойными образованиями современные средства, выпускаемые в форме спреев: «Аквалор», «Аквамарис» и подобные.
- Лечение тонзиллита невозможно проводить без использования антибактериальных или противовирусных препаратов. Сейчас в аптечной сети можно приобрести медикаментозные средства местного действия в формах спреев: «Орасепт», «Тантум-Верде», «Люголь», «Каметон», «Биопарокс».
Использование лекарств местного действия не означает, что можно пренебречь назначением антибиотиков для внутреннего применения. Спреи купируют размножение бактерий непосредственно в гландах, инфекцию, проникшую в организм, они уничтожить не в состоянии.
Если периодически гнойники на гландах появляются без температуры, и общего недомогания их «возвращение» не вызывает, можно сделать вывод, что инфекция постоянно присутствует в организме.
Алгоритм лечения подобного состояния такой же, как и при лечении острой формы ангины. Гной с миндалин следует отполоскать, а инфекцию – уничтожить.
Если симптом вызван обострением хронического тонзиллита, то без антибиотиков или противовирусных средств обойтись не удастся. Когда гнойные пробки появляются при стоматите или грибковой инфекции, то достаточно средств местного действия.
Для процедур полоскания при стоматите применяют те же средства, что и для лечения ангины в острой форме. Медицинские препараты в спреях помогают облегчить симптомы болезни и ускоряют удаление гнойных налетов и пробок.
- Эффективный метод для промывания миндалин при остром и хроническом тонзиллите и стоматите бактериальной этиологии.
- После полоскания горла гланды обрабатывают раствором люголя – с помощью тампона, намотанного на шпатель – или порошком толченого стрептоцида.
- Если гнойные налеты на миндалинах вызваны молочницей, рот следует полоскать содовым раствором и после полоскания обрабатывать миндалины мазями – клотримазоловой или нистатиновой.
Нельзя выдавливать пробки!
В лимфоидной ткани расположено множество кровеносных сосудов и при неосторожном движении можно оказаться на хирургическом столе с сильным кровотечением.
Проводить обработку ротовой полости необходимо, пока миндалины полностью не очистятся от гноя. Затем желательно посетить ЛОР-врача: во время осмотра можно увидеть состояние глоточных миндалин. Если гнойных образований нет и там, можно констатировать – болезнь удалось победить!
Профилактические меры
В дальнейшем следует заняться профилактикой, чтобы помочь лимфоидной ткани гортани бороться с внедрением инфекции. Лучший метод – закаливание горла.
- Для этого нужно постепенно приучать миндалины к низким температурам – начинать полоскания настоями лекарственных трав или солевым раствором с йодом с температуры 37-38ºС, постепенно снижая ее – на 1-2º в неделю.
- Затем начинают рассасывать льдинки – их можно специально замораживать из настоев лекарственных трав; пить напитки из холодильника, есть мороженое.
Гланды привыкают к низким температурам, и при переохлаждении не воспаляются.
Закаливание полностью не предохраняет от внедрения инфекции, но после этой процедуры иммунитет усиливается, и инфекции протекают намного легче.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Хронический тонзиллит: как с ним жить?
В мире, наверное, не существует человека, который бы хоть раз в жизни не перенес ангину.
Ангина (острый тонзиллит) – это острое общее инфекционное заболевание с местным воспалением небных миндалин.
Хронический же тонзиллит представляет собой общее инфекционно-аллергическое заболевание с местными проявлениями в виде стойкого воспаления небных миндалин.
Как возникает хроническое воспаление небных миндалин?
Основными возбудителями хронических тонзиллитов являются бактерии стрептококки. Реже встречаются другие виды бактерий, грибов и внутриклеточных паразитов, а также их различные сочетания. Участие вирусов в развитии хронического тонзиллита сводится к снижению местного иммунитета в небных миндалинах, что способствует проникновению и размножению в них бактерий.
В основе возникновения хронического воспаления лежит нарушение местного иммунитета в небных миндалинах. При снижении местной защиты микроорганизмы в небных миндалинах размножаются, их продукты жизнедеятельности повреждают ткань миндалин, происходит слущивание умерших клеток и микроорганизмов в своеобразные щели (крипты) и лакуны миндалин. Слученные клетки закупоривают просвет лакун миндалин, в них возникает рубцевание, затрудняется самоочищение. В результате длительного воспаления возникают патологические иммунные реакции. Иммунная система начинает вырабатывать специфические белки и их соединения (антитела и иммунные комплексы), которые направлены не на уничтожение возбудителей, а против собственных тканей организма. Нарушение барьерной функции небных миндалин приводит к всасыванию токсических продуктов жизнедеятельности микроорганизмов в кровеносное русло, распространению по всему организму и возникновению общей интоксикации (повышению температуры тела, повышенной утомляемости, снижению аппетита).
Таким образом, местное воспаление небных миндалин переходит в общее. Наиболее часто поражается сердце, почки, суставы и легкие.
Какие факторы способствуют возникновению хронических тонзиллитов?
Любые общие факторы, ослабляющие резистентность (устойчивость) организма, могут способствовать хронизации воспаления: переохлаждения, перенапряжения, нарушение питания, недостаток витаминов, неблагоприятные экологические условия, частые вирусные заболевания, различные врожденные и приобретенные иммунодефициты, сахарный диабет и другие хронические заболевания.
Хронические заболевания полости носа, околоносовых пазух и носоглотки могут привести к хроническому тонзиллиту. Выключение из акта дыхания полости носа и околоносовых пазух, где происходит увлажнение, согревание и очищение воздуха, приводит к тому, что насыщенный микробами неподготовленный воздух попадает через рот на небные миндалины. Кроме того стекающие по задней стенке глотки слизь или гной при хронических воспалительных процессах вышележащих отделов дыхательной системы приводят к их контактному инфицированию.
Некоторые заболевания зубо-челюстной системы (кариес, пульпиты) могут влиять на возникновение воспаления в небных миндалинах.
Появлению хронического тонзиллита могут способствовать заболевания пищеварительной системы. Например, при гастроэзофагеальной рефлюксной болезни (ГЭРБ), происходит заброс кислого желудочного или щелочного содержимого из двенадцатиперстной кишки вначале в пищевод, а затем в рото и гортаноглотку. Агрессивное содержимое желудка и двенадцатиперстной кишки повреждает поверхностный слой клеток небных миндалин и способствует проникновению в них микроорганизмов.
Каковы симптомы хронического тонзиллита?
Если барьерная функция небных миндалин сохранена, заболевание характеризуется лишь местными симптомами, которые себя никак не проявляют и могут быть обнаружены только лор-врачом. Может появляться неприятный запах изо рта, связанный с закупоркой лакун небных миндалин патологическим содержимым (гноем или казеозными массами), а так же дискомфорт при глотании и першение в глотке.
При нарушении барьерной функции миндалин возникают частые ангины, паратонзиллярные абсцессы, когда воспаление переходит с небных миндалин, на окружающую их клетчатку с последующим гнойным расплавлением. Всасываясь из миндалин в кровь, токсины вызывают общее недомогание, повышение температуры тела, периодические суставные боли, снижение аппетита и слабость. Могут возникать функциональные расстройства сердечно-сосудистой системы, которые проявляются сердцебиением, нарушениями сердечного ритма и изменениями на ЭКГ. В некоторых случаях при хронических тонзиллитах развивается ревматизм, артриты (воспаления суставов), нефриты (воспаления почек), а также сепсис.
Микроорганизмы и продукты их жизнедеятельности, обладая антигенными свойствами, приводят к общей аллергизации организма человека.
Нужно отметить, что существуют такие формы хронического тонзиллита, при которых ангины не встречаются, а поражение других внутренних органов уже происходит.
Очаг хронической инфекции в миндалинах влияет на работу всех органов и систем и во всех случаях отягощает любые заболевания, протекающие в организме.
Какие существуют методы лечения хронического воспаления небных миндалин?
При компенсированных формах тонзиллита, когда процесс ограничивается только поражением небных миндалин, а их барьерная функция сохранена, проводится консервативное лечение.
Лечение необходимо начинать с устранения предрасполагающих факторов: ликвидации заболеваний полости носа, носоглотки, лечения пораженных зубов, гастроэзофагеальной рефлюксной болезни и других.
Дважды в год проводится промывание лакун миндалин различными противомикробными препаратами. В настоящее время используют лечение на аппаратах «Тонзиллор», лазеро и криолечение, а также фотодинамическую терапию.
При отсутствии эффекта от консервативного лечения, а также когда миндалины перестают выполнять свои функции и представляют собой источник инфекции для организма, производят их удаление — тонзиллэктомию. Для оперативного лечения используются различные радиоволновые и плазменные скальпели, которые позволяют уменьшить кровопотерю во время проведения операции.
Клинический опыт и научные данные свидетельствуют об отсутствии серьезных общих и местных отрицательных последствий для организма после удаления небных миндалин.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА
Перитонзиллярный абсцесс: диагностика и лечение
1. Hardingham M. Перитонзиллярные инфекции. Otolaryngol Clin North Am . 1987; 20: 273–8 ….
2. Шредер Л.Л., Knapp JF. Распознавание и неотложное лечение инфекционных причин обструкции верхних дыхательных путей у детей. Заражение семином респира . 1995; 10: 21–30.
3. Петруцелли Г.Дж., Джонсон Дж. Т. Паратонзиллярный абсцесс. Почему уместно агрессивное управление. Постградская медицина . 1990; 88: 99–100,103–5,108.
4. Холлинсхед WH. Анатомия для хирургов. 3-е изд. Филадельфия: Harper & Row, 1982.
5. Snell RS. Клиническая эмбриология для студентов-медиков. 3-е изд. Бостон: Литтл, Браун, 1983.
6. McVay CB, Anson BJ. Ансон и Маквей Хирургическая анатомия. 6-е изд. Филадельфия: Сондерс, 1984.
7. Брук I, Фрейзер Э. Томпсон DH. Аэробная и анаэробная микробиология перитонзиллярного абсцесса. Ларингоскоп . 1991; 101: 289–92.
8. Jousimies-Somer H, Саволайнен С, Макити А, Юликоски Дж. Бактериологические находки при перитонзиллярных абсцессах у молодых людей. Clin Infect Dis . 1993; 16 (прил. 4): S292–8.
9. Prior A, Монтгомери П., Митчелмор I, Табакчали С. Микробиология и лечение антибиотиками перитонзиллярных абсцессов. Клин Отоларингол . 1995; 20: 219–23.
10. Боесен Т., Дженсен Ф. Предоперационная ультрасонографическая проверка перитонзиллярных абсцессов у больных тонзиллитом тяжелой степени. Евро Арка Оториноларингол . 1992; 249: 131–3.
11. Бакли А. Р., Мосс Э. Блокманис А. Диагностика перитонзиллярного абсцесса: значение внутриротовой сонографии. AJR Am J Roentgenol . 1994; 162: 961–4.
12. Сильный EB, Вудворд ПиДжей, Джонсон LP. Внутриротовая ультразвуковая оценка перитонзиллярного абсцесса. Ларингоскоп . 1995. 105 (8 pt 1): 779–82.
13. Патель К.С., Ахмад С, О’Лири Джи, Мишель М. Роль компьютерной томографии в лечении перитонзиллярного абсцесса. Отоларингол Хирургия головы и шеи . 1992; 107 (6 pt 1): 727–32.
14. Гидли П.В., Ghorayeb BY, Штирнберг CM. Современное лечение инфекций глубокого пространства шеи. Отоларингол Хирургия головы и шеи . 1997. 116 (1): 16–22.
15. Parker GS, Тами Т.А. Ведение перитонзиллярного абсцесса в 90-е годы: актуальная информация. Ам Дж Отоларингол . 1992; 13: 284–8.
16. Стрингер СП, Шефер С.Д., Закройте LG. Рандомизированное исследование амбулаторного лечения перитонзиллярного абсцесса. Arch Otolaryngol Head Neck Surg . 1988. 114: 296–8.
17. Махарадж Д., Раджа V, Хемсли С. Лечение перитонзиллярного абсцесса. Дж Ларингол Отол . 1991; 105: 743–5.
18. Вольф М, Эвен-Чен I, Кроненберг Дж. Перитонзиллярный абсцесс: повторная пункционная аспирация по сравнению с разрезом и дренированием. Энн Отол Ринол Ларингол . 1994; 103: 554–7.
Обзор перитонзиллярного абсцесса
Перитонзиллярный абсцесс (ПТА) или ангина — это бактериальная инфекция, которая вызывает скопление гноя рядом с миндалинами и глоткой по направлению к задней части глотки. Обычно это происходит только рядом с одной из ваших миндалин и обычно прогрессирует от целлюлита до абсцесса.Как правило, формирование перитонзиллярных абсцессов занимает от 2 до 8 дней и обычно вызывается Staphylococcus aureus (стафилококковая инфекция), Haemophilus influenzae (пневмония и менингит) и гемолитическими стрептококками группы A (ГАЗ; часто встречается при стрептококковой инфекции горла или фарингита). ) бактерии.
milanvirijevic / Getty ImagesПеритонзиллярный абсцесс обычно зажат между небной миндалиной и верхней констрикторной мышцей (которая используется в процессе глотания пищи) в задней части глотки.Существует три «отсека», в которых обычно располагается абсцесс или гной. В самой верхней области, называемой верхней, возникает большинство случаев перитонзиллярного абсцесса. Остальное происходит в средней или нижней части между миндалинами и мышцами.
Распространенность и факторы риска
Перитонзиллярные абсцессы являются частой причиной экстренного обращения за помощью к отоларингологу (врачу, специализирующемуся на заболеваниях ушей, носа и горла). У вас примерно 30 из 100000 шансов получить ПТА, и это может быть выше из-за устойчивых к антибиотикам штаммов бактерий.
У вас будет повышенный риск развития перитонзиллярного абсцесса в ситуациях падения:
У вас также может быть повышенный риск развития перитонзиллярных абсцессов, если вы злоупотребляете алкоголем или запрещенными наркотиками, такими как кокаин. Эти препараты, а также другие стереотипные привычки, которые могут сопровождать употребление запрещенных препаратов, вероятно, ухудшат ваше здоровье и ослабят вашу иммунную систему, что сделает вас более восприимчивым к перитонзиллярным абсцессам. Если вы причастны к какому-либо из этих веществ, немедленно обратитесь за помощью.
Симптомы
Боль в горле, предшествующая перитонзиллярному абсцессу, является одной из самых частых жалоб. В некоторых случаях стрептококковая ангина не может быть обнаружена посевом или экспресс-тестом на стрептококк и усугубляется превращением в перитонзиллярный абсцесс. В этих случаях перитонзиллярный абсцесс вызывает более сильную боль в горле, чем когда у вас только что была ангина. Другие симптомы включают:
- Лихорадка
- Голос «Горячий картофель»
- Слюни
- Неприятный запах изо рта (неприятный запах изо рта)
- Тризм (затруднение открывания рта) присутствует всегда, но может варьироваться по степени тяжести
- Болезненное глотание (одинофагия)
- Затруднение глотания (дисфагия)
- Боль в ухе
Диагностика
Будут проведены тесты, чтобы определить, действительно ли у вас перитонзиллярный абсцесс.История вашего здоровья является очень важной частью определения того, есть ли у вас перитонзиллярный абсцесс, но ваш врач также проведет несколько дополнительных анализов, чтобы сделать более убедительное определение. Общие тесты, которые могут быть выполнены, включают визуальный осмотр вашего горла, компьютерную томографию и / или УЗИ. Ультразвук вашего горла становится все более популярным, поскольку ультразвуковые устройства становятся все более доступными. У ультразвука также есть дополнительное преимущество, заключающееся в том, что оно не требует облучения. Однако не во всех больницах или клиниках есть подходящие ультразвуковые насадки для проведения достаточного обследования.В этом случае лучшим выбором будет компьютерная томография.
Другие тесты, которые, вероятно, будут выполнены, включают одноэтапный анализ крови, анализ крови, посев из горла и гноя. Эти тесты будут выполнены, чтобы помочь определить, есть ли у вас другая проблема, которую следует рассмотреть. Культуры также помогут выбрать для вас наилучшее продолжающееся лечение.
Ультразвук, компьютерная томография, лабораторные исследования или эндоскопия могут использоваться для исключения подобных диагнозов, таких как:
Лечение
Лечение перитонзиллярного абсцесса может включать госпитализацию маленьких детей, если присутствует обезвоживание.Однако в большинстве случаев в госпитализации нет необходимости. Для лечения причины инфекции потребуются антибиотики, и необходимо будет выполнить одну из следующих процедур:
- разрез и дренирование гноя
- Игла-аспирация (извлечение через иглу) гноя
- тонзиллэктомия
Тонзиллэктомия требуется редко, гной просто удаляется, а антибиотики продолжают курс лечения в течение 10–14 дней, чтобы вылечить инфекцию.
Хирургическое лечение тонзиллярного абсцесса — Просмотр полного текста
Введение:
Тонзиллярный абсцесс — наиболее частое осложнение острой бактериальной ангины. Абсцесс в большинстве случаев располагается в капсульном пространстве, а иногда и в самой миндалине. Этиопатогенез является полимикробным и состоит в основном из Streptococcus Pyogenes (аэробный) и Fusobacterium Necrophorum (анаэробный). Это заболевание в основном поражает молодых людей, курильщиков и значительно влияет на качество жизни.Симптомы шумные, характеризуются тяжелой однодисфагией, часто ограниченным открыванием рта (тризм), а иногда и одышкой, лихорадкой и ухудшением общего состояния. Его осложнения включают обструкцию верхних дыхательных путей, распространение инфекции в глубокие ткани шеи и средостения, септический венозный тромбоз и артериальное кровоизлияние в результате контактного некроза. Описаниям, как лечить эту патологию, много веков, но даже сегодня есть необходимость слить гной. По нашим оценкам, около 200 пациентов в год обращаются в нашу университетскую клинику в Женеве (Швейцария) с подозрением на абсцесс миндалин.
Диагноз:
В медицинской литературе описано несколько диагностических методов, но нет единого мнения о наиболее эффективных. Клинические подозрения врача варьируются в зависимости от опыта исследователя, хотя определенные критерии признаны хорошими предикторами наличия абсцесса (тризм, отек, отклонение язычка, «горячий картофельный голос», рефлекторная оталгия), но с ограниченной чувствительностью и специфичностью. При наличии клинических подозрений подтверждение наличия гноя может быть определено путем прямой пункции или дренажа, что позволяет немедленно поставить диагноз, но с высокой долей ложноотрицательных результатов и требует болезненной инвазивной процедуры.Ультразвук (УЗИ) и компьютерная томография (КТ) обеспечивают безболезненный диагноз, но УЗИ требует специального орального зонда и может быть невозможным в случае тризма, а его интерпретация очень зависит от врача. КТ остается облучающим, дорогостоящим и трудоемким исследованием, но оно чувствительно и может формально исключить любые сопутствующие осложнения (венозный тромбоз, ретро- или парафарингеальное разрастание, поражение контралатералей). Золотым стандартом диагностики абсцесса миндалин является прямая визуализация гноя во время дренирования.
Обращение:
Что касается лечения, то и здесь научно обоснованная литература не дает четкого определения наиболее эффективного (за исключением детей, у которых местная анестезия в большинстве случаев нецелесообразна). Обычно он состоит из комбинации медикаментозного и хирургического лечения. Медикаментозная терапия обычно включает — в дополнение к обезвоживанию и обезболивающим — внутривенное введение антибиотиков и требует примерно 3 дней госпитализации. Существует несколько описанных техник хирургического дренирования.Повторные пункции иглы, послеоперационный дренаж под местной анестезией и тонзиллэктомия под общим наркозом. Последние два предпочтительнее, потому что они более эффективны при немедленной боли. Насколько нам известно, только два проспективных рандомизированных исследования (частично для одного) с участием 51 и 53 пациентов изучали эффективность этих двух вмешательств, и их выводы касаются только отсутствия разницы в продолжительности пребывания в больнице.
Ретроспективные данные показывают хорошую эффективность обоих методов (дренаж разреза под местной анестезией против тонзиллэктомии под общим наркозом), и выбор их выполнения сильно зависит от центра и врача.Дренаж через разрез позволяет избежать общей анестезии, но крайне неприятен, требует повторного полоскания, что болезненно для пациента и отнимает много времени для медицинской бригады. В литературе, а также в нашем собственном опыте этот метод прививается с частотой неудач около 20%, что требует дальнейшей тонзиллэктомии под общим наркозом. Кроме того, частота рецидивов оценивается в 9-22%. И наоборот, тонзиллэктомия первой линии требует общей анестезии, но сразу же снимает часть боли и тризма, позволяет почти наверняка разрешить инфекцию, предотвращает рецидивы, кажется экономически более выгодной и не требует сотрудничества пациента во время операции. процедура.
Поскольку в медицинской литературе нет четких рекомендаций, основанных на проспективных исследованиях, предлагаемое исследование направлено на проспективную оценку терапевтической эффективности тонзиллэктомии по сравнению с дренированием под местной анестезией.
Это проспективное рандомизированное клиническое исследование с участием взрослых в центре третичной медицинской помощи в Женеве (Швейцария).
Перитонзиллярный абсцесс. Информация о ангинах.
Сиделл Д, Шапиро, Нидерланды; Острый тонзиллит. Заразить мишени лекарств Disord.2012 августа 12 (4): 271-6.
Галиото, штат Нью-Джерси; Паратонзиллярный абсцесс. Я семейный врач. 2008, январь 1577 (2): 199-202.
Klug TE, Rusan M, Fuursted K, et al; Перитонзиллярный абсцесс: осложнение острого тонзиллита или инфекция лимфатических узлов Вебера? Otolaryngol Head Neck Surg. 2016 Август 155 (2): 199-207. DOI: 10.1177 / 0194599816639551. Epub 2016 29 марта.
Маром Т., Цинамон У, Ицковиз Д. и др .; Изменение тренда перитонзиллярного абсцесса. Am J Otolaryngol.2010 Май-июнь 31 (3): 162-7. Epub 2009 23 апреля.
Гупта Г., Макдауэлл Р.Х .; Перитонзиллярный абсцесс
Mazur E, Czerwinska E, Korona-Glowniak I, et al; Эпидемиология, история болезни и микробиология перитонзиллярного абсцесса. Eur J Clin Microbiol Infect Dis. 2015 Март 34 (3): 549-54. DOI: 10.1007 / s10096-014-2260-2. Epub 2014 17 октября.
Райан К., Датта С., Симо Р.; Роль скрининга на инфекционный мононуклеоз у пациентов, поступивших с изолированным односторонним перитонзиллярным абсцессом.J Laryngol Otol. 2004 Май 118 (5): 362-5.
Галиото, штат Нью-Джерси; Паратонзиллярный абсцесс. Я семейный врач. 2017 Апрель 1595 (8): 501-506.
Ангина — острая; NICE CKS, январь 2020 г. (только для Великобритании)
Чау Дж. К., Сейкали Х. Р., Харрис Дж. Р. и др .; Кортикостероиды в лечении перитонзиллярного абсцесса: слепое плацебо-контролируемое клиническое испытание. Ларингоскоп. 2014 Январь 124 (1): 97-103. DOI: 10.1002 / lary.24283. Epub 2013 9 июля.
Ву В., Манойлович Коларски М., Кандел CE и др .; Текущая тенденция назначения антибиотиков и лечения перитонзиллярного абсцесса: перекрестное исследование.Ларингоскоп Исследование Отоларингол. 2021 Мар 116 (2): 183-187. DOI: 10.1002 / lio2.538. eCollection 2021, апрель
Лин Й.Й., Ли Дж. К.; Двусторонние перитонзиллярные абсцессы, осложняющие острый тонзиллит. CMAJ. 2011 август 9183 (11): 1276-9. DOI: 10.1503 / cmaj.100066. Epub 2011 16 мая.
Константино Т.Г., Сац В.А., Денкамп В. и др .; Рандомизированное исследование, сравнивающее внутриротовое ультразвуковое исследование с пункционной пункционной пункцией у пациентов с подозрением на перитонзиллярный абсцесс. Acad Emerg Med.2012 июн 19 (6): 626-31. DOI: 10.1111 / j.1553-2712.2012.01380.x.
Саймон Л. М., Матиясек Дж. В., Перри А. П. и др .; Детский перитонзиллярный абсцесс: ангина или интервальная тонзиллэктомия. Int J Pediatr Otorhinolaryngol. 2013 Август 77 (8): 1355-8. DOI: 10.1016 / j.ijporl.2013.05.034. Epub 2013 28 июня.
Losanoff JE, Missavage AE; Запущенный перитонзиллярный абсцесс, приводящий к некротической инфекции мягких тканей шеи и грудной стенки. Int J Clin Pract. 2005 Dec59 (12): 1476-8.
Брук I; Микробиология и лечение перитонзиллярных, заглоточных и парафарингеальных абсцессов. J Oral Maxillofac Surg. 2004 Dec62 (12): 1545-50.
Пауэлл Дж., Уилсон Дж. А; Обзор перитонзиллярного абсцесса, основанный на фактических данных. Клин Отоларингол. 2012 Апрель 37 (2): 136-45. DOI: 10.1111 / j.1749-4486.2012.02452.x.
Farmer SE, Khatwa MA, Zeitoun HM; Перитонзиллярный абсцесс после тонзиллэктомии: обзор литературы. Ann R Coll Surg Engl.2011 Июль 93 (5): 353-5. DOI: 10.1308 / 003588411X579793.
Spinks A, Glasziou PP, Del Mar CB; Антибиотики при ангине. Кокрановская база данных Syst Rev.2013, ноябрь 511: CD000023.
Worrall G; Острая ангина. Может Фам Врач. 2011 июль 57 (7): 791-4.
Шарланд М., Кендалл Х., Йейтс Д. и др .; Назначение антибиотиков в общей практике и при госпитализации по поводу перитонзиллярного абсцесса, мастоидита и ревматической лихорадки у детей: анализ тенденций во времени.BMJ. 2005 август 6331 (7512): 328-9. Epub 2005 20 июня.
Представление случая и обзор современной литературы, касающейся противоречий в диагностике и лечении
Хотя односторонний перитонзиллярный абсцесс является частым осложнением острого бактериального тонзиллита, двусторонние перитонзиллярные абсцессы встречаются довольно редко. Сообщается, что частота неожиданного контралатерального перитонзиллярного абсцесса, выявленного при тонзиллэктомии, составляет от 1,9% до 24%, в то время как общая частота двустороннего перитонзиллярного абсцесса, как сообщается, достигает 4.9%. Диагноз может быть основан на клинических критериях или методах визуализации. Что касается лечения, принято считать, что основная стратегия состоит из системных антибиотиков и дренирования гноя. Мы сообщаем о случае 19-летней девочки, которую лечили в отделении неотложной помощи с помощью двусторонней диагностической пункционной аспирации с последующим двусторонним разрезом и дренированием вместе с внутривенным введением клиндамицина с противовоспалительными средствами и гидратацией. После лечения у пациентки наблюдалось заметное облегчение одинофагии.Через 48 часов она была выписана на 10-дневный курс лечения клиндамицином.
1. Введение
Перитонзиллярные абсцессы (ПТА) представляют собой скопления гнойного материала, которые обычно развиваются вне капсулы миндалин рядом с верхним полюсом. Они развиваются как наиболее частое осложнение острого тонзиллита, когда инфекция распространяется из крипт на рыхлые альвеолярные перитонзиллярные ткани. Они в основном расположены в области верхнего полюса и вовлекают мягкое небо, толкая миндалины вперед и к средней линии.Заболевание обычно одностороннее и чаще встречается у молодых людей мужского пола (преобладание мужчин 2: 1) [1–6]. В нашем 10-летнем ряду (1999–2009 гг.) Соотношение мужчин и женщин составляет около 100/63 (рис. 1), при этом большинство случаев диагностируется в возрасте от 20 до 40 лет (рис. 2).
Перитонзиллярный абсцесс считается частью клинического метода, который прогрессирует от острого тонзиллита до перитонзиллярного целлюлита и, наконец, до перитонзиллярного абсцесса. Наиболее частыми симптомами при поступлении являются боль в горле, одинофагия (обычно односторонняя), дисфагия, оталгия, тризм, слюнотечение и высокая температура.Ранняя диагностика с дренированием абсцесса имеет решающее значение для предотвращения перфорации парафарингеального / заглоточного пространства и дальнейшего распространения по сосудам шеи к средостению и основанию черепа. Возможная аспирация и тяжелая обструкция верхних дыхательных путей из-за надгортанника или отека гортани может развиться, если лечение откладывается [3, 5–7].
Методы дренирования варьировались, и соответствующий подход к окончательному лечению перитонзиллярного абсцесса все еще остается спорным.Варианты терапевтического лечения, как правило, включают пункционную аспирацию, разрез и дренирование, тонзиллэктомию при ангине, внутривенное введение антибиотиков и стероидную терапию. Хотя односторонний перитонзиллярный абсцесс является частым осложнением острого бактериального тонзиллита, двусторонний перитонзиллярный абсцесс встречается довольно редко. Сообщается, что общая частота двусторонней ПТА достигает 4,9% [3, 5–8]. В большинстве двусторонних случаев во время тонзиллэктомии обнаруживается неожиданный контралатеральный абсцесс. Сообщается, что частота неожиданного контралатерального перитонзиллярного абсцесса, выявленного при тонзиллэктомии, составляет от 1.9% и 24% [3, 5–8].
2. Описание клинического случая
19-летняя девушка поступила в отделение неотложной помощи нашей больницы с 6-дневной историей обострения одинофагии, двусторонней боли в ухе, затрудненного глотания твердой пищи, субъективной лихорадки и значительного тризма. Несмотря на назначение кларитромицина внутрь, ее симптомы ухудшились за 24 часа до госпитализации. При интраоральном осмотре обнаружено диффузно эритематозное мягкое небо и язычок с заметным отеком и выступом по средней линии (рис. 3).При фиброоптической эндоскопии признаков обструкции верхних дыхательных путей не было. Лабораторные тесты показали значительное увеличение лейкоцитов, нормальных электролитов и отсутствие моноцитоза.
Поскольку у пациентки наблюдалась значительная симметричная выпуклость мягкого неба, ее лечили в отделении неотложной помощи с помощью двусторонней диагностической игольной аспирации (использовалась игла № 10) с последующим двусторонним разрезом и дренированием (рис. 3). Компьютерная томография не проводилась, так как диагноз был ясен.
Хотя двусторонние перитонзиллярные абсцессы диагностируются довольно редко, необходимо учитывать, что в большинстве случаев тонзиллит, очевидно, является двусторонним заболеванием. Таким образом, развитие перитонзиллярного целлюлита или абсцесса весьма вероятно на двусторонней основе [3], как в этом случае. Окончательное прогрессирование этого — изначально двустороннего — заболевания с любой стороны обычно зависит от физического состояния пациента и системной реакции на инфекцию, от перенесенных ранее хирургических вмешательств на ротоглотке и предшествующего лечения, особенно антибиотиками [3, 5].В нашем случае пациентка лечилась кларитромицином в течение 5 дней перед госпитализацией, а также была серьезно обезвожена и недоедала в течение примерно одной недели из-за значительной одинофагии. Эти факты могли повлиять на физический анамнез заболевания, что привело к этому редкому двустороннему диагностическому методу.
Гной с неприятным запахом был удален из обоих абсцессов и отправлен на аэробные и анаэробные культуры и определение чувствительности. Аэробная культура вырастила несколько альфа-гемолитических стрептококков, иногда бета-гемолитических стрептококков (не группы A и B), редких Staphylococcus aureus и редких Candida albicans .Анаэробная культура вырастила несколько бета-лактамаз-положительных палочек Prevotella melaninogenica и несколько других бета-лактамаз-положительных, анаэробных, грамотрицательных палочек. Устойчивых к пенициллину организмов не было выделено.
Пациент был госпитализирован в нашу клинику и лечился внутривенным клиндамицином с противовоспалительными средствами и внутривенной гидратацией. После лечения у пациентки наблюдалось заметное облегчение одинофагии. Через 48 часов она была выписана на 10-дневный курс лечения клиндамицином.Контрольное внутриротовое обследование через неделю показало хорошо разрешенную инфекцию и нормальную слизистую.
3. Обсуждение
Односторонний перитонзиллярный абсцесс (ПТА) является частым осложнением острого бактериального тонзиллита и описывается со времен Гиппократа [1–3]. Однако двусторонние перитонзиллярные абсцессы встречаются довольно редко. Сообщения в литературе относительно частоты двусторонних абсцессов весьма разнообразны. Больший процент включает случаи, когда неожиданный контралатеральный абсцесс был обнаружен во время тонзиллэктомии.Сообщается, что частота неожиданного контралатерального перитонзиллярного абсцесса, выявленного при тонзиллэктомии, составляет от 1,9% до 24%, в то время как общая частота ПТА достигает 4,9% [3, 5-8].
Поскольку тонзиллит — это инфекция, поражающая в основном обе миндалины, вполне вероятно, что прогрессирование до перитонзиллярного абсцесса также происходит с обеих сторон, причем стадии развития абсцессов различаются с каждой стороны. Однако большинство авторов поддерживают тот факт, что системная реакция человека на инфекцию, антибиотики или хирургическое вмешательство может прервать прогрессирование этого заболевания на любой стадии [3].Более того, адекватное лечение антибиотиками, а также разрез и дренирование очевидного абсцесса часто могут подавить развитие и даже замаскировать наличие перитонзиллярного абсцесса на противоположной стороне [3]. Таким образом, мы считаем, что случаи двусторонних абсцессов являются весьма вероятно, что данные будут занижены.
В подавляющем большинстве перитонзиллярных абсцессов обитают множественные организмы. Наиболее частыми выделенными аэробными организмами являются Streptococcus pyogenes , Streptococcus milleri , Haemophilus influenza и стрептококки группы viridans, тогда как fusobacterium и Prevotella melaninogenica , как сообщается, являются обычно вовлеченными анаэробными организмами [6].В нашем случае результаты культивирования показали совершенно другие организмы, чем ожидалось, такие как Staphylococcus aureus и Candida albicans . Этот факт можно объяснить недавним лечением кларитромицином, а также множественными курсами лечения антибиотиками в течение последних 6 месяцев, как показал анамнез пациента.
Внутриротовой вид двустороннего перитонзиллярного абсцесса лишен классической асимметрии и отклонения язычка, которые считаются отличительными чертами одностороннего абсцесса.Более того, лечение антибиотиками, противовоспалительными препаратами или стероидами часто может маскировать признаки и симптомы ПТА [3–7]. Таким образом, двусторонние абсцессы можно спутать с другими состояниями, такими как двусторонние лимфомы миндалин, инфильтрирующие карциномы мягкого неба или язычка, любые опухоли малых слюнных желез полости рта, целлюлит миндалин или инфекционный мононуклеоз [3–7]. . Это причина, по которой некоторые авторы поддерживают тот факт, что КТ с контрастным усилением может помочь диагностировать двустороннюю ЧТА и ее следует рассматривать при наличии выраженного тризма, но при отсутствии односторонних воспалительных явлений [9].Однако контрастная компьютерная томография довольно дорога и обычно не доступна сразу. Поэтому мы считаем, что следует иметь в виду диагноз двусторонних перитонзиллярных абсцессов, когда клинические проявления предполагают диагноз ЧТА, но физикальное обследование выявляет двусторонние опухшие миндалины со срединным язычком. В таких случаях пункционная аспирация является надежной альтернативной диагностической процедурой, поскольку в большинстве ситуаций она приводит к немедленному и точному диагнозу. Некоторые авторы также поддерживают диагностическое использование интраорального ультразвука у кооперативных пациентов [10–12], сообщая о значительно хороших результатах.
В нашем случае пациент обратился со значительным симметричным выпячиванием мягкого неба и значительным тризмом. Ей лечили в отделении неотложной помощи с помощью двусторонней диагностической пункционной аспирации, которая дала положительный результат с обеих сторон. За этой начальной процедурой последовали двусторонний разрез и дренирование. Компьютерная томография не проводилась, так как диагноз был достаточно ясен сразу после двусторонней диагностической пункционной аспирации.
Что касается лечения перитонзиллярного абсцесса, общепринято считать, что основная стратегия состоит из системных антибиотиков, охватывающих группу A β -гемолитические стрептококки, которые, как сообщается, являются наиболее распространенным возбудителем болезни, и последующим дренированием гноя. [3–7].Дренирование гноя из полости абсцесса может осуществляться с помощью игольной аспирации (иногда под контролем УЗИ), разреза-дренажа или немедленной (ангинозной) тонзиллэктомии [3–8].
Хирургическое лечение перитонзиллярного абсцесса, не осложненного обструкцией верхних дыхательных путей, до сих пор остается спорным. Немедленная тонзиллэктомия — это простая в выполнении одноэтапная хирургическая процедура, обеспечивающая быстрое облегчение тризма и боли и полное удаление гноя. Такая операция может впоследствии выявить и неожиданный контралатеральный перитонзиллярный абсцесс [3–8].Напротив, разрез и дренирование, которое также поддерживается многими авторами, является неудобной процедурой, очень неприятной для пациента, которая часто может привести к неполному опорожнению полости абсцесса. По этой причине процедуру часто приходится повторять несколько раз. Кроме того, если планируется интервальная тонзиллэктомия, такая операция может быть технически более сложной из-за обычно развивающегося фиброза ложа миндалин [3–8].
Сторонники ангинозной тонзиллэктомии также ссылаются на необходимость предотвращения рецидивов абсцесса.Однако те, кто предпочитает только разрез и дренирование, заявляют, что частота рецидивов четко не определена. Фактически, зарегистрированная частота рецидивов перитонзиллярных абсцессов в нескольких сериях составляет от 5,9 до 22,7% [3].
Большинство авторов признают, что и пункционная аспирация, и разрез-дренаж являются основой лечения большинства перитонзиллярных абсцессов и, как сообщается, одинаково эффективны для лечения заболевания, тогда как немедленная тонзиллэктомия в настоящее время считается надежным и безопасным процедура, рекомендованная для двусторонних случаев, пациентов с ослабленным иммунитетом или в случаях отсутствия ответа на системные антибиотики или разрез и дренирование [3–8, 13].
С другой стороны, первоначальное консервативное лечение (нехирургическое лечение) все еще поддерживается некоторыми авторами в отдельных случаях, прежде чем рисковать хирургическим дренированием [13–15]. Сообщается, что эта стратегия применяется, в частности, в случаях перитонзиллярного абсцесса нижнего полюса, при условии, что пациент является иммунокомпетентным и не имеет серьезных системных заболеваний [14, 15]. Пациент получает парентеральное лечение антибиотиками и находится под тщательным наблюдением в течение первых 48 часов. Мы полагаем, что плохой ответ на антибиотики, прогрессирующее ухудшение клинического статуса или развитие других осложнений всегда должны перенаправлять терапевтический план в сторону хирургического лечения.Более того, авторы полагают, что эта консервативная стратегия может также применяться в течение первых 48 часов в отдельных случаях перитонзиллярного целлюлита при условии, что диагностическая пункционная аспирация отрицательна с обеих сторон и нет доказательств иммунодефицита или каких-либо клинических признаков или данных изображений, которые заставит врача заподозрить опасное для жизни осложнение.
4. Выводы
Хотя односторонний перитонзиллярный абсцесс является частым осложнением острого бактериального тонзиллита, двусторонние абсцессы диагностируются довольно редко.Внутриротовой вид двустороннего перитонзиллярного абсцесса лишен классической асимметрии и отклонения язычка. Это причина, по которой ЛОР-хирург должен помнить об этом диагностическом методе, даже если клинический вид не совсем наводит на размышления, особенно если ранее принималось лечение антибиотиками или стероидами. Диагноз может быть подтвержден как методами визуализации (такими как КТ или внутриротовое ультразвуковое исследование), так и двусторонней иглой аспирации. Лечение по выбору состоит из системных антибиотиков и дренирования гноя через двусторонний разрез и дренирование или немедленную ангионевротическую тонзиллэктомию.Некоторые авторы в отдельных случаях поддерживают первоначальное консервативное лечение (консервативное лечение), прежде чем рисковать хирургическим вмешательством.
Перитонзиллярный абсцесс — обзор
Перитонзиллярный абсцесс
Перитонзиллярный абсцесс возникает, когда в пространстве между капсулой миндалины и рыхлой ареолярной тканью, отделяющей капсулу миндалины от верхней констрикторной мышцы, имеется скопление гнойного экссудата. Считается, что эти абсцессы возникают вследствие острого тонзиллита.Стенки полости абсцесса состоят из капсулы миндалины медиально и верхней мышцы-констриктора латеральнее. Пациенты с перитонзиллярным абсцессом обычно в течение нескольких дней имеют одностороннюю боль в горле, одностороннюю оталгию и одинофагию. При физикальном обследовании выявляются тризм, односторонняя эритема миндалин, отклонение язычка, полнота мягкого неба или выпуклость перитонзиллярной области, а также обезвоживание. Часто бывает трудно отличить перитонзиллярный целлюлит от перитонзиллярного абсцесса.Самый простой способ отличить их — отсосать выпуклость или полость мягких тканей. Лечение перитонзиллярного абсцесса после правильного диагноза включает в себя разрез и дренирование, гидратацию и терапию антибиотиками. Образующиеся анаэробные и грамположительные бактерии могут распространяться через глубокие фасциальные плоскости шеи и быстро переходить в более серьезную инфекцию. Таким образом, это условие необходимо незамедлительно устранить. Заболеваемость перитонзиллярным абсцессом составляет примерно 30 на 100 000 пациентов, что составляет примерно 45 000 случаев перитонзиллярного абсцесса в год. 35 Целью лечения перитонзиллярного абсцесса является быстрое рассасывание абсцесса, а также предотвращение рецидива. Хотя разрез плюс дренирование, а также гидратация и терапия антибиотиками были основой неотложной помощи, решение о выполнении тонзиллэктомии в дополнение к срокам тонзиллэктомии остается спорным.
Паркер и Тами при анализе литературы предположили, что люди старше 40 лет с перитонзиллярным абсцессом чаще, чем более молодые пациенты, испытывали только один эпизод.В результате единичный перитонзиллярный абсцесс, возникающий у пациента старше 40 лет, скорее всего, не требует тонзиллэктомии. 35
Тем не менее, пациенты моложе 40 лет, которые перенесли несколько эпизодов тонзиллита и у которых ранее были перитонзиллярные абсцессы, должны рассматриваться для тонзиллэктомии. Хотя частота рецидивов перитонзиллярного абсцесса составляет от 0% до 30%, обзоры исследований показали, что, возможно, 90% пациентов, у которых действительно есть перитонзиллярный абсцесс, не страдают рецидивом.Кроме того, только около 30% пациентов с перитонзиллярными абсцессами имеют в анамнезе рецидивирующий тонзиллит. 35 Пациентам, которые страдают рецидивирующими перитонзиллярными абсцессами и в анамнезе рецидивирующий тонзиллит, может помочь тонзиллэктомия. С другой стороны, пациенты моложе 40 лет могут иметь право на тонзиллэктомию либо в остром состоянии, известном как «ангинозная» тонзиллэктомия, либо в отсроченном состоянии. Разногласия касаются сроков тонзиллэктомии.При проведении в остром периоде, известном как «ангинозная» тонзиллэктомия (ангина — это когда-то название перитонзиллярного абсцесса), процедура обеспечивает решение проблемы после однократной госпитализации и позволяет избежать длительного восстановления после дренирования абсцесса. Однако во время операции увеличивается частота кровотечений, что может привести к более трудному рассечению.
Противники указывают на значительный риск местного тканевого сепсиса, вторичного по отношению к операции в разгар острой инфекции.Более того, они предполагают, что существует повышенный риск кровотечения, с которым может быть особенно трудно справиться, если попытаться использовать технику наложения швов или завязывания. Кроме того, при ограниченном доступе к операционному времени во многих учреждениях планирование интервальной тонзиллэктомии кажется более рациональным, чем попытка выполнить ангинальную тонзиллэктомию в экстренных случаях.
Фактическое выполнение тонзиллэктомии при ангине очень похоже на обычную тонзиллэктомию, поскольку в передней стойке делается разрез для входа в полость абсцесса и ее эвакуации, после чего миндалина отделяется и удаляется с помощью электрокоагуляции или петли.Гемостаз достигается с помощью электрокоагуляции.
Перитонзиллярный абсцесс — Здорово
Что такое перитонзиллярный абсцесс?
Примечание. Если у вас новый или продолжающийся кашель, высокая температура (жар) или вы заметили изменение обоняния или вкуса, у вас может быть коронавирус (COVID-19). Узнайте больше о коронавирусе или воспользуйтесь нашей оценкой риска коронавируса, чтобы проверить свой риск.
Ангина, также известная как перитонзиллярный абсцесс, является осложнением тонзиллита, которое не лечат.
Абсцесс (скопление гноя) образуется между миндалинами и стенкой горла. Это может произойти, когда инфекция распространяется от инфицированной миндалины на окружающую область.
Подробнее о причинах ангины.
Симптомы ангины могут включать:
- обострение боли в горле, обычно с одной стороны
- высокая температура 38 ° C (100,4F) или выше
- Трудно открыть рот
- Боль при глотании
- затруднение глотания, которое может привести к слюноотделению
- Ваш голос меняется или затрудняется говорить
- неприятный запах изо рта
- боль в ухе на стороне поражения
- головная боль и общее плохое самочувствие
- припухлость на лице и шее
Когда обратиться к врачу
Вам следует обратиться к врачу, если у вас есть:
- сильная боль в горле или очень быстро ухудшающаяся
- тонзиллит тяжелая (инфекция миндалин)
Ваш врач спросит вас о ваших симптомах и осмотрит ваше горло и миндалины.Миндалины — это две маленькие железы, расположенные в задней части горла, за языком.
Если есть подозрение на ангина, вас немедленно направят к специалисту по уху, носу и горлу, который проведет дальнейшее обследование. Если у вас тяжелая ангина, вас могут немедленно доставить в больницу.
Важно, чтобы ангина была диагностирована и вылечена быстро, чтобы предотвратить распространение инфекции.
Если абсцесс становится достаточно большим, он может заблокировать дыхательные пути и вызвать затруднение дыхания.Поэтому важно как можно скорее начать лечение.
Лечение ангины
Рекомендуются антибиотики, чтобы избавиться от инфекции, и обезболивающие, применяемые при любой боли. Возможно, потребуется удалить гной из абсцесса. Это может включать незначительную хирургическую процедуру, проводимую под наркозом в больнице.
Подробнее о лечении ангины.
Профилактика тонзиллита
Лучший способ предотвратить тонзиллит — избегать тесного контакта с людьми, у которых есть вирусные или бактериальные инфекции, вызывающие это состояние.
Например, не пользуйтесь общей зубной щеткой с больным тонзиллитом и избегайте использования одной и той же посуды для еды и питья. Поддерживайте высокий уровень гигиены, регулярно мойте руки горячей водой с мылом.
Курение также может увеличить риск развития ангины. Прочтите о том, как бросить курить, чтобы получить информацию и советы о том, как бросить курить.
Насколько распространена ангина?
Ангина не распространена. Это связано с тем, что большинство людей с тонзиллитом получают эффективное лечение достаточно рано, чтобы предотвратить развитие ангины.На каждые 100000 человек, страдающих ангиной, у 96 может развиться ангина.
Ангина чаще всего встречается у подростков и молодых людей.
Причины перитонзиллярного абсцесса
Ангина, также известная как перитонзиллярный абсцесс, возникает в результате инфекции. Некоторые бактерии могут вызывать ангины, но наиболее распространенными являются бактерии Haemophilus influenzae и стрептококки, особенно Streptococcus pyogenes.
Неясно, почему возникает инфекция, которая приводит к ангине, но наиболее распространенная теория состоит в том, что абсцесс (скопление гноя) формируется после приступа тяжелого нелеченного тонзиллита или тонзиллита, который не лечится полностью.
сальники Вебера
Другая теория о причинах ангины связана с железами Вебера. Железы Вебера производят выделения и расположены чуть выше миндалин. Они очищают миндалины и окружающую среду от мусора, такого как отмершие ткани.
Если железы Вебера работают со сбоями и не могут удалить скопившийся мусор из области вокруг миндалин, трубки, дренирующие железы, могут опухнуть. Это может вызвать развитие инфекции, которая усугубляется и вызывает образование абсцесса.
Факторы риска
Факторы, которые могут увеличить риск развития ангины после боли в горле, включают:
- страдающие диабетом
- наличие иммунной системы, которая менее способна бороться с инфекциями, например, если у вас ВИЧ
Лечение перитонзиллярного абсцесса
Ангина, также известная как перитонзиллярный абсцесс, обычно лечится с помощью медикаментов и хирургического вмешательства.
Лекарство
Антибиотики
Если у вас диагностирована ангина, вам пропишут курс антибиотиков для лечения инфекции.Антибиотики обычно вводятся непосредственно в вену (внутривенно). Этот метод более эффективен, чем прием таблеток антибиотиков.
Антибиотики, часто используемые для лечения ангины, включают:
- феноксиметилпенициллин, также называемый пенициллин V — разновидность пенициллина
- кларитромицин, если у вас аллергия на пенициллин
- амоксициллин
- клиндамицин
- эритромицин
Доступно несколько различных антибиотиков.Выбор будет зависеть от типа бактерий, вызывающих вашу инфекцию, и от того, какие лекарства вам подходят лучше всего. Например, некоторые виды лекарств могут не подходить, если у вас есть другое заболевание, такое как проблемы с печенью или почками.
Некоторые типы антибиотиков могут взаимодействовать с некоторыми видами контрацепции, например с комбинированными противозачаточными таблетками. Если это повлияет на вас, лечащие врачи посоветуют вам, какие другие противозачаточные средства подходят для использования в это время.
Кортикостероиды
Кортикостероиды — это лекарства, содержащие стероиды, один из видов гормонов. Они помогают уменьшить отек и могут использоваться для лечения ангины. Если у вас сильная боль в горле или серьезные затруднения при глотании, можно рассмотреть вопрос о приеме кортикостероидов.
Исследования показали, что кортикостероиды являются безопасным и эффективным методом лечения ангины.
Обезболивающие
Если у вас ангина, вам могут прописать обезболивающие, чтобы облегчить любую боль.Наиболее часто назначаемыми обезболивающими являются парацетамол и ибупрофен.
Хирургия
В большинстве случаев ангины одни антибиотики не являются эффективным лечением, также требуется хирургическое вмешательство. Можно использовать следующие процедуры:
- игла аспирационная
- разрез и дренаж
- тонзиллэктомия
Они кратко описаны ниже.
Игла аспирационная
Для удаления скопившейся жидкости из абсцесса можно использовать аспирационную иглу.Для удаления гноя используется длинная тонкая игла. Если у вас пункционная аспирация, вам обычно дадут лекарство, называемое успокаивающим, чтобы помочь вам расслабиться, или местный анестетик, чтобы обезболить пораженную область, чтобы вы не чувствовали боли.
После процедуры жидкость, удаленная из абсцесса, будет отправлена в лабораторию для выявления бактерий, вызвавших инфекцию.
Разрез и дренаж
В некоторых случаях в пораженной области делают разрез, чтобы слить жидкость из абсцесса.Это называется разрезом и дренированием.
Разрез и дренаж выполняются либо под седацией, чтобы расслабить вас, либо под местной анестезией, чтобы обезболить пораженную область, либо под общим наркозом, чтобы вы уснули.
Тонзиллэктомия
Тонзиллэктомия — это операция по удалению миндалин. Это две маленькие железы, расположенные в задней части горла, за языком.


 Развивается на фоне сниженного иммунитета после длительного приема антибиотиков, цитостатиков, гормонов. Специфические грибковые наложения образуются на деснах, мягком небе, задней стенке глотки и гландах.
Развивается на фоне сниженного иммунитета после длительного приема антибиотиков, цитостатиков, гормонов. Специфические грибковые наложения образуются на деснах, мягком небе, задней стенке глотки и гландах.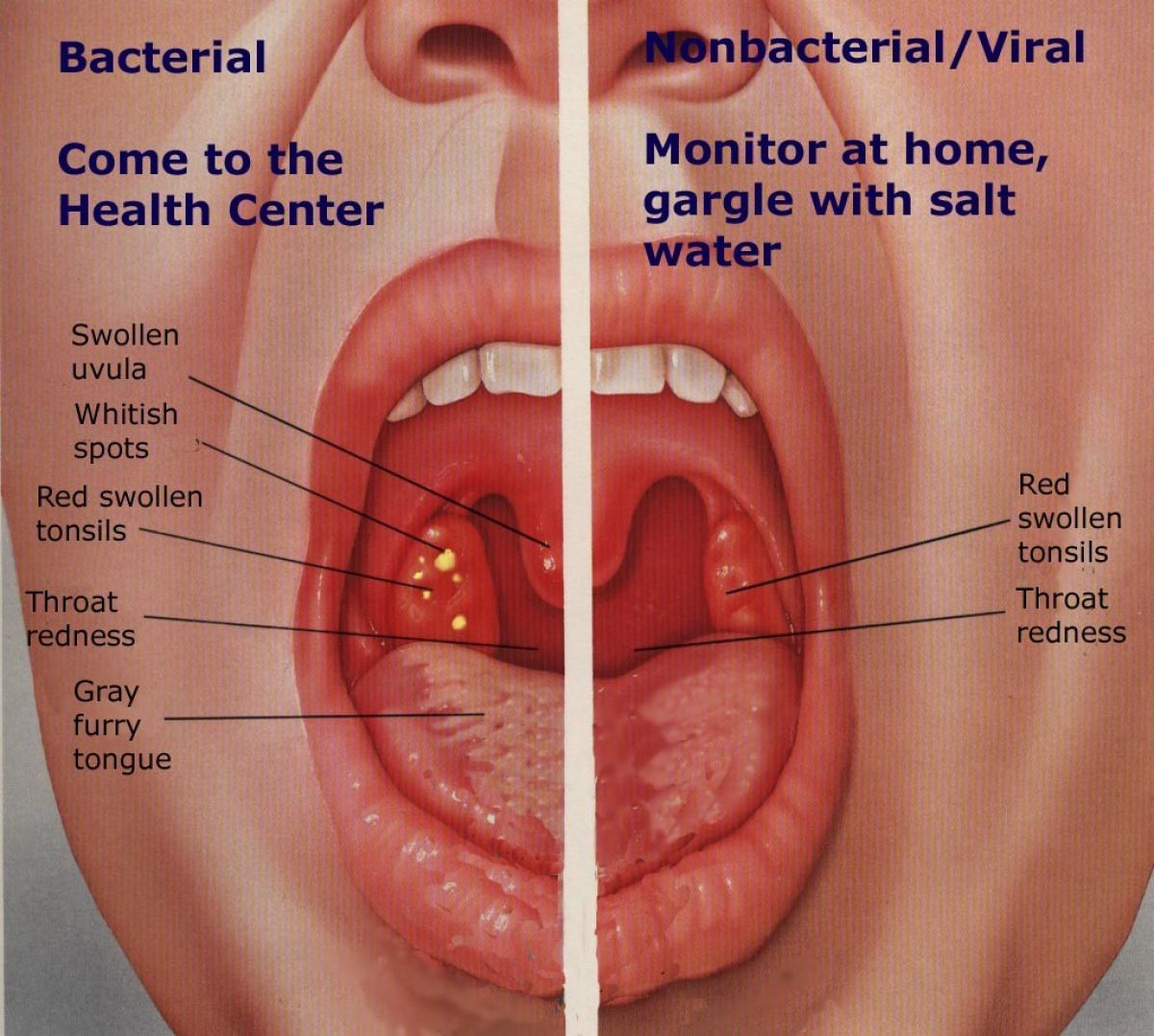 Оказывают противовоспалительное и стимулирующее действие на иммунитет.
Оказывают противовоспалительное и стимулирующее действие на иммунитет. Возбудителями заболевания могут быть разные микроорганизмы, к ним относятся стафилококк, дифтерийная палочка, аденовирус, пневмококк, стрептококк и другие. Кроме ангины катаральной формы, образование гнойников происходит на фоне повышенной температуры тела, болях в горле и других симптомов, сопровождающих инфекционные болезни. Наиболее тяжелая форма болезни — ангина Симановского-Венсана, характеризуется образованием язв, зеленого налета и гнилостным запахом. Как выглядит ангина можно посмотреть на фото.
Возбудителями заболевания могут быть разные микроорганизмы, к ним относятся стафилококк, дифтерийная палочка, аденовирус, пневмококк, стрептококк и другие. Кроме ангины катаральной формы, образование гнойников происходит на фоне повышенной температуры тела, болях в горле и других симптомов, сопровождающих инфекционные болезни. Наиболее тяжелая форма болезни — ангина Симановского-Венсана, характеризуется образованием язв, зеленого налета и гнилостным запахом. Как выглядит ангина можно посмотреть на фото.