Желчный рефлюкс: методы патогенетической терапии
Авторы: О.Я. Бабак, д.м.н., профессор, директор Института терапии им. Л.Т. Малой АМН Украины, г. Харьков
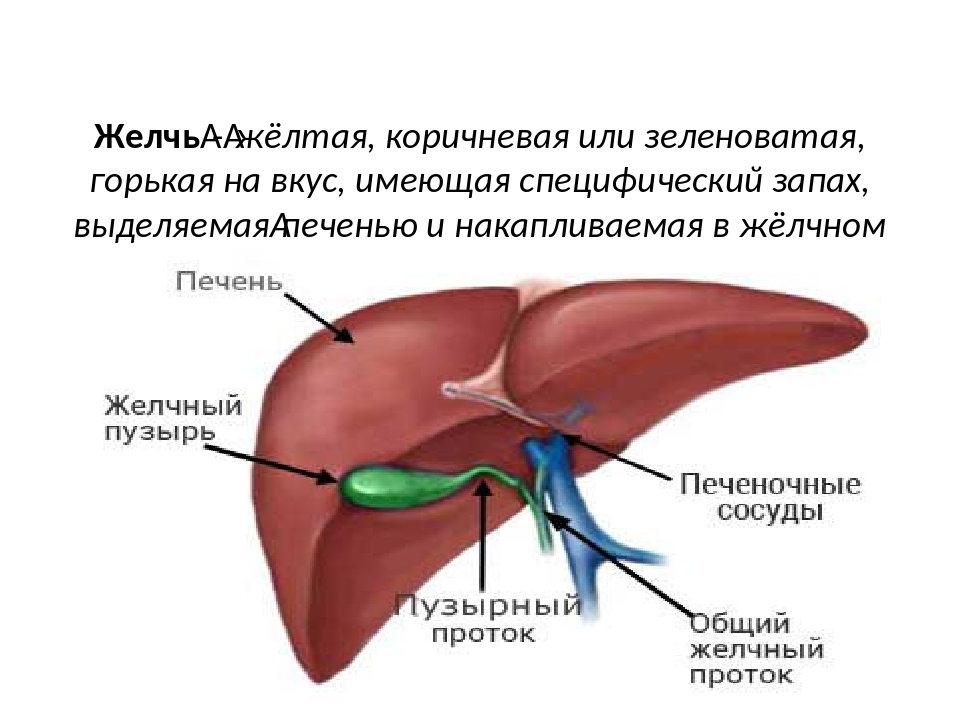
Желчный рефлюкс – синдром, довольно часто сопровождающий такие распространенные заболевания верхних отделов пищеварительного канала, как функциональные диспепсии, гастроэзофагеальную рефлюксную болезнь (ГЭРБ), хронические гастриты, пептические язвы желудка и двенадцатиперстной кишки. Кроме того, желчный рефлюкс может быть одной из двух основных причин возникновения хронического гастрита типа С (химического) – рефлюкс-гастрита; второй причиной рефлюкс-гастритов являются медикаменты, в частности нестероидные противовоспалительные препараты.
Под желчным или щелочным рефлюксом принято понимать попадание желчи из двенадцатиперстной кишки в выше расположенные органы – желудок, пищевод и даже ротовую полость.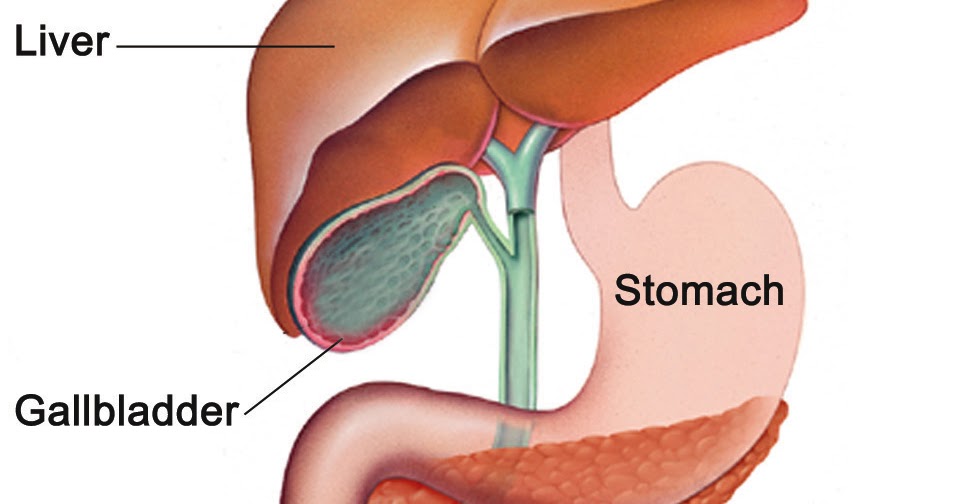
В физиологических условиях желчь не должна попадать из двенадцатиперстной кишки в вышележащие отделы пищеварительного канала. По высоте желчный рефлюкс может быть дуоденогастральным, дуоденогастроэзофагеальным и дуоденогастроэзофагооральным.
Этиология и патогенез
Дуоденогастральный рефлюкс чаще обусловлен недостаточностью замыкательной функции привратника, хроническим дуоденостазом и связанной с ним гипертензией в двенадцатиперстной кишке. Такие нарушения в большинстве случаев являются результатом анатомических изменений, связанных с оперативным вмешательством. Довольно часто рефлюкс может быть обусловлен развитием функциональных нарушений верхних отделов пищеварительного канала, в частности его моторно-эвакуаторной функции. Эти нарушения часто сопровождают воспалительные и деструктивные изменения слизистой оболочки желудка и двенадцатиперстной кишки (пептические язвы), а также функциональные заболевания (диспептический вариант функциональной диспепсии, синдром раздраженного кишечника по гипомоторному или смешанному типу).
Дуоденогастроэзофагеальный и дуоденогастроэзофагеальнооральный рефлюксы связаны с дополнительным нарушением тонуса и сократительной способности нижнего пищеводного сфинктера. Наиболее часто такие нарушения встречаются при ГЭРБ, органических заболеваниях, изменяющих структуру и функцию нижнего пищеводного сфинктера (грыжи пищеводного отверстия диафрагмы, опухоли, изменения соединительной ткани при системных и эндокринных заболеваниях и др.).
В состав рефлюксата при желчном рефлюксе входят желчные кислоты, дуоденальный сок и панкреатические энзимы, лизолицетин. Компоненты рефлюксата, попадая при рефлюксе на слизистые оболочки желудка и пищевода, вызывают дистрофические и некробиотические изменения поверхностного эпителия этих органов. Постепенно в нем развиваются и усугубляются атрофические изменения, прогрессируют пролиферативные процессы и дисплазия различной степени выраженности, которая в десятки раз увеличивает риск развития рака желудка.

Клинические проявления
Клиническая картина при желчном рефлюксе не отличается разнообразием. У большинства больных рефлюкс-гастрит протекает бессимптомно, в ряде случаев возникают боль жгучего характера в надчревной области, тошнота, рвота с примесью желчи, симптомы демпинг-синдрома.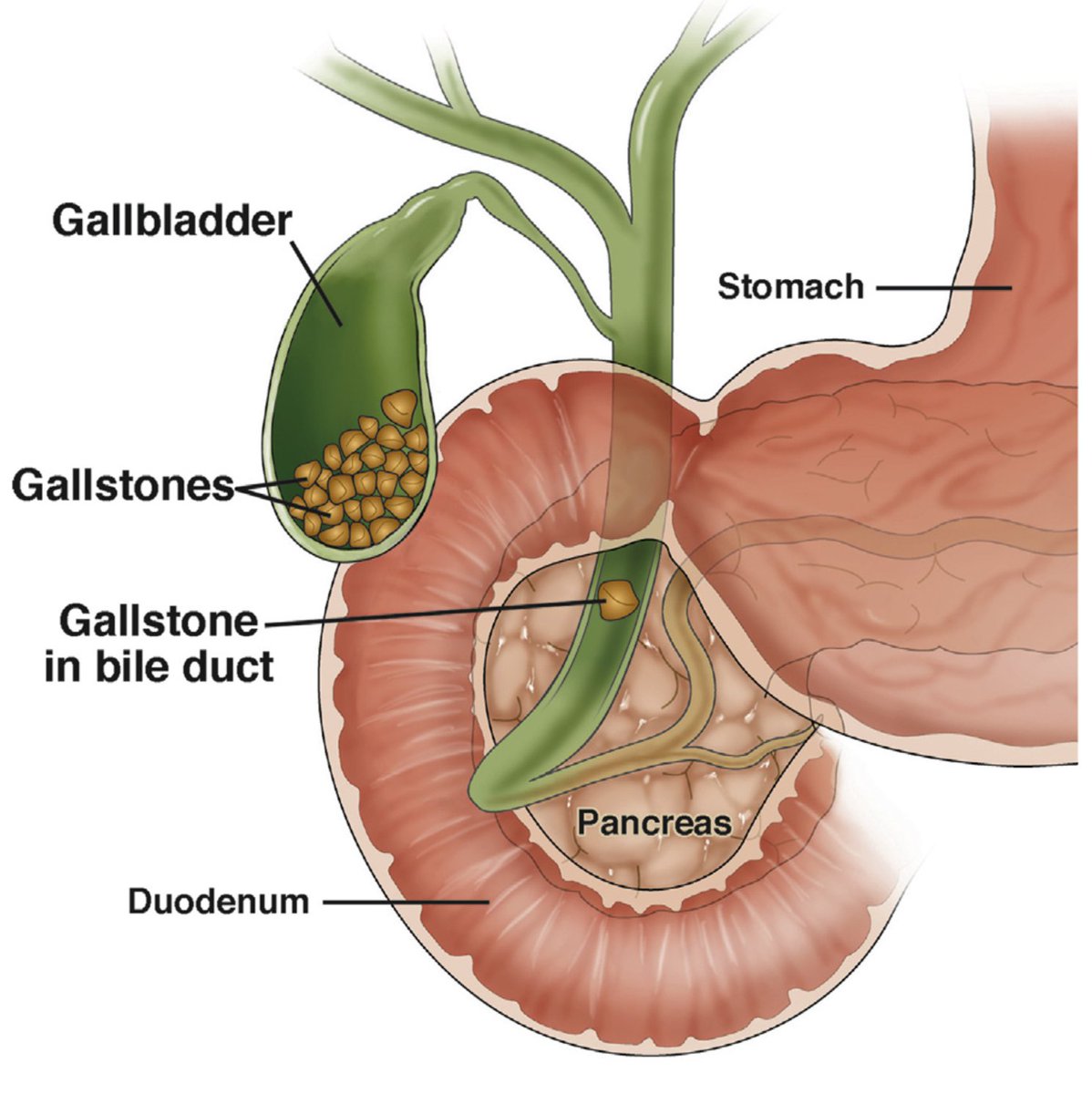
При дуоденогастроэзофагеальном рефлюксе также характерно отсутствие жалоб, вместе с тем изредка могут быть следующие проявления: регургитация пищи, изжога, одино- и дисфагия, горечь во рту, тошнота, рвота желчью, боль за грудиной.
Для пищевода Барретта нет характерной клинической симптоматики. Это объясняется тем, что измененный цилиндрический эпителий пищевода менее чувствителен к раздражителям, поэтому приблизительно у трети пациентов вообще нет симптомов гастроэзофагеальной рефлюксной болезни, а у остальных они выражены крайне слабо.
Диагностика
При подозрении на желчный рефлюкс следует учитывать наличие боли и/или ощущения тяжести в надчревной области после еды. Особенно это отмечают больные, перенесшие операции (резекцию желудка, ваготомию, холецистэктомию). Желчный рефлюкс, в том числе и заболевания, которые он вызывает, в частности рефлюкс-гастрит и рефлюкс-эзофагит, могут протекать бессимптомно. В связи с этим инструментальные методы диагностики приобретают особое значение.
Для диагностики дуоденогастрального рефлюкса главным методом является гастродуоденоскопия. Характерными эндоскопическими признаками желчного рефлюкса считаются: очаговая гиперемия, отек слизистой оболочки желудка, желудочное содержимое окрашено в желтый цвет, привратник зияет, из него в желудок порционно поступает желчь. При изучении биоптатов слизистой оболочки желудка выявляют гиперплазию ямочного эпителия, некробиоз и некроз клеток эпителия, отек и полнокровие собственной пластинки без признаков выраженного воспаления, иногда – признаки атрофии.
Для диагностики дуоденогастроэзофагеального рефлюкса используют эндоскопию и многочасовый мониторинг рН пищевода. У некоторых больных при эндоскопии пищевода визуально определяют не только воспалительные и деструктивные изменения его слизистой оболочки, но и характерные изменения, присущие пищеводу Барретта, подтвержденные впоследствии при гистологическом анализе биоптатов, взятых из зоны интереса. Признаков эзофагита у большинства больных может не быть даже при выраженных жалобах.
Дифференциальную диагностику при подозрении на желчный рефлюкс следует проводить с кислым гастроэзофагеальным рефлюксом, эзофагеальной карциномой, пептическими язвами верхних отделов пищеварительного канала. Следует особо отметить, что дуоденогастральный рефлюкс часто сопровождает пептические язвы желудка и двенадцатиперстной кишки, когда нарушена моторно-эвакуаторная координация. Однако при заживлении язв и стихании воспаления явления рефлюкса, как правило, проходят.
Длительное наличие желчного рефлюкса без адекватной терапии способствует развитию гиперпластических полипов и аденокарциномы желудка и пищевода.
Лечение
Медикаментозное лечение желчного рефлюкса проводят в комплексе с базисной терапией основного заболевания. Оно направлено на нейтрализацию раздражающего действия компонентов дуоденального содержимого на слизистые оболочки желудка и пищевода, а также на обеспечение их адекватного опорожнения и клиренса (очищения).
Для устранения явлений дуоденогастрального рефлюкса используют средства, способствующие ускорению опорожнения желудка и пищевода, повышающие тонус нижнего пищеводного сфинктера. К наиболее эффективным из них относятся прокинетики (метоклопрамид, домперидон). Препараты назначают в среднетерапевтической дозе (10 мг) 3 раза в день. Недостатками прокинетиков являются непродолжительный срок беспрерывного лечения (2-3 недели) и возобновление признаков рефлюкса после отмены препаратов, а также достаточно высокая частота побочных эффектов.
В случаях когда заболевание сопровождается повышенным кислотообразованием, необходимо назначать антисекреторные препараты для ослабления агрессивных свойств соляной кислоты. Предпочтение следует отдавать ингибиторам протонной помпы последних поколений – лансопразолу, пантопразолу, рабепразолу, эзомепразолу в терапевтической дозе 1 раз в день. Ограничением к применению ингибиторов протонной помпы является исходно сохраненная или пониженная желудочная секреция, снижение которой может ухудшить процесс пищеварения.
 Невсасывающиеся антациды назначают по 1-2 дозы 3-4 раза в день между приемами пищи и других препаратов. Недостатками лечения этими препаратами являются: необходимость частого приема из-за короткой продолжительности действия (3-4 часа), отсутствие возможности связывания рефлюксата в ночное время; препараты нельзя применять для длительного непрерывного лечения (более 4-6 недель).
Невсасывающиеся антациды назначают по 1-2 дозы 3-4 раза в день между приемами пищи и других препаратов. Недостатками лечения этими препаратами являются: необходимость частого приема из-за короткой продолжительности действия (3-4 часа), отсутствие возможности связывания рефлюксата в ночное время; препараты нельзя применять для длительного непрерывного лечения (более 4-6 недель).В целях цитопротекции рекомендуется сукральфат по 1 г 3-4 раза в сутки между приемами пищи, срок его непрерывного приема может быть более длительным, чем антацидов. Вместе с тем сукральфат не устраняет симптомы рефлюкса и неприятные для пациентов клинические проявления, поэтому его используют только в качестве дополнения к терапии. Для проявления его цитопротективных свойств длительность беспрерывного приема препарата должна составлять 2-3 месяца.
Из вышеизложенного понятно, почему для устранения желчного рефлюкса антисекреторные препараты, прокинетики и антациды, как правило, недостаточно эффективны.
 В качестве стандарта для лечения желчного рефлюкса в настоящее время рассматривают препараты урсодеоксихоловой кислоты, которая обладает свойством изменять пул желчных кислот из токсичных на нетоксичные. Другими словами, под воздействием урсодеоксихоловой кислоты желчные кислоты, содержащиеся в рефлюксате, переходят в водорастворимую форму, которая в меньшей степени раздражает слизистую оболочку желудка и пищевода.
В качестве стандарта для лечения желчного рефлюкса в настоящее время рассматривают препараты урсодеоксихоловой кислоты, которая обладает свойством изменять пул желчных кислот из токсичных на нетоксичные. Другими словами, под воздействием урсодеоксихоловой кислоты желчные кислоты, содержащиеся в рефлюксате, переходят в водорастворимую форму, которая в меньшей степени раздражает слизистую оболочку желудка и пищевода. При лечении урсодеоксихоловой кислотой в большинстве случаев полностью исчезают или становятся менее интенсивными такие симптомы, как отрыжка горьким, неприятные ощущения в животе, рвота желчью. Урсодеоксихоловая кислота обладает доказанными противовоспалительными и иммуномодулирующими свойствами, что обусловливает стихание или значительное уменьшение явлений воспаления в слизистых оболочках желудка и пищевода. В связи с этим урсодеоксихоловая кислота при желчном рефлюксе рассматривается как препарат патогенетической направленности.
В исследованиях последних лет показано, что при желчном рефлюксе оптимальной дозой урсодеоксихоловой кислоты следует считать 500 мг в день (по 250 мг в 2 приема).
 Минимальное число ограничений для применения и количество побочных эффектов позволяет применять препарат длительно. Курс лечения желчного рефлюкса должен составлять не менее двух месяцев. В Украине оригинальный препарат на основе урсодеоксихоловой кислоты зарегистрирован под названием Урсофальк.
Минимальное число ограничений для применения и количество побочных эффектов позволяет применять препарат длительно. Курс лечения желчного рефлюкса должен составлять не менее двух месяцев. В Украине оригинальный препарат на основе урсодеоксихоловой кислоты зарегистрирован под названием Урсофальк.Заключение
Таким образом, желчный рефлюкс, встречающийся довольно часто, представляет собой синдром, который сопровождает ряд заболеваний верхних отделов пищеварительного канала. Желчь и дуоденальное содержимое, являющиеся частью рефлюксата, контактируя со слизистыми оболочками желудка и пищевода, вызывают дополнительные изменения в поверхностном эпителии. Базисная терапия заболеваний, сопровождающихся желчным рефлюксом, должна включать препарат патогенетической направленности – Урсофальк.
СТАТТІ ЗА ТЕМОЮ
21.09.2021 Терапія та сімейна медицина Лист до редакції Медичної газети «Здоров’я України»щодо публікації «Бета-блокатори при СОVID-19: зменшення симпатичного овердрайву та його наслідків» («Здоров’я України» № 2, 2021)…
21.09.2021 Терапія та сімейна медицина Диклофенак. Важко бути скромним, коли ти найкращийНестероїдні протизапальні препарати (НПЗП) становлять першу лінію терапії запального ноцицептивного болю при різних клінічних станах (післяопераційний біль, міофасціальний больовий синдром, гострий і хронічний біль у спині, остеоартрит, запальні артрити та ін.). Вибір НПЗП із різноманіття представлених на ринку засобів вимагає враховувати вік, супутні захворювання пацієнта й інші ліки, які він приймає, адже в цьому класі немає ідеальної молекули з нульовими ризиками серцево-судинних, шлунково-кишкових і ниркових побічних реакцій….
19.09.2021 Терапія та сімейна медицина Компанія Takeda відзначає 240-річчя18 серпня 2021 року, Київ. У червні 2021 року глобальна біофармацевтична компанія Takeda відзначила 240-ву річницю від дня свого заснування. Це важливий для компанії етап на шляху до забезпечення турботи про здоров’я і впевненості в майбутньому для людей в усьому світі. …
19.09.2021 Урологія та андрологія Ефективне купірування рецидивуючої ниркової кольки при консервативному лікуванні уролітіазу в амбулаторних умовахБольовий синдром в урологічних пацієнтів – клінічний прояв низки захворювань органів жіночої та чоловічої сечостатевої системи, а також результат виконання різних діагностичних, лікувальних маніпуляцій і оперативних втручань [15]. Ниркова колька (НК) являє собою симптомокомплекс, що з’являється внаслідок гострого порушення відтоку сечі з нирки; це зумовлює чашково-мискову гіпертензію, рефлекторний спазм артеріальних ниркових судин, венозний стаз і набряк паренхіми нирки, її гіпоксію, а також перерозтягнення фіброзної капсули….
Основные гастроэнтерологические заболевания: симптомы, диагностика, лечение
Нешик Наталья Валерьевна – врач, который влюблен в гастроэнтерологию и постоянно совершенствуется. Все, что возможно изучить для своей работы, она освоила: диетологою, гельминтологию, гепатологию, ультразвуковую диагностику.
— Наталья Валерьевна какие жалобы у больных, которые чаще всего к вам обращаются?
— Пациенты обращаются к гастроэнтерологу с жалобами на боль в желудке, тошноту, горечь во рту, склонность к запорам или поносам. Мы не можем пациенту сразу ставить диагноз. Хотя часто по жалобам и пальпаторном и визуальном осмотре можно поставить предварительный диагноз. Каждое заболевание должно быть подтверждено дополнительными методами исследования, лабораторными методами.
Гастрит: причины, симптомы и лечение
Очень распространенное заболевание — это гастрит, потому что пациенты в основном работают или учатся, нерегулярно питаются, еда или фаст фуд, или очень большие промежутки между приемами пищи. Желудок и вообще весь кишечно-желудочный тракт любит регулярность, приемы пищи часто и небольшими порциями, желательно чтобы пища была вареная и теплая, более здоровая для желудка пища без консервантов, ароматизаторов, специй.
Если прибегнуть к нетрадиционной медицине, то наиболее здоровое принятие пищи с 7 по 9 часов утра – это время желудка. С 9 по 11 — время поджелудочной железы, а с 13 до 15 — время тонкого кишечника. Это время, когда организм готов активно переваривать и воплощать в необходимую энергию для жизни. Частый прием пищи дает возможность регулярно высвобождаться желчи, это предотвращает застой желчи, образование полипов и камней. Также высвобождении желудочного и поджелудочного секрета часто и малыми порциями более физиологичное и естественное для человека. Большие промежутки времени между едой, голод вообще — это стресс.
Любые проблемы с органами и все перечисленные патологические изменения приводят к желчнокаменной болезни. Кстати, желчнокаменная болезнь — это проблема молодого возраста в наше время. Если раньше к нам обращались люди преклонного возраста, то сейчас эта болезнь помолодела. Употребление пищи на ночь не полезно. Силы организма направлены совсем на другое, горизонтальное положение затрудняет правильную перистальтику, нарушается работа дыхательной и сердечно сосудистой системы.
Я обращаю особое внимание на возможность глистной инвазии. Пациенты могут иметь глистные инвазии, которые также провоцируют застойные явления в желчном пузыре. Пациенты могут иметь дисбактериоз кишечника. Дисбактериозы кишечника провоцируют стеатоз печени, заболевания мочеполовой системы. Ни один врач визуально диагноз «гастрит» не поставит, нужна полноценная диагностика. Назначается гастроскопия, но диагноз «гастрит» желательно ставить только после проведенной биопсии. Гастриты очень часто на сегодняшний день провоцируются хеликобактерной инфекцией. Это бактерия не простая, выделяет аммиак, разрушает слизистую желудка. Эта бактерия может жить в организме без симптоматики десятки лет. Нет точной диагностики этой инфекции ни у нас, ни за рубежом. Хеликобактерная инфекция есть у 90 % людей, но ее надо лечить в том случае если она нарушает работу желудка и приводит к заболеваниям. На первом этапе у пациента может быть повышенная кислотность, какой-то дискомфорт в желудке. В дальнейшем, когда бактерия распространяется по всему желудку, и занимает пилорический отдел, жалобы пациента могут уменьшаться. У пациента исчезает изжога. Иногда бывают поносы, вздутие, но при этом пациент чувствует себя лучше. Когда снижается кислотность, бактерия проникает в глубокие слои кишечника, в результате возникает атрофия. Атрофия — ситуация пограничного состояния. Когда пациент глотает зонд при атрофическом гастрите, хеликобактер не всегда обнаруживается. Тогда у нас есть специальные тесты, благодаря которым определяется атрофический гастрит. В таких случаях хеликобактер определяется по крови. Бывают ситуации, когда хеликобактер невозможно определить по крови. В таком случае трехкратно проводим диагностику: по дыхательному тесту, по калу, мазку с зубов, иногда назначаются уреазые тесты.
В каких случаях обязательно надо лечить хеликобактер?Хеликобактерная инфекция лечится в таких случаях:
- если у пациента есть язвенная болезнь;
- атрофический гастрит;
- диспепсия неясного происхождения;
- в анамнезе есть родственники больные раком желудка;
- перед операцией, связанной с раком желудка.
Рекомендуем лечение и близких людей, если есть контакт со слюной. Хеликобактерная инфекция передается только со слюной. Язвенная болезнь Хеликобактер — это основной фактор, что приводит к язвенной болезни. На сегодня особенно у молодых людей не всегда болезнь протекает с классическими симптомами: ночные боли, боли после 30 мин после питания. Когда к нам приходят с болями в желудке, мы сразу назначаем диагностику, поскольку язвенная болезнь может проходить атипично. Детки после 7-ми лет могут тоже болеть этой болезнью. Мы должны отправлять ребенка на гастроскопию, чтобы посмотреть, нет ли атрофии, нет ли язвенного дефекта. Лечение медикаментозное. Хирургическое вмешательство назначается только тогда, когда есть кровотечение в желудке, язвенная болезнь пищевода. Лечение занимает от 14 до 30 дней. Болезнь у всех пациентов лечится прекрасно, эффективность терапии высокая, рецидивов может и не быть.
Профилактика заболеванийЧасто болезни кишечно-желудочного тракта протекают хронически с обострениями. Гастродуодениты, гастриты, любые заболевания желудочно-кишечного тракта обостряются в весенне-осенний период. Но сейчас заболевания протекают атипично. В наше время очень большой процент стрессовых гастродуоденитов и язвенных болезней. Сильные перегрузки организма, пациент может переедать или у него могут быть сопутствующие заболевания, которые усугубляют и вызывают заболевания желудочно-кишечного тракта. Профилактика — это периодическое обследование у врача. При необходимости нужно проходить гастроскопию, проверять слизистую желудка, восстановить нормальное питание.
Здоровое питание должно быть дробним и каждые 3 часа. У нас много людей питаются неправильно. Большую порцию еды орган переварить не может, непереваренная пища начинает бродить и гнить. В таких случаях возникает явление дисбактериоза. В питании должны быть свежие овощи и фрукты, то есть природная клетчатка, которая дает возможность кишечнике выращивать здоровую микрофлору, адсорбировать токсичные вещества, быстро выводить каловые массы. Если у пациента неправильное питание, кишечная флора будет обедненная, она не может переваривать пищу. Обязательно нужно употреблять кисло-молочные продукты. Мы включаем в рацион искусственную клетчатку при необходимости. При недостаточном уровне воды каловые массы будут тугими, поэтому нужно выпивать достаточно воды в день. Пациент должен достаточно двигаться, сидячий образ жизни приведет к тому, что перистальтика кишечника будет нарушена, тонус мышц живота будет низким, обмен веществ замедляется. Такие пациенты к тому же склонны к геморрою, анальным трещинам. Перистальтика кишечника— это важная составляющая.
Застои в желчном пузыре
Очень частый сейчас диагноз – это застой желчи. Это происходит из-за нерегулярного питания, эмоциональных стрессов, часто бывает врожденная деформация желчного пузыря, или пониженный тонус гладкой мускулатуры. В таком случае раз в полгода делают УЗИ и принимают специальные препараты. Некоторые пациенты используются такой метод, как слепое зондирование. Я не рекомендую, потому что причиной застойных явлений могут быть серьезные болезни. Пациенты гонят желчь — получают приступ панкреатита. Если же нет жалоб, пациент может использовать метод слепого зондирования на свою ответственность. Не зная анамнез, в желчном может быть камень, любая желчегонное терапия может перекрыть в таком случае отток желчи. Только при отсутствии сопутствующих болезней можно использовать метод слепого зондирования.
Вздутие живота
Вздутие —как правило это следствие какого-то заболевания. Как результат некачественного переваривания пищи развивается дисбактериоз, заболевания желудка. Причинами вздутия живота бывают нервные факторы, соматические заболевания. Но следует заметить, что синдром раздраженного кишечника может ставить диагноз врач после полного обследования. За этим диагнозом может маскироваться серьезное заболевание. Если у пациента действительно синдром раздраженного кишечника, назначаются специальные препараты, которые сорбируют эти газы, назначаются пробиотики.
Запоры
Запоры на сегодня — это ситуация, которая встречается очень часто. Запоры могут быть функциональными, что связано с тем, что пациент плохо питается, у него есть проблема с атонией кишечника, но это может быть как симптом заболевания, особенно при проблемах с щитовидной железой. Также причинами могут быть проблемы с желчным пузырем, глистная инвазия, лямблии, психосоматика. Запоры бывают также и у детей. Ребенок терпит, не может сходить в туалет. В старческом возрасте, кишечник становится атоническим, эластичность кишечника нарушается, люди становятся склонными к запорам. При запорах рекомендуется пить много жидкости, употреблять клетчатку. Бывают случаи, когда запор вызывается опухолями.
Запах изо рта — это чаще всего проблема молодого возраста. Причины какосмии — проблемы носа и горла (хронические), заболевания зубов, грыжи, дивертикулы, гастриты, проблема желчного пузыря, глистные инвазии, дисбактериоз, проблема с поджелудочной. Самое главное для пациента полная и качественная диагностика. Каждое заболевание маскирует более серьезное заболевание. Начинать обследование нужно со стоматолога, далее отоларинголога, потом гастроэнтеролога. ГепатитыГепатит А — это заболевание, которое встречается очень часто, передается фекально-оральным путем. Инкубационный период может быть до месяца, заболевание может протекать довольно неспецифически. Бывают заболевания, которые протекают как грипп. Мы активно лечим грипп, в дальнейшем появляется желтуха, светлый кал, темная моча. И только тогда мы говорим, что у пациента Боткина. Но бывают и безжелтушные формы. Гепатит А может протекать в трех формах. Легкая степень может лечиться амбулаторно. Средне-тяжелая и тяжелая — в стационаре. Назначаются специальные препараты. Никаких осложнений при правильном лечении гепатита А не бывает. После того как пациент переболел гепатитом А, пациент должен наблюдаться по поводу полипов и камней желчного пузыря, так как желчь может сгущаться. Такие пациенты должны периодически проводить желчегонное терапию. Гепатит А не приводит к хронизации, но пациент должен за собой следить, заболевание будет накладывать отпечаток на состояние печени и желчного пузыря. Нужно регулярно питаться, не употреблять алкоголь или употреблять в ограниченном количестве без жирного и острого.
Гепатит Б сложнее, может давать хроническое течение. Передается только через кровь. 10 % — половым путем, 10 % — гомосексуалисты, 10 % — при поцелуях, если в полости рта есть трещины. Мать может передать ребенку гепатит трансплацентарно. Осложнение болезни может приводить даже к раковым изменениям печени. Когда на УЗИ, печень увеличена, пациент проверяется на гепатит. Цитолиз — процесс разрушения клеток печени. Если норма АЛТ – 33, а у пациента – 34, все равно проверяем пациента на возможный гепатит. Вирусный гепатит Б может мутировать. Когда мы начинаем лечить пациента, вирус может давать мутации, поддерживающая терапия должна быть всегда. Некоторые люди выступают носителями болезни, но при снижении иммунитета носитель становится уже больным человеком. Поэтому если человек является носителем, нужно периодически наблюдаться. Пациентам, у которых есть вирусный гепатит, назначается лечение или поддерживающая терапия. Лечение не простое, иногда есть сопутствующие заболевания, которые не дают возможности пролечить полноценно пациента. Обязательно должно проводиться УЗИ, также показан фибротест или фиброскан при циррозе печени.
Записаться на прием к гастроэнтерологу Нешик Н.В. в медицинском центре «Инсайт Медикал» (Киев, Позняки):(044) 392-88-89
(044) 392-88-89
0(800) 33 76 79
0(800) 33 76 79
О здоровье: как определить застой желчи в организме рассказали пациентам в «Школе здоровья» Цивильской ЦРБ
На начальных этапах застой желчи легко корректируется, но, если запустить ситуацию, дело может закончиться даже экстренной операцией.
Наверное, каждому знакомо ощущение: съешь кусочек жирной пищи, а остается чувство, что объелся. Появляется тяжесть в правом боку, пища, кажется, долго не переваривается. Это один из симптомов застоя желчи.
Вместе с врачом ультразвуковой диагностики Цивильской центральной районной больницы Марией Алексеевой в «Школе здоровья» для пациентов разобрали основные признаки неблагополучия в желчном пузыре и выяснили, как это можно лечить.
Признаки застоя желчи:
- ноющая и тянущая боль в правом боку после физической нагрузки;
- ощущение дискомфорта в правом боку – как будто там что-то мешает или сдавливает;
- боль справа при наклоне и повороте;
- при долгом сидении в неправильной позе начинает ныть правая рука, появляется боль в правой лопатке;
- сухость или горечь во рту, незначительные изменения оттенка кожи.
Безобидный на первый взгляд застой желчи может обернуться большой бедой.
Холестаз (застой желчи) занимает третье место среди заболеваний и патологий пищеварительного тракта и молодеет из года в год.
Ему подвержены люди пенсионного возраста, женщины старше 40 лет, беременные, офисные работники и школьники (долгое ограничение в движении и неправильная поза за рабочим столом).
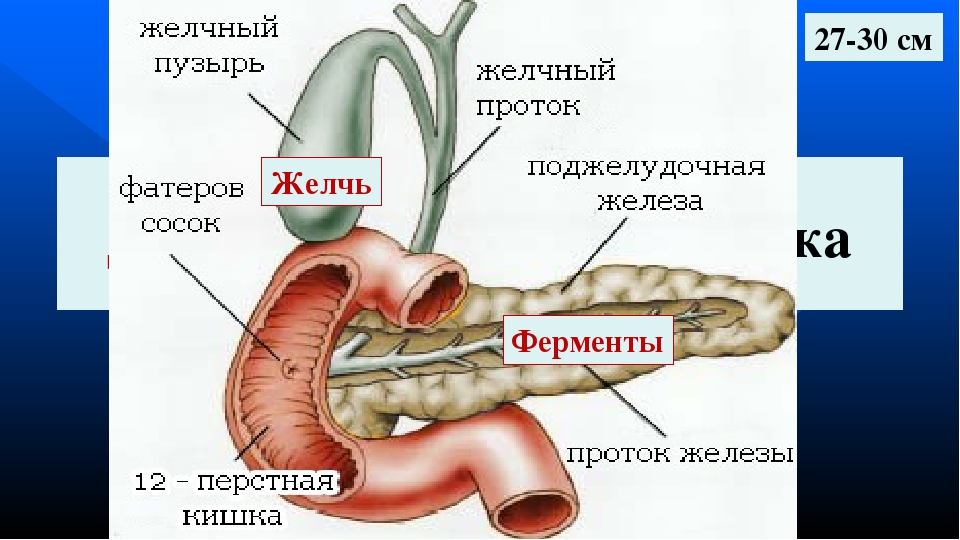
Желчь – продукт секреции клеток печени. Она вырабатывается в печени, затем по печеночным и желчным протокам поступает в желчный пузырь, где накапливается. Как только пища попала в ротовую полость и начался процесс переваривания, желчь поступает в кишечник (двенадцатиперстную кишку), где нейтрализует остатки соляной кислоты, расщепляет жиры (эмульгирует до нужной кондиции, чтобы они смогли всосаться в кровь), помогает организму усваивать жирорастворимые витамины А, Е, Д, К, обеззараживает пищу и удаляет лишние патогенные бактерии в тонком кишечнике, участвует в других ферментных реакциях для полноценного переваривания пищи и усвоения питательных веществ. К примеру, активизирует липазу (фермент поджелудочной железы).
Когда пищеварения не происходит, желчь накапливается в желчном пузыре – небольшом органе грушевидной формы, расположенном у правой межреберной дуги.
Если желчь по каким-либо причинам застаивается и не поступает в кишечник, это приводит к нарушению всего процесса пищеварения. Холестаз может повлечь за собой не только нарушение функции ЖКТ, но и серьезные заболевания, связанные с нарушением обмена веществ: авитаминоз, остеопороз, желчекаменная болезнь, холецистит, в тяжелых случаях – цирроз печени (скопление желчи, ее повышенная концентрация изменяет и перерабатывает клетки печени), а также может стать причиной формирования сахарного диабета. Поэтому запускать это состояние нельзя.
Чтобы желчь не застаивалась, врач специалист первой категории Мария Михайловна предупредила, о чем необходимо помнить пациентам.
Застою желчи отчасти способствует как сама печень, которая вырабатывает желчь, так и протоки, по которым она движется, и желчный пузырь.
Чтобы не было проблем, желчь всегда должна быть жидкой, а не вязкой или желеобразной.
Желчь – высококонцентрированный секрет, когда она долго находится в неподвижном состоянии, начинает формироваться осадок, сначала в виде хлопьев, затем они образуют камни. Не стоит забывать, что желчь выделяется на каждый прием пищи и роль правильного регулярного питания очень важна в профилактике образования камней!
Движение желчи осуществляется по протокам, окруженным мышцами. Не лишним будет помнить, что любой стресс ведет к спазму, в том числе и мышечному, что может привести к банальному пережатию самих протоков и их впускающих и выпускающих сфинктеров. Желчь может застрять в протоках. Поэтому прием пищи всегда должен быть в спокойной обстановке и правильной позе: доставляйте себе удовольствие – завтракайте, обедайте и ужинайте красиво.
Сформировавшийся застой желчи можно распознать по следующим признакам:
- тупая боль в правом подреберье;
- частая отрыжка;
- увеличенная печень;
- темная моча и светлый кал;
- запоры или понос;
- неприятный запах изо рта;
- хроническая усталость, сонливость;
- горечь во рту;
- постоянный кожный зуд;
- желтый цвет кожи и белков глаз.
При первых признаках застоя лучше сразу сделать УЗИ. При ухудшении самочувствия необходимо обратиться к врачу. При долгом застое может формироваться и песок, и камни в желчном пузыре, и при любой стимуляции движения желчи можно спровоцировать и движение камней. Если камень маленький, то хоть и с болью, но он выйдет из протока, а большой способен закупорить проток. И в этом случае показана экстренная операция.
Для точной постановки диагноза при застое желчи требуется дополнительное обследование и лечение:
- УЗИ печени и желчных протоков. Оно поможет оценить масштаб поражения и наличие камней. Наличие желчного осадка укажет на то, что желчь густая и вязкая, с трудом продвигается по желчным протокам, поэтому может застаиваться. Скопление желчи в протоках вызывает увеличение печени в объеме.
- Общие анализы крови и мочи помогут оценить общее состояние организма.
- Биохимия крови даст полное представление о работе печени и желчного пузыря.
- Анализ желчи позволит определить ее состав.
- Копрограмма поможет оценить работу кишечника, а также качество процесса пищеварения.
После всех обследований врач назначит лечение. На ранних стадиях это легко корректируется.
В профилактических целях полезно делать слепой тюбаж, это приносит облегчение, пить желчегонные травы или сборы и добавлять в свой рацион продукты, обладающие мягким желчегонным действием (горечи, зелень, грубая клетчатка).
Помните, что застой желчи – это в большинстве случаев проблема, созданная образом жизни человека, и она имеет свои предпосылки (нерациональное питание, стрессы, гиподинамия…).
Получайте удовольствие от жизни, убирайте предпосылки и живите здоровыми!
Застой желчи: симптомы и лечение
Длительное травмирование стенки может привести к развитию рака желчного пузыря.
При сокращении, когда пузырь выталкивает желчь в кишечник, камень может переместиться и закупорить проток. Создается опасный эффект «отключенного желчного пузыря».
Маленькие камешки могут попадать из желчного пузыря в желчные протоки, вызывая желтуху и острый панкреатит. Эти заболевания требуют экстренного оперативного лечения и до настоящего времени нередко приводят к смерти.
Крупные «булыжники» могут вызвать пролежень в стенках. При этом обычно развивается свищ между желчным пузырем и кишечником. Постоянный заброс кишечного содержимого в желчный пузырь и желчные протоки приводит к развитию тяжелого воспаления.
Лечение желчекаменной болезни.
При обнаружении камней в желчном пузыре необходимо немедленно приступить к лечению. В противном случае заболевание будет прогрессировать и приведет к осложнениям, среди которых: острый холецистит, панкреатит, прободение желчного пузыря, попадание камней в кишечник и образование кишечной непроходимости.
Также со временем заболевание может спровоцировать развитие онкологического процесса в желчном пузыре.
На сегодняшний день существуют два вида лечения: консервативное и оперативное.
Консервативное лечение помогает на ранних стадиях и приводит к растворению камней при помощи специальных препаратов и их дроблению с помощью лазера или ультразвука.
К данным методам лечения существует ряд противопоказаний, к тому же оно не всегда позволяет полностью решить проблему. Поэтому нередко при желчекаменной болезни назначается операция — холецистэктомия, предусматривающая удаление желчного пузыря.
Что такое холецистит
Это воспаление желчного пузыря. Оно бывает острым и хроническим.
Среди заболеваний внутренних органов холецистит является одним из самых опасных, поскольку вызывает не только невыносимо сильные болевые ощущения, но и воспалительные процессы, требующие экстренного хирургического вмешательства.
Наиболее опасной считается острая форма холецистита, которая сопровождается камнеобразованием как в самом пузыре, так и в его протоках. Это заболевание носит название калькулезный холецистит.
Как предотвратить застой желчи
Во избежание застоя желчь должна всегда быть жидкой, а не вязкой или желеобразной.
Настроение. Движение желчи осуществляется по протокам, окруженным мышцами. Не лишним будет помнить, что любой стресс ведет к спазму, в том числе и мышечному. Значит, лучшей профилактикой будет спокойная обстановка и отсутствие стресса.
Питание. Принимать пищу лучше по часам. Регулярное питание небольшими порциями очень важно в профилактике образования камней. Не стоит часто употреблять жирное, копченое, острое. Устраивайте разгрузочные диетические дни или даже недели. Если же намечается большой банкет, не примените заранее купить желчегонный препарат.
Движение. После долгого неподвижного рабочего дня обязательно устраивайте себе небольшие встряски. Подойдут прогулки пешком или на велосипеде, утренняя / вечерняя зарядка, плавание по выходным дням.
Вода. Теплая минеральная вода без газов натощак — отличная профилактика застоя желчи. Хорошо помогают специальные желчегонные травы или сборы.
Тюбаж раз в неделю. Нужно выпить стакан минеральной воды утром натощак, затем лечь на правый бок, подложив под него для формирования изгиба валик, подушку или свернутое большое полотенце, а на него — горячую грелку. Грелка должна быть именно под печенью, иначе вы просто хорошо прогреете ребра. Важный момент: грелка не должна обжигать кожу, а лишь греть. Через 45 минут нужно повернуться на левый бок, а грелку оставить на правом. После — размяться, походить и опорожнить кишечник.
Обследование и лечение при застое желчи
Для точной постановки диагноза врач обязательно назначит дополнительное обследование:
- общие анализы крови и мочи для оценки общего состояния организма;
- биохимия крови даст полное представление о работе печени и желчного пузыря;
- УЗИ печени и желчных протоков. Оно поможет оценить масштаб поражения и наличие камней в пузыре;
- анализ желчи позволит определить ее состав;
- копрограмма поможет оценить работу кишечника, а также качество процесса пищеварения.
После всех обследований врач назначит лечение — препараты в зависимости от тяжести состояния пациента. На ранних стадиях это легко корректируется.
Можно ли жить без желчного пузыря
К сожалению, при запущенных стадиях, когда болезнь уже угрожает жизни или может привести к тяжелым осложнениям, медики назначают операцию по удалению желчного пузыря.
На сегодняшний день холецистэктомия выполняется лапароскопическим методом, то есть без разреза живота. Пациенту делают маленькие аккуратные проколы (обычно четыре штуки) в передней брюшной стенке.
Внутрь вводится лапароскоп — тонкая трубка с видеокамерой на конце. В брюшную полость нагнетается углекислый газ, чтобы врач мог видеть все органы и ткани. Через остальные отверстия вводятся другие инструменты для удаления желчного пузыря.
После операции следов на коже практически не остается, а период восстановления минимален.
Отсутствие желчного пузыря не приводит ни к ухудшению физического здоровья, ни к снижению качества жизни, ни к ухудшению пищеварения.
После удаления желчного пузыря его функции начинает выполнять печень. После операции никакой необходимости в соблюдении какой-либо специальной диеты нет, так как наступает выздоровление и человек может питаться полноценной и разноообразной пищей.
Какие существуют желчегонные продукты? — Водовоз.RU
КомментироватьЗнакомо ли Вам ощущение, когда после приёма пищи Вы испытываете тяжесть в правом боку, Вам становится тяжело дышать, а по ощущениям Вы становитесь похожи на большой шар? Такие симптомы могут сигнализировать о застое желчи в организме. На начальных этапах застой желчи легко поддаётся корректировке, однако, если случай запущенный, может потребоваться экстренная операция.
Если желчь застаивается и не попадает в кишечник, это может негативно сказаться на всём процессе пищеварения. Если не предупредить застой желчи и не устранить его симптомы, это может быть чревато возникновением таких заболеваний, как цирроз печени и даже сахарный диабет.
Но паниковать не стоит. Достаточно лишь слегка скорректировать свой рацион, включив в него определённые продукты, которые помогут Вам избежать этого неприятного недуга.
1. Масла
Растительные масла способствуют оттоку желчи в организме и способствуют налаживанию работы пищеварительной системы. Наиболее полезными для ЖКТ являются: масло семян подсолнечника, оливковое, кукурузное и льняное. Применять такие масла рекомендуется в чистом виде за полчаса до еды. Они стимулируют выброс желчи, а также их употребление подарит Вам хорошее самочувствие на весь день.
2. Свежие фрукты и овощи
То, что овощи и фрукты несут огромную пользу и дарят нам заряд витаминов на весь день, ни для кого не секрет. Однако, какие из них будут полезны для ЖКТ? Выясним прямо сейчас!
Какие овощи купить? Процесс желчеобразования в организме запускают следующие овощи: томаты, свёкла, оливки и маслины, а также морковь, зелень, ревень и шпинат. Хотите наладить работу своего организма? Овощное рагу, суп-пюре и салаты, заправленные растительными маслами станут лучшими решениями для Вашего ужина.
А что насчёт фруктов? Какие фрукты купить?
Конечно же, цитрусовые. Они полны витаминов и способствуют выведению желчи из организма. Также без внимания не стоит оставлять и курагу. Помимо перечисленных фруктов, так же эффективно выводят желчь из организма бананы, клубника, яблоки и сливы. Приготовьте из них фруктовый салат, сделайте смузи или употребляйте в обычном виде. Вот увидите, Ваш организм будет Вам очень благодарен.
3. Желчегонные напитки
Тот компонент Вашего рациона, который нельзя оставить без внимания. К желчегонным напиткам относят: овощные и фруктовые соки, о которых мы уже говорили выше, а также компоты и кисель; отвары из календулы, шиповника, женьшеня и одуванчика. Такие отвары не только помогут Вашему организму очиститься, но и наладят Ваше пищеварение и решат проблему с выводом желчи из организма.
Интернет-магазин Водовоз.RU рекомендует выбирать только качественные продукты и для этого Вам совершенно не обязательно бежать в магазин. Сервис интернет-магазина Водовоз.RU- Ваше лучшее решение: качественные продукты, помощь при оформлении заказа и быстрая доставка гарантированы. Приятного аппетита!
Советуем также почитать
Какие продукты лучше есть с утра?
Не стоит недооценивать силу завтрака и уделять ему мало внимания
ПодробнееКакие продукты всегда должны быть в холодильнике?
Решение есть! Можно составить список продуктов, которые обязательно должны быть у Вас под рукой, чтобы всегда было чем угостить гостей или порадовать себя!
ПодробнееКакие продукты необходимо употреблять каждый день здоровому человеку, чтобы максимально восполнять запас всех нужных витаминов, макро и микроэлементов и т.д.?
Давайте узнаем, что это за волшебные продукты, которые должны быть в ежедневном рационе питания каждого человека.
ПодробнееНаписать комментарий:
Холедохолитиаз: камни в желчных протоках операция
Холедохолитиаз — одна из форм проявления желчнокаменной болезни, при которой конкременты обнаруживаются не в желчном пузыре, а в желчных протоках. Чаще всего — в холедохе, общем желчном протоке.
Причём они либо попадают туда из желчного пузыря, либо образуются непосредственно в холедохе. Как правило, лечение такого заболевания оперативное. Отметим, что заболевание является достаточно серьёзным особенно в тех случаях,когда развиваются тяжёлые осложнения в виде перекрытия протока, тогда возникает угроза жизни пациенту.
Как камни появляются в желчном протоке?
Обычно они формируются в желчном пузыре и перемещаются с током желчи через пузырный проток. При этом общий вид камней, находящихся в пузыре и в протоках, их микроструктура и химический состав идентичны. Доказательством пузырного происхождения конкрементов считается наличие на их поверхности граней, которые формируются вследствие соприкасания нескольких камней в желчном пузыре. Вероятность перемещения камней в холедох тем больше, чем шире диаметр пузырного протока. В некоторых случаях камнеобразование может происходить непосредственно в просвете самого холедоха. Это возникает при условии затруднения оттока желчи по протокам.
Причинами образования камней в желчевыводящих путях могут быть:
- Стеноз терминального (конечного) отдела холедоха.
- Проникновение из двенадцатиперстной кишки некоторых гельминтов (аскариды, кошачья двуустка).
- Выработка желчи с особо высокими литогенными свойствами в некоторых географических регионах (т.н. дальневосточный холедохолитиаз). Механизм образования такой желчи пока неизвестен. В этих случаях холедохолитиаз считается первичным.
- Иногда камни в желчных протоках выявляют спустя некоторое время (несколько месяцев, иногда несколько лет) после холецистэктомии,проведенной ранее. Это могут быть как не обнаруженные до операции и при ее выполнении камни («резидуальные» или «забытые»), так и вновь образованные («рецидивирующий» холедохолитиаз), которые сформировались в желчных протоках уже после хирургического вмешательства из-за нарушений обмена веществ, застоя желчи или наличия инфекции.
Диагностика холедохолитиаза не может основываться только на клинике. Пузырные камни в общем желчном протоке клинически выявляются не всегда, и могут существовать бессимптомно длительное время. Только появление приступа печеночной колики с последующей желтухой наводит на мысль о возможной проблеме в желчевыводящих путях. Характер печеночной колики при холедохолитиазе ничем не отличается от таковой, исходящей из желчного пузыря. Хотя иногда боль может локализоваться несколько выше и медиальнее, чем при холецистолитиазе, в надчревной области. Еще реже наблюдается непереносимая боль при внезапной закупорке камнем области дуоденального сосочка (так называемый “сосочковый илеус”).
При наличии мелких (менее 5-7 мм) конкрементов в желчном пузыре у любого больного с желчнокаменной болезнью следует подозревать присутствие камней в холедохе, так как такие размеры позволяют им беспрепятственно мигрировать через пузырный проток. Особенно следует насторожиться при билирубинемии (даже небольшом повышении билирубина в сыворотке крови). Обычно одновременно повышается уровень щелочной фосфатазы, вероятно повышение уровня аминотрансфераз. Однако, после устранения обструкции (закупорки), уровень аминотрансфераз, как правило быстро нормализуется. Тогда как уровень билирубина нередко остается повышенным в течение 2 недель, еще дольше сохраняется повышенный уровень щелочной фосфатазы.
Лабораторная диагностика.
Бессимптомный холедохолитиаз может не сопровождаться изменениями в лабораторных анализах. При развитии воспаления в крови повышается уровень лейкоцитов, СОЭ. При нарушении оттока желчи наблюдают повышение концентрации билирубина (за счёт прямой фракции), повышение уровня аминотрансфераз (трансаминаз) и щелочной фосфатазы в биохимическом анализе крови, увеличивается содержание жёлчных пигментов в моче. Может отсутствовать стеркобилин в кале. Очень грозным лабораторным симптомом является повышение амилазы крови, так как это говорит о поражении поджелудочной железы.
Инструментальная диагностика.
Ультразвуковое исследование органов брюшной полости (УЗИ) — наиболее доступный метод обследования желчных путей, по сути скриннинг-метод. Чувствительность его на предмет выявления расширения общего желчного протока составляет до 90%. Однако, не всегда специалисту ультразвуковой диагностики удается осмотреть терминальный отдел холедоха (зону слияния общего желчного и панкреатического протоков, и их впадения в двенадцатиперстную кишку), т. е. очень важный для постановки правильного диагноза отдел. Осмотру может мешать газ или жидкость (даже в небольшом количестве), находящиеся в кишке.
Поэтому во многих случаях приходится прибегать к дополнительным методам:
- Эндоскопическое УЗИ (эндосонография). Осмотр проводится специальным эндосонографическим датчиком через просвет желудка и двенадцатиперстной кишки. При таком осмотре эффективность правильной диагностики повышается до 85-100%.
- MPT-холангиография. Точность данного метода исследования составляет до 97%. При выполнении МРТ- холангиографии получают изображение желчного пузыря и пузырного протока, сегментарных, долевых желчных протоков, общего печеночного протока, холедоха и панкреатического протока. Появляется возможность точной визуализации камней в просвете протоков, их сужения или расширения. К большим преимуществам МРТ-холангиографии относится ее неинвазивность и отсутствие необходимости в использовании контрастных веществ.
Следующие два метода диагностики являются инвазивными, поэтому могут применяться только при нахождении пациента в стационаре. Речь идет об эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) и чрескожной чреспеченочной холангиографии (ЧЧХГ).
- ЭРХПГ — стандартный способ диагностики холедохолитиаза, в руках опытного врача-эндоскописта эффективен в 90 — 95% случаев. Однако этот метод сопряжён с возможным развитием серьезных осложнений: гиперамилаземии, холангита, панкреатита, забрюшинной перфорации двенадцатиперстной кишки, кровотечения. Поэтому его использование должно быть обоснованным.
- Чрескожную чреспеченочную холангиографию применяют у больных с обтурационной желтухой при невозможности выполнения ретроградной панкреатохолангиографии. При этом под контролем УЗИ или рентгеновской установки через кожу пунктируют расширенный проток правой или левой доли печени. После эвакуации желчи в просвет желчного хода вводят контрастное вещество и выполняют серию снимков. Это позволяет получить четкое изображение желчных путей, определить причину механической желтухи и уровень препятствия.
К дополнительным методам обследования можно отнести компьютерную томографию и видеодуоденоскопию.
- Компьютерная томография (КТ) брюшной полости используется при подозрении на сдавление желчных протоков извне, или наличия новообразования в их просвете.
- Видеодуоденоскопия — эндоскопическое исследование, при котором используется специальный эндоскоп с боковой оптикой, позволяющий хорошо осмотреть область большого дуоденального сосочка или «фатерова сосочка» (место впадения желчных протоков в двенадцатиперстную кишку). Это очень важное исследование, поскольку иногда причиной холедохолитиаза является патология именно фатерова сосочка (воспаление, рубцовая стриктура, опухоль, или вклиненный конкремент).
Основные проявления холедохолитиаза
-
Приступ желчной колики.
Конкременты в гепатикохоледохе травмируют его стенку. Повреждение слизистой происходит особенно легко в наиболее узкой части — в области большого дуоденального сосочка. Поэтому главный и самый яркий симптом печеночной колики — это боль. Ощущение боли при холедохолитиазе практически не отличается от колики при холецистолитиазе. Характерна иррадиация её в спину или поясницу. Боль может приобретать опоясывающий характер в том случае, если перекрытие конкрементом произошло в области фатерова сосочка, расположенного в 12-перстой кишке. В таком случае происходит нарушение оттока и желчи, и панкреатического сока, в результате страдает поджелудочная железа. -
Механическая (подпеченочная) желтуха.
Когда камни обтурируют проток, то в желчевыводящих путях повышается давление, последние расширяются, но закупорка камнем мешает поступлению желчи в кишечную трубку, появляется так называемый ахоличный стул (осветление кала) и темная моча (цвета пива).
Таким образом, развивается механическая желтуха. Затруднение оттока желчи по желчевыводящим путям приводит к тому, что в крови появляется билирубин — желчный пигмент, которым насыщаются ткани больного человека. Кожа человека, его склеры, слизистые оболочки приобретают желтую окраску. -
Однако полная закупорка и постоянная желтуха при холедохолитиазе бывают не так часто. В то же время любое препятствие оттоку желчи создает благоприятные условия для развития инфекции и воспалительного процесса в протоках. Возникает холангит, который легко развивается на фоне повреждений слизистой оболочки. Вследствие многократной травмы и воспаления могут сформироваться сужения просвета протока на его протяжении и в области большого дуоденального сосочка — стенозирующие холангит и папиллит. Распространение воспалительного процесса вверх, в сторону печени, может привести к тяжелому осложнению: холангиогенному абсцессу печени. Следует также отметить, что диаметр общего желчного протока, конечно, отражает состояние гипертензии в нем, но так бывает далеко не всегда — при нешироких протоках также может образоваться холедохолитиаз. Воспалительный процесс проявляется повышением температуры тела, ознобами, кожным зудом. В типичных случаях холангит сопровождается септической лихорадкой. Менее типичны для холедохолитиаза малые температурные пики, сопровождающие приступы болей.
-
При латентном холедохолитиазе характерны жалоба на тупую боль под правой реберной дугой.
-
При диспептической форме холедохолитиаза больной жалуется на нехарактерную давящую боль под правой реберной дугой или в надчревной области, на диспепсию, тошноту, отрыжку, газы и непереносимость жирной пищи.
-
1. Холангит. Как говорилось ранее, при наличии камней в желчных протоках инфекция имеет условия для своего развития, это приводит к воспалению — холангиту. При возникновении этого осложнения появляется высокая температура с ознобами и проливными потами, сильные боли в правом подреберье, тошнота, рвота. выраженная общая слабость. Опасность данного осложнения связана с тем, что на фоне развивающейся инфекции нарушается функция печени. Кроме того, если лечение не проводить своевременно, существует опасность формирования абсцесса печени, как говорилось выше, а в дальнейшем — развития общего сепсиса и печеночной недостаточности.
-
2. Желтуха. Всегда имеет застойный характер. Закупорка, как правило, бывает неполной и интенсивность повышения билирубина колеблется. Подозрительной в отношении холедохолитиаза должна быть не только любая желтуха на фоне печеночной колики, но и мимолетная субиктеричность, особенно, если она часто повторяется. Однако, даже тяжелый холедохолитиаз далеко не всегда проявляется желтухой. Еще Kehr отмечал, что иногда при нагромождении камней желчь, «словно горный ручей, свободно переливается через камни». Более чем у 1/3больных холедохолитиазом желтухи не бывает. Значительно реже случается проявление желтухи без сопутствующей ей желчной колики.
-
3. Острый панкреатит. Общий желчный проток и проток поджелудочной железы у людей в 70% случаев сливаются в одно русло и вместе впадают в 12-перстную кишку. Когда этот общий канал перекрывается камнем (обычно это случается в месте выхода в 12-перстную кишку), то и желчь, и ферменты поджелудочной железы теряют возможность выделяться в кишечник. Происходит повышение давления в желчных и поджелудочных протоках, что приводит к тяжелому осложнению — острому панкреатиту. Острое воспаление поджелудочной железы — очень тяжелое заболевание, часто смертельное. Требуется немедленное хирургическое лечение для того, чтобы устранить это препятствие, а также проведение других лечебных мероприятий.
Камни в желчных протоках — операция
Лечение холедохолитиаза может быть только хирургическим. Однако, это не означает обязательного выполнения большой операции с большим разрезом на животе.
Наиболее часто при холедохолитиазе проводится удаление конкрементов желчных протоков эндоскопическим способом.
В стационаре пациенту проводят ЭРХПГ для уточнения наличия камня, его локализации и других параметров. Если диагноз холедохолитиаза подтвержден, это исследование превращается из диагностического в лечебное. Выполняется рассечение суженной зоны Фатерова сосочка (папиллосфинктеротомия), дробление камней (литотрипсия) или их удаление (экстракция). Тактика хирурга зависит от размеров камня. Камни более 2 см обычно дробят, менее 1 см чаще отходят самостоятельно в течение 2 суток. Но как показывает практика, в большинстве случаев, чтобы удалить или обеспечить самостоятельное отхождение камней, приходится прибегать к эндоскопической папиллосфинктеротомии. Редко удается этого избежать.
Когда невозможно удалить камень эндоскопическим методом, прибегают к хирургической операции. Операцию выполняют классическим методом или путем лапароскопии. Во время операции проводят рассечение холедоха (холедохотомию) специальным инструментом и удаление камней. Во всех случаях лечения холедохолитаза одномоментно проводят удаление желчного пузыря (если он не был удален ранее). В дальнейшем после хирургического лечения необходимо проходить послеоперационное обследование, соблюдать рекомендации по режиму, питанию и приему медикаментов, которые будут назначены лечащим врачом в стационаре.В любом случает тактика обследования и лечения должна определяться специалистом и направляться от простых методов диагностики и лечения к более сложным.
В нашей Клинике выполняется полный спектр диагностики, хирургического и эндоскопического лечения желчнокаменной болезни и ее осложнений. Оперативное лечение в большинстве случаев проводится малоинвазивно с применением лапароскопических и эндоскопических технологий.
Рвота желчью у кошек. Ветеринарная клиника «Зоостатус»
Причины рвоты желчью у кошек
Диагностика
Лечение
Рвота желчью выглядит как рвота желтого до зелено-оранжевого цвета. Кошка во время рвоты может издавать булькающие звуки и сильно напрягать живот. Иногда владелец может не замечать рвоту у кошки и находит лужицы рвоты желтого цвета, например, по приезду с работы домой. Так как здоровому животному не свойственна рвота желчью, то такие признаки у питомца нельзя оставлять без внимания и следует обратиться к ветеринарному специалисту.
У кошек в двенадцатиперстную кишку, которая начинается сразу после желудка, открывается общий желчный и поджелудочный проток. Желчный проток продвигает желчь в двенадцатиперстную кишку для помощи в переваривании, а поджелудочный – секрет поджелудочной железы.
Желчь – это горький, желто-зеленый секрет, который выделяется клетками печени и хранится в желчном пузыре до востребования. Участвуя в процессе пищеварения, желчь по желчным протокам продвигается в двенадцатиперстную кишку. В норме желчь не должна попадать в желудок, так как ей будет препятствовать пилорический сфинктер, разделяющий желудок и тонкий отдел кишечника. Заброс желчи будет происходить при обратной перистальтике двенадцатиперстной кишки и нарушении работы пилорического сфинктера. Слизистая желудка сильно раздражается при попадании желчи и рефлекторно происходит рвота.
Причины рвоты желчью у кошек
1. Инородное тело в желудке или кишечнике.
Проглатывание кошкой инородных предметов, костей, перьев, камней, травы приводит к раздражению ими стенки желудка, что приводит к многократной рвоте, раздражению пилорического сфинктера и обратному забросу желчи в желудок из двенадцатиперстной кишки (гастродуоденальный рефлюкс). В случае, когда инородный предмет находится в кишечнике, происходит обратная перистальтика кишечника или обструкция кишечника (когда содержимое не продвигается дальше) и также заброс желчи в желудок. Часто инородными предметами в ЖКТ у кошки являются шерстяные комки, которые раздражают слизистую желудка и кишечника и вызывают рвоту.
2. Сдавливание 12-типерстной кишки.
При сдавливании двенадцатиперстной кишки ее содержимое с желчью забрасывается в желудок, что приводит к рвоте с желчью. Сдавливание может происходить, например, из-за увеличения поджелудочной железы при панкреатите или при сдавливании опухолями.
3. Увеличение поступления желчи в просвет кишечника между приемами пищи.
В норме желчь должна выделяться только перед приемом пищи или во время приема еды. Нарушение поступления желчи может быть связано с болезнями печени, желчевыводящих путей, желчного пузыря. Появление такого большого количества желчи не во время приема еды начинает раздражать стенки двенадцатиперстной кишки и вызывает обратный заброс ее содержимого в желудок и рвоту.
4. Наличие в организме вирусной инфекции (вирусный перитонит, паровирусный энтерит).
5. Глистная инвазия и инвазия простейшими.
Диагностика
Диагностика рвоты с желчью может включать в себя целый комплекс нужных обследований.
Наряду с общим осмотром животного и сбором анамнеза могут потребоваться:
- Анализы крови, чтобы оценить работу печени и поджелудочной железы.
- УЗИ – для оценки структуры печени, желчного пузыря и желчевыводящих путей, поджелудочной железы, кишечника, моторики желудочно-кишечного тракта, поиска опухолей.
- Рентген – для исключения инородных предметов в желудочно-кишечном тракте, опухолей, камней в желчном пузыре.
- Гастроскопия – исследования внутренней поверхности желудка и пищевода с помощью гастроскопа, а также выполнения биопсии – для гистологического анализа тканей.
Лечение
В зависимости от причины, вызывающей у кошки рвоту с желчью, может быть назначено или хирургическое, или медикаментозное лечение, а также специфические диеты.
К хирургическим методам можно отнести удаление опухолей, излечение инородных предметов, удаление камней из желчного пузыря и т.п. Медикаменты, которые будут назначены кошке, могут включать в себя препараты, нормализующие моторику желудочно-кишечного тракта, противорвотные, гастропротекторы. При воспалительном процессе, кошке могут быть назначены антибактериальные препараты, снижающие рост патогенных бактерий в желудке и кишечнике. Также возможно назначение специфических диет со сниженным уровнем жира и высоким содержанием волокон. Некоторым кошкам может быть рекомендована обработка от глистов, пасты для выведения шерстяных комков, и кормление мягкими легкоусовяемыми кормами.
(с) Ветеринарный центр лечения и реабилитации животных «Зоостатус».
Варшавское шоссе, 125 стр.1. тел. 8 (499) 372-27-37
Что такое желтая желчь: причины, симптомы и лечение
Желчь — это зеленовато-желтая жидкость, вырабатываемая и выделяемая печенью и хранящаяся в желчном пузыре. Он помогает переваривать пищу и жидкости, расщепляя жиры на жирные кислоты. Затем ваше тело попадает в пищеварительный тракт с этими кислотами. Желчь также помогает организму расщепляться:
Что такое желтый Рефлюкс желчи
Рефлюкс желчи — это инвалидизирующее состояние, которое влияет на работу желудка. Состояние проявляется болью в животе, рвотой желчью и потерей веса.Это происходит из-за свободного движения содержимого двенадцатиперстной кишки в желудок и другие проксимальные компоненты тонкой кишки. Другими словами, желчь возвращается в желудок, а не проходит через тонкий кишечник. Состояние также известно как гастроэзофагеальный рефлюкс.
Ежедневно в кишечник выделяется большое количество желчи. Ваше тело теряет лишь относительно небольшое количество. Это связано с тем, что большая часть кислот всасывается обратно в кровь в подвздошной кишке.
Иногда при рвоте можно заметить зеленовато-желтый материал, который может быть желчью. Если вас рвет желчью более одного раза, возможно, причиной этой проблемы является заболевание. Желтая желчь обычно возникает в результате изменений в организме, вызванных основным заболеванием. В большинстве случаев это не повод для беспокойства, особенно если вас рвет на пустой желудок.
Симптомы рефлюкса желчи
У вас могут быть различные симптомы рефлюкса желчи.Вот несколько из них.
Диарея : это основной симптом желчного рефлюкса. Когда желчные кислоты не всасываются должным образом из подвздошной кишки, они попадают в толстую кишку (толстую кишку). Это раздражает слизистую толстой кишки и стимулирует секрецию соли и воды.
Проблемы с желудком. К ним относятся вздутие живота, спазмы, боли в животе и сильный ветер.
Изжога . Когда вы чувствуете жжение, которое распространяется в сторону горла или рта, это может быть из-за рефлюкса желчи.Это происходит после еды, в положении лежа на спине, после наклонов или подъема тяжестей. Употребление горячих, острых или кислых продуктов и напитков также часто вызывает изжогу.
Регургитация . Это легкий возврат содержимого желудка в пищевод и часто во рту. Это может случиться днем или ночью. Срыгивание пищи или жидкости может быть кислой или горькой.
Боль в груди . Боль в груди — менее частый симптом рефлюкса желчи.Но это может быть тревожным признаком механической непроходимости, которая может вызвать рвоту желтой желчью.
Причины желтой желчи в рвоте
Есть несколько причин, по которым вы можете обнаружить желтую желчь в рвоте. Вот некоторые из них:
Диагностика рефлюкса желтой желчи
Исследователи разработали различные методы исследования рефлюкса в желудке и пищеводе. Но до сих пор не существует окончательного диагноза рефлюксной болезни.
Первый и самый простой метод диагностики — определить наличие желчи, а затем измерить ее.При рефлюксе можно использовать биохимический анализ, чтобы определить присутствие желчи в жидкости, которая забросила в пищевод. Желчь не должна попадать в пищевод, и ее наличие является признаком рефлюкса желчи.
Лечение желчного рефлюкса
Простые изменения образа жизни могут помочь вам облегчить и контролировать желчный рефлюкс, в том числе:
- Ешьте небольшими порциями, но часто.
- В положении лежа убедитесь, что ваша голова приподнята на 10–20 см, чтобы еда не попадала обратно в рот из желудка.
- Если у вас избыточный вес, постарайтесь похудеть.
- Избегайте стрессовых ситуаций и постарайтесь максимально расслабиться.
- Ешьте ужин за 2 или 3 часа до сна.
- Избегайте курения и алкоголя, а также по возможности избегайте вдыхания вторичного дыма.
- Всегда консультируйтесь с врачом, прежде чем принимать какие-либо лекарства.
- Пейте много чистой воды для увлажнения.
Чтобы быть уверенным, всегда обращайтесь за советом и мнением к квалифицированному практикующему врачу, который может предложить индивидуальные рекомендации по лечению.
Малоизвестный тип рефлюкса — защита от рефлюкса
Обзор рефлюкса желчиВы когда-нибудь слышали о рефлюксе желчи? Для многих людей слово «рефлюкс» является почти синонимом состояния, известного как «кислотный рефлюкс», которое возникает, когда желудочная кислота возвращается (рефлюкс) к пищеводу и вызывает неприятные ощущения, в том числе то, что обычно называют изжогой. Хотя периодическая изжога является обычным явлением, обострения хронического кислотного рефлюкса могут быть болезненными, истощающими и пугающими, особенно если они происходят в ночное время.
Жжение в горле и груди, кашель или удушье, а также чувство паники или беспокойства во время сна обычно связаны с хроническим кислотным рефлюксом; однако многие не знают, что они также могут быть связаны с рефлюксом желчи .
Рефлюкс желчи — это состояние, при котором желчь из печени — вещество, вырабатываемое естественным путем, которое обычно катализирует переваривание жиров, — возвращается (рефлюкс) в желудок и даже в пищевод. Когда это происходит, это может вызвать симптомы, очень похожие на симптомы кислотного рефлюкса.Однако одним из наиболее важных отличий является то, что симптомов рефлюкса желчи обычно не облегчаются с помощью изменения диеты или образа жизни
Сходства между кислотным рефлюксом и желчным рефлюксом, которые мы рассмотрим более подробно ниже, являются причиной того, почему для вас невероятно важно поговорить со своим врачом, если вы испытываете симптомы кислотного рефлюкса, которые не уменьшаются при традиционном кислотном лечении.
Причины рефлюкса желчи
Вырабатываемая печенью, желчь представляет собой смесь пищеварительных солей от зеленого до темно-желтого цвета, которая переходит из печени в желчный пузырь, а затем в верхнюю часть тонкой кишки.Желчь обладает уникальными свойствами, помогая организму переваривать жиры, поскольку содержащиеся в ней пищеварительные кислоты отделяют и изолируют жиры, чтобы расщепить их отдельно от других компонентов пищи. Желчь менее кислая, чем желудочная кислота, что помогает ей выполнять свою вторую цель: нейтрализовать кислоту желудка до того, как она достигнет нижних отделов кишечника.
Когда вы употребляете пищу с жиром, ваш желчный пузырь получает сигналы от желудка, чтобы выпустить желчь в тонкий кишечник для подготовки к перевариванию жира.Желчь накапливается в верхнем отделе тонкой кишки и, как правило, остается там, когда пища и желудочная кислота выходят из желудка.
При возникновении рефлюкса желчи участок желудка, который соединяется с тонкой кишкой, известный как пилорический клапан, закрывается недостаточно быстро или недостаточно плотно, что заставляет желчь течь обратно в желудок. Оттуда он может войти в контакт с нижним сфинктером пищевода, отверстием, соединяющим пищевод с желудком.
Если сфинктер пищевода также ослаблен или чрезмерно расслаблен, желчь может течь вверх (рефлюкс) в пищевод, вызывая ряд неприятных симптомов.
Иногда рефлюкс желчи и кислотный рефлюкс могут происходить одновременно, поскольку обратный отток желчи часто смешивается с желудочной кислотой в желудке.
Симптомы рефлюкса желчи
Следующие симптомы чаще всего связаны с рефлюксом желчи:
- Жгучая боль в верхней части живота, часто в груди, а иногда и в горле
- Едкий привкус во рту
- Кашель или боль в горле
- Рвота, особенно при наличии зеленой или желтой жидкости
- Чувство тошноты
- Неожиданная потеря веса, не связанная с какими-либо существенными изменениями образа жизни
Важно обращать особое внимание на рвоту, при которой явно присутствует желчь.В то время как в редких случаях сильная рвота может привести к изгнанию желчи, регулярная рвота с присутствием желчи должна рассматриваться как потенциальный признак рефлюкса желчи.
Многие из симптомов желчного рефлюкса являются общими с кислотным рефлюксом, который является частью того, что затрудняет точное определение желчного рефлюкса, чем кислотного рефлюкса. Если вы испытываете частую изжогу, удушье во время сна и неприятный привкус в задней части горла, вам следует обсудить с врачом способы лечения кислотного рефлюкса.
Если лечение кислотного рефлюкса не оказалось эффективным, это может быть связано с желчью, а не с желудочной кислотой. Из-за разницы в химическом составе между желчью и желудочной кислотой многие из методов лечения, которые уменьшают перепроизводство и / или резервное копирование желудочной кислоты, не устраняют и не сводят на нет желчь. Это означает, что для выявления рефлюкса желчи может потребоваться процесс выведения.
Эффективная диагностика и лечение рефлюкса желчи,
Диагностика рефлюкса желчи
Первоначальный диагноз рефлюкса желчи сложен, и, к сожалению, врачи редко могут диагностировать рефлюкс желчи отдельно от кислотного рефлюкса, исходя только из непосредственных симптомов.Из-за этого обычно сначала пытаются лечить кислотный рефлюкс, а затем исследовать желчный рефлюкс, если лечение кислотного рефлюкса оказывается неэффективным.
Если лечение кислотного рефлюкса не работает, вероятно, ваш врач порекомендует эндоскопию. Эндоскопия может выявить язвы, отеки и другие нарушения, которые могут указывать на рефлюкс желчи как на причину дискомфорта. Другой диагностический тест, который иногда проводят, известен как «импеданс пищевода , », который включает использование зонда для определения того, какие вещества возвращаются в пищевод.Этот тест часто используется для пациентов, у которых рвота не сопровождается желудочной кислотой или явно содержит желчь.
Лечение рефлюкса желчи
Изменения образа жизни.
Как упоминалось ранее, в отличие от кислотного рефлюкса симптомы желчного рефлюкса обычно не облегчаются при изменении диеты или образа жизни . Поскольку люди часто испытывают и кислотный рефлюкс, и желчный рефлюкс одновременно, ваши симптомы могут быть облегчены следующими изменениями образа жизни, рекомендованными для страдающих кислотным рефлюксом:
- Бросить курить
- Изменение пищевых привычек:
- Ешьте меньше. Избегайте чрезмерно обильных приемов пищи — отличный первый шаг.
- Время приема пищи: подождите перед сном после еды.
- Выбор еды: ограничьте употребление жирной, проблемной пищи и напитков и избегайте алкоголя.
- Похудеть
- Привычки ко сну. Поднимайте изголовье кровати и избегайте сна в одежде, которая может стеснять талию или живот.
- Регулярное расслабление и снятие стресса
Лекарства
После выявления рефлюкса желчи лечение обычно включает прием лекарства, такого как Урсодиол, который помогает организму легче перемещать желчь по кишечнику, снижая риск обратного оттока (рефлюкса).
Хирургия
Если лечение неэффективно, следующим шагом может быть операция. Для лечения рефлюкса желчи обычно используются три процедуры: операция по отвлечению желчи Roux-en-Y, фундопликация и имплантат Linx .
Операция по отвлечению по Ру включает перемещение трубок, которые помогают отводить желчь в тонкий кишечник, чтобы желчь не скапливалась возле отверстия в желудке. Процедура Roux-en-Y также широко используется как форма лечения для похудания, а это означает, что она не идеальна для всех пациентов, особенно для тех, кто не хочет или не должен терять вес.Как правило, он лучше всего подходит для пациентов, которые уже перенесли другие операции на желудке с удалением привратника.
Фундопликация (антирефлюксная хирургия) и Имплант Linx обычно используются для лечения кислотного рефлюкса, поскольку они оба действуют для укрепления нижнего сфинктера пищевода. Фундопликация включает обертывание части верхней части желудка вокруг сфинктера пищевода для его усиления, а имплант Linx включает размещение специально разработанного титанового кольца вокруг сфинктера.Обе эти процедуры укрепляют и укрепляют сфинктер пищевода; Операция Linx, хотя и намного новее, значительно менее инвазивна, чем фундопликация.
К сожалению, существует ограниченное количество доступных исследований эффективности как фундопликации, так и имплантата Linx для лечения желчного рефлюкса, в основном потому, что обе операции также могут одновременно устранить симптомы кислотного рефлюкса.
Заключение — Рефлюкс желчи и вы
Если у вас наблюдаются какие-либо из вышеперечисленных симптомов, особенно если вы в настоящее время проходите лечение от кислотного рефлюкса, которое не оказалось эффективным, важно немедленно обратиться к врачу.
Рефлюкс желчи может быть так же опасен, как и длительный кислотный рефлюкс, поскольку оба они создают чрезмерную нагрузку на нижнюю часть пищевода.
Невылеченный рефлюкс желчи может привести к повреждению пищевода, развитию ГЭРБ, развитию пищевода Барретта и повышенному риску рака пищевода. Хотя периодическая изжога не должна быть причиной подозрения на рефлюкс желчи, хронические эпизоды перечисленных выше симптомов должны побуждать к визиту к врачу.
Ресурсы:
Симптомы, причины, диагностика и лечение рефлюкса желчи (MayoClinic)
Управление рефлюксом желчи (Национальная медицинская библиотека США)
Что нужно знать об извергании желчи (линия здоровья)
Рефлюкс — кислота или желчь? Знайте разницу (Gastrointestinal Associates)
Рефлюкс желчи: причины, симптомы, осложнения и советы по профилактике (Bel Marra Health)
Кислотный рефлюкс, рефлюкс желчи и гастрит (risingsunyoga)
Повреждение рефлюкса (желчный рефлюкс) , Not Acid) (nytimes)
Симптомы гастрита с рефлюксом желчи (livestrong)
утечек из желчных протоков | Michigan Medicine
Небольшое отверстие в любом месте желчных протоков может вызвать утечку желчи в брюшную полость.Утечка желчных протоков может возникать как осложнение хирургического вмешательства, такого как удаление желчного пузыря или трансплантация печени, или как следствие травмы желчевыводящей системы. В Программе заболеваний желчных протоков и поджелудочной железы, входящей в отдел гастроэнтерологии Мичиганского университета, наша многопрофильная команда предлагает новейшие минимально инвазивные методы лечения утечек желчных протоков. Эти методы лечения не являются широко доступными и выполняются опытными гастроэнтерологами с большим объемом данных процедур.
Желчь — это пищеварительная жидкость, вырабатываемая печенью и хранящаяся в желчном пузыре. Она используется организмом для расщепления жиров и их всасывания. Желчная система, которая включает желчный пузырь и желчные протоки, вырабатывает и транспортирует желчь в двенадцатиперстную кишку (первая часть тонкой кишки), чтобы способствовать пищеварению. Утечка желчного протока может вызвать боль, воспаление и инфекцию в брюшной полости, где произошла утечка желчи.
Признаки утечки желчных протоков
- Сильная боль в животе
- Тошнота
- Рвота
- лихорадка
- Желтуха
Диагностика утечки желчного протока
Чтобы диагностировать утечку желчного протока, мы начинаем со всестороннего обследования и сбора подробного анамнеза.Анализ крови обычно назначается для выявления проблем, включая повышение уровня ферментов печени.
Можно заказать исследование желчных протоков, называемое сканированием гепатобилиарной системы (HIDA) . Сканирование HIDA показывает поток желчи из печени в тонкий кишечник. Для выполнения этого теста радиоактивный индикатор вводится в вену на руке, а затем специальная камера делает снимок индикатора, когда он движется по желчным протокам.
Утечку также можно диагностировать с помощью иглы для удаления небольшого количества абдоминальной жидкости.Если жидкость содержит желчь, то утечка желчного протока подтверждается.
Лечение утечек в билиарной системе
Нашим стандартным лечением утечки желчного протока является эндоскопическая ретроградная холангиопанкреатография (ERCP) с установкой временного стента желчного протока (который выглядит как пластиковая соломинка).
Эндоскопическая ретроградная холангиопанкреатография — это минимально инвазивная процедура, которая сочетает в себе рентгенографию и верхнюю эндоскопию. — обследование верхних отделов желудочно-кишечного тракта, состоящего из пищевода, желудка и двенадцатиперстной кишки (первой части тонкой кишки) с использованием эндоскоп, представляющий собой гибкую трубку с подсветкой толщиной примерно с палец.Врач вводит зонд через рот в желудок, затем вводит контрастный краситель в протоки, чтобы увидеть желчные протоки, которые можно увидеть на рентгеновском снимке. Через эндоскоп можно провести специальные инструменты, чтобы вставить стент и остановить утечку.
Пациенты обычно могут пойти домой в тот же день, как только прекратится действие седативного эффекта.
Другая информация о здоровье пищеварительной системы и печени
Назначить встречу
Чтобы записаться на прием, чтобы обсудить вашу потребность в лечении камней из желчных протоков, позвоните по телефону по телефону 888-229-7408 .
Диарея и нарушение всасывания с желчными кислотами | Причины и лечение
Что такое желчный пузырь и желчь
Диаграмма, показывающая печень
Желчь — это жидкость, вырабатываемая в печени. Желчь содержит различные вещества, включая желчные пигменты, желчные кислоты, соли желчных кислот, холестерин и лецитин. Желчь проходит по крошечным трубочкам, называемым желчными протоками. Желчные протоки соединяются (как ветви дерева), образуя главный желчный проток. Желчь постоянно капает по желчным протокам в главный желчный проток, а затем в кишечник.
Желчный пузырь лежит под печенью на правой стороне верхней части живота (брюшной полости). Это похоже на мешочек, который выходит из главного желчного протока и наполняется желчью. Это «резервуар», в котором хранится желчь. Желчный пузырь сжимается (сокращается), когда мы едим. Это выводит накопленную желчь обратно в главный желчный проток. Желчь проходит по оставшейся части желчного протока в двенадцатиперстную кишку, которая является первой частью тонкой кишки (кишечника) после желудка.
Затем желчь перемещается вместе с остальным содержимым кишечника по тонкой кишке.Последняя часть тонкой кишки называется терминальной подвздошной кишкой, которая затем ведет к толстой кишке (толстой кишке). Обычно большая часть желчных кислот проходит из терминального отдела подвздошной кишки обратно в кровоток, т.е. они реабсорбируются в кровоток.
Что такое диарея желчной кислоты?
Если желчные кислоты не реабсорбируются в кровоток, они попадают в толстую кишку (толстую кишку). Желчные кислоты в толстой кишке вызывают аномально высокий уровень воды и солей, попадающих в толстую кишку из кровотока.Повышенное количество воды и солей в толстом кишечнике вызывает водянистую диарею.
Диарею желчных кислот иногда называют мальабсорбцией желчных кислот, потому что диарея вызвана неспособностью организма остановить потерю воды и солей в кишечнике.
Что вызывает диарею с желчью?
Диарея с желчными кислотами может быть вызвана рядом заболеваний кишечника, особенно последней части тонкой кишки (терминальный отдел подвздошной кишки), которая затем ведет к толстой кишке (толстой кишке).Например, кислотная диарея кишечника может быть вызвана удалением терминального отдела подвздошной кишки или заболеванием, которое называется болезнью Крона.
К другим состояниям, которые могут привести к диарее желчных кислот, относятся удаление желчного пузыря (холецистэктомия), целиакия, заболевания, поражающие поджелудочную железу, и после лучевой терапии. Диарея с желчными кислотами также может быть вызвана некоторыми лекарствами, в том числе метформином, который используется для лечения диабета 2 типа.
Однако у многих людей, страдающих диареей желчной кислотой, нет очевидной причины.Это называется идиопатической диареей желчных кислот, что означает, что причина неизвестна.
Насколько распространена диарея желчных кислот?
Подсчитано, что от диареи желчной кислоты страдает примерно 1 человек из 100. Считается, что от диареи желчных кислот страдает примерно 1 из 3 человек, у которых диагностирован синдром раздраженного кишечника. Диарея с желчными кислотами, причина которой неизвестна (идиопатическая диарея с желчными кислотами), чаще всего возникает у мужчин и женщин в возрасте от 30 до 70 лет.
Каковы симптомы диареи желчной кислоты?
Диарея часто бывает длительной.См. Также отдельную брошюру «Диарея».
Понос обычно водянистый без крови. Диарея может возникать постоянно (непрерывно) или приходить и уходить (периодически). Других симптомов может не быть, но это будет зависеть от причины диареи, вызванной желчными кислотами.
Как диагностируется диарея желчной кислоты?
Диарея с желчными кислотами, если ее часто диагностируют только при испытании лекарства, используемого для лечения (см. Ниже). Лекарства обычно очень эффективны, поэтому уменьшение диареи при приеме лекарства указывает на вероятный диагноз диареи желчных кислот.
Однако вам нужно будет сдать анализы крови и образец стула (фекалий), чтобы узнать, есть ли другие причины диареи. Есть также некоторые специальные тесты на диарею с желчной кислотой. Эти тесты включают:
- тест под названием 75 селен гомохолевая кислота таурин ( 75 SeHCAT), измеряющий количество желчных кислот в вашем стуле; или
- Анализ крови на 7a-гидрокси-4-холестен-3-он (C4). Повышенный уровень указывает на диарею желчных кислот.
Какие методы лечения диареи желчной кислоты?
Основные методы лечения диареи желчных кислот — это диета с низким содержанием жиров и прием лекарства, называемого связывающим желчные кислоты. Диета с низким содержанием жиров помогает уменьшить симптомы диареи с желчью. Лекарства, которые связываются с желчными кислотами в кишечнике, обычно очень эффективны. Примерами лекарственных средств, связывающих желчные кислоты, являются колестирамин, колестипол или колесевелам. Колестирамин — это лекарство, которое чаще всего используется и обычно очень эффективно.Было показано, что колесевелам эффективен, если лечение холестирамином не дает результата.
Другие лекарства, которые используются для лечения любой причины диареи, также могут применяться для лечения диареи с использованием желчных кислот. См. Дополнительную информацию в отдельной брошюре «Лекарство от диареи».
Что в итоге?
Большинство людей с диареей желчных кислот, причина которой неизвестна (идиопатическая диарея желчных кислот), очень хорошо поддаются лечению препаратами, связывающими желчные кислоты. Однако вам может потребоваться продолжать прием лекарства в течение длительного времени (лет), чтобы остановить диарею.
Диарея с желчными кислотами может быть вызвана основным заболеванием, поражающим кишечник. Результат (прогноз) будет зависеть от основного состояния кишечника.
9 Натуральные средства от рефлюкса желчи
Что такое естественные средства от рефлюкса желчи?Состояние, известное как рефлюкс желчи, — это состояние, при котором резерв желчи накапливается в желудке и пищеводе.Желчь используется человеческим организмом для улучшения процесса пищеварения и вырабатывается в печени. Различные способы борьбы с рефлюксом желчи — это лекарства и, в более тяжелых случаях, хирургическое вмешательство.
Вот различные способы борьбы с рефлюксом желчи с помощью домашних средств:
- Употребляйте много яблок и яблочного уксуса.
- Уменьшите уровень стресса, который вы испытываете ежедневно.
- Поднимите кровать.
- Уменьшите количество алкоголя или полностью исключите его из своей жизни.
- Избегайте проблемных продуктов, таких как пицца, шоколад и газированные напитки.
- Уменьшите количество употребляемой жирной пищи.
- После еды оставайтесь в вертикальном положении.
- Уменьшите размер порций.
- Избегайте курения.
Реализуя этот совет в своей жизни, вы увидите уменьшение симптомов рефлюкса желчи. Эти симптомы могут включать: потерю веса, кашель, рвоту, тошноту, изжогу и боли в животе, которые могут быть очень сильными.В AMP Floracel мы понимаем, насколько неприятными могут быть симптомы рефлюкса желчи. Вот почему мы, естественно, стремимся доставить вам максимальное облегчение.
Знаете ли вы, что регулярный прием добавок алоэ вера может облегчить рефлюкс желчи? *
Формула порошка алоэ от A.M.P. Флорасель
149,00 $
КУПИТЬ
Формула капсул алоэ от A.M.P. Флорасель
149,00 $
КУПИТЬ
Этот продукт не предназначен для диагностики, лечения или предотвращения каких-либо заболеваний *
ОДИН
Всего $ 149
за бутылку Купить сейчас!Предложение на 1-3 месяца
270 Капсул
ТРОЙНОЙ
Всего 133 $
за бутылку Купить сейчас!Купи 3, сэкономь 48 $
810 Капсул
ДОПОЛНИТЕЛЬНАЯ ЭКОНОМИЯ
Всего $ 129
за бутылку Купить сейчас!Купи 6, сэкономь 115 $
1620 Капсулы
Желчь, а не кислота — плохой парень, вызывающий предраковое состояние, связанное с рефлюксной болезнью
Джеффри Х.Peters, M.D.
Для многих людей с гастроэзофагеальной рефлюксной болезнью или ГЭРБ лекарства от кислотного рефлюкса являются ответом на их беды, сдерживая хроническую изжогу и срыгивание пищи или кислой жидкости, характерные для этого расстройства. Но когда дело доходит до пищевода Барретта, состояния, обычно встречающегося у людей с ГЭРБ, кислотный контроль может быть менее важным, чем подавление другой жидкости организма — желчи.
Новое исследование, опубликованное в Annals of Surgery , показывает, что желчь — пищеварительная жидкость, которая просачивается обратно из желудка в пищевод вместе с кислотой у пациентов с ГЭРБ — играет критическую и ранее неизвестную роль в развитии пищевода Барретта. .Авторы исследования говорят, что результаты открывают новые возможности для профилактики и лечения этого состояния, которое является единственной известной причиной редкого, но часто смертельного типа рака, называемого аденокарциномой пищевода.
«Наша конечная цель — понять биологию болезни Барретта, чтобы мы могли найти лекарства, которые подавляют или обращают вспять это заболевание, тем самым предотвращая рак», — сказал ведущий автор исследования Джеффри Х. Петерс, доктор медицины, , всемирно признанный эксперт в области хирургии. пищевода и желудка и Сеймура I.Шварца, профессор и заведующий кафедрой хирургии Медицинского центра Университета Рочестера. «Открытие того, что желчь важна, является ключевым, потому что современные лекарственные препараты для лечения ГЭРБ в основном сосредоточены на контроле над кислотой».
Тони Э. Годфри, доктор философии
Снижающие кислотность препараты, называемые ингибиторами протонной помпы или ИПП, являются одними из самых популярных и самых продаваемых лекарств в Америке по данным IMS Health, организации, отслеживающей данные аптек. Хотя препараты отлично справляются с маскировкой симптомов ГЭРБ, нейтрализуя желудочную кислоту, исследования Петерса показывают, что они не могут быть ответом, когда дело доходит до блокировки пищевода Барретта.Другое исследование даже показывает, что такие препараты могут сделать пациентов более склонными к развитию болезни Барретта.
Обычно наш пищевод — мышечная трубка, соединяющая рот с желудком — выстлан тканью, напоминающей кожу. Но у людей с синдромом Барретта он заменяется тканью, которая больше напоминает слизистую оболочку нашего кишечника, гладкую и красную. Команда Петерса обнаружила, что желчь, которая вымывается из желудка в пищевод, отключает гены, ответственные за нормальную, похожую на кожу выстилку органа, и включает гены, которые производят слизистую оболочку, подобную кишечнику, что является отличительной чертой желудка Барретта.
Они обнаружили, что кислота, с другой стороны, не сильно влияла на переход от одного типа клеток к другому.
В то время как предыдущие исследования установили, что компоненты рефлюкса способствуют развитию кишечной ткани в пищеводе, одного этого никогда не было достаточно, чтобы вызвать изменения, которые привели к болезни Барретта.
«Главный шаг, который делает это исследование, заключается в том, что необходимо отключить нормальный рост клеток пищевода. и необходимо включить рост кишечных клеток, чтобы болезнь закрепилась», — отметил Петерс, избранный президент Международного общества. болезней пищевода.«Мы обнаружили, что желчь способствует обоим процессам».
Автор исследования Тони Э. Годфри, доктор философии, говорит, что результаты совершенно разумны. «У людей с болезнью Барретта внутренняя часть пищевода выглядит как внутренняя часть кишечника. Желчь обычно находится в кишечной среде, поэтому, когда стволовые клетки пищевода подвергаются воздействию желчи, они превращаются в нее ».
По словам Годфри, доцента-исследователя отделения хирургии, слизистая оболочка пищевода регулярно обновляется и заменяется, поэтому блокирование способности желчи препятствовать выработке нормальных клеток пищевода может быть одной из возможных стратегий лечения.В настоящее время единственный способ остановить все компоненты рефлюкса, включая желчь, — это хирургическим путем восстановить поврежденный барьер между пищеводом и желудком.
Команда провела первый в истории анализ всех генов, которые включаются и выключаются в нормальных клетках пищевода, хронически подвергающихся воздействию желчи или кислоты. Результаты были протестированы и подтверждены на образцах нормальных клеток пищевода человека и на клетках пациентов с пищеводом Барретта.
Исследование особенно интересно для Петерса, который регулярно лечит пациентов с болезнью Барретта, а также пациентов, у которых развивается аденокарцинома пищевода.Хотя это редкость, Питерс говорит, что это один из самых быстрорастущих видов рака в мире, вероятно, из-за роста ожирения, которое вызывает рефлюксную болезнь и болезнь Барретта. К сожалению, это чрезвычайно агрессивный рак, который обычно выявляется на очень поздней стадии, поэтому стратегии профилактики крайне необходимы.
Исследование профинансировано отделением хирургии Медицинского центра. Помимо Петерса, который является помощником редактора журнала Annals of Surgery , и Годфри, Мари Ревейллер, доктор философии.D., Саяк Гхатак, Лиана Тоя, Мэри Д’Суза, доктор философии, Чжонгрен Чжоу, доктор медицины, доктор философии, и Сантоши Бандла, доктор философии, из Университета Рочестера внесли свой вклад в исследование. В исследовании также приняли участие ученые из Института онкологических исследований Онтарио в Торонто и Питтсбургского института рака при Университете Питтсбурга.
Желчная кислота в желудке
Если вы когда-либо испытывали изжогу, которая поднимается по горлу и попадает в рот, оставляя кислый привкус, это может быть связано с желчной кислотой в желудке.Когда эта жидкость наполняет ваш желудок, ее причиной является рефлюкс желчи, состояние, часто связанное с кислотным рефлюксом. Хотя бывает трудно различить эти два явления, игнорирование симптомов и оставление их без лечения может привести к серьезным осложнениям со здоровьем.
Причина рефлюкса желчи
Печень вырабатывает желчную кислоту, которая помогает переваривать и расщеплять жиры из пищи, которую вы едите. Желчная кислота в желудке возникает из-за неисправности пищевода — трубки, соединяющей горло с желудком.Внизу находится мышца, сфинктер. При правильной работе сфинктер пропускает только пищу в желудок. У некоторых людей сфинктер открывается спонтанно, позволяя желудочной кислоте течь вверх из тонкой кишки в желудок и обратно в пищевод.
Желчный и кислотный рефлюкс
Желчный рефлюкс-гастрит Симптомы
MayoClinic.com объясняет, что желчный рефлюкс часто сопровождает кислотный рефлюкс, и оба эти явления имеют серьезные последствия для здоровья. Хотя эти два фактора могут способствовать одним и тем же осложнениям, таким как гастроэзофагеальная рефлюксная болезнь (ГЭРБ), пищевод Барретта и рак пищевода, лечение желчного рефлюкса не так просто, как лечение или контроль кислотного рефлюкса.
Распознавание симптомов
Общие симптомы рефлюкса желчи включают боль в верхней части живота, иногда очень сильную, тошноту, кашель или охриплость при разговоре и частую изжогу. Другой признак — рвота желчью — веществом желтого цвета с консистенцией, напоминающей слизь. Они имитируют симптомы кислотного рефлюкса; то, что отличает эти два состояния, — это жгучая боль в верхней части живота и непреднамеренная потеря веса. MayoClinic.com рекомендует обратиться за медицинской помощью, если это относится к вам.
Варианты лечения
Пищевод Симптомы алкоголизма
Некоторые изменения образа жизни могут помочь облегчить ваши симптомы, поскольку желчный и кислотный рефлюкс возникают одновременно. К ним относятся отказ от курения, сидение вертикально после еды, потеря лишнего веса, отказ от алкоголя и сокращение потребления жирной пищи. Однако лечение рефлюкса желчи требует медикаментозного лечения или хирургического вмешательства. Выбор лекарства зависит от причины рефлюкса. Некоторые лекарства, назначаемые для лечения таких осложнений, как пищевод Барретта, также могут облегчить симптомы рефлюкса желчи.Если лекарства не помогают, могут потребоваться хирургические процедуры, такие как хирургическое вмешательство. Вы можете пройти эту процедуру, если ранее перенесли операции на желудке. Операция по отвлечению желчи создает новый отток желчи дальше по тонкой кишке, отводя желчь от желудка.
