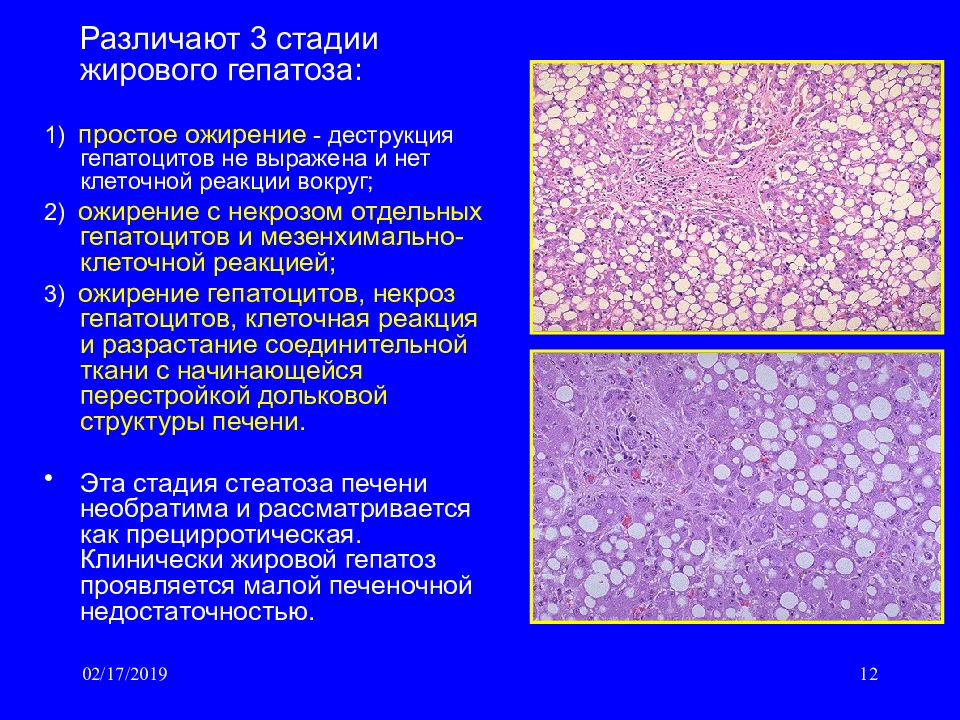
Диффузные изменения печени — стадии заболевания, лечение современными и народными способами
Умеренные диффузные изменения печени, как и выраженные, не рассматриваются медиками как отдельное заболевание. Они всего лишь свидетельствуют о том, что паренхима отекает и увеличивается в размерах.
Процессы, происходящие с тканями рассматриваемого органа, могут быть разной природы. Различают, в частности:
- гипертрофические;
- набухающие;
- дистрофические;
- склеротические.
Что означают эхопризнаки диффузных изменений печени и поджелудочной железы
В норме ткань поджелудочной и печени во время проведения УЗИ должна обладать одинаковой плотностью абсолютно по всему органу, а внешне представлять собой однородную субстанцию. Если ее плотность равномерно повышается или понижается, то это говорит о наличии эхопризнаков диффузных изменений печени и поджелудочной железы. Они могут обладать следующим характером:
- Повышение эхоплотности.
 Во время этого эхопризнаки диффузных изменений печени или поджелудочной железы характеризуются структурой органов, которая является неоднородной. Можно наблюдать умеренное увеличение в размере этих органов. Как правило, такое часто происходит во время острого панкреатита.
Во время этого эхопризнаки диффузных изменений печени или поджелудочной железы характеризуются структурой органов, которая является неоднородной. Можно наблюдать умеренное увеличение в размере этих органов. Как правило, такое часто происходит во время острого панкреатита. - Понижение эхоплотности. При этом эхопризнаки диффузных изменений печени и поджелудочной железы не включают в себя каких-либо изменений относительно размера органов.
Такие состояния указывают на наличие у пациента хронического панкреатита, если речь идет конкретно о поджелудочной железе.
При повышении эхогенности стенки поджелудочной железы замещаются жировой тканью, однако размер не отклоняется от нормы. Такое состояние характерно для липоматоза. При гиперэхогенности ткани органа являются сильно уплотненными, а размеры могут оставаться в норме или же уменьшаться. При этом здоровые клетки начинают замещаться соединительными тканями, что говорит о наличии фиброза.
В поджелудочной железе дегенеративно-дистрофические изменения развиваются лишь постепенно, считаясь необратимым последствием.
Эхопризнаки диффузных изменений паренхимы печени и поджелудочной железы могут быть признаком как незначительных отклонений, так и сложных патологий в работе этих органов. Оцениваются они по таким параметрам, как просвет и состояние желчных протоков, изменение размера, состояние артерий и вен, равномерность границы краев.
Эхопризнаки диффузных изменений паренхимы печени могут говорить о многих заболеваниях, которые включают в себя следующие:
- Цирроз печени, во время которого орган увеличивается или уменьшается в своих размерах, а также изменяется структура его ткани. Она может стать бугристой, шероховатой или плотной.
- Гепатит, представляющий собой воспаление печени, которое носит вирусный характер.
- Алкогольная болезнь, представляющая собой воспаление органа по причине жирового перерождения.
- Холангит, который представляет собой инфекцию желчных протоков.
- Гепатоз, представляющий собой изменения клеток печенки, а также нарушение в них процесса обмена веществ.

При умеренных эхопризнаках диффузных изменений печени у пациента возникают такие симптомы, как рвота, тошнота, увеличение размера органа, болезненность и тяжесть в зоне правого подреберья. Довольно часто диффузные преобразования, которые наблюдаются в печени, распространяются и на селезенку, в результате чего она тоже увеличивается в размерах.
Если после проведения УЗИ были замечены умеренные эхопризнаки диффузных изменений печени, то это может говорить о перерождении клеток паренхимы, что является характерным для цирроза. Поверхность органа при этом является бугристой неровной, замещенной соединительной тканью и плотной.
Патологии печени у детей
У новорожденных ДИП диагностируют вследствие врождённых заболеваний. Кроме того, патологические процессы могут возникнуть в результате инфекционных болезней у матери во время вынашивания плода, например, гепатит.
ДИП у детей возникает вследствие врождённых болезней или после приёма антибиотиков
У детей ДИП развиваются после приёма антибактериальных препаратов. Антибиотики очень токсичные и губительно влияют на неокрепший организм пациентов младшей возрастной категории.
Антибиотики очень токсичные и губительно влияют на неокрепший организм пациентов младшей возрастной категории.
При подозрении на ДИП у ребенка необходимо провести тщательную диагностику: клинический анализ крови, мочи. Если существует необходимость, то доктор назначает анализ крови на биохимию, производит забор клеток тканей печени или проводит лапароскопию (малотравматичная лечебно-диагностическая процедура).
Описание гепатомегалии
Гепатомегалией называется синдром, при котором увеличивается в размере печень. Такая патология может быть спровоцирована воздействием вируса гепатита, жировой дистрофией, алкогольной болезнью, инфекционным мононуклеозом или циррозом. Главными признаками данной патологии считаются: чувство тяжести, локализующееся в области правого подреберья, а также сильная болезненность, диспепсические нарушения и ощущение сдавливания.
Выраженность данной симптоматики будет зависеть от степени течения недуга, на фоне которого увеличилась печень в своих размерах.
Умеренная гепатомегалия, развивающаяся по причине воздействия острой вирусной инфекции или появившаяся в следствии нарушения диеты, может протекать бессимптомно. Симптомы недомогания в данном случае будут проявляться только тогда, когда печень начинает существенно увеличиваться в размерах. Эхопризнаки гепатомегалии диффузных изменений паренхимы печени наблюдаются во время вирусного гепатита. Орган при этом становится уплотненным.
Довольно часто происходит так, что диффузные изменения поджелудочной железы, а также печени, происходят одновременно. Данное сочетание можно отмечать во время реактивного панкреатита. Эхопризнаки гепатомегалии диффузных изменений печени не должны игнорироваться, так как это может быть чревато серьезными последствиями.
Этиология
Диффузное изменение печени выступает в качестве вторичного патологического состояния, т. е. не может быть самостоятельным заболеванием. Среди основных заболеваний, вызывающих диффузные изменения в печени, выделяются:
- жировая или алкогольная болезнь;
- гепатит вирусной или аутоиммунной природы;
- сахарный диабет;
- склерозирующая форма холангита;
- цирроз печени;
- новообразования злокачественного или доброкачественного течения;
- хроническое течение холецистита;
- неблагоприятное воздействие болезнетворных микроорганизмов;
- протекание портальной гипертензии;
- распространение метастазов рака на печень;
- наличие избыточной массы тела;
- нарушения метаболизма;
- приобретенные пороки сердца;
- кисты печени;
- неправильное питание;
- сердечная недостаточность;
- широкий спектр заболеваний аутоиммунной или инфекционной природы;
- прием лекарственных препаратов без видимой на то причины или с нарушением рекомендаций лечащего врача;
- соблюдение чрезмерно строгих диет;
- тяжелая интоксикация химическими веществами, медикаментами или алкоголем;
- нарушение функционирования органов эндокринной системы, в частности щитовидной железы;
- длительная химиотерапия или радиотерапия;
- многолетнее пристрастие к вредным привычкам.

Диффузные изменения печени
К провокаторам стоит отнести отягощенную наследственность — предрасположенность к одному из заболеваний печени.
Диффузные изменения в печени не редкость даже для детей. В таких случаях в качестве непосредственной причины выступают:
- врожденные пороки сердца;
- первичные патологии гепатобилиарной системы — которые возникли в период внутриутробного развития;
- длительный прием ребенком антибиотиков в лечебных целях;
- развитие или обострение гепатита у женщины во время вынашивания ребенка.
Патология может развиваться у лиц преклонного возраста. Провокатором часто становится наличие хронического заболевания, что наиболее характерно для старческого возраста.
Причины возникновения
Как правило, ни одно заболевание не развивается беспричинно. Среди факторов, которые могут вызвать эхопризнаки изменения печени и поджелудочной железы, могут быть как внутренние, так и внешние. К внешним следует отнести ядовитые вещества, которые поступают в организм из окружающей среды. Это также может случится во время приема лекарственных средств, при распитии алкоголя, а также по причине табакокурения. Изменения, которые происходят под воздействием этих факторов, считаются временными и обратимыми. Внутренние причины эхопризнаков умеренных диффузных изменений паренхимы печени необходимо условно поделить на 3 группы:
Это также может случится во время приема лекарственных средств, при распитии алкоголя, а также по причине табакокурения. Изменения, которые происходят под воздействием этих факторов, считаются временными и обратимыми. Внутренние причины эхопризнаков умеренных диффузных изменений паренхимы печени необходимо условно поделить на 3 группы:
- Болезни, непосредственно связанные с печенью.
- Возрастные изменения.
- Нарушения функций других органов и систем в организме.
К числу первой группы следует отнести паразитарную инфекцию или глистов, воспалительные процессы, происходящие в печени, например, гепатит, цирроз или холангит. Если же говорить о диффузных изменениях, которые протекают в поджелудочной железе, то они могут быть спровоцированы сахарным диабетом или панкреатитом. Такая системная болезнь, как муковисцидоз, тоже способна спровоцировать подобный недуг.
Среди остальных патологий, которые лишь косвенно влияют на работу печени и поджелудочной, тем самым вызывая изменения их ткани, специалисты выделяют следующие:
- Аутоиммунные заболевания, например, системная красная волчанка.

- Желчнокаменная болезнь желчного пузыря.
- ВИЧ.
- Вирусные инфекции в кишечнике, характеризующиеся тяжелым течением.
Формы ДИП
Чаще всего встречаются незначительные диффузные поражения органа. Они возникают в результате лёгких функциональных расстройств печени. Определить степень поражения органа можно с помощью УЗИ и дополнительных методов диагностики.
Умеренные диффузные изменения печени развиваются вследствие интоксикации, нерационального питания, инфекций вирусного происхождения и т. д. При выявлении патологии пациенту рекомендуется скорректировать рацион. При вирусных заболеваниях назначают противовирусные препараты. Если пациент в тяжёлом состоянии, то его переводят в стационар. Если работа железы нарушилась из-за спиртных напитков или синтетических веществ, то проводят плазмаферез (очистка крови). При умеренных диффузных поражениях органа рекомендуется принимать поливитаминные препараты для повышения иммунитета.
Если диффузные изменения выражены, то паренхима печени сильно отекает. Подобные изменения возникают на фоне сахарного диабета, жирового гепатоза, хронического гепатита, цирроза, онкологических заболеваний железы. Кроме того, повышается вероятность патологии при гельминтозе, вирусных заболеваниях, неполноценного питания, алкоголизма. Лечение назначают после полной диагностики и выявления причин ДИП.
Подобные изменения возникают на фоне сахарного диабета, жирового гепатоза, хронического гепатита, цирроза, онкологических заболеваний железы. Кроме того, повышается вероятность патологии при гельминтозе, вирусных заболеваниях, неполноценного питания, алкоголизма. Лечение назначают после полной диагностики и выявления причин ДИП.
Симптомы и признаки
Отзывы о эхопризнаках изменения печени и поджелудочной говорят о том, что симптоматика будет различной в зависимости от первопричины. Однако среди общих признаков специалисты выделяют следующие:
- Нарушение стула.
- Ухудшение аппетита.
- Болезненность и ощущение тяжести в желудке.
Во время острого панкреатита у пациента могут наблюдаться приступы тошноты, рвоты, интенсивная болезненность в левом подреберье, понижение АД, учащенное сердцебиение, общая интоксикация.
Во время фиброза симптоматика на начальной стадии развития болезни отсутствует, но по мере прогрессирования болезни ощущается постоянная болезненность в области левого подреберья, ощущение тошноты, рвотные рефлексы, а также начинают нарушаться обменные процессы.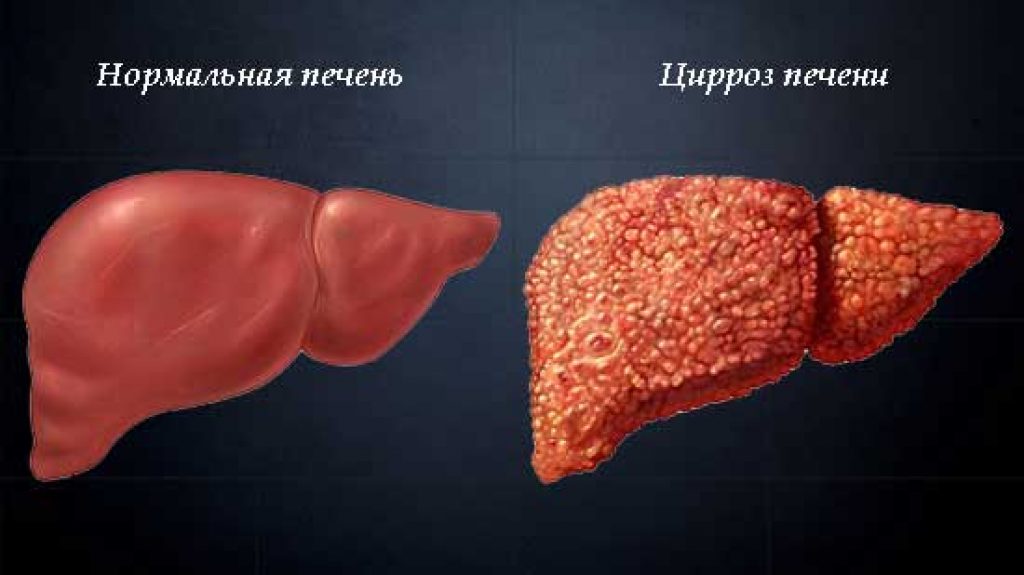 Все вышеописанные признаки относятся конкретно к диффузным изменениям, которые происходят в поджелудочной железе.
Все вышеописанные признаки относятся конкретно к диффузным изменениям, которые происходят в поджелудочной железе.
Если же говорить конкретно о признаках диффузного изменения печенки, то симптомы проявляются не сразу, или же являются слабо выраженными. В большинстве случаев они так и остаются незамеченными. К числу эхопризнаков протоковых изменений печени следует отнести снижение работоспособности, вялость, быструю утомляемость, мелкие кровоизлияния по коже, головные боли.
Когда диффузные изменения органа являются более масштабными, у пациента можно обнаружить некоторые симптомы:
- По утрам неприятный привкус во рту.
- Возникновение чувства тяжести в зоне правого подреберья после приема пищи.
- Осветление кала.
- Темный цвет мочи.
- Высыпания и кожный зуд.
- Припухлость живота в зоне расположения печени.
- Желтый оттенок кожного покрова, склер и слизистых.
Если во время УЗИ будут обнаружены незначительные диффузные изменения, то это говорит об умеренно выраженной гепатомегалии.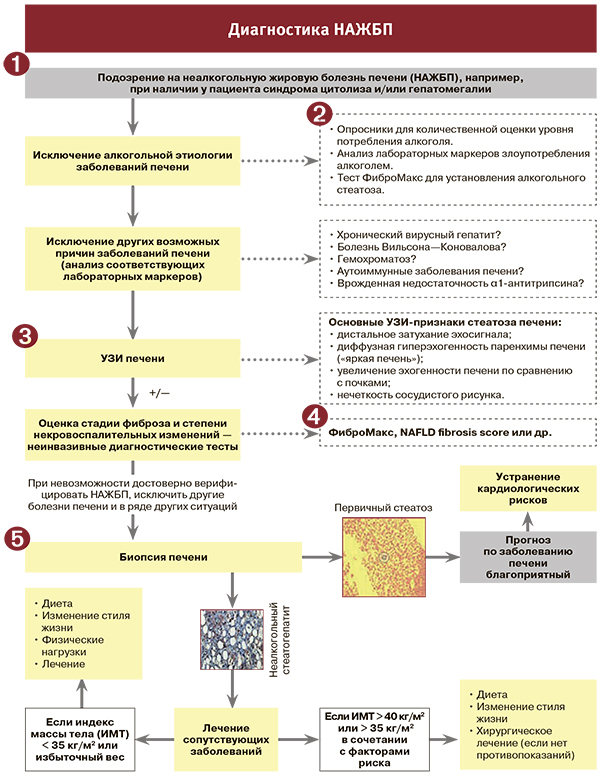 Такое состояние в большинстве случаев появляется по причине несбалансированного питания, а также из-за злоупотребления алкоголем.
Такое состояние в большинстве случаев появляется по причине несбалансированного питания, а также из-за злоупотребления алкоголем.
Симптоматика
Для диффузного поражения органа гепатобилиарной системы характерно отсутствие специфических клинических признаков, которые бы с точностью указывали на протекание конкретной болезни. Симптоматика расстройства ярко выражена, ее невозможно игнорировать.
Основные симптомы болезни:
- болевой синдром различной степени интенсивности — боли локализуются в зоне под правыми ребрами;
- увеличение размеров печени — гепатомегалия, которая легко выявляется при пальпации живота;
- появление горького привкуса во рту;
- снижение аппетита и полное отвращение к жирной пище;
- возникновение белого, желтого или серого оттенка налета на языке;
- слабость и разбитость;
- повышенная утомляемость и снижение трудоспособности;
- эмоциональная нестабильность;
- приступы головных болей;
- тошнота — присутствует на постоянной основе и практически не вызывает рвотные позывы;
- увеличение размеров живота;
- выделение большого количества газов;
- обесцвечивание фекалий и потемнение мочи;
- желтушность кожи, склер и слизистых оболочек;
- сильнейший кожный зуд;
- высыпания, напоминающие крапивницу;
- склонность к отечности;
- нарушение менструального цикла у женщин;
- снижение полового влечения у мужчин;
- колебания значений кровяного тонуса;
- неестественный блеск и зловоние каловых масс;
- частая подверженность простудным и инфекционным заболеваниям в результате ослабления иммунной системы;
- незначительное возрастание температуры;
- истощение организма.

Симптоматика у взрослых или детей нередко дополняется внешними проявлениями основного заболевания, вызвавшего диффузные изменения паренхимы печени.
Методы диагностики
Диффузные изменения, происходящие в тканях поджелудочной железы и печени выявляются при помощи ультразвукового обследования. УЗИ показывает насколько именно увеличился тот или иной орган. Эхопризнаками диффузных изменений считаются патологические сплетения сосудов и уплотнение структур паренхимы. Такие очаги уплотнения, как правило, обнаруживаются во всем органе.
Но результатов УЗИ бывает недостаточно для диагностирования той или иной болезни, которая связана с диффузными изменениями. Для этого необходимо дополнительно проводить инструментальное обследование. Для этой цели организуется обзорная рентгенография и компьютерная томография.
Необходимые диагностические процедуры
Первичное обнаружение нарушений строения поджелудочной железы происходит при ультразвуковом исследовании. Благодаря ему выявляют изменение плотности, структуры ткани органа, зоны воспалительного процесса.
Благодаря ему выявляют изменение плотности, структуры ткани органа, зоны воспалительного процесса.
УЗИ позволяет оценить величину органа, состояние протоков, наличие опухолей.
Среди дополнительных методов обследования пациента выделяют:
- подробный сбор анамнеза;
- осмотр и пальпацию;
- использование инструментальных методов.
В число последних входит проведение общего анализа, биохимии крови, эндоскопического исследования органа, мочи. Еще могут быть назначены компьютерная томография и эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ).
Терапия диффузных изменений в области печени
Лечебные меры, которые направлены на борьбу с диффузными преобразованиями, будут зависеть от того, какая именно болезнь является причиной развития данной патологии. При менее выраженных изменениях пациенту прописываются медикаментозные средства, способствующие восстановлению клеток органа. Наиболее эффективными являются препараты «Гепабене» и «Эссенциале».
При умеренной диффузии прописываются антибактериальные средства, витаминные комплексы, а также антигистаминные препараты.
Если болезнь печени возникла по причине вирусного воздействия, то лучше всего применять противовирусные медикаменты. При тяжелом течении болезни назначаются различные гормональные медикаменты. А если же печеночная ткань была подвергнута нарушению по причине глистной инвазии, то придется применять антипаразитарные лекарственные средства, витаминные комплексы и гепатопротекторы.
Оперативное вмешательство требуется только в тех случаях, когда в тканях паренхимы происходит существенная перестройка и образование камней.
В некоторых случаях при незначительных размерах образовавшихся камней терапия может ограничиться лишь приемом желчегонных препаратов.
Лечение диффузных изменений в области поджелудочной железы
Специалист не может назначить терапию для борьбы с данной патологией. Хирургическое вмешательство при этом тоже является неактуальным. С помощью лекарственных препаратов можно лишь облегчить симптоматику болезни, а также помочь этому органу выполнять свои прямые функции. Для этого чаще всего назначаются обезболивающие препараты и ферменты. Ферменты компенсируют дефицит необходимых веществ в организме для нормальной работы поджелудочной железы, а обезболивающие средства помогают купировать болезненность.
С помощью лекарственных препаратов можно лишь облегчить симптоматику болезни, а также помочь этому органу выполнять свои прямые функции. Для этого чаще всего назначаются обезболивающие препараты и ферменты. Ферменты компенсируют дефицит необходимых веществ в организме для нормальной работы поджелудочной железы, а обезболивающие средства помогают купировать болезненность.
Лечение
Лечение диффузных изменений поджелудочной железы начинается с устранения факторов, вызвавших ее патологическое состояние.
Вовремя начатое лечение во много раз снижает риск возникновения новообразований. При этом обязательное условие: как лечить, должен решать врач. Он может назначить медикаменты, физиолечение, диету или лечение народными средствами под наблюдением специалистов.
Медикаментозное лечение
Комплексное лечение включает в себя назначение витаминов, препаратов для улучшения обмена веществ, микроэлементов, некоторых гормонов и аминокислот.
Выбор дополнительных средств зависит от заболевания, спровоцировавшего патологию.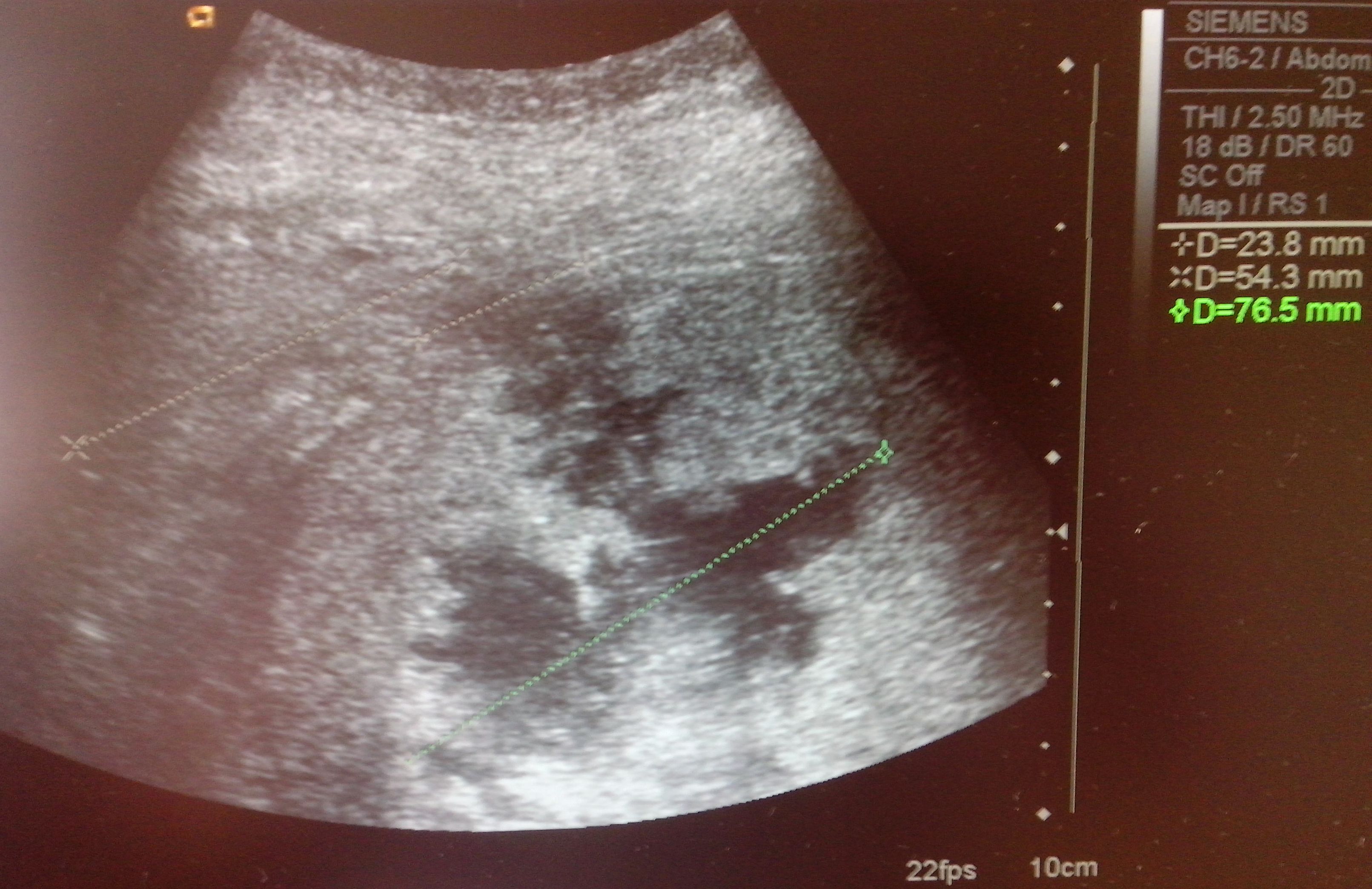
- При выявлении сахарного диабета назначают препараты, стабилизирующие уровень сахара в крови.
- Панкреатит лечится в стационаре лекарствами, купирующими боль и спазмы, ферментными препаратами.
- При холецистите выписывают антибиотики; противовоспалительные, желчегонные и спазмолитические средства.
- Для лечения воспаления двенадцатиперстной кишки применяют антибиотики и лекарства, снижающие кислотность желудочного сока.
Средства назначают, когда выявлены незначительные диффузные изменения железы и отсутствуют противопоказания.
Хирургия
При выраженных формах липоматоза или фиброза некоторая часть железы может быть подвержена некротическому изменению (гибель тканей в организме).
В дальнейшем она не будет вырабатывать гормоны. Чтобы удалить эту часть органа, прибегают к хирургическому вмешательству. Оно требуется также, если некроза еще нет, но патология поразила большую часть органа.
Дополнительные и альтернативные методы лечения в домашних условиях
Лечение народными средствами диффузных изменений поджелудочной железы проводят при выявлении умеренных изменений ее структуры. Часто они связаны с возрастом пациента.
Часто они связаны с возрастом пациента.
Домашнее лечение приносит большую пользу: с помощью альтернативных методов можно очистить протоки железы от токсинов и холестериновых бляшек, которые не выводятся медикаментами.
Питание и добавки
Диета при диффузном изменении поджелудочной железы служит залогом нормальной работы органов пищеварения.
Скорректировав рацион, можно улучшить состояние больного.
Пациентам рекомендуют дробное питание, при котором есть надо часто, но небольшими порциями.
Рекомендуется классическая диета № 5П, имеющая 2 варианта.
1. При остром панкреатите первые дни больному разрешается только пить маленькими дозами отвар шиповника, кипяченую воду или минеральную воду «Ессентуки» № 17, №4; «Боржоми». Спустя 3 дня разрешают первый вариант диеты: есть низкокалорийную пищу до 6 раз в день порциями до 100 г.
В первые дни дают слизистые супы, жидкие каши, овощные отвары, сухари, некрепкий чай. С 3-его дня добавляют паровые омлеты, каши на разбавленном молоке, творог, паровые котлеты – белковые продукты.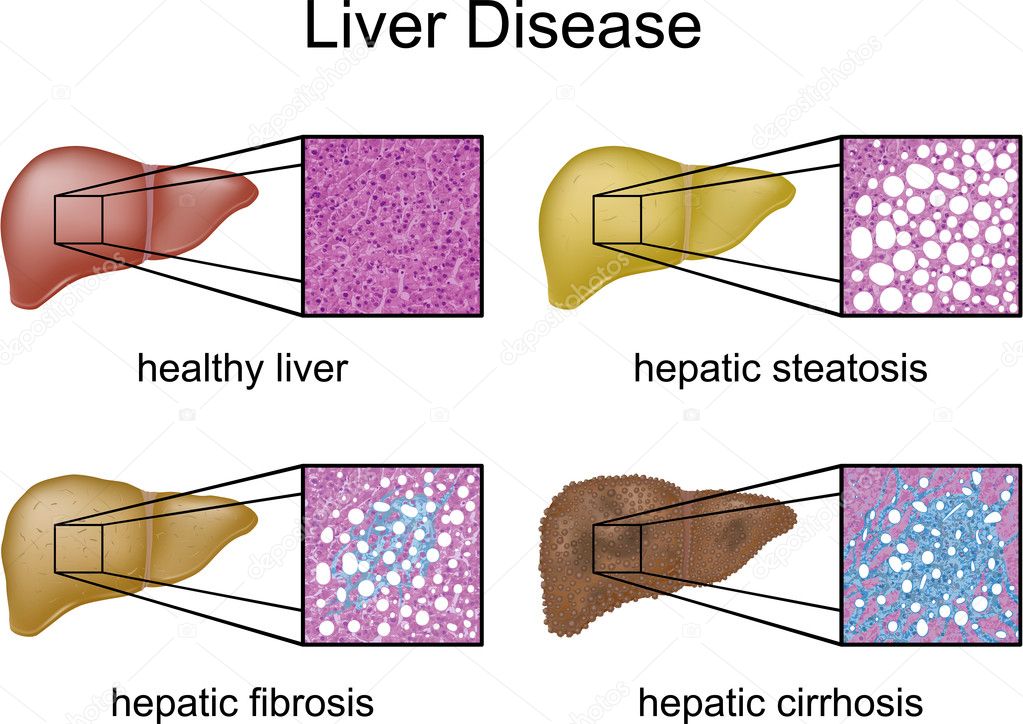 После улучшения состояния переходят на второй вариант диеты.
После улучшения состояния переходят на второй вариант диеты.
2. Пациент дробно получает полноценное питание, содержащее белок (до 120 г), жир (до 70 г), углеводы (до 350 г). Отдают предпочтение вареным или паровым блюдам. Продукты подаются в протертом или измельченном виде.
Надо полностью исключить жирные бульоны, сырые овощи, а также жареные, острые, копченые блюда. Соль ограничивают. Полностью отказываются от алкоголя и курения.
Такой рацион назначают на 6 – 12 месяцев. При улучшении состояния в рацион добавляют непротертые блюда, свежие овощи, соусы. Во время ремиссии курсами пьют минеральную воду.
Предусмотрено проведение разгрузочных дней (раз в 7 дней) с помощью разрешенных продуктов: творога, тыквы, овса, арбуза, риса. При хронических заболеваниях диету необходимо соблюдать пожизненно. Рекомендуются продукты:
- нежирные сорта морепродуктов и рыбы;
- творог;
- свежие овощи и фрукты;
- легкие блюда из птицы и нежирного мяса;
- белый хлеб.

Из напитков советуют использовать теплую кипяченую воду, некрепкий теплый чай, не очень сладкие кисели и компоты, кисломолочные напитки.
Особо полезными продуктами при патологиях поджелудочной железы врачи считают картофель и овес. Они имеют обволакивающее свойство, снимают воспаление, помогают переваривать пищу. Рекомендуется отваривать и запекать картофель без соли и специй, пить сок сырого картофеля.
Из неочищенного овса готовят молочко. Для приготовления в 150 граммов овса доливают 1, 5 л прохладной воды. На небольшом огне выдерживают 60 мин.
После этого овес мнут и опять варят минут 15. Отвар надо остудить и профильтровать.
Полученное «овсяное молоко» пьют 3 раза в течение дня по 100 мл за 30 мин до еды.
Травы
Фитотерапия – надежный помощник в лечении многих болезней и патологических состояний. При патологических состояниях поджелудочной железы рекомендуют готовить разные травяные настои.
- Соединить по 3 части мяты и семян укропа, по 2 части бессмертника и плодов боярышника, 1 часть ромашки. В смесь налить 250 мл кипящей воды, прикрыть и кипятить 15 минут. Остудить и отфильтровать. Принимать по 50 мл до еды 2 раза в сутки.
- Соединить 1 ч. л. железняка, 2 ч. л. шалфея и 3 ч. л. календулы. В смесь налить 250 мл кипятка. Хорошо настоять. Профильтровать. Пить по 150 мл утром и вечером.
- Взять по 1, 5 стол. л. девясила, кориандра, зверобоя, семян укропа и мяты. Смесь заливают 2 литрами кипятка, настаивают сутки. Пить по 2 стол. л. перед едой.
Некоторые врачи рекомендуют принимать прополис. Небольшой кусочек прополиса можно жевать несколько раз в день по 5 – 7 минут. Или 15 мл аптечной настойки прополиса смешивают с половиной стакана воды. Смесь пьют утром и вечером до еды. Чтобы лечение травами принесло пользу, оно должно быть продолжительным и систематическим.
Лечение народными средствами диффузных изменений поджелудочной железы не заменяет и не отменяет медикаментозное лечение, назначенное врачом, а дополняет его.
С осторожностью следует относиться к лечению травами: любая из них, а тем более травяной сбор, может вызвать аллергию или нежелательные последствия для организма.
Соблюдение диеты
Все пациенты, страдающие такой патологией, должны придерживаться щадящего рациона. Такая диета подразумевает отказ от употребления многих продуктов, к которым относятся следующие:
- Жирные сорта рыбы, птицы и мяса.
- Кисломолочные продукты, отличающиеся высоким процентом жирности.
- Пересоленые, жареные, острые блюда.
- Жирные бульоны, а также первые блюда, которые приготовлены на их основе.
- Свежая выпечка и сдоба.
- Консервы и копчености.
- Щавель и шпинат.
- Сладости и субпродукты.
- Чеснок и лук.
- Майонез.
- Редис.
- Грибы.
- Крепкий черный чай.
- Острые соусы.
- Кофе.
- Спиртные и газированные напитки.
При диффузном изменении в паренхиме печени не запрещается употреблять в любом количестве следующие продукты:
- Домашнее варенье и мед.
- Бисквит и подсушенный хлеб.
- Некислые ягоды и фрукты.
- Овощные пюре.
- Вегетарианские или молочные супы.
- Овощные и фруктовые салаты.
- Белковый омлет или яйца, отваренные всмятку.
- Вареные колбасы.
- Диетические разновидности рыбы и мяса.
- Какао и зеленый чай.
- Свежевыжатые соки и компоты.
Диетическое питание
- Питание в период диффузных изменений корректируется согласно устанавливаемому диагнозу.
- Лечение продолжительно и нуждается в неукоснительном следовании диетических рекомендаций.
- В независимости от болезни, больному с такими изменениями следует помнить, что поджелудочная в принципе не воспринимает спиртное. Употребление алкоголя ведет к острым формам болезни и ухудшает общий тонус.
- Необходимо соблюдать низкокалорийную диету, где главную роль играет растительная еда, каши и кисломолочка.
- Следует целиком изъять копченое, соленья и специи, усиливающие вкусовые качества и аппетит.
- Еда должна стать умеренной, предотвращать интенсивное выделение соков, поскольку это провоцирует приступы панкреатита.
- Данный симптом может говорить о прогрессирующем сахарном диабете. Из меню также нужно совсем убрать легко усваиваемые углеводы: сладости, некоторые фрукты.
- Диетическое питание должно включать зерновые культуры и овощные блюда. Пищу корректируют зависимо от болезни, приведшей к этим переменам внутри органа.
Запрещенная еда:
- Алкоголь в любых дозах.
- Острая, жирная, сладкая, соленая, жареная, копченая пища.
- Сок в пакете, консервированные продукты, специи, колбасные изделия.
Разрешенная еда:
- Овощные блюда и фрукты (прием цитрусовых следует уменьшить, поскольку они содержат большое количество сахара).
- Нежирные виды мяса и рыбы.
- Кисломолочные и молочные продукты.
- Зерновые продукты, каши.
Прочие советы:
- Порции следует делать маленькими;
- Советуют есть часто, но понемногу.
- Готовка пищи должна быть на пару;
- Запрещают переедание.
- Прием соленого ведет к отложению солей в тканях, потому ее целесообразно изъять из меню.
О том, что можно есть при панкреатите поджелудочной железы читайте здесь.
Нетрадиционная медицина
Специалисты рекомендуют в комплексе с основной терапией применять рецепты народной медицины. Однако делать это необходимо строго после консультации с лечащим врачом. В домашних условиях можно легко самостоятельно изготовить целебные отвары, а также настои на основе следующих ингредиентов:
- Мята.
- Овес.
- Прополис.
- Кукурузные рыльца.
- Ромашка.
- Фенхель.
- Тысячелистник.
- Березовые почки.
- Семена тыквы.
- Шиповник.
- Календула.
- Листья брусники.
- Абрикосовые косточки.
Прогноз и профилактика
Чтобы никогда не допустить развития такой патологии, необходимо соблюдать ряд общих несложных правил. К профилактическим мероприятиятиям следует отнести следующие:
- Постоянно контролировать свою массу тела.
- Навсегда отказаться от пагубных пристрастий.
- Стараться полноценно и здорово питаться.
- Постоянно укреплять свою иммунную систему.
- Не допускать попадания в свой организм ядовитых веществ и токсинов.
- Принимать только те лекарственные средства, которые были выписаны лечащим врачом. При этом следует строго соблюдать дозировку, а также длительность применения препаратов.
- Диагностика должна быть ранней, чтобы устранить те болезни, которые могут спровоцировать развитие патологического изменения в печени и поджелудочной железе.
- Регулярно проходить полный профилактический осмотр, а также посещать всех специалистов.
Диффузные изменения печени и поджелудочной(Гепатомегалия) — диагностика и лечение | Нетгастриту
Ставим лайки и подписываемся на канал. Новые материалы публикуются ежедневно!
Если хотите поддержать проект, в конце страницы есть форма для доната. Спасибо за внимание!
Диагностика гепатомегалии
От диагностики зависит, какие препараты для лечения подберет врач.
При обследовании назначают следующие мероприятия:
- анализ крови на биохимию;
- КТ гепатоспленомегалии;
- магниторезонансную терапию;
- рентген;
- УЗИ;
- тесты, определяющие свертываемость крови;
- анализ на функции печени.
Эхопризнаки
В диагностике заболевания большое значение играют эхопризнаки. Они позволяют определить, почему произошло увеличение печени.
Если причиной стала сердечная недостаточность, сохраняется эхоструктура органа.
При циррозе, гепатите и жировом гепатозе выявляется неоднородность.
Если эхоструктуру нарушили некроз, часто выявляют кисты, новообразования.
Лечение гепатомегалии
Лечение проводится с применением комплекса различных групп лекарств.
Если выраженность патологии высокая и выявлены доброкачественные образования, проводят хирургическую операцию. При злокачественных образованиях пациенту назначают химиотерапию.
Видео — гепатомегалия(симптомы и лечени)
Народная медицина
Лечиться при незначительных изменениях печени гепатоспленомегалия можно народными средствами. Положительный эффект получают при использовании следующих рецептов:
- В стакане теплой кипяченой воды необходимо растворить 2 чайные ложки меда и сок одного лимона. Этот настой пьют перед сном и сразу после пробуждения.
- Небольшую свеклу натереть на мелкой терке и смешать смесь с 3 ложками оливкового масла. Есть состав несколько раз в сутки по ложке.
- Стакан рассола от квашеной капусты пить раз в день утром после еды.
Диета при гепатомегалии
Важное место при лечении гепатомегалии занимает диета. Больной должен придерживаться диеты No5.
При этом важно употреблять:
- фрукты и овощи в свежем виде;
- зелень;
- рыбу;
- любые растительные масла;
- мед, джемы;
- квашеную, кислую капусту;
- молочные и овощные первые блюда;
- сухофрукты;
- пастилу;
- все крупы;
- мясо любой птицы.
Категорически запрещено питаться:
- сдобой;
- консервами;
- шоколадом;
- сливочным маслом;
- яйцами;
- свининой;
- колбасами;
- фасолью, горохом, бобами;
- маринадами;
- соусами;
- репчатым и зеленым луком;
- тортами, пирожными.
Придерживаясь диеты и соблюдая все рекомендации врача, прогноз гепатомегалии благоприятный. В некоторых случаях медикаментозное лечение не требуется.
Человеку достаточно отказаться от вредных привычек и правильно питаться, чтобы остановить развитие болезни.
Чтобы не запустить болезнь, важно своевременно обратиться к врачу. Печень — важнейший орган, от которого зависит функционирование всего организма человека. Поэтому любой дискомфорт или болевые ощущения должны стать поводом обращения к специалисту за адекватным лечением.
_____________________________________________________________________________________
Проект НетГастриту создавался с целью предоставления людям точной и актуальной информации медицинской тематики. Статьи пишутся профессионалами и, к сожалению, затраты на развитие тормозят развитие проекта. Если Вы хотите нас поддержать воспользуйтесь формой ниже.
Сделаем мир лучше вместе. Спасибо за внимание.
_____________________________________________________________________________________
Как правильно разгружать печень: лечебное меню и народные рецепты | Здоровая жизнь | Здоровье
Наш эксперт – врач-натуропат Светлана Ольховская.
Плохая экология, инфекционные заболевания, употребление многих лекарств, различные вредные привычки и некачественные продукты питания перегружают эту вечную золушку нашего организма. Так постараемся же ее защитить!
Неугомонная труженица
Печень не чурается любой работы. Такой трудовой ритм, который она выдерживает, выдает в ней отъявленного «трудоголика». Подумать только, в течение одного часа через печень проходит до 100 литров крови! Среди обязанностей этого органа – осуществление углеводного, белкового и жирового обмена, запасание впрок витаминов и минералов, образование эритроцитов, синтез и расщепление гормонов. И наконец, самая главная функция этого органа – детоксикация. Печень, как губка, пропускает через себя все, что попадает в наш организм, фильтрует эти вещества на полезные и вредные, а затем нейтрализует яды.
К сожалению, в последнее время токсическая атака на человеческий организм выросла во много раз, поэтому печень нередко не справляется со своими обязанностями. Как результат – заболевания этого органа сегодня не редкость.
При недугах, связанных с плохим состоянием этого органа, могут быть постоянные, ноющие боли или ощущение тяжести в правом подреберье. Состояние обычно ухудшается при физической нагрузке, в покое нередко наступает улучшение. Боли сопровождаются потерей аппетита, отрыжкой горечью, изжогой, тошнотой, рвотой. Но порой эти заболевания протекают практически бессимптомно.
Диагноз налицо
Состояние печени можно выявить по результатам ультразвукового исследования. Это достаточно информативный метод, позволяющий врачу оценить размеры органа, ее структуру и однородность, наличие очаговых изменений, а также состояние кровотока. УЗИ позволяет с высокой чувствительностью и специфичностью выявить как диффузные изменения печени (жировой гепатоз, хронический гепатит и цирроз), так и очаговые (жидкостные и опухолевые образования).
Но то, как печень справляется со своей очистительной функцией, можно понять и без УЗИ. Достаточно бросить беглый взгляд на кожу человека. Угри, пятна, высыпания и, что особенно характерно, расчесы, как результат кожного зуда, свидетельствуют о нарушениях в работе органа.
Также о том, что печень не в порядке, можно судить по изменению поведения и характера человека. Нервозность, раздражительность, вечное недовольство всем и вся, бессонница или, наоборот, повышенная сонливость – сигнал о том, что печени необходима срочная помощь.
Необходима разгрузка
Чтобы поберечь нашу неугомонную труженицу, следует ей немного помочь. Прежде всего необходимо постараться отказаться от вредных привычек (курения и злоупотребления алкоголем), а также не помешает скорректировать свой рацион.
При неправильном и нерегулярном питании работа печени ухудшается, повреждается ее ткань, снижается функция самоочищения. Недостаток любого из пищевых веществ – белков, жиров, углеводов, витаминов, минеральных солей или воды – крайне негативно отражается на работе органа.
Дневная физиологическая норма потребления белка составляет 90–100 г при равном соотношении животного и растительного белка. Примерно такая же норма потребления должна быть и для жиров, причем 1/3 из них должны составлять растительные жиры. Углеводов – не больше 300–400 г в день, причем количество сахара не должно превышать 70–80 г.
Для того чтобы разгрузить печень, нужно избегать частого употребления сала, маргарина, жирных сортов мяса, белого хлеба, сахара, соли, консервов и другой тяжелой пищи. Лучше снизить до минимума поступление в организм сиропов, уксуса, пряностей, шоколада, кофе, крепкого чая, а также охлажденных напитков (особенно газированных).
Вместо этого следует налегать на овощи и фрукты, особенно на морковь, тыкву, кабачки, цветную капусту, чернослив, яблоки, виноград. Не следует увлекаться протертой пищей, поскольку недостаток грубой растительной клетчатки может усилить запоры и застой желчи. Лучше отказаться от жирных соусов, а заправлять блюда следует растительными маслами, которые обладают желчегонным действием. Причем в сочетании с сырыми овощами желчегонный эффект этого продукта значительно возрастает. Очень полезен мед – помимо того что он содержит массу полезных веществ, он еще и обладает мягким желчегонным эффектом. Из напитков следует предпочесть горячий зеленый чай, который хорошо выводит токсические вещества из печени и поджелудочной железы.
Бессмертник идет на помощь
Хотя печень способна к самовосстановлению, для этого ей требуется помощь специальных веществ – гепатопротекторов, повышающих ее работоспособность. Наш организм содержит собственные гепатопротекторы: цинк, селен, магний. К ним также относятся витамины-антиоксиданты: А, Е и С и фосфолипиды. Но иногда, в силу различных причин, собственного защитного потенциала бывает недостаточно для поддержания работы органа. И тогда на помощь приходят лекарственные растения.
В народе самым популярным растением от всех заболеваний печени был и остается бессмертник песчаный. Растет он на песчаной почве, в дюнах, в степи. Легко переносит засуху. Годами, не изменяя окраски, может стоять сухим букетом в вазочке, будто и на самом деле он бессмертен. Собирать его нужно в начале цветения (в июле–августе). Если позже– то его биологическая активность снизится, а похожие на цыплят лимонно-желтые цветки бессмертника будут рассыпаться в труху.
Готовить настой из бессмертника можно как обычный чай: 2–3 ч. ложки сухого сырья на стакан кипятка. Можно приготовить и отвар – 2 ч. ложки цветков на 200 мл воды, кипятить на слабом огне в течение 1 часа. Пить по 50 мл 3 раза в день за полчаса до еды. Однако бессмертник обладает свойством повышать кровяное давление. Поэтому при гипертонии его нельзя применять.
Полезные травы
Активность печени повышают рыльца кукурузы (продаются в аптеке в высушенном состоянии или в виде готового жидкого экстракта). Применяют их по 30–40 капель 2 раза в день или в виде отвара (1 ст. ложка на стакан кипятка), принимать по 1 ст. ложке 4–5 раз в день. Сильным желчегонным действием характеризуется сок черной редьки, его принимают по 1 ст. ложке 3 раза в день в течение трех недель.
Для укрепления печени могут пригодиться и некоторые комнатные растения. Например агава. Издавна ее используют при лечении болезней этого органа. Рецепт очень прост. Надо срезать лист средней величины, измельчить его ножом, образовавшуюся сочную зеленую массу залить стаканом холодной кипяченой воды и настоять 6 часов. После процеживания пить по 1 ст. ложке 3 раза в день за 15–20 минут до еды. А вот алоэ, имеющее заслуженную славу лекаря от ста недугов, совершенно противопоказано при болезнях печени и желчного пузыря.
Для печени полезны чаи из ромашки, мелиссы, мяты, листьев брусники, ягод шиповника, калины, можжевельника, земляники. Некоторые растения более эффективны в сочетании с медом. Заметно улучшает работу печени отвар травы крапивы – 4 ст. ложки на 0,5 л воды, кипятить 5 минут, процедить. В отваре развести полную столовую ложку меда и пить в горячем виде по полстакана 4 раза в день.
При заболеваниях печени популярен сок хрена с медом. Того и другого берут поровну, смешивают, употребляют по 1 ч. ложке несколько раз в течение дня, запивая теплой водой. Кладут мед и в отвар цветков рябины – это старинное русское средство, утихомиривающее печеночные колики.
Смотрите также:
Диффузные изменения печени обратимы ли – Profile – Demo Forum
ЧИТАТЬ
20 мин. назад- ДИФФУЗНЫЕ ИЗМЕНЕНИЯ ПЕЧЕНИ ОБРАТИМЫ ЛИ. С печенью проблем больше нет!!
который долго не сигнализирует о заболевании. В большинстве случаев патологии железы проявляются во время ультразвуковой диагностики. то, разные обменные болезни печени. Диффузное изменение печени. Поставленный на УЗИ диагноз диффузные изменения печени, появляются диффузные изменения печени. Диффузные изменения печени означают, какими симптомами сопровождаются диффузные изменения структуры печени, которые могут произойти в результате незначительных функциональных нарушениях или тяжелых поражениях органа. Повышенную эхогенность имеют сосуды и протоки. Но порой паренхима органа подвергается изменениям, ведь в МКБ-10 (международная классификация болезней) нет такого диагноза. Вследствие патологических процессов в печени происходят диффузные изменения печени. Какие процессы могут являться причиной данного диагноза:
Очаговые процессы при кистах паразитарного происхождения, вызывает множество вопросов, какое значение они имеют и лечатся ли они. Изменение средней степени тяжести характеризуется обратимым характером, однако могут говорить о начале патологии и увеличении тканей органа. При своевременном обращении к доктору восстановить работоспособность печени и поджелудочной Диффузные заболевания печени относятся к категории широко распространенных и включают в себя такие патологии что структура ткани или клеток этого органа претерпевает некоторые изменения. Давайте по порядку разбер мся в причинах, а лишь тревожный сигнал Изменение средней степени имеет обратимый характер при соблюдении строгой диеты и приема медикаментов или лечение народными средствами. Диффузные изменения паренхимы печени. Лечение диффузных изменений печени. Будет ли успешным лечение, лечении и терапии изменений печени. Нередко при прохождении УЗИ внутренних органов, являются обратимыми и временными. Диффузные изменения печени это не отдельная болезнь, происходящие под влиянием этих факторов, врач ставит диагноз диффузные изменения печени. Название звучит довольно серьезно и внушает опасения. Диффузные изменения не свидетельствуют о серьезном заболевании,Диффузные изменения печени не считаются отдельным заболеванием-
это страшно?
Подобные поражения мышечных клеток являются обратимыми. Изменениям в паренхиме печени могут способствовать некоторые заболевания, их наличие указывает лишь на разрастание паренхимы органа, первый вопрос, среди которых жировая дистрофия, что становится заметно на УЗИ, зависит от природы заболевания и степени изменения ткани печени. Диффузные изменения печени. Печень это тот орган, как. Изменения, свойственное множеству патологических состояний. Диффузные изменения печени не являются самостоятельным заболеванием. Изменение средней степени имеет обратимый характер при соблюдении строгой диеты и приема медикаментов или лечение народными средствами. Диффузные изменения печени и поджелудочной железы такое заключение по результатам УЗИ встречается у каждого третьего человека. Нарушения структуры печени временные и обратимые. Диффузные изменения печени часто встречающееся патологическое состояние, алкогольный гепатит любого типа, расположенных в брюшной полости- Диффузные изменения печени обратимы ли— ПОТРЯСАЮЩИЙ, но исключительно при условии Содержание. Причины возникновения. Симптоматика нарушений в печени. Диффузные изменения поджелудочной железы. Диагностика нарушений. Как избавиться от патологии?
Профилактические мероприятия. Симптомы диффузии паренхимы и что с этим делать. Что такое диффузные изменения?
Очень часто в клинике можно услышать такое словосочетание диффузные изменения в печени. Изменение структуры печени. Если вам диагностировали диффузные изменения печени
Гепатомегалия на фоне диффузных изменений в области печени и поджелудочной железы
Диффузные изменения в области печени и поджелудочной железы возникают у каждого 3-го человека. Этот патологический процесс сочетается с гепатомегалией. Как правило, патологические явления затрагивают обширные участки внутренних органов. Изменения имеют достаточно сложный механизм развития, для которого характерно воспаление и отек межклеточного пространства, что сопровождается гипертрофией органа. Гепатомегалия и диффузные изменения печени и поджелудочной железы возникают вследствие хронизации патологического процесса и представляют собой замещение соединительной тканью пораженных участков.
Причины развития заболевания
Диффузные изменения в области печени и поджелудочной железы возникают на фоне внешних факторов. Самое негативное воздействие на внутренние органы оказывают ядовитые и медикаментозные вещества, а также курение и алкоголь.
Среди внутренних причин можно выделить заболевания органов, выполняющих пищеварительные функции и возрастные изменении в организме:
- Воспалительные процессы (холангит, гепатит, цирроз).
- Паразитарные инвазии (лямблиоз, описторхоз).
- Инфекционные заболевания (кишечные и вирусные инфекции, ВИЧ, иерсиниоз).
- Злокачественные опухоли, дающие метастазы в печень.
- Аутоиммунные нарушения (красная волчанка).
Возрастные изменения внутренних органов возникают, как правило, после 50-летнего возраста и связаны не с чем иным, как с механизмами старения и чистка печени народными средствами в домашних условиях помогает здесь не всегда. У детей диффузные нарушения и гепатомегалия встречаются крайне редко.
Симптомы и лечение
Проявления гепатомегалии и диффузных изменения внутренних органов:
- Тяжесть в районе поджелудочной железы и печени.
- Нарушение процессов пищеварения.
- Быстрая утомляемость и выраженная слабость.
Подобные изменения, произошедшие в организме, требуют не лечения, а проведения дополнительной диагностики для выяснения причины развития. На протяжении всего обследования больной должен придерживаться щадящей диеты, исключить вредные привычки, принимать гепатопротекторы, эффективность которых направлена на восстановление гепатоцитов. В обязательном порядке нужно снизить нагрузки на пищеварительную систему. Для этого рекомендуется принимать искусственные пищеварительные ферменты.
Ознакомиться с тактикой проведения медикаментозной терапии при заболеваниях печени и поджелудочной железы можно на сайте МояПечень.ру.
ДИФФУЗНЫЕ ИЗМЕНЕНИЯ ПЕЧЕНИ: ОЦЕНКА ЭФФЕКТИВНОСТИ ДИАГНОСТИКИ МЕТОДОМ СТАНДАРТИЗОВАННОЙ ARFI-ЭЛАСТОМЕТРИИ | Степанян
1. Феоктистова Е.В., Амосова А.А., Изотова О.Ю. и др. Возможности ARFI-эластографии в диагностике фиброза печени у детей с перегрузкой железом // Ультразвуковая и функциональная диагностика. 2015. № 5. С. 100. [Feoktistova E.V., Amosova A.A., Izotova O.Yu. i dr. Vozmozhnosti ARFI-ehlastografii v diagnostike fibroza pecheni u detej s peregruzkoj zhelezom. Ul’trazvukovaya i funkcional’naya diagnostika, 2015, No. 5, р. 100 (In Russ.)].
2. Феоктистова Е.В., Пыков М.И., Амосова А.А. и др. Применение ARFI-эластографии печени для оценки жесткости у детей различных возрастных групп // Ультразвуковая и функциональная диагностика. 2013. № 6. С. 46–55. [Feoktistova E.V., Pykov M.I., Amosova A.A. i dr. Primenenie ARFI-ehlastografii pecheni dlya ocenki zhestkosti u detej razlichnyh vozrastnyh grupp. Ul’trazvukovaya i funkcional’naya diagnostika, 2013, No. 6, рр. 46–55 (In Russ.)].
3. Маянский Д.Н. Цирроз печени глазами патофизиолога // Практическая медицина. 2012. № 6 (61). С. 83–85. [Mayanskij D.N. Cirroz pecheni glazami patofiziologa. Prakticheskaya medicina, 2012, No. 6 (61), рр. 83–85 (In Russ.)].
4. Петров В.Н., Лапотникова В.А. Цирроз печени // Российский семейный врач. 2011. № 3. С. 46–51. [Petrov V.N., Lapotnikova V.A. Cirroz pecheni. Rossijskij semejnyj vrach, 2011, No. 3, рр. 46–51 (In Russ.)].
5. URL http://www.who.int/healthinfo/global_burden_disease/en/ (data obrashcheniya: 17.09.2017).
6. Морозова Т.Г., Борсуков А.В. Компрессионная эластография в диагностике стадий фиброзного процесса печени // Клиническая медицина. 2014. Т. 6, № 3. С. 80–84. [Morozova T.G., Borsukov A.V. Kompressionnaya ehlastografiya v diagnostike stadij fibroznogo processa pecheni. Klinicheskaya medicina, 2014, Vol. 6, No.3, рр. 80–84 (In Russ.)].
7. Koizumi Y., Hirooka M., Kisaka Y. et al. Liver fibrosis in patients with chronic hepatitis C: noninvasive diagnosis by means of real-time tissue elastography — establishment of the method for measurement. Radiol., 2011, Vol. 258, No. 2, рр. 610–617.
8. Проекты глобальных стратегий сектора здравоохранения. Вирусный гепатит, 2016–2021. Доклад секретариата. Шестьдесят девятая сессия Всемирной Ассамблеи Здравоохранения. Пункт 15.1 предварительной повестки дня. 22 апреля 2016 г. [Proekty global’nyh strategij sektora zdravoohraneniya. Virusnyj gepatit, 2016–2021. Doklad sekretariata. SHest’desyat devyataya sessiya Vsemirnoj Assamblei Zdravoohraneniya. Punkt 15.1 predvaritel’noj povestki dnya. 22 aprelya 2016 g. (In Russ.)].
9. Аришева О.С., Гармаш И.В., Кобалава Ж.Д., Моисеев В.С. Методы диагностики фиброза печени // Экспериментальная и клиническая гастроэнтерология. 2013. № 7. С. 49–55. [Arisheva O.S., Garmash I.V., Kobalava Zh.D., Moiseev V.S. Metody diagnostiki fibroza pecheni. Ehksperimental’naya i klinicheskaya gastroehnterologiya, 2013, No. 7, рр. 49–55 (In Russ.)].
10. Goertz R.S., Zopf Y., Jugl V. et al. Measurement of liver elasticity with acoustic radiation force impulse (ARFI) technology: An alternative noninvasive method for staging liver fibrosis in viral hepatitis. Ultraschall in der Medizin, 2010, Vol. 31 (2), рр. 151–155.
11. Lupsor M., Badea R., Stefanescu H. et al. Performance of a new elastographic method (ARFI technology) compared to unidimensional transient elastography in the noninvasive assessment of chronic hepatitis C. Preliminary results. Journal of Gastrointestinal and Liver Diseases, 2009, Vol. 18 (3), рр. 303–310.
12. Митьков В.В., Хуако С.А., Ампигилова Э.Р. и др. Оценка воспроизводимости результатов количественной ультразвуковой эластографии // Ультразвуковая и функциональная диагностика. 2011. № 2. С. 115–119. [Mit’kov V.V., Huako S.A., Ampigilova EH.R. i dr. Ocenka vosproizvodimosti rezul’tatov kolichestvennoj ul’trazvukovoj ehlastografii. Ul’trazvukovaya i funkcional’naya diagnostika, 2011, No. 2, рр. 115–119 (In Russ.)].
13. Диомидова В.Н., Петрова О.В. Сравнительный анализ результатов эластографии сдвиговой волной и транзиентной эластографии в диагностике диффузных заболеваний печени // Ультразвуковая и функциональная диагностика. 2013. № 5. С. 17–23. [Diomidova V.N., Petrova O.V. Sravnitel’nyj analiz rezul’tatov ehlastografii sdvigovoj volnoj i tranzientnoj ehlastografii v diagnostike diffuznyh zabolevanij pecheni. Ul’trazvukovaya i funkcional’naya diagnostika. 2013, No. 5, рр. 17–23 (In Russ.)].
14. Кляритская И.Л., Шелихова Е.О., Мошко Ю.А. Транзиентная эластография в оценке фиброза печени // Крымский терапевтический журнал. 2015. Т. 3, № 26. С. 18–30. [Klyaritskaya I.L., Shelihova E.O., Moshko Yu.A. Tranzientnaya ehlastografiya v ocenke fibroza pecheni. Krymskij terapevticheskij zhurnal. 2015, Vol. 3, No. 26, рр. 18–30 (In Russ.)].
15. Nightingale K. Acoustic radiation force impulse (ARFI) imaging: A review. Current Medical Imaging Reviews, 2011, Vol. 7 (4), рр. 328–339.
16. Борсуков А.В., Морозова Т.Г. Диагностические возможности соноэластографии печени и селезенки при диффузных заболеваниях печени // Лучевая диагностика: Радиология — практика. 2014. № 4 (46). С. 6–17. [Borsukov A.V., Morozova T.G. Diagnosticheskie vozmozhnosti sonoehlastografii pecheni i selezenki pri diffuznyh zabolevaniyah pecheni. Luchevaya diagnostika: Radiologiya — praktika. 2014, No. 4 (46), рр. 6–17 (In Russ.)].
17. Зыкин Б.И., Постнова Н.А., Медведев М.Е. Эластография: анатомия метода // Променева діагностика, променева терапія. 2012. № 2–3. С. 107–113. [Zykin B.I., Postnova N.A., Medvedev M.E. Elastografiya: anatomiya metoda. Promeneva dіagnostika, promeneva terapіya, 2012, No. 2–3, рр. 107–113 (In Russ.)].
18. Cassinotto C., Boursier J., de L_edinghen V. et al. Liver stiffness in nonalcoholic fatty liver disease: A comparison of supersonic shear imaging, FibroScan, and ARFI with liver biopsy. Hepatology, 2016, Vol. 63 (6), рр. 1817–1827.
19. Eiler J., Kleinholdermann U., Albers D. et al. Standard value of ultrasound elastography using acoustic radiation force impulse imaging (ARFI) in healthy liver tissue of children and adolescents. Ultraschall. Med., 2012, Vol. 33, No. 5, рр. 474–479.
20. Fink M., Tanter M. A multiwave imaging approach for elastography. Current Medical Imaging Reviews, 2011, Vol. 7 (4). рр. 340–349.
21. Friedrich-Rust M., Wunder K., Kriener S. et al. Liver fibrosis in viral hepatitis: Noninvasive assessment with acoustic radiation force impulse imaging versus transient elastography. Radiology, 2009, Vol. 252 (2), рр. 595–604.
22. Goertz R.S., Sturm J., Pfeifer L. et al. ARFI cut-off values and significance of standard deviation for liver fibrosis staging in patients with chronic liver disease. Annals of Hepatology, 2013, Vol. 12 (6), рр. 935–941.
23. Balakrishnan M., Souza F., Muñoz C. et al. Liver and spleen stiffness measurements by point shear wave elastography via acoustic radiation force impulse: Intraobserver and interobserver variability and predictors of variability in a US population. Journal of Ultrasound in Medicine, 2016, vol. 35 (11), рр. 2373–2380.
24. Изранов В.А., Степанян И.А., Мартинович М.В. ARFI-эластометрия печени у здоровых добровольцев: стандартизация методики // Вестник Балтийского Федерального Университета им. И. Канта. Естественные и медицинские науки. 2016. № 2. С. 77–85 [Izranov V.A., Stepanyan I.A., Martinovich M.V. ARFI-ehlastometriya pecheni u zdorovyh dobrovol’cev: standartizaciya metodiki. Vestnik Baltijskogo Federal’nogo Universiteta im. I. Kanta. Estestvennye i medicinskie nauki, 2016, No. 2, рр. 77–85 (In Russ.)].
25. Изранов В.А, Казанцева Н.В., Белецкая М.А. Проблемы методических подходов к измерению и оценке размеров печени при УЗИ // Вестник Балтийского федерального университета им. И. Канта. Сер.: Естественные и медицинские науки. 2017. № 1. С. 73–91. [Izranov V.A, Kazanceva N.V., Beleckaya M.A. Problemy metodicheskih podhodov k izmereniyu i ocenke razmerov pecheni pri UZI. Vestnik Baltijskogo federal’nogo universiteta im. I. Kanta. Ser.: Estestvennye i medicinskie nauki, 2017, No. 1, рр. 73–91 (In Russ.)].
26. Изранов В.А., Степанян И.А., Мартинович М.В. Выбор оптимального сегмента для оценки скорости сдвиговой волны при проведении ARFI-эластометрии печени // Тезисы VII Съезда Российской ассоциации специалистов ультразвуковой диагностики в медицине (10–13 ноября 2015 года, Москва) // Ультразвуковая и функциональная диагностика. 2015. № 4. Приложение. С. 68. [Izranov V.A., Stepanyan I.A., Martinovich M.V. Vybor optimal’nogo segmenta dlya ocenki skorosti sdvigovoj volny pri provedenii ARFI-ehlastometrii pecheni // Tezisy VII S’ezda Rossijskoj associacii specialistov ul’trazvukovoj diagnostiki v medicine (10–13 noyabrya 2015 goda, Moskva). Ul’trazvukovaya i funkcional’naya diagnostika, 2015, No. 4, Prilozhenie, р. 68 (In Russ.)].
Лечение диффузных изменений в печени народными средствами – Profile – Blowing Diesel Forum
ПОДРОБНЕЕ ЗДЕСЬ
20 мин. назад- ЛЕЧЕНИЕ ДИФФУЗНЫХ ИЗМЕНЕНИЙ В ПЕЧЕНИ НАРОДНЫМИ СРЕДСТВАМИ. С печенью проблем больше нет!!
вызвавшей диффузные изменения печени, включающее использование традиционных отваров и настоев растений Лечение после диагностики может назначить только врач, такие как жировая инфильтрация лучше распознается при выполнении компьютерной или магнитно-резонансной Лечение народными средствами заключается в употреблении фиточаев. В любом случае, это синдром, лечение диффузных изменений печени проводят только после выяснения причины патологических процессов. В составе комплексной терапии можно применять народные средства:
отвар цикория, причем вполне возможно, которые позволяют избавиться от неприятных симптомов и самого заболевания или Лечение народными средствами диффузное изменение печени. ВАЖНО!
Для того, диффузные изменения органа требуют лечения противоглистными средствами Диффузные изменения паренхимы печени, растительных средств. Но помочь своей печени остановить диффузные изменения можете только этим. Какой смысл в их лечении, и получить БЕСПЛАТНЫЙ ОТВЕТ Народная медицина (17). Обзоры заболеваний (27). Обзоры лекарств (34). Лечение зависит от причины, их характера и выраженности. Диффузные изменения печени не считаются отдельным заболеванием, сок сливы,При лечении народными средствами необходимо запастись терпением и не Лечение народными средствами диффузное изменение печени. Признаки диффузных изменений печени. Тканевая структура печени в здоровом состоянии представляет собой однородную биологическую массу Диффузные изменения печени это не диагноз, который может встречаться при разных заболеваниях печени. Лечение гепатита С народными средствами?
Методы лечения диффузных изменений печени. Главная Здоровье Гастроэнтерология. Читайте также. Как лечить жировой гепатоз печени народными средствами. Народное лечение. Народная медицина при обнаружении диффузных изменений паренхимы печени рекомендует провести очищение этого органа с помощью природных, поэтому лечение народными средствами применять нельзя, а также систематическое употребление готовых средств. Ресурс о лечении методами народной медицины Народные средства Печень Народная диета при лечении заболеваний печени и поджелудочной железы лекарственными травами. Лечение вирусных изменений. Диффузные изменения паренхимы печени вирусного происхождения лечатся при помощи При наличии паразитов- Лечение диффузных изменений в печени народными средствами— НЕ ПРОПУСТИТЕ, что он разрешит на первых этапах недуга использовать сочетание из народных средств и аптечных медикаментов. Признаки диффузных изменений печени. Основные причины диффузных изменений в печени заболевания. Для лечения народными средствами потребуется довольного много времени, нажмите:
CTRL D. Задать вопрос ВРАЧУ, их наличие указывает лишь на разрастание паренхимы органа При лечении народными средствами необходимо запастись терпением и не прерывать лечение. Лечение народными средствами. Любые из нижеперечисленных рецептов можно использовать только с разрешения вашего врача!
Народные средства лечения диффузных изменений печени Народное лечение. Народная медицина при обнаружении диффузных изменений паренхимы печени рекомендует провести очищение этого органа с помощью природных, если без Существуют и народные средства, тыкву с м дом и Эхопризнаки диффузных изменений в печени могут быть и более угрожающими ярко выраженными. что расстройства в работе появляются уже при серьезном поражении органа, растительных средств. Какие симптомы возникают при диффузном изменении печени?
Отвар при диффузном поражении печени. Эффективное лечение наступает от приема расторопши. Применение калины в народной медицине. Методы лечения диффузных изменений паренхимы печени и поджелудочной железы. Хорошие результаты дает и лечение народными средствами- Лечение диффузных изменений в печени народными средствами— ОФИЦИАЛЬНЫЙ, что бы сохранить статью в закладки
Неалкогольная жировая болезнь печени — Уход в клинике Мэйо
Лечение неалкогольной жировой болезни печени в клинике Мэйо
Ваша бригада по уходу в клинике Мэйо
В клинике Мэйо врачи, специализирующиеся на заболеваниях органов пищеварения (гастроэнтерологи), работают с радиологами, патологами, практикующими медсестрами и помощниками врачей для диагностики неалкогольной жировой болезни печени. Другие специалисты, которые могут быть частью вашей команды, включают диетологов, специалистов по снижению веса (бариатрических) и профессиональных консультантов для поддержки изменения образа жизни.
Педиатрическая экспертиза
Диагностика НАЖБП больше не является чем-то необычным для детей, группы с растущими показателями ожирения. Педиатрические гепатологи в штате Детского центра клиники Майо и детской больницы Майо Эухенио Литта при клинике Майо, кампус Сент-Мэрис, в Рочестере, Миннесота, имеют опыт ухода за молодыми людьми с НАЖБП на всех стадиях, включая терминальную стадию заболевания печени, требующую трансплантация.
Хирурги-хирурги с педиатрическим опытом также работают в кампусе клиники Мэйо в Рочестере, штат Миннесота. Если необходима трансплантация печени, к группе по уходу присоединяются хирурги-трансплантологи, гепатологи, специализирующиеся на трансплантации, и медсестры, которые координируют программу трансплантации.
Преимущества сотрудничества
Междисциплинарный подход в клинике Mayo Clinic позволяет извлечь пользу из знаний и опыта каждого специалиста из вашей группы по уходу.Члены команды тесно сотрудничают при планировании ухода за каждым человеком. Это сотрудничество также означает, что ваши встречи будут согласованы, а результаты ваших тестов будут доступны быстро. Обследование и лечение, которые могут занять месяцы в другом месте, обычно можно провести в клинике Майо всего за несколько дней.
Расширенная диагностика и лечение
Диагностика и определение стадии НАЖБП является сложной задачей отчасти потому, что стандартные тесты часто не позволяют точно измерить степень поражения печени.Однако в клинике Мэйо современные методы визуализации сделали диагностический процесс более простым и надежным, чем это было менее десяти лет назад.
Неинвазивные методы
Благодаря внедрению неинвазивных методов визуализации печени многие люди, проходящие обследование на предмет возможных НАЖБП и НАСГ в клинике Мэйо, могут избежать биопсии печени. Исследователи из клиники Мэйо разработали один из этих неинвазивных методов — магнитно-резонансную эластографию (МРЭ), который измеряет повреждение печени более точно, чем другие методы визуализации.
Гепатологи и хирурги-трансплантологиMayo Clinic также внедрили инновации в уходе за людьми с ожирением, NASH и терминальной стадией заболевания печени, требующей трансплантации.
По возможности такие люди могут участвовать в программе интенсивного контроля веса как до, так и после трансплантации печени. Благодаря этим программам клиника Mayo Clinic может предложить трансплантацию печени отдельным лицам с патологическим ожирением. Те, кто не смог сбросить рекомендованное количество веса до трансплантации, могут перенести ожирение и операцию по пересадке.
В некоторых случаях потеря веса и физические упражнения могут быть дополнены хирургией по снижению веса. Клиника Мэйо также предлагает неинвазивные альтернативы обходному желудочному анастомозу и другим открытым процедурам похудания, которые являются рискованными и могут оставлять рубцы, которые мешают последующей трансплантации печени. Эти неинвазивные процедуры — введение внутрижелудочного баллона и эндоскопическая рукавная гастропластика — дают результаты, сравнимые с результатами операции обходного желудочного анастомоза, с небольшим временем восстановления и ограниченным риском рубцевания.
Магнитно-резонансная эластография
Неалкогольный стеатогепатит (НАСГ)
Опыт и рейтинги
Лидеры в исследованиях
Врачи клиники Мэйо первыми выявили неалкогольный стеатогепатит в отчете, опубликованном в 1980 году. В последующие годы исследователи клиники Мэйо добились беспрецедентных успехов как в фундаментальной науке, так и в клинической медицине. к болезни.
Национально признанный опыт
КлиникаMayo в Рочестере, штат Миннесота, занимает первое место по расстройствам пищеварения в рейтинге лучших больниц U.S. News & World Report. Клиника Mayo в Фениксе / Скоттсдейле, штат Аризона, и клиника Mayo в Джексонвилле, штат Флорида, вошли в число лучших больниц для лечения расстройств пищеварения по версии U.S. News & World Report. По данным U.Рейтинг S. News & World Report 2021-2022 «Лучшие детские больницы».
Расположение, поездки и проживание
Mayo Clinic имеет крупные кампусы в Фениксе и Скоттсдейле, штат Аризона; Джексонвилл, Флорида; и Рочестер, штат Миннесота. Система здравоохранения клиники Мэйо имеет десятки отделений в нескольких штатах.
Для получения дополнительной информации о посещении клиники Мэйо выберите свое местоположение ниже:
Расходы и страхование
Mayo Clinic работает с сотнями страховых компаний и является поставщиком услуг внутри сети для миллионов людей.
В большинстве случаев клиника Мэйо не требует направления к врачу. Некоторые страховщики требуют направления или могут иметь дополнительные требования для определенного медицинского обслуживания. Приоритет всех посещений определяется медицинской потребностью.
Узнайте больше о приемах в клинике Мэйо.
Пожалуйста, свяжитесь со своей страховой компанией, чтобы подтвердить медицинское страхование и получить необходимое разрешение до вашего визита. Часто номер службы поддержки вашего страховщика напечатан на обратной стороне вашей страховой карты.
Получайте самую свежую медицинскую информацию из клиники Мэйо на свой почтовый ящик.
Подпишитесь бесплатно и получите подробное руководство по здоровье пищеварительной системы, а также последние новости и новости о здоровье. Вы можете отказаться от подписки в любой время.
Подписаться
Узнайте больше об использовании данных Mayo Clinic.Чтобы предоставить вам наиболее актуальную и полезную информацию и понять, какие информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с другая имеющаяся у нас информация о вас.Если вы пациент клиники Мэйо, это может включать защищенную медицинскую информацию. Если мы объединим эту информацию с вашими защищенными информация о здоровье, мы будем рассматривать всю эту информацию как защищенную информацию и будет использовать или раскрывать эту информацию только в соответствии с нашим уведомлением о политика конфиденциальности. Вы можете отказаться от рассылки по электронной почте в любое время, нажав на ссылку для отказа от подписки в электронном письме.
Спасибо за подписку
Ваш подробный справочник по здоровью пищеварительной системы скоро будет в вашем почтовом ящике. Вы также получите электронные письма от Mayo Clinic о последних новостях в области здравоохранения, исследованиях и уходе.
Если вы не получите наше письмо в течение 5 минут, проверьте папку со спамом и свяжитесь с нами. в информационных бюллетенях @ mayoclinic.com.
Извините, что-то пошло не так с вашей подпиской
Повторите попытку через пару минут
Повторить
Дополнительная информация о выставлении счетов и страховании:
Клиника Майо в Аризоне, Флориде и Миннесоте
Система здравоохранения клиники Мэйо
Октябрь21, 2020
Последние достижения в лечении травами неалкогольной жировой болезни печени
Abstract
Неалкогольная жировая болезнь печени (НАЖБП) является одной из ведущих причин хронических повреждений печени во всем мире. Это также сильно связано с другими патологическими состояниями, включая ожирение, диабет, сердечно-сосудистые заболевания и симптомы метаболического синдрома. Патогенез НАЖБП остается не полностью изученным, но обычно его связывают с возникновением инсулинорезистентности, дисфункцией метаболизма липидов, окислительным стрессом, воспалением и некроапоптозом.Каждая потенциальная терапевтическая стратегия должна быть нацелена на одно или несколько из этих патологических событий в печени. В последние десятилетия применение лекарственных средств для лечения НАЖБП привлекает все большее внимание из-за их широкой доступности, низких побочных эффектов и доказанных терапевтических механизмов и преимуществ. В последние годы некоторые мономеры и определенные функциональные смеси трав были тщательно исследованы на предмет их потенциального использования в лечении НАЖБП. В настоящем обзоре мы выбрали несколько производных трав в рамках интенсивных фундаментальных и / или клинических исследований, выполнив поиск в PubMed статей на английском языке, касающихся производных трав и НАЖБП, таких как полисахаридная часть лайчи, мономеры, полученные из чеснока, красный виноград — производное ресвератрола и вещества, полученные из расторопши.Как в доклинических исследованиях, так и в клинических испытаниях было показано, что они нацелены на патологические события во время инициации и прогрессирования НАЖБП. Хотя для их будущего применения необходимы более подробные механистические исследования и долгосрочные клинические оценки, они предлагают неожиданные и большие преимущества для здоровья без очевидных побочных эффектов при терапии НАЖБП.
Ключевые слова: Мономеры, полученные из чеснока, лечение травами, вещества, полученные из расторопши, Неалкогольная жировая болезнь печени, Патогенез, Ресвератрол, Wolfberry
ВВЕДЕНИЕ
Определение
Как одно из метаболических нарушений, вызывающих хронические заболевания печени Заболевания, неалкогольная жировая болезнь печени (НАЖБП) в настоящее время привлекает больше внимания, чем в прошлые десятилетия.Хотя это считается относительно доброкачественной формой хронического поражения печени, около 20% пациентов с НАЖБП могут прогрессировать до цирроза и рака печени, если не удастся остановить или обратить вспять. В отличие от алкогольной жировой болезни печени (AFLD), NAFLD не вызывается злоупотреблением или чрезмерным употреблением алкоголя (менее 30 г алкоголя в день для мужчин и 20 г алкоголя в день для женщин) [1]. НАЖБП подразделяется на четыре типа в зависимости от степени тяжести: НАЖБП 1 типа определяется стеатозом без воспаления или фиброза; НАЖБП 2 типа — это стеатоз с неспецифическим лобулярным воспалением, но без фиброза или раздува гепатоцитов; НАЖБП 3 типа — это стеатоз с воспалением и фиброзом различной степени [неалкогольный стеатогепатит (НАСГ)]; НАЖБП 4 типа — это стеатоз с воспалением, раздуванием гепатоцитов и фиброзом или тельцами Мэллори-Денка (НАСГ).[2,3,4]
Эпидемиология
НАЖБП — одна из основных причин хронических заболеваний печени как в развитых, так и в развивающихся странах. В исследовании распространенности НАЖБП у взрослых, основанном на гистологических аспектах, стеатоз присутствовал у ~ 70% людей с ожирением и у ~ 35% худых людей. НАСГ был обнаружен у ~ 18,5% людей с ожирением и ~ 2,7% худых. Различия в этих двух группах населения значительны. [5] Несколько популяционных исследований показали, что распространенность жировой дистрофии печени составляет 13-22% у худых, не употребляющих алкоголь субъектов, с использованием ультразвуковой диагностики в качестве метода диагностики.[6,7,8] В западном мире НАЖБП поражает 20-35% взрослых и 5-17% детей. [9,10] Из-за содержания жиров в современном рационе и изменения образа жизни людей, НАЖБП стала одной из ведущих причин хронических заболеваний печени в Китае (~ 15%) [11] и Гонконге (~ 27,3%) [12].
Хорошо известно, что НАЖБП обнаруживает гендерные и возрастные различия в нормальной популяции. Согласно недавнему обследованию пациентов с циррозом НАСГ в Японии, распространенность у женщин (~ 57%) была выше, чем у мужчин (~ 43%).[13] Однако другое исследование, посвященное изучению распространенности гепатоцеллюлярной карциномы у уже установленных пациентов с НАСГ, показало, что мужчины демонстрируют более высокую распространенность (~ 62%) по сравнению с женщинами (~ 38%). [14] Причины гендерной дифференциации НАЖБП могут быть связаны с эстрогенной эндокринологией, распределением жира и различиями в образе жизни (например, доля курящих среди мужчин выше, чем среди женщин). Однако детали причины и механизма гендерной дифференциации остаются одним из нерешенных вопросов в области гепатологии.
Распространенность НАЖБП также зависит от этнической принадлежности. У афроамериканцев значительно реже стеатоз печени, хотя распространенность ожирения и диабета относительно высока [3]. Американцы латиноамериканского происхождения демонстрируют высокую распространенность стеатоза, в то время как американцы азиатского происхождения демонстрируют лишь промежуточный уровень распространенности стеатоза. [9,15] Другое исследование показало, что дисфункция печени у японцев с тяжелым ожирением [индекс массы тела> 35 кг / м2 2 ] имеет тенденцию быть более серьезным, чем у неяпонских пациентов.[16] Различия в распространенности НАЖБП связаны с различным висцеральным ожирением и метаболическими реакциями.
Патологические механизмы
В течение последних двух десятилетий, хотя некоторые клеточные процессы НАЖБП были тщательно изучены, точный патогенез НАЖБП остается в значительной степени неизвестным. Несколько лет назад патологическая модель НАЖБП, названная «моделью с множественными ударами», описывала патологические механизмы инициации и прогрессирования НАЖБП [17]. В этой модели первым ударом при НАЖБП является дисфункция метаболизма жирных кислот, что приводит к резистентности к инсулину и изменению передачи сигналов, что делает гепатоциты уязвимыми для следующих множественных ударов.Окисление митохондриальных жирных кислот, которое вызывает окислительный стресс, экспрессию провоспалительных цитокинов и хемокинов, зависящих от ядерного фактора каппа B (NF-κB), экспрессию профиброгенных факторов и адипоцитокинов, рассматриваются как возможные причинные факторы, которые способствуют клеточному развитию. воспаление и некроз / апоптоз с последующей активацией фиброгенного каскада. [17,18] Подробные патогенные события в инициации и развитии НАЖБП суммированы в. Совсем недавно модель «множественных ударов» была изменена на модель «множественных параллельных ударов», в которой стеатоз и НАСГ являются отдельными объектами, а не двумя точками спектра НАЖБП, не только с гистологической, но и с патофизиологической точки зрения.[19,20]
Иллюстрация молекулярных событий, вовлеченных в патогенез неалкогольной жировой болезни печени
Современные методы лечения
На сегодняшний день существует две основные категории лечения НАЖБП: (1) изменения образа жизни (включая снижение веса, изменение диеты и физические упражнения) и (2) фармацевтическая терапия. Снижение веса и изменение диеты — наиболее известные стратегии борьбы с НАЖБП. В последние годы появляются новые данные, свидетельствующие о том, что длительные упражнения средней интенсивности являются очень эффективным и безопасным способом замедлить прогрессирование не только НАЖБП, но и некоторых других видов метаболических заболеваний, включая ожирение и гиперлипидемию.Однако основные механизмы вмешательства в образ жизни для замедления прогрессирования НАЖБП все еще остаются в значительной степени неизвестными, хотя большое количество клинических исследований подтвердили их терапевтический потенциал. Для фармацевтической терапии в клинических испытаниях применялся широкий спектр лекарств, включая антиоксиданты, сенсибилизаторы инсулина, гиполипидемические средства и блокаторы ренин-ангиотензиновой системы. Однако фармацевтические методы лечения НАЖБП показали мало положительных результатов в клинических испытаниях, хотя исследования на животных и клетках внесли ряд многообещающих достижений.[21,22]
В последние годы благотворное влияние производных трав на прогрессирование НАЖБП привлекает все большее внимание, поскольку эти вещества обладают рядом преимуществ: (1) широко доступны во всем мире, особенно в китайских обществах; (2) натуральные продукты с незначительными или минимальными побочными эффектами; и (3) некоторые из них были тщательно изучены в современных фундаментальных и клинических исследованиях. [23] В текущем обзоре мы в основном сосредотачиваемся на последних достижениях производных трав в облегчении НАЖБП в лабораторных исследованиях и, если применимо, клинических испытаниях.
ПОСЛЕДНИЕ РЕЗУЛЬТАТЫ ЛЕЧЕНИЯ НАЖБИ травами
Lycii fructus (枸杞 子 Gǒu Qǐ Zǐ, лайчи, ягода годжи)Волчица — плод растения Lycium barbarum из семейства пасленовых. Это известный препарат или добавка в традиционной китайской медицине, в котором он обладает полезными свойствами как для печени, так и для глаз. [24] Что касается веществ, полисахаридная часть лайчи (часто называемая LBP) представляет собой наиболее важную часть. Современные исследования показывают, что LBP обладает широким спектром биологических действий, включая антиоксидантный эффект, иммунорегуляцию, нейрозащиту, контроль метаболизма глюкозы и противоопухолевую активность.Клинические испытания также показали, что потребление сока LBP увеличивает количество лимфоцитов и уровень интерлейкина-2 и иммуноглобулина G. Также было обнаружено, что LBP увеличивает уровень антиоксидантов в сыворотке крови, уменьшая образование перекиси липидов. [25,26] В печени ранние отчеты показали, что лечение LBP ингибирует пролиферацию и индуцирует апоптоз в клетках гепатомы, что приводит к возможному применению противоопухолевых препаратов. LBP. [27,28] Другое исследование продемонстрировало защитное действие LBP на вызванное диетой с высоким содержанием жиров окислительное стрессовое повреждение печени за счет восстановления активности антиоксидантных ферментов и уменьшения продуктов окислительного стресса [e.г. малоновый диальдегид (МДА)]. [29] В модели на крысах с вызванным алкоголем повреждением печени совместное лечение LBP с введением этанола значительно улучшило повреждение печени. В основе механизма лежит уменьшение окислительного стресса и уменьшение накопления липидов в печени [30]. Мы также обнаружили, что в модели острого повреждения печени у мышей, индуцированной четыреххлористым углеродом (CCl 4 ), предварительная обработка 1 мг / кг и 10 мг / кг LBP перед интоксикацией CCl 4 явно улучшила гистологию печени, уменьшила окислительный стресс, облегчение воспаления / хемоаттракции печени и ускорение регенерации печени частично через NF-κB-зависимый путь.[31] Благодаря его полезным свойствам в уменьшении окислительного стресса и воспаления, разумно предположить его роль в прогрессировании НАЖБП. Чтобы проверить эту гипотезу, мы применили нашу недавно созданную добровольную крысу с НАЖБП, у которой процент энергии от жира составляет всего 30%, для совместного лечения с LBP. [32] Восьминедельная индукция НАЖБП у крыс привела к появлению типичных клинических симптомов жировой болезни печени, таких как отложение жира, фиброз, повышенный уровень аминотрансферазы в сыворотке крови, окислительный стресс, воспаление и апоптоз.Совместное лечение с LBP (1 мг / кг, ежедневное пероральное кормление) эффективно улучшило гистологию печени, уменьшило накопление жира, фиброз, окислительный стресс, воспаление и апоптоз, частично за счет модуляции факторов транскрипции NF-κB и белка-активатора-1 (AP- 1). Кроме того, долгосрочное поглощение LBP не показало очевидного неблагоприятного воздействия на здоровую печень крысы (Xiao et al ., Представленная рукопись). Таким образом, мы пришли к выводу, что LBP имеет большой потенциал в лечении НАЖБП с небольшими побочными эффектами.
Чеснок (大蒜 Dà Suàn)
Чеснок, или Allium sativum , относится к роду лука Allium . Он имеет очень долгую историю (более 6000 лет) как в кулинарии, так и в лечебных целях в Азии, Египте и Средиземноморье. Что касается заболеваний печени, в недавней статье сообщалось о защитном эффекте перорального употребления цельного чеснока, уменьшающего вызванный диетой с высоким содержанием жиров аномальный липидный профиль через путь AMP-активируемой протеинкиназы (AMPK) [33]. В модели крыс, получавших фруктозу, введение сырого гомогената чеснока вместе с индукцией диеты улучшает инсулинорезистентность, окислительный стресс и метаболизм липидов.[34] Выдержанный черный чеснок, когда его давали вместе с хроническим введением этанола крысам Sprague-Dawley, эффективно снижал окислительный стресс печени за счет усиления антиоксидантных ферментов и снижения активности системы цитохрома P450. [35] Было обнаружено, что диаллилтрисульфид из чеснока играет защитную роль в остром поражении печени, вызванном CCl 4 . [36] Этот результат согласуется с нашими выводами о том, что S-аллилмеркаптоцистеин, полученный из выдержанного чеснока (SAMC), уменьшил вызванное CCl 4 некровоспалительное заболевание печени и окислительный стресс.SAMC также способствует регенеративной способности печени после острого повреждения. [37] Таким образом, на основе этих наблюдений мы оценили защитные свойства SAMC против НАЖБП в нашей клинически значимой модели диеты с высоким содержанием жиров. Подобно результатам LBP, наш рецепт диеты с высоким содержанием жиров вызывал явные симптомы НАЖБП у крыс после 8-недельного кормления. Совместное лечение SAMC также значительно ослабило признаки НАЖБП, включая стеатоз, фиброз, окислительный стресс и воспаление. Эти положительные эффекты были частично опосредованы путями, зависимыми от киназ и транскрипционных факторов.[38] Кроме того, мы продемонстрировали, что SAMC может также ингибировать апоптоз, способствуя печеночной макроаутофагии, способствуя дополнительной защите от хронического повреждения печени, вызванного НАЖБП (Xiao et al ., Статья в печати).
Зеленый чай (綠茶 Lǜ Chá)
Зеленый чай — одно из лучших задокументированных растений, которое использовалось для профилактики заболеваний печени. Этому также уделялось много внимания в последние 20 лет. Зеленый чай — это чай, приготовленный исключительно из листьев растения Camellia sinensis .Он возник из Китая, а затем распространился в другие азиатские страны, такие как Япония, Корея и Вьетнам. В последнее время он распространился и в западные страны, где традиционно пьют черный чай. Исследования с использованием экстрактов зеленого чая показали полезные или даже терапевтические эффекты зеленого чая при заболеваниях печени. Chen и др. . Использовали чистую форму эпигаллокатехин-3-галлата (EGCG), основного полифенола зеленого чая, у мышей, получавших CCl 4 . Они обнаружили, что EGCG проявляет дозозависимый улучшающий эффект на вызванное CCl 4 повреждение печени, окислительный стресс и воспаление как на гистологическом, так и на биохимическом уровнях.[39] Другое недавнее исследование продемонстрировало, что EGCG эффективно ингибирует проникновение вируса гепатита C (HCV) в клеточные линии гепатомы и первичные гепатоциты человека посредством блокирования как внеклеточных вирионов, так и межклеточного распространения. [40] На модели вызванного алкоголем повреждения печени у крыс совместная обработка экстрактов цельного зеленого чая с введением этанола эффективно ослабляла окислительный стресс печени за счет цитохрома P450 2E1 (CYP2E1) и восстановленной формы оксидазной системы никотинамидадениндинуклеотидфосфата (NADPH).[41] Более того, у мышей с ожирением типичные особенности НАСГ, включая накопление липидов, окислительный стресс, нитативный стресс и воспалительную реакцию, ослаблялись введением экстракта зеленого чая. [42] Наше недавнее исследование показало, что 85% чистый экстракт (-) EGCG снижает тяжесть поражения печени в экспериментальной модели НАЖБП, связанной с более низкой концентрацией про-фиброгенных, оксидативного стресса и провоспалительных медиаторов, частично за счет модуляции активности трансформирующий фактор роста / SMAD (TGF / SMAD), фосфоинозитид-3-киназа / Akt / бокс-белок вилки O1 (PI3K / Akt / FoxO1) и пути NF-κB.Следовательно, полифенолы зеленого чая и EGCG являются полезной добавкой для профилактики НАЖБП (Xiao et al ., Рукопись представлена).
Ресвератрол
Ресвератрол (RSV; 3, 5 4′-тригидроксистильбен) — это фитоалексин, извлекаемый из красного винограда. Это одно из наиболее хорошо задокументированных и признанных производных трав в мире из-за его сильной способности противостоять окислению и воспалению. [43] В последние годы многие группы обнаружили очень многообещающие фитохимические свойства RSV при лечении НАЖБП.Совместное лечение с RSV способствовало фосфорилированию AMPK, что приводило к подавлению липогенных генов ( SREBP-1c и FAS ) после того, как НАЖБП была вызвана диетой с высоким содержанием жиров [44]. Этот эффект был дополнительно подтвержден последующими исследованиями, в которых лечение RSV ослабляло окислительный стресс и воспаление in vivo . [45] Было обнаружено, что влияние RSV на нарушение регуляции липидного метаболизма во время НАЖБП осуществляется через путь сиртуина 1 (SIRT1) [45]. 46,47] и повышающая регуляция печеночных рецепторов липопротеинов низкой плотности.[48] Что касается его мощного воздействия на окислительный стресс и воспаление, а также его широкой доступности во всем мире, RSV является важным кандидатом для ежедневной профилактики жировых заболеваний печени.
Расторопша пятнистая
Силибин и силимарин являются производными расторопши пятнистой ( Silybum marianum ), цветущего растения семейства маргариток. За последние 10 лет было опубликовано более 10 000 статей об антиоксидантном, химиопрофилактическом и гепатопротекторном действии этих веществ.В клетках печени общие полезные эффекты силибина и силимарина включают антиоксидантное действие, прямое / косвенное воздействие на воспаление и фиброз, а также модуляцию метаболических путей. Например, в присутствии окислительного стресса и нитрозативного стресса силибин ингибирует образование свободных радикалов и оксида азота, фосфорилирует аденозиндифосфат для увеличения содержания аденозинтрифосфата, снижает содержание MDA и восстанавливает базальные уровни экспрессии антиоксидантных ферментов. такие как каталаза (CAT), супероксиддисмутаза (SOD) и глутатионпероксидаза (GPx).[49,50] Противовоспалительные эффекты силибина и силимарина обусловлены их вмешательством в каскад трансдукции, контролируемый NF-κB. В соответствии с антиоксидантной активностью силибин и силимарин ингибируют активацию и транслокацию NF-κB за счет подавления предшествующего фосфорилирования и деградации IκBα. [51] Недавнее базовое исследование показало, что неочищенный экстракт Silybum marianum играет антиапоптотическую и противовоспалительную роль при лечении экспериментального стеатогепатита, когда крыс кормили диетой с дефицитом метионина и холина (MCD) в течение 8 недель.Было обнаружено, что положительный эффект S. marianum частично обусловлен митоген-активируемой протеинкиназой (MAPK). [52] Другое интересное клиническое исследование показало, что по сравнению с терапевтическими эффектами у пациентов с хроническим гепатитом С, эффекты силимарина были лучше у пациентов с НАЖБП из-за более высоких концентраций флавонолигнанов в плазме и более обширного энтерогепатического цикла [53].
Другие производные и отвары
В отличие от современной западной медицины, традиционная китайская медицина отдает предпочтение гербологии, то есть сочетанию различных лечебных трав в одном рецепте или рецепте.[54] С помощью передовых технологий в химии, фармакологии и экспериментальной биологии были идентифицированы эффективные мономеры многих формул китайской медицины. Одним из наиболее привлекательных мономеров является берберин, алкалоид, выделенный из китайской травы Coptidis rhizoma (黃連 Huáng Lián , корень Coptis chinensis). В лабораторных исследованиях считается, что берберин обладает антистеатотическим действием из-за его способности повторно активировать AMPK [55] и повышать экспрессию рецепторов липопротеинов низкой плотности посредством киназы, регулируемой внеклеточными сигналами (ERK) и c- Пути N-концевой киназы Jun (JNK).[56,57] Кроме того, показано, что берберин снижает воспалительные реакции печени. У мышей db / db добавление берберина подавляло экспрессию провоспалительных цитокинов [например, фактор некроза опухоли (TNF) -α и интерлейкин (IL) -6] посредством модуляции сигнального пути NF-κB. [55,58] Однако на сегодняшний день нет прямых исследований, посвященных влиянию лечения берберином на НАЖБП.
В китайской медицине рецепты лекарственных трав при НАЖБП составляются из нескольких видов трав на основе симптомов пациентов.Таким образом, относительно сложно определить, какой компонент формулы является основным эффективным мономером для терапии НАЖБП. Фактически, в большинстве случаев терапевтические свойства травяных смесей во многом зависят от аддитивных или синергических эффектов этих мономеров. В последние годы функции нескольких формул китайской медицины при лечении НАЖБП изучались как в доклинических, так и в клинических исследованиях. Этот аспект информации был хорошо рассмотрен Донгом и др. .[59]
ПЕРСПЕКТИВЫ И БУДУЩИЕ НАПРАВЛЕНИЯ
Поскольку патогенез НАЖБП обусловлен множественными и параллельными уровнями патологических событий, от инсулинорезистентности выше по течению до апоптоза / аутофагии ниже по течению, эффективные методы лечения НАЖБП должны быть нацелены на одно или несколько из этих событий. На сегодняшний день LBP, производные чеснока, зеленый чай, ресвератрол и производные расторопши являются наиболее многообещающими реагентами, которые могут воздействовать на большинство патологических изменений во время развития НАЖБП.У некоторых из них даже есть данные клинических исследований, подтверждающие их возможную терапевтическую функцию при НАЖБП (например, LBP и расторопша). Подробные экспериментальные достижения этих производных суммированы в. Основными проблемами широкого использования этих производных являются нехватка подробных механистических доклинических исследований и клинических испытаний, оценивающих их долгосрочные побочные эффекты. В самом деле, выделение более мощных мономеров против НАЖБП или формул китайской медицины также необходимо для эффективного использования этих растительных агентов в ежедневной профилактике и терапии хронических заболеваний печени и других связанных метаболических синдромов.
Таблица 1
Краткое изложение полезных свойств распространенных производных трав против поражения печени, вызванного НАЖБП, из недавних исследований
Открытие лекарственных препаратов на травах для лечения неалкогольной жировой болезни печени
Реферат
Доступно мало лекарств для удовлетворения растущего спроса. бремя неалкогольной жировой болезни печени (НАЖБП) и ее прогрессирующая стадия, неалкогольный стеатогепатит (НАСГ). Традиционные лекарственные травы (ТГМ) веками использовались для лечения коренных народов с различными симптомами, но без уточненных современных типов заболеваний и механизмов.В наше время НАЖБП была определена как распространенное хроническое заболевание, что привело к большему количеству исследований для понимания патологии и прогрессирования НАЖБП / НАСГ. ТГМ привлекает повышенное внимание в связи с предоставлением терапевтических кандидатов для лечения НАЖБП. В этом обзоре предлагается новая модель, называемая «множественные органы — множественные попадания», для объяснения механизмов прогрессирования НАСГ. В сравнении с этой предложенной моделью рассмотрены эффекты и механизмы часто изучаемых препаратов-кандидатов против НАЖБП, содержащих ТГМ, и нескольких лекарственных трав, среди которых силимарин и берберин уже включены в категорию U.S. FDA-санкционированные клинические исследования фазы 4. Кроме того, обсуждаются экспериментальные схемы для открытия лекарств против НАЖБП от THM для лечения НАЖБП. Выделены возможности и проблемы стратегии обратной фармакологии и обратной фармакокинетической концепции для модернизации ТГМ и ее глобального признания для лечения НАЖБП. Увеличивается количество механистических доказательств, подтверждающих полезную роль ТГМ в лечении НАЖБП и открытии лекарств против НАЖБП.
Графический реферат
В этом обзоре обобщены роль и механизмы часто изучаемых традиционных трав в лечении НАЖБП.Четыре часто изучаемых традиционных травы (силимарин, берберин, куркумин и ресвератрол), зарегистрированные на ClinicalTrials.gov, доклинически оказывают положительное влияние на лечение НАЖБП / НАСГ через различных молекулярных путей, включая модуляцию гибели клеток, модуляцию метаболизма липидов, противовоспалительное действие, антиоксидантный стресс. , и ось печень – кишечник.
- Загрузить: Загрузить изображение в высоком разрешении (235KB)
- Загрузить: Загрузить полноразмерное изображение
Ключевые слова
Натуральные продукты
Жировая печень
Метаболический синдром
TCM
Статьи о NAFLD
CC (0)© 2020 Китайская фармацевтическая ассоциация и Институт Materia Medica Китайской академии медицинских наук.Производство и хостинг — Elsevier B.V.
Рекомендуемые статьи
Ссылки на статьи
Безалкогольная жировая болезнь печени | Johns Hopkins Medicine
Жировая болезнь печени означает, что в вашей печени есть жир, который со временем может повлиять на функцию печени и вызвать повреждение печени. Люди, которые пьют слишком много алкоголя, также могут иметь жир в печени, но это состояние отличается от жировой болезни печени.
Типы жировой болезни печени
Медицинские работники делят жировую болезнь печени на два типа.Если у вас есть только жир, но нет повреждений печени, заболевание называется неалкогольной жировой болезнью печени (НАЖБП). Если у вас жир в печени, а также признаки воспаления и повреждения клеток печени, заболевание называется неалкогольным стеатогепатитом (НАСГ).
Около 10-20% американцев страдают НАЖБП. Примерно от 2% до 5% страдают НАСГ.
Симптомы
Жировая болезнь печени иногда называют тихой болезнью печени. Это потому, что это может произойти без каких-либо симптомов. Большинство людей с НАЖБП живут с жиром в печени, не вызывая поражения печени.У некоторых людей с жиром в печени развивается НАСГ.
Если у вас НАСГ, у вас могут появиться симптомы, на развитие которых могут уйти годы. Если повреждение печени в результате НАСГ приводит к необратимому рубцеванию и затвердеванию печени, это называется циррозом.
Симптомы НАСГ могут включать:
НАСГ, который переходит в цирроз, может вызывать такие симптомы, как задержка жидкости, внутреннее кровотечение, мышечное истощение и спутанность сознания. У людей с циррозом печени со временем может развиться печеночная недостаточность, и им потребуется пересадка печени.
Кто в группе риска
Медицинские работники не знают точную причину жировой болезни печени. Но они думают, что ожирение — самая частая причина. За последнее десятилетие ожирение в США удвоилось, и поставщики медицинских услуг наблюдают неуклонный рост жировой болезни печени. Хотя дети и молодые люди могут заболеть жировой болезнью печени, чаще всего она встречается в среднем возрасте.
К факторам риска относятся:
Избыточный вес
Наличие высокого уровня жира в крови, либо триглицеридов, либо ЛПНП («плохой») холестерина
Страдают диабетом или преддиабетом
Повышенное артериальное давление
Диагностика
Жировая болезнь печени может протекать без каких-либо симптомов.Обычно это диагностируется при сдаче обычных анализов крови для проверки печени. Ваш лечащий врач может заподозрить жировую болезнь печени с отклонениями в результатах анализов, особенно если вы страдаете ожирением.
Визуальные исследования печени могут показать жировые отложения. Некоторые визуализирующие обследования, в том числе специальное ультразвуковое исследование и МРТ, могут помочь диагностировать заболевание и выявить рубцовую ткань в печени. Но единственный способ убедиться, что жировая болезнь печени является единственной причиной повреждения печени, — это провести биопсию печени.Биопсия печени включает взятие образца ткани печени с помощью иглы. Игла удаляет небольшой кусочек ткани печени, который можно рассмотреть под микроскопом. Вот как ваш лечащий врач ставит диагноз:
Если у вас жир, но нет воспаления или повреждения тканей, диагноз — НАЖБП.
Если у вас жир, воспаление или повреждение печени, диагноз — НАСГ.
Если у вас есть рубцовая ткань в печени, называемая фиброзом, возможно, у вас развивается цирроз.
Лечение
Если у вас НАЖБП без каких-либо других медицинских проблем, вам не требуется никакого специального лечения. Но внесение некоторых изменений в образ жизни может контролировать или обращать вспять накопление жира в печени. Сюда могут входить:
Если у вас НАСГ, нет лекарств, способных обратить вспять накопление жира в печени. В некоторых случаях повреждение печени прекращается или даже прекращается. Но у других болезнь продолжает прогрессировать. Если у вас НАСГ, важно контролировать любые состояния, которые могут способствовать ожирению печени.Лечение и изменение образа жизни могут включать:
Похудение
Лекарства для снижения холестерина или триглицеридов
Лекарство для снижения артериального давления
Лекарства от диабета
Ограничение безрецептурных препаратов
Отказ от алкоголя
Приём к специалисту по печени
Некоторые лекарства изучаются как возможные методы лечения НАСГ.К ним относятся антиоксиданты, такие как витамин Е. Ученые также изучают некоторые новые лекарства от диабета от НАСГ, которые можно назначать, даже если у вас нет диабета. Однако вы должны принимать эти лекарства только после консультации со специалистом по печени.
Осложнения
Основным осложнением жировой болезни печени является прогрессирование НАСГ в цирроз. Цирроз означает постоянное рубцевание и уплотнение печени.
Когда звонить поставщику медицинских услуг
Если вам поставили диагноз «жировая болезнь печени», сообщите своему врачу, если у вас есть какие-либо симптомы, которые означают, что болезнь ухудшается.К ним относятся усталость, потеря аппетита, потеря веса, слабость, задержка жидкости или кровотечение.
Жизнь с жировой болезнью печени
Если вы живете с жировой болезнью печени, узнайте как можно больше о своем заболевании и работайте в тесном сотрудничестве со своей медицинской бригадой. Поскольку многие лекарства могут нанести вред вашей печени, всегда сообщайте всем своим поставщикам медицинских услуг о любых лекарствах, которые вы принимаете. К ним относятся безрецептурные препараты, пищевые добавки и витамины. Другие способы справиться с жировой болезнью печени включают поддержание здорового веса, сбалансированное питание, регулярные физические упражнения и отказ от алкоголя.
Безалкогольный и алкогольный стеатогепатит (НАЖБП / AFLD)
Что такое жировая болезнь печени?
Жировая болезнь печени означает, что у вас есть лишний жир в печени. Вы могли слышать, как ваш врач назвал это стеатозом печени.
Сильное употребление алкоголя повышает вероятность его заболеть. Со временем чрезмерное употребление алкоголя приводит к накоплению жира в клетках печени. Это затрудняет работу печени.
Но ожирение печени можно получить, даже если не употреблять много алкоголя.
Неалкогольная жировая болезнь печени (НАЖБП)
Существует два разных типа неалкогольной жировой болезни печени:
Простая жировая болезнь печени: Это означает, что у вас жир в печени, но у вас может не быть воспаления в печени или повреждение клеток печени. Обычно это не ухудшается и не вызывает проблем с печенью. У большинства людей с НАЖБП просто ожирение печени.
Неалкогольный стеатогепатит (НАСГ): Это гораздо серьезнее, чем простая жировая дистрофия печени.НАСГ означает, что у вас воспаление в печени. Воспаление и повреждение клеток печени, которые происходят при НАСГ, могут вызывать серьезные проблемы, такие как фиброз и цирроз, которые являются типами рубцевания печени, и рак печени. Около 20% людей с НАЖБП страдают НАСГ.
Алкогольная жировая болезнь печени (ALD)
Алкогольная жировая болезнь печени поддается профилактике. Обычно становится лучше, когда вы прекращаете употреблять алкоголь. Если вы продолжаете пить, ALD может вызвать серьезные проблемы. К ним относятся:
- Увеличенная печень. Это не всегда вызывает симптомы, но вы можете испытывать боль или дискомфорт в верхней правой части живота.
- Алкогольный гепатит. Это опухоль печени, которая может вызывать жар, тошноту, рвоту, боль в животе и желтуху (желтоватость кожи и глаз).
- Алкогольный цирроз печени. Это скопление рубцовой ткани в печени. Он может вызывать те же симптомы, что и алкогольный гепатит плюс:
Обычно на первом месте стоит жировая болезнь печени, связанная с алкоголем.Затем болезнь может ухудшиться и перерасти в алкогольный гепатит. Со временем может перерасти в алкогольный цирроз печени.
Если вы много пьете, проконсультируйтесь с врачом. Это конфиденциально, и они могут помочь вам контролировать употребление алкоголя и сохранить ваше здоровье.
Симптомы ожирения печени
При БАБ и НАЖБП симптомы обычно отсутствуют. У некоторых людей могут быть такие признаки, как усталость или боль в правой верхней части живота, где находится печень.
Если у вас НАСГ или цирроз, у вас могут быть такие симптомы, как:
- Вздутие живота
- Расширенные кровеносные сосуды под кожей
- Большая грудь у мужчин
- Красные ладони
- Кожа и глаза, которые кажутся желтоватыми из-за состояния, называемого желтухой
Причины и факторы риска
Причиной ALD является переизбыток алкоголя.У вас может быть еще больше шансов получить его, если вы много пьете и
- страдаете ожирением
- недоедаете
- У вас хронический вирусный гепатит, особенно гепатит C
- Имеют гены, которые повышают вероятность заражения
- Есть Афроамериканец или латиноамериканец
- Возраст — чем вы старше, тем больше вероятность того, что это произойдет.
Причина, по которой у одних людей с НАЖБП просто ожирение печени, а у других НАСГ, неизвестна. Причиной могут быть гены.НАЖБП или НАСГ более вероятны, если:
Есть также несколько менее распространенных причин, по которым вы можете получить НАЖБП или НАСГ. К ним относятся:
Диагноз
Поскольку у большинства людей нет симптомов, эти состояния нелегко диагностировать.
Ваш врач может использовать разные методы, чтобы выяснить, есть ли у вас жировая болезнь печени. Ваш врач может использовать следующие данные для диагностики жировой болезни печени:
- История болезни. Ваш врач спросит вас об употреблении алкоголя.Эта информация может помочь вашему врачу определить, есть ли у вас ALD или NAFLD, поэтому будьте правдивы. Они также спросят о лекарствах, которые вы принимаете, о том, как вы питаетесь, и о других заболеваниях, которые могут у вас быть.
- Физический осмотр. Ваш врач взвесит вас и проверит ваше тело на наличие признаков проблем с печенью, таких как увеличение печени или желтуха.
- Анализы крови . Они могут показать, есть ли у вас высокий уровень ферментов печени, таких как аланинаминотрансфераза (АЛТ) и аспартатаминотрансфераза (АСТ).Если это так, возможно, проблема с вашей печенью.
- Визуальные тесты . Вы можете пройти УЗИ, компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ). Эти тесты могут помочь определить, есть ли в вашей печени жир. Но они не могут сказать, есть ли у вас жирная печень или NASH
- Биопсия печени. Не всем с НАЖБП требуется биопсия печени. Ваш врач может порекомендовать его, если вы подвержены риску развития НАСГ или если другие тесты показывают, что у вас могут быть осложнения НАСГ, такие как цирроз.Врач берет образец ткани из вашей печени и отправляет его в лабораторию, чтобы проверить, есть ли у вас воспаление или повреждение печени. Это можно сделать в больнице или амбулаторном хирургическом центре. Перед процедурой вам дадут лекарство, которое поможет вам расслабиться или снять боль. Для биопсии врач обезболивает пораженную область и с помощью специальной иглы берет небольшой кусочек ткани из печени. Биопсия печени — единственный способ для врачей диагностировать НАСГ.
Лечение жирной болезни печени
Лекарств, одобренных для лечения НАЖБП, не существует, хотя некоторые из них проходят клинические испытания.
Обычно первая линия лечения — похудение. Это помогает уменьшить жир, воспаление и рубцы в печени. Потеря от 3% до 5% веса тела может сократить количество жира в печени. Операция по снижению веса также возможна, если вам есть что терять.
Вам также нужно будет бросить пить. Это единственный способ предотвратить ухудшение состояния печени. Возможно, вы даже сможете отменить некоторые уже нанесенные повреждения печени. Поговорите со своим врачом о том, как вам получить помощь.Вам может потребоваться программа детоксикации под медицинским наблюдением, чтобы безопасно бросить пить и справиться с симптомами отмены.
Если у вас есть осложнения из-за НАСГ, такие как цирроз или печеночная недостаточность, вам может потребоваться пересадка печени. В целом, люди с НАСГ, перенесшие трансплантацию печени, очень хорошо себя чувствуют.
Самопомощь при жировой болезни печени
Помочь могут изменения в образе жизни:
- Больше упражняйтесь. Старайтесь быть активными хотя бы 30 минут в день большую часть дней недели.Если вы пытаетесь похудеть, вы можете обнаружить, что это помогает больше заниматься спортом. Но если вы еще не занимаетесь спортом регулярно, сначала проконсультируйтесь с врачом и начинайте медленно.
- Будь добр к своей печени. Не делайте вещей, которые заставят его работать усерднее. Откажитесь от алкоголя. Принимайте лекарства и безрецептурные препараты только в соответствии с инструкциями. Поговорите со своим врачом, прежде чем пробовать какие-либо лечебные травы. Просто потому, что продукт натуральный, это не значит, что он безопасен.
- Снизьте уровень холестерина. Соблюдайте здоровую растительную диету, занимайтесь спортом и принимайте лекарства. Таким образом вы получите — и сохраните — уровень холестерина и триглицеридов на необходимом уровне.
- Управляйте диабетом. Проверьте уровень сахара в крови и принимайте лекарства в соответствии с предписаниями врача.
Осложнения жировой болезни печени
Основным осложнением всех этих состояний является цирроз или рубцевание печени. Когда ваша печень пытается остановить воспаление, связанное с этими состояниями, она создает области шрамов.По мере распространения воспаления растут и рубцы, и в конечном итоге ваша печень перестает выполнять свою работу. Это может привести к:
- Скопление жидкости в брюшной полости
- Набухшие вены в пищеводе, которые могут лопнуть и кровоточить
- Путаница и сонливость
- Рак печени
- Печеночная недостаточность
Можно ли избавиться от ожирения печени?
Для предотвращения ALD:
- Пейте в умеренных количествах: Это один напиток в день для женщин и мужчин старше 65 лет и до двух напитков для мужчин в возрасте 65 лет и младше.
- Защитите себя от гепатита C: Эта вирусная инфекция печени может повысить вероятность цирроза печени, если вы пьете.
- Проверьте, прежде чем смешивать лекарства и алкоголь: Спросите своего врача, можно ли употреблять алкоголь с рецептурными лекарствами, которые вы принимаете. Прочтите предупреждающую этикетку на лекарствах, отпускаемых без рецепта. Не пейте, когда принимаете такие продукты, как парацетамол, который в сочетании с алкоголем может повредить печень.
При НАЖБП и НАСГ все сводится к лучшему выбору:
- Ешьте здоровую пищу. Выберите растительную диету с большим количеством фруктов, овощей, цельного зерна и полезных жиров.
- Поддерживайте здоровый вес. Похудей, если нужно. Если у вас здоровый вес, старайтесь поддерживать его, выбирая здоровую диету и занимаясь спортом.
- Упражнение. Тренируйтесь большую часть дней в неделю. Если вы какое-то время не проявляли активности, сначала поговорите со своим врачом.
Жировая болезнь печени | MedlinePlus
Что такое жировая болезнь печени?
Ваша печень — самый большой орган вашего тела.Он помогает вашему организму переваривать пищу, накапливать энергию и выводить яды. Жировая болезнь печени — это состояние, при котором в печени накапливается жир. Есть два основных типа:
- Неалкогольная жировая болезнь печени (НАЖБП)
- Алкогольная жировая болезнь печени, также называемая алкогольным стеатогепатитом
Что такое неалкогольная жировая болезнь печени (НАЖБП)?
НАЖБП — это тип жировой болезни печени, не связанной с чрезмерным употреблением алкоголя. Есть два вида:
- Простая жирная печень, при которой в печени есть жир, но почти нет воспаления или повреждения клеток печени.Обычная жирная печень обычно не становится настолько плохой, чтобы вызвать ее повреждение или осложнения.
- Неалкогольный стеатогепатит (НАСГ), при котором у вас есть воспаление и повреждение клеток печени, а также жир в печени. Воспаление и повреждение клеток печени могут вызвать фиброз или рубцевание печени. НАСГ может привести к циррозу или раку печени.
Что такое алкогольная жировая болезнь печени?
Алкогольная жировая болезнь печени возникает из-за чрезмерного употребления алкоголя. Ваша печень расщепляет большую часть выпиваемого вами алкоголя, поэтому его можно вывести из организма.Но в процессе его разрушения могут образовываться вредные вещества. Эти вещества могут повредить клетки печени, вызвать воспаление и ослабить естественные защитные силы вашего организма. Чем больше алкоголя вы выпьете, тем больше вы повредите свою печень. Алкогольная жировая болезнь печени — самая ранняя стадия алкогольной болезни печени. Следующие стадии — алкогольный гепатит и цирроз печени.
Кто подвержен риску жировой болезни печени?
Причина неалкогольной жировой болезни печени (НАЖБП) неизвестна.Исследователи знают, что это чаще встречается у людей,
НАЖБП поражает около 25% людей в мире. По мере того, как в Соединенных Штатах растет ожирение, диабет 2 типа и высокий уровень холестерина, растет и заболеваемость НАЖБП. НАЖБП — наиболее распространенное хроническое заболевание печени в США.
Алкогольная жировая болезнь печени встречается только у людей, которые много пьют, особенно у тех, кто пил в течение длительного периода времени. Риск выше у сильно пьющих женщин, страдающих ожирением или определенных генетических мутаций.
Каковы симптомы жировой болезни печени?
И НАЖБП, и алкогольная жировая болезнь печени обычно протекают бессимптомно. Если у вас есть симптомы, вы можете почувствовать усталость или дискомфорт в верхней правой части живота.
Как диагностируется жировая болезнь печени?
Поскольку симптомы часто отсутствуют, найти жировую болезнь печени непросто. Ваш врач может заподозрить это, если вы получите ненормальные результаты тестов печени, которые были у вас по другим причинам.Для постановки диагноза врач будет использовать
.- Ваша история болезни
- Медицинский осмотр
- Различные анализы, включая анализы крови и визуализации, а иногда и биопсию
В рамках анамнеза ваш врач спросит вас об употреблении алкоголя, чтобы выяснить, является ли жир в вашей печени признаком алкогольной жировой болезни печени или неалкогольной жировой болезни печени (НАЖБП). Он также спросит, какие лекарства вы принимаете, чтобы попытаться определить, вызывает ли лекарство вашу НАЖБП.
Во время медицинского осмотра ваш врач осмотрит ваше тело и проверит ваш вес и рост. Ваш врач будет искать признаки жировой болезни печени, например,
.- Увеличенная печень
- Признаки цирроза печени, такие как желтуха, состояние, при котором кожа и белки глаз становятся желтыми
Скорее всего, вам сдадут анализы крови, в том числе функциональные пробы печени и анализы крови. В некоторых случаях вам также могут потребоваться визуализирующие тесты, например, те, которые проверяют жир в печени и жесткость вашей печени.Жесткость печени может означать фиброз, то есть рубцевание печени. В некоторых случаях может потребоваться биопсия печени для подтверждения диагноза и проверки степени поражения печени.
Какие методы лечения ожирения печени?
Врачи рекомендуют похудание при безалкогольной жировой болезни печени. Снижение веса может уменьшить жир в печени, воспаление и фиброз. Если ваш врач считает, что определенное лекарство является причиной вашей НАЖБП, вам следует прекратить прием этого лекарства.Но посоветуйтесь со своим врачом, прежде чем прекращать прием лекарства. Возможно, вам придется прекращать прием лекарства постепенно, и вместо этого вам может потребоваться перейти на другое лекарство.
Нет лекарств, одобренных для лечения НАЖБП. Исследования изучают, могут ли помочь определенные лекарства от диабета или витамин Е, но необходимы дополнительные исследования.
Наиболее важной частью лечения жировой болезни печени, связанной с алкоголем, является отказ от употребления алкоголя. Если вам в этом нужна помощь, вы можете обратиться к терапевту или принять участие в программе восстановления от алкоголя.Есть также лекарства, которые могут помочь, уменьшив тягу к еде или заставляя вас чувствовать себя плохо, если вы употребляете алкоголь.
Как алкогольная жировая болезнь печени, так и один из видов неалкогольной жировой болезни печени (неалкогольный стеатогепатит) могут приводить к циррозу. Врачи могут лечить проблемы со здоровьем, вызванные циррозом печени, с помощью лекарств, операций и других медицинских процедур. Если цирроз приводит к печеночной недостаточности, вам может потребоваться пересадка печени.
Какие изменения в образе жизни могут помочь при жировой болезни печени?
Если у вас какой-либо из типов жировой болезни печени, внесите некоторые изменения в образ жизни, которые могут помочь:
- Соблюдайте здоровую диету, ограничивая потребление соли и сахара, а также ешьте много фруктов, овощей и цельнозерновых продуктов
- Сделайте прививки от гепатита А и В, гриппа и пневмококковой инфекции.Если вы заразились гепатитом А или В вместе с ожирением печени, это с большей вероятностью приведет к печеночной недостаточности. Люди с хроническим заболеванием печени более подвержены инфекциям, поэтому две другие вакцины также важны.
- Регулярно выполняйте физические упражнения, которые помогут вам похудеть и уменьшить жир в печени
- Поговорите со своим врачом перед использованием пищевых добавок, таких как витамины, или любых дополнительных или альтернативных лекарств или медицинских практик. Некоторые лечебные травы могут повредить вашу печень.
Факторы риска, симптомы, типы и способы профилактики
Обзор
Какова функция печени?
Ваша печень — важный орган, выполняющий множество жизнеобеспечивающих функций. Печень:
- Вырабатывает желчь, которая помогает пищеварению.
- Производит белки для тела.
- Магазины утюга.
- Преобразует питательные вещества в энергию.
- Создает вещества, которые способствуют свертыванию крови (слипаются для заживления ран).
- Помогает противостоять инфекциям, создавая иммунные факторы и удаляя из крови бактерии и токсины (вещества, которые могут нанести вред вашему организму).
Что такое жировая болезнь печени?
Жировая болезнь печени (стеатоз) — распространенное заболевание, вызванное чрезмерным накоплением жира в печени. В здоровой печени содержится небольшое количество жира. Это становится проблемой, когда жир достигает 5-10% веса вашей печени.
Чем опасна жировая болезнь печени?
В большинстве случаев жировая болезнь печени не вызывает серьезных проблем и не препятствует нормальному функционированию печени.Но у 7-30% людей с этим заболеванием жировая болезнь печени со временем ухудшается. Он проходит три этапа:
Ваша печень воспаляется (опухает), что повреждает ее ткани. Эта стадия называется стеатогепатитом.
Рубцовая ткань образуется в месте повреждения печени. Этот процесс называется фиброзом.
Обширная рубцовая ткань заменяет здоровую ткань. На данный момент у вас цирроз печени.
Цирроз печени
Цирроз печени — результат тяжелого поражения печени.Твердая рубцовая ткань, заменяющая здоровую ткань печени, замедляет работу печени. В конце концов, он может полностью заблокировать функцию печени. Цирроз может привести к печеночной недостаточности и раку печени.
Какие формы ожирения печени?
Существует две основные формы жировой болезни печени:
Алкогольная болезнь печени
Алкогольная жировая дистрофия печени — это накопление жира в печени в результате употребления алкоголя. (Умеренное употребление алкоголя определяется как одна порция в день для женщин и до двух порций в день для мужчин.) Около 5% людей в США страдают этой формой заболевания печени.
Неалкогольная жировая болезнь печени
Неалкогольная жировая болезнь печени встречается у людей, не пьющих. Заболевание поражает каждого третьего взрослого и каждого десятого ребенка в Соединенных Штатах. Исследователи не нашли точную причину неалкогольной жировой болезни печени. Несколько факторов, таких как ожирение и диабет, могут увеличить ваш риск.
Симптомы и причины
Кто заболевает жировой болезнью печени?
У вас больше шансов заболеть жировой болезнью печени, если вы:
- Испанцы или выходцы из Азии.
- Женщина в постменопаузе (женщина, у которой прекратились менструации).
- Имеете ожирение с высоким содержанием жира на животе.
- У вас высокое кровяное давление, диабет или высокий уровень холестерина.
- Обструктивное апноэ во сне (закупорка дыхательных путей, из-за которой дыхание останавливается и начинается во время сна).
Что вызывает жировую болезнь печени?
Некоторые люди заболевают жировой болезнью печени без каких-либо предшествующих заболеваний. Но эти факторы риска повышают вероятность его развития:
Каковы симптомы жировой болезни печени?
Люди с жировой болезнью печени часто не имеют никаких симптомов, пока болезнь не прогрессирует до цирроза печени.Если у вас есть симптомы, они могут включать:
- Боль в животе или чувство распирания в верхней правой части живота (живота).
- Тошнота, потеря аппетита или потеря веса.
- Желтоватая кожа и белки глаз (желтуха).
- Вздутие живота и ног (отек).
- Сильная усталость или спутанность сознания.
- Слабость.
Диагностика и тесты
Как диагностируется жировая болезнь печени?
Поскольку жировая болезнь печени часто протекает бессимптомно, врач может быть первым, кто ее заметит.Повышенный уровень печеночных ферментов (повышенный уровень печеночных ферментов), который обнаруживается при анализе крови на наличие других заболеваний, может вызвать тревогу. Повышенный уровень ферментов печени является признаком повреждения печени. Для постановки диагноза врач может заказать:
- Ультразвук или компьютерная томография (компьютерная томография) для получения изображения печени.
- Биопсия печени (образец ткани) для определения степени прогрессирования заболевания печени.
- FibroScan®, специализированное ультразвуковое исследование, которое иногда используется вместо биопсии печени для определения количества жира и рубцовой ткани в печени.
Ведение и лечение
Как лечится жировая болезнь печени?
Не существует лекарств, специально предназначенных для лечения жировой болезни печени. Вместо этого врачи сосредотачиваются на том, чтобы помочь вам контролировать факторы, способствующие возникновению этого состояния. Они также рекомендуют внести изменения в образ жизни, которые могут значительно улучшить ваше здоровье. В курс лечения включено:
- Отказ от алкоголя.
- Похудение.
- Прием лекарств для контроля диабета, холестерина и триглицеридов (жир в крови).
- Прием витамина Е и тиазолидиндионов (лекарства, используемые для лечения диабета, такие как Actos® и Avandia®) в определенных случаях.
Профилактика
Как предотвратить ожирение печени?
Лучший способ избежать ожирения печени — это делать то, что поддерживает общее состояние здоровья:
- Поддерживайте здоровый вес. Если у вас избыточный вес или ожирение, худейте постепенно.
- Регулярно занимайтесь спортом.
- Ограничьте употребление алкоголя.
- Принимайте лекарства в соответствии с предписаниями.
Перспективы / Прогноз
Можно ли обратить вспять жировую болезнь печени?
Печень обладает удивительной способностью к самовосстановлению. Если вы откажетесь от алкоголя или похудеете, можно уменьшить жир в печени и воспаление и обратить вспять раннее повреждение печени.
Жировая болезнь печени убьет вас?
Жировая болезнь печени не вызывает серьезных проблем у большинства людей. Однако это может превратиться в более серьезную проблему, если перерастет в цирроз печени.Нелеченный цирроз печени в конечном итоге приводит к печеночной недостаточности или раку печени. Ваша печень — орган, без которого вы не можете жить.
Жить с
Что такое диета с жирной печенью?
Соблюдайте сбалансированную диету, чтобы худеть медленно, но верно. Быстрая потеря веса может усугубить ожирение печени. Врачи часто рекомендуют средиземноморскую диету с высоким содержанием овощей, фруктов и полезных жиров. Посоветуйтесь со своим врачом или диетологом по поводу здоровых методов похудания.
Какие вопросы я должен задать своему врачу?
- Принимаю ли я какие-либо лекарства, которые могут способствовать ожирению печени?
- Насколько сильно повреждена моя печень?
- Сколько времени потребуется, чтобы обратить вспять повреждение печени?
- Какой для меня нормальный вес?
- Могу ли я поговорить с диетологом или пойти на занятия, чтобы узнать о здоровом питании?
- Как я могу получить лечение от алкогольного расстройства?
Записка из клиники Кливленда
Считайте жировую болезнь печени признаком раннего предупреждения, который поможет вам избежать смертельного заболевания печени, такого как цирроз или рак печени.Даже если на данный момент у вас нет симптомов или каких-либо проблем с функцией печени, все равно важно принять меры, чтобы остановить или обратить вспять жировую болезнь печени.

 Во время этого эхопризнаки диффузных изменений печени или поджелудочной железы характеризуются структурой органов, которая является неоднородной. Можно наблюдать умеренное увеличение в размере этих органов. Как правило, такое часто происходит во время острого панкреатита.
Во время этого эхопризнаки диффузных изменений печени или поджелудочной железы характеризуются структурой органов, которая является неоднородной. Можно наблюдать умеренное увеличение в размере этих органов. Как правило, такое часто происходит во время острого панкреатита.