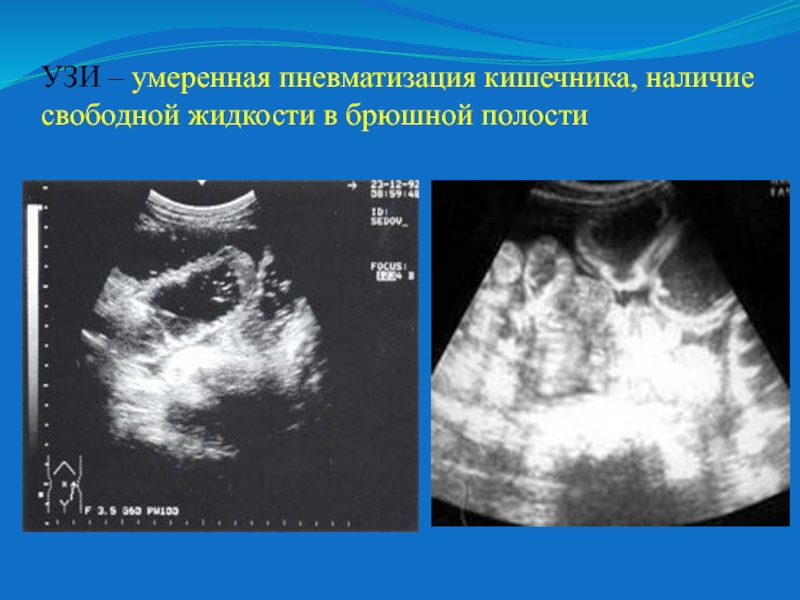
Пневматоз кишечника — причины, симптомы, диагностика и лечение
Пневматоз кишечника — патологический процесс, при котором в кишечной стенке формируются воздушные кисты. Заболевание проявляется схваткообразной разлитой болью и чувством распирания в животе. Возникает расстройство стула, тошнота, отрыжка, рвота. Диагностические мероприятия включают в себя осмотр гастроэнтеролога, проведение обзорной рентгенографии брюшной полости, ирригоскопии, колоноскопии. В зависимости от преобладающих симптомов при пневматозе назначают ветрогонные, спазмолитические, слабительные или противодиарейные препараты, диетическое питание с пониженным употреблением газообразующих продуктов.
Общие сведения
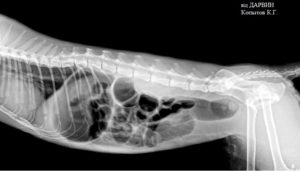
Пневматоз кишечника – редкое заболевание ЖКТ, при котором кишечные газы проникают в толщу стенки органа и образуют в ней воздушные полости. Чаще патологический процесс локализуется в подслизистом или субсерозном слое толстой или тощей кишки. Заболевание может поражать людей всех возрастов, но преимущественно встречается у младенцев и пожилых людей ввиду пониженной физической активности и частых нарушений в работе пищеварительной системы. Размеры воздушных кист могут варьировать от 0,5 до 5 см в диаметре. По распространенности процесса пневматоз разделяют на ограниченный, затрагивающий одну область кишечника, и диффузный. Последний характеризуется равномерным распространением патологических образований по всей площади кишечного тракта.
Заболевание может поражать людей всех возрастов, но преимущественно встречается у младенцев и пожилых людей ввиду пониженной физической активности и частых нарушений в работе пищеварительной системы. Размеры воздушных кист могут варьировать от 0,5 до 5 см в диаметре. По распространенности процесса пневматоз разделяют на ограниченный, затрагивающий одну область кишечника, и диффузный. Последний характеризуется равномерным распространением патологических образований по всей площади кишечного тракта.
Пневматоз кишечника
Причины
Заболевание редко является самостоятельной патологией, чаще возникает на фоне первичного поражения ЖКТ. Основной причиной пневматоза является избыточное образование и длительное нахождение газов в кишечнике, возникающее в результате следующих состояний:
- Кишечные инфекции

- Опухоли ЖКТ. В результате злокачественных и доброкачественных новообразований кишечника возникает сужение или закупорка его просвета, что приводит к кишечной непроходимости, избыточному скоплению газов и их проникновению внутрь кишечной стенки.
- Другие заболевания пищеварительного тракта. Атония, воспалительные заболевания кишечника (колит, энтероколит, болезнь Крона), наличие спаек между петлями органа способствуют нарушению утилизации образовавшегося газа и формированию пневматоза.
- Нездоровый образ жизни. Адинамия, нервные расстройства, потребление избыточного количества продуктов, вызывающих газообразование (капуста, хлеб и др.), могут приводить к нарушению пищеварения, метеоризму и формированию воздушных полостей в кишечной стенке.
Патогенез
Механизм образования патологических кист до конца не изучен. На сегодняшний день существует три теории формирования кишечного пневматоза: легочная, инфекционная и механическая.
В гастроэнтерологии наибольшее признание получила механическая теория пневматоза. Согласно данной концепции, воздушные кисты кишечника возникают при первичной патологии ЖКТ (опухоль, энтероколит, стеноз) и врожденных дефектах кровеносных и лимфатических сосудов кишки. На фоне заболеваний ЖКТ происходит травматизация и истончение внутренней оболочки кишки. Газ под воздействием внутрикишечного давления проходит через микродефекты, попадает в подслизистые лимфатические сосуды и распространяется с помощью перистальтики в подслизистом слое кишечника.
КТ ОБП. Включения газа в стенке сигмовидной кишки на фоне долихосигмы.
Симптомы пневматоза кишечника
Клиническая картина болезни зависит от степени распространения и количества газовых полостей. Пациенты предъявляют жалобы на чувство дискомфорта и тяжести в животе, нарушение отхождения газов (метеоризм). Появляются периодические схваткообразные абдоминальные боли без четкой локализации. Формирование воздушных кист приводит к замедлению перистальтики и возникновению запоров. Отсутствие стула сменяется диареей с примесью слизи. Возникает тошнота и рвота, отрыжка с неприятным запахом. Диффузное распространение пневматоза приводит к ухудшению общего состояния пациента: отмечается бледность кожных покровов, нарастает слабость, снижается АД, компенсаторно повышается ЧСС.
Осложнения
Увеличение внутрикишечного давления способствует изменению формы петель кишечника с формированием заворота или инвагинации. Рост количества пузырей или увеличение их размеров приводит к полной или частичной закупорке просвета органа с развитием обтурационной кишечной непроходимости. Обтурация сопровождается общей интоксикацией организма, что может привести к инфекционно-токсическому шоку и летальному исходу. Разрастание полостей способствует образованию кишечных спаек. Давление на стенку кишки приводит к нарушению ее питания, развитию ишемии и некроза. Омертвление участков органа и избыточное давление газов может вызывать разрывы кишечной стенки и проникновение содержимого кишки в брюшную полость. В этом случае возникает перитонит, а при отсутствии экстренных мероприятий — сепсис.
Рост количества пузырей или увеличение их размеров приводит к полной или частичной закупорке просвета органа с развитием обтурационной кишечной непроходимости. Обтурация сопровождается общей интоксикацией организма, что может привести к инфекционно-токсическому шоку и летальному исходу. Разрастание полостей способствует образованию кишечных спаек. Давление на стенку кишки приводит к нарушению ее питания, развитию ишемии и некроза. Омертвление участков органа и избыточное давление газов может вызывать разрывы кишечной стенки и проникновение содержимого кишки в брюшную полость. В этом случае возникает перитонит, а при отсутствии экстренных мероприятий — сепсис.
Диагностика
При ограниченном пневматозе кишечника ввиду отсутствия выраженной специфической симптоматики диагностика затруднительна. При возникновении болей, нарушении процесса пищеварения пациентам необходима консультация гастроэнтеролога. Специалист проводит комплексный осмотр, изучает анамнез заболевания и сопутствующую патологию, обращая особое внимание на болезни ЖКТ. В некоторых случаях при глубокой пальпации живота удается прощупать небольшие округлые образования, идущие вереницей вдоль кишечного тракта, напоминая гроздь винограда. Для установления диагноза проводятся следующие исследования:
В некоторых случаях при глубокой пальпации живота удается прощупать небольшие округлые образования, идущие вереницей вдоль кишечного тракта, напоминая гроздь винограда. Для установления диагноза проводятся следующие исследования:
- Обзорная рентгенография брюшной полости. Позволяет определить газовые пузыри различных размеров, расположенные цепочкой. Для пневматоза характерно наличие двойных кольцевидных теней в раздутых кишечных петлях.
- Ирригоскопия. При помощи данного метода определяется избыточный газ в увеличенных петлях толстого кишечника в виде нескольких близко расположенных округлых теней, разделенных стенкой. В ходе исследования можно обнаружить участки сужения просвета, патологические новообразования, изъязвления кишечной трубки.
- Колоноскопия. Эндоскопическое исследование позволяет визуализировать газовые пузырьки, оценить масштабы поражения и состояние слизистой оболочки ЖКТ. При необходимости эндоскопист проводит биопсию участка кишки для гистологического анализа.

Дифференциальная диагностика пневматоза проводится с неспецифическим колитом, пневмоперитонеумом, дивертикулами и дупликатурой кишечника. При полной обтурации исключают кишечную непроходимость другой этиологии.
КТ ОБП. Пневматоз стенки сигмовидной кишки (этот же пациент).
Лечение пневматоза кишечника
Исходя из того, что патология развивается вторично, на фоне других заболеваний ЖКТ, в первую очередь необходимо устранить первопричину болезни. Тактика лечения пневматоза направлена на уменьшение вздутия живота и облегчение выхода газов естественным путем. Ввиду того, что после резекции пораженного участка кишки возникают частые рецидивы болезни, хирургическое удаление пузырей применяется крайне редко. Лечение заболевания проводится по следующим направлениям:
- Медикаментозная терапия. Включает назначение препаратов на основе фенхеля и симетикона, которые устраняют симптомы метеоризма. При боли и спазмах в животе применяют спазмолитики, при запоре — слабительные, при диарее — противодиарейные препараты.

- Диета. Грамотный рацион при пневматозе должен состоять из нежирной, свежей пищи. Рекомендовано употреблять супы, каши, постные виды птицы и рыбы. Из напитков следует отдать предпочтение морсу, некрепкому чаю, киселю. Блюда следует употреблять небольшими порциями 4-5 раз в сутки в свежем, вареном и тушеном виде. Необходимо исключить продукты, вызывающие повышенное газообразование: бобы, помидоры, капусту, яблоки, жаренную и копченую пищу, консервы, сладкую выпечку, хлебобулочные изделия, газированные напитки. Следует отказаться от употребления алкоголя.
Дополнительным методом лечения пневматоза является гипербарическая оксигенация (ГБО). В результате активного насыщения крови кислородом происходит снижение общего давления газов венозной крови, что может способствовать рассасыванию газовых пузырей. Оперативные методы лечения применяются при развитии осложнений (кишечной непроходимости, перитоните, инвагинации кишечника и др.).
Оперативные методы лечения применяются при развитии осложнений (кишечной непроходимости, перитоните, инвагинации кишечника и др.).
Прогноз и профилактика
При устранении первичного заболевания, проведении лечебных мероприятий и соблюдении диеты прогноз благоприятный. Образование больших или/и множественных газовых кист увеличивает риск развития осложнений (перитонит, кишечная непроходимость) и значительно ухудшает прогноз болезни. Профилактика пневматоза кишечника включает своевременную диагностику и лечение заболеваний ЖКТ, употребление в пищу свежей и качественной пищи. При наличии хронической патологи со стороны пищеварительной системы рекомендовано 1-2 раза в год проходить плановое УЗИ брюшной полости.
ЛЕКАРСТВА ОТ ПНЕВМАТОЗА КИШЕЧНИКА — Медицинская консультация
Пневматоз кишечника, лечение которого нужно начинать как можно раньше, представляет собой заболевание, характеризующееся неправильным выведением из кишечника газов.
Дорогие читатели! Наши статьи рассказывают о типовых способах решения проблем со здоровьем, но каждый случай носит уникальный характер.
Узнать детали
Кистозный пневматоз кишечника: причины заболевания, основные симптомы, лечение и профилактика
Пневматоз кишечника — патологическое состояние, характеризующееся возникновением кист. Новообразования содержат в себе воздух или газы. При отсутствии лечения заболевание начинает распространяться.
Новообразования содержат в себе воздух или газы. При отсутствии лечения заболевание начинает распространяться.
Нередко поражает детей и обнаруживается совершенно случайно. Патология не является самостоятельным заболеванием. Сопровождает основные отклонения пищеварительного органа и кишечного тракта. Чаще всего присутствует при перистальтике, когда газы не способны выводится естественным путем, а скапливаются в различных отделах ЖКТ.
При отсутствии лечения происходит развитие серьезных осложнений. Патология провоцирует возникновение большого количества патологических признаков. Кисты в кишечнике, как правило, являются осложнениями других заболеваний ЖКТ.
Пневматоз кишечника — это довольно редкое симптоматическое заболевание, сопровождающееся формированием воздушных кист на слизистой поверхности кишечника. В результате физиологического сбоя на поверхности тощей или толстой кишки образуются пузырьки с высокой концентрацией газов.
Пневматоз кишечника с образованием газовых пузырьков. Выраженный пневматоз кишечника может сформироваться в любом возрасте. Однако наиболее часто клиническое состояние наблюдается у людей старшей возрастной категории после 60 лет и у грудничков.
Выраженный пневматоз кишечника может сформироваться в любом возрасте. Однако наиболее часто клиническое состояние наблюдается у людей старшей возрастной категории после 60 лет и у грудничков.
Кистозные образования при несвоевременном лечении могут формировать воздушную полость более 1 см в диаметре. Причинно-следственный фактор заболевания в наибольшей степени связан с нарушением целостности слизистой выстилки кишечника, инфекционным поражением органов ЖКТ, системными заболеваниями колит или спайка кишечника , нарушением кислотно-щелочного баланса внутренней среды кишечного канала. У грудничков пневматоз кишечника чаще всего развивается на фоне перенесенного пищевого отравления, в результате чего нарушается перистальтика кишечника, то есть его двигательная мышечная активность.
Препятствие выведения газов естественным путём, способствует формированию его скоплений в различных отделах кишечной системы. У детей чаще всего воспалительным объектом становится толстый кишечник. Нарушение перистальтики кишечника может вызвать рвоту.
В старшем и пожилом возрасте основной причиной пневматоза является непроходимость кишечника. В этом случае, происходит механическое препятствие естественному выходу газовых скоплений. Кроме того, кишечный пневматоз может развиваться при язве желудка или язвенной болезни двенадцатиперстной кишки, стенозе кишечника, онкологических заболеваниях и прочих патологиях ЖКТ.
Повышенный пневматоз кишечника при отсутствии лечения приводит к формированию осложнений. На последних стадиях повышается риск летального исхода. Патология может стать причиной:. Одно из осложнений — кишечная непроходимость Пневматизация петель кишечника — серьезное отклонение, нуждающееся в незамедлительном лечении. Самолечение категорически запрещено. Патология может привести к завороту кишок. Газы будут скапливаться и существенно ухудшать общее состояние заболевшего.
Пневматоз ободочной кишки — весомый повод обратиться в больницу. При несоблюдении рекомендаций доктора высок риск спонтанного летального исхода.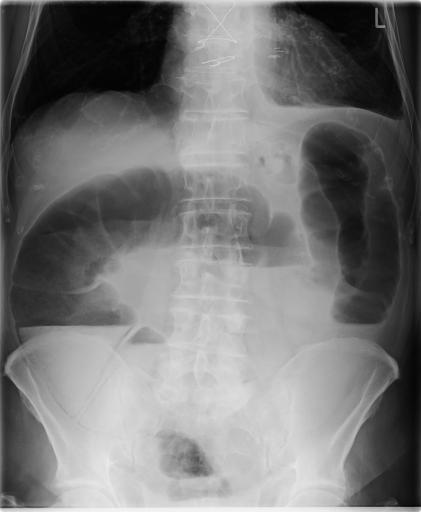
Определить пневматоз тощей или толстой кишки по одним лишь симптоматическим жалобам пациента достаточно сложно, так как признаки пневматоза кишечника не являются специфическими, и очень часто напоминают прочие клинические состояния болезней ЖКТ. Пневматоз кишечника на МРТ. Более информативную диагностическую картину можно получить лишь при помощи инструментального сканирования:. Собрав всю информацию — жалобы пациента, анамнез и результаты лабораторной диагностике, лечащий врач рекомендует соответствующее терапевтическое лечение пневматоза кишечника, которое основывается на применении не только фармакологических препаратов, но и на соблюдении определенных правил диеты и лечебного питания.
Непосредственная причина — плохая подготовка к исследованию. Не всегда больные, склонные к метеоризму, соблюдают накануне УЗИ диету, принимают рекомендуемые энтеросорбенты и ферментные препараты. Наиболее опасным для жизни осложнением пневматоза кишечника является перитонит, когда в результате повышенного давления происходит разрыв воспаленной кишки, и скопившиеся газы проникают в брюшную полость. Чтобы избежать этой сложнейшей клинической патологии, необходимо своевременное терапевтическое воздействие.
Чтобы избежать этой сложнейшей клинической патологии, необходимо своевременное терапевтическое воздействие.
Диффузный ишечный пневматоз является вторичным симптоматическим проявлением. Поэтому лечение лекарственными средствами должно быть направлено на устранение основной болезни желудочно-кишечного тракта. Когда болезнь прогрессирует на фоне кишечной инфекции, необходима комплексная терапия противобактериальными препаратами и антисептиками, которые подбираются лечащим врачом с учетом физиологических особенностей пациента, его возрастных критериев и половой принадлежности.
Лечение пневматоза кишечника медикаментами. Устранить запор можно при помощи слабительных фармакологических средств, а противодиарейные лекарственные комбинации избавят человека от поноса. Усилить перистальтику кишечника, возможно, при помощи прокинетиков. Также лечить пневматоз кишечника можно с помощью народных средств, при условии выполнения основного медикаментозной терапии.
Избавиться в домашних условиях от кишечной патологии помогут натуральные лекарственные средства лечения:.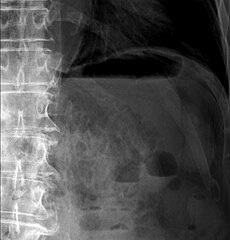 Преимущество такого вида лечения заключается в том, что оно абсолютно безвредно как для маленьких детей, так и для взрослых. Единственное противопоказание к использованию лекарственных сборов против пневматоза кишечника — это аллергическая реакция на растительные природные компоненты.
Преимущество такого вида лечения заключается в том, что оно абсолютно безвредно как для маленьких детей, так и для взрослых. Единственное противопоказание к использованию лекарственных сборов против пневматоза кишечника — это аллергическая реакция на растительные природные компоненты.
Настой из семян петрушки и укропа. Чайная ложка измельченных сухих растительных ингредиентов заливается стаканом кипяченой воды и настаивается в течение часов.
Лечебный эффект наступает после ежедневных приёмов лекарственного средства. Рекомендуемая дозировка: одна чайная ложка 3 раза в день перед едой. Отвар из корня одуванчика. Две чайные ложки измельченного корня заливаются мл кипящей воды. Настаивается лечебный продукт часов. Рекомендуется принимать лекарственное средство перед едой по одной столовой ложке. Отвар из корня одуванчика поможет восстановить кишечник. Настой ромашки лекарственной. Стаканом кипятка заливается столовая ложка сухого измельченного продукта.
Настаивается домашнее лекарство не менее 3 часов.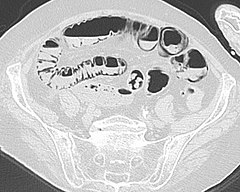 Употреблять по одной чайной ложке раза в день. Аналогично готовится настой полыни или отвар из свежей петрушки. Механизм образования патологических кист до конца не изучен.
Употреблять по одной чайной ложке раза в день. Аналогично готовится настой полыни или отвар из свежей петрушки. Механизм образования патологических кист до конца не изучен.
На сегодняшний день существует три теории формирования кишечного пневматоза: легочная, инфекционная и механическая. Согласно легочной теории, пневматоз возникает вследствие хронических заболеваний легких бронхиальная астма, ХОБЛ. В результате постоянного кашля происходят микронадрывы альвеол, возникает пневмомедиастинум, который приводит к распространению воздуха в забрюшинное пространство. Оттуда свободный газ диффундирует в кишечную стенку и накапливается под серозной оболочкой.
В соответствии с инфекционной теорией происхождения болезни, газы, которые выделяют бактерии, проникают в воспаленную стенку кишки и могут сливаться с образованием больших пузырей. В гастроэнтерологии наибольшее признание получила механическая теория пневматоза. Согласно данной концепции, воздушные кисты кишечника возникают при первичной патологии ЖКТ опухоль, энтероколит, стеноз и врожденных дефектах кровеносных и лимфатических сосудов кишки.
На фоне заболеваний ЖКТ происходит травматизация и истончение внутренней оболочки кишки. Газ под воздействием внутрикишечного давления проходит через микродефекты, попадает в подслизистые лимфатические сосуды и распространяется с помощью перистальтики в подслизистом слое кишечника. Кисты изнутри выстланы эпителием и могут содержать различные газы: азот, кислород, водород, аргон, двуокись углерода и др.
Правильное питание — это залог здоровья не только желудочно-кишечной системы, но и всего организма в целом. Основной принцип лечебного питания основывается на исключении из рациона продуктов, вызывающих усиление газообразования.
Так, при пневматозе кишечника не рекомендуются:. Домашнее питание при пневматозе кишечника предусматривает приготовление пищи, прошедшей тщательную термическую обработку.
Также рекомендованы тушеные овощи, парные изделия из нежирного мяса и рыбы. Правильное питание при пневматозе кишечника. За более подробной информацией по диетическому питанию, следует обращаться к врачу-диетологу, который с учётом физиологических особенностей и сопутствующих заболеваний, подберет правильную лечебную диету при пневматозе кишечника.
Пневматоз кишечника самостоятельным заболеванием не является, а развивается как осложнение других болезней. Поэтому лечебная активность направлена на устранение основного расстройства.
Если удается подавить инфекцию, убрать спазмы и восстановить моторику, то следом прекращается и раздувание кишечника. Лечение состоит из диеты, медикаментов, при необходимости гипербарической оксигенации и хирургической помощи. Пища должна быть щадящей, теплой, отварной и желательно протертой или измельченной. Порции — небольшого объема, за раз не более стакана. Есть нужно часто, раз в день с небольшими перерывами. Требуется употреблять достаточное количество жидкости, а еду готовить из разрешенных продуктов.
Выбор лекарств диктуется основной болезнью, при инфекционной природе используются антибиотики разных групп. При своевременном обращении к врачу с жалобами на дискомфорт и болевые ощущения в кишечнике, заболевание лечится довольно эффективно. Прогноз на выздоровление положительный. Однако чтобы избежать подобных клинических состояний, следует соблюдать простые правила лечебной профилактики пневматоза, которые заключаются в следующем:.
Однако чтобы избежать подобных клинических состояний, следует соблюдать простые правила лечебной профилактики пневматоза, которые заключаются в следующем:.
Зависит от основного заболевания, вызвавшего пневматоз. У детей первого года жизни прогноз всегда благоприятный, поскольку пищеварительная система с каждым днем становится совершеннее. После достижения 6-месячного возраста кишечные колики, обусловленные пневматозом, идут на спад. В пожилом возрасте достаточно упорядочить питание и несколько увеличить двигательную активность, чтобы состояние улучшилось.
Повышенная пневматизация кишечника: что это, причины, симптомы, диагностика и лечение
Она является не заболеванием, а состоянием стенок кишечника и желудка, при котором на их поверхности образуются специфические пузырьки, содержащие газ. Пневматоз желудочно-кишечного тракта не считается отдельной патологией, но часто свидетельствует о развитии других заболеваний, например, колита или энтероколита. Причины возникновения пневматоза кишечника часто связаны с заболеванием, вследствие которого развивается данное патологическое состояние. Пневматоз желудка возникает при нарушении нормального всасывания газов в этом органе.
Причины возникновения пневматоза кишечника часто связаны с заболеванием, вследствие которого развивается данное патологическое состояние. Пневматоз желудка возникает при нарушении нормального всасывания газов в этом органе.
Механизм развития пневматоза и характерные изменения кишечных тканей
Пневматоз кишечника — патологический процесс, при котором в кишечной стенке формируются воздушные кисты. Заболевание проявляется схваткообразной разлитой болью и чувством распирания в животе. Возникает расстройство стула, тошнота, отрыжка, рвота. Диагностические мероприятия включают в себя осмотр гастроэнтеролога, проведение обзорной рентгенографии брюшной полости, ирригоскопии, колоноскопии. В зависимости от преобладающих симптомов при пневматозе назначают ветрогонные, спазмолитические, слабительные или противодиарейные препараты, диетическое питание с пониженным употреблением газообразующих продуктов. Пневматоз кишечника — редкое заболевание ЖКТ, при котором кишечные газы проникают в толщу стенки органа и образуют в ней воздушные полости. Чаще патологический процесс локализуется в подслизистом или субсерозном слое толстой или тощей кишки.
Пневматоз кишечника
Пневматоз кишечника — патологический процесс, при котором в кишечной стенке формируются воздушные кисты. Заболевание проявляется схваткообразной разлитой болью и чувством распирания в животе. Возникает расстройство стула, тошнота, отрыжка, рвота. Диагностические мероприятия включают в себя осмотр гастроэнтеролога, проведение обзорной рентгенографии брюшной полости, ирригоскопии, колоноскопии. В зависимости от преобладающих симптомов при пневматозе назначают ветрогонные, спазмолитические, слабительные или противодиарейные препараты, диетическое питание с пониженным употреблением газообразующих продуктов. Пневматоз кишечника — редкое заболевание ЖКТ, при котором кишечные газы проникают в толщу стенки органа и образуют в ней воздушные полости. Чаще патологический процесс локализуется в подслизистом или субсерозном слое толстой или тощей кишки. Заболевание может поражать людей всех возрастов, но преимущественно встречается у младенцев и пожилых людей ввиду пониженной физической активности и частых нарушений в работе пищеварительной системы.
Пневматоз кишечника — это осложнение инфекционных и бродильных процессов, при котором газы не движутся природным путем, а образуют в стенке множественные пузыри или кисты.
Причины появления, симптомы и лечение пневматоза кишечника
Медикаментозное лечение направлено на то, чтобы контролировать заболевание. Оно также позволяют бороться с диареей, выделением крови из прямой кишки и болей в животе. Некоторые из медицинских препаратов, действие которых направлено на достижение этих двух целей, могут быть одинаковыми, однако, длительность приема и дозировка могут отличаться. Подход к лечению должен быть индивидуальным, поскольку характер заболевания у каждого пациента различен. При установлении контроля над симптомами следующая цель состоит в поддержании пациента в таком состоянии в течении длительного времени. В настоящее время имеется несколько видов лекарственных препаратов, которые предназначены для лечения язвенного колита и поддержания ремиссии.
Это достаточно редкое заболевание пищеварительной системы, невыясненной этиологии, проявляющееся образованием в подсерозном и подслизистом слоях кишечника наполненных газом кист, выстланных неполным слоем эпителиальных клеток.
Основа пневматоза кишечника — это патологическое скопление газов, которые обычно формируются в кишечнике, в его слизистых оболочках. Газы копятся, формируя воздушные полости и кисты, вместо того, чтобы всасываться в кровоток и выводиться. Дополнительным фактором развития пневматоза кишечника указывают попадание воздуха из желудка с проникновением его в стенку кишки. Определенное значение имеет также нарушение развития лимфатических капилляров в стенке кишки. Пневматоз кишечника может быть ограниченным или распространенным на тонкую кишку или весь кишечник.
симптомы, причины, диета и лечение народными средствами
Пневматоз кишечника является не заболеванием, а симптомом некоторых более серьезных патологий. Основная причина развития — неправильный образ жизни. Болеют люди всех возрастов, независимо от пола. При отсутствии лечения могут развиваться осложнения, опасные для жизни. Особенно осторожными нужно быть женщинам во время беременности и детям.
Что такое пневматоз кишечника
Повышенная пневматизация наблюдается при повреждении оболочки кишки. При этом стенки ее истончаются и в кишечнике начинают скапливаться газы. Газы, которые не разошлись по кровяному руслу, обычно превращаются в кисты. Чаще всего пневматоз может возникать как симптом других заболеваний ЖКТ и поражает тонкий кишечник.
Причины возникновения
Причины появления повышенной пневматизации кишечника:
- инфекционные заболевания кишечника;
- детские болезни, поражающие стенки кишечника;
- кишечная непроходимость;
- сильные спазмы;
- нарушение перистальтики;
- повышенное внутрибрюшное давление.
Появляться пневматоз может из-за таких заболеваний ЖКТ, как спайки, язвы, аппендициты, колиты, онкология пищеварительной системы.
Симптомы
Симптомы и их проявления зависят от того, как развивался пневматоз. Все зависит от того, в какой именно зоне кишечника образовались кисты и каковы их реальные размеры.
Основными признаками пневматизации кишечника являются:
- дискомфорт, проявляющийся метеоризмом;
- колики, носящие схваткообразный характер;
- проблемы со стулом, что выражается запорами или диареей;
- кожа становится бледной;
- возможно понижение артериального давления;
- не проходящее чувство тяжести и переполненности, вследствие чего появляется нервная отрыжка;
- появляется тошнота, возможна рвота;
- кисты перекрывают кишечный просвет, из-за чего может развиться перитонит.
Лечение медикаментозными препаратами
Лечение пневматоза кишечника лекарствами направлено, прежде всего, на устранение симптомов основного заболевания. Особенно опасным для жизни считается перитонит. Он может появляться, когда пневматозные кисты начинают лопаться. Чаще всего пузырьковый пневматоз переходит в острую стадию.
Если лечение основного заболевания будет правильным и своевременным, то удастся избежать и возможных осложнений. Доктор должен провести все необходимые обследования и взять у пациента посев. По его результатам и будет назначаться лечение.
Для борьбы с попавшей в организм инфекцией врачи назначают антисептические препараты и антибиотики. Когда у больного возникает ощущение тяжести в желудке и начинается запор, ему назначают слабительные средства (Сенодексин, Дюфалак). При сильных спазмах в животе — спазмолитики (Баралгин, Но-шпа).
Симптоматическое лечение включает в себя консервативные методы лечения. Если болит живот, больному приписывают спазмолитики и болеутоляющие препараты (Спазмалгон). Обязательно следует принимать препараты, препятствующие вздутию и газообразованию (Эспумизан).
В случае развития перитонита или кишечной непроходимости принимается решение о проведении экстренного хирургического вмешательства. После операции в желудок вставляют специальный дренаж, который препятствует газообразованию и оттоку жидкости.
Лечение народными средствами
Пневматоз кишечника лечение народными средствами только успокаивает. Преимущество его в первую очередь в том, что отвары можно делать в домашних условиях и применять как взрослым, так и детям.
Наиболее популярными считаются отвары:
- петрушки;
- укропа;
- цветков ромашки;
- одуванчика.
Самым действенным считают отвар из семян укропа и петрушки. Чайную ложечку семян петрушки заливают стаканом горячей воды и оставляют на ночь. Принимать настой следует каждый час по столовой ложке. Чтобы получить отвар из семян укропа, нужно взять столовую ложку семян и залить стаканом горячей воды. Принимать за полчаса до еды. Чтобы убрать симптомы, также часто используют настои из полыни и корней одуванчика, ромашковые чаи.
Диета
Диета при пневматозе кишечника направлена на то, чтобы избежать излишнего газообразования. Из рациона следует исключить бобовые, злаки, квашеную капусту, сырые овощи. Нельзя есть копченую, соленую, жареную, жирную пищу. Овощи необходимо отваривать или тушить без масла. Следует добавить в рацион рыбу и мясо, приготовленные на пару, молоко, кисломолочные продукты и фрукты. Пить можно кисели, отвары трав и некрепкий чай. При соблюдении всех этих рекомендаций состояние кишечника намного улучшится.
Пневматоз кишечника, симптомы и лечение которого зависят от особенностей основного заболевания, является достаточно частым симптомом. Если его вовремя выявить и соблюдать все рекомендации врача, то риск развития более серьезных патологий уменьшается. Лечение народными средствами не всегда приносит результат, именно поэтому специалистом назначается необходимая комплексная медикаментозная терапия.
причины, симптомы, диагностика, лечение, профилактика
Это достаточно редкое заболевание пищеварительной системы, невыясненной этиологии, проявляющееся образованием в подсерозном и подслизистом слоях кишечника наполненных газом кист, выстланных неполным слоем эпителиальных клеток.
ПричиныКистозный пневматоз кишечника – это достаточно редкое заболевание, этиология и патогенез которого неизвестны. В соответствии с одной из существующих теорий пневматоз возникает в результате проникновения газа из просвета кишки по межтканевым щелям при увеличении внутрикишечного давления, возникающего на фоне спастического сокращения кишки, повышении давления кишечного содержимого в супрастенотическом участке или при непроходимости кишки. Зафиксированы случаи, когда после ликвидации кишечной непроходимости пневматоз исчезал. Многие специалисты указывают на то, что формирование газовых пузырей возникает на фоне деятельности микроорганизмов, проникших в кишечную стенку и способных вырабатывать газ. Однако следует отметить, что разрывы газовых пузырей обычно не способствуют появлению воспалительного процесса. Существует также мнение, что в развитии пневматоза определенную роль играет аномалия развития лимфатических сосудов кишечной стенки.
Заболевание характеризуется образованием кистозных полостей в стенке кишечника, которые содержат газ, при этом размеры газовых пузырьков могут быть разными: в среднем их диаметр может варьироваться от 1 или 2 мм до 1,0 или 1,5 см. Чаще всего они локализуются под серозной или слизистой оболочкой оболочке, реже – в мышечном слое. Стенка таких кист сформирована соединительной тканью и, в большинстве случаев, не содержит элементов эпителиальной или эндотелиальной оболочки. Вокруг кист довольно часто отмечается образованиевоспалительныхинфильтратов, содержащих эозинофильные, а в отдельных случаях – гигантские клетки.
Чаще всего, выявляются множественные газовые пузырьки в стенке тонкой кишки, которые формируют конгломераты,напоминающие мыльную пену, крепитирующие при пальпации, или равномерно распределяющиеся по какому-то отрезку или всей тонкой кишке, в брыжейке кишечника.
СимптомыДанное заболевание не имеет характерных клинических проявлений. В большинстве случаев болезнь протекает бессимптомно либо у больного возникают жалобы на боль и вздутие живота, метеоризм, кишечные колики, понос и кровотечение из анального отверстия. Многие специалисты расценивают кистозный пневматоз кишечника не как отдельное заболевание, а состояние, которое осложняет течение других болезней.
Иногда, кистозный пневматоз кишечника является осложнением различных заболеваний пищеварительной системы.
Некротический энтероколит является одним из самых и тяжелых заболеваний новорожденных и младенцев. Его развитие преимущественно выявляется у недоношенных детей и малышей, которые страдают дефицитом массы тела.
Сердечные заболевания, также могут становится причиной развития пневматоза кишечника. В большинстве случаев по мере устранения симптомов основного заболевания исчезают и проявления пневматоза.
Травматические повреждения, обусловленные падением с велосипеда, удары в область живота, также могут привести к развитию пневматизации кишечника.
Разрушения слизистой оболочки кишечника, возникающее на фоне дивертикулита, инвагинации кишечника, спаечной болезни,язвенной болезни желудка и хронического гастрита, также могут вызывать повреждение внутренней поверхности кишечника и развитию непроходимости.
Острые кишечные инфекции вирусной и бактериальной этиологии, иногда могут становиться причиной патологических изменений в кишечной стенке.
Диагностика.Постановка диагноза кистозный пневматоз кишечника происходит на основании данных собранного анамнеза и результатов лабораторно-диагностических обследований. Для более точной постановки диагноза больному может потребоваться назначение гастродуоденоскопии, рентгенологическое или ультразвуковое исследование тонкого и толстого кишечника, колоноскопия или диагностическая лапороскопия.
ЛечениеВ связи с тем, что кистозный пневматоз кишечника не является самостоятельной патологией и в большинстве случаев возникает на фоне других патологий, лечение направлено на устранение симптомов фонового заболевания. В том случае, если пневматоз возник на фоне увеличенного давления во внутрибрюшной области вследствие повышенного газообразования, лечение заключается в улучшении перистальтики кишечника, назначении слабительных средств и корректной диетотерапии. Если заболевание возникло на фоне инфекционного поражения кишечника, больному могут быть назначены противовирусные препараты и антибиотикотерапия.
Иногда больному назначается лечение при помощи кислородно-дыхательной терапии, а в тяжелых случаях показано хирургическое лечение.
ПрофилактикаНа данный момент в связи с тем, что причины развития кистозного пневматоза кишечника не установлены не представляется возможным разработать эффективные меры его профилактики.
Что такое пневматоз кишечника? | Нетгастриту
Многих интересует вопрос: пневматоз кишечника, что это за болезнь и как правильно ее лечить. Ее диагностируют у людей преклонного возраста, у маленьких и грудных детей.
Связано заболевание с накоплением газов в желудке, которые проникая сквозь слизистую, попадают в кровообращение, провоцируя образование кист. При несвоевременном лечении происходят воспалительные процессы в полостях, где сконцентрировано повышенное количество газов.
Причины пневматоза кишечника
Главной причиной развития пневматоза являются нарушения в пищеварительной системе, в результате чего происходит повышенное скопление газов.
На появление заболевания влияют следующие факторы:
- если в детском возрасте ребенок перенес серьезную интоксикацию организма;
- если наблюдается выраженная гипотония кишечной перистальтики, из-за чего происходит сильное скопление газов в области толстой кишки;
- если в кишечнике наблюдаются сильные спазмы, которые не позволяют газам выйти самостоятельно. Это приводит в последствии к образованию кист;
- любая кишечная непроходимость;
- пищевое отравление;
- нарушения в питании провоцируют пневматоз;
- инфекционные заболевания толстого и тонкого кишечников;
- спайки в кишках;
- грыжи в кишечнике;
- травмирование кишечника;
- колит;
- аппендицит;
- заболевания поджелудочной железы;
- беременность;
- заболевания печени;
- если в районе анального отверстия есть опухоли и полипы, которые не позволяют выйти газам наружу может появиться пневматоз.
Симптомы
Выявив симптомы, лечение проводят только по показаниям врача. В зависимости от возраста и запущенности пневматоза, болезнь может проявляться по-разному.
Наиболее характерными признаками являются:
- ощущение тяжести и переполненности кишечника;
- при диагностике мешки с газами напоминают гроздья винограда;
- у больного наблюдается повышенное газообразование;
- человека беспокоят болезненные ощущения в животе в виде коликов;
- боли могут быть постоянными или приступообразными;
- наблюдаются часты запоры;
- возможно появление непроходимости кишечника;
- киста у детей напоминает скопление небольших воздушных пузырьков;
- ощущение дискомфорта в брюшной полости;
- тошнота или рвота;
- в местах локализации газов наблюдается вздутие живота. Особенно явно это проявляется у новорожденных;
- постоянная отрыжка воздухом;
- боли в области селезенки;
- синюшность кожных покровов;
- общее недомогание;
- понижение давления;
- пневматизация кишечника;
- при осложнениях может быть шок или потеря сознания.
Диагностика пневматоза кишечника
Чаще всего больные приходят к врачу с жалобами на недомогания и проблемы с желудочно-кишечным трактом. И только после диагностических мероприятий у человека выявляют пневматоз кишечника. Определить скопление газов врач уже может при пальпации, если у пациента наблюдается гиперпневматоз. При надавливании на брюшную полость слышно, как в животе начинают лопаться пузырьки газа.
Но, чтобы установить точный диагноз, определить пневматоз необходимо пройти ряд диагностических процедур:
- рентген;
- колоноскопию, при которой исследуется полость кишечника на наличие кист;
- эндоскопию, которая позволяет не только установить правильный диагноз и оценить состояние слизистой кишечника, но и взять материал на биопсию, чтобы исключить или подтвердить наличие злокачественных образований.
Несвоевременное диагностирование и лечение пневматизации кишечника может привести к серьезным осложнениям. Поэтому только врач решает, как лечить пневматоз и какие методы необходимо применять при заболевании.
Осложнения при пневматозе кишечника
При несвоевременном лечении пневматоз кишечника вызывает тяжелые осложнения, которые могут в запущенных случаях привести к летальному исходу. Чаще всего при запущенной гиперпневматизации могут развиться:
- полная или частичная непроходимость кишечника;
- закупоривание кистами просвета кишечника;
- образование петли желудка, когда одна его часть подгибается под другую;
- интенсивный спаечный процесс;
- ободочное омертвение слизистой, которое приводит к нарушению кровообращения.
Осложнения пневматоза могут вызвать у человека потерю сознания и шок. Часто при запущенной стадии пневматоза происходит разрыв стенок кишечника, в результате чего развивается перитонит. Если своевременно не провести хирургическое вмешательство, возможен летальный исход.
Лечение
Пневматоз провоцирует неправильная работа желудочно-кишечного тракта. Поэтому лечение направлено на борьбу с причинами развития заболевания. Только на запущенных стадиях, когда у пациента выраженный пневматоз и наблюдается непроходимость кишечника, прибегают к хирургическому вмешательству.
В остальных случаях при пневматозе врач подбирает медикаментозное лечение.
Ветрогонные препараты — направлены на устранение метеоризма и скопление газов. Они восстанавливают микрофлору и быстро убирают вздутие живота. Также препараты снимают тяжесть в желудке и избавляют от изжоги. Наиболее эффективными являются:
- Бебинос;
- Бенегаст Редугаз;
- Эспумизан;
- Коликид;
- Метеоспазмил;
- капли Гербеон.
Спазмолитики — с помощью этих лекарств снимают спазмы кишечника. Рекомендуется применять следующие препараты:
- Мотиллиум;
- Мотижект;
- Мезим Форте.
Сорбенты
Рекомендуемые средства:
- Активированный уголь;
- Полисорб;
- Фильтрум.
Ферментные препараты — эти лекарства для нормализации пищеварения. К таким препаратам относятся:
- Панкреатин;
- Фестал;
- Сомилаза.
Пробиотики — улучшают микрофлору кишечника, нейтрализуют действие ядов и токсинов. Рекомендуемые препараты:
- Линекс;
- Бифидиумбактерин;
- Лактобацил.
Противодиарейные — назначают пациентам, у которых при пневматозе наблюдается регулярный понос. Это такие лекарства, как:
- Стопдиар;
- Фильтрум;
- Альфа Нормикс.
Слабительные — лекарства прописывают при регулярных запорах. Лучшими являются:
- Слабикап;
- Слабилен;
- Глицерол;
- Лакитол;
- Лавакол.
Средства народной медицины
При пневматозе можно лечиться народными средствами. Наиболее эффективными являются следующие отвары:
- Укропная вода, которую готовят из столовой ложки семян укропа, разбавленных стаканом кипятка. Этот отвар пить до 3-5 раз в сутки небольшими глотками.
- Отвар из фенхеля готовится аналогичным образом. Его пьют по столовой ложке трижды в сутки.
- Настой полыни готовят следующим образом: небольшую щепотку травы заливают стаканом кипятка, настаивают 5 минут, процеживают и пьют по чайной ложке трижды в сутки.
Диета при пневматозе кишечника
Большое значение имеет диета при пневматозе. Чтобы не спровоцировать образование газов и позволить кишечнику правильно функционировать необходимо исключить из питания следующие продукты:
- газировку и квас;
- виноград и красную смородину;
- сладости;
- сдобу;
- черный хлеб;
- капусту, бобовые, зеленые яблоки;
- жирную и жареную пищу;
- кофе;
- алкогольные напитки.
Видео — пневматоз кишечника
Профилактика
Если у человека выявлен пневматоз кишечника, есть высокая вероятность частых рецидивов. Поэтому больному необходимо:
- строго соблюдать диету;
- 2 раза в год посещать гастроэнтеролога;
- запрещено заниматься самолечением;
- средства народной медицины применять только после согласования с врачом;
- при малейших симптомах заболевания незамедлительно обращаться к врачу.
Ишемическое поражение толстого кишечника
В 2015 г. Американская коллегия гастроэнтерологов (American College of Gastroenterology, ACG) опубликовала практическое руководство, посвященное диагностике и лечению ишемического поражения толстого кишечника (ИПТК). В руководстве традиционно использовалась система GRADE, в соответствии с которой каждое положение было оценено по уровню доказательств (А – высокий, В – средний, С – низкий, D – очень низкий) и силе рекомендации (сильная – 1, слабая – 2).
Дефиниция и факторы риска
Эксперты ACG подчеркивают, что ишемия кишечника развивается вследствие уменьшения притока крови к кишечнику до уровня, недостаточного для обеспечения адекватного кровоснабжения и поддержания метаболического функционирования колоноцитов. Нарушения кровоснабжения приводят к разнообразным патологическим изменениям в кишечной стенке, которые по своей выраженности варьируют от минимальных преходящих воспалительных проявлений до гангрены кишки.
В руководстве приводятся результаты многочисленных исследований случай-контроль, в которых были установлены три группы факторов риска, провоцирующих уменьшение притока крови к кишечнику: прием лекарств, наличие сопутствующих соматических заболеваний и перенесенные хирургические вмешательства. Выполнив углубленный статистический анализ, эксперты пришли к выводу, что высокий риск развития ишемического колита (ИК) отмечается у пациентов, страдающих фибрилляцией предсердий (относительный риск – ОР – 2,21; 95% доверительный интервал (ДИ) 1,34-3,64; р=0,002), хроническим обструктивным заболеванием легких – ХОЗЛ (ОР 3,13; 95% ДИ 2,06-4,75; р<0,0001), хронической сердечной недостаточностью (ОР 3,17; 95% ДИ 1,31-7,69; р=0,01), гипертонической болезнью (ОР 3,21; 95% ДИ 2,28-4,63; р<0,0001), сахарным диабетом (ОР 1,82; 95% ДИ 1,31-2,53; р=0,0004), дислипидемией (ОР 2,13; 95% ДИ 1,27-3,58; р=0,004) и ревматоидным артритом (ОР 3,27; 95% ДИ 1,07-9,96; р=0,04). В анамнезе жизни больных, склонных к развитию ИПТК, выявляются воспалительные заболевания кишечника и предрасположенность к запорам. Тромбофилия также относится к потенциальным факторам риска ИК: у 76% больных с ИПТК диагностируют дефицит протеина С, антитромбина III, протеина S, а также обнаруживают мутацию фактора свертывания крови V (мутацию Лейден). С учетом этого у молодых пациентов с ИК, а также у всех больных с рецидивирующим ИПТК эксперты ACG рекомендуют исключить наличие гиперкоагуляционных состояний.
К наиболее неблагоприятным факторам риска ИПТК американские ученые относят сопутствующую хроническую болезнь почек и ХОЗЛ, т. к. они ассоциированы с чрезвычайно высоким уровнем летальности. Кроме распространенных факторов риска, в руководстве описываются редкие случаи развития ИК у марафонцев или лиц, перенесших колоноскопию, а также у больных серповидноклеточной анемией, феохромоцитомой, карциномой толстого кишечника и тупой травмой живота.
Перенесенные хирургические вмешательства представляют собой вторую группу факторов риска ИПТК. Наиболее часто ИК развивается после операций на органах брюшной полости, в ходе выполнения которых могла быть повреждена нижняя брыжеечная артерия. Проведение реконструктивных операций по поводу аневризмы брюшного отдела аорты также рассматривается в качестве фактора риска ИПТК, т. к. в 2,2% случаев течение послеоперационного периода осложняется ишемическим повреждением кишечника.
Особое внимание эксперты ACG рекомендуют уделить сбору медикаментозного анамнеза и уточнению перечня лекарственных средств, принимаемых пациентом. Наиболее часто ИПТК развивается при приеме препаратов, провоцирующих возникновение запора (опиоиды: ОР 1,96; 95% ДИ 1,43-2,67; неопиоиды: ОР 1,75; 95% ДИ 1,25-2,44). Использование иммуномодуляторов и наркотиков (амфетамина, кокаина) также может обусловить развитие ИК. В руководстве приводятся доказательства низкого качества, утверждающие, что применение средств, подавляющих аппетит, деконгестантов (псевдоэфедрина, фенилэфрина), диуретиков (ОР 1,6; 95% ДИ 1,2-2,1), алкалоидов спорыньи, гормонов (женских половых гормонов, контрацептивов), слабительных (бисакодила, лубипростона) и серотонинергических препаратов сопряжено с риском развития ИПТК.
Клиническая картина
В большинстве случаев ИПТК манифестирует появлением типичной триады симптомов: внезапной схваткообразной абдоминальной болью средней интенсивности, ургентным позывом к дефекации и появлением в течение ближайших 24 ч примеси крови (ярко-красного/темно-бордового цвета) в каловых массах или кровавой диареи (1D). Абдоминальная боль, как правило, возникает до появления ректального кровотечения, локализуется чаще в левом нижнем квадранте живота и характеризуется легкой или средней интенсивностью. При изолированном повреждении восходящего отдела ободочной кишки типичная картина ИПТК изменяется: в этом случае среди клинических симптомов заболевания будет доминировать выраженный болевой синдром, а признаки ректального кровотечения могут отсутствовать (примесь крови в каловых массах обнаруживается только у 25-46% больных). Эксперты ACG отмечают, что в прогностическом отношении изолированное ишемическое повреждение правых отделов толстого кишечника очень неблагоприятно по сравнению с другими локализациями нарушения колоректального кровотока, т. к. сопряжено с крайне высоким уровнем летальности.
Интенсивность ректального кровотечения при ИПТК, как правило, незначительная. Серьезное кровотечение возникает при тяжелом или осложненном течении заболевания – гангренозном ИК, фульминантном панколите, изолированном ишемическом повреждении восходящего отдела ободочной кишки. В большинстве случаев обильное ректальное кровотечение развивается у лиц женского пола, пациентов с прогрессирующей патологией легких, высоким содержанием креатинина и глюкозы в сыворотке крови, а также у больных, принимающих антикоагулянты.
В руководстве ACG подчеркивается обратимый характер ишемии: примерно в 50% случаев заболевание характеризуется легким и доброкачественным течением. Гангренозный и фульминантный колиты развиваются относительно редко – в 9,9 и 2,5% случаев соответственно. Как правило, симптомы ИПТК разрешаются через 2-3 дня, а полное восстановление скомпрометированного участка кишечника наступает ко 2-й неделе; в случаях более тяжелого ишемического повреждения сроки регенерации увеличиваются до 6 мес. Длительная персистенция клинической симптоматики ассоциирована с высокой вероятностью развития осложнений (гангрены, перфорации, стриктур) и необратимостью патологических изменений. Эксперты ACG подчеркивают, что трансмуральное ишемическое повреждение кишечной стенки может осложниться возникновением гангренозного и фульминантного колита. В таких случаях типичная клиническая картина заболевания расширяется за счет появления мышечного дефанса, положительных симптомов раздражения брюшины, признаков паралитической кишечной непроходимости, а также повышения температуры.
Диагностика
Указывая, что предположительный диагноз ИПТК базируется на выявлении типичной триады симптомов (абдоминальная боль, ректальное кровотечение, ургентные позывы к дефекации), эксперты ACG подчеркивают, что окончательный диагноз основывается на совокупности клинических данных и результатах лабораторно-инструментального обследования. В руководстве приводится перечень обязательных лабораторных тестов, включающий клинический и биохимический (альбумин, амилаза, электролиты, креатинкиназа, лактатдегидрогеназа) анализы крови, а также исследование кала (обнаружение яиц гельминтов и токсинов Clostridium difficile, бактериологическое исследование). В рекомендациях подчеркивается, что результаты лабораторного обследования следует учитывать при прогнозировании течения заболевания: абсолютный лейкоцитоз, уменьшение концентрации гемоглобина и альбумина, наличие метаболического ацидоза свидетельствуют о тяжелом течении ИПТК.
Следующий шаг в обследовании пациентов с ИПТК – применение инструментальных методов. Среди множества визуализирующих методов исследования, которые могут использоваться для подтверждения диагноза ИК (обзорная рентгенография, ирригоскопия, компьютерная томография (КТ), ультразвуковое исследование, магнитно-резонансная томография), эксперты ACG отдают предпочтение КТ. «При подозрении на ИПТК методом выбора является КТ с внутривенным или пероральным контрастированием, т. к. она позволяет определить локализацию ишемизированного участка и установить фазу колита (1В)», – утверждают авторы руководства. Сегментарное утолщение кишечной стенки, отек, симптом «отпечатка большого пальца» (дефекты наполнения, вызванные отечностью слизистой оболочки и кровоизлияниями в подслизистом слое) относятся к КТ-признакам, на которых может основываться диагноз ИК (1В). В руководстве подчеркивается, что некоторые ранние патологические проявления, такие как симптом «отпечатка большого пальца», могут самопроизвольно исчезать в течение непродолжительного интервала времени (нескольких дней). При проведении КТ могут быть выявлены другие, неспецифические признаки ишемического повреждения кишечной стенки: исчерченность близлежащей жировой клетчатки с/без сопутствующего асцита, а также исключены другие тяжелые заболевания (дивертикулит, неопластическое поражение толстого кишечника).
В руководстве ACG акцентируется, что подозрение на ИПТК не является показанием к проведению мезентериальной ангиографии или многофазной КТ-ангиографии. Данный постулат эксперты объясняют следующим образом: на момент проведения ангиографического исследования кровоток в толстой кишке, как правило, восстанавливается и наблюдаемые изменения не являются следствием продолжающейся ишемии, а скорее отражают уже состоявшееся ишемическое поражение кишечника с/без реперфузионного повреждения. Поэтому авторы руководства считают целесообразным проведение многофазной КТ-ангиографии только у пациентов с потенциально тяжелым или осложненным течением заболевания, а также при подозрении на изолированное ишемическое повреждение восходящего отдела ободочной кишки и невозможности четко дифференцировать ИК от острого инфаркта миокарда (1В). В случаях, когда результаты многофазной КТ-ангиографии не подтверждают факт окклюзионного поражения сосудов, а имеющиеся клинические проявления можно трактовать как манифестацию острой мезентериальной ишемии, острого инфаркта миокарда или изолированного ишемического повреждения восходящего отдела ободочной кишки, дальнейшее инструментальное обследование следует осуществлять с помощью традиционной висцеральной ангиографии (1С).
Эксперты ACG уделяют большое внимание диагностике пневмоперитонеума и пневматоза кишечника, а также обнаружению пузырьков воздуха в воротной вене, считая их крайне неблагоприятными прогностическими признаками для пациентов с ИПТК, свидетельствующими о трансмуральном инфаркте толстого кишечника (1В).
Несмотря на то что основная роль в верификации диагноза ИПТК отводится КТ, вторым по значимости методом инструментальной диагностики является колоноскопия. Описывая диагностическую ценность этого метода, эксперты ACG подчеркивают важность соблюдения временных рамок эндоскопического обследования. При проведении колоноскопии в течение первых 48 ч с момента появления симптомов заболевания типичные эндоскопические изменения обнаруживают в 47,1% случаев; если исследование осуществляется на 2-5-е сутки, то эндоскопические стигмы выявляют в 33,3% случаев; диагностическая ценность колоноскопии, выполненной после 5-х суток заболевания, очень низкая – симптомы поражения толстого кишечника диагностируют лишь в 9,7% случаев. Поэтому для подтверждения диагноза ИПТК эксперты рекомендуют проводить колоноскопию в течение первых 48 ч с момента манифестации заболевания (1С). Если выполнение исследования по какой-либо причине отсрочено и благоприятный момент упущен, диагноз может оставаться неясным, т. к. характерные изменения слизистой оболочки быстро исчезают.
Типичная эндоскопическая картина ИПТК характеризуется сегментарностью поражения: выше и ниже пораженного участка визуализируется нормальная слизистая оболочка. В пораженном сегменте обнаруживают очаговую гиперемию слизистой оболочки (83,7%), подслизистый отек (69,9%), контактную кровоточивость (42,6%), поверхностное изъявление (57,4%) или глубокую ульцерацию (21,7%), сужение просвета или стеноз кишки (8,4%), внутрикишечное скопление крови (8,4%), а также выявляют иссиня-черные узелки на темно-черном фоне, свидетельствующие о начавшейся гангрене кишки (5,5%). В легких случаях заболевания воспалительные изменения быстро нивелируются и во время следующего эндоскопического исследования патологические признаки могут отсутствовать.
В руководстве ACG большое внимание уделяется особенностям проведения эндоскопического осмотра толстого кишечника в условиях существующего риска перфорации поврежденной кишечной стенки. Стремясь сделать колоноскопию максимально безопасным методом исследования, эксперты рекомендуют осуществлять эндоскопическое обследование толстого кишечника в условиях минимальной инсуффляции (условная рекомендация, D) и настаивают на завершении исследования при достижении дистального уровня патологических изменений (1С). В случае тяжелого течения ИК исследованием выбора является КТ, а частичная колоноскопия может быть проведена для уточнения природы патологических изменений, выявленных при КТ. Противопоказаниями к выполнению колоноскопии, по мнению экспертов ACG, являются острый перитонит и необратимое ишемическое повреждение толстого кишечника (гангрена, пневматоз) (1D). Положения рассматриваемого руководства предполагают взятие биопсии слизистой оболочки кишечника практически во всех случаях, за исключением гангрены (1D). Биопсия, выполненная при колоноскопии, позволяет установить наличие геморрагического некроза слизистой оболочки, обнаружить отек слизистой и подслизистой оболочек, выявить фибриновые тромбы в просвете капилляров и нейтрофильную инфильтрацию. Однако обнаруживаемые патогистологические признаки не являются строго специфичными для ИПТК.
В руководстве также перечисляются предикторы тяжелого течения заболевания. К факторам, провоцирующим тяжелое течение ИК, эксперты отнесли антибиотикотерапию (ОР 3,94; 95% ДИ 1,23-12,64), ХОЗЛ (ОР 2,70; 95% ДИ 2,34-3,06), хроническую болезнь почек (ОР 8,50; 95% ДИ 1,2-58,8), инфицирование вирусом гепатита С (ОР 9,6; 95% ДИ 1,6-56,6), отягощенный анамнез по неопластическим заболеваниям (ОР 3,2; 95% ДИ 1,2-11,9), мужской пол (ОР 3,94; 95% ДИ 1,46-7,06), прием варфарина (ОР 4,33; 95% ДИ 1,21-15,47). Неблагоприятное течение ИК можно заподозрить при доминировании в клинической картине заболевания абдоминального болевого синдрома, при отсутствии ректального кровотечения (ОР 3,90; 95% ДИ 1,6-9,3), развитии негеморрагической диареи (ОР 10,0; 95% ДИ 3,7-27,4), появлении симптомов раздражения брюшины (ОР 7,30; 95% ДИ 2,7-19,6).
Достоверными предикторами неизбежного проведения хирургического вмешательства являются тахикардия >100 уд./мин (ОР 4,40; 95% ДИ 1,46-13,26), уровень систолического артериального давления <90 мм рт. ст. (ОР 4,45; 95% ДИ 1,18-16,76), содержание гемоглобина <12 г/дл (ОР 4,50; 95% ДИ 1,8-10,7), натрия сыворотки <136 ммоль/л (ОР 4,98; 95% ДИ 1,47-16,8), мочевины крови >28 мг/дл (ОР 4,35; 95% ДИ 1,11-16,8) и лактатдегидрогеназы >450 Ед/л (ОР 14,25; 95% ДИ 1,5-138,2). Изъязвление слизистой оболочки толстого кишечника (ОР 2,30; 95% ДИ 1,49-3,11), билатеральная или правосторонняя локализация патологического процесса (ОР 14,64; 95% ДИ 4,82-44,50), изолированное ишемическое повреждение восходящего отдела ободочной кишки (ОР 5,75; 95% ДИ 1,5-21,9) ассоциированы с необходимостью проведения хирургического вмешательства и указывают на высокую вероятность летального исхода.
При подозрении на ИПТК эксперты ACG рекомендуют в план лабораторно-инструментального обследования обязательно включить консультацию кардиолога, особенно в тех случаях, когда наиболее вероятна кардиогенная эмболия.
Классификация и лечение
В руководстве ACG приводится классификация ИПТК, основанная на степени тяжести заболевания (легкая, средняя и тяжелая) (табл. 1). Эта клиническая классификация тесно связана с тактикой ведения и терапии пациентов.
Лечение ИПТК зависит от клинической картины и степени тяжести заболевания. В большинстве случаев его течение доброкачественное, оно разрешается самостоятельно, и нет необходимости в проведении специфической терапии (1С). В таких случаях говорят о транзиторном ИК. Пациенты с более выраженной симптоматикой нуждаются в госпитализации для проведения тщательного динамического наблюдения с целью предупреждения развития осложнений или необратимых изменений. Первоначальная лечебная тактика включает общие поддерживающие мероприятия, лечебное голодание, внутривенную гидратацию, коррекцию выявленных факторов риска. В руководстве предусматривается возможность парентерального питания, если прогнозируется тяжелое или затяжное течение заболевания. Несмотря на то что прием антибактериальных препаратов признан фактором риска ИК, эксперты ACG рекомендуют назначить противомикробную терапию пациентам с умеренным и тяжелым течением ИПТК (1D). В настоящее время оптимальная длительность приема антибактериальных препаратов точно не определена. В руководстве указывается, что минимальная продолжительность антибиотикотерапии составляет 72 ч, если по истечении этого времени состояние пациента не улучшается, авторы руководства рекомендуют обратиться за консультацией к врачу-инфекционисту с целью выбора наиболее эффективного антибактериального препарата и разработки оптимальной схемы его приема. Если же через 72 ч выраженность клинических проявлений заболевания уменьшается, прием антибактериального препарата следует продолжить до 7 дней (нет необходимости в назначении другого антибиотика).
Глюкокортикоиды не рекомендуется использовать в лечении ИПТК, за исключением случаев, осложняющих течение системного васкулита. В таких ситуациях стероиды применяются для коррекции явлений васкулита, но не ИК. Эксперты ACG критично относятся к вопросу целесообразности назначения антикоагулянтов для терапии ИК. В случаях кардиогенного генеза эмболии, при гиперкоагуляционных состояниях предусматривается введение низкомолекулярного гепарина/варфарина; если же в основе патогенеза ИПТК лежат механизмы вазоконстрикции, то необходимость применения антикоагулянтов ставится под сомнение.
Оперативное лечение ИК проводится при тяжелом течении заболевания, сопровождающемся гипотензией, тахикардией, абдоминальной болью без ректального кровотечения. Хирургическое вмешательство показано при изолированном ишемическом поражении восходящего отдела ободочной кишки или тотальном поражении толстого кишечника, появлении гангренозных изменений (1В). Перечисляя показания к проведению хирургического лечения, эксперты ACG подчеркивают, что при обнаружении симптомов раздражения брюшины, массивного кровотечения, фульминантного колита с/без токсического мегаколона, а также при выявлении пузырьков воздуха в портальной вене и/или пневматоза кишечника, ухудшении состояния больного оперативное вмешательство должно быть проведено в ургентном порядке. При отсутствии экстренной хирургической помощи смертность от некроза кишечника достигает почти 100%.
Относительными показаниями к хирургическому лечению являются неэффективность консервативной терапии острого сегментарного ИК (сохраняются клинические проявления заболевания или развивается колопатия с преимущественной потерей белка, несмотря на адекватное медикаментозное лечение на протяжении 2-3 нед). По мнению экспертов ACG, отсроченными показаниями к проведению оперативного вмешательства могут быть возникновение симптоматических стриктур толстого кишечника и длительная персистенция симптомов сегментарного ИК. Объем оперативного вмешательства при ИПТК определяется протяженностью патологических изменений: в зависимости от клинической ситуации может быть выполнена тотальная или субтотальная колэктомия, право-/левосторонняя гемиколэктомия или сегментарная колэктомия с наложением первичного анастомоза или отводящей колостомы. Рассматривая преимущества и недостатки перечисленных хирургических вмешательств при ИПТК, эксперты ACG подчеркивают, что смертность в ранний послеоперационный период чрезвычайно высока и варьирует в пределах 37-47%. В связи с этим перед проведением хирургического вмешательства эксперты рекомендуют оценить вероятность летального исхода при помощи специально разработанной шкалы Ischemic Colitis Mortality Risk Score (шкала риска летального исхода при ИК; табл. 2).
Данная шкала основана на выявлении 5 факторов риска:
- сердечная недостаточность с низкой фракцией выброса;
- острое повреждение почек;
- субтотальная или тотальная колэктомия;
- содержание лактата >2,5 ммоль/л;
- пред- или интраоперационное введение катехоламинов.
Присвоив каждому фактору риска один балл и рассчитав полученную сумму, можно определить вероятность летального исхода после проведения оперативного вмешательства. Эксперты ACG рекомендуют активно использовать данную шкалу в практической деятельности, считая ее необходимой составляющей оценки риска хирургического вмешательства у пациентов с острым ИПТК, нуждающихся в оперативном лечении.
Brandt L. J. et al. ACG Clinical Guideline: Epidemiology, Risk Factors, Patterns of Presentation, Diagnosis, and Management of Colon Ischemia (CI). Am J Gastroenterol 2015; 110: 18-44.
Подготовила Лада Матвеева
Медична газета «Здоров’я України 21 сторіччя» №3 (376), лютий 2016 р.
Пневматоз кишечника: лечение народными средствами, действенные рецепты, отзывы
Пневматоз кишечника является очень редким заболеванием, при котором образующиеся в кишечнике газы проникают сквозь его слизистую оболочку. Они не всасываются в кровь, как это должно быть, а образуют воздушные кисты.
Разумеется, данный недуг нельзя игнорировать. Помимо медикаментозной терапии, многие прибегают к лечению пневматоза кишечника народными средствами. О самых эффективных сейчас речь и пойдет.
Причины
Прежде чем перейти к обсуждению показанного при пневматозе кишечника питания и лечения, нужно ответить на вопрос, почему данное заболевание возникает.
Недуг сам по себе является очень редким. Преимущественно встречается у пожилых людей и младенцев. Воздушные кисты в диаметре могут составлять от 0,5 до 5 сантиметров.
Заболевание редко оказывается самостоятельной патологией. Как правило, пневматоз – следствие первичного поражения ЖКТ. Наиболее часто встречающиеся предпосылки таковы:
- Кишечные инфекции.
- Опухоли ЖКТ.
- Нездоровый образ жизни.
- Нервные расстройства.
- Заболевания ЖКТ другого характера.
На сегодняшний день до конца не ясно, по какому именно механизму образуются патологические кисты. Однако бессимптомно заболевание не протекает. Оно быстро дает о себе знать. По каким признакам можно узнать о его появлении? Об этом далее.
Симптомы
Клиническая картина всегда зависит от того, насколько сильно распространены газовые полости, и в каком именно количестве. Чаще всего пациенты жалуются на такие проявления:
- Дискомфорт в кишечной области (им проявляется растягивание стенок).
- Тошнота и рвота.
- Сильные колики.
- Бледность кожных покровов.
- Отрыжка.
- Диарея или запоры.
- Боли схваткообразного характера.
- Кишечная непроходимость
- Резкое ухудшение самочувствия.
Если есть предпосылки для появления газовых кист, а перечисленные симптомы долго не проходят, надо обращаться к врачу. Самое эффективное лечение пневматоза кишечника может назначить лишь доктор, проведя подробную диагностику. И только если он одобрит, можно прибегать к народным средствам. И вот о них можно теперь рассказать подробнее.
Одуванчик
Это растение богато ценными веществами и элементами, которые необходимы организму. В состав одуванчика входит кальций, натрий, фосфор, калий, магний, железо, медь, цинк, селен, марганец, бета-каротин, тиамин, различные кислоты и т. д.
Корень этого растения используется в лечении пневматоза кишечника народными средствами. Чтобы приготовить целебный настой, нужно выполнить простые действия:
- Измельчить корни одуванчика. Должно получиться 2 ч. л.
- Залить этот состав кипяченой охлажденной водой (1 стакан).
- Оставить на ночь настаиваться.
Потом отфильтровать и принимать до еды по 50 мл. Хватить объема должно на 4 приема. Не надо готовить сразу много настоя, каждый день лучше делать свежий.
Семена петрушки
Раз речь идет про лечение пневматоза кишечника народными средствами, то и данный фито-компонент надо отметить вниманием. В состав входят витамины РР и С, фолиевая кислота, эфирные масла, инулин, селен, фосфор, железо, магний, кальций, селен.
Семена петрушки улучшают работу щитовидки, ЖКТ и надпочечников, уничтожают патогенную микрофлору, выводят из организма шлаки и токсины, нормализуют уровень сахара.
Лекарство из них готовится за несколько простых шагов:
- Семена петрушки (20 г) залить стаканом холодной воды.
- На полчаса отправить на огонь, нагреть.
- Процедить.
Пить такое средство нужно каждые 4 часа по 1 ст. л.
Ромашка
Вещества, которые входят в состав этого популярного фито-компонента, отлично дезинфицируют, устраняют спазмы и газообразование в кишечнике.
Ромашка также способствует улучшению аппетита, усиливает секрецию желчи и желудочного сока, оказывая мягкое воздействие на слизистую. Она будто обволакивает кишечник, уменьшая его чувствительность и раздражительность.
Ее часто используют в лечении народными средствами. Пневматоз кишечника, гастрит, метеоризм, колит – ромашка помогает справиться с разными недугами. А целебный отвар из нее сделать очень просто. Действия следующие:
- Две щепотки сушеных цветов залить одним стаканом воды.
- Отправить на огонь.
- Кипятить в течение 5 минут.
- Дать несколько часов настояться.
Пить такой отвар нужно непосредственно перед едой. Достаточно 2-3 глотков.
Семена укропа
Продолжая изучать тему, касающуюся симптомов и лечения пневматоза кишечника, надо обсудить и средство, готовящееся на основе этого фито-компонента.
В состав семян укропа входят витамины С, А, В, различные кислоты (пальмитиновая, линолевая и олеиновая), эфирные масла, а также макро- и микроэлементы.
Их используют даже для приготовления лекарств, помогающих справиться с панкреатитом. Укропные семена нейтрализуют гнилостные процессы в кишечнике, нормализуют микрофлору, выводят токсины и шлаки, способствуют выделению желчи и желудочного сока, даже повышают кислотность.
А надо просто взять 1 ч. л. этого компонента и залить кипяченой водой (нужно полстакана). В течение 15 минут настаивать, а потом выпить. И так как минимум 3 раза в сутки.
Традесканция
Это растение почти что так же популярно, как и алоэ, имеющийся почти в каждой квартире. Традесканция известна своими противодиабетическими, антимикробными, ранозаживляющими, противовоспалительными, кровоостанавливающими и ветрогонными свойствами. Ее используют даже в лечении туберкулеза.
Но, поскольку тема посвящена симптомам и лечению пневматоза кишечника, нужно вернуться к вопросу о том, как же традесканцию использовать против этого недуга. Рецепт такой:
- Отобрать несколько лучших стеблей и листьев.
- Измельчить, должно получиться около 50 г.
- Заполнить составом не металлическую емкость.
- Залить кипятком (1,5 литра).
- Отправить на 3 минуты на огонь.
- Настаивать в течение 2 часов.
Нужно выпивать в день такой состав как минимум три раза (по 0,5 стакана). Хранить лекарство в стеклянной емкости и в холодном месте, но не дольше 2 суток.
Алоэ
О его применении также стоит рассказать. У сока алоэ богатейший состав – витамины А, Е, В, С, дубильные вещества, кислоты (лимонная, коричная, яблочная, янтарная), минералы, фитонциды, аминокислоты, моно- и полисахариды, смолы.
Сок, добытый из мясистых листиков, отлично активизирует перистальтику, устраняет воспалительные процессы, а также оказывает укрепляющее действие на иммунитет. Вот простой рецепт, подразумевающий его использование:
- Взять листики алоэ и удалить колючки.
- Нашинковать как можно мельче.
- Добавить равное количество меда.
- Массу хорошенько перемешать и отправить в прохладное место настаиваться.
Принимать такое лекарство надо по утрам, съедая по одной чайной ложке за полчаса до завтрака. Одной небольшой баночки хватит надолго, потому не стоит делать слишком много средства, чтобы оно не застаивалось.
Полынь
Это растение также часто применяют в лечении пневматоза кишечника народными средствами. В отзывах люди, попробовавшие целебные изделия на основе полыни, в подробностях рассказывают о том, как этот фито-компонент помог им наладить работу ЖКТ и улучшить аппетит. Также многие отмечают вниманием его обеззараживающее, желчегонное, успокаивающее, мочегонное, противовоспалительное, болеутоляющее и глистогонное свойства.
А состав у полыни действительно богатый. Абсинтин, артрабситин, анабситин, флавоноиды-антиоксиданты, калийные соли, эфирные масла, фитонциды, дубильные соединения, сапонины, аскорбиновая кислота – это лишь малая часть того, что в нее входит.
Как сделать лекарство? Нужно 1 ч. л. мелко нарубленной травы залить крутым кипятком, достаточно одного стакана. Накрыть крышкой и выдержать полчаса. Потом профильтровать и можно употреблять. Пить по 1 ст. л. за 15 минут до еды.
Комбинированное средство
Некоторые народные рецепты подразумевают использование нескольких компонентов. И такие средства тоже заслуживают внимания, так как они непосредственно относятся к теме, касающейся симптомов и лечения у взрослых пневматоза кишечника.
Целебный настой готовится из следующих компонентов:
- Плоды рябины (5 ст. л.).
- Семена фенхеля (3 ст. л.).
- Листочки мяты (3 ст. л.).
- Корневище валерианы (4 ст. л.).
Все составляющие надо как следует перемешать, а потом отмерить 20 грамм и высыпать в стеклянную емкость. Залить крутым кипятком (300 мл) и накрыть крышкой. Оставить на полтора-два часа. Потом процедить. Поделить объем на две порции, одну принять утром до еды, а вторую – перед сном.
Тмин и анис
Обсуждая вопрос, касающийся того, как лечить выраженный пневматоз кишечника, надо рассказать и о том средстве, основу которого составляют пряности.
Тмин и анис – это такие компоненты, которые успокаивают процессы брожения и гниения в ЖКТ, стимулируют секрецию желудочного сока, не допускают возникновения метеоризма, боли и колик. Еще средства, сделанные на их основе, оказывают слабительное, спазмолитическое, мочегонное и легкое седативное действия.
Чтобы сделать лекарство, нужно в равных пропорциях смешать тмин с анисом, а потом добавить такое же количество мяты и фенхеля. Затем 40 грамм получившегося сбора залить кипятком (500 мл) и настаивать около четырех часов. По истечении времени отфильтровать. Выпить состав нужно в течение дня небольшими глотками.
Свекла
Это настоящий кладезь клетчатки, органической кислоты, бетаина (липотропное вещество), минеральных солей, пектинов и витаминов. Свекла отлично регулирует обменные процессы, санирует кишечник (уничтожает гнилостные бактерии) а также усиливает перистальтику. Можно сказать, что этот овощ – номер один для чистки организма.
Им рекомендуется разнообразить свой рацион, а также дополнительно принимать отвар. Готовится он элементарно:
- Вымытую свеклу нужно положить в большую кастрюлю.
- Залить тремя литрами воды.
- Варить до тех пор, пока не уйдет 2/3 объема.
- Вынуть овощ и остудить.
- Мелко натереть свеклу.
- Получившуюся массу обратно вернуть в отвар.
- Кипятить состав еще в течение 20 минут.
- Охладить.
Принимать такое лекарство стоит каждые три часа по одному стакану. Уже в первый день употребления будет ощутим результат.
Правильное питание
Без соблюдения диеты даже тщательно продуманное лечение выраженного пневматоза кишечника будет бессмысленным. А цель правильного питания – нормализация стула, облечение общего состояния, а также отхождение газов.
Вот что предусматривает диета:
- Отказ от продуктов, провоцирующих газообразование и брожение. Это виноград, бананы, бобовые, редис, капуста, свежая выпечка и хлеб, огурцы, молоко и т. д.
- Включение в рацион продуктов, не вызывающих вздутия. К таковым относятся свежевыжатые соки, подсушенный хлеб из пшеничной муки, нежирное мясо, зелень, кабачки, кисломолочные продукты, тыква, свекла, зеленый чай, крупы.
- Переход на 6-разовое питание. Есть надо маленькими порциями и в одно и то же время.
- В период обострения все блюда перетирать, превращать в пюре или кашу.
- Всю еду готовить на пару или варить.
- Если преобладают поносы, то пить компоты, чаи, а также напитки с гранатом, черемухой, черникой и айвой. Есть вязкие блюда.
- При запорах употреблять свеклу, отвары из нее, чернослив, запеченные фрукты, цельнозерновые крупы.
- Разнообразить рацион разрешено блюдами из нежирного мяса, птицы и рыбы, свежим творогом и кисломолочными продуктами.
Более подробно о питании пациенту рассказывает врач. В зависимости от особенностей конкретного случая, назначают стол № 4, № 4Б или № 4В.
Отзывы о питании и лечении
Пневматоз кишечника – заболевание, с которым не так просто справиться. Но людям, столкнувшимся с ним, приходится привыкать к новому образу жизни. Поначалу, конечно, сложно, однако потом становится легче.
Хорошо, что диета физиологически является полноценной – разрешены многочисленные каши, мясо (индейка, говядина, телятина, курица, кролик), яйца, овощи, кисели, полезные напитки. Придерживаясь рациона, человек не испытывает нехватки в белках, жирах, углеводах или витаминах.
Что касательно лечения пневматоза кишечника, в отзывах люди, болеющие данным недугом, рассказываю о сложностях терапии. Приходится постоянно наблюдаться у врача, принимать лекарства, а также следить за тем, чтобы не нарушался психоэмоциональный фон, так как из-за стрессов (как негативных, так и позитивных, к слову) часто дискомфорт усиливается.
Перечисленные выше народные средства, если верить пациентам, действительно помогают улучшить самочувствие. Плюс ко всему, они просты в приготовлении, а компоненты, необходимые для создания лекарства, можно найти практически в любой аптеке по невысокой цене.
Кишечный пневматоз и перфорация кишечника, связанные с молекулярной таргетной терапией: возникающая проблема и роль радиологов в ее лечении
Задача: Целью данной статьи является изучение особенностей визуализации, лечения и исхода кишечного пневматоза и перфорации кишечника, связанных с молекулярной таргетной терапией.
Материалы и методы: В этом ретроспективном исследовании 48 пациентов с раком, у которых развился пневматоз или перфорация кишечника, были обнаружены путем поиска в радиологической базе данных.Из этих пациентов были отобраны 24 пациента (13 женщин и 11 мужчин; средний возраст 61 год; диапазон от 39 до 83 лет), получавших молекулярную таргетную терапию без каких-либо факторов, влияющих на пневматоз или перфорацию. Первоначальные и последующие компьютерные томограммы были оценены двумя радиологами; медицинские записи были проанализированы, чтобы отметить клинические особенности, лечение и исход.
Результаты: Семнадцать (70.8%) пациенты протекали бессимптомно. Колоректальный рак (n = 10) и почечно-клеточная карцинома (n = 5) были наиболее частыми злокачественными новообразованиями; бевацизумаб (n = 14) и сунитиниб (n = 6) были наиболее распространенными сопутствующими препаратами. Результаты визуализации включали перфорацию кишечника (20 участков у 18 пациентов), пневматоз (n = 10), асцит (n = 8), пневмоперитонеум (n = 7), образование свищей (n = 7) и скопление жидкости (шесть скоплений в пяти случаях). пациенты). 15 (62,5%) пациентов пролечены консервативно, 7 (29,2%) — хирургические операции, 2 (8.3%) выполнено чрескожное дренирование. Молекулярная таргетная терапия была прекращена у 22 из 24 пациентов; результаты разрешились у 19 пациентов, остались стабильными у одного и ухудшились у одного. Один пациент умер после операции. В обоих случаях, когда прием препарата продолжался, отклонение от нормы ухудшалось. Результаты повторились у трех из четырех пациентов, которым препарат был возобновлен после первоначального разрешения.
Вывод: Радиологи должны знать о кишечных осложнениях, связанных с молекулярной таргетной терапией, включая пневматоз, перфорацию кишечника и образование свищей.Большинство пациентов можно лечить консервативно после прекращения молекулярной таргетной терапии. Продолжение или возобновление молекулярной таргетной терапии может вызвать обострение или рецидив пневматоза или перфорации.
Кишечный пневматоз (ИП) после терапии гефитинибом аденокарциномы легких: история болезни
Предпосылки
Кишечный пневматоз (ИП) — относительно редкая находка, характеризующаяся наличием газа в стенке кишечника.Это может быть вызвано ишемией кишечника, механической травмой, воспалительным заболеванием, аутоиммунным заболеванием, новообразованием кишечника, обструктивным заболеванием легких, тромбоэмболией или приемом нескольких лекарств [1–3]. Недавно было показано, что лекарственные препараты с молекулярной направленностью вызывают желудочно-кишечную токсичность, включая перфорацию ИП, энтерит и образование свищей [1, 4–6]. Сообщалось, что рецепторы противоэпидермального фактора роста, такие как цетуксимаб и эрлотиниб, связаны с ИП; однако сообщалось только о нескольких случаях, связанных с лечением гефитинибом [1, 7–9].Это отчет о ИП, связанном с терапией гефитинибом.
История болезни
Пациентка 80 лет с рецидивирующим раком легких поступила в нашу больницу из-за анорексии, вздутия живота и запора. У нее был диагностирован рецидив рака левого легкого с множественными метастазами в кости. Она получала пероральный гефитиниб около 6 недель, что, по-видимому, стабилизировало течение болезни. В ее прошлой истории болезни были ревматоидный артрит (РА), легочное сердце, бронхиальная астма и гипотиреоз, которые находились под медицинским контролем.Она получала преднизолон (PSL, 10 мг / день) для лечения РА. Рентген брюшной полости показал аномальную газовую тень кишечника (рис.), А компьютерная томография (КТ) выявила расширение кишечника с диффузным утолщением практически всей стенки кишечника, внутрибрюшинным газом и свободным внутрибрюшинным воздухом, что указывает на ИП (рис.). Мы выбрали консервативное лечение И.В. антибиотики, потому что увеличение воспалительных параметров в образцах крови было незначительным (лейкоциты (WBC), 8430 / мкл; C-реактивный белок (CRP), 7.11 мг / дл; pH 7,337; и лактат, 0,87 мэкв / л) и никаких признаков сепсиса, свободного газа возле воротной вены или перфорации кишечника не обнаружено. Мы прекратили пероральный прием всех препаратов, включая гефитиниб.
Рентгенография брюшной полости, выполненная до лечения, показала расширение кишечника и внутрипросветный газ
КТ брюшной полости показала тяжелую ИП и подкожную эмфизему ( белая стрелка ). Стенка слежения за газом визуализируется параллельно слизистой оболочке кишечника.
Мы предположили, что ИП у этого пациента был вызван терапией PSL; однако уменьшить количество PSL из-за RA не удалось.Симптомы постепенно улучшились, и контрольный рентгеновский снимок брюшной полости выявил уменьшение количества воздуха в полости рта (рис.). Учитывая хорошую реакцию рака легких на гефитиниб, прием препарата был возобновлен; однако в течение 2 недель после повторного приема гефитиниба у пациента вновь появилось заметное вздутие живота, а обширный пневматоз привел к прекращению приема препарата.
Рентген брюшной полости, проведенный после лечения, показал снижение внутрипросветного газа.
Один и тот же эпизод произошел трижды во время терапии гефитинибом.Мы прекратили прием гефитиниба после того, как ИП повторился в третий раз, и у пациента не было дальнейших эпизодов после прекращения приема препарата.
Обсуждение
PI представляет собой состояние экстрапросветного газа, преимущественно локализованного в подслизистой и субсерозной плоскостях кишечника, но его также можно обнаружить в собственной мышечной ткани.
Существует несколько теорий о причине возникновения ИП. Были рассмотрены три различных возможности источника газа в стенке кишечника, включая внутрипросветный газ, легочный газ и газ, продуцируемый бактериями.Повреждение слизистой оболочки, повышенное внутрипросветное давление или оба этих фактора способствуют развитию ИП. Повреждение слизистой оболочки может быть результатом воспаления, нарушения барьерной функции кишечника и терапии, направленной на стероиды или молекулы. Многие состояния, связанные с ИП, были описаны при иммуносупрессивной терапии как возможный причинный фактор. Было высказано предположение, что длительное введение кортикостероидов вызывает атрофию слизистой оболочки кишечника, что иногда приводит к дефекту слизистой оболочки и последующему перемещению газа в подслизистый слой [10–12].Первоначально мы предположили, что лечение PSL было причиной ИП. Однако, учитывая тот факт, что ИП рецидивировал после начала терапии гефитинибом, мы пришли к выводу, что терапия гефитинибом приводила к ИП, хотя основной механизм не совсем понятен.
В нескольких недавних сообщениях было высказано предположение, что ИП связан с агентами молекулярной таргетной терапии, такими как ингибиторы сосудистого эндотелиального фактора роста (VEGF), ингибиторы тирозинкиназы (TKI), мишени для млекопитающих ингибиторов рапамицина (mTOR) и иммуномодуляторы [1].Молекулярно-целенаправленная терапия может быть полезной для лечения рака, но часто может вызывать тяжелую кишечную токсичность. Этот эффект особенно характерен для ингибиторов VEGF, таких как бевацизумаб, который, как было показано, увеличивает риск перфорации. Было высказано предположение, что снижение кровоснабжения, вызванное ингибированием ангиогенеза, может снизить капиллярную плотность ворсинок кишечника, что может вызвать гипоксию и микроперфорацию брюшной полости и позволить воздуху проникать в стенку кишечника [1, 5].
В целом гефитиниб имеет хороший профиль токсичности среди средств целевой молекулярной терапии.Однако у некоторых пациентов развиваются специфические и тяжелые токсические эффекты, поскольку эти молекулярные мишени также влияют на нормальные клетки. Хотя гефитиниб обычно хорошо переносится, его токсичность, о которой чаще всего сообщается, касается желудочно-кишечного тракта (диарея, тошнота и рвота) и кожи (сыпь, угри, сухость кожи и зуд). Тяжелая желудочно-кишечная токсичность, вызванная гефитинибом, встречается редко, и только у 1% пациентов, получающих терапию гефитинибом, развивается диарея 3 или 4 степени [9, 13]. Насколько нам известно, только несколько исследований, включая текущее описание случая, сообщают о связи между ИП и гефитинибом [8, 9].
В большинстве случаев ИП протекает бессимптомно или в легкой форме; однако в данном случае симптомами пациента были анорексия и вздутие живота. Пациенты с ИП чаще всего жалуются на рвоту, вздутие живота и дискомфорт в животе [14]. Эти диагнозы ставятся рентгенологически, а не по симптомам. Предпочтительно консервативное управление; однако в случаях, связанных с повышенным уровнем СРБ или лейкоцитов, а также с признаками сепсиса, перфорации кишечника или наличия свободного газа возле воротной вены, показана немедленная операция [13–16].В этом случае уровни CRP пациента оставались выше нормальных уровней из-за РА. Поскольку мы не наблюдали перфорации кишечника или повышения уровня лейкоцитов, мы выбрали консервативное лечение.
Сокращения
КТ, компьютерная томография; mTOR, мишень рапамицина у млекопитающих; ИП, кишечный пневматоз; PSL, преднизолон; РА, ревматоидный артрит; TKI, ингибитор тирозинкиназы; VEGF, фактор роста эндотелия сосудов
Произошла ошибка при настройке вашего пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookieЭтот сайт использует файлы cookie для повышения производительности.Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie. Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались.Чтобы принять файлы cookie с этого сайта, нажмите кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г., браузер автоматически забудет файл cookie. Чтобы исправить это, установите правильное время и дату на своем компьютере.
- Вы установили приложение, которое отслеживает или блокирует установку файлов cookie.Вы должны отключить приложение при входе в систему или проконсультироваться с системным администратором.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу. Чтобы предоставить доступ без файлов cookie потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файле cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файлах cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта. Например, сайт не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Основы практики, радиография, компьютерная томография
Автор
Самир К. Гоял, доктор медицины Инструктор последипломного образования, штатный врач, отделение радиологии, Медицинский центр Университета Нассау
Самир К. Гоял, доктор медицины, является членом следующих медицинских обществ: Американского колледжа радиологии, Американской медицинской ассоциации, Радиологического общества of North America
Раскрытие информации: не раскрывать.
Соавтор (ы)
Дэвид Велтман, MD Консультант, S&D Medical, LLP; Директор отделения радиологии, больница Саутсайд
Дэвид Велтман, доктор медицинских наук, является членом следующих медицинских обществ: Американского колледжа радиологии, Американского общества рентгеновских лучей, Медицинского общества округа Нью-Йорк, Ассоциации директоров программ по радиологии, Радиологического общества Северная Америка
Раскрытие информации: не раскрывать.
Специальная редакционная коллегия
Бернард Д. Кумбс, MB, ChB, PhD Консультант, Департамент специализированных реабилитационных услуг, Департамент здравоохранения округа Хатт-Вэлли, Новая Зеландия
Раскрытие информации: Ничего не разглашать.
Дэвид Эндрю Николсон, MBBS, FRCR Почетный лектор кафедры радиологии Медицинской школы Манчестерского университета; Консультант по радиологии желудочно-кишечного тракта, отделение радиологии, больница Хоуп, Королевская больница Солфорд, NHS Trust, Великобритания
Раскрытие информации: раскрывать нечего.
Главный редактор
Eugene C Lin, MD Лечащий радиолог, координатор обучения кардиологической визуализации, программа резидентуры по радиологии, Медицинский центр Вирджинии Мейсон; Клинический доцент радиологии Медицинского факультета Вашингтонского университета
Юджин Линь, доктор медицинских наук, является членом следующих медицинских обществ: Американского колледжа ядерной медицины, Американского колледжа радиологии, Радиологического общества Северной Америки, Общества ядерной медицины и Molecular Imaging
Раскрытие: нечего раскрывать.
Дополнительные участники
Захир Амин, MD, MBBS, MRCP, FRCR Консультант, Отдел визуализации, Госпиталь университетского колледжа, Великобритания
Захир Амин, MD, MBBS, MRCP, FRCR является членом следующих медицинских обществ: Британский институт радиологии , Британская медицинская ассоциация, Королевский колледж радиологов
Раскрытие информации: нечего раскрывать.
Благодарности
Двора Бальзам, доктор медицины Заведующий отделением детской радиологии, Медицинский центр Университета Нассау; Профессор кафедры клинической радиологии Государственного университета Нью-Йорка в Стоуни-Брук
Раскрытие: Ничего не нужно раскрывать.
Пневматоз Cystoides Intestinalis, вторичный к лечению сунитинибом стромальной опухоли желудочно-кишечного тракта — FullText — Отчеты о случаях в гастроэнтерологии 2018, Vol. 12, № 2
Абстрактные
Мужчина 67 лет с метастазами в печень и забрюшинное пространство из стромальной опухоли желудочно-кишечного тракта, возникшей в тощей кишке, принимал сунитиниб внутрь в течение 2 месяцев. Он обратился в наше отделение с болью внизу живота справа.Его общее состояние было хорошим, без высокой температуры, другие показатели жизнедеятельности также были стабильными. Оперативно была проведена компьютерная томография с контрастным усилением, и пневматоз цистоидес кишечного тракта (ЧКВ) был обнаружен в широкой области вокруг илеоцекального поражения. Признаков острого живота, требующего экстренного хирургического вмешательства, не было из-за таких состояний, как перфорация кишечника, ишемия или непроходимость. Прием сунитиниба был прекращен, и пациенту был назначен нулевой пероральный прием с внутривенной инфузией.ЧКВ быстро разрешилось, и пациент был выписан на 21 день после госпитализации. ЧКВ — редкий побочный эффект сунитиниба, ранее сообщалось только о 8 случаях, которые в некоторых случаях могут осложняться острым брюшком или перфорацией желудочно-кишечного тракта. Таким образом, важно раннее выявление сунитиниба как причины ЧКВ. Хотя ЧКВ является редким побочным эффектом сунитиниба, клиницисты должны знать об этом, чтобы оперативно поставить правильный диагноз и назначить лечение.
© 2018 Автор (ы).Опубликовано S. Karger AG, Базель
Предпосылки
Прогресс в исследованиях механизмов туморогенеза привел к разработке новых лекарств от злокачественных новообразований. Агенты молекулярного нацеливания — это новая категория лекарств, которые получили широкое распространение в клинической практике. Из-за уникального действия агентов молекулярного нацеливания клиницисты, лечащие рак, должны знать о неожиданных побочных эффектах, которые могут быть вызваны этими лекарствами. Малат сунитиниба (Sutent®; Pfizer, Нью-Йорк, Нью-Йорк, США) является одним из агентов молекулярного таргетинга и ингибитором тирозинкиназы [1], используемым для лечения запущенной стромальной опухоли желудочно-кишечного тракта (GIST) и почечно-клеточного рака.Цистоидный пневматоз кишечника (ЧКВ) является редким побочным эффектом сунитиниба [2] и характеризуется наличием газа в подслизистой оболочке или суброзной оболочке стенки кишечника [3]. ЧКВ также имеет другую этиологию, включая ишемию, воспаление, системное заболевание, болезнь легких, травму / ятрогенность, другие лекарства и идиопатическую [4]. Лечение ЧКВ связано с основной этиологией и варьируется от наблюдения до хирургического вмешательства.
Мы сообщаем о редком случае ЧКВ, вызванного терапией сунитинибом по поводу ГИСО, которое было успешно купировано консервативным лечением без хирургического вмешательства.
Описание клинического случая
Мужчина 67 лет проходил лечение по поводу рецидива GIST в нашем отделении. Пациенту впервые была проведена резекция тощей кишки с дренированием брюшины по поводу перфорации опухоли тощей кишки в 57 лет. Резецированная опухоль представляла собой образование неправильной формы белого цвета размером 9,0 × 3,5 см с перфорацией. Патологическое исследование выявило переплетение пучков веретеновидных опухолевых клеток с округлыми ядрами (рис. 1а). При иммуноокрашивании опухолевые клетки были положительными на c-KIT (рис.1b) и DOG-1 (фиг. 1c) и были фокально положительными по CD34 (фиг. 1d) и белку S-100, но αSMA была отрицательной. Индекс маркировки MIB-I был низким — 10%. На основании этих данных опухоль была диагностирована как GIST, возникающая в тощей кишке. После первой операции ему дважды сделали лапаротомию для резекции рецидивирующего GIST и назначили пероральный иматиниб. После 5 лет лечения иматинибом метастазы в печень (рис. 2а) и забрюшинные метастазы (рис. 2b) были обнаружены с помощью компьютерной томографии (КТ) с контрастным усилением.В то время на КТ не было признаков ЧКВ (рис. 2в). Прием иматиниба был прекращен, и сунитиниб начал пероральный прием по 50 мг в день в течение 4 недель с последующим 2-недельным перерывом в терапии. Через 2 месяца приема сунитиниба пациентка обратилась в наше отделение с болью в правом нижнем углу живота. Его общее состояние было хорошим, без лихорадки, другие показатели жизнедеятельности также были стабильными. Живот был мягким и плоским, хотя в правом нижнем квадранте была обнаружена локализованная болезненность без отскока.История болезни пациента включала гипертонию и диабет. Гематологические тесты были в пределах нормы (количество лейкоцитов было 4990 / мкл, Hb было 13,9 × 10 4 / мкл, а Plt было 13,9 × 10 4 / мкл), но уровень СРБ был повышен до 5,18 мг / дл. Признаков дисфункции почек или печени не было. Была проведена КТ с контрастированием, которая показала, что метастазы в печени не изменились, а забрюшинная опухоль уменьшалась. Однако компьютерная томография также показала ЧКВ в широкой области вокруг илеоцекальной области (рис.3а). Не было ни бесплатного газа, ни асцита. Прием сунитиниба был прекращен, и пациентка была госпитализирована в наше отделение для наблюдения. Были продолжены прием ингибитора протонной помпы и блокатора кальциевых каналов, а диабетические препараты (ингибитор дипептидилпептидазы-4, сульфонилмочевина, воглибоза) были прекращены. Он был помещен на нулевой пероральный прием с внутривенной инфузией на 5 дней. Диабетические препараты были повторно начаты в момент возобновления перорального приема. Симптомы со стороны брюшной полости исчезли, и после ЧКВ на 6-й день после госпитализации было проведено обычное КТ (рис.3б). Рецидивов абдоминальных симптомов не было, и обычная компьютерная томография на 19-й день после поступления продемонстрировала полное разрешение ЧКВ (рис. 3c). Лабораторные исследования показали нормализацию СРБ. Больная выписана на 21-е сутки после поступления. Прием сунитиниба не был возобновлен. Впоследствии пациенту была проведена 4-я абдоминальная операция — частичная гепатэктомия и резекция забрюшинной опухоли. Признаков ЧКВ во время операции не обнаружено, как и ожидалось на основании предоперационных обследований, включая КТ.
Рис. 1.
Патологическое исследование ГИСО, возникающего в тощей кишке. a Опухоль в основном состоит из веретенообразных клеток (окраска HE, исходное увеличение × 400). b Иммуноокрашивание на c-KIT было положительным в опухолевых клетках (окрашивание HE, исходное увеличение × 400). c Иммуноокрашивание на DOG-1 было положительным в опухолевых клетках (окрашивание HE, исходное увеличение × 400). d Иммуноокрашивание на белок CD34 было слабоположительным в опухолевых клетках (окрашивание HE, исходное увеличение × 400).
Рис. 2.
КТ до введения сунитиниба. a Метастаз в печени (стрелка). b Забрюшинный метастаз (стрелка). c Нет данных о PCI.
Рис. 3.
КТ, выполненная во время диагностики ЧКВ и при последующем наблюдении. a CT, выполненная для определения причины боли в правой нижней части живота. ЧКВ наблюдается в широкой области вокруг илеоцекальной области. Нет бесплатного газа или асцита. b CT на 6-й день после отмены сунитиниба.PCI снижен. c CT на 19-й день после отмены сунитиниба. PCI полностью исчез.
Обсуждение
ЧКВ — это редкое побочное действие сунитиниба, которое характеризуется множественными газонаполненными кистами в подслизистой оболочке или суброзной оболочке кишечной стенки [5]. Этиологию ЧКВ можно разделить на четыре категории [6]: (A) изменения кишечной стенки, такие как воспалительное заболевание кишечника и ишемия брыжейки; (B) вздутие кишечника, такое как расширение желудка или кишечника из-за спонтанных, травматических или ятрогенных причин; (C) перитонит, вызванный дивертикулитом, гангреной брюшной стенки или пилефлебитом; и (D) различной этиологии, такой как трансплантация, кишечный пневматоз, терапия кортикостероидами и хроническое заболевание легких.
Сунитиниб (Sutent®; Pfizer, New York, NY, USA) — ингибитор тирозинкиназы, одобренный Управлением по контролю за продуктами и лекарствами для лечения распространенного GIST и почечно-клеточного рака. Он нацелен на различные рецепторы, включая рецепторы фактора роста эндотелия сосудов (VEGF), рецепторы фактора роста тромбоцитов (PDGF) и c-KIT [1]. У пациентов с рефрактерным GIST, получавших сунитиниб, среднее время до прогрессирования опухоли улучшилось до 27,3 недель по сравнению с 6 неделями для пациентов, получавших плацебо ( p <0.0001) [7]. Побочные эффекты сунитиниба со стороны желудочно-кишечного тракта не редкость, наиболее частыми являются диарея [7]. Однако о ЧКВ редко сообщается как о побочном эффекте сунитиниба. Наш поиск в английской и японской литературе выявил только 8 случаев ЧКВ во время приема сунитиниба (таблица 1) [2, 8-12]. Точный механизм ЧКВ, связанный с терапией сунитинибом, неизвестен. Бевацизумаб (другой ингибитор VEGF) снижает плотность капилляров в стенке кишечника, что приводит к снижению регенеративной способности слизистой оболочки, что может способствовать развитию микроперфораций кишечника [13].Отчет Flaig et al. О ЧКВ, связанном с сунитинибом. [2] упомянули патологические находки резецированной правой толстой кишки, предполагая, что ишемический колит с хроническим воспалением привел к возникновению ЧКВ.
Таблица 1.
Ранее сообщалось о ЧКВ из-за сунитиниба
ЧКВ обычно диагностируется с помощью КТ, как и в данном случае. Другое визуализационное обследование, которое может быть полезно для диагностики ЧКВ, — это простой рентгеновский снимок брюшной полости. Лечение ЧКВ зависит от его этиологии и варьируется от консервативного лечения до хирургического вмешательства.Консервативное лечение включает простое наблюдение, гипербарическую оксигенотерапию, парентеральное питание и прием антибиотиков. Хирургическое вмешательство необходимо, когда ЧКВ осложняется перфорацией, для лечения первичных состояний, таких как ишемия кишечника или непроходимость, или когда консервативная терапия не помогает. Исключение состояний, требующих хирургического лечения, важно, чтобы избежать ненужного хирургического вмешательства. В данном случае показаний к операции не было, поскольку не было признаков перфорации кишечника, ишемии или непроходимости.Было высказано предположение, что количество лейкоцитов значительно коррелирует с ишемией, осложняющей ЧКВ [4]. У данного пациента уровень лейкоцитов был в пределах нормы. Поскольку более серьезные состояния, такие как перфорация, могут быть связаны с ЧКВ [10], важно незамедлительно определить сунитиниб как причину, и врачи должны знать об этом редком побочном эффекте. Если ЧКВ вызвано лекарством, следует рассмотреть возможность отмены соответствующего препарата [2, 9, 11, 12]. Хотя в данном случае сунитиниб был эффективен при рецидиве ГИСО, его применение было прекращено из-за риска серьезных осложнений, таких как перфорация кишечника [10].В данном случае после отмены сунитиниба ЧКВ быстро восстановилось, рецидивов не было. Согласно одному сообщению, сунитиниб был повторно назначен после устранения ЧКВ, и рецидива не было [8]. Мы решили не перезапускать сунитиниб у данного пациента, учитывая риск повторного ЧКВ и его осложнений, как и в других сообщениях [9, 11, 12].
В заключение, мы пережили редкий случай ЧКВ, связанного с приемом сунитиниба, который был диагностирован сразу после появления абдоминальных симптомов.ЧКВ полностью исчезло после отмены сунитиниба. Ранняя диагностика ЧКВ, связанного с сунитинибом, важна, поэтому клиницисты должны знать об этом редком побочном эффекте.
Заявление об этике
Пациент дал согласие на публикацию.
Заявление о раскрытии информации
Авторы заявляют об отсутствии конфликта интересов.
Список литературы
- Аткинс М., Джонс, Калифорния, Киркпатрик П.Сунитиниб малеат. Nat Rev Drug Discov. 2006 Апрель; 5 (4): 279–80.
- Флэйг Т.В., Ким Ф.Дж., Ла Роса Ф.Г., Брейкер К., Шон Дж., Росс П.Д. Пневматоз толстой кишки и перфорация кишечника с помощью сунитиниба для лечения почечно-клеточного рака. Инвестируйте в новые лекарства. 2009 Февраль; 27 (1): 83–7.
- Груша BL.Кишечный пневматоз: обзор. Радиология. 1998 апр; 207 (1): 13–9.
- Treyaud MO, Duran R, Zins M, Knebel JF, Meuli RA, Schmidt S. Клиническое значение кишечного пневматоза — корреляция результатов MDCT с лечением и исходом. Eur Radiol. 2017 Янв; 27 (1): 70–9.
- Иванович А., Ковач Ю., Машулович Д., Стефанович А., Якшич Е., Саранович Д. Образование и визуализация. Желудочно-кишечный тракт: роль мультидетекторной компьютерной томографии в диагностике цистоидного пневмоза кишечника. J Gastroenterol Hepatol. 2012 Янв; 27 (1): 182.
- Себастьян С., Кирога С., Эспин Э, Бойе Р., Альварес-Кастельс А., Арменгол М.Газ в портомезентериальной вене: патологические механизмы, результаты КТ и прогноз. Рентгенография. 2000 сентябрь-октябрь; 20 (5): 1213-26.
- Гудман В.Л., Rock EP, Дагер Р., Рамчандани Р.П., Абрахам С., Гоббуру СП и др. Резюме одобрения: сунитиниб для лечения рефрактерных или непереносимых к иматинибу стромальных опухолей желудочно-кишечного тракта и прогрессирующей почечно-клеточной карциномы.Clin Cancer Res. 2007 Март; 13 (5): 1367–73.
- Coriat R, Ropert S, Mir O, Billemont B, Chaussade S, Massault PP и др. Кишечный пневматоз, связанный с лечением онкологических больных ингибиторами тирозинкиназы рецептора фактора роста сосудов сорафенибом и сунитинибом.Инвестируйте в новые лекарства. 2011 Октябрь; 29 (5): 1090–3.
- Jarkowski A 3rd, Hare R, Francescutti V, Wilkinson N, Khushalani N. Отчет о клиническом случае кишечного пневмоза, вторичного к лечению сунитинибом рефрактерной стромальной опухоли желудочно-кишечного тракта. Anticancer Res. 2011 Октябрь; 31 (10): 3429–32.
- Шинагаре А.Б., Ховард С.А., Краевски К.М., Зукотинский К.А., Джаганнатан Дж. П., Рамайя Н.Х. Кишечный пневматоз и перфорация кишечника, связанные с молекулярной таргетной терапией: возникающая проблема и роль радиологов в ее лечении. AJR Am J Roentgenol. 2012 декабрь; 199 (6): 1259–65.
- Отаке С., Намура К., Фудзикава А., Савада Т., Охта Дж., Морияма М. и др. [Случай цистоидного пневмоза кишечника, вторичный по отношению к лечению почечно-клеточной карциномой сунитинибом]. Hinyokika Kiyo. 2014 Февраль; 60 (2): 75–8.
- Ли Ю.С., Хан Дж.Дж., Ким СИ, Маенг СН.Цистоидный пневматоз, связанный с приемом сунитиниба, и обзор литературы. BMC Рак. 2017 Ноябрь; 17 (1): 732.
- Асмис Т.Р., Чунг К.Ю., Тейтчер Дж.Б., Келсен Д.П., Шах М.А. Кишечный пневматоз: вариант перфорации, связанной с бевацизумабом, возможно, связанной с токсичностью желудочно-кишечного тракта, связанной с химиотерапией.Инвестируйте в новые лекарства. 2008 Февраль; 26 (1): 95–6.
Автор Контакты
Yoh Asahi, MD
Nikko Memorial Hospital
Shintomi-cho 1-5-13
Muroran 051-8501, Хоккайдо (Япония)
Электронная почта [email protected]
Подробности статьи / публикации
Поступила: 19 марта 2018 г.
Дата принятия: 5 июня 2018 г.
Опубликована онлайн: 21 августа 2018 г.
Дата выпуска: май — август
Количество страниц для печати: 7
Количество фигур: 3
Количество столов: 1
eISSN: 1662-0631 (онлайн)
Для дополнительной информации: https: // www.karger.com/CRG
Лицензия открытого доступа / Дозировка лекарства / Заявление об ограничении ответственности
Эта статья находится под международной лицензией Creative Commons Attribution-NonCommercial 4.0 (CC BY-NC). Для использования и распространения в коммерческих целях требуется письменное разрешение. Дозировка лекарств: авторы и издатель приложили все усилия, чтобы гарантировать, что выбор и дозировка лекарств, указанные в этом тексте, соответствуют текущим рекомендациям и практике на момент публикации.Тем не менее, ввиду продолжающихся исследований, изменений в правительственных постановлениях и постоянного потока информации, касающейся лекарственной терапии и реакций на них, читателю рекомендуется проверять листок-вкладыш для каждого препарата на предмет любых изменений показаний и дозировки, а также дополнительных предупреждений. и меры предосторожности. Это особенно важно, когда рекомендованным агентом является новое и / или редко применяемое лекарство. Отказ от ответственности: утверждения, мнения и данные, содержащиеся в этой публикации, принадлежат исключительно отдельным авторам и соавторам, а не издателям и редакторам.Появление в публикации рекламы и / или ссылок на продукты не является гарантией, одобрением или одобрением рекламируемых продуктов или услуг или их эффективности, качества или безопасности. Издатель и редактор (-ы) не несут ответственности за любой ущерб, причиненный людям или имуществу в результате любых идей, методов, инструкций или продуктов, упомянутых в контенте или рекламе.
Не всегда хирургическое показание
Мы представляем случай кишечного пневмоза (ИП) толстой кишки на фоне воспалительного заболевания кишечника, который лечился медикаментозно, а не экстренно хирургическим путем.Хотя рефлекторным ответом на внепросветный воздух в брюшной полости является исследование брюшной полости, рассмотрение клинического контекста, в котором обнаруживается ИП, и понимание полного дифференциального диагноза источников ИП имеет решающее значение для предотвращения ненужного хирургического вмешательства.
1. Введение
Пневматоз кишечника (ИП), также называемый цистоидным пневматозом, кишечной кишечной эмфиземой, определяется как наличие внепросветного кишечного газа, который ограничен стенкой кишечника.Чаще всего поражается тонкий кишечник (42%), за ним следует толстая кишка (36%), при этом поражается и то, и другое в 22% [1]. ИП — это тревожное радиологическое открытие, которое обычно требует экстренной хирургической консультации по поводу ишемии кишечника и надвигающегося разрыва кишечника. Однако существует широкий спектр причин ИП, от доброкачественных до опасных для жизни. ИП может быть вызван ишемией кишечника, механической травмой, воспалительным / аутоиммунным заболеванием кишечника, новообразованиями кишечника, инфекцией кишечника, обструктивным заболеванием легких или лекарственной терапией, включая иммуносупрессивную терапию [1, 2].Дифференциация этих причин имеет решающее значение при составлении соответствующего плана лечения. Осложнения присутствуют у 3% пациентов с ИП и включают пневмоперитонеум, непроходимость кишечника, заворот кишечника, инвагинацию и кровотечение [3]. Из-за риска возникновения этих возникающих осложнений пациенты с подозрением на ИП должны быть тщательно обследованы на предмет возможного хирургического вмешательства. В проспективном обзоре пациентов с ИП некроз кишечника, требующий хирургического вмешательства, был предсказан по 5 результатам: острый живот в анамнезе и физикальный, метаболический ацидоз (,), повышенный уровень лактата, повышенный уровень амилазы сыворотки и наличие газа в воротной вене [4].При симптоматическом ИП легкой и средней степени тяжести лечения основного заболевания с применением антибиотиков, кислородной терапии и элементарной диеты может быть достаточно для разрешения ИП. Здесь мы описываем пожилого пациента с доброкачественным ИП на фоне воспалительного заболевания кишечника.
2. Описание клинического случая
60-летний мужчина поступил в больницу с обострением болезни Крона с панколитом, подтвержденным колоноскопией с биопсией. Он был выписан на пероральный прием преднизона, но через неделю был повторно госпитализирован из-за стойкой боли в животе, диареи и субфебрильной температуры (38.1 ° С). Компьютерная томография (КТ) брюшной полости при повторной госпитализации показала утолщение поперечной, нисходящей и сигмовидной кишки. Правая кишка в то время была нормальной. После начала внутривенных стероидов в высоких дозах (гидрокортизон 100 мг каждые 8 часов) и внутривенных антибиотиков (цефазолин и метронидазол) у пациента снизилась температура, и его симптомы улучшились. Двумя днями позже повторная компьютерная томография, выполненная при повышенном количестве лейкоцитов (18000 / мкл), выявила обширный ИП правой толстой кишки (рис. 1 (а)).Поскольку его симптомы и результаты физикального обследования улучшились, пациента лечили кишечным покоем и внутривенными антибиотиками, в то время как курс стероидов был снижен. После трех дней тщательного наблюдения повторная компьютерная томография продемонстрировала полное разрешение ИП (рис. 1 (b)). Симптомы пациента исчезли после медицинского лечения, и он был выписан на поддерживающий пероральный прием преднизона.
3. Обсуждение
При PI внепросветный газ преимущественно локализуется в подслизистой и субсерозной плоскостях тонкой или толстой кишки, но может также локализоваться в собственной мышечной ткани [5].Хотя патофизиология ИП является предметом споров, похоже, что она связана с разрушением слизистой оболочки и иммунологического барьера кишечника, особенно в условиях повышенного внутрипросветного давления. У нашего пациента аутоиммунный воспалительный процесс болезни Крона и иммуносупрессия на фоне терапии высокими дозами стероидов, вероятно, способствовали этиологии ИП. Хотя причинно-следственная связь высоких доз кортикостероидов с ИП еще не установлена, постулируемые механизмы предполагают, что иммуносупрессия противомикробной защиты приводит к интрамуральной инфекции [6] и нарушению барьера кишечной стенки [7].Предыдущая колоноскопия нашего пациента с биопсией также может быть фактором, способствующим развитию ИП, поскольку недавняя биопсия увеличивает риск расслоения газа на подслизистую основу, нарушая целостность слизистой оболочки толстой кишки [8]. На основании поиска в PubMed за последние 10 лет в английских журналах было представлено только 4 отчета [9–12] о случаях ИП, связанных с болезнью Крона, при этом поддерживающая терапия и нехирургическое лечение были достигнуты как минимум в 3 из 4 случаев [10–12]. 12].
Большинство случаев ИП протекает бессимптомно [13], поэтому диагноз ИП может быть случайным рентгенологическим или эндоскопическим обнаружением.Пациенты с ИП могут также иметь симптомы основного заболевания. Расположение ИП в желудочно-кишечном тракте может определять сопутствующие симптомы. Пациенты с ИП тонкого кишечника чаще всего жалуются на рвоту (60%), вздутие живота (59%), потерю веса (55%) и дискомфорт в животе (53%). Пациенты с ИП толстой кишки чаще всего проявляют симптомы диареи (56%), гематохезии (50%), дискомфорта в животе (32%) и вздутия живота (28%) [14]. В то время как несколько методов визуализации способны обнаруживать ИП, компьютерная томография с внутривенным контрастированием или без него более чувствительна, чем обычная пленка, МРТ или УЗИ, при диагностике и характеристике степени ИП [15].Радиологические характеристики ИП на КТ — это интрамуральное отслеживание газов параллельно слизистой оболочке кишечника, как показано (рис. 1 (а)). Обзор 44 педиатрических случаев ИП показал, что дополнительные характеристики КТ могут различать эмерджентный и легкий ИП; Эти результаты КТ включают утолщение стенки кишечника, свободную перитонеальную жидкость, распространение ИП и скручивание мягких тканей перикишечных тканей [16]. Газы в воротной и брыжеечной венах, хотя и не наблюдаются у этого пациента, являются плохим прогностическим фактором [17] и чаще связаны с ишемией кишечника, особенно у педиатрических пациентов на фоне острого некротического энтероколита [4].Признаки ишемии кишечника, некроза кишечника и перфорации кишечника, приводящие к внутрибрюшинному воздуху, указывают на неотложную ситуацию, в которой может потребоваться хирургическое вмешательство. Другие осложнения ИП, такие как непроходимость кишечника, могут указывать на хирургическое вмешательство или эндоскопическую пункцию и склеротерапию кист [18]. Однако, как и в этом случае, пациенты с ИП со стабильностью сердечно-сосудистой системы и не впечатляющими результатами абдоминального обследования могут находиться под пристальным наблюдением и лечиться с помощью покоя кишечника и антибиотиков.
4. Заключение
В целом ИП — редкая радиологическая находка, которая встречается при широком спектре клинических заболеваний.В условиях острого живота с сопутствующим системным сепсисом следует заподозрить некроз кишечника и приступить к экстренному оперативному лечению. Однако в условиях неострой брюшной полости и стабильного пациента при дифференциальной диагностике необходимо учитывать доброкачественные причины ИП. Как показано в представленном случае, радиологическое обнаружение ИП не всегда является показанием к хирургическому вмешательству и во многих клинических случаях можно лечить только медикаментозной терапией.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Авторские права
Авторские права © 2012 Haijing Zhang et al. Это статья в открытом доступе, распространяемая по лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Пневматоз цистоидес кишечника: клинический случай и обзор литературы | BMC Gastroenterology
ЧКВ можно разделить на первичный (15%) и вторичный (85%) типы [2, 4]. Вторичный тип возникает вторично по отношению к таким заболеваниям, как стеноз пищеварительного тракта, обструктивная болезнь легких, внешнее повреждение брюшной полости или хирургическое вмешательство, а также недостаточность питания [2, 3].Существует три гипотезы патогенеза ЧКВ: (1) механическая теория: увеличение внутрипросветного давления, которое вызывает механическое повреждение и разрыв слизистой оболочки кишечной стенки, что приводит к миграции газа из желудочно-кишечной полости к стенке кишечника [1]; (2) легочная теория: хронические заболевания легких, такие как хроническая обструктивная болезнь легких, астма и интерстициальная пневмония, приводят к разрыву альвеол, вызывая эмфизему средостения и выброс газа вдоль аорты и кровеносных сосудов брыжейки в стенку кишечника [5]; и (3) бактериальная теория: аэрогенные бактерии проникают через барьер слизистой оболочки кишечника, ферментируются в стенке кишечника и выделяют газ [6].
В данном случае пациент принимал ингибитор альфа-глюкозидазы (α-GI) для контроля уровня глюкозы в крови. Некоторые ученые сообщили, что использование α-GI было связано с патогенезом ЧКВ [7, 8]; α-GI подавляют всасывание углеводов, ингибируя активность α-GI. Двуокись углерода, водород, метан и другие метаболиты образуются при ферментации углеводов. Между тем пневмоцисты образуются из-за повышенного внутрипросветного давления, которое объясняется перистальтической гипофункцией, связанной с сахарным диабетом, и газообразующими бактериями, прорывающими целостность слизистой оболочки и вторгающимися в нее.Состояние пациентов улучшается при консервативном лечении, таком как голодание, восполнение жидкости и прекращение приема α-GI. Поскольку около 30% японских пациентов с диабетом используют α-GI, недавние отчеты о взаимосвязи между α-GI и ЧКВ были опубликованы в основном в Японии [7]. Кодзима сообщил о случае ЧКВ, связанного с приемом миглитола [9]. Однако вопрос о том, связана ли этиология ЧКВ с α-GI, требует дальнейшего изучения. Поэтому в клинической практике, когда пациенты с сахарным диабетом жалуются на желудочно-кишечные симптомы, следует учитывать возможность ЧКВ.
Поражения при ЧКВ в основном локализуются в толстой (46%) и тонкой кишке (27%), затем следуют толстая и тонкая кишка (7%) и желудок (5%) [10]. Клинические проявления первичного ЧКВ неспецифические, такие как боль в животе (59%), диарея (53%), тошнота и рвота (14%), слизь в стуле (12%) и гематохезия (12%) [2]. Вторичное ЧКВ также имеет первичные проявления болезни. Около 3% пациентов с ЧКВ жаловались на осложнения, включая пневмоперитонеум, заворот кишечника, кишечную непроходимость и кишечную ишемию [1, 2, 11,12,13].Серьезные осложнения могут повлиять на процесс принятия решения о терапевтическом графике.
Лабораторное обследование и патологическая биопсия ЧКВ неспецифичны; Диагноз в основном зависит от результатов колоноскопии, КТ, рентгенографии и УЗИ. Однако его легко спутать с кишечными полипами [14], раком [15] или воспалительным заболеванием кишечника [16], некротизирующим энтероколитом [17], даже если колоноскопия и биопсия выполняются из-за недостаточной осведомленности о ЧКВ. В клинической практике можно найти множество случаев, когда пациенты с симптомами пневмоперитонеума изначально ошибочно диагностировались как имеющие перфорацию пищеварительного тракта и перенесли ненужное хирургическое вмешательство [18,19,20].
Некоторые исследователи сообщили, что КТ брюшной полости при ЧКВ — множественные подслизистые или субсерозные кистозные области передачи, напоминающие гроздь винограда [12]. Кроме того, изображения КТ, полученные на разных уровнях, позволяют оценить местоположение и степень поражения с помощью трехмерного сканирования. Изображение становится более четким при настройке на окно легкого. Обнаружение наличия газа в воротной вене — одно из преимуществ компьютерной томографии, которая особенно важна для принятия терапевтических решений.Lassandro et al. обнаружили, что газ в воротной вене присутствует примерно у 25,5% пациентов после ЧКВ. У этих пациентов частота кишечной непроходимости увеличилась, а уровень смертности увеличился до 50% [21]. EUS имеет высокую диагностическую ценность при ЧКВ: на сигмовидной кишке видны множественные кистозные образования без эхо-сигналов с артефактами заднего звона. EUS предоставляет надежные данные визуализации для постановки окончательного диагноза. Ribaldone et al. упомянул, что EUS эффективен для анализа природы и источника кишечных масс, что является уникальным преимуществом [22].
Хотя диагноз ЧКВ в основном зависит от медицинской визуализации, биопсия все же настоятельно рекомендуется. Во-первых, эндоскопические проявления у пациентов с ЧКВ обычно представляют собой полиповидные или выпуклые поражения. С развитием промышленно развитых стран в двадцать первом веке заболеваемость болезнью Крона и раком толстой кишки постоянно увеличивалась, и, соответственно, увеличивалось количество обследований при колоноскопии [23, 24]. Симптомы, локализация и эндоскопические проявления ЧКВ также сходны с симптомами других заболеваний, таких как воспалительное заболевание кишечника, новообразования кишечника и кишечные полипы [14,15,16].Кроме того, ЧКВ связано с болезнью Крона, и оба могут сосуществовать у одного пациента [25]. Более того, специфическая этиология болезни Крона в сочетании с ЧКВ неясна, что может быть результатом хирургического анамнеза пациентов с болезнью Крона [26]. В этой ситуации нельзя игнорировать патологическую биопсию, которая может способствовать точному и систематическому анализу. Патологические находки гигантских клеточных массивов и частичных или спавшихся кист могут быть полезны для дифференциации ЧКВ [27].Следовательно, для правильного ведения пациента необходимо углубить понимание врачом ЧКВ. Правильная оценка ЧКВ позволяет избежать увеличения психологического и экономического бремени для пациентов и ненужных медицинских процедур, таких как расслоение слизистой оболочки и хирургическое вмешательство, особенно врачами из низовых отделений, чей клинический опыт относительно невелик.
Если есть подозрение на ЧКВ, необходимо провести компьютерную томографию и ультразвуковую эндоскопию, если позволяют условия, и следует изучить факторы, вызывающие ЧКВ.Помимо желудочно-кишечных заболеваний и эмфиземы, с ЧКВ связаны некоторые редкие явления, такие как ингибиторы альфа-глюкозидазы [7], сунитиниб [20], трансплантация легких [28], трансплантация костного мозга [29], системная красная волчанка [30]. , системный склероз [11], миелома [31], гранулематоз с полиангиитом [32]. Более того, повреждение слизистой оболочки, вызванное колоноскопией и биопсией, может привести к попаданию газа в слизистую оболочку кишечника, тем самым способствуя возникновению ЧКВ [33]. Следовательно, недостаточно установить поверхностный диагноз, необходимо дополнительное обследование для выяснения этиологии заболевания.В нашем случае причина ЧКВ может быть связана с использованием α-GI. Стоит отметить, что в 2019 году мы повторно включили пациента с ЧКВ, который также принимал акарбозу в анамнезе и который в настоящее время проходит лечение. Пациентам с ЧКВ мы должны как можно глубже изучить их историю болезни, узнать о недавнем использовании ингибитора альфа-глюкозидазы, ингибитора мульти-тирозинкиназы, глюкокортикоидов и других препаратов, выяснить, существует ли комбинация заболеваний легких, желудочно-кишечного тракта. болезни, диабет, аутоиммунные заболевания, история рака и история трансплантации органов.В то же время, в сочетании с историей болезни полезно для надлежащего скрининга патогенеза и устранения потенциальных влияющих факторов, таких как повреждение слизистой оболочки, повышенное давление в кишечнике и бактериальная инфекция. Тщательная оценка клинического фона ЧКВ и правильное понимание дифференциального диагноза ЧКВ необходимы, чтобы избежать ненужного хирургического вмешательства.
Большинство исследователей считают, что ЧКВ — доброкачественное заболевание, требующее консервативного лечения: (1) наблюдение; (2) кислородная или гипербарическая кислородная терапия.Кенсуке Накатани и др. сообщили, что предпочтительным методом является гипербарическая оксигенотерапия [32]; (3) антибиотики, включая метронидазол и хинолоны, могут подавлять кишечную бактериальную инфекцию; и (4) эндоскопическое лечение. Эндоскопическая пункция тонкой иглой способствует диагностике и лечению ЧКВ, прокалывая кисту до выхлопных газов [34,35,36,37]. Кишечную непроходимость, вызванную ЧКВ, можно лечить с помощью высокочастотной эндоскопической резекции стенки кисты и коллапса кисты после газовыделения [36].Поскольку наличие нескольких участков операций и биопсий увеличивает риск заражения почти в 9 раз, обычно рекомендуется локальное внедрение [36, 37]. Однако у некоторых пациентов кишечная непроходимость снова развивалась после устранения первой непроходимости. На этом этапе склеротерапия стенки кисты после пункции может быть решением для предотвращения повторного расширения кисты [18].
Хирургическое вмешательство не является абсолютно необходимым для лечения ЧКВ. Насколько точно определить время операции стало клинической проблемой.В целом прогноз ЧКВ хороший, а плохие предикторы прогноза включают значение pH <7,3, уровень бикарбоната <20 мл / л, уровень лактата> 2 ммоль / л, уровень амилазы> 200 Ед / л и наличие воротной вены. венозный газ [4, 11, 13, 38]. Уровень лактата> 2 ммоль / л был самым сильным предиктором патологического ЧКВ и коррелировал с неблагоприятными исходами [13]. Чтобы быстрее выявлять и лечить пациентов с тяжелым ЧКВ, пациентов следует разделить на три группы: пациенты, нуждающиеся в хирургическом вмешательстве, пациенты с недействительным хирургическим вмешательством и пациенты с доброкачественной эмфиземой кишечника.Первичные оперативные показания рассматриваются, если пациент соответствует любому из следующих критериев: обструктивные симптомы, лейкоциты> 12 c / мм 3 или результаты КТ газа в воротной вене, особенно если пациенту старше 60 лет, из-за высокая смертность, связанная с этим заболеванием. По вторичным показаниям, если у пациентов есть сепсис или признаки ацидоза (pH <7,3, лактат> 2,0, бикарбонат <20), следует провести хирургическое вмешательство [4]. Пациентов с острым животом, острым повреждением почек или гипотонией также можно лечить хирургическим путем [38].Соответственно, пациенты с ЧКВ должны пройти подробный медицинский осмотр, а также анализ функции почек и газов крови, КТ и тесты на уровни амилазы и С-реактивного белка, а также другие тесты, чтобы быстро идентифицировать пациентов, которым требуется операция, и пациентов. кого можно вылечить консервативным лечением. Хотя в нашем случае молочная кислота не была обнаружена, пациентка была обследована на доброкачественное ЧКВ по абдоминальным признакам, лейкоцитам, артериальному давлению и КТ. Поэтому были выбраны безоперационные методы устранения кист.ЧКВ относительно незнакомо неопытным клиницистам, и оптимальная модель ведения ЧКВ еще не предложена.
В заключение, ЧКВ — довольно распространенное заболевание с преобладанием мужчин и неясной этиологией и патогенезом. Поскольку основными клиническими проявлениями являются боль в животе, диарея и другие неспецифические абдоминальные симптомы, их легко спутать с кишечными полипами, раком или воспалительным заболеванием кишечника. С увеличением количества эндоскопий важно улучшить понимание врачом ЧКВ.Диагноз в основном зависит от результатов КТ брюшной полости и колоноскопии. Например, КТ показывает несколько кистозных светопропускающих участков с низкой плотностью, напоминающих виноград или бусинки.