полный гайд по норме, причины появления, советы по продуктам
Следить за уровнем холестерина нужно не только в зрелом возрасте: атеросклероз стремительно молодеет. Неправильное питание, стрессы, сидячая работа и отсутствие физической нагрузки могут стать причинами серьезных сердечных заболеваний даже у молодежи. Что полезно знать о плохом и хорошем холестерине, как не допустить его дисбаланса и какие продукты необходимо добавить в свое меню – разбираемся в этой статье.
Холестерин не враг. Так зачем он нужен?
Холестерин (или холестерол) – это органическое вещество, которое с рождения содержится в клетках людей и животных. Он относится к жизненно важным липидам, активно синтезируется в организме и не может быть заменен ничем другим, поскольку выполняет целый перечень полезных функций.
На что влияет холестерин:
- укрепляет стенки клеток, участвует в транспорте веществ внутрь клетки и обратно,
- участвует в процессе пищеварения,
- участвует в образовании кортикостероидных и половых гормонов,
- стимулирует выработку витамина D и желчной кислоты,
- защищает и укрепляет нервные волокна.

Тогда почему чаще всего его упоминают в негативном значении и в компании страшных заболеваний? Дело в том, что в процессе переработки в организме холестерин может стать «плохим». Разберемся, что подразумевают врачи под этим термином.
Какой холестерин хороший, а какой плохой?
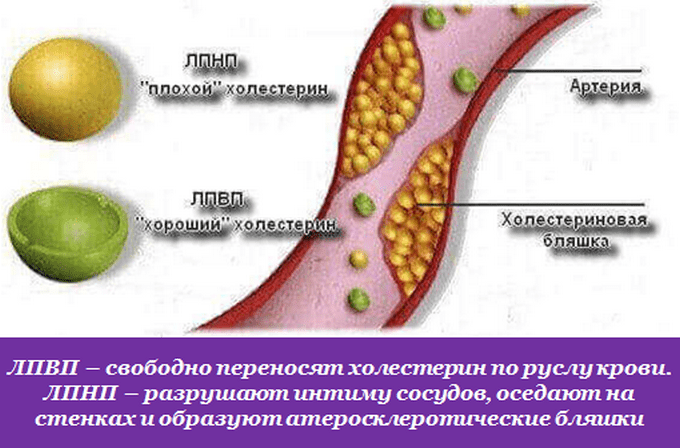
Чтобы перемещаться по организму и попадать в органы и ткани, холестерин использует в качестве транспорта липопротеины. Различают липопротеины высокой плотности (ЛПВП) и липопротеины низкой плотности (ЛПНП).
Хороший холестерин – это связка холестерола с липопротеинами высокой плотности. В таком соединении основную часть занимает белок, а самого холестерина немного. ЛПВП легко переносят липиды от органов и тканей в печень. Холестерин нигде не оседает, доставляется в печень и выводится оттуда с желчью. Кроме того, по пути липопротеины высокой плотности могут собирать остатки избыточных ЛПНП и также возвращать в печень. За это такие соединения именуют «хорошим холестерином».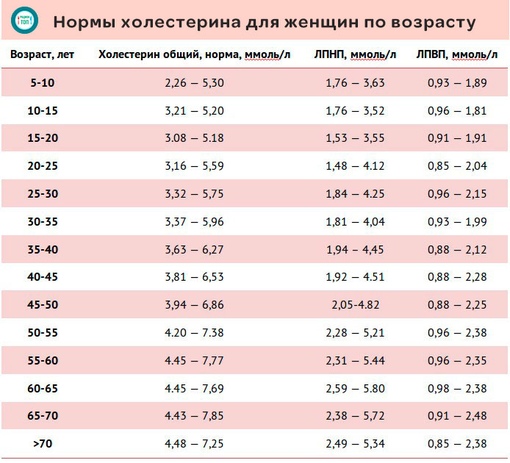
В соединениях с липопротеинами низкой плотности мало белка и много холестерина. С помощью ЛПНП он добирается до органов и тканей, чтобы выполнить свои функции, однако по пути может задерживаться на стенках сосудов. Липопротеины низкой плотности сложно выводятся из организма и имеют свойство накапливаться с возрастом. Именно ЛПНП принято называть «плохим холестерином».
Липопротеинов высокой и низкой плотности в организме непостоянное число. Баланс может изменяться. Переизбыток плохого и недостаток хорошего холестерина имеет прямое отношение к атеросклерозу. Поэтому важно отслеживать колебания ЛПВП и ЛПНП, чтобы понимать, о повышении какого холестерина в крови идет речь.
Сколько холестерина должно быть у женщин и мужчин: норма по возрасту
Нормы холестерина отличаются у мужчин и у женщин и меняются в зависимости от возраста. По мере взросления постепенно увеличивается нижняя граница. В возрасте до 50 лет у мужчин показатели могут быть чуть выше, а после 50 лет должны быть ниже, чем у женщин.
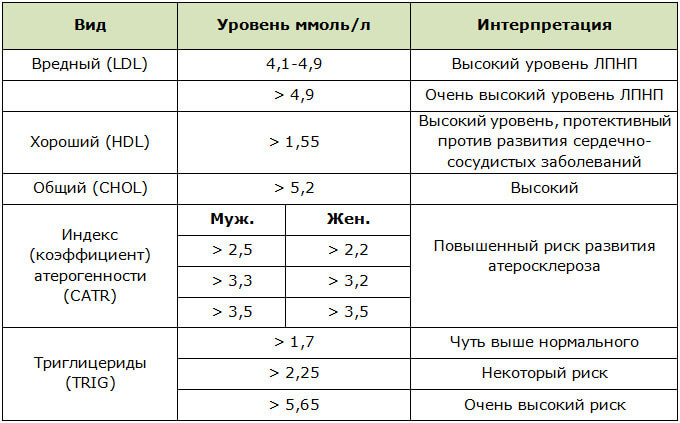
Норма общего холестерина, ммоль/л
| Возраст | Мужчины | |
| 20–30 лет | 3,16–5,75 | 3,16–6,32 |
| 30–40 лет | 3,37–6,27 | 3,57–6,99 |
| 40–50 лет | 3,81–6,86 | 3,91–7,15 |
| 50–60 лет | 4,20–7,77 | 4,09–7,15 |
| 60–70 лет | 4,45–7,85 | 4,12–7,10 |
| 71 год и старше | 4,48–7,25 | 3,73–6,86 |
Однако врачи считают, что уровень холестерина выше 6 ммоль/л уже представляет риск для здоровья, поскольку может стать причиной атеросклероза. А потому для удобства можно запомнить следующие цифры:
А потому для удобства можно запомнить следующие цифры:
- нормальный уровень холестерина – до 5 ммоль/л,
- умеренно повышенный холестерин – 5–6 ммоль/л,
- повышенный – от 6 ммоль/л и более,
- критично повышенный холестерин – 7,8 ммоль/л.
Важно: приведенная информация является ознакомительной. Интерпретировать анализы и принимать решение о назначении препаратов или любой другой терапии должен врач.
Все начинается с повреждения внутренней оболочки сосуда (эндотелия). Например, из-за воздействия бактерий или вирусов. На ней появляется едва заметная щербинка. Холестерин, соединившийся с липопротеином низкой плотности, следует по такому сосуду, цепляется за поврежденный участок и остается на нем. Это создает препятствие для других таких же соединений ЛПНП, которые с легкостью теряют липиды и оставляют их на стенке сосуда. Появляется небольшая и достаточно мягкая бляшка.
Спустя время она обрастает коллагеном, накапливает кальций и все больше разрушает внутреннюю стенку сосуда, делая ее тонкой и ломкой.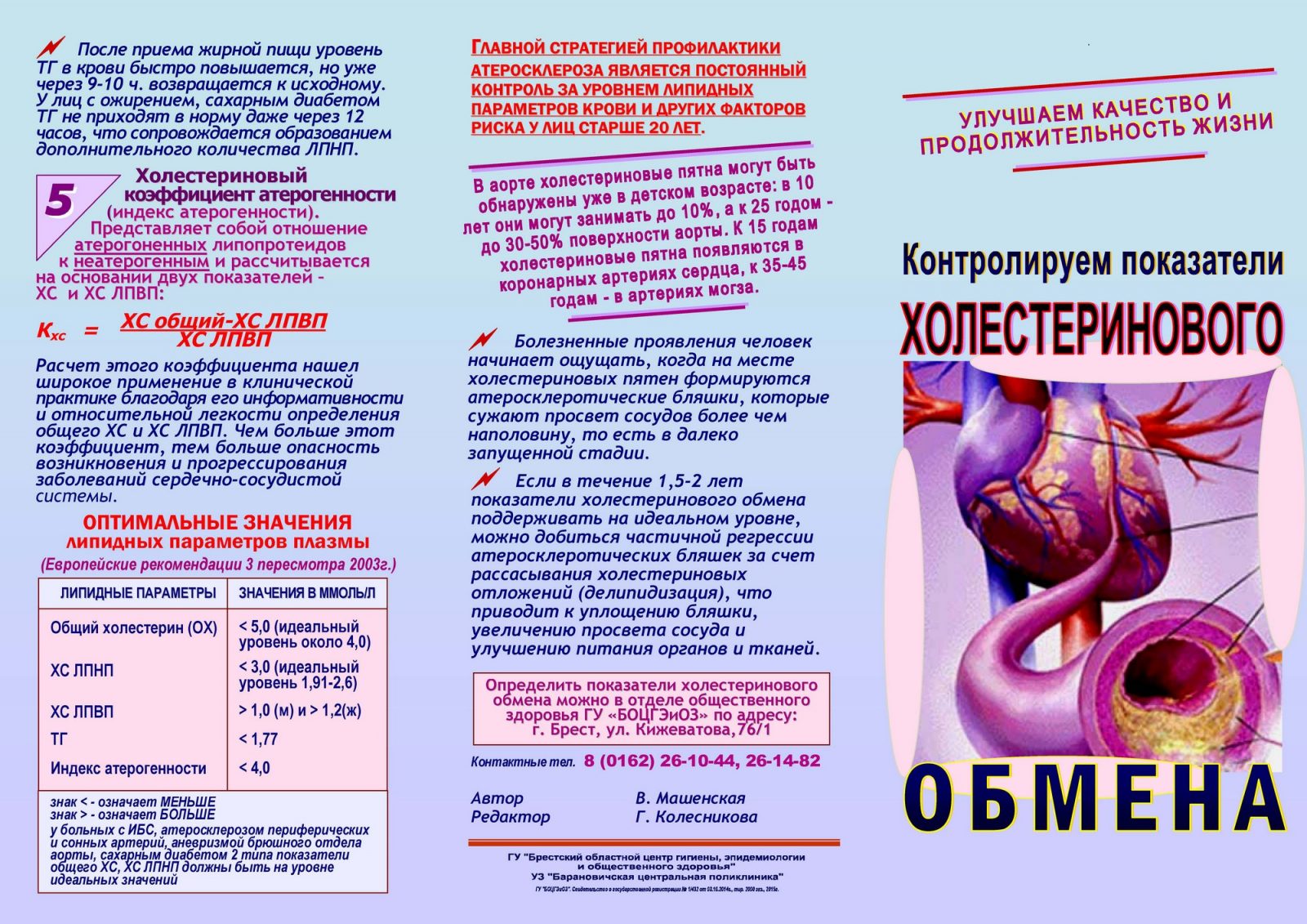
- ишемическая болезнь сердца – сужение коронарной артерии, недостаток кислорода в сердечной мышце, нарушение ее работы;
- гипертония – повышенное артериальное давление, на фоне которого возникают инсульт, инфаркт и другие осложнения;
- инсульт – нарушение кровообращения мозга из-за повреждения его сосудов;
- инфаркт – гибель участка сердечной мышцы из-за прекращения кровоснабжения.
Есть и еще один риск. Атеросклероз иногда становится причиной внезапной смерти. Дело в том, что при повышении артериального давления кровь проникает внутрь бляшки на стенке сосуда и начинает сворачиваться.
Таким образом, повышенный холестерин в соединении с липопротеинами низкой плотности (ЛПНП) увеличивает риск возникновения атеросклероза, тромбоза, ишемический болезни, инфаркта и других сердечно-сосудистых заболеваний. Холестерин в составе липопротеинов высокой плотности (ЛПВП), свою очередь, играет защитную роль и помогает очистить организм от избытка липида.
Почему холестерин называют тихим убийцей
О том, что холестерин повышен, человек не всегда может узнать по внешним признакам. Поэтому проблема долгое время остается без внимания, а ситуация продолжает ухудшаться. Чаще всего себя проявляют уже симптомы сопутствующих заболеваний. Нередко повышение холестерина обнаруживается только после инфаркта.
Обнаружение любого из нижеперечисленных симптомов – веский повод для того, чтобы сдать кровь и проверить уровень холестерина. Чем раньше сделать анализ на определение липидного баланса, тем больше шансов победить болезнь.
- преждевременное выпадение волос у мужчин,
- нарушение менструального цикла у женщин,
- появление на коже (чаще всего возле глаз) ксантом – желтоватых пятен и бугорков,
- стенокардия и давящие боли в области сердца,
- боли и дискомфорт в ногах при ходьбе и нагрузках,
- разрывы кровеносных сосудов, проблемы с венами.
Вот почему врачи рекомендуют регулярно сдавать анализы для профилактики: 1–2 раза в год, в зависимости от возраста и наличия факторов риска.
Причины повышения холестерина
Повышенный холестерин принято связывать с переизбытком в рационе животных жиров.
Дело в том, что с пищей человек получает около 20–30% общего холестерина, остальной синтезируется в клетках (преимущественно в печени). К тому же весь холестерин в продуктах можно считать нейтральным. А вот станет ли он плохим или хорошим, зависит уже от того, сколько липопротеинов высокой или низкой плотности в организме человека. На их качество влияет слаженная работа всего организма.
Эндокринные заболевания, нарушения обменных процессов, болезни печени, кишечника и надпочечников – вот основные причины возникновения ЛПНП и, как следствие, высокого холестерина. А фастфуд и жирные продукты дополнительно усугубляют ситуацию. Сбои в работе вышеперечисленных систем чаще всего вызваны неправильным образом жизни. В более редких случаях патологии могут быть наследственными.
В более редких случаях патологии могут быть наследственными.
Наследственные причины высокого холестерина (проявляются в раннем возрасте):
- низкий уровень эстрогена у женщин,
- атеросклероз и ишемическая болезнь у близких родственников,
- артериальная гипертензия.
Приобретенные причины высокого холестерина:
- малоподвижный образ жизни,
- лишний вес и ожирение, сахарный диабет,
- переедание и обилие в рационе вредной жирной пищи,
- курение, злоупотребление алкоголем,
- частые стрессовые ситуации,
- прием гормональных медикаментов,
- дефицит витамина D и омега-3-полиненасыщенных жирных кислот,
- заболевания ЖКТ,
- дисфункция почек.
Повышение холестерина также происходит с возрастом. У мужчин признаки высокого холестерина, как правило, проявляются раньше – уже после 35–40 лет. Женщины 50+, вступив в период менопаузы, тоже часто становятся подвержены этой патологии. Поскольку нарушение баланса хорошего и плохого холестерина происходит незаметно для человека, врачи рекомендуют регулярно сдавать анализы и следить за уровнем холестерола. Мужчинам это нужно делать после 40 лет, женщинам после 50 лет, независимо от самочувствия.
Женщины 50+, вступив в период менопаузы, тоже часто становятся подвержены этой патологии. Поскольку нарушение баланса хорошего и плохого холестерина происходит незаметно для человека, врачи рекомендуют регулярно сдавать анализы и следить за уровнем холестерола. Мужчинам это нужно делать после 40 лет, женщинам после 50 лет, независимо от самочувствия.
Как правильно сдавать анализ на холестерин в крови
Сдавать кровь на холестерин рекомендуется не реже одного раза в год. За две недели до планируемой сдачи анализа стоит придерживаться обычного рациона питания, не садиться на диету, но и не злоупотреблять жирной пищей. За сутки исключить прием алкоголя.
Сдают анализ утром натощак – не менее чем через 12 часов после приема пищи. Рекомендуется находиться в спокойном состоянии. Лучше прийти в лабораторию немного заранее, чтобы иметь возможность 5–10 минут посидеть в покое, отдышаться.
Что нужно делать и есть, чтобы снизить холестерин
В зависимости от того, насколько показатели превышают норму и есть ли другие негативные факторы, применяются различные методы: специальная диета, лечебная физкультура, отказ от вредных привычек, изменение образа жизни, медикаментозное лечение. Делать это нужно после того, как сданы все анализы, выявлено соотношение плохого и хорошего холестерина, проведена диагностика. Если нарушения вызваны, к примеру, сбоем в работе эндокринной системы, то без комплексного приема лекарств не обойтись.
Делать это нужно после того, как сданы все анализы, выявлено соотношение плохого и хорошего холестерина, проведена диагностика. Если нарушения вызваны, к примеру, сбоем в работе эндокринной системы, то без комплексного приема лекарств не обойтись.
Назначить лечение может только врач – терапевт или кардиолог. В сложных случаях подключат узких специалистов – липидологов. Для снижения холестерина врач может выписать прием статинов. Однако эти вещества действуют не избирательно: снижают одновременно уровень и ЛПНП, и ЛПВП, негативно влияют на работу печени, а потому обращаться с ними нужно крайне осторожно. Самостоятельное назначение статинов и самолечение опасно для здоровья и жизни.
Для профилактики повышения холестерина:
- Соблюдайте диету. Ешьте больше клетчатки, свежих овощей и фруктов. Исключите из рациона продукты, которые содержат трансжиры, фастфуд и жареную пищу. Коррекция питания может снизить холестерин на 10–15%.

- Пейте витамины и биодобавки. Для нормализации холестерина полезны омега-3-жирные кислоты и витамин D.
- Делайте комплексную диагностику здоровья организма. Приведите в норму гормональный фон, вылечите эндокринные болезни, если они есть. Регулярно контролируйте уровень сахара в крови.
- Измените образ жизни. Откажитесь от вредных привычек или сведите их к минимуму, больше гуляйте. Следите за режимом сна: старайтесь ложиться до 23:00 и высыпаться.
- Двигайтесь. Начните с получасовых прогулок быстрым шагом, постепенно увеличивая время ходьбы. Займитесь танцами или запишитесь в бассейн: у людей, ведущих активный образ жизни, увеличивается количество ЛПВП. Не пренебрегайте зарядкой и простыми физическими упражнениями: наклоны, повороты корпуса, приседания. Делайте короткую разминку несколько раз в течение дня.
Почему тот, кто много сидит, быстрее стареет и чем ещё опасен малоподвижный образ жизни >>
И помните главное: большинство болезней намного проще вылечить на начальной стадии, когда человека еще практически ничто не беспокоит.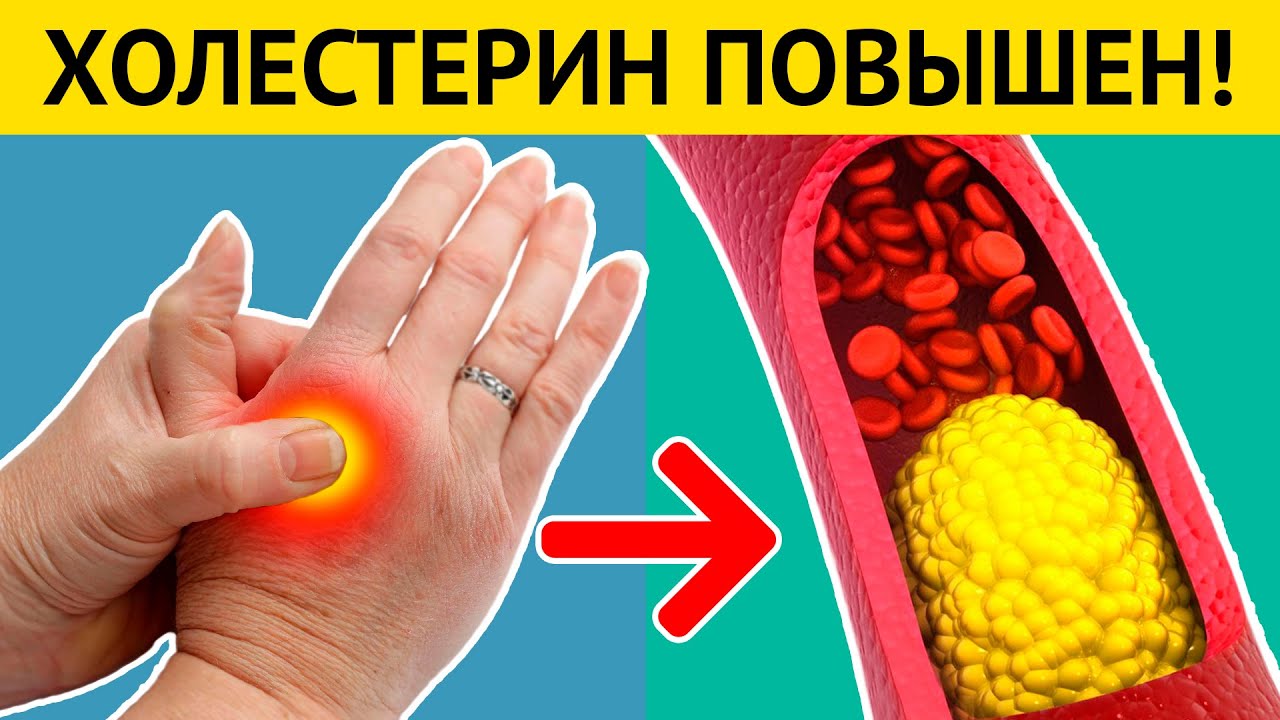 А вот осложнения, вызванные повышенным холестерином, останутся на всю жизнь. Поэтому так важно вовремя проходить медицинский осмотр, сдавать анализы и вести здоровый образ жизни.
А вот осложнения, вызванные повышенным холестерином, останутся на всю жизнь. Поэтому так важно вовремя проходить медицинский осмотр, сдавать анализы и вести здоровый образ жизни.
Что можно и нельзя есть при высоком холестерине
Тем, у кого повышен уровень холестерина в крови, рекомендуют пересмотреть свое меню и исключить продукты, способствующие его росту. В противовес им стоит добавить те, которые помогают понизить уровень холестерина.
Стоит помнить, что извне в кровь поступает в среднем только 30% от общего уровня холестерина, а большую его часть организм синтезирует самостоятельно. Так что при повышенном холестерине проблему стоит искать прежде всего внутри. Например, это может быть связано с нарушениями работы печени, которые усугубляются вредной едой. Разбираться в причинах и назначать лечение должен только врач.
Самостоятельно скорректировав меню, можно лишь обезопасить себя от чрезмерного употребления продуктов, повышающих холестерин. Но и это будет полезной привычкой для организма.
Но и это будет полезной привычкой для организма.
Продукты, которые влияют на уровень холестерина в крови
| Повышают холестерин: | Понижают холестерин: |
|
|
Полностью отказываться от продуктов из первого столбика все же не стоит. Это может дать обратный эффект: ощутив недостаток холестерина, поступающего извне, организм усилит его выработку, чтобы восполнить баланс. Ведь холестерол необходим для производства витаминов и гормонов, роста клеток и других жизненно важных процессов. Поэтому прежде, чем вводить любые серьезные ограничения в питании, проконсультируйтесь с диетологом или лечащим врачом.
Ведь холестерол необходим для производства витаминов и гормонов, роста клеток и других жизненно важных процессов. Поэтому прежде, чем вводить любые серьезные ограничения в питании, проконсультируйтесь с диетологом или лечащим врачом.
Большинство специалистов сходятся во мнении, что раннему развитию атеросклероза и повышению холестерина в крови способствуют не только неправильное питание, но и малоподвижный образ жизни, стрессы, сидячая работа и отсутствие регулярной физической нагрузки на свежем воздухе. А потому предлагаем прямо сейчас встать и сделать небольшую разминку, а потом съесть что-нибудь полезное, например яблоко или апельсин.
Александр Мясников отвечает на вопросы о холестерине // Смотрим
Зачем нам нужен холестерин? Чем «плохой» отличается от «хорошего»? Какая диета снизит первый и повысит второй? И можно ли вывести излишки из организма? Все самое важное о холестерине в программе «О самом главном» на телеканале «Россия 1» рассказал доктор Мясников.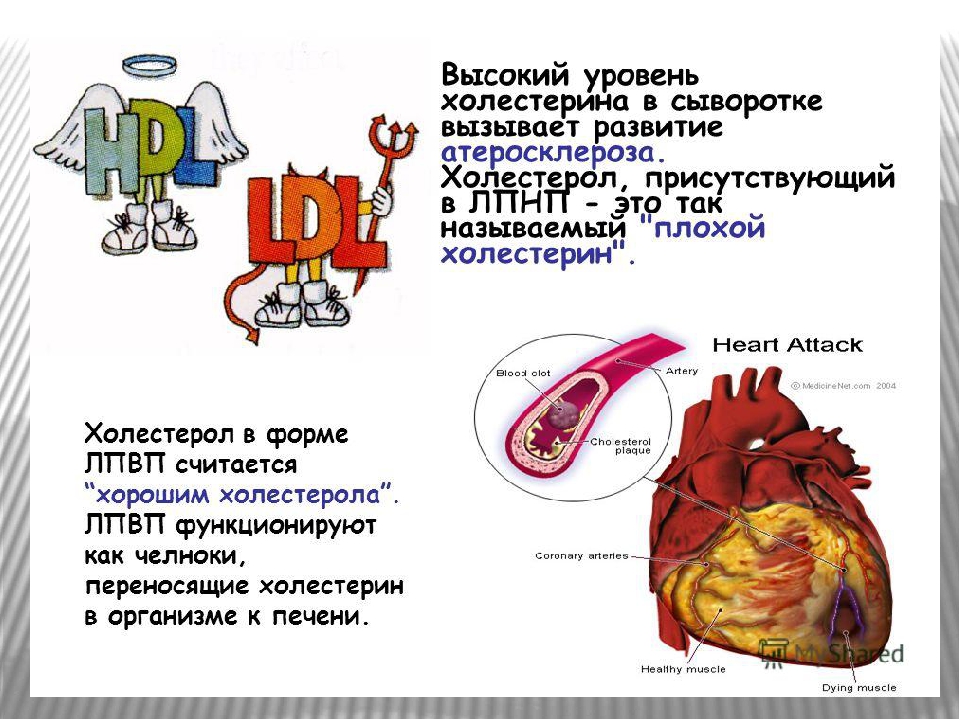
Сердечно-сосудистые заболевания лидируют в перечне уносящих жизни недугов, и повышенный холестерин – один из главных факторов риска. В программе «О самом главном» на телеканале «Россия 1» доктор Мясников ответил на «наивные» вопросы о холестерине, которые он назвал базовыми для понимания сути проблемы.
— Для чего нужен холестерин?
— Холестерин человеку жизненно необходим: из него, в частности, строятся все стероидные гормоны, включая половые, а также клеточные мембраны и многое другое. Поэтому организм не может нам доверить получение такого важного вещества только лишь из пищи и 80% холестерина вырабатывает сам – в печени.
— Повышенный уровень холестерина всегда опасен?
— Зависит от того, «хороший» холестерин или «плохой».
— Что такое «плохой» и «хороший» холестерин?
— Холестерин низкой плотности – плохой. Именно он откладывается в сосудах в виде бляшек. Холестерин высокой плотности – хороший, он забирает из сосудов своего вредного собрата и уносит его в печень на переработку. Поэтому мало просто низкого плохого холестерина – должен быть еще и высокий хороший.
Именно он откладывается в сосудах в виде бляшек. Холестерин высокой плотности – хороший, он забирает из сосудов своего вредного собрата и уносит его в печень на переработку. Поэтому мало просто низкого плохого холестерина – должен быть еще и высокий хороший.
— По каким симптомам можно понять, что уровень холестерина высокий?
— Ни по каким. Таких симптомов нет, и именно поэтому уровень хорошего и плохого холестерина надо измерять лабораторно. Иначе первым симптомом может стать стенокардия, аритмия, болезнь периферических артерий, инфаркт или инсульт.
— Как часто нужно проверять уровень холестерина?
— У женщин уровень холестерина начинают проверять с 35 лет, если есть предрасположенность к проблеме, и с 45 – если ее нет. У мужчин – соответственно с 25 и с 35. Делать это надо каждый раз во время плановой диспансеризации, которая проводится с частотой, соответствующей возрасту.
— Повышенный холестерин у пожилых – это норма?
С возрастом вероятность повышения плохого холестерина растет.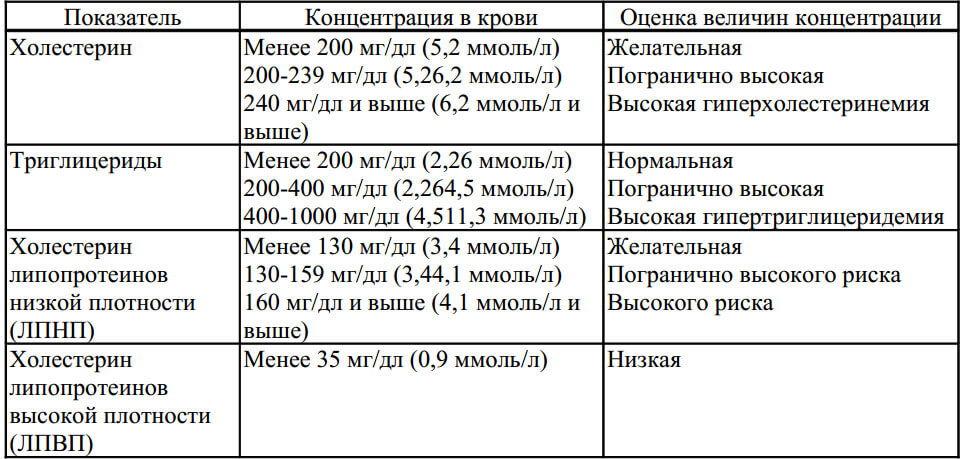 Но тут нужно оценивать, что опаснее – сам холестерин или его лечение. Раньше любое повышение уровня холестерина лечили совсем не безвредными статинами. Теперь перед их назначением врачи взвешивают факторы риска (плохая наследственность по сердечно-сосудистым болезням, курение, повышенный сахар и давление, избыточный вес). Причем если у пациента хорошего холестерина больше нормы, это один из имеющихся факторов нивелирует.
Но тут нужно оценивать, что опаснее – сам холестерин или его лечение. Раньше любое повышение уровня холестерина лечили совсем не безвредными статинами. Теперь перед их назначением врачи взвешивают факторы риска (плохая наследственность по сердечно-сосудистым болезням, курение, повышенный сахар и давление, избыточный вес). Причем если у пациента хорошего холестерина больше нормы, это один из имеющихся факторов нивелирует.
— Лишний вес приводит к повышению холестерина?
Как правило, но не всегда. Есть метаболически здоровые полные люди – с нормальным сахаром и холестерином.
— Избыток жиров в питании – главная причина повышенного холестерина?
— Не главная. С едой человек получает лишь 20% холестерина, остальное вырабатывает печень. И если там происходит «сбой программы», то холестерин будет повышен, даже если вообще ничего не есть. Но если холестерин уже повышен, не надо усугублять проблему вредным питанием.
— Какие продукты снижают уровень холестерина?
— Продукты, которые понижают вредный и повышают полезный холестерины, – это жирная рыба и другие морепродукты, ломтик сала, орехи, авокадо, льняное масло и другая пища, содержащая омега-6 и омега-3 полиненасыщенные жирные кислоты. Включите в свой рацион чеснок и дикий и красный рис, а также небольшие дозы красного вина.
— Как можно вывести излишки холестерина из организма?
— Кому показано – статинами, остальным – диетой и физическими нагрузками.
Повышенный холестерин: что делать? — Клиника ИПМ
Холестерин является важнейшим для человека органическим соединением, он входит в состав биологических мембран практически всех клеток, придавая им нужную жесткость, он необходим для выработки витамина Д, многих гормонов, для нормальной работы нервных волокон.
Холестерина транспортируется по кровеносным сосудам в составе особых белковых комплексов-липопротеидов. Существует два основных типа липопротеидов: липопротеиды низкой плотности (ЛПНП), «плохой холестерин» переносят холестерин из печени в те части организма, где он нужен. Для нормальной работы нужно совсем немного холестерина, гораздо меньше, чем мы съедаем. Лишний, не идущий в работу холестерин, откладывается «про запас» на внутреннюю оболочку крупных артерий: аорты, артерий головного мозга, серда, почек. Именно там собираются скопления лишнего холестерина в виде атеросклеротических бляшек. Молекулы ЛПНП, траспортируя холестерин в сосуды, пополняют эти запасы. Поэтому чем больше в крови содержание ЛПНП, тем с большой скоростью растут бляшки внутри артерий, тем скорее развивается атеросклероз.
Существует два основных типа липопротеидов: липопротеиды низкой плотности (ЛПНП), «плохой холестерин» переносят холестерин из печени в те части организма, где он нужен. Для нормальной работы нужно совсем немного холестерина, гораздо меньше, чем мы съедаем. Лишний, не идущий в работу холестерин, откладывается «про запас» на внутреннюю оболочку крупных артерий: аорты, артерий головного мозга, серда, почек. Именно там собираются скопления лишнего холестерина в виде атеросклеротических бляшек. Молекулы ЛПНП, траспортируя холестерин в сосуды, пополняют эти запасы. Поэтому чем больше в крови содержание ЛПНП, тем с большой скоростью растут бляшки внутри артерий, тем скорее развивается атеросклероз.
Второй тип липопротеидов-липопротеиды высокой плотности (ЛПВП) — «хороший холестерин» преимущественно забирают холестерин из запасов, замедляя рост атеросклеротических бляшек, останавливая развитие атеросклероза.
Из суммы ЛПНП и ЛПВП, циркулирующие в крови вместе с другими молекулами, складывается показатель общего холестерина.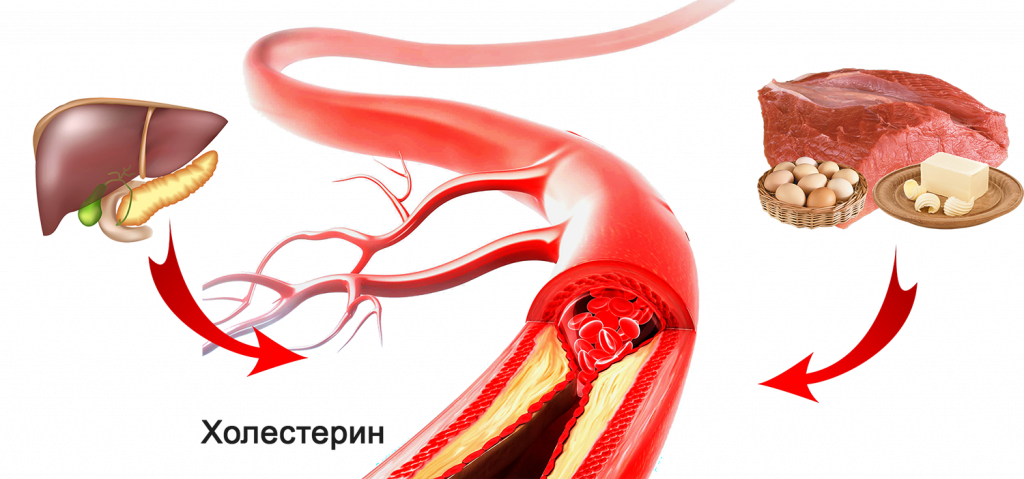 Нормальный уровень ЛПВП для мужчин >=1 ммоль/л, для женщин >=1.2 ммоль/л. Для здорового человека, не имеющего факторы риска развития атеросклероза, нормальный ЛПНП менее 3.5 ммоль/л, общий холестерин менее 5.5 ммоль/л.
Нормальный уровень ЛПВП для мужчин >=1 ммоль/л, для женщин >=1.2 ммоль/л. Для здорового человека, не имеющего факторы риска развития атеросклероза, нормальный ЛПНП менее 3.5 ммоль/л, общий холестерин менее 5.5 ммоль/л.
Если у вас высокое давление и высокий уровень холестерина, вы относитесь к группе высокого риска, в таком случае ЛПНП не должен привышать 2.5 ммоль/л, общий холестерин 4.5 ммоль/л. Если у вас диагноз-ишемическая болезнь сердца, атеросклероз сосудов мозга, сахарный диабет, хроническое заболевание почек, перенесенный инсульт, то у вас очень высокий риск сердечно-сосудистых осложнений, в таком случае ЛПНП не должен привышать 1.8 ммоль/л, общий холестерин 4.0 ммоль/л.
При повышении уровня холестерина в крови на стенке сосуда образуется атеросклеротическая бляшка, которая со временем может полностью перекрыть просвет сосуда, что приводит к появлению приступов боли в груди, возникновению инфаркта, инсульта и даже смерти.
Снижению уровня холестерина способствует:
- Здоровое питание, ограничение жиров животного происхождения, значительное увеличение в рационе растительных продуктов, бобовых, круп, рыбы и нежирных сортов мяса.
- Повышение физической активности, рекомендуются физические нагрузки умеренной интенсивности по 30-40 мин.не менее 3-х раз в неделю.
- Отказ от табакокурения и злоупотребления алкоголя.
- Прием лекарственных препаратов, наиболее эффективными препаратами, снижающие холестерин, являются статины. Статины снижают уровень «плохого холестерина»и повышают уровень «хорошего холестерина». Снижение уровня холестерина с помощью статинов уменьшает риск развития инсульта и инфаркта в два раза, тем самым увеличивая продолжительность жизни. Лечение повышенного уровня холестерина статинами должно быть длительным и постоянным. Для снижения риска сердечно-сосудистых заболеваний на 33% необходимо регулярно принимать статины в течение 3-5 лет.
Важно знать, что для взрослых людей нормальные показатели холестерина никак не зависят от возраста. Для людей, которые уже принимают лекарственные препараты, снижающие повышенный уровь холестерина, важно соблюдение здорового питания, изменение пищевых привычек. На фоне правильного питания эффективность от использования лекарственных препаратов значительно возрастает. Если у вас повышенный уровень холестерина проконсультируйтесь у врача. Врач вам даст необходимые рекомендации и помните, прием лекарственных препаратов необходимо принимать под контролем лечащего врача.
Для людей, которые уже принимают лекарственные препараты, снижающие повышенный уровь холестерина, важно соблюдение здорового питания, изменение пищевых привычек. На фоне правильного питания эффективность от использования лекарственных препаратов значительно возрастает. Если у вас повышенный уровень холестерина проконсультируйтесь у врача. Врач вам даст необходимые рекомендации и помните, прием лекарственных препаратов необходимо принимать под контролем лечащего врача.
24 апреля 2017
Может ли высокий холестерин вызывать боль в груди ?: Медицинская клиника Голгофы: Семейная медицина
Вы иногда чувствуете боль, давление или дискомфорт в груди? Если это так, у вас может быть стенокардия — состояние, при котором ваше сердце не получает достаточно богатой кислородом крови, в которой оно нуждается.
Стенокардия может иметь множество причин, но наиболее распространенной является ишемическая болезнь сердца, которая возникает, когда в артериях накапливается воскообразное вещество, известное как бляшки. Зубной налет может накапливаться в артериях, когда у вас высокий уровень холестерина.
Зубной налет может накапливаться в артериях, когда у вас высокий уровень холестерина.
Если у вас боль в груди, связанная с высоким уровнем холестерина и образованием бляшек, вам необходимо понять свое состояние и свои симптомы. Медицинские работники клиники Calvary Medical Clinic, расположенной в Кливленде, Хамбле и Ливингстоне, штат Техас, поделятся следующими фактами о боли в груди и холестерине.
Хороший холестерин, плохой холестеринХолестерин — это тип жира, который содержится во всех клетках вашего тела. Ваше тело использует холестерин для различных важных задач, таких как производство гормонов и витамина D, а также помогает вам переваривать пищу.
Ваше тело вырабатывает весь необходимый ему холестерин. Вы также получаете холестерин из продуктов животного происхождения, таких как яйца, мясо и молочные продукты.
Есть несколько видов холестерина. К «плохим» типам относятся липопротеины низкой плотности (ЛПНП) и липопротеины очень низкой плотности (ЛПОНП), которые содержат триглицериды. Их называют «плохими», потому что они приводят к накоплению бляшек в артериях.
Их называют «плохими», потому что они приводят к накоплению бляшек в артериях.
Другой тип холестерина, липопротеины высокой плотности (ЛПВП), считается «хорошим», потому что он помогает вывести холестерин из организма.
Клейкая пластинкаКогда у вас слишком много «плохого» холестерина в крови, он может соединяться с другими соединениями в вашей крови и образовывать бляшки — липкое вещество, которое может сужать пространство, в котором кровь может течь по артериям. Наращивание налета называется атеросклерозом.
Атеросклероз может вызвать боль в груди, потому что сердце не получает необходимой крови.
И это может привести к сердечному приступу, если кусок налета отломится и образует сгусток, который блокирует кровоток в сердечной артерии.
Лечение боли в грудиЕсли у вас боль в груди, связанная с накоплением зубного налета, мы рекомендуем изменить образ жизни, который может защитить ваше сердце, например:
- Бросить курить
- Соблюдение здорового питания
- Похудение, если у вас избыточный вес или ожирение
- Как стать физически активным
- Снижение стресса
- Ограничение употребления алкоголя
- Контролируйте уровень сахара в крови, если он повышен
- Контроль артериального давления, если оно высокое
Изменение образа жизни может помочь снизить риск сердечного приступа.
Мы также можем прописать определенные лекарства от боли в груди, например, антикоагулянты, которые помогают предотвратить образование тромбов. А для некоторых пациентов такие процедуры, как ангиопластика или шунтирование, могут восстановить кровоток и уменьшить боль в груди.
Знайте признаки сердечного приступаБоль в груди может быть признаком сердечного приступа. Позвоните в службу 911, если почувствуете что-либо из следующего:
- Боль, давление, сдавливание или ощущение полноты в центре груди, которое длится более нескольких минут или проходит и возвращается снова
- Боль или дискомфорт в одной или обеих руках, спине, шее, челюсти или животе
- Одышка
- Холодный пот, тошнота или головокружение
Не игнорируйте ни один из этих признаков сердечного приступа.Быстрые действия могут спасти вам жизнь.
Подробнее о боли в груди Если у вас есть вопросы по поводу боли в груди или других проблем со здоровьем для вас или вашей семьи, обратитесь к группе экспертов Calvary Medical Clinic. Мы рады помочь вам понять, что вызывает боль в груди, как уменьшить боль и как защитить свое сердце. Позвоните нам, чтобы записаться на прием, или запросите консультацию с помощью удобного инструмента онлайн-бронирования.
Мы рады помочь вам понять, что вызывает боль в груди, как уменьшить боль и как защитить свое сердце. Позвоните нам, чтобы записаться на прием, или запросите консультацию с помощью удобного инструмента онлайн-бронирования.
Симптомы, причины и лечение повышенного холестерина
Что такое высокий холестерин?
Холестерин — это липид, жирное вещество, вырабатываемое вашей печенью.В небольших количествах он играет положительную роль для вашего здоровья, помогая синтезировать клеточные мембраны, желчную кислоту, определенные гормоны и витамин D. При соединении с белками он попадает в кровоток и циркулирует по телу в двух формах: с низкой плотностью. холестерин липопротеинов (ЛПНП) и холестерин липопротеинов высокой плотности (ЛПВП). ЛПНП иногда называют «плохим холестерином», а ЛПВП — «хорошим холестерином».
Холестерин — проблема только тогда, когда его больше, чем ваше тело может должным образом использовать.Избыточный холестерин ЛПНП в сочетании с жирами и кальцием создает бляшки, которые накапливаются в кровеносных сосудах, что приводит к сужению артерий, гипертонии и повышенному риску сердечных заболеваний и инсульта. Это частично компенсируется холестерином ЛПВП, который помогает вернуть избыток холестерина ЛПНП в печень, где он выводится из организма.
Это частично компенсируется холестерином ЛПВП, который помогает вернуть избыток холестерина ЛПНП в печень, где он выводится из организма.
По данным Центров по контролю за заболеваниями, около 95 миллионов взрослых американцев имеют общий уровень холестерина в диапазоне от пограничного до высокого (выше 200 мг / дл), что коррелирует с повышенным риском серьезного заболевания.Чтобы узнать свой уровень холестерина, а также шаги, которые вы можете предпринять, чтобы снизить риск сердечных заболеваний и инсульта, обратитесь к своему лечащему врачу Baptist Health.
Каковы симптомы высокого холестерина? Какие сложности?
Одна из трудностей в управлении холестерином заключается в том, что высокий холестерин не имеет очевидных ранних симптомов. Единственный способ узнать, что у них слишком много холестерина ЛПНП, — это попросить врача провести анализ крови для измерения уровня холестерина.
Если со временем налет налетов станет обширным, это может вызвать серьезные заболевания с появившимися симптомами, такими как:
- Острый коронарный синдром: Потеря кровотока к сердцу напрямую приводит к стенокардии или боли в груди, а также к инфарктам миокарда (сердечным приступам).

- Сердечный приступ: Сердечные приступы характеризуются множеством симптомов, включая давление или боль в груди, тошноту, холодный пот, затрудненное дыхание и внезапное головокружение.
- Инсульт: Инсульт — это потеря притока крови к мозгу — «мозговая атака», аналогичная сердечному приступу. Симптомы включают онемение лица или конечностей, частичный паралич, помутнение зрения, трудности с речью и потерю равновесия или координации.
Что вызывает высокий уровень холестерина?
Человеческому организму требуется небольшое количество холестерина, но, как правило, он способен производить все, что ему нужно. Это означает, что холестерин, попадающий в организм с пищей, может быть чрезмерным, особенно если в вашем рационе много плохого холестерина, а также насыщенных и трансжиров.Курение, неумеренное употребление алкоголя (более двух порций в день) и малоподвижный образ жизни (отсутствие физических упражнений) также могут способствовать повышению уровня холестерина.
Гены также играют роль в повышении уровня холестерина. Существуют генетические вариации в том, как организм производит и поглощает холестерин, и некоторые из этих вариаций передаются по наследству. Медицинские заболевания, такие как диабет и гипертиреоз, также могут влиять на уровень холестерина.
Факторами риска высокого холестерина обычно считаются:
- Нездоровое питание
- Отсутствие физической активности
- Ожирение
- Употребление табачных изделий
- Чрезмерное употребление алкоголя
- Генетические факторы, унаследованные от ваших родителей
- Гипертиреоз, диабет и заболевание почек
- Напряжение
Как диагностируется высокий уровень холестерина?
Высокий уровень холестерина диагностируется с помощью своего рода анализа крови, называемого липидной панелью.Панель липидов документирует количество холестерина в крови — хорошее, плохое и в целом. В таблице ниже показаны допустимые, пограничные и высокие уровни плохого и общего холестерина. Единица измерения — миллиграммы холестерина на децилитр крови (мг / дл).
Единица измерения — миллиграммы холестерина на децилитр крови (мг / дл).
Это только приблизительные рекомендации. Ваш врач интерпретирует их в свете других факторов, которые имеют отношение к вашему личному здоровью (например, показывает ли ваша семейная история болезни доказательства сердечных заболеваний и инсульта):
| Общий холестерин | ЛПНП (плохой) холестерин | |
|---|---|---|
| Допустимо | ниже 200 | ниже 100 |
| Граница | 200–239 | 100–129 |
| Высокая | 240 или выше | 130 или выше |
Липидные панели также измеряют количество ЛПВП или хорошего холестерина в кровотоке.Как правило, вы хотите, чтобы показатель хорошего холестерина составлял не менее 50 мг / дл, а еще лучше — 60 мг / дл или более. Женщинам обычно требуется больше холестерина ЛПВП, чем мужчинам.
Еще одним фактором здоровья, измеряемым на липидной панели, является триглицерид. Триглицериды — это источник энергии, который в слишком больших количествах оказывает негативное воздействие.
Как лечится высокий холестерин?
Изменения образа жизни — улучшение диеты, больше физических упражнений, потеря веса и отказ от табачных изделий — являются предпочтительными методами снижения уровня холестерина.Хотя эти изменения полезны для вашего здоровья в целом, они не всегда дают желаемый эффект снижения уровня холестерина в достаточной степени. В таких случаях ваш врач может прописать одно или несколько из следующих лекарств.
Смолы, связывающие желчные кислоты
Смолы, связывающие желчные кислоты, предлагают косвенный подход к снижению уровня холестерина. Эти лекарства связываются с желчными кислотами, вырабатываемыми вашей печенью, которые необходимы для пищеварения. Когда это происходит, печень перерабатывает избыток холестерина в организме, чтобы увеличить выработку кислот. Преобразованный холестерин не представляет угрозы для здоровья.
Преобразованный холестерин не представляет угрозы для здоровья.
Ингибиторы абсорбции холестерина
Ингибиторы абсорбции холестерина блокируют переработку пищевого холестерина в тонком кишечнике.
Ингибиторы PCSK9
Новая категория инъекционных препаратов, называемых ингибиторами PCSK9, увеличивает способность печени абсорбировать избыточный холестерин ЛПНП. Ингибиторы PCSK9 наиболее часто используются у людей с необычно высокими показателями холестерина, возможно, из-за наследственного заболевания.
Статины
Статины вызывают реабсорбцию холестерина из кровотока, блокируя способность печени производить дополнительные количества. Часть реабсорбированного холестерина может образовываться в бляшках в кровеносных сосудах. Существует множество статинов, отпускаемых по рецепту врача.
неожиданных причин высокого холестерина
Напряжение
Хронический стресс вызывает ряд проблем со здоровьем, включая высокий уровень холестерина. Исследования показывают, что он повышает риск высокого холестерина ЛПНП («плохого») и снижает уровень холестерина ЛПВП («хороший»). Это потому, что гормоны стресса, такие как кортизол и адреналин, вызывают изменения, которые могут привести к повышению уровня сахара в крови и воспалению. Со временем из-за этого печень может вырабатывать больше холестерина и жиров из крови, называемых триглицеридами.
Исследования показывают, что он повышает риск высокого холестерина ЛПНП («плохого») и снижает уровень холестерина ЛПВП («хороший»). Это потому, что гормоны стресса, такие как кортизол и адреналин, вызывают изменения, которые могут привести к повышению уровня сахара в крови и воспалению. Со временем из-за этого печень может вырабатывать больше холестерина и жиров из крови, называемых триглицеридами.
Кофе нефильтрованный
Эта привычка к французской прессе, кофе по-турецки или эспрессо может создать проблемы для вашего холестерина.В этом кофе нет фильтра, поэтому содержащиеся в зернах масляные соединения, называемые дитерпенами, просачиваются в вашу чашку. Эти масла могут повысить уровень холестерина ЛПНП. Хотя одна-две порции в день — это нормально, эксперты рекомендуют не более четырех порций нефильтрованного кофе в день.
Лекарства
Некоторые лекарства могут неожиданно повлиять на уровень холестерина. К ним относятся определенные противозачаточные таблетки, ретиноиды, кортикостероиды, противовирусные и противосудорожные препараты. Некоторые лекарства от высокого кровяного давления, такие как диуретики и старые формы бета-адреноблокаторов, также могут повышать уровень холестерина.Поговорите со своим врачом о любых лекарствах, которые вы принимаете. Возможно, вам понадобится другая доза или другой препарат.
Некоторые лекарства от высокого кровяного давления, такие как диуретики и старые формы бета-адреноблокаторов, также могут повышать уровень холестерина.Поговорите со своим врачом о любых лекарствах, которые вы принимаете. Возможно, вам понадобится другая доза или другой препарат.
Проблемы с щитовидной железой
Ваше тело использует гормоны щитовидной железы, чтобы вывести лишний холестерин, который ему не нужен. Итак, когда у вас недостаточная активность щитовидной железы или гипотиреоз, уровень общего холестерина и холестерина ЛПНП повышается. Поговорите со своим врачом, если у вас есть симптомы гипотиреоза, такие как усталость, сухость кожи, мышечная слабость и боли. Анализ крови может помочь выявить это заболевание.
Сахарный диабет 2 типа
Диабет 2 типа может вызвать повышенный уровень сахара в крови. Когда сахара слишком много, он может присоединяться к белкам, таким как молекулы холестерина. Это делает холестерин более вредным. Например, у людей с диабетом 2 типа обычно больше мелких и плотных частиц ЛПНП, что повышает риск сердечных заболеваний. У них также меньше защитного холестерина ЛПВП. Этот холестерин может не помогать избавляться от «плохого» холестерина.
Например, у людей с диабетом 2 типа обычно больше мелких и плотных частиц ЛПНП, что повышает риск сердечных заболеваний. У них также меньше защитного холестерина ЛПВП. Этот холестерин может не помогать избавляться от «плохого» холестерина.
Менопауза
Половой гормон эстроген влияет на уровень холестерина.Когда эстроген падает после менопаузы, уровень холестерина повышается. Исследования показывают, что уровни ЛПНП и общего холестерина повышаются во время и после последнего цикла. Что еще хуже, женщины после менопаузы набирают в среднем от 8 до 10 фунтов. Они также перестают тренироваться, что может повысить риск высокого уровня холестерина.
Сидя много
Сидеть за столом или на диване часами напролет вредно для здоровья. Это связано с ожирением, сердечными заболеваниями и высоким уровнем холестерина.Когда вы сидите слишком долго, фермент, который превращает вредный холестерин ЛПНП в хороший холестерин ЛПВП, падает на 95%. Чтобы защитить свое сердце, делайте частые перерывы. Вставайте как минимум каждые 30 минут и, если можете, совершайте 5-минутную прогулку каждый час.
Чтобы защитить свое сердце, делайте частые перерывы. Вставайте как минимум каждые 30 минут и, если можете, совершайте 5-минутную прогулку каждый час.
Проблемы с печенью
Ваша печень вырабатывает, перерабатывает и расщепляет холестерин. Когда ваша печень не работает должным образом, это может повлиять на уровень холестерина. Одним из наиболее распространенных состояний является неалкогольная жировая болезнь печени (НАЖБП), которая возникает, когда в печени откладывается лишний жир.Он поражает почти каждого четвертого взрослого человека. Более тяжелая форма известна как НАСГ (неалкогольный стеатогепатит). Это приводит к набуханию печени и образованию рубцов, что приводит к циррозу печени.
Слишком много алкоголя
Печень не только перерабатывает холестерин, но и расщепляет алкоголь. Итак, когда вы пьете слишком много, это может повлиять на уровень холестерина. Одно исследование показало, что у мужчин, которые много пили — примерно 4½ порции или больше за один раз, — уровень холестерина был ниже, чем у тех, кто этого не делал.Это было верно и для тех, кто ел только изредка. Если вы пьете, держите его умеренным — не более одного напитка в день для женщин и двух для мужчин.
Беременность
Во время беременности ваше тело использует холестерин, чтобы помочь плоду расти и развиваться. Вот почему ваш уровень холестерина может подняться до 50% во втором и третьем триместрах. Они могут оставаться в приподнятом состоянии около месяца после рождения. Этот временный всплеск обычно не вредит маме или ребенку. Но если у вас уже высокий уровень холестерина, врач захочет отслеживать его уровень.
Проблемы с почками
Холестерин влияет на работу почек. Исследования показывают, что высокий уровень холестерина может нанести вред функции почек и повысить риск заболевания почек. С другой стороны, проблемы с почками могут повысить уровень холестерина. Исследования показывают, что нефротический синдром, тип заболевания почек, увеличивает уровень ЛПНП и общего холестерина. Хроническая болезнь почек также снижает уровень ЛПВП.
Диета с высоким содержанием сахара
Насыщенные жиры часто называют основной диетической причиной сердечных заболеваний.Но слишком много сахара тоже виновато. Диета с высоким содержанием сладкого заставляет вашу печень вырабатывать больше холестерина ЛПНП и триглицеридов и меньше холестерина ЛПВП. Одно исследование показало, что люди, которые получали 10% или более калорий из добавленных сахаров, в 3 раза чаще имели низкий уровень ЛПВП по сравнению с теми, кто получал менее половины этого количества.
Высокий холестерин — причины, симптомы и онлайн-лечение
Что мы лечим
ЧТО ТАКОЕ ВЫСОКИЙ ХОЛЕСТЕРИН?
Высокий уровень холестерина в крови также известен как гиперлипопротеинемия.Это повышение общего холестерина и липопротеинов низкой плотности (холестерин ЛПНП) / триглицеридов / холестерина липопротеинов невысокой плотности (ЛПВП) в крови. Гиперлипопротеинемия может характеризоваться изолированным повышенным уровнем холестерина (гиперхолестеринемия) или изолированным повышенным уровнем триглицеридов (гипер-триглицеридемия) или и тем, и другим.
КАКОВЫ ПРИЧИНЫ?
Высокий уровень холестерина можно отнести к двум типам:
- Спорадически — Происходит без семейного анамнеза из-за таких факторов, как ожирение, диета, недостаток физических упражнений и стресс.Несколько других состояний, таких как диабет, употребление алкоголя, гипотиреоз, лекарства, такие как глюкокортикоиды, диуретики, бета-блокаторы, ретиноевая кислота, способствуют высокому уровню холестерина.
- Семейный — Унаследованный тип, возникший из-за генетического дефекта. Это происходит примерно у 1 из 500 человек.
КАКОВЫ ПРИЗНАКИ, СИМПТОМЫ И ОСЛОЖНЕНИЯ?
Длительное повышение уровня холестерина в сыворотке крови может привести к сужению кровеносных сосудов (атеросклерозу), что приводит к снижению кровоснабжения органа, снабжаемого этими кровеносными сосудами.В конечном итоге это может привести к образованию атероматозных бляшек, которые затрудняют приток крови к органам, снабжаемым артериями. Ткани и органы медленно уменьшаются, и этот аспект проявляется в виде специфических симптомов. Например, временное ограничение кровоснабжения мозга проявляется как временная потеря зрения, головокружение и нарушение равновесия, трудности с речью, слабость или онемение и ощущение покалывания. Недостаточное кровоснабжение сердца может привести к боли в груди, одышке.Недостаточное кровоснабжение ног может проявляться болью в икроножных мышцах при ходьбе, а в кишечнике — болью в животе после еды.
Внезапная закупорка коронарной артерии может привести к сердечному приступу, закупорка артерий, кровоснабжающих мозг, может вызвать инсульт, проявляющийся в виде паралича. Если оперативное вмешательство не будет сделано, это может привести к летальному исходу.
Семейная гиперхолестеринемия может быть связана с желтоватыми пятнами под кожей вокруг век, белым или серым обесцвечиванием периферической роговицы и желтоватыми отложениями в сухожилиях.
Чтобы узнать больше о холестерине и его эффектах, проконсультируйтесь с врачом сегодня.
КАК УПРАВЛЯТЬ И ЛЕЧИТЬ?
Изменения образа жизни — Сюда входит отказ от курения, ограничение потребления алкоголя, повышение физической активности и поддержание здорового веса. Люди с ожирением могут снизить уровень холестерина в крови за счет похудения, килограмм потери веса может снизить уровень холестерина на 0,8 мг / дл.
Диета — Соблюдение сбалансированной диеты с высоким содержанием овощей, фруктов, пищевых волокон и низким содержанием жиров приводит к умеренному снижению общего холестерина.
Лекарства — Статины являются основой лечения, кроме фибратов, никотиновой кислоты и холестирамина.
Высокий холестерин | Уровни холестерина | Симптомы и причины
Высокий уровень холестерина — серьезная проблема в Соединенных Штатах. По данным Центра контроля заболеваний (CDC) , около 94 миллионов взрослых в США старше двадцати лет имеют высокий уровень холестерина в крови.
Но проблема с высоким уровнем холестерина в том, что он обычно не проявляет никаких симптомов, поэтому у вас может быть высокий холестерин и вы даже не подозреваете об этом. Высокий уровень холестерина может привести к сердечному приступу и инсульту , которые могут быть смертельными, если их не лечить.
Продолжайте читать, чтобы узнать больше о высоком холестерине.
Что такое высокий холестерин?Холестерин — это восковое вещество, которое содержится в стенках наших кровеносных сосудов. Он производит гормоны, такие как эстроген и прогестерон, а также используется для образования желчи, которая помогает расщеплять жир.Регулирование уровня холестерина имеет решающее значение, потому что помогает поддерживать здоровье вашего тела , особенно кровеносных сосудов.
Высокий холестерин или гиперхолестеринемия — это избыточное количество холестерина в крови. Если в вашей крови слишком много холестерина, холестерин может откладываться на стенках ваших кровеносных сосудов, что вызывает повреждение сосудов, что со временем может привести к сердечным заболеваниям или сердечному приступу.
ЛПВП и ЛПНП — это две категории холестерина.
Холестерин ЛПВП (липопротеины высокой плотности) : Хороший холестерин, холестерин ЛПВП, помогает удалить избыток холестерина из крови.
Холестерин ЛПНП (липопротеины низкой плотности) : Плохой холестерин Холестерин ЛПНП откладывается на стенках кровеносных сосудов. Это приводит к утолщению стенки и сужению кровеносных сосудов.
Триглицериды : это жиры, содержащиеся в вашей крови. Обычно они возникают из-за употребления слишком большого количества жирной пищи или углеводов.
Когда ваше тело не может использовать все калории, которые вы едите сразу, оно превращает их в триглицериды. Ваши жировые клетки хранят эти триглицериды, а также распространяют триглицериды по вашему телу с помощью липопротеинов.
Высокий уровень триглицеридов является признаком того, что вы регулярно потребляете больше калорий, чем может использовать ваше тело, и увеличивает риск сердечных заболеваний и инсульта , среди других проблем со здоровьем.
Каковы симптомы повышенного уровня холестерина ?Практически невозможно узнать, есть ли у вас высокий уровень холестерина, потому что он обычно не имеет симптомов.Лучший способ определить свой уровень холестерина — это регулярные анализы крови.
Высокий уровень холестерина может привести к сердечному приступу или инсульту . Следовательно, очень важно раннее выявление и лечение.
Каковы признаки высокого холестерина?Если он превышает 240 мг / дл, это считается «высоким». Если уровень холестерина ЛПНП составляет от 130 до 159 мг / дл, это считается «погранично высоким». Если он превышает 160 мг / дл, это считается «высоким». У вас низкий уровень холестерина ЛПВП, если он ниже 40 мг / дл.
Что вызывает высокий уровень холестерина?У вас может развиться гиперхолестеринемия, если вы потребляете продукты с высоким содержанием холестерина, насыщенных жиров и трансжиров. У вас также может развиться гиперхолестеринемия, если вы страдаете ожирением. Малоподвижный образ жизни и курение также являются факторами риска повышенного холестерина.
Также возможно, что ваши гены влияют на уровень холестерина. Дети наследуют гены от своих родителей, и некоторые гены определяют, как ваш организм перерабатывает холестерин и жиры.Ваши шансы на повышение уровня холестерина выше, если он есть у ваших родителей.
В редких случаях семейная гиперхолестеринемия вызывает высокий уровень холестерина, препятствуя выведению ЛПНП из кровотока. У большинства людей с этим заболеванием уровень холестерина превышает 300 миллиграммов на децилитр. Для сравнения, их уровни ЛПНП выше 200 миллиграммов на децилитр, согласно данным Национального исследовательского института генома человека .
Вы также можете подвергаться риску высокого холестерина, если у вас есть другие заболевания, такие как диабет и гипотиреоз.
Другие заболевания, которые могут вызвать высокий уровень холестерина, включают:
- Пересадка органов
- Рак
- Угри
- Высокое кровяное давление
- ВИЧ / СПИД
Если у вас высокий уровень холестерина в течение длительного времени, он может образовывать бляшки в ваших артериях, что называется атеросклерозом или артериальным затвердением.
Со временем отложения холестерина в артериях сужают их и снижают их гибкость. Именно это сужение может вызвать сердечный приступ или инсульт .
ПрофилактикаИзменение образа жизни может помочь предотвратить повышение уровня холестерина до того, как он произойдет, за счет снижения уровня холестерина. Вы можете предотвратить высокий уровень холестерина с помощью:
- Здоровое питание
- Регулярные упражнения
- Сохранение активности
- Бросить курить
- Похудание при избыточном весе
- Умеренно потребляйте животные жиры и здоровые жиры
- Уменьшите потребление алкоголя
- Управляйте стрессом
Возможно, вам потребуется снизить уровень холестерина с помощью лекарств, если:
- Вы не заметили никаких улучшений в уровне холестерина, несмотря на изменение образа жизни и диеты.
- Существует высокий риск сердечного приступа или инсульта.
Поговорите со своим врачом о лекарствах, которые вы можете принимать.
Обычно высокий холестерин лечат статинами, которые доступны в виде таблеток или инъекций и позволяют снизить уровень холестерина. Побочные эффекты статинов включают мышечную боль , желудочно-кишечные проблемы и чувство необычной усталости или физической слабости.
Существуют также альтернативные препараты, снижающие уровень холестерина, например,
- эзетимиб, фибраты и секвестранты желчных кислот (также известные как смолы)
- инъекции, такие как алирокумаб и эволокумаб
Как правило, Национальный институт сердца, легких и крови (NHLBI) рекомендует вам проходить первый скрининг холестерина в возрасте от 9 до 11 лет, а затем каждые пять лет проводить скрининг на холестерин.
NHLBI также предлагает, чтобы скрининг холестерина проводился каждые 1-2 года для мужчин и женщин в возрасте от 45 до 65 лет. Лицам старше 65 лет следует проверять уровень холестерина ежегодно.
Ваш врач может порекомендовать более частые анализы, если ваши результаты выходят за пределы безопасного диапазона. Возможно, вам придется проходить более частые тесты, если у вас есть семейная история с высоким уровнем холестерина, диабетом или высоким кровяным давлением — ваш врач также может посоветовать более частые тесты.
Причины, методы лечения, изменения образа жизни и многое другое
Большинство из нас имеет представление о том, что такое холестерин — жирное воскообразное вещество, которое попадает в наши кровеносные сосуды и что-то, что мы не хотим засорять.Проблемы возникают, когда в кровотоке циркулирует слишком много вредного холестерина. Именно тогда накопление отложений может угрожать закупоркой артерий, создавая почву для серьезных проблем. Узнайте больше о том, что на самом деле означает высокий уровень холестерина, и как контролировать свое здоровье.
Еще популярные статьи о высоком холестерине
Высокий холестерин
Часто задаваемые вопросы
Как я могу снизить уровень холестерина?
Если ваш холестерин просто на грани высокого уровня, значительных изменений в образе жизни может быть достаточно, чтобы снизить показатели.Придерживайтесь более здоровой диеты, много занимайтесь спортом, бросьте курить и ограничьте употребление алкогольных напитков. Если этих шагов недостаточно, вам, вероятно, понадобятся лекарства, снижающие уровень холестерина, чтобы достичь здорового диапазона.
Что вызывает высокий уровень холестерина?
Насыщенные жиры из мяса и жирных молочных продуктов, низкий уровень активности, курение и избыточный вес — все это способствует высокому холестерину, отмечает Американская кардиологическая ассоциация. Но есть также вероятность, что ваша семейная история болезни может предрасполагать вас.Уровни также имеют тенденцию повышаться с возрастом.
Почему холестерин ЛПНП так опасен?
ЛПНП, или липопротеин низкой плотности, холестерин, обычно называемый «плохим» холестерином, может накапливаться в кровотоке и приводить к образованию бляшек, жировых отложений, сужающих артерии. Накопление зубного налета может вызвать сердечные приступы и инсульты.
Сколько диетического холестерина мне нужно в день?
В прежних диетических рекомендациях рекомендованное количество диетического холестерина составляло не более 300 миллиграммов в день.Тем не менее, Американская кардиологическая ассоциация и Американский колледж кардиологов больше не рекомендуют устанавливать лимит холестерина в рационе, потому что последние исследования показали, что он не влияет на количество холестерина в организме у большинства людей. Намного важнее придерживаться здоровой диеты и снизить потребление насыщенных жиров.
Что такое холестерин?
Холестерин — это жирное воскообразное вещество, вырабатываемое печенью, которое движется по телу, используя кровоток как свою собственную ленивую реку.Так же, как не все жиры плохи, холестерин сам по себе не плох. Фактически, он играет несколько жизненно важных ролей в вашем функционировании, например, помогает строить клетки, вырабатывать гормоны и вырабатывать необходимые организму витамины. Существуют разные типы холестерина, и разные уровни каждого из них определяют, можно ли классифицировать ваш холестерин как слишком высокий.
Основные типы холестерина
Хотя мы склонны рассматривать холестерин как одно целое, существует два основных типа: липопротеинов высокой плотности (ЛПВП) и липопротеинов низкой плотности (ЛПНП) .
Холестерин ЛПВП
Липопротеины высокой плотности (ЛПВП) — это «хороший» холестерин. Он действует как Pacman в вашем кровотоке, захватывая холестерин ЛПНП и доставляя его обратно в печень, где он расщепляется и в конечном итоге выходит из организма. По данным Американской кардиологической ассоциации, холестерин ЛПВП не может устранить весь холестерин ЛПНП , но высокий уровень ЛПВП может защитить от сердечных заболеваний, таких как инсульт или сердечный приступ.
Холестерин ЛПНП
Липопротеины низкой плотности (ЛПНП) называют «плохим» холестерином, поскольку он может накапливаться на стенках артерий.По мере накопления отложений они могут ограничивать кровоток. Это состояние, известное как атеросклероз , , может привести к другим проблемам с сердцем и здоровьем. Существует также холестерин липопротеинов очень низкой плотности (ЛПОНП) , который переносит триглицеридов через кровоток. Триглицериды — это жиры, почти полностью получаемые из продуктов, которые мы едим, и они могут вызывать проблемы, аналогичные холестерину ЛПНП. Как и ЛПНП, лучше более низкий уровень триглицеридов.
Как измеряется уровень холестерина?
Стандартный анализ крови, который проверяет холестерин, называемый липидным профилем или липидной панелью , сообщает ваши результаты в виде четырех различных компонентов:
Общий холестерин
Холестерин ЛПНП
Холестерин ЛПВП
Триглицериды
В США все результаты даются в миллиграммах холестерина на децилитр крови (мг / дл).Вот что для вас означают все эти числа:
Общий холестерин. По данным Американской кардиологической ассоциации, это число представляет собой сумму ваших ЛПНП, ЛПВП и 20% уровня триглицеридов. Для общего холестерина:
Ниже 200 мг / дл — это нормально.
200-239 мг / дл — гранично высокое значение.
240 мг / дл и выше является высоким.
Холестерин ЛПНП. То, что считается высоким, зависит от ваших уникальных обстоятельств.
Если у вас нет сердечно-сосудистых заболеваний или факторов риска развития сердечно-сосудистых заболеваний:
Оптимально ниже 100 мг / дл.
100-129 мг / дл почти оптимально.
130–159 мг / дл — гранично высокое значение.
160–189 мг / дл высокое.
190 мг / дл и выше очень высока.
Если у вас заболевание сердца, такое как ишемическая болезнь сердца или сердечная недостаточность:
Оптимальным является уровень ниже 70 мг / дл.
70-99 мг / дл почти оптимально.
100–159 мг / дл высокое.
160 мг / дл и выше очень высоки.
Холестерин ЛПВП. Для ЛПВП («хороший вид») большее число лучше:
60 мг / дл и выше оптимально.
40-59 мг / дл у мужчин или 50-59 мг / дл у женщин считается хорошим показателем.
Уровень ниже 40 мг / дл для мужчин и ниже 50 мг / дл для женщин считается плохим.
Триглицериды. Для уровней этих жиров в крови:
Желательно ниже 150 мг / дл.
150-199 мг / дл — это предел.
200-499 мг / дл высокое.
500 мг / дл и выше очень высоки.
Ваш врач изучит все эти цифры вместе с вашей историей болезни, чтобы определить, есть ли у вас высокий уровень холестерина и как с ним бороться.
Почему высокий холестерин так опасен
Общий холестерин выше 200 мг / дл, холестерин ЛПНП выше 130 мг / дл или триглицериды выше 150 мг / дл считаются высокими, и эти уровни увеличивают риск сердечно-сосудистых проблем, связанных с накопление холестерина в крови.
Как и в случае высокого кровяного давления — еще одного фактора риска сердечных заболеваний, — высокий уровень холестерина обычно протекает бессимптомно. Хотя артерии могут быть забиты отложениями жирного холестерина, называемыми бляшкой , , вы вряд ли сможете представить себе это, пока не станет слишком поздно.
Без анализа крови для измерения уровня холестерина «предупреждающим знаком» может быть боль в груди или даже серьезное сердечное событие, такое как сердечный приступ или инсульт, утверждает Американская академия семейных врачей.Вот почему так важны регулярные анализы крови. По данным клиники Майо, рекомендуется проходить первый анализ липидного профиля в возрасте 18 лет, а затем каждые пять лет или чаще, если у вас есть определенные факторы риска.
Получите полную информацию о сердечных заболеваниях
Что вызывает высокий уровень холестерина?
По данным Американской кардиологической ассоциации, высокий уровень холестерина может быть результатом как ваших, так и не зависящих от вас факторов. Высокий холестерин может быть наследственным, заболеванием, известным как семейная гиперхолестеринемия, которым страдает каждый 500 человек.Чаще всего выбор образа жизни влияет на уровень холестерина, а это означает, что некоторые изменения могут иметь большое влияние на цифры. Давайте изучим факторы, повышающие уровень холестерина.
Диета с высоким содержанием жиров
Высокий уровень холестерина в крови не всегда связан с продуктами с высоким содержанием холестерина. За последние несколько лет было проведено множество исследований, одновременно подтверждающих и опровергающих роль яиц, одного из основных источников пищевого холестерина, в повышении уровня холестерина в крови.
Поскольку некоторые продукты животного происхождения содержат как насыщенные жиры, так и холестерин, по данным Американской кардиологической ассоциации, не всегда легко понять, куда указать пальцем.Тем не менее, до 25% населения могут быть чувствительны к диетическому холестерину. Для них существует связь между ежедневным употреблением яйца в пищу и повышенным риском сердечных заболеваний, как показало исследование, опубликованное в 2019 году в журнале JAMA .
Влияние употребления в пищу двух основных типов жиров на уровень холестерина более определенно.
Насыщенные жиры. По данным Mayo Clinic, этот тип жира, содержащийся в красном мясе, сыре, масле и сливках, является наиболее частым виновником высокого уровня холестерина.Употребление в пищу слишком большого количества насыщенных жиров и недостатка ненасыщенных жиров (полезных для здоровья, содержащихся в авокадо, орехах и растительных маслах) изменяет процесс переработки холестерина в печени. Клетки печени имеют рецепторы ЛПНП, которые удаляют холестерин из крови и отправляют его обратно в печень для расщепления. Диета с высоким содержанием насыщенных жиров притупляет эти рецепторы, поэтому они не так чувствительны и неэффективны.
Трансжиры. Еще более опасны трансжиры, которые часто встречаются на упаковках под названием «частично гидрогенизированные масла».Эти жиры также оказывают прямое и отрицательное влияние на уровень холестерина. Трансжиры сейчас запрещены Управлением по контролю за продуктами и лекарствами США (FDA), но клиника Мэйо указывает, что следовые количества по-прежнему разрешены — на упаковке продуктов питания может быть указано, что трансжиров нет, даже если в каждой порции содержится до 0,5 грамма, так что проверьте список ингредиентов. Может показаться, что это немного, но эти числа могут складываться в зависимости от того, сколько еды вы едите и как часто. Среди продуктов, на которые стоит обратить внимание, — немолочные сливки, фасованная выпечка и маргарин.
Отсутствие физических упражнений
Физические упражнения могут повлиять на холестерин ЛПНП, а низкие триглицериды и повышают уровень хорошего холестерина ЛПВП, которые благотворно влияют на общий профиль холестерина. Старайтесь заниматься аэробными упражнениями, такими как ходьба, бег трусцой, езда на велосипеде или плавание, большую часть дней недели с одобрения врача, если вы не занимались в последнее время или у вас есть какие-либо хронические заболевания.
Избыточный вес или ожирение
Наличие лишних килограммов или ожирение увеличивает риск как высокого холестерина, так и других сердечных заболеваний.ИМТ в диапазоне избыточного веса (25,0-29,9) или ожирения (30,0 и выше) или окружность талии более 40 дюймов для мужчин или 35 дюймов для женщин может повысить риск высокого общего холестерина, холестерина ЛПНП и триглицеридов, так как а также низкий уровень холестерина ЛПВП. Используйте калькулятор ИМТ, чтобы определить свое число, используя свой рост и вес.
Курение или воздействие табачного дыма
Добавьте высокий уровень холестерина в список причин, по которым курение так вредно для вас. По данным Американской кардиологической ассоциации, курение (а также вейпинг) может снизить уровень хорошего холестерина ЛПВП, а курильщики, у которых уже есть высокий уровень холестерина, имеют больший риск развития ишемической болезни сердца.Курение также может повысить кровяное давление и увеличить другие факторы риска сердечных заболеваний.
Возраст
По данным Cleveland Clinic, возраст является основным фактором. К сожалению, с возрастом уровень холестерина ЛПНП повышается, а уровень холестерина ЛПВП понижается. Хотя у женщин, как правило, уровень холестерина ниже, чем у мужчин, похоже, такие же сдвиги происходят и у женщин после менопаузы.
Какие изменения в образе жизни помогают снизить уровень холестерина
Ваш врач основывает вашу стратегию лечения на результатах ваших анализов крови, а также на вашем личном и семейном анамнезе с высоким уровнем холестерина, сердечно-сосудистыми заболеваниями и другими факторами риска.Если вы на грани высокого уровня, возможно, вам удастся снизить уровень холестерина путем изменения образа жизни. Если этого недостаточно, чтобы обуздать их, возможно, вам потребуется принять лекарства, снижающие уровень холестерина, чтобы они стали частью вашего общего подхода. Эти здоровые привычки могут иметь большое влияние на уровень холестерина.
Пора бросить курить
Было доказано, что курение не только снижает уровень холестерина ЛПВП, но и повышает риск ишемической болезни сердца у людей, которые уже имеют высокий уровень холестерина. Курение сигарет также повышает кровяное давление и другие факторы риска сердечных заболеваний.Это может быть самое сложное изменение, но оно может оказаться одним из самых эффективных. Поговорите со своим врачом о том, какая стратегия отказа от курения подойдет вам лучше всего.
Пейте меньше алкоголя
Хотя умеренное потребление алкоголя может на самом деле повысить уровень ЛПВП, чрезмерное употребление алкоголя может повысить уровень триглицеридов, а также повысить ряд других сердечных рисков, включая высокое кровяное давление, по данным Американской кардиологической ассоциации. Пора сократить, если вы пьете больше, чем указано в общих рекомендациях: не более одного напитка в день для женщин любого возраста и мужчин старше 65 лет и не более двух напитков в день для мужчин в возрасте 65 лет и младше.
Похудей
По мнению клиники Майо, если сбросить всего несколько лишних килограммов, уровень холестерина начнет меняться в правильном направлении. В частности, он может снизить общий холестерин, холестерин ЛПНП и триглицериды, а также повысить уровень хорошего холестерина ЛПВП. Рассмотрим следующие два компонента в этом списке — диету и упражнения — как ключи к достижению этой цели.
Очистите свою диету
Сделайте основу того, что вы едите каждый день, источниками белка, обильными фруктами и овощами и цельнозерновыми продуктами, ограничивая при этом продукты с высоким содержанием насыщенных жиров и обработанных сахаров.Клиника Майо рекомендует сократить употребление красного мяса и цельножирных молочных продуктов, поскольку их высокий уровень насыщенных жиров может повысить уровень холестерина ЛПНП. Что добавить?
Омега-3 жирные кислоты, которые могут помочь повысить уровень холестерина ЛПВП и снизить кровяное давление. Несколько отличных источников:
Растворимая клетчатка, которая выводит холестерин из кровотока. Отличные источники:
Приступайте к тренировкам
По данным клиники Кливленда, более активные движения могут снизить уровень ЛПНП и повысить уровень ЛПВП.Как именно упражнения делают это, все еще исследуются, но есть несколько возможностей. Исследования показали, что тренировки могут увеличить размер ваших частиц ЛПНП, поэтому они несут меньший риск сердечных заболеваний. Исследования на мышах показали, что это также может ускорить доставку холестерина в печень. Физические упражнения также могут снизить количество холестерина, всасываемого в кровоток.
Сжигание большего количества калорий, конечно, также может помочь вам сбросить вес, что имеет преимущества для всех элементов вашего холестеринового профиля.Стремитесь попасть:
Не менее 150 минут в неделю аэробной активности средней интенсивности или 75 минут интенсивной аэробной активности (или их комбинации) каждую неделю
Тренировки для наращивания мышц и силовых тренировок не менее двух дней в неделю
Если это кажется большим, не расстраивайтесь — вы можете начать с того места, где вы находитесь, и постепенно наращивать его. Фактически, вы можете тренироваться небольшими кусочками в течение дня, чтобы достичь своих еженедельных целей.Такая простая деятельность, как активная ежедневная прогулка или работа во дворе, — хорошее место, чтобы начать двигаться в своей жизни. Важно то, что вы стараетесь сделать упражнения частью своей повседневной жизни.
Узнайте больше о вариантах лечения повышенного холестерина
Что такое лекарства от повышенного холестерина?
Если сами по себе изменения образа жизни не влияют на ваши показатели, врач может порекомендовать лекарства. Вот наиболее эффективные типы для снижения уровня холестерина.
Статины
По данным Американской кардиологической ассоциации, статины являются наиболее часто назначаемым лекарством от холестерина.Они предотвращают образование холестерина в печени и могут снизить уровень холестерина ЛПНП и триглицеридов, а также повысить уровень холестерина ЛПВП.
Исследования показали, насколько эффективны статины. В исследовании Jupiter, в котором участвовало более 15000 пациентов, статины, помимо других положительных эффектов, снизили уровень холестерина ЛПНП на 50 процентов, снизили риск инсульта на 48% и сердечного приступа на 54%.
Статины не рекомендуются беременным женщинам или людям с заболеваниями печени. Они также могут быть эффективны не для всех.Часто людям с существующими сердечными заболеваниями, которые не могут снизить уровень холестерина с помощью одних статинов, могут быть прописаны дополнительные лекарства.
Возможные побочные эффекты:
Однако эти симптомы обычно легкие, и со временем они должны исчезнуть.
Секвестранты желчных кислот
Секвестранты желчных кислот, также называемые смолами желчных кислот , регулируют холестерин, связываясь с желчью в кишечнике и делая его непригодным для пищеварения. Это запускает цепочку событий, которая приводит к тому, что печень использует больше холестерина для выработки большего количества желчи, выделяя меньше холестерина в кровоток.Эти лекарства обычно назначают, если, например, вы испытываете серьезные побочные эффекты от статинов и не можете их принимать, или если вы не испытываете достаточно значительного снижения холестерина от одних только статинов.
В обзорной статье 2015 года с участием более 7000 пациентов было отмечено, что секвестранты желчных кислот снижают холестерин ЛПНП более чем на 20 пунктов и, по-видимому, значительно снижают риск сердечных заболеваний.
Возможные побочные эффекты:
Ингибиторы абсорбции холестерина (CAI)
Эти препараты препятствуют всасыванию жиров из пищи, которую вы едите, в тонком кишечнике и их высвобождению в кровоток.Конечным результатом является то, что больше холестерина покидает организм в виде отходов, а не возвращается в кровоток. Было показано, что CAI снижает уровень холестерина ЛПНП на 18-25%. Один может быть прописан в дополнение к статину, чтобы помочь снизить уровень холестерина до здорового уровня. CAI не рекомендуется, если вы беременны.
Возможные побочные эффекты:
Усталость
Болезненность мышц
Боль в желудке
Ингибиторы PCSK9
Если другие препараты неэффективны или уровень ЛПНП очень высок из-за генетических факторов, это может быть связано с генетическими факторами. порекомендуйте одно из этих новых инъекционных препаратов, Пралуент (алирокумаб) или Репата (эволокумаб).Известные как ингибиторы PCSK9, это моноклональные антитела или искусственные белки, которые связываются с белком в печени, предотвращая выброс избыточного холестерина ЛПНП в кровоток. Некоторые исследования показали, что эти препараты могут снизить уровень холестерина ЛПНП на 50-70%.
Возможные побочные эффекты:
Крапивница или сыпь
Отек носовых ходов
Проблемы в месте инъекции, такие как отек или покраснение
Лекарства с высоким содержанием триглицеридов
Высокие триглицериды реагируют на другие препараты:
Омега-3 жирные кислоты
Омега-3 рецептурной силы, содержащие 4 грамма EPA или EPA и DHA, эффективны в снижении высоких уровней триглицеридов (выше 500 мг / дл) на величину до 30%.
Возможные побочные эффекты:
Фибраты
Эти лекарства нацелены на холестерин ЛПОНП , источник триглицеридов, ускоряя его удаление из кровотока. Они могут снизить уровень триглицеридов от 25 до 50%. но если вы также принимаете статины, вам потребуется регулярное наблюдение, поскольку они могут повысить риск некоторых побочных эффектов статинов. Примечание. Если у вас есть заболевания печени, почек или желчного пузыря, вам не следует принимать фибраты.
Возможные побочные эффекты:
Ниацин
Ниацин по рецепту, который является витамином B, может снизить выработку холестерина ЛПОНП и ЛПНП в печени, снижая уровень триглицеридов на 20-50%, а также повышая уровень хороших ЛПВП.Примечание: если у вас есть болезнь сердца, диабет, проблемы с печенью или кровотечение, вам не следует принимать этот препарат.
Возможные побочные эффекты:
Жизнь лучше с высоким уровнем холестерина
Управление высоким уровнем холестерина требует внесения важных изменений, а это требует серьезных обязательств. Может потребоваться время, чтобы переключиться с диеты, основанной на красном и переработанном мясе и жирных молочных продуктах, на диету, основанную на рыбе, курице, нежирных молочных продуктах, фруктах и овощах.
Упражнения — необходимость, но они также приносят много пользы, помимо здоровья сердца, например, управление стрессом.Бросить курить и ограничить потребление алкоголя может быть труднее, если они были частью вашей жизни в течение длительного времени, и вам может потребоваться помощь вашей медицинской бригады для достижения этих целей.
Внеся эти изменения, вы улучшите свое общее состояние здоровья и, надеюсь, проживете долгую и полноценную жизнь — а кто этого не хочет?
Где я могу найти сообщества с высоким уровнем холестерина?
Жизнь с высоким уровнем холестерина не означает, что вы одиноки — это далеко не так. Многие люди живут — и преуспевают — с этим заболеванием и находят поддержку на своем пути в следующих сообществах и организациях:
Лучшие подкасты по холестерину
Лучшие ресурсы по холестерину
Американская кардиологическая ассоциация: главный авторитет Америки во всем, что касается к здоровью сердца, на их сайте есть раздел, посвященный высокому холестерину, включая инструменты и ресурсы, а также сеть поддержки с форумами, где вы можете общаться с людьми в одной лодке.
WomenHeart: Узнайте о проблемах с сердцем, включая холестерин, с которыми особенно сталкиваются женщины. Перейдите в их раздел «Найти поддержку», чтобы связаться с другими людьми через личные встречи и виртуальные встречи или присоединиться к их онлайн-сообществу.
Познакомьтесь с нашим писателем
Вятт МайерсВятт Майерс — писатель о здоровье и фитнесе из Олате, штат Канзас. За более чем 20 лет Вятт внес свой вклад в создание десятков книг, журналов и веб-сайтов, включая HealthDay, Men’s Health, Prevention и другие.
Что вызывает высокий уровень холестерина? — Блог
Медицинская проверка проведена Розанной Сазерби, PharmD 10 апреля 2021 года. Чтобы предоставить вам технически точную, основанную на доказательствах информацию, контент, опубликованный в блоге Everlywell, проверяется сертифицированными профессионалами, имеющими опыт в области медицины и биологии.
Сердце — самая напряженная мышца вашего тела. В среднем человеческое сердце бьется около 100 000 раз в день и ежедневно перекачивает около 2 000 галлонов крови по всему телу.
Существует множество факторов, влияющих на здоровье вашего сердца и сердечно-сосудистой системы. Холестерин — один из важнейших показателей здоровья, но его часто неправильно понимают. Чтобы узнать больше о том, что вызывает высокий уровень холестерина, что вы можете сделать, чтобы держать его под контролем, и нужно ли проходить тест на холестерин, читайте дальше.
Что такое холестерин?
По своей физической форме холестерин представляет собой воскообразное жироподобное вещество. На самом деле он играет важную роль в различных функциях организма.Вашему организму холестерин необходим для синтеза гормонов, определенных витаминов и желчи (пищеварительного вещества, расщепляющего жиры). Необходимо даже построить базовые ячейки.
Холестерин поступает из двух основных источников: из печени и продуктов, которые вы едите. Ваша печень фактически производит весь необходимый вам холестерин. Остальной холестерин поступает из продуктов животного происхождения, включая мясо, молочные продукты и некоторые растительные масла.
Опасности повышенного холестерина
По мере повышения уровня холестерина увеличивается и риск возникновения определенных проблем со здоровьем, в частности сердечных заболеваний, инсульта и диабета.Холестерин может соединяться с жиром, кальцием и другими веществами в крови, образуя бляшки — липкое вещество, которое может прилипать к стенкам артерий. Наращивание бляшек в артериях называется атеросклерозом.
Со временем налет может затвердеть. Это снижает гибкость ваших артерий и сужает или даже блокирует кровоток. Это заболевание известно как ишемическая болезнь сердца, наиболее распространенный тип сердечных заболеваний и основная причина смерти в Соединенных Штатах.
Закупорка артерии может в конечном итоге привести к инсульту или сердечному приступу.Ишемическая болезнь сердца также может ослабить сердечную мышцу и вызвать сердечную недостаточность, а это означает, что сердце не может снабжать кровью все части тела. Заболевание также может способствовать возникновению аритмий, которые относятся к изменениям нормального сердечного ритма.
Эти опасности становятся еще более заметными, если у вас есть другие факторы риска, такие как курение, высокое кровяное давление и диабет.
Общие сведения о холестерине ЛПВП и ЛПНП
Истинная сложность холестерина состоит в том, что он бывает двух форм, и ваше здоровье зависит от тщательного баланса между ними.
Холестерин переносится через кровь в виде белка, называемого липопротеином. Холестерин принимает две разные формы на основе этих липопротеинов. Липопротеины низкой плотности (ЛПНП) составляют большую часть холестерина в организме. Он считается «плохим» холестерином, потому что высокий уровень холестерина ЛПНП способствует накоплению зубного налета и увеличивает риск сердечных заболеваний. Некоторые эксперты также идентифицируют ЛПОНП или липопротеины очень низкой плотности. Это также может способствовать образованию бляшек в артериях, но ЛПОНП в основном переносят триглицериды, а не холестерин.
Липопротеины высокой плотности (ЛПВП) считаются «хорошим» холестерином. Холестерин ЛПВП поглощает холестерин из крови, доставляя его в печень, где он расщепляется и выводится из организма. Однако ЛПВП не может полностью нейтрализовать ЛПНП. ЛПВП устраняет от одной трети до одной четвертой холестерина в крови. Тем не менее, высокий уровень ЛПВП может снизить риск сердечных заболеваний.
«Хорошо» и «плохо» — относительные дескрипторы. В идеале у вас должен быть высокий холестерин ЛПВП и низкий холестерин ЛПНП.Обычно, когда врачи и другие эксперты говорят о «высоком холестерине», они имеют в виду высокий уровень холестерина ЛПНП.
Причины повышенного холестерина
Высокий уровень холестерина может быть вызван целым рядом факторов. Некоторые факторы практически невозможно изменить. Например, некоторые люди могут унаследовать высокий уровень холестерина. Это известно как семейная гиперхолестеринемия (СГ). Тяжесть этого состояния может варьироваться, хотя она связана с продолжительностью и концентрацией холестерина ЛПНП в крови.В своей наиболее опасной форме СГ потенциально может вызвать преждевременное атеросклеротическое заболевание сердца.
По теме: Каковы симптомы повышенного холестерина?
Большинство других ненаследственных причин высокого холестерина сводятся к образу жизни. Наиболее известные включают:
Нездоровое питание
Ваш ежедневный рацион оказывает наиболее значительное влияние на уровень холестерина. Двумя наиболее важными факторами, способствующими повышению уровня холестерина, являются трансжиры и насыщенные жиры. Встречающиеся в природе трансжиры вырабатываются в кишечнике некоторых животных и часто встречаются в продуктах, приготовленных из этих животных.Мясо и некоторые молочные продукты содержат небольшое количество трансжиров.
Основными трансжирами, на которые следует обращать внимание, являются искусственные трансжиры. Они обрабатываются промышленным способом и содержат жидкие растительные масла с добавлением водорода, что делает их твердыми при комнатной температуре. Они просты в использовании и имеют длительный срок хранения, что делает их обычным явлением в ресторанах и сетях быстрого питания. Трансжиры также повышают уровень холестерина ЛПНП, одновременно снижая уровень холестерина ЛПВП. Регулярное употребление большого количества трансжиров может увеличить риск сердечных заболеваний и инсульта.
Насыщенные жиры также считаются вредными для холестерина. Как и трансжиры, насыщенные жиры обычно твердые при комнатной температуре и могут способствовать повышению уровня холестерина. Насыщенные жиры обычно содержатся в красном мясе, сале, сыре и молочных продуктах из цельного молока. Хотя насыщенные жиры не так вредны для здоровья, как трансжиры, подумайте об ограничении потребления насыщенных жиров. AHA рекомендует, чтобы всего от 5 до 6 процентов ваших ежедневных калорий приходилось на насыщенные жиры.
Хотите знать, что есть при диете с низким содержанием холестерина? Небольшие количества какой-либо отдельной пищи, скорее всего, не будут иметь драматических последствий, но если вы беспокоитесь о снижении уровня холестерина, подумайте о сокращении продуктов, богатых трансжирами и насыщенными жирами, особенно жареной пищи и обработанного мяса.Сосредоточьтесь на здоровой диете, содержащей много фруктов и овощей, нежирных источников белка и цельнозерновых продуктов. И если вам интересно узнать, какие продукты являются худшими при повышенном холестерине, мы писали и на эту тему.
Отсутствие физической активности
Упражнения полезны практически для всех компонентов вашего здоровья, и холестерин не исключение. Было показано, что более малоподвижный образ жизни снижает уровень холестерина ЛПВП, одновременно повышая уровень холестерина ЛПНП.Малоподвижный образ жизни также часто связан с неправильным питанием и вредными привычками в отношении здоровья в целом.
Хорошая новость в том, что вам не нужно много физической активности, чтобы увидеть результаты. Всего 60 минут упражнений средней интенсивности в неделю могут способствовать значительному улучшению ЛПВП. Найдите вид спорта или занятие, которое вам нравится и которым вы можете заниматься на регулярной основе.
Курение и вейпинг
Если вам нужен еще один предлог, чтобы бросить курить, это может быть ваш холестерин. Курение сигарет и вейпинг может повысить уровень холестерина ЛПНП, одновременно снизив уровень холестерина ЛПВП.Курение сигарет также наносит непоправимый вред сердцу и кровеносным сосудам, что способствует более легкому накоплению жировых отложений. Если у вас уже есть проблемы с холестерином, курение может значительно повысить риск ишемической болезни сердца, а также усугубить другие факторы риска, такие как высокое кровяное давление и диабет.
Если вас беспокоит уровень холестерина или у вас в семье был высокий уровень холестерина, проконсультируйтесь с врачом, чтобы определить, как лучше всего контролировать уровень холестерина и триглицеридов.Лучшее, что вы можете сделать, — это узнать свой собственный уровень холестерина. Если вы не хотите проходить тестирование в кабинете врача, подумайте о тесте на холестерин и липиды Everlywell. Этот удобный скрининг холестерина позволяет вам собрать образец крови дома и получить точную информацию об уровнях ЛПВП, ЛПНП и общего холестерина, а также об уровнях триглицеридов.