Правила ухода за мочевым катетером
Когда у пациента стоит катетер, инфекцию мочевого пузыря не всегда удается предотвратить, но можно уменьшить вероятность ее появления. В этом разделе мы более подробно расскажем о том, как ухаживать за мочевым катетером. Обратите внимание, что все манипуляции проводятся после тщательного мытья рук и желательно в перчатках.
Правила ухода за мочевым катетером:
- Два раза в день обмывайте участок кожи вокруг катетера водой с мылом, чтобы избежать раздражения и развития инфекции. Кроме того, после каждого опорожнения кишечника подмывайте больного. После подмывания тщательно, легкими движениями, обсушите кожу. Женщинам при подтирании после опорожнения кишечника, обмывании и обсушивании промежности следует делать движения спереди назад, чтобы бактерии из прямой кишки не попадали в катетер и мочевые пути.
-
Ежедневно промывайте мочеприемник водой. В воду можно добавить 3% раствор столового уксуса из расчета 1:7.

- Опорожняйте мочеприемник через каждые 3-4 ч.
- Всегда держите мочеприемник ниже уровня мочевого пузыря.
- Немедленно сообщите врачу, если из-под катетера начинает подтекать моча, появляются боли в животе, чувство распирания, кровь или хлопья в моче. Если катетер засорился, причиняет боль, то его необходимо немедленно заменить.
- Никогда не тяните за катетер. Отсоединяйте катетер только для его промывания или замены, а так же опорожнения мочеприемника.
Причины, по которым подтекает моча: слишком тонкий катетер, недостаточно раздут баллон, перегиб катетера или трубки мочеприемника, блокада катетера.
- перегиб катетера или трубки мочеприемника,
- недостаточное поступление жидкости в организм (увеличьте обьем потребляемой жидкости),
- мочеприемник зафиксирован слишком высоко (опустите его ниже уровня мочевого пузыря),
- блокада катетера,
- нарушение функции почек (анурия) при ухудшении состояния пациента.

Катетер, установленный в мочевом пузыре, могут промывать сам больной или его родные. Для промывания используется теплый раствор физиологического раствора. При появлении осадка или хлопьев в моче промывайте катетер раствором фурацилина. Дома можно приготовить раствор из двух таблеток фурацилина растворенных в 400 мл кипяченой воды. Раствор процедите через двойной слой марли. Можно купить готовый раствор в аптеке. Пригодны так же 3% раствор борной кислоты, диоксидин, разведенный в пропорции 1:40, мирамистин, 2% раствор хлоргексидина.
Если требуется лечебное воздействие на слизистую оболочку мочевого пузыря, промывания могут быть ежедневными. В других случаях — по мере необходимости.
Первичная аккредитация выпускников
График первичной аккредитации 2021 ГАПОУ РБ «Бирский медико-фармацевтический колледж»
Уважаемые выпускники 2018 и 2019 гг. Свидетельства об аккредитации готовы и просим их срочно забрать! Телефон для связи: 8-987-058-76-03
УВАЖАЕМЫЕ ВЫПУСКНИКИ 2020 года!
С 19 октября 2020 г. планируется проведение первичной аккредитации специалистов (ПАВ-2020).
График проведения ПАВ-2020
С целью подготовки к процедуре аккредитации (первый этап) выпускник, завершающий обучение по программам среднего профессионального образования, может пройти репетиционный экзамен-тестирование.
Количество попыток не ограничено.
Перед прохождением репетиционного экзамена ознакомьтесь с Инструкцией на САЙТе fmza.ru Первичная аккредитация специалистов (СПО). РЕПЕТИЦИОННЫЙ ЭКЗАМЕН
Для подготовки к прохождению 2-го этапа (практические навыки) необходимо подготовиться к выполнению профессионального задания:
Перечень практических навыков для проведения второго этапа первичной
аккредитации специалистов со средним профессиональным образованием в 2020 году
по специальности 33.02.01 Фармация
1. Реализация лекарственного препарата безрецептурного отпуска при грибковом поражении кожи
3. Базовая сердечно-легочная реанимация
Перечень практических навыков для проведения второго этапа первичной
аккредитации специалистов со средним профессиональным образованием в 2020 году
по специальности 31. 02.02 Акушерское дело
02.02 Акушерское дело
- Осмотр шейки матки в зеркалах у беременной женщины
- Аускультация плода с помощью акушерского стетоскопа
- Базовая сердечно-легочная реанимация
Перечень практических навыков для проведения второго этапа первичной
аккредитации специалистов со средним профессиональным образованием в 2020 году
по специальности 31.02.03 Лабораторная диагностика
- Приготовление мазка крови
- Ликвидация аварийной ситуации, связанной с проколом кожи пальца использованной иглой
- Базовая сердечно-легочная реанимация
Перечень практических навыков для проведения второго этапа первичной аккредитации специалистов со средним профессиональным образованием в 2020 году по специальности 34.
1.Проведение ухода за постоянным мочевым катетером Фолея
2.Внутривенное введение лекарственного препарата (струйно)
3.Базовая сердечно-легочная реанимация
Первичная аккредитация выпускников
Приказ Министерства здравоохранения Российской Федерации от 20 мая 2020 г. № 475 «Об утверждении составов аккредитационных комиссий Министерства здравоохранения Российской Федерации для проведения аккредитации специалистов, имеющих высшее фармацевтическое образование (специалитет, ординатура) или среднее фармацевтическое образование»
Приказ Министерства здравоохранения Российской Федерации от 17 июня 2020 г. № 594 «Об утверждении составов аккредитационных комиссий Министерства здравоохранения Российской Федерации для проведения аккредитации специалистов, имеющих среднее медицинское образование»
Приказ Министерства здравоохранения Российской Федерации от 24 августа 2020 г.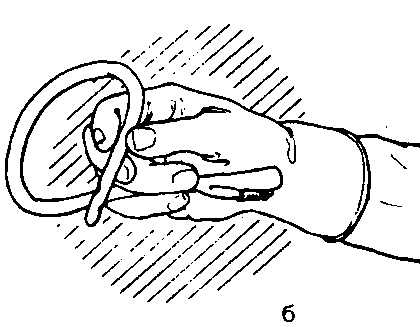 № 891н «Об особенностях проведения аккредитации специалиста в 2020 году»
№ 891н «Об особенностях проведения аккредитации специалиста в 2020 году»
Протокол №1 от 10.06.2019 года Аккредитационной комиссии «О назначении заместителя председателя и ответственного секретаря»
Протокол №2 от 14.06.2019 года Аккредитационной комиссии «О формировании аккредитационных подкомиссий»
Протокол №3 от 02.07.2019 года Аккредитационной комиссии «О результатах проведения аккредитации специалистов»
Протокол №4 от 02.07.2019 года Аккредитационной комиссии «О результатах проведения аккредитации специалистов»
Протокол №3 от 08.07.2019 года Аккредитационной комиссии «О результатах проведения аккредитации специалистов»
Лабораторная диагностика
Протокол №1 от 23.06.2021 [ЛАБОРАТОРНАЯ ДИАГНОСТИКА]
Протокол №2 от 23.06.2021 [ЛАБОРАТОРНАЯ ДИАГНОСТИКА]
Протокол №3 от 24.06.2021 [ЛАБОРАТОРНАЯ ДИАГНОСТИКА]
Протокол №5 от 26.06.2021 [ЛАБОРАТОРНАЯ ДИАГНОСТИКА]
Протокол №6 от 26.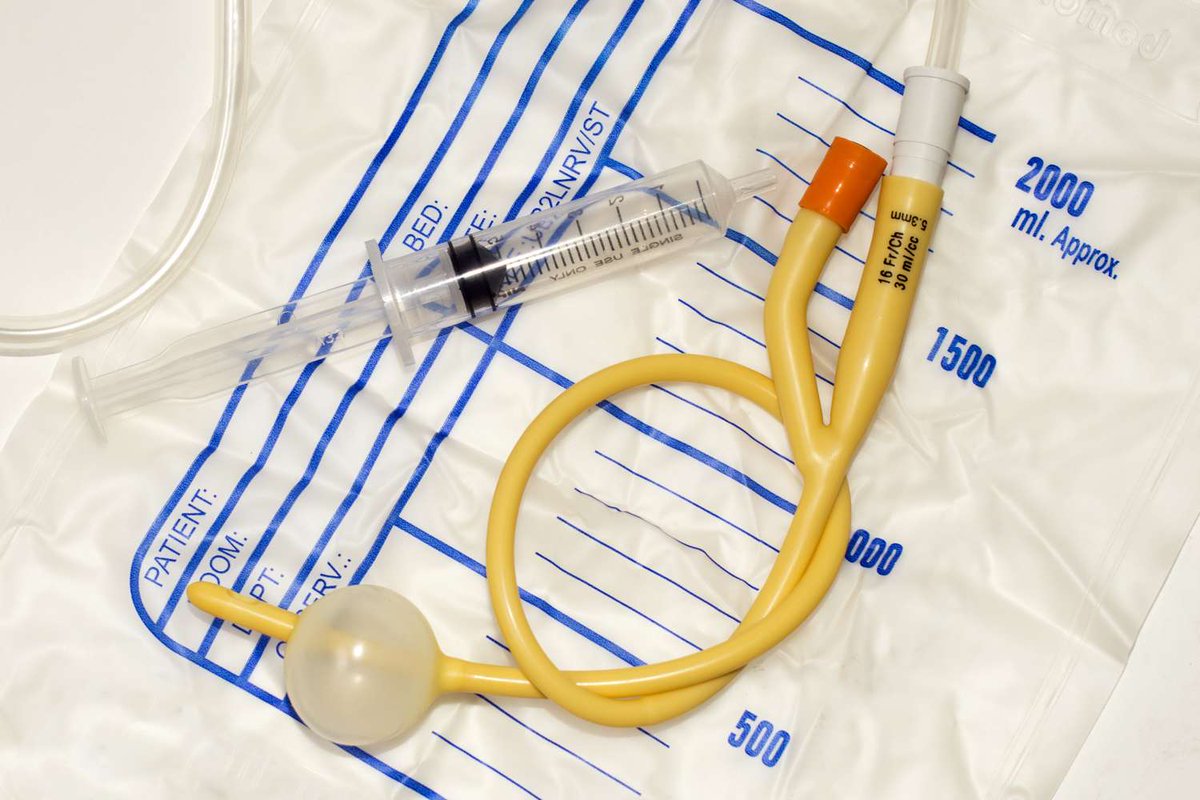 06.2021 [ЛАБОРАТОРНАЯ ДИАГНОСТИКА]
06.2021 [ЛАБОРАТОРНАЯ ДИАГНОСТИКА]
Протокол №7 от 26.06.2021 [ЛАБОРАТОРНАЯ ДИАГНОСТИКА]
Протокол №8 от 27.06.2021 [ЛАБОРАТОРНАЯ ДИАГНОСТИКА]
Лечебное дело
Протокол №1 от 23.06.2021 [ЛЕЧЕБНОЕ ДЕЛО]
Протокол №2 от 23.06.2021 [ЛЕЧЕБНОЕ ДЕЛО]
Протокол №3 от 24.06.2021 [ЛЕЧЕБНОЕ ДЕЛО]
Протокол №4 от 25.06.2021 [ЛЕЧЕБНОЕ ДЕЛО]
Протокол №5 от 26.06.2021 [ЛЕЧЕБНОЕ ДЕЛО]
Протокол №6 от 27.06.2021 [ЛЕЧЕБНОЕ ДЕЛО]
Сестринское дело
Протокол №1 от 23.06.2021 [СЕСТРИНСКОЕ ДЕЛО]
Протокол №2 от 23.06.2021 [СЕСТРИНСКОЕ ДЕЛО]
Протокол №3 от 24.06.2021 [СЕСТРИНСКОЕ ДЕЛО]
Протокол №4 от 25.06.2021 [СЕСТРИНСКОЕ ДЕЛО]
Протокол №5 от 28.06.2021 [СЕСТРИНСКОЕ ДЕЛО]
Акушерское дело
Протокол №1 от 23.06.2021 [АКУШЕРСКОЕ ДЕЛО]
Протокол №2 от 23.06.2021 [АКУШЕРСКОЕ ДЕЛО]
Протокол №3 от 24.06.2021 [АКУШЕРСКОЕ ДЕЛО]
Протокол №4 от 25.06.2021 [АКУШЕРСКОЕ ДЕЛО]
Протокол №5 от 26. 06.2021 [АКУШЕРСКОЕ ДЕЛО]
06.2021 [АКУШЕРСКОЕ ДЕЛО]
Протокол №6 от 25.06.2021 [АКУШЕРСКОЕ ДЕЛО]
Протокол №7 от 25.06.2021 [АКУШЕРСКОЕ ДЕЛО]
Протокол №8 от 26.06.2021 [АКУШЕРСКОЕ ДЕЛО]
Протокол №9 от 26.06.2021 [АКУШЕРСКОЕ ДЕЛО]
Фармация
Протокол №1 от 15.06.2021 [ФАРМАЦИЯ]
Протокол №2 от 15.06.2021 [ФАРМАЦИЯ]
Протокол №3 от 21.06.2021 [ФАРМАЦИЯ]
Протокол №4 от 22.06.2021 [ФАРМАЦИЯ]
Протокол №5 от 22.06.2021 [ФАРМАЦИЯ]
Протокол №6 от 23.06.2021 [ФАРМАЦИЯ]
Протокол №7 от 23.06.2021 [ФАРМАЦИЯ]
Протокол №8 от 24.06.2021 [ФАРМАЦИЯ]
Протокол №9 от 25.06.2021 [ФАРМАЦИЯ]
Протокол №10 от 26.06.2021 [ФАРМАЦИЯ]
Протокол №11 от 26.06.2021 [ФАРМАЦИЯ]
Протокол №12 от 27.06.2021 [ФАРМАЦИЯ]
Протокол №13 от 27.06.2021 [ФАРМАЦИЯ]
Протокол №14 от 28.06.2021 [ФАРМАЦИЯ]
Протокол №15 от 28.06.2021 [ФАРМАЦИЯ]
Уважаемые выпускники 2018 и 2019 гг. Свидетельства об аккредитации готовы и просим их срочно забрать!Телефон для связи: 8-987-058-76-03
Уважаемые выпускники 2020 года для прохождения аккредитации вам необходимо срочно представить следующие документы: заявление, копия паспорта, копия СНИЛС.

С целью подготовки к процедуре аккредитации (первый этап) выпускник, завершающий обучение по программам среднего профессионального образования, может пройти репетиционный экзамен.
Количество попыток не ограничено.
Комплектование набора тестовых заданий осуществляется программным обеспечением автоматически из единой базы оценочных средств.
Перед прохождением репетиционного экзамена ознакомьтесь с Инструкцией
РЕПЕТИЦИОННЫЙ ЭКЗАМЕН
(Сопровождение: 8-499-785-21-26; [email protected])
Инструкция для прохождения репетиционного экзамена по аккредитации
Страница не найдена |
Страница не найдена | 404.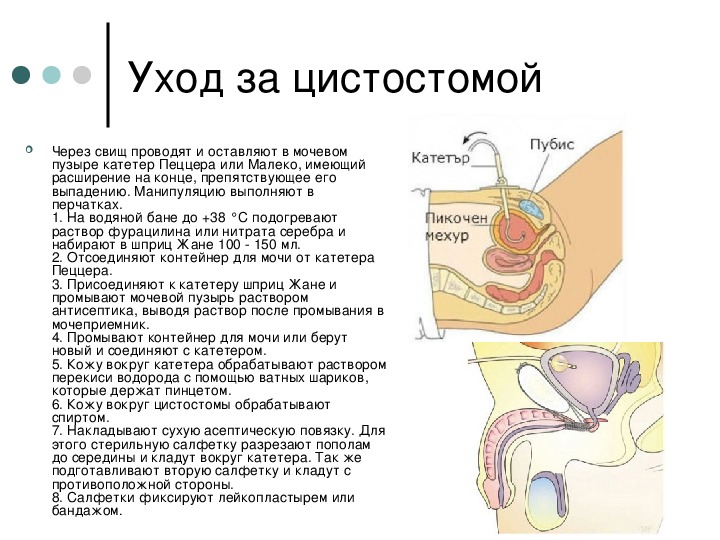 Страница не найдена
Страница не найдена
Архив за месяц
ПнВтСрЧтПтСбВс
25262728293031
12
12
1
3031
12
15161718192021
25262728293031
123
45678910
12
17181920212223
31
2728293031
1
1234
567891011
12
891011121314
11121314151617
28293031
1234
12
12345
6789101112
567891011
12131415161718
19202122232425
3456789
17181920212223
24252627282930
12345
13141516171819
20212223242526
2728293031
15161718192021
22232425262728
2930
Архивы
Метки
Настройки
для слабовидящих
Уход за цистостомой, алгоритм
Уход за цистостомой, алгоритм
Уход за цистостомой (эпицистостомой). Цистостома — надлобковый свищ мочевого пузыря — накладывается пациентам с ранениями мочеиспускательного канала, мочевого пузыря, гипертрофией предстательной железы, а также пациентам с нарушением функций тазовых органов при повреждении спинного мозга.
Цистостома — надлобковый свищ мочевого пузыря — накладывается пациентам с ранениями мочеиспускательного канала, мочевого пузыря, гипертрофией предстательной железы, а также пациентам с нарушением функций тазовых органов при повреждении спинного мозга.
Цель. Предупреждение воспаления кожи вокруг цистостомы.
Показания. Ежедневно после промывания мочевого пузыря.
Оснащение. Раствор фурацилина 1:5 000, нитрата серебра 1:5 000 или калия перманганата бледно-розового цвета; 3 % раствор перекиси водорода; 96% спирт; шприц Жане; стерильный пинцет; стерильные ватные шарики и марлевые салфетки; мочеприемник; водяная баня; контейнер для мочи; лейкопластырь или специальный пояс с отверстием; резиновые перчатки.
Техника выполнения ухода за цистостомой
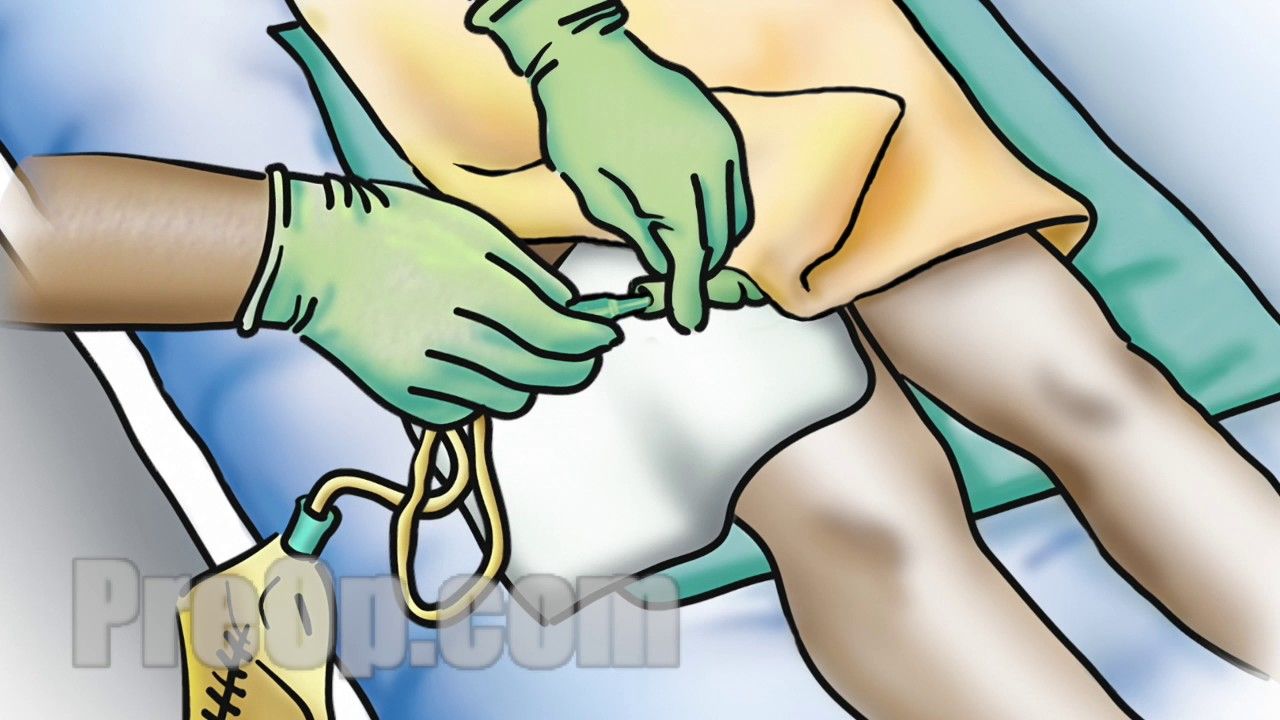
Через свищ проводят и оставляют в мочевом пузыре катетер Пеццера или Малеко, имеющий расширение на конце, препятствующее его выпадению. Манипуляцию выполняют в перчатках.
1. На водяной бане до +38 °С подогревают раствор фурацилина или нитрата серебра и набирают в шприц Жане 100 — 150 мл.
2. Отсоединяют контейнер для мочи от катетера Пеццера.
3. Присоединяют к катетеру шприц Жане и промывают мочевой пузырь раствором антисептика, выводя раствор после промывания в мочеприемник.
4. Промывают контейнер для мочи или берут новый и соединяют с катетером.
5. Кожу вокруг катетера обрабатывают раствором перекиси водорода с помощью ватных шариков, которые держат пинцетом.
6. Кожу вокруг цистостомы обрабатывают спиртом.
7. Накладывают сухую асептическую повязку. Для этого стерильную салфетку разрезают пополам до середины и кладут вокруг катетера. Так же подготавливают вторую салфетку и кладут с противоположной стороны.
8. Салфетки фиксируют лейкопластырем или бандажом.
Уход за цистостомой
Примечание. Для лучшего оттока мочи через цистостому (эпицистостому) рекомендуется поворачивать пациента со спины на бок, если он сам не может повернуться.
Возможно заинтересует:
Советуем прочитать:
| III.A. | После асептического введения мочевого катетера поддерживайте закрытую дренажную систему. | IB |
| III.A.1. | При нарушении асептической техники, отсоединении или утечке, замените катетер и собирающую систему, используя асептическую технику и стерильное оборудование. | IB |
| III.A.2. | Рассмотрите возможность использования мочевых катетеров с предварительно подключенными герметичными соединениями катетер-трубка. | II |
| III.B. | Поддерживайте беспрепятственный отток мочи. | IB |
| III.B.1. | Не допускайте перекручивания катетера и собирательной трубки. | IB |
| III.B.2. | Всегда держите сборный мешок ниже уровня мочевого пузыря. Не ставьте сумку на пол. | IB |
| III.B.3. | Регулярно опорожняйте сборный мешок, используя отдельный чистый сборный контейнер для каждого пациента; Избегайте разбрызгивания и не допускайте контакта дренажного патрубка с нестерильным сборным контейнером. | IB |
| III.C. | При любых манипуляциях с катетером или собирательной системой соблюдайте стандартные меры предосторожности, включая использование перчаток и халата при необходимости. | IB |
| III.D. | Сложные дренажные системы мочеиспускания (использующие механизмы для уменьшения проникновения бактерий, такие как картриджи с антисептиком в дренажном отверстии) не требуются для повседневного использования. | II |
| III.E. | Не рекомендуется регулярно менять постоянные катетеры или дренажные мешки с фиксированными интервалами. Скорее, рекомендуется менять катетеры и дренажные мешки по клиническим показаниям, таким как инфекция, непроходимость или нарушение целостности закрытой системы. | II |
| III.F. | Если нет клинических показаний (например, у пациентов с бактериурией после удаления катетера после урологической операции), не используйте системные противомикробные препараты в плановом порядке для предотвращения ОСТОРОЖНОСТИ у пациентов, нуждающихся в краткосрочной или долгосрочной катетеризации. | IB |
| III.F.1. | Необходимы дальнейшие исследования использования мочевых антисептиков (например, метенамина) для профилактики ИМП у пациентов, нуждающихся в краткосрочной катетеризации. | Нет рекомендаций / нерешенный вопрос |
| III.G. | Не очищайте периуретральную область антисептиками, чтобы предотвратить ОСТОРОЖНО, пока катетер находится на месте. Уместна повседневная гигиена (например, очищение поверхности мяса во время ежедневного купания или душа). | IB |
| III.H. | Если не ожидается обструкция (например, которая может возникнуть при кровотечении после операции на предстательной железе или мочевом пузыре) ирригация мочевого пузыря не рекомендуется. | II |
| III.H.1. | Если ожидается закупорка, рекомендуется закрытая непрерывная ирригация для предотвращения закупорки. | II |
| III.I. | Регулярное орошение мочевого пузыря противомикробными препаратами не рекомендуется. | II |
| III.J. | Регулярное закапывание антисептических или противомикробных растворов в дренажные мешки для мочевыводящих путей не рекомендуется. | II |
| III.K. | Не нужно зажимать постоянные катетеры перед удалением. | II |
| III.L. | Необходимы дальнейшие исследования использования бактериального вмешательства (т.е. инокуляции мочевого пузыря непатогенным бактериальным штаммом) для предотвращения ИМП у пациентов, нуждающихся в хронической катетеризации мочи. | Нет рекомендаций / нерешенный вопрос |
Обработка естественного языка для эпиднадзора за инфекциями мочевыводящих путей, ассоциированными с катетером: результаты пилотного исследования
Фон: Заболеваемость катетер-ассоциированной инфекцией мочевыводящих путей (CAUTI) является критерием качества. Чтобы упростить традиционные методы обнаружения, для наблюдения в реальном времени была внедрена электронная система наблюдения, дополненная обработкой естественного языка (NLP), которая собирает данные, записанные в клинических заметках, без ручного просмотра.
Задача: Оценить полезность этого алгоритма для определения дней использования постоянного мочевого катетера и CAUTI.
Параметр: Крупная городская больница высокоспециализированной медицинской помощи по делам ветеранов.
Методы: Были включены все пациенты, поступившие в отделения неотложной помощи и реанимации с 1 марта 2013 г. по 30 ноября 2013 г.Стандартное наблюдение, которое включает в себя электронное и ручное извлечение данных, сравнивалось с алгоритмом, дополненным НЛП.
Полученные результаты: Алгоритм с дополнением NLP выявил на 27% больше дней с постоянным мочевым катетером в отделениях неотложной помощи и на 28% меньше дней с постоянным мочевым катетером в отделении интенсивной терапии. Алгоритм пометил 24 CAUTI против 20 CAUTI стандартными методами наблюдения; обозначенные CAUTI перекрывались, но не совпадали.Общая положительная прогностическая ценность составила 54,2%, а общая чувствительность — 65% (90,9% в отделениях неотложной помощи и 33% в отделениях интенсивной терапии). Различия в рабочих характеристиках алгоритма между типами блоков были связаны с различиями в практике документирования. Разработка и внедрение алгоритма потребовали значительных предварительных усилий со стороны врачей и программистов для определения текущих языковых шаблонов.
Выводы: Алгоритм НЛП оказался наиболее полезным для определения простых клинических переменных.Рабочие характеристики алгоритма были специфичны для местной практики документирования. Алгоритм не работал так хорошо, как стандартные методы наблюдения.
% PDF-1.4 % 1612 0 объект > эндобдж xref 1612 79 0000000016 00000 н. 0000003791 00000 н. 0000003942 00000 н. 0000004476 00000 н. 0000004586 00000 н. 0000004741 00000 н. 0000004896 00000 н. 0000005047 00000 н. 0000005200 00000 н. 0000005353 00000 п. 0000005506 00000 н. 0000005659 00000 н. 0000005813 00000 н. 0000005967 00000 н. 0000006121 00000 п. 0000006236 00000 п. 0000006835 00000 н. 0000007086 00000 н. 0000007703 00000 н. 0000009056 00000 н. 0000010262 00000 п. 0000011358 00000 п. 0000011496 00000 п. 0000011945 00000 п. 0000012396 00000 п. 0000012818 00000 п. 0000012958 00000 п. 0000013074 00000 п. 0000013187 00000 п. 0000013216 00000 п. 0000013519 00000 п. 0000013777 00000 п. 0000013806 00000 п. 0000014217 00000 п. 0000014474 00000 п. 0000014977 00000 п. 0000015357 00000 п. 0000015619 00000 п. 0000015933 00000 п. 0000017067 00000 п. 0000018204 00000 п. 0000018339 00000 п. 0000018368 00000 н. 0000019011 00000 п. 0000019907 00000 п. 0000021009 00000 п. 0000022119 00000 п. 0000050958 00000 п. 0000070625 00000 п. 0000070897 00000 п. 0000088789 00000 п. 0000131124 00000 н. 0000131415 00000 н. 0000137307 00000 н. 0000137378 00000 н. 0000137461 00000 н. 0000140747 00000 н. 0000140850 00000 н. 0000141120 00000 н. 0000141224 00000 н. 0000141392 00000 н. 0000141501 00000 н. 0000179946 00000 н. 0000180049 00000 н. 0000180315 00000 н. 0000180418 00000 н. 0000180925 00000 н. 0000181032 00000 н. 0000181136 00000 н. 0000181243 00000 н. 0000181314 00000 н. 0000181405 00000 н. 0000181476 00000 н. 0000181567 00000 н. 0000181670 00000 н. 0000181767 00000 н. 0000185357 00000 н. 0000003577 00000 н. 0000001917 00000 н. трейлер ] / Назад 2
Медицинская директива по удалению мочевого катетера медсестрами в палатах общего профиля | Непрерывное медицинское образование и поддержание сертификации | JAMA Internal Medicine
Оставление мочевого катетера (ЯК) без показаний было определено Обществом госпитальной медицины и Канадским обществом внутренней медицины как один из «пяти вопросов, о которых должны спрашивать врачи и пациенты». 1 , 2 В загруженном общем медицинском отделении задержки в повторной оценке ЯК могут привести к катетер-ассоциированной инфекции мочевыводящих путей (CAUTI). 3 Вмешательства, направленные на врачей, сокращают ненужное использование ЯК, 4 , но расширение возможностей медсестер по удалению ЯК с помощью медицинских указаний остается недостаточно используемой стратегией. 5
Контролируемое исследование до и после лечения пациентов с ГМ, госпитализированных в крупную академическую больницу, было проведено для оценки воздействия медицинской директивы, позволяющей медсестрам (1) удалять ЯК, отвечающие заранее определенным критериям, и (2) обеспечивать стандартизированный посткатетерный уход с использованием алгоритм для обнаружения и управления задержкой мочи (рисунок).Эти критерии были разработаны в сотрудничестве со всеми лечащими врачами GM. Медсестры приняли участие в 20-минутном тренинге по применению медицинской инструкции о переводе пациентов в палату и в начале каждой смены. Два отделения GM выполнили эту медицинскую директиву (с 10 сентября по 17 декабря 2014 г.), оставив 2 контрольных отделения GM, где прекращение UC полагалось на обычную практику. Первичным результатом было количество ЯК-дней на пациенто-дни, измеренное с помощью проверенного на местном уровне электронного инструмента наблюдения. 6 Вторичным результатом было развитие CAUTI на 1000 пациенто-дней, согласно критериям, основанным на рекомендациях, 3 между периодом исследования и 4 месяцами ранее (с 1 мая по 9 сентября 2014 г.). Достоверность различий в соотношении между контрольными и интервенционными палатами оценивали с помощью критерия χ 2 . Разница в продолжительности катетера также оценивалась между группами с использованием непараметрической регрессионной модели, учитывающей кластеризацию катетерных дней у пациентов. Мы получили одобрение совета по этике исследований Центра медицинских наук Саннибрук.Все данные были деидентифицированы, и информированное согласие было отменено.
Исходно количество ЯК-дней на пациенто-дни на уровне отделения и средняя продолжительность катетера на уровне пациента были одинаковыми в палатах с вмешательством и в контрольных палатах (таблица). После выполнения медицинской директивы количество дней ЯК на пациенто-дни значительно снизилось после вмешательства (410 из 4816 дней [8,5%]; 95% ДИ, 7,8% -9,3%) по сравнению с контрольными палатами (794 из 5364 дней [14.8%]; 95% ДИ, 13,9-15,8%; P <0,001), как и средняя продолжительность UC (3,6 против 2,8 UC-дней; P = 0,05). Повторная установка ЯК в палатах для интервенционных вмешательств не возникла из-за неправильного удаления ЯК. Исходные значения CAUTI на пациенто-дни составили 11 из 6503 (1,7 на 1000 пациенто-дней) и 10 из 7011 (1,4 на 1000 пациенто-дней) для интервенционных и контрольных блоков, соответственно. Медицинская директива снизила количество CAUTI на пациенто-дни до 1 на 4816 (0,2 CAUTI на 1000 пациенто-дней), что значительно ниже контрольных палат в течение периода исследования (8 из 5364 или 1.5 CAUTI на 1000 пациенто-дней; P = 0,03).
Мы наблюдали значительное сокращение использования ЯК и ОСТОРОЖНО после введения в действие медицинской директивы, разрешающей медсестрам удалять ЯК, по сравнению с палатами, которые полагались на обычную практику.
Наш опыт дополняет литературу, поддерживающую медицинские директивы по сокращению использования UC 5 и предоставляет пример директивы, специально разработанной для пациентов с GM.Ключом к реализации этого вмешательства было достижение консенсуса среди всех врачей GM относительно критериев удаления UC и привлечения руководителей медсестер. Обучение каждой медсестры первой линии заняло менее получаса и не привело к несоответствующему удалению UC.
В данном исследовании участвовало всего 2 стационарных отделения с коротким периодом наблюдения. Было обнаружено снижение использования ЯК среди контрольных единиц, что, вероятно, связано с большей осведомленностью всех врачей-GM, поскольку мы привлекли их к разработке критериев для удаления ЯК.С тех пор директива применяется во всех медицинских палатах нашей больницы. Критерии удаления ЯК были разработаны для отделений GM и не подходят для других групп пациентов. Медицинские предписания по удалению ЯК медсестрами в отделениях GM требуют более широкого принятия, чтобы ограничить ненадлежащее использование ЯК и снизить уровень ОСТОРОЖНОСТИ в больнице.
Автор для переписки: Джером А. Лейс, доктор медицинских наук, магистр наук, Отделение инфекционных заболеваний, Центр медицинских наук Саннибрук, 2075 Bayview Ave, Room h563, Toronto, ON M4N 3M5, Canada ([email protected]).
Опубликовано в Интернете: 16 ноября 2015 г. doi: 10.1001 / jamainternmed.2015.6319.
Вклад авторов: Доктор Лейс имел полный доступ ко всем данным в исследовании и берет на себя ответственность за целостность данных и точность анализа данных.
Концепция и дизайн исследования: Leis, Corpus, Catt, Wong, Callery, Vearncombe.
Сбор, анализ или интерпретация данных: Leis, Corpus, Rahmani, Catt, Callery, Vearncombe.
Составление рукописи: Leis, Vearncombe.
Критический пересмотр рукописи на предмет важного интеллектуального содержания: Все авторы.
Статистический анализ: Leis, Rahmani.
Административная, техническая или материальная поддержка: Leis, Corpus, Rahmani, Catt, Callery, Vearncombe.
Руководитель исследования: Catt, Vearncombe.
Раскрытие информации о конфликте интересов: Не сообщалось.
Дополнительные вклады: Мы благодарим следующих людей за их руководство и поддержку: Пэтси Чо, RN (медсестра повышенной квалификации), Дайан Бекфорд, RN (руководитель группы), Флоренс Вонг, RN (медсестра повышенной практики), Ordia Kelly, Р.Н. (руководитель группы), Эндрю Э. Симор, доктор медицины (руководитель отдела инфекционных заболеваний) и Стивен Шэдоуитц (руководитель отдела общей внутренней медицины). Мы также благодарим Алекса Кисс, доктора философии, за его помощь в статистическом анализе. Никто из этих лиц не получил компенсации за свои взносы.
3.Hooton TM, Брэдли SF, Карденас DD, и другие; Общество инфекционных болезней Америки. Диагностика, профилактика и лечение катетер-ассоциированной инфекции мочевыводящих путей у взрослых: Международное руководство по клинической практике 2009 г. Американского общества инфекционных болезней. Клин Инфекция Дис . 2010; 50 (5): 625-663.PubMedGoogle ScholarCrossref 4.Свадьбы Джей, Роджерс Массачусетс, Крейн SL, Факих MG, Олмстед РН, Святой С.Снижение ненужного использования мочевого катетера и другие стратегии предотвращения катетер-ассоциированной инфекции мочевыводящих путей: комплексный обзор. BMJ Qual Saf . 2014; 23 (4): 277-289.PubMedGoogle ScholarCrossref 5.Parry MF, Грант B, Сестович М. Успешное снижение числа катетер-ассоциированных инфекций мочевыводящих путей: акцент на удалении катетера по указанию медсестры. Am J Infect Control . 2013; 41 (12): 1178-1181.PubMedGoogle ScholarCrossref 6. Лейс JA, Corpus C, Кэтт B, и другие.Постоянное наблюдение за мочевым катетером с использованием системы наблюдения за вниманием медсестры, ориентированной на конкретные задачи. Am J Infect Control . 2015; 43 (10): 1112-1113. PubMedGoogle ScholarCrossrefПередовой опыт управления
- Документируйте в медицинской карте пациента все процедуры, связанные с катетером или дренажной системой.
- Также перед уходом за катетером соблюдайте гигиену рук.
- Удалите катетер как можно скорее, чтобы снизить риск ОСТОРОЖНО. Вставьте катетер в асептических условиях.
- Используйте катетер наименьшего возможного размера.
- Ежедневно очищайте место введения катетера водой с мылом или очищающим средством для промежности.
- Не нужно использовать антисептик или средства для ухода за мясом, используйте воду и мыло.
- Избегайте рутинной или произвольной смены катетера при отсутствии инфекции.
- Поддерживайте равномерный и адекватный ежедневный прием жидкости, чтобы постоянно промывать мочевыводящую систему.
- Не нужно зажимать катетер перед удалением.
- Обычные промывания катетера и мочевого пузыря и / или инстилляции не рекомендуются.
- Избегайте обычных посевов мочи при отсутствии инфекции.
- Избегайте ненадлежащего использования антибиотиков и противомикробных препаратов.
- Поддерживает подкисление мочи.
- Пациенты и лица, осуществляющие уход, должны быть осведомлены об их роли в предотвращении CAUTI.
- Персонал, оказывающий неотложную и долгосрочную помощь, должен пройти обучение в рамках программ повышения качества по выбору, установке и управлению постоянными катетерами для снижения заболеваемости ИМП.
- Пациентов с постоянными мочевыми катетерами следует периодически повторно обследовать, чтобы определить, можно ли вместо них использовать альтернативный метод дренирования мочевого пузыря.
- Пациенты должны пройти тренировку мочевого пузыря после удаления катетера, чтобы успешно восстановить функцию мочевого пузыря.
- Медицинские работники и клиницисты в медицинских учреждениях должны соблюдать протоколы своего учреждения по уходу за катетерами и дренажными мешками. Ежедневный уход за катетером должен включать:
- Маркировка даты, времени и места посадки мешка (например,грамм. ИЛИ, Скорая помощь).
- Поддерживайте закрытую систему отвода мочевыводящих путей, чтобы предотвратить попадание бактерий в мочевыводящие пути.
- Надежно закрепите и закрепите катетер, чтобы предотвратить натяжение уретры и шейки мочевого пузыря.
- Убедитесь, что дренаж мочи беспрепятственный и непрерывный, избегая зависимых петель, а также убедитесь, что трубка и мешок не перегибаются под мочевым пузырем, но не на полу.
- Просканируйте мочевой пузырь, если моча не выходит, чтобы определить, не заблокирована ли система.
- Используйте порт для безыгольного отбора проб для взятия пробы мочи
- Якорь и безопасный катетер
- Опорожните мешок, если> 400 мл, чтобы предотвратить натяжение катетера и предотвратить миграцию бактерий из мешка в катетер.
Ссылки:
1. Ньюман Д.К., Кумби Р.П., Ровнер Е.С. Постоянные (трансуретральные и надлобковые) катетеры. В: Ньюман Д.К., Ровнер Э.С., Вейн А.Дж., редакторы. Клиническое применение урологических катетеров и продуктов.Швейцария: Springer International Publishing; 2018, 47-77.
2. Newman DK. Устройства, изделия, катетеры и катетер-ассоциированные инфекции мочевыводящих путей. В: Newman DK, Wyman JF, Welch VW, редакторы. Основная учебная программа для урологической медсестры. 1 st ed. Питман (Нью-Джерси): Общество урологических медсестер и партнеров, Inc; 2017, 439-66.
3. Newman DK. Постоянный мочевой катетер: принципы передовой практики. JWOCN. 2007; 34: 655-61 DOI: 10.1097 / 01.WON.0000299816.82983.4a
4. Ньюман ДК.Wein, AJ. Лечение и лечение недержания мочи. 2009 Health Professional Pres, Inc. Балтимор, Мэриленд.
5. Ван Л.Х., Цай М.Ф., Хань К.С., Хуанг Ю.К., Лю Х.Э. Необходима ли тренировка мочевого пузыря путем пережатия перед удалением для краткосрочного стационарного стационарного мочевого катетера? Систематический обзор и метаанализ. Asian Nurs Res (корейский Soc Nurs Sci). 2016 сентябрь; 10 (3): 173-181. DOI: 10.1016 / j.anr.2016.07.003.
Задержка мочи у взрослых: оценка и начальное лечение
1. Фитцпатрик Дж. М., Кирби RS.Лечение острой задержки мочи. БЖУ Инт . 2006; 97 (прил. 2): 16–20, обсуждение 21–22 ….
2. Meigs JB, Барри MJ, Джованнуччи Э, Римм ЭБ, Штампфер MJ, Кавачи И. Уровень заболеваемости и факторы риска острой задержки мочи: последующее исследование медицинских специалистов. Дж Урол . 1999. 162 (2): 376–382.
3. Якобсен SJ, Джейкобсон DJ, Гирман CJ, и другие.Естественный анамнез простатизма: факторы риска острой задержки мочи. Дж Урол . 1997. 158 (2): 481–487.
4. Кларсков П, Андерсен Дж. Т., Асмюссен CF, и другие. Острая задержка мочи у женщин: проспективное исследование 18 последовательных случаев. Сканд Дж Урол Нефрол . 1987. 21 (1): 29–31.
5. Селиус Б.А., Субеди Р. Задержка мочи у взрослых: диагностика и начальное лечение. Ам Фам Врач .2008. 77 (5): 643–650.
6. Чунг С, Эмбертон М. Острая задержка мочи. БЖУ Инт . 2000. 85 (2): 186–201.
7. Пирсон Р., Уильямс PM. Общие вопросы о диагностике и лечении доброкачественной гиперплазии простаты. Ам Фам Врач . 2014; 90 (11): 769–774.
8. Coker TJ, Dierfeldt DM. Острый бактериальный простатит: диагностика и лечение. Ам Фам Врач .2016; 93 (2): 114–120.
9. Мюррей К., Мэсси А, Feneley RC. Острая задержка мочи — уродинамическая оценка. Бр Дж Урол . 1984. 56 (5): 468–473.
10. Курасава Г, Котани К, Курасава М, Такама Н, Оримо К. Причины хронической задержки мочи в учреждении первичной медико-санитарной помощи. Медицинский работник . 2005. 44 (7): 761–762.
11. Кертис Л.А., Долан Т.С., Cespedes RD. Острая задержка мочи и недержание мочи. Emerg Med Clin North Am . 2001; 19 (3): 600.
12. Verhamme KM, Sturkenboom MC, Stricker BH, Бош Р. Задержка мочи, вызванная лекарствами: частота возникновения, лечение и профилактика. Лекарственная безопасность . 2008. 31 (5): 373–388.
13. Verhamme KM, Дилеман Дж. П., Ван Вейк М.А., и другие. Нестероидные противовоспалительные препараты и повышенный риск острой задержки мочи. Arch Intern Med .2005. 165 (13): 1547–1551.
14. Ву А.К., Ауэрбах А.Д., Ааронсон Д.С. Национальная частота и результаты послеоперационной задержки мочи в проекте улучшения хирургической помощи. Am J Surg . 2012. 204 (2): 167–171.
15. Мейсон С.Е., Скотт Эй Джей, Майер Э, Пуркаястха С. Связанные с пациентом факторы риска задержки мочи после общей амбулаторной хирургии: систематический обзор и метаанализ. Am J Surg .2016; 211 (6): 1126–1134.
16. Clemens JQ. Основы нейрофизиологии мочевого пузыря. Урол Клин Норт Ам . 2010. 37 (4): 487–494.
17. Фаулер CJ, О’Мэлли KJ. Исследование и лечение нейрогенной дисфункции мочевого пузыря. J Neurol Neurosurg Psychiatry . 2003; 74 (приложение 4): iv27 – iv31.
18. Эллеркманн Р.М., Макбрайд А. Управление обструктивной дисфункцией мочеиспускания. Наркотики сегодня (Barc) .2003; 39 (7): 515.
19. Кебапчи Н., Енилмез А, Efe B, Entok E, Демирусту К. Дисфункция мочевого пузыря у больных сахарным диабетом 2 типа. Neurourol Urodyn . 2007. 26 (6): 814–819.
20. Махаджан ST, Патель ПБ, Марри РА. При лечении симптомов гиперактивного мочевого пузыря у пациентов с рассеянным склерозом: дополнительный анализ реестра пациентов НАРКОМС. Дж Урол . 2010. 183 (4): 1432–1437.
21. Дитунно Дж. Ф., Маленький JW, Тесслер А, Бернс А.С. Еще раз о спинальном шоке: четырехфазная модель. Спинной мозг . 2004. 42 (7): 383–395.
22. Mourtzinos A, Stoffel JT. Цели управления нейрогенным мочевым пузырем spina bifida: обзор от младенчества до взрослой жизни. Урол Клин Норт Ам . 2010. 37 (4): 527–535.
23. Kong KH, Молодой С. Частота и исход задержки мочи после инсульта: проспективное исследование. Arch Phys Med Rehabil . 2000. 81 (11): 1464–1467.
24. Кекре А.Н., Виджаянанд С. Дасгупта Р., Кекре Н. Послеродовая задержка мочи после естественных родов. Int J Gynaecol Obstet . 2011; 112 (2): 112–115.
25. Пифаротти П., Гаргасоль C, Фольчини С, и другие. Острая послеродовая задержка мочи: анализ факторов риска, исследование случай-контроль. Arch Gynecol Obstet .2014. 289 (6): 1249–1253.
26. Малдер ИП, Шоффельмер М.А., Хакворт РА, и другие. Факторы риска послеродовой задержки мочи: систематический обзор и метаанализ. БЖОГ . 2012. 119 (12): 1440–1446.
27. Барри MJ, Фаулер Ф.Дж. младший, О’Лири депутат, и другие.; Комитет по измерениям Американской ассоциации урологов. Индекс симптомов доброкачественной гиперплазии предстательной железы, разработанный Американской урологической ассоциацией. Дж Урол . 2017; 197 (2S): S189 – S197.
28. Stoffel JT, Петерсон А.С., Sandhu JS, Зюскинд А.М., Вэй JT, Lightner DJ. Белая книга AUA по ненейрогенной хронической задержке мочи: согласованное определение, алгоритм лечения и конечные точки результатов. Дж Урол . 2017; 198 (1): 153–160.
29. Кидд Э.А., Стюарт Ф, Кассис NC, Дом, Омар М.И. Уретральный (постоянный или прерывистый) или надлобковый пути для краткосрочной катетеризации у госпитализированных взрослых. Кокрановская база данных Syst Rev . 2015; (12): CD004203.
30. Bhatt NR, Дэвис Н.Ф., Куинлан MR, и другие. Перспективный аудит влияния тренингов и обучающих семинаров на частоту повреждений уретры, вызванных катетеризацией. Кан Урол Асс Дж . 2017; 11 (7): E302 – E306.
31. Лам ТБ, Омар М.И., Фишер Э, Гиллис К, МакЛеннан С. Типы постоянных уретральных катетеров для краткосрочной катетеризации у госпитализированных взрослых. Кокрановская база данных Syst Rev . 2014; (9): CD004013.
32. Boettcher S, Брандт А.С., Рот С, Мазерс MJ, Лазица Д.А. Задержка мочи: польза от постепенной декомпрессии мочевого пузыря — миф или правда? Рандомизированное контролируемое исследование. Урол Инт . 2013. 91 (2): 140–144.
33. Лукас М.Г., Стивенсон Т.П., Наргунд В. Тамсулозин в лечении пациентов с острой задержкой мочи из-за доброкачественной гиперплазии предстательной железы. БЖУ Инт . 2005. 95 (3): 354–357.
34. Юн П.Д., Чаласани V, Woo HH. Систематический обзор и метаанализ лечения острой задержки мочи. Рак простаты Prostatic Dis . 2015; 18 (4): 297–302.
35. Фишер Э., Субрамониан К, Омар М.И. Роль альфа-блокаторов перед удалением уретрального катетера при острой задержке мочи у мужчин. Кокрановская база данных Syst Rev . 2014; (6): CD006744.
36. McNeill SA, Hargreave TB; Члены исследовательской группы Альфаур. Альфузозин один раз в день способствует возвращению к мочеиспусканию у пациентов с острой задержкой мочи. Дж Урол . 2004; 171 (6 pt 1): 2316–2320.
37. Эмбертон М, Фитцпатрик Дж. М.. Исследование Reten-World по лечению острой задержки мочи: предварительные результаты. БЖУ Инт . 2008; 101 (приложение 3): 27–32.
38. Stoffel JT. Диссинергия детрузорного сфинктера: обзор физиологии, диагностики и стратегий лечения. Транс Андрол Урол . 2016; 5 (1): 127–135.
Оптимизация стратегии ухода и поддержания катетера при краткосрочной катетеризации среди госпитализированных пациентов с помощью микробиологического подхода
Цель . Чтобы оптимизировать распределение медсестер, мы исследуем альтернативную стратегию очистки постоянного катетера. Методы . В настоящем исследовании приняли участие 117 пациентов мужского пола и 54 пациента женского пола, которым была проведена катетеризация после операции на мочеиспускании с августа 2018 года по февраль 2019 года.Образцы растворов для очистки постоянного катетера были разделены на две части для микробиологического посева и анализа микробиома. Результаты . Патогенные бактерии не наблюдались в микробиологической культуре образцов для очистки постоянного катетера из группы, не подвергавшейся 24-часовой очистке, и группы, не подвергавшейся 48-часовой очистке. Анализ микробиома также не показал значительных различий в бактериальном разнообразии и количестве постоянных чистящих растворов катетера между двумя группами. Заключение .Очистка постоянного катетера у мужчин после операции на мочеиспускании может быть продлена до 48 часов. Результат этого исследования обеспечил надежную основу для оптимизации распределения ресурсов клинического сестринского дела.
1. Введение
Постоянная катетеризация — один из наиболее распространенных методов клинической диагностики и лечения [1]. Но последующая катетер-ассоциированная инфекция мочевыводящих путей (CAUTI) долгое время беспокоила медицинский персонал. Согласно предыдущим исследованиям и отчетам, инфекции мочевыводящих путей в настоящее время составляют 40% внутрибольничных инфекций [2], и около 80% из них вызваны постоянной катетеризацией [3].Факторы риска CAUTI включают в себя собственные факторы пациента, продолжительность катетера, операцию имплантации катетера, уход за мясом и необоснованное клиническое использование антибактериальных препаратов. Особенно продолжительность катетера является наиболее важным фактором для возникновения CAUTI [4]. Во многих отчетах об исследованиях, проведенных в различных популяциях, предполагается, что короткая продолжительность катетеризации выгодна по сравнению с более длинной [5–7]. По имеющимся данным, ежедневный риск бактериальной инфекции уретры у людей, подвергающихся катетеризации, составляет около 5%, достигая 100% в течение 4 недель.Чем дольше катетер остается на месте, тем выше риск инфицирования [8]. Руководство по профилактике катетер-ассоциированных инфекций мочевыводящих путей 2009 года, выпущенное Консультативным комитетом по практике инфекционного контроля в здравоохранении (HICPAC), предлагает: «Не очищайте периуретральную область антисептиками, чтобы предотвратить ОСТОРОЖНО, пока катетер установлен. Обычная гигиена (например, очистка поверхности мяса во время ежедневного купания или душа) является подходящей (Категория IB) »и« Необходимы дальнейшие исследования по оптимальным методам очистки и хранения катетеров, используемых для чистой периодической катетеризации »[9].В клинической практике уход за катетером обычно проводится два раза в день после дефекации (убедитесь, что катетер также очищен) или при необходимости. Однако в рекомендациях Центров по контролю и профилактике заболеваний написано: «Недостаточно доказательств, чтобы рекомендовать ежедневное или два раза в день очищение водой с мылом или раствором повидон-йода» [10]. Эти существующие расплывчатые материалы заставили нас задуматься. Жидкость для очистки мочевых катетеров заменена с традиционных дезинфицирующих средств на физиологический раствор [11].Из этого следует, что большое количество ежедневных работ по уходу за мочевым катетером увеличивает рабочую нагрузку по уходу, также является ли это избыточным? Продолжительность установки постоянного мочевого катетера превышает 3 дня, а частота ОСТРО будет более 20% [12]. С точки зрения практического значения снижения риска инфицирования и экономии медсестер, необходимо ли часто чистить пациентов с постоянными краткосрочными катетерами в течение 72 часов после операции? Это необходимо подтвердить на основе точного медицинского метода и концепции доказательной медицины.
Основываясь на вышеизложенных предположениях, мы протестировали и проанализировали жидкости для протирки катетера 117 мужчин и 54 женщин с постоянной кратковременной катетеризацией после операции на мочевыводящей системе. Сравнивались микробы вокруг катетера пациентов с краткосрочными постоянными катетерами с разной длиной постоянного пребывания и разной частотой очистки, что обеспечивало конкретную биологическую основу для улучшения стратегий очистки постоянного катетера.
2. Методы и материалы
2.1. Общая информация
Мы непрерывно собирали данные о пациентах, которым была проведена катетеризация после операции на мочеиспускании с августа 2018 года по февраль 2019 года в отделении урологии больницы Хуашань Университета Фудань. Пациенты, которые не соответствовали всем трем из следующих критериев, были исключены: (1) постоянный катетер после операции; (2) ясный ум, нормальное общение; (3) соглашаются участвовать в этом исследовании. Образцы предварительной очистки и последующей очистки были собраны и классифицированы в соответствии с операцией, временем установки постоянного катетера и частотой очистки (Таблица 1).
(a) Для мужчин | |||||||||||||||||||||||||||||||||||
| |||||||||||||||||||||||||||||||||||
(b) 30003 | 00039004 Тип заболевания | Номер | Возраст (средний) | ||||||||||||||||||||||||||||||||
| Камни | 10 | ||||||||||||||||||||||||||||||||||
| Опухоль почки | 23 | ||||||||||||||||||||||||||||||||||
| Опухоль мочевого пузыря | Опухоль | ||||||||||||||||||||||||||||||||||
| Всего | 54 | ||||||||||||||||||||||||||||||||||
2.2. Метод очистки постоянного катетера и взятия проб
Метод очистки постоянного катетера и взятия проб был стандартизирован путем использования стерилизованной солевой воды для очистки окружающей области мочевого прохода, поверхности катетера и области 10 см до мочевого прохода. , а время очистки — 30 сек. Метод очистки — спиральная очистка сверху вниз. Пациенты с каждым заболеванием были случайным образом разделены на группу бисерин (BID) и группу quaque die (QD) и начали чистку через 24 и 48 часов после операции.Две ватные палочки для отбора проб использовались до и после очистки окружающей области мочевого прохода и поверхности катетера, одна — для бактериального посева и теста на чувствительность к лекарствам, а вторая — для дальнейших экспериментов и хранилась в стерильной пробирке с 5 мл физиологического раствора при температуре ниже -80 ° C. ° C.
2.3. Индекс наблюдательности
2.3.1. Бактериальная культура
Все образцы использовали для проведения бактериальной культуры, теста на лекарственную чувствительность и 16s рДНК ПЦР в реальном времени. Некоторые образцы были взяты с 16s рРНК для анализа микробного разнообразия.
2.3.2. 16s рДНК ПЦР в реальном времени
Число копий ДНК бактерий в каждом образце тестировали с помощью 16s рДНК rt-PCR. Зонды: 515F5-GTGCCAGCMGCCGCGG-3; 806R, 5 — GGACTACHVGGGTWTCTAAT — 3. Эксперименты проводили с помощью системы ПЦР в реальном времени Slan 96P (Shanghai Hongshi Medical Technology Co., Ltd) и набора qPCR MIX (RR430A, Takara) в соответствии с инструкциями производителя. Программа амплификации была настроена на запуск при 95 ° C в течение 3 минут, за которыми следовали 30 циклов по 30 секунд денатурации при 94 ° C, 20 секунд отжига при 60 ° C и 20 секунд удлинения при 72 ° C.Бактериальный 16s pMD19T использовали в качестве стандарта. Формула преобразования числа исходных копий плазмиды.
2.3.3. Анализ микробного разнообразия
Для анализа микробного разнообразия использовали секвенирование гена бактериальной рРНК 16s в образцах для очистки катетера. Зонды: 16S V4-V5: 515F-907R, 18S V9: 1380F-1510R и ITS1: ITS1F-ITS2R. Выделенный участок секвенирования амплифицировали в конкретный зонд со штрих-кодом. Все продукты ПЦР собирали с помощью набора для экстракции гелей GeneJET (Thermo Scientific) и количественно определяли с помощью QuantiFluor ™ -ST (Promega).Библиотеку секвенирования устанавливали с помощью набора NEB Next®Ultra ™ DNA Library Prep Kit для Illumina (NEB, США) и секвенировали с помощью платформы Illumina MiSeq для получения считываний парных концов 250 п.н. / 300 п.н.
Пары считывания секвенирования были демультиплексированы на основе уникальных молекулярных штрих-кодов, и считанные данные были объединены. К результирующим объединенным операциям чтения был применен фильтр качества, и те, которые содержали ожидаемые ошибки более 0,05%, были отброшены. Последовательности были поэтапно сгруппированы в операционные таксономические единицы (OTU) для определения таксономии.Анализ бета-разнообразия был выполнен функцией vegdist в R-пакете «vegan» с использованием метода «bray» для получения расстояния Брея-Кертиса. Иерархическая кластеризация выполнялась с использованием метода полной привязки для расчета расстояний сцепления на основе расстояния Брея-Кертиса между образцами. Анализ основных координат (PCoA) выполнялся функцией betadisper в R-пакете «веганский».
2.4. Статистический анализ
Статистический анализ проводился с использованием R 3.2.1. Нормально распределенные данные выражали в (SD) и сравнивали с использованием критерия Стьюдента; в противном случае была указана как медиана (Q1 ~ Q3) и сравнивалась с использованием непараметрического критерия Манна-Уитни. считался статистически значимым.
3. Результат
В это исследование было включено 117 послеоперационных пациентов мужского пола и 54 послеоперационных женщин. Количество и возраст пациентов при каждом типе операции показаны ниже (Таблица 1). Статистической разницы между стандартным исследованием мочи пациентов во всех группах до и после очищения не было (таблица 2).
(a) Для мужчин | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Статистические значения являются значениями для теста Стьюдента, для критерия хи-квадрат и для критерия OR значение: ,, Данные были показаны с помощью или. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
(b) Для женщин | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Статистические значения являются значениями для теста Стьюдента, для теста значения хи-квадрат и для критерия OR Тест Фишера; значение: ,, Данные были показаны с помощью или. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
3.1. Определение абсолютного числа бактерий
(1) Общая ситуация с образцом: все пациенты с различными заболеваниями не имеют существенной разницы до и после очищения через 24 часа после операции; нет существенной разницы между образцами до и после очищения через 48 часов после операции (Таблица 3). Не было существенной разницы между образцами через 24 и 48 часов после операции до чистки (для мужчин; 0.174 для женщин). (2) Образцы пациентов после очищения согласно BID делятся на две группы: очищенные до полудня (утра) и после полудня (вечера). Результаты показали, что независимо от утра или вечера, не было значительной разницы в общем количестве бактерий в образцах до и после очистки через 24 часа или 48 часов после операции (Таблица 4). (3) Сравнение внутри групп в соответствии с различным заболеванием. группы: нет различий в образцах до и после 24-часовой или 48-часовой чистки в каждой группе заболеваний.Не было никакой разницы между образцами в группе заболевания (за исключением группы мужского камня) через 24 или 48 часов после операции до чистки. В группе мужчин с камнем количество бактерий в образцах до очистки через 24 часа после операции было значительно выше, чем до очистки через 48 часов (; Таблица 5).
(a) Для мужчин | |||||||||||||
| |||||||||||||
| |||||||||||||
| |||||||||||||
(a) Для мужчин | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
3.2. Обнаружение видов бактерий(1) Результаты бактериальной культуры частично соответствовали результатам количественного определения флуоресценции 16s рДНК с помощью ПЦР (рисунки 1-3) (2) До и после очищения QD для мужчин через 24 часа после операции, доля патогенные бактерии, соответствующие результатам культивирования, уменьшились (Рисунок 1; слева 1-2: стафилококк), а доля других основных типов бактерий существенно не изменилась (3). бактерии и другие основные типы бактерий, соответствующие результатам культивирования до и после очистки QD через 48 часов после операции.И не было значительных изменений в доле основных видов бактерий до и после очищения BID через 24 часа, независимо от очищения до или после полудня (Рисунки 1, 3 (a) и 3 (c)). (4) Для женщин. В группе, большое разнообразие видов бактерий до и после очищения было вызвано в основном флорой гениталий, а не инфекциями мочевыводящих путей. Таким образом, эталонное значение изменения видов бактерий, отобранных в группе самок, еще предстоит обсудить (Рисунки 2, 3 (b) и 3 (d)). 4. ОбсуждениеСогласно директивам различных стран, рекомендуется очищать вход и выход мочевого катетера 1-2 раза в день. Поэтому мы очищали постоянные катетеры через 24 часа и 48 часов после операции один раз в день (QD) и два раза в день (BID). Результаты показывают, что, хотя бактериальная культура и анализ микробного разнообразия имеют определенную последовательность в обнаружении видов бактерий, нечистота в течение 48 часов не вызовет значительного увеличения количества бактерий в мочевыводящих путях, инфекции мочевыводящих путей и бактериурии.Кроме того, не было значительных различий в образцах до и после очищения для всех пациентов с каждым заболеванием через 24 часа и 48 часов после операции, а также не было значительной разницы между образцами до очистки через 24 часа и 48 часов после операции, что указывало на отсутствие очистки. в течение 48 часов не вызовет значительных инфекций мочевыводящих путей. Чтобы еще больше подтвердить этот вывод, мы провели исследование временной частоты. Две чистки (до полудня и после полудня) были выполнены через 24 или 48 часов после операции, и образцы были взяты до и после чистки.Не было существенной разницы в общем количестве бактерий в образцах до и после чистки, независимо от того, до полудня и после обеда. Что касается типов заболеваний, не было различий между группами, которые подтверждали этот вывод. Однако группа исчисления была исключением, количество бактерий в выборке пациентов в этой группе до 24-часовой чистки было значительно выше, чем до 48-часовой чистки. Приведенные выше результаты применимы как к мужчинам, так и к женщинам. В клинической практике мы обнаружили, что из-за увеличения послеоперационной секреции уретры и нанесения покрытий на катетеры пятна на катетерах пациентов образуют биопленки. Некоторые исследования полагают, что биопленка, образованная бактериальным налетом на катетере, является одной из причин повторных или серьезных инфекций уретры [13–15]. Если эти биопленки удалить вовремя, это может сыграть положительную роль в предотвращении инфекций уретры, вызванных катетерами. Наши результаты показывают, что бактериальная культура биопленки и анализ микробного разнообразия имеют определенную последовательность в обнаружении видов бактерий.Но результаты подтверждают, что даже если есть выделения в уретре или биопленки в катетере в течение 48 часов после операции, результаты посева не покажут значительную инфекцию. Поэтому в качестве такой скрытой опасности мы рассматриваем, достаточно ли стереть налет с поверхности катетера. Доказательная база предыдущей программы очищения медсестер в основном основана на исследовании мочи и бактериальном посеве. С развитием технологии молекулярной биологии медицинские доказательства, содержащиеся в прошлых руководствах по уходу за катетером, показали определенные ограничения.Мы использовали технологию обнаружения микробиологического разнообразия, чтобы получить точные биологические доказательства образцов катетера, чтобы дополнительно изучить и изучить стратегию очистки катетера. Мы использовали эту технологию для тестирования жидкости для очистки катетера и обнаружили, что очистка катетера в течение 24-48 часов после операции не влияет на распределение видов бактерий и изменение количества бактерий на катетере и не вызывает ОСТОРОЖНОСТИ. Изменение видов бактерий в образцах пациенток до и после очищения ограничивалось уничтожением долгоживущих колонизированных бактерий репродуктивного тракта и не было связано с инфекцией мочевыводящих путей.Следовательно, очистка катетера через 48 часов является решающим периодом для краткосрочного ухода за постоянным катетером. Кроме того, наше исследование также показало, что после того, как катетер не был очищен через 72 часа после операции, общее количество копий бактерий существенно не увеличилось. Однако доля положительных бактерий в бактериальной культуре значительно увеличилась, и при появлении катетера можно было наблюдать увеличение бактериального налета и изменение цвета, а также увеличилось количество лейкоцитов в моче пациентов.Это подтверждает выводы предыдущих исследователей о том, что частота инфекций мочевыводящих путей значительно увеличилась с третьего дня после операции [16]. 5. ВыводыВ этом исследовании было проведено углубленное исследование рутинной медсестринской работы при постоянной катетеризации, предполагающей, что очищающий уход постоянной краткосрочной катетеризации для пациентов в течение 48 часов после урологической операции может быть скорректирован в соответствии с потребностями. , то есть уменьшить количество психиатрической помощи или только стереть секрет или биопленку.Он обеспечивает надежную справочную основу для содействия рациональному распределению и эффективному использованию медицинских и сестринских ресурсов. С точки зрения экономики сестринского дела, результаты исследования значительно сократили затраты на рабочую силу, изменили традиционные концепции или стратегии ухода и дали медсестрам больше времени, чтобы вернуться к обслуживанию пациентов. Но размер выборки этого исследования недостаточно велик; мы продолжим сбор образцов в будущем, расширим список пациентов и будем использовать больше данных для проверки наших выводов. Доступность данныхИсходные данные, представленные в этом исследовании, можно запросить у соответствующих авторов. Конфликт интересовАвторы заявляют об отсутствии конфликта интересов в отношении публикации этой статьи. Вклад авторовВсе авторы принимали участие в этой работе. Leave a Reply | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||


