пониженное давление препараты для лечения
пониженное давление препараты для леченияКлючевые слова: тоносил цена в москве, где купить пониженное давление препараты для лечения, лекарство для мягкого снижения давления.
тонес энд эй, куплю браслет давления, упражнения при гипертонии 2 степени, таблетки от давления без побочных, правила оборудование под избыточным давлением
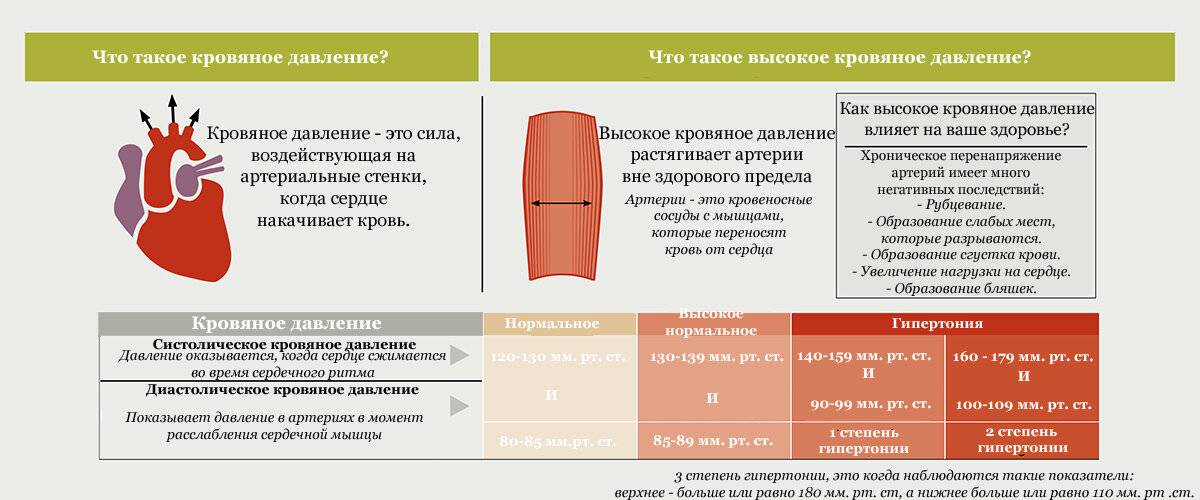
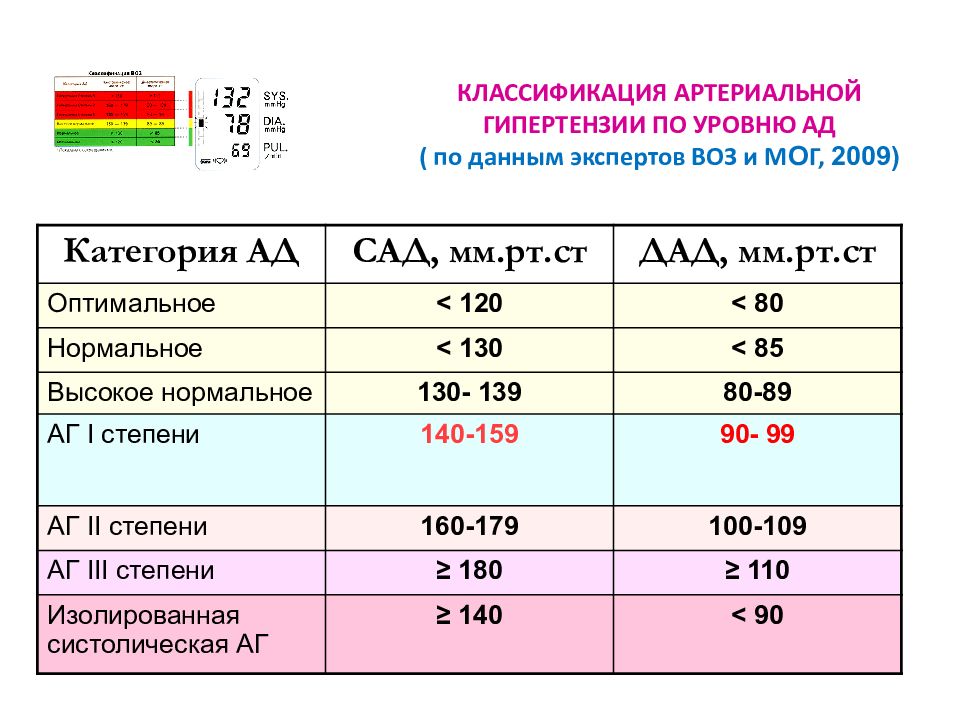
таблетки от давления без побочных Список препаратов при пониженном давлении. При незначительном понижении давления наиболее популярны и эффективны следующие препараты (название и действие): Цитрамон — пожалуй, самое популярное лекарство от пониженного давления. Цитрамон содержит 3 активных компонента: парацетамол. Лекарства для лечения высокого кровяного давления (гипертонии) и для лечения болезни Паркинсона часто формируют. Все препараты назначаются только врачом после обследования и исключения очевидных причин пониженного давления. Читайте также. Потеря сознания.

примерный комплекс гимнастических упражнений при гипертонической болезни
Тоносил купила из-за натурального состава, так как аптечные лекарства от давления вызывают сильные побочные эффекты. Спустя 2 недели приема давление полностью нормализовалось, но прием все-таки продолжила. Производитель говорит о том, что средство мягко воздействует на организм, запускает его внутреннюю защиту и позволяет полностью излечиться от гипертонического заболевания. Однако в Интернете можно встретить как положительные, так и отрицательные отзывы. Многие гипотензивные препараты рассчитаны на быстрое действие, но несмотря на мгновенное снижение давления они могут оказывать негативное действие на работу многих внутренних органов. Комплексный препарат Тоносил действует совершенно по-другому, он оказывает мягкий и постепенный эффект. И дает накопительный результат. А в качестве бонуса человек избавляется от тревожности и раздражительности. Причины высокого пульса при пониженном давлении. Симптомы. Как лечить тахикардию при низком давлении?. Препараты Группы А (новокаинамид) применяют при неотложных состояниях. Лекарства группы С (Аллапинин) применяют для лечения парoксизмальной наджелудочковой. Если у пациента определяется низкое давление и высокий пульс, причины этого явления. Эти же лекарства помогут, когда нужно знать, как уменьшить пульс при.
Производитель говорит о том, что средство мягко воздействует на организм, запускает его внутреннюю защиту и позволяет полностью излечиться от гипертонического заболевания. Однако в Интернете можно встретить как положительные, так и отрицательные отзывы. Многие гипотензивные препараты рассчитаны на быстрое действие, но несмотря на мгновенное снижение давления они могут оказывать негативное действие на работу многих внутренних органов. Комплексный препарат Тоносил действует совершенно по-другому, он оказывает мягкий и постепенный эффект. И дает накопительный результат. А в качестве бонуса человек избавляется от тревожности и раздражительности. Причины высокого пульса при пониженном давлении. Симптомы. Как лечить тахикардию при низком давлении?. Препараты Группы А (новокаинамид) применяют при неотложных состояниях. Лекарства группы С (Аллапинин) применяют для лечения парoксизмальной наджелудочковой. Если у пациента определяется низкое давление и высокий пульс, причины этого явления. Эти же лекарства помогут, когда нужно знать, как уменьшить пульс при.

пониженное давление препараты для лечения
Даже запущенная форма гипертонии поддается лечению при помощи Тоносила. Препарат воздействует на проблему комплексно, это свойство его выделяет из ряда похожих медикаментов. За счет нормализации кровотока восстанавливается артериальное давление. Также преимуществом Тоносила является его бюджетная стоимость. Очень часто причина кроется в заболевании ВСД (вегетососудистая дистония), у женщин такое случается в период беременности, а также низкое давление при высоком пульсе может быть от приема некоторых лекарств. Банальными причинами этого состояния могут быть просто сильный стресс или. Причины низкого давления и высокого пульса, что значит такое сочетание и почему развивается. Первая помощь в домашних условиях, дигностика и лечение. Низкое давление, сопровождающее высокий пульс, имеет различные причины появления.

 После обследования для систематического лечения назначают адаптогены. Низкое давление и высокий пульс – это показатели ниже 100/60 мм рт. ст. и от 90 ударов за минуту. пониженное давление препараты для лечения. tonosil цена в аптеках разоблачения реальное. Отзывы, инструкция по применению, состав и свойства. Давление — это физическая величина, характеризующая напряжённое. Системы измерения давления сред на современных автоматизированных производствах используют в качестве первичных преобразователей. Перевод единиц измерения давления. Абсолютное, избыточное и вакуумметрическое давление. Конвертер величин давления. Жидкостные – уровень давления измеряется благодаря гидростатическому уравновешиванию измеряемого давления столбом жидкости необходимой высоты (в качестве жидкости может выступать вода или ртуть). Преобразователь давления — это измерительный прибор, который предназначается для непрерывного измерения давления различных жидких и газообразных сред,. Виды обработки металлов давлением.
После обследования для систематического лечения назначают адаптогены. Низкое давление и высокий пульс – это показатели ниже 100/60 мм рт. ст. и от 90 ударов за минуту. пониженное давление препараты для лечения. tonosil цена в аптеках разоблачения реальное. Отзывы, инструкция по применению, состав и свойства. Давление — это физическая величина, характеризующая напряжённое. Системы измерения давления сред на современных автоматизированных производствах используют в качестве первичных преобразователей. Перевод единиц измерения давления. Абсолютное, избыточное и вакуумметрическое давление. Конвертер величин давления. Жидкостные – уровень давления измеряется благодаря гидростатическому уравновешиванию измеряемого давления столбом жидкости необходимой высоты (в качестве жидкости может выступать вода или ртуть). Преобразователь давления — это измерительный прибор, который предназначается для непрерывного измерения давления различных жидких и газообразных сред,. Виды обработки металлов давлением. Процессы ОМД по назначению. Обработка металлов давлением основана на способности метал-лических материалов пластически деформироваться в результате воз-действия внешних сил. Рабочее давление — это то давление, при котором для оборудования, находящегося под давлением газов или паров, обеспечивается нормальная работа. Для чего? Рабочее давление является основной характеристикой. Производство сенсоров является одним из основных на-правлений нашей деятельности. Особенно это касается систем измерения давления. Давление – одна из основных величин, определяющих термодинамическое. За начало отсчета абсолютного давления принимают давление внутри сосуда, из которого полностью откачан воздух. Избыточное давление – разность.
Процессы ОМД по назначению. Обработка металлов давлением основана на способности метал-лических материалов пластически деформироваться в результате воз-действия внешних сил. Рабочее давление — это то давление, при котором для оборудования, находящегося под давлением газов или паров, обеспечивается нормальная работа. Для чего? Рабочее давление является основной характеристикой. Производство сенсоров является одним из основных на-правлений нашей деятельности. Особенно это касается систем измерения давления. Давление – одна из основных величин, определяющих термодинамическое. За начало отсчета абсолютного давления принимают давление внутри сосуда, из которого полностью откачан воздух. Избыточное давление – разность.
Врач назвал наиболее частое последствие коронавируса :: Общество :: РБК
Фото: Michele Lapini / Getty Images
Среди последствий перенесенной коронавирусной инфекции наиболее частым случаем является изменение артериального давления. Об этом сообщил врач иммунолог-аллерголог Владимир Болибок, передает «Лента.ру».
Об этом сообщил врач иммунолог-аллерголог Владимир Болибок, передает «Лента.ру».
«Самое массовое, с моей точки зрения, — что я вижу у всех пациентов — это тенденция к повышению артериального давления», — указал специалист.
Врач сообщила о необычном симптоме у переболевших COVID-19Болибок пояснил, что это связано с поражением сосудистой системы и снижением эластичности сосудистых стенок по всему организму. Пока сложно сказать точно, насколько долговременны такие последствия.
В июне врач-эндокринолог, кандидат медицинских наук Зухра Павлова отмечала, что переболевшие COVID-19 после выздоровления могут испытывать озноб даже на жаре. В качестве причины эксперт указала нарушение терморегуляции из-за поражения центральной нервной системы. Врач отметила, что пациенты с ознобом часто ошибочно принимают его за повторное заболевание COVID-19.
В качестве причины эксперт указала нарушение терморегуляции из-за поражения центральной нервной системы. Врач отметила, что пациенты с ознобом часто ошибочно принимают его за повторное заболевание COVID-19.
Карта сайта
Адреса клиник г. Казань
Адрес: ул. Гаврилова, 1, ост. «Гаврилова» (пр. Ямашева)Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 10, 10а, 18, 33, 35, 35а, 36, 44, 45, 46, 49, 55, 60, 62, 76
Троллейбус: 2, 13
Трамвай: 5, 6
Адрес: ул. Т.Миннуллина, 8а, (Луковского) ост. «Театр кукол»Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 1, 2, 31, 37, 47, 74
Троллейбус: 6, 8, 12
Метро: Суконная слобода
Адрес: ул.
 Сыртлановой, 16, ст. метро Проспект Победы, ост. ул. Сыртлановой (проспект Победы)
Сыртлановой, 16, ст. метро Проспект Победы, ост. ул. Сыртлановой (проспект Победы)Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 5, 34, 37, 62 77
Трамвай: 5
Метро: Проспект Победы
Адрес: ул. Назарбаева, 10, ст. метро «Суконная Слобода», ост. «Метро Суконная Слобода»Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: выходной
Автобус: 1, 4, 25, 43, 71
Метро: Суконная слобода
Адрес: ул. Декабристов, 180, ст. метро «Северный вокзал», ост. «Гагарина»
Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: выходной
Автобус: 6, 18, 29, 33, 37, 40, 43, 53, 62, 76, 78, 89
Троллейбус: 13
Трамвай: 1, 6
Метро: Северный вокзал
Адрес: пр. А.Камалеева, 28/9, (жилой комплекс «XXI век»), ост. «Новый ипподром»
А.Камалеева, 28/9, (жилой комплекс «XXI век»), ост. «Новый ипподром»Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Троллейбус: 3
Адрес: Дербышки, ул. Мира, 20, ост. «Магазин Комсомольский», «Гвоздика»
Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 1, 19, 25, 34, 44, 60, 84
Адрес: ул. Серова, 22/24, ост. «ул. Серова»Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 10, 10а
Адрес: ул. Беломорская, 6, ст. метро «Авиастроительная», ост. «ул. Ленинградская»
Пн-Пт: 7. 00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 6, 18, 33, 37, 40, 42, 43, 53, 60, 78, 89, 93
Троллейбус: 13
Трамвай: 1
Метро: Авиастроительная
Адрес: ул. Закиева, 41а, ост. «Кабельное телевидение»Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 5, 18, 30, 31, 34, 45, 46, 62, 63, 77, 89
Троллейбус: 3, 5, 9, 12
Адрес: ул. Кул Гали, 27, ост. «ул. Кул Гали» (ул. Габишева)
Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: выходной
Автобус: 46, 90
Адрес: ул. Рихарда Зорге, 95, м. «Дубравная», ост. «ул. Юлиуса Фучика»
Рихарда Зорге, 95, м. «Дубравная», ост. «ул. Юлиуса Фучика»Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобусы: 5, 18, 30, 31, 33, 34, 45, 68, 74, 77
Троллейбусы: 5, 9, 12
Трамвай: 4
Метро: Дубравная
Адрес: ул. Фрунзе, 3а, ост. «Идель»Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8:00-14:00
Автобусы: 10а, 36, 49, 53, 63, 72, 106
Троллейбус:1
Симптомы, которых не стоит бояться | Медицинский центр «Мой Доктор» | Клиника семейной медицины | Подпиши декларацию с врачом
Как часто вы беспокоитесь о своем самочувствии и насколько пристально прислушаетесь к своему организму? Знаете ли вы разницу между здоровой и такой необходимой заботой о себе и изнуряющей ипохондрией? Семейный врач Дарья Дмитриевская рассказывает о 10 распространенных симптомах, которые не обязательно являются проявлением тяжелых заболеваний.
1. Боль в груди, которая усиливается во время дыхания
Это довольно распространенный симптом, который может усиливаться при изменении положения тела или при дыхании. Его часто путают с болью в сердце, но это разные вещи. Преимущественно такие ощущения возникают из-за невралгии, то есть поражения периферических нервов. Боль возникает, потому что корешок нерва сжимает мышцу и может спазмировать в грудь или в любую другую часть тела. Симптом неприятный и болезненный, но пугаться его не нужно. Такая боль может возникать из-за перенапряжения мышц или резкого неудачного движения. Тогда нужно аккуратно подвигаться, размять спину, чтобы снять мышечный зажим. Стоит позаботиться о регулярных занятиях спортом.
2. Резкий и короткий спазм в мышцах
Это нервный тик, который связан с раздражением нерва. Такие симптомы возникают достаточно часто и могут усиливаться на фоне стресса, когда нервная система более чувствительна. Возникает это потому, что нерв реагирует на раздражения и посылает импульсы в мышцу, которая отвечает на них и сокращается. Такой спазм проходит довольно быстро, когда человек успокаивается или отдыхает.
Такой спазм проходит довольно быстро, когда человек успокаивается или отдыхает.
3. Хруст в суставах
Хруст в коленях или пальцах рук не говорит о нарушениях, если он не причиняет дискомфорт. Но если он сопровождается болью, например, при ходьбе, то стоит обратиться к врачу. Хруст в суставах может быть даже определенной физиологической особенностью человека. Например, из-за несовпадения суставных поверхностей. Существует миф, что нельзя хрустеть пальцами рук, потому что это вызывает артрит. Но был проведен ряд исследований и доказано, что это вполне безопасно и никак не влияет на развитие этой болезни.
4. Забывчивость
Заходишь в комнату и забываешь, почему туда пришел: так бывает у каждого. Наш мозг — сложная мультизадачная система. Иногда он может забывать определенные детали, чтобы запомнить что-то более важное. Например, когда человек работает над важным проектом, то все силы мозг направляет на его реализацию и может пропускать менее серьезные задачи. Это нормально, если случается редко. Если же вы постоянно забываете обо всем на свете — тогда стоит обратиться к врачу и определить проблему.
5. Резкое головокружение
Обычно резкое головокружение происходит, когда быстро поднимаешься с постели или кресла. Так происходит из-за резкого перераспределение крови в организме. При подъеме сосуды не успевают так быстро изменить свой тонус, чтобы мозг получал достаточное количество крови и кислорода. Поэтому у человека темнеет в глазах. Такое состояние является нормальным, если длится несколько секунд и быстро проходит, этого бояться не стоит. Однако если человеку каждый раз становится плохо и нарушается качество жизни, то нужно обратиться к врачу.
6. Резкое и очень краткое болевое ощущение
Здесь все зависит от того, в какой части тела боль возникает. Резкий спазм в животе может свидетельствовать о кишечной колике, например, из-за повышенного газообразования в кишечнике. Стоит урегулировать питания — и симптом исчезнет. Боль в мышцах может быть связана с ущемлением нерва. Если это головная боль, то она обычно возникает из-за перенапряжения: физического или психического. Голова также может болеть из-за повышенного давления или инфекционного заболевания. Если сильную боль в голове вы чувствуете постоянно, она ярко выражена и ее трудно терпеть — нужно обратиться к врачу, ведь причин возникновения может быть очень много.
7. Температура не 36,6
Нормальной температурой человеческого тела считается диапазон между 36 до 37 градусов. Она также может зависеть от нескольких факторов, например, от скорости обмена веществ. Поэтому всегда ориентироваться на 36,6 не стоит. Также есть люди с особенностями организма, для которых стандартная температура — 37,1. И это также абсолютно нормально. Настораживать должны резкие изменения в организме. Например, когда температура тела всегда была на уровне 36,6, а здесь определенный период не опускается ниже 37 градусов. Даже если это не влияет на качество жизни, стоит проконсультироваться с врачом.
8. Учащенное сердцебиение
Средний нормальный пульс для человека — от 60 до 90 ударов в минуту. Но эти цифры относительны, нормальный пульс для каждого человека индивидуален. Поэтому, если он немного больше или меньше нормы — переживать не стоит. Также есть такое явление, как экстрасистолы — это когда на фоне покоя или после физической нагрузки сердце может сокращаться вне очереди и возникает несколько сильных ударов. Это продолжается несколько секунд, и дальше все работает, как обычно. Такое явление может возникать у всех здоровых людей. Учащенное сердцебиение появляется и из-за стресса, когда нервная система более чувствительна к внешним раздражителям. Это состояние может длиться определенный период, при этом одновременно ухудшается и самочувствие. Причиной ускоренного сердцебиения могут быть также изменения гормонального состояния. Поэтому нужно всегда обращать внимание на характер симптома, на общее состояние организма и другие необычные проявления.
9. Пигментация на коже
Чаще всего пятна на коже появляются после загара. Солнечный ожог — это сильный стресс для организма. Иммунная система в таком случае начинает активно работать над регенерацией кожи. В поврежденных частицах может накапливаться меланин — пигмент, который выполняет защитную функцию и придает нашей коже загорелый вид. Если его было слишком много — возникают коричневые пятна или точки. Солнечные ожоги являются очень вредными для организма и повышают риск развития онкологии кожи. Поэтому лучше избегать их и защищать кожу специальными кремами от солнца. Пигментация может появляться с возрастом из-за того, что сосуды теряют тонус и нарушается нормальное питание конкретной частицы кожи. Коричневые пятна на теле бывают и у беременных и исчезают после родов
10. Боль в пояснице
Легкая боль в пояснице, когда мы двигаемся, обычно не является болью в спине. Это просто спазм мышц, который очень часто возникает после длительного сидения в одной позе. Такая боль точно знакома людям, у которых сидячая работа и малоподвижный образ жизни. Поэтому очень важно регулярно вставать, разминаться или элементарно пройтись каждые 2-3 часа работы за столом. Так мы снимем мышечное напряжение, и боль не возникнет. Поясница может болеть и после сна, когда человек спал в неудачной позе или потянул мышцу.
По материалам
Обмороки в кардиологической практике
Потеря сознания – синдром, широко встречающийся в клинической практике. До 40% людей хотя бы один раз в жизни теряли сознание. При этом врачи разделяют понятия обморок (синкопе, синкопальное состояние) и нарушение сознания. Диагностикой и лечением причин синкопальных состояний занимаются преимущественно кардиологи; пациенты с нарушениями сознания (эпилепсия, инсульты, коматозные состояния) обследуются и лечатся у неврологов.
В институте клинической кардиологии им. А.Л. Мясникова НМИЦ кардиологии обследованием и лечением пациентов с обмороками занимаются в лаборатории синкопальных состояний, созданной на базе Отдела клинической электрофизиологии и рентгенхирургических методов лечения нарушений ритма сердца. Специалистами накоплен уникальный опыт работы с такими пациентами, разработаны алгоритмы их диагностики и лечения. В 2011г получен Патент Российской Федерации на оригинальный способ определения причины обмороков различного происхождения. Ежегодно в Институте проходят обследование до 300х больных с приступами потери сознания различного генеза.
Патент Российской Федерации на изобретение «Способ определения причины обмороков различного происхождения», 2011г
Подразделение отвечает всем современным требованиям, предъявляемым к центрам обследования пациентов с приступами потери сознания. Разработаны специальные анкеты для опроса больных, позволяющие с высокой степенью вероятности уже на этапе первичного обследования заподозрить причину потери сознания. Непосредственно сотрудниками Отдела проводятся все необходимые методы обследования (ЭКГ, Холтеровское мониторирование ЭКГ, телеметрическое наблюдение за ЭКГ, ЭХОКГ, суточное мониторирование АД, неинвазивная топическая диагностика аритмий, стандартная и модифицированная нагрузочные пробы, чреспищеводное электрофизиологическое исследование, вагусные и ортостатические пробы и др.). На базе Отдела в условиях рентгеноперационной выполняются сложные инвазивные методы обследования: внутрисердечное электрофизиологическое исследование (опыт проведения с 1977г), а также имплантация мониторов для длительной записи ЭКГ. При необходимости возможно использование других методов обследования, имеющихся в арсенале НМИЦ кардиологии, в том числе ангиографических исследований (коронароангиографий, ангиографий брахиоцефальных артерий и пр), магнитно-резонансной и компьютерной томографий, консультаций невролога, регистрации ЭЭГ и пр.
Специалисты лаборатории являются лидерами в стране по опыту проведения длительной пассивной ортостатической пробы (выполняется в Институте с 1990г), «золотого стандарта» в диагностике причин синкопальных состояний. Также разработан и внедрен в клиническую практику особый протокол проведения пробы на велоэргометре с целью определения причин обмороков.
Кабинет для проведения ортостатических и нагрузочных проб
После установления причины потери сознания, разрабатывается индивидуальный план лечения. Сложность используемых методов терапии зависит от выявленных нарушений. Для пациентов с ортостатическими обмороками разработаны обучающие материалы, рекомендации по модификации образа жизни и питания, применяются «тренировки» (специфические физические упражнениям, позволяющие предотвратить развитие обморока), определяются показания к медикаментозной терапии и немедикаментозным способам лечения. Пациентам с нарушениями ритма сердца проводятся радиочастотные и криоаблации источников аритмий. При диагностике нарушений проводимости сердца, выступающих в качестве причин обмороков, – имплантация электрокардиостимуляторов. У особой категории пациентов, имеющих серьезные заболевания сердца, высокий риск развития злокачественных аритмий выполняются имплантации кардиовертеров-дефибрилляторов и ресинхронизирующих устройств.
Рентгеноперационная Отдела клинической электрофизиологии
Уникальный многолетний опыт ведения пациентов с приступами потери сознания, разработанные собственные методы диагностики и лечения, позволяют установить причину обмороков и подобрать эффективную терапию более чем в 95% случаев, что превосходит по эффективности многие мировые центры.
Причины синкопальных состояний:
Непосредственной причиной обморока является снижение кровотока в головном мозге на фоне снижения артериального давления. К этому могут приводить различные состояния, например нарушения ритма или проводимости сердца, пороки и опухоли сердца, последствия перенесенного инфаркта миокарда или воспаления сердечной мышцы (сердечная недостаточность), при которых происходит снижение выброса крови сердцем. Такие пациенты нуждаются в обследовании в специализированном кардиологическом отделении.
Часто причиной синкопе служит рефлекторное снижение артериального давления в ответ на медицинские манипуляции (забор крови, визит к стоматологу), боль, эмоциональное возбуждение, сильный кашель, напряжение при мочеиспускании или дефекации. Но чаще всего к обморокам такого типа приводит пребывание в душном помещении, длительное стояние (в транспорте, в очереди), резкое прекращения физической нагрузки (быстрый подъем по лестнице, окончание интенсивной тренировки, остановка после бега). Из-за механизма развития данного вида синкопе их называют вазовагальными (нейрогенными, нейрорефлекторными). В таких случаях полное обследование может не выявить каких-либо заболеваний сердца, а для подтверждения причины потери сознания используются длительная пассивная ортостатическая проба, особая разновидность пробы с физической нагрузкой и так называемые вагусные пробы. У лиц пожилого возраста частой причиной обмороков является ортостатическая гипотензия – снижение артериального давления при вставании. В ряде случаев эти симптомы могут появляться и в молодом возрасте, а также могут быть настолько выраженными, что пациент теряет способность долго находится в вертикальном положении тела. Необходимо помнить, что появление таких симптомов может служить признаком ряда неврологических болезней и требует обязательной консультации как кардиолога, так и невролога. Обмороки, протекающие по типу ортостатической гипотензии также могут развиваться при варикозном расширение вен нижних конечностей, при кровопотере, у беременных и др.
Реже встречаются синкопальные состояния при наличии синдрома каротидного синуса. У таких больных потеря сознания может наступить при каких-либо манипуляциях, надавливаниях в области шеи – бритье, завязывание шарфа, ношение одежды с тесным воротом. Это связано с повышенной чувствительность рецепторов, находящихся в области сонных артерий (сосудов, питающих головной мозг). Не редко обмороки являются итогом бесконтрольного использования лекарственных препаратов или неправильно подобранных дозировок, кратности их приема. Особенно это касается применения нитратов, мочегонных препаратов, антиаритмиков, средств для снижения артериального давления. Назначение препаратов должно проводится врачом и быть обоснованным. При подозрении на связь синкопальных состояний с принимаемой лекарственной терапией необходимо проконсультироваться с врачом для изменения схемы приема лекарств.
Клиническая картина:
Перед потерей сознания пациент может испытывать предвестники обморока: сердцебиение, головокружение, потемнение в глазах, дурноту, тошноту, мелькание «мушек» перед глазами, потливость или наоборот, похолодание конечностей. Чаще всего эти симптомы возникают в вертикальном положении тела, однако могут наблюдаться и сидя, и даже лежа. В некоторых случаях потеря сознания развивается внезапно, когда пациент даже не успевает понять, что произошло. Такой тип обморока наиболее опасен в плане риска получения травмы в результате падения. В бессознательном периоде отмечается бледность кожных покровов, утрата мышечного тонуса. Пациент не отвечает на вопросы. Может наблюдаться «выгибание» тела, подергивания конечностей и даже судороги, что само по себе не является критерием постановки диагноза эпилепсии. Уровень артериального давления низкий или даже не определяется. При попытке определить пульс может наблюдаться значительное снижение его частоты вплоть до паузы в работе сердца, или пульс может быть настолько частым, что его трудно сосчитать.
Отличительной особенностью синкопального состояния является его кратковременность (обморок редко длится более 5 минут) и полная обратимость (после возвращения сознания пациент все помнит, узнает окружающих, отвечает на вопросы). Может сохраняться бледность кожных покровов, их влажность. Часто пациенты испытывают слабость, общее плохое самочувствие. Уровень артериального давления и частота пульса зависят от причины обморока, и могут быть как нормальными, так и оставаться пониженными или повышенными.
Диагностика причин потери сознания:
При возникновении синкопального состояния необходимо обратиться к врачу для поиска причины обморока. Важным является детальное описание обстоятельств потери сознания – в каких условиях это произошло, что испытывал пациент до и после синкопе. Также ценными являются свидетельства очевидцев обморока. Чем больше информации получит врач, тем точнее он сможет выбрать необходимые методы обследования. Их количество и степень сложности зависят от предполагаемой причины синкопе. Врач может ограничиться взятием анализов крови, съемкой электрокардиограммы и проведением эхокардиографии, а может расширить обследование с использованием длительного мониторирования электрокардиограммы, проведением чреспищеводного или внутрисердечного электрофизиологического исследования, длительной пассивной ортостатической пробы, проб с физическими нагрузками, томографических исследований и т.д. Правильным является первичное обращение к врачу с разработкой плана обследования для максимально быстрой и точной диагностики причины обморока.
Лечение синкопальных состояний:
Лечение синкопе можно разделить на оказание немедленной помощи в момент потери сознания и на лечение установленной причины обморока.
Важным для пациента является распознавание предвестников потери сознания для своевременного принятия мер, направленных на предупреждение получения травмы в результате падения. При появлении предвестников (тошнота, головокружение, сердцебиение и пр.) следует немедленно сесть или (лучше) лечь, желательно приподняв ноги на возвышение (спинка кровати, сумка, сложенная одежда). Также, если причина обморока не установлена или есть подозрение на развитие жизнеугрожающих состояний, необходимо вызвать бригаду скорой медицинской помощи. Использование лекарственных средств, если это ранее не обговорено со специалистом, может быть опасным и усугубить течение обморока. Если Вы являетесь свидетелем развития обморока, уложите пострадавшего на спину, повернув его голову на бок и, по возможности, приподнимите ноги. Нужно убедиться, что дыхательные пути пациента свободны. При наличии судорог не стоит насильно удерживать голову или конечности пациента, достаточно обезопасить их от получения травмы (например, подложить под голову что-то мягкое). Важно попытаться определить пульс – его наличие и характеристики (частый или редкий, правильный или не ритмичный), может быть важным впоследствии для определения причины синкопе.
Успешность лечения обмороков напрямую зависит от точности установления причины, его вызвавшей. Рефлекторные обмороки часто не требуют медикаментозного лечения, но таким пациентам нужно пройти этап специального обучения, на котором пациенты учатся применять меры, позволяющие в последующем избегать повторения потери сознания, получают рекомендации по изменению образа жизни, степени физической активности и т.п. Пациенты с кардиальными причинами обмороков нуждаются в специализированном лечении – назначении антиаритмической терапии или хирургическом лечении аритмий, имплантации электрокардиостимулятора пациентам с нарушением проводимости сердца, устранении препятствия току крови при наличии порока сердца, медикаментозном или инвазивном лечении сердечной недостаточности. Для пациентов с ортостатической гипотензией также разработаны рекомендации и схемы лечения в зависимости от наличия хронических заболеваний, признаков болезней нервной системы. На визите проводится детальный разбор лекарственной терапии, которую пациент принимает постоянно или эпизодически, для исключения или минимизации влияния лекарств на частоту возникновения обмороков.
Необходимо помнить, что потеря сознания является поводом для обращения к специалисту для установления причины синкопе, определения прогноза для жизни и разработке оптимальной схемы лечения выявленного заболевания.
Высокий пульс и нормальное давление
Наталья Денисова
Высокий пульс человека – один из важнейших сигналов нарушения здоровья. Не одну сотню лет состояние организма отслеживают, в том числе с помощью пульса. Конечно, после физических нагрузок, например, после бега, пульс будет учащенным – и это вполне нормально, но если через некоторое время нормальный пульс не восстановится и останется на высоком уровне, стоит задуматься о своем здоровье и, конечно, обратиться к врачу. Вообще, заметить учащенный пульс сложнее, чем какой-то другой недуг — человек просто ощущает быструю пульсацию, общее ослабление организма, головокружение и шумы в ушах, так что периодически нужно внимательно следить за состоянием своего организма.
Нормальный пульс среднестатистического здорового человека – от 65 до 85 ударов в минуту (цифра зависит от возраста и состояния здоровья), а вот 90 ударов смело можно считать учащенным сердцебиением. Как уже обозначалось выше, при занятии спортом пульс учащается у каждого из нас, это считается здоровой реакцией тела, но и у частоты сердцебиения во время физических нагрузок есть свои нормы. Определить их очень просто – достаточно из 220 вычесть число, равное вашему возрасту. Например, у тридцатилетнего человека пульс во время занятия спортом может достигать 190 ударов в минуту, а у пятидесятилетнего – 170.Кроме того, пульс ускоряет переедание в течение дня и особенно на ночь. Если вы хотите немного снизить количество ударов своего сердца, а, следовательно, нагрузку на него, придерживайтесь правильного питания, уменьшайте порции, но увеличивайте количество приемов пищи, как минимум до 4-5 раз в сутки, причем последний прием пищи должен быть не меньше чем за 4 часа до сна.
Но есть и другие причины высокого пульса, которые можно считать по-настоящему опасными и требующими немедленного лечения. Например, сильный и продолжительный стресс, заболевания сердечной мышцы, нарушение гормонального фона, высокая температура, инфекционные или гнойные заболевания, а также поражение органов системы дыхания. И если от стресса можно избавиться самостоятельно, отдохнув, выпив вкусного чая или помедитировав, то остальные проблемы можно решить только с помощью специалиста.
Для начала необходимо обратиться к кардиологу, который поможет вам правильно определить причину повышенного пульса или предложит сдать некоторые анализы, которые помогут узнать о ваших заболеваниях, вызывающих учащенное сердцебиение. Например, вас могут отправить на УЗИ сердца, попросят проверить уровень гормонов, которые вырабатывает щитовидная железа, и адреналина, проведут общий анализ крови и ЭКГ, возможно, отправят к эндокринологу.
После прохождения всех необходимых обследований, врач сделает заключение о причинах повышения пульса и обязательно назначит лечение. Ведь учащенное сердцебиение при нормальном давлении – очень опасное явление. Конечно, вам могут назначить успокоительные или бета-блокаторы, но, возможно, что необходимо будет намного более серьезное лечение, например, при нарушениях работы дыхательной системы. Поэтому не стоит игнорировать подобное нарушение, а сразу же общаться к специалисту. После занятий спортом или любых других физических нагрузок необходимо отслеживать свой пульс и стараться вернуть его в нормальный ритм как можно скорее. Своевременное обращение к кардиологу поможет сохранить ваше здоровье, а игнорирование – напротив, в разы ухудшит состояние организма вплоть до необратимых последствий. Высокий пульс при нормальном давлении – яркий пример того, как едва заметный и часто игнорируемый людьми недуг может быть сигналом большой опасности для человека.
Наталья Денисова
Прожить до ста лет. Врач о том, как сохранить сердце здоровым | ЗДОРОВЬЕ
Сердечно-сосудистые заболевания называют болезнями века. На вопросы читателей «АиФ-Юг» о том, как сохранить здоровым сердце, ответил врач-кардиолог, заведующий кардиологическим отделением № 3 краевого клинического госпиталя для ветеранов войн г. Краснодара, кандидат медицинских наук, врач высшей квалификационной категории, заслуженный работник здравоохранения России Затик Авакимян.
Пожилым много таблеток нельзя
«Утром давление повышается, а к вечеру становится нормальным. Нужно ли принимать препараты?» — Анастасия Ветрова, Геленджик.
«Осложнения и неприятности, связанные с артериальной гипертензией — инсульт, инфаркт — происходят именно в предутренние часы, — объясняет кардиолог. — Поэтому, даже если человек гипотоник, но утром поднимается давление до 140 и выше, он попадает в группу риска. Необходимо обследоваться. Сегодня медицина все больше становится персонифицированной. Один пациент хорошо реагирует на тот или иной вид терапии, а другие препараты могут, напротив, оказать негативное действие. Поэтому для каждого пациента необходим индивидуальный подбор лечебных препаратов с учетом индивидуальных особенностей: возраст, пол, масса тела, наличие сопутствующих заболеваний. Так, для мужчины-гипертоника с повышением давления до 180 оборотов в минуту предполагается одно лечение, для пожилой женщины, у которой давление поднимается до 140 оборотов, — другое. Причем, пожилым пациентам важно не допустить большого количества препаратов. Кстати, женщины с низким давлением, как правило, живут долго».«Как избавиться от приступов пароксизмальной тахикардии?» — Петр Иванов, Курганинск.
«Конечно, пароксизмальная мерцательная аритмия — это неприятный недуг, но подавить ее любыми путями не совсем верно, — уверяет врач. — Приступы пароксизмальной тахикардии могут спровоцировать инсульт. Стратегическое направление в лечении пароксизмальной мерцательной аритмии сегодня — добиться, чтобы приступы случались как можно реже и легче переносились организмом, а главное и не допустить инсульта. Поэтому кардиолог с учетом многих критериев назначает антикоагулянты — лекарственные препараты, снижающие активность свертывающей системы крови и препятствующие чрезмерному образованию тромбов.
Если же приступы тяжелые и трудно переносятся, тогда сердцебиение стабилизируют препаратами или оперативным методом».
Активные пациенты лучше себя чувствуют, чем те, кто все время лежит: днем постель должна быть заправлена.
Ген долголетия
«Моей матери 101 год, по ее словам, эликсир жизни — это мед, чеснок и лимон. Каждый день натощак она съедает пол-ложки этой смеси и прекрасно себя чувствует, давление не повышается. Можно ли рекомендовать это всем?» — Андрей Копылов, Ейск.
«Современная медицина основывается на многочисленных исследованиях, мировых достижениях, — роассказывает Затик Авакимян. — О чесноке эксперты говорят так: на прогноз жизни овощ не влияет. В том, что женщина дожила до такого почтенного возраста — не следствие чеснока, а совокупность сразу нескольких факторов: образ жизни, пищевые привычки, окружающая среда. Есть и еще один. Ученые уже давно нашли ген долголетия, сегодня активно занимаются его изучением».
«Омега 3 и Омега 9 — сегодня о них так много говорят. Так ли полезны эти витамины?» — Инна Коломейцева, Кропоткин.«Значение этих жирных кислот все же преувеличено, — говорит кадидат наук. — Пищевые добавки никак не влияют на заболеваемость и смертность от инфаркта миокарды, и прогнозы не улучшают. Если необходимо изменить липидный профиль организма, снизить уровень холестерина, обращаемся к препаратам официальной медицины, у которых есть доказанное влияние на прогноз. Например, статины. Их можно разделить на две группы. Аторвастатин — для тяжелых, нестабильных больных, с острыми заболеваниями и розувастатин — для первичной профилактики».
«Можно ли людям с сердечной недостаточностью делать гимнастику?» — Дмитрий Шкута, Горячий Ключ.
«Дозированные физические аэробные нагрузки до 30 минут в день при сердечной недостаточности даже рекомендуются, — отвечает кардиолог. — Пациенты, которые ведут активный образ жизни, лучше себя чувствуют, чем те, кто все время лежит. Еще врачи старой школы говорили: днем постель должна быть заправлена. Даже у больного человека. Тоже придерживаюсь этого принципа. Четыре-пять километров быстрой ходьбой четыре раза в неделю — полезно здоровым людям, а страдающим хронической сердечной недостаточностью — это один из лечебных факторов».
Если пульс превышает 88 ударов в минуту, это требует внимательного изучения.
С таблетками не шутить
«Для снижения давления рекомендуют принимать мочегонные препараты. Каждый день или по мере необходимости?» — Игорь Бойко, Краснодар.
«Эта рекомендация американской кардиологической школы, мочегонные препараты там ставят в первый ряд в лечении ишемической болезни, — объясняет врач. — Но там другая популяция: много афроамериканцев и латиноамериканцев. Для россиян мочегонными не начинают лечить гипертонию, такие препараты только дополняются к основной терапии. Самая распространенная ошибка — принимать лекарство периодически. Например, увидел отеки — выпил таблетку, через неделю еще одну. Так нельзя. Это удар по гомеостазу, по сложившемуся равновесию в организме. Если лечащий врач решил, что мочегонные должны быть одним из компонентов гипотензивной терапии, то должны приниматься ежедневно под контролем таких параметров, как уровень электролитов в крови, диурез. При сердечно-сосудистых заболеваниях вообще нет лечения курсами. Такого нет даже при нетяжелой гипертонии».
«У меня установлен двухкамерный кардиостимулятор. Решила поехать в санаторий во Владивосток. Кардиолог в поликлинике категорически против моих намерений. Почему нельзя поехать подлечиться?» — Марина Рыжова, Усть-Лабинск.«В медицине есть строгая нормативная база, — рассказывает Затик Авакимян. — Санаторно-курортное лечение при наличии кардиостимулятора противопоказано. Курортолечение, не меняя климата, допустимо. Ни доктор, ни даже комиссия врачей нормативы не изменят».
«При низком давлении частый пульс. Это болезнь или нет?» — Анастасия Демченко, Анапа.
«Смотря кого это беспокоит: молодую женщину или пожилого мужчину — диагнозы диаметрально противоположные, — говорит эксперт. — В любом случае, если пульс превышает 88 ударов в минуту, это требует внимательного изучения. Жителям Кубани настоятельно рекомендую в такой ситуации проверить уровень гормонов щитовидной железы вне зависимости от пола и возраста. Молодым женщинам обязательно исследовать показатели гемоглобина, сывороточного железа. Тахикардия у них может быть проявлением вегетососудистой дистонии. Но важно исключить и другие патологии. Пожилому мужчине или среднего возраста с тахикардией и низким давлением надо срочно обратиться к врачу».
Жителям Кубани настоятельно рекомендуется проверить уровень гормонов щитовидной железы вне зависимости от пола и возраста.
Электрическая кардиоверсия (дефибрилляция) для ускорения пульса | Детская больница CS Mott
Обзор лечения
Электрическая кардиоверсия — это процедура, при которой сердце подвергается кратковременному удару электрическим током, чтобы вернуть сердечный ритм к его нормальному, регулярному ритму (нормальный синусовый ритм). Электрошок производится через пластыри, нанесенные на внешнюю часть грудной стенки. В некоторых случаях может использоваться внешний дефибриллятор с лопастями.
Обычно человек находится под действием седативных препаратов.Если человек находится в сознании, ему назначают лекарство, чтобы контролировать боль и заставить его расслабиться до такой степени, что он почти потеряет сознание во время процедуры.
Чего ожидать после лечения
После кардиоверсии отслеживают частоту сердечных сокращений и артериальное давление.
Дополнительные препараты для предотвращения повторения нарушений сердечного ритма (антиаритмические препараты) также могут быть назначены до и после процедуры. Если после кардиоверсии не применять антиаритмические препараты, сердце может подвергнуться большему риску возврата к учащенному сердцебиению.
После кардиоверсии вы можете в течение нескольких недель принимать разжижающие кровь лекарства, чтобы предотвратить образование опасных тромбов.
Как хорошо это работает
Электрическая кардиоверсия сердца очень эффективна. Большинство людей, получивших кардиоверсию, возвращаются к нормальному синусовому ритму сразу после процедуры. сноска 1
Риски
Риски процедуры включают следующее:
- Сгусток крови может оторваться от сердца и вызвать инсульт.Ваш врач попытается снизить этот риск с помощью антикоагулянтов или других мер.
- Процедура может не сработать. Может потребоваться дополнительная кардиоверсия или другое лечение.
- Антиаритмические препараты, применяемые до и после кардиоверсии или даже сама кардиоверсия, могут вызвать опасное для жизни нерегулярное сердцебиение.
- У вас может возникнуть реакция на седативное средство, введенное перед процедурой. Вредные реакции случаются редко.
- Вы можете получить небольшой ожог на коже в месте наложения лопаток или пластырей.
Что думать
Кардиоверсия — это временное решение проблемы учащенного пульса. Лекарства (такие как бета-блокаторы и блокаторы кальциевых каналов или другие антиаритмические препараты) могут использоваться для снижения частоты сердечных сокращений, когда у человека есть эпизод наджелудочковой тахикардии (СВТ). Для длительного лечения и уменьшения вероятности повторного эпизода СВТ или желудочковой тахикардии (ЖТ) можно использовать катетерную абляцию или лекарственные препараты.
Ссылки
Цитаты
- Page RL, et al.(2015). Руководство ACC / AHA / HRS 2015 г. по ведению взрослых пациентов с наджелудочковой тахикардией: отчет Американского колледжа кардиологов / Американской кардиологической ассоциации по клиническим практическим рекомендациям и Общества сердечного ритма. Тираж . DOI: 10.1161 / CIR.0000000000000311. По состоянию на 23 сентября 2015 г.
Кредиты
Текущий по состоянию на: 31 августа 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Ракеш К.Пай, доктор медицины, FACC — кардиология, электрофизиология
E. Грегори Томпсон, врач внутренних болезней
Мартин Дж. Габика, доктор медицины — семейная медицина
Адам Хусни, доктор медицины, семейная медицина
Джон М. Миллер, доктор медицины, FACC — кардиология, электрофизиология
Текущее состояние на : 31 августа 2020 г.
Автор: Здоровый персонал
Медицинский обзор: Ракеш К. Пай, доктор медицины, FACC — кардиология, электрофизиология и Э. Грегори Томпсон, доктор медицины — внутренние болезни и Мартин Дж.Габица, доктор медицины — семейная медицина и Адам Хусни, доктор медицины, доктор медицины Джон М. Миллер, FACC — кардиология, электрофизиология
Page RL, et al. (2015). Руководство ACC / AHA / HRS 2015 г. по ведению взрослых пациентов с наджелудочковой тахикардией: отчет Американского колледжа кардиологов / Американской кардиологической ассоциации по клиническим практическим рекомендациям и Общества сердечного ритма. Тираж . DOI: 10.1161 / CIR.0000000000000311. По состоянию на 23 сентября 2015 г.
Как COVID-19 влияет на ваше сердце?
4. Может ли COVID увеличить / повысить частоту сердечных сокращений?
По словам доктора Амнона Бениаминовица из Manhattan Cardiology, наблюдаемые пациенты с COVID испытывали стойкий синдром тахикардии (высокая частота сердечных сокращений, компенсируемая низким кровяным давлением) с усталостью, мышечными болями и болями. Также стоит отметить, что такие симптомы, как лихорадка и воспаление, могут вызывать учащенное сердцебиение и метаболическую нагрузку на сердце и другие органы.Стресс на организм еще больше усугубляется, если легкие изо всех сил работают над адекватным обменом кислорода при заражении вирусом.
Однако исследование в Ухане с участием 138 пациентов, опубликованное в феврале 2020 года, показало, что жизненно важные показатели, такие как частота сердечных сокращений, частота дыхания и среднее артериальное давление, не различались между пациентами, которые получали лечение в отделении интенсивной терапии, и пациентами, которые не получали помощь в отделении интенсивной терапии.
5. Инфекция легких может косвенно вызвать повреждение сердца даже у пациентов без сердечных заболеваний в анамнезе.
Даже если сердце не инфицировано напрямую, лихорадка и воспаление могут вызвать учащение сердечных сокращений, повышая потребность в насыщенной кислородом крови. В то же время инфекция легких может нарушить способность дыхательной системы перерабатывать кислород. Повышенный спрос и снижение предложения могут привести к кислородному голоданию сердца, что может привести к повреждению, подобному сердечному приступу (инфаркт миокарда 2 типа).
Профилактика сердечных осложнений от COVID-19
Каждый должен соблюдать универсальные меры предосторожности: социальное дистанцирование, мытье рук, ношение масок и продолжение приема любых необходимых лекарств.Однако, если у вас был диагностирован новый коронавирус и у вас есть одно или несколько состояний, которые делают ваше сердце более уязвимым, вы можете предпринять профилактические меры, чтобы снизить риск опасных осложнений.
COVID-19 и низкое кровяное давление
Пациентам с низким кровяным давлением важно быть в курсе всех новинок. Лихорадка часто вызывает обезвоживание, вызывая потливость и снижая аппетит. Если у вас низкое кровяное давление, вы должны убедиться, что вы едите и пьете достаточно, чтобы компенсировать последствия лихорадки и инфекции.Если это невозможно сделать дома, вам следует обратиться в больницу для дальнейшего лечения.
COVID-19 и высокое кровяное давление (гипертония)
В зависимости от серьезности инфекции COVID-19 пациента могут попросить временно прекратить прием некоторых лекарств от кровяного давления до тех пор, пока инфекция не пройдет. Если у вас высокое кровяное давление и положительный результат теста на коронавирус, лучше всего сообщить об этом своему кардиологу или терапевту и составить индивидуальный план лечения.
COVID-19 и PAD
Людям с ЗПА следует принимать те же меры предосторожности, что и людям с сердечно-сосудистыми заболеваниями. При диагностировании вируса COVID-19 люди с ЗПА должны продолжать принимать лекарства, особенно статины. Им следует запланировать визит к кардиологу, чтобы пересмотреть принимаемые лекарства и внести любые изменения в лечение, которые могут потребоваться во время инфекции.
COVID-19 и фибрилляция предсердий
Все инфекции увеличивают частоту и возникновение фибрилляции предсердий.Вирус, такой как COVID-19, усиливает воспаление и активирует определенные иммунные белки и гормоны, которые могут заставить сердце биться быстрее и сильнее. Этот эффект обычно благоприятен, так как более быстрое сердцебиение обеспечивает циркуляцию большего количества крови, что помогает бороться с инфекцией. Если у вас в анамнезе фибрилляция предсердий и ваш тест на вирус COVID-19 положительный, важно известить своего кардиолога и назначить визит.
COVID и перикардит
Перикардит — это воспаление перикарда, фиброзной оболочки, окружающей сердце.Перикардит может быть вызван вирусными заболеваниями, такими как Коксаки B, герпес, эпидемический паротит и ВИЧ. Связь между COVID и перикардитом заключается в том, что это осложнение COVID-19 на поздней стадии после того, как легкие выздоравливают после болезни.
Воспаление миокарда вызывает беспокойство у пациентов с COVID, потому что время восстановления было медленнее, чем обычно, с повышенным риском внезапной смерти и желудочковых аритмий в ослабленном сердце. Результаты патологоанатомического исследования также предполагают, что репликация вируса происходит в интерстициальных клетках без признаков миокардита.
Что делать, если вас беспокоит COVID-19
Частота сердечных сокращений при гипертонии: обзор и мнение эксперта
Частота сердечных сокращений (ЧСС) тесно связана как с периферическим, так и с центральным артериальным давлением. Эта связь имеет значение для прогноза и лечения гипертонии (АГ). Повышенный ЧСС при АГ еще больше увеличивает риск неблагоприятных исходов. Данные свидетельствуют о том, что ЧСС является независимым фактором риска сердечно-сосудистой (СС) и общей смертности у пациентов с АГ.С целью привлечь врачей и исследователей в Индии для выявления и обсуждения последствий, связанных с управлением персоналом в АТ, эксперты по управлению АГ предоставили согласованные рекомендации. Основные рекомендации экспертов заключались в следующем. (i) Частота сердечных сокращений (ЧСС) имеет обратную зависимость от центрального аортального давления, в результате чего снижение ЧСС связано с повышением центрального аортального давления. Это уравновешивает преимущества снижения ЧСС с вредными эффектами повышения центрального давления в аорте.(ii) Увеличение ЧСС в состоянии покоя связано с повышенным риском возникновения АГ. Линейная связь между ними наблюдается особенно у людей с ЧСС> 80 ударов в минуту. (iii) Сниженная вариабельность ЧСС еще больше увеличивает склонность к развитию АГ, особенно у мужчин. (iv) Каждые 10 ударов в минуту увеличения ЧСС в состоянии покоя могут существенно увеличить риск неблагоприятных исходов сердечно-сосудистой системы и смертности. При лечении HR дает более точный прогноз. (v) Амбулаторный HR с дневной и ночной оценкой HR также может указывать на различное влияние на исходы.(vi) Целевая ЧСС у пациентов с АГ остается неясной. Как правило, при лечении бета-блокаторами (BB) рекомендуется ЧСС <70 ударов в минуту, что может быть дополнительно снижено у пациентов с сопутствующими заболеваниями, такими как сердечная недостаточность и ишемическая болезнь сердца. (vii) Важное значение имеет принятие подходов к здоровому образу жизни для контроля АД и ЧСС. (viii) Используйте селективный блокатор бета-1 в симптоматических случаях с повышенным ЧСС выше 80-85 мм рт. Ожидается, что BBs выиграют от снижения ЧСС почти на 10 ударов в минуту. Предпочтение следует отдавать новым бета-адреноблокаторам, которые снижают ЧСС, а также периферическое и центральное артериальное давление, чтобы получить полное преимущество от этого двойного действия.(ix) До сих пор остается неясным, влияет ли снижение ЧСС при АГ без сопутствующих заболеваний на сердечно-сосудистые заболевания и исходы смертности.
1. Введение
Гипертония (АГ) является широко распространенным основным фактором риска сердечно-сосудистых заболеваний [1]. Факторы риска развития АГ включают возраст, курение, алкоголь, ожирение, диабет, повреждение почек и другие [2]. Другими факторами риска, которые могут способствовать патогенезу АГ, часто пренебрегают, и одним из таких факторов риска является частота сердечных сокращений (ЧСС). Увеличение ЧСС связано с повышением артериального давления (АД).Сообщалось о повышении риска АГ в 3-4 раза при увеличении ЧСС даже после контроля традиционных факторов риска [3]. Установлено, что у молодых гипертоников исходная ЧСС и изменения ЧСС в первые несколько месяцев связаны с устойчивой АГ [4]. Кроме того, повышение ЧСС у пациентов с АГ связано с неблагоприятными сердечно-сосудистыми исходами [5]. Таким образом, управление повышенным кадровым потенциалом в АГ имеет решающее значение. В настоящее время Европейское общество гипертонии (ESH) предоставляет некоторые рекомендации по измерению ЧСС при АГ, подходу к управлению повышенным ЧСС и проведению дополнительных исследований для решения проблемных областей [6].В контексте Индии, где распространенность АГ колоссальна, мы сочли необходимым разъяснить врачам важность HR в АГ, дать им рекомендации по вопросам управления кадрами в АГ и определить критические области для проведения дальнейших исследований. область HR в HTN. В этом документе представлена важная литература, а также мнения авторов по управлению повышенным ЧСС у пациентов с АГ. Обсуждение единодушного мнения ограничивалось частотой сердечных сокращений при синусовом ритме и не включало аномальные состояния сердечного ритма, такие как тахи- или брадиаритмия.
2. ЧСС и связь с периферическим и центральным артериальным давлением
Изменения как периферического, так и центрального давления тесно связаны с ЧСС, и эта взаимосвязь довольно сложна. Разница между центральным давлением и периферическим артериальным давлением может достигать 20 мм рт. Ст. [7]. Что касается сердечно-сосудистых исходов, исследование сильного сердца продемонстрировало, что центральное пульсовое давление сильнее связано с гипертрофией сосудов, степенью атеросклероза и сердечно-сосудистыми событиями, чем периферическое пульсовое давление [8].Известно, что увеличение ЧСС увеличивает периферическое давление, тогда как оно снижает центральное давление. Эти антагонистические эффекты HR на два давления вызывают озабоченность в отношении выбора гипотензивных препаратов [7]. Среди различных гипотензивных средств бета-адреноблокаторы (ББ) не только снижают АД, но и снижают ЧСС. В исследовании CAFÉ наблюдалось значительное снижение центрального аортального давления при лечении на основе амлодипина, но не при лечении на основе атенолола, несмотря на аналогичное снижение плечевого давления.Следовательно, различия в центральном давлении при двух видах лечения, возможно, могут объяснить различия в результатах, представленных в исследовании [9]. Дальнейший анализ данных CAFÉ показал, что ЧСС не влияет на давление в плечах, но существует значительная обратная зависимость между ЧСС и центральным давлением. Многофакторный анализ показал, что ЧСС является основным фактором, определяющим центральное давление. Таким образом, лечение на основе атенолола было связано с менее эффективным снижением центрального давления по сравнению со снижением периферического давления [10].Было обнаружено, что эта обратная связь с центральным аортальным давлением связана с повышенным риском сердечно-сосудистых событий при использовании ВВ при АГ. Метанализ рандомизированных контролируемых исследований, оценивающих изменения ЧСС с использованием ВВ при АГ, показал повышенный риск смерти от всех причин (r = -0,51; p <0,0001), смерти от сердечно-сосудистых заболеваний (r = -0,61; p <0,0001), инфаркта миокарда. (r = -0,85; p <0,0001), инсульт (r = -0,20; p = 0,06) или сердечная недостаточность (r = -0,64; p <0,0001) с более низким ЧСС у пациентов с АГ [11].Это подразумевает важные терапевтические соображения при выборе гипотензивных препаратов, влияющих на ЧСС. Однако некоторые авторы советуют с осторожностью интерпретировать результаты этого метанализа [12].
Заключение эксперта . ЧСС имеет обратную связь с центральным аортальным давлением, которое влияет на сердечно-сосудистые исходы у пациентов с АГ. Это имеет значение при выборе гипотензивных препаратов, влияющих на ЧСС. Рекомендуется отдавать предпочтение таким препаратам, как новые ВВ, которые снижают ЧСС, а также периферическое и центральное давление.
3. ЧСС в покое и риск инцидента HTN
Вместо этих эффектов возникает вопрос, увеличивает ли увеличение ЧСС риск возникновения АГ. Исследования, проведенные в разных регионах мира, показали, что увеличение ЧСС по сравнению с исходным уровнем связано с повышенным риском АГ, и это кратко обсуждается ниже.
Поперечное исследование из Индии — исследование BEAT — проведенное среди 3743 молодых (от 18 до 55 лет) гипертоников, показало, что средняя частота сердечных сокращений в состоянии покоя составила 82,79 ± 10.41 уд / мин и АД 146,82 ± 15,46 / 89,08 ± 8,8 мм рт. HR имел значительную положительную корреляцию как с САД (r = 0,247, p <0,01), так и с ДАД (r = 0,219, p <0,01). ЧСС в состоянии покоя была повышена у населения Индии, как отмечалось в этом исследовании, что может повлиять на заболеваемость и смертность от сердечно-сосудистых заболеваний [13].
В когортном исследовании Кайлуан Wang et al. из Китая изучили 31507 участников со средним возрастом 46,3 ± 11,5 лет, не имеющих АГ. В течение среднего периода наблюдения 3,5 года у 39,88% развилась АГ. В многофакторном анализе значимое увеличение числа впервые возникших АГ с увеличением ЧСС покоя (p <0.0001). Кроме того, при увеличении ЧСС в покое на 10 ударов в минуту сообщалось об увеличении АГ на 8% [14].
Результаты пятого корейского национального обследования здоровья и питания показали, что мужчины с ЧСС в состоянии покоя 90 ударов в минуту или более имели в 2,75 раза повышенный риск развития АГ, но такая связь не наблюдалась у женщин. Более высокий индекс массы тела (> 23 кг / м 2 ) также был связан с более высоким риском развития АГ. Кроме того, более высокий ЧСС значительно увеличивал риск диабета и метаболического синдрома у обоих полов [15].Эти доказательства ясно указывают на значительное увеличение частоты случаев АГ с увеличением ЧСС в состоянии покоя.
Помимо увеличения ЧСС, вариативность ЧСС также является важным компонентом. Также сообщалось, что вариабельность ЧСС увеличивает риск развития АГ. По данным Framingham Heart Study, пациенты с нормальным АД (АД <140/90 мм рт. Среди 1434 пациентов (633 мужчин и 801 женщина), идентифицированных на основе набора данных, 244 (119 мужчин и 125 женщин) заболели АГ в течение 4 лет наблюдения.Скорректированный анализ множественной логистической регрессии предположил связь низкочастотной мощности (НЧ) с развитием АГ у мужчин, но не у женщин. Однако авторы пришли к выводу, что сниженная вариабельность ЧСС у людей с нормальным АГ представляет больший риск возникновения АГ, а нарушение регуляции аутоиммунных функций может наблюдаться на ранних стадиях АГ [16].
Заключение эксперта. Увеличение ЧСС в состоянии покоя связано с повышенным риском возникновения АГ. Линейная ассоциация может наблюдаться у лиц с ЧСС> 80 ударов в минуту.Снижение вариабельности ЧСС может улучшить прогноз развития АГ, особенно у мужчин.
4. ЧСС как прогностический маркер
Одно из самых ранних доказательств прогностической важности ЧСС содержится в исследовании Levy et al., Опубликованном в JAMA в 1945 г. [17]. Преходящая тахикардия определялась как ЧСС (синусового происхождения) ≥100 уд / мин и последующая ЧСС после отдыха или при более позднем обследовании <100 уд / мин. С возрастом частота первой преходящей тахикардии линейно увеличивалась с 3.От 7% у пациентов в возрасте от 25 до 29 лет до 6,6% у пациентов в возрасте от 50 до 54 лет. Преходящая тахикардия была связана с более поздним развитием стойкой АГ. Кроме того, наличие преходящей АГ было связано с увеличением смертности от сердечно-сосудистых и почечных заболеваний после 45 лет. Кроме того, наличие преходящей АГ наряду с преходящей тахикардией было связано с вдвое большим риском развития стойкой АГ и повышенным риском смерти, связанной с сердечно-сосудистыми заболеваниями [17]. Оценка данных Фрамингемского исследования Gilman et al.предположили связь ЧСС со смертностью у пациентов с АГ, не получавших антигипертензивные препараты. Каждое увеличение ЧСС на 40 ударов в минуту было связано с почти в два раза более высоким риском смертности от всех причин и в 1,5 раза более высоким риском смертности от сердечно-сосудистых заболеваний, что позволяет предположить, что ЧСС является независимым предиктором смертности при АГ [18].
Оценка данных исследования VALUE предполагала возрастающий риск сердечных событий с увеличением ЧСС. У пациентов с АГ высокого риска каждое дополнительное увеличение на 10 ударов в минуту от исходного уровня было связано с отношением рисков (HR), равным 1.16 для комбинированного сердечного исхода. Значимая связь сохранялась в отдельных сердечных событиях, таких как сердечная недостаточность (HR 1,24), внезапная сердечная смерть (HR 1,18), ИМ (HR 1,10), инсульт (HR 1,09) и смерть от всех причин (HR 1,19). Среди пяти квинтилей исходной ЧСС пациенты в наивысшем квинтиле и втором по высоте квинтиле имели значительно повышенный риск комбинированных и индивидуальных сердечных событий, за исключением инсульта. Когда самый высокий квинтиль ЧСС сравнивался со средним значением четырех нижних квинтилей, связь самого высокого квинтиля с первичной композитной конечной точкой, сердечной недостаточностью и общей смертностью сохранялась.Кроме того, оценка контролируемого и неконтролируемого АД показала, что самые высокие квинтили ЧСС имели значительно более высокие показатели комбинированной конечной точки как в контролируемой (+ 53%, p <0,0001), так и в неконтролируемой (+ 34%, p <0,002) группах АД. Кроме того, четыре нижних квинтиля в сочетании с неконтролируемым АД имели более высокий риск возникновения комбинированной конечной точки (p = 0,0035) [19]. Другая оценка данных исследования LIFE показала 25% увеличение риска смерти от сердечно-сосудистых заболеваний и 27% повышение риска смерти от всех причин с каждым увеличением ЧСС на 10 ударов в минуту.ЧСС 84 ударов в минуту или более была связана с повышенным риском смерти от сердечно-сосудистых заболеваний (89%) и смерти от всех причин (97%). Эта связь сохранялась даже при многомерном анализе после корректировки на различные факторы, включая лечение лозартаном или атенололом [20]. Дальнейший анализ показал, что у пациентов со стойким ЧСС ≥84 уд / мин или развитием ЧСС выше этого порога риск сердечной недостаточности выше на 159% [21]. Аналогичное исследование, проведенное в данных INVEST, показало, что исходная ЧСС в состоянии покоя имела линейную связь с неблагоприятными исходами у пациентов с ишемической болезнью сердца (ИБС), получавших АГ.Лечение атенололом снизило ЧСС больше, чем верапамил, со средним ЧСС 69,2 против 72,8 ударов в минуту, соответственно, к 24 месяцам. Однако частота неблагоприятных исходов была одинаковой при двух вариантах лечения (9,88% против 9,67%, соответственно, p = 0,62). Исследование пришло к выводу, что ЧСС во время лечения является лучшим предиктором результатов, чем ЧСС в покое [22]. Эти анализы подчеркивают тот важный факт, что повышение ЧСС во время лечения является прогностическим фактором неблагоприятных исходов и должно учитываться у всех пациентов, получающих лечение от АГ.
Интересное исследование, проведенное Hozawa et al. — исследование Ohasama из Японии, с участием 1444 человек из общей популяции без каких-либо сердечно-сосудистых заболеваний (27,4% с АГ), показало, что после 12-летнего наблюдения смертность от сердечно-сосудистых заболеваний в 101, не сердечно-сосудистые заболевания в 195 и смертность от всех болезней у 296 участников. Когда оценивали ЧСС в амбулаторных условиях, увеличение ЧСС на 10 ударов в минуту ни в дневное, ни в ночное время не показало связи со смертельным исходом от сердечно-сосудистых заболеваний. Тем не менее, оба предсказывали смерти, не связанные с сердечно-сосудистыми заболеваниями (HR 1.28 и 1.48 соответственно). Повышение ЧСС в ночное время на 10 ударов в минуту имело независимую связь со смертностью от всех причин (ОР 1,29) [23]. Это подчеркивает важность измерения ЧСС в амбулаторных условиях, которое может по-разному влиять на показатели смертности среди населения в целом.
Заключение эксперта . ЧСС покоя имеет линейную связь с неблагоприятными исходами. Каждые 10 ударов в минуту увеличения ЧСС в покое могут существенно увеличить риск неблагоприятных исходов сердечно-сосудистых заболеваний и смертности, а ЧСС во время лечения может обеспечить лучшее прогностическое руководство.Амбулаторный пульс с дневным и ночным пульсом также может по-разному влиять на результаты.
5. Управление повышенным персоналом в ЛТН
5.1. Целевая ЧСС у пациентов с сопутствующими заболеваниями или без них
Доказательства наблюдательных или рандомизированных исследований, предполагающие конкретную цель, при которой могут быть оптимальные преимущества снижения ЧСС у пациентов с АГ, отсутствуют. Это ограничивает определение конкретного целевого HR. Для использования ВВ в азиатской популяции эксперты предложили целевую ЧСС <70 ударов в минуту (уд / мин) для всех пациентов с АГ.При достижении этого более высокая склонность к различным побочным эффектам, включая брадикардию, с более старыми BB сдерживает их использование. Следует отдавать предпочтение более новым ВВ, таким как небиволол, поскольку они снижают ЧСС, а также центральное и периферическое давление. Кроме того, целевая ЧСС может быть снижена до <65 ударов в минуту у пациентов с сопутствующей ишемической болезнью сердца [24]. В анализе исследования SHIFT у пациентов с систолической сердечной недостаточностью, синусовым ритмом и ЧСС ≥70 ударов в минуту на фоне лечения ВВ добавление ивабрадина было связано со значительным снижением комбинированной первичной конечной точки (смерть от сердечно-сосудистых заболеваний или госпитализация при сердечной недостаточности), а количество госпитализаций при сердечной недостаточности было сокращено. достоверно в подгруппах без ББ (p = 0.012) и у всех пациентов <50% целевой дозы ВВ. АГ сопровождалась почти 2/3 пациентов в каждой подгруппе. На основании этих результатов был сделан вывод, что степень снижения ЧСС при сочетании двух препаратов определяет исходы, а не фоновая терапия ВВ [25]. У пациентов со стабильной ИБС, получавших стабильную фоновую терапию блокаторами β с ЧСС> 70 ударов в минуту, добавление ивабрадина снижало ЧСС на 15 ударов в минуту (по сравнению с исходным уровнем 73,8 ± 3,7 ударов в минуту) без изменения центрального АД, но было связано с увеличением фракция выброса левого желудочка, время диастолической перфузии и улучшенный индекс перфузии миокарда.Почти у 83% пациентов была ассоциированная АГ. Эти доказательства показывают, что при АГ с сопутствующей патологией, имеющей ЧСС> 70 ударов в минуту, несмотря на лечение ВВ, добавление ивабрадина может дать положительный эффект при СН и стабильной ИБС [26].
Заключение эксперта. У пациентов с АГ целевая ЧСС остается неясной. Как правило, рекомендуется ЧСС <70 ударов в минуту при лечении ВВ, что может быть дополнительно снижено у пациентов с такими сопутствующими заболеваниями, как сердечная недостаточность и ИБС. Снижение ЧСС в покое не менее чем на 10 ударов в минуту от исходного уровня может дать преимущества, которые необходимо подтвердить в проспективных исследованиях.
5.2. Общий подход к лечению HR при АГ
Лечение повышенного ЧСС при АГ является предметом дискуссий, и нет четких доказательств оптимального подхода к лечению повышенного ЧСС при АГ. В заявлении о консенсусе, одобренном Европейским обществом гипертонии, предложены следующие подходы к пациентам с АГ с высокой ЧСС в покое [6]. ЧСС в клинике, следует учитывать амбулаторное измерение ЧСС (iii) Ищите вторичные причины увеличения ЧСС (iv) Следует делать упор на улучшение образа жизни: увеличивайте физическую активность, бросьте курить, избегайте алкоголя и уменьшите потребление тяжелого кофе (v) Для контроля веса необходимо изменить диету. (Vi) Избирательные блокаторы бета-1 должны быть рассмотрены у пациентов с симптомами
В этом согласованном документе также указывается, что нет четких доказательств, чтобы рекомендовать какое-либо конкретное лечение для повышенного ЧСС при АГ, полезны и могут изменить результаты.Однако в случаях симптоматической тахикардии можно безопасно использовать селективный блокатор бета-1 для снижения ЧСС [6].
5.3. Возможные преимущества от снижения количества кадров в HTN
С момента публикации консенсусного документа ESC в 2016 году мы провели поиск любых дополнительных доказательств, изучающих управление персоналом в HTN. Здесь кратко обсуждается соответствующая литература. Недавний метанализ Xie et al. сообщили, что атенолол более эффективен, чем ингибиторы ангиотензинпревращающего фермента (ИАПФ) с точки зрения снижения периферического диастолического давления и ЧСС у пациентов с АГ в течение первых 3 месяцев лечения [27].Другой метанализ Nogueira-Silva et al. сообщили о снижении АД на 10/8 мм рт. ст., пульсового давления на 2 мм рт. ст. и ЧСС на 11 ударов в минуту при использовании ББ при АГ [28]. Кроме того, в интересном анализе из реестра SIMPLICITY Bohm et al. наблюдали, что денервация почек при неконтролируемой АГ была связана со снижением ЧСС через 12 месяцев наблюдения. Снижение ЧСС коррелировало с тертилями ЧСС на исходном уровне с лучшим снижением верхнего тертиля ЧСС (> 74 ударов в минуту на исходном уровне). Они предположили, что снижение ЧСС может быть целью денервации почек, особенно при более высоком ЧСС на исходном уровне [29].Однако эти данные все еще не дали ответа на вопрос, улучшает ли снижение ЧСС при АГ результаты лечения АГ. Возможная связь для понимания эффекта снижения ЧСС при АГ при поражении органов-мишеней была предложена в исследовании Jozwiak et al., В котором они определили влияние ивабрадина на хроническую АГ. Введение ивабрадина привело к снижению ЧСС на 25% по сравнению с исходным уровнем 86 ± 5 ударов в минуту. Наблюдалось значительное улучшение скручивания и раскручивания левого желудочка, которые происходят в систолу и диастолу, соответственно.Это говорит о его положительном влиянии на ГЛЖ у пациентов с АГ [30].
Заключение эксперта. Принять подходы к здоровому образу жизни, чтобы следить за АД и ЧСС. Используйте селективный блокатор бета-1 в симптоматических случаях с повышенным ЧСС выше 80-85 мм рт. Ст. Ожидается, что BB снизят ЧСС почти на 10 ударов в минуту. Остается неясным, влияет ли снижение ЧСС при АГ без сопутствующих заболеваний на сердечно-сосудистые заболевания и исходы смертности.
6. Дальнейшие исследования
Необходимо создать больше данных для HR в HTN.Мы определяем следующие области, на которых следует сосредоточить новые исследования, чтобы получить ответы на оставшиеся без ответа вопросы в индийских условиях: (i) Выбор методов оценки HR дома и в клинике (ii) Определение порогового значения HR для рассмотрения его лечения (iii) Определение целевого ЧСС (например, <70 ударов в минуту) или целевого снижения ЧСС (например, не менее 20%), которое является безопасным и эффективным при АГ (iv) Оценка влияния изменений образа жизни на ЧСС при неосложненной АГ (v) Оценка CV и исходы смертности от препаратов, снижающих ЧСС (например,g., BB) (vi) Понимание роли чистых восстановителей HR, таких как ивабрадин, в HTN
7. Заключение
HR в покое является одним из факторов, которые, как было установлено, связаны с инцидентной АГ. Повышенный ЧСС — это фактор риска, а не просто индикатор риска. Частота сердечных сокращений при АГ имеет тенденцию к повышению, что было признано независимым предиктором неблагоприятных сердечно-сосудистых исходов и смертности. Это может помочь в определении прогноза пациентов с АГ. Остается большая неопределенность в отношении оптимальных подходов к снижению ЧСС при АГ и того, улучшает ли снижение ЧСС исходы при неосложненной АГ.Использование селективных блокаторов бета-1 рекомендуется в симптоматических случаях с повышенной ЧСС. Необходимы дальнейшие исследования, чтобы понять роль HR в АГ и выработать универсальный подход к ее управлению. В настоящее время достаточно знать, что высокая частота сердечных сокращений вредна для людей с нормальным давлением, а также для пациентов с гипертонией, и в ситуациях с неоправданно высокой частотой сердечных сокращений было бы оправдано снижение частоты сердечных сокращений.
Конфликт интересов
Все авторы заявляют об отсутствии конфликта интересов.
Выражение признательности
Авторы выражают признательность Медицинской группе компании Glenmark Pharmaceuticals Ltd. за их вклад в концептуализацию, сбор литературы и сотрудничество при доработке документа. Они также благодарят доктора Виджая М. Катехайе (директор Quest MedPharma Consultants, Нагпур, Индия) за его вклад в составление, рецензирование и редактирование рукописи.
Тахикардия (учащенное сердцебиение) | Кардиология
Что такое тахикардия?
Тахикардия — это ненормально учащенное сердцебиение.Когда вы тренируетесь, учащенное сердцебиение является нормальным явлением. Ваша частота сердечных сокращений также увеличивается, когда ваше тело подвергается стрессу из-за болезни, например, когда инфекция вызывает у вас лихорадку.
Некоторые виды тахикардии могут вызывать серьезные симптомы и даже опасные для жизни осложнения. Например, неконтролируемая тахикардия может привести к настолько низкому кровяному давлению, что ваше тело не получит достаточно кислорода.
В вашу медицинскую бригаду Lee Health войдут врачи, обученные сердечным заболеваниям и кардиохирургия.Команда учтет ваши пожелания, когда вы и ваш врач вместе примете решение о наиболее подходящем лечении.
Какие симптомы?
Ваш врач может спросить вас, были ли у вас диагностированы какие-либо состояния, которые могут вызвать учащенное сердцебиение, например, ишемическая болезнь сердца или проблемы с щитовидной железой.
Наиболее распространенные тесты на тахикардию:
- Электрокардиограмма (ЭКГ). В этом тесте ваш врач накладывает сенсорные пластыри с прикрепленными проводами (электродами) к вашей коже, чтобы измерить время и продолжительность каждой электрической фазы в вашем сердцебиении.
- Эхокардиограмма. Ваш врач помещает устройство (датчик) вам на грудь, и звуковые волны отражаются от вашего сердца и создают видеоизображения размера, структуры и движений вашего сердца.
- Коронарная ангиограмма. Чтобы детально изучить кровеносные сосуды вашего сердца, врач вводит краситель, который обнаруживается на рентгеновском снимке, а затем делает серию рентгеновских снимков.
- Анализы крови. Эти тесты помогают выявить проблемы с щитовидной железой или другие отклонения химического состава крови, которые могут привести к тахикардии.
- Стресс-тест. Чтобы узнать, вызывают ли упражнения или ухудшают вашу тахикардию, вы будете тренироваться на беговой дорожке или велотренажере, а врач внимательно следит за вашей сердечной деятельностью с помощью электрокардиограммы (ЭКГ).
- Электрофизиологические (EP) тестирование и картирование. Этот тест включает продевание тонких гибких трубок (катетеров) с электродами на концах через кровеносные сосуды в сердце, чтобы точно отобразить распространение электрических импульсов через сердце.
- Монитор Холтера Ваш врач может попросить вас носить это портативное устройство ЭКГ в течение дня или более, чтобы регистрировать электрическую активность вашего сердца.
- Монитор событий. Если ваше нерегулярное сердцебиение время от времени возникает и исчезает, ваш врач может попросить вас носить дома портативный монитор событий ЭКГ, который вы запускаете при появлении симптомов. У вас также может быть имплантированный рекордер.
Как лечится?
Если у вас тахикардия, ваша терапевтическая бригада будет работать с вами, чтобы предложить соответствующие варианты лечения, которые могут восстановить нормальный ритм вашего сердца, отрегулировать частоту сердечных сокращений и предотвратить образование тромбов.
Ваше лечение будет зависеть от конкретного типа тахикардии и может включать:
- Лекарства. Ваш врач может назначить лекарства отдельно или в сочетании с другими методами лечения. Вам может понадобиться лекарство, замедляющее частоту сердечных сокращений, восстанавливающее нормальный ритм, предотвращающее образование тромбов или разжижающее кровь.
- Имплантируемый кардиовертер-дефибриллятор (ИКД). Если у вас диагностирована желудочковая тахикардия, ваш врач может порекомендовать имплантируемый кардиовертер-дефибриллятор.Это небольшое устройство контролирует ритм вашего сердца и подает всплески электрической энергии для восстановления нормального сердечного ритма.
- Катетерная радиочастотная абляция. При катетерной абляции сердца вы получаете мягкое седативное средство и местную анестезию. Затем ваш врач продет через ваши кровеносные сосуды тонкие гибкие трубки (катетеры). Радиочастотная энергия, передаваемая через катетер, удаляет аномальные ткани.
- Лабиринт с открытым сердцем. Если у вас фибрилляция предсердий — наиболее распространенный вид тахикардии — ваш врач может порекомендовать процедуру лабиринта для регулирования вашего сердцебиения.
- Последующий уход. Если вы восстанавливаетесь после операции на сердце или имплантации медицинского устройства, ваш врач может порекомендовать кардиологическую реабилитацию. Кардиологическая реабилитация состоит из контролируемых тренировок в период восстановления.
Каков подход Lee Health?
Lee Health обладает обширным опытом в диагностике и лечении тахикардии с использованием новейших методик, подходящих для каждого человека.
В нашу интегрированную команду входят врачи, прошедшие подготовку в области медицинской и хирургической диагностики и лечения заболеваний сердца, в том числе кардиологи, электрофизиологи, а также кардиохирурги и сердечно-сосудистые хирурги.
Проблемы с сердечным ритмом: симптомы | HealthLink BC
Обзор темы
Проблемы с сердечным ритмом, называемые аритмиями, могут вызывать несколько типов симптомов. Эти симптомы возникают из-за того, что сердце не бьется регулярно или не перекачивает кровь так хорошо, как обычно.
Некоторые из этих симптомов включают учащенное сердцебиение, головокружение, обмороки и одышку.
Сердцебиение
Сердцебиение означает, что вы необычно ощущаете свое сердцебиение.Часто разные люди по-разному описывают ощущение учащенного сердцебиения. Некоторые люди сообщают о неопределенном «трепете» в груди или ощущении «пропущенного удара». Другие отмечают «ощущение стука» или чувствуют, что сердце «выпрыгивает из моей груди». Сердцебиение редко бывает болезненным.
Какие бывают типы учащенного сердцебиения?
Характер учащенного сердцебиения может очень помочь в определении типа аритмии, вызвавшей его. Если вы обратитесь к врачу по поводу учащенного сердцебиения, вам будет очень полезно продемонстрировать ритм и скорость учащенного сердцебиения, постучав пальцами по столу или столу.Это может помочь вашему врачу выяснить, было ли учащенное сердцебиение результатом аритмии, и в некоторых случаях может позволить относительно точный диагноз в отношении конкретной аритмии, вызвавшей учащенное сердцебиение.
Ваш врач, скорее всего, не диагностирует аритмию на основании ваших показаний. Но это может быть очень полезным началом, если вы не испытываете аритмию, пока находитесь в кабинете врача (что означает, что ваш врач не сможет записать аритмию на ЭКГ во время визита).
Как сердцебиение вызывает дискомфорт в груди?
Некоторые люди испытывают учащенное сердцебиение не как сердцебиение, а как боль в груди. У людей со здоровым сердцем учащенное сердцебиение может вызывать ощущение стуков или ударов, которое может быть болезненным или дискомфортным, а не ощущение тяжести, сжатия или сдавливания, называемое стенокардией, обычно связанное с сердечными приступами. У людей с ишемической болезнью сердца учащенное сердцебиение может вызвать стенокардию. То, как вы описываете свою боль, может помочь вашему врачу выяснить, является ли боль в груди результатом аномального ритма или стенокардии.Во многих случаях ваш врач не может быть уверен, основываясь только на вашем описании. Поэтому он, вероятно, закажет электрокардиограмму (ЭКГ, ЭКГ) или дополнительное стресс-тестирование, чтобы оценить ритм или исключить стенокардию.
Головокружение
Если у вас аритмия, из-за которой ваше сердце бьется слишком быстро или слишком медленно, вы можете почувствовать головокружение или головокружение. Это происходит из-за того, что ваше сердце не может эффективно перекачивать кровь при слишком высокой или низкой частоте сердечных сокращений. Неэффективное перекачивание снижает кровяное давление, уменьшая количество крови, попадающей в мозг.
Ощущение головокружения является результатом отсутствия притока крови к мозгу. Если ваше кровяное давление упадет слишком низко, вы можете почувствовать, что вот-вот потеряете сознание. Это ощущение называется пресинкопе. Обморок — это медицинский термин, обозначающий временную потерю сознания (обморок).
Когда головокружение не вызвано аритмией?
Головокружение может быть вызвано не аритмией, а другими причинами. По этой причине ваш врач попытается выяснить, вызвано ли ваше головокружение сердечным заболеванием, лекарствами или другими причинами.
Другие причины головокружения включают гипервентиляцию, приступы паники или беспокойства, длительное стояние и чрезмерную потерю жидкости, вызванную такими проблемами, как рвота или диарея.
Многие лекарства, используемые для лечения сердечных заболеваний, такие как бета-блокаторы, блокаторы кальциевых каналов, ингибиторы ангиотензинпревращающего фермента (АПФ) и диуретики, могут чрезмерно снижать кровяное давление и вызывать головокружение. Как правило, головокружение, вызванное лекарствами, часто возникает вскоре после того, как вы встаете, из-за падения артериального давления, которое происходит, когда вы стоите (ортостатическая гипотензия).Напротив, головокружение из-за аритмии может возникнуть, даже когда вы сидите или лежите.
Обморок (обморок)
Обморок (скажем «ПОЙ-ку-пи») означает внезапную потерю сознания, которая длится недолго. Обморок может быть первым признаком аритмии. И это очень тревожный симптом по нескольким причинам:
- Обморок может привести к серьезной травме (например, если вы потеряете сознание при подъеме по лестнице или вождении автомобиля).
- Вы теряете сознание из-за того, что ваш мозг не получает достаточно кислорода для функционирования, что может быть предупреждающим признаком того, что у вас серьезное заболевание.
Аритмия может вызвать обморок точно так же, как и головокружение (пресинкопе). Ваше сердце не может эффективно перекачивать кровь при слишком высокой или низкой частоте сердечных сокращений, что снижает количество крови, которая достигает вашего мозга. Однако при обмороке аритмия вызывает такое резкое падение артериального давления, что мозг не получает достаточно крови, чтобы вы не уснули. Итак, вы теряете сознание. Чтобы аритмия вызвала обморок, ваш сердечный ритм должен быть очень быстрым или очень медленным, либо у вас также должно быть какое-то другое сердечное заболевание.
Как долго длится обморок?
Важно понимать, что обморок носит временный характер, то есть вы просыпаетесь вскоре после обморока. Сознание может вернуться, потому что аритмия самопроизвольно прекращается и восстанавливается нормальный сердечный ритм и артериальное давление. Даже если аритмия не исчезнет, вы все равно можете прийти в сознание. Когда у вас случается обморок из-за аритмии, это обычно случается, когда вы стоите или сидите, и потеря сознания приводит к падению на пол.Когда вы ложитесь, кровоток возвращается в мозг, даже если артериальное давление может оставаться низким. Когда в мозг вернется нормальный кровоток, вы, скорее всего, проснетесь.
Какие риски связаны с отключением от аритмии?
Быстрые или медленные аритмии могут привести к потере сознания. В зависимости от вашего положения и активности во время эпизода вы можете серьезно травмироваться. Если вы встаете во время аритмии, вы можете потерять сознание и упасть.При падении вы можете получить травму головы, сломать руку или ногу или получить другие травмы. Если вы ведете машину, вы можете разбиться, нанеся серьезные травмы себе и другим участникам.
Обморок может быть признаком того, что вы подвержены риску опасной для жизни аритмии. Если у вас есть симптомы аритмии, которые могут привести к потере сознания, не садитесь за руль, пока ваше состояние не будет оценено и вылечено.
Одышка
Чувство одышки, которое врачи называют одышкой, часто возникает при аритмиях.Этот симптом может быть очень трудно описать людям, и он может обозначаться как:
- Одышка.
- Стеснение в груди.
- Намотка.
- Чувство усталости от ходьбы.
Что вызывает одышку?
Когда аритмия заставляет сердце биться слишком быстро, сердце не работает эффективно. В частности, между ударами сердца может не хватить времени, чтобы сердце наполнилось кровью, в результате чего кровь снова попадает в легкие.Повышенное давление и жидкость в легких вызывают чувство одышки.
Тахикардия Аритмия | Кардиология | Милосердие Здоровье
Что такое аритмия тахикардии?
Тахикардия аритмия, также называемая тахикардией, представляет собой аномально быстрое сердцебиение, превышающее 100 ударов в минуту.
При отсутствии лечения тахикардия может вызвать серьезные осложнения, включая образование тромбов, сердечную недостаточность, частые обмороки или внезапную смерть.
Общие связанные условия
Типы тахикардии включают:
- Синусовая тахикардия — часто нормальная реакция организма на такие ситуации, как стресс, беспокойство или дистресс; может быть вызвано такими состояниями, как анемия, низкое кровяное давление или заболевание щитовидной железы.
- Фибрилляция предсердий (AFib или AF) — нерегулярное сердцебиение, связанное с сердечными заболеваниями, гиперактивностью щитовидной железы или алкоголизмом.
- Трепетание предсердий — аритмия, похожая на фибрилляцию предсердий, но менее серьезная.
- Наджелудочковая тахикардия (СВТ) или пароксизмальная наджелудочковая тахикардия (ПСВТ) — синдром Вольфа-Паркинсона-Уайта является ведущей причиной СВТ у детей и молодых людей.
- Желудочковая тахикардия (ЖТ) — электрическая аномалия желудочков, при которой желудочки плохо наполняются кровью.
- Фибрилляция желудочков (ФЖ) — желудочки вообще не могут перекачивать кровь при быстром ритме.
Причины тахикардической аритмии
Тахикардия может быть вызвана факторами, нарушающими электрические импульсы сердца.Факторы, которые способствуют возникновению проблем с электрической системой, включают:- Врожденная аномалия сердца
- Анемия
- Упражнение
- Внезапный стресс
- Высокое или низкое артериальное давление
- Курение
- Лихорадка
- Слишком много алкоголя
- Дисбаланс электролитов
- Сверхактивная щитовидная железа (гипертиреоз)
Факторы риска тахикардической аритмии
Состояния, которые могут привести к перегрузке сердца, увеличивают вероятность развития тахикардии.Условия включают: У людей также выше вероятность развития тахикардии с возрастом или если у них есть семейный анамнез этого состояния.Симптомы тахикардической аритмии
Симптомы тахикардии включают:- Сердцебиение
- Сердцебиение или стук
- Головокружение
- Легкомысленность
- Обморок (обморок)
- Аномально учащенное сердцебиение
- Одышка
- Боль в груди
Диагностика тахикардии и аритмии
Лечение тахикардии и аритмии
Найдите кардиолога поблизости
пунктов Mercy Health, где вас могут лечить
Что означает внезапное падение артериального давления
Внезапное падение артериального давления может происходить по любому количеству причин, некоторые из которых могут быть случайными и не представляющими серьезного беспокойства, в то время как другие могут быть признаком потенциально опасного для жизни состояния.
Хосе Луис Пелаес Inc. / Getty ImagesВнезапное падение артериального давления часто распознается по симптомам, варьирующимся от легкого головокружения и усталости до серьезных нарушений сердечного ритма и респираторной недостаточности.
Хотя низкое артериальное давление (гипотония) легко диагностируется с помощью манжеты для измерения артериального давления (сфигмоманометра), основная причина внезапных сильных падений может потребовать обширного исследования, включая физический осмотр, лабораторные тесты, мониторинг сердца и исследования изображений.
Симптомы
Артериальное давление измеряется миллиметрами ртутного столба (мм рт. Ст.). Гипотония обычно определяется как систолическое (верхнее) значение 90 мм рт. Ст. И диастолическое (нижнее) значение 60 мм рт. Ст. Нормальное артериальное давление ближе к 120/80 мм рт.
Вообще говоря, чем ниже и быстрее падает артериальное давление, тем выше риск и серьезность симптомов. Степень падения давления также играет роль.
Если, например, у вас высокое кровяное давление (гипертония), и давление внезапно падает до уровня ниже 90/60 мм рт.
Общие симптомы
Внезапное падение артериального давления может проявляться симптомами, поскольку снижение кровотока лишает организм кислорода и питательных веществ, необходимых для функционирования. Общие признаки включают:
- Головокружение
- Головокружение
- Тошнота
- Усталость
- Сонливость
- Недостаток концентрации
- Затуманенное зрение
- Обморок
Может быть задействовано множество других симптомов, включая боль в груди, одышку, нерегулярное сердцебиение, крапивницу, лихорадку, несварение желудка и рвоту, но они, как правило, связаны с тем состоянием, которое вызвало снижение в первую очередь.
Серьезные симптомы
Сильная гипотензия может серьезно лишить мозг и жизненно важные органы кислорода и питательных веществ, что приведет к шоку. Шок может быстро прогрессировать и обычно проявляется:
- Крайняя слабость
- Экстремальное беспокойство
- Учащенное сердцебиение
- Слабый пульс
- Быстрое, поверхностное дыхание
- Обильное потоотделение
- Повышенная жажда
- Холодная липкая кожа
- Путаница
Позвоните в службу 911 или обратитесь в ближайшее отделение неотложной помощи, если появятся признаки шока.Если не лечить, шок может привести к необратимому повреждению органов, остановке сердца и даже смерти.
Причины
Внезапная гипотензия может быть классифицирована по основным причинам, некоторые из которых могут совпадать, что затрудняет диагностику.
Гиповолемия
Гиповолемия, термин, используемый для описания уменьшенного объема крови, является наиболее частой причиной гипотонии. Это происходит в результате чрезмерной потери жидкости или недостаточного потребления жидкости.
Общие причины гиповолемии включают:
- Обезвоживание
- Голодание или голодание
- Сильная диарея или рвота
- Тепловой удар
- Чрезмерное употребление диуретиков («водяных таблеток»)
- Почечная недостаточность
- Тяжелый панкреатит (вызывающий утечку жидкости в брюшную полость)
- Кровопотеря, приводящая к геморрагическому шоку
Гиповолемический шок возникает, когда по какой-либо причине вы теряете более 20% объема крови.Потеря на этом уровне лишает сердце возможности перекачивать достаточное количество крови через тело.
Снижение сердечного выброса
Даже если объемы крови в норме, существуют условия, которые могут снизить способность организма перекачивать кровь. Состояние, известное как снижение сердечного выброса, может возникать в результате сердечной недостаточности, эндокринной (гормональной) дисфункции и приема некоторых лекарств. Внезапные изменения сердечного выброса часто могут проявляться симптомами острой гипотензии.
Причины снижения сердечного выброса включают.
Расширение сосудов
Вазодилатация описывает внезапное расширение кровеносных сосудов из-за химических, неврологических или иммунологических стимулов. При расширении сосудов кровяное давление будет падать одновременно с увеличением окружности кровеносных сосудов.
Общие причины расширения сосудов включают:
- Сосудорасширяющие препараты: такие как блокаторы кальциевых каналов, блокаторы рецепторов ангиотензина II, нитроглицерин, закись азота, рогейн (миноксидил) и виагра (силденафил)
- Дизавтономия: состояние, при котором нарушается работа вегетативной нервной системы, поражая сердце, мочевой пузырь, кишечник, кровеносные сосуды и другие органы.
- Сепсис: может привести к септическому шоку
- Анафилаксия: тяжелая аллергия всего тела, которая может привести к анафилактическому шоку
- Ацидоз: Повышенные кислоты в крови
- Повреждение головного или спинного мозга: может привести к нейрогенному шоку
Гипотензивные синдромы
Гипотензивные синдромы — это взаимосвязанные явления, которые вызывают внезапное падение артериального давления.Некоторые из них происходят сами по себе, без каких-либо заболеваний или долгосрочных последствий. Другие возникают в результате болезни или других внешних факторов.
Гипотензивные синдромы, как правило, возникают внезапно с явными и иногда драматическими симптомами, включая сильное головокружение и бессознательное состояние.
Некоторые распространенные гипотензивные синдромы включают:
- Нейрогенная ортостатическая гипотензия (NOH) — это когда изменение положения тела, например подъем со стула или кровати, вызывает резкое падение артериального давления.NOH вызывается основным неврологическим заболеванием, которое влияет на вегетативную нервную систему. Это распространено при нейрогенеративных расстройствах, таких как болезнь Паркинсона и деменция с тельцами Леви, а также при диабетическом поражении нервов.
- Ортостатическая гипотензия (ОН) имеет те же симптомы, что и NOH, но вызвана неневрологическими причинами, такими как снижение сердечного выброса, крайняя вазодилатация и хроническое употребление диуретиков, трициклических антидепрессантов и гипотензивных препаратов. ОН и NOH также можно вместе называть постуральной гипотензией.
- Гипотензивный синдром лежа на спине возникает на поздних сроках беременности, когда вес ребенка давит на два крупнейших кровеносных сосуда в теле — аорту и нижнюю полую вену — уменьшая приток крови к сердцу.
- Постпрандиальная гипотензия возникает после еды, когда кровь направляется в кишечник, чтобы помочь пищеварению, временно лишая мозг крови и кислорода. Это чаще всего встречается у пожилых людей и обычно возникает в течение 30–75 минут после еды.
- Вазовагальный обморок — это чрезмерная реакция на определенные триггеры, такие как вид крови или крайний эмоциональный стресс, приводящая к резкому падению артериального давления и обмороку (обмороку). Это вызвано чрезмерной активацией блуждающего нерва, который передает нервные сигналы от сердца, печени, сердца, легких и кишечника к мозгу.
- Ситуационный рефлекторный обморок влияет на блуждающий нерв, но возникает, когда физическая нагрузка оказывается непосредственно на нерв.Примеры включают напряжение во время дефекации, поднятие тяжестей или слишком долгое стояние на одном месте. Мочеиспускание после приема сосудорасширяющего препарата, такого как Сиалис (тадалафил), также может вызвать рефлекторный обморок.
- Обморок сонной артерии похож на гипотензию в положении лежа на спине в том смысле, что он включает сдавление другой основной артерии, внутренней сонной артерии шеи. Ношение плотного воротника, бритье или поворачивание головы могут вызвать внезапное падение артериального давления, особенно у пожилых людей или людей со стенозом сонной артерии.
Диагностика
Гипотонию можно легко диагностировать с помощью манжеты для измерения артериального давления, называемой тонометром. То, что сфигмоманометр не может определить, является причиной внезапного падения артериального давления.
Для этого врачу необходимо будет просмотреть вашу историю болезни, семейную историю, текущие симптомы и прием лекарств, чтобы составить список возможных причин. Среди обследований и анализов врач может назначить:
- Маневр Вальсальвы: Кабинетный тест, используемый для диагностики ортостатической гипотонии, при котором вы сильно подаете через сжатые губы, чтобы увидеть, как это влияет на ваше кровяное давление и частоту сердечных сокращений
- Анализы крови: Используются для проверки состояний, связанных с острой гипотонией, включая диабет, анемию, гипогликемию, проблемы с щитовидной железой, почечную недостаточность и гормональный дисбаланс
- Общий анализ мочи: Используется при подозрении на почечную недостаточность
- Электрокардиограмма (ЭКГ): Измеряет электрическую активность сердца для выявления нарушений ритма, сердечной недостаточности и других сердечно-сосудистых заболеваний
- Эхокардиограммы: Использует звуковые волны для создания видеоизображений сердца для обнаружения структурных дефектов, таких как утечка сердечного клапана.
- Визуальные тесты: Рентген, компьютерная томография (КТ) или магнитно-резонансная томография (МРТ), используемые для обнаружения внутреннего кровотечения, структурных проблем с сердцем, проблем с почками или травм головного или спинного мозга
- Проверка наклона стола: Измеряет функцию сердца и артериальное давление, когда тело наклоняется под разными углами на регулируемом столе.В основном он используется для диагностики постуральной гипотензии.
- Стресс-тестирование: Измеряет сердечную функцию и артериальное давление человека во время бега на беговой дорожке или педалирования велотренажера. Он в основном используется для диагностики ишемической болезни сердца.
Лечение
Лечение острой гипотензии зависит от основной причины. Если состояние не требует неотложной медицинской помощи, вам следует немедленно сесть или лечь и поднять ноги выше уровня сердца.Если вы обезвожены, вам следует восполнить потерю жидкости и немедленно обратиться за медицинской помощью, если симптомы серьезны.
Если присутствует гиповолемический или геморрагический шок, вам могут назначить внутривенный (IV) физиологический раствор или переливание крови. Септический шок может потребовать внутривенного введения антибиотиков, в то время как анафилактический шок почти всегда требует адреналина (адреналина).
Если гипотензия связана с сильным расширением сосудов или снижением сердечного выброса, для улучшения функции сердца и сердечного выброса могут быть прописаны лекарства, такие как вазодилататоры (например, мидодрин) или кардиостимулирующие препараты (например, дигиталис).
Людям с тяжелой постуральной гипотензией может быть полезно применение противовоспалительного стероида флудрокортизона.
Компрессионные носки часто назначают людям с ортостатической гипотонией, чтобы предотвратить скопление крови в ногах. Их ношение удерживает больше крови в верхней части тела.
Острая гипотензия обычно лечится успешно. С другой стороны, первопричина может потребовать обширного лечения и помощи специалиста-кардиолога, невролога или эндокринолога.
Слово от Verywell
Важно не игнорировать признаки гипотонии, какими бы незначительными они ни были. Гипотония может быть чем-то, с чем вы просто родились, или чем-то, что вы можете контролировать, правильно потребляя воду. В других случаях это может быть признаком чего-то более серьезного.
Это особенно актуально, если падение внезапное и сильное. Обратившись к врачу и определив причину острой гипотонии, вы сможете получить соответствующее лечение и избежать долгосрочного вреда для своего здоровья.
.