Волшебная палочка – аналитический портал ПОЛИТ.РУ
Escherichia coli — один из самых изученных микроорганизмов. Да что там микро-, кишечная палочка — один из самых изученных организмов вообще! Ее легко выращивать в лабораторных условиях, поэтому кишечная палочка играет важную роль в генетических исследованиях. E. coli является одним из самых важных объектов биотехнологии и микробиологии. Кишечная палочка была описана немецким педиатром и бактериологом Теодором Эшерихом в 1885 году, в честь него и стала эшерихией, как и другие ее родственники, относящиеся к роду Escherichia, но не являющиеся coli.
Кишечная палочка является грамотрицательным микроорганизмом, а по форме, как вы наверное догадались, палочкой. Она широко распространена в нижней части кишечника теплокровных животных. Большинство штаммов E. coli безвредны, однако есть серотипы, которые могут вызывать тяжелые пищевые отравления у людей и животных.
Кишечная палочка — очень хороший арендатор, она платит за уютное жилье тем, что предотвращает развитие патогенных микроорганизмов в кишечнике хозяина, а также синтезирует витамин К. Он необходим для синтеза белков, обеспечивающих нормальный уровень коагуляции крови, играет значительную роль в обмене веществ в костях и в соединительной ткани, а также в здоровой работе почек. Во всех этих случаях витамин участвует в усвоении кальция и в обеспечении взаимодействия кальция и витамина D.
Но такой добренькой кишечная палочка остается, пока она на своей территории. В других частях организма она перестает помогать и начинает вредить. E. coli в моче может означать воспалительный процесс в почках, мочевом пузыре или мочеточнике. Во влагалище — кольпит. В предстательной железе — простатит. Попав в брюшную полость, может вызвать перитонит. Вот вам и добрый сосед-помощник… Лечат такие случаи антибиотиками, однако кишечная палочка может быстро приобретать лекарственную устойчивость.
E. coli в моче может означать воспалительный процесс в почках, мочевом пузыре или мочеточнике. Во влагалище — кольпит. В предстательной железе — простатит. Попав в брюшную полость, может вызвать перитонит. Вот вам и добрый сосед-помощник… Лечат такие случаи антибиотиками, однако кишечная палочка может быстро приобретать лекарственную устойчивость.
Способность кишечной палочки некоторое время выживать в окружающей среде делает ее важным индикатором для исследования образцов на наличие фекальных загрязнений. Разные штаммы E. coli часто специфичны для определенных хозяев, что делает возможным определение источника фекального заражения в образцах. Допустим, если известно, какие штаммы E. coli представлены в образце воды, можно определить источник заражения — человек, другое млекопитающее или птица. На случай, если вам важно, кто воспользовался вашим прудиком в качестве туалета…
Уропатогенные E. coli, устойчивые к антибиотикам 2 поколения, могут сохраняться в кишечниках здоровых женщин и вызывать бактериурию
29.
На рисунке: Раскрашенное изображение (полученное с помощью растрового электронного микроскопа) уропатогенных Е. coli, эпителия и нейтрофилов на поверхности слизистой оболочки мочевого пузыря.
Пандемическая уропатогенная устойчивая к фторхинолонам кишечная палочка Escherichia coli обладает повышенной способностью сохраняться в кишечнике и вызывать бактериурию у здоровых женщин
Прим. ред.: Бактериурия – это наличие бактерий в моче. Бактериурия, сопровождаемая симптомами, является инфекцией мочевыводящих путей, в тоже время есть и бессимптомная бактериурия. Диагноз ставится путем анализа мочи или посева мочи. Кишечная палочка
В конце страницы, в рамках рассматриваемой темы, см. также результаты более раннего исследования об антиадгезионной терапии (альтернаьтиве антибиотикотерапии), которая может уменьшить колонизацию уропатогенной Escherichia coli.
также результаты более раннего исследования об антиадгезионной терапии (альтернаьтиве антибиотикотерапии), которая может уменьшить колонизацию уропатогенной Escherichia coli.
ИССЛЕДОВАНИЕ
Исследование более 1000 здоровых женщин без симптомов инфекции мочевыводящих путей показало, что почти 9% носили в кишечнике штаммы Escherichia coli с множественной лекарственной устойчивостью. Дополнительные результаты указывают на вероятные причины пандемии резистентных штаммов E.coli. Они показывают ценность проверки статуса пациента-носителя для прогнозирования резистентных инфекций, а также необходимость переосмысления клинического значения бактерий в моче без симптомов, поскольку пандемические штаммы могут быть высокопатогенными для мочевыделительной системы и устойчивыми к лечению.
Это вызывает клиническую озабоченность, поскольку болезнетворные бактерии E. coli могут переноситься из пищеварительного тракта в женский мочевой тракт через мочеиспускательный канал, который короче и расположен по-разному у женщин, чем у мужчин.
Более трети образцов мочи, предоставленных теми, кто имел устойчивую к фторхинолонам (Ципро) кишечную кишечную палочку, дали положительный результат на рост E. coli. Из них около 77% были Ципро-устойчивы, и клональный тип бактерий соответствовал образцу кала.
Большая часть обнаруженной патогенной кишечной палочки принадлежала к пандемическим клональным группам ST131-h40R или ST1193 с множественной лекарственной устойчивостью, которые в настоящее время вызывают большинство лекарственно-устойчивых инфекций мочевыводящих путей и кровотока. Они были обнаружены в два раза чаще в моче людей, у которых эти специфические штаммы были в кишечнике, по сравнению с другими штаммами кишечной палочки E. coli в целом.
Кроме того, присутствие группы ST ST131-h40R в кишечнике в этом исследовании было связано с более старшим возрастом.
Исследователи также проверили, какие участники могли иметь назначение антибиотиков во время исследования для любого типа инфекции, включая респираторную.
Через три месяца после этого более раннего сбора мочи инфекции мочевыводящих путей были диагностированы почти в 7% из 45 ранее бессимптомных носителей, которые дали согласие на последующее электронное медицинское обследование. Участники исследования были из района Пьюджет-Саунд (Puget Sound).
«Два пандемических фторхинолон-резистентных патогенных штамма E. coli, обнаруженных в клинических образцах, являются превосходными колонизаторами кишечника и, как правило, сохраняются там», — отметили исследователи. «Они также могут обнаруживаться с необычно высокой частотой в моче здоровых женщин, у которых не было документированного диагноза инфекции мочевыводящих путей во время тестирования образцов. Оба явления, по-видимому, взаимосвязаны».
Исследователи отметили, что уже давно известно, что микробная флора кишечника пациента часто содержит штаммы, вызывающие инфекцию мочевыводящих путей. Не было точно установлено, имеют ли пандемические, лекарственно-устойчивые штаммы отчетливые паттерны (очаги) в кишечнике или нижних мочевых путях здоровых людей.
Исследование было опубликовано в журнале Oxford University Press Journal, Clinical Infectious Diseases («Клинические Инфекционные Заболевания»).
По словам Евгения Сокуренко, профессора микробиологии в Медицинской школе Вашингтонского университета (UW), полученные результаты могут иметь несколько клинических последствий для лечения и инфекционного контроля. Он был старшим научным сотрудником по исследованию. Несколько других преподавателей микробиологии UW и исследователей Постоянного НИИ Кайзера в Сиэтле (Kaiser Permanent Research Institute investigators in Seattle) сотрудничали в этой работе. Ведущим научным сотрудником была Вероника Леонидовна Чеснокова, заведующая кафедрой микробиологии Медицинской школы UW.
Результаты показывают, что определенные штаммы кишечной палочки с множественной лекарственной устойчивостью, обнаруженные в этом исследовании, занимают гораздо более длительное пребывание в кишечнике, чем некоторые другие устойчивые штаммы, а также могут присутствовать в моче здоровых женщин, не вызывая жжения, крови в моче или других предупреждающих признаков бактериальной инфекции.
Сокуренко объяснил, что знание того, присутствуют ли в кишечнике женщины множественные лекарственно-устойчивые штаммы, может помочь предсказать профиль резистентности последующей клинической инфекции. Усилия по избавлению от пандемических штаммов кишечной палочки в кишечнике носителей могут снизить частоту возникновения множественных лекарственно-устойчивых инфекций и, возможно, защитить их домашние или другие контакты.
Сокуренко также сказал, что медицине, возможно, потребуется пересмотреть клиническую значимость обнаружения бактерий в моче, даже без симптомов, во время этой пандемии множественных устойчивых к антибиотикам штаммов E. coli, поскольку эти штаммы могут подвергнуть носителей риску возникновения трудно поддающегося лечению бактериального заболевания.
Фторхинолоны являются наиболее часто назначаемыми препаратами при инфекциях мочевыводящих путей. Несмотря на усилия по ограничению их использования, согласно исследователям, штаммы, устойчивые к этой категории антибиотиков, процветают и распространяются по всему миру.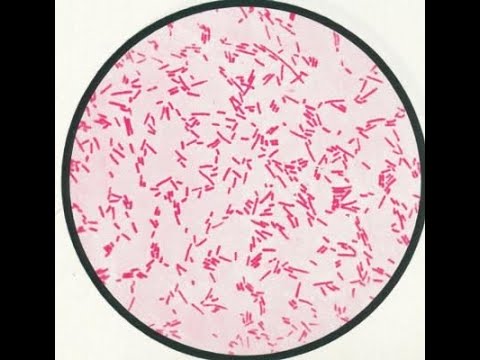
Исследователи предположили, что превосходная способность двух пандемических штаммов, ST131-h40R и ST119, длительно занимать место в кишечнике людей, возможно, способствовала их быстрому глобальному распространению. Они могут сохраняться и передаваться среди здоровых людей даже в отсутствие применения антибиотиков, что может нарушить микробную структуру кишечной флоры.
Ученые пришли к выводу, что это исследование выдвигает на первый план вероятные физиологические причины пандемии этих устойчивых штаммов кишечной палочки. Оно также указывает на ценность определения статуса носителя у пациенток для прогнозирования будущих резистентных инфекций, а также на необходимость переосмысления клинического значения бактерий, присутствующих в моче без симптомов, особенно с учетом того, что эти пандемические штаммы могут быть супербактериями: высокопатогенными для мочевой системы и устойчивыми к лечению.
Источник: Материалы предоставлены Вашингтонским университетом медицинских наук — University of Washington Health Sciences / UW Medicine
Статья в журнале: Veronika L Tchesnokova, Evgeni V Sokurenko, et al. Pandemic uropathogenic fluoroquinolone-resistant Escherichia coli have enhanced ability to persist in the gut and cause bacteriuria in healthy women. Clinical Infectious Diseases, 2019
Pandemic uropathogenic fluoroquinolone-resistant Escherichia coli have enhanced ability to persist in the gut and cause bacteriuria in healthy women. Clinical Infectious Diseases, 2019
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
У уропатогенной кишечной палочки понизили способность «прилипать» к эпителию кишечникаНа рисунке: Ингибиторы адгезии (красные точки) связываются пилями бактерий, препятствуя их соединению с рецепторами клеток организма-хозяина
Выборочное истощение уропатогенных штаммов E. coli из кишечника с помощью ингибирующего высокоаффинного маннозида
Инфекции мочевыводящих путей (ИМП), вызванные уропатогенной кишечной палочкой (UPEC), поражают 150 миллионов человек ежегодно. Несмотря на эффективную терапию антибиотиками, у 30–50% пациентов наблюдаются рецидивирующие ИМП. Кроме того, растущая распространенность UPEC, которые устойчивы к антибиотикам последней линии, а в последнее время к карбапенемам и колистину, делает ИМП ярким примером кризиса устойчивости к антибиотикам и подчеркивает необходимость новых подходов к лечению и профилактике бактериальных инфекций. Штаммы UPEC устанавливают резервуары в кишечнике, из которых они выделяются с фекалиями, и могут колонизировать периуретральную область или влагалище и впоследствии подниматься через мочеиспускательный канал к мочевыводящим путям, где они вызывают ИМП.
Кроме того, растущая распространенность UPEC, которые устойчивы к антибиотикам последней линии, а в последнее время к карбапенемам и колистину, делает ИМП ярким примером кризиса устойчивости к антибиотикам и подчеркивает необходимость новых подходов к лечению и профилактике бактериальных инфекций. Штаммы UPEC устанавливают резервуары в кишечнике, из которых они выделяются с фекалиями, и могут колонизировать периуретральную область или влагалище и впоследствии подниматься через мочеиспускательный канал к мочевыводящим путям, где они вызывают ИМП.
Известно, что бактериальные пили (ворсинки) играют жизненно важную роль в взаимодействиях организма-хозяина и E. coli, опосредуя прикрепление (адгезию) к эпителиальным клеткам мочевого пузыря и почек. Однако в настоящее время недостаточно информации о механизмах колонизации и устойчивости UPEC в кишечнике.
Молекулы адгезии выносятся на поверхность бактерии и собираются с помощью системы секреции chaperon-usher (‘Chaperon-usher pathway’, сокращенно — CUP). Она состоит из двух белков. Один из них получил английское название «chaperone», которое переводится как «компаньон», «сопровождающее лицо», а в транскрипции — «шаперон», а второй компонент получил английское название «usher», которое переводится как «швейцар», «привратник», в транскрипции – «ашер».
Она состоит из двух белков. Один из них получил английское название «chaperone», которое переводится как «компаньон», «сопровождающее лицо», а в транскрипции — «шаперон», а второй компонент получил английское название «usher», которое переводится как «швейцар», «привратник», в транскрипции – «ашер».
Изоляты UPEC кодируют до 16 различных пилей пути CUP, и каждый тип пилей может обеспечивать колонизацию среды обитания в хозяине или окружающей среде.
В исследовании 2017 года, результаты которого опубликованы в журнале Nature, американские ученые продемонстрировали, что механизм шаперон-ашер (CUP) играет роль в колонизации кишечника штаммами UPEC. В частности, авторы создали девять бактерий с одиночными делециями (отсутствующими участками ДНК), у каждого из которых отсутствовал один из генов, кодирующих белки CUP. Эффект этих мутаций тестировали в модели колонизации кишечника мыши. Обнаружилось, что одиночная делеция двух генов, fim и ucl, которые кодируют пили типа 1 и пили типа F17, соответственно, вызвали заметное снижение способности бактерии колонизировать кишечник.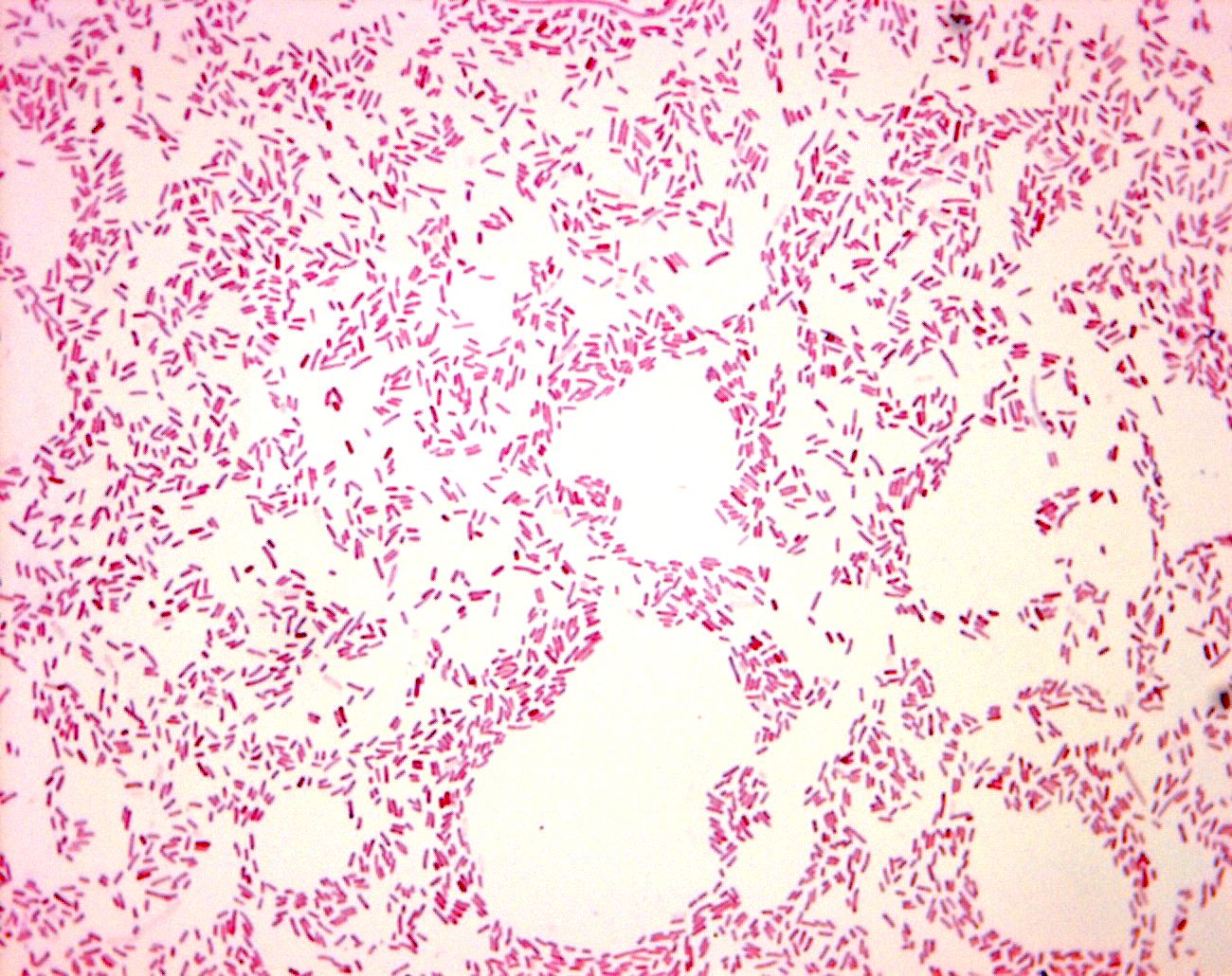 Более того, удаление обоих генов в одном штамме приводило к большему дефекту, чем одиночная делеция, что доказывает, что их роли не являются вырожденными.
Более того, удаление обоих генов в одном штамме приводило к большему дефекту, чем одиночная делеция, что доказывает, что их роли не являются вырожденными.
Операторы fim и ucl кодируют адгезины, которые расположены на дистальном конце каждой ворсинки. Эти адгезины, FimH и UclD, соответственно, опосредуют связывание с клетками организма-хозяина. Путем тестирования очищенных фрагментов этих двух адгезинов в анализах in vitro авторы продемонстрировали четкую специфичность связывания с гликанами, присутствующими на поверхности эпителиальных клеток хозяина, располагающимися в криптах кишечной стенки; FimH связан преимущественно с N-связанными гликанами, которые содержат маннозу (т.е. адгезин пилей типа 1 FimH в дальнейшем связывает маннозу на поверхности мочевого пузыря и опосредует колонизацию мочевого пузыря), тогда как UclD связаны с O-связанными гликанами.
В предыдущих исследованиях было показано, что потеря пилей типа 1 отразилась в потере способности UPEC колонизировать мочевой пузырь. Чтобы попытаться предотвратить связывание пилей типа 1 с эпителиальными клетками кишечника, авторы протестировали маннозид M4284, который представляет собой небольшую синтетическую молекулу, которая связана с маннозой и связывается с адгезином FimH пилей 1 типа с высокой аффинностью.
Чтобы попытаться предотвратить связывание пилей типа 1 с эпителиальными клетками кишечника, авторы протестировали маннозид M4284, который представляет собой небольшую синтетическую молекулу, которая связана с маннозой и связывается с адгезином FimH пилей 1 типа с высокой аффинностью.
Прим. ред.: Справедливости ради стоит отметить, что уже ранее (судя по публикациям), для целей терапии рецидивирующих инфекций мочеполовых путей, вызываемых уропатогенными штаммами E.coli, рассматривалось применение маннозидов, т.е. D-маннозы, которая чаще встречается именно в виде «маннозидов» — гликозидов, содержащих маннозу. В свободном же состоянии D-манноза, которая представляет 1 из 2-х стереоизомеров маннозы (т.е. и есть сама манноза) лишь иногда встречается в некоторых растениях (в Amorphophallus Konjac, в кожуре апельсинов), при этом, D-манноза является основным стереоизомером маннозы, встречающимся в природе. Однако в описываемом исследовании речь идет о тестировании более эффективного варианта маннозида, что указывает на возможность более успешной антиадгезионной терапии.
У мышей, которые перорально получали это соединение, произошло снижение колонизации кишечника штаммами UPEC по сравнению с контрольной группой. То есть этот маннозид может эффективно конкурировать за связывание с маннозой на клетках хозяина и, таким образом, непосредственно вмешиваться во взаимодействие «хозяин-патоген». Авторы также показывают, что введение маннозида может снизить вероятность развития ИМП путем одновременного удаления UPEC из кишечника и лечения активной инфекции мочевого пузыря.
Исследование показало, ингибирующий высокоаффинный маннозид, уменьшает кишечную колонизацию генетически разнообразных изолятов UPEC, одновременно обрабатывая ИМП, без заметного нарушения структурной конфигурации микробиоты кишечника. Избирательно истощая резервуары UPEC в кишечнике, маннозиды могут заметно снизить частоту ИМП и рецидивирующих ИМП.
Иными словами, лечение не вызывало существенных изменений в составе микробиоты кишечника, в отличие от применяемых в настоящее время антибиотиков. Таким образом, антиадгезионная терапия может уменьшить колонизацию конкретными бактериями и представляет собой альтернативу антибиотикотерапии.
Таким образом, антиадгезионная терапия может уменьшить колонизацию конкретными бактериями и представляет собой альтернативу антибиотикотерапии.
Источник: Caitlin N. Spaulding. et al. Selective depletion of uropathogenic E. coli from the gut by a FimH antagonist. Nature 546, 529–532 (2017)
Об адгезии микроорганизмов (в т.ч. про «пили», «фимбрии», адгезины и т.д.) см. дополнительно в подразделе Адгезия микроорганизмов: общие сведения
Пожалуйста, авторизуйтесь, чтобы оставить комментарий.
что нужно знать об этой угрозе человечеству и как быть с антибиотиками
В прессе все чаще говорят о скором кошмарном будущем, где можно будет погибнуть от безобидного пореза: все лекарства окажутся бессильны против даже самой простой инфекции. Апокалиптические сценарии еще далеки от реальности, но проблема антибиотикорезистентности – устойчивости бактерий к лекарствам – с каждым годом становится все острее.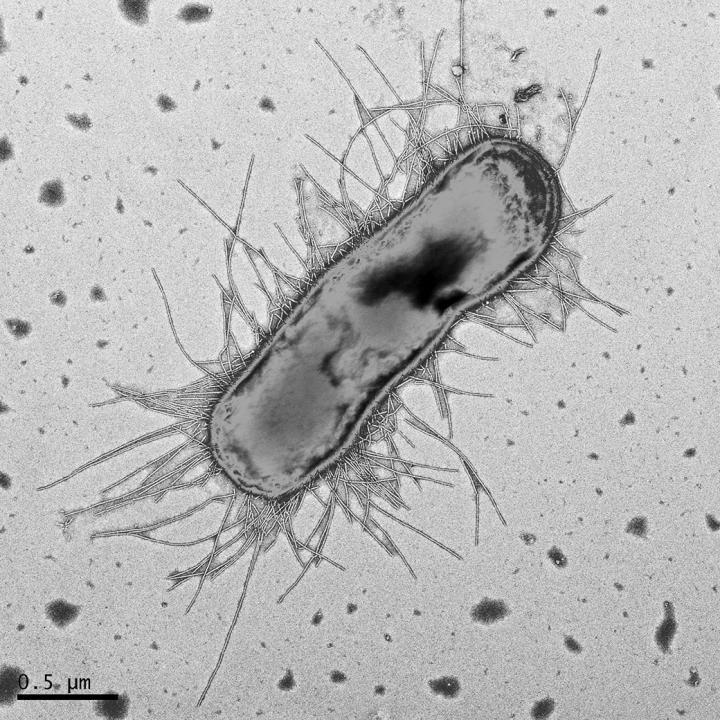
На прошедшей неделе в Давосе британский министр здравоохранения Мэтт Хэнкок призвал «предотвратить ужасное будущее», в котором люди окажутся беззащитны перед бактериями с множественной лекарственной устойчивостью (их иногда называют «супербактериями» или «супермикробами»).
Представляя свой план борьбы, Хэнкок сравнил масштаб проблемы антибиотикорезистентности с войнами и изменением климата. Похожими формулировками оперирует Всемирная организация здравоохранения (ВОЗ) и специалисты по всему миру.
Настоящее Время разобралось для вас в антибиотиках и супербактериях.
Насколько все плохо?Ситуация пока не критическая, но очень серьезная. Бактерии научились противостоять даже самым сильным и редко применяемым лекарствам («антибиотикам резерва», таким, как колистин), при этом с 1980-х годов принципиально новых антибиотиков практически не появлялось. Исследования идут, но они слишком долгие и дорогие – а бактерии вырабатывают неуязвимость против антибиотиков куда быстрее. Дело осложняется и простотой путешествий: супербактерии получают возможность легко распространяться по всему миру.
Авторы британского исследования антибиотикорезистентности (2016 год) оценивали, что количество смертей от таких супербактерий в мире может вырасти примерно с 700 тысяч в год до 10 млн ежегодно к 2050 году – это больше, чем число жертв онкозаболеваний (на момент публикации). Потери ВВП при таком сценарии достигнут 100 триллионов долларов.
Пока не существует систем, позволяющих полноценно отслеживать мировую ситуацию с антибиотикорезистентностью в мировом масштабе. Проект ВОЗ под названием GLASS стартовал в 2015 году и по состоянию на конец 2018 года включал в себя лишь 71 страну. В последний отчет (опубликован в январе 2019 года) вошли данные об антибиотикорезистентности всего из 49 стран, при этом их качество пока не позволяет сравнивать между собой ситуацию в различных государствах и регионах.
В региональных отчетах также не много поводов для оптимизма. Страны Евросоюза за восемь лет (2007-2015) зафиксировали более чем двукратный рост числа погибших от инфекций, вызванных неуязвимыми для антибиотиков микробами, говорится в недавнем исследовании. По количеству потерянных лет здоровой жизни в пересчете на 100 тысяч населения (170) подобные инфекции практически сравнялись с суммарным эффектом ВИЧ, гриппа и туберкулеза (183). Более всего таким инфекциям в ЕС подвержены дети до года и люди старше 65 лет.
Хотя в еще одной свежей публикации крупный госпиталь Марселя показал, что за 15 лет (2001-2016) у них ситуация с резистентностью к антибиотикам не ухудшилась. К тому же, судя по мировой прессе, пока неуязвимые к абсолютно всем антибиотикам инфекции все же не носят массовый характер: громче всего обсуждали отчет двухлетней давности о 70-летней американке, погибшей от неуязвимой для всех антибиотиков бактерии (ее она скорее всего подхватила в Индии, где попала в больницу с переломом).
Какие именно организмы называют супербактериями?Супербактерии (супермикробы) – это микроорганизмы, обладающие устойчивостью сразу к нескольким антибиотикам. Иногда – ко всем существующим.
В 2017 году ВОЗ опубликовала список из 12 бактерий, для борьбы с которыми срочно нужны новые антибиотики. Критически важны лекарства, способные справиться с устойчивыми к карбапенему энтеробактериями (например, кишечной палочкой E.Coli), синегнойной палочкой (Pseudomonas aeruginosa) и ацинетобактером (Acinetobacter baumannii). Чаще всего именно эти возбудители вызывают так называемые «внутрибольничные инфекции», с которыми врачам особенно сложно бороться из-за множественной устойчивости бактерий и ухудшенного состояния больных.
Также в список ВОЗ попали ванкомицин-резистентные энтерококки (Enterococcus faecium), невосприимчивый к метициллину и ванкомицину золотистый стафилококк (methicillin-resistant staphylococcus aureus, MRSA), цефалоспорин- и фторхинолон-резистентный гонококк, кларитромицин-резистентный хеликобактер и другие бактерии. Они вызывают серьезные болезни: заражение крови, менингит, пневмонию, инфекции мочевыводящих путей и гонорею.
Часто в материалах об антибиотиках фигурируют понятия “грамположительные бактерии” и “грамотрицательные бактерии”. Последние (например, кишечная палочка) обладают двумя клеточными мембранами: с ними сложнее бороться, и эффективных против них антибиотиков в мире меньше.
Как действуют антибиотики и появляется резистентность?Антибиотики или «противомикробные препараты» – особые вещества, останавливающие рост клеток бактерий или уничтожающие их. Для этого существуют несколько механизмов: как правило антибиотики атакуют клеточную стенку, мешают синтезу белка или ДНК бактерий.
Резистентность к антибиотикам обнаружили вскоре после их появления. Первый в мире антибиотик – перевернувший медицину ХХ века пенициллин – Александр Флеминг открыл в 1928 году, но массово применять его начали лишь в 1942-м. Еще до этого, в 1940-м стало известно об устойчивой к пенициллину кишечной палочке.
Бактерии постоянно меняются, чтобы стать невосприимчивыми к действию антибиотиков: «выгодные» мутации передаются бактериями друг другу. Микробы приспосабливаются к антибиотикам даже в огромной концентрации крайне быстро. Посмотрите на видео, как всего за 11 дней кишечная палочка адаптируется к тысячекратной дозе (в центре) антибиотика:
Главными «инкубаторами» супербактерий оказываются больницы: там, где постоянно применяются мощные антибиотики, растут популяции невосприимчивых к ним микробов. Способствует развитию устойчивости бактерий и сельское хозяйство: там антибиотики широко применяют для профилактики болезней и ускорения роста животных.
Смертельна ли встреча с супербактерией?Для здорового человека с нормальным иммунитетом – нет. Но чаще всего такие микробы встречаются в больницах, куда попадают люди, уже ослабленные той или иной болезнью. Для пациентов (например, находящихся на искусственной вентиляции легких) встреча с супербактериями может запросто стать фатальной.
Сейчас без антибиотиков невозможны сложные хирургические операции, трансплантации и борьба с раком посредством химиотерапии. Последняя обычно значительно подавляет иммунитет: для таких больных даже самая обычная инфекция может стать смертельной, не говоря уже о вызванной супермикробами.
При этом с инфекциями от мультирезистентных бактерий, пока на них действуют хоть какие-то антибиотики, можно жить, пусть даже это и будет сопряжено со страданиями.
Эмили Моррис рассказала, что супербактерию в ее мочевом пузыре обнаружили в подростковом возрасте и с тех пор ей пришлось перепробовать множество антибиотиков, в том числе «препараты резерва», вроде карбапенема.
Во время беременности она была вынуждена принимать антибиотик, не проверявшийся на беременных, ее новорожденному ребенку пришлось сразу пройти курс терапии антибиотиками. «Это было очень страшно», – рассказывала 24-летняя Моррис журналу New Scientist в 2017 году.
32-летняя Кэтрин Уильямс уже более 10 лет постоянно принимает антибиотики из-за болезни мочевыводящих путей, вызванной супербактериями.
«Каждый раз, когда заканчивается курс приема антибиотиков, болезнь возвращается, – говорила она в интервью BBC. – Боль просто приковывает тебя к постели до следующего курса приема антибиотиков. То, что мне придется принимать антибиотики всю жизнь, меня очень пугает».
Что в России и других постсоветских странах?В России и других постсоветских странах – например, Украине, Казахстане, Беларуси – антибиотики долго продавались без рецепта. Это вело к злоупотреблениям и самолечению, а в итоге – способствовало развитию резистентности у бактерий.
В октябре 2017 года в России приняли «Стратегию предупреждения распространения антимикробной резистентности». Документ, подписанный главой правительства Дмитрием Медведевым, предусматривает два главных этапа:
- До 2020 года население будут информировать о правильном использовании антибиотиков, работать над лучшим выявлением резистентности и определении базовых показателей, как оценивать ее распространенность.
- На втором этапе (до 2030 года) планируется снизить число случаев болезней, связанных с супербактериями.
За последние десятилетия арсенал медиков практически не пополнялся антибиотиками принципиально новых классов. Причин тому несколько.
Разработка таких лекарств – это сложное и затратное занятие, обходящееся в сотни миллионов или миллиарды долларов. Для фармакологических компаний оно не всегда интересно с коммерческой точки зрения: курсы антибиотиков обычно краткосрочны, в отличие от лекарств для хронических заболеваний (антиретровирусная терапия, например, людям с ВИЧ необходима всю жизнь). К тому же из-за быстрого возникновения резистентности растет риск обесценивания инвестиций в разработку новых препаратов.
Тем не менее, в последнее время вошли в обиход мощные антибиотики, полученные на базе старых открытий – в первую очередь, Линезолид (Зивокс). Да и представители существующих классов все время совершенствуются и нередко могут усиливать эффект при совместном использовании.
Что делать?ВОЗ рекомендует использовать антибиотики только по назначению врача (а врачам – их разумно назначать) и всегда полностью проходить курс лечения, а не останавливать прием антибиотиков сразу после улучшения самочувствия.
Также рекомендуется не хранить, не использовать заново и не передавать другим оставшиеся дозы лекарства.
Важно не пытаться лечить вирусные заболевания антибиотиками, вакцинироваться, укреплять собственный иммунитет и тщательно соблюдать правила гигиены, рекомендует ВОЗ.
Также есть смысл по возможности избегать больниц в регионах, где санитарная ситуация далека от идеальной. В первую очередь – в Азии и Африке. По данным британского отчета, там к 2050 году будет больше всего погибших от инфекций супербактериями.
Если у вас или у близких есть подозрение на такую инфекцию, добейтесь консультации специалиста по инфекционным болезням. Недавнее исследование показало, что это может на 50% снизить смертность от инфекций, вызванных бактериями с множественной лекарственной устойчивостью.
Чего ждать в будущем?Проблемой невосприимчивости к антибиотикам годами занимаются ученые и специалисты в области охраны общественного здоровья, и поводы для оптимизма есть.
ВОЗ в 2015 году одобрила глобальный план по борьбе с устойчивостью к противомикробным препаратам. Различные страны – в том числе США, Россия и совсем недавно Великобритания – принимают собственные комплексы мер по борьбе с устойчивостью бактерий к антибиотикам. Обычно они включают информирование пациентов и врачей о разумном использовании препаратов, ограничения на применение антибиотиков в сельском хозяйстве и содействие разработкам новых классов антибиотиков.
Несмотря на все сложности, такие разработки уже идут и появляются отдельные многообещающие результаты. Например, теиксобактин – принципиально новый антибиотик, открытый в 2015 году группой ученых из США, Германии и Великобритании.
В конце 2017 года его научились эффективно синтезировать, а в 2018-м действие синтетического теиксобактина успешно проверили на мышах. Но до появления лекарства для людей еще далеко: по оценкам ученых, 6-10 лет.
Оно может и вовсе не появиться: например, многообещающий платенсимицин, представленный в 2006 году, так и не добрался до полноценных клинических тестов из-за его неэффективности при введении стандартными методами. Однако исследования принципов работы платенсимицина позволяют надеяться на появление новых, более эффективных разработок.
В начале 2018 года ученые Рокфеллеровского университета в США представили еще один принципиально новый класс антибиотиков – малацидины, но до появления лекарств на их основе понадобится еще больше времени.
Рассматриваются и другие варианты терапии против супербактерий: целенаправленное усиление иммунитета, антимикробные пептиды, синтетические вещества, позаимствованные у вирусов, добавление особых элементов к уже существующим антибиотикам для повышения эффективности и другие способы. Однако все они пока находятся на разных стадиях готовности и для массового клинического использования не одобрены.
Эшерихиоз у детей
Что такое эшерихиоз?
Эшерихиоз (коли-инфекция, колибактериоз) – это острая кишечная инфекция, которую вызывают грамотрицательные бактерии Escherichia coli (E.coli), или кишечная палочка, а точнее, ее патогенные штаммы. Дело в том, что безвредные штаммы E.coli в норме присутствуют в ЖКТ каждого человека и даже несут полезную функцию, помогая организму синтезировать витамин К и бороться с патогенной микрофлорой. В кишечник новорожденного они заселяются уже в первые сутки после его появления на свет и сопровождают его всю жизнь. При эшерихиозе, однако, в дело вступают другие штаммы E.coli, вызывающие отравление.
В зависимости от того, какими именно эшерихиями инфицирован организм ребенка, в детской медицине принято делить эту болезнь на шесть подвидов:
- энтеропатогенный (ЭПЭК) – поражает преимущественно грудничков первого года. У детей старше 3 лет он практически не встречается. Особенно подвержены ему недоношенные и ослабленные дети, груднички с рахитом или анемией, а также находящиеся на искусственном вскармливании. Характеризуется ярко выраженной диареей, рвотой, метеоризмом, и, поскольку у маленьких детей быстро начинается обезвоживание, довольно опасен. А поскольку у детей первого года жизни еще не сформирован пассивный иммунитет, и ЖКТ в силу анатомических особенностей более уязвим, нередко при нем инфекция генерализуется, захватывая весь организм, вплоть до развития коли-сепсиса.
- энтероинвазивный (ЭИЭК) – затрагивает детей всех возрастных групп, в основном, старше 1 года. По своим проявлениям очень схож с шигеллезом (дизентерией), но встречается реже. Заболевание начинается резко, скачком температуры и рвотой. В тяжелой форме у детей старше года практически не встречается.
- энтеротоксигенный (ЭТЭК) – встречается в основном у детей раннего возраста и формирует стойкий иммунитет, поэтому крайне редко диагностируется у взрослых. Передается в основном пищевым путем. В отличие от других вариантов, характеризуется сильной диареей и иногда рвотой при нормальной температуре тела (не выше субфебрильных значений), что роднит его с холерой. Развивается быстрое обезвоживание.
- энтерогемморагический (ЭГЭК) – как правило, диагностируется у дошкольников от 1 года до 5 лет. Часто передается человеку от крупного рогатого скота. В тяжелых формах может вызывать кровотечения и некрозы стенок кишечника.
- энтероаггрегативный и диффузно-адгезивный типы – у детей встречаются очень редко, могут проявляться внекишечными воспалениями, например, циститом, холециститом, пиелонефритом.
Как ребенок может заразиться эшерихиозом?
E.coli передаются обычно пищевым или водным путем, а также воздушно-пылевым и контактно-бытовым, в том числе от человека к человеку. Известны и случаи заражения от домашних животных. На поверхностях предметов комнатной температуры они могут выживать более 100 дней, в молоке – до месяца (причем прекрасно в нем размножаются), в детских смесях для питания – до 3 месяцев. Не погибают при высушивании. При этом у многих штаммов выработалась резистентность ко многим антибиотикам. Гибнут они только при кипячении и при обработке дезинфицирующими средствами.
Сезонный подъем заболеваемости зависит от штамма: у ЭПЭК это зима-весна, у прочих – лето.
Исходя из этого, профилактика колибактериоза сводится к соблюдению общепринятых гигиенических норм: мыть с мылом руки и предметы, которые грудничок может взять в рот, мыть овощи и фрукты, по возможности подвергать продукты термической обработке.
Как понять, что у ребенка эшерихиоз?
Симптомы различаются в зависимости от подвида патогенной бактерии, от возраста ребенка и от тяжести протекания инфекции. Они могут быть схожи с множеством других заболеваний ЖКТ – в диапазоне от диспепсии до сальмонеллеза и холеры. Кроме того, эшерихиоз может вызывать осложнения: отит, цистит, пиелонефрит и даже менингит. Поэтому при любых проявлениях поражения ЖКТ необходимо как можно скорее обратиться к грамотному педиатру, чтобы начать лечение и избежать развития тяжелых форм интоксикации.
Для грудных малышей более характерны энтеропатогенная (ЭПЭ) и энтеротоксигенная (ЭТЭК) формы. Симптоматика при обеих довольно схожая. При пищевом пути передачи болезнь начинается резко, с подъема температуры, рвоты и диареи, при контактном – более сглажено. Испражнения водянистые, желтые или оранжевые, иногда пенистые или кашицеобразные. Рвота сохраняется до 2 раз в сутки. Характерна бледность кожи, вздутие живота, метеоризм, снижение аппетита. Проявления достигают пика на 5-7 день, затем идут на спад.
Остальные подвиды обычно поражают детей старше года. При энтероинвазивном виде повышается температура (обычно умеренно), возникают схваткообразные боли в животе, испражнения скудные, с примесью слизи или крови. Симптомы интоксикации идут на спад после первых двух суток. При энтерогемморагическом варианте температура повышается редко, начинает сильно болеть живот, стул водянистый, позднее в нем появляется примесь крови. Сильно бледнеет кожа, на 3-5 день состояние пациента ухудшается.
Для постановки диагноза инфицирование E.coli должно быть подтверждено лабораторным исследованием. На анализ обычно берут испражнения и/или кровь. Необходимы также общие анализы крови и мочи и биохимический анализ крови.
Как лечат эшерихиоз?
Дети с легким течением болезни обычно лечатся дома, где их посещает педиатр из поликлиники. Госпитализируют пациентов со среднетяжелым и тяжелым течением, а также обычно новорожденных, поскольку их врачи должны наблюдать постоянно.
Обычно педиатр назначает заболевшему регидратационную терапию для восполнения уровня жидкости и электролитов, симптоматическую терапию для облегчения его состояния, пробиотики, энтеросорбенты, ферменты и иногда иммуноглобулины. Антибиотики выписывают детям до года и пациентам в среднетяжелом и тяжелом состоянии.
Как и при любых кишечных расстройствах, очень важно соблюдение диеты. Грудничков необходимо кормить меньшими порциями, но чаще, чем обычно. Постепенно объем каждого кормления увеличивается, как и промежуток между ними.
Прогноз в большинстве случаев благоприятный.
Пиелонефрит — Статьи медцентра Верамед
Пиелонефрит
Пиелонефрит чаще встречается у женщин, чем у мужчин. Основным возбудителем является кишечная палочка (E.coli), вызывающая до 90% инфекционных заболеваний мочевых путей. Пиелонефрит чаще всего является восходящей инфекцией — это значит, что бактерии с гениталий или кишечника попадают сначала в уретру, мочевой пузырь, а оттуда через мочеточники достигают почек.
У здоровых людей микроорганизмы, попадающие в мочевые пути, удаляются оттуда естественным образом: с током мочи. Поэтому любое затруднение оттока мочи вследствие структурной аномалии, камней или увеличения простаты, создаёт условия для развития и прогрессирования инфекции. Ещё одним фактором, способствующим возникновению инфекций, является обратный заброс мочи из мочевого пузыря и мочеточников в почки (пузырно-мочеточниковый рефлюкс). Кроме того, возбудитель инфекции может попадать в почки с кровотоком из другого инфекционного очага в организме.
Риск перенести пиелонефрит и другие инфекции мочевых путей гораздо выше:
- у людей с нарушением оттока мочи и аномалиями развития мочевыделительной системы;
- у беременных женщин;
- у больных, страдающих сахарным диабетом;
- у лиц с ослабленным иммунитетом.
Симптоматика заболевания
- Высокая температура, озноб, боли в нижней части спины или пояснице, тошнота и может сопровождаться рвотой.
- Примерно 1/3 людей болеющих пиелонефритом также испытывают симптомы воспаления мочевого пузыря (цистита) — учащение и болезненность мочеиспускания.
- Изменение запаха, цвета, прозрачности мочи, а так же частоты мочеиспусканий.
- При длительном воспалении (хроническом пиелонефрите) боль может быть неопределенной, а повышение температуры быть периодическим или не возникать вообще.
Хронический пиелонефрит может в конечном счете вести к сморщиванию почки и развитию почечной недостаточности.
Пиелонефрит при беременности
Во время беременности организм женщины претерпевает ряд анатомических и функциональных изменений, что в свою очередь изменяет тонус мочевыводящих путей и нормальный ток мочи, ведущих к более легкому развитию мочевой инфекции. В дополнении к этому, во время беременности происходит изменение реактивности иммунной системы женщины в сторону ослабления. Лечение пиелонефрита должно проводиться в кратчайшие сроки после его возникновения совместно врачами урологами и гинекологами.
Диагностика Пиелонефрита
Диагностика основана на обязательном физикальном осмотре пациента, и выполнении обследований. Основные лабораторные анализы для подтверждения диагноза — общий анализ мочи и посев мочи, который необходим для определения вида бактерий, вызвавших инфекцию. Дополнительный комплекс обследования включает ультразвуковые или рентгенологические исследования, биохимические лабораторные анализы, анализ мочи по Нечипоренко, обследование на инфекции, передающиеся половым путем.
Лечение пиелонефрита
При установлении диагноза пиелонефрита назначаются антибиотики, коррекция лечения проводится при получении результатов посева мочи на флору, с учетом чувствительности к антибиотикам. Выбор препарата и его дозировка зависят от результатов лабораторных исследований. Обычно лечение продолжается в течение 2 недель, а при стойкой инфекции — до 6 недель. Параллельно с антибактериальной терапией проводится противовоспалительная, спазмолитическая и противоболевая терапия. Чтобы удостовериться в успешном излечении пиелонефрита, через 4—6 недель после окончания применения антибиотиков делается заключительный анализ мочи.
Людям, у которых после окончания применения антибиотиков почки инфицируются вновь, рекомендуется принимать малые дозы антибиотиков каждый день для профилактики.
Бактерии, вырабатывающие бета-лактамазу расширенного спектра (ESBL)
Эта информация рассказывает о бактериях, вырабатывающих бета-лактамазу расширенного спектра (ESBL), в том числе о путях их распространения и способах лечения вызываемых ими инфекций.
Вернуться к началуЧто представляет собой бета-лактамаза расширенного спектра?
Некоторые микроорганизмы, к примеру, кишечная палочка (E. coli) и клебсиелла, вырабатывают фермент, называемый бета-лактамазой расширенного спектра (ESBL). Этот фермент делает микроорганизмы более стойкими к антибиотикам.
Микроорганизмы, вырабатывающие ESBL, могут вызывать различные заболевания, например:
- Инфекции мочеполовой системы
- воспаление легких;
- кровяные инфекции;
- раневые инфекции.
В чем состоит разница между колонизацией и инфицированием микроорганизмами, вырабатывающими ESBL?
Человек может быть либо колонизирован, либо инфицирован микроорганизмами, вырабатывающими ESBL. Колонизация означает наличие микроорганизмов на коже или в организме человека при отсутствии каких-либо симптомов заболевания. Инфицирование означает наличие микроорганизмов на коже или в организме, и при этом они вызывают заболевание.
Вернуться к началуКак распространяются микроорганизмы, вырабатывающие ESBL?
Большинство инфекций, вызываемых вырабатывающими ESBL микроорганизмами, распространяется через прямой контакт с физиологическими жидкостями инфицированного человека (кровь, выделения из раны, моча, стул или флегма). Также они могут распространяться через контакт с оборудованием или поверхностями, которые могут быть заражены бактериями. Они не распространяются при простом контакте, например через прикосновение или объятие.
Вернуться к началуКто подвержен риску инфицирования микроорганизмами, вырабатывающими ESBL?
Инфекции, вызываемые вырабатывающими ESBL бактериями, чаще возникают у людей:
- старшего возраста;
- с ослабленной иммунной системой;
- страдающих хроническими заболеваниями, такими как рак и диабет;
- ранее принимавших антибиотики;
- недавно перенесших операцию;
- лежавших в больнице много раз или длительное время;
- с открытыми ранами или язвами;
- с установленными трубками или дренажами.
Каковы симптомы инфекции, вызываемой вырабатывающими ESBL микроорганизмами?
Симптомы будут зависеть от места возникновения и типа инфекции.
Вернуться к началуКаковы методы лечения инфекции, вызываемой вырабатывающими ESBL микроорганизмами?
Инфекции, вызываемые вырабатывающими ESBL микроорганизмами, лечатся антибиотиками, к которым у них нет устойчивости. Ваш врач выберет для вас лекарство(-а) в зависимости от того, где возникла инфекция, и какой микроорганизм ее вызвал.
Вернуться к началуКакие меры по изоляции принимаются в больнице, если у меня обнаруживается инфекция, вызываемая вырабатывающими ESBL микроорганизмами?
Меры по изоляции — это мероприятия, которые мы проводим, чтобы предотвратить распространение инфекции среди пациентов. Если во время пребывания в больнице у вас диагностировали инфекцию, вызываемую вырабатывающими ESBL микроорганизмами:
- Вас поместят в отдельную палату.
- На вашей двери повесят табличку с информацией о том, что весь персонал и посетители должны вымыть руки с мылом или протереть их спиртосодержащим антисептиком для рук перед входом и после выхода из вашей палаты.
- Весь персонал и посетители должны надеть желтый халат и перчатки во время пребывания в вашей палате. Они выдаются за пределами вашей палаты и могут быть утилизированы в вашей палате.
- Если вы выходите из палаты для проведения исследований, вам следует надеть желтый халат и перчатки или покрыться чистой простыней.
- Если вы выходите из своей палаты, чтобы прогуляться по отделению, вам следует надеть желтый халат и перчатки.
- Вам запрещен доступ в следующие зоны больницы:
- кладовая для продуктов в вашем отделении;
- центр отдыха в M15;
- детские зоны отдыха в M9;
- кафетерий;
- основной вестибюль;
- любые другие зоны общего пользования на территории больницы.
- При соблюдении мер по изоляции у вас в палате могут проводиться сеансы арт-терапии или массажа.
Соблюдение таких мер может быть прекращено после того, как вы пройдете курс лечения и больше не будете являться источником инфекции для других. Ваш врач или медсестра/медбрат скажут вам, когда можно будет прекратить соблюдать эти меры.
Вернуться к началуКакие меры по изоляции мне следует принять дома, если у меня обнаружится инфекция, вызываемая вырабатывающими ESBL микроорганизмами?
Если у вас диагностировали инфекцию, вызываемую вырабатывающими ESBL микроорганизмами, соблюдайте следующие предписания:
- Часто мойте руки водой с мылом не менее 20 секунд, особенно после посещения туалета.
- Мойте руки после контакта с кровью, мочой или выделениями из раны.
- Пользуйтесь дезинфицирующим средством, например, Clorox® или Lysol® для протирания поверхностей, которые могли быть заражены бактериями.
Где я могу получить дополнительную информацию об инфекциях, вызываемых вырабатывающими ESBL микроорганизмами?
Если у вас есть вопросы, обратитесь к своему врачу или медсестре/медбрату. Кроме того, для получения дополнительной информации вы можете посетить веб-сайт:
Центры контроля и профилактики заболеваний (Centers for Disease Control and Prevention)
Вернуться к началуЦистит из за кишечной палочки в моче лечение
Ключевые теги: цистит и беременность лечение, лекарства при лечении цистита с кровью, ветеринарные препараты лечения цистита.
Цистит лечение мочекаменной болезни, цистит лечение укроп, ветеринарные препараты лечения цистита, цистит лечение одноразово, цистит лечение у женщин препараты нолицин.
Принцип действия
Каждая таблетка Cyto forte: препятствует прикреплению бактерий к клеткам уротелия; деформирует клетки болезнетворных микроорганизмов; повреждает клеточные мембраны бактерий и блокирует их синтез; предотвращает образование бактериальных биопленок; способствует естественному выведению вредных бактерий вместе с мочой.
Важно выпивать за день достаточное количество жидкости. Это будет способствовать вымыванию кишечной палочки из мочевого пузыря и уменьшению раздражения слизистой оболочки органа мочой. 9/27/2017«При обнаружении кишечной палочки в моче уместно использовать отвары целебных трав как вспомогательную терапию. Лечение Эшерихии коли в моче можно дополнить рецептами из … Кишечная палочка в моче в норме не появляется. Ее присутствие говорит об ошибках сбора материала либо о воспалительном процессе в мочевыводящих путях.
Официальный сайт Cytoforte — средство от цистита
Состав
Чаще всего цистит развивается из-за кишечной палочки, которая проникает в мочевой пузырь. Воспаление слизистой оболочки пузыря проявляется следующими признаками: Лечение кишечной палочки в моче Если кишечная палочка в моче не вызвала никаких патологических изменений и человек не чувствует каких-либо тревожных симптомов, вероятней всего ему не … Лечение кишечной палочки в моче Кишечная палочка – наиболее частый возбудитель цистита. Она провоцирует эту болезнь примерно в 80% случаев.
Результаты клинических испытаний
Лечение кишечной палочки в моче включает в себя различные мероприятия: Кишечная палочка в мочевом пузыре Кишечник человека заселен огромным числом различных бактерий, которые принимают участие в формировании иммунной защиты. Важно выпивать за день достаточное количество жидкости. Это будет способствовать вымыванию кишечной палочки из мочевого пузыря и уменьшению раздражения слизистой … Чтобы обезопасить себя, и чтобы правильно подобрать лечение, нужно знать, какую роль кишечная палочка играет в организме, как она попадает в мочевой пузырь, как распознать признаки цистита …
Мнение специалиста
Олег Дмитриевич Высоцкий Доктор уролог, кандидат медицинских наук Мои рекомендации пациентам с циститом — отказ от некомфортного телу обтягивающего и тесного синтетического белья. Второе — постельный режим, если это возможно. Третье, но самое важное — прием биодобавки CytoForte. На данный момент этот препарат единственный быстродействующий препарат абсолютно без побочных эффектов в отличии от антибиотиков. Потребуется всего 17 минут после приема CytoForte, чтобы средство начало действовать.
Если кишечная палочка вызвала диарею, необходимо восстановление водно-электролитного баланса с помощью регидратации. В целом, лечение зависит в первую очередь от штамма кишечной палочки. При обнаружении кишечной палочки в моче уместно использовать отвары целебных трав как вспомогательную терапию. Лечение Эшерихии коли в моче можно дополнить рецептами из народа. Лечение кишечной палочки в моче Кишечная палочка в мочевом пузыре Кишечник человека заселен огромным числом различных бактерий, которые принимают участие в формировании иммунной защиты.
Способ применения
Лечебный курс: по 1 таблетке 2 раза в день Совместно с антибиотиками: по 1,5 таблетки 2 раза в день В период обострений: по 2 таблетки 2 раза в день В целях профилактики: по 1 таблетке 1 раз в день
Причины появления в моче кишечной палочки. Escherichia coli в моче может появиться из-за различных причин. Некоторые из них неопасны и не требуют лечения. Откуда берется возбудительСпособы передачиСимптомыЛечениеКишечная палочка относится к специфическим микроорганизмам, заселяющим кишечник. Она выделяет витамин К, который участвует в кроветворении. Микроб помогает синтезировать витамины группы В, занимается “переработкой” жирных кислот, билирубина и холестерина.В мочу кишечная палочка может попасть при нескольких условиях. Причины бывают случайными, то есть связанными с неправильной подготовкой к сдаче анализа, использованием нестерильного конте…See more on nefrologinfo.ruАвтор: Admin1Лечение кишечной палочки в мочеhttps://nmed.org/kishechnaya-palochka-v-moche.htmlОднако иногда соответствующие анализы выявляют наличие кишечной палочки в моче человека. Это говорит о том, что микроорганизм обитает в мочевых путях, что является тревожным звоночком. Требуется устранение кишечной палочки в мочевом пузыре и лечение, выведение из урины. Лечение – медикаментозное и народными методами.
Как заказать?
Заполните форму для консультации и заказа Cytoforte — средство от цистита. Оператор уточнит у вас все детали и мы отправим ваш заказ. Через 1-10 дней вы получите посылку и оплатите её при получении
Однако иногда соответствующие анализы выявляют наличие кишечной палочки в моче человека. Это говорит о том, что микроорганизм обитает в мочевых путях, что является тревожным звоночком. О своем здоровье человек начинает думать только тогда, когда оно начинает напоминать о себе различными заболеваниями. Цистит — одно из инфекционных заболеваний, известное и мужчинам, и женщинам.
Как облегчить цистит, лечение цистита и воспаления яичников, цистит лечение у женщин препараты нолицин, возможно ли лечение цистита без антибиотиков, средство от цистита для кормящих, Купить Cytoforte — средство от цистита в Днепропетровске, какое эффективное средство от цистита у женщин.Официальный сайт Cytoforte — средство от цистита
Купить Cytoforte — средство от цистита можно в таких странах как:
Россия, Беларусь, Казахстан, Киргизия, Молдова, Узбекистан, Украина, Эстония, Латвия, Литва, Болгария, Венгрия, Германия, Греция, Испания, Италия, Кипр, Португалия, Румыния, Франция, Хорватия, Чехия, Швейцария, Азербайджан , Армения ,Турция, Австрия, Сербия, Словакия, Словения, Польша
У меня супруга раньше постоянно страдала циститом, хотя никогда не ходила раздетая. Год назад, может больше доктор посоветовал ей CytoForte и после курса она ни разу не жаловалась на симптомы. Так что от ее лица советую.
CytoForte отлично работает! Был хронический пиелонефрит, как чуть простужусь или переработаю, давал о себе знать. Лечилась от него почти 4 года. Перепила много всего, особых улучшений не было. По совету врача в прошлом году прошла курс CytoForte, и все прошло. С тех пор про болячку эту забыла.
Извиняюсь, не заметила на сайте сначала информацию про наложенный платеж. Тогда все в порядке точно, если оплата при получении. Пойду, оформлю себе тоже заказ.
Типы, результаты, нитриты / нитраты, pH и многое другое
Что такое анализ мочи?
Общий анализ мочи — это серия тестов на вашу мочу или мочу. Врачи используют его, чтобы проверить наличие признаков обычных состояний или заболеваний. Другие названия для него — анализ мочи, анализ мочи и UA.
Почему делают анализ мочи?
Вы можете сдавать анализ мочи в рамках обычной проверки вашего общего состояния здоровья, например, во время ежегодного медосмотра. Анализ мочи — один из способов обнаружить определенные заболевания на ранних стадиях.К ним относятся:
Ваш врач может захотеть проверить вашу мочу, если вы готовитесь к операции или собираетесь попасть в больницу. Анализ мочи также может быть частью проверки на беременность.
Если у вас есть симптомы заболевания почек или мочевыводящих путей, вам могут потребоваться анализы, которые помогут выяснить, в чем проблема.
Вы также можете регулярно проходить этот тест, если у вас есть такое заболевание, как заболевание почек, за которым необходимо постоянно наблюдать.
Как работает анализ мочи?
Есть три способа анализа мочи, и ваш тест может использовать все из них.
One — это визуальный осмотр, который проверяет цвет и чистоту. Если в вашей моче есть кровь, она может быть красной или темно-коричневой. Пена может быть признаком заболевания почек, а мутная моча может означать, что у вас инфекция.
При микроскопическом исследовании проверяются слишком мелкие предметы, которые нельзя увидеть в противном случае. Некоторые из вещей, которых не должно быть в вашей моче, которые можно найти под микроскопом, включают:
Третья часть анализа мочи — это тест-полоска, в которой используется тонкая пластиковая полоска, обработанная химикатами.Он окунается в вашу мочу, и химические вещества на палочке реагируют и меняют цвет, если уровень выше нормы. Тест с помощью щупа может проверить следующее:
- Кислотность или pH. Если кислота не соответствует норме, у вас могут быть камни в почках, инфекция мочевыводящих путей (ИМП) или другое заболевание.
- Белок. Это может быть признаком того, что ваши почки не работают правильно. Почки фильтруют отходы из крови.
- Глюкоза. Высокое содержание сахара является маркером диабета.
- Лейкоциты.Это признак инфекции или воспаления в почках или в любом другом месте мочевыводящих путей.
- Нитриты. Это означает, что есть инфекция определенными видами бактерий.
- Билирубин. Если этот продукт жизнедеятельности, который обычно удаляется вашей печенью, обнаруживается, это может означать, что ваша печень не работает должным образом.
- Кровь в моче. Иногда это признак инфекций или определенных болезней.
Как подготовиться к анализу мочи?
Если анализ мочи — единственный анализ мочи, перед процедурой вы должны быть в состоянии нормально есть и пить.Свекла и пищевые красители могут обесцветить вашу мочу, поэтому заранее посмотрите, что вы едите.
Обязательно сообщите своему врачу обо всех лекарствах, которые вы принимаете, в том числе о лекарствах, отпускаемых без рецепта, витаминах и пищевых добавках. Если у вас менструация, сообщите об этом врачу перед тестом.
Вам будет предложено собрать образец мочи дома и принести его с собой, или вы сделаете его в кабинете врача. В офисе вам выдадут контейнер для пробы.
Наилучшие результаты дает использование так называемого метода «чистого улова».Вот шаги:
- Вымойте область вокруг мочевого отверстия.
- Начать писать в туалет.
- Остановка на полпути.
- Дайте влить в емкость 1-2 унции.
- Закончить писание в туалете.
- Следуйте указаниям врача по передаче образца.
Для младенцев и других людей, которые не могут взять образец таким образом, врачу может потребоваться ввести мягкую узкую трубку, называемую катетером, через мочевое отверстие в мочевой пузырь.
Что означают результаты анализа мочи?
Анализ мочи — это лишь часть информации о том, что происходит в вашем организме. Тест может показать тревожные признаки, но не может точно сказать врачу, что с вами что-то не так. Результаты могут указывать на то, что вам нужны дополнительные тесты и последующее наблюдение. Дальнейшие шаги зависят от того, почему вы вообще прошли тест.
Например, если ваши результаты немного ненормальны и у вас нет других симптомов болезни, ваш врач может не проводить другие тесты.Если у вас уже есть проблема с почками или инфекция мочевыводящих путей, ваш врач может изменить ваш план лечения.
Инфекции мочевыводящих путей | Johns Hopkins Medicine
Инфекции мочевыводящих путей или ИМП — это инфекции любой части мочевыводящих путей. Это распространенная проблема со здоровьем, от которой ежегодно страдают миллионы людей. Женщины особенно предрасположены к ИМП.
ИМП может поразить любую часть мочевыводящих путей, вызывая:
- Уретрит. Это инфекция уретры, полой трубки, по которой моча выводится из мочевого пузыря за пределы тела.
- Цистит. Это инфекция мочевого пузыря, вызванная микробами, вышедшими из уретры.
- Пиелонефрит. Эта инфекция почек чаще всего возникает в результате инфекции, распространившейся по мочевыводящим путям, или закупорки мочевыводящих путей. Из-за закупорки моча возвращается в мочеточники и почки.
- Абсцесс. Скопление гноя по ходу мочевыводящих путей называется абсцессом.
Что вызывает инфекции мочевыводящих путей?
Нормальная моча стерильна и содержит жидкости, соли и продукты жизнедеятельности. Он не содержит бактерий, вирусов или грибков. ИМП возникает, когда микробы, чаще всего бактерии из пищеварительного тракта, попадают в отверстие уретры и начинают размножаться.
Большинство ИМП вызываются E.coli, которые обычно обитают в толстой кишке.
Каковы симптомы инфекции мочевыводящих путей?
Это наиболее частые симптомы ИМП:
- Частое мочеиспускание
- Боль или жжение при мочеиспускании
- Лихорадка
- Моча выглядит темной, мутной или красноватой (в моче может присутствовать кровь)
- Моча плохо пахнет
- Ощущение боли даже при отсутствии мочеиспускания
- Усталость
- Боль в спине или боку, ниже ребер
- Тошнота и / или рвота
- Несмотря на сильные позывы к мочеиспусканию, выделяется лишь небольшое количество мочи
- Женщины могут чувствовать дискомфортное давление над лобковой костью
Симптомы ИМП могут быть похожи на другие состояния или проблемы со здоровьем.Всегда обращайтесь к врачу за диагнозом.
Как диагностируются инфекции мочевыводящих путей?
Ваш врач изучит вашу историю болезни и проведет медицинский осмотр. Другие тесты могут включать:
- Анализ мочи. Лабораторное тестирование мочи проводится для проверки на наличие различных клеток и химических веществ, таких как красные и белые кровяные тельца, микробы (например, бактерии) или большое количество белка.
Если ИМП становятся повторяющейся проблемой, можно использовать другие тесты, чтобы проверить, в норме ли мочевыводящие пути.Эти тесты могут включать:
- Внутривенная пиелограмма (ВВП). Это серия рентгеновских снимков почек, мочеточников (двух трубок, соединяющих почки с мочевым пузырем) и мочевого пузыря. Он использует контрастный краситель, вводимый в вену. Это можно использовать для поиска опухолей, структурных аномалий, камней в почках или закупорки. Он также контролирует кровоток в почках.
- Цистоскопия. В этом тесте через уретру вводят тонкую гибкую трубку и смотровое устройство для исследования мочевого пузыря и других частей мочевыводящих путей.Могут быть обнаружены структурные изменения или закупорки, такие как опухоли или камни.
- УЗИ почек и мочевого пузыря. В этом тесте визуализации используются высокочастотные звуковые волны для создания изображений мочевого пузыря и почек на экране компьютера. Тест используется для определения размера и формы мочевого пузыря и почек, а также для проверки образования новообразований, камней в почках, кист или других закупорок или аномалий.
Как лечат инфекции мочевыводящих путей?
Ваш лечащий врач подберет лучшее лечение на основе:
- Сколько вам лет
- Общее состояние вашего здоровья и история болезни
- Как вы больны
- Насколько хорошо вы справляетесь с конкретными лекарствами, процедурами или терапией
- Ожидаемый срок действия состояния
- Ваше мнение или предпочтение
Лечение ИМП может включать:
- Антибиотики
- Другие препараты для облегчения боли
- Нагревание (например, грелка) для облегчения боли
Вам также может потребоваться изменить образ жизни, например:
- Обильное питье воды для вымывания бактерий из мочевыводящих путей
- Отказ от кофе, алкоголя и острой пищи
- Отказ от курения
Можно ли предотвратить инфекции мочевыводящих путей?
Эти шаги могут помочь снизить вероятность заражения ИМП:
- Пейте много воды каждый день.
- Пейте клюквенный сок. Большое количество витамина С ограничивает рост некоторых бактерий за счет подкисления мочи. Такой же эффект имеют добавки с витамином С.
- Помочитесь, когда почувствуете необходимость. Не ждите.
- Женщины: протирайте спереди назад, чтобы бактерии вокруг ануса не попали во влагалище или уретру.
- Принимайте душ вместо ванны.
- Очистите область гениталий до и после секса и помочитесь вскоре после секса.
- Женщинам не следует использовать спреи для женской гигиены или душистый душ.
- Хлопковое нижнее белье и свободная одежда сохраняют сухость в области уретры. Плотная одежда и нейлоновое белье задерживают влагу. Это может помочь бактериям расти.
- Повторные приступы инфекций мочевыводящих путей можно лечить небольшими дозами обычных антибиотиков.
Пожалуйста, проконсультируйтесь со своим врачом с любыми вопросами или проблемами, которые могут у вас возникнуть по поводу ИМП.
Основные сведения об инфекциях мочевыводящих путей
- Инфекции мочевыводящих путей (ИМП) — распространенная проблема со здоровьем, от которой ежегодно страдают миллионы людей. Эти инфекции могут поражать любую часть мочевыводящих путей.
- Большинство ИМП вызываются бактериями E. coli, которые обычно живут в толстой кишке.
- Наиболее частые симптомы ИМП включают изменения мочеиспускания, такие как частота, боль или жжение; моча выглядит темной, мутной или красной и плохо пахнет; боль в спине или боку; тошнота / рвота; и лихорадка.
- Антибиотики используются для лечения ИМП. Другие методы лечения могут включать обезболивающие и пить много воды, чтобы вымыть бактерии из мочевыводящих путей.
- Другие действия, которые можно предпринять, могут помочь снизить вероятность развития ИМП.
Следующие шаги
Советы, которые помогут вам получить максимальную отдачу от посещения врача:- Перед визитом запишите вопросы, на которые вы хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите названия новых лекарств, методов лечения или тестов, а также все новые инструкции, которые дает вам поставщик.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как связаться с вашим поставщиком услуг, если у вас возникнут вопросы.
Продолжить чтение
Инфекции мочевыводящих путей (ИМП) у детей
Что такое инфекция мочевыводящих путей (ИМП) у детей?
Инфекция мочевыводящих путей — это воспаление части системы, выводящей мочу из организма.Это вызвано бактериями. Мочевыводящие пути включают две почки. Они удаляют жидкие отходы из крови в виде мочи. Узкие трубки (мочеточники) переносят мочу из почек в мочевой пузырь. Моча хранится в мочевом пузыре. Когда мочевой пузырь опорожняется, моча проходит по трубке, называемой уретрой, и выходит из организма. Бактерии могут заразить любую часть этой системы.Что вызывает ИМП у ребенка?
Нормальная моча содержит воду, соли и продукты жизнедеятельности. Он не содержит микробов, таких как бактерии, вирусы и грибки.Инфекция возникает, когда микробы попадают в уретру, попадают в мочевой пузырь, мочеточники и почки и начинают расти. Большинство инфекций вызывается бактериями из пищеварительного тракта. Наиболее распространены бактерии Escherichia coli (E. coli). Обычно они живут в толстой кишке.Какие дети подвержены риску ИМП?
ИМП не встречается у детей младше 5 лет. ИМП гораздо чаще встречается у девочек. Это потому, что у них уретра короче. ИМП маловероятен у мальчиков любого возраста. Но это может произойти у мальчиков при закупорке части мочевыводящих путей.Необрезанные мальчики более подвержены риску ИМП, чем обрезанные мальчики. У ребенка с частичной или полной закупоркой мочевыводящих путей выше вероятность развития ИМП.Каковы симптомы ИМП у ребенка?
Симптомы могут проявляться у каждого ребенка по-разному.
Симптомы у младенцев могут включать:
- Лихорадка
- Моча с неприятным запахом
- Раздражительность
- Плач
- Суетливость
- Рвота
- Плохое питание
- Диарея
Симптомы у детей могут включать:
- Внезапная потребность в мочеиспускании
- Необходимость частого мочеиспускания
- Потеря контроля над мочеиспусканием (недержание мочи)
- Боль при мочеиспускании
- Проблемы с мочеиспусканием
- Боль над лобковой костью
- Кровь в моче
- Моча с неприятным запахом
- Тошнота и рвота
- Лихорадка
- Озноб
- Боль в спине или сбоку под ребрами
- Усталость
Симптомы ИМП могут походить на другие состояния здоровья.Убедитесь, что ваш ребенок посещает своего врача для постановки диагноза.
Как диагностируют ИМП у ребенка?
Медицинский работник спросит о симптомах и истории здоровья вашего ребенка. Врач проведет медицинский осмотр вашего ребенка. Ваш ребенок также может сдать анализы, например:
- Анализ мочи. Это также известно как анализ мочи. Мочу вашего ребенка отправляют в лабораторию для проверки на наличие эритроцитов, лейкоцитов, бактерий, белка и признаков инфекции.Мочу также отправят на посев и чувствительность. Это делается для того, чтобы выяснить, какой тип бактерий вызывает инфекцию и какое лекарство лучше всего подходит для лечения инфекции.
- УЗИ почек. Это безболезненный визуализирующий тест. Он использует звуковые волны и компьютер для создания изображений кровеносных сосудов, тканей и органов. Он может показать работу внутренних органов и оценить кровоток по сосудам. Этот тест может понадобиться мальчику с ИМП или девочке младше 5-6 лет.
- Цистоуретрограмма мочеиспускания (VCUG). Это разновидность рентгена мочевыводящих путей. Тонкая гибкая трубка (катетер) вводится в трубку, по которой моча выводится из мочевого пузыря за пределы тела (в уретру). Мочевой пузырь заполнен жидким красителем. Рентгеновские снимки делаются по мере наполнения и опорожнения мочевого пузыря. Изображения покажут, есть ли обратный поток мочи в мочеточники и почки.
Как лечится ИМП у ребенка?
Лечение будет зависеть от симптомов, возраста и общего состояния вашего ребенка.Это также будет зависеть от степени тяжести состояния. Лечение может включать:
- Антибиотик
- Грелка или лекарства для снятия боли
- Пить много воды
Лечащий врач вашего ребенка может захотеть снова увидеть вашего ребенка через несколько дней после начала лечения, чтобы увидеть, как лечение работает.
Обсудите с лечащим врачом вашего ребенка риски, преимущества и возможные побочные эффекты всех видов лечения.
Как я могу предотвратить инфекцию мочевых путей у моего ребенка?
Вы можете помочь предотвратить ИМП у своего ребенка, если вы:
- Убедитесь, что ваш ребенок пьет много жидкости
- Попросите ребенка полностью опорожнить мочевой пузырь во время мочеиспускания
- Научите девочек вытирать спереди назад после посещения туалета
- Сделайте так, чтобы у вашего ребенка не было запоров
Когда мне следует позвонить поставщику медицинских услуг для моего ребенка?
Позвоните поставщику медицинских услуг, если у вашего ребенка:
- Симптомы, которые не проходят или не ухудшаются
- Новые симптомы
Основные сведения об ИМП у детей
- Инфекция мочевыводящих путей — это воспаление части системы, выводящей мочу из организма.
- Большинство инфекций вызываются бактериями пищеварительного тракта. Наиболее распространены бактерии Escherichia coli (E. coli). Обычно они живут в толстой кишке.
- ИМП не встречается у детей младше 5 лет. ИМП гораздо чаще встречается у девочек, поскольку у них уретра короче.
- ИМП маловероятен у мальчиков любого возраста, если только часть мочевыводящих путей не заблокирована. Необрезанные мальчики более подвержены риску ИМП, чем обрезанные мальчики.
- Симптомы различаются в зависимости от возраста и могут включать жар, частое мочеиспускание, боль и плач.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения лечащего врача вашего ребенка:
- Знайте причину визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые ваш поставщик дает вам для вашего ребенка.
- Узнайте, почему прописано новое лекарство или лечение и как они помогут вашему ребенку.Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить состояние вашего ребенка другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если ваш ребенок не принимает лекарство, не проходит обследование или процедуру.
- Если вашему ребенку назначен повторный прием, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться с лечащим врачом вашего ребенка в нерабочее время.Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.
Посев мочи — лабораторные тесты онлайн AU
Краткий обзор
Также известен как
MCS мочи; микроскопия и посев мочи; посев мочи и чувствительность; C&S
Зачем сдавать анализы?
Посев мочи используется для диагностики инфекции мочевыводящих путей
Когда проходить тестирование?
Если вы испытываете симптомы ИМП, например боль при мочеиспускании.
Требуется образец?
«Чистый» образец мочи в середине потока; образец мочи с катетера «внутрь-наружу»; образец мочи надлобкового аспирата
Информационный лист для пациента Quick Read
Что тестируется?
Моча — один из продуктов жизнедеятельности организма. Он вырабатывается почками и накапливается в мочевом пузыре до момента мочеиспускания. Моча в мочевом пузыре обычно стерильна (не содержит организмов), однако, если бактерии или дрожжи попадают в мочевыводящие пути, они могут размножаться и вызывать инфекцию мочевыводящих путей (называемую ИМП).Бактерии обычно присутствуют вокруг отверстия уретры (трубки, ведущей от мочевого пузыря к внешней стороне тела). Сбор мочи на посев (MCS) должен выполняться осторожно, чтобы избежать загрязнения образца этими бактериями.
Поскольку моча сама по себе может служить питательной средой, любые присутствующие бактерии, включая контаминирующие микроорганизмы, будут быстро размножаться, если образец мочи будет стоять при комнатной температуре. По этой причине образцы мочи после сбора следует охладить (примерно до 4 ° C) и как можно скорее доставить в лабораторию.
Неосложненные инфекции мочевыводящих путей (ИМП или цистит) в основном возникают у небеременных женщин, у которых нет аномалий мочевыводящих путей. Острый неосложненный цистит (инфекция мочевого пузыря) и пиелонефрит (инфекция почек) чаще всего вызываются Escherichia coli (от 70 до 95% случаев) и Staphylococcus saprophyticus (от 5 до 10% случаев).
Осложненные ИМП возникают у пациентов с патологией мочевыводящих путей. E.coli является наиболее частым патологом (от 20 до 50% случаев), но более широкий спектр бактерий (например, Klebsiella , Proteus , Pseudomonas видов) также вызывают инфекцию. Симптоматические ИМП, вызванные дрожжевыми грибками, такими как Candida, встречаются редко.
ИМП у мужчин нечасто; хотя чаще возникает с возрастом и аномалиями мочевыводящих путей. У мужчин следует учитывать инфекцию простаты (простатит). Может оказаться полезным измерение уровня ПСА в анализе крови.
Как отбирается образец для тестирования?
Образец мочи «в середине потока» — это наиболее распространенный сбор мочи, необходимый для того, чтобы не вводить ее в уретру и на руки.
Рекомендации по отбору пробы мочи из средней части потока:
Пациенты женского пола:
- Откройте емкость для стерильной мочи и возьмите ее в одну руку. Сядьте на унитаз, широко расставив ноги. Пальцами другой руки разведите половые губы — моча не должна касаться ваших половых губ или пальцев.Начало отхождения мочи прямо в унитаз. Через несколько секунд слейте мочу в емкость. Когда емкость наполовину заполнена (20-30 мл), плотно закрутите крышку. ЗАПРЕЩАЕТСЯ загрязнять мочу пальцами.
- Откройте емкость для мочи и возьмите ее в одну руку. Если вы не обрезаны, втяните крайнюю плоть. Начните мочу прямо в унитаз. Через несколько секунд слейте мочу в емкость. Когда емкость наполовину заполнена, плотно закрутите крышку.ЗАПРЕЩАЕТСЯ загрязнять мочу пальцами.
- Руки следует мыть до и после сбора.
- Убедитесь, что на контейнере указано ваше имя, дата рождения и дата сбора.
Незагрязненные образцы также можно получить от людей, которые катетеризованы в соответствии с теми же гигиеническими процедурами, что и конец катетера.
Другие методы сбора требуют, чтобы медицинский работник вставил катетер в мочевой пузырь (катетер in-out) или иглу в мочевой пузырь (надлобковый аспират), и они более инвазивны для человека, но могут быть необходимы людям, которые не могут для сбора мочи в середине струи и у тех, у кого еще нет катетера.
Как образец тестируется в лаборатории?
Образец мочи первоначально оценивается под микроскопом или прибором для подсчета клеток, и подсчитываются видимые клетки. Наличие большого количества лейкоцитов («гнойных клеток») явно указывает на ИМП. Рост смешанных типов бактерий в посеве мочи или присутствие большого количества плоских эпителиальных клеток (клеток, происходящих из кожи, а не из мочевого пузыря) при микроскопии обычно указывает на плохо собранный образец и загрязнение нормальной флорой половых путей.
Затем культивируют небольшое количество мочи (обычно 10 микролитров) и помещают на чашки с агаром, которые помещают в инкубатор на 24 часа. Культура обычно считается «отрицательной», если через 24 часа на чашках не обнаруживается значительного роста. Иногда культуры могут быть продлены для поиска необычных организмов.
Если бактерии или дрожжи растут, подсчитывается общее количество организмов (количество колоний), при этом концентрация жизнеспособных бактерий в образце мочи выражается в колониеобразующих единицах на литр (КОЕ / л).ИМП обычно определяется как количество бактерий> 10 8 КОЕ / л в образце мочи в середине потока. Более низкое количество бактерий (10 5 КОЕ / л или более) может также указывать на ИМП у женщин с симптомами, пациентов с ИМП, вызванных микроорганизмами, отличными от видов Escherichia coli и Proteus , мужчин и пациентов, уже принимающих антибиотики.
Организмы идентифицируются по характеристикам роста, протеомным тестам и / или дополнительным биохимическим тестам.
Дальнейшие тесты определяют, какие антибиотики могут быть эффективными при лечении инфекции (тесты на чувствительность).
Инфекции мочевыводящих путей — Sepsis Alliance
Инфекции мочевыводящих путей или ИМП — распространенная инфекция, от которой страдают чаще женщины, чем мужчины. Чаще всего их быстро и эффективно лечат антибиотиками. К сожалению, не все ИМП лечатся быстро, а некоторые даже не идентифицируются, особенно у людей, у которых ощущения ниже пояса ограничены или отсутствуют, или которые не могут говорить за себя.
При отсутствии лечения инфекции мочевыводящих путей могут распространяться на почки, вызывая еще большую боль и болезни.Это также может вызвать сепсис. Термин urosepsis обычно используется для описания сепсиса, вызванного ИМП.
Сепсис, который иногда неправильно называют заражением крови, является смертельной реакцией организма на инфекцию или травму. Сепсис убивает и выводит из строя миллионы людей и требует раннего подозрения и быстрого лечения для выживания. Люди не должны умирать от ИМП, но если сепсис начинает преобладать и перерастает в тяжелый сепсис, а затем и в септический шок, это именно то, что может произойти. Более половины случаев уросепсиса среди пожилых людей вызваны ИМП.
Сепсис и септический шок могут быть результатом инфекции в любом месте тела, например пневмонии, гриппа или инфекций мочевыводящих путей. Подобно инсульту или сердечному приступу, сепсис — неотложная медицинская помощь, требующая быстрой диагностики и лечения. Во всем мире одна треть людей, у которых развивается сепсис, умирает. Многие из тех, кто выживает, остаются с последствиями, изменяющими жизнь, такими как посттравматическое стрессовое расстройство (ПТСР), хроническая боль и усталость, дисфункция органов (органы не работают должным образом) и / или ампутации.
Что такое инфекция мочевыводящих путей?
Инфекция мочевыводящих путей — это инфекция мочевыводящих путей, которая выходит из почек через мочеточники, мочевой пузырь и выходит через уретру. ИМП очень распространены и, как правило, легко поддаются лечению.
Нижняя ИМП, более распространенный тип, поражает нижнюю часть мочевыводящих путей, уретру и мочевой пузырь. Инфекция уретры называется уретритом , а инфекция мочевого пузыря — циститом .Если почка инфицирована, это называется пиелонефритом , это верхняя ИМП, поскольку почка является самой высокой частью мочевыводящих путей.
ИМП может быть вызвано бактериями (наиболее распространенный тип инфекции) или грибком.
Как можно заразиться инфекциями мочевыводящих путей?
Конструкция человеческого тела позволяет легко заразиться бактериальной инфекцией мочевых путей, поскольку инфекция поступает извне через уретру. Бактерии в области гениталий могут попасть в уретру и мочевыводящие пути либо из-за вытирания после посещения туалета, либо из-за сексуальной активности, либо из-за антисанитарных условий.Как только бактерии попадают в уретру, организм изо всех сил пытается с ними бороться, но иногда иммунная система не может этого сделать, бактерии размножаются и вызывают инфекцию.
В случае грибковой инфекции обычно грибок попадает в мочевыводящие пути через кровоток. Те, у кого развивается этот тип инфекции, обычно болеют болезнью, подорвавшей их иммунную систему, например СПИДом.
В целом, женщины болеют ИМП чаще, чем мужчины, и это число увеличивается с возрастом.Статистика показывает, что многие женщины получают больше одной. Почти у 20% женщин, перенесших одну ИМП, в дальнейшем будет развиваться вторая. Из этих 20% у 30% женщин будет треть, а у 80% женщин — больше.
Симптомы
На ранних стадиях ИМП нижних отделов мочевого пузыря вы можете почувствовать:
- Внезапные и сильные позывы к мочеиспусканию (мочеиспускание)
- Частые позывы к аннулированию
- Жжение, раздражение или боль при мочеиспускании
- Ощущение неполного опорожнения мочевого пузыря
- Чувство давления в животе или пояснице
- Густая или мутная моча — может содержать кровь
По мере развития инфекции могут наблюдаться:
- Лихорадка
- Боль в нижнем боку, в части спины, где расположены почки
- Тошнота и рвота
- Усталость
Пожилые люди могут не проявлять ни одного из этих признаков, или они могут быть слишком незаметными, чтобы кто-то другой их заметил.Дополнительным симптомом среди этой возрастной группы является замешательство. Часто, если поведение пожилого человека внезапно меняется, у него может быть недиагностированная ИМП.
Лечение
При раннем выявлении бактериальные инфекции мочевыводящих путей, как правило, легко вылечить. После подтверждения того, что у вас есть инфекция (обычно путем простого исследования образца мочи), вам будут прописаны антибиотики для борьбы с конкретными бактериями, вызывающими инфекцию. Вам также будет рекомендовано пить много воды, чтобы избавиться от инфекции.
Если ваш врач подозревает, что инфекция могла распространиться, вас могут направить на дополнительные анализы, такие как анализы крови, сканирование почек или УЗИ.
Очень важно, чтобы вы выполнили свой полный рецепт, принимая все антибиотики, которые вы получаете, даже если вы снова почувствуете себя на 100%. Даже после исчезновения симптомов бактерии еще какое-то время будут присутствовать, и вам понадобятся эти антибиотики, чтобы избавиться от них. Если вы не выполнили рецепт, велика вероятность того, что оставшиеся бактерии снова начнут расти, вызывая новую инфекцию.И они могут стать устойчивыми к антибиотикам, которые вы использовали изначально.
Для лечения грибковой инфекции мочевыводящих путей врач пропишет противогрибковые препараты. Их тоже необходимо полностью принять, чтобы убедиться, что инфекция побеждена.
Профилактика
Инфекции мочевыводящих путей можно предотвратить почти во всех случаях.
- Когда женщины вытираются после дефекации, они должны вытираться спереди назад, уменьшая вероятность контакта стула с входом в уретру.То же самое должны делать опекуны, если они убирают кого-то другого.
- После полового акта очистите область половых органов, так как половой акт может привести к попаданию бактерий в уретру.
- Если у кого-то есть катетер, трубка, по которой моча выводится из мочевого пузыря, важно, чтобы катетер вводился в как можно более стерильной или чистой среде. Также необходимо поддерживать чистоту уретры, особенно от стула. Мочевые катетеры не должны оставаться вставленными дольше, чем необходимо.
Если вы часто страдаете инфекциями мочевыводящих путей, вы можете предпринять несколько шагов, чтобы уменьшить количество инфекций, которые вы получаете. В их числе:
- Пить много воды каждый день, чтобы помочь промыть мочевыводящие пути.
- Не задерживайте мочу. Опорожняйте мочевой пузырь как можно чаще.
- Для женщин: продолжайте вытирать спереди назад и хорошо очищать после секса.
- Также у женщин некоторые считают, что диафрагмы увеличивают количество ИМП, поэтому, если вы используете диафрагму, вы можете обсудить альтернативный метод контроля над рождаемостью со своим врачом.
Информация, представленная здесь, также доступна в виде Информационного руководства по сепсису, которое является загружаемым форматом для упрощения печати.
Хотели бы вы поделиться своей историей о сепсисе или прочитать о других людях, перенесших сепсис? Посетите «Лица сепсиса», где вы найдете сотни историй выживших и дань уважения тем, кто умер от сепсиса.
Если вы подозреваете сепсис, позвоните в службу 9-1-1 или обратитесь в больницу и скажите своему врачу: «МЕНЯ ОБЕСПЕЧИВАЕТ СЕПСИС.”
Обновлено 10 июня 2021 г.
Инфекции мочевыводящих путей и дрожжевые инфекции
Инфекции мочевыводящих путей (ИМП) возникают, когда бактерии проникают в мочевыводящие пути, обычно проникая снаружи в мочевой пузырь или, что еще хуже, в почки. Часто бактерии, вызывающие этот тип инфекции, являются обычными жителями толстого кишечника, такими как кишечная палочка. Хотя эти бактерии обычно безвредны для кишечного тракта, они могут вызвать серьезные проблемы, если случайно попадут в мочевыводящие пути.Если у вас в анамнезе уже были ИМП, вы должны знать, что у вас больше шансов испытать рецидив.
Симптомы ИМП
Симптомы ИМП различаются в зависимости от человека, затронутого микроба и первоначально зараженной области. Но в целом симптомы могут включать:
- Сильный позыв к немедленному мочеиспусканию, часто приводящий к минимальному выделению мочи
- Покалывание, жжение или зуд при мочеиспускании
- Боль или дискомфорт в пояснице или верхней части спины
- Моча мутная
- Зловонная моча (особенно надежный индикатор ИМП, если предположить, что человек в последнее время не ел спаржу)
- Прохождение небольших сгустков крови
- Лихорадка или озноб
- Чувство плохого самочувствия и недостатка энергии
Женщины, мужчины и ИМП
Женщины значительно чаще заражаются ИМП, чем мужчины.Вероятно, это связано с анатомическими различиями, которые облегчают перенос болезнетворных бактерий в мочевой пузырь после случайного переноса из кишечника.
У мужчин ИМП развиваются редко, особенно в возрасте до 50 лет. Если мужчина испытывает болезненное мочеиспускание или другие симптомы, указанные выше, он должен немедленно обратиться к врачу, чтобы исключить заболевания, передающиеся половым путем, или ИМП.
ИМП среди детей еще реже. Если вы подозреваете, что у вашего ребенка ИМП, обязательно проконсультируйтесь с врачом.Хотя симптомы часто похожи на симптомы, которые испытывают взрослые, иногда повышенная температура или раздражительность могут быть вашим единственным признаком того, что что-то не так.
Лечение и облегчение ИМП
Народных средств лечения предостаточно, но единственный безопасный и надежный ответ на ИМП — это точный диагноз с последующим лечением с помощью курса соответствующих антибиотиков или других лекарств, прописанных врачом. Обычно облегчение наступает быстро. Ответы различаются, но многие люди избавляются от наихудших симптомов в течение 24-48 часов.
Симптомы дрожжевой инфекции
Типичная инфекция мочевыводящих путей вызвана бактериальной инфекцией мочевыводящих путей, но также возможно развитие чрезмерного роста некоторых видов грибков. Этот тип инфекции, известный как грибковая инфекция, особенно распространен среди женщин. Это потому, что во влагалище обычно здоровая среда, в которой обитают бактерии и грибки, живущие в хрупком равновесии. Женский половой гормон эстроген помогает создать благоприятные условия для размножения полезных бактерий, известных как лактобациллы.
Во влагалище лактобациллы подавляют рост нездоровых микробов. При определенных условиях грибок Candida albicans может иногда подавлять лактобациллы и заселять влагалищную среду.
Это приводит к зудящей, неприятной инфекции. Вы можете испытать:
- покраснение
- горение
- Отек вульвы (наружной части женских половых органов) и влагалища
- жжение при мочеиспускании
- белые выделения без запаха, чем-то напоминающие творог
- боль или дискомфорт во время секса
Определенные факторы связаны с повышенным риском развития дрожжевой инфекции.Эти условия могут вызвать чрезмерный рост дрожжевых грибков из-за нарушения тонкого баланса между микробами, живущими во влагалище. В их числе:
- недавнее использование антибиотиков
- сахарный диабет
- с ослабленной иммунной системой
- использование спреев или вагинальных спреев
- изменения уровня гормонов
- примеров: беременность, кормление грудью, менопауза, противозачаточные средства
Лечение дрожжевой инфекции
Хотя безрецептурные средства могут помочь при дрожжевых инфекциях, важно сначала обратиться к врачу, чтобы исключить другие состояния, такие как бактериальный вагиноз, или более серьезные состояния, такие как заболевания, передающиеся половым путем (ЗППП).Неправильное использование противогрибковых препаратов может затруднить лечение будущих дрожжевых инфекций. Ваш врач может назначить местное противогрибковое лечение или пероральные таблетки для системного лечения дрожжевой инфекции. Кремы или суппозитории для наружного применения могут потребовать от одного до семи дней, чтобы они подействовали.
Когда следует обращаться за помощью в службу неотложной помощи PhysicianOne
Если вы испытываете внезапную изнуряющую боль в области таза, вам следует немедленно обратиться в отделение неотложной помощи.В случае любых других проблем, связанных с возможными инфекциями мочевых путей или дрожжевыми инфекциями, специалисты PhysicianOne Urgent Care могут помочь.
PhysicianOne Urgent Care работает 7 дней в неделю и предоставляет высококачественную и удобную неотложную помощь. Свяжитесь с нами по телефону 1.855.349.2828 или зайдите сегодня для удобного и удобного визита. Если вы хотите сэкономить время, найдите место рядом с вами и отметьтесь онлайн уже сегодня!
Инфекции мочевыводящих путей у младенцев
Выберите автора: Аарон Барбер, AT, ATC, PESAbbie Roth, MWC, Адам Остендорф, MD, Адриан Бейлис, PhD, CCC-SLP, Adrienne M.Flood, CPNP-AC Advanced Healthcare Provider Council, Aila Co, MDAlaina White, AT, ATCAlana Milton, MDAlana Milton, MDAlecia Jayne, AuDAlessandra Gasior, DOAlex Kemper, MD, Александра Фанк, PharmD, DABATA ДеПойЭллисон Роуленд, AT, ATCAllison Strouse, MS, AT, ATCAmanda E. Graf, MDAmanda Smith, RN, BSN, CPNAmanda Sonk, LMTAmanda Whitaker, MDAmber Patterson, MDAmberle Prater, PhD, LPCCAmy Coleman, LISWAmy E. , MScAmy Fanning, PT, DPTAmy Garee, CPNP-PCAmy Hahn, PhDAmy HessAmy Leber, PhDAmy LeRoy, CCLSAmy Moffett, CPNP-PCAmy Randall-McSorley, MMC, EdD Candidate, Анастасия Фишер, MD, FACSMAndrea-HardyBoerger, MEd, CCC-SLP, Эндрю Аксельсон, Эндрю Крогер, MD, MPHA, Эндрю Швадерер, Анджела Абенайм, Анджела Биллингсли, LISW-SAnn Pakalnis, MD, Анна Лиллис, MD, PhDAnnette Haban-Bartz, Энни Драпо, MDAnnie Temple, MS MDAri Rabkin, PhDAriana Hoet, PhDArielle Sheftall, PhDArleen Karczewski, Ashleigh Kussman, MDAshley Eckstein, Ashley Kroon Van Diest LISW-SAshley Tuisku, CTRSAsuncion Mejias, MD, PhDAurelia Wood, MDBailey Young, DOBecky Corbitt, RNBelinda Mills, MDBenjamin Fields, PhD, MEdBenjamin Kopp, MDBernadette Burke, AT, ATC, MSBethlDD, RNBethl Доктор медицины Бетани Уокер, доктор философии Бхувана Сетти, доктор медицинских наук Билл Кулджу, магистр медицины, АТ Блейк Скиннер, Бонни Гурли, MSW, LSW, Брэд Чайлдерс, RRT, BS Брэнди Когдилл, RN, BSN, CFRN, EMT-PBrandon MorganBreanne L.Бауэрс, PT, DPT, CHT, CFST Брендан Бойл, MD, MPH Брайан Бо, MD Брайан К. Каспар, доктор философии Брайан Келлог, MD Бриана Кроу, PT, DPT, OCS Агри Торунер, доктор медицинских наук, Кейтлин Талли, Калеб Мосли, Каллиста Дамман, Ками Винкельспехт, доктор медицинских наук, Кэнис Креран, доктор медицинских наук, доктор Карл Х. Бэкес, доктор медицинских наук, Карло Ди Лоренцо, доктор медицинских наук, Карол Баумхардт, доктор медицинских наук, Карло Ди Лоренцо, доктор медицинских наук, Карол Баумхард, доктор медицинских наук, Кейси Коттрилл, доктор медицинских наук, Би-би-си Нэбассин, Нэбассин, Нэбассин, Нэбассин, Нэнблкен PhDCharae Keys, MSW, LISW-SC, Чарльз Элмараги, MD Челси Достер, BSC, Шерил Буп, MS, OTR / L, Шерил Г.Бакстер, CPNPШерил Гариепи, MDChet Kaczor, PharmD, MBAChris Smith, RNChristina Ching, MDChristina DayChristine Johnson, MA, CCC-SLPChristine Mansfield, PT, DPT, OCS, MDChristine PrusaChristopher Goettee, PTSC, DPChristopher Goettee, PTSC, DPC PT, DPT, OCS, NASM-PESCody Hostutler, PhDConnor McDanel, MSW, LSWCorey Rood, MDCorinne Syfers, CCLSCourtney Bishop. PA-CC Кортни Холл, CPNP-PCCourtney Porter, RN, MSCrystal MilnerCurt Daniels, MD Синтия Холланд-Холл, MD, MPHDana Lenobel, FNPDana Noffsinger, CPNP-ACDane Снайдер, MD Дэниел Кури, MDDaniel DaJusta, MDDaniel, MDDaniel, MDDaniel, MDDaniel, MDDaniel, MDDaniel Wessells, PT, MHAD, Дэвид Аксельсон, MD Дэвид Стукус, MD Дин Ли, MD, PhD Дебби Терри, Н. П. Дебора Хилл, LSW, Дебора Зеркл, LMTDeena Chisolm, PhD Дейпанджан Нанди, MDDeipanjan NandiDS, MDDenisomin, R.Williams, MD, MPH, FAAP, Dipl ABOMDonna Ruch, PhDDonna TeachDoug Wolf Дуглас Маклафлин, MDDrew Duerson, MDEd MinerEdward Oberle, MD, RhMSUSEdward Shepherd, MDEileen Chaves, PhDElise Berlan, MDElise LPE Dawkins-LPElizabeth-L.P. Hamm, MM, MT-BCE Эмили А. Стюарт, MD Эмили Декер, MD Эмили Гетчман Эмма Высоцки, PharmD, RDNEric Butter, PhDEric Leighton, AT, ATCEric Sribnick, MD, PhDErica Domrose, RD, LDEricca L Lovegrove, RDErika Roberts, E. , М.Ed., CSCSErin Shann, BSN, RNErin TebbenFarah W. Brink, MDGail Bagwell, DNP, APRN, CNSGail Besner, MDGail Swisher, ATGarey Noritz, MDGary A. Smith, MD, DrPHGeri Hewitt, MDGina Hounam, PhDGina Mcregotory Paul Д. Пирсон, MDGriffin Stout, MDGuliz Erdem, MDHailey Blosser, MA, CCC-SLPHanna MathessHeather Battles, MDHeather ClarkHeather Yardley, PhD, Генри Спиллер, Генри Сян, MD, MPH, PhDHerman Hundley, MS, ATH, MDH, DHerman Hundley, MS, ATH, MD, CSC MPH, MSHoward Jacobs, MDHunter Wernick, DOIbrahim Khansa, MDIhuoma Eneli, MDIlana Moss, PhDIlene Crabtree, PTIrene Michael, MDIrina Buhimschi, MDIvor Hill, MDJackie Cronau, BC, CWOCNJacqueline-DJ, PhacquelineD WynnD, PhDJacquelineD WynnD, PhDJacqueline-DJ Доктор медицины Джеймс Мураками, доктор медицины Джеймс Попп, доктор медицины Джеймс Руда, доктор медицины Джеймсон Маттингли, доктор медицины Джейми Маклин, доктор медицины Джейн Абель, Янель Хюфнер, Массачусетс, CCC-SLP, Дженис М.Moreland, CPNP-PC, DNP, Дженис Таунсенд, DDS, MSJared Sylvester, Jaysson EicholtzJean Hruschak, MA, CCC / SLPJeff Sydes, CSCSJeffery Auletta, MDJeffrey Bennett, MD, PhDJeffrey Hoffman, MDJeffrey Phord, MDJeffrey Phord, MDJeffrey Phord, MDJeffrey Phord, MDJeffrey Phord, MDJeffrey Phord, MDJeffrey Phord , DPTJennifer HofherrJennifer LockerJennifer PrinzJennifer Reese, PsyDJennifer Smith, MS, RD, CSP, LD, LMTJenny Worthington, PT, DPT, DPTJerry R. Mendell, MDJessalyn Mayer, MSOT, BC / LJessica Bailey, BogDJessica, MSOT Bullock, MA / CCC-SLP Джессика Бушманн, RD Джессика Шерр, PhD Джим О’Ши OT, MOT, CHT Джоан Фрейзер, MSW, LISW-S, Джон Акерман, PhD, Джон Кабальеро, PT, DPT, CSCS, Джон Ковальчин, MD, Джонатан Д.Теккерей, доктор медицинских наук, Джонатан Финлей, магистр медицины, ведущий бакалавриат, магистр гуманитарных наук, магистр гуманитарных наук, Джонатан М. Гришкан, доктор медицинских наук, Джонатан Наполитано, доктор медицинских наук, Джошуа Уотсон, доктор медицинских наук, Джули Эйнг, CRA, RT (R) Джулия Колман, MOT, OTR / L, Джули Апторп, Джули Леонард, доктор медицинских наук, магистр здравоохранения, Джули , Доктор медицины, доктор медицинских наук, Кэди Лейси, Кейли Хейг, Массачусетс, MT-BC, Кейли Матесик, Камила Тваймон, LPCC-SKara Malone, MDKara Miller, OTR / LKaren Allen, MDKaren Days, MBAKaren Rachuba, RD, LD, CLCKari A. Meeks, OTKari Dubro, MS, RD, LD, CWWSKari Phang, MDKarla Vaz, MDKaryn L. Kassis, MD, MPHKasey Strothman, MDKatherine Deans, MDKatherine McCracken, MDKathleen (Katie) RoushKathryn Blocher, CPNP-PCKathryn J.Junge, RN, BSN, Кэтрин Обринба, MD, Кэти Бринд’Амур, MS, Кэти Томас, APR, Катрина Холл, MA, CCLS, Катрина Руге, LPCC-SKatya Harfmann, MDKayla Zimpfer, PCC, Келли Свуп, Келли, Дилвер, PT, DP, Келли, Абра, Келли, Дилвер, PT, DP, Kelly Abra, . Day, CPNP-PCKelly Pack, LISW-SKelly Tanner, PhD, OTR / L, BCPKelly Wesolowski, PsyDKent Williams, MDKevin Bosse, PhDKevin Klingele, MDKim Bjorklund, MDKim Hammersmith, DDS, MPH, MSKimberly Bates, DP , SCSKimberly Van Camp, PT, DPT, SCSKirk SabalkaKris Jatana, MD, FAAPKrista Winner, AuD, CCC-AKristen Armbrust, LISW-SKristen Cannon, MDKristen Martin, OTR / LKristi Roberts, MS MPHKristina Booth, MSNyle Davberts, MSNyle Davberts, CFNP , MDLara McKenzie, PhD, MALaura Brubaker, BSN, RNLaura DattnerLaurel Biever, LPCLauren Durinka, AuDLauren Garbacz, PhDLauren Justice, OTR / L, MOTLauren Madhoun, MS, CCC-DPLauryn, MTLauryn MDLinda Stoverock, DNP, RN NEA-BC Линдси Пьетрушевски, PT, DPTLindsay SchwartzLindsey Vater, PsyDLisa GoldenLisa M.Хамфри, MD Логан Бланкемейер, MA, CCC-SLPLori Grisez PT, DPTLorraine Kelley-QuonLouis Bezold, MDLourdes Hill, LPCC-S Любна Мазин, PharmDLuke Tipple, MS, CSCSLynda Wolfe, PhDLyndsey MillerLynn Rosenthal, MS , Доктор медицины Манмохан К. Камбодж, доктор медицины Марк Левит, доктор медицины Марк П. Михальский, доктор медицины Марсель Дж. Казавант, доктор медицинских наук Марси Джонсон, LISW-SMarco Corridore, доктор медицины Маргарет Басси, OTR / LMaria HaghnazariMaria Vegh, MSN, RN, BSN, Марисса Гала Кондонан, Э. Марк Смит, MS RT R (MR), физик ABMP Марни Вагнер, доктор медицины Мэри Энн Абрамс, доктор медицины, магистр здравоохранения Мэри Фристад, доктор философии, ABPP Мэри Кей Шарретт Мэри Шулл, доктор медицины Мэттью Уошам, доктор медицины, магистр здравоохранения Миган Хорн, Мэгэн Брундретт, доктор медицины Меган Лиган, Меган Лиган, О. Доктор медицинских наук, М.Эд Меган Касс, PT, DP TM Меган Фишер, BSN, RN Meika Eby, MD Мелани Флуеллен, LPCC Мелани Люкен, LISW-SMelissa и Микаэль Макларен Мелисса МакМиллен, CTRS Мелисса Винтерхальтер, MDMeredith Merz Lind, MDMichael T. DPTMitch Ellinger, CPNP-PCMolly Gardner, PhDMonica Ardura, DOMonica EllisMonique Goldschmidt, MDMotao Zhu, MD, MS, PhDMurugu Manickam, MDNancy AuerNancy Cunningham, MD PsyDNancy Wright, BS, RRT, RCP, AE-C, Naomi-C. , LICDC-CS Натали Роуз, BSN, RN Натали Мейтр, доктор медицины, доктор медицинских наук, Общенациональная детская больница, Национальная детская больница, Эксперты по поведенческому здоровью Ниту Бали, доктор медицины, магистр здравоохранения Нехал Парих, DO, MS Николь Майер, OTR / L, MOTNicole Caldwell, MDNicole LSNicole, доктор Николь Демпстер, PhD Пауэлл, PsyD, BCBA-DNina WestNkeiruka Orajiaka, MBBSOctavio Ramilo, MDOliver Adunka, MD, FACSOlivia Stranges, CPNP-PCOlivia Thomas, MDOmar Khalid, MD, FAAP, FACCOnnalisa Nash, CPNP-PCOula KhouryPaige , CTRSP, Паркер Хьюстон, доктор философии Патрик К.Уолц, доктор медицины Патрик Куин, BSN, RNПедро Вайследер, доктор медицины Миннечи, доктор медицины Питер Уайт, доктор философии Прити Джагги, доктор медицины Рэйчел Марокко-Занотти, Дорчел Д’Амико, доктор медицины Рэйчел Шрейдер, доктор медицины Рэйчел Д’Амико, доктор медицины Рэйчел Шрейдер, CPNP-ПК CCLSRebecca Lewis, AuD, CCC-ARebecca Romero ShakReggie Ash Jr. Рено Равиндран, MD Ричард Киршнер, MD Ричард Вуд, MD Роберт А. Ковач, MD, Ph.D. Рошель Крауз, CTRSRohan Henry, MD, MS Роуз Айробмари, MDRose Доктор Росс Мальц, доктор медицинских наук Райан Ингли, ATC, Саманта Боддапати, доктор медицинских наук, Саманта Мэлоун, Сэмми Сигнор, Сандра К.Ким, врач Сара Бентли, MT-BC Сара Боде, доктор Сара Брейдиган, магистр медицины, AT, ATC Сара Н. Смит, MSN, APRN Сара О’Рурк, MOT, OTR / L, клинический руководитель Сара Шредер, доктор медицины Сара А. Денни, доктор медицины Сара Клайн, CRA, RT (R) Сара Дрисбах, CPN, APN, Сара Гринберг, Сара Хасти, BSN, RNC-NIC, Сара Кейм, доктор наук, Сара Майерс, Сара О’Брайен, доктор медицинских наук, Сара Саксбе, Сара Шмидт, доктор медицинских наук, доктор медицинских наук, Сара Скотт, Сара Трейси, доктор медицинских наук, Сара Верли, доктор медицинских наук, доктор Сасигат, Великобритания. Ковен, доктор медицины, магистр здравоохранения Скотт Хики, доктор медицинских наук, Шон Эйнг, Шон Роуз, доктор Сет Альперт, доктор медицинских наук, Шана Мур, Массачусетс, магистр наук, CCC-А, Шаннон Рейнхарт, LISW-SShari Uncapher, Шарон Врона, DNP, PNP, PMHSS, Шон Питчер, BS, RD, USAWShawn-Shea Whiteside APRN, MS, CPNP-AC / PC, CPON Стефани Бестер, MD Стефани Хирота, OTR / LS Стефани Буркхардт, MPH, CCRCStephanie CannonStephanie Santoro, MDМатсон, доктор медицины Стивен Чичора, доктор медицины Стивен Кафф, Суэллен Шарп, OTR / L, MOT Сьюзан Колас, доктор медицины Сьюзан Крири, доктор медицинских наук, Свароп Пинто, доктор медицины Табата Баллард, Таббета Греко, Таби Эванс, психиатр, Табита Джонс-Макнайт, доктор медицинских наук, доктор Табита Джонс-Макнайт, доктор медицинских наук, Тэмбер, Мохамедри, Барон Лаурила, MS, RPhТереза Миллер, BA, RRT, RCP, AE-C, CPFT, Томас Поммеринг, ДОТомас Сэвидж, Тиаша Летостак, доктор философии, Тиффани Райан, BCBA Тим Робинсон, Тимоти Крайп, доктор медицины, доктор философии, Трейси Л. Сиск, RN, BSNhal, RDcy, LDcy Roberts Механ, MATravis Gallagher, ATTrevor MillerTyanna Snider, PsyDTyler Congrove, ATVanessa Shanks, MD, FAAP Венката Рама Джаянти, MDVidu Garg, MDVidya Raman, MDW.Гаррет Хант, доктор медицинских наук Уолтер Самора, доктор медицинских наук Уоррен Д. Ло, доктор медицины Венди Андерсон, доктор медицинских наук Венди Кливленд, Массачусетс, LPCC-SW, Уитни Маккормик, CTRSУитни Рэглин Биньял, доктор медицинских наук Уильям Коттон, доктор медицинских наук Уильям Дж. Барсон, доктор медицинских наук Уильям Рэй, доктор медицинских наук, Уильям
.