Гормоны надпочечников
- ДГЭА-С (Дегидроэпиандростендион-сульфат)
- Кортизол
Надпочечники – небольшие парные железы эндокринной системы, расположенные над верхними полюсами почек. Они состоят из внешнего слоя, называемого корой, и внутренней части – мозгового слоя. Каждая из частей является самостоятельной эндокринной железой, имеющей собственные функции. Их общая задача — производство гормонов, веществ, регулирующих все жизненно важные процессы в организме. Например, адреналин (один из гормонов мозгового слоя) обеспечивает реакцию на внезапную опасность или боль. При ее возникновении, выброс адреналина в кровь мобилизует запасы углеводов для быстрого высвобождения энергии (увеличение мышечной силы) и вызывает сужение периферических кровеносных сосудов и расширение зрачков. Таким образом, организм быстро получает резервные силы для «бегства или борьбы» и одновременно эффективный механизм снижения кровопотери, благодаря сужению сосудов и быстрому свертыванию крови.
ДГЭА-С (Дегидроэпиандростерон-сульфат) – это андроген, мужской половой гормон, который присутствует в крови, как у мужчин, так и у женщин. Он играет важную роль в развитии вторичных мужских половых признаков при половом созревании и может быть преобразован организмом в более действенные андрогены (тестостерон и андростендион), а также в женский половой гормон эстроген. ДГЭА-С вырабатывается корой надпочечников, его производство контролируется адренокортикотропным гормоном (АКТГ).
Дегидроэпиандростерон-сульфат является информативным маркером функции надпочечников. Анализ назначают при установлении причин бесплодия у женщин, преждевременного полового созревания у мальчиков, заболеваниях надпочечников, а также для того чтобы отличить болезни, связанные с надпочечными железами, от заболеваний, вызванных нарушением функций яичников и тестикул.
Кортизол – это гормон, который образуется в коре надпочечников. Участвует в обмене белков, жиров, углеводов, в развитии стрессовых реакций, регулирует уровень артериального давления.
Как только мы испытываем физический или психологический стресс, кора надпочечников начинает вырабатывать кортизол, который стимулирует работу сердца и концентрирует внимание, помогая организму самому справляться с негативным воздействием внешней среды.
Выработка кортизола регулируется адренокортикотропным гормоном (АКТГ), который синтезируется в гипофизе – небольшой железе, находящейся на нижней части головного мозга. Уровни АКТГ и кортизола в крови регулируются по методу обратной связи – при уменьшении концентрации кортизола гипофиз стимулирует выработку АКТГ, что в свою очередь, увеличивает выработку кортизола до тех пор, пока он не придет в норму. Повышение концентрации кортизола в крови, напротив, приводит к уменьшению выработки АКТГ. Таким образом, концентрация кортизола в крови может меняться, как при увеличении или уменьшении выделения самого кортизола в надпочечниках, так и АКТГ в гипофизе.
Исследование назначается как индикатор функции коры надпочечников, для диагностики эндокринологических заболеваний (болезни Иценко – Кушинга и болезни Аддисона), для выявления причин неэффективности попыток нормализовать повышенное артериальное давление, для оценки эффективности проводимого лечения.
Все цены, а так же перечень выполняемых исследований можно узнать в разделе «Прейскурант» клинической лаборатории. Кровь на исследования можно сдать ежедневно (кроме воскресенья) с 7.00 до 11.00. Строго натощак.
Прочтите так же о Гормонах щитовидной железы и Половых гормонах
Городская клиническая больница им. Ф.И. Иноземцева
Надпочечники – парный орган, справа и слева они расположены над почками,
лежат в забрюшинной клетчатке. Правый надпочечник треугольной формы, расположен
над верхним полюсом правой почки, непосредственно примыкая к нижней полой вене.
Гормоны надпочечников
В мозговом слое надпочечника вырабатываются:
- Адреналин – важный гормон в борьбе со стрессом. Активация данного гормона и его выработка увеличивается как при положительных эмоциях, так и стрессе, травмах. Под влиянием адреналина могут увеличиваться и расширяться зрачки, дыхание становится учащенным, увеличивается артериальное давление, ощущается прилив сил. Повышается сопротивляемость к болевым ощущениям.
- Норадреналин – гормон стресса, который считают предшественником адреналина. Оказывает меньшее воздействие на организм, участвует в регуляции артериального давления, что позволяет стимулировать работу сердечной мышцы
Корковое вещество надпочечников
вырабатывает гормоны класса кортикостероидов, которые разделяют на три слоя:
клубочковый, пучковый, сетчатая зона.
- Альдостерон – гормон отвечающий за обмен ионов калия и натрия в крови человека. Участвует в водно-солевом обмене, способствует увеличению циркуляции крови, повышает артериальное давление
- Кортикостерон – малоактивный гормон, участвует в водно-солевом балансе
- Дезоксикортикостерон – гормон, повышающий сопротивляемость в организме человека, придает силу мышцам и скелету, также регулирует водно-солевой баланс
Гормоны пучковой зоны надпочечников:
- Кортизол – гормон сохраняющий энергетические ресурсы организма, участвует в углеводном обмене. Уровень кортизола часто подается колебаниям, так утром его намного больше чем вечером
- Кортикостерон – (см. выше) также вырабатывается пучковой зоной
Гормоны сетчатой зоны:
- Андрогены – половые гормоны, влияющие на половые признаки: половое влечение, увеличение мышечной массы и силы, жировые отложения, уровень липидов и холестерина в крови
Исходя из
вышеизложенного – гормоны надпочечников выполняют важную функцию в организме
человека, их избыток либо дефицит может привести к нарушению во всем организме.
Болезни надпочечников можно разделить на патологию формы – опухоли, кисты и функции – альдостерома, кортикостерома, феохромоцитома, андростерома, эстрома. Помочь диагностировать заболевания надпочечников или выявить нарушения в их функциональности можно при помощи ряда обследований, которые назначает врач после собранного анамнеза. Для постановки диагноза врач определяет гормоны надпочечников, позволяющий выявить избыток или дефицит последних. При опухолях надпочечников основной скрининговый метод диагностики – УЗИ, однако более точную картину дает КТ или МРТ органов брюшной полости и забрюшинного пространства. Результаты обследования позволяют составить полную картину заболевания, определить причину, выявить те или иные нарушения в работе надпочечников и других органах и соответственно назначить лечение, которое может проводится как консервативным методом, так и оперативным вмешательством
Заболевания надпочечников:
Синдром Иценко-Кушинга – патологический симптомокомплекс, возникающий вследствие повышенного выделения опухолью из коры надпочечников гормона кортизола. Выработку кортизола и кортикостерона регулирует гипофиз путем выработки адренокортикотропного гормона. Деятельностью гипофиза управляют гормоны гипоталамуса – статины и либерины. Данная многоступенчатая регуляция необходима для обеспечения слаженности функций организма и обменных процессов, нарушение одного из звеньев может вызвать гиперсекрецию гормонов коры надпочечников, что приведет к развитию синдрома Иценко-Кушинга. В отличие от болезни Иценко-Кушинга синдром проявляется первичным увеличением гиперфункции коры надпочечника, в то время как при болезни Инценко-Кушинга в основе лежит АКТГ-продуцирующая аденома гипофиза. В 20 % случаев причиной синдрома Иценко-Кушинга является опухоль их коры надпочечника. Наиболее характерный признак синдрома – ожирение по кушингоидному типу (жировые отложения на лице, шее, груди, животе, спине при относительно худых конечностях), лицо становится красно-багрового цвета, наблюдается атрофия мышц, снижение тонуса и силы мускулатуры. Диагностика: определение экскреции кортизола в суточной моче, определение кортизола в крови, определение АКТГ в крови, проводят малую дексаметазоновую пробу(в норме прием дексаметазона снижает уровень кортизола, при синдроме Иценко-Кущинга снижения не происходит), выполняют КТ или МРТ органов брюшной полости.
Выработку кортизола и кортикостерона регулирует гипофиз путем выработки адренокортикотропного гормона. Деятельностью гипофиза управляют гормоны гипоталамуса – статины и либерины. Данная многоступенчатая регуляция необходима для обеспечения слаженности функций организма и обменных процессов, нарушение одного из звеньев может вызвать гиперсекрецию гормонов коры надпочечников, что приведет к развитию синдрома Иценко-Кушинга. В отличие от болезни Иценко-Кушинга синдром проявляется первичным увеличением гиперфункции коры надпочечника, в то время как при болезни Инценко-Кушинга в основе лежит АКТГ-продуцирующая аденома гипофиза. В 20 % случаев причиной синдрома Иценко-Кушинга является опухоль их коры надпочечника. Наиболее характерный признак синдрома – ожирение по кушингоидному типу (жировые отложения на лице, шее, груди, животе, спине при относительно худых конечностях), лицо становится красно-багрового цвета, наблюдается атрофия мышц, снижение тонуса и силы мускулатуры. Диагностика: определение экскреции кортизола в суточной моче, определение кортизола в крови, определение АКТГ в крови, проводят малую дексаметазоновую пробу(в норме прием дексаметазона снижает уровень кортизола, при синдроме Иценко-Кущинга снижения не происходит), выполняют КТ или МРТ органов брюшной полости.
Синдром Конна (первичный гиперальдостеронизм, альдостерома) – симптомокомплекс, обусловленный большей продукцией альдостерона корой надпочечника. Причиной чаще всего является опухоль надпочечника, реже – гиперплазия клубочковой зоны коркового слоя. У больных уменьшается количество калия и увеличивается концентрация натрия в крови, из-за этого повышается артериальное давление.
Впервые синдром был описан ученым из Америки Конном в 1955 году, благодаря чему и получил свое название.
Симптомы: слабость, утомляемость, тахикардия, судороги, головная боль, жажда, парестезии конечностей, повышение артериального давления.
Синдром Конна
сопровождается признаками поражения сердца и сосудов, почек, мышечной ткани. Артериальная гипертензия бывает злокачественной и устойчивой к гипотензивной
терапии.
Артериальная гипертензия бывает злокачественной и устойчивой к гипотензивной
терапии.
Диагностика: исследование электролитов крови (высокий натрий, низкий калий в крови), увеличение уровня альдостерона в плазме, подсчет суточного диуреза, определение уровня ренина в крови, соотношение активности альдостерона плазмы и ренина, определение уровня альдостерона в суточной моче, КТ или МРТ органов брюшной полости – определение новообразований в надпочечниках.
Лечебные мероприятия направлены на коррекцию высокого артериального давления, метаболический расстройств, а также на предотвращение возможных осложнений, обусловленных высоким артериальным давлением и снижением калия в крови. Консервативная терапии радикально не способна улучшить состояния пациентов, полное выздоровление происходит только после оперативного удаления опухоли.
Феохромоцитома – гормонально активная опухоль, активно секретирующая адреналин и норадреналин. Феохромоцитома приводит к выбросу в кровь адреналина или норадреналина, которые приводят к развитию специфических нарушений у пациентов – стойкое кризовое повышение артериального давления (иногда более 200/100 мм. рт.ст.), не поддающееся гипотензивной терапии, учащенное сердцебиение. Чаще всего феохромоцитома представлена опухолью надпочечника. Диагностика основывается на лучевых и гормональных методах исследования. Лучевая диагностика: КТ или МРТ органов брюшной полости и забрюшинного пространства. Гормоны: производится определение уровня хромогранина А, АКТГ, альдостерона, ренина, кортизола крови, определение метанефринов, норметанефринов в суточной моче. Заподозрить феохромоцитому позволяет наличие образование в надпочечнике, повышение уровня метанефринов и норметанефринов в суточной моче. Основной метод лечения при феохромоцитоме – адреналэктомия с опухолью. Подготовке к операции уделяется отдельное внимание – задачами предоперационной подготовки пациентов с феохромоцитомой являются нормализация уровня артериального давления, устранение опасных его колебаний в течение суток, урежение сердечного ритма. В качестве основного препарата, используемого для подготовки к операции, используется доксазозин (кардура).
рт.ст.), не поддающееся гипотензивной терапии, учащенное сердцебиение. Чаще всего феохромоцитома представлена опухолью надпочечника. Диагностика основывается на лучевых и гормональных методах исследования. Лучевая диагностика: КТ или МРТ органов брюшной полости и забрюшинного пространства. Гормоны: производится определение уровня хромогранина А, АКТГ, альдостерона, ренина, кортизола крови, определение метанефринов, норметанефринов в суточной моче. Заподозрить феохромоцитому позволяет наличие образование в надпочечнике, повышение уровня метанефринов и норметанефринов в суточной моче. Основной метод лечения при феохромоцитоме – адреналэктомия с опухолью. Подготовке к операции уделяется отдельное внимание – задачами предоперационной подготовки пациентов с феохромоцитомой являются нормализация уровня артериального давления, устранение опасных его колебаний в течение суток, урежение сердечного ритма. В качестве основного препарата, используемого для подготовки к операции, используется доксазозин (кардура).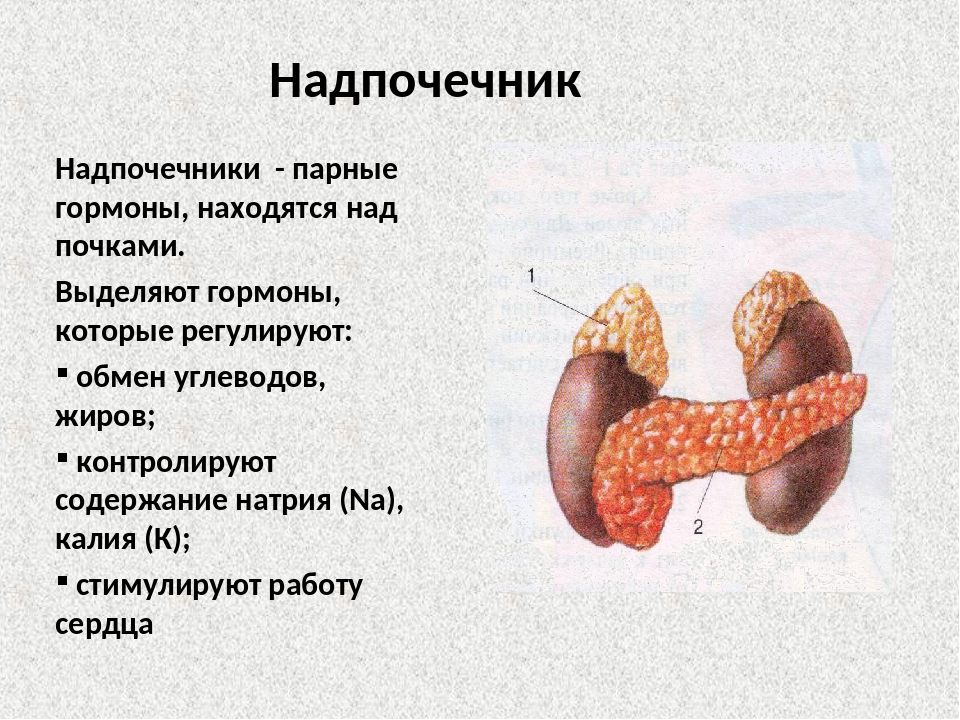 Препарат назначается не менее, чем за 2 недели до планируемой операции. Метод доступа при оперативное лечении зависит от размеров опухоли, расположении, гормональной активности
Препарат назначается не менее, чем за 2 недели до планируемой операции. Метод доступа при оперативное лечении зависит от размеров опухоли, расположении, гормональной активности
Эстрома – опухоль коры надпочечника, продуцирующая в большом количестве женские половые гормоны – эстрогены. Как правило эти опухоли злокачественные. Эстромы встречаются очень редко, клинически они проявляются у лиц мужского пола импотенцией, двусторонней гинекомастией, фенимизацией телосложения, иногда гипотрофией яичек. У большинства больных наряду с феминизацией имеются признаки гиперсекрецией глюко- и минералокортикоидов. Поэтому диагностика заключается в исследовании специфических гормонов в крови, выполнение КТ или МРТ органов брюшной полости. Лечение оперативное – удаление опухоли надпочечника.
Андростерома – гормонально активная опухоль надпочечника, вырабатывающая в больших количествах мужские половые гормоны. Картина заболевания у женщин характеризуется расстройством менструального цикла (аменореей или олигоменорей), гипертрофией клитора, оволосением лица и тела, маскулинизацией фигуры, огрубением голоса, иногда облысением головы по мужскому типу. У отдельных больных могут наблюдаться гипертония и расстройства углеводного обмена в виде гипергликемии и умеренно выраженного повышения сахара в моче. У мужчин андростерома встречаются крайне редко и не проявляются какими-либо внешними признаками, поэтому диагноз у них устанавливают в поздней стадии заболевания. Диагностика заключается в выполнении КТ органов брюшной полости или МРТ органов брюшной полости, содержании высокого титра андрогенов и их метаболитов в суточной моче. Лечение – удаление опухоли надпочечника
У отдельных больных могут наблюдаться гипертония и расстройства углеводного обмена в виде гипергликемии и умеренно выраженного повышения сахара в моче. У мужчин андростерома встречаются крайне редко и не проявляются какими-либо внешними признаками, поэтому диагноз у них устанавливают в поздней стадии заболевания. Диагностика заключается в выполнении КТ органов брюшной полости или МРТ органов брюшной полости, содержании высокого титра андрогенов и их метаболитов в суточной моче. Лечение – удаление опухоли надпочечника
Гормонально неактивная опухоль надпочечника – образование надпочечника, чаще всего носящая доброкачественный характер, не продуцирующая в высоком количестве гормоны. Данные опухоли надпочечника могут быть различного размера. Пациентам с гормонально неактивными образованиями в надпочечнике менее 3 см показано наблюдение, исследование гормонов в динамике. При размерах опухолей более 3 см, либо при росте опухоли более 1 см за год показано лечение оперативным путем. Диагностика включает в себя гормональные и биохимические анализы крови и мочи, КТ или МРТ органов брюшной полости.
Диагностика включает в себя гормональные и биохимические анализы крови и мочи, КТ или МРТ органов брюшной полости.
Хирургическое лечение заболеваний надпочечников:
В настоящее время операции на надпочечниках могут быть
выполнены традиционным «открытым» доступом, либо с использованием
высокотехнологических методов (эндоскопические операции). Стандартным доступом
для адреналэктомии чаще всего являются люмботомия или
лапаротомия – достаточно
травматичные и трудоёмкие вмешательства. Так же могут использоваться такие
доступы как чрездиафрагмальные, поддиафрагмальные, трансторакальные. Центр эндокринной хирургии широко использует
эндоскопические методики в хирургии надпочечников, которые могут быть как лапароскопические,
так и внебрюшинным доступом.
Эндоскопические методики по сравнению с «открытой» операцией менее
травматичные: при эндоскопических операциях 3 или 4 прокола по 1 см, пациенты
меньше находятся на стационарном лечении, восстановительный сокращается в 2-3
раза. Вид оперативного вмешательства чаще всего определяется размером опухоли.
Вид оперативного вмешательства чаще всего определяется размером опухоли.
Заболевания надпочечников: симптомы и лечение в Выборгском районе Санкт-Петербурга
О функции надпочечников
Надпочечники – это две железы внутренней секреции, расположенные на вершинах почек. Хоть размер этих желез совсем незначительный и общая масса составляет до 12 грамм, в организме они выполняют очень важные функции. От правильной работы надпочечников зависит функционирование всего организма.
Для чего нужны надпочечники
Надпочечники состоят из наружной оболочки (коры) и внутренней части (мозговое вещество). Кора занимает около 90% объема всей железы, и лишь 10% приходится на мозговое вещество. Вырабатываемые корой и мозговым веществом гормоны абсолютно разные.
Кора синтезирует:
- гормоны, ответственные за водно-солевой обмен
- гормоны, ответственные за обмен углеводов
- половые гормоны.
Мозговое вещество вырабатывает:
- адреналин
- норадреналин
- пептиды.

Каждая из функций надпочечников критически важна для человеческого организма, и сбой при синтезе любого гормона может привести к летальному исходу или к инвалидности.
Заболевания надпочечников
Болезни надпочечников обычно делятся на две подгруппы, в зависимости от строения этого органа:
- заболевания коры
- заболевания мозгового вещества.
Основные группы болезней
- болезни с избыточным синтезом гормонов (гиперфункция), в частности, синдром Иценко-Кушинга, кортикоэстрома, андростерома и др.;
- болезни с недостаточным синтезом гормонов (гипофункция): хроническая и острая надпочечниковая недостаточность;
- дисфункция надпочечников (снижение выработки одних и избыточный синтез других гормонов): различные формы врожденной дисфункции коры надпочечников.
Симптоматика
Симптомы заболеваний надпочечников появляются постепенно.
Вы можете заметить у себя
- повышенную утомляемость,
- слабость в мышцах,
- снижение массы тела,
- тошноту,
- пониженное артериальное давление.

Признаками нарушения работы надпочечников также могут быть: нарушение сна, половая слабость у мужчин, изменение цикла у женщин, шум в ушах, остеопороз и др.
Одним из признаков недостаточной выработки гормонов надпочечниками является потемнение на некоторых участках кожи (складки на руках, локтях, вокруг сосков и др.).
Диагностика и лечение заболеваний надпочечников
Диагностика
1. Для постановки точного диагноза доктор вам обязательно назначит исследование крови на содержание гормонов.
2. Для уточнения структуры надпочечников, их размеров и возможных отклонений следует пройти и УЗИ надпочечников.
3. При недостатке информации назначается томография или рентгенография.
Все эти лабораторные и аппаратные исследования вы можете пройти в нашей клинике в Санкт-Петербурге.
Лечение
Лечение болезней надпочечников назначается после тщательного и всестороннего обследования и определения точного диагноза.
При заболеваниях, характеризующихся недостаточной выработкой гормонов, основным методом лечения является прием гормональных препаратов.
При заболеваниях, сопровождающихся избыточной выработкой гормонов, выяснить причину иногда не удается.
В некоторых случаях причиной избытка гормонов являются новообразования, почти всегда доброкачественные и часто перерастающие в кисту. Лечение новообразований проводят при помощи гамма-облучения, но только после определения точного местоположения при помощи МРТ. В некоторых случаях лечение включает в себя и хирургическое вмешательство.
Заболевания, характеризующиеся избыточной выработкой адреналина, часто вызваны новообразованием в мозговом веществе надпочечников и лечатся удалением опухоли.
Профилактика заболеваний надпочечников
- Основной причиной большинства заболеваний надпочечников являются стрессы и нервное истощение. Исходя из этого, лучшей профилактикой является уменьшение количества стрессовых ситуаций за счет нормализации обстановки в семье и в рабочем коллективе.
- Чрезмерное применение антибиотиков также приводит к нарушениям в работе железы.
- Болезни надпочечников часто возникают как следствие других заболеваний организма.
Внимательно относитесь к своему здоровью, своевременно обращаясь к врачу эндокринологу при появлении любых симптомов, и это позволит вам сохранить здоровье на долгие годы.
Заболевание надпочечников: описание болезни, причины, симптомы, стоимость лечения в Москве
Надпочечники – это парный орган, выполняющий важную роль в работе организма человека. Основная роль – синтез гормонов, отвечающих за функционирование всех систем. Сбой в работе надпочечников вызывает развитие тяжелых заболеваний вплоть до летального исхода.
Анатомически надпочечники расположены прямо над почками, что и дало им название. Правый имеет треугольную форму, левый – форму полумесяца.
Строение и функционирование надпочечников
В основе надпочечников – две структуры:
Они регулируются нервной системой.
Мозговое вещество
Мозговое вещество – основной источник катехоламиновых гормонов в организме — адреналина и норадреналина.
Адреналин – главный гормон при борьбе со стрессами. Увеличение его выработки происходит при положительных и негативных эмоциях, например, при травме, стрессовой ситуации.
При воздействии адреналина организм использует запасы накопленного гормона, что проявляется такими реакциями:
-
резкий прилив сил;
-
учащение дыхания;
-
расширение зрачков.
Человек ощущает себя более сильным, чем обычно, значительно снижается болевой порог.
Норадреналин – тоже гормон стресса, но его выработка происходит перед выработкой адреналина. По воздействию намного слабее. Его функция – регуляция кровяного давления, что стимулирует работу миокарда – сердечной мышцы.
Корковое вещество
Корковое вещество надпочечников состоит из нескольких слоев, каждый из которых выполняет определенную функцию.
-
Сетчатая зона.
-
Пучковая зона.
-
Клубочковая зона.
В сетчатой зоне синтезируются андрогены – половые гормоны. Они ответственны за развитие вторичных половых признаков и влияют на:
-
состояние либидо – полового влечения у мужчин и женщин;
-
уровень холестерина и липидов в крови;
-
отложение жира;
-
увеличение силы и массы мышц.
Независимо от пола, в каждом организме вырабатываются и мужские, и женские половые гормоны. Разница – в их количестве. Например, у женщин синтезируются эстроген и прогестерон, ответственные за репродуктивную функцию – зачатие и рождение детей, но также и тестостерон в небольшом объеме, который считается мужским гормоном.
Пучковая зона
Эта зона ответственна за синтез глюкокортикостероидов. Они отвечают за белковый, углеводный и жировой обмены в организме. Тесно взаимосвязаны с выработкой инсулина и катехоламинов.
Глюкокортикостероиды снижают иммунный ответ, угнетают воспалительные процессы, постепенно подавляя их.
Один из гормонов пучковой зоны – кортизол. Он принимает участие в углеводном обмене, сохраняет энергетические ресурсы организма. Уровень кортизола в организме постоянно меняется – в утренние часы его больше, чем в вечерние или ночью.
Клубочковая зона
Клубочковая зона коры надпочечников отвечает за минеральный обмен в организме. Продуцируемые здесь гормоны нормализуют функционирование почечных канальцев, поэтому из организма выходит избыточная жидкость, что, в свою очередь, держит в норме показатели артериального давления.
В клубочковой зоне происходит секреция таких гормонов:
-
Альдостерон. Его функция – в поддержании баланса ионов натрия и калия в крови. Гормон принимает участие в водно-солевом обмене, улучшает циркуляцию крови, увеличивает кровяное давление.
-
Кортикостерон – гормон с малой активностью, участвует в минеральном балансе.
-
Дезоксикортикостерон – тоже регулирует водно-солевой баланс, придает силу скелету и мышечной ткани.
Как проявляются заболевания надпочечников?
При нарушении баланса гормонов в организме происходит сбой в его работе. Симптомы появляются по схеме зависимости, то есть конкретное продуцируемое в надпочечниках вещество отвечает за присущий только ему симптом. Например, при дефиците альдостерона из организма вместе с мочой выводится натрий, что понижает показатели давления, значительно увеличивает содержание калия в крови.
Чтобы избежать тяжелых последствий, необходимо обратиться к врачу при первых признаках заболеваний надпочечников. К ним относятся:
-
слабость в мышцах;
-
постоянную усталость;
-
сильное похудение следствие снижения аппетита;
-
низкую стрессоустойчивость;
-
высокую раздражительность;
-
быструю и постоянную утомляемость;
-
проблемы со сном;
-
головокружение, головные боли.
Далее – наиболее распространенные заболевания надпочечников, которые имеют свои симптомы и причины, требуют определенной тактики лечения.
Болезнь Аддисона
Другие названия болезни Аддисона – первичная надпочечниковая недостаточность и гипокортицизм.
Редкая патология, на которую приходится 50 – 100 случаев на один миллион в год. Диагностируют и у женщин, и у мужчин. Средний возраст – от 20 до 40 лет.
При заболевании происходит поражение всех трех зон надпочечниковой коры. Характеризуется дефицитом выработки кортикостероидов. Нарушение синтеза гормонов вызывает серьезные осложнения в организме.
Причина разрушения коры надпочечников – попавшие в организм болезнетворные микроорганизмы – вирусы, бактерии, грибки, а также иммунные нарушения.
Проявления болезни Аддисона:
-
снижение показателей артериального давления;
-
быстрая утомляемость, слабость, отсутствие физических сил;
-
отсутствие аппетита;
-
нарушение работы пищеварительной системы;
-
пигментация кожных покровов, появление темных пятен на слизистых оболочках;
-
озноб;
-
повышение температуры тела.
Для выявления заболевания необходима сдача анализов на уровень кортизола в крови. Проводят обследование состояния коры надпочечников, функционирования желез.
Лечение – прием препаратов с содержанием кортикостероидов на протяжении всей жизни. Возможно введение гидрокортизона внутримышечно.
Болезнь Иценко-Кушинга
Относится к нейроэндокринным патологиям. Причина – сбой работы гипоталамо-гипофизарной системы в результате травмирования головного мозга или перенесенных человеком инфекций. Характеризуется продуцированием излишнего объема кортикостероидов надпочечниками.
Болезнь Иценко-Кушинга – редкая патология. Диагностируют преимущественно у женщин в возрасте от 30 до 45 лет.
Сбой в работе гипоталамо-гипофизарной системы провоцирует нарушения в организме. Утрачивается связь между надпочечниками, гипоталамусом и гипофизом. Сигналы, идущие в гипоталамус, провоцируют избыточную выработку гормонов, высвобождающих адренокортикотропный гормон (АКТГ) в гипофизе, что стимулирует выброс вещества в кровь. Излишнее количество АКТГ влияет на надпочечники, которые начинают усиленного вырабатывать много кортикостероидов.
При прогрессировании патологии происходит видимое увеличение гипофиза и надпочечников в размерах.
Признаки болезни Иценко-Кушинга:
-
головные боли, мигрени;
-
прогрессирующая гипертония;
-
атрофия мышц;
-
формирование лунообразной формы лица;
-
отсутствие менструации у женщин;
-
развитие остеопороза;
-
рост волос на лице у женщин.
Для выявления заболевании назначают сдачу анализов крови и мочи, в которых определяется избыточное количество АКТГ и кортизола. Дополнительно проводят инструментальное обследование.
Цель терапии – восстановление нарушенного обмена веществ, нормализация работы гипоталамуса, приведение в норму синтеза кортикостероидов.
Синдром Нельсона
Развивается как следствие операции по удалению надпочечников при прогрессирующей болезни Иценко-Кушинга.
Симптомы заболевания:
-
регулярные головные боли;
-
снижение чувствительности рецепторов вкуса;
-
понижение остроты зрения;
-
гиперпигментация кожных покровов.
Феохромоцитома
Феохромоцитома представляет собой опухоль, развивающуюся в мозговом веществе надпочечников. В ее основе – хромаффинные тела, которые способствует синтезу большого количества катехоламинов.
Причина – артериальная гипертензия и катехоламиновые кризы.
Симптомы феохромоцитомы:
-
высокое артериальное давление, гипертонические кризы;
-
головная боль;
-
повышенное потоотделение;
-
одышка;
-
обезвоживание организма;
-
судороги;
-
кардиомиопатия;
-
высокий уровень сахара в крови.
Для диагностики заболевания назначают анализы для определенияметаболитов катехоламинов в моче и крови. Для выявления образования применяются аппаратные методы – МРТ и ультразвуковое сканирование.
Лечение медикаментозное, направлено на снижение степени выраженности пароксизмальных приступов.
Гиперальдостеронизм
Другие название патологии – синдром Кона. Состояние, при котором в коре надпочечников вырабатывается излишнее количество альдостерона и дезоксикортикостерона.
Причины гиперальдостеронизма – злокачественное образование в коре надпочечников или гиперплазия тканей коры.
Синдром Кона имеет первичную и вторичную степени развития. Симптомы первичной степени заболевания:
-
повышение артериального давления;
-
головные боли;
-
нарушение сердечного ритма;
-
кардиалгия – боли в левой части груди;
-
снижение остроты зрения.
Симптомы вторичной степени возникают в результате избытка калия и дефицита натрия:
-
отеки;
-
хроническая почечная недостаточность;
-
деформация глазного дна;
-
артериальная гипертензия.
Диагностические мероприятия включают определение уровня калия и натрия, альдостерона в крови и моче.
Терапия зависит от результатов проведенного обследования. Чаще это медикаментозное лечение с назначением гормональных препаратов. При наличии опухоли возможно проведение операции.
Гиперплазия коры надпочечников
Это увеличение в размере коры надпочечников, что ведет к усиленному синтезу андрогенов. Основная причина – генетическая, то есть заболевание является врожденным.
Выделяют три основные формы гиперплазии:
-
Простая вирилизирующая. Происходит усиление синтеза андрогенов, в результате увеличиваются половые органы, мышечная ткань, ускоренно растут волосы на всем теле независимо от пола больного человека.
-
С синдромом утраты соли. Характеризуется избытком калия и дефицитом других гормонов.
-
Гипертоническая. Происходит избыточное продуцирование андрогенов и кортикостероидов, в результате развивается артериальная гипертензия, ухудшается зрительная функция.
Симптомы гиперплазии коры надпочечников:
-
ранний рост волос на теле и на половых органах;
-
рост меньше нормы;
-
грубый голос;
-
проблемы с памятью;
-
частые психозы;
-
слабость мышечной системы.
Признаки появляются в детском возрасте. Для уточнения диагноза назначают сдачу анализов, лабораторные исследования.
Лечение медикаментозное, включает постоянный прием гормональных препаратов. При тяжелом течении заболевания показано хирургическое вмешательство.
Недостаточность коры надпочечников
Это нарушение функционирования надпочечников аутоиммунной природы. Бывает двух видов – острая и хроническая.
Хроническая недостаточность коры надпочечников возникает в результате деструктивных изменений в железистых тканях органа. Основные причины – перенесенные инфекционные заболевания, опухоль гипофиза или макроаденома, омертвление или угнетение передней доли гипофиза.
Острая форма развивается на фоне хронической. Самостоятельно почти не возникает, исключение – сепсис или внезапное кровоизлияние в надпочечниках.
Симптомы надпочечниковой недостаточности:
-
слабость, постоянный упадок сил;
-
снижение аппетита, в результате этого – резкое снижение массы тела;
-
гиперпигментация кожных покровов;
-
артериальная гипотензия;
-
снижение уровня сахар в крови;
-
частое мочеиспускание;
-
тошнота, переходящая в рвоту;
-
нехарактерный стул.
Воспаление надпочечников
Воспалительные процессы в надпочечниках возникают чаще всего на фоне туберкулезного поражения их коры. Особенность патологии – в медленном развитии.
Характерные симптомы воспаления:
-
ощущение постоянной усталости;
-
низкая стрессоустойчивость;
-
регулярные ноющие головные боли;
-
неприятный запах изо рта;
-
тошнота, переходящая в рвоту.
При запущенной форме высока вероятность развития хронического воспалительного процесса.
Туберкулез надпочечников
Туберкулез надпочечников – редкая патология. Для нее характерно накапливание кальцинатов в тканях надпочечников.
Чаще диагностируют в детском и подростковом возрасте. Причина – проникновение туберкулезной палочки из зараженных легких в надпочечники через общий кровоток.
Симптомы туберкулеза надпочечников:
-
низкое артериальное давление;
-
нарушение работы желудочно-кишечного тракта, выражающееся диарей, тошнотой с рвотными приступами;
-
гипогликемия;
-
постоянная слабость, ощущение усталости;
-
дистрофия миокарда.
Киста
Это доброкачественное образование в тканях надпочечников. Опухоль появляется редко и становится опасной только при перерождении в злокачественную. Опасно состояние, при котором происходит разрыв кисты надпочечника.
Симптомы опухоли:
-
боли в пояснице, спине, по бокам;
-
нарушение функционирования почек;
-
увеличение надпочечников в размере;
-
повышение артериального давления в результате сдавливания почечной артерии.
Диагностика кисты надпочечников затруднена из-за ее небольших размеров. Выявить патологию можно только при прогрессировании и росте опухоли.
Опасные опухоли
Если киста является доброкачественным образованием, то есть ряд опухолей, склонных к озлокачествлению.
Наиболее частые из них:
-
альдостерома;
-
андостерома;
-
глюкокортикостерома;
-
кортикоэстрома.
Точные причины развития образований установить сложно, но высока вероятность их гормональной активности на фоне следующих провоцирующих факторов:
-
гиперплазия клеток и разрастание тканей надпочечников;
-
избыточное количество продуцируемых гормонов;
-
онкологические заболевания щитовидной железы;
-
заболевания, связанные с врожденными патологиями кожи, глазной оболочки, сосудов головного мозга.
Локализация опухолей различна. Они могут формироваться и в мозговом, и в корковом слоях. Характерные симптомы:
-
высокие показатели артериального давления;
-
опоздание процесса полового развития;
-
частая тошнота, переходящая в рвоту;
-
боли в животе, в области груди;
-
изменение цвета кожи на лице – бледнеет, краснеет, приобретает синюшный оттенок;
-
резкое изменение уровня глюкозы в крови;
-
сухость во рту;
-
судороги;
-
тремор конечностей;
-
повышенная раздражительность, возбудимость;
-
повышенная тревожность, постоянное чувство страха.
Диагностика
Возможности современной медицины позволяют выявить заболевания надпочечников в короткие сроки. При обращении к эндокринологу будет назначено обследование.
Основные лабораторные методы включают:
-
общий анализ крови;
-
общий анализ мочи;
-
сдача проб на содержание гормонов (тестостерон, альдостерон, кортизол, ДЭА-с, АКТГ).
Инструментальные методы диагностики, которые применяют для выявления патологий надпочечников:
-
МРТ или компьютерная томография;
-
ультразвуковое исследование;
-
рентгенологическое исследование головного мозга для определения размеров гипофиза;
-
флебография;
-
лучевое обследование, позволяющее получить полную картину состояния органа.
Надпочечники: кто виноват в усталости и страхе?
Лишний вес всегда связывают с огрехами питания и обжорством, а усталость — с напряженным ритмом жизни. Приступы необъяснимых страхов списывают на модные ныне панические атаки и вегето-сосудистую дистонию или же на психологические проблемы. Все это может быть правдой, а может быть признаком нарушения гормонального фона. И виной оказываются надпочечники. А что мы знаем о них и их роли в нашем психическом состоянии? И куда идти, если невролог и психолог не помогают?МАЛ ЗОЛОТНИК
Мал золотник, да дорог — это про надпочечники. Мало кто знает, где они расположены и чем в принципе занимаются. Между тем они крайне важны — на нашем сайте news.ru мы уже писали о разных эндокринных железах. Пришла очередь надпочечников.Надпочечники — парный орган, расположенный, как и следует из названия, над почками. Надпочечники объединены с почками и имеют размер всего лишь от 35 до 70 мм. Весят надпочечники 14 грамм и в основном состоят из коркового слоя. Мозговое вещество занимает всего 10% органов. Один из них не похож на другой, в отличие от иных парных органов: правый надпочечник напоминает треугольник, а левый — месяц.
В корковом и мозговом слоях вырабатываются гормоны. Причем их выработка связана еще и с деятельностью гипофиза. В мозговом веществе идет выработка адреналина. В коре же вырабатываются различные стероидные гормоны, которые отвечают за половые признаки.
Небольшого отклонения в работе надпочечников достаточно для того, чтобы у человека начали отмечаться вегетативные кризы с необъяснимыми перепадами давления от высоких до низких цифр, паническими атаками и приступами беспокойства. А также для того, чтобы цветущая женщина потеряла признаки женственности и приобрела мужеподобные черты.
ОБЯЗАННОСТИ ОРГАНОВ
У надпочечников много ролей и функций в организме. Именно они отвечают за нашу стрессоустойчивость и за нашу реакцию на внешние раздражители. Без них было бы невозможно вовремя и правильно отреагировать на опасность и спастись бегством или принять бой, ибо и гормоны, отвечающие за воинственность, и гормоны страха продуцируются здесь.Надпочечники отвечают и за восстановление нервной системы после стресса или нервного напряжения и срыва. Если бы они вышли из строя и перестали вырабатывать гормоны в принципе, то нервная система пришла бы в полный дисбаланс, что, скорее всего, привело бы к печальным последствиям.
Именно надпочечники отвечают за наше второе дыхание и способность мобилизовать силы в критических ситуациях. Благодаря им человек не чувствует усталости во время срочной работы или тогда, когда надо совершить рывок. В это время надпочечники выбрасывают в кровь огромное количество гормонов, включая адреналин, который и позволяет нам справляться со стрессом и опасностями.
Но в норме такой стресс должен быть кратковременным. Надпочечники должны помочь собрать силы в кулак, ответить на раздражитель и спастись. После этого предполагается, что человек должен оказаться в безопасности и надпочечники могут восстановить себя. Здесь и кроется проблема. Если стрессы оказываются затяжными, то надпочечники начинают работать в интенсивном режиме и не успевают восстанавливаться. Постоянный выброс в кровь гормонов расшатывает нервную систему, а сами надпочечники истощаются. И это может привести к болезням, ведь даже в идеале последствия стресса ликвидируются в организме спустя пару дней. Если же идет накопительный эффект, то организм быстро изнашивается. При этом сначала размеры надпочечников увеличиваются, а потом уже истощаются.
Надпочечники помогают справиться не только с физическими и эмоциональными нагрузками, но и с химическими стрессами. Это касается воздействия всяческих химических веществ, лекарств, аллергенов.
КАКИЕ ГОРМОНЫ КУЮТСЯ
Какие же гормоны вырабатывают надпочечники? Они работают в единой связке вместе с гипофизом, гипоталамусом.В ответ на стресс производятся адреналин и кортизол. Адреналин отвечает за кратковременную реакцию — собраться и убежать или броситься в бой. Кортизол же отвечает за устойчивость к стрессу и приспособление к обстоятельствам. Одновременно он же снижает количество холестерина в крови, угнетает иммунитет, влияет на состав крови, увеличивает сахар в крови. В норме в организме кортизол больше всего вырабатывается с утра, а меньше всего — ночью. При появлении стрессирующего обстоятельства выброс кортизола увеличивается. Но если человек живет в состоянии стресса постоянно, то постепенно выработка кортизола снижается. Это признак истощения надпочечников.
Также именно надпочечники производят гормон альдестерон, отвечающий за регуляцию давления крови и водный баланс организма и DHЕА-S, из которого потом строятся эстроген и тестостерон. В результате гипотиреоза, нарушения работы щитовидной железы, надпочечники тоже могут дать сбой и начать вырабатывать мало альдестерона.
ПОЧЕМУ ОНИ СТРАДАЮТ
Из всего вышесказанного становится понятно: надпочечники страдают из-за того, что мы много и постоянно нервничаем. Кратковременный стресс им не страшен — они и созданы для того, чтобы справляться с ним.А вот многолетний, хронический стресс, постоянное нервное напряжение или работа на износ влияют на надпочечники катастрофически. И самое опасное заключается в том, что мы это замечаем далеко не сразу.
В результате многолетнего нервного напряжения надпочечники начинают истощаться, и образуется слабость надпочечников. На первых порах это проявляется чувством непреходящей усталости, которая не проходит даже после сна. Кстати, считается, что распространенный ныне модный диагноз «синдром хронической усталости» является не чем иным, как ослаблением функций надпочечников.
Недостаточное питание, постоянные диеты, ограничение поступления в организм в нужном количестве белков, жиров, углеводов, витаминов и минералов тоже могут плохо повлиять на способность надпочечников справляться с выработкой гормонов.
У женщин надпочечники могут страдать из-за приема оральных контрацептивов. По крайней мере, так считают некоторые исследователи, предполагающие, что вмешательство в гормональную сферу яичников приводит и к сбою в работе надпочечников впоследствии. Синтетические гормоны — явление малопроверенное. До конца их воздействие на организм не выяснено. Оральные контрацептивы подавляют работу репродуктивной системы. Это ведет к некой разбалансировке эндокринной системы. В результате может в конце концов наступить ослабление надпочечников.
Вызвать нарушение их работы могут инфекционные заболевания, сильные стрессы. При этом если наблюдается врожденная слабость надпочечников, то внешние воздействия гораздо быстрее подействуют на них.
Хорошей новостью является то, что надпочечники на самом деле долго сопротивляются стрессам и обладают большими компенсационными возможностями. Поэтому мы и способны жить в затяжном стрессе годами. Однако расплата будет неминуема, если не остановиться вовремя и не начать осознавать, что постоянные авралы, беспокойство, ярость, страх, ненависть и зависть в первую очередь ударяют по надпочечникам.
ПРИЗНАКИ ПРОБЛЕМ
Первыми признаками истощения надпочечников являются слабость, чувство усталости, апатия, раздражительность, сниженный иммунитет и «цепляние всех простуд и гриппов».О том, что надпочечники работают с перегрузкой, говорят следующие симптомы: частая тревожность без повода, нервозность и неспособность справляться со стрессом; раздражительность, дрожь в руках, головокружение, сердцебиение, головные боли, просыпание по ночам, тошнота во врем стресса, беспричинное потоотделение, слабость, тяга к соленому и сладкому, периодически случающиеся панические атаки, неспособность сосредоточиться, приступы гнева, неадекватная эмоциональная чувствительность. Выражается это в том, что любые события принимаются близко к сердцу и возводятся в катастрофические и в том, что становится все труднее и труднее находить общий язык с окружающими людьми. Выдержка равна нулю, и любое событие переживается долго.
При этом образуется замкнутый круг: человек, склонный «пережевывать» события и переживать по каждому пустяку, истощает свои надпочечники нахождением в постоянном стрессе, а затем истощенные надпочечники провоцируют точно такие же реакции.
При проблемах с надпочечниками может наблюдаться гипотиреоз, изменение массы тела, падение глюкозы в крови, немотивированные боли в теле, боль в коже головы, неуклюжесть, одышка, частое мочеиспускание, мышечная слабость, боли в пояснице.
Истощение надпочечников может привести к их заболеваниям. О том, что уже развились серьезные болезни, может говорить неконтролируемый подъем артериального давления, который сложно поддается купированию, и резкое изменение массы тела. Монтаж систем охраны периметра в Москве При определенных видах болезней надпочечников растет масса тела, а жировые подушки формируются в области плеч, талии, лица. Снизить вес при этом крайне сложно. Иногда нарушения работы надпочечников, напротив, могут привести к потере веса. Изменение цвета кожи тоже говорит уже о появившихся болезнях. Появляющиеся пигментные пятна часто называют бронзовой болезнью.
НА ЧТО ОБРАТИТЬ ВНИМАНИЕ
Если человек постоянно чувствует слабость и вялость, то стоит проверить надпочечники. Даже в преклонном возрасте такое состояние не является нормальным. Если же слабость испытывает человек в активном трудоспособном возрасте, то это не лень, а признак болезни.В некоторых случаях человек может вести сколь-нибудь активную деятельность всего несколько часов. Если слабость сочетается с нервозностью, нервными срывами, раздражительностью и головными болями, то проверить кровь на гормоны стоит обязательно.
ЧТО ДЕЛАТЬ, ЧТОБЫ ЗАЩИТИТЬ НАДПОЧЕЧНИКИ
В первую очередь надо пересмотреть свое отношение к жизни в целом. Жизнь в постоянном аврале и стрессах приводит к болезни органов. И какие бы меры при этом ни принимались, при жизни в цейтноте укрепить надпочечники не удастся.Также стоит пересмотреть ценности. Зависть, страхи, обиды истощают силы организма и заставляют его жить в постоянном стрессе и тревоге.
Для поддержки надпочечников можно начать пить травы-адаптогены. К ним относятся зверобой, родиола розовая, элеутерококк, солодка, гинкго билоба, лакричник, имбирь.
Здоровье надпочечников поддерживают рыбий жир, омега-3 жирные кислоты, витамины, особенно группы В и С, магний, цинк, калий. Все продукты, богатые этими микроэлементами и витаминами, полезны для надпочечников. К ним относятся орехи, авокадо, семечки, особенно тыквенные, зелень, помидоры, рыба, птица, яйца, цветная капуста. Правильное питание — залог устойчивости к стрессам и здоровья надпочечников
Надпочечники — тихие и молчаливые труженики. Поэтому стоит помочь им, ведь, кроме них, никто не поможет нам справиться со стрессами нашего мира и жить счастливо.
⇒Уважаемые пациенты и родственники пациентов инфекционного отделения COVID-19!
Болезни надпочечников – VitaSana
Надпочечники представляют собой парный орган, расположенный на уровне XI- XII грудных позвонков забрюшинно в жировой клетчатке между листьями при почечной фасции над верхним полюсом почки.
Анатомия надпочечников
Надпочечники состоят из двух морфофункциональных самостоятельных эндокринных желез – коркового и мозгового веществ, имеющих различное эмбриональное происхождение. Корковое вещество дифференцируется с интерреналовои ткани, которая является частью мезодермы, расположенной между двумя первичными почками. Мозговое вещество имеет общее происхождение с нервной системой, развиваясь с симпатобластов. Аналогичное происхождение имеет екстраадреналова хромафинной ткань, состоящая из параганглий и бифуркационных хро- мафинних телец.
Гистологически в коре надпочечников, на долю которой приходится 80-90% ткани всего органа, выделяют три зоны. Непосредственно под капсулой находится клубочковая зона. В ней происходит синтез минералокортикоидов, основным представителем которых является альдостерон. К этой зоне примыкает пучковая зона, главными продуктами которой являются глюкокортикоидные гормоны. Во внутренней (сетчатой) зоне производится небольшое количество половых гормонов.
Гормоны коры надпочечников по основному типу клинического эффекта разделяют на три группы. К первой группе относятся глюкокортикоиды, основными представителями которых являются кортизол (гидрокортизон) и кортикостерон. Считают, что эти гормоны образуются в пучковой зоне. Во вторую группу входят минералокортикоиды, главными представителями которых являются альдостерон и дезоксикортикостерон. Они производятся в клубочковой зоне. Андрогены (17-кетостероиды и тестостерон), а также эстрогены (эстрадиол и эстрон), которые образуются в сетчатой зоне, составляют третью группу. Мозговое вещество надпочечников состоит из хромаффинных клеток. Различают два их вида, которые секретируют различные гормоны. Одни из них выделяют адреналин, другие – норадреналин.
При гиперфункции коры надпочечников развивается синдром Кушинга. У детей причиной этой болезни чаще всего является аденома надпочечников, а у взрослых повышение синтеза кортизола вызывает АКТГ, гиперсекреция которого связана в основном с опухолью гипофиза.
Главным действующим Минералокортикоиды является альдостерон. Его физиологическое значение заключается в том, что он выполняет две функции, такие, как: осморегуляция (регулирование количества воды и минеральных солей в крови) и регуляция кровяного давления. Основным механизмом, который регулирует секрецию альдостерона, является ренин-ангиотензин-(РААС).
Опухоли коркового слоя надпочечниковОпухоли коры надпочечников относят к числу наиболее тяжелых и сложных форм эндокринной хирургической патологии. Они характеризуются полиморфной клинической симптоматикой, обусловленной эффектом гормонов и продуктов опухолевого метаболизма.
Уточненных данных о частоте опухолей надпочечников не выявлено, так как не всегда вовремя эта патология диагностируется или диагностируется случайно. В структуре хирургической патологии надпочечников на долю опухолей коры приходится 35-40%. Частота опухолей надпочечников при аутопсии колеблется от 1,4 до 9%, а по данным КТ составляет от 0,4 до 4,4%. Наблюдается рост частоты заболеваемости среди детей до 5 лет и у больных старше 40-50 лет. Опухоли надпочечников чаще бывают у женщин (58,6%), чем у мужчин (41,4%). По эпидемиологическим исследованиям, риск возникновения опухолей надпочечников увеличивается у мужчин, если они курят, и у женщин в случае использования ими оральных контрацептивов
Этиология, патогенез, факторы рискаОпухоли надпочечников часто диагностируются случайно при проведении обследования по поводу других заболеваний (хронический гепатит и панкреатит, почечнокаменная болезнь и т.д.). Примерно у 1% людей в общей популяции проявляют опухоли надпочечника диаметром от нескольких миллиметров до 20 см и более, при этом без специфических клинических проявлений. Такие опухоли называют «инциденталомамы» надпочечников. Доброкачественные и злокачественные опухоли надпочечников могут быть как гормонально неактивными, так и проявлять гормональную активность – производить кортизол, альдостерон, андрогены, эстрогены.
Этиология опухолевого роста не установлена, хотя есть данные о хромосомные нарушения (генные мутации и делеции), активацию онкогенов, чинникив роста опухолей, можно считать вероятным механизмом молекулярного патогенеза.
В случае гормонально активных опухолей патогенез заболевания зависит от вида гормонов, секретирует опухоль. Большинство гормонально активных опухолей секретируют кортизол, реже – андрогены, эстрогены или альдостерон. Смешанные формы гормональной секреции встречаются почти в 75% случаев.
В зависимости от превалирующего гормональной секреции выделяют 4 основные синдромы гиперкортицизма:
- Синдром Иценко-Кушинга – гиперпродукция глюкокортикоидов.
- Синдром вирилизации (адреногенитальный синдром) – гиперпродукция андрогенов.
- Синдром феминизации – гиперпродукция эстрогенов.
- Гиперальдостеронизм – гиперпродукция минералокортикоидов.
Чаще всего встречается комбинация синдрома Иценко-Кушинга с вирильним синдромом.
Клиническая картинаСреди всех гормонально активных опухолей коры надпочечников распространенной является кортикостерома, которая в большом количестве синтезирует глюкокортикоиды (преимущественно кортизол) и минералокортикоиды, а также андрогены и частично эстрогены.
Кортикостерома (глюкостерома). Клиническая картина патологии обусловлена нарушением функции системы гипоталамус-гипофиз-надпочечники с выраженными признаками гиперкортицизма, который идентичен с синдромом Иценко-Кушинга.
Течение злокачественной гормонально активной опухоли надпочечника характеризуется быстрым нарастанием симптоматики и прогрессирующим ухудшением состояния больных, заметно отличает эту патологию от аналогичных по клинике заболеваний на почве доброкачественных аденом надпочечников (коры аденомы) и гиперпластических процессов в надпочечниках (болезнь Иценко-Кушинга).
Следует отметить определенную последовательность развития клинических синдромов при гормонально активных опухолях надпочечников. Ранними признаками опухолей с клиникой синдрома Иценко-Кушинга являются: нарушение половой функции, так называемый гетеросексуальный синдром (от 77 до 100%), расстройства менструального цикла (вплоть до стойкой аменореи и бесплодия), снижение либидо у женщин и потенции у мужчин, разной степени гирсутизм и облысение волосистой части головы, наличие сыпи на коже (acnae vulgaris) как у женщин, так и у мужчин, возможна лакторея (до 23% случаев).
У больных наблюдается выраженное диспластическое ожирение с преимущественным скоплением жира в области лица, плечевого пояса, передней брюшной стенки, с похудением конечностей за счет проксимальных амиотрофий; гиперемия и одутловатость лица (матронизм). Кожа становится сухой, тургор ее снижается, появляются типичные широкие, свиты, синюшно-багровые полосы растяжения ( «стрии»), которые локализуются на туловище, конечностях. Часто отмечают трофические процессы на коже голеней.
Синдром артериальной гипертензии иногда сопровождается развитием недостаточности кровообращения, сердечно-сосудистыми нарушениями.
К расстройству половой функции, увеличение массы тела, гипертонии, изменения кожного покрова и внешности впоследствии добавляются остеопороз, нарушение углеводного обмена (от нарушений толерантности к углеводам в стероидного СД). Клиническая картина дополняется выраженным астено-депрессивным синдромом, резкой слабостью, болями в пояснице, конечностях, головной болью.
Андростерома. Эта опухоль в значительном количестве секретирует андрогены – дегидроэпиандростерон (ДЭА) и дегидроэпиандростерон-сульфат (ДЭА-с), которые являются маркерами андрогенов надпочечников, а также андростендион, 11-ОН-андростендион, тестостерон, и обуславливает клиническую картину. У женщин опухоли диагностируются вдвое чаще, чем у мужчин. Часто эти опухоли злокачественные, поэтому даже после удаления могут рецидивировать. Бывают случаи прорастания капсулы злокачественной опухоли и ее распространения на ткань почки. Метастазирует злокачественная Андростерома в легкие, печень, почки.
Первыми клиническими признаками андрогенпродукуючои опухоли надпочечников является нарушение половой функции, а затем добавляются явления маскулинизации и дефеминизации. Четко вирильний синдром проявляется у женщин в виде гипоплазии молочных желез, изменения тембра голоса, появления акне на коже, выпадение волос на голове, гипертрофии клитора. Параллельно отмечается аменорея, бесплодие, часто – артериальная гипертония. У детей клиника сопровождается синдромом ложного преждевременного полового созревания по изосексуальным типу у мальчиков и гетеросексуальным – у девочек. Иногда клиника андростеромах сочетается с явлениями гиперкортицизма по типу синдрома Иценко-Кушинга.
Кортикоэстрома. Опухоль коры надпочечников с гиперпродукцией эстрогенов встречается редко. Описанная у мужчин и детей обоих полов, у взрослых женщин обнаруживают случайно, поскольку феминизации женщин клинически обнаружить невозможно. У женщин кортикоестрому диагностируют в случае ее сочетание с признаками синдрома Иценко-Кушинга. Клиника характеризуется развитием элементов феминизации мужчин: гинекомастия, изменение телосложения, прекращение роста бороды и усов, атрофия яичек, импотенция, олигоспермия, хотя размеры полового члена и предстательной железы остаются нормальными; иногда гипертония, увеличение массы тела, повышенная утомляемость, депрессия. Эти опухоли обычно большого размера и легко пальпируются. Иногда кортикоэстрома комбинируется с другими опухолями коры надпочечников.
Альдостерома. Опухоль клубочковой зоны. Клиника опухоли характеризуется артериальной гипертензией, тахикардией, мышечной слабостью (миастения). Миастения может быть выражена от легкой мышечной слабости к тяжелым Псевдопаралитическая состояний. Характерно снижение концентрационной функции почек, полиурия, полидипсия, никтурия, гипоизостенурия, пиелонефрит. Снижается толерантность к углеводам. Пациенты жалуются на головную боль, преимущественно в лобных долях, головокружение, одышку. Иногда отмечают боль в пояснице.
ДиагностикаОсновными в диагностике являются гормональные методы исследования: определение суточной экскреции с мочой 11-и 17-оксикортикостероиды (11- и 17-ОКС), 17-кетостероидов (17-КС), кортизола; в крови – уровень АКТГ, кортизола, ДЭА (ДЭА-с), тестостерона, 17-β-гидроксипрогестерона (17-β-ОН-Пр), альдостерона, ренина. К важным относятся также топические методы диагностики: УЗИ забрюшинного пространства, КТ и МРТ надпочечников и гипофиза.
Диагностика гиперкортицизма. Диагностику опухолей коры надпочечников проводят в три этапа: анализ анамнеза и клинической картины заболевания, проведения основных специальных гормональных и дополнительных лабораторных методов обследования; топическая диагностика. На первом этапе анализа жалоб пациента эндокринолог выясняет наличие характерных признаков гиперкортицизма. Если обнаруживают два и более признаков гиперкортицизма то назначают дополнительное гормональное и параклинические обследования.
В случае неполной клинической картины и незначительных изменениях гормональных показателей для подтверждения диагноза проводят дополнительные функциональные тесты с метопироном, дексаметазоном (малый и большой).
Методика проведения:
- Малый дексаметазоновый тест проводят в условиях стационара через сутки после госпитализации. Предполагается приема дексаметазона по 0,5 мг каждые 6 ч в течение 2-х суток. До и после назначения дексаметазона определяют содержание 17-ОКС и 117-КС в суточной моче и кортизола в крови.
- Большой дексаметазоновый тест проводят после малого, если при проведении последнего не происходит достаточного снижения экскреции 17-ОКС и 17-КС и кортизола в крови. При проведении большого теста дексаметазон назначают в дозе 2 мг каждые 6 ч в течение 2-х суток (8 мг / сут). До начала и после окончания теста исследуют содержание кортизола в крови и 17-ОКС и 17-КС в суточной моче.
- Пробу с метопироном проводят с целью дифференциальной диагностики болезни и синдрома Иценко-Кушинга. К началу проведения пробы определяют экскрецию 17-ОКС в суточной моче, затем пациент принимает метопироном в дозе 500 мг каждые 4 ч (всего 6 раз). После завершения пробы вновь определяют суточную экскрецию 17-ОКС.
Объяснение результатов.
Дексаметазон является блокатором секреции АКТГ. У здоровых лиц это приводит к подавлению секреции кортикостероидов надпочечниками и соответственно уменьшению экскреции их метаболитов.
- У больных с гипоталамическим синдромом и признаками гиперкортицизма при проведении малой пробы экскреция 17-ОКС и уровень кортизола в крови уменьшаются по сравнению с исходными показателями в 2 раза и более. Подобное не наблюдается при наличии эндогенного гиперкортицизма – болезни Иценко-Кушинга или синдрома Кушинга.
- У больных с болезнью Иценко-Кушинга при проведении большого пробы с дексаметазоном также под влиянием последнего подавляется секреция АКТГ, а соответственно и экскреция 17-ОКС. Снижается также уровень кортизола в крови, а при синдроме Кушинга (гормон-продуцирующая опухоль надпочечников) этого не происходит.
- метопироном подавляет активность 11β-гидроксилазы, что приводит к снижению секреции кортизола, альдостерона и кортикостерона. Уменьшение концентрации кортизола в крови по механизму «обратной связи» приводит к повышению секреции АКТГ с последующей стимуляцией образования КС. Однако в связи с блокадой 11β-гидроксилазы в большом количестве синтезируются только предшественники кортизола (17-гидрокси-11-дезоксикортикостерон, или S-вещество). При болезни Иценко-Кушинга после назначения метопироном секреция 17-ОКС с мочой повышается, а при синдроме Иценко-Кушинга она не меняется.
Примечания. У практически здоровых лиц экскреция 17-ОКС с мочой под влиянием метопироном также повышается до 28 мкмоль / сутки, а при болезни Иценко-Кушинга – более выражено (28 мкмоль / сутки).
При определении лишь 17-ОКС информативность проб не превышает 45%. Определение дополнительно и кортизола плазмы повышает информативность теста до 60-70%. Осложнений нет.
Дифференциальная диагностика. Дифференциальную диагностику опухолей коры надпочечников проводят с болезнью Иценко-Кушинга, гипоталамическим синдромом, ВДКН, склерополикистозом яичников, некоторым нозологическим формам врожденной патологии половых желез, пубертатной гинекомастией, феохромоцитомой и другими типами гипертензий.
Дифференциальную диагностику опухолей коры надпочечников прежде всего проводят с болезнью Иценко-Кушинга и АКТГ-эктопированной синдромом.
Опухоль мозгового слоя надпочечников.
Феохромоцитома (хромафинома) – опухоль с хромаффинных клеток диффузной нейроэндокринной системы, которая производит избыточное количество катехоламинов (адреналин, норадреналин, дофамин) и / или других биологически активных веществ. Локализуется опухоль в 90% случаев в надпочечниках и в 10% в других органах где есть хромаффинные клетки (преимущественно параганглии).
Чаще всего феохромоцитома возникает в 20-40 лет. Обычно феохромоцитомы доброкачественные. Около 10% феохромоцитом являются злокачественными. Вовремя не выявлено феохромоцитома может привести к тяжелым последствиям, вплоть до смертельного.
Симптомы Как правило, феохромоцитома проявляется внезапными приступами так называемыми катехоламинов кризисами. Продолжительность их составляет от 15 до 20 минут. Приступ может возникать с частотой несколько раз в день или реже, в тяжелых случаях в сутки может быть до 25 кризов. Заканчивается приступ обычно так же внезапно, как и появляется. В период между кризисами артериальное давление может снижаться до нормы или оставаться высоким.
Возможны пусковые факторы кризов:
- физические нагрузки;
- стрессы, нервное перенапряжение;
- изменение положения тела
- кишечная перистальтика;
- схватки или роды.
Употребление продуктов, богатых тирамин, может также провоцировать кризисов. Этого биогенного амина много в ферментированных продуктах, например:
- в зрелых сырах;
- в сушеном и копченом мясе;
- в авокадо, бананы, бобы;
- в маринованной рыбы;
- в квашеной капусте;
- в некоторых сортах пива.
Выброс гормонов могут спровоцировать наркотики (амфетамин, кокаин) и некоторые лекарственные средства:
- сосудосуживающие препараты (деконгестанты)
- ингибиторы МАО;
- блокаторы дофаминовых рецепторов
- ингибиторы обратного захвата серотонина;
- миорелаксанты;
- глюкокортикостероиды.
Катехоламиновые кризиса клинически проявляются:
- Высоким артериальным давлением;
- Головной болью;
- учащенное сердцебиение;
- выраженная потливость;
- Болью в сердце;
- Ощущение внутренней дрожи;
- страхом смерти;
- психического расстройства;
- снижением остроты зрения;
- Головокружение при изменении положения тела
- повышением сахара крови
- Нападение завершается обильным мочеиспусканием
Более редкими симптомами могут быть:
- Тревога, подавляющее ожидания беды;
- Боль в животе, запоры;
- Похудение.
Примерно в половине случаев артериальное давление у пациентов с феохромоцитомой повышенный постоянно.
Феохромоцитома может быть частью синдрома семейной множественной эндокринной неоплазии типа II (МЭН-II). МЭН-II включает в себя группу редких заболеваний, передающихся по наследству, при которых феохромоцитома сочетается с раком щитовидной железы и с опухолями во многих органах эндокринной (гормональной) системы.
В группе риска являются люди, у родственников которых оказывалась феохромоцитома в составе множественной эндокринной неоплазии II (МЭН-II), больные нейрофиброматоз – редким заболеванием, при котором на коже образуются множественные опухоли, а также развивается опухоль зрительного нерва. Кроме этого лица, страдающие болезнью Хиппеля – Линдау – редким генетическим заболеванием, характеризующимся образованием множественных кист в организме, которые могут становиться злокачественными. Риск возникновения феохромоцитомы у таких пациентов очень высок.
Диагностика Феохромоцитома часто обнаруживается случайно, когда пациент проходит обследование по другому поводу.
Врач-эндокринолог начинает диагностику с расспросы, выясняя наследственную предрасположенность, изучает историю болезни. Затем проводит измерения уровня артериального давления, подсчет частоты сердцебиения.
Анализы.
Далее обычно назначают лабораторные тесты для исследования уровня адреналина, норадреналина и их метаболитов:
- определение метанефрина и норметанефрина в моче, собранной за сутки
- определение уровня свободного метанефрина в плазме крови.
В настоящее время не используют измерения уровня катехоламинов (адреналина, норадреналина) мочи и уровня ванилилминдальной кислоты, так как в их показателях частые ложноположительные результаты.
При обнаружении повышенных уровней биологически активных веществ в анализах используют визуализационные методы, которые помогут выявить опухоль:
- компьютерную томографию (КТ) или магнитно резонансную томографию (МРТ) органов брюшной полости, надпочечников с контрастированием. Методы позволяют выявить опухоль размером более 5 мм.;
- сцинтиграфию, которую используют при подозрении на опухоль вне надпочечниками;
- позитронно-эмиссионную томографию (ПЭТ). Метод более чувствителен, чем сцинтиграфия, в плане выявления метастатических поражений.
При проведении исследования нужно учитывать возможность асимметричного накопления изотопа в нормальных надпочечниках. Если заболевание у нескольких членов семьи, или развилось до 40 лет, то проводят генетическое тестирование. Пациентам старше 50 лет генетическое исследование назначается редко.
Инциденталомы надпочечников. Больные с гормонально нефункционирующие опухолями приходят к врачу с жалобами на боль в животе, пояснице, подреберье, снижение аппетита, апатию. С между менее распространенных симптомов – потеря веса.
Лечение опухолей надпочечников
Все больные с опухолями надпочечников, которые имеют признаки гормональной активности или злокачественного роста (данные КТ, МРТ) и опухолями размером более 4 см требуют хирургического вмешательства – адреналэктомии. При наличии злокачественного роста также удаляют паранефральную клетчатку. При инкурабельным опухоли возможно проведение эмболизации сосудов, питающих опухоли, для уменьшения темпов роста последней и ее гормональной активности.
Операцию могут отложить в случае выраженной сердечно-сосудистой недостаточности, нарушениях мозгового или коронарного кровообращения, тяжелых нарушениях КОС, электролитно-водного обмена и биохимических и общих анализах мочи и крови к их устранению.
При опухолях надпочечников без признаков гормональной активности и размером до 4 см возможен контроль с контролем роста каждые 6 мес. Если наблюдается развитие опухоли, показано оперативное вмешательство. При злокачественных опухолях и опухолях размером более 6 см проводят открытую адреналэктомию. Если опухоли меньшего размера, рекомендуется проводить лапароскопическую адреналэктомию.
Результаты лечения
При лечении доброкачественных гормонально неактивных опухолей больные полностью излечиваются, работоспособность сохраняется, достигается обратное развитие стероидной кардио и энцефалопатии, стероидного диабета. Работоспособность больных будет зависеть от тяжести течения заболевания, количества и тяжести осложнений (больные могут работать только при определенных условиях производства и по определенному графику). При злокачественных опухолях после хирургического лечения прогноз зависит от распространенности процесса, агрессивности опухолевого роста.
Заболевания надпочечников: осмотр врачом, диагностика и лечение
Заболевания надпочечников, как и любых других эндокринных органов, могут проявляться как повышением, так и снижением продукции собственных гормонов. При этом патологический процесс может ограничиваться нарушением синтеза как одного, так и нескольких гормонов надпочечников.
Надпочечники являются парными железами, непосредственно прилегающими к верхним полюсам почек.
Этот эндокринный орган имеет жизненно важное значение. Гормоны надпочечников отвечают за адаптивные и защитные механизмы, обеспечивают выживание организма в условиях стресса и повышенной нагрузки, отвечают за уровень артериального давления и сопротивления сосудов, регулируют водно-электролитный баланс, определяют реакцию организма на аллергены и воспалительные процессы, участвуют в регуляции обмена веществ, синтезе коллагена и работе репродуктивной системы.
Заболевания надпочечников, как и любых других эндокринных органов, могут проявляться как повышением, так и снижением продукции собственных гормонов. При этом патологический процесс может ограничиваться нарушением синтеза как одного, так и нескольких гормонов надпочечников.
В связи с этим жалобы пациентов с заболеваниями этих органов могут быть очень разнообразными и включать:
- прибавку или снижение веса (при синдроме Кушинга или хронической надпочечниковой недостаточности)
- повышение или снижение артериального давления (при феохромоцитоме, синдроме Конна или болезни Аддисона)
- приступы сердцебиения и жара (при феохромоцитоме)
- боли в животе, тошнота и рвота (при феохромоцитоме, надпочечниковой недостаточности)
- слабость и упадок сил (при хронической надпочечниковой недостаточности)
- потемнение кожных покровов или образование «растяжек» (при болезни Аддисона или синдроме Кушинга)
- характерное перераспределение жировой ткани с изменением внешности (при гиперкортицизме)
- боли в мышцах, парезы и параличи (при первичном гиперальдостеронизме)
- избыточное оволосение и алопеция (при нарушениях продукции половых стероидов) и многое другое
Из-за неспецифичности жалоб при многих заболеваниях надпочечников, такие пациенты, как правило, обращаются не к профильному специалисту (эндокринологу), проходят ненужные обследования и получают неадекватное лечение. Важно отметить, что при обращении пациента с заболеваниями надпочечников от врача требуются определенные знания, позволяющие объединить разрозненные симптомы в единую диагностическую концепцию эндокринного заболевания и назначить адекватное обследования.
Как правило, простого лабораторного определения уровня гормонов надпочечников бывает недостаточно. Об этом важно знать. Информативность эти тесты приобретают лишь в определенных условия, в ходе проведения диагностических проб, в том числе с введением ряда фармакологических препаратов.
Специалисты клиники Рассвет постоянно пополняют и обновляют свои навыки в области диагностики функциональных нарушений надпочечников, что позволяет эффективно, достоверно и с наименьшими затратами поставить верный диагноз и рекомендовать лечение.
надпочечников | Johns Hopkins Medicine
Анатомия надпочечников
Надпочечник состоит из двух основных частей:
Кора надпочечников — это внешняя область, а также самая большая часть надпочечника. Он разделен на три отдельные зоны: клубочковая зона, фасцикулярная зона и ретикулярная зона. Каждая зона отвечает за выработку определенных гормонов.
Мозговое вещество надпочечника находится внутри коры надпочечников в центре надпочечника.Он производит «гормоны стресса», в том числе адреналин.
Кора надпочечников и мозговой слой надпочечников окружены жировой капсулой , которая образует защитный слой вокруг надпочечника.
Гормоны надпочечников
Роль надпочечников в организме заключается в высвобождении определенных гормонов непосредственно в кровоток. Многие из этих гормонов связаны с тем, как организм реагирует на стресс, а некоторые жизненно важны для существования.Обе части надпочечников — кора надпочечников и мозговое вещество надпочечников — выполняют различные и отдельные функции.
Каждая зона коры надпочечников секретирует определенный гормон. Ключевые гормоны, вырабатываемые корой надпочечников, включают:
Кортизол
Кортизол — это глюкокортикоидный гормон, вырабатываемый фасцикулярной зоной, которая играет в организме несколько важных ролей. Он помогает контролировать использование организмом жиров, белков и углеводов; подавляет воспаление; регулирует артериальное давление; повышает уровень сахара в крови; а также может уменьшить образование костей.
Этот гормон также контролирует цикл сна / бодрствования. Он высвобождается во время стресса, чтобы помочь вашему телу получить заряд энергии и лучше справиться с чрезвычайной ситуацией.
Как надпочечники вырабатывают кортизол
Надпочечники вырабатывают гормоны в ответ на сигналы от гипофиза в головном мозге, который реагирует на сигналы от гипоталамуса, также расположенного в головном мозге. Это называется осью гипоталамуса и гипофиза надпочечников. Например, для выработки кортизола надпочечниками происходит следующее:
Гипоталамус вырабатывает кортикотропин-рилизинг-гормон (CRH), который стимулирует выработку гипофизом гормона адренокортикотропина (АКТГ).
- Затем
АКТГ стимулирует надпочечники производить и высвобождать гормоны кортизола в кровь.
Обычно и гипоталамус, и гипофиз могут определять, есть ли в крови необходимое количество циркулирующего кортизола. Если кортизола слишком много или слишком мало, эти железы соответственно изменяют количество выделяемых CRH и ACTH. Это называется петлей отрицательной обратной связи.
Избыточное производство кортизола может происходить из-за узелков в надпочечниках или из-за избыточного производства АКТГ из опухоли в гипофизе или из другого источника.
Альдостерон
Минералокортикоидный гормон, продуцируемый клубочковой оболочкой, играет центральную роль в регулировании артериального давления и некоторых электролитов (натрия и калия). Альдостерон посылает сигналы почкам, в результате чего почки поглощают больше натрия в кровоток и выделяют калий с мочой. Это означает, что альдостерон также помогает регулировать pH крови, контролируя уровень электролитов в крови.
ДГЭА и андрогенные стероиды
Эти гормоны, вырабатываемые сетчатой оболочкой, являются слабыми мужскими гормонами.Это гормоны-предшественники, которые в яичниках превращаются в женские гормоны (эстрогены), а в яичках — в мужские гормоны (андрогены). Однако эстрогены и андрогены вырабатываются яичниками и семенниками в гораздо больших количествах.
Адреналин (адреналин) и норэпинефрин (норадреналин)
Мозговое вещество надпочечника , внутренняя часть надпочечника, контролирует гормоны, которые запускают реакцию «беги или сражайся». К основным гормонам, секретируемым мозговым веществом надпочечников, относятся адреналин (адреналин) и норадреналин (норадреналин), выполняющие схожие функции.
Среди прочего, эти гормоны способны увеличивать частоту сердечных сокращений и силу сердечных сокращений, увеличивать приток крови к мышцам и мозгу, расслаблять гладкие мышцы дыхательных путей и способствовать метаболизму глюкозы (сахара). Они также контролируют сжатие кровеносных сосудов (сужение сосудов), помогая поддерживать кровяное давление и повышая его в ответ на стресс.
Как и некоторые другие гормоны, вырабатываемые надпочечниками, адреналин и норадреналин часто активируются в ситуациях, вызывающих физический и эмоциональный стресс, когда вашему организму требуются дополнительные ресурсы и энергия, чтобы выдержать необычное напряжение.
Заболевания надпочечников
Два распространенных способа, которыми надпочечники вызывают проблемы со здоровьем, — это производство слишком малого или слишком большого количества определенных гормонов, что приводит к гормональному дисбалансу. Эти нарушения функции надпочечников могут быть вызваны различными заболеваниями надпочечников или гипофиза.
Недостаточность надпочечников
Надпочечниковая недостаточность — редкое заболевание. Это может быть вызвано заболеванием надпочечников (первичная надпочечниковая недостаточность, болезнь Аддисона) или заболеваниями гипоталамуса или гипофиза (вторичная надпочечниковая недостаточность).Он противоположен синдрому Кушинга и характеризуется низким уровнем гормонов надпочечников. Симптомы включают потерю веса, плохой аппетит, тошноту и рвоту, усталость, потемнение кожи (только при первичной надпочечниковой недостаточности), боль в животе и многое другое.
Причины первичной недостаточности надпочечников могут включать аутоиммунные заболевания, грибковые и другие инфекции, рак (редко) и генетические факторы.
Хотя надпочечниковая недостаточность обычно развивается со временем, она также может проявляться внезапно как острая надпочечниковая недостаточность (надпочечниковый криз).У него похожие симптомы, но последствия более серьезные, включая опасный для жизни шок, судороги и кому. Они могут развиться, если не лечить заболевание.
Врожденная гиперплазия надпочечников
Надпочечниковая недостаточность также может быть результатом генетического заболевания, называемого врожденной гиперплазией надпочечников. У детей, рожденных с этим заболеванием, отсутствует важный фермент, необходимый для выработки кортизола, альдостерона или того и другого. В то же время они часто испытывают избыток андрогенов, что может привести к появлению мужских качеств у девочек и преждевременному половому созреванию у мальчиков.
Врожденная гиперплазия надпочечников может оставаться невыявленной в течение многих лет в зависимости от степени недостаточности ферментов. В более тяжелых случаях младенцы могут страдать от неоднозначных гениталий, обезвоживания, рвоты и задержки развития.
Гиперактивные надпочечники
Иногда в надпочечниках могут образовываться узелки, вырабатывающие слишком много определенных гормонов. Узелки размером 4 сантиметра или больше и узелки, которые показывают определенные особенности на изображении, увеличивают подозрение на злокачественное новообразование.Как доброкачественные, так и злокачественные узелки могут производить чрезмерное количество определенных гормонов, что называется функциональным узлом. Функциональные опухоли, злокачественные опухоли или узелки размером более 4 сантиметров рекомендуется направлять на хирургическое обследование.
Избыток кортизола: синдром Кушинга
Синдром Кушинга возникает в результате чрезмерного производства кортизола надпочечниками. Симптомы могут включать увеличение веса и жировые отложения в определенных частях тела, таких как лицо, ниже задней части шеи, называемой буйволиным горбом, и в области живота; истончение рук и ног; фиолетовые растяжки на животе; волосы на лице; усталость; мышечная слабость; кожа легко ушибается; повышенное артериальное давление; сахарный диабет; и другие проблемы со здоровьем.
Избыточное производство кортизола также может быть вызвано перепроизводством АКТГ доброкачественной опухолью в гипофизе или опухолью в другом месте тела. Это известно как болезнь Кушинга. Другой частой причиной синдрома Кушинга является чрезмерное и продолжительное употребление внешних стероидов, таких как преднизон или дексаметазон, которые назначают для лечения многих аутоиммунных или воспалительных заболеваний (например, волчанки, ревматоидного артрита, астмы, воспалительного заболевания кишечника, рассеянного склероза и т. Д.)
Избыток альдостерона: гиперальдостеронизм
Гиперальдостеронизм возникает в результате перепроизводства альдостерона одним или обоими надпочечниками. Это характеризуется повышением артериального давления, для контроля которого часто требуется прием многих лекарств. У некоторых людей может развиться низкий уровень калия в крови, что может вызвать мышечные боли, слабость и спазмы. Когда причиной является гиперсекреция надпочечников, заболевание называется синдромом Конна.
Избыток адреналина или норадреналина: феохромоцитома
Феохромоцитома — это опухоль, которая приводит к избыточному производству адреналина или норадреналина мозговым веществом надпочечников, что часто случается всплесками.Иногда ткань нервного гребня, которая имеет ткань, аналогичную мозговому веществу надпочечников, может быть причиной гиперпродукции этих гормонов. Это известно как параганглиома.
Феохромоцитомы могут вызывать стойкое или спорадическое высокое кровяное давление, которое трудно контролировать с помощью обычных лекарств. Другие симптомы включают головные боли, потливость, тремор, беспокойство и учащенное сердцебиение. Некоторые люди генетически предрасположены к развитию этого типа опухоли.
Рак надпочечников
Злокачественные опухоли надпочечников (рак надпочечников), такие как карцинома коры надпочечников, встречаются редко и часто к моменту постановки диагноза распространились на другие органы и ткани.Эти опухоли имеют тенденцию к росту и могут достигать нескольких дюймов в диаметре.
Раковые опухоли надпочечников могут быть функциональными и выделять избыток одного или нескольких гормонов, что сопровождается соответствующими симптомами, перечисленными выше. Пациенты также могут испытывать боль в животе, боль в боку или чувство переполнения живота, особенно когда опухоль надпочечников становится очень большой.
Не все виды рака, обнаруживаемые в надпочечниках, происходят из самой железы. Большинство опухолей надпочечников являются метастазами или распространяются раком из другой первичной опухоли в другом месте тела.
Надпочечники | Вы и ваши гормоны от Общества эндокринологов
Альтернативные названия
Надпочечники
Где мои надпочечники?
В человеческом теле есть два надпочечника, по одному на каждой почке. Каждый надпочечник у взрослого человека весит 4–5 г. Надпочечники впервые обнаруживаются на 6 неделе беременности.
Что делают мои надпочечники?
Каждый надпочечник состоит из двух отдельных частей: внешней части, называемой корой надпочечников, и внутреннего мозгового вещества надпочечников.Надпочечники выделяют различные гормоны, которые действуют как «химические посредники». Эти гормоны путешествуют с кровотоком и воздействуют на различные ткани тела, чтобы дать им возможность правильно функционировать. Все гормоны коры надпочечников представляют собой стероидные соединения, состоящие из холестерина.
Какие гормоны вырабатывают мои надпочечники?
Надпочечник кора вырабатывает три гормона:
- Минералокортикоиды: наиболее важным из них является альдостерон. Этот гормон помогает поддерживать уровень соли и воды в организме, что, в свою очередь, регулирует кровяное давление.Без альдостерона почки теряют чрезмерное количество соли (натрия) и, следовательно, воды, что приводит к сильному обезвоживанию и низкому кровяному давлению.
- Глюкокортикоиды: преимущественно кортизол. Этот гормон участвует в реакции на болезнь, а также помогает регулировать обмен веществ в организме. Кортизол стимулирует выработку глюкозы, помогая организму высвободить необходимые ингредиенты из запасов (жир и мышцы) для производства глюкозы. Кортизол также обладает значительным противовоспалительным действием.
- Андрогены надпочечников: мужские половые гормоны, в основном дегидроэпиандростерон (ДГЭА) и тестостерон. Все они имеют слабые эффекты, но играют роль в раннем половом созревании ‘data-content =’ 1268 ‘> в раннем развитии мужских половых органов в детстве и в оволосении женского тела в период полового созревания.
Адренокортикотропный гормон (АКТГ), секретируемый передней долей гипофиза, в первую очередь влияет на высвобождение глюкокортикоидов и надпочечников надпочечниками и, в гораздо меньшей степени, также стимулирует высвобождение альдостерона.
Надпочечник , мозговое вещество производит катехоламины:
Катехоламины включают адреналин, норадреналин и небольшое количество дофамина — эти гормоны отвечают за все физиологические характеристики стрессовой реакции, так называемой реакции «бей или беги».
Что может пойти не так с моими надпочечниками?
Обычно может произойти перепроизводство альдостерона, которое вызывает состояние, известное как гиперальдостеронизм ‘data-content =’ 1318 ‘> первичный гиперальдостеронизм.Это вызывает высокое кровяное давление, которое устойчиво к обычным таблеткам для контроля кровяного давления, и нарушение солевого режима. Высокое кровяное давление может вызвать головные боли и проблемы со зрением. Некоторые исследования показали, что гиперальдостеронизмом может быть до 5% всех людей с высоким кровяным давлением и еще более высокая доля тех, у кого резистентная к лечению гипертензия.
В редких случаях надпочечники могут стать гиперактивными или малоактивными. Двумя основными нарушениями, связанными с глюкокортикоидами, являются синдром Кушинга и болезнь Аддисона, соответственно.
Синдром Кушинга возникает из-за гиперактивности надпочечников из-за чрезмерной выработки кортизола. Клинические данные включают истончение и кровоподтеки кожи, ожирение, диабет, психические расстройства, высокое кровяное давление, мышечную слабость, остеопороз, чрезмерное оволосение на лице и нерегулярные месячные у женщин. Это может привести к задержке роста у детей. У пациентов с избытком кортизола также наблюдается нарушение заживления ран и повышенная восприимчивость к инфекции.
Болезнь Аддисона или недостаточность надпочечников возникает из-за недостаточной активности надпочечников, связанной с недостатком гормонов.Надпочечниковая недостаточность может быть острой или хронической. Симптомы хронической надпочечниковой недостаточности включают низкое кровяное давление, усталость, потерю веса, анорексию, тошноту, рвоту, боль в животе, тягу к соли и низкий уровень сахара в крови. Кожа и слизистые оболочки могут иметь повышенную пигментацию. Утрата вторичных половых признаков наблюдается только у женщин с этим заболеванием. Острая надпочечниковая недостаточность требует неотложной медицинской помощи и требует незамедлительного выявления и лечения. Признаками острой надпочечниковой недостаточности является нарушение кровообращения с болями в животе и низким уровнем сахара в крови.
Избыточное производство андрогенов также очень редко, но может привести к чрезмерному росту волос и нарушению менструального цикла.
Опухоли надпочечников в основном доброкачественные и не приводят к избыточной или недостаточной выработке гормонов надпочечников. Большинство опухолей обнаруживаются случайно, когда люди проходят сканирование по разным причинам. Рак надпочечников встречается очень редко. Опухоли надпочечников могут потребовать хирургического вмешательства, если они имеют большой размер или чрезмерно продуцируют гормоны.
Лечение каждого расстройства зависит от конкретной причины.Пациентам, у которых есть какие-либо опасения по поводу этих состояний, следует посоветоваться со своим врачом.
Последняя проверка: янв 2018
Что это такое, типы и симптомы
Обзор
Что такое заболевания надпочечников?
Есть много состояний, которые могут привести к проблемам с функцией надпочечников. Надпочечники маленькие, имеют форму треугольника и расположены чуть выше каждой почки. Иногда их называют надпочечниками.Их работа — вырабатывать гормоны, необходимые для поддержания баланса вашего метаболизма, артериального давления, иммунной системы и реакции на стресс.
Заболевания надпочечников являются результатом того, что ваши железы вырабатывают слишком много или недостаточно определенных гормонов. Гормоны, вырабатываемые надпочечниками, включают гидрокортизон (также называемый кортизолом), адреналин и альдостерон.
Вы можете представить себе домино и то, как одно движение одного домино вызывает цепную реакцию, заставляя следующее домино в очереди упасть. Если что-то происходит, а следующее домино не получает сообщения, эффект пропадает.
Какие бывают распространенные типы заболеваний надпочечников?
Есть разные состояния, связанные с вашими надпочечниками. Некоторые из наиболее распространенных включают:
- Болезнь Аддисона, также называемая надпочечниковой недостаточностью. При этом заболевании вырабатывается недостаточно кортизола и / или альдостерона.
- Синдром Кушинга. При этом заболевании у вас слишком высокий уровень кортизола. Этот термин может применяться, когда большие дозы стероидов назначаются для лечения определенных заболеваний.
- Врожденная гиперплазия надпочечников. Этот термин относится к генетическому состоянию, при котором ваши надпочечники не могут хорошо вырабатывать кортизол. В результате повышается уровень АКТГ. В зависимости от дефекта могут быть произведены более высокие уровни мужского гормона.
- Подавление надпочечников. Это тип надпочечниковой недостаточности, связанный с внешними источниками кортизола или родственных синтетических гормонов, таких как преднизон или дексаметазон.
- Гиперальдостеронизм. Если у вас это заболевание, ваше тело вырабатывает слишком много альдостерона, что может привести к повышению артериального давления и потере калия.
- Вирилизация. Это состояние возникает, когда ваше тело вырабатывает слишком много мужских половых гормонов, и проявляется только у женщин или мальчиков до полового созревания.
Есть также состояния надпочечников, связанные с разрастаниями (опухолями). К ним относятся:
- Опухоли надпочечников. Опухоли могут нарушить выработку гормонов, но обычно не являются злокачественными.
- Рак надпочечников. Это редкое заболевание связано с образованием рака во внешнем слое надпочечников.
- Феохромоцитома. Если у вас это заболевание, ваши железы вырабатывают слишком много адреналина и норадреналина, что может повысить кровяное давление или вызвать учащенное сердцебиение.
- Опухоли гипофиза. Аномальный рост гипофиза может вызвать состояние надпочечников, нарушая выработку гормонов надпочечниками. Опухоли, продуцирующие АКТГ, вызывают болезнь Кушинга. Если опухоли достаточно большие, они могут давить на нормальные клетки гипофиза и вызывать дефицит АКТГ и вторичную недостаточность надпочечников.
Насколько распространены заболевания надпочечников?
Заболевание надпочечников может случиться с каждым. В индивидуальных условиях некоторые из них могут происходить чаще с женщинами, чем с мужчинами, например синдром Кушинга.
Что такое надпочечниковая недостаточность?
Надпочечниковая недостаточность возникает, когда надпочечники не вырабатывают достаточного количества кортизола, а иногда и альдостерона. Продукция уменьшается, когда кора надпочечников (внешний слой желез) разрушается. Чаще всего это происходит при аутоиммунном заболевании, которое заставляет ваше тело атаковать железы.Это также может быть вызвано опухолями, туберкулезом и другими инфекциями. Это состояние известно как первичная надпочечниковая недостаточность.
Вторичная надпочечниковая недостаточность, которая встречается чаще, чем первичная форма, возникает из-за недостатка адренокортикотропина (АКТГ), гормона, секретируемого гипофизом. Если ваш гипофиз не вырабатывает достаточно АКТГ, надпочечники не вырабатывают достаточно кортизола.
Вторичная надпочечниковая недостаточность чаще всего возникает, когда вы принимали глюкокортикоиды (например, преднизон) в течение длительного времени, а затем прекратили прием слишком быстро, а не постепенно снижались.Он также может развиться из-за опухолей гипофиза, давящих на нормальные клетки гипофиза, или в результате хирургического вмешательства или облучения гипофиза.
Что означает кризис надпочечников?
Кризис надпочечников — неотложная медицинская помощь. Это наиболее серьезное осложнение недостаточности надпочечников, возникающее из-за сильной нехватки кортизола. Кризис надпочечников может быть опасным для жизни. Симптомы криза надпочечников включают:
- Сильная боль в нижней части тела, которая быстро возникает.
- Приступы рвоты и диареи.
- Слабость.
- Замешательство и потеря сознания.
- Низкий уровень глюкозы в крови,
- Низкое артериальное давление.
Если у вас надпочечниковая недостаточность, вы всегда должны иметь при себе инъекционную форму глюкокортикоидов и носить какие-либо медицинские украшения с этой информацией. Убедитесь, что ваша семья и друзья знают, как делать инъекцию в экстренных случаях.
Другие гормональные дисбалансы и симптомы могут возникать при нарушениях функции надпочечников.К ним относятся избыток калия (гиперкалиемия) или недостаток натрия (гипонатриемия) в крови.
Симптомы и причины
Каковы факторы риска заболеваний надпочечников?
Во многих случаях причины заболеваний надпочечников неизвестны. Однако некоторые типы заболеваний надпочечников связаны с генетикой. Другие могут привести к увеличению частоты, если вам придется принимать или решите принимать определенные типы лекарств, например стероиды. Стероиды используются для лечения многих типов заболеваний, но вы всегда должны знать об их многочисленных побочных эффектах.
Что вызывает нарушение функции надпочечников?
Заболевания надпочечников вызваны проблемами с самими железами, которые вызывают перепроизводство или недопроизводство гормонов. Они также вызваны проблемами в других железах, например, в гипофизе. Генетика также может играть роль в некоторых заболеваниях надпочечников. Во многих случаях никто не знает, почему развиваются расстройства.
Каковы симптомы нарушения функции надпочечников?
Симптомы нарушения функции надпочечников различаются в зависимости от того, какие гормоны задействованы.Многие симптомы заболеваний надпочечников аналогичны симптомам других заболеваний.
Симптомы высокого уровня кортизона (болезнь Кушинга) включают:
- Ожирение в верхней части тела, при этом руки и ноги остаются более тонкими. (Распространенная черта, называемая буйволиным горбом, относится к шишке между плечами.)
- Усталость и растерянность.
- Повышенное кровяное давление и диабет.
- Кожа, на которой легко появляются синяки.
- Широкие пурпурные полосы на коже живота.
Симптомы высокого уровня альдостерона включают:
- Высокое кровяное давление.
- Низкий уровень калия.
- Слабость.
- Боль и спазмы в мышцах.
Симптомы высокого уровня мужских половых гормонов проявляются только у женщин или мальчиков до полового созревания. К ним относятся:
- Рост волос на лице или облысение.
- Развивающиеся прыщи.
- Имея более глубокий голос.
- Становитесь более мускулистыми.
- Развитие полового влечения.
Развитие мужских качеств называется вирилизацией.
Диагностика и тесты
Как диагностируются нарушения функции надпочечников?
Ваш лечащий врач, скорее всего, начнет с вопросов о ваших симптомах. Затем они назначат анализы для определения уровня гормонов в вашей слюне, крови и моче.
Если ваш провайдер подозревает опухоль, он может заказать тесты визуализации, такие как компьютерная томография, МРТ или тесты ядерной визуализации.
Ваш постоянный лечащий врач может направить вас к эндокринологу, специалисту по гормонам и заболеваниям эндокринной системы.
Ведение и лечение
Как лечат заболевания надпочечников?
Лечение заболеваний надпочечников зависит от самого заболевания. При некоторых состояниях потребуются лекарства, чтобы повысить уровень гормонов. Ваш врач может порекомендовать операцию или лучевую терапию при заболеваниях, связанных с опухолями.
Каковы осложнения нарушения функции надпочечников?
Надпочечники и контролируемые ими гормоны важны для многих функций вашего организма.При отсутствии лечения нарушения могут иметь серьезные осложнения. Некоторые из них могут быть опасными для жизни.
Профилактика
Как предотвратить нарушение функции надпочечников?
Поскольку исследователи не знают, почему возникают определенные расстройства надпочечников, кажется, нет никакого способа предотвратить их возникновение.
В тех случаях, когда у вас может возникнуть соблазн принять мужские гормоны для наращивания мышечной массы, вам следует остановиться и подумать о том, что в конечном итоге вы можете повредить другие железы.
Жить с
Когда мне следует обращаться к поставщику медицинских услуг по поводу заболеваний надпочечников?
Вы всегда должны связываться со своим лечащим врачом, если у вас есть симптомы, которые вас беспокоят, с диагнозом заболевания надпочечников или без него.Некоторые из них могут включать:
- Похудание без попыток или увеличение веса в основном в верхней части тела.
- Чувствуете такую усталость, что не можете справляться с повседневными задачами.
- Испытывать сильную или не прекращающуюся боль любого типа.
- Испытывает изменения в росте волос.
- Испытывает кожные изменения, такие как образование синяков или растяжек.
Если у вас недостаточность надпочечников, спросите у врача инъекционный глюкокортикоид, который вы можете носить с собой.Убедитесь, что вы знаете, как делать себе инъекции, и что ваша семья и друзья также знают, как и когда делать вам инъекции.
Записка из клиники Кливленда
Надпочечники играют важную роль в поддержании здоровья вашего тела. Заболевания этих желез могут повлиять на многие функции организма. Ваш лечащий врач может посоветовать вам регулярно посещать эндокринолога для наблюдения за вашим состоянием. Ваш план лечения может измениться при изменении вашей ситуации, например, когда вы находитесь в стрессовой ситуации во время болезни или операции.С большинством заболеваний надпочечников можно справиться, если вы станете активным участником своей медицинской бригады.
Что делают надпочечники?
Что делают надпочечники?
Надпочечники вырабатывают гормоны, необходимые для здорового образа жизни. Кора надпочечников вырабатывает гормоны, контролирующие пол (андрогены, эстрогены), солевой баланс в крови (альдостерон) и баланс сахара (кортизол). Мозговое вещество надпочечников вырабатывает гормоны, участвующие в реакции «бей или беги» (катехоламины или гормоны адреналинового типа, такие как адреналин и норадреналин).Мозговое вещество и кора надпочечников вырабатывают очень разные гормоны. У нас есть два надпочечника, расположенные в верхней части обеих почек. Они имеют треугольную форму, размер и цвет напоминают печенье с предсказанием. Каждая железа состоит из мозгового вещества (центра железы), окруженного корой.
Функция мозгового вещества надпочечников.
Мозговое вещество надпочечников отвечает за выработку катехоламинов или гормонов адреналинового типа, таких как адреналин и норадреналин.Мы все испытали это внезапное чувство паники и беспокойства, когда что-то происходит внезапно и неожиданно, и мы пугаемся. Внезапно у нас появляется покалывание, и мы чувствуем, что нам нужно убежать или встать и драться. Это симптомы «бей или беги», и они вызваны внезапным выбросом адреналина из наших надпочечников. (да, адреналин так называется, потому что он исходит от надпочечников). Адреналин, как мы его обычно называем, можно разделить на два разных гормона, вырабатываемых мозговым веществом надпочечников: адреналин и норадреналин.Функция коры надпочечников.
Кора надпочечников вырабатывает гормоны, необходимые для поддержания баланса жидкости и электролитов (солей) в организме, такие как кортизол и альдостерон. Кора надпочечников также вырабатывает небольшое количество половых гормонов, но это становится важным только при наличии перепроизводства (большинство половых гормонов вырабатываются семенниками и яичниками). Три слоя коры надпочечников: Микроскопическое изображение коры надпочечников: слои коры надпочечников, клубочковой зоны (ZG), фасцикулята (ZF) и ретикулярной мышцы (ZR), ответственных за выработку альдостерона, кортизола и половых стероидных гормонов.- Клубочковая зона (ZG) является самым поверхностным слоем коры надпочечников и вырабатывает гормон альдостерон , а также небольшое количество прогестерона (полового гормона). Здесь производится минералокортикоид альдостерон .
- Зона фасцикулята (ZF) — это средняя зона коры надпочечников, которая в основном производит кортизола.
- Ретикулярная зона (ZR) — это самая внутренняя зона коры надпочечников, прилегающая к мозговому веществу надпочечников.Функции сетчатой оболочки — хранение холестерина для стероидогенеза (производство стероидных гормонов) и секреция половых гормонов , таких как эстроген и тестостерон (в небольших количествах).
Техническая информация для врачей и медсестер.
В клубочковой зоне (ZG) прогестерон в несколько этапов превращается в минералокортикоид альдостерон. В других слоях коры прогестерон сначала превращается в 17-гидроксипрогестерон, а затем в 17-гидроксистероидный кортизол или 17-кетостероидные половые гормоны.Ежедневно надпочечники секретируют 15–20 мг кортизола, 25–30 мг андрогенов и 75–125 мкг альдостерона.
Минералокортикоид альдостерон вырабатывается во внешнем слое коры надпочечников, клубочковой зоне. Секреция альдостерона в первую очередь контролируется почечным путем. Пониженное артериальное давление или пониженная концентрация натрия в сыворотке определяется юкстагломерулярным аппаратом и плотным пятном, соответственно. В результате вырабатывается и высвобождается ренин, активирующий ангиотензин I.В легких ангиотензинпревращающий фермент (АПФ) превращает большую часть ангиотензина I в ангиотензин II. Циркулирующий ангиотензин II стимулирует секрецию альдостерона. В меньшей степени секреция альдостерона стимулируется прямым действием АКТГ и повышенным уровнем калия в сыворотке. С возрастом снижается выработка альдостерона.
Зона фасцикулята (ZF) и ретикулярная зона (ZR) ответственны за выработку глюкокортикоидов. Секреция кортизола контролируется по оси гипоталамус-гипофиз-надпочечники (HPA).Гипоталамический кортикотропин-рилизинг-гормон (CRH) вызывает высвобождение адренокортикотропного гормона (АКТГ) из передней доли гипофиза, который стимулирует кору надпочечников высвобождать кортизол. Когда концентрация кортизола достигает физиологического диапазона 15–20 мкг / дл, он оказывает отрицательную обратную связь как на гипоталамус, так и на секрецию передней доли гипофиза. Период полураспада АКТГ в плазме составляет 25 минут, а кортизола — 90 минут. Производство АКТГ и кортизола у нормальных, не подвергающихся стрессу людей остается неизменным на протяжении всей жизни.Высвобождение андрогенов надпочечниками регулируется АКТГ, тогда как высвобождение тестостерона и эстрогена гонадными железами находится под отдельным путем гипофизарно-гонадотропного контроля. Производство андрогенов достигает пика в период полового созревания и постепенно снижается с возрастом.
Стимуляция мозгового вещества надпочечников осуществляется через преганглионарные симпатические волокна, вызывая выброс дофамина, норадреналина и адреналина. Симпатический нервный отток увеличивается из-за реакции «бей или беги», страха, эмоционального стресса, вертикальной позы, боли, холода, гипотонии, гипогликемии и других стрессов.Норэпинефрин оказывает отрицательную обратную связь на преганглионарные симпатические рецепторы. С возрастом уровень адреналина не меняется, но повышается уровень норадреналина и общего катехоламина в плазме.
Узнайте больше об адреналэктомии с мини-задней осью (MBSA). Это предпочтительная операция на надпочечниках примерно для 95% людей с опухолью надпочечника.
Обзор надпочечников
Основы надпочечников
Надпочечники — это две железы, расположенные над почками и состоящие из двух отдельных частей.
- Кора надпочечников — внешняя часть железы — вырабатывает жизненно важные гормоны, такие как кортизол (который помогает регулировать обмен веществ и помогает организму реагировать на стресс) и альдостерон (помогает контролировать кровяное давление).
- Мозговое вещество надпочечников — внутренняя часть железы — вырабатывает несущественные (то есть они вам не нужны для жизни) гормоны, такие как адреналин (который помогает вашему организму реагировать на стресс).
Но надпочечники способствуют вашему здоровью, даже когда ваше тело не подвергается сильному стрессу. Фактически, они выделяют гормоны, которые необходимы вам для жизни.
Анатомия надпочечников
Надпочечники — это два органа треугольной формы размером около 1.5 дюймов в высоту и 3 дюйма в длину. Они расположены на верхней части каждой почки. Их название напрямую связано с их местонахождением ( н.э., — около или около; renes, — почек).
Каждый надпочечник состоит из двух различных структур — внешняя часть надпочечников называется корой надпочечников. Внутренняя область называется мозговым веществом надпочечников.
Гормоны надпочечников
Кора надпочечников и мозговое вещество надпочечников имеют очень разные функции.Одно из основных различий между ними состоит в том, что гормоны, выделяемые корой надпочечников, необходимы для жизни; те, которые секретируются мозговым веществом надпочечников, — нет.
Гормоны коры надпочечников
Кора надпочечников производит две основные группы кортикостероидных гормонов — глюкокортикоиды и минеральные кортикоиды. Высвобождение глюкокортикоидов запускается гипоталамусом , и гипофизом. Минералкортикоиды опосредуются сигналами, запускаемыми почками.Когда гипоталамус вырабатывает кортикотропин-рилизинг-гормон (CRH), он стимулирует гипофиз к высвобождению кортикотропного гормона надпочечников (ACTH). Эти гормоны, в свою очередь, предупреждают надпочечники о выработке кортикостероидных гормонов.
Глюкокортикоиды, выделяемые корой надпочечников, включают:
- Гидрокортизон: Обычно известный как кортизол, он регулирует процесс преобразования в организме жиров, белков и углеводов в энергию.Он также помогает регулировать кровяное давление и сердечно-сосудистую систему.
- Кортикостерон: Этот гормон работает с гидрокортизоном для регулирования иммунного ответа и подавления воспалительных реакций.
Основным минеральным кортикоидом является альдостерон , который поддерживает правильный баланс соли и воды, помогая контролировать кровяное давление.
Есть третий класс гормонов, выделяемых корой надпочечников, известных как половые стероиды или половые гормоны.Кора надпочечников выделяет небольшое количество мужских и женских половых гормонов. Однако их влияние обычно затмевается большим количеством гормонов (таких как эстроген и тестостерон), выделяемых яичниками или семенниками.Гормоны мозгового вещества надпочечников
В отличие от коры надпочечников мозговое вещество надпочечников не выполняет никаких жизненно важных функций. То есть для жизни не нужно. Но это вряд ли означает, что мозговое вещество надпочечников бесполезно. Гормоны мозгового вещества надпочечников высвобождаются после стимуляции симпатической нервной системы, что происходит при стрессе.Таким образом, мозговое вещество надпочечников помогает справляться с физическим и эмоциональным стрессом. Вы можете узнать больше, прочитав статью SpineUniverse о симпатической нервной системе .Возможно, вы знакомы с реакцией «бей или беги» — процессом, инициируемым симпатической нервной системой, когда ваше тело сталкивается с угрожающей (стрессовой) ситуацией. Этому способствуют гормоны мозгового вещества надпочечников.
Гормоны, секретируемые мозговым веществом надпочечников:
- Адреналин: Большинство людей знает адреналин под другим названием — адреналин.Этот гормон быстро реагирует на стресс, учащая сердечный ритм и прилив крови к мышцам и мозгу. Он также повышает уровень сахара в крови, помогая преобразовывать гликоген в глюкозу в печени. (Гликоген — это форма хранения глюкозы в печени.)
- Норэпинефрин: Этот гормон, также известный как норадреналин, взаимодействует с адреналином в ответ на стресс. Однако это может вызвать сужение сосудов (сужение кровеносных сосудов). Это приводит к повышению артериального давления.
Заболевания надпочечников
Есть несколько причин, по которым надпочечники могут не работать должным образом. Проблема может быть в самом надпочечнике, или первопричина может быть связана с дефектом другой железы.
Ниже приведены наиболее частые нарушения и заболевания надпочечников:
- Болезнь Аддисона: Это редкое заболевание может поразить любого человека в любом возрасте.Он развивается, когда кора надпочечников не может вырабатывать достаточное количество кортизола и альдостерона. Чтобы узнать больше, прочитайте нашу статью о болезни Аддисона.
- Рак надпочечников: Рак надпочечников — это агрессивный рак, но он встречается очень редко. Злокачественные опухоли надпочечников редко ограничиваются надпочечниками — они имеют тенденцию распространяться на другие органы и вызывать неблагоприятные изменения в организме из-за избытка гормонов, которые они производят. Чтобы узнать больше, прочитайте нашу статью о раке надпочечников.
- Синдром Кушинга: Синдром Кушинга — необычное заболевание, которое по сути противоположно болезни Аддисона.Это вызвано перепроизводством гормона кортизола. У этого расстройства множество причин, в том числе опухоль надпочечника или гипофиза. Чтобы узнать больше, прочитайте нашу статью о синдроме Кушинга.
- Врожденная гиперплазия надпочечников: Это генетическое заболевание характеризуется низким уровнем кортизола. Люди с врожденной гиперплазией надпочечников часто имеют дополнительные гормональные проблемы, такие как низкий уровень альдостерона (который поддерживает водно-солевой баланс).
Надпочечники играют многофункциональную роль в эндокринной системе. Две очень разные части этих желез, мозговое вещество и кора, регулируют и поддерживают многие из ваших внутренних процессов — от метаболизма до реакции «бей или беги».
Обновлено: 08.04.15
Заболевания коры надпочечников: синдром Кушинга
Опухоль надпочечника: Введение | Cancer.Net
Примечание редактора: обратите внимание, что этот раздел в настоящее время находится на рассмотрении и скоро будет обновлен.
НА ЭТОЙ СТРАНИЦЕ: Вы найдете основную информацию об этом типе опухоли и частях тела, на которые они могут повлиять. Это первая страница руководства Cancer.Net по опухолям надпочечников. Для просмотра других страниц используйте меню. Думайте об этом меню как о дорожной карте к этому полному руководству.
О надпочечниках
У каждого человека по 2 надпочечника. По одному на каждой почке. В организме 2 почки. Надпочечники маленькие, желтоватого цвета и обычно весят около 10 граммов.Эти железы важны для эндокринной системы организма. Эндокринная система состоит из тканей и органов, вырабатывающих гормоны. Гормоны — это химические вещества, которые переносятся через кровоток и оказывают определенное влияние на активность других органов или клеток организма.
Каждый надпочечник состоит из 2 основных частей, которые функционируют отдельно:
Кора надпочечников. Внешняя часть надпочечника называется корой. Кора надпочечников вырабатывает 3 основных гормона: кортизол, альдостерон и дегидроэпиандростерон (ДГЭА).Эти гормоны тщательно контролируют обмен веществ, кровяное давление и особенности тела, такие как рост волос и форму тела.
Мозговое вещество надпочечника. Внутренняя часть надпочечников называется мозговым веществом. Мозговое вещество надпочечников вырабатывает 3 гормона: адреналин, норадреналин и дофамин. Эти гормоны, часто называемые катехоламинами, контролируют реакцию организма на стресс, включая выброс адреналина «бей или беги».
Об опухолях надпочечников
Опухоль возникает, когда здоровые клетки изменяются и выходят из-под контроля, образуя массу.Опухоль может быть злокачественной или доброкачественной. Раковая опухоль является злокачественной, то есть может расти и распространяться на другие части тела. Доброкачественная опухоль означает, что опухоль может расти, но не распространяется.
Опухоль надпочечника иногда может производить слишком много гормона. Когда это происходит, опухоль называется «функционирующей опухолью». Опухоль надпочечника, которая не вырабатывает гормоны, называется «нефункционирующей опухолью». Симптомы и лечение опухоли надпочечников зависят от:
Функционирует опухоль или нет
Какие гормоны вырабатываются в избытке?
Произошла ли опухоль в надпочечнике или распространилась из другого органа
Функциональные опухоли надпочечников могут продуцировать любой гормон, вырабатываемый надпочечниками.В редких случаях они могут производить более 1 гормона.
Этот раздел посвящен первичным опухолям надпочечников. Первичная опухоль надпочечника начинается в надпочечнике. Опухоль надпочечника также может возникнуть в результате рака, который начался в другом органе, например, в легких, а затем распространился на надпочечник в результате процесса, называемого метастазированием. К первичным опухолям надпочечников относятся:
Аденома. Это наиболее распространенный тип опухоли надпочечников.Это доброкачественная нефункционирующая опухоль коры надпочечников. Аденома обычно не вызывает симптомов и, если она небольшая, часто не требует лечения. Аденому еще называют адренокортикальной аденомой,
Рак надпочечников. Рак надпочечников встречается редко. Однако это наиболее распространенный вид раковой опухоли надпочечников. Он также известен как карцинома коры надпочечников. Примерно от 4 до 12 из 1 миллиона человек заболевают этим типом опухоли, которая начинается в коре надпочечников.Адренокортикальная карцинома может быть функционирующей или нефункционирующей опухолью. Если опухоль функционирует, она может производить более 1 гормона.
Нейробластома . Это тип рака у детей, который может начаться в мозговом веществе надпочечников. Узнайте больше о детской нейробластоме.
Феохромоцитома . Этот тип нейроэндокринной опухоли чаще всего начинается в мозговом веществе надпочечников. Узнайте больше о нейроэндокринных опухолях.
Следующий раздел в этом руководстве — Статистика .Это помогает объяснить, сколько людей диагностировано с этим типом опухоли, и общие показатели выживаемости. Или используйте меню, чтобы выбрать другой раздел, чтобы продолжить чтение этого руководства.
Гиперактивные надпочечники | Сидарс-Синай
Не то, что вы ищете?Что такое гиперактивные надпочечники?
В вашем теле два надпочечника. Они находятся на верхней части каждой почки. Надпочечники вырабатывают определенные типы гормонов.Если они производят слишком много (избыточно) этих гормонов, их называют сверхактивными.
Что вызывает гиперактивность надпочечников?
Ваши надпочечники могут начать по неизвестным причинам самостоятельно вырабатывают слишком много гормонов. Они также могут стать слишком активными если ваш гипофиз вырабатывает слишком много гормона АКТГ (адренокортикотропина). Или если опухоли в других частях тела вырабатывают слишком много CRH (кортикотропин-рилизинг-гормона) или АКТГ.
Некоторым людям, принимающим высокие дозы стероидные препараты в течение длительного времени также будут проявлять признаки дополнительного гормона надпочечников эффект.
Каковы симптомы гиперактивности надпочечников?
Симптомы зависят от того, какие гормоны вырабатываются в избытке:
- Андрогенные стероиды (андрогенные гормоны). Сюда входят гормоны, относящиеся к тестостерону.Слишком много из них могут привести к сильным мужским качествам как у мужчин, так и у женщин. Они могут включать дополнительные рост волос на лице и теле, облысение, прыщи, более глубокий голос и больше мышц масса.
- Кортизол. Слишком много кортизола может привести к синдрому Кушинга. Это расстройство также может быть вызвано приемом высоких доз аналогичные стероидные гормоны. Симптомы состояния Кушинга включают хрупкую кожу, которая легко появляются синяки и розовые или фиолетовые растяжки.Ожирение верхней части тела, повышенная жирность вокруг шеи, а также тонкие руки и ноги.
- Альдостерон. Слишком много альдостерона может вызвать высокое кровяное давление. Это также может вызвать низкий уровень калия. Это может привести при слабости, мышечных болях, спазмах, а иногда и параличах.
- Адреналин или норадреналин. Слишком много этих гормонов приводит к высокому кровяному давлению и внезапному и тяжелому головные боли и симптомы тревоги.
Эти симптомы могут быть похожи на другие проблемы со здоровьем. Всегда обращайтесь к своему врачу за диагнозом.
Как диагностируется гиперактивность надпочечников?
Ваш лечащий врач спросит об истории вашего здоровья. Вам также понадобится медицинский осмотр. Ваш провайдер также может посмотрите, есть ли у вас какие-либо признаки синдрома Кушинга, состояния, которое может возникнуть, если ваше тело вырабатывает слишком много гормона кортизола.У людей с этим заболеванием есть симптомы, которые включают: легкие синяки, мышечная слабость и красные или фиолетовые растяжки. Ожирение верхней части тела и также обычны тонкие руки и ноги.
Другие тесты, которые могут помочь с диагностикой, включают:
- Анализы крови и мочи. Они могут измерять уровень гормонов.
- Визуальные тесты. Они могут включать CT сканирование, УЗИ или рентген.
Как лечить гиперактивность надпочечников?
Лечение будет зависеть от ваших симптомов, возраста и общего состояния здоровья. Это также будет зависеть от степени тяжести состояния.
Лечение зависит от того, что вызывая сверхактивные железы. Возможно, вам придется удалить надпочечники. Если наружное использование стероидов является причиной, вам может потребоваться медленно сократить или прекратить прием стероидный препарат.Вам также может потребоваться прием лекарств, блокирующих выработку определенных гормоны.
Когда мне следует позвонить своему врачу?
Сообщите своему врачу, если симптомы вернутся или ухудшатся. Также сообщите своему врачу, если у вас появятся новые симптомы.
Основные сведения о сверхактивных надпочечниках
- Ваши два надпочечника найдены как раз над каждой почкой.Они вырабатывают определенные виды гормонов. Если ваши надпочечники производят слишком много этих гормонов, их называют сверхактивными.
- Симптомы зависят от чрезмерной выработки гормонов.
- Возможно, вам потребуются анализы крови и мочи, а также визуализирующие исследования, такие как компьютерная томография или УЗИ.
- Лечение зависит от причины заболевания. Это может быть лекарство или операция.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут.Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как вы можете связаться с вашим поставщиком медицинских услуг, если у вас возникнут вопросы.


