Грудная клетка у мужчин — Электронная регистратура
Строение грудной клетки человека обусловлено ее основной функцией – защитой от повреждений жизненно важных органов и артерий. Защитный каркас имеет несколько составных частей: ребра, грудные позвонки, грудина, суставы, связочный аппарат, мышцы и диафрагма. Грудная клетка имеет форму неправильного усеченного конуса, так как сплющена в переднезаднем положении, что обусловлено прямохождением человека.
Основа сторон грудной клетки
Спереди каркас формируют грудина и суставы, прикрепляющие к ней концы ребер, также сюда относят грудные мышцы, связки и диафрагму. Задняя стенка сформирована грудными позвонками (в количестве 12 штук) и задним концом ребер, закрепляющихся на грудных позвонках.
Боковые стенки (медиальная и латеральная) представлены непосредственно ребрами. С имеющимися на них связками и мышцами, обеспечивающими дополнительную жесткость и эластичность естественного каркаса организма. На строение грудной клетки человека оказали большое влияние эволюционные процессы, в частности прямохождение. Вследствие этого форма каркаса является сплющенной.
Виды грудных клеток
В зависимости от формы различают:
- Нормостеническую грудную клетку – имеет форму усеченного конуса, слабовыраженные над- и подключичные ямки.
- Гиперстеническую – хорошо развитая мускулатура грудного отдела, по форме схожа с цилиндром, то есть диаметр переднезаднего и бокового положений практически одинаковы.
- Астеническую – имеет небольшой диаметр и удлинённую форму, ключицы, над- и подключичные ямки сильно выражены.
Строение грудной клетки человека при патологических процессах может претерпевать изменения своей формы. На это влияют некоторые заболевания или перенесенные травмы. Основной причиной изменения формы грудной клетки являются патологические деформационные процессы, протекающие в позвоночнике.
Деформация грудной клетки оказывает негативное влияние на работу внутренних органов, может вызывать их деформации и нарушения в ритме работы.
Особенности ребер в защитном каркасе
Наиболее крепкие и крупные ребра находятся в верхней части грудной клетки, их количество равно семи. Они крепятся к грудине при помощи костных соединений. Следующие три ребра имеют хрящевое крепление, а последние два не прикрепляются к грудине, а соединяются только с телом последних двух грудных позвонков, поэтому имеют название плавающих ребер.
Строение грудной клетки человека у новорожденных имеет некоторые отличия, так как костная ткань у них не до конца сформирована, и естественный скелет представлен хрящевой тканью, которая с возрастом окостеневает.
Объем каркаса увеличивается с возрастом ребенка, именно поэтому необходимо регулярно следить за состояние осанки и позвоночника, что позволит предотвратить деформации грудной клетки и, соответственно, не даст развиться патологиям в работе внутренних органов, таких как сердце, легкие, печень и пищевод.
Движение каркаса
Несмотря на тот факт, что костный каркас не имеет возможности двигаться, грудная клетка подвержена некоторым движениям. Незначительные движения осуществляются благодаря дыханию, на вдохе объем грудной клетки увеличивается, а на выдохе уменьшается, осуществляется это благодаря подвижности и эластичности хрящевых соединений ребер с позвонками и грудиной.
При дыхании изменению подвергается не только общий объем грудной клетки, но и межреберные промежутки, которые на вдохе увеличиваются, а на выдохе сужаются. Такие процессы обеспечивает анатомическое строение грудной клетки человека.
Возрастные изменения
У новорожденных форма грудной клетки менее сплющена, то есть сагиттальный и фронтальный диаметры практически одинаковые. Расположение концов и головок рёбер происходит на одном уровне, но с возрастом, когда у ребенка начинает преобладать грудное дыхание, положение грудины меняется. Ее верхний край опускается до уровня 3-4-го грудного позвонка.
Пожилые люди более часто страдают от проблем с дыхательной системой вследствие сокращения амплитуды движения грудной клетки. Это обуславливается снижением эластичности хрящевых соединений, из-за чего изменяется строение грудной клетки человека. Внутренние органы также деформируются и не могут полноценно функционировать.
Особенности грудной клетки
Различия форм грудной клетки обусловливается и половыми признаками. На отличия влияют особенности дыхания – у мужчин дыхание осуществляется при помощи диафрагмы и является брюшным, а у женщин дыхание грудное. Визуально можно более подробно рассмотреть строение грудной клетки человека. Схема мужского и женского каркаса указывают на присутствие отличий, зависящих именно от половых признаков.
Так как мужчины имеют больший каркас, их ребра отличаются крутым изгибом, однако на ребрах практически отсутствуют спиралевидные завитки. Женщины же, наоборот, отличаются наличием сильно выраженного спиралевидного скручиванию боковых частей грудной клетки (ребер), именно поэтому диафрагма женщин менее задействована в процессе дыхания, а большая нагрузка приходится именно на грудную клетку, то есть преимущественен грудной тип дыхания.
Строение грудной клетки человека, фото которой представлено выше, указывает на явные отличия в скелете мужчин и женщин.
Грудная клетка, грудь (лат. Thorax ) — одна из частей туловища. Образуется грудиной, рёбрами, позвоночником, а также мышцами. Грудная клетка содержит в себе грудную полость (Cavum thoracis), а также из-за изогнутости диафрагмы верхнюю часть брюшной полости. Укреплённая внутри и снаружи на грудной клетке дыхательная мускулатура обеспечивает дыхание у сухопутных позвоночных.
Грудная клетка по форме является конусом. Имеет два отверстия (апертуры) — верхнее и нижнее. Верхнее отверстие ограничено сзади телом I грудного позвонка, с боков — первыми ребрами, спереди рукояткой грудины. Через него в область шеи выступает верхушка легкого, а также проходят пищевод, трахея, сосуды и нервы. Нижнее отверстие больше верхнего, оно ограничено телом XII грудного позвонка, XI и XII ребрами и реберными дугами, мечевидным отростком и закрывается диафрагмой.
Грудная клетка человека несколько сжата, её переднезадний размер значительно меньше поперечного. Форма грудной клетки зависит от пола, телосложения, физического развития и возраста.
Деформации грудной клетки
Деформации грудной клетки встречаются у 2% людей. Изменения (дефекты) в костных и хрящевых тканях снижают как опорную функцию грудной клетки, так и необходимый объем подвижности. Деформации грудной клетки (грудины и ребер) являются не только косметическим дефектом и вызывают не только психологические проблемы, но и довольно часто приводят к нарушению функции органов грудной клетки (сердечно-сосудистой системы и дыхательной системы).
Причины
Причины деформации грудной клетки могут быть как врожденными, так и приобретенными. Основные причины следующие:
- Кифоз
- Сколиоз
- Хронические обструктивные заболевания легких
- Синдром Марфана
- Аномалии остеогенеза
- Ахондроплазия
- Синдром Тернера
- Синдром Дауна
- Эмфизема
- Рахит
- Килевидная деформация
- Воронкообразная грудь
- Расщепление грудины
- Синдром Поланда
- Синдром Жена
- Врожденные аномалии ребра
- Астма
- Неполное сращение грудины плода
- Врожденное отсутствие грудной мышцы
- Болезнь Бехтерева
- Воспалительный артрит
- Остеомаляция
В клинической практике чаще всего встречаются воронкообразная деформация грудной клетки и килевидная деформация.
Воронкообразная деформация грудной клетки (впалая грудь)
Воронкообразная деформация грудной клетки (впалая грудь) на сегодняшний день является наиболее распространенной деформацией грудной клетки и встречается в 1 случае из 400 новорожденных. Килевидная деформация, как вторая наиболее распространенная форма деформации, встречается в 5 раз реже, чем воронкообразная грудная клетка.
Этиология развития воронкообразной деформации
Существует несколько теорий, объясняющих развитие этой деформации, но до конца этиология остается неясной. Некоторые авторы считают, что развитие воронкообразной деформации может быть связано с чрезмерно быстрым ростом реберного хряща, который вытесняет грудину кзади. Аномалии диафрагмы, рахит, или повышенное внутриматочное давление также предположительно способствуют смещению задней части грудины. Частое ассоциация воронкообразной деформации с другими заболеваниями опорно-двигательного аппарата, такими как синдром Марфана, дает возможность предполагать, что в определенной степени деформации обусловлены аномалиями соединительной ткани. Генетическая детерминированность встречается также у 40% пациентов с килевидной деформацией.
Клинические проявления
Воронкообразная грудная клетка может проявляться как в виде небольшого дефекта, так и выраженного дефекта, при котором грудина доходит почти до позвонков. Возникновения дефекта является результатом 2 факторов: (1) степенью задней ангуляции грудины и степенью задней ангуляции реберного хряща в зоне прикрепления ребер к грудине. Если же, кроме того имеются дополнительно ассиметрии грудины или хрящевые ассиметрии, то в таком случае оперативное лечение становится более технически сложным.
Воронкообразная деформация возникает, как правило, при рождении или вскоре после рождения. Деформация часто прогрессирует, и глубина вдавления увеличивается по мере роста ребенка. Впалая грудь чаще встречается у мужчин, чем у женщин, в соотношении 6:1 Впалая грудь может сочетаться с другими врожденные аномалиями, включая аномалии диафрагмы. У 2% пациентов, впалая грудь связана с врожденными аномалиями сердца. У пациентов с характерным габитусом тела, можно предположить диагноз синдром Марфана.
Существует несколько методов количественной оценки тяжести деформации при воронкообразной груди, которые обычно включает измерения расстояния от грудины к позвоночнику. Возможно, наиболее часто используемым методом является метод Халлера, который использует отношение поперечного расстояния до переднезаднего расстояния, полученные на основании КТ. В системе Haller, оценка 3,25 или выше свидетельствует о тяжелом дефекте, который требует хирургического вмешательства.
Воронкообразная грудь вообще не оказывает особого физиологического воздействия на младенцев или детей. Некоторые дети испытывают боль в области грудины или реберного хряща, особенно после интенсивных нагрузок. У других детей возможно сердцебиение, что может быть связано с пролапсом митрального клапана, который обычно имеет место у пациентов со впалой грудью. Некоторые пациенты могут чувствовать шум движения крови, который связан с тем, что легочная артерия находится близко к грудине и во время систолы пациент может отмечать шум выброса крови.
Иногда у пациентов с воронкообразной грудью встречается астма, но отмечено что деформация не оказывает явного влияния на клиническое течение астмы. Воронкообразная деформация оказывает влияние на сердечно-сосудистую систему и наблюдения показали, что после оперативной коррекции деформации происходит значительное улучшение функций сердечно-сосудистой системы.
Килевидная деформация
Килевидная деформация является второй наиболее распространенной врожденной деформацией грудной стенки. Pectus carinatum составляет примерно 7% всех деформаций передней грудной стенки. Она чаще встречается у мальчиков, чем у девочек (соотношение 4:1). Как правило, эта деформация имеется уже при рождении и имеет тенденцию к прогрессированию по мере роста ребенка. Килевидная деформация представляет собой выпячивание грудной клетки и фактически представляет собой спектр деформаций, которые включают костохондральный хрящ и грудину. Изменения в костнохондральном хряще могут быть как односторонними, так и двухсторонними. Кроме того, выпирание грудины может быть как большим, так и незначительным. Дефект может быть асимметричным, вызывая ротацию грудины с депрессией с одной стороны и выпиранием с другой стороны.
Этиология
Патогенез килевидной деформации, также как и воронкообразной деформации не ясен. Высказывалось предположение, что это результат избыточного разрастания ребер или остеохондральных хрящей. Существует определенная генетическая детерминированность килевидной деформации. Так в 26% случаев отмечено наличие семейного анамнеза этой формы деформации. Кроме того в 15 % случаев килевидная деформация сочетается со сколиозом, врожденными пороками сердца, синдромом Марфана или другими заболеваниями соединительной ткани.
Клинические проявления
Килевидную деформацию можно разделить на 3 различных типа деформаций.
- Тип 1. Xарактеризуется симметричным выступом грудины и реберных хрящей. При этом типе деформации грудины мечевидный отросток смещены вниз
- Тип 2. Корпорокостальный тип, при этом типе деформации происходит смещение грудины вниз и вперед или выгибание средней или нижней трети грудной клетки. Этот тип деформации, как правило, сопровождается искривлением ребер.
- Тип 3. Костальный тип. При этом типе деформации задействованы в основном реберные хрящи, которые выгибаются вперед. Искривления грудины, как правило, не значительны.
Симптомы при килевидной деформации чаще встречаются у подростков и могут быть в виде сильной одышки, возникающей при минимальной нагрузке, снижение выносливости и появление астмы. Происходит это вследствие того, что экскурсия стенки грудной клетки ограничена из-за фиксированного переднезаднего диаметра грудной клетки, что приводит к увеличению остаточного объема, тахипноэ, и компенсационной диафрагмальной экскурсии.
Синдром Поланда
Синдром Поланда назван в честь Альберта Поланда, который впервые описал этот вид деформации грудной клетки в результате наблюдений в школе и относится к спектру заболеваний, которые связаны с недоразвитием грудной стенки. Этот синдром включает аномалии развития большой грудной, малой грудной мышц, передней зубчатой мышцы, ребер, и мягких тканей. Кроме того, может наблюдаться деформация руки и кисти.
Заболеваемость синдромом Поланда составляет примерно 1 случай на 32 000 родившихся детей. Этот синдром в 3 раза чаще встречается у мальчиков, чем у девочек, и у 75% пациентов поражается правая сторона. Существует несколько теорий относительно этиологии этого синдрома, которые включают в себя аномальную миграцию эмбриональной ткани, гипоплазию подключичной артерии или внутриутробной травмы. Тем не менее, ни одна из этих теорий не доказало свою состоятельность. Синдром Поланда редко ассоциирован с другими заболеваниями. У некоторых пациентов с синдромом Поланда встречается лейкемия. Существует определенная ассоциация этого синдрома с синдромом Мебиуса (односторонний или двусторонний паралич лицевого нерва, отводящего глазного нерва).
Симптомы синдрома Поланда зависят от степени дефекта и в большинстве случаев это косметические жалобы. У пациентов с наличием значительных костными дефектов, могут быть выбухания легкого, особенно при кашле или плаче. У некоторых пациентов возможны функциональные нарушения и дыхательные нарушения. Легкие сами по себе не страдают при этом синдроме. У пациентов со значительными дефектами мышечной и мягких тканей могут стать очевидными снижение толерантности к физическим нагрузкам.
Синдром Жена
Синдром Жена или прогрессирующая дистрофия грудной клетки, которая обусловлена внутриутробным нарушением роста грудной клетки и гипоплазией легких. Этот синдром был впервые описан в 1954 году Женом у новорожденных. И хотя в большинстве случаев такие пациенты не выживают, но в некоторых случаях оперативные методы лечения позволяют таким пациентам жить. Синдром Жена наследуется по аутосомно-рецессивному типу и не было отмечено наличие ассоциации с другими хромосомными нарушениями.
Дефекты грудины
Дефекты грудины можно разделить на 4 типа и все являются редкими: грудная эктопия сердца, шейная эктопия сердца, торакоабдоминальная эктопия сердца и расщепление грудины. Торакальная эктопия сердца представляет собой аномалию расположения сердца вне грудной клетки, и сердце совершенно не защищено плотными костными тканями. Выживаемость пациентов с грудной эктопия сердца очень низкая.Описано только три удачных случая оперативного лечения из 29 операций с этой аномалией.
Шейная эктопия сердца отличается от грудной только локализацией аномального расположения сердца. Как правило, такие пациенты не имеют шансов на выживаемость. У пациентов с торакоабдоминальной эктопией сердце расположены книзу грудины. Сердце покрыто мембраной или тонкой кожи. Смещение сердца вниз является результатом полулунного дефекта перикарда и дефекта диафрагмы. Нередко также бывают дефекты брюшной стенки.
Расщелина грудины является наименее серьезной из 4 аномалий, потому что сердце почти закрыто и находится в нормальном положении. Поверх сердца имеется частичное или полное расщепление грудины, причем частичное разделение встречается чаще, чем полное расщепление. Ассоциации с пороками сердца при этой аномалии встречаются достаточно редко. У большинства детей, расщепление грудины обычно не вызывает особо заметных симптомов. В отдельных случаях, возможны респираторные симптомы в результате парадоксального движения дефекта грудины. Основным показанием для проведения хирургического лечения является необходимость обеспечить защиту сердца.
Диагностика
Диагностика деформаций грудной клетки, как правило, не представляет больших трудностей. На первом плане из инструментальных методов исследования стоит рентгенография, которая позволяет оценить как форму деформации, так и ее степень. КТ грудной клетки позволяет определить не только костные дефекты и степень деформации грудины, но и наличие смещения средостения, сердца, наличие сдавления легкого. МРТ позволяет получить более расширенную информацию, как о состоянии костных тканей, так и мягких тканей и, кроме того, не обладает ионизирующей радиацией.
Функциональные исследования деятельности сердца и легких, такие как ЭКГ, ЭХО- кардиография, спирография позволяют оценить наличие функциональных нарушений и динамику изменений после оперативного вмешательства.
Лабораторные методы исследования назначаются в случае необходимости дифференциации с другими возможными состояниями.
Лечение
Тактика лечения при деформациях грудной клетки определяется степенью деформации и наличия нарушения функций органов дыхания и сердца. При небольшой деформации при воронкообразной грудной клетке или килевидной деформации возможно консервативное лечение – ЛФК, массаж, физиотерапия, дыхательная гимнастика, плавание, применение корсетов. Консервативное лечение не в состоянии исправить деформацию, но позволяет приостановить прогрессирование деформации и сохранить функциональность органов грудной клетки.
При деформации средней и тяжелой степени только оперативное лечение может восстановить нормальную функцию органов грудной клетки.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Плоская грудная клетка у мужчин
Грудная клетка – это природный внутренний панцирь, созданный для защиты жизненно важных органов от повреждений, ушибов или травм. В грудной полости скрыты сердце, легкие, легочные артерии и вены, тимус, бронхи, пищевод, печень. К ней крепятся дыхательные мышцы и мускулы верхних конечностей.
Строение грудной клетки человека
Грудную клетку образуют:
- 12 пар дугообразных ребер, соединенных сзади с грудным отделом позвоночника, а спереди соединенных с грудиной с помощью реберных хрящей.
- Грудина – непарная кость, имеющая удлиненную форму. Ей свойственна выпуклость на передней поверхности и вогнутость на задней. Включает в себя три части: рукоятку, тело и мечевидный отросток.
- Мышцы.
Грудная клетка обладает гибкостью, то есть расширяется и сжимается в процессе дыхания.
Виды грудной клетки
Величина и формы грудной клетки вариабельны и могут меняться в зависимости от степени развитости мускулатуры и легких. А степень развития последних тесно связана с жизнедеятельностью человека, его активностью и профессией. Форма грудной клетки в норме имеет три вида:
Плоская форма грудной клетки
Зачастую обнаруживается у людей со слабой мускулатурой и ведущих пассивный образ жизни. Она длинная и уплощенная в переднезаднем диаметре, передняя стенка практически вертикальна, ключицы отчетливо выделяются, межреберные промежутки широкие.
Коническая форма грудной клетки
Эта широкая и короткая форма груди свойственна людям с хорошо развитой группой мышц плечевого пояса. Нижняя ее часть шире верхней. Наклон ребер и межреберные промежутки небольшие.
Цилиндрическая форма грудной клетки
Такая форма грудной клетки в норме встречается у невысоких людей. Она округлая, одинаковая по всей длине. Горизонтальное расположение ребер объясняет нечеткие межреберные промежутки. Подгрудный угол тупой. У людей, занимающихся спортом профессионально, именно такая форма груди.
Возрастные и физиологические особенности
Формы грудной клетки человека значительно меняются с возрастом. Детям новорожденным свойственна узкая и укороченная форма усеченной пирамиды. Она немного сжата с боков. Поперечный размер меньше переднезаднего. Рост ребенка, обучение его ползанию и вставанию, развитие опорно-двигательного аппарата и рост внутренностей обуславливает быстрый рост грудной клетки. Форма грудной клетки у детей на третьем году жизни становится конусообразной. В 6-7 летнем возрасте рост немного замедляется, наблюдается увеличение угла наклона ребер. Дети школьного возраста имеют более выпуклые формы грудной клетки, нежели взрослые, наклон ребер также меньше. С этим связано более частое и неглубокое дыхание младших школьников. У мальчиков грудная клетка начинает усиленно расти в 12, у девочек – 11 лет. В период до 18 лет больше всего меняется средний отдел груди.
Форма грудной клетки у детей во многом зависит от физических упражнений и положения корпуса во время посадки. Физические нагрузки и регулярные упражнения будут способствовать увеличению объемов и ширины грудной клетки. Экспираторная форма станет следствием слабой мускулатуры и плохо развитых легких. Неправильная посадка, с опорой на край стола, может привести к изменениям формы грудной клетки, что негативно отразится на развитии и работе сердца, легких и крупных сосудов.
Уменьшение размеров, опускание и изменение формы грудной клетки у людей пожилого возраста связано со снижением эластичности реберных хрящей, частыми заболеваниями дыхательных путей и кифозным искривлением.
Мужская грудная клетка больше женской и имеет более выраженный изгиб ребра в области угла. У женщин ярче выражено спиралеобразное скручивание ребер. За счет этого и получается более плоская форма и преобладание грудного дыхания. У мужчин брюшной тип дыхания, который сопровождается смещением диафрагмы.
Грудная клетка и ее движения
Активную роль в процессе вдоха и выдоха выполняют дыхательные мышцы.
Типы дыхания
В зависимости от возраста и развитости грудной клетки различают:
- Диафрагмальное дыхание. Так называется дыхание новорожденных, у которых еще нет хорошего изгиба ребер, и находятся они в горизонтальном положении, межреберные мышцы слабые.
- Грудобрюшное дыхание с преобладанием диафрагмального наблюдается у детей во второй половине первого года жизни, когда межреберные мышцы начинают крепчать, рудная клетка начинает опускаться книзу.
- Грудной тип дыхания начинает преобладать у детей с 3-х до 7-ми летнего возраста, когда активно развивается плечевой пояс.
- После семи лет появляются половые отличия в типах дыхания. Брюшной будет преобладать у мальчиков, грудной — у девочек.
Патологические формы грудной клетки
Патологии чаще всего замечаются пациентами. Они могут быть врожденными (связанными с нарушением развития костей в период беременности) и приобретенными (последствие травм и заболеваний легких, костей, позвоночника). Деформации и искажения, как правило, выявляет простой осмотр грудной клетки. Форма и ее изменения, асимметричность, нарушение ритма дыхания позволяют опытному врачу огласить предварительный диагноз. Форма грудной клетки становится неправильной под воздействием патологических процессов в органах грудной полости и при искривлении позвоночника. Патологические формы грудной клетки могут быть:
- Бочкообразными. Это отклонение обнаруживается у людей, у которых легочная ткань обладает повышенной воздушностью, то есть, нарушена ее эластичность и прочность. Это сопровождается повышенным содержанием воздуха в альвеолах. Бочкообразная форма грудной клетки имеет расширенный поперечный и, особенно, переднезадний диаметр, с горизонтально расположенными ребрами и широкими межреберными промежутками.
- Паралитическими. Такая грудная клетка выглядит плоско и узко. Ключицы ярко выражены и расположены асимметрично. Лопатки явно отстают от грудной клетки, расположение у них разноуровневое и в процессе дыхания они смещаются асинхронно. Расположение ребер – косое книзу. Паралитические формы грудной клетки встречаются у истощенных людей, у людей со слабым конституционным развитием, с тяжелыми хроническими заболеваниями, например, туберкулезом.
- Рахитическими. Такую форму еще называют килевидной, или куриной. Для нее характерно значительное увеличение переднезаднего размера, что является следствием перенесенного в детском возрасте рахита. Килеобразная форма возникает и как результат генетического отклонения в развитии костной системы. Выпирание костей может быть значительным или не очень. Выраженность патологии влияет на вторичные симптомы болезни, возникающие из-за сдавливания сердца и легких.
- Воронкообразными. Этот вид патологии выражен в заметном западании отдельных зон: ребер, хрящей, грудины. Глубина воронки может достигать 8 см. Ярко выраженная воронкообразная деформация сопровождается смещением сердца, искривлением позвоночника, проблемами в работе легких, изменением артериального и венозного давления. У грудных детей патология мало заметна, только при вдохе наблюдается незначительное западание в области груди. Более выраженной становится по мере роста.
- Ладьевидными. Характерным для данной патологии является наличие вытянутого углубления в средней и верхней части грудины. Развивается у детей, страдающих заболеваниями нервной системы, при которых нарушаются двигательные функции и чувствительность. Выраженная деформация сопровождается отдышкой, быстрой утомляемостью, непереносимостью физических нагрузок, частым сердцебиением.
- Кифосколиотическими. Развивается на фоне заболеваний позвоночника, а именно грудного отдела, или же является следствием травматического повреждения.
Эволюция обеспечила защиту наиболее важных органов человеческого организма грудной клеткой. В грудной полости расположены органы, без которых мы не сможем просуществовать и несколько минут. Жесткий костный каркас не только защищает, но и фиксирует их в постоянном положении, обеспечивая стабильную работу и наше удовлетворительное состояние.
Деформации грудной клетки
Деформации грудной клетки встречаются у 2% людей. Изменения (дефекты) в костных и хрящевых тканях снижают как опорную функцию грудной клетки, так и необходимый объем подвижности. Деформации грудной клетки (грудины и ребер) являются не только косметическим дефектом и вызывают не только психологические проблемы, но и довольно часто приводят к нарушению функции органов грудной клетки (сердечно-сосудистой системы и дыхательной системы).
Причины
Причины деформации грудной клетки могут быть как врожденными, так и приобретенными. Основные причины следующие:
- Кифоз
- Сколиоз
- Хронические обструктивные заболевания легких
- Синдром Марфана
- Аномалии остеогенеза
- Ахондроплазия
- Синдром Тернера
- Синдром Дауна
- Эмфизема
- Рахит
- Килевидная деформация
- Воронкообразная грудь
- Расщепление грудины
- Синдром Поланда
- Синдром Жена
- Врожденные аномалии ребра
- Астма
- Неполное сращение грудины плода
- Врожденное отсутствие грудной мышцы
- Болезнь Бехтерева
- Воспалительный артрит
- Остеомаляция
В клинической практике чаще всего встречаются воронкообразная деформация грудной клетки и килевидная деформация.
Воронкообразная деформация грудной клетки (впалая грудь)
Воронкообразная деформация грудной клетки (впалая грудь) на сегодняшний день является наиболее распространенной деформацией грудной клетки и встречается в 1 случае из 400 новорожденных. Килевидная деформация, как вторая наиболее распространенная форма деформации, встречается в 5 раз реже, чем воронкообразная грудная клетка.
Этиология развития воронкообразной деформации
Существует несколько теорий, объясняющих развитие этой деформации, но до конца этиология остается неясной. Некоторые авторы считают, что развитие воронкообразной деформации может быть связано с чрезмерно быстрым ростом реберного хряща, который вытесняет грудину кзади. Аномалии диафрагмы, рахит, или повышенное внутриматочное давление также предположительно способствуют смещению задней части грудины. Частое ассоциация воронкообразной деформации с другими заболеваниями опорно-двигательного аппарата, такими как синдром Марфана, дает возможность предполагать, что в определенной степени деформации обусловлены аномалиями соединительной ткани. Генетическая детерминированность встречается также у 40% пациентов с килевидной деформацией.
Клинические проявления
Воронкообразная грудная клетка может проявляться как в виде небольшого дефекта, так и выраженного дефекта, при котором грудина доходит почти до позвонков. Возникновения дефекта является результатом 2 факторов: (1) степенью задней ангуляции грудины и степенью задней ангуляции реберного хряща в зоне прикрепления ребер к грудине. Если же, кроме того имеются дополнительно ассиметрии грудины или хрящевые ассиметрии, то в таком случае оперативное лечение становится более технически сложным.
Воронкообразная деформация возникает, как правило, при рождении или вскоре после рождения. Деформация часто прогрессирует, и глубина вдавления увеличивается по мере роста ребенка. Впалая грудь чаще встречается у мужчин, чем у женщин, в соотношении 6:1 Впалая грудь может сочетаться с другими врожденные аномалиями, включая аномалии диафрагмы. У 2% пациентов, впалая грудь связана с врожденными аномалиями сердца. У пациентов с характерным габитусом тела, можно предположить диагноз синдром Марфана.
Существует несколько методов количественной оценки тяжести деформации при воронкообразной груди, которые обычно включает измерения расстояния от грудины к позвоночнику. Возможно, наиболее часто используемым методом является метод Халлера, который использует отношение поперечного расстояния до переднезаднего расстояния, полученные на основании КТ. В системе Haller, оценка 3,25 или выше свидетельствует о тяжелом дефекте, который требует хирургического вмешательства.
Воронкообразная грудь вообще не оказывает особого физиологического воздействия на младенцев или детей. Некоторые дети испытывают боль в области грудины или реберного хряща, особенно после интенсивных нагрузок. У других детей возможно сердцебиение, что может быть связано с пролапсом митрального клапана, который обычно имеет место у пациентов со впалой грудью. Некоторые пациенты могут чувствовать шум движения крови, который связан с тем, что легочная артерия находится близко к грудине и во время систолы пациент может отмечать шум выброса крови.
Иногда у пациентов с воронкообразной грудью встречается астма, но отмечено что деформация не оказывает явного влияния на клиническое течение астмы. Воронкообразная деформация оказывает влияние на сердечно-сосудистую систему и наблюдения показали, что после оперативной коррекции деформации происходит значительное улучшение функций сердечно-сосудистой системы.
Килевидная деформация
Килевидная деформация является второй наиболее распространенной врожденной деформацией грудной стенки. Pectus carinatum составляет примерно 7% всех деформаций передней грудной стенки. Она чаще встречается у мальчиков, чем у девочек (соотношение 4:1). Как правило, эта деформация имеется уже при рождении и имеет тенденцию к прогрессированию по мере роста ребенка. Килевидная деформация представляет собой выпячивание грудной клетки и фактически представляет собой спектр деформаций, которые включают костохондральный хрящ и грудину. Изменения в костнохондральном хряще могут быть как односторонними, так и двухсторонними. Кроме того, выпирание грудины может быть как большим, так и незначительным. Дефект может быть асимметричным, вызывая ротацию грудины с депрессией с одной стороны и выпиранием с другой стороны.
Этиология
Патогенез килевидной деформации, также как и воронкообразной деформации не ясен. Высказывалось предположение, что это результат избыточного разрастания ребер или остеохондральных хрящей. Существует определенная генетическая детерминированность килевидной деформации. Так в 26% случаев отмечено наличие семейного анамнеза этой формы деформации. Кроме того в 15 % случаев килевидная деформация сочетается со сколиозом, врожденными пороками сердца, синдромом Марфана или другими заболеваниями соединительной ткани.
Клинические проявления
Килевидную деформацию можно разделить на 3 различных типа деформаций.
- Тип 1. Xарактеризуется симметричным выступом грудины и реберных хрящей. При этом типе деформации грудины мечевидный отросток смещены вниз
- Тип 2. Корпорокостальный тип, при этом типе деформации происходит смещение грудины вниз и вперед или выгибание средней или нижней трети грудной клетки. Этот тип деформации, как правило, сопровождается искривлением ребер.
- Тип 3. Костальный тип. При этом типе деформации задействованы в основном реберные хрящи, которые выгибаются вперед. Искривления грудины, как правило, не значительны.
Симптомы при килевидной деформации чаще встречаются у подростков и могут быть в виде сильной одышки, возникающей при минимальной нагрузке, снижение выносливости и появление астмы. Происходит это вследствие того, что экскурсия стенки грудной клетки ограничена из-за фиксированного переднезаднего диаметра грудной клетки, что приводит к увеличению остаточного объема, тахипноэ, и компенсационной диафрагмальной экскурсии.
Синдром Поланда
Синдром Поланда назван в честь Альберта Поланда, который впервые описал этот вид деформации грудной клетки в результате наблюдений в школе и относится к спектру заболеваний, которые связаны с недоразвитием грудной стенки. Этот синдром включает аномалии развития большой грудной, малой грудной мышц, передней зубчатой мышцы, ребер, и мягких тканей. Кроме того, может наблюдаться деформация руки и кисти.
Заболеваемость синдромом Поланда составляет примерно 1 случай на 32 000 родившихся детей. Этот синдром в 3 раза чаще встречается у мальчиков, чем у девочек, и у 75% пациентов поражается правая сторона. Существует несколько теорий относительно этиологии этого синдрома, которые включают в себя аномальную миграцию эмбриональной ткани, гипоплазию подключичной артерии или внутриутробной травмы. Тем не менее, ни одна из этих теорий не доказало свою состоятельность. Синдром Поланда редко ассоциирован с другими заболеваниями. У некоторых пациентов с синдромом Поланда встречается лейкемия. Существует определенная ассоциация этого синдрома с синдромом Мебиуса (односторонний или двусторонний паралич лицевого нерва, отводящего глазного нерва).
Симптомы синдрома Поланда зависят от степени дефекта и в большинстве случаев это косметические жалобы. У пациентов с наличием значительных костными дефектов, могут быть выбухания легкого, особенно при кашле или плаче. У некоторых пациентов возможны функциональные нарушения и дыхательные нарушения. Легкие сами по себе не страдают при этом синдроме. У пациентов со значительными дефектами мышечной и мягких тканей могут стать очевидными снижение толерантности к физическим нагрузкам.
Синдром Жена
Синдром Жена или прогрессирующая дистрофия грудной клетки, которая обусловлена внутриутробным нарушением роста грудной клетки и гипоплазией легких. Этот синдром был впервые описан в 1954 году Женом у новорожденных. И хотя в большинстве случаев такие пациенты не выживают, но в некоторых случаях оперативные методы лечения позволяют таким пациентам жить. Синдром Жена наследуется по аутосомно-рецессивному типу и не было отмечено наличие ассоциации с другими хромосомными нарушениями.
Дефекты грудины
Дефекты грудины можно разделить на 4 типа и все являются редкими: грудная эктопия сердца, шейная эктопия сердца, торакоабдоминальная эктопия сердца и расщепление грудины. Торакальная эктопия сердца представляет собой аномалию расположения сердца вне грудной клетки, и сердце совершенно не защищено плотными костными тканями. Выживаемость пациентов с грудной эктопия сердца очень низкая.Описано только три удачных случая оперативного лечения из 29 операций с этой аномалией.
Шейная эктопия сердца отличается от грудной только локализацией аномального расположения сердца. Как правило, такие пациенты не имеют шансов на выживаемость. У пациентов с торакоабдоминальной эктопией сердце расположены книзу грудины. Сердце покрыто мембраной или тонкой кожи. Смещение сердца вниз является результатом полулунного дефекта перикарда и дефекта диафрагмы. Нередко также бывают дефекты брюшной стенки.
Расщелина грудины является наименее серьезной из 4 аномалий, потому что сердце почти закрыто и находится в нормальном положении. Поверх сердца имеется частичное или полное расщепление грудины, причем частичное разделение встречается чаще, чем полное расщепление. Ассоциации с пороками сердца при этой аномалии встречаются достаточно редко. У большинства детей, расщепление грудины обычно не вызывает особо заметных симптомов. В отдельных случаях, возможны респираторные симптомы в результате парадоксального движения дефекта грудины. Основным показанием для проведения хирургического лечения является необходимость обеспечить защиту сердца.
Диагностика
Диагностика деформаций грудной клетки, как правило, не представляет больших трудностей. На первом плане из инструментальных методов исследования стоит рентгенография, которая позволяет оценить как форму деформации, так и ее степень. КТ грудной клетки позволяет определить не только костные дефекты и степень деформации грудины, но и наличие смещения средостения, сердца, наличие сдавления легкого. МРТ позволяет получить более расширенную информацию, как о состоянии костных тканей, так и мягких тканей и, кроме того, не обладает ионизирующей радиацией.
Функциональные исследования деятельности сердца и легких, такие как ЭКГ, ЭХО- кардиография, спирография позволяют оценить наличие функциональных нарушений и динамику изменений после оперативного вмешательства.
Лабораторные методы исследования назначаются в случае необходимости дифференциации с другими возможными состояниями.
Лечение
Тактика лечения при деформациях грудной клетки определяется степенью деформации и наличия нарушения функций органов дыхания и сердца. При небольшой деформации при воронкообразной грудной клетке или килевидной деформации возможно консервативное лечение – ЛФК, массаж, физиотерапия, дыхательная гимнастика, плавание, применение корсетов. Консервативное лечение не в состоянии исправить деформацию, но позволяет приостановить прогрессирование деформации и сохранить функциональность органов грудной клетки.
При деформации средней и тяжелой степени только оперативное лечение может восстановить нормальную функцию органов грудной клетки.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Впалая грудная клетка – это врожденная патология, регистрируемая у 0,1 % всех людей на планете. В медицине это состояние носит название воронкообразная деформация грудной клетки (ВДГК). В легкой форме не представляет опасности для здоровья мужчины и является лишь эстетическим дефектом. Выраженная деформация может привести к нарушению функции внутренних органов и формированию серьезных осложнений.
ВДГК в легкой форме -лишь эстетический дефект, осложнения опасны для здоровья
Причины
В большинстве случаев воронкообразная деформация грудной клетки является врожденным заболеванием. Точные причины порока не известны. Предполагается влияние ионизирующего излучения, лекарственных средств и иных факторов, действующих на плод. Не исключена поломка в генетическом материале и возможность передачи болезни по наследству.
Рахит — одна из причин развития ВДГК
Впалая грудная клетка также имеет другое название – «грудь сапожника». Подобная деформация отмечалась ранее у подростков – учеников сапожника. Во время работы мальчик был вынужден держать обувь так, что ее каблук упирался в нижнюю часть грудины, что неизбежно приводило к деформации неокрепших костей. В современном мире подобное состояние практически не встречается, и сейчас впалая грудная клетка регистрируется преимущественно как врожденный порок развития.
Факторы, способные привести к деформации грудной клетки после рождения:
- рахит;
- остеомиелит – гнойное воспаление костной ткани;
- туберкулез костей;
- опухоли;
- травмы.
ВДГК является самым распространенным дефектом развития грудной клетки (до 96 %). У мужчин заболевание встречается чаще, чем у женщин (до 70 % всех случаев приходится на долю новорожденных мальчиков).
Симптомы
Заподозрить врожденный дефект грудной клетки можно уже в родильном зале при осмотре новорожденного. В месте соединения грудины с ребрами отмечается незначительное западение костей. Со временем это углубление увеличивается.
ВДГК — врожденный порок, прогрессирующий по мере роста
Своего пика деформация достигает к 3-5 годам, когда становятся заметными другие сопутствующие изменения скелета:
- кифоз – искривление позвоночника в грудном отделе с изгибом назад и возможным образованием горба;
- кифосколиоз – добавляется искривление позвоночника справа налево;
- опущение плеч;
- выступание живота вперед;
- гипотрофия (недоразвитие) дыхательных мышц.
После 5-6 лет прогрессирование болезни замедляется, однако уже имеющиеся изменения не пропадают. Окончательно деформация формируется к подростковому возрасту.
Выделяют три степени тяжести заболевания:
- 1 степень – западение грудной клетки до 2 см;
- 2 степень – 2-4 см;
- 3 степень – более 4 см.
3 степени тяжести заболевания
В клинической практике также определяют различные типы ВДГК, что позволяет не просто выставить диагноз, но и определиться с дальнейшей тактикой лечения.
Осложнения
Впалая грудная клетка – это не только эстетический дефект. Вдавление костей приводит к неизбежному смещению внутренних органов, что неблагоприятно сказывается на их работе. Больше всего страдают сердце и легкие, что приводит к возникновению таких состояний:
- смещение оси сердца влево;
- сдавление сердца и легких;
- уменьшение жизненной емкости легких.
Смещение сердца приводит к перегрузке его правых отделов, что в перспективе может стать причиной сердечной недостаточности. Довольно часто регистрируются приобретенные пороки клапанов сердца (обычно пролапс митрального клапана, но возможны варианты). Все изменения, происходящие в самом важном органе человеческого организма, можно отследить на ЭКГ или эхоКГ.
Смещение отделов сердца может привести к сердечной недостаточности
Смещение легких приводит к уменьшению их жизненной емкости. Возникают проблемы с дыханием, довольно часто наблюдается одышка. В детском и подростковом возрасте отмечается задержка физического развития, склонность к частым простудным заболеваниям. Подобное состояние мешает подростку адекватно адаптироваться в обществе и создает сложности во взрослой жизни.
У молодых мужчин наряду с уже описанными симптомами возникают и другие неприятные состояния:
- повышение артериального давления;
- аритмия;
- одышка;
- боль в грудном и поясничном отделе позвоночника;
- боль в области сердца.
Все эти симптомы связаны со сдавлением внутренних органов и указывают на нарушение их нормальной работы. В тяжелых случаях впалая грудная клетка становится не просто косметическим дефектом, но создает серьезную угрозу здоровью и даже жизни мужчины.
Диагностика
Рентген грудной клетки при ВДГК
Выявление патологии не составляет особых сложностей, поскольку впалая грудная клетка видна хорошо при первичном осмотре. Для уточнения степени тяжести и выявления сопутствующей патологии проводятся такие обследования:
- рентгенография грудной клетки;
- компьютерная томография с 3D-конструкцией ребер;
- МРТ.
Все эти исследования позволяют не только оценить форму грудной клетки, но и выявить особенности сочленения ребер, состояние хрящей, степень деформации и смещения внутренних органов. Для оценки состояния сердца обязательно проводится ЭКГ, эхоКГ и другие тесты по показаниям.
Принципы терапии
В лечении впалой грудной клетки выделяют два метода:
Консервативная терапия
Воронкообразная деформация грудной клетки не поддается на 100 % исправлению консервативными методами. Все, что может сделать врач – улучшить состояние пациента, убрать, насколько это возможно, видимый эстетический дефект и облегчить функционирование органов. Чем меньше степень деформации, тем больше шансов на благоприятный исход и возможность жить полноценной жизнью без существенных ограничений.
Методы консервативного лечения:
- массаж;
- лечебная гимнастика;
- дыхательная гимнастика для улучшения функции легких;
- плавание;
- ношение ортезов.
Ортезы – это специальные приспособления, которыми грудная клетка фиксируется снаружи. Носить ортезы нужно длительно в течение многих лет. Эффект от подобной терапии следует ожидать только в детском и подростковом возрасте, пока кости не сформировались. У взрослых мужчин этот метод лечения не применяется.
Ношение ортезов показано только в детском и подростковом возрасте
Вакуумный подъемник – еще одна хорошая методика консервативной терапии. Применяется в той ситуации, когда грудная клетка достаточно подвижна. Специальный прибор создает над грудиной вакуум, за счет чего кости чуть приподнимаются. В России эта методика не слишком популярна, однако пользуется спросом в клиниках Европы.
При незначительных деформациях без существенного нарушения функции сердца и легких для коррекции применяется гель «Макролайн». Препарат вводится инъекционно в углубление, что позволяет исправить косметический дефект. Процедура достаточно безопасна и может проводиться в амбулаторных условиях.
Хирургическое лечение
Показания к операции:
- Нарушение функции внутренних органов (сердца, легких) на фоне деформации грудной клетки.
- Патология позвоночника, связанная с ВДГК.
- Косметические показания.
Операция проводится в том случае, когда консервативная терапия не принесла желаемого эффекта или от нее сразу отказались из-за выраженной деформации грудной клетки.
Впалую грудную клетку корректируют хирургически, если терапия не эффективна
Существует несколько разновидностей хирургического лечения:
- Применение силиконовых имплантов. Показано при незначительной деформации. Позволяет добиться только улучшения внешнего вида, не влияет на функционирование внутренних органов.
- Коррекция по методу Насса.
- Операция по методу Равича.
Методика Насса – один из самых популярных способов хирургического лечения. Хирург делает два разреза по бокам от грудной клетки. В разрезы вводится видеоторакоскоп – эндоскопический аппарат, с помощью которого проводится операция и осуществляется контроль всех действия врача. На первом этапе хирург накладывает титановые пластины. Второй этап проводится через 4 года, и тогда пластины удаляют, а грудная клетка выпрямляется. При этом пациент довольно быстро возвращается к привычной жизни. Ограничения на физические нагрузки длятся не более 1 месяца после каждого этапа операции. Во время ношения пластин пациенту разрешается постепенно увеличивать нагрузку и спустя 6 месяцев даже допускаются занятия спортом.
Метод Равича похож на операцию Насса по сути, однако здесь все манипуляции делают через большой разрез на груди. После такой операции восстановление занимает значительно больше времени. В последние годы приоритет отдается малоинвазивным методикам.
Взрослому мужчине также может быть предложена операция при необходимости.
Впалая грудная клетка у мужчин: причины и методы исправления
Впалая грудная клетка – это врожденная патология, регистрируемая у 0,1 % всех людей на планете. В медицине это состояние носит название воронкообразная деформация грудной клетки (ВДГК). В легкой форме не представляет опасности для здоровья мужчины и является лишь эстетическим дефектом. Выраженная деформация может привести к нарушению функции внутренних органов и формированию серьезных осложнений.
ВДГК в легкой форме -лишь эстетический дефект, осложнения опасны для здоровья
Причины
Современные средства для самообороны — это внушительный список предметов, разных по принципам действия. Наибольшей популярностью пользуются те, на которые не нужна лицензия или разрешение на покупку и использование. В интернет магазине Tesakov.com, Вы можете купить средства самозащиты без лицензии.В большинстве случаев воронкообразная деформация грудной клетки является врожденным заболеванием. Точные причины порока не известны. Предполагается влияние ионизирующего излучения, лекарственных средств и иных факторов, действующих на плод. Не исключена поломка в генетическом материале и возможность передачи болезни по наследству.
Рахит — одна из причин развития ВДГК
Впалая грудная клетка также имеет другое название – «грудь сапожника». Подобная деформация отмечалась ранее у подростков – учеников сапожника. Во время работы мальчик был вынужден держать обувь так, что ее каблук упирался в нижнюю часть грудины, что неизбежно приводило к деформации неокрепших костей. В современном мире подобное состояние практически не встречается, и сейчас впалая грудная клетка регистрируется преимущественно как врожденный порок развития.
Факторы, способные привести к деформации грудной клетки после рождения:
- рахит;
- остеомиелит – гнойное воспаление костной ткани;
- туберкулез костей;
- опухоли;
- травмы.
ВДГК является самым распространенным дефектом развития грудной клетки (до 96 %). У мужчин заболевание встречается чаще, чем у женщин (до 70 % всех случаев приходится на долю новорожденных мальчиков).
Симптомы
Заподозрить врожденный дефект грудной клетки можно уже в родильном зале при осмотре новорожденного. В месте соединения грудины с ребрами отмечается незначительное западение костей. Со временем это углубление увеличивается.
ВДГК — врожденный порок, прогрессирующий по мере роста
Своего пика деформация достигает к 3-5 годам, когда становятся заметными другие сопутствующие изменения скелета:
- кифоз – искривление позвоночника в грудном отделе с изгибом назад и возможным образованием горба;
- кифосколиоз – добавляется искривление позвоночника справа налево;
- опущение плеч;
- выступание живота вперед;
- гипотрофия (недоразвитие) дыхательных мышц.
После 5-6 лет прогрессирование болезни замедляется, однако уже имеющиеся изменения не пропадают. Окончательно деформация формируется к подростковому возрасту.
Выделяют три степени тяжести заболевания:
- 1 степень – западение грудной клетки до 2 см;
- 2 степень – 2-4 см;
- 3 степень – более 4 см.
3 степени тяжести заболевания
В клинической практике также определяют различные типы ВДГК, что позволяет не просто выставить диагноз, но и определиться с дальнейшей тактикой лечения.
Осложнения
Впалая грудная клетка – это не только эстетический дефект. Вдавление костей приводит к неизбежному смещению внутренних органов, что неблагоприятно сказывается на их работе. Больше всего страдают сердце и легкие, что приводит к возникновению таких состояний:
- смещение оси сердца влево;
- сдавление сердца и легких;
- уменьшение жизненной емкости легких.
Смещение сердца приводит к перегрузке его правых отделов, что в перспективе может стать причиной сердечной недостаточности. Довольно часто регистрируются приобретенные пороки клапанов сердца (обычно пролапс митрального клапана, но возможны варианты). Все изменения, происходящие в самом важном органе человеческого организма, можно отследить на ЭКГ или эхоКГ.
Смещение отделов сердца может привести к сердечной недостаточности
Смещение легких приводит к уменьшению их жизненной емкости. Возникают проблемы с дыханием, довольно часто наблюдается одышка. В детском и подростковом возрасте отмечается задержка физического развития, склонность к частым простудным заболеваниям. Подобное состояние мешает подростку адекватно адаптироваться в обществе и создает сложности во взрослой жизни.
У молодых мужчин наряду с уже описанными симптомами возникают и другие неприятные состояния:
- повышение артериального давления;
- аритмия;
- одышка;
- боль в грудном и поясничном отделе позвоночника;
- боль в области сердца.
Все эти симптомы связаны со сдавлением внутренних органов и указывают на нарушение их нормальной работы. В тяжелых случаях впалая грудная клетка становится не просто косметическим дефектом, но создает серьезную угрозу здоровью и даже жизни мужчины.
Диагностика
Рентген грудной клетки при ВДГК
Выявление патологии не составляет особых сложностей, поскольку впалая грудная клетка видна хорошо при первичном осмотре. Для уточнения степени тяжести и выявления сопутствующей патологии проводятся такие обследования:
- рентгенография грудной клетки;
- компьютерная томография с 3D-конструкцией ребер;
- МРТ.
Все эти исследования позволяют не только оценить форму грудной клетки, но и выявить особенности сочленения ребер, состояние хрящей, степень деформации и смещения внутренних органов. Для оценки состояния сердца обязательно проводится ЭКГ, эхоКГ и другие тесты по показаниям.
Принципы терапии
В лечении впалой грудной клетки выделяют два метода:
Консервативная терапия
Воронкообразная деформация грудной клетки не поддается на 100 % исправлению консервативными методами. Все, что может сделать врач – улучшить состояние пациента, убрать, насколько это возможно, видимый эстетический дефект и облегчить функционирование органов. Чем меньше степень деформации, тем больше шансов на благоприятный исход и возможность жить полноценной жизнью без существенных ограничений.
Методы консервативного лечения:
- массаж;
- лечебная гимнастика;
- дыхательная гимнастика для улучшения функции легких;
- плавание;
- ношение ортезов.
Ортезы – это специальные приспособления, которыми грудная клетка фиксируется снаружи. Носить ортезы нужно длительно в течение многих лет. Эффект от подобной терапии следует ожидать только в детском и подростковом возрасте, пока кости не сформировались. У взрослых мужчин этот метод лечения не применяется.
Ношение ортезов показано только в детском и подростковом возрасте
Вакуумный подъемник – еще одна хорошая методика консервативной терапии. Применяется в той ситуации, когда грудная клетка достаточно подвижна. Специальный прибор создает над грудиной вакуум, за счет чего кости чуть приподнимаются. В России эта методика не слишком популярна, однако пользуется спросом в клиниках Европы.
При незначительных деформациях без существенного нарушения функции сердца и легких для коррекции применяется гель «Макролайн». Препарат вводится инъекционно в углубление, что позволяет исправить косметический дефект. Процедура достаточно безопасна и может проводиться в амбулаторных условиях.
Хирургическое лечение
Показания к операции:
- Нарушение функции внутренних органов (сердца, легких) на фоне деформации грудной клетки.
- Патология позвоночника, связанная с ВДГК.
- Косметические показания.
Операция проводится в том случае, когда консервативная терапия не принесла желаемого эффекта или от нее сразу отказались из-за выраженной деформации грудной клетки.
Впалую грудную клетку корректируют хирургически, если терапия не эффективна
Существует несколько разновидностей хирургического лечения:
- Применение силиконовых имплантов. Показано при незначительной деформации. Позволяет добиться только улучшения внешнего вида, не влияет на функционирование внутренних органов.
- Коррекция по методу Насса.
- Операция по методу Равича.
Методика Насса – один из самых популярных способов хирургического лечения. Хирург делает два разреза по бокам от грудной клетки. В разрезы вводится видеоторакоскоп – эндоскопический аппарат, с помощью которого проводится операция и осуществляется контроль всех действия врача. На первом этапе хирург накладывает титановые пластины. Второй этап проводится через 4 года, и тогда пластины удаляют, а грудная клетка выпрямляется. При этом пациент довольно быстро возвращается к привычной жизни. Ограничения на физические нагрузки длятся не более 1 месяца после каждого этапа операции. Во время ношения пластин пациенту разрешается постепенно увеличивать нагрузку и спустя 6 месяцев даже допускаются занятия спортом.
Метод Равича похож на операцию Насса по сути, однако здесь все манипуляции делают через большой разрез на груди. После такой операции восстановление занимает значительно больше времени. В последние годы приоритет отдается малоинвазивным методикам.
Оперативное лечение при впалой грудной клетке рекомендуют проводить в подростковом возрасте. В это время кости еще достаточно податливы, но вместе с тем риски воздействия наркоза и самой операции меньше, чем у маленьких детей. У малышей хирургическая коррекция проводится только по жизненным показаниям.
Взрослому мужчине также может быть предложена операция при необходимости.
- Борода не растет? Или она не такая густая и шикарная, как хотелось бы? Не все еще потеряно.
- Косметика и аксессуары для правильного ухода за бородой и усами. Зайдите сейчас!
грудино-ключично-сосцевидная, зубчатые, большая и малая, межреберные
Содержание статьи:
Мышцы грудной клетки разделены на структуры пояса верхних конечностей и аутохтонные (собственные) элементы. Каждая из них выполняет определенную функцию, нарушение которой отображается на состоянии организма человека. Знание анатомии грудных мышц и функций необходимо для лечения и профилактики ряда заболеваний, а также в спорте для выбора различных статических и динамических упражнений.
Виды и строение
Анатомическое расположение мышц грудной клетки
Группа мышц груди, которые прикрепляются к верхней конечности, включают следующие структуры:
- большая грудная;
- малая грудная;
- подключичная;
- передняя зубчатая.
К собственным или аутохтонным мускулам груди относятся наружные или внешние и внутренние межреберные, подреберные мышцы, поперечная мышца. Структуры принимают непосредственное участие в акте дыхания, они могут увеличивать грудную клетку в объеме. При этом расправляются легкие и альвеолы заполняются воздухом. Компоненты пояса верхней конечности участвуют в движении плеча, а также опосредованно помогают в акте дыхания, в частности при нарушении прохождения воздуха через дыхательные пути.
Иннервация и управление мускулатурой осуществляется за счет нервов, которые образованы корешками грудного отдела спинного мозга. Она может зависеть от функционального состояния центральной нервной системы.
 Выделяется парная грудино-ключично-сосцевидная мышца (лат. – мusculus sternocleidomastoideus), которая относится к структурам шеи, располагается поверхностно слева и справа. Она имеет анатомическую близость с компонентами грудной клетки. Мускул представляет собой относительно толстый и слегка уплощенный со сторон тяж. Начало представлено двумя головками от грудинного конца ключицы и передней поверхности рукоятки грудины. Волокна проходят вверх и кнаружи, прикрепляются к сосцевидному отростку височной кости (сосковое соединение) и верхней выйной линии затылочной кости. Между внутренними ножками мusculus sternocleidomastoideus образуется яремная ямка или ложбинка, которая соответствует одноименной вырезке грудины.
Выделяется парная грудино-ключично-сосцевидная мышца (лат. – мusculus sternocleidomastoideus), которая относится к структурам шеи, располагается поверхностно слева и справа. Она имеет анатомическую близость с компонентами грудной клетки. Мускул представляет собой относительно толстый и слегка уплощенный со сторон тяж. Начало представлено двумя головками от грудинного конца ключицы и передней поверхности рукоятки грудины. Волокна проходят вверх и кнаружи, прикрепляются к сосцевидному отростку височной кости (сосковое соединение) и верхней выйной линии затылочной кости. Между внутренними ножками мusculus sternocleidomastoideus образуется яремная ямка или ложбинка, которая соответствует одноименной вырезке грудины.Большая грудная мышца
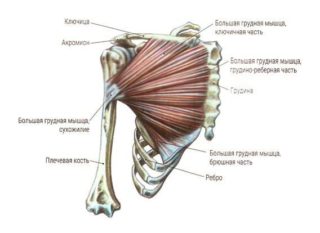
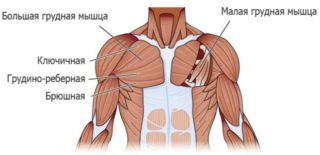
Большая грудная мышца
Наиболее крупная структура грудной клетки, которая покрывает спереди значительную площадь, верх и середину передней поверхности. Она принимает участие в образовании передней стенки подмышки, создает рельефный рисунок, в большей степени может выпирать у мужчин. У девушки в период полового созревания мускул участвует в формировании бюста и оказывает влияние на рельеф, объем и форму молочной железы. Название на латинском языке – musculus pectoralis major. Сухожильные пучки берут начало от нижнего края внутренней части ключицы, от среднего края грудины и хрящевых частей ребер. Мышечные волокна переплетаются между собой, а затем посредством крупного соединительнотканного сухожилия прикрепляются к гребню большой головки плечевой кости.
Мускул играет роль в приведении руки, поэтому также относится к структурам плечевого пояса.
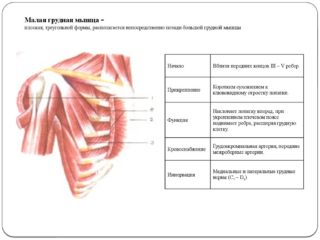
Малая грудная мышца
 Латинское название структуры – musculus pectoralis minor. Она располагается под большой грудной мышцей, соединительнотканная фасция служит границей между ними. Берет начало в виде 3 соединительнотканных зубцов от II-V ребер и прикрепляется сухожилием к клювовидному отростку лопатки. Структура имеет треугольную форму.
Латинское название структуры – musculus pectoralis minor. Она располагается под большой грудной мышцей, соединительнотканная фасция служит границей между ними. Берет начало в виде 3 соединительнотканных зубцов от II-V ребер и прикрепляется сухожилием к клювовидному отростку лопатки. Структура имеет треугольную форму.
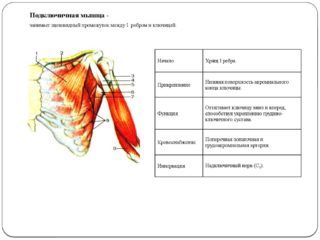
Подключичная мышца
Мusculus subclaims находится под ключицей и соединяется короткими сухожилиями с I и II ребром. Так как структура берет начало от нижнего края ключицы, она получила соответствующее название и описание.
Передняя зубчатая мышца
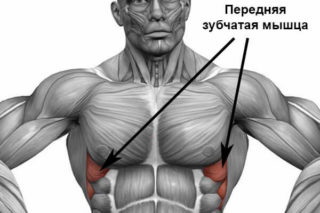 Мusculus serratus anterior располагается переднебоковой области грудной клетки. Она берет начало в виде зубцов от VII-IX ребер и сухожильной соединительнотканной дуги между I и II ребром, проходит назад и внутрь. Прикрепляется сухожилием к позвоночному краю и нижнему углу лопатки.
Мusculus serratus anterior располагается переднебоковой области грудной клетки. Она берет начало в виде зубцов от VII-IX ребер и сухожильной соединительнотканной дуги между I и II ребром, проходит назад и внутрь. Прикрепляется сухожилием к позвоночному краю и нижнему углу лопатки.
Внешние межреберные мышцы
Собственные компоненты грудной клетки, которые имеют название на латинском языке – мusculi intercostales externi. Берут начало сухожильными отростками от низа ребер. Мышечные волокна направляются косо вниз и одновременно вперед, после чего в виде соединительнотканных сухожилий прикрепляются к верхним краям ребер, которые расположены ниже.
Внутренние межреберные мышцы
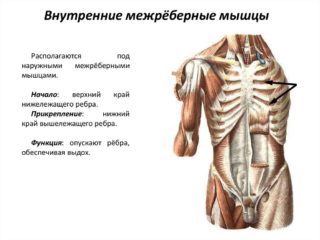 Мusculi intercostales interni берут начало от верха ребер. Волокна проходят косо вверх и вперед, после чего прикрепляются к нижним краям ребер, которые расположены выше. Волокна продолжаются спереди только до угла ребер, они не занимают межреберное пространство на всем протяжении. Сзади пространство между ребрами занимает соединительнотканная внутренняя межреберная перепонка.
Мusculi intercostales interni берут начало от верха ребер. Волокна проходят косо вверх и вперед, после чего прикрепляются к нижним краям ребер, которые расположены выше. Волокна продолжаются спереди только до угла ребер, они не занимают межреберное пространство на всем протяжении. Сзади пространство между ребрами занимает соединительнотканная внутренняя межреберная перепонка.
Подреберные мышцы
 Мusculi subcostales находятся на внутренней поверхности стенки грудной клетки. Они имеют такое же начало, прикрепление и направление волокон, что и внутренние межреберные мускулы, а также расположены близко к ним. В отличие от них волокна не заполняют только межреберье, они могут перебрасываться и крепиться через одно ребро. В нижней части грудной клетки имеют расположение подреберные мускулы с большим объемом.
Мusculi subcostales находятся на внутренней поверхности стенки грудной клетки. Они имеют такое же начало, прикрепление и направление волокон, что и внутренние межреберные мускулы, а также расположены близко к ним. В отличие от них волокна не заполняют только межреберье, они могут перебрасываться и крепиться через одно ребро. В нижней части грудной клетки имеют расположение подреберные мускулы с большим объемом.
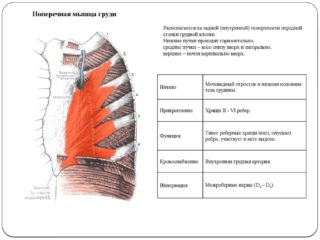
Поперечная мышца грудной клетки
Мusculus transversus thoracis располагается на задней поверхности хрящевых отростков, образованных III-VI ребрами. Мышечные волокна берут начало от мечевидного отростка и нижней части тела грудины, они направляются вбок и вверх, где сухожильными зубцами прикрепляются к II-IV ребрам в месте крепления хрящевой части к кости.
Функции мышц ГК
Функции малой грудной мышцы
Собственные мускулы грудной клетки принимают непосредственное участие в акте дыхания. Биомеханика структур, прикрепляющихся к лопатке или плечу, включает движения верхней конечности. Несмотря на наличие общности функций, каждый компонент отвечает за определенные движения во время сокращения волокон:
- Большая грудная мышца – опускает поднятую руку, может подтягивать плечо внутрь. В горизонтальном положении при помощи дельтовидной мышцы верхней конечности помогает располагать ее в сагиттальном направлении. В случае фиксации верхней конечности, которую нужно зажимать, при сокращении способствует увеличению объема грудной клетки и выполнению вдоха.
- Малая грудная мышца – осуществляет движения всего плечевого пояса вперед и вниз. При зафиксированной и обездвиженной лопатке может быть расширение межреберных промежутков, что облегчает выполнение вдоха.

Функция подключичной мышцы
- Подключичный мускул – при сокращении волокон приближает ключицу к первому ребру. Структура способствует укреплению грудинно-ключичного сустава, помогает профилактике вывихов или подвывихов на фоне выраженных нагрузок.
- Передняя зубчатая мышца – приближает лопатку к грудному отделу позвоночника, способствует последующей фиксации к туловищу. Во время сокращения волокон происходит смещение нижнего угла лопатки кпереди и в сторону.
- Внешние и внутренние межреберные мускулы – во время сокращения приводят к расширению межреберных промежутков, за счет чего происходит увеличение грудной клетки в объеме. Вместе с диафрагмой принимают непосредственное участие в акте дыхание. Нарушение функционального состояния мышц может стать причиной летального исхода при условии отсутствия своевременной помощи.

Функции поперечной мышцы груди
- Поперечная грудная и подреберные мускулы – при сокращении волокон изменяется объем грудной клетки, поэтому они принимают участие в акте дыхания. Различие заключается в том, что они преимущественно способствуют формированному выдоху. Во время спокойного выдоха структуры будут расслабляться, объем грудной клетки уменьшается под собственным весом ребер.
Мusculus sternocleidomastoideus при двустороннем сокращении принимает участие в удержании головы вертикально. Поэтому некоторые врачи могут ее называть кивательная мышца. При одностороннем сокращении волокон происходит подъем и поворот головы в противоположную сторону.
Грудные мускулы относятся к дополнительным дыхательным структурам. При бронхиальной астме или других причинах нарушения прохождения воздуха по дыхательным путям вследствие дисфункции и спазма бронхов человек принимает вынужденную позу. Он садится с упором на руки, вследствие чего происходит фиксация пояса верхних конечностей, а сокращение дополнительных дыхательных структур облегчает выполнение вдоха.
Мускулы плечевого пояса на фоне фиксации лопатки и руки помогают осуществлять вдох. Это очень важно при инспираторной (тяжело вдохнуть) или экспираторной (тяжело выдохнуть) одышке.
Изучением функций и состояния мускул занимается область теоретической и практической медицины – кинезиология. При помощи ряда объективных диагностических исследований удается установить развитие патологии.
Факторы мышечного роста
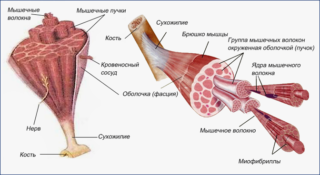
Строение мышц
Мускул включает особые клетки миоциты, которые представляют собой волокна. После воздействия нервного импульса они сокращаются, вследствие чего длина уменьшается. Это происходит благодаря особому взаимодействию белков миозина и актина. В целом происходит укорочение с последующим утолщением, структура становится твердой. После прекращения воздействия нервного импульса происходит расслабление, а волокна начинают растягиваться.
После закладки и формирования мускулатуры, включая грудную клетку и пояс верхних конечностей, в период внутриутробного развития начинается рост. Дальнейшее дозревание происходит у новорожденного ребенка наиболее активно в первые несколько месяцев. В различные периоды жизни интенсивность роста мышечной массы отличается, на что оказывает влияние несколько факторов:

Систематические физические нагрузки способствуют росту мышечной массы
- Наследственные особенности роста мышечной массы, которые реализуются на генетическом уровне.
- Воздействие биологически активных соединений – мужской половой гормон тестостерон воздействует на специфические рецепторы мышечных клеток и стимулирует их рост. Это заметно, когда парень подросток проходит созревание, сопровождающееся появлением вторичных половых признаков и увеличением мышечной массы.
- Васкуляризация – большое количество сосудов, обеспечивающее достаточное кровоснабжение тканей.
- Диета – человеку необходимо рационально питаться. Пища должна состоять из разнообразных продуктов с поступлением достаточного количества животных полноценных белков с пищей. В желудочно-кишечном тракте они расщепляются до аминокислот, которые являются структурным материалом для синтеза компонентов мышечной ткани.
- Систематические физические нагрузки – мышечная работа стимулирует увеличение сечения волокон. Процесс называется гипертрофия тканей, такой тип роста может существовать в любом возрасте человека.
Стимуляция роста мускул грудной клетки осуществляется для коррекции осанки, увеличения силы. Она имеет важное значение у спортсменов, а также у людей, которые занимаются бодибилдингом с целью накачать мускулы. В женском организме большая и малая грудная мышца способствуют увеличению объема бюста и тонуса груди.
Достаточный тонус скелетной мускулатуры у женщин и мужчин необходим для профилактики проблем с другими компонентами опорно-двигательной системы, в частности суставов, связочного аппарата, костей, фасций.

Для укрепления связок обязательно необходима растяжка
Для усиления роста нужно тренироваться. Чтобы укреплять связки, необходима растяжка. Разработаны отдельные гимнастические комплексы, позволяющие качать мускулы. Их можно делать систематически в тренажерном зале или домашних условиях. Перед тренировками дома желательна консультация с врачом или специалистом по физической культуре. Для каждой группы мускулов предусмотрен самый эффективный тренажер, от эспандера до сложных устройств по типу кроссовера. Чтобы прокачивать мышцы груди, нужны гантели, брусья, можно применять отжимание от пола, подтягивание на турнике.
С целью удобства упражнения для прокачки внесены в специальную таблицу с описанием характеристики действия, нагрузки, риска растяжения сухожилий, количества подходов и общей длительности занятий. Перед тренировкой и после нее рекомендуется делать массаж, что уменьшит разрывы отдельных волокон, последующую припухлость района воспаления. Ткани после нагрузок будут меньше опухать у тренированных людей.
Синдром гипертрофии поперечнополосатой скелетной мускулатуры может иметь патологическое происхождение при нарушении гормонального фона организма человека. При этом часто при надавливании появляется боль, что свидетельствует о возможном развитии заболевания или перенесенной травмы. В таком случае необходимо сделать ряд объективных исследований для определения заболевания. В норме после хорошей тренировки мускулы болеть не должны за исключением случаев после выраженных физических нагрузок.
Если поднимать тяжести, превышающие физиологические возможности, происходит скопление молочной кислоты и микроразрывы волокон, что сопровождается болевыми ощущениями, опухолью тканей. Припухать может после неправильных тренировок, что также сопровождается асимметрией грудной клетки. Чтобы отличать развитие патологического процесса, врач назначает дополнительное объективное обследование, включающее визуализацию тканей при помощи различных методик.
Объем грудной клетки у мужчин и женщин: как правильно измерить
Такой показатель, как объем грудной клетки, является клинически значимым в диагностике многих заболеваний. Он ежемесячно измеряется у детей до года. Однако отклонения от нормального объема грудной клетки нередко встречаются и у взрослых. При наличии меньшего или большего показателя принято говорить о развитии в организме патологического процесса. Ниже представлена информация о том, как правильно измерить объем грудной клетки и о чем свидетельствуют отклонения от нормы.
Нормальные показатели для женщин
У представительниц слабого пола данное значение напрямую зависит от толщины жировой прослойки и типа телосложения.
Принято выделять 3 типа грудной клетки:
- Нормостеническая. Для нее характерна пропорциональность, над- и подключичные зоны выражены, но в меру. Лопатки довольно плотно прилегают к грудной клетке, а надчревный угол является практически прямым.
- Астеническая. Она плоская, для нее характерно западание над- и подключичных зон. Лопатки находятся на некотором расстоянии от грудной клетки, а надчревный угол намного меньше, чем 90 оС. Женщины с астеническим типом визуально выглядят вытянутыми и тонкими.
- Гиперстеническая. Такая грудная клетка весьма выпуклая, она выглядит округлой, широкой и укороченной. Над- и подключичные зоны выражены крайне слабо, а показатель надчревного узла составляет более 90 оС.
У женщин объем грудной клетки перестает увеличиваться примерно в 18-20 лет. Усредненный показатель для взрослых — 82 см. Он может быть несколько увеличен или уменьшен. В этом случае необходимо измерить рост женщины. После этого его нужно поделить поровну. Это и есть нормальный показатель объема грудной клетки.

Значения у мужчин
Врачи во время проведения исследования ориентируются на антропометрические стандарты. Это усредненные показатели, характерные для большего числа людей мужского пола. Кроме того, специалисты во время проведения диагностики учитывают и конституционный тип.
У мужчин телосложение также может быть астеническим, нормостеническим и гиперстеническим. Оно также учитывается во время оценки пропорциональности и гармоничности форм.
В среднем объем грудной клетки у мужчин составляет 87 см. Опять же, большую роль играют индивидуальные показатели. Чтобы определить норму у конкретного человека, необходимо измерить его рост и разделить пополам полученное значение. Оно также должно быть равно половине длины тела.
Нормальные показатели у детей
У малышей клинически значимыми являются показатели объема грудной клетки и головы. Так как организм постоянно растет, изменяются и данные значения. Показатели нормы представлены в таблице ниже.
Возраст | Объем грудной клетки, см (у мальчиков/девочек) | Объем головы, см (у мальчиков/девочек) |
| До 1 мес. | 34/33 | 35/34 |
| 1 мес. | 36/35 | 37/36 |
| 2 мес. | 38/37 | 39/38 |
| 3 мес. | 39/38 | 41/40 |
| 6 мес. | 43/42 | 44/43 |
| 9 мес. | 45/44 | 46/45 |
| 12 мес. | 47/47 | 47/46 |
| 1 год | 47/47 | 47/46 |
| 2 года | 51/50 | 49/48 |
| 3 года | 52/51 | 49/48 |
| 4 года | 53/52 | 51/50 |
| 5 лет | 55/53 | 51/50 |
| 6 лет | 57/55 | 51/50 |
| 7 лет | 58/57 | 52/51 |
| 8 лет | 59/59 | 52/51 |
| 9 лет | 61/61 | 52/51 |
| 10 лет | 64/63 | 52/51 |
| 11 лет | 66/66 | 53/52 |
| 12 лет | 68/71 | 53/52 |
| 13 лет | 71/74 | 53/53 |
| 14 лет | 74/76 | 54/53 |
Зная объем грудной клетки у детей, можно своевременно выявить различные патологии на ранней стадии их развития.

Как правильно измерить объем грудной клетки
Чтобы показатель был точным и информативным, необходимо следовать алгоритму.
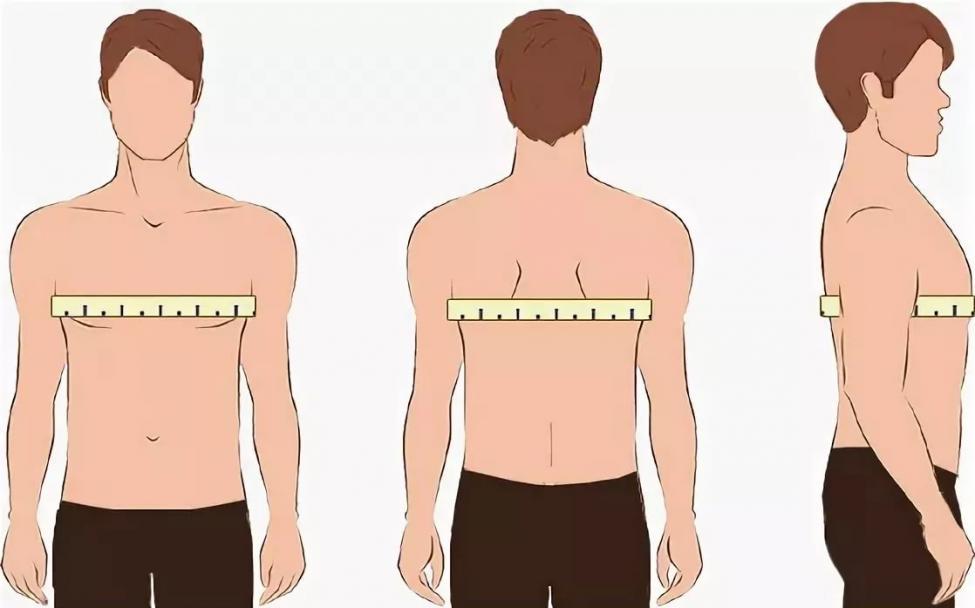
Измерение объема грудной клетки у взрослых проводится следующим образом:
- Подготовить сантиметровую ленту. Проверить, чтобы все деления на ней были четко видны. Это позволит избежать получения недостоверного результата.
- Занять положение стоя. Важно знать о том, что измерение должно проводиться только в состоянии покоя.
- Сантиметровую ленту нужно приложить к телу сзади строго под лопатками. Спереди она должна располагаться на уровне четвертого ребра. У мужчин данная зона находится чуть ниже сосков. У женщин ленту спереди можно приложить над основанием груди или непосредственно под ней.
- Проверить, чтобы изделие плотно прилегало к телу. Но при этом сантиметровая лента не должна быть натянута.
- Зафиксировать результат. При необходимости измерить рост и проверить, соответствует ли ему объем грудной клетки.
Как правильно измерить показатель у детей? Грудничка необходимо уложить на спину, дети постарше должны находиться в положении стоя. Сантиметровую ленту сзади необходимо расположить под лопатками, спереди — на уровне расположения сосков. Зафиксировать результат. Ребенок во время измерения должен быть спокоен.

Экскурсия грудной клетки
Данный показатель также является клинически значимым. Как проводится измерение:
- Пациент встает лицом к врачу и разводит руки в стороны.
- Исследуемый делает глубокий вдох. Затем он задерживает дыхание. В это время врач измеряет объем грудной клетки при вдохе.
- После этого пациент выдыхает и снова задерживает дыхание. Врач проводит второй замер.
- Специалист вычисляет разницу между двумя показателями. Это и есть экскурсия грудной клетки.
Четких критериев нормы не существует. Показатель напрямую зависит от индивидуальных особенностей, таких как пол, возраст и телосложение. В среднем экскурсия грудной клетки колеблется в пределах 1-3 см. При значительной разнице принято говорить о наличии патологии. Чаще всего диагностируются ателектаз или фиброз легкого, скопление жидкости, плеврит, пневмоторакс, эмфизема.
Увеличение или уменьшение объема у взрослых
При значительном отклонении показателя от нормы в большую сторону принято говорить о патологии. Как правило, увеличение объема грудной клетки сопровождается ее деформацией.
При возникновении тревожных признаков необходимо обратиться к врачу. Специалист проведет диагностические мероприятия и составит максимально эффективную схему лечения.
Основная причина увеличения грудной клетки в объеме — патологии органов дыхательной системы. Чтобы поставить точный диагноз, врач назначает комплексную диагностику. Она включает клинический анализ крови, рентгенологическое исследование, КТ, МРТ. На основании результатов врач составляет схему терапии или же оценивает целесообразность проведения хирургического вмешательства.
Уменьшение объема диагностируется крайне редко. Как правило, в этом случае патологии органов дыхания носят врожденный характер и диагностируются вскоре после появления ребенка на свет.

Увеличение или уменьшение объема у детей
Малышей измеряют сразу после рождения и перед выпиской из роддома. До достижения ребенком возраста 12 месяцев родителям необходимо каждый месяц показывать его педиатру.
Изменение объема грудной клетки в большую или меньшую сторону может быть:
- Приобретенным. В этом случае костные структуры деформируются по вине родителей. Показатель объема изменяется тогда, когда малыша постоянно укладывают на один и тот же бок, рано стараются его научить сидеть, а также подкладывают под голову подушку (до 2-х лет ребенок в ней не нуждается). Еще одной причиной является рахит. Грудная клетка деформируется и уменьшается в объеме.
- Врожденным. В этом случае слишком маленький или большой объем грудной клетки обусловлен наследственными факторами или патологиями, возникшими в период внутриутробного развития.
Чаще всего причиной изменений является рахит или патологии дыхательных органов. У ребенка до 12 месяцев все заболевания выявляются своевременно. Если же тревожные признаки появились в более позднем возрасте, требуется немедленная консультация врача. Важно понимать, что на фоне изменения объема грудной клетки страдают не только органы дыхания, но и сердце. В ряде случаев показано хирургическое вмешательство.
Лечение
Схема терапии напрямую зависит от первопричины, вызвавшей изменение объема грудной клетки у взрослых и детей.
Например, при эмфиземе легких показан прием и ингаляции бронхолитиков («Сальбутамола», «Теофиллина»). Кроме того, врачи назначают глюкокортикостероиды («Преднизолон»). Как правило, при наличии данного заболевания требуется пожизненная терапия. Для купирования симптоматики патологии назначается оксигенотерапия. При необходимости проводится операция по уменьшению объема легких — торакоскопическая буллэктомия.
Еще одна причина изменения объема грудной клетки — пневмоторакс. Патология требует немедленного оперативного вмешательства. Во время ее проведения врач осуществляет отсасывание воздуха из плевральной полости.
Таким образом, увеличение или уменьшение объема грудной клетки — это симптом, а не самостоятельное заболевание. Выбор схемы лечения осуществляется в зависимости от первопричины.
В заключение
Объем грудной клетки — клинически значимый показатель при диагностике различных патологий. В обязательном порядке его необходимо измерять у детей, но при наличии подозрений на развитие заболевания врач проводит исследование и у взрослых. При отклонении показателя от нормы в большую или меньшую сторону принято говорить о наличии заболеваний органов дыхательной системы. Лечение напрямую зависит от первопричины. Оно может быть как консервативным, так и оперативным.